
10 minute read
Otoscopia y Videotoscopia
Evaluación audiológica:
Extraído del Capítulo 3, «Evaluación Audiológica» del libro Audiología: Teoría y Práctica de Egea Ediciones. EXPERTOS AUDIOLOGÍA
Advertisement
Otoscopia y Videotoscopia
DRA. ANTONIA ANGULO

Cuando vamos a realizar una adaptación de audífonos, es imprescindible realizar al paciente una otoscopia o videotoscopia previa, que permita hacer una valoración del tamaño del CAE para seleccionar el tipo de audífono adecuado o identificar la presencia de anomalías en el interior del conducto. Consiste en una prueba sencilla e indolora que, realizada correctamente, puede ser decisiva para garantizar el éxito de la adaptación.
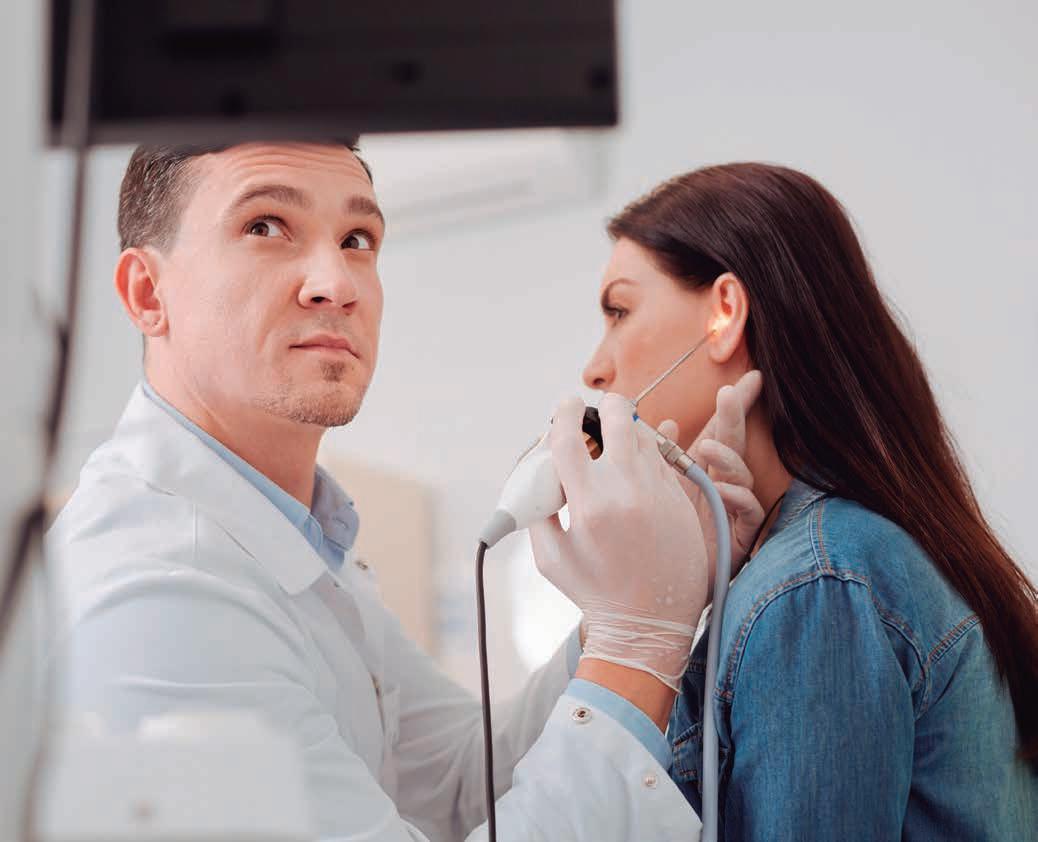
La otoscopia es la técnica de exploración básica, con instrumental, de las partes del oído externo: pabellón auricular, conducto auditivo externo y membrana timpánica. Figura 1 de la página 60.
Tipos de técnicas otoscópicas y material básico Otoscopia con espéculo En la otoscopia con espéculo se introduce en el CAE un cono hueco de distintos tamaños y diámetros (espéculo) al tiempo que se ilumina con una fuente de luz independiente o indirecta (foco de luz que se refleja en el espejo frontal del examinador). Esta técnica es más difícil para los no especialistas.
Otoscopia microscópica Con la otoscopia microscópica, que incorpora un microscopio de operaciones binocular (x6a x40), se pueden reconocer con mayor detalle el tímpano y sus lesiones cuando no lo permita la otoscopia convencional. Otoscopia con otoscopio manual El otoscopio incorpora una fuente de luz directa y lentes de aumento (x1.5 a x2). Se pueden acoplar espéculos que se limpiarán y desinfectarán después de cada uso, o preferentemente se usarán de tipo desechables para mayor grado de higiene.
Otoscopia neumática En la otoscopia neumática (con sistema neumático de Siegle) el cabezal consta de un espéculo diseñado para introducirlo en el CAE y contiene una pequeña lámpara, una lente de aumento retractable y una lente de operación más pequeña. El cabezal es un sistema de aire cerrado salvo por el orificio de la punta del espéculo. Un tubo de plástico flexible conecta el cabezal del otoscopio con una pera de caucho que se aprieta para enviar un chorro de aire dentro del oído. Se usa un otoscopio con un sistema para insuflar aire al interior del conducto a la vez que se observa la reacción de la membrana del tímpano. Si dicha
Figura 1 Videotoscopia EXPERTOS AUDIOLOGÍA
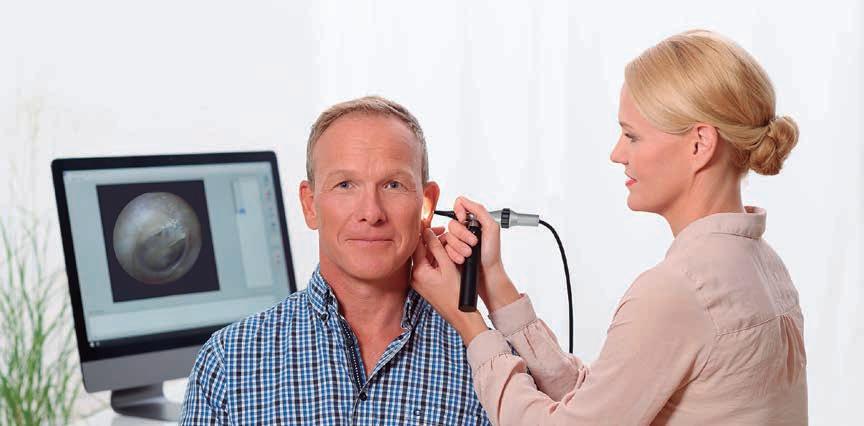
Imagen obtenida por videotoscopia. Se observa el conducto auditivo externo, con restos de cerumen en su porción inicial, y la membrana timpánica al fondo. En ella se distinguen las estructuras anatómicas normales y el reflejo luminoso de Politzer en el segundo cuadrante anteroinferior. A. B. Maniobra de videotoscopia. Se debe manipular el videotoscopio con cuidado para visualizar las partes del oído externo observando la imagen proyectada en la pantalla. © Imagen por cortesía de MedRx.
membrana no se mueve durante el examen con el otoscopio neumático, esto podría indicar la presencia de líquido en el oído medio, una perforación o timpanoesclerosis. El signo de la fístula indica si existe comunicación entre el oído medio y el interno, provocando vértigo y nistagmo horizontorrotatorio. Para poder obtener un resultado preciso, debe asegurarse de que se creó un cierre ajustado al introducir el espéculo del otoscopio neumático en el canal auditivo. Si no se logró dicho cierre, puede haber un escape de aire y comprometer el examen. La otoscopia neumática es el examen más conocido para diagnosticar problemas en el oído medio. Sin embargo, muchos médicos prefieren la timpanometría, que utiliza sonido en lugar de aire para examinar el tímpano.
Videotoscopia (otoendoscopia) Los sistemas de videotoscopia (otoendoscopia) permiten visualizar el movimiento de la imagen otoscópica a través de un monitor de televisión, ordenador o pantalla de proyección, y además grabarla, fotografiarla o imprimirla. El equipo consta de un otoendoscopio con fuente de luz fría separada, un cable de fibra óptica, una videocámara, un ordenador o un monitor de TV y una impresora. Para realizar la exploración se recomienda empezar haciendo una observación convencional mediante otoscopio manual. Tras el examen otoscópico, al observar cualquier modificación en el aspecto del conducto o tímpano que sugiera alteración o patología por alejarse de la normalidad, habrá que comentarlo con el paciente y recomendarle la visita al otorrinolaringólogo. Tabla 1 de la página 62.
Maniobra de exploración otoscópica en el adulto Aunque con la experiencia profesional se adquiere un estilo propio o adaptación de la técnica, conviene iniciarse en esta práctica exploratoria siguiendo unos pasos básicos y sistemáticos hasta conseguir realizarla correctamente.
Técnica de exploración otoscópica en el adulto mediante otoscopio de luz 1. Explicaremos al paciente en qué consiste esta exploración y le avisaremos de que aunque normalmente no es dolorosa, si siente alguna molestia debe indicarlo sin hacer movimientos bruscos. Nos sentaremos al lado pidiéndole que gire la cabeza y nos muestre el oído que queremos explorar. Inclinaremos ligeramente su cabeza hacia el lado contrario y hacia atrás, pidiéndole que mantenga esa postura sin moverse y que esté relajado.
2. Observaremos el diámetro del conducto auditivo externo (CAE) para elegir el espéculo más adecuado y adaptarlo al otoscopio, y comprobaremos que funciona la luz.

Tabla 1 Características de la imagen otoscópica
CONDUCTO AUDITIVO EXTERNO
DIMENSIONES
PIEL DE LAS PAREDES
OCUPACIÓN
IMAGEN NORMAL IMAGEN PATOLÓGICA
Variable según la constitución anatómica individual. Largo (2-3 cm), con sección oval, estrecho (0,5-1 cm, menor en el istmo) y acodado en «S».
Fina, lisa y sonrosada, con capilares superficiales y restos de descamación epidérmica según la sequedad de la piel. Solo hay pelos a la entrada.
Escaso contenido de cerumen, solo en porción inicial cartilagionosa, de consistencia blanda u oleosa y color amarillo dorado, anaranjado o marrón. Ausente o atrófico por malformación congénita, con deformaciones por exostosis, lesiones superficiales o secuelas quirúrgicas.
Inflamación con enrojecimiento por vasodilatación y edema, exudados, supuración, granulaciones, hematoma, herida, hemorragia, etc.
Tapón de cerumen y/o epidérmico, tumoraciones, cuerpos extraños (coágulo, arena, semillas, pequeños objetos, etc.).
MEMBRANA TIMPÁNICA IMAGEN NORMAL IMAGEN PATOLÓGICA
INTEGRIDAD
Completamente íntegra en toda su superficie, sin pérdida de sustancia o perforación.
COLOR
TEXTURA Y GROSOR Blanquecino, gris perlado brillante o algo amarillento (según el tipo de piel individual) en porción tensa. Rojizo y con capilares en porción fláccida anterosuperior y sobre el mango del martillo central y el rodete timpánico periférico.
Lisa, delgada y semitransparente según el tipo de piel individual, pero puede no ser homogénea en todas las zonas.
FORMA Y POSICIÓN Ovalada verticalmente, inclinada hacia abajo y adelante con ligera concavidad o depresión central hacia adentro (forma de embudo).
RELIEVES ANATÓMICOS
TRIÁNGULO LUMNINOSO DE POLITZER
MOVILIDAD
Apófisis externa del martillo y pliegues maleolares entre porción fláccida y tensa. Mango del martillo con eje longitudinal inclinado hacia adelante y abajo. Anillo timpánico. Por transparencia se puede ver la apófisis larga del yunque paralela al mango del martillo en el cuadrante posterosuperior. Relieves poco marcados en infancia.
Con posición normal del tímpano y al incidir sobre su cuadrante anteroinferior la luz del otoscopio, el vértice del triángulo luminoso está en el ombligo y la base en el anillo timpánico. La altura del triángulo forma un ángulo de 90º a 120º con el eje longitudinal del martillo, siendo su apertura anterior.
Desplazamiento del tímpano (resultado positivo) ante los cambios de presión aérea observados con otoscopio neumático o combinando otoscopia y prueba de Valsalva. Indica que la cadena osicular está bien articulada y la trompa permeable. Es difícil de realizar o da falsos negativos. Perforación central y mesotimpánica (otitis media supurada o adhesiva crónica), marginal y epitimpánica (colesteatoma, otitis crónica) y otras localizaciones por traumatismos (desgarros por explosión o bofetada en oído, objetos punzantes) o por cirugía (paracentesis, trepanación). Se pueden observar yunque, estribo, promontorio, ventanas oval y redonda en cavidad timpánica.
Enrojecido por inflamación y congestión vascular. Con zonas rojas hemorrágicas o más oscuras de sangre coagulada tras heridas recientes. Morado o azul (hemotímpano) por sangre en cavidad timpánica tras hemorragia interna o por tumor glómico del golfo de la vena yugular. Blanco por calcificaciones o esclerosis tras cicatrices timpánicas.
Rugosa, granulosa o con tumoraciones, inflamada, edematosa, con cicatrices. Opaca, mate o deslustrada por engrosamiento. Muy transparente por adelgazamiento. Atrofia timpánica, con zonas de retracción tras inflamación crónica e hipopresión (cuadrante posterosuperior). Turbia por exudados en cavidad timpánica (transparencia del nivel en hipotímpano con burbujas de aire en el líquido). Presencia de pequeños cuerpos extraños (restos de cerumen o pelos, granos de arena, tubo de drenaje transtimpánico).
Depresión o retracción timpánica por hipopresión en cavidad timpánica (muy cóncava, relieves del martillo muy marcados). Abombamiento timpánico por hiperpresión en cavidad timpánica (muy convexa por presencia de aire, líquido o sólido que la empujan).
Cambios en la posición o deformaciones por malformaciones congénitas o secuelas de tratamiento quirúrgico.
Desaparece o está interrumpido en la depresión o abombamiento del tímpano. Aspecto turbio o deslustrado.
No existe (resultado negativo) y no se puede explorar cuando hay perforación. Muy disminuida o nula en la depresión y abombamiento timpánico y en la anquilosis de la cadena osicular.
3. Retirando el cabello, tiraremos y mantendremos la tracción hacia atrás, arriba y afuera del pabellón auricular con los dedos índice (por detrás del hélix) y pulgar (sobre el antihélix) de la mano contraria al oído explorado (mano derecha para explorar OI, y mano izquierda para explorar el OD) apoyando los otros dedos por detrás o en el mastoides.
4. Al mismo tiempo y con el otoscopio en la otra mano cogido como un lápiz y apoyando los restantes dedos sobre la mejilla, introduciremos suavemente y despacio el espéculo en el CAE. Con cuidado, iremos modificando la angulación del otoscopio y la posición de la cabeza hasta conseguir visualizar el fondo del CAE con la superficie exterior de la membrana timpánica centrada en el diámetro del espéculo. Recordad que esta tiene una inclinación hacia abajo y adelante de 55º respecto al suelo del CAE.
5. Observaremos si las estructuras anatómicas y características de la membrana timpánica son normales o no (hay que fijarse en color, textura, posición del reflejo luminoso, relieves del mango del martillo, su apófisis externa, anillo timpánico...).
6. Una vez finalizada la maniobra de otoscopia, apagaremos el otoscopio, retiraremos el espéculo del mismo y lo limpiaremos bien con algodón empapado en alcohol o con una toallita húmeda, si no se han usado espéculos desechables.
En la exploración de videotoscopia los pasos son similares, pero para ambos oídos se retira el cabello y se tracciona del pabellón hacia atrás, arriba y afuera con los dedos índice y pulgar de la mano izquierda. Al mismo tiempo en la mano derecha se sostiene firmemente el otoendoscopio. Previamente habremos adaptado al endoscopio el mismo espéculo que hemos utilizado para la otoscopia y lo habremos limpiado de posibles restos de cera. Luego iremos introduciendo con suavidad el endoscopio con control visual a través del monitor o pantalla de proyección. Con cuidado, vamos modificando la angulación del endoscopio y la posición de la cabeza hasta conseguir visualizar el CAE y la membrana timpánica. Es importante identificar cada una de las distintas estructuras anatómicas y observar si las características del CAE y membrana timpánica son normales o no para anotarlo en los datos de la historia clínica con el máximo detalle. Una vez finalizada la videotoscopia, apagaremos la fuente de luz. Después retiraremos y limpiaremos el espéculo y la óptica del endoscopio con una toallita húmeda o algodón empapado en alcohol, si no hubiéramos usado espéculos desechables.

Maniobra de exploración otoscópica infantil En general se sigue el mismo procedimiento que en la del adulto, aunque según la edad del niño, suele llorar no dejándose explorar. Después de tranquilizarlo y explicarle lo que vamos a hacer, se pide al acompañante que lo sujete bien, sosteniendo firmemente la cabeza para que no se mueva. Luego elegir un espéculo pequeño, adecuado al tamaño de su conducto y proceder a la tracción del pabellón auricular hacia abajo, atrás y afuera (de forma diferente al adulto). Debido a la menor longitud de la porción ósea en el niño, no conviene introducir demasiado el espéculo. Hay que dar mayor inclinación al otoscopio ya que la membrana timpánica está más inclinada en los niños.
Referencias AEDA Normalización de las pruebas audiológicas (I): La audiometría tonal liminar [en línea]. Auditio: Revista Electrónica de Audiología, Vol.1 (2). Pp. 16-19. http:// www.auditio.com/revista , 15 de febrero de 2002 AEDA Normalización de las pruebas audiológicas (II): La audiometría verbal o logoaudiometría. Auditio: Revista Electrónica de Audiología, Vol. 1, Num. 3, 9. http://www. auditio.com/revista articulo9.html Octubre, 2002. Angulo, A.; Blanco, J.L. y Mateos, F., Audioprótesis: Teoría y práctica, Masson, Barcelona, 1997.
DRA. ANTONIA ANGULO PROFESORA UNIVERSITARIA Doctora en Medicina y Cirugía. Especialista en Audiología y Audioprótesis. Profesora Titular de Anatomía y Embriología Humana en la Universidad de Alicante.









