






Lexus RX 450h er lipur og sjálfhlaðandi fjórhjóladrifinn sportjeppi þar sem allt er fyrsta flokks. Útlitið er einstakt, enda hönnunin og hugmyndafræðin sótt í japanska handverkssögu. Sjálfhlaðandi japönsk tækni
RX 450h SPORTJEPPI ——— FRÁ 12.460.000 KR
Lexus-Ísland kolefnisjafnar allar nýjar hybrid bifreiðar í samstarfi við Kolvið. Í tilefni af því býður Landsbankinn upp á vistvæna fjármögnun á öllum nýjum Lexus hybrid bifreiðum með því að veita 100% afslátt af lántökugjöldum.
Lexus-Ísland — Kauptúni 6, Garðabæ — lexus.is
Ávörp og annálar
5 Ávarp ritstjórnar
6 Annáll Félags læknanema
7 Annálar undirfélaga
Ritrýnt efni*
12 Andvana fæðing
17 Fimm ára stúlka með hita og útbrot
22 Wernicke-Korsakoff heilkenni
27 Sjaldgæf greining í kjölfar algengra einkenna
33 Vökvameðferð hjá fullorðnum
41 Svimi af útlægum orsökum
*Greinar í þessum hluta voru ritrýndar af sérfræðingum í viðfangsefninu.
50 Hin hliðin á læknanáminu
52 EKG 101
59 Allt sem þú þarft að vita í klíník
62 Mjaðmarskoðun
66 Kórónan á bak við krísuna
70 Breytingar til hins betra
74 Veldur pillan vanlíðan?
Aðstandendur blaðsins
Ritstjórn og ábyrgðarmenn blaðsins
Arna Kristín Andrésdóttir
Birgitta Ólafsdóttir
Bryndís Björnsdóttir
Eir Starradóttir
Rósa Harðardóttir
Sigríður Margrét Þorbergsdóttir
Sigrún Jónsdóttir
Valdimar Bersi Kristjánsson
Viktoría Mjöll Snorradóttir
Þórdís Ylfa Viðarsdóttir
Faglegir ritstjórar
Einar Stefán Björnsson
Engilbert Sigurðsson
Karl Andersen
Sunna Snædal
Hönnun og umbrot
Klara Arnalds
Myndskreytingar
Klara Arnalds
78 Læknanemar 2019-2020
80 Listspítalinn
82 Fyrsta árs nemar 2019-2020
84 Eru bara konur í læknisfræði?
86 Kynjamismunun viðgengst á vinnustöðum lækna
88 Annars árs nemar 2019-2020
90 Skoðanakönnun Læknanemans
92 Hvað þarf ég að vita áður en ég hringi konsúlt?
94 Þriðja árs nemar 2019-2020
96 Af hverju er sérgreinin þín best?
99 Líf sem er þess virði að lifa?
100 Fjórða árs nemar 2019-2020
102 Læknanemaheilkenni
104 Do’s and don’ts
106 Fimmta árs nemar 2019-2020
108 Kennsluverðlaun 2020
110 Hvar eru bestu salerni spítalans?
112 Berist til: Læknanema Frá: Sjúklingi í verklegu prófi hjá Einari Stefáni Björnssyni
114 Sjötta árs nemar 2019-2020
116 FINO 2019
118 Valtímabil á Jamaíka
121 Svör við Listspítalanum
122 Rannsóknarverkefni þriðja árs nema 2019
Ljósmyndir
Jón Tómas Jónsson Arnar Óli Björnsson
Prentun
Ísafoldarprentsmiðja
Sérstakar þakkir
Aðalbjörg Ýr Sigurbergsdóttir Fjáröflunarnefnd 3.árs læknanema 2019-2020 Freydís Halla Einarsdóttir
Helga Þórsdóttir Höfundar,leiðbeinendur og ritrýnar greina og tilfella Landspítali Læknablaðið Læknisfræði meme Læknar sem styrktu útgáfu blaðsins
Margrét Arna Viktorsdóttir Oddný Brattberg Gunnarsdóttir Ritstjórn Læknanemans 2019 Stjórn Félags læknanema 2019-2020

Það var í október 2019 sem formaður Félags læknanema birti á Facebook-síðu læknanema að leitað væri eftir umsóknum í ritstjórn Læknanemans 2020. ,,Þetta er það sem mig hefur alltaf dreymt um að gera” hugsuðu einhverjir. ,,Ég get svo sem látið mig hafa það”hugsuðu aðrir.,,Þetta er síðasta tækifærið mitt til þess að eignast vini í læknadeild” hugsaði einhver. Í kjölfarið var tíu manna ritstjórn mynduð og hafist var handa við að setja saman efni í blað. Fyrsti fundurinn var haldinn í Læknagarði í byrjun nóvember 2019. Það myndaðist umsvifalaust samhugur með ritstjórnarmeðlimum um að ekkert skyldi stöðva okkur í að gefa út gæðablað, ekki áhyggjur af tekjumöguleikum eftir nám, skólaleiði, heimsfaraldur eða rútuslys. Við vorum handviss um að 71. árgangur af Læknanemanum myndi rata í hendur ykkar, kæru lesendur.
Síðustu mánuði fyrir útgáfu blaðsins ríkti mikil óvissa. Óvissa um það hvort blaðið myndi nokkurn tíma koma út og óvissa hvort
takastmyndiaðseljanægarauglýsingaríblaðið. Óvissa um það hvort andleg heilsa okkar í ritstjórninni myndi bera okkur í gegnum COVID-19 faraldur eftir að hún laskaðist hjá helmingi hópsins í rútuslysi í janúar. Það eina sem við gátum gert var að þvo og spritta hendur,halda okkur heima og hringja í okkar nánustu á Zoom.
Í júní birti ritstjórn auglýsingu til lækna og óskaði eftir frjálsum framlögum til útgáfu blaðsins þar sem efnahagsástand landsins var óvinveitt blaðaútgáfu í kjölfar COVID-19 faraldurs. Með þessum frjálsu framlögum tókst að safna rúmlega 350.000 krónum og erum við í ritstjórninni ævinlega þakklát þeim læknum sem styrktu útgáfuna. Við viljum einnig þakka þriðja árs nemunum sem þrátt fyrir mikinn mótbyr náðu að safna auglýsingum sem ásamt frjálsum framlögum lækna dugðu til þess að gefa blaðið út.Einnig viljum við þakka faglegu ritstjórninni fyrir að vera okkur ætíð innan handar jafnt faglega sem ófaglega.
Ef allt fer að óskum og heimurinn ferst ekki mun þetta blað innihalda ritrýnt efni og geta státað sig af því að vera fimm stiga vísindatímarit. Það hlýst af því að yfirlitsgreinar og tilfelli eru lesin yfir af tveimur sérfræðingum í þeirri sérgrein sem fjallað er um. Höfundar yfirlitsgreina og tilfella eiga skilið lof fyrir vandaða og faglega umfjöllun. Áherslur blaðsins eru þó að þessu sinni á það fallega og skemmtilega í læknisfræðinni og því er blaðið stútfullt af skemmtilegu og fróðlegu efni sem lesendur geta notað til þess að stytta sér stundir.
Látum nú liðið vor sem vind í lægð um eyru þjóta og horfum fram á bjartari tíma á nýju skólaári, það getur allavega ekki orðið mikið verra!
Arna Kristín, Birgitta, Bryndís, Eir, Rósa, Sigríður Margrét, Sigrún,Valdimar Bersi, Viktoría Mjöll og Þórdís Ylfa.

Sólveig Bjarnadóttir Formaður Félags læknanema 2019-2020
Síðasta skólaár var í senn viðburðaríkt og fullt af áskorunum. Stjórn FL hefur haft mikið fyrir stafni og margt hefur unnist en árið litaðist jafnframt af alvarlegu rútuslysi sem læknanemar lentu í á leið í skíðaferð í janúar síðastliðnum. Efst í huga er þakklæti til allra þeirra góðu aðila sem veittu okkur stuðning á þessum erfiðu tímum. Viðbragðsaðilar á Blönduósi og Skagaströnd tóku á móti okkur með hlýju og alúð eftir slysið, Rauði krossinn veitti áfallahjálp og Læknadeild hefur staðið þétt við bakið á okkur.Oft hefur verið haft orð á að læknanemar séu samheldinn hópur en sú
samheldni og kærleikur hafa sjaldan verið jafn sterk og eftir þetta hörmulega slys. Heimsfaraldur COVID-19 setti einnig strik í reikninginn. Veiran breiddist hratt út á vormánuðum og setti samfélagið allt á hliðina. Heillbekkurlæknanemalentiísóttkvíogmeð samkomubanni 16. mars var öll hefðbundin kennsla í Háskóla Íslands lögð niður. Engin árshátíð, engar vísindaferðir og tilmæli um 2 metra fjarlægð. Þetta voru fordæmalausar aðstæður sem settu læknanema í flókna stöðu. Rafrænir kennsluhættir voru teknir upp á einni helgi og breyta þurfti námsmati í öllum áföngum. Læknadeild vann hart að því að aðlaga verknám svo unnt væri að halda því áfram og allir lögðust á eitt við að leita lausna.Þegar upp er staðið eiga nemendur og kennarar mikið hrós skilið fyrir sveigjanleika og jákvæðni við þessar aðstæður.
Af öðrum málum þessa skólaárs ber fyrst að nefna baráttu FL um aðild að Læknafélagi Íslands (LÍ). Haustið 2019 var samþykkt ályktunartillaga á aðalfundi LÍ um skipan starfshóps til að kanna aðild læknanema

að LÍ. Sú vinna hefur farið hægt af stað og skipan starfshópsins tafðist enn frekar vegna COVID-19. Forsaga þessa máls er sú að klínískir læknanemar sem starfa í afleysingum á Landspítala og öðrum heilbrigðisstofnunum fá greitt samkvæmt kjarasamningi LÍ án þess að eiga aðild að félaginu. Þessir nemar hafa þannig staðið utan stéttarfélags sem er óforsvaranlegt.
Brýnt er að efla stéttarvitund og samstöðu meðal lækna og í því samhengi er mikilvægt að læknanemar séu velkomnir enda erum við framtíðarkollegar. Nær tvöföld hækkun á miðaverðifyrirlæknanemaáLæknadaga2020 sætti þannig furðu og sendi neikvæð skilaboð. Það er mikilvægt að okkar rödd heyrist og því afar jákvætt hvað læknanemar hafa verið sýnilegir á mörgum sviðum.Margir hafa vakið athygli fyrir rannsóknir og vísindastörf. Má þarnefnaaðaftæplegafimmtungifræðigreina í Læknablaðinu árið 2019 var fyrsti höfundur læknanemi og enn fleiri voru meðhöfundar. Auk þess hefur stjórn FL skrifað pistla í Læknablaðið um mál sem okkur varða og þannig verið með í umræðunni.
Stjórn FL hefur einnig barist fyrir aðgangi klínískra læknanema að Lyfjagagnagrunni Landlæknis.Nú liggur fyrir Alþingi frumvarp til nýrra lyfjalaga og höfum við sent frá okkur umsagnir um frumvarpið og mætt á fund Velferðarnefndar Alþingis. Það er mikilvægt að læknanemar á 4.-6. ári sem eru í verknámi eða starfa í afleysingum geti nálgast upplýsingar um lyfjasögu sjúklings enda eykur það öryggi og gæði í meðferð.
Á vordögum fundaði stjórn FL með Páli Matthíassyni forstjóra Landspítala og Ólafi Baldurssyni framkvæmdastjóra lækninga. Þar var rætt um aðstöðuleysi læknanema á Landspítala í Fossvogi en þar er hvergi afdrep eða lesaðstaða fyrir læknanema og búningsaðstöðuerábótavant.Fariðvaryfirmóttökuog aðlögun læknanema sem hefja störf á Landspítala og funduðum við jafnframt með þeim aðilum sem sáu um ráðningar. Margt er enn óljóst varðandi kjör og réttindi læknanema í starfi og höfum við lagt mikla vinnu í að
reyna að skýra þessi þætti. Loks komum við á framfæri áhyggjum af stöðu náms og vísinda á Landspítala. Niðurskurðaraðgerðir hafa þrengt að þessum þáttum en brýnt er að Landspítali hlúi að sínu fræðahlutverki og geri því hátt undir höfði.
Í krefjandi námi er þó einnig mikilvægt að staldra við og huga að geðheilbrigði og andlegri líðan. Mikið hefur verið rætt um álag og kulnun innan læknastéttar en sú umræða á einnig við læknanema. Mikið mæðir á nemum vegna viðveru og vaktaálags en sú jákvæða breyting varð í ár að vaktir
í lyf- og skurðlæknisfræði á 4. ári voru styttar og þeim fækkað. Þegar upp koma áföll eða veikindi er enn mikilvægara að veita svigrúm og að nemendum standi viðeigandi úrræði til boða. Fyrir tveimur árum var stofnaður Geðheilbrigðishópur HÍ til að mæta þessari þörf. Sú þjónusta nýttist afar vel eftir erfiða atburði þessa skólaárs og verður vonandi efld enn frekar á næstu árum.
Læknanemarerueinstaklegaskemmtilegurog framtakssamur hópur og það eru forréttindi að vera með ykkur í námi. Skólaárið var sérstakt fyrir margar sakir en þegar þetta er
skrifað hugsa ég til þess með gleði í hjarta að við eigum enn þá inni árshátíð 2020! Ég vil sérstaklega þakka kærum vinum sem hafa setið með mér í stjórn FL - Þórdís, Teitur, Kristín, Hjördís, Daníel og Ingi - ég hefði ekki getað beðið um betri hóp. Vil einnig þakka Engilbert Sigurðssyni deildarforseta, ÞórdísiJónuHrafnkelsdótturkennslustjóraog öllu því góða fólki sem starfar hjá Læknadeild fyrir mjög farsælt samstarf á árinu. Þetta eru merkilegir tímar en við höldum ótrauð áfram. Kæru læknanemar, höldum þétt utan um hvert annað (með 2 metra fjarlægð) og njótum lífsins!
Viktoría Mjöll Snorradóttir Formaður Bjargráðs 2019-2020

Sjöunda starfsár Bjargráðs hófst með Bjargráðsviku eins og tíðkast hefur síðastliðin tvö ár. Hún hefur verið haldin í samráði við Læknadeild og er orðin mikilvægur liður í að undirbúa fyrsta árs læknanema fyrir það stóra verkefni að fræða menntskælinga um skyndihjálp. Bjargráðsvikan hófst með skyndihjálparnámskeiði frá Rauða krossi Íslands og fengu nemarnir skírteini fyrir þátttöku. Vikan er einnig hugsuð til að gefa nemunum innsýn í heim neyðarhjálpar og bráðamóttöku. Fengu þau því fyrirlestra frá Hjalta Má Björnssyni bráðalækni og Jóhanni Eyvindssyni lögreglumanni ásamt því að heimsækja Neyðarlínuna og sjá starfsemi
hennar. Þetta árið var svo haldin stórslysakennsla í fyrsta sinn sem Þórir Bergsson sá um og heppnaðist vel.
Í ár hélt Bjargráður 76 fyrirlestra í 15 skólum á höfuðborgarsvæðinu sem er svipað og hefur verið síðastliðin ár. Kominn var tími til að endurnýja þreyttar skyndihjálpardúkkur og til allrar lukku fengum við styrk úr forvarnarsjóði Reykjavíkurborgar sem nýttur var í þau kaup. Þær stela senunni hvert sem þær fara með sínar fallegu tennur og stæltu magavöðva. Eljusamir Bjargráðsliðar tóku þátt í Vísindasmiðjunni í samstarfi við Háskóla Íslands, sem snýr að því að efla áhuga ungmenna á vísindum.
En starf Bjargráðs er ekki einungis erfiðisvinna og laust við skemmtun. Í október 2019 skipulagði Bjargráður sína árlegu vísindaferð til Landhelgisgæslunnar. Ásgeir Erlendsson upplýsingafulltrúi tók á móti læknanemum og sýndi þeim flugskýlið. Venjulega hefur þyrlulæknir haldið erindi fyrir nemana en
íþettasinnvarhannskyndilegasenduríútkall. En það kom ekki að sök, pöntuð var pizza og fjörið hélt áfram fram eftir kvöldi. Síðastliðin ár hefur eingöngu fyrsta árinu verið boðið í þá vísindaferð en í ár bauðst öllum læknanemum tækifæri á að skrá sig.
Í sumar tekur Bjargráður þátt í Háskóla unga fólksins. Þá eru haldnir örfyrirlestrar fyrir ungmenni landsins. Nýtt skólaár er skammt undan og ekki er ástæða til annars en að líta til þess með björtum augum.
Venjulega hefur Bjargráður lokið starfsári sínu með lokahófi þar sem boðið er upp á veigar og verðlaun færð afkastamestu fyrirlesurum Bjargráðs.Nú við skrif þessa annáls er þó ekki ljóst hvort lokahóf verði haldið að sinni vegna samkomubanns sem sett hefur verið á vegna COVID-19. Okkur þykir það miður og vill Bjargráður þakka fyrirlesurum fyrir dugnað og óeigingjarnt starf.
Guðrún Karlsdóttir Formaður Alþjóðanefndar 2019-2020

Starfsárið 2019-2020 hefur verið viðburðaríkt hjá Alþjóðanefnd. Sumarið 2019 héldu 17 íslenskir nemar út í skiptinám til ólíkra áfangastaða. Má þar nefna Portúgal, Tansaníu, Perú Kanada, og Jórdaníu. Alþjóðanefnd tók síðan á móti 23 nemum í júlí og ágúst. Komu þeir meðal annars frá Jórdaníu, Rússlandi, Ítalíu og Brasilíu. Var þeim skipt niður á hinar ýmsu deildir spítalans og því ekki ólíklegt að íslenskir læknanemar starfandi á spítalanum í sumar hafi rekist á einhver þeirra. Sumarið var svo sannarlega stútfullt af skemmtilegum viðburðum með skiptinemunum og frábærum íslenskum tengiliðum. Má þar nefna vel heppnaðar helgar- og dagsferðir ásamt frábæru Alþjóðakvöldi.
Meðlimir Alþjóðanefndar hafa verið duglegir að sækja alþjóðlegar ráðstefnur á árinu ásamt öðrum samstarfsfélögum. Samnorræna læknanemaráðstefnan FINO var haldin í Reykjavík í nóvember 2019 og átti Alþjóðanefnd þrjá fulltrúa. Um var að
Lilja Dögg Gísladóttir Formaður kennslu- og fræðslumálanefndar 2019-2020

Skólaárið 2019-2020 hefur að venju verið viðburðaríkt hjá kennslu- og fræðslumálanefnd (KF). Við höfum áfram setið fundi kennsluráðs og til viðbótar fundi í starfshópum kennara sem vinna að endurskipulagningu náms í læknisfræði. Endurskipulagningin er mikilvægur liður í framþróun náms í læknisfræði,ekki síst nú þar sem aukning varð á fjölda nemenda í læknadeild nú í haust þegar 60 nýnemar hófu nám. KF situr einnig fundi deildarráðs auk deildarfunda ásamt fulltrúum úr Félagi læknanema (FL) en við höfum átt ánægjulegt samstarf við þau.

ræða vel heppnaða ráðstefnu og á íslenska skipulagsnefndin mikið hrós skilið.Í mars fór síðanframhinnárlegimarsfundur.Þettaárvar ráðstefnan í Rwanda og sendi Alþjóðanefnd tvo fulltrúa. Þessar ráðstefnur eru stór og mikilvægur liður í starfsemi Alþjóðanefndar. Einnig er ánægjulegt hvað áhugi íslenskra læknanema á alþjóðlegu samstarfi hefur aukist upp á síðkastið og hvað mörg samstarfsfélög ásamt læknanemum utan félaga taka þátt.
Helstu áskoranir starfsársins tengdust COVID-19heimsfaraldrinumenviðþurftum meðal annars að fresta hinu árlega bingói Alþjóðanefndar. Einnig þurftum við að gera sérstakar ráðstafanir í tengslum við komandi sumarskipti. Við fengum góðan stuðning menntadeildar Landspítala í þessum málum.
Þetta starfsár hefur farið í innviðauppbyggingu með von um að gera störf nefndarinnar aðgengilegri. Við höfum unnið að nýrri heimasíðu sem við vonum að geti aðstoðað læknanema í skiptinámshugleiðingum. Einnig stofnuðum við Instagram síðu þar sem birtar verða reynslusögur íslenskra læknanema.Síðast en ekki síst þá tók nefndin í notkun nýtt lógó og viljum við þakka Elínu Eddu kærlega fyrir hjálpina með það.
Að lokum vil ég þakka félögum mínum í Alþjóðanefnd kærlega fyrir gott og afkastamikið starfsár. Miklir dugnaðarforkar öll sem eitt. Spennandi verður að sjá hvað næsta starfsár mun hafa upp á að bjóða.
Samspil milli árganga er í hávegum haft hjá KF en stærsta verkefni sem þar má nefna er mentoraverkefnið. 5. árs nemar gegna hlutverki mentora og gera sitt besta til að leiðbeina 1. árs nemum við sín fyrstu skref innan læknadeildar. Mentoraverkefnið hófst þegar núverandi 6. árs nemar voru á 1. ári og því hafi allir árgangar sem sitja í Læknadeild í dag notið góðs af verkefninu.Fyrir hönd míns árgangs hefur verið mjög gleðilegt að bera verkefnið áfram sem við nutum sjálf góðs af á okkar 1.ári.
KF skipulagði aftur kennslu í líkamsskoðun þarsem4.ársnemarkenna2.ársnemumréttu handtökin fyrir verklegt stöðvapróf. Einnig fengu 2. árs nemar kennslu í lífeðlisfræði og lífefna- og sameindalíffræði frá 5. árs nemum þar sem reynt er að setja efnið í klínískt samhengi til að krydda prófalærdóminn.
Kúrsakynningarnar hafa verið á sínum stað þar sem nemendur fara í árgangana sem koma á eftir þeim og kynna námskeiðin framundan og veita góð ráð.
Næstu vikur hefðu átt að vera viðburðaríkar hjá KF en heimsfaraldur hefur sett strik í reikninginn.Samkomubann kemur í veg fyrir sérnámskynninguna og hjartahlustunarvísó í mars en þeir viðburðir bíða spenntir eftir að losnaúrsóttkvínniogtakaámótilæknanemum þegar tíminn kemur. Holsjárkeppnin hefur einnig farið fram helgina fyrir árshátíð FL, áfram er stefnt að því þegar ný dagsetning verður ljós.
Í lok skólaárs hefur KF haldið kynningu á BS-tímabilinu fyrir 2.árs nema og á USMLE prófunum fyrir klíníska nema.Stefnt er að því að þær kynningar verði haldnar en með öðru móti en áður.
Það hefur verið sannur heiður að fara með formennsku þessa frábæra hóps sem skipar KF í ár og fyrir hönd nefndarinnar vil ég þakka kærlega fyrir skólaárið sem er að líða!
Aðalbjörg Ýr Sigurbergsdóttir
Formaður Fulltrúaráðs 2019-2020

Haustönnin hófst á nýnemaferð í félagsheimilið Lyngbrekku í Borgarfirði, þar sem 50 eldhressir nýnemar, ásamt ekki síður hressum nemum af öðrum árum, komu saman og skemmtu sér langt fram á nótt. Fulltrúaráð og stjórn FL slógu svo saman í „back to school“ fögnuð í hliðarsal Granda mathallar viku síðar, svo óhætt er að segja að skólaárið hafi farið af stað af miklum krafti.
Fleiri góðir viðburðir fylgdu í kjölfarið, SpiritusvígslaníseptemberogLæknaleikarnir í nóvember.Mæting á báða þessa viðburði var afburðagóð og skemmtu nemar af öllum árum sér konunglega saman. Heilóvín, Halloween partý Heilbrigðisvísindasviðs, fór fram sama kvöld og Læknaleikarnir, þangað sem um 50 læknanemar lögðu leið sína og dönsuðu fram eftir kvöldi.
Daníel Arnar Þorsteinsson Formaður Lýðheilsufélags læknanema 2019-2020

Nú þegar líður að lokum starfsárs stjórnar Lýðheilsufélags læknanema
2019-2020 er við hæfi að gera upp árið. Á undanförnum árum hefur Lýðheilsufélagið tekið aðra stefnu í viðburðum og eru það mikil forréttindi að fá að sjá félagið þróast og dafna. Undirritaður vill þakka Freydísi, Sóleyju, Brynhildi,Degi,Elínu,Gísla,Hrafni og Ástu fyrir gott samstarf og frábært ár.
Það má segja að Lýðheilsufélagið hafi byrjað starfsárið með trompi þegar það endurskipulagði félagsherbergið. Við settum upp skápa sem nýtast vel til þess að halda utan um hluti sem áður voru samnemendum til ama.
Bangsaspítalinn var á sínum stað 22. september á þremur heilsugæslustöðvum: Efstaleiti, Höfða og Sólvangi. Félagið ákvað
Hamfaraárið 2020 hófst fyrir alvöru með fyrsta viðburði vorannar, árlegri skíðaferð FL ogCurators.Umhelmingurþeirralæknanema sem fóru í ferðina lentu í alvarlegu rútuslysi á leiðinni norður, þar sem ein úr okkar hópi slasaðist illa. Næstu dagar og vikur voru okkur öllum því afar erfiðar og einkenndust af mikilli samstöðu og náungakærleik. Í kjölfar slyssins naut hópurinn aðstoðar fjölmargra viðbragðsaðila og sjálfboðaliða frá Blönduósi og Skagaströnd, auk Rauða krossins, Læknadeildar og Háskóla Íslands, og held ég að ég tali fyrir hönd alls hópsins þegar ég segi að fyrir allan þann stuðning erum við óendanlega þakklát.
Fótboltamót læknanema fór fram í marsmánuði,þar sem lið 2021 árgangsins bar sigur úr bítum. Færa þurfti mótið úr Hveragerði yfir í Hafnarfjörð á síðustu stundu,vegna enn einnar gulrar veðurviðvörunarinnar þennan veturinn, en það kom ekki að sök og úr varð hið fínasta mót.
Árshátíð Félags læknanema var á dagskrá þann 18. apríl en heimsfaraldur og samkomubann gerðu lítið úr þeim áformum.
Árshátíðarnefndin,skipuð meðlimum Fulltrúaráðs og stjórnar FL, lét það ekki slá sig út af laginu og vinnur nú að skipulagningu síðbúinnar árshátíðar í lok sumars.
Vísindaferðir skólaársins voru hver annarri skemmtilegri en fyrr nefndur heimsfaraldur hafði að sjálfsögðu einnig áhrif á þær. Þeir Aðalsteinn Dalmann Gylfason og Fannar Bollason, annars árs Fulltrúaráðsliðar, eiga þó mikið lof skilið fyrir skipulagningu og utanumhald vísindaferðanna, og eiga vafalaust nokkrar góðar uppi í erminni fyrir næsta skólaár.
Aðrir Fulltrúráðsliðar hafa staðið sig með mikilli prýði í vetur og þakka ég þeim fyrir virkilega gott og gjöfult samstarf. Það eru þau Hafþór Sigurðarson og Herdís Eva Hermannsdóttir á fyrsta ári og Thelma Kristinsdóttir,Sigrún Jónsdóttir og Signý Rut Kristjánsdóttir á fjórða,fimmta og sjötta ári.
Kæru læknanemar, þetta skólaár hefur verið ein allsherjar rússíbanareið. Ég vona innilega að næsta ár verði öllu rólegra, þó ekkert verði gefið eftir í félagslífinu. Bráðum kemur betri tíð,það hlýtur bara að vera.
að skipta út „röntgen-tækjunum“ fyrir nýja og almennt betri myndvarpa. Ákveðið var að hafa tvö tæki á hverri stöð því eftirspurn í tækin hefur alltaf verið mikil og kom það vel út. Starfsemin gekk hnökralaust fyrir sig og biðtími fyrir krakkana minnkaði.
Félagið stóð fyrir könnun handa bangsalæknunum eftir daginn og fékk góð viðbrögð en jafnframt mjög gagnlega punkta varðandi það sem mætti betur fara. Félagið mun gera sitt besta til að fylgja því eftir.
Í október hélt félagið fræðslukvöld um ópíóíðafaraldur. Stuttmyndin Heroin(e) var sýndogsíðankynntuÁrniJohnsenogKjartan Þórsson kandídatar verðlaunaverkefni sitt nidurtroppun.is.Umeraðræðaskemaánetinu semgeturveittlæknumniðurtröppunaráætlun á ópíóíðalyfjum fyrir sjúklinga sína.
Í febrúar fékk félagið Þorstein V. Einarsson, meistaranema í kynjafræði við HÍ og stofnanda Karlmennskunnar, til að halda erindi með það að markmiði að hrista upp í viðteknum hugmyndum um karlmennsku og kynhlutverk.Virkilega áhugavert og jafnframt mikilvægt umræðuefni.

Það hefur verið ánægjulegt að taka þátt í verkefninu Sjálfselsk í ár sem hristi upp í hversdagsleika læknanema og reif þá upp úr bókunum þegar efnt var til fjallgöngu á Helgafell. Ótrúlega skemmtilegur dagur og mikil tilbreyting.
Einnig er vert að nefna að félagið átti fulltrúa á FINO ráðstefnunni sem var í Reykjavík í október/nóvember 2019 og fulltrúa á IFMSA ráðstefnunni í Rúanda í mars 2020.
Að lokum vill undirritaður þakka öllum þeim sem hafa mætt á viðburði og aðstoðað við uppsetningu þeirra.
Snædís Inga Rúnarsdóttir Formaður Ástráðs 2019-2020

Sumarið 2019 hófst undirbúningur fyrir 20. starfsár Ástráðs. Sett voru markmið nýrrar stjórnar og undirbúningurfyrirfræðslu annars árs nema hafinn. Í byrjun haustannar var Ástráðsvikan haldin í samstarfi við Læknadeild Háskóla Íslands.Í þeirri viku fengu verðandi fræðarar fræðslu frá hinum ýmsu fagaðilum um málefni sem varða kynheilbrigði. Ástráðsvikunni lauk svo með fræðsluferð út á land.
AðalverkefniÁstráðseraðfræðaallafyrstaárs nema í framhaldsskólum um kynheilbrigði. Yfir starfsárið héldu annars árs læknanemar yfir 160 fyrirlestra í framhaldsskólum landsins. Auk þess fluttu þriðja árs læknanemar 16 fyrirlestra í grunnskólum og félagsmiðstöðvum.
Yfir starfsárið var stefnt að því að hafa tvö fræðslu- og skemmtikvöld fyrir læknanema sem bera nafnið KYNHVÖT. KYNHVÖT 1 var haldin í heimahúsi og fengum við BDSM Ísland til þess að vera með fræðslu um BDSM-hneigð og starfsemi félagsins. Þettaheppnaðistmjögvelogvarfyrirlesturinn gríðarlega fræðandi og skemmtilegur. Þegar þetta er skrifað er óljóst hvernig mun fara með KYNHVÖT 2 vegna COVID-19 faraldursins.
Eitt af markmiðum stjórnar þessa árs var að efla alþjóðasamstarf. Í mars tók Ástráður þátt í March Meeting alþjóðlegra samtaka læknanema, IFMSA, í Rúanda. Einnig var stefnt að þátttöku á ráðstefnu The Northern European Conference on Sexuality Education Projects (NECSE) í Þýskalandi í apríl en henni var frestað vegna COVID-19.
Almennur félagsfundur var haldinn í október þar sem þörf var á að koma mikilvægum lagabreytingum í gegn. Nýtt útlit á fyrirlestri Ástráðs var kynntur á fundinum en Hera Björg, meðstjórnandi á 3. ári, hafði unnið
Geðfræðslufélags háskólanema

Kristín Hulda Gísladóttir
Formaður Hugrúnar 2019-2020
Hugrún er geðfræðslufélag háskólanema sem hefur það að markmiði að fræða ungt fólk um geðheilsu, geðraskanir og úrræði í geðheilbrigðiskerfinu.Stærsta verkefni Hugrúnar ár hvert er að ferðast um Ísland og halda fyrirlestra í framhaldsskólum um geðheilsu og skyld málefni,endurgjaldslaust.
Í ár tóku 112 háskólanemar úr HÍ, HR og HA þátt í starfsemi félagsins sem fræðarar í sjálfboðaliðastarfi.Félagiðheimsóttilangflesta framhaldsskóla landsins áður en skólastarf var fellt niður sökum COVID-19 faraldursins. Þá hélt félagið einnig fyrirlestra í nokkrum
félagsmiðstöðvum og fyrir alla 9. bekki í Hafnarfirði. Líkt og fyrri ár hlaut félagið mikinn meðbyr frá nemendum,kennurum og skólastjórnendum.
Í byrjun starfsárs var ákveðið að uppfæra vefsíðu félagsins til að auka aðgengi almennings að geðfræðslu (gedfraedsla.is). Síðan var opnuð í apríl 2020 með bættum upplýsingum, fleiri tungumálum og leiðbeiningum fyrir foreldra um hvernig ræða megi geðheilsu heima fyrir. Samhliða opnun fór félagið í öflugt kynningarstarf til þess að vekja athygli á síðunni. Heimsóknum á síðuna hefur fjölgað gífurlega í kjölfarið og von er til þess að vefsíðan muni auka vitneskju ungs fólks um geðheilbrigðismál, bæta aðgengi aðfluttra Íslendinga að upplýsingum og auka umræðu í samfélaginu og inni á heimilum.
Sumarið 2019 stóð Hugrún fyrir árlegu fjáröflunarbingói og hefur aldrei safnast jafn há fjárhæð! Þá stóð félagið fyrir opnum
hörðum höndum yfir sumarið við að breyta útlitinu og erum við hæstánægð með útkomuna.ViðfengumteiknarannÖlduLilju tilaðgeramyndirfyrirfyrirlesturinnogeinnig fyrir Instagramsíðu Ástráðs. Á þessu starfsári hefur gengið mjög vel með Instagramsíðu Ástráðs en nú í lok starfsársins eru fylgjendur fleiri en þúsund manns. Á vorönn hófum við vikulega fræðslu á Instagram sem öll stjórnin hefur tekið þátt í.
Framundan eru mörg spennandi og krefjandi verkefni. RÚV núll stendur fyrir hlaðvarpsþáttum um kynlíf og mun Ástráður aðstoða umsjónarmenn þáttarins við að svara heilbrigðistengdum spurningum. Einnig á Ástráður stórafmæli í ár en í maí 2020 hefur Ástráður starfað í heil 20 ár. Stefnt er á að halda upp á það í sumar.
Við í stjórn Ástráðs þökkum kærlega fyrir okkur og óskum næstu stjórn góðs gengis á nýju starfsári. Síðast en ekki síst viljum við þakka öllum sem hafa komið að starfsemi Ástráðs í ár - án ykkar væri félagið ekkert!
fræðslukvöldum í Háskóla Íslands haustið 2019 þar sem fram komu fagaðilar og einstaklingar með reynslusögur. Félagið hélt þrjá þjálfunardaga þar sem fræðurum var kenntaðflytjafyrirlesturfélagsins.Ínóvember 2019 stóð Hugrún fyrir viðburðinum„Andleg heilsa á tímum loftslagsbreytinga“ ásamt Ungum umhverfissinnum, þar sem viðfangsefnið var áhrif loftslagsbreytinga á andlega heilsu. Félagið hélt áfram að auka virkni sína á samfélagsmiðlum og nýta Instagram sem vettvang til að deila góðum ráðum fyrir geðheilsuna.
Mikilvægi þess að ungt fólk fái fræðslu um geðheilsu er gífurlegt og þeir háskólanemar sem taka þátt í starfsemi Hugrúnar eiga mikið hrós skilið fyrir þá samfélagslegu ábyrgð sem þeir sýna með því að sinna fræðslu sem ætti að vera á ábyrgð stjórnvalda að tryggja. Þökk sé óeigingjörnu starfi þeirra mun félagið halda áfram að dafna, auka umsvif sín og stuðla að bættri geðheilsu íslenskra ungmenna.

Viktoría Mjöll Snorradóttir Fimmta árs læknanemi 2019-2020
Hildur Harðardóttir Fæðingar- og kvensjúkdómalæknir
Inngangur
Hér verður fjallað um 22 ára frumbyrju sem greindist með fósturdauða í legi við 35 vikur og 6 daga. Við komu í hefðbundna meðgönguvernd heyrðist ekki fósturhjartsláttur og var andlát staðfest með ómskoðun á Landspítalanum (LSH). Hefðbundnar rannsóknir sem gerðar eru við þessar aðstæður bentu til sykursýki tegund 1 (SS1) og jafnframt ræktuðust grúppu B streptókokkar (GBS) frá leggöngum, þvagi og húð nýbura. Fjallað verður um SS1 og GBS í fræðilegri umræðu þar sem báðir þættir gætu verið orsakavaldar andlátsins. Tilfellið er skrifað eins og það var unnið upp í tímaröð. Tilgangur með umfjölluninni er að sýna hvernig uppvinnsla fer fram þegar fósturdauði greinist á seinni hluta meðgöngu. Nú er burðarmálsdauði (BMD) á Íslandi í sögulegu lágmarki. Hvert tilfelli er yfirfarið af nákvæmni og leitað leiða til að finna skýringar og jafnframt læra af því. Þrátt fyrir góða meðgönguvernd og fæðingarþjónustu hér á landi verður aldrei hægt að koma í veg fyrir allar andvana fæðingar.
Sjúkrasaga
22 ára hraust frumbyrja, gengin 35v6d, var send á bráðamóttöku meðgöngudeildar af heilsugæslustöð þar sem hún var í hefð-
bundinni meðgönguvernd. Þar heyrðist ekki fósturhjartsláttur og var konan því send á Kvennadeild LSH. Þar var fósturdauði staðfestur með tveimur ómskoðunum. Ómun sýndi fóstur í höfuðstöðu, engar fósturhreyfingar og hjarta án hjartsláttar. Á heilsugæslu hafði síðast verið hlustaður hjartsláttur við 33v6d og móðirin taldi sig finna hreyfingar síðan,þar til deginum áður.Nú tók við greiningarferli vegna fósturdauða. Teknar voru blóðprufur (tafla I) samkvæmt verklagi LSH og þvag skoðað og sent í ræktun (tafla II) ásamt stroki úr leggöngum. Rætt var við konuna og barnsföður um væntanlega fæðingu og hvaða þjónusta væri í boði á þessum erfiðu tímum. Óskaði konan eftir að fara heim og koma daginn eftir í framköllun fæðingar á þeim forsendum að undangengnar rannsóknir, sérstaklega blóðstorkupróf, væru eðlilegar. Gefið var mífepristón um munn og parinu ráðlagt að hafa samband ef verkir færu versnandi og/eða ef blæðing yrði um leggöng. Meðgönguvernd
Konan hafði enga þekkta áhættuþætti og var í meðgönguvernd á heilsugæslu þar sem hún mætti í allar viðeigandi skoðanir. Í upphafi meðgönguvarlíkamsþyngdarstuðull27,6.Tók hún fólínsýru eins og ráðlagt var.Ómskoðanir voru gerðar við 12 og 20 vikur. Bygging og útlit fósturs var eðlilegt í báðum skoðunum og ekki greindist missmíð af neinu tagi. Fylgja var eðlileg í bæði skipti.Legvatnsmagn var eðlilegt í báðum skoðunum og ekki merki um óeðlilegan fósturvöxt né vatnsleg (polyhydramnion).
Félagssaga
Í sambúð og býr með barnsföður. Frá mið-Evrópu, búið á Íslandi í tvö ár. Takmörkuð íslenskukunnátta, hafði fengið túlk í fyrstu meðgönguskoðun en eftir það afþakkað túlk og kosið að taka vini með til að túlka.
Innlögn
Konan kom á fæðingarvakt sama kvöld vegna samdrátta og uppkasta. Hún lýsti
miklum þorsta og munnþurrk sem hafði hrjáð hana undanfarnar tvær vikur. Ásamt því hafði hún einnig verið orkulaus, slöpp, með ógleði og uppköst og tjáð þá líðan við heilbrigðisstarfsfólk. Við innlögn var blóðþrýstingur132/84ogpúls90slög/mínútu. Hæð legbotns var 36 sm. Þvagstix sýndi 1+ af ketónum í þvagi en enga eggjahvítu. Í samræmi við verklagsreglur um andvana fæðingar voru gerðar viðeigandi rannsóknir. Blóðsykur mældist 10,2 mmól/L- en ekki var brugðist við þeirri niðurstöðu á þessum tíma. Morguninn eftir hófst framköllun fæðingar með mísóprostól um munn og niðurstöður fyrstu blóðprufa voru skoðaðar (tafla I). HbA1cvarhækkað,71mmól/mólogþvagstix sýndi fjóra plúsa (+) af ketónum og glúkósa.Í kjölfarið voru tekin blóðgös úr slagæð til að athuga hvort sykursýra (diabetic ketoacidosis: DKA) væri í uppsiglingu sem reyndist ekki, þar sem bíkarbónat var innan marka. Fengin var ráðgjöf innkirtlasérfræðings sem mælti með að gefa langvirkt insúlín, Lantus® 8 einingar. Einnig var mælt með að gefa hraðvirkt insúlín, NovoRapid®, ef blóðsykur héldi áfram að hækka út frá fyrirfram ákveðnu skema. Markmið blóðsykurs í fæðingu er yfir fjórum en undir sjö mmól/L en þar sem barn var látið þurfti ekki svo stíf skilyrði. Ekki var settur upp vökvi í æð en brýnt fyrir konunni mikilvægi þess að drekka vel af vökva. Það er vegna hættu á ofþurrki (hyperosmolar dehydration) sem getur átt sér stað þegar blóðsykur er hár og DKA þróast. Innkirtlasérfræðingur pantaði blóðprufur til mælingar á sjálfsofnæmismótefnum vegna sykursýki (tafla I) sem reyndust síðar vera neikvæð.
Sólarhring síðar fæddist andvana drengur klukkan 17:18, fæðingarþyngd 3025 grömm, lengd 51 sm, höfuðummál 29 sm. Augntóftir innfallnar og sást ekki í augu. Flögnun á húð, innfallinn kviður.
Tekið var strok í almenna ræktun af húð nýburans og úr koki, einnig frá fylgju og milli himna (chorion-amnion). Tekið var
APTTsek32,329-44
RæktanirNiðurstöður
Ræktanir úr leghálsi
KlamydiaNeikvæð LekandiNeikvæð
Ræktanir úr leggöngum
GBSTalsverður vöxtur
Staph.aureusTalsverður vöxtur
Ræktanir úr þvagi
GBS og S.aureus
Mótefnamælingar fyrir veirum
Kleihauer%fósturfruma<0,01<0,01
ALAT
Gallsýrurmcmól/L70-15
TSHmIU/L0,910,3-4,2
fT4pmól/L15,812,0-22
Islet cell antigen,IA-2U/mLNeikvætt47
Glutamate- decarboxylase, GAD-65 nU/mLNeikvætt<70
Zinc Transporter 8,ZnT8einingNeikvætt<400
blóð úr naflastreng til blóðflokkunar og naflastrengsbútur ásamt fylgju- og húðsýni sent í litningarannsókn og örflögugreiningu. Fylgjanvarsendírannsóknámeinafræðideild.
Rannsóknarniðurstöður
Á meðgöngu eiga lífeðlisfræðilegar breytingar sér stað sem valda breytingum á blóðmynd og hafa þarf í huga þegar blóðprufur eru túlkaðar. Eðlilegt er að hvít blóðkorn séu vægt hækkuð en CRP hækkar ekki nema um bólguviðbragð séaðræðaoggeturþvíveriðhækkaðviðupphaf fæðingar.Kreatínín lækkar á meðgöngu vegna aukningar á gaukulsíunarhraða.Eðlilegt er að storkuþættir hækki á meðgöngu og er talið vera vörn líkamans gegn blóðtapi í fæðingu. Ekki voru merki um blóðstorkusótt en þá
>30 en <40.000/mL
Herpes simplex IgGJákvæð
Herpes simplex IgMNeikvæð
CytomegalovírusNeikvæð
Rauðir hundar IgGJákvæð
Rauðir hundar IgMNeikvæð
ParvovírusNeikvæð
Toxoplasma IgMNeikvæð
Toxoplasma IgGJákvæð
Tafla III. Niðurstöður ræktana frá nýbura
RæktanirNiðurstöður
Kok Talsverður vöxtur af GBS
HolhöndTalsverður vöxtur af GBS
lækkar fíbrinógen og á móti hækkar D-dimer (taflaI).Þessi gildi voru innan eðlilegra marka fyrir meðgöngu.
C-peptíðermælttilaðmetainsúlínframleiðslu í briskirtli og bendir lækkun þess til sykursýki. Því voru þessi gildi innan marka. Ræktanir frá leghálsi/leggöngum sýndu töluverðan vöxt af GBS, einnig í þvagi og af yfirborði nýburans (tafla II og III).Mótefnamælingar fyrir Herpes simplex, cytomegaloveiru, rauðum hundum og parvoveiru voru allar neikvæðar en jákvætt IgG fyrir Toxoplasma sem bendir til eldri sýkingar. Litningarannsókn fósturs var eðlileg.
Krufning á nýburanum sýndi stórt barn miðað við meðgöngulengd og hafði það útlit sem samrýmist sykursýkiheilkenni nýbura. Fylgjan vóg 260 grömm sem er lítið miðað við þyngd fósturs.
Fræðileg umræða
Andvana fæðingar
Andvana fæðing verður þegar engin lífsmörk finnast hjá barni við fæðingu. Tilsettum viðmiðum um hvenær fóstur telst barn þarf að vera náð til að barnið teljist andvana fætt en annars er talað um fósturlát. Á Íslandi er miðað við 22 vikur og 0 daga meðgöngu eða ef barnið vegur að minnsta kosti 500 grömm, ef meðgöngulengd er óviss. Á Íslandi sem
og á hinum Norðurlöndunum er notast við Nordic-Baltic perinatal death classification1 en þar til árið 1994 var miðað við 28 vikna meðgöngulengd og/eða fæðingarþyngd 1000 grömm.2 Vegna framþróunar sem orðið hefur í fæðingarhjálp og nýburalækningum eiga sífellt fleiri fyrirburar möguleika á að lifa við styttri meðgöngulengd og lítur nýja skilgreiningin til þessarar þróunar. Tíðni andvana fæðinga á Íslandi var árið 2016 2,7‰,3 en tíðnin hefur lækkað umtalsvert á síðastliðnum 30 árum.2
Grunur um fósturlát vaknar þegar hjartsláttur heyrist ekki við hlustun með Doppler og greiningin er svo staðfest með ómskoðun. Ómskoðun er framkvæmd af tveimur vönum ómskoðurum til staðfestingar. Framkvæmd er nákvæm skoðun á byggingu og útliti fósturs ásamt því að lega þess er metin og legvatnsmagnið.
Samkvæmt verklagsreglum LSH eru gerðar rannsóknirtilaðreynaaðkomastaðorsökandlátsins (sjá flæðirit).Blóðhagur er tekinn til að
útiloka afbrigðileika í blóðrauða (hemoglobin) og athuga hvort um sýkingu sé að ræða. Þvag er sent í almenna ræktun ásamt stroki fyrir klamydíu og lekanda úr leggöngum/leghálsi. Einnig eru gerðar mótefnamælingar fyrir ákveðnum sýkingavöldum (sjá flæðirit).4 Með storkuprófum er verið að athuga hvort bráð blóðstorkusótt sé til staðar en við fósturdauða er aukin áhætta, sérstaklega ef að fóstrið hefur verið látið í einhvern tíma.5 Kleihauer próf athugar hvort rauð blóðkorn frá fóstri sé að finna í blóðrás móður, sem vísbending
Fá ítarlegar upplýsingar frá/um móður Ómskoðun
• Nákvæm skoðun á fóstri/fósturgallar
• Legvatnsmagn
• Lega og staða fósturs
Ef grunur er um sýkingu
• Strok frá leggöngum í almenna ræktun og frá leghálsi í klamydíu
• Þvagræktun
Barn
• Ytri skoðun
• Ljósmyndun
• Yfirborðsstrok
• Húðflipi í litningarannsókn
• Krufning
Skv. niðurstöðum krufningar
Vaxtarskerðing fósturs
Blóðprufur við greiningu:
• Blóðstatus, APTT, PT, fíbrínógen, DDimer, CRP
• Kleihauer
Blóðprufur úr naflastreng
• Blóðflokkun og Coombs próf
Meðgöngueitrun
Blóðprufur við innlögn
• BAS/BKS (flokkun og mótefnaskimun)
• Þvagsýra, Kreatínin
• ALAT, LD, Gallsýrur (fastandi)
• TSH, fT4, HbA1c
• Cytomegalovírus, Toxoplasma, Herpes, Parvoveira, Rauðir hundar
• Syphilis
Stixa þvag
Fylgja og naflastrengur
• Almenn skoðun, skrá lýsingu
• Almennar ræktanir (milli belgja), og af barni: kok og holhönd
• Biti af fylgju og naflastreng í litningarannsókn
• Fylgja og strengur send í rannsókn
Flæðistruflanir eða blóðtappar í fylgju
Saga um storkutruflanir hjá móður/fjölskyldu
Skimun fyrir bláæðasegahneigð (þar með talið anticardiolipin) Frekari rannsóknir/ráðgjöf samkvæmt niðurstöðum krufningar.
Óútskýrður fósturdauði
um blæðingu frá fóstri til móður.6,7 Aðrar blóðprufur sem eru teknar eru HbA1c, TSH, LD, ALAT, þvagsýra og gallsýrur. Afbrigðilegar niðurstöður benda til sjúkdóma sem geta valdið fósturdauða.
Eftir fæðingu eru tekin strok af yfirborði nýburans sem send eru í almenna ræktun. Einnig er tekið strok frá fylgju og hún send á rannsóknarstofu í meinafræði. Sendur er naflastrengsbútur, fylgjusýni og húðsýni úr holhönd barnsins fyrir litningarannsóknir og örflögugreiningu. Frekari rannsóknir eru framkvæmdar eftir því hvað niðurstöður blóðprufa gefa til kynna.
Stefnt er að fæðingu sem fyrst eftir að búið er að greina fósturdauða í legi. Margar konur vilja ekki bera látið barn lengi og hafa þarf í huga að líkur á storkutruflunum aukast með tímanum.5 Ef konan óskar getur hún farið heim í allt að sólarhring áður en fæðing er framkölluð, ef ekki eru merki um röskun í blóðstorku og almennt ástand hennar leyfir.4 Fyrir heimferð er gefið mífepristón 200 mg um munn, en það er and-prógesterón, og styttir tíma frá byrjun framköllunar fæðingar að fæðingu.8 Í kjölfarið er gefið mísóprostól 25 mcg, en tíðni gjafa og fjöldi tafla er háð meðgöngulengd. Mísóprostól er prostaglandin hliðstæða en slík efni finnast í leginu og sjá um að mýkja leghálsinn og örva samdrætti.9 Ef fyrri fæðing var með keisaraskurði eða annað ör er á legi eru auknar líkur á legbresti samhliða prostaglandin notkun. Þá þarf að lækka skammta eða íhuga aðrar aðferðir við framköllun fæðingar. Ein leið er að setja þvaglegg í legháls og fylla með saltvatni.Þá fæst aflfræðileg víkkun á leghálsi og oftast er hægt að halda áfram framköllun fæðingar með því að gera belgjarof í kjölfarið.
Við andvana fæðingu er ávallt mælt með krufningu. Ræða þarf við foreldrana og útskýra að krufningin geti leitt í ljós óþekktar orsakir fyrir andláti fóstursins. Ef foreldrar eru mótfallnir krufningu er nauðsynlegt að ræða þörf hennar af nærgætni og umhyggju. Niðurstöður krufningar geta komið sér vel síðar þar sem um helmingur foreldra andvana fæddra barna eignast fleiri börn og hættan á endurtekningu er um tvisvar til sjö sinnum meiri en í almennu þýði.10
Að missa barn seint á meðgöngu er áfall og mikilvægt er að sinna sálgæslu foreldra og aðstandenda með viðeigandi hætti.11 Ávallt er stefnt að eðlilegri fæðingu við þessar aðstæður og að veita viðeigandi verkjastillingu ásamt andlegum stuðningi. Foreldrarnir eru hvattir til að sjá barnið og halda á því. Til boða stendur að setja barnið í kælivöggu sem seinkar hrörnun líkamans eftir andlátið og gefur kost á að vera með barnið hjá sér í allt
að 48 klukkustundir.4 Auk fæðingarlækna, ljósmæðra og barnalækna eru ýmsir aðrir fagaðilar sem veita andlega aðhlynningu, meðal annars prestur, sálfræðingur og félagsráðgjafi. Þegar fósturdauði er staðfestur er boðið upp á viðtal við prest til að veita foreldrum og aðstandendum stuðning og áfallahjálp óháð trú fólks. Ef foreldrar eru utan þjóðkirkju má leita eftir stuðningi frá trúfélagi þeirra. Aðstoð sálfræðings er veitt á síðari stigum eða eftir því sem þurfa þykir. Félagsráðgjafi kannar réttindi foreldranna og upplýsir þá um rétt til fæðingarorlofs undir þessum kringumstæðum.
Þegaríljóskomaðblóðsykurvarhækkaðurog síðar að fæðingarþyngd barns var há miðað við meðgöngulengd, vaknaði grunur um SS1 og gæti það átt þátt í dauða barnsins. Mælingar á mótefnum fyrir SS1 reyndust neikvæðar sem þó er algengt þegar SS1 greinist á fullorðinsárum og einnig var C-peptíð innan marka en það mælir gegn SS1. Einnig kom í ljós lítil fylgja sem ekki annaði súrefnis- og næringarþörf fóstursins, sem var stórt miðað við meðgöngulengd og því hugsanlegt að fylgjuþurrð skýri fósturdauðann.Þá ræktuðust GBS hjá móður og barni en það er þekkt orsök burðarmálsdauða. Þessir þættir verða reifaðir hér að neðan.
Sykursýki fyrir meðgöngu
Þráttfyriraðtíðniandvanafæðingaséalmennt að lækka,stendur sú tala í stað hjá konum með sykursýki fyrir þungun.12 Samkvæmt íslenskri rannsókn frá árinu 2013 um þungaðar konur með sykursýki kom fram að BMD var fjórum sinnum hærri en í almennu þýði árin 19992010.13 Algengi sykursýki fer vaxandi hjá barnshafandi konum,þá sérstaklega sykursýki tegund 2 (SS2) en SS1 er það einnig. Á Íslandi var tíðni sykursýki fyrir þungun um 1.82% árið 2005, en hafði hækkað úr 0.81% frá 1999.13
Ásamt aukinni hættu á andvana fæðingum eykst hætta á öðrum fylgikvillum fósturs/ barns. Til dæmis sykursýkisheilkenni nýbura og meðfæddum missmíðum í öllum líffærakerfum,meðal annars hjarta,miðtaugakerfi og útlimum. Meðfæddar missmíðar orsaka einhvern hluta andvana fæðinga.Fyrir móður eru auknar líkur á að eignast þungbura (macrosomia), fæða fyrirbura, fá háþrýsting og/ eða meðgöngueitrun. Aukin tíðni fylgikvilla móður og fósturs/barns stuðlar að aukinni tíðni inngripa svo sem framköllun fæðingar, fæðingu með keisaraskurði og/eða sogklukku/ töng. Samkvæmt íslensku rannsókninni frá 2013 fæddust 65% barna sykursjúkra kvenna með keisaraskurði samanborið við 17% í almennu þýði á sama tíma. Fæðing með sogklukku var hins vegar lægri en í almennu þýði; 4% á móti 7%. Ef fóstur er áætlað
>4500 grömm er mælt með fæðingu með valkeisaraskurði til að forða skaða á barni í fæðingu, einkum axlarklemmu og taugaskaða í kjölfarið.13
Talið er að hár blóðsykur hjá móður leiði til hás blóðsykurs hjá barni. Glúkósi frá móður fer yfir fylgju til barns, sem bregst við með því að framleiða meira insúlín.14 Þessi efnaskipti hafa áhrif á bæði vöxt fóstursins og starfsemi fylgjunnar. Hjá mæðrum með SS1 er þyngd fylgjunnar almennt meiri og hafa þær því hærra fylgju:fóstur þyngdarhlutfall samanborið við aðrar mæður.Talið er að hátt insúlín fósturs auki hættu á fósturköfnun en súrefnisþörf er aukin hjá fóstrum sykursjúkra og þannig gengur fyrr á súrefnisbirgðir.15
Rannsóknir hafa sýnt að þungaðar konur með sykursýki sem eignast andvana barn, hafa hærri HbA1c gildi,bæði snemma og seinna á meðgöngu16,17 og tíðni andvana fæðinga eykst eftir því sem HbA1c gildið hækkar.18 Þetta rennir stoðum undir mikilvægi blóðsykurstjórnunar móður, sem er einnig mikilvæg fyrirþungun.12,19 Íklínískumleiðbeiningumer mælt með að halda HbA1c undir 6.5%.20 Góð sykurstjórnun krefst nákvæmni í mataræði og insúlínskömmtun af hálfu móður ásamt auknu eftirliti í meðgönguvernd. Þegar líður á meðgönguna eykst insúlínmótstaða í vefjum og þar með eykst insúlínþörf.13
GBSsýklareruhjúpaðirgramjákvæðirkokkar og eru mikilvæg orsök burðarmálsdauða í heiminum. Stærsti áhættuþátturinn fyrir sýkingu er endaþarms- og leggangasýklun móður. Á Íslandi bera um 24.3% þungaðra kvenna GBS.21 Mæðurnar eru oftast einkennalausar en barnið getur komist í snertingu við bakteríuna við fæðingu. Ekki sýkjast allir nýburar en GBS fannst í húðsýni hjá um það bil 25% nýbura þeirra kvenna sem enn voru GBS berar hér á landi í fæðingunni og eingöngu 1-2% af þeim verða alvarlega veikir.21 Bakterían getur einnig ferðast upp í legið frá leggöngum, yfirleitt eftir að legvatn fer. Því hefur verið lýst að GBS geti borist til barna í gegnum heilan belg og fjölgað sér í legvatninu.Þannig getur orðið sýking í legi.22 Lengi hefur verið umdeilt hvort skima eigi allar þungaðar konur fyrir GBS á meðgöngu. Á Íslandi er stuðst við áhættuþáttanálgun þar sem mælt er með sýklalyfjagjöf í fæðingu ef konan er þekktur GBS beri, hefur áður eignast barn með GBS sýkingu, GBS hefur greinst í þvagi eða leggangastroki á meðgöngu,óháðfjöldabaktería,eðahúnhefur merki um sýkingu í legi eða hita (>38.0ºC) í fæðingu. Einnig er mælt með fyrirbyggjandi sýklalyfjum við fyrirburafæðingu (<37v).4 Í Bandaríkjunumhefurveriðboðinskimunfyrir
allar þungaðar konur síðan 2002.23 Borið er kennslámunfleirikonurmeðGBSþegarallar mæður eru skimaðar samanborið við notkun áhættulíkansins.24 Rannsóknir hafa sýnt að sýklalyfjagjöf í æð í fæðingu hjá GBS berum dregur marktækt úr líkum á snemmkominni GBS sýkingu nýbura.25 Rannsóknum ber hins vegar ekki saman um hvort sýklalyfjagjöf minnki líkur á nýburadauða á fyrstu viku. Hins vegar dregur slík skimun og meðferð ekki úr fjölda síðkominna GBS sýkinga.25, 26 Aukin notkun sýklalyfja er áhyggjuefni því hún getur stuðlað að þróun ónæmra baktería.
22 ára gömul frumbyrja gengin 35v6d greindist með látið fóstur í hefðbundinni meðgönguvernd.HáttHbA1cgildivaktigrun
umSS1semvarsíðarstaðfestafinnkirtlalækni þó svo að C-peptíð var innan marka.Um er að ræðaflókiðtilfelliþarsemekkierljósthvernig sykursýkin muni þróast. Við eftirgrennslan hafði konan haft einkenni sykursýki síðustu vikur meðgöngunnar. Nýburinn var þungur miðað við meðgöngulengd og hafði útlit sem samrýmdist sykursýkiheilkenni. Við krufningu var fylgjan minni en búast mátti við.Þvíerhugsanlegtaðumsamverkandiáhrif hafi verið að ræða,það er fylgjuþurrð samhliða sykursýki sem útskýrir andlát barnsins. GBS ræktaðist úr þvagi móður á meðgöngu en óljóst er hvort það var meðhöndlað á þeim tíma. Samkvæmt verklagsreglum Landspítala hefði átt að fylgja því eftir með sýklalyfjagjöf í fæðingu,en barnið lést áður en fæðing hófst og því ólíklegt að GBS sé orsakavaldur í dauðsfallinu.
1. Langhoff-Roos J, Borch-Christensen H, Larsen S, Lindberg B, Wennergren M. Potentially avoidable perinatal deaths in Denmark and Sweden 1991. Acta Obstet Gynecol Scand. 1996;f(9):820-5.
2. Hauksdottir R, Porkelsson P, Palsson G, Bjarnadottir RI. Perinatal mortality in Iceland 1988-2017. Laeknabladid. 2018;104(7-8):341-6.
3. Jónasardóttir EE, V.H;. Fæðingarskrá 2016.
4. Gæðahandbók Landspítalans. Hjartardóttir H, Vernharðsdóttir As. Útgáfudagur 28.06.18. Sótt 15.03.20.
5. Maslow AD, Breen TW, Sarna MC, Soni AK, Watkins J, Oriol NE. Prevalence of coagulation abnormalities associated with intrauterine fetal death. Can J Anaesth. 1996;43(12):1237-43.
6. Krywko DS, S.M;. Kleihauer Betke Test. 2019.
7. Silver RM, Varner MW, Reddy U, Goldenberg R, Pinar H, Conway D, et al. Work-up of stillbirth: a review of the evidence. Am J Obstet Gynecol. 2007;196(5):433-44.
8. Constant D, Harries J, Malaba T, Myer L, Patel M, Petro G, et al. Clinical Outcomes and Women’s Experiences before and after the Introduction of Mifepristone into Second-Trimester Medical Abortion Services in South Africa. PLoS One. 2016;11(9):e0161843.
9. Alfirevic Z, Aflaifel N, Weeks A. Oral misoprostol for induction of labour. Cochrane Database Syst Rev. 2014(6):CD001338.
10. Fretts R. Stillbirth epidemiology, risk factors, and opportunities for stillbirth prevention. Clin Obstet Gynecol. 2010;53(3):588-96.
11. Nuzum D, Meaney S, O’Donoghue K. The impact of stillbirth on bereaved parents: A qualitative study. PLoS One. 2018;13(1):e0191635.
12. Mackin ST, Nelson SM, Wild SH, Colhoun HM, Wood R, Lindsay RS, et al. Factors associated with stillbirth in women with diabetes. Diabetologia. 2019;62(10):1938-47.
13. Gunnarsdottir SS, Gudmundsdottir A, Hardardottir H, Geirsson RT. Diabetes of type 1, pregnancy and glycemic control. Laeknabladid. 2013;99(7-8):339-44.
14. Group HSCR. Hyperglycemia and Adverse Pregnancy Outcome (HAPO) Study: associations with neonatal anthropometrics. Diabetes. 2009;58(2):453-9.
15. Vambergue A, Fajardy I. Consequences of gestational and pregestational diabetes on placental function and birth weight. World J Diabetes. 2011;2(11):196-203.
Hafa má í huga að tungumálaörðugleikar valda samskiptaerfiðleikum og mögulegt er að það hafi átt þátt í þessu tilfelli til dæmis hvað varðar aðgengi að heilbrigðisþjónustu.
Sérstakar þakkir fær Steinunn Arnardóttir fyrir aðstoð og leiðsögn við skrif tilfellisins. Ég vil einnig þakka Hildi Harðardóttur leiðbeinanda mínum fyrir frábæra handleiðslu.
Fengið var tilskilið leyfi fyrir birtingu þessa tilfellis.
16. Lauenborg J, Mathiesen E, Ovesen P, Westergaard JG, Ekbom P, Molsted-Pedersen L, et al. Audit on stillbirths in women with pregestational type 1 diabetes. Diabetes Care. 2003;26(5):1385-9.
17. Rackham O, Paize F, Weindling AM. Cause of death in infants of women with pregestational diabetes mellitus and the relationship with glycemic control. Postgrad Med. 2009;121(4):26-32.
18. Ludvigsson JF, Neovius M, Soderling J, Gudbjornsdottir S, Svensson AM, Franzen S, et al. Maternal Glycemic Control in Type 1 Diabetes and the Risk for Preterm Birth: A Population-Based Cohort Study. Ann Intern Med. 2019;170(10):691-701.
19. Kinsley B. Achieving better outcomes in pregnancies complicated by type 1 and type 2 diabetes mellitus. Clin Ther. 2007;29 Suppl D:S153-60.
20. guideline N. Diabetes in pregnancy: management from preconception to the postnatal period. 2015.
21. Bjarnadottir I, Kristinsson KG, Hauksson A, Vilbergsson G, Palsson G, Dagbjartsson A. [Carriage of group B beta-haemolytic streptococci among pregnant women in Iceland and colonisation of their newborn infants.]. Laeknabladid. 2003;89(2):111-5.
22. Randis TM, Baker JA, Ratner AJ. Group B Streptococcal Infections. Pediatr Rev. 2017;38(6):254-62.
23. Prevention of Group B Streptococcal Early-Onset Disease in Newborns: ACOG Committee Opinion, Number 782. Obstet Gynecol. 2019;134(1):e19-e40.
24. Schrag SJ, Zell ER, Lynfield R, Roome A, Arnold KE, Craig AS, et al. A population-based comparison of strategies to prevent early-onset group B streptococcal disease in neonates. N Engl J Med. 2002;347(4):233-9.
25. Lukacs SL, Schoendorf KC, Schuchat A. Trends in sepsis-related neonatal mortality in the United States, 1985-1998. Pediatr Infect Dis J. 2004;23(7):599-603.
26. Ohlsson A, Shah VS. Intrapartum antibiotics for known maternal Group B streptococcal colonization. Cochrane Db Syst Rev. 2014(6).
Flæðirit um verklag andvana fæðinga, upprunaleg heimild Queensland Maternity and Neonatal clinical Guideline. Stillbirth care, Guideline No NM1 1.24-V4-R16. Aðlagað að vinnuleiðbeiningum LSH. Sótt úr Gæðahandbók Landspítalans.

Hlín Þórhallsdóttir
Fimmta árs læknanemi 2018-2019
Judith Amalía Guðmundsdóttir Sérfræðingur í gigtlækningum barna
Gylfi Óskarsson
Sérfræðingur í hjartalækningum barna
Inngangur
Hér er fjallað um fimm ára stúlku sem kom á bráðamóttöku vegna hita, útbrota og slappleika. Greiningin er ekki tekin fram í upphafi og er lesandi hvattur til að íhuga mismunagreiningar og uppvinnslu við lestur.
Saga
Fimm ára gömul áður hraust stúlka kom á heilsugæslu á Akureyri í fylgd móður vegna útbrota, slappleika, hita og eymsla í hálsi. Hún hafði verið með 39,5°C hita í tvo daga og voru nú lítil rauð blettótt (macular) útbrot komin fram á lófum og iljum.Grunur var um streptókokkasýkingu í hálsi en streptókokkahraðpróf reyndist þó neikvætt. Einnig var grunur um hand-, fót- og munnsjúkdóm (hand-, foot- and mouth disease). Stúlkan var greind með ótilgreinda veirusýkingu og send heim.Útbrot jukust og dreifðust um búk,bak og útlimi, kláða- og sviðalaus. Bera fór á roða í augum og þrútnum rauðum vörum. Stúlkan svaraði hitalækkandi, drakk og skilaði þvagi en slappleiki jókst og matarlyst var lítil. Hún kom aftur á heilsugæslu tveimur dögum síðar og var vísað þaðan á bráðamóttöku en hafði þá haft hita í samtals fjóra daga.Hún hafði að morgni komudags kastað tvisvar upp.
Skoðun á bráðamóttöku
Almennt: Slapplegogfölenvelvakandiogskýr. Lífsmörk: Hiti 36,9°C (eftir hitalækkandi). Púls 118 slög/mín. Öndunartíðni 28 andardrættir/mín. Súrefnismettun 93% án súrefnis. Þyngd 18 kíló.
HNE: Roði í slímhimnu (conjunctiva) og hvítu (sclera) sem náði ekki að glærubrún (mynd 1A). Þroti í kringum augu en enginn gröftur. Ekki hor í nösum eða roði í hálsi en lítil blaðra á innanverðri kinn hægra megin. Varir þrútnar, rauðar, þurrar og sprungnar (mynd 1B).Hvít skán á bólginni tungu (mynd 1C).Eitlastækkanir beggja vegna á hálsi. Hjarta og lungu:Hjartahlustun eðlileg.Radialis púlsar sterkir og reglulegir. Lungnahlustun hrein.Góð háræðafylling. Kviður: Mjúkur og eymslalaus. Húð: Mikið af rauðum blettóttum útbrotum ílófumogáiljumþarsemþauvorueinnigorðin samfelld (confluent) (mynd 1D). Hringlaga og markskífulaga (targetoid) ljósrauð blettótt útbrot á bringu, baki, fótleggjum og kvið og í holhönd og nára. Mismunandi að stærð frá nokkrum mm uppí 2-3 cm.
Niðurstöður úr blóðprufum má sjá í töflu 1. Þvagrannsóknir sýndu 5-10 hvít blóðkorn í þvagi auk þess sem ekki sást markvert magn af þvagfæraþekjufrumum eða píplufrumum. Þvagræktun var neikvæð. Streptókokkahraðpróf reyndist aftur neikvætt og almenn ræktun úr hálsstroki reyndist neikvæð. Kjarnsýrumögnunarpróf (PCR) úr háls- og nefkoksstrokivoruneikvæðfyrirenteroveirum, rhinoveiru, adenoveirum, RS veiru, parainflúensuveiru 1,2 og 3, inflúensuveiru A og B auk human metapneumoveiru (hMPV). Blóðvatnspróf sýndu engin IgM mótefni gegn Epstein-Barr veiru, cytomegaloveiru, parvóveiru, lungnabólguberfrymingi (mycoplasma pneumoniae) eða mislingaveiru.
Klínísk einkenni sjúklings vöktu sterkan grun um Kawasaki-sjúkdóm en dæmigerð einkenni sjúkdómsins eru hiti, tárubólga, slímhúðarbreytingar í munnholi, útbrot, eitlastækkanir og roði og bjúgur á útlimum. Hækkun á bólgubreytumogdaufkyrningum(neutrophils) studdu þennan grun enn frekar. Aðrar rannsóknir bentu ekki til annarra skýringa á einkennum sjúklings, svo sem veirusýkingar eða streptókokkasýkingar. Ákveðið var að hefja meðferð með mótefnagjöf í æð (2g/kg á12klst)ogacetýlsalicýlsýruummunn(ASA, 40mg/kg/dag).
Stúlkan fékk hitatopp sama kvöld og mótefnagjöf hófst. Morguninn eftir varð líðanin strax skárri, slappleiki og þroti í andliti urðu minni, útbrotin daufari og hiti var 37,6°C. Ákveðið var að hækka ASA skammt í 50mg/kg/dag og senda stúlkuna á Landspítala svo hægt væri að framkvæma hjartaómun. Niðurstöður úr hjartaómun sýndu engin frávik og voru kransæðar eðlilegar að sjá. Tveimur sólahringum eftir að mótefnagjöf lauk var hiti 38,1°C en einkenni minni og líðan betri. Ákveðið var að að bíða með aðra mótefnagjöf. Stúlkunni batnaði frá degi til dags, hiti fór lækkandi og útbrot minnkuðu. Hún útskrifaðist á sjötta degi eftir innlögn, þá orðin hitalaus og C-viðbragðs prótín (C-reactive protein: CRP) komið niður í 43 mg/L (tafla I). Eftirfylgd fór fram á göngudeild hjá hjartalækni. Hjartaómun var eðlileg tveimur dögum eftir útskrift og því ákveðið að lækka ASA niður í 5mg/kg/dag. Þremur vikum síðar var CRP komið undir 3 mg/L og hjartaómun áfram eðlileg. Meðferð með ASA var því hætt og áætlað endurmat þremur mánuðum síðar.
Fræðileg umræða
Kawasaki-sjúkdómur er æðabólgusjúkdómur sem leggst á miðlungsstórar slagæðar1. Hann er næstalgengasti æðabólgusjúkdómur barna eftir Henoch-Schönlein purpura.2,3 Sjúkdómurinn er nefndur eftir japanska lækninum Dr.TomisakuKawasakisemárið1967lýsti50 tilfellum á Sjúkrahúsi Rauða Krossins íTokyo þar sem börn komu inn með óútskýrðan hita, útbrot, tárubólgu, eitlastækkanir á hálsi, bólgnar varir og roða og bjúg á höndum og fótum.4,5 Í fyrstu var talið að sjúkdómurinn gengi yfir án fylgikvilla en fljótlega kom í ljós skýr tenging milli Kawasaki greiningarinnar og síðkominna hjartavandamála.1,6,7 Í dag eru áhrif sjúkdómsins á hjartað vel þekkt og er Kawasaki-sjúkdómur ein algengasta orsök áunnina hjartasjúkdóma í ungum börnum7-9 Algengasti fylgikvilli sem sjá má í hjartanu er æðagúlamyndun í kransæðum en æðagúlar myndast hjá um 20-25% þeirra sem ekki fá viðeigandi meðferð.7,8,10 Æðagúlar og aðrar skemmdir á kransæðum geta leitt til sega- eða þrengslamyndunar og eru slíkir sjúklingar í aukinni hættu á hjartabilun, hjartadrepi og skyndidauða.1,10,11 Aðrir fylgikvillar í hjartanu eru hjartavöðvabólga, gollurshúsbólga og hjartalokubólga.12
Nýgengi Kawasaki-sjúkdóms er hæst í Japan þar sem það er um það bil 308/100.000 meðal barna yngri en 5 ára og fer nýgengi þar hækkandi.13,14 Í Bandaríkjunum er nýgengið 20/100.000 meðal barna yngri en fimm ára og er það hæst meðal barna ættaðra frá Asíu (30/100.000) en lægst meðal hvítra (12/100.000).13,15 Halla Sif Ómarsdóttir og félagar rannsökuðu faraldsfræði sjúkdómsins á Íslandi á árunum 1996-2005 og leiddi sú rannsókn í ljós nýgengi 8,8/100.000 meðal barna yngri en 5 ára sem greindust með hefðbundinn Kawasaki-sjúkdóm. Það samrýmist niðurstöðum eldri rannsóknar og virðist því ekki um aukningu á nýgengi hefðbundins sjúkdóms að ræða hérlendis. Samanlagt nýgengi með óhefðbundnum tilfellum reyndist vera 10,7/100.000 en sá sjúklingahópur hefur ekki verið tekinn saman áður hérlendis.16 Sjúkdómurinn er mun algengari hjá strákum en stelpum (1,5:1).8,15 Um 85% sjúklinga eru yngri en 5 ára en sjaldan undir 6 mánaða aldri.1,6,12 Sjúkdómurinn kemur fram allt árið um kring en þó má sjá árstíðabundna toppa með hæsta nýgengi á veturna og snemma á vorin.1,6,8,15,17
Í nýjustu leiðbeiningum Amerísku hjartasamtakanna (American Heart Association) er stuðst við nýtt og endurbætt líkan byggt á rannsóknOrensteinogfélagasemlýsirmeinafræði æðabólgunnar í Kawasaki-sjúkdómi.8,20 Bólguferlinu er þar skipt í þrjá hluta. Fyrsti hluti einkennist af æðabólgudrepi vegna
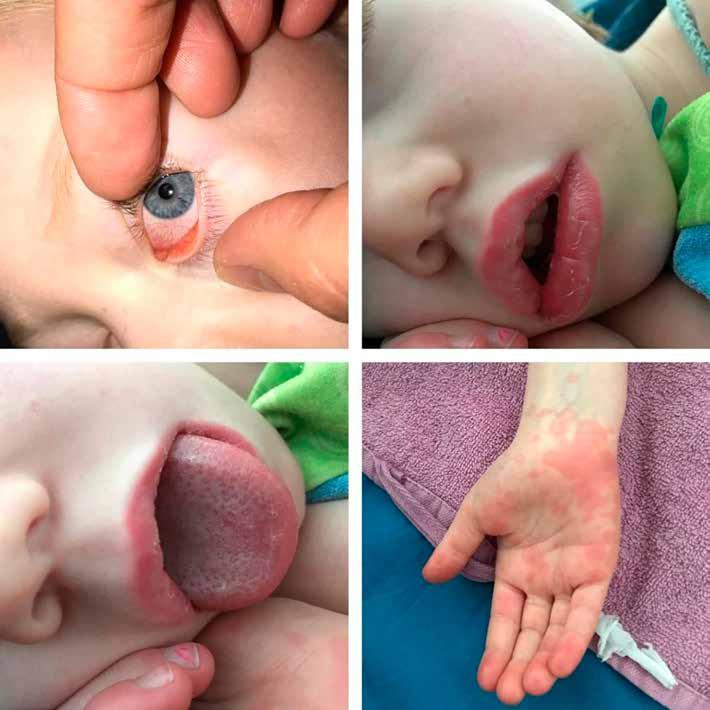
Mynd 1. Einkenni við komu á bráðamóttöku. (A) Roði í slímhimnu og hvítu sem náði ekki að glærubrún. (B) Þurrar og sprungnar varir. (C)
íferðar daufkyrninga í veggi miðlungsstórra æða. Íferðin veldur skemmdum á æðalögum aðúthjúpnumsemleiðirtilæðagúlsmyndunar. Þessi hluti bólguferlisins gengur yfir á fyrstu tveimur vikunum. Næst hefst íferð T-drápsfrumna, IgA seytandi plasmafrumna, rauðkyrninga (eosinophils) og stórátfrumna (macrophages)enþettaferligeturstaðiðyfirfrá nokkrum mánuðum yfir í nokkur ár. Síðasti hluti bólguferlisins einkennist af fjölgun vöðvaþráðakímfrumna (myofibroblasts) sem líklegast eiga uppruna sinn frá sléttvöðvalagi æðanna en þessi fjölgun getur valdið æðaþrengslum og stíflu.20 Samkvæmt þessu líkani gegna daufkyrningar mikilvægara hlutverki í Kawasaki-æðabólgu en áður hefur verið talið. Einnig lýsir það nánar tilkomu þrengslamyndunar í kransæðum löngu síðar sem hluta af bólguferlinu frekar en örmyndun.8, 20,21
Nákvæm orsök sjúkdómsins er ekki þekkt en ýmsarkenningarhafaveriðsettarframbyggðar á því munstri sem sjá má í klínískri mynd og faraldsfræði sjúkdómsins. Sú víðtækasta er að smitsjúkdómavaldar í umhverfi okkar, sem venjulega valda ekki æðabólgum, ýti undir óviðeigandi svar ónæmiskerfis í erfðafræðilega næmumeinstaklingumoghrindiafstaðbólgu í líkamanum.7,18 Þessi kenning gæti útskýrt ýmsa þætti sjúkdómsins svo sem þá lágu tíðni sem sést meðal ungabarna en þau eru betur varin smiti með mótefnum úr móðurlífi, þá faraldra sjúkdómsins sem komið hafa upp,tilhneigingu barna ættaðra frá Asíu og systkina til að greinast og þá árstíðarbundnu hækkun á nýgengi sem oft sést.6 Ekki hefur þó verið sýnt beint samband milli Kawasaki-sjúkdóms og sértækra smitsjúkdómsvalda í umhverfi okkar.6, 18, 19
Einkenni Kawasaki-sjúkdóms endurspegla þá dreifðu bólgu sem á sér stað í líkamanum og er dæmigert að þau komi fram sem hiti og einkenni frá húð- og slímhúðum.1,8 Ekki er til neitt eitt gott greiningarpróf og byggja greiningarskilmerkin á klínískum einkennum (tafla II).8 Þessi einkenni eru hiti, margbreytileg (polymorphous) útbrot, tárubólga, roði og bjúgur á útlimum, sprungnar varir og hvít skán á tungu auk eitlastækkana.1,12 Ef einkenni benda sterklega til Kawasakisjúkdóms en greiningarskilmerki eru ekki uppfyllt er stundum talað um óhefðbundinn Kawasaki-sjúkdóm.1,7,8 SjúkdómsgangiKawasaki er skipt upp í bráðan fasa,síðkominn fasa og batastig.7,22 Algengast er að bráði fasinn hefjist með óútskýrðum hita sem ekki svarar sýklalyfjum. Hitinn varir að meðaltali í eina til þrjár vikur sé engin meðferð gefin.8,12 Hvað varðar önnur greiningaskilmerki sjúkdómsins er misjafnt í hvaða röð þau koma fram og þarf ekki að vera að þau séu öll til staðar á sama
Hiti í að minnsta kosti 5 daga og fjögur af eftirfarandi einkennum:
1. ÚtlimirBráður fasi: Roði og bjúgur á höndum og fótum. Síðkominn fasi: Húðflögnun á fingrum.
2. Útbrot Margbreytileg útbrot
3. Augu
Tárubólga beggja vegna án graftrarmyndunar
4. Varir og munnhol Roði og sprungur á vörum,jarðaberjatunga,og/eða dreifður bjúgur í munnholi og koki
5. Eitlar Eitlastækkanir (>1,5 cm) oftast öðrum megin á hálsi
tíma. Önnur einkenni sem ekki eru hluti af greiningarskilmerkjumerutildæmisliðbólgur, liðverkir,uppköst og niðurgangur.7,8,12
Vegna þess hve greiningarskilmerki Kawasaki eru ósértæk getur verið áskorun að greina sjúkdóminnrétt.1,12 Mikilvægteraðhafaíhuga fleiri mismunagreiningar við uppvinnslu og útiloka aðra sjúkdóma sem einnig einkennast af hita og útbrotum.1 Mismunagreiningar eru meðalannarsmislingarogaðrarveirusýkingar, skarlatssótt, lyfjaútbrot, fjölkerfagigt (systemic onset juvenile idiopathic arthritis) og eiturlost af völdum klasakokka (staphylococcal toxic shock syndrome).7,8,16,23 Þó þarf að muna að öndunarfæraveirusýkingar eru algengar samhliða Kawasaki og því er ekki hægt að útiloka sjúkdóminn nemi kjarnsýrumögnun erfðaefni veiru í nefkoki.8
Engar rannsóknarniðurstöður eru hluti af greiningarskilmerkjum en ákveðnar breytingar í blóð- og þvagprufum geta þó stutt greininguna. Dæmigert er að sjá hækkun á bólgubreytum eins og CRP,sökki og hvítum blóðkornum (daufkyrningar ríkjandi). Oft sést hækkun blóðflagna eftir eina til tvær vikur frá upphafi hita. Einnig getur sést meðalrauðkorna blóðleysi,lækkun á albúmíni, hækkun á lifrarensímum og bakteríulaus graftarmyga (sterile pyuria).1,7,8,12
Til að meta áhrif sjúkdómsins á hjartavef og kransæðar er hjartaómun kjörrannsókn8 Rannsóknin er næm og sértæk fyrir breytingum í nærenda kransæða.24,25 Gera ætti hjartaómun strax og grunur vaknar um Kawasaki-sjúkdóm svo hægt sé að meta útlit og mæla vídd kransæða fyrir langtíma eftirlit en einnig til að styðja greiningu ef um óhefðbundinn sjúkdóm er að ræða.8 Í leiðbeiningum Amerísku hjartasamtakanna er lagt til að víkkun kransæða og stærð æðagúla séu metin út frá Z skori en það fæst með mælingu á þvermáli æðaholsins sem svo er leiðrétt fyrir með yfirborðsflatarmáli líkamans.8 Z skor hækkar með aukinni kransæðavídd.8,25 Ef engin frávik greinast við fyrsturannsóknermæltmeðaðhjartaómunsé
endurtekin einni til tveimur vikum og fjórum til sex vikum frá upphafi veikinda.8 Víkkun kransæða felur í sér aukna hættu á blóðsegamyndun og þörf á tíðara eftirliti.8,25 Auk mats á kransæðum er mikilvægt að kanna aðra þætti svo sem vökva í gollurshúsi, hjartalokubólgu eða skerta samdráttarhæfni slegla.8,25 Aðrar myndgreiningarannsóknir sem koma til greina er æðamyndataka með tölvusneiðmyndatæki eða segulómun en þessar rannsóknir eru helst notaðar ef hjartaómun er ekki talin veita fullnægjandi upplýsingar.8,26,27 Kransæðamyndataka með hjartaþræðingu er yfirleitt ekki ráðlögð í bráða fasa sjúkdóms vegna hættu á fylgikvillum við þræðingu.8,28
Meðferð Kawasaki-sjúkdóms er ólík hefðbundinni meðferð æðabólgusjúkdóma fullorðinna og byggir á mótefnagjöf í æð ásamt ASA um munn.8,29 Gagnsemi mótefnagjafar í meðferð Kawasaki-sjúkdóms er vel þekkt. Newburger og félagar og Furusho og félagar voru með þeim fyrstu til að sýna fram á að slík meðferð leiddi til lækkunar á nýgengi kransæðagúla.30,31 Mótefnagjöf ætti að hefja eins fljótt og auðið er en sýnt hefur verið fram á minnkun í nýgengi kransæðagúla úr 25% í 4% ef hún hefst innan 10 daga frá upphafi veikinda.8,32 Gefin eru 2g/kg í einu innrennsli á 8-12 klst.29 Verkunarháttur mótefnagjafar er óþekktur en svo virðist vera sem meðferðin hafi almenn bólguhamlandi áhrif þar sem hiti og CRP lækka fljótlega eftir gjöf.8,33
ASA hefur lengi verið hluti af meðferð vegna bólgu- og blóðflöguhamlandi áhrifa þess.8 Notagildi og öryggi ASA hefur þó verið umdeilt þar sem ekki hefur verið sýnt fram á þátt lyfsins í að minnka nýgengi kransæðagúla auk þesssemnotkunháskammtaASAhjábörnum með Kawasaki-sjúkdóm hefur í fáeinum tilfellum verið tengd við Reyes-heilkenni með alvarlegri bjúgsöfnun í heila og lifur.34-38 Skortur er á fullnægjandi rannsóknum sem hrekja eða staðfesta mikilvægi ASA í meðferð Kawasaki-sjúkdóms.8,37,39 Í apríl 2019 voru
birtar evrópskar leiðbeiningar um greiningu og meðferð Kawasaki-sjúkdóms.29 Þar er mælt með gjöf ASA 30-50mg/kg/dag (bólguhamlandi áhrif) sem síðar er breytt í 3-5 mg/ kg/dag (blóðflöguhamlandi áhrif) eftir að sjúklingur hefur verið hitalaus í tvo daga, einkenni eru batnandi og CRP á niðurleið. Meðferð með ASA er hætt sex til átta vikum eftir upphaf veikinda ef hjartaómun sýnir engin frávik.29
Um 10-20% sjúklinga svara ekki fyrstu meðferð með mótefnagjöf. Rannsóknir hafa sýnt að þessi hópur er í aukinni hættu á að þróa með sér kransæðagúla.8 Ófullnægjandi svörun við mótefnagjöf er stundum hægt að rekja til seinkunar í greiningu og þar með innleiðslu meðferðar.29 Einnig gæti það tengst erfðafræðilegri fjölbreytni (genetic polymorphism) sjúklinga bæði hvað varðar gen
sem þekkt er að tengist áhættu á að greinast með Kawasaki-sjúkdóm og mögulega fjölbreytni í Fc gamma viðtaka sem gæti haft áhrif á svörun við mótefnagjöf.8,29,40 Ef þörf er á frekari meðferð má endurtaka mótefnagjöf með eða án samhliða háskammta sterameðferð og íhuga því næst líftæknilyf svo sem TNF- α hemja eða IL-1 hemja ef þörf krefur.8,29
Tilfellið hér að ofan lýsti nokkuð dæmigerðri birtingarmynd Kawasaki-sjúkdóms. Við komuábráðamóttökuvarstúlkanáfjórðadegi hita en uppfyllti fjögur af fimm greiningarskilmerkjum sjúkdómsins þar sem hún var með tárubólgu í báðum augum, slímhúðarbreytingar í munnholi, eitlastækkanir og útbrot.Ígreiningarferlinuvorugerðarviðeigandi
1. Burns JC, Glodé MP. Kawasaki syndrome. The Lancet. 2004;364(9433):533-44.
2. Brogan P, Bose A, Burgner D, Shingadia D, Tulloh R, Michie C, et al. Kawasaki disease: an evidence based approach to diagnosis, treatment, and proposals for future research. Archives of disease in childhood. 2002;86(4):286-90.
3. Khanna G, Sargar K, Baszis KW. Pediatric vasculitis: recognizing multisystemic manifestations at body imaging. Radiographics. 2015;35(3):849-65.
4. Kawasaki T. Acute febrile mucocutaneous syndrome with lymphoid involvement with specific desquamation of the fingers and toes in children. Arerugi. 1967;16:178-222.
5. Burns JC. Commentary: translation of Dr. Tomisaku Kawasaki’s original report of fifty patients in 1967. The Pediatric infectious disease journal. 2002;21(11):993-5.
6. Burns JC, Kushner HI, Bastian JF, Shike H, Shimizu C, Matsubara T, et al. Kawasaki disease: a brief history. Pediatrics. 2000;106(2):e27-e.
7. Rowley AH, Shulman ST. Kawasaki syndrome. Clin Microbiol Rev. 1998;11(3):405-14.
8. McCrindle BW, Rowley AH, Newburger JW, Burns JC, Bolger AF, Gewitz M, et al. Diagnosis, treatment, and long-term management of Kawasaki disease: a scientific statement for health professionals from the American Heart Association. Circulation. 2017;135(17):e927-e99.
9. Taubert KA. Epidemiology of Kawasaki disease in the United States and worldwide. Progress in Pediatric Cardiology. 1997;6(3):181-5.
10. Kato H, Sugimura T, Akagi T, Sato N, Hashino K, Maeno Y, et al. Longterm consequences of Kawasaki disease: a 10-to 21-year follow-up study of 594 patients. Circulation. 1996;94(6):1379-85.
11. Burns JC, Shike H, Gordon JB, Malhotra A, Schoenwetter M, Kawasaki T. Sequelae of Kawasaki disease in adolescents and young adults. Journal of the American College of Cardiology. 1996;28(1):253-7.
12. Kim DS. Kawasaki disease. Yonsei medical journal. 2006;47(6):759-72.
13. Kim GB. Reality of Kawasaki disease epidemiology. Korean J Pediatr. 622019. p. 292-6.
rannsóknir til að útiloka aðrar sjúkdóma og komu upp dæmigerðar mismunagreiningar eins og streptókokkasýking og hand- fót- og munnsjúkdómur. Niðurstöður úr blóðprufum samrýmdust Kawasaki-sjúkdómnum með hækkunádaufkyrningum,CRP,sökki,meðalrauðkorna blóðleysi og hækkun á blóðflögum í síðkomna fasa sjúkdómsins (tafla I).Stúlkan fékk skjóta og viðeigandi meðferð og sýndu hjartaómanir engar breytingar á kransæðum í eftirfylgd. Með þessum skrifum er vonast til að lesandi muni eftir Kawasaki-sjúkdómi sem mismunagreiningu hjá barni með hita og útbrot því rétt greining er á allra færi og meðferð áhrifarík og einföld.
Fengið var tilskilið leyfi fyrir birtingu þessa tilfellis.
14. Makino N, Nakamura Y, Yashiro M, Sano T, Ae R, Kosami K, et al. Epidemiological observations of Kawasaki disease in Japan, 2013-2014. Pediatr Int. 2018;60(6):581-7.
15. Holman RC, Belay ED, Christensen KY, Folkema AM, Steiner CA, Schonberger LB. Hospitalizations for Kawasaki syndrome among children in the United States, 1997–2007. The Pediatric infectious disease journal. 2010;29(6):483-8.
16. Ólafsdóttir HS, Óskarsson G, Haraldsson Á. Kawasaki-sjúkdómur á Íslandi 1996-2005, faraldsfræði og fylgikvillar. 2012.
17. Fischer TK, Holman RC, Yorita KL, Belay ED, Melbye M, Koch A. Kawasaki syndrome in Denmark. The Pediatric infectious disease journal. 2007;26(5):411-5.
18. Burgner D, Harnden A. Kawasaki disease: what is the epidemiology telling us about the etiology? International journal of infectious diseases. 2005;9(4):185-94.
19. Takahashi K, Oharaseki T, Yokouchi Y. Pathogenesis of Kawasaki disease. Clinical & Experimental Immunology. 2011;164:20-2.
20. Orenstein JM, Shulman ST, Fox LM, Baker SC, Takahashi M, Bhatti TR, et al. Three linked vasculopathic processes characterize Kawasaki disease: a light and transmission electron microscopic study. PLoS One. 2012;7(6):e38998.
21. Newburger JW, Takahashi M, Burns JC. Kawasaki disease. Journal of the American College of Cardiology. 2016;67(14):1738-49.
22. Taubert KA, Shulman ST. Kawasaki disease. American family physician. 1999;59:3093-112.
23. Binstadt BA, Levine JC, Nigrovic PA, Gauvreau K, Dedeoglu F, Fuhlbrigge RC, et al. Coronary artery dilation among patients presenting with systemic-onset juvenile idiopathic arthritis. Pediatrics. 2005;116(1):e89-e93.
24. Capannari TE, Daniels SR, Meyer RA, Schwartz DC, Kaplan S. Sensitivity, specificity and predictive value of two-dimensional echocardiography in detecting coronary artery aneurysms in patients with Kawasaki disease. J Am Coll Cardiol. 1986;7(2):355-60.
25. McCrindle BW, Cifra B. The role of echocardiography in Kawasaki disease. International Journal of Rheumatic Diseases. 2018;21(1):50-5.
26. Sohn S, Kim HS, Lee SW. Multidetector row computed tomography for follow-up of patients with coronary artery aneurysms due to Kawasaki disease. Pediatr Cardiol. 2004;25(1):35-9.
27. Greil GF, Stuber M, Botnar RM, Kissinger KV, Geva T, Newburger JW, et al. Coronary magnetic resonance angiography in adolescents and young adults with kawasaki disease. Circulation. 2002;105(8):908-11.
28. Gurofsky RC, Sabharwal T, Manlhiot C, Redington AN, Benson LN, Chahal N, et al. Arterial complications associated with cardiac catheterization in pediatric patients with a previous history of kawasaki disease. Catheterization and Cardiovascular Interventions. 2009;73(6):809-13.
29. de Graeff N, Groot N, Ozen S, Eleftheriou D, Avcin T, Bader-Meunier B, et al. European consensus-based recommendations for the diagnosis and treatment of Kawasaki disease–the SHARE initiative. Rheumatology. 2019;58(4):672-82.
30. Newburger JW, Takahashi M, Burns JC, Beiser AS, Chung KJ, Duffy CE, et al. The treatment of Kawasaki syndrome with intravenous gamma globulin. N Engl J Med. 1986;315(6):341-7.
31. Furusho K, Nakano H, Shinomiya K, Tamura T, Manabe Y, Kawarano M, et al. HIGH-DOSE INTRAVENOUS GAMMAGLOBULIN FOR KAWASAKI DISEASE. The Lancet. 1984;324(8411):1055-8.
32. Newburger JW, Takahashi M, Beiser AS, Burns JC, Bastian J, Chung KJ, et al. A single intravenous infusion of gamma globulin as compared with four infusions in the treatment of acute Kawasaki syndrome. N Engl J Med. 1991;324(23):1633-9.
33. Burns JC, Franco A. The immunomodulatory effects of intravenous immunoglobulin therapy in Kawasaki disease. Expert Rev Clin Immunol. 2015;11(7):819-25.
34. Lee JH, Hung HY, Huang FY. Kawasaki disease with Reye syndrome: report of one case. Zhonghua Min Guo Xiao Er Ke Yi Xue Hui Za Zhi. 1992;33(1):67-71.
35. Baumer JH, Love S, Gupta A, Haines L, Maconochie IK, Dua JS. Salicylate for the treatment of Kawasaki disease in children. Cochrane Database of Systematic Reviews. 2006(4).
36. Wei CM, Chen HL, Lee PI, Chen CM, Ma CY, Hwu WL. Reye’s syndrome developing in an infant on treatment of Kawasaki syndrome. J Paediatr Child Health. 2005;41(5-6):303-4.
37. Sakulchit T, Benseler SM, Goldman RD. Acetylsalicylic acid for children with Kawasaki disease. Can Fam Physician. 632017. p. 607-9.
38. Terai M, Shulman ST. Prevalence of coronary artery abnormalities in Kawasaki disease is highly dependent on gamma globulin dose but independent of salicylate dose. J Pediatr. 1997;131(6):888-93.
39. Dhanrajani A, Chan M, Pau S, Ellsworth J, Petty R, Guzman J. Aspirin Dose in Kawasaki Disease: The Ongoing Battle. Arthritis Care & Research. 2018;70(10):1536-40.
40. Shendre A, Wiener HW, Zhi D, Vazquez AI, Portman MA, Shrestha S. High-density genotyping of immune loci in Kawasaki disease and IVIG treatment response in European-American case–parent trio study. Genes & Immunity. 2014;15(8):534-42.

Kalmente 50 µg/skammt, nefúði, dreifa. 140 skammtar í úðaglasi. Virkt efni: mómetasonfúróat. er notað við einkennum ofnæmiskvefs (einnig kallað árstíðabundið ofnæmiskvef) og stöðugs ofnæmiskvefs hjá 18 ára og eldri. Lesið vandlega upplýsingar á umbúðum og fylgiseðli fyrir notkun lyfsins. Leitið til læknis eða lyfjafræðings sé þörf á frekari upplýsingum um áhættu og aukaverkanir. Sjá nánari upplýsingar um lyfið á www.serlyfjaskra.is.
alvogen.is

Alexandra Aldís Heimisdóttir
Fimmta árs læknanemi 2019-2020
Steinunn Þórðardóttir Öldrunarlæknir
Inngangur
Hér er fjallað um sjúkling sem leitaði á bráðamóttöku (BMT) Landspítala háskólasjúkrahúss (LSH) í kjölfar innlagnar á spítala erlendis vegna slappleika og ruglástands. Framvindu sjúklingsins er fylgt eftir í tímaröð, í legu sem og eftir útskrift. Þar á eftir er fræðileg umræða um Wernicke heilakvilla, faraldsfræði, helstu einkenni, greiningu og meðferð.
Tilfelli
Saga núverandi veikinda
61 árs gamall maður með sögu um áfengissýki og háþrýsting leitaði á BMT í desember 2018 í kjölfar veikinda erlendis þar sem hann var þá búsettur.Hann hafði legið á spítala þar í landi í þrjá daga eftir hugsanlegt fall og hafði verið fluttur þangað ölvaður og óáttaður. Bróðir hans flaug þá út til hans er hann hafði nýlega verið lagður inn á spítala. Var hann í þeirri legu greindur með lifrarbólgu, langvinna
brisbólgu og langvinnan æðasjúkdóm í heila. Hann var settur m.a. á þíamín töflur í lágum (óþekktum) skömmtum og útskrifaður. Þeir bræður flugu til Íslands og leituðu beint á BMT hérlendis. Við komu á BMT mundi maðurinn ekki eftir atburðum síðustu daga og var óáttaður á stað og stund.
Kerfakönnun
Kerfakönnunvaraðmestuleytineikvæð.Ekki sviði við þvaglát eða tíð þvaglát en dræmur útskilnaður síðustu sólarhringa. Samkvæmt ættingjum voru ekki merki um vitræna skerðingu áður en hann flutti til útlanda haustið 2018. Ekki fékkst næringarsaga eða nákvæmari saga um inntöku áfengis.
1. Háþrýstingur.
2. Áfengissýki.
3. Brisbólga fyrir 15-20 árum.
Lyf við komu
Engin.
Ofnæmi
Ekki þekkt.
Venjur
Misnotkun áfengis í meira en 30 ár. Neitaði reykingum og notkun annarra vímuefna.
Félagssaga
Einhleypur og barnlaus. Leigði herbergi í íbúð með öðrum.
Skoðun
Lífsmörk: Blóðþrýstingur 92/64 mmHg, önnur lífsmörk eðlileg.
Almennt: Óáttaður á stað og stund, virtist slappur og gaf ekki góða sögu.Taldi sig vera í erlendri borg og að það væri fimmtudagurinn 6.júní 2010.Ekki bráðveikindalegur.
Höfuð og háls: Ekkiþreifuðusteitlastækkanir áhálsi.Áttierfittmeðaðhaldahöfðiuppréttu. Brjóstkassi: S1 og S2 greindust án auka- og óhljóða. Reglulegur taktur. Lungu hrein og jöfn við hlustun.
Kviður: Mjúkur og eymslalaus. Garnahljóð heyrðust.Ekki þreifuðust fyrirferðir.
Heilataugar: Lárétt augntin (nystagmus), virðist vera beggja vegna en erfitt að meta vegna ástands sjúklings og einnig erfitt að meta stefnu augntins. Augnhreyfingar að öðru leyti eðlilegar. Ljósop brugðust jafnt og eðlilega við ljósi beint og óbeint.Eðlilegt skyn í andliti og andlitshreyfingar symmetrískar. Eðlilegir og symmetrískir vöðvakraftar við að líta yfir öxl og yppa öxlum gegn viðnámi. Útlimir: Potbjúgur ++ á sköflungum.Radialis púlsar þreifuðust samhverfir, reglulegir og kröftugir.
Fínlegur skjálfti sást í höndum. Kraftar í griplimum voru symmetrískir og gróft metnir eðlilegir. Erfitt að meta krafta í ganglimum þar sem sjúklingur fann til við að hreyfa þá,en virtust þó eðlilegir. Ekki fengust upplýsingar um skyn eða reflexa.
Samhæfing: Fínhreyfingar handa eðlilegar. Fingur-nef próf eðlilegt,en hæl-hné próf ekki framkvæmt vegna verkja. Sjúklingur gekk gleiðspora með stuðningi.
Uppvinnsla og meðferð á bráðamóttöku
Blóðprufur sýndu töluverða hækkun á gamma-GT, lækkun á albúmíni, hækkun á kreatíníni og vægar rafvakabrenglanir en
sjá má nánari niðurstöður í töflu I. Jafnframt reyndist hann vera með fitulifur á ómun af lifur,gallblöðru og brisi.
Strax vaknaði grunur umWernicke heilakvilla þar sem sjúklingur var með öll höfuðeinkenni hans,þaðeraðsegjarugl,augntinogóstöðugt, gleiðspora göngulag (ataxia). Meðferð með þíamín var hafin og gefin voru 500 mg í æð þrisvarádagíþrjádaga.Ekkivartaliðaðönnur lyflæknisfræðileg vandamál skýrðu einkenni sjúklings. Fékk hann einnig magnesíum uppbót í æð og var settur á fráhvarfsmeðferð með Risolid (klórdíazepoxíð) vegna gruns um áfengisfráhvörf.
Gangur í legu
Eftir þriggja daga meðferð með þíamíni var skammturinn lækkaður í 250 mg einu sinni á dag. Fengin var segulómun af höfði til nánari uppvinnslu vegna rugls. Sýndi segulómunin mikla vefjarýrnun og hvítaefnisbreytingar.
Áfram bar á óáttun og minnisskerðingu í legunni, en sjúklingurinn mundi ekki upplýsingar milli daga og stundum ekki eftir samræðunum sjálfum.Hann talaði inn á milli á öðrum tungumálum en íslensku. Einnig
bar á ranghugmyndum. Vaknaði þá grunur um að sjúklingurinn væri með undirliggjandi taugahrörnunarsjúkdóm og var því ráðlagt að fá aðstoð tauga- eða öldrunarlækna.
Í legunni var sjúklingurinn með breytilega meðvitund og slappleika sem þótti á þessum tímapunkti geta skýrst af samspili undirliggjandi veikinda svo sem krónískri brisbólgu, áfengislifrarbólgu, bráðum nýrnaskaða,lungnabólguogþvagsýrugigt.Það fór að bera á aukinni meðvitundarskerðingu á níunda degi frá innlögn en á 17. degi legunnar greindist hann með blóðþurrðarslag í miðri brú (central pons) sem ekki sást á fyrri segulómun. Eftir það fór meðvitundarstigið batnandi en áttun var áfram sveiflukennd. Rúmlega einum og hálfum mánuði eftir innlögn var hann áfram nokkuð óáttaður og með ofskynjanir og ranghugmyndir.
Sjúklingnum hafði farið fram líkamlega í legunni,enandlegavoruekkimiklarframfarir. Alla leguna var maðurinn óáttaður og með mjög skert minni og mundi ekki lengra en nokkrarmínúturafturítímann.Fengiðvarálit ýmissa lækna, þar með talið öldrunarlækna,
taugalækna og endurhæfingarlækna og óáttunin talin samrýmast best WernickeKorsakoff heilkenni. Ákveðið var að veita honum háskammta meðferð með þíamíni (500 mg x 2 um munn) í fjóra mánuði. Ekki voru taldar miklar líkur á bata til langs tíma. Því var fyrirhugað að útskrifa sjúklinginn í hvíldarinnlögn á hjúkrunarheimili eftir rúmlega tveggja og hálfs mánaðar legu.
Ekki tókst að flytja sjúklinginn í hvíldarinnlögn á hjúkrunarheimili vegna óróleika. Var hann þá þess í stað lagður inn á öldrunarlækningadeild á Landakoti frá bráðalyflækningadeild. Lá hann þar inni í tæplega tíu mánuði. Skammtíma minnisleysi var þá enn mjög áberandi, sem og óáttun og innsæisleysi, í fyrri hluta legunnar. Andlegt ástand varð jafnt og þétt stöðugra í seinni hluta legunnar. Þrátt fyrir að hafa fengið meðferð með þíamíni og ekki drukkið áfengi frá innlögn var vitræn geta áfram mikið skert. Því var ljóst að heilaskaðinn sem hann hlaut á grunni Wernicke heilakvilla væri varanlegur og að hann gæti ekki búið sjálfstætt. Eftir útskrift af Landakoti flutti hann yfir á hjúkrunarheimili.
Wernicke heilakvilli (Wernicke‘s encephalopathy) er brátt og alvarlegt ástand sem getur verið afleiðing langvarandi áfengisneyslu og getur leitt til dauða. Sjúkdómurinn hlýst af skorti á B1-vítamíni (þíamíni) í heilafrumum og leiðir það til minnkaðra orkubirgða í frumunum, staðbundinnar sýringar, og að lokum frumudauða.1,2 Heilakvillinn einkennist fyrst og fremst af ruglástandi, truflun á augnhreyfingum (svo sem augntin) og stöðu- og göngulagstruflunum.3 Sjúkdómurinn er að öllum líkindum enn vangreindur, þótt mikil vitundarvakning hafi átt sér stað á undanförnum árum.Töf á réttri meðferð getur leitt til Korsakoff heilkennis (Wernicke-Korsakoff heilkenni) sem einkennist af framvirkri og afturvirkri minnistruflun.
Orsök
Þíamín er nauðsynlegt vatnsleysanlegt vítamín sem er mikilvægt fyrir efnaskipti glúkósa. Heildarbirgðir líkamans eru 25-30 mg og eru 80% þeirra á virku formi (þíamíntvífosfat).4,5 Alvarlegur skortur getur orðið á um þremur vikumefneysluþíamínserhætt.6,7 Íáfengissýki geturþíamínskorturhlotistafónógriinntöku, uppköstum og niðurgangi, skertu frásogi þíamíns og skertri umbreytingu þíamíns yfir í virkt form.3 Hjá áfengissjúkum verður jafnframt minni aukning á þíamíntvífosfati við gjöf þíamíns og þ.a.l. þurfa þeir stærri skammta en ella og jafnframt gjöf með öðrum hætti en um munn í bráðafasa.7,8 Lifrin er meðal geymslustaða þíamíns í líkamanum
og við áfengisneyslu og lifrarsjúkdóma getur orðið skerðing á geymslugetu hennar.9 Eftirspurn líkamans eftir þíamíni eykst með auknum efnaskiptahraða, eins og t.d. við áfengisfráhvörf.6,9
Magnesíumskortur er einnig algengur hjá áfengissjúkum, en magnesíum er nauðsynlegur hjálparþáttur fyrir þíamín í sumum efnaskiptaferlum.3,9 Skortur á magnesíum virðist auka skaða á taugakerfi við þíamínskort og svörun við þíamíngjöf getur einnig verið verri ef um magnesíumskort er að ræða.10-12 Faraldsfræði
Samkvæmt krufningarannsóknum virðist algengi Wernicke heilakvilla vera á bilinu 0,4 til 2,8%.13-15 Í meira en 80% tilvika er saga um vannæringu og óhóflega áfengisneyslu.13 Heilakvillinn getur tengst ýmsum öðrum kvillum s.s.langvarandi svelti,sjúklegum uppköstumámeðgöngu(hyperemesisgravidarum), illkynja sjúkdómum, blóð- eða kviðskilun, meltingarsjúkdómum og megrunarskurðaðgerðum.16-22 Gjöf glúkósa eða langvarandi næringargjöf í æð án fullnægjandi þíamíngjafar er einnig áhættuþáttur.23,24
Einkenni og teikn
Wernicke heilakvilli er mjög vangreindur, en aðeins um 20% sjúklinga greinast fyrir andlát og því mikilvægt að vera á varðbergi fyrir einkennummeðaleinstaklingaíáhættuhópi.25
Fyrstu einkenni þíamínskorts eru minnkuð matarlyst, ógleði og uppköst og því er mikilvægt að skima fyrir þeim í sögutöku.
Klínísk einkenni Wernicke heilakvilla geta komið brátt eða á örfáum dögum. Þau helstu eru rugl (confusion) eða breytingar á hugarástandi (mental status), truflun á augnhreyfingum (oculomotor dysfunction) og stöðu- og göngulagstruflun (stance and gait ataxia).Þetta er hin klassíska þrenning (triad) einkenna, en almennt sést hún í aðeins um þriðjungi tilfella.16,25,26 Nánari lýsing helstu einkenna Wernicke heilakvilla má sjá í töflu II.
Korsakoff heilkenni getur þróast í kjölfar bráðs Wernicke heilakvilla sem er ekki meðhöndlaður nógu skjótt.29 Það einkennist af afturvirkri og framvirkri minnistruflun (retrograde and anterograde amnesia). Verulega skert geta er til að meðtaka nýjar upplýsingar, atburðaminni (episodic memory) er ábótavant og frumkvæði skerðist. Athygli er yfirleitt óskert og langtímaminni virðist varðveitast að einhverju leyti,sem og annars konar vitræn færni. Íspuni (confabulation) er algengur og þessir sjúklingar reyna oft að giska sig inn í samræður. Almennt eru sjúklingar með Korsakoff heilkenni með skert innsæi á eigið ástand og eru gjarnan sinnulausir.
Tafla II. Yfirlit yfir einkenni Wernicke heilakvilla
Breyting á hugrænu ástandi Byrjar gjarnan sem óáttun,slappleiki og áhugaleysi.Síðar meir getur borið á meðvitundarskerðingu og jafnvel meðvitundarleysi.
Truflun á augnhreyfingum
Stöðu og göngulagstruflun
Önnur einkenni
Greining
Getur komið fram sem augntin (nystagmus),einkum þegar horft er til hliðanna; lömun í hliðlæga réttivöðva (lateral rectus) og ósamstæð augnstaða (dysconjugate gaze).Önnur einkenni frá augum eru sjaldgæfari.3
Geta verið erfiðleikar við að sitja upprétt,standa eða ganga. Göngulagið er gjarnan gleiðspora og eru einstaklingar óöruggir við gang og skrefastuttir,fyrst og fremst vegna vanstarfsemi í andarkjörnum (vestibular nuclei).
Langvinnt fjöltaugamein (polyneuropathy) kemur hjá allt að 80% sjúklinga með Wernicke heilakvilla.27 Önnur sjaldgæfari einkenni eru m.a.truflanir á kyngingu og raddbreyting vegna áhrifa á skreyjutaug (vagus nerve),lágur líkamshiti,lágþrýstingur, hraður hjartsláttur,mæði,EKG breytingar,andlitslömun og mænukylfulömun (bulbar paralysis).28
Greining byggist fyrst og fremst á klínískum skilmerkjum og þar koma nákvæm sögutaka og skoðun að miklu gagni. Almennt ætti að spyrja áfengissjúka sem koma til innlagnar út í skert jafnvægi eða byltur, en allir með Wernicke heilakvilla hafa sögu um versnandi jafnvægi skömmu fyrir komu. Afar mikilvægt er að fá neyslusögu sjúklingsins og gagnlegt getur verið að leita þeirra upplýsinga hjá aðstandendum eða í eldri sjúkraskrám.Hætta er á vangreiningu þegar menn reiða sig einkum á einkenni klassísku þrenningarinnar. Með Caine-greiningarskilmerkjunum mætti hugsanlega fanga stærra hlutfall sjúklinga en ella (frá 31% upp í um og yfir 85%), en þau eru eftirfarandi (minnst tvö af fjórum skilmerkjum): 30
• Næringarskortur: Lágur líkamsþyngdarstuðull,saga um skerta fæðuinntöku,þíamínskortur samkvæmt blóðprufum.
• Truflun á augnhreyfingum: Augnvöðvalömun,augntin,ósamstæð augnstaða.
• Vanstarfsemi hnykils (cerebellum): Óstöðugleiki eða ósamhæfing hreyfinga (ataxia),óeðlilegt hæl-hné próf,óeðlilegar víxlhreyfingar (dysdiadochokinesia) eða „past-pointing“.
• Ýmist breyting á hugarástandi eða væg minniskerðing: Breytt hugarástandóáttun á stað,stund og persónu (minnst 2 af 3),ruglástand,óeðlilegt „digitspan“ próf eða meðvitundarskerðing. Væg minnisskerðing - getur ekki munað tvö eða fleiri orð af fjögurra atriða lista,minnistruflun samkvæmt taugasálfræðilegri prófun.
Korsakoff heilkenni er greint ef sjúklingur í bráðafasa hefur uppfyllt ofangreind skilmerki og er jafnframt með minnisskerðingu og
Tafla III. Helstu mismunagreiningar WernickeKorsakoff heilkennis
Fráhvarfsheilkenni (delirium tremens)
Blóðsykurfall
Blóðnatríumlækkun
Geðrof
Heilaslag
Fyrirferð í heila
Heilabólga,t.d.af völdum veira
Fullorðinsvatnshöfuð (normal pressure hydrocephalus)
Lifrarheilakvilli (hepatic encephalopathy) Áfengistengd ketónblóðsýring
Höfuðáverki
Tímabundið minnisleysi (transient global amnesia)
Heilabilun,t.d.vegna Alzheimer sjúkdóms
Aukaverkanir lyfja
óáttun án bráðs rugls, meðvitundarskerðingar og skertrar skynjunar.Einnig skal taka tillit til svörunar við þíamíngjöf og sjúkdómsgangs almennttilaðstyðjafrekarviðgreiningu.Helstu mismunagreiningar Wernicke heilakvilla og Korsakoff heilkennis má sjá í töflu III.
Segulómun getur komið að gagni ef um er að ræða óhefðbundin klínísk einkenni. Í bráða fasanum er dæmigert að sjá breytingar (T2weighted hyperintense lesions) í vörtukjarna (mammillary bodies) og í kringum þriðja og fjórða heilahólf og smugu (periaqueductal gray matter).31 Rýrnun vörtukjarna er síðan mjög sértæk fyrir Korsakoff heilkenni.32 Með segulómun má jafnframt útiloka aðrar
mismunagreiningar. Bið eftir myndgreiningu ætti ekki að tefja meðferð og mikilvægt er að hafa í huga að eðlileg segulómun útilokar ekki Wernicke heilakvilla.
Jafnframt er mikilvægt að fá blóðprufur í bráðafasanum til að athuga blóðhag, rafvakajafnvægi og lifrarpróf.
Meðferð
Hefja skal tafarlaust meðferð með háskammta þíamíni (500 mg x 3 í tvo til þrjá daga í bláæð eða vöðva) við minnsta grun um Wernicke heilakvilla. Ekki skal bíða staðfestingar á greiningu áður en meðferð er hafin, enda er hún bæði ódýr og hefur afar sjaldan alvarlegar aukaverkanir í för með sér.14,33 Aldrei ætti að gefa þíamín um munn við grun um Wernicke heilakvilla,þar sem frásog þíamíns úr meltingarvegi er óáreiðanlegt hjá áfengissjúkum.34 Skynsamlegt er að gefa áfengissjúkum einstaklingum í áhættuhópi þíamínhýdróklóríð í fyrirbyggjandi skyni við innlögn á sjúkrahús.3,14,34,35 Það er þá gefið í vöðva eða æð í lægri skömmtum (100 mg x 1-2 á dag). Að öðrum kosti ætti að ráðleggja sjúklingum með virka áfengissýki að taka daglega vítamíntöflur (t.d. sterkar B-kombíntöflur).3
Varast skal að gefa áhættusjúklingum langvarandi meðferð með glúkósa í æð án þess að þíamín sé sömuleiðis gefið, þar sem þíamín þörf líkamans eykst við gjöf glúkósa.36 Einnig
er ávallt mælt með að leiðrétta magnesíumskort samhliða með gjöf magnesíumsúlfats í æð.
Horfur
Ef meðferð er hafin fljótt eftir að einkennin koma fram eru ágætar líkur á fullum bata eða eingöngu vægri vitrænni skerðingu. Með töf á meðferð eykst dánartíðnin,en hún er allt að 20% í bráðafasanum.26
Langtímahorfur eru því miður almennt bágar. Um 85% sjúklinga sem fá ekki meðferð nógu fljótt (innan klukkustunda eða daga) en lifa af þróa með sér Korsakoff heilkenni, en þá eru litlar líkur á bata.35,37 Um fjórðungur þeirra þarf eftirlit og félagslega aðstoð, ýmist heima við eða á hjúkrunarheimili.28 Í heild er áætlað að um helmingur sjúklinga látist innan átta ára í kjölfar Wernicke heilakvilla, þar sem helstu dánarorsakir eru m.a. alvarlegar bakteríusýkingar og krabbamein.38
Samantekt
Tilfellið fjallar um 61 árs karlmann með langa sögu um áfengissýki sem leitaði á BMT í Fossvogi með óáttun og minnisskerðingu. Rannsóknir sýndu fram á vægar rafvakabrenglanir, fitulifur og vefjarýrnun og hvítaefnisbreytingar í heila. Við komu var hafin meðferð með þíamíni og sjúklingur lagður inn á lyflækningadeild og síðar á Landakot. Gangur í legu var sveiflukenndur,
1. Phillibs GB, Victor M, Adams RD, Davidson CS. A study of the nutritional defect in Wernicke‘s syndrome; the effect of a purified diet, thiamine, and other vitamins on the clinical manifestations. (1952). J Clin Invest, 31(10):859-871.
2. Victor M. Treatment of the neurological complications of alcoholism. (1966). Mod Treat, 3(3):491-501.
3. Þórarinsson BL, Ólafsson E, Kjartansson Ó, Blöndal H. Wernickesjúkdómur meðal áfengissjúkra. (2011). Læknablaðið, 97(1):21-29.
4. Institute of Medicine. Food and Nutrition Board. Dietary Reference Intakes: Thiamin, Riboflavin, Niacin, Vitamin B6, Folate, Vitamin B12, Pantothenic Acid, Biotin, and Choline. (1998). Institute of Medicine. Washington, DC: National Academy Press. Sótt 3. maí af https://www. ncbi.nlm.nih.gov/books/NBK114310/.
5. Talwar D, Davidson H, Cooney J, O´Reilly DSJ. (2000). Vitamin B(1) status assessed by direct measurement of thiamin pyrophosphate in erythrocytes or whole blood by HPLC: comparison with erythrocyte transketolase activation assay. Clin Chem, 46(5):704-10.
6. Butterworth, RF. Thiamin. (2006). In: Shils ME, Shike M, Ross AC, Caballero B, Cousins RJ, editors. Modern Nutrition in Health and Disease, 10. útgáfa. Baltimore: Lippincott Williams & Wilkins.
7. Thomson AD, Guerrini I, Marshall EJ. The evolution and treatment of Korsakoff‘s syndrome: out of sight, out of mind? (2012). Neuropsychol Rev, 22(2):81-92.
8. Tallaksen CM, Bohmer T, Bell H. Blood and serum thiamin and thiamin phosphate esters concentrations in patients with alcohol dependence syndrome before and after thiamin treatment. (1992). Alcohol Clin Exp Res, 16:320-5.
9. Thomson AD. Mechanisms of vitamin deficiency in chronic alcohol
en það bar á óáttun, skammtímaminnisleysi og innsæisleysi alla leguna þótt sjúklingurinn næði góðum líkamlegum framförum. Taldist ástand hans samrýmast best eftirstöðvum Wernicke-Korsakoff heilkennis. Hann var með varanlega færniskerðingu og því talinn ófær um að geta búið sjálfstætt. Hann fluttist því á hjúkrunarheimili eftir útskrift. Heilaskaðinn sem hann hlaut á grunni áfengismisnotkunar og þíamínskorts er að öllum líkindum varanlegur vegna tafar á réttri meðferð en veikindi hans hófust líklega allnokkru áður en hann lagðist inn á LSH þar sem hann fékk tafarlaust viðeigandi meðferð.
Tilfellið að ofan sýnir mikilvægi þess að hafa Wernicke heilakvilla ávallt á mismunagreiningarlistanum þegar sjúklingur leitar til okkar með einkenni á borð við óáttun, rugl og minnisskerðingu, ásamt líkamlegum einkennum eins og augntini og göngulagstruflun. Þetta gildir einkum þegar saga er um áfengismisnotkun. Mikilvægt er að hefja meðferð með þíamíni sem fyrst til að fyrirbyggja alvarlegar afleiðingar sem eru Korsakoff heilkenni, samanber í umræddu tilfelli,og jafnvel dauði.
Fengið var tilskilið leyfi fyrir birtingu þessa tilfellis.
misusers and the development of the Wernicke-Korsakoff syndrome. (2000). Alcohol Alcohol Suppl, 35(1):2-7. 10.1093/alcalc/35. supplement_1.2
10. Traviesa, DC. Magnesium deficiency: a possible cause of thiamine refractoriness in Wernicke-Korsakoff encephalopathy. (1974). J Neurol Neurosurg Psychiatry, 37(8):959-62.
11. Dyckner T, Ek B, Nyhlin H, Wester PO. Aggravation of thiamine deficiency by magnesium depletion: a case report. (1985). Acta Med Scand, 218(1):129-31.
12. Martin PR, Singleton CK, Hiller-Sturmhöfel S. The role of thiamine deficiency in alcoholic brain disease. (2003). Alcohol Res Health, 27(2):134-42.
13. Harper C, Fornes P, Duyckaerts C, Lecomte D, Hauw JJ. An international perspective on the prevalence of the Wernicke-Korsakoff syndrome. (1995). Metab Brain Dis, 10(1):17-24.
14. Galvin R, Bråthen G, Ivashynka A, Hillborn M, Tanasescu R, Leone MA. EFNS guidelines for diagnosis, therapy and prevention of Wernicke encephalopathy. (2010). Eur J Neurol, 17(12):1408-18.
15. Lindboe CF, Løberg EM. Wernicke‘s encephalopathy in non-alcoholics: an autopsy study. (1989). J Neurol Sci, 90(2):125-9.
16. Chamorro AJ, Rosón-Hernández B, Medina-García JA, MugaBustamante R, Fernández-Solá J, et al. Differences between alcoholic and nonalcoholic patients with Wernicke encephalopathy: a multicenter observational study. (2017). Mayo Clin Proc, 92(6):899-907.
17. Spruill SC, Kuller JA. Hyperemesis gravidarum complicated by Wernicke‘s encephalopathy. (2002). Obstet Gynecol, 99(5 Pt 2):875-7.
18. Schwenk J, Gosztonyi G, Thierauf P, Iglesias J, Langer E. Wernicke‘s encephalopathy in two patients with acquired immunodeficiency syndrome. (1990). J Neurol, 237(7):445-7.
19. Pittella JE, de Castro LP. Wernicke‘s encephalopathy manifested as Korsakoff‘s syndrome in a patient with promyelocytic leukemia. (1990). South Med J, 83(5):570-3.
20. Engel PA, Grunnet M, Jacobs B. Wernicke-Korsakoff syndrome complicating T-cell lymphoma: unusual or unrecognized? (1991). South Med J, 84(2):253-6.
21. Hung SC, Hung SH, Tarng DC, Yang WC, Chen TW, Huang TP. Thiamine deficiency and unexplained encephalopathy in hemodialysis and peritoneal dialysis patients. (2001). Am J Kidney Dis, 38(5):941-7.
22. Singh S, Kumar A. Wernicke encephalopathy after obesity surgery: a systematic review. (2007). Neurology, 68(11):807-11.
23. Koguchi K, Nakatsuji Y,Abe K, Sakoda S. Wernicke‘s encephalopathy after glucose infusion. (2004). Neurology, 62(3):512.
24. Francini-Pesenti F, Brocadello F, Famengo S, Nardi M, Caregaro L. Wernicke‘s encephalopathy during parenteral nutrition. (2007). JPEN J Parenter Enteral Nutr, 31(1):69-71.
25. Harper CG, Giles M, Finlay-Jones R. Clinical signs in the WernickeKorsakoff complex: a retrospective analysis of 131 cases diagnosed at necropsy. (1986). J Neurol Neurosurg Psychiatry, 49(4):341-5.
26. Victor M. The Wernicke-Korsakoff syndrome. (1976). In: Vinken PJ, Bruyn GW. eds. Handbook of Clinical Neurology, 28. útgáfa, hluti II, Amsterdam: North-Holland.
27. Söylemez, C, Emre U, Yalin OÖ, Tekesin A. Wernicke‘s encephalopathy accompanying acute axonal polyneuropathy: a case report. (2019). Noro Psikiyatr Ars, 56(2):157-161.
28. Victor M, Adams RA, Colins GH. The Wernicke-Korsakoff syndrome and related neurologic disorders due to alcoholism and malnutrition. (1989). J Neurol Neurosurg Psych, 51(10):1217-1218.
29. Kopelman MD, Thomson AD, Guerrini I, Marhsall EJ. (2009). The Korsakoff syndrome: clinical aspects, psychology and treatment. Alcohol Alcohol, 44(2):148-54.
30. Caine D, Halliday GM, Kril JJ, Harper CG. Operational criteria for the classification of chronic alcoholics: identification of Wernicke‘s encephalopathy. (1997). J Neurol Neurosurg Psychiatry, 62(1):51.
31. Jung YC, Chanraud S, Sullivan EV. Neuroimaging of Wernicke‘s encephalopathy and Korsakoff‘s syndrme. (2012). Neuropsychol Rev, 22(2):170-180.
32. Charness ME, DeLaPaz RL. Mamillary body atrophy in Wernicke‘s encephalopathy: antemortem identification using magnetic resonance imaging. (1987). Ann Neurol, 22(5):595-600.
33. Wrenn KD, Murphy F, Slovis CM. A toxicity study of parenteral thiamine hydrochloride. (1989). Ann Emerg Med, 18(8):867-70.
34. Day E, Bentham P, Callaghan R, Kuruvilla T, George S. Thiamine for Wernicke-Korsakoff Syndrome in people at risk from alcohol abuse. (2004). Cochrane Database Syst Rev, (1):CD004033.
35. Thomson AD, Cook CC, Guerrini I, Sheedy D, Harper C, Marshall EJ. Wernicke‘s encephalopathy: ´Plus ça change, plus c‘est la même chose.´ (2008). Alcohol Alcohol, 43(2):180-6.
36. Koguchi K, Nakatsuji Y, Abe K, Sakoda S. Wernicke‘s encephalopathy after glucose infusion. (2004). Neurology, 62(3):513.
37. Sechi G, Serra A. Wernicke‘s encephalopathy: new clinical settings and recent advances in diagnosis and management. (2007). Lancet Neurol, 6(5):442-455.
38. Sanvisens A, Zululaga P, Fuster D, Rivas I, Tor J, et al. Long-Term Mortality of Patients with an Alcohol-Related Wernicke-Korsakoff Syndrome. (2017). Alcohol Alcohol, 52(4):466-471.





Ragna Sigurðardóttir
Fimmta árs læknanemi 2019-2020
Signý Vala Sveinsdóttir Yfirlæknir blóðlækninga á Landspítala
Inngangur
Hér er fjallað um sjúkling sem leitar á heilbrigðisstofnun í sinni heimabyggð vegna slappleika, vaxandi máttleysis í útlimum og vaxandi þvoglumælgi.Greint er frá skoðunum og rannsóknum í upphafi og áframhaldandi uppvinnslu á grunni niðurstaðna þeirra. Þar á eftir er fjallað um faraldsfræði, klíníska birtingarmynd, greiningu og meðferð við sjúkdómnum í fræðilegri umræðu.
Sjúkrasaga
Karlmaður á áttræðisaldri með sögu um insúlínháða sykursýki,háþrýsting og heilaslag árið 2017 leitaði á sjúkrastofnun haustið 2018 meðvikulangasöguummáttleysiíhöndumog fótum auk þvoglumælgi. Að auki hafði hann fundið fyrir versnandi bakverkjum án sögu um áverka. Vegna bakverkja hafði hann verið að taka meira af verkjalyfjum sem aðstandendur töldu slappleika og þvoglumælgi upphaflega stafa af. Einnig var saga um rifbrot um
sumarið og hafði hann þá um haustið aldrei náð sér almennilega. Vikuna fram að innlögn hafði hann þó fundið fyrir töluverðri versnun. Kerfakönnun leiddi í ljós litla matarlyst og sagðist sjúklingurinn hafa lést um 5 kg á einni viku. Einnig bakverki til lengri tíma sem höfðu versnað undanfarið en neitaði dofa og einkennum mænutaglsheilkennis (cauda equina syndrome). Einnig kom fram að blinda væri til staðar á öðru auganu eftir heilaslag og dofi í báðum höndum sem hafði verið til staðar í lengri tíma en hvarf við inntöku á Gabapentíni.
Við uppvinnslu kom einnig í ljós eldra slag í hnakkablaði (occipital lobe). Saga var um mænugangaþrengsli (spinal stenosis) og hálsspengingu 2013.
Félagssagaogvenjur:Sagavarumreykingartil lengri tíma. Maðurinn var kvæntur, búsettur heima og átti uppkomin börn.
Skoðun
Sjúklingurinnvarekkibráðveikindaleguraðsjá og áttaður á stað og stund.Varir og slímhúðir í munni voru þurrar.Við hjartahlustun heyrðist systólískt óhljóð. Lungnahlustun var án athugasemda. Kviður var mjúkur og eymslalaus með daufum garnahljóðum. Púlsar voru sterkir og samhverfir í sveifarslagæð, ristarslagæð og aftari sköflungsslagæð. Ekki var bjúgur á útlimum.
Taugaskoðun var gerð á bráðamóttöku sem leiddi í ljós áður þekkta blindu á öðru auga, eðlilegt og samhverft sjáaldursviðbragð beggja vegna en sjúklingurinn átti erfitt með að halda
Tafla I. Lyf við komu
Lyf Skammtur
Gabapentín300 mg x2, Skammtur hafði verið minnkaður úr 600 mg x2 vegna gruns um lyfjatengda orsök fyrir þvoglumælgi
Klópidógrel75 mg x1
Atorvastatín20 mg x1
Amlódipín10 mg x1
Metóprólól47,5 mg x1
Parasetamól1000 mg x4
Norgesic (orfenadín og parasetamól) 485 mg x1
Insulatard (insúlín)23 einingar x2
Sorbitól15 ml x2
Oxycontine (ópíumalkalóíð) 5 mg x1
Celebra (celecoxíb)100 mg x2
augum opnum og fylgja fingrum við taugaskoðun vegna þreytu.Hnakkastífleiki var ekki til staðar en vinstra munnvikið lafði örlítið og tungan leitaði til vinstri. Skyn í andliti og útlimum var gróft metið eðlilegt. Kraftar voru metnir sterkari í hægri efri útlim og ekki var talið hægt að meta styrk í fótum þar sem sjúklingurinn fékk verk í bakið við það að lyfta fætinum upp og treysti sér ekki til að standa vegna verkja.
Í fyrstu var grunur um heilaslag á ný vegna sögu og óeðlilegrar taugaskoðunar. Mat var fengið hjá taugalæknum sem töldu hliðrun á tungu stafa fyrst og fremst af munnþurrki og mun á kröftum stafa af verkjum. Segulómun varþópöntuðafhöfðivegnasöguumheilaslag í tvígang og áhættuþátta en segulómunin sýndi ekki merki um nýtt heilaslag.
Á sjúkrastofnuninni í hans heimabyggð þar sem hann var lagður inn í fyrstu reyndist hann vera með hækkun á hvítum blóðkornum en eðlilegt sökk og CRP. Slappleiki og þvoglumælgi voru eins og áður segir talin vera vegnalyfjaáhrifaogGabapentínskammturinn því minnkaður og Parkódín tekið út.
Því var hér um að ræða slappleika með nýtilkominni versnun með þvoglumælgi, beinverkjum,auknum fjölda hvítfrumna í blóði og skerðingu á nýrnastarfsemi. Nýjar og ítarlegri prufur voru teknar og sýndu þær hækkað jóníserað kalsíum (2,06 mmól/L, eðlilegt
gildi 1,13-1,33 mmól/L). Kalkkirtilshormón (parathyroid hormone, PTH) var tekið og var það lækkað (7,5 ng/L, eðlilegt gildi 15,065,0 ng/L). Grunur vaknaði því um illkynja blóðsjúkdóm. Sökk mæling var endurtekin og mældist það aftur eðlilegt (14 mm/klst, eðlilegt gildi <15 mm/klst). Blóðstrok var einnig tekið og rafdráttur framkvæmdur.
Gangur í legu
Vegna þurrks, blóðkalsíumhækkunar og skerðingar á nýrnastarfsemi var gefinn ríkulegur vökvi.Hvít blóðkorn hækkuðu í legu og mældust hæst 44 x109/L.
Niðurstöður frekari rannsókna
Blóðstrok
Á blóðstroki sást mikill fjöldi eitilfrumna (plasmafrumna) í blóði. Einnig sáust klessufrumur (smudge cells) sem vöktu í fyrstu grun um langvinnt eitilfrumuhvítblæði (chronic lymphocytic lymphoma, CLL). Hins vegar er
sjaldgæft að sjá hækkað kalk í blóði í CLL og óvenjulegt að sjá plasmafrumur í blóðstroki. Því var talið mögulegt að um langt gengið mergæxli (multiple myeloma, MM) væri að ræða eða plasmafrumuhvítblæði (plasma cell leukemia, PCL). Mergæxli myndi þó varla skýrahækkuninaáeitilfrumumíblóði.Einnig var sökk eðlilegt sem gjarnan er hækkað í mergæxli. Rafdráttur lá ekki fyrir á þessum tíma og léttar keðjur voru pantaðar nokkru seinna, fjórum dögum eftir að blóðprufa var send í rafdrátt.
Tölvusneiðmynd
Tölvusneiðmynd af lungum, kvið og hálsi var tekin og sýndi sú rannsókn fram á lungnavanþenslu (atelectasis) neðarlega í báðum lungum, einkum vinstra megin þar sem lítilsháttar fleiðruvökvi sást. Fjölmörg eldri rifbrot sáust beggja vegna. Slitbreytingar sáust í hrygg en einnig úrátur í beinum (osteolytic lesions) sem voru einkum áberandi hægra megin í spjaldbeini og liðbol L1. Ekki sáust merki um líffærastækkanir eða fyrirferðir.
Sjúklingur fluttist í kjölfarið yfir á blóðlækningadeild LSH til frekari rannsókna.
Beinayfirlit
Tekin var önnur tölvusneiðmynd af beinum (TS beinayfirlit). Sú rannsókn sýndi fram á lækkun á öllum liðbolum í neðri hluta brjósthryggjar,mest íTh8-10.Í öllum þessum liðbolum var að finna áberandi beinóreglu og úrátursbreytingar. Að auki sáust úrátur í beinum mjaðmagrindar. Breytingunum var lýst sem greinilega illkynja og samrýmdist útlit þeirra meinvörpum eða mergæxli. Eldri brotum í rifjum og hægra herðablaði var einnig lýst.
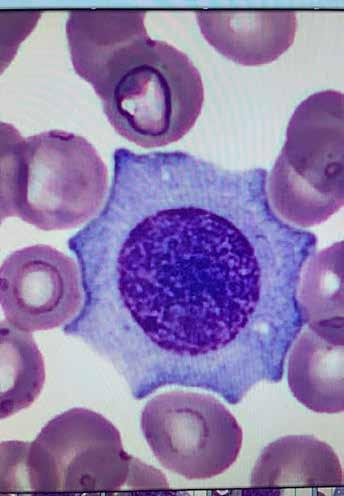
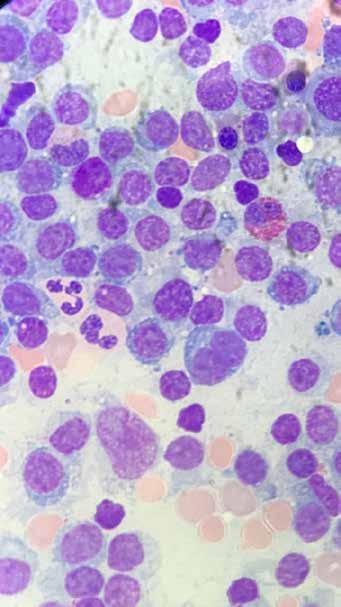
Smásjárskoðun á vefjasýni var gerð sem leiddi í ljós frumuhlutfall sem var 95%. Mergurinn einkenndist af dreifðri íferð plasmafrumna. Frumurnar tjáðu CD138 og cyclin D1 en ekki CD20. Nánast engin eðlileg blóðmyndun (hematopoiesis) var til staðar.
Niðurstaða vefjagreiningar í fyrstu var mergæxli (MM).
Mergstrok var frumuríkt með a.m.k. 80-90% misstórum plasmafrumum, sumar sem höfðu útlit plasmafrumu líkra (plasmacytoid) eitilfrumna, margar með „hairy projections“ úr umfrymisínuenaðrarstórarmeðóþroskuðum útlægum (eccentric) kjarna.
Álitið var plasmafrumuhvítblæði fremur en annar krónískur eitilfrumusjúkdómur.
Frumuflæðisjá (flow cytometry) beinmergs
Á blastasvæði var frumuhópur (84%) með sömumótefnasvipgerðogsástíblóðinu.Litun á léttum innanfrumu kappa mótefnakeðjum var vægt jákvæð í einungis litlum hluta þessa hóps (12%) og aðeins 2% voru jákvæðar fyrir innanfrumu lambda keðjum.
Frumuflæðisjá (flow cytometry) blóðs Rannsóknin sýndi 38% óþroskaðra frumna (blasts) sem voru neikvæðar fyrir flestum mergfrumu (myeloid)- og T-frumu merkiefnum og höfðu mótefnasvipgerðina CD56+/ CD38dim+/CD138+/CD45-/CD19-/ CD81-/CD117-/CD33p+. Litun á léttum innanfrumu kappa mótefnakeðjum var vægt jákvæð.
Rafdráttur blóðs
Rafdráttur sýndi verulega lækkun á fjölklóna ónæmisglóbúlínum og væga bólguvirkni en ekki merki um hækkun á einstofna mótefnum
(paraproteins).Sjúklingurinn reyndist þó síðar vera með hækkun á beta2-míkróglóbúlíni og kappa keðjum með brenglun á kappa/lambda hlutfalli.
Einsogáðurvarnefntvarekkipöntuðmæling af léttum keðjum þegar blóðprufa var send írafdrátt.Þettaermikilvægurlærdómspunktur þar sem slíkt á það til að gleymast þegar grunur er um plasmafrumusjúkdóma.
Flóknir litningagallar með tapi á þekkjanlegum litningum og merkilitningum voru til staðar. Rannsóknin sýndi fram á 17p og 13q úrfellingar í hluta frumna en einnig var yfirfærsla t(11;14) talin vera til staðar.
Samkvæmt mati sérfræðings samrýmdist frumuflæðisjá blóðs og beinmergs plasmafrumuhvítblæði (plasma cell leukemia, PCL). Litningarannsóknin sýndi litningagalla sem tengjastgjarnanþeimsjúkdómiogsamræmast jafnan slæmum horfum.
Meðferð og áframhaldandi gangur í legu
Sjúklingurinnvarmeðtöluverðaverkiíleguog einnig fór að bera á vaxandi óráði, mögulega vegna verkja. Aukið var við verkjastillingu með litlum árangri og sjúklingurinn varð súrefnisháður. Krabbameinslyfjameðferð með dexametasóni, bortezómíbi og cýklófosfamíði var reynd en þrátt fyrir hana hélt ástand hans áfram að versna. Sjúklingurinn lést úr fjöllíffærabilun sem ekki var unnt að snúa við, aðeins 6 dögum eftir innlögn á blóðlækningadeild. Greining hafði verið staðfest aðeins tveimur dögum áður.
Inngangur
Plasmafrumuhvítblæði (plasma cell leukemia, PCL) er sjaldgæf gerð mergæxlis (multiple myeloma, MM) sem einkennist af háu hlutfalli einstofna plasmafrumna í blóði.1 Samkvæmt núverandiskilgreiningusjúkdómsinsfelurþað
í sér að hlutfall plasmafrumna í blóði sé >20% og fjöldi plasmafrumna sé >2x109/L.1,2,3 Þessi skilgreining er þó umdeild og telja margir að mörkin bæði fyrir hlutfall og fjölda plasmafrumna í blóði mættu vera lægri.4 Horfur einstaklinga sem greinast með sjúkdóminn eru almennt slæmar og lifun þeirra hefur ekki batnað samhliða bættri lifun einstaklinga með MM.3
Faraldsfræði
Nýgengi PCL í Evrópu er um 4 af hverjum 10 milljónum.5 Sjúkdómurinn er flokkaður í frumkomið (primary, pPCL) annars vegar og síðkomið (secondary, sPCL) hins vegar, þar sem síðari flokkurinn er skilgreindur sem umbreyting mergæxlis yfir í PCL.2,6,9
Meirihluti PCL tilfella er pPCL (um 6070% PCL tilfella)7 en hlutfall sPCL tilfella gæti farið vaxandi vegna bættrar lifunar einstaklinga með mergæxli.3,6
Ein framsýn, lýðgrunduð rannsókn hefur verið gerð á PCL.Í henni var notast við gögn úr sænskum gagnagrunni, Swedish Myeloma Register,til að varpa ljósi á algengi og útkomu í heilu þýði. Sú rannsókn náði til 4.518 einstaklinga með plasmafrumusjúkdóma og þar af greindust 43 (1%) með pPCL.2 Algengi sjúkdómsins var um 0,10/100.000 persónuár í því þýði. Miðgildi aldurs þeirra einstaklinga sem greindust með PCL var 69 ár samanborið við 71 ár á meðal þeirra sem greindust með MM. Miðgildi lifunar (median overall survival, OS) á meðal þeirra sjúklinga sem greindust með PCL var 11 mánuðir.
Stærsti sjúklingahópurinn sem hefur verið rannsakaður samanstendur hins vegar af 479 einstaklingum sem greindust með PCL á árunum 1973-2009, í svokölluðum SEER (Surveillance, Epidemology and End Results) gagnagrunni.9 Miðgildi heildarlifunar í þeim hópi var 6 mánuðir og 23% einstaklinganna lifðu í minna en einn mánuð eftir greiningu.
Klínísk birtingarmynd
Einkenni og klínísk teikn PCL geta verið þau sömu og sjást í MM. Dæmi um klínísk teikn sjúkdómsins eru skerðing á nýrnastarfsemi, hækkað hlutfall kalsíums í blóði, úrátur í beinum og blóðleysi. Einnig geta fundist
sömu teikn og sjást oft í hvítblæði.Dæmi um slík teikn eru mikil hækkun hvítra blóðkorna í sermi,blóðflögufæð,tíðar sýkingar og miltisog/eða lifrarstækkun.10
Greining
Blóðstrok
Í blóðstroki kemur fram hvítfrumufjölgun í blóði þar sem plasmafrumur sjást en eiga venjulega ekki að vera til staðar. Fjöldi plasmafrumna skal eins og áður sagði vera meirien2000/µLoghlutfallþeirraaðminnsta kosti 20% af heildarfjölda hvítra blóðkorna.1-3
Ónæmissvipgerð
Hægt er að framkvæma mótefnalitun eða frumuflæðimælingu til að greina ónæmissvipgerð illkynja frumanna. Þær innihalda þá annaðhvort kappa eða lambda léttar keðjur en ekki bæði, þar sem frumurnar eru einstofna. Eins og í MM tjá frumurnar alltaf CD138 og CD38. Hins vegar, og það sem greinir pPCL frá MM, er oftar tjáning á CD45, CD19, CD20 og CD23 en oft í litlu magni. Þá tjá pPCL frumur yfirleitt ekki CD56 sem er oftast jákvætt í MM.11 Í mótefnalitun sermis getur komið fram framleiðsla IgG, IgA, IgD eða IgE mótefna og er framleiðsla IgG og IgA mótefna algengust.1,4 Um það bil 30% sjúklinga eru með frumur sem framleiða aðeins léttar keðjur og um 10% eru svokallaðir „non-secretors“ þ.e. mynda ekki léttar keðjur eða einstofna mótefni. Markverður munur er á PCL og MM hvað þetta varðar þar sem aðeins 15% MM sjuklinga tjá aðeins léttar keðjur og einungis 4% eru „non-secretors“.12
Litningarannsóknir
Hjá meira en 80% sjúklinga með PCL eru annað hvort tvílitna (diploid) plasmafrumur til staðar eða frumur með litningafækkun (hypodiploid).1 Algengasta breytingin er yfirfærslan (translocation) t(11;14) sem, ólíkt MM,hefuríförmeðsérverrihorfursjúklings. Þá er úrfelling á litningi 13 (del(13q14)), litningi 17 (del(17p)) eða einstæður litningur 13 (monosomy 13) algengara en í MM en þessar litningabreytingar eru tengdar illvígari PCL. Aðrar úrfellingar finnast einnig ásamt yfirfærslum eins og t(4;14) og t(14;16) sem einnig tengjast verri horfum í sjúkdómnum.1
Beinmergsstrok og –sýni
Beinmergsstrok og beinmergssýni svipa til þeirra sem sjást við MM en með auknum fjölda einstofna plasmafrumna. Beinmergsíferðin er yfirleitt mikil og samanstendur af plasmafrumum af villivaxtar (anaplastic) gerð með háum fjölgunarstuðli (proliferative index).1
Meðferð
Fáar framsýnar rannsóknir hafa verið framkvæmdartilathugunaráárangrimeðferðarvið PCL.Fyrsta framsýna rannsóknin á upphafsmeðferð við pPCL náði til 23 sjúklinga.13 Höfundar hennar könnuðu árangur meðferðar með lyfinu lenalidomide og lágskammta dexametasóni í tiltölulega ungum sjúklingum: miðgildi heildarlifunar í þeim hópi var 28 mánuðir.Annar rannsóknarhópur kannaði árangur innleiðslumeðferðar sem grundvallaðist á bortezomib (bortezomibbased induction therapy) og ígræðslu eigin stofnfrumnahjá40sjúklingumogvarmiðgildi heildarlifunar 36 mánuðir.14 Í hvorugri rannsókninni var sjúklingum þó slembiraðað og líklega er um að ræða yngri og heilbrigðari sjúklingahópa en almennt gengur og gerist á meðal allra sem greinast með PCL.2
Evrópsku samtökin um mergæxli (European myeloma network) hafa gefið út leiðbeiningar um meðferð við PCL.15 Sjúklingar eru í upphafimeðhöndlaðirmeðsvokallaðriinnleiðslumeðferð (induction therapy) sem felur meðal annars í sér meðferð með líftæknilyfjum (eins og leysikorna (proteasome) hemlinum bortezomib) einum og sér eða með öðrum krabbameinslyfjum, til dæmis thalidomide eða lenalidomide. Sjúklingar sem þola það eru síðar gjarnan meðhöndlaðir með ígræðslu beinmergsmyndandi stofnfrumna (hematopoietic cell transplantation, HCT). Niðurstöður rannsókna virðast benda til þess að eigin stofnfrumuígræðsla (autologus stem cell transplantation,ASCT) beri meiri árangur en stofnfrumuígræðsla frá öðrum (allogenic stem cell transplantation, AlloSCT).12 Þó sú meðferð geti bætt útkomu einstaklinga með PCL er lifun þeirra sem undirgangast slíka meðferð mun verri en einstaklinga með MM sem fá sambærilega meðferð.16 Vísbendingar eru þó á lofti að lifun sjúklinga með PCL hafi batnað eftir að meðferð með bortezomib, thalidomide og lenalidomide hófst ásamt ASCT.9 Rannsóknir á nýjum meðferðum við PCL lofa einnig góðu og má þar nefna BCL2 hemilinn venetoclax, ónæmistemprandi lyfið pomalidomide, annarrar kynslóðar leysikornahemlana ixazomib og carfilzomib, anti-CD38 mótefnið daratumumab og fleiri lyf.12 Þörf er því á fleiri framsýnum rannsóknum á árangri núverandi meðferðar við PCL en spennandi verður að sjá fleiri nýjar meðferðir koma fram á sjónarsviðið við þessum sjaldgæfa sjúkdómi.
Fengið var tilskilið leyfi fyrir birtingu þessa tilfellis.
1. Fernández de Larrea C, Kyle RA, Durie BG, et al. Plasma cell leukemia: consensus statement on diagnostic requirements, response criteria and treatment recommendations by the International Myeloma Working Group. Leukemia 2012;27(4):780-91.
2. Nahi H, Genell A, Wålinder G, et al. Incidence, characteristics, and outcome of solitary plasmacytoma and plasma cell leukemia. Populationbased data from the Swedish Myeloma Register. Eur J Haematol 2017;99(3):216–222
3. Ramsingh G, MehanP, Luo J et al. Primary plasma cell leukemia. Cancer 2009; 115:5734-5739.
4. Ravi P, Kumar SK, Roeker L et al. Revised diagnostic criteria for plasma cell leukemia: results of a Mayo Clinic study with comparison of outcomes to multiple myeloma. Blood Cancer Journal 2018; 8(12):116.
5. Sant M, Allemani C, Tereanu C, et al. Incidence of hematologic malignancies in Europe by morphologic subtype: results of the HAEMACARE project. Blood 2010; 116(19):3724-3734.
6. Tiedemann RE, Gonzalez-Paz N, Santana-Davila R, et al. Genetic aberrations and survival in plasma cell leukemia. Leukemia 2008; 22(5):1044-1052.
7. Bladé J, Kyle RA. Nonsecretory myeloma, immunoglobulin D myeloma, and plasma cell leukemia. Hematology/Oncology Clinics of North America 1999;13:1259–1272.
8. Nahi H, Genell A, Wålinder G, et al. Incidence, characteristics, and outcome of solitary plasmacytoma and plasma cell leukemia. Populationbased data from the Swedish Myeloma Register. Eur J Haematol 2017;99(3):216–222.
9. Gonsalves WI, Rajkumar SV, Go RS, et al. Trends in survival of patients with primary plasma cell leukemia: a population-based analysis. Blood 2014; 124(6):907–912
10. Pagano L, Valentini CG, De Stefano V, et al. Primary plasma cell leukemia: a retrospective multicenter study of 73 patients. Annals of Oncology 2011; 22(7):1628-1635.
11. Ioannou MG, Stathakis E, Lazaris AC, et al. Immunohistochemical evaluation of 95 bone marrow reactive plasmacytoses. Pathol Oncol Res. 2009; 15(1):25-29.
12. Gundesen MT, Lund T, Moeller HEH et al. Plasma Cell Leukemia: Definition, Presentation, and Treatment.Current oncology reports 2019; 21(8).
13. Musto P, Simeon V, Martorelli MC, et al. Lenalidomide and low-dose dexamethasone for newly diagnosed primary plasma cell leukemia. Leukemia. 2014; 28(1):222–225.
14. Royer B, Minvielle S, Diouf M et al. Bortezomib, doxorubicin, cyclophosphamide, dexamethasone induction followed by stem cell transplantation for primary plasma cell leukemia: a prospective phase II study of the Intergroupe Francophone du Myélome. J Clin Oncol 2016;34:2125–2132.
15. Gavriatopoulou M, Musto P, Caers J et al. European myeloma network recommendations on diagnosis and management of patients with rare plasma cell dyscrasias. Leukemia 2018; 32:1883-1898.
16. Drake MB, Lacobelli S, van Biezen A, et al. Primary plasma cell leukemia and autologous stem cell transplantation. Haemotologica 2010; 95(5):804809.

Hér eru nokkrar ástæður fyrir því að lífeyrismál lækna eru í góðum höndum hjá Almenna


Minnst þriðjungur af skyldusparnaði fer í séreignarsjóð sem erfist og hægt er að taka hann út þegar sjóðfélagi er 60 ára

Í stjórn Almenna eru eingöngu sjóðfélagar, kjörnir af sjóðfélögum sjálfum

Þú ræður ferðinni
Hægt er að velja á milli sjö ávöxtunarleiða og einfalt að fylgjast með og stýra lífeyrismálunum heima í stofu á liprum sjóðfélagavef




Sjóðfélögum bjóðast lán á kjörum sem eru sambærileg við aðrar lánastofnanir og hægt er að velja Húsnæðissafn sem hentar til að spara skattfrjálst fyrir fyrstu íbúð
Kynntu þér málið á www.almenni.is eða kíktu í heimsókn í Borgartún 25


Hulda Hrund Björnsdóttir
Fimmta árs læknanemi 2019-2020
Runólfur Pálsson
Prófessor í lyflæknisfræði (nýrnasjúkdómafræði) við Háskóla Íslands
Vökvagjöf í æð er grundvallarþáttur í meðferð bráðveikra sjúklinga. Meginmarkmið vökvameðferðar eru að viðhalda rúmmáli utanfrumuvökva í því skyni að tryggja fullnægjandi blóðflæði til líffæra ásamt því að viðhaldajónefnajafnvægi(electrolytebalance).
Ákvörðun um vökvagjöf í æð byggist einkum á klínísku mati á vökvarúmmáli auk þess sem þekking á vökvajafnvægi líkamans er lögð til grundvallar, einkum sambandinu milli vatns og uppleystra efna.1
Vatn er 55-60% af líkamsmassa karla og 45-50% kvenna og stafar þessi munur af mismunandi fituhlutfalli kynjanna.2 Þetta hlutfall er lægra þegar offita er til staðar, þar sem fituvefur inniheldur minna vatn en flestir aðrir vefir. Heildarvatnsmagni líkamans er skipt í innan- og utanfrumuvökva og ræðst rúmmál þeirra af heildarmagni uppleystra efna, kalíumsöltum í innanfrumuhólfinu og natríumsöltum í utanfrumuhólfinu (Mynd 1).1-2 Um þriðjungur vatnsmagnsins er í utanfrumuhólfinu og tveir þriðju hlutar í innanfrumuhólfinu.2 Þessi hólf eru aðskilin af frumuhimnunni sem inniheldur virka natríum- og kalíumdælu sem sér til þess að natríumbirgðir líkamans haldist að mestu leyti utan frumna og kalíum innan frumna.1 Meirihluti utanfrumuvökva (um 75%) er millivefsvökvi (interstitial fluid), sem er utan frumna í vefjum og afgangurinn er blóðvökvi innan æða (25%).3
Vökvajafnvægi líkamans er ákvarðað af inntöku og útskilnaði natríums og vatns og virkni stýrikerfa, einkum renín-, angíótensín- og
aldósterónkerfisins, semjuhluta (sympathetic division) sjálfvirka taugakerfisins og hormónsins vasópressíns.1-2,4 Undir eðlilegum kringumstæðum er meginþorri vökvainntöku í formi drykkja en fæða inniheldur einnig vökva og jónefni. Vatn er einnig lokaafurð oxunar á fæðu, sem er lítill en mikilvægur þáttur í vökvajafnvægi.Vatnsdrykkja stjórnast af þorsta og þorsti örvast þegar vatnsjafnvægi er neikvætt vegna ónógrar inntöku eða aukins útskilnaðar. Þorsti myndast einnig við mikla inntöku á natríum, þar sem aukið magn vatns þarf þá til að viðhalda natríumstyrk utanfrumuvökva innan viðmiðunarmarka.1 Útskilnaður vökva skiptist í útskilnað um nýru og meltingarveg og svokallað ómeðvitað vökvatap (vökvatap frá lungum og húð).
Í vestur-evrópskri veðráttu er magn ómeðvitaðs taps 0,5-1 l/dag en í heitara veðri, við áreynslu eða við hækkaðan líkamshita geta nokkrir lítrar tapast um húð með svita.1 Undir venjulegum kringumstæðum frásogast vatn og jónefni frá þörmum svo að tap á vökva með hægðum er ekki meira en 100-150 ml/dag. Þetta getur breyst mikið við sýkingu eða annan sjúkdóm í meltingarvegi.1
Renín-, angíótensín- og aldósterónkerfið gegnir lykilhlutverki í stjórnun utanfrumuvökvarúmmáls og æðaviðnáms sem saman hafa ráðandi áhrif á útfall hjarta og slagæðaþrýsting (Mynd 2). Hugtakið virkt blóðrúmmál er gagnlegt í þessu samhengi því það stendur fyrir rúmmál slagæðablóðs sem flæðir til vefja. Þrýstingsnemar í slagæðum skynja skyndilegar breytingar á blóðrúmmáli, ýmist samdrátt eða þenslu, og leiðir það til viðbragðs renín-, angíótensín- og aldósterónkerfisins og annarra stýrikerfa. Sjálfstýring á nýrnablóðflæði, sem viðheldur stöðugleika í blóðflæði og gaukulsíunarhraða (GSH) þrátt fyrir að breytingar verði á meðalslagæðaþrýstingi, hefur einnig mikilvæga þýðingu fyrir stjórnun vökvarúmmáls. Innan nýrna verður losun á reníni frá nærgauklafrumum (juxtaglomerular cells) við lækkun þrýstings í aðrennslisslagæðlingi (afferent arteriole) gaukla, örvun beta-viðtaka í nærgauklafrumum, og þegar sérhæfðar frumur í þéttidepli (macula densa) í fjærpíplum skynja lækkaðan styrk natríums og klóríðs í pípluvökvanum. Renín veldur klofnun angíótensínógens og við það myndast angíótensín I sem síðan klofnar í angíótensín II fyrir tilstuðlan angíótensín-breytiensíms (angio-
Mynd 1: Vökvahólf líkamans og dreifing mismunandi tegunda vökvalausna. Græna punktalínan sýnir dreifingu glúkósalausnar um vökvahólfin. Bláa punktalínan sýnir dreifingu saltlausna um vökvahólf líkamans. Appelsínugula puntkalínan sýnir dreifingu kvoðulausna um vökvahólfin.
Mynd endurgerð frá A.Swed et al, ágúst 2019. Fengin af: https://commons.wikimedia.org/wiki/File:Fluid_ composition_of_the_body_1.3.png#file
tensin converting enzyme, ACE). Angíótensín II gegnir mikilvægu hlutverki í stjórnun blóðrúmmáls því það veldur samdrætti æða og þar af leiðandi auknu æðaviðnámi og hækkun slagæðaþrýstings, auk þess að örva flutning natríums til fjærhluta nýrunga og stuðlar þannig að varðveislu þess. Angíótensín II örvar einnig losun aldósteróns frá nýrnahettum sem eykur frásog natríums í safngöngum nýrna.Loks örvar angíótensín II losun vasópressíns frá aftari hluta heiladinguls sem leiðir til varðveislu vatns með því að auka frásog þess í safngöngum nýrna og örva þorstastöðvar heilans.5
Þrátt fyrir að vera nátengd er stýring natríumjafnvægis og vatnsjafnvægis að mestu óháð hvoru öðru. Natríum ræður rúmmáli utanfrumuvökva.2 Við natríumskort dregst utanfrumurúmmál saman og veldur það örvun á þrýstingsnemum og seytingu reníns frá nýrunum sem leiðir til losunar á aldósteróni frá nýrnahettum. Aldósterón veldur því að nýrnapíplur frásoga og varðveita natríum og vatn.1,6 Hinsvegar ef inntaka natríums er ofaukin þá er renín-,angíótensínog aldósterónkerfið bælt og meira natríum er skilið út þar til jafnvægi er náð á ný. Ferli sem viðhalda natríumjafnvægi geta brenglast samfara sjúkdómum og leitt til natríumskorts eða ofhleðslu natríums (Mynd 2).1
Auk rúmmáls er styrkur uppleystra efna (tonicity) í utanfrumuvökva mikilvægur og ræðst hann af vatnsjafnvægi líkamans. Osmólaþéttni er besti mælikvarðinn á styrk uppleystra efna en natríumstyrkur sermis er sú breyta sem oftast er notuð. Osmólaþéttni blóðvökva er stýrt af þorsta og útskilnaði á fríu vatni. Vasópressín gegnir lykilhlutverki í stjórnun vatnsjafnvægis með því að auka frásog vatns í safngöngum nýrna. Seytingu
Aukið frásog Na+ frá nýrnapíplum
Samdráttur slagæðlinga Aldósterón
Angíótensín II
þess er einkum stjórnað af osmóviðtökum í undirstúku heilans sem nema osmólaþéttni utanfrumuvökva og senda boð til aftari hluta heiladinguls um að auka eða minnka seytingu á vasópressíni (Mynd 2).1-2 Þynning utanfrumuvökva, vegna inntöku vökva sem hefur lægri osmólaþéttni en blóðvökvi veldur bælinguáseytinguvasópressínsogskiljanýrun þvíútmeiravatnogþarafleiðandiþunntþvag. Á hinn bóginn veldur vatnsþurrð aukinni seytinguvasópressínssemveldurauknufrásogi vatns í safngöngum nýrna og við það þéttist þvagið. Við vatnsþurrð geta heilbrigð nýru þétt þvagið og aukið styrk þvagefnis hundraðfalt.1 Vasópressín er einnig stýrihormón í stjórnun blóðþrýstings. Lágþrýstingur örvar seytingu þess og eru þau áhrif yfirsterkari bælingu vegna lágrar osmólaþéttni sermis. Seyting verður því á vasópressíni við skort á virku blóðrúmmáli, jafnvel þótt osmólaþéttni sermis sé lág og leiðir það oft til myndunar blóðnatríumlækkunar.2
Það er ógerlegt að fara yfir öll þau miklu og flóknu fræði bakvið vökvajafnvægi líkamans og stýringu jónefnajafnvægis í stuttri yfirlitsgrein.Í þessari grein verður lögð áhersla á klínískt mat sjúklinga með blóðrúmmálsminnkun (hypovolemia), við hvaða aðstæður er þörf á vökvagjöf og val á innrennslisvökva hverju sinni.
Mat á vökvarúmmáli sjúklinga er veruleg áskorun fyrir lækna og ekki óalgengt að því skeiki. Ákvörðun vökvarúmmáls byggir fyrst og fremst á klínísku mati með stuðningi rannsókna. Sjúklingar með blóðrúmmálsminnkun hafa ýmis teikn við líkamsskoðun og frávik í niðurstöðum rannsókna sem geta gefið vísbendingu og því mikilvægt að
kunna skil á þeim. Klíníska myndin getur bæði tengst rúmmálsminnkuninni sjálfri og undirliggjandi orsök hennar.7 Loks geta ítrekaðar þyngdarmælingar ásamt vökva- og þvaglátaskrá á sjúkrahúsi komið að gagni við mat á vökvarúmmáli sjúklings. Við samdrátt á rúmmáli utanfrumuvökva lækkar líkamsþyngd og minnkun verður yfirleitt á þvagmagni vegna varðveislu natríums og vatns sem leitt getur til þvagþurrðar (oliguria). Sé hins vegar geta nýrna til að þétta þvagið skert eða þvagið ríkt af glúkósa,þvagefni (urea) eða öðrum osmólum þá getur þvagmagn verið innan eðlilegra marka þrátt fyrir minnkað blóðrúmmál.8 Hafa ber í huga að vökva- og þvaglátaskrár taka ekki tillit til ómeðvitaðs vökvataps.6, 9
Einkenni blóðrúmmálsminnkunar Skipta má einkennum sjúklinga með blóðrúmmálsminnkun í þrennt: einkenni sem tengjast rúmmálsminnkuninni, einkenni sem tengjast orsök vökvaskortsins og síðan þau einkenni sem rekja má til raskana í jónefnaog sýru- og basajafnvægi líkamans sem fylgt geta vökvaskortinum.7
Einkenni sem stafa af rúmmálsminnkuninni tengjast fyrst og fremst minnkuðu blóðflæði til líffæra og vefja. Fyrstu kvartanir sjúklinga eru jafnan þrekleysi, þorsti, vöðvakrampar og svimi við stöðubreytingar. Enn frekara vökvatap getur leitt til kviðverkja,brjóstverkja, svefnhöfgi og ruglsástands. Sjúklingar geta jafnframt greint frá minnkuðu þvagmagni eða minni tíðni þvagláta.7
Einkenni sem tengjast orsök vökvatapsins eru til dæmis uppköst, niðurgangur, flóðmiga (polyuria), vessun frá alvarlegum brunasárum á húð eða verkur í tengslum við söfnun vökva í þriðja rými,til dæmis brjóst- eða kviðarhol.7
Jafnvægi blóðrúmmáls og blóðþrýstings
Örvun: Þrýstingsnemar í nýrum nema lækkað utanfrumuvökvarúmmál eða lækkaðan blóðþrýsting sem örvar seytun á reníni
Osmóviðtakar í undirstúku
Þorsti
Vatnsdrykkja lækkar osmólastyrk
Vasópressín
Örvun: Osmóviðtakar í undirstúku nema aukinn osmólastyrk sermis sem örvar seytingu vasópressíns
Aftari hluti heiladinguls
Angíótensínógen Renín
a) Renínangíótensínaldósterón (RAAS) kerfið leiðir til aukins vökvarúmmáls og hækkunar blóðþrýstings
Jafnvægi í osmólastyrk sermis
b) Vasópressín eykur vökvarúmmál með auknu frásogi vatns frá safngöngum nýrna Nýrnahettur
Mynd 2: a. Áhrif renín-, angíótensín- og aldósterónkerfisins á vökvarúmmál og blóðþrýsting. b. Áhrif vasópressíns á vökvarúmmál.
Frásog H2O kemur í veg fyrir aukningu í osmólastyrk
Ýmsar raskanir á jafnvægi jónefna og sýru og basa geta verið fyrir hendi hjá sjúklingum með minnkað blóðrúmmál og fer það eftir eðli vökvatapsins. Ekki verður fjallað ítarlega um öll einkenni þessara raskana, en þau alvarlegustu eru: vöðvamáttleysi vegna breytinga í blóðkalíumjafnvægi; flóðmiga og þorsti vegna alvarlegrar blóðkalíumlækkunar; hraðöndun vegna blóðsýringar (acidemia); tauga- og vöðvaertinæmi og ruglástand vegna efnaskiptalýtingar (metabolic alkalosis); þrekleysi, rugl, flog og jafnvel dá vegna raskana á vatnsjafnvægi.2-3, 10 Teikn við líkamsskoðun
Nokkur teikn geta verið til staðar við líkamsskoðun sem benda til samdráttar á vökvarúmmáli, en þau eru þó hvorki næm né sértæk.7, 11
Ef tap hefur orðið á millivefsvökva þá leiðir það til minnkaðrar vökvafyllingar húðar. Þegar mynduð er felling í húðinni skreppur hún hægar til baka vegna minnkaðrar vökvafyllingar (turgor).Vökvafylling húðar minnkar með aldri vegna rýrnunar á elastíni og því er minnkuð spenna í húð við þessa skoðun ekki alltaf merki um minnkað utanfrumurúmmál hjá eldri sjúklingum. Hjá þeim er mælt með að prófa vökvafyllingu húðar á innri hluta læriseðayfirbringubeini.Hjásjúklingummeð offitu getur verið erfitt að greina minnkaða vökvafyllingu húðar.11 Þá getur þurr húð verið merki um vökvaskort. Ennfremur geta þurrar slímhúðir og þurr tunga verið vísbending um minnkað vökvarúmmál. Þessi teikn við skoðun eru þó ekki mjög næm fyrir blóðrúmmálsminnkun.7, 11
Seinkun verður á háræðafyllingu við blóðrúmmálsminnkun. Hana má meta með að þrýsta á naglbeð sjúklings þannig að húðin undir hvítni og meta tímann þar til eðlilegur húðlitur kemur aftur. Eðlileg lengd háræðafyllingar er 2 sekúndur hjá fullorðnum karlmönnum, 3 sekúndur hjá fullorðnum konum og 4 sekúndur hjá öldruðum.11 Þrátt fyrir að seinkuð háræðafylling sé lítið næm fyrir blóðrúmmálsminnkun getur þetta teikn stutt við klínískt mat á sjúklingnum.11
Breytingar verða á blóðþrýstingi og hjartsláttartíðni við minnkun á blóðrúmmáli. Við minniháttar samdrátt á blóðrúmmáli getur blóðþrýstingur verið eðlilegur og þróast síðan yfir í réttstöðublóðþrýstingsfall og við frekari blóðrúmmálsminnkun verður lækkun á blóðþrýstingi óháð líkamsstöðu.12 Réttstöðublóðþrýstingsfall, sem hefur verið skilgreint sem lækkun slagbilsþrýstings (systolic pressure) um ≥20 mmHg eða hlébilsþrýstings (diastolic pressure) um ≥10 mm Hg innan 3 mínútna frá því að einstaklingur rís á fætur, er ekki talið næmtfyrirvökvatapisemnemurminnaenum
1000 ml.11 Rannsóknir hafa sýnt að aukning á hjartsláttartíðni um 30 slög/mín.við réttstöðu ernæmarimælikvarðiáblóðrúmmálsminnkun en blóðþrýstingsfall við réttstöðu.11 Mikilvægt er að átta sig á grunngildi blóðþrýstings hjá hverjum sjúklingi fyrir sig, sérstaklega þeim sem hafa sögu um háþrýsting.12
Ómskoðun og rafleiðnimæling
Ómskoðun á neðri holæð er gagnleg við mat á blóðrúmmáli því hún hefur þá kosti að vera næm og fljótleg, auk þess sem hægt er að framkvæma hana við rúmstokk sjúklings. Næmi ómskoðunar er þó háð færni þess sem framkvæmir skoðunina.13 Rannsóknir hafa sýnt að þvermál neðri holæðar og hversu mikið hún fellur saman við þrýsting geti samrýmst mælingum á miðlægum bláæðaþrýstingi (central venous pressure) og geti stutt við áætlaða svörun við vökvagjöf.13-17 Þá hefur verið sýnt fram á að þessi aðferð geti gagnast við að spá fyrir um vökvaþörf næsta sólarhringinn.17 Hinsvegar hefur mælingin ákveðnar takmarkanir og þarf einkum að íhuga þætti sem hafa áhrif á þrýsting innan brjósthols eða kviðarhols og í hægri gátt og þá sem hafa bein áhrif á þrýsting innan hóstarbláæðarinnar.18 Vélindaómun hefur verið notuð til að meta stærð vinstri slegils en þvermál slegilsins í lok hlébils er talið hafa forspárgildi fyrir svörun við vökvagjöf. Hinsvegar hefur rannsóknin takmarkaða gagnsemi ef ekki liggja fyrir niðurstöður fyrri rannsókna á sjúklingi til samanburðar.19 Aðrar mælingar sem vísbendingar eru um að hafi gildi við að spá fyrir um hversu vel sjúklingur mun svara vökvagjöf eru breytileiki í slagrúmmáli (stroke volume) hjarta, breytileiki í púlsþrýstingi og breytingar í hraða blóðflæðis í ósæð.19
Nýleg greiningaraðferð til að meta líkamssamsetningu sem byggir á rafleiðnimælingu (bioelectrical impedance analysis) hefur einnig verið notuð við ákvörðun vökvarúmmáls. Straumur er látinn flæða gegnum líkamann og spennubreyting notuð til að reikna viðnám. Aðferðin, sem grundvallast á því að straumur flæðir mishratt gegnum vefi líkamans, hefur einkum verið notuð til að mæla hlutfall líkamsfitu,þar sem minni vökvi er í fituvef en í flestum öðrum vefjum. Rafleiðnimæling er ódýr og einföld í notkun og hefur verið beitt í vaxandi mæli til að meta heildarvatnsmagn líkamans. Hún gagnast hins vegar ekki við mælingu á blóðrúmmáli.9, 20-21
Blóð og þvagrannsóknir
Við blóðrúmmálsminnkun verða frávik í niðurstöðum blóð- og þvagrannsókna sem geta gefið vísbendingu um orsök rúmmálsminnkunarinnar.7
Styrkur þvagefnis og kreatíníns í sermi hækkar við lækkun GSH. Hinsvegar getur
styrkur þvagefnis í sermi einnig hækkað við aukna myndun þess eða aukið frásog í nýrnapíplum. Því er styrkur kreatíníns áreiðanlegri mælikvarði á GSH þar sem það er myndað á tiltölulega stöðugan hátt í þverrákóttum vöðvum og er ekki frásogað í nýrnapíplum. Kreatínín getur þó verið mishátt milli einstaklinga vegna breytilegs vöðvamassa. Hlutfall þvagefnis og kreatíníns getur hækkað allt að tvöfalt við blóðrúmmálsminnkun vegna aukins frásogs þvagefnis sem tengist frásogi natríums. Hjá heilbrigðum einstaklingum hækkar styrkur kreatíníns yfirleitt ekki upp fyrir eðlileg mörk fyrr en GSH hefur lækkað um 50% og er því hækkun á þvagefnis/kreatínín-hlutfalli vísbending um blóðrúmmálsminnkun. Einnig er vert að nefna að þvagefnis/kreatínín-hlutfall sjúklinga með blæðingu í meltingarvegi hækkar vegna minnkunar utanfrumuvökvarúmmáls sem hefur aukið frásog í nýrnapíplum í för með sér, auk þess sem myndun þvagefnis eykst vegna sundrunarferlis (catabolism) og frásogs blóðprótína í meltingarvegi.8
Við blóðrúmmálsminnkun getur styrkur natríums í sermi brenglast.22 Við vatnstap geturkomiðframblóðnatríumhækkun.Áhinn bóginn gefur blóðnatríumlækkun til kynna hlutfallslega aukingu heildarvatnsmagns líkamans miðað við natríum en ekki hvort skortur eða ofgnótt sé á öðrum hvorum þættinum. Við skort á utanfrumuvökva vegna vökvataps getur myndast blóðnatríumlækkun vegna kröftugrar varðveislu vatns af hálfu nýrna sem miðlað er af vasópressíni. Af sömu ástæðu getur blóðnatríumlækkun einnig komið fram við ofgnótt utanfrumuvökva, til dæmis hjá sjúklingum með hjartabilun eða lifrarbilun. Vökvarúmmálsminnkun getur valdið ýmsum jónefnaröskunum og fer það eftir samsetningu vökvans sem tapaðist. Ekki verður fjallað um þær raskanir hér.
Samdráttur rúmmáls blóðvökva hækkar bæði hematókrít og styrk albúmíns í sermi því rauð blóðkorn og albúmín eru bundin við innanæðarými. Margvíslegir aðrir þættir geta haft áhrif á þessar breytur.7
Lágur styrkur natríums í þvagi bendir sterklega til blóðrúmmálsminnkunar.23-24 Nýrun bregðast við minnkuðu blóðflæði með kröftugu frásogi natríums og vatns sem gerir það að verkum að natríumstyrkur í þvagi verður lágur og osmólaþéttni og eðlisþyngd þvagshá.2,24 Undantekningarfráþvíerumeðal annars notkun þvagræsilyfja og undirliggjandi nýrnasjúkdómur.23 Hlutfallslegur útskilnaður natríums metur hlutfall síaðs natríums sem skilið er út í þvagi og getur komið að gagni við mat á blóðrúmmálsminnkun. Þvagmagn hefur ekki áhrif á þessa mælingu líkt og styrk natríums í þvagi.2, 23-24
Vökvameðferð
Sjúklingar á sjúkrahúsi þurfa vökvagjöf í æð af margvíslegum ástæðum og er meðferðinni gjarnan skipt í þrjá flokka:1
1. Bráðameðferð (resuscitation)
2. Uppbótarmeðferð (replacement)
3. Viðhaldsmeðferð (maintenance)
Bráðameðferð
Bráð vökvameðferð er gefin við skort á blóðrúmmáli vegna blæðingar eða mikils taps á vökva og/eða jónefnum frá ytra borði líkamans (yfirleitt frá meltingarvegi) eða vegna raskana á dreifingu vökva þar sem aukið gegndræpi háræða veldur útvessun úr æðum í millivefsrými eða líkamshol.1 Svæsin röskun á innri dreifingu vökva og óeðlileg stjórnun á vökvajafnvægi sést einkum hjá sjúklingum með sýklasótt eða umfangsmikinn vefjaskaða af völdum bruna. Þetta vandamál sést einnig hjá sjúklingum með alvarlega hjarta-, lifrareða nýrnakvilla eða eftir stóra skurðaðgerð.
Mikil vökvaofgnótt er algeng meðal þessara sjúklinga vegna natríum- og vökvasöfnunar og getur vökvi dreifst út í brjósthol og/eða kviðarhol.1 Meginmarkmið bráðameðferðar er að auka útfall hjartans og bæta blóðflæði til vefja. Það ber þó að varast óhóflegt magn vökvagjafar því rannsóknir hafa sýnt að mikil uppsöfnun vökva tengist aukinni tíðni fylgikvilla og hærri dánartíðni.1, 25-26
Uppbótarmeðferð
Meðferð sem er gefin þegar leiðrétta þarf vatns- og jónefnaskort en ekki er þörf á bráðri vökvagjöf.Yfirleitt er um að ræða tap á vökvaog jónefnum um meltingarveg eða nýru en einnig getur orðið mikið ómeðvitað vökvatap við háan líkamshita og bruna.1 Uppbótarmeðferð sem felur í sér gjöf vökva og jónefna í æð beinist að því að bæta upp skort sem er til staðar eða vökvatap sem er yfirvofandi.1
Viðhaldsmeðferð
Viðhaldsmeðferð vísar til vökvagjafar í æð hjá sjúklingum sem fyrirsjáanlegt er að geti
Tafla I. Samsetning helstu saltlausna og kvoðulausna í samanburði við samsetningu blóðvökva.
Blóðvökvi
Glúkósi (mmól/l)
Osmólaþéttni (mosm/l)
ekki fullnægt þörfum sínum með inntöku um munn þrátt fyrir eðlilegt vökvajafnvægi.27 Þettaátildæmisviðumsjúklingasemgangast undir skurðaðgerð og þurfa vökvameðferð í kjölfarið.27 Einnig er mikilvægt að hafa í hugaaðþegarvökvagjöfergefinvegnaannarra flóknari og alvarlegri ástæðna þarf alltaf að gera ráð fyrir grunnviðhaldi vökvajafnvægis.1 Markmiðið með viðhaldsmeðferð er að gefa næganvökvatilaðbætauppómeðvitaðvökvatap (500-1000 ml),viðhalda eðlilegu rúmmáli vökvahólfa líkamans, tryggja fullnægjandi þvagútskilnað (500-1500 ml/sólarhring) og viðhalda jafnvægi jónefna. Leitast ætti eftir að beita viðhaldsmeðferð í sem skemmstan tíma vegna hættu á vökvaofhleðslu,röskunum á jónefna- og sýru- og basajafnvægi ásamt sýkingarhættu vegna æðaleggja.27
Vökvalausnum til innrennslis í bláæð má skipta í saltlausnir (crystalloid solutions) og kvoðulausnir (colloid solutions) sem geta verið
SaltlausnirKvoðulausnir 0,9% NaCl RingerAcetat Plasmalyteglúkósi 5% Glúkósi 0,45% NaCl/ 5% glúkósi
Hýdroxýetýlsterkja (HES)* Albúmín*
(50g)278 (50g)278 (50g)--
275-295308276294278-286,5–308274
Asetat (mmól/l) --2727---
Laktat (mmól/l) 1-2-----24-34HCO3(mmól/l) 24-32-------
Oktanóat (mmól/l) -------6,4
Malat (mmól/l) ------5Glúkónat (mmól/l) ---23----
*Samsetning getur verið breytileg eftir framleiðanda. **Lausnin er til með fyrirfram viðbættu kalíum.
Upplýsingarnar eru fengnar frá eftirfarandi og hefur verið breytt lítillega:1-2
1. Myburgh JA, Mythen MG. Resuscitation fluids.The New England J Med. 2013;369(25):2462-3.
2. National Clinical Guideline Centre (UK). Appendix P: Useful information 2013. In: Intravenous Fluid Therapy: Intravenous Fluid Therapy in Adults in Hospital [Internet]. London, United Kingdom: Royal College of Physicians (UK). Aðgengilegt á: https://www.ncbi.nlm.nih.gov/books/NBK333104/
náttúrulegar eða tilbúnar (synthetic).1,25 Helstu saltlausnirnar eru jafnþrýstin (0,9%) natríumklóríðlausn (NaCl) og vegnar (balanced) saltlausnir eins og Ringer-asetat, Ringerlaktat og Plasmalyte. Helstu kvoðulausnirnar eru albúmínlausnir og sterkjulausnir, til dæmis hýdroxýetýlsterkja (HES) og gelatín (Tafla I).1, 25, 28 Jónir saltlausna komast auðveldlega gegnum háræðaveggi. Kvoðulausnir hafa sameindir á dreif í burðarvökva (carrier solution) sem komast ekki yfir hálfgegndræpa himnu háræðaveggsins vegna stærðar sinnar. Því haldast þær frekar í innanæðarými og eru taldar auka blóðrúmmál betur en saltlausnir.25,28 Saltlausnir eru margfalt ódýrari en kvoðulausnir í framleiðslu.9, 28
Saltlausnir
Jafnþrýstin saltlausn (isotonic saline)
Jafnþrýstin NaCl-lausn hefur lengi verið ein mest notaða lausnin til vökvagjafar í æð. Eins og á við um aðrar saltlausnir dreifist natríum um allt utanfrumuhólfið og talið er að gjöf slíkra lausna hafi skammvinnari áhrif á blóðvökvarúmmál en kvoðulausnir gera. Talið er að 0,9% NaCl-lausn auki blóðrúmmál einungis um fjórðung til þriðjung af því rúmmáli sem gefið er og að afgangur vökvans dreifist í millivefsrými. Því er talið að notkun jafnþrýstinnar saltlausnar til rúmmálsaukningar blóðvökva geti valdið meiri bjúg en kvoðulausnir.1, 25
Talið er að þegar jafnþrýstin saltlausn er gefin til viðhalds vökvarúmmáls sé hætta á ofgnótt natríums þar sem dagleg þörf þess er 70-100 mmól en í einum lítra af 0,9% NaCl eru 154 mmól af natríum og klóríði. Umframmagn natríums skilst út um nýru en við ýmsa sjúkdóma getur útskilnaðargetan verið skert. Því þarf að gæta þess að gefa ekki of mikið af þessari lausn.1
Annar ókostur jafnþrýstinnar saltlausnar er hár styrkur klóríðjóna sem er um 50% hærri en í sermi. Á síðustu árum hafa komið fram vísbendingar um að hár klóríðstyrkur geti leitt til minnkunar á nýrnablóðflæði og GSH ásamt blóðsýringu með blóðklóríðhækkun (hyperchloremic acidosis). Hár styrkur natríums og klóríðs í jafnþrýstinni saltlausn getur þó verið hentugur við meðferð sjúklinga með vökvatap um meltingarveg og stundum nýru sem leitt hefur til efnskiptalýtingar því þá er gjarnan um að ræða tap á klóríðríkum vökva.1
Vegnar saltlausnir (balanced crystalloid solutions)
Vegnar saltlausnir dreifast um utanfrumuhólfið á svipaðan hátt og jafnþrýstin saltlausn og valda svipaðri rúmmálsaukningu blóðvökva. Hinsvegar hafa þessar lausnir ákveðna kosti fram yfir jafnþrýsta saltlausn
þar sem þær innihalda lægri natríumstyrk og talsvert minni klóríðstyrk. Þá innihalda þær gjarnan kalíum, kalsíum og magnesíum, auk jafna (buffers) sem umbreytast í bíkarbónat. Eru þessar lausnir þannig heppilegri frá lífeðlisfræðilegu sjónarmiði þar sem samsetning þeirra líkist utanfrumuvökva. Því hafa vegnar saltlausnir mögulega kosti fram yfir jafnþrýstna saltlausn við bráðameðferð og fyrir almennt viðhald vökvarúmmáls. Lausnir sem innihalda laktat eða aðra tegund jafna (buffers) geta hentað vel hjá sjúklingum með blóðsýringu, sem oft er fyrir hendi þegar bráðrar vökvameðferðar er þörf. Lausnir á borð við Ringer-asetat, sem er mikið notuð á sjúkrahúsum hér á landi, tilheyra þessum flokki.1 Þar sem Ringer-lausnir innihalda kalíum hefur verið haldið fram að þær séu líklegri til að valda blóðkalíumhækkun en hrein NaCl-lausn. Magn kalíums í Ringerlausnum er þó mjög lágt og hafa rannsóknir ekki sýnt fram á teljandi áhrif þessara lausna á styrk kalíums í sermi. Ringer-lausn er því talin örugg til notkunar hjá sjúklingum sem hafa blóðkalíumhækkun.4, 29-31
Glúkósalausnir
Hreinar glúkósalausnir og lausnir sem innihalda bæði glúkósa og natríum eru ekki ætlaðar fyrir bráða vökvameðferð eða uppbótarmeðferð við jónefnaskorti. Blandaðar glúkósa- og saltlausnir sjá einkum fyrir fríu vatni og viðhaldsþörf helstu jónefna, auk þess sem glúkósinn er orkugjafi. Hafa þarf í huga að orkuinnihald í 1 lítra af 5% glúkósa er mjög lágt (200 hitaeiningar) og veitir lítinn næringarstuðning en nægir þó til að fyrirbyggja blóðsykurfall. Glúkósalausnir dreifast jafnt um heildarvatnsrúmmál líkamans og hafa mjög takmörkuð og skammvinn áhrif á blóðrúmmál. Þessar lausnir eru því gagnlegar til að koma í veg fyrir einfalda vatnsþurrð (dehydration) og geta verið gagnlegar sem viðhaldsmeðferð. Notkun glúkósalausnar getur valdið blóðnatríumlækkun ef hún er gefin með of miklum hraða. Þessi áhætta er mest hjá öldruðum, sjúklingum á meðferð með tíazíð-þvagræsilyfi og sjúklingum með heilkenni óviðeigandi hömlunar á þvagaukningu (syndrome of inappropriate antidiuresis).1
Albúmín
Albúmínlausnir innihalda albúmín (4-5%) í saltlausn og eru flokkaðar sem kvoðulausnir. Framleiðsla þeirra fer fram með sundrun á blóði manna og hitameðferð til að fjarlægja mögulega sýkingarvalda. Lausnin er mjög dýr í framleiðslu og takmarkar kostnaður því notkun hennar.1, 25 Albúmín, eins og aðrar kvoðulausnir, er talið hafa þann kost að haldast betur innan æða og auka þannig blóð-
rúmmál meira og dreifast minna yfir í millivef en saltlausnir.25 Frá fræðilegu sjónarmiði er albúmínlausn því talin vera heppileg við bráðameðferð sjúklinga með blóðrúmmálsminnkun og einnig við meðferð sjúklinga með afbrigðilega vökvadreifingu og mikinn bjúg.25,32 Ennfremur er albúmín talið hafa langvirkari áhrif en tilbúnar kvoðulausnir.25 Rannsóknir hafa sýnt að albúmín hefur kröftugri áhrif á blóðflæðitengda (hemodynamic) þætti líkt og miðlægan bláæðaþrýsting og meðalslagæðaþrýsting (mean arterial pressure) en saltlausnir.9 Á hinn bóginn hefur ekki tekist að sýna fram á bætta útkomu sjúklinga sem fá albúmín í samanburði við saltlausnir við bráðameðferð.25, 33-34 Þá hefur ekki verið sýnt fram á ávinning af notkun albúmínlausna fram yfir saltlausnir hjá sjúklingum með lágan styrk albúmíns í blóðvökva.35 Athyglisvert er að notkun albúmínlausna hjá sjúklingum með alvarlega höfuðáverka í kjölfar slyss virðist auka dánartíðni.36 Albúmínlausnir með lágan styrk af natríum hafa verið notaðar hjá sjúklingum með truflun á dreifingu á vökva og bjúg með það að markmiði að draga vökva úr millivef inn í innanæðarýmið til að bæta virkt blóðrúmmál og auka þannig blóðflæði til nýrna og útskilnað á natríum og vatni. Þessi notkun á albúmínlausnum er mjög sérhæfð og ætti við þessar aðstæður ætíð að vera í höndum sérfræðinga.32
Tilbúnar kvoðulausnir
Mikill kostnaður við notkun albúmínlausna leiddi til þróunar tilbúinna kvoðulausna. Dæmi um tilbúnar kvoðulausnir eru hýdroxýetýlsterkja (HES) og gelatín.25
Þekkt er að HES safnast upp í vefjum eins og húð, lifur og nýrum og lausnin getur valdið blóðstorkuröskun, einkum fíbrínsundrun (fibrinolysis).25
Mælt er gegn notkun allra tilbúinna kvoðulausna við bráðameðferð vegna skorts á rannsóknum sem sýna fram á ávinning þeirra fram yfir saltlausnir og aukins kostnaðar. Þá hafa rannsóknir sýnt að HES eykur áhættu á bráðum nýrnaskaða og hefur einnig tengsl við aukna dánartíðni.9,25,37 Notkun þessara vökvategunda hefur því farið ört minnkandi hér á landi.
Val á viðeigandi tegund og skömmtun vökva
Meðferð blóðrúmmálsminnkunar felst í að meta og meðhöndla undirliggjandi orsök vökvataps, greina raskanir á jónefna- og sýruog basajafnvægi ásamt því að bæta upp vökvatapið. Öll þessi atriði hafa áhrif á val á tegund vökva og hraða innrennslis (Tafla II).1
Tafla II. Tegundir vökvameðferðar, helstu ábendingar og val innrennslisvökva til notkunar.
Bráðameðferð
Sýklasóttarlost
Ábendingar
Val á innrennslisvökva
Athugasemdir
Bruni
Blæðing
1. NaCl (0,9%) eða vegnar saltlausnir
2. Albúmín ef vökvaþörf er mikil
3. Blóðhlutagjöf ef við á
Gefa vökva hratt yfir stuttan tíma í stökum skömmtum og meta sjúkling reglulega
Fyrst þarf að taka afstöðu til hvort þörf sé fyrir bráðameðferð. Annars eru eftirfarandi spurningar gagnlegar við mat á þörf fyrir vökvagjöf í æð:1
1. Getur sjúklingur fullnægt þörfum sínum fyrir vökva og jónefni með inntöku um munn eða gjöf um magaslöngu?
2. Þarf sjúklingur vökvagjöf í æð?
3. Hver er núverandi staða á vökva- og jónefnajafnvægi sjúklings?
4. Hver er meðalþörf sjúklings fyrir vökva og jónefni?
5. Er sjúklingur með óeðlilegt vökva- og/eða jónefnatap?
6. Er sjúklingur með röskun á dreifingu vökva?
Vökvameðferð um munn
Mikilvægt er að hafa í huga að öruggasta og skilvirkasta leiðin til að gefa vökva og jónefni er um munn. Því ætti ætíð að leitast við að bæta upp vökva- og jónefnatap með gjöf um munn þegar hægt er og forðast ætti notkun vökvagjafar í æð hjá sjúklingum sem geta borðað og drukkið. Íhuga ætti gjöf um magaslöngu ef ekki er talið öruggt að neyta fæðu um munn. Við bráða þörf fyrir vökvagjöf er þó jafnan nauðsynlegt að gefa vökva í æð.1 En þegar um vægan vökvaskort er að ræða og þegar vökvatap er þrálátt til lengri tíma má gefa saltríkan vökva um munn, til dæmis kjötkraft (bouillon) og staðlaðar saltlausnir til inntöku (oral rehydration therapy) en þær bjarga óteljandi mannslífum á ári hverju og þá sérstaklega í vanþróaðri hlutum heims þar sem dauði af völdum vökvaskorts vegna niðurgangs er algengur.22, 38-39
Bráðameðferð
Deilt hefur verið um hvort saltlausnir eða kvoðulausnir séu betri kostur í bráðameðferð um áratugaskeið.9 Kvoðulausnir eru taldar geta þanið út innanæðarúmmál betur en
Viðhaldsmeðferð Uppbótarmeðferð
Skert fæðuinntaka:
• heilaslag
• garnastífla
• skert vitræn hæfni
• meðvitundarskerðing Í og eftir skurðaðgerð
1. Glúkósalausnir eða vegnar saltlausnir
2. Saltlausnir við minni skurðaðgerðir
3. Saltlausnir eða kvoðulausnir við stærri skurðaðgerðir
Oft er hægt að viðhalda vökvaþörf sjúklinga með gjöf um munn eða um magaslöngu
saltlausnir þar sem þær haldast í meira mæli innan æða og viðhalda onkótískum þrýstingi betur. Saltlausnir dreifast hins vegar um allt utanfrumuhólfið og talið er að þær hafi takmarkaða og skammvinna verkun á rúmmál blóðvökva í sýklasótt.1 Saltlausnir eru taldar valda meiri uppsöfnun millivefsvökva en kvoðulausnir vegna vessunar út úr æðakerfi.1,25 Ítrekaðar kerfisbundnar yfirferðir og safngreiningar á slembiröðuðum meðferðarprófunum hafa verið gerðar með tilliti til þessa. Ekki hefur þó enn tekist að sýna fram á mun milli vökvategundanna hvað varðar afdrif sjúklinga.25 Sumar rannsóknir hafa sýnt betri útkomu með notkun kvoðulausna í blóðflæðitengdum endapunktum á borð við miðlægan bláæðaþrýsting og meðalslagæðaþrýsting.9 Það hefur þó ekki skilað sér í klínískt mikilvægum mun nema í tilviki kvoðulausna með kröftug onkótísk áhrif, einkum HES-lausnar. Hinsvegar er nú mælt gegn notkun þessarar lausnar vegna aukaverkana og aukinnar dánartíðni eins og áður hefur komið fram.1,9,25,28 Þar sem saltlausnir eru mun ódýrari og ekki verið sýnt fram á með vissu að þær hafi í för með sér alvarlegar aukaverkanir eða hafi síðri blóðrúmmálsaukandi áhrif en kvoðulausnir er mælt með notkun saltlausnar við bráðameðferð.1,9,25,28,40-41 Í núverandi leiðbeiningum amerískra og evrópskra gjörgæslulækna um meðferð sýklasóttar (Surviving Sepsis Campaign: International Guidelines) er mælt með að gefa saltlausn við bráðameðferð og að bæta við albúmíni þegar þörf er á miklu magni saltlausnar.9,37 Þó er ekki skilgreint hvað flokkast sem mikið magn og því óljóst hvenær ástæða er til að bæta við albúmínlausn.9 Ekki er mælt með einni saltlausn fram yfir aðra við meðferð sýklasóttarlosts, enda eru fullnægjandi samanburðarrannsóknir ekki fyrirliggjandi.37 Nýleg rannsókn sýndi að meðal fár veikra einstaklinga á gjörgæslu dró notkun
Uppköst
Niðurgangur Flóðmiga Hiti Bruni
Vegnar saltlausnir
NaCl (0,9%) Glúkósalausnir
Val vökva fer eftir samsetningu vökvatapsins
NaCl: Natríumklóríð.
veginna saltlausna úr dánartíðni, þörf fyrir skilunarmeðferð og viðvarandi skerðingu á nýrnastarfsemi samanborið við 0,9% NaCllausn á meðan rannsókn sem beindist að minna veikum einstaklingum á bráðamóttöku leiddi ekki í ljós marktækan mun milli þessara lausna með tilliti til ofangreindra þátta.42-43 Vegin saltlausn verður því gjarnan fyrir valinu á gjörgæsludeildum. Sýnt hefur verið fram á að notkun albúmíns sé álíka örugg og notkun saltlausna, en yfirburðir þess í bráðameðferð hafa ekki verið sannaðir. Nokkrar rannsóknir hafa þó sýnt fram á bætta útkomu sé albúmín notað og er það því ráðlagt í núverandi leiðbeiningum.9,25,28,37,40-41,44-45
Ef orsök blóðrúmmálsminnkunar er blóðtap vegna blæðingar getur verið þörf á blóðhlutagjöf.10 Ekki verður fjallað nánar um blóðgjafir í þessari grein.
Magn vökva sem þörf er á í bráðameðferð er mjög breytilegt.25 Við meðferð sýklasóttarlosts hafa samtök amerískra og evrópskra gjörgæslulækna mælt með hröðu innrennsli vökva í æð, að minnsta kosti 30 ml/kg á fyrstu þremur klukkustundunum, því rannsóknir hafa bent til að skjót viðbrögð bæti útkomu sjúklinga.46 Gefa ætti vökvameðferðina hratt í stökum skömmtum (bolus), til dæmis 500 ml á 15 mínútum í senn. Meta þarf stöðugt klíníska svörun og blóðflæðiþætti ásamt því að vera á varðbergi gagnvart myndun lungnabjúgs.37,47-48 Vökvameðferð við sýklasótt, sem einkennist af mikilli röskun á vökvadreifingu, er sérstaklega vandasöm vegna þrálátrar vökvarúmmálsminnkunar innan æða, lágs blóðþrýstings, lítils þvagútskilnaðar og lélegs blóðflæðis til vefja á sama tíma og tilhneiging er til vökvasöfnunar sem getur haft skaðleg áhrif vegna bjúgs í líffærum og vanstarfsemi af þeim sökum. Mikilvægt er því að forðast óhóflega vökvagjöf og er ráðlegt að
takmarka upphaflegan vökvaskammt við 2-3 lítra. Vegna þessara vandkvæða er brýnt að vökvagjöf fyrir sjúklinga með bjúg og röskun á dreifingu vökva sé stýrt af reyndum læknum. Þvagræsilyf ætti að nota með varúð þar sem þau geta minnkað blóðrúmmál og ætti fremur að leitast við að draga úr vökvagjöfinni. Náin vöktun vökvajafnvægis er forsenda árangurs vökvameðferðar hjá bráðveikum sjúklingum og er mælt með nákvæmri skráningu vökvagjafar og vökvaútskilnaðar og daglegri þyngdarmælingu ásamt klínísku mati á þróun vökvasöfnunar með vandaðri líkamsskoðun. Ennfremur er mikilvægt að fylgjast með jónefnum í sermi daglega.32
Uppbótarmeðferð
Val á vökva til uppbótar fer eftir hvernig vökvatap hefur atvikast og hvort jónefnaraskanir eru til staðar. Ef um blóðtap er að ræða er almennt notast við 0,9% NaCl, vegnar saltlausnir eða viðeigandi kvoðulausnir, ásamt blóðgjöf ef við á. Uppbótarmeðferð vegna taps á vökva um meltingarveg eða þvagveg fer yfirleitt eftir eðli tapsins en 0,9% NaCl, vegnar saltlausnir, glúkósa- og saltlausn (með eða án kalíumuppbótar) og 5% glúkósalausn eru allar notaðar í þessum tilfellum. Almennt er ekki mælt með kvoðulausnum fyrir uppbótarmeðferð.32
Mælt er með því að leiðrétta vökvaskort sem myndast hefur yfir lengri tíma varlega á nokkrum dögum nema brýn þörf sé á vökvauppbót eða leiðréttingu alvarlegra jónefnaraskana á borð við svæsna blóðkalíumlækkun. Hröð leiðrétting á vökva- og jónefnaskorti getur valdið alvarlegum fylgikvillum, til dæmis osmósuafmýlingarheilkenni ef langvinn blóðnatríumlækkun er leiðrétt of hratt.32
Viðhaldsmeðferð
Völ er á ýmsum tegundum vökva til viðhaldsmeðferðar og hafa miklar umræður farið fram um hvaða vökvi sé besti valkosturinn. Álitið hefur verið að 0,9% NaCl hafi of háan
natríum- og klóríðstyrk til að teljast ákjósanleg lausn fyrir viðhaldsmeðferð þar sem hún getur valdið upphleðslu á natríum og vatni, auk þess sem hár styrkur klóríðs í geti leitt til blóðsýringar með blóðklóríðhækkun. Vegnar saltlausnir eru skárri kostur þar sem þær innihalda minna natríum og klóríð og ættu því síður að valda þessum röskunum. Þær innihalda einnig önnur jónefni sem gefa þarf þegar viðhaldsmeðferð er beitt. Glúkósalausnir henta vel til að gefa frítt vatn því glúkósinn flyst greiðlega inn í frumur og vatnið dreifist jafnt um vökvahólf líkamans. Því eru glúkósalausnir gagnlegar til að koma í veg fyrir vatnsþurrð, auk þess sem glúkósinn hindrar ketónamyndun af völdum vannæringar, jafnvel þótt sykrungurinn komi lítið til móts við næringarþörf. Notkun glúkósalausna getur leitt til blóðsykurshækkunar hjá sjúklingum með sykursýki eða skert sykurþol og þarf því að fylgjast grannt með blóðsykri hjá þeim sjúklingahópi.27
Þegar viðhaldsmeðferð er veitt er almennt ráðlagt að gefa 25-30 ml/kg af vatni, 1 mmól/kg af natríum og kalíum og 50-100 g af glúkósa daglega. Skömmtun vökva og jónefna fer þó eftir aðstæðum og því er einstaklingsmiðuð nálgun nauðsynleg. Þetta á ekki síst við um skurðaðgerðir sem eru mjög mismunandi að umfangi, auk þess sem undirliggjandi kvillar geta haft þýðingu.49
Sjúklingum sem gangast undir skurðaðgerð og þurfa vökvameðferð í æð má skipta í tvo hópa eftir áhættustigi, annars vegar einstaklinga sem gangast undir minniháttar skurðaðgerðir og teljast hafa lága áhættu og þá sem gangast undir stærri og lengri skurðaðgerðir sem hafa mun meiri áhættu í för með sér.4 Sjúklingar með lága áhættu sem fá mikið magn saltlausnar (20-30 ml/kg) hafa betri útkomu hvað varðar verki, ógleði og svima og eru fyrr tilbúnir til að fara heim.4,50-51 Sjúklingar með mikla áhættu hafa hinsvegar gagn af aðhaldssamari vökvameðferð.4,52-54
1. National Clinical Guideline Centre (UK). Principles and protocols for intravenous fluid therapy. 2013 [sótt 18. desember 2019]. In: Intravenous Fluid Therapy: Intravenous Fluid Therapy in Adults in Hospital [Internet]. London, United Kingdom: Royal College of Physicians [sótt 18 Desember, 2019]. Aðgengilegt á: https://www.ncbi.nlm.nih.gov/ books/NBK333103/.
2. Jóhannesson AJ, Pálsson R. Raskanir á jafnvægi vatns, jónefna og sýru og basa. In: Ari J Jóhannesson, Davíð O Arnar, Runólfur Pálsson, Sigurður Ólafsson, editors. Handbók í lyflæknisfræði. 4th ed. Reykjavík, Ísland: Háskólaútgáfan; 2015.
3. Davidson SS. Davidson’s Principles and Practice of Medicine. 22nd ed. United Kingdom: Elsevier; 2014.
4. Doherty M, Buggy DJ. Intraoperative fluids: How much is too much? Br J Anaesth. 2012;109(1):69-79.
Ekki eru fyrirliggjandi skýrar leiðbeiningar um vökvamagn sem þeir sjúklingar ættu að fá en mælt er með að þvagútskilnaði sé haldið á bilinu 0,5-1,0 ml/kg/klst. á meðan á skurðaðgerð stendur. Enn er ekki skýrt hvort saltlausnir eða kvoðulausnir eða samnýting beggja tegunda lausna leiði til bestu útkomu hjá þessum sjúklingahópi.4 Þá hafa rannsóknir notast við mismunandi skilgreiningar á lágri og hárri áhættu meðal sjúklinga sem gangast undir skurðaðgerðir og því ekki hægt að setja fram einhlítar leiðbeiningar byggt á niðurstöðum þeirra.
Ætíð er mikilvægt að vanda til vökvagjafar í kjölfar skurðaðgerðar, ekki síst þar sem margir sjúklingar hafa vökvadreifingarvandamál. Framfarir í skurðlækningum, svæfingalækningum og meðferð sjúklinga meðan á aðgerð stendur hefur minnkað þann tíma sem sjúklingar þurfa að vera fastandi, bæði fyrir og eftir skurðaðgerðir. Jafnvel eftir stórar aðgerðir á kviðarholi kemst meltingar vegurinn iðulega fljótt í gang á ný. Því má oft gefa fæðu og vökva um munn stuttu eftir aðgerð og þótt garnahljóð séu ekki til staðar, þá bendir það ekki endilega til þess að fæða muni þolast illa. Því ætti að stöðva vökvagjöf í æð sem fyrst í kjölfar skurðaðgerðar.27
Meðferð vökvarúmmálsminnkunar er algengt klínískt viðfangsefni sem snertir næstum öll svið klínískrar læknisfræði. Vökvagjöf er því áskorun sem læknar glíma daglega við í störfum sínum. Von höfunda er sú að eftir lestur þessa yfirlits hafi lesandinn öðlast betri skilning á klínískri greiningu vökvarúmmálsminnkunar, kostum og göllum helstu innrennslisvökva, helstu ábendingum vökvagjafar og hvaða innrennslisvökvi er viðeigandi hverju sinni. Því ætti yfirlit þetta að styðja við vandaðar meðferðarákvarðanir þar sem vökvagjöf í æð er í öndvegi.
5. Klabunde RE. Renin-angiotensin-aldosterone system. Cardiovascular Physiology Concepts. 2016 [uppfært 12 August, 2016. Aðgengilegt á: https://www.cvphysiology.com/Blood%20Pressure/BP015.
6. Van der Mullen J, Wise R, Vermeulen G, et al. Assessment of hypovolaemia in the critically ill. Anaesthesiol Intensive Ther. 2018;50(2):141-9
7. Taghavi S, Askari. R. Hypovolemic shock. Treasure Island, FL, United States of America. StatPearls; 2019. Aðgengilegt á: https://www.ncbi. nlm.nih.gov/books/NBK513297/.
8. Dossetor JB. Creatininemia versus uremia. The relative significance of blood urea nitrogen and serum creatinine concentrations in azotemia. Ann Intern Med. 1966;65(6):1287-99.
9. Martin GS, Bassett P. Crystalloids vs. colloids for fluid resuscitation in the intensive care unit: A systematic review and meta-analysis. J Crit Care. 2019;50:144-54.
10. Baskett PJ. ABC of major trauma. Management of hypovolaemic shock. BMJ. 1990;300(6737):1453-7.
11. McGee S, Abernethy WB, 3rd, Simel DL. The rational clinical examination. Is this patient hypovolemic? JAMA. 1999;281(11):1022-9.
12. Cohn JN. Blood pressure measurement in shock. Mechanism of inaccuracy in ausculatory and palpatory methods. JAMA. 1967;199(13):118-22.
13. Zengin S, Al B, Genc S, et al. Role of inferior vena cava and right ventricular diameter in assessment of volume status: A comparative study: Ultrasound and hypovolemia. Am J Emerg Med. 2013;31(5):763-7.
14. Shibata E, Nagai K, Ueda S, et al. The utility and limitation of inferior vena cava diameter as a dry weight marker. J Med Invest. 2019;66(1.2):172-7.
15. Chardoli M, Ahmadi M, Shafe O, et al. Inferior vena cava diameter as a guide in hypotensive patients for appropriate saline therapy: An observational study. Int J Crit Illn Inj Sci. 2018;8(3):160-4.
16. Jalil BA, Cavallazzi R. Predicting fluid responsiveness: A review of literature and a guide for the clinician. Am J Emerg Med. 2018;36(11):2093-102.
17. Doucet JJ, Ferrada P, Murthi S, et al. Ultrasonographic inferior vena cava diameter response to trauma resuscitation after 1 hour predicts 24-hour fluid requirement. J Trauma Acute Care Surg. 2020;88(1):70-9.
18. Furtado S, Reis L. Inferior vena cava evaluation in fluid therapy decision making in intensive care: Practical implications. Rev Bras Ter Intensiva. 2019;31(2):240-7.
19. Kalantari K, Chang JN, Ronco C, et al. Assessment of intravascular volume status and volume responsiveness in critically ill patients. Kidney Int. 2013;83(6):1017-28.
20. Dehghan M, Merchant AT. Is bioelectrical impedance accurate for use in large epidemiological studies? Nutr J. 2008;7:26.
21. Kyle UG, Bosaeus I, De Lorenzo AD, et al. Bioelectrical impedance analysis-part ii: Utilization in clinical practice. Clin Nutr. 2004;23(6):1430-53.
22. Roumelioti M-E, Glew RH, Khitan ZJ, et al. Fluid balance concepts in medicine: Principles and practice. World J Nephrol. 2018;7(1):1-28.
23. Sherman RA, Eisinger RP. The use (and misuse) of urinary sodium and chloride measurements. JAMA. 1982;247(22):3121-4.
24. Espinel CH, Gregory AW. Differential diagnosis of acute renal failure. Clin Nephrol. 1980;13(2):73-7.
25. Myburgh JA, Mythen MG. Resuscitation fluids. New Engl J Med. 2013;369(25):2462-3.
26. National Clinical Guideline Centre (UK). Intravenous fluid therapy for fluid resuscitation. 2013. In: Intravenous Fluid Therapy: Intravenous Fluid Therapy in Adults in Hospital [Internet]. London, United Kingdom: Royal College of Physicians. Aðgengilegt á: https://www.ncbi. nlm.nih.gov/books/NBK333097/.
27. National Clinical Guideline Centre (UK). Intravenous fluid therapy for routine maintenance. 2013. In: Intravenous Fluid Therapy: Intravenous Fluid Therapy in Adults in Hospital. London, United Kingdom: Royal College of Physicians. Aðgengilegt á: https://www.ncbi.nlm.nih.gov/ books/NBK333100/.
28. Alderson P, Schierhout G, Roberts I, et al. Colloids versus crystalloids for fluid resuscitation in critically ill patients. Cochrane Database Syst. Rev. 2000(2):Cd000567.
29. O’Malley CM, Frumento RJ, Hardy MA, et al. A randomized, doubleblind comparison of lactated Ringer’s solution and 0.9% NaCl during renal transplantation. Anesth Analg. 2005;100(5):1518-24.
30. Piper GL, Kaplan LJ. Fluid and electrolyte management for the surgical patient. Surg Clin North Am. 2012;92(2):189-205.
31. Malbrain M, Van Regenmortel N, Saugel B, et al. Principles of fluid management and stewardship in septic shock: It is time to consider the four d’s and the four phases of fluid therapy. Ann Intensive Care. 2018;8(1):66.
32. National Clinical Guideline Centre (UK). Intravenous fluid therapy for replacement and redistribution. 2013. In: Intravenous Fluid Therapy: Intravenous Fluid Therapy in Adults in Hospital [Internet]. London, United Kingdom: Royal College of Physicians. Aðgengilegt á: https:// www.ncbi.nlm.nih.gov/books/NBK333089/
33. Brown RM, Semler MW. Fluid management in sepsis. J Intensive Care Med. 2018;34(5):364-73.
34. Winters ME, Sherwin R, Vilke GM, et al. What is the preferred resuscitation fluid for patients with severe sepsis and septic shock? J Emerg Med. 2017;53(6):928-39.
35. Caironi P, Tognoni G, Masson S, et al. Albumin replacement in patients with severe sepsis or septic shock. New Engl J Med. 2014;370(15):141221.
36. Myburgh J, Cooper DJ, Finfer S, et al. Saline or albumin for fluid resuscitation in patients with traumatic brain injury. New Engl J Med. 2007;357(9):874-84.
37. Rhodes A, Evans LE, Alhazzani W, et al. Surviving sepsis campaign: International guidelines for management of sepsis and septic shock: 2016. Crit Care Med. 2017;45(3):486-552
38. Munos MK, Walker CLF, Black RE. The effect of oral rehydration solution and recommended home fluids on diarrhoea mortality. Int J Epidemiol. 2010;39 Suppl 1:i75-i87.
39. Sachdev HP. Oral rehydration therapy. J Indian Med Assoc. 1996;94(8):298-305.
40. Annane D, Siami S, Jaber S, et al. Effects of fluid resuscitation with colloids vs crystalloids on mortality in critically ill patients presenting with hypovolemic shock: The Cristal randomized trial. JAMA. 2013;310(17):1809-17.
41. Wilkes MM, Navickis RJ. Patient survival after human albumin administration. A meta-analysis of randomized, controlled trials. Ann Intern Med. 2001;135(3):149-64.
42. Semler MW, Self WH, Rice TW. Balanced crystalloids versus saline in critically ill adults. New Engl J Med. 2018;378(20):1949-51.
43. Self WH, Semler MW, Wanderer JP, et al. Balanced crystalloids versus saline in noncritically ill adults. New Engl J Med. 2018;378(9):819-28.
44. Finfer S, McEvoy S, Bellomo R, et al. Impact of albumin compared to saline on organ function and mortality of patients with severe sepsis. Intensive Care Med. 2011;37(1):86-96.
45. Finfer S, Bellomo R, Boyce N, et al. A comparison of albumin and saline for fluid resuscitation in the intensive care unit. New Engl J Med. 2004;350(22):2247-56.
46. Rivers E, Nguyen B, Havstad S, et al. Early goal-directed therapy in the treatment of severe sepsis and septic shock. New Engl J Med. 2001;345(19):1368-77.
47. Angus DC, Barnato AE, Bell D, et al. A systematic review and meta-analysis of early goal-directed therapy for septic shock: The ARISE, proCESS and proMISe investigators. Intensive Care Med. 2015;41(9):1549-60.
48. Rowan KM, Angus DC, Bailey M, et al. Early, goal-directed therapy for septic shock - a patient-level meta-analysis. New Engl J Med. 2017;376(23):2223-34.
49. Gottenborg E, Pierce R. Clinical guideline highlights for the hospitalist: The use of intravenous fluids in the hospitalized adult. J Hosp Med. 2019;14(3):172-3.
50. Lambert KG, Wakim JH, Lambert NE. Preoperative fluid bolus and reduction of postoperative nausea and vomiting in patients undergoing laparoscopic gynecologic surgery. AANA J. 2009;77(2):110-4.
51. Maharaj CH, Kallam SR, Malik A, et al. Preoperative intravenous fluid therapy decreases postoperative nausea and pain in high risk patients. Anesth Analg. 2005;100(3):675-82.
52. Tatara T, Nagao Y, Tashiro C. The effect of duration of surgery on fluid balance during abdominal surgery: A mathematical model. Anesth Analg. 2009;109(1):211-6.
53. Kabon B, Akça O, Taguchi A, et al. Supplemental intravenous crystalloid administration does not reduce the risk of surgical wound infection. Anesth Analg. 2005;101(5):1546-53.
54. Brandstrup B, Tønnesen H, Beier-Holgersen R, et al. Effects of intravenous fluid restriction on postoperative complications: Comparison of two perioperative fluid regimens: A randomized assessor-blinded multicenter trial. Ann Surg. 2003;238(5):641-8.

Guðrún Kristjánsdóttir
Fimmta árs læknanemi 2019-2020
Einar Kristinn Hjaltested Sérfræðingur í háls-, nefog eyrnalækningum
Svimi er algeng orsök komu á bráðamóttöku. Í íslenskri rannsókn frá 2016 var svimi skráður sem aðalkvörtun sjúklings í um það bil 4% tilfella af öllum komum á slysa- og bráðadeild Landspítalans á fjögurra mánaða tímabili. Það er svipað hlutfall og sést hefur í rannsóknum frá öðrum löndum.1-3 Góður skilningur á orsökum svima og færni í uppvinnslu, það er í greiningu og meðhöndlun helstu mismunagreininga, er því mikilvægt tæki í vopnabúri lækna sem starfa á bráðamóttöku.
Svimi er hugtak sem notað er yfir margskonar vanlíðanartilfinningar og því er mikilvægt að gera sér grein fyrir því að ýmsar ólíkar orsakir geta legið þar að baki.4 Með kvörtuninni er algengt að fólk eigi við kröftuga snúningstilfinningu eða aðra falska hreyfi- eða rúmáttunartilfinningu. Ekki er þó óalgengt að fólk noti orðið yfir jafnvægisleysi, dettni, aðsvif, óraunveruleikatilfinningu, ógleði, þrýsting í höfði eða jafnvel hjartsláttaróreglu.5,6 Góð sjúkrasaga er því lykilatriði þegar sjúklingur kemur inn á sjúkrastofnun og kvartar yfir svima.
Samkvæmt nýlegu, alþjóðlega viðurkenndu flokkunarkerfi Bárány félagsins fyrir einkenni frá jafnvægiskerfi (vestibular system) innra eyrans er snarsvimi (vertigo) skilgreindur sem tilfinning líkamshreyfingar þegar engin
líkamshreyfing á sér stað, eða tilfinning brenglaðrar líkamshreyfingar við eðlilegar höfuðhreyfingar. Hugtakið felur í sér allar falskar hreyfitilfinningar, hvort sem það er snúningur, línuleg eða lóðrétt hreyfing. Svimi sem ekki er snarsvimi (dizziness) er samkvæmt flokkunarkerfinu skilgreindur sem tilfinning truflaðrar eða skertrar rúmáttunar (spatial orientation) án falskrar eða brenglaðrar skynjunar hreyfinga.7 Í þessari grein er orðið svimi notað sem regnhlífarhugtak yfir snarsvima og svima sem ekki er snarsvimi. Þegar sérstaklega er fjallað um snarsvima er það hugtak notað.
Fyrsta mat á svima byggist á því að meta hvort hann sé af útlægum eða miðlægum orsökum. Ef um röskun í völundarhúsi (labyrinth) eða andartaug (vestibular nerve) er að ræða er talað um svima af útlægum orsökum. Svimi telst af miðlægum orsökum þegar röskun á sér stað í andarkjörnum (vestibular nuclei) heilastofns, í brautum milli andarkjarna og litla heila, í heilastofni, stúku (thalamus) eða heilaberki. Útlægar orsakir eru nánast alltaf góðkynja á meðan miðlægar orsakir geta verið alvarlegar, til dæmis heilablóðfall.4,8 Í meirihluta tilfella er þó um að ræða útlæga orsök.9 Í greininni verður fjallað almennt um uppvinnslu svima auk þess sem fjallað verður nánar um greiningu og meðferð helstu orsaka svima af útlægum orsökum.
Innra eyra mannsins (völundarhús) má skipta í tvo hluta; beinhluta (bony labyrinth) og himnuhluta (membranous labyrinth).10 Byggingareiningar þessara tveggja hluta eru kuðungur (cochlea), önd (vestibule) og bogagöng (semicircular canals).11
Kuðungur er heyrnarlíffæri innra eyrans en önd og bogagöng eru hluti af jafnvægiskerfi innra eyrans.12 Önd inniheldur kalkkristalakerfin (otolith organs) skjóðu (utricle) og skjatta (saccule), en þau nema línulega hröðun og krafta þyngdaraflsins.12 Himnuhluti boga-
ganga kallast bogarásir (semicircular ducts).10 Í hvoru eyra eru þrjár vökvafylltar bogarásir sem kallast aftari (posterior), fremri (anterior) og hliðlæg (lateral) bogarás. Hlutverk þeirra er að nema breytingu á hornhröðun í sínu plani í gegnum hreyfingu vökvans í rásunum. Hreyfing hans beygir svokallaðar hárskynfrumur (vestibular hair cells) í hvolfi (cupula), sem er sveigjanlegur hlaupmassi í biðu (ampulla) við enda bogarásanna. Við þetta áreiti senda hárskynfrumurnar skynboð um hröðunarbreytinguna sem varð, áfram eftir andartaug.13 Andartaugin er önnur af tveimur greinum áttundu heilataugar, jafnvægis- og heyrnartaugar (vestibulocochlear nerve).11 Mynd 1 sýnir byggingu innra eyra.
Augn og bogagangaviðbragð
Svokallað augn- og bogagangaviðbragð (vestibulo-ocular reflex, VOR) er mikilvægt til þess að viðhalda rúmáttun og stöðugri mynd á sjónhimnunni við hreyfingar höfuðs og líkama. Viðbragðið á hverjum tíma er ákvarðað út frá upplýsingum frá bogarásum.14 Augntin (nystagmus) eru endurteknar og ósjálfráðar aughreyfingar sem undir eðlilegum kringumstæðum eru framkallaðar til þess að viðhalda sjónskerpu á hlut sem horft er á. Ef röskun verður á augn- og bogagangaviðbragðinu getur það valdið afbrigðilegu augntini sem svar við röngum boðum frá jafnvægiskerfi um hreyfingar líkamans.15
Uppvinnsla svima
Saga
Við sögutöku er mikilvægt að fá fram upplýsingar um upphaf, lengd, þróun yfir tíma og kveikjur einkenna. Mikilvægt er að spyrja um önnur einkenni, svo sem heyrnarskerðingu, suð eða þrýsting í eyra, ógleði, uppköst og jafnvægisleysi við göngu. Góð lyfjasaga er nauðsynleg þar sem lyf geta verið orsakavaldur svima, sérstaklega ef mörg lyf eru tekin samtímis.4
Skoðun
Fyrst skal útiloka mögulegar orsakir utan innra eyra. Óeðlileg teikn við taugaskoðun geta bent til miðlægra orsaka. Eyrnabólga í mið- eða ytra eyra getur valdið svima og því er rétt að framkvæma nákvæma eyrnaskoðun. Heyrnarmæling getur hjálpað til við að greina á milli ólíkra útlægra orsaka svima. Mæla skal réttstöðublóðþrýsting og framkvæma hjartalínurit hjá sjúklingum með einkenni sem gætu bent til orsaka frá hjarta- og æðakerfi.4,16 Lykilatriði í skoðun sjúklinga með svima er skoðun augnhreyfinga.8 Augntin er eitt af þeim megin teiknum sem sýnir fram á röskun í jafnvægiskerfinu. Við mat á augntini er kannað hvort fram kemur sjálfsprottið augntin eða augntin framkallað með áreiti, það er við stöðubreytingar, með augnaráði utan miðjustefnu, með snúningi líkamans eða hitavakið (caloric test).17,18 Mikilvægt er að greina augntin vegna miðlægra orsaka (meinsemd í heilastofni eða litla heila) frá augntini af útlægum orsökum (meinsemd í innra eyra eða andartaug). Það sem greinir þarna á milli er að augntin af útlægum orsökum má bæla með því að einblína á fastan punkt. Við augntin af miðlægum orsökum gerist það síður. Hægt er að koma í veg fyrir áhrif bælingar á augntin af útlægum orsökum með notkun svokallaðra Frenzel gleraugna.8 Þau eru einnig með stækkunarglerjum sem auðvelda mat augnhreyfinga.16 Á undanförnum árum hafa verið þróuð innrauð hreyfimynda Frenzel gleraugu
(infrared video Frenzel‘s goggles) sem auðvelda enn frekar skoðun augntins. Á stofnunum sem búa yfir þar til gerðri tækni er augntin metið og skráð með svokallaðri augntins rafritun (electronystagmography, ENG) eða augntins hreyfimyndaritun (videonystagmography, VNG)8 .
Til þess að greina á milli útlægra og miðlægra orsaka bráðs andarheilkennis (acute vestibular syndrome) eru notuð þrjú skoðunaratriði sem saman hafa verið kölluð HINTS (Head Impulse, Nystagmus, Test of Skew) próf. Þau eru höfuðhnykkjapróf (head impulse test), mat á augntini og sjónmisvægisprófi (test of skew). Með þeim má greina á milli útlægra og miðlægra orsaka heilkennisins með yfir 90% næmi. Það er næmari greining heldur en ef tekin er snemmbúin segulómmynd. Að lokum má skoða hvort röskun sé á eðlilegum augnhreyfingum sem kallast þjál eftirför (smooth pursuit) og augnrykkir (saccades). Að bæta þessum athugunum við er ennþá næmara í að gefa til kynna miðlæga orsök heldur en ef einungis eru framkvæmd HINTS prófin.18,19
Höfuðhnykkjapróf er próf sem notað er til þess að kanna virkni lárétta augn- og bogagangaviðbragðsins.18 Það er framkvæmt þannig að sjúklingur slakar alveg á í hálsvöðvum og horfir á fastan punkt fyrir framan sig. Meðferðaraðilinn tekur því næst um höfuð hans og snýr því til hægri eða vinstri með snöggri hreyfingu. Ef augu sjúklingsins halda
augnaráðinu á fasta punktinum má reikna með því að jafnvægiskerfið virki sem skyldi með því að valda uppbótar augnhreyfingu á móti höfuðhreyfingunni. Ef veikleiki er til staðar í bogarásum annars eyrans byrja augun á því að færast með höfðinu og leiðrétta sig svo með því að fara til baka á fasta punktinn með augnrykk.20 Með nútíma tækni má nálgast þetta á hlutlægari hátt með aðstoð hreyfimynda höfuðhnykkjaprófs (video head impulse test).21
Með sjónmisvægisprófi er kannað hvort um skekkjufrávik (skew deviation) sé að ræða, en það bendir til miðlægra orsaka. Prófið er framkvæmt á þann hátt að annað auga sjúklings er hulið. Ef lóðrétt hreyfing sést á þessu auga þegar hulan er tekin frá, þá er til staðar skekkjufrávik.22
Ef einkenni benda til stöðusteinaflakks (benign paroxysmal positional vertigo) skal framkvæma sérstök klínísk próf til greiningar þess.4, 16 Fjallað verður um þau hér að neðan.
Rannsóknir
Sjaldan finnst orsök svima með blóðrannsókn. Helst skal framkvæma blóðrannsókn hjá sjúklingum með undirliggjandi sjúkdóma og mæla þá blóðsykur og blóðsölt (electrolytes). Ekki er mælt með kerfisbundnum myndrannsóknum við uppvinnslu svima. Ráðlagt er að framkvæma segulómmynd eða tölvusneiðmynd af höfði ef skoðun sjúklingsins bendir sterklega til miðlægra orsaka eða samræmist ekki dæmigerðum útlægum orsökum.4,23 Segulómmyndun er næmari rannsókn en tölvusneiðmyndun við þessar aðstæður.24
Umfjöllun um algengustu útlægu orsakir svima
Stöðusteinaflakk (Benign paroxysmal positional vertigo, BPPV) Sjúkdómurinn stöðusteinaflakk er algengasta orsök svima frá jafnvægiskefinu.25 Hann einkennist af köstum af svima og augntini sem standa stutt, oftast styttra en í eina mínútu. Köstin hefjast í tengslum við breytingar á stöðu höfuðs, sem oftast verða samhliða stöðubreytingum annarra hluta líkamans. Ef sjúklingur er alveg hreyfingarlaus þá upplifir hann ekki svima. Ógleði og uppköst fylgja í sumum tilfellum.13
Það eru tvær megin kenningar sem notaðar hafa verið til þess að skýra meinmyndun sjúkdómsins. Sú kenning sem talin er skýra einkennin í flestum tilfellum kallast á ensku „canalithiasis“. Hún lýsir því að stöðusteinar frá eyrnavöluhimnu (otolithic membrane) skjóðu losni og fari yfir í innanvessa (endo-

bogarásum. Það fer þannig fram að sjúklingur er látinn sitja uppréttur á skoðunarbekk. Sá sem skoðar tekur um höfuð sjúklings og færir höfuðið aftur þannig að hann liggi láréttur með höfuðið 20 gráðum neðan við lárétta línu líkamans. Höfuðið skal einnig snúa 30 til 40 gráðum til þeirrar hliðar sem prófa skal. Við stöðusteinaflakk í aftari bogarásum eyrans sem snýr niður í átt að bekknum ætti að koma lárétt snúningsaugntin í átt að því eyra við prófið. Það geta liðið nokkrar sekúndur þangað til augntinið kemur fram og það stendur síðan yfir í nokkrar sekúndur.28 Prófið hefur fengið nafnið Dix-Hallpike próf og samkvæmt klínískum leiðbeiningum frá 2017 skal greina sjúkling með stöðusteinaflakk í aftari bogarásum ef það reynist jákvætt. Ekki skal þó útiloka þá sjúkdómsgreiningu ef prófið reynist neikvætt þar sem neikvætt forspárgildi þess er ekki nógu hátt.29
Árið 1992 lýsti John M. Epley röð hreyfinga til meðferðar á stöðusteinaflakki í aftari bogarásum. Meðferðin kallast Epley handlag (maneuver) og hefur hún það fram yfir fyrri meðferðir að vera minna inngrip af hálfu læknisins og einnig minna krefjandi fyrir sjúklinginn. Handlagið er framkvæmt í beinu framhaldi af Dix-Hallpike prófinu.30 Önnur aðferð sem þykir jafn góð og Epley handlagið heitir Semont handlag.29 Mynd 2 sýnir framkvæmd Dix-Hallpike, Epley og Semont aðferðanna.
lymph) eins eða fleiri af bogarásunum. Ef ákveðið magn af stöðusteinum eru lausir veldur hreyfing þeirra óeðlilegum hreyfingum innanvessans. Hreyfing steinanna verður fyrir tilstuðlan þyngdaraflsins við höfuðhreyfingar í plani rásanna sem eiga í hlut. Þessar hreyfingar gefa falska tilfinningu höfuðhreyfinga, sem kemur fram sem svimi. Auk þess kemur fram augntin í plani viðkomandi bogarása. Í flestum tilfellum er orsök þess að stöðusteinar losna óþekkt en í einhverjum tilfellum kemur það í kjölfar höfuðhöggs eða sjúkdóma í innra eyra, svo sem völundarsvima (Ménière’s disease) eða andartaugabólgu (vestibular
neuritis).13 Stöðusteinaflakk er algengast í aftari bogarásum.26
Greining stöðusteinaflakks byggir fyrst og fremst á dæmigerðri sögu og skoðun. Grunur vaknar um sjúkdóminn þegar sjúklingur greinir frá endurteknum stuttum köstum af svima sem koma fram við að leggjast niður eða við snúning yfir á aðra hliðina í liggjandi stöðu. Þá ætti að koma fram augntin við sömu hreyfingar. Til er sérstakt próf fyrir hverja af bogarásunum til þess að greina hver þeirra inniheldur steina.27 Dix og Hallpike lýstu árið 1952 prófi sem greinir stöðusteinaflakk í aftari
Ef sjúklingur hefur sögu sem samræmist stöðusteinaflakki en Dix-Hallpike prófið sýnir einungis lárétt eða ekkert augntin, þá skal kanna stöðusteinaflakk í hliðlægu bogarásunum með prófi sem kallast bakleguveltipróf (supine-roll test).29 Ef það reynist jákvætt felst meðferðin í snúningsæfingum í liggjandi stöðu. Samkvæmt White et al. er meðferðartæknin sem helst skal nota 360 gráðu snúningur sem byrjar með höfuðið í 90 gráðu snúningi í átt að eyranu sem veldur einkennum.31 Hliðlægu bogarásirnar eru næst líklegastar til þess að valda einkennum stöðusteinaflakks. Möguleiki er á því að steinar fari frá aftari bogarásum yfir í hliðlægu bogarásirnar við framkvæmd Epley handlagsins.29
Brátt andarheilkenni (Acute vestibular syndrome)
Brátt andarheilkenni samanstendur af kröftugum snarsvima, ógleði og uppköstum, sjálfsprottnu augntini og jafnvægisleysi. Það kemur fram vegna skyndilegrar einhliða truflunar á útlæga jafnvægiskerfinu.23 Algengasta orsök heilkennisins er andartaugabólga.32 Sá sjúkdómur einkennist af skyndilegum langvarandi snarsvima sem dæmigert þróast á nokkrum klukkustundum yfir í kröftugan snarsvima sem varir í nokkra daga og batnar
síðan á nokkrum vikum. Sumir sjúklinganna hafa þó leifar af ósértækum svimaeinkennum og ójafnvægi í nokkra mánuði á eftir.33 Þegar einhliða heyrnartap kemur fram í tengslum við svimann koma aðrar orsakir til greina, svo sem völundarhúsbólga (labyrinthitis), drep í völundarhúsi (labyrinthine infarction), utanvessa fistill (perilymph fistula)33 og völundarsvimi.28
Ekki er nákvæmlega vitað hver meingerðin er á bak við andartaugabólgu en talið er að sjúkdómurinn sé af völdum sértækrar bólgu í andartaug sem líklega myndast í tengslum við veirusýkingu.33 Það er þó aðeins í um helmingi tilfella sem einkenni andartaugabólgu koma í tengslum við greinanlega veirusýkingu.28 Sjaldan er lögð áhersla á að sannreyna hvort sjúkdómurinn orsakist af veirusýkingu þar sem hann hefur ekki alvarlegar afleiðingar í för með sér auk þess sem meðferð með veirulyfjum virðist ekki hafa áhrif á framgang hans.23, 34
Mikilvægt er að hafa í huga að alvarlegar miðlægar orsakir geta valdið bráðu andarheilkenni. Dæmi um það er heilablóðfall í litla heila. Aðeins í um helmingi tilfella af heilablóðföllum sem valda bráðu andarheilkenni koma fram önnur taugaeinkenni sem gefa til kynna að orsökin sé miðlæg. Snemmbúin segulómmynd eftir upphaf einkenna heilkennisins er ranglega neikvæð í rúmlega 10% tilfella af heilablóðföllum samkvæmt rannsókn frá 2009. Ef HINTS próf benda til útlægra orsaka bráðs andarheilkennis er það næmara til útilokunar heilablóðfalls heldur en neikvæð segulómmynd af höfði á fyrstu 24 til 48 klukkustundunum frá upphafi einkenna. Þær niðurstöður HINTS prófanna sem benda til útlægrar orsakar eru í fyrsta lagi eðlilegt augn- og bogagangaviðbragð í
Eðlilegt
láréttu höfuðhnykkjaprófi. Í öðru lagi sést ekki lárétt augntin sem breytir um stefnu eftir augnhreyfingum (bidirectional nystagmus), lóðrétt augntin eða snúningsaugntin. Í þriðja lagi sést ekki lóðrétt tilfærsla augna í skekkjufráviksprófi.32
Ef niðurstaða HINTS prófa útilokar ekki miðlæga orsök einkennanna skal framkvæma myndgreiningu á heilanum. Einnig ef einkennin hófust skyndilega og sjúklingur er með áhættuþætti fyrir heilablóðfalli eða ef mikill höfuðverkur fylgir bráðum svima. Segulómun af höfði og æðamyndataka (angiography) skulu valin til myndgreiningar en ef ekki er aðgengi að slíkum rannsóknum skal taka tölvusneiðmynd.33
Bati útlægra truflana í jafnvægiskerfi fæst í fyrsta lagi með endurheimt á virkni útlæga jafnvægiskerfisins.33 Í öðru lagi með aðlögun miðlæga jafnvægiskerfisins (central vestibular compensation) að ójafnvægi í aðfærandi boðum frá útlægu jafnvægiskerfum sitthvors eyra.35 Þetta gerir það að verkum að flestir ná sér að fullu af einkennum sjúkdómsins þó ekki sé alltaf fullkomin endurheimt á virkni útlæga jafnvægiskerfisins. Rannsóknir hafa sýnt að hraða megi bataferlinu með því að gera stigvaxandi jafnvægisæfingar í því skyni að búa endurtekið til nýtt jafnvægi í aðfærandi boðum frá útlægu jafnvægiskerfunum, sem miðlæga jafnvægiskerfið þarf svo að laga sig að. Mikilvægt er að gera sjúklingum grein fyrir því að eðlilegt er að finna fyrir auknum svima meðan á þessum æfingum stendur og skal ekki túlka það sem versnandi sjúkdóm.33
Í bráðu andarheilkenni af hvaða orsök sem er má ráðleggja einkennameðferð við svima og ógleði. Mælt er með andhistamínlyfi svo sem
dífenhýdramíni (Benylan®) eða prómetasíni (Phenergan®) ásamt bensódíasepínlyfi svo sem díasepami (Stesolid®). Ekki skal taka bensódíasepínlyf í meira en 3 sólarhringa þar sem það er talið hægja á fyrrnefndu aðlögunarferli miðlæga jafnvægiskerfisins.36
Þar sem andartaugin liggur í þröngum gangi úr beini getur bólga í henni valdið þrýstingi á taugina og þannig blóðþurrð. Það er hugsanlega hægt að koma í veg fyrir þessa blóðþurrð með því að hefja sterameðferð með prednisóloni um munn eða metýlprednisóloni í æð. Það gæti átt þátt í að auka virkni útlæga jafnvægiskerfisins á ný,36 þó að það hafi ekki verið sannað með óyggjandi hætti.37 Sjúkraþjálfun sem styður aðlögun miðlæga jafnvægiskerfisins er ekki talin síður mikilvæg en lyfjameðferð. Mælt er með því að slík þjálfun hefjist við upphaf einkenna hjá sjúkraþjálfara sem hefur sérþekkingu á sjúkraþjálfun jafnvægiskerfisins.36
Völundarsvimi (Ménière’s disease)
Árið 1861 varð frakkinn Prosper Menière fyrstur til þess að lýsa einkennum heilkennis sem síðar fékk nafnið Ménières sjúkdómur eða völundarsvimi.38 Hann var sá sem uppgötvaði að heilkennið væri orsakað af skemmd í innra eyra. Það samanstendur af þremur dæmigerðum einkennum; svima, eyrnasuði (tinnitus) og sveiflukenndu skyntaugaheyrnartapi. Þessu getur fylgt tilfinning þrýstings í því eyra sem á í hlut, göngulagstruflanir, köst af skyndilegum föllum (drop attacks) og ógleði.39 Einkennin koma í endurteknum köstum sem koma yfirleitt nokkrum sinnum á ári, en sjúkdómshlé geta varað í nokkra mánuði og jafnvel ár. Oftast er sjúkdómurinn einhliða, en getur komið fram í báðum eyrum.40 Andartaugabólgu má oftast
Skjatti Biða Biða
Egglaga gluggi
Örugg
greining (definite)
Hugsanleg greining (probable)
• Tvö eða fleiri sjálfsprottin köst af snarsvima sem hvert varir frá 20 mínútum til 12 klukkustunda.
• Lág- til meðaltíðni skyntaugatap, staðfest með heyrnarmælingu, í því eyra sem talið er eiga í hlut. Heyrnartapið verður að vera í að minnsta kosti eitt skipti, á meðan á svima stendur eða fljótlega í kjölfar hans.
• Sveiflukennd einkenni frá eyrum (heyrn, suð eða fylling) í eyranu sem á í hlut.
• Einkenni skýrast ekki betur af öðrum sjúkdómi í innra eyra.
• Tvö eða fleiri köst af svima eða snarsvima sem hvert varir frá 20 mínútum til 24 klukkustunda.
• Sveiflukennd einkenni frá eyrum (heyrn, suð eða fylling) í eyranu sem á í hlut.
• Einkenni skýrast ekki betur af öðrum sjúkdómi í innra eyra.
greina frá völundarsvima með því að útiloka teikn og einkenni frá kuðungi eyrans.28 Einnig er hægt að greina á milli sjúkdómanna með eðli svimans. Í völundarsvima varir sviminn sjaldan lengur en í nokkrar klukkustundir öfugt við andartaugabólgu þar sem hann varir yfirleitt í daga eða vikur.33
Meinmyndun sjúkdómsins er ekki að fullu þekkt. Orsök hans er talin vera innanvessabjúgur (endolymphatic hydrops) í himnuhluta völundarhúss. Það felur í sér að innanvessabil (endolymphatic space) völundarhússins þenst yfir á svæði sem venjulega er hluti af utanvessabili (perilymphatic space) þess.39 Mynd 3 sýnir innanvessabjúg í innra eyra.
Kenningin um mikilvægi innanvessabjúgs í meinmyndun völundarsvima hefur verið studd með segulómmyndrannsóknum.39 Það sem flækir málið er að það eru ekki allir af þeim sem hafa innanvessabjúg sem hafa sögu um völundarsvima. Það eru ýmsir þættir sem talið er að geti valdið sjúkdómnum, til dæmis áverkar, sýkingar, blóðþurrð, sjálfsónæmi og erfðaþættir. Þar sem innanvessabjúgur virðist ekki valda völundarsvima í öllum tilfellum auk þess sem fleiri þættir hafa verið taldir líklegir orsakaþættir hans, er talið að um fjölþættar orsakir sé að ræða í meinmynduninni.41
Greining völundarsvima getur verið krefjandi þar sem einkennin eru breytileg og heyrnarleysi sveiflukennt svo ekki næst alltaf að framkvæma heyrnarmælingu meðan á kastinu stendur. Þetta gerir það að verkum að oft líða ár frá því að fyrstu einkenni koma fram og þar til öll einkenni heilkennisins hafa verið staðfest.39 Það er ekki til eitt ákveðið klínískt próf sem greinir sjúkdóminn og því hafa verið gefin út greiningarskilmerki sem stuðst er við. Nýjasta útgáfa greiningarskilmerkjanna var gefin út árið 2015.42 Tafla I sýnir greiningarskilmerki völundarsvima.
Greining völundarsvima felur í sér sögu sem samræmist sjúkdómnum, heyrnarmælingu og mat á augnhreyfingum. Til þess að meta virkni jafnvægiskerfisins eru notuð augntins hreyfimyndaritun og hita-/kuldaáreitis próf. Svokölluð VEMP (vestibular evoked myogenic potential) próf eru notuð til þess að meta virkni kalkkristalakerfis og árangur meðferðar með gentamísíni, sem farið verður yfir hér að neðan. Á árunum 2005 til 2008 kom fram ný tækni í myndgreiningu innanvessabjúgs sem gerir mögulegt að staðfesta innanvesssabjúg í lifandi einstaklingum en áður var aðeins hægt að staðfesta hann með krufningu. Nýja tæknin felur í sér skuggaefnisgjöf með gadolíníum klósambandi annað hvort í æð eða í miðeyra með stungu gegnum hljóðhimnu (intratympanic). Í framhaldinu er tekin þrívíddar segulómmynd til þess að sjá aðgreiningu á innan- og utanvessabilum innra eyrans. Það skal hafa í huga að ekki er línuleg fylgni á milli magns innanvessabjúgs og klínískra einkenna, en heyrn getur verið vel varðveitt þrátt fyrir áberandi innanvessabjúg.39 Ekki er heldur nauðsynlegt að staðfesta innanvessabjúg til þess að greina völundarsvima og skal ekki velja segulómmyndun fram yfir fyrrnefnd greiningarskilmerki við greiningu sjúkdómsins þegar skilmerkin eru að fullu uppfyllt.43
Meðferð völundarsvima er einstaklingsbundin og miðar að því að lágmarka tíðni, lengd og alvarleika svimakasta. Því miður er ekki til meðferð sem stöðvar eða tefur framgang heyrnarleysis. Oft er byrjað á ráðleggingum um lágmörkun álags og lífstílsbreytingar sem fela í sér breytt mataræði með takmörkun salt-, koffín- og áfengisinntöku.41 Talið er að lítið magn salts í fæðu og mikil vatnsinntaka geti komið í veg fyrir losun hormónsins vasópressíns, sem eykur endurupptöku vatns í nýrum, og þannig hjálpað til við að viðhalda samvægi (homeostasis) í innra eyranu.43
And-histamínlyfið betahistín er ráðlagt til meðhöndlunar svima í völundarsvima.41, 43 Í Cochrane yfirlitsgrein komast höfundar að þeirri niðurstöðuð að lyfið geti minnkað einkenni svima og þolist almennt vel en að þörf sé á rannsóknarniðurstöðum af hærri gæðum til þess að staðfesta jákvæð áhrif þess.44 Þvagræsilyf hafa verið notuð í gegnum tíðina í meðferð völdunarsvima og var talið að þau myndu minnka vökvaþrýsting í eyrunum og hægja þannig á heyrnartapi.41 Ekki eru til rannsóknarniðurstöður af nógu góðum gæðum til þess að sýna fram á áhrif þvagræsilyfja á einkenni sjúkdómsins.45 Bensódíasepínlyf má nota með skynsemi til þess að minnka einkenni frá jafnvægiskerfinu meðan á bráðu svimakasti stendur.41 Ef ekki næst að halda svimaköstum í skefjum með ofangreindum aðferðum er næsta skref að láta reyna á hljóðhimnurör í veika eyranu. Ávinningur þess er talinn vera að hafa áhrif á þrýsting í mið- og innra eyra.46 Þegar röri hefur verið komið fyrir er einnig möguleiki að gefa stera í miðeyrað47 og er talið að sú meðferð minnki bæði bólguog sjálfsofnæmissvörun líkamans.41 Fáar rannsóknir hafa verið gerðar til staðfestingar á gagnsemi þessarar meðferðar. Það er þó talið að einstaklingsmiðuð notkun hennar sé í lagi á grunni þess að lítil áhætta sé á fylgikvillum, svo sem heyrnartapi.43
Næsti kostur í meðferð völundarsvima er gjöf lyfsins gentamísins í miðeyra. Það veldur óafturkræfri rýrnun á hárskynfrumum og taugaþekjufrumum (neuroepithelial cells) í innra eyra og nær þannig stjórn á svimaköstum í völundarsvima. Þessu fylgir hætta á heyrnartapi en rannsóknir hafa verið þróaðar með það að markmiði að finna lægsta mögulega skammt af gentamísíni sem nær hámarksstjórn á svimaköstum.43 Niðurstaða Cochrane yfirlitsgreinar frá 2011 er sú að meðferðin virðist vera gagnleg gegn svimaköstum í völundarsvima en að það sé óhjákvæmilega einhver hætta á heyrnartapi.48 Seinustu meðferðarmöguleikarnir við völundarsvima eru skurðaðgerðir. Til er skurðaðgerð sem kallast innanvessabelgs samveituaðgerð (endolymphatic sac shunt surgery). Talið er að með þeirri aðgerð megi fjarlægja aukalegan innanvessa úr innanvessabilinu og þannig minnka líkurnar á svimaköstum.41 Rannsóknum ber ekki saman um gagnsemi aðgerðarinnar49,50 og er hún því aðeins boðin þeim sem ekki fá bót hamlandi einkenna með fyrrnefndum lífstílsbreytingum og lyfjameðferðum.41 Aðrar aðgerðir sem koma til greina eru brottnám völundarhúss (labyrinthectomy) og aftenging andartaugar (vestibular neurectomy). Aftenging andartaugar er talin vera sú meðferð sem er áhrifaríkust gegn köstum með skyndilegum föllum og einnig í því að gera sjúkdóminn óvirkan. Möguleiki er á kuðungsísetningu (cochlear
implantation) samhliða brottnámi völundarhúss ef um afgerandi tvíhliða heyrnarskerðingu er að ræða.43
Andarmígreni (vestibular migraine)
Andarmígreni er ein af algengustu röskunum jafnvægiskerfisins og hrjáir allt að 1% almennings. Sjúkdómurinn felur í sér köst af einkennum frá jafnvægiskerfinu ásamt einkennum mígrenis. Önnur einkenni sem geta fylgt eru skammvinn heyrnareinkenni, ógleði, uppköst, örmögnun og næmi fyrir ferðaveiki.51 Köstin geta varað frá nokkrum sekúndum til nokkurra daga. Einkenni frá jafnvægiskerfi geta komið á sama tíma og mígrenishöfuðverkur. Andarmígreni getur einnig verið framkallað af sömu kveikjum og mígreni, svo sem tíðablæðingum, svefnóreglu, andlegu og líkamlegu álagi og fleiru.52
Ákveðin einkenni völundarsvima, það er heyrnartap, eyrnasuð og þrýstingur í eyra, geta fylgt andarmígreni. Einnig geta einkenni mígrenis komið fram í köstum völundarsvima, og því getur verið erfitt að greina á milli andarmígrenis og völundarsvima. Ef greiningarskilmerki völundarsvima eru uppfyllt, sérstaklega heyrnarleysi með heyrnarmælingu, þá skal einstaklingurinn greindur með þann sjúkdóm.51
Meinmyndun andarmígrenis er ekki að fullu þekkt en er líklega að einhverju leyti tengd meinmyndun völundarsvima.53 Sjúkdómurinn er álitinn undirtegund af höfuðverkjamígreni með birtingarmynd röskunar í jafnvægiskerfinu. Þetta er talið gerast vegna þátta í heilanum sem jafnvægiskerfið á sameiginlegt með ferlum sem taldir eru koma við sögu í meinmyndun höfuðverkjamígrenis.52 Rannsóknir þar sem notast er við segulómmyndir af höfði hafa skoðað virkni sameiginlegra jafnvægis- og sársaukaboðferla frá heilastofni til svæða í heilaberki. Fyrri rannsóknir höfðu þegar sýnt fram á aukna virkni í stúku sjúklinga með andarmígreni á meðan jafnvægiskerfi þeirra var áreitt. Ein kenning
Tafla II. Greiningarskilmerki andarmígrenis.51
segir að meinmyndun andarmígrenis stafi af vanmótun stúku- og barkarsvæða heilans. Þau svæði sinna úrvinnslu á bæði sársaukaboðum og boðum frá jafnvægiskerfi.54
Árið 2012 voru gefin út greiningarskilmerki til notkunar við greiningu sjúkdómsins (tafla II), en fyrir þann tíma hafði vantað alþjóðlega viðurkennda skilgreiningu.51
Ekki eru til nein klínísk próf til greiningar andarmígrenis. Líkamsskoðun er yfirleitt eðlileg á milli kasta en það sem getur sést í sjúkdómskasti er sjálfsprottið, höfuðhristings(headshaking) og stöðubundið (positional) augntin sem sést með Frenzel gleraugum eða augntins hreyfimyndaritun. Augntinið getur samræmst annað hvort miðlægum eða útlægum orsökum.55 Það er þó ekki nógu sértækt teikn til þess að vera hluti af greiningarskilmerkjum.51
Meðferðarmöguleikar í boði fyrir sjúklinga með andarmígreni eru forvörn gegn kveikjum, lyfjameðferð, sjúkraþjálfun og meðhöndlun fylgikvilla. Ekki eru til gagnreyndar niðurstöður rannsókna sem styðja ákveðna meðferð. Byggir meðferðin því á reynslu meðferðaraðila og hefbundinni meðferð við mígrenishöfuðverk. Fyrsta skref í meðferð skal alltaf vera að forðast kveikjur. Næsta skref er lyfjameðferð, annað hvort fyrirbyggjandi eða einkennameðferð. Sömu lyf eru notuð í fyrirbyggjandi tilgangi eins og í mígrenishöfuðverk. Það eru beta blokkar, þunglyndislyf (þríhyrningslaga þunglyndislyf eða sértækir serótónín endurupptökuhemlar), kalsíum ganga blokkar, flogaveikilyf og kolsýruanhýdrasa hemlar. Einkennameðferð við svima í andarmígreni er svipuð og notuð er í bráðu andarheilkenni. Rannsóknir hafa sýnt fram á að sjúkraþjálfun hjálpar í meðferð jafnvægisleysis hjá sjúklingum með andarmígreni en hafa skal í huga að það voru ekki slembistýrðar rannsóknir.52
Rof á efri bogagöngum (Superior semicircular canal dehiscence, SSCD)
Rof á efri bogagöngum er sjaldgæf orsök svima sem fyrst var lýst af Minor et al. árið 1998.56 Það er heilkenni sem samanstendur af einkennum og teiknum frá jafnvægiskerfi sem koma fram þegar hljóð- eða þrýstingsbreytingar verða í miðeyra. Meðal einkenna sem geta komið fram eru svimi, langvinnt jafnvægisleysi og sveiflusýni (oscillopsia) með láréttu snúningsaugntini í sama plani og efri bogagöng. Heyrnareinkenni sem geta komið fram eru meðal annars leiðniheyrnartap,57 sjálfheyrn (autophony), ofnæm heyrn með beinleiðni (bone-conduction hyperacusia) á heyrnarmælingu, púlserandi suð, hljóðfælni og þrýstingstilfinning í eyra.58
Orsök sjúkdómsins er þynning eða algjör eyðing þess hluta gagnaugabeins sem liggur yfir efri bogarás eyrans.57 Þetta op hefur verið kallað þriðji gluggi beinvölundarhússins. Ríkjandi kenning um tilkomu einkenna í heilkenninu segir að við þrýstingsbreytingar í miðeyra verði aukin hreyfing á innanvessa efri bogarásar vegna aukins rýmis í rásinni þegar himna hennar bungar út um opið á beininu. Þá er talið að við þetta verði hreyfing á biðu bogarásarinnar og þar með örvun hárskynfruma í hvolfi hennar.59 Ekki er vitað hver er undirliggjandi orsök rofsins, hvort það sé meðfætt eða áunnið með til dæmis höfuðhöggi. Talið er að blanda þessara þátta geti komið til.57, 58 Grunur vaknar um rof á efri bogagöngum þegar fram kemur saga um bæði heyrnareinkenni og svima sem framkallaður er af háum hljóðum eða þrýstingsbreytingum. Næsta skref er þá að framkvæma heyrnarmælingu. Á henni geta komið fram breytilegar niðurstöður milli sjúklinga. Það sem helst styður greiningu sjúkdómsins er lágtíðni leiðniheyrnartap ásamt ofnæmri heyrn með beinleiðni á sama tíma og heyrnarviðbrögð (acoustic reflexes) eru eðlileg. VEMP próf er mjög gagnlegt til skimunar ef grunur vaknar um sjúkdóminn. Með því er hægt að greina
• Að minnsta kosti fimm svimaköst af meðal eða miklum styrkleika sem vara í 5 mínútur til 72 klukkustunda.
• Núverandi eða fyrri saga um mígreni með eða án áru samkvæmt alþjóðlegri flokkun höfuðverkja (ICHD).
• Einn eða fleiri af þáttum mígrenis fylgja að minnsta kosti helmingi andarmígreniskasta:
Andarmígreni
Líklegt andarmígreni
1. Höfuðverkur með að minnsta kosti tvö af eftirfarandi sérkennum: staðsett á annarri hlið höfuðs, púlserandi, meðal eða mikill sársauki, eykst við líkamsáreynslu.
2. Ljós- eða hljóðfælni.
3. Sýnarflogboði (visual aura).
• Ekki betur útskýrð af annarri jafnvægiskerfis – eða ICHD greiningu.
• Að minnsta kosti fimm svimaköst af meðal- eða miklum styrkleika sem vara í 5 mínútur til 72 klukkustunda.
• Aðeins annað af skilmerkjum tvö og þrjú fyrir andarmígreni eru uppfyllt (saga um mígreni eða þættir mígrenis meðan á köstum stendur).
• Ekki betur útskýrt af annarri jafnvægiskerfis- eða ICHD greiningu.
hvort um röskun í mið- eða innra eyra er að ræða. Til staðfestingar á sjúkdómnum þarf að taka háskerpu tölvusneiðmynd af gagnaugabeinum.58
Meðferð heilkennisins felst í skurðaðgerð til lokunar á rofinu. Sú aðgerð sem er hefbundin og mest notuð heitir miðgrófar nálgun (middle fossa approach). Helsti galli aðgerðarinnar er að í henni felst talsvert inngrip vegna þess að gerð er kúpuopnun (craniotomy). Á undanförnum árum hafa minna ífarandi aðgerðir verið þróaðar til þess að stytta aðgerðartímann og hugsanlega minnka líkur á fylgikvillum. Ýmist er þá farið í gegnum stikilsbein (mastoid bone) eða gerð holsjárspeglun í lítilli kúpuopnun til þess að loka rofinu. Önnur lítið ífarandi aðferð
er að styrkja snigilglugga (round window) eyrans með brjóski eða vöðvahimnu til þess að koma í veg fyrir áhrif hins svokallaða þriðja glugga beinvölundarhússins. Frekari rannsókna er þörf til þess að kanna útkomu og árangur af þessum nýrri aðgerðum.57, 58
Aðrar mismunagreiningar
Hér að ofan hefur verið fjallað um nokkrar mismunagreiningar svima af útlægum orsökum. Það eru þó fleiri sjúkdómar sem koma til greina en ekki verður fjallað nánar um þá hér. Helst má nefna miðeyrnabólgu, utanvessafistil (perilymphatic fistula),16 snigilgluggahersli (otosclerosis),4 sýkingar í eyra á borð við ristil (herpes zoster oticus)60 og andarparoxýsmíu (vestibular paroxysmia).61
1. Örnólfsson ÁE, Hjaltested E, Margrétardóttir ÓB, et al. Svimi á bráðamóttöku - vantar á okkur klíníska nefið? Læknablaðið 2016; 102: 551-5.
2. Kerber KA, Meurer WJ, West BT, et al. Dizziness presentations in U.S. emergency departments, 1995-2004. Acad Emerg Med 2008; 15: 744-50.
3. Kim AS, Sidney S, Klingman JG, et al. Practice variation in neuroimaging to evaluate dizziness in the ED. Am J Emerg Med 2012; 30: 665-72.
4. Muncie HL, Sirmans SM, James E. Dizziness: Approach to Evaluation and Management. American family physician 2017; 95: 154-62.
5. Newman-Toker DE, Cannon LM, Stofferahn ME, et al. Imprecision in patient reports of dizziness symptom quality: a cross-sectional study conducted in an acute care setting. Mayo Clin Proc 2007; 82: 1329-40.
6. Newman-Toker DE, Dy FJ, Stanton VA, et al. How often is dizziness from primary cardiovascular disease true vertigo? A systematic review. J Gen Intern Med 2008; 23: 2087-94.
7. Bisdorff A, Von Brevern M, Lempert T, et al. Classification of vestibular symptoms: towards an international classification of vestibular disorders. Journal of vestibular research : equilibrium & orientation 2009; 19: 1-13.
8. West PD, Sheppard ZA, King EV. Comparison of techniques for identification of peripheral vestibular nystagmus. The Journal of laryngology and otology 2012; 126: 1209-15.
9. Kroenke K, Hoffman RM, Einstadter D. How common are various causes of dizziness? A critical review. Southern medical journal 2000; 93: 160-7.
10. Ekdale EG. Form and function of the mammalian inner ear. J Anat 2016; 228: 324-37.
11. Drake RL, Vogl AW, Mitchell AWM. Gray’s Anatomy for students. 3rd ed. Churchill Livingstone Elsevier, Philadelphia 2015.
12. You P, Instrum R, Parnes L. Benign paroxysmal positional vertigo. Laryngoscope Investig Otolaryngol 2018; 4: 116-23.
13. Argaet EC, Bradshaw AP, Welgampola MS. Benign positional vertigo, its diagnosis, treatment and mimics. Clinical Neurophysiology Practice 2019; 4: 97-111.
14. Raphan T, Cohen B. The vestibulo-ocular reflex in three dimensions. Experimental brain research 2002; 145: 1-27.
15. Stahl JS, Leigh RJ. Nystagmus. Current Neurology and Neuroscience Reports 2001; 1: 471-7.
16. Spiegel R, Kirsch M, Rosin C, et al. Dizziness in the emergency department: an update on diagnosis. Swiss medical weekly 2017; 147: w14565.
17. Pietkiewicz P, Pepas R, Sulkowski WJ, et al. Electronystagmography versus videonystagmography in diagnosis of vertigo. International journal of occupational medicine and environmental health 2012; 25: 59-65.
Svimi er algengt einkenni sem hefur margar mismunagreiningar. Það sem skiptir mestu máli í uppvinnslu svima er að greina hættulegar orsakir frá þeim sem ekki eru hættulegar til þess að hægt sé að bregðast skjótt við í þeim tilfellum sem líf og heilsa sjúklinga er í hættu. Þar skiptir góð saga og skoðun höfuðmáli þar sem greining á milli mismunandi orsaka er oft klínísk. Algengasta orsök svima er stöðusteinaflakk, en aðrar algengar orsakir eru andarmígreni og andartaugabólga. Sjaldgæfari orsakir eru völundarsvimi og rof á efri bogagöngum.
18. Brandt T, Dieterich M. The dizzy patient: don’t forget disorders of the central vestibular system. Nature reviews Neurology 2017; 13: 352-62.
19. Zwergal A, Mohwald K, Dieterich M. [Vertigo and dizziness in the emergency room]. Der Nervenarzt 2017; 88: 587-96.
20. Beynon GJ, Jani P, Baguley DM. A clinical evaluation of head impulse testing. Clinical otolaryngology and allied sciences 1998; 23: 117-22.
21. Halmagyi GM, Chen L, MacDougall HG, et al. The Video Head Impulse Test. Frontiers in neurology 2017; 8: 258.
22. von Brevern M. Acute dizziness and vertigo: The bedside testing is essential. J Neurosci Rural Pract 2015; 6: 133-4.
23. Hotson JR, Baloh RW. Acute vestibular syndrome. N Engl J Med 1998; 339: 680-5.
24. Ahsan SF, Syamal MN, Yaremchuk K, et al. The costs and utility of imaging in evaluating dizzy patients in the emergency room. Laryngoscope 2013; 123: 2250-3.
25. von Brevern M, Radtke A, Lezius F, et al. Epidemiology of benign paroxysmal positional vertigo: a population based study. J Neurol Neurosurg Psychiatry 2007; 78: 710-5.
26. Korres S, Balatsouras DG, Kaberos A, et al. Occurrence of semicircular canal involvement in benign paroxysmal positional vertigo. Otology & neurotology : official publication of the American Otological Society, American Neurotology Society [and] European Academy of Otology and Neurotology 2002; 23: 926-32.
27. von Brevern M, Bertholon P, Brandt T, et al. Benign paroxysmal positional vertigo: Diagnostic criteria. Journal of vestibular research : equilibrium & orientation 2015; 25: 105-17.
28. Dix MR, Hallpike CS. The pathology symptomatology and diagnosis of certain common disorders of the vestibular system. Proc R Soc Med 1952; 45: 341-54.
29. Bhattacharyya N, Gubbels SP, Schwartz SR, et al. Clinical Practice Guideline: Benign Paroxysmal Positional Vertigo (Update). Otolaryngology--head and neck surgery : official journal of American Academy of Otolaryngology-Head and Neck Surgery 2017; 156: S1-s47.
30. Epley JM. The canalith repositioning procedure: for treatment of benign paroxysmal positional vertigo. Otolaryngology--head and neck surgery : official journal of American Academy of Otolaryngology-Head and Neck Surgery 1992; 107: 399-404.
31. White JA, Coale KD, Catalano PJ, et al. Diagnosis and management of lateral semicircular canal benign paroxysmal positional vertigo. Otolaryngology--head and neck surgery : official journal of American Academy of Otolaryngology-Head and Neck Surgery 2005; 133: 278-84.
32. Kattah JC, Talkad AV, Wang DZ, et al. HINTS to diagnose stroke in the acute vestibular syndrome: three-step bedside oculomotor examination more sensitive than early MRI diffusion-weighted imaging. Stroke 2009; 40: 3504-10.
33. Baloh RW. Clinical practice. Vestibular neuritis. N Engl J Med 2003; 348: 1027-32.
34. Strupp M, Zingler VC, Arbusow V, et al. Methylprednisolone, valacyclovir, or the combination for vestibular neuritis. N Engl J Med 2004; 351: 354-61.
35. Lewis RF, Nicoucar K, Gong W, et al. Adaptation of vestibular tone studied with electrical stimulation of semicircular canal afferents. J Assoc Res Otolaryngol 2013; 14: 331-40.
36. Spiegel R, Rust H, Baumann T, et al. Treatment of dizziness: an interdisciplinary update. Swiss Med Wkly 2017; 147: w14566.
37. Fishman JM, Burgess C, Waddell A. Corticosteroids for the treatment of idiopathic acute vestibular dysfunction (vestibular neuritis). Cochrane Database Syst Rev 2011: Cd008607.
38. Moshtaghi O, Sahyouni R, Lin HW, et al. A Historical Recount: Discovering Meniere’s Disease and Its Association With Migraine Headaches. Otology & neurotology : official publication of the American Otological Society, American Neurotology Society [and] European Academy of Otology and Neurotology 2016; 37: 1199-203.
39. Gurkov R, Pyyko I, Zou J, et al. What is Meniere’s disease? A contemporary re-evaluation of endolymphatic hydrops. J Neurol 2016; 263 Suppl 1: S71-81.
40. Wright T. Meniere’s disease. BMJ clinical evidence 2015; 2015: 0505.
41. Wu V, Sykes EA, Beyea MM, et al. Approach to Meniere disease management. Canadian family physician Medecin de famille canadien 2019; 65: 463-7.
42. Goebel JA. 2015 Equilibrium Committee Amendment to the 1995 AAO-HNS Guidelines for the Definition of Meniere’s Disease. Otolaryngology--head and neck surgery : official journal of American Academy of Otolaryngology-Head and Neck Surgery 2016; 154: 403-4.
43. Magnan J, Ozgirgin ON, Trabalzini F, et al. European Position Statement on Diagnosis, and Treatment of Meniere’s Disease. The journal of international advanced otology 2018; 14: 317-21.
44. Murdin L, Hussain K, Schilder AG. Betahistine for symptoms of vertigo. Cochrane Database Syst Rev 2016: Cd010696.
45. Thirlwall AS, Kundu S. Diuretics for Meniere’s disease or syndrome. Cochrane Database Syst Rev 2006: Cd003599.
46. Park JJ-H, Chen Y-S, Westhofen M. Meniere’s disease and middle ear pressure – vestibular function after transtympanic tube placement. Acta Oto-Laryngologica 2009; 129: 1408-13.
47. Kanegaonkar RG, Najuko-Mafemera A, Hone R, et al. Menière’s disease treated by grommet insertion. Ann R Coll Surg Engl 2019; 101: 602-5.
48. Pullens B, van Benthem PP. Intratympanic gentamicin for Meniere’s disease or syndrome. Cochrane Database Syst Rev 2011: Cd008234.
49. Pullens B, Verschuur HP, van Benthem PP. Surgery for Meniere’s disease. Cochrane Database Syst Rev 2013: Cd005395.
50. Welling DB, Nagaraja HN. Endolymphatic mastoid shunt: a reevaluation of efficacy. Otolaryngology--head and neck surgery : official journal of American Academy of Otolaryngology-Head and Neck Surgery 2000; 122: 340-5.
51. Lempert T, Olesen J, Furman J, et al. Vestibular migraine: diagnostic criteria. Journal of vestibular research : equilibrium & orientation 2012; 22: 167-72.
52. Furman JM, Marcus DA, Balaban CD. Vestibular migraine: clinical aspects and pathophysiology. The Lancet Neurology 2013; 12: 706-15.
53. Liu YF, Xu H. The Intimate Relationship between Vestibular Migraine and Meniere Disease: A Review of Pathogenesis and Presentation. Behav Neurol 2016; 2016: 3182735.
54. Colombo B, Teggi R. Vestibular migraine: who is the patient? Neurological sciences : official journal of the Italian Neurological Society and of the Italian Society of Clinical Neurophysiology 2017; 38: 107-10.
55. Polensek SH, Tusa RJ. Nystagmus during attacks of vestibular migraine: an aid in diagnosis. Audiology & neuro-otology 2010; 15: 241-6.
56. Minor LB, Solomon D, Zinreich JS, et al. Sound- and/or pressureinduced vertigo due to bone dehiscence of the superior semicircular canal. Archives of otolaryngology--head & neck surgery 1998; 124: 249-58.
57. Chilvers G, McKay-Davies I. Recent advances in superior semicircular canal dehiscence syndrome. The Journal of laryngology and otology 2015; 129: 217-25.
58. Mau C, Kamal N, Badeti S, et al. Superior semicircular canal dehiscence: Diagnosis and management. Journal of clinical neuroscience : official journal of the Neurosurgical Society of Australasia 2018; 48: 58-65.
59. Hirvonen TP, Carey JP, Liang CJ, et al. Superior canal dehiscence: mechanisms of pressure sensitivity in a chinchilla model. Archives of otolaryngology--head & neck surgery 2001; 127: 1331-6.
60. Gondivkar S, Parikh V, Parikh R. Herpes zoster oticus: A rare clinical entity. Contemp Clin Dent 2010; 1: 127-9.
61. Brandt T, Strupp M, Dieterich M. Vestibular paroxysmia: a treatable neurovascular cross-compression syndrome. J Neurol 2016; 263 Suppl 1: S90-S6.
Leiðrétting
Höfundum þykir miður að villandi framsetning er í Töflu II. Skilgreiningar á sýringu og lýtingu. Í skilgreiningu á lýtingu kemur fram að 7,45 > pH > 7,4 sem er ekki rétt og sama á við um sýringu þar sem segir að 7,4 > pH > 7,35. Þessi skilgreining á sýringu og lýtingu felur í sér viðeigandi aðlögunarviðbragð sem heldur sýrustiginu innan marka. Eftir á að hyggja er þessi framsetning líkleg til að valda ruglingi.
Leiðrétt útgáfa af töflu II. er hér fyrir neðan.
Tafla II. Skilgreiningar á sýringu og lýtingu.
pH >7,45 og lækkun á PCO2 eða hækkun á [HCO3 -] Lýting
pH <7,35 og lækkun á [HCO3 -] eða hækkun á PCO2 Sýring Hér er komið á framfæri leiðréttingu við greinina “Klínísk nálgun sýru- og basaraskana: Efnaskiptasýring og efnaskiptalýting” sem birtist í Læknanemanum 2019;70:3039.
Höfundar: Stella Rún Guðmundsdóttir og Runólfur Pálsson.
Af öllum greinum læknanámsins er ein sem höfð er í mestum heiðri, nefnilega félagslífið. Á sex árum göngum við saman í gegnum súrt og sætt og kynnumst betur en við þorum að viðurkenna, einkum eftir þrotlausar æfingar í líkamsskoðun. Félagsskapurinn fleytir okkur í gegnum erfiða tíma í náminu og vináttan er sennilega það dýrmætasta sem við tökum með okkur út í lífið. Læknanemar hafa enda verið mikilvirkir í félagsstörfum í gegnum árin og iðnir við að stofna félög til þess að halda utan um hagsmunabaráttu, skemmtanahald, forvarnarstarf eða hvað annað sem þeim dettur í hug. Markmiðið með þessari grein er að líta yfir farinn veg, segja frá víðtæku félagsstarfi læknanema og skrásetja söguna.

Sólveig Bjarnadóttir
Formaður Félags læknanema 2019-2020
Félag læknanema (FL) var stofnað 6. mars 1933 að frumkvæði Baldurs Johnsen, Bjarna Jónssonar og Ólafs Geirssonar. Fyrsta baráttumálið var hið svokallaða “Taxtamál” og snéri að launakjörum læknanema sem stóðu þá í deilum við stjórn Klepps. Kaup læknanema var þá um 150-300 kr á mánuði og kröfðust nemarnir hærra kaups.1 Samningaviðræður báru ekki árangur og nokkurrar óánægju gætti um málið eins og við mátti búast. Kjaramál hafa þannig löngum verið baráttumál og læknanemar hafa sýnt mikla samstöðu í þeim efnum. Jafnvel hefur verið blásið til verkfallsaðgerða þegar heilbrigðisstofnanir hafa gert atlögu að kjörum læknanema. Má nefna að í kjaradeilu
lækna 2014 hótuðu læknanemar að sækja ekki um kandídatastöður eða afleysingastöður og beittu þannig miklum þrýstingi.
Frá stofnun FL hefur félagið einnig komið að ráðningu læknanema á heilbrigðisstofnanir og hafði þróað sérstakt ráðningakerfi meðal annars til að sporna við frændsemi við ráðningar. Læknanemum var þá raðað af handahófi í sérstaka forgangsröð og fengu að velja stöður eftir þeirri röðun. Þetta fyrirkomulag var þó dæmt ólöglegt af umboðsmanni Alþingis árið 2010 og er því ekki lengur við lýði.2 Af öðrum málum má nefna að stutt er síðan læknanemar fengu niðurgreiðslu á mat í mötuneyti spítalans og fallið var frá kostnaði við nauðsynlegar bólusetningar. FL hefur þannig löngum staðið í ötulli baráttu fyrir læknanema og hefur ýmislegt unnist í þeim efnum. Helstu mál líðandi stundar varða aðild læknanema að Læknafélagi Íslands, aðgang að lyfjagagnagrunni Landlæknis, LÍN, aðstöðu og kennslumál.
Læknanemar hafa oft verið róttækir í sinni baráttu. Þannig hefur það verið yfirlýst stefna félagsins að það telji sér ekkert óviðkomandi sem varðar hag eða fræðslu læknanema. Árið 1983 var þannig stofnaður vinnuhópur FL

um afleiðingar af notkun kjarnorkuvopna en þá hafði verið nokkur umræða um þessi mál á alþjóðavettvangi læknanema.3 Markmið félagsins voru metnaðarfull og snéru að fræðslu almennings og hvernig mætti bregðast við kjarnorkusprengingu. Einnig kom upp sú hugmynd hvort kenna ætti „katastróf med“ sem hluta af læknanámi. Fyrsta verk vinnuhópsins var ítarleg upplýsingaöflun og þá voru áform um að halda opinn fræðslufund, koma „áróðri“ í fjölmiðla og birta grein í Læknanemanum. Því miður virðist starfsemin hafa dáið út og fundargerðarbók félagsins tekur snöggan endi. Þó voru stofnuð sama ár Samtök lækna gegn kjarnorkuvá og tóku læknanemar þátt í starfsemi þeirra.4
Kjarnorkuumræðurnar spruttu eins og áður sagði úr alþjóðastarfi læknanema en það á sér merkilega sögu. Alþjóðasamtök læknanema (International Federation of Medical Students’ Associations, IFMSA) voru stofnuð í Kaupmannahöfn 1951 og FL gerðist aðili 1957.5 Markmiðið var að auka faglegt samstarf læknanema óháð kyni, þjóðerni, trú eða stjórnmálaskoðun. Nú eiga félög læknanema frá 123 löndum aðild að IFMSA. Innan samtakanna starfa sex undirnefndir á sviðum lýðheilsu, kennslumála, vísindastarfs, kynheilbrigðis, mannréttinda og stúdentaskipta.6 Árið 1997 var íslensk kona, Björg Þorsteinsdóttir, kjörin forseti samtakanna en hún er eini Íslendingurinn svo vitað sé sem hefur gegnt ábyrgðarstöðu innan IFMSA.5 Samtökin þjóna sem vettvangur fyrir læknanema til að ræða ofangreind málefni og með IFMSA hafa læknanemar rödd innan stofnanna á borð við Sameinuðu þjóðirnar og Alþjóðaheilbrigðisstofnunina. Einnig hafa samtökin milligöngu um skiptinám læknanema en árlega fara íslenskir læknanemar í skiptinám um allan heim. Ísland er jafnframt aðili að norrænu samstarfi lækna-
nema sem kallast Federation of International Nordic Student’s Associations (FINO). Norðurlöndin skiptast á að halda árlega ráðstefnu og nú síðast var ráðstefnan haldin á Íslandi með miklum glæsibrag.
Læknanemar hafa líka verið duglegir að láta í sér heyra með umfangsmikilli útgáfustarfsemi. Fyrsta ritið kom út árið 1940 og hét Læknisneminn. Blaðið var 12 síður og prentað í 100 eintökum. Næsti árgangur kom út 1946 og hét þá Læknaneminn. Útgáfan tók mikinn kipp á sjötta áratugnum og komu þá út allt að 3-4 tölublöð á ári.7 Síðan hefur blaðið komið út árlega með nokkrum hléum. Blaðið sem þú, lesandi góður, hefur í höndunum er 71. árgangur. Viðfangsefni Læknanemans eru fjölbreytt og spanna fræðigreinar, reynslusögur, skemmtiefni og allt sem læknanemum liggur á hjarta. Blöðin eru öll varðveitt af Félagi læknanema og eru mikill fjársjóður. Til að mynda getur þar að líta fjölskrúðugar myndir af sérfræðingum á sínum yngri árum með fyrirsögnum á borð við „Líf og lekandi í Læknadeild“. Þó leynist þar einnig grátbroslegt efni sem hefur illa staðist tímans tönn, samanber starfsauglýsingu fyrir eiginkonur eða unnustur læknanema árið 1970 (mynd 1).8 Auk Læknanemans var um árabil gefið út fréttablaðið Meinvörp sem hafði léttara yfirbragð og innihélt alls kyns gamanefni. Þá má ekki gleyma símaskrá læknanema sem var gefin út undir heitinu Símphysis, lengi vel með undirheitinu Læknabörn og nokkrir vinir þeirra (mynd 2). Útgáfa Meinvarpa og Símphysis lagðist af rétt eftir aldamótin 2000.
36 námspláss við Læknadeild en þeim hefur síðan fjölgað jafnt og þétt og nú hefur verið

Félagið hlaut síðar nafnið Ástráður og markmið þess eru að stuðla að kynheilbrigði og fækka kynsjúkdómum og ótímabærum þungunum. Skyndihjálparfélagið Bjargráður var stofnaður 2013 og kennir skyndihjálp með megin áherslu á endurlífgun. Þá var geðfræðslufélagið Hugrún stofnað 2016 af læknanemum, hjúkrunarnemum og sálfræðinemum og sinnir það fræðslu um geðheilbrigði og geðsjúkdóma. Einnig eru starfandi Lýðheilsufélag læknanema, stofnað 2006,5 sem skipuleggur Bangsaspítalann og ýmis málþing og vorið 2019 bættist við félagið Friðrún sem hefur það markmið að efla áhuga og þekkingu á mannréttindum, friði og tengdum málefnum.
Kennsluháttum við Læknadeild hefur fleygt fram og eðli málsins samkvæmt þarf sífellt að aðlaga námið. Læknanemar hafa ekki látið sitt eftir liggja þegar kemur að kennslumálum en hafa þó á köflum þurft að sýna mikla biðlund. Þar má nefna að árið 1994 var haldin kennslumálaráðstefna FL þar sem farið var yfir nýtt kennslufyrirkomulag. Ein af kröfum nemenda var að ólífræn efnafræði yrði tekin af kennsluskránni enda væri hún kennd í framhaldsskólum.9 Þessi breyting fór loks í gegn árið 2017 við mikinn fögnuð nemenda, aldarfjórðungi seinna. Auk breytinga á námsskránni hafa læknanemar einnig barist fyrir fjölbreyttari kennsluháttum og bættri lesaðstöðu svo dæmi séu nefnd. Hefð hefur verið fyrir því að glósur gangi milli árganga og á fyrri árum átti Félag læknanema umfangsmikið glósusafn. Þá hafði félagið einnig fest kaup á tveimur ljósritunarvélum sem þótti mikið framfaraskref. Glósurnar hafa nú færst yfir á rafrænt form og undirrituð veit ekki hvar umræddar ljósritunarvélar eru niður komnar. Ein stærsta breyting síðustu ára var þegar skipt var úr “numerus clausus” og tekið upp inntökupróf árið 2003. Á þeim tíma voru
Auk þess að berjast fyrir umbótum í kennslumálum hafa læknanemar skipulagt eigin kennslu í ýmsum greinum. Klínískir nemar miðla kunnáttu í blóðtökum, saumskap og öðrum læknisverkum til yngri nema sem vilja ólmir stíga inn fyrir dyr spítalans. Þá hefur einnig verið skipulögð fræðsla fyrir aðra hópa en félögin Ástráður, Bjargráður og Hugrún fara í framhaldsskóla, grunnskóla og víðar og sinna forvörnum og lýðheilsu. Upphaf þessa starfs má rekja til ársins 1998 þegar stofnað var félag um forvarnarstarf læknanema að norrænni fyrirmynd.10 Starfsemin hófst í núverandi mynd haustið 2000 með forvarnar fyrirlestrum í framhaldsskólum.
Nú hafa verið rakin í stuttu máli hlutverk Félags læknanema og samstarfsfélaga auk eljusemi læknanema á alþjóðavettvangi, í kennslumálum og við útgáfu. Þá er ótalið skemmtanahald sem er eins og áður segir stór grein innan læknanámsins og á sér merka sögu. Hin fyrsta svokalla vísindaferð FL var haldin árið 1955. Ónefndur prófessor við Læknadeild var fararstjóri og var ekið á Kópavogshælið, þaðan til Vífilsstaða, síðan að Reykjalundi og loks að Keldum. Í Stúdentablaðinu árið 1957 segir svo frá þessari merkilegu ferð: “Kastað var kveðjum á fyrirmenn, hús, fólk og fénaður skoðað af vísindalegum áhuga og víða þegnar góðgerðir”.11 Mikið vatn hefur runnið til sjávar síðan þá og nú er farið í vísindaferðir nær alla föstudaga, þá eru iðulega þegnar „góðgerðir“ hvar sem við komum. Auk þess er farið í nýnemaferð, haldin árshátíð, skíðaferð og fleiri viðburðir. Það er ljóst að læknanemar slá hvergi slöku við og eru einstaklega framtakssamur hópur. Húrra fyrir því, kæru læknanemar og fyrrverandi læknanemar!

Mikilvægt er að allir klínískir læknar hafi grunnþekkingu í að lesa hjartalínurit til að geta greint yfirvofandi hættu sem krefst skjótra viðbragða. Því ákváðum við í ritstjórn Læknanemans að útbúa leiðbeiningar um úrlestur hjartalínurits fyrir læknanema. Við fengum til liðs við okkur Hjálmar Ragnar Agnarsson, deildarlækni á lyflækningasviði, og Helgu Margréti Skúladóttur, hjartalækni, en þau hafa bæði mikinn áhuga á að kenna læknanemum.
Áður en þið byrjið að fara yfir þessar leiðbeiningar er smá inngangur því það er mikilvægt að skilja lífeðlisfræðina á bak við breytingarnar á riti því þá þarf maður ekki að læra neitt utan að.

Arna Kristín Andrésdóttir Fimmta árs læknanemi 2019-2020
Hjálmar Ragnar Agnarsson Sérnámslæknir í lyflækningum
Helga Margrét Skúladóttir Lyf- og hjartalæknir
Lífeðlisfræði
Hjartafrumur hafa neikvæða spennu uppá 90 mV yfir frumuhimnuna sem er viðhaldið með ATP-drifnum jónapumpum. Þetta gefur rafhallanda fyrir jákvætt hlaðnar jónir eins og natríum og kalsíum. Gangráðsfrumur hjartans (sinus- og AV-hnútur) hafa eiginleika sem kallaður er sjálfvirkni (automaticity). Það veldur því að kalsíumjónir leita sjálfkrafa inn í frumuna sem lækka neikvæðu spennuna sem er til staðar yfir himnuna. Við ákveðið þröskuldsgildi afskautast (depolarisation) fruman skyndilega og spennan verður jákvæð (30 mV). Afskautunin veldur svo afskautun í nálægum frumum og þannig ferðast bylgja afskautunar í gegnum hjartað og gefur okkur útslag á hjartalínuriti. Ferlið er flókið en natríumjónir og natríumgöng eru í lykilhlutverki við hraða afskautun annarra hjartavöðvafrumna enda er þéttni natríumjóna há í blóði og utanfrumuvökva og því mikill styrkhallandi sem gefur hraða leiðni (grannan QRS komplex). Kalíum hefur hins vegar styrkhallanda út úr frumunni enda er þéttni kalíum í utanfrumuvökva og blóði lág og kalíumjónir og kalíumgöng eru því í aðalhlutverki í endurskautun hjartans sem tekur lengri tíma en afskautunin.
Sveifluhæð: 0,5 mV 0,2 sek 0,2 sek 1 sekúnda
Sveifluhæð: 1 mV
Mynd 1. Einn lítill kassi = 0,04 sek (40 msek) og 0,1 mV og einn stór kassi = 0,2 sek (200 msek) og 0,5 mV
Sinushnútur
AVhnútur
Hisbúnt
Mynd 2. Leiðslukerfið Millivolt
Hægri grein
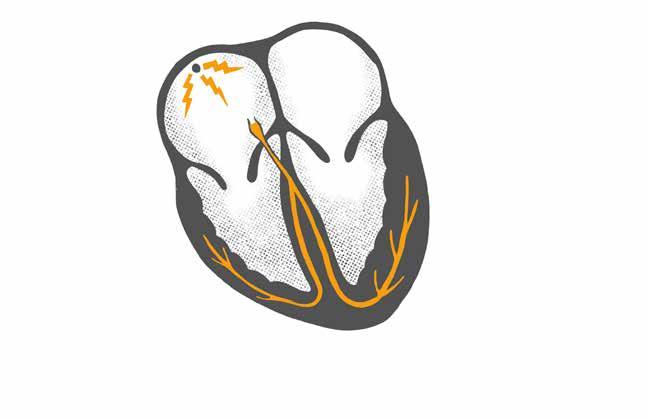
Sinushnútur
Þar er sjálfvirkni hjartafrumna hröðust (6070 slög/mín) og því ræður sinus-hnúturinn hjartslættinum þannig hjartað er í sinus takti. Sinus-hnúturinn er undir áhrifum frá:
• Hjásemjuhluta (parasympathetic) sem hægir á hjartslættinum í gegnum flakktaug (vagus).
• Drifkerfishluta (sympathetic) sem hraðar á hjartslættinum og eykur samdrátt hjartans.
AVhnútur
Ef sinus-hnúturinn bilar þá tekur við annar og hægari fókus. Sjálfvirkni í AV-hnút er 45 slög/mín en 30 slög/mín í sleglum.
Hisbúnt (bundle of His)
Vinstri og hægri greinar (bundle branches)
Hægri grein leiðir í hægri slegil. Vinstri grein skiptist í framanverða og aftanverða grein og leiðir í vinstri slegil
Purkinjeþræðir
Atriði sem þarf að þekkja til að lesa hjartalínuritið
Pbylgja: Afskautun gátta
• Sinus-hnúturinn er staðsettur í hægri gátt og því afskautast hún fyrr. Þess vegna er fyrri hluti P-bylgjunnar afskautun hægri gáttar og seinni hlutinn er afskautun vinstri gáttar.
• Vegna viðkomu rafboðanna í AVhnútnum verður hjartalínuritið hljótt eftir P-bylgjuna (PR-segment).
Það sem skiptir mestu máli fyrir okkur að vita um Pbylgjuna:
Er
Pbylgja til staðar?
Snýr
Pbylgjan rétt?
Er
Pbylgjan of há?
Er
Pbylgjan of víð?
Ef P-bylgja er ekki til staðar þá er hjartslátturinn ekki uppruninn í sinushnútnum eða gáttirnar eru ekki að afskautast.
Á að snúa upp alls staðar nema í aVR.
Ef öxullinn er brenglaður þá gæti verið staðvilltur (ectopic) fókus í gáttinni að byrja hjartsláttinn.
Á að vera 2,5 litlir kassar.
Ef bylgjan er of há þá er meiri vöðvamassi að afskautast = hypertrophia.
Á að vera <0,12 sek eða 3 litlir kassar.
Ef bylgjan er of víð þá er afskautunin lengi að klárast = hypertrophia
QRSkomplex: Afskautun slegla (Mynd 3)
• Ef fyrsta bylgjan vísar niður er hún kölluð Q-bylgja.
• Fyrsta bylgjan sem vísar upp er kölluð R-bylgja.
• Ef það kemur önnur bylgja sem vísar upp er hún kölluð R’-bylgja.
• Fyrsta bylgjan sem vísar niður á eftir R-bylgju er kölluð S-bylgja .
• Ef það er bara ein bylgja sem vísar niður er hún kölluð QS-bylgja.
R R R R
R R' S S
P bylgja
QS Q Q S
Mynd 3. Mismunandi útlit QRS-komplexa
QRS komplex
PR segment
PR tímabil
QRS tímabil ST segment
QT tímabil
Tbylgja: Endurskautun slegla
• Er orkukrefjandi ferli sem nýtir ATP drifnar jónapumpur.
• Eru ,,beinu” línurnar á milli bylgjanna.
• Segmentin geta verið niðurpressuð eða hækkuð.
PRsegment
STsegment
Tíminn sem líður frá enda afskautunar gátta þar til sleglar byrja að afskautast.
Tíminn sem líður frá enda afskautunar slegla þar til endurskautun hefst.
Tímabil (interval) (Mynd 4)
• Er bylgja +/- segment
Tíminn frá upphafi afskautunar gátta að upphafi afskautunar slegla.
PRinterval
QTinterval
QRSinterval
Leiðslur
Endurspeglar leiðni í gegnum gáttir, AV-hnút og His-búnt.
Á að vera styttra en 210 ms (einn stór + hálfur lítill kassi).
Tíminn frá upphafi afskautunar slegla þar til endurskautun slegla er lokið.
Tíminn sem það tekur slegla að afskautast.
Á að vera undir 120 ms.
• Leiðslur eru mismunandi sjónarhorn á rafvirkni hjartans.
• Bylgja afskautunar sem ferðast að jákvæðri elektróðu veldur uppsveiflu á EKG.
T bylgja
• Bylgja afskautunar sem ferðast frá jákvæðri elektróðu veldur niðursveiflu á EKG.
• Þessu er öfugt farið í endurskautun, þ.e. bylgja endurskautunar sem ferðast að jákvæðri elektróðu veldur niðursveiflu á EKG.

Afskautun

Jákvæð elektróða
EKG
EKG Afskautun
Mynd 5. Upp- eða niðursveifla á EKG eftir því hvort afskautun ferðast að eða frá jákvæðri elektróðu
Útlimaleiðslur (Mynd 6)
Útlimaleiðslur eru búnar til þegar elektróður eru settar á alla fjóra útlimi. Þessar leiðslur horfa á hjartað í lóðréttu plani (frontal plane). Það má ímynda sér þetta sem stóran hring á líkama sjúklings sem er skipt niður í gráður. Leiðslurnar skoða rafvirkni sem fer upp, niður, til hægri og vinstri í hringnum.
Hver elektróða er annað hvort gerð jákvæð eða neikvæð af EKG-tækinu (misjafnt eftir leiðslum). Hver leiðsla ,,horfir” á tilgreindan hátt á hjartað (angle of orientation).
• Leiðsla I: Vinstri handleggur er jákvæð leiðsla og hægri handleggur er neikvæð leiðsla. Angle of orientation er 0°
• Leiðsla II: Fótleggir eru jákvæð leiðsla og hægri handleggur er neikvæð leiðsla. Angle of orientation er 60°
• Leiðsla III: Fótleggir eru jákvæð leiðsla og vinstri handleggur er neikvæð leiðsla. Angle of orientation er 120°
0° - - - + + +
+90° +60° +120° -30° -150°
Leiðsla I
Mynd 6. Útlimaleiðslur
Augmented útlimaleiðslur (Mynd 7)
• aVL: Vinstri handleggur er jákvæð leiðsla og hinir útlimirnir neikvæð leiðsla. Angle of orientation er -30°
• aVR: Hægri handleggur er jákvæð leiðsla og hinir útlimir neikvæð leiðsla. Angle of orientation er -150°
• aVF: Fótleggir eru jákvæð leiðsla og hinir útlimir neikvæð leiðsla. Angle of orientation er +90°
Brjóstleiðslur (Mynd 8)
• Sex leiðslum er komið fyrir á bringunni í láréttu plani.
• Skoða rafvirkni sem fer í áttina til hverrar leiðslu.
V2, V3, V4 Anterior hópur
I, aVL, V5, V6 Vinstri lateral hópur
II, III, aVF Inferior hópur
aVR, V1 Hægri ventricular hópur
Skipulag við úrlestur hjartalínurits
1. Hraði
Oftast er EKG tækið búið að reikna hraðann út en þó má nokkuð auðveldlega komast að hraðanum sjálfur. Ef takturinn er reglulegur er best er að finna QRS-komplex sem fellur á þykka línu (á stórum kassa) og telja þykku línurnar að næsta QRS-komplex. Ef næsti komplex lendir á fyrstu línu á eftir er hraðinn 300 slög/mín, næsta lína 150 slög/mín, þriðja 100 slög/mín, fjórða 75 slög/mín, fimmta 60 slög/mín og sjötta 50 slög/mín (300 - 150100 - 75 - 60 - 50).
Ef takturinn er óreglulegur má telja 30 stóra reiti (6 sekúndur), telja fjölda QRS-komplexa á því bili og margfalda þá tölu með 10. Það er líka hægt að telja alla QRS-komplexa á rhythm strip og margfalda með 6.
Mynd 7. Augmented útlimaleiðslur
Hjartað slær í eðlilegum takti frá 60 til 100 slög/mín. Talað er um hjartsláttaróreglu þegar það verður truflun í hraða, reglu (regularity), uppruna eða leiðslu rafboðanna. Mikilvægt er að geta greint hjartsláttaróreglu á hjartalínuriti þar sem hún getur verið lífshættuleg. Best er að skoða rhythm strip sem er oftast leiðsla tvö og neðst á blaðinu þegar maður greinir hjartsláttaróreglu.
Sinus takttruflanir:
Þegar hjartað slær í sinus takti er alltaf P-bylgja á undan öllum QRS-komplexum.
Sinus tachycardia: Hraðtaktur er skilgreindur sem hjartsláttur yfir 100 slög/mín. Það er eðlilegt til dæmis við áreynslu en getur einnig verið einkenni hjartabilunar eða lungnasjúkdóms. Þá getur hraðtaktur verið eina einkenni ofvirks skjaldkirtils hjá eldra fólki.
Sinus bradycardia: Hægtaktur er skilgreindur sem hjartsláttur undir 60 slög/mín. Einstaklingar í mjög góðu formi eru oft með 35-40 slög/mín. Helsta orsök hægtakts eru lyf eins og beta-blokkar, kalsíumganga-blokkar og ópíóðar. Getur orsakast af aukinni virkni í flakktaug og valdið yfirliði.
Sinus arrest: Sinus arrest er þegar sinus hnúturinn hættir að senda rafboð. Þá verður flöt lína á hjartalínuritinu án merkja um rafvirkni og er kallað asystola. Oftast tekur þó einhver annar hluti hjartans við gangráðshlutverkinu ef sinus hnúturinn bilar og þá sjást escape slög.
Gáttaflökt (atrial flutter)
• Hringsól í gáttinni (Mynd 9).
• Reglulegur taktur (2:1, 3:1, 4:1 blokk).
• Sagtenntar bylgjur endurspegla hringsólið (rafboðin fara hring eftir hring) sem eru mest áberandi í inferior leiðslum enda liggur braut gáttaflökts vanalega milli
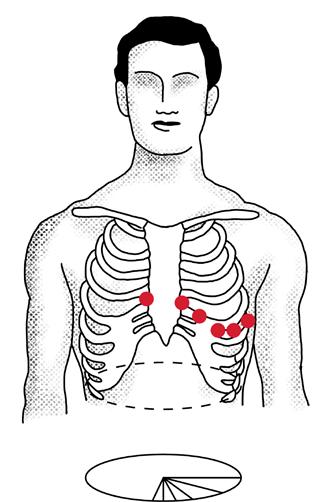
Mynd 8. Brjóstleiðslur. V1 er komið fyrir í fjórða millirifjabili hægra megin við bringubeinið, V2 í fjórða millirifjabili vinstra megin við bringubeinið, V4 í fimmta millirifjabili í midclavicular línu vinstra megin, V3 á milli V2 og V4, V6 er komið fyrir í fimmta millirifjabili í midaxillary línu vinstra megin og V5 á milli V4 og V6.
neðri holæðar (inferior vena cava) og þríblöðkuloku (istmus eða haft) og svo upp í þak hægri gáttar. Í brjóstleiðslum erum við að horfa þvert á þessa braut og því er þar gjarnan flatneskja.
• Hraðinn í gáttum: 250-350 slög/mín sem endurspeglar þann tíma sem tekur að fara einn hring í hægri gátt.
• Hraðinn í sleglum: ½, ⅓, ¼ af hraða í gáttum. Það er að segja sleglahraði (púls) vanalega um 150 slög/mín eða 75 slög/mín en getur þó breyst slag frá slagi allt eftir því hversu treg leiðnin er í AV-hnútnum. Sympatíkus eykur leiðsluhraðann og flakktaug eða beta-blokkerar hægja á leiðninni. Við 2:1 blokk getur verið erfitt að greina flutterbylgjurnar en með því að beita nuddi á hálsslagæð (carotis) má hægja á leiðni AV-hnútsins en við það hægir
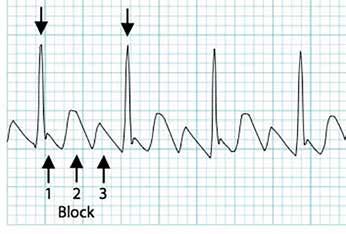
Mynd 9. Gáttaflökt (a.flutter)
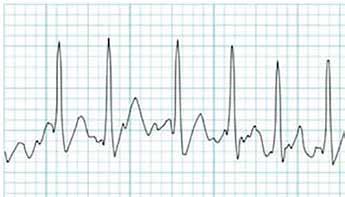
Mynd 10. Gáttatif (a.fib)
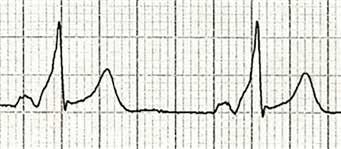
Mynd 11. Delta-bylgjur í WPW
á sleglahraða og flutterbylgjurnar verða greinilegar. Einstaka sinnum sést 1:1 gáttaflökt sem getur gefið lífshættulegan sleglahraðtakt en hættan er fyrst og fremst til staðar hjá ungu fólki með mikla sympatíkus örvun til dæmis við hámarksáreynslu.
• Yfirleitt er auðvelt að rafvenda en erfitt að hraðastilla vel með lyfjum þar sem sleglahraðinn hoppar milli þess að vera 2:1, 3:1 og jafnvel 4:1 blokkað flökt.
Gáttatif (atrial fibrillation) (Mynd 10)
• Óreiðukennd rafboð í gáttinni.
• Óreglulega óreglulegur taktur.
• Hraðinn í gáttum: 350-500 slög/mín og svokallaðar fibrillationsbylgjur á riti. Þessar bylgjur eru stundum nokkuð grófar og vel greinilegar og stundum mjög fíngerðar - nánast flatneskja á riti sem er talið endurspegla örvefsmyndun í gáttinni.
• Hraðinn í sleglum er misjafn eftir því hversu treg leiðnin er í AV-hnútnum og hægt að hraðastilla með beta-blokkerum (eða kalsíumganga-blokkerum).
Multifocal atrial tachycardia
• Sjaldséður óreglulegur taktur. Sést nánast eingöngu hjá COPD sjúklingum í öndunarbilun.
• Að minnsta kosti þrjár mismunandi gerðir P-bylgja sem endurspegla fleiri en einn fókus í gáttinni.
• Hraði: 100-200 slög/mín (stundum <100 slög/mín).
4 mikilvægar spurningar þegar taktur á EKG er metinn:
Eru eðlilegar Pbylgjur til staðar?
Er QRSkomplexinn grannur (<12 ms) eða gleiður (>12 ms)?
Hvert er sambandið milli Pbylgna og QRSkomplexa? Er samband á milli?
Er takturinn reglulegur eða óreglulegur?
Ef eðlilegar P-bylgjur með eðlilegum P-bylgju öxli (jákvæður í leiðslu II og neikvæður í leiðslu aVR) þá er upprunni takttruflunarinnar í gáttunum!
Ef grannur QRS-komplex þá er uppruni takttruflunar í/fyrir ofan AV-hnútinn. Ef gleiður QRS-komplex þá er uppruni takttruflunar í sleglunum (undantekning er pre-excitation (WPW)).
Ef það er P-bylgja á undan öllum QRS-komplexum þá er uppruni takttruflunar í sinus-hnút eða annars staðar í gáttinni. Ef ekkert samband er á milli P-bylgju og QRSkomplex (sérstaklega ef QRS er gleiður) = AV dissociation = Ventricular tachycardia
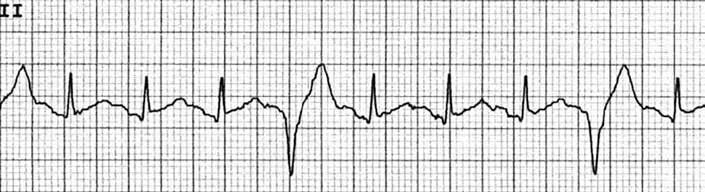
Mynd 12. PVC Quadrigeminy
Paroxysmal atrial tachycardia
• Reglulegur taktur.
• P-bylgjan er yfirleitt nær QRSkomplexinum en eðlilegt er (fókusinn er neðar í gáttinni).
• Hraði: 100-200 slög/mín.
AV nodal reentrant tachycardia (AVNRT)
• Reglulegur hraðtaktur.
• Aukabraut í AV-hnútnum og hringsól rafboða innan AV-hnútsins. Kemst í gang af rétt tímasettu aukaslagi.
• Ef P-bylgjur sjást þá eru þær afturvirkar (retrograde).
• Hraði: 150-250 slög/mín.
• Sjúklingurinn lýsir kláru „ON“, það er að segja hjartað hraðar ekki á sér heldur “hrekkur í hraðtakt” og oftast kláru „OFF“ þegar hjartað hrekkur aftur í sinus (oft eftir örvun á flakktaug sem dregur úr leiðni AV-hnútsins og hringsólið þar með rofið).
Preexcitation (WPW aukabraut, Kent búnt) í planinu milli gátta og slegla (Mynd 11)
• Aukaleiðnibrautin er gerð úr vanalegum hjartavöðvafrumum og leiðir rafboðin án tafar (töfin í AV-hnútnum skapar PR-bilið) niður til sleglanna sem örvast því fyrr en skildi (preexcitation). PR-bil er styttra en 120 ms.
• Víðir QRS-komplexar vegna delta-bylgju í byrjun.
• Einstaklingar með þessa aukabraut eru yfirleitt í sinus-takti en geta farið í gleiðkomplexa hraðtakt >200 slög/
mín ef rafboðin fara að hringsóla niður aukaleiðnibrautina og aftur upp AVhnútinn.
Premature ventricular contraction (Mynd 12)
• Aukaslög frá sleglum.
• Víðir (>120 ms) QRS-komplexar, enda er leiðnin í sleglinum utan leiðslukerfisins hæg.
• Útlit og raföxull segja okkur hvaðan í sleglunum aukaslögin koma. Aukaslög sem koma frá útstreymisrás hægri slegils (RVOT) gefa þannig útlit eins og við vinstra greinrof þar sem boðin fara frá hægri og yfir til vinstri án þess að fara eftir leiðslukerfinu.
• Koma yfirleitt fyrir tilviljunarkennt og eru oftast góðkynja.
• Ef þau koma fram skv. ákveðinni reglu er talað um Bigeminy fyrir einn sinus takt + ein PVC, Trigeminy fyrir tvo sinus takta + ein PVC, Quadrigeminy o.s.frv.
Ventricular tachycardia (Mynd 13)
• Gleiðkomplexa reglulegur hraðtaktur.
• Engin tengsl á milli P-bylgju og QRSkomplexa.
• QRS-komplexar geta verið allir eins (monomorphic) eða mismunandi (polymorphic).
Ventricular fibrillation (Mynd 14)
• Óreiðukennd rafvirkni í sleglunum. Sést yfirleitt bara í deyjandi hjörtum.
• Er í raun taktleysa þar sem margir
fókusar eru virkir en engin samhæfing í rafvirkninni.
• Á hjartalínuritinu sjást engir alvöru QRSkomplexar heldur bara tif þar sem útslagið minnkar með tímanum þar til við fáum flatneskju (flatline) en þá er um seinan að stuða hjartað í gang.
Torsade de Pointes
• Sést yfirleitt hjá sjúklingum með lengt QT-bil.
• Ef PVC fellur á lengda T-bylgju þá getur það komið af stað þessari truflun.
• Á hjartalínuritinu eru QRS-komplexarnir misháir og breyta um öxul og virðast hringast í kringum ákveðna grunnlínu.
AVblokk
1° AVblokk (Mynd 15)
• Tregari leiðni í gegnum AV-hnútinn.
• PR-bilið >200 ms.
• Öll slög eru leidd í gegnum slegla.
• Hefur vanalega enga klíníska þýðingu.
2° AVblokk
Mobitz týpa 1 (Wenckebach) (Mynd 16)
• PR-bilið lengist með hverju slagi þangað til það kemur P-bylgja sem leiðir ekki (QRS-komplex dettur út). Síðan endurtekur þetta sig.
• Endurspeglar oft ákveðna eðlilega raflífeðlisfræðilega eiginleika AV-hnútsins við örvun á flakktaug og því oftast eðlilegt, sér í lagi að nóttu til hjá ungu fólki.
Mobitz týpa 2 (Mynd 17)
• Stöðugt PR-bil sem er oftast eðlilegt en án fyrirvara þá leiðir P-bylgja ekki. Endurspeglar jafnan sjúkt leiðslukerfi og hættu á tótal blokki.
3° AVblokk (tótal blokk) (Mynd 18)
• Engin tenging milli P-bylgju og QRSkomplexa.
• P-bylgjur eru oft með hraða um 60-70 slög/mín en QRS-komplexar eru með hraða 30-40 slög/mín.
• Stundum dettur P-bylgjan inn í QRSkomplex eða T-bylgju og sést því ekki alltaf.
• Lífshættulegt og alla jafna þörf á gangráðsísetningu.
3. QRSkomplex
Greinrof
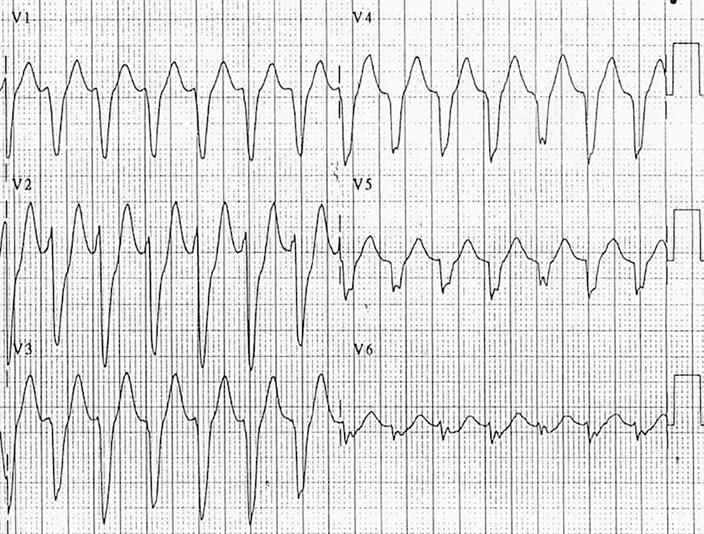
Mynd 13. Ventricular tachycardia
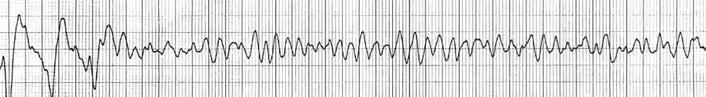
Mynd 14. Ventricular fibrillation
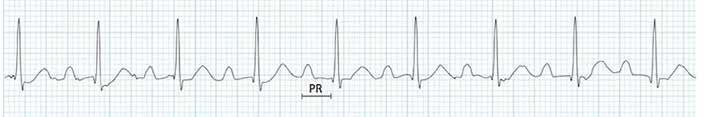
Mynd 15. Fyrstu gráðu AV-blokk
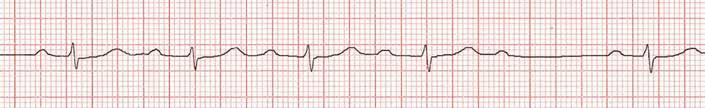
Mynd 16. Annarrar gráðu AV-blokk (týpa 1)
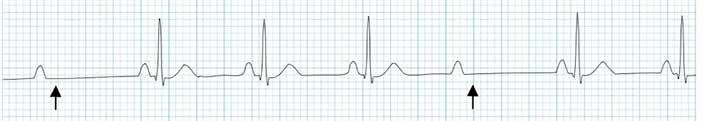
Mynd 17. Annarrar gráðu AV-blokk (týpa 2)
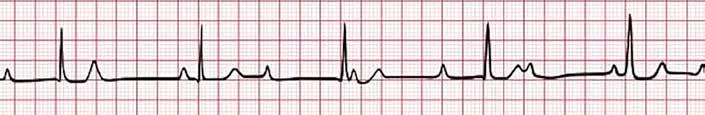
Mynd 18. Þriðju gráðu AV-blokk
Rafboðin komast ekki eftir leiðslukerfinu („hraðbrautinni“) og taka því lengri tíma sem endurspeglast í gleiðari komplex. Rétt er að taka fram að til eru fleiri gerðir greinrofa en hægra og vinstra greinrof sem ekki verður fjallað nánar um hér.
Hægra greinrof (Mynd 19)
• QRS-komplex er >120 ms.
• RSR’ (kanínueyru) eða mjög há R-bylgja í V1 og V2 með ST lækkun og T-bylgju viðsnúningi.
• Gagnkvæmar (reciprocal) breytingar í V5, V6, I og aVL.
Vinstra greinrof (Mynd 20 og 21)
• QRS-komplex er >120 ms.
• Breið R-bylgja eða R-bylgja með haki með lengdu uppslagi í leiðslum V5, V6, I og aVL og ST lækkun og T-bylgju viðsnúningur.
• Gagnkvæmar breytingar í V1 og V2.
• Vinstri snúinn öxull getur verið til staðar.
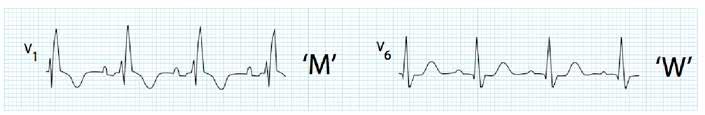
Mynd 19. Hægra greinrof
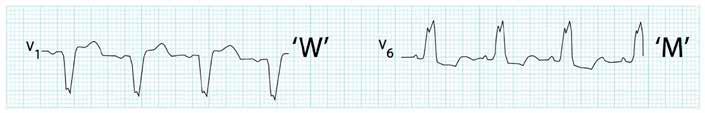
Mynd 20. Vinstra greinrof
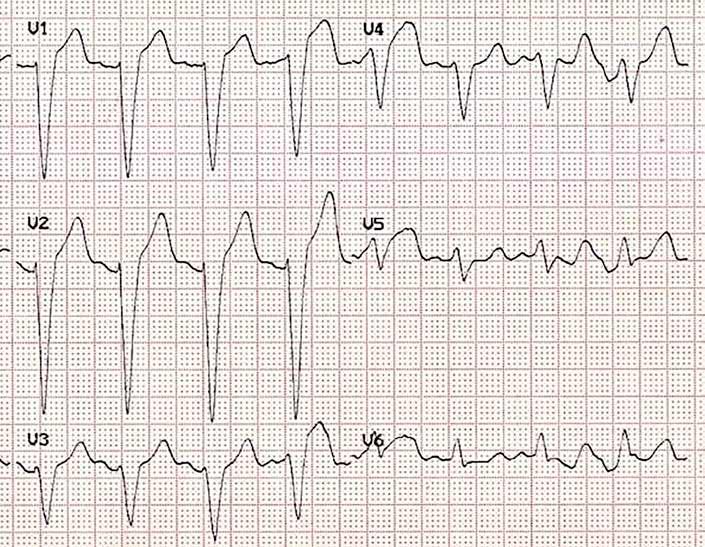
Mynd 21. Vinstra greinrof
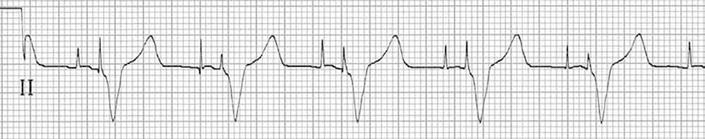
Mynd 22. Gangráðstaktur
Mynd 23. Öxull
Gangráðstaktur (Mynd 22)
• Oftast eru settar leiðslur bæði í hægri gátt og hægri slegil. Við AV-blokk þjónar gáttarleiðslan fyrst og fremst því hlutverki að nema P-bylgju hjartans svo rafboðin sem sleglaleiðslan gefur séu rétt tímasett. Við sjúkan sinus og AV-blokk sér maður tvö hök. Annað á undan P-bylgjum og seinna á undan breiðum, skrítnum QRSkomplex.
• Við sjúkan sinus-hnút er leiðsla í hægri gátt sem gefur örlítið hak fyrir P-bylgjuna. Það fer eftir því hvar elektróðurnar eru staðsettar í hjartanu hvernig útlitið verður á hjartalínuritinu.
• Við AV-blokk er leiðsla í hægri slegli sem gefur örlítið hak fyrir QRS komplexinn. Útlitið minnir á vinstri greinrof þar sem rafboðin komast ekki inn á vinstri grein leiðslukerfisins.
Öxull
• Stærsta útslagið er við apex hjartans. Raföxullinn gefur okkur þannig upplýsingar um legu hjartans.
• Eðlilegur öxull er skilgreindur milli -30° að +90°.
• Skoðum þrjár leiðslur til að átta okkur á öxlinum - I, II og aVF.
Öxull Leiðsla I Leiðsla aVF Leiðsla III
Eðlilegur öxull + +/+
Vinstri snúinn öxull + - -
Hægri snúinn öxull - +
Mjög hægri snúinn öxull - -
• Við skoðum ST-segmentin til að meta hvort það sé merki um blóðþurrð í hjartanu.
• Súrefnisskortur veldur miklum breytingum á ST-segmentinu þar sem endurskautun hjartans er orkufrekt ferli (að öðru leyti er erfitt að skýra með vissu af hverju breytingarnar hafa þetta ákveðna útlit).
• Ef breyting er á ST-segmentum í þessum ákveðnu leiðslum bendir það á meinsemd þar sem svarar til kransæða hjartans:
a. V1-V6 (Anterior)
b. I og aVL (Lateral)
c. II, III og aVF (Inferior)
Mynd 24. ST-lækkun. A: Non-specific, B: Niðurhallandi, C: Láréttar

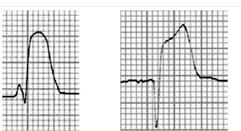
V8 V9 V7
STlækkanir
ST-lækkanir sem eru láréttar eða niðurhallandi geta verið merki um blóðþurrð (NSTEMI eða við áreynslupróf)(Mynd 24).
• Lækkunin verður að vera að minnsta kosti 0,5 mm í tveimur samliggjandi leiðslum.
• T-bylgju viðsnúningur (inversionir) > 1 mm djúpar í tveimur samliggjandi leiðslum þar sem R/S hlutfallið er >1 er einnig merki um NSTEMI.
SThækkanir
ST-hækkanir hjá einstakling með brjóstverk benda til algjörrar stíflu í kransæð (Mynd 25).
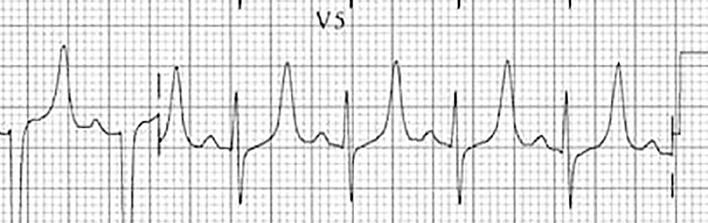
Mynd 27. Hyperkalemia
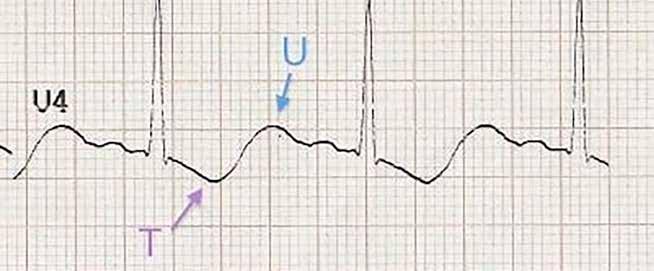
Mynd 28. Hypokalemia
• Hækkunin verður að vera að minnsta kosti 1 mm í tveimur samliggjandi leiðslum en í leiðslum V2 og V3 gildir eftirfarandi: ≥2 mm hjá körlum ≥40 ára, ≥2,5 mm hjá körlum <40 ára og ≥1,5 mm hjá konum á öllum aldri.
• Lokun á kransæð á bakvegg hjartans getur þó verið lúmsk þar sem það skortir leiðslur á hefðbundu hjartalínuriti sem endurspegla þann hluta hjartans. Djúpar ST-lækkanir yfir framvegg geta þó í raun verið hækkanir yfir bakvegg. Þetta má staðfesta með því að færa þrjár brjóstleiðslur sem gefur okkur leiðslu 7, 8 og 9 (sjá mynd 26).
5. Tbylgjur
Blóðþurrð
• Í upphafi hjartadreps verða T-bylgjurnar háar (jafnvel hærri en QRS-komplexinn) en nokkrum klukkustundum síðar verða þær viðsnúnar (á hvolfi).
• Skoðum T-bylgjurnar samkvæmt sama skipulagi og ST-segmentin d. V1-V6 (Anterior) e. I og aVL (Lateral) f. II, III og aVF (Inferior)
Kalíumbúskapur
T-bylgjurnar skipta máli varðandi truflanir á kalíumbúskap því kalíumgöng spila lykilhlutverk í endurskautun hjartavöðvafruma.
Hyperkalemía:
• EKG breytingar skipta meira máli en serum-gildið og því gildir að ef breytingar
eru á riti þá ÞARF að bregðast við og lækka kalíum gildið.
• T-bylgjurnar hækka eftir því sem kalíum gildið er hærra.
• Eftir því sem kalíum gildið hækkar þá styttist PR-bilið og að lokum hverfa P-bylgjurnar.
• Að lokum víkkar QRS-komplexinn og rennur saman við T-bylgjuna.
• ST-lækkun.
• T-bylgjan flest út og QT-bilið lengist.
• U-bylgja birtist.
Við vonum að þessi grein muni hjálpa ykkur að koma upp skipulagi við úrlestur hjartalínurita en tökum þó fram að umfjöllunin hér er ekki tæmandi. Venjið ykkur á að kíkja ekki strax á hvað tækið segir heldur reynið að lesa ritin sjálf og mynda ykkur skoðun. Æfingin skapar meistarann og því er um að gera að þræða ganga spítalans í leit að sem flestum hjartalínuritum til að leysa. Gangi ykkur vel!
Thaler MS. The Only EKG Book You’ll Ever Need. 9th ed. Philadelphia: Wolters Kluwer; 2019.
Life in the fast lane. www.litfl.com
Að byrja í klínísku námi getur verið ógnvænleg tilhugsun. Flestir kannast við að ganga inn á nýja deild á mánudagsmorgni með hraðan hjartslátt, sveitta lófa og vera algjörlega týndur á deildinni sem og í lífinu. En ekki örvænta. Við erum hér til að leiðbeina ykkur þessi fyrstu skref á ýmsum deildum Landspítalans. Auk þess höfum við sett fram fróðleiksmola sem munu vonandi gagnast ykkur í klínísku starfi.


Rósa Harðardóttir
Fimmta árs læknanemi 2019-2020
Viktoría Mjöll Snorradóttir
Fimmta árs læknanemi 2019-2020
Lang flestir eiga erfitt með að ná utan um þann fjölda sýklalyfja sem í boði eru. Ef þú segir annað þá ertu að blekkja sjálfan þig. Vertu búin að hlaða niður Microguide og vinna þannig inn rokkstig hjá Sigurði Guðmundssyni. Við ófá tilefni reynist nauðsynlegt að klæðast einangrunarfatnaði þegar farið er inn til sjúklings. Ekkert kemur upp um reynsluleysið þitt jafn mikið og að fara öfugt í sloppinn með tölurnar framan á.
Frá okkur:
Algengt vandamál sem kemur upp á borð smitsjúkdómalækna eru húð- og mjúkvefjasýkingar. Þær algengustu eru heimakoma (erysipelas) og netjubólga (cellulitis) sem oftast koma á fótleggjum. Helstu eiginleikar þeirra eru listaðar í töflunni hér á eftir. Hafið í huga að oft getur verið erfitt að greina á milli.
Tafla I. Eiginleikar heimakomu og netjubólgu Heimakoma (erysipelas) Netjubólga (cellulitis)
Yfirborðskennd Dýpri Blárauð Dauf bleik
Skarplega afmörkuð
Skyndilegt og meira veikir sjúklingar
Satellite lesion (ofast í nára)
Streptókokkar grúppu A (GAS)
Ekki skörp skil milli heilbrigðar og sýktrar húðar
Ekki eins veikir sjúklingar
Ekki satellite lesion
S. aureus /GAS
Pensillin Cloxacillin/ Cefazolin
Frá sérfræðingum:
Ófáum aurum Landspítlans hefur verið eytt í CRP mælingar. Ef sterkur grunur er um sýkingu er í langflestum tilfellum óþarft að mæla CRP (sjokk) þar sem ólíklegt er að það muni hafa áhrif á klínískar ákvarðanir. Einnig er óþarfi að mæla CRP daglega í alvarlegum sýkingum í eftirlitsskyni. Staphylococcus aureus veldur nær aldrei beinni þvagfærasýkingu og því ætti að leita að djúpri sýkingu, svo sem blóðsýkingu, hjartaþelsbólgu eða beinsýkingu ef hún greinist í þvagi.
Við lok meðferðar á hjartaþelsbólgu er óþarfi að óma hjarta en hrúður getur verið til staðar í 2-3 ár. Ræktið frekar blóð fáeinum dögum eftir lok meðferðar.
Þegar þú gengur inn á meltingardeildina er eðlilegt að finna fyrir vægum einkennum IBS því nú hefst GRILL à la Einar Stefán fyrir alvöru. Guuuuuula er í sérstöku uppáhaldi hjá Einari og ekki reka upp stór augu þegar þú sérð heiðgulan einstakling á deildinni. Ef þú ferð á speglun skaltu ekki láta framhjá þér fara þau tækifæri að setja upp æðaleggi.
Frá okkur:
Mikilvægt er að mæla lífsmörk reglulega við blæðingu frá meltingarvegi. Hækkun á hjartslætti kemur fram mun fyrr en lækkun á blóðþrýstingi af völdum alvarlegrar blæðingar. Einnig er gott að hafa í huga að um 80% blæðinga frá meltingarvegi stöðvast sjálfkrafa.
Frá sérfræðingum:
Ráðlagt er að gefa prótónpumpuhemjara (PPI) 10-15 mínútum fyrir mat til að ná sem bestum árangri meðferðar. Ef nætureinkenni bakflæðis eru til staðar ætti að taka PPI 10-15 mínútum fyrir kvöldmat. Nætureinkenni eru merki um alvarlegri bakflæðisjúkdóm.
Stigun alvarleika bráðrar lifrarbilunar byggist á blóðprufum, þá nýtilkominni storkutruflunum (INR>1.5) og lifrar heilakvilla (hepatic encephalopathy). Sjúklingar með áfengistengda lifrarbólgu hafa tiltölulega lágt ASAT og ALAT en hafa hækkun á bæði ALP og sérstaklega bilirúbíni.
Þegar manneskjur eldast fer að hægjast á öllu; gönguhraða, tali og hægðum. Stofugangar eru oft langir og því er gott að vera í góðum skóm og stuðningssokkum, vera vel nærð og með tóma blöðru. Farið inn á deildina með opnum huga og ekki hafa fyrirfram ákveðna fordóma gagnvart öldrun. Sjúklingarnir eru fjölveikir á mörgum lyfjum og því með flókin lyflæknisfræðileg vandamál.
Frá okkur:
Byltur er ein algengasta vísbending um undirliggjandi sjúkdóma og algengt vandamál hjá öldruðum einstaklingum. Margir upplifa kvíða og ótta við endurteknar byltur og takmarka því ferðir sínar sem getur fljótt leitt til versnandi færni. Blóðprufur sem taka á við byltum eru TSH, fólat, B12 og HbA1c en þessi þættir geta haft áhrif á jafnvægi. Einnig ætti að mæla réttstöðulágþrýsting (orthostatic hypotension) og meta hreyfifærni. Til er byltumóttaka sem vinnur upp orsakir endurtekinna bylta.
Frá sérfræðingum:
Sjúklingar með vitræna skerðingu vegna heilabilunar munu þurfa að hætta að keyra. Þó er mikilvægt að muna að meðan vitræn skerðing er mjög lítil getur fólk enn ráðið við að keyra bifreið örugglega. Hannaður hefur verið áhættureiknir til að meta stig skerðingar og hjálpar læknum að greina betur hverja þarf að meta betur og hverjir eiga alls ekki að keyra. Áhættureiknirinn heitir Clinical Dementia Rating (CDR). Fólk sem fær 0-0,5 er í lágri áhættu á að vera óöruggir ökumenn. Fólk sem fær 0,5-1 þarf að meta betur, helst með ökukennara. Fólk sem fær 2 á ekki að keyra.
Þvagfæraskurðdeild
Typpi, typpi, typpi. Hver elskar þau ekki? Ef þú gerir það ekki nú þegar muntu það eftir þessa viku. Þú munt meira að segja vilja kaupa þér (pissu)gula klossa eingöngu til að falla inn í hópinn. Á þessari deild er lítil deildarvinna og því gullið tækifæri til að setja upp þvagleggi og sjá TURPa.
Frá okkur:
Þegar velja á myndrannsókn við einkennum frá þvagfærum er um margt að velja. Gott er að þekkja að minnsta kosti tvær þeirra, muninn á þeim og hvenær þær eru viðeigandi.
CT þvagfærayfirlit: Tölvusneiðmynd með litlum geislaskammti og án skuggaefnis. Á við þegar grunur er um nýrnasteina þ.e. smásæ (microscopic) blóðmiga með verkjum.
CT urographia: Þriggja fasa tölvusneiðmynd með skuggaefni. Á við þegar grunur er um krabbamein í þvagvegum þ.e. verkjalaus stórsæ (macroscopic) blóðmiga.
Frá sérfræðingum:
PSA á eingöngu að mæla sé klínískur grunur um krabbamein í blöðruhálskirtli. Ekki mæla PSA hjá karlmönnum með þvagteppu, þvagfærasýkingu eða önnur bráð neðri þvagvegavandamál þar sem PSA er yfirleitt falskt hækkað við þessar aðstæður.
Ef blóð sést í byrjun eða í lok þvagláta á það að öllum líkum uppruna sinn frá blöðruhálskirtli eða þvagrás. Ef blóðið kemur frá nýrum eða blöðru ætti það að hafa blandast við þvag í blöðrunni og vera í allri bununni. Í blöðruhálskirtilsbólgu (prostatitis) getur einnig sést blóð í sæði (hematospermia) sem getur þá verið eina einkennið. Það er ekki merki um alvarlegan undirliggjandi sjúkdóm og krefst ekki sérstakrar uppvinnslu eða meðferðar.
Æðaskurðdeild
Á æða snýst allt um að koma blóðflæðinu í gang. Það getur gerst á tvennan hátt, annað hvort með grilli eða með opnun kalkaðra æða. Deildin er mjög lítil og því ekki víst að það séu aðgerðir alla daga. Þá er mjög gott að fara á göngudeildina og æfa sig í að þreifa púlsa og heyra æðasláttinn hljómfagra með Doppler mælinum.
Frá okkur:
Ef þú þekkir æðarnar frá ósæð og niður í fætur á CT þá ertu golden.
Aorta
Commo n Iliac Artery
Internal Iliac Artery
Profund
Femora l Artery
Groi n Crease
Popliteal Artery
Tibio Peroneal trunk
Posterior Tibial Artery
Peroneal Artery
Frá sérfræðingum:
Skoðið vel púlsa í hnésbót hjá sjúklingum með þekkt aortaaneurysma þar sem verulegur hluti er með a.poplitea aneurysm. Eins hjá sjúklingum með a.politea aneurysma skoðið vel sjúkling m.t.t aortaaneurysma.
Kviðarholsskurðdeild
Ef þig hefur alltaf langað til að verða kírug og ganga um í grænum scrubs með maskann hangandi um hálsinn og fjólubláa skurðhúfu þá ertu mættur á rétta deild. Hér er eins og að vera í nammilandi. Þú getur valið á milli þess að fara í aðgerðir, á göngudeild, vinna deildarvinnu eða klára innskriftir. Úrvalið er endalaust.
Frá okkur:
Steinar geta myndast í gallblöðru og gallvegum. Einkenni þess eru oft verkur í hægri efri fjórðungi og hiti. Ef steinar festast í opi gallblöðrunnar geta þeir valdið bráðri gallblöðrubólgu (cholecystitis). Gallsteinar í gallvegum valda hins vegar gallrásarbólgu (cholangitis). Meginmunurinn milli þessa tveggja sjúkdóma er að í gallrásarbólgu verður einstaklingurinn gulur auk þess sem það er lífshættulegt ástand.
Frá sérfræðingum:
Óþarfi er að endurtaka amylasa/lípasa mælingar í brisbólgu (pancreatitis) en þær segja okkur ekki neitt. Mælum við frekar CRP til að meta alvarleikann.
Alltaf þarf að skoða blöðrur (cysts) í brisi því útiloka þarf intra-papillary mucinous neoplasm. Það er forstig krabbameins og getur haft blöðrulíkt útlit.
External Ilia c Artery
Common Femoral Artery
Superficial
Femoral Artery
Distal Femoral Artery
Knee Crease
Anterior Tibial Artery
Dorsalis Pedis Artery
Ef um er að ræða einangraða innan-lifrar (intrahepatic) víkkun á gallvegum þá eru 80% líkur á að það sé krabbamein. Því má aldrei horfa framhjá.
Bæklunarskurðdeild
Ef þú elskar bora og hamra þá er bæklun fyrir þig. Eða þá þú hefðir átt að fara í smiðinn. Þau sem fýla ekki lyflæknisfræði eða að skrifa dagála hafa svo sannarlega dottið í lukkupottinn á þessari deild. Hér er mikið af aðgerðum og því kjörið tækifæri til að skrúbba sig inn ef að þig þyrstir í blóð.
Frá okkur:
Nýtið tímann til að læra anatómíuna sem hefur gleymst frá fyrsta árinu. Mælum sterklega með að lesa allar bæklunarskoðanir sem hafa komið í Læknanemann. Námsefnið er yfirgripsmikið en þið græðið alltaf á því að kunna anatómíuna og helstu bæklunarskoðanir.
Frá sérfræðingum:
Bein grær á 6-12 vikum að staðaldri og það tekur 2 vikur fyrir beinbris (callus) að byrja að myndast og það er sá rammi sem maður hefur til að grípa inn í í flestum tilfellum og því best að fylgja eftir legu brota eftir 7-10 daga. Þá er þessi tími oft styttri hjá börnum og rétt að fylgja eftir innan 5-7 daga.
Röntgen
Elskarðu myrkur og skammdegisþunglyndi?
Hatarðu að tala við fólk? Ef svo er þá er röntgen fyrir þig. Á röntgen er oftast hægt að fá gott kaffi og kakó sem er algjör nauðsyn til að halda sér vakandi. Njóttu þess að hafa það huggulegt í myrkrinu meðan þú reynir að átta þig á anatómíunni.
Frá okkur:
Við grun um heilblóðfall (stroke) er fyrsta myndgreining alltaf tölvusneiðmynd án skuggaefnis til að útiloka blæðingu. Blæðing er hvít á myndinni. Segulómsskoðun (MRI) er besta rannsóknin til að meta meinmynd í höfði. Það sem gagnlegt er að vita við skoðun blóðþurrðarslags er:
T1: vatn er dökkt. Best til að skoða anatómíu heilans.
T2: vatn er hvítt og þar af leiðandi mænuvökvi einnig.
Diffusion: besta aðferðin til að meta ferskt heiladrep. Svæðið litast hvítt vegna skerðingar flæði vatns þar um.
ADC: ef blóðþurrðarslagið er innan viku gamalt verður það svart á þessari mynd.
Frá sérfræðingum:
Nýrnabólga (pyelonephritis) og brisbólga (pancreatitis) eru fyrst og fremst klínískar/ biokemískar greiningar og krefjast ekki myndgreiningar.
Það er ekki hægt að meta innankúpuþrýsting með myndgreiningu - til þess þarf beina þrýstingsmælingu.
Bráðamóttaka
Áður en gengið er inn á bráðamóttökuna er gott að vera búin að prenta út kort af deildinni, en mikil hætta er á að villast þar og finnast ekki aftur fyrr en tveimur vikum seinna. Oft
á tíðum er mikill asi á bráðamóttökunni en einnig fullt af lærdómstækifærum. Hér er gott tækifæri til að æfa sig í alls konar grunn atriðum til dæmis að setja upp æðaleggi, taka blóðræktanir og sauma sár.
Frá okkur:
Gott er að kunna Ottawa ökkla regluna en hana notum við til að meta hvort þörf er á röntgen mynd af ökkla við áverka. Taka á mynd ef sjúklingar hafa verk á malleolar svæðum og eru aumir við þreifingu á lateral eða medial malleolus. Sama gildir um þá sem hafa verk á miðfætis (midfoot) svæði og eru aumir við þreifingu á fimmta metatarsal eða navicular beini. Sjúklingar sem ekki eru aumir við þreifingu en eru verkjaðir og geta ekki sett þunga á fótinn ættu einnig að fara í myndatöku.
Frá sérfræðingum:
Öndunartíðni er það lífsmark sem spáir best fyrir um hvort sjúklingur sé alvarlega veikur en jafnframt oft það lífsmark sem verst er skráð.
Áverkar á miðhluta fótar eru erfiðir í greiningu. Mar undir il sést sjaldan við einfaldar tognanir og getur verið merki um Lisfranc brot. Næmi venjulegra röntgenmynda er bara
um 50% til að greina þessi brot, ef sjúklingur er með mikil einkenni eða getur ekki borið þunga á fæti innan viku ætti að íhuga frekari myndgreiningu.
Geðdeild
Ef þú vilt síður snerta fólk en elskar að spjalla þá er geðið staðurinn fyrir þig. Stofugangar geta verið mjög fjölbreyttir, maður getur tekið sér tvær klukkustundir í að spjalla við fólk um félagssögu þess (maður byrjar helst á hvernig meðganga gekk hjá móður viðkomandi) eða tekið sér fimm mínútur í að haka við allar mögulegar gerðir af hugsanatruflunum og ljúka samtalinu þar.
Frá okkur:
Gott er að þekkja skil á jákvæðum og neikvæðum einkennum geðrofssjúkdóma sem og vitrænum einkennum. Einnig að muna að fólk í geðrofi er oft með skýra meðvitund, eðlilega vitsmuni og er áttað á stað og stund en er með skert innsæi ólíkt óráði þar sem fólk er oft með breytilega meðvitund og óáttað.
Frá sérfræðingum:
Það að einstaklingur sýni geðræn einkenni þýðir ekki endilega að viðkomandi sé með geðsjúkdóm.
Áður en hafin er meðferð með þunglyndislyfjum er mikilvægt er að kanna hvort sjúklingur sé með fyrri sögu um örlyndislotur og hvort geðrofssjúkdómar séu í ættarsögu. Þunglyndislyf geta orsakað að einstaklingur fari í örlyndislotu.
Mikilvægt er að mæla blóðþéttni lithíums reglulega. Meðal annars geta algeng lyf á borð við NSAID, þvagræsilyf og ACE hemlar brenglað blóðþéttni lithíums. Auk þess geta uppköst, niðurgangur eða jafnvel of mikil eða of lítil neysla á vatni haft áhrif á blóðþéttni lithíums.
Geðrofslyf geta hækkað prólaktín og þar með haft áhrif á tíðarhring og frjósemi kvenna.


Helga Líf Káradóttir
Fimmta árs læknanemi 2019-2020 Ásgeir Guðnason Sérfræðingur í bæklunarlækningum á Landspítala
Inngangur
Kólumbíska söngkonan Shakira virðist hafa hitt beint í mark er hún samdi textann við lagið „Hips don‘t lie“ því rannsóknir hafa sýnt fram á það að klínískt mat geti verið 98% áreiðanlegt við það að meta vandamál í mjaðmarlið.1 Verkur í mjöðm er algengt vandamál í heilbrigðiskerfinu og er tíðni mjaðmaverkja hjá einstaklingum yfir 60 ára um 12-15%. Vandamálið er enn algengara hjá ungum einstaklingum sem stunda íþróttir en hjá þeim er tíðnin allt að 30-40%.2, 3 Líklegt er að rekast á sjúkling með verk í mjöðm t.d. á heilsugæslu eða bráðamóttöku og því er góð rútínumjaðmarskoðun eitthvað sem allir læknar ættu að kunna.
Algengir sjúkdómar í mjöðm
Slitgigt í mjöðm
Slitgigt er algengasti sjúkdómurinn í liðum og þar er mjaðmarliðurinn engin undantekning. Bandarískar rannsóknir hafa sýnt fram á að æviáhætta slitgigtar í mjöðm sé 19% fyrir karla og 29% fyrir konur.4 Hérlendis eru gerðar um 400 mjaðmarliðskiptaaðgerðir á Landspítalanum á ári hverju. Í slitgigt verður eyðing á brjóski sem veldur lækkun á liðbili, bólgu og liðverkjum. Einkenni eru gjarnan verkir í nára, rasskinn, ef til vill framan á læri og niður á innanvert hné. Þess ber þó að geta að í byrjun eru verkirnir oft óljósir og stundum á sjúklingur erfitt með að staðsetja þá. Verkirnir eru einkum við hreyfingu. Sjúklingur finnur oft fyrir helti sem gjarnan er verst eftir áreynslu. Almenn hreyfihindrun er algeng og gott getur verið að spyrja sjúklinginn hvernig gangi að fara í sokka eða skó.
Við skoðun er að finna verki og hreyfihindrun við innsnúning í mjöðm og vöðvarýrnun á lærvöðvum, sérstaklega á miðlægum víðfaðmavöðva (vastus medialis).
Lærhnútu verkjaheilkenni (trochanter pain syndrome)
Heilkennið orsakast í flestum tilfellum af sinafestumeini í minnsta- og miðþjóvöðva (gluteus minimus and medius) en í sumum tilfellum er einnig bólga í hálabelgjum svæðisins. Einkenni eru verkur yfir stærri lærhnútu (trochanter major). Það sem framkallar verkinn er m.a það að liggja á tiltekinni hlið, að krossleggja fætur, ganga stiga og standa upp úr stól. Við skoðun eru eymsli við þreifingu yfir stærri lærhnútu. Muna verður að þetta ástand kemur oft sem fylgifiskur stærra vandamáls þ.e.a.s. slitgigtar í mjöðm.
Lærleggs og augnkarls þrengsl (femoroacetabular impingement, FAI) Þetta er fyrirbæri sem var lýst fyrst af Svisslendingnum Ganz árið 1999 og einkennist af óeðlilegu sambandi milli nærhluta lærleggs og augnkarls (acetabulum).5 Við ákveðið álag myndast ofvöxtur á augnkarlsbryggjunni (acetabular labrum) sem veldur því að beinnabbi myndast á lærleggshálsinum. Brjóskskemmdir og/eða bollabryggjuskemmdir geta orðið vegna þessa óeðlilega sambands. Einkenni eru oft verkur í nára sem versnar við langar setur. Einnig sést oft skerðing á beygju og/eða innsnúningi. Brjóskskemmdirnar geta í ítrustu tilvikum valdið hálfgerðum læsingum í mjöðm. FAI má gjarnan sjá hjá ungum einstaklingum og enn frekar hjá ungum íþróttaiðkendum. Lífbeinsbólga (osteitis pubis)
Lífbeinsbólga er bólgusjúkdómur sem verður í klyftarsambryskjunni (symphysis pubis). Einkenni eru verkir í aðdráttarvöðvum mjaðmarinnar eða verkir í klyftarsambryskjunni sem leiða út í nára eða spöng. Upphaflega eru verkirnir helst á morgnana og í kjölfar hreyfingar en við versnandi ástand verða einnig einkenni við hreyfingu. Lífbeinsbólga er algengust hjá íþróttafólki eins og langhlaupurum en getur einnig orðið í kjölfar álags t.d. eftir áverka eða meðgöngu. Annar sjúklingahópur sem getur þjáðst af þessu eru sjúklingar sem eru gjarnir að fá
festumein eins og sjúklingar með hryggikt.
Mjaðmabrot
Hér er átt við brot sem eru gjarnan kölluð „collum brot“ en þau skiptast í lærleggshálsbrot (cervical fracture), lærhnútubrot (trochanteric fracture) og brot neðan lærhnútu (subtrochanteric fracture). Slík brot verða gjarnan við lágorkuáverka hjá öldruðum einstaklingum t.d. við byltu eða háorkuáverka hjá yngri einstaklingum. Helstu einkenni eru verkur í nára við snúning um mjöðm. Við skoðun er dæmigert að sjá styttingu og útsnúning á ganglim ef brotið er tilfært.
Mjaðmarliðssýking (hip septic arthritis) Ástand þar sem bakteríusýking verður í mjaðmarliðnum. Einkenni svipa til slitgigtar en þeim fylgja almenn veikindi með hita, hrolli og slappleika. Við skoðun er hiti, roði og bólga yfir liðnum. Einkennandi staða er oft að sjúklingur haldi mjöðminni aðeins beygðri og útsnúinni því þá slaknar mest á liðpokanum. Allar hreyfingar um mjaðmarliðinn eru sársaukafullar og takmarkaðar. Sjúklingarnir eru gjarnan aldraðir og fjölveikir eða ung börn.
Líffærafræði
Þegar skoða á mjöðm þarf að hafa líffærafræðina á hreinu. Mjaðmagrindin er samansett úr tveimur mjaðmabeinum (coxal bone), spjaldbeini (sacral bone) og rófubeininu (coccyx). Mjaðmabeinin er samsett úr mjaðmaspaða (iliac bone) að ofan, setbeini (ischial bone) að aftan og neðan og lífbeini (pubic bone) að framan. Þessi bein tengjast saman í augnkarlinum (acetabulum) og eru þau tengd saman með brjóski hjá börnum sem beingerist um 16-18 ára aldur. Þeir liðir sem tilheyra mjaðmagrindinni eru lenda- og spjaldliðirnir (lumbosacral joint) sem tengja lendhrygg við spjaldliðinn og spjaldmjaðmarbeinsliðirnir (sacroiliac joint, SI joint) sem eru hálaliðir sem flytja krafta frá neðri útlimum upp í hrygg en SI liðirnir beingerast oft með aldrinum. Einnig er klyftarsambryskja (pubis symphysis) sem tengir saman lífbein mjaðmabeinanna tveggja. Mjaðmarliðurinn sjálfur sem er áhersluatriði þessarar greinar er kúluliður sem tengir lærleggshöfuðið við augnkarlinn og tengir þannig búkinn við ganglimina.6
Mjaðmaspaði
Lífbein
Mynd 1: Líffærafræði mjaðmagrindarinnar
Komuástæða og fyrra heilsufar
Sögutaka er skimunartæki sem aðstoðar okkur við það að beina skoðun í rétta átt. Eins og í annarri læknisfræði er mikilvægt að taka góða sögu þar sem fyrst og fremst er kafað í núverandi vandamál s.s. upphaf og þróun einkenna, meðferð fram að þessu, áverkasögu sem og almennar upplýsingar um sjúkling t.d. aldur, kyn, heilsufarssögu og fjölskyldusögu. Með fjölskyldusögu er sérstaklega átt við fjölskyldusögu um gigtsjúkdóma og aðgerðir á liðum. Varðandi fyrra heilsufar skal leggja áherslu á barnasjúkdóma í mjöðm, þetta vita sjúklingarnir kannski ekki alltaf en muna gjarnan eftir tímabili í æsku þar sem þeir lágu inni á spítala og voru með gips eða spelku á mjöðminni eða fóru í aðgerð.
Verkjasaga
Í verkjasögu er mikilvægt að spyrja um einkenni, alvarleika og staðsetningu. Hvort verkurinn sé í nára eða utan á mjöðminni því verkur í nára, innverðu læri eða mögulega hné er einkennandi fyrir meinsemd í mjaðmarliðnum sjálfum (sjá töflu 1). Gott er að óska eftir því að sjúklingur bendi á verkinn með einum fingri en það getur gefið vísbendingu um hvort meinsemdin sé í mjaðmarliðnum eða annarstaðar (sjá töflu 2). Hinsvegar er því miður algengt að verkurinn sé dreifður, sérstaklega ef um langvarandi ástand er að ræða og því á sjúklingurinn oft erfitt með að staðsetja verkinn nákvæmlega.7
Áhrif á daglegt líf
Enn eitt sem mikilvægt er að meta eru áhrif einkennana á daglegt líf sjúklings og þar er félagssaga mikilvæg. Þá skal fara yfir þætti eins og atvinnu, tómstundir, íþróttaiðkun og hver lífsgæði sjúklings eru með og án núverandi einkenna. Síðast en ekki síst er mikilvægt að hlusta á áhyggjur sjúklings og spyrjast
Mjaðmabein
Tafla I. Atriði sem tengjast meinsemd í mjaðmarlið
Þættir sem benda til meinsemdar í mjaðmarlið1
Einkenni versna við hreyfingu
Verkur í nára við að breyta um stefnu t.d. að snúa sér við
Óþægindi í sitjandi stöðu, sérstaklega við mjaðmabeygju
Verkir í nára við það að standa upp úr sitjandi stöðu
Erfiðleikar við að ganga upp og niður stiga
Einkenni við það að fara inn eða út úr bíl
Sársauki í nára við samfarir
Erfiðleikar við að klæða sig í og úr skóm og sokkum
fyrir um væntingar hans varðandi meðferð en það er mikilvægur liður í að mynda gott meðferðarsamband.
Varðandi mjaðmarskoðun hafa fleygu orðin „more is missed by not looking than by not knowing“8 verið látin falla og gefa þau til kynna mikilvægi þess að skoða sjúklinginn gaumgæfilega. Ekki má gleyma því að verkur í mjöðm getur verið svokallaður staðvilluverkur (referred pain) þar sem meinsemdina er að finna í lendhrygg, spjaldbeini, kvið eða grindarbotni og því getur átt við að gera bakskoðun, kviðskoðun eða jafnvel skoðun á grindarbotni og æxlunarfærum sem ekki verður tíundað í þessari grein. Staðvilluverkur verkar þó einnig í hina áttina og verður að muna að verkur í innanverðu hné getur komið frá mjöðminni. Við skoðun er mikilvægt að hafa ákveðna rútínu. Þannig má koma í veg fyrir að einstaka þættir skoðunar gleymist og að við missum af einkennum sem skipta máli við greiningu. Hinn hefðbundni sjúklingur hefur tvo mjaðmarliði og því getur samanburður á hliðum gefið verðmætar upplýsingar.
Horfa
Mikilvægar upplýsingar fást við það að fylgjast vel með sjúklingi þegar hann gengur inn á skoðunarstofuna, sest niður í stól, klæðir sig úr skóm, sokkum og buxum og þegar hann kemur sér fyrir á skoðunarbekk. Við þessa athöfn er gott að taka sérstaklega eftir því hvort sjúklingur hlífi öðrum ganglimi eða bæti upp fyrir vanhæfni eins ganglims með hinum. Þegar sjúklingur stendur fyrir framan þig er gott að glöggva sig á því hvort sjá megi roða, mar, fyrirferðir eða ósamhverfu þ.e. hvort önnur hliðin sé áberandi rýr (t.d. rassvöðvinn) en það má einnig meta nánar með því að mæla ummál læra með málbandi. Gagnlegt getur verið að sjá hvort efri og fremri mjaðmabeinsnibba (SIAS) sé í sömu hæð
í standandi stöðu. Ef svo er ekki bendir það til halla á mjaðmagrindinni (pelvic obliquity), sem skýrist oft af hryggskekkju eða vöðvastífleika í kringum mjöðm, þá sérstaklega við beygju eða aðfærslu. Einnig er gagnlegt að meta stöðu hryggsins m.a. hvort sjúklingur hefur litla eða mikla lendfettu (lordosis). Auk þess skal meta stöðu ganglima þ.e. hvort hnéskelin vísi inn en það getur bent til framsnúnings (anteversion) á lærlegg þ.e. að lærlegshálsinn sé óvenju framstæður í augnkarlinum.
Þreifa
Eftir að hafa horft gaumgæfilega tekur þreifingin við. Í mjaðmarskoðun er gott að þreifa að framan a.m.k. þá 7 punkta sem sjást á mynd 2 sem og efri aftari mjaðmabeinsnibbu aftan til.
• Mjaðmabeinskambur (crista iliaca)
• Efri fremri mjaðmabeinsnibba (spina iliaca anterior superior, SIAS)
• Náraliðband (inguinal ligament)
• Lærisslagæð (femoral artery)
• Klyftarsambryskja (pubic symphysis)
• Efri klyftabeinsálma (ramus superior) út til hliðar frá klyftarsambryskjunni
• Stærri lærhnúta (trochanter major)
• AFTAN - Efri aftari mjaðmabeinsnibba (spina iliaca posterior superior, SIPS)
Staðsetning verks Staðsetning meinsemdar
Nári Mjaðmarliður
Rasskinnar og aftan stærri lærhnútu Utan mjaðmarliðs
Framan á læri Lærleggur, taugaklemmur
Innanvert hné Hnéliður, mjaðmarliður, bak
Annað slagið verður að brjóta upp vel þekktar reglur eins og horfa-þreifa-hreyfa en þarna inn á milli má bæta þessu litla en gríðarlega mikilvæga skrefi. Ef framkvæma á nákvæma mælingu á lengd ganglima er röntgen besta rannsóknin hins vegar kemst maður oft nálægt réttum niðurstöðum með klínískri skoðun. Þetta má framkvæma með því að mæla lengd frá SIAS að neðri enda sköflungshnyðju (medial malleolus) á hvorum ganglim fyrir sig. Marktækur munur í ganglimalengd (yfir 1,0 cm) getur átt þátt í langvarandi verk í mjöðm og mætti leiðrétta með innleggi.
Hreyfa
Athugið að hreyfingar frá baki geta truflað og verið túlkaðar sem mjaðmahreyfingar, því er mikilvægt að skorða af hrygginn við skoðun. Gott er að gera það með því að hafa sjúkling liggjandi á bekk með mjóbakið í bekknum. Við skoðun á hreyfingum erum við að meta hvort tveggja styrk og hreyfigetu og er það góður vani að skoða heilbrigðu mjöðmina fyrst. Þær hreyfingar sem við skoðum í mjaðmarskoðun eru beyging (flexion), rétting (extension), fráfærsla (abduction), aðfærsla (adduction), útsnúningur (lateral rotation) og innsnúningur (medial rotation), sjá nánar í töflu 3. Við út- og innsnúning er ganglimur hafður í svokallaðri 90-90 stöðu þar sem mjöðm og hné mynda rétt horn. Þegar prófa skal útsnúning er ganglimur fjarlægt við hné hreyfður inn á við en við innsnúning er ganglimur fjarlægt við hné hreyfður út á við. Til þess að einfalda þetta má hugsa með sér í hvaða átt lærleggurinn (femur) sé að snúast en svarið (út/inn) samsvarar þeim snúning sem við erum að skoða í mjöðminni (sjá mynd 3).
Sértæk próf
Sértæk próf í mjaðmarskoðun eru fjölmörg. Eftirfarandi listi er yfirlit yfir helstu prófin sem notuð eru í klíník og stutt lýsing á framkvæmd þeirra. Það á yfirleitt ekki við að gera öll prófin og því þarf að meta í hvert sinn fyrir sig hvaða próf er viðeigandi.
Log roll próf
Gríðarlega praktískt próf á bráðamóttökunni þegar mjög verkjaður sjúklingur sem vill ekki hreyfa mjöðmina er metinn. Sjúklingur liggur á bakinu og beinum ganglimnum er snúið bæði inn á við og út á við. Við þessa hreyfingu hreyfist lærleggshöfuðið inni í mjaðamabollanum og er log roll því eitt sértækasta prófið fyrir meinsemd innan mjaðmarliðsins. Verkir við snúning benda sterklega á brots á lærleggshálsi en sjúklingar með brot á klyftarbeinsálmu (ramus) finna ekki jafn mikið til við þetta próf.
Mjaðmabeinskambur
Efri fremri mjaðmabeinsnibba
Efri klyftarbeinsálma
Stærri lærhnúta
Náraliðband
Lærisslagæð
Klyftarsambryskja
Mynd 2: Þreifipunktar í skoðun að framan til, einnig þarf að skoða efri aftari mjaðmabeinsnibbu að aftan til
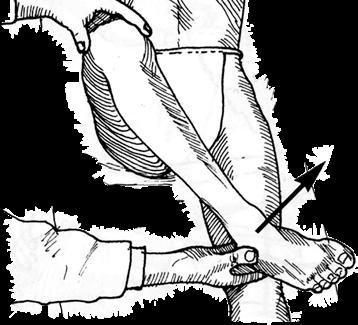

Mynd 3: Útsnúningur (vinstri) og innsnúningur (hægri) um mjaðmarlið
Stinchfield próf Einfalt og hagnýtt skimunarpróf. Sjúklingur liggur á skoðunarbekk og lyftir beinum fæti upp u.þ.b. 20 cm gegn léttu viðnámi. Verkur framan í mjöðm bendir til ertingar í mjaðmarliðnum.
FABER próf (Patrick próf) Nafnið á prófinu stendur fyrir þær hreyfingar sem framkvæmda skal Þær eru „Flexion, ABduction og External Rotation“. Sjúklingur liggur á bakinu og ökklinn á þeim ganglim sem prófa skal er krossaður yfir og lagður fyrir framan hné á gagnstæðum ganglim. Hnénu á ganglimnum sem verið er að prófa er síðan þrýst niður (sjá mynd 4). Ef verkur kemur fram þá bendir það til meinsemdar í SI liðnum eða í mjaðmarliðnum sjálfum. Gagnlegt getur verið að spyrja sjúklinginn hvar nákvæmlega verkurinn komi við framköllun.
FADIR próf (Impingement próf)
Nafnið á þessu prófi stendur einnig fyrir þær hreyfingar sem framkvæma skal. Þær eru „Flexion, ADduction og Internal Rotation“. Sjúklingur liggur á bakinu með beygða mjöðm og hné, hnénu er þrýst miðlægt og niður meðan ökklinn er togaður hliðlægt (sjá mynd 4). Verkur við þessa hreyfingu getur bent til þrengsla milli lærleggs og augnkarls (femoroacetabular impingement). Jafnframt getur komið verkur við þessa hreyfingu við annars konar meinsemd í mjöðm og því er þetta ekki sértækt próf.
Trendelenburg próf
Þetta er mjög gagnlegt próf til að meta vöðvakraftinn í mið- og minni þjóhnappsvöðva sem eru vinnuhestarnir í mjöðminni við gang. Sjúklingur stendur í báða ganglimi og lyftir síðan öðrum ganglimnum (A) með því að beygja um hné (sjá mynd 5). Ef mjöðmin fellur niður þeim megin þar sem ganglim er lyft þá er prófið jákvætt og gefur til kynna veikleika í m. gluteus medius og minimus á þeim ganglim sem á er staðið (B). Veikleikinn getur verið fylgifiskur langvinnrar meinsemdar í mjaðmarlið eða vegna frumkomins sjúkleika í taugum og/eða vöðvum.
Gapping próf
Sjúklingur liggur á bakinu. Skoðandi setur samtímis þrýsting á SIAS beggja vegna, þrýstingnum er beint niður og út á við hvoru megin fyrir sig. Ef sjúklingur finnur fyrir verk yfir mjóbaki, rass eða við aftanverð læri gefur það til kynna meinsemd í framanverðum SI lið. Ef sjúklingur finnur fyrir sársauka yfir klyftarsambryskju getur verið meinsemd þar.
Thomas próf
Sjúklingur liggur á bakinu á bekk og beygir bæði mjaðmir og hné beggja vegna. Sjúklingur heldur síðan um annað hnéð meðan hinn ganglimurinn er látinn síga þ.e. rétt úr mjöðm og hné. Prófið er jákvætt ef sjúklingur getur ekki rétt úr ganglimnum. Jákvætt próf gefur til kynna styttingu á beygjuvöðvum mjaðmarinnar (m iliopsoas) þ.e. réttistífleika.
Tafla III. Hreyfingar og vöðvar mjaðmarinnar
Hreyfing Eðlileg hreyfing Helstu vöðvar
Beyging (flexion)
Rétting (extension)
Fráfærsla (abduction)
Aðfærsla (adduction)
Útsnúningur (external rotation)
Innsnúningur (internal rotation)
110-120° M. psoas major
M. iliacus
M. rectus femoris
10-15° M. gluteus maximus
M. biceps femoris
30-50° M. gluteus minimus
M. gluteus medius
30° M. adductor magnus
M. adductor brevis
M. adductor longus
40-60° M. piriformis
M. obturator internus
M. obturator externus
30-40° M. gluteus medius
M. gluteus minimus
M. tensor fasciae latae
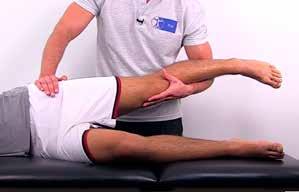
Ober próf
M. pectineus
M. sartorius
M. semitendinosus
M. semimembranosus
M. pectineus
M. gracilis
M. gemellus superior
M. gemellus inferior
M. quadratus femoris
M. adductor magnus
M. adductor longus
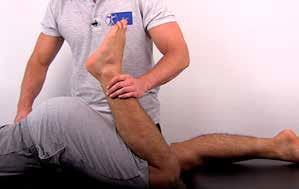
Mynd 4: Hreyfingar í FABER (vinstri) og FADIR (hægri) prófi
A A B B
Sjúklingur liggur á annarri hliðinni með neðri mjöðm og hné í smá beygju til þess að auka stöðugleika. Efri ganglimurinn er fráfærður og réttur um mjöðm með hnéð beint eða í 90° beygju. Efri ganglimurinn er síðan aðfærður eða fær að síga niður á bekkinn (sjá mynd 6). Ef hnéið fer ekki yfir miðlínu þá er prófið jákvætt. Jákvætt próf gefur til kynna stífleika í fráfærsluvöðvum mjaðmarinnar.
90/90 próf
Sjúklingur liggur á bakinu með beina ganglimi. Sá ganglimur sem prófa skal beygður 90° um mjöðm með hné í 90° beygju. Síðan réttir sjúklingur rólega úr hnénu. Stífleiki hamstrings vöðvanna endurspeglast í getu sjúklings til að rétta úr hnénu. Full rétta um hné gefur til kynna að hamstrings vöðvar séu ekki óeðlilega stífir.
Ely‘s próf
Sjúklingur liggur á maganum. Sá ganglimur sem skal prufa er síðan beygður um hné (sjá mynd 7). Jákvætt ef mjöðmin lyftist frá skoðunarbekknum við það að beygja hnéð. Jákvætt próf bendir til stífleika eða styttingu í beina lærvöðvanum (rectus femoris).
Ljóst er að engin ein grein getur verið tæmandi er kemur að skoðun á þessum flókna lið. Við vonum þó að greinin gefi yfirsýn yfir verkefnið og sé leiðbeinandi. Nú liggur boltinn hjá lesanda sem getur nýtt þessa þekkingu til þess að ná upp færni í verkinu. Það allra mikilvægasta er að koma sér upp rútínu og nýta hvert tækifæri sem gefst til æfingar því æfingin skapar jú vissulega meistarann!
1. Byrd JWT. Evaluation of the hip: history and physical examination. N Am J Sports Phys Ther. 2007;2(4):231-40.
2. Thorborg K, Rathleff MS, Petersen P, Branci S, Holmich P. Prevalence and severity of hip and groin pain in sub-elite male football: a cross-sectional cohort study of 695 players. Scand J Med Sci Sports. 2017;27(1):107-14.
3. Christmas C, Crespo CJ, Franckowiak SC, Bathon JM, Bartlett SJ, Andersen RE. How common is hip pain among older adults? Results from the Third National Health and Nutrition Examination Survey. J Fam Pract. 2002;51(4):345-8.
4. Lespasio MJ, Sultan AA, Piuzzi NS, Khlopas A, Husni ME, Muschler GF, et al. Hip Osteoarthritis: A Primer. Perm J. 2018;22:17084.
5. Ganz R, Parvizi J, Beck M, Leunig M, Nötzli H, Siebenrock KA. Femoroacetabular impingement: a cause for osteoarthritis of the hip. Clin Orthop Relat Res. 2003(417):11220.
6. Richard L Drake WV, Adam W M Mitchell, Henry Gray. Gray’s anatomy for students. Philadelphia, PA: Churchill Livingstone/ Elsevier; 2015.
7. Martin HD, Palmer IJ. History and physical examination of the hip: the basics. Curr Rev Musculoskelet Med. 2013;6(3):219-25.
8. Aufranc OE. Constructive Surgery of the Hip. Academic Medicine. 1963;38(6):529.
Mynd 1,2,4,5 – Helga Líf Káradóttir. Feb. 2020. Mynd 3 – Albert Christersson. Ortopdisk undersökningsteknik.
Mynd 6 - Ober‘s test. Physiotutors. 2015 Mynd 7 - Ely‘s test. Physiotutors. 2015

Jón Magnús Jóhannesson
Sérnámslæknir í lyflækningum
Það má með sanni segja að COVID-19 (coronavirus disease 2019), orsakað af kórónuveirunni SARS-CoV-2 (Severe acute respiratory syndrome coronavirus 2), sé merkilegasti heilbrigðistengdi atburður þessarar aldar (til þessa). Þessi heimsfaraldur hefur umturnað heiminum og valdið fordæmalausum breytingum í skipulagi og starfsemi samfélaga. Heilbrigðiskerfið hefur umturnast á ótrúlegum hraða: fjarlækningar hafa tekið stakkaskiptum og nýrri göngudeild Landspítala var komið upp á einni viku. Viðbrögð og samstaða heilbrigðisstarfsfólks nær og fjær hefur sjaldan verið meiri en á þessum ógnvænlegu og erfiðu – en jafnframt spennandi tímum. Þannig getur verið erfitt að átta sig á því hvernig umfjöllun um COVID-19 skal háttað – samanburður við fyrri heimsfaraldra, hvað við vitum um klíník sjúkdómsins, greiningarpróf, hugsanlegar meðferðir, bólusetningar og þjóðfélagsleg áhrif. Það væri nú þegar efni í heila bók. Þar sem að örverufræði fær sjaldnast að skína á blaðsíðum læknablaða fer ég á djúpið í veirufræði COVID-19, með sérstaka áherslu á hagnýta tengingu við klíník og þau flækjustigum sem fylgja þegar nýr smitsjúkdómur sprettur fram á sjónarsviðið.
SARS-CoV-2 er kórónuveira, hjúpuð veira með erfðaefni úr RNA. Í hjúpnum eru nokkur prótín en mest áberandi er svokallað bindiprótín (spike protein: SP) sem binst viðtaka á mannafrumum sem kallast angíótensín umbreytiensím (angiotensin converting enzyme 2: ACE2) og nær þannig að sýkja frumuna. Þá fara tannhjólin af stað - ACE2? Eins og í renin-angíótensín kerfinu (renin-angiotensin system, RAS)? Nafnakerfið hérna er ekki til þess fallið að auðvelda hlutina. Í RAS er
angíótensín I breytt yfir í virkara form þess, angíótensín II, af ensíminu ACE. Angíótensín II virkar síðan bæði sem æðaherpandi efni og örvar myndun aldósteróns, sem örvar upptöku natríums og vökva af nýrunum. Þannig er RAS lykilþáttur í vökvastjórnun líkamans. ACE hefur samstæðu (homologue) sem nefnist ACE2 en bæði ensímin finnast í miklum mæli í lungnavef. ACE2, ólíkt frænda sínum, virkar sem stýriensím í RAS-kerfinu og óvirkjar angíótensín II. Þannig hafa okkar góðu ACE-hemlar (eins og enalapril) ekki áhrif á ACE2, heldur ACE. 1,2
Einfalt, er það ekki? Þetta er ekki í fyrsta skipti sem ACE2 hefur verið í sviðsljósinu í tengslum við kórónuveirur - bæði SARSCoV (orsakavaldur SARS) og HCoV-NL63 (ein af kórónuveirunum sem valda hefðbundnu kvefi) bindast ACE2 líka. Þegar SARS hræddi allan heiminn (og stuttu síðar gleymdist með öllu) fóru rannsóknir af stað til að skoða hvar ACE2 mátti finna - og viti menn, hann má finna í munn- og nefslímhúð, nefkoki, lungum, maga, smágirni, ristli, húð, eitlum, hóstarkirtli, beinmerg, milta, lifur, nýrum og heila. Þannig er bindigeta SARSCoV-2 við ACE2 greinilega ekki ráðandi þátturinn í hennar einkennamynstri, þó hún sé vissulega einn þeirra.2,3
SARS-CoV-2 virðist sýkja fyrst og fremst tvö kerfi: öndunarfæri og meltingarfæri. Dreifing veirunnar endurspeglast ágætlega af því, þar sem dropa- og snertismit virðast skipta mestu máli í smiti veirunnar milli manna. Ekki hefur verið sýnt fram á dreifingu veirunnar með saur þó hana megi finna í hægðum og þó hún valdi einkennum frá meltingarvegi í vissum hluta sjúklinga. Hins vegar ber að hafa eitt í huga varðandi kórónuveirur; þó þær séu hjúpaðar eru þær alls ekki viðkvæmar. Þær geta verið virkar á yfirborði hluta svo dögum skiptir, sérstaklega við kaldar og hlutfallslega rakar aðstæður. SARS-CoV-2 virðist sjálf geta haldist virk í allt að 3 daga á plasti og ryðfríu stáli. Þannig er áætlað að SARS-CoV-2, líkt og önnur skyldmenni hennar, dreifi sér marktækt með hlutum í umhverfi (kallast í fræðunum „fomites“).4,5,8
Hvað þá með úða (aerosol)? Úði er samansafn einda í föstu formi eða vökvaformi sem svífa í lofti og falla ekki strax til jarðar, ólíkt dropum. Við myndum úða við fjölmörg tækifæri, til dæmis hósta, hnerra og meira að segja við almennt spjall. Þannig getur maður orðið útsettur fyrir úða frá öðrum einfaldlega með því að deila sama rými. Það hvort smitsjúkdómur dreifist með úða eða ekki er alls ekki klippt og skorið. Enn þann dag í dag erum við að læra nýja hluti um dreifingarleiðir sýkla og hvaða hlutverki úði gegnir í því samhengi. Nokkrir smitsjúkdómar dreifa sér án nokkurs vafa með úða. Þar má helst nefna mislinga, hlaupabólu og berkla. Hins vegar er nú talið líklegt að fjöldamargir sýklar geti mögulega dreifst með úða, sérstaklega við viss tækifæri þar sem mikill, smitandi úði myndast (má segja að þetta sé tækifærissmitleið). Þetta á sérstaklega við um svokölluð úðamyndandi læknisfræðileg inngrip (aerosol-generating medical procedures: AGMP), eins og barkaþræðingu, notkun ytri öndunarvéla eða háflæðigjöf súrefnis um nös. Þó ekki sé vísbending um dreifingu SARSCoV-2 með úða úti í samfélaginu ber án nokkurs vafa að gera ráð fyrir úðasmiti innan heilbrigðiskerfisins sem stendur, sérstaklega þegar AGMP eru framkvæmd.5,6,7
Þannig berst SARS-CoV-2 fyrst og fremst til okkar í gegnum efri öndunarfærin. Hvað gerist svo? Hún virðist byrja að fjölga sér í efri öndunarfærum og færa sig með tímanum niður í neðri öndunarfæri (þ.e. lungnavef), þó er þetta enn sem komið er ekki fullvíst. Einnig virðist hún fjölga sér í meltingarvegi, sem svipar til bæði SARS-CoV og MERSCoV (sem veldur Middle-East respiratory syndrome). Í efri öndunarfærum fjölgar veiran sér helst í nefkoki og er því mikilvægt að sýni frá efri öndunarfærum séu alltaf tekin úr nef- og munnkoki, til að hámarka líkur á greiningu veirunnar (eins óþægilegt og það er að fá pinna troðinn upp hálfa leið að heilanum í leiðinni). Mest er af veirunni í efri öndunarfærum snemma í veikindum en þegar líður á fer veiran í vaxandi mæli niður í neðri öndunarfærin. Nú er fínt að rifja upp hvaða sýni við getum fengið frá neðri öndunarfærum
Binding bindipróteina við ACE2
Innganga veiru, endurritun og ACE2 stýrð fækkun
– þar er helst hráki en hrákasýni verða gjarnan útundan af ýmsum ástæðum. Ef ákveðið er að berkjuspegla sjúklinga er hins vegar hægt að fá berkjuskol (bronchoalveolar lavage). Ef merki eru um sýkingu í neðri öndunarfærum eru sýni þaðan gulls ígildi – þar má finna mest af veirunni. Að lokum má nefna að lítill hluti sjúklinga eru með greinanlega veiru í blóði.8,9,10
Við vitum þannig að SARS-CoV-2 er hjúpuð kórónuveira sem dreifist með dropum og snertingu til efri öndunarfæra, binst ACE2 og kemst þannig inn í líkamsfrumur. Hún fjölgar sér snemma í efri öndunarfærum og dreifist líklegast þaðan víðar til lungna og meltingarvegar. Þar fyrir utan virðist veiran geta dreift sér prýðilega vel milli manna. Hvernig getur glæný veira verið svo fjölkunnug; og af hverju í veröldinni heitir hún svona leiðinlegu nafni? Nú þurfum við að kafa aðeins ofan í erfðamengi veirunnar. Þegar búið er til skyldleikatré (phylogenetic tree) fyrir hinar mismunandi kórónuveirur fellur SARSCoV-2 innan ættkvíslarinnar Betacoronavirus og tegundarinnar Severe acute respiratory syndrome-related coronavirus. Skemmst er frá því að segja að nafnakerfi veira er talsvert frábrugðið nafnakerfi lífvera. Af mannaveirum er SARS-CoV (munið, það er orsakavaldur SARS) skyldust nýju kórónuveirunni og aðrar skyldar veirur bera allar nafnið SARS-CoV í einhverju formi. Þannig er eðlislægast að nýjasta veiran hljóti nafnið SARS-CoV-2.11
Angíótensín (1-9)
Angíótensín (1-7)
Staðbundin eða útbreidd sýking eða sýklasótt
Angíótensín I
ACE
Angíótensín II
ACE hemill ARBs
Angíótensín II
viðtakar af gerð I
Bráður lungnaskaði Óhagstæð hjartaendurmótun
Æðasamdráttur
Gegndræpi æða
Talið er að allar kórónuveirur komi upprunalega úr öðrum dýrum en mönnum. Við vitum að SARS-CoV og MERS-CoV bárust frá vissum kattardýrum (palm civets) og drómedörum (tegund af úlfalda) til manna, hvor um sig. Þó komu báðar veirurnar frá leðurblökum upprunalega. Einnig er talið að ein gerð kórónuveiru sem veldur kvefi, HCoV-OC43, komi frá kúm. Skyldasta veira SARS-CoV-2 þessa stundina er kórónuveira frá leðurblökum (RaTG13) en munur á erfðaefni veiranna er nógu mikill til að útiloka að RaTG13 hafi verið beinn undanfari SARS-CoV-2. SP sem finnst í SARS-CoV-2 er mjög líkt SP í vissri gerð kórónuveira meðal beltisdýra (Manis javanica) en SARS-CoV-2 virðist hafa fengið erfðaröð þaðan. Veiran barst þó líklegast ekki til manna beint frá beltisdýrinu. Sem sagt, við vitum lítið um nákvæman uppruna veirunnar eða hvort millihýsill hafi verið til staðar. Það sem við vitum fyrir víst er að veiran er upprunnin úr náttúrunni, ekki rannsóknarstofu - sem ætti ekki að koma á óvart. Það er hins vegar enn óljóst hvernig hún hefur náð að dreifast svo vel milli manna - er það hrein tilviljun að kórónuveira í beltisdýrum geti einnig bundist vel við frumur í mannverum? Er möguleiki að veiran hafi borist nokkrum sinnum milli manna og dýra, með aðlögun í leiðinni? Þetta eru spurningar sem á eftir að svara.11,12,13,16
Ef veirur geta aðlagast svona vel að mismunandi hýslum, breytast þær þá ekki á ógnarhraða? Var ekki einhver rannsókn sem sýndi fram á tvær gerðir SARS-CoV-2? Tang og félagar skoðuðu nánar erfðamengi
veirunnar úr sýnum víða að. Greindu þeir frá tveimur aðskildum arfgerðum veirunnar – S-gerð og L-gerð. Munurinn var í vissum kirnabreytileikum (single-nucleotide polymorphism: SNP), stökkbreytingu á einum stað í erfðaefninu, sem þeir töldu geta stuðlað að svipgerðarbreytingu hjá veirunni. Fljótlega kom hins vegar gagnrýni á rannsóknina þar sem engar klínískar upplýsingar liggja að baki þess að mismunandi arfgerðir SARS-CoV-2 skipti máli í dreifingargetu veirunnar, hvað þá í alvarleika sjúkdómsins. Því er of snemmt að tala um mismunandi gerðir SARS-CoV-2 að svo stöddu, að minnsta kosti frá klínísku sjónarhorni.14,15
Þó margt af þessu virðist fjarlægt klínískri vinnu er það ekki raunin. Tjáning á ACE2, sem SARS-CoV-2 notar til að komast inn í frumur, getur aukist af ýmsum ástæðum. Tveir lyfjaflokkar þar sem þetta á við eru ACE-hemlar og angíótensín-viðtakahemlar (angiotensin receptor blockers). Sú kenning kom fljótt að þessi lyf gætu þannig aukið hættu á smiti með SARS-CoV-2. Hins vegar, miðað við það sem við vitum um ACE2, eru merki um að ensímið sé verndandi fyrir lungun í sýkingum. Þannig hafa fjöldamörg samtök lagt ríka áherslu á að notkun þessara lyfja skuli ekki stöðva nema að skilgreindar frábendingar séu til staðar.17
Við vitum lítið hvað nákvæmlega gerist milli þess sem veiran sýkir frumu og sjúkdómurinn COVID-19 sprettur fram. Hins vegar eru nú komin sterk gögn um að ofvirkt ónæmissvar
á stóran þátt í alvarlegri tilfellum. Byrjum á nokkrum grunnatriðum. Ónæmiskerfinu má skipta í tvennt: ósértækt og sértækt. Þegar veira nær að sýkja frumur líkamans fer fyrst af stað ósértæka ónæmiskerfið sem getur greint vissa sameiginlega þætti sem flestar veirur búa yfir (til dæmis ákveðið form erfðaefnis). Í kjölfarið fer af stað frumstætt varnarsvar, þar sem átfrumur (macrophages) skipta miklu máli. Um leið sendir ósértæka ónæmiskerfið skilaboð áfram til eitilvefs en þar fer fram þróun á sértækara ónæmissvari, miðlað fyrst og fremst af eitilfrumum og afleiðum þeirra. Eitilfrumur eru margskonar en til einföldunar skiptum við þeim í þrennt: T-hjálparfrumur, T-drápsfrumur og B-frumur. T-drápsfrumur þekkja veirusýktar frumur og getur kveikt á stýrðum frumudauða (apoptosis) í þeim. B-frumur þroskast áfram og samhliða fara að mynda mótefni - að loknum þroska verða þær að mótefnaverksmiðjum sem kallast plasmafrumur. T-hjálparfrumur styðja við starfsemi bæði T-drápsfrumna og B-frumna samhliða því að mynda ýmsa bólgumiðla, sem hjálpa við að stýra ónæmiskerfið sértækt að rót vandans.19
Vitað er að SARS-CoV-2 virðist búa yfir vissum eiginleikum sem gerir ósértæka ónæmiskerfinu erfitt fyrir að kvikna og stöðva veirufjölgun snemma í ferlinu. Þetta gæti þannig leitt til þess að veirunni tekst að komast
á skrið áður en líkaminn gerir sér grein fyrir að hún sé til staðar. Að lokum tekst þó að kveikja á sértæku ónæmissvari, sem verður þá um leið gjarnan mjög kröftugt. Flestir ná að komast í gegnum þetta svar án teljandi skaða - hins vegar virðast sumir vera viðkvæmir fyrir því að ónæmiskerfið fari hreinlega úr böndunum. Þá getur tvennt mögulega gerst:
1. Gífurleg ofvirkni bólgusvarsins með sérstaka áherslu á átfrumur - þetta kallast átfrumuvirkjunarheilkenni (macrophage activation syndrome: MAS) og lýsir sér með mikilli bólgu sem hefur afleidd skaðleg áhrif á margvísleg líffærakerfi.
2. Mikil myndun vissra bólgumiðla sem bæla niður virkni eitilfrumna en kveikir á myndun frekari bólgumiðla, þá sérstaklega TNF-α og IL-6. Best er að kalla þetta misstýringu ónæmissvarsins (immune dysfunction).
Eins og áður sagði er nákvæmur gangur hér óljós – hins vegar virðist bólgumiðillinn IL-6 eiga marktækan þátt í þróun alvarlegra tilfella COVID-19, þá sérstaklega með því að miðla ofangreindri misstýringu ónæmissvarsins. Getum við einhvern veginn slökkt á áhrifum IL-6? Vissulega: með svokölluðum IL-6 hemlum. Þar fremst í flokki er einstofna mótefnið tocilizumab, sem binst við IL-6 viðtakann og kemur í veg fyrir virkni hans. Tocilizumab hefur verið notað í vissum gigtarsjúkdómum
1. Imai Y, Kuba K, Rao S, et al. Angiotensin-converting enzyme 2 protects from severe acute lung failure. Nature. 2005 Jul;436(7047):112-6.
2. ACE2 angiotensin I converting enzyme 2 [Homo sapiens (human)] - Gene - NCBI [Internet]. National Center for Biotechnology Information. U.S. National Library of Medicine; [sótt 22. júní 2020]. Aðgengilegt á: https://www.ncbi.nlm.nih.gov/gene/59272
3. Hamming I, Timens W, Bulthuis M, et al. Tissue distribution of ACE2 protein, the functional receptor for SARS coronavirus. A first step in understanding SARS pathogenesis. J Pathol. 2004 Jun;203(2):631-7.
4. Geller C, Varbanov M, Duval R. Human Coronaviruses: Insights into Environmental Resistance and Its Influence on the Development of New Antiseptic Strategies. Viruses. 2012 Nov 12;4(11):3044-68.
5. van Doremalen N, Bushmaker T, Morris DH, et al. Aerosol and Surface Stability of SARS-CoV-2 as Compared with SARS-CoV-1. N Engl J Med. 2020 Apr 16;382(16):1564-7.
6. Jones RM, Brosseau LM. Aerosol Transmission of Infectious Disease. Journal of Occupational and Environmental Medicine. 2015 May;57(5):501-8.
7. Tran K, Cimon K, Severn M, Pessoa-Silva CL, Conly J. Aerosol Generating Procedures and Risk of Transmission of Acute Respiratory Infections to Healthcare Workers: A Systematic Review. PLoS ONE. 2012 Apr 26;7(4):e35797.
8. Zou L, Ruan F, Huang M, Liang L, Huang H, Hong Z, et al. SARSCoV-2 Viral Load in Upper Respiratory Specimens of Infected Patients. N Engl J Med. 2020 Mar 19;382(12):1177-9.
9. Wölfel R, Corman VM, Guggemos W, et al. Virological assessment of hospitalized patients with COVID-2019. Nature. 2020 May;581(7809):465-9.
10. Wang W, Xu Y, Gao R, et al. Detection of SARS-CoV-2 in Different Types of Clinical Specimens. JAMA. 2020;323(18):1843–1844.
en einnig við MAS í tengslum við flókna T-frumumeðferð gegn krabbameinum. Hins vegar hefur áhugi á lyfinu vaxið umtalsvert í COVID-19 faraldrinum og hefur það verið notað víða um heim í alvarlegum tilfellum COVID-19 í tilraunaskyni. Þetta var meðal annars gert hér á Íslandi. Það sem hins vegar vantar eru upplýsingar um hvort þetta skilaði marktækum klínískum árangri – ljóst er að það verður mjög spennandi að fylgjast með þróun mála á næstu mánuðum.20
Ef leðurblökur eru líklegasti uppruni SARSCoV-2, og kórónuveirur almennt virðast geta smitað fullt af öðrum dýrum, er ekki mögulegt að veiran gæti dormað í öðrum dýrum og sprottið aftur fram síðar? Svo sannarlega! MERS-CoV er útbreidd í drómedörum og tilfelli eru stöðugt að koma fram í mönnum, meðal annars í kjölfar vinnu með drómedörum. Þannig er mögulegt að við smitum veiruna áfram í annað dýr, sem verkar sem geymsluhýsill (reservoir host). Í kjölfarið gætu síðan frekari faraldrar komið upp þegar við fáum veiruna aftur frá geymsluhýslinum. Þess vegna skiptir miklu máli að skoða nánar uppruna SARS-CoV-2, eiginleika og sérstöðu, alveg niður á sameindastigið. Þetta gefur okkur besta möguleikann á því að vinna bug á henni en einnig að koma í veg fyrir annan bardaga. Á tímum sem þessum er það mjög aðlaðandi tilhugsun.18
11. Gorbalenya, A.E., Baker, S.C., Baric, R.S. et al. The species Severe acute respiratory syndrome-related coronavirus: classifying 2019-nCoV and naming it SARS-CoV-2. Nat Microbiol. 2020 Apr;5(4):536-44.
12. Andersen KG, Rambaut A, Lipkin WI, et al. The proximal origin of SARS-CoV-2. Nat Med. 2020 Apr;26(4):450-2.
13. Li X, Zai J, Zhao Q, et al. Evolutionary history, potential intermediate animal host, and cross‐species analyses of SARS‐CoV‐2. J Med Virol. 2020 Jun;92(6):602-11.
14. Tang X, Wu C, Li X, Song Y, et al. On the origin and continuing evolution of SARS-CoV-2. National Science Review. 2020 Jun 1;7(6):1012-23.
15. MacLean OA, Orton R, Singer JB, et al. Response to “On the origin and continuing evolution of SARS-CoV-2” [Internet]. Virological. 2020 [sótt 22. júní 2020]. Aðgengilegt á: https://virological.org/t/response-to-onthe-origin-and-continuing-evolution-of-sars-cov-2/418
16. Lam TT, Jia N, Zhang Y, et al. Identifying SARS-CoV-2-related coronaviruses in Malayan pangolins. Nature. 2020 Mar 26.
17. Sommerstein R, Kochen MM, Messerli FH, et al. Coronavirus Disease 2019 (COVID‐19): Do Angiotensin‐Converting Enzyme Inhibitors/ Angiotensin Receptor Blockers Have a Biphasic Effect?. JAHA. 2020 Apr 9;9(7).
18. Middle East respiratory syndrome coronavirus (MERS-CoV) [Internet]. World Health Organization. World Health Organization; [sótt 22. júní 2020]. Aðgengilegt á: https://www.who.int/en/news-room/fact-sheets/ detail/middle-east-respiratory-syndrome-coronavirus-(mers-cov)
19. Grifoni A, Weiskopf D, Ramirez SI, et al. Targets of T Cell Responses to SARS-CoV-2 Coronavirus in Humans with COVID-19 Disease and Unexposed Individuals. Cell. 2020 May 14.
20. Giamarellos-Bourboulis EJ, Netea MG, Rovina N, et al. Complex Immune Dysregulation in COVID-19 Patients with Severe Respiratory Failure. Cell Host & Microbe. 2020 Jun;27(6):992-1000.e3.

Opið mán - fim 8:30 – 17:00, fös 8:30 – 16:15
Síðumúli 16 I 108 Reykjavík I Sími 580 3900 I fastus.is
saman.
Sendum verðandi læknum okkar bestu brakandi vellíðunarkveðjur.
• Getur dregið úr sársauka við stungur
• Eykur stungunákvæmni
• Auðvelt í notkun
• Tækið er handhægt, nett og létt
• Standur fylgir fyrir handfrjálsa notkun
Sporthúsinu Kópavogi Sími 527-2277 · www.kpi.is


• Kennslusjúkrahús og þekkingarstofnun.
• Metnaður í kennslu og rannsóknum í heilbrigðisvísindum.
• Áhersla á samvinnu við heilbrigðisstofnanir á landsbyggðinni.
• Þátttaka í uppbyggingu heilbrigðisþjónustu á landsvísu.
• Miðstöð læknisfræðilegrar þjónustu sjúkraflugs í landinu.
Við sjúkrahúsið gefst læknanemum og kandídötum tækifæri á að kynnast öllum helstu sérgreinum læknisfræðinnar í persónulegu umhverfi og áhersla er lögð á að huga vel að móttöku nýliða.

Undanfarin misseri hafa miklar breytingar átt sér stað á matsölum Landspítala og Læknagarðs.
Breytingarnar snúast að miklu leyti um aukið úrval, minni matarsóun og grænni kost. Við vildum fræðast betur um þessar breytingar og settumst því niður með Sigrúnu Hallgrímsdóttur deildarstjóra og Eygló Hlín Stefánsdóttur verkefnastjóra hjá ELMU á Landspítalanum og Hafdísi Haraldsdóttur í Læknagarði.


Arna Kristín Andrésdóttir
Fimmta árs læknanemi 2019-2020
Rósa Harðardóttir
Fimmta árs læknanemi 2019-2020
Af hverju var ákveðið að ráðast í breytingar á matsölum Landspítalans?
Gerð var starfskönnun árið 2017 sem var upphafið að því sem kallast ELMU verkefnið. Í könnuninni kom fram að fólk var orðið þreytt á þáverandi fyrirkomulagi: Fá skammtað á diskinn sinn, að hafa salatbarinn sér og geta ekki fengið sér salatbar til helmings við heitan mat. Einnig vildi fólk fá matmeiri súpur.
Fjárveiting frá Landspítalanum kom í lok árs 2018 til að taka matsalinn í gegn. Ástæða fjár veitingarinnar var að reyna að auka starfsánægju og gera eitthvað fyrir starfsfólk, enda var algjörlega kominn tími til þess. Vegna fjölda kvartana í gegnum tíðina hafði skapast mikill hvati til þess að fara út í sjálfsskömmtun og bæta þjónustu, aðgengi og matinn.
Fyrsti salurinn sem var tekinn í gegn var á Grensás. Skaftahlíð opnaði síðasta sumar (2019) og því næst Fossvogur og Hringbraut. „Núna erum við nýkomin með fjárveitingu til að gera alla hina salina. Við erum að reka 11 staði í heildina sem eru misstórir og þjónustan því mismunandi milli staða.“ segja Sigrún og Eygló.
breytingar hafa verið gerðar?
Fyrst má nefna sjálfsafgreiðslulínuna og greiðslu eftir vigt. Opnun kaffihúsanna bætti svo miklu við vöruúrvalið. Auk þess hefur aðkoman og útlitið á matsölunum
breyst þó enn sé mikið eftir á því sviði. Verið er að vinna með ákveðna hugmynd sem Halla Haraldsdóttir Hamar, arkitekt Landspítalans, hefur yfirumsjón með. Til dæmis er hugmyndin að hafa háborð, lágborð og hringborð og þannig leyfa fólki að velja hvernig stemmingu það vill hafa.
Hvaða sjónarmið voru í forgrunni við breytingarnar?
Við breytingarnar var stuðst við niðurstöður úr starfskönnuninni sem var gerð 2017. Í henni komu fram ýmsar ástæður fyrir því að fólk borðaði ekki í matsalnum t.d. fyrirfram ákveðin sætaskipan, birtustig og hávaði. Enn er verið að vinna að þeim þáttum. Miðað er við að stemmingin í matsölunum verði eins og í Skaftahlíð en þar langar þig að setjast niður og borða matinn þinn. Markmiðið er svo að gera sambærilega könnun og 2017 til að meta hvort ánægja með matsalina hafi aukist.
Voru aðrir vinnustaðir fyrirmynd að breytingunum?
Skoðuð voru næstum því öll mötuneyti á Íslandi og einnig var farið erlendis til að skoða mötuneyti þegar breytingarnar voru fyrirhugaðar. Sigrún og Eygló nefna að ekki sé beint verið að herma eftir neinum sérstökum stað en að hugmyndirnar komi víðs vegar að. Sérstaðan við matsali Landspítala er sú að fólk frá 16 ára upp í 70 ára nýtir sér þjónustuna og bakgrunnur fólks er ólíkur. Þangað kemur skrifstofufólk, fólk sem vinnur erfiðisvinnu, iðnaðarmenn, fólk sem er á 12 tíma vöktum og svo fólk sem vinnur bara í hádeginu. Auk þess er eiginlega ekkert annað mötuneyti sem er einnig með kvöldmat og opið á jólunum og páskunum.
Er nýja greiðslukerfið að skila hagnaði eða tapi?
Áður fyrr var staðlað verð fyrir matinn, en núna er maturinn vigtaður og verðið í samræmi við magn matar. Það var aldrei markmiðið að græða á þessu og þetta er ekki að skila inn auknum tekjum. Meðalskammturinn liggur ennþá sitt hvoru megin við verðið sem var áður. Munurinn er aðallega sá að kerfið er orðið mun sanngjarnara en áður. Fólk á auðveldara með að meta skammtastærðirnar sínar sjálft og þar af leiðandi minnkar matarsóun.
Flestir eru ánægðir en auðvitað eru það ekki allir. Fyrir þá sem vilja borða léttan hádegismat þá munar um að geta borgað 300-400 kr í stað 500 kr í hvert skipti. Þeir sem borða aftur á móti mikið borga þá meira og það er sanngjarnara kerfi.
Er fylgst með matarsóun?
„Já við fylgjumst með matarsóun.“ segja Sigrún og Eygló. Gerð var tilraun á Hringbraut fyrir breytingarnar þar sem úrgangur var vigtaður. Á næstunni verður gerð sambærileg könnun þar sem úrgangur verður vigtaður eftir breytingar og einnig verða teknar stikkprufur reglulega. Sigrún og Eygló nefna að því miður sé ekki aðstaða til að vigta úrgang daglega. Það væri þó draumur segja þær að geta birt tölur yfir hversu miklu er hent og upplýsa þannig viðskiptavini um matarsóun á Landspítalanum.
Af hverju eru ekki flokkunartunnur í matsölunum?
Það hefur verið reynt oftar en einu sinni að hafa flokkunartunnur í stóru matsölunum. Starfsfólk Landspítala flokkar bara ekki að sögn Sigrúnar og Eyglóar. Vandinn liggur í því að ekki er skolað eða sett í rétta tunnu og pokinn verður þar með ónýtur. Búið er
„Starfsfólk Landspítala flokkar bara ekki að sögn Sigrúnar og Eyglóar. Vandinn liggur í því að ekki er skolað eða sett í rétta tunnu og pokinn verður þar með ónýtur. Búið er að reyna þetta þrisvar sinnum þar sem settar hafa verið upp leiðbeiningar en það hefur aldrei gengið eftir.“
að reyna þetta þrisvar sinnum þar sem settar hafa verið upp leiðbeiningar en það hefur aldrei gengið eftir. Sigrún og Eygló hafa þó ekki gefist upp. Þær nefna að fólk sé alltaf að verða meðvitaðra um mikilvægi flokkunar og með tímanum verði þetta auðveldara. Þó séu flokkunartunnur í sumum minni matsölunum en ekki í þessum stærstu.
Við breytingarnar var engum sagt upp. Í matsal Landspítalans vinnur nú starfsfólk frá 8-20 á kaffihúsinu en það var ekki áður. Fyrir breytingarnar var einn starfsmaður frá 8-16 að afgreiða kaffi en nú eru alltaf tveir. Starfsmaðurinn sem var á kassanum er nú að aðstoða við sjálfsafgreiðsluna. Þeir sem voru að skammta eru nú að sinna línunum t.d. að fylla á. Það er alveg jafn mikil mönnun og áður á kvöldin og nú er meiri mönnun um helgar því kaffihúsið er opið.
Var verið að fylgja umhverfissjónarmiðum? T.d. minnka plast?
ELMA var Svansvottuð fyrir og því var ekkert plast notað. Sigrún og Eygló segja að búið sé að reyna setja kröfur á byrgja um að minnka plast. Til dæmis hafi einn byrginn notað frauðplastbakka undir tilbúna hamborgara þar til sótt hafði verið stíft að honum um að hætta því. Í ,,take-away” vörurnar (hnífapör, matarbox, rör o.s.frv.) úr matsölunum er bara notaður pappi og plöntusterkja. Límmiðarnir sem límdir eru á smoothie-glös eru framleiddir með bleki sem gerir fólki kleift að henda þeim í lífrænt rusl.
Hvernig gengu breytingarnar á þeim matsölum sem hefur verið breytt?
Eftir á að hyggja hefur þetta gengið rosalega vel. Þetta er náttúrulega spítali þannig það var ekkert grín að fá iðnaðarmenn í eldhúsið. Verkefnið var alltaf í keppni við aðrar einingar og deildir spítalans þar sem voru mikilvægari verkefni sem þurfti að sinna. Þess vegna
opnuðu salirnir seinna en áætlað var. Planið var að opna um mitt sumar 2019 en opnað var um miðjan september. Unnið var í báðum húsunum í einu, Hringbraut og Fossvogi, sem reyndist ansi stór pakki.
Sigrún og Eygló nefna að það hafi verið ótrúlegt hvað viðskiptavinirnir létu þetta lítið á sig fá. Þær áttu von á því að fólk yrði verulega þreytt á framkvæmdunum en starfsfólk Landspítala var ákveðið í að fá einhverjar breytingar. Það varð ekki minnkun í viðskiptum á meðan á framkvæmdum stóð og það barst ekki einn einasti tölvupóstur með kvörtun. „Það var ótrúlega gaman að vinna að svona jákvæðum breytingum.“ segja þær.
Hvernig hafa viðbrögðin verið?
Það eru miklu fleiri komur í matsalina en það sést á fjölda seldra skammta. Helstu breytingarnar í álagi sjást um miðjan dag. Hérna áður fyrr var nánast aldrei neinn í matsalnum á þeim tíma nema helst þá daga sem boðið var upp á vöfflur. Nú kemur fólk á kaffihúsið á öllum tímum dags og sjá Sigrún og Eygló sjúklinga og aðstandendur koma í meira mæli en áður. Við viljum líka þjónusta þann hóp. Fólk er að koma á kaffihúsið og kaupa sér eitthvað sem það tekur með sér eða getur sest niður á staðnum.
Geta allir komið og keypt sér mat hjá ykkur?
„Já það er ekkert mál. Í sjálfsafgreiðslukassanum getur fólk valið að borga með sínu greiðslukorti. Matsalurinn á að vera opinn fyrir alla - starfsfólk, sjúklinga og aðstandendur.“ segja Sigrún og Eygló.
Er gert ráð fyrir öðrum gestum í matsalinn en starfsfólki þegar verið er að áætla hvað á að elda mikið?
Ef það kæmi einn dagur þar sem 100 aðstandendur myndu koma og kaupa sér mat þá væri starfsfólk matsalsins ekki í stakk búið að afgreiða það aukalega. Frekar er gert ráð fyrir að salan aukist stigvaxandi á næstu
Af hverju var ákveðið að breyta HÁMU í Læknagarði?
Ákveðiðvaraðráðastíbreytingarvegnafjöldafyrirspurnafránemendum ogstarfsfólkiumaðhafaheitanmat,salatbarogalmenntbetraúrval. Breytingarnarhófust2018ogalltvarorðiðtilbúiðhaustið2019.
Hverjar voru breytingarnar?
„Þaðvarnúalveghellingur!“segirHafdís.Opnaðvarinníkennslustofuog búiðtilmeiraplásstilaðsitjaogborða.Einnigvarsetturuppsalatbarog stækkaðafgreiðslurýmiðtilaðgetahaftheitanmat.Vöruúrvaliðerorðið miklubetraogkominnhellingurafvegankostum.
Núvinnatveirstarfsmennfrá1114.„Þaðverðuraðveraþannigþegarþaðer heiturmatur.ViðfáumheitamatinnsendanfráHÁMUáHáskólatorgien salatbarinnsetjumviðuppsjálfar.“segirHafdís.
Hvernig hefur fólk tekið breytingunum?
„Fólkhefurtekiðþessurosalegavel.Íhaustvaralveghelmingsaukningá komumímatsalinn.Égheffengiðaðheyraaðfólkséánægtmeðmatinn enþaðerkominnnýrkokkuríHÁMU.Svoerfólklíkamjögánægtmeð salatbarinn.“segirHafdís.
Eitthvað sem þú vilt koma á framfæri við læknanema (núverandi og fyrrverandi)?
„Þaðerbaraeinfalt:Égelskaþáallauppmeðtöluogsaknaþeirraalltafþegar þeirfara.Mérfinnstsvoofboðslegagamanþegarþeirkomahingaðíheimsókn þegarþeirgeta.“segirHafdís.
misserum. Það á alltaf að vera til einhver matur en kannski er ekki alltaf til nákvæmlega maturinn sem er á matseðlinum. Sigrún og Eygló telja það vera kostinn við sjálfsafgreiðslu. Fólki sem er umhugað um matarsóun fagnar því að réttur klárist. Það er kannski einhver menning sem þarf að þróa hér á Landspítalanum. „Við erum öll í því átaki í sameiningu því það er gríðarlega mikið af lífrænu sorpi frá eldhúsinu.“ segja þær.
Var alltaf planið að hafa þetta þannig að fólk gæti fengið sér af salatbarnum, kjötréttinn og grænmetisréttinn?
„Já, eftir þessa könnun árið 2017. Okkur fannst svo hentugt að fólk gæti fengið sér smá grænmetisrétt og smá kjötrétt ef það vildi bæði. Eins að geta fengið sér mikið salat og svo lítið af aðalréttinum t.d. einn laxabita og ekki þurft að fá sér kartöflurnar með. Það er ekki að ástæðulausu að salatið er fremst í skömmtunarlínunni.“ segja Sigrún og Eygló.
Er allur matur eldaður hér í húsinu (Hringbraut)?
Framleiðslueiningin er á Hringbraut og eldar matinn í alla matsalina og fyrir sjúklingana.
Hver matsalur sér svo um að útbúa sinn salatbar á staðnum.
Er sjúklingamatseðillinn sá sami?
Unnið er með sama grunninn. Sjúklingamatseðillinn inniheldur náttúrulega mjög margar tegundir fæðis en eitt af því er valið í matsalinn. Allir réttir sem boðið er upp á í matsalnum henta einhverjum týpum af sjúklingum. Súpurnar eru hins vegar ekki á sjúklingamatseðli. Þær eru bara eldaðar fyrir matsalina og því geta þær verið sterkar. Þetta var innleitt rétt fyrir breytingarnar á matsölunum.
Sigrún og Eygló nefna að það sé langtímadraumurinn þeirra að geta verið með tvö eldhús. Þær stefna á að geta aðskilið eldhús sjúklinga- og starfsfólks þegar farið verður í Meðferðarkjarnann. Eins og staðan er í dag er aðeins einn staður fyrir eldun en í nýja Meðferðarkjarnanum á að vera eldhús sem fylgir Matartorginu fyrir starfsfólk.
Af hverju voru sódavatnsvélarnar teknar úr matsölunum á Hringbraut og Fossvogi?
„Þetta var mikið rætt og okkur fannst þetta óþarfi. Það eiga allir að geta drukkið vatn. Sódavatn er til sölu á kaffihúsunum. Hjá öllum mötuneytunum sem við skoðuðum fyrir breytingar var ekki kolsýrt vatn í boði. Kolsýran kostar mjög mikið en þeir matsalir sem fá ekki svona flotta afgreiðslustöð fá enn sódavatn í sárabætur.“ segja Sigrún og Eygló um stóra sódavatnsmálið.
Hvaða matsalir eru næstir á dagskrá?
Framkvæmdir eru næst fyrirhugaðar áTunguhálsi og BUGL. Síðan við Snorrabraut, Landakot og Klepp. Það verður allsherjar yfirhalning á matsalnum á Landakoti svipað og í sölunum á Hringbraut og Fossvogi.
Viljið þið koma einhverju sérstöku á framfæri?
„Við viljum biðja starfsfólk að benda sjúklingum og aðstandendum á kaffihúsið en okkur langar mikið að fá líf á kaffihúsið frá klukkan tvö til fimm. Einnig viljum við heyra í fólki ef það hefur ábendingar. Það má senda okkur tölvupóst og svo erum við með Workplace síðu sem heitir ELMA. Þar koma inn tilkynningar og einnig má fólk setja inn athugasemdir.
Við erum enn í mikilli vöruþróun og eigum eftir að bæta við vörum á kaffihúsin. Þegar maður opnar kaffihús með sætabrauði þá gerir maður sér enga grein fyrir því hvað fólk langar í. Þannig maður prófar eitthvað og sér hvort það gangi upp og ef ekki þá prófar maður eitthvað nýtt. Einnig er planið að bæta við allskonar hollustu á kaffihúsin á næstunni. Við innleiddum til dæmis vegan samlokur fyrir stuttu og það gekk rosalega vel í Fossvogi en alls ekki á Hringbraut.
Við erum að hverfa frá ríkishugsuninni um að það eigi allir að vera eins og viljum frekar þjónusta viðskiptavini á hverjum stað eins og þeir kjósa. Þetta eru 6500 manns sem við erum að þjónusta og því ekki hægt að gera ráð fyrir því að allir vilji það sama.“ segja Sigrún og Eygló.

Sigríður Margrét Þorbergsdóttir
Annars árs læknanemi 2019-2020
Yfir 100 milljónir manns um heim allan nota hormónagetnaðarvörn á töfluformi.1 Notkun hennar er svo algeng að lyfið er einfaldlega kallað pillan í daglegu tali. Pillan var tekin í notkun árið 1960 og varð hún því sextug í ár.1 Til eru margar útgáfur af pillunni sem allar innihalda tilbúin sterahormón sem annars eru framleidd í eggjastokkunum; ýmist estrógen og prógesterón eða eingöngu prógesterón.Við töku þessara hormóna truflast hefðbundnar sveiflur í framleiðslu þeirra sem annars stýra tíðahringnum og þar með egglosi. Pillan er talin vera öruggasta getnaðarvörnin á markaðnum í dag en hún veitir meira en 99% öryggi gegn getnaði sé hún tekin samkvæmt leiðbeiningum.2
Estrógen og prógesterón hafa víðtæk áhrif í líkamanum enda eru dæmi um að fólk taki pilluna í öðrum tilgangi en að koma í veg fyrir getnað. Þannig getur pillan til dæmis hjálpað fólki í baráttunni við bólur.2,3 Þá hjálpar pillan einnig við að koma reglu á tíðablæðingar og viðaðstillasársaukanumíhófsemfylgirþeim, glími fólk við tíðaþrautir (dysmenorrhoea).4,5
Pillunni geta þó, líkt og flestum lyfjum, fylgt margvíslegar aukaverkanir. Dæmi um slíkar aukaverkanir eru blettablæðingar, ógleði, höfuðverkir og eymsli í brjóstum.2 Þá hefur pillan verið tengd við aukna hættu á bæði blóðtöppum og brjóstakrabbameini.2 Pillunni geta einnig fylgt aukaverkanir sem lúta að geðheilbrigði og líðan.Áhrif pillunnar á líðan hafa lítið verið rannsökuð þrátt fyrir að vera þær aukaverkanir sem hvað oftast fá notendur til þess að hætta á pillunni.1
Tíðahringurinn er drifinn áfram af sveiflukenndri hormónaframleiðslu og samspili undirstúku, heiladinguls og eggjastokka. Honum má skipta upp í tvo hringi sem fara fram samtímis; eggjastokkshring annars vegar og leghring hins vegar, með tilliti til breytinga sem verða á viðkomandi líffærum við hormónasveiflur tíðahringsins. Í heiladingli eru framleidd eggbússtýrihormón (folliclestimulating hormone eða FSH) og gulbússtýrihormón (luteinizing hormone eða LH). FSH veldur framleiðslu estrógens í eggjastokkum sem hefur til dæmis þau áhrif að auka æðanæringu til legslímu og að undirbúa legið fyrir bólfestu fósturvísis. Hömlur eru á stýrihormónaframleiðslu þar til hámarki er náð í estrógenframleiðslu, rétt fyrir egglos, en þáverðursprengingílosunFSHogLH.Mikil og snöggleg hækkun í LH hefur þá þau áhrif að ýta undir egglos. Eftir egglos fellur magn estrógens á ný og rofið eggbú verður að gulbúi. Gulbú heldur áfram estrógenframleiðslu en tekur auk þess að framleiða prógesterón fyrir
tilstuðlan LH. Verði ekki frjóvgun brotnar gulbúið niður undir lok tíðahrings og dregur þá verulega úr styrk beggja hormónanna sem það framleiðir, æðanæring til legs minnkar og legslímunni er skilað út með blóði. Verði hinsvegar frjóvgun styður gulbúið við meðgöngu á fyrstu stigum hennar með áframhaldandi framleiðslu prógesteróns. Lengd tíðahrings er að meðaltali 28 dagar en getur verið breytileg milli einstaklinga og mánaða.6
Víðtæk áhrif kvenhormóna
Estrógeneraðmestuframleittíeggjastokkum en er þó einnig framleitt í fituvef, beinum, húð, lifur og nýrnahettum.7 Nokkrar gerðir estrógens eru framleiddar í líkamanum en sú sem framleidd er í eggjastokkum nefnist estradíól.7 Estrógen hefur líkt og fyrr segir víðtæk áhrif enda eru viðtakar fyrir það víða í líkamanum.7 Fyrir utan að koma að stjórnun tíðahrings og meðgöngu hefur estrógen til dæmis áhrif á hugræna starfsemi (cognitive function).8 Þessi áhrif hafa ekki verið útskýrð að fullu en lækkun í styrk estrógens eftir tíðahvörf er af mörgum talin ýta undir elliglöp leghafa.8 Þá hamlar estrógen þroska beinátsfruma og stuðlar þannig að beinuppbyggingu, sem útskýrir auknar líkur á beinþynningu eftir tíðahvörf.9 Estrógen gegnir einnig mikilvægu hlutverki í kynþroska með því að stuðla að þroskun kyneinkenna á borð við brjóst og kynfærahár. 10
Þekkt er að fólk sem hefur blæðingar finni fyrir mun á sér eftir því hvar það er statt í tíðahringnum. Til að mynda er þekkt að húð og
HORMÓNASTYRKUR
TÍÐIR
Dagur 1Dagur 14Dagur 28
Eggbússtýrihormón
hár séu minna fitug rétt fyrir egglos en ella.11 Ekki er vitað hvers vegna þetta er, en dæmi eru um að fólk taki pilluna einmitt vegna áhrifa hennar á húðina.3 Útferð (cervical fluid) getur einnig verið breytileg eftir staðsetningu í tíðahringnum enda breytist kirtlaseyti leghálsins eftir stigum tíðahrings.12 Þá þekkist það að kynhvöt aukist í kringum egglos og einnig að fólk finni fyrir sveiflum í andlegri líðan og geðheilsu sem hægt er að rekja til hormónasveifla tíðahringsins.13,14
Áhrif estrógens á tilfinningar eru mikil ráðgáta.Þó er vitað að estrógen eykur serótónínstyrk og fjölda serótónínviðtaka í heilanum.15 Estrógensveiflur geta því leitt til skapbreytinga.16 Estrógen hefur einnig áhrif á framleiðslu og áhrif endorfína sem valda sælutilfinningu og eru verkjastillandi. Þannig eru til dæmis tíðatengd mígrenisköst talin tengjast falli í estrógenstyrk.17 Þrátt fyrir þetta tala margir leghafar um að líða almennt betur eftir tíðahvörf, þegar estrógen er í minna mæli.18 Því hefur verið velt upp að mögulega hafi sveiflurnar í estrógeni truflandi áhrif á tilfinningakerfið frekar en styrkur þess einn og sér.15
Fyrirtíðaspenna (premenstrual syndrome eða PMS) er tiltölulega algengur sjúkdómur sem tengist hormónasveiflum tíðahringsins. Geðræn einkenni fyrirtíðaspennu koma yfirleitt fram rétt fyrir tíðir og eru til dæmis skapsveiflur, geðlægð og reiði.19 Einnig er til alvarlegra afbrigði af fyrirtíðaspennu sem nefnist premenstrual dysphoric disorder (PMDD).20 Ástæða þess að sumir leghafar þjást af fyrirtíðaspennu meðan aðrir gera það
GulbússtýrihormónPrógesterón Estrógen
ekki er talin vera mismikil næmni þeirra fyrir hormónabreytingum tíðahringsins.19 Tíðkast hefur að meðhöndla PMS og PMDD með pillunni þar sem hún stillir estrógensveiflum í hóf.20
Hormónagetnaðarvörn á töfluformi inniheldur jafnan bæði tilbúið estrógen og prógesterón en styrkur þessara efna er misjafn eftir tegund pillunnar sem um ræðir. Getnaðarvarnartöflur eru oftast teknar í 21 dag og svo eru teknar óvirkar töflur eða pillupása í 7 daga til þess að líkja eftir hefðbundnum tíðahring. Pillurnar eru ýmist með jöfnum hormónaskammti eða innihalda mismikið magn hormóna eftir því hvar í tíðahringnum viðkomandi ætti að vera staddur en það kallast kaflaskipt meðferð.3 Þá er einnig til svokölluð mini-pilla en hún inniheldur eingöngu prógestín; í þeim tilgangi að lágmarka aukaverkanir. Ekki er tekin pillupása á mini-pillunni.21 Innbyrðing þessara efna hefur áhrif á eðlileg samskipti undirstúku, heiladinguls og æxlunarkerfis. Þá truflast hormónasveiflurnar sem eru venjulega kveikjan að egglosi og breytingum í legi og leghálsslímu. Getnaðarvörnin er þríþætt; egglos verður ólíklegt,legið getur ekki tekið á móti og hýst fósturvísi og þykk leghálsslíman kemur í veg fyrir að sæðisfrumur komist á leiðarenda.2
Veldur pillan vanlíðan?
Sem fyrr segir getur pillan haft áhrif á andlega líðan og kynlífslöngun. Vísindafólk hefur til þessa ekki gefið þessum áhrifum hennar mikinn gaum. Flestum rannsóknum á þessu
efni ber þó saman um að ákveðnir hópar séu í aukinnihættuáaðupplifaþessaraukaverkanir.
Árið 2002 var framkvæmd safngreining á þeim rannsóknum sem höfðu á þeim tíma verið framkvæmdar á andlegum áhrifum pillunnar en rannsóknin fór fram við Lakehead háskólann í Kanada.22 Niðurstöður voru á þann veg að ef leghafar notuðu pilluna sýndu þeir almennt jafnara skap yfir tíðahringinn og upplifðu síður neikvæðar tilfinningar í kringum blæðingar, sérstaklega ef um var að ræða einfasa pillur, þ.e. með jöfnum hormónaskammti. Þó voru ákveðnir hópar sem virtust viðkvæmari fyrir neikvæðum áhrifum pillunnar á líðan heldur en aðrir; til dæmis fólk sem hafði sögu um þunglyndi eða aðra geðræna kvilla, tíðaþrautir eða fyrirtíðaspennu. Samkvæmt niðurstöðum rannsóknarinnar virðist hlutfall prógesteróns og estrógens einnig skipta máli hvað andlegar aukaverkanir varðar. Lægra hlutfall prógesteróns miðað við estrógen tengdist frekar neikvæðum áhrifum pillunnar á líðan þeirra sem áttu sögu um fyrirtíðaspennu á meðan hærra hlutfall prógesteróns miðað við estrógen tengdist hinsvegar frekar sömu aukaverkunum hjá þeim sem ekki höfðu slíka sögu. Þetta virðist því vera ansi margslungið. Það virðist einnig skjóta skökku við að sjúkdómur sem setur fólk sérstaklega í áhættuhópgagnvartandlegumaukaverkunum pillunnar, PMS, sé einmitt meðhöndlaður með pillunni. Meðferðin virkar fyrir sum en getur gert illt verra fyrir önnur.19
En gætu þessi áhrif pillunnar verið ímyndun? Gingnell M.o.fl.vildu svara þessari spurningu
ogframkvæmdutvíblindarannsókntilþessað kanna þátt lyfleysuáhrifa í breytingum á líðan samfara notkun pillunnar.23 Þátttakendur voru leghafar sem allir höfðu reynslu af pillunni og höfðu upplifað verra skap við notkun hennar.Tilraunahópur tók pilluna en samanburðarhópur tók lyfleysu. Niðurstöður voru á þann veg að þátttakendur sem notuðust raunverulega við pilluna upplifðu frekar þungt skap, skapsveiflur og þreytu en þeir sem tóku lyfleysu.Rannsakendurnir vildu einnig kanna hvort notkun pillunnar myndi valda breytingum í viðbragðshæfni heilasvæða sem koma að úrvinnslu tilfinninga og hafa einnig viðtaka fyrir kvenhormón. Notast var við fMRI heilaskanna og þátttakendur leystu verkefni sem átti að kalla fram virkni í þessum heilasvæðum. Hjá samanburðarhópi sást minnkuð virkni í hægri möndlu (amygdala)
sem ekki sást hjá tilraunahópi. Þetta var túlkað á þann veg að pillan gæti dregið úr aðlögunarhæfni möndlu en það myndi leiða til aukinnar næmni fyrir tilfinningalegu áreiti og þannig til vanlíðanar.Hjá tilraunahópi sást hinsvegar minnkuð viðbragðshæfni vinstri eyju (insula) við tilfinningalegu áreiti en ekki hjá samanburðarhópi. Talið er að vinstri eyja geti virkjast af jákvæðum tilfinningum og minnkuð virkni hennar gæti því endurspeglað verri líðan. Þessum niðurstöðum ber að taka með þeim mikla fyrirvara að um er að ræða litla rannsókn en í úrtakinu voru einungis 34 einstaklingar. Þrátt fyrir að 4-10% notenda pillunnar kvarti yfir skapbreytingum til hins verra hefur orsakasamhengi milli notkunar lyfsins og skapbreytinga hingað til ekki verið staðfest. Til þess þyrfti að framkvæma stærri rannsókn.
1. Factors predicting mood changes in oral contraceptive pill users [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://www.ncbi.nlm.nih. gov/pmc/articles/PMC3844635/
2. Combined pill - NHS [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://www.nhs.uk/conditions/contraception/combined-contraceptivepill/
3. Koo EB, Petersen TD, Kimball AB. Meta-Analysis comparing efficacy of antibiotics versus oral contraceptives in acne vulgaris. Journal of the American Academy of Dermatology [Internet]. 2014 Sep 1 [sótt í júní 2020];71(3):450–9. Aðgengilegt á: http://dx.doi.org/10.1016/j. jaad.2014.03.051
4. Combination birth control pills - Mayo Clinic [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://www.mayoclinic.org/tests-procedures/ combination-birth-control-pills/about/pac-20385282
5. Oral contraceptive pill for primary dysmenorrhoea [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://www.ncbi.nlm.nih.gov/pmc/articles/ PMC7154221/
6. Thiyagarajan DK, Basit H, Jeanmonod R. Physiology, Menstrual Cycle. [Uppfært 24. apríl 2019]. Birtist í: StatPearls [Á vefnum]. Treasure Island (FL): StatPearls Publishing; janúar 2019. Aðgengilegt á: https://www. ncbi.nlm.nih.gov/books/NBK500020/
7. Extra-gonadal sites of estrogen biosynthesis and function [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://www.ncbi.nlm.nih.gov/pmc/ articles/PMC5227141/
8. Estrogen Therapy and Cognition: A Review of the Cholinergic Hypothesis [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://www. ncbi.nlm.nih.gov/pmc/articles/PMC2852210/
9. Estrogen and Bone Metabolism - PubMed [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://pubmed.ncbi.nlm.nih.gov/8865143/
10. How Estrogen Plays a Role in Women’s Health: Women’s Healthcare of Princeton: Gynecologists [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://www.princetongyn.com/blog/how-estrogen-plays-a-role-inwomens-health
11. Rhythm of Sebum Excretion During the Menstrual Cycle - PubMed [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://pubmed.ncbi.nlm. nih.gov/1884855/
12. World Health Organisation. WHO laboratory manual for the examination and processing of human semen. 5. útgáfa. 2010. 5. viðauki, Cervical mucus; bls. 245.
Áhrif pillunnar á líðan eru flókin og virðast fara eftir ýmsum þáttum; svo sem hlutfalli milli estrógens og prógesteróns hjá þeim sem taka hana, eðli tíða fólks og geðsögu þess og jafnvel mörgum fleiri þáttum.Þessi áhrif hafa ekki verið mikið rannsökuð og þá taka fæstar rannsóknir, sem þó hafa verið framkvæmdar, tillit til mismunandi hormónasamsetningar í pillunum. Það er því langt í land að búið sé að rannsaka til hlítar og skýra áhrif getnaðarvarnartaflna á andlega líðan fólks.
Höfundur þakkar Reyni Hans Reynissyni, deildarlækniákvennadeildLandspítala,kærlega fyrir yfirlestur og góða aðstoð.
13. Hormonal predictors of sexual motivation in natural menstrual cyclesScienceDirect [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://www. sciencedirect.com/science/article/pii/S0018506X13000482
14. Menstrual Cycle Effects on Mental Health Outcomes: A Meta-Analysis - PubMed [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://pubmed. ncbi.nlm.nih.gov/29461935/
15. Neurobiological Underpinnings of the Estrogen – Mood Relationship [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://www.ncbi.nlm.nih. gov/pmc/articles/PMC3753111/
16. Lowdermilk D.L., Perry S.E., Cashion M.C., Alden K.R. og Olshansky E. Maternity and Women›s Health Care. 12. útgáfa. Missouri: Elsevier; 2020. 6. kafli, Reproductive System Concerns; bls. 105.
17. Hormone-related Headache: Pathophysiology and Treatment - PubMed [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://pubmed.ncbi.nlm. nih.gov/16478288/
18. The trajectory of negative mood and depressive symptoms over two decades - ScienceDirect [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://www.sciencedirect.com/science/article/pii/S0378512216302845
19. Patient education: Premenstrual syndrome (PMS) and premenstrual dysphoric disorder (PMDD) (Beyond the Basics) - UpToDate [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://www.uptodate.com/contents/ premenstrual-syndrome-pms-and-premenstrual-dysphoric-disorderpmdd-beyond-the-basics
20. PMS (premenstrual syndrome) - NHS [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://www.nhs.uk/conditions/pre-menstrual-syndrome/
21. Minipill (progestin-only birth control pill) - Mayo Clinic [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://www.mayoclinic.org/testsprocedures/minipill/about/pac-20388306
22. To What Extent Do Oral Contraceptives Influence Mood and Affect? - PubMed [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://pubmed. ncbi.nlm.nih.gov/12128235/
23. Oral Contraceptive Use Changes Brain Activity and Mood in Women With Previous Negative Affect on the Pill--A Double-Blinded, PlaceboControlled Randomized Trial of a Levonorgestrel-Containing Combined Oral Contraceptive - PubMed [Internet]. [Sótt í júní 2020]. Aðgengilegt á: https://pubmed.ncbi.nlm.nih.gov/23219471/
Tíðkast hefur að Læknaneminn birti ár hvert bekkjarmyndir sem teknar eru á árshátíð um vorið. Í ár var hins vegar ekki unnt að halda árshátíð vegna COVID-19 faraldurs. Því hefur ritstjórn ákveðið að birta bekkjarlista svo forvitnir lesendur verði ekki af því að hnýsast í það á hvaða ári fólk var.
Anna Karen Richardson
Auður Gauksdóttir
Árni Daníel Árnason
Ásdís Brynja Ólafsdóttir
Áslaug Haraldsdóttir
Ástrún Helga Jónsdóttir
Bergmundur Bolli H Thoroddsen
Bergþóra Hrönn Hallgrímsdóttir
Birkir Freyr Andrason
Bjarni Dagur Þórðarson
Björn Vilhelm Ólafsson
Diljá Hilmarsdóttir
Edward Rumba
Egill Gauti Þorsteinsson
Elín María Árnadóttir
Elísabet Tara Guðmundsdóttir
Embla Rún Björnsdóttir
Freydís Halla Einarsdóttir
Guðlaugur Vignir Stefánsson
Guðrún Anna Halldórsdóttir
Gunnar Jökull Ágústsson
Hafdís Erla Gunnarsdóttir
Hafþór Sigurðarson
Heiðrún Birta Sveinsdóttir
Helga Húnfjörð Jósepsdóttir
Helga Brá Þórðardóttir
Herdís Eva Hermannsdóttir
Hilmar Freyr Friðgeirsson
Hjalti Reykdal Snorrason
Hjördís Tinna Pálmadóttir Hólmfríður Ísold Steinþórsdóttir
Hörður Ingi Gunnarsson
Ingi Pétursson
Ívan Árni Róbertsson Jiayu Jiang
Kara Hlynsdóttir
Kári Brynjarsson Kristbjörg María Gunnarsdóttir
Kristján Bjarki Halldórsson
Kristrún Ingunn S.Sveinsdóttir
Laufey Halla Atladóttir
Luis Gísli Rabelo
Magnús Þór Sigurðarson
Margrét Olsen
Ólafur Cesarsson
Sigrún Júlía Finnsdóttir
Sigrún Erla Svansdóttir
Sigurður Bjarni Benediktsson
Sigurður Karlsson
Sóley Sif Helgadóttir
Sædís Karolina Þóroddsdóttir
Telma Sigþrúður Guðbjarnadóttir
Telma Jóhannesdóttir
Urður Helga Gísladóttir
Viktor Ingi Ágústsson
Vífill Ari Hróðmarsson
Ylfa Dögg Ástþórsdóttir
Þorgerður Einarsdóttir
Þorsteinn Ívar Albertsson
Þorvaldur Ingi Elvarsson
Þórður Björgvin Þórðarson
Aðalsteinn Dalmann Gylfason
Alexander Jóhannsson
Alma Glóð Kristbergsdóttir
Anita Rut Kristjánsdóttir
Atli Magnús Gíslason
Ásta Evlalía Hrafnkelsdóttir
Bjarni Hörpuson Þrastarson Bryndís Högna Ingunnard.Oddsd. Brynhildur Kristín Ásgeirsdóttir
Dagný Ásgeirsdóttir
Dagur Darri Sveinsson
Dagur Friðrik Kristjánsson
Daníel Alexander Pálsson
Elín Dröfn Einarsdóttir
Elín Metta Jensen
Elsa Jónsdóttir
Eygló Káradóttir
Fannar Bollason
Freyþór Össurarson
Annað ár
Gizur Sigfússon
Guðrún Ólafsdóttir
Hafsteinn Örn Guðjónsson
Haraldur Jóhann Hannesson
Heiðrún Ósk Reynisdóttir
Héðinn Össur Böðvarsson
Hildur Ólafsdóttir
Hugrún Lilja Ragnarsdóttir
Hörður Tryggvi Bragason
Ísold Norðfjörð
Jóhanna Guðrún Bergþórsdóttir
Jónína Rún Ragnarsdóttir
Jökull Sigurðarson
Katrín Kristinsdóttir
Klara Briem
Kolfinna Gautadóttir
Kristján Veigar Kristjánsson
Leon Arnar Heitmann
Líney Ragna Ólafsdóttir
Margrét Kristín Kristjánsdóttir
Nanna Sveinsdóttir
Ólafur Jens Pétursson
Ólafur Werner Ólafsson
Ragna Kristín Guðbrandsdóttir
Sara Margrét Daðadóttir
Selma Rún Bjarnadóttir Sigríður Margrét Þorbergsdóttir Unnur Lára Hjálmarsdóttir
Valdís Halla Friðjónsdóttir
Vigdís Ólafsdóttir
Þóra Silja Hallsdóttir Þóra Óskarsdóttir
Þórbergur Atli Þórsson Þórhallur Elí Gunnarsson
Aðalbjörg Ýr Sigurbergsdóttir
Alexandra Ásgeirsdóttir
Anna Rún Arnfríðardóttir
Anna Hjördís Gretarsdóttir
Anna María Sigurðardóttir
Arna Ýr Karelsdóttir
Arnar Einarsson
Ágúst Kolbeinn Sigurlaugsson
Árni Steinn Steinþórsson
Daníel Arnar Þorsteinsson
Daníel Óli Ólafsson
Einar Daði Lárusson
Elín Birta Pálsdóttir
Emil Sigurðarson
Anna Lilja Ægisdóttir
Auður Gunnarsdóttir
Bjarndís Sjöfn Blandon
Bjarni Lúðvíksson
Bryndís Björk Bergþórsdóttir
Dagbjört Aðalsteinsdóttir
Daníel Hrafn Magnússon
Edda Rún Gunnarsdóttir
Edda Lárusdóttir
Eir Andradóttir
Alexander Sigurðsson
Alexandra Aldís Heimisdóttir
Arna Kristín Andrésdóttir
Ármann Jónsson
Árni Arnarson
Ásdís Björk Gunnarsdóttir
Ásdís Kristjánsdóttir
Berglind Gunnarsdóttir
Birgitta Ólafsdóttir
Bryndís Björnsdóttir
Brynjar Guðlaugsson
Daníel Kristinn Hilmarsson
Daníel Geir Karlsson
Aðalheiður Elín Lárusdóttir
Alda Kristín Guðbjörnsdóttir
Andrea Björg Jónsdóttir
Arna Ýr Guðnadóttir
Arnar Snær Ágústsson
Árný Jóhannesdóttir
Ásdís Hrönn Sigurðardóttir
Ásdís Sveinsdóttir
Áslaug Dís Bergsdóttir
Ásta Guðrún Sighvatsdóttir
Berta Guðrún Ólafsdóttir
Birna Brynjarsdóttir
Birta Bæringsdóttir
Erla Sigríður Sigurðardóttir
Eygló Dögg Ólafsdóttir
Gyða Jóhannsdóttir
Halla Kristjánsdóttir
Hákon Örn Grímsson
Helga Katrín Jónsdóttir
Helga Þórsdóttir
Hera Björg Jörgensdóttir
Hilmir Gestsson
Hjördís Ásta Guðmundsdóttir
Ingunn Haraldsdóttir
Jóhannes Gauti Óttarsson
Jón Gunnar Kristjónsson
Karen Sól Sævarsdóttir
Katrín Hrefna Demian
Katrín Júníana Lárusdóttir
Kjartan Helgason
Krister Blær Jónsson
Magnea Guðríður Frandsen
Magnús Ingvi Magnússon
María Gyða Pétursdóttir
Marína Rós Levy
Nikulás Jónsson
Ólafur Hreiðar Ólafsson
Rakel Ástrós Heiðarsdóttir Sif Snorradóttir
Sigrún Harpa Stefánsdóttir Snædís Ólafsdóttir
Elva Kristín Valdimarsdóttir
Erla Gestsdóttir
Erla Liu Ting Gunnarsdóttir
Gissur Atli Sigurðarson
Guðrún Svanlaug Andersen
Guðrún Karlsdóttir
Halldór Bjarki Ólafsson
Hlíf Samúelsdóttir
Jóhann Lund Hauksson
Jóhann Þór Jóhannesson
Jóhann Ragnarsson
Jóhannes Aron Andrésson
Jón Tómas Jónsson
Jón Erlingur Stefánsson
Júlía Björg Kristbjörnsdóttir
Karólína Hansen
Kristín Haraldsdóttir
María Rós Gústavsdóttir
Oddný Brattberg Gunnarsdóttir
Rakel Hekla Sigurðardóttir
Davíð Orri Guðmundsson
Einar Friðriksson
Eir Starradóttir
Erla Rut Rögnvaldsdóttir
Finna Pálmadóttir
Fjóla Ósk Þórarinsdóttir
Gísli Gíslason
Guðrún Kristjánsdóttir
Gyða Katrín Guðnadóttir
Hafþór Ingi Ragnarsson
Hekla Sigurðardóttir
Helena Xiang Jóhannsdóttir
Helga Líf Káradóttir
Herdís Hergeirsdóttir Hlín Þórhallsdóttir
Hulda Hrund Björnsdóttir Hrafn Sævarsson Jóhannes Davíð Purkhús
Jón Karl Axelsson Njarðvík Katrín Birgisdóttir
Lilja Dögg Gísladóttir
Oddný Rún Karlsdóttir Ólöf Ása Guðjónsdóttir
Ragna Sigurðardóttir Rósa Harðardóttir Sigrún Jónsdóttir
Dóra Sigurbjörg Guðmundsdóttir
Eggert Ólafur Árnason
Einar Bragi Árnason
Elísabet Daðadóttir
Ellen María Gunnarsdóttir
Elva Rut Sigurðardóttir
Erla Þórisdóttir
Gísli Þór Axelsson
Guðrún Margrét Viðarsdóttir
Gústav Arnar Davíðsson
Halldór Arnar Guðmundsson
Helga Margrét Helgadóttir
Helga Margrét Þorsteinsdóttir
Snædís Inga Rúnarsdóttir
Sóley Isabelle Heenen
Stefanía Ásta Davíðsdóttir
Stefán Júlíus Aðalsteinsson
Stefán Már Jónsson
Sunna Rún Heiðarsdóttir
Valgeir Steinn Runólfsson
Viktoría Helga Johnsen
Þorsteinn Markússon
Þóra Hlín Þórisdóttir
Þórður Líndal Þórsson
Hjördís Ýr Bogadóttir
Hrafn Hlíðdal Þorvaldsson
Hrafnhildur Bjarnadóttir
Hróðmar Helgi Helgason
Hugrún Þórbergsdóttir
Ívar Örn Clausen
Jóhanna Dröfn Stefánsdóttir
Kristín Óskarsdóttir
Margrét Arna Viktorsdóttir
Ólafur Orri Sturluson
Rebekka Rós Tryggvadóttir
Sara Margrét Guðnýjardóttir
Signý Rut Kristjánsdóttir
Rebekka Lísa Þórhallsdóttir
Sigríður Óladóttir
Stefanía Katrín J.Finnsdóttir
Sunna Lu Xi Gunnarsdóttir
Teitur Ari Theodórsson
Thelma Kristinsdóttir
Tómas Viðar Sverrisson
Unnur Mjöll Harðardóttir
Sigurður Ingi Magnússon Sólveig Bjarnadóttir
Stefán Broddi Daníelsson
Stefán Már Thorarensen
Stella Sigríður Vilhjálmsdóttir Sveinbjörn Hávarsson
Sylvía Kristín Stefánsdóttir Tryggvi Ófeigsson
Valdimar Bersi Kristjánsson
Viktoría Mjöll Snorradóttir Þorvaldur Bollason
Þórdís Ylfa Viðarsdóttir Þórey Bergsdóttir
Sigríður Þóra Birgisdóttir Silja Ægisdóttir
Stefán Orri Ragnarsson
Stella Rún Guðmundsdóttir
Sævar Þór Vignisson
Unnar Óli Ólafsson
Þorkell Einarsson
Þorsteinn Björnsson
Þórdís Þorkelsdóttir
Ægir Eyþórsson
Vissir þú að Landspítalinn er ekki bara sjúkrastofnun heldur líka listasafn? Á hverjum gangi, hverri deild og í hverjum krók og kima leynast málverk bæði eftir þjóðþekkta listamenn og upprennandi listaspírur. Flest verkanna eru málverk en einnig má finna höggmyndir,vefnað og sýningaskápa með ýmsum misverðmætum gripum.
Eins og við vitum er fátt mikilvægara í læknisfræði en að vera eftirtektarsamur og muna eftir smáatriðum.Spurningin er því: hversu vel tekur þú eftir umhverfi þínu þegar þú gengur um ganga spítalans og Læknagarðs? Ertu alltaf með nefið ofan í símanum, dagdreymir um aðgerðir eða flettir í gegnum Handbók lyflækninga? Eða ertu vakandi fyrir umhverfi þínu og allri þeirri fallegu list sem umkringir þig daglega? Dokar þú kannski við á leiðinni í matsalinn til þess að anda að þér akrýl lyktinni og veltir fyrir þér dýpri merkingu listaverkanna?
Með þessu prófi geturðu sannreynt hversu vel þú tekur eftir því umhverfi sem þú eyðir stærstum hluta lífs þíns í. Niðurstaðan mun án efa segja til um hversu góður læknir þú verður.
Myndunum er raðað upp í erfiðleikastig og markmiðið er að þú reynir að átta þig á hvar þú hefur rekist á listaverkin á förnum vegi. Svörin leynast svo á bls. 121.







































Sigrún Jónsdóttir
Fimmta árs læknanemi 2019-2020
Þórdís Ylfa Viðarsdóttir
Fimmta árs læknanemi 2019-2020
Spurningin sem er á allra vörum: „Eru bara konur í læknisfræði í dag?” Þegar við hófum verklegt nám við læknadeild heyrðum við þessa spurningu á einhverju formi á hverjum einasta degi. Allt frá góðlátlegum athugasemdum upp í mikla reiði og ótta yfir breytingunum. Fyrstu dagana kipptum við stelpurnar okkur ekki mikið upp við þetta en eftir því sem vikurnar liðu fór þetta sífellt meira í taugarnar á okkur, meira að segja kurteislegu spurningarnar um kynjahlutfallið í bekknum. Við fórum að spyrja okkur: Af hverju kemur þetta fólki svona mikið á óvart?
Af hverju tekur það svona mikið eftir þessu?
Af hverju þessi ótti við síhækkandi hlutfall kvenna í læknisfræði?
En hlutfall kvenna við deildina hefur ekki farið síhækkandi. Kynjahlutfall nemenda í læknisfræði við Háskóla Íslands hefur nær staðið í stað síðan 2002 eða síðastliðin 18 ár. Um 60% konur og 40% karlar. Ætla mætti að starfsfólk Landspítalans og sjúklingar væru orðin vön breyttri samsetningu nemendahópsins. Hvað ætli skýri þessa hægu breytingu á hugsunarhætti? Á þessum sama tíma, eða síðastliðin tuttugu ár, hefur umhverfi okkar tekið fjölmörgum breytingum og tækninni fleygt fram, jafnt í okkar daglega lífi og innan læknisfræðinnar. Google varð til að mynda stofnað árið 1998 og eflaust fáir læknanemar sem gætu ímyndað sér lífið án þess að hafa allar upplýsingar heimsins í vasanum. Við höfum aðlagað okkur að þessum breytingum á stuttum tíma en hátt hlutfall kvenna í læknisfræði virðist enn æpa á fólk sem eitthvað óvenjulegt og nýstárlegt.
Áhugavert er að líta yfir þróun kynjahlutfalls meðal læknanema síðustu þrjá áratugi. Eins og fram hefur komið hafa konur verið um 60% stúdenta og karlar um 40% síðastliðin 18 ár. Fyrir þann tíma var þessu öfugt farið og urðu skilin ansi snörp frá því að karlar voru í meirihluta yfir í það að konur urðu að meirihluta. Á um fjórum árum varð breyting sem höfundum þykir ansi áhugaverð. Eflaust eru margir samverkandi þættir að baki breytts kynjahlutfalls en gaman getur verið að velta fyrir sér hvort einn þáttur hafi haft meiri áhrif en annar. Til að mynda mætti velta fyrir sér hvort sterkar og valdeflandi fyrirmyndir hafi spilað inn í. Flestar þeirra kvenna sem hófu nám um miðjan tíunda áratuginn fengu að sjá fyrsta kvenforsetann kjörinn og þekktu varla annað fram á fullorðinsár. Þessi kynslóð kvenna ólst upp við þá hugmynd að konur gætu unnið við hvað sem þær vildu. Aukin
réttindi kvenna samhliða hugarfarsbreytingu í samfélaginu gætu skýrt aukinn fjölda kvenna í læknanámi en útskýra kannski ekki alveg þessa kúvendingu á kynjahlutföllum um aldamótin né heldur hvers vegna þau hafa haldist eins síðan.
Þessi umsnúningur á kynjahlutföllum sést þó ekki meðal kennara við læknadeild. Karlar eru þar í meirihluta en hlutföllin hafa jafnast allmikið undanfarin ár. Þrátt fyrir að meiri hluti kennara okkar séu karlar hefur sú staðreynd ekki komið okkur nemunum sérstaklega á óvart. Það má velta fyrir sér af hverju kynjahlutfall nemenda hefur vakið svona mikla athygli á meðal lækna,sérstaklega þegar litið er til þess að sama hlutfall er þeirra á meðal, nema í öfugri mynd. Af hverju er fólk ekki að spyrja sig: „Eru bara karlar í læknadeild?”
Ætli það skýrist ekki að hluta til af því að í áranna rás hefur verkaskipting heilbrigðisstarfsfólksveriðskýr.Sögulegaogmenningarlega hafa starfsheitin læknir og hjúkrunarfræðingur verið svo fast tengd sitthvoru kyninu að það er hægara sagt en gert að slíta tengslin. Kynjahlutverkin eru rótgróin og merki gamalla tíma má enn sjá á göngum spítalans. Þá meinum við ekki aðeins að þau rölti um spítalann í formi eldri manns í læknasloppi með síðum ermum, heldur í hugsunarhætti sem virðist seint ætla að breytast. Til að mynda er það ekki svo sjaldgæft að runa af kvenkyns læknum þrammi inn á stofu sjúklings snemma morguns, kynni sig og ræði við sjúklinginn um áætlun dagsins, þegar hann loks spyr: „Hvenær kemur svo læknirinn?” Bekkjarbræður okkar hafa einnig haft orð á því að þegar þeir ganga stofugang með kvenkyns lækni beini sjúklingar frekar spurningum til þeirra, karlkyns nemanna, en læknanna sjálfra. Ætla mætti að þessi hugsunarháttur væri viðvarandi vegna þess að langflestir sjúklinganna eru eldri einstaklingar sem hafa varla þekkt annað en staðalmyndina um hinn alvitra, virðulega, eldri mann með hlustunarpípu. Auk þess er stór hluti sérfræðilækna á virðulegum aldri og hafa lært og starfað við annan tíðaranda.Velta má fyrir sér ýmsum ástæðum en í lok dags er staðreyndin einfaldlega sú að tíðarandinn er nú annar. Árið 2020 er Ísland í efsta sæti á lista Alþjóðaefnahagsráðsins (World Economic Forum)umkynjajafnréttioghefurveriðþað11 ár í röð.1 Það er því merkilegt að kynjahlutfall nemenda í læknisfræði njóti enn svo mikillar athygli, mörgum árum eftir að raunverulega breytingin átti sér stað.
Læknastéttin hefur þó óneitanlega tekið miklum breytingum á síðustu áratugum eins og samfélagið sem hún er hluti af. Framfaraskref hafa verið tekin til þess að bæta vinnuumhverfi lækna með tilliti til jafnréttissjónarmiða samhliða fjölgun kvenlækna.Þetta er þó enn krefjandi umhverfi,sérstaklega fyrir læknanema sem eru að stíga sín fyrstu skref í klíník. Í þessu nýja umhverfi er auðvelt að líða eins og litlu, óreyndu peði. Í þokkabót er í læknisfræði lögð talsverð áhersla á frumkvæði og dugnað. Á erilsömum dögum er nauðsynlegt að hafa sig í frammi til þess að gleymast ekki og tryggja að lærdómstækifæri nýtist.Þaðhafakomiðtímarþarsemhöfundar
hafa velt fyrir sér:„Hafa konur sömu tækifæri og karlar þegar kemur að lærdómstækifærum á spítalanum?” Erfitt er að svara fyrrnefndri spurningu hispurslaust játandi. Bæði er það okkar reynsla að við stelpurnar látum almennt minnaíokkurheyrasemgeturorðiðtilþessað við missum af tækifærum og svo að þegar við biðjum um tækifæri fáum við frekar höfnun.
Eftir mörg samtöl við nokkra bekkjarbræður okkar höfum við komist að því að þeir virðast oft komast fyrr heim úr verknámi og síður festast í deildarvinnu. Það kom okkur mjög á óvart því við, í okkar örvæntingarfullu tilraunum til að sýna frumkvæði og biðja um námstækifæri, höfðum hangið langtímum saman á spítalanum til að ganga í augun á deildarlæknum og misst svefn yfir að hafa mögulega fallið í áliti hjá sérfræðingi. Þörfin fyrir að sanna sig virtist einfaldlega ekki vera jafn mikil meðal þeirra og margra bekkjarsystranna. Velta mætti fyrir sér hvort þörfin fyrir að sanna sig komi innan frá eða hvort við stelpurnar þurfum einfaldlega að gera meira til að fá sama gæðastimpil. Kannski urðum við fyrir of miklum áhrifum af fyrirmyndum okkar í æsku og fetum í fótspor hinnar bráðgáfuðu og samviskusömu HermioneGrangersemalltaffylgirreglumen fellur þó í skugga hins útvalda Harry Potters. Nei, því miður er það ekki bara tilfinning að konur þurfi að gera meira til að ná jafn langt og karlkyns kollegar þeirra. Ein nýleg rannsókn sýndi að tilvísunum frá læknum til kvenkyns skurðlækna fækkar töluvert eftir slæma útkomu í aðgerð á meðan þeim fækkar lítið eða jafnvel ekkert eftir slæma útkomu í samskonar aðgerðum hjá karlkyns skurðlæknum. Ekki nóg með það heldur fækkar tilvísunum frá lækni til allra kvenkyns skurðlækna eftir slæma útkomu hjá einum kvenkyns skurðlækni á meðan slæm útkoma eins karlkyns skurðlæknis hefur ekki áhrif á tilvísanir á aðra karlkyns skurðlækna.2
Þegar kennari í fyrirlestri varpar fram spurningu má einnig sjá hvernig stelpurnar hvísla svarið sín á milli og kannski réttir einhver upp hönd en svarið kemur nánast alltaf með kalli frá einhverjum af bekkjarbræðrunum. Vanmeta stelpur í læknadeild þekkingu sína eða ofmeta strákar sína þekkingu sem veldur því að þeir fá fleiri tækifæri? Í gegnum tíðina hafa rannsóknir bent til þess að munur á
einkunnum milli kynja eykst ef dregið er frá fyrir röng svör í krossaprófum.3,4 Konur sleppa því frekar að svara ef dregið er niður fyrir rangt svar og það kemur þá niður á einkunn. Það virðist vera sem konur treysti þekkingu sinni síður og taki færri áhættur. Í flestum prófum í læknanáminu við Háskóla Íslands er dregið frá fyrir röng svör. Það er ekki gert í inntökuprófinu í læknisfræði.
Saga íslenskra kvenna í læknisfræði er meira en 100 ára gömul. Brautryðjandinn Kristín Ólafsdóttir var fyrsta konan til að útskrifast sem læknir á Íslandi en það var árið 1917. Hún var jafnframt fyrsta konan til þess að útskrifast úr Háskóla Íslands.Fyrsti kvenkyns prófessor Háskóla Íslands var einnig við læknadeild en það var Margrét Guðnadóttir. Konur í læknadeild voru því í fararbroddi þegar kemur að menntun kvenna á Íslandi og framgangi innan fræðasamfélagsins. Miðað við þetta forskot á aðrar greinar mætti ætla að læknasamfélagiðværiífararbroddihvaðvarðar jafnrétti kynjanna og framsækið hugarfar. Þvert á móti er kynferðisleg áreitni álitin vera sérstaklega viðvarandi vandamál á sviði læknisfræðinnar og jafnvel meira vandamál en á öðrum sviðum vísinda.5 #Metoo hreyfingin varpaði ljósi á þá samfélagslegu meinsemd sem kynferðisleg og/eða kynbundin áreitni og/eða ofbeldi er og tóku konur innan læknastéttarinnar virkan þátt í þeirri umræðu. Þegar kemur að málefnum er varða jafnrétti kynjanna er af ótal mörgu að taka.Tína mætti saman efni fyrir óteljandi greinar um áreitni bæði frá samstarfsfólki og sjúklingum, stöðuog launahækkanir,barneignir,kvenlíkamann í læknavísindum og svo mætti lengi telja. Við látum hins vegar hér við sitja. Á síðustu 100 árum hefur mikið unnist en betur má ef duga skal og breyting verður ekki nema með opinni umræðu.ÞóttÍslandhafifengiðheiðurstitilinn jafnréttisparadís er ekki þar með sagt að allri baráttu sé lokið.Í þeirri baráttu verðum við öll að leggja hönd á plóg,óháð kyni.Ekki spyrja: „Eru bara konur í læknisfræði?“ ef þú ert ekki til í að taka umræðuna alla leið. Hættum að leggja áherslu á veru kvenna í læknisfræði og bjóðum þær frekar velkomnar í klíníkina.
Kærar þakkir til skrifstofu læknadeildar fyrir að taka saman gögn um kynjahlutfall nemenda í læknisfræði og kynjahlutfall kennara við læknadeild.
Heimildir:
1. Global Gender Gap Report 2020, 2019.
2. Sarsons, Heather. “Interpreting Signals in the Labor Market: Evidence from Medical Referrals”. Working Paper, Harvard University, 2017.
3. Bathiga, Katherine. Gender Differences in Willingness to Guess. Management Science 60, nr. 2 (2013): 4-7. doi: 10.1287/mnsc.2013.1776.
4. Coffman, Katherine B., Klinowski, David. “The Impact of Penalties for Wrong Answers on the Gender Gap in Test Scores”. Working Paper, Harvard University, 2018.
5. Choo, Esther K., Byington, Carrie L., Johnson, Niva-Lubin, Jagsi, Reshma. “From #MeToo to #TimesUp in health care: can a culture of accountability end inequity and harassment?”. The Lancet 393 (2019): 499-502. doi: 10.1016/S0140-6736(19)30251-X.

Ólöf Sara Árnadóttir
Bæklunar- og handarskurðlæknir Landspítala og formaður samskipta- og jafnréttisnefndar Læknafélags Íslands
Tíðni áreitni er hærri í heilbrigðisgeiranum en í mörgum öðrum opinberum geirum, en gerendur geta verið bæði samstarfsmenn,yfirmenn og skjólstæðingar. Möguleg skýring á hærri tíðni er að valdaójafnvægið og stigveldið er sterkara innan heilbrigðisgeirans. Önnur skýring er að heilbrigðisstarfsfólk starfar við aðstæður þar sem er mikið álag, oft seint á kvöldin þegar gangar eru tómir - kjörið umhverfi fyrir áreitni.1 Hugsanleg skýring á tíðni kynjamismununar og áreitni á Íslandi er hversu fáir vinnustaðir eru fyrir lækna og störf innan hverrar sérgreinar fá. Einstaklingurinn óttast neikvæð áhrif á starfsþróun, þorir ekki að rugga bátnum og mótmæla.

Hvaða áhrif hefur kynferðisleg áreitni og kynjamismunun á heilbrigðisþjónustu? Hver ber ábyrgðina og hver er lykillinn að lausn vandans? Getum við dregið einhvern lærdóm af #MeToo byltingunni?
Kynjamismunun (sexism) og kynferðisleg áreitni snýst ekki alltaf um eitthvað kynferðislegt, heldur oft um það að sýna hver hefur valdið með því að niðurlægja með orðum eða hegðun. Kynjamismunun er skilgreind sem fordómar eða mismunun sem byggist á kyni eða kynvitund einstaklingsins. Kynjamismunun getur beinst gegn hvaða einstaklingi sem er, en oftast gegn konum. Kynjamismunun hefur verið tengd við staðalímyndir og ákveðin kynjahlutverk og getur falið í sér þá trú að eitt kyn hafi í eðli sínu yfirburði yfir hitt. Kynbundin mismunun er sérstaklega skilgreind með tilliti til vinnustaða, en mismununin byggist þar á siðum og venjum samfélagsins. Öfgarnar í kynjamismunun birtast sem kynferðisleg áreitni og kynferðisofbeldi.2
Kynferðislegáreitnierlýðheilsuvandamál,sem hefur áhrif á bæði líkamlega og andlega heilsu þess sem fyrir henni verður. Kynferðisleg áreitni og ofbeldi geta haft alvarlegar afleið-
ingar, þar með talið þunglyndi, kvíða og áfallastreituröskun, með hættu á langvarandi veikindum. Ábyrgðin er skýr, en í 22. grein jafnréttislaga segir að atvinnurekendur og yfirmenn stofnana og félagasamtaka skulu gera sérstakar ráðstafanir til að koma í veg fyrir að starfsfólk, nemar og skjólstæðingar, verði fyrir kynbundnu ofbeldi, kynbundinni áreitni eða kynferðislegri áreitni á vinnustað, stofnun,í félagsstarfi eða skólum.
Rannsóknfráþvííjúní2018umkynferðislega áreitni í læknisfræði á vegum National Academies of Sciences, engineering and medicine sýndi að tvöfalt fleiri læknanemar urðu fyrir kynferðislegri áreitni miðað við aðrar raungreinar. Næstum helmingur allra kvenkyns læknanema hafði orðið fyrir áreitni, annaðhvort í læknadeild eða starfsnámi. Einungis 21% læknanemanna, sem urðu fyrir áreitni eða annarri niðurlægjandi hegðun, tilkynntu atvikið til viðeigandi aðila. Ástæðurnar fyrir því að þær tilkynntu ekki atvikin voru meðal annars: „Ég hélt ekki að neitt yrði gert í þessu“ (37%), „Atvikið virtist ekki nógu mikilvægt til að tilkynna “ (57%), „Ótti við refsingu“ (28%) og „Ég vissi ekki hvað ég átti að gera“ (9%).1

Í könnun um líðan og starfsaðstæður íslenskra lækna, sem Læknafélag Íslands lét gera í samstarfi við Forvarnir í október 2018, sjást svipaðar tölur. Um 7% kvenkyns lækna höfðu orðið fyrir kynferðislegri áreitni við vinnu síðastliðna þrjá mánuði og tæplega helmingur (47%) einhvern tíma á starfsævinni. Sambærilegar tölur hjá körlum voru 1% og 13%. Könnunin náði til allra lækna, semskráðireruíLæknafélagÍslandsogbárust svör frá 728 læknum eða ríflega helmingi allra lækna á Íslandi.3
Af tölunum að dæma virðist sem í starfsumhverfi lækna og læknanema séu fjölmargir gerendur, en það er nú líklega ekki rétt. Líklegri skýring er að þar séu fáeinir einstaklingar sem brjóta af sér og fjöldi fólks sem er meðvirkt – samstarfsfólk sem verður vitni að áreitni en grípur ekki inn í. Þetta skapar vinnustaðamenningu þar sem kynferðisleg áreitni er látin viðgangast. Yfirmenn þurfa að taka skýra afstöðu gegn kynferðislegri áreitni, sem felur í sér viðeigandi afleiðingar fyrir gerendur. Umburðarlyndi stjórnenda er einmitt einn helsti forspárþáttur um algengi kynferðislegrar áreitni á vinnustað.1
Lítið er af rannsóknum um gerendur og kynferðislega áreitni. The New York Times gerði könnun árið 2017 í samstarfi við fræðimenn þar sem 615 karlar í fullu starfi voru spurðir um hegðun sína á vinnustað. Algengasta óæskilega hegðunin var áreitni, en það felur í sér að segja grófa brandara eða sögur og deila óviðeigandi myndböndum á vinnustað, en um 25% karlanna sögðust hafa gert að minnsta kosti eitt af þessu. Óæskileg kynferðisleg athygli eins og að snerta, gera athugasemdir við líkama einhvers eða bjóða samstarfsfólki á stefnumót eftir að hafa fengið neitun - um 10%.Sjaldgæfast var kynferðisleg þvingun, sem felur í sér að þrýsta á fólk til kynferðislegra athafna með því að bjóða umbun eða hóta hefndum, þó voru það um tvö prósent karlanna sem viðurkenndu að hafa gert slíkt nýlega.4
Hvað getum við gert til að breyta vinnustaðamenningunni?
Fræðslaumkynferðislegaáreitnisemeinblínir á þolendur og gerendur virðist ekki virka og getur í versta falli haft neikvæðar afleiðingar. Ein af neikvæðu afleiðingum #MeToo byltingarinnar er sú að sumir karlar forðast aðstæður þar sem þeir eru einir með konum af hræðslu við að vera sakaðir um áreitni. Þetta getur haft mjög alvarlegar afleiðingar fyrir starfsþróun kvenkyns lækna, þar með talið læknanema. Rannsóknir sýna að kynferðisleg áreitni er líklegri til að eiga sér stað þar sem kvenkyns yfirmenn skortir og það að efla konur til ábyrgðarstarfa hefur reynst árangursrík aðgerð gegn áreitni á vinnustað. Flestir yfirlæknar og kennarar í læknadeild eru karlar og tölur frá Bandaríkjunum sýna að einungis um 16% forsetar læknadeilda eru konur og um 25% prófessorar.5
Að efla áhorfandann og hvetja til aðgerða hefur einnig reynst vel. Ekki er þó mælt með að grípa inn í meðan á atvikinu stendur, þar sem hætta er á að setja þolandann í óþægilega stöðu. Áhorfandinn getur rætt við gerandann síðar með því að spyrja spurninga í stað þess að ráðast á viðkomandi: „Gerir þú þér grein fyrir hvernig þessar samræður komu út fyrir þig?” Einnig er mælt með því að tala opinskátt um óviðeigandi hegðun, eins og að spyrja samstarfsmenn: „Tókstu eftir þessu? Er ég einn/ein um að sjá atvikið í þessu ljósi?” Mikilvægastur er þó stuðningur við þolendur, en þolendum finnst þeir oft einir og kenna sjálfum sér um. Áhorfandinn veit oft ekki hvort þolandi upplifir samskiptin í lagi eða ekki, en hægt er að segja: „Ég sá það sem gerðist. Fannst þér þetta í lagi?” Ef ekki,mætti bjóðast til að fara með þolanda til næsta yfirmanns eða tilkynna atvikið á viðeigandi hátt.6

#MeToo byltingin hefur þegar haft jákvæð, valdeflandi áhrif hjá íslenskum konum í læknastétt, sem hafa mótmælt kynjamismunun, óæskilegri hegðun og orðum. Breyting á ómenningunni verður þó ekki án þátttöku karlkyns læknanema, almennra lækna og sérfræðinga. Við skulum ekki falla í gryfju „hvað með isma” (what about ism), en það er notað til að gagnrýna, skipta um umræðuefni eða til að koma ásökunum frá. Já,vissulega áreita konur líka og vissulega eru aðrir minnihlutahópar í mun verri stöðu en læknar, t.d. konur af erlendum uppruna sem glíma við fordóma og mismunun út frá stöðu, þjóðerni, kynþætti og kyni. Verum sammála um markmiðið - sem er góð vinnustaðamenning og jafnrétti kynjanna.
Heimildir:
1. National Academies of Sciences, Engineering, and Medicine. 2018. Sexual Harassment of Women: Climate, Culture, and Consequences in Academic Sciences, Engineering, and Medicine. Washington, DC: The National Academies Press. https://doi. org/10.17226/24994
2. Sexism (Internet) 2020 (niðurhal 20. febrúar 2020). https://en.wikipedia.org/wiki/Sexism
3. “Íslenski læknirinn” Könnun á líðan og starfsaðstæðum íslenskra lækna. Stjórn Læknafélags Íslands og Ólafur Þór Ævarsson dr. med. geðlæknir Forvarnir 2018-2019.
4. We Asked 615 Men About How They Conduct Themselves at Work. The New York Times: Dec. 28, 2017. https://nyti. ms/2E3kKAd
5. Men’s fear of mentoring in the #MeToo era. What’s at stake for Academic Medicine? Dec. 6, 2018. N Engl J Med 2018; 379:22702274. https://www.nejm.org/doi/10.1056/ NEJMms1805743
6. Sexual harassment training doesn´t work. But some things do. The New York Times: De. 11, 2017. https://nyti.ms/2kTud85




















Égdrekk ekkikaffi 26,3%
Þessahóflegu 12bolla
Vægtóhóflega 35bolla
Égdrekkalltþað kaffisemégkemstí
37,6%
27,8%
8,2%
63% Ábíl
15% Ístrætó
13% Gangandi
6% Hjólandi 4% Égmætialdreiískólann
MjögalvarlegtÉgerhandvissumað einkennimunidragamigtildauðaenég eríafneitun
AlvarlegtÉgheffariðtilsérfræðilæknis írannsóknirvegnaeinkennaeftiraðég byrjaðiílæknisfræði
MeðalalvarlegtÉgheffariðmánaðarlegatilheimilislæknissíðanégbyrjaði ílæknisfræði
MiltÉgleiðihjámérölleinkenni,hvort semþauerualvarlegeðaekki
Meðsamviskubiti
Éghefekkitímatilað horfaásjónvarp
Éghorfibaraálæknaþættiþvíþáerégí rauninniaðlæra Átvöföldumhraðatil þessaðgetakomistfyrr aðlæra
Fimmta,égelskaaðbrjótastinn 11,9%
Fjórða,égermikillvísindamaðurímér 4,7%
Þriðja,þaðersvogamanífyrirlestrum 20,7%
Önnur,égvildiaðégværitannlæknir 2,1%
Fyrsta,égelskaaðborðaogspjalla viðHafdísi 60,6%
HVAÐA ÁHUGAMÁL ÁTTU ÞÉR UTAN LÆKNISFRÆÐINNAR?
Eruekkiallirísinus? –KarlAndersen
Krakkar,eruðþiðmeð? –TómasGuð
Allterónæmisfræði –ÁsgeirHaralds
Ibipus,ebievacua –SigurðurGuðmunds
Patchclamp! –ÞórEysteins
Aldrei,eralltaf meðvaranná 25%
Éghefekkihætt méríhvítarbuxur
Óteljandi sinnum
HVER
Árshátíðin–égelskaaðklæðamigupp ogfaraíbrúnkusprautun
Vísó–afsökuntilþessaðdrekkaallar helgar
Égferekki áblæðingar
Skíðaferðin–mérfinnstbestaðblanda samanhreyfinguogáfengisneyslu
Fótboltamótið–drykkja erfyrirsófakartöflur
Nýnemaferðin–égferáhverjuáritil þessaðnánýnemunumferskum
HVERNIG BÍÐUR ÞÚ EFTIR EINKUNNUM?
Églætbekkjarfélaganaumaðlátamigvitaþegar einkunninkemurinn
ÉgkíkidaglegaáUglunaþartileinkunninkemur
ÉgrefreshaUglunaá5mínfrestifrápróflokum
Erégaðfáeinkunnir?
ÉgkíkivikulegaáUgluna 53%
HVENÆR VISSIR ÞÚ AÐ ÞIG LANGAÐI AÐ VERÐA LÆKNIR?
socks, að standa lengi fer svo illa með sogæðakerfið

Allir læknanemar í klínísku námi kannast við að vera beðin um að hringja konsúlt. Dæmigert er að það sé gert á mánudegi þegar maður er nýr á deildinni og þekkir ekki einn einasta sjúkling. Sérfræðingurinn eða deildarlæknirinn lætur þetta hljóma eins og auðvelt verkefni, lítið og löðurmannlegt. Hringja eitt símtal, maður hlýtur nú að ráða við það. Þú sem samviskusamur læknanemi opnar sjúkraskrána hjá viðkomandi, reynir að leggja sem flest á minnið og býrð til texta í huganum sem þú ætlar að þylja upp úr þér þegar ráðgefandi sérfræðingur svarar.
Þú sest niður við símann og slærð inn númerið, hjartslátturinn fer aðeins að hraða á sér. Sérfræðingurinn svarar. Þú þylur upp úr þér á methraða allt sem þú heldur að sé relevant. Áður en þér tekst að koma öllu frá þér spyr sérfræðingurinn þig að einhverju grundvallaratriði, sem þú hefur ekki hugmynd um. Í örvæntingu reynirðu að fletta upp í sjúkraskránni og finna svarið. Einhvern veginn tekst þér að klóra þér fram úr þessu og fá einhverja ráðgjöf. Þú situr þó eftir með mjög sært sjálfsálit og lítur undan næst þegar þú mætir þessum sérfræðingi í mat-
salnum og vonar innilega að hann muni ekki eftir þér og þessu ömurlega konsúlt símtali.
Til þess að koma í veg fyrir svona atvik höfum við haft samband við fjölda sérfræðinga og spurt hvað þeir viljiaðlæknanemarséumeðáhreinu áður en þeir hringja. Gjörið svo vel og njótið þess að slá um ykkur næst þegar þið hringið og munið að nota SBAR!
S Staðan (10 sek)
Hver er að hringja og hvaðan?
Um hvað snýst málið og hvers vegna er haft samband?
B Bakgrunnur (20 sek)Greina frá staðreyndum sem skipta máli og vandamál sett í samhengi
A Athuganir (20 sek)Núverandi ástand og helstu niðurstöður athugana og rannsókna
R Ráðleggingar og samráð (10 sek)Hver er þín tillaga eða ályktun?
„Að hafa skoðað sjúklinginn. Með því að hafa mikilvæg klínísk atriði á hreinu sem geta hjálpað til við greiningu er stór plús. Reyna að mynda sér skoðun á því hvað er að sjúklingnum áður en hringt er í sérfræðinginn. Því að sú spurning getur komið til baka.Vera eins vel undirbúinn og hægt er,það hjálpar ykkur að leysa vandamálið.“
Einar Stefán Björnsson, meltingarlæknir
„Er búið að gera endaþarmsskoðun?“
Elsa Björk Valsdóttir, kviðarholsskurðlæknir
„Ekki byrja á því að segja: Mér var sagt að hringja í þig, ég veit ekkert um þennan sjúkling. Ekki nota orð eins og verkjaður, bjúgaður eða lyfjaður.“
Eiríkur Jónsson, þvagfæraskurðlæknir
„Ef læknanemi hringir og ræðir tilfelli við meinafræðing, hvort sem er til að veita upplýsingar eða að nálgast niðurstöður rannsókna, er gott að viðkomandi sé sem best inni í vandamálinu sem verið er að fást við og skilji hvers vegna verið er að biðja um meinafræðigreiningu. Einnig að læknanemi skilji að það tekur sinn tíma að gefa endanlega frumu- eða vefjagreiningu, bæði vegna tæknimeðhöndlunar sýna sem og nauðsyn á sérlitunum.“
Jón Gunnlaugur Jónasson, meinafræðingur
„Fyrir utan þetta venjulega (aldur, kyn, sýkingareinkenni og teikn) þarf að sníða upplýsingagjöfina eftir vandamálinu. Til dæmis, ef iðrasýklar greinast þá viljum við vita um nýleg ferðalög innanlands og utan; ef jákvæð blóðræktun þá er gott að hafa sýklalyf á hreinu svo við getum metið hvort þarf að breyta þeim. Aðalatriðið er að taka upp
símann og hringja á Sýkla- og veirufræðideild ef nemi er í vafa um sýnatöku, rannsóknarbeiðni, túlkun o.s.frv. Við tökum vel á móti öllum og það eru alltaf læknar á vakt hjá okkur sem geta leiðbeint og frætt.“
Ingibjörg Hilmarsdóttir, sýklafræðingur
„Sögu,skoðun,krea og þvag :) .“
Sunna Snædal, nýrnalæknir
„Alls ekki vera búin að gefa sjúklingi ceftriaxone! En annars er mjög mikilvægt að hafa sýklalyfjasögu, lífsmörk og ræktanir á hreinu. Einnig finnst mér skipta máli að þið vitið hvers vegna einhver er að fá eitthvað sýklalyf, þ.e. greining? Vandamálið er að því miður mjögoftere.t.v.ekkiástæðatilsýklalyfjagjafar og ég lendi oftar í því að stöðva sýklalyf frekar en að hefja eða breikka út meðferð. Less is more!“
Bryndís Sigurðardóttir, smitsjúkdómalæknir
„Niðurstöður súrefnismettunar, blóðgasa og lungnamyndar ef sjúklingurinn er haldinn bráðu ástandi, annars eftir því hvað við á, blóðprufur, myndgreiningar og öndunarmæling.“
Sigríður Ólína Haraldsdóttir, lungnalæknir
„Að þau hafi kynnt sér sjúklinginn og hafi einhverja ákveðna spurningu í huga.“
Ragnar Freyr Ingvarsson, gigtlæknir
„Hafa helstu staðreyndir á hreinu í samtalinu en sérstaklega þó að hafa sjálf/ur skoðað röntgenmyndir og ekki lesa svarið. Þá get ég orðið pirraður.“
Tómas Guðbjartsson, brjóstholsskurðlæknir
„Þegar læknanemi hringir í mig og biður mig um ráð fer ég ekki fram á annað en að hann reyni sitt besta. Að sýnast, eða ekki þora, á ekki við þegar heilsa og líf sjúklings er í veði. Símaráðgjöf er fínt tækifæri til kennslu eins og önnur samskipti við sérfræðinga.Ég hringi oft í aðra sérfræðinga, taugalækna sem aðra, vonandi lifir nemataugin í okkur sem lengst.“
Haukur Hjaltason, taugalæknir
„Hvað finnst þér?“
Karl Andersen, hjartalæknir
„Að spyrja ekki um það sem hann sjálfur veit!“
Halldór Jónsson jr., bæklunarlæknir
„SBAR!! Þekkja sögu skjólstæðingsins og vita hvaða spurningum þú vilt fá svör við. Ef deildarlæknir/sérfræðingur á þínu teymi biður þig að hringja og spyrja um eitthvað sem þú sjálf/ur skilur ekki af hverju, spurðu þá þann lækni betur út í hvaða pælingar eru í gangi. Þannig getur þú sjálf/ur verið búin/n að mynda þér betri skoðun á tilfellinu og dregur meiri lærdóm af konsúltinu.“
Ýr Frisbæk, fæðinga- og kvensjúkdómalæknir
„Allt er ónæmisfræði.“
Ásgeir Haraldsson, barnalæknir
„Hversu lengi hafa útbrotin staðið? Hvernig byrjuðu þau? Hvar eru þau staðsett? Er kláði, sviði eða brunatilfinning í útbrotunum? Hefur sjúklingurinn verið erlendis? Við hvað starfar sjúklingurinn? Fjölskyldusaga um húðsjúkdóma? Hvaða meðferð hefur sjúklingurinn fengið? Hvað telur sjúklingurinn að sé að?“
Bárður Sigurgeirsson, húð- og kynsjúkdómalæknir




















„Langmesta tækifærið fyrir athyglissjúka að koma í útvarps- og sjónvarpsviðtöl þegar faraldrar skjóta upp kollinum eins og gengur og gerist. Mikið drama alltaf, hvort sem um er að ræða svínaflensuna, Ebólu eða COVID-19. Við dýrkum þetta (uhhh,nei,í raun ekki)! En alvarlega svarið er að það er svo gaman að lækna sjúklinga og í minni sérgrein eru oftast miklar líkur á því.Einnig hef ég gífurlega mikinn áhuga á sögu og framförum í HIV sýktum,lyf og þróun og að sinna margvíslegum vandamálum sem koma upp í tengslum við þeirra líf og störf.“
Bryndís Sigurðardóttir, smitsjúkdómalæknir
„Hjartað er ketó,það étur bara fitusýrur,nema það sé svelt.“
Karl Andersen, hjartalæknir
„Af því að hjartað er svo fallegt líffæri og lungun lítið síðri. Það er líka gaman að knúsa hjörtu og breyta þeim brotnu í heil.Án gríns þá er áskorun að vinna með þessi líffæri og aðgerðir á þeim geta verið krefjandi.Á sama tíma eru þau alltaf að koma á óvart,jafnvel eftir áratugi í starfi.“
Tómas Guðbjartsson, brjóstholsskurðlæknir
„Sýkla- og veirufræðin er án efa skemmtilegasta sérgreinin og aldrei verið meira spennandi en einmitt nú. Fræðigreinin er einstök að umfangi því hún fjallar ekki einungis um manninn, eins og nær allar aðrar sérgreinar, heldur um þúsundir annarra lífvera sem hafa sín eigin sérkenni, lífsferla, hýsla og landsvæði. Sýkla- og veirufræðin er því einstaklega "lifandi" sérgrein því að eiginleikar og faraldsfræði sýkla og veira breytast hratt og örar tækniframfarir varpa nýju ljósi á eiginleika þeirra, útbreiðslu og hlutverk í sýkingum. Tæknin gegnir líka æ stærra hlutverki í greiningu smitsjúkdóma á rannsóknastofunni og þá einkum sameindalíffræðin og massagreining.Það er óhætt að segja að sýkla- og veirufræðingar séu stöðugt "á tánum" til að fylgja sýklunum eftir og tækninni til að skoða þá! Klíníska hliðin á sérgreininni er einnig skemmtileg, en hún felur í sér margvíslegar ákvarðanatökur um sýklarannsóknir út frá sjúkratilfellum og samskipti við lækna og aðra heilbrigðisstarfsmenn á klínísku deildunum. Að lokum má nefna vísindarannsóknir, en hin hraða þróun sem á sér stað um þessar mundir skapar frjóan jarðveg fyrir vísindastarfsemi.“
Ingibjörg Hilmarsdóttir, sýklafræðingur
„Af því að krakkarnir eru svo fáránlega skemmtilegir – eða eru einhverjir aðrir sjúklingar sem gefa þér helminginn af tyggjóinu sínu?“
Ásgeir Haraldsson, barnalæknir
„Fjölbreytni,fjölbreytni og fjölbreytni.“
Ófeigur Tryggvi Þorgeirsson, heimilislæknir
„Það hefur engin sérgrein fengið fleiri Nóbelsverðlaun í læknisfræði en ónæmisfræði og sér ekki fyrir endann á því. Einnig er það ákveðinn kostur að ef ég nefni T-frumur eða IL-35 á nafn þá fara heilar flestra í bráða alkul.“
Björn Rúnar Lúðvíksson, klínískur ónæmisfræðingur
„Þaðervelþekktaðgigtarlæknareruhamingjusömustulæknarnir.Viðgigtarlækningar á Íslandi starfar samhentur hópur lækna sem vinna mikið saman. Starfið er skemmtilegt og ákaflega fjölbreytt. Framþróun er geysileg og unnt að hjálpa sjúklingum verulega mikið frá því sem var fyrir tveimur áratugum síðan. Þá er það verðlaunandi að þróa langtíma samband við hóp af sjúklingum sem maður fylgir eftir í gegnum ólíka fasa sjúkdómsferlisins. Þetta gefur starfinu mikla dýpt.“
Ragnar Freyr Ingvarsson, gigtlæknir
„Fjölbreyttir sjúkdómar,góðkynja og illkynja og fjölbreyttur sjúklingahópur, ungir, gamlir og öll kyn.“
Elsa Björk Valsdóttir, kviðarholsskurðlæknir
„Hún er spennandi, krefjandi, hröð, gleðileg, stundum sorgleg, líkamlega og andlega erfið og alveg ótrúlega mögnuð.“
Eva Jónasdóttir, fæðinga- og kvensjúkdómalæknir
„Allar sérgreinar eru mikilvægar. Engin ein sérgrein er betri en önnur. Húð- og kynsjúkdómar eru afskaplega áhugaverð sérgrein.Greinin er blanda af lyf-,skurð-,þvagfæraskurð-,barna- ,krabbameins-,kvensjúkdóma- og öldrunarlækningum. Lýst hefur verið yfir 3000 húðsjúkdómum og það er því fjölbreytt flóra sjúkdóma sem blasir við þeim sem stunda þessa sérgrein.“
Bárður Sigurgeirsson, húð- og kynsjúkdómalæknir
„Ég veit ekki hvort sérgrein geti verið best.En taugalækningar eru spennandi af því að viðfangsefnið er heilinn, og þar með hugsun, hegðun, tilfinningar, kenndir og margt fleira spennandi. En eins og góður skurðlæknir sagði: ef iðrin virka ekki er eins víst að þau taki yfir hugsunina.Því er ég sammála.“
Haukur Hjaltason, taugalæknir
„Af því að þar er skemmtilegasta fólkið.“
Eiríkur Jónsson, þvagfæraskurðlæknir
„Meltingarlækningar,kallast á ensku Gastroenterology and Hepatology.Sérgreinin er mjög fjölbreytt.Allir sérfræðingar framkvæma speglanir, sem flestum finnst skemmtileg tilbreyting fyrir lyflækni. Að auki geta sumir stundað sérhæfðar speglanir s.s.ERCP (endoscopic retrograde cholangio pancreatography) og EUS (endoscopic ultrasound).Lifrarlækningar eru vinsæl sérhæfing innan meltingarlækninga og erlendis er oft innifalið að vinna við lifrarígræðslur.Einnig er mikilvægur sjúklingahópur, sjúklingar með IBD (inflammatory bowel disease), sem krefst mikillar þekkingar í ónæmisfræði. Gríðarlegar framfarir hafa orðið í meðferð með fjölmörgum lyfjum sem hafa áhrif á ónæmiskerfið. Sjúklingahópurinn er mjög ungur miðað við aðrar sérgreinar lyflækninga.“
Einar Stefán Björnsson, meltingarlæknir
„Innan nýrnalækninga færðu allar sérgreinar lyflækninga í einum pakka og þar er klárlega mesti nördaskapurinn!“
Sunna Snædal, nýrnalæknir
„Sérgreinin mín er best vegna þess að hún sameinar handverk (t.d. berkjuspeglanir og ástungur á fleiðruvökva) og flókna lyflæknisfræði sem gaman er að glíma við og tengir saman smitsjúkdóma, gigtsjúkdóma, hjartasjúkdóma og fleira við lungnasjúkdóma.“
Sigríður Ólína Haraldsdóttir, lungnalæknir
„Meinafræði er fræðigreinin um sjúkdóma og hvernig þeir umbreyta frumum og vefjum líkamans í sjúku ástandi. Meinafræðin tengist vel flestum öðrum sérgreinum læknisfræðinnar og einangrar sig ekki við t.d. eitt líffæri eða líffærakerfi. Grunnurinnaðréttrimeðferðsjúklingabyggistáréttrimeinafræðigreiningu.Varðandidaglegtstarfþáermeinafræðingurinn í því að„leysa gátur“ um sjúkt ástand vefja,sem þá geta skýrt einkenni sjúklings og gerir þetta sérgreinina einkar áhugaverða. Meinafræðingar vinna náið með öðrum læknum, enda er lykill að réttri greiningu sjúkdóms oft byggð góðri „klíníkópatologískri“ samræmingu.Vinnutími meinafræðinga er þægilegur fyrir fjölskyldu,þar sem vaktabyrði er ekki íþyngjandi.“ Jón Gunnlaugur Jónasson, meinafræðingur
„Fæðinga- og kvensjúkdómalækningar eru svo góð blanda af bæði medicine og kírúrgíu, krefst snarprar hugsunar, fingrafimi og oft snöggrar ákvarðanatöku. Þetta fag heldur manni alltaf á tánum,áhuganum uppi og er aldrei leiðinlegt.“
Ýr Frisbæk, fæðinga- og kvensjúkdómalæknir
„Hún er ekki endilega best – heldur stærst!“
Halldór Jónsson jr, bæklunarlæknir

Inga Björk Margrétar Bjarnadóttir Mamma, kærasta, dóttir, systir, vinkona, listfræðingur, verkefnastjóri hjá Landssamtökunum Þroskahjálp og baráttukona fyrir réttindum fatlaðs fólks.
„Enginn myndi lýsa Karinu sem
veikburða: þetta var ekki fyrirséð, hún var ekki minna virði en annað fólk. Dauði hennar var ekki óhjákvæmilegur, var okkur ekki léttir, er ekki blessun.“
Svo skrifar breski leikarinn Rory Kinnear í The Guardian á dögunum, um þá sorglegu lífsreynsluaðmissafatlaðasystursína,Karinu, úr COVID-19.Hann kemur hér í orð því sem margtfatlaðfólkogaðstandendurþessupplifa á þeim óvissutímum sem nú standa yfir. Það er nefnilega reynsla margs fatlaðs fólks, eins og Kinnear lýsir,að líf þess sé metið óæðra lífi ófatlaðs fólks og að það sé líf sem ekki er þess virði að lifa.
Fatlað fólk er í sérlega viðkvæmri stöðu í neyðarástandi. Í erlendum miðlum berast okkur fréttir af háu hlutfalli fatlaðs fólks sem veikst hefur af COVID-19,skorti á aðstoð og aukinni jaðarsetningu. Heilbrigðisþjónustu er forgangsraðað, þar sem öndunarvélar og spítalapláss eru af skornum skammti og í slíkum aðstæðum er siðferðispróf lagt fyrir samfélög þegar yfirvöld og heilbrigðisstarfsfólk þurfa að taka ákvörðun um hvernig eigi að haga þjónustunni og í alvarlegustu tilfellunum forgangsraða hverjir fá lífsnauðsynlega þjónustu.
Í þessum aðstæðum er afar mikilvægt að ófatlað fólk átti sig á þeim fötlunarfordómum sem ofnir eru inn í menningu okkar og undirmeðvitund. Þannig beitir ófatlað fólk mismunun og sýnir fordómafulla hegðun, án þess að ætla sér það. Jaðarsetning fatlaðs fólks og fordómar gegn því birtast þannig með lymskulegum hætti og snúa ekki bara að hatursorðræðu eða aðgengisleysi. Hún birtist meðal annars í því, eins og Kinnear lýsir, að fötlun er álitin harmleikur og óæskileg. Fötlun er ekki hluti af eðlilegri fjölbreytni samfélagsins, heldur ber að laga fatlað og langveikt fólk með öllum tiltækum ráðum. Þetta er svo kallað læknisfræðilegt viðhorf til fötlunar,sem horfið hefur verið frá,og vék það fyrir félagslegri nálgun á fötlun. Með þessu nýjaviðhorfierlitiðsvoáaðfötlunséfélagslegt fyrirbrigði.Það sé samfélagið sem valdi fötlun með aðgengisleysi og jaðarsetningu.Fötlun er þannig hluti af fjölbreytni í samfélaginu og að
fatlað fólki eigi rétt á að lifa lífi sínu með reisn og njóta sömu réttinda og aðrir borgarar.
Mörg samfélög sem nú standa í ströngu í baráttunni við COVID-19 hafa fullgilt sáttmála Sameinuðu þjóðanna um réttindi fatlaðs fólks. Í sáttmálanum kemur fram skylda ríkja til þess að huga sérstaklega að vernd fatlaðs fólks í neyðarástandi,rétt fatlaðs fólks til heilsu og bann við mismunun. Það er því ljóst að yfirvöldum ber að vernda fatlað fólk og má ekki neita því um nauðsynlega heilbrigðisþjónustu.
Það er þyngra en tárum taki að hugsa til þess að þegar fatlað fólk í blóma lífsins deyr sé það álitin blessun fyrir það sjálft og aðstandendur þess. Það er álitið óhjákvæmilegt og að fólk sé hvíldinni fegið. Það er rangt að ganga út frá því, frekar en að annað ungt fólk í blóma lífsins sé hvíldinni fegið. Líf okkar er það dýrmætasta sem við eigum og enginn annar getur dæmt um hvort það sé þess virði að lifa. Fatlað og langveikt fólk á innihaldsríkt og hamingjusamt líf þótt við notum hjólastóla, þurfum túlka, notum öndunaraðstoð eða höfum þörf fyrir annars konar stuðning. Við erum foreldrar, börn, systkini, vinir og makar. Við auðgum samfélagið með margvíslegum hætti. Við erum dýrmæt og dauði okkar er ekki blessun.


















Hefur þér einhvern tímann liðið eins og allir séu meira með á nótunum en þú?
a Já,mér líður stöðugt þannig
b Já,er oft annars hugar við að skima líkama minn fyrir einkennum
c Nei,ég er alltaf með nýjustu rannsóknir á bak við mig
d Já,maður getur ekki verið með allt á hreinu
e Nei,aldrei
Hvað hugsar þú þegar verið er að tala um alvarlegan sjúkdóm í fyrirlestri?
a Þú ert að heyra um þetta í fyrsta skipti en þér finnst eins og allir í kringum þig viti nákvæmlega um hvað er verið að tala
b Þér finnst þú uppfylla öll skilmerki sjúkdómsins og hefur miklar áhyggjur
c Þú flettir strax upp á pubmed hve margar meta-analýsur eru á bak við það sem kennarinn er að segja
d Vinur þinn er að glósa þetta,þú getur haldið áfram að plana djamm helgarinnar
e Þú lætur þig dreyma um að greina og meðhöndla einhvern með þennan sjúkdóm á vaktinni á eftir
Sérfræðingur grillar þig og þú veist ekki svarið. Þú hugsar:
a Guð minn góður,nú kemst upp að ég veit ekki neitt,mér verður útskúfað úr læknadeild
b Hækkandi púls,finn að ég er að svitna,guð ég er bara að svitna öðrum megin í andlitinu,hvern get ég beðið um að panta CT thorax af mér
c Ég veit alltaf svarið við svona grilli
d Jæja,maður getur ekki vitað allt
e Þessi sérfræðingur veit ekkert hvað hann er að tala um,auk þess sem spurningin var ekki klínískt relevant
Vinur kvartar undan verk í öxlinni og spyr þig ráða. Þú svarar:
a Ég ráðlegg þér að leita á heilsugæsluna
b Guð minn góður,ég er líka með svona verk!
c Ég var að lesa grein þar sem niðurstöður sýndu að verkur í öxl er ekki áreiðanlegt einkenni
d Hefurðu prófað að taka íbúfen?
e Þú ferð strax í að gera fulla axlarskoðun og greinir sjaldgæfa meinsemd
Hver er helsti kostur góðs maka?
a Hughreystandi
b Aðgangur að CT tæki
c Gáfur
d Húmor
e Aðdáun
Það er próf í fyrramálið, þínar hugsanir eru:
a Núna hlýt ég að falla,ég hef komist allt of langt á heppninni
b Í þessari prófatíð hef ég greint mig með athyglisbrest,kvíða og alvarlegan colitis
c Próf eru uppskeruhátíð,tækifæri til að sýna allt sem ég hef lesið
d Loksins,bara 12 tímar í próflokapartý
e Próf segja ekkert,ég veit að ég er frábær klíníker Uppáhalds læknaþættir?
a Grey’s Anatomy
b House
c Eyði ekki tíma mínum í fictional læknisfræði
d Scrubs
e ER
Þú hittir vinkonu mömmu þinnar í Kringlunni, hún spyr hvað þú sért aftur að gera. Þitt svar er:
a Ég er bara í háskólanum
b Ég er í læknisfræði,langaði að læra allt um líkamann til að geta verið vakandi fyrir einkennum alvarlegra sjúkdóma hjá mér
c Ég er í læknisfræði,það felur í sér 3 ára nám til bachelor gráðu sem endar með rannsóknarverkefni,tek síðan 3 ára cand.med gráðu og ætla að taka doktorsgráðu samhliða því
d Ég er í lækninum
e Ég er svo gott sem læknir
Hvert er aðal lesefnið fyrir próf?
a Allir glærupakkarnir frá kennaranum,allar glósur sem ég kemst yfir,kennslubókin og gömul próf
b Web MD
c New England Journal of Medicine
d Glósur frá vinum
e Þarf ekki að lesa,er með svo mikla klíníska reynslu
Hverja af eftirfarandi persónum tengir
þú mest við?
a Elliot Reid
b George O’Malley
c Christina Yang
d Chris Turk
e Gregory House

Sem læknanemar eyðum við mörgum árum í að læra um alla þá sjúkdóma sem geta herjað á mannkynið. Eðlilega hefur það einhver áhrif á okkar eigin heilsu,þá sérstaklega andlegu hliðina.Við ákváðum að hanna þetta nákvæma greiningarpróf til að hjálpa þér að komast að því hvaða læknanemaheilkenni þú þjáist af, því eins og við vitum er mikilvægt að hafa sjúkdómsgreininguna á hreinu til að geta hafið meðferð!
Oftast A:
Þú þjáist af imposter syndrome. Þér líður stöðugt eins og þú eigir ekki heima í læknadeild. Þrátt fyrir góðan árangur tekst þér stöðugt að sannfæra þig um að það sé einungis vegna heppni og tilviljana. Þér líður eins og allir í kringum þig séu með hlutina á hreinu og þú sért einungis að spila með. Þetta er algeng tilfinning meðal læknanema sem margir upplifa á einhverjum tímapunkti, sérstaklega í klínísku námi.
Oftast B:
Þú þjáist af hypochondriasis. Þú uppfyllir kannski ekki greiningarskilmerki fyrir geðgreininguna en tikkar í öll box fyrir læknanema-hypochondriasis. Þú hefur stöðugar áhyggjur af því að vera með hina ýmsu sjúkdóma og kvilla sem þú ert að læra um. Í löngum lista af einkennum finnur þú alltaf eitthvað sem á við um þig. Þú hefur talað við kennara í frímínútum, beðið þá um að skoða fæðingarbletti og sannfæra þig um að þeir séu hættulausir. Þetta er einnig algengt meðal læknanema, þar sem námið felur í sér að vera stöðugt umkringdur sjúkdómum og þurfa að leggja á minnið hin ýmsu hættulegu teikn. Þessar áhyggjur eru þó oftast tilefnislausar og flest einkenni eru algeng og ósértæk.
Oftast C:
Þú þjáist af akademískum analisma. Þú þarft alltaf að hafa rétt fyrir þér, véfengir gjarnan það sem aðrir segja nema þau vísi í ritrýndar greinar. Þú ert með preklíníkina á hreinu og tileinkar þér einungis klínísk vinnubrögð sem hafa verið sannreynd. Þér finnst óþolandi þegar sjúklingar tala um óspesifísk einkenni og huglæga líðan.Það er mjög gott að hafa nýjustu rannsóknir á bak við sig en mundu að læknisfræðin er einnig ákveðin list.
Oftast D:
Þú þjáist af því að vera krónískt tjillaður. Þú nennir aldrei að læra en hefur gaman af klínísku starfi og að sinna sjúklingum. Þú hefur siglt í gegnum prófin í læknadeild með hjálp góðra vina og gamalla prófa, skilar því margfalt til baka með því að halda uppi geðheilsu samnemenda með skemmtilegri nærveru og góðum partíum. Það er gott að hafa afslappað viðmót og vera fær í samskiptum þó ekki sé hægt að komast algjörlega hjá því að lesa.
Oftast E:
Þú þjáist af narcissistiskus maximus syndrome. Þú hefur óbilandi trú á eigin getu og hæfileikum.“See one,do one,teach one” er þitt mottó og þú gengur alltaf um ganga spítalans með stethoscopeið um hálsinn þannig að það fari ekki á milli mála hvaða stétt þú tilheyrir. Hátt sjálfsálit getur fleytt þér mjög langt og gott sjálfstraust er mikilvægt en þó verður maður að gera sér grein fyrir eigin takmörkunum og vita hvenær maður á að biðja um konsúlt.




Hvítar buxur og litaður bolur. Með þessari samsetningu færðu „pop of colour“ en þú heldur í fagmennskuna. Þegar kemur að bolum eiga flest sér uppáhalds lit en þeir vinsælustu virðast vera bláu litirnir tveir, rauður og dökkbleikur. Fjólublár er án efa tekinn fram yfir laxableikan og ljósgulan en þessir litir eru oftast síðastir í hillunum. Enginn velur sér ljósgulan þegar nóg er til af öðru. Enginn. Með S2TB hefurðu um tvennt að velja þegar kemur að yfirhöfnum: klassíska stuttermasloppinn eða frotte jakka (sérstaklega fyrir kulvísa). Á barnakúrsinum er þó frotte jakkinn mun vinsælli og sloppar sjaldséðir. Það er einkum vegna þess að sloppar hræða börn en frotte gefur afslappaðra yfirbragð.

Kingkírúrg:
Mörg ykkar gætu haldið að erfiðara væri að finna sinn persónulega stíl í skurðlækningum þegar aðeins er um einn lit að ræða. En það er misskilningur því litirnir eru í raun tveir, ljósgrænn og dökkgrænn. Þeim ætti ekki að blanda saman nema í algjörri neyð. Þann dökkgræna mætti ef til vill kalla hermannagrænan og hefur örlítinn retró stíl. Í raun geturðu notað hvaða yfirhöfn sem er við grænt sett en það er einstaklega smart að velja síðan skurðstofuslopp. Hann er þá hafður opinn og flaksar fallega þegar gengið er hratt í átt að matsalnum. Val á skurðhettum fer að miklu leyti eftir sídd hársins en þær fjólubláu eru langvinsælastar. Ekki gleyma að taka af þér hettuna og maskann áður en þú yfirgefur skurðganginn.Á Akureyri er einnig hægt að velja um grænar frotte ermar með háu hvítu stroffi. Það er eini staðurinn fyrir utan fermingarmyndirnar þínar þar sem ermar eru félagslega samþykktar.Þær eru alls ekki allra.
Minimalistinn:
Hvítar buxur og hvítur bolur, einkennisbúningur lyflækningasviðs. Getur ekki farið illa (nema þegar þú ert á túr) en þetta er klassískt lúkk sem dettur aldrei úr tísku. Hér gegnir sloppur því lykilhlutverki að geyma sem flesta hluti,t.d.Handbók lyflækninga, hlustunarpípuna, skrifblokk, þrjá penna, síma og píptæki. Svo er jafnvel auka pláss fyrir nesti. Hér er ekki ákjósanlegt að vera í sænskum klossum heldur sandölum, annað hvort basic bitch Birkenstock eða rich bitch Ecco. Svo er kjörið tækifæri til að flagga litríkum persónuleika með mynstruðum sokkum.Það sem minimalistinn hefur framyfir S2TB er að svitablettir sjást ekki eins vel í hvítu og hentar því einstaklega vel í verklegum prófum.

Keisaraynjan:
Ljósgræn scrubs og skurðstofuúlpa er allsráðandi tíska á kvennadeildinni og tilvalið fyrir þau sem eru skurðmegin í lífinu að stela stílnum.Passaðu þig á buxunum með hvíta stroffinu því þær eru án reima um mittið og þú getur ekkihysjaðuppumþigþegarþúhefur að skrúbbað þig inn.Skurðstofuúlpan heldur á þér hita í margra klukkutíma aðgerðum þar sem þú færð eingöngu að fylgjast með en hún er fóðruð með flísefni. Með hlýnandi veðri er svo hægt að skipta úlpunni út fyrir frotte jakka. Helsti skóbúnaður eru sænsku klossarnir og er enn betra að hafa þá í óhefðbundnum litum. Eins gott líka að vera í lokuðum skóm ef þú skyldir fá yfir þig gusu af legvatni.
Það er stórt skref að byrja í klínísku námi. Dagarnir byrja snemma, eru oft langir og ekki víst að þú fáir frí um helgar. Þá er mikil pressa að standa sig og vera með hlutina á hreinu þegar sérfræðingar setja sig í grillstellingar. Ein stærsta breytingin þegar byrjað er í klínísku námi er að nú þarf að setja sinn hversdagslega stíl upp í hillu og búa til nýtt sjálf, læknanemasjálf, innan veggja spítalans. Línið er nýi fataskápurinn þinn og hann er meira að segja walk-in.
Þrátt fyrir látlaus snið og takmarkað litaúrval eru möguleikarnir endalausir. Sumar samsetningar eru glæsilegar, eins og þú komir beint af settinu fyrir Grey’s. Hins vegar heppnast það ekki alltaf svo vel og því höfum við hér sett saman nokkur ráð til að auðvelda þér lífið. Það er nefnilega fátt meira ógnvekjandi fyrir nema en að vera bæði vitlaus og vitlaust klæddur.

Kúturinn:
Þið vissuð kannski ekki að til eru hvítar buxur með vösum og áföstu belti. Þær einar og sér eru góðar og gildar (umdeilt). Hins vegar eru til bolir sem örfáir eiga til að klæðast við buxurnar. Þeir eru þunnir og hvítir með bjöllulaga sniði og púffuðum ermum.Eingöngu einum hefur tekist að púlla þetta lúkk en hann er líka svo mikilvægur að hann er með sína eigin kremlínu. Helsti gallinn við þessa boli, fyrir utan hversu ljótir þeir eru, er að þeir eru svo stuttir að þegar þú lyftir örmunum þá kemur mallakúturinn í ljós. Gerðu þér og öðrum þann greiða að klæðast ekki þessum bol.

Business casual:
Hér hafa heilsugæslulæknirinn og legudeildarlæknirinn sameinast í eitt og myndað göngudeildarlækninn. Þessu lúkki má lýsa sem business on the top,party on the bottom þar sem þessi týpa hefur valið sér spítalabol við sínar eigin gallabuxur. Sumir taka þetta enn lengra og klæðast rúllukragabol undir spítalatreyjunni. Tilgangur rúllukragabolsins er ekki þekktur en höfundar hafa nokkrar tilgátur: Verjast gegn sólskemmdum? Halda á sér hita á óupphituðum Landspítalanum? Forðast búningsklefana? Fashion statement? Hver veit en það eina sem við vitum er að þessar síðu ermar falla ekki í kramið hjá sýkingarvörnum. Fylgihlutir þessa lúkks eru meðal annars Scarpa skór og Garmin úr en eins og við vitum er handskart ekki leyfilegt á spítalanum svo þú þarft að finna aðrar leiðir til að telja skerfin þín.

Séntíllæknirinn:
Séntíllæknirinn er eldri maður sem klæðist gjarnan skyrtu, buxum, brúnum leðurskóm og síðerma slopp. Sloppnum er oft hneppt alla leið upp og geymir fjölmarga penna sem hafa skilið eftir sig pennaför á leiðinni í brjóstvasann. Þessi týpa merkir jafnvel stundum sloppinn sinn með skrautlegri nælu til að gefa til kynna að þetta sé hans sloppur og er þess vegna bara „þveginn heima“. Læknanemar skulu athuga að þetta er klæðnaður eingöngu fyrir sérfræðinga og þeir skulu ekki leika þetta eftir. Að vera í þínum eigin fötum í verknámi er ekki töff. Þó eru undantekningar á þessari reglu svo sem í verknámi á geðdeild og við heimsóknir á einkastofur og heilsugæslur.

Polobolir:
Need I say more? Ekki láta blekkjast, það púlla þetta ekki allir jafn vel og módelið okkar. PS hvítu polobolirnir eru gegnsæir.
Athugið að einungis er um létt grín að ræða og hvetjum við ykkur öll til þess að klæðast því sem þið óskið ykkur.



















Félag læknanema hefur frá árinu 1995 veitt kennsluverðlaun til einstaklinga sem skarað hafa fram úr í kennslu læknanema. Hefð er fyrir því að verðlaunin séu veitt á árshátíð læknanema og er þá handhöfum jafnframt boðið á árshátíðina þar sem þeir taka á móti viðurkenningarskjali og lófataki frá þakklátum nemendum. Í ár var þó annar háttur á verðlaunaafhendingu þar sem árshátíðin var blásin af vegna kórónaveiru. Verðlaunin voru því veitt í maí 2020 og tilkynnt á Facebook síðu Félags læknanema. Að jafnaði eru veitt kennsluverðlaun til þeirra kennara læknadeildar sem hafa sýnt sérstaka nýbreytni í kennsluháttum og einnig eru veitt verðlaun þeim deildarlækni sem af gjafmildi hefur veitt klínískum læknanemum mikla og góða leiðsögn. Fleiri verðlaun hafa einnig verið veitt til einstaklinga er koma að kennslu og lífi læknanema og verða þau rakin hér á eftir.
Kennsluverðlaun
Handhafar kennsluverðlauna FL 2020 voru þeir Bjarni Agnar Agnarsson og Jón Gunnlaugur Jónasson prófessorar í meinafræði. Þeir hljóta verðlaunin fyrir framúrskarandi kennslu og nýbreytni í kennsluháttum með innleiðingu stafrænna lausna og vendikennslu.
Síðastliðin ár sáu þeir til þess að öll meinafræðisýni yrðu rafræn og tóku upp stutt kennslumyndbönd svo nemar geti rifjað upp sýnin hvar og hvenær sem er. Læknanemar eru mjög þakklátir fyrir að kennsla í Læknadeild sé að færast frekar inn á 21. öldina og hvetjum við fleiri kennara til þess að taka þá Bjarna Agnar og Jón Gunnlaug sér til fyrirmyndar.

2019Elsa Björk Valsdóttir, skurðlæknisfræði og færnibúðir
2018Geir Tryggvason, háls-, nef- og eyrnasjúkdómafræði
2017Ingibjörg Hilmarsdóttir, sýklafræði
2016Sigrún Helga Lund, líftölfræði
2015 Elías Ólafsson, taugalæknisfræði
2014 Sigurður Guðmundsson og Bryndís Sigurðardóttir, smitsjúkdómafræði
2013 Halldór Jónsson jr, bæklunarskurðlækningar
2012 Magnús Karl Magnússon, lyfja- og eiturefnafræði
2011 Tómas Guðbjartsson, skurðlæknisfræði
2010 Karl Andersen, lyflæknisfræði
2009 Gísli H. Sigurðsson, svæfingarlæknisfræði
2008 Eiríkur Steingrímsson, lífefna- og sameindalíffræði
2007 Finnbogi Jakobsson, taugasjúkdómafræði
2006 Halldór Jónsson jr, bæklunarskurðlækningar
2005 Ásgeir Haraldsson og Þröstur Laxdal, barnalæknisfræði
2004 Jóhannes Björnsson, líffærameinafræði
2003 Þóra Steingrímsdóttir, fæðinga- og kvensjúkdómafræði og Haukur Hjaltason, taugasjúkdómafræði
2002 Engilbert Sigurðsson, geðlæknisfræði
2001 Ella Kolbrún Kristinsdóttir, líffærafræði
2000 Ásbjörn Jónsson og Pétur Hörður Hannesson, myndgreining
1999 Hannes Petersen, háls-, nef- og eyrnasjúkdómafræði
1998 Finnbogi Jakobsson, taugasjúkdómafræði
Deildarlæknaverðlaun
Samkvæmt heimildum Læknanemans hafa deildarlæknaverðlaun verið veitt þrettán sinnum áður svo Anna Kristín Gunnarsdóttir deildarlæknir á geðsviði er fjórtándi handhafi verðlaunanna.Anna Kristín hlýtur verðlaunin fyrir einstakan áhuga og metnað við kennslu læknanema. Anna Kristín nýtir hvert tækifæri til kennslu, er óþrjótandi uppspretta af fróðleik og hefur verið frábær fyrirmynd fyrir læknanema.Læknanemar eru einnig sérstaklega þakklátir fyrir ómetanlega jákvæðni og hjálpsemi í okkar garð, sama hvaða öngstræti við kunnum að vera í. Fyrri handhafar deildarlæknaverðlauna:
2019Hjálmar Ragnar Agnarsson, lyflækningasviði
2018Gísli Gunnar Jónsson, skurðlækningasviði
2017Tinna Harper Arnardóttir, skurðlækningasviði
2016 Sindri Aron Viktorsson, skurðlækningasviði
2015 Ómar Sigurvin Gunnarsson, skurðlækningasviði
2014 Guðrún Eiríksdóttir, skurðlækningasviði
2013 Sólveig Helgadóttir, svæfingar- og gjörgæslusviði
Heiðursverðlaun 2020
Heiðursverðlaun Félags læknanema eru aðeins veitt við sérstök tilefni og eru því ekki árleg hefð.Heiðursverðlaun eru veitt einstaklingum, sviðum eða deildum sem þykja sýna af sér óeigingjarnt starf í þágu læknanema með því að auðvelda þeim nám, utanumhald eða aðbúnað.
Í ár voru heiðursverðlaun veitt Kvennadeild Landspítalans fyrir framúrskarandi móttökur, kennslu og jákvætt viðmót. Kvennadeildin réðst í þær aðgerðir að gera endurbætur á kjallara í gamla Ljósmæðraskólanum um haustið 2019 og kom þar fyrir búningsaðstöðu, skrifstofum, hermisetri og síðast en ekki síst kaffistofu fyrir læknanema. Eru læknanemar vitanlega þakklátir og hrærðir yfir þessu örlæti þar sem aðstöðu læknanema hefur verið mjög ábótavant á öðrum sviðum. Þóra Steingrímsdóttir prófessor og Ragnheiður I. Bjarnadóttir lektor tóku við verðlaununum fyrir hönd Kvennadeildarinnar.

Anna Kristín Gunnarsdóttir deildarlæknir á geðsviði og handhafi deildarlæknaverðlauna 2020 ásamt meðlimum í stjórn FL; Ingi Pétursson, Sólveig Bjarnadóttir,Teitur Ari Theodórsson, Kristín Haraldsdóttir og Daníel Pálsson.

Þóra Steingrímsdóttir prófessor og Ragnheiður I. Bjarnadóttir lektor taka á móti heiðursverðlaunum fyrir hönd Kvennadeildar Landspítala ásamt meðlimum í stjórn FL; Sólveig Bjarnadóttir, Hjördís Ásta Guðmundsdóttir og Þórdís Þorkelsdóttir.
2019Gunnhildur Jóhannsdóttir, skrifstofustjóri á skurðsviði Landspítala
2017Magnús Karl Magnússon, prófessor í lyfja- og eiturefnafræði og fyrrum deildarforseti Læknadeildar
2016Guðmundur Þorgeirsson, prófessor í lyflæknisfræði og fyrrum deildarforseti Læknadeildar
2014 Reynir Tómas Gíslason, prófessor í fæðinga- og kvensjúkdómalækningum 2013 Gunnhildur Jóhannsdóttir, skrifstofustjóri á skurðsviði Landspítala
Deildarverðlaun
Deildarverðlaun voru veitt eitt árið til þeirrar klínísku deildar Landspítala sem veitti læknanemum hvað bestar móttökur í verknámi með hlýlegu viðmóti og
kennslugleði starfsfólks. Gaman væri að sjá hvort fleiri deildir bætist við í tímanna rás.
2018Heila- og taugaskurðdeild
Læknanemaverðlaun
Sérstök læknanemaverðlaun voru veitt eitt árið til læknanema sem auðveldað hefur líf kollega sinna. Ritstjórn þykir gott fordæmi sýnt hér að ekki einungis þurfi að heiðra kennara sína heldur einnig samnemendur og vonumst við til þess að fleiri læknanemar muni hljóta þessi verðlaun á næstu árum.
2016Árni Johnsen fyrir að koma heimasíðu Félags læknanema í ákjósanlegt horf
Það kemur sá tími í lífi hvers læknanema að náttúran bankar á bakdyrnar og þörfin fyrir að finna sér stað í næði verður óumflýjanleg. Þessar aðstæður koma svo æ oftar upp á Landspítalanum sjálfum eftir að læknanemar hefja þar klínískt nám og tíminn sem maður eyðir þar verður svo mikill að starfsfólkið í líninu verður kunnuglegra en manns eigin fjölskylda. Til þess að létta á byrðinni sem klínískt nám er þá ákváðum við að taka saman bestu náðhúsin sem spítalinn hefur upp á að bjóða.


Birgitta Ólafsdóttir
Fimmta árs læknanemi 2019-2020
Lilja Dögg Gísladóttir
Fimmta árs læknanemi 2019-2020
Fossvogur
Fyrst ber að nefna sérlegt læknanema-, ræstingar- og iðnaðarmannasalerni. Það er staðsett í kjallaranum í Fossvogi steinsnar frá búningsherbergi læknanema. Þar er lítill umgangur og jafnframt um tvö salerni að ræða svo þangað má fara með vini og sitja bakíbakmeðveggámilli.Þarsem ræstingin er einnig til húsa þarna í kjallaranum þá eru þessi salerni yfirleitt með hreinasta móti. Þó gengur sú flökkusaga að komið hafi verið að salerninu eftir sprenginillara (explosive diarrhea hafi það fælt nokkra klígjugjarna læknanema frá.Til er mynd þessu til sönnunar sem höfundar hafa ekki undir höndum að svo stöddu en rannsókn málsins heldur áfram.
Salerni starfsmanna eru á hverri deild ef fólki hugnast að teppa þau til lengri tíma. Þau eru
þeimókostumgæddaðstarfsfólkdeildarinnar geta rakið lyktarmengun beint til uppsprettu en á A gangi eru fínustu gluggar á salernum deilda og oft á tíðum ágætis lyktarsprey. Einnigerutværhurðirinnásalerniafdeildar-
Ef læknanemi finnur að tæma þarf skottið strax við komu á spítalann er fínasta útskot á fyrstu hæðinni, undir bráðamóttökunni við hliðina á Suðursal. Þar má gjarnan koma við eftir að búið er að græja gallann frá vinum

frammistöðukvíða og tilheyrandi meltingartruflanir svo best er að forðast þessi svæði.
Hringbraut
Ekki er eins gott úrval staða til að skjóta brúnum á Hringbrautinni í samanburði við Fossvoginn. Þó er eitt gott, vel falið og úr alfaraleið, í kjallara kvennadeildarbyggingarinnar. Það er staðsett fyrir utan kennslustofuna Skásali og þegar ekki er verið að kenna þar þá er lítill umgangur og því tilvalið að tylla sér á dolluna.
Ef svo ber við að manni er akkúrat mál klukkan 10:00 þá mælum við sérstaklega með því að læknanemar nýti sér salerni í búningsklefa skurðstofustarfsmanna. Þá um morguninn eru akkúrat allar aðgerðir farnar í gang og því lítill sem enginn umgangur.Því er kjörið að grípa gæsina og skutla krökkunum í laugina (drop the kids off at the pool).Utan þess tíma er yfirleitt mikið um að vera í klefanum og því ólíklegra að maður komist óséður af vettvangi.
Uppi á fjórðu hæð spítalans, þar sem Súðin (himnaríki læknanema) tekur hlý og björt á móti manni, er að finna eina gersemi. Gersemin er staðsett á fjórðu hæðinni inni á 14D, rétt framhjá skrifstofu Karls nokkurs Andersens. Því er viðbótaránægja að kasta kveðju á hann á leið sinni að tefla við páfann. Gersemin er læst með talnalás en í þágu læknanema þá er kóðann að finna innan á hurð Súðarinnar.
Geðdeildin
Geðdeildin er konungshöll kamranna. Þar er að finna hin ágætustu hásæti, nánast á hverri hæð. Drottning kamranna er staðsett á fjórðu hæðinni á stigapallinum framan við skrifstofuganginn sem leiðir að Fræðasetrinu. Þar er sjaldan nokkur á ferli og lítill skjólveggur fyrir framan hurðirnar svo maður kemst óséður að ganga örna sinna. Einungis læknanemar á geðkúrsinum og starfsmenn geðdeildar hafa lykil að þessari dásemd svo ekki þýðir að ætla að gera sér ferð milli húsa í þessum tilgangi.
Fyrir þá sem eru að stíga sín fyrstu skref í læknisfræði er næsta postulín tryggur vinur í neyð. Að sama skapi ef allt annað þrýtur hjá lengra komnum og neyðin er megn þá má gera sér ferð og heimsækja gamalkunnan vin á annarri hæð í Læknagarði. Hér erum við að sjálfsögðu að vísa í fatlaðrasalernið sem hefur skotið skjólshúsi yfir margan læknanemann í gegnum árin.
Hugur okkar er hjá þeim sem hafa ekki þorað í þetta verkefni (að ganga örna sinna innan veggja spítalans) og hafa þjáðst af magapínu til margra ára. Þeir geta vonandi nýtt sér þessa litlu grein til þess að létta þann þunga kross sem þau hafa þurft að bera. Viljum við þó enda þessa grein á lítilli hugvekju þar sem við biðlum til fólks að opna hug sinn fyrir því að þetta er athöfn sem allir þurfa að stunda reglulega og ætti því ekki að valda slíku hugarangri líkt og raunin er.
Hugheilar hægðakveðjur, Birgitta og Lilja Dögg



Frá: Sjúklingi í verklegu prófi hjá Einari Stefáni Björnssyni


















Hjördís Ásta Guðmundsdóttir
Þriðja árs læknanemi 2019-2020 og formaður skipulagsnefndar ráðstefnunnar Á síðasta ári kom í hlut læknanema á Íslandi að skipuleggja og halda hátíðlega hina árlegu samnorrænu ráðstefnu læknanema undir yfirskriftinni FINO (Federation of International Nordic Medical Students’ Organisations). FINO er haldið í nóvember ár hvert, tíu ráðstefnugestir eru valdir frá hverju Norðurlandi og löndin skiptast skipulega á að halda ráðstefnuna. Þema FINO 2019 í Reykjavík var krabbamein og bar ráðstefnan heitið Global Action Against Cancer: Join the fight!
Skipulagning ráðstefnunnar hafði staðið yfir af fullum krafti í heilt ár og spennan var í hámarki þegar fimmtíu læknanemar frá öllum Norðurlöndunum söfnuðust saman í Hringsal Barnaspítalans á opnunarviðburði ráðstefnunnar. Dagana áður höfðu um
tuttugu nemar lagt í ferðalag um Suðurlandið undir leiðsögn Aðalbjargar Ýrar, Helgu Lífar og Herdísar úr skipulagsnefndinni. Þetta var í fyrsta skipti í sögu FINO þar sem boðið var upp á ferðalag um ráðstefnulandið fyrir FINO og sló vægast sagt í gegn.
Meginmarkmið ráðstefnunnar var að nálgast krabbamein frá sem flestum sjónarhornum og vinna verkefni sem stuðla að forvörnum gegn krabbameini.Ráðstefnan kynnti einnig helstu áskoranir í meðferðum, til að veita innblástur og leita lausna í krabbameinsrannsóknum, ásamt því að vekja ráðstefnugesti til umhugsunar um áskoranir sem fylgja því að meðhöndla eða lækna krabbamein. Ráðstefnudögum var því skipulega skipt niður í umfjöllun um forvarnir, meðferðir, líf með og eftir sjúkdóm (prevention, treatment, survivorship). Dagskráin var full af frábærum fyrirlesurum sem og vinnustofum leiddum af kennsluglöðum unglæknum,læknanemum og meistaranema í sálfræði.
Forvarnir voru umfjöllunarefni fyrsta ráðstefnudags.HelgiSigurðssonkrabbameinslæknir fjallaði um lífstíl, áhættuþætti og nýgengi krabbameina. Þórunn Rafnar frá Íslenskri erfðagreiningu fjallaði um erfðir og krabbamein og Sigrún Elva Einarsdóttir frá

Krabbameinsfélaginu kynnti næst forvarnir auk The European Code Against Cancer.Ásgeir R. Helgason frá Krabbameinsfélaginu kynnti árangur Íslendinga í tóbaksforvörnum og ráðstefnugestir luku deginum á vinnustofum þar sem markmiðið var að búa til raunhæf forvarnarverkefniíbaráttunniviðkrabbamein.
Á fyrsta ráðstefnudegi var einnig opinn viðburður í samstarfi við European Cancer Leagues (ECL) sem eru evrópsk regnhlífarsamtök fyrir krabbameinssamtök. Jón Atli Benediktsson, rektor Háskóla Íslands, bauð gesti velkomna og kynnti Lindu Aagaard, lyfjafræðing hjá danska Krabbameinsfélaginu og fyrirlesara ECL á FINO. Linda fjallaði um áskoranir sem felast í kostnaði og aðgengi að nýjum krabbameinslyfjum. Hringsalur Barnaspítalans fylltist sem var ánægjulegt þar sem markmið opna viðburðarins var að auka samfélagslega vitund á málaflokknum.
Krabbameinsmeðferðir voru til umfjöllunar á öðrum degi ráðstefnunnar og Magnús Karl Magnússon prófessor byrjaði daginn á fyrirlestri um almenna meðferðarmöguleika, Nóbelsverðlaunin í læknisfræði og framtíð krabbameinslækninga. Agnes Smáradóttir krabbameinslæknir

kynnti krabbameinsmeðferðir út frá klínísku sjónarhorni á tilfella miðaðan hátt og í kjölfarið ræddi Huan Song um tengsl álags, streitu og krabbameina ásamt umfjöllun um vísindarannsóknina Áfallasögu kvenna.
Vinnustofur ráðstefnunnar voru fimm talsins og skiptust upp í eftirfarandi umfjöllunarefni: einkenni krabbameins, skimun fyrir krabbameini, heilbrigt BMI, bólusetningar og síðast en ekki síst rafrettur og reykingar. Markmiðvinnustofannavaraðráðstefnugestir nýttusembestfróðleikfyrirlestrannaogbyggju til auðframkvæmanleg forvarnarverkefni sem þeir gætu hrint af stað í heimalandi sínu. Vinnustofunum var vel leiðbeint og umsjón með þeim höfðu Anna Kristín Gunnarsdóttir, Hannes Halldórsson, Hjálmar Ragnar Agnarsson,Jón Magnús Jóhannesson,Kristín Hulda Gísladóttir, Lára Ósk Eggertsdóttir Claessen,Sæmundur Rögnvaldsson og Þórdís Þorkelsdóttir, sem öll fengu mikið lof fyrir kennslugleði sína og fróðleik.
Á þriðja og síðasta ráðstefnudegi var rætt um líf með og eftir sjúkdóm. Sigrún Lillie Magnúsdóttir frá Krabbameinsfélaginu fjallaði um algengustu tilfinningar og sálarleg vandamál sem fólk upplifir við greiningu eða eftir krabbamein og krabbameinsmeðferð. Ráðstefnunni lauk með frábærum fyrirlestri umstarfsemiKraftsfráHulduHjálmarsdóttur og reynslusögu Jónatans Jónatanssonar um að greinast með krabbamein og vera í krabbameinsmeðferð. Þessi endir á ráðstefnunni veitti læknanemum mikilvæga sýn í upplifun sjúklinga,skapaði líflegar umræður og áhuginn leyndi sér ekki.
FINO er einstök ráðstefna fyrir þær sakir að ráðstefnan snýr ekki eingöngu að fræðslu á fyrirlestraformi og umræðum. Skipulagning


felsteinnigíutanumhaldiskemmtidagskrártil að efla kynni ráðstefnugesta, sjá fyrir gistingu og samgöngum ásamt því að elda góðan mat fyrir hópinn.Menning íslenskra háskólanema var vel kynnt fyrir ráðstefnugestum með ýmiss konar leikjum,sundferð,vísindaferð,barbrölti og galakvöldi sem hristi hópinn vel saman og skapaði margar minningar. Eir Starradóttir, matráður skipulagsnefndarinnar, töfraði fram ljúffengar máltíðir alla ráðstefnuna en Arna Kristín Andrésdóttir, Ásdís Kristjánsdóttir og Birgitta Ólafsdóttir eiga sérstakar þakkir skildar fyrir veitta aðstoð á galakvöldi ráðstefnunnar.

Í síðustu útgáfu Læknanemans var stiklað á stóru um alþjóðasamstarf læknanema, norrænt samstarf og FINO hér á Íslandi. Það er því mjög ánægjulegt að geta greint frá einstaklega vel heppnaðri ráðstefnu. Á sama tíma er sérstakt að hugsa til þess að þessi rótsterka ráðstefnuhefð norrænna læknanema verði ekki á sínum stað næstkomandi nóvember í Noregi vegna heimsfaraldursins. Skipulagsnefndir Noregs og Finnlands slá þó ekki slöku við og hyggjast halda tvær ráðstefnur árið 2021 svo gleðin verður tvöfalt meiri það árið.
Ég vil ljúka þessum pistli á að þakka skipulagsnefndinni fyrir framúrskarandi starf, duglegri og metnaðarfyllri hóp tíu einstaklinga er erfitt að finna.Skipulagsnefnd FINO þakkar öllum þeim frábæru vísindaog fræðimönnum sem komu að ráðstefnunni, Krabbameinsfélaginu, Engilberti og Læknadeild fyrir alla sína aðstoð. Síðast en ekki síst þakkar nefndin styrktaraðilum ráðstefnunnar innilega fyrir, Nordic Culture Point, Association of European Cancer Leagues, Fisk Seafood, Fastus, Vistor, Nettó og Matstöðin.
Skipulagsnefnd FINO 2019 skipuðu: Aðalbjörg Ýr Sigurbergsdóttir, Eir Starradóttir, Helga Líf Káradóttir, Herdís Hergeirsdóttir, Hjördís Ásta Guðmundsdóttir,KristínHaraldsdóttir, Signý Rut Kristjánsdóttir, Sólveig Bjarnadóttir, Teitur Ari Theodórsson og Thelma Kristinsdóttir.


Bjarki Sigurðsson, Kjartan Þórsson og Jónas Bjartur Kjartansson Kandídatar 2019-2020
Eftir tæp 6 ár af löngu og ströngu námi við læknadeild vorum við orðnir þreyttir á sömu rútínunni,sömu 2 fyrir 1 tilboðunum,löngum dögum á Háskólatorgi,stökum vöktum þegar maður ætti að slappa af heima og síðast en ekki síst, matnum á LSH Bistro. Við sáum okkurþvíleikáborðiogákváðumaðnúskyldi hrist upp í tilverunni. Valtímabilið nálgaðist og höfðum við allir fengið það metið þannig að leiðin var greið fyrir allskonar ævintýri.Við ákváðum að nú skyldi haldið utan landsteina, nánar tiltekið, langt í burt. Við byrjuðum að bera saman bækur okkar: Hvaða gildi vildum við að landið helga skyldi bjóða upp á? Margt fór okkar á milli en bar þar helst að nefna ódýran bjór, góðan mat, fallegar hvítar strendur, trópíkalska veðráttu, tungumál sem við allir mælum, sterka menningu og öðruvísi sjúkratilfelli. Danmörk, hugsar víst lesandi góður glottandi, en það er heldur fjarri því einungis einn staður uppfyllti framangreind skilmerki,Jamaíka.
Jamaíka er eyríki í Karabíska hafinu, tífalt minna að flatarmáli en tífalt fjölmennara en okkar ylhýra. Jamaíka er mekka reggae tónlistar og frjálsra íþrótta og hefur að geyma einstaka menningu, ódýran bjór og fallegar strendur. Eftir langt og strangt umsóknarferli og skrifræði tókst að landa samning við Háskóla Vestur-Indíu. Leiðin var greið, Jamaíka beið oss. Jónas og Bjarki fengu stöðu á bráðamóttöku Háskólasjúkrahúss VesturIndíu (UWI Hospital) og Kjartan á svæfingu og gjörgæslu á hinum alræmda Ríkisspítala Kingston (KPH).
Læknisfræðilega er Jamaíka einstakt fyrir þær sakir að þar er sigðkornablóðleysi algengt og hefur Jamaíka verið framarlega í rannsóknum á því sviði. Skotvopnaáverkar eru daglegt brauð og herjaði faraldur beinbrunasóttar (Dengue Fever) á landið og gerir enn.
Fyrstu tveimur vikunum var varið á fögru strandhóteli á norðanverðri eyjunni með ölkollu í annarri og bók í hinni. Eftir um eina viku á þessum fagra stað þar sem grillað var ofan í okkur á ströndinni og veigarnar flæddu, áttuðum við okkur á því að þar ríkti neyðarástand (state of emergency) vegna átaka glæpagengja sem þar réðu ríkjum og var okkur því ráðlagt að halda okkur innan ferðamannastaða. Við eignuðumst þar fjölda vina sem allir áttu það sameiginlegt að vilja selja okkur einhverskonar vímuefni, auk
leigubílstjórans Ken, sem hafði af okkur dagpeningana með háum leigubílataxta og vélabrögðum. Eftir dágóðan tíma af lestri og lærdómi á ströndinni vorum við tilbúnir að halda í leiðangur yfir skógi vaxna fjallgarða Jamaíku á lokaáfangastað okkar,Kingston.
Kingston er höfuðborg Jamaíku og er uppeldisstaður Bob Marley. Kingston er einnig með eina hæstu morðtíðni í heimi og í fjölda ára hefur þar ríkt óöld vegna átaka stríðandi pólitískra fylkinga auk stjórnleysis. Okkur var úthlutað íbúð á háskólagörðum á nokkuð öruggum stað. Blokkareiningin var girt af og vöktuð af okkar eigin öryggisvörðum og var innan víggirts háskólasvæðisins sem enn fremur var vaktað dag og nótt. Fyrsta kvöldið áttuðum við okkur á því að matarhefðir voru einstakar þar í landi. Höfðum við hugsað okkur gott til glóðarinnar og rölt á hinn margrómaða matsölustað Little Ceasar’s sem var innan svæðisins. Okkur rak í rogastans þegar við sáum tóman staðinn við hliðina á pakkfullum Kentucky Fried Chicken með röð út úr dyrum sem helst minnti á opnun Costco á Íslandi.
Lífið á háskólagörðunum var ljúft. Á morgnana var það iðandi af uppáklæddum háskólanemum og fólki að stunda hinar ýmsu frjálsu íþróttir hér og þar,seinni partinn hljómuðu trínidösk stáltrommu tónlist og dancehall reggae víðsvegar og á kvöldin
mátti oft heyra skotbardaga í aðliggjandi fátækrahverfi og götuhundar söfnuðust saman og gengu um götur háskólagarðanna eins og þaulskipulagðar lúðrasveitir.
Ríkisspítali Kingston liggur djúpt í fátækrahverfum „downtown Kingston“ og liggur á milli tveggja þekktustu hverfanna í Kingston, því alræmda Tivoli Gardens og Trenchtown. Lengi hefur verið rígur á milli beggja hverfa og líkist umhverfi þar í kring helst stríðssvæði, með kúluförum á veggjum umhverfis spítalann og tíðum skotbardögum á næturnar. Kjartan gat einungis komist á spítalann í þar til gerðri háskólarútu sem lagði af stað frá háskólagörðunum kl. 06:30 með tilheyrandi syfju og erfiðum og mátti ekki undir neinum kringumstæðum fara út fyrir múra spítalans. Ekki var sérstakt skipulag á þátttöku hans á svæfingu/gjörgæslunni og fékk hann að fylgja eftir og taka þátt í áhugaverðum tilfellum. KPH er stærsta slysamóttaka karabíska hafsins og koma að meðaltali 4-5 skotvopna áverkar á dag og þónokkuð mikið af bíl- og mótorhjólaslysum.
Tölvusneiðmyndartækið á spítalanum var bilað meðan á mánaðardvöl hans stóð og ef grunur var um t.d. innankúpublæðingu þurfti að reiða sig á klíníska skoðun því ekki var heldur segulómtæki á spítalanum.Skortur var áadrenalíni,ýmsumsýklalyfjumogsvæfingarlyfjum og var áhugavert að sjá hvernig læknar brugðust við þessum erfiðu aðstæðum.
Kjartani bauðst að taka næturvaktir um helgar sem voru hvað erfiðastar en þá komu mörg trauma tilfelli inn. Eina nóttina komu tveir skotáverkar inn á sama tíma sem báðir þurftu á bráðri aðgerð að halda. Eitt tilfellið var 23 ára gamall maður sem hafði verið þátttakandi í gengjastríði og hafði verið skotinn átta skotum úr hríðskotabyssu víðs vegar um líkamann og þar á meðal fjórum í kviðinn. Hann hafði misst mikið blóð við komu upp á skurðstofu og hófust almennir skurðlæknar höndum við að finna áverkana og var gerð opin kviðaraðgerð. Svæfing var innleidd með svokallaðri „rapid sequence induction“ aðferð og var þar á meðal notað succinylcholine til vöðvalömunar. Fyrir þann sem hefur ekki séð verkun succinylcholine er nokkuð uggvænlegt að sjá vöðvakippina sem geta fylgt, hvað þá í tilfellum sem þessum og hló starfsfólk á aðgerðarstofunni dátt þegar það sá hvað Kjartani varð bylt við. Blóðeiningar voru af skornum skammti og var venjulega gert ráð fyrir hámarki 3 einingum á sjúkling, sem er um 1.5L. Það dugði skammt fyrir manninn á skurðarborðinu en honum blæddi hratt út.Þá var gripið til plasma, vökva og vasopressora. Plasma pokarnir voru frosnir og var það
hlutverk Kjartans að hlaupa með poka inn á kaffistofu,hitaíörbylgjunni,hlaupameðhann inn og hengja upp og svo koll af kolli. Þrátt fyrir allan vökvann fóru lífsmörk hrörnandi og fór að bera á fjöllíffærabilun.Skurðlæknum var þá gert vart við, þrátt fyrir að ekki hefði náðst að finna alla blæðingarstaði og þeir beðnir um að pakka kviðarhol fullt af grisjum og loka fyrir.Manninum var haldið sofandi og fluttur á gjörgæslu og af einhverjum ástæðum handjárnaður af lögreglunni við sjúkrarúmið. Kjartan frétti af því seinna að hann hafði verið tekinn aftur í aðgerð og náðist að finna alla blæðingarstaði og útskrifaðist hann nokkrum dögum síðar – ótrúlegt en satt.
Óopinbert samhljóða álit virtist ríkja meðal jamaískra lækna að glæpamenn sem væru undir áhrifum marijúana þegar þeir væru skotnir vegnaði af einhverjum ástæðum betur en öðrum,en þarfnast sú kenning væntanlega frekari rannsókna.


Kjartan fékk að taka ríkan þátt í starfinu á deildinni og fékk að intubera þó nokkuð, innleiða svæfingu í samráði við sérfræðinga og sinna starfi svæfingahjúkrunarfræðings á meðan á aðgerðum stóð. Læknar og hjúkrunarfræðingar á deildinni voru mjög hæf og höfðu séð margt og upplifað og þurftu að gera sitt besta með þann tækjabúnað sem þeim stóð til boða. Flest höfðu þau stundað nám við Háskóla Vestur-Indíu og eru það einungis færustu nemar karabíska hafsins sem komast inn í læknadeild og fara þau venjulega til Englands eða Bandaríkjanna til að klára sérfræðinám.
Háskólasjúkrahús Vestur-Indíu (UWI) er staðsett í útjaðri háskólasvæðisins, ekki langt frá hverfinu August Town þar sem ekki er óalgengt að heyra byssuhvelli að næturlagi. Það hefur að geyma fjölbreyttustu og sérhæfðustu heilbrigðisþjónustuna á karabíska



hafinu. Rekstur spítalans er að hluta til á vegum ríkisins og að hluta til einkarekinn sem þýðir að sjúklingar sem þangað sækja þjónustu þurfa að borga úr eigin vasa. Það gefur auga leið að hinir fátæku leita frekar á KPH þar sem sá spítali er ríkisrekinn. Þeir sem leita sér þjónustu á bráðamóttökunni á UWI koma allir vegna bráðra vandamála, flestir koma í raun of seint og aðeins af brýnni nauðsyn. Annað sem er verulega frábrugðið því sem við erum vön á Íslandi er að það er ekki neyðarþjónusta (EMS). Þegar bráð veikindi eða slys ber að þá er annað hvort hringt í einkarekinn sjúkrabíl með tilsvarandi kostnaði eða aðstandendur keyra og bera inn bráðveikt fólk. Af og til koma inn skotsár, hnífsstungur eða sambærilegir áverkar en almennt fara slíkir áverkar á KPH. Bráðamóttakan sem slík var nokkuð vel búin með tilliti til búnaðar og starfsmanna. Þegar Bjarki og Jónas mættu fyrsta daginn var vel tekið á móti þeim en þannig séð ekki ákveðið prógram uppsett.Fyrst um sinn fengu þeir að fylgja Dr. Jones, ungum og viðkunnanlegum bráðalækni, sem sýndi þeim bráðamóttökuna og leyfði þeim að vera með í uppvinnslu sjúklinga.Rúmum var raðað í hring með tjaldi á milli og eins konar vinnustöð í miðjunni. Allar nótur og beiðnir voru handskrifaðar og aðstandendurþurftuaðgreiðafyrirrannsóknir áður en þær voru sendar.
Mæting var klukkan 8 á morgnana og byrjaði dagurinn yfirleitt á rjúkandi instant kaffibolla áðurenviðtókumgöngutúrímorgundögginni en það tók okkur 15-20 mínútur að ganga á spítalann. Á spítalanum var ekki eiginlegt
mötuneyti heldur nokkrir litlir matsölustaðir sem flestir matreiddu djúpsteiktan kjúkling og kleinur (eða “festival”) í meðlæti. Þegar við vorum leiðir á því var ekki langt að fara á Burger King eða KFC en þess má geta að hollur matur var ekki fáanlegur á háskólasvæðinu (við leituðum vel!).
Þegar leið á dvölina var Dr. Jones farinn að treystaokkurtilþessaðhittasjúklingaprimert og koma af stað uppvinnslu.Við rákum okkur snemma á hindrun en það var tungumálið. Enska er jú móðurmálið en mállýskan er Patois (“pa-tvoa”) sem getur verið snúið að skilja en sjúklingarnir áttu ekki í miklum vandræðum með að skilja okkar skólabókarensku.
Á þessum fjórum vikum sáum við breitt róf tilfella. Tilfellin voru fjölbreytt og flestir sem við sáum áttu fullt erindi á bráðamóttöku, helst degi fyrr. Við sáum fjölda mismunandi birtingarmynda af sigðkornablóðleysi, allt frá bráðum verkjaköstum (acute pain crisis), bráðu brjóstkassaheilkenni (acute chest syndrome) yfir í sístöðu reðurs (priapism) en sjúkdómurinn er fjölkerfa og er efni í sér grein.Okkur varð ljóst að ekki tíðkast að skrá meðferðartakmarkanir og eru bókstaflega allir endurlífgaðir burtséð frá aldri eða undirliggjandi sjúkdómum. Við misstum töluna á hversu mörgum endurlífgunum við tókum þátt í. Við urðum alltaf jafn hissa hvað allir hurfu skyndilega þegar sjúklingur var kominn með sjálfkrafa blóðrás (ROSC) og við vorum einir eftir að þrýsta inn súrefni með ambúbelg og hversu seint læknar á vegum gjörgæslunnar mættu á vettvang til þess að taka við meðferð.
Það er eftirminnilegt þegar 32 ára maður með lungnabólgu kom inn í bráðri öndunarbilun og við horfðum upp á hann sigla í hjartastopp og sorglegt að hugsa til þess að á Íslandi hefði hann undir öllum kringumstæðum lifað af. Ekki má gleyma manni með lokastigs nýrnasjúkdóm sem hafði ekki komist í blóðskilun í viku og var með 9,2 í kalíum! Það endaði með sínusbylgjum í riti og hjartastoppi.
Við sáum nokkur tilfelli af beinbrunasótt, sem er moskítóborinn smitsjúkdómur, en eins og áður sagði var yfirstandandi faraldur og því mikilvægt að nota moskítóvörn. Í alvarlegum tilfellum er sjúklingur með háan hita, blóðflögufæð sem veldur aukinni blæðingarhneigð og aukið æðagegndræpi sem getur leitt til losts. Þessir sjúklingar voru einangraðir með flugnaneti til að koma í veg fyrir smit. Sjúklingar í geðrofi, óráði eða með sjálfsvígshugsanir voru ólaðir niður (sem ekki bætti ástandið) þar til viðeigandi ráðgefandi læknir kom til þess að meta ástandið.
Það væri endalaust hægt að skrifa um spítalastarfsemina, menninguna og sjúkratilfellin en látum þetta duga.
Á meðan á dvöl okkar stóð eignuðumst við góða vini og höldum góðum tengslum enn í dag. Má þar helst nefna svæfingarhjúkrunarfræðinginn Mitchy sem hefur gengið okkur í móðurstað og hvílir útskriftarmynd af okkur þremur á vegg heima hjá henni við hlið afreka annarra fjölskyldumeðlima. Eftir spítaladvölina tók við 2 vikna ferðalag um eyjunameðjamaískumvinumokkaroglentum við þar í ýmsum skoplegum uppákomum. Ferðin okkar til Jamaíku var ævintýri líkast og mun reynslan og minningarnar fylgja okkur um hvert fótmál í framtíðinni. Ef við getum gefið einhver góð ráð með þessa reynslu að baki er það að fara út í hið óþekkta og lifa aðeins lífinu.
Jamaískir frasar
Wah gwaan mi emperor/empress - Blessaður/ blessuð
Me good - Ég hef það fínt
Bombaclaat/bloodclaat - Blótsyrði
Irie - Allt í góðu
Beg you a ting nuh - Má ég fá pening
Mi nuh have none - Ég á ekkert Mi a forward - Ég er á leiðinni
Gimme dat - Má ég fá þetta
Swiss cheese - Mörg skotsár
Mash up di place - Taka e-h föstum tökum, svakaleg framkoma
Badman/gunman - Glæpon Rude bwoy - Ólukkumaður
Dreadlocks! - Fals rastamaður
Gyal - Kona/stelpa
Mynd1: Ómerkt eftir Rósalind – við Hringsal á Hringbraut
Mynd2: Ómerkt eftir Sigurð Örlygsson – á 2.hæð Læknagarðs
Mynd3: Ómerkt
– í anddyri á 2.hæð í Fossvogi
Mynd4: „Tandur“ eftir Tryggva Ólafsson – á stigagangi milli 1.og 2.hæðar í Læknagarði
Mynd5: Ómerkt eftir Arnór Kára – á ganginum milli Barnaspítala og Hringbrautar a.k.a.“Leggöngin”
Mynd1: „Til betri heilsu“ eftir Sigurð Örlygsson – á stigapalli þegar gengið er upp í matsal á Hringbraut
Mynd2: Ómerkt eftir Hafþór Snjólf – á röntgengangi E3 í Fossvogi
Mynd3: „Ferðalag Norðursins“ eftir Helga Þorgils Friðjónsson – í biðstofu K-byggingar á Hringbraut
Mynd4: „Tunga“ eftir Pál Guðmundsson – fyrir framan röntgendeild á Hringbraut
Mynd5: „Veistu ef vin þú átt“ eftir Soffíu Árnadóttur – við gang 11E á Hringbraut
Mynd6: „Án titils“ eftir Georg Guðna Hauksson – á stigagangi á 3.hæð á Hringbraut
Mynd7: „Kristín Thoroddsen 1894-1961 forstöðukona Landspítalans 1931-1954“ eftir Baldvin Edwin – í græna stigaganginum fyrir utan 13D
Mynd1: Ómerkt – fyrir utan B7 í Fossvogi
Mynd2: „The Milky Way“ eftir Hrafnhildi Arnardóttur – í anddyri kvennadeildar Landspítalans
Mynd3: „Frá Hornströndum“ eftir Veturliða Gunnarsson – á stigagangi á 6.hæð í Fossvogi
Mynd4: Ómerkt – á stigagangi milli 4.og 5. hæðar í Læknagarði
Mynd5: „Barnaárið“ eftir Braga Ásgeirsson – á stigagangi á 4.hæð í Fossvogi
Mynd6: Ómerkt eftir ÞÁSG – á fæðingarvakt á kvennadeild Landspítalans
Eftirtaldir aðilar studdu gerð blaðsins:






AnnaLiljaÆgisdóttir 123
Æxli í munnvatnskirtlum á Íslandi á árunum 1985-2015
AuðurGunnarsdóttir 123
Áhrif meðgöngulengdar á þroska barns og félagslega líðan á unglingsárum
BjarndísSjöfnBlandon 123
Mæling QT-bils hjá ungu fólki með geðrofssjúkdóma
BjarniLúðvíksson 124
Eitilfrumuæxli á Íslandi 1990-2015.Meinaog faraldsfræðileg rannsókn
BryndísBjörkBergþórsdóttir 124
Meðganga og fæðing með MS sjúkdóm
DagbjörtAðalsteinsdóttir 124
Skjaldkirtilskrabbamein á Íslandi 20092016: Endurkomutíðni,horfur og meðferð
DaníelHrafnMagnússon 124
Mat á áhrifum stökkbreytingar í SCN5A í tengslum við Brugada heilkenni á Íslandi
EddaLárusdóttir 124
Heilkenni barnabiksásvelgingar (meconium aspiration syndrome) á Íslandi árin 1977-2018
EddaRúnGunnarsdóttir 125
Endurkomutíðni,meðferð og horfur sjúklinga með krabbamein á höfði og hálsi á Íslandi 2009-2016
EirAndradóttir 125
Ris og hnig nýgengis sortuæxla á Íslandi
ElvaKristínValdimarsdóttir 125
Tengsl fæðingarþyngdar og 5 mínútna
Apgars við þroska barns og félagslega líðan á unglingsárum
ErlaGestsdóttir 126
Járnhagur íslenskra blóðgjafa í Blóðbankanum 1997-2018
ErlaLiuTingGunnarsdóttir 126
Er hægt að spá fyrir um dvalarlengd á gjörgæsludeild eftir kransæðahjáveituaðgerð?
GissurAtliSigurðarson 126
Brátt kransæðaheilkenni eftir skurðaðgerðir á Íslandi
GuðrúnKarlsdóttir 126
Ferlar að baki BLIMP1 miðlaðrar lifunar í Waldenströmæxlum
GuðrúnSvanlaugAndersen 127
Meðfæddir efnaskiptasjúkdómar á Barnaspítala Hringsins 2003-2018
HalldórBjarkiÓlafsson 127
Tengsl óeðlilegs blóðhags við bráða og langtíma fylgikvilla eftir skurðaðgerð
HlífSamúelsdóttir 127 Taugatróðsæxli á Íslandi 1999-2016
JóhannLundHauksson 128
Sjaldgæfir erfðabreytileikar sem hafa áhrif á blóðflagnafjölda: Niðurstöður úr víðtækri erfðamengisleit
JóhannRagnarsson 128 Áhrif stökkbreytinga í HFE geninu á járnbúskap
JóhannÞórJóhannesson 128
Árangur skurðaðgerða við nýrnakrabbameini á Landspítala 2010-2017
JóhannesAronAndrésson 128
Bráð brisbólga af óþekktum toga (idiopathic pancreatitis): áhrif líkamsþyngdarstuðuls
JónErlingurStefánsson 129
Skimun fyrir forstigi ristilkrabbameina
JónTómasJónsson 129
Nýir Íslendingar og skilvirkni bólusetninga eftir flutning til Íslands
JúlíaBjörgKristbjörnsdóttir 129
Characterization of a Mammalian Specific Region of ATG7
KarólínaHansen 129
Gagnsemi s-tryptasa mælinga á bráðamóttöku 2011-2018
KristínHaraldsdóttir 129
Fylgikvillar á meðgöngu og við fæðingu hjá konum með meðgöngusykursýki og börnum þeirra,eftir fastandi blóðsykurgildum á fyrri hluta meðgöngu
MaríaRósGústavsdóttir 130 Pneumókokka mótefnavakaleit í þvagi. Gagnsemi Binax NOW S.pneumoniae prófsins og tengsl við sjúkdómsmynd
OddnýBrattbergGunnarsdóttir 130
Discovery and Analyses of Pathogenic Variants in Explanted Hearts from Primary Cardiomyopathy Patients
RakelHeklaSigurðardóttir 130 Greining,meðferð og horfur sjúklinga með krabbamein eða meinvörp í lifur,gallgöngum eða gallblöðru 2013-2017
RebekkaLísaÞórhallsdóttir 131 MS sjúkdómur og meðganga
RíkeyEggertsdóttir
131
Tengsl góðkynja einstofna mótefnahækkunar (MGUS) og sjálfsónæmissjúkdóma: Niðurstöður úr Blóðskimun til bjargar
SigríðurÓladóttir
Þróun ávísana á ópíóíðaverkjalyf á árunum 2008-2017.Þversniðsrannsókn á heilsugæslum höfuðborgarsvæðisins
StefánMárJónsson
Greining á undirhópum sjúklinga með sykursýki 2 og afkomu þeirra
StefaníaKatrínJFinnsdóttir
131
131
131
Uterine rupture and factors associated with adverse outcomes
SunnaLuXiGunnarsdóttir
Notkun ósæðardælu (IABP) við kransæðahjáveituaðgerðir
TeiturAriTheodórsson
132
132
Kóagúlasa neikvæðir stafýlókokkar í liðum og beinum á Landspítala
ThelmaKristinsdóttir
132 Erfðir og algengi járnskortsblóðleysis á Íslandi
TómasViðarSverrisson
Validation of a UPLC Method for Measuring Phenylalanine and Tyrosine in Dried Blood Spots
UnnurMjöllHarðardóttir
Áföll í æsku og tengsl við fæðingarreynslu kvenna hjá Ljáðu mér eyra
ViktoríaHelgaJohnsen
132
133
133 Virkni SMO p.Arg173Cys stökkbreytingarinnar í fíbróblöstum
Æxli í munnvatnskirtlum
á Íslandi á árunum 1985-2015
Anna Lilja Ægisdóttir1, Jón Gunnlaugur Jónasson1, 2,GeirTryggvason1, 3 ogAnna MargrétJónsdóttir1, 2 LæknadeildHáskólaÍslands1,MeinafræðideildLandspítalans2,Háls,nefog eyrnadeildLandspítalans3
Inngangur: Munnvatnskirtilsæxli eru fjölskrúðugur hópur bæði góðkynja og illkynja æxla, sem lítið hefur verið rannsakaður hérlendis. Algengustu vefjagerðir þeirra erlendis eru mucoepidermoid carcicnoma, adenoid cystic carcinoma og pleomorphic adenoma. Aldursstaðlað nýgengi illkynja æxla í heiminum er 0,69 á 100.000 hjá körlum og 0,51 á 100.000 hjá konum. Aldursstaðlað nýgengi góðkynja æxla í Japan er 3,5 á 100.000 meðal karla og 3,3 á 100.000 meðal kvenna. Æxlin geta komið fyrir í öllum munnvatnskirtlunum en æxli í vangakirtli eru algengust og æxli í tungudalskirtli eru mjög fátíð. Aldursstöðluð dánartíðni illkynja æxla í heiminum er 0,18 á 100.000 hjá konum og 0,31 á 100.000 hjá körlum. Horfur hafa ekki breyst síðustu áratugi. Markmið rannsóknarinnar var að kanna hvaða vefjagerðir munnvatnskirtilsæxla greindust hérlendis, kanna nýgengi þeirra og endurkomutíðni og hver lifun sjúklinga með munnvatnskirtilskrabbamein á Íslandi var á árunum 1985-2015.
Efniviður og aðferðir: Rannsóknin náði til allra þeirra sem greindust með munnvatnskirtilsæxli af þekjuvefsuppruna á Íslandi á tímabilinu 19852015. Leitað var að öllum góðkynja og illkynja munnvatnskirtilsæxlum í skrám meinafræðideilda LSH og SAk, skrám Vefjarannsóknarstofunnar og Krabbameinsskrá Íslands. Upplýsingar um vefjagerð, æxlisgráðu og stærð æxla fengust í vefjagreiningarsvörum. Ef þær upplýsingar skorti voru sýni endurskoðuð með aðstoð meinafræðinga rannsóknarinnar. Upplýsingar um meðferð, eftirlit og endurkomur voru fengnar úr sjúkraskrám LSH.
Niðurstöður: Á árunum 1985-2015 greindust 715 munnvatnskirtilsæxli hérlendis, þar af 83 illkynja æxli (11,6%). Algengustu vefjagerðir illkynja æxla voru mucoepidermoid carcinoma (24%), acinic cell carcinoma (16%) og adenoid cystic carcinoma (13%). Pleomorphic adenoma var algengast góðkynja æxla (81%) og þar á eftir kom Warthin æxli (15%). Aldursstaðlað nýgengi illkynja æxla hjá körlum var 0,57 á 100.000 en hjá konum var það 0,77 á 100.000. Aldursstaðlað nýgengi góðkynja æxla var 5,0 á 100.000 hjá körlum en 7,0 á 100.000 hjá konum. Endurkomutíðni góðkynja æxla var 7,6% en illkynja æxla 38,6%. Fimm ára sjúkdómssértæk lifun einstaklinga með munnvatnskirtilskrabbamein var 59,4% en tíu ára lifun 49,1%. Marktækur munur var á lifun eftir æxlisgráðu. Tíu ára lifun lágráðu, meðalgráðu og hágráðu æxla var 85%, 47% og 11%, í þessari röð. Horfur sjúklinga voru óbreyttar yfir tímabilið.
Ályktun: Sömu vefjagerðir munnvatnskirtilsæxla greindust hérlendis, með svipaða innbyrðis tíðni, og í öðrum Evrópulöndum sem gögnin voru borin saman við. Nýgengi munnvatnskirtilsæxla var hærra hjákonumenkörlumoghefurhaldistóbreyttsíðustu áratugi. Endurkomutíðni munnvatnskirtilsæxla samræmdist niðurstöðum fyrri rannsókna. Horfur einstaklinga með illkynja æxli ultu að miklu leyti á æxlisgráðu þess, voru sambærilegar horfum sjúklinga erlendis og voru óbreyttar yfir rannsóknartímabilið.
Auður Gunnarsdóttir1,ÞóraSteingrímsdóttir1,2,IngibjörgEvaÞórisdóttir3,Þórður Þórkelsson1,2
1LæknadeildHáskólaÍslands, 2Landspítali, 3HáskólinníReykjavík
Inngangur: Þekkt er að áhætta á frávikum í þroska á barnsaldri eykst með styttri meðgöngulengd og lægri fæðingarþyngd. Íslensk rannsókn frá árinu 2003 sýndi að fyrirburar fengu marktækt lægri einkunn á þroskaprófum samanborið við samanburðarbörn. Erlendar rannsóknir hafa sýnt að andlegir kvillar eru algengari meðal fyrirbura. Þekkt er að langvinn streita er skaðleg fyrir andlega og líkamlega heilsu. Markmið þessarar rannsóknar var að kanna tengsl meðgöngulengdar við útkomu þroskaprófa við 5 ára aldur, kvíða og þunglyndi við 13 ára aldur og streitu við 14 ára aldur.
Efniviður og aðferðir: Unnið var með gögn úr LIFECOURSE rannsókninni en þau fengust úr Fæðingarskrá Embættis landlæknis, frá Heilsugæslunni og úr spurningakönnunum. Þátttakendur voru2227börnfæddáÍslandiárið2004.Einnigvoru notaðar niðurstöður úr lífssýnum 139 barna þar sem mældur var styrkur kortisóls í munnvatni. Gerð voru tölfræðileg próf til að kanna tengsl meðgöngulengdar við þroska og félagslega líðan; kí-kvaðrat próf, t-próf, Wilcoxon próf og aðhvarfsgreining með línulegum og tvíkosta líkönum.
Niðurstöður: Ekki fundust tengsl milli fyrirburðar og skertrar frammistöðu á þroskaprófi. Fyrirburar fengu að meðaltali 0,16 stigum (af 10 mögulegum) hærra á þroskaprófi en munur var ekki marktækur. Hvorki flokkuð meðgöngulengd (fyrirburi/fullburi) né meðgöngulengd í vikum höfðu marktæk tengsl við frammistöðu á þroskaprófi. Fyrirburður hafði ekki marktæk tengsl við aukin þunglyndiseinkenni eða kvíða. Fyrirburar höfðu að meðaltali minni slík einkenni þó munur reyndist ekki marktækur. Auk þess voru ekki tengsl milli meðgöngulengdar og ofantaldra einkenna og hið sama átti við um flokkaða meðgöngulengd. Ekki reyndist heldur vera munur milli fyrirbura og fullbura hvað varðar streitusvar, CAR (cortisol awakening response), né tengsl milli meðgöngulengdar í vikum og CAR. Ekki var marktækur munur á CAR milli mismunandi flokka meðgöngulengdar.
Ályktanir:Ekkifundusttengslmillimeðgöngulengdar við fæðingu og breyta sem tengjast þroska barna og andlegri líðan og streitumerkja á unglingsárum. Þessar niðurstöður eru í nokkru ósamræmi við erlendar og innlendar rannsóknir um sama efni. Rannsóknin tók til heils árgangs barna á öllu Íslandi og var gagnasöfnun að mestu stöðluð. Þetta er fyrsta rannsókn á heimsvísu sem sameinar lífvísa og spurningalista sem snúa að streitu hjá árgangi barna á landsvísu. Helstu veikleikar rannsóknarinnar snúa að því að þó nokkur hluti árgangsins tók ekki þátt í rannsókninni og að ekki eru til fullkomin gögn hvað varðar alla þætti rannsóknarinnar. Þetta veldur hættu ávalbjögunogminnkartölfræðilegtaflumtalsvertþví fyrirburareruhlutfallslegafáir.Þráttfyrirofangreinda veikleika benda niðurstöður rannsóknarinnar til þess að andleg líðan fyrirbura sé ekki verri en jafnaldra þeirra síðar á ævinni og að þeir standi sig ekki verr á þroskaprófum.
Bjarndís Sjöfn Blandon1,Halldóra Jónsdóttir1,2,NannaBriem2,Oddur Ingimarsson2,SigfúsÖrvarGizurarson3 1LæknadeildHáskólaÍslands, 2Geðsvið Landspítalans, 3Lyflækningasvið Landspítalans
Inngangur: Geðrofssjúkdómar einkennast af geðrofi. Helsta einkenni geðrofs er skortur á raunveruleikatengslum sem felur í sér eitt eða fleiri geðrofseinkenni entilþeirrateljastm.a.ranghugmyndir,ofskynjanirog hugsanatruflun. Meðferð og horfur geðrofssjúkdóma hafa gjörbreyst frá því fyrstu geðrofslyfin komu á markað um miðja seinustu öld. Rannsóknir hafa þó sýnt að einstaklingar með alvarlega geðrofssjúkdóma, s.s geðklofa, lifa 22.5-25 árum skemur en fólk gerir almennt. Aðaldánarorsök þessa hóps eru hjarta- og æðasjúkdómar. Þekkt er að mörg geðrofslyf geta valdið breytingum á hjartalínuriti. Þá er aðallega átt við lengingu á QT-bili og breytingum á T-bylgju. Lengt QT-bil er áhættuþáttur fyrir takttruflunum í hjarta og þá sérstaklega Torsade de Pointes sem getur leitt til skyndidauða. Markmið rannsóknarinnar er að skoða hvort ungt fólk með fyrsta geðrof sem sækir endurhæfingu á Laugarási sé með lengingu á QT-bili. Jafnframt að skoða hversu mikil lengingin er og hvort ákveðin geðrofslyf valdi meiri lengingu en önnur. Efniviður og aðferðir: Rannsóknin var þversniðsrannsókn en öllum þjónustuþegum Laugarássins sem taka geðrofslyf að staðaldri stóð til boða að taka þátt. Þátttakendurvoru50.Spurningalistiumlýðfræðilega þætti var lagður fyrir þátttakendur, þyngd og blóðþrýstingur mældur og tekið hjartalínurit. Gömul hjartalínuritþátttakendavoruskoðuðtilsamanburðar og núverandi lyfjameðferð skráð niður. Einnig voru gögn úr Refine Reykjavík rannsókn Hjartaverndar notuð til samanburðar. Upplýsingum var safnað í Excel og fór tölfræðiúrvinnslan fram í því forriti ásamt tölfræðiforritinu R.
Niðurstöður: Meðalaldur þátttakenda var 26 ár og 84% voru greindir með geðklofa. Karlar voru í meirihluta eða 78% þýðis. Helmingur þátttakenda reykti aðstaðaldriog64%drukkumikiðafkoffíndrykkjum. Blóðþrýstingur mældist marktækt hærri en í samanburðarhópi auk þess sem 11 þátttakendur voru með hraðtakt. Enginn mældist með lengt QT-bil en meðallengd QTcF-bils var 404 ms tölvumælt og 396 ms handmælt. QTc-bilið var þó marktækt lengra hjá rannsóknarþýðinu miðað við samanburðarhóp og munaði þar 16.6 ms hjá körlum og 18.6 ms hjá konum. Þrír þátttakendur höfðu áður mælst með lenginguogmáleiðalíkuraðþvíaðítveimurtilfellum hafi það verið lyfjatengt. Munur á tölvumældum og handmældum gildum var að meðaltali 8.1 ms og reyndist marktækur en tölvuheilinn virðist gjarnan ofmeta bilið. 70% þátttakenda áttu eldra rit í kerfinu. Ekki var marktækur munur á fyrsta riti og því nýjasta en hjá sumum hafði QT-bilið lengst og hjá öðrum hafði það styst. Í heildina nam lengingin á tölvumælda QTcF-bilinu 2.4 ms milli mælinga. Ályktanir: Niðurstöður rannsóknarinnar benda til þess að hinn almenni þjónustuþegi á Laugarási sé ekki með lengt QT-bil þrátt fyrir háa tíðni fjöllyfjameðferðar og annarra áhættuþátta. Ekki er hægt að draga ályktanir um áhrif mismunandi geðrofslyfja út frá þessum niðurstöðum. Þó er full ástæða til að taka hjartalínurit hjá fólki með geðrofssjúkdóma og vera á varðbergi gagnvart áhrifum QT-lengingar. Auk þess er mikilvægt að fagfólk sem kemur að úrlestri hjartalínurita kunni að mæla bilið og treysti ekki blint á tölvuheilann í hjartalínuritstækinu vegna þess hve ónákvæmur hann getur verið.
Eitilfrumuæxli á Íslandi 19902015. Meina- og faraldsfræðileg rannsókn
Bjarni Lúðvíksson1, Bjarni A. Agnarsson1,2,SignýValaSveinsdóttir2,Brynjar Viðarsson2 ogFriðbjörnSigurðsson2 1LæknadeildHáskólaÍslands, 2Landspítalinn
Inngangur: Nýgengi eitilfrumuæxla (non-Hodgkin lymphoma, NHL) hefur vaxið mjög síðan um miðja 20. öldina og kunna læknavísindin ekki við því nein einhlít svör. Niðurstöður úr meina- og faraldsfræðilegri rannsókn á þessum æxlum gætu nýst til að skoða þessa aukningu í kjölinn. Jafnítarlegum upplýsingum um æxlisflokkinn hefur ekki verið safnað á Íslandi síðan á 9. áratugnum. Síðan þá hefur flokkun alþjóðaheilbrigðismálastofnunarinnar (WHO) rutt sér til rúms við flokkun eitilfrumuæxla. Því þótti tími til kominn að líta yfir stöðu mála frá sjónarhorni meina- og faraldsfræði. Efniviður og aðferðir: Gagnasöfnunin byggði á lista yfir allar greiningar meinafræðideildar Landspítala á NHL 1990-2015. Hjá Krabbameinsskrá fékkst sambærilegur listi til hliðsjónar. Hjá meinafræðideild Landspítala, Sjúkrahúsinu á Akureyri og Vefjarannsóknarstofunni voru fengnar upplýsingar til grundvallarverkefninu,nefnilegasjúkdómsgreiningar og smásjárlýsingar meinafræðinga. Aukinheldur var eftir þörfum stuðst við upplýsingar úr sjúkraskrám. Þær breytur sem voru skoðaðar og notaðar til úrvinnslu voru: (1) kyn, (2) dagsetning greiningar, (3) aldur, (4) svipgerð æxlisfruma, (5) tegund æxlis, (6) ummyndun (já/nei), (7) staðsetning. Nýgengi var miðað við fimm ára tímabil og við útreikninga var stuðst við mannfjöldatölur Hagstofu Íslands og mannfjöldastaðal WHO.
Niðurstöður: Á árunum 1991-2015 greindust 843 NHL á Íslandi. 487 æxli greindust í körlum og 356 í konum (kynjahlutfall 1,37:1). Meðalaldur við greiningu hækkaði úr 60,8 í 64,5 ár frá fyrsta tímabili til þess síðasta. Á sama tíma jókst aldursstaðlað nýgengi úr 7,1 í 9,2 á hver 100.000. Nýgengi hjá körlum jókst milli fyrsta og annars tímabils en nýgengi hjá konum jókst milli allra tímabila. Frá fyrsta tímabili til þess síðasta jafnaðist nýgengihlutfall milli kynjanna úr 1,56:1 í 1,21:1. 86,5% æxla hafði B-svipgerð en 12,3% T-svipgerð. Diffuse large B-cell lymphoma var algengasta greiningin (38,9%) og þar á eftir follicular lymphoma (24,6%) en aðrar tegundir voru mun sjaldgæfari. 53% æxla voru greind í eitlum og 46% utan eitla. Hálseitlar voru algengasta staðsetning greindra sýna (20%), þar á eftir komu meltingarvegur (12%), náraeitlar (10%), holhandareitlar (7%) og húð (6%).
Ályktanir: Meðalaldur við greiningu jókst nokkuð á seinni hluta tímabilsins sem skýrist sennilega af breytingum á aldurssamsetningu þjóðarinnar. Greinileg breyting varð á kynjahlutfalli á tímabilinu ogvarhúníátttilmeirajafnvægis.Aukningánýgengi NHL stöðvaðist ekki á tímabilinu en þar kom helst til samfelld nýgengiaukning hjá konum. Mögulega skýrist hún að einhverju leyti af aukningu nýgengis lággráðu-æxla umfram hágráðu-æxli. Nýgengi follicularlymphomajókstmeiraendiffuselargeB-cell lymphoma og er stór hluti ástæðunnar líklega fleiri tilfallandi greiningar vegna aukinna myndrannsókna á síðari hluta tímabilsins. Hlutfall diffuse large B-cell lymphoma af greindum æxlum minnkaði frá því sem áður þekktist en er enn nokkuð hátt í samanburði við Vesturlönd. Hlutföll ummyndaðra æxla og svipgerða voru lík því sem þekkist á Vesturlöndum. Hlutfall æxla greindra í eitlum / utan eitla tók ekki breytingum á tímabilinu.
Bryndís Björk Bergþórsdóttir1,Þóra Steingrímsdóttir1,2 ogHaukurHjaltason1,3 1LæknadeildHáskólaÍslands, 2KvennadeildLandspítalans, 3TaugadeildLandspítalans
Inngangur: Heila- og mænusigg (Multiple sclerosis, MS) er langvinnur bólgusjúkdómur sem herjar á miðtaugakerfið og einkennist af bólgufrumuíferð, eyðingu mýelínslíðurs og fækkun taugasíma. MS sjúkdómur er ein algengasta orsök fötlunar hjá ungu fólki og er hann algengari í konum en körlum. Sjúkdómurinn greinist helst á barneignaraldri og undirstrikar sú staðreynd mikilvægi þess að þekking sé fyrir hendi um áhrif sjúkdómsins á meðgöngu- og fæðingasögu kvenna með MS. Flest bendir til þess að lítil áhætta fylgi meðgöngu og fæðingu þessara kvenna en ósamræmi hefur þó einkennt niðurstöður rannsókna.Tilaðmyndaerumdeilthvortauknarlíkar séu á áhaldafæðingu hjá konum með MS og hvort börn þeirra séu líklegri til þess að fæðast smá miðað við meðgöngulengd. Markmið rannsóknarinnar er að taka saman meðgöngu- og fæðingasögu kvenna með MS á Íslandi og bera saman við hóp kvenna sem ekki hafa greinst með MS eða annan langvinnan sjúkdóm Efniviður og aðferðir: Rannsóknin er afturskyggn ferilrannsókn sem náði til kvenna á aldrinum 1965 ára sem eignast höfðu barn eftir greiningu MS sjúkdómsins (ICD-10:G35) á árunum 1999-2018. Gögnumútkomumeðgönguogfæðingarvorufengin með samkeyrslu á Fæðingaskrá Embættis landlæknis ogsjúkraskrárkerfiLandspítala.Rannsóknarhópurinn samanstóð af 129 meðgöngum og fæðingum kvenna með MS en til samanburðar voru meðgöngur og fæðingar (n=129) kvenna sem ekki höfðu MS á meðgöngu. Hlutfallsleg áhætta var reiknuð. Niðurstöður: Miðað við samanburðarhóp var meðgöngulengd að meðaltali ívið styttri hjá konum með MS en þær voru þó ekki í aukinni hættu á fyrirburafæðingum. Meðalfæðingarþyngd var sambærileg milli hópa. Konur með MS voru líklegri til þess að enda meðgönguna með valkeisara miðað við samanburðarhóp. Ekki var aukin áhætta á áhaldafæðingu, lengdri fæðingu, framköllun fæðingar, bráðakeisara, barnabiki í legvatni né á inngripi vegna fósturstreitu hjá konum með MS miðað við samanburðarhóp. Ekki var sýnt fram á mun á Apgar milli hópa.
Ályktanir: Rannsóknin veitir skýra mynd af meðgöngu-ogfæðingasögukvennameðMSáÍslandi síðastliðin 20 ár. Í stórum dráttum vegnar konum með MS og börnum þeirra jafnvel í meðgöngu og fæðingu og konum, og börnum, sem eru lausar við langvinna sjúkdóma. Í framhaldi er áhugavert að skoða breytur með tilliti til alvarleika fötlunar og fyrirbyggjandi lyfjagjafar á meðgöngu.
Skjaldkirtilskrabbamein á Íslandi 2009-2016: Endurkomutíðni, horfur og meðferð
Dagbjört Aðalsteinsdóttir Ágrip barst ekki.
Mat á áhrifum stökkbreytingar í SCN5A í tengslum við Brugada heilkenni á Íslandi
Daníel Hrafn Magnússon1,Garðar Sveinbjörnsson2,DavíðO.Arnar2,3 , HilmaHólm2
1LæknadeildHáskólaÍslands, 2Íslenskerfðagreining, 3Landspítali háskólasjúkrahús
Inngangur: Brugada heilkenni er ættgengur sjúkdómur sem veldur truflun á raflífeðlisfræðilegri starfsemi hjartans og eykur áhættu á skyndidauða. Algengasta orsök sjúkdómsins eru stökkbreytingar í SCN5A geninu. Arfberar stökkbreytinga sem valda Brugada heilkenni eru oft einkennalausir og algengt er að fyrsta einkenni þeirra sé hjartastopp. Á Íslandi hafa örfáir verið grunaðir um að hafa sjúkdóminn en ekkert tilfelli verið staðfest með erfðarannsókn. Markmið þessar rannsóknar var að kanna hvort sjaldgæf íslensk stökkbreyting í SCN5A veldur Brugada heilkenni á Íslandi.
Efniviður og aðferðir: Rannsóknarþýðið samanstóð af Íslendingum sem hafa gefið lífsýni til Íslenskrar erfðagreiningar til erfðarannsókna. Við notuðum Íslendingabók til að rekja skyldleika þeirra einstaklinga sem höfðu stökkbreytingu í SCN5A geninu. Með upplýsingum úr 434.000 hjartalínuritum frá LSH gátum við skoðað fylgni stökkbreytingarinnarviðhjartalínuritsbreytur.Upplýsingar umútskriftargreiningarhjartasjúkdómafráLSHvoru notaðar til að skoða fylgni stökkbreytingarinnar við hjartasjúkdóma. Til að meta hvort stökkbreytingin valdiBrugadaheilkennivarsvipgerðarupplýsingumúr sjúkraskrámsafnaðfyrirarfberastökkbreytingarinnar. 28 fjölskyldumeðlimir arfbera, sem ekki höfðu stökkbreytinguna, voru notaðir sem viðmið. Niðurstöður: Við fundum 34 einstaklinga sem höfðu stökkbreytinguna c.3838-3 C>G í SCN5A geninu. Tíðni samsætunnar er 0,009% og því ætti stökkbreytingin að finnast hjá einum af hverjum 5.555 Íslendingum. Stökkbreytingin hefur fylgni (P < 2,5 x10-6) við lengd P bylgju, PR bils og S bylgju. MeðallengdPRbilsogQRSbilsvar30,0ms(P=4.8x 10-6)og18,3ms(P=3.5x10-4)lengrahjáarfberum stökkbreytingarinnar en hjá einstaklingum án stökkbreytingarinnar. Stökkbreytingin hefur einnig fylgni við skyndidauða (P = 0,027). Upplýsingar úr sjúkraskrám leiddu í ljós að fjórir af 34 arfberum (11,8%) höfðu látist skyndidauða samanborið við einn af 28 í viðmiðunarhóp (3,6%). Hjartalínurit voru aðgengileg fyrir 26 arfbera og 18 viðmið. Brugada mynstur af gerð 1 sást í hvorugum hópnum. Tveir arfberar (7,7%) höfðu Brugada mynstur af gerð 2 samanborið við engan í viðmiðunarhópnum. Ályktanir: Í þessari rannsókn sýndum við að sjaldgæf íslensk stökkbreyting í SCN5A hefur áhrif á rafleiðni í hjartavef og veldur lengingu á bæði PR bili og QRS bili. Niðurstöður rannsóknarinnar benda til þess að stökkbreytingin valdi líklega Brugada heilkenni, en frekari rannsóknir þarf til staðfesta þau tengsl.
Heilkenni barnabiksásvelgingar (meconium aspiration syndrome) á Íslandi árin
1977-2018
Edda Lárusdóttir1,ÞórðurÞórkelsson1,2 , HildurHarðardóttir1,3,JurateÁsmundsson4 1LæknadeildHáskólaÍslands, 2Barnaspítali Hringsins, 3KvennadeildLandspítala, 4MeinafræðideildLandspítala
Inngangur: Heilkenni barnabiksásvelgingar (HBBÁ) er lungnasjúkdómur nýbura sem getur komið til
losi fóstrið barnabik í legvatn og ásvelging verði í kjölfarið. Í alvarlegum tilvikum getur sjúkdómurinn haft í för með sér öndunarbilun, lungnaháþrýsting og jafnvel dauða. Sjúkdómurinn kemur einkum fyrir í fullburða börnum og eru tengsl hans við lengda meðgöngu þekkt. Rannsóknir hafa bent til tengsla HBBÁ við súrefnisþurrð í móðurkviði. Talið er að langvarandi súrefnisþurrð fyrir fæðingu geti valdið þykknun á vöðvalagi lungnaslagæða sem geti stuðlað að lungnaháþrýstingi eftir fæðingu.Tilgangur rannsóknarinnareraðvarpaljósiáfaraldsfræðiHBBA hér á landi síðustu áratugi auk þess að meta hvernig alvarleiki, meðferð og dánartíðni vegna HBBÁ hefur breyst á rannsóknartímabilinu. Einnig að kanna tengsl sjúkdómsins og merkja um súrefnisþurrð í móðurkviði.
Efniviður og aðferðir: Afturskyggn, lýsandi rannsókn, að hluta til tilfella-viðmiðarannsókn yfir 42 ára tímabil (1977-2018). Í tilfellahóp voru þau fullburða börn sem fengu greininguna barnabiksásvelging á tímabilinu. Sem viðmið voru valin fjögur fullburða börn sem lögðust inn á Vökudeild næst fyrir og eftir hvert tilfelli. Klínískum upplýsingum var safnað úr Vökudeildarskrá og sjúkraskrám. Vefjasýni voru fengin frá meinafræðideild Landspítalans. Samanburður var gerður á helstu klínísku breytum milli tilfella- og viðmiðahóps, auk fyrri og seinni helminga rannsóknartímabils innan tilfellahóps. Fjölþáttagreining var gerð á hugsanlegum áhættu- og forspárþáttum sjúkdómsins.
Niðurstöður: 274 fullburða börn greindust með HBBÁ á tímabilinu. Nýgengi á öllu tímabilinu var 1,5 á hver 1000 lifandi fædd börn, en árin 2005-2018 var það 0,8. Dánartíðni var 3,3% en ekkert dauðsfall varð eftir 1993. Tíðni helstu meðferðarþátta hjá sjúklingahópi jókst á seinni hluta rannsóknartímabilsins. Meðgöngulengd ≥40 vikur, kvenkyn og Apgar <7 við 5 mín. voru meðal áhættuog forspárþátta um sjúkdóminn. Fjöldi kyrndra rauðra blóðkorna hjá börnum sem fengu HBBÁ og þurftu öndunarvélameðferð var hærri en hjá viðmiðahópi. Vöðvalag barna sem létust úr HBBÁ (n=5) mældist þykkara en hjá samanburðarhópi. Ályktanir: Lækkun á nýgengi HBBÁ hér á landi síðustu 15 ár er í samræmi við erlendar rannsóknir, en þar hefur hún verið rakin til bættrar fæðingarhjálparogfyrriframköllunfæðinga.Tilkoma hátíðniöndunarvélameðferðar (1994) og meðferðar með innönduðu nituroxíði (iNO, 1996) hafa líklega bætt lífslíkur barna með HBBÁ. Niðurstöður um áhættuþætti fyrir HBBÁ eru í samræmi við erlendar rannsóknir, en að stúlkur séu líklegri til að greinast með HBBÁ kemur á óvart. Lágur Apgar og aukinn fjöldi kyrndra rauðra blóðkorna hjá börnum með HBBÁ auk þykkara vöðvalags í lungnaslagæðum barna sem létust með HBBÁ styðja að súrefnisskortur fyrir og í fæðingu sé mikilvægur þáttur í tilurð og alvarleika sjúkdómsins.
Endurkomutíðni, meðferð og horfur sjúklinga með krabbamein á höfði og hálsi á Íslandi 2009-2016
Edda Rún Gunnarsdóttir1, Helgi Birgisson3,AnnaMargrétJónsdóttir2 , GeirTryggvason1,2 1LæknadeildHáskólaÍslands, 2Landspítaliháskólasjúkrahús, 3KrabbameinsskráÍslands
Inngangur: Krabbamein á höfði og hálsi er samheiti yfir illkynja mein sem greinast í efri öndunar- og meltingarfærum. Fjöldi þeirra er að aukast um allan heim en þau eru 4,6% allra krabbameina. Markmið rannsóknarinnar var að meta nýgengi, endurkomutíðni og horfur krabbameina á höfði og hálsi á Íslandi á árunum 2009-2016 og skoða
meðferðarákvarðanir með tilliti til staðsetningar þeirra.
Efniviður og aðferðir: Skoðaðir voru einstaklingar sem greindust með krabbamein á höfði og hálsi á Íslandi á árunum 2009-2016. Krabbameinsskrá útvegaði lista yfir kennitölur þessara einstaklinga og upplýsingar um greiningu, stigun, meðferð og endurkomu fengust úr sjúkraskrám þeirra. Upplýsingarnar voru skráðar á 4 mismunandi skráningarblöð byggð upp að fyrirmynd sænska INCA skráningarkerfisins og unnið var úr þeim við gerð rannsóknarinnar.
Niðurstöður: Árlegur meðalfjöldi tilfella krabbameina á höfði og hálsi á Íslandi á árunum 2009-2016 var um 30 talsins (8,48/100.000 einstaklinga). Flestar nýgreiningar voru árið 2016, 41 talsins (10,84/100.000 einstaklinga) og fæstar nýgreiningarvoruárið2010,23talsins(6,62/100.000 einstaklinga). Flestir greindust með krabbamein í munnholi (n=81, 33,9%), annað algengasta krabbameinið var í munnkoki (n=55, 23%) en fæstir greindust með krabbamein í barkakýliskoki (n=5, 2,1%). Algengasta vefjagreiningin var flöguþekjukrabbamein (n=210, 87,9%). Meðalaldur sjúklinga með krabbamein í munnkoki var 62 ár sem er lægri en meðalaldur greindra með krabbamein á öðrum stöðum (67 ár). Meðferð sjúklinga með krabbamein í munnholi eða vör var oftast aðgerð, ein og sér (54,9%) eða með geislameðferð (23,5%), meirihluti sjúklinga með krabbamein í barkakýli fór hins vegar ekki í aðgerð (68%). Geislameðferð var veitt hjá 98,2% munnkokskrabbameina, 80% barkakýliskrabbameina, 39,2% munnhols- og varakrabbameina og 78,1% krabbameina á öðrum stöðum.Fleirikarlmennfengugeislameðferð(73,6%) og geislameðferð samhliða lyfjameðferð (20,6%) en konur (49,3% og 2,9%). Sjúkdómsendurkoma varð í 36% barkakýliskrabbameina, 48% munnhols- eða varakrabbameina, 21,8% munnkokskrabbameina og 25% krabbameina á öðrum stöðum.Tíðni munnkokskrabbameina er að aukast en mun betri 2 ára lifun er fyrir p16 jákvæð munnkokskrabbamein (87%) en p16 neikvæð munnkokskrabbamein (43%).
Ályktanir: Fjöldi krabbameina á höfði og hálsi á Íslandiferaðaukastþráttfyrirlækkanditíðnireykinga. Mesta aukningin sést í krabbameinum staðsettum í munnkoki, úr 3 tilfellum árið 2009 í 15 tilfelli árið 2016, sem tengist sennilega aukinni tíðni HPV tengdra krabbameina. Niðurstöður rannsóknarinnar sýndu mikinn mun í meðferð krabbameina á höfði og hálsi milli kynja. Konur fengu sjaldnar geisla- og lyfjameðferð en karlar. Hærri tíðni munnhols- eða varakrabbameina hjá konum gæti til að mynda skýrt þennan mun en einungis að hluta.
Eir Andradóttir1,JónGunnlaugur Jónasson1,2,LaufeyTryggvadóttir3 , HelgiSigurðsson1,2 1LæknadeildHáskólaÍslands, 2LandspítaliHáskólasjúkrahús, 3KrabbameinsskráÍslands
Inngangur: Nýgengi sortuæxla hefur aukist mikið á mörgum svæðum í heiminum undanfarna áratugi. Aðal umhverfisorsök húðkrabbameina er útfjólublá geislun. Á Íslandi eru sortuæxli um 3% allra krabbameina og nýgengið er talsvert hærra hjá konum en körlum. Algengasta vefjagerð meinanna er superficial spreading melanoma (SSM). Sá þáttur sem hefur hvað mest að segja um horfur sjúklinga er Breslow‘s þykkt æxlisins. Nýgengið jókst mikið hérlendis upp úr 1990 og árið 2005 hafði það nær fimmfaldast en féll svo aftur um nærri helming undanfarinn áratug.
Dánartíðninerlágoghefurlítiðbreystígegnumárin. Markmiðrannsóknarinnarvaraðathugahvaðaþættir liggja að baki þessu risi og hnigi í nýgengi sortuæxla á Íslandi.
Efniviður og aðferðir: Rannsóknin er afturskyggn faraldsfræðirannsókn og úrvinnsla byggði á lýsandi tölfræði. Rannsóknarþýðið samanstóð af öllum þeim sem greindust með ífarandi sortuæxli í húð á Íslandi árin 1980-2018 (n=1285) en áhersla var lögð á tilfelli frá árunum 2010-2018. Frá Krabbameinsskrá Íslands fengust upplýsingar um kyn, aldur, búsetu, greiningarár, Breslow‘s þykkt, vefjagerð og staðsetningu æxlis. Þykkt æxla frá árunum 20172018 var fundin í meinafræðisvörum. Niðurstöður: Á tímabilinu 1980-2018 greindust 507 karlar (39%) og 778 konur (61%) með sortuæxli. Aldursstaðlað nýgengi yfir tímabilið 20102018 var 7,6/100.000 hjá körlum og 11,3/100.000 hjá konum. Meðalaldur við greiningu var 62 ár hjá körlum og 54 ár hjá konum. Frá tímabilinu 19801989 til tímabilsins 2000-2009 varð marktæk aukning í nýgengi þunnra meina hjá báðum kynjum og í meðalþykkum meinum hjá körlum. Á milli tímabilanna 2000-2009 og 2010-2018 varð marktæk minnkun í nýgengi þunnra meina hjá konum. Nýgengi þunnra og meðalþykkra meina hjá körlum hefureinnigfariðminnkandienþykkmeinhafastaðið í stað. Miðgildi Breslow‘s þykktar minnkaði úr 2,2 mm á árunum 1980-1989 í 0,9 mm á árunum 20002009 hjá körlum og frá 1,0 í 0,6 mm hjá konum á sama tímabili og hefur haldist stöðugt síðan. Nýgengi SSM vefjagerðar hefur aukist mikið frá 1990 en ekki nýgengi annarra vefjagerða. Mein af SSM vefjagerð voru76%tilfellaátímabilinu2010-2018.Algengasta staðsetning æxlanna var búkur hjá körlum (47%) og neðriútlimirkvenna(40%).Nýgengisbreytingarvoru mestáberandiámeðalkvennaáhöfuðborgarsvæðinu. Húðsjúkdómalæknum fjölgaði mikið upp úr 1990 og árið 1991 hófst árvekniátak um blettaskoðun. Þreföld minnkun hefur orðið í ljósabekkjanotkun fullorðinna og helmings minnkun hjá ungmennum frá árinu 2004.
Ályktanir: Aðal breytingin yfir tímabilið 1980-2018 var í nýgengi þunnra sortuæxla. Breytingin var mest áberandi meðal kvenna á höfuðborgarsvæðinu og í meinum af SSM vefjagerð. Aukning varð í nýgengi upp úr 1990 samhliða aukningu í notkun ljósabekkja og aukinna vinsælda sólarlandaferða auk fjölgunar húðsjúkdómalæknaogárvekniátaksumblettaskoðun. Nýgengi féll aftur upp úr 2005 samhliða minnkun í ljósabekkjanotkun og aukinnar vitundar almennings um skaðsemi útfljólublárrar geislunar.
Elva Kristín Valdimarsdóttir1 , ÞóraSteingrímsdóttir1,2,IngibjörgEva Þórisdóttir3,ÞórðurÞórkelsson2 1LæknadeildHáskólaÍslands, 2Landspítali, 3HáskólinníReykjavík
Inngangur: Lág fæðingarþyngd er tengd burðarmálsdauða, vaxtarskerðingu, ungbarnasjúkdómum, vitsmunaskerðingu og langvinnum sjúkdómum síðar í lífi barna. Rannsóknir hafa sýnt fram á aukna hættu léttbura á skertum þroska, tilfinningavanda og fleiri vandamálum. Há fæðingarþyngd er tengd við aukna hættu á fylgikvillum fæðinga og lágum Apgar. Rannsóknir á of stórum börnum við fæðingu sýna að langtímaáhrif þess eru jákvæð á heilsu, þroska og menntun. Ástand barns við fæðingu er metið með samræmdu kerfi sem kallast Apgar. Rannsóknir hafa sýnt fram á að lágur Apgar við fæðingu hafi tengsl við ýmis vandamál eins og vitsmunaskerðingu, námsörðugleika og
skertan tilfinningaþroska. Markmið þessa verkefnis voru að kanna tengsl fæðingarþyngdar og 5 mínútna Apgarstigunar fullburða barna við útkomu þroskaprófa við fimm ára aldur, félagslega líðan og streitueinkenni á unglingsárum.
Efniviður og aðferðir: Gögnin eru hluti af gagnasafni Lifecourse rannsóknarinnar en þau fengust úr Fæðingarskrá Embættis landlæknis, frá Heilsugæslu og úr spurningakönnun um félagslega líðan. Þar eru upplýsingar um börn sem fæddust á Íslandi árið 2004 en þau voru 2227 sem tóku þátt. Einnig voru notaðar niðurstöður úr lífssýnum frá hluta hópsins þar sem mældur var styrkur kortisóls í munnvatni. Börnunum var skipt í 3 hópa eftir fæðingarþyngd: Lág fæðingarþyngd (<2500g), eðlileg fæðingarþyngd (2500-4500g) og há fæðingarþyngd (³4500g). Þeim var einnig skipt í 2 hópa eftir 5 mínútnaApgar:LágurApgar(3-6)ogeðlilegurApgar (7-10). Aðhvarfsgreining með almennum línulegum og tvíkosta líkönum var notuð í niðurstöðum ásamt kí-kvaðrat prófi.
Niðurstöður: Engin marktæk tengsl fengust í niðurstöðum um mun á hópum eftir fæðingarþyngd eða Apgar. Börn með eðlilegan Apgar virtust hlutfallslega oftar skora 10 á þroskaprófum (73,9%) en börn með lágan Apgar (60%) (p=0,527). Meðaleinkunn þroskaprófs hjá börnum með lágan ApgarvarsvipuðoghjábörnummeðApgar7,8,9og 10 en sambandið er ekki línulegt og ekki marktækt. Hvorki flokkaður Apgar né Apgar skoðaður út frá hverju stigi hafði tengsl við þroskapróf. Þessu var öfugt farið með fæðingarþyngd en meðaleinkunn þroskaprófa hjá léttburum var ómarktækt hærri (9,80) en hjá börnum með eðlilega fæðingarþyngd (9,60) og þungburum (9,56) en ekki voru marktæk tengsl. Lágur Apgar og lág fæðingarþyngd höfðu ekki marktæk tengsl við aukin þunglyndiseinkenni né aukin kvíðaeinkenni. Meðalstigafjöldi barna með lágan Apgar var hærri í spurningu um þunglyndi og félagskvíða en lægri í spurningu um líkamleg kvíðaeinkenni og samanlögð kvíðaeinkenni. Meðalstigafjöldi léttbura var hærri heldur en barna með eðlilega fæðingarþyngd í öllum spurningunum. Ekki reyndust heldur vera tengsl milli Apgars og streitueinkenna, CAR-gildis (cortisol awakening response), eða fæðingarþyngdar og CAR-gildis. Ekki varmarktækurmunuráCAR-gildimillimismunandi Apgarstiga 7-10.
Ályktanir: Ekki fundust marktæk tengsl milli lágs Apgars og lágrar fæðingarþyngdar við breytur um þroska barns, andlega líðan og streitumerki á unglingsárum. Mögulega er hægt að skýra þetta af góðri fæðingarhjálp og meðferð nýbura á Íslandi. Frekari rannsókna er þörf á stærri hópum. Þótt rannsóknin hafi náð yfir heilan árgang barna á Íslandi þá var þátttaka ekki nægileg og gögn ekki nógu fullkomin.
Járnhagur íslenskra blóðgjafa í Blóðbankanum 1997-2018
Erla Gestsdóttir1, Anna Margrét Halldórsdóttir1,2,MagnúsKarl Magnússon1,3 ogSigrúnHelgaLund3 1LæknadeildHáskólaÍslands, 2Blóðbankinn, 3Íslenskerfðagreining Inngangur: Járnskortur er þekkt vandamál meðal blóðgjafa. Járnskortur getur leitt til blóðleysis og valdið einkennum ótengdum blóðleysi eins og þreytu, skertri vitrænni getu og minnkuðu þreki. Við hverja blóðgjöf tapa karlar um 7% en konur um 11% af meðaljárnbirgðum sínum. Ekki eru allir blóðgjafar í sömu hættu á að fá járnskort og sýnt hefur verið fram á að kyn, aldur, tíðahvörf, fjöldi blóðgjafa og tími frá seinustu blóðgjöf hafa áhrif á járnbirgðir. Verkefnið miðaði að því að skoða dreifingu járn- og
blóðhags blóðgjafa í Blóðbankanum, auk þess skoða tíðni járnskorts og blóðleysis við nýskráningu og blóðgjöf. Ferritín hefur verið notað sem mælikvarði á járnhag allra nýskráðra blóðgjafa í Blóðbankanum um langt skeið en hefur einnig verið mælt hjá virkum blóðgjöfum í vissum tilvikum.
Efniviður og aðferðir: Rannsóknin náði til þeirra blóðgjafa sem höfðu gefið heilblóð eða verið nýskráðir á árunum 1997-2018 og sem einnig áttu niðurstöður blóðhags og/eða serum ferritínmælinga í ProSang tölvukerfi Blóðbankans. Járnhagur blóðgjafa og járnskortur (ferritín <15 µg/l) voru metin út frá serum ferritíngildum. Notast var við blóðrauðagildi (hemoglobin) til að skoða dreifingu blóðhags og tíðni blóðleysis meðal blóðgjafa. Blóðleysi var skilgreint sem blóðrauðagildi <130 g/l fyrir karla og <120 g/l fyrir konur.
Niðurstöður: Ferritín mældist að meðaltali 106 ± 71,3 µg/l hjá nýskráðum karlkyns blóðgjöfum og 38,4±30,0µg/lhjánýskráðumkvenkynsblóðgjöfum (p<0.001). Við nýskráningu voru 10,4% kvenna með járnskort en aðeins 0,4% karla (p<0.001). Hjá virkum blóðgjöfum, sem áttu ferritínmælingu, var tíðni járnskorts 26,2% meðal kvenna en 8,8% meðal karla (p<0.001). Hjá konum mældust ferritíngildi hæst í aldurshópnum 50-65 ára bæði við nýskráningu (66,1 ± 56,9 µg/l) og hjá virkum gjöfum (33,5 ± 24,5 µg/l). Fjöldi fyrri blóðgjafa hafði áhrif á ferritíngildi karla sem fóru marktækt lækkandi með auknum fjölda blóðgjafa að 30.-39. blóðgjöf. Tíðni járnskorts var hærri hjá konum sem höfðu gefið blóð 1-9 sinnum (28,3%) en hjá konum sem aldrei höfðu gefið blóð (9,4%) eða höfðu gefið 10-19 sinnum (24,7%, p<0.05). Tíðni járnskorts fór hækkandi með auknum fjölda blóðgjafa að 10.-19. blóðgjöf hjá körlum. Virkir blóðgjafar höfðu marktækt lægri blóðrauðagildi en nýskráðir blóðgjafar hjá báðum kynjum (p<0.001), en munur á blóðrauðagildum hópanna var þó lítill, eða < 2,5 g/l.
Ályktanir: Hluti blóðgjafa nær ekki að endurnýja járnbirgðir sínar milli blóðgjafa. Ferritíngildi í blóði vorumunlægriogtíðnijárnskortshærrihjákvenkyns en karlkyns blóðgjöfum, en tíðni járnskorts var hæst hjá ungum konum. Blóðleysi var mjög fátítt sem gæti endurspeglað að blóðgjöfum með lág ferritíngildi er vísað frá áður en járnskortur nær að hafa áhrif á blóðmyndun. Niðurstöðum fyrir virka gjafa þarf þó að taka með fyrirvara þar sem ferritín hefur lengst af ekki verið mælt við hverja blóðgjöf. Til að rannsaka járnhag virkra blóðgjafa nákvæmlega þyrfti að gera ferritínmælingar við hverja blóðgjöf og mæla breytingar á járnhag á milli einstakra blóðgjafa.
eftir kransæðahjáveituaðgerð?
Erla Liu Ting Gunnarsdóttir1,Tómas Guðbjartsson1,2,MartinIngiSigurðsson1,3 1LæknadeildHáskólaÍslands, 2HjartaoglungnaskurðdeildLandspítalaog 3SvæfingaoggjörgæsludeildLandspítala
Inngangur: Eftir kransæðahjáveituaðgerð eru sjúklingar færðir á gjörgæsludeild þar sem flestir dveljast í sólarhring. Sumir þurfa þó lengri gjörgæsludvöl af ýmsum ástæðum. Fjöldi gjörgæslurúma á Íslandi er takmarkaður og jafnframt gerir skortur á hjúkrunarfræðingum það að verkum að ekki er hægt að nýta til fulls þau rúm sem eru í boði. Plássleysi á gjörgæsludeild er algengasta ástæða þess að stærri skurðaðgerðum er frestað á Landspítala, en í fyrra var rúmlega þriðjungi allra hjartaaðgerða frestað af þeim sökum. Frestun aðgerða er kostnaðarsöm og veldur sjúklingum vanlíðan. Tilgangur þessarar rannsóknar varaðkannaalgengiogáhættuþættiþessaðsjúklingar
dveljist lengur á gjörgæsludeild en sólarhring í kjölfar kransæðahjáveitu, með það að markmiði að auðvelda skipulag á starfsemi bæði gjörgæslu og legudeildar. Efniviður og aðferðir: Rannsóknin var afturskyggn og náði til allra sjúklinga sem gengust undir kransæðahjáveituaðgerðáLandspítalaáárunum20012018. Skráðar voru upplýsingar um fjölda legudaga, bæðiágjörgæsluoglegudeild.Einnigvarfyrraheilsufar skráð, þ.á.m. áhættuþættir kransæðasjúkdóms, aldur, kyn og líkamsþyngdarstuðull, auk upplýsinga um aðgerðina sjálfa og snemmkomna fylgikvilla eftir hana. Sjúklingar sem lágu inni á gjörgæslu í sólarhring eða skemur voru bornir saman við þá sem lágu þar lengur. Lifun var áætluð með aðferð Kaplan-Meiers og forspárþættir dvalarlengdar á gjörgæslu fundnir með lógistískri aðhvarfsgreiningu. Útbúinn var áhættureiknir út frá niðurstöðum fjölþátta lógistískrar aðhvarfsgreiningar, sem áætlar líkur á lengri gjörgæsludvöl en sólarhring eftir kransæðahjáveituaðgerð.
Niðurstöður: Af 2177 sjúklingum þurftu 19,8% lengri gjörgæsludvöl en sólarhring og var miðgildi legutíma þessara sjúklinga á gjörgæslu 3 sólarhringar (meðaltal 5,7, bil: 2-42). Sjúklingar sem lágu lengur en sólarhring á gjörgæslu voru liðlega 2 árum eldri, voru oftar konur (23% sbr. 16%, p=0,001) og höfðu oftar áhættuþætti kransæðasjúkdóms og sögu um hjartasjúkdóma, m.a. nýlegt hjartaáfall. Auk þess var EuroSCORE II gildi þeirra hærra (4,7 sbr. 1,9, p<0,001), oftar saga um nýrnabilun og krónískan lungnasjúkdóm og þeir tóku oftar segavarnarlyf eins og klópídógrel, aspirín og heparín fyrir aðgerð. Tíðni bæði snemmkominna og langtímafylgikvilla var aukin, þ.á.m. enduraðgerða vegna blæðingar. Loks var langtímalifun þeirra marktækt síðri en sjúklinga í viðmiðunarhópi (78% sbr. 93% fimm árum frá aðgerð, p<0,001). Áhættureiknir sem áætlar líkur á lengri gjörgæsludvöl en sólarhring má finna á slóðinni: https://notendur.hi.is/mingi/calculator. html.
Ályktanir: Tæplegafimmtihversjúklingurþarflengri gjörgæsludvöl en sólarhring eftir kransæðahjáveitu á Landspítala. Ýmsir áhættuþættir spá fyrir um lengri gjörgæsludvöl eftir kransæðahjáveitu, sérstaklega hár aldur og EuroSCORE II. Í bígerð er að rannsaka hversu vel áhættureiknir sem byggist á niðurstöðum þessarar rannsóknar nýtist við skipulagningu kransæðahjáveituaðgerða á Íslandi.
Brátt kransæðaheilkenni eftir skurðaðgerðir á Íslandi
Gissur Atli Sigurðarson Ágrip barst ekki.
Ferlar að baki BLIMP1 miðlaðrar lifunar í Waldenströmæxlum
Guðrún Karlsdóttir1,ErnaMagnúsdóttir1,2,ÁrnýBjörgÓsvaldsdóttir1,2 1Læknadeild,HáskóliÍslands, 2Lífvísindasetur
Inngangur: Waldenströmmacroglobulinemia(WM) er sjaldgæft og ólæknandi eitilfrumukrabbamein af non-Hodgkins gerð. Helsta birtingarmynd sjúkdómsins er hækkun á einstofna IgM í blóði og íferð eitil- og plasmafrumulíkra frumna í beinmerg. BLIMP1 er umritunarþáttur sem gegnir mikilvægu hlutverki í plasmafrumuþroska. BLIMP1 miðlar lifun plasmafrumna en rannsóknir hafa einnig sýnt fram á mikilvægi umritunarþáttarins í lifun mergæxlisfrumna. Waldenström macroglobulinemia svipar að mörgu leyti til mergæxla. Niðurstöður rannsóknarhóps Ernu Magnúsdóttur benda til þess að BLIMP1 eigi einnig þátt í að miðla lifun
Waldenströmfrumna. Markmið þessarar rannsóknar er að varpa frekara ljósi á mögulegt hlutverk BLIMP1 í lifun Waldenströmfrumna.
Efniviður og aðferðir: Unnið var með Waldenström macroglobulinemia frumulínuna RPCI-WM1 sem búið var að erfðabreyta með doxycycline ræsanlegu microRNA gegn umritunarþættinum BLIMP1. Notast var við tvær gerðir erfðabreyttra RPCI-WM1 frumna þar sem önnur gerðin skráði fyrir microRNA sem tengdist BLIMP1 umriti og sló það þannig niður en síðan voru frumur með microRNA sem gat ekki bundist BLIMP1 umriti notaðar sem viðmið. Áhrif BLIMP1 niðursláttar á RPCI-WM1 frumurnar voru skoðuð. Gerðar voru mótefnalitanir þar sem litað var fyrirapoptósuvísinumklofnumkaspasa-3ogcyclinB1 sem er tjáð í mítósu. Styrkur klofins kaspasa-3 og cyclinB1 merkisins í mótefnalitununum var síðan magngreindur með hjálp forritsins CellProfiler. Einnig var skoðað hvort PFT-a (p53 hindri) og koffín (ATM hindri) gætu bjargað frumunum frá apoptósu. Frumurnarvorumeðhöndlaðarmeðstigvaxandistyrk etoposide sem veldur DNA-skemmdum og athugað var hvort 10µM PFT-a eða 1mM koffín gætu bjargað frumunum. Resazurin lifunarmælingu var beitt til að skoða lifun frumnanna eftir 48 tíma meðhöndlun. Allar tilraunir voru endurteknar þrisvar sinnum. Niðurstöður: Fleiri RPCI-WM1 frumur með BLIMP1niðursláttsýndumerkiumklofinnkaspasa-3 en frumur með BLIMP1 (p=0,1765). CyclinB1 tjáning RPCI-WM1 frumna með BLIMP1 niðurslátt varlítillegaaukinsamanboriðviðviðmið(p=0,2876). Hvorki PFT-a né koffíni tókst að koma í veg fyrir apoptósu af völdum etoposide meðhöndlunar. Báðir hindrarnir höfðu eitrandi áhrif á frumurnar.
Ályktanir: Aukinn fjöldi RPCI-WM1 frumna sem sýndi merki um klofinn kaspasa-3 í kjölfar BLIMP1 niðursláttarbendirtilaðBLIMP1niðurslátturinnhafi haft í för með sér aukna apoptósu sem gæti ýtt undir mikilvægiBLIMP1íaðmiðlalifunfrumnanna.Aukin tjáning CyclinB1 í kjölfar BLIMP1 niðursláttar gæti bent til þess að frumurnar komist í gegnum G2/M eftirlitsstöðina og geti hafið mítósu. Vanvirkni PFT-a er í samræmi við niðurstöður annarra rannsókna en hins vegar mætti prófa fleiri styrkleika af bæði PFT-a og koffíni og skoða hver áhrifin verða.
Guðrún Svanlaug Andersen1 , Sigurður Einar Marelsson1,2,BrynjaKristín Þórarinsdóttir1,2,HansTómasBjörnsson1,3 , LeifurFranzson1,3
1LæknadeildHáskólaÍslands, 2BarnaspítaliHringsins, 3Erfðaog sameindalæknisfræðideildLSH
Inngangur: Meðfæddir efnaskiptasjúkdómar eru sjaldgæfir erfðasjúkdómar sem orsakast af galla í efnaskiptaferlumlíkamans.Þeirgetavaldiðuppsöfnun á efnum sem hafa eituráhrif á líkamann, eða leitt til þessaðlíkaminngeturekkinotaðnæringarefniáréttan hátt. Einkenni meðfæddra efnaskiptasjúkdóma eru mjög fjölbreytt, allt frá einkennalausum sjúkdómum til alvarlegra sjúkdóma sem leiða sjúklinga til dauða á unga aldri. Markmið rannsóknarinnar var að fá yfirlit yfir börn með meðfædda efnaskiptasjúkdóma á Íslandi, greiningaraðferðir og afdrif þeirra. Efniviður og aðferðir: Framkvæmd var afturskyggn lýsandi rannsókn. Rannsóknin náði til allra barna semleituðuáBarnaspítalaHringsinsáárunum20032018 vegna meðfæddra efnaskiptasjúkdóma. Upplýsingar um kennitölur voru fengnar frá Hagdeild, Erfða- og sameindalæknisfræðideild LSH og frá læknum á Barnaspítala Hringsins og Sjúkrahúsinu á Akureyri. Sjúkraskrár barnanna voru skoðaðar
ítarlega og upplýsingar skráðar í gagnagrunn rannsóknarinnar. Notast var við Microsoft Excel og R Studio við úrvinnslu gagnanna.
Niðurstöður: Alls voru 46 börn sem uppfylltu skilyrði rannsóknarinnar. Flest börnin greindust með galla í leysikornum, eða 15 börn. Að meðaltali greindust 2,9 börn á ári og var nýgengi meðfæddra efnaskiptasjúkdóma á tímabilinu 65:100.000. 12 barnanna létust á tímabilinu, 10 eru lifandi en þroskaskert og 24 eru lifandi án þroskaskerðingar. Af börnunum í rannsókninni voru 28 (62,2%) með einkenni vegna sjúkdómsins en 17 (37,8%) voru einkennalaus. Flest börnin greindust með genarannsóknum eða 22 börn, 14 börn greindust meðnýburaskimunogsjöbörngreindustmeðöðrum efnaskiptaprófum.
Ályktanir: Nýgengi meðfæddra efnaskiptasjúkdóma á Íslandi hefur hækkað ef niðurstöðurnar eru bornar saman við fyrri rannsókn frá árunum 19832003. Aukið nýgengi má líklega rekja til bættra greiningaraðferða, en þær hafa þróast töluvert frá fyrri rannsókn. Genarannsóknir eru gerðar í vaxandi mæli auk þess sem sífellt fleiri sjúkdómar eru greindir með reglubundinni nýburaskimun. Það er okkar von að rannsóknin gefi góða mynd af meðfæddum efnaskiptasjúkdómum hjá börnum á Íslandi og auki almenna þekkingu og vitund á sjúkdómunum.
blóðhags við bráða og langtíma fylgikvilla eftir skurðaðgerð
Halldór Bjarki Ólafsson1,GísliH. Sigurðsson1,2,ÞórirEinarssonLong1,3 , MartinIngiSigurðsson1,2 1LæknadeildHáskólaÍslands, 2Svæfingaoggjörgæsludeildog 3Lyflækningasvið Landspítalans
Inngangur: Mæling á blóðhag er gerð til undirbúnings nær allra stærri skurðaðgerða og við mat á sjúkdómsgangi kjölfar aðgerða. Um langt skeið hefur verið notast við sjálfvirka mælingu á blóðhag sem m.a. gefur upplýsingar um eiginleika rauðra blóðkorna sem fæst með flæðismælingum (e. flow cytometry), þar á meðal meðalstærð þeirra (e. mean corpuscular volume , MCV) og stærðardreifni (e. red cell distribution width, RDW). Ýmislegt bendir til að þessar mælistærðir megi nýta til að meta bráð- og langvinn bólguviðbrögð í líkamanum, og hefur aukið RDW verið tengd við hærri dánartíðni í almennu þýði eldri einstaklinga sem og sjúklinga með hjartaog æðasjúkdóma, krabbamein. Þá tengist hækkað RDW einnig lakari skammtíma og langtíma lifun gjörgæslusjúklinga. Hér voru tengsl milli RDW og bráðra og langvinnra fylgikvilla eftir skurðaðgerðir á Íslandi könnuð.
Efniviður og aðferðir: Rannsóknin var aftursýn þýðisrannsókn sem náði til allra skurðaðgerða, að undanskildum opnum hjartaskurðaðgerðum, sem fóru fram á Landspítalanum á árunum 20052015 hjá einstaklingum 18 ára og eldri. Unnið var með gagnagrunn sem unninn var með samkeyrslu 7 gagnagrunna sem tóku til 998 skráningarbreyta aðgerðasjúklinga. Rannsóknarhópurinn samanstóð af 42,170 aðgerðum sem framkvæmdar á Landspítalanum á umræddu tímabili. RDW gildum var skipt upp í fimmtunga og var faraldsfræði hópanna borin saman. Þá voru bráðir og langvinnir fylgikvillar bornir samana milli einstaklinga úr öllum hópunum og viðmiðunareinstaklinga úr hópnum með lægsta RDW eftir pörun með áhættuskori (propensity score matching), sér í lagi tilkoma bráðs nýrnaskaða, framvinda langvinns nýrnasjúkdóms og skamm-og langtíma lifun
Niðurstöður: Einstaklingar með hærra RDW voru eldrioghöfðuhærrisjúkdómsbyrði,þarámeðalhærri tíðni hjartasjúkdóma, krabbameins, langvinnrar lungnateppu og nýrna- og lifrarsjúkdóma. Samanborið við viðmiðunareinstaklinga voru einstaklingar með úr hæsta fimmtungi í meiri hættu á bráðum nýrnaskaða (10% á móti 7%, p=0,02) og hraðari framrás langvinns nýrnasjúkdóms (HR = 1,83: 95% CI:1,40 – 2,39). Einnig var eins árs lifun verri hjá einstaklingum í næsthæsta (12% á móti 9%, p=0,001) og hæsta fimmtungi (18% á móti 9%, p<0,001). Sömuleiðis var langtíma dánartíðni hærri í hjá næsthæsta (HR 1,33, 95% CI 1,14-1,54) og hæsta fimmtungi (HR 1,76, 95% CI 1,49-2,09), samanborið við viðmiðunareinstaklinga úr lægsta fimmtungnum.
Ályktanir: Hækkun á gildi RDW tengist marktækt verri skamm-og langtíma horfum sjúklinga eftir skurðaðgerðir á Íslandi, þó leiðrétt sé fyrir öðrum þáttum sem aðskilur hópana. Mögulegar skýringar á tengslunum eru langvinnt bólgusvar sem tengist verri horfumengætijafnframtaukiðRDWvegnaseinkaðs niðurbrots rauðra blóðkorna.
1999-2016
Hlíf Samúelsdóttir1,JakobJóhannsson2 , HelgiJ.Ísaksson2,ElfarÚlfarsson2,Hildur MargrétÆgisdóttir3 ogIngvarHákon Ólafsson2
1Læknadeild,HáskóliÍslands, 2LandspítaliHáskólasjúkrahús,Reykjavík, 3Íslensk erfðagreining,Reykjavík
Inngangur: Taugatróðsæxli eru ein algengustu frumkomnu æxli miðtaugakerfisins og eiga uppruna sinn í taugatróðsfrumum heilans og mænunnar. Til eru margar undirgerðir taugatróðsæxla en flest eiga þau sameiginlegt að vera sjaldgæf. Algengustu tegundir taugatróðsæxla vaxa ífarandi inn í heilavef og eru talin ólæknanleg og er dánartíðni há. Erlendar rannsóknir hafa sýnt fram á betri lifun eftir að byrjað varaðgefakrabbameinslyfiðTemozolomidesamhliða geislameðferð í stað geislameðferðar eingöngu. Markmið rannsóknar var að taka saman faraldsfræði sjúkdómsins á Íslandi, upplýsingar um veitta meðferð og afdrif sjúklinga.
Efniviður og aðferðir: Rannsóknin var afturskyggn og náði til allra þeirra einstaklinga sem voru með staðfesta vefjagreiningu á taugatróðsæxli frá 1. janúar 1999-31. desember 2016. Gögn fengust hjá Krabbameinsskrá Íslands og Landspítala. Skoðaðar voru sjúkraskrár, vefjagreiningar og aðgerðalýsingar einstaklinganna.
Niðurstöður: Alls greindust 334 einstaklingar með taugatróðsæxli á árunum 1999-2016. Hvorki mátti greina neina hækkun né lækkun á árlegu nýgengi sjúkdómsins en hún hélst svipuð á milli ára, eða um 6 tilfelli á hverja 100.000 íbúa. Af öllum gerðum taugatróðsæxlum sem greindust var glioblastoma algengast með árlegt nýgengi 3,59 á hverja 100.000 íbúa. Voru karlar útsettari fyrir sjúkdómnum og fór tíðninhækkandimeðhækkandialdri.Æxlinhafaaðra sjúkdómsmynd í börnum en 96,6% æxla í börnum vorulággráðuæxlienaðeins19,9%æxlaífullorðnum tilheyra lággráðu æxlum. Lifun einstaklinga með WHO gráðu IV æxli hefur bæst eftir að byrjað var að gefa krabbameinslyfið Temozolomide samhliða geislameðferð, borið saman þá sem fengu aðeins geislameðferð. WHO gráðu IV æxli er þó enn ólæknandi og 5 ára lífshorfur afar slæmar. Ályktanir: Ljóst er að lifun einstaklinga með WHO gráðu IV æxli hefur bæst eftir að byrjað var að gefa Temozolomide samhliða geislameðferð, sem er sambærilegt niðurstöðum erlendra rannsókna. Borið
saman við sömu rannsóknir virðist lifun hérlendis hins vegar ekki jafn góð, hvorki fyrir þá einstaklinga sem aðeins fá geislameðferð né þeirra sem fá samhliða geisla- og lyfjameðferð með Temozolomide. Má velta því fyrir sér hvort erfða- og sameindafræðilegir eiginleikar æxla hérlendis sé öðruvísi en erlendis eða hvort aðrar ástæður skýri þennan mun.
Sjaldgæfir erfðabreytileikar sem hafa áhrif á blóðflagnafjölda: Niðurstöður úr víðtækri erfðamengisleit
Jóhann L Hauksson1, Evgenía K. Mikaelsdóttir2,MagnúsK.Magnússon1,2 , IngibjörgJ.Guðmundsdóttir3 1LæknadeildHáskólaÍslands, 2ÍslenskErfðagreining, 3LandspítaliHáskólasjúkrahús
Inngangur: Blóðflögur eru kjarnalausar blóðfrumur sem myndast í beinmerg, þaðan sem þær flytjast út í blóðrás og taka m.a. þátt í blæðingarstöðvun og ónæmissvörun. Afbrigðilegt blóðflagnatal (e. platelet count) getur verið merki um alvarleg blóðmein og haft afdrifaríkar heilsufarslegar afleiðingar á formi aukinnar blóðsegahættu eða óhóflegrar blæðingar. Faraldsfræðirannsóknir hafa enn fremur sýnt fram á tengsl milli frávika í blóðflagnafjölda og ótímabærs andláts, hjarta- & æðasjúkdóma, krabbameins o.fl. Ýmsir þættir móta blóðflagnafjölda, en erfðir eru taldar vega þungt í því samhengi. Síðustu áratugi hafa fjölskyldurannsóknir stuðlað að uppgötvunum mjög sjaldgæfra erfðabreytileika og gena sem orsaka mendelska blóðflagnasjúkdóma. Með víðtækum erfðamengisleitum hafa jafnframt uppgötvast fjöldamörg tengsl milli erfðabreytileika og blóðflagnafjölda. Þrátt fyrir þetta er nær algjör skortur á rannsóknum sem varpa kerfisbundið ljósi á framlag sjaldgæfra erfðabreytileika í mótun blóðflagnafjölda, en þeir eru að eðlisfari líklegri til að valda djúpstæðum áhrifum heldur en þeir algengari. Markmið rannsóknarinnar er því að leita að sjaldgæfum erfðabreytileikum sem hafa áhrif á blóðflagnafjölda og skoða tíðni þeirra erlendis. Efniviður og aðferðir: Gögn þessarar rannsóknar samanstanda af 32.637.387 erfðabreytileikum sem fengust með heilerfðamengisraðgreiningu 28.075 einstaklinga, örflögugreiningu 155.250 einstaklinga og tilreiknaðri arfgerð 285.664 skyldra einstaklinga þeirra í fyrsta eða annan ættlið. Svipgerðargögn eru fengin úr sameiginlegum gagnagrunni stærstu heilbrigðisstofnana landsins, þ.m.t. Landspítala, Sjúkrahúsi Akureyrar og Rannsóknarstofunnar í Mjódd. Gagnaúrvinnsla fór fram með hugbúnaði sem þróaður var innan Íslenskrar erfðagreiningar. Niðurstöður og ályktanir: 14 nýir erfðabreytileikar með tíðni undir 1% og með marktæk áhrif á blóðflagnafjöldafundustíþessarirannsókn.Íheildina dreifast þeir yfir 11 svæði í erfðamenginu, en á 10 af þeim eru gen sem hafa þekkt tengsl við lífeðlisfræði blóðflagna. Einn erfðabreytileikanna er í STK3, geni sem ekki hefur verið tengt við blóðflagnasvipgerðir eða -sjúkdóma áður. Frekari rannsókna er þörf til að varpa ljósi á það hvernig þessir erfðabreytileikar hafa áhrif á lífeðlisfræði blóðflagna og hvort þeir tengist öðrum svipgerðum eða sjúkdómum.
Jóhann Ragnarsson1,MagnúsKarl Magnússon1,2,SigrúnHelgaLund2 , AnnaMargrétHalldórsdóttir3 1Læknadeild,HáskóliÍslands, 2ÍslenskErfðagreining, 3Blóðbankinn Inngangur: Járn er lífsnauðsynlegt en ef uppsöfnun járns er óeðlileg getur það valdið vefjaskemmdum. Járnofhleðslaerástandþarsemofmikiðafjárnisafnast í vefi líkamans. Algengasta ástæða járnofhleðslu eru tvær stökkbreytingar í HFE geninu, C282Y (Y) og H63D (Y), sem valda auknu frásogi á járni vegna minnkaðrar hepsidínframleiðslu. Einstaklingar með stökkbreytingu í báðum samsætum HFE gensins, sérstaklega C282Y stökkbreytingu, eiga hættu á að fá sjúkdóma tengda járnofhleðslu og kallast það þá járnhleðslukvilli. Ekki allir með arfgerðir járnofhleðslu fá ofhleðslu og aðeins hluti þeirra fá járnhleðslukvilla. Ástæður þess eru líklega fólgnar í erfðum og umhverfi. Markmið rannsóknarinnar var að kanna tíðni HFE arfgerða á Íslandi og skoða áhrif þessarra arfgerða á járnbúskap. Einnig var kannað hvort erfðaþættir tengdir járnbúskap hefðu áhrif á sýnd járnofhleðslu.
Efniviður og aðferðir: Arfgerðarupplýsingar rúmlega150.000ÍslendingafráÍEvorunotaðartilþessað kanna HFE arfgerð. Rúmlega 4,4 milljónir blóðsýna frá LSH, FSA og Rannsóknarmiðstöðinni Mjódd frá 1990-2018 voru notaðar til þess að meta járnbúskap í arfgerðarhópum.
Niðurstöður: Samsætutíðni C282Y var 6,6% og 12,5% hjá H63D. Marktækur munur var á öllum mæligildumtengdumjárnbúskaphjáHFEarfgerðum miðað við villigerð. Munur á járnbúskap kynjanna innan arfgerða var marktækur og umtalsverður. Sýnd járnofhleðslu (ferritín > 400 μg/L) hjá Y/Y einstaklingum var 75% hjá körlum og 34% hjá konum (Y/D, kk = 31%, kvk = 10%) og hún var algengari og alvarlegri hjá eldri einstaklingum. Tveir erfðabreytileikar höfðu áhrif á líkur þess að hafa transferrínmettun > 50% en þeir voru í TMPRSS6 (verndandi í Y/wt) og IL6R (útsetjandi í Y/D).
Ályktanir: Munur sást á járnbúskap allra HFE arfgerða. Y/Y karlar voru líklegastir til þess að fá járnofhleðslu en 75% þeirra höfðu merki um járnofhleðslu (miðað við ferritínmælingu) og 24% þeirra eldri en 40 ára höfðu mikla járnofhleðslu (sFerritin >1000 μg/L). Erfðaþættirnir sem fundust hafa báðir tengsl við stýringu á hepsidínframleiðslu lifrar og þannig áhrif á járnbúskap. Í ljósi þess hve há sýnd járnofhleðslu er hjáY/Y einstaklingum er ástæða til þess að íhuga fyrirbyggjandi eftirlit á grundvelli arfgerðarupplýsinga.
Árangur skurðaðgerða við nýrnakrabbameini á Landspítala 2010-2017
Jóhann Þór Jóhannesson1,HelgiKarl Engilbertsson2,JónÖrnFriðriksson2 , SigurðurGuðjónsson2,EiríkurOrri Guðmundsson2 1LæknadeildHáskólaÍslands, 2Landspítali Háskólasjúkrahús
Inngangur: Undanfarin ár hafa orðið töluverðar breytingar á meðferð nýrnaæxla. Algengara er orðið að æxli greinist fyrir tilviljun og eru þá að jafnaði minni við greiningu en áður. Samfara þessu hefur færst í vöxt að gert sé hlutabrottnám á nýra í stað þess að fjarlægja allt nýrað. Sömuleiðis hefur kviðsjáraðgerðum fjölgað á kostnað opinna aðgerða og með tilkomu aðgerðarþjarka er einnig farið að
gera hlutabrottnám í kviðsjá, en áður voru slíkar aðgerðir eingöngu gerðar í opinni skurðaðgerð. Helsta markmið rannsóknarinnar er að skoða meðalstærð æxla, ástæðu greiningar, veitta meðferð og árangur meðferðar. Einnig verða skoðuð atriði eins og fylgikvillar, lengd sjúkrahúsdvalar, breytingar á nýrnastarfsemi, niðurstöður vefjarannsóknar og endurkomu sjúkdóms.
Efniviður og aðferðir: Rannsóknin tók til allra sjúklinga sem gengust undir aðgerð á Landspítala vegna nýrnakrabbameina frá byrjun árs 2010 til lok árs 2017. Upplýsingar fengust úr sjúkraskráarkerfum LSH, fylgikvillar voru flokkaðir samkvæmt ClavienDindoflokkunarkerfinu.Æxlinvorustiguðskv.TNMkerfi og jafnframt voru nýrnafrumukrabbameinin af tærfrumu-undirgerð áhættuflokkuð eftir Leibovich score.
Niðurstöður: Alls gengust 308 sjúklingar (meðalaldur 63 ár, 61% voru karlar) undir nýrnabrottnám eða hlutabrottnám vegna nýrnakrabbameins á rannsóknartímabilinu. 182 (59%) voru greindir fyrir tilviljun en 126 vegna einkenna, sem voru í flestum tilvikum kviðverkir (22%) og/eða blóðmiga (22%). Á rannsóknartímabilinu fóru 127 (41%) í opið nýrnabrottnám, 84 (27%) fóru í nýrnabrottnám í kviðsjá, 82 (27%) í opið hlutabrottnám og 15 (5%) í hlutabrottnám í kviðsjá. Miðgildi aðgerðatíma var 126 mínútur og miðgildi blóðtaps í aðgerðunum var 300 ml. Miðgildi legutíma eftir aðgerð voru 5 nætur (bil 1-27 nætur). Enginn sjúklingur lést innan 30 daga frá aðgerð, það varð eitt dauðsfall (0.3%) innan 90 daga eftir aðgerð en það var ekki vegna fylgikvilla. TNM stigun eftir aðgerð sýndi að 81 (26%) voru með æxli sem vaxið var út fyrir nýrað (T3a eða hærra). 258 sjúklingar voru með tærfrumu undirgerð nýrnafrumukrabbameins og skiptust þeir í 3 áhættuhópa samkvæmt Leibovich flokkun, 130 (51%) í lág-áhættu, 60 (23%) í mið-áhættu og 68 (26%) í há-áhættu hóp. Alls voru 157 fylgikvillar skráðir hjá 115 (38%) sjúklingum, 29 (9%) fengu alvarlegafylgikvilla(ClavienDindo:3-5).Algengustu tegundir fylgikvilla voru áverkar í aðgerð (19%) og sýkingar (15%). Sterkustu forspárþættir fyrir aðgerð fyrir fylgikvillum voru háþrýsting, sykursýki eða hjartabilun(p<0.05).Miðgildieftirfylgdartímansvoru 38 mánuðir (millifjórðungsbil: 15,5-64,9 mánuðir). Endurkomakrabbameinsáeftirfylgdartímanumkom framhjá48sjúklingum(16%).Hlutfallsleglifuneftir aðgerð var 94% eins árs lifun, og 74% fimm ára lifun. Helsti forspár þáttur fyrir langtímalifun eftir aðgerð var hvort sjúklingur hafði stig IV sjúkdóm eða ekki. Ályktanir: Rannsóknin sýnir okkur að meira en helmingur krabbameina í nýrum greinist fyrir tilviljun og eru því minni við greiningu en áður, en þá opnast valmöguleikinn á hlutabrottnámi. Út frá þessari rannsókn má álykta að nýrnabrottnám/ hlutabrottnám í kviðsjá sé betri valkostur miðað við opna aðgerð þegar við á, með styttri legutíma, minni blæðingu og lægra hlutfall fylgikvilla. Einnig sýnir hún okkur að þetta eru frekar áhættulitlar aðgerðir þarsemlítiðerumfylgikvillaeninnanvið10%fengu alvarlega fylgikvilla.
Bráð brisbólga af óþekktum toga (idiopathic pancreatitis): áhrif líkamsþyngdarstuðuls
Jóhannes Aron Andrésson1 , EinarStefánBjörnsson2 , MaríaBjörkBaldursdóttir2 1LæknadeildHáskólaÍslands, 2LyflækningadeildLandspítala
Inngangur: Rannsóknir á faraldsfræði brisbólgu hafa sýnt að brisbólga er talin vera af óþekktum orsökum í 15%-20% tilfella. Óljóst er hvort að BMI hefur áhrif á fylgikvilla og horfur þessara sjúklinga.
Markmið: Að skoða tengsl líkamsþyngdarstuðuls (BMI) við bráða brisbólgu af óþekktum orsökum (e.idiopathic acute pancreatitis) og meta áhrif offitu við framvindu og horfur eftir fyrsta kast af bráðri brisbólgu.
Efniviður og aðferðir: Afturskyggn rannsókn var gerð á öllum sjúklingum með fyrsta kast af bráðri brisbólgu á árunum 2006-2015 á Íslandi. Rafrænar sjúkraskrár á Landspítala og sjúkrahúsinu á Akureyri voru skoðaðar og viðeigandi upplýsingar skráðar svo sem BMI, orsakir brisbólgunnar, fylgikvillar og horfur. Offita var skilgreind sem BMI>30.
Niðurstöður: Alls greindust 1102 tilfelli af fyrsta kasti af bráðri brisbólgu á rannsóknartímabilinu. Upplýsingar um BMI-stuðul voru til staðar fyrir 237 af 1102 sjúklingum: meðalaldur 57 ára, 43% konur, 37% vegna gallsteina, 37% af óþekktum orsökum, 26%vegnaáfengis.Alls50%sjúklingameðbrisbólgu af óþekktum orsökum voru með BMI>30, miðað við 51% sjúklinga með gallsteina orsakaða brisbólgu og 26% sjúklinga með áfengistengda brisbólgu. Sjúklingar með brisbólgu af óþekktum orsökum voru með marktækt hærri líkamsþyngdarstuðul en sjúklingar með áfengistengda brisbólgu (p=0.001) en svipaðan og sjúklingar með gallsteinatengda brisbólgu. Offita reyndist ekki vera áhættuþáttur fyriralvarlegribrisbólgu,fylgikvillumeðalíffærabilun í kjölfar brisbólgu, innlögn á gjörgæslu eða þróun til krónískrar brisbólgu.
Ályktanir: Stór hluti sjúklinga með bráða brisbólgu af óþekktum orsökum og með gallsteina orsakaða brisbólgu eru með BMI>30. Ekki var hægt að sýna fram á meinta tengingu offitu við horfur í kjölfar bráðrar brisbólgu eins og aðrar stærri og framsýnar rannsóknir hafa gert. Þörf er á frekari rannsóknum til að útskýra mögulegt hlutverk líkamsþyngdarstuðuls sem áhættuþátts.
Jón Erlingur Stefánsson Ágrip barst ekki.
Íslendingar og skilvirkni bólusetninga eftir flutning til Íslands
Jón Tómas Jónsson1, Ardís Henriksdóttir2,3,ÁsgeirHaraldsson1,2,3,Kamilla
SigríðurJósefsdóttir4,ValtýrStefánsson
Thors1,2,3
LæknadeildHáskólaÍslands1,Barnaspítali Hringsins2,Landspítali3,Embætti Landlæknis4
Inngangur: Innflytjendur eru sífellt stækkandi hluti af íslensku samfélagi. Ólíkar ástæður geta verið fyrir komu þeirra til landins; atvinnutækifæri, menntun eða flótti undan átökum í heimalandinu. Umsækjendur um dvalarleyfi eða alþjóðlega vernd sem koma frá Mið- og Suður Ameríku, Evrópu utan EES, Asíu eða Afríku, þurfa að gangast undir læknisrannsókn við komu til landsins. Í læknisrannsókninni er meðal annars kannað hvaða bólusetningar umsækjandinn hefur fengið og sé þeim ábótavant er honum boðnar bólusetningar í samræmi við leiðbeiningar um almennar bólusetningar hér á landi. Markmið rannsóknarinnar var að kanna stöðu bólusetninga hjá þeim börnum sem koma í þessa læknisrannsókn á Barnaspítala Hringsins og kanna hvort börnin hafi fengið þær bólusetningar sem upp á vantaði hafi átt sér stað hérlendis, og þá hve löngu eftir komu til landsins. Einnig var markmiðið að bera kennsláþættisemhöfðuáhrifáhvortbörninkláruðu allar viðeigandi bólusetningar.
Efniviður og aðferðir: Rannsóknin náði til allra barna sem komu í fyrstu skoðun á Barnaspítala Hringsins eftir komu til landsins frá 1. janúar 2008 til og með 31. desember 2017. Gagnagrunnur frá teymi innflytjendamóttöku Landspítalans, sem samanstendur af læknabréfum frá fyrstu skoðun, var borinn saman við bólusetningagagnagrunn frá Embætti Landlæknis. Af þeim 1172 börnum sem komu í skoðun fundust frekari upplýsingar um 970 börn í Heilsugátt. Notast var Microsoft Excel og RStudio við skráningu gagna og úrvinnslu. Fjölþáttagreining var gerð með tvíkosta aðhvarfsgreiningu til þess að bera kennsl á þætti sem hefðu áhrif á líkur þess að ljúka bólusetningaferlinu. Niðurstöður: Á árunum 2008-2017 komu alls 970 börn í skimun á Barnaspítala Hringsins sem höfðu ekki fengið allar sínar barnabólusetningar. Af þeim voru 299 (30,8%) talin bólusett í samræmi við aldur. Alls voru 671 barn (69,2%) sem vantaði einhverjar bólusetningar við komu til landsins, þar af voru 506 börn(52,2%)semgátuekkisýntframástaðfestinguá bólusetningumviðkomutillandsinsogvoruþvíálitin óbólusett. Af börnum fjögurra ára og yngri fengu 7585% fyrstu skammta af viðeigandi bóluefnum en 5669% barna eldri en fimm ára. Börn á grunnskólaaldri voru þrisvar sinnum líklegri en yngri og eldri börn til þess að fullklára bólusetningaferlið.
Ályktanir: Rannsóknin leiddi í ljós að meirihluti barna sem komu frá ofangreindum löndum vantaði einhverjar bólusetningar miðað við almennar bólusetningar á Íslandi. Hlutfall bólusettra var lægra í þessum hóp ef það er borið saman við almenna þátttöku í bólusetningum á Íslandi. Sambærilegar erlendar rannsóknir hafa sýnt að innflytjendur eru oft verr bólusettir en innfæddir. Börn á grunnskólaaldri voru líklegri en önnur börn til þess að fullklára bólusetningarskemað. Grunnskólabörnum eru boðnar bólusetningar í skólanum en önnur börn þurfa að fá bólusetningar á heilsugæslu. Almenn þátttaka í bólusetningum á Íslandi er góð, en betur þarf að huga að eftirfylgni bólusetninga hjá nýjum Íslendingum. Það er okkar von að þessi rannsókn varpi ljósi á stöðu bólusetninga nýrra Íslendinga og leiðitilþessaðaðverklagsreglurverðibættarívonum aukna skilvirkni bólusetninga hjá þessum hóp.
Characterization of a Mammalian Specific Region of ATG7
Júlía Björg Kristbjörnsdóttir1 , MargrétHelgaÖgmundsdóttir1
1LæknadeildHáskólaÍslands
Introduction: Autophagy is a cell degradation pathway and is upregulated during starvation. It is the cell’s way to clean up faulty cellular components, survive different stressors, such as starvation, as well as being a source of energy for the cell. Autophagy hasbeenshowntobedefectiveinavarietyofdiseases. Defective autophagy can result in tumor formation. However,tumorcellsseemtobeabletouseautophagy to survive environmental stress. Currently, autophagy inhibitors such as hydroxychloroquine are being investigatedinclinicaltrialsasacancertherapyoption. Autophagy-related (ATG) proteins are crucial for the autophagy process. The lab recently identified a rare germline coding variant in the essential autophagyrelated gene ATG7 which increases the risk of hepatic cancer. This variant resides in a mammalian specific region of the ATG7 protein. Last summer, I received a grant to study this mammalian specific region in the human hepatocellular carcinoma (HCC) cell line Huh7. That summer, I examined the effect of overexpressing an ATG7 protein with this region deleted in the Huh7 cells. Because the results from those experiments were interesting, I wanted to investigate this region further using a different HCC cell line.
Materials and methods: Vectors containing deletion of the mammalian specific region were made. HepG2 HCC cells were used for the experiments. Stable cell lines expressing Flag-tagged wild-type (wt) ATG7 as well as ATG7 lacking the mammalian specific region (delMSR) were prepared for both isoform 1 and 2 of ATG7; wt (1), wt (2), delMSR (1) and delMSR (2). An empty vector (EV) control cell line was included. The cells were seeded for western blots to confirm that transfection was successful and to evaluate the expression of ATG7. The cells were seeded for confocal analysis and images acquired using Olympus FLV1200 confocal microscope. Results: According to the western blots, transfection was successful. Expression of ATG7 was lower among delMSR (1) cells compared to delMSR (2) cells. The confocal analysis showed delMSR (1) cells to be irregular, with deformed nuclei and cytoplasm. Wt (1) cells clustered together unlike wt (2), delMSR (1) and delMSR (2).
Discussion: We have found that over-expression of ATG7 delMSR severely affects the cellular morphology of HCC cells, showing an important function of the region. It was shown that the delMSR in isoform 1 of ATG7 affected the cell shape of HepG2 cells. However, for Huh7 cells, the effect was seen with the delMSR in isoform 2 instead. Protein levels of ATG7 were furthermore very low for delMSR (1) in the HepG2 cells according to western blot. However, they were higher for delMSR (1) in the Huh7 cells. In the Huh7 cells, protein expression was very low for delMSR (2) and was in the form of puncta in the cytoplasm as opposed to uniform cytoplasmic staining of wt ATG7. These results lead to interesting speculations such as what is the main difference between these two cell lines? Can that explain the different results? One explanation is that the tumor suppressor gene p53 is accumulated and mutated in the Huh7 cell line whereas HepG2 cells contain normal p53. Studies have shown p53 to have a role in autophagy and even bind to Atg7. Whether it binds to the mammalian specific region is not known but would be interesting to investigate.
Gagnsemi s-tryptasa mælinga á bráðamóttöku 2011-2018
Karólína Hansen Ágrip barst ekki.
Fylgikvillar á meðgöngu og við fæðingu hjá konum með meðgöngusykursýki og börnum þeirra, eftir fastandi blóðsykurgildum á fyrri hluta meðgöngu
Kristín Haraldsdóttir Ágrip barst ekki.
Pneumókokka mótefnavakaleit í þvagi. Gagnsemi Binax NOW S. pneumoniae prófsins og tengsl við sjúkdómsmynd
María Rós Gústavsdóttir4, Helga Erlendsdóttir1,4, Agnar Bjarnason2, Magnús Gottfreðsson3,4 1Sýkla og veirufræðideild, 2Smitsjúkdómadeild, 3Vísindadeild Landspítala Háskólasjúkrahúss, 4Læknadeild Háskóla Íslands
Inngangur: Streptococcus pneumoniae (pneumókokkur) er Gram-jákvæð baktería sem oft er eðlilegur hluti örveruflóru öndunarfæra mannsins. Hana má finna í nefkoki heilbrigðra barna og fullorðinna en hún getur einnig verið alvarlegur sjúkdómsvaldur (e. pathogen). Hún er algengasta bakterían sem veldur eyrnabólgu í börnum, en getur valdið heilahimnubólgu og alvarlegum blóðsýkingum bæði hjá börnum og fullorðnum. Þá er hún einn algengasti sýkingavaldur lungnabólgu, sem getur stundum verið alvarleg og lífshótandi þar sem klínískur gangur getur verið mjög hraður. Því er mikilvægt að greina sjúkdóminn á sem skemmstum tíma til þess að geta brugðist fljótt og rétt við. Binax NOW S. pneumoniae greiningapróf mælir mótefnavaka pneumókokka í þvagi. Markmið rannsóknarinnar var að meta forspárgildi greiningarprófsins hjá sjúklingum með staðfesta ífarandi pneumókokkasýkingu sem og tengsl pneumókokka mótefnavaka í þvagi við alvarleika ífarandi pneumókokkasýkingar.
Efniviður og aðferðir: Fyrir lágu upplýsingar um tilfelli ífarandi pneumókokkasýkinga í pneumókokkagagnagrunni Sýklafræðideildar hjá þeim sjúklingum þar sem einnig hafði verið gerð mótefnavakaleit í þvagi (með Binax NOW S. pneumoniae prófi), á svipuðum tíma og blóðræktunin. Alvarleiki sýkinga var metinn með PSI (pneumonia severity index), CURB-65 og quick-SOFA stigunarkerfum. Sjúklingum var skipt upp í hópa eftir alvarleika sýkingar og var hlutfall jákvæðra niðurstaðna úr Binax NOW S. pneumoniae prófi borið saman milli hópa. Forspárgildi prófsins var ákvarðað með því að reikna út næmi og sértækni út frá samanburði við blóð- og hrákaræktanir. Næmi var reiknað út frá gögnum sýklafræðideildar landspítala frá árunum 2006-2017 en sértækni frá árinu 2017. Niðurstöður: Þegar blóðræktun var notuð sem gull-viðmið reyndist ræmi og sértækni Binax NOW S.pneumoniae vera 72,6% og 97,1% (flatarmál undir ROC ferli = 0,85). Þegar hrákaræktun var notuð sem gull-viðmið reyndist næmi og sértækni vera 71,4% og 89,0% (flatarmál undir ROC ferli = 0,80). Hlutfall jákvæðra niðurstaðna úr prófinu hækkaði eftir því sem alvarleiki jókst í öllum tilfellum (nema í PSI flokki 5) en hækkunin var aðeins marktæk í CURB-65 flokki 3. Hlutfall jákvæðra niðurstaðna reyndist marktækt hærra hjá þeim sem létust innan 30 daga samanborið við aðra (p=0,034 skv. Fisher’s exact prófi). Hlutfall jákvæðra niðurstaðna reyndist marktækt hærra hjá þeim sem voru lagðir inn á gjörgæslu samanborið við þá sem voru ekki lagðir inn á gjörgæslu (p=0,008 skv. Fisher’s exact prófi).
Ályktanir: Niðurstöður þessarar rannsóknar geta veitt betri innsýn í gagnsemi og forspárgildi Binax NOW S. pneumoniae prófsins sem og tengsl niðurstöðu prófsins við alvarleika, innlögn á gjörgæslu og 30 daga dánartíðni. Gagnlegt væri að skoða stærri rannsóknarhóp og bera saman niðurstöður milli pneumókokka hjúpgerða ásamt því að skoða áhrif niðurstaðna á sýklalyfjaval.
Oddný Brattberg Gunnarsdóttir1, Jonathan Seidman PhD2, Christine E. Seidman MD2
1Faculty of Medicine, School of Health Sciences, University of Iceland, 2Department of Genetics, Harvard Medical School, Boston, Massachusetts, USA
Introduction: Dilated cardiomyopathy (DCM) and hypertrophic cardiomyopathy (HCM) are disorders of the myocardium that affect the structure and function of the heart. The primary aim of this study was to discover damaging genetic variants in myocardial tissue from patients with DCM or HCM who underwent heart transplantation.
Methods: Whole exome sequencing was performed on myocardial tissue from 103 explanted hearts; 80 DCM, 13 HCM and 10 donor hearts that were not implanted. Sanger sequencing was performed to confirm loss of function variants in genes known to be linked to cardiomyopathy. RNA sequencing was conducted to confirm copy number variation deletions detected in the cohort. Burden analysis was performed by comparing the frequency of variants found in the study cohort to the frequency in the population database gnomAD.
Results: Loss of function variants, deleterious missense variants or copy number variation deletions, collectively described as damaging variants, were identified in cardiomyopathy genes in 45 of all 103 samples (43.7%). Damaging variants were identified in 37 of 80 DCM samples (46.3%), 5 of 13 HCM samples (38.4%) and 3 of 10 control samples (30.0%). Analyses of variants detected in control samples showed no definitive pathogenic variants. All the 28 loss of function variants in cardiomyopathy genes found in the cardiomyopathy cases were confirmed by Sanger sequencing. Two copy number variation deletions were detected and confirmed in the cohort, both in TTN. Burden analyses showed that the genes MDK, UBE2I and MATR3, which all are highly expressed in the heart but have not previously been linked to cardiomyopathy, had a higher frequency of variants in the DCM cohort compared to the reference population with genomewide significance (p £ 2.5E-06).
Conclusions: The frequency of damaging variants that are likely pathogenic is higher in DCM cases in this cohort compared to previous studies. This could indicate that patients who develop end-stage DCM are more likely to have a genetic cause for their disease. It is also possible that more variants are found by sequencing DNA extracted from cardiac tissue versus blood. The proportion of pathogenic variants in the HCM group is slightly lower than expected in a HCM cohort which may be explained by the low number of HCM patients in the study cohort.
Greining, meðferð og horfur sjúklinga með krabbamein eða meinvörp í lifur, gallgöngum eða gallblöðru
Rakel Hekla Sigurðardóttir1, Helgi Birgisson2, Jón Gunnlaugur Jónasson1,3, Agnes Smáradóttir4, Kristín Huld Haraldsdóttir1,5
1Læknadeild Háskóla Íslands, 2Krabbameinsfélagið, 3Meinafræðideild LSH, 4Krabbameinsdeild LSH, 5Kviðarholsskurðdeild LSH
Inngangur: Krabbamein í lifur og gallgangakerfi, þar með talið gallblöðru, eru illvígir sjúkdómar sem hafa yfirleitt slæmar horfur. Krabbamein í lifur er sjötta algengasta tegund krabbameina á heimsvísu en er mun sjaldgæfari á Íslandi vegna lægri tíðni helstu áhættuþátta. Þó hefur verið leitt að því líkum að tíðnin muni fara vaxandi vegna aukinnar tíðni lífsstíls- og lifrarsjúkdóma. Lifrarfrumukrabbamein (e. Hepatocellular carcinoma, HCC) eru um 7085% allra krabbameina í lifur. Gallgangakrabbamein (e. cholangiocarcinoma, CCA) eiga uppruna sinn frá gallgangafrumum en þeim má skipta eftir staðsetningu í þrjá flokka (iCCA, pCCA og dCCA) en þau eru sjaldgæf. Gallblöðrukrabbamein eru mjög illvíg og hafa yfirleitt slæmar horfur nema þau séu greind fyrir tilviljun í gallblöðruaðgerð. Meinvörp í lifur eru algengustu æxlin sem koma þar fyrir. Þau sem eiga uppruna frá ristli eða endaþarmi má oft lækna með skurðaðgerð, en skurðaðgerð er eina meðferðin með von um lækningu hjá öllum þessum krabbameinum.
Efniviður og aðferðir: Rannsóknin er liður í innleiðingu gæðaskráningar á LSH fyrir ofangreind krabbamein. Listi yfir sjúklinga með umræddar greiningar fékkst frá Krabbameinskrá og upplýsingar voru því næst fengnar úr sjúkraskrá og skráðar í þar til gerð skráningareyðublöð sem voru unnin að sænski fyrirmynd. Samanburður var að lokum gerður við sænsku krabbameinsskránna. Sérstök áhersla var á skurðmeðferð.
Niðurstöður: Alls greindust 73 með krabbamein í lifur. Þar af voru 66 greindir með HCC, sem gerir aldursstaðlað nýgengi HCC 3,9 á 100.000. 52% þeirra voru með tengdan lifrarsjúkdóm við greiningu á Íslandi en 71% í Svíþjóð (p<0,001), en 52% á Íslandi á móti 66% í Svíþjóð voru með skorpulifur (p=0,03). 45% HCC sjúklinga á Íslandi voru með sykursýki við greiningu. 60% á Íslandi fóru í einhverskonar meðferð, en aðeins 23% á móti 37% í Svíþjóð fóru í læknandi skurðaðgerð (p=0,03). Alls greindust 25 með CCA þar af 15 með iCCA, 9 með pCCA og einn með óskilgreint CCA. Í heildina greindust 13 með krabbamein í gallblöðru en þar af greindist einn með paraganglioma í gallblöðru en 12 með gallblöðrukrabbamein. 38 sjúklingar fóru í skurðaðgerð vegna meinvarps í lifur. Alls voru 63% greindra tilfella á Íslandi tekin fyrir á samráðsfundi við greiningu en tæp 93% í Svíþjóð (p<0,001). Þar af voru 34% á Íslandi sem fóru í aðgerð innan 21 dags frá samráðsfundi en 21% í Svíþjóð (p=0,05). Fjöldi hlutabrottnámsaðgerða á hverja 100.000 íbúa voru 2-8 á Íslandi á móti 5-11 í Svíþjóð. Fylgikvillatíðni >2 á Clavien Dindo skalanum var 42,6% á Íslandi en 34,9% í Svíþjóð (p=0,23). Miðgildi legudaga eftir aðgerð voru 6 dagar bæði á Íslandi og í Svíþjóð. Ályktun: Nýgengi HCC hefur aukist töluvert á Íslandi frá fyrri rannsóknum. Mun færri eru með undirliggjandi lifrarsjúkdóm eða skorpulifur við greiningu en þekkist erlendis en miðað við Ísland hefur orðið aukning þar á. Nýgengi iCCA virðist vera að hækka á meðan nýgengi pCCA stendur í stað en helmingi fleiri greindust með iCCA en pCCA. Nýgengi gallblöðrukrabbamein virðist standa í stað.
Talsvert færri tilfelli voru tekin fyrir á samráðsfundi og mun færri aðgerðir voru framkvæmdar á Íslandi á tímabilinu.
Rebekka Lísa Þórhallsdóttir Ágrip barst ekki.
Tengsl góðkynja einstofna mótefnahækkunar (MGUS) og sjálfsónæmissjúkdóma: Niðurstöður úr Blóðskimun til bjargar
Ríkey Eggertsdóttir1, Þorvarður Jón Löve1,2, Gauti Kjartan Gíslason1 og Sigurður Yngvi Kristinsson1,3 1Læknadeild Háskóla Íslands, 2Læknasetrið, 3Blóðmeinafræðideild Landspítala Inngangur: Mergæxli er ólæknandi B-eitilfrumusjúkdómur og er um 1,5% illkynja meina á Íslandi. Sjúkdómurinn einkennist af stjórnlausri fjölgun einstofna plasmafruma í beinmerg og framleiðslu einstofna mótefnis (M-próteins) í miklu magni. Góðkynja einstofna mótefnahækkun (e: monoclonal gammopathy of undetermined significance (MGUS)) er einkennalaust forstig mergæxlis. Einstaklingar með MGUS hafa M-prótein í blóði eða óeðlilegt hlutfall léttra keðja en engin merki um illkynja sjúkdóm. Um 4-5% fólks yfir fimmtugu er með MGUS en einungis lítill hluti þeirra þróar með sér mergæxli. Saga um sjálfsónæmissjúkdóma hefur verið tengd við auknar líkur á að fá MGUS og mergæxli í nokkrum rannsóknum. Það gæti tengst krónískri örvun á mótefnaframleiðslu. Helsti galli þeirra rannsókna er að í þeim hafa þátttakendur með MGUS greinst vegna uppvinnslu annarra einkenna sem gæti bjagað niðurstöður. Áhættuþættir MGUS hafa ekki verið rannsakaðir í skimuðu þýði. Tilgangur rannsóknarinnar er að meta hvort þeir sem greinast með MGUS í skimun séu líklegri til að vera með sögu um sjálfsónæmissjúkdóm en aðrir.
Efniviður og aðferðir: Rannsóknin er þversniðsrannsókn sem byggir á gögnum úr lýðgrundaðri framskyggnri rannsókn á gagnsemi skimunar fyrir MGUS (Blóðskimun til bjargar). Upplýsingar um fæðingarár, kyn, MGUS greiningu og gerð M-próteins lágu fyrir. Til að meta hvort MGUS einstaklingar höfðu meiri líkur á fyrri sögu um sjálfsónæmissjúkdóma var leitað var að ICD10 kóðum 32 sjálfsónæmissjúkdóma í gagnagrunni landlæknis, vistunarskrá heilbrigðisstofnana. Notað var tvíkosta aðfallsgreiningarlíkan til að meta gagnlíkindahlutfall (odds ratio (OR)) þátttakenda með sögu um sjálfsónæmissjúkdóm á að vera með MGUS greiningu. Leiðrétt var fyrir aldri og kyni. Niðurstöður: Blóðsýni 46.206 þátttakenda voru greind, 4,7% (n=2.165) voru með MGUS og 2,4% (n=1.065) með léttkeðju MGUS. Sjálfsónæmissjúkdómsgreining fannst hjá 7,1% þátttakenda (n=3.292). Miðgildi aldurs við greiningu MGUS, létt keðju MGUS og sjálfsónæmissjúkdóms var 71, 72 og 58 ár. OR fyrir MGUS var 1,14 (95% öryggisbil (öb)=0,98-1,34; p=0,09). Þegar búið var að leiðrétta fyrir aldri og kyni var OR=1,07 (95% öb=0,91-1,26; p=0,40). Fyrir léttkeðju MGUS var OR=1,31 (95% öb=1,06-1,61; p=0,01). Þegar búið var að leiðrétta fyrir aldri og kyni var OR=1,22 (95% öb=0,98-1,50; p=0,07).
Ályktanir: Niðurstöður úr þessari lýðgrunduðu skimunarrannsókn sýna tengsl í sömu átt og fyrri rannsóknir á þessu efni. Munurinn á milli hópa var minni en í fyrri rannsóknum og var ekki tölfræðilegur marktækur eftir að leiðrétt var fyrir aldri og kyni.
Það að minni áhrif sjáist en í fyrri rannsóknum gæti skýrst af því að í skimun finnast einstaklingar sem eru einkennalausir og því er minni bjögun til staðar.
Þróun ávísana á ópíóíðaverkjalyf á árunum 20082017. Þversniðsrannsókn á heilsugæslum höfuðborgarsvæðisins
Sigríður Óladóttir1, Jón Steinar Jónsson1,2, Margrét Ólafía Tómasdóttir1, Hannes Hrafnkelsson1, Emil Lárus Sigurðsson1,2 1Læknadeild Háskóla Íslands, 2Þróunarmiðstöð íslenskrar heilsugæslu Inngangur: Undanfarna áratugi hefur verið mikil aukning ávísana á ópíóíðaverkjalyf á Vesturlöndum. Aukinni notkun fylgir áhætta á fíkn í ópíóíða, aukaverkunum og andlátum tengdum ópíóíðum. Aukning ávísana á ópíóíða hefur verið rakin meðal annars til breyttra viðhorfa gagnvart verkjameðferð. Rannsóknir hafa sýnt að verkir eru meðal algengustu ástæðna þess að fólk leitar til lækna og langvinnir verkir eru algengir. Samanborið við önnur norræn lönd eru ávísanir á ópíóíða mun algengari á Íslandi. Tilgangur rannsóknarinnar var að kanna þróun ávísana á ópíóíða í heilsugæslunni fyrir alla aldurshópa á tímabilinu 2008–2017.
Efniviður og aðferðir: Rannsóknin náði til allra ávísana á ópíóíða hjá öllum heilsugæslustöðvum á höfuðborgarsvæðinu á tímabilinu 2008–2017. Íbúafjöldi á höfuðborgarsvæðinu var á þessu tímabili um 201 til 222 þúsund. Gögn voru fengin úr Sögukerfi heilsugæslunnar og rúmlega 68.000 einstaklingar höfðu fengið ávísun á ópíóíðaverkjalyf á rannsóknartímabilinu. Rannsóknin var gerð með leyfi Vísindasiðanefndar (VSN-18-007) og Vísindanefndar HH/HÍ. Persónuvernd gerði ekki athugasemdir við rannsóknina.
Niðurstöður: Á rannsóknartímabilinu varð 17,2% (p<0,0001) aukning á SSS/1000 íbúa/dag á ópíóíðum. Um þriðjungur þeirra sem fengu ávísun voru karlar og var hlutfallið óbreytt milli ára. Ef litið er til aldurshópa þá varð hlutfallslega mest aukning í fjölda ávísana í aldurshópnum 90 ára og eldri eða 57,5% (p<0,0001) aukning á rannsóknartímabilinu. Hlutfallslega varð mest fjölgun einstaklinga sem fengu ópíóíða í aldursflokknum 30–39 eða um 25,5% (p<0,0001). Ávísunum fjölgaði í öllum lyfjaflokkum mælt í SSS/1000 íbúa/á dag, um 15,3% (p<0,0001) á parkódín, 20,7% (p<0,0001) á parkódín forte, 4,7% (p<0,0001) á tramadól og 85,6% (p<0,0001) á mjög sterka ópíóíða. Hlutföll SSS/1000 íbúa/dag hélst nokkurn veginn óbreytt á rannsóknartímabilinu fyrir parkódín, parkódín forte og tramadól en mikil hlutfallsleg aukning varð á mjög sterkum ópíóíðum. Ályktanir: Sú þróun sem varð á lyfjaávísunum á allar tegundir ópíóíðaverkjalyfja til skjólstæðinga heilsugæslustöðva á höfuðborgarsvæðinu á árunum 2008–2017, mest á mjög sterk ópíóíðaverkjalyf, kallar á úttekt á verkjameðferð innan heilsugæslunnar og gæðaþróun á því sviði. Einnig þarf að kanna hvort breyting hafi orðið á algengi sjúkdómsgreininga svo sem krabbameina og slitgigtar á rannsóknartímabilinu.
Stefán Már Jónsson1, Valborg Guðmundsdóttir1, Vilmundur Guðnason1 1Læknadeild Háskóla Íslands
Inngangur: Með vaxandi þekkingu og stöðugri tækniframför á sviði læknavísinda er hægt að greina
sjúklinga með nákvæmari hætti en nokkurn tíma áður. Flóknir sjúkdómar á borð við sykursýki 2 krefjast nú nákvæmari greiningar svo unnt sé að beita eins áhrifaríkri og sértækri meðferð og völ er á. Ein sú aðferð sem notuð hefur verið til að greina enn frekar á milli sjúklinga með sykursýki 2 byggist á klasagreiningu til að mynda undirhópa út frá fyrirfram ákveðnum breytum. Með rannsókn Ahlqvist og félaga (Ahlqvist et al. 2018. Lancet Diabetes Endocrinol, 6:361-369) að leiðarljósi leggjum við fram slíka klasagreiningu til að fá metið hvort hægt sé að skilgreina undirhópa sjúklinga með sykursýki 2 úr íslensku þýði, hvað einkenni þá hópa, og hvort munur sé á lyfjameðferð og afkomu milli hópanna.
Efniviður og aðferðir: Rannsóknarhópurinn var fenginn úr Öldrunarrannsókn Hjartaverndar sem framkvæmd var árin 2002-2006. Alls tóku 5.764 einstaklingar þátt í rannsókninni, þar af 747 með sykursýki 2. Allar mælingar, lyfjaskráningar og lífefnafræðileg gögn voru fengin úr gagnagrunni Hjartaverndar. Til að klasagreina sjúklingana var notuð k-means aðferð þar sem fjöldi klasa var fenginn með fjöldagreiningaraðferðinni NbClust. Breyturnar sem notaðar voru fyrir klasagreiningu voru: Aldur við greiningu, BMI, HBA1c, HOMA-IR og HOMA-B. Lifunargreining var framkvæmd milli klasa með cox proportional hazard aðferð þar sem útkoman var stöðluð fyrir aldri og kyni.
Niðurstöður: Úr NbClust greiningu fengust 5 hópar. Hópur 2 sýndi hæstu HBA1c gildin (meðaltal 0,95 g/dL), hópur 3 sýndi hæstu HOMA-IR (miðgildi 11,81) og HOMA-B gildin (miðgildi 164,69), hópur 4 sýndi hæsta BMI (meðaltal 35,33) og hópur 5 sýndi lægstan aldur við greiningu (meðaltal 52,47 ár). Hópur 1 hafði engin afgerandi einkenni en þó helst lágt HOMA-IR (miðgildi 3,13) og háan aldur við greiningu (meðaltal 75,75 ár). Hópur 2 var mest meðhöndlaður en af þeim var 96,9% ávísað sykursýkislyfjum, 92,3% súlfónýlúrealyfjum, 76,9% metformíni og 53,8% insúlíni. Hópar 1 og 3 voru minnst meðhöndlaðir með sykursýkislyfjum eða 63,0% og 62,4%. Í lifunargreiningu fékkst marktækur munur milli hópa með tilliti til hjartaáfalla (P = 0,04) og dauða (P = 0,002) þar sem hópar 2 og 3 voru í mestri áhættu fyrir hjartaáföll (HR: 2,28 (95% CI: 1,00 – 5,22) og 2,57 (95% CI: 1,20 – 5,51) miðað við hóp 4 sem var í minnstri áhættu) og hópur 3 fyrir dauða (HR: 1,57 (95% CI: 1,15 - 2,14) miðað við hóp 4).
Ályktanir: Ljóst er að hægt sé að fá svipaða hópa í íslensku þýði og fengust í rannsókn Ahlqvist og félaga. Með klasagreiningu fæst skýrari mynd á frekari flokkun sjúklinga með sykursýki 2 á Íslandi sem getur gefið verðmætar vísbendingar um afkomu og þróun fylgikvilla fyrir afmarkaða hópa. Greinilegur munur er á meðhöndlun hópanna, bæði á máta sem búast mátti við sbr. súlfónýlúrealyf fyrir hóp 2 til að lækka háan blóðsykur, en einnig á máta sem kemur á óvart sbr. lága tíðni metformíns í hópi 3 sem myndi mögulega hafa mest gagn af hækkuðu insúlínnæmi.
Stefanía Katrín J. Finnsdóttir1, Sarah L. Cohen2,3
1Faculty of Medicine, School of Health Science, University of Iceland, 2Brigham and Women‘s Hospital, 3Harvard Medical School
Introduction: Uterine rupture is a rare but serious obstetric complication associated with severe maternal and fetal morbidity and mortality. It can lead to significant maternal blood loss and extensive damage to the uterus, often necessitating
a hysterectomy. Uterine scar, usually after previous C-section or myomectomy, is considered the most important risk factor for uterine rupture. The aim of our study was to assess maternal and neonatal outcomes of uterine rupture and identify risk factors associated with adverse clinical outcomes. We also aimed to determine characteristics of uterine rupture in patients with a history of myomectomy.
Methods: This was a retrospective study of all cases of uterine rupture diagnosed at Brigham and Women‘s Hospital, Massachusetts General Hospital and other Partners Hospitals between 2004 and 2018. Uterine rupture was defined as a complete tear through both myometrium and serosa during pregnancy or delivery. Medical records were reviewed for baseline demographics, labor characteristics and outcomes of uterine rupture. In addition to descriptive statistics, multivariable logistic regression analyses were used to estimate the association between prior uterine surgeries and adverse outcomes.
Results: A total of 132 cases of uterine rupture were identified. There were 23 (17.4%) patients with an unscarred uterus while 108 (81.8%) had a scarred uterus. One patient had unknown obstetric history.
Prior C-section was the cause of the uterine scar in 106 (80.3%) patients, 4 (3.0%) had a history of both C-section and myomectomy and 2 (1.5%) only had a history of myomectomy. There were 91 (68.9%) patients with one uterine scar, 14 (10.6%) with two and 4 (3.0%) with more than two scars. Most ruptures occurred during labor (111, 84.1%), while 21 (15.9%) presented before onset of labor.
Of the 6 cases of uterine rupture after myomectomy, 2 occurred in the same patient with a prior hysteroscopic resection of a pedunculated fibroid, 2 patients had prior laparoscopic myomectomy and 2 had prior abdominal myomectomy.
Severe outcomes included 17 (12.8%) hysterectomies, 39 (29.6%) blood transfusions, 8 (6.1%) fetal or neonatal deaths, 18 (13.6%) Apgar scores of lower than 5 at 5 minutes, 14 (10.6%) bladder or ureteral injuries and 5 (3.8%) reoperations. The mean estimated blood loss (EBL) was 1598±1765 mL, and 35 (26.5%) patients had EBL greater than 1500 mL. Rupture of a scarred uterus was associated with decreased risk of transfusion (OR 0.35, 95% CI 0.14-0.89) and hysterectomy (OR 0.20, 95% CI 0.06-0.73) compared with an unscarred uterus.
Conclusion: The majority of the patients had a scarred uterus, most commonly after a C-section. Adverse outcomes occurred in 59 (44.7%) cases, but prior uterine surgery was associated with decreased risk of transfusion and hysterectomy. This may indicate a delay in diagnosis of unscarred uterine rupture due to limited suspicion, highlighting the need for early diagnosis and intervention.
Notkun ósæðardælu (IABP) við kransæðahjáveituaðgerðir
Sunna Lu Xi Gunnarsdóttir1, Martin
Ingi Sigurðsson1,2, Tómas Guðbjartsson1,3 1Læknadeild Háskóla Íslands, 2Svæfingaog gjörgæsludeild Landspítala og 3Hjartaog lungnaskurðdeild Landspítala
Inngangur: Ósæðardæla (e. intra-aortic balloon pump) er stundum notuð við hjartabilun í tengslum við kransæðahjáveituaðgerðir, en hún eykur blóðflæði um kransæðar í þanbili (e. diastole) ásamt því að auðvelda hjartanu að tæma sig. Áhrif dælunnar á horfur sjúklinga eru umdeild. Tilgangur þessarar rannsóknar var því að kanna hvernig sjúklingum sem hafa fengið ósæðardælu hefur vegnað, ásamt ábendingum og fjölda ísetninga.
Efniviður og aðferðir: Rannsóknin var afturskyggn og náði til 2177 sjúklinga sem gengust undir
kransæðahjáveituaðgerð á Landspítala á tímabilinu 2001-2018, en 99 (4,5%) þeirra fengu ósæðardælu og voru þeir bornir saman við 2078 sjúklinga í viðmiðunarhópi. Upplýsingar um sjúklinga fengust úr sjúkraskrám og voru skráðir minniháttar og alvarlegir fylgikvillar ásamt 30 daga dánartíðni. Sérstaklega var leitað að eftirfarandi langtíma fylgikvillum: hjartaáfall, heilablóðfall, þörf á endurhjáveituaðgerð, kransæðavíkkun með eða án stoðnets og dauða (e. major adverse cardiac and cerebrovascular event, MACCE). Langtímalifun og MACCE-frí lifun voru síðan áætlaðar með aðferð Kaplan-Meiers og sjálfstæðir forspárþættir lifunar fundnir með Cox aðhvarfsgreiningu. Miðgildi eftirfylgdar var 95,3 mánuðir og miðaðist við 31. desember 2018. Niðurstöður: Alls fengu um 4,5% sjúklinga ósæðardælu og var tíðnin hæst árin 2004-2006 (6,3%) en lægst 2001-2003 (3,0%). Hlutfall kvenna var hærra í ósæðardæluhópi (30,3% sbr. 17,2%, p=0,001) líkt og gildi EuroSCORE II (8,11 sbr. 2,17, p<0,001), auk þess sem þeir sjúklingar höfðu oftar áhættuþætti kransæðasjúkdóms og aðgerðar- og tangartími þeirra marktækt lengri. Tíðni minniháttar og alvarlegra fylgikvilla reyndist marktækt hærri í ósæðardæluhópi, sem og 30 daga dánartíðni (22,2% sbr. 1,3%, p<0,001). Heildarlifun fimm árum frá aðgerð reyndist marktækt síðri hjá sjúklingum í ósæðardæluhópi (56,4% sbr. 91,5%) líkt og 5-ára MACCE-frí lifun (46,9% sbr. 83,0%). Notkun ósæðardælu reyndist vera sjálfstæður áhættuþáttur fyrir dauða samkvæmt Cox fjölþáttagreiningu (HH=2,53; 95% ÖB: 1,57 – 4,06; p<0,001). Af þeim sem fengu ósæðardælu var 14,1% sem fékk fylgikvilla tengda henni og reyndust þeir helstu vera blæðing frá ísetningarstað, rof á helíumblöðru, blóðþurrð í neðri útlimum og blóðflögufæð.
Ályktun: Notkun ósæðardælu eftir kransæðahjáveitu hefur minnkað síðastliðin ár. Eins og búast mátti við var tíðni fylgikvilla og 30 daga dánartíðni hærri hjá sjúklingum sem fengu ósæðardælu og langtíma lifun þeirra var síðri, líkt og sást fyrir MACCE-fría lifun.
Kóagúlasa neikvæðir stafýlókokkar í liðum og beinum á Landspítala
Teitur Ari Theodórsson Ágrip barst ekki.
Thelma Kristinsdóttir1, Magnús Karl Magnússon1,2, Anna Margrét Halldórsdóttir1,3, Sigrún Helga Lund2 1Læknadeild Háskóla Íslands, 2Íslensk erfðagreining, 3Blóðbankinn
Inngangur: Blóðleysi hrjáir um þriðjung heimsbyggðarinnar og er talið að járnskortur sé orsökin í um helmingi tilvika. Járnskortsblóðleysi er langvinnt og því fylgja gjarnan ósértæk einkenni en það leiðir til vangreiningar á sjúkdómnum. Aukin járnþörf er við vöxt ungra barna og unglinga og í tengslum við tíðablæðingar og meðgöngu kvenna. Þessir hópar eru því líklegri en aðrir til að þróa með sér járnskort. Til eru dæmi um arfgengt járnskortsblóðleysi en erfðir sjúkdómsins hafa þó lítið verið rannsakaðar. Markmið þessarar rannsóknar var að a) skoða algengi greinds járnskortsblóðleysis og föl- og smákornablóðleysis byggt á gagnagrunni Íslenskrar erfðagreiningar á blóðmælingum og að b) athuga hvort erfðabreytileikar tengdir járnsamvægi hefðu áhrif á tilurð járnskortsblóðleysis. Efniviður og aðferðir: Blóðmælingar og erfðaupplýsingar fengust úr gagnagrunni Íslenskrar erfðagreiningar. Skilgreindar voru tvær svipgerðir,
járnskortsblóðleysi og föl- og smákornablóðleysi, og voru þær byggðar á alþjóðlegum viðmiðum. Við mat á algengi voru notaðar tölur frá Hagstofu Íslands yfir mannfjölda. Tilfella-viðmiða erfðarannsókn var framkvæmd, annars vegar á hópi einstaklinga sem höfðu greinst með járnskortsblóðleysi og hins vegar hópi einstaklinga sem höfðu greinst með fölog smákornablóðleysi. Könnuð voru tengsl þessara sjúkdóma við 62 erfðabreytileika sem yfirstandandi rannsókn hjá Íslenskri erfðagreiningu hefur tengt við járnsamvægi.
Niðurstöður: Af tæplega 4,4 milljónum mælinga voru 8.946 mælingar sem uppfylltu skilyrði járnskortsblóðleysis, 7.449 hjá konum og 1.497 hjá körlum. 90.047 mælingar uppfylltu skilyrði föl- og smákornablóðleysis, 57.332 hjá konum og 32.715 hjá körlum. Algengi greinds járnskortsblóðleysis jókst fyrir bæði kyn á tímabilinu 1995-2016. Aldursdreifing greininga sýndi að flestar konur greindust með járnskortsblóðleysi á aldrinum 15 til 47 ára. Jafnframt komu fram toppar um tveggja ára og 75 ára aldur sem einnig sáust hjá körlum en þar að auki kom fram toppur hjá körlum við 15 ára aldur. Í tilfellaviðmiðarannsókn á 62 erfðabreytileikum reyndust sex erfðabreytileikar hafa marktæk áhrif á tilurð járnskortsblóðleysis (DUOX2, F5, SLC11A2, HBS1L/MYB-milligenasvæði, TMPRSS6 og SLC25A37). Þessir erfðabreytileikar voru staðfestir í föl- og smákornablóðleysi en þar fundust sjö erfðabreytileikar til viðbótar sem höfðu marktæk áhrif. Einn af erfðabreytileikunum fylgdi víkjandi erfðamynstri (SLC11A2). Marktækur munur var á áhrifum milli kynja í einum erfðabreytileika fyrir járnskortsblóðleysi (F5) en tveimur fyrir föl- og smákornablóðleysi (DUOX2 og TMPRSS6). Ályktanir: Algengi greininga og aldursdreifing er í samræmi við það sem vitað er um járnskortsblóðleysi. Í tilfellaviðmiðarannsókn fundust sex nýir erfðabreytileikar sem höfðu marktæk áhrif á tilurð bæði járnskortsblóðleysis og föl- og smákornablóðleysis. Þessum erfðabreytileikum hefur ekki áður verið lýst í tengslum við járnskortsblóðleysi.
Tómas Viðar Sverrisson1, Roy W. A. Peake2,3
1Faculty of Medicine, School of Health Sciences, University of Iceland, 2Department of Laboratory Medicine, Boston Children’s Hospital, 3Harvard Medical School
Introduction: Inborn errors of metabolism (IEM) are a collective group of rare genetic disorders that have a high combined incidence and are associated with considerable morbidity. In the United States, many of these conditions are screened for at birth. Phenylketonuria (PKU) is the most common IEM and is characterized by an inability to metabolize the essential amino acid (AA) phenylalanine. PKU patients require lifelong monitoring of blood phenylalanine levels, which is usually performed by chromatographic analysis of plasma from venous blood. However, this represents a moderately invasive approach and often presents logistical challenges for patients living in geographically-isolated areas. Alternatively, a more convenient approach for PKU patients may be offered by collection of capillary whole blood onto filter paper at home, allowing sample transport to the laboratory by regular mail for AA analysis. This study sought to validate a previously published method for quantitative analysis of AAs in dried blood spots (DBS) using ultraperformance liquid chromatography (UPLC).
Methods: A previously published method for AA analysis in DBS using UPLC was validated in the clinical core laboratory at Boston Children’s Hospital (BCH). The assay was validated for precision by replicate analysis of DBS samples containing known concentrations of phenylalanine and tyrosine. Intra-assay precision was determined by analyzing samples, across two concentrations, in replicate (n = 10) in a single analytical run. Inter-assay precision was determined by replicate analysis (n = 5) of DBS samples for phenylalanine and tyrosine across two concentrations over five consecutive days. A method comparison study was performed by analysis of phenylalanine and tyrosine in DBS samples (n = 30) and their corresponding plasma samples using blood from PKU patients collected for routine blood phenylalanine monitoring.
Results: Intra-assay precision, expressed as coefficient of variation (%CV), was 9.8% and 9.6% for phenylalanine and tyrosine, respectively. Interassay precision, also expressed as %CV was 15.6% for phenylalanine, and 13.8% for tyrosine. Linear regression analysis demonstrated excellent correlation between DBS and plasma for both phenylalanine (r2 =0.964) and tyrosine (r2 =0.918), with slope values of 0.15 and 0.115, respectively. Bland-Altman analysis revealed a clear negative proportional bias for both amino acids, with a mean bias of -197.9 for phenylalanine and -58.1 for tyrosine across the range of concentrations tested.
Conclusions: The DBS method performs with acceptable precision for both phenylalanine and tyrosine across the range of clinically-relevant concentrations. Measurement of phenylalanine and tyrosine in DBS samples holds promise for clinical monitoring of PKU patients on treatment. This method has the potential for expansion to additional AA, increasing its application for other aminoacidopathies and genetic metabolic disorders. This method is now available for implementation in the clinical chemistry laboratory at Boston Children’s Hospital.
Unnur Mjöll Harðardóttir Ágrip barst ekki.
Viktoría Helga Johnsen1, Sara Sigurbjörnsdóttir1, Eiríkur Steingrímsson1 1Læknadeild Háskóla Íslands
Inngangur: Slitgigt er einn algengasti sjúkdómurinn í liðum og veldur því að brjóskið í liðunum þynnist sökum óafturkræfs niðurbrots og eyðist. Íslensk erfðagreining hefur nýlega fundið breytileika í geninu Smoothened (SMOR173C) sem veldur aukinni hættu á slitgigt. Stökkbreytingin veldur því að arginín (R) í stöðu 173 er breytt í systín (C) í SMO próteininu sem er hluti af Hedgehog (Hh) boðleiðinni. Þetta er í fyrsta skipti sem stökkbreyting í Hedgehog boðleiðinni er tengd við slitgigt. Hedgehog boðleiðin gegnir lykilhlutverki í fósturþroska og er mikilvægur stýriþáttur í fjölmörgum ferlum líkt og vefjaendurnýjun og viðhaldi stofnfrumna, m.a. stýringu á beinmyndun og sérhæfingu brjóskfrumna. Þá kemur ferillinn að vefjaendurnýjun síðar á lífsleiðinni. Stökkbreytingin er staðsett í utanfrumuhneppi SMO sem inniheldur svokallað kólesterólbindihneppi sem bindur kólesteról og önnur steról. Rannsóknir á stökkbreytingum sem staðsettar eru í kólesterólbindihneppi SMO sýna að þær hafi áhrif á bindigetu steróls. Dæmi um slíka stökkbreytingu er SMOY130F(Tyr130Phe). Þegar SMO bindur kólesteról virkjast það og flyst úr innanfrumubólu yfir í primary cilia, bifhárs sem er staðsett á frumuhimnunni og kemur að utanfrumusamskiptum. Markmið þessarar rannsóknar var að yfirtjá villigerðar SMO, SMOR173C og SMOY130F og bera saman áhrif þess á Hh
boðleiðina, þar eð hvort hún valdi aukinni virkjun eða hindrun á boðleiðinni.
Efniviður og aðferðir: Notast var við NIH/3T3, MEF og RPE1 frumulínurnar. Til að kanna áhrif þess að virkja SMO á Hh boðleiðina voru frumurnar sveltar til að virkja primary cilia myndun og svo meðhöndlaðar með Smoothened Agonista (SAG) annars vegar, sem virkjar SMO óháð kólesterólbindingu og Oxysterol (OHC) hins vegar, sem virkjar SMO með því að bindast í kólesterólbindihneppið. Því næst var RNA einangrað og reverse transcription quantative polymerase chain reaction (RT-qPCR) framkvæmt fyrir Actin, Gapdh, Smo og Gli1. Til að greina áhrif Hh virkjunar á staðsetningu SMO voru sveltu og SMO virkjuðu frumurnar einnig litaðar með mótefnum sem binda SMO og acetylated-tubulin sem er að finna í primary cilia. Mótefnalituðu frumurnar voru því næst skoðaðar með lagsjá (e. Confocal microscope). Þá voru einnig búnar til stöðugar frumulínur (NIH/3T3 & RPE1) með vakatjáningu sem tjáðu villigerðar SMO, SMOR173C og SMOY130F. Niðurstöður og ályktanir: Veruleg aukning varð á tjáningu Gli1 við það að virkja SMO með SAG en einungis smávægileg aukning við OHC virkun í bæði NIH/3T3 og MEF frumum. Þetta gefur til kynna að SAG virkjar Hh boðleiðina mun betur en OHC. Þessi áhrif komu skýrt fram hjá bæði NIH/3T3 og MEF frumunum, þó Hh virkjunin hafi verið mun meiri í NIH/3T3 frumunum. SMO var yfirleitt staðsett í primary cilia þegar frumurnar voru meðhöndlaðar með SAG eða OHC en ekki í viðmiði. Því má álykta að virkjað SMO er staðsett í primary cilia á meðan óvirkjað SMO er ekki að finna þar. Þá náðist að koma upp stöðugum frumulínum en ekki gafst tími til að greina áhrif yfirtjáningar á villigerðar SMO, SMOR173C og SMOY130F sem væri næsta skref í því að svara því hvort að SMOR173C variantinn hafi áhrif á virkjun Hh boðleiðarinnar.