
HH TOPIC / DIABETES / Powered by //
Tehnologije koje mijenjaju život i zdravstvene sustave

Intro 04
Dijabetička skrb vođena podacima visoko na političkom „menu-u“ - EK pokreće inicijativu „Healthier Together“ protiv nezaraznih kroničnih bolesti 06
Zdravstvena skrb temeljena na vrijednosti kod šećerne bolesti (Value-Based Healthcare) 08
Europarlamentarac Tomislav Sokol – “Pametna skrb” šećerne bolesti se uklapa u Europski prostor za zdravstvene podatke 10
#DataForHealth – Iskorištavanje snage podataka za zdravlje (MedTech Europe) 12

Jednostavan pristup vrijednim informacijama pri nadzoru šećerne bolesti – Inovativni model integriranja podataka o kontinuiranom praćenju glukoze izravno u elektronički zdravstveni karton 14
Evolucija medicinske tehnologije i CGM-a u suvremenoj dijabetičkoj skrbi 16
Šećerna bolest tipa 2 kao rastući izazov u Europi i dobrobit medicinskih tehnologija za pojedinca, zdravstveni sustav i zajednicu 20
Prof. dr. sc. Dario Rahelić (Hrvatsko društvo za i dijabetes i bolesti metabolizma HLZ-a): “Moderna tehnologija kao revolucija u dijabetologiji!” 26



Prim. dr. sc. Andreja Marić, dr. med. (Saborski odbor za zdravstvo i socijalnu politiku): “Modernim tehnologijama do benefita za ishode, proračun i kvalitetu života!“ 28
Tereza Šarić, dr. med. (Promeritus savjetovanje) “Digitalni alati poboljšavaju ishode liječenja!” 30



Prim. mr. sc. Manja Prašek (Zagrebačko dijabetičko društvo): “Moderna tehnologija za bolju kontrolu šećerne bolesti!“ 32
Zrinka Mach, mag. soc. geront.: “Podržite našu peticiju za dostupnost CGM senzora i kod šećerne bolesti tipa 2!“ 34


Davor Skeledžija (naInzulinu com) “Senzori su u dijabetičkom svijetu najveći izum nakon inzulina!“ 36
Zaključak i preporuke 38
IZDAVAČ
HEALTH HUB – think tank za zdravstvo i zdravstvenu industriju Powered by iMAG Medical d.o.o., Dugoratska 13, Zagreb www.healthhub.hr
GLAVNA UREDNICA Anita Galić, anita.galic@healthhub.hr
GRAFIČKO OBLIKOVANJE Designerd d.o.o.
FOTOGRAFIJA Igor Dugandžić, Filip Mijić, Shutterstock, Unsplash
NAPOMENA
IZDAVAČA
Uz dužno poštovanje prema svojim partnerima i u nastojanju da se realizira što kvalitetnije izdanje, izdavač ne prihvaća ikakvu odgovornost za točnost, sadržaj i vjerodostojnost objavljenih tekstova autora, te ne snosi materijalne i financijske posljedice za eventualne greške i propuste. Sva prava na izdavanje i umnožavanje zadržava isključivo Izdavač. Zabranjeno je bilo kakvo narušavanje izdavačkih prava u vidu djelomičnog reproduciranja, pohrane u sustavu za reproduciranje, fotokopiranja ili prenošenja u bilo kojem obliku i na bilo koji način, bez prethodnog pismenog odobrenja Izdavača. Izdavač ne preuzima odgovornost za bilo kakav oblik narušavanja, gubitka ili oštećenja proizašlih iz tvrdnji i navoda unutar izdanja (uključujući tvrdnje vezane uz lijekove i druge pripravke i/ili usluge navedene u radovima). za obavijesti o indikacijama, mjerama opreza i nuspojavama uvijek upitajte svog liječnika ili ljekarnika.
Ivana Pajić Portolan, dr. med. (Ministarstvo zdravstva RH): “Digitalna transformacija dijabetičke skrbi” 24
SADRŽAJ + IMPRESSUM 03 PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
Hrvatski zdravstveni sustav
više puta je pokazao liderstvo u uvođenju digitalnih inovacija – Vrijeme je za odlučnije korake prema „pametnoj“ skrbi šećerne bolesti!
Diljem Europe potražnja za zdravstvenom skrbi premašuje raspoložive kapacitete i resurse. To je potaknuto sve većim teretom kroničnih bolesti, povezanih sa starenjem stanovništva, promjenom navika i utjecajem okolišnih čimbenika. Trenutni modeli pružanja zdravstvene skrbi vjerojatno će biti neodrživi da udovolje ovim rastućim zahtjevima.
U europskoj regiji ima oko 60 milijuna ljudi sa šećernom bolesti i taj broj brzo raste. Osobe sa šećernom bolesti suočavaju se s većim rizikom od ozbiljnih zdravstvenih komplikacija, uključujući kardiovaskularne komplikacije, sljepoću, amputacije i zatajenje bubrega. Šećerna bolest predstavlja mnoge izazove i zahtijeva prilagodbu i transformiranje zdravstvenih sustava kako bi odgovorili na rastuće prijetnje osobnoj, društvenoj i ekonomskoj dobrobiti.
Omogućavanje osobama koje žive sa šećernom
bolesti ili onima s visokim rizikom od razvoja šećerne bolesti da upravljaju svojim stanjem pomoću integriranih digitalnih rješenja podržat će dugoročne promjene. Digitalna transformacija dijabetičke skrbi ima potencijal: osnažiti sustave da upravljaju troškovima i učinkovito angažiraju svoje resurse; poboljšati kvalitetu i kontinuitet skrbi za osobe sa šećernom bolesti (uključujući smanjenje geografskih prepreka dostupnosti skrbi); omogućiti bolje upravljanje i planiranje politika u područjima izvan okvira šećerne bolesti; te konačno, poticati inovacije i suradnju među liderima u zdravstvenoj industriji kako bi razvili proizvode i rješenja za potporu dijabetičke skrbi.
Zdravstveni djelatnici pokazali su spremnost za usvajanje novih tehnologija ukoliko ih one dodatno ne opterećuju i pomažu im u upravljanju skrbi zajedno sa njihovim pacijentima. Osobe sa šećernom bolesti također su uvidjele da ovakav
kontinuitet skrbi, uključujući telemedicinsku ili digitaliziranu skrb, ima potencijal poboljšati kvalitetu njihovog života. Ovakvi moderni sustavi pružanja skrbi imaju potencijal poboljšanja učinkovitosti i potrošnje, pružajući pritom prilagođenu, personaliziranu skrb.
Najnoviji medicinski uređaji mogu poboljšati kvalitetu života ljudi i pomoći usmjeravanju ka boljem načinu života za osobe sa šećernom bolešću, neovisno o tipu. Što ako bi analiza podataka koje ti uređaji generiraju mogla ubrzati sve te prednosti? Liječenje šećerne bolesti – s više od 400 milijuna ljudi koji danas žive s tim stanjem – predstavljaju ogromnu priliku za AI tehnologiju. Big Data / podaci koji dolaze iz modernih sustava za praćenje razine šećera u krvi mogu se kombinirati s drugim čimbenicima vezanim uz pacijenta kao što su prehrana, razina tjelesne aktivnosti i lijekovi koje pacijent primjenjuje.
Health Hub kao jedinstveni regionalni think tank za
zdravstvo i zdravstvenu industriju, koji kontinuirano promiče implementacije digitalnih rješenja i podatkovnu (r)evoluciju u zdravstvu na dobrobit boljih humanih, ekonomskih i kliničkih ishoda, pokrenuo je Special Policy Report - „PAMETNO“ sa šećernom bolesti –Tehnologije koje mijenjaju život i zdravstvene sustave. U okviru serije stručnih članaka o najnovijim globalnim / europskim zdravstvenim politikama vezanim uz medicinske tehnologije, Big Data i AI u dijabetičkoj skrbi, te niz intervjua stručnjaka iz našeg zdravstvenog ekosustava, pokušali smo doći do zaključaka kako učiti na temelju najboljih globalnih praksi te iskoristiti potencijal i prednosti inovativnih medicinskih tehnologija za kreiranje „pametnih“, datadriven zdravstvenih politika koje vode ka boljim ishodima šećerne bolesti za pacijenta i zdravstveni sustav.
Našem pozivu na sudjelovanje odazvali su se predstavnici
Intro / Anita Galić 04 PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
>
Ministarstva zdravstva, Saborskog odbora za zdravstvo i socijalnu politiku, Hrvatsko društvo za dijabetes i bolesti metabolizma HZ-a, Hrvatski savez dijabetičkih udruga, Zagrebačko dijabetičko društvo, autentični predstavnici pacijenata i portala za pacijente (nainzulinu. com) kao i konzultanti za farmakoekonomiku i ekonomiku zdravstva, kako bismo svi u zajedničkom dijalogu detektirali moguća rješenja ka boljim ishodima liječenja i modernim zdravstvenim politikama kada govorimo o „pametnoj“ skrbi šećerne bolesti, po uzoru na globalne lidere.
Kako su u Ministarstvu zdravstva istaknuli, hrvatski


zdravstveni sustav više puta je pokazao liderstvo čak i na europskoj razini, kada je riječ o uvođenju digitalnih inovacija. Primjerice, među prvim smo državama u EU implementirali eRecept. Hrvatska se među prvima pridružila i elektroničkom sustavu razmjene zdravstvenih podataka kroz Health Digital Service Infrastructure, program ranog otkrivanja raka pluća kojeg smo uveli prvi u EU koji omogućuje digitalnu povezanost s primarnom zdravstvenom zaštitom uz integraciju umjetne inteligencije za analizu radioloških nalaza. Ujedno naši ugovoreni preventivni paneli su sastavni dio Centralnog zdravstveno informacijskog sustava u Hrvatskoj (CEZIH)
a ujedno je predstavljena i digitalna povezanost primarne zdravstvene zaštite sa bolničkom kroz eKarton.
Kada je riječ o šećernoj bolesti, HZZO je više puta na stručnim skupovima isticao hvalevrijednu činjenicu da je preko 10.000 pacijenata sa šećernom bolešću tipa 1. dobilo mogućnost korištenja modernih digitalnih tehnologija za kontinuirano mjerenje glukoze, kako bi se omogućio bolji nadzor bolesti i postigli bolji ishodi liječenja. No postoji još prostora za sinergiju kontrole nepotrebnih troškova i komplikacija paralelno s postizanjem boljih kliničkih ishoda upravo kroz investiranje u nove tehnologije i data-driven dijabetičku skrb.
Ovakvi primjeri dobrih praksi uvođenja modernih tehnologija u zdravstvo pokazuju kako pravovremeno prepoznajemo, pa i predvodimo u određenim područjima na EU razini. Usmjereni smo digitalnu transformaciju zdravstvene skrbi temeljenu na podacima i praćenju ishoda, no ovo je za svaku državu, pa tako i za Hrvatsku, dugačak put. No svakako je vrijeme za prvi korak na tom putu!
05
Anita Galić, Voditeljica Health Hub-a
PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report Intro / Anita Galić
Dijabetička skrb vođena podacima visoko na političkom
„menu-u“!
Europska komisija pokreće inicijativu „Healthier Together“ protiv nezaraznih kroničnih bolesti
Cilj inicijative „Healthier Together“ je poduprijeti države članice Europske Unije u smanjenju tereta nezaraznih kroničnih bolesti (NCDs). Inicijativa „Healthier Together“ financirat će se pomoću programa EU4Health iz 2022. u iznosu od 156 milijuna eura, a neke od nezaraznih kroničnih bolesti koje će program pokrivati su kardiovaskularne bolesti, karcinomi, kronične respiratorne bolesti i šećerna bolest.
Neki od prioritetnih područja su također unaprjeđenje digitalne pismenosti, korištenja (digitalnih) alata u svrhu podrške promidžbe zdravlja, prevencije bolesti te upravljanja i redizajniranja zdravstvenog sustava kako bi se pružila integrirana skrb usmjerena na osobu (personcentered care).
Cilj inicijative „Healthier Together“ je poduprijeti države
članice Europske Unije u smanjenju tereta nezaraznih kroničnih bolesti (NCDs). Prema Europskoj komisiji, nezarazne kronične bolesti (NCDs) odgovorne za 80% ukupnog opterećenja bolesti na razini EU te su vodeći uzrok preuranjenih smrti koje je moguće izbjeći. Glavne smjernice dokumenta opisuju inicijativu kroz učinkovite akcije te dostupne pravne i financijske alate podrške kroz pet glavnih
područja: kardiovaskularne bolesti, šećerna bolest, kronične respiratorne bolesti, mentalno zdravlje i neurološke bolesti, kao i kroz glavne čimbenike koji im pridonose.
U svom govoru, povjerenica za zdravlje Stella Kyriakides nanovo ističe brigu o tome kako nezarazne kronične bolesti ne utječu samo na kvalitetu života već nose i značajan teret za društvo i gospodarstvo, za kojeg
Healthier Together 06 PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
se očekuje da će nastaviti rasti. Program iz 2022. godine podupire EU inicijativu protiv nezaraznih kroničnih bolesti predanim financiranjem, počevši sa strukturom kardiovaskularnih bolesti i šećerne bolesti, te zdravstvenih odrednica, u koordinaciji s Europskim planom za borbu protiv raka. Program također podupire razvoj digitalnih integriranih pristupa te izgradnju kapaciteta s naglaskom na nezarazne kronične bolesti, kao što je implementacija digitalnih zdravstvenih usluga na nacionalnoj i europskoj razini, uz Europski prostor za zdravstvene podatke.
Šećerna bolest visoko na političkom „menu-u“ Šećerna bolest tipa 2 je najčešći tip šećerne bolesti te čini više od 95% ukupnih slučajeva. Najčešće je uvjetovana stilom života te može biti spriječen ili odgođen zdravom prehranom, redovnom fizičkom aktivnosti, održavanjem optimalne tjelesne težine te izbjegavanjem duhanskih proizvoda. Budući da se stopa prevalencije povećava s dobi, pretežno poslije četrdesete godine života, gotovo polovica ukupnog broja oboljelih od šećerne bolesti tipa 2 su odrasle osobe u dobi od 65 godina i starije, od kojih velika većina također boluje od dugoročnih zdravstvenih stanja kao što su hipertenzija, hiperlipidemija, povećana tjelesna težina ili pretilost, kardiovaskularne bolesti ili kronična bolest bubrega.
Međutim, važno je pritom napomenuti kako je trenutno šećerna bolest tipa 2 sve češće dijagnosticirana u mlađoj dobi, te čak i kod djece, što je povezano s povećanom tjelesnom težinom i fizičkom neaktivnosti djece, adolescenata te mladih ljudi. Negativne posljedice šećerne bolesti tipa 2 na život mladih ljudi mogu biti slični onome što i mladi ljudi oboljeli od šećerne bolesti tipa 1 također proživljavaju.
„Naša je ambicija pretvoriti dio znanja koje smo zajednički razvili tijekom posljednjih nekoliko godina u konkretnu akciju za dobrobit naših građana – kao i u svrhu smanjenja nekih neprihvatljivih zdravstvenih nejednakosti koje postoje diljem naše Unije.“
Stella Kyriakides, povjerenica Europske komisije za zdravlje
Broj odraslih dijagnosticirano sa šećernom bolesti u EU se gotovo dvaput povećao tijekom posljednjeg desetljeća, od otprilike 16,8 milijuna 2000. godine do 32,3 milijuna 2019. godine. Povećanje među muškarcima je čak i veće (+56%), budući da su muškarci skloniji oboljenju od šećerne bolesti kao posljedica bioloških faktora i povećanog rizika uslijed povećanja tjelesne mase.
Međunarodna dijabetička federacija (IDF) procjenjuje da na europskom području sa šećernom bolesti (podaci iz
2021.) postoji čak 61,4 milijuna osoba u dobi od 20 do 79 godina, od kojih je 21,9 (35,7%) nedijagnosticirano. Ekonomski teret šećerne bolesti na europskom području je ogroman; ukupna potrošnja zdravstva povezana sa šećernom bolesti prelazi 2,700 eura po osobi (u 2021. godini). Smrtnost povezana sa šećernom bolesti je također značajna. Smrtnost od šećerne bolesti se čak povećava uzevši u obzir da obolijevanje povećava rizik od kardiovaskularnih bolesti kao i da osobe sa šećernom bolesti, zaražene COVID-19, bivaju izložene većem riziku od teškog oboljenja i komplikacija.
(Dobno-standardizirana) prevalencija šećerne bolesti znatno varira diljem europskih država. Stopa prevalencije naizgled se stabilizirala tijekom posljednjih nekoliko godina, posebice u nordijskim državama, dok je u državama Središnje, Istočne i Južne Europe nastavila s blagim porastom. Također postoje i nejednakosti među državama: kod odraslih s nižim stupnjem obrazovanja dvostruko je češća prijava oboljenja od šećerne bolesti u usporedbi s osobama višeg stupnja obrazovanja na području država Europske Unije. Valja spomenuti kako se navedena razlika može djelomično objasniti činjenicom da osobe starije dobi statistički prevladavaju među odraslim osobama nižeg stupnja obrazovanja. Mnoge su države razvile zdravstveno-političke intervencije kako bi umanjile teret oboljenja od šećerne bolesti, međutim ulaganja te implementacija sveobuhvatnih strategija prevencije i liječenja šećerne bolesti variraju.
U svrhu ublažavanja tereta šećerne bolesti inicijativom „Healthier Together“ predložene su brojne mjere.
Države su u mogućnosti surađivati na području dostupnosti, standardizacije i uporabe zdravstvenih podataka za nadzor šećerne bolesti, upravljanja i kvalitete poboljšanja skrbi te osnaživanju osoba u prevenciji ili samostalnom održavanju šećerne bolesti pod kontrolom kroz implementaciju digitalnih alata za potporu (integrirani pristup).
Države članice su u mogućnosti raditi na (daljnjoj) implementaciji isplativih strategija promicanja zdravlja i prevencije šećerne bolesti tipa 2 među općom populacijom.
Određena dodatna područja na kojima države potencijalno žele raditi, u svrhu smanjenja tereta šećerne bolesti među visokorizičnom populacijom i kod osoba s nedijagnosticiranom šećernom bolesti, između ostaloga su: Prevencija ili odgađanje komplikacija osiguravanjem pristupa visoko kvalitetnoj skrbi za osobe oboljele od šećerne bolesti,
Podrška pacijentima u samostalnom održavanju šećerne bolesti pod kontrolom,
Implementacija modela skrbi koji integriraju proaktivno suočavanje sa šećernom bolesti sa personaliziranom terapijom usmjerenom na pojedinca.
REFERENCE
https://health ec europa eu/system/ files/2022-06/eu-ncd-initiative_ publication_en_0 pdf

07
PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report Healthier Together
Saznaj više!
Zdravstvena skrb temeljena na vrijednosti kod šećerne bolesti
Šećerna bolest je dugotrajno, kronično stanje s visokom prevalencijom u društvu i sa složenom slikom zdravstvenih komplikacija koje osobe oboljele od šećerne bolesti mogu razviti. Stoga vlade i zdravstvena administracija diljem svijeta moraju donijeti odluke o dugoročnom ulaganju u resurse za prevenciju, dijagnostiku i liječenje šećerne bolesti. MedTech Europe vjeruje da bi korištenje načela zdravstvene skrbi temeljene
na vrijednosti (eng. ValueBased Healthcare) kod šećerne bolesti pomoglo zdravstvenim sustavima da raspodijele resurse na najpametniji mogući način.


POSTOJI NEKOLIKO NAČINA KAKO BI SE OVAJ PRINCIP MOGAO PRIMIJENITI NA PODRUČJU ŠEĆERNE BOLESTI:
Osobe sa šećernom bolesti: želimo osigurati da najnovija tehnologija i najbolje mogućnosti liječenja imaju dostupnost prema osobama sa šećernom bolesti kako bi im se poboljšala kvaliteta života i postigli bolji klinički ishodi.
Vlade / zdravstvena administracija: želimo preusmjeriti fokus vlade / zdravstvene administracije na dugoročno gledanje, kako bismo postigli holističko upravljanje šećer-
nom bolesti; potrebno je postići u konačnici alokaciju resursa i proračuna s upravljanja komplikacijama šećerne bolesti na upravljanje prevencijom te postizanje boljih ishoda liječenja za pacijente.
Kupci (osiguravatelji) tehnologija: želimo da osobe ili osiguravatelji koji kupuju tehnologiju u skrbi šećerne bolesti usvoje spoznaju kako jeftinije nije uvijek povezano i sa sniženim troškovima.
Value - Based Healthcare 08 PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
(Value-Based Healthcare) >
Zdravstveni stručnjaci: želimo omogućiti liječnicima, medicinskim sestrama, farmaceutima i obiteljima da mogu donositi bolje odluke, osjećati se manje opterećenima i pod stresom te se bolje nositi sa šećernom bolesti kao dugotrajnim, kroničnim stanjem.
Zdravstvena industrija: želimo osigurati održivost poslovanja, mogućnost ulaganja u istraživanje i inovacije, dok se predano i naporno radi na smanjenju tereta šećerne bolesti i učinkovitijem upravljanju ovim kroničnim stanjem.
Kakav je ekosustav digitalno posredovane skrbi šećerne bolesti? Koristeći snagu podataka i
„Zdravstvena skrb temeljena na vrijednosti (VBHC) pruža holistički pristup koji donosi najbolje ishode za pacijente, zdravstveno osoblje, pružatelje usluga i društvo na troškovno učinkovit način.“
digitalnu povezanost, digitalno posredovane medicinske tehnologije kod šećerne bolesti olakšavaju samokontrolu, osnažuju interakciju s timovima koji skrbe te poboljšavaju ishode i kvalitetu života osoba sa šećernom bolesti.
Međutim, digitalna transformacija dijabetičke skrbi nije moguća samo medicinskim tehnologijama. Ona zahtijeva od kreatora politika i zdravstvenih sustava da aktivno podupiru njihovu upotrebu u praksi.


Zdravstvena skrb temeljena na vrijednosti mogla bi poboljšati živote ljudi koji žive sa šećernom bolesti. Bolje upravljanje šećernom bolesti može se postići snažnijom političkom voljom, promjenom načina na koji ulažemo u kronične bolesti, promjenom u našem zdravstvenom sustavu kako bi se prioritizirala vrijednost te se postiglo bolje razumijevanje tehnologije.
REFERENCE
https://www medtecheurope org/ diabetes/value-based-healthcare-indiabetes/













09 PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
Value - Based Healthcare
Saznaj više!
“Pametna skrb” šećerne bolesti se uklapa u Europski prostor za zdravstvene podatke
(Tekst je u cijelosti preveden i preuzet iz posebnog priloga napravljenog u suradnji s Euractiv-om i European Diabetes Forumom Autor teksta je Gerardo Fortuna, Euractiv)
Osobe sa šećernom bolesti neosporno će biti među korisnicima dugo iščekivanog Europskog prostora za zdravstvene podatke, kako su istaknuli kreatori europskih zdravstvenih politika i dionici zdravstvenog ekosustava.
Europska komisija stvorila je pouzdan prostor zdravstvenih podataka EU-a usmjeren na pacijente – uistinu je riječ o kamenu temeljcu Europske zdravstvene unije s planom preoblikovanja načina na koji se upravlja zdravljem diljem EU-a. Očekivanja od Europskog prostora za zdravstvene podatke su velika, uz obećavajuće „otključavanje“ potencijala digitalizacije u poboljšanju bolničkih sustava i omogućavanje dostupnosti boljoj skrbi za pacijente.

SA
Tomislav Sokol
PAMETNO
ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
Europarlamentarac Tomislav Sokol:
Među glavnim korisnicima Europskog prostora za zdravstvene podatke mogle bi biti osobe sa šećernom bolesti, od koje boluje svaki deseti Europljanin i za koju se predviđa da će pogoditi 80 milijuna Europljana do 2045. ukoliko se ne poduzmu odgovarajuće mjere za njezin nadzor.
Kako navodi Euractiv, za hrvatskog europarlamentarca doc. dr. sc. Tomislava Sokola, šećerna bolest je jedan od najvećih javnozdravstvenih problema, a EU bi ga mogla rješavati putem Europskog prostora za zdravstvene podatke.
“Zastupnici u Europskom parlamentu radili su pritisak na Komisiju da izađe s konkretnim zakonodavnim prijedlogom o prostoru zdravstvenih podataka”, istaknuo je zastupnik Sokol, dodajući da su amandmani u Europskom parlamentu bili usmjereni na poboljšanje inicijative tako što će prostor zdravstvenih podataka postati stvarnost i za pacijente sa šećernom bolesti.
Na istom događaju Andrzej Rys, zamjenik glavnog direktora u DG SANTE pri Europskoj komisiji, povezao je prostor zdravstvenih podataka s registrima za šećernu bolest. “Vjerujemo u ambiciju da bismo doista trebali dovesti digitalno zdravlje u 21. stoljeće”, istaknuo je Andrzej Rys.
Digitalizacija registara šećerne bolesti Unatoč nedostatku odgovarajućih kompetencija za zdravstvo, EU još uvijek može podržati usklađivanje standarda zdravstvene zaštite u cijelom području te podržati države članice u postizanju njihovih ciljeva zdravstvene zaštite.
“Korištenje podataka u području zdravstvene skrbi jedno je od onih područja u kojima EU može – i vjerujem da hoće – pružiti dodanu vrijednost”, rekao je europarlamentarac Sokol.
S Europskim prostorom za zdravstvene podatke, izvršna vlast EU-a pokušava pojednostaviti razmjenu i pristup zdravstvenim podacima za različite slučajeve upotrebe, uključujući pružanje zdravstvene skrbi, digitalne zdravstvene usluge te istraživanja.
“To uključuje kvalitetu registara i elektroničkih zdravstvenih kartona. Vrlo snažno podupiremo medicinske proizvode s lakim pristupom, kao i korištenje pametnih telefona i drugih IoT uređaja,” rekao je Andrzej Rys iz Europske komisije.
Za Europsku komisiju, elektronički zdravstveni kartoni, strogo usklađeni s propisima GDPR-a, pomoći će poboljšati pristup kvalitetnoj skrbi, postići isplativost pružanja zdravstvene skrbi te pridonijeti modernizaciji zdravstvenih sustava.
Nacionalni, pa čak i podnacionalni registri šećerne bolesti koriste se uglavnom za nadzor, kliničko upravljanje ili poboljšanje kvalitete skrbi no mogli bi imati koristi od digitalne automatizacije.
„Željeli bismo povećati pristup i sigurnost primarnih podataka, ali s druge strane, imamo i sekundarne zdravstvene podatke za koje vjerujemo da bi trebali biti dostupniji“, rekao je Andrzej Rys iz Europske komisije.
Ponovna uporaba zdravstvenih podataka kao sekundarnih podataka predstavlja probleme zbog fragmentirane digitalne infrastrukture, ali i zbog toga što još uvijek postoji nesigurnost u vezi s odgovornošću umjetne inteligencije (AI) u zdravstvu te zato što postoje ograničena opskrba podataka za „učenje“ i „trening“ AI tehnologije.
Prekogranična prenosivost zdravstvenih podataka te mogućnost „uživanja“ u prednostima Europskog prostora za zdravstvene podatke u svim državama članicama još je jedna važna tema kojom se Komisija treba pozabaviti.
“EU može učiniti sve ono što može, kako bi uklonila prepreke ovoj prekograničnoj upotrebi podataka”, rekao je europarlamentarac Sokol, spomenuvši potrebu za prekograničnim kliničkim ispitivanjima i istraživanjima, kao i korištenjem europskih referentnih mreža.
istraživačkoj farmaceutskoj kompaniji, rekao je kako se zdravstveni podaci trebaju prikupljati automatski kako bi se imala dvostruka korist od davanja pristupa podacima pacijentima te smanjenja opterećenja zdravstvenog sustava, istaknuvši kako je danas praktički nepotrebno tražiti ručni unos podataka, što bi također trebalo osigurati veću kvalitetu prikupljanja podataka.
Međutim, dostupnost suvremenoj dijabetičkoj skrbi, posebice, nedostatak dijagnoze i liječenja, ostaju najteži problemi kada je riječ o šećernoj bolesti, prema Benteu Mikkelsenu, ravnatelju Odjela WHO-a za kronične nezarazne bolesti. “Globalno, znamo da 50% osoba sa šećernom bolesti tipa 2 kojima je potreban inzulin ne dobivaju ono što trebaju. I to se događa 100 godina nakon otkrića inzulina”, istaknuto je.
Sekundarni zdravstveni podaci Međutim, European Health Data Space pokrenuo je problematično pitanje sekundarne upotrebe zdravstvenih podataka, što znači način na koji se podaci, kreirani i registrirani za zdravstvene usluge ili srodne aktivnosti, mogu koristiti u druge svrhe osim razloga zbog kojih su izvorno prikupljeni.
Automatizacija i dostupnost Prema Andrzeju Rysu (Europska komisija, DG SANTE), automatizacija je još jedno ključno područje u povećanju kvalitete i pristupa zdravstvenim podacima. Jedan od sudionika događanja na kojem se raspravljalo o ovoj tematici, izvršni medicinski direktor za šećernu bolest u
Health Hub ovim snažnim europskim zdravstvenopolitičkim porukama svakako nadodaje činjenicu koja je u struci više puta istaknuta- da i osobe sa šećernom bolesti tipa 2, posebice oni koji su na inzulinu, trebaju imati dostupnost suvremenim tehnologijama i medicinskim proizvodima, koje kroz datadriven skrb mogu unaprijediti kliničke, humane i ekonomske ishode šećerne bolesti.
REFERENCE :
https://www euractiv com/section/ diabetes-cancer-hepatitis/special_report/ diabetes-in-the-eu-between-awarenessand-access-to-care/
https://www euractiv com/section/ diabetes-cancer-hepatitis/news/ improving-access-to-diabetes-care-willfit-into-eus-health-data-space/

Tomislav Sokol 11 PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report


#DataForHealth 12 PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report Saznaj više! #DataForHealth – Iskorištavanje snage podataka za zdravlje (MedTech Europe)
Zdravstveni podaci generiraju se posvuda, od posjeta bolnicama i liječničkim ordinacijama, do pametnih satova i povezanih medicinskih uređaja (uređaja koji su povezani s internetom ili drugih uređaja) koji pomažu građanima u upravljanju zdravljem. Učiniti ove podatke dostupnima zdravstvenim radnicima i istraživačima dragocjeno je za optimizaciju i personalizaciju pružanja zdravstvene skrbi te za poboljšanje ishoda pacijenata –Upravo je ova misija kampanje #DataForHealth koju je pokrenuo MedTech Europe.
Veliki potencijal zdravstvenih podataka za pružanje skrbi i inovacije Zdravstveni podaci ključni su za dobrobit građana i pacijenata, zdravstvenih djelatnika kao i naših zdravstvenih sustava. Dijeljenje podataka može pomoći pacijentima i građanima da upravljaju svojim zdravstvenim podacima i pristupaju vlastitim podacima po potrebi. Povezani medicinski uređaji također mogu pomoći pacijentima u praćenju vlastitog stanja, čime ih osnažuju da upravljaju vlastitim zdravljem i blagostanjem.
Kroz dijeljenje zdravstvenih podataka, zdravstveni radnici mogu imati pristup najrelevantnijim podacima, izravno na mjestu pružanja skrbi. To može pomoći u pružanju personaliziranijeg liječenja, povećati učinkovitost terapija te poboljšati upravljanje vremenom zdravstvenim djelatnicima.
Kao rezultat toga, dijeljenje zdravstvenih podataka može poboljšati zdravstvene ishode i kvalitetu života pacijenata.
Razmjena zdravstvenih podataka može potaknuti razvoj najsuvremenijih tehnologija
Pristup zdravstvenim podacima ključan je za znanstvenike i istraživače kako bi poboljšali učinkovitost postojećih medicinskih uređaja ili in vitro dijagnostičkih medicinskih uređaja te razvili nove i inovativne tehnologije – to je korist za sve. Osim toga, zdravstveni podaci mogu pružiti uvid u populaciju pacijenata koji pate od istog kroničnog stanja i sličnih simptoma, što omogućuje ciljanija istraživanja.
Zdravstveni podaci također doprinose održivosti i otpornosti zdravstvenog
sustava. Primjerice, u podršci prepoznavanju nejednakosti u smislu dostupnosti pacijentima, donošenju boljih odluka u predviđanju i prevenciji bolesti kao i u rješavanju budućih pandemija ili drugih prijetnji javnom zdravlju.
Kako bi se iskoristila sva snaga zdravstvenih podataka za istraživanje, pravovremena dostupnost je preduvjet; također je potrebno je pridržavati se zahtjeva harmonizirane interoperabilnosti –osiguravajući da su podaci prenosivi, čitljivi i upotrebljivi za istraživanje.

Kako bi se sve to olakšalo, potreban je jasan i fleksibilan regulatorni okvir, koji potiče povjerenje u dijeljenje podataka te istovremeno potiče inovacije.
Stvaranje uravnoteženog ekosustava za razmjenu zdravstvenih podataka S Europskim prostorom zdravstvenih podataka i Zakonom o podacima, Europska unija (EU) ima priliku bez presedana utrti put jednom od najsofisticiranijih regulatornih okvira za zdravstvene podatke. Suradnja više dionika
potrebnija je nego ikad kako bi se EU pretvorio u vodećeg igrača u području zdravstvenih podataka i kako bi se osiguralo da građani EU-a imaju koristi od punog potencijala inovacija putem zdravstvenih podataka.
Osim toga, kako bi se omogućile inovacije u sektoru medicinske tehnologije, bitno je pružiti smjernice o obradi zdravstvenih podataka, u skladu s Općom uredbom o zaštiti podataka (GDPR). Usklađivanje u smislu provedbe GDPR-a u cijeloj EU također je ključno. I druge zakonodavne inicijative u digitalnoj domeni, poput Zakona o umjetnoj inteligenciji, trebale bi biti usklađene s važećim pravilima za medicinske uređaje i in vitro dijagnostiku.
Kada takvo usklađivanje bude uspostavljeno, omogućit će se proizvođačima medicinskih tehnologija uređaje učine dostupnijima što je brže moguće, što predstavlja dobrobit za zdravstveni sustav, zdravstvene djelatnike te pacijenta i građane.
REFERENCES: https://www medtecheurope org/datafor-health/
13 PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
#DataForHealth
>
Jednostavan pristup vrijednim informacijama pri nadzoru šećerne bolesti
Inovativni model integriranja podataka o kontinuiranom praćenju glukoze izravno u elektronički zdravstveni karton
koji se može pružiti podrška pacijentima.”
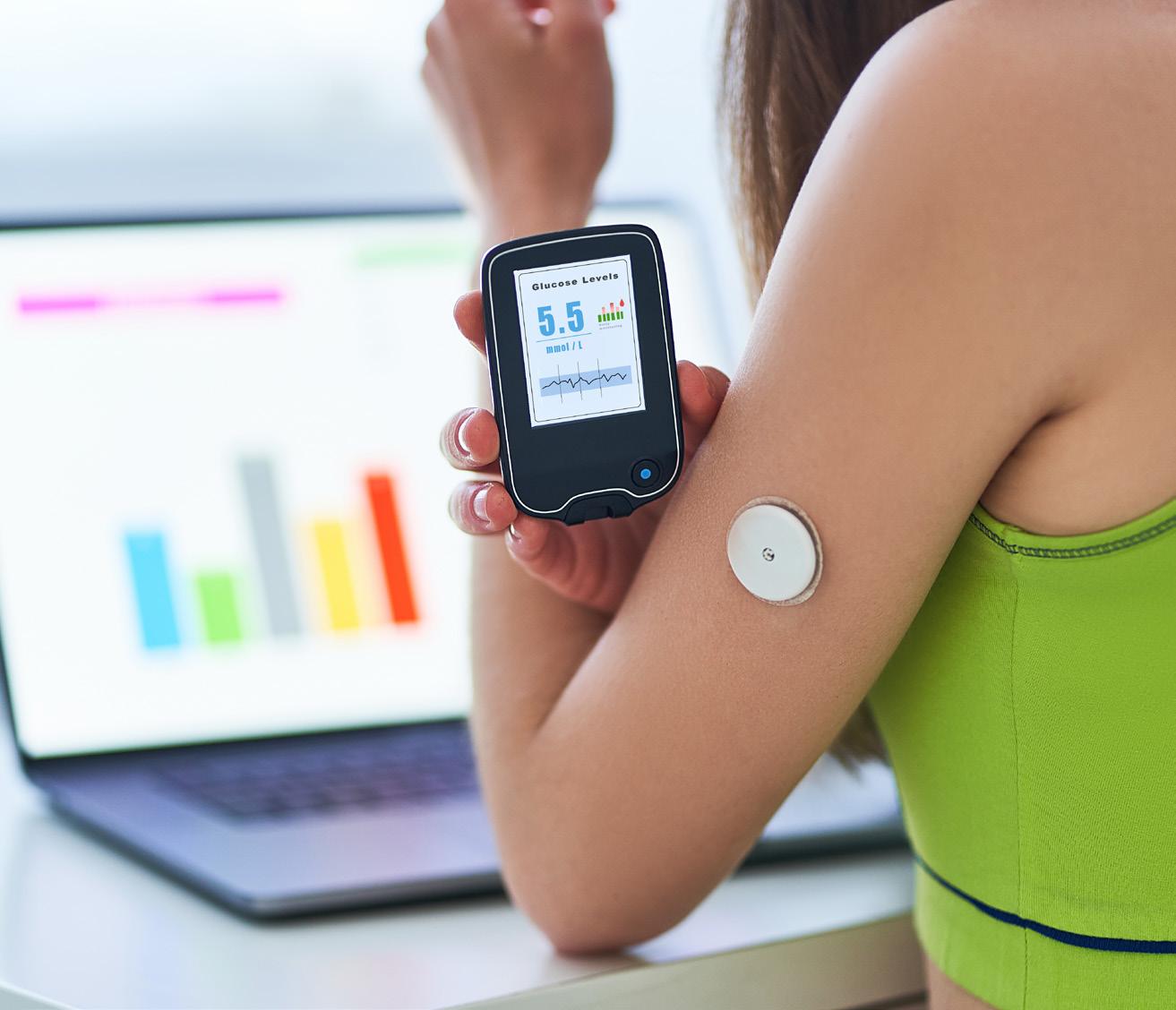
Tijekom 81st Virtual Scientific Session-a Američkog dijabetičkog udruženja (American Diabetes Association), International Diabetes Center istaknuo je inovativnost i vrijednost modela za integraciju podataka prikupljenih kontinuiranim praćenjem glukoze izravno u elektronički zdravstveni karton, naglašavajući vrijednost za kliničare i pacijente. International Diabetes Center (IDC) razvio je i pilotirao prvi model tj. jedinstveni proces za uključivanje podataka prikupljenih kontinuiranim praćenjem glukoze (CGM) pacijenata izravno u elektronički zdravstveni karton (EHR), poboljšavajući pristup kliničara informacijama o razini glukoze.

Medicinski tim IDC-a opisali su ovaj proces za integraciju podataka te istaknuli što to znači za zdravstveni multidisciplinarni tim uključen u upravljanje dijabetičkom skrbi (dijabetologe, endokrinologe i zdravstvene stručnjake na razini primarne zdravstvene zaštite i dr.) u budućnosti. “CGM podaci pružaju mnoštvo informacija. Ali bez lakog i jednostavnog pristupa, kliničari ne mogu u potpunosti iskoristiti te informacije za razgovore s pacijentima te kliničke preporuke. Pokazali smo da postoji učinkovit način da kliničari pregledaju i prate ove podatke tijekom vremena u elektroničkom zdravstvenom kartonu, za koji očekujemo da će poboljšati način na
Kako model funkcionira? IDC se udružio s Abbottom na ovoj prvoj inicijativi takve vrste, s ciljem poboljšanja upravljanja šećernom bolesti, stavljanjem FreeStyle Libre CGM podataka na raspolaganje elektroničkom zdravstvenom kartonu kao digitalnom mjestu zdravstvene skrbi. Kliničari mogu rezervirati takvu opciju putem elektroničkog zdravstvenog kartona za pacijenta oboljelog od šećerne bolesti, koji je pristao podijeliti svoje CGM podatke. U stvarnom vremenu, podaci se prenose iz Abbottovog sustava LibreView (na temelju „cloud“ tehnologije) putem platforme elektronskog zdravstvenog kartona, omogućavajući liječnicima da automatski pregledaju CGM podatke pacijenata u svojim laboratorijskim rezultatima i dijabetičkom dijagramu te pokazuju vrijeme u rasponu kao i vizualna upozorenja za periode izvan referentnih vrijednosti. Izvješće Ambulatory Glucose Profile (AGP), u PDF formatu, također je integrirano u elektronski zdravstveni karton te kliničarima omogućuje jednostavno praćenje fluktuacije glukoze tijekom vremena uz prilagođavanje režima liječenja / skrbi prema potrebi.
Koristeći ovaj inovativni model, kliničari se više ne moraju prijavljivati u zasebni sustav za pristup pacijentovim CGM podacima, što bi trebalo učiniti tijek rada s pacijentima oboljelim od šećerne bolesti znatno učinkovitijim te omogućiti više vremena za razgovor o ishodima liječenja.
CGM se naširoko koristi kao standard skrbi među pacijentima sa šećernom bolesti tipa 1, a sve se više koristi među pacijentima sa šećernom bolesti tipa 2 jer klinička ispitivanja i podaci iz stvarnog svijeta i dalje pokazuju dobrobiti ove tehnologije za širi raspon ljudi sa šećernom bolesti.
“Više studija pokazuje prednosti CGM-a i validira ove alate. Sada je cilj olakšati pacijentima i kliničarima da u potpunosti shvate dobrobiti povezane (integrirane) skrbi za dijabetes,” ističu u IDC-u. Ovakav inovativan model prezentiran na događaju American Diabetes Association, iskorak je koji je nesumnjivo udario temelje širem usvajanju CGM-a i drugih sustava za isporuku inzulina povezanih s elektroničkim zdravstvenim kartonom. Integracija CGM podataka u elektronički zdravstveni karton je korak u smjeru učinkovitijeg i djelotvornijeg upravljanja šećernom bolesti.
Dijabeticka skrb i podaci 14 PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
REFERENCE:
https://www healthpartners com/hp/ about/press-releases/first-of-its-kindmodel-integrates-continuous-glucosemonitoring-data html


15 PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
Saznaj više!
Saznaj više!
Evolucija medicinske tehnologije i CGM-a u suvremenoj dijabetičkoj skrbi
„Medicinska tehnologija na području šećerne bolesti rapidno mijenja tradicionalnu zdravstvenu skrb i ima značajan utjecaj na sigurnost, učinkovitost i troškovnu učinkovitost, a samim time pokreće i promjene na razini usvajanja, uvrštavanja i plaćanja takvih tehnologija pacijentima.“
Prof. dr. sc. Tadej Battelino, UKC Ljubljana (Slovenija), Advanced Technologies and Treatment of Diabetes Prof. dr. sc. Tadej Battelino trenutno je konzultant i voditelj Odsjeka za pedijatrijsku i adolescentnu endokrinologiju, UKC Ljubljana te je voditelj Katedre za pedijatriju na Medicinskom fakultetu. Bio je član Vijeća Europske udruge za proučavanje dijabetesa (EASD) i suorganizator jedanaest godišnjih sastanaka ATTD-a (Advanced Technologies and Treatment of Diabetes).
Kako ističe prof. Battelino u svojim radovima, tehnološke inovacije iz temelja su promijenile liječenje i sveukupnu dijabetičku skrb. Medicinska tehnologija na području šećerne bolesti rapidno mijenja tradicionalnu zdravstvenu skrb i ima značajan utjecaj na sigurnost, učinkovitost i troškovnu učinkovitost, a samim time pokreće i promjene na razini

usvajanja, uvrštavanja i plaćanja takvih tehnologija pacijentima.
Korištenje inzulinske pumpe i kontinuirano mjerenje glukoze (CGM) povezani su s poboljšanom metaboličkom i glikemijskom kontrolom, manjom varijabilnošću glukoze, manje učestalom hipoglikemijom, više vremena provedenom u rasponu,
Prof. dr. sc. Tadej Battelino, UKC Ljubljana (Slovenija), Advanced Technologies and Treatment of Diabetes

smanjenom anksioznošću te poboljšanom kvalitetom života.
Automatizirana isporuka inzulina koja reagira na razinu glukoze omogućuje „najviše“ željene ciljeve za vrijeme u rasponu, najniži postotak i trajanje hipoglikemija te željenu kvalitetu života, a također olakšava i poboljšava donošenje odluka. Jasni i dostižni ciljevi za vrijeme provedeno u rasponu

Evolucija medicinske tehnologije 16 PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
(Photo Credits by beta finance si)
te standardna vizualizacija kontinuiranih podataka o glukozi pomoći će zdravstvenim stručnjacima i osobama sa šećernom bolesti da poboljšaju dugoročne ishode s manjim „teretom“ bolesti uz učinkovitiju primjenu tehnologija u dijabetičkoj skrbi. Uz navedenu vizualizaciju podataka prilikom praćenja, sustavi za podršku odlučivanju „vođeni“ podacima te integrirano „cloud“ okruženje dodatno će pojednostaviti,
nastavlja širiti u kliničkoj praksi. Kao sastavni dio samokontrole šećerne bolesti, svakodnevna uporaba CGM-a pruža mogućnost dobivanja trenutne povratne informacije o trenutnim razinama glukoze kao i o smjeru i brzini promjene razina glukoze.
Ove informacije osobama sa šećernom bolesti omogućuju: optimiziranje režima prehrane i tjelovježbe, donošenje
i osobama sa šećernom bolesti da zajednički rade na identificiranju problematičnih područja te zatim postavljaju dostižne ciljeve. Battelino i tim zaključili su da su, u kliničkoj praksi, vremena u rasponima (unutar ciljanog raspona, ispod raspona, iznad raspona) prikladna i korisna kao klinički ciljevi i mjerenja ishoda koja nadopunjuju A1C za širok raspon osoba sa šećernom bolesti, te da navedene ciljne vrijednosti treba smatrati sastavnom komponentom analize CGM podataka i svakodnevnog donošenja odluka o liječenju. [ii]
objediniti i poboljšati suvremenu redovitu skrb za osobe sa šećernom bolesti. [i]
U radu prof. Battelina i njegovog tima „Clinical Targets for Continuous Glucose Monitoring Data Interpretation: Recommendations From the International Consensus on Time in Range“ zaključeno je da se uporaba CGM-a
informiranih odluka o terapiji u vezi s vremenom obroka i korekcijom doziranja inzulina te, što je još važnije, trenutačnu odgovarajuću reakciju za izbjegavanje ili sprječavanje akutnih glikemijskih događaja. Retrospektivna analiza podataka dobivenih putem CGM-a, korištenjem standardiziranih alata za upravljanje podacima, omogućuje kliničarima
Kao dio zbirke radova o ekonomici i zdravstvenim politikama na područku šećerne bolesti (eng. Collection on Economics and Policy in Diabetes) u radu „Personal Continuous Glucose Monitoring Use Among Adults with Type 2 Diabetes: Clinical Efcacy and Economic Impacts“ naglašava se da su uz dobro uspostavljenu i rastuću bazu dokaza koji podupiru osobni CGM kod šećerne bolesti tipa 1, u novije vrijeme također proširene preporuke CGM-a (stručne smjernice i standardi) kod osoba sa šećernom bolesti tipa 2 (s intenziviranom inzulinskom terapijom, a odnedavno i bilo kojom inzulinskom terapijom). Autori su zaključili da je sve očitije kako je CGM klinički učinkovit za one koji su na inzulinu, a dokazi se počinju skupljati i za one koji nisu na inzulinu. Kako dolazi do razvoja CGM tehnologije i proizvoda, te kako se klinički i ekonomski dokazi nastavljaju „gomilati“, za očekivati je više podataka, više indikacija, više preporuka i više standarda oko evoluirajuće uloge osobnog CGM-a u upravljanju šećernom bolesti. [iv]
„ATTD svakako kroz svoj sadržaj pokušava dati doprinos promicanju inovativnih medicinskih tehnologija i CGM-a u dijabetičkoj skrbi na široj razini, ne samo za oboljele od šećerne bolesti tipa 1, nego i za oboljele od šećerne bolesti tipa 2 s ciljem postizanja boljih ishoda liječenja i dugoročno manjih komplikacija (u kliničkom, ekonomskom i humanom smislu).“
REFERENCE
[i] Dovc, Klemen & Battelino, Tadej (2019) Evolution of Diabetes Technology Endocrinology and Metabolism Clinics of North America 49 10 1016/j ecl 2019 10 009
[ii] Battelino, Tadej & Danne, Thomas & Bergenstal, Richard & Amiel, Stephanie & Beck, Roy & Biester, Torben & Bosi, Emanuele & Buckingham, Bruce & Cefalu, William & Close, Kelly & Cobelli, Claudio & Dassau, Eyal & DeVries, J & Donaghue, Kim & Dovc, Klemen & Doyle, Francis & Garg, Shefally & Grunberger, George & Heller, Simon & Phillip, Moshe (2019) Clinical Targets for Continuous Glucose Monitoring Data Interpretation: Recommendations From the International Consensus on Time in Range Diabetes Care 42 10 2337/ dci19-0028
[iii] https://diatribe org/transformingdiabetes-care-time-range
[iv] Oser, T K , Litchman, M L , Allen, N A et al Personal Continuous Glucose Monitoring Use Among Adults with Type 2 Diabetes: Clinical Efficacy and Economic Impacts Curr Diab Rep 21, 49 (2021) https://doi org/10 1007/s11892-02101408-1
17 PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
Evolucija medicinske tehnologije
Kontinuirano praćenje glukoze u primarnoj zdravstvenoj zaštiti – Je li vrijeme za pravo ulaganje u „pametnu“ skrb za dijabetičare? Apsolutno!
U okviru Special Policy Reporta „Pametna skrb šećerne bolesti“, Health Hub želi podijeliti vrlo zanimljiv članak objavljen u Current Opinion in Endocrinology, Diabetes and Obesity (Martens TW, 2022.) u kojem je istražena rastuća važnost kontinuiranog praćenja glukoze za kontrolu glikemije u primarnoj zdravstvenoj zaštiti. Nedavna znanstvena istraživanja ukazuju da su razvoj medicinske tehnologije i smanjenje vezanih troškova povećali korištenje kontinuiranog praćenja glukoze (CGM) za kontrolu glikemije u primarnoj zdravstvenoj zaštiti, gdje je za većinu osoba oboljelih od šećerne bolesti primarno mjesto kontakta. Došlo je do značajnog porasta upotrebe CGM-a pri liječenju šećerne bolesti u primarnoj zdravstvenoj zaštiti. Optimizirana primjena, međutim, zahtijeva i pristup CGM podacima i stručnost za korištenje podataka. CGM tehnologija ima značajan
potencijal za kontrolu glikemije u primarnoj zdravstvenoj zaštiti, ali pred nama su radni izazovi kako bi se iskoristio puni potencijal ove obećavajuće tehnologije. To bi mogla biti i vrijedna lekcija za mnoge zemlje koje imaju sličan problem sa šećernom bolesti, pa tako i za Hrvatsku.
Optimalna uporaba CGM-a za poboljšanje kvalitete dijabetičke skrbi uključuje puno više od jednostavne dostupnosti vrijednosti glukoze na zahtjev; kako bi se stvarno iskoristila ova tehnologija, bit će potreban napredak u tri ključne domene: Osobe oboljele od šećerne bolesti i zdravstveni stručnjaci uključeni u proces njihovog liječenja, trebat će dostupnost i pristup CGM uređajima, odnosno dostupnost na razini preporuke i propisivanja te na nacionalnoj razini.
-
Osobe oboljele od šećerne bolesti i zdravstveni stručnjaci
uključeni u proces njihovog liječenja, trebat će brz i jednostavan pristup podacima u realnom vremenu, kao i retrospektivnim podacima, što je često ključni nedostatak u primjeni klasičnih mjerača glukoze u krvi iz prsta (BGM) za optimizaciju skrbi u ustanovama primarne zdravstvene zaštite. -
Zdravstveni stručnjaci na razini primarne zdravstvene zaštite trebaju biti educirani koristiti podatke dostupne pomoću CGM tehnologije te trebaju slijediti odgovarajuću dinamiku titracije kako bi optimizirali dijabetičku skrb. To uključuje edukaciju o tumačenju CGM podataka, kao i edukaciju o titraciji inzulina i drugih neinzulinskih terapija. Alternativno, na razini primarne zdravstvene zaštite mogu se uspostaviti tzv. team-based modeli za timsko upravljanje ovim „pametnim“, „data-driven“ aspektom dijabetičke skrbi ili pak organizirati suradnja s vanjskim suradnicima.
Prilika za inovacijama i poboljšanjem pružanja dijabetičke skrbi je značajna. Nažalost, pristup edukaciji o „data-driven“ dijabetičkoj skrbi može biti ograničenje za mnoge prakse primarne zdravstvene zaštite, a trenutno postojeći modeli plaćanja naknade od strane zdravstvenog osiguranja ograničavaju izvedivost uspostavljanja timskog modela izobrazbe na ovom području. Daljnje proširenje tima za skrb uključuje osnaživanje veze timova endokrinolog –liječnik primarne zdravstvene zaštite ili endokrinolog –liječnik primarne zdravstvene zaštite – edukator dijabetičke skrbi, a spominje se i moguća integracija kliničkog farmaceuta kao drugih načina vrijednih istraživanja. CGM tehnologija se brzo širi u liječenju šećerne bolesti tipa 2 u primarnoj zdravstvenoj zaštiti. Velike opservacijske baze podataka već sugeriraju da šira populacija ljudi sa šećernom bolesti tipa 2 u SAD-u
Pametna skrb za dijabetičare 18 PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
ima koristi od dostupnosti CGM tehnologije. U sve većoj mjeri, CGM se koristi u primarnoj zdravstvenoj zaštiti, ali prava prilika nije samo korištenje CGM-a, već optimalno korištenje CGM-a za maksimalni benefit.
Maksimiziranje koristi zahtijeva usvajanje lekcija kako najbolje koristiti ovu tehnologiju za titriranje inzulina i drugih terapija, a potom translaciju usvojenih lekcija u praksu kako bi se pomoglo zdravstvenim stručnjacima u primarnoj zdravstvenoj zaštiti u najboljoj primjeni ove tehnologije za najbolje ishode.
Sada je vrijeme za stvaranje ovih sustava dostupnosti i podrške. CGM tehnologija ima potencijal dramatično poboljšati zaustavljeni napredak u poboljšanju kvalitete dijabetičke u ustanovama primarne zdravstvene zaštite.
Saznaj više!
KLJUČNE PORUKE
Primjena CGM tehnologije proširila se na populacije kojima se učestalo pruža skrb na razini ustanova primarne zdravstvene zaštite, stvarajući hitnu potrebu za stvaranjem sustava za optimizaciju primjene CGM tehnologije u primarnoj zdravstvenoj zaštiti.
Dostupnost CGM uređajima za šire populacije zahtijeva poboljšanje dostupnosti (u smislu zdravstvenog osiguranja) takvim uređajima za one pacijente za koje se CGM tehnologija pokazala korisnom.
Dostupnost CGM podataka u realnom vremenu i tijekom kliničkih interakcija, ključna je za optimizaciju doprinosa i boljih ishoda za osobe o boljele od šećerne bolesti.
Jesmo li već stigli? Ne.
Je li pravo vrijeme za istinsko ulaganje u zdravlje širenjem dostupnosti i optimiziranjem uporabe CGM-a u primarnoj zdravstvenoj zaštiti? Apsolutno.
REFERENCE
Martens TW, Continuous glucose monitoring in primary care – are we there?

Curr Opin Endocrinol Diabetes Obes 2022, 29:10–16
https://www binasss sa cr/mar22/27 pdf

Ekspertiza zdravstvenih stručnjaka na razini primarne zdravstvene zaštite u tumačenju CGM i AGP (Ambulatory Glucose Profile) podataka, te u titriranju terapije, potrebna je za poboljšanje kontrole glikemije za širu populaciju pojedinaca sa šećernom bolesti koji se liječe na primarnoj razini.
Optimizirana dostupnost CGM tehnologije te podrška zdravstvenih stručnjaka na razini primarne zdravstvene zaštite u korištenju CGM tehnologije, ima potencijal za poboljšanje kontrole glikemije za široku populaciju osoba oboljelih od šećerne bolesti, a koje trenutno ne postižu glikemijske ciljeve.
19 PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
Pametna skrb za dijabetičare
Šećerna bolest tipa 2 dovodi do zdravstvenih problema i ozbiljnih komplikacija ukoliko se ne liječi učinkovito, uključujući sljepoću, zatajenje bubrega, srčani udar, moždani udar i amputaciju donjih udova. Međutim, komplikacije povezane sa šećernom bolesti potencijalno se mogu odgoditi ili izbjeći ako se rano otkriju i liječe. Kako se stanje pogoršava, potrebe vezane za upravljanje šećernom bolesti rastu. Medicinske tehnologije mogu igrati važnu ulogu u pružanju podrške osobama sa šećernom bolesti tipa 2 te njihovim zdravstvenim timovima tijekom cijelog puta upravljanja bolešću. Bolje upravljanje bolešću dovodi do boljih zdravstvenih ishoda, veće kvalitete života i smanjenog opterećenja zdravstvenih sustava i širih društvenih struktura.
Prenosimo najnoviju publikaciju MedTech Europe o tihoj pandemiji šećerne bolesti tipa 2, dobrobitima medicinske tehnologije u upravljanju i liječenju šećerne bolesti tipa 2, te preprekama i prevladavanju izazova za bolju implementaciju “pametne”, digitalno posredovane dijabetičke skrbi.

Šećerna bolest tipa 2 kao rastući izazov u Europi i dobrobit medicinskih tehnologija za pojedinca, zdravstveni sustav i zajednicu
Šećerna bolest tipa 2 20
>
PAMETNO SA
ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
Šećerna bolest tipa 2: Rastući izazov u Europi Šećerna bolest tipa 2 sve je veći izazov u Europi. Šećerna bolest je ‘tiha pandemija’ i jedan od glavnih zdravstvenih izazova naše generacije. U Europi 61 milijun osoba živi sa šećernom bolesti – i očekuje se da će te brojke rasti.
Šećerna bolest tipa 2 obuhvaća oko 90% slučajeva šećerne bolesti. Razlikuje se od tipa 1 koji je kronični i cjeloživotni autoimuni poremećaj koji čini oko 10% svih slučajeva. Šećerne bolest tipa 2 je progresivno kronično stanje koje se razvija tijekom vremena i povezano je s kombinacijom načina života, okoliša, genetskih i drugih čimbenika. Bez obzira na tip šećerne bolesti, ona može dovesti do zdravstvenih problema i ozbiljnih komplikacija ako se ne liječi učinkovito, uključujući sljepoću, zatajenje bubrega, srčani udar, moždani udar i amputaciju donjih udova. Međutim, dijabetičke komplikacije potencijalno se mogu odgoditi ili izbjeći ako se rano otkriju i liječe.
Šećerna bolest tipa 2 također može značajno utjecati na kvalitetu života. Osobe koje žive sa šećernom bolesti moraju 24 sata dnevno donositi odluke kako bi učinkovito upravljale svojim stanjem, od praćenja i reagiranja na promjene razine glukoze, do uzimanja lijekova, odabira kada i što jesti, održavanja pravilne hidracije te donošenja odluka o tjelesnoj aktivnosti. Emocionalni teret stalnog upravljanja često dovodi do depresije, što zauzvrat može imati ozbiljne posljedice na fizičko zdravlje, uključujući lošiju kontrolu dijabetesa i pridržavanje liječenja, povećanje komplikacija dijabetesa i veći rizik od smrtnosti. Ova pandemija šećerne bolesti tipa 2 također postavlja sve veći zahtjev za europske zdravstvene sustave

koji su već pod pritiskom. Ukupni izdaci u europskoj regiji za napredno liječenje šećerne bolesti i njegovih komplikacija iznosili su 189 milijardi USD (19,6% globalnih troškova) u 2021. godini. Od ukupnih troškova zdravstvene skrbi povezanih sa šećernom bolesti tipa 2 u Europi, polovica je uzrokovana hospitalizacijama zbog hitnih zdravstvenih slučajeva koje nastaju kada se stanje ne liječi učinkovito.
Potrebe za liječenjem šećerne bolesti tipa 2 rastu kako se stanje pogoršava Potrebe za liječenjem šećerne bolesti tipa 2 rastu kako se stanje pogoršava kroz nekoliko različitih faza: Predijabetes pogađa 12% populacije. Liječenje podrazumijeva uključuje prelazak na zdravije životne navike kako bi se usporilo ili spriječilo napredovanje u šećernu bolest tipa 2. Procjenjuje se da će 70% osoba s predijabetesom razviti dijabetes tijekom života.
Nedijagnosticiranu šećernu bolest tipa 2 ima više od 1 od 3 osobe (36%) koji žive sa šećernom bolesti tipa 2 u Europi. Bez pravilne dijagnoze ova populacija ne može dobiti ključno liječenje kako bi se spriječilo daljnje napredovanje i komplikacije stanja.
Korisnici oralnih i injektibilnih lijekova predstavljaju približno 70-80% onih kojima je dijagnosticirana šećerna bolest tipa 2. Liječenje uključuje lijekove za dijabetes, osim inzulina, koji se mogu uzimati oralno ili ubrizgati, zajedno s redovitim praćenjem glukoze.
Ovisnost o inzulinu obuhvaća cca. 20-30% populacije s dijagnosticiranom šećernom bolesti tipa 2. Ovaj stadij šećerne bolesti tipa 2 dijeli neke karakteristike sa šećernom bolesti tipa 1 (koji
je teži i zahtijeva dosljednije praćenje). Liječenje uključuje redovito praćenje glukoze i davanje inzulina uz podršku medicinskih tehnologija, često zajedno s drugim oblicima lijekova.
Medicinska tehnologija pomaže u liječenju šećerne bolesti tipa 2 Medicinske tehnologije mogu imati važnu ulogu u osnaživanju osoba sa šećernom bolesti tipa 2 kako bi učinkovito upravljali svojim stanjem kroz njegove različite faze.
Sustavi za praćenje glukoze mogu pratiti i predvidjeti razine glukoze, upozoravajući osobe s dijabetesom i njihove zdravstvene timove o hitnim situacijama, pomažući u smanjenju potrebe za hospitalizacijama ili hitnim službama.
Pametni sustavi za davanje inzulina kao što su pumpe i pen-ovi, mogu izračunati i pratiti podatke o doziranju inzulina, opskrbljujući inzulin automatski ili slanjem upozorenja koja ukazuju na potrebno postupanje.
Medicinske aplikacije, integrirane ili samostalne, mogu pratiti i prikazati zdravstvene podatkovne trendove te osigurati edukaciju i podučavanje za poboljšanje upravljanja šećernom bolesti i sprječavanje komplikacija.
Algoritmi podupiru ove digitalne uređaje i usluge (bilo samostalne ili unutar uređaja), «pretvarajući“ značajne količine zdravstvenih podataka u značajne informacije za bolje donošenje odluka od strane osoba oboljelih od šećerne bolesti i njihovih zdravstvenih timova. Iskorištavanjem „snage podataka“ i digitalne povezanosti, ova rješenja mogu osnažiti ljude koji žive s dijabetesom i njihove
zdravstvene timove da postignu bolje zdravstvene ishode i veću kvalitetu života, što zauzvrat smanjuje opterećenje zdravstvenih sustava i širih društvenih struktura.
Na primjer, upotreba medicinskih uređaja, rješenja za daljinsko praćenje pacijenata i strukturirana upotreba podataka mogu omogućiti personaliziranije planove upravljanja kojih se lakše pridržavati osobama koje boluju od šećerne bolesti. To smanjuje rizik od popratnih bolesti i komplikacija povezanih sa šećernom bolesti, osigurava veću kvalitetu života osoba oboljelih od šećerne bolesti te smanjuje potrebu za hospitalizacijom i hitnim službama.
Preostale prepreke digitalno posredovanoj dijabetičkoj skrbi Dok digitalno omogućene ili posredovane tehnologije mogu podržati osobe sa šećernom bolesti tipa 2 u učinkovitijem upravljanju svojim stanjem, ostaje nekoliko izazova:
Nejednaka dostupnost i proračun za medicinske tehnologije diljem Europe: razlike u modelima plaćanja (naknade) i poticajima za korištenje digitalnih rješenja za šećernu bolest, zajedno s velikim razlikama u pristupu prikupljanju podataka za elektronske zdravstvene kartone i registre, ograničavaju dostupnost alata i usluga za osobe koje žive sa šećernom bolesti tipa 2, što stvara nejednakosti diljem Europe.

Šećerna bolest tipa 2 21
NASTAVAK NA STRANICI 22
Saznaj više!
Značajni nedostaci u obrazovanju i izobrazbi o šećernoj bolesti tipa 2 i korištenju tehnologija: različiti stupnjevi digitalne pismenosti i nedostatak prilika za edukaciju među osobama koje žive sa šećernom bolesti kao i zdravstvenim radnicima, stvaraju nedostatak povjerenja u digitalne alate za šećernu bolest. Osim toga, nedostaju usklađeni i certificirani obrazovni programi koji potiču samoupravljanje i obrazovanje, kao i neadekvatni virtualni / daljinski načini dijeljenja znanja.
Nepotpuno razumijevanje kreatora zdravstvenih politika o potrebama zajednice oboljelih sa šećernom bolesti tipa 2: Iako se kreatori zdravstvenih politika sve više usredotočuju na primarnu prevenciju šećerne bolesti tipa 2, kao što su promjene načina života i edukacija, sekundarna prevencija i rastuće potrebe upravljanja osobama koje žive sa šećernom bolesti tipa 2 (kako im se stanje pogoršava), ne dobiva ni približno dovoljno pažnje.
5. Prevladavanje izazova šećerne bolesti tipa 2 zahtijeva djelovanje na više „frontova“ Učinkovitija dijagnoza, liječenje i skrb mogu se postići kroz zdravstvenu skrb šećerne bolesti tipa 2 usmjerenije na pacijenta, te integriranu i digitalno omogućenu (posredovanu) skrb. Osobe koje žive sa šećernom bolesti tipa 2 trebaju opipljiva rješenja koja ne samo da ispunjavaju njihove ciljeve liječenja, već im u konačnici omogućuju da žive svoje živote „punim plućima“. To uključuje:
Prepoznavanje različitih modaliteta liječenja kako se šećerna bolest tipa 2 pogoršava, kao i stvaranje politika koje odgovaraju njihovim jedinstvenim potrebama
Razvijanje poticaja i odgovarajućih modela naknade (plaćanja) koji nisu pretjerano složeni ili opterećujući za promicanje usvajanja i implementacije digitalnih rješenja te osiguravanje jednakog pristupa tim alatima i uslugama.
Uključivanje „glasa pacijenata“ u zajedničko donošenje odluka u procjeni vrijednosti medicinskih tehnologija, bilježenjem rezultata koje su pacijenti osigurali na raspolaganje.
Učiniti alate i druge resurse dostupnima osobama koje žive sa šećernom bolesti, kako bi se povećala edukacija o pogoršanju bolesti te kako bi se izbjegle i/ili smanjile ozbiljne komplikacije, uključujući zatajenje srca, kroničnu bolest bubrega i retinopatiju.
Povećanje pristupa informacijama kako bi se omogućilo zajedničko donošenje odluka i više povezanih mreža za razmjenu znanja. To se može omogućiti službenom akreditacijom samoupravljanja i edukativnih rješenja, kroz paneuropsku harmonizaciju koja uvažava potrebe osoba sa šećernom bolesti i njihove odabire o tome kako se educirati.
REFERENCE :
https://www medtecheurope org/ wp-content/uploads/2022/09/2 -mte_ diabetes_-t2_2-pager-05 09 2022_final pdf

Šećerna bolest tipa 2 22 PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report NASTAVAK SA STRANICE 21

Digitalnatransformacijadijabetičkeskrbi
IVANA PAJIĆ PORTOLAN
Koliko je u Hrvatskoj dovoljno iskorišten potencijal primjene modernih tehnologija u skrbi šećerne bolesti (oba tipa) kao što su inzulinske pumpe i senzori, te mobilne aplikacije? Kao što smo već istaknuli, „pametna“ dijabetička skrb koju promičemo kroz najavljene reforme i niz inicijativa usvojenih i kroz Nacionalni plan otpornosti i oporavka trebala bi omogućiti bolji nadzor bolesti uz kontinuirano praćenje ovakvih pacijenata i bolji uvid u njihovo stanje, a samim time i bolju kontrolu bolesti i izbjegavanje komplikacija. Kada je riječ o šećernoj bolesti, HZZO je više puta na stručnim skupovima isticao hvalevrijednu činjenicu da je preko 10.000 pacijenata sa šećernom bolešću tipa 1. dobilo mogućnost korištenja modernih digitalnih tehnologija za kontinuirano mjerenje glukoze, kako bi se omogućio bolji nadzor bolesti i postigli bolji ishodi liječenja. Ovakvi primjeri dobrih praksi uvođenja modernih tehnologija u
zdravstvo pokazuju kako pravovremeno prepoznajemo, pa i predvodimo u određenim područjima na EU razini.
Željeli bismo istaknuti nedavno predstavljenu europsku inicijativu kreiranu u svrhu ublažavanja tereta nezaraznih kroničnih bolesti, pa tako i šećerne bolesti, pod nazivom „Healthier Together“ u kojoj su predložene brojne mjere. Primjerice, države kroz integrirani pristup su u mogućnosti surađivati na području dostupnosti, standardizacije i uporabe zdravstvenih podataka za nadzor šećerne bolesti, upravljanja i kvalitete poboljšanja skrbi te osnaživanju osoba u prevenciji ili samostalnom održavanju šećerne bolesti pod kontrolom kroz implementaciju digitalnih alata za potporu. Svojom digitalnom infrastrukturom na razini CEZIH-a stvoreni su jako dobri temelji za daljnju nadogradnju i razvoj dijabetičke skrbi temeljene na podacima i praćenju ishoda.
Upravo mjerenje ishoda liječenja je jedna od reformskih mjera ministra Beroša koji ima u planu uspostaviti jedinstven, suvremeni registar oboljelih od šećerne bolesti u Hrvatskoj. Jedino takav registar može dati uvid u stvarno stanje bolesti u oboljelih, prisutnosti komplikacija, pridruženim bolestima, a poglavito u ishode liječenja što je, uz sprečavanje razvoja kroničnih bolesti, temelj borbe s ovim vodećim javnozdravstvenim problemom.
Je li dovoljno razvijena svijest o vrijednosti podataka koji se prikupljaju primjenom modernih tehnologija uz naglašavanje doprinosa data-driven skrbi za praćenje ishoda liječenja, bolji nadzor bolesti i manje komplikacija?
U Ministarstvu zdravstva kao i u stručnim krugovima postoji svijest o potrebi cjelovitog, suvremenog registra oboljelih
od šećerne bolesti koji bi dao projekciju aktualne kliničke slike osobe sa šećernom bolešću u Hrvatskoj u vidu odgovornosti bolesnika, terapije i ishoda liječenja. Na temelju tih pokazatelja ujedno planiramo učiniti dodatni iskorak i aktivirati mobilne timove Sveučilišne klinike Vuk Vrhovac, koji bi u skladu vizije dr. Andrije Štampara dolazili na prag pacijenata u krajeve Hrvatske koji su najviše pogođeni dijabetesom.
Upravo omogućavanjem novih digitalnih tehnologija, uvođenjem registra, učinkovitijim korištenjem podataka iz CEZIH-a i preventivnih panela, želimo kroz upravljanje podacima olakšati praćenje ishoda liječenja, bolji nadzor bolesti i manje komplikacija koji opterećuju pojedinca, zdravstveni sustav i zajednicu.
Osobe sa šećernom bolešću tipa 1 već imaju dostupnost takvim suvremenim tehnologijama poput senzora na kontinuirano mjerenje glukoze, no osobe sa šećernom bolešću tipa 2 (na inzulinu) primjerice još uvijek nemaju dostupnost takvim suvremenim tehnologijama putem zdravstvenog osiguranja. Da li bi “pametna“ dijabetička skrb trebala omogućiti bolji nadzor bolesti uz kontinuirano praćenje ovakvih pacijenata i bolji uvid u njihovo stanje, a samim time i bolju kontrolu bolesti i izbjegavanje komplikacija? U dijabetološkoj skrbi potrebno je unaprijediti probir osoba s visokim rizikom kako bi se odgodile pojave bolesti, odnosno njihovo rano otkrivanje i pravovremenog liječenja kako bi se smanjio rizik za razvoj kroničnih komplikacija. Cilj je razviti mrežu dijabetološke skrbi s ravnomjerno teritorijalno
raspoređenim dijabetološkim timovima. Također, treba osigurati da i timovi obiteljske medicine budu odgovarajuće educirani i tehnički opremljeni za strukturirano zbrinjavanje osoba s dijabetesom. Uključiti treba i ljekarnike te patronažne sestre, koji svojim kompetencijama, neposrednošću u komunikaciji i dostupnošću mogu povećati efikasnost skrbi.
Kao što smo već istaknuli, „pametna“ dijabetička skrb koju promičemo kroz najavljene reforme i niz inicijativa usvojenih i kroz Nacionalni plan otpornosti i oporavka trebala bi omogućiti bolji nadzor bolesti uz kontinuirano praćenje ovakvih pacijenata i bolji uvid u njihovo stanje, a samim time i bolju kontrolu bolesti i izbjegavanje komplikacija.
Ovakav način promišljanja i planiranja „pametne“ dijabetičke skrbi, kao i skrbi nezaraznih kroničnih bolesti, u potpunosti je usklađen s modernim trendovima u zdravstvenoj skrbi koja vodi računa o boljim ishodima posredovano novim tehnologijama i podacima.
Postoji li prostora da naglasimo i vrijednost podatkovne znanosti u dijabetičkoj skrbi te digitalne tranformacije moderne dijabetičke skrbi među zdravstvenim stručnjacima? Šećerna bolest povezana je s povećanim rizikom teške bolesti te višom smrtnošću u oboljelih od COVID-19. Svjetski podaci tako navode i do 2.4 puta veći rizik od teške infekcije i do 3 puta veći rizik od smrti u osoba sa šećernom bolešću, a istraživanja provedena u Hrvatskoj ukazuju na sličnu situaciju.
Ivana Pajić Portolan 24
PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
Dodatni izazov u doba pandemije predstavlja i osiguravanje uobičajene i neophodne zdravstvene zaštite kroničnih bolesnika. Analize ukazuju, da kao rezultat pandemije, osobe sa šećernom bolešću imaju reducirane kontakte sa svojim liječnicima, što dovodi do smanjene kvalitete zdravstvene zaštite i smanjene adherencije liječenju, samokontrole, redovite tjelesne aktivnosti i pridržavanja prehrambenih smjernica.
Više je akutnih komplikacija bolesti, a kao posljedica pogoršanja, u budućnosti se mogu očekivati još učestalije kronične komplikacije bolesti. Stoga je nezaobilazno koristiti prikupljene, aktualne podatke u javnozdravstvenoj evaluaciji putem jedinstvenog registra oboljelih od šećerne bolesti te na temelju istoga formirati pristup u provođenju prevencije i liječenja dijabetesu
Kakva je vaša vizija “pametnih zdravstvenih politika“ u dijabetičkoj skrbi, kada govorimo o omogućavanju inovativnih digitaliziranih medicinskih proizvoda čiji se podaci lako mogu integrirati u centralni informacijski zdravstveni sustav (cezih)? Vrlo konkretno, Portal zdravlja (https://portal.zdravlje.hr), kojim putem sustava e-Građani svi pacijenti mogu pristupiti svojim zdravstvenim podacima, planiramo proširiti podacima iz Nacionalnog registra osoba sa šećernom bolešću, kako bi uključivanje najvažnijih indikatora skrbi osoba sa šećernom bolešću u e-Karton bolesnika pomoglo u daljnjem unaprjeđenju skrbi osoba sa šećernom bolešću, boljem odazivu bolesnika na redovite godišnje kontrole te povećanju kvalitete zdravstvene zaštite.

, načelnica
Ivana
 dr.
Pajić Portolan
Sektora za primarnu zdravstvenu zaštitu i zdravstveni turizam Ministarstva zdravstva Republike Hrvatske
Saznaj više!
dr.
Pajić Portolan
Sektora za primarnu zdravstvenu zaštitu i zdravstveni turizam Ministarstva zdravstva Republike Hrvatske
Saznaj više!
25
Moderna tehnologija kao revolucija udijabetologiji!
DARIO RAHELIĆ
U povijesti dijabetologije postoji nekoliko ključnih trenutaka koje svaki dijabetolog smatra izuzetno važnim u skrbi osoba sa šećernom bolešću.
U svakom slučaju je to 1921. godina kao otkriće inzulinske terapije. 1922. godine je prvi puta primijenjena inzulin kod čovjeka. 1957. godine je na tržište došao prvi oralni antihiperglikemik, dakle prvi lijek za liječenje šećerne bolesti u obliku tablete.
Nakon toga, 2015. godina i svojevrsna revolucija u liječenju šećerne bolesti- otkriće da jedna skupina lijekova, odnosno jedan lijek, može značajno smanjiti kardiovaskularnu smrtnost, ukupnu smrtnost i rizik od kardiovaskularnih događaja.
Međutim, dogodio se i čitav niz promjena kada govorimo
o regulaciji šećerne bolesti, o kontroli glikemije, ali isto tako i primjeni inzulina.
Otkriće glukometara je svojevrsna revolucija u dijabetologiji, međutim jedan od najznačajnijih napredaka u kontroli glikemije je bilo otkriće i dolazak na tržište uređaja za mjerenje glukoze u međustaničnoj tekućini bilo da je riječ o flash glucose monitoringu, dakle uređaju za intermitentno mjerenje u međustaničnoj tekućini, ili kontinuirano mjerenje glukoze kao CGMS.
S treće strane, primjena inzulina je danas puno lakša i jednostavnija nego što je bila nekada. Nekada su se inzulinske šprice morale prokuhavati, inzulin se morao „izvlačiti“ iz bočica, a danas već postoje pripremljeni penovi, iglice su vrlo tanke; praktički je davanje inzulina bezbolno i vrlo jednostavno. Inzulinske pumpe dodatno su olakšale primjenu inzulina i regulaciju šećerne bolesti, posebice kod najosjetljivije populacije a to su populacija djece i osoba s tipom 1 šećerne bolesti.
Kad govorimo o modernoj tehnologiji s posebnim ponosom mogu reći da u Republici Hrvatskoj postoje svi lijekovi i sva moderna tehnologija koja postoji bilo gdje u Europi i svijetu i na to možemo biti ponosni. Međutim usprkos modernoj terapiji, modernoj tehnologiji, najmodernijim lijekovima koji smanjuju kardiovaskularnu

smrtnost, namodernijim inzulinima koji imaju izuzetno nizak rizik od hipoglikemije i rizik od porasta tjelesne mase, nažalost većina osoba sa šećernom bolesti u Hrvatskoj ne postiže željene ciljeve liječenja. Jednim dijelom je razlog i nedovoljna prosvijećenost i educiranost o samoj bolesti, ali isto tako i onaj segment koji stalno naglašavamo a to je praćenje ishoda.
Upravo se i nova predložena reforma zdravstva bazira upravo na praćenju ishoda, jer uzaludne su najmodernije terapije ako ne postižemo ono što želimo, a želimo postići dobru regulaciju šećerne bolesti bez rizika od hipoglikemije i porasta tjelesne mase, i naravno da pacijentu kvaliteta života bude što bolja.
Kada se govori o primjeni moderne tehnologije u tipu 2 šećerne bolesti, takvi pacijenti su također nerijetko na inzulinskoj terapiji i kod njih su izazovi jednaki kao i kod pacijenata s tipom 1, posebice kod onih koji su na intenziviranoj inzulinskoj terapiji. Upravo uređaj za kontinuirano mjerenje glukoze to im mogu olakšati; pacijenti ne moraju često lancetom uzimati uzorak krvi, ne moraju imati sa sobom uređaj da odrede glikemiju, ne moraju bacati trakicu nego na vrlo jednostavan način mogu u tom trenutku saznati kolika je vrijednost njihove glikemije.
Kada govorimo i inzulinskim pumpama, također nema potrebe za davanjem inzulina jer inzulinska pumpa danas, pogotovo ove najnovije generacije, komuniciraju sa senzorom, zaustavljaju isporuku inzulina kada je glikemija niska (odnosno kada prijeti hipoglikemija), ali isto tako smo sve bliže sustavu
„zatvorene petlje“ koja će moći preko određenih algoritama odrediti portebnu dozu inzulina i tada će regulacija šećerne bolesti biti još jednostavnija.
Kada govorimo o modernoj tehnologiji, ona je zasigurno svojevrsna revolucija u dijabetologiji! Uvelike je pridonijela boljoj regulaciji šećerne bolesti, a siguran sam da će u budućnosti regulacija biti još lakša, a siguran sam da će i moderna tehnologija zbog cijene i veće primjene biti još dostupnija.
Kada govorimo o modernoj tehnologiji, ona je zasigurno svojevrsna revolucija u dijabetologiji! Uvelike je pridonijela boljoj regulaciji šećerne bolesti, a siguran sam da će u budućnosti regulacija biti još lakša, a siguran sam da će i moderna tehnologija zbog cijene i veće primjene biti još dostupnija”, za Health Hub je izjavio prof. dr. sc. Dario Rahelić, predstojnik Sveučilišne klinike Vuk Vrhovac te savjetnik ministra zdravstva i koordinator Ministarstva zdravstva za dijabetologiju.
Dario Rahelić 26
PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
Saznaj više!

Dario Rahelić 27
prof. dr. sc. Dario Rahelić , predstojnik Sveučilišne klinike Vuk Vrhovac te savjetnik ministra zdravstva i koordinator Ministarstva zdravstva za dijabetologiju.
Novim tehnologijama do benefita za ishode, proračun i kvalitetu života!
ANDREJA MARIĆ
O tome koliko je u Hrvatskoj dovoljno iskorišten potencijal primjene modernih, digitalnih tehnologija u skrbi šećerne bolesti (oba tipa) kao što su inzulinske pumpe i senzori, te mobilne aplikacije, te što podrazumijeva “pametna” dijabetička skrb, razgovarali smo s prim. dr. sc. Andrejom Marić, dr. med., spec. interne medicine, subspec, endokrinologije i dijabetologije iz Županijske bolnice Čakovec, koja je ujedno i zastupnica u Hrvatskom saboru te članica Saborskog odbora za zdravstvo i socijalnu politiku.

Napredak znanosti i tehnologije u medicini donosi boljitak i za oboljele od šećerne bolesti, kako u svijetu, tako i u Hrvatskoj. Medicinski uređaji u obliku inzulinskih pumpi, sustava
za kontinuirano mjerenje glukoze i senzora za sada su dostupni na teret HZZO-a samo po određenim indikacijama, koje gotovo isključuju oboljele od šećerne bolesti tipa 2, a ne posjeduju ih ni svi oboljeli od šećerne bolesti tipa 1. Za nadati se da će, pojeftinjenjem tehnologije, i naša zdravstvena administracija prepoznati važnost što šire primjene modernih tehnologija, koje, iako „na prvu“ imaju zamjetnu cijenu, u konačnici, ako se pravilno i ciljano primjenjuju, itekako smanjuju mogućnost komplikacija dijabetesa, a time i manje ukupne troškove za proračun, a uz to donose benefit za kvalitetu života.
Je li dovoljno razvijena svijest o vrijednosti podataka koji se prikupljaju primjenom modernih tehnologija uz naglašavanje doprinosa data-driven skrbi za praćenje ishoda liječenja, bolji nadzor bolesti i manje komplikacija?
Na ovo pitanje može se kratko odgovoriti: nažalost, nije. Potrebna je bolja i obuhvatnija edukacija bolesnika, ali i zdravstvenih djelatnika i zdravstvene administracije, koje su mogućnosti i koristi primjene modernih tehnologija, kako bolesnici sami mogu pridonijeti boljoj iskoristivosti takvih uređaja, kako mogu sami djelovati na temelju dobivenih podataka te zašto je važan i njihov doprinos. Praćenje ishoda liječenja u zdravstvu i nadalje nam je bolna točka.
Osobe sa šećernom bolesti tipa 1 već imaju dostupnost takvim suvremenim tehnologijama poput senzora na kontinuirano mjerenje glukoze, no osobe sa šećernom bolesti tipa 2 (na inzulinu) primjerice još uvijek nemaju dostupnost takvim suvremenim tehnologijama putem zdravstvenog osiguranja. Da li bi „pametna“ dijabetička skrb trebala omogućiti bolji
nadzor bolesti uz kontinuirano praćenje ovakvih pacijenata i bolji uvid u njihovo stanje, a samim time i bolju kontrolu bolesti i izbjegavanje komplikacija? Napredak moderne terapije danas omogućuje da se oboljelima od šećerne bolesti tipa 2 u liječenje uključi različita paleta peroralnih i injektibilnih lijekova, prije nego im se propiše inzulin. No činjenica je da u Hrvatskoj velik broj bolesnika s dijabetesom tipa 2 koristi inzulin. Nijedna zemlja, pa tako i naša, ne može u zdravstvenom proračunu „pokriti“ da se i tipu 2 na inzulinu svima omoguće, primjerice, senzori. No, uz određene indikacije koje bi postavila struka, bolesnicima koji su motivirani, fizički aktivni, zbog prirode posla, zbog nedovoljne regulacije bolesti unatoč njihovom aktivnom angažmanu, itd., imalo bi smisla proširiti indikacije HZZO-a, upravo radi bolje kontrole bolesti i smanjenja komplikacija, a time i manjih troškova za proračun.
Koliko je važno da zdravstveni sustav (struka i administracija) porade na digitalnoj zdravstvenoj pismenosti oboljelih od šećerne bolesti, kako bi shvatili važnost prikupljanja i analitike vlastitih zdravstvenih podataka s ciljem postizanja boljih ishoda liječenja i kontrole bolesti? Po zdravstvenoj pismenosti općenito, a pogotovo u digitalnoj zdravstvenoj pismenosti, u usporedbi s drugim državama EU, stojimo jako loše. U prvom redu zdravstvena administracija mora prepoznati važnost i uložiti resurse u edukaciju građana o očuvanju njihovog
Saznaj više!
zdravlja, prevenciji bolesti, uz njihovo aktivno sudjelovanje. Uz to, isplativije je uložiti 1 kunu više u dostupnost modernih tehnologija i terapije, da bi se uštedjelo dodatne 4 kune na skupo liječenje komplikacija bolesti.
Kakva je vaša vizija „pametnih zdravstvenih politika“ u dijabetičkoj skrbi, kada govorimo o omogućavanju inovativnih digitaliziranih medicinskih proizvoda čiji se podaci lako mogu integrirati u centralni informacijski zdravstveni sustav (cezih)? Dokazani su benefiti korištenja digitaliziranih medicinskih proizvoda, i za liječnike, i pacijente. Liječnicima omogućuje brže otkrivanje potencijalnih problema, poput hipoglikemije i glukovarijabilnosti te donošenju informiranijih odluka o liječenju, a bolesnicima pruža informaciju o prilagodbi terapije, prehrane i aktivnosti prema razini glukoze, na jednostavan i koristan način. Nedostaje nam sveobuhvatni registar oboljelih od šećerne bolesti, povezanost elektroničkih zdravstvenih kartona na svim razinama zdravstvene zaštite. A integriranjem podataka u CEZIH i iz digitaliziranih uređaja zasigurno bi se doprinijelo boljem praćenju i liječenju bolesnika.
Andreja Marić 28 PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
Moderne tehnologije smanjuju komplikacije šećerne bolesti i ukupne troškove za proračun, a uz to donose benefit za kvalitetu života!”
prim. dr. sc. Andreja Marić , dr. med., spec. interne medicine, subspec, endokrinologije i dijabetologije, zastupnica u Hrvatskom saboru te članica Saborskog odbora za zdravstvo i socijalnu politiku

29
Digitalni alati poboljšavaju ishode liječenja!


TEREZA ŠARIĆ
Šećerna bolest je dugotrajno, kronično stanje s visokom prevalencijom u društvu i sa složenom slikom zdravstvenih komplikacija koje osobe oboljele od šećerne bolesti mogu razviti. Stoga vlade i zdravstvena administracija diljem svijeta moraju donijeti odluke o dugoročnom ulaganju u resurse za prevenciju, dijagnostiku i liječenje šećerne bolesti. O tome smo iz perspektive value based healthcare-a razgovarali s dr. Terezom Šarić (Promeritus savjetovanje), konzultanticom za farmakoekonomiku i ekonomiku zdravstva s velikim iskustvom na području dijabetičke skrbi.
Koliko je u hrvatskoj dovoljno iskorišten potencijal primjene modernih tehnologija u skrbi šećerne bolesti, počevši od najjednostavnijih uređaja za samokontrolu do onih i složenih kao što su uređaji
za Tereza Šarić 30
Saznaj više!
dr. Tereza Šarić (Promeritus savjetovanje), konzultantica za farmakoekonomiku i ekonomiku zdravstva s velikim iskustvom na području dijabetičke skrbi
kontinuirano mjerenje glukoze kojima korisnik upravlja uz pomoć mobilnih aplikacija i inzulinske pumpe?
Analiza dostupnih podataka govori o vrlo lošoj zastupljenosti samokontrole u osoba sa šećernom bolesti u Republici Hrvatskoj. To se posebice odnosi na osobe s tipom 2 bolesti i evidentno je da se vrlo nizak broj korisnika smanjuje svake godine, odnosno već dugo godina ne prati porast broja oboljelih. Sudjelovanje pacijenata u postizanju i praćenju ciljeva dobre metaboličke regulacije je vrlo oskudno. Nova tehnološka rješenja za samokontrolu, koja bi bila primjerena za osobe koje se liječe intenziviranom terapijom inzulinom, nisu dostupna za sve osobe sa šećernom bolesti.
Ipak, moramo priznati da svjedočimo i određenim pozitivnim promjenama, a one se odnose na širu dostupnosti inzulinskih pumpi kao i na stalno povećanje korisnika uređaja za kontinuirano mjerenje glukoze unutar skupine oboljelih s tipom 1 bolesti.
Imajući u vidu sve izazove koje valja premostiti s ciljem postizanja učinkovitije skrbi osoba sa šećernom bolesti u nas, moderna tehnologija i mogućnosti koje ona donosi daju nadu da će to biti moguće. Ne samo da mogu utjecati na poboljšanje aktivnosti unutar zdravstvenog sustava kako bi bolest bila uspješnije liječena, nego mogu poboljšati motivaciju oboljelih i njihovo poznavanje svih rizika koje bolest donosi.
Je li dovoljno razvijena svijest o vrijednosti podataka koji se prikupljaju primjenom modernih tehnologija i kakav utjecaj oni mogu imati na skrb osoba sa šećernom bolesti?
Unatoč svim naporima u prikupljanju podataka, podaci o kvaliteti skrbi osoba sa šećernom bolesti i dalje su oskudni. U 2021. godini pristigle prijave za neke od indikatora praćenja za 60.364 pacijenata, a to predstavlja svega 18% onih koji se nalaze u registru. Uz ograničene podatke o kvaliteti skrbi činjenica je da veliki broj bolesnika ne postiže ciljne vrijednosti najznačajnijih metaboličkih pokazatelja, rizičnih čimbenika za razvoj kasnih komplikacija bolesti.
Zadovoljavajuće vrijednosti HbA1c ima samo 32,45% bolesnika, nešto veći broj ih ima zadovoljavajuće vrijednosti krvnog tlaka (45,82%), a zadovoljavajuće vrijednosti kolesterola prisutne su u svega 33,6% bolesnika.
Debljina (BMI >30) je prisutna u 46,9% bolesnika, a ukupno onih s prekomjernom tjelesnom težinom i pretilih ima 85,1%.
Imajući u vidu sve navedeno, jasno je da rezultati samokontrole glikemije koje omogućava moderna tehnologija mogu, osim što služe za prilagodbu terapijske sheme, biti i dobra nadopuna određivanju vrijednosti HbA1c kao dugoročnijem pokazatelju reguliranosti glikemije i važnom prediktoru razvoja komplikacija bolesti.
Osobe sa šećernom bolesti tipa 1 već imaju dostupnost takvim suvremenim tehnologijama poput senzora na kontinuirano mjerenje glukoze, no osobe sa šećernom bolesti tipa 2 (na inzulinu) primjerice još uvijek nemaju dostupnost takvim suvremenim tehnologijama putem zdravstvenog osiguranja. Da li bi „pametna“ dijabetička skrb trebala omogućiti bolji nadzor bolesti uz kontinuirano
praćenje ovakvih pacijenata i bolji uvid u njihovo stanje, a samim time i bolju kontrolu bolesti i izbjegavanje komplikacija?
Svrha provođenja samokontrole glikemije jest pomoć u postizanju dobre metaboličke regulacije, te posljedično ima utjecaj na razvoj akutnih i kroničnih komplikacija šećerne bolesti i kvalitetu života oboljelih. Brojna klinička istraživanja koja su uključila inzulinom liječene bolesnike pokazala su korist od intenzivne glikemijske kontrole i, dapače, uključila samokontrolu u sastavni dio učinkovite terapijske sheme. Najnovije smjernice daju preporuku prema kojoj je samokontrola glikemije primjenom sustava za kontinuirano mjerenje glukoze sastavni dio učinkovite terapije pacijenata koji uzimaju inzulin i preporuča se njeno redovito provođenje. Objavljene su brojne farmakoekonomske analize koje ukazuju na isplativost primjene ovakvih sustava u odnosu na primjenu postojećih pomagala za samokontrolu. One su bile poticaj osiguravateljima u većini europskih zemalja za uvođenje FreeStyle Libre sustava na listu pomagala.
Koliko je važno da zdravstveni sustav (struka i administracija) potiču digitalnu zdravstvenu pismenosti oboljelih od šećerne bolesti?
Šećerna bolest u Hrvatskoj značajno financijski opterećuje zdravstveni sustav. Veliki broj oboljelih te tijek bolesti obilježen razvojem kroničnih komplikacija razlogom su velikog opterećenja zdravstvenog proračuna neposrednim i posrednim troškovima bolesti. U 2016. godini ukupan trošak liječenja šećerne bolesti tipa 2 iznosi 4,6 milijardi kuna što čini 19,8% proračuna HZZO-a.
Nove tehnologije poboljšavaju aktivnosti unutar zdravstvenog sustava, motivaciju i znanje bolesnika, a time i ishode liječenja”
Troškovi liječenja komplikacija bolesti zastupljeni su u najvećem udjelu (88,1%), a troškovi koji se odnose na osnovno liječenje oboljelih na svim razinama zdravstvene zaštite čine 1,3% ukupnih troškova liječenja uz dodatni dio sredstava za lijekove za liječenje šećerne bolesti (8,1%) i pomagala (2,5%).
Danas sa sigurnošću znamo da je postizanje dobre glikemijske kontrole i ranija primjena intenziviranog liječenja isplativa jer takvo liječenje donosi uštede u svakoj od kroničnih komplikacija. Uz to, postiže se bolja kvaliteta života jer oboljeli žive dulje bez razvijenih komplikacija.
Važnost informacijskih tehnologija u skrbi za oboljele pokazana je u analizi financijskih i kliničkih aspekata implementiranja sustava informacijskih tehnologija u kontroli šećerne bolesti. Rezultati pokazuju da informacijske tehnologije pridonose financijskim uštedama, ali i ne manje bitno, poboljšavaju zdravstvenu zaštitu oboljelih te sprečavaju nastanak komplikacija.
PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
Tereza Šarić 31
Moderna tehnologija za bolju kontrolušećerne bolesti
MANJA PRAŠEK
Svi oni bolesnici koji posjeduju modernu tehnologiju teže postizanju što boljih rezultata jer uvidom u kontinuirano kretanje glikemije prepoznaju uzroke pogrešaka, lakše ih ispravljaju i razumiju potrebu njihovog ispravljanja, istaknula je prim. mr. sc. Manja Prašek, dr. med., predsjednica Zagrebačkog dijabetičkog društva u intervjuu za Special Policy Report Health Hub-a na temu “pametne” i digitalno transformirane dijabetičke skrbi.
Koliko je u hrvatskoj dovoljno iskorišten potencijal primjene modernih tehnologija u skrbi šećerne bolesti (oba tipa) kao što su inzulinske pumpe i senzori, te mobilne aplikacije? Moderne tehnologije u skrbi šećerne bolesti (inzulinske pumpe i senzori) koriste se u Hrvatskoj oko 20 godina, ali na žalost ograničeno, u vrlo malog broja oboljelih. Nekoliko je razloga: 1) cijena proizvoda je visoka, te je dostupnost inzulinskih pumpi
do nedavno bila ograničena na manji broj osoba sa tipom 1 šećerne bolesti. Od prije godinu dana inzulinske pumpe dostupne su na HZZO listi za pomagala, pa su time postale dostupnije. Ipak i dalje je potrebno za odobrenje pomagala proći proceduru komisije koja na prijedlog subspecijaliste, odlučuje o primjeni pomagala za svakog predloženog bolesnika. 2) U RH relativno je mali broj subspecijalista iz endokrinologije i dijabetologije prema broju oboljelih, a izuzetno mali broj onih koji se bave postavljanjem inzulinskih pumpi i praćenjem ishoda takvog liječenja. Zbog preopterećenosti poslom, mali je broj specijalista koji redovno iščitavaju memoriju senzora i inzulinske pumpe putem mobilnih aplikacija ili postavljenih softvera. 3) Nedovoljna educiranost bolesnika ali i medicinskog osoblja u RH o primjenama modernih tehnologija u liječenju šećerne bolesti još je jedan od razloga zašto se u nama susjednim zemljama, inzulinske pumpe i senzori značajno više koriste u liječenju nego u našoj zemlji. Strah od primjene novih tehnologija i sigurnost u konzervativnu terapiju, često je razlog zašto se teže odlučujemo za prelazak na primjenu novih tehnologija.
Je li dovoljno razvijena svijest o vrijednosti podataka koji se prikupljaju primjenom modernih tehnologija uz naglašavanje doprinosa data-driven skrbi za praćenje ishoda liječenja, bolji nadzor bolesti i manje komplikacija? Svijest o vrijednosti podataka koji se prikupljaju primjenom modernih tehnologija sigurno je prisutna kako u medicinskog osoblja tako i u samog bolesnika. Ne samo što se dobiva uvid u kretanje glikemije tijekom 24 sata, već se
Svi bolesnici sa šećernom bolesti koji koriste modernu tehnologiju teže postizanju što boljih ishoda liječenja uz bolju kontrolu svog stanja!“
pravilno mogu izvršiti korekcije liječenja te obaviti edukacija i objasniti svrsishodnost potrebe promjene ponašanja. Svi oni bolesnici koji posjeduju modernu tehnologiju teže postizanju što boljih rezultata jer uvidom u kontinuirano kretanje glikemije prepoznaju uzroke pogrešaka, lakše ih ispravljaju i razumiju potrebu njihovog ispravljanja. Problem je u organizaciji zdravstvene skrbi, nedostatku vremena i (ne) ogućnosti online komuniciranja s medicinskim timom.
Osobe sa šećernom bolesti tipa 1 već imaju dostupnost takvim suvremenim tehnologijama poput senzora na kontinuirano mjerenje glukoze, no osobe sa šećernom bolesti tipa 2 (na inzulinu) primjerice još uvijek nemaju dostupnost takvim suvremenim tehnologijama putem zdravstvenog osiguranja. Da li bi „pametna“ dijabetička skrb trebala omogućiti bolji nadzor bolesti uz kontinuirano praćenje ovakvih pacijenata i bolji uvid u njihovo stanje, a samim time i bolju kontrolu bolesti i izbjegavanje komplikacija? Primjena moderne tehnologije u osoba s tipom 2 šećerne bolesti na inzulinskoj terapiji sigurno bi značajno doprinijela u poboljšanju kontrole, liječenja i smanjenju komplikacija te u konačnici i smanjenju troškova liječenja. Za primjenu moderne tehnologije potreban je individualni pristup svakom pojedinom bolesniku,
s obzirom na educiranost i zainteresiranost svakog pojedinca te mogućnost primjene takvog načina liječenja. Kontinuirano praćenje glukoze osim što je sada najbolji način za postizanje dobre regulacije šećerne bolesti, izvrstan je način kako pravilno, slikovito i na jednostavan način educirati svakog pojedinca o potrebi i načinu održavanja dobre regulacije glikemije.
Koliko je važno da zdravstveni sustav (struka i administracija) porade na digitalnoj zdravstvenoj pismenosti oboljelih od šećerne bolesti, kako bi shvatili važnost prikupljanja i analitike vlastitih zdravstvenih podataka s ciljem postizanja boljih ishoda liječenja i kontrole bolesti? Edukacija oboljelih od šećerne bolesti oduvijek je bila, a sada dolaskom novih tehnologija, izuzetno je važna u liječenju, održavanju što bolje regulacije bolesti, sprečavanju pojave kroničnih komplikacija ali i kvalitete života svakog bolesnika. Nove tehnologije iziskuje veće materijalne troškove, ali su dugoročno itekako isplative. Primjenom modernih tehnologija u liječenju dijabetesa, digitalna zdravstvena pismenost u današnje vrijeme predstavlja jednu od najvažnijih i vrlo slikovitih a time i jednostavnih pristupa edukacije za širu populaciju. Naime, slikoviti prikazi, trenutni pokazatelji i prikupljanje velikog broja podataka doprinose jednostavnosti razumijevanja ali i svrsishodnosti unošenja potrebnih informacija. Mnogi mladi bolesnici koji dobro
Manja Prašek 32 PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
i suvereno barataju novim tehnologijama u suradnji sa zdravstvenim djelatnicima koji razumiju potrebu uvođenja digitaliziranog praćenja podataka dobivenih pomoću inovativnih medicinskih proizvoda, postižu značajno bolje rezultate u kontroli bolesti od onih koji ne koriste ili ne razumiju sve mogućnosti koje nove tehnologije nude.
Postoji li prostora da naglasimo i vrijednost podatkovne znanosti u dijabetičkoj skrbi te digitalne tranformacije moderne dijabetičke skrbi među zdravstvenim stručnjacima? Zdravstveni stručnjaci svjesni su vrijednosti prikupljanja čim više podataka primjenom napredne informacijske tehnologije i njihovih korištenja u svrhu poboljšanja glikemijske regulacije, edukacije bolesnika, sprečavanja razvoja komplikacija te poboljšanja kvalitete života bolesnike, ali i njihove primjene u svrhu znanstvenih istraživanja. Nažalost, nedostatak vremena sa strane medicinskog osoblja ali i nerazumijevanje administracije (osiguravatelji, uprave zdravstvenih ustanova) ne ulažu dovoljno resursa u preventivu, koja je uvijek najjeftinija, najjednostavnija i najefikasnija u sprečavanju razvoja težih oblika bolesti.

Jedna od pametnih zdravstvenih politika sigurno je primjena inovativnih digitaliziranih medicinskih proizvoda i korištenje njihovih tehnoloških mogućnosti. Potrebno je ulaganje u edukaciju kako maksimalno iskoristiti mogućnosti napredne tehnologije kako za medicinsko osoblje tako i za bolesnike odnosno korisnike digitalnih tehnologija.
prim. mr. sc. Manja Prašek, dr. med., predsjednica Zagrebačkog dijabetičkog društva

Manja Prašek 33
Saznaj više!
Podržite našu peticiju za dostupnost CGM senzora i kod šećerne bolesti tipa 2!
ZRINKA MACH
“Moramo priznati da je oboljelima u Hrvatskoj, uz određena ograničenja, omogućeno liječenje uz pomoć inovativnih lijekova i uz primjenu modernih tehnologija kao što su inzulinske pumpe i uređaji za kontinuirano mjerenje glukoze prema standardima suvremene medicine i to predstavlja veliki iskorak. Ovo dokazuje da je HZZO prepoznao koristi inovacije i za osiguranike i za zdravstveni sustav,” izjavila je Zrinka Mach, mag. soc. gerontologije, predsjednica Hrvatskog saveza dijabetičkih udruga, koja je za Health Hub predstavila i inicijativu Saveza – peticiju kojom žele omogućiti uvrštenje FreeStyle Libre sustava na pozitivnu listu i za osobe oboljele od šećerne bolesti tipa 2 koje koriste inzulinsku terapiju.
Dosta se priča i piše o dijabetesu u hrvatskoj i stiče se dojam kako svi sve znaju. Je li to doista
tako i kako u stvari možemo opisati jednu prosječnu osobu s dijabetesom u Hrvatskoj?
Zapravo možemo reći: dijabetes je svuda oko nas jer u Hrvatskoj svaka deseta odrasla osoba živi s ovom bolesti. Tako da skoro nema obitelji u širem smislu, koja nema nekog oboljelog. U prosjeku to su osobe srednje životne dobi koje u najvećem broju slučajeva boluju od tipa 2 šećerne bolesti. Naše ankete govore da svaka druga osoba s dijabetesom liječi i neku kardiovaskularnu komplikaciju dijabetesa, a zabrinjava nas i udio svih ostalih komplikacija. Nažalost, uz ove činjenice koje ne zvuče ohrabrujuće, danas svjedočimo i intenzivnom povećanju broja umrlih te je dijabetes jedan od tri vodeća uzroka smrti u Hrvatskoj zajedno s akutnim infarktom srca i moždanim udarom.
Što je razlog ovako loše slike stanja skrbi dijabetesa u Hrvatskoj?
Iz onoga što danas znamo i proanalizirali smo zajedno sa stručnjacima koji liječe dijabetes u Hrvatskoj vidimo da postoji prostora za poboljšanje svih aktivnosti unutar zdravstvenog sustava kako bi bolest bila na vrijeme prepoznata i uspješnije liječena te s druge strane znamo da je motivacija oboljelih i njihovo poznavanje svih rizika koje bolest donosi još uvijek ispod potrebne razine.
U onih koji su već razvili bolest nužna je uspješna prevencija komplikacija. Kronične komplikacije bolesti glavni su uzrok smrtnosti i onesposobljenja oboljelih. Opterećenje komplikacijama je prepoznato kao problem u svim razvijenim zdravstvenim sustavima, a i predmet je razmišljanja stručnjaka i specijalista diljem svijeta. Stoga ne čudi da su novim preporukama stručnih društava komplikacije i kvaliteta života oboljelih zauzeli središnje mjestu u liječenju dijabetesa.
Postoje brojni dokazi i provedene analize kojima je pokazano da se to može provesti dobrom organizacijom skrbi i povećanim aktivnostima zdravstvenog sustava, odnosno intenziviranim pristupom u liječenju. Taj pristup aktivno uključuje oboljelog u sve procese liječenja.
Kako oboljeli, odnosno i udruge oboljelih mogu doprinijeti poboljšanju stanja skrbi u Hrvatskoj?
Kada govorimo o poznavanju rizika i komplikacija koje bolest nosi, iz rezultata ankete koju smo proveli znamo da je samo trećina oboljelih dobila jasne informacije o mogućim komplikacijama dijabetesa i njihovom sprečavanju. Jedna trećina nema nikakvo znanje o komplikacijama, a kod preostale trećine informacija nije bila pravovremena, odnosno za komplikacije su saznali dugo nakon postavljanja dijagnoze ili nakon što su se komplikacije već razvile. Još jedan negativan trend kojem svjedočimo u zadnjih nekoliko godina je smanjenje broja oboljelih, i to posebice s tipom 2 bolesti, koji provode samokontrolu. Ona se provodi većinom povremeno, a podaci o potrošnji ukazuju na pad od nekih 25 posto u zadnjih tri do četiri godine. Dakle, to su područja na kojima trebamo i želimo raditi.
Možemo li reći da ipak postoji određeni napredak i ako oboljeli prihvaćaju inovacije u liječenju i mogu li one mijenjati pristup skrbi?

Moramo priznati da je oboljelima u Hrvatskoj, uz određena ograničenja, omogućeno liječenje uz pomoć inovativnih lijekova i uz primjenu modernih tehnologija kao što su inzulinske pumpe i uređaji za kontinuirano mjerenje glukoze prema standardima suvremene medicine i to predstavlja veliki iskorak. Ovo dokazuje da je HZZO prepoznao koristi
inovacije i za osiguranike i za zdravstveni sustav. FreeStyle Libre sustav je već 2018. godine uvrštena na Listu pomagala za odredjene osobe s tipom 1 dijabetesa. Iskustva i rezultati koji su do sada postignuti daju nam nadu da će uskoro svim osobama na intenziviranoj inzulinskoj terapiji, što uključuje i tip 1 i tip 2 bolesti, omogućiti upotrebu FreeStyle Libre senzora na teret osiguravatelja. Time bi Hrvatsku priključili većini europskih zemalja koje su, također, prepoznale koristi FreeStyle Libre sustava.
Pozvali smo građane da svojim potpisom podrže našu inicijativu kojom želimo ubrzati proceduru koja bi omogućila stavljanje FreeStyle Libre sustava (senzora za očitanje šećera u međustaničnoj tekućini) na Osnovnu listu ortopedskih i drugih pomagala za osobe oboljele od šećerne bolesti tipa 2 koje koriste inzulinsku terapiju. Naime, osobe sa šećernom bolešću tipa 2 koje koriste inzulinsku terapiju su zakinute za mogućnost stalnog praćenja razine svog šećera u krvi u odnosu na osobe sa šećernom bolešću tipa 1 kojima je to omogućeno putem FreeStyle Libre sustava.
Podržite našu peticiju za uvrštenje suvremenih CGM senzora na pozitivnu listu i za osobe oboljele od šećerne bolesti tipa 2 koje koriste inzulinsku terapiju!“
Link na peticiju
Zrinka Mach 34
PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report
Zrinka Mach , mag. soc. gerontologije, predsjednica Hrvatskog saveza dijabetičkih udruga

 Saznaj više!
Saznaj više!
Senzori su u dijabetičkom svijetu najveći izum nakon inzulina!
DAVOR SKELEDŽIJA
“Život sa ovom modernom tehnologijom je kao da ste u mračnoj sobi upalili veliko i jarko svjetlo, a do sada ste po njoj „bauljali“ sa malim plamenom svijeće. Senzori su u dijabetičkom svijetu najveći izum nakon inzulina”, vrlo slikovito ilustrira Davor Skeledžija, urednik portala naInzulinu.com, dugogodišnji volonter društva “Veliki za Male sa šećernom bolešću”, bivši predsjednik Zagrebačkog dijabetičkog društva, bivši član izvršnog odbora Hrvatskog saveza dijabetičkih udruga te član HZZO povjerenstva za Opća i medicinsko-tehnička pomagala.
Zašto su danas za pacijenta važne moderne tehnologije u skrbi šećerne bolesti (oba tipa)? Polako raste svijest o tome da nije svaka moderna tehnologija – nužno i „tehnologija bez koje se ne može“. Puno tehnologije dođe na tržište, eventualno
doživi popularnost i onda jednostavno prođe. Ali ne i senzori za kontinuirano i bezbolno mjerenje glukoze. Iako im je cijena još uvijek značajna, cijeli svijet je “poludio” za njima. Oni su tu i ostaju, a postajat će još precizniji i još dostupniji široj javnosti.
Čak i u zemljama kao što su Srbija i Bosna i Hercegovina, dakle onima sa lošijim zdravstvenim sustavom; i tamo je sve teže naći dijete sa šećernom bolesti koje na sebi ne nosi senzor. Jedni ovu tehnologiju plaćaju iz vlastitog džepa, drugi iz budžeta općine, a treći su uspjeli natjerati lokalno zdravstveno osiguranje da im pokrije troškove.
U Hrvatskoj je stanje neusporedivo bolje. Ova „zaraza tehnologijom“ se kod nas „odavno“ proširila i na odrasle osobe sa šećernom bolesti tipa 1, a sljedeća „meta“ su osobe sa šećernom bolesti tipa 2. Život sa ovom modernom tehnologijom je kao da ste u mračnoj sobi upalili veliko i jarko svjetlo, a do sada ste po njoj „bauljali“ sa malim plamenom svijeće. Senzori su u dijabetičkom svijetu najveći izum nakon inzulina.
Zašto bi osobe sa šećernom bolesti tipa 2 (na inzulinu) trebali imati dostupnost takvim suvremenim tehnologijama putem zdravstvenog osiguranja?
Iako je šećerna bolest tipa 2 često lakše regulirati, ishodi liječenja su direktno povezani sa dostupnošću dovoljno kvalitetnih podataka. To je prepoznalo Britansko nacionalno osiguranje (NHS) te preporučilo senzore i za određene kategorije šećerne bolest tipa 2.
Hrvatska dijabetologija i HZZO su donedavno priznavali veliku sličnost između šećerne
bolesti tipa 1 i tipa 2 na više doza inzulina. Zbog toga su te dvije kategorije bolesnika imale potpuno jednaka prava na trakice za krv i inzulin. No, dolaskom senzora spomenute osobe sa šećernom bolesti tipa 2 više nemaju ista prava budući da im nije omogućeno ostvarivanje prava na senzore. To je opravdavano visokom cijenom senzora, ali cijene senzora padaju, a i brojne procjene govore u prilog tome da osoba na više doza inzulina nema puno. Stoga 4 godine nakon dolaska senzora nema opravdanja da se prava na senzore ne izjednače ovim skupinama.
Koliko je važno da zdravstveni sustav (struka i administracija) porade na digitalnoj zdravstvenoj pismenosti oboljelih od šećerne bolesti, kako bi shvatili važnost prikupljanja i analitike vlastitih zdravstvenih podataka s ciljem postizanja boljih ishoda liječenja i kontrole bolesti?
Medicinska struka i administracija imaju različit interes u „investiranju“ u zdravstvenu pismenost oboljelih od šećerne bolesti. Administraciji su u interesu bolji ishodi liječenja kako bi se smanjili enormni troškovi liječenja komplikacija šećerne bolesti. Bez kvalitetnih podataka o regulaciji šećera kao podlozi za donošenje informiranih odluka – troškovi liječenja komplikacija ne mogu značajno pasti.
Medicinska struka bi po prirodi trebala biti zainteresirana za dobrobit svojih pacijenata. Uspješno liječenje dijabetesa je jedino moguće ako liječnik ima dovoljno kvalitetnih podataka
o svom pacijentu kao i o uspješnosti različitih terapija kod njemu sličnih pacijenata. Prikupljanje i analiza podataka, prvo od strane umjetne inteligencije, a onda i od strane liječnika je nešto što će sigurno jednog dana postati apsolutni standard u liječenju dijabetesa. Što prije prihvatimo tu istinu – prije ćemo biti u stanju napraviti preokret i ostvariti značajnije uspjehe u liječenju šećerne bolesti tipa 2. Trenutni rezultati su jako loši.
Da završim pozitivno, imamo osobe sa šećernom bolesti tipa 1 kojima je tehnologija dostupnija, a i svijest o njenoj važnosti je kod njih ogromna. Zbog toga tip 1 u prosjeku ostvaruje bolju regulaciju šećerne bolesti.
U prilog navedenim tvrdnjama je “friška” anketa u kojoj je sudjelovalo (u trenutku pisanja ovog teksta) 528 ispitanika gotovo isključivo sa šećernom bolesti tipa 1.
Rezultati ankete gdje 77% ispitanika ima fantastičnu regulaciju šećera, a još 15% „ne tako lošu“ – potvrđuju da moderna bezbolna tehnologija, ne samo da povećava kvalitetu života već omogućuje i izvanrednu regulaciju dijabetesa! Kada svi dijabetičari ostvare takvu regulaciju –ogromni troškovi liječenja komplikacija dijabetesa će postati stvar prošlosti.
Davor Skeledžija 36
PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report

 Saznaj više!
Davor Skeledžija
Saznaj više!
Davor Skeledžija
ZAKLJUČAK:
CGM tehnologija ima potencijal dramatično poboljšati kvalitetu dijabetičke
skrbi i kod osoba sa šećernom bolesti tipa 2 na intenziviranoj inzulinskoj terapiji
– Vrijeme je za poboljšanje dostupnosti
potrebitim pacijentima!
Omogućavanje osobama koje žive sa šećernom bolesti ili onima s visokim rizikom od razvoja šećerne bolesti da upravljaju svojim stanjem pomoću integriranih digitalnih rješenja podržat će dugoročne promjene ka “pametnijoj” i učinkovitijoj dijabetičkoj skrbi.
Digitalna transformacija dijabetičke skrbi ima potencijal: osnažiti sustave da upravljaju troškovima i učinkovito angažiraju svoje resurse; poboljšati kvalitetu i kontinuitet skrbi za osobe sa šećernom bolesti (uključujući smanjenje geografskih prepreka dostupnosti skrbi); omogućiti bolje upravljanje i planiranje politika u područjima izvan okvira šećerne bolesti; te konačno,
poticati inovacije i suradnju među liderima u zdravstvenoj industriji kako bi razvili proizvode i rješenja za potporu dijabetičke skrbi.
Imajući u vidu sve izazove koje valja premostiti s ciljem postizanja učinkovitije skrbi osoba sa šećernom bolesti u nas, moderna tehnologija i mogućnosti koje ona donosi daju nadu da će to biti moguće. Ne samo da mogu utjecati na poboljšanje aktivnosti unutar zdravstvenog sustava kako bi bolest bila uspješnije liječena, nego mogu poboljšati motivaciju oboljelih i njihovo poznavanje svih rizika koje bolest donosi.
Primjena CGM tehnologije proširila se na populacije
kojima se učestalo pruža skrb na razini ustanova primarne zdravstvene zaštite, stvarajući hitnu potrebu za stvaranjem sustava za optimizaciju primjene CGM tehnologije u primarnoj zdravstvenoj zaštiti.
Potrebno je poboljšanje dostupnosti CGM uređajima (u smislu zdravstvenog osiguranja) za šire populacije, poput osoba sa šećernom bolesti tipa 2 na intenziviranoj inzulinskoj terapiji, obzirom da se CGM tehnologija pokazala korisnom.
Dostupnost CGM podataka u realnom vremenu i tijekom kliničkih interakcija, ključna je za optimizaciju doprinosa i boljih kliničkih, ekonomskih i humanih ishoda za osobe o

boljele od šećerne bolesti. Optimizirana dostupnost CGM tehnologije te podrška zdravstvenih stručnjaka u korištenju CGM tehnologije (posebice na razini primarne zdravstvene zaštite), ima potencijal za poboljšanje kontrole glikemije za široku populaciju osoba oboljelih od šećerne bolesti, a koje trenutno ne postižu glikemijske ciljeve. To ima višestruke benefite za zdravstveni sustav, pojedinca i zajednicu.
Sada je vrijeme za stvaranje ovih sustava dostupnosti i podrške. CGM tehnologija ima potencijal dramatično poboljšati (zbog pandemije) zaustavljeni napredak u poboljšanju kvalitete dijabetičke skrbi.
Jesmo li već stigli? Ne.
Je li pravo vrijeme za istinsko ulaganje u zdravlje i zdravstveni sustav širenjem dostupnosti i optimiziranjem primjene CGM-a prema osobama sa šećernom bolesti tipa 2 na intenziviranoj inzulinskoj terapiji? Apsolutno.
REFERENCE
Martens TW, Continuous glucose monitoring in primary care – are we there? Curr Opin Endocrinol Diabetes Obes 2022, 29:10–16 https://www binasss sa cr/mar22/27 pdf
Zaključak 38 PAMETNO SA ŠEĆERNOM BOLESTI - HealthHub Special Policy Report













































 dr.
Pajić Portolan
Sektora za primarnu zdravstvenu zaštitu i zdravstveni turizam Ministarstva zdravstva Republike Hrvatske
Saznaj više!
dr.
Pajić Portolan
Sektora za primarnu zdravstvenu zaštitu i zdravstveni turizam Ministarstva zdravstva Republike Hrvatske
Saznaj više!










 Saznaj više!
Saznaj više!

 Saznaj više!
Davor Skeledžija
Saznaj više!
Davor Skeledžija


