Le cancer du pancréas
Un guide de la Ligue contre le cancer


Un guide de la Ligue contre le cancer

Vous et vos proches pouvez vous appuyer sur les activités de conseil et soutien proposées gratuitement près de chez vous. Près de 100 professionnels, répartis sur plus de 70 sites en Suisse, offrent un suivi individuel et confidentiel pendant et après la maladie.
En parallèle, les ligues cantonales développent des actions de prévention auprès de la population. Objectif : diminuer le risque personnel de développer la maladie.
Éditeur
Ligue suisse contre le cancer
Effingerstrasse 40, case postale, 3001 Berne, tél. 031 389 91 00, www.liguecancer.ch
Traduction
Evelyne Carell, Ste-Croix
Responsables de projet de la 3 e édition en allemand
Andrea Seitz, LSC, Berne
Conseils scientifiques et texte original
Prof. Dr med. Dr h. c. Markus Weber, Directeur du département de chirurgie, Clinique de chirurgie viscérale, Chirurgie thoracique et vasculaire, Hôpital municipal de Zurich Triemli
Prof. Dr med. Dr. phil. Andreas Wicki, directeur adjoint de la clinique, Clinique d’oncologie médicale Oncologie et hématologie, Université et Hôpital universitaire de Zurich
Révision
Tino Heeg, LSC, Berne
Couverture
Adam und Eve d’après Albrecht Dürer
Photos
P.4: Verena Marti
P. 12 : ImagePoint SA, Zurich
P. 38 : Shutterstock
Conception graphique
Daniel Förster, Belgern
Impression
VVA (Schweiz) GmbH, Widnau
Cette brochure est aussi disponible en allemand et en italien.
© 2024, 2019, 2012, Ligue suisse contre le cancer, Berne | 3 e édition actualisée
5 Avant-propos
6 Qu’est-ce que le pancréas ?
8 Qu’est-ce que le cancer du pancréas?
13 Comment le diagnostic est-il posé?
17 Comment le traitement est-il planifié?
23 Comment le cancer du pancréas est-il traité ?
32 Que faire en cas d’effets indésirables?
40 Le retour à la vie de tous les jours
42 Où trouver conseils et informations ?

Cette brochure apporte des réponses aux questions suivantes :
• Qu’est-ce que le cancer du pancréas ?
• Quels troubles peuvent indiquer la présence d’un cancer du pancréas ?
• Quels examens sont nécessaires pour établir le diagnostic ?
• Quelles sont les options thérapeutiques ?
• Que faire en cas d’effets indésirables ?
Si quelque chose ne vous paraît pas clair, adressez-vous à l’équipe médicale. N’hésitez pas non plus à faire appel au soutien de votre entourage.
Vous trouverez des conseils et des informations utiles dans de nombreuses autres brochures de la Ligue contre le cancer.
Les professionnels à l’œuvre au sein des ligues cantonales et régionales pourront vous conseiller et vous accompagner. Les coordonnées nécessaires sont répertoriées à partir de la page 50. Vous pouvez également vous adresser à la Ligne InfoCancer, au 0800 11 88 11.
Nos vœux les plus chaleureux vous accompagnent.
Votre Ligue contre le cancer
Faites un don avec TWINT:
Grâce à vos dons, nos brochures sont gratuites.
Scannez le code QR avec l’app TWINT.
Saisir le montant et confirmer le don.

Ou en ligne sur www.liguecancer.ch/dons.
L’essentiel en bref
• Le pancréas est un organe situé dans la partie supérieure de l’abdomen.
• Il joue un rôle important dans la digestion et le métabolisme.
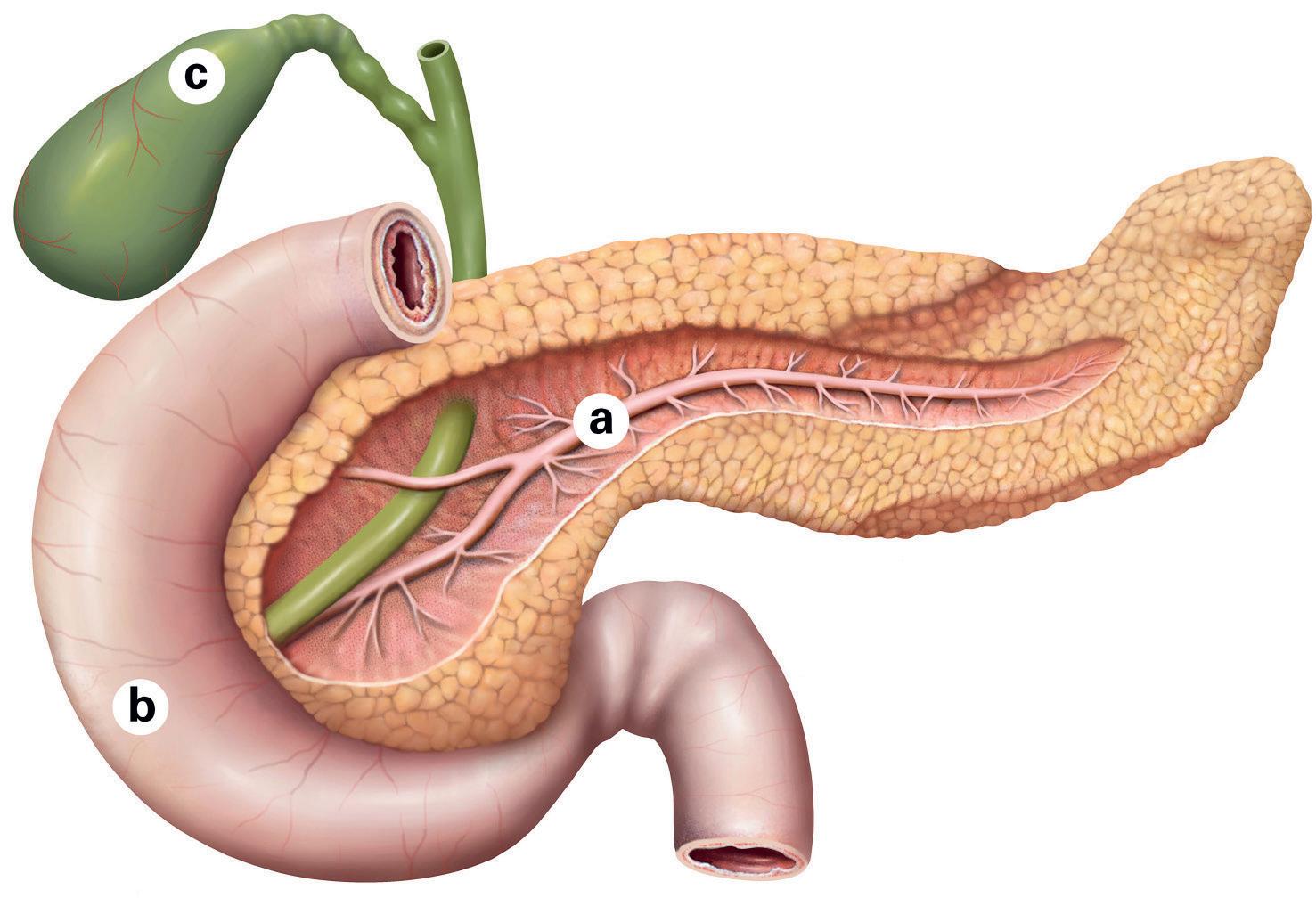
Le pancréas mesure 15 à 20 centimètres de long. Il comporte trois parties : la tête, le corps et la queue.
Il est situé transversalement dans le haut de l’abdomen, entre l’estomac, le duodénum, la rate et le foie.
Sa face antérieure est recouverte de péritoine, une membrane qui tapisse la cavité abdominale.
Sa partie postérieure est accolée à la paroi abdominale. Des vaisseaux sanguins importants passent derrière le pancréas.
Le canal cholédoque, qui part du foie et de la vésicule biliaire, traverse la tête du pancréas.
Le pancréas joue un rôle important dans la digestion et le métabolisme. Il se compose de cellules exocrines et de cellules endocrines.
La plupart des cellules du pancréas sont des cellules exocrines. Elles produisent des sucs digestifs qui contiennent des enzymes.
Les sucs digestifs sont acheminés dans l’intestin, où les enzymes décomposent les aliments.
Ce processus est nécessaire pour que le corps puisse absorber les nutriments importants tels que les graisses, protéines, sucres, sels ou vitamines à travers la muqueuse intestinale.
Régulation de la glycémie
Les cellules endocrines du pancréas produisent, entre autres, l’insuline et le glucagon, deux hormones qui régulent le taux de sucre dans le sang (glycémie).
Le sucre est une source d’énergie importante pour l’organisme. Le sucre contenu dans les aliments passe dans le sang après avoir transité par l’intestin.
L’insuline empêche une trop forte hausse de la glycémie après les repas. Le glucagon joue le rôle inverse : il augmente la glycémie lorsqu’elle est trop basse.
a) pancréas et système canalaire
b) duodénum/intestin grêle
c) vésicule biliaire et canal cholédoque
L’essentiel en bref
• Le cancer du pancréas est une tumeur maligne qui se développe à partir de cellules de cet organe.
• Lorsqu’il provoque des symptômes, la maladie a généralement déjà atteint un stade avancé.
Le corps est composé d’une multitude de cellules. Certaines peuvent se multiplier de manière incontrôlée. Elles finissent par former une masse : la tumeur.
Le pancréas comporte plusieurs types de cellules. C’est pourquoi différentes sortes de tumeurs peuvent prendre naissance dans cet organe.
En général, les tumeurs bénignes croissent lentement. Elles compriment le tissu sans l’endommager. En grossissant, elles peuvent cependant provoquer des troubles.
Certaines tumeurs bénignes du pancréas peuvent devenir malignes avec le temps, c’est-à-dire se transformer en cancer.
Les tumeurs malignes sont formées de cellules qui ont subi des modifications pathologiques. Elles envahissent le tissu sain et le détruisent. Elles croissent de manière incontrôlée et grandissent souvent rapidement.
On parle de cancer lorsqu’une tumeur est maligne. En l’absence de traitement, des cellules cancéreuses peuvent passer dans le système lymphatique ou sanguin et former de nouvelles tumeurs dans les ganglions lymphatiques et les organes voisins : les métastases. Les médecins parlent alors de cancer métastatique.
Quels sont les différents types de cancer du pancréas?
La plupart des cancers du pancréas se développent à partir des cellules exocrines. Ce sont des adénocarcinomes.
La tumeur envahit les canaux biliaires et le duodénum, parfois la rate, l’estomac, le foie, le côlon, le péritoine ainsi que les ganglions lymphatiques, les nerfs et les vaisseaux sanguins voisins.
Dans de rares cas, le cancer se développe à partir des cellules endocrines. Ces tumeurs sont appelées neuroendocrines (insulinomes ou glucagonomes, par exemple).
Quels troubles le cancer du pancréas provoque-t-il?
Les troubles et les symptômes dépendent de la localisation de la tumeur et de sa taille. Ils varient également selon que la tumeur affecte la production d’enzymes digestives ou qu’elle influence le taux de sucre dans le sang.
Les troubles et symptômes suivants peuvent être le signe d’un cancer du pancréas :
• des douleurs diffuses dans le haut de l’abdomen qui irradient dans le dos en formant une sorte de ceinture ; ces douleurs peuvent ressembler à des maux de dos;
• des nausées ou des vomissements ;
• de la diarrhée ou des selles grasses : les selles sont plus claires que d’habitude et sont graisseuses, collantes ou brillantes ;
• une perte d’appétit et une perte de poids involontaire ;
• une jaunisse : la peau et le blanc des yeux prennent une coloration jaunâtre ; les selles sont claires, les urines foncées et la peau démange ;
• un diabète soudain ;
• des caillots de sang (thromboses) ;
• de la fatigue, une sensation de faiblesse et une baisse des capacités physiques.
Consultez un médecin au plus vite pour clarifier l’origine de ces troubles.
Les chances de guérison augmentent lorsque le cancer est décelé au stade précoce.
Quels sont les facteurs de risque du cancer du pancréas?
Chaque année, on dénombre environ 1 650 nouveaux cas de cancer du pancréas en Suisse. La plupart des personnes touchées ont plus de 70 ans.
Certains facteurs peuvent augmenter le risque de développer la maladie :
• le tabagisme ;
• un surpoids important ;
• des inflammations récurrentes du pancréas (pancréatite chronique), causées par des calculs biliaires, une consommation excessive d’alcool ou encore une prédisposition génétique ;
• un diabète de type 2.
Certains cancers du pancréas sont-ils héréditaires?
Certains cancers héréditaires peuvent augmenter le risque de développer un cancer du pancréas. Discutez avec votre médecin si :
• vos père, mère, frères ou sœurs ont ou ont eu un cancer du pancréas ;
• il existe dans votre famille un risque accru de mélanome ou de cancer du côlon, du sein ou de l’ovaire ;
• vous soupçonnez ou craignez qu’il y ait un risque accru de cancer dans votre famille.
Si vous présentez un risque de cancer plus élevé que la normale, il est particulièrement important d’éviter les facteurs de risque supplémentaires (le tabagisme, p. ex.).
Vous trouverez de plus amples informations sur le sujet dans la brochure de la Ligue contre le cancer « Prédispositions héréditaires au cancer ».
Le service de conseil stop-tabac peut vous épauler si vous voulez arrêter de fumer.
Pourquoi moi?
Le cancer peut toucher n’importe qui. Les personnes qui vivent sainement et les jeunes ne sont pas à l’abri. La probabilité d’être atteint relève en partie du hasard ou de la fatalité.
Si la question du « pourquoi » vous préoccupe, vous trouverez de plus amples informations dans la brochure « Cancer et souffrance psychique ».
Vous pouvez également appeler la Ligne InfoCancer ou contacter la Ligue contre le cancer pour en parler.

L’essentiel en bref
• Les médecins se basent sur les résultats de vos examens pour déterminer l’étendue de votre cancer et les possibilités de traitement.
• Des analyses de sang, d’urine, de selles et de cellules sont notamment effectuées pour établir le diagnostic.
Pour plusieurs de ces examens, vous devez vous rendre chez un spécialiste des maladies gastro-intestinales, le gastro-entérologue.
L’attente des résultats peut être pesante. Si vous souhaitez en parler avec quelqu’un, vous pouvez vous adresser à la Ligne InfoCancer ou à votre ligue cantonale ou régionale contre le cancer.
Premiers examens
Le médecin vous interroge sur vos troubles, vos antécédents médicaux et vos éventuels facteurs de risque ainsi que sur les médicaments que vous prenez régulièrement.
Il palpe ensuite votre corps afin de déceler des modifications au niveau des tissus ou une accumulation de liquide. Il contrôle également si la vésicule biliaire, le foie ou les ganglions lymphatiques sont plus volumineux que la normale.
Examens de laboratoire
Le médecin envoie votre sang, votre urine et vos selles en laboratoire pour analyse. Les résultats donnent des indications sur votre état général et sur le fonctionnement de divers organes.
Ils permettent également d’évaluer si la production d’enzymes digestives et d’insuline s’effectue correctement et si la bile s’écoule normalement.
Échographie (ultrasons)
Pour cet examen, vous êtes allongé·e sur le dos. Le médecin applique une sonde sur votre abdomen et la déplace lentement. Ce processus est indolore.
L’échographie utilise des ondes sonores (ultrasons) pour obtenir des images.
Le médecin peut voir sur un écran si les voies biliaires ou le canal pancréatique sont dilatés à la suite d’une obstruction, si le flux sanguin est entravé dans les vaisseaux ou s’il y a des métastases dans le foie.
Cet examen est effectué à l’aide d’un tuyau souple de l’épaisseur d’un doigt environ, appelé l’endoscope. Divers instruments sont fixés à l’extrémité de ce tuyau en fonction de l’examen à réaliser.
Le médecin introduit l’endoscope par la bouche et l’œsophage, et le fait glisser jusque dans l’estomac et le duodénum.
Un produit anesthésiant est vaporisé au préalable dans votre gorge pour prévenir les vomissements.
L’examen en lui-même n’est pas douloureux, mais la mise en place de l’endoscope peut être un peu désagréable ou angoissante. Si nécessaire, vous recevrez un tranquillisant ou un somnifère avant.
Une fois l’examen terminé, vous pouvez rentrer chez vous. Si on vous a administré un tranquillisant ou un somnifère, vous devrez vous abstenir de conduire pendant quelques heures. Il est préférable de vous faire raccompagner chez vous ou d’appeler un taxi.
Le médecin vous en informera avant l’examen. Il vous dira également combien de temps vous ne devez ni manger ni boire avant l’examen.
Échoendoscopie
Pour cet examen, le médecin utilise un endoscope muni d’une sonde à ultrasons. Cette échographie pratiquée « de l’intérieur » permet de visualiser des tissus qui ne sont pas visibles avec une échographie ordinaire.
Au cours de l’examen, le médecin peut prélever des échantillons de tissus à l’aide d’une aiguille fine. Ces prélèvements sont ensuite examinés au microscope.
Endoscopie du duodénum et du canal cholédoque
Pour cet examen, le médecin utilise un endoscope muni à son extrémité d’une caméra et d’une source de lumière. Cela lui permet de repérer des zones suspectes et d’éventuelles modifications.
Au cours de l’examen, le médecin peut prélever du liquide dans la vésicule biliaire et dans le pancréas. Les échantillons sont ensuite examinés au microscope.
Autres examens
Très souvent, des examens supplémentaires sont nécessaires. Ainsi, votre médecin vous prescrira peutêtre un ou plusieurs des examens suivants :
• un scanner (CT-scan) ;
• une IRM (imagerie par résonance magnétique) ;
• une tomographie par émission de positrons (TEP) ;
• une cholangiopancréatographie rétrograde endoscopique (CPRE).
Ces examens sont indolores. Ils sont effectués dans un hôpital ou un institut de radiologie et durent de quelques minutes à une demi-heure.
Ils ne nécessitent pas d’anesthésie et vous pouvez rentrer chez vous ensuite. L’équipe médicale vous en expliquera le déroulement.
Les stades de la maladie
Sur la base des résultats de vos examens, le médecin évalue l’étendue de votre cancer, c’est-à-dire le stade auquel il se trouve. On parle de stadification ou de staging.
Pour le cancer du pancréas, les spécialistes utilisent la classification TNM. Ils évaluent l’étendue de la tumeur (T), l’atteinte des ganglions lymphatiques (N) et la présence de métastases (M) dans d’autres organes.
En simplifiant, on obtient la classification ci-après.
T signifie tumeur
Plus le chiffre qui suit le T est élevé, plus la tumeur s’est propagée ou plus elle est grande.
T1 : La tumeur mesure deux centimètres ou moins.
T2 : La tumeur mesure plus de deux centimètres, mais moins de quatre.
T3 : La tumeur mesure plus de quatre centimètres.
T4 : La tumeur a envahi de gros vaisseaux sanguins, par exemple les artères de la partie supérieure de l’abdomen.
N signifie ganglions lymphatiques
N0 : Les ganglions lymphatiques voisins ne sont pas atteints.
N1 : Un à trois ganglions lymphatiques voisins sont atteints.
N2 : Quatre ganglions lymphatiques voisins ou plus sont atteints.
M signifie métastases
M0 : Pas de métastase décelable.
M1 : Il y a des métastases dans des ganglions lymphatiques plus éloignés et/ou dans d’autres organes.
L’essentiel en bref
• Le plan de traitement est établi essentiellement en fonction de deux éléments : le stade de la maladie et la possibilité de retirer la tumeur par la voie chirurgicale.
Votre traitement est discuté et planifié en commun lors de séances organisées à intervalles réguliers auxquelles participent des spécialistes de différentes disciplines : les tumorboards.
Sur la base de ces discussions, l’équipe médicale vous recommande le traitement le mieux adapté à votre situation particulière.
Objectifs thérapeutiques
L’objectif du traitement dépend de l’étendue du cancer et de la possibilité d’opérer ou non pour retirer la tumeur. Une tumeur qui peut être enlevée chirurgicalement est dite « résécable ».
Lors d’un cancer du pancréas, il arrive souvent que la guérison ne soit plus possible, soit parce que la tumeur ne peut pas être opérée, soit parce qu’elle a déjà formé des métastases dans d’autres organes.
Le but est alors de freiner la progression de la maladie et d’atténuer les symptômes. On parle de traitement palliatif. La qualité de vie est la principale préoccupation. Vos attentes dans ce domaine sont définies avec l’équipe médicale.
Pourquoi ne m’opère-t-on pas tout de suite?
Quand on apprend qu’on a un cancer, il est compréhensible qu’on veuille en être débarrassé le plus vite possible. Mais parfois, le cancer du pancréas a déjà attaqué des vaisseaux sanguins importants. Une opération ne peut alors plus apporter la guérison à elle seule.
Lors du tumorboard, les spécialistes discutent par conséquent de la possibilité de vous administrer une chimiothérapie avant l’intervention (chimiothérapie néoadjuvante) pour améliorer les chances de succès de l’opération.
étude clinique
La recherche médicale développe constamment de nouvelles thérapies contre le cancer et de nouveaux protocoles de traitement.
Les études cliniques visent à déterminer si ceux-ci sont plus efficaces contre le cancer ou contre certains troubles que les traitements reconnus.
Comment participer à une étude clinique?
Renseignez-vous auprès de l’équipe médicale pour savoir si vous pouvez participer à une telle étude.
Celles-ci ne sont pas réalisées dans tous les hôpitaux.
La décision de participer ou non à une étude clinique vous appartient entièrement. Si vous décidez d’y participer, vous pouvez vous retirer à tout moment.
Si vous préférez y renoncer, vous serez toujours soigné·e selon les connaissances scientifiques les plus récentes et vous recevrez le meilleur traitement possible parmi ceux qui ont été homologués.
Faites-vous accompagner et conseiller
Prenez le temps de réfléchir au traitement proposé. Le mieux est de mettre vos questions par écrit au calme chez vous pour ne rien oublier le jour du rendez-vous.
Faites-vous accompagner par une personne de confiance. Renseignezvous sur l’expérience dont dispose l’équipe médicale dans le traitement de votre cancer, car celle-ci peut influencer l’évolution de la maladie et la qualité de vie.
La décision vous appartient
Vous pouvez revenir sur une décision à tout moment. Vous avez le droit de refuser un traitement ou de demander plus de temps pour réfléchir.
Il est important que vous compreniez bien le déroulement du traitement ainsi que ses conséquences avant de donner votre accord.
Peut-être ressentez-vous le besoin de parler des difficultés d’ordre psychologique ou social liées à la maladie avec quelqu’un? N’hésitez pas à contacter la Ligne InfoCancer ou votre ligue cantonale ou régionale contre le cancer.
Posez les questions qui vous tiennent à cœur!
• Que puis-je attendre du traitement proposé ? Va-t-il me guérir ? Quelle est la probabilité que je guérisse ?
• Quels sont les bénéfices et les risques du traitement ?
• À quels effets indésirables dois-je m’attendre ? Est-il possible d’y remédier ?
• Aurai-je besoin d’être alimenté·e artificiellement ? Devrai-je adapter mon régime alimentaire ?
• Devrai-je m’injecter de l’insuline après l’opération ou prendre des enzymes avec les repas ?
• Quelles complications peuvent survenir durant l’opération ?
• Que se passera-t-il si la tumeur ne peut pas être retirée en entier ?
• L’équipe médicale a-t-elle de l’expérience dans le traitement du cancer du pancréas ?
• La caisse-maladie prend-elle en charge les coûts du traitement ?
Puis-je demander un deuxième avis médical?
Oui, vous pouvez demander un deuxième avis à un spécialiste du cancer du pancréas.
L’équipe médicale transmettra alors votre dossier au médecin de votre choix.
Vous pouvez le réclamer en tout temps avec les résultats de vos examens et l’envoyer ou l’apporter vous-même au spécialiste que vous souhaitez consulter.
Remboursement des frais dentaires
Les médicaments contre le cancer peuvent endommager vos dents. La caisse-maladie ne rembourse les frais dentaires que si les lésions sont dues au traitement oncologique. Pour prouver que c’est bien le cas, vous avez besoin d’un bilan dentaire.
Avant d’entamer votre traitement contre le cancer, prenez rendez-vous chez le dentiste et demandez-lui d’établir ce document. Il pourra aussi déceler d’éventuelles inflammations dans la bouche qui devraient être soignées avant le début de votre traitement oncologique.
Qui paie les frais de traitement?
L’assurance obligatoire des soins (assurance de base) rembourse les frais des examens, du traitement et des conséquences du cancer. Des prestations supplémentaires (hospitalisation en division privée, p. ex.) peuvent être couvertes par une assurance complémentaire.
Vous prenez en charge une partie des frais de traitement. Votre participation se décompose comme suit :
• Franchise : la franchise obligatoire la plus basse est de 300 francs par an. Cela signifie que vous payez vous-même tous les frais jusqu’à concurrence de 300 francs par an.
• Quote-part : elle correspond aux 10 % des frais de traitement qui dépassent la franchise. Ce montant à votre charge est plafonné à 700 francs par an.
• Frais d’hospitalisation: en cas d’hospitalisation, une contribution de 15 francs par jour est à votre charge. Ce montant s’ajoute à la franchise et à la quote-part.
Vous vous demandez si certains coûts sont pris en charge par la caisse-maladie ? Renseignez-vous au préalable auprès de votre médecin ou de votre assurance.
Qui paie les prestations non médicales?
L’assurance obligatoire prend aussi en charge :
• la physiothérapie ;
• les soins ambulatoires dispensés par un service extrahospitalier (service d’aide et de soins à domicile, par exemple) ;
• les soins médicaux en EMS ;
• les consultations diététiques ;
• les consultations spécialisées en diabétologie ;
• le soutien psychologique ;
• l’ergothérapie ;
• les radiographies ;
• les analyses de sang.
Ces prestations sont remboursées lorsqu’elles sont prescrites par un médecin.
Lorsque certaines prestations ne sont pas prises en charge par la caisse-maladie, le médecin doit vous en informer à l’avance.
Renseignez-vous auprès de votre assurance si vous avez des doutes.
Qui paie mon séjour à l’hôpital?
L’assurance-maladie rembourse les coûts du séjour à l’hôpital.
Attention, le libre choix de l’hôpital dans toute la Suisse n’est possible que si vous avez conclu une assurance complémentaire.
Renseignez-vous auprès de votre médecin ou de votre caisse-maladie.
Qui paie la réadaptation?
Après une opération importante, il est souvent judicieux d’effectuer un séjour de deux à trois semaines dans une clinique de réadaptation.
Parfois, les caisses d’assurance maladie prennent en charge les frais.
Qui paie les soins à domicile ou en EMS?
L’assurance de base prévoit une contribution aux frais des soins prescrits par un médecin (injections, soins de la plaie, etc.).
Une part limitée des coûts, fixée par contrat, est à votre charge. La commune de domicile couvre les frais résiduels.
Si vous souhaitez de plus amples informations, votre commune de domicile, l’organisation d’aide et de soins à domicile ou l’EMS pourront vous renseigner.
L’essentiel en bref
• Le traitement du cancer du pancréas comporte généralement plusieurs thérapies qui s’étalent sur une certaine durée.
• La chirurgie et la chimiothérapie sont les plus courantes.
Il existe différentes possibilités pour traiter un cancer du pancréas.
La chirurgie (opération)
L’opération consiste à retirer la tumeur avec une marge de tissu sain tout autour (marge de sécurité). Les ganglions lymphatiques voisins sont également prélevés et analysés en laboratoire avec le tissu cancéreux.
Lorsqu’il n’est pas possible d’enlever la tumeur en entier ou que la patiente ou le patient est trop faible pour subir une lourde opération, des interventions mineures peuvent être pratiquées pour faciliter l’alimentation et la digestion ou atténuer les troubles.
La pose d’un petit tube en métal ou en plastique (stent) dans le canal cholédoque permet par exemple d’assurer le passage de la bile lorsque la tumeur grossit.
Plus d’informations sur la chirurgie du cancer en général.
Où dois-je me faire opérer?
Optez pour un hôpital où ce type d’intervention est pratiqué couramment, par exemple un centre du pancréas certifié. Renseignez-vous pour savoir combien d’opérations du pancréas sont effectuées annuellement dans l’établissement.
Il est important que l’opération soit réalisée par un chirurgien expérimenté. Des études scientifiques montrent que cela augmente les chances de guérison.
Quelle est la durée de l’opération?
L’ampleur et la durée de l’intervention dépendent de l’emplacement de la tumeur et de son étendue.
Dans certains cas, il est nécessaire de retirer le pancréas en entier ainsi que d’autres organes. L’opération dure alors plusieurs heures.
Combien de temps devrai-je rester à l’hôpital?
L’opération d’un cancer du pancréas est l’une des interventions les plus longues et les plus complexes dans la cavité abdominale, car le pancréas est situé à proximité d’autres organes et de vaisseaux importants.
Après l’intervention, vous devrez rester une à deux semaines à l’hôpital, dont un à deux jours aux soins intensifs.
En quoi consiste l’opération?
Lorsque la tumeur est localisée dans la tête du pancréas, l’opération est extrêmement complexe, car cette partie du pancréas est reliée au duodénum et au canal cholédoque.
Elle est appelée opération de Whipple. Les tissus et organes suivants sont retirés :
• la tête du pancréas ;
• le duodénum ;
• la vésicule biliaire ;
• la partie du canal cholédoque qui passe par le pancréas ;
• dans de rares cas, un bout de l’estomac.
Le chirurgien rétablit ensuite la continuité du système digestif.
Lorsque le cancer est limité à la queue du pancréas ou qu’une tumeur bénigne se trouve dans le corps du pancréas, on ne retire en principe que les tissus atteints.
Si le cancer est plus étendu, le chirurgien enlève des parties du pancréas et, souvent aussi, la rate.
Parfois, il est nécessaire de faire l’ablation du pancréas en entier, avec ou sans la rate.
Après l’opération
L’ablation d’une partie du pancréas affecte les fonctions assurées par celui-ci. Cela entraîne souvent des troubles alimentaires et digestifs. Pour plus d’informations sur les problèmes de nutrition et de digestion, voir page 33.
Un diabète est également possible. Pour plus d’informations sur le diabète, voir page 35.
Les fistules, les hémorragies, les lésions des organes voisins et les infections sévères sont les complications les plus fréquentes.
Les fistules sont des fuites dans la région de la suture, à l’endroit où une nouvelle connexion a été créée.
Dans certains cas, il est nécessaire de procéder à une nouvelle intervention ou d’enlever la partie restante du pancréas.
Après l’opération, il existe un risque que des cellules cancéreuses résiduelles continuent de se multiplier. De ce fait, l’équipe médicale recommande parfois une chimiothérapie et/ou une radiothérapie en complément.
La chimiothérapie
La chimiothérapie, ou « chimio » dans le langage courant, repose sur l’emploi de médicaments qui empêchent les cellules cancéreuses de se diviser et de se multiplier : les cytostatiques. Ces médicaments sont distribués dans tout l’organisme par le biais de la circulation sanguine.

Comment se déroule la chimiothérapie?
La chimiothérapie comporte plusieurs cycles de traitement, chacun étant suivi d’une pause pour permettre à l’organisme de récupérer.
Le traitement est ambulatoire. Cela veut dire que vous ne restez que quelques heures à l’hôpital ou au cabinet du médecin et que vous pouvez ensuite rentrer chez vous. Les médicaments sont soit administrés par perfusion dans une veine, soit pris par voie orale (comprimés).
La durée du traitement après l’opération est d’environ six mois. Dans certains cas, la chimiothérapie est effectuée avant l’opération pour faciliter le retrait de la tumeur.
Quels sont les effets indésirables possibles de la chimiothérapie?
Les effets indésirables fréquents sont :
• la fatigue ;
• le manque d’appétit ;
• une diminution des globules blancs dans le sang, d’où un risque accru d’infections ou de saignements ;
• des symptômes de type grippal (douleurs dans les membres, abattement) ;
• une inflammation des muqueuses (par exemple dans la bouche) ;
• de la diarrhée, des nausées et des vomissements ;
• la chute des cheveux ;
• des éruptions cutanées ;
• des lésions nerveuses, qui se manifestent sous la forme de troubles de la sensibilité (engourdissement, mains et pieds froids, parfois fourmillements ou douleurs).
La plupart de ces réactions sont passagères et peuvent être soulagées par des médicaments ; l’équipe médicale vous conseillera.
Certains effets indésirables peuvent néanmoins persister un certain temps ou devenir chroniques.
Pour plus d’informations sur la chimiothérapie et ses effets indésirables, voir la brochure « Les médicaments contre le cancer ».
La radiothérapie
La radiothérapie (rayons) endommage les cellules cancéreuses de telle sorte qu’elles finissent par mourir.
Dans le cas du cancer du pancréas, elle est principalement utilisée pour atténuer les douleurs lors de métastases osseuses ou de tumeurs inopérables.
Comment se déroule la radiothérapie?
Les rayons sont dirigés sur la tumeur, les ganglions lymphatiques voisins ou une métastase depuis l’extérieur (radiothérapie externe).
Avant la première séance, le champ à irradier est délimité précisément au moyen d’un scanner.
La dose de rayons à administrer dans les différentes zones de la tumeur est ensuite calculée par des spécialistes.
La dose totale n’est pas délivrée en une fois, mais en plusieurs séances réparties sur quelques semaines.
En principe, les séances se déroulent du lundi au vendredi. Chacune ne dure que quelques minutes et l’irradiation n’est pas douloureuse.
Le traitement est ambulatoire, de sorte que vous pourrez rentrer chez vous ensuite.
Quels sont les effets indésirables possibles?
Les effets secondaires fréquents sont :
• une sécheresse ou une rougeur de la peau à l’endroit irradié ;
• une inflammation de la muqueuse intestinale, des ballonnements ou de la diarrhée ;
• éventuellement des nausées (en fonction de la partie du corps irradiée) ;
• de la fatigue.
Les effets secondaires dépendent de la dose totale de rayons et de la zone du corps irradiée. Signalez les troubles éventuels à l’équipe médicale.
Pour plus d’informations sur la radiothérapie et ses effets secondaires, voir la brochure « La radiothérapie ».
Radiochimiothérapie
Dans certains cas, la radiothérapie est associée à une chimiothérapie afin d’augmenter l’efficacité du traitement ; on parle alors de radiochimiothérapie.
Le traitement consiste à administrer des médicaments qui rendent les cellules cancéreuses plus sensibles à la radiothérapie qui suit.
Les effets indésirables d’une radiochimiothérapie sont généralement plus importants que ceux d’une chimiothérapie ou d’une radiothérapie administrée seule.
Les médecines complémentaires
Certaines méthodes complémentaires peuvent contribuer à améliorer le bien-être général pendant et après un traitement contre le cancer et rendre les effets indésirables plus supportables.
En général, elles n’ont pas d’effet sur la tumeur elle-même.
Pour plus d’informations sur les médecines complémentaires, voir la brochure « Les médecines complémentaires ».
Les soins palliatifs
Les soins palliatifs couvrent la prise en charge globale des personnes atteintes d’un cancer du pancréas évolutif ou incurable.
Ils visent à soulager la douleur et à améliorer la qualité de vie.
Une offre sur mesure
Votre état de santé et vos besoins déterminent généralement le lieu de la prise en charge : à domicile avec le soutien d’une équipe mobile de soins palliatifs ou de soins extra-hospitaliers, dans un centre de soins palliatifs ou un service de soins palliatifs à l’hôpital, dans un hospice ou dans un EMS.
Les conseillères et conseillers des ligues cantonales et régionales contre le cancer et la Ligne InfoCancer peuvent vous aider à planifier une prise en charge palliative.
Vous trouverez les adresses et les numéros de téléphone à partir de la page 50. Pour en savoir plus sur les soins palliatifs, consultez la brochure « Mon cancer ne va pas guérir : Que faire ? » ou auprès de la Société Suisse de Médecine et de Soins
Palliatifs : www.palliative.ch.
Mandat pour cause d’inaptitude et directives anticipées
Ces deux documents ne déploient leurs effets qu’à partir du moment où vous n’avez plus votre capacité de discernement, c’est-à-dire dès lors que vous n’avez plus la faculté de mesurer les conséquences de vos décisions. Ils doivent être établis alors que vous êtes encore capable de discernement.
Mandat pour cause d’inaptitude
Si vous n’êtes plus en mesure de régler vos affaires personnelles, juridiques ou économiques en raison de votre cancer, vous pouvez désigner une ou plusieurs personnes qui s’en occuperont à votre place.
Le mandat pour cause d’inaptitude peut porter sur l’ensemble de ces domaines ou uniquement sur certains (ouverture du courrier, opérations bancaires, p. ex.).
Le mandat pour cause d’inaptitude doit être rédigé sous forme manuscrite ou authentifié par un notaire.
Directives anticipées
L’établissement de directives anticipées vous donne la certitude que les décisions médicales seront prises conformément à ce que vous souhaitez.
Ce document vous permet de définir clairement — pour vous, pour vos proches et pour l’équipe médicale — ce que vous voulez et, surtout, ce que vous ne voulez pas lorsque vous arriverez au terme de votre existence.
Vous pouvez commander les directives anticipées de la Ligue suisse contre le cancer dans notre boutique.
L’essentiel en bref
• Les douleurs et les troubles alimentaires et digestifs constituent les problèmes les plus fréquents lors d’un cancer du pancréas.
• Il convient de les signaler rapidement à l’équipe médicale.
Les traitements contre le cancer peuvent provoquer des effets indésirables. La nature, l’intensité et la durée de ces réactions varient considérablement d’une personne à l’autre.
Pour plus d’informations sur les effets indésirables des traitements contre le cancer en général, voir la brochure « Les médicaments contre le cancer »
Des informations indispensables
En principe, on vous remettra une feuille d’information sur votre traitement, les effets indésirables possibles et les mesures qui permettent d’y remédier.
Ces explications sont parfois difficiles à comprendre.
N’hésitez pas à demander des précisions si quelque chose ne vous paraît pas clair ou à réclamer cette feuille si vous ne l’avez pas reçue.
Les effets indésirables peuvent être soulagés
Un grand nombre d’effets indésirables peuvent être traités. Certains, comme les douleurs ou les nausées, sont prévisibles.
Pour les soulager, vous recevrez des médicaments avant le début de votre traitement.
Signalez les troubles ou les limitations qui affectent votre vie de tous les jours à l’équipe médicale pour que des mesures puissent être mises en place rapidement.
Répercussions sur l’alimentation et la digestion
Les problèmes alimentaires et digestifs sont fréquents lors d’un cancer du pancréas. Un diabète peut également survenir.
Important : Consultez votre médecin si vous avez perdu beaucoup de poids ou si vous continuez à en perdre après l’opération et pendant la chimiothérapie. Cela vaut aussi si vous étiez ou êtes en surpoids.
Alimentation artificielle
Si nécessaire, vous recevrez une solution qui vous apportera les nutriments essentiels à votre récupération les premiers jours après l’opération.
L’équipe médicale définira avec vous le type d’alimentation artificielle le mieux adapté dans votre cas :
• L’alimentation parentérale : la solution nutritive est administrée directement dans le sang au moyen d’un cathéter veineux.
• L’alimentation entérale : les nutriments sont acheminés dans l’intestin grêle au moyen d’une sonde introduite par le nez et l’œsophage ou d’un cathéter à travers la paroi abdominale.
Que faire en cas de problèmes digestifs?
Le retour progressif à une alimentation naturelle intervient après un à deux jours, avec le soutien de l’équipe médicale et d’une diététicienne. Il se peut néanmoins que vous ayez des problèmes digestifs.
Ralentissement de la vidange gastrique
Après l’opération, une nouvelle connexion est généralement établie entre l’estomac et l’intestin grêle. Malgré cela, il arrive que les aliments restent longtemps dans l’estomac, car celui-ci n’est pas encore pleinement opérationnel.
Cela provoque une sensation de satiété et de lourdeur, des renvois ou des vomissements.
Au bout de quelque temps, le corps s’adapte à ces changements et certains troubles s’atténuent. D’autres s’améliorent avec des habitudes alimentaires appropriées, un régime adéquat et la prise de médicaments.
En mangeant lentement, en mastiquant soigneusement et en faisant des repas plus fréquents, mais moins copieux, vous supporterez mieux les mets que vous ingérez.
Buvez entre les repas et pas pendant afin de diminuer le volume qui parvient dans l’estomac en une fois.
Manque d’enzymes digestives
Il est possible que votre organisme ne produise plus assez d’enzymes digestives. Il ne reçoit alors plus les nutriments en quantité suffisante, car ceux-ci sont éliminés avec les selles.
Cela occasionne des troubles digestifs, des selles grasses (selles incolores, flottant dans la cuvette, graisseuses et malodorantes) et une perte de poids malgré des repas réguliers.
Il est possible de remédier à ce problème en prenant des enzymes de substitution. Les comprimés doivent être ingérés à chaque repas et collation. Le dosage dépend de la teneur en graisse des aliments.
De la diarrhée peut survenir après l’opération ou pendant la chimiothérapie. Il est important de le signaler à l’équipe médicale. En effet, il est essentiel que vous ne perdiez pas trop de poids afin de garder vos forces.
En cas de diarrhée, deux solutions peuvent être mises en place :
• la prise d’antidiarrhéiques ;
• une évaluation pour déterminer si vous prenez suffisamment d’enzymes digestives et si vous le faites au bon moment.
Que faire en cas de diabète?
Il est possible que votre organisme ne produise plus assez d’insuline ou de glucagon ou qu’il ne parvienne plus à assimiler correctement ces hormones. Cela se traduit par un taux de sucre dans le sang trop haut, trop bas ou fluctuant.
Il arrive fréquemment que la glycémie soit trop élevée lors d’un cancer du pancréas. Lorsque cela se prolonge, un diabète peut s’installer. On parle de diabète de type 3.
En l’absence de traitement, le diabète peut mettre la vie en danger.
Il est donc important que vous mesuriez régulièrement votre glycémie et que vous preniez vos médicaments conformément aux indications du médecin.
Demandez de la documentation sur le diabète de type 3 et renseignez-vous pour savoir s’il existe des cours pour apprendre à gérer la maladie.
Vous pouvez vous faire accompagner à ceux-ci par une personne de confiance.
Devrai-je m’injecter de l’insuline?
Lorsque la production d’insuline est insuffisante, la prise de comprimés hypoglycémiants suffit parfois.
Mais avec le temps, il devient souvent nécessaire de recourir à des injections d’insuline.
Si votre pancréas a été enlevé ou ne produit plus du tout d’insuline, vous devrez vous injecter de l’insuline à vie. Un spécialiste vous expliquera comment procéder.
Il vous montrera comment positionner correctement la seringue et comment calculer la quantité d’insuline que vous devez vous injecter à chaque fois.
Des valeurs cibles spécifiques s’appliquent au diabète de type 3. Ce ne sont pas les mêmes que pour les autres formes de diabète.
Il ne sert donc à rien de comparer votre glycémie à celle d’autres diabétiques.
Que puis-je manger?
En principe, vous pouvez manger tout ce qui vous fait plaisir et ne provoque pas de troubles.
Il est particulièrement important que vous mangiez assez en privilégiant des repas riches en calories et en protéines. Vous avez besoin de cette énergie pour faire face à la maladie et à ses conséquences.
Une consultation diététique peut être utile. Renseignez-vous si on ne vous la propose pas spontanément.
Assurez-vous que la personne qui vous suivra s’y connaisse en matière de diabète de type 3 et d’enzymes de substitution.
Conseils utiles
• Prenez votre temps lors des repas. Mastiquez soigneusement pour que les aliments s’imprègnent bien de salive.
• Faites des repas plus fréquents, mais moins copieux. Vous fournirez ainsi suffisamment de nutriments et de calories à votre organisme tout au long de la journée, même si vous mangez relativement peu à chaque fois.
• Ne buvez pas pendant les repas, mais veillez à vous assurer un apport de liquide suffisant tout au long de la journée (environ 1,5 litre par jour).
• Si vous souffrez de ballonnements ou d’une quelconque gêne, parlez-en à l’équipe médicale. Il est possible que vous supportiez moins bien certains aliments qu’avant.
• Si vous n’avez pas d’appétit, vous pouvez couvrir vos besoins énergétiques et nutritionnels en recourant à des compléments oraux (solutions buvables).
Vulnérabilité aux infections
La rate fait partie du système immunitaire. Son ablation entraîne une vulnérabilité accrue aux infections bactériennes.
L’équipe médicale vous recommandera par conséquent des vaccins supplémentaires (par exemple contre le pneumocoque) afin de renforcer vos défenses naturelles.
En cas de refroidissement sévère ou d’infections qui ne guérissent pas alors qu’elles disparaissaient d’ellesmêmes avant votre cancer, consultez votre médecin de famille.
Il se peut que vous ayez besoin d’antibiotiques ou d’autres médicaments. Informez-le que vous avez subi une ablation de la rate.
Risque de caillots sanguins (thromboses)
Après l’opération, le risque de caillot sanguin est augmenté durant une brève période. C’est pourquoi on vous prescrira des médicaments pendant quelques semaines, généralement sous forme d’injections sous-cutanées.
Si la rate a dû être retirée, il se peut que le taux de plaquettes sanguines augmente.
Dans ce cas, vous avez également un risque accru de thrombose à long terme et vous devrez peut-être prendre des médicaments.
Que faire en cas de douleurs?
Le cancer du pancréas peut provoquer des douleurs, notamment lorsque la tumeur se trouve à un stade avancé ou a formé des métastases.
Les douleurs sont extrêmement pénibles et vous privent de vos forces. Prises en charge à temps, elles peuvent généralement être soulagées.

Il est par conséquent essentiel que vous les signaliez à votre médecin.
Les douleurs ne disparaissent pas toujours complètement après traitement. Mais la plupart du temps, elles sont plus supportables. Il existe différentes possibilités pour les soulager :
• des médicaments ;
• une opération ;
• une radiothérapie ;
• des médecines complémentaires (acupuncture, médecine traditionnelle chinoise, naturopathie, etc.) ;
• de la physiothérapie ;
• l’activité physique (sport et mouvement) ;
• des exercices de relaxation (méditation, training autogène) ;
• des conseils psycho-oncologiques, une psychothérapie.
L’essentiel en bref
• Les personnes touchées par le cancer sont souvent moins résistantes qu’avant.
• La réadaptation oncologique peut faciliter la reprise de la vie quotidienne.
Il faut du temps et de la patience pour se remettre d’un cancer et de ses traitements.
Vous ne vous sentez peut-être pas encore de taille à affronter le quotidien.
Vos proches ou votre employeur, de leur côté, s’attendent à ce que vous repreniez votre vie d’avant.
Ces attentes ne sont pas faciles à gérer. Ne vous laissez pas mettre sous pression.
Vous trouverez des conseils utiles dans les brochures de la Ligue contre le cancer « Cancer et souffrance psychique », « Fatigue et cancer » et « Cancer : relever les défis au travail ».
Faire appel à un soutien professionnel
Si vous rencontrez des difficultés, parlez-en à votre médecin. Vous pouvez également vous adresser à l’équipe de conseil de la Ligue contre le cancer ou à un autre spécialiste.
Ensemble, vous pourrez déterminer ce qui serait le plus utile pour vous et vous informer sur les prestations qui sont remboursées par la caisse-maladie.
La Ligue contre le cancer propose des cours aux personnes touchées et à leurs proches. Votre ligue cantonale ou régionale pourra vous renseigner sur les offres à proximité de chez vous.
Suivi médical
Au terme de votre traitement, un suivi régulier est mis en place. La fréquence des contrôles dépend du stade de la maladie, des traitements effectués, du risque de récidive et de votre état général. Le fait que vous ayez ou non un diabète joue aussi un rôle.
Ces contrôles visent à identifier et à atténuer les séquelles de la maladie ou les effets secondaires du traitement ainsi qu’à déceler et traiter rapidement une récidive.
Important : Si, entre deux contrôles, vous observez des symptômes ou rencontrez des problèmes, consultez votre médecin sans attendre le prochain rendez-vous.
Les examens de suivi permettent également d’aborder des difficultés d’ordre psychologique, professionnel ou social.
Réadaptation oncologique
La réadaptation oncologique englobe tous les traitements qui contribuent à votre rétablissement et vous aident à reprendre vos activités professionnelles et votre vie de tous les jours. Elle peut intervenir avant, pendant ou après un traitement contre le cancer.
La réadaptation peut être ambulatoire ou stationnaire. Elle comporte par exemple un renforcement musculaire ciblé, des activités physiques et sportives, créatives et artistiques ou l’apprentissage de méthodes de relaxation.
Vous trouverez plus d’informations sur la réadaptation oncologique sur notre site Internet: https://www.liguecancer.ch/onkoreha
Votre ligue cantonale ou régionale contre le cancer
Vous et vos proches y trouverez conseils, accompagnement et soutien. Elle propose notamment :
• des entretiens individuels ;
• une aide pour régler les questions d’assurances ou les problèmes financiers ;
• son soutien pour remplir des directives anticipées ;
• des indications pour trouver des cours ;
• les démarches pour vous aiguiller vers un spécialiste, par exemple pour une consultation diététique, une thérapie complémentaire, des conseils ou une thérapie psycho-oncologiques.
Au bout du fil, une conseillère spécialisée ou un conseiller spécialisé vous écoute et répond à vos questions concernant la maladie. Elle ou il vous informe sur les mesures que vous pouvez prendre. Vous pouvez aborder ensemble vos angoisses et vos incertitudes, et faire part de votre expérience personnelle. Elle ou il peut également vous fournir les adresses des hôpitaux et des centres spécialisés dans le traitement de votre cancer près de chez vous.
L’appel et les renseignements sont gratuits. Les conseillers spécialisés sont aussi joignables par courriel (helpline@ liguecancer.ch) ou sur Skype (krebstelefon.ch).
La Cancerline, le chat en ligne sur le cancer
Sur le site www.liguecancer.ch/cancerline, enfants, adolescents et adultes peuvent converser en direct avec une conseillère spécialisée ou un conseiller spécialisé (du lundi au vendredi, de 10 h à 18 h) pour s’informer sur la maladie ou simplement trouver une oreille attentive.
La Ligne stop-tabac
0848 000 181
Des conseillères spécialisées vous renseignent et vous soutiennent dans votre démarche d’arrêt du tabac. Si vous le souhaitez, des entretiens de suivi gratuits sont possibles. Vous trouverez de plus amples informations sur www.ligne-stop-tabac.ch.
Les cours
Les ligues cantonales et régionales contre le cancer organisent des cours à l’intention des personnes touchées et de leurs proches dans différentes régions de Suisse : www.liguecancer.ch/cours.
Les échanges avec d’autres personnes touchées
Discuter avec des personnes qui ont traversé des épreuves semblables pour voir comment elles gèrent certaines situations ou connaître leurs expériences peut vous redonner du courage.
Vous pouvez aussi rejoindre un groupe d’ entraide. Le dialogue est souvent plus facile avec des personnes qui connaissent les mêmes difficultés.
Adressez-vous à votre ligue cantonale ou régionale contre le cancer. Elle vous renseignera sur les groupes d’entraide, les groupes de parole ou les offres de cours pour les personnes touchées et les proches. Vous pouvez également chercher un groupe d’entraide près de chez vous sur le site : www.infoentraidesuisse.ch.
Les services d’aide et de soins à domicile
De nombreux cantons proposent des services d’aide et de soins à domicile. Certains sont spécialisés dans l’accompagnement des personnes touchées par le cancer. Le plus simple est de vous renseigner auprès de votre ligue cantonale ou régionale contre le cancer.
Les conseils nutritionnels
De nombreux hôpitaux proposent des consultations diététiques. Il existe par ailleurs des spécialistes indépendants qui collaborent généralement avec l’équipe soignante et qui sont regroupés en une association :
Association suisse des diététicien-ne-s (ASDD)
Altenbergstrasse 29
Case postale 686 3000 Berne 8
Tél. 031 313 88 70 service@svde-asdd.ch
Sur la page d’accueil de l’association, dans la section « liste des diététicienne-s », vous trouverez un lien pour chercher l’adresse d’un ou une spécialiste dans votre canton : www.svde-asdd.ch.
Médecine palliative, soins et accompagnement
Les soins palliatifs s’adressent aux personnes dont le cancer ne peut plus être guéri et dont la maladie progresse. Les soins palliatifs ont pour but de leur apporter la meilleure qualité de vie possible.
palliative.ch, la Société suisse de médecine et de soins palliatifs, s’efforce de garantir une prise en charge professionnelle partout en Suisse, indépendamment de votre type de maladie.
palliative.ch
Kochergasse 6
3011 Berne
Tél. 031 310 02 90 info@palliative.ch www.palliative.ch
La carte vous donne une vue d’ensemble des offres de soins palliatifs proposées en Suisse qui répondent à des normes de qualité élevées : www.cartepalliative.ch.
Votre équipe soignante
Elle regroupe l’ensemble des spécialistes qui s’occupent de votre traitement, vous soutiennent et vous accompagnent durant votre maladie. L’équipe est là pour vous conseiller en cas de problèmes liés à votre cancer ou aux traitements. Elle peut également vous renseigner sur les mesures utiles pour favoriser votre rétablissement.
Conseils ou thérapie psychooncologiques
Les spécialistes en psycho-oncologie aident les personnes touchées et leurs proches à faire face au cancer et aux difficultés qui y sont liées.
Ces personnes ont suivi une formation complémentaire en psycho-oncologie et sont issues de diverses disciplines : médecine, psychologie, soins infirmiers, travail social, accompagnement spirituel ou religieux. Vous trouverez des adresses de spécialistes dans votre région sur www.liguecancer.ch/ psychooncologie.
• La chirurgie du cancer
• Les traitements anticancéreux par voie orale : médication à domicile
• Immunothérapie par inhibiteurs de points de contrôle immunitaire : que faire en cas d’ effets indésirables ?
• La radiothérapie
• Les médicaments contre le cancer : La chimiothérapie, l’ hormonothérapie, les thérapies ciblées et l’ immunothérapie
• Les médecines complémentaires
• Les douleurs liées au cancer et leur traitement
• Fatigue et cancer : identifier les causes, chercher des solutions
• Alimentation et cancer
• L’ œdème lymphatique en cas de cancer
• Soigner son apparence durant et après la thérapie
• Cancer et souffrance psychique : le cancer touche la personne dans sa totalité
• Activité physique et cancer : retrouver confiance en son corps grâce au mouvement
• Proches aidants et cancer : conseils pour faire face
• Cancer : relever les défis au travail
• Directives anticipées de la Ligue contre le cancer : mes volontés en cas de maladie et de décès
• Mon cancer ne va pas guérir : que faire ?
• Le temps du deuil : lorsqu’ un être aimé meurt d’ un cancer
Ces brochures et toutes celles qui figurent dans notre catalogue ont notamment pour sujet les principaux types de cancer, les thérapies, les symptômes liés au cancer, les modifications du corps. Elles sont téléchargeables gratuitement.
La Ligue suisse contre le cancer et votre ligue cantonale ou régionale peuvent vous les offrir grâce au généreux soutien de leurs donatrices et donateurs.
Commandes
• Ligue contre le cancer de votre canton
• Tél. 0844 85 00 00
• boutique@liguecancer.ch
• www.liguecancer.ch/brochures

Lisez et commandez toutes les Brochures en ligne.
Votre avis nous intéresse
Vous avez un commentaire à faire sur nos brochures ? Prenez quelques minutes et remplissez le questionnaire qui se trouve à la fin de cette brochure ou à l’adresse www.liguecancer.ch/brochures. Votre opinion nous est précieuse !
« Thérapie anticancéreuse dans le cadre d’ une étude clinique », 2015, à commander auprès du Groupe suisse de recherche clinique sur le cancer (SAKK), tél. 031 389 91 91, sakkcc@sakk.ch, www.sakk.ch
Offres de la Ligue contre le cancer
www.liguecancer.ch
Site de la Ligue suisse contre le cancer avec des liens vers les ligues cantonales et régionales.
www.liguecancer.ch/cancerline
Chat destiné aux enfants, adolescents et adultes pour discuter du cancer : du lundi au vendredi, de 10 h à 18 h.
www.liguecancer.ch/cours
La Ligue contre le cancer propose des cours de réadaptation pour mieux vivre avec la maladie au quotidien.
www.liguecancer.ch/readaptation-oncologique
Carte des offres en réadaptation oncologique dans toute la Suisse.
www.liguecancer.ch/teens
Informations destinées aux enfants et adolescents.
www.liguecancer.ch/psychooncologie
Banque de données regroupant les spécialistes du soutien psycho-oncologique.
Autres institutions ou sites spécialisés
www.avac.ch
L’association « Apprendre à vivre avec le cancer » organise des cours pour les personnes touchées et leurs proches.
www.chuv.ch/fertilite
Unité de médecine de la reproduction du CHUV.
www.cipa-igab.ch
La Communauté d’intérêts proches aidant·e·s regroupe de nombreux membres dont la Ligue contre le cancer. Vous trouverez en cliquant sur « Liens utiles » des services qui vous aident au quotidien et peuvent vous soulager. L’association faîtière a notamment pour mission de relayer auprès du monde politique les demandes.
https://www.fertionco.ch/fr/accueil/
Ce site met à disposition des informations sur la préservation de la fertilité ainsi qu’une aide à la décision.
www.hug-ge.ch/medecine-reproduction-endocrinologie-gynecologique
Cette unité des HUG propose une consultation spécialisée sur la préservation de la fertilité.
www.kofam.ch
Ce portail de l’Office fédéral de la santé publique (OFSP) est consacré aux études cliniques en Suisse.
www.infoentraidesuisse.ch
Sur le site de la fondation Info-Entraide Suisse, vous pouvez chercher un groupe d’entraide proche de chez vous.
www.palliative.ch
Société suisse de médecine et de soins palliatifs.
Sites en anglais
www.cancer.org American Cancer Society
www.cancer.gov National Cancer Institute USA
www.cancerresearchuk.org
Independent cancer research and awareness charity
www.cancersupport.ch
Site de l’ESCA (English speaking cancer association) qui s’adresse aux anglophones et à leurs proches résidant en Suisse.
www.macmillan.org.uk
A non-profit cancer information service
Kunz, B. (18.3.2022). PAK Pankreaskarzinom Bauchspeicheldrüsenkrebs. Wissensdatenbank Krebsinformationsdienst, Deutsches Krebsforschungszentrum. https://m100-kid.dkfz.de/wissensdatenbank/pankreaskarziom/pak-pankreaskarzinom-bauchspeicheldruesenkrebs/
Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF) (Dezember 2021). S3-Leitlinie zum exokrinen Pankreaskarzinom. Langversion 2.0. https://www.leitlinienprogramm-onkologie.de/leitlinien/pankreaskarzinom/
1 Krebsliga Aargau
Kasernenstrasse 25
Postfach 3225
5001 Aarau
Tel. 062 834 75 75 admin@krebsliga-aargau.ch www.krebsliga-aargau.ch
IBAN: CH09 0900 0000 5001 2121 7
2 Krebsliga beider Basel
Petersplatz 12 4051 Basel
Tel. 061 319 99 88 info@klbb.ch www.klbb.ch
IBAN: CH11 0900 0000 4002 8150 6
3 Krebsliga Bern
Ligue bernoise contre le cancer
Schwanengasse 5/7
Postfach
3001 Bern
Tel. 031 313 24 24 info@krebsligabern.ch www.krebsligabern.ch
IBAN: CH23 0900 0000 3002 2695 4
4 Ligue fribourgeoise contre le cancer
Krebsliga Freiburg route St-Nicolas-de-Flüe 2 case postale 1701 Fribourg
tél. 026 426 02 90 info@liguecancer-fr.ch www.liguecancer-fr.ch
IBAN: CH49 0900 0000 1700 6131 3
5 Ligue genevoise contre le cancer 11, rue Leschot 1205 Genève tél. 022 322 13 33 ligue.cancer@mediane.ch www.lgc.ch
IBAN: CH80 0900 0000 1200 0380 8
6 Krebsliga Graubünden
Ottoplatz 1
Postfach 368
7001 Chur
Tel. 081 300 50 90
info@krebsliga-gr.ch www.krebsliga-gr.ch
IBAN: CH97 0900 0000 7000 1442 0
7 Ligue jurassienne contre le cancer rue des Moulins 12 2800 Delémont
tél. 032 422 20 30
info@ljcc.ch
www.liguecancer-ju.ch
IBAN: CH13 0900 0000 2500 7881 3
8 Ligue neuchâteloise contre le cancer
faubourg du Lac 17 2000 Neuchâtel
tél. 032 886 85 90
LNCC@ne.ch
www.liguecancer-ne.ch
IBAN: CH23 0900 0000 2000 6717 9
9 Krebsliga Ostschweiz
SG, AR, AI, GL
Flurhofstrasse 7
9000 St. Gallen
Tel. 071 242 70 00
info@krebsliga-ostschweiz.ch
www.krebsliga-ostschweiz.ch
IBAN: CH29 0900 0000 9001 5390 1
Krebsliga Schaffhausen
Mühlentalstrasse 84
8200 Schaffhausen
Tel. 052 741 45 45 info@krebsliga-sh.ch www.krebsliga-sh.ch
IBAN: CH65 0900 0000 8200 3096 2
11 Krebsliga Solothurn Wengistrasse 16
Postfach 531
4502 Solothurn
Tel. 032 628 68 10 info@krebsliga-so.ch www.krebsliga-so.ch
IBAN: CH73 0900 0000 4500 1044 7
12 Krebsliga Thurgau
Bahnhofstrasse 5 8570 Weinfelden
Tel. 071 626 70 00 info@krebsliga-thurgau.ch www.krebsliga-thurgau.ch
IBAN: CH58 0483 5046 8950 1100 0
13 Lega cancro Ticino Piazza Nosetto 3
6500 Bellinzona
Tel. 091 820 64 20 info@legacancro-ti.ch www.legacancro-ti.ch
IBAN: CH19 0900 0000 6500 0126 6
14 Ligue vaudoise contre le cancer
Avenue d’Ouchy 18
1006 Lausanne
Tél. 021 623 11 11 info@lvc.ch www.lvc.ch
IBAN: CH26 0900 0000 1002 2260 0
15 Ligue valaisanne contre le cancer
Krebsliga Wallis
Siège central : rue de la Dixence 19 1950 Sion
tél. 027 322 99 74 info@lvcc.ch www.lvcc.ch
Beratungsbüro: Spitalzentrum Oberwallis
Überlandstrasse 14
3900 Brig
Tel. 027 604 35 41
Mobile 079 644 80 18 info@krebsliga-wallis.ch www.krebsliga-wallis.ch
IBAN: CH73 0900 0000 1900 0340 2
16 Krebsliga Zentralschweiz
LU, OW, NW, SZ, UR, ZG
Löwenstrasse 3 6004 Luzern
Tel. 041 210 25 50 info@krebsliga.info www.krebsliga.info
IBAN: CH61 0900 0000 6001 3232 5
17 Krebsliga Zürich
Freiestrasse 71 8032 Zürich
Tel. 044 388 55 00 info@krebsligazuerich.ch www.krebsligazuerich.ch
IBAN: CH77 0900 0000 8000 0868 5
18 Krebshilfe Liechtenstein
Landstrasse 40a FL-9494 Schaan
Tel. 00423 233 18 45 admin@krebshilfe.li www.krebshilfe.li
IBAN: LI98 0880 0000 0239 3221 1
Ligue suisse contre le cancer
Effingerstrasse 40 case postale
3001 Berne
tél. 031 389 91 00 www.liguecancer.ch
IBAN: CH95 0900 0000 3000 4843 9
Brochures
tél. 0844 85 00 00 boutique@liguecancer.ch www.liguecancer.ch/ brochures
Forum
www.forumcancer.ch, le forum Internet de la Ligue contre le cancer
Cancerline
www.liguecancer.ch/ cancerline, le chat sur le cancer pour les enfants, les adolescent·e·s et les adultes du lundi au vendredi 10 h–18 h
Skype krebstelefon.ch du lundi au vendredi 10 h–18 h
Service de conseil stop-tabac
Tél. 0848 000 181 max. 8 cts/min. (sur réseau fixe) du lundi au vendredi 11 h –19 h
Vos dons sont les bienvenus.
contre le cancer
Ligne InfoCancer
0800 11 88 11 du lundi au vendredi 10 h –18 h appel gratuit helpline@liguecancer.ch
La Ligue contre le cancer oeuvre en faveur d’un monde où:
le cancer frappe moins souvent, il engendre moins de souffrances et moins de décès, l’on puisse en guérir plus souvent, les malades et leurs proches trouvent aide et réconfort dans toutes les phases de la maladie ainsi qu’en fin de vie.
Cette brochure vous est remise par votre Ligue contre le cancer, qui se tient à votre disposition avec son éventail de prestations de conseil, d’accompagnement et de soutien. Vous trouverez à l’intérieur les adresses de votre ligue cantonale ou régionale.
Grâce à vos dons, nos brochures sont gratuites.
Faites un don avec TWINT:
Scannez le code QR avec l’app TWINT.
Saisissez le montant et confirmez le don.

Ou en ligne sur www.liguecancer.ch/dons.