




ADMIR HADZIC
EDITORES: ANA M. LOPEZ
ANGELA LUCIA BALOCCO
CATHERINE VANDEPITTE TERCEIRA
Ana M. Lopez, MD, PhD, DESA
Consultant Anesthesiology, Ziekenhuis Oost-Limburg (ZOL), Genk, Belgium
Angela Lucia Balocco, MD
Research Associate NYSORA , The New York School of Regional Anesthesia Anesthesia Resident, Ziekenhuis Oost-Limburg (ZOL), Genk, Belgium
Catherine Vandepit te, MD, PhD
Research Associate NYSORA , The New York School of Regional Anesthesia Consultant Anesthesiology, Ziekenhuis Oost-Limburg (ZOL), Genk, Belgium
Admir Hadzic, MD, PhD
Direc tor NYSORA , The New York School of Regional Anesthesia Consultant Anesthesiology, Ziekenhuis Oost-Limburg (ZOL), Genk, Belgium
Visiting Professor, Depar tment of Anesthesiology, Katholieke Univer siteit Leuven (KUL), Belgium
Honorar y Professor, Univer sit y of Ljubljana, Slovenia
Doctor Honoris Causa, Karol Marcinkowski Univer sit y of Medical Sciences, Poznan, Poland
T hieme
Rio de Janeiro• St ut tgar t• New York •Delhi
Dados Internacionais de Catalogação na Publicação (CIP) (eDOC BRASIL, Belo Horizonte/MG)
B652
Bloqueios de nervos periféricos e anatomia para anestesia regional orientada por ultrassom / Admir Hadzic... [et al.]; tradutoras Angela Nishikaku, Vilma Ribeiro de Souza Varga. – 3.ed. – Rio de Janeiro, RJ: Thieme Revinter, 2023.
21 x 28 cm
Título Original: Hadzic’s Peripheral Nerve Blocks and Anatomy...
Inclui bibliografia.
ISBN 978-65-5572-188-1
eISBN 978-65-5572-189-8
1. Bloqueio nervoso. 2. Anestesiologia. I. Hadzic, Admir. II. Lopez, Ana M. III. Balocco, Angela Lucia. IV. Vandepitte, Catherine.
CDD: 617.9
Elaborado por Maurício Amormino Júnior – CRB6/2422
Tradução:
Angela Nishikaku (Caps. Zero ao 11)
Tradutora Especializada na Área da Saúde, SP
Vilma Ribeiro de Souza Varga (Caps. 12-40)
Médica e Tradutora Especializada na Área da Saúde, SP
Revisão Técnica:
James Skinovsky
Doutor em Cirurgia pela Universidade Federal do Paraná (UFPR) Presidente Mundial da HTC - High Tech Surgery Association
Nota: O conhecimento médico está em constante evolução. À medida que a pesquisa e a experiência clínica ampliam o nosso saber, pode ser necessário alterar os métodos de tratamento e medicação. Os autores e editores deste material consultaram fontes tidas como confiáveis, a fim de fornecer informações completas e de acordo com os padrões aceitos no momento da publicação. No entanto, em vista da possibilidade de erro humano por parte dos autores, dos editores ou da casa editorial que traz à luz este trabalho, ou ainda de alterações no conhecimento médico, nem os autores, nem os editores, nem a casa editorial, nem qualquer outra parte que se tenha envolvido na elaboração deste material garantem que as informações aqui contidas sejam totalmente precisas ou completas; tampouco se responsabilizam por quaisquer erros ou omissões ou pelos resultados obtidos em consequência do uso de tais informações. É aconselhável que os leitores confirmem em outras fontes as informações aqui contidas. Sugere-se, por exemplo, que verifiquem a bula de cada medicamento que pretendam administrar, a fim de certificar-se de que as informações contidas nesta publicação são precisas e de que não houve mudanças na dose recomendada ou nas contraindicações. Esta recomendação é especialmente importante no caso de medicamentos novos ou pouco utilizados. Alguns dos nomes de produtos, patentes e design a que nos referimos neste livro são, na verdade, marcas registradas ou nomes protegidos pela legislação referente à propriedade intelectual, ainda que nem sempre o texto faça menção específica a esse fato. Portanto, a ocorrência de um nome sem a designação de sua propriedade não deve ser interpretada como uma indicação, por parte da editora, de que ele se encontra em domínio público.
Título original:
Hadzic’s Peripheral Nerve Blocks and Anatomy for UltrasoundGuided Regional Anesthesia
Copyright © 2022 by McGraw Hill
ISBN 978-0-07-183894-8
© 2023 Thieme. All rights reserved.
Thieme Revinter Publicações Ltda. Rua do Matoso, 170 Rio de Janeiro, RJ CEP 20270-135, Brasil http://www.ThiemeRevinter.com.br
Thieme USA http://www.thieme.com
Impresso no Brasil por BMF Gráfica e Editora Ltda. 5 4 3 2 1
ISBN 978-65-5572-188-1
Também disponível como eBook: eISBN 978-65-5572-189-8
Todos os direitos reservados. Nenhuma parte desta publicação poderá ser reproduzida ou transmitida por nenhum meio, impresso, eletrônico ou mecânico, incluindo fotocópia, gravação ou qualquer outro tipo de sistema de armazenamento e transmissão de informação, sem prévia autorização por escrito.
Dedicamos este livro a Jerry Vloka, MD, PhD em reconhecimento às suas contribuições pioneiras para a anestesia regional e imensa inspiração para gerações de estudantes e estudioso da anestesiologia.

Colaboradores
1. Anatomia Funcional Orientada para a Anestesia Regional 3
2. Anestésicos Locais: Farmacologia Clínica e Seleção 33
3. Equipamentos para Bloqueios de Nervos Periféricos 47
4. Estimulação Elétrica Nervosa 57
5. Otimização da Imagem de Ultrassom 67
6. Monitoramento e Documentação na Anestesia Regional 75
7. Indicações dos Bloqueios de Nervos Periféricos 89
8. Bloqueios Contínuos de Nervos Periféricos 101
9. Toxicidade Sistêmica do Anestésico Local e Alergia aos Anestésicos Locais 107
10. Complicações Neurológicas dos Bloqueios de Nervos Periféricos 117
11. Preparação para Anestesia Regional e Manejo Perioperatório 123
BLOQUEIOS DE CABEÇA E PESCOÇO
12. Bloqueio do Plexo Cervical 131
BLOQUEIOS DA EXTREMIDADE SUPERIOR
13. Bloqueio Interescalênico do Plexo Braquial 143
14. Bloqueio Supraclavicular do Plexo Braquial 153
15. Bloqueio Infraclavicular do Plexo Braquial 161
16. Bloqueio Costoclavicular do Plexo Braquial 169
17. Bloqueio Axilar do Plexo Braquial 177
18. Bloqueios para Analgesia do Ombro: Bloqueios Poupando o Nervo Frênico 185
19. Bloqueios na Área do Cotovelo
20. Bloqueio do Punho
BLOQUEIOS DAS EXTREMIDADES INFERIORES
21. Bloqueio do Plexo Lombar
22. Bloqueio da Fáscia Ilíaca
23. Bloqueios para Analgesia do Quadril
24. Bloqueio do Nervo Femoral
25. Bloqueios Subsartoriais: Bloqueios do Nervo Safeno, do Canal Adutor e do Triângulo Femoral
26. Bloqueio do Nervo Cutâneo Femoral Lateral
27. Bloqueio do Nervo Obturatório
28. Bloqueio Proximal do Nervo Isquiático
29. Bloqueio Isquiático Poplíteo
30. Bloqueio dos Nervos Geniculares
Bloqueio do Tornozelo
BLOQUEIOS DO TRONCO E DA PAREDE
33. Bloqueio de Nervos Intercostais
34. Bloqueio de Nervos Peitorais
35. Bloqueio do Plano do Serrátil
36. Bloqueio Paravertebral 349
37. Bloqueio do Plano dos Eretores da Espinha 359
38. Bloqueios do Plano do Transverso do Abdome 367
39. Bloqueio da Bainha do Músculo Reto 379
40. Bloqueios do Quadrado Lombar 385 Índice Remissivo
DAVID ALVAREZ, MD
Department of Anesthesiology
Hospital Universitari de Bellvitge
Barcelona, Spain (Capítulo 20)
ANGELA LUCIA BALOCCO, MD
Department of Anesthesiology
Ziekenhuis Oost-Limburg
Genk, Belgium
(Capítulos 9, 11, 19, 31, 35, 37, 38, 39, e 40)
JONAS BRUGGEN, MD
Department of Anesthesiology
UZ Leuven
Leuven, Belgium (Capítulo 21)
ROBBERT BUCK, MD
Department of Anesthesiology
UZ Antwerpen
Antwerpen, Belgium (Capítulo 12)
EVELINE CLAES, MD
Department of Anesthesiology
AZ Diest
Diest, Belgium (Capítulo 10)
TOMÁS CUÑAT, MD, DESA
Department of Anesthesiology
Hospital Clinic de Barcelona Barcelona, Spain (Capítulo 30)
LOTTE CUYX, MD
Department of Anesthesiology
UZ Leuven
Leuven, Belgium (Capítulo 38)
OLIVIER DE FRÉ, MD
Anesthesiology Department
AZ Herentals
Herentals, Belgium (Capítulo 2)
JAVIER DOMENECH DE LA LASTRA, MD, DESA
Department of Anesthesiology
Hospital Clinic de Barcelona Barcelona, Spain (Capítulo 16)
ROBIN DE MEIRSMAN, MD
Department of Anesthesiology
UZ Leuven
Leuven, Belgium (Capítulo 34)
DIMITRI DYLST, MD
Department of Anesthesiology
Ziekenhuis Oost-Limburg
Genk, Belgium (Capítulo 17)
CHRISTOPHER J. EDWARDS, MD
Department of Anesthesiology
Wake Forest Baptist Medical Center
Winston Salem, North Carolina
United States of America (Capítulo 36)
GERT-JAN EERDEKENS, MD
Department of Anesthesiology UZ Leuven
Leuven, Belgium (Capítulos 17 e 40)
VICTOR FRUTOS, MD
Department of Anesthesiology and Pain Clinics
Hospital Universitari Germans Trias i Pujol Badalona, Spain (Capítulo 1)
JEFF GADSDEN, MD
Department of Anesthesiology
Duke University Hospital Durham, North Carolina
United States of America (Capítulo 10)
LEVIN GARIP, MD
Department of Anesthesiology
UZ Leuven
Leuven, Belgium (Capítulo 2)
ADMIR HADZIC, MD, PHD
Director, The New York School of Regional Anesthesia
New York, United States of America
Department of Anesthesiology
Ziekenhuis Oost-Limburg
Genk, Belgium
(Capítulos 3, 4, 10, e 11)
RAWAD HAMZI, MD
Department of Anesthesia and Pain Management
Wake Forest Baptist Medical Center
Winston Salem, North Carolina, United States of America (Capítulo 33)
TYLER HEIJNEN, MD
Department of Anesthesiology
Ziekenhuis Oost-Limburg
Genk, Belgium (Capítulo 18)
JELENA HEIRBAUT, MD
Department of Anesthesiology
UZ Antwerpen
Antwerpen, Belgium (Capítulo 4)
JORE HENDRIKX, MD
Department of Anesthesiology
UZ Leuven
Leuven, Belgium (Capítulo 31)
LOTTE HENDRIX, MD
Department of Anesthesiology
UZ Leuven
Leuven, Belgium (Capítulo 13)
DARYL S. HENSHAW, MD
Department of Anesthesiology and Pain Management
Wake Forest Baptist Medical Center
Winston Salem, North Carolina
United States of America (Capítulo 36)
PETER HULSBOSCH, MD
Department of Anesthesiology
Regionaal Ziekenhuis Heilig Hart
Leuven, Belgium (Capítulo 15)
J. DOUGLAS JAFFE, MD
Department of Anesthesiology and Pain Management
Wake Forest Baptist Medical Center
Winston Salem, North Carolina
United States of America (Capítulo 33)
LEEN JANSSEN, MD
Department of Anesthesiology
UZ Antwerpen
Antwerpen, Belgium (Capítulo 5)
MANOJ K. KARMAKAR, MD
Director of Pediatric Anesthesia
Chinese University of Hong Kong
Prince of Wales Hospital
Sha Tin, Hong Kong, China (Capítulo 21)
BRAM KEUNEN, MD
Department of Anesthesiology
Ziekenhuis Oost-Limburg
Genk, Belgium (Capítulo 15)
SAMANTHA KRANSINGH, FCA, FANZCA
South Canterbury District Health Board
Timaru, New Zealand (Capítulos 5 e 22)
QUEENAYDA A. D. KROON, MD
Department of Anesthesia and Pain Management
University Medical Centre Maastricht
Maastricht, The Netherlands (Capítulo 33)
ANNELIES LANGENAEKEN, MD
Department of Anesthesiology
UZ Leuven
Leuven, Belgium (Capítulo 29)
RAPHAËL LAPRÉ, MD
Department of Anesthesiology
AZ Rivierenland
Reet, Belgium (Capítulo 2)
ANA LOPEZ, MD, PHD
Department of Anesthesiology
Ziekenhuis Oost-Limburg
Genk, Belgium (Capítulos 1, 11, 12, 16, 18, 20, 21, e 32)
SOFIE LOUAGE, MD
Department of Anesthesiology
AZ Glorieux
Ronse, Belgium (Capítulos 27, 28, e 29)
LEANDER MANCEL, MD
Department of Anesthesiology
UZ Leuven
Leuven, Belgium (Capítulo 6)
BEREND MARCUS, MD
Department of Anesthesiology
UZ Leuven
Leuven, Belgium (Capítulo 7)
EVI MELLEBEEK, MD
Department of Anesthesiology
Ziekenhuis Oost-Limburg
Genk, Belgium (Capítulo 24)
FELIPE MUÑOZ-LEYVA, MD
Department of Anesthesia and Pain Management
University Health Network, University of Toronto, Toronto Western Hospital Toronto, Ontario, Canada (Capítulos 9 e 37)
GWENDOLYNE PEETERS, MD
Department of Anesthesiology
UZ Gent
Gent, Belgium (Capítulo 9)
XAVIER SALA-BLANCH, MD
Department of Anesthesiology
Hospital Clinic de Barcelona
Barcelona, Spain (Capítulos 1 e 23)
AMAR SALTI, MD, EDRA
Department of Anesthesia and Pain Medicine
Sheikh Khalifa Medical City Abu Dhabi, United Arab Emirates (Capítulo 22 e 27)
RUBEN SCHREURS, MD
Department of Anesthesiology
Ziekenhuis Oost-Limburg Genk, Belgium (Capítulo 25)
JEROEN SMET, MD
Department of Anesthesiology
UZ Gent Gent, Belgium (Capítulo 3)
FILIEP SOETENS, MD
Department of Anesthesiology
AZ Turnhout Turnhout, Belgium (Capítulos 2 e 9)
SAM VAN BOXSTAEL, MD
Department of Anesthesiology
Ziekenhuis Oost-Limburg Genk, Belgium (Capítulos 24, 25, e 26)
IMRÉ VAN HERREWEGHE, MD
Department of Anesthesiology AZ Turnhout Turnhout, Belgium (Capítulos 2 e 7)
ASTRID VAN LANTSCHOOT, MD
Department of Anesthesiology
Ziekenhuis Oost-Limburg Genk, Belgium (Capítulos 34 e 35)
KATHLEEN VAN LOON, MD
Department of Anesthesiology
UZ Leuven Leuven, Belgium (Capítulo 9)
JILL VANHAEREN, MSC
Research Associate
The New York School of Regional Anesthesia
New York, United States of America (Capítulo 39)
CATHERINE VANDEPITTE, MD, PHD
Department of Anesthesiology
Ziekenhuis Oost-Limburg
Genk, Belgium
(Capítulos 6, 8, 11, 15, 17, 19, e 28)
STEFANIE VANHOENACKER, MD
Department of Anesthesiology
Sint-Jozefskliniek Izegem Izegem, Belgium (Capítulo 14)
THIBAUT VANNESTE, MD
Department of Anesthesiology
Ziekenhuis Oost-Limburg Genk, Belgium (Capítulos 13, 14, 23, e 30)
ROB VERVOORT, MD
Department of Anesthesiology
UZ Leuven Leuven, Belgium (Capítulo 8)
DAQUAN XU
Associate Researcher
The New York School of Regional Anesthesia
New York, United States of America (Capítulo 5)
A terceira edição deste clássico livro sobre bloqueios nervosos por ultrassom é lançada durante um período único na história da humanidade. A pandemia de COVID-19 e as ameaças que a doença representa para pacientes e profissionais de saúde mudaram substancialmente a prática perioperatória. Durante a pandemia, a anestesia regional foi estabelecida como método preferencial em relação à anestesia geral sempre que possível. Os bloqueios nervosos preservam a função respiratória e evitam a aerossolização durante a intubação e extubação e, portanto, a transmissão viral para outros pacientes e profissionais de saúde. Como exemplo, o uso de bloqueios nervosos como método preferencial de anestesia cirúrgica durante a pandemia permitiu que muitas cirurgias de membros fossem realizadas com menor exposição aos profissionais de saúde e menos sobrecarga nas unidades de recuperação pós-anestésica (SRPA) e utilização de leitos hospitalares. Com anestesia regional, os pacientes podem deixar as instalações de cuidados pós-operatórios agudos mais rapidamente e evitar a admissão nos leitos de internação limitados. Em nosso centro, o uso de anestesia regional e bloqueios nervosos como principal escolha anestésica permitiu cirurgia ortopédica eletiva em muitos pacientes.
O uso de anestesia local regional guiada por ultrassom (ARL) aumentou exponencialmente nos últimos anos. As técnicas tradicionais foram refinadas e uma série de novas abordagens foi concebida para melhor se adequar à prática clínica em evolução. Os bloqueios nervosos são um componente essencial da analgesia multimodal nos protocolos de recuperação aprimorada após a cirurgia (ERAS). Seu uso potencializa a analgesia e reduz ou elimina o uso de opioides no pós-operatório. Algumas técnicas tradicionais de bloqueio nervoso foram substituídas por técnicas mais seletivas para minimizar o bloqueio motor e facilitar a reabilitação e recuperação precoces. Novas técnicas de plano fascial guiadas por ultrassom, bloqueios de nervos distais e injeções periarticulares seletivas também estão sendo cada vez mais usados para obter um melhor equilíbrio entre eficácia, simplicidade, segurança e razão de bloqueio sensoriomotor.
Esta terceira edição do livro-texto da NYSORA é substancialmente atualizada e revisada para incluir os muitos novos desenvolvimentos em anestesia regional e tendências na prática clínica. Apresenta artes inteiramente novas, novas imagens clínicas e novas técnicas de plano fascial e infiltração. Ao todo, cerca de 500 novos algoritmos, ilustrações, imagens de ultrassom, fotografias clínicas e auxílios cognitivos foram incluídos para facilitar o aprendizado. Além dos anestesiologistas, as descrições de técnicas altamente didáticas e organizadas, bem como os princípios de anatomia funcional serão valiosos para todos os anestesiologistas, especialistas em dores aguda e crônica, para dor intervencionista, Medicina Musculoesquelética e médicos de emergência. As imagens Reverse Ultrasound Anatomy™ (RUA) da NYSORA apresentam anatomia funcional ou técnicas de bloqueio com instruções claras sobre os princípios e objetivos de cada técnica. Esses auxílios cognitivos envolveram inúmeras horas de trabalho e colaboração entre as equipes criativas e editoriais do NYSORA para desenvolver materiais criativos e altamente didáticos que facilitam a compreensão da anatomia, planos fasciais e princípios de bloqueio nervoso. A RUA ajuda os alunos a memorizar os padrões de sonoanatomia, o que é essencial para imagens de ultrassom. O conhecimento dos padrões de sonoanatomia aumenta substancialmente a proficiência do ultrassom e a retenção de habilidades. Sempre que aplicável, são apresentadas imagens clínicas da posição do paciente, posicionamento do transdutor de ultrassom e detalhes anatômicos. A literatura relevante recente foi adicionada à “Leitura Sugerida” para leitores que gostam de explorar as fontes originais das informações apresentadas. Escolhemos essa abordagem em um esforço para fornecer as informações mais práticas e pragmáticas, e aliviar o conteúdo de citações de literatura em massa. Os leitores devem ser avisados de que este livro não pretende ser uma lista enciclopédica de todas as técnicas e suas variações. Em vez disso, nosso livro didático deve ser visto como um compêndio de conhecimento bem estabelecido, organizado didaticamente para o aprendizado e a transferência de conhecimento para
estudantes de Anestesiologia. Com esta abordagem, o livro didático visa ajudar a padronizar e implementar técnicas bem estabelecidas, indicações, farmacologia, monitoramento e documentação de bloqueios nervosos. Em vez de sobrecarregar o leitor com técnicas experimentais de bloqueio com benefícios clínicos não comprovados, pretendemos incluir as técnicas de bloqueio nervoso, fascial e infiltração mais clinicamente úteis com eficácia e aplicabilidade clínica comprovadas. Informações sobre manejo perioperatório e tratamento de toxicidade anestésica local também foram adicionadas e/ou totalmente revisadas. Como os
pacientes geralmente apresentam um histórico vago de alergia a anestésicos locais, a nova edição também apresenta algoritmos altamente práticos para facilitar a tomada de decisões e o manejo da alergia a anestésicos locais. Estamos confiantes de que este livro continuará a ser um dos principais recursos sobre bloqueios de nervos periféricos nas práticas médicas em todo o mundo.
Atenciosamente, Drs Hadzic, Lopez, Balocco e Vandepitte
Este livro não seria possível sem as pessoas extraordinárias que contribuíram com seu tempo, talento e compromisso eterno para criar uma obra-prima educacional. Muito obrigado às Dras. Ana Lopez (editora sênior), Angela Lucia Balocco e Catherine Vandepitte, as editoras da terceira edição. Sua combinação de compromisso, conhecimento, pesquisa e experiência clínica é aparente em cada página deste livro.
Muito obrigado à liderança da Ziekenhuis Oost-Limburg (ZOL; Genk, Bélgica) por seu apoio e por facilitar uma plataforma criativa no ambiente clínico do hospital. Em particular, muito obrigado à diretora médica, Dra. Griet Vander Velpen, e à gerente “pode resolver tudo”, Chantal Desticker. Sem o seu apoio, este livro e a criação do nosso centro de excelência em anestesia regional na ZOL não seria possível. Obrigado à liderança do departamento, especialmente Rene Heylen, Jan Van Zundert e Pieter De Vooght; sua visão levou à criação de um dos melhores centros de anestesia regional no coração da Europa. Obrigado à nossa equipe de anestesia regional e enfermeiras do bloco Birgit Lohmar, Joelle Caretta, Ine Vanweert, Kristell Broux, Ilse Cardinaels, Sydney Herfs, Elke Janssen, Hüda Erdem, Mohamed Rafiq, Danny Baens e todas as enfermeiras operacionais do Bloco N na unidade de cirurgia ortopédica.
Muito obrigado a todos os principais colegas em anestesia regional. Esses médicos jovens e brilhantes contribuem com imenso valor para nossa missão de ensino e continuam a missão de embaixadores nacionais da anestesia regional após a formatura. Muita gratidão aos nossos residentes de Anestesia, que alternam através de nosso serviço de suas universidades-mãe: Leuven (KUL), Gent, Antuérpia e outras.
O nosso departamento de Cirurgia Ortopédica é, sem dúvida, um dos melhores da Europa. Composto por ultra-alta empreendedores; médicos de equipes nacionais, olímpicas e profissionais de futebol; inovadores; e,
acima de tudo, cirurgiões incrivelmente habilidosos e apaixonados. Foi um prazer absoluto construir o serviço de Anestesia Ortopédica com você. Uma breve olhada no site do departamento de Cirurgia Ortopédica da ZOL é suficiente para ter uma noção de que NYSORA-EUROPE na ZOL é ladeada por verdadeiros gigantes da cirurgia ortopédica (https://www.zol.be/raadplegingen/ orthopedie).
Obrigado à equipe internacional da NYSORA: Pat Pokorny (Reino Unido), Kusum Dubey (Nova Delhi), Katherine Hughey-Kubena (EUA), Elvira Karovic, Medina Brajkovic, Ismar Ruznjic (B&H), Nenad Markovic (SER), Jill Vanhaeren, e Greet van Meir (BE). Esta é uma equipe incrível de empreendedores da NYSORA.
Obrigado ao ilustrador do NYSORA, Ismar Ruznjic, pelo novo estilo de ilustrações e obras de arte desta edição. Ismar cresceu com a NYSORA para se tornar um dos melhores ilustradores de Anatomia do mundo.
Um muito obrigado ao nosso designer e maestro 3D, Nenad Markovic, um perfeccionista supremo, cujo olhar tem sido construtivamente crítico para muitos aspectos artísticos e estilísticos deste livro e para o conteúdo do NYSORA em geral.
Finalmente, um enorme obrigado a todos os colaboradores desta obra, pois foram muitos. Tal volume, repleto de tantas informações anatômicas, pode sempre conter erros ocultos. Contamos com nossos colaboradores estelares para detectá-los e corrigi-los sempre que possível. No entanto, se os leitores encontrarem algum que tenhamos perdido e precise de correção, por favor, encaminhe-o para info@nysora.com. Garantimos melhorá-los e agradecemos imensa e antecipadamente os seus comentários.
Muito obrigado a todos, Editores




Capítulo 1 Anatomia Funcional Orientada para a Anestesia Regional 3
Capítulo 2 Anestésicos Locais: Farmacologia Clínica e Seleção 33
Capítulo 3 Equipamentos para Bloqueios de Nervos Periféricos 47
Capítulo 4 Estimulação Elétrica Nervosa 57
Capítulo 5 Otimização da Imagem de Ultrassom 67
Capítulo 6 Monitoramento e Documentação na Anestesia Regional 75
Capítulo 7 Indicações dos Bloqueios de Nervos Periféricos 89
Capítulo 8 Bloqueios Contínuos de Nervos Periféricos 101
Capítulo 9 Toxicidade Sistêmica do Anestésico Local e Alergia aos Anestésicos Locais 107
Capítulo 10 Complicações Neurológicas dos Bloqueios de Nervos Periféricos 117
Capítulo 11 Preparação para Anestesia Regional e Manejo Perioperatório 123



O conhecimento da anatomia é essencial para a prática de anestesia regional e para os procedimentos de anestesia regional guiada por ultrassom. Este capítulo fornece uma visão geral concisa da anatomia funcional, que é essencial e necessária para a implementação das técnicas de anestesia tradicional e anestesia regional guiada por ultrassom. A Figura 1–1 demonstra os planos e as direções anatômicas utilizadas como uma abordagem convencional ao longo do livro.
Anatomia dos Nervos Periféricos
O neurônio é a unidade funcional básica responsável pela condução nervosa. Os neurônios são as células mais longas do corpo, muitas vezes com até 1 m de comprimento. A maioria dos neurônios tem uma capacidade limitada de reparação após lesão. Avanços na compreensão da neurobiologia da regeneração nervosa e avanços experimentais na biotecnologia
podem eventualmente resultar no desenvolvimento de estratégias para promover o crescimento axonal e reduzir a morte neuronal.
Um neurônio típico consiste em um corpo celular (soma) com um grande núcleo. O corpo celular está conectado a vários processos de ramificação, denominados dendritos, e um único axônio (Figura 1–2). Os dendritos recebem as mensagens aferentes (entrada), enquanto os axônios únicos por neurônio conduzem as mensagens eferentes (saída). Nos nervos periféricos, os axônios são longos e finos; sendo frequentemente referidos como fibras nervosas.
O nervo periférico é composto por três tipos de fibras: (1) nervos somatossensoriais ou aferentes, (2) nervos motores ou eferentes e (3) nervos autônomos. Em um nervo periférico
Plano Sagital Mediano
Plano Transverso ou Axial
Plano Coronal
Plano Sagital Paramediano

FIGURA 1–1. Planos e direções convencionais do corpo. Vermelho, sagital; laranja, paramediano sagital; verde, transversal; e roxo, coronal ou axial.



Corpo celular (soma)
Nucléolo
Núcleo
Dendritos
Axônio
Nódulo de Ranvier
Bainha de mielina
Terminal axônico

(Figura 1–3), axônios individuais são envoltos em um tecido conjuntivo frouxo e delicado, o endoneuro. Grupos de axônios estão dispostos dentro de um feixe (fascículo nervoso) cercado pelo perineuro. Este confere resistência mecânica ao nervo periférico e funciona como uma barreira de difusão ao fascículo, isolando o espaço endoneural e preservando o meio iônico do axônio. Em cada ponto de ramificação, o perineuro se divide com o fascículo. Os fascículos, por sua vez, estão embebidos no tecido conjuntivo frouxo denominado epineuro interfascicular, que contém tecido adiposo, fibroblastos, mastócitos, vasos sanguíneos e linfáticos. A camada externa que envolve o nervo é o epineuro, um tecido colagenoso mais denso que protege o nervo. O paraneuro é constituído por tecido conjuntivo frouxo que mantém uma relação estável entre estruturas adjacentes, as quais preenchem o espaço entre elas,
como os feixes neurovasculares dos septos intermusculares. Este tecido contribui para a mobilidade funcional dos nervos durante a articulação e o movimento muscular.
É importante notar que os feixes fasciculares não são contínuos ao longo do nervo periférico, mas se dividem e realizam anastomoses entre si com a mesma frequência de alguns milímetros (Figura 1–4). Esse arranjo dos nervos periféricos ajuda a explicar por que as injeções intraneurais, que perturbam essa organização, podem resultar em consequências desastrosas em oposição a secções de nervos com agulhas limpas, que cicatrizam mais facilmente. Nas proximidades das articulações, os fascículos são mais finos, mais numerosos e provavelmente cercados por uma maior quantidade de tecido conjuntivo, o que reduz a vulnerabilidade dos fascículos à pressão e ao alongamento causado pelo movimento.
Mesoneuro
Ner vo espinhal
Gânglio da raiz dor sal
Raiz ventral
Axônio
Célula de Schwann
Endoneuro
Vasos sanguíneos
Perineuro
Epineuro epifascicular



Os nervos periféricos recebem suprimento sanguíneo dos vasos adjacentes que correm ao longo de seu curso. Existem dois sistemas vasculares interconectados independentes. O sistema vascular extrínseco consiste em artérias, arteríolas e veias que estão localizadas no epineuro. O sistema vascular intrínseco
compreende um grupo de capilares longitudinais que correm dentro dos fascículos e do endoneuro. A lesão neuronal após bloqueio nervoso pode ser devida, pelo menos em parte, à pressão ou ao estiramento dentro das bainhas de tecido conjuntivo e à consequente interferência no suprimento vascular dos nervos.




O sistema nervoso central (CNS) se comunica com o corpo por meio dos nervos espinhais, que possuem componentes sensoriais e motores (Figura 1–5). As fibras sensoriais originam-se
Fascículos
Conexão inter
Ar téria
dos neurônios nos gânglios da raiz dorsal e entram na face dorsolateral da medula espinhal para formar a raiz dorsal. As fibras motoras surgem de neurônios no corno ventral da medula espinhal e atravessam a face ventrolateral da medula espinhal para formar a raiz ventral. As raízes dorsais e ventrais convergem no forame intervertebral para formar os nervos espinhais, que então se dividem em ramos dorsais e ventrais. Os ramos dorsais inervam os músculos, ossos, as articulações
Eretor da espinha
Espaço epidural
Ramo dorsal
Raiz dor sal
Ramo ventral (ner vo intercostal)
Raiz ventral
Ner vo espinhal
Gânglio sensorial espinal (raiz dorsal)
Ramos comunicantes
brancos e cinzentos
Pulmões
Gânglio simpático
Corpo da vértebra




Raiz dor sal (raiz sensorial)
Raiz ventral (raiz motora)
Gânglio espinhal
Ramo meníngeo
Ner vo espinhal
Ramo dorsal (posterior) com o ramo medial e ramo lateral Ramo comunicante
Ramo ventral
Gânglio simpático
FIGURA 1–6. Anatomia de um nervo intercostal espinhal típico.
e a pele das costas ao longo da linha mediana posterior. Os ramos ventrais inervam os músculos, ossos, as articulações e a pele da face anterolateral do pescoço, tórax, abdome, da pelve e das extremidades (Figura 1–6).
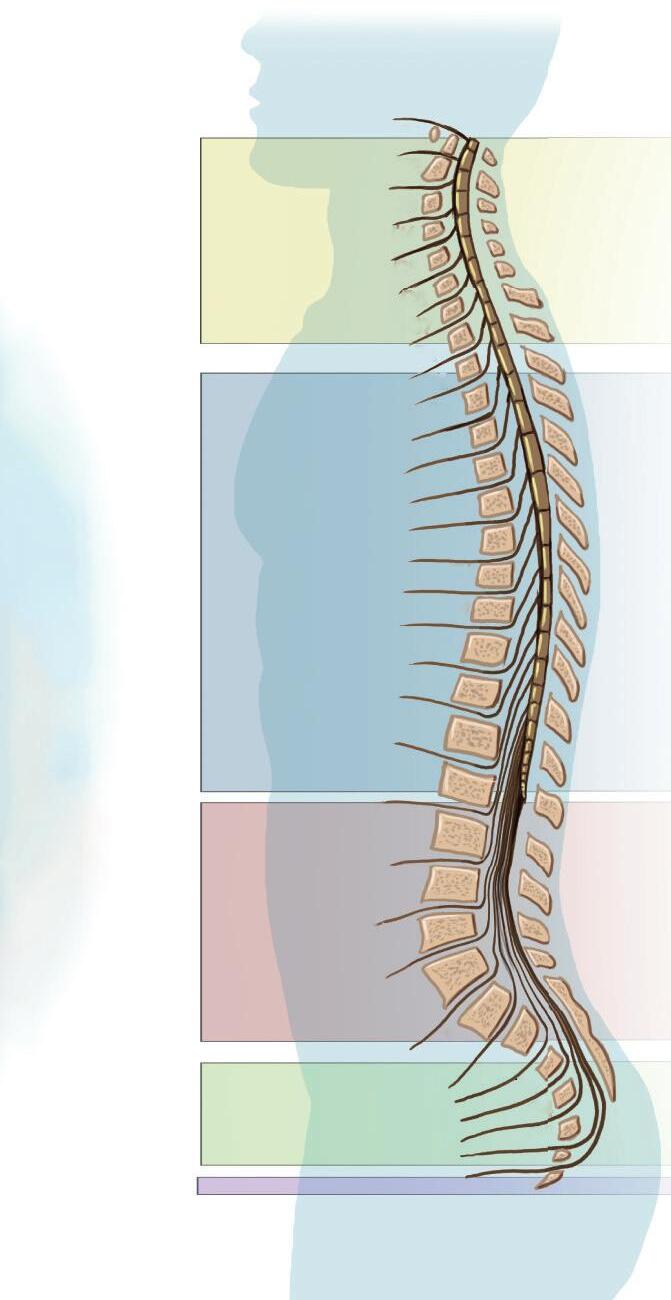
Existem 31 pares de nervos espinhais: 8 cervicais, 12 torácicos, 5 lombares, 5 sacrais e 1 coccígeo. Os nervos espinhais atravessam a coluna vertebral nos forames intervertebrais (Figura 1–7). O primeiro nervo cervical (C1) passa superiormente à vértebra C1 (atlas). O segundo nervo cervical (C2) passa entre as vértebras C1 (atlas) e C2 (áxis). Esse padrão continua descendente pela coluna cervical; porém, como não há vértebra C8, o nervo em C8 passa entre as vértebras C7 e T1.
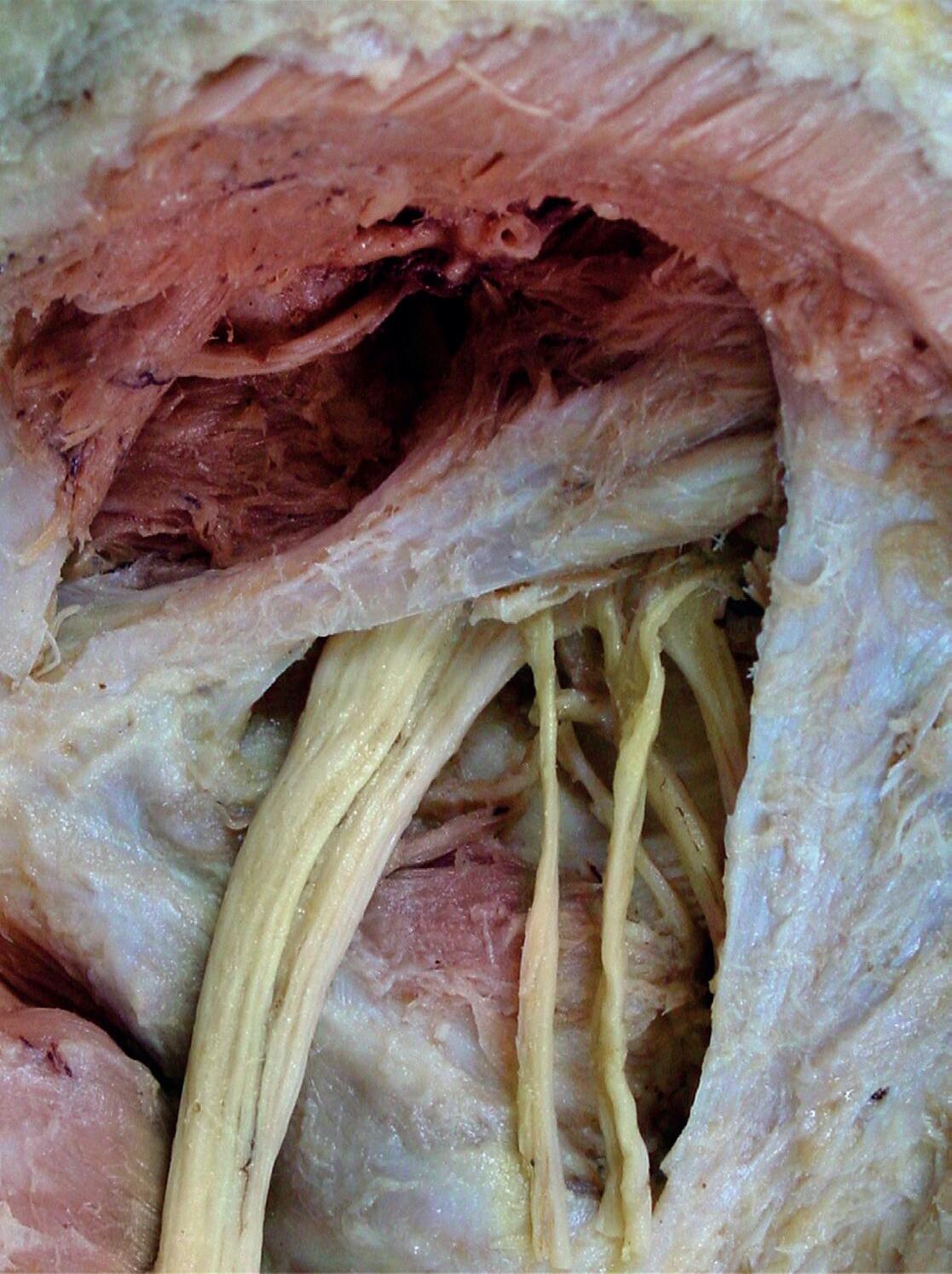
Na região torácica, o nervo T1 passa entre as vértebras T1 e T2. Esse padrão continua em direção descendente pelo restante da coluna. O arco vertebral da quinta vértebra sacral e primeira vértebra coccígea é rudimentar. Por causa disso, o canal vertebral abre-se inferiormente no hiato sacral, onde passam o quinto nervo sacral e o primeiro nervo coccígeo. As raízes dos nervos espinhais devem descer através do canal vertebral antes de sair da coluna vertebral, através do forame intervertebral apropriado, visto que a extremidade inferior da medula espinal (cone medular) está localizada no nível vertebral L1–L2 em adultos. Coletivamente, essas raízes são denominadas cauda equina.
Fora da coluna vertebral, ramos ventrais dos níveis espinhais cervicais e lombossacrais coalescem para formar redes intrincadas chamadas plexos, a partir dos quais os nervos se estendem para o pescoço, os braços e as pernas.



Um dermátomo é a área da pele suprida pela raiz dorsal (sensorial) de um nervo espinhal específico (Figura 1–8). No tronco, cada segmento é disposto horizontalmente, exceto C1, que não tem um componente sensorial. Os dermátomos dos membros do quinto nervo cervical ao primeiro nervo torácico (C5–T1) e da terceira vértebra lombar até a segunda vértebra sacral (L3–S2) se estendem como uma série de bandas da linha mediana do tronco posteriormente para os membros. Vale ressaltar que existe uma considerável sobreposição entre dermátomos adjacentes.
Um miótomo é a inervação segmentar do músculo esquelético por uma raiz ventral de um nervo espinhal específico (Figura 1–8). Um osteótomo é a área do osso suprida pela raiz sensorial do nervo espinhal específico.
A distribuição de dermátomos, miótomos e osteótomos não segue o mesmo padrão em algumas áreas, onde diferentes nervos suprem a inervação de estruturas profundas e superficiais (Figura 1–8). Independentemente disso, o conhecimento de sua distribuição é relevante para a aplicação da anestesia regional como um guia para decidir quais técnicas de bloqueio são apropriadas para fornecer analgesia e anestesia adequadas para procedimentos cirúrgicos específicos.
Os nervos intercostais originam-se dos ramos ventrais dos primeiros 11 nervos espinhais torácicos (T1–T11). Cada nervo intercostal torna-se parte do feixe neurovascular da costela e fornece inervações sensoriais e motoras (Figura 1–9).
Com exceção do primeiro, cada nervo intercostal emite um ramo cutâneo lateral que perfura o músculo sobrejacente próximo à linha axilar média. Este nervo cutâneo se divide em ramos anterior e posterior, que suprem a pele adjacente. Os nervos intercostais do segundo ao sexto espaço alcançam a parede torácica anterior e perfuram a fáscia superficial próxima à borda lateral do esterno e se dividem em ramos cutâneos medial e lateral.
A maioria das fibras do ramo anterior do primeiro nervo espinhal torácico une-se ao plexo braquial para distribuição ao membro superior. O primeiro nervo intercostal pequeno é o ramo lateral e supre apenas os músculos do espaço intercostal, não a pele sobreposta. Em contraste, os cinco nervos intercostais inferiores abandonam o espaço intercostal na margem costal para suprir os músculos e a pele da parede abdominal.
Os seis nervos torácicos inferiores e o primeiro nervo lombar inervam a pele, os músculos e o peritônio parietal da parede abdominal anterior. Na margem costal, o sétimo ao décimo primeiro nervos torácicos (T7–T11) deixam seus espaços intercostais e entram na parede abdominal em um plano fascial entre os músculos transverso do abdome e oblíquo interno. O sétimo e oitavo nervos intercostais inclinam-se em direção ascendente, seguindo o contorno da margem costal, o nono corre horizontalmente, enquanto o décimo e o décimo primeiro nervos apresentam uma trajetória descendente. Anteriormente, os nervos perfuram o músculo reto do abdome e a camada anterior da bainha do reto para emergir como ramos cutâneos anteriores que suprem a pele sobrejacente (Figura 1–9).
O nervo subcostal (T12) segue a linha da décima segunda costela através da parede abdominal posterior. Continua em torno do flanco e termina de forma semelhante aos nervos intercostais inferiores. O sétimo ao décimo segundo nervos torácicos (T7–T12) emitem os nervos cutâneos laterais, que se dividem em ramos anterior e posterior. Os ramos anteriores suprem a pele até a borda lateral do reto do abdome. Os ramos posteriores suprem a pele que recobre o latíssimo do dorso. O ramo cutâneo lateral do nervo subcostal é distribuído para a pele na lateral da nádega.
Os nervos ílio-hipogástrico e ilioinguinal, ambos os ramos de L1, suprem a parte inferior da parede abdominal. O nervo ílio-hipogástrico corre acima da crista ilíaca e se divide em dois ramos terminais. O ramo cutâneo lateral supre a lateral da nádega; o ramo cutâneo anterior supre a região suprapúbica.
O nervo ilioinguinal deixa o plano intermuscular ao perfurar o músculo oblíquo interno acima da crista ilíaca. Continua entre os dois músculos oblíquos para entrar no canal inguinal através do cordão espermático. Ao emergir do anel
Cabeça e pescoço
Ner vo of tálmico (I)
Ner vo mandibular (III)
Ner vo maxilar (II)
Ner vos supraclaviculares
Extremidade superior
Nervo axilar
Nervo cutâneo braquial medial
Nervo radial
Nervo musculocutâneo
Nervo cutâneo antebraquial medial
Nervo mediano
Nervo ulnar
Tórax e abdome
Ner vos peitorais
Ramo cutâneo lateral
Ramo cutâneo anterior
Ner vo torácico longo
Ner vo ílio -hipogástrico
Ner vo ilioinguinal



Extremidade inferior
Ner vo ilioinguinal
Ner vo genitofemoral
Ner vo cutâneo femoral lateral
Ner vo obturador
Ner vo femoral
Ner vo fibular superficial
Ner vo fibular profundo
Ner vo tibial
Ner vo safeno

Cabeça e pescoço
Ner vo of tálmico (I)
Ner vo mandibular (III)
Ner vo maxilar (II)
Ner vos supraclaviculares
Extremidade superior
Ner vo axilar
Ner vo cutâneo braquial medial
Ner vo radial
Ner vo musculocutâneo
Ner vo cutâneo antebraquial
medial

Ner vo mediano
Ner vo ulnar
Tórax e abdome
Ner vos peitorais
Ramo cutâneo lateral
Ramo cutâneo anterior
Ner vo torácico longo
Ner vo ílio -hipogástrico
Ner vo ilioinguinal
Extremidade inferior
Ner vo ilioinguinal
Ner vo genitofemoral
Ner vo cutâneo femoral lateral
Ner vo obturador
Ner vo femoral
Ner vo fibular superficial
Ner vo fibular profundo
Ner vo tibial
Ner vo safeno
1–8. Distribuição dos dermátomos, miótomos e osteótomos: (A) vista anterior e (B) vista posterior.



Raiz dor sal (raiz sensorial)
Ramo ventral (raiz motora)
Gânglio espinhal
Ramo meníngeo
Ner vo espinhal
Ramo dorsal (posterior) com o ramo medial e o ramo lateral
Ramo comunicante
Ramo ventral

inguinal superficial, fornece ramos cutâneos para a pele no lado medial da raiz da coxa, na parte proximal do pênis, bem como na porção frontal do escroto em homens e para o monte do púbis e a parte anterior do lábio maior em mulheres.
Os nervos torácicos inferiores e o primeiro lombar inervam o peritônio parietal da parede abdominal. Os nervos torácicos inferiores também inervam o peritônio que cobre a periferia do diafragma. A inflamação do peritônio causa dor na parede torácica inferior e abdominal. Por outro lado, o peritônio na
Gânglio simpático
Ramo cutâneo lateral
Ramo cutâneo ventral
parte central do diafragma recebe ramos sensoriais dos nervos frênicos (C3, C4 e C5) e a irritação nessa área pode produzir dor na região do ombro (o quarto dermátomo cervical).
Os ramos ventrais dos nervos da espinha cervical, lombar e sacral formam uma rede neural conhecida como plexos. As fibras nervosas desses segmentos espinhais se distribuem em diferentes nervos terminais. Os quatro principais plexos nervosos são o plexo cervical, braquial, lombar e sacral.
Músculo esternotireóideo
Alça cervical
Ner vo frênico
Músculo omo -hióideo


Ner vo occipital menor
Ner vos para os músculos reto anterior e lateral da cabeça e longo da cabeça e do pescoço
Ner vo auricular maior
Músculo trapézio

Ner vos supraclaviculares (medial, intermediário e lateral)
Plexo Cervical
O plexo cervical origina-se dos ramos ventrais de C1 a C5, que formam três alças (Figura 1–10). Os ramos motores profundos originados dessas alças inervam os músculos infra-hióideo e escaleno. As fibras de C3 a C5 formam o nervo frênico, que desce na superfície anterior do músculo escaleno anterior, passa pela abertura torácica superior e desce nas paredes do
mediastino para inervar o diafragma (nervo frênico). Portanto, o plexo cervical tem um papel relevante na manutenção da função respiratória. Ramos superficiais do plexo cervical passam ao redor da margem posterior do músculo esternocleidomastóideo e fornecem inervação sensorial para a pele do couro cabeludo lateral, pescoço, clavícula, ombro e tórax superior (Figura 1–11). A Tabela 1-1 descreve a origem e a inervação de cada nervo do plexo cervical.



NERVOS
Veia jugular externa
Ner vo auricular maior
Ner vo cervical transverso
Músculo esternocleidomastóideo
Ner vo occipital menor
Músculo escaleno médio
Ponto do plexo cervical superficial (ponto de Erb)
Ner vo supraclavicular anterior
Ner vo acessório (XI)
Ner vo supraclavicular médio
Ner vo supraclavicular lateral
Clavícula

Alça cervical (ramos superior e inferior)
Nervos occipital menor, cervical transverso, supraclavicular e auricular maior
Nervo frênico
Nervos cervicais
SEGMENTOS ESPINHAIS DISTRIBUIÇÃO
C1–C3
C2–C4
C3–C5
C1–C5
Cinco dos músculos laríngeos extrínsecos (esternotireóideo, esterno-hióideo, omo-hióideo, genio-hióideo e tireo-hióideo) por meio do XII nervo craniano
Pele da porção superior do tórax, ombro, pescoço e orelha
Diafragma
Levantador da escápula, músculos escalenos, músculos esternocleidomastóideos e músculos trapézios (com o XI nervo craniano)


N. escapular dor sal
Para o músculo longo e escaleno
Para o ner vo frênico
Para o subclávio
Tronco superior
Tronco médio
Tronco inferior
N. supraescapular
Para o m. longo e escaleno
N. peitoral lateral
Alça peitoral
Medula lateral
Medula posterior
N. peitoral medial
N. subescapular superior
N. toracodorsal
N. subescapular inferior

N. musculocutâneo
N. axilar
N. radial
N. mediano
N. cutâneo braquial N. cutâneo antebraquial N. ulnar
FIGURA 1–12. Organização do plexo braquial das raízes até os nervos terminais.
Os ramos ventrais dos nervos espinhais C5–T1 formam o plexo braquial, que inerva ossos, articulações, músculos e a pele da extremidade superior e do cíngulo escapular. Entre os músculos escaleno anterior e médio, as raízes convergem para formar os troncos superior (C5–C6), médio (C7) e inferior (C8–T1)
(Figura 1–12). Ao nível da clavícula, cada tronco emite uma divisão anterior e uma posterior. Essas divisões reorganizam suas fibras para formar os cordões laterais, mediais e posteriores, que, por sua vez, emitem os nervos periféricos para a extremidade superior (Figura 1–13). A Tabela 1-2 descreve a origem e a inervação de cada nervo do plexo braquial.




Músculo deltoide
Veia jugular interna
Ner vos acessório e frênico
Ar téria carótida comum
Músculo esterno -hióideo
Plexo braquial (troncos)
Ner vo supraescapular
Músculo esternocleidomastóideo
Ar téria e veia subclávia
Ner vo axilar
Ner vo musculocutâneo
Ner vo mediano
Ner vo e ar téria toracodorsal
Ner vo intercostobraquial
Ner vo ulnar
Ar téria e veia axilar
NERVO (RAMO TERMINAL) NERVOS ESPINHAIS
Torácico longo C5–C7
Dorsal da escápula C5
Nervos para a subclávia C4–C6 Superior
MÚSCULOS RESPOSTA MOTORA
Serrátil anterior Flexão anterior do braço e contração do serrátil anterior
Músculos levantadores da escápula, romboides
Elevação da escápula
Subclávio Articulação esternoclavicular (Continua.)
NERVO (RAMO TERMINAL) NERVOS ESPINHAIS
Supraescapular
C5–C6
MÚSCULOS RESPOSTA MOTORA
Superior Supraespinal, infraespinal
Subescapular (superior e inferior)
Toracodorsal
C5–C6
C6–C8
Superior Posterior Subescapular, redondo maior
Superior, médio, inferior
Axilar
C5–C6
Radial
Posterior Latíssimo do dorso
Superior Posterior Deltoide, redondo menor
C5–T1 Superior, médio, inferior
Posterior Tríceps, ancôneo, braquiorradial, extensor radial longo e curto do carpo, supinador, extensor comum dos dedos, extensor do dedo mínimo, extensor ulnar do carpo, extensor do indicador, extensor longo e curto do polegar, abdutor do polegar
Peitoral lateral C5–C7 Superior, médio Lateral Peitoral menor, peitoral maior
Musculocutâneo C5–C6 Superior Lateral Coracobraquial, bíceps braquial, braquial
Abdução e rotação lateral do ombro
Adução e rotação medial do ombro
Extensão, adução e rotação medial do ombro
Abdução e rotação lateral do ombro
Extensão do cotovelo, punho e dedos, supinação do antebraço, abdução do punho e polegar
Articulações glenoumeral e acromioclavicular, bursa subacromial
Superfície profunda da escápula


Articulações glenoumeral anterior e acromioclavicular
1º/3º úmero superior, articulação do cotovelo, rádio, ulna, carpo, 1º-3º metacarpo e falanges
Porção anterior e posterior do ombro
Porção posterior do braço e antebraço, face dorsal da mão (1º–4º dedos)
Flexão do cotovelo e supinação do antebraço
Articulações glenoumeral e acromioclavicular
Articulações do úmero, cotovelo e radioulnar proximal
Borda lateral do antebraço (Continua.)



NERVO (RAMO TERMINAL) NERVOS ESPINHAIS
Mediano C6–T1
Superior, médio, inferior
Lateral, medial
MÚSCULOS RESPOSTA MOTORA
Cotovelo: Pronador redondo, flexor radial do carpo, palmar longo
Antebraço: Flexor superficial profundo dos dedos, flexor longo do polegar, pronador quadrado
Mão: Músculos tenares, 1º–2º músculos lumbricais
Flexão do punho e 2º–3º dedos, pronação do antebraço
Articulação do cotovelo (anterior), rádio, ulna, 1º–4º metacarpos e falanges
Face palmar da mão (1º–4º dedos) e face dorsal da metade distal do 2º–4 dedos
Peitoral medial C8–T1 Inferior Medial
Cutâneo braquial medial T1 Inferior Medial
Cutâneo antebraquial medial
Peitoral menor, peitoral maior
C8–T1 Inferior Medial
Ulnar C8–T1 Médio Medial Flexor ulnar do carpo, flexor profundo dos dedos e interósseo (4º–5º dedos), músculos da eminência hipotenar, adutor do polegar, flexor curto do polegar
Flexão do punho e 4º–5º dedos, adução do polegar
Clavícula
Articulação do cotovelo, ulna e face medial do punho, mão e 4º–5º dedos
Face medial do braço
Face medial do antebraço
Face medial da mão, 4º–5º dedos
Plexo Lombar
Ner vo ílio -hipogástrico
Ner vo ilioinguinal
Ner vo genitofemoral
Ner vo cutâneo femoral lateral
Para o psoas e ner vo ilíaco


A par tir do 12º torácico
1º lombar
2º lombar
3º lombar
4º lombar
5º lombar
Ner vo femoral
Ner vo obturador acessório
Ner vo obturador

Ner vo do tronco lombossacral
FIGURA 1–14. Organização do plexo lombar das raízes até os nervos terminais.
Os ramos ventrais dos nervos espinais L1–L4 formam o plexo lombar e se separam em divisões anterior e posterior que coalescem para formar os nervos terminais (Figura 1–14). O plexo lombar inerva a pele, os músculos, o revestimento peritoneal da parede abdominal inferior e a face anteromedial
das extremidades inferiores. O plexo corre caudalmente na parede abdominal posterior entre os músculos psoas maior e quadrado lombar. Os principais ramos do plexo lombar são os nervos ílio-hipogástrico, ilioinguinal, genitofemoral, cutâneo femoral lateral, obturador e femoral (Figura 1–15 e Figura 1–16). A Tabela 1–3 descreve a origem e a inervação de cada nervo do plexo lombar.



Veia cava inferior e aor ta abdominal
Tronco celíaco e ar téria mesentérica superior
Diafragma
Ner vo subcostal (T12)
Ner vo ilioinguinal
Ner vo ílio -hipogástrico
Crista ilíaca
Músculo ilíaco
Ner vo obturador
Ner vo cutâneo femoral lateral
Tronco lombossacral
Ner vo femoral
Ramo femoral do ner vo genitofemoral
Veia epigástrica inferior
Veia e ar téria ilíaca
Músculo reto do abdome


Ner vo cutâneo femoral lateral
Ligamento inguinal
Músculo iliopsoas
Ner vo femoral
Tensor da fáscia lata
Músculo sartório
Músculo pectíneo
Ar téria femoral
Veia femoral
Músculo adutor longo
Veia safena maior
Músculo grácil
NERVO (RAMO TERMINAL)
NERVOS ESPINHAIS


MIÓTOMOS ESCLERÓTOMOS DERMÁTOMOS
MÚSCULOS RESPOSTA MOTORA
Ílio-hipogástrico T12–L1 Músculos abdominais (oblíquos externo e interno, transverso do abdome)
Ilioinguinal L1
Contração da parede abdominal (área inguinal)
Pele sobre o abdome inferior e nádegas
Oblíquo interno Contração da parede abdominal (área inguinal)
Genitofemoral L1–L2 Cremaster Eleva o escroto
Cutâneo femoral lateral L2–L3
Femoral (ramos anteriores/ superficiais): cutâneo anterolateral, cutâneo anteromedial
Femoral (ramo posterior): safeno, nervos para o quadríceps
L2–L4
Sartório, pectíneo Flexão, adução e rotação externa do quadril
Pele sobre a parte superior, medial da coxa e porções da genitália externa
Superfície anteromedial da coxa e porções sobre a genitália
Face anterolateral da coxa
Face anteromedial da coxa
L2–L4
Quadríceps Extensão do joelho, patelar
Obturador L2–L4
Adutores da coxa (adutores magno, curto e longo); grácil, obturador externo
Adução da coxa, rotação externa do quadril
Os ramos ventrais dos nervos espinais L4–L5 e S1–S4 formam o plexo sacral, que inerva as nádegas, o períneo, a face posterior da coxa e toda a perna abaixo do joelho, exceto o território sensorial do nervo safeno (Figura 1–17). O nervo principal é o nervo ciático, que deixa a pelve através do forame isquiático maior e caminha entre o trocanter maior e a tuberosidade
Ílio, face anterior e lateral do fêmur, face articular superior da tíbia; articulações do quadril e joelho
Ísquio, púbis, face medial do fêmur; articulações do quadril e joelho
Superfície anterior da coxa, superfície medial da perna e pé
Superfície medial da coxa
isquiática na área glútea (Figura 1–18). Na porção proximal da coxa, o nervo encontra-se atrás do trocanter menor do fêmur e é coberto superficialmente pela cabeça longa do músculo bíceps femoral. Os dois componentes do nervo ciático divergem em dois nervos reconhecíveis à medida que se aproxima da fossa poplítea: os nervos fibulares comuns e os tibiais. A Tabela 1–4 descreve a origem e a inervação de cada nervo do plexo sacral.



Glúteo superior
Ner vo glúteo inferior
Ner vo fibular comum
Ner vo ciático:
- Ner vo até o piriforme
- Ner vo tibial

Para o quadrado femoral (e gêmeo inferior)
Para o obturador interno (e gêmeo superior)
S3
S4
S5 Ramos viscerais
Coccígeo
Para o levantador do ânus e coccígeo
Ner vo pudendo
Ner vo cutâneo femoral posterior
Ner vo cutâneo per furante
FIGURA 1–17. Organização do plexo sacral das raízes até os nervos terminais.
Grande parte da prática de bloqueios de nervos periféricos envolve a cirurgia ortopédica e articular. Consequentemente, o conhecimento da inervação sensorial das principais
articulações é importante para uma melhor compreensão dos componentes neuronais que precisam ser anestesiados para obter anestesia ou analgesia após a cirurgia articular.
A Tabela 1–5 resume a inervação e a função cinética dos principais grupos musculares das extremidades superiores e inferiores.


NERVO (RAMO TERMINAL) NERVOS ESPINHAIS
INERVAÇÃO MOTORA
Glúteo (superior/inferior) L4–S2 Abdutores da coxa (glúteo mínimo, glúteo médio e tensor da fáscia lata) e extensor da coxa (glúteo máximo)
Cutâneo femoral posterior S1–S3
RESPOSTA MOTORA À NEUROESTIMULAÇÃO
Contração das nádegas e rotação externa da coxa
Músculo glúteo máximo
Ar téria e ner vo glúteo superior
Tendão do músculo piriforme
Ligamento sacrotuberoso
Ner vo pudendo
Ner vo ciático
Ner vo glúteo inferior
Ner vo cutâneo femoral posterior
Tuberosidade isquiática
DERMÁTOMOS ESCLERÓTOMOS
Face medial e superior das nádegas
Pele do períneo e superfície posterior da coxa e perna (Continua.)



NERVO (RAMO TERMINAL) NERVOS ESPINHAIS
Ciático Nível glúteo
Três dos isquiotibiais (cabeça longa semitendinosa e semimembranosa do bíceps femoral); adutor magno (com o nervo obturador)
Extensão da coxa, flexão do joelho
Articulação do quadril; ísquio, face posterior do fêmur
Tibial L4–S3
Flexor do joelho e flexores plantares do tornozelo (músculos poplíteo, gastrocnêmio, sóleo plantar e tibial posterior e cabeça longa do músculo bíceps femoral); flexores dos dedos dos pés
Fibular comum
L4–S2
Pudendo S2–S4
Flexão do joelho, flexão plantar do pé e dedos dos pés, inversão do pé
Face posterior da perna, face plantar do pé
Nervo para o quadrado femoral e gêmeo inferior
Nervo para os obturadores e gêmeo superior
Nervo para o piriforme
Nervos para o coccígeo e levantador do ânus
L4–L5
L5–S1
Músculo bíceps femoral (cabeça curta); músculos fibular (curto e longo) e tibial anterior; extensores dos dedos dos pés
Músculos do períneo, incluindo músculos diafragma urogenital e externo do ânus e esfíncter da uretra; músculos esqueléticos (músculos bulboesponjoso, isquiocavernoso)
Quadrado femoral, gêmeo inferior
Gêmeo superior, obturador interno
S1–S2 Piriforme
S3–S4
Coccígeo, levantador do ânus
Flexão do joelho, dorsiflexão do pé e dedos dos pés, eversão do pé
Contração motora dos músculos envolvidos
Superfície anterior da perna e face dorsal do pé; pele sobre a porção lateral do pé (através do nervo sural)
Genitália externa, terço inferior da uretra e vagina, pele da circunferência anal, terço caudal do reto
Adução e rotação externa do quadril
Abdução do quadril
Abdução e rotação lateral do quadril
Contração motora dos músculos envolvidos
Joelho, tornozelo e todas as articulações do pé; tíbia, fíbula e face plantar do pé
Joelho, tornozelo e todas as articulações do pé; tíbia e fíbula proximal e face dorsal do pé
Articulação do quadril


EXTREMIDADE SUPERIOR
Articulação do Ombro (Glenoumeral)
Flexão Bíceps braquial — cabeça longa
Coracobraquial
Deltoide
Peitoral maior
Extensão Tríceps braquial — cabeça longa
Latíssimo do dorso
Deltoide
Adução
Latíssimo do dorso
Peitoral maior
Redondo maior
Subescapular
Abdução Supraespinal
Deltoide
Rotação medial Peitoral maior
Latíssimo do dorso
Redondo maior
Subescapular
Rotação lateral Redondo menor
Infraespinal
Articulação do Cotovelo (Umeroulnar, Umerorradial)
Flexão Braquial
Bíceps braquial — cabeças longa e curta
Flexor radial do carpo
Extensão Tríceps braquial — cabeça longa lateral, medial
Ancôneo
Articulações Radioulnares
Supinação Bíceps braquial — cabeça longa e curta
Supinador
Pronação Pronador redondo
Pronador quadrado
Articulação do Punho (Radiocarpal, Ulnocarpal)
Flexão Flexor radial do carpo
Palmar longo
Flexores dos dedos listados abaixo
Flexor ulnar do carpo
Extensão Extensor radial longo e curto do carpo
Extensores dos dedos listados abaixo
Extensor ulnar do carpo
Nervo musculocutâneo
Nervo axilar
Nervos peitorais medial e lateral
Nervo radial
Nervo toracodorsal
Nervo axilar
Nervo toracodorsal
Nervos peitorais medial e lateral
Nervo subescapular inferior
Nervos subescapulares superior e inferior
Nervo supraescapular
Nervo axilar
Nervos peitorais medial e lateral
Nervo toracodorsal
Nervo subescapular inferior
Nervos subescapulares superior e inferior
Nervo axilar
Nervo supraescapular
Musculocutânea
Nervo mediano
Nervo radial
Musculocutâneo
Nervo radial
Nervo mediano
Nervo mediano
Nervo ulnar
Nervo radial
(Continua.)



EXTREMIDADE SUPERIOR
Articulações Carpometacarpais
Oposição
Oponente do polegar
Oponente do dedo mínimo
Articulações Metacarpofalângicas
Flexão
Flexor superficial dos dedos
Flexor profundo dos dedos
Flexor longo e curto do polegar
Interósseo
Lumbricais
Extensão Extensor comum dos dedos
Extensor do indicador
Extensor do dedo mínimo
Adução
Abdução
Interósseo palmar
Abdutor do polegar
Interósseo dorsal
Abdutor do dedo mínimo
Abdutor longo do polegar
Abdutor curto do polegar
Articulações Interfalângicas
Flexão Flexor superficial dos dedos
Flexor profundo dos dedos
Flexor longo e curto do polegar
Extensão Extensor comum dos dedos
Extensor do indicador
Extensor do dedo mínimo
Lumbricais (indicador, dedos médios)
Lumbricais (dedos anelares, mínimos)
Músculos interósseos
EXTREMIDADE INFERIOR
Articulação do Quadril (Acetabulofemoral)
Flexão Ilíaco/psoas maior
Pectíneo
Reto femoral
Sartório
Adutor magno
Adutor longo e curto
Tensor da fáscia lata
Extensão
Bíceps femoral — cabeça longa
Semimembranoso
Semitendinoso
Glúteo máximo
Adutor magno
Nervo mediano
Nervo ulnar
Nervo mediano
Nervos mediano e ulnar
Nervo mediano
Nervo ulnar
Nervos mediano e ulnar
Nervo radial
Nervo ulnar
Nervo ulnar
Nervo radial
Nervo mediano
Nervo mediano
Nervos mediano e ulnar
Nervo mediano
Nervo radial
Nervo mediano
Nervo ulnar
Nervo femoral
Nervo obturador
Nervo glúteo superior
Nervo ciático
Nervo glúteo inferior
Nervo obturador (Continua.)


Articulação do Quadril (Acetabulofemoral)
Adução Adutor magno, longo, curto
Grácil
Pectíneo
Abdução Glúteo mínimo
Glúteo médio
Tensor da fáscia lata
Rotação medial Glúteo mínimo
Glúteo médio
Tensor da fáscia lata
Rotação lateral Piriforme
Obturador interno
Gêmeos superiores
Gêmeos inferiores
Quadrado femoral
Sartório
Articulação do Joelho (Tibiofemoral)
Flexão Bíceps femoral — cabeças longa e curta
Semitendinoso
Semimembranoso
Poplíteo
Gastrocnêmio
Sartório
Extensão Reto femoral
Vasto lateral
Vasto intermédio
Vasto medial
Rotação medial Poplíteo
Semimembranoso
Semitendinoso
Rotação lateral Bíceps femoral
Articulação do Tornozelo (Talocrural)
Flexão plantar Sóleo
Gastrocnêmio
Tibial posterior
Flexor longo dos dedos
Flexor longo do hálux
Fibular longo e curto
Dorsiflexão
Tibial anterior
Extensor dos dedos
Extensor longo do hálux
Nervo obturador
Nervo femoral
Nervo glúteo superior
Nervo glúteo superior
Nervo para o piriforme
Nervo para o obturador interno
Nervo para o obturador interno
Nervo para o quadrado femoral
Nervo para o quadrado femoral
Nervo femoral
Nervo ciático
Nervo tibial
Nervo femoral
Nervo femoral
Nervo tibial
Nervo ciático
Nervo ciático
Nervo tibial
Nervo fibular superficial
Nervo fibular profundo



A inervação das articulações do ombro se origina dos troncos médios e superiores do plexo braquial, que podem ser bloqueados no nível interescalênico. A maior parte da cápsula do ombro é suprida pelos nervos axilar e supraescapular, que podem ser bloqueados de modo seletivo mais distalmente (Figura 1–19).
Ramos de todos os principais nervos do plexo braquial, que atravessam a articulação, incluindo os nervos musculocutâneo, radial, mediano e ulnar, suprem a articulação do cotovelo (Figura 1–20).
Ner vo peitoral lateral
Ner vo
Clavícula
Processo coracoide
Ner vo supraescapular
Fossa supraespinosa
Ligamento e incisura escapular transversa superior
Ner vo subescapular
VISTA ANTERIOR
VISTA POSTERIOR
Ner vo supraescapular e ramos ar ticulares
Ner vo axilar


VISTA ANTERIOR
FIGURA 1–20. Inervação da articulação do cotovelo.
Ner vo radial
Ner vo musculocutâneo
Ner vo mediano
Ner vo ulnar
VISTA POSTERIOR


Articulação
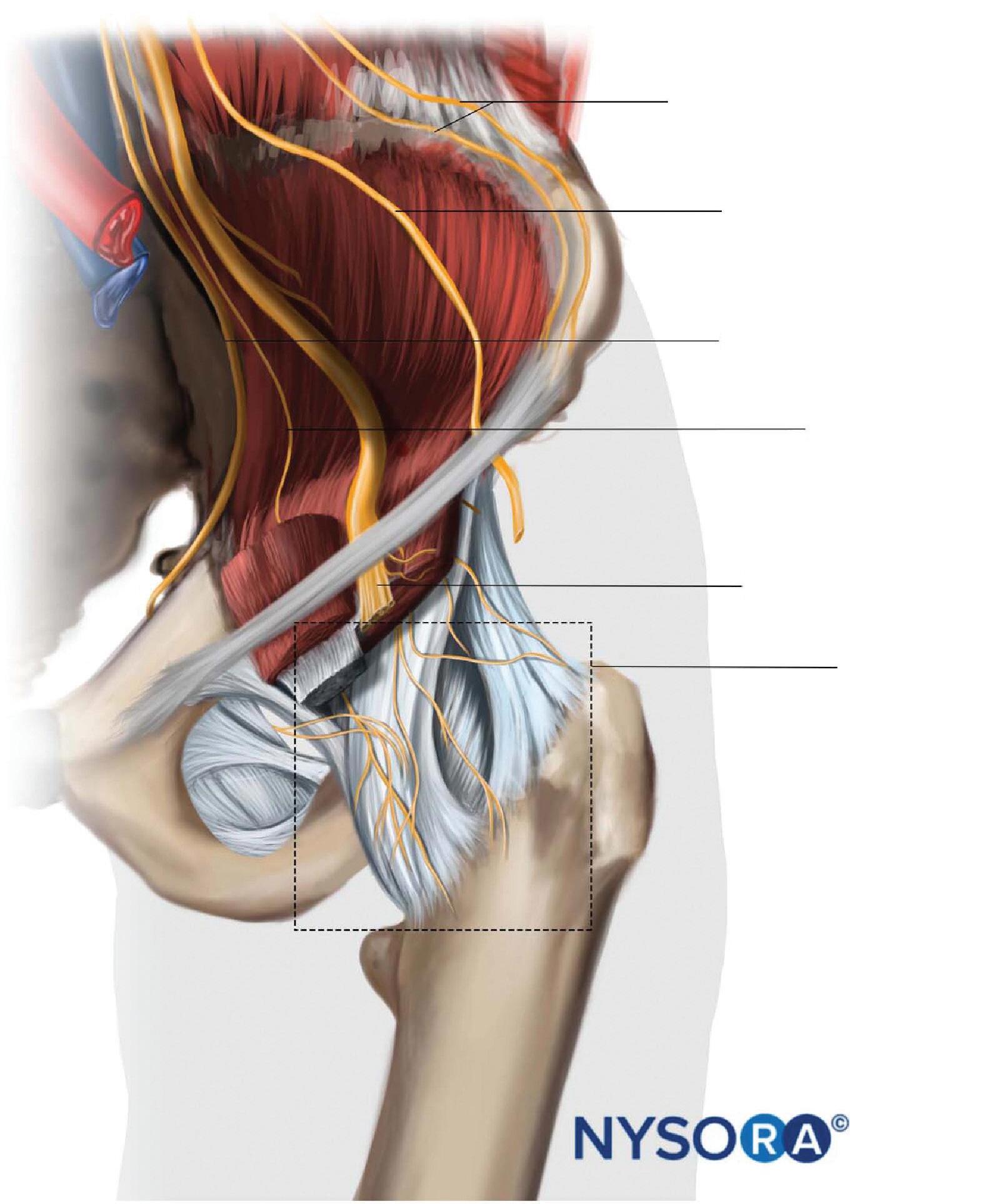
Ramos dos nervos femoral e obturador derivados do plexo lombar e do nervo ciático, e o nervo para o quadrado femoral a partir do plexo sacral inervam a articulação do quadril (Figura 1–21).
Articulação
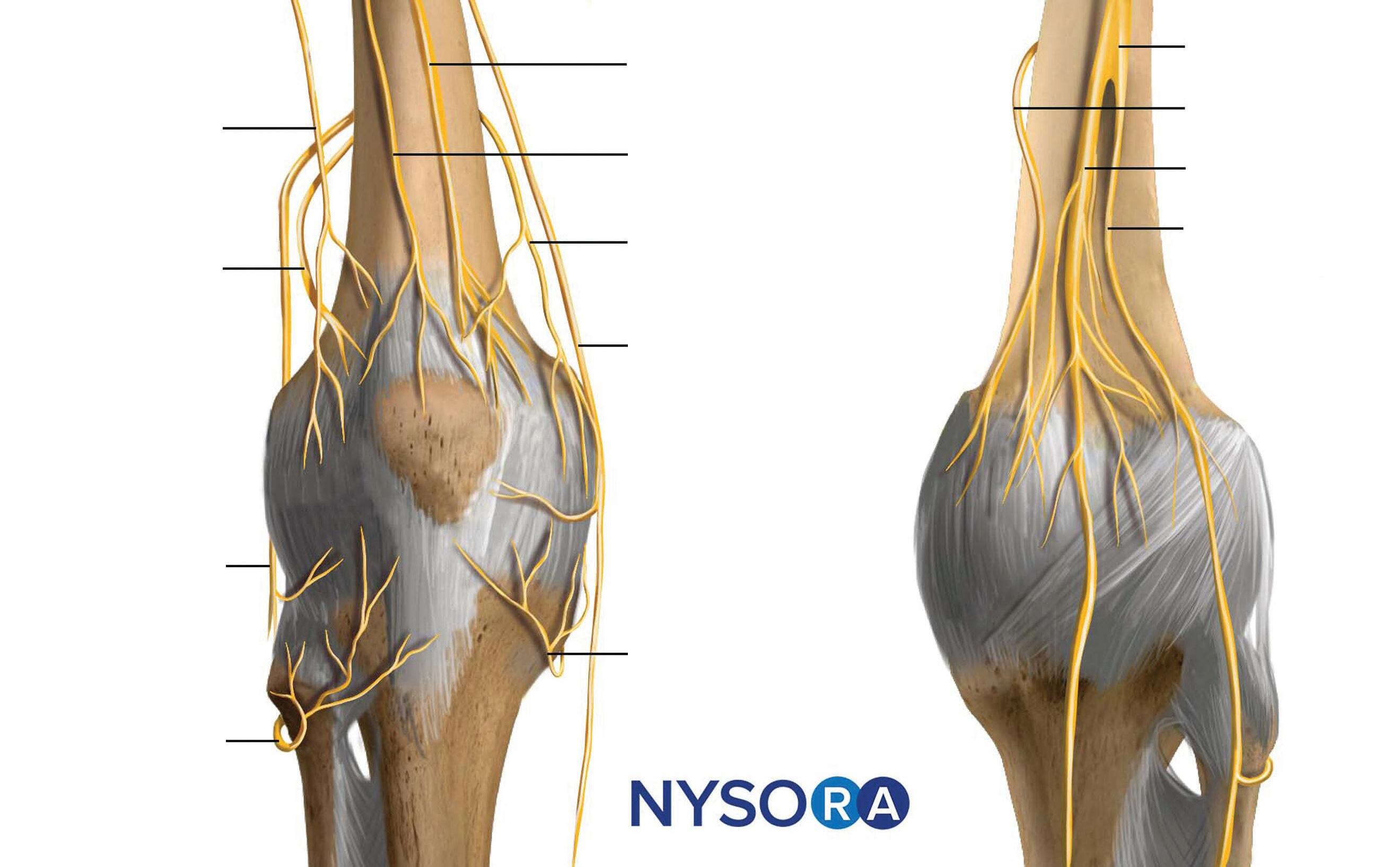
Ramos do nervo femoral inervam a articulação do joelho anteriormente. Em seu lado medial, o nervo recebe ramos da divisão posterior do nervo obturador, enquanto ambas as divisões do nervo ciático suprem seu lado posterior (Figura 1–22).
A maioria dos ramos terminais do plexo braquial, incluindo os nervos radial, mediano e ulnar, inerva as articulações do punho (carpo) e das mãos (Figura 1–23).
A inervação das articulações do tornozelo e do pé é complexa e envolve os ramos terminais dos nervos fibular comum (nervos fibulares profundos e superficiais), tibial (nervo tibial) e femoral (nervo safeno). Uma visão mais fácil é que toda a inervação da articulação do tornozelo origina-se do nervo ciático, exceto pela face medial ao redor do maléolo medial, que é inervado pelo nervo safeno (Figura 1–24).
Ner vos ílio -hipogástrico e ilioinguinal
Ner vo cutâneo femoral lateral
Ner vo obturador
Ner vo obturador acessório
Ner vo femoral
Ner vos sensoriais ar ticulares



VISTA ANTERIOR
Ner vo para o vasto lateral
Ner vo genicular superolateral
Ner vo para o vasto medial
Ner vo para o vasto intermédio
Ner vo genicular superomedial
Ner vo safeno
VISTA POSTERIOR
Ner vo ciático
Ner vo obturador
Ner vo tibial (TN)
Ner vo fibular comum (CPN)
Ner vo genicular inferomedial (a par tir do TN)
Ner vo fibular recorrente (a par tir do CPN)
Ner vo genicular inferolateral (a par tir do CPN)
FIGURA 1–22. Inervação da articulação do joelho. A origem dos nervos geniculares superomedial e superolateral (do nervo ciático ou nervo femoral) é controversa.

Posterior
Ner vo musculocutâneo
Ner vo cutâneo antebraquial medial
FIGURA 1–23. Inervação do punho (ou carpo).
Ner vo radial
Anterior
Ner vo ulnar
Ner vo mediano



Todos os nervos espinhais transmitem as fibras simpáticas autônomas para as glândulas e os músculos lisos nas regiões que inervam. Nenhuma fibra parassimpática está presente nos nervos espinhais. As fibras simpáticas originam-se na medula espinhal entre T1 e L2, passando desta através das raízes ventrais dos nervos espinhais T1–L2. Elas partem do nervo espinhal através dos ramos comunicantes brancos para entrarem no tronco simpático, que é formado por uma série
de gânglios paravertebrais interconectados, adjacentes aos corpos vertebrais e que se estendem do áxis (vértebra C2) ao sacro. As fibras pré-ganglionares fazem sinapse nos corpos celulares dos neurônios formando os gânglios paravertebrais. Os axônios dos gânglios paravertebrais (fibras pós-ganglionares) podem permanecer no mesmo nível ou mudar de nível em direção ascendente ou descendente do tronco. Essas fibras passam do tronco através de ramos comunicantes cinzentos aos nervos espinhais. O tronco simpático envia um ramo cinzento para todos os nervos espinhais. Os nervos simpáticos percorrem ao longo dos ramos do nervo espinhal para o destino alvo (Figura 1–25).



Simpático Parassimpático
Gânglios parassimpáticos cervicais

Gânglio estrelado –Gânglio cervical inferior eo primeiro gânglio torácico do tronco simpático
Olho
Glândulas lacrimaise salivares
Vasos cervicais
Gânglio cervical superior
Tronco simpático
Gânglio cervical médio
Coração
Pulmão
Estômago
Fígado
Pâncreas
Gânglio celíaco
Rim
Intestino
Gânglio mesentérico superior Gânglio mesentérico inferior
Partes do cólon, reto
Bexiga urinária
Genitais
Plexo hipogástrico Ner vos esplâncnicos pélvicos
Ner vo oculomotor
Ner vo facial Ner vo glossofaríngeo
Tronco encefálicocom os núcleos parassimpáticos
Ner vo vago
Gânglios parassimpáticos próximos a um órgão
Espinha sacral com núcleos parassimpáticos


Clemente CD. Anatomy: A Regional Atlas of the Human Body. 4th ed. Philadelphia, PA: Lippincott; 1997.
Dean D, Herbener TE. Cross-Sectional Human Anatomy. Philadelphia, PA: Lippincott; 2000.
Gosling JA, Harris PF, Whitmore I, Willan PLT. Human Anatomy: Color Atlas and Text. 5th ed. London, UK: Mosby; 2008.
Gray H. Anatomy, Descriptive and Surgical. Pick TP, Howden R, eds. New York, NY: Portland House; 1977.
Hahn MB, McQuillan PM, Sheplock GJ. Regional Anesthesia: An Atlas of Anatomy and Techniques. St. Louis, MO: Mosby; 1996. Kubiak CA, Kung TA, Brown DL, Cederna PS, Kemp SWP. Stateof-the-art techniques in treating peripheral nerve injury. Plast Reconstr Surg. 2018;141(3):702-710.
Martini FH, Timmons MJ, Tallitsch RB. Human Anatomy. 7th ed. Upper Saddle River, NJ: Prentice Hall; 2011.
Netter FH. Atlas of Human Anatomy. Summit, NJ: Ciba-Geigy; 1989. Panagopoulos GN, Megaloikonomos PD, Mavrogenis AF. The present and future for peripheral nerve regeneration. Orthopedics. 2017;40(1):e141-e156.
Pernkopf E. Atlas of Topographical and Applied Human Anatomy. 2nd ed. Munich, Germany: Saunders; 1980. Head and Neck; vol 1. Pernkopf E. Atlas of Topographical and Applied Human Anatomy. 2nd ed. Munich, Germany: Saunders; 1980. Thorax, abdomen and extremities; vol 2.
Rohen JW, Yokochi C, Lütjen-Drecoll E. Color Atlas of Anatomy. 4th ed. Baltimore, MD: Williams and Wilkins; 1998.
Rosse C, Gaddum-Rosse P. Hillinshead’s Textbook of Anatomy. 5th ed. Philadelphia, PA: Lippincott-Raven; 1997.