https://doi.org/10.1080/12507970.2022.2084465
Gestion des équipements de protection individuelle en pandémie : des leçons du secteur canadien de la santé
Martin Beaulieua, Jacques Royb, Anne Snowdonc, Claudia Rebolledob, Sylvain Landryb et Alexandra Wrightd aGroupe de recherche CHAINE, HEC Montréal, Montréal, Québec, Canada; bDépartement de gestion des opérations et de la logistique, HEC Montréal, Montréal, Québec, Canada; cOdette School of Business, University of Windsor, Windsor, Ontario, Canada; dSCAN Health Odette School of Business, University of Windsor, Windsor, Ontario, Canada
RÉSUMÉ
La pandémie du COVID-19 a affecté les chaînes logistiques de presque toutes les industries. Cette affirmation est encore plus vraie pour un secteur aussi névralgique que celui de la santé. Cette pandémie ramène à l’avant-plan le concept de résilience de la chaîne logistique. À cet effet, la présente étude entend répondre à cette question de recherche : quelles sont les initiatives qui pourraient être déployées à la lumière des leçons de la gestion des équipements de protection individuelle afin d’accroître la résilience de la chaîne logistique de la santé ? Pour répondre à cette question, une étude de cas sera menée auprès de deux provinces du Canada. L’exercice permettra de comparer les décisions qui ont été prises lors de la première vague de la pandémie et de suggérer des mesures qui pourront non seulement soutenir la résilience de cette chaîne logistique, mais aussi améliorer sa performance au quotidien.
Managing personal protective equipment in a pandemic : lessons from the Canadian health sector
ABSTRACT
The COVID-19 pandemic has impacted the supply chains of almost every industry and this is starkly evident in the healthcare sector. This pandemic brings to the forefront the concept of supply chain resilience. Thus, this study aims to answer the following research question: what initiatives could be deployed considering the lessons learned from the management of personal protective equipment to increase the resilience of the healthcare supply chain? To answer this question, a case study will be conducted within two Canadian provinces. The exercise will compare the decisions that were made during the first wave of the pandemic and suggest actions that can contribute not only to increasing the resilience of this supply chain but also to improving its day-to-day performance.
Introduction
Une pandémie amène des perturbations qui ont d’énormes répercussions sur la chaîne logistique des hôpitaux alors que, d’une part, la consommation de certains produits, principalement les équipements de protection individuelle (EPI), peut bondir par des multiples de 10 à 100 (Patel et al. 2017) et que, d’autre part, les sources d’approvisionnement doivent s’ajuster pour répondre à cette hausse de la demande. Ces défis sont naturellement similaires à ceux vécus par d’autres chaînes logistiques qui doivent composer, elles aussi, avec des turbulences majeures (Kim, Chen, et Linderman 2015). Cependant, le secteur de la santé peut difficilement se permettre d’attendre que sa chaîne logistique se réajuste compte tenu de la nature névralgique de ses opérations (Scala et Lindsay 2021). Aussi, d’éventuelles ruptures de stock d’EPI peuvent créer un état d’anxiété chez le personnel
Pandémie ; résilience ; chaîne logistique ; santé
KEYWORDS

pandemic ; resilience ; supply chain ; healthcare
de soins qui peut ne pas se sentir suffisamment protégé, craignant alors pour leur santé ou celle de leurs patients en devenant un vecteur de propagation (Snowdon, Saunders, et Wright 2021).
Dans ce contexte, il est important de réfléchir à des initiatives de résilience de la chaîne logistique de ce secteur. La gestion des EPI, telle que constatée durant la première vague de la pandémie de la COVID-19, a déjà fait l’objet de plusieurs analyses (Bhaskar et al. 2020 Cohen et Rodgers 2020 Handfield et al. 2020; Leite, Lindsay, et Kumar 2021; Sharma, Gupta, et Jha 2020; Vecchi, Cusumano, et Boyer 2020). Le concept de réseau de la santé implique un ensemble d’établissements, d’organisations autonomes, offrant des services directs à la population. Compte tenu de la nature inédite de cette pandémie, il y a lieu de diversifier les expériences étudiées afin de pouvoir dégager des
MOT CLÉSrecommandations qui permettront de renforcer la résilience des systèmes de santé en prévision de la prochaine perturbation. Comme Miller et al. (2021) l’indiquent, la pandémie a permis de révéler des failles historiques de chaînes logistiques, dont celles du secteur de la santé (Snowdon, Saunders, et Wright 2021; Srivastava, Garg, et Agarwal 2021). Il se présente alors une occasion unique d’étudier les impacts de la pandémie dans ce milieu afin d’y proposer des changements structurels reliés à cette chaîne logistique pour en corriger les failles observées (Leite, Lindsay, et Kumar 2021). Nous profiterons donc de notre accès privilégié aux différents acteurs de la chaîne logistique du secteur de la santé du Canada pour dégager les constats sur la gestion des EPI rencontrés durant la première vague de la COVID-19. L’exercice permettra de répondre à la question de recherche suivante : quelles sont les initiatives qui pourraient être déployées à la lumière des leçons de la gestion des EPI afin d’accroître la résilience de la chaîne logistique de la santé ? Selon Van Hoek (2020), une telle question permettrait de faire le pont entre les pratiques mises en œuvre par les organisations et des axes de recherche potentiels soutenant la résilience de la chaîne logistique. Ainsi, la recension des écrits sera consacrée d’abord à décrire les grandes caractéristiques de la chaîne logistique du secteur de la santé. Cette même section définira le concept de résilience et ses principales dimensions afin d’offrir un cadre d’analyse. L’étude de cas est la méthodologie retenue et la deuxième partie de cet article décrira les stratégies de collectes et d’analyses des données. La présentation des résultats offrira les informations recueillies pour chacun des deux cas étudiés. La discussion qui suivra permettra de répondre à la question de recherche. Finalement, la conclusion offrira des perspectives de recherche plus larges sur la gestion de la chaîne logistique dans le secteur de la santé.
Recension des écrits
Cette partie de l’article sera composée de deux soussections. La première offrira une description de la chaîne logistique des fournitures médicales. Cet
exercice sera nécessaire afin de mieux comprendre les événements qui seront rapportés et les particularités du milieu dans lequel des initiatives de résilience doivent être mises en œuvre. La deuxième section traitera plus spécifiquement du concept de résilience qui s’impose naturellement compte tenu des turbulences vécues par de nombreuses chaînes logistiques (Leite, Lindsay, et Kumar 2021; Sarkis 2021).
Caractéristiques de la chaîne logistique des fournitures médicales
La pandémie a mis en évidence l’importance des EPI, tels que les masques, blouses, lunettes, visières, gants (Sinha, Bourgeois, et Sorger 2020). Ces articles sont généralement inclus dans la vaste famille des fournitures médicales qui se déclinent en différents segments. Ainsi, il y a celui des fournitures médicales jetables qui inclut les EPI. Il s’agit d’un segment à faible valeur ajoutée (Torsekar 2018). Ainsi, les EPI s’insèrent dans la même chaîne logistique que celle de la fourniture médicale.
Selon l’Organisation mondiale du commerce, les échanges internationaux de produits médicaux représentent un marché de près de 600 milliards de dollars américains annuellement (Dufour et Paquin 2020). Environ 10 % de cette somme peut être attribuée au segment des fournitures médicales jetables (Valuates Reports 2020). Ces fournitures à gros volume de consommation et à faible valeur ajoutée sont généralement produites dans des pays où les coûts de production sont bas, comme la Chine. Pour ces articles, puisque la concurrence se fait principalement sur les prix offerts, il y a eu un mouvement de délocalisation de la production vers cette région du monde au cours des 20 dernières années (Torsekar 2020). Ainsi, la Chine représenterait environ 50 % de la production mondiale des EPI (Wadhwa 2020).
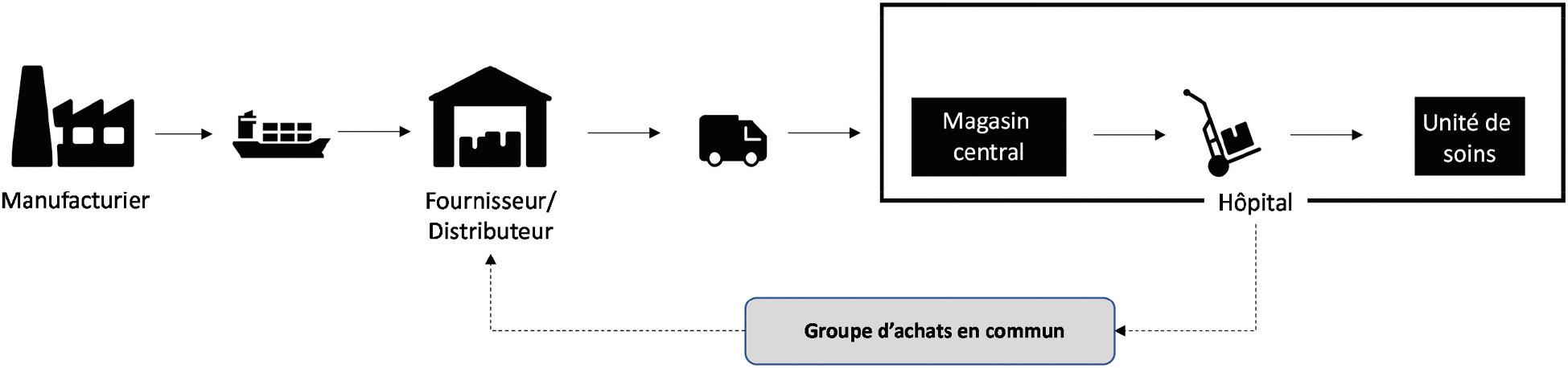
La Figure 1 présente la chaîne physique de la fourniture médicale du secteur de la santé avec ses principaux maillons. Cette figure permet de visualiser le déplacement du matériel des manufacturiers jusqu’à l’unité de soins. Selon ce qui a été évoqué
précédemment, le circuit des EPI démarre donc souvent chez un manufacturier situé en Asie. De là, ce matériel transite généralement par bateau jusqu’à un fournisseur local. Ce dernier effectue des livraisons auprès des établissements de santé avec lesquels il a déjà des contrats. Dans le secteur de la santé, plusieurs de ces contrats sont conclus par l’entremise d’un groupe d’achats, surtout en ce qui concerne des produits de commodité tels que les EPI (Hannah 2021). Le groupe d’achats voit à consolider les besoins de plusieurs hôpitaux afin d’y dégager un volume d’achats plus important permettant ainsi d’obtenir des réductions de prix (Nollet, Beaulieu, et Fabbe-Costes 2019). Il faut noter que dans ce type d’environnement on retrouve très peu d’initiatives de collaboration logistique entre les établissements de santé et les fournisseurs comme le partage d’information, contrairement au secteur de l’alimentation ou celui du commerce de détail (Beaulieu et Roy 2019).
Selon la Figure 1, la livraison des EPI à l’établissement de santé ne termine pas le circuit de distribution, car à l’intérieur de l’hôpital, il faut acheminer ce matériel jusqu’à l’unité de soins, le lieu ultime de consommation (Bélanger et al. 2018). Le magasin central est l’interface entre la chaîne externe et la chaîne interne. Ce magasin joue un rôle critique : on y reçoit des produits en grande quantité qu’on entrepose ensuite. Selon les besoins exprimés par les unités de soins, le personnel du magasin déconditionne les produits reçus afin d’assembler différentes fournitures à l’intérieur de volumes plus modestes afin de mieux répondre à la demande des unités de soins (Beaulieu, Roy, et Landry 2018). Par exemple, les fournisseurs peuvent livrer les biens à la caisse (qui pourrait contenir 24 boîtes), mais le magasin central les distribue plutôt vers les unités de soins à la boîte. Finalement, il faut noter que l’unité de soins est dotée d’une réserve, c’est-à-dire un autre point de stockage de la chaîne logistique interne, où des fournitures médicales sont entreposées. Les pratiques varient d’un établissement à l’autre, mais le magasin central possède généralement l’équivalent d’un mois de consommation pour l’ensemble de l’hôpital alors que la réserve contient de deux à trois semaines de consommation selon l’unité de soins (Bélanger et al. 2018).
Résilience de la chaîne logistique de la santé
Le concept de résilience naît au début des années soixante-dix dans le domaine de l’écologie et, au début des années quatre-vingt-dix, on commence à l’appliquer aux organisations (Black et Glaser-Segura 2020; Ponomarov et Holcomb 2009). Depuis une quinzaine d’années, des travaux académiques le lient à la gestion de la chaîne logistique (Pettit, Croxton, et Fiksel 2019) et un nombre croissant de travaux lui ont
été consacrés (Datta 2017; Kamalahmadi et Parast 2016; Sawyerr et Harrison 2019).
La résilience peut être définie comme étant la capacité d’une organisation à survivre, à s’adapter et à croître face à des turbulences de l’environnement (Pettit, Croxton, et Fiksel 2019). Ces turbulences affectent les activités de production, de transport ou directement la demande déstabilisant les opérations normales à l’intérieur de la chaîne (Wagner et Neshat 2010). La résilience s’incarnerait en trois phases distinctes : l’anticipation, la résistance et la récupération, soit des initiatives prises avant, pendant ou après une crise (Kamalahmadi et Parast 2016; Kochan et Nowicki 2018; Tukamuhabwa et al. 2015). À cette perspective linéaire, Adobor (2020) offre une vision circulaire où les gestionnaires devraient apprendre des crises précédentes : les mesures de récupérations devenant les mesures d’anticipation des prochaines turbulences.
Malgré la multiplication des travaux dans le domaine, il y a encore beaucoup de confusion portant sur l’application de ce concept dans le domaine de la chaîne logistique (Kamalahmadi et Parast 2016; Kim, Chen, et Linderman 2015; Kochan et Nowicki 2018). D’abord, quand on évoque la chaîne logistique, se limite-t-on à l’organisation ou au réseau de multiples organisations qui peuvent poursuivre des objectifs divergents (Datta 2017; Kamalahmadi et Parast 2016) ? Dans cette logique de réseau, quelles sont les frontières de ce dernier (Kim, Chen, et Linderman 2015) ? Devrait-on se limiter aux acteurs associés directement au flux des matières ou en inclure d’autres qui ne le sont pas, comme les banques ou le gouvernement ? À titre d’exemple, Shaw et al. (2019) exposent comment le Gouvernement britannique pourrait jouer un rôle dans la mise en œuvre de mesures de résilience pour les ports du pays, principalement en favorisant le partage d’information entre les acteurs.
Plusieurs travaux présentent les dimensions de la résilience de la chaîne logistique (Jafarnejad et al. 2019; Jain et al. 2017; Kamalahmadi et Parast 2016; Kochan et Nowicki 2018; Pettit, Croxton, et Fiksel 2019; Ponomarov et Holcomb 2009). En nous inspirant des travaux de Bhaskar et al. (2020), Bohmer et al. (2020) ainsi que Handfield et al. (2020), qui ont déjà étudié la gestion des EPI dans les premiers mois de la pandémie aux États-Unis, nous ciblons les dimensions suivantes
● La collaboration avec les acteurs associés à la gestion de la chaîne logistique (Jafarnejad et al. 2019; Jain et al. 2017; Kamalahmadi et Parast 2016; Kochan et Nowicki 2018; Pettit, Croxton, et Fiksel 2019; Ponomarov et Holcomb 2009). Cette collaboration peut impliquer une forme de confiance entre ces mêmes
partenaires (Jain et al. 2017; Kamalahmadi et Parast 2016) qui peuvent être des concurrents directs lors des opérations régulières, comme c’est le cas de nombreux fournisseurs (Datta 2017; Leite, Lindsay, et Kumar 2021).
● Le partage d’information entre ces mêmes acteurs (Jain et al. 2017; Jafarnejad et al. 2019; Kamalahmadi et Parast 2016), ce qui se décline en différents mécanismes de partage qui peuvent prendre la forme de systèmes d’information. Une dimension clé de ce partage tient à la visibilité des stocks à l’intérieur de la chaîne logistique (Jain et al. 2017; Kamalahmadi et Parast 2016; Ponomarov et Holcomb 2009).
● La gestion du risque (Jain et al. 2017) qui peut se décliner sous différents termes selon les travaux culture du risque (Jafarnejad et al. 2019) ou analyse du profil du marché (Kochan et Nowicki 2018). L’objectif de cette dimension est d’évaluer la probabilité que certaines turbulences puissent survenir dans la chaîne logistique et d’estimer leurs impacts de façon à prendre des mesures préventives (Bradley 2014).
● La structure organisationnelle qui prend en charge la gestion de la crise logistique L’importance de cette structure organisationnelle de prise en charge a été mentionnée par Bohmer et al. (2020), ainsi que Handfield et al. (2020), pour le cas spécifique de la gestion des EPI lors de la pandémie du COVID19 aux États-Unis. Une telle structure devrait déjà être établie afin qu’elle puisse prendre rapidement la crise en charge lorsqu’elle éclate (Natarajarathinam, Capar, et Narayanan 2009). Les autres travaux plus généraux sur la résilience n’étant pas aussi explicites sur cette dimension, on y évoque la structure de la chaîne logistique dans son ensemble (Ponomarov et Holcomb 2009) qui est un niveau trop macroscopique alors qu’à un niveau plus microscopique, on souligne l’importance du leadership (Kamalahmadi et Parast 2016). D’ailleurs, Ponis et Koronis (2012) évoquent le processus de décisions des leaders logistiques qui doivent être en mesure de générer des résultats prévisibles dans un environnement hautement volatil.
● Finalement, la dernière dimension concerne la flexibilité des sources d’approvisionnement afin de s’adapter aux turbulences de la chaîne logistique (Kochan et Nowicki 2018). Cette initiative est liée à des stratégies de résilience évoquées par Ivanov, Dolgui, et Sokolov (2018).
Ces dimensions offrent une première réponse à notre question de recherche quelles sont les initiatives qui pourraient être déployées à la lumière des leçons de
la gestion des EPI afin d’accroître la résilience de la chaîne logistique de la santé ? Nous venons de voir que la littérature formule déjà de nombreuses recommandations qui recoupent les conclusions des travaux de Bhaskar et al. (2020), Bohmer et al. (2020) ainsi que Handfield et al. (2020) qui traitaient spécifiquement de la gestion des EPI dans le secteur de la santé. Toutefois, ces analyses formulent leurs recommandations sous forme de liste alors qu’il y aurait lieu d’être plus précis quant à leur calibration et leur interaction. D’abord, juste dans la présentation des dimensions de la résilience, il est facile d’envisager des liens entre celles-ci. Ensuite, tous les milieux ne sont pas identiques, ils devront potentiellement appuyer davantage sur certaines dimensions qui sont actuellement en retrait. À cet effet, l’expérience du Canada devient intéressante, car ce pays n’offre pas une expérience unique, mais des comparatifs provinciaux à partir d’un contexte général similaire.
Méthodologie
L’étude de cas est retenue comme méthodologie de recherche. Cette approche est appropriée pour y étudier des phénomènes contemporains et complexes (Soltani et al. 2014). La gestion logistique d’une pandémie correspond bien à cette description avec ses nombreux acteurs œuvrant dans un environnement hautement incertain. Cette méthodologie a aussi été retenue dans le cadre de nombreuses études traitant du concept de résilience (Kochan et Nowicki 2018). Les prochaines sous-sections offrent plus de précisions quant aux différentes facettes de cette méthodologie.
Les cas étudiés
La présente étude s’insère dans un programme de recherche plus vaste où la gestion des EPI, telle que constatée lors de la première vague de la COVID-19 au printemps 2020, a été étudiée dans 7 des 10 provinces canadiennes. Le Tableau 1 présente les principales caractéristiques de ces 10 provinces. Le lecteur notera que les provinces sont présentées dans le même ordre que leur localisation géographique au pays, soit de l’ouest vers l’est. Selon ces différentes caractéristiques, le lecteur peut notamment identifier deux groupes : des provinces ayant une population relativement plus jeune en croissance à l’ouest comparativement à celles de l’est. Quant à l’impact de la pandémie, les deux provinces centrales ont été nettement plus affectées par la première vague que les autres provinces du pays. Enfin, il y a deux grandes structures pour prendre en charge les activités logistiques des réseaux de la santé : une structure centralisée pour
l’ensemble de la province et une structure décentralisée propre à chaque établissement. Il faut noter que la centralisation peut s’incarner par l’entremise d’un centre de services partagés, comme c’est le cas en Colombie-Britannique ou en Alberta, ou bien par celui d’un service logistique d’un établissement de santé de la province qui joue alors un rôle provincial, comme dans les provinces de l’Îledu-Prince-Édouard ou de Terre-Neuve–Labrador.
Pour le présent article, les résultats de deux provinces seront comparés. Une raison pratique justifie ce choix : une raison de contrainte d’espace en vue d’une publication. Ainsi, nous avons choisi de comparer les résultats de deux provinces représentatives de l’ensemble des enjeux rencontrés au Canada. Pour obtenir le meilleur contraste possible, les deux provinces choisies devaient se démarquer sur les principales caractéristiques évoquées au Tableau 1. Le Québec et l’Alberta sont ainsi les deux provinces canadiennes retenues pour la présente étude. Le Québec combine des caractéristiques démographiques des provinces de l’est du pays tout en étant celle ayant été la plus affectée par la première vague de la pandémie. Inversement, l’Alberta est représentative des provinces de l’Ouest canadien tout en ayant eu nettement moins de décès dans la première vague. Aussi, le degré de centralisation des activités logistiques dans ces deux provinces est différent, offrant des contrastes potentiels.
Ces deux réseaux publics de la santé, et non un de leurs établissements, sont les unités d’analyse utilisées dans le cadre de cette étude. Du point de vue de la province de Québec, ce choix se justifie, car il y avait de nombreuses parties prenantes impliquées et interreliées ; il devient difficile d’isoler l’action d’un seul de ces acteurs. Bohmer et al. (2020) avaient relevé cette dynamique dans son analyse du réseau américain de la santé. Aussi, l’Alberta étant organisée
selon des structures provinciales, le réseau de la santé devient un point de comparaison commun aux deux provinces. On se retrouve donc devant une étude de cas multiples de type 3 (Yin 2014), chaque cas étant une entité autonome qui pourrait faire l’objet d’une étude individualisée. Les études de cas couvriront donc la gestion des EPI dans la chaîne logistique des réseaux publics de chacune des deux provinces. Le réseau public de la santé est privilégié, car il est le premier prestataire de service de santé, la contribution du secteur privé demeurant marginale au Canada. Puisque les pénuries des EPI peuvent toucher les utilisateurs dans les établissements (Snowdon, Saunders, et Wright 2021), l’étude couvrira la chaîne logistique dans son ensemble : les relations des établissements de santé avec les fournisseurs de la chaîne externe jusqu’à l’organisation des activités de stockage de la chaîne interne dans les hôpitaux.
La collecte des données
Des entretiens semi-structurés ont été menés avec des acteurs provenant des différents niveaux des réseaux de santé étudiés. La grille d’entrevue a été construite en collaboration avec les chercheurs de l’équipe pancanadienne. Cette grille comportait des questions sur le système logistique précédant la pandémie, les structures de gestion pendant la pandémie et les solutions mises de l’avant pour les activités de gestion des approvisionnements, la gestion des stocks, la gestion du réapprovisionnement et les impacts de ces initiatives (voir l’Annexe 1). Le chercheur principal de cette étude veilla au développement de cette grille. Il organisa régulièrement des rencontres de coordination avec tous les chercheurs impliqués dans le projet pour s’assurer de l’uniformisation
des efforts de collecte des données. L’entrevue semi-structurée offre la flexibilité d’explorer certains thèmes imprévus initialement ou de demander des précisions. Dans ces circonstances, le guide d’entrevue devient un aide-mémoire des thèmes à couvrir permettant de dévier du guide selon les réponses afin d’engager un échange plus fluide avec les répondants (Flynn et al. 1990).
Le Tableau 1 précise déjà l’organisation des activités logistiques dans les réseaux publics de la santé de chacune des provinces. Le Tableau 2 indique la nature des répondants. En Alberta, ce sont 13 entretiens qui ont été menés alors que ce nombre est de 23 dans le cas du Québec. Cette différence s’explique par une organisation logistique plus décentralisée au Québec comparativement au modèle albertain. Le Québec compte donc une diversité d’acteurs pouvant prendre part à la gestion logistique des EPI d’où un nombre plus élevé de répondants. Ainsi, dans le cas du Québec, une première ronde d’entretiens a été menée en collaboration avec des gestionnaires logistiques de huit établissements de santé et de services sociaux. Ces établissements avaient été sélectionnés afin d’obtenir une diversité d’expériences par région, par taille et par mission d’établissement. Ces huit établissements représentent le quart de tous les établissements de la province. Aussi, des entretiens ont été menés auprès de conseillers au ministère de la Santé et des Services sociaux et fournisseurs associés aux activités logistiques. Enfin, des entretiens ont été effectués auprès de fournisseurs traditionnels du réseau de la santé. Dans ce cas, les réponses formulées par ces derniers recoupaient l’ensemble du secteur canadien de la santé. Tous ces entretiens avaient une durée de 30 à 120 minutes chacun. Le Tableau 2 offre le nombre total de minutes pour les différents groupes d’intervenants. Les données ont été collectées du mois de juillet 2020 jusqu’à la mifévrier 2021.
Puisque la gestion de la pandémie et même celle des EPI ont fait l’objet de nombreux reportages dans les médias ou de publications d’enquêtes gouvernementales, des informations contenues dans ces documents ont été intégrées à notre analyse afin de compléter le portrait que nous souhaitons
produire. Ainsi, les travaux de Beaulieu et Roy (2019), Donaldson (2010), Snowdon et Wright (2018) et Veitch (2018) permettent de mettre en contexte l’organisation du réseau de santé et des activités logistiques de l’Alberta. L’article de Beaulieu, Bentahar, et Benzidia (2020) fait le même exercice pour la province de Québec. Les articles de journaux de Castonguay (2020), Herring (2020) et Schwartz (2020) offrent des manchettes qui permettent de mettre en contexte certaines décisions prises ou non par les décideurs logistiques de chacune des provinces et par ceux de la santé publique, par exemple. Enfin, les articles des journalistes Brewster (2021), Robertson (2020) et Tumilty (2021) ciblent le programme de détection des menaces à la santé publique du gouvernement fédéral.
Analyse des données
Pour l’analyse des données, nous avons procédé en deux étapes. Il y a d’abord eu une analyse intra-cas. Cette analyse a été construite sur la reconstitution chronologique des événements afin de positionner les moments clés ou des décisions ou des actions ont été prises et comment elles ont été interprétées par d’autres acteurs. Cet exercice s’appuie sur une codification des entrevues selon la stratégie suggérée par Miles, Hubermann, et Saldana (2013). Ces événements ont été associés aux cinq dimensions de la résilience retenues dans cette étude devenant les axes de codification des entrevues. Ce niveau d’analyse permettait donc de dégager des conclusions propres à chaque province. Le second niveau d’analyse sera celui inter-cas. Nous recourrons à nouveau aux cinq initiatives de résilience mises en évidence dans la recension des écrits pour comparer les conclusions dégagées au premier niveau d’analyse. Les chercheurs avaient donc recours à un matériau déjà épuré. Selon les besoins, les chercheurs pouvaient retourner aux retranscriptions des entrevues pour valider certaines informations. Il est aussi possible que l’analyse intra-cas dégage de nouvelles variables qui n’auront pas été anticipées et qui seront utilisées dans l’analyse inter-cas.
Province de Québec
Nature des répondants
●
●
●
●
●
●
●
Province de l’Alberta
Ministère
Fournisseurs
Tableau 2. Profil des répondants.Résultat des cas
Cette partie sera composée de quatre sections. La première décrit les grandes caractéristiques des secteurs de la santé du Québec et de l’Alberta. Chacune des autres sections cible une phase de la résilience présentée dans la recension des écrits : l’anticipation, la résistance et la récupération. Pour départager chaque phase, les décisions précédant la déclaration de l’état d’urgence par les gouvernements de la province de Québec (14 mars 2020) et celle de l’Alberta (15 mars 2020) seront associées à la phase d’anticipation Les initiatives réalisées entre ces dates et la fin du printemps 2020 seront associées à la phase de résistance coïncidant avec la fin de la première vague. Enfin, les décisions prises à partir de l’été 2020 seront associées à la phase de récupération de la première vague.
La description des réseaux publics de la santé
Le Canada est un état fédéral composé de 10 provinces et de trois territoires. L’administration de la santé relève de la juridiction des provinces et des territoires. En respect des directives du gouvernement fédéral et afin d’obtenir une part de leur financement dans ce domaine, les provinces adoptent donc un réseau public de la santé financé à même les impôts des contribuables. Le secteur privé offre principalement des soins de longue durée ou la prestation de chirurgies non assurées par le financement public. Ainsi, des établissements publics de santé dispensent la très grande majorité des soins directs aux patients.
À la suite de la réforme du printemps 2015, le réseau de la santé et de services sociaux de la province de Québec compte 34 établissements qui relèvent directement du ministère de la Santé et des Services sociaux. De ce nombre, environ 25 établissements sont plus imposants avec un large spectre d’activités de soins (courte et longue durée, soins à domicile, cliniques). Ces établissements œuvrent souvent à une échelle régionale et ils se composent de plusieurs dizaines d’installations. Ces établissements de santé sont dotés d’une direction de l’approvisionnement et de la logistique qui gère habituellement les activités d’achats, de gestion des stocks et de réapprovisionnement des unités de soins en fournitures médicales. Certains de ces établissements sont dotés d’un entrepôt régional, mais, plus généralement, on retrouvera plusieurs magasins à même les hôpitaux qui réapprovisionnent les unités des installations limitrophes.
Contrairement à plusieurs autres provinces canadiennes, le ministère de la Santé et des Services sociaux du Québec est doté d’une direction du génie
biomédical, de la logistique et de l’approvisionnement (ci-après la DGBLA) qui donne les orientations provinciales aux établissements et aux fournisseurs en matière de stratégies concertées en approvisionnement et en logistique. Ces orientations peuvent couvrir les différents flux convergeant vers un établissement de santé comme les produits pharmaceutiques, les produits d’alimentation et la fourniture médicale, ce qui inclura les EPI. Ces orientations peuvent aussi porter sur les équipements médicaux d’où la dimension du génie biomédical dans la dénomination de cette direction. La DGBLA anime des tables de réflexions et de partage des meilleures pratiques où siègent des gestionnaires logistiques d’établissements de santé. Historiquement, la DGBLA travaille en collégialité avec les établissements, sans chercher à imposer ses vues aux établissements.
Malgré les efforts de consolidation du réseau, les systèmes de gestion d’information pour la gestion du matériel demeurent disparates d’un établissement de santé à l’autre. Surtout, il n’y a pas de base de données provinciale des produits, chaque établissement ayant sa propre nomenclature de produits. Dans plusieurs de ceux-ci, le nettoyage des bases de données découlant des fusions des établissements de la réforme du printemps 2015 n’était pas encore complété à la fin de l’année 2020. Les bases de données d’un établissement québécois pouvaient donc contenir des milliers de produits inactifs ou des doublons.
Pour sa part en 2008, la province de l’Alberta a fusionné toutes ses agences régionales de santé en une seule entité, soit l’Alberta Health Services (AHS) qui est responsable de l’ensemble du spectre de services de santé et des services sociaux de la province. L’objectif de cette réforme était d’assurer un meilleur partage d’information entre les différentes entités du réseau et d’en dégager une offre de service mieux standardisée. Dans ce contexte, il y a eu des investissements technologiques qui ont permis, entre autres dans le domaine des médicaments, d’avoir une traçabilité des produits du manufacturier jusqu’à l’unité de soins de chaque centre hospitalier. AHS a retenu la norme GS1 de codification des produits (Global Standard 1) afin d’assurer l’intégrité de la base de données et la fiabilité de la description des produits.
AHS a développé une entité unique qui prend en charge les activités contractuelles, de gestion des achats et de gestion des stocks du réseau de la santé de la province (Contracting, Procurement and Supply Management – CPSM). Le CPSM gère un réseau de deux centres de distribution et de trois dépôts qui voient à réapprovisionner les différents hôpitaux de la province en fournitures médicales. Dans le cadre de certains contrats, le CPSM a recours au service de groupes d’achats pancanadiens.
Depuis le milieu des années quatre-vingt-dix, le gouvernement fédéral s’était doté d’un réseau mondial de surveillance des enjeux de santé publique. Un tel réseau avait des antennes à l’étranger pour détecter des signaux sur l’émergence de menaces liées à des épidémies. Au cours des années 2010, les ressources de ce programme ont été réduites et, au cours des dernières années, des postes clés avaient été laissés vacants, limitant ainsi la capacité d’anticipation du Canada qui devenait alors dépendant des signaux transmis par l’Organisation mondiale de la santé (OMS).
La phase d’anticipation
Les fournisseurs du réseau de la santé, qui avaient des opérations sur les marchés internationaux, avaient reçu des signaux, dès le début janvier 2020, que des phénomènes inhabituels se déroulaient en Chine.
Au Québec, par une suite de coïncidences (voyage en Europe, discussion avec des médecins et lecture d’un article démontrant la transmission interhumaine du COVID), un gestionnaire logistique d’un établissement a mis en place, dès la mi-janvier 2020, un plan pour acquérir l’équivalent de six mois de consommation de 1600 fournitures médicales jugées critiques, mais aussi d’EPI. À titre de comparaison, un autre établissement du Québec avait augmenté la quantité de ses stocks d’EPI de 40 % dans son centre de distribution régional, l’équivalent de deux semaines de consommation.
Vers la fin janvier 2020, la DGBLA essaya une stratégie similaire concernant l’acquisition d’EPI, mais déjà, à ce moment-là, les fournisseurs réguliers étaient sous pression et ils savaient qu’ils ne pourraient être en mesure de fournir les volumes demandés, d’autant plus qu’à cette période, soit le 24 janvier, les festivités du Nouvel An débutaient en Chine, mettant fin ainsi à toute activité économique pour quatre semaines.
Aussi, la région de Wuhan, l’épicentre du COVID-19, entrait au même moment en confinement strict jusqu’au 9 avril. Au début février 2020, la DGBLA mettait en place une équipe de gestion des EPI qui impliquait, entre autres, un comité de travail composé des principaux fournisseurs d’EPI. Une initiative qui demanda alors une période d’adaptation de la part des fournisseurs alors que des concurrents traditionnels se retrouvaient autour de la même
table. À la mi-février 2020, la DGBLA formulait une stratégie pour acquérir des EPI auprès de sources alternatives sur les marchés étrangers. Les groupes d’achats exécuteraient cette stratégie, mais ils possédaient peu d’acheteurs ayant une expertise spécifique en ce qui a trait aux achats à l’international.
D’autre part, la santé publique du Québec produisait une première note de service sur le COVID-19 le 23 janvier. Cette note était destinée à l’attention des différentes directions du ministère de la Santé et des Services sociaux. Le 10 février, le ministère mettait à jour le plan d’urgence élaboré lors de la grippe H1N1 en 2009. Le 25 février, le directeur de la santé publique estimait en conférence de presse que les risques du COVID-19 étaient faibles pour le Québec.
En Alberta, certains membres de l’équipe du CPSM étant d’origine chinoise entretenaient encore des liens avec des compatriotes de leur pays d’origine. Dès décembre 2019, ils recevaient des signaux démontrant que des phénomènes troubles de santé publique se déroulaient en Chine. Dans ces circonstances, les gestionnaires ont analysé le niveau des stocks des EPI disponibles dans le réseau d’entrepôts de l’AHS. Le CPSM passa à la fin décembre une commande significative d’EPI, dont des masques N95. Il faut noter que la Chine prévenait l’OMS, le 31 décembre 2019, de l’émergence d’un nouveau coronavirus sur son territoire.
Le 30 janvier 2020, la province de l’Alberta a mis sur pied son centre de coordination des mesures d’urgence. L’Alberta avait fait face à des catastrophes naturelles dans les années précédant la pandémie : importants feux dans le nord ou inondations majeures dans le sud. Ces événements ont ainsi permis à la province de revoir ses plans de communication, sa structure de gouvernance et ses plans de contingences.
La phase de résistance
Le premier cas de COVID-19 recensé au Canada remonterait au 26 janvier 2020. Le Tableau 3 présente l’évolution des décès dans les deux provinces étudiées.
Le 20 mars 2020, le ministère de la Santé et des Services sociaux de la province de Québec transmettait aux établissements un avis indiquant
que le ministère verrait aux échanges entre eux et leurs fournisseurs. Sur cette base, les établissements communiqueraient l’état de leurs stocks à la DGBLA qui réaliserait alors des efforts importants de saisie des données et qui effectuerait des validations pour assurer la meilleure exactitude des données, en plus des calculs de prévision de la demande d’EPI. L’établissement pouvait aussi formuler des demandes et, de là, la DGBLA se chargeait de redistribuer les articles acquis. La DGBLA avait sa politique d’allocation qui intégrait aussi l’envoi de matériel de protection dans des établissements n’étant pas aux prises avec des patients COVID, mais dont les activités exigeaient la présence de EPI à titre préventif. Cette politique n’a pas été accueillie favorablement par tous les établissements, certains jugeant que les volumes alloués ne correspondaient pas au volume de patients qu’ils devaient traiter dans leur région ou bien que les articles acheminés étaient de qualité discutable.
Devant les risques de retards de livraison, suite aux contrats conclus avec des manufacturiers sur les marchés internationaux, la DGBLA, en collaboration avec le ministère du Développement économique, amorça des recherches auprès de fournisseurs locaux qui ne sont traditionnellement pas associés au secteur de la santé (comme, par exemple, les distilleries pour la production de gel désinfectant ou de solution hydroalcoolique). L’équipe de gestion des EPI de la DGBLA, prit de l’expansion selon les besoins à combler durant les premières semaines de la crise. À la mi-avril, une soixantaine de personnes provenant de différentes composantes du ministère de la Santé et des Services sociaux y œuvraient directement.
À l’exemple d’autres établissements de la province de Québec, celui qui avait acquis massivement des EPI à la mi-janvier avait également mis en œuvre des activités de production internes de gel désinfectant et de visières. Par ailleurs, pour répondre aux demandes d’information de la DGBLA, un établissement développa un outil de prévision de la consommation des EPI. Cet établissement partagea des données avec des fournisseurs afin de combler des ruptures de stock anticipées. Cette avenue était possible car cet établissement s’était doté d’une équipe d’analystes pouvant manipuler les données, malgré les limites des systèmes d’information, et de formuler des modèles de prévision.
En Alberta, l’équipe de CPSM alimentait les décideurs gouvernementaux de la province en données de consommation des EPI et sur l’état des stocks. Une équipe de travail spécifique pour les EPI a été créée afin de mobiliser les expertises dans le domaine pour bien conseiller les décideurs publics
Malgré les achats supplémentaires d’EPI au cours du mois de décembre 2019, ces derniers se sont avérés insuffisants alors que la demande journalière était
multipliée par un facteur de 20. À l’exemple du Québec, les gestionnaires du CPSM se sont tournés vers des sources alternatives d’approvisionnement – d’abord, en traitant directement avec des manufacturiers plutôt que des distributeurs. Aussi, il y a eu une diversification des régions d’approvisionnement afin de réduire le risque dans un contexte de pandémie mondiale. Finalement, le CPSM a mis à contribution des fournisseurs locaux. Les gestionnaires du CPSM considéraient qu’ils étaient mieux en mesure d’arbitrer les enjeux de coûts et de sécurité des approvisionnements contrairement à un groupe d’acheteurs qui aurait tendance à cibler uniquement la réduction des prix.
La phase de récupération
Au Québec, c’est au début du mois d’avril 2020 que les quantités reçues ont excédé les besoins du réseau québécois de la santé. À la fin du mois de juin, la DGBLA redonnait le contrôle aux établissements de santé afin de pouvoir transiger directement avec les fournisseurs traditionnels du réseau de la santé en matière d’EPI. De plus, au cours de l’été et de l’automne de la même année, le gouvernement du Québec s’est doté d’une réserve nationale d’EPI.
Comme le démontre le Tableau 3, c’est au cours de l’automne 2020 que la province de l’Alberta a réellement été frappée par le COVID-19, alors que l’on y enregistrait la pointe du nombre de cas quotidiens et une hausse rapide des décès. Sur le plan de la gestion des EPI, les décideurs avaient appris de la première vague au sein de leur province et ailleurs au Canada, ils pouvaient ainsi profiter de certaines mesures mises en œuvre à ce moment-là comme recours auprès des fournisseurs locaux.
Discussion
Pour répondre à la question de recherche concernant les initiatives de résilience qui devraient être déployées à la lumière des leçons tirées de la gestion des EPI dans le cadre des deux réseaux canadiens étudiés, le Tableau 4 repositionne simultanément les principaux événements rencontrés dans chacune des provinces à l’intérieur d’un contexte tenant compte aussi des événements internationaux.
L’analyse des événements démontre que deux phénomènes se sont conjugués. D’abord, dans le contexte spécifique du Canada où ce pays est dépendant de la production étrangère des EPI, la fermeture des usines des manufacturiers chinois à la mi-janvier a entraîné un écroulement de sa chaîne logistique en fournitures médicales à faible coût, dont celles de plusieurs EPI. Ensuite, cette situation s’est combinée à une explosion de la demande avec le début de la pandémie en mars 2020 (Patel et al. 2017). Dans ces circonstances, notre question de recherche
Positionnement des principaux événements dans chacune des provinces étudiées.
Alberta
Commande massive d’EPI (équipements de protection individuelle) par le CPSM
Québec
Le patient zéro (non officiel) aurait été identifié en Chine dans la région de Wuhan
La Chine révèle à l’OMS l’émergence d’un nouveau coronavirus sur son territoire
Un établissement de santé passe une commande massive d’EPI (équipements de protection individuelle) et de fournitures médicales critiques
Nouvel An chinois menant à la fermeture de l’activité économique du pays pour quatre semaines. Confinement strict de la région de Wuhan jusqu’au 9 avril Entrée en scène du Centre de coordination des mesures d’urgence
Création du comité des EPI combinant des membres de la DGBLAitures médicales critiques ((Direction du génie biomédical, de la logistique et de l'approvisionnement)), de la direction logistique des établissements de santé, de groupe d’achats et des fournisseurs
Création d’un comité provincial des EPI
demeure pertinente et, pour tenter d’y répondre, nous reprenons les cinq dimensions de la résilience identifiées dans la recension des écrits : collaboration, partage d’information, gestion des risques, structure de gestion de crises et flexibilité des sources d’approvisionnement. Nous les abordons dans une séquence liée à la chronologie des événements présentée au Tableau 4.
Mise à jour du plan d’urgence au sein du ministère de la Santé
La DGBLA (Direction du génie biomédical, de la logistique et de l'approvisionnement) passe des commandes massives auprès du réseau de la santé
Déclaration de l’état d’urgence sanitaire Centralisation de la gestion de la chaîne logistique des EPI au sein de la DGBLA
● Diversification géographique des fournisseurs
● Acquisition auprès des manufacturiers
● Recours à des fournisseurs locaux
Consolidation des efforts pour développer des réserves provinciales et la diversification des sources d’approvisionnement
Ainsi, la gestion des risques peut être la première initiative de résilience à mettre en œuvre. Quelques établissements québécois et le CPSM de l’Alberta ont pu être proactifs en procédant à des acquisitions massives d’EPI et d’autres fournitures médicales. Cependant, ces décisions reposent en partie sur des éléments de chance (par exemple, la présence d’employés d’origine chinoise au sein de l’organisation). Il est d’autant plus possible d’éliminer cette dimension dans le contexte d’une pandémie alors que cette dernière comporte des signes avantcoureurs qui peuvent laisser plus de temps aux gestionnaires logistiques de réagir, contrairement à d’autres turbulences telles que des tsunamis ou des tremblements de terre. Aussi, selon les trajectoires des pandémies antérieures, elles tendent à émerger en Asie pour se terminer en Amérique du Nord (Saunders-Hastings et Krewski 2016). Dans le contexte nord-américain, il serait donc possible d’anticiper plus aisément l’émergence d’une pandémie. Également, le gestionnaire logistique d’un établissement québécois a pu anticiper l’émergence de la pandémie en consultant des publications traitant de transmission interhumaine associée au COVID-19. L’information pertinente pour prendre des décisions est donc disponible. Une telle anticipation ne permet pas de prévoir l’ampleur réelle de la pandémie et des besoins qui en découleront, mais elle offre l’occasion d’obtenir du matériel permettant de faire face aux premières semaines de turbulence associées à un tel événement. Cet exercice pourrait être mené en collaboration avec des fournisseurs (Datta 2017; Leite, Lindsay, et Kumar 2021) qui ont des activités à l’étranger et qui pourraient servir d’antennes afin de valider la gravité de certains phénomènes avant même qu’ils ne soient confirmés par des sources officielles.
Date
Fin décembre 2019
Mi-janvier 2020
Début février 2020
Mi-février 2020
2020
14 et 15 mars
Mars 2020
Au cours du mois de mars et avril 2020
Fin juin 2020
Phase
Anticipation
Résistance
Récupération
Comme nous le disions précédemment, l’impact de la pandémie a été jumelé à une dépendance des fournisseurs concentrés dans la même région. Cette gestion de risque ne devrait pas être articulée uniquement pour anticiper des pandémies, mais aussi pour en cibler les maillons faibles de la chaîne logistique (Bradley 2014). À cet effet, Linton et Vakil (2020) conseillent de réaliser une cartographie de la chaîne logistique afin de repérer la localisation des usines, des centres de distribution et des entrepôts et ainsi identifier les risques. Une telle analyse aurait pu être utile en 2017 à la suite de l’ouragan Katrina qui Tableau
frappa des usines pharmaceutiques situées à Porto Rico, menant ainsi à des difficultés d’approvisionnement de certains médicaments durant des mois, et ce à travers l’Amérique du Nord. L’analyse de risques permettrait de s’insérer dans une perspective proactive permettant d’identifier les risques selon leur occurrence et les impacts générés (Bradley 2014), où de là, des mesures peuvent être formulées selon les conclusions de l’analyse de risques.
Par ailleurs, l’expérience vécue par les deux provinces démontre que l’on ne pourrait pas s’appuyer seulement sur des initiatives d’anticipation. Ces dernières peuvent atténuer la crise, mais elles ne peuvent pas non plus la prévenir totalement. Par exemple, malgré des achats significatifs avant la crise, l’Alberta a dû mettre en œuvre d’autres solutions pour faire face à des hausses hors normes de la demande. Dans ces conditions, en ce qui a trait à la phase de résistance, trois initiatives se conjuguent. L’expérience du Québec démontre les bénéfices de la centralisation du réseau logistique déjà formulés par Bohmer et al. (2020) alors que l’Alberta possédait déjà un tel niveau de centralisation. Cette structure réduit la concurrence entre les différentes composantes du réseau de la santé auprès des mêmes fournisseurs. Cependant, le réseau québécois de la santé n’avait jamais connu un tel niveau de centralisation relié à des décisions logistiques ; une structure qui tranchait avec la culture collégiale ayant cours avant la pandémie. Du même souffle, plusieurs décisions ont été prises en réaction aux événements, comme la politique d’allocation qui n’a pas été bien accueillie par toutes les composantes du réseau de la santé et des services sociaux. Il est cependant difficile de mettre en œuvre une telle politique dans le feu de l’action (Handfield et al. 2020). Dans le cas du Québec, une telle structure impliquait également les fournisseurs, ce qui permettait d’offrir une visibilité sur toute la chaîne, soit de la production à la demande (Jain et al. 2017; Kamalahmadi et Parast 2016; Ponomarov et Holcomb 2009).
Ensuite, il ne faut pas uniquement avoir un portrait de la situation présente ; il faut aussi être en mesure d’anticiper les obstacles. Ainsi, l’expérience d’un établissement de santé du Québec ayant développé et partagé ses prévisions avec ses fournisseurs peut créer les fondations d’une véritable collaboration. Celle-ci se penche justement sur la résolution de problèmes pouvant aider la performance des deux partenaires (Roy, Landry, et Beaulieu 2006). Par ailleurs, le comité provincial des EPI, au Québec, qui intégrait des fournisseurs, est aussi une forme de collaboration, mais qui requiert du temps pour que s’établisse la confiance entre toutes les parties (Jain et al. 2017; Kamalahmadi et Parast 2016).
Un des mandats du comité québécois des EPI était justement d’assurer le partage de l’information entre les parties de la chaîne logistique (Jafarnejad et al. 2019; Jain et al. 2017; Kamalahmadi et Parast 2016). Sur une telle initiative, l’expérience de la province de l’Alberta démontre les bénéfices d’avoir accès à des systèmes qui offrent des données à jour alors que les décideurs québécois ont déployé des efforts humains importants pour capturer et valider ces mêmes informations, des efforts qui n’ont pas été consacrés à d’autres aspects de la gestion de la crise.
Finalement, la flexibilité des sources d’approvisionnement était une initiative qui chevauchait la phase de résistance et celle de récupération. Il y a d’abord eu, au sein des deux provinces, une volonté de diversifier les sources d’approvisionnement en recourant, entre autres, à des fournisseurs locaux (Beaulieu et al. 2021a). Cet objectif se traduit aussi par des efforts de production de certains EPI à même les opérations des établissements de santé. Enfin, la constitution d’une réserve en cas de pandémie est une stratégie classique qui a été mise en œuvre dans de nombreuses régions (Bhaskar et al. 2020; Handfield et al. 2020).
Jusqu’ici, la présente discussion ne corrige pas la critique formulée précédemment concernant l’effet de se limiter à offrir une liste de recommandations. La Figure 2 offre un modèle intégré combinant les différentes dimensions de la résilience. Ce modèle est construit autour de trois piliers : structure de gouvernance, analyse de risque et gestion de l’information. Ces trois piliers conduisent à des stratégies de résilience qui peuvent impliquer des formules de collaboration avec les fournisseurs ou la présence de différentes sources d’approvisionnement alternatives offrant la flexibilité évoquée précédemment. Enfin, ce modèle tend à séparer la phase de résistance, celle de la crise à gérer, des phases d’anticipation et de récupération qui se déroulent généralement dans un contexte normal. Un encadré pointillé sépare donc la gestion quotidienne de la chaîne logistique de la gestion de la chaîne logistique en période de turbulence comme l’avaient noté Illahi et Mir (2021).
Cette figure offre trois bénéfices. D’abord, elle permet de positionner les différentes mesures de résilience dans un tout plus cohérent où il est possible de mieux saisir les interrelations entre elles. Si la figure devient une forme de finalité, elle présente une séquence de déploiement. Ainsi, bien que les analyses aient été produites à partir des systèmes de deux provinces canadiennes, il serait possible pour des décideurs logistiques d’autres secteurs de la santé d’identifier des mesures déficientes compte tenu de l’état actuel des pratiques dans ce milieu. Simultanément, cette figure permet d’introduire les enjeux de la compétence du personnel impliqué dans la résilience de la chaîne logistique. Cet aspect
Pilier de la gouvernance
Cellule de gestion de crise Plan de contingence
Pilier de l’analyse de risque
Compétences sur l’achat international Analyse de risque
Pilier de la gestion de l’information
Normalisation des codes de produits
Capacité d’analyse des données
Gestion régulière de la chaîne logistique
était en filigrane dans la présentation des cas. Ces compétences deviennent une forme de préalable pour tirer le plein potentiel des piliers suggérés.
Ensuite, en scindant la période de crise de la gestion quotidienne de la chaîne logistique, plusieurs mesures de résilience proposées sont aussi une occasion de combler des lacunes historiques de la gestion de la chaîne logistique du secteur de la santé (Snowdon, Saunders, et Wright 2021; Srivastava, Garg, et Agarwal 2021). Ainsi, ces mesures pourraient aider à redresser la sous-performance du secteur de la santé (Beaulieu et Roy 2019). Par exemple, la gestion de l’information est plus mature dans la chaîne logistique de l’Alberta comparativement à celle du Québec ; les décideurs de cette dernière province pourraient y voir un chantier pour atténuer l’impact d’une prochaine crise, mais du même souffle un tel redressement est cohérent avec les principes de gestion de la chaîne logistique.
Finalement, en lien avec le point précédent, c’est davantage au niveau de la structure de gouvernance que des mesures préventives peuvent être mises en œuvre. Par exemple, au Québec, la centralisation de la gestion de la chaîne logistique au sein du ministère de la Santé et des Services sociaux a d’abord pris son envol à partir d’une centralisation de l’information afin de remédier aux données absentes générées par les systèmes d’information actuellement en place. L’Alberta avait déjà une chaîne logistique centralisée pour son réseau de la santé. Nous ne pouvons affirmer que la chaîne logistique du secteur de la santé doit être centralisée en tout temps, mais la centralisation peut être une bonne option en situation de crise. Cette mesure semble simple à articuler, mais elle peut toutefois être potentiellement l’une des plus complexes à mettre en œuvre, car il faut déterminer les meilleurs acteurs pour gérer la chaîne logistique pendant la crise. À cet effet, selon des gestionnaires du CPSM de l’Alberta, il y aurait lieu de valider la nature des interventions des groupes d’achats. Selon
Stratégie de résilience
Sources alternatives d’approvisionnement
Production interne
Collaboration avec les fournisseurs traditionnels
Produits substituts
Stock de sécurité
ces gestionnaires, un groupe d’achats ne serait pas nécessairement un bon intervenant pour articuler une stratégie d’approvisionnement visant à équilibrer les enjeux de résilience de la chaîne logistique et ceux de réduction des coûts. Ces propos rejoignent les analyses de Nollet, Beaulieu, et Fabbe-Costes (2019) à l’effet que le groupe d’achats est le résultat de la stratégie d’approvisionnement et non l’organisme qui devrait formuler cette même stratégie. Bref, l’organisme responsable des achats devrait se questionner s’il est pertinent ou non de retenir les services d’un groupe d’achats selon les objectifs initialement formulés.
Conclusion
La présente étude canadienne se situe dans la continuité de travaux ayant analysé la gestion des équipements de protection individuelle dans les réseaux de la santé, et cela durant les premiers mois de la pandémie (Bhaskar et al. 2020; Cohen et Rodgers 2020; Handfield et al. 2020; Leite, Lindsay, et Kumar 2021; Sharma, Gupta, et Jha 2020; Vecchi, Cusumano, et Boyer 2020). Ainsi, les résultats dégagés vont dans le sens d’autres travaux traitant de la résilience de la chaîne logistique comme la collaboration, la gestion de l’information ou celle des risques (Jafarnejad et al. 2019; Jain et al. 2017; Kamalahmadi et Parast 2016; Kochan et Nowicki 2018; Pettit, Croxton, et Fiksel 2019; Ponomarov et Holcomb 2009).
Par ailleurs, par le développement de la Figure 2, l’étude offre une vue plus systémique des mesures de résilience à mettre en œuvre contrairement à d’autres travaux qui ne les formulent que sous forme de liste (Bhaskar et al. 2020; Bohmer et al. 2020; Handfield et al. 2020). Cette figure apporte également des bénéfices pour les praticiens. Elle offre une carte routière pouvant guider les décideurs sur les mesures à mettre en œuvre pour améliorer la résilience de leur chaîne logistique. Cette carte peut être adaptée selon la situation initiale de
l’organisation et de l’état de ses pratiques de la chaîne logistique. Bien que cette figure provienne d’une étude du secteur de la santé, nous la considérons suffisamment générique pour s’appliquer à de nombreux milieux.
L’étude présente toutefois des limites qui ouvrent la porte à de nouveaux travaux de recherche. D’abord, même si le modèle des trois phases de la résilience semble intuitivement intéressant, il représente tout de même des défis alors que les frontières ne sont potentiellement pas aussi étanches qu’elles semblent l’être. Aussi, quand on compare l’expérience de l’Alberta à celle du Québec, la véritable crise est arrivée beaucoup plus tard dans ce premier cas. Outre le décalage entre les événements, il peut y avoir eu un effet d’apprentissage de la part des gestionnaires albertains responsables des pratiques de gestion mises en œuvre ailleurs au Canada. De la même façon, les gestionnaires albertains concédaient avoir appris de catastrophes naturelles survenues quelques années auparavant. Ce concept d’apprentissage rejoint les propos de Adobor (2020). Il y aurait lieu de mieux comprendre ce concept dans le contexte précis de la résilience de la chaîne logistique, car l’apprentissage tendrait à être suivi d’une phase de désapprentissage, où les décideurs oublient les crises passées en y laissant les initiatives mises en place s’éroder (Beaulieu et al. 2021b).
Ensuite, il y a un élément intéressant à noter concernant l’analyse des résultats : l’absence du rôle du gouvernement fédéral. Contrairement au propos de Shaw et al. (2019), le rôle des gouvernements provinciaux dans la résilience de la chaîne logistique du secteur de la santé est sans équivoque dans le contexte canadien ; ils sont les premiers administrateurs de ce milieu et ils sont des acheteurs significatifs de la valeur totale de cette industrie. Il est intéressant de noter une forme de silence de la part de nos répondants eu égard au rôle qu’aurait pu ou que devrait jouer le gouvernement fédéral. Il y aurait là un aspect spécifique à étudier.
Aussi, il serait pertinent de mener des études afin de voir comment les acteurs à l’intérieur des établissements de santé ont changé leur perception sur le rôle historique des activités logistiques au sein de leur organisation (Snowdon, Saunders, et Wright 2021; Srivastava, Garg, et Agarwal 2021) ? Parallèlement, comment les gestionnaires logistiques ont-ils pu améliorer leur position au sein de leurs hôpitaux afin de favoriser l’amélioration de la performance de leurs activités ? Une amélioration de la perception de la contribution de la fonction logistique à l’intérieur des établissements peut soutenir la progression de la contribution des acteurs associés à cette fonction auprès de leur organisation (Amaya et al. 2010). Cette étude
pourrait être une occasion de réaliser un bilan plus définitif concernant la gestion des EPI lors de cette pandémie. Notre collecte de données a été menée quelques mois après les événements et nous sentions bien qu’elle impactait alors émotivement certains répondants. Une prochaine étude permettrait de jeter un regard plus détaché.
Finalement, d’un point de vue méthodologique, la force de notre étude est du même souffle sa principale faiblesse. L’étude de cas permet d’amener de nombreuses nuances, mais elle exige de bien présenter les éléments contextuels. À la base, l’étude a été menée auprès de sept provinces canadiennes, comme nous l’avions évoqué précédemment, un comparatif similaire à celui de cet article pour les sept provinces se traduirait par un produit final très lourd. L’exercice est possible, mais il exigerait de compresser l’information afin de la rendre plus accessible à un auditoire qui recherche les conclusions de l’expérience canadienne. Les réflexions formulées dans cet article constituent un premier jalon qui nous guidera pour y parvenir.
Déclaration
Les auteurs confirment qu'il n'y a aucun conflit d'intérêt.
Financement
Ces travaux ont été subventionnés par le Canadian Institutes of Health Research [VR5 172669].
Les auteurs
Martin Beaulieu, M.Sc. est chercheur associé au groupe de recherche CHAÎNE de HEC Montréal. Ses travaux de recherche portent sur les défis de l’intégration de la chaîne logistique. Il a rédigé de nombreux articles et études de cas portant sur la gestion de la chaîne logistique et la gestion des opérations dans le secteur de la santé et cela au cours des 25 dernières années. Il a eu la chance de publier dans des revues comme International Journal of Operations and Production Management, Supply Chain Management: An International Journal, International Journal of Technology Management, Journal of Purchasing and Supply Management et Technological Forecasting and Social Change.
Jacques Roy, Ph.D., est professeur titulaire au département de gestion des opérations et de la logistique à HEC Montréal. Il est également directeur du Carrefour logistique, un forum regroupant des cadres supérieurs de l’industrie et des spécialistes de la logistique à HEC Montréal. Il est un spécialiste reconnu dans les domaines de la gestion de la logistique et du transport. Il est l’auteur d’une centaine d’ouvrages et articles sur ces sujets.
Anne Snowdon, Ph.D., est professeure de stratégie et d’entrepreneurship à the University of Windsor’s Odette School of Business. Elle poursuit des axes de recherche dans les domaines de l’approvisionnement fondée sur la
valeur ainsi que le rehaussement de l’infrastructure digitale de la chaîne logistique des systèmes de santé mondiaux. L’objectif de ce programme de recherche tend à renforcer la qualité, la sécurité et la résilience des systèmes de santé. Elle est également vice-présidente du conseil d’administration d’Alberta Innovates, elle est membre du Health Futures Council de l’Arizona State University et elle est directrice de la recherche scientifique à la Healthcare Information and Management Systems Society (HIMSS). Elle œuvre aussi à la Dalhousie University et à l’University of Southern Denmark.
Claudia Rebolledo, Ph.D., est professeure titulaire au département de gestion des opérations et de la logistique à HEC Montréal. En recherche, elle s’intéresse particulièrement aux relations interentreprises dans le cadre du supply chain, à la stratégie d’approvisionnement et à la gestion et le développement des fournisseurs. Elle a publié dans des revues reconnues telles que International Journal of Production and Operations Management, International Journal of Production Economics et Industrial Marketing Management
Sylvain Landry, Ph.D. et CFPIM, est professeur titulaire au département de gestion des opérations et de la logistique et directeur associé du Pôle santé de HEC Montréal. Il est également un membre fondateur du groupe de recherche CHAÎNE. Pendant des années, il a mené un programme de recherche international sur les défis de l’intégration de la chaîne logistique du secteur de la santé. Il a eu l’occasion d’observer des pratiques logistiques ou des pratiques lean dans de nombreux pays. Ses travaux couvrent les défis de la logistique et du lean management. Il est coauteur de Lean, kata et système de gestion (Éditions JFD, 2021). Il est également auteur de nombreux articles et il a prononcé plusieurs conférences sur ces sujets.
Alexandra Wright, Ph.D., a obtenu son doctorat de l’University of Toronto, Dalla Lana School of Public Health. Sa thèse portait de l’apprentissage en matière de politiques lors de crise de santé publique. Ses recherches portent notamment sur le rehaussement de la résilience et de l’adaptation des réseaux de la santé en cas de crise. Elle travaille actuellement dans le domaine de la santé publique.
Références
Adobor, H. 2020 “Supply Chain Resilience: An Adaptive Cycle Approach.” International Journal of Logistics Management 31 (3): 443–463. doi:10.1108/IJLM-01-2020-0019
Amaya, C., M. Beaulieu, S. Landry, C. Rebolledo, et N. Velasco. 2010 “Potenciando la contribución de la logística hospitalaria: Tres casos, tres trayectorias.”
International Management 14 (4): 85–98.
Beaulieu, M., J. Roy, and S. Landry. 2018 “Outsourcing Logistics Activities in the Health Sector: Lessons from a Canadian Experience.” Canadian Journal of Administrative Sciences 35 (4): 68–82. doi:10.1002/cjas.1470
Beaulieu, M., and J. Roy. 2019. “La chaîne logistique du secteur de la santé: Ses coûts et ses économies potentielles.” Dan Centre sur la productivité et la prospérité. HEC Montréal, Montréal.
Beaulieu, M., O. Bentahar, and S. Benzidia. 2020 “The Evolution of Healthcare Logistics: The Canadian Experience.” Journal of Applied Business and Economics 22 (14): 196–202.
Beaulieu, M., J. Roy, I. Aubé, S. Landry, and C. Rebolledo. 2021a L’appui des fournisseurs non traditionnels pour la production d’équipements de protection individuelle: Une enquête québécoise Centre de productivité et de prospérité, HEC Montréal, Montréal.
Beaulieu, M., J. Roy, A. Snowdon, et S. Ruel. 2021b “Les pièges logistiques à éviter pour survivre à la prochaine pandémie.” Gestions hospitalières 603: 70–71.
Bélanger, V., M. Beaulieu, S. Landry, and P. Morales. 2018 “Where to Locate Medical Supplies in Nursing Units: An Exploratory Study.” Supply Chain Forum: An International Journal 19 (1): 81–89. doi:10.1080/16258312.2018.1433438.
Bhaskar, S., J. Tan, M. L. A. M. Bogers, T. Minssen, H. Badaruddin, S. Israeli-Korn, and H. Chesbrough. 2020. “At the Epicenter of COVID-19–The Tragic Failure of the Global Supply Chain for Medical Supplies.” Front Public Health 8: 562882. doi:10.3389/fpubh.2020.562882
Black, S., and D. Glaser-Segura. 2020 “Supply Chain Resilience in a Pandemic: The Need for Revised Contingency Planning.” Management Dynamics in the Knowledge Economy 8 (4): 325–343.
Bohmer, R. M. J., G. P. Pisano, R. Sadun, and T. C. Tsai. 2020 “How Hospitals Can Manage Supply Shortages as Demand Surges.” Harvard Business review, 3 April. https://hbr.org/2020/04/how-hospitals-can-managesupply-shortages-as-demand-surges
Bradley, J. R. 2014. “An Improved Method for Managing Catastrophic Supply Chain Disruptions.” Business Horizons 57 (4): 483–495. doi:10.1016/j.bushor.2014.03.003.
Brewster, M. 2021. “Canada’s Pandemic Warning System Was Understaffed and Unready When COVID Hit, Review Finds”, 12 July. www.cbc.ca
Castonguay, A. 2020 “Au cœur de la bataille pour sauver le Québec”, 6 May. www.lactualité.com
Cohen, J., and Y. Rodgers. 2020 “Contributing Factors to Personal Protective Equipment Shortages during the COVID-19 Pandemic.” Preventive Medicine 141: 106263. doi:10.1016/j.ypmed.2020.106263
Datta, P. 2017 “Supply Network Resilience: A Systematic Literature Review and Future Research.” International Journal of Logistics Management 28 (4): 1387–1424. doi:10.1108/IJLM-03-2016-0064.
Donaldson, C. 2010. “Fire, Aim . . . Ready? Alberta’s Big Bang Approach to Healthcare Disintegration.” Health Policy 6 (1): 22–31.
Dufour, G., et S. Paquin. 2020. “La démondialisation n’est pas une panacée.” La Presse, April 10.
Flynn, B. B., S. Sakakibara, R. G. Schroeder, K. A. Bates, and E. J. Flynn. 1990 “Empirical Research Methods in Operations Management.” Journal of Operations Management 9 (2): 250–284. doi:10.1016/0272-6963(90)90098-X
Handfield, R., D. J. Finkenstadt, E. S. Schneller, A. B. Godfrey, and P. Guinto. 2020 “A Commons for A Supply Chain in the post-COVID-19 Era: The Case for A Reformed Strategic National Stockpile.” Milbank Quarterly 98 (4): 1058–1090. doi:10.1111/1468-0009.12485.
Hannah, D. 2021 “One Way to Build More Resilient Medical Supply Chains in the U.S.” Harvard Business Review https://hbr.org/2021/02/one-way-to-build-more-resilientmedical-supply-chains-in-the-u-s
Herring, J. 2020 “Alberta to Donate PPE, Ventilators to Other Provinces amid Hopeful COVID-19 Trends.” April 11. w ww.h ttps://c algaryherald.com
Illahi, U., and M. S. Mir. 2021. “Maintaining Efficient Logistics and Supply Chain Management Operations during and after Coronavirus (COVID-19) Pandemic: Learning from
the past Experiences.” Environment, Development and Sustainability 23 (8) : 11157–11178.
Institut de la statistique du Québec. 2021. Tableau statistique canadien https://statistique.quebec.ca/fr/document/ tableau-statistique-canadien-et-chapitres
Ivanov, D., A. Dolgui, and B. Sokolov. 2018 “Scheduling of Recovery Actions in the Supply Chain with Resilience Analysis Considerations.” International Journal of Production Research 56 (19): 6473–6490. doi:10.1080/ 00207543.2017.1401747
Jafarnejad, A., M. Momeni, S. H. Razavi Hajiagha, and M. Faridi Khorshidi. 2019 “A Dynamic Supply Chain Resilience Model for Medical Equipment’s Industry.” Journal of Modelling in Management 14 (3): 816–840. doi:10.1108/JM2-11-2018-0195.
Jain, V., S. Kumar, U. Soni, and C. Chandra. 2017. “Supply Chain Resilience: Model Development and Empirical Analysis.” International Journal of Production Research 55 (22): 6779–6800. doi:10.1080/00207543.2017.1349947.
Kamalahmadi, M., and M. M. Parast. 2016 “A Review of the Literature on the Principles of Enterprise and Supply Chain Resilience: Major Findings and Directions for Future Research.” International Journal of Production Economics 171 (part 1): 116–133. doi:10.1016/j.ijpe.2015.10.023
Kim, Y., Y. Chen, and K. W. Linderman. 2015 “Supply Network Disruption and Resilience: A Network Structural Perspective.” Journal of Operations Management 33-34 (1): 43–59. doi:10.1016/j.jom.2014.10.006
Kochan, C. G., and D. R. Nowicki. 2018. “Supply Chain Resilience: A Systematic Literature Review and Typological Framework.” International Journal of Physical Distribution & Logistics Management 48 (8): 842–865. doi:10.1108/IJPDLM-02-2017-0099.
Leite, H., C. Lindsay, and M. Kumar. 2021 “COVID-19 Outbreak: Implications on Healthcare Operations.” TQM Journal 33 (1): 247–256. doi:10.1108/TQM-05-2020-0111
Linton, T., and B. Vakil. 2020 “Coronavirus Is Proving that We Need More Resilient Supply Chains.” Harvard Business Review https://hbr.org/2020/03/coronavirus-isprovingthat-we-need-more-resilient-supply-chains#commentsection
Miles, M. B., A. M. Hubermann, and J. Saldana. 2013 Qualitative Data Analysis: A Methods Sourcebook Thousand Oaks, Califorinia: SAGE Publications.
Miller, F. A., S. B. Young, M. Dobrow, and K. G. Shojania. 2021. “Vulnerability of the Medical Product Supply Chain: The wake-up Call of COVID-19.” BMJ Quality & Safety 30 (4): 331–335. doi:10.1136/bmjqs-2020-012133.
Natarajarathinam, M., I. Capar, and A. Narayanan. 2009. “Managing Supply Chains in Times of Crisis: A Review of Literature and Insights.” International Journal of Physical Distribution & Logistics Management 39 (7): 535–573. doi:10.1108/09600030910996251
Nollet, J., M. Beaulieu, and N. Fabbe-Costes. 2019 “Measuring Purchasing Groups Performance in the Health Care Sector.” Canadian Journal of Administrative Sciences 36 (4): 514–526. doi:10.1002/cjas.1519
Patel, A., M. M. D’Alessandro, K. J. Ireland, W. B. Burel, E. B. Wencil, and S. A. Rasmussen. 2017 “Personal Protective Equipment Supply Chain: Lessons Learned from Recent Public Health Emergency Responses.” Health Security 15 (3): 244–253. doi:10.1089/hs.2016.0129.
Pettit, T. J., K. L. Croxton, and J. Fiksel. 2019. “The Evolution of Resilience in Supply Chain Management: A Retrospective on Ensuring Supply Chain Resilience.” Journal of Business Logistics 40 (1): 56–65. doi:10.1111/jbl.12202
Ponis, S. T., and E. Koronis. 2012 “Supply Chain Resilience: Definition of Concept and Its Formative Elements.” Journal of Applied Business Research 28 (5): 921–929. doi:10.19030/jabr.v28i5.7234
Ponomarov, S. Y., and M. C. Holcomb. 2009 “Understanding the Concept of Supply Chain Resilience.” International Journal of Logistics Management 20 (1): 124–143. doi:10.1108/09574090910954873
Reports, V. 2020 “Medical Supplies Market Size is Projected to Reach USD 160.6 Billion by 2025 Growing at a CAGR of 7.2%.” April 6. www.prnewswire.com
Robertson, G. 2020. “‘We are Not Prepared’: The Flaws inside Public Health that Hurt Canada’s Readiness for COVID19.” Globe and Mail, December 26.
Roy, J., S. Landry, and M. Beaulieu. 2006. “Collaborer dans la chaîne logistique: Où en sommes-nous ?” Gestion 31 (3): 70–76. doi:10.3917/riges.313.0070
Sarkis, J. 2021 “Supply Chain Sustainability: Learning from the COVID-19 Pandemic.” International Journal of Operations & Production Management 41 (1): 63–73. doi:10.1108/IJOPM-08-2020-0568
Saunders-Hastings, P. R., and D. Krewski. 2016 “Reviewing the History of Pandemic Influenza: Understanding Patterns of Emergence and Transmission.” Pathogens 5 (4): 66–84. doi:10.3390/pathogens5040066
Sawyerr, E., and C. Harrison. 2019 “Developing Resilient Supply Chains: Lessons from high-reliability Organisations.” Supply Chain Management 25 (1): 77–100. doi:10.1108/SCM-09-2018-0329.
Scala, B., and C. F. Lindsay. 2021. “Supply Chain Resilience during Pandemic Disruption: Evidence from Healthcare.” Supply Chain Management 26 (6): 672–688. doi:10.1108/ SCM-09-2020-0434
Schwartz, S. 2020 “Coronavirus Risk to Quebecers Is Low, Says Public Health Director.” The Gazette, February 25.
Sharma, A., P. Gupta, and R. Jha. 2020 “COVID-19: Impact on Health Supply Chain and Lessons to Be Learnt.” Journal of Healthcare Management 22 (2): 248–261.
Shaw, D. R., K. Achuthan, A. Sharma, and A. Grainger. 2019 “Resilience Orchestration and Resilience Facilitation: How Government Can Orchestrate the Whole UK Ports Market with Limited Resources – The Case of UK Ports Resilience.” Government Information Quarterly 36 (2): 252–263. doi:10.1016/j.giq.2018.12.003.
Sinha, M. S., F. T. Bourgeois, and P. K. Sorger. 2020. “Personal Protective Equipment for COVID-19: Distributed Fabrication and Additive Manufacturing.” American Journal of Public Health 110 (8): 1162–1164. doi:10.2105/ AJPH.2020.305753
Snowdon, A., and A. Wright. 2018 “Case Study: Supply Chain Transformation in Alberta Health Services.” Healthcare Quarterly 21 (3): 34–36. doi:10.12927/ hcq.2018.25703
Snowdon, A., M. Saunders, and A. Wright. 2021 “Key Characteristics of a Fragile Healthcare Supply Chain: Learning from a Pandemic.” Healthcare Quarterly 24 (1): 36–43. doi:10.12927/hcq.2021.26467.
Soltani, E., P. K. Ahmed, Y. Y. Liao, and P. U. Anosike. 2014. “Qualitative middle-range Research in Operations Management.” International Journal of Operations & Production Management 34 (8): 1003–1027. doi:10.1108/ IJOPM-11-2012-0486.
Srivastava, S., D. Garg, and A. Agarwal. 2021 “A Step Towards Responsive Healthcare Supply Chain Management: An Overview.” Dans Advances in Manufacturing and Industrial Engineering. Lecture Notes
in Mechanical Engineering, edited by R. M. Singari, K. Mathiyazhagan, and H. Kumar. Springer. 431–443.
Torsekar, M. P. 2018 “China Climbs the Global Value Chain for Medical Devices.” Journal of International Commerce and Economics https://www.usitc.gov/journals
Torsekar, M. 2020 “Medtech’s Supply Chain: A Decade in Review.” January 29.http://www.mpo-mag.combyhttps:// www.mpo-mag.com/issues/2020-01-29/view_columns/ medtechs-supply-chain-a-decade-in-review/
Tukamuhabwa, B. R., M. Stevenson, J. Busby, and M. Zorzini. 2015 “Supply Chain Resilience: Definition, Review and Theoretical Foundations for Further Study.” International Journal of Production Research 53 (18): 5592–5623. doi:10.1080/00207543.2015.1037934.
Tumilty, R. 2021. “Public Heath Agency’s Disease Surveillance Network Needs Major Changes, Expert Panel Says.” National Post, July 12. https://nationalpost. com/news/canada/public-heath-agencys-disease-surveil lance-network-needs-major-changes-expert-panel-says
Van Hoek, R. 2020 “Research Opportunities for a More Resilient post-COVID-19 Supply Chain – Closing the Gap between Research Findings and Industry Practice.” International
Journal of Operations & Production Management 40 (4): 341–355. doi:10.1108/IJOPM-03-2020-0165
Vecchi, V., N. Cusumano, and E. J. Boyer. 2020 “Medical Supply Acquisition in Italy and the United States in the Era of COVID19: The Case for Strategic Procurement and public-private Partnerships.” American Review of Public Administration 50 (6–7): 642–649. doi:10.1177/0275074020942061
Veitch, D. 2018 “One Province, One Healthcare System: A Decade of Healthcare Transformation in Alberta.” Health Manage Forum 31 (5): 167–171. doi:10.1177/ 0840470418794272
Wadhwa, P. 2020. “Global Annual Spend on PPE Can Hit $50-80bn; China Key Player: Jefferies.” Business Standard, july 30. https://www.business-standard.com/article/cur rent-affairs/global-annual-spend-on-ppe-can-hit-50-80bnchina-key-player-jefferies-120063000576_1.html
Wagner, S. M., and N. Neshat. 2010 “Assessing the Vulnerability of Supply Chains Using Graph Theory.” International Journal of Production Economics 126 (1): 121–129. doi:10.1016/j.ijpe.2009.10.007
Yin, R. K. 2014 Case Study Research: Design and Methods 5th ed. Thousand Oaks, CA: SAGE Publications.
Annexe 1
Principaux volets de la grille d’entrevue
(1) Volumétrie de l’établissement de santé et de son milieu
a. Nombre de lits
b. Nombre d’employés
c. Nombre de médecins
d. Caractéristiques sociodémographiques de la clientèle
e. Volumétrie des cas et des décès de COVID
(2) Organisation des activités logistiques dans l’établissement
a. Position des activités logistiques dans la structure organisationnelle de l’établissement
b. Ressources humaines consacrées aux activités logistiques
c. Exigences particulières auprès des fournisseurs
d. Système de distribution interne
e. Système de traçabilité de la fourniture médicale
(3) Gestion des activités logistiques durant la première vague de la pandémie
a. Adaptation des stratégies d’approvisionnement durant la première vague de la pandémie
b. Adaptation du système de distribution durant la première vague de la pandémie de la pandémie
c. Adaptation du système de traçabilité de la fourniture médicale durant la première vague de la pandémie
(4) Impact de la pandémie
a. Impact sur le personnel de soins
b. Réorganisation des activités de soins
