Produsele [i solu]iile oferite de HTP Medical sunt rezultatul inova]iilor [i experien]ei \ndelungate ale produc`torilor de prestigiu din Statele Unite [i Europa, ale c`ror
HTP MEDICAL SRL
Str. Alexandru Dep`r`]eanu 20, parter, sector 1, Bucure[ti
3-in- platform for changing needs.
ORTHOPANTOMOGRAPH¨ OP300 este cea mai cuprinzătoare platformă 3-\n-1, proiectată pentru prezent [i viitor. OP300 oferă un sistem avansat de radiologie panoramică [i cefalometrică sau un Cone Beam Computer Tomograph (CBCT), precum [i posibilitatea \mbinării celor două sisteme, oferind o adevărată platformă adaptabilă oricăror cerin]e.
Calitate ireproșabilă a imaginilor 5 imagini panoramice obținute la o singură expunere Diagnoză precisă Versatilitate completă www.instrumentariumdental.com
Distribuitor: HTP Medical show-room: str. Alexandru Dep`r`]eanu nr. 20, parter, sector 1, Bucure[ti Mobil:0722 306 021 office@htpmedical.ro
Prof. Dr. Adi A. Garfunkel
Medicină Orală, Universitatea Ebraică și Hadassah, Ierusalim, Israel
Conf. Dr. Lidia Boboc
Prof. Dr. Dorin Bratu
Dr. Alexandru Brezoescu, Președinte CMD București
Prof. Dr. Dorin Borzea
Șef Lucr. Dr. Lucian Chirilă
Prof. Dr. M. V. Constantinescu
Prof. Dr. Bogdan Dimitriu
Prof. Dr. Horia Dumitriu Membru titular
Academia de Ştiinţe Medicale Preşedinte de Onoare
Societatea de Parodontologie din România
Conf. Dr. Anca Silvia Dumitriu
Prof. Dr. Norina Forna, Decan Membru corespondent Academia de Ştiinţe Medicale
Prof. Dr. Emilian Hutu
Dr. Doron Haim
Prof. Dr. Andrei Iliescu, Membru titular Academia de Științe Medicale
Prof. Dr. Rodica Luca
Prof. Dr. Augustin Traian Mihai
Prof. Dr. Alexandru Monea
Șef Lucr. Dr. Ion Nicolescu
Prof. Dr. Ion Pătrașcu
Şef Lucr. Dr. Stana Păunică
Prof. Dr. Dragoş Stanciu
Prof. Dr. Mircea Surpățeanu
Prof. Dr. Șerban Țovaru
Prof. Dr. Constantin Vârlan
Asist. Univ. Dr. Anca Vereanu
ISSN: 1583-6010
EDITOR ŞTIINŢIFIC
Asociația: Societatea de Parodontologie din România
COLEGIUL ŞTIINŢIFIC INTERNAŢIONAL
Prof. Dr. Louis F. Rose
Editor Șef: Compendium, SUA
Prof. Dr. Meyer Fitoussi, Franța
Prof. Dr. Michael Glick,
Editor Șef: JADA, SUA
Prof. Dr. Dan Nathanson, SUA
Prof. Dr. Harold W. Preiskel, Anglia
Prof. Dr. André P. Saadoun, Franța
ECHIPA EDITORIALĂ
EDITOR CONSULTANT
Dr. Tiberiu Gh. Silaghi, medic primar
EDITOR EXECUTIV
Dr. Bianca Zaharia, medic specialist
EDITOR ASISTENT
Dr. Ana-Maria Herța, medic specialist
Asist. Univ. Dr. Blanka Petcu
Dr. Miruna Munteanu, medic specialist
CP.CE-CP.16, București
SECRETARĂ DE REDACŢIE: Mihaela Ionescu 0722.359.753, 021.746.67.24
Oana Georgescu 0723.640.333, 0729.922.604
office@dentalnews.ro MARKETING: Dental News PUBLICITATE
Actualități Stomatologice este o publicație editată sub egida
PREŞEDINTE ONORIFIC
Prof. Dr. Nicolae Gănuță
Decan-Emerit Facultatea de Stomatologie
București, Clinica de Chirurgie OMF
Membru al Academiei de Științe Medicale
HONORIFIC PRESIDENT
Prof. Dr. D. Walter Cohen
Președinte-Emerit Colegiul Med. Pennsylvania
Decan-Emerit Univ. Pennsylvania, SUA
Editor-Emerit: Compendium, SUA
Revista se distribuie GRATUIT. Dacă doriți să primiți revista “Actualități Stomatologice”, dacă v-ați schimbat adresa sau dacă, din diferite motive, deși sunteți înregistrat, nu ați primit-o, vă rugăm să ne contactați la: 0722.359.753 sau pe e-mail: inregistrare@actualitatistomatologice.ro
DISTRIBUŢIE
Martie, Mai, Septembrie, Noiembrie
Poșta Română
TP nr. 103 / P / 4056 / 2008
Valabilitate permanentă
OTOPENI - Județul Ilfov, Str. Ardealului nr. 9 F, Tel: 021.350.67.58, Fax: 021.350.67.59
CONSTANȚA - Județul Constanța, Str. I. C. Brătianu nr. 131, Tel/Fax: 0241.543.600, Tel/Fax 0241.543.948; Str. Sabinelor nr.3
Tel:0241.613.682, Fax:0241.511.590
E-mail: office@dacris.net www.dacris.net
DESIGN
Concept grafic, DTP & Prepress: Cătălin Cristescu catalin@kreatif.ro
Cumpărați Elite HD+ (Putty + Light Body) și primiți Occlufast ROCK GRATUIT

ELITE HD+ este un silicon de adiţie care combină efectele nanotehnologiei și hidrofiliei pentru a garanta performanţe de nivel înalt în orice condiţii clinice, îmbunătăţind reproducerea detaliilor chiar și în mediul umed din cavitatea orală.
DENTOTAL PROTECT SRL
Mircea Vodă 24, Sect.3, București, ROMÂNIA
Tel. 021-311.56.17/18/19 - Fax 021-311.56.20
office@dentotal.ro - www.dentotal.ro
telVerde: 0.800.808.809
În fiecare lună găsiți noi articole
doar online pe site-ul revistei www.dentalnews.ro și în cadrul aplicației pentru tablete.

EDITORIAL
În lumina reflectoarelor, SĂNĂTATEA GLOBALĂ: o formulă, o necesitate, o obligaţie?

BUSINESS of DENTISTRY
INTERNATIONAL CONGRESS
HYBRID COMBINATION RESTAURATIONS
Vonlay-uri: o alternativă conservatoare estetică la coroanele cu acoperire totală
24EMC
SMART PRACTICE
Management inteligent pentru anticiparea pensionării
SPECIAL REPORT
IMPRESSIONING SYSTEMS
Beneficiile oferite de noile concepte de amprentare

UPDATE IN DENTISTRY
EVERYDAY PRACTICE
Piesa de mână stomatologică: influenţa tehnologiei asupra practicii de zi cu zi
16
12 8 52 20 13

ESTHETIC DENTISTRY
cursuri, comunicări, workshop-uri 27-30 mai 2015, Hotel Pullman, Bucureşti
PRACTICAL APPLICATION
GINGIVAL RECESSION
Tehnicile prin tunelizare în tratamentul recesiilor gingivale multiple
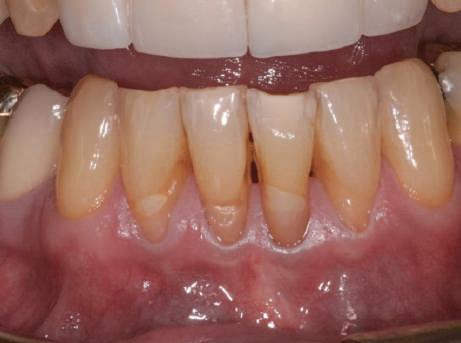
REVIEW & RESEARCH 38
DISEASE PREVENTION
Probioticele în tratarea afecţiunilor bacteriene din mediul oral
ESSENTIALS
ROOT CANAL IRRIGANTS
Interacţiunile, beneficiile şi limitările iriganţilor endodontici
Conţinutul materialelor publicitare şi al articolelor promoţionale aparţine firmelor producătoare importatoare sau distribuitoare ale produselor respective.

IMPLANT UNCOVERING
Tehnici de descoperire a implanturilor cu accent pe creşterea mucoasei cheratinizate

CLINICAL TECHNIQUE
CASE STUDY
PERIODONTITIS TREATMENT
Adeziunea unei Pacienţii compromişi parodontal: abordare reconstructivă vs. adaptivă
44
CONTINUING EDUCATION
24 88 LESSONS LEARNED Managementul protetic al recesiei gingivale periimplantare: abordarea în etape
KOIS CENTER CASE
SEVERE ATTRITION
Restaurări interimare de compozit în tratamentul segmentat: abordare protetică în două faze 15
62

Răspunsurile corecte la articolul de EC din numărul trecut:
“Managementul clinic al infecţiilor orofaciale acute” 1b, 2a, 3b, 4a, 5c, 6b, 7d, 8c, 9a, 10d.
Rezultate precise
Ușor de folosit
Intuitiv
Este un sistem inovator fără fir, cu tehnologie de ultimă oră, care se bazează pe bine cunoscutul Elements Obturation Unit (EOU).
www.KerrDental.eu


Succesul
Maxcem Elite știe câteva lucruri despre obţinerea succesului. Acest lucru se datorează faptului că acest remarcabil produs este pe piaţă de mai bine de 10 ani. Cu o performanţă extraordinară și cu inovaţie continuă, vă va ajuta să vă cimentaţi propriul success – acum și pe termen lung.
Cimentul autogravant și autoadeziv pe bază de rășină Maxcem Elite destinat restaurărilor indirecte, reprezintă simplitatea redefinită – cu forţa de adeziune superioară, manipulare previzibilă și ușurinţa de utilizare excepţională, Maxcem Elite vă oferă cea mai bună adeziune din categoria sa atunci când îl comparăm cu alte cimenturi autoadezive de top.

www.KerrDental.eu

Prof. Adi A. GARFUNKEL adigarfunkel@md.huji.ac.il

PÎn lumina reflectoarelor, sănătatea globală: o formulă, o necesitate, o obligaţie?
laneta noastră, Terra devine un sat global. Judecând după mijloacele existente de comunicare pare adevărat. În mod direct, şi sănătatea populaţiei devine o formulă globală. Formula însă nu trebuie privită de pe alt corp terestru.. caz în care diferenţele observate pe scală umană se estompează.
Oamenii se măsoară cu epidemii ca Ebola, neavând nici mijloace de prevenţie (vaccinuri), şi nici tratamente adecvate. Câte mii de oameni şi-au pierdut deja viaţa? Dar câte bugete naţionale şi internaţionale au fost alocate? Astfel, ţările africane afectate devin cam îndepărtate de satul global. Cutremurul îngrozitor din Nepal a sacrificat aproape zece mii de vieţi. Mulţi au pierit însă şi din cauza lipsei de acces sau de utilaj potrivit pentru a fi salvaţi de sub sau dintre dărâmături.
Cum ziceam, satul global?
Sigur ca aceste situaţii necesită soluţii.
Dintr-o perspectivă strict profesională, noi, ca şi medici stomatologi ne putem oarecum detaşa de cele de mai sus. Dar obligaţia noastră, poate mai puţin dramatică, devine din ce în ce mai accentuată. Pentru că sănătatea orală este recunoscută ca parte integrantă a sănătăţii generale.
Cancerul oral este al cincilea cel mai comun cancer în satul global, cu sute de mii de cazuri noi diagnosticate anual şi o rată de supravieţuire de doar aproximativ 60%. Şi aici, diferite regiuni ale globului prezintă statistici diferite, cu dezavantaje majore în ţările considerate "nedezvoltate". Diagnosticul, şi mai ales diagnosticarea preoce a cancerului oral este, în mod absolut şi categoric, obligaţia noastră. Măcar o examinare mai atentă a întregii cavităţi orale a fiecărui pacient pe care-l avem pe scaun, care să depăşească graniţele mult discutaţilor "mm" tehnici, putem?
Limitându-ne tot la domeniul nostru, şi desigur respectând proporţiile, caria dentară se califică, de asemenea, la capitolul obligaţii. Este maladia cea mai răspândită în satul global, cu peste 90% dintre săteni afectaţi. Iar atitudinea medicinei dentare globale este pe cale să se reorienteze de la restaurativă la preventivă. Fluorizarea apei, programele organizate şi controlate de examinare a copiilor, răspândirea sigilanţilor, îndrumarea educaţională cu privire la igiena orală sunt toate mai puţin costisitoare şi mai eficace. Clar că, în primul rând este obligaţia instituţiilor de sănătate, a programelor naţionale de educaţie dentară, dar şi a noastră personală. Dezideratul ar fi, ca prin lege, în mod constant, copiii şi tinerii până la vârsta de 18 ani să beneficieze de tratament dentar profilactic dar şi restaurativ practic gratuit. Implicarea noastră poate fi un început.
Abordarea bolii parodontale în zilele noastre naşte controverse globale. În general, necesită tratamente îndelungate, costisitoare şi cooperaţia totală a pacienţilor. Tratamentele complexe, cu metode chirurgicale şi restaurarea sistemului masticator cu implante şi proteze fixe sunt la îndemâna unei proporţii minime a populaţiei globale. Dar noi, personal? Investim destul în prevenirea afecţiunilor parodontale sau în educarea pacienţilor noştri în această direcţie?
În lume, există un număr semnificativ de medici stomatologi care încearcă să răspundă provocărilor enumerate. Fie prin implicare în programe de anvergură, susţinute de industria stomatologică, fie pe mic în pătrăţica proprie, dar cu satisfacţii uriaşe. Şi aceşti medici nu apar aproape niciodată în lumina reflectoarelor. Am putea să-i aducem noi şi vă invit să o facem împreună în numerele următoare ale revistei. Dar, le urmăm exemplul? Eu cred că avem această obligaţie.
Deşi lumea a devenit un sat global, problemele dentare şi de sănătate orală nu se pot rezolva printr-un plan mondial. Nu pe parcursul vieţilor noastre. Se pot aborda însă local, adaptat nevoilor fiecărei populaţii. Pe mic sau pe mai mare, depinde de noi.
Revin, şi vă întreb: le urmăm exemplul celor care se implică?
Cu prietenie, Adi A. Garfunkel



Smart Practice Management: 7 Keys to Retiring Early by Roger P. Levin, DDS. Originally published in Compendium of Continuing Education in Dentistry 36(3) March 2015. Copyright © 2015 to AEGIS Communications. All rights reserved.

Despre autor
Roger P. Levin, DDS Chief Executive Officer, Levin Group, Owings Mills, Maryland www.levingroup.com/gpseminars
Din fericire, medicii dentişti se află într-o situaţie unică, cei mai mulţi stomatologi fiind antreprenori – deţin propriul lor cabinet. În plus, dentiştii câştigă anual o valoare cu mult peste salariul mediu. Revista Money din SUA a clasat medicii stomatologi pe poziţia a 11-a pe scara celor mai bine plătite profesii.
Aceşti doi factori: calitatea de antreprenor şi venitul considerabil, ar trebui să ofere medicilor dentişti avantaje inerente când vine vorba de pensionarea timpurie.
Totuşi, nu este cazul, după cum reiese dintr-un sondaj realizat de Asociaţia Dentară Americană (American Dental Association, ADA) care a identificat vârsta medie de pensionare ca fiind de 68,3 ani, depăşind cu 7 ani vârsta medie de pensionare a angajaţilor americani, care se retrag deja la 61 ani.
Dobândirea independenţei financiare cât mai devreme posibil reprezintă un obiectiv pentru mulţi medici stomatologi. Cei mai mulţi s-ar bucura să fie în poziţia privilegiată în care mersul la cabinet să fie o opţiune şi nu o obligaţie.
În trecut, calea spre succesul financiar pentru dentişti era mai uşoară. În ultimii 5 ani marea majoritate a cabinetelor dentare a experimentat declinul producţiei, ceea ce a întârziat pensionarea pentru mulţi practicieni consacraţi. Mai mult, creşterea numărului de facultăţi americane de stomatologie – şi cu altele în curs de înfiinţare – a creat un influx de noi dentişti, amplificând competiţia pentru noi pacienţi în multe zone ale ţării. În pofida acestor schimbări generate de noua economie dentară, cu ajutorul strategiei corecte medicii stomatologi pot avea deopotrivă o carieră plină de satisfacţii şi pot dobândi timpuriu independenţa financiară. Se pot urma o serie principii care ajută medicii dentişti – atât pe cei debutanţi, cât şi pe cei cu experienţă – să ajungă mai devreme la "numărul magic" de pensionare.
1. Nu cheltuiţi mai mult decât vă permiteţi
Acesta este un domeniu sensibil pentru mulţi medici stomatologi. Ca profesionişti care şi-au dedicat timp, bani şi efort considerabil pentru absolvirea facultăţii şi deschiderea cabinetului, dentiştii simt adesea nevoia de a se recompensa prin deţinerea unei case şi a unei maşini de lux sau prin a merge în vacanţe costisitoare. Autorul recomandă: nu maximizaţi cheltuielile personale şi nu vă angajaţi în împrumuturi extreme pentru finanţarea unor achiziţii extravagante. De exemplu, optaţi pentru un cămin mai modest ca primă casă;

sau achiziţionaţi la început o maşină mai puţin luxoasă. Cheltuielile legate de stilul de viaţă extravagant pot provoca pragul falimentului. Cu facturi şi datorii mai puţine, rămân mai mulţi bani pentru economii, pensionare şi conturi de investiţii.
2. Rambursaţi creditele cât mai curând posibil
Noii absolvenţi ai facultăţilor de stomatologie poartă o datorie sub formă de credite pentru studii. Evident, cu cât este mai lungă perioada de rambursare, cu atât creşte şi valoarea totală a sumei de plată. Pentru a reduce împrumuturile educaţionale, plătiţi suplimentar în fiecare lună – cât mai mult posibil. Cei care nu cheltuiesc mai mult decât câştigă vor rămâne cu mai mulţi bani pe care îi pot dedica reducerii împrumuturilor educaţionale şi pentru deschiderea cabinetului. Majoritatea stomatologilor doresc să ajungă la punctul în care lucrează pe cont propriu – nu pentru creditorii lor. Împrumuturile reprezintă instrumente financiare importante ce permit medicilor să achiziţioneze echipamentul necesar, care de altfel nu s-ar putea plăti din propriile resurse. Dar pentru fiecare an de creditare, costul împrumutului original continuă să crească din cauza dobânzii acumulate. De exemplu, calculul estimativ al unui credit ipotecar pe 30 ani presupune că persoana împrumutată va plăti de trei ori preţul de achiziţie, dacă are nevoie de întreaga perioadă de 30 ani pentru rambursarea creditului.
3. Economisirea să devină un obicei
Creaţi un buget lunar cu o secțiune dedicată economiilor pentru situaţii de urgenţă şi pentru pensionare. Documentarea scrisă a bugetului motivează şi mai mult pentru a fi urmată. Este important de amintit faptul că fiecare mică economie apropie mai mult obiectivele. În plus, cumpărăturile cu cardul de credit ar trebui limitate la articole ce pot fi plătite până la sfârşitul lunii. Trebuie evitate cheltuielile din
impuls, îndeosebi în cazul produselor costisitoare.
4. Începeţi planificarea pensionării cât mai devreme posibil Nu aşteptaţi să începeţi planificarea pensionării. Medicii dentişti aflaţi în orice etapă a carierei lor pot beneficia de întâlnirea cu un planificator financiar certificat, îndeosebi unul cu temeinice cunoştinţe în domeniu. Colaborând cu expertul financiar corespunzător, medicii pot începe să îşi structureze datoriile pentru rambursarea timpurie a împrumuturilor, să elaboreze o strategie de taxare eficientă, să menţină un venit rezonabil şi să economisească pentru o perioadă lungă de pensionare. Toţi dentiştii au nevoie de un plan financiar – un plan pas-cu-pas pentru atingerea obiectivelor lor financiare. Planul ar trebui revizuit cel puţin anual pentru a lua în considerare schimbările din viaţă, obiectivele personale şi cele legate de carieră. Un plan financiar adecvat creează o fundaţie sănătoasă pentru dezvoltare pe tot parcursul carierei. Cu cât mai devreme se iniţiază planul, cu atât mai rapid va duce la acumularea averii propuse de medicul stomatolog.
Cabinetul reprezintă cea mai bună investiţie pe care medicul dentist o poate face. Unii consideră că se pot face mai mulţi bani în afara stomatologiei în asocieri, cum ar fi imobiliarele, restaurantele, etc. Asemenea oportunităţi ar trebui abordate întotdeauna cu precauţie, pentru că investirea într-un "lucru sigur" se poate transforma în scurt timp într-o groapă de bani cu pierderi semnificative.
Cabinetul este locul unde medicii dentişti au posibilitatea să obţină cea mai mare rentabilitate a timpului şi banilor investiţi. Tot aici s-a făcut deja şi o investiţie semnificativă în ceea ce priveşte educaţia, pregătirea, dezvoltarea echipei şi altele. Deţinerea celui mai eficient şi profitabil cabinet ar trebui să constituie prioritatea fiecărui medic dentist.
6. Creditele de refinanţare pentru facilităţi, echipament şi alte cheltuieli
Este prudentă revizuirea cel puţin anuală a tuturor împrumuturilor împreună cu un contabil şi/sau expert financiar. Sunt de luat în considerare următoarele întrebări: Un alt creditor poate oferi o rată mai bună? La cerere producătorul poate oferi o rată mai atractivă? Există penalităţi pentru rambursarea anticipată? Ferirea de împrumuturi sau reducerea creditelor reprezintă două strategii pe care medicii dentişti ar trebui să le urmeze în mod constant atât profesional, cât şi personal.
7. Focalizaţi-vă pe business-ul stomatologiei
Succesul cabinetului în economia actuală necesită o focalizare mai profundă asupra business-ului stomatologic decât în deceniile anterioare. Zilele dezvoltării automate au luat sfârşit. Pentru a avea succes în ziua de azi, dentiştii au nevoie deopotrivă de aptitudini clinice şi de afaceri şi, de aceea, ar trebui că citească articole şi cărţi pe tema managementului cabinetelor, să participe la seminarii, să vizioneze webinarii şi să colaboreze cu experţi din domeniul afacerilor stomatologice. Dentiştii practicieni pot să nu aibă timp să revină în băncile facultăţii pentru a obţine o calificare în domeniul afacerilor, dar deţinerea unor experţi corespunzători le permite să pună în aplicare sisteme de afaceri care să le crească eficienţa şi producţia. Doar prin deţinerea unor cabinete de succes şi profitabile, dentiştii îşi pot finanţa în totalitate conturile de pensii pe toată durata carierei lor.
Concluzii
În pofida provocărilor actuale, stomatologia reprezintă o profesie puternică şi vibrantă. În mediul extrem de competitiv de astăzi, medicii dentişti trebuie să îşi îmbunătăţească operaţiunile legate de cabinete prin implementarea unor sisteme de afaceri dovedite. Procedând astfel, ei se pot situa în cea mai bună poziţie pentru a avea o carieră deosebită şi pentru a-şi atinge obiectivele. ¤

The Dental Handpiece: Technology Continues to Impact Everyday Practice by
Robert A. Lowe, DDS, Guest Editor.
Originally published in Compendium of Continuing Education in Dentistry 36(4) April 2015. Copyright © 2015 to AEGIS Communications. All rights reserved.

Despre autori
Robert
A. Lowe, DDS, Guest Editor Private Practice, Charlotte, North Carolina; Diplomate, American Board of Aesthetic Dentistry
iesa de mână este un element important din arsenalul oricărui cabinet. Este un dispozitiv fundamental ce poate consolida sau împiedica, în funcţie de eficienţă şi întreţinere, rutina zilnică a unui cabinet. Selectarea piesei de mână adecvate este esenţială pentru a ajuta operarea liberă în activităţile zilnice.
De-a lungul anilor, piesele de mână – dispozitive stomatologice fundamentaleau fost remodelate şi actualizate pentru a deveni instrumentele de mare precizie şi sofisticate de azi. Progresele tehnologice continuă să îmbunătăţească aceste instrumente indispensabile.
Principalele două tipuri de piese de mână - electrice şi acţionate cu aer comprimat - au caracteristici unice cu beneficii şi dezavantaje specifice. Ambele pot avea rezultate excelente, prin urmare este importantă înţelegerea diferenţelor şi a avantajelor fiecăruia.
Inovaţiile vin şi pleacă în stomatologie, unele având un impact mai puternic decât celelalte. Introducerea cu aproape 60 de ani în urmă a piesei de mână acţionată cu aer s-a dovedit a fi un progres revoluţionar ce a modificat realmente modul în care dentiştii prepară dinţii în vederea aplicării materialelor restauratoare. Utilizarea pieselor de mână cu aer comprimat de "mare viteză" permite clinicienilor să lucreze mai rapid, cu traumă redusă asupra dintelui şi pacientului. Această dezvoltare a reprezentat o îmbunătăţire majoră de la piesele de mână premergătoare "acţionate de şnur" şi reprezintă unul dintre cele mai semnificative salturi spre era stomatologiei moderne.
De la introducerea sa în anul 1957, piesa de mână de mare viteză a beneficiat de mai multe îmbu-
nătăţiri notabile, cu scopul de a face design-ul mai ergonomic şi capetele mai mici, pentru un acces mai facil, turbine mai silenţioase şi schimbarea mai uşoară a frezelor. Piesele de mână cu turaţii reduse sunt rezervate actualmente în primul rând procedurilor de finisare şi lustruire, profilaxiei şi aplicaţiilor în laborator.
Majoritatea uniturilor dentare conţin o piesă de mână cu turaţii reduse şi crescute deopotrivă, pentru a oferi medicului dentist o piesă de mână, a cărei viteză este specifică operaţiei efectuate.
BENEFICIILE CLINICE
ALE PIESELOR DE MÂNĂ
ELECTRICE
Piesele de mână electrice (cu revoluţii variabile pe minut [RPM]) sunt, de asemenea, disponibile, oferind medicului dentist beneficii suplimentare atunci când se compară cu concurenţii acţionaţi cu aerul comprimat. O diferenţă semnificativă constă în deţinerea unei RPM specifice, cu cuplu de torsiune constant şi mai puţine deviaţii ale frezei (mişcare mai concentrică), astfel încât la lustruire sau secţionare prin diferite tipuri de structuri dentare sau materiale restauratoare, freza nu se încarcă şi nu încetineşte în cursul îndeplinirii sarcinii clinice.
În numeroase situaţii clinice, o piesă de mână electrică poate efectua aceleaşi funcţii clinice ca şi o unitate de mare viteză acţionată cu aer şi o unitate separată cu viteză redusă, laolaltă.
Această caracteristică nu influenţează însă alegerea între cele două sisteme, de vreme ce majoritatea clinicienilor preferă încă piese separate pentru vitezele crescute şi reduse; totuşi, investiţia iniţială mai mare pentru piesele electrice poate fi un considerent pentru unii clinicieni.

De asemenea, dată fiind abilitatea de a seta viteza de lucru dorită şi de a utiliza diferite piese contraunghi cu diferite raporturi de angrenare, piesa de mână electrică poate fi personalizată pentru a efectua multe alte tipuri de proceduri clinice precum endodonţia rotativă, inserarea de implanturi, îndepărtarea molarilor de minte (prin secţionarea dintelui). Această versatilitate clinică este foarte dorită în cabinetele dentare contemporane unde tratamentele multidisciplinare devin tot mai obişnuite.
Panourile de control ale pieselor de mână electrice devin, de asemenea, mai automate, permiţând operatorului să utilizeze butoane pentru
a seta în mod specific o viteză de lucru pentru o anumită procedură. De exemplu, majoritatea procedurilor de lustruire ar trebui efectuate la RPM mai reduse, pentru a minimiza căldura generată. Lustruirea materialelor compozite poate fi realizată eficient la viteze de 6,000-8,000RPM. Lustruirea ceramicii se efectuează, de obicei, în intervalul de 12,000-150,000RPM. Se pot face presetări la RPM reduse pentru îndepărtarea cariei, refinisarea marginilor preparaţiilor restauratoare, curăţarea şi modelarea endodontică, prepararea osului şi inserarea implanturilor, doar pentru a numi câteva aplicaţii.
Unele modele permit, de asemenea, controlul cuplului de torsiune şi au
posibilitatea de reversare automată pentru endodonţie. Aceste caracteristici elimină orice imprevizibilitate şi lucrul "pe ghicite", spre deosebire de utilizarea unităţilor tradiţionale cu viteză redusă, cu o singură pedală de control acţionată cu aer. Deţinerea abilităţii de a inversa rotaţia instrumentului într-o piesă de mână electrică este la rândul său o caracteristică utilă când se lustruieşte o restaurare, datorită importanţei acţionării lustruirii dinspre materialul restaurator către dinte, cu scopul de a evita distrugerea sau detaşarea marginii.
O altă opţiune constă în utilizarea combinaţiei dintre o piesă de mână acţionate cu aer pentru prepararea grosieră a dintelui şi îndepărtarea restaurării și o piesă de mână electrică pentru prepararea motorie fină şi procedurile de lustruire, înlocuind practic piesa de mână tradiţională cu viteză redusă.
O caracteristică recent introdusă a unei piese de mână cu aer comprimat combină într-un singur instrument o parte dintre beneficiile pieselor de mână tradiţionale electrice şi a celor acţionate cu aer comprimat. Două noi tehnologii încorporate sunt reprezentate de inteligenţa detectoare a vitezei (speed sensing intelligence, SSI) şi suspensia superioară a turbinei (superior turbine suspension, STS)
Aceste caracteristici permit piesei de mână să livreze beneficiile cuplului de torsiune constant la viteze înalte când realizează diverse proceduri, în mod special prepararea smalţului şi a dentinei şi îndepărtarea sau secţionarea prin diferite tipuri de materiale restauratoare, inclusiv metalul şi zirconiul.
Potrivit producătorului, o parte dintre beneficiile acestor tehnologii în cazul unei piese de mână acţionate cu aer sunt: optimizarea automată a puterii adică viteza constantă sub încărcare pentru a evita blocarea; livrarea unei puteri netede constante şi controlul eficienţei maxime de preparare şi îndepărtarea mai rapidă a materialului; ajustarea vitezei frezei în afara încărcării pentru a minimiza uzura rulmenţilor; şi posibilitatea de a funcţiona la 330,000RPM sub încărcare fără devierea sau deflecţia frezei.
Întrucât o piesă de mână cu controlul automat al cuplului de torsiune poate "simţi" literalmente gradul de "rezistenţă" când taie prin diferite materiale, viteza şi torsiunea constantă sunt asigurate în instrumentul de preparare, făcându-l unic printre piesele de mână tradiţionale cu viteză mare şi acţionate cu aer comprimat. Pe baza experienţei autorului, când se taie prin smalţ, cea mai dură substanţă a corpului, acest tip de dispozitiv oferă operatorului o preparare rapidă şi eficientă care lasă marginile preparaţiei ultrafine.
Profunzimile de preparare pentru faţetele cu preparaţie minimă limitate în totalitate la nivelul smalţului se pot realiza cu mare precizie. Pe măsură ce în cursul preparării instrumentul rotativ se angajează în dentina mai moale, piesa de mână "simte" diferenţa şi reduce încărcarea lucrului, cu menţinerea constantă a cuplului de torsiune. Secţionarea prin materiale de restaurare, de la amalgamul metalic la substructurile de zirconiu, exercită un grad crescut de tensiune pe turbinele pieselor de mână
tradiţionale cu aer comprimat şi le uzează. Deţinerea abilităţii de a ajusta automat viteza şi torsiunea pe baza rezistenţei substratului îmbunătăţeşte eficienţa, cu mai puţină uzură pe piesa de mână în sine.
Desigur, sunt deosebit de benefice controlul în cursul preparării dentare şi ajustarea automată a cuplului de torsiune pentru prepararea smalţului şi dentinei cu o cantitate egală de uşurinţă şi eficienţă. Totuşi, într-o lume clinică în care stomatologia se distanţează de materialele restauratoare pe bază de metale în direcţia restaurărilor din porţelan şi zirconia cu rezistenţă mai crescută, clinicienii vor avea nevoie de o piesă de mână care poate înlătura eficient aceste materiale atunci când necesită înlocuire. Multe piese de mână tradiţionale cu viteză mare vor fi expuse efortului dincolo de limitele lor în efectuarea acestor proceduri zilnice, ce vor duce la reparaţii costisitoare şi înlocuirea timpurie.
În fine, întreţinerea adecvată este esenţială pentru orice instrument, cu scopul de a funcţiona la capacitate şi eficienţă maximă. Detritusul este considerat una dintre principalele cauze ale distrugerii precoce a turbinei la piesele de mână cu aer şi viteză crescută. Pulverizarea manuală în dispozitiv a lubrifiantului pentru piesa de mână după fiecare utilizare este ineficientă, murdară şi nu la fel de eficientă ca utilizarea sistemului automat pentru realizarea acestei sarcini.
Întrucât piesa de mână este o parte integrală a producţiei zilnice într-un cabinet stomatologic, este importantă respectarea unui regim constant de întreţinere.

Sistemele automate de curăţare a pieselor de mână oferă curăţare precisă şi consistentă, lubrifiere şi expulzarea detritusurilor pentru a menţine turbinele în stare de funcţionalitate optimă pentru perioade mai lungi de timp.
Aceasta se traduce prin reducerea necesităţii de înlocuire a turbinei şi minimizarea costurilor reparaţiilor.
Deoarece nu deţin nicio turbină, piesele de mână electrice sunt unităţi cu întreţinere mai redusă. Piesele de mână electrice mai vechi aveau componente numite "perii" ce se uzau şi necesitau înlocuire periodică; modelele mai noi neavând perii, elimină această problemă, avantajele fiind evidente.
Design-ul unei piese de mână dentare este un factor esenţial în buna ergonomie. Durerile lombare, leziunile de stres repetitiv, cum ar fi sindromul de tunel carpian şi diverse alte tulburări musculo-scheletale reprezintă probleme importante în rândul stomatologilor astfel încât Comitetul Consultativ pentru Ergonomie şi Susţinerea Dizabilităţilor din cadrul ADA (Asociaţia Dentară Americană) a emis un raport către Consiliul Cabinetelor Dentare (Council on Dental Practice, CDP). Documentul rezultat, "O introducere în ergonomie" se concentrează pe factorii de risc ergonomici, pe diferite tipuri de fişe cu date de siguranţă şi
abordări practice ale problemelor ergonomice de la locul de muncă. În plus faţă de oferirea aspectelor fundamentale legate de ergonomie pentru a promova conştientizarea, documentul propune măsuri specifice care au ca scop sporirea productivităţii dar şi a confortului.
Piesa de mână este o parte vitală a procedurilor clinice din practica dentară clinică de zi cu zi. Întrucât domeniul de aplicare a procedurilor se lărgeşte, alături de necesitatea şi cerinţa pentru o şi mai mare precizie şi eficienţă în stomatologie, progresele în tehnologiile pieselor de mână vor continua să joace o parte semnificativă în practica stomatologică. ¤
Clinicians Reaping Benefits of New Concepts In Impressioning by Nathaniel C. Lawson, DMD, PhD; and John O. Burgess, DDS, MS, Guest Editors.
Originally published in Compendium of Continuing Education in Dentistry 36(2) February 2015. Copyright © 2015 to AEGIS Communications. All rights reserved.
autori
Nathaniel C. Lawson, DMD, PhD
Assistant Professor, Dept. of Clinical and Community Sciences, Division of Biomaterials, Univ. of Alabama at Birmingham School of Dentistry, Birmingham, Alabama
John O. Burgess, DDS, MS
Assistant Dean for Clinical Research, Dept. of Clinical and Community Sciences, Division of Biomaterials, University of Alabama at Birmingham School of Dentistry, Birmingham, Alabama
mprentele sunt o componentă vitală în fabricarea protezelor dentare fixe. Materialele de amprentare din generaţia actuală şi scannerele digitale sunt capabile să captureze rapid şi precis dinţii preparaţi. Probabil cea mai mare provocare a clinicienilor în timpul capturării unei amprente constă în reproducerea completă a liniei de preparaţie marginală, îndeosebi în cazul marginilor sub- sau juxtagingivale. În aceste cazuri, materialul de amprentare trebuie să reziste la detaşarea de ţesutul gingival, fluidul sulcular şi/sau sânge. Au fost dezvoltate mai multe materiale de amprentare fie pentru a creşte compatibilitatea cu fluidele, pentru a simplifica retracţia ţesutului gingival, fie pentru injectarea materialului direct în şanţ. Deşi se pot face amprente excelente cu materialele elastomerice convenţionale, viitorul amprentării este reprezentat de scannerele intraorale digitale. Îmbunătăţirile acestor scannere au făcut ca această tehnologie să fie mai uşor de utilizat şi mai practice pentru dentişti.
Deşi încă se mai folosesc materialele de amprentare elastomerice convenţionale pentru a genera amprente excelente, fără îndoială, viitorul amprentării este reprezentat de scannerele intraorale digitale. Progresele sistemelor de scanare fac ca această tehnologie să fie mai uşor de utilizat şi mai practică pentru medicii dentişti.
MATERIALE DE AMPRENTARE HIDROFILE
Materialul de amprentare polivinilsiloxanic (PVS), cel mai frecvent utilizat la amprentarea finală, este hidrofob. Fluidul crevicular şi sângele prezent în şanţul gingival împiedică pătrunderea materialelor hidrofobe în şanţ şi nu permit reproducerea detaliilor marginale în cazul preparaţiilor subgingivale. De aceea, la materialele PVS se adaugă surfactanţi eficienţi pentru a le creşte hidrofilia. Datorită compoziţiei sale chimice, mterialul de amprentare elastomeric polieteric este în mod inerent hidrofil. Materialele hibride sunt PVS cu lanţuri funcţionale polieterice grefate, care pretind să combine avantajele ambelor tipuri de materiale de amprentare – hidrofilia polieterilor şi rezistenţa la rupere a PVS.
Un recent studiu a raportat că, în cazul expunerii la apă, noile materiale PVS şi materialul hibrid erau mai hidrofile decât materialele PVS tradiţionale. Totuşi, când erau expuse la salivă, materialul hibrid şi un material polieteric s-au dovedit a fi cele mai hidrofile. Acest studiu sugerează că produsele polieterice şi unele materiale hibride sunt preferate pentru capturarea marginilor expuse la salivă. Indiferent de tipul materialului de amprentare utilizat înainte de înregistrarea amprentei este întotdeauna indicată uscarea minuţioasă a preparaţiei dentare.
Când se înregistrează marginile subgingivale, este importantă şi utilizarea materialului de amprentare capabil să curgă în şanţ.
Studiile anterioare au arătat că un material polieteric prezintă un flux mai mare şi prelungit decât materialele PVS. Utilizarea unei tehnici de spălare cu materialele PVS va îmbunătăţi fluxul, pentru că presiunea hidrostatică din materialul mai vâscos va împinge în şanţ materialul de spălare mai puţin vâscos.
Un alt sfat clinic pentru capturarea marginilor subgingivale constă în suflarea aerului pe un strat iniţial circumferenţial al materialului de amprentare fluid, cu direcţionarea sa spre şanţ. Stratul de spălare subţiat cu aer este urmat de un al doilea strat de material fluid injectat pentru a acoperi în totalitate preparaţia şi în cele din urmă lingura umplută cu material. Utilizarea în seringă a unui material cu vâscozitate extra-redusă va ajuta scurgerea materialului de amprentare într-un şanţ crevicular mai profund.
Metoda tradiţională de retracţie a ţesutului moale înainte de înregistrarea amprentei implică introducerea firului în sulcus. Procedura poate fi totuşi dificilă pentru dentist şi neconfortabilă pentru pacient şi s-a demonstrat că generează o retracţie gingivală de 0,2mm. Un concept alternativ pentru deplasarea ţesutului gingival implică injectarea unei paste de retracţie în şanţ cu scopul de a separa mecanic dintele de ţesutul gingival înconjurător. După o perioadă de aşteptare pasta se clăteşte, pentru a evidenţia şanţul dilatat.
Unele paste de retracţie sunt compuse din argilă. Aceste produse conţin, de asemenea, clorură de aluminiu sau sulfat de aluminiu pentru a oferi simultan retracţie şi hemostază. Alte materiale de retracţie sunt compuse dintr-un tip de material PVS care este supus expansiunii în cursul reacţiei de priză; aceste materiale eliberează hidrogen în timpul polimerizării, care după aplicare ajută la dilatarea şanţului. În sistemele de retracţie PVS nu există agenţi hemostatici.
Provocarea clinică asociată cu pastele de retracţie constă în asigurarea
faptului că pasta pătrunde în totalitate în şanţ. Pentru aceste paste, producătorii au elaborat vârfuri extra-fine şi flexibile cu scopul de a facilita aplicarea. Este important de vizualizat prezenţa pastei în şanţ şi uşoara albire a ţesutului pentru a confirma aplicarea adecvată a materialului. Aceste sisteme se pot utiliza în combinaţie cu capele de retracţie care constau din cilindri scobiţi, din bumbac, ce se plasează deasupra dintelui preparat după aşezarea pastei de retracţie. Pacientul muşcă pe capă pentru a aplica presiune pe pastă, apăsând-o în şanţ.
Studiile clinice au arătat că pastele de retracţie sunt mai puţin capabile să separe epiteliul joncţional de şanţ sau să cauzeze recesie gingivală decât firul de retracţie tradiţional. Un alt studiu clinic a demonstrat că folosirea unei paste de retracţie pe bază de argilă a generat o mai mică penetraţie sulculară a materialului de amprentare (0,1 ± 0,41mm), în comparaţie cu utilizarea tehnicii cu fir dublu (0,34 ± 0,3mm). Un studiu recent a raportat că, deşi sunt mai puţin traumatice decât firul de retracţie, toate sistemele de retracţie sub formă de pastă au produs o presiune de deplasare de 10 ori mai redusă decât firul. Aceste studii sugerează că pasta de retracţie este mai puţin dăunătoare asupra ţesutului gingival, dar poate să nu ofere o retracţie la fel de eficientă ca firul. De aceea, dacă marginea preparaţiei este plasată mult subgingival, utilizarea firului de retracţie poate fi mai eficientă.
SISTEM DE AMPRENTARE CU GESTIONAREA ŢESUTULUI
Un nou sistem de amprentare cu gestionarea ţesutului injectează material de amprentare PVS în şanţul gingival. Sistemul implică un aplicator pneumatic, care împinge un cartuş individual de amprentare printr-un vârf aplicator extrafin. Sistemul utilizează caracterul tixotropic al materialelor de amprentare, însemnând că forţele de rupere aplicate pe material vor reduce vâscozitatea. Pe măsură ce materialul este forţat prin vârful aplicator extra-fin, pereţii canulei aplică forţe de rupere pe
materialul de amprentare, permiţând un flux mai bun şi plasarea directă în şanţul gingival.
Sistemele de amprentare digitale continuă să se îmbunătăţească, iar rolul lor în stomatologia protetică va creşte. Progresele realizate recent au făcut ca aceste sisteme să devină mai fezabile în practica clinică. Câteva sisteme de amprentare digitale s-au simplificat prin eliminarea sau reducerea pulberii de dioxid de titan pentru învelirea dinţilor preparaţi. Multe sisteme permit clinicianului să captureze continuu amprenta cu un scanner video în locul capturării prin ţintire şi activare. Unele sisteme produc imagini color. Şi scannerele în sine au evoluat; unele se pot conecta direct la laptop, în timp ce altele s-au redus la dimensiunea unei piese de mână dentare. Software-ul câtorva dispozitive a fost modificat pentru a permite clinicianului să salveze scanările într-un format de fişier "deschis". Aceste fişiere deschise STL se pot trimite apoi direct la orice aparat de frezare din cabinet sau la un dispozitiv de frezare din cadrul unui laborator dentar care acceptă fişiere STL. În plus, sistemele deschise permit integrarea perfectă amprentelor digitale cu informaţiile obţinute pe baza CBCT (tomografiei computerizate cu fascicul conic) pentru planificarea tratamentelor implantare sau ortodontice. Capturarea liniei marginale de preparaţie coronară cu un sistem de amprentare digital necesită vizualizarea marginii şi, în multe cazuri, încă implică retracţia ţesutului gingival. Un avantaj al sistemelor de amprentare digitale constă în faptul că dacă regiunea marginii nu este clar capturată, acea arie a scanării se poate şterge şi rescana. Visul stomatologiei restauratoare ar consta dintr-un CT cu raze X care ar putea captura cu precizie amprentele ţesuturilor dure pentru fabricarea protezelor fixe şi cu reducerea interferenţelor cu ţesuturile moi. Pe măsură ce dispozitivele CT devin tot mai frecvente în cabinetele stomatologice, această tehnologie ar putea fi mai aproape de realizare decât am crede. ¤

Prosthetic Management of Gingival Recession Around Implants: Lessons Learned from Staged-Approach Treatment Planning
Originally published in Compendium of Continuing Education in Dentistry 36(3) March 2015. Copyright © 2015 to AEGIS Communications. All rights reserved.

Despre autori
Louis R. Marion, DMD, MS
Clinical Assistant Professor, Dept. of Periodontics, Univ. of Pennsylvania School of Dental Medicine, Philadelphia, Pennsylvania; Clinical Assistant Professor, Dept. of Oral and Maxillofacial Surgery and Pediatric Dentistry, Children’s Hospital of Philadelphia, Philadelphia, Pennsylvania; Prosthodontist, Private Practice, Philadelphia, Pennsylvania
OBIECTIVE 1 2 3
înţelegerea abordării în etape pentru restaurările implantare multiple;
descrierea abordărilor modificărilor gingivale datorate unui tratament etapizat;
discutarea modificărilor posibile de protocol în cazul implanturilor multiple.
Reabilitările implantare complexe pot include abordări în etape, implicând de obicei extracţia seriată a dinţilor irecuperabili. Se evită astfel necesitatea protezelor mobilizabile prin menţinerea dinţilor naturali în cursul vindecării şi împiedică încărcarea imediată a implanturilor plasate în osul grefat. Un dezavantaj major constă în recesia gingivală. Acest articol dezbate diverse abordări pentru gestionarea modificărilor gingivale şi sugerează modificări de protocol în cursul fazei de planificare terapeutică cu implanturi.
Leslie Stone Hirsh, DDS
Clinical Assistant Professor, Dept. of Preventive and Restorative Sciences, Univ. of Pennsylvania School of Dental Medicine, Philadelphia, Pennsylvania; Prosthodontist, Private Practice, Philadelphia, Pennsylvania lanurile de tratament care implică tranziţia unui pacient de la o dentiţie eşuată
iniţial pentru a oferi restaurări fixe pacienţilor cu dentiţii irecuperabile, fără necesitatea restaurărilor provizorii mobilizabile.
Pla una susţinută de implanturi pot fi îndelungate atunci când obiectivul constă în evitarea aplicării unei proteze mobilizabile. Una dintre opţiuni este reprezentată de încărcarea imediată a implanturilor cu o restaurare totală provizorie. Când acest lucru nu este posibil, trebuie implicate metodologii pentru evitarea încărcării imediate. Mulţi dentişti restauratori şi chirurgi orali pot opta atunci pentru extracţiile seriate, astfel încât pacientul să nu rămână deloc fără dinţi. Acest protocol, denumit adesea abordare stadializată, protocol de extracţie în serie sau tratament multifazic a fost formulat
Deşi poate varia de la pacient la altul, acest tip de tratament implică de obicei stadii multiple de inserare a implanturilor în cursul cărora dinţii reziduali dar irecuperabili sunt menţinuţi ca bonturi temporare pentru a susţine restaurări provizorii fixe. Odată cu realizarea conexiunii dintre bonturi şi primul set de implanturi, dinţii reziduali se extrag şi se efectuează o a doua etapă de inserţie a implanturilor. După vindecarea celui de-al doilea set sau a setului final de implanturi, se pot realiza procedurile protetice pe implanturi pentru a finaliza terapia. Cavallaro & Greenstein au împărţit acest protocol în două clasificări: clasa I, cu toate implanturile inserate în cursul primei etape chirurgicale; şi clasa a II-a cu două sau mai multe etape de inserare a implanturilor pentru a genera suficientă susţinere implantară.
Dacă planul de tratament etapizat are una, două sau mai multe faze implantare, principalele dezavantaje ţin de
durata tratamentului şi implicarea mai multor etape chirurgicale. Avantajele sunt numeroase, incluzând: abilitatea de a utiliza o restaurare provizorie fixă pe toată durata tratamentului şi a fazelor de vindecare, ghidajul simplificat pentru inserarea implanturilor, menţinerea funcţiei masticatorii şi managementul ţesutului moale. În pofida progreselor precum planificarea virtuală, încărcarea imediată şi suprafeţele îmbunătăţite ale corpurilor implantare, vindecarea ţesutului moale nu este încă predictibilă în mod curent. Deşi pierderea de până la 1mm din osul marginal în cursul primului an după conexiunea bontului era acceptabilă odinioară, a devenit evident că aceasta poate însemna totodată pierderea de ţesut moale în aceeaşi perioadă sau în anii următori. Indiferent că pierderea tisulară este imediată sau ulterioară, succesul tratamentului este judecat din prisma funcţiei şi a esteticii dentare dar şi a ţesutului moale.
Defectele de recesie, fie din jurul unui dinte natural sau implant, pot fi cauzate de: traumă chirurgicală, periaj dentar agresiv, parodontită sau periimplantită, obiceiuri parafuncţionale, malpoziţie dentară, etc. Îndeosebi în cazul implanturilor, studiile longitudinale iniţiale au măsurat întotdeauna recesia în momentul plasării bonturilor sau periodic la intervale ulterioare după inserarea finală. S-a raportat o recesie de 1,7mm în cadrul unui studiu cu durata de 3 ani, şi similar într-o altă analiză condusă pe 9 ani; toţi au concluzionat că factorii precum ţesutul periimplantar cheratinizat tind să minimizeze recesia. Totuşi, literatura nu defineşte în mod clar susceptibilitatea unui pacient la recesia cauzată de mulţi dintre aceşti factori.
Biotipul din locaţia implantului şi poziţia implantului în relaţie cu pereţii corticali sunt factori ce pot anticipa susceptibilitatea la recesie. Un biotip de ţesut moale <2mm se asociază cu os subiacent mai subţire, defecte osoase angulare şi susceptibilitate mare la pierderea papilei după inserarea imediată a implantului. În plus, un aseme -
nea biotip este mai predispus la recesie ca reacţie la traumă şi bacterii, în comparaţie cu biotipul gros. Ca răspuns la această îngrijorare, se recomandă planificarea inserţiei implantului la cel puţin 2mm palatinal faţă de conturul vestibular al dinţilor adiacenţi; implanturile poziţionate vestibular sunt expuse riscului de recesie gingivală. În concluzie, grosimea ţesutului moale vestibular şi a osului vestibular deopotrivă reprezintă factori cheie în anticiparea apariţiei recesiei.
Dacă distanţa dintre implanturile adiacente este <3mm, înălţimea osului alveolar scade şi prezervarea papilei gingivale devine dificilă. De aceea, între implanturi inserate adiacent, trebuie să existe un spaţiu de cel puţin 3mm, iar planurile terapeutice ar trebui modificate fie să adere la această regulă, fie să se utilizeze pontice şi/sau dinţi naturali pentru a păstra mai bine contururile estetice ale ţesutului moale.
Rădăcinile radiculare naturale menţinute au fost utilizate sub proteze mobilizabile pentru a prezerva osul alveolar cu mulţi ani înainte de implanturi. Extracţia declanşează resorbţia osului alveolar şi a ţesuturilor învecinate, reducând lăţimea crestei cu până la 50% în decurs de numai un an. Rădăcinile submersate pot menţine osul alveolar învecinat şi ţesuturile moi adiacente implanturilor. De fapt, o rădăcină submersată va prezerva o mai mare cantitate de ţesut învecinat decât tehnicile obişnuite de prezervare a alveolei, care adesea duc la resorbţie osoasă, prin urmare la reducerea înălţimii papilei interdentare şi a lăţimii crestei edentate.
Conexiunile bonturilor la corpurile implanturilor pot reprezenta un factor în susceptibilitatea la recesie. Tipul conexiunii implantului influenţează pierderea osoasă şi recesia ţesutului moale. Au fost testate numeroase sisteme de bonturi implantare variate dpdv al scurgerilor microbiene şi al colonizării bacteriene în jurul suprafeţelor interne ale sistemelor implantare (capul corpului implantar, şurubul
bontului şi bontul). Anumite tipuri de implanturi cu interfeţe plat-la-plat permit colonizarea bacteriilor în interior şi în jurul componentelor lor. Deformarea elastică a şurubului de conectare la implanturile fără autoblocare (cum sunt implanturile cu hexagon extern cu interfeţe de bont plat-la-plat) se înclină sub încărcarea extra-axială şi cauzează microdeplasarea la interfeţele bont protetic-implant.
Microdeplasarea poate fi dăunătoare la interfaţa os-implant, îndeosebi dacă ea apare curând după implantare şi ar trebui evitată dacă depăşeşte 100µm pentru a preveni expunerea plăgii la dezvoltarea mai degrabă a reparaţiei fibroase decât a regenerării osoase. Deşi tehnicile precum modificarea platformei pot reduce asemenea microdeplasări, implanturile cu autoblocare precum cele care au hexagon intern cu conexiune internă lungă sunt îndeosebi eficiente în prevenirea microdeplasării care ar putea inflama ţestul moale, cauzând resorbţia osului crestal, cu recesie concomitentă.
Managementul ţesutului moale în abordarea etapizată poate fi imprevizibil şi prezintă provocări estetice, în principal recesia gingivală.
Acest articol va prezenta câteva exemple de cazuri cu abordare etapizată în cazul unor recesii de ţesut moale în jurul bonturilor.
Cazurile sunt organizate prin modificări ale planului de tratament, care variază de la menţinerea gulerului auriu vizibil al bontului şi până la refacerea bonturilor şi a elementelor turnate.
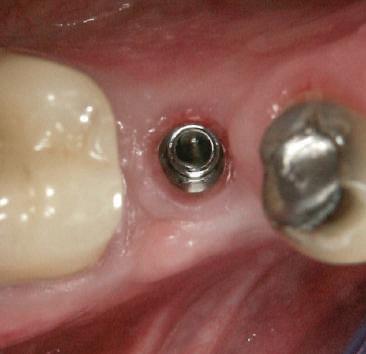
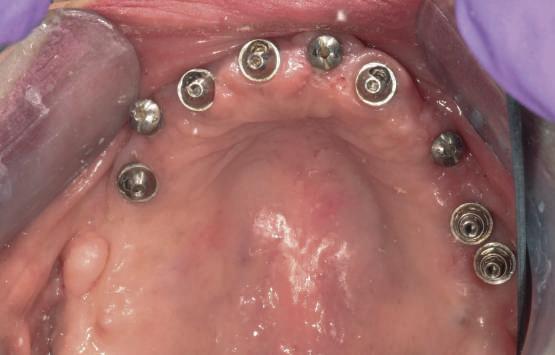
Cazul (1)
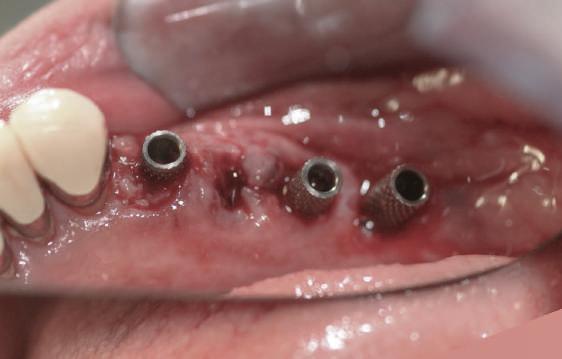
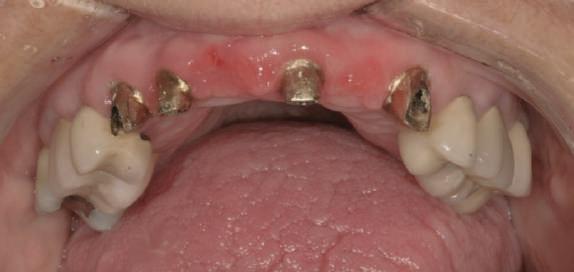
Reprepararea intraorală a bonturilor Acest pacient prezenta dentiţia maxilară compromisă, refuzând proteza mobilizabilă. Prin abordarea în etape, se menţin o parte din bonturile dentare naturale; s-a observat recesie în momentul amprentării pentru cel de-al doilea grup de implanturi.
Fig. 1 prezintă pacientul după inserarea primului set de bonturi implantare individualizate; dinţii naturali adiacenţi


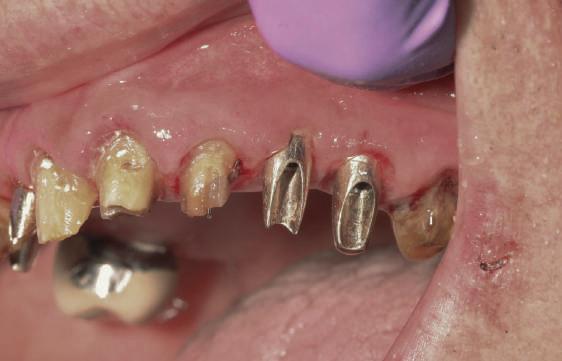
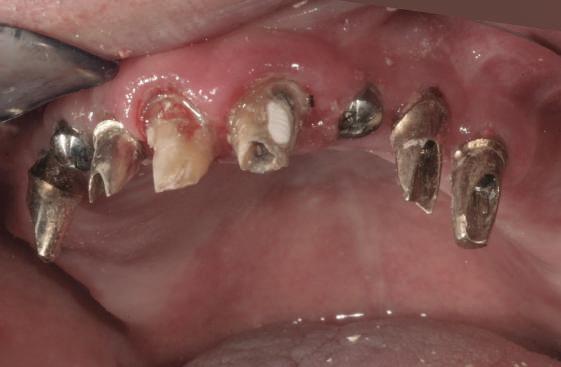
sunt încă prezenţi pentru a susţine puntea provizorie.
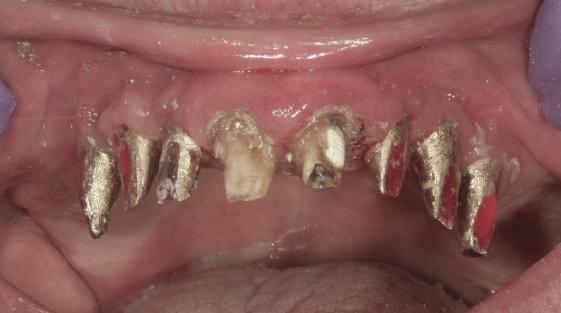
Şapte luni mai târziu (fig. 2), acele bonturi individualizate din prima etapă au manifestat semne de recesie de 1-3mm. Atitudine: S-a decis reprepararea intraorală a tuturor bonturilor (fig. 3), astfel încât toate marginile bonturilor să fie la nivelul sau sub marginea gingivală (de notat că 1.1. şi 2.1. au fost submersaţi ulterior pentru a avea sprijin implantar deplin).
Deşi reprepararea a îmbunătăţit marcat estetica finală, a necesitat aplicarea şnurului de retracţie, amprente noi şi turnări noi.
Un caz separat dar similar ilustrează în figurile 4 și 5 reprepararea intraorală a bontului.
Cazul (1): Reprepararea intraorală a bonturilor Figurile
1. Aspect după inserarea primului set de bonturi implantare individualizate.
2. După 7 luni, bonturile individualizate din prima etapă au prezentat recesie de 1-3mm.
3. Bonturile repreparate intraoral.
Alt caz (1) Figurile
4. După osteointegrarea implantului 2.4., s-a observat recesia în etapa de amprentare a implantului 2.5.; s-a decis reprepararea marginilor bontului individualizat CAD/CAM 2.4. Înainte de preparare s-a aplicat şnur de retracţie pentru a evita lezarea ţesutului şi a îmbunătăţi vizibilitatea dintelui 2.3. şi a marginii bontului implantar individualizat. Aşa cum era de aşteptat, recesia a fost mai mare de-a lungul versantului distal al bontului 2.4. adiacent locului de extracţie vindecat/cu implantul mai nou.
5. Bontul individualizat aplicat (2.5.) cu bontul repreparat anterior (2.4.). Nu a survenit recesie nouă de o perioadă de peste 3 ani.
Cazul (2)
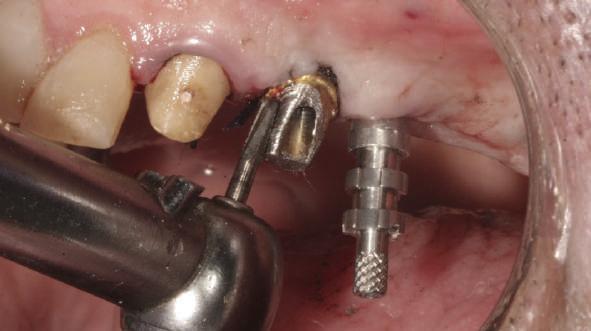
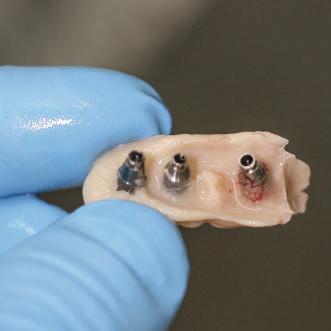
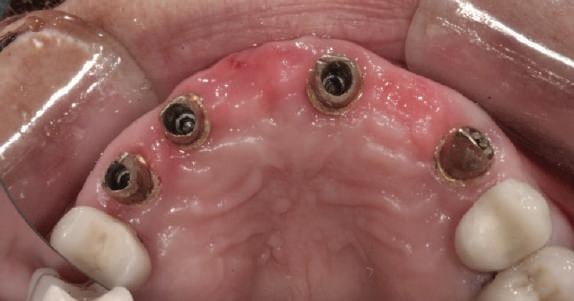
Repreparea intraorală a bonturilor cu amprente extraorale
Acest caz prezenta probleme de recesie similare cu cele menţionate anterior. Deşi bonturile au fost re-preparate intraoral pentru a urma noile margini tisulare, s-a decis amprentarea în afara cavităţii orale pentru a evita manipularea ţesutului pacientului cu biotip subţire. Fiecare bont individualizat s-a îndepărtat şi s-au inserat imediat bonturi de vindecare pentru a evita colapsul ţesuturilor.
Atitudine: Fiecare bont individualizat s-a aplicat pe câte un analog de implant. Fig. 6 prezintă bontul nou preparat pe analogul său cu inel de cupru de dimensiuni mari pentru a susţine
materialul de amprentare (alternativ, s-ar fi putut utiliza o lingură de amprentare universală pe cadran pentru a asigura suport pentru materialul de amprentare). Fig. 7 prezintă bontul individualizat cu ceară aplicată pentru a preveni pătrunderea materialului de amprentare în camera de acces a şurubului, iar fig. 8 ilustrează tehnica de amprentare care evită necesitatea plasării unui şnur de retracţie în şanţ în jurul implantului. Această tehnică este, de asemenea, utilă pentru adăugarea la marginile restaurării provizorii.
Cazul (3)
Refrezarea bonturilor individualizate
Pacientul prezenta dentiţie maxilară şi mandibulară eşuată datorită cariei secundare provocată de xerostomia post-iradiere. Pacientul suferise o disecţie cervicală radicală pentru înlăturarea carcinomului cu celule scuamoase la nivelul gâtului cu 9 ani înainte, urmată de radioterapie dar fără limită de ecranare. S-a utilizat o abordare stadializată pentru a evita protezele mobilizabile pe ţesuturile moi, extrem de uscate. Pacientul a optat pentru tratarea prioritară la nivel mandibular.
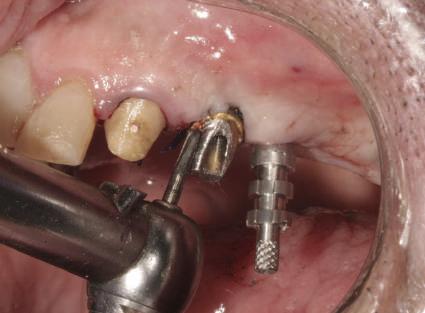
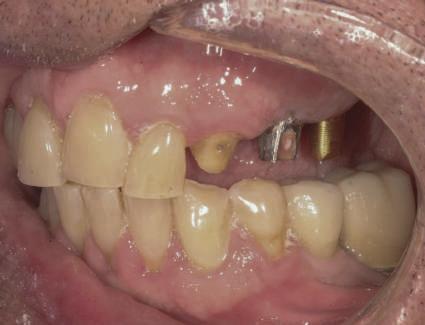



Fig. 9 prezintă bonturile de vindecare adiacente dinţilor naturali menţinuţi temporar, iar fig. 10 bonturile individualizate din prima etapă, inserate cu un contur gingival relativ bun şi fără recesie. Recesia era clar vizibilă în jurul tuturor bonturilor din prima etapă, după extracţiile adiacente şi plasarea implanturilor din a doua etapă (fig. 11). Atitudine: S-a decis îndepărtarea acestor bonturi şi amprenta corpului implantar al tuturor implanturilor astfel încât bonturile noi şi cele din prima etapă să fie frezate împreună pentru paralelism şi poziţionarea adecvată a marginii gingivale. Întrucât aceasta necesita îndepărtarea bonturilor din prima etapă care menţineau proteza provizorie, înainte de îndepărtarea tuturor bonturilor individualizate s-au plasat bonturi provizorii, cu scopul de a asigura poziţionarea adecvată şi dimensiunea verticală a restaurării provizorii. Aceste bonturi provizorii au menţinut apoi restaurarea temporară,
Cazul (2): Repreparea intraorală a bonturilor cu amprente extraorale
Figurile
6. Bontul nou preparat pe analog.
7. Bont individualizat cu vată şi ceară.
8. Tehnica de amprentare.
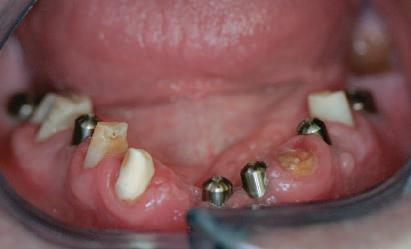
Cazul (3): Refrezarea bonturilor individualizate
Figurile
9. Bonturile de vindecare.
10. Bonturile individualizate în prima etapă.
11. Recesia evidentă în jurul bonturilor din prima etapă, după extracţiile adiacente şi inserarea implanturilor din faza a doua.
12. Bonturile refrezate şi noile bonturi individualizate.
în timp ce toate bonturile individualizate au fost fabricate şi/sau frezate în laborator. Fig. 12 prezintă plasarea bonturilor refrezate (la implanturile din prima etapă) şi bonturile individualizate noi (la cele din a doua etapă).
Cazul (4)
Bonturi provizorii
Acest pacient s-a prezentat cu dentiţia mandibulară laterală dreaptă eşuată din cauza unei fracturi radiculare verticale şi a cariei secundare. Autorii au utilizat cilindri de bonturi provizorii, cu şurub, ca metodă iniţială de retenţie pentru puntea provizorie după prima etapă de tratament, care a inclus extracţii şi inserarea de implanturi. Atitudine: Cilindrii temporari înşurubaţi pe implanturi după inserare sunt prezentaţi în fig 13. Ei au fost cimentaţi la carcasa acrilică prefabricată construită pe baza wax-up-ului diagnostic al pacientului (fig. 14). După îndepărtarea acrilatului excesiv, s-a
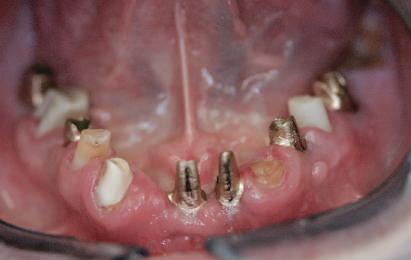
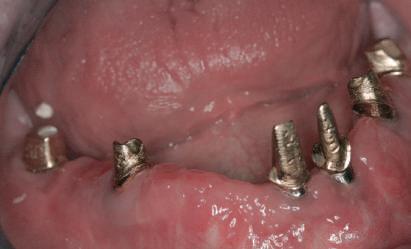
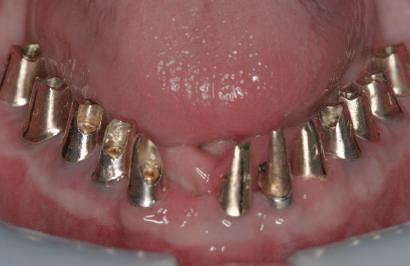
inserat proteza provizorie fixată cu şurub (fig. 15).
Cazul (5)
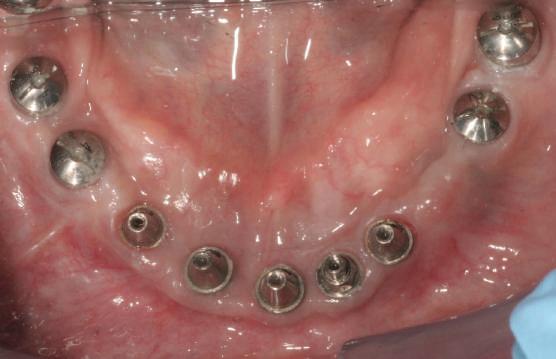
Bonturi conice utilizate ca bonturi temporare
Pacienta prezenta boală parodontală generalizată, cu leziuni endodontice secundare. A refuzat ferm proteze mobilizabile provizorii. Extracţiile totale mandibulare şi maxilare s-au realizat în prima fază a tratamentului. În această fază iniţială nu s-ar putea insera toate implanturile din cauza necesităţii de vindecare a anumitor
Cazul (4): Bonturi provizorii
Figurile
13. Cilindrii temporari înşurubaţi pe implanturi.
14. Cilindrii cimentaţi la o carcasă prefabricată din acrilat.
15. Proteza fixă provizorie fixată cu şuruburi.
locaţii grefate. Implanturile plasate în această primă fază au fost încărcate cu bonturi conice şi, în unele cazuri, cu omologii lor angulaţi (fig. 16, 17).
S-au selectat bonturi standard de titan pentru a evita schimbarea sau refrezarea bonturilor individualizate mai scumpe; în plus nu necesită utilizarea cimentului temporar în proximitatea sau în jurul locaţiilor chirurgicale, întrucât utilizează doar şuruburi pentru retenţie.
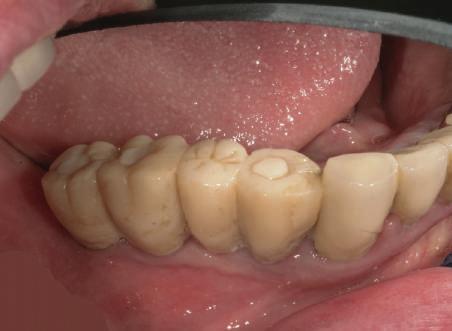
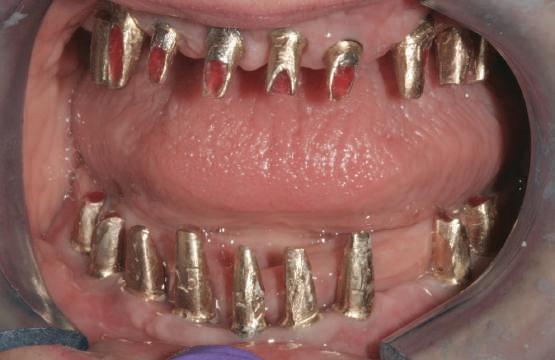
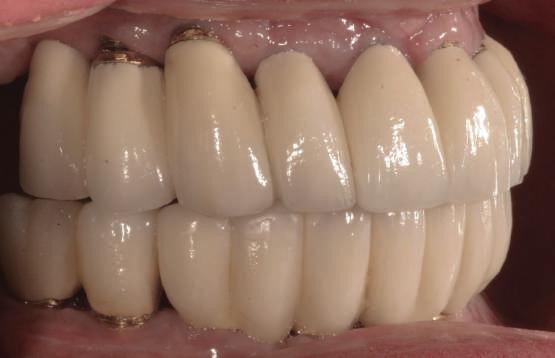
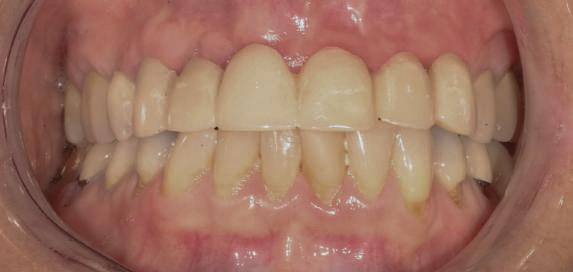
Atitudine: Până la dobândirea vindecării totale a ţesuturilor şi a implanturilor secundare s-au utilizat bonturi standard de titan. Fig. 18 prezintă bonturile individualizate maxilare şi mandibulare aplicate iar fig. 19 un prim-plan al cadranelor de partea dreaptă a pacientului, afişând finalizarea cazului la 15 luni după începerea tratamentului iniţial. Recesiile se pot obiectiva corespunzător 1.4. şi 1.3. În acest caz, s-a încercat minimizarea susceptibilităţii la recesie prin implicarea bonturilor temporare standard fixate cu şurub în cursul fazelor de vindecare pe toată durata etapelor iniţiale ale tratamentului.
În pofida acestor eforturi, totuşi, recesia a apărut în anumite regiuni unde implanturile erau plasate vestibular. Ulterior, s-a încercat grefarea ţesutui moale din jurul locaţiilor cu recesie, dar fără succes.
Cazul (6)
Submergenţa radiculară
Acest pacient s-a prezentat cu o punte 1.3.-2.3. compromisă.
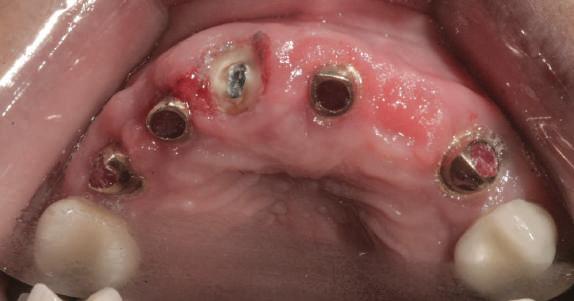
Pentru a păstra limitele restaurării fixe pe toată durata tratamentului, s-au inserat în primă etapă implanturi corespunzător 1.3. şi 2.3. După integrarea acestora, s-au aplicat bonturi individualizate, iar restaurarea provizorie s-a rebazat pentru suplimentarea suportului.
Implanturile şi bonturile ulterioare aferente s-au putut poziţiona în poziţiile 1.2. şi 2.1. Incisivul 1.1. a beneficiat de tratament endodontic electiv pentru a fi redus şi în cele din urmă, după inserarea bonturilor pe implanturile 1.2. şi 2.1., a fost scufundat (fig. 20, 21).
Atitudine: În fig. 21, este evident că, după submersiunea radiculară, nu se
obiectivează recesie în jurul bonturilor 1.2. şi 2.1. De notat osul excelent vestibular în dreptul tuturor implanturilor, fără recesie în jurul 1.3. şi 2.3. (fig. 22) care au fost inserate cu 8 luni înainte de 1.2. şi 2.1. Perioada scursă între scufundarea rădăcinii (fig. 20) şi inserarea punţii finale (fig. 22) a fost de 7 luni (fig. 23).
Toate cazurile clinice prezentate au utilizat planuri de tratament în mai multe etape, implicând planificare chirurgicală şi protetică atentă. O dificultate comună pe toată durata fiecărui caz a constat în managementul arhitecturii ţesutului moale. Recesia gingivală observată în majoritatea acestor cazuri complexe evidenţiază importanţa diverşilor factori care pot cauza recesie, uneori chiar şi în cazurile mai simple. Posibilele cauze ale recesiei gingivale şi considerentele legate de planificarea tratamentului de reabilitare cu sprijin implantar sunt schematizate în cele ce urmează.
Poziţia implantului
Cantitatea osului vestibular
Pentru prevenirea recesiei ulterioare este necesar un os vestibular de minim 2mm (Le, Borzabadi-Farahani) Cea mai frecventă complicaţie estetică este recesia gingivală, etiologia incluzând grosimea inadecvată a osului vestibular, implanturile poziţionate prea vestibular şi nereuşita de grefare în cursul inserării imediate (Bashutski, Wang)
Rezultatul final al cazului 5 (fig. 19) prezintă recesie vestibulară de peste 2mm în jurul bonturilor cu sprijin implantar, fiind evidentă prezenţa unui ţesut moale foarte redus din cauza plasării vestibulare a implanturilor. Butler, Kinzer susţin premiza că trebuie să existe suficient volum osos vestibular, chiar şi atunci când implantul este plasat ideal, multe complicaţii fiind legate mai degrabă de poziţia implantului.
Poziţia vestibulară a implanturilor
Orientarea vestibulară a implantului va afecta peretele corticalei vestibulare

Cazul (5):
Bonturi conice utilizate ca bonturi temporare
Figurile
16, 17. Implanturile din prima etapă încărcate cu bonturi conice şi, în unele cazuri, omologii angulaţi.
18. Bonturile individualizate inserate.
19. Rezultat final la 15 luni după începerea tratamentului iniţial.
şi va induce resorbţie osoasă şi migraţia apicală a ţesutului (Saadoun & Touati). Dacă implantul nu este plasat mai palatinal şi la 3-4mm apical de marginea gingivală liberă pentru a asigura profilul de emergenţă adecvat, rezultatul estetic este compromis (Chu et al). Un studiu de 2 ani a demonstrat că implanturile poziţionate anterior au demonstrat o recesie uşor mai accentuată, decât implanturile posterioare (Bengazi et al). Plasarea vestibulară a implanturilor se poate vizualiza clar în cazul 5 (fig. 17) cu bonturile de vindecare în poziţie.
Proximitatea implanturilor adiacente
Se recomandă existenţa a cel puţin 3mm de os între două implanturi adiacente (Tarnow et al). În acelaşi caz 5, corespunzător 2.5. şi 2.6. distanţa la nivel inter-implantar este sub 2mm iar între bonturi sub 1mm (fig. 17). Întrucât ţesuturile inter-implantare nu au acelaşi nivel de suport ca în cazul dinţilor naturali, distanţa interdentară devine esenţială în anticiparea poziţiilor finale ale ţesutului moale.
Profunzimea ţesutului implantar
Deşi nu reprezintă o problemă în nici unul din cazurile citate, profunzimea adecvată în cursul inserării implantului este importantă. Plasarea prea profundă a unui implant poate genera pierdere osoasă şi recesie gingivală; pentru o estetică optimă, se recomandă inserarea implantului la 1,5-3mm sub joncţiunea cemento-amelară (Bashutski, Wang)
Poziţia preoperatorie a dintelui
Pacienţii cu boală parodontală care necesitau înlocuire dentară prezentau adesea defecte osoase care, netratate, pot conduce la eşec estetic (Rasner).
Când marginea gingivală a dintelui de extras este poziţionată apical de poziţia dorită a implantului, poate fi benefică implicarea erupţiei ortodontice forţate preextracţional, ceea ce ar permite deplasarea coronară a osului şi a papilei din jurul dintelui sau dinţilor. Aceasta va consolida osul alveolar şi profilul ţesutului moale înainte de extracţie şi inserarea implantului (Salama, Salama) După 8 săptămâni de extruzie, marginea gingivală şi papila sunt localizate la un nivel compatibil cu poziţia viitoarei coroane implantare, urmată de 3 luni de imobilizare pentru a obţine maturare osoasă şi stabilitate gingivală (Saadoun, Touati). Deşi factor critic, niciunul dintre pacienţii prezentaţi nu a necesitat terapie ortodontică pentru corectarea poziţiei dentare preoperatorii.
Biotip: subţire vs. gros
Cazurile 3, 5 s-au prezentat cu biotip subţire-festonat, fiind citat ca factor determinant major pentru susceptibilitatea crescută la recesie (Lee et al; Le, Borzabadi-Farahani). În cazul biotipurilor subţiri, inflamaţia acută şi cronică deopotrivă vor duce la recesie gingivală. Întrucât pacienţii cu biotip subţire răspund cu recesie la intervenţiile parodontale, chirurgicale sau alte traume ale ţesutului moale, este necesară o atenţie suplimentară pentru a minimiza posibilitatea pierderii de ţesut moale şi de a creşte şansa succesului estetic (Kao, Pasquinelli)
Un biotip gros, cu o cantitate mai mare de gingie cheratinizată ataşată va avea o mai mare rezistenţă la recesie trau-
Figurile
20. Dintele 1.1. tratat endodontic.
21. Dintele 1.1. submersat în cele din urmă după inserarea bontului la nivel 1.2. şi 2.1.
22. Os excelent vestibular faţă de toate implanturile; nicio recesie la nivelul 1.3. şi 2.3. 23. Punte provizorie pe toate bonturile.
matică sau inflamatorie, în timp ce un biotip subţire este mai susceptibil la recesie periimplantară indusă de resorbţia peretelui cortical vestibular subţire (Saadoun, Touati). De aceea, în cazul celor din urmă, cu grosimea gingivală vestibulară sub 1,5mm, se recomandă ca implanturile să se plaseze mai palatinal şi apical (Bashutski, Wang). Saadoun & Touati sugerează că o grefă de ţesut conjunctiv transformă un biotip subţire într-un biotip gingival gros, care în cele din urmă consolidează stabilitatea gingivală şi îmbunătăţeşte managementul tisular pe toată durata fazei restauratorii. Grefarea minoră pentru îmbunătăţirea nivelului de ţesut cheratinizat ataşat a fost implicată în cazurile 3 şi 6.
Chirurgie
Numărul etapelor chirurgicale În multe cazuri, planul terapeutic poate include deopotrivă extracţiile seriate şi inserarea etapizată a implanturilor, implicând cel puţin 4 intervenţii chirurgicale (inclusiv descoperirea în diferite etape). Autorii consideră că
reducerea numărului de intervenţii chirurgicale poate minimiza gradul de recesie şi posibilitatea modificărilor ţesutului moale. Unul dintre principalele dezavantaje ale unei abordări prin extracţii seriate constă în durata prelungită a tratamentului şi fazele chirurgicale multiple (Cordaro et al) În plus, erupţia forţată poate fi cea mai bună soluţie pentru biotipul subţire, limitând numărul de proceduri chirurgicale prin îmbunătăţirea profilului de ţesut dur şi moale preextracţional (Saadoun, Touati)
Protocoalele chirurgicale de prezervare
Una dintre cele mai importante strategii constă în îndepărtarea atraumatică (fără lambou) a dintelui, fiind esenţială în zona estetică, unde peretele osului vestibular şi ţesuturile moi sunt cele mai subţiri. Este vitală menţinerea aportului sanguin restant pentru periost şi stratul endostal pentru potenţialul maxim de vindecare (Chu et al)
Se recomandă utilizarea osului autogen particulat pentru augmentarea spaţiului dintre implant şi os mai mare de 2mm şi a oricărei dehiscenţe, fenestraţii (Penarrocha-Oltra et al). Alogrefa autogenă, xenogrefele şi materialele osoase sintetice se inseră pentru a îmbunătăţi contururile tisulare (Chu et al). Conform unei recenzii recente, majoritatea tehnicilor de prezervare
alveolare sunt eficiente în conservarea înălţimii crestei orizontale şi verticale iar membranele barieră singure ar putea îmbunătăţi vindecarea în locaţiile postextracţionale (Orgeas et al). În pofida utilizării protocoalelor chirurgicale complicate, prezervarea ţesutului moale nu a survenit în toate cazurile menţionate. Cazurile 1, 3 au implicat asemenea tehnici; totuşi, după vindecarea postchirurgicală a rezultat recesie, ce s-ar putea datora altor factori contributivi.
Tipul implantului
Bonturi conectate intern vs. extern
Recesia a survenit în cazurile 3 şi 5, la ambele fiind utilizate implanturi cu hexagon extern de la doi producători diferiţi. O posibilă explicaţie poate fi că o conexiune cu hexagon extern permite posibilitatea microdeplasării, cu pierdere osoasă crestală şi recesia ulterioară de ţesut moale (Zipprich et al, 2007)
Diametrul implantului:
standard vs. lat sau îngust
Recesia de ţesut moale în jurul implanturilor cu diametru mare măsoară în medie 1,58mm spre deosebire de 0,57mm din jurul celor cu diametru standard (Saadoun, Touati). În zona estetică, implanturile cu diametru mai mic pot fi mai benefice, pentru că în cazul celor late, osul vestibular mai subţire poate genera resorbţie crestală amplificată
(Small et al). Toate cazurile prezentate au utilizat implanturi cu diametru standard - spre mic în zonele estetice; de aceea, recesiile au survenit, probabil, din cauza altor factori.
Tipuri de bonturi: temporare, de titan standard şi individualizate
Cazurile 1 şi 3 demonstrează că plasarea bonturilor finale adiacent dinţilor de extras şi locaţiilor planificate pentru implantare în cursul abordărilor etapizate a dus adesea la recesie gingivală, apical de pragul bonturilor finale.
Un protocol mai bun ar consta în aplicarea bonturilor provizorii pentru a fixa restaurarea provizorie şi abia după extracţia tuturor dinţilor şi integrarea tuturor implanturilor cu stabilizarea ţesutului ar trebui efectuate amprentările pentru bonturile finale.
Opţiunile premergătoare bonturilor finale includ bonturile temporare (cazul 4) sau standard de titan. Aceasta ar duce la un grad mai mare de predictibilitate gingivală pentru că bonturile finale şi restaurarea finală sunt fabricate pe baza unei amprente post-chirurgicale şi, mai important, post-vindecare.
Toate cele 6 cazuri revizuite în acest articol au utilizat bonturi individualizate. Deşi manşonul şi marginea tisulară pot fi concepute cu precizie la fiecare pacient în parte, nu acest design determină recesia; mai degrabă autorii cred că temporizarea este cea care determină rezultatele ţesutului moale în aceste planuri de tratament etapizate. Unii clinicieni au trecut la utilizarea bonturilor CAD/CAM individualizate, cu avantajul că pentru fiecare implant se pot produce două bonturi individualizate: unul ce se poate utiliza ca bont temporar pentru faza temporară, iar celălalt ca şi bont final pentru restaurarea finală.
Deşi metoda poate furniza beneficii, dacă survine recesia, implanturile vor necesita reamprentarea sau clinicianul va trebui să modifice al doilea bont cu una sau mai multe tehnici discutate anterior pentru a adapta modificările de la nivelul marginilor gingivale.
Extracţie versus submergenţa radiculară
Cazul 6 demonstrează utilizarea rădăcinii submersate adiacent implanturilor. Dinţii menţinuţi temporar pentru fixarea restaurării provizorii în timpul osteointegrării se pot reduce subosos şi mai degrabă submersa decât extrage. Utilizarea tehnicii de submersiune radiculară pentru dezvoltarea regiunii pontice poate minimiza resorbţia crestală şi prezerva sporit ţesutul moale învecinat, cu un grad mai mare de stabilitate şi predictibilitate gingivală (Salama et al)
Opţiunea de încărcare imediată
La inserarea iniţială, implanturile stabilizate prin imobilizare cu ajutorul celor mai largi distribuţii antero-posterioare au fost capabile să reziste gradului critic de microdeplasare la interfaţa os-implant (Tarnow et al). Inserarea imediată a implantului se recomandă datorită abilităţii sale de a reduce pierderea ţesutului gingival postextracţional şi de a menţine structurile gingivale şi alveolare (Lemongello; Cooper et al). În plus, avantajele restaurării provizorii imediate includ eliminarea unei intervenţii chirurgicale adiţionale, încărcarea non-ocluzală imediată la unii pacienţi parţial edentaţi, prezervarea osului şi beneficiul estetic. Cazul 4 cu încărcare imediată nu a prezentat recesie gingivală.
Indiferent de etiologia specifică recesiei gingivale, planurile terapeutice implantare prin abordare etapizată vor include unii, dacă nu chiar toţi factorii cu potenţial de recesie prezentaţi. Cel mai bun protocol pentru a evita recesia sau de adaptare la contururile gingivale variabile ar putea consta în realizarea bonturilor individualizate definitive doar după finalizarea vindecării tuturor plăgilor chirurgicale. Procedura ideală este aceea de a utiliza ceea ce numesc autorii "protocolul bonturilor în etape", cu utilizarea bonturilor temporare sau a celor standard conice sau angulate cu cilindri temporari aferenţi. Acest protocol nu utilizează bont final până la vindecarea totală a ţesutului moale. Doar atunci se pot înregistra
noi amprente la nivel de şurub implantar pentru fabricarea bonturilor finale individualizate.
Cauzele recesiei gingivale sunt multifactoriale: implanturile se plasează vestibular sau cu un os vestibular minim, prea aproape unul de altul, prea profund, când se conectează extern, implanturi cu corpuri largi în zona estetică sau când poziţia preoperatorie a dintelui este prea apicală sau este nevoie de o abordare în etape. În aceste situaţii, trebuie anticipată recesia gingivală, necesitând reevaluarea în cursul fazei de planificare a tratamentului.
Dacă survine recesie, se pot utiliza diverse tehnici pentru modificarea bonturilor finale, variind de la reprepararea intraorală a bonturilor şi amprentarea lor intra- şi extraorală, sau refrezarea primului set de bonturi în momentul fabricării celui de-al doilea set de bonturi implantare. Din păcate, în toate cazurile prezentate, modelele coroanelor finale fabricate atunci când s-au realizat bonturile, trebuie aruncate şi turnate noi modele. Deşi rezultatul final este acceptabil estetic, costurile de laborator şi durata de timp pot creşte dramatic.
De aceea, în cursul perioadei de aşteptare pentru osteointegrarea implanturilor din etapa a doua este important de reconsiderat utilizarea mai degrabă a bonturilor temporare decât a celor finale. Bonturile temporare ar fixa restaurarea provizorie, permiţând totodată amprentarea la nivel de corp implantar a tuturor implanturilor integrate după vindecarea gingivală. Astfel, la utilizarea unei abordări în etape, trebuie implicate mai degrabă bonturi în etape decât să se fabrice bonturile finale înainte de vindecarea tuturor implanturilor pentru a asigura un grad mai mare de predictibilitate a ţesutului moale. Alternativ, ar trebui considerată încărcarea imediată pentru stabilitatea ţesutului gingival şi modificări ulterioare minime după amprentările la nivel de şurub implantar. ¤

1. În cazul unui plan de tratament etapizat, principalele dezavantaje sunt legate de durata tratamentului şi de:
a. inabilitatea de a utiliza o restaurare provizorie fixă pe toata durata tratamentului;
b. ghidajul complex pentru inserarea implantului;
c. managementul anevoios al ţesutului moale;
d. etapele chirurgicale multiple.
2. Biotipul din locaţia implantării şi poziţia şurubului implantar în relaţie cu peretele cortical au fost citaţi ca factori în posibila anticipare a:
a. susceptibilităţii la recesie;
b. eşecului implantar;
c. pierderii osoase alveolare; d. colonizării bacteriene.
3. În protocolul bazat pe abordarea etapizată, ce poate fi nepredictibil, putând genera provocări suplimentare?
a. gestionarea interfeţei os-implant; b. reprepararea intraorală a bonturilor; c. utilizarea ponticelor; d. managementul ţesutului moale.
4. Le & Borzabadi-Farahani au concluzionat că pentru prevenirea recesiei ulterioare este nevoie de os vestibular cu dimensiunea minimă de: a. 2mm; b. 4mm; c. 6mm; d. 8mm.
5. Tarnow et al recomandă ca între două implanturi adiacente să existe os cu dimensiunea de:
a. 0,5mm; b. 1mm; c. 2mm; d. 3mm.
6. Din considerente estetice, la ce distanţă sub joncţiunea cemento-amelară se recomandă inserarea implantului?
a. între 0,5mm şi 1mm; b. între 1,5mm şi 3mm; c. între 2mm şi 4,5mm; d. între 4mm şi 5,5mm.
7. Comparativ cu un biotip subţire, biotipul gros cu o cantitate mai mare de gingie cheratinizată ataşată:
a. va avea o rezistenţă mai redusă la recesia inflamatorie;
b. va avea o rezistenţă mai mare la recesia inflamatorie;
c. va avea acelaşi grad de rezistenţă la recesia inflamatorie;
d. va fi mai susceptibil la recesia periimplantară;
8. Potrivit lui Saadoun & Touati, în cazul pacienţilor cu biotip subţire, pentru limitarea numărului de proceduri chirurgicale cea mai bună soluţie constă în:
a. utilizarea materialelor osoase sintetice;
b. utilizarea osului autogen particulat;
c. erupţia forţată;
d. chirurgia cu lambou elevat.
9. S-a sugerat că în zona estetică, implanturile cu diametrul mai mic pot fi mai benefice decât cele cu diametrul mare, pentru că:
a. cele late pot duce la os vestibular mai subţire;
b. cele înguste vor genera os vestibular mai subţire; c. cele înguste vor duce la o resorbţie crestală sporită;
d. recesia ţesutului moale din jurul implanturilor mai late este în general mai redusă.
10. Avantajele restaurării provizorii imediate includ:
a. eliminarea chirurgiei suplimentare;
b. încărcarea imediată non-ocluzală la unii pacienţi edentaţi parţial;
c. prezervarea osului;
d. toate cele de mai sus.

Minimizing Shrinkage of Interdental Papilla Height when Treating Multiple Miller Class III Gingival Recession Defects by Douglas H. Mahn, DDS. Originally published in Compendium of Continuing Education in Dentistry 36(4) April 2015. Copyright © 2015 to AEGIS Communications. All rights reserved.

Despre autor
Douglas H. Mahn, DDS Private Practice, Monterey, California
n 1985 s-a publicat clasificarea Miller a recesiei ţesutului marginal în cadrul căreia au fost descrise patru categorii de defecte gingivale. Factorul limitant ce ghida gradul de acoperire a rădăcinii care s-ar fi aşteptat din partea oricărei proceduri de grefare era reprezentat de înălţimea papilei adiacente. Defectele de recesie gingivală de clasele III şi IV au o pierdere de os interdentar şi de ţesut moale ce limitează acoperirea rădăcinii. Papila interdentară constă din ţesut
Defectele de recesie gingivală clasa III şi IV Miller prezintă pierdere osoasă şi de ţesut moale care limitează acoperirea rădăcinii. Dată fiind importanţa papilei interdentare, ar părea o măsură prudentă protejarea integrităţii acestei structuri. Tehnicile prin tunelizare sunt utilizate cu succes în scopul protejării papilei interdentare.
conjunctiv dens acoperit de epiteliu. Tarnow şi colab. au constatat corelaţie între distanţa verticală dintre punctul de contact interdentar şi creasta osoasă şi prezenţa unei papile interdentare ce umple spaţiul ambrazurii. Având în vedere importanţa acestei structuri, Nordland & Tarnow au propus un sistem de clasificare pentru pierderea înălţimii papilare.
Date fiind provocările generate de reconstrucţia papilei interdentare pierdute, menţinerea integrităţii sale ar fi prudentă. S-au dezvoltat mai multe tehnici de tunelizare pentru a proteja papila interdentară. Acest articol prezintă două cazuri în care s-a utilizat grefarea de ţesut conjunctiv cu ajutorul unei tehnici de tunelizare şi o matrice dermică acelulară (ADM) pentru îmbunătăţirea grosimii gingivale şi pentru câştig de acoperire a rădăcinii la dinţi multipli, cu protejarea papilei interdentare şi menţinerea înălţimii sale.
În ambele cazuri ilustrate în continuare, anestezia locală profundă s-a efectuat cu lidocaină 2% şi adrenalină 1:100.000 (fig. 1, 6). S-au efectuat incizii intrasulculare cu ajutorul unei lame de bisturiu de #15 de-a lungul suprafeţelor vestibulare ale dinţilor ce urmau a fi trataţi. Primul caz a cuprins segmentul dentar 1.3.-2.3., respectiv 3.2.-4.2. cel de-al doilea. Menţinând intactă papila interdentară, s-a decolat un lambou cu grosime totală. În dreptul fiecărui dinte,

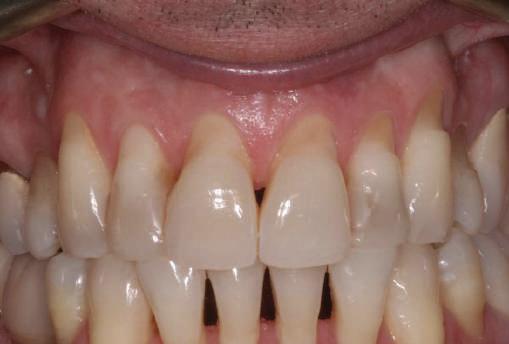
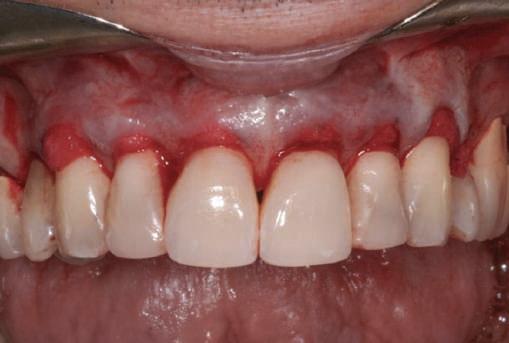
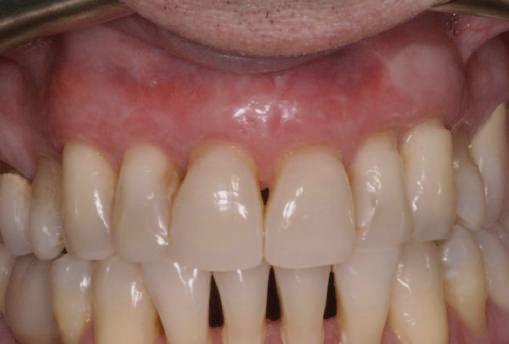
s-a creat un tunel gingival individual. Acestea au fost extinse sub ţesuturile mucogingivale până ce s-a obţinut continuitate. În primul caz, gingia vestibulară dintre 1.3.-1.4., respectiv 2.3.-2.4. a fost detaşată de patul subiacent al papilei interdentare (fig. 2). În cel de-al doilea caz, s-a practicat o tehnică de "tunelizare modificată", prin efectuarea unor incizii verticale la nivelul mucoasei (fig. 7). Utilizând accesul oferit fie de decolarea gingiei vestibulare (cazul 1), fie de inciziile verticale (cazul 2) s-a creat un tunel accesibil, obiectivându-se cu ajutorul unui elevator periostal. Apoi s-au redus suprafeţele radiculare proeminente şi neregularităţile radiculare
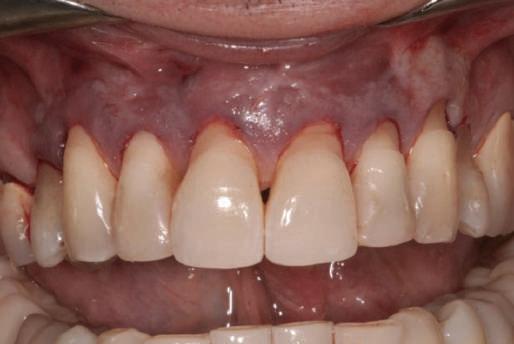
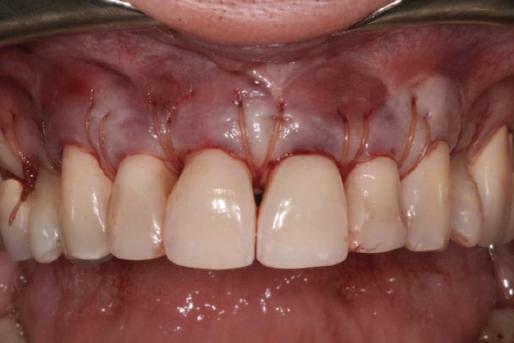
1. Aspectul clinic preoperator al segmentului 1.3.-2.3. cu defecte de recesie gingivală clasa III Miller. 2. Aspectul inciziilor intrasulculare cu crearea tunelului mucogingival, protejându-se papila interdentară. 3. ADM s-a introdus în tunelul mucogingival prin ariile de acces dintre 1.3. şi 1.4. şi respectiv, 2.3. şi 2.4. 4. Cu ajutorul unor suturi continue cu catgut cromic 4.0, lamboul mucogingival s-a fixat deasupra ADM şi pe suprafeţele radiculare. 5. După 12 săptămâni, s-a obiectivat o vindecare în limite normale, cu grosimea gingivală îmbunătăţită, acoperirea rădăcinii şi modificarea minimă sau absentă a înălţimii papilei interdentare.
cu ajutorul detartrajului manual şi prin netezire radiculară.
Matricele ADM (AlloDerm® Regenerative Tissue Matrix) au fost adaptate cu o înălţime aproximativă de 5mm şi lungimi diferite în funcţie de segmentul dentar implicat: 40mm în primul caz, respectiv 25mm în cel de-al doilea. În ambele cazuri, ADM a fost inserată în tunelul mucogingival prin unul dintre orificiile distale de acces, fiind direcţionată de la un capăt la celălalt. Poziţionarea corectă s-a confirmat prin vizualizarea ADM la nivelul ambelor orificii de acces distale (fig. 3, 8). Sutura continuă cu fire rezorbabile a înconjurat supra-
faţa linguală a dinţilor pentru a fixa întâi matricele în poziţie, şi apoi lamboul gingival deasupra ADM şi pe suprafeţele radiculare (fig. 4, 9). În al doilea caz s-au impus suturi suplimentare corespunzător inciziilor verticale (fig. 9).
Procolul medicamentuos a inclus Amoxicilină de 2 ori pe zi (875mg) pentru o săptămână şi Ibuprofen (600mg) pentru disconfort. Pacienţii au fost instruiţi să utilizeze clătiri cu clorhexidină 0,12%.
În prima săptămână pacienţii nu au periat regiunile operate. Pe parcursul următoarelor 5 săptămâni s-a permis un periaj delicat, ulterior fiind reluat periajul normal. La 12 săptămâni postoperator, toate regiunile au fost reevaluate (fig. 5, 10).
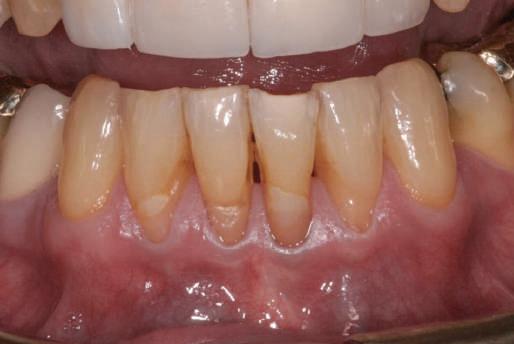
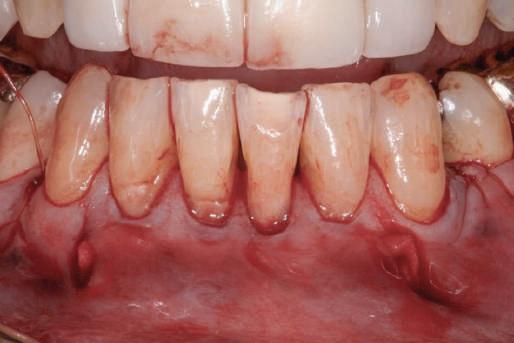
Figurile
6. Aspectul clinic preoperator al segmentului 3.2.-42. cu defecte de recesie gingivală de clasa III Miller. 7. Printr-o tehnică de "tunelizare modificată", s-a creat tunelul mucogingival, protejând papila interdentară. 8. ADM s-a inserat în tunelul mucogingival prin ariile de acces asigurate de inciziile verticale de la ambele capete ale tunelului. 9. Cu ajutorul suturilor continue cu catgut cromic 4.0, lamboul mucogingival s-a fixat deasupra ADM şi pe suprafeţele radiculare. De asemenea, au fost închise şi fixate şi inciziile verticale. 10. După 12 săptămâni, vindecarea era în limite normale, grosimea gingivală fiind îmbunătăţită, cu acoperirea rădăcinii şi schimbarea minimă sau absentă a înălţimii papilei interdentare.
Toate ariile s-au vindecat în limite normale, fără evenimente şi infecţii. Pacienţii au raportat disconfort minim ce a fost uşor gestionat în primele două zile postoperator cu medicaţia analgezică prescrisă. Nu s-au raportat probleme de sângerare. Pacienţii au fost mulţumiţi de rezultatele tratamentului.
În cele două cazuri prezentate a fost tratat un total de 10 dinţi (tabel 1).
Gradul mediu de recesie gingivală a fost de 3,7mm premergător tratamentului. La reevaluarea postoperatorie după 12 săptămâni, recesia s-a redus la 1,6mm. Modificarea medie măsurată de 2,1mm a generat o acoperire a rădăcinii de 60%. Gradul de modificare a înălţimii papilare este prezentat
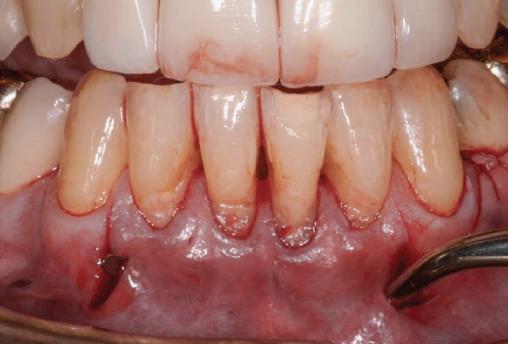
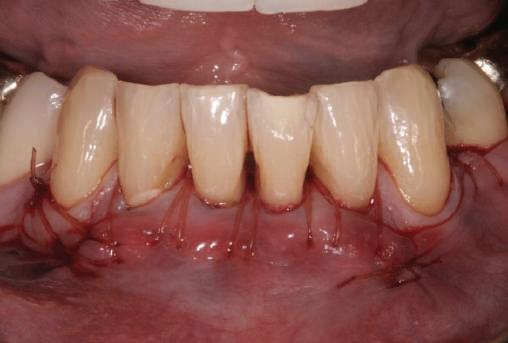
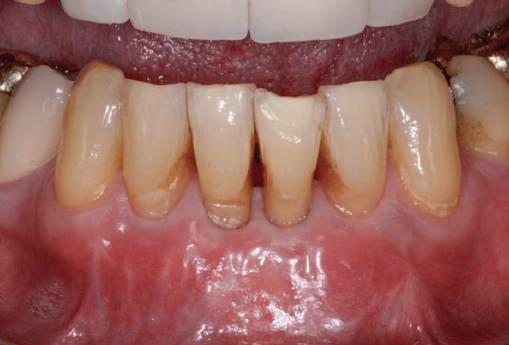
în tabelul 2. Înainte de tratament, distanţa medie dintre punctul de contact interproximal până la nivelul papilei interdentare era de 2mm. La reevaluare, distanţa medie era de 2,2mm, ceea ce reprezintă o valoare medie de contracţie a înălţimii papilare de 10%.
Doar două dintre papilele interdentare au manifestat semne de modificare a înălţimii.
Scopul grefei de ţesut conjunctiv îl reprezintă stabilirea unei arhitecturi de ţesut moale stabil şi cu aspect natural. Grefarea gingivală liberă este o
metodă eficientă de îmbunătăţire a zonei de gingie cheratinizată ataşată, cu traumă minimă asupra papilei interdentare. Problemele asociate acestei tehnici sunt legate de plaga regiunii donoare palatinale şi aspectului nenatural.
Tehnicile de prezervare a papilei în managementul lamboului gingival sunt utilizate de mulţi ani cu scopul de a minimiza contracţia papilei interdentare. Prevenirea reducerii suplimentare a papilei interdentare pare a fi de dorit îndeosebi în cazurile cu recesie clasa III Miller. Tehnicile de tunelizare s-au dovedit a fi eficiente în protejarea papilei interdentare,
Tabelul 1. Schimbarea medie a recesiei gingivale
2.2.-2.3. 3 3
2.3.-2.4. 2 2
CAZUL (2)
Tabelul 2. Distanţa dintre papilă şi contactul interproximal
cu dobândirea acoperirii radiculare şi îmbunătăţirea grosimii gingivale. Grefa de ţesut conjunctiv palatinal (Connective Tissue Graft, CTG) se foloseşte de mulţi ani, fiind considerată standardul de aur. S-a demonstrat că CTG este eficientă atunci când se utilizează în combinaţie cu o tehnică de tunelizare. În cazul defectelor de recesie gingivală clasa III Miller, acoperirea completă a rădăcinii este posibilă cu utilizarea CTG dacă sunt prezenţi anumiţi parametri specifici ce includ: integritatea ţesutului moale interproximal, pierdere osoasă redusă, o grosime a grefei de 2mm şi o lăţime minimă a recesiei.
O comparaţie pe termen lung a acoperirii rădăcinii cu utilizarea CTG versus ADM a constatat că CTG generează rezultate superioare. După 3 ani, 84% dintre pacienţi au menţinut acoperirea totală a rădăcinii în cazul utilizării CTG, spre deosebire de 32% în cazul utilizării ADM. Totuşi, ţesutul palatinal prezintă anumite dezavantaje legate de disponibilitate şi variabilitatea grosimii, în timp ce matricele ADM nu au aceste limitări. ADM deţin grosime uniformă, cuprinsă între 0,89-1,65mm şi se adaptează cu uşurinţă la dimensiunile dorite. Spre deosebire de CTG, ADM trebuie complet acoperite.
Cele două cazuri prezentate demonstrează eficienţa tehnicilor de tunelizare utilizând ADM în tratamentul defectelor de recesie multiple de clasa III Miller. În primul caz, matricea ADM s-a plasat prin spaţiul intrasulcular adiacent celui mai distal dinte din regiunea tratată. În această arie s-a elevat un lambou redus pentru a facilita aplicarea grefei şi minimizarea impactului estetic. În al doilea caz, ADM a fost aplicat cu uşurinţă printr-o abordare laterală asigurată de incizii verticale prin tehnica de "tunelizare modificată". S-a evitat astfel implicarea vreunei papile interdentare. În ambele cazuri s-a mobilizat gingia vestibulară pentru a asigura o aplicare fără tensiune a lamboului deasupra grefei şi pe suprafaţa radiculară. O abordare laterală în cadrul plasării grefei a permis inserarea acesteia, protejând papila interdentară.
Dată fiind clasificarea III Miller şi gradul pierderii de ataşament interproximal, nu s-a aşteptat acoperirea totală a rădăcinii în nici unul dintre cazuri. Considerentul primar în grefarea acestor dinţi a fost reprezentat de îmbunătăţirea grosimii gingivale cu scopul de a reduce riscul agravării ulterioare. În ambele cazuri s-a constatat îmbunătăţirea grosimii gingivale, precum şi acoperirea rădăcinii în cazul tuturor dinţilor implicaţi. S-a dobândit o acoperire medie a rădăcinii de 2,1mm (60%). S-a consemnat, de asemenea, o reducere minimă a înălţimii papilei interdentare.
În determinarea stabilităţii rezultatelor, se impune monitorizarea pe un termen mai lung. Deşi două cazuri nu oferă informaţii semnificative din punct de vedere statistic, rezultatele clinice indică faptul că o abordare prin tunel lateral poate fi utilă în tratarea defectelor de recesie multiple de clasa III Miller în ceea ce priveşte îmbunătăţirea grosimii gingivale, creşterea gradului de acoperire a rădăcinii şi protejarea papilei interdentare în sextantele frontale maxilare şi mandibulare. ¤

Dental Implant Uncovering Techniques with Emphasis on Increasing Keratinized Mucosa by
David E. Azar, DDS.
Originally published in Compendium of Continuing Education in Dentistry 36(4) April 2015. Copyright © 2015 to AEGIS Communications. All rights reserved.

Despre autor
David E. Azar, DDS Private Practice
New York, New York
n ultimele două decenii, terapia cu implanturi dentare a progresat dramatic. S-a ridicat în prim plan necesitatea de a dobândi nu doar rezultate funcţionale, ci şi rezultate estetice şi durabile. Criteriile succesului au trecut de la focalizarea pe "supravieţuirea" implantului pe cele care semnalizează "succesul" implantului.
În 1989, Smith & Zarb au publicat un set actualizat de criterii de succes care au inclus o categorie "estetică", subliniind că "design-ul implantului nu împiedică plasarea unei coroane sau a unei proteze cu aspect satis-
Creşterea lăţimii şi grosimii mucoasei cheratinizate în jurul implanturilor este recunoscută ca fiind asociată cu un succes mai bun pe termen lung. Autorul descrie metode de descoperire a implantului care accentuează consolidarea mucoasei cheratinizate: tehnica "punch"; a lamboului avansat vestibular şi a celui rulat; tehnica de prezervare a ţesutului; grefa de ţesut conjunctiv liber; şi lamboul pediculat.
făcător pentru pacient şi medicul dentist". În cursul următorului deceniu şi jumătate, s-a acordat o mare atenţie cuantificării a ceea ce constituia un "aspect satisfăcător". În 2005, Furhauser şi colab au publicat un set succint, dar încă neaprofundat de criterii care să evalueze obiectiv aspectul unei restaurări cu suport implantar în zona estetică. "Scorul roz estetic" propus de ei serveşte nu doar ca metodă de evaluare a rezultatului, ci poate anticipa în etapele de planificare şi gradul de reuşită a unui tratament estetic sensibil precum şi modalităţile implicate pentru îmbunătăţirea respectivei terapii. Dacă o restaurare cu suport implantar se doreşte a fi "în simetrie cu dinţii de referinţă", trebuie acordată atenţie nivelurilor prechirurgicale ale ţesuturilor moi şi dure care vor susţine şi vor învecina restaurarea implantară, cu considerarea executării oricăror augmentări sau altor strategii - cum ar fi utilizarea materialului restaurator roz - ce poate îmbunătăţi apreciabil rezultatul. Aşa cum presupune conceptul "estetica roz", ţesutul moale din jurul unei restaurări cu suport implantar joacă un rol esenţial în dobândirea

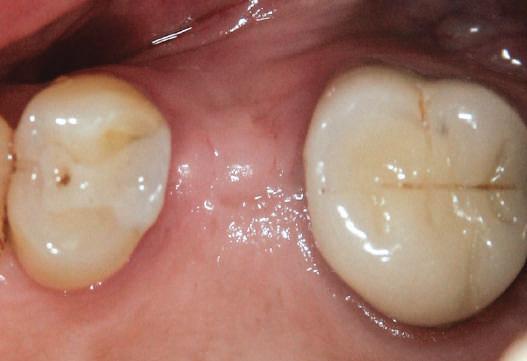
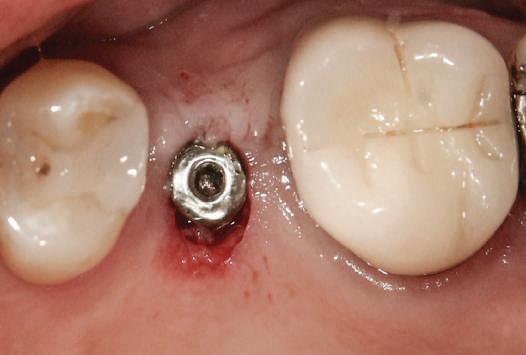
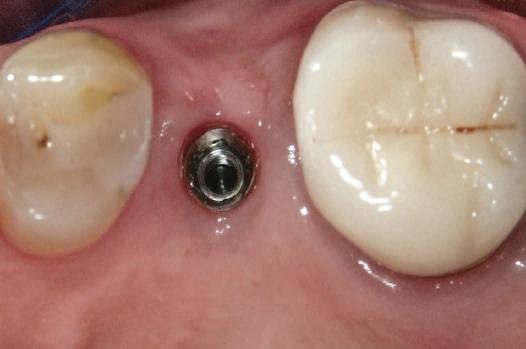
unui rezultat estetic. Deşi necesarul de mucoasă cheratinizată (keratinized mucosa, KM) din jurul unui implant "funcţional" este deocamdată un subiect controversat, s-a demonstrat că dezvoltarea de KM în jurul unei interfeţe implant/ restaurare va consolida sănătatea pe termen lung a osului şi a ţesutului moale periimplantar. Yeung sublinia că "este nevoie în mod obişnuit de asigurarea benzii de gingie cheratinizată în jurul restaurărilor implantare pentru a facilita contro-
Tehnica "punch"
1. Vindecare cu ţesut dur şi moale abundent.
2. Descoperirea implantului prin "punch", cu poziţionarea bontului de vindecare.
3. Aspect clinic la 6 săptămâni.
lul plăcii şi a reduce incidenţa bolii periimplantare". În cadrul unei recente publicaţii International Journal of Oral and Maxillofacial Implants editorul întreba dacă "pentru minimizarea complicaţiilor este esenţial ca bonturile implantare să fie înconjurate de ţesut cheratinizat?" Consensul opiniilor exprimate de autorii participanţi la această dezbatere a susţinut, în general, asigurarea benzii de gingie cheratinizată în jurul restaurărilor
implantare acolo unde este posibil şi practic. În cadrul unui studiu comparativ privind semnificaţia KM periimplantare, Boynueğri şi colab demonstrau că "o bandă adecvată de KM se corela cu reducerea acumulării de placă şi a inflamaţiei mucoase, precum şi a mediatorilor pro-inflamatori, sugerând că ea părea a fi esenţială, îndeosebi din punct de vedere al controlului plăcii şi al leziunilor mucoase asociate cu placa periimplantară".
Zigdon şi Machtei au demonstrat o diferenţă semnificativă din prisma parametrilor clinici şi imunologici în jurul implanturilor dentare care prezintă KM groasă versus subţire. Ei au constatat că grosimea gingivală medie era de 1,1mm şi că o KM mai groasă de 1mm a rezistat la recesie de 2 ori mai bine decât o KM sub 1mm. Au observat şi că lăţimea KM influenţa recesia marginală. O bandă groasă de KM, mai mare sau egală cu 1mm, prezenta o recesie de 3 ori mai mică decât benzile sub 1mm lăţime. Într-un studiu ce evalua biotipul gingival, Kan şi colab au efectuat măsurări directe ale grosimii gingivale imediat după extracţia atraumatică. Ei au consemnat că "grosimea gingivală medie obţinută direct din măsurători era de 1,06±0,27mm, cu o distribuţie egală (50%) a locaţiilor cu grosime gingivală ≤1mm şi >1mm"
În cadrul unui studiu care evalua eficienţa grefării ţesutului conjunctiv asupra stabilităţii ţesutului vestibular, Kan şi colab au demonstrat că o KM groasă cuantificată ca fiind de cel puţin 1mm este semnificativ mai rezistentă la recesie.
Acolo unde KM din jurul implanturilor este inadecvată - cu grosimea şi lăţimea sub 1mm - ar trebui considerată consolidarea ţesutului moale care se poate efectua în diferite etape ale terapiei implantare: premergător, în cursul sau după inserarea implantului. Deşi augmentarea tisulară se poate realiza în stadii diferite, cel mai avantajos

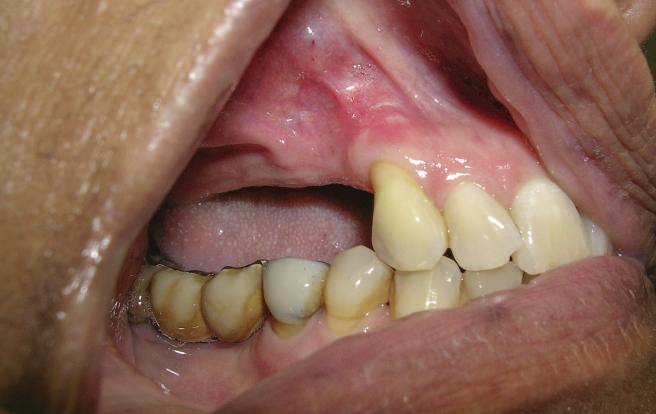
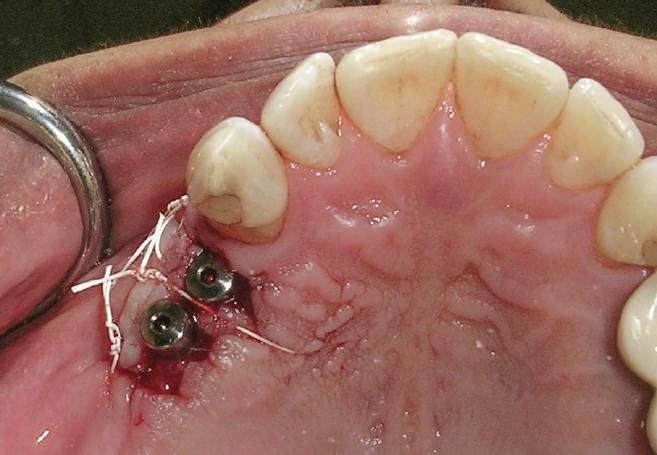
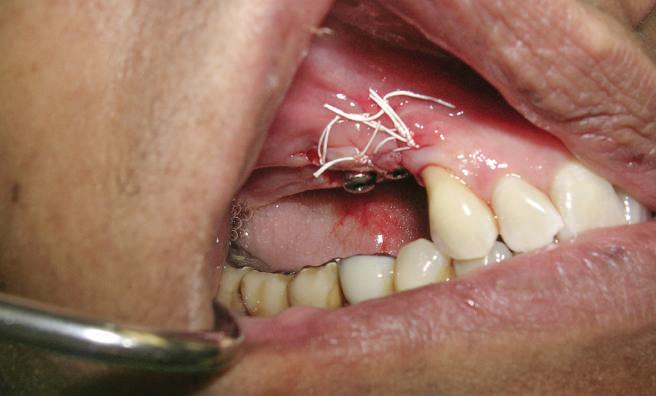
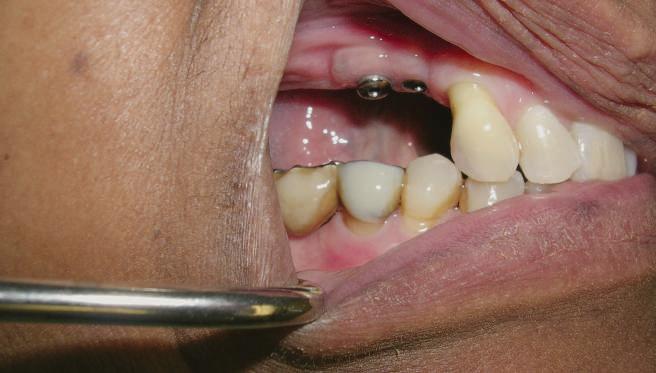
Tehnica lamboului avansat vestibular
4. Vindecare fără mucoasă cheratinizată – aspect vestibular.
5, 6. Lambou palatinal elevat şi avansat pentru poziţionare vestibulară (aspect ocluzal, fig 5, şi vestibular, fig 6).
7. Aspect vestibular postoperator la 8 săptămâni.
moment constă în etapa de descoperire a implantului, printr-o abordare submersată, în două etape. Este demn de menţionat că acolo unde o abordare într-o singură etapă poate fi fezabilăadică este capabilă să ofere stabilitate primară adecvată - în alte cazuri necesitatea consolidării ţesutului moale poate fi mai potrivită printr-o abordare în două etape.
La descoperirea implantului în cadrul celei de-a doua intervenţii chirurgicale, sunt disponibile mai multe abordări chirurgicale. Determinarea celei mai adecvate metode depinde de lăţimea şi grosimea KM disponibile. Prezervarea oricărei gingii cheratinizate existente impune manevrarea chirurgicală atentă. Deşi o grosime şi lăţime de 1mm pare să fie suficientă, pentru a fi practică, manipularea chirurgicală şi contracţia postchirurgicală a ţesutului moale justifică dezvoltarea unei KM cu lăţimea de 2-3mm şi grosimea de 2mm.
În cele ce urmează sunt prezentate tehnici de descoperire a implantului, cu accent asupra creşterii KM în jurul implantului.
Când implantul este înconjurat de o bandă adecvată, de cel puţin 1mm, de KM (fig. 1) şi nu este nevoie de construirea profilului rădăcinii vestibulare, se poate face o incizie circulară de acelaşi diametru cu al implantului pentru a îndepărta ţesutul acoperitor (fig. 2, 3). Aceasta se poate face cu un bisturiu, perforaţie tisulară cu instrument rotativ sau prin perforator dermatologic de unică folosinţă.
Acolo unde este nevoie de creşterea lăţimii KM pe versantul vestibular al implantului maxilar (fig. 4), se poate utiliza un lambou poziţionat bucal.
Începând de la nivelul mucoasei vestibulare, se realizează două incizii paralele verticale la 3mm palatinal în KM. Apoi se practică o incizie orizontală palatinală pentru a conecta ambele incizii verticale (fig. 5). Lamboul este reflectat şi poziționat vestibular şi fixat cu suturi întrerupte individuale şi suturi sling în jurul bontului de vindecare (fig. 6). Ţesutului trebuie să i se permită maturarea timp de 12-23 de săptămâni înainte de finalizarea tratamentului restaurator (fig. 7). Această tehnică se poate utiliza doar rar în cazul mandibulei.
LAMBOUL RULAT
Dacă vestibular există o lăţime inadecvată a KM, dar nu este nevoie de consolidarea grosimii sale (fig. 8), se poate utiliza o descoperire cu lambou rulat. Se practică o incizie în forma literei "U" cu grosime totală în jurul marginilor proximale şi palatinale/linguale ale implantului (fig. 9). Apoi se dezepitelizează aria demarcată (fig. 10). Aceasta se reflectează dinspre latura orală. Se creează un "buzunar" cu un micro-bisturiu pe versantul vestibular (fig. 11).
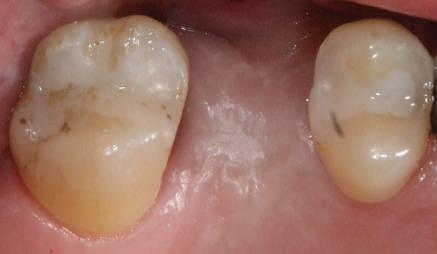
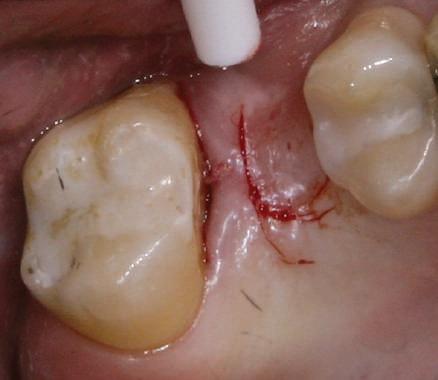
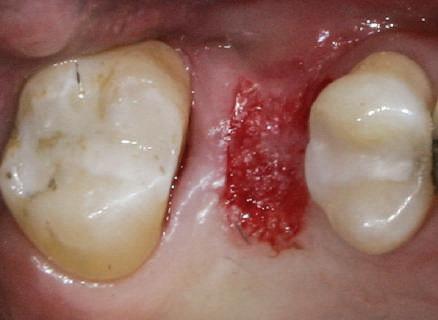
Tehnica lamboului rulat
8. KM cu grosime vestibulară inadecvată.
9. Incizie în forma literei "U" în jurul conturului implantar.
10. Lambou dezepitelizat cu o freză diamantată dură.
11. Crearea "buzunarului" vestibular cu un mini-scalpel.
12. Lambou rulat în "buzunar" şi fixat cu suturi.
Tehnica de prezervare tisulară
13. Mandibulă posterioară cu implanturi prin tehnica în două etape.
14. Incizie crestală cu grosime parţială care separă KM ce se poziţionează vestibular şi palatinal. Deasupra ţesutului conjunctiv expus se inseră colagen.
15. Granulaţia şi epitelizarea mucoasei interincizale la 8 săptămâni.
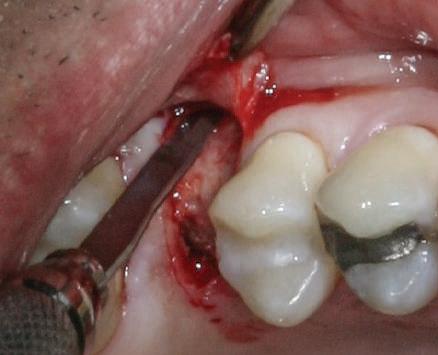
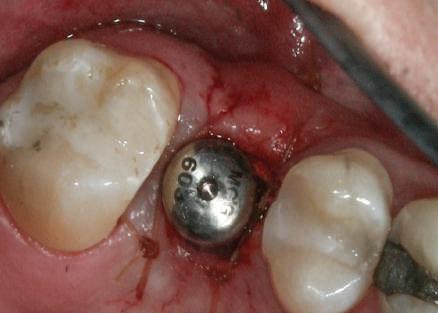
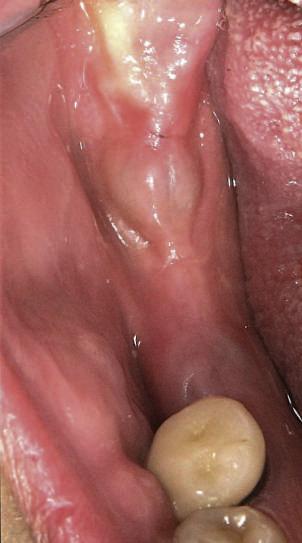
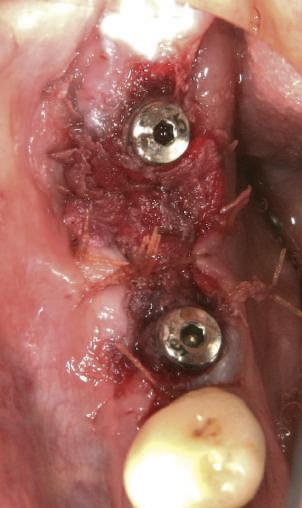
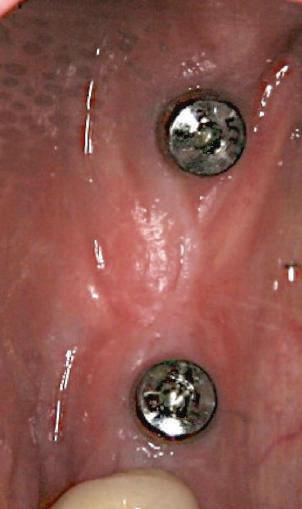
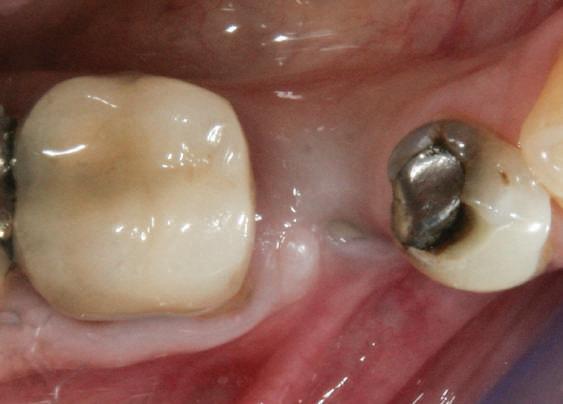
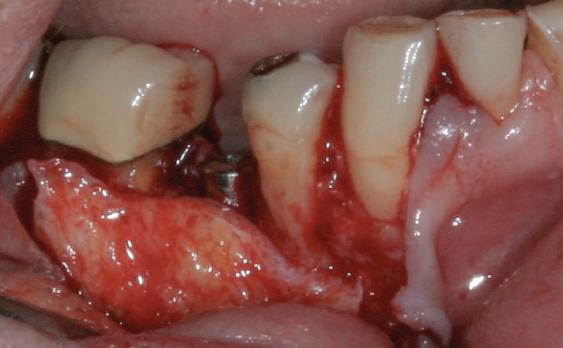
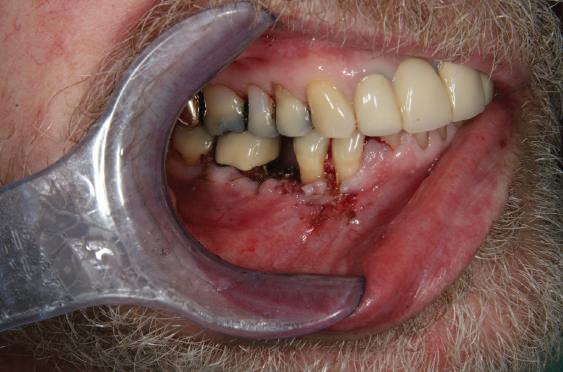
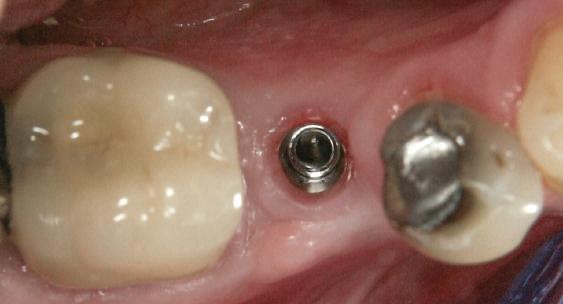
Tehnica de grefare cu ţesut conjunctiv liber
16. Implant inserat corespunzător celui de-al doilea premolar inferior cu lipsa KM pe versantul vestibular.
17. Grefa de ţesut conjunctiv liber, plasată sub lamboul în formă de plic.
18. Închiderea lamboului.
19. Creşterea semnificativă a lăţimii şi grosimii KM vestibulare după 4 luni.
Pediculul dezepitelizat este rulat în "buzunarul" creat şi fixat cu o sutură internă sling. În jurul bontului de vindecare se aplică suturi simple pentru fixarea ţesutului vestibular (fig. 12).
La mandibulă, o bandă inadecvată de KM (sub 4mm) este adesea prezentă în regiunea edentată (fig. 13). Această bandă îngustă de KM ar trebui incizată exact la jumătate. Apoi, trebuie realizată o reflecţie vestibulară şi linguală, iar marginile lamboului se repoziţionează vestibular şi lingual într-un punct aflat la o distanţă de 2-3mm de marginile implantului (fig. 14). Granulaţia şi cheratinizarea ţesutului conjunctiv care intervine va genera o bandă amplificată de KM (fig. 15).
Acolo unde este nevoie de o augmentare tisulară considerabilă (fig. 16), se poate preleva o grefă liberă de ţesut conjunctiv (CT) din palat sau de la tuberozitatea maxilară. Aceasta se plasează sub un lambou vestibular cu grosime parţială sau totală (fig. 17) sau într-un "buzunar", aşa cum descriau Kan şi colab. Ţesutul grefat trebuie imobilizat cu suturi interne periostale sau suturi în saltea încrucişate înainte de închiderea lamboului (fig. 18). Fig. 19 prezintă dezvoltarea ţesutului periimplantar la 4 luni. Această procedură se poate utiliza în orice etapă a tratamentului şi nu este limitată la un protocol "în două etape".
La maxilar, unde trebuie augmentată o cantitate mare de ţesut moale
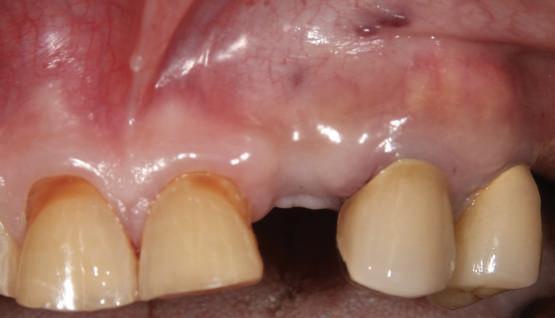
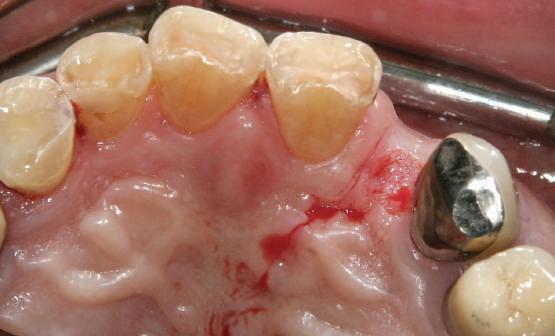
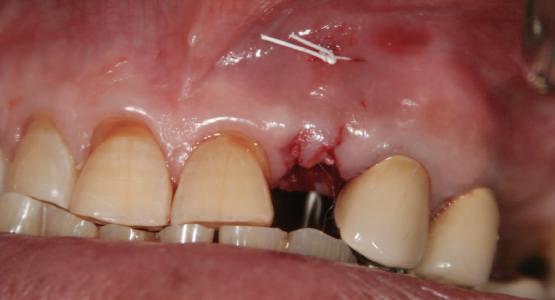
Tehnica lamboului pediculat
20. Implant la nivelul 2.2. cu grosime vestibulară inadecvată de-a lungul întregii lungimi.
21. Dezepitelizarea şi accesul cu o singură incizie la nivelul ţesutului conjunctiv subepitelial.
(fig. 20), este posibilă utilizarea mai degrabă a unui pedicul de ţesut conjunctiv mare decât a unei grefe CT libere. Utilizarea lamboului pediculat menţine vascularizaţia, care este esenţială pentru supravieţuirea grefei şi ajută la reducerea contracţiei grefei. Lamboul grefat este iniţiat în mod similar cu lamboul rulat, dar se extinde mai mult în lungime şi lăţime spre palat (fig. 21), iar disecţia ţesutului conjunctiv subepitelial se face fără separarea
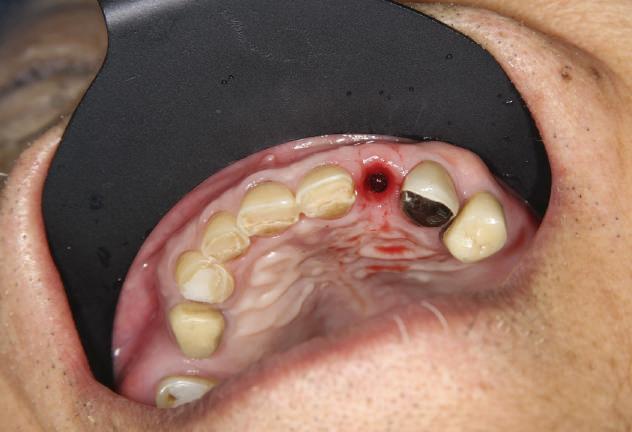
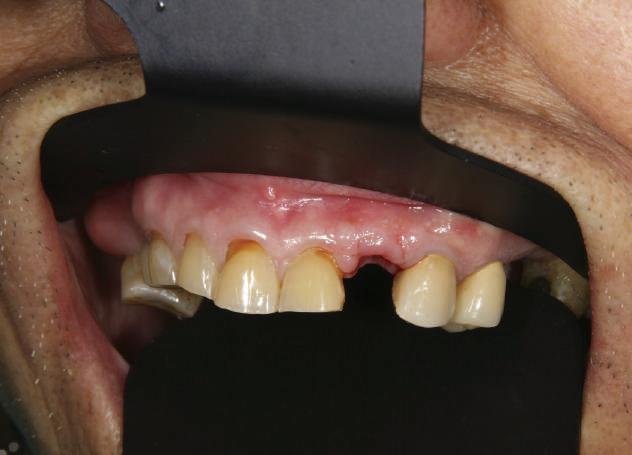
22.Pedicul ascuns în "bunzunarul" vestibular şi fixat cu sutură sling internă.
23. Aspectul ocluzal după 3 luni cu creşterea dramatică a grosimii.
24. Aspectul vestibular demonstrând "forma de rădăcină" virtuală.
aspectului vestibular. Este posibilă utilizarea abordării cu "o singură incizie" în efectuarea disecţiei CT. Odată reflectat, pediculul de ţesut conjunctiv se rulează într-un "buzunar" vestibular şi se fixează cu o sutură internă sling (fig. 22) în timp ce epiteliul palatinal se închide cu suturi simple întrerupte. La 3 luni va exista o bandă sănătoasă de KM groasă (fig. 23). Aspectul din fig. 24 demonstrează forma radiculară "virtuală" obţinută astfel.
Astăzi este recunoscut pe scară largă că lăţimea şi grosimea mare a mucoasei cheratinizate din jurul implanturilor dentare se asociază cu un succes mai bun pe termen lung, decât în cazul implanturilor fără KM. Acest aspect este îndeosebi important în zona estetică, unde recesia gingivală poate reprezenta o îngrijorare.
O serie de studii au demonstrat stabilitatea pe termen lung a interfeţei implant/ţesut în prezenţa KM. De asemenea, augmentarea tisulară a ţesutului în jurul implanturilor s-a dovedit a avea un grad mai mare de predictibilitate pe termen lung. ¤
Vonlays: A Conservative Esthetic Alternative to Full-Coverage Crowns by Edward
and
E.
, DDS. Originally published in Compendium of Continuing Education in Dentistry 36(4) April 2015. Copyright © 2015 to AEGIS Communications. All rights reserved.

Despre autori
Edward A. McLaren, DDS, MDC Professor, Founder and Director, UCLA Post Graduate Esthetics Director, UCLA Center for Esthetic Dentistry Founder and Director, UCLA Master Dental Ceramist Program, UCLA School of Dentistry, Los Angeles, California
Private Practice limited to Prosthodontics and Esthetic Dentistry, Los Angeles, California
Johan Figueira, DDS Faculty, UCLA Center for Esthetic Dentistry
UCLA School of Dentistry, Los Angeles, California
Ronald E. Goldstein, DDS
Clinical Professor of Oral Rehabilitation College of Dental Medicine
Georgia Regents Univ., Augusta, Georgia
Adjunct Clinical Professor of Prosthodontics
Henry M. Goldman School of Dental Medicine Boston University, Boston, Massachusetts
Adjunct Professor of Restorative Dentistry
University of Texas Health Science Center San Antonio, Texas, Private Practice
Goldstein, Garber, and Salama, Atlanta, Georgia
Opţiunile stomatologiei restauratoare contemporane includ: faţete, onlay-uri şi o tehnică restauratoare numită "vonlay" care combină primele două opţiuni.
Una dintre opţiunile cele mai utilizate pentru dobândirea corecţiei estetice de durată este reprezentată de faţetele de porţelan. Indicaţiile includ: restaurarea dinţilor coloraţi intrinsec sau extrinsec, dinţii care necesită ajustare ocluzală uşoară şi cei fracturaţi, traumatizaţi şi/sau uzaţi. În funcţie de severitatea coloraţiilor sau a deformării, preparaţia faţetei va fi mai mult sau mai puţin agresivă.
Faţetele ceramice şi onlay-urile reprezintă modalităţi frecvent utilizate în stomatologia contemporană. Prin disponibilitatea materialelor mai noi cu rezistenţă crescută şi a tehnologiilor de procesare, s-au dezvoltat metode inovatoare stomatologice minim invazive. Una dintre aceste soluţii este reprezentată de o restaurare combinată, pe care autorii o numesc "VONLAY" ce se poate utiliza ca alternativă la coroanele cu acoperire totală pentru restaurări posterioare.
Uneori preparaţia se extinde în jurul întregului dinte, motiv pentru care este considerată o faţetă totală sau faţetă ¾, dar cel mai frecvent preparaţia se face pentru o faţetă vestibulară, întrucât faţetele sunt rar indicate pentru regiunile aflate distal de premolari.
Disponibile de peste 35 ani, faţetele s-au transformat din structurile fragile cu rate crescute de eşec într-o modalitate bine acceptată ce se poate fabrica în multiple moduri. Primele generaţii de faţete erau fabricate din materiale care s-au dovedit clinic inacceptabile, incluzând compozitele cu particule mari, metil-metacrilatul şi sistemele de faţete tip înveliş. În 1975, s-a dezvoltat adeziunea porţelanului şi ulterior porţelanul feldspatic a devenit materialul de elecţie. În 1983, profesia dentară a descoperit beneficiile adeziunii porţelanului la smalţul demineralizat şi această metodă a devenit standardul îngrijirii datorită forţei adezive şi longevităţii clinice împrumutate la faţete prin simpla schimbare a
Determinarea perfectă a culorii cu VITA Easyshade® V



Determinarea culorii nu a fost niciodată mai inovatoare, mai facilă și mai ales mai precisă, decât cu noul VITA Easyshade V. Acesta îmbină tot ce poate oferi determinarea digitală modernă a culorii și comunicarea acesteia în practica zilnică.
Tehnodent Poka S.R.L.
Str. Crișul Nr. 2
RO-300567 Timișoara
Tel 0040-256 206453
Tel/Fax 0040-256 206453
e-mail birou@poka-dent.ro

NOU: Comunicarea digitală a culorii prin noua aplicaţie smartphone
VITA mobile Assist.
SC Dentotal Protect S.R.L.
Blvd. Mircea Vodă 24, Sector 3
RO-030667 București
Tel 00402-1-3115619
Fax 00402-1-3115620
e-mail office@dentotal.ro

VITA shade, VITA made.
VITA Easyshade V impresionează prin confortul maxim ce îl oferă, designul elegant, precum și printr-o serie de beneficii fără precedent. De ce v-aţi mulţumi cu mai puţin? www.vita-zahnfabrik.com facebook.com/vita.zahnfabrik
Helios Medical & Dental
Blvd. Iuliu Maniu Nr. 6, sector 6
RO-060044 București
Tel 00402-1-4087104
Fax 00402-1-3192945
e-mail office@heliosmedical.ro
Informaţii : Adrian Apreotesei
Tel 021 3200350
procedurii de adeziune.
Faţetele contemporane sunt fabricate fie din formule avansate de material ceramic (porţelan feldspatic ranforsat cu leucită şi disilicat de litiu), fie compozite cu particule foarte mici (microhibride sau nanohibride). Pot fi fabricate direct sau indirect, în funcţie de indicaţie. Faţetarea directă este realizată prin stratificarea atentă şi fotopolimerizarea compozitelor.
Faţetele indirecte, realizate prin presare termică, demonstrează caracteristici excepţionale: rezistenţă la uzură similară smalţulului, compatibilitatea uzurii cu dentiţia antagonistă, integritate marginală, contacte proximale bune, estetică excelentă şi suficientă rezistenţă pentru regiuni laterale.
Ceramicile au dobândit popularitate datorită progreselor ştiinţei materialelor. Niciun sistem de faţetare integral ceramic nu este universal indicat, dar materialul cel mai frecvent utilizat pentru restaurări estetice cu rezistenţă crescută este disilicatul de litiu mulţumită caracteristicilor mecanice şi translucenţei optime care echivalează cu estetica sporită, acesta fiind motivul principal pentru care este ales pentru restaurările integral ceramice. Faţetele ceramice se pot freza şi sinteriza prin tehnologia CAD/CAM, adică prin proiectarea şi fabricarea asistată de calculator din blocuri, sau presate termic din lingouri.
Faţetele frezate sunt indicate în general pentru arii cu forţe ocluzale reduse, pentru că sunt mai slabe decât omologii lor presaţi (cca 360MPa în cazul restaurărilor frezate vs. 400MPa în cazul celor presate). Totuşi, restaurările presate se pot utiliza chiar şi în regiunea posterioară. Indiferent că sunt frezate sau presate, faţetele integral ceramice contribuie la integritatea marginală, au coloraţie marginală
redusă, rate mici de fractură, estetică optimă, singurul dezavantaj constând în compatibilitatea de uzură redusă faţă de antagonişti.
Sunt utilizate în stomatologia contemporană pentru restaurarea ariilor cariate extinse şi pentru înlocuirea restaurărilor vechi, indiferent că sunt obturaţii defectuoase din amalgam, onlay-uri vechi turnate din aur, restaurări metalo-ceramice (PFM) sau din alte materiale. Ca şi în cazul faţetelor, agresivitatea design-ului preparaţiei depinde în mare măsură de severitatea distrugerii dintelui de restaurat.
Restaurările onlay sunt amplu documentate de la sfârşitul anilor 1800. Materialele utilizate pentru fabricarea lor au fost aurul, porţelanul şi compozitele. Aurul a reprezentat materialul cel mai frecvent utilizat la onlay-uri până în anii 1980, când un salt major al preţului aurului a făcut neeconomice restaurările voluminoase din aur. Utilizarea pe termen lung a aurului pentru procedurile de tip onlay se poate atribui uşurinţei de manipulare, adaptării excelente, adaptării marginale superioare şi longevităţii clinice. Dezavantajele constau în costurile ridicate şi în faptul că nu prezintă culoare fizionomică; de aceea este o opţiune mai puţin dorită pentru pacienţii conştienţi estetic ai zilelor noastre.
Compozitele sunt folosite, la rândul lor, în stomatologia contemporană pentru onlay-uri, deşi acestea au reprezentat odinioară o contraindicaţie pentru aceste materiale. Compozitelor din prima generaţie le lipseau proprietăţile mecanice adecvate şi rezistenţa la uzură pentru a fi potrivite onlay-urilor, demonstrând rate crescute de atriţie, uzură prin abrazie,
degradare marginală, contracţie de polimerizare şi adeziune slabă. Compozitele de mai nouă generaţie oferă raporturi mai mari între umplutură şi matrice, consolidând proprietăţile mecanice. Abilitatea de a limita forma preparaţiei şi de a utiliza un model refractar mai bun şi tehnologii de procesare prin presare termică au îmbunătăţit aceste restaurări prin asigurarea integrităţii marginale, adeziune, rezistenţă şi estetică superioare. Onlay-urile ceramice se pot freza cu tehnologia CAD/CAM sau se pot presa la cald. Ca şi celelalte restaurări integral ceramice, de-a lungul anilor au beneficiat de îmbunătăţiri în privinţa utilizării clinice.
Ceramicile formulate cu porţelan feldspatic, sticla umplută cu mica, ceramicile ranforsate cu leucită sau disilicatul de litiu sunt toate utilizate în cazul restaurărilor nemetalice de astăzi cu rate crescute de succes. Ceramicile îmbunătăţite ale onlay-urilor permit forme de preparaţie conservatoare, similare cu cele care se pot obţine cu alte materiale şi restaurări. Aceste ceramici produc restaurări deosebit de transparente şi, prin urmare, foarte estetice şi cu integritate marginală excelentă şi contacte proximale îmbunătăţite, demonstrează uzură minimă, nu se fracturează şi nu abrazează dinţii antagonişti.
Tradiţional, dacă un pacient are nevoie de o restaurare posterioară, gândirea convenţională ar fi constat în planificarea restaurărilor cu acoperire totală, aşa cum sunt coroanele. Tendinţa din ultimii ani este stomatologia minim invazivă, ce presupune prezervarea unei cantităţi cât mai mari posibile din structura dentară ori de câte ori acest lucru este fezabil.
Aceasta înseamnă implicit şi distanţarea de procedurile, precum
Pedala multifuncțională disponibilă în diferite modele care încorporează controlul scaunului pacientului și dinamica instrumentelor.




O gamă extinsă de reglaje pentru înălțime (între 42 și 75 cm, în funcție de model), înclinare, poziționare verticală - orizontală și suport lombar.

Str. Oltarului nr. 4, sector 2, 020765, București (Intersecția Calea Moșilor / Mihai Eminescu, la 200m către B-dul Carol I, pe partea dreaptă) Tel/Fax: 021 528 03 20 -21 -22 -23 info@sitea.ro, www.sitea.ro SHOWROOM
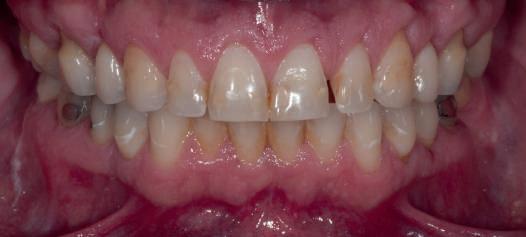
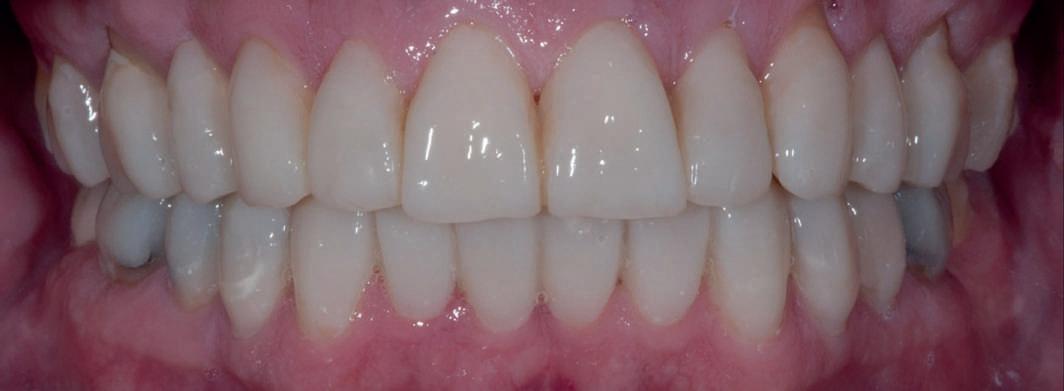
Figurile
1. Aspectul preoperator la prezentarea iniţială a pacientului.
2. Wax-up-ul creat şi montat în RC cu DVO mărită din motive restauratoare.
3. BFEP directe au fost create utilizând o metodă cu matrice transparentă şi un compozit fluid cu umplutură multă.
aplicarea coroanelor, care necesită distrugerea smalţului sănătos şi a dentinei, dacă sunt disponibile alte opţiuni mai puţin invazive şi care ar fi la fel de eficiente. Una dintre tehnici, dezvoltată iniţial pentru faţetarea suprafeţei vestibulare a dinţilor posteriori şi cu combinarea unui onlay ocluzal a fost publicată pentru prima dată de unul dintre autorii de faţă (Goldstein) în urmă cu aproape 20 ani. Tehnica utiliza porţelanul feldspatic şi, potrivit autorului, niciodată nu a câştigat popularitate din cauza temerii de fractură în regiunea posterioară vizavi de materialele şi tehnicile adezive disponibile la vremea respectivă.
Cu disponibilitatea materialelor mai noi cu rezistenţă crescută precum disilicatul de litiu şi tehnologiile de procesare precum CAD/CAM şi presarea termică, practicienii dentari sunt acum capabili să ofere pacienţilor restaurări foarte estetice şi rezistente, care nu doar se pot îmbina perfect cu dentiţia naturală, ci pot rezista chiar şi forţelor ocluzale posterioare. Ca urmare, aceste materiale restauratoare se pot utiliza în moduri inovatoare pentru a oferi stomatologia minim invazivă pe care o solicită azi pacienţii.
O asemenea abordare este restaurarea combinată pe care autorii o numesc "vonlay". În general, o structură monolitică fabricată din disilicat de litiu, un vonlay este un hibrid între un onlay cu extinderea suprafeţei faţetei vestibulare pentru a fi utilizată în regiunile premolarilor unde se află preponderent smalţ pentru adeziune. Autorii fabrică onlay-uri din porţelan feldspatic, îndeosebi dacă dinţii
anteriori vor fi faţetaţi la rândul lor cu porţelan feldspatic. Pe baza experienţei autorilor, atunci când acest tip de restaurare se realizează în cazul premolarilor, dacă este prezent suficient smalţ pentru adeziune, există o rată anuală de eşec sub 1%. În plus, până acum nu există nicio restaurare eşuată documentată pentru molarii fabricaţi din disilicat de litiu monolitic, chiar şi cu adeziune la dentină.
Această opţiune restauratoare necesită o preparare mai puţin adezivă decât o coroană cu acoperire totală, dar oferă aceleaşi beneficii structurale. Simultan, cu componentele unui onlay sau ale unei faţete, un vonlay consolidează rezistenţa şi estetica dintelui restant. La pacienţii cu uzură, carie sau probleme ocluzale la dinţii posteriori, această opţiune va fi mai puţin invazivă, mai uşor de reparat, mai puţin sensibilă la tehnică în obţinerea adeziunii adecvate şi va lăsa mai multă structură dentară sănătoasă dacă se va impune tratament ulterior.
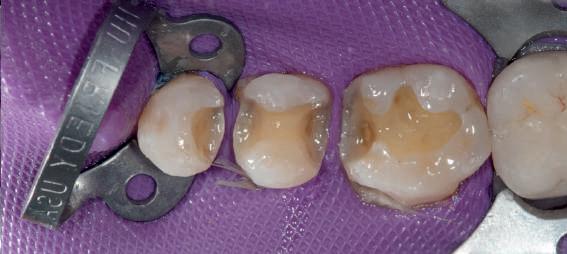
ocluzale ale situaţiei iniţiale, cadranul stâng superior, prezentând BFEP, îndepărtarea protototipului, îndepărtarea amalgamului, detectarea cariei, etanşarea dentinei/ retentivităţile blocate şi restaurările finale.
Următorul caz demonstrează modul în care vonlay-urile se pot utiliza ca alternativă la coroane integral ceramice pentru a restaura dinţi laterali distruşi.
Pacientul s-a prezentat cu mai multe preocupări majore, dintre care cea mai importantă era estetica. Nu îi plăceau culoarea, dimensiunea şi forma dinţilor săi (fig. 1) şi dorea închiderea tremei între dinţii 2.2. şi 2.3. Era preocupat, totodată, de ceea ce numea "volumul" zâmbetului şi dorea lărgirea formei arcadei dentare pentru a avea un zâmbet "mai plin". În cursul examinării, s-au notat uzură incizală şi ocluzală uşoară, recesie generalizată uşoară şi moderată la nivelul primilor molari superiori.
Majoritatea dinţilor prezentau restaurări medii din amalgam, cu carii recurente. La nivelul 3.7. şi 4.6. existau restaurări PFM. Toţi dinţii frontali maxilari şi parte din cei
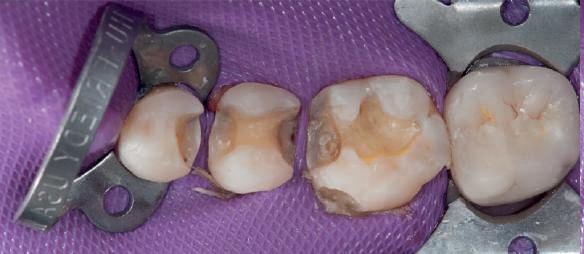
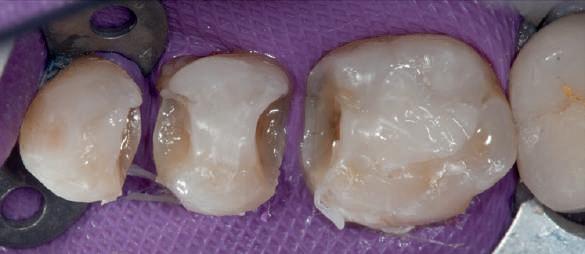
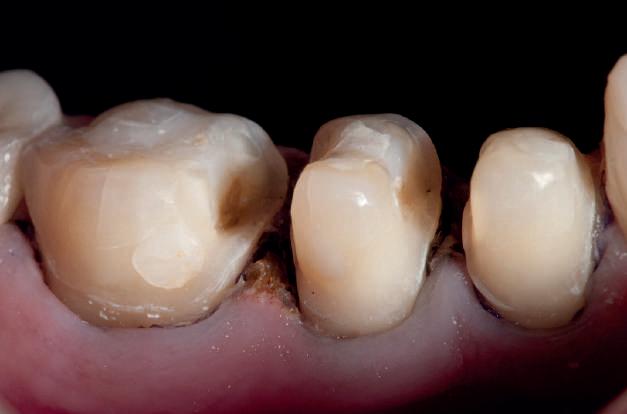
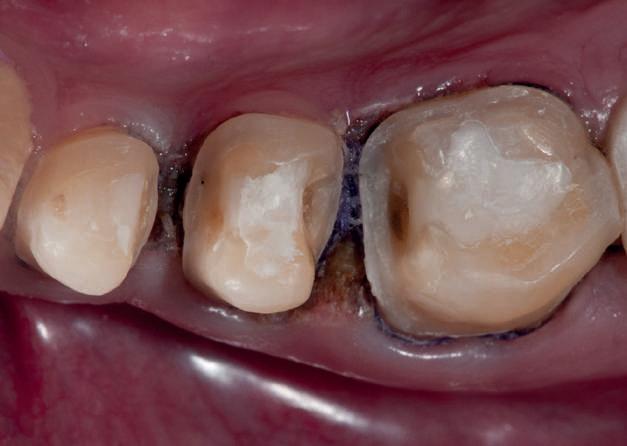
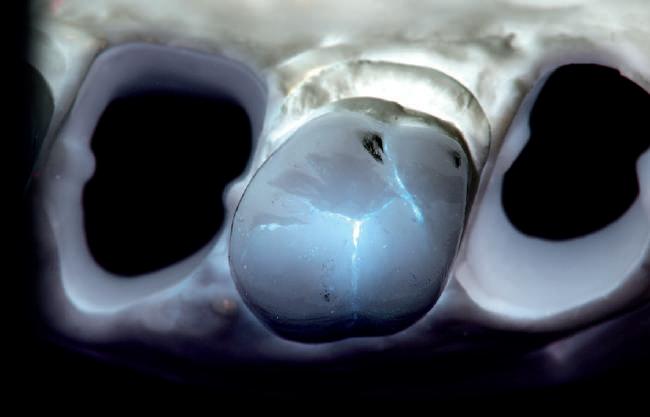
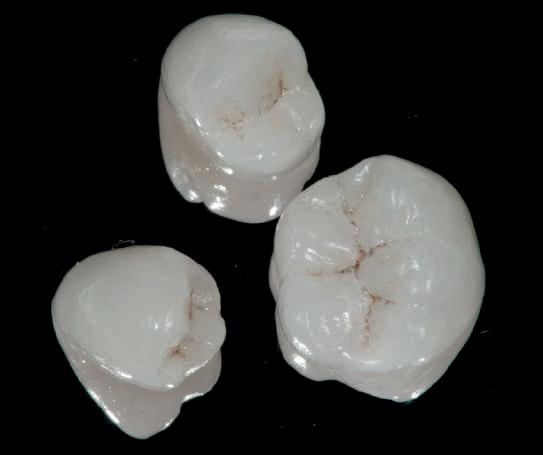
10-13 S-au utilizat modelul Geller şi modelele refractare.
Figura 14 Aspectul vonlay-urilor (VITA VM®13).
mandibulari aveau restaurări compozite interproximale colorate.
S-a efectuat un wax-up de design cu o nouă formă bazată pe dorinţele pacientului, cu tehnica Adobe® Photoshop Smile Design (fig. 2).
Planul consta în deschiderea uşoară sau restaurarea dimensiunii verticale din mai multe considerente: 1) pentru restaurarea înălţimii cuspizilor uzaţi; 2) pentru a evita creşterea relaţiei de overjet şi overbite; şi 3) cu scopul de a crea spaţiu restaurator pentru a minimiza cantitatea de structură dentară ce urma a fi îndepărtată pentru restaurare şi estetică ideală.
Pe baza wax-up-ului de design s-au fabricat matrici transparente şi utilizate pentru a crea un prototip estetic funcţional adeziv (bonded functional esthetic prototype, BFEP) dintr-un compozit special injectabil, cu forma dentară, culoarea şi dimensiunea verticală nouă (fig. 3). DVO crescută ar crea spaţiu interocluzal posterior suplimentar în scopuri restauratoare.
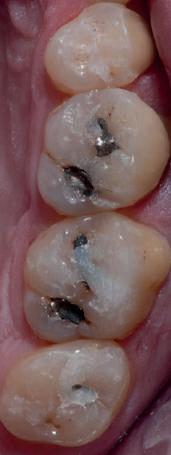
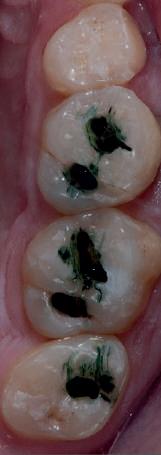
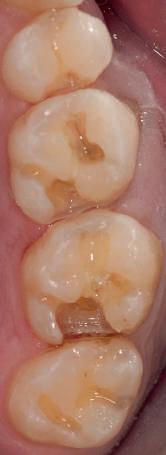
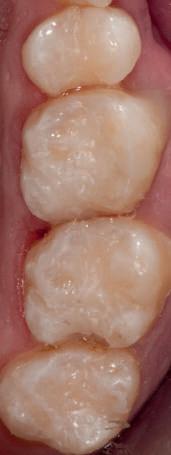
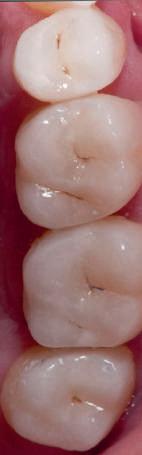
Figurile 15-21 Un rezumat al procedurilor clinice: starea preoperatorie, BFEP, îndepărtarea prototipurilor, restaurările de amalgam defectuoase, aplicarea detectorului de carie, etanşarea dentinei şi blocarea retentivităţilor şi aplicarea restaurărilor finale.
Pacientul a purtat BFEP timp de 3 luni pentru a verifica acceptanţa estetică şi toleranţa funcţională înainte de modificarea ireversibilă a dinţilor. Cu ajutorul acestei tehnici ce implică restaurarea interimară a cazului cu compozit, la nevoie, este posibilă apoi tratarea segmentară a cazului.
În cursul şedinţei de preparare, preparaţiile au fost efectuate prin compozitul cimentat adeziv, creând mai întâi spaţiul suficient pentru grosimea minimă a materialului selectat, apoi prin gestionarea dorinţelor estetice şi cu îndepărtarea materialelor restauratoare vechi şi a eventualelor carii prezente.
Figurile 22-25 Cimentarea s-a efectuat dinspre cel mai distal dintre spre anterior.
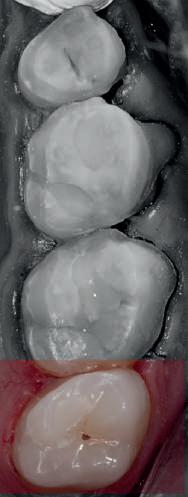
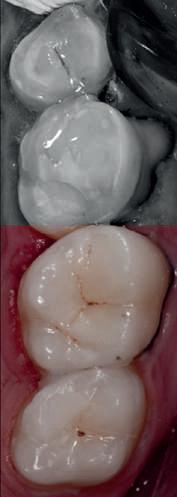
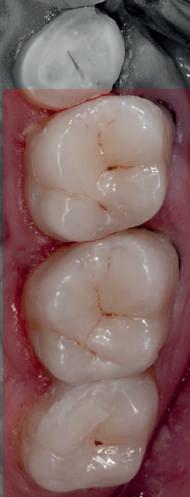
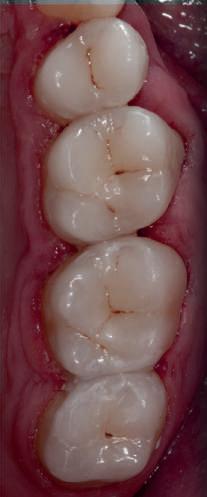
Trebuie decisă necesitatea de a "bloca" un defect sau de a-l deretentiviza cu compozit (fig. 4-7), dar cu etanşarea cel puţin minimă a dentinei. După transiluminarea pentru diagnosticarea liniilor de fisură, preparaţiile au fost finalizate cu scopul primar de a minimiza
Figurile 26 Aspectul ocluzal postoperator (de comparat cu cel preoperator din fig. 15).
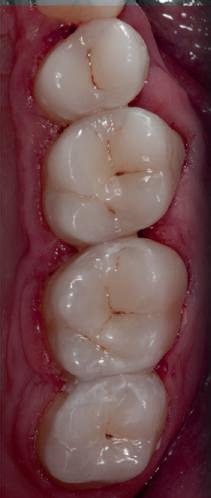
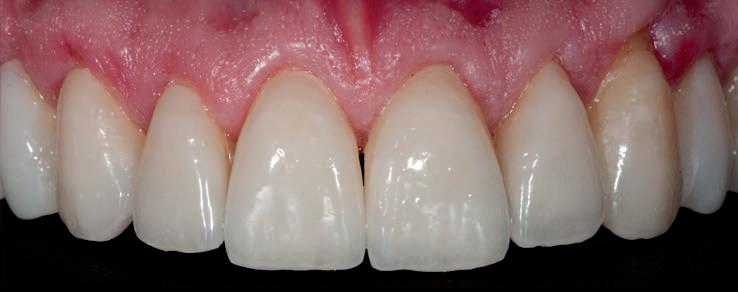
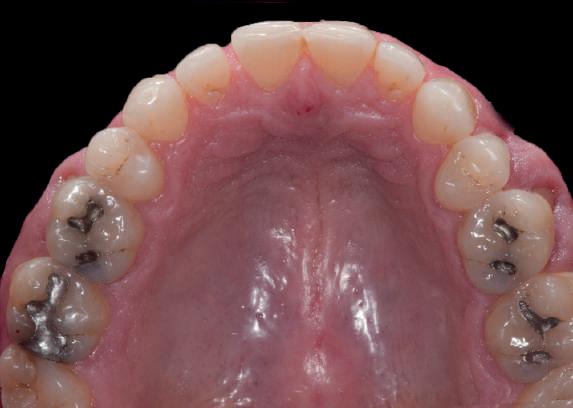
îndepărtarea structurii dentare sănătoase (fig. 8, 9).
Dacă sunt expuse arii semnificative de dentină în timpul preparaţiei finale, aceasta ar trebui reetanşată. Amprentele se înregistrează fie convenţional, fie digital, apoi se efectuează restaurări provizorii cu ajutorul tehnicilor standard din material bisacrilic. Este important de menţionat că trebuie utilizat un separator pe dinte astfel încât bisacrilatul să nu adere de suprafaţa adezivă activă pe dentina sigilată. O arie mică din centrul dintelui se poate lăsa fără separator astfel încât materialul bisacrilic să adere la punctul acesta, metodă denumită adeziune punctiformă inversă. Apoi laboratorul a fabricat vonlay-urile (fig. 10-14) din materialul selectat. Autorii folosesc de obicei e.max la molari datorită ratei cres-
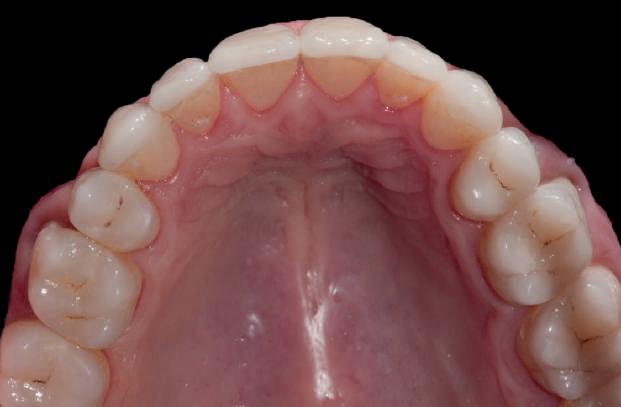
cute de succes, dar ocazional aleg şi porţelanul feldspatic, îndeosebi dacă există încă o cantitate apreciabilă de smalţ şi dacă premolarii sunt trataţi cu faţete ceramice frontale. Autorii preferă încă gravarea totală cu ajutorul adezivilor de generaţia a patra, dar există date promiţătoare cu privire la aşa-numiţii adezivi "universali" ce se pot utiliza cu "autogravare". Fig. 15-29 prezintă arcada maxilară restaurată estetic şi funcţional cu faţete de porţelan frontale şi vonlay-uri posterioare din porţelan.
În stomatologia modernă, materialele şi procesele de fabricaţie au progresat spre un punct în care puţine obiective nu se mai pot realiza restaurator, chiar şi în
27 Aspectul frontal postoperator (de comparat cu cel postoperator din fig 1).
28, 29. Aspectul ocluzal pre- şi postoperator al arcadei maxilare.
regiunea posterioară. Restaurările efectuate în cabinet şi laborator deopotrivă, deosebit de estetice, cu rezistenţă crescută, devin tot mai rentabile şi se pot fabrica mai rapid. Vonlay-urile reprezintă un exemplu bun pentru modul în care stomatologia a aplicat ştiinţa actuală pentru situații clinice cu scopul de a furniza pacienţilor o mai bună stomatologie, urmând tendinţele industriale legate de restaurările minim invazive şi foarte estetice. ¤









Transitional Bonding for Segmented Treatment: A Two-Phase

Despre autor
Jeffrey C. Grabiel, DDS Clinical Instructor Kois Center Seattle, Washington Private Practice, Birmingham, Michigan
Atriţia severă reprezintă una din cauzele frecvent întâlnite de reabilitare a unei dentiţii adulte. Medicul dentist trebuie să identifice exact cauza atriţiei şi să determine dacă procesul este activ. Etiologia atriţiei (disfuncţie ocluzală, tipar masticator limitat, parafuncţie sau patologie neurologică) este critică în conceperea planului protetic final. Dacă procesul este activ, pronosticul restaurărilor finale va fi mai precaut decât în absenţa activităţii destructive.
Un bărbat, în vârstă de 60 ani, pacient al clinicii de peste 20 ani, este îngrijorat de starea dinţilor frontali maxilari şi mandibulari, foarte sever
abrazaţi. Aspectul acestora, în special al celor mandibulari, îl împiedică să zâmbească (fig. 1). În ultimii 10 ani, la şedinţele periodice de control, pacientul s-a interesat constant de posibilităţile de restaurare a dinţilor la forma originală. În 2004 s-a efectuat un set complet de examen diagnostic, dar pacientul nu a iniţiat niciodată tratamentul. Un eveniment în familie (nunta fiicei) l-a determinat să considere serios refacerea aspectului dentar. Din cauza limitei de timp (2 luni) şi a complexităţii tratamentului, restaurările finale nu au putut fi realizate înainte de ceremonie.
Antecedentele medicale nu prezintă date semnificative. Întrucât există semne de eroziune la nivelul dinţilor laterali mandibulari, pacientul a fost chestionat în legătură cu boala de reflux esofagian, dar a negat.
S-a efectuat un examen exhaustiv cu date de diagnostic complete.
Fără un diagnostic exact şi fără o evaluare atentă a riscului, este imposibilă elaborarea unui plan de tratament care să micşoreze riscul de apariţie a unor probleme viitoare şi să îmbunătăţească perspectiva reuşitei pe termen lung. Medicii dentişti ar trebui să evite generarea rapidă a unei soluţii terapeutice. Un sistem implementat de diagnostic şi
Atunci când este necesară o reabilitare orală extensivă, cum se întâmplă în cazul atriţiilor severe, restaurările interimare reprezintă o modalitate utilă de testare a tratamentului final propus. Una dintre modalităţile provizorii este reprezentată de colajul temporar cu răşină compozită. Segmentarea terapeutică îi permite pacientului finalizarea tratamentului complex într-un ritm potrivit programului său dar şi adaptat posibilităţilor financiare.
pronostic ajută clinicianul să aleagă, în mod metodic şi raţional, o soluţie adecvată ce va mări probabilitatea unui rezultat de succes.
Valorile parodontometriei variază între 2-3mm cu sângerare gingivală minimă. Igiena orală este excelentă. Gingia prezintă un biotip dens, fără zone de retracţie gingivală; la nivelul ambelor arcade sunt prezente exostoze vestibulare.
Înălţimile limbusurilor alveolare sunt concordante cu diagnosticul parodontal tip I, conform clasificării AAP (American Association of Periodontology)
Risc: Redus
Pronostic: Bun






















Ciment ionomer de sticlă - Bulk & Go. Toleranță la umezeală. Auto-adeziv. Eliberează fluor. Biocompatibil. Radioopac. Rezistență la uzură (Clasa I, Clasa a II-a, Clasa a V-a). Nu necesită strat protector (varnish).
BIOMECANIC:
Pacientul prezintă atriţie severă, o serie de obturaţii coronare, eroziune uşoară şi fisurări ale marginilor incizale ale frontalilor maxilari şi mandibulari. Procesul de eroziune a fost identificat la nivelul lateralilor ambelor arcade. Leziunile de formă concavă de la nivelul vîrfurilor cuspizilor indică o componentă chimică în etiologia pierderii de substanţă dentară, care a fost mai agresivă decât abraziunea prin fricţiune.
Există un singur proces carios minor, localizat pe faţa ocluzală a lui 1.4. Restaurări din aur sunt prezente pe 1.7. şi 4.6. De asemenea, 4.6. a fost tratat endodontic cu succes.
Risc: Mare
Pronostic: În general slab; foarte redus pentru 1.4. în lipsa tratamentului acestuia.
FUNCŢIONAL:
Pacientul prezintă o malocluzie cls. I cu supraacoperire frontală de 1/1 şi incisivi maxilari palatinizaţi (fig. 2).
Toţi dinţii sunt prezenţi cu excepţia molarilor de minte, care au fost extraşi în scop profilactic în tinereţe. Valorile mobilităţii dinţilor se înscriu în limite normale.
Tiparul de abraziune prezintă caracteristici specifice situaţiei clinice de anvelopă masticatorie limitată: abraziune pe feţele linguale ale incisivilor maxilari şi vestibulare mandibulare. Pacientul precizează că abraziunea este prezentă de multă vreme, dar că nu i se pare să se fi agravat. Comparând cu fotografiile din urmă cu 10 ani, se observă mici schimbări ale abraziunii incizale (fig. 3). Dar pacientul poate mesteca confortabil, fără acuze de dureri articulare sau ale muşchilor masticatori. În urmă cu 15 ani, a fost confecţionată o gutieră nocturnă, ca urmare a unui diagnostic iniţial de bruxism nocturn (cu toate că nu a fost niciodată confirmat), însă pacientul nu a purtat-o. Cu toate că abraziunea este severă, aceasta nu pare să fie activă, iar în decursul unei anamneze minuţioase, pacientul a negat orice
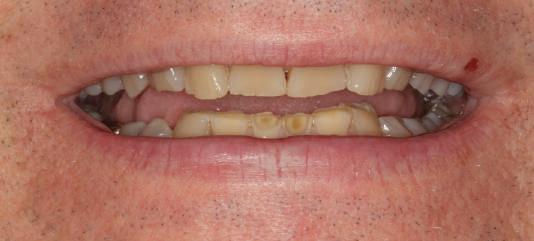
Figurile
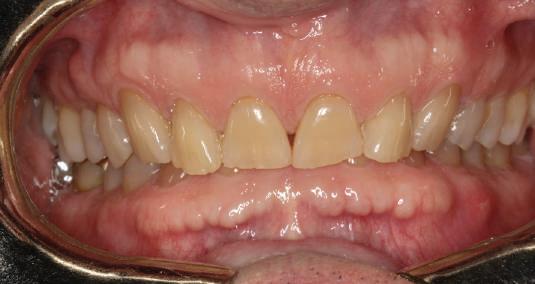
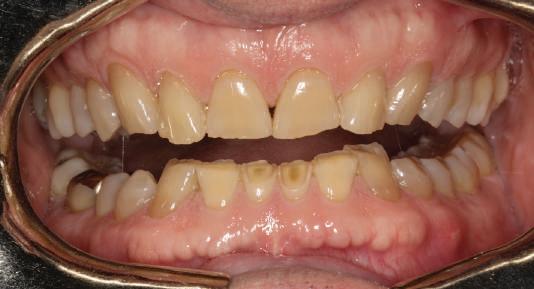
1 2 3
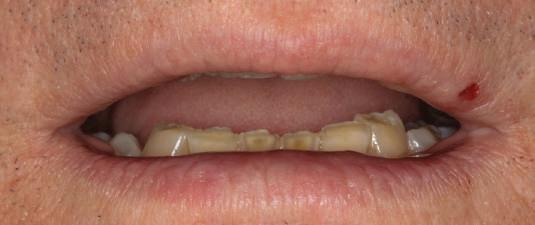
simptom care să indice afectarea funcţiei masticatorii; prin urmare, diagnosticul preliminar este de funcţie acceptabilă.
S-a fabricat un deprogramator Kois care a fost purtat de către pacient timp de trei săptămâni, iar înregistrările relaţiei centrice (RC) au fost realizate după confirmarea deprogramării. Modelele au fost montate cu ajutorul unui analizator dento-facial KoisTM şi al unui articulator Panadent PCHTM
Analiza modelelor de studiu montate în RC arată contacte bilaterale pe dinţii laterali fără ca mandibula să se repoziţioneze din poziţia de intercuspidare maximă (PIM). După
1. Vedere de detaliu: procesul de abraziune la nivelul incisivilor centrali inferiori este extins până la nivelul dentinei secundare.
2. Această fotografie evidenţiază supraacoperirea frontală de 100% şi exostozele vestibulare.
3. Aspectul arcadelor dentare în 2004
4. Cu buzele în repaus, este vizibilă o porţiune mai mică de 1mm din incisivii centrali.
4
perioada de purtare pe timpul nopţii a deprogramatorului, platforma acrilică a acestuia nu înregistrează urme posterioare, fapt ce confirmă absenţa parafuncţiei. Pentru a confirma absenţa interferării anvelopei funcţionale anterioare, i s-a cerut pacientului ca din poziţie şezândă, să simuleze masticaţia cu o hârtie de articulaţie albastră, de 200μ grosime. Nu s-au înregistrat urme pe feţele linguale ale frontalilor superiori. Dată fiind prezenţa procesului sever de atriţie, era important să se facă diagnosticul diferenţial cu parafuncţia. Cu toate că niciodată nu putem fi siguri de circumstanţele exacte ale atriţiei depistate, este probabil ca, în acest caz, abraziunea originală să fi
Figurile
5. Şablonul PVS a fost poziţionat
în cavitatea orală pentru a ghida aplicarea răşinii compozite.
6. Pe fiecare dinte, pe rând, a fost aplicat compozit la noua dimensiune incizală şi vestibulară.
7. Colajul cu compozit al dinţilor frontali superiori, finalizat.
8. S-a colat compozit pe un singur incisiv inferior, la lungimea şi dimensiunea corespunzătoare.
9. Confirmarea poziţiei dimensiunii verticale cu deprogramatorul Kois aplicat în cavitatea orală.
10. Aplicarea prin metoda directă a compozitului pentru a crea noua DVO.
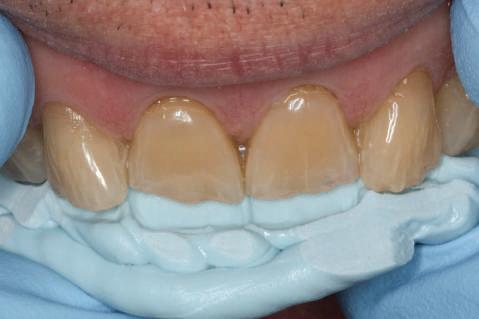
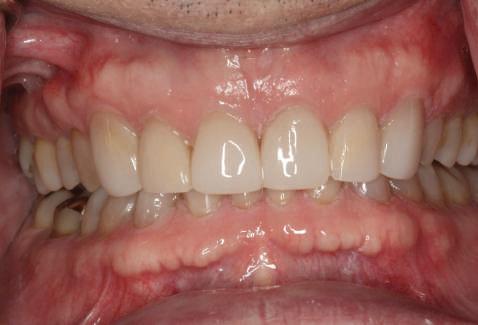
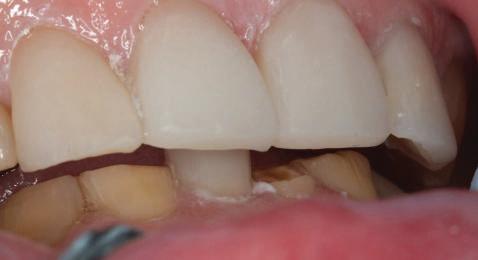
fost cauzată de un tipar masticator limitat, iar sistemul masticator să se fi adaptat în decursul fazei sale active, ducând la aspectul actual al dinţilor. Date fiind datele colectate, diagnosticul a fost de funcţie masticatorie acceptabilă. Ţinând cont de istoricul dentar al pacientului, s-a considerat adecvat atribuirea unui risc mediu de apariţie a unor probleme viitoare.
Risc: Mediu
Pronostic: Satisfăcător
DENTOFACIAL:
Când zâmbeşte amplu, pacientul are o expunere dentară minimă, prezentând o dinamică redusă a buzei superioare. În poziţia de repaus a mandibulei (fig. 4), caninii superiori prezintă o valoare negativă de 2mm, distanţă măsurată de la marginea buzei, indicând astfel necesitatea unei lungimi incizale suplimentare.
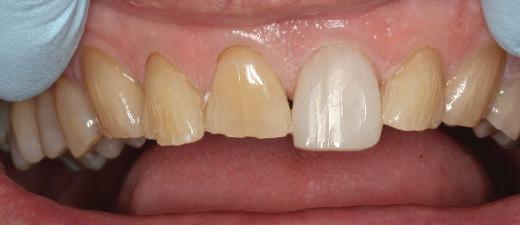
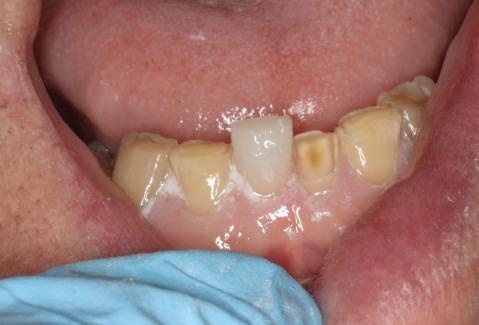
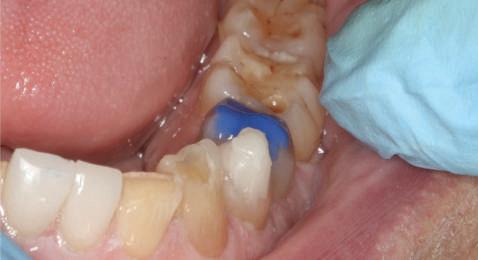
Incisivii superiori sunt scurţi, cu margini neregulate.
Măsurătorile cefalometrice indică un tipar de creştere brahifacial, cu incisivi centrali palatinizaţi şi supraacoperire frontală, dar fără înghesuire. Arhitectura gingivală este simetrică, fără retracţii. Incisivii mandibulari sunt sever abrazaţi şi scurţi. 90% din incisivii inferiori sunt vizibili în zâmbetul amplu, dar numai o porţiune de 1mm din marginea incizală este expusă în poziţia de repaus a mandibulei. Dată fiind vârsta pacientului, este indicată suplimentarea lungimii, precum şi a vizibilităţii incisivilor mandibulari. Planul ocluzal posterior mandibular prezintă o treaptă în jos începând de la canini. În zâmbet, este vizibilă o coroană de aur la arcada mandibulară. Localizarea planului ocluzal maxilar este acceptabilă.
Risc: Scăzut
Pronostic: Mediu
OBIECTIVE DE TRATAMENT
Tratamentul urmăreşte mărirea lungimii şi a vizibilităţii incisivilor bimaxilar în zâmbetul amplu şi în poziţia de repaus a mandibulei. Realizarea doleanţei pacientului nu este posibilă la PIM actuală sau la valoarea DVO curente. Mărirea lungimii dinţilor anteriori modifică planul ocluzal mandibular sau maxilar, sau a amândurora. S-a folosit poziţia ortopedică de RC pentru determinarea poziţiei mandibulei în noua situaţie cu DVO crescută şi cu ocluzia centrică (OC) modificată. Planul de tratament a fost divizat în două etape, nunta iminentă obligând la un termen limită nerealist pentru restaurarea finală. Dar, poate fi avantajos ca, iniţial, cazurile complexe să fie restaurate provizoriu pentru a confirma toleranţa la modificările clinice şi estetice. În plus, se permit şedinţe mai scurte şi mai puţin complexe.
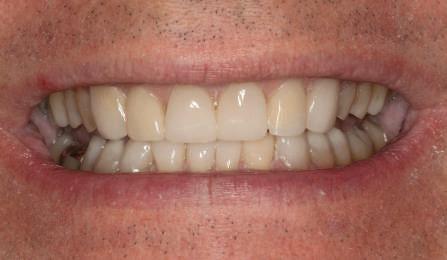
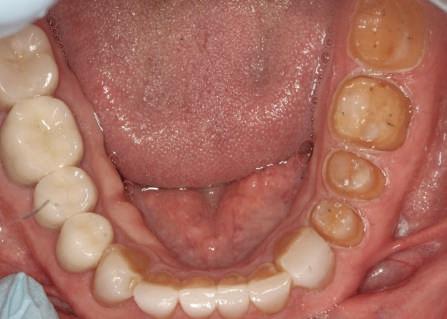
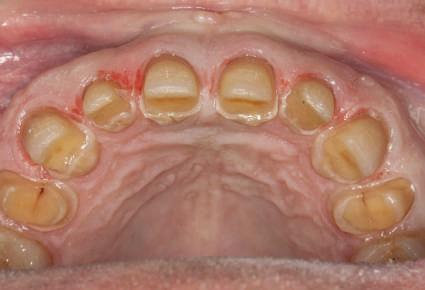
În cazul de faţă, etapa iniţială va include un colaj provizoriu cu răşină compozită în vederea creşterii DVO, a determinării OC stabile şi pentru restaurarea frontalilor la o lungime acceptabilă şi vizibilitate estetică. În a doua etapă, se aplică restauraţiile indirecte pe dinţii modificaţi prin colajul provizoriu.
Restauraţiile finale pot fi realizate segmentar, pe cadrane, în funcţie de timpul şi posibilităţile financiare ale pacientului. Având poziţia marginii incizale şi ocluzia finală deja determinate în etapa de tranziţie, duplicarea dentiţiei colate provizorii va fi mai predictibilă. Datorită naturii aditive a restaurărilor, acest plan de tratament ar reduce riscul de afectare biologică şi funcţională a sistemului masticator.
După acordul pacientului, planul de tratament debutează cu simularea în
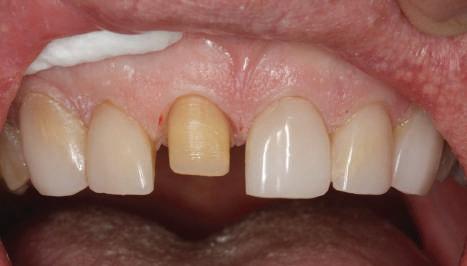
Figurile
11. Aspectul dinţilor de la 3.5. la 4.5. cu compozitul aplicat, prin metoda directă, şi lustruit.
12. Aspectul preparaţiilor în regiunea inferioară laterală stângă.
13
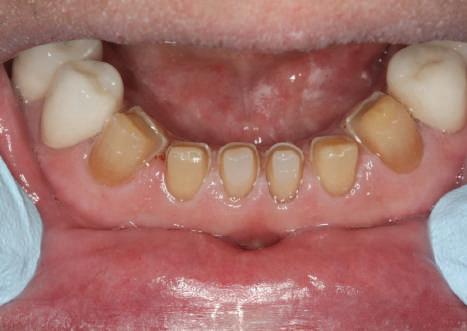
ceară a refacerii ocluzale şi estetice iniţiale, urmată de colajul temporar cu compozit şi, în final, de realizarea, prin metoda indirectă, a restaurărilor ceramice.
Etapa 1-a:
Determinarea estetică şi ocluzală Poziţiile marginilor incizale bimaxilar au fost determinate printr-o combinaţie de tehnici. Întâi, s-a comparat gradul de expunere dentară în zâmbetul amplu, şi în poziţia de repaus a mandibulei, cu valorile normale pentru vârsta pacientului. Valoarea critică a fost reprezentată de poziţia cervico-incizală a caninului superior faţă de marginea buzei, în repaus, indicând necesitatea alungirii marginilor incizale cu 2mm. Cum incisivii sunt palatinizaţi, restaurările trebuie poziţionate spre vestibular cu 2mm. Au fost aplicate direct pe dinţii pacientului şabloanele dentare instantanee, la nivelul determinat pentru a facilita vizualizarea poziţiei incizale propuse. Nivelurile planului ocluzal posterior bimaxilar au fost evaluate în scop estetic în zâmbetul amplu al pacientului. S-a stabilit că planul maxilar
13. Prepararea doar a unui singur incisiv permite ca arcul facial să poată fi reaşezat şi ca raportul dintre dintele preparat şi restaurările interimare de compozit să fie înregistrat.
14. Aspectul preparaţiilor dinţilor maxilari care prezervă cingulumul şi suficient smalţ pentru asigurarea rezistenţei adeziunii.
15. Aspectul preparaţiilor dinţilor mandibulari care prezervă cingulumul.
15
actual este acceptabil. Planul lateral madibular prezintă însă o treaptă accentuată spre cervical, în comparaţie cu frontalii. Mărirea DVO impusă pentru a integra noua lungime incizală a dinţilor frontali ar putea fi realizată prin înălţarea nivelului ocluzal al lateralilor inferiori. Prin urmare, dinţii posteriori superiori ar necesita restaurare doar din motive biomecanice.
Platforma reglabilă Kois, concepută pentru articulatorul Panadent, a fost coborâtă pentru a adăuga 2mm spre incizal, respectiv vestibular marginilor incizale maxilare la modelele de studiu montate în RC. La nivelul frontalilor superiori, s-a adăugat ceară până la poziţia dorită, fără să se aplice pe palatinal. Apoi, incisivii inferiori au fost alungiţi cu ceară până la marginea incizală propusă. OC a fost stabilită prin adiţie de ceară la nivelul posteriorilor mandibulari, până la contactul uşor între anteriori.
Pe modelele diagnostice cu ceară adăugată, s-au confecţionat matrice transparente ce au fost umplute cu răşină temporară şi aplicate în










cavitatea orală pentru evaluare. Pacientul a agreat din nou modificările estetice.
Etapa a 2-a:
Colajul temporar cu răşină
Obiectivul este de a aplica faţete din răşină compozită pe dinţii anteriori, bimaxilar, stabilind noua DVO şi OC cu ajutorul deprogramatorului Kois, şi construind un zâmbet nou şi o ocluzie stabilă.
Pe simularea diagnostic în ceară, s-a fabricat o matrice din polivinilsiloxan (PVS), pentru a vizualiza noua poziţie a marginii incizale (fig. 5).
Faţetele compozite frontale au fost aplicate individual (fig. 6).
Pe dinţii nepreparaţi, prin tehnica gravării globale, s-a aplicat acid fosforic 35%, 15sec, urmat de spălare 5 sec. Adezivul a fost pensulat 10sec pe suprafeţele gravate, apoi uscat cu aer şi fotopolimerizat 10sec.
Răşina compozită s-a adaptat în matricea de PVS pentru a crea noua faţă vestibulară şi poziţie a marginii incizale, apoi fotopolimerizată 40sec. În regiunile interproximale şi cele subgingivale dinspre vestibular, a fost introdusă o matrice izolatoare. Finisarea s-a realizat cu freză de carbid şi o serie progresivă de minidiscuri (fig. 7).
Cu ajutorul unei matrice din PVS, s-a aplicat compozit la nivelul unui singur incisiv mandibular până la lungimea şi dimensiunea determinate anterior (fig. 8). Apoi, s-a aplicat în cavitatea orală deprogramatorul Kois, iar platforma acestuia s-a reglat până când incisivul inferior nou restaurat a atins uşor faţa palatinală a antagonistului, stabilindu-se astfel noua DVO (fig. 9). Această tehnică a fost utilizată pentru a poziţiona mandibula în RC. Cu deprogramatorul inserat şi urmând protocolul de colaj descris anterior, s-a aplicat răşină compozită nanohibridă pe vârfurile cuspizilor vestibulari ai premolarilor mandibulari şi feţele ocluzale ale primilor molari, creându-se astfel noua OC (fig. 10).
Dinţii au fost restauraţi pe rând, dinspre anterior spre posterior, pentru a evita inexactităţile generate de curbura mandibulei. Se aplică compozitul pe dinte, pacientul închide în RC pe deprogramatorul Kois, şi se fotopolimerizează. Suplimentar, s-a aplicat compozit pe versantele cuspizilor pentru a crea un profil lin. Ulterior, restul incisivilor mandibulari au fost faţetaţi la noua DVO prin aceeaşi tehnică (fig. 11).
Deşi există şi alte modalităţi, s-a optat pentru această tehnică pentru că este simplă şi mai puţin costisitoare decât restaurările de compozit ocluzale tip onlay pentru dinţii laterali, fabricate în laborator.
Etapa a 3-a: Restaurările finale
La patru luni după realizarea colajului provizoriu interimar, pacientul a decis să iniţieze procesul de confecţionare a restaurărilor finale, întrucât este mulţumit de aspectul estetic. Nu există semne de atriţie sau fractură la nivelul marginilor incizale ale dinţilor frontali. Pacientul relatează că nu a avut dureri musculare, temporo-mandibulare, că "muşcătura" se simte simetrică şi că nu percepe dificultăţi în masticaţie.
Prin restaurările finale se urmăreşte duplicarea colajului provizoriu, însă cu un material mai rezistent în timp. S-au realizat modele ale restaurărilor intermediare, fiind utilizate ca şabloane atât pentru pentru fabricarea coroanelor temporare și finale. Restaurarea segmentară, pe cadrane, permite o duplicare mai uşoară a ocluziei temporare şi a aspectului estetic frontal, în comparaţie cu situaţia preparării simultane a ambelor arcade. Secvenţa de tratament începe cu regiunea laterală mandibulară stângă (3.4.-3.7.), urmată de cea mandibulară dreaptă (4.4.-4.7.).
Restaurarea segmentului dentar maxilar 1.4.-2.4. o precede pe cea a dinţilor anteriori inferiori. Toţi dinţii maxilari ce necesită restaurare au fost realizaţi în acelaşi timp, pentru
a menţine compatibilitatea culorii. Restul dinţilor maxilari laterali nu au fost restauraţi întrucât planul ocluzal maxilar este acceptabil, fără obiectivarea de procese carioase. Pacientul a solicitat o pauză de 6 luni în cursul terapiei protetice, pentru confortul său şi rezolvarea unor obligaţii de serviciu.
Pentru restaurarea dinţilor laterali, s-au realizat coroane de acoperire din ceramică cu fluorapatită, pe miez de zirconiu. Întrucât DVO a fost mărit cu 1-1,5mm, prepararea dinţilor s-a efectuat cu reducere ocluzală minimă, fiind necesară numai o minimizare a pereţilor axiali (conform cerinţelor unei coroane pe miez de zirconiu). Pentru prepararea dinţilor, s-a utilizat o freză diamantată cu granulaţie mare.
Amprenta funcţională a întregii arcade s-a efectuat cu ajutorul tehnicii firului dublu de retracţie, folosindu-se o lingură prefabricată şi material de amprentă pe bază de PVS. Întrucât OC a fost menţinută prin feţele ocluzale colate provizoriu pe partea nepreparată încă, pacientul a închis pe un simplu rulou de ceară pentru înregistrarea ocluziei, fără ca mandibula să fie condusă de către operator. S-a utilizat arcul facial de analiză dento-facială Kois (Kois Dento-Facial Analyzer FacebowTM) pentru a poziţiona modelul maxilar pe articulatorul Panadent. Pacientul a fost de acord cu nuanţa VitaTM A1 folosită în colajul interimar.
Coroanele temporare au fost confecţionate din răşină acrilică temporară aplicată în matricea de plastic transparentă, obţinută pe modelele de studiu cu restaurările din compozit. În şedinţa de aplicare, restaurările interimare au fost îndepărtate, iar pe suprafeţele preparate ale dinţilor s-a efectuat o microabraziune cu oxid de aluminiu de 27u, la 40psi.


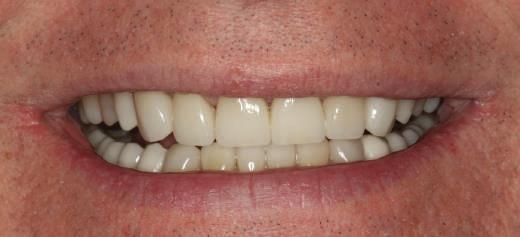
Coroanele au fost probate pentru a se verifica adaptarea lor şi contactele proximale. Relaţiile ocluzale au fost verificate seriat, cu fiecare coroană în parte separat, dinspre anterior spre posterior, cu foiţă metalică de 8u grosime şi hârtie de articulaţie de 40u; s-a urmărit obţinerea contactelor bilaterale. Înainte de cimentare, coroanele au fost spălate, iar suprafeţele lor interne curăţate şi apoi tratate în vederea favorizării retenţiei cimentului la acestea. După ce dinţii au fost spălaţi abundent, coroanele au fost cimentate cu o răşină de cimentare auto-adezivă. Marginile au fost scurt fotopolimerizate pentru a facilita îndepărtarea excesului de ciment. Îndepărtarea cimentului a fost completată cu aţă dentară, chiuretă şi lamă de bisturiu #12.
Ocluzia a fost din nou verificată în vederea obţinerii contactelor bilaterale. Pacientul a fost instruit să simuleze masticaţia pe o hârtie de articulaţie albastră de 200μ pentru a putea inspecta pantele cuspidiene vestibulare şi linguale, depistând astfel eventualele interferări cu anvelopa masticatorie.
Toate urmele albastre din cadrul anvelopei funcţionale au fost reduse şi apoi lustruite. Regiunea laterală mandibulară stângă a fost restaurată o lună mai târziu, folosindu-se aceleaşi materiale şi tehnici (fig. 12).
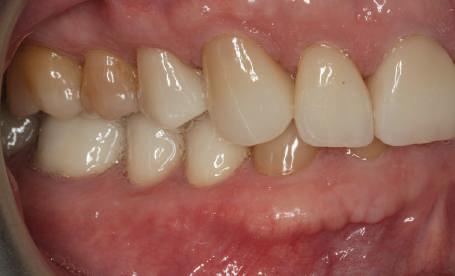
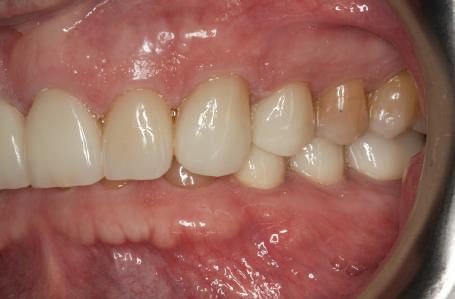
Pacientul este foarte mulţumit de aspectul faţetelor din compozit, prin urmare sarcina de aplicare a restaurărilor definitive constă în duplicarea dimensiunilor şi poziţiei incisivilor maxilari. Modelele de studiu şi înregistrarea cu arcul facial a restaurărilor interimare de compozit au consemnat poziţia marginii incizale maxilare şi noile dimensiuni ale dinţilor. S-a preparat un singur incisiv central şi, după aplicarea în regiunea frontală a unui material de consistenţă moale, acelaşi arc facial a fost repoziţionat oral pentru a înregistra relaţia dintre dintele preparat şi dinţii nepreparaţi (fig. 13).
După finalizarea tuturor preparaţiilor, modelul de lucru maxilar a putut fi aplicat în arcul facial, relaţia dinţilor preparaţi cu poziţia propusă a marginii incizale fiind cu acurateţe reprezentată pe platforma reglabilă Kois. Întrucât la nivelul feţelor vestibulare şi la margini există suficient smalţ care să permită un protocol de colaj, pentru regiunea anterioară s-au confecţionat coroane integral ceramice cu fluorapatită. Deoarece noua margine incizală a fost obţinută prin repoziţionare spre vestibular, atunci singura reducere necesară a feţei vestibulare s-a limitat la
Figurile
16. Aspectul restaurărilor finale: se observă planul ocluzal nivelat.
17. Aspectul restaurărilor finale, vedere laterală dreaptă.
18. Aspectul restaurărilor finale, vedere laterală stângă.
19. Fotografie efectuată după finalizarea tratamentului care evidenţiază aspectul plăcut al noului zâmbet creat.
definirea marginilor. Reducerea feţei linguale s-a efectuat cu scopul de a obţine retenţie suplimentară şi formă de rezistenţă; totuşi, cingulumurile au fost lăsate intacte, întrucât s-a demonstrat că rezistenţa dintelui este minim afectată când acestea nu sunt incluse în preparaţie (fig. 14). Şlefuirea dinţilor s-a efectuat cu freze diamantate.
Amprentarea întregii arcade s-a realizat cu material PVS şi prin tehnica firului dublu, aşa cum a fost descris în cazul restaurărilor finale posterioare. Coroanele din regiunile laterale au determinat ocluzia în OC, astfel că s-a efectuat o înregistrare ocluzală cu ceară, fără să fie nevoie de conducerea mandibulei de către operator. Cu ajutorul unei matrice de stent (confecţionată pe modelul cu restaurările interimare) s-au realizat restaurări provizorii din răşină bis-acrilică temporară, nuanţa A1. Coroanele provizorii sunt solidarizate pentru uşurinţa îndepărtării şi pentru stabilitate. În şedinţa de cimentare, coroanele provizorii au fost îndepărtate, iar la nivelul suprafeţelor dentare preparate s-a efectuat, la 40psi, o microabraziune cu oxid de aluminiu cu particule de 27μ. Înainte de proba coroanelor în cavitatea orală, în interiorul acestora s-a aplicat un silan pentru 1 minut, apoi uscat. La proba coroanelor s-a verificat adaptarea şi
contactele proximale. Relaţiile ocluzale au fost verificate pentru fiecare coroană în parte, aplicată separat, începând cu incisivii centrali spre posterior, utilizând foiţă metalică 8μ şi hârtie de articulaţie de 40μ. Cimentarea s-a realizat cu răşină cu dublă polimerizare. Coroanele au fost curăţate cu acid fosforic, apoi spălate şi uscate. Şanţul gingival a fost inspectat pentru depistarea sângerării şi, unde a fost cazul, s-a aplicat fir de evicţiune. Dinţii au fost gravaţi cu acid fosforic în concentraţie de 35% pentru 15sec şi spălaţi. Răşina adezivă monocomponentă (din setul de cimentare respectiv) s-a aplicat pe suprafaţa internă a coroanelor şi pe dinţi. Ambele suprafeţe au fost uscate şi fotopolimerizate. Cimentul a fost preparat conform intrucţiunilor fabricantului şi aplicat în coroane. Restaurările au fost inserate cu presiunea degetelor, iar interproximal s-a aplicat aţă dentară pentru îndepărtarea excesului de ciment.
Marginile au fost polimerizate timp de 1sec şi curăţate uşor cu o chiuretă. Atât feţele vestibulare, cât şi cele linguale au fost fotopolimerizate 20sec. Îndepărtarea completă a excesului de ciment s-a realizat cu chiuretă, lamă de bisturiu #12, cupe de cauciuc de finisare, freze diamantate fine şi gume piriforme din silicon maro. Pacientul a fost instruit să simuleze procesul masticator pe o hârtie de articulaţie albastră de 200μ grosime, cu scopul de a identifica orice interferenţă cu anvelopa masticatorie. Toate urmele vizibile de pe feţele palatinale ale dinţilor frontali au fost degajate şi apoi lustruite. La nivelul dinţilor laterali, s-a verificat să nu existe urme pe versantele cuspidiene.
După o perioadă de 6 luni a fost restaurată ultima regiune, cea frontală mandibulară. Incisivii mandibulari prezintă suficient smalţ circumferenţial pentru a folosi o restaurare colată pe bază de litiu-disilicat. Feţele vestibulare au fost minim reduse

pentru a crea o margine, iar cele linguale au fost preparate incizal de cingulum (fig. 15).
Acelaşi protocol a fost utilizat pentru amprentarea şi realizarea lucrărilor provizorii. Cimentarea s-a efectuat cu răşină de cimentare cu dublă polimerizare. Relaţiile ocluzale au fost din nou verificate, urmărind să existe contacte simultane bilaterale şi să nu existe urme albastre (de la hârtia de articulaţie de 200μ) pe feţele linguale ale dinţilor anteriori (fig. 16-18).
Protocolul de monitorizare include şedinţe de control la intervale de 6 luni pentru efectuarea manoperelor de profilaxie, evaluarea semnelor de eroziune, depistarea abraziunii sau fisurării incizale şi a altor simptome de afectare temporo-mandibulară. Deoarece nu existau semne sau simptome de bruxism înainte de
începerea tratamentului, o gutieră ocluzală nu-şi avea justificarea.
Diagnosticul precis al procesului de atriţie pe care-l prezintă pacientul este esenţial pentru elaborarea unui plan de tratament în vederea restaurării dentiţiei abrazate. Colajul interimar cu compozit reprezintă o metodă eficientă pentru testarea modificărilor ocluzale şi estetice propuse, înainte ca restaurările finale să fie fabricate. Un beneficiu suplimentar prezentat de colajul interimar este reprezentat de posibilitatea de a segmenta tratamentul final. Acest fapt îi permite pacientului să finalizeze un tratament dentar complex, într-un ritm adaptat programului său şi planurilor sale financiare. În cazul de faţă, rezultatul final este estetic şi funcţional (fig. 19). ¤
in Compendium of Continuing Education in Dentistry 35(9) October 2014. Copyright © 2015 to AEGIS Communications. All rights reserved.

Despre autori
Weiqiang Loke, BDS
Angela M. Coomes, DDS
Adam Eskow, DDS
Matthew Vierra, DDS
Brian L. Mealey, DDS, MS Professor and Graduate Program Director
Guy Huynh-Ba, DDS, MS Associate Professor
Dept. of Periodontics, Univ. of Texas Health Science Center at San Antonio Dental School, San Antonio, Texas
Când tratează un pacient compromis parodontal cu necesităţi restauratoare, clinicienii se confruntă adesea cu dilema de a menţine dinţii cu prognostic parodontal îndoielnic sau de a-i extrage. Abordarea acestor tipuri de probleme legate de planificarea tratamentului parodonto-restaurator se bazează adesea pe filozofia dentară, pe context şi pregătirea practicianului.
Adesea, planificarea tratamentului este limitată mai degrabă de un prognostic dinte-per-dinte decât de un prognostic global; aceasta se datorează preponderent constrângerilor financiare ale pacientului şi uneori experienţei limitate din partea practicianului. Filozofia multidisciplinară la nivel global, pe cate autorii o numesc abordarea prin tratament "reconstructiv" este o abordare ghidată restaurator care ia în considerare prognosticul dintelui, al arcadei şi al pacientului.
Acest articol dezbate întrebarea clinică: care este cea mai bună metodă de abordare a planului de tratament la un pacient cu parodontită severă care necesită extracţii multiple şi înlocuirea unor dinţi?
Sunt prezentate două abordări: reconstructivă versus adaptivă, ambele având ca obiectiv final obţinerea sănătăţii parodontale şi stabilitatea ocluzală, fiecare cu propriile sale avantaje şi dezavantaje.
Prin această abordare se iau în calcul considerente ierarhice în formularea unui prognostic global şi al unui plan de tratament comprehensiv:
(1) la nivelul dintelui: determinarea stabilităţii restauratoare şi parodontale a pacienţilor cu necesităţi restauratoare limitate în cadrul unei arcade dentare relativ intacte;
(2) la nivelul arcadei: determinarea stabilităţii ocluzale a pacienţilor cu necesităţi restauratoare considerabile în cazul unei arcade dentare compromise;
(3) la nivel de pacient: aprecierea stabilităţii stomatognatice şi a longevităţii reconstrucţiei la pacienţii cu dentiţie sever compromisă. Prin utilizarea pe scară largă a implanturilor, este necesară o abordare globală a planului de tratament pentru a îndeplini pe termen lung nevoile restauratoare ale pacientului.
Problemele apar atunci când este neglijată abordarea reconstructivă, adică dinţi îndoielnici parodontal sunt menţinuţi, iar alţii sunt extraşi şi înlocuiţi cu restaurări cu sprijin implantar, fără a ţine seama de posibilele probleme pe termen lung dacă în cele din urmă se va impune

extracţia mai multor dinţi. Dacă este necesară extracţia ulterioară şi substituirea cu implanturi şi aceasta se face prin metoda dinte-cu-dinte, discrepanţele în privinţa locaţiilor implantare antero-posterioare şi apico-coronare, prescripţia inadecvată a numărului de implanturi, utilizarea sistemelor implantare multiple, schemele ocluzale compromise şi prognosticul discutabil al dentiţiei restante pot complica şi mai mult planul de tratament. Dar când atenţia se concentrează preponderent dentar, oprirea distrugerii parodontale la dinţii individuali şi restaurările asociate devin obiectivul primar. Această abordare prin tratament
Tabelul 1. Abordarea adaptivă vs reconstructivă.
ABORDAREA ADAPTIVĂ
Ocluzie debilitată uşor spre moderat
Dentiţie uşor compromisă cu spaţiu restaurator şi stopuri ocluzale suficiente
Restaurare unidentară limitată până la proteze unilaterale regionale care pot sau nu include implanturi
Probleme ocluzale puţine sau absente care pot influenţa rezultatul restaurator funcţional
Finanţe limitate şi necesităţi funcţionale puţine care pot fi întâlnite în cazul protezelor convenţionale fixe sau mobilizabile
Aşteptări estetice moderate
bine documentat a dovedit cu succes că dentiţia compromisă parodontal se poate menţine pe termen lung cu controlul adecvat din partea pacientului asupra factorilor locali şi sistemici, în combinaţie cu evaluare profesională şi întreţinerea constantă. Această abordare oferă pacientului o mare valoare terapeutică şi va complica mai puţin probabil planul de tratament restaurator la pacienţii care au nevoie doar de terapie restauratoare convenţională fără implanturi. Autorii fac referire la abordarea tratamentului "adaptiv", pentru că, în general, adaptează îngrijirea restauratoare la dinţii existenţi ai pacientului şi la forma arcadei.
ABORDAREA RECONSTRUCTIVĂ
Ocluzie debilitată sever cu multipli dinţi îndoielnici
Dentiţie sever uzată cu sau fără pierderea spaţiului restaurator
Dinţi lipsă multipli cu restaurări implantare multidentare sau proteze planificate la nivelul arcadei
Discrepanţe ocluzale profunde care nu se remediază prin tratament limitat
Dorinţele pacientului şi necesităţile funcţionale mari care impun restaurări complexe cu sprijin dentar şi/sau bază implantară
Aşteptări estetice crescute
Figura 1. Statusul dentar evidenţiază pierderea osoasă orizontală severă generalizată maxilară şi mandibulară.
Este prezentat un scenariu de tratament provocator. Terapia poate urma cu uşurinţă fie abordarea adaptivă, fie reconstructivă pentru a satisface dorinţele pacientului şi pentru cea mai bună soluţie pe termen lung.
Pacientul s-a prezentat în mai 2003. La examinarea iniţială comprehensivă a bărbatului caucazian în vârstă de 58 de ani, s-a stabilit diagnosticul de parodontită severă cronică generalizată (fig.1, 2). Istoricul medical nu era contributiv. Pacientul a raportat că fuma un pachet de ţigări pe zi de 30 ani. Igiena orală era precară; pacientul neglijase de mulţi ani sănătatea orală.
Dinţii 1.8.-1.6., 2.6.-2.8. şi 4.1. lipseau. Profunzimile de sondare variau între 2-10mm și nivelurile de ataşament 3-12mm, cu sângerare. La dinţii 3.7., 3.2., 3.1. şi 4.2. s-a notat mobilitate clasa 2 Miller. Toţi dinţii prezentau test de vitalitate pozitiv şi s-a consemnat implicarea furcaţiei gradul 3 Glickman la nivelul 3.8.-3.6. şi 4.6.-4.8. S-au efectuat evaluările de vârstă, sistemice, comportamentale, psihologice şi socioeconomice şi s-au finalizat obiectivele estetice şi funcţionale.
Abordări clinice
Acest scenariu al pacientului prezintă o dilemă frecventă în planificarea tratamentului. În cazurile cu distrugere parodontală cronică severă generalizată, diferenţele în metodologia terapeutică pot fi evidenţiate prin două abordări oarecum antagoniste: reconstructivă versus adaptivă. O abordare adaptivă se caracterizează prin retenţia conservatoare a dinţilor consideraţi cu prognostic bun spre îndoielnic şi cu utilizarea terapiei restauratoare limitate care poate consta din proteze restauratoare mobilizabile şi/sau fixe convenţionale sau bazate pe implanturi.

Figurile 2. Igienă orală deficitară cu acumulare semnificativă de tartru supragingival şi margini gingivale eritematoase generalizate. 3. Restaurări susţinute pe implanturi, după terapia parodontală.
Abordarea reconstructivă, pe de altă parte, se caracterizează printr-o terapie mai interceptivă şi ghidată protetic, în cadrul căreia dinţii îndoielnici se extrag timpuriu pentru a crea calea spre proteze restauratoare bazate pe implanturi (tabelul 1). Pe de o parte, abordarea reconstructivă prevede un rezultat terapeutic mai stabil ocluzal şi biomecanic prin terapii ghidate protetic, incluzând odontectomie totală cu alveoloplastie pentru reabilitarea protetică. Pe de altă parte, o abordare adaptivă şi mai conservatoare ţinteşte oprirea progresului bolii prin intervenţie chirurgicală parodontală tradiţională şi menţinerea dentiţiei existente. Aceste două abordări terapeutice ilustrează diferite căi spre obiective obişnuite: sănătatea orală şi stabilitatea ocluzală.
Succesul clinic dovedit al terapiei parodontale şi al întreţinerii susţine abordarea tratamentului adaptiv care este adesea trecut cu vederea de către practicienii care caută să stabilească o soluţie restauratoare cu implanturi la nivelul arcadei în detrimentul dinţilor recuperabili, care, în cel mai bun caz, poate oferi rezultate similare pe termen lung. În funcţie de complexitatea cazului, ambele abordări terapeutice pot necesita o strategie cu echipă multidisciplinară implicând diferite specialităţi (parodontologie, ortodonţie, endodonţie şi chirurgie orală) pentru o evaluare comprehensivă a cazului înainte de planificarea tratamentului.
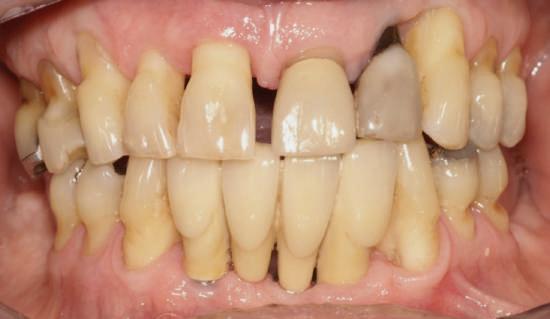
O abordare adaptivă a tratamentului cuprinde terapia parodontală comprehensivă, extracţia dinţilor irecuperabili, urmată de terapia restauratoare. În cazul de faţă, pe baza examinării clinice (inclusiv fişa parodontală a întregii cavităţi orale), a radiografiilor şi fotografiilor clinice (fig. 1, 2) era evident că 3.8.-3.6. şi 4.6.-4.8. prezentau un prognostic fără speranţă din cauza pierderii osoase severe, implicărilor de furcaţie şi extruziei dento-alveolare. Toţi ceilalţi dinţi au fost consideraţi cu prognostic acceptabil spre slab cu terapia parodontală.
Opţiunile restauratoare oferite pacientului au inclus extracţia tuturor dinţilor maxilari şi reconstrucţia cu proteză fixă sau mobilizabilă, cu retenţie pe implanturi sau sprijin implantar. Pacientul a ales varianta menţinerii tuturor dinţilor naturali îndoielnici la nivelul ambelor arcade şi extracţia doar a dinţilor fără speranţă. Nu a acceptat înlocuirea dinţilor laterali, optând pentru arcade dentare scurtate.
Terapia parodontală a inclus patru cadrane de detartraj şi netezire radiculară, extracţia lateralilor mandibulari 3.8.-3.6. şi 4.6.-4.8. din cauza prognosticului parodontal irecuperabil. Reevaluarea parodontală la 8 săptămâni a demonstrat îmbunătăţiri dramatice în eforturile de igienă orală, cu eritem şi sângerare gingivală minimă la sondare şi doar în locaţiile cu adâncimi mai mari. A urmat apoi chirurgia parodontală, care a inclus debridarea cu lambou deschis, cu osteoplastie minimă şi regenerare, prin utilizarea principiilor de regenerare tisulară ghidată în locaţia corespunzătoare 2.2.
Pacientul a fost dispensarizat pentru întreţinere parodontală la intervale de 3 luni, rezultând pungi de 3-4mm ce se puteau menţine, dar cu accentuarea mobilităţii 3.1. şi 4.2. La reevaluarea din faza de întreţinere, pacientul a acceptat extracţia acestora, urmată de inserarea implanturilor în locaţiile corespunzătoare. Restaurarea segmentului 3.2.-4.2. s-a realizat prin proteze fixe cu sprijin implantar (fig.3).
Susţinerea acestei abordări este oferită de cercetările care demonstrează că tratamentul parodontal al unei dentiţii compromise parodontal are rezultate globale relativ predictibile. Studiile clasice au arătat că 62-83% dintre dinţi sunt bine menţinuţi cu pierdere dentară minimă pentru 15-22 ani la pacienţi cu parodontită cronică, ce beneficiază de tratament parodontal şi întreţinere la intervale de câte 4-6 luni.
Fiecare dintre aceste studii pe termen lung demonstrează că un număr mic de pacienţi prezintă progresia distrugerii parodontale în pofida terapiei optime şi a întreţinerii (4% pacienţi în situaţie extrem de gravă cu pierderea a 10-23 dinţi, 13% cu pierderea a 4-9 dinţi). Acesta este riscul pentru boala progresivă care poate determina clinicienii să reevalueze abordarea tradiţională pentru a gestiona asemenea pacienţi, îndeosebi când implanturile devin parte a planului restaurator. O alternativă pentru tratarea aceluiaşi pacient care doreşte soluţii restauratoare fixe sau terapie cu sprijin sau retenţie implantară ar consta în iniţierea planificării cu utilizarea abordării reconstructive ca şi
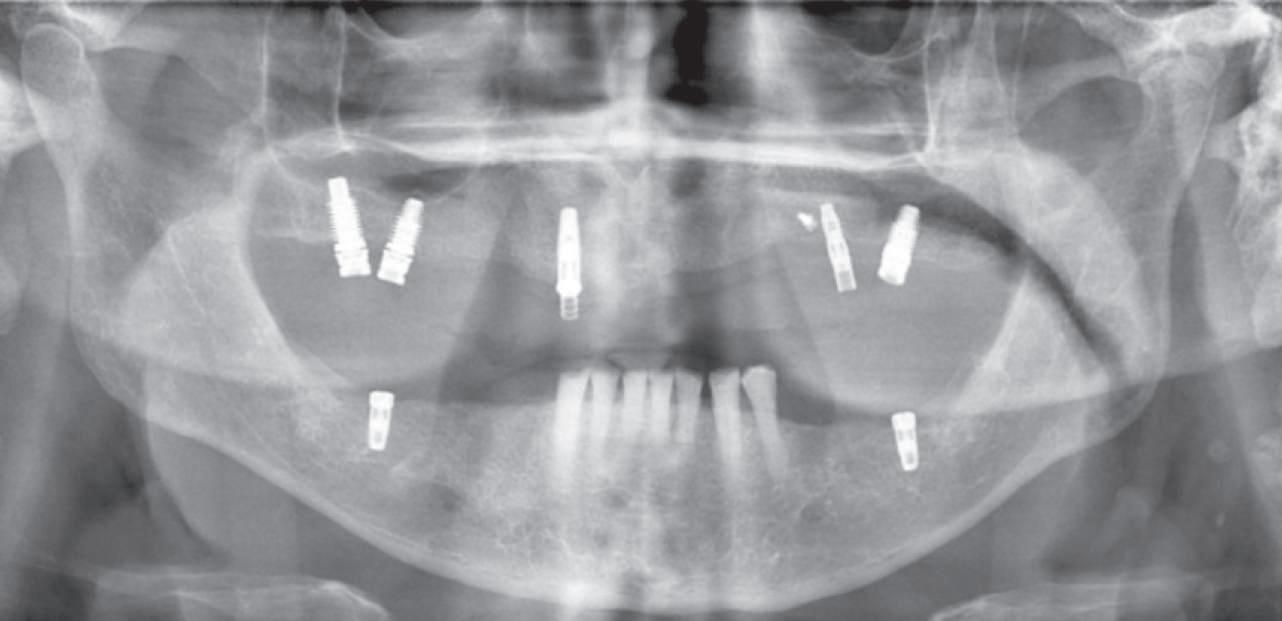
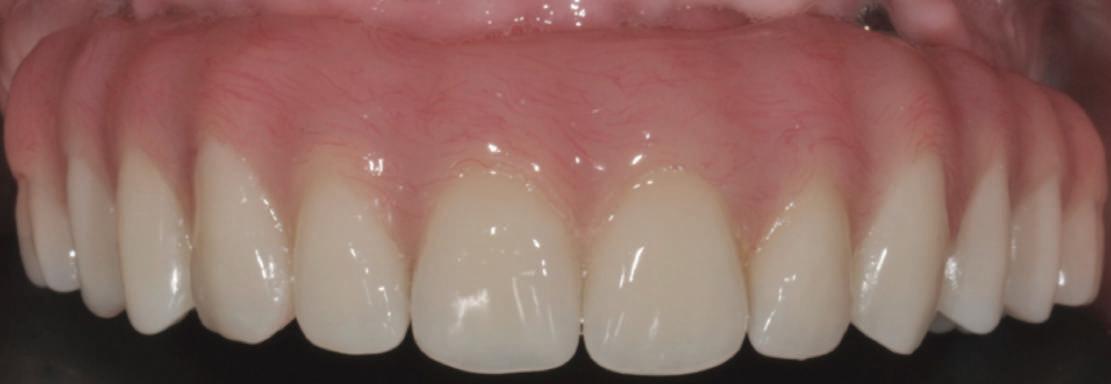
Figurile
4. Rx panoramică a unui pacient probabil restaurat printr-o abordare mai degrabă adaptivă, decât una reconstructivă. Se observă diferitele sisteme implantare utilizate, nivelurile diferite de plasare în sens apicoocluzal, şi angulaţia slabă. Acum că dentiţia restantă a eşuat din cauza cariilor recurente, este iminentă problema planificării, dacă implanturile actuale vor fi utilizate pentru proteza totală finală.
5. Aspectul ocluzal al protezei hibride maxilare fixă-detaşabilă cu suport implantar. Se observă că, prin împrejmuirea strategică a poziţiilor dentare ideale, distribuţia uniformă a implanturilor a făcut posibilă asigurarea unei distribuţii şi dispersări antero-posterioare bune.
6. Aspectul frontal al protezei maxilare hibride fixe-detaşabile cu sprijin implantar. Se observă plasarea apico-coronară a platformelor implantare care au dus la o proteză ideală cu integritate structurală adecvată.
considerent primar. Această abordare ia în calcul prognosticul fiecăruia dintre cele trei niveluri menţionate anterior. Evaluările prognosticului la nivel dentar (endodonţie, parodontologie, protetică, ortodonţie) şi al arcadei (parodontologie şi protetică, chirurgie orală şi ortodonţie) includ anatomia dinţilor prezenţi, structura
dentară, parodonţiul, sistemul pulpar, forma arcadei, relaţia arcadelor, distribuţia spaţiului, alinierea dinţilor şi starea restaurărilor sau a defectelor existente. Urmează corelarea acestora cu evaluările individuale, axate pe riscurile biologic, biomecanic, social, ambiental, estetic, financiar şi psihologic ale pacientului.
Înainte de a decide extracţia sau menţinerea unuia sau mai multor dinţi, clinicianul trebuie să dezvolte prognosticul global, considerând necesităţile viitoare anticipate şi riscurile ce pot influenţa rezultatele pe termen lung. Alocarea unui pronostic exact pentru fiecare dinte în parte şi pentru întreaga dentiţie este o sarcină dificilă şi cercetările demonstrează că prognosticarea este un proces inexact, adesea cu concluzii eronate.
Când terapia restauratoare include implanturi, este importantă fundamentarea deciziilor de prognostic pe profilurile de risc individuale (biologice, estetice, biomecanice, carioase, etc.) ce pot impacta direct schema
restauratoare finală. Implanturile inserate azi într-o anumită poziţie cu scopul de a înlocui un singur dinte pot ajunge într-o locaţie total incorectă în viitor, dacă survin pierderi dentare suplimentare şi devine necesar un plan restaurator mai extins (fig.4). Se pot evita rezultatele nedorite ale unei strategii de substituţie dinte-cu-dinte (incluzând numărul inadecvat şi distribuţia deficitară a implanturilor) dacă considerentele de la nivelul pacientului şi al arcadei le suprascriu pe cele de la nivel dentar.
Prin urmare, abordarea tratamentului reconstructiv este construită pe probleme pertinente legate de dinţii regionali şi arcada dentară, pentru a reveni la starea de sănătate mai degrabă decât prin focalizarea asupra prognosticurilor de la nivel dentar (tabelul 1). Fiind deasupra considerentelor obţinute prin evaluările la nivel de arcadă şi dinte, determinanţii majori la nivel de pacient şi necesităţile restauratoare determină clinicianul să ia în calcul şi să anticipeze soluţii restauratoare alternative.

Această abordare satisface raţionamentul pentru extracţia sau retenţia dintelui în timp ce ia în calcul considerente biomecanice esenţiale, cum ar fi distribuţia optimă a implanturilor (distribuţia antero-posterioară, minimizarea consolei distale) şi poziţionarea, care urmează a fi luate în considerare în planificarea tratamentului pentru eventualele necesităţi restauratoare bazate pe implanturi ale unui pacient cu dentiţie sever compromisă parodontal. Abordarea reconstructivă ar duce la edentaţia totală maxilară cu retenţionarea caninilor şi lateralilor mandibulari. O proteză totală fixă hibridă maxilară, cu retenţie pe implanturi, combinată cu o proteză dentară fixă mandibulară retenţionată pe implanturi corespunzător 3.2.-4.2. ar restaura estetica, sănătatea şi funcţia pacientului.
Abordarea care utilizează o proteză totală fixă cu sprijin implantar (fig.57) este bine dovedită în literatură. Malo şi colab au publicat articole referitoare la reconstrucţia maxila-
ră bazată pe un concept totul-pe-4 (all-on-4) cu succes demonstrat. Ratele de succes cumulate pe 10 ani pentru asemenea proteze la mandibula edentată erau de 93,8% pentru succesul legat de pacient, respectiv de 94,8% pentru succesul legat de implant. În mod interesant, utilizarea acestei modalităţi la pacienţii edentaţi cu istoric de boală parodontală a diminuat succesul la 5 ani la 91%. De aceea, dacă extracţiile se datorează bolii parodontale anterioare, clinicianul trebuie să ia în considerare că prognosticul protezelor dentare fixe cu sprijin implantar nu se consideră favorabil. Protezele totale cu retenţie implantară care utilizează peste 4 implanturi au aceleaşi rate de succes şi de supravieţuire. O recenzie sistematică şi o meta-analiză recentă a raportat ratele de supravieţuire la 5 şi 10 ani şi complicaţii asociate ale protezelor cu retenţie pe implanturi la pacienţii cu edentaţie parţială şi totală. În cazul protezelor totale cu retenţie pe implanturi la maxilar cu 4 sau 6 implanturi, rata de supravie -
ţuire a fost de 97,5% la 5 ani, în timp ce la 10 ani era de 95%. O arcadă mandibulară restaurată a raportat rate de supravieţuire similare (98% şi 95,9% la 5 ani, respectiv 10 ani). Mai mult, un studiu prospectiv de 8 ani care a monitorizat subiecţii cu proteze totală cu retenţie pe implanturi la maxilar, susţinută de 6 implanturi a raportat o rată importantă de supravieţuire a implanturilor de 99% şi a protezei de 100%.
Abordările clinice menţionate anterior sunt considerente terapeutice obişnuite pentru un pacient cu parodontită cronică severă generalizată. Abordarea adaptivă utilizează terapie parodontală convenţională, endodontică şi restauratoare, cu menţinerea cât mai multor dinţi naturali. Cealaltă, reconstructivă, se focalizează pe prognosticul pe termen lung al dinţilor şi al arcadei şi utilizează în primul rând restaurări fixe bazate pe implanturi.
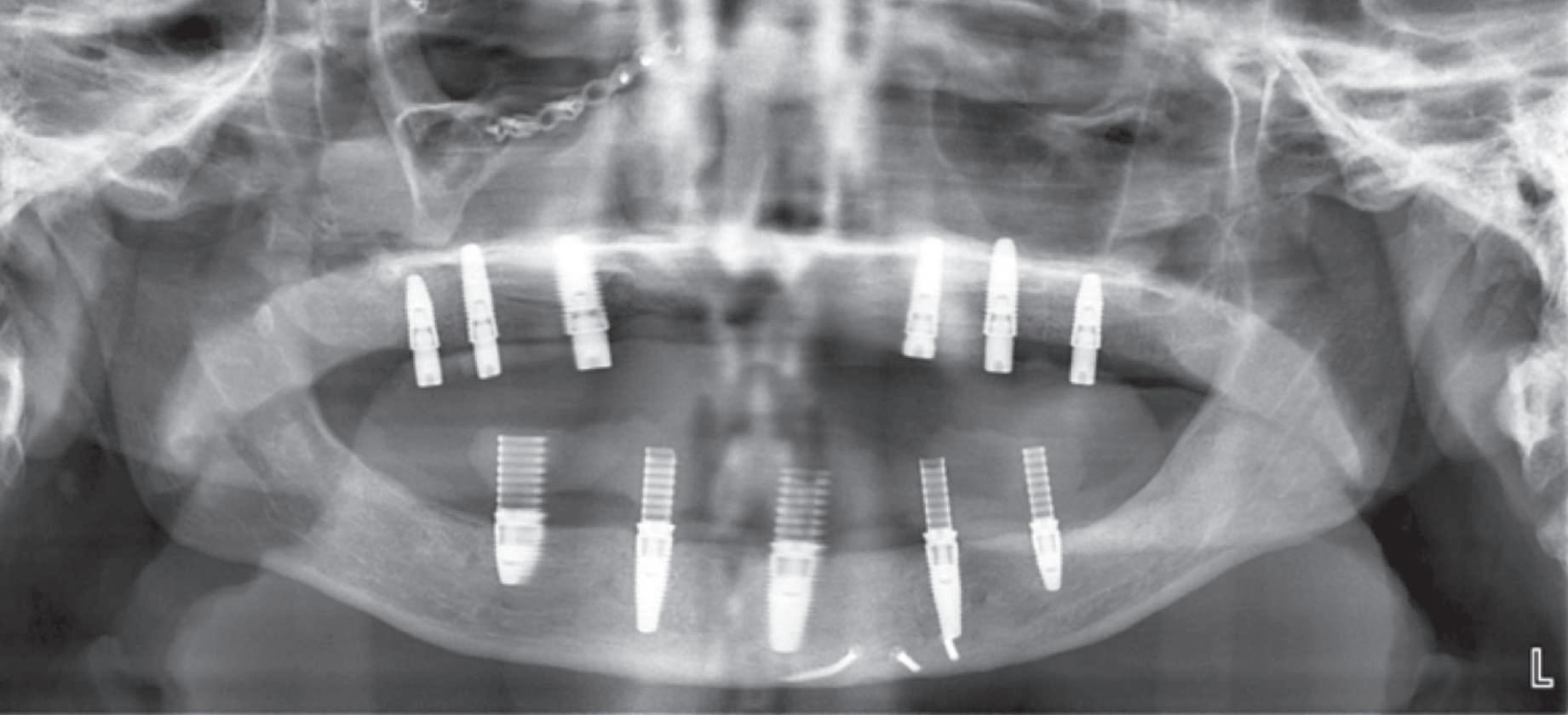
Filozofic, cele două abordări împărtăşesc o încercare sinceră de a preveni distrugerea sistemului stomatognat. Una se concentrează pe prezervarea dinţilor şi stabilitatea parodonţiului (os, ligament parodontal şi cement), în timp ce cealaltă se focalizează pe păstrarea stabilităţii ocluziei pe termen lung. Ambele sunt de natură să permită funcţia optimă a sistemului stomatognat care cuprinde articulaţiile temporo-mandibulare, neuromusculatura, dinţii şi parodonţiul; diferenţa majoră între abordări constă în complicaţiile restauratoare ce pot surveni în timp.
În cazul abordării adaptive, distrugerea în continuare a parodonţiului şi pierderea dinţilor în viitor poate duce la necesităţi restauratoare semnificative şi pot face proteza cu sprijin implantar inutilă din cauza localizării inadecvate a platformei sau a angulaţiei slabe (fig.4). Implanturile plasate când încă există dinţi naturali pot fi în poziţie necorespunzătoare pentru protezele mai extinse şi, în unele cazuri, poate fi necesară îndepărtarea implanturilor plasate anterior, cu scopul de a permite reconstrucţia dentiţiei.
Abordările adaptive şi reconstructive în cazul acestui pacient oferă avantaje şi dezavantaje. Menţinerea dinţilor naturali (tratament adaptiv) are posibile avantaje faţă de extracţie. Estetica dinţilor naturali este mai predictibilă, în timp ce dinţii protetici sunt supuşi mai multor critici din partea pacienţilor. Extracţia simultană a mai multor dinţi poate avea, de asemenea, implicaţii psihologice, mulţi pacienţi nedorind să accepte acest curs al tratamentului.
7
În cele din urmă, evitarea inserării implantului va preveni posibilitatea pierderii osoase periimplantare şi a tratamentului ulterior pentru posibila boală periimplantară.
Totodată există dezavantaje când se consideră menţinerea pe termen lung a dinţilor îndoielnici. Păstrarea dinţilor cu pierdere de ataşament avansată şi migraţie dentară patologică poate fi inacceptabilă estetic pentru pacient. La pacienţii cu istoric de boală parodontală avansată, procedurile de menţinere pe un parodonţiu redus pot încetini progresia pierderii osoase. Totuşi, recurenţa parodontitei este posibilă în viitor şi ca o consecinţă a pierderii osoase accentuate, modelul imprevizibil al pierderii dentare şi al pierderii de dinţi pilieri, costurile crescute ale conversiei protetice, vizitele multiple la cabinet şi eventuala plasare a implantului pot fi mai complicate.
Literatura evaluează inserarea implantului la pacienţii compromişi parodontal. Tratarea şi întreţinerea dinţilor afectaţi parodontal cu prognostic discutabil trebuie pusă în perspectivă cu riscul crescut pentru periimplantită ulterioară şi posibilul eşec al implantului, cu periclitarea succesului protetic. Literatura parodontală emergentă asociază puternic riscul crescut de periimplantită cu pacienţii ce prezintă istoric de boală parodontală. În cadrul unei recenzii sistematice întreprinse de Heitz-Mayfield şi colab, s-a raportat o rată de supravieţuire de >90% la pacienţii cu un istoric anterior de parodontită. Deşi această situaţie pare a fi încurajatoare, raportul probabilităţilor pentru dezvoltarea
Figura 7. Rx panoramică a unui pacient care a ales proteze totale ca şi opţiune restauratoare.
periimplantitei la pacienţii cu istoric de parodontită comparativ cu o populaţie sănătoasă era de 3,1 la 4,7. S-au descris rezultate similare în cadrul unui studiu de cohortă prospectiv care a urmărit pacienţi cu parodonţiul sănătos şi compromişi parodontal, cu implanturi de peste 10 ani. S-au raportat pierderi osoase periimplantare mai accentuate şi rate de supravieţuire mai reduse la pacienţii compromişi parodontal, îndeosebi la cei care nu prezentau complianţă pentru întreţinerea parodontală.
În cele mai multe cazuri sunt necesari câţiva ani după inserarea implanturilor pentru a detecta pierdere osoasă periimplantară şi boală periimplantară. Un studiu întreprins de Levin şi colab a demonstrat că un risc crescut de periimplantită la pacienţii cu istoric de parodontită, în comparaţie cu cei fără istoric de boală parodontală, este adesea neevident până la aproximativ 5 ani după inserarea implantului. Această amplificare a riscului de boală periimplantară de-a lungul timpului este importantă când se ia în calcul retenţia dinţilor compromişi parodontal versus extracţia dinţilor restanţi şi inserarea unor restaurări cu suport implantar. Ratele de succes pe termen scurt pentru acest din urmă tip de terapie pot să nu reflecte cu acurateţe prognosticul pe termen lung al implanturilor la aceşti pacienţi.
Levin şi colab sugerează că dovada limitată pentru amplificarea eşecului implantar sau al ratelor de complicaţii în timp la pacienţii cu istoric de parodontită se datorează
faptului că foarte puţine studii au examinat asemenea pacienţi pe perioade suficient de lungi, cum ar fi pe durata mai multor decenii. Este posibil oare ca pacienţii cărora li se îndepărtează dentiţia compromisă parodontal şi se reconstruieşte cu implanturi mai degrabă decât să aibă dinţii naturali păstraţi, trataţi şi întreţinuţi parodontal să fie expuşi unui grad crescut de risc astfel încât, într-o bună zi, să dezvolte o stare de boală similară care să le afecteze implanturile şi restaurările asociate? În prezent există puţine dovezi pe care să se bazeze răspunsul.
O recenzie recentă a lui Donos a luat în considerare opţiunile terapeutice pentru pacienţii compromişi parodontal. Recenzia a favorizat întreţinerea pe termen lung a dinţilor compromişi parodontal în detrimentul înlocuirii cu implanturi. Protezele cu sprijin implantar au demonstrat o capacitate funcţională similară şi o rată de supravieţuire ca şi restaurările retenţionate pe implanturi la un pacient cu boală parodontală. De asemenea, dinţii compromişi parodontal dar bine întreţinuţi au prezentat o rată de supravieţuire la 10 ani similară cu cea a implanturilor plasate la pacienţii cu istoric parodontal. Există dovezi nu doar pentru riscul crescut de periimplantită la pacienţii anterior afectaţi parodontal, ci şi dovezi care atestă că tratamentul periimplantitei este imprevizibil în acest moment. S-au sugerat diverse modalităţi terapeutice pentru tratarea leziunilor periimplantare, cu rezultate încurajatoare, dar încă lipsesc dovezile pe termen lung privind stabilitatea.
Abordarea reconstructivă are propriile avantaje şi dezavantaje. Dezavantajul major constă în faptul că unii dinţi care au de fapt un prognostic relativ bun pe baza evaluării dinte-cu-dinte pot fi îndepărtaţi prematur. În schimb, un avantaj major constă în abilitatea de a planifica proteza pe bază de implanturi pe o fundaţie care nu are niciun dinte
restant. Implanturile se pot plasa în poziţii ideale pentru a susţine proteza, cu distribuţie antero-posterioară adecvată şi locaţii ideale ale platformelor implantare în dimensiunea apico-ocluzală.
Dacă este nevoie de reducerea crestei alveolare pentru a oferi spaţiu restaurator corespunzător pentru proteză, se poate face alveoloplastie indiferent de efectul său asupra oricărui dinte natural restant. Aceasta permite platformelor implantare să fie plasate într-o poziţie care facilitează cerinţele de spaţiu ale protezei finale.
S-a raportat în literatură că pacienţii restauraţi cu terapie convenţională pe dinţi naturali sunt expuşi unui risc crescut pentru complicaţii biologice şi tehnice. În cadrul unei recenzii, Goodacre şi colab au raportat că ratele de eşec ale protezelor dentare convenţionale fixe erau de 26%; coroanele solo convenţionale 11%; dispozitivele corono-radiculare 10%; coroanele integral ceramice 8%. Pe de altă parte, eşecurile implanturilor în cazul diverselor restaurări bazate pe implanturi au fost raportate ca fiind mai reduse, cu rate de eşec de 10% în cazul protezelor totale fixe maxilare şi 3% la cele mandibulare.
Un alt avantaj al tratamentului de reconstrucţie constă în îmbunătăţirile psihice şi funcţionale pentru pacient. Terapia implantară a dovedit un efect pozitiv asupra calităţii vieţii. Studiile care compară terapia bazată pe implanturi cu protezele dentare mobilizabile susţinute de dinţi la pacienţii edentaţi parţial au arătat scoruri mai mari în cazul protezelor parţiale fixe susţinute de implanturi, comparativ cu cele mobilizabile cu sprijin dentar.
În fine, probabil cel mai perceptibil avantaj al abordării reconstructive ar consta în estetica mai bună şi negaţia problemelor frecvente legate de triunghiurile negre şi sensibilitatea dentară după terapia parodontală chirurgicală. Acest avantaj totuşi, trebuie pus în balanţă cu probabilitatea
crescută a complicaţiilor protetice ce pot surveni în mod continuu în cursul ciclului de viaţă al protezei, în cadrul căreia se ştie că survin complicaţii biologice şi tehnice din cauza oboselii de stres şi încărcare, cea mai frecventă fiind pierderea osoasă, hiperplazia ţesutului moale, fracturile corpurilor implantare, ciobirea sau fracturarea materialului protetic.
Pacientul trebuie motivat pentru îmbunătăţirea continuă a sănătăţii orale. Pe măsură ce dentiştii şi specialiştii tind să opteze pentru tratamentul cu implanturi ca şi modalitate esenţială în terapia dentară, este deosebit de importantă conştientizarea necesităţii întreţinerii implanturilor şi a dinţilor deopotrivă. De prea multe ori problema parodontală a pacientului este considerată "rezolvată" cu implanturi, indiferent de problema similară pe care implanturile o prezintă la pacienţii cu igienă orală slabă, asistenţă stomatologică sporadică şi un istoric de boală inflamatorie în jurul dinţilor.
Este de asemenea importantă discutarea cu pacientul a perspectivei pe 10 ani a dentiţiei pentru o decizie informată cu privire la cursul tratamentului restaurator. Practicienii dentari ştiu din studiile pe termen lung întreprinse pe tema întreţinerii parodontale că este posibilă menţinerea adecvată a dinţilor, însă sunt conştienţi şi de consecinţele periimplantitei şi limitările tratamentului pentru periimplantită.
Decizia de a extrage întreaga dentiţie a unui pacient compromis parodontal şi de a înlocui ulterior dinţii cu implanturi şi cu o proteză totală cu retenţie implantară trebuie bine gândită şi îngrijorările pe termen lung trebuie revizuite cu pacientul. Este esenţială relaţia de colaborare strânsă cu dentistul restaurator cu scopul de a oferi unui pacient cu dentiţie compromisă cea mai bună îngrijire multidisciplinară. ¤

Root Canal Irrigants: A Review of Their Interactions, Benefits, And Limitations by Amit Jena, MDS; Sanjit Kumar Sahoo, BDS; and Shashirekha Govind, MDS. Originally published in Compendium of Continuing Education in Dentistry 36(4) April 2015. Copyright © 2015 to AEGIS Communications. All rights reserved.

Despre autori
Amit Jena, MDS Reader;
Sanjit Kumar Sahoo, BDS Post-Graduate Student;
Shashirekha Govind, MDS Reader;
Department of Conservative Dentistry & Endodontics
Institute of Dental Science
Siksha ‘O’ Anusandhan University Odisha, India
Când pulpa dentară este supusă modificărilor patologice din cauza traumei sau cariei, microorganismele pătrund în camera pulpară şi invadează neregularităţile anatomice ale sistemului endodontic. Infecţia spaţiului intradentar survine cel mai frecvent ca o sechelă a unei leziuni carioase profunde. Obiectivul tratamentului endodontic constă în prevenirea sau eliminarea infecţiei la nivelul canalului radicular. În fiecare sistem endodontic există spaţii inaccesibile mecanic, igienizarea depinzând de debridarea chimică şi mecanică minuţioasă a ţesutului pulpar, a detritusului dentinar şi a microorganismelor infecţioase.
Succesul tratamentului endodontic depinde de combinaţia dintre instrumentarul adecvat, irigarea efectivă şi decontaminarea spaţiului endodontic până la apexuri, precum şi de obturaţia canalelor radiculare. Irigarea canalului radicular este importantă în determinarea vindecării ţesutului periapical. Sunt prezentaţi iriganţii endodontici disponibil actualmente, interacţiunile, avantajele şi limitările lor.
Controlul infecţiei este esenţial pentru succesul tratamentului endodontic nechirurgical.
Irigarea este complementară instrumentării pentru a facilita îndepărtarea ţesutului pulpar şi/ sau a microoganismelor.
Există o serie de cerinţe ideale ale unui irigant endodontic.
Ar trebui să ofere un spectru larg de activitate antimicrobiană, eliminând în acelaşi timp resturile din canalul radicular.
Ar trebui să fie netoxic şi biocompatibil, capabil să sterilizeze canalul şi să dizolve stratul de smear layer. Irigantul endodontic ar trebui să aibă acţiune de lubrifiere bună, alături de tensiune superficială redusă pentru a avea abilitatea de a curge în ariile inaccesibile. În fine, irigantul ar trebui să faciliteze îndepărtarea dentinei, dar să nu slăbească structura dentară. Având în vedere importanţa controlului infecţiei, obiectivul acestei recenzii constă în analizarea literaturii relevante cu privire la soluţiile de irigare a canalelor radiculare, a acţiunilor şi interacţiunilor lor. Recenzia de faţă a considerat baza de date Medline până în ianuarie 2014.
Hipocloritul de sodiu (NaOCl) a fost introdus pentru prima dată în timpul primului război mondial de chimistul Henry Drysdale Dakin şi chirurgul Alexis Carrel pentru tratarea plăgilor infectate, prin utilizarea unei soluţii tamponate de NaOCl 0,5%. Prin urmare, este cunoscută ca "soluţia Dakin". În 1936, Walker a sugerat pentru prima oară utilizarea sa în tratamentul endodontic, iar în 1941 Grossman a demonstrat abilitatea sodei clorurate de a dizolva ţesuturi în cazul utilizării sale în concentraţie dublă. Spangberg în 1973 afirma că soluţia de NaOCl 0,5% are activitate germicidă bună.
Mecanismul de acţiune al NaOCl
La temperatura corpului clorura reactivă în soluţie apoasă există în două forme: ionul de hipoclorit (OCl-) şi acidul hipocloric (HOCl). La pH acid sau neutru, clorura există predominant ca HOCl, în timp ce la pH de cel puţin 9 predomină OCl-. Acidul hipocloric este responsabil de activitatea antibacteriană; ionul OCl- este mai puţin eficient decât HOCl nedizolvat. Acidul hipocloric perturbă mai multe funcţii vitale ale celulei microbiene, ducând la moartea celulei. Ca şi dezinfectant, HOCl este mai eficient decât OCl-. Prin controlul pH, practicianul se poate asigura de faptul că HOCl cu eficienţă bactericidă mai mare va rămâne specia dominantă a soluţiei. Potenţialul germicid al HOCl este de aproximativ 80 de ori mai mare decât al ionului OCl-.
Concentraţia hipocloritului de sodiu pentru utilizarea în endodonţie În terapia endodontică soluţiile NaOCl sunt utilizate în concentraţii între 0,5-5,25%. Sunt, de asemenea, disponibile soluţii netamponate la pH între 11-12, cu concentraţii 0,5-5,25%, sau aşa-numita soluţie a lui Dakin, care este o soluţie de 0,5% tamponată, la un pH de 9. Nu există diferenţe între aceste două soluţii în ceea ce priveşte dizolvarea tisulară sau eficienţa antibacteriană. NaOCl dizolvă resturile pulpare, compuşii organici ai dentinei şi ale detritusului dentinar. Mai mult, s-a raportat neutralizarea sau inactivarea lipopolizaharidelor. Totuşi, NaOCl nu are capacitatea de a îndepărta smear layer-ul în sine, pentru că el dizolvă numai materialul organic.
Capacitatea de dizolvare a NaOCl este semnificativ mai bună decât la toate celelalte soluţii de
irigare folosite obişnuit, dar depinde de concentraţia soluţiei. Cu cât este mai mare concentraţia, cu atât este mai mare citotoxicitatea. Este nevoie de completarea regulată a soluţiei de irigare NaOCl pentru o mai bună capacitate de dizolvare a ţesuturilor în cursul tratamentului endodontic. NaOCl utilizat în concentraţii de 0,5% şi 1%/vol a îmbunătăţit capacitatea de dizolvare a ţesuturilor, activitatea antimicrobiană şi biocompatibilitatea, fiind recomandat pentru utilizarea clinică de rutină. Ar trebui folosit pe toată durata fazei de instrumentare. Totuşi, utilizarea NaOCl ca soluţie de clătire finală după acidul etilen-diamino-tetra-acetic (EDTA) sau acidul citric trebuie evitată pentru că produce eroziunea rapidă a dentinei de pe peretele canalului radicular.
"Concentraţia maximă" de 5,25% a NaOCl poate avea un efect dăunător asupra elasticităţii dentinei şi a rezistenţei la flexiune. În unele situaţii, hipocloritul poate amplifica riscul fracturii radiculare verticale. Aceasta se datorează preponderent acţiunii proteolitice a hipocloritului concentrat asupra matricei de colagen din dentină.
Creşterea eficienţei hipocloritului de sodiu NaOCl nu ar trebui diluat cu apă când se foloseşte la irigarea canalului radicular, pentru că diminuează proprietăţile sale antibacteriene şi de dizolvare a ţesutului. Volumul irigantului este, de asemenea, relevant clinic, pentru că o creştere a volumului se corelează cu reducerea microorganismelor intraradiculare şi cu un grad mai mare de curăţare a canalului. Yamada şi colab au recomandat un volum de 10-20ml de irigant pentru fiecare canal radicular.
În ceea ce priveşte timpul, cu cât este mai lungă durata contactului, cu atât este mai eficient irigantul
NaOCl. Acest aspect este important mai ales în cazurile necrotice, unde NaOCl 5,25% utilizat 40 de minute s-a dovedit a fi eficient. Clinicianul trebuie să fie conştient de timpul de lucru al NaOCl, ţinând cont de faptul că tehnicile de preparare rotativă a canalului radicular au accelerat procesul de modelare.
Un alt factor este temperatura. NaOCl încălzită a dizolvat semnificativ mai bine ţesuturile organice în comparaţie cu soluţiile reci. O creştere cu 25°C a temperaturii a amplificat eficienţa NaOCl cu un factor de 100. Abilitatea soluţiei NaOCl de 1% la 45°C de a dizolva pulpa dentară umană s-a dovedit a fi egală cu a soluţiei de 5,25% la 20°C. Totuşi, nu sunt studii clinice disponibile în acest moment care să susţină utilizarea hipocloritului de sodiu încălzit. Odată încălzită dar nefolosită, soluţia NaOCl trebui aruncată imediat, pentru că eficienţa sa este epuizată.
Utilizarea unor ace de irigaţie cu deschidere laterală ajută la deplasarea laterală a irigantului în cadrul întregului canal şi evită extruzia periapicală. Modelarea canalului radicular trebuie făcută până la dimensiunea de cel puţin #25 la nivelul apexului, pentru ca acele de irigaţie să ajungă la porţiunile mai apicale. Irigantul nu se deplasează apical peste 1mm dincolo de vârful acului, de aceea plasarea profundă cu ace subţiri îmbunătăţeşte irigaţia.
În cursul clătirii, acul trebuie deplasat în sus şi în jos în mod constant pentru a produce agitaţie şi pentru a preveni blocarea sau înfigerea acului. Irigaţia cu presiune apicală negativă va îmbunătăţi dinamica irigaţiei şi va amplifica interacţiunea dintre NaOCl şi peretele canalul radicular în porţiunea apicală a canalului.
Activarea ultrasonică pasivă a NaOCl după prepararea canalului este o alternativă pentru îmbunătăţirea eficienţei, pentru că manevra "accelerează reacţiile chimice, creează efectele de cavitaţie şi obţin o acţiune de curăţare superioară". Factorii care influenţează irigaţia ultrasonică includ frecvenţa şi durata agitaţiei, dimensiunea şi poziţia ansei, concentraţia şi volumul NaOCl prezent în spaţiul endodontic. Cea mai recomandată este introducerea unei anse subţiri, netăioase într-un mod controlat, după prepararea canalului.
Dezinfecţia canalului radicular asistată de laser pare să aibă potenţialul de a îmbunătăţi dinamica fluidului din canalul radicular. Soluţiile NaOCl care conţin clorură între 0,5-5% depozitate la 4°C au demonstrat stabilitate satisfăcătoare la 200 zile, în timp ce soluţiile de NaOCl 5% s-au descompus rapid când erau stocate la 24°C. De aceea, se recomandă depozitarea soluţiilor de NaOCl într-un frigider şi în flacoane întunecate pentru a evita degradarea prin lumină.
Efectul hipocloritului de sodiu asupra proprietăţilor mecanice
Cavalleri şi colab au demonstrat că utilizarea hipocloritului de sodiu ca soluţie pentru irigare endodontică cu contact pe termen scurt (câteva minute, aşa cum se întâmplă în practica clinică) nu afectează structura suprafeţei acelor endodontice prin coroziune şi nu cauzează niciun risc de fractură la nivelul instrumentelor titan-nichel (Ni-Ti). Irigarea cu NaOCl reduce forţa de adeziune dintre cimenturile răşinice şi dentină pentru că hipoclorura afectează polimerizarea sealerului răşinic.
Agenţii precum acidul ascorbic sau ascorbatul de sodiu reversează complet acest efect de reducere a forţei de adeziune.
NaOCl şi clorhexidina (CHX) nu sunt solubile reciproc şi se formează un precipitat maroniu, care este un produs carcinogenic, paracloroanalina (PCA). PCA are potenţial mutagen. Spectrofotometria cu absorbţie atomică a indicat că precipitatul conţine fier, ce poate fi motivul dezvoltării culorii portocalii. Această reacţie acoperă suprafaţa canalului şi obstrucţionează semnificativ tubulii dentinari, influenţând închiderea canalului radicular. Este deci prudentă reducerea la minim a dezvoltării PCA prin clătirea NaOCl restant cu alcool sau EDTA înainte de utilizarea CHX.
Precauţii
Hipocloritul de sodiu este caustic dacă este exprimat accidental în ţesutul periapical sau în structurile anatomice adiacente, cum ar fi sinusul maxilar. Dacă se injectează accidental în ţesutul periapical se dezvoltă emfizem în decurs de 10-20 minute. Poate rezulta edem şi parestezie din cauza capacităţii de dizolvare tisulară a NaOCl. Întrucât potenţialul de diseminare a infecţiei este legat de distrugerea ţesutului, ar trebui prescrisă medicaţie cu antibiotice, analgezice şi antihistaminice în consecinţă.
DIGLUCONATUL DE CLORHEXIDINĂ (CHX)
Digluconatul de clorhexidină (CHX) a fost dezvoltat la sfârşitul anilor 1940 în laboratoarele de cercetare ale Imperial Chemical Industries Ltd. (Macclesfield, UK) Dintr-o serie de polibisguanide sintetizate pentru a obţine agenţi antibacterieni, clorhexidina a fost cea mai puternică bisguanidă testată. Este o bază puternică şi este cea mai stabilă în forma sărurilor sale. Sărurile originale erau reprezentate de acetatul de clorhexidină şi hipoclorura de clorhexidină, ambele fiind relativ puţin stabile în
apă. De aceea au fost înlocuite cu digluconatul de clorhexidină. CHX este un antiseptic puternic, care se foloseşte pe scară largă pentru controlul chimic al plăcii în cavitatea orală, în concentraţii între 0,1% - 0,2%, în timp ce concentraţia soluţiilor de irigare endodontică găsită în literatură este 2%.
Aceasta s-a dovedit a fi mai eficientă când s-a comparat cu alte concentraţii ale clorhexidinei variind între 0,002-2%. CHX permeabilizează peretele celulei microbiene sau al membranei externe şi atacă membrana citoplasmatică sau internă a celulei bacteriene sau membrana plasmatică a levurilor. Totuşi, în mod similar altor agenţi de dezinfectare endodontică, activitatea CHX depinde de pH şi este redusă în mod marcat de prezenţa materiei organice.
CHX nu poate fi susţinută ca şi irigant principal în cazurile endodontice standard, pentru că este incapabilă să dizolve resturile de ţesut necrotic şi să îndepărteze biofilmul, fiind mai puţin eficientă asupra bacteriilor gram-negative, faţă de cele gram-pozitive. Datorită acestor diferenţe CHX nu poate înlocui NaOCl ca şi standardul de aur în sfera iriganţilor endodontici. Trebuie evitat contactul direct dintre NaOCl şi CHX, în caz contrar se precipită imediat cristale roşiatice de CHX (paracloroanilina, despre care se ştie că este carcinogenă). Este deci prudentă minimizarea formării acestora prin clătirea resturilor de NaOCl cu alcool sau EDTA înainte de utilizarea CHX. Câteva studii au comparat efectul antibacterian al NaOCl şi 2% CHX împotriva infecţiei intracanalare şi nu au constatat diferenţe în privinţa eficienţei lor antimicrobiene, sau diferenţele erau foarte reduse. Totuşi, CHX nu cauzează eroziunea dentinei ca NaOCl ca şi irigant final după EDTA, şi de
aceea 2% CHX poate constitui o opţiune bună pentru maximizarea efectului antibacterian la finalul preparării chimico-mecanice. Unele studii au indicat că gelul cu CHX ar putea fi uşor mai eficient decât lichidul CHX, dar posibilele motive ale diferenţelor nu se cunosc.
PEROXIDUL DE HIDROGEN (H2O2)
Peroxidul de hidrogen (H2O2) este un lichid clar, inodor şi se foloseşte în stomatologie în diverse concentraţii de la 1% la 30%. În cadrul tratamentului endodontic se folosesc soluţii cu concentraţii cuprinse între 3-5% ca şi agent de irigare. Eficienţa antimicrobiană şi capacitatea de dizolvare a ţesuturilor este slabă în comparaţie cu NaOCl. Combinarea NaOCl cu H2O2 produce un efect efervescent ca rezultat al reacţiei chimice şi reduce eficienţa NaOCl (H2O2 + NaOCl g O2 + H2O + NaCl).
Mecanismul de acţiune al H2O2
Se disociază rapid în H2O + [O] (apă şi oxigent nascent). La contactul cu enzimele tisulare, catalază şi peroxidază, oxigenul nascent eliberat produce efect bactericid, dar acest efect este tranzitoriu şi se diminuează în prezenţa resturilor organice. Aceasta cauzează oxidarea grupării sulfhidrilice bacteriene a enzimelor, cu interferenţe cu metabolismul bacterian. Eliberarea rapidă de oxigen nascent la contactul cu ţesutul organic duce la acţiune efervescentă sau de barbotare, despre care se crede că ajută debridarea mecanică prin dislocarea particulelor de ţesut necrotic şi detritus dentinar şi plutirea lor spre suprafaţă. H2O2 este foarte instabil şi se descompune uşor la căldură şi lumină şi, de aceea, nu există dovezi ştiinţifice care să indice că H2O2 ar fi superior faţă de alţi iriganţi.
ACIDUL ETILEN-DIAMINOTETRA-ACETIC (EDTA)
EDTA este un agent de chelare folosit în mod frecvent. A fost introdus în stomatologie de Nygaard-Østby în 1957 pentru curăţarea şi modelarea canalelor. Deşi NaOCl este o soluţie de irigare excelentă, nu poate dizolva materialele dentinare anorganice. EDTA completează acţiunea NaOCl prin chelarea ionilor de calciu din dentină şi prin uşurarea instrumentării canalelor radiculare, fiind eficient şi la un pH neutru. Îndepărtarea stratului de detritus din canalul radicular este o etapă importantă în endodonţie pentru că expune bacteriile care trăiesc în tubulii dentinari pentru a se acţiona asupra lor cu ajutorul iriganţilor dezinfectanţi. În plus permite penetrarea sealerului endodontic în tubulii dentinari pentru o adaptare şi mai intimă, cu scopul de a dobândi o etanşare îmbunătăţită a canalului. Formarea prelungirilor de etanşare în dentină asigură adaptarea bună între cimentul de obturaţie şi interfaţa dentinară. Aceasta poate reduce ulterior microscurgerile care rezultă în mod frecvent din cauza obturaţiei inadecvate a canalelor radiculare.
Efectul EDTA asupra dentinei depinde de concentraţia soluţiei EDTA şi de durata contactului dintre EDTA şi dentină. EDTA sub formă de soluţie 17% elimină eficient stratul de detritus prin chelarea componentelor anorganice ale dentinei. Nu are aproape niciun efect antibacterian, este deosebit de biocompatibil, poate demineraliza dentina intertubulară şi reduce duritatea suprafeţei la nivelul peretelui canalului radicular. Teixeira şi colab au demonstrat îndepărtarea la fel de eficientă a smear layer-ului după irigaţia cu EDTA timp de 1, 3 şi 5 minute. Crumpton şi colab au indicat îndepărtarea eficientă a
stratului de detritus dentinar cu o clătire finală cu 1 ml de EDTA 17% timp de 1 minut. Ultrasunetele au ajutat eliminarea eficientă a smear layer-ului din regiunea apicală a canalului radicular.
Expunerea prelungită la EDTA poate slăbi dentina radiculară şi astfel poate creşte riscul creării perforaţiei în cursul instrumentării mecanice a canalului radicular. Irigaţia endodontică prin utilizarea alternativă a NaOCl cu EDTA pare să fie foarte promiţătoare. Această combinaţie pare să îmbunătăţească abilitatea NaOCl, şi este mai eficientă în reducerea microbilor intraradiculari decât NaOCl singur. EDTA îşi menţine capacitatea sa de cuplare a calciului când se combină cu NaOCl, dar EDTA cauzează diminuarea capacităţii NaOCl de a dizolva ţesuturile. De aceea, EDTA şi NaOCl trebuie utilizate separat şi niciodată amestecate.
Torabinejad şi colab au dezvoltat un irigant care este un amestec de doxiciclină 3%, acid citric 4,25% şi detergent la un pH 2,15. Este eficient în îndepărtarea smear layerului datorită pH-ului său redus şi a demonstrat capacitate de dizolvare tisulară atâta timp cât canalul a fost clătit cu NaOCl în cursul preparării mecanice. Protocolul recent recomandă o irigaţie iniţială timp de 20 minute cu 1,3% NaOCl, urmată de o clătire finală de 5 minute cu MTAD. MTAD acţionează în treimea apicală pentru a elimina stratul de detritus comparativ cu alţi iriganţi endodontici.
În prepararea MTAD acidul citric poate servi la îndepărtarea smear layer-ului, permiţând doxiciclinei să pătrundă în tubulii dentinari şi să exercite efectul antibacterian. MTAD pare să influenţeze advers proprietăţile fizice ale dentinei şi
cauzează reducerea semnificativă a forţei de adeziune a materialelor de obturaţie radiculară pe bază de răşină şi hidroxid de calciu deopotrivă din cauza formării de precipitat. S-au formulat îngrijorări cu privire la utilizarea tetraciclinei (doxiciclina) din cauza posibilei rezistenţe la antibiotic şi colorării ţesutului dur dentar, aşa cum a demonstrat expunerea la lumină a unui model in-vitro. Totuşi, nu s-a publicat niciun raport cu privire la coloraţia in-vivo.
Cunoscut şi sub denumirea de etidronat sau acid etidronic cu proprietăţi de chelaţie, bifosfonatul de hidroxietilidenă (HEBP) a fost propus ca posibilă alternativă la EDTA sau acidul citric, pentru că nu afişează nicio reactivitate pe termen scurt cu NaOCl. Este netoxic şi s-a aplicat sistemic pentru tratarea afecţiunilor osoase. Protocolul de irigare continuă prin chelaţie cu utilizarea a 5% NaOCl cu 18% HEBP şi optimizează calitatea adeziunii cimenturilor răşinice epoxi (cum ar fi AH Plus) la dentină.
Acidul maleic este un acid organic uşor, utilizat ca şi agent de gravare acidă în stomatologia adezivă. Îndepărtarea eficientă a smear layer-ului are loc la concentraţii între 5-7%, dar la concentraţii de 10% sau peste poate duce la demineralizarea sau distrugerea peretelui canalului radicular. La 7% acidul maleic s-a dovedit a fi mai eficient decât EDTA 17% în îndepărtarea smear layer-ului din treimea apicală a sistemului endodontic. De asemenea, el produce asperitate de suprafaţă maximă comparativ cu EDTA 17%, ceea ce joacă un rol important în adeziunea micromecanică a sealerilor răşinici. Totuşi, sunt necesare evaluări suplimentare cu privire la efectele biologice şi tehnica de utilizare a
acidului maleic asupra ţesutului periapical înainte de implementarea sa în utilizarea clinică.
Un amestec de hiclat de doxiciclină, un acid şi un detergent, este similar cu MTAD, dar concentraţia antibioticului (doxiciclina 50 mg/ml) şi tipul detergentului (polipropilen glicol) diferă de cel din MTAD. Este capabil să elimine microorganismele şi smear layer-ul din canalele infectate printr-o clătire finală de 5 minute, deschizând tubulii dentinari. Prezintă tensiune superficială redusă, permiţând o mai bună adaptare a amestecurilor la pereţii dentinari şi este eficient împotriva bacteriilor strict anaerobe şi facultativ anaerobe deopotrivă.
Neem (Azardiracta indica) este o plantă medicinală versatilă cu un spectru larg de activitate biologică. Proprietăţile sale antioxidante şi antimicrobiene îl fac un potenţial agent pentru irigarea canalelor radiculare ca o alternativă la hipocloritul de sodiu.
Turmericul (Curcuma longa) are activităţi antiinflamatoare, antixodante, antibacteriene, antifungice şi antivirale. S-a dovedit a fi sigur ca irigant endodontic, eficient împotriva Enterococcus faecalis
Lemnul dulce (Glycyrrhiza glabra) este, de asemenea, utilizat ca irigant endodontic. Extractul de lemn dulce, fie separat, fie ca un amestec de lemn dulce/hidroxid de calciu (Ca[OH]2) a demonstrat un efect bactericid puternic împotriva E. faecalis.
Noni (Morinda citrofolia) este o plantă medicinală tradiţională utilizată în Polinezia de mai bine de 2000 ani. Îndepărtează eficient stratul de detritus dentinar de pe pereţii canalelor într-o manieră similară cu cea a NaOCl în combinaţie cu EDTA.
Irigarea joacă un rol vital în tratamentul endodontic reuşit. Literatura şi studiile disponibile demonstrează avantajele şi limitările fiecărui irigant luat în considerare, şi nici unul dintre ei nu satisface complet cerinţele vizavi de irigantul ideal pentru tratamentele endodontice. Deşi NaOCl este soluţia de irigare cea mai importantă, niciun irigant nu poate întruni toate sarcinile necesare. ¤

Probiotics for Bacterial Disease Treatment in the Oral Environment by Suellan Go Yao, DMD; and James Burke Fine, DMD.
Originally published in Compendium of Continuing Education in Dentistry 35(9) October 2014. Copyright © 2015 to AEGIS Communications. All rights reserved.

Despre autori
Suellan Go Yao, DMD
Clinical Instructor, Columbia Univ. College of Dental Medicine, Dept. of Periodontics, NY, New York; Private Practice, NY, New York
James Burke Fine, DMD
Associate Dean for Postdoctoral Education, Professor of Clinical Dentistry and Postdoctoral Director of the Division of Periodontics, Columbia University College of Dental Medicine, NY, New York; Attending Dental Surgeon, Presbyterian Hospital Dental Service, NY,, New York; Private Practice, limited to Periodontics, Hoboken, New Jersey; faculty practice, Columbia University
Probioticele sunt definite ca "microorganisme vii care, administrate în cantităţi adecvate, conferă un beneficiu pentru sănătatea organismului gazdă". Genul cel mai frecvent studiat care îndeplineşte această definiţie este reprezentat de Lactobacillus şi Bifidobacterium (fig.1, 2). Acest rol benefic al bacteriilor selectate a fost observat pentru prima dată de către Eli Metchnikoff, care a sugerat că Lactobacillus bulgaricus ar putea înlocui microbiota intestinală patologică. El a teoretizat că întrucât microbiota intestinală depinde de alimente, ar fi posibilă înlocuirea microbilor nocivi cu microbi utili.
În schimb, prebioticele sunt definite ca "ingrediente de alimente nedigerabile ce influenţează benefic gazda prin stimularea selectivă a creşterii şi/sau a activităţii uneia sau a unui număr limitat de specii bacteriene deja stabilite la nivelul colonului, îmbunătăţind astfel de fapt sănătatea gazdei". Exemple de prebiotice sunt inulina, fructo-oligozaharidele, galacto-oligo-
Utilizarea probioticelor este amplu studiată din prisma sănătăţii gastrointestinale. În acest articol autorii definesc probioticele şi evaluează studiile care ţintesc determinarea posibilităţii de tratare a bolii parodontale şi de gestionare a cariei prin mecanism probiotic.
zaharidele şi lactuloza, toate acestea regăsindu-se în făină şi cepe. În combinaţie, pro- şi prebioticele pot fi benefice; această asociere este cunoscută sub denumirea de concept simbiotic. Simbioticele sunt definite ca "amestecuri de pro- şi prebiotice care influenţează benefic gazda prin îmbunătăţirea supravieţuirii şi implantării suplimentelor alimentare microbiene vii în tractul gastrointestinal al gazdei".
Boala parodontală este o afecţiune cronică, inflamatorie ce afectează structurile de susţinere a dinţilor: ataşamentul de ţesut conjunctiv, ligamentul parodontal şi osul alveolar. Rezultă din interacţiunea unei infecţii cu bacterii Gram negative şi reacţia gazdă la indivizii susceptibili. Conduce la pierdere osoasă, sângerare şi eritem gingival, mobilitatea dinţilor. Metodele terapeutice includ adesea eliminarea mecanică a bacteriilor cu sau fără antibiotice, în combinaţie cu tehnici de igienă orală îmbunătăţite.
Caria dentară este, de asemenea, o afecţiune bacteriană, generată de producţia de acizi organici care duce la demineralizarea structurii dentare.
La rândul ei reprezintă o boală multifactorială, cuprinzând gazda, bacteriile şi elementele nutritive.
Cauza bacteriană principală este Streptococcus mutans datorită abilităţii sale de a produce glucan şi mutan extrem de ramificat şi insolubil în apă, care ajută să devină stabil în biofilmul oral. Alături de proprietăţile sale acido-

gene şi metabolismul glucidic rapid, S. mutans scade pH-ul ce schimbă homeostazia cavităţii orale în favoarea bacteriilor care induc caria.
Din cauza creşterii rezistenţei la antibiotice şi întrucât boala parodontală şi caria dentară deopotrivă sunt rezultate ale acţiunii bacteriene, s-au explorat noi metode de tratament. Printre acestea, abordările probiotice se află în curs de evaluare. Există o serie de mecanisme propuse referitoare la modul în care probioticele pot funcţiona în cavitatea orală, incluzând:
• competiţia cu bacteriile patogene pentru locaţiile de adeziune pe suprafeţele dentare;
• modificarea condiţiilor ambientale ale cavităţii orale prin pH şi/sau potenţialul de oxidare/reducere;
• producţia de substanţe antimicrobiene împotriva patogenelor orale;
• stimularea răspunsului imun nespecific şi modularea răspunsului imun umoral şi celular.
Pentru a combate caria dentară, probioticele trebuie să aibă capacitatea de a adera la suprafeţele dentare şi să devină integrate în mediul biofilmului. În cadrul acestuia, trebuie să concureze şi
să antagonizeze cu bacteriile cariogene pentru a preveni proliferarea şi abilitatea acestora de a metaboliza zaharuri, reducând astfel producţia acizilor.
Lactobacillus rhamnosus GG a fost studiat în mai multe cercetări. Näse şi colab au testat tulpina alimentară pe baza inhibiţiei in-vitro a patogenului carios Streptococcus sobrinus, şi pe baza efectelor asupra microbiotei gastrointestinale în cadrul unui studiu intervenţional randomizat, dublu-orb, controlat cu placebo. Deşi studiul nu a prezentat o reducere semnificativă a prevalenţei cariei între grupul testat (copiii care consumau lapte cu concentraţii reduse de L. rhamnosus GG vii) şi grupul control (cu lapte fără tulpina menţionată), autorii au concluzionat o tendinţă de dezvoltare mai redusă a cariei şi cantităţi salivare diminuate de S. mutans în lotul de copii cu vârsta cuprinsă între 3-4 ani care beau lapte probiotic.
Ahola şi colab au întreprins un studiu randomizat, dublu-orb, controlat cu două grupuri paralele pentru a examina dacă un consum pe termen scurt al brânzei cu conţinut de L. rhamnosus GG şi L. rhamnosus LC 705 ar influenţa benefic flora cariogenă orală a adulţilor tineri, în comparaţie cu grupul
control şi dacă aceste efecte ar persista şi ulterior. Ei au constatat un număr semnificativ mai mare de subiecţi în lotul probioticelor cu colonii mai puţine de S. mutans în cursul perioadei post-tratament. Studiul a concluzionat că această strategie poate fi utilă la pacienţii cu număr crescut de S. mutans
Montalto şi colab au cercetat dacă există diferenţă între administrarea lactobacililor probiotici diluaţi în lichid vs sub formă de capsule din prisma efectului asupra concentraţiei de S. mutans într-un studiu intervenţional, randomizat, controlat cu placebo şi dublu-orb. Ei au constatat că numărul salivar al lactobacililor a crescut indiferent de forma lichidă sau capsulară, dar concentraţia S. mutans nu a fost modificată semnificativ.
În plus, Nikawa şi colab au studiat efectele Lactobacillus reuteri din iaurt asupra prezenţei streptococilor mutans în cavitatea orală. Ei au observat niveluri reduse de S. mutans în saliva celor care consumau zilnic iaurtul conţinând L. reuteri timp de 2 săptămâni şi că nivelurile reduse se menţineau dacă ulterior se consuma iaurtul placebo
Calgar şi colab au studiat, de asemenea, efectul L. reuteri asupra S. mutans şi lactobacilii, în cadrul unui model de studiu randomizat, controlat cu placebo. Au constatat o reducere semnificativă a nivelurilor de S. mutans după ingestia de probiotice fie prin intermediul paielor, fie prin tablete, în comparaţie cu grupurile placebo
În plus faţă de studiile focalizate asupra lactobacililor şi posibilelor lor beneficii, alte studii au examinat bifidobacteriile. Genul Bifidobacterium cuprinde bacterii anaerobe Gram pozitive, nemotile, adesea ramificate care sunt locuitori omniprezenţi endosimbiotici ai tractului gastrointestinal şi ai cavităţii orale. Datele din modelul de studiu dublu-orb, randomizat încrucişat au demonstrat că a survenit o uşoară, dar semnificativă reducere a concentraţiei salivare de S. mutans în cazul consumului de iaurt cu conţinut
de bifidobacterium, însă fără influenţarea numărului de lactobacili.
Lactobacillii pot fi corelaţi cu progresul cariei. Fitzgerald şi colab au demonstrat că 3 din 50 de tulpini de lactobacillus izolate din placa dentară a copiilor şcolari au indus carie semnificativă la şoarecii convenţionali. Aceasta sugerează că pacienţii care utilizează probiotice cu lactobacili ar trebui atent monitorizaţi din prisma cariei. Busscher şi colab şi Petti şi colab nu au putut detecta o colonizare orală cu lactobacili după consumul de iaurt. Se pare că lactobacilii probiotici nu colonizează permanent cavitatea orală şi sunt eradicaţi în decurs de săptămâni după terminarea tratamentului cu probiotice.
Terapia de substituţie poate constitui o posibilitate acolo unde o tulpină efectoare poate coloniza cavitatea orală şi deplasa tipul indigen sălbatic. Ei au izolat o tulpină de S. mutans care a fost capabilă să ucidă aproape toate celelalte tulpini de S. mutans împotriva cărora a fost testată, prin producerea unei bacteriocine. Există date promiţătoare în privinţa acestei tulpini; totuşi, sunt necesare date obţinute din studii umane. Faza 1 a studiilor clinice poate începe în viitorul apropiat, întrucât Hillman şi colab au raportat în 2007 construcţia unui mutant BCS3-L1 pentru a testa siguranţa utilizării pe subiecţi umani. Acesta este o tulpină efectoare dezvoltată din Zymomonas mobilis care nu prezintă nicio activitate măsurabilă de dehidrogenază a acidului lactic şi nici niveluri elevate de activitate de dehidrogenare a alcoolului în raport cu tulpina sa parentală.
PROBIOTICELE ŞI BOALA PARODONTALĂ
Boala parodontală necesită o gazdă susceptibilă, specii patogene, şi reducerea sau absenţa "bacteriilor benefice". Probioticele pot funcţiona prin suprimarea patogenilor endogeni sau prin prevenirea suprainfecţiei cu patogenii exogeni şi/sau promovarea răspunsului gazdă benefic. În cadrul
unei recenzii, Teughels şi colab au rezumat studii relevante din acest punct de vedere. Hillman şi Shivers au studiat şobolani gnotobiotici cu o infecţie orală artificială cu Aggregatibacter actinomycetemcomitans (A.a.) în cadrul unui studiu cu design deschis, paralel, controlat cu placebo şi au constatat că A.a. prezenta concentraţii semnificativ mai mici în grupurile probiotice versus cele placebo, dar între grupuri nu exista nicio diferenţă semnificativă din prisma Streptococcus sanguinis - fie tulpina parentală, mutantul cu deficienţă de peroxid de hidrogen, fie inversorul mutantului. Ei au identificat deja că S. sanguinis şi Streptococcus uberis ar putea inhiba creşterea parodontopatogenelor. Aceasta se baza pe producţia de peroxid de hidrogen. Totuşi, deoarece colonizarea cu A.a. s-a diminuat odată cu cea a streptococilor mutans, probabil alte mecanisme în afara peroxidului de hidrogen jucau un rol esenţial în această privinţă.
Ishikawa şi colab au întreprins două studii in-vivo care examinau potenţialul unei tulpini de Lactobacillus salivarius de a suprima parodontopatogenii şi de a îmbunătăţii sănătatea parodontală. Nu au constatat schimbări semnificative în numărul total de bacterii, streptococi mutans sau lactobacili; au consemnat însă o diminuare semnificativă a numărului de bastonaşe anaerobe pigmentate cu negru în cazul grupurilor cu probiotice în cadrul studiului lor paralel cu design deschis. În cadrul celui de-al doilea studiu dublu-orb, controlat cu placebo, paralel, au demonstrat o reducere semnificativă a numărului total de bacterii subgingivale, care a persistat până la 4 săptămâni după întreruperea tabletelor; deşi nu a modificat nivelurile subgingivale de Tannerella forsythensis, a existat o scădere semnificativă a Porphyromonas gingivalis imediat după sistarea tratamentului probiotic. Totuşi, această diminuare nu a persistat.
Krasse şi colab au studiat L. reuteri în tratamentul gingivitei recurente printr-un studiu paralel, dublu-orb,
randomizat, controlat cu placebo pe adulţi cu gingivită. Ei au constatat o reducere semnificativ mai mare a gingivitei în cadrul unui lot probiotic (tulpina 1) şi o diminuare semnificativă a scorurilor de placă pentru ambele grupuri probiotice. Autorii au concluzionat că L. reuteri este eficient în reducerea gingivitei şi a indicilor de placă, dar diferenţele sunt mici. Kang şi colab au constatat o diminuare semnificativă a indicilor de placă în cazul grupului probiotic în studiul lor privind abilitatea Weissella cibaria in vivo de a reduce placa dentară. Anterior ei determinaseră prin izolarea W. cibaria că acesta manifesta efecte profund inhibitoare asupra formării biofilmelor de S. mutans şi asupra proliferării S. mutans in vitro. Rezultatele lor au indicat că W. cibaria poate deţine abilitatea de a inhiba formarea biofilmului in vitro şi in vivo
Figura 2. Genul Bifidobacterium cuprinde bacterii anaerobe Gram-pozitive nemotile, adesea ramificate care sunt locuitori omniprezenţi, endosimbiotici ai tractului gastrointestinal şi ai cavităţii orale.
În pofida tuturor studiilor referitoare la lactobacili din prisma infecţiilor parodontale, Kõll-Klais şi colab au demonstrat că specia Lactobacillus are compoziţie diferită, în ceea ce priveşte sănătatea parodontală, în cavitatea orală şi habitat, cu rezultate care sugerau că lactobacilii colonizează rar locaţiile subgingivale, în schimb colonizează mai mult saliva.
Teughels şi colab au examinat şapte bacterii orale presupuse benefice pentru abilitatea lor de a interfera cu colonizarea parodontopatogenelor. Printre acestea erau S. sanguinis KTH-4, S. salivarius TOVE şi S. mitis BMS, trei specii bacteriene care par a fi inhibitori eficienţi in-vitro ai parodontopatogenelor parţial din cauza interacţiunilor interbacteriene directe, condiţionarea ambientală şi interacţiunii cu celulele epiteliale. Autorii au considerat că aplicarea acestor specii bacteriene benefice după debridarea mecanică ar spori modificarea florei cu eliminarea celei parodontopatogene într-un model canin Beagle in-vivo. Ei au constatat că nivelul de ataşament post-tratament era uşor mai redus dar nu semnificativ statistic pentru tratamente, care includeau aplicarea speciilor benefice; ei au atribuit aceste rezultate lipsei de igienă orală. Totuşi, diferenţa dintre netezirea radiculară singură şi netezirea radiculară combinată cu aplicarea amestecului bacterian pentru locaţiile cu hemoragie la sondare era semnificativă statistic. Acest rezultat sugerează promisiunea aplicării bacteriilor benefice ca o metodă adjuvantă la netezirea suprafeţei radiculare.
În cadrul unor cercetări mai recente, Shimauchi şi colab au întreprins un studiu clinic dublu-orb, randomizat, controlat cu placebo la voluntari sănătoşi fără parodontită severă în încercarea de a evalua dacă administrarea orală de tablete cu L. salivarius ar modifica parametrii clinici ai ţesuturilor parodontale şi expresia de markeri salivari inflamatori. Ei au constatat că parametrii clinici parodontali s-au
îmbunătăţit în ambele grupuri după o intervenţie de 8 săptămâni şi fumătorii actuali din grupul testat au prezentat o
îmbunătăţire semnificativ mai mare în privinţa indicilor de placă şi a profunzimii de sondare a pungilor, comparativ cu grupul placebo
Totodată lactoferina salivară s-a redus semnificativ la fumătorii din lotul testat. Zhu şi colab au studiat dacă iaurtul bio şi probioticele izolate din iaurt au activitate antimicrobiană împotriva patogenilor parodontali in vitro. Au presupus că îmbunătăţirea se poate atribui activităţii antimicrobiene directe şi selective a probioticelor împotriva parodontopatogenelor. Ei au constatat că iaurtul proaspăt a inhibat toate parodontopatogenele studiate, în timp ce iaurtul tratat termic a prezentat activitate antimicrobiană mai redusă. Nici unul nu a inhibat "bacteria protectoare" S. sanguinis. Proprietăţile antimicrobiene au fost reduse când probioticele şi patogenele parodontale au fost inoculate simultan, versus când mai întâi s-au inoculat probioticele.
Slawik şi colab au testat ipoteza că un produs probiotic poate diminua riscul gingivitei. Ei au consemnat că sângerarea la sondare şi volumul fluidului crevicular gingival era mai redus în grupul testat și au concluzionat că un consum zilnic de lapte probiotic reduce efectele de inflamaţie gingivală induse de placă, asociate cu un scor de placă mai ridicat.
PREBIOTICELE
Se ia în considerare şi rolul prebioticelor când se combină cu probiotice. Efectele prebioticelor sunt cauzate de metabolismul bacteriilor pe care le promovează. Trebuie să aibă capacitatea de a ocoli digestia la nivelul superior al tractului gastrointestinal pentru a ajunge în segmentul inferior al tractului şi pentru a fi utilizat de bacteriile din colon, precum bifidobacteriile şi lactobacilii. Efectele lor depind de solubilitate, distribuţie şi ramificaţie şi lungimea lanţurilor moleculare. Fermentaţia prebiotică duce la producţia nivelurilor sporite de hidrogen şi dioxid de carbon şi de masă de celule bacteriene. Prebioticele nu sunt supuse vreunei modificări în cursul preparării
culinare. Studiile clinice au demonstrat că prebioticele pot schimba compoziţia microbiotei intestinale în bacterii intestinale mai protectoare şi pot altera răspunsurile imune sistemice şi mucoase ale gazdei. Totuşi, nu există studii care să investigheze dacă prebioticele deţin vreo funcţie în consolidarea activităţii probiotice la nivelul cavităţii orale. Deşi autorii nu cred că prebioticele singure ar putea adăuga beneficii în cazul utilizării orale, ei sugerează că folosirea lor poate stimula tulpinile probiotice putative pentru a se menţine timp mai îndelungat în cavitatea orală şi astfel să confere beneficii. În mod evident, rolul prebioticelor în cavitatea orală trebuie explorat mai mult.
Probioticele utilizate în mod obişnuit pentru sănătatea gastrointestinală pot avea, de asemenea, un rol în promovarea sănătăţii orale. Totuşi, recomandările făcute pentru tractul gastrointestinal nu sunt neapărat aplicabile la nivelul cavităţii orale, al cărui ecosistem microbian complex îl face greu de ţintit. S-au întreprins numeroase studii pentru a explora utilizarea probioticelor pentru a trata sau a modifica profilul microbian al bolilor infecţioase de la nivelul cavităţii orale, cum ar fi boala parodontală şi caria dentară. Potenţialul in-vitro al probioticelor trebuie stabilit şi atunci se poate iniţia testarea clinică.
Propunerile lui Teughels includ: 1) examinarea pretratament pentru a reduce nivelurile de microbiote orale indigene; 2) explorarea existenţei probioticelor în microbiota indigenă, nu doar concentrarea asupra lactobacililor; 3) neutilizarea terapiei probiotice pentru a afecta permanent microbiota orală; şi 4) conştientizarea clinicienilor şi pacienţilor cu privire la faptul că probioticele nu se folosesc cu regularitate la fel de riguroasă ca şi medicaţiile şi, prin urmare, pot fi ineficiente sau pot conţine cantităţi variate de bacterii.
În pofida studiilor care au explorat utilizarea probioticelor în îngrijirea orală, este încă prematură formularea unei concluzii față de rezultatele existente. ¤