




















CALIDAD Y DIRECCIÓN �������������������������������������� f������g����fí������ den����le���� excelen��e���� ENCICLOPEDIA ODONTOLÓGICA Aden��c����c��n�������� de������l��d������ bl��nd��. Re��������e de un c��������y ��ev������ón de l���� l����e������u���� BOLETÍN INFORMATIVO L��ce��®����e��l��z���� ����gní������c������ even��������de����u nuev����gene����c��ón de fó����ul������ ��v��nz��d���� SONRIENDO AL FUTURO Au��en������ de l����encí���� que��������n��z��d����c��n ��nje��������g��ng��v��l l��b��e,������ev��������l ��������������en������ de����������d��nc���� No. 170/Octubre 2022 Latindex 17964 $50.00 MX ISSN: 1455-020X Revista dentistaypaciente.com ������������
Foto: Luis Seminario / www.marca5sentidos.com

La verdadera precisión se alcanza sola mente cuando uno se vuelve experto en su oficio... como nosotros desde hace 112 años.
La unión entre estética y mecánica de precisión da comienzo con nosotros hace 112 años gracias a la fabricación de joyas y relojes.

Hoy esta experiencia se reconoce con una bella sonrisa en la boca de las personas.


Octubre 2022
Afortunadamente la quinta ola de COVID-19 está en su etapa final, y si bien el número de muertes ha disminuido gracias a las vacunas, el número de contagios ha sido alto. Gran parte de la población ha disminuido sus precauciones, aunque existe la posibilidad de una 6.a ola para el invierno. La población con gran riesgo actualmente son los niños.
El gobierno mexicano le compró a Cuba 9 millones de dosis de la vacuna Abdala contra el COVID-19 para aplicarla en niños pero no tiene el aval de la OMS. Según los expertos, no existen estudios que avalen el uso de dicha vacuna en menores de edad y que tenga uso pediátrico. Algunos no dudan que sea eficaz, pero afir man que los estudios sobre esta vacuna no son suficientes.
Por otro lado, lamentamos el hecho de que la violencia e inseguridad afecte a algunos colegas. Un colaborador y amigo de esta revista, fue víctima de un asal to en su consultorio y recibió tres disparos de arma de fuego. Afortunadamente nuestro amigo sobrevivió y, después de una exitosa cirugía y unos días de hos pitalización, se encuentra recuperándose satisfactoriamente. Le mandamos al Dr. Claudio Viveros, profesor de la UNAM, un abrazo y le deseamos una pronta recuperación.
Hablando de la UNAM, la Facultad de Odontología estrena Director. Muchas felicidades al Dr. Francisco Marichi, que también ha sido colaborador nuestro, en esta nueva etapa de su desempeño académico le deseamos mucho éxito. Un fuerte abrazo a nuestro amigo.
Por favor, ¡A seguirse cuidando!
 Mtro. Carlos Adolfo Espinosa García Especialidad en Odontología Legal y Forense Maestría en Odontología
Mtro. Carlos Adolfo Espinosa García Especialidad en Odontología Legal y Forense Maestría en Odontología
Dentista y Paciente2 Editorial










¿DIENTES SENSIBLES? ¿PROBLEMAS DE ENCÍAS? CONSULTE REGULARMENTE A SU ODONTÓLOGO. GlaxoSmithKline Consumer Healthcare México S. de R.L. de C. V. Para notificación de reacciones adversas comuníquese al teléfono 800 234 3000 o en farmacovigilancia.mx@gsk.com o valoramos.tu-opinion@gsk.com Sensodyne Sensibilidad y Encías Registro Sanitario 1369C2021 SSA No. de proyecto interno: PM-MX-SENO-22-000XX. Aviso de Publicidad No: 223300202C7531
La sensibilidad dental y los problemas de encías pueden coexistir



padecen hipersensibilidad dental también reportan preocupaciones sobre la slud de sus encías4

1,2 ¿Por qué recomendar Sensodyne Sensibilidad & Encías? 1 de cada 2 mexicanos sufren de hipersensibilidad dental3 El 50% de quienes
*Con el cepillado diario, dos veces al día. Porcentaje de mejora en la escala de Schiff vs. una crema dental con flúor, luego de 8 semanas; crema dental de prueba de fluoruro de estaño al 0.454% p/p vs. crema dental de control con flúor. Las diferencias del límite táctil para la crema dental de prueba en comparación con una pasta que solo tiene flúor fueron de 7.5 g luego de 4 semanas y de 27.2 g luego de 8 semanas. †Estudio realizado utilizando una crema dental de fluoruro de estaño al 0.454% p/p, empleando el puntaje de Schiff y del cuestionario DHEQ. ‡En adultos sanos con gingivitis moderada. Porcentaje de mejora en el Índice de Sangrado luego de 24 semanas, crema dental de prueba de fluoruro de estaño al 0.454% p/p vs. crema dental de control con flúor. El estudio también demostró una mejora del 19% en el Índice Gingival modificado con la crema dental de prueba vs. la de control, a la semana 24. Ambas mediciones indican una mejoría en la salud de las encías. Referencias: 1. Addy M. Int Dent J 2002; 52:367–375; 2. Bartlett DW et al. J Dent. 2013; 41:1007–1013. 3. Oral Health Penetration Study 2016; 4. Ipsos, 2014. GSK data on file. 5. Parkinson CR et al. Am J Dent. 2015; 6. GSK data on file 204930. April 2017; 7. GSK Data on file Clinical Study RH01515 28:181-244 Ayude a sus pacientes a priorizar ambas condiciones al mismo tiempo Es una crema dental de uso diario, que ofrece: 63% mayor alivio de la hipersensibilidad dental* Mejora continua en el alivio de la hipersensibilidad dental, durante 24 semanas* 40% de mejoría en la salud de las encías*
10 | CALIDAD Y DIRECCIÓN





tips para tomar
20 | CASO CLÍNICO

Trasplante dental de terceros molares. Reporte de 3 casos y revisión de la literatura


6 Contenido Dentista y Paciente
4
fotografías dentales excelentes
30 | ENCICLOPEDIA ODONTOLÓGICA
Adenocarcinoma de paladar blando. Reporte de un caso y revisión de la literatura
42 | BOLETÍN INFORMATIVO
Lacer® realiza magníficos eventos de su nueva generación de fórmulas avanzadas
Editorial Renascence S.A. de C.V.
Publisher
Jaime Francisco Martínez Aceves† jmartinez@dentistaypaciente.com
Directora Editorial Mariangel Martínez López mmartinez@dentistaypaciente.com
Director de Arte y Diseño
Jesús Salas Pérez jesasez@dentistaypaciente.com
Coordinador Editorial
Marco A. Vergara Salgado marversa@dentistaypaciente.com
Ejecutivos Comerciales y de Negocios
Carlos Martínez García, Gabriela Dolorez Ocadiz, Edson Aarón Hernández
Producción y Circulación
Edson Aarón Hernández
Fotografía e Ilustraciones
Editorial Renascence
Suscripciones
Patricia López Guerra Preprensa e Impresión

Offset Impresión Creativa S.A de C.V. Distribución
Comercializadora GBN S.A. de C.V. Calzada de Tlalpan #572, desp. C-302, col. Moderna
Contabilidad y Administración
Lic. Renato Muñoz
director científico
Dr. Carlos Espinosa García
Especialista en Odontología Legal y Forense consejo editorial
Dr. Francisco Javier Diez de Bonilla Calderón
Catedrático de la F.O de la UNAM
Dr. Francisco Magaña Moheno
Centro de Especialidades Odontológicas
Dr. Carlos Alberto Guizar
Director de la Facultad de Odontología Tijuana(UABC)
170. Octubre 2022
7
y Paciente
Dr. Miguel Ángel Cadena Alcantar Jefe de CISALUD Valle de las Palmas
Javier Portilla Robertson Exdirector de la Facultad de Odontología de la UNAM Especialista en Patología Bucal C.D.E.O. Arturo Alvarado Rossano† Profesor y Especialista en Ortodoncia y Ortopedia Craneofacial en la Facultad de Odontología. UNAM. Asesor Académico y Coordinador de Difusión de la AMOCOAC. C.D. Manuel García Luna y González Rubio Dra. Ana Gabriela Carrillo Varguez Coordinadora de Investigación y Posgrado F.O. UABC
M.C. Alicia Percevaul Manzano Coordinadora de Planeación y Seguimiento Académico. Facultad de Odontología UABC M.C. Ernestina Santillana Marín Subdirectora de CISALUD UABC
William James Maloney, D.D.S. Clinical Associate Professor New York University
universidad anáhuac méxico norte
C.D. Carlos Robles Bonilla Coordinador de la Licenciatura de Cirujano Dentista
C.D. Sergio Antonio Ojeda León Profesor Titular de Odontopediatría de la Licenciatura de Cirujano Dentista
C.D. Bernardo Grobeisen Weingersz Profesor Titular de Clínica Integral de la Licenciatura de Cirujano Dentista C.D. Norma Ibañez Mancera. Profesora Titular de Patología Bucal de la Licenciatura de Cirujano Dentista
Dirección del Derecho de Autor certificado de reserva al uso exclusivo no. 04-2008022718312200-102 con fecha 27 de Marzo del 2008. Gobernación de la H. Comisión Calificadora de Publicaciones y Revistas Ilustradas, certificado de licitud de contenido 5328, certificado de licitud de título 7411, franqueo pagado, publicación mensual permiso no. PP09-02106, SEPOMEX. Las opiniones expresadas en los artículos y en los anuncios publicados no significan de ninguna manera juicios, criterios, ideas o cualquier otro concepto por parte de la editorial; reflejan únicamente las ideas y pensamientos de sus autores. Los artículos, entrevistas, resúmenes, publirreportajes, fotografías y cualquier otro material son exclusivos de la editorial, y no se autoriza la reproducción total o parcial por ningún medio sin previa autorización del editor. Para cualquier asunto relacionado con suscripción, distribución, comercialización, anuncios, contenido u otro propósito, favor de dirigirse a la editorial. Impreso en Offset Impresión Creativa S.A de C.V.
Dentista y Paciente® Publicación mensual correspondiente al mes de OCTUBRE DE 2022. editada por Editorial Renascence S.A. de C.V., Rancho Jigüingo 29, Prado Coapa, Ciudad de México, 14350. tel. 56846632, fax 56793656. Distribuida en locales cerrados, depósitos dentales, universidades, congresos y exposiciones. Editora responsable: Mariangel Martínez López. Fotoarte de portada: Editorial Renascence.
distribución certificada por el padrón nacional de medios impresos de la dirección general de medios impresos de la secretaría de gobernación no. 007-136. www.gobernacion.gob.mx
8 Contenido Dentista
48 | SONRIENDO AL FUTURO
Aumento de la encía queratinizada con injerto gingival libre, previo al tratamiento de ortodoncia
58 | MICROINVESTIGACIÓN
Envejecimiento y éxito de la terapia periodontal regenerativa con proteínas derivadas del esmalte

Octubre 2022

170.
9
tips para tomar fotografías dentales excelentes


Dentista y Paciente10 Calidad y dirección Fotoarte: Editorial Renascence | Fotografía: AdobeStock 4
Por Will Schmidt, asistente dental registrado.
TIP 1
En la práctica dental actual, la fotografía es vital tanto para en el aspecto medico-legal como desde la perspectiva publicitaria. Capturar sus casos, desde la etapa preoperatoria hasta el resultado final, le proporciona información valiosa a usted y a su equipo, al mismo tiempo que les otorga a los pacientes un sentido de valor mayor y una mejor comprensión de su tratamiento. Las fotografías informativas y de alta calidad de sus casos son también una gran adición a su trabajo publicitario.
Para aprovechar al máximo las foto grafías dentales, es importante ase gurarse de que las está tomando con la mejor calidad posible. Aquí pre sento cuatro tips importantes para tomar fotografías clínicas excelentes que todo doctor o miembro del equi po puede implementar con una inver sión mínima de tiempo y material.
posicionamiento del paciente para fotografías faciales
Posicione al paciente de una mane ra que optimice su imagen, asegu rando que esté lo suficientemente cómodo para que luzca natural y
Octubre 2022
170.
11 4 tips para tomar fotografías dentales excelentes
1



posicionamiento antinatural de los músculos del cuello, rostro y de la mandíbula. Esto no solo provoca que las fotos sean menos llamativas, sino que también muestran una versión distorsionada de las estructuras facia les que está intentando documentar.
Localice un lugar dentro de su oficina donde el paciente pueda estar de pie, idealmente con una pared de color neutro, fondo e iluminación ade cuados. Asegúrese de tener espacio suficiente en el área para que el fotó grafo pueda pararse frente al pacien te, a una distancia que dependerá de qué tanto quiere que se muestre del cuerpo del sujeto en la toma. Des de ese punto es sencillo tomar foto grafías frontales del paciente en una posición relajada.
Para las fotografías de perfil, puede usarse la misma escenografía, pero las instrucciones varían un poco. Para lograr fotografías de perfil, sin que el paciente tenga la tentación de voltear o tensar el cuello, dígales que volteen su cuerpo entero (comen zando por sus pies) para mirar a la pared perpendicular. Esto hará que miren de perfil al lente de la cámara sin necesidad de estirarse.
relajado. Para lograr esto, ajuste la pose del sujeto de una manera que no requiera inclinar o voltear la cabe za ni el cuello. Voltear la cabeza, un error común en la fotografía den tal, genera tensión, estiramiento y






Tenga en cuenta que, si su paciente está sentado en el sillón dental en lugar de estar de pie, el fotógrafo es quien debe asegurarse que la cámara esté posicionada directamente fren te al sujeto. Debe haber suficiente espacio para que el equipo no sea un impedimento. Para las fotografías de perfil, voltee el sillón dental de lado, o usted junto a la cámara en ángulo de 90° mientras su paciente continua Figura 1).
Para las fotos en las cuales el pacien te esté sentado, aproveche que su cabeza está recargada en el respaldo
Para aprovechar al máximo las fotografías dentales, es importante asegurarse de que las está tomando con la mejor calidad
Dentista y Paciente12 Calidad y dirección
BruxZir Full-Strength es un material de zirconia monolítica sin recubrimiento de porcelana que fue concebido originalmente para proporcionar una alternativa más duradera y estética a otro tipo de restauraciones. Por otro lado, BruxZir Esthetic, nuestro más reciente lanzamiento en 2018, propor ciona una combinación óptima de resistencia y estética. Existe la posibilidad de prescribir ambos tipos de restauración en la arcada completa, para que su paciente pueda lucir una sonrisa bella y goce de sus propiedades de vitalidad, armoniza ción y resistencia.

¡SU LABORATORIO DENTAL DE CONFIANZA! MK T 013186 1 Directora de Prostodoncia Clínica de Glidewell m x .gli d ewell d e nt a l.com / b r u x zir GLMX 1949340 051622 ES Dra. Taylor Manalili ZIRCONIA DE POR VIDA GLIDEWELL LO GARANTIZA Fabricada con materiales Envíos GRATIS a todo México LL AME AL 8 0 0 - 212 -9080 O ESCANEE ESTE CÓDIGO QR
2
justo donde la necesita, lo que le faci lita al paciente mantener su posición durante la sesión de fotos.
posición de la cámara para fotografiar sonrisas
Los aspectos más importantes para considerar cuando tome fotos de la sonrisa de su paciente en primer
plano son dónde y cómo sostener la cámara. Debido a que estas tomas se realizan desde una distancia cer cana con una profundidad de campo estrecha, la posición de la cámara tie ne impacto considerable en los resul tados finales. El posicionamiento de cámara correcto minimiza distorsio nes y crea tomas lo más claras y cer canas a la realidad posible.
Para esas tomas en primer plano, recuerde que la cámara debe estar a un ángulo de 90° de los dientes. La lente y los dientes deben estar de for ma perpendicular el uno del otro, ya sea que esté tomando una fotografía frontal o desde una vista lateral.

Sostener la cámara demasiado alto, o inclinar la barbilla del paciente demasiado abajo, resultaría en una reducción de la sonrisa a causa del ángulo empinado. Lo contrario ocu rre cuando se sostiene la cámara
Dentista y Paciente14 Calidad y dirección
TIP
2 3
demasiado bajo, o la barbilla del paciente está inclinada demasiado alta, la foto resultante pro vocará que la forma de la boca parezca una sonrisa de cabeza.
Estos errores de angulación son comunes, no obstante, también es fácil evitarlos al poner atención a la posición de la cámara antes de cada toma. Asegúrese de que la dentadu ra y el lente de la cámara están a un nivel lo más perpendicular posible, y las imágenes generadas estarán libres de distorsión y serán un registro excelente de una sonrisa real (Figu ra 2).
Es importante mencionar que el ángulo ideal de 90° puede ser com plicado de lograr cuando se toman fotos de los dientes posteriores que no están a simple vista. En estos casos, use un espejo intraoral limpio con un mango largo para retraer las mejillas y reflejar el área del sujeto desde un ángulo más directo. Luego,
3
tome la fotografía de la imagen refle jada.
posicionar la mordida para fotografías intraorales
Cuando se les pide realizar una acción específica como morder, los pacien tes tienden a sobrepensar el movi miento y terminan haciéndolo de forma exagerada y antinatural. Al tomar fotografías intraorales, estas mordidas artificiales no represen tarán correctamente la condición o posición de los dientes.
Al tomar imágenes intraorales, man tenga sus ojos abiertos a la pro trusión de la mandíbula, sonrisas estiradas y mordidas que no concuer den con la oclusión central. Corregir estas problemáticas se logra duran te la misma rutina del tratamiento.
Cuando el paciente realice la acción solicitada, pero de manera antina tural, prepárese para indicarle ins trucciones específicas para rectificar el movimiento. Puede ayudar, por
170. Octubre 2022
15 4 tips para tomar fotografías dentales excelentes
TIP
4
TIP 4
ejemplo, pedirle a un paciente que está teniendo problemas para mor der naturalmente, que muerda en la parte posterior de los dientes. Esta indicación les permite concentrar se en cómo se siente la acción fuera del sillón dental y así podrán ajustar la mordida acorde a ello (Figura 3).
maximizar los resultados con sets completos de fotografías
Cuando se trata de fotografiar un caso dental, hay un último factor a considerar: el panorama completo de la documentación fotográfica. Nin gún caso de estudio está terminado sin un set entero de fotos que regis tren el proceso del tratamiento. Esto aplica si las fotos tienen intención de usarse como herramientas publicita rias, recursos adicionales o registros de pacientes.
Por esa razón, al usar fotografías para documentar sus casos, tome fotos en todas las etapas del tratamiento. Un set de un caso de restauración, por ejemplo, puede incluir una lista de tomas que consista en:
• Imágenes del “antes” del paciente
• Tomas del color natural del diente
• Imágenes del diente después de la preparación
• Imágenes del color del muñón
• Imágenes de los provisionales
• Imágenes del proceso de cementa ción final
• Revisiones posprocedimiento
• Fotografías del “después” del paciente
Ejemplificar esta información con un set de fotografías es útil cuando le explique los planes de tratamiento individual a sus pacientes. Realizarlo de forma concisa y concreta aumen ta el valor de inversión y la satisfac ción en el proceso de tratamiento a los ojos de los pacientes.
Para mejorar los resultados, es nece sario que todas las fotos de un mis mo caso sean tomadas dentro de condiciones similares y consistentes. Si cada etapa del proceso muestra la misma iluminación, angulación y ambiente, facilita la comparación de diferencias entre los dientes y el aná lisis del avance del tratamiento (Figu ra 4 y 5).
Conclusión
Las fotografías de alta calidad son cruciales para su práctica. Estas les permiten a los pacientes observar las mejoras en sus dientes de principio a fin, y pueden ser usadas para crear materiales publicitarios como folle tos o sitios web. También son de gran ayuda a la hora de comunicarse con el laboratorio para proporcionar docu mentos educativos de los tratamien tos terminados, ya sean para que los estudie usted mismo o sus colegas.
Y recuerde, como cualquier habilidad, entre más práctique, mejores resulta dos obtendrá.
Dentista y Paciente16 Calidad y dirección
5


@curaproxmexicoTienda en línea: www.curaprox.mx
Con: Carbón activado
- Hidroxiapatita
- Sistema Enzimático (Amiloglucoxidasa, Glucosa oxidasa, Lactoperoxidasa)
- Libre de SLS
- No contiene Triclosán
- 950 ppm Flúor
La pasta Black Is White contiene más de 40 ingredientes
¿ Cuál es la nalidad de integrar carbón activado en la pasta Black Is White? Remover las manchas extrínsecas (pigmentaciones que se encuentran en la superficie del diente: esmalte, sin ningún agente blanqueador químico) provocadas por bebidas y alimentos (que producen color: Cromógenos) que se adhieren al esmalte dental, afectando así el color de los dientes.

Otro factor que encontramos en los alimentos y bebidas es la acidez. Los que tienen un alto nivel de acidez pueden dañar el esmalte de los dientes dando lugar a que los cromógenos se adhieran. Lo mismo sucede con otro compuesto que ayuda a los cromógenos, los llamados taninos.
¿Cuánto tiene de Hidroxiapatita (HAP)
la pasta Black Is White? Contiene 15,000 partes por millón La pasta Black Is White tiene un RDA de 76, eso significa que la pasta tiene una abrasión lo suficientemente baja como para que sea segura en el uso diario a largo plazo y no causará ningún daño al esmalte, a la dentina, ni a las restauraciones, siempre y cuando, tanto la pasta como el cepillo se utilicen adecuadamente.
¿ Sabías qué ?
1. El carbón es útil por sus poros. Tiene tantos poros que una diminuta mota de carbón tiene una superficie de varios centímetros cuadrados, es decir, mucho.
2. Gracias a estos poros, el carbón tiene una buena adsorción, por lo que adsorbe pequeñas partículas, como las manchas de comida en los dientes.
3. El carbón activado como polvo puro puede ser extremadamente abrasivo para tus dientes, adelgazando el esmalte y haciendo los dientes más vulnerables y sensibles.
*Para mantener los dientes blancos y seguros, comprueba el nivel de abrasividad de tu pasta de dientes.
¿Puedo utilizar la pasta Black Is White con enjuagues blanqueadores para obtener más blancos los dientes?

La mayoría de los enjuagues bucales contienen Peróxido de Hidrógeno (agente blanqueador) tienden a la desmineralización del diente, por lo que NO se recomienda utilizar junto con la pasta Black Is White.
Nuestro consejo:
Obtén todos los beneficios del blanqueamiento dental con carbón con el dentífrico profesionalmente diseñado de baja abrasividad "Black is White".
Dentista y Paciente20 Caso clínico Fotoarte: Editorial Renascence | Fotografía: AdobeStock Trasplante dental de terceros molares. Reporte de 3 casos y revisión de la literatura
Trasplante dental de terceros molares
Karen Cristal González Díaz. Pasante del Servicio Social de Odontología del Hospital Naval de Acapulco
Dra. Esther Diana Carolina Ferraez Castañeda. Cirujana Maxilofacial adscrita al servicio de odontología del Hospital Naval de Acapulco. Dr. Israel Colín Hernández. Jefe del Servicio de Odontología del Hospital Naval de Acapulco. Dra. María Estela Godoy Reyes. Odontopediatra adscrita al servicio de odontología del Hospital Naval de Acapulco. Dr. Germán Ralph Padilla Cruz. Protesista Bucal adscrito al Servicio de odontología del Centro Medico Naval.
Correspondencia: Karen Cristal González Díaz.
Calle: Juan N. Álvarez #11 Col. Obrera, Chilpancingo de los Bravo, Guerrero. C.P. 39030, Tel: 7474992153 E-mail: 13424093@uagro.mx
Introducción: Los trasplantes dentales son una alternativa de tratamiento que consis te en extraer un órgano dental de su posición original para posteriormente colocarlo en un alveolo postextracción o un lecho receptor del mismo paciente. Los órganos dentales más uti lizados son los caninos, premolares y molares. Sin embargo, en esta investigación se destaca por el trasplante dental del tercer molar. Mate riales y metodos: Se realizaron 3 casos clínicos en los cuales se trasplantó el tercer molar infe rior derecho al alveolo de un primer o segundo molar de su mismo cuadrante, estabilizándolo mediante puntos de sutura en cruz y a veces
con férula de alambre trenzado. Resultados: Actualmente los 3 casos clínicos presentan una adecuada evolución al tratamiento, llevan do a cabo su seguimiento de 4-6 meses. Has ta el momento con un éxito favorable en todos ellos. Conclusiones: El trasplante dental (TD) es una alternativa de tratamiento inmediato y favorable para que nuestros pacientes puedan preservar la mayor cantidad de dientes, siendo de elección el tercer molar por ser un diente que generalmente termina siendo extraído.
Palabras clave: trasplante dental (TD), auto trasplante dental, alveolo dental, jóvenes.
170. Octubre 2022
21
En Europa en 1564, Ambroise Paré fue la primera persona del mundo en reportar un caso clínico de autotransplante dental (TD); sin embargo, en Estados Unidos en la década de los 50, Harland Apfel y Horace Miller describieron a mayor profundidad el proceso científico sobre los autotrasplantes dentales.1
La Dra. Raque Barreira Cardoso, en su revisión de la literatura, define el TD como un procedimiento quirúr gico en el que se transfiere un dien te de un alvéolo a otro. Tal maniobra consiste en la avulsión del elemento dentario y su implantación en otro alveolo natural o preparado quirúrgi camente.2,3
Se ha comprobado que las indicacio nes generales para un TD están aso ciadas principalmente por pérdida de órganos dentales por caries, trauma, periodontitis, fracasos de tratamien tos endodónticos y desplazamientos por trauma o enfermedad periodon tal.4,5
Los órganos dentales más utilizados para llevar a cabo este tipo de proce dimientos son los caninos, los premo lares y los molares, siendo donantes del maxilar hacia la mandíbula o vice versa e incluso dentro del mismo maxilar o dentro de la misma man díbula, dependiendo el caso de cada paciente.6
En pacientes jóvenes, gracias a que los terceros molares son los únicos órganos dentales de los cuales exis te una odontogénesis completa, pero tienen un ápice abierto a los 18 años, les permite ser considerados para TD, debido a que al presentar una forma ción radicular casi completa aumen ta su eficacia de revascularización e inervación a través del foramen del

diente trasplantado, siendo más ade cuado en pacientes que presenten las raíces incompletas.7
En cuestión de pacientes adultos dis minuye su éxito y la pérdida o aplasia de 1 o más dientes puede ser tra tada mediante prótesis, implantes dentales, autotrasplante dental y tra tamiento de ortodoncia dependiendo de cada caso.8
Existen muchos factores que están ligeramente relacionados con la subsistencia y el éxito de este tra tamiento, basándonos de la etapa de crecimiento de la raíz, el tipo de órgano dental, el área de recepción, el desempeño del especialista, la prescripción de farmacoterapia y la probable necesidad de un posterior tratamiento de conductos.9
El resultado se complementa con fac tores sistémicos, locales y postope ratorios. Sin embargo, existen otros factores importantes que se deben de tomar en cuenta para realizar un autotrasplante dentario como, por ejemplo: agenesia dental, dientes anquilosados o malformaciones, con diciones iatrogénicas que indiquen la exodoncia de un órgano dental, pér dida dental traumática, fracturas radiculares cervicales, reabsorciones radiculares y enfermedad periodon tal.9
Este tipo de procedimientos están contraindicados en pacientes meno res de 12 años por tener una defi ciencia en su desarrollo radicular, así como también si el TD sea de mayor tamaño que el sitio receptor. Tam bién existen probabilidades de fraca so, ya sea porque el paciente no es cooperador, ni tenga buena higiene bucal. La edad es un factor contradic torio para el tratamiento. Las compli caciones más frecuentes relacionadas
Figura 1. Fotografía inicial.
Dentista y Paciente22
Caso clínico
con el TD incluyen la reabsorción radicular, la periodontitis apical, anquilosis radicular por reabsorción, la necrosis pulpar, entre otras.10
Casos clínicos

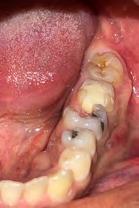
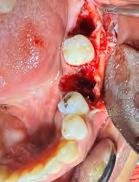
Caso clínico 1
Paciente masculino de 29 años de edad, sin antecedentes médicos de interés acude al servicio de Cirugía Maxilofacial, el cual acude a la con sulta por odontalgía asociado al pri mer molar inferior izquierdo (Figura 1). Realizamos estudios radiográficos de dicho órgano (Figura 2), siendo valorado por especialista en prótesis y endodoncia quienes refieren no ser candidato para rehabilitación y tra tamiento de conductos con un pro nóstico poco favorable. Motivo por el cual se ofrece la opción de realizar TD del tercer molar inferior izquierdo al lecho quirúrgico del primer molar
inferior izquierdo, en el mismo cua drante. Se realizó asepsia y antisep sia extraoral, bloqueo anestésico de la zona, extracción atraumática del tercer molar inferior izquierdo de tal manera de no dañar el tejido
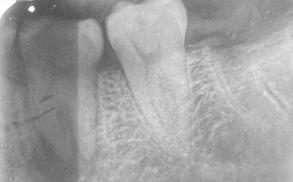
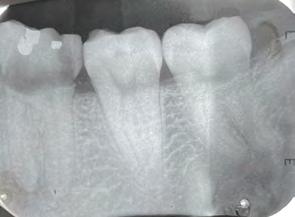 Figura 2. Radiografía dentoalveolar inicial.
Trasplante dental de terceros molares
Figura 2. Radiografía dentoalveolar inicial.
Trasplante dental de terceros molares
Caso clínico
periodontal, colocándolo en solu ción fisiológica al 0.9%, mientras se continúa con la extracción dental del primer molar inferior izquierdo y mínima manipulación del alveolo (Figura 3), para posterior trasplante del tercer molar y finalizando afron tando el lecho quirúrgico con un pun to en forma de cruz con sutura sobre el diente trasplantado y radiografía de control posoperatorio (Figura 4 y 5). Se prescribieron antibióticos de la familia de los betalactámicos y analgésicos para complementar su
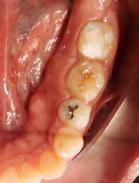
proceso de recuperación. Actualmen te a 4 meses de evolución el órgano dental no presenta movilidad y ha sido aplazado el tratamiento de con ductos por no presentar sintomatolo gía alguna y respuestas positivas a las pruebas de vitalidad (Figura 6 y 7).
Caso clínico 2
Paciente femenino de 26 años de edad, sin antecedentes médicos de importancia, la cual acude por odon tología asociado a segundo y tercer molar inferior izquierdo, asimismo nuevamente se realizó valoración integral por los servicios de próte sis bucal y endodoncia, quienes con sensan como mejor tratamiento la extracción dental. Nuevamente se propone realizar un TD del tercer molar inferior derecho. Realizamos estudios radiográficos de dicho órga no (Figura 8), extracción atraumáti ca del tercer molar inferior derecho para posterior trasplante al espacio del segundo molar inferior ipsila teral, finalizando con la colocación de una férula de alambre trenzado para mayor estabilidad por no tener un diente de apoyo posterior (Figu ra 9), se realiza mismo manejo anti biótico y analgésico. Actualmente se encuentra en seguimiento estrecho,
Figura 3. Alveolos dental postextracción de primero y tercer molar inferior izquierdo.
Figura 4. Punto de sutura en cruz para estabilidad de tercer molar inferior izquierdo y cierre del resto de las heridas.
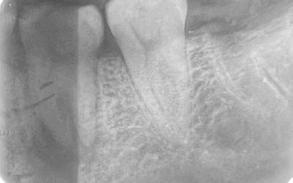
Figura 5. Radiografía dentoalveolar postoperatoria.
Dentista y Paciente24
con ausencia de movilidad y queda pendiente realizar tratamiento de conductos (Figura 10).
Caso clínico 3
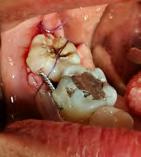
Paciente femenino de 18 años de edad, sin antecedentes médicos de importancia, acudió por fractu ra dental de primer molar inferior izquierdo al no realizar restauración protésica definitiva posterior a trata miento de conductos, dicha fractura
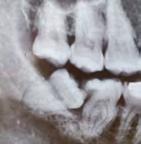
imposibilitó su permanencia en la cavidad bucal. De nuevo se decidió un TD del tercer molar inferior dere cho al espacio del primer molar infe rior izquierdo. Realizamos estudios radiográficos de dicho órgano (Figu ra 11), extracción atraumática del tercer molar inferior derecho para posterior trasplante al espacio del segundo molar inferior ipsilateral, finalizando con la colocación de una férula de alambre trenzado (Figu ra 12) para mayor estabilidad por
 Octubre 2022
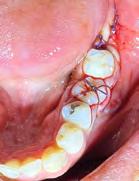
Figura 6. Fotografía oclusal de evolución posterior a 4 meses.
Figura 7. Radiografía dentoalveolar de evolución posterior a 4 meses.
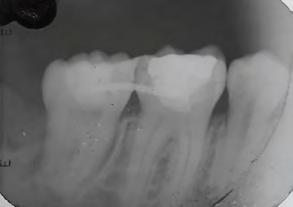
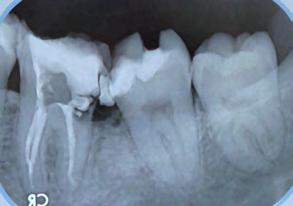
Figura 8. Radiografía dentoalveolar inicial donde se observa caries de segundo grado en el segundo molar inferior derecho y tercer molar impactado.
Figura 9. Radiografía dentoalveolar postoperatoria.
Trasplante dental de terceros molares
Octubre 2022
Figura 6. Fotografía oclusal de evolución posterior a 4 meses.
Figura 7. Radiografía dentoalveolar de evolución posterior a 4 meses.
Figura 8. Radiografía dentoalveolar inicial donde se observa caries de segundo grado en el segundo molar inferior derecho y tercer molar impactado.
Figura 9. Radiografía dentoalveolar postoperatoria.
Trasplante dental de terceros molares
170.
25
Caso clínico
diferencias anatómicas dentales, mis mo manejo antibiótico y analgésico. Ahora está en vigilancia por reciente tratamiento.
Discusión
En el metaanálisis del Dr. Sven Kvint y colabs. informan una tasa de éxito del 82% al 100% al trasplantar un pre molar a un sitio receptor de un pre molar, del 71 al 84% al trasplantar un canino a un sitio receptor de un canino, y de un 88% al 100% al tras plantar un molar a un sitio receptor de molar (el cual nos indica mayor tasa de éxito en nuestro caso), don de tomó como referencia el estudio de 215 pacientes consecutivos de trasplante dental en un periodo de seguimiento de 4 a 8 años. Basán donos en este éxito se decidió tras plantar molares a un sitio receptor de otro molar.11
Dr. Sven Kvint y colabs. en su estu dio con 175 pacientes (conforman do un 81%) dan resultados positivos (éxito de trasplantes) y 40 pacientes (conformando un 19%) dan resulta dos negativos (fracaso de trasplan tes). Dentro de los 40 casos fallidos,
25 habían sido extraídos y 15 fueron sobrevivientes, pero no cumplían con los criterios del éxito, estos últimos 15 fueron monitoreados de 2 a 12 años, siendo un seguimiento largo, el cual deseamos continuar en nuestros pacientes.11
El Dr. Mirco F. Ronchetti y colabs. en su metaanálisis muestran una tasa de éxito estimada a 10 años, el 81.6% se comparó favorablemente con los molares con una tasa de éxito esti mada a 10 años del 33.8%, motivo por el cual lo realizamos como trata miento.12
El Dr. Mirco F. Ronchetti y colabs. citan varios factores asociados con la supervivencia y el éxito de los TD. Examinando el tipo de efecto del diente, la etapa de desarrollo de la raíz, el área receptora, el trauma o habilidad quirúrgicos, el uso de medi camentos intraoperatorios sobre el éxito de los trasplantes de dientes, por lo que ofrecimos el mismo mane jo en los todos los casos clínicos.12
En el 2021, el Dr. González-Quin tanilla David y colabs. sugieren en su ensayo clínico, que para que un TD sea exitoso se requiere de una meticulosa selección de candidatos. Considerando a individuos con bue na higiene oral, ausencia de pato logías y condiciones de orden local y sistémicos, asociadas a los tejidos conectivos, discrasias sanguíneas, enfermedades metabólicas y/o endó crinas, entre otras, que a partir de la inmunología y mecanismos biológi cos dificulten una adecuada cicatri zación de heridas y reparación tisular, por lo que es importante un análisis individual de cada paciente.13
El Dr. José Espona y colabs. en su revisión de la literatura mencionan que lo ideal es realizar los TD cuando
Figura 10. Punto de sutura en cruz para estabilidad de tercer molar inferior izquierdo y férula de alambre trenzado.
Figura 11. Radiografía dentoalveolar inicial.
Dentista y Paciente26
Trasplante dental de terceros molares

el donante tiene un ápice abierto, de igual manera es posible realizar autotrasplantes de dientes con ápice cerrado, si bien, esto implica realizar en todos los casos el tratamiento de conductos con mayor riesgo de reab sorción por sustitución. En todos los casos tratados en nuestro hospital y como en todos los tratamientos es importante la selección apropiada del paciente, un manejo adecuado y cuidadoso para aumentar el porcen taje de éxito.14
El Dr. Ilan Vinitzky Brener realizó una revisión de la literatura donde menciona que cada uno de los TD estudiados realizados por un mis mo especialista, se deben de llevar a cabo correctamente mediante un protocolo para obtener un resultado final global. Cuando tratamos pacien tes jóvenes se indica de manera muy frecuente el trasplante dental y hace mos hincapié que el manejo sea por el mismo cirujano.15
Conclusión
El TD es una alternativa de tra tamiento favorable para que los
pacientes puedan preservar la mayor cantidad de piezas dentales dentro de la cavidad bucal pero para que el tratamiento sea un éxito, la responsabilidad recae principal mente en el conocimiento, la técni ca, la habilidad y la experiencia que el cirujano desempeñe, evitando a toda costa el menor daño posible del órgano dentario trasplantado, del daño manual que el cirujano pueda llegar a ocasionar en el espa cio receptor o incluso en el fracaso del tratamiento por pérdida de liga mento periodontal, estrechamente relacionado con el órgano dental y no tenga una buena respuesta de compatibilidad en el mismo sin olvi dar los factores sistémicos, locales y postoperatorios.
Finalmente resulta ser un tratamien to inmediato y sencillo así como, has ta cierto punto, menos traumático para el paciente. Afortunadamente, en pacientes jóvenes resulta ser un tratamiento ideal y de primera elec ción por tener grandes ventajas por encima de cualquier otra alternativa de plan de tratamiento antes men cionada.
Figura 12. Trasplante de tercer molar inferior derecho en alveolo de segundo molar inferior derecho, con punto de sutura en cruz y férula de alambre trenzado.
Referencias
170. Octubre 2022 27
1. Dayanna Stefani C Almeida, Fidel Carloan Castro Gama y Paloma Gomes Rodrigues. Autotrasplante dental: revisión de la literatura. Revista brasileña de desarrollo. 2021; 7 (12): 110432- 110442.
2. Raquel Barreira Cardoso. Trasplante autógeno de tercer molar.Universidad Federal del Rio grande do Norte. 2019;
3. Dong Joon Lee, Seung Jun Lee, Min Jung Lee, Eun Jung Kim, Hayato Ohshima y Han Sung Jung. El papel de la angiogenesis y la cicatrización pulpar en la reinplantación dental y el trasplante de aloinjertos. ELSEVIER. 2021; 26 (1); 1-7.
4. José Francisco Mateo Castillo, Tulio Lorenzo Olano Dextre, Lucimara Teixeira das Neves, Celso Kenji Nishiyama, Renato Andrés de Souza Faco y Lidiane de Castro Pinto. Abordaje endodóntico en trasplante dental autógeno en un individuo con labio y paladar hendido. 2017; 54 (4): 1-12.
5. Gonzalez Quintanilla David, Juan Pablo Zamorano, Eduardo Mella, Nicole Pinto, Jorge Brisso, Nicole Rodriguez y Maximiliano Casa H. Autotrasplante dental utilizando simulación virtual y un prototipo de modelo de impresión 3D. Int. J. Odontostomat. 2021; 15 (1); 271-277.
6. Torabinejad M, Dinsbach NA, Turman M, Handysides R, Bahjri K, White SN. Survival of Inten tionally Replanted Teeth and Implant- Supported Single Crowns: A Systematic Review. J Endod. 2015; 41 (7): 992-8.
7. Sebastián Alejandro Olvera Triviño. Reimplante intencional como alternativa a la exodoncia den taria, revisión de la bibliografía. Universidad Católica de Santiago de Guayaquil. 2021;
8. Dua D, Dua A. Reconstruction and Intencional Replantation of a Maxillary Central Incisor whit a Complete Vertical Root Fracture: A rare case report whit three years follow up. J Clin Diagn Res JCDR. 2015; 9 (9): ZD06-09.
9. Mainkar A. A Systematic review of the survival of Teeth Intencionally Replanted whit a modern technique and Cost- effectiveness compared whit Single – tooth Implants. J Endod. 2017; 43 (12): 1963-8
10. Plotino G, Abella Sans F, Duggal MS, Grande NM, Krastl G, Nagendrababu V, et al. Clinical proce dures and outcome of surgical extrusión, intentacional replantation and tooth autotrasplantation – a narrative review. Int Endod J. 2020; 53 (12) 1636-52.
11. Sven Kvint, Runa Lindsten, Anders Magnusson, Pedro Nilsson y Krister Bjerkiln. Autotrasplante en 215 pacientes. Angle Ortodoncist. 2010; 80 (3): 446-451.
12. Mirco F. Ronchetti, Silvio Valdec, Nicolás Pandis, Michael Lochery y Hubertus van Waes. Un análisis retrospectivo de los factores que influyen en el éxito de los dientes posteriores autotrasplantados. Progress in Ortodontics a SpringerOpen Journal. 2015; 16 (42): 1-7.
13. Litao Yao, Jinsong Liu, Zheng Cao y Lieping Sheng. Study of the intentional replantation proce dure usedto treat a tooth whit a palatogingival Groove: A case report. J Clin Exp Dent. 2022; 14 (2); e205-e210.
14. José Espona, Francesc Abella, Fernando Durán-Sindreu, Kenneth Pineda, Carlos Alvarado y Miguel Roig. Autotrasplante dental. Una opción terapéutica contrastada. Researchgate Endodoncia. 2018; 36 (3): 22-30.
15. Ilan Vinitzky Brener, Erica Patricia Weihmann Sánchez, Ana Martha Aguilar Rojas y Edith Peña Anaya. Autotrasplante dental. Revisión de la literatura y presentación de dos casos. Revista de la Asociación Dental Americana. 2016; 73 (4): 212-217.
Dentista y Paciente28 Caso clínico

Dentista y Paciente30 Enciclopedia odontológica Fotoarte: Editorial Renascence | Fotografía: AdobeStock Adenocarcinoma de paladar blando. Reporte de un caso y revisión de la literatura
Adenocarcinoma de paladar blando
Paola Carolina Salinas Cortés. Pasante del servicio social de Odontología del Hospital Naval de Acapulco.
Dra. Esther Diana Carolina Ferraez Castañeda. Cirujana Maxilofacial adscrita al servicio de Odontología del Hospital Naval de Acapulco.
Dra. Brenda del Pilar Aparicio Rojas. Cirujana Dentista adscrita al servicio de Odontología del Hospital Naval de Acapulco. Dr. Israel Colín Hernández. Jefe del servicio de Odontología del Hospital Naval de Acapulco.
Correspondencia: Paola Carolina Salinas Cortés
Calle Emiliano Zapata No. 29 Col. Garita C.P. 39650, Tel: 744 3454231 E-mail: paopiri511@gmail.com
Introducción: El cáncer de cavidad bucal repre senta el 3% de los tumores malignos en México, en especial el adenocarcinoma se presenta entre la 5.ª y 7.ª década de la vida y más en pacien tes masculinos. Está normalmente asociado al consumo de alcohol y tabaco o al VPH. Sin embargo, se han encontrado casos en pacien tes jóvenes que no refieren factores de riesgo, así como el caso que se presenta a continua ción. Materiales y métodos: paciente masculino de 23 años de edad, el cual refiere aumento de volumen y úlcera en paladar blando por lo que se realizó biopsia incisional obteniendo como resultado adenocarcinoma polimorfo de pala dar infiltrante con presencia de permeación
vascular y lesión al espacio perineural. por lo que se refiere al centro oncológico naval para su manejo. Resultados: Actualmente se encuen tra en tratamiento oncológico de quimioterapia y radioterapia en espera de involución para tra tamiento quirúrgico. Conclusiones: El objetivo de este artículo es reportar un caso aislado de adenocarcinoma de células basales en paladar blando en un paciente joven sin referir factores de riesgo alguno haciendo hincapié en un diag nóstico histopatológico certero y que a pesar de ser un paciente fuera del grupo de riesgo se le debe de realizar una exploración completa para descartar cualquier patología.
170. Octubre 2022 31
El cáncer de cabeza y cuello y de cavidad bucal representa el 3% de todos los tumores malignos en México. El carcinoma escamocelular
del paladar óseo presenta una frecuencia del 5% teniendo este una menor frecuencia en comparación de otras neoplasias malignas de la cavidad bucal. La incidencia anual global según la OMS es de 0.4 a 13.5 casos por cada 100 000 habitantes.1-3
En un estudio realizado en el Institu to Nacional de Cancerología (INCAN) de 1954 a 1968 se estudiaron 44 casos de tumores en glándulas sali vales menores. En conjunto con otros 174 casos de tumores en glándulas salivales mayores obteniendo como resultado que la mayoría de los tumo res benignos y malignos se encon traban con mayor frecuencia en el paladar.4
El Dr. Britto Oliveira Junior y colabs. En su reporte de un caso definen
como neoplasia a una masa anormal de tejido que tiene un crecimiento acelerado y descontrolado, sin estar coordinado con el crecimiento de los tejidos normales adyacentes y que continúa desarrollándose a pesar de que se eliminen los agentes estimu lantes.5




El adenocarcinoma de células basales también conocido como adenocarci noma monomórfico, adenoma malig no de células basales y carcinoma de células basales, es una neoplasia de glándulas salivales mayores y meno res de células basales con potencial de metástasis en la mayoría de los casos de origen pulmonar.6,7
Los tumores malignos de glándulas salivales son neoplasias poco fre cuentes con una mayor incidencia en la glándula parótida, en segundo lugar, se presentan las glándulas sali vales menores, en especial las glán dulas del paladar. Sucesivamente en la glándula submandibular y por último la sublingual. Ordenando por frecuencia podemos encontrar al car cinoma de células escamosas en pri mer lugar ocupando entre el 90% y el 95% de los casos de neoplasias malig nas intraorales.8,9
Se presenta comúnmente en pacien tes masculinos en la quinta y sépti ma década de la vida, con frecuente consumo de alcohol y tabaco. Ade más de que en los últimos años la prevalencia de tumores de orofaringe ha ido en aumento por su asociación con el VPH, aunque algunos autores hablan del aumento en la frecuencia en pacientes jóvenes sin factores de riesgo, sino que hablan de factores como la dieta, el riesgo ocupacional o predisposición genética.10,11
La carcinogénesis bucal es un pro ceso complejo con varias etapas y
Ordenando por frecuencia podemos encontrar al carcinoma de células escamosas en primer lugar ocupando entre el 90% y el 95% de los casos de neoplasias malignas intraorales.
Dentista y Paciente32 Enciclopedia odontológica
factores de riesgo que pueden ser medioambientales y genéticos. Esto viene como consecuencia del acú mulo de alteraciones genéticas y epigenéticas en oncogenes que ocu rre cuando las células epiteliales se ven afectadas por varias alteracio nes genéticas. Es decir que el taba co, el alcohol y el VPH inducen dichas alteraciones que pueden aumentar la predisposición al cáncer bucal.12
Entre los signos y síntomas del adenocarcinoma en cavidad bucal podemos encontrar edema o algún aumento de volumen sin razón apa rente, dolor, ulceración o hemorragia. Aunque podría ser asintomático y en el 80% de los casos estos son diag nosticados después de los primeros 6 meses, una vez que comienzan a pre sentarse los síntomas.13
Existen diferentes tipos de biopsias para patologías de cabeza y cuello para obtener un diagnóstico certe ro, entre las cuales se encuentran el PAAF siendo una técnica sencilla, de bajo costo, no invasiva, utiliza da ampliamente para tumoraciones parotídeas malignas, aunque algunos autores recomiendan que solo sea usada como herramienta diagnósti ca para establecer si es necesaria la cirugía, pero no para un diagnóstico específico. Para determinar un diag nóstico definitivo existen 2 tipos de biopsias según el tamaño de la tumo ración: biopsia incisional o excisional, cuando la tumoración sea menor a 2 centímetros se realiza una biopsia excisional y en las lesiones mayores de 2 centímetros, incisional.14,15

El doctor Sandeep y colabs. en su estudio realizado en 55 pacientes menciona que el cáncer de cabe za y cuello es tratado normalmen te con una modalidad combinada. El tratamiento multimodal depende
de factores como el sitio, tamaño, estadio, las comorbilidades y el esta do general, pero no de la edad del paciente.16
Caso clínico
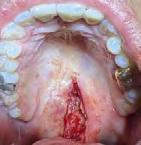
Paciente masculino de 23 años de edad el cual acudió al servicio de Odontología para valoración odon tológica anual como parte del exa men médico anual quien refiere a Cirugía Maxilofacial del Hospital Regional Naval de Acapulco (Figura 1). El paciente mencionó inicio de padecimiento con aumento de volu men y úlcera en paladar blando de 6 meses de evolución con salida de
170. Octubre 2022
Adenocarcinoma de paladar blando
33



material purulento (Figura 1). Negó crónico degenerativo, alérgicos y res to de antecedentes sin importancia. Se solicitaron estudios de laboratorio prequirúrgicos los cuales se encontra ron dentro de los parámetros norma les.



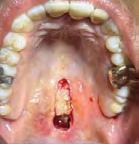
Estudios tomográficos en los cuales se observa tumoración expansiva a piso nasal de 3 centímetros de diá metro aproximadamente isodensa a tejidos blandos en zona de pala dar blando (Figura 3A y 3B). Motivo por el cual se decidió realizar biopsia incisional (Figura 4A , 4B y 4C) obte niendo un diagnóstico de Adenocar cinoma de células basales en paladar blando (Figura 5) con el cual se rea lizó referencia al centro oncológico naval para su seguimiento y trata miento. Actualmente se encuentra en tratamiento de quimioterapia.




Diagnóstico histopatológico
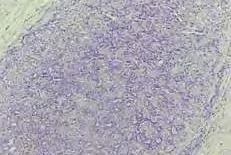
Se envía a patología un espécimen en el cual en los diferentes cortes histológicos se observa una proli feración neoplasia de estirpe epi telial caracterizada por presentar un patrón de crecimiento sólido con formación de nidos de tamaño variable, así como cordones con for mación ductal. La población celular presenta una morfología predomi nantemente basaloide y otras de citoplasma claro con hipercromatis mo, pleomorfismo celular y nuclear, nucléolos evidentes, así como mito sis atípicas con un estroma fibroso con infiltración periférica. Hay pre sencia de mucosa no queratinizada de revestimiento superficie con ulce ración con un diagnóstico definitivo de un adenocarcinoma polimorfo de paladar infiltrante con presencia de permeación vascular y lesión al espa cio perineural.
Discusión
El Dr. Arnulfo Torres G y colabs. rea lizaron un estudio reporte de casos y definieron que el adenocarcinoma de células basales es una neoplasia de células del estrato basal con poten cial de metástasis, normalmente los
Paciente
Figura 1. Fotografía clínica frontal.
Figura 2. Con aumento de volumen y úlcera en paladar blando.
El objetivo de este artículo es reportar un caso de adenocarcinoma de células basales en paladar blando, resaltando que también puede presentarse en pacientes jóvenes sin referir factores de riesgo de importancia.
Dentista y
Enciclopedia odontológica
primeros meses puede transcurrir asintomático por lo que la mayoría de los casos, hasta en un 80% de ellos, suelen diagnosticarse después de los 6 meses que aparecen los primeros síntomas por lo que el paciente acu dió posterior a presentar los prime ros síntomas y desconocemos su real tiempo de evolución.17
La Dra. Zabaleta y colabs. men cionan que los tumores de paladar blando pueden ser asintomáticos en fases iniciales; sin embargo, cuando aumentan de tamaño puede pro vocar dolor, halitosis, hemorragia, rinolalia y trismus por la infiltración hacia las estructuras vecinas por lo cual nuestro paciente solo presentó la úlcera y halitosis.18
El Dr. Villanueva y colabs. en su estu dio reporte de casos refieren que el cáncer de cavidad bucal está asocia do a edades avanzadas y a factores como el consumo de alcohol y tabaco además del VPH, aunque últimamen te se han registrado casos en pacien tes jóvenes sin factores de riesgo como este reporte de caso.19
Adenocarcinoma de paladar
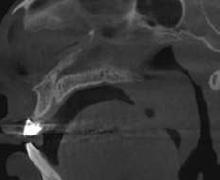
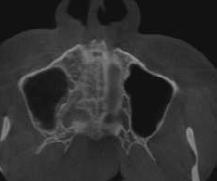 Figura 3. Tomografía en corte axial con ventana ósea en la cual se observa paladar duro sin aparente afección ósea. Tomografía en corte sagital con ventana ósea en la cual se observa dimensiones aparentes de la tumoración en paladar blando.
A B
Figura 3. Tomografía en corte axial con ventana ósea en la cual se observa paladar duro sin aparente afección ósea. Tomografía en corte sagital con ventana ósea en la cual se observa dimensiones aparentes de la tumoración en paladar blando.
A B
170. Octubre 2022 35
blando
La Dra. Ortega y colabs. en su estudio nos dicen que el adeno carcinoma de células basales es una neoplasia que afecta prefe rentemente a glándulas salivales menores teniendo como mayor preferencia de aparición el labio superior, después sigue la mucosa bucal y por último siendo menos frecuente el paladar, lo cual hace poco común nuestro caso.20
El Dr. José Augusto Tuy de Britto menciona que la tomografía com putarizada ayuda a evaluar lesiones que afectan a los tejidos duros ya que permite ver diferentes cortes tomo gráficos con mínima distorsión de la imagen siendo el estudio indicado para delimitar la extensión de nues tra tumoración en el paladar blando, la cual se extiende hacia piso nasal y pared posterior faríngea.21
La Dra. Chen y colabs. en un estudio realizado sobre el correcto diagnósti co de biopsias incisionales obtuvieron un resultado de efectividad diagnósti ca de un 88.9% proveniente de biop sias incisionales en cavidad oral, los errores se atribuyeron a que el tejido no era representativo de la lesión en su totalidad por lo que se concluyó que tomar muestras de biopsias inci sionales en múltiples sitios o mues tras de mayor volumen permitieron un diagnóstico más preciso, siendo
nuestra muestra de un tamaño repre sentativo.22
La Dra. Marta Zabaleta López y colabs. refieren que las ventajas de la radioterapia, sola o combinada con la quimioterapia es mejorar la esta dificación del tumor, evitar o preci sar una menor dosis de tratamiento complementario con radioterapia y por consecuencia disminuir la expo sición a la toxicidad de ambos trata mientos, mejorando la morbilidad y probable afectación de la deglución postoperatoria que es normal en la mayoría de estos casos, por lo que el paciente actualmente se encuentra en ambos tratamientos sin alteracio nes a la deglución.23
Conclusiones
El objetivo de este artículo es repor tar un caso de adenocarcinoma de
Figura 4. A. Marcaje con bisturí de la muestra a tomar. B. Lecho quirúrgico de la muestra tomada. C. Afronte de la herida. A
B C
Dentista y Paciente36 Enciclopedia odontológica
´
células basales en paladar blando, resaltando que también puede pre sentarse en pacientes jóvenes sin refe rir factores de riesgo de importancia. Además de hacer hincapié que para obtener un diagnóstico certero se debe realizar un estudio histopatoló gico con una muestra representativa.
El tratamiento de los adenocarci nomas de paladar blando suele ser controversial, aunque el tratamien to de elección siempre ha sido la
radioterapia asociada a quimiotera pia y últimamente el manejo quirúr gico ha mostrado diversas ventajas, ya sea solo o combinado.
Es importante mencionar que a pesar de que los jóvenes sean pacientes fuera del grupo de riesgo se les debe realizar una exploración completa igual que a los pacientes susceptibles para descartar cualquier patología debido a que existen casos reporta dos en la literatura.
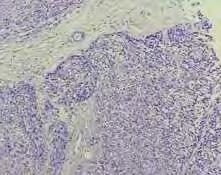 Figura 5. Proliferación neoplásica de estirpe epitelial, morfología predominantemente basaloide.
A B
Figura 5. Proliferación neoplásica de estirpe epitelial, morfología predominantemente basaloide.
A B
Dentista y Paciente38 Enciclopedia odontológica
Adenocarcinoma de paladar blando
Referencias
1. Arnulfo Torres G., MD*, Helen Silva L., MD**, Alejandra Alvarado N., MD**. Surgical manage ment of squamous carcinoma of the hard palate. www.revista.acorl.org.co. 2012;40(2):143–7.
2. Villanueva-Sánchez F.G*, Leyva-Huerta E.R**, Gaitán-Cepeda L.A***. Cancer in young patients (Part 2). Oral cancers in low-risk subjects: Presentation of 4 cases and a literature review. Odontoestomatología [Internet]. 2016 Nov;18(28). Available from: http://dx.doi. org/1688-9339.
3. Sotelo-Gavito JJ, Pérez-Montaño M, Alderete-Vázquez G, et al. Tumores de glándulas salivales en Veracruz. Experiencia de dos instituciones. Rev Med Inst Mex Seguro Soc. 2018;56(2):154157.
4. Meleg de Smith S, Martin Berdasco F. Tumores de las glándulas salivales menores intraorales. Rev. Fac. Med. [Internet]. 1 de enero de 1973 [citado 29 de agosto de 2022];39(1):15-26. Disponible en: https://revistas.unal.edu.co/index.php/revfacmed/article/view/22004
5. AZEVEDO JAT de BOJRBMLFTRA. Aspectos Imaginológicos do Adenocarcinoma em Palato. Arch Health Invest. 2013;2(5):68–73.
6. Leon Barnes, John W. Eveson, Peter Reichart, David Sidransky. WORLD HEALTH ORGANI ZATION CLASSIFICATION OF TUMOURS. LYON, FRANCE: IARCPress International Agency for Research on Cancer (IARC); 2005.
7. De Vera1 Albert Malet Contreras3 Miguel Burgueño García1 y José Luis Cebrián Carretero1* NMJJPKMBBJL del CP. Tumores malignos de las glándulas salivales: estudio retrospectivo de los pacientes tratados en el Hospital La Paz entre 2008 y 2018. Revista Española de Cirugía Oral y Maxilofacial. 2021;43(3):90–5.
8. De Vera1 Albert Malet Contreras3 Miguel Burgueño García1 y José Luis Cebrián Carretero1* NMJJPKMBBJL del CP. Tumores malignos de las glándulas salivales: estudio retrospectivo de los pacientes tratados en el Hospital La Paz entre 2008 y 2018. Revista Española de Cirugía Oral y Maxilofacial. 2021;43(3):90–5.
9. Villanueva-Sánchez F.G*, Leyva-Huerta E.R**, Gaitán-Cepeda L.A***. Cancer in young patients (Part 2). Oral cancers in low-risk subjects: Presentation of 4 cases and a literature review. Odontoestomatología [Internet]. 2016 Nov;18(28). Available from: http://dx.doi. org/1688-9339.
10. Villanueva-Sánchez F.G*, Leyva-Huerta E.R**, Gaitán-Cepeda L.A***. Cancer in young patients (Part 2). Oral cancers in low-risk subjects: Presentation of 4 cases and a literature review. Odontoestomatología [Internet]. 2016 Nov;18(28). Available from: http://dx.doi. org/1688-9339.
11. Zabaleta-López M, Ramos-Casademont L, Gómez-Tomé E, de Cerio- Canduela PD, Ibá ñez-Muñoz C, Martínez-Torre MI. CARCINOMA DE PALADAR BLANDO. DESCRIPCIÓN DE UNA SERIE DE CASOS. Rev ORL,. 1 de diciembre de 2020;11(4):473–80.
170. Octubre 2022
39
12. TEXTO Ihsane Ben Yahya Fani Anagnostou DISEÑO Gilberto D Lontro. Cáncer Oral preven ción y gestión de pacientes. FDI World Dental Federation [Internet]. 2018; Available from: info@fdiworlddental.org • www.fdiworlddental.org.
13. Arnulfo Torres G., MD*, Helen Silva L., MD**, Alejandra Alvarado N., MD**. Surgical manage ment of squamous carcinoma of the hard palate. www.revista.acorl.org.co. 2012;40(2):143–7.
14. Simón-Sanz y Bartolomé Nadal Cristóbal MAG-CTU-BÚMJ-FAF-L. BPFL-MMV. Precisión de la PAAF (punción aspiración con aguja fina) y la TAC (tomografía axial computerizada) en la diferenciación de tumores benignos y malignos de parótida en una serie de casos. Acta otorrinolaringo. 2018;69(1):25–9.
15. Chen S, Forman M, Sadow PM, August M. The Diagnostic Accuracy of Incisional Biopsy in the Oral Cavity. J Oral Maxillofac Surg. 2016 May;74(5):959-64. doi: 10.1016/j.joms.2015.11.006. Epub 2015 Nov 17. PMID: 26682520.
16. Kirthi Koushik AS, Sandeep KS, Janaki MG, Alva RC, Madabhavi IV. Tolerance of Radical Radiotherapy Among Elderly Head and Neck Cancer Patients. Indian J Surg Oncol. 2020 Jun;11(2):204-211. doi: 10.1007/s13193-019-01024-2. Epub 2020 Jan 2. PMID: 32523264; PMCID: PMC7260320.
17. Arnulfo Torres G., MD*, Helen Silva L., MD**, Alejandra Alvarado N., MD**. Surgical manage ment of squamous carcinoma of the hard palate. www.revista.acorl.org.co. 2012;40(2):143–
7.
18. Zabaleta-López M, Ramos-Casademont L, Gómez-Tomé E, de Cerio- Canduela PD, Ibá ñez-Muñoz C, Martínez-Torre MI. CARCINOMA DE PALADAR BLANDO. DESCRIPCIÓN DE UNA SERIE DE CASOS. Rev ORL,. 1 de diciembre de 2020;11(4):473–80.
19. Villanueva-Sánchez F.G*, Leyva-Huerta E.R**, Gaitán-Cepeda L.A***. Cancer in young patients (Part 2). Oral cancers in low-risk subjects: Presentation of 4 cases and a literature review. Odontoestomatología [Internet]. 2016 Nov;18(28). Available from: http://dx.doi. org/1688-9339.
20. 20. Ortega RM, Bufalino A, Almeida LY, Navarro CM, Travassos DC, Ferrisse TM, Carlos R, León JE. Synchronous Polymorphous Adenocarcinoma and Canalicular Adenoma on the Upper Lip: An Unusual Presentation and Immunohistochemical Analysis. Head Neck Pathol. 2018 Mar;12(1):145-149. doi: 10.1007/s12105-017-0838-6. Epub 2017 Aug 1. PMID: 28766110; PMCID: PMC5873492.
21. De AZEVEDO JAT de BOJRBMLFTRA. Aspectos Imaginológicos do Adenocarcinoma em Palato. Arch Health Invest. 2013;2(5):68–73.
22. Chen S, Forman M, Sadow PM, August M. The Diagnostic Accuracy of Incisional Biopsy in the Oral Cavity. J Oral Maxillofac Surg. 2016 May;74(5):959-64. doi: 10.1016/j.joms.2015.11.006. Epub 2015 Nov 17. PMID: 26682520.
23. Zabaleta-López M, Ramos-Casademont L, Gómez-Tomé E, de Cerio- Canduela PD, Ibá ñez-Muñoz C, Martínez-Torre MI. CARCINOMA DE PALADAR BLANDO. DESCRIPCIÓN DE UNA SERIE DE CASOS. Rev ORL,. 1 de diciembre de 2020;11(4):473–80.
Dentista y Paciente40 Enciclopedia odontológica

realiza magníficos eventos de su nueva generación de fórmulas avanzadas


El reciente 31 de agosto y 8 septiembre del año en curso, Lacer® brindó una experiencia trascendental para el sector odontológico en 2 sedes, primero en el hotel Hilton Reforma de la Ciudad de México y después en el hotel Camino Real Valle en Monterrey N.L., en total se reunieron más de 500 odontólogas y odontólogos, de diversas especialidades, interesados en los avances que laboratorios Lacer®


ha desarrollado para el cuidado y mantenimiento de la salud bucal.
En ambas sedes, Lacer brindó una experiencia inmersiva al recibir a los odontólogos con un mensaje espe cial de Ignacio Bassas, Director Inter nacional de Ventas, y una línea de tiempo virtual, espacio en que las doctoras y doctores descubrieron más detalles de la historia de labora torios Lacer®, sus productos y qué

tan lejos se ha llegado en la investi gación y desarrollo de aliados de alta calidad para el cuidado de la salud oral.
Enseguida accedieron a una dinámica en la que, en un mural pudieron enla zar palabras que para ellos describie ra mejor los conceptos con los que relacionan a Laboratorios Lacer®, donde guiados por una serie de pre guntas y con su herramienta, un
Dentista y Paciente
Boletín informativo 42
listón, participaron en esta divertida actividad, vislumbrando lo que para ellos significa Lacer® odontología.





Posteriormente los odontólogos presenciaron una ponencia magis tral dirigida por el reconocido Dr. Sergio Miravete Cuevas, distingui do especialista en periodoncia e implantología, quien profundizó en la importancia de la salud bucal, los estragos que una higiene bucal




deficiente puede tener en la cavidad oral (a través de casos de estudio) y detalló los ingredientes y meca nismos de acción que caracteri zan a GingiLacer®, SensiLacer® y Lacer®Oros, marcas que integran la nueva generación de fórmulas avanzadas Lacer®.
El activo protagonista fue el Cyme nol, extracto de origen natural que presenta un mecanismo de acción

antibiofilm (penetración y elimina ción) idóneo, basado en sus propie dades antisépticas y antioxidantes, mostrando eficacia significativa en los principales parámetros gingivales; y por ser amigable con los sistemas acuáticos, teniendo un menor impac to ambiental.
Después de una breve sesión de pre guntas y respuestas, que se enrique ció por la activa participación de la

170. Octubre 2022 43
audiencia, los gerentes de Lacer® Odontología México compartie ron unas palabras de agradecimien to para los odontólogos asistentes y extendieron una cordial invitación para degustar una cena exquisita, en la que odontólogos compartieron mesa con colegas y representantes médicos de Lacer®.


Las redes sociales de @Lacermexi co se inundaron con el contenido entusiasta, creativo y divertido de los odontólogos presentes, quienes compartieron con colegas y pacientes de todo México la experiencia en vivo y las buenas nuevas de la innovación que presentó Lacer® para el cuidado de la salud bucal.
La nueva generación de fórmulas avanzadas Lacer® está llegando a cada consultorio y clínica odontológi ca de México, y a través de la amplia recomendación de especialistas en salud bucodental: GingiLacer®, Sen siLacer® y Lacer®Oros logran llegar a la vida de los mexicanos para dar un gran paso en:
• el cuidado de encía, ante inflama ción y sangrado, con GingiLacer® pasta dental y enjuague bucal,

• el alivio de la hipersensibilidad den tal con SensiLacer® gel dental, así como
• la prevención de caries, gingivitis y sensibilidad dental, a través de la protección integral de la boca con Lacer®Oros, pasta dental de uso diario.
Con propiedades organolépticas ami gables, como agradable sabor y bajos índices de abrasividad.
Lacer®, con una planta industrial en Barcelona, España, que cuen ta con instalaciones equipadas con las últimas tecnologías y las mejo res condiciones de higiene y seguri dad, comparte con los especialistas odontológicos de México sus nuevos avances para el cuidado de la salud bucodental, con la proyección de lograr mejorar la calidad de vida de la población.

Puede descubrir más sobre la nueva generación de fórmulas avanzadas de Lacer® Odontología en Facebook, Instagram y LinkedIN buscándo los como @LacerMexico y visitan do www.grisiodontologia.com, sitio oficial de su distribuidor en México, Digrimex, S.A. de C.V., empresa del Grupo GRISI.
Dentista y Paciente
La nueva generación de fórmulas avanzadas Lacer® está llegando a cada consultorio y clínica odontológica de México, y a través de la amplia recomendación de especialistas en salud bucodental
44
Boletín informativo

¿QUÉ ES iTOP?
iTOP, la formación personalizada en profilaxis oral, hace que mantener una buena higiene bucal durante toda la vida sea posible, defiende la capacitación y enseña a los estudiantes y a los profesionales los criterios correctos con un enfoque práctico para lograr una higiene bucal gentilmente perfecta y así prevenir enfermedades.
PROGRAMA
El seminario se divide en dos partes: teórica y práctica.

La parte teórica aborda los argumentos detrás de la filosofía de iTOP y los criterios para elegir las herramientas y las técnicas. Esta conferencia es la base para la segunda: la parte práctica del seminario.
Durante las sesiones de (Touch to Teach), los participantes aprenden y practican las habilidades de implementación y de instrucción. Para aprobar el seminario iTOP Introductorio, tienes que participar tanto en la sesión teórica como en la sesión práctica (T2T) completa.
Jiri Sedelmayer, fundador del programa iTOP.
El objetivo y la filosofía iTOP
iTOP es una forma sistemática de aprender el manejo óptimo de la salud bucodental a través de la formación práctica (Touch to Teach) en el uso de herramientas y técnicas seleccionadas.


iTOP abarca una forma ampliamente aceptada, eficaz y no traumática de aprender el buen ciudado bucodental.
Una rutina de cuidado bucal instruida individualmente significa una buena salud bucal sostenible para toda la vida.
A través de la formación iTOP, nos convertimos en mentores de nuestros pacientes.
No nos limitamos a gestionar sus problemas de salud bucodental, sino que los entrenamos para que puedan beneficiarse de nuestra experiencia y conocimientos.
Más de 20,000 profesionales de más de 60 países de todo el mundo han asistido a los seminarios de iTOP.
“iTOP es un principio basado en la práctica diaria de nuestros conocimientos para nosotros mismos y eventualmente para nuestros pacientes, iTOP es la diferencia entre lo que creemos estar haciendo y lo que realmente debemos hacer”
Dr. Daniel
Guel Medina Lecturer iTOP Curaden México *Para más información escríbenos en @curadenméxico o entra a Curadencampus.com
Agustín Salamanca Tapia, Yadira Thereza Pacheco Paredes, Veronica. Universidad Popular Autónoma del Estado de Puebla, Clínica de Especialidad de Periodoncia UPAEP.
Aumento de la encía queratinizada con injerto gingival libre, previo al tratamiento de ortodoncia
Entre las discrepancias esqueletales más comu nes en pacientes adolescentes, podemos encon trar el maxilar superior retrusivo o hipoplásico, mandíbula prognata, incisivos maxilares proin clinados e incisivos mandibulares retroinclina dos. En los fenotipos gingivales delgados, los movimientos de ortodoncia causan recesiones en el margen gingival. Cuando los incisivos man dibulares están retroinclinados se debe de hacer una proinclinación, este tipo de movimientos por sí solos no es un factor de riesgo para el periodonto, pero si se realiza en pacientes con fenotipos gingivales delgados con nula o estre cha banda de encía queratinizada, provocaría recesiones gingivales causando daño en el perio donto, exposición radicular, pérdida de inserción e hipersensibilidad dental. Objetivo del artículo: dar a conocer que el injerto gingival libre previo al tratamiento de ortodoncia nos permite acon dicionar y aumentar la banda de encía quera tinizada, sirviendo de barrera protectora para los movimientos ortodónticos de proinclinación, previniendo las recesiones gingivales, la pérdi da de inserción clínica y la exposición radicular dental, evitando futuras deformidades muco gingivales.4
Palabras clave: injerto gingival libre, fenotipo gingival delgado, proinclinación dental, encía queratinizada.


Dentista y Paciente48 Sonriendo al futuro Fotoarte: Editorial Renascence | Fotografía: AdobeStock
 Aumento de la encía queratinizada con injerto gingival libre, previo al tratamiento de ortodoncia
Aumento de la encía queratinizada con injerto gingival libre, previo al tratamiento de ortodoncia
170. Octubre 2022 49
Figura 1. Fotografia inicial, se observa un fenotipo delgado festoneado, estrecha banda de encía queratinizada en zona anteroinferior con sobremordida, apiñamiento y retroinclinación en el maxilar anterior inferior.
En los pacientes con tratamientos de ortodoncia que presentan fenotipos gingivales delgados, pueden estar limitados los movimientos dentales para la corrección de discrepancias esqueletales y malposición dental. Si estas discrepancias y malposiciones dentales, no son bien planeadas por el ortodoncista, puede favorecer a la aparición de recesiones y deformidades mucogingivales.1,2
Las fuerzas de ortodoncia tienen efectos negativos al periodonto, ya que estudios en modelos animales y en humano han demostrado que los movimientos de proinclinación, dan lugar a la reabsorción de la raíz, tras tornos pulpares, recesiones gingiva les y pérdida de hueso alveolar.3
Citando a la Asociación Americana de Periodoncia, en una revisión sistemá tica, se demostró que el tratamiento
de ortodoncia se asocia con 0.03 mm de recesión gingival, 0.13 mm de pér dida ósea alveolar y 0.23 mm de pro fundidad de la bolsa periodontal, cuando se comparaba con la ausen cia de tratamiento.4
El fenotipo gingival fino, está asocia do con coronas triangulares delgadas, convexidad cervical, contactos inter proximales cerca del borde incisal, zona estrecha de encía queratinizada, encía clara y delicada y hueso alveo lar delgado. Para pacientes con este tipo de fenotipo que van a recibir movimientos dentales de proinclina ción en zona mandibular anterior es recomendable realizar procedimien tos de aumento de encía queratini zada y profundización de vestíbulo.5,6
En la cirugía mucogingival preventi va se debe aumentar la encía quera tinizada con un injerto gingival libre previo al tratamiento de ortodoncia,
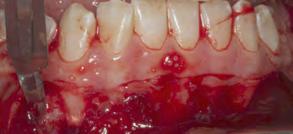
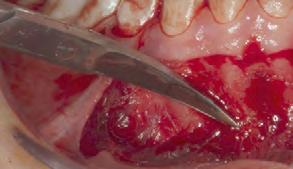
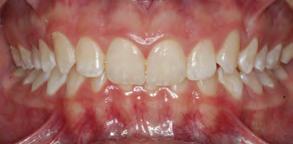 Figura 2. Incisión horizontal sobre la línea mucogingival a espesor parcial con descargas verticales distales.
Figura 2. Incisión horizontal sobre la línea mucogingival a espesor parcial con descargas verticales distales.
Dentista y Paciente50 Sonriendo al futuro
está justificado para prevenir recesio nes gingivales en pacientes que pre sentan un fenotipo gingival delgado.7
Caso clínico
Paciente femenino de 13 años de edad, acude con sus padres a la clíni ca de periodoncia de la Universidad Popular Autónoma del Estado de Puebla para revisión dental. Al reali zar la exploración clínica, en su aná lisis gingival, la paciente presenta un fenotipo gingival delgado, con estre cha banda de encía queratinizada en el maxilar anteroinferior, edema y eri tema en zona marginal y papilar, acu mulación de biofilm dental en zonas interproximales y marginales, retroin clinación y apiñamiento anteroinfe rior, con una notoria sobremordida y paladar profundo. Posteriormente al realizar periodontograma y aná lisis radiográfico se diagnostica a la paciente con una gingivitis inducida por biofilm dental y según la nueva clasificación del World Workshop del 2017 presenta deformidad mucogin gival alrededor de los dientes por la estrecha banda de encía queratiniza da (Figura 1).
Posteriormente se realiza profilaxis y pulido dental de todos los órganos dentarios, a las 2 semanas se realiza
revaluación donde se observó dismi nución del sangrado al sondeo y un bajó el porcentaje del biofilm den tal, permitiéndonos pasar a la fase quirúrgica, programando la cirugía mucogingival de aumento de la encía queratinizada en zona del maxilar anterior inferior, para posteriormente remitirla al área de ortodoncia para la corrección de la sobremordida y api ñamiento.
Previo al procedimiento quirúrgico, se requieren estudios de laboratorios: biométrica hemática, química san guínea y tiempos de coagulación con valores normales y con una tensión arterial de 120/80, temperatura de 36.5 grados y pulsaciones de 60 por minuto. Se realizó asepsia de la peri feria de los labios con Yodopovodi na al 10%, posteriormente se infiltró anestésico local, lidocaína con epin efrina al 1:100 000 en ambos nervios mentonianos y dentarios inferiores. Se inició el procedimiento quirúrgi co con una incisión horizontal parcial en toda la línea mucogingival de los órganos dentarios 34, 33, 32, 31, 41, 42, 43, 44 con descargas verticales distales (Figura 2), reflejando el col gajo a espesor parcial, desplazando hacia apical, donde se cortó fibras musculares y el pedículo del colgajo con tijeras langrange (Figura 3) y se
170. Octubre 2022
Aumento de la encía queratinizada con injerto gingival libre, previo al tratamiento de ortodoncia
Figura 3. Eliminación de fibras musculares y el pedículo del colgajo con tijeras Langrange.
Figura 4. Sutura continua con anclaje.
51
realizó sutura continua con anclaje, con vycril 4-0 (Figura 4), presentan do el lecho quirúrgico (Figura 5).
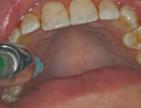
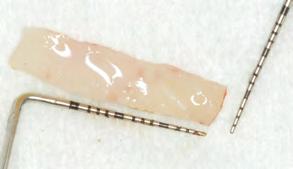
Toma del injerto: Se realizó infil tración con anestésico local, lido caína con epinefrina al 1:100 000 bloqueando bilateralmente el nervio palatino mayor (Figura 6). Se colo can bilateralmente puntos de segu ridad con seda por la arteria palatina. El injerto gingival libre se tomó bila teralmente del paladar, desde el pri mer molar hasta el canino con una hoja de bisturí #15, realizando inci sión a espesor total en forma de rec tángulo con medidas de 25×5 mm del cuadrante I y II. Posteriormente de la toma del injerto, se colocó en solu ción salina estéril y se realizó sobre una loseta de vidrio la desepiteliza ción del injerto obtenido del paladar
(Figura 7) y se suturó ambos injertos con nylon 5-0 para obtener un injer to de 45 mm (Figura 8). Posterior mente se suturó ambos paladares con técnica de sutura en cruz.
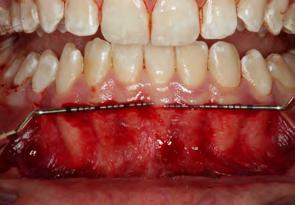
Se presentó el injerto gingival libre previamente diseñado y adaptado en el lecho quirúrgico receptor (Figura 9). Se procedió a fijar el injerto con sutura perióstica horizontal hacia apical, proyectando el injerto hacia el periostio y complementado con puntos simples en zona queratiniza das hacia coronal y lateralmente con sutura nylon 5-0 (Figura 10).
Farmacoterapia e indicaciones posto peratorias: Se le indicó a los padres de la paciente la compra de ibuprofeno 600 mg cápsulas 1 cada 8 horas por 5 días, dexketoprofeno 5 mg/10 ml 1 sobre cada 8 horas por 5 días y gluca nato de clorhexidina al 0.12% 15 ml cada 8 horas por 14 días. Las indi caciones se dieron verbal y escritas, solo dieta blanda por 15 días nada de irritantes ni bebedlas alcohólicas o tabaco.
A los 7 días se realizó la primera revi sión dónde la paciente estaba en
Figura 5. Lecho quirúrgico.
Figura 6. Infiltración con anestésico local, lidocaína con epinefrina al 1:100 000 bloqueando el nervio palatino mayor.
Dentista y Paciente52 Sonriendo al futuro

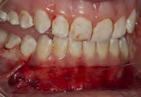
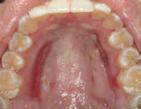
fase inflamatoria presentando ede ma y eritema en los tejidos. Poste riormente a los 14 días (Figura 11) previamente hubo neoformación de vasos sanguíneos previo a la circu lación plasmática donde nos indica que el injerto sigue vascularizandose y disminuyendo la fase inflamatoria tanto como en el paladar (Figura 12). En la revisión a los 21 días se pude observar el injerto y el paladar cica trizados (Figura 13) con disminu ción de signos clínicos de inflamación

y maduración de los tejidos blandos (Figura 14).
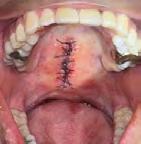
Posterior a las 8 semanas se pudo observar la integración completa del injerto gingival libre en su lecho recep tor (Figura 15), sin signos clínicos de inflamación o signos patológicos y cicatrización completa del lecho dona dor (Figura 16). Logrando un aumen to de 15 mm de encía queratinizada en la zona anterior del maxilar inferior, lis to para entrar a la fase de ortodoncia.
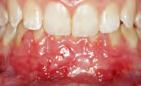
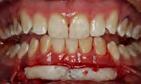
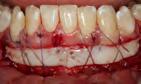 Figura 7. Injerto desepitelizado obtenido del paladar.
Figura 8. Sutura de ambos injertos con nylon 5-0 para obtener un injerto de 45 mm.
Figura 9. Injerto gingival libre presentado sobre el periostio.
Figura 10. Injerto fijado con sutura perióstica horizontal hacia apical y suturas simples en zona queratinizada.
Figura 11. Cicatrización a los 14 días, se pude observar edema y eritéma y la neovascularización del injerto.
Figura 7. Injerto desepitelizado obtenido del paladar.
Figura 8. Sutura de ambos injertos con nylon 5-0 para obtener un injerto de 45 mm.
Figura 9. Injerto gingival libre presentado sobre el periostio.
Figura 10. Injerto fijado con sutura perióstica horizontal hacia apical y suturas simples en zona queratinizada.
Figura 11. Cicatrización a los 14 días, se pude observar edema y eritéma y la neovascularización del injerto.
Dentista y Paciente54 Sonriendo al futuro
Discusión
Un fenotipo gingival delgado, con ausencia de encía adherida y un gro sor reducido del hueso alveolar con una posición anormal de los dientes en el proceso óseo, se consideran factores de riesgo para el desarrollo de recesiones gingivales. Kim y Nei va establecen una serie de casos, en pacientes con 2 mm de encía querati nizada y 1 mm de encía adherida son deseables alrededor de los dientes para mantener la salud periodontal, aunque no se necesita una cantidad mínima de tejido queratinizado para prevenir la pérdida de adhesión cuan do existe un control del biofilm den tal.8
El fenotipo gingival delgado en con junto con las discrepancias esquele tales y mal posición dental apoyadas con las fuerzas en los movimien tos de ortodoncia, son factores que
determinan las deformidades muco gingivales. Por tal motivo en la nue va clasificación de enfermedades y condiciones periodontales del 2017 informaron que existe la posibilidad que la recesión gingival inicie duran te o posterior al tratamiento de orto doncia.9

Karring y Nyman concluyeron que la dirección del movimiento dental y el grosor bucal y lingual de la encía, provocan alteraciones en los tejidos blandos durante el tratamiento de ortodoncia. Por tal motivo el aumen to gingival esta indicado antes de iniciar el tratamiento de ortodoncia en zonas que presenten un grosor menor a 2 mm.10
El injerto gingival libre en pacientes con poca o nula encía queratinizada que vayan a ser tratados con orto doncia para la corrección de api ñamiento dental con movimiento
Aumento de la encía queratinizada con injerto gingival libre, previo al tratamiento de ortodoncia
Figura 12. Cicatrización del paladar 14 días.
de proinclinación deben someterse antes a la cirugía de modificación de fenotipo con la finalidad de aumentar la encía queratinizada, para no causar recesiones o deformidades mucogin givales.11
Conclusión
La cirugía de modificación del feno tipo gingival aumentando la encía queratinizada con un injerto gin gival libre, en fenotipos gingiva les delgados con poca o nula banda
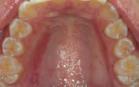
de encía queratinizada y un grosor menor a 2 mm es una buena opción para pacientes que vayan a some terse a tratamiento de ortodoncia, para corregir malposición dental con movimientos de proinclinación.
Esta cirugía va a aumentar la encía queratinizada y a engrosar el feno tipo, permitiendo al ortodoncista hacer sus movimientos de proincli nación de una manera más segura sin causar daño o deformidades en el periodonto.
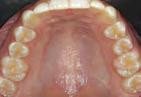
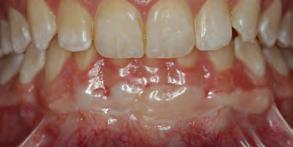
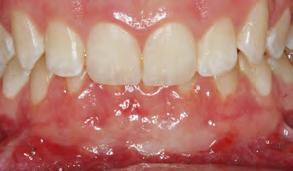 Figura 13. Cicatrizacion del injerto a las 21 dias.
Figura 14. Cicatrizacion del paladar a los 21 dias.
Figura 15. A las 8 semanas integración completa del injerto gingival libre al lecho receptor.
Figura 16. Figura 16 Cicatrizacion del paladar a las 8 semanas.
Figura 13. Cicatrizacion del injerto a las 21 dias.
Figura 14. Cicatrizacion del paladar a los 21 dias.
Figura 15. A las 8 semanas integración completa del injerto gingival libre al lecho receptor.
Figura 16. Figura 16 Cicatrizacion del paladar a las 8 semanas.
Dentista y Paciente56 Sonriendo al futuro
Referencias
1. Wennström JL, Lindhe J, Sinclair F, Thilander B (1987). Some periodontal tissue reactions to ortho dontic tooth movement in monkeys. Journal of Clinical Periodontology 14, 121-129.
2. Melsen B, Allais D. Factors of importance for the development of dehiscences during labial move ment of mandibular incisors: a retrospective study of adult orthodontic patients. Am J Orthod Dentofacial Orthop. 2005; 127(5):552-61; quiz 625
3. Djeu G, Hayes C, Zawaideh S. Correlation between mandibular central incisor proclination and gingival recession during fixed appliance therapy. Angle Orthod. 2002; 72(3):238-245.
4. Kim DM, Neiva R. Periodontal soft tissue non-root coverage procedures: a systematic review from the AAP regeneration workshop. J Periodontol. 2015;86(S2):S56–S72.
5. Joss-Vassalli I, Grebenstein C, Topouzelis N, Sculean A, Katsaros C. Orthodontic therapy and gingival recession: a systematic review. Orthod Craniofac Res. 2010;13:127–141.
6. Renkema AM, Navratilova Z, Mazurova K, Katsaros C, Fudalej PS. Gingival labial recessions and the post-treatment proclination of mandibular incisors. Eur J Orthod. 2015;37:508–513.
7. Boyd R. Mucogingival considerations and their relationship to orthodontics. J Periodontol 1978: 49: 67-76.
8. Batenhorst KF, Bowers CM, Williams JE Jr (1974). Tissue changes resulting from facial tipping and extrusion of incisors in monkeys. Journal of Periodontology 45, 660-668.
9. Bollen AM, Cunha-Cruz J, Bakko DW, Huang GJ, Hujoel PP. The effects of orthodontic therapy on periodontal health: a systematic review of controlled evidence. J Am Dent Assoc. 2008;139: 413–422.
10. Karring T, Nyman S, Thilander B, Magnusson I. Bone regeneration in orthodontically produced alveolar bone dehiscences. J Periodontal Res. 1982;17:309–315.
11. Miller PD Jr., Allen EP. The development of periodontal plastic surgery. Periodontology 2000. 1996; 11: 7-17.
170. Octubre 2022
57 Aumento de la encía queratinizada con injerto gingival libre, previo al tratamiento de ortodoncia

Dentista y Paciente58 Microinvestigación Fotoarte: Editorial Renascence | Fotografía: AdobeStock Envejecimiento y éxito de la terapia periodontal regenerativa con proteínas derivadas del esmalte
Autores: Risako Mikami, Koji Mizutani, Hidehiro Shioyama, Takanori Matsuura, Norio Aoyama, Tomonari Suda, Yukako Kusunoki, Kohei Takeda, Yuichi Izumi, Jun Aida, Akira Aoki, Takanori Iwata.
Relatores: David Naughton, Cianna O’Brien e Ioanna Politi, con Lewis Winning y Ioannis Polyzois.

Traductora: María Argarate de Rábago. Estudiante del Máster en Periodoncia y Osteointegración de La Universidad del País Vasco (UPV/EHU).
Afiliación: Programa de Periodoncia acreditado por la EFP del Hospital Universitario Odontológico de Dublín, Trinity College Dublin, Irlanda.
170. Octubre 2022 59 Envejecimiento y éxito
La población mundial está enveje ciendo y la proporción de personas ancianas que mantienen sus dien tes naturales está aumentando. En consecuencia, se ha incrementado el número de adultos mayores que padecen enfermedad periodontal y que precisan el tratamiento de la misma.


Por este motivo, es necesario esta blecer la influencia que el envejeci miento pudiera tener en el éxito de los procedimientos periodontales. Si la edad fuera un factor positivo que contribuye al éxito de estos proce dimientos, debería considerarse una estrategia de tratamiento global y adecuada a la edad para la terapia periodontal.
Estudios previos han demostrado que una edad menor se asocia con resultados potencialmente mejores tras terapia periodontal no quirúrgi ca y tras la cirugía perio dontal de acceso.
do que los
pacientes de mayor edad tienden a tener un mayor riesgo de bolsas resi duales con respecto a los pacientes jóvenes tras la terapia periodontal no quirúrgica, así como una mayor pre valencia de bolsas profundas tras la cirugía periodontal de acceso.
Aunque los beneficios de la tera pia periodontal regenerativa (TPR) con proteínas derivadas del esmalte (EMD) han sido demostrados con anterioridad, no existe evidencia acerca del éxito ni tampoco y resul tados en pacientes mayores.
Objetivo
El objetivo de este estudio de cohortes prospectivo de 3 años de seguimiento fue investigar los resul tados clínicos de la TPR con EMD en pacientes con un amplio rango de edad (22-85 años) y analizar la influencia del envejecimiento en el resultado de estos procedimientos de TPR.
Materiales y métodos
• Estudio de cohortes prospectivo. Criterios de inclusión: pacientes de ≥20 años que hayan sido trata dos con TPR en la Universidad de Medicina y Odontología de Tokio y afectados por periodontitis que hubieran completado previamente la terapia periodontal relacionada con la causa y que presenten bolsas con PS ≥4 mm, defectos intraóseos interproximales observados en radiografías, y con o sin lesión de furcación (grado I y II).
• Criterios de exclusión: pacientes con diabetes mellitus, dientes con lesiones endoperiodontales o lesio nes de furcación de grado III.

• Se completó la historia médica, odontológica y tabáquica.

Aunque los beneficios de la terapia periodontal regenerativa (TPR) con proteínas derivadas del esmalte (EMD) han sido demostrados con anterioridad, no existe evidencia acerca del éxito ni tampoco y resultados en pacientes mayores.
Dentista y Paciente60 Microinvestigación

1 año
Reducción PS (mm)
Rho de Spearman = 0,03. p = .51
Edad (años)
1 año
Ganancia NIC (mm)
Rho de Spearman = 0,0006. p = .99
Edad (años)
1 año
Ganancia PRxD (mm)
Rho de Spearman = 0,07. p = .23
Edad (años)
3 años
Reducción PS (mm)
Rho de Spearman = 0,07. p = .24
Edad (años)
3 años
Ganancia NIC (mm)
Rho de Spearman = 0,10. p = .11

Edad (años)
3 años
Ganancia PRxD (mm)
Rho de Spearman = 0,12. p = .09
Edad (años)
Gráficos de dispersión para mostrar la correlación entre la edad y la reducción de la PS, la ganancia de NIC y la ganancia de (PRxD) al año y a los 3 años de seguimiento. (a) Reducción de la PS al año, (b) reducción de la PS a los 3 años, (c) ganancia de NIC al año, (d) ganancia de NIC a los 3 años, (e) ganancia de PRxD al año, (f) ganancia de PRxD a los 3 años. Ni en el análisis de correlación al año ni en el de los 3 años se observó una asociación significativa entre la edad y cada uno de los resultados evaluados.
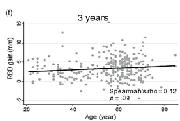
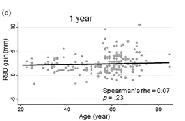
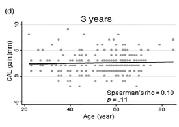
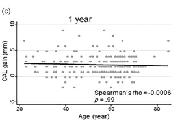
Paciente
Dentista y
62 Microinvestigación
• Las evaluaciones periodontales se realizaron en 6 localizaciones por diente. Se registró la movilidad dentaria, la profundidad de sonda je (PS), el nivel de inserción clíni co (NIC) y el sangrado al sondaje (SaS) tanto al inicio como al año y a los 3 años de practicada la cirugía. Preoperatoriamente se confirmó la vitalidad pulpar.

• Durante la cirugía se registraron el número de paredes del defec to óseo (1 y 2 paredes: defecto no contenido; 3 paredes: defecto con tenido) y el grado de la lesión de furcación.
• Se tomaron radiografías intraorales al inicio, al año y a los 3 años para medir la profundidad radiográfica del defecto óseo (PRxD).
• Procedimiento quirúrgico: bajo anestesia local, se procedió al abor daje quirúrgico mediante la técnica de preservación de papila modifica da o simplificada y al despegamien to de un colgajo a espesor total. La zona afectada se desbridó, se irrigó con suero salino y se trató aplican do EMD. Cuando los defectos eran no contenidos, se obtuvo hueso autólogo de la zona adyacente. En aquellos casos que así lo precisasen, se ferulizaron los dientes y se pres cribieron antibióticos postoperato rios.
• Los pacientes fueron tratados con profilaxis profesional mensualmen te durante 6 meses, terapia perio dontal de soporte cada 3 meses, más una evaluación anual.
• Se llevó a cabo un análisis de regre sión lineal multivariante con la reducción de la PS, la ganancia de NIC y la ganancia de PRxD en las evaluaciones a uno y 3 años, para analizar la influencia del envejeci miento en estos resultados una vez ajustados los factores de confusión.
Resultados
• De partida se incluyeron un total de 312 pacientes con 519 defectos. A la revisión 1 año después acudieron un total de 311 pacientes con 518 defectos. A los 3 años se evaluaron un total de 151 pacientes con 253 defectos.
• La edad media de los 151 pacientes incluidos en el análisis fue de 55.9 ± 12,3 años (rango 22-85 años), de los cuales 31 (20.5 %) eran ≥65 años.
• La PS se redujo en 2,84 ± 1.73 mm al año y 2,87 ± 1.87 mm a los 3 años. Aunque el cambio entre el inicio y ambos periodos de
170. Octubre 2022
63 Envejecimiento y éxito
seguimiento fue estadísticamente significativo (p <0.05), la diferencia entre el primer año y los 3 años no lo fue (p = 0,63).
• La ganancia de NIC fue de 2,40 ± 1.87 mm al año y de 2.47 ± 1.89 mm a los 3 años. El cambio entre el inicio y ambas evaluaciones fue estadísticamente significativo (p <0.05), mientras que entre ambas evaluaciones no se observó dicha circunstancia (p = 0.32).
• Hubo una mejoría de 1.76 ± 1.98 mm al año y de 2.39 ± 2.4 mm a los 3 años en la PRxD. Las diferencias entre el inicio del estudio y ambas evaluaciones, así como entre el año y los 3 años, fueron estadísticamen te significativas (p <0,05).
• El análisis multivariante, tras prac ticarse el ajuste de los factores de confusión, demostró que, en la evaluación al año, un aumento de 10 años en la edad se asociaba de manera significativa con una menor reducción de la PS de -0.13 mm y una menor ganancia de NIC de -0.23 mm. Sin embargo, a los 3 años no se observó ninguna asocia ción estadísticamente significativa.
• En el análisis multivariante no se observó una asociación entre la edad y la PRxD ni al año ni a los 3 años.
Limitaciones
• Se trata de un estudio de cohortes y, como tal, la ausencia de un gru po control supone una limitación en la interpretación de los resultados.
• El tamaño muestral disminuyó a la mitad entre el inicio del estudio y el seguimiento a los 3 años, lo que pudo favorecer un sesgo de deser ción.
• Se incluyeron personas mayo res con buena salud general (la
diabetes fue un criterio de exclu sión). Por lo tanto, no se pudieron valorar el efecto de las comorbili dades asociadas al envejecimiento.
• Tanto la cirugía como la revaluación fueron llevadas a cabo por el mis mo cirujano, por lo que no estaba cegado, pudiendo causar un sesgo de cara al resultado postoperatorio.
• No se emplearon técnicas de estan darización para las radiografías.
• No se puede determinar si los resultados de este estudio pueden aplicarse al manejo de defectos intraóseos empleando otro mate rial regenerativo.
Conclusiones e impacto
• La TPR con EMD obtuvo mejorías clínicas y radiográficas significativas al año y a los 3 años de seguimien to independientemente de la edad del paciente.
• El análisis multivariante sugirió que el envejecimiento podía cons tituir un factor contribuyente para la reducción de la PS y la ganancia de NIC postoperatorias al año. Sin embargo, a los 3 años, este factor dejó de ser estadísticamente signi ficativo. Además, los cambios radio gráficos no se vieron influidos por la edad.
• Estos resultados sugieren que, a pesar de que la TPR con EMD es un procedimiento exitoso indepen dientemente de la edad, el enve jecimiento puede ralentizar los cambios que se producen en el teji do blando tras el tratamiento.
• En la práctica clínica, pudiera ser necesario un período más largo de cicatrización en los pacientes de mayor edad con respecto a los más jóvenes, lo que indica la importan cia del seguimiento a largo plazo tras la TPR.
Dentista y Paciente64 Microinvestigación

Notas
JCP Digest 98 es un resumen del artículo original titulado “Influence of aging on periodontal regenerative therapy using enamel matrix derivative: A 3-year pros pective cohort study”. J Clin Periodontol. 49(2), 123-133. DOI: 10.1111/jcpe13552 https://www.onlinelibrary.wiley.com/doi/10.1111/jcpe.13552
Acceso a través de la página web para miembros de la EFP http://efp.org/mem bers/jcp.php









Con el amable permiso de Wiley Online Library. Copyright © 1999-2022 John Wiley & Sons, Inc. Todos los derechos reservados. JCP Digest es una publicación de la Federa ción Europea de Periodoncia (EFP). Oficina EFP: Cink Coworking, oficina 17, calle Henri Dunant 15-17, 28036 Madrid, España · www.efp.org

La TPR con EMD obtuvo mejorías clínicas y radiográficas significativas al año y a los 3 años de seguimiento independientemente de la edad del paciente.
Dentista y Paciente Microinvestigación

¡No basta ser excelente odontólogo para tener más pacientes!

Escanea el código QR para conocer más acerca de una forma diferente de ver el marketing odontológico.








Evoluciona del Like al Love




















 Mtro. Carlos Adolfo Espinosa García Especialidad en Odontología Legal y Forense Maestría en Odontología
Mtro. Carlos Adolfo Espinosa García Especialidad en Odontología Legal y Forense Maestría en Odontología




















































 Figura 2. Radiografía dentoalveolar inicial.
Trasplante dental de terceros molares
Figura 2. Radiografía dentoalveolar inicial.
Trasplante dental de terceros molares






 Octubre 2022
Figura 6. Fotografía oclusal de evolución posterior a 4 meses.
Figura 7. Radiografía dentoalveolar de evolución posterior a 4 meses.
Figura 8. Radiografía dentoalveolar inicial donde se observa caries de segundo grado en el segundo molar inferior derecho y tercer molar impactado.
Figura 9. Radiografía dentoalveolar postoperatoria.
Trasplante dental de terceros molares
Octubre 2022
Figura 6. Fotografía oclusal de evolución posterior a 4 meses.
Figura 7. Radiografía dentoalveolar de evolución posterior a 4 meses.
Figura 8. Radiografía dentoalveolar inicial donde se observa caries de segundo grado en el segundo molar inferior derecho y tercer molar impactado.
Figura 9. Radiografía dentoalveolar postoperatoria.
Trasplante dental de terceros molares























 Figura 3. Tomografía en corte axial con ventana ósea en la cual se observa paladar duro sin aparente afección ósea. Tomografía en corte sagital con ventana ósea en la cual se observa dimensiones aparentes de la tumoración en paladar blando.
A B
Figura 3. Tomografía en corte axial con ventana ósea en la cual se observa paladar duro sin aparente afección ósea. Tomografía en corte sagital con ventana ósea en la cual se observa dimensiones aparentes de la tumoración en paladar blando.
A B





 Figura 5. Proliferación neoplásica de estirpe epitelial, morfología predominantemente basaloide.
A B
Figura 5. Proliferación neoplásica de estirpe epitelial, morfología predominantemente basaloide.
A B




























 Aumento de la encía queratinizada con injerto gingival libre, previo al tratamiento de ortodoncia
Aumento de la encía queratinizada con injerto gingival libre, previo al tratamiento de ortodoncia

 Figura 2. Incisión horizontal sobre la línea mucogingival a espesor parcial con descargas verticales distales.
Figura 2. Incisión horizontal sobre la línea mucogingival a espesor parcial con descargas verticales distales.









 Figura 7. Injerto desepitelizado obtenido del paladar.
Figura 8. Sutura de ambos injertos con nylon 5-0 para obtener un injerto de 45 mm.
Figura 9. Injerto gingival libre presentado sobre el periostio.
Figura 10. Injerto fijado con sutura perióstica horizontal hacia apical y suturas simples en zona queratinizada.
Figura 11. Cicatrización a los 14 días, se pude observar edema y eritéma y la neovascularización del injerto.
Figura 7. Injerto desepitelizado obtenido del paladar.
Figura 8. Sutura de ambos injertos con nylon 5-0 para obtener un injerto de 45 mm.
Figura 9. Injerto gingival libre presentado sobre el periostio.
Figura 10. Injerto fijado con sutura perióstica horizontal hacia apical y suturas simples en zona queratinizada.
Figura 11. Cicatrización a los 14 días, se pude observar edema y eritéma y la neovascularización del injerto.





 Figura 13. Cicatrizacion del injerto a las 21 dias.
Figura 14. Cicatrizacion del paladar a los 21 dias.
Figura 15. A las 8 semanas integración completa del injerto gingival libre al lecho receptor.
Figura 16. Figura 16 Cicatrizacion del paladar a las 8 semanas.
Figura 13. Cicatrizacion del injerto a las 21 dias.
Figura 14. Cicatrizacion del paladar a los 21 dias.
Figura 15. A las 8 semanas integración completa del injerto gingival libre al lecho receptor.
Figura 16. Figura 16 Cicatrizacion del paladar a las 8 semanas.






























