Læknaneminn 2021





Ávörp og annálar
3 Ávarp ritstjórnar
4 Annáll Félags læknanema
5 Annálar samstarfs- og undirfélaga 2020–2021
Ritrýnt efni*
12 Afleiðingar slímblöðru: Aflögun andlits, tvísýni og höfuðverkur
14 Brot í neðri enda sveifar hjá fullorðnum 20 Slagsmál við tímann
32 Mat á lungnastarfsemi fyrir skurðaðgerðir
38 HPV bólusetning óháð kyni á Íslandi
*Greinar í þessum hluta blaðsins voru ritrýndar af sérfræðingum í viðfangsefninu.
Fróðleikur
46 Sýklalyf fyrir byrjendur
50 Afglæpavæðing, skaðaminnkun og heilbrigðisþjónusta
52 Ódæmigerð kyneinkenni
55 Endurskipulagning sjötta árs
Skemmtiefni og pistlar
60 Læknanemar 2020–2021
62 Kennsluverðlaun 2021
64 Badmintonmót læknanema
66 Skoðanakönnun Læknanemans
68 Fyrsta árs nemar 2020–2021
70 Að blanda fræðum og örilæknisfræðileg hlaðvörp
74 Ástblær 2021
76 Annars árs nemar 2020–2021
78 Hinir klínísku sjálfsalar
80 Héraðslæknirinn - myndagáta
82 Þriðja árs læknanemar 2020–2021
84 Afríkuævintýri á tímum heimsfaraldurs
86 Reynslusaga af spítala: Innlögn á lýtalækningadeild vorið 2020
88 Fjórða árs nemar 2020–2021
91 Allt er...
92 Fimmta árs nemar 2020–2021
94 Hvaða ly aflokkur ert þú?
96 Krossgáta Læknanemans
100 Sjötta árs nemar 2020–2021
102 Valtímabil í Nýja Sjálandi
106 Rannsóknarverkefni 3. árs læknanema
Ritstjórn
Guðrún Karlsdóttir
Hlíf Samúelsdóttir
Jóhann Hauksson
Jón Tómas Jónsson
Oddný Rósa Ásgeirsdóttir
Sigríður Óladóttir
Thelma Kristinsdóttir
Urður Helga Gísladóttir
Fagleg ritstjórn
Einar Stefán Björnsson
Engilbert Sigurðsson
Karl Konráð Andersen
Sunna Snædal Jónsdóttir
Hönnun og umbrot
Elín Edda Þorsteinsdóttir
Ljósmyndir
Jón Tómas Jónsson
Prentun
Ísafoldarprentsmiðja
Letur
Calibre
Greta Text Pro
Sérstakar þakkir
Höfundar, leiðbeinendur og ritrýnar greina Landspítali
Læknablaðið
Læknadeild Háskóla Íslands
Ritstjórn Læknanemans 2020
Stjórn Félags Læknanema 2020–2021

Urður Helga, Jón Tómas, Oddný, Jóhann, Thelma, Sigríður, Hlíf, Guðrún
Óratími virðist vera síðan við tókum að okkur að gera þetta blað og ýmislegt hefur gengið á frá því að ritstjórn Læknanemans 2021 var skipuð. Um tíma virtist lögmál Murphys vera allsráðandi og má vera að einhverjir innan ritstjórnarinnar hafi á tímabili efast um að blaðið myndi í raun og veru koma út. En nú, nokkrum faraldursbylgjum, ótal tölvupóstum, einu barni, meiriháttar eldgosi og minniháttar ósigrum síðar, stöndum við með Læknanemann í höndunum. Ekki nóg með það heldur erum við virkilega stolt af lokaútgáfu blaðsins. Í því má finna ölda greina, af ýmsum toga, og uppfyllir blaðið bæði skilyrði þess að vera fimm punkta vísindatímarit og þess að vera ákaflega skemmtilegt (þó við segjum sjálf frá). Útlit blaðsins sker sig frá síðustu útgáfum en við ákváðum að leita til Elínar Eddu Þorsteinsdóttur við uppsetningu þess en hún hefur ekki áður komið að Læknanemanum. Hún sýndi dyntum okkar og sérþörfum einstaka þolinmæði og listrænt auga hennar glæddi blaðið svo sannarlega miklu lífi. Á hún mikið hrós skilið fyrir bæði.
Við viljum þakka öllum þeim sem komu að útgáfu blaðsins fyrir störf sín: greinahöfundum, ritrýnum, faglegri ritstjórn og í raun hverjum þeim sem hlúði með einum eða öðrum hætti að þessu barni okkar og gerði því kleift að komast út í heiminn. Það þarf heilt þorp eins og máltakið segir.
Við vonum innilega að þú njótir þessa Læknanema ágæti lesandi, hvort sem þú lúslest hann eða skimar snöggt í gegn til að reyna að koma auga á mynd af sjálfum þér.
Já og blóð, sviti, tár – gleymdum næstum að nefna það, nóg af svoleiðis alveg hreint.

Teitur Ari Theodórsson
Formaður FL 2020–2021

Þrátt fyrir samkomutakmarkanir og COVID (borið fram Kovvid) hefur stjórn Félags læknanema (FL) beitt sér í mörgum málum í vetur og enn fleiri eru á döfinni. Þegar stjórnartíðin hófst var allt í blóma, veiran í lágmarki, sól og sumar. Fyrsta bakslagið gerði þó fljótlega vart við sig með annars konar veiru. Heimasíðu Félags læknanema var eytt og ekkert afrit til. Við vissum það ekki þá, en þetta verkefni átti eftir að verða illviðráðanlegra en margan hefði grunað. Blessunarlega er nú komin upp ný heimasíða þar sem læknanemar geta bæði skráð sig í vísindaferðir og búið til sitt eigið rafræna nemendaskírteini!
Í lok sumars kom skammstöfunin MSN ungu fólki aftur við (e. relevant), en nú í algjörlega nýrri merkingu sem Menntasjóður námsmanna. Ráðherra hvatti nema til lántöku hjá hinum nýja sjóði, en áfram gátu nemar tekið lán hjá Lánasjóði íslenskra námsmanna (LÍN). Talsvert ógagnsæi var að finna í lánakjörum sjóðanna tveggja. Brá FL því á það ráð að útbúa leiðbeiningar fyrir læknanema, með aðstoð Sigrúnar Jónsdóttur, sjötta árs læknanema, þar sem lánakjör sjóðanna voru borin saman. Vonum við að þær hafi gagnast sem flestum.
Blekið var vart þornað á nýju leiðbeiningunum þegar ný bylgja veirunnar skall á, sú þriðja í röðinni og við tóku harðar samkomutakmarkanir sem ílengdust fram á vor. Verknám læknanema á órða, fimmta og sjötta ári hélt áfram með minniháttar breytingum. Hins vegar voru læknanemar á fyrsta, öðru og þriðja ári ekki jafn heppnir og fór skólastarf að mestu leyti fram með rafrænum hætti.
Þriðja bylgjan hafði einnig áhrif á hagsmunamál læknanema. Aðalfundi Læknafélags Íslands (LÍ), þar sem leggja átti fram tillögu um hlutaaðild FL að LÍ, var frestað. Lokahönd var lögð á téða tillögu á haustdögum, þar sem stjórn FL lagði áherslu á að læknanemar nytu lagalegrar aðstoðar. Áleit FL hins vegar að kröfur um hin ýmsu fríðindi sem alla jafna fylgja aðild að LÍ, svo sem fæðingarstyrkur og aðgangur að sumarbústöðum félagsins, væru til þess fallnar að koma í veg fyrir inngöngu og fá þær því að bíða um sinn. Í aðdraganda aðalfundar
skrifaði FL svo grein í Læknablaðið til þess að vekja athygli á stéttleysi læknanema. Stjórn FL bindur vonir við að á næsta aðalfundi hljóti læknanemar loks hlutaaðild að LÍ. Talsverðrar óánægju gætti meðal læknanema um sumarráðningar síðasta árs. Strax í haust var ráðist í endurskipulagningu þessa ferlis í samráði við stjórn FL. Stjórnin sóttist eftir því að umsækjendur yrðu metnir á hlutlægan hátt og gengið yrði frá ráðningum fyrr. Einnig vildum við að val læknanema á hinum ýmsu sviðum Landspítala (þ.e. skurð, lyf, o.s.frv.) í umsókn ætti ekki að hafa áhrif á möguleika þeirra á atvinnu. Stefnt er að því að halda erindi á vegum FL fyrir næstu sumarráðningar, í samstarfi við Landspítala, til frekari upplýsingar um ferlið. Ljóst er að með ölgun kandídata mun þörf fyrir læknanema í sumarafleysingum minnka. Hins vegar vonum við að nýir kjarasamningar, þar sem sumarleyfi sérnámslækna eru lengd, vegi þar upp á móti og tryggi áfram sumarafleysingar læknanema.
Að loknum skemmtanalausum áramótum tóku við bólusetningar heilbrigðisstarfsfólks. Mikil vinna fór í að tryggja að læknanemar myndu ekki falla milli skips og bryggju í bólusetningarröðinni. Fyrsti tölvupóstur til farsóttarnefndar LSH var sendur daginn áður en fyrstu Pfizer skammtarnir komu til landsins, svo ekki er hægt að saka stjórn FL um andvaraleysi! Mörgum tölvupóstum og símtölum síðar, við farsóttarnefnd, heilbrigðisvísindasvið, deildarforseta og Heilsugæslu höfuðborgarsvæðisins, voru læknanemar á órða, fimmta og sjötta ári loksins boðaðir í bólusetningu á vormánuðum. Þeir fengu bóluefni P-fizer (borið fram „pé-fidser“), sem vakti mikla lukku, kátínu og létti á meðal læknanema. Á jákvæðum nótum ber einnig að nefna að nú munu læknanemar útskrifast með lækningaleyfi. Sú staða blasti við læknanemum í vor að þeir þyrftu að endurtaka kandídatsárið, eða ígildi þess, hyggðu þeir á sérnám á Norðurlöndunum. Reglugerðarhópur á vegum heilbrigðisráðuneytisins brást snöggt og örugglega við og nú er ljóst að núverandi nemar á sjötta ári, auk framtíðarlæknanema, munu útskrifast með fullgilt lækningaleyfi. Með þessum breytingum
er betur tryggt að nýútskrifaðir læknar fái fyrsta ár sitt í starfi metið og þurfi ekki að endurtaka það í sérnámi sínu á Norðurlöndunum. Skilyrði þessarar breytingar var aukning á klínískri kennslu í Læknadeild. Breytingarnar voru unnar í góðu samráði við FL og endanleg niðurstaða var sú að til þess að auka við klíníska færni nemenda yrði valtímabilinu á sjötta ári breytt. Í stað tólf vikna valtímabils kæmu sex vikur í klínísku verknámi með handleiðara og tvær vikur í bráðalækningum þar sem áhersla er lögð á færni og hermimiðaða kennslu. Haldið er eftir órum vikum í val þar sem ríkari áhersla er lögð á klíník. Áfram verður þó hægt að fá þennan hluta valtímabils metinn eða nýta hann til rannsóknarstarfa.
Sjálfsmat Læknadeildar fór fram í vetur þar sem FL hafði sinn fulltrúa. Úr varð viðamikil 170 blaðsíðna skýrsla þar sem farið var gaumgæfilega yfir starfsemi deildarinnar og gerðar tillögur að úrbótum. Sett voru sérstök markmið sem eiga að vera framkvæmanleg á næstu fimm árum. FL beitti sér fyrir því að viðvera í klíník eða annarri kennslu færi ekki fram úr 40 tímum á viku, að annir yrðu styttar í samræmi við almanaksár háskólans og að órða árið yrði endurskipulagt, svo fátt eitt sé nefnt. Stjórn FL hefur unnið að fleiri málum í vetur. Sem dæmi má nefna aðgengi læknanema að ly agagnagrunni Landlæknis, en samkvæmt landslögum í dag, eftir baráttu stjórnar, eiga læknanemar að hafa aðgang að gagnagrunninum. Strandar aðgengi læknanema nú á Landlæknisembættinu. Stjórn FL vonar að læknanemar fái aðgang fljótlega, en skýr tímalína er ekki fyrir hendi. Þá hefur stjórn FL tekið þátt í framleiðslu tveggja myndbanda, með hjálp læknanema á ýmsum árum. Annað þeirra allar um inntökuprófið en hitt er almenn kynning á læknisfræði. Bæði myndböndin verða aðgengileg á heimasíðu Læknadeildar von bráðar.
Ljóst er að þrátt fyrir heimsfaraldur og óvenjulegt skólaár hefur stjórn FL haft ýmislegt fyrir stafni. Ég er einstaklega stoltur af okkar starfi og vil þakka mínu samstarfsfólki í stjórn, þeim Sólveigu Bjarnadóttur, 6. árs læknanema, Kristínu Haraldsdóttur, 5. árs læknanema, Hjördísi Ástu Guðmundsdóttur, 4. árs læknanema, Daníel Pálssyni, 3. árs læknanema, Inga Péturssyni 2. árs læknanema og Kristjáni Guðmundssyni, 1. árs læknanema, fyrir skemmtilegt og árangursríkt ár. Það hefur verið frábært að fá að leiða þennan flotta hóp, auk þess er það mikill heiður að fá að gegna embætti formanns Félags læknanema. Nú vona ég að bólusetningar gangi hratt og vel fyrir sig og að við göngum galvösk, en jafnframt hægt, inn um gleðinnar dyr inn í sumarið!

Eygló Dögg Ólafsdóttir
Formaður Alþjóðanefndar 2020–2021
Starfsárið 2020–2021 hófst með mikilli tilhlökkun fyrir skipulagningu árangursríkra nemendaskipta eftir að COVID setti strik í reikninginn árið áður. Þó varð fljótt ljóst að bólusetningar yrðu ekki svo almennar að skiptinám kæmist á fullt skrið. Annað sumarið í röð gat Landspítalinn

Freydís Halla Einarsdóttir
Formaður Lýðheilsufélagsins 2020–2021
Það má með sanni segja að við í Lýðheilsufélaginu höfum byrjað skólaárið bjartsýn og jákvæð, eftir óvenjulegt skólaár 2019-2020. Eitt af því fyrsta sem við gerðum var að hanna nýtt einkennismerki Lýðheilsufélagsins, og vil ég þakka Önnu Karen Richardson fyrir sína listrænu hæfileika og önnur vel unnin störf.
Við hófumst strax handa við skipulagningu Bangsaspítalans, sem haldinn er í september ár hvert eins og kunnugt er. Þar sem óvissa í samfélaginu vegna yfirstandandi heimsfaraldurs jókst mjög á haustmánuðum síðasta árs ákváðum við að fresta Bangsaspítalanum fram á vor, með von um betri tíð. Við sátum þó ekki aðgerðarlaus heldur fórum í mikla
ekki tekið á móti erlendum skiptinemum og voru íslenskir læknanemar hikandi að skipuleggja utanlandsferðir á óvissutímum. Það var því afar ánægjulegt að geta sent íslenskan læknanema í skipti til Þýskalands í mars 2021, sá fyrsti sem fór út síðan sumarið 2019. Þegar þessi annáll er skrifaður er unnið að undirbúningi skiptináms fyrir tvo íslenska læknanema sem fara í sumar í skiptinám til Portúgal annars vegar og Rúmeníu hins vegar. Fyrir COVID fóru árlega um 15 íslenskir læknanemar í skiptinám og því nokkuð minni starfsemi sem fór fram í ár. Þó markar það ákveðin kaflaskil að senda þrjá nema út og er það mikil hvatning fyrir komandi starfsár.
Stjórnarmeðlimir Alþjóðanefndar læknanema hafa nýtt starfsárið í fleiri verkefni. Í framhaldi af opnun nýrrar vefsíðu á síðasta starfsári, var síðastliðið
haust opnaður Instagram reikningur
Alþjóðanefndar læknanema. Hvoru tveggja með það hlutverk að gera upplýsingar um skiptinám aðgengilegar fyrir læknanema. Einnig var lagður grunnur að áframhaldandi samstarfi við Landspítalann og Læknadeild Háskóla Íslands með drögum að endurnýjuðum stofnanasamningum. Á sumrin fer iðulega stór hluti af starfsemi nefndarinnar fram. Á þessum árstíma er tekið á móti erlendum skiptinemum sem koma hingað í skiptinám. Í ár gefst þess í stað loksins tækifæri til að halda bingó Alþjóðanefndar læknanema en því hefur ítrekað verið frestað vegna samkomutakmarkana. Bingó Alþjóðanefndar er ein helsta áröflunarleið nefndarinnar. Vinningasöfnun gengur iðulega vel og hafa vinningslíkur því verið miklar.
Alþjóðanefnd hlakkar til að aðstoða enn fleiri ævintýragjarna og námsfúsa læknanema að komast í skiptinám á komandi starfsári.
vinnu til að geta keypt frekari búnað fyrir framtíðarbangsalækna. Við fengum styrk til að geta árfest í eyrnaskoðunartækjum sem munu klárlega nýtast vel þegar Bangsaspítalinn verður loksins haldinn. Þau eru á leið til landsins þegar þetta er skrifað og verða glæsileg, litrík viðbót við tækjabúnaðinn sem til er nú þegar. Eins og flestir fögnuðum við því þegar hið ótrúlega ár 2020 leið undir lok, og hófum við nýja árið af miklum krafti með hressandi allgöngu í Mosfellssveit. Verkefnið Sjálfselsk hefur það að markmiði að efla og bæta geðheilsu læknanema, og var ferðin upp á Helgafell á vegum þess. Boðið var upp á hnetur, súkkulaði og orkustykki, á meðan veðurguðirnir buðu upp á hvassviðri og snjóbyl. Við létum það þó ekki á okkur fá og fór fríður tuttugu manna hópur ásamt þremur hundum alla leið upp á topp. Í marsmánuði var svo komið að virkilega áhugaverðum viðburði sem haldinn var á Zoom. Við fengum til liðs við okkur Unu Emilsdóttur, lækni og fyrirlesara, sem hefur brennandi áhuga á umhverfislæknisfræði og fræddi hún okkur um það málefni. Hátt í fimmtíu manns fylgdust með hennar kynningu á málefninu sem loks er að fá aðeins meira pláss í umræðunni.
Nú í apríl töldum við í Lýðheilsufélaginu okkur vera komin með fullkomna lausn á Bangsaspítalamálinu mikla, og vorum við komin á lokasprettinn í skipulagningu Bangsaspítala með breyttu sniði. Í stað þess að halda viðburðinn á heilsugæslum eins og venjan er ætluðum við að senda bangsalækna á ölmarga leikskóla höfuðborgarsvæðisins, og þannig koma í veg fyrir mikinn missi fyrsta árs nema að fá ekki að taka þátt í viðburðinum. Á síðustu stundu varð mikil aukning smita í leikskólum og skólum höfuðborgarsvæðisins og því töldum við öruggast að bíða með viðburðinn enn um sinn. Við stöndum hins vegar í þeirri trú að næsta haust, þegar þorri landsmanna verður bólusettur, getum við haldið Bangsaspítalann hátíðlegan á ný Mikil endurnýjun varð í félaginu síðasta sumar, og voru sjö af níu meðlimum nýir og komu með ferskan hug og margar hugmyndir. Mig langar að þakka fyrsta árs fulltrúum okkar, Andreu Kolbeinsdóttur og Guðmundi Dagnýjarsyni fyrir vel unnin störf í öllu sem við kom skipulagningu Bangsaspítalans. Þriðja árs fulltrúar okkar, Margrét Kristín Kristjánsdóttir og Högna Ingunnardóttir Oddsdóttir eiga einnig hrós skilið fyrir vel unnin störf. Að lokum vil ég þakka fulltrúum okkar á klínísku árunum, Sif Snorradóttur, Örnu Ýr Karelsdóttur, og reynsluboltanum Gísla Gíslasyni fyrir frábært samstarf og skemmtilegt ár.
Hugrún Lilja Ragnarsdóttir Formaður Ástráðs 2020–2021
Sumarið 2020 var ljóst að starfsemi 21. starfsárs Ástráðs yrði töluvert frábrugðin hefðbundnu starfi. Eins og fyrri ár voru sett markmið nýrrar stjórnar og undirbúningur fyrir fræðslu annars árs nema hafinn. Ástráðsvikan var haldin í byrjun haustannar í samstarfi við Læknadeild Háskóla Íslands þar sem verðandi fræðarar fengu fræðslu frá hinum ýmsu fagaðilum um málefni er varða kynheilbrigði. Fresta þurfti Ástráðsferðinni umtöluðu og Kynhvatar viðburðunum um ókominn tíma.
Fræðsla annars árs nema í framhaldsskólum hófst í byrjun september og fór að hluta til fram í gegnum arfundabúnað. Um 140 fyrirlestrar voru haldnir í framhaldsskólum þetta starfsárið, þar af 52 í gegnum arfundabúnað Þar glímdu annars árs læknanemar og fræðarar við áður óþekktar áskoranir í kynfræðslu. Við í stjórn Ástráðs getum ekki annað en verið stolt af því hvernig allir sem komið hafa að fræðslunni

stóðu sig í að aðlaga starfsemi félagsins að samfélaginu á tímum heimsfaraldurs.
Fyrirlestrar Ástráðs í grunnskólum og félagsmiðstöðvum sem þriðja árs læknanemar sinna voru í færri kantinum þetta starfsárið, eða fimm talsins. Þrátt fyrir auknar auglýsingar á samfélagsmiðlum skilaði það sér ekki í auknum fyrirlestrum sem má rekja til lokana grunnskóla og félagsmiðstöðva vegna samkomutakmarkana.
Burtséð frá miklum takmörkunum í starfi Ástráðs þetta skólaárið kom það ekki í veg fyrir innviðavinnu hjá stjórninni. Hafist var handa við umfangsmikla styrktarumsóknavinnu sem skilaði sér í styrkjum frá hinum ýmsu sjóðum, en þessir styrkir gera Ástráði kleift að halda starfinu áfram. Einnig hóf Ástráður samstarf við menntaog menningarmálaráðuneytið sem veitti Ástráði veglegan styrk sem tryggir starf næstkomandi starfsár.
Helstu nýjungar hjá Ástráði voru stofnun Ástblæs, hinsegin félags læknanema, að auka aðgengi háskólanema að túrvörum með Túrvaktinni, aukið samstarf við Barnavernd, notkun arfundabúnaðar í fræðslu og aukið samstarf við samskiptafræðina innan Læknadeildar. Ástráður er nú orðið sér námskeið á Uglunni en það auðveldar utanumhald annars árs læknanema sem fá í kjölfarið umbun innan samskiptafræðinnar.
Það má því segja að nóg hafi verið að gera hjá Ástráði í vetur þrátt fyrir töluvert frábrugðin verkefni. Tíminn sem hefði farið í að skipuleggja þá viðburði sem ekki var hægt að halda fór í eflingu Ástráðs á öllum helstu samfélagsmiðlum. Eitt af markmiðum stjórnarinnar var að auka athygli Ástráðs út á við sem hafði í för með sér viðtal á Vísi, pistil í Læknablaðið, viðtal um getnaðarvarnir í hlaðvarpsþættinum Klukkan Sex á Rúv og viðtal um starfsemina í útvarpsþættinum Samfélagið á Rás 1. Þegar ég lít til baka yfir liðið skólaár get ég ekki annað en verið stolt og þakklát. Stjórn Ástráðs þetta starfsárið var einstaklega öflug, samheldin og skemmtileg. Takk fyrir að gera starfsemina og félagið að því sem það er. Það er búið að vera sannur heiður að vinna með ykkur og öllum þeim sem komu að starfsemi félagsins. Starf Ástráðs er gríðarlega mikilvægt. Það sýnir öll sú umræða sem á sér stað í samfélaginu um bætta kynfræðslu í skólum. Því er brýnt að halda áfram starfseminni af miklum krafti!


Karen Geirsdóttir
Formaður Hugrúnar 2020–2021
Hugrún er geðfræðslufélag háskólanema sem var stofnað árið 2016 í þeim tilgangi að fræða ungmenni um geðheilsu, geðraskanir og þau úrræði sem standa til boða í heilbrigðiskerfinu. Stærsta verkefni Hugrúnar er að ferðast um landið og halda fyrirlestra í framhaldsskólum um geðheilsu og skyld málefni, endurgjaldslaust. Í ár voru um 70 háskólanemar úr Háskóla Íslands, Háskólanum í Reykjavík og Háskólanum á Akureyri fræðarar fyrir félagið. Starfsárið var fremur óhefðbundið sökum COVID-19 og þurfti stjórn félagsins að bregðast við þessum breytingum og takmörkunum. Fyrirlestrar voru að stórum hluta haldnir á Zoom, í sumum tilfellum þurfti að fresta fyrirlestrum og í enn færri tilfellum þurfti að færa þá fram á næsta skólaár. Ljóst er að á næsta skólaári verða mun fleiri fyrirlestrar haldnir en áður til þess að vinna upp þá sem var frestað þar sem við viljum ekki að nemendur missi af þessari fræðslu.
Hugrún stendur einnig fyrir vefsíðunni www.gedfraedsla.is en þar er að finna upplýsingar um ýmsar geðraskanir, leiðbeiningar fyrir foreldra um hvernig ræða megi geðheilsu heima fyrir og lista yfir úrræði. Vefsíðan var uppfærð í fyrra og er nú aðgengileg á íslensku, ensku og pólsku. Markmiðið er svo að ölga tungumálunum á næstu árum. Vefsíðan hefur fengið mikið lof og það hefur orðið töluverð ölgun heimsókna eftir þessa uppfærslu.
Starfsárið byrjaði á árlegu áröflunarbingói sumarið 2020 og gekk það vonum framar. Sökum COVID-19 var bingóið eini viðburður þessa árs sem fór ekki fram á netinu. Vegna öldatakmarkana voru fræðsludagarnir okkar haldnir með rafrænum hætti. Fræðsludagarnir voru þrír en þeir eru haldnir til þess að þjálfa fræðarana okkar og kenna þeim að flytja fyrirlestur félagsins. Fræðsludagarnir gengu vel þrátt fyrir aðstæður og yfir 50 fræðarar fengu þjálfun. Í október hófum við samstarf með
Ungum athafnakonum (UAK) og héldum stafræna viðburðinn „Ofurkonan þú “. Hann gekk vonum framar og voru yfir 1000 manns sem fylgdust með. Í nóvember unnum við með útgáfunni Flóru og fengum til liðs við okkur penna sem skrifuðu meðal annars greinar tengdar geðheilbrigði. Þetta var 9. útgáfa Flóru og kom út 18. nóvember 2020. Hugrún átti einnig þátt í skipulagningu Alþjóðlega geðheilbrigðisdagsins, við vorum hluti af Geðheilbrigðisþinginu og margt fleira. Mikilvægi Hugrúnar og þess að ungmenni fái fræðslu um geðheilsu er gífurlegt, ekki síst núna þar sem andleg heilsa hefur farið hrakandi sökum heimsfaraldursins. Þökk sé stjórninni og fræðurum Hugrúnar höfum við náð að halda dampi og halda ölda fræðslufyrirlestra þetta skólaárið. Ég hlakka til að fylgjast með félaginu þróast og halda áfram að stuðla að bættri geðheilsu ungmenna á Íslandi.

Fannar Bollason
Formaður Fulltrúaráðs 2020–2021
Síðasta skólaár hefur verið kre andi. Það hefur einkennst af kórónuveirufaraldrinum sem geisar enn. Faraldurinn hefur haft víðtæk áhrif á skólastarf og félagslíf læknanema. Kennsla hefur að mestu farið fram í gegnum arfundabúnað og samkomutakmarkanir hafa verið ríkjandi í samfélaginu. Það gefur því auga leið að störf Fulltrúaráðs hafa verið með breyttum hætti í ár. Skólaárið hófst nokkuð eðlilega. Haldin var nýnemaferð í félagsheimilinu Lyngbrekku í Borgarfirði í ágúst þar sem hressir nýnemar ásamt Fulltrúaráði og stjórn Félags læknanema hittust og skemmtu sér saman fram á nótt. Boðhlaup, stólaleikur og leikþættir voru öll á sínum stað og heppnaðist ferðin vel.
Rétt eftir nýnemaferðina skall þriðja
bylgja faraldursins á. Þá tóku við miklar samkomutakmarkanir sem héldust út önnina. Þeir viðburðir sem nefndin hafði undirbúið féllu því niður. Ekkert varð af Spiritusvígslu og Októberfest, en nefndin dó þó ekki ráðalaus og hafa ýmsir nýir viðburðir litið dagsins ljós. Vísindaferðum í fyrirtæki var breytt í arvísindaferðir og haldin voru pub quiz í gegnum arfundabúnað og heppnuðust þessir viðburðir vel. Félagslíf læknanema hefur því verið með óhefðbundnum hætti síðasta árið en nýir viðburðir hafa heppnast vel og hefur þátttakan verið góð þrátt fyrir að þeir hafi farið fram á rafrænu formi. Á vorönn var létt á samkomutakmörkunum og tókst þá loks að halda hefðbundnar vísindaferðir. Einnig var haldið badmintonmót í Njarðvík sem var skemmtileg nýjung í félagslífinu. Undir lok annarinnar voru samkomutakmarkanir aftur hertar og varð því ekkert af fótboltamóti læknanema sem verður að bíða betri tíma.
Árshátíð sem áætlað var að halda síðasta sumar féll niður vegna faraldursins. Árshátíðarnefnd sem skipuð er meðlimum Fulltrúaráðs og stjórn FL vinnur nú hörðum höndum að skipulagningu næstu árshátíðar sem haldin verður í sumar. Einnig verður útilega FL haldin í sumar, sem verður spennandi nýjung.
Þrátt fyrir að félagslífið hafi verið óhefðbundið í ár hefur verið blásið til nokkurra nýjunga sem hafa heppnast vel. Búast má við að þessar nýjungar verði endurteknar á komandi árum sem viðbót við þá hefðbundnu viðburði sem hafa verið fastir liðir í gegnum tíðina. Það má því reikna með að félagslíf læknanema verði enn skemmtilegra og ölbreyttara í framtíðinni. Að lokum vil ég þakka nefndinni fyrir frábært samstarf undanfarið ár. Nefndina hafa skipað: Anna Sigríður Jóhannsdóttir (fyrsta ári), Sigurður Sölvi Sigurðarson (fyrsta ári), Hafþór Sigurðarson (öðru ári), Herdís Eva Hermannsdóttir (öðru ári), Aðalsteinn Dalmann Gylfason (þriðja ári), Aðalbjörg Ýr Sigurbergsdóttir ( órða ári), Jón Gunnar Kristjónsson ( órða ári), Thelma Kristinsdóttir (fimmta ári) og Sigrún Jónsdóttir (sjötta ári). Einnig vil ég þakka stjórninni fyrir gott samstarf bæði innan árshátíðarnefndar og almennt.
Munið að njóta!

Þórbergur Atli Þórsson Formaður Bjargráðs 2020–2021
Áttunda starfsár Bjargráðs hófst líkt og síðustu þrjú ár með Bjargráðsviku. COVID-19 setti sinn svip á vikuna en í samstarfi við Læknadeild náðum við að skipuleggja kennslu í takt við sóttvarnarreglur. Nýnemar í Læknadeild fá með Bjargráðsvikunni ekki aðeins nasasjón af bráðalækningum og skyndihjálp, heldur einnig undirbúning fyrir það mikilvæga hlutverk að fræða menntskælinga landsins. Vikan hófst á skyndihjálparnámskeiði frá Rauða krossi Íslands og fengu nýnemar skírteini með staðfestingu á þátttöku að því loknu. Seinna í vikunni komu svo þrír gestafyrirlesarar; Jóhann Eyvindsson fulltrúi lögreglunnar, Hjalti Már Björnsson bráðalæknir og Þórir Bergsson sérnámslæknir, sem var með stórslysakennslu. Seinna í vikunni lærðu nýnemar Bjargráðsfyrirlesturinn sem þau kynna í menntaskólum, fengu tilfellakennslu í skyndihjálp og að lokum kynningu frá Neyðarlínunni í Skógarhlíð. Vegna veirunnar var því miður ekki hægt að heimsækja eins marga skóla og tíðkast hefur síðustu ár. Kennsluskrá í lífsleikni breyttist í mörgum framhaldsskólum vegna aðstæðna og því var erfiðara að koma fyrir gestum líkt og fyrirlesurum okkar. Nýnemafulltrúar í Bjargráði hugsuðu vægast sagt í lausnum en ekki vandamálum og leystu þennan vanda með prýði. Á þessu skólaári hélt Bjargráður 47 fyrirlestra í 8 skólum, 25 af þeim voru kenndir á staðnum en 22 í gegnum arskiptabúnað
Til stóð að Bjargráður tæki þátt í mörgum spennandi verkefnum á þessu skólaári, en því miður gengu þau plön ekki eftir vegna aðstæðna. Síðustu ár hefur Bjargráður fengið það skemmtilega hlutverk að skipuleggja Bjargráðsvísindaferð og þá jafnan farið í heimsókn til Landhelgisgæslunnar. Einnig stóð til að halda stórslysaæfingu í samstarfi við Kennslu- og fræðslumálanefnd. Þurfti auk þess að fella niður lokahófið, en tíðkast hefur fyrri ár að tileinka það fyrirlesurum fyrsta árs. Við í Bjargráði hlökkum gríðar-
lega til að halda þessa viðburði á komandi skólaári.
Snemma á skólaárinu var ákveðið að tímabært væri að uppfæra Bjargráðsfyrirlesturinn sem fluttur er í framhaldsskólum landsins. Við vorum svo heppin að fá handleiðslu Hjalta Más Björnssonar við verkið og þökkum við honum kærlega fyrir aðstoðina. Nýi fyrirlesturinn verður tekinn til notkunar á næsta skólaári.
Nýverið fékk svo Bjargráður boð um að taka þátt í hinu spennandi verkefni sem Háskólalestin er, en Háskóli Íslands heldur utan um það verkefni. Áætlað er að Lestin ferðist á óra vel valda staði í lok maí. Við vonum eindregið að Bjargráður nái að taka þátt í því verkefni.
Okkur þykir miður að mörg verkefni Bjargráðs yfir skólaárið hafi ekki orðið að veruleika, en horfum þrátt fyrir það bjartsýn til næsta skólaárs í von um betri tíð. Bjargráður þakkar fyrirlesurum á fyrsta ári fyrir eljusemi og seiglu sem þeir hafa sýnt í starfi á þessum „fordæmalausu tímum“.

Jón Erlingur Stefánsson Formaður KF 2020–2021
Kennslu- og fræðslumálanefndarstörf hafa orðið fyrir nokkrum skakkaföllum í ástandinu sem herjað hefur á læknanema jafnt og landann undanfarið ár. Góðir og gegnir viðburðir hafa orðið að víkja vegna sóttarótta. Þar ber helst að nefna vísindaferð KF þar sem læknanemum er kennt af reyndum hjartalækni að hlusta hjartahljóð sem kunna að verða á vegi þeirra. Á meðan nemarnir hlýða á hin ýmsu óhljóð teyga þeir af ölkrúsum sem þar eru alla jafna í boði. Það er skilningur undirritaðs að slík þjálfun gagnist læknanemum vel í
starfi þar sem þeir þurfa gjarnan að beita tveimur skilningarvitum á sama tíma. Annar viðburður sem lognast hefur út af í sóttinni er sérnámsfundur læknanema. Þar koma ungir sérfræðilæknar sem enn eru sjáanlega veðurbarðir af siglingu sinni heim frá landinu helga (þar sem þeir kusu að afla sérfræðiréttinda sinna ) og segja læknanemum kosti og lesti á vali sínu. Þessir viðburðir, ásamt öðrum, munu snúa aftur á næsta starfsári.
Að ógleymdu skal nefna hryggjarstykki nefndarinnar sem er kennsla læknanema efri ára fyrir þá yngri. Þar hafa kúrsakynningar fært sig yfir í arform með fundum eða deilingu skjala sem ganga á milli ára og veita yngri nemum stuðning við námstækni sína. Við erum stolt að segja frá því að í janúar, á milli sóttaralda, tókst nemum 4. árs að halda líkamsskoðunarkennslu fyrir 2. árið með góðri lukku. Síðast en ekki síst ber að nefna stórslysaæfingu læknanema sem haldin er annað hvert ár. Þar æfa nemar viðbrögð við stórslysi ef það skyldi bera að garði. Alla jafna hefur rútuslys verið sett á svið en stefnt er að því að gera nýja sviðsmynd í næstu æfingu sem verður haldin í september.
Þó að sóttin hafi skapað erfiðleika hefur orðið nokkur ávinningur. Það er gömul tugga læknanema að fá fyrirlestra tekna upp svo ölga megi tækifærum til nýtingar þeirra. Nemar sem staðið hafa í barneignum myndu uppskera hvað mest af slíkri þjónustubót. Kennarar grunnnámsins hafa margir tekið vel í þetta en það vantar undirtektir hjá klínísku árunum. Nú hefur grettistaki verið lyft í kennslumálum og flestir kennarar ve a arfundarforritum um fingur sér líkt og Bretlandsdrottning sem um þessar mundir tekur á móti erindrekum Fílabeinsstrandar og Lettlands í gegnum arfund. Það má að líkum leiða að prófessorar Læknadeildar þýðist bónir nema um arkennslu og upptöku fyrirlestra sinna í framtíðinni.
Sunna Rún Heiðarsdóttir
Fjórða árs læknanemi 2020–2021
Þórir Auðólfsson
Sérfræðingur í lýtalækningum
Inngangur
Slímblöðrur (mucocele) í nefskútum eru tiltölulega sjaldgæfar.1 Þrátt fyrir að þær séu í eðli sínu góðkynja fyrirbæri geta þær vaxið ífarandi, valdið aflögun á aðliggjandi ve um og haft alvarlegar afleiðingar.2 Hér verður allað um sjúkling með þekkta slímblöðru í vinstri ennisholu (frontal sinus) sem ítrekað hefur verið reynt að arlægja. Í kjölfar versnunar á einkennum var ákveðið að framkvæma umfangsmikla skurðaðgerð þar sem blaðran, ásamt slímhúð og aðliggjandi beinvef, var arlægð og útlitsgalli lagfærður með flipaaðgerð. Aðgerðin var flókin í framkvæmd og krafðist samvinnu ólíkra sérgreina en að henni komu meðal annars lýtaskurðlæknir, háls-, nef- og eyrnalæknir og heila- og taugaskurðlæknir.
Tilfelli
Sjúkrasaga
66 ára kona með 20 ára sögu um endurtekna myndun slímblöðru í vinstri ennisholu. Hún hefur gengist undir sex aðgerðir sökum þessa, þar af fimm með speglunartækni um ne ol og eina opna skurðaðgerð. Mikil aflögun hefur orðið á vef umhverfis blöðruna vegna ífarandi vaxtar í augntótt og fyrri aðgerða. Hún leitar nú til læknis vegna vaxandi verkja í vinstra auga, tvísýni og tíðra höfuðverkjakasta.

Skoðun
Sjúklingur er áberandi úteygð (exopthalmos) og með hliðartilfærslu á vinstra auga (mynd 1a). Við mat á heilataugum III, IV og VI kemur fram að sjúklingur á erfitt með að horfa upp og tvísýni versnar þegar hún horfir upp og til hægri. Lífsmörk eru innan viðmiðunarmarka og önnur líkamsskoðun ómarkverð.
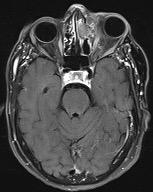
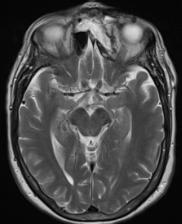
a) MRI mynd af höfði sjúklings fyrir aðgerð. Vinstra auga er útstætt vegna fyrirferðar slímblöðrunnar.
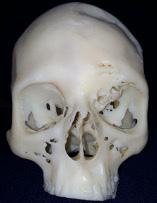
b) Þrívíddarmódel af höfuðkúpu sjúklings. Hér má sjá hvernig slímblaðran er vaxin í augntótt.
Meðferð og aðgerðarlýsing
Fyrir aðgerðina var hannað módel með þrívíddarprentara (mynd 1b). Teknar voru tölvusneiðmyndir og segulsneiðmyndir sem stuðst var við í tölvustýrðri myndleiðsögn meðan á aðgerðinni stóð. Til að tryggja þétta lokun milli ne ols og heila og tilfærslu æðaríks ve ar á svæðið var notaður frír flipi. Sjúklingur fékk fræðslu um fyrirhugaða aðgerð og hugsanlega fylgikvilla. Gerður var skurður frá eyra til eyra (bicoronal) og húðinni af enni flett fram, niður að augntótt og superior orbital taugin frílögð. Beinplata yfir ennisblaði og augntótt var söguð frá og heilahimna losuð til að bæta aðgengi. Bakveggur ennisholu var arlægður og öll slímhúð beggja vegna hreinsuð burt. Beinþakið á augntóttinni var sagað laust og losað frá. Beinið, sem var afmyndað, var þynnt með demantsbor, sárið skolað og öll slímhúð á svæðinu arlægð Í kjölfarið var augntóttin endurgerð með beingröftum. Skorinn var upp fremri lærisflipi (anterolateral thigh flap) samsettur úr vöðvafelli og litlum vöðvabita frá vastus lateralis og tengdur á sameiginlegum æðastilk frá circumflex femoralis æðinni (mynd 2). Flipinn var síðan staðsettur ofan við endurgerða augntóttina og vöðvabitinn lagður inn í ne olið. Í gegnum holu í ennisbeininu var æðastilkurinn frá flipanum þræddur út. Með aðstoð smásjár var gagnaugaæðin (temporal artery) saumuð saman með Ethylon 9.0 og bláæðin tengd með 2,5 mm hring áföstum doppler til að hægt væri að fylgjast með blóðflæði til og frá flipanum fyrstu dagana eftir aðgerð Beinplatan frá ennisblaði var síðan fest aftur með þunnum járnplötum og skrúfum, húðinni flett yfir svæðið, sinafell saumað og húð heftuð saman. Á mynd 3 má sjá sárið fyrir og eftir ígræðslu flipans. Aðgerðartími var um 6 klukkustundir.
Útkoma
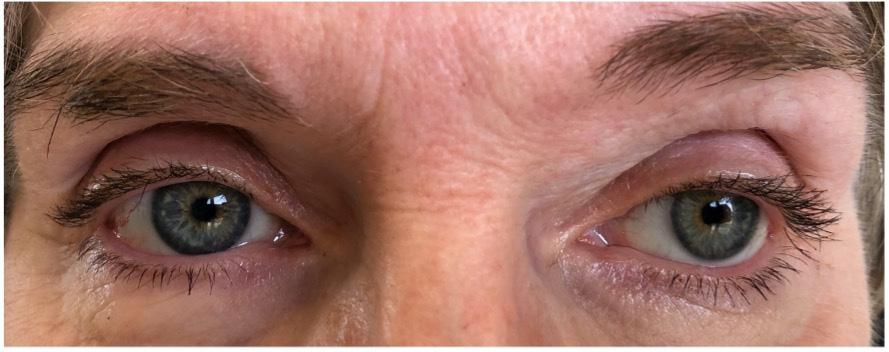
Bataferlið gekk vel og sjúklingur losnaði við tvísýni og höfuðverkjaköst. Á mynd 4 sést hvernig úteygða og tilfærsla á vinstra auga gekk nánast alveg til baka. Líðan og lífsgæði sjúklings bötnuðu til muna.
Fræðileg umræða
Meingerð og einkenni Slímblaðra í nefskútum er uppsöfnun slíms (mucus) og þekjufrumna, oftast vegna einhvers konar hindrunar á frárennsli um skútana.3 Þó slímblöðrur séu að jafnaði taldar góðkynja, líkja þær gjarnan eftir hegðun illkynja meins og geta vaxið inn í aðlæga vefi, valdið bein- og mjúkvefseyðingu eða tilfærslu. Slímblöðrur myndast gjarnan í kjölfar langvarandi bólgu, æxlis eða áverka til dæmis eftir fyrri aðgerðir á nefskútum.4 Einkenni slímblöðru í
nefskútum eru hægvaxandi og breytileg eftir staðsetningu og umfangi meinsins.5 Langflestir sjúklingar lýsa verkjum1 en önnur einkenni eru tvísýni, andlitsbjúgur og tilfærsla augna.6, 7 Slímblaðra sem vex inn í höfuðkúpu getur valdið heilahimnubólgu og leka á heila- og mænuvökva8. Sjúklingar geta því verið með væg eða alvarleg og lífshótandi einkenni.
Meðferð
Skurðaðgerð er eina læknandi meðferðin við slímblöðru í nefskútum en umfang aðgerðarinnar fer eftir stærð og eðli meinsins. Ef slímblaðran er minniháttar má arlægja hana með holsjá en ef blaðran er vaxin ífarandi getur verið þörf á umfangsmeiri aðgerð 7 Þá er blaðran, ásamt öllum aflöguðum vef umhverfis hana, arlægð í opinni skurðaðgerð. Ef arlægja þarf stóran hluta af höfði er notaður frír flipi úr eigin vef sjúklings til enduruppbyggingar en hann aðskilur einnig heila og ne ol ásamt því að lagfæra útlitsgalla.9 Fremri lærisflipi er mest notaði flipinn í flóknari viðgerðum, til dæmis enduruppbyggingu á höfði.10 Flipinn veitir æðaríkan vef sem hægt er að aðlaga að aðgerðarsvæði og nota til lagfæringar á heilahimnu. Til þess að græða frían flipa þarf að styðjast við smásjáraðgerðartækni en slík aðgerð hefur hingað til ekki verið framkvæmd hér á landi í þessum tilgangi.
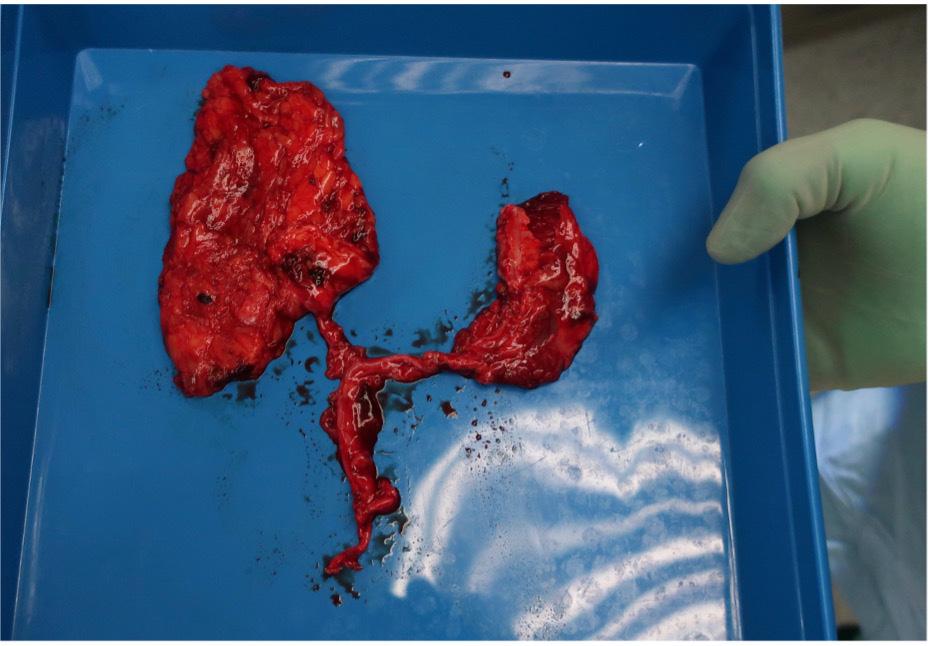

Mynd 2: Ljósmynd af flipanum, sem samsettur er úr vöðvafelli og vöðvabita
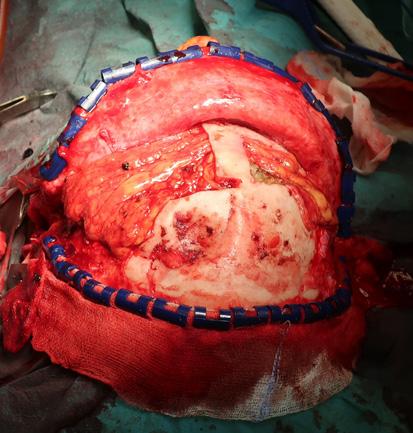
Mynd 3: Hér sést aðgerðarsvæðið fyrir a) og eftir b) ígræðslu flipans.
Smásjáraðgerðir
Á Íslandi voru fyrstu smásjáraðgerðirnar framkvæmdar á árunum 1962-1970.11 Síðan þá hefur skurðsmásjá verið notuð í ölmörgum sérgreinum, meðal annars lýtaskurðlækningum. Ígræðsla frírra flipa er flutningur ve ar frá einum stað líkamans til annars og er smásjá notuð til að tengja æðar flipans við viðtakasvæði. Einn alvarlegasti fylgikvilli flipaaðgerðar er drep (necrosis) í ígræddum flipa, en það má í flestum tilfellum rekja til truflunar á blóðflæði til flipans.12 Enduraðgerðum vegna dreps eftir flipaaðgerðir hefur fækkað verulega samhliða þróun smásjáraðgerða og eru nú innan við 3%. Þannig hafa smásjáraðgerðir gagnast í meðferð á flóknu lýti en einnig bætt horfur sjúklinga. Því er líklegt að smásjáraðgerðum, sem kre ast sérhæfðrar þekkingar og þjálfunar, muni halda áfram að ölga.
Heimildir
1. Devars du Mayne M, Moya-Plana A, Malinvaud D, Laccourreye O, Bonfils P. Sinus mucocele: Natural history and longterm recurrence rate. European Annals of Otorhinolaryngology, Head and Neck Diseases. 2012;129(3):125-30.
2. Aggarwal SK, Bhavana K, Keshri A, Kumar R, Srivastava A. Frontal sinus mucocele with orbital complications: Management by varied surgical approaches. Asian J Neurosurg. 2012;7(3):135-40.
3. Capra GG, Carbone PN, Mullin DP. Paranasal sinus mucocele. Head Neck Pathol. 2012;6(3):369-72.
4. James E, Dutta A, Swami H, Ramakrishnan R. Frontal Mucocele causing Unilateral Proptosis. Medical Journal Armed Forces India. 2009;65(1):73-4.
5. Carvalho BVd, Lopes IdCC, Corrêa JdB, Ramos LFM, Motta EGPC, Diniz RLFC. Typical and atypical presentations of paranasal sinus mucocele at computed tomography. Radiologia Brasileira. 2013;46:372-5.
6. Zainine R, Loukil I, Dhaouadi A, Ennaili M, Mediouni A, Chahed H, et al. [Ophthalmic complications of nasosinus mucoceles]. J Fr Ophtalmol. 2014;37(2):93-8.
Mynd 4: Sjúklingur eftir aðgerð
a) MRI mynd af höfði sjúklings eftir aðgerð. Slímblaðran er horfin og augntótt komin í eðlilega stöðu.
b) Ljósmynd af augum sjúklings. Úteygða og tilfærsla á vinstra auga er gengin til baka.
7. Waizel-Haiat S, Díaz-Lara IM, VargasAguayo AM, Santiago-Cordova JL. Experience in the surgical treatment of paranasal sinus mucoceles in a university hospital. Cirugía y Cirujanos (English Edition). 2017;85(1):4-11.
8. Voegels RL, Balbani AP, Santos Júnior RC, Butugan O. Frontoethmoidal mucocele with intracranial extension: a case report. Ear Nose Throat J. 1998;77(2):117-20.
9. Parkes WJ, Krein H, Heffelfinger R, Curry J. Use of the Anterolateral Thigh in Cranio-Orbitofacial Reconstruction. Plastic Surgery International. 2011;2011:941742.
10. López F, Suárez C, Carnero S, Martín C, Camporro D, Llorente JL. Free flaps in orbital exenteration: a safe and effective method for reconstruction. European Archives of Oto-Rhino-Laryngology. 2013;270(6):1947-52.
11. Hannesson ÓB. Smásjáraðgerðir við augnlækningar. Ný glákuaðgerð kynnt. Læknablaðið. 1978(64):84-90.
12. Eckardt A, Fokas K. Microsurgical reconstruction in the head and neck region: an 18-year experience with 500 consecutive cases. J Craniomaxillofac Surg. 2003;31(4):197-201.
Erla Liu Ting Gunnarsdóttir
Jón Erlingur Stefánsson
Kristín Haraldsdóttir
Sunna Lu Xi Gunnarsdóttir
Fimmta árs læknanemar 2020–2021 Ólöf Sara Árnadóttir
Sérfræðingur í bæklunar- og handarskurðlækningum
Inngangur
Hér er allað um 76 ára konu sem leitaði á bráðamóttöku eftir að hafa dottið í hálku og brotnað á neðri enda sveifar (distal radius).
Tilfellið er skrifað eins og það var unnið upp í tímaröð. Greint er frá sjúkrasögu, niðurstöðum rannsókna og meðferð. Þar á eftir er fræðileg umræða um brot á neðri enda sveifar og hvernig uppvinnslu þeirra er háttað
Tilgangur greinarinnar er að fræða lesendur um eitt algengasta brot efri útlima og hvað ræður meðferð eftir slík brot. Vonast er til að lesendur geti tekið ákvörðun varðandi meðferð slíkra brota og meðhöndlað einföld brot með góðri gipslagningu eftir lestur greinarinnar.
Sjúkratilfelli
Saga núverandi veikinda
76 ára kona með sögu um háþrýsting og djúpbláæðasega leitaði á bráðamóttöku (BMT) Landspítala eftir að hafa runnið í hálku og dottið á vinstri úlnlið. Hún náði ekki að bera höndina fyrir sig og lenti úlnliðurinn milli brjóstkassa og jarðar. Við komu á BMT var hún með verk í úlnliðnum og sjáanlega aflögun (gaffalskekkju). Engir aðrir áverkar voru til staðar.

Félagssaga
Hún býr með eiginmanni og eru þau sjál jarga með athafnir daglegs lífs. Þau eiga þrjú uppkomin börn. Hún er handavinnukona og prjónar mikið.
Uppvinnsla á BMT
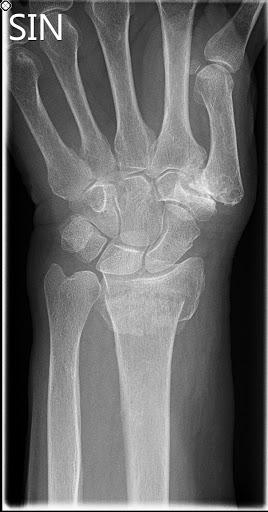
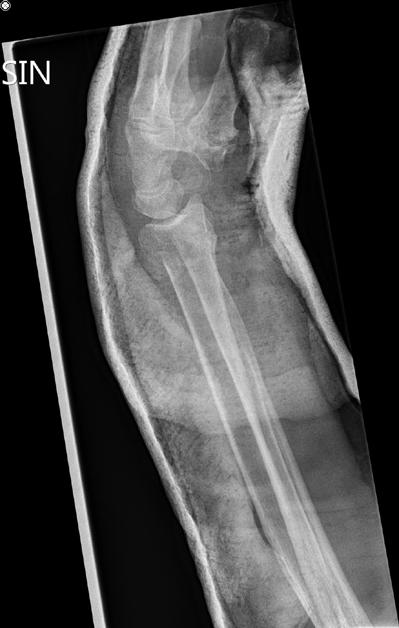
Tekin var röntgenmynd sem sýndi þverbrot í neðri enda vinstri sveifar með baklægum (dorsal) brotaflaska án þess að brotalína næði inn í liðflöt. Einnig sást afturhalli á arhluta brotsins (dorsal angulation) sem mældist um 65° (sjá mynd 1). Lokuð rétting var gerð á BMT í staðdeyfingu og með gegnumlýsingu. Góð lega náðist á brotinu. Þrátt fyrir það seig brotið til baka og sýndi ný röntgenmynd í gipsi 10° afturhalla á liðfleti (sjá mynd 2). Brotið var því metið óstöðugt og fengin ráðgjöf hjá handarskurðlæknum.
Meðferð
Þar sem brotið var óstöðugt og lega ekki fullgóð var komin ábending fyrir aðgerð. Viðkomandi var á blóðþynningu með warfarín, vegna sögu um djúpbláæðasega, sem nauðsynlegt var að setja út í tengslum við aðgerð. Í stað þess var notað léttheparín sem minnkar blæðingarhættu í aðgerð. Í aðgerðinni var gerð opin rétting og innri
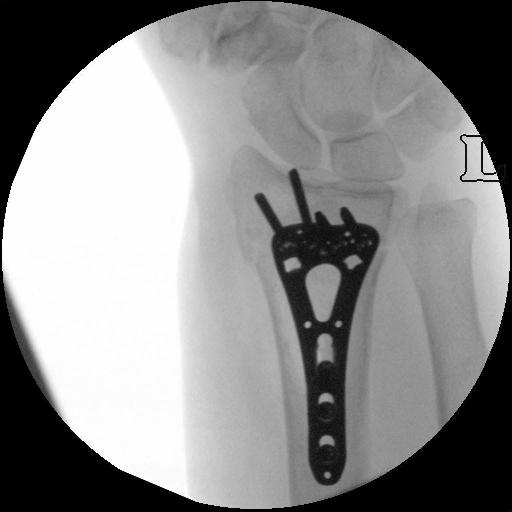
festing með plötu og skrúfum. Góð lega náðist á brotinu (sjá mynd 3). Í lok aðgerðar var lögð gipsspelka. Ekki bar á fylgikvillum í kringum aðgerð og gat sjúklingurinn því útskrifast heim samdægurs.
Eftirlit
Viðkomandi fékk endurkomutíma á göngudeild bæklunarskurðlækna tveimur vikum eftir aðgerð. Skurðsárið var gróið og leit vel út. Hreyfigeta fingra var eðlileg. Verkur var við allar hreyfingar um úlnliðinn. Viðkomandi fór síðan í hópúlnliðsfræðslu hjá sjúkraþjálfara sem haldin er einu sinni í viku á deild B1 í Fossvogi. Ekki var talin þörf á frekari heimsóknum til sjúkraþjálfara. Annar endurkomutími á göngudeild var skipulagður sex vikum frá aðgerð Þá vantaði um 15° upp á réttingu (extension) um vinstri úlnlið en aðrar hreyfingar um liði í efri útlim voru sambærilegar við hægri handlegg. Viðkomandi var farin að geta prjónað að nýju. Ekki var talin þörf á frekara eftirliti á vegum handarskurðlækna.
Fræðileg umræða
Neðri endi sveifar er samsettur af þéttbeini (cortical bone) og frauðbeini (trabecular bone). Neðri endi sveifar ber 80% þunga fram-
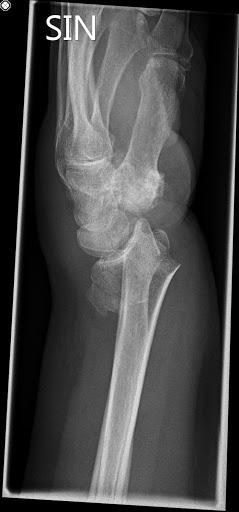
Mynd 1: Röntgenmynd fyrir réttingu brotsins
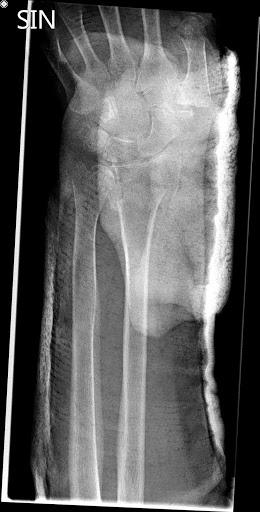
Mynd 2: Ný röntgenmynd í gipsi
handleggs í öxulstefnu (axial load) en öln (ulna) aðeins um 20%.1 Liðböndin sem tengjast neðri enda sveifar eru oftast heil eftir úlnliðsbrot við lágorkuáverka sem auðveldar réttingu brota. Flest úlnliðsbrot verða við fall á útrétta hönd með úlnliðinn í 40-90° réttistöðu. Hjá yngra fólki verða brot gjarnan við háorkuáverka en hjá eldra fólki frekar við fall úr standandi stöðu.2 Beinþynning er þar oft undirliggjandi þáttur.
Faraldsfræði
Úlnliðsbrot eru meðal algengustu brota í efri útlimum og um það bil 17% allra brota. Stór hluti þeirra verður hjá öldruðum. Konur eru þar í meirihluta en eftir tíðahvörf geta þær tapað stórum hluta beinmassans á örfáum árum vegna minnkunar á kvenhormóninu estrógen. Tíðni úlnliðsbrota hækkar með aldri bæði hjá konum og körlum. Samkvæmt íslenskri rannsókn frá árinu 2004 var meðalaldur kvenna með úlnliðsbrot 64 ára (staðalfrávik = 19) samanborið við 50 ára (staðalfrávik = 20) hjá körlum.3 Tíðni úlnliðsbrota á Íslandi er hærri um vetur miðað við aðrar árstíðir en þá fara hálkuslysin að verða algengari. Árið 2004 urðu 18% úlnliðsbrota í kjölfar hálkuslysa.3

Gerðir brota
Margar flokkanir eru til fyrir úlnliðsbrot og eru þær misflóknar. Eftirfarandi flokkun er algeng í daglegu tali en hefur ekki mikla þýðingu hvað varðar val á meðferð (mynd 4).
Colles brot eru algengasta gerð úlnliðsbrota eða allt að 90%. Þau eiga sér stað við fall á útrétta hönd með úlnlið í réttistöðu. Slík brot valda tilfærslu aftur á við (dorsal) á neðri enda sveifar með eða án brots í nibbu ölnarbeins (processus styloideus ulna).
Smith brot eiga sér stað við fall á úlnlið í beygðri stöðu (flexion) eða beint högg á úlnliðinn. Öfugt við Colles brot valda þau lófalægri eða fram á við (volar) tilfærslu á neðri enda sveifar.
Barton brot eru frábrugðin Colles og Smith brotum þar sem þau ganga inn í liðflötinn milli sveifar og úlnliðsbeina (radiocarpal liðinn). Tvær tegundir eru af Barton brotum, ýmist með tilfærslu brotaflaska aftur (dorsal) eða fram (volar) á við. Tilfærsla aftur á við (dorsal Barton) er algengari. Þá brotnar afturhluti liðflatar frá og tilfærsla er svipuð og við Colles brot. Þegar framhluti liðflatar brotnar frá (volar Barton) þá líkist það Smith broti. Einnig eru til fleiri flóknari brotagerðir, má þar nefna Chauffers og DiePunch brot.4
Mat á áverka
Saga
Áverkasaga er mikilvæg en miklu máli skiptir hvort um háorku- eða lágorkuáverka er að ræða. Einnig er gott að vita af undirliggjandi sjúkdómum eins og mögulegum taugaklemmum, til dæmis carpal tunnel heilkenni, eða útæðasjúkdómi. Fyrri áverkar og aðgerðir á brotasvæði skipta einnig máli.5
Skoðun
Við skoðun er leitað að aflögun á handlegg. Þar er svokölluð gaffalskekkja (dinner-fork) klassísk við Colles brot.
Nauðsynlegt er að meta blóðflæði, virkni sina og taugastarfsemi arlægt eða neðan við áverka (meta distal status). Það er gert með því að skoða háræðafyllingu í fingrum, hreyfigetu og skyn með tilliti til ítaugunarsvæða ölnar-, sveifar- og miðtauga (nervus ulnaris, radialis og medianus). Algengast er að miðtaugin verði fyrir áverka eða klemmist í bólgu/blæðingu (acute carpal tunnel syndrome). Slíkt getur krafist aðgerðar fljótt með losun á tauginni.
Meta þarf umfang bólgu og athuga hvort um opið brot sé að ræða. Ef skoðun er gerð
Smith (öfugt Colles) brot
Barton brot með tilfærslu brotaflaska fram á við
Barton brot með tilfærslu brotaflaska aftur á við
stuttu eftir áverka er óvíst að bólga sé mikil en dæmigert er að hún nái hámarki um sólarhring frá áverka.
Myndgreining
Við meðhöndlun beinbrota þarf að liggja fyrir nákvæm myndgreining. Það er gert með töku röntgenmyndar. Þá er hægt að staðfesta brot með nokkurri vissu, meta stöðu liða og alvarleika. Ef nánari kortlagningar er þörf á liðfleti eða öðrum
áverkum er notast við tölvusneiðmynd.6 Við töku röntgenmynda gildir sú meginregla að alltaf skal skoða hluti í fleiri en einu plani. Þegar útlægur framhandleggur er myndaður eru skoðað aftur-fram (postero-anterior) plan og hliðlægt (lateral) plan.7 Við mat á röntgenmynd er farið eftir landamerkjum beinanna og hvort frávik séu frá eðlilegri stöðu (sjá töflu 1).
Plan Mæling Eðlilegt gildiÁsættanleg gildi
Aftur-fram (postero-anterior)
Sveifarhalli (radial inclination) 23° <10° breyting
Sveifarlengd (radial height)
12 mm
Lengdarmisræmi (ulnar variance) ± 0–2 mm<2 mm stytting á sveif
Hliðlægt (lateral)Liðflatarhalli (volar tilt) 11° <5°dorsal skekkja
Tafla 1: Mælingar á röntgenmynd af úlnlið
Anatómía
Sveifarhalli
Úlnliðsbein
Nibba ölnar (ulnar styloid) Neðri snúningsliður framhand-leggs (distal radioulnar joint)
Liður sveifar við úlnliðsbein (radiocarpal joint)
Nibba sveifar (radial styloid)
Sveifarlengd
Eðlilegt bil 20–25°
Lengdarmisræmi
Aftur-fram plan
Landamerki eru nibbur sveifar og ölnar (radial og ulnar styloid process), neðri snúningsliður framhandleggs (distal radioulnar liður - DRU), nærröð (proximal) úlnliðsbeina og liður sveifar við úlnliðsbein (radiocarpal joint) (sjá mynd 5). Hér er sveifarhalli (radial inclination) beinsins mældur frá lægsta punkti ölnarmegin á sveif út á enda sveifarnibbu miðað við línu hornrétt á lengdarás sveifar. Eðlilegur halli er 23°. Sveifarlengd (radial height) er minna notuð í daglegu tali en meira er stuðst við sveifarhalla. Eðlileg sveifarlengd er um 12 mm en ásættanlegt gildi ræðst frekar af sveifarhalla. Bæði sveifarhalli og sveifarlengd minnka gjarnan þegar brot verða. Lengdarmisræmi (ulnar variance) mælir lengd ölnar liðflatar miðað við sveifar liðflöt. Sveifarliðflöturinn er venjulega arlægari en við styttingu sveifar í öxulstefnu getur ölnin orðið lengri og er því oftast lýst sem ulnar plus.
Hliðlægt plan Á eðlilegri hliðlægri mynd horfum við í gegnum sveif og öln og sjáum mánabein (lunatum) sitja í skál á liðfleti sveifar (sjá mynd 6). Mögulegt á að vera að draga beina línu í gegnum miðhluta mánabeins og miðhluta sveifar. Á hliðlægri mynd er mældur liðflatarhalli (volar tilt) og einnig sést breidd liðskálarinnar (AP distance). Breidd liðskálarinnar er lítið notuð en gliðnun getur sést þegar brotalína nær inn í liðflöt (intra-articular fracture). Breidd liðskálar er mæld milli liðvara (labrum) sveifarbeinsins og á hún að vera aðeins stærri en þvermál mánabeins. Liðflatarhalli segir til um hve mikið liðskál sveifar hallar ýmist fram eða aftur (volar eða dorsal angulation). Horfur versna ef hallinn er umfram ákveðin viðmiðunarmörk í aðra hvora áttina.
Eðlilegt bil 10,0–13,2 mm
Eðlilegt bil 1–2 mm
Mynd 5: Aftur-fram plan, sveifarhalli (radial inclination), sveifarlengd (radial height) og lengdarmisræmi (ulnar variance)
Samantekt á mati röntgenmynda Við mat röntgenmyndar af neðri enda sveifar er fyrst litið á aftur-fram plan þar sem lengdarmisræmi er metið og sveifarhalli og sveifarlengd eru mæld. Næst er hliðlæg mynd skoðuð og liðflatarhalli metinn. Einnig er nauðsynlegt að meta ástand sveifarbeinsins. Ef afturveggur (dorsal cortex) er kurlaður eða í méli (comminute brot) eru horfur verri. Þá er beinbrúnin ekki nógu sterk til að þola burð handarinnar eftir réttingu og miklar líkur eru á að brotið sigi. Nauðsynlegt er að taka röntgenmynd af brotum eftir réttingu og gipsun bæði til að meta árangur réttingar og einnig horfur.
Meðferð
Meðferð brota í neðri enda sveifar fer eftir legu og eðli þeirra. Stöðugt brot er meðhöndlað með gipsspelku á meðan það grær en sé það tilfært þarf að rétta það í deyfingu áður en gipsspelka er lögð til stuðnings. Algengast er að slík brot séu stöðug og dugar þessi meðferð í flestum tilfellum. Tilfært brot sem er óstöðugt þarf að kyrrsetja með einhverjum ráðum (ytri festingu, plötu og skrúfum eða pinnum), en það er gert á skurðstofu.8
Stöðug brot
Brot sem liggur vel fær stuðning með gipsspelku í 4-5 vikur.9 Gips er sett til að viðhalda réttri legu brotsins og minnka verki á meðan brotið grær. Ef um er að ræða tilfært brot þarf að rétta það í deyfingu áður en það er gipsað 8 Við réttingu úlnliðsbrota er togi beitt á framhandlegg í öxulstefnu til að losa tak vöðva á brotinu og ná því út í lengd, en það borgar sig að gefa sér góðan tíma í þetta. Síðan er arhluti brotsins sveigður í rétta átt (við Colles brot er brotið sveigt fram eða volart). Fyrir réttingu er nauðsynlegt að lina verki sjúklingsins með verkjaly um
Kollbein (capitate)
Bátsbein (scaphoid)
Mánabein (lunate)
Sveif (radius)
Liðflatarhalli (volar tilt)
Eðlilegt bil 6,6–15,8°
eða deyfingu. Algengast er að deyfa í sjálft brotið (hematomal blokkdeyfing) en einnig má leggja blokkdeyfingar.
Við gipsun er byrjað á að setja grisjusokk og bólstra með gipsbómul til að koma í veg fyrir særindi.10 Gæta skal að því að bólstra ekki of mikið því þá minnkar stuðningur við brotið. Ýmis gipsefni eru til en við upphafsmeðferð við brotum í neðri enda sveifar er notað hvítt gips. Það er úr náttúrulegu efni sem er bleytt og síðan mótað í svokallaða dorsal spelku.11 Við ótilfærð brot er úlnliður í hvíldarstöðu í gipsinu. Sé brotið tilfært aftur á við (Colles brot) er lega handleggs við gipsun þannig að úlnliðurinn er beygður í 10-30° (flexion) og sveigður í ölnarátt (ulnar deviation) en sú staða minnkar hættu á að brotið leiti í verri stöðu. Spelkan má hvorki ná fram á hnúaliði né vera of há upp að olnboga þannig að hún hindri hreyfingar um liðina. Fingurliðir, hnúaliðir og olnbogi eiga að vera frjálsir því það er mjög mikilvægt að þeir séu hreyfðir á meðferðartíma. Oft er miðað við að spelkan sé um það bil 3 cm neðan við olnbogabót. Að lokum er teygjubindi vafið utan um og plástrað. Fatli er notaður fyrsta sólar-
hringinn á meðan gipsið fær tíma til að þorna en annars skal notkun fatla vera mjög hófleg. Mikilvægt er að taka röntgenmynd eftir gipslagningu til að staðfesta legu brotsins í gipsinu.
Eftirlit með brotinu er venjulega 10-14 dögum frá áverka en þá er aftur tekin röntgenmynd til þess að staðfesta legu brotsins og umbúðir lagfærðar ef þarf. Ekki skal skipta um gips nema að vel íhuguðu máli. Óþarfa gipsskipti auka hættu á því að brot skríði. Eðlilegt er að mikill bjúgur sé til staðar fyrstu dagana eftir brot en með tímanum gengur hann til baka og vöðvar handleggsins rýrna. Losnar því um handlegginn. Ef hægt er að hreyfa útliminn í gipsinu má ve a öðru teygjubindi um það fyrsta til að herða að spelkuna. Áframhaldandi eftirlit fer síðan eftir legu brotsins og gróanda.8,12 Mikilvægt er að gera æfingar (hreyfa fingur, olnboga og öxl) í gipsumbúðunum til að minnka bjúg og hindra vöðvarýrnun. Með því að hafa hátt undir hendi er hægt að draga úr bjúgmyndun og verkjum (hafa hendi sem mest í hæð við hjarta eða hærra).
Óstöðug brot
Tilfært brot sem er óstöðugt þarf að meðhöndla á skurðstofu og festa með ytri festingu, pinnum eða plötu og skrúfum. Hafa skal þó í huga að öll tilfærð brot á að rétta við fyrstu komu, jafnvel þó augljóst sé að þau séu óstöðug. Slíkt dregur úr hættu á fylgikvillum (taugaklemmum o.s.frv.) og gefur líka viðbótarupplýsingar um brotið Ef festa á brotið með ytri festingu er það fyrst rétt í svæfingu eða deyfingu. Síðan er órum pinnum komið fyrir, það er tveimur í miðhandarbeini og tveimur í sveifarbeini ofan við brotið og standa þeir út úr húð. Ytri festingu (ramma) er komið fyrir á pinnum og spennir hún brotið út og heldur því stöðugu á meðan það grær. Fylgjast skal með sárunum umhverfis pinnana en eins og við allar aðgerðir er hætta á sýkingu. Þegar brotið er metið nægilega gróið eru ytri festingin og pinnarnir arlægð, en ekki er þörf á að gera það í deyfingu.
Meðalbil
Sum brot má rétta og festa með pinnum og er það oftast gert á skurðstofu í deyfingu eða svæfingu. Þá eru pinnar settir gegnum húðina og þeim rennt á sérstakan hátt þvert yfir brotið til að halda því stöðugu á meðan það grær. Til frekari stuðnings er síðan búið um brotið í gipsi.
Sé ákveðið að festa brotið með plötu og skrúfum er opnað niður á brotið og það rétt. Algengast er að platan sé sett framanvert (volar plate) og hún fest með skrúfum. Ef mikil bólga er til staðar þarf að bíða með aðgerð þar til hún hjaðnar vegna aukinnar hættu á fylgikvillum.9 Í flestum tilvikum næst að gera brot mjög stöðug eftir opna Mynd 6: a) Hliðlægt plan, b) liðflatarhalli (volar tilt) og c) breidd liðskálar (AP distance)
réttingu og innri festingu og gipsmeðferð því á vissan hátt óþörf. Henni er þó oft beitt fyrstu dagana því það dregur úr verkjum.
Verkjameðferð
Gera má ráð fyrir verkjum í úlnliðnum fyrstu dagana eftir brotið en mesti verkurinn hverfur á fyrstu 7-14 dögunum. Oftast er þörf á verkjaly um á meðan mestu verkirnir eru, en verkjatöflur eins og parasetamól og parkódín virka alla jafna vel á verkina sem fylgja einfaldari brotum.8 Við háorkuáverka og eins eftir aðgerðir getur verið þörf á sterkari verkjaly um um tíma. Nauðsynlegt er að sjúklingur sé það vel verkjastilltur að viðkomandi geti gert ráðlagðar æfingar til að draga úr bjúg og bólgu. Við mikla bjúgsöfnun getur verið nauðsynlegt að létta á umbúðum með því að klippa þær upp og ve a á ný
Fylgikvillar
Taugaklemma á miðtaug í úlnliðsgöngum (carpal tunnel heilkenni)
Miðtaugin (n. medianus) liggur gegnum úlnliðsgöngin (carpal tunnel). Þrýstingur á hana vegna bólgu, blæðingar eða skekkju í broti getur verið afleiðing úlnliðsbrota en það leiðir til dofa, verkja og jafnvel skyntaps á ítaugunarsvæði hennar. Við mikinn þrýsting geta líka orðið truflanir á vöðvum sem hún ítaugar. Við væg einkenni í kjölfar úlnliðsbrots þarf að huga að þáttum sem draga úr bjúg og bólgu eins og að hafa hönd í hálegu og hreyfa fingur. Einnig þarf að gæta þess að umbúðir séu ekki of þröngar. Við alvarlegri einkenni getur þurft að losa um taugina í aðgerð (carpal tunnel release). Hætta er á bráðri taugaklemmu (acute carpal tunnel syndrome) eftir áverka með svæsnum verkjum út í fingur og skyntapi frekar en dofa. Við slíkt ástand geta orðið óafturkræfar skemmdir á stuttum tíma og því brátt að gera að slíku.
Ranggróning (malunion) eða vangróning (nonunion) beinhluta
Ranggróning eða vangróning beinhluta getur orðið í kjölfar beinbrota óháð meðferð. Meiri hætta er á slíku ef upphafsmeðferð er ábótavant. Þegar brot grær skakkt (ranggróning) og það leiðir til færnisskerðingar eða verkja þarf að rétta það í aðgerð (correction osteotomy). Þá er bein tekið í sundur nálægt brotastað, skekkjan rétt og oftast fest með plötu og skrúfum. Oftast nær þarf þá beinflutning til að fylla í gap sem myndast en algengt er að nota beingraft frá crista iliaca. Þegar brot grær ekki (vangróning) þarf að gera opna réttingu með innri festingu ásamt beinflutningi til að hvetja gróanda.
Slitgigt í kjölfar áverka (post-traumatic arthrosis)
Slitgigt getur verið langtímafylgikvilli úlnliðsbrota, sérstaklega ef brotið gengur inn í liði. Slitgigt getur einnig verið fylgikvilli eftir aðgerð með plötu og skrúfum þar sem skrúfan gengur inn í liðinn. Því þarf að gæta þess að slíkt eigi sér ekki stað við innri festingu eftir úlnliðsbrot.
Stífleiki í fingrum, úlnlið og olnboga Bjúgur, bólga og verkir eftir áverkann leiða til minni hreyfingar í liðum handleggsins. Þetta ásamt hreyfingarleysi vegna gipsmeðferðar og skortur á þjálfun til langs tíma getur leitt til stífleika í liðum. Þetta endurspeglar mikilvægi þess að hreyfa fingurliði, olnbogalið og axlarlið á meðan meðferð stendur. Auk þess er mikilvægt að he a sjúkraþjálfun að lokinni gipsmeðferð
Samantekt og lokaorð
Tilfellið lýsir 76 ára konu sem leitaði á BMT í Fossvogi eftir fall í hálku. Uppvinnsla á BMT leiddi í ljós brot á neðri enda sveifar vinstra megin. Brotið var rétt og gipsað en ekki fékkst ásættanleg lega á brotinu. Brotið var einnig óstöðugt og var konan því tekin í skurðaðgerð þar sem gerð var opin rétting og innri festing með plötu og skrúfum. Aðgerðin gekk vel og sömuleiðis endurhæfingin eftir hana. Vonast er til að eftir lestur þessa tilfellis geti lesandi tekið ákvarðanir varðandi næstu skref í meðferð brota í neðri enda sveifar og einnig meðhöndlað einföld brot með góðri gipslagningu. Hafa ber í huga að tilfelli eru sjaldnast háklassísk eins og áverkasaga hér að ofan segir til um. Þar var ekki um að ræða fall á útrétta hendi heldur ódæmigerðan áverkahátt sem leiddi til klassísks Colles brots.
Heimildir
1. Handbook of Fractures. Publication Year: 2019. Edition: 6th Ed. Authors/Editor: Egol, Kenneth A.; Koval, Kenneth J.; Zuckerman, Joseph. Publisher: Lippincott Williams & Wilkins (LWW)
2. Corsino CB, Reeves RA, Sieg RN. Distal Radius Fractures. [Updated 2020 Aug 11]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan-. Available from: https://www.ncbi.nlm.nih. gov/books/NBK536916/
3. Sigurdardottir, Kristbjörg & Halldorsson, S & Robertsson, Johann. (2011). Epidemiology and treatment of distal radius fractures in Reykjavik, Iceland, in 2004. Comparison with an Icelandic study from 1985. Acta orthopaedica. 82. 494-8. 10.3109/17453674.2011.606074.
4. Orthobullets.com. 2021. Distal Radius Fractures - Trauma - Orthobullets. [online] Available at: <https://www. orthobullets.com/trauma/1027/distalradius-fractures> [Accessed 10 March 2021].
5. Gutow AP. Avoidance and treatment of complications of distal radius fractures. Hand Clin. 2005 Aug;21(3):295-305. doi: 10.1016/j.hcl.2005.04.004. PMID: 16039441.
6. Andersen DJ, Blair WF, Steyers CM Jr, Adams BD, el-Khouri GY, Brandser EA. Classification of distal radius fractures: an analysis of interobserver reliability and intraobserver reproducibility. J Hand Surg Am. 1996 Jul;21(4):574-82. doi: 10.1016/s0363-5023(96)80006-2. PMID: 8842946.
7. Medoff RJ. Essential radiographic evaluation for distal radius fractures. Hand Clin. 2005 Aug;21(3):279-88. doi: 10.1016/j.hcl.2005.02.008. PMID: 16039439.
8. Úlnliðsbrot. Published by: Heilbrigðisstofnun Suðurlands DOI: https://www.hsu.is/fraedsla/fraedslafyrir-almenning/stodkerfisvandamal/ ulnlidsbrot/
9. Úlnliðsbrot tilfært. Almennar upplýsingar. Deildarstjóri og yfirlæknir bráða- og göngudeild G3 Landspítali 2018 Reykjavík: Landspítali
10. Meðhöndlun brota með gipsi. Hjörtur Brynjólfsson. Landspítali. https:// notendur.hi.is/eih14/baeklun/Gipsun.pdf
11. Gifs. Almennar upplýsingar. Deildarstjóri og yfirlæknir bráða- og göngudeild G3 Landspítali 2018 Reykjavík: Landspítali
12. Bæklunarskurðaðgerð - gifs. Útskriftarfræðsla. Landspítali Reykjavík: Landspítali. https://www.landspitali.is/ library/Sameiginlegar-skrar/Gagnasafn/ Sjuklingar-og-adstandendur/ Sjuklingafraedsla---Upplysingarit/ Skurdlaekningasvid/Ùtskriftarfræðslagifs.pdf
Sigrún Jónsdóttir
Sjötta árs læknanemi 2020–2021
Ólafur Árni Sveinsson
Sérfræðingur í taugalækningum

Inngangur
Slag er önnur algengasta orsök dauða og þriðja algengasta orsök fötlunar á heimsvísu.1 Jafnframt er slag algeng sjón á bráðamóttöku og mun eflaust reka á örur flestra lækna bæði í námi og starfi. Í ljósi þessa er mikilvægt að heilbrigðisstarfsfólk hafi góða þekkingu á greiningu og meðferð þeirra. Hröð og skjót viðbrögð við bráðaslagi skiptir miklu máli þar sem sjúklingur með blóðtappa í einni af stóru slagæðum heilans missir á bilinu 35 þúsund til 27 milljón taugafrumur á mínútu.2 Á síðastliðnum áratugum hefur meðferð við blóðþurrðarslagi tekið stakkaskiptum. Fyrsta framfaraskrefið var tilkoma slageininga (stroke units) þar sem rannsóknir og meðferð eru sniðin að þörfum hvers og eins. Næsta framfaraskrefið var notkun blóðflöguhamlara og þriðja var gjöf segaleysandi meðferðar við bráðu blóðþurrðarslagi. Reikna má með að yfir 10% slagsjúklinga geti fengið slíka meðferð 3 Síðasta framfaraskrefið var segabrottnám (thrombectomy) þar sem segi sem stíflar aðlægar lokanir í innakúpuæðum er sóttur með þræðingu frá náraslagæð. Í greininni verður farið yfir líffærafræði og starfsemi heilans, en það er gert til að gefa lesandanum betri skilning á umöllun um meinmyndun, áhættuþætti og greiningu blóðþurrðarslags sem kemur í kjölfarið. Að lokum verður farið yfir helstu undirstöðuatriði bráðameðferðar og horfur. Vonast er til að þetta yfirlit veki áhuga læknanema og annarra lesenda og
komi þeim að gagni við greiningu og meðhöndlun slaga.
Líffærafræði
Góð þekking á líffærafræði heilans er grundvallaratriði við greiningu slags. Nauðsynlegt er að hafa ákveðna undirstöðuþekkingu á æðanæringu heilans auk starfsemi mismunandi svæða hans. Fyrirvari er settur á eftirfarandi um öllum þar sem hún er engan veginn tæmandi en eykur vonandi skilning á mismunandi birtingarmyndum slaga.
Æðanæring
Heilinn fær blóð frá æðum sem eiga upptök sín í ósæð (aorta). Ósæðarboginn gefur af sér nokkrar æðagreinar (sjá mynd 1). Fyrsta er stofnslagæð arms og höfuðs (brachiocephalic artery) sem kvíslast í annars vegar hægri hálssamslagæð (common carotid artery), sem skiptist í innri og ytri hálsslagæðar (internal and external carotid arteries), og hins vegar hægri neðanviðbeinsslagæð (subclavian artery) sem gefur síðar af sér hægri hryggslagæð (vertebral artery). Önnur grein frá ósæðinni er vinstri hálssamslagæð sem síðar skiptist í innri og ytri hálsslagæðar. Þriðja grein er vinstri neðanviðbeinsslagæð sem gefur frá sér vinstri hryggslagæð. Hryggslagæðar sameinast svo í hjarnabotnsslagæð (basilar artery) en þessi æð ásamt innri hálsslagæðum mynda slagæðahring hvelaheila (Circle of Willis) gegnum fremri- og aftari tengislagæðar (communicating artery) (sjá mynd 1)
Innri hálsslagæð og greinar hennar mynda fremri blóðveitu (anterior circulation) Fyrsta grein innri hálsslagæðar er augnslagæð (ophthalmic artery), en handan hennar skiptist æðin í miðhjarnaslagæð (middle cerebral artery) og fremri hjarnaslagæð (anterior cerebral artery). Miðhjarnaslagæð skiptist síðar í tvær til þrjár greinar. Yfir 60% af blóðflæði til heilans fer um fremri blóðveitu. Aftari blóðveita samanstendur af hryggslagæðunum og greinum hennar. Hryggslagæðarnar gefa frá sér aftari neðri hnykilsslagæðar (posterior inferior cerebellar arteries) og sameinast svo við framhluta brúar (pons) í heilastofni og mynda hjarnabotnsslagæð (basilar artery). Hún gefur frá sér aftari hjarnaslagæðarnar (posterior cerebral arteries) Hjarnabotnsslagæð gefur einnig frá sér fremri neðri hnykilsslagæðar (anterior inferior cerebellar arteries), brúarslagæðar (pontine branches) og efri hnykilslagæðar (superior cerebellar arteries). Út frá stórum slagæðum heilans koma síðan endaslagæðar sem ekki tengjast öðrum æðum. Kvillar í þessum æðum valda oft ördrepum eða háþrýstingsblæðingum. Hafa ber í huga að æðaveita heila er breytileg milli fólks. Það sem við sjáum vanalega í kennslubókum á einungis við hjá sumum.4
Myndun heilans
Á fósturskeiði þróast heilinn frá taugapípu (neural tube) yfir í framheila (prosencephalon), miðheila (mesencephalon) og afturheila (rhombencephalon). Bæði fram- og afturheili skiptast enn frekar. Framheili skiptist í hvelaheila (telencephalon) og milliheila (diencephalon). Afturheili skiptist í afturheila (metencephalon), sem verður að litla heila (cerebellum) og brú (pons), og mænuheila (myelencephalon), sem verður að mænukylfu (medulla oblongata). Saman mynda miðheili, brú og mænukylfa heilastofninn. Að lokum samanstendur heilinn því af hvelaheila, milliheila, heilastofni og litla heila. Neðsti hluti heilastofnsins tengir svo heilann við mænuna. Hvert svæði hefur sína sérstöðu og verður allað hér í framhaldinu um þau svæði sem koma oftast við sögu í blóðþurrðarslagi. Á mynd 2 má sjá hvaða hluta heilans fremri blóðveita nærir í gegnum fremri og miðhjarnaslagæðarnar og hvaða svæði aftari blóðveita nærir í gegnum aftari hjarnaslagæðarnar.5
Hvelaheili
Hvelaheili (cerebrum) samanstendur af heilaberki (cortex), hvítu efni (white matter) og dýpri kjörnum og skiptist í hægra og vinstra heilahvel. Hvelatengslin (corpus callosum), sem innihalda búnt af taugaþráðum, tengja heilahvelin við hvort annað. Heilaskorur (sulci) skipta hvoru heilahveli fyrir sig í ögur blöð: ennisblað (frontal lobe), hvirfil-
blað (parietal lobe), gagnaugablað (temporal lobe) og hnakkablað (occipital lobe) 6 Hvert blað skiptist síðan niður í svæði eftir því hvaða starfsemi fer þar fram. Meginreglan er sú að hægra heilahvel tekur á móti og flytur boð til vinstri líkamshelmings og er þessu öfugt farið í vinstra heilahveli. Sum heilastarfsemi er að mestum hluta eða einungis bundin við annað hvort heilahvelið og er því einnig hægt að skipta hvelaheila í ríkjandi og víkjandi heilahvel. Hjá meirihluta mannkyns er vinstra heilahvelið ríkjandi vegna staðsetningar málstöðva.7 Það er síður en svo að víkjandi heilahvelið sé minna mikilvægt en hið ríkjandi þar sem margþætt starfsemi er bundin við það, til að mynda rýmdarskynjun.8
Ennisblaðið stjórnar sjálfráðum hreyfingum, tali og ýmsum æðri stýriferlum (executive functions). Fremst í ennisblaði (prefrontal cortex) fara fram stýriferlin sem eru rökhugsun, athygli, minni og skipulagning hegðunar. Þar er persónuleiki fólks talinn eiga uppruna sinn að mestu. Aftan við prefrontal cortex er síðan að finna frontal eye field sem stýrir sjálfráðri hreyfingu augna. Aftast í ennisblaði, fyrir framan miðjuskoru (central gyrus), liggur svo hreyfibörkurinn (motor cortex). Hann samanstendur meðal annars af aðalhreyfisvæði barkar (primary motor area) sem hrindir af stað sjálfráðum hreyfingum.8 Fremst í hvirfilblaði, fyrir aftan miðjuskoru, liggur svo skynbörkurinn (sensory
cortex). Hann samanstendur meðal annars af aðalskynsvæði barkar (primary somatosensory area) sem tekur á móti skynboðum. Skynboðin berast frá líkamanum í gegnum stúku (thalamus) og mynda svokallað smámenni (homunculus) í skynberkinum eftir því hvaðan skynboðin koma frá líkamanum (sjá mynd 3). Sama smámenni er að finna í hreyfiberkinum og endurspeglar þá hvaða líkamssvæði tiltekinn hluti hreyfibarkar stjórnar.9 Þegar næringarsvæði fremri, mið- og aftari hjarnaslagæða eru skoðuð samhliða smámenni er auðveldara að átta sig á einkennum slags vegna blóðtappa í fyrrnefndum æðum (sjá litadreifingu á mynd 3).
Tjáning og skilningur á máli, hvort sem það er á töluðu eða rituðu máli, ræðst af starfsemi málstöðvanna. Þær eru Broca- og Wernickesvæði og eru staðsettar í ríkjandi heilahveli. Brocasvæði stjórnar máltjáningu og er staðsett í ennisblaði. Wernickesvæði stjórnar málskilningi og er staðsett í gagnaugablaði. Milli þeirra eru tengsl sem heita arcuate fasciculus, en þessi braut kemur boðum þar á milli.8
Mynd 1: Ósæðarboginn og næringaræðar heilans
Slagæðahringur hvelaheila
Fremri hjarnaslagæð Fremri tengislagæð Miðhjarnaslagæð Aftari tengislagæð Aftari hjarnaslagæð Efri hnykilsslagæð Botnslagæð
Hjarnabotnsslagæð
Fremri neðri hnykilslagæð Neðri hnykilsslagæð
Aftari neðri hnykilsslagæð
Fremri mænuslagæð Innri hálsslagæð
Ytri hálsslagæð
Hryggslagæð
Hálssamslagæð Hægri neðanviðbeinsslagæð
Stofnslagæð arms og höfuðs
Vinstri neðanviðbeinsslagæð
Ósæðarbogi
Sjónbörkurinn liggur í hnakkablaði og fær boð frá sjóntauginni (sjá mynd 4). Ferðalag boðanna hefst í ljósnemum augans, berast þaðan með sjóntauginni í gegnum sjóntaugakvísl (optic chiasma) og verða að sjónbraut (optic tract) sem hefur viðkomu í stúkunni í kjarna sem heitir hliðlægur hnékleggi (lateral geniculate body) Þaðan ferðast boðin eftir sjónskúf (optic radiation) inn að sjónberkinum. Í sjóntaugakvísl skiptast brautir, það er að segja boð frá hliðlægum hluta auga ferðast áfram sömu megin en boð frá miðlægum hluta krossa og ferðast áfram gagnstæðu megin. Úrvinnsla heila á hægra sjónsviði fer fram vinstra megin í sjónberkinum.10
Neðanbarkardjúpkjarnar
Neðanbarkar (subcortical) liggja nokkrir djúpir kjarnar. Þar á meðal er eru djúphnoð (basal ganglia) sem samanstanda af rófukjarna (caudate nucleus) og snúðkjarna (lenticular nucleus) Snúðkjarni skiptist í bleikhnött (globus pallidus) og gráhýði (putamen). Framstúkukjarni (subthalamic nucleus), sem er staðsettur í milliheila, og svartfylla (substantia nigra), sem er staðsett í miðheila, flokkast gjarnan undir djúphnoð. Djúphnoð taka þátt í framkvæmd og samhæfingu hreyfinga.11
Rófukjarni og snúðkjarni eru aðskildir frá hvorum öðrum af taugaþráðum sem tengja saman hvelaheila og heilastofn. Þessir taugaþræðir mynda innhýði (internal capsule) sem skiptist í fimm hluta: framlegg (anterior limb), hné (genu), afturlegg (posterior limb), aftansnúðkjarnahluta (retrolentiform part) og neðansnúðkjarnahluta (sublentiform
part). Taugaþræðir innhýðis innihalda bæði hreyfi- og skyntaugaþræði sem liggja til og frá hvelaheila. Djúphnoð og innhýði eru nærð af litlum slagæðagreinum frá fremri og miðhjarnaslagæðum ásamt fremri æðuflækjuslagæð (anterior choroidal artery) og koma við sögu í ördrepum (lacunar infarct) 12
Milliheili
Milliheili samanstendur af stúku, undirstúku (hypothalamus) og heilaköngli (pineal gland). Stúkan er miðstöð fyrir boð sem ferðast til hvelaheila og samanstendur af sex kjörnum sem taka þátt í athygli, árvekni, minni, skynjun, heyrn, sjón og skipulagi og upphafi hreyfinga. Stúkan tengir saman ólík svæði heilans og á þátt í að samþætta hin ýmsu boð sem eiga leið í gegnum þessa kjarna.8
Heilastofn og litli heili
Heilastofn samanstendur af miðheila (midbrain), brú og mænukylfu. Einkenni vegna slags í heilastofni geta verið afar ölbreytt þar sem í honum er að finna kjarna heilatauganna og hreyfi- og skynbrautir sem bera boð til og frá hvelaheila, litla heila og mænu.6 Miðheili er mikilvægt svæði hvað varðar augnhreyfingar þar sem
kjarnar þriðju og órðu heilatauganna eru staðsettir þar. Brúin tekur auk þess þátt í að samhæfa augnhreyfingar og kemur einnig að andlitshreyfingum, andlitsskyni, heyrn og jafnvægi í gegnum kjarna fimmtu til áttundu heilatauganna. Kjarnar níundu til tólftu heilatauganna eru að lokum staðsettir í mænukylfunni.13 Mænukylfan stjórnar jafnframt sjálfvirkum (autonomic) þáttum eins og öndun, blóðþrýstingi og hjartslætti. Boðdreifakerfið (reticular activating system) er einnig staðsett í heilastofninum og teygir sig inn í stúku. Það hefur afar mikilvægu hlutverki að gegna við stjórnun meðvitundar. Litli heili samhæfir viljastýrðar hreyfingar, tekur þátt í fínhreyfingum og viðheldur jafnvægi og líkamsstöðu.8
Skilgreining slags
Slag var skilgreint af Alþjóðaheilbrigðisstofnuninni (World Health Organization, WHO) árið 1980 í rannsóknartilgangi. Í þeirri grein var slag skilgreint sem klínísk einkenni sem koma brátt fram og benda til staðbundinnar eða altækrar truflunar á heilastarfsemi.
Einkennin þurfa að standa yfir í að minnsta kosti 24 klukkustundir eða leiða til dauða og engar aðrar orsakir en þær af æðatengdum
Næringarsvæði fremri hjarnaslagæðar (ACA) Næringarsvæði miðhjarnaslagæðar (MCA) Næringarsvæði aftari hjarnaslagæðar (PCA)
Fremri hjarnaslagæð
Innri hálsslagæð
Miðhjarnaslagæð
uppruna (vascular origin) mega koma til greina.14 Þessi skilgreining nær augljóslega utan um flest tilfelli innanskúmsblæðinga (subarachnoid hemorrhage), heilablæðinga og blóðþurrðardrepa en nær ekki til skammvinnrar heilablóðþurrðar (transient ischemic attack, TIA). Altæk truflun á heilastarfsemi nær einungis til innanskúmsblæðinga án staðbundinna einkenna. Segja má að TIA skilgreiningin sé afleidd skilgreining slaga, en einkenni þeirra standa innan við 24 klukkustundir. Þessi skilgreining var síðar nefnd „time based definition of TIA“. Í grein frá 2009 var stungið upp á því að breyta þessu og greina TIA einungis ef ekki sjást merki um drep á segulómmynd. Þetta er nefnt „tissue based definition of TIA“ 15 Þessi endurskilgreining er umdeild þar sem margt er óljóst í þessum efnum. Þar sem greinin allar aðallega um blóðþurrðarslag verður ekki frekar allað um TIA.
Meinmyndun
Aftari hjarnaslagæð Botnslagæð
Hjarnabotnsslagæð
Algengasta orsök slaga er blóðþurrðarslag. Íslensk rannsókn á nýgengi slags árið 2013 leiddi í ljós að af 343 sjúklingum með fyrsta slag voru 81% með blóðþurrðarslag, 9% með heilablæðingu, 7% með innanskúmsblæðingu og 3% með óþekkta orsök.16 Samræmist þetta niðurstöðum erlendra rannsókna.17 Blóðþurrðarslag verður vegna skerts blóðflæðis eða stöðvunar þess, en brottfallseinkenni ráðast af staðsetningu röskunar í heila. Á nokkrum mínútum getur orðið óafturkræfur ve askaði á þeim stað sem blóðflæði er mest skert (kjarnadrep – core ischemia) en umhverfis það er svæði sem starfar ekki en er lífvænlegt (jaðarpenumbra). Bráðameðferð blóðþurrðarslags beinist að því að koma blóðflæði aftur á þannig að bjarga megi jaðrinum.18,19 Reynt er að flokka orsakir blóðþurrðarslaga eftir TOAST flokkunarkerfi (the Trial of Org 10172 in Acute Stroke Treatment classification). TOAST flokkunin skiptir blóðþurrðarslögum niður í stóræðasjúkdóm (large-artery atherosclerosis), segarek frá hjarta (cardioembolism stroke), smáæðasjúkdóm (small-vessel occlusion), slag af annarri þekktri orsök eða slag af óþekktri orsök. Fyrrnefnd flokkun nýtist ágætlega í klínísku starfi og aðstoðar okkur við val rannsókna og meðferða. Það skiptir máli að greina rétta undirgerð slags þar sem það getur verið munur á bæði meðferð og horfum milli undirgerða.20 Út frá klínískum einkennum er erfitt að segja til um orsakir slags. Hins vegar er ágætt að reyna að flokka drep niður eftir því hvort að þau hafi áhrif á heilabörk eða ekki. Drep sem hafa áhrif á starfsemi heilabarkar geta verið vegna stóræðasjúkdóms eða segareks frá hjarta. Við greiningu stóræðasjúkdóms er stuðst við einkenni sjúklings og
niðurstöður myndgreininga. Nauðsynlegt er að staðfesta marktæka þrengingu eða lokun á stærri slagæðum heilans sem skýrist af æðakölkun og samræmist brottfallseinkennum sjúklings. Ekki er hægt að setja greininguna slag á grunni stóræðasjúkdóms án þess.
Merki um fyrri skammvinna blóðþurrð eða slag í fleiru en einu næringarsvæði styður greiningu á segareki frá hjarta.
Það gefur sterklega til kynna að blóðrek séu að eiga sér stað frá hjarta upp eftir ólíkum heilaæðum.20 Ef um væri að ræða sama næringarsvæðið er líklegra að til staðar sé stór- eða smáæðasjúkdómur. Útiloka þarf stóræðasjúkdóm áður en greining um hjartablóðreksslags er sett.
Við uppvinnslu á blóðþurrðarslagi er tekið hjartalínurit ef ske kynni að slagið væri á grunni gáttatifs. Ef sjúklingur er ekki í gáttatifi við komu er í framhaldinu fenginn tveggja sólarhringa hjartasíriti. Í þeim tilvikum þar sem sterkur grunur er um hjartablóðreksslag er framkvæmdur enn lengri hjartasíriti.21 Gáttatif er algengasta ástæða hjartablóðreksslags en aðrar orsakir geta verið segamyndun í vinstri slegli,
slímve aræxli (myxoma), op milli gátta (patent foramen ovale) og segi frá lokum eins og við hjartaþelsbólgu (endocarditis). Til að greina þessa þætti er nauðsynlegt að framkvæma hjartaómun.22 Op milli gátta er tiltölulega algengt í almennu þýði, um 25%, og getur því verið erfitt að túlka hlut þess í slagi. Rannsóknir hafa þó sýnt að algengi þess sé töluvert hærra á meðal fólks með slag af óþekktum orsökum, sérstaklega hjá þeim sem yngri eru.23,24
Slagi vegna smáæðasjúkdóms, eða ördrepi, (lacunar stroke) má skipta í nokkur heilkenni (tafla 3). Ördrep stafa af lokun á litlum slagæðlingum (penetrating arteries) Í ördrepi eru ekki merki um einkenni frá heilaberki. Saga um sykursýki eða háþrýsting styður oft þessa greiningu. Sjúklingurinn ætti að hafa viðeigandi neðanbarkar (subcortical) eða heilastofnsdrep sem er innan við 1,5 cm á segulómrannsókn. Ekki ættu að greinast markverð þrengsli í hálsslagæðum (> 50%) né merki um hjartasega.20 Slag af öðrum þekktum orsökum nær til sjaldgæfari þátta eins og segahneigðar, blóðsjúkdóma og æðaflysjana. Æðaflysjun
myndast þegar rof verður milli laga slagæðaveggjarins og kemur oftast fram í innri hálsslagæð (carotid artery) og hryggslagæð (vertebral artery). Blóðprufur eða myndgreining geta gefið vísbendingu um slíka orsök. Í sumum tilvikum er ekki hægt að greina orsök þrátt fyrir ítarlega uppvinnslu. Í þeim tilvikum er fólk með slag án þekktrar orsakar.20
Áhættuþættir
Bandarísku hjarta- og slagsamtökin (American heart Association/American Stroke Association) hafa gefið út leiðbeiningar um fyrstu forvörn gegn slagi. Leiðbeiningarnar innihalda gagnreynda þekkingu um helstu áhættuþætti slags og veita ráðleggingar um meðhöndlun hvers og eins þeirra. Áhættuþættirnir eru flokkaðir í óbreytanlega og breytanlega áhættuþætti þar sem þeir óbreytanlegu eru aldur, kyn, lág fæðingarþyngd, kynþáttur og erfðaþættir. Af þeim er aldur langsterkasti áhættuþátturinn en algengi slags eykst með hækkandi aldri. Í rannsókn á nýgengi slags á Íslandi árið 2013 var meðalaldur við fyrsta slag 71 ár hjá körlum og 73 ára hjá
skynbarkar
Öxl
Olnbogi Úlnliður
Hönd
Litlifingur Baugfingur
Langatöng
Vísifingur Þumall Háls
Augabrún
Augnlok og auga
Varir
Kjálki Tunga
Kynging
Mjöðm Bolur Hné
Ökkli
Tær
Mjöðm Bolur Fótleggur
Fótur Tær
Kynfæri Háls Haus Öxl
Handleggur
Olnbogi
Framhandleggur Úlnliður
Litlifingur Baugfingur
Langatöng
Vísifingur Þumall
Auga
Nef Andlit Efri vör
Neðri vör
Kok, innan Tennur, gómur kviðarhols Tunga
konum.16 Breytanlegir áhættuþættir eru svo flokkaðir enn frekar í vel þekkta og minna þekkta þætti út frá því hversu sterk tengsl þeir hafa við tilurð blóðþurrðarslags. Vel þekktir áhættuþættir eru háþrýstingur, reykingar, sykursýki, blóðfituröskun, hálsslagæðarþrenging, sigðkornablóðleysi, hormónameðferð eftir tíðahvörf, óhollt mataræði, hreyfingarleysi, ofþyngd, gáttatif og aðrir hjartasjúkdómar. Minna þekktir áhættuþættir eru meðal annars efnaskiptakvilli (metabolic syndrome), óhófleg áfengisneysla, vímuefnanotkun, hormónagetnaðarvörn, kæfisvefn, mígreni og blóðstorkutruflun.25
Áhættuþættir slags eru öldamargir en ljóst er að þeir hafa mismikið vægi. INTERSTROKE var tilfellaviðmiðarannsókn sem kortlagði áhættuþætti slags og mikilvægi hvers og eins þeirra. Rannsakendur báru saman 3000 tilfelli með fyrsta slag, annað hvort blóðþurrðarslag eða heilablæðingu, við 3000 viðmið og komust að þeirri niðurstöðu að tíu breytanlegir áhættuþættir liggja að baki um
90% af slagáhættunni. Fyrstu fimm eru háþrýstingur, reykingar, kviðfita, mataræði og hreyfingarleysi sem skýra um 80% af áhættu á slagi. Seinni fimm eru sykursýki, áfengisnotkun, félagslegir þættir, hjartasjúkdómar og apólípóprótín.26 Slag er því að miklu leyti lífsstílstengdur sjúkdómur. Besta leiðin til þess að draga úr byrði slaga á heimsvísu væri að leggja áherslu á fyrsta stigs forvarnir eins og hollt mataræði, reglulega hreyfingu og reykleysi.25 Fyrrnefndir þættir fyrirbyggja enn fremur að fólk þrói með sér aðra áhættuþætti slags á borð við háþrýsting og sykursýki. Í INTERSTROKE rannsókninni kom fram að mataræði ríkt af fiski og ávöxtum, til að mynda Miðjarðarhafsmataræðið, sé verndandi gegn slagi en að mataræði ríkt af meðal annars rauðu kjöti og salti hefði tengsl við aukna áhættu.26 Óhófleg saltinntaka stuðlar að slagi, að miklu en ekki að öllu leyti, með því að hækka blóðþrýsting. Bandarísku slagsamtökin ráðleggja fólki því að draga úr inntöku salts og auka inntöku á kalíum til þess að lækka blóðþrýsting.
Í leiðbeiningum er sérstaklega ráðlagt að fylgja DASH-style mataræðinu sem er ríkt af ávöxtum, grænmeti og lágfitu mjólkurvörum og inniheldur einnig lítið af mettaðri fitu.25 DASH stendur fyrir Dietary Approaches to Stop Hypertension og var heitið á klínískri rannsókn sem kannaði áhrif mataræðis á blóðþrýsting. Niðurstaðan var að fæðusamsetning DASH-style mataræðisins væri hugsanlega áhrifarík í að fyrirbyggja háþrýsting og gæti dregið úr þörf á notkun blóðþrýstingslækkandi ly a.27 Mikil athygli hefur einnig beinst að áhrifum Miðjarðarhafsmataræðisins sem hefur tengsl við minnkaða áhættu á hjarta- og æðasjúkdómum.28,29 Miðjarðarhafsmataræðið er ríkt af ólífuolíu, hnetum, ávöxtum, grænmeti og tre um. Einnig inniheldur það meðalmikið af fiski og alifuglakjöti en lítið af rauðu og unnu kjöti sem og sætindum. Niðurstöður nýlegrar safngreiningar (meta-analysis) um mataræði og slag voru að bæði DASH-style mataræðið og Miðjarðarhafsmataræðið hefðu tengsl við minnkaða áhættu á slagi og dánartíðni.30 Vísbendingar eru um að Miðjarðarhafsmataræðið dragi úr nýgengi blóðþurrðarslags en ekki heilablæðingar.31 Mikilvægasti breytanlegi áhættuþáttur slags er háþrýstingur. The Framingham Heart Study hefur gert garðinn frægan í gegnum tíðina fyrir innsýn þess í faraldsfræði og áhættuþætti hjarta- og æðasjúkdóma, þar á meðal háþrýstings.32 Fyrrnefnd rannsókn er framsýn langsniðsrannsókn sem hófst árið 1949 og gerði rannsakendum kleift að fylgja eftir 5.209 körlum og konum á aldrinum 30 til 62 ára í 14 ár og kanna tengsl háþrýstings við slag. Hún leiddi í ljós að greinileg tengsl væru þar á milli. Niðurstaðan var að það væri lítill vafi um að háþrýstingur væri undanfari og öflugur áhættuþáttur slags.33 Góð blóðþrýstingsstjórnun ætti því að vera forgangsatriði sem fyrsta forvörn gegn slagi. Ráðlagt er að halda blóðþrýstingsmörkum undir 140 í slagsbilsþrýsting og 90 í hlébilsþrýsting með lífsstílsbreytingum og ly ameðferð eftir því sem við á.25 Gáttatif, hvort sem um er að ræða kvikult (paroxysmal) eða viðvarandi, er vel þekktur áhættuþáttur slags. Mikilvægt er að greina fólk með gáttatif, en meðhöndlun þess dregur úr nýgengi slaga. Af 320 sjúklingum með blóðþurrðarslag árið 2013 á Íslandi voru 29% með gáttatif. Gáttatifið var þekkt hjá 18%, greindist á hjartalínuriti við komu hjá 6% og kom í ljós við uppvinnslu hjá hinum.16 Til þess að draga úr nýgengi slags ráðleggja Bandarísku slagsamtökin að sjúklingar í hárri áhættu á slagi, og í sumum tilvikum meðalmikilli, he i meðferð með blóðþynningu. Almennt er miðað við að he a eigi blóðþynningu hjá sjúklingum
sem skora tvö eða fleiri stig á svokölluðum CHA 2 DS 2 -VASc skala sem notaður er til að meta áhættu á slagi hjá sjúklingum með gáttatif (sjá töflu 1). Sjúklingar í lágri áhættu ættu að vera á blóðflöguhamlandi meðferð 25
Greining
Slag er að miklu leyti klínísk greining sem byggir á tilkomu skyndilegra staðbundinna brottfallseinkenna frá heila. Hægt er að skipta meðferð slaga í nokkur stig. Fyrsta stig er bráðaslagsmeðferð (slag innan tímamarka). Annað stig eru frekari rannsóknir á orsökum þeirra og hvaða meðferð eigi að beita. Þriðja stigið sem byrjar strax er sérhæfð þjálfun og endurhæfing, helst á slageiningu. Í bráðameðferðarstigi þarf að hafa hröð handtök, en ef sjúklingar eru utan tímamarka er hægt að hægja á uppvinnslu. Segja má að stig tvö og þrjú fari saman þar sem frekari rannsóknir eru gerðar en á sama tíma hefst endurhæfing. Tímamörk í bráðafasa eru yfirleitt um órar og hálf klukkustund ef beita á segaleysandi meðferð með recombinant tissue plasminogen activator (rtPA). Við vissar aðstæður er viðeigandi að beita segaleysandi meðferð utan fyrrnefndra tímamarka . Ef gera á segabrottnám (thrombectomy) getur glugginn verið lengri, jafnvel sex klukkustundir eða meira. Þetta veltur allt á kringumstæðum slagsins.
Árið 2017 var innleitt verklag við móttöku og meðferð slagsjúklinga á Landspítala sem ber heitið „Slag innan tímamarka“. Verklagið byggir á tilmælum frá Bandarísku hjarta- og slagsamtökunum, en markmið þess er að flýta greiningarvinnu í bráðafasa þannig að hægt sé að veita viðeigandi meðferð og draga þannig úr alvarlegum afleiðingum blóðþurrðarslags.21 Ef grunur
leikur á að um bráðaslag sé að ræða er ferlið sett af stað og viðeigandi aðilar gera sig klára fyrir móttöku sjúklings. Við greiningu og mat á alvarleika slagsins er stuðst við skala frá Bandarísku heilbrigðisstofnuninni sem ber heitið the National Institute of Health Stroke Scale (NIHSS). Skalinn skiptist í 11 einkennaliði (sjá töflu 2).34 Mat á slagi byggir á nokkrum þáttum þar sem einkenni sjúklings og beiting NIHSS skipta máli ásamt tímaþætti slags og myndgreiningu af heila. Allt þetta hjálpar lækni við að svara eftirfarandi spurningum35:
1. Er um slag að ræða?
2. Ef svo, hvar í miðtaugakerfi er skaðinn og í hvaða æðaveitu?
3. Er þetta blóðþurrðarslag þar sem segaleysandi meðferð eða segabrottnám kemur til greina, eða blæðing, æxli eða annað, þar sem slíkri meðferð er ekki beitt?
Birtingarmynd slags er afar misjöfn eftir því hvaða æðasvæði um ræðir og hvaða svæði heilans hafa orðið fyrir skaða. Slageinkenni eru gjarnan flokkuð út frá æðasvæðum, í annað hvort slag í fremri eða aftari blóðrás. Heilkenni ördrepsslags eru svo sér flokkur (sjá töflu 3). Þau eru misalgeng og stafa oftast af sega í greinum miðhjarnaslagæðar.36 Helstu einkenni slags í heilahvelum eru máttminnkun, skyntruflun, sjónsviðstap, málstol, gaumstol og verkstol. Þessi þrjú síðastnefndu atriði eru heilabarkareinkenni (cortical stroke). Einkenni frá heilahveli ráðast af því hvaða heilaæð stíflast eða lokast og ástandi hjáveitu (collateral circulation). Hjáveita er blóðflæði sem kemst fram hjá stíflaðri eða lokaðri æð vegna slagæðahrings hvelaheila (Circle of Willis) auk tengingar innra og ytra blóðflæðis við æðaveitu ytri hálsslagæða Einkennin
Hjartabilun (congestive heart failure)1
Háþrýstingur (hypertension)1
Aldur (age) >75 ára2
Sykursýki (diabetes)1
Fyrri saga um slag eða skammvinnt blóðþurrðarslag (stroke/TIA) 2
Æðakölkun (vascular disease)1
Aldur (age) 65-74 ára1
Kyn (sex category)1
Tafla 1: Áhættumat á slagi með CHA2DS2-VASc fyrir sjúklinga með gáttatif
geta jafnframt verið afar misjöfn eftir því hvaða hluti heilaæða lokast. Því nærlægari (proximal) sem stíflan/lokunin er, þeim mun meiri heilavefur er undir. Til að mynda getur lokun á hálsslagæð valdið blóðflæðisskerðingu á svæði fremri- og miðhjarnaslagæðar, nema að hjáveita frá öðrum kerfum komi til bjargar. Sama á við um lokun á hjarnabotnsslagæð sem getur valdið miklum skaða þar sem hún er oft eina æðin sem nærir heilastofninn.
Um 2/3 blóðþurrðarslaga eru í miðhjarnaslagæð, en segar eiga greiðustu leið þangað. Við æðamyndatöku er miðhjarnaslagaæð skipt upp í óra hluta sem nefnast M1, M2, M3 og M4. Grein M2 skiptist hjá meirihluta fólks í efri grein (superior division) og neðri grein (inferior division). Efri greinin nærir hluta af ennis- og hvirfilblaði og neðri greinin nærir hluta af gagnaugablaði. Miðhjarnaslagæð nærir sömuleiðis hluta af dýpri kjörnum heilans þar sem efri hlutar djúphnoða og innhýðis eru nærðir af litlum slagæðum frá miðhjarnaslagæð sem heita lenticulostriate æðar.12,37 Það liggur því í augum uppi að einkenni vegna blóðþurrðarslags í miðhjarnaslagæð geta verið ölbreytt eftir því hvaða hluti hennar hefur orðið fyrir blóðflæðisskerðingu.
Til einföldunar er gagnlegt að muna þau einkenni sem koma fram þegar meginstofn miðhjarnaslagæðar stíflast eða lokast, en þetta er mjög algengt form blóðþurrðarslags. Við skoðun getur sést máttminnkun og skyntruflun í gagnstæðum líkamshelmingi miðað við staðsetningu dreps, augu vísa að skemmd en frá lömun (conjugate eye deviation) vegna skaða á augnsvæði ennisblaðs (prefrontal eyefield), en þetta bendir til þess að skemmdin teygi sig framarlega. Á mynd 4 má sjá mismunandi sjónsviðsskerðingar eftir því hvaða hluti sjónbrauta verður fyrir skaða. Ef um er að ræða skaða í ríkjandi heilahveli getur komið fram málstol. Gaumstol (neglect) getur einnig sést. Oft er gaumstolið verra ef skemmdin er í hægra heilahveli. Það er skilgreint sem vangeta sjúklings til að greina, bregðast við eða átta sig á áreiti frá gagnstæðri hlið við heilaskemmdina þegar önnur skýring eins og lömun eða skyntruflun er ekki til staðar.38 Önnur einkenni sem tengjast frekar hægra en vinstra heilahveli eru t.d. líkamstúlkunarstol (anosognosia) þegar sjúklingur hefur ekki innsæi í einkenni sín, til dæmis segist ekki vera lamaður þó sú sé raunin. Slokknun (extinction) kemur líka fyrir en það er þegar sjúklingur skynjar ekki snertingu á gagnstæðri líkamshlið við heilaskaðann ef báðar hliðar eru snertar samtímis. Það sama getur gerst þegar sjónsvið er prófað beggja vegna í einu. Málstol er missir eða skerðing á málgetu og hefur ýmsar birtingarmyndir
eftir því hvaða hluti málstöðvanna er skaddaður. Helstu birtingarmyndir þess eru tjáningarmálstol (Broca´s aphasia), skilningsmálstol (Wernicke´s aphasia) og altækt málstol (global aphasia). Tjáningsmálsstol kemur fram við blóðflæðiröskun um efri grein miðhjarnaslagæðar sem nærir hluta af ennis- og hvirfilblaði (Brocasvæði). Við skoðun er talflæði skert og sjúklingar eiga í erfiðleikum með að finna orð eða bera þau fram. Skilningur er varðveittur. Skilningsmálstol kemur við blóðflæðiröskun um neðri grein miðhjarnaslagæðar sem nærir gagnaugablað (Wernickesvæði). Við skoðun sést að flæði máls er eðlilegt en skilningur er skertur. Þrátt fyrir gott flæði tals er uppbygging þess ekki rétt og því erfitt að skilja. Við altækt málstol eru öll svið máls skert.39 Mikilvægt er að hafa í huga að ekki er hægt að staðsetja skemmd við þvoglumælgi (dysarthria) með vissu.
Einkenni samfara slagi í aftari blóðveitu hafa sérstöðu þar sem heilastofninn er flókinn. Eins og sjá má í töflu 3 eru ýmis
1.a. Meðvitundarstyrkur
sjaldséð heilkenni þar að finna. Við drep í heilastofni geta sést krossuð einkenni, það er að segja hluti einkenna kemur fram í gagnstæðum líkamshelmingi miðað við heilaskemmdina en hluti kemur fram sögu megin. Einkenni sem koma fram sömu megin eru vegna skaða á kjörnum og þráðum heilatauga en einkenni sem koma fram í gagnstæðum líkamshelming verða vegna skaða á taugabrautum sem flytja hreyfi- og skynupplýsingar til og frá heilaberki. Heilastofnseinkenni eru margvísleg og geta lýst sér sem tvísýni, svimi (vertigo), jafnvægisleysi og þvoglumæli.13 Við skaða á litla heila eða brautum hans getur komið fram óregluhreyfing (ataxia) í útlimum eða búk og skerðing á skiptihreyfingum (dysdiadochokinesia) sömu megin við skaðann. Við greiningu slags þarf að hafa það á bak við eyrað að sumir sjúkdómar geta líkst slagi (stroke mimics). Safngreining á 29 greinum um möguleg slög komst að þeirri niðurstöðu að fimm algengustu mismunagreiningar slags væru flog, yfirlið, sýklasótt, mígreni
0. Vakandi og svarar greiðlega
og heilaæxli. Eftir flog getur tímabundið komið fram máttminnkun í annarri hlið líkamans sem kallast þá Todd´s paresis Sömuleiðis þarf að spyrjast fyrir um gömul slög og birtingarmynd þeirra þar sem einkenni fyrra slags geta komið fram á ný við sýkingar eða önnur veikindi. Einnig þarf að hafa í huga að of hár eða lágur blóðsykur getur valdið staðbundum brottfallseinkennum.40
Þegar mat á einkennum hefur farið fram er fengin sneiðmynd af höfði sjúklings til þess að útiloka blæðingu eða fyrirferð. Þegar blæðing hefur verið útilokuð er hægt að veita meðferð með segaleysandi lyfi eða segabrottnámi. Við slag utan tímamarka er hægt að gefa sér rýmri tíma til þess að skoða sjúklinginn vel og huga að frekari uppvinnslu. Einnig er mikilvægt að fá æðamyndatöku í bráðafasanum til að kanna möguleika á segabrottnámi.
1. Ekki vel vakandi (sljór), en svarar og fylgir fyrirmælum eftir ávarp eða lítið áreiti.
2. Meðvitundarlítill (mjög sljór), þarf endurtekin eða sársaukafull áreiti til að ná sambandi.
3. Meðvitundarlaus (coma). Ekki næst samband. Einungis ósjálfráð hreyfiviðbrögð við áreiti.
1.b. Áttun
Spyrja sjúkling:
Hvaða mánuður er núna og aldur?
Ekki gefa vísbendingar. Fyrsta svar gildir.
1.c. Skilningur
Fyrirmæli: Opna/loka augum og kreppa hnefa
2. Augnhreyfingar
Skoða augnstöðu sjúklings í hvíld. Prófa augnhreyfingar til hægri og vinstri. Framkvæma doll´s eye próf ef þörf: hreyfa höfuð til hliðanna, halda augun miðpunkti?
3. Sjónsvið Halda ólíkt mörgum fingrum í mismunandi órðungum og spyrja sjúkling. Ef ekki er hægt, þá prófa með hótandi hreyfingu að augum og leita eftir viðbragði.
4. Andlitshreyfingar
Skoða munnvik, bros. Ennislínur. Ef sjúklingur er meðvitundarskertur er hægt að nota sársaukaáreiti.
Tafla 2: National Institute of Health Stroke Scale (NIHSS)
0. Framkvæmir bæði rétt
1. Framkvæmir annað rétt.
2. Framkvæmir hvorugt rétt.
0. Framkvæmir bæði rétt
1. Framkvæmir annað rétt.
2. Framkvæmir hvorugt rétt.
0. Eðlilegar hreyfingar til beggja hliða.
1. Augnhreyfilömun að hluta (partial gaze palsy) – hægt er að yfirvinna ef beðið er um að líta til gagnstæðar áttar eða ef höfði er snúið. Perifer augnvöðvalamanir.
2. Þvinguð samstillt augu til annarrar hliðar (total gaze paresis) – ekki hægt að yfirvinna með beiðni til sjúklings eða með því að snúa höfði.
0. Eðlilegt
1. Sjónsviðsskerðing að hluta – t.d. í efri eða neðri órðung.
2. Helftarsjónsviðsskerðing.
3. Tvíhliða sjónsviðsskerðing – blinda eða heilabarkarblinda.
0. Eðlilegar.
1. Væg andlitslömun – varaskora útslétt, bros ósamhverft.
2. Miðlungs andlitslömun – t.d. mikil eða algjör lömun í neðri hluta andlits öðrum megin.
3. Algjör andlitslömun – t.d. mikil eða algjör lömun í bæði efri og neðri hluta andlits öðrum megin.
Bráðameðferð
Meðferð á blóðþurrðarslagi hefur tekið stakkaskiptum síðustu áratugi með tilkomu segaleysandi meðferðar og segabrottnáms. National Institute of Neurological Disorders and Stroke (NINDS) recombinant tissue plasminogen activator (rt-PA) Stroke Study var tímamóta rannsókn á gagnsemi segaleysandi meðferðar, en hún var birt árið 1995.41 Rannsóknarhópnum var skipt upp í tvo hópa þar sem einn hópurinn fékk rt-PA og hinn lyfleysu. Hópurinn sem hlaut rt-PA hafði betri útkomu eftir blóðþurrðarslag þar sem þau voru um 30% líklegri til þess að hafa væga eða enga fötlun eftir þrjá mánuði samanborið við sjúklinga sem fengu lyfleysu.
Matvæla- og ly aeftirlit Bandaríkjanna (FDA) veitti rt-PA brautargengi við blóðþurrðarslagi árið 1996 en lengri tíma tók
5. Vöðvakraftur í höndum
fyrir ly aeftirlit Evrópu að samþykkja hana. Samantekt á niðurstöðum sex slembiraðaðra rannsókna á notkun rt-PA, leiddi síðar í ljós að því fyrr sem rt-PA er gefið því meiri er ávinningurinn.41-46 Fjórar af þeim sex slembiröðuðu rannsóknum könnuðu árangur rt-PA þegar það var gefið allt að sex klukkustundum eftir upphaf einkenna. Ef niðurstöður þeirra eru skoðaðar einar og sér þá gefa þær ekki til kynna ávinning eftir þrjár klukkustundir frá upphafi einkenna.43-46 Hins vegar gaf samantektin á fyrrnefndum rannsóknum til kynna að það gæti verið ávinningur af því að gefa rt-PA eftir meira en þrjár klukkustundir frá upphafi einkenna hjá völdum hópi sjúklinga.47
Fyrstu leiðbeiningar um notkun rt-PA sem fyrstu línu meðferð ráðlögðu að veita
Prófa betri handlegginn fyrst! Lyfta hendi með lófa niður í 45° í liggjandi stöðu (90°í sitjandi stöðu) og halda kyrrum uppi í 10 sekúndur. Ef það vantar útlim: 0 stig. Gefa 8 stig ef sjúklingur er meðvitundarlaus.
6. Vöðvakraftur í fótum
Prófa betri gangliminn fyrst! Lyfta fæti í 30°og biðja að halda uppi í 5 sekúndur. Ef það vantar útlim: 0 stig. Gefa 8 stig ef sjúklingur er meðvitundarlaus.
7. Óregluhreyfing í útlimum (ataxia)
Prófa með fingur-nef og hæl-sköflungsprófi. Ef það er kraftminnkun í útlim eða hann vantar þá gefast 0 stig fyrir hann.
8. Húðskyn (verkir)
Prófa með nál ef samvinna. Prófa með sársaukaáreiti ef samvinna fæst ekki.
9. Málgeta
Biðja sjúkling um að lýsa mynd, nefna hluti og lesa setningar.
10. Þvoglumælgi
Biðja sjúkling um að lesa orð frá lista, ekki segja hvers vegna. Intuberaðir fá 0 stig.
11. Bæling og gaumstol
Voru merki um gaumstol við sjón eða skynpróf? Biðja sjúkling um að loka augum, koma við hægri (eða vinstri) hlið sjúklings og spyrja hvorum megin þau finna snerting. Í kjölfarið snerta báðar hliðar.
Tafla 2: National Institute of Health Stroke scale (NIHSS)
meðferðina aðeins innan þriggja tíma frá upphafi einkenna í samræmi við niðurstöður rannsókna.48 Það breyttist hins vegar þegar sýnt var fram á að gjöf rt-PA samanborið við lyfleysu milli þremur til órum og hálfum klukkustundum eftir upphaf einkenna bætti marktækt klíníska útkomu sjúklinga. Ekki sást hærri tíðni heilablæðinga í kjölfar meðferðar með rt-PA innan þess tímaramma samanborið við klínískar rannsóknir þar sem tímaramminn var styttri en þrjár klukkustundir.49 Hægt er að veita meðferðina upp að órum og hálfri klukkustund frá upphafi einkenna ef nógu sterk ábending liggur fyrir og engar frábendingar eru til staðar. Ávallt á þó að leggja áherslu á að gefa rt-PA eins snemma og hægt er. Ávinningur af segaleysandi meðferð er tímaháður og samkvæmt leiðbeiningum
0. Heldur uppi í 10 sekúndur – handleggur sígur ekkert niður.
1. Handleggur sígur innan 10 sek. en ekki alveg niður á bekk eða rúm.
2. Handleggur sígur innan 10 sek. alla leið niður á bekk eða rúm.
3. Handleggur fellur strax niður á bekk eða rúm, lyftist ekkert gegn
þyngdarafli en getur hreyfst lítillega.
4. Engin sýnileg hreyfing í handlegg.
0. Heldur uppi í 5 sekúndur.
1. Fótleggur sígur innan 5 sek. en dettur ekki á bekk eða rúm.
2. Fótleggur sígur innan 5 sek. á bekk eða rúm.
3. Fótleggur hreyfist en lyftist ekki upp af bekk.
4. Engin hreyfing í fótlegg.
0. Engin óregluhreyfing.
1. Óregluhreyfing í einum útlim.
2. Óregluhreyfing í tveimur útlimum.
0. Ekkert skyntap.
1. Vægt-miðlungs skyntap – Skynjar stunguna en hún er minni öðru megin.
2. Mikið-algjört skyntap – Skynjar ekki stungurnar í útlimum öðru megin. Sjúklingur er meðvitundarlaus.
0. Eðlileg talgeta.
1. Vægt eða miðlungs málstol, skert flæði en hægt að skilja sjúkling.
2. Mikið eða slæmt málstol, mjög brotakennt eða lítil tal, ekki hægt að skilja sjúkling.
3. Algjört málstol, kemur ekki upp einu orði (mutism), engin málskilningur. Sjúklingur er meðvitundarlaus.
0. Eðlileg talgeta.
1. Væg eða miðlungs þvoglumælgi – Hægt að skilja sjúkling en sum orð eru óskýr.
2. Mikið þvoglumælgi – Ekki hægt að skilja sjúkling vegna þess hvað tal er óskýrt eða sjúklingur getur ekki myndað tal. Sjúklingur er meðvitundarlaus.
0. Ekki til staðar.
1. Bæling og gaumstol í einu prófuðu skynsviði: Sjónsvið, húðskyn, heyrn, umhverfi (spatialt) ef prófað er með áreiti beggja vegna.
2. Mikið helftargaumstol og bæling – í fleiri en einu af prófuðum fyrrnefndum skynsviðum ef prófað er með áreiti beggja vegna. Gefur umhverfi gaum einungis til annarrar hliðar eða þekkir ekki hönd sína. Sjúklingur er meðvitundarlaus.
Bandarísku slagsamtakanna um bráðameðferð við blóðþurrðarslagi ætti að stefna að því að gefa segaleysandi meðferð eins fljótt og hægt er frá komu sjúklings á spítala.21
Gjöf segaleysandi meðferðar utan tímamarka hefur verið að ryðja sér til rúms vegna aukinnar notkunar á myndgreiningu sem sýnir umfang kjarnadreps og jaðars (penumbra). Við hentugar aðstæður á kjarnadrep að vera lítið en jaðar stór. Slíkar myndgreiningar eru tölvusneiðmynd með heilave argegnumflæðisrannókn (cerebral perfusion) eða flæðisvigtuð (diffusionweighted imaging, DWI) segulómrannsókn. Þó æskilegast væri að gefa rt-PA sem fyrst eftir upphaf einkenna þá mæla nýlegar leiðbeiningar Evrópsku slagsamtakanna með gjöf segaleysandi meðferðar utan tímamarka ef ákveðin skilyrði eru uppfyllt. Á það einna helst við um sjúklinga sem vakna með einkenni og voru síðast einkennalaus
fyrir meira en órum og hálfri klukkustund en hafa merki um lífvænlegan vef á fyrrnefndum rannsóknum.50 Fara þarf vel yfir ábendingar og frábendingar þegar gefa á rt-PA. Helstu frábendingar við segaleysandi meðferð, þegar búið er að útiloka heilablæðingu, er blóðþynning, innvortis blæðing, saga um slagæðarstungu (<7 daga), stóra aðgerð (<3 vikur) eða fyrra slag (<3 mánuði). Ekki má gefa segaleysandi meðferð ef blóðþrýstingur mælist yfir 185 í slagbilsþrýsting eða 110 í hlébilsþrýsting. Í slíkum tilfellum þarf að lækka blóðþrýstinginn með ly um fyrir gjöf rt-PA.51 Ef blóðtappi í nærlægum (proximal) æðum heilans sést við myndgreiningu ber að íhuga segabrottnám. HERMES rannsóknin var safngreining sem kannaði árangur segabrottnáms með því að sameina gögn fimm slembiraðaðra rannsókna.52-56 Rannsóknirnar báru saman segabrottnám
innan tólf tíma frá upphafi einkenna við hefðbundna meðferð hjá fólki með nærlæga lokun í fremri hringrás. Megin niðurstaða rannsóknarinnar var betri færni sjúklinga 90 dögum eftir inngrip samkvæmt endurbætta Rankin-kvarðanum (modified Rankin scale, m-RS). Flestir sjúklingar voru með lokun á M1 grein miðhjarnaslagæðar og næstflestir með lokun á innri hálsslagæð. Niðurstaða HERMES var að sá öldi sem þyrfti að meðhöndla (number needed to treat) til draga úr fötlun um eitt stig á endurbættaRankin kvarðanum væri 2,6. Segabrottnám hefur því í för með sér mikinn ávinning fyrir flesta sjúklinga með nærlæga lokun í fremri blóðveitu heilans. Af 100 sjúklingum sem fara í segabrottnám munu 38 fá vægari fötlun og 20 til viðbótar verða sjál jarga.57 Bandarísku hjarta- og slagsamtökin ráðleggja að gefa öllum segaleysandi meðferð sem hafa ábendingu fyrir henni jafnvel þótt að segabrottnám komi til greina.58
Fremri hjarnaslagæð Máttminnkun og skyntruflun í gagnstæðum neðri útlim og hegðunarbreytingar.
Miðhjarnaslagæð Máttminnkun og skyntruflun í gagnstæðum líkamshelming sem er meira áberandi í andliti og efri útlim. Ef drepið teygir sig framarlega getur sést augnhliðrun til sömu áttar (conjugate eye deviation). Málstol kemur fram ef skaði verður á ríkjandi heilahveli en gaumstol ef skaði verður á víkjandi heilahveli. Sjónsviðsskerðing kemur fram ef lokun verður á neðri grein (inferior division) miðhjarnaslagæðar og fer eftir því hvaða hluti sjónskúfsins (optic radiation) verður fyrir skaða:
• Superior quatrantanopsia – sjónskúfur í gagnaugablaði
• Inferior quatrantanopsia – sjónskúfur í hvirfilblaði
Aftari hjarnaslagæð Samhliða helftarblinda gagnstæðu megin (controlateral homonymous hemianopsia). Ef skaði verður á ríkjandi heilahveli þá getur komið fram heilkenni lesblindu án ritstols (alexia without agraphia). Barkarblinda (cortical blindness) getur komið fram ef skaði verður á hnakkablaði beggja vegna.
The thalamic syndrome of Dejerine and Roussy Lokun á greinum frá aftari hjarnarslagæð
Locked-in syndrome
Lokun á hjarnabotnsslagæð
Weber syndrome
Lokun á greinum frá aftari hjarnarslagæð í miðheila
Claude syndrome
Lokun á greinum frá aftari hjarnarslagæð í miðheila
Benedikt's syndrome
Lokun á greinum frá aftari hjarnarslagæð í miðheila
Tafla 3: Slagheilkenni
Skyntap og verkur í gagnstæðum líkamshelming.
Eðlilegar lóðréttar augnhreyfingar, framsagnarstol (anarthria) og ferlömun (quadriplegia) vegna skaða beggja vegna í brú.
Lömun á þriðju heilataug sömu megin og máttminnkun gagnstæðu megin.
Lömun á þriðju heilataug sömu megin og óregluhreyfing í efri og neðri útlim gagnstæðu megin.
Lömun á þriðju heilataug sömu megin og óregluhreyfing og rykkjabrettur (chorea) gagnstæðu megin.
Horfur
Ef ekki tekst að koma blóðflæði aftur á þegar um heilaslag er að ræða má búast við klínískri versnun hjá um órðungi sjúklinga vegna ágangs blóðþurrðar, heilabjúgs, blæðingar í drep og jafnvel endurtekinnar blóðþurrðar. Í ljósi þess er ráðlagt að fylgjast náið með slagsjúklingum á sérhæfðri slageiningu.21 Alvarlegasti fylgikvilli segaleysandi meðferðar er heilablæðing sem kemur fram hjá rúmum 6% og er þess vegna þörf á ströngu eftirliti á fyrsta sólarhring eftir meðferð. 47
Langtímahorfur sjúklinga eftir blóðþurrðarslag eru misjafnar og ráðast af ýmsum þáttum, til að mynda aldri, alvarleika slags, undirgerð þess og fyrra heilsufari. Samkvæmt lýðgrundaðri rannsókn á færni, lifun og endurkomu slags hjá sjúklingum eftir fyrsta blóðþurrðarslag í Rochester, Minnesota, hafa sjúklingar með ördrep gjarnan mildari einkenni og betri
Lateral medullary syndrome Lokun á hryggslagæð* eða aftari neðri hnykilslagæð í mænukylfu
útkomu. Rannsóknin leiddi einnig í ljós að sjúklingar með segarek frá hjarta hafa lakara heilsufar fyrir slag, alvarlegri slageinkenni og verri færni eftir slag. Líkur á öðru slagi innan 30 daga eru mestar hjá sjúklingum með slag vegna stóræðasjúkdóms.59
Lokaorð
Blóðþurrðarslag er algengur og alvarlegur sjúkdómur sem getur haft víðtæk áhrif á lífsgæði og færni fólks. Síðastliðin ár hafa miklar framfarir átt sér stað með tilkomu segaleysandi meðferðar og segabrottnáms. Fyrstu viðbrögð við upphaf blóðþurrðarslags skipta sköpum þannig að draga megi úr alvarleika þeirra. Þessum tíma er vel varið þó hann sé kapphlaup við tímann. Það er því mikilvægt að hafa augun opin fyrir einkennum slags og að koma sjúklingum sem fyrst í viðeigandi meðferð
Tap á stungu- og hitaskyni fyrir neðan háls gagnstæðum megin vegna skaða á hliðlægri mænu- og stúkubraut (lateral spinothalamic tract). Tap á stungu- og hitaskyni sömu megin í andliti vegna skaða á kjarna fimmtu heilataugar. Svimi (vertigo), tvísýni, augntin (nystagmus) og ógleði vegna skaða á kjarna áttundu heilataugar. Horner heilkenni sömu megin vegna skaða á taugaþráðum semjuhluta (sympathetic tract) sem lýsir sér með ljósopsþrengingu (miosis), lokbrá (ptosis) og svitaleysi (anhidrosis). Hæsi, kyngingartregða (dysphagia), hiksti, lömun í góm og raddbandi sömu megin og skertur kokreflex vegna skaða á þráðum níundu og tíundu heilataugar. Óregluhreyfing í útlim sömu megin vegna skaða á brautum til litla heila.
Medial medullary syndrome
Lokun á litlum greinum frá hryggslagæð eða hjarnabotnsslagæð í mænukylfu
Hrein máttminnkun (Pure motor)
Litlar greinar miðhjarnaslagæðar eða hjarnaslagæðar
Hreint skyntap (Pure sensory)
Litlar greinar miðhjarnaslagæðar eða aftari hjarnarslagæðar
Máttminnkunn og skyntap (Sensorimotor)
Litlar greinar miðhjarnaslagæðar
Óregluhreyfing og helftarlömun (Ataxic hemiparesis)
Litlar greinar miðhjarnaslagæðar eða hjarnabotnsslagæðar
Þvoglumæli og klaufska í hendi (Dysarthria-clumsy hand) Litlar greinar hjarnabotnsslagæðar
Tafla 3: Slagheilkenni
Máttminnkun og tap á stöðu- og titringsskyni í gagnstæðum hand- og fótlegg. Máttminnkun og rýrnun í tungu sömu megin.
Máttminnkun í gagnstæðum líkamshelmingi vegna skaða á djúphnoðum eða hné á innhýði. Máttminnkun er jöfn í andliti, hendi og fæti.
Skyntap í gagnstæðum líkamshelming vegna skaða á stúku. Skyntapið er jafnt í andliti, hendi og fæti
Máttminnkun og dofi í gagnstæðum líkamshelming vegna skaða á stúku eða aftari legg innhýðis. Þessar breytingar eru jafnt í andliti, hendi og fæti.
Máttminnkun í gagnstæðum líkamshleming og óregluhreyfing í útlimum sem skýrist ekki eingöngu af máttminnkun vegna skaða á aftari legg innhýðis eða brú.
Þvoglumælgi og klaufska í gagnstæðri hendi vegna skaða á brú.
*Þegar lokun á hryggslagæð verður vegna flysjunar þá er verkur aftan til í hnakka og hálsi algengur.
Heimildir
1. World Health Organization (WHO). Global Health Estimates: Life expectancy and leading causes of death and disability [Internet]. 2020. Available from: https:// www.who.int/data/gho/data/themes/ mortality-and-global-health-estimates
2. Desai SM, Rocha M, Jovin TG, Jadhav AP. High Variability in Neuronal Loss: Time Is Brain, Requantified. Stroke. 2019;50(1):34–7.
3. Tveiten A, Mygland Å, LjOøstad U, Thomassen L. Intravenous thrombolysis for ischaemic stroke: Short delays and high community-based treatment rates after organisational changes in a previously inexperienced centre. Emerg Med J. 2009;26(5):324–6.
4. Purves D, Augustine G, Fitzpatrick D, Katz L, LaMantia A, McNamara J, et al., editors. Neuroscience [Internet]. 2nd ed. Sunderland (MA): Sinauer Associates; 2001. Available from: https://www.ncbi. nlm.nih.gov/books/NBK11042/
5. Gilroy A, MacPherson B, Ross L, Schuenke M, Schulte E, Schumacher U, editors. Atlas of Anatomy. 2nd ed. New York: Thieme Medical Publishers, Inc.; 2009.
6. Drake RL, Vogl AW, Mitchell AWM. Gray’s Anatomy for Students. 3rd ed. Philadelphia: Elsevier Churchill Livingstone; 2015.
7. Knecht S, Dräger B, Deppe M, Bobe L, Lohmann H, Flöel A, et al. Handedness and hemispheric language dominance in healthy humans. Brain. 2000;123(12):2512–8.
8. Nolte J. The Human Brain: An Introduction to Its Functional Anatomy. Philadelphia: Mosby Elsevier; 2009.
9. Gandhoke GS, Belykh E, Zhao X, Leblanc R, Preul MC. Edwin Boldrey and Wilder Penfield’s Homunculus: A Life Given by Mrs. Cantlie (In and Out of Realism). World Neurosurg [Internet]. 2019;132:377–88. Available from: https:// doi.org/10.1016/j.wneu.2019.08.116
10. De Moraes CG. Anatomy of the visual pathways. J Glaucoma. 2013;22(5 SUPPL.1):2–7.
11. Lanciego L, Luquin N, Obeso J. Functional Neuroanatomy of the basal ganglia. Cold Spring Harb Perspect Med. 2012;2(12).
12. Djulejić V, Marinković S, Georgievski B, Stijak L, Aksić M, Puškaš L, et al. Clinical significance of blood supply to the internal capsule and basal ganglia. J Clin Neurosci. 2016;25:19–26.
13. Sciacca S, Lynch J, Davagnanam I, Barker R. Midbrain, pons, and medulla: Anatomy and syndromes. Radiographics. 2019;39(4):1110–25.
14. Aho K, Harmsen P, Hatano S, Marquardsen J, Smirnov VE, Strasser & T. Cerebrovascular disease in the community: results of a WHO Collaborative Study*. Vol. 58, Bulletin of the World Health Organization. 1980.
15. Easton JD, Saver JL, Albers GW, Alberts MJ, Chaturvedi S, Feldmann E, et al. Definition and evaluation of transient ischemic attack: A scientific statement for healthcare professionals from the American heart association/American stroke association stroke council; council on cardiovascular surgery and anesthesia; council on cardio. Stroke. 2009;40(6):2276–93.
16. Hilmarsson A, Kjartansson O, Olafsson E. Incidence of first stroke: A population study in Iceland. Stroke. 2013;44(6): 1714–6..
17. Feigin VL, Lawes CMM, Bennett DA, Barker-collo SL, Parag V. Worldwide stroke incidence and early case fatality reported in 56 population-based studies : a systematic review. Lancet Neurol [Internet]. 2009;8(4):355–69. Available from: http://dx.doi.org/10.1016/S14744422(09)70025-0
18. Astrup J, Siesjö B, Symon L. Thresholds in Cerebral Ischemia — The Ischemic Penumbra. Stroke. 1977;8(3):299–301.
19. Astrup J. Energy-requiring cell functions in the ischemic brain. Their critical supply and possible inhibition in protective therapy. J Neurosurg. 1982;56(4):482–97.
20. H P Adams J, Bendixen BH, Kappelle LJ, Biller J, Love BB, Gordon DL, et al. Classification of subtype of acute ischemic stroke. Definitions for use in a multicenter clinical trial. TOAST. Trial of Org 10172 in Acute Stroke Treatment. Stroke [Internet]. 1993 [cited 2021 Apr 21]; Available from: https://www. ahajournals.org/doi/abs/10.1161/01. str.24.1.35#.YIB5dcpJ7tg.mendeley
21. Jauch EC, Saver JL, Adams HP, Bruno A, Connors JJB, Demaerschalk BM, et al. Guidelines for the early management of patients with acute ischemic stroke: A guideline for healthcare professionals from the American Heart Association/ American Stroke Association. Stroke. 2013;44(3):870–947.
22. Nakanishi K, Homma S. Role of echocardiography in patients with stroke. J Cardiol [Internet]. 2016;68(2):91–9. Available from: http://dx.doi.org/10.1016/j. jjcc.2016.05.001
23. Lechat P, Mas J, Lascault G, Loron P, Theard M, Klimczac M, et al. Prevalence of Patent Foramen Ovale in Patients with Stroke. N Engl J Med. 1988;318(18): 1148–52..
24. Kent DM, Thaler DE. Is patent foramen ovale a modifiable risk factor for stroke recurrence? Stroke. 2010;41(10 SUPPL. 1):26–30.
25. Goldstein LB, Bushnell CD, Adams RJ, Appel LJ, Braun LT, Chaturvedi S, et al. Guidelines for the primary prevention of stroke: A Guideline for Healthcare Professionals from the American Heart Association/American Stroke Association. Stroke. 2011;42(2):517–84.
26. O’Donnell MJ, Denis X, Liu L, Zhang H, Chin SL, Rao-Melacini P, et al. Risk factors for ischaemic and intracerebral haemorrhagic stroke in 22 countries (the INTERSTROKE study): A case-control study. Lancet. 2010;376(9735):112–23.
27. England TN. A Clinical Trial of the Effects of Dietary Patterns on Blood Pressure. 2015;1117–24.
28. Gómez-gracia E, Ph D, Ruiz-gutiérrez V, Ph D, Fiol M, Ph D. Primary prevention of cardiovascular disease with a mediterranean diet. Zeitschrift fur Gefassmedizin. 2013;10(2):28.
29. Iacoviello L, Bonaccio M, Cairella G, Catani M V., Costanzo S, D’Elia L, et al. Diet and primary prevention of stroke: Systematic review and dietary recommendations by the ad hoc Working Group of the Italian Society of Human Nutrition. Nutr Metab Cardiovasc Dis. 2018;28(4):309–34.
30. Kontogianni MD, Panagiotakos DB. Dietary patterns and stroke: A systematic review and re-meta-analysis. Maturitas [Internet]. 2014;79(1):41–7. Available from: http://dx.doi.org/10.1016/j. maturitas.2014.06.014
31. Tsivgoulis G, Psaltopoulou T, Wadley VG, Alexandrov A V., Howard G, Unverzagt FW, et al. Adherence to a Mediterranean diet and prediction of incident stroke. Stroke. 2015;46(3):780–5.
32. Mahmood SS, Levy D, Vasan RS, Wang TJ. The Framingham Heart Study and the epidemiology of cardiovascular disease: A historical perspective. Lancet [Internet]. 2014;383(9921):999–1008. Available from: http://dx.doi.org/10.1016/ S0140-6736(13)61752-3
33. Kannel WB, Wolf PA, Verter J, McNamara PM. Epidemiologic assessment of the role of blood pressure in stroke: The Framingham study. J Am Med Assoc. 1996;276(15):1269–78.
34. Lyden P. Using the National Institutes of Health Stroke Scale. Stroke. 2017;48(2):513–9..
35. Sacco RL, Kasner SE, Broderick JP, Caplan LR, Connors JJ, Culebras A, et al. An updated definition of stroke for the 21st century: A statement for healthcare professionals from the American heart
association/American stroke association. Stroke. 2013;44(7):2064–89.
36. Ng YS, Stein J, Ning MM, Black-Schaffer RM. Comparison of clinical characteristics and functional outcomes of ischemic stroke in different vascular territories. Stroke. 2007;38(8):2309–14.
37. Gibo H, Carver CC, Rhoton AL, Lenkey C, Mitchell RJ. Microsurgical anatomy of the middle cerebral artery. J Neurosurg. 1981;54(2):151–69.
38. Heilman K, Valenstein E, Watson R. Neglect and related disorders. Semin Neurol. 2000;20(4).
39. Alexander MP, Hillis AE. Chapter 14 Aphasia. Vol. 88, Handbook of Clinical Neurology. Elsevier; 2008. p. 287–309.
40. Gibson LM, Whiteley W. The differential diagnosis of suspected stroke: A systematic review. J R Coll Physicians Edinb. 2013;43(2):114–8.
41. Group NI of ND and S rt-PSS. Tissue plasminogen activator for acute ischemic stroke. N Engl J Med. 1995;333(24).
42. Marler JR, Tilley BC, Lu M, Brott TG, Lyden PC, Grotta JC, et al. Early stroke treatment associated with better outcome: The NINDS rt-PA Stroke Study. Neurology. 2000;55(11):1649–55.
43. Hacke W. Intravenous thrombolysis with recombinant tissue plasminogen activator for acute hemispheric stroke. The European Cooperative Acute Stroke Study (ECASS). JAMA J Am Med Assoc. 1995;274(13):1017–25.
44. Hacke W, Kaste M, Fieschi C, Von Kummer R, Davalos A, Meier D, et al. Randomised double-blind placebocontrolled trial of thrombolytic therapy with intravenous alteplase in acute ischaemic stroke (ECASS II). Lancet. 1998;352(9136):1245–51.
45. Clark WM, Wissman S, Albers GW, Jhamandas JH, Madden KP, Hamilton S. Recombinant tissue-type plasminogen activator (Alteplase) for ischemic stroke 3 to 5 hours after symptom onset the ATLANTIS study: A randomized controlled trial. J Am Med Assoc. 1999;282(21):2019–26.
46. Clark WM, Albers GW, Madden KP, Hamilton S. The rtPA (Alteplase) 0to 6-Hour Acute Stroke Trial, Part A (A0276g). 2000;31(4):811–6.
47. Atlantis T, Study PA, Investigators G. Association of outcome with early stroke treatment: Pooled analysis of ATLANTIS, ECASS, and NINDS rt-PA stroke trials. Lancet. 2004;363(9411):768–74.
48. Ringleb PA, Bousser MG, Ford G, Bath P, Brainin M, Caso V, et al. Guidelines for management of ischaemic stroke and transient ischaemic attack 2008. Cerebrovasc Dis. 2008;25(5):457–507.
49. Hacke W, Kaste M, Bluhmki E, Brozman M, Dávalos A, Guidetti D, et al. Thrombolysis with Alteplase 3 to 4.5 Hours after Acute Ischemic Stroke. N Engl J Med. 208AD;359(13):1317–29.
50. Berge E, Whiteley W, Audebert H, Marchis GM De, Fonseca AC, Padiglioni C, et al. European Stroke Organisation (ESO) guidelines on intravenous thrombolysis for acute ischaemic stroke. Vol. 6, European Stroke Journal. 2021. I–LXII.
51. Demaerschalk BM, Kleindorfer DO, Adeoye OM, Demchuk AM, Fugate JE, Grotta JC, et al. Scientific Rationale for the Inclusion and Exclusion Criteria for Intravenous Alteplase in Acute Ischemic Stroke A Statement for Healthcare Professionals from the American Heart Association/American Stroke Association. Vol. 47, Stroke. 2016. 581–641 p.
52. Berkhemer OA, Fransen PSS, Beumer D, van den Berg LA, Lingsma HF, Yoo AJ, et al. A Randomized Trial of Intraarterial Treatment for Acute Ischemic Stroke. N Engl J Med. 2015;372(1):11–20.
53. Goyal M, Demchuk AM, Menon BK, Eesa M, Rempel JL, Thornton J, et al. Randomized Assessment of Rapid Endovascular Treatment of Ischemic Stroke. N Engl J Med. 2015;372(11): 1019–30..
54. Jovin TG, Chamorro A, Cobo E, de Miquel MA, Molina CA, Rovira A, et al. Thrombectomy within 8 Hours after Symptom Onset in Ischemic Stroke. N Engl J Med. 2015;372(24):2296–306.
55. Saver JL, Goyal M, Bonafe A, Diener H-C, Levy EI, Pereira VM, et al. Stent-Retriever Thrombectomy after Intravenous t-PA vs. t-PA Alone in Stroke. N Engl J Med. 2015;372(24):2285–95.
56. Campbell BCV, Mitchell PJ, Kleinig TJ, Dewey HM, Churilov L, Yassi N, et al. Endovascular Therapy for Ischemic Stroke with Perfusion-Imaging Selection. N Engl J Med. 2015;372(11):1009–18.
57. Goyal M, Menon BK, Van Zwam WH, Dippel DWJ, Mitchell PJ, Demchuk AM, et al. Endovascular thrombectomy after large-vessel ischaemic stroke: A meta-analysis of individual patient data from five randomised trials. Lancet. 2016;387(10029):1723–31.
58. Powers WJ, Derdeyn CP, Biller J, Coffey CS, Hoh BL, Jauch EC, et al. 2015 American Heart Association/American stroke association focused update of the 2013 guidelines for the early management of patients with acute ischemic stroke regarding endovascular treatment: A guideline for healthcare professionals from the American . Stroke. 2015;46(10):3020–35..
59. Petty GW, Brown RD, Whisnant JP, Sicks JD, O’Fallon WM, Wiebers DO. Ischemic Stroke Subtypes. Stroke. 2000;31(5):1062–8.
Auður Gunnarsdóttir
Fimmta árs læknanemi 2020–2021
Gunnar Guðmundsson
Sérfræðingur í lyflækningum og lungnalækningum

Inngangur
Fylgikvillar frá lungum eru algengir eftir skurðaðgerðir og auka á sjúkdómsbyrði, dánartíðni og lengja spítalainnlagnir. Talið er að tíðni fylgikvilla frá lungum eftir skurðaðgerðir sé á bilinu 2-40%.1 Ástæðurnar fyrir þessu víða bili eru að sjúklingar eru ólíkir, sem og skurðaðgerðirnar sem þeir fara í. Einnig er ekki til nein nákvæm skilgreining á fylgikvillum frá lungum eftir skurðaðgerðir. Almenna skilgreiningin er óeðlileg starfsemi lungna sem kemur eftir skurðaðgerð og veldur annaðhvort sjúkdómsástandi eða vanstarfsemi sem hefur klínísk áhrif og breytir sjúkdómsgangi eftir aðgerðina.2
Lungnafylgikvillar eftir skurðaðgerðir eru þannig mismunandi algengir og alvarlegir. Sumir geta ógnað lífi og hafa rannsóknir sýnt að dánartíðni getur verið allt að 20% vegna sumra þeirra.1 Dæmi um fylgikvilla frá lungum eru lungnahrun (atelectasis), lungnabólga (pneumonia) og öndunarbilun í kjölfar aðgerðar (postoperative respiratory failure). Lungnafylgikvillar eftir aðgerðir eru ekki síður algengir en fylgikvillar frá hjarta. Þegar fylgikvillar frá lungum eru bornir saman við fylgikvilla frá hjarta þá eru lungnafylgikvillar taldir tengjast sterkar langtíma dánartíðni eftir aðgerðir, sérstaklega hjá eldri einstaklingum.3
Hvert ár á heimsvísu fara yfir 300 milljónir manna í skurðaðgerðir.4 Vegna algengi fylgikvilla er mikilvægt að gera áhættumat á sjúklingum með tilliti til lungnastarfsemi og reyna þannig að fyrirbyggja fylgikvilla frá lungum í kjölfar skurðaðgerða. Í þessari grein verður farið yfir lífeðlisfræðilegar breytingar sem geta orðið
í lungum við skurðaðgerðir, helstu fylgikvilla frá lungum og áhættuþætti þeirra og hvernig er best að meta áhættu í hverju tilfelli fyrir sig.
Gagnasöfnun
Við skrif þessarar greinar var notuð leitarvél Pubmed auk klínískra leiðbeininga frá American College of Physicians. Leitarorð voru meðal annars: „postoperative“, „pulmonary“, „complications“, „preoperative“ og „risk factors“.
Lífeðlisfræði lungna í kringum skurðaðgerðir Um leið og sjúklingur er svæfður fyrir skurðaðgerð verða breytingar á lungnastarfsemi. Það verða breytingar á öndunarhvöt (respiratory drive) og vöðvastarfsemi og lungnarúmmál (lung volume) minnkar. Það sem helst veldur þessum breytingum eru öndunarbælandi áhrif svæfingarly a og hvort jákvæðri þrýstingsöndun í útöndun (positive end-expiratory pressure, PEEP) er beitt við svæfingu.5 Þeir vöðvar sem verða helst fyrir breytingum eru þind og kviðvöðvar. Rannsóknum ber ekki saman hve lengi öndunarfærin eru að ná sér aftur í sama horf eftir aðgerð en það er talið vera allt að sex vikur.6, 7
Minnkað lungnarúmmál er helsti orsakaþáttur í þróun lungnafylgikvilla eftir aðgerðir. Þar er truflun á starfsemi þindar mikilvægust en verkir frá skurðsvæði og vanöndun í kjölfarið eru einnig áhrifaþættir. Þannig valda aðgerðir á brjóstholi og efri hluta kviðarhols herpumynd (restrictive pattern) með lækkun á lungnarúmmáli þannig að öndunarrýmd (vital capacity, VC), starfræn loftleif (functional residual capacity, FRC) og öndunarloft (tidal volume, VT) lækka (mynd 1). Þetta á þátt í myndun
lungnahruns en það gerist í kjölfar þess að of lágur þrýstingur er í hluta lungna sem veldur því að lungnablöðrur falla saman, svo sem við grunna innöndun í svæfingu eða vegna verkja í kjölfar aðgerðar. Einnig eykst öndunartíðni við þessar aðstæður og það verður ójafnvægi á loftun og blóðflæði í lungnablöðrum (ventilation perfusion mismatch). Það gerist vegna jákvæðs útöndunarþrýstings (PEEP) sem beitt er við öndunarvélameðferð í svæfingu. Þannig verður loftun svipuð í öllum hlutum lungnanna en blóðflæði er ójafnt. Þá getur of mikill þrýstingur í öndunarvél valdið lokun æða sem getur valdið hjástreymi (shunt).5 Svæfing letur einnig andvörpunarviðbragð (sigh reflex) sem er áhættuþáttur fyrir lungnahruni. Til þess hluta lungna þar sem lungnahrun hefur orðið flæðir blóð óhindrað en engin loftun verður sem leiðir til skertra loftskipta svæðisbundið og getur það leitt til lækkunar á súrefnisgildum í blóði ef lungnahrunið er nægilega stórt.5 Þá geta eftirstöðvar af svæfingarly um og morfínskyldum ly um eftir aðgerð bælt öndun. Lyfin minnka einnig hreinsun á slími með því að hægja á reglubundnum slætti bi ára í öndunarvegum og valda hömlun á hóstaviðbragði. Það, ásamt minnkaðri slímhreinsun frá öndunarfærum, eru þættir sem geta stuðlað að sýkingum eftir aðgerðir.5, 7
Fylgikvillar
Eins og áður hefur komið fram er ekki til nein nákvæm skilgreining á fylgikvillum frá lungum eftir skurðaðgerðir. Almenna skilgreiningin er óeðlileg starfsemi lungna sem kemur eftir skurðaðgerð og veldur annaðhvort sjúkdómsástandi eða
Mynd 1: Lungnarúmmál og lungnarýmdir
Skammstafanir:
Viðbótarloft (inspiratory reserve volume, IRV)
Öndunarloft (tidal volume, VT)
Varaloft (expiratory reserve volume, ERV)
Loftleif (residual volume, RV)
Innöndunarrýmd (inspiratory capacity, IC)
Starfræn loftleif (functional residual capacity, FRC)
Öndunarrýmd (vital capacity, VC)
Heildarlungnarýmd (total lung capacity, TLC)
vanstarfsemi sem hefur klínísk áhrif og breytir sjúkdómsgangi eftir aðgerðina.2 Þeir fylgikvillar sem eru algengastir og eru taldir hafa mest áhrif á dánartíðni eru lungnahrun, lungnabólga, öndunarbilun í kjölfar aðgerðar og versnun á undirliggjandi lungnasjúkdómi.8 Aðrir algengir fylgikvillar eru lágur súrefnisþrýstingur í blóði (hypoxemia), aukinn slímuppgangur með hósta, óeðlileg lungnahlustun og óútskýrður hiti (tafla 1).1

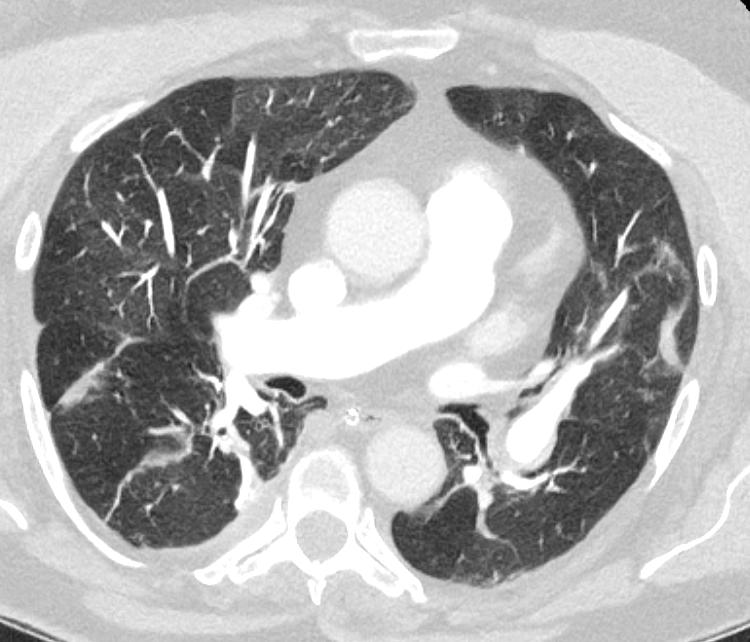
Mynd 2: Sjúklingur á þriðja degi eftir aðgerð á magálshaul (ventral hernia).
a) Röntgenrannsókn af lungum sýnir nokkrar bandlaga þéttingar liggja frá lungnaporti í átt að fleiðru hliðlægt og neðan til í báðum lungum. Útlit samrýmist lungnahruni.
b) Tölvusneiðmynd sama dag sýnir lungnahrun með sömu dreifingu í miðhluta og neðri

Lungnahrun er algengt vandamál eftir aðgerðir þar sem truflun verður á starfsemi þindar, svo sem eftir brjóstholsaðgerðir og efri kviðarholsaðgerðir (mynd 2).8 Rannsókn sýndi að allt að 75% þeirra sem fá lyf sem hafa áhrif á taugavöðvamót (neuromuscular blocking drug) fá lungnahrun.6 Þá spila verkir einnig hlutverk því þeir geta komið í veg fyrir að sjúklingar dragi djúpt andann og þá þenjast lungnablöðrur ekki nægilega út. Ef lungnahrunið er stórt má heyra minnkuð öndunarhljóð yfir þeim hluta lungans og jafnvel greina bankdeyfu. Notkun jákvæðs útöndunarþrýstings (PEEP) í öndunarvél á meðan á aðgerð stendur hjálpar til við að minnka lungnahrun.5 Hægt er að vinna gegn lungnahruni eftir aðgerðir með flautu sem er með jákvæðum útöndunarþrýstingi (positive expiratory pressure, PEP) (mynd 3). Einnig hjálpar að sjúklingur sé í uppréttri stöðu, svo sem við setu á rúmstokki eða stól og á göngu. PEP flautan eykur mótstöðu í lungum og losar þannig slím og opnar lungun. Aukinn slímuppgangur með hósta er fylgikvilli sem vert er að hafa í huga hjá sjúklingum eftir skurðaðgerð. Annar mikilvægur fylgikvilli er lungnabólga sem greina má með sögu, skoðun og myndgreiningu ef þörf krefur. Í lungnabólgu er dæmigert að heyra brakhljóð við innöndun yfir lungnastað og berkjuöndunarhljóð (bronchial breath sounds). Lungnabólga er meðal mismunagreininga sem þarf að hafa í huga þegar sjúklingur á fyrstu dögum eftir aðgerð fær hita. Til eru tvær Gupta reiknivélar sem annars vegar áætla líkur á lungnabólgu eftir aðgerð og hins vegar áætla líkur á öndunarbilun eftir aðgerð (sjá undirkafla: Hjálpartæki til að meta
Óútskýrður hiti a) b)
Helstu fylgikvillar frá lungum eftir skurðaðgerð
Lungnahrun
Lungnabólga
Öndunarbilun í kjölfar aðgerðar*
lungnaáhættu). Alvarlegur fylgikvilli skurðaðgerða er öndunarbilun eftir aðgerð en skilgreiningin á því samkvæmt Arozullah er þörf á öndunarvél eftir aðgerð, nánar tiltekið öndunarvélarmeðferð sem varir lengur en 48 klukkutíma eftir aðgerð, eða þörf á að sjúklingur fari aftur í öndunarvél innan 30 daga eftir að skurðaðgerð lýkur.8,9 Til er skimunartæki til að meta líkur á öndunarbilun eftir aðgerð sem heitir Arozullah Respiratory Failure Index (sjá undirkafla: Hjálpartæki til að meta lungnaáhættu).9 Mikilvægur fylgikvilli sem vert er að hafa í huga er versnun á undirliggjandi lungnasjúkdómum, sérstaklega langvinnri lungnateppu og astma en einnig millivefslungnasjúkdómum. Einnig má nefna lágan súrefnisþrýsting í blóði en súrefnisskort má greina með blóðgasasýni.1,8 Ef sjúklingur sem er á leið í skurðaðgerð hefur undirliggjandi lungnasjúkdóma getur þurft að gera viðbótarrannsóknir í mati fyrir aðgerð og ganga úr skugga um að sjúkdómurinn sé vel meðhöndlaður áður en sjúklingur fer í aðgerð.
Áhættuþættir fylgikvilla
Áhættuþáttum fylgikvilla má skipta í tvennt, annars vegar þætti sem tengjast sjúklingnum sjálfum og hins vegar þætti sem tengjast skurðaðgerðinni. Áhættuþættirnir eru öldamargir en á marga þeirra má hafa áhrif fyrir aðgerðina. Sem dæmi um breytanlegan áhættuþátt eru reykingar og óbreytanlegan er aldur. Mikilvægt er að heilbrigðisstarfsmenn sem sinna mati á sjúklingum fyrir aðgerðir séu meðvitaðir um þessa þætti og að möguleiki sé á að draga úr líkum á fylgikvillum frá lungum eftir skurðaðgerðir með breytingum á venjum
Versnun á undirliggjandi lungnasjúkdómi, svo sem LLT, astma eða millivefslungnasjúkdómum
Lágur súrefnisþrýstingur í blóði
Aukinn slímuppgangur með hósta
Óeðlileg öndunarhljóð við lungnahlustun
Tafla 1: Helstu fylgikvillar frá lungum eftir skurðaðgerð *Öndunarvélarmeðferð lengur en 48 klukkutíma eftir aðgerð eða þörf á að fara aftur í öndunarvél ≤30 daga frá aðgerð
eða betri meðhöndlun sjúkdóma.6 Algenga sjúklingatengda áhættuþætti má sjá í töflu 2
Þættir sem tengjast sjúklingi
Aldur: Fjölmargar rannsóknir hafa sýnt að almennt aukast fylgikvillar tengdir lungum eftir skurðaðgerðir með vaxandi aldri. Kerfisbundin yfirferð gerð af American College of Physicians sýndi að aldur yfir 50 ára er mikilvægur sjálfstæður áhættuþáttur. Þegar sjúklingar yfir 50 ára voru bornir saman við sjúklinga undir 50 ára voru þeir allt að 5-6 sinnum líklegri til að fá fylgikvilla frá lungum eftir skurðaðgerðir.8 Aðrar rannsóknir hafa sýnt svipaðar niðurstöður.10 Með hækkandi meðalaldri fólks þarf að hafa þennan áhættuþátt sérstaklega í huga. Almennt heilsufar er mikilvægt að skoða til þess að meta áhættu fyrir lungnafylgikvillum. Rannsókn sýndi að skerðing á athöfnum daglegs lífs (ADL) eykur áhættuna. Til mats á þessu hefur American Society of Anesthesiologists (ASA) búið til alþjóðlegt mat þar sem að sá sem er í ASA flokki 1 er heilbrigður og ASA 5 er alvarlega veikur sjúklingur sem er ekki talinn geta lifað án aðgerðar (tafla 3).11 Dæmi um sjúkdóm eða daglegar venjur fólks og áhrif þess á eðlilegt líf einstaklinga má sjá í sömu töflu. Sama rannsókn og sýndi aukna áhættu við lækkað ADL sýndi að ASA stig >2 eykur áhættuna á lungnafylgikvillum tæplega fimmfalt miðað
Sjúklingatengdir áhættuþættir
Aldur
Almennt heilsufar
Reykingar
Offita og vannæring
Næringar- og efnaskiptaþættir
LLT
Astmi
Kæfisvefn
Heilkenni offitu og vanöndunar
Millivefslungnasjúkdómar
Lungnaháþrýstingur
Hjartabilun
Sýking í efri öndunarvegum
Tafla 2: Sjúklingatengdir áhættuþættir
við hraustan einstakling í ASA flokki 1.10 Þá hafa rannsóknir sýnt að sjúkraþjálfun fyrir skurðaðgerð getur haft jákvæð áhrif á lungnafylgikvilla eftir aðgerðir og stytt spítaladvöl.12
Reykingar auka mjög á áhættu á lungnafylgikvillum. Almennt er talið mikilvægt að hætta reykingum í að minnsta kosti órar vikur fyrir skurðaðgerðir. Því lengur sem reykbindindi varir fyrir aðgerð, því minni líkur eru á lungnafylgikvillum. Rannsóknir hafa sýnt að ef reykingum er hætt 6-8 vikum fyrir aðgerð getur sjúkdómsbyrði eftir aðgerð minnkað um 50%.12 Það fer eftir aðgerðum hve mikil hættan er. Í aðgerðum þar sem mest hætta er á lungnafylgikvillum, svo sem í aðgerðum á hjartaog æðakerfi, hafa reykingar mest áhrif. Sama rannsókn sýndi að áhættan hjá þeim sem ekki reyktu stuttu fyrir aðgerð en höfðu reykt áður um ævina var meiri en hjá þeim sem höfðu aldrei reykt. Áhættan var mest hjá þeim sem reyktu fram að aðgerð. 13 Hvetja ætti alla sem fara í skurðaðgerð til að hætta reykingum alveg og bjóða þeim ly ameðferð og aðra reykleysismeðferð. Offita og vannæring: Offita getur breytt lífeðlisfræðilegum þáttum lungna og meðal annars valdið minnkuðu lungnarúmmáli. Margar rannsóknir hafa sýnt að offita með líkamsþyngdarstuðul (body mass index, BMI) milli 30 og 40 [kg/m2] er ekki talin sjálfstæður áhættuþáttur fyrir fylgikvillum frá lungum. Stór rannsókn frá 2015 sýndi að tíðni fylgikvilla frá lungum eftir aðgerðir var ekki aukin hjá þeim sem voru með BMI milli 30 og 40 borið saman við þá sem voru í kjörþyngd (18,5<BMI<24,9). Hins vegar
voru einstaklingar með sjúklega offitu (morbid obesity) í aukinni áhættu. Þannig ætti offita með BMI undir 40 ekki að breyta sjúklingavali fyrir aðgerðir. Sama rannsókn sýndi að þeir sem eru vannærðir með BMI undir 18,5 eru í aukinni áhættu að fá lungnafylgikvilla.14 Efnaskipta- og næringarþættir geta verið mikilvægir eins og lágt albúmín og blóðleysi. Albúmín gildi undir 36 g/L fyrir aðgerð er sjálfstæður áhættuþáttur fyrir lungnafylgikvillum. Kerfisbundin yfirferð sýndi fram á rúmlega tvöfaldan mun milli þeirra sem voru með lækkað albúmín fyrir aðgerð og þeirra sem voru innan viðmiðunarmarka.8 Blóðrauði (hemoglobin) undir 100 g/L fyrir aðgerð getur aukið hættu á lungnafylgikvillum allt að þrefalt.10 Langvinn lungnateppa (LLT) er mjög mikilvægur áhættuþáttur fyrir fylgikvillum frá lungum eftir skurðaðgerðir. Ekki eru til nein ákveðin gildi á öndunarprófum sem segja að skurðaðgerð sé útilokuð vegna áhættu tengdri sjúkdómnum heldur þarf að meta hvert tilfelli fyrir sig. Vega þarf mikilvægi aðgerðar á móti áhættunni sem fylgir því að svæfa sjúkling með langt gengna LLT. Í sumum tilfellum má íhuga að nota mænu- (spinal anesthesia) eða utanbastsdeyfingu (epidural anesthesia) í stað almennrar svæfingar (general anesthesia) til að komast hjá því að tengja sjúkling við öndunarstuðning sem gæti reynst erfitt að hætta með. Rannsóknir hafa sýnt að LLT hjá skurðsjúklingum eykur dánartíðni, sjúkdómsbyrði og lengir spítaladvöl. Þá er aukin hætta á því að erfitt væri að hætta öndunarstuðningi eftir aðgerð og að sjúklingur
Flokkur og skilgreiningÁhrif á lífDæmi um sjúkdóm/venjur
1. Hraustur einstaklingur
2. Vægur sjúkdómurTruflar ekki eðlilegt líf
3. Alvarlegur sjúkdómur
Truflar eðlilegt líf
4. Alvarlegur sjúkdómur Ógnar stöðugt lífi
5. Dauðvona sjúklingur sem ólíklegt er að lifi 24 klst. án aðgerðar Óháð því hvort hann fer í aðgerð eða ekki
6. Látinn
• Reykir ekki
• Lítil eða engin áfengisdrykkja
• Reykir
• Vel meðhöndlaður háþrýstingur
• 30 < BMI < 40
• LLT
• BMI ≥ 40
• Illa meðhöndluð sykursýki eða háþrýstingur
• Miklir áverkar
• Rofinn ósæðargúll í brjóst- eða kviðarholi
Tafla 3: ASA flokkun: Upplýsingar eru fengnar frá: ASA Physical Status Classification System. Aðgengilegt á: https://www.asahq.org/standards-and-guidelines/asa-physicalstatus-classification-system.
þyrfti að fara aftur á öndunarvél eftir að hafa verið tekinn af henni. Einnig var aukin hætta á lungnabólgu eftir aðgerð 15 Sérstakir áhættuþættir fyrir sjúklinga með LLT eru hár aldur, aðgerð á efra kviðarholi og langur aðgerðartími.16
Astmi sem er undir góðri stjórn er ekki talinn sérstakur áhættuþáttur fyrir fylgikvillum frá lungum eftir skurðaðgerðir en sé hann ekki undir góðri stjórn, þá eykur hann áhættu.17 Rannsókn frá 2018 sýndi að reykingasaga eða illa stjórnaður astmi voru áhættuþættir fyrir lungnafylgikvillum í kjölfar skurðaðgerðar hjá sjúklingum með þekktan astma.16
Kæfisvefn er marktækur áhættuþáttur og mikilvægt að hann sé vel meðhöndlaður bæði fyrir og eftir aðgerð og hafa ætti í huga að gera skimunarrannsókn hjá sjúklingum sem eru með áhættuþætti kæfisvefns áður en aðgerð er framkvæmd. Margar rannsóknir hafa sýnt fram á aukna tíðni lungnafylgikvilla eftir aðgerðir hjá sjúklingum með kæfisvefn. Stór rannsókn sem tók saman sex milljónir aðgerða sýndi fram á aukna tíðni á þörf á öndunarstuðningi, á ásvelgingarlungnabólgu og öndunarbilun hjá sjúklingum með kæfisvefn samanborið við sjúklinga sem ekki höfðu kæfisvefn.18 Til er skimunartæki fyrir kæfisvefn hjá sjúklingum á leið í aðgerð sem heitir STOP-Bang og er ensk skammstöfun fyrir snoring, tiredness, observed apnea, (blood) pressure, BMI, age, neck circumference og gender Því fleiri stig, því meiri líkur eru á að viðkomandi sé með meðalsvæsinn til svæsinn kæfisvefn.19 Nálgast má skimunartækið á www.mdcalc.com.
Kæfisvefn og heilkenni offitu og vanöndunar (obesity hypoventilation syndrome), þ.e. BMI yfir 30 og styrkur koltvísýrings í blóði yfir 45 mmHg í vöku, haldast oft í hendur. Rannsókn sem bar saman sjúklinga sem voru með báða sjúkdómana við þá sem voru einungis með kæfisvefn sýndi að fyrrnefndi hópurinn var líklegri til að fá fylgikvilla frá lungum eftir aðgerðir.20
Millivefslungnasjúkdómar, sérstaklega sjálfvakin lungnatre un (idiopathic pulmonary fibrosis), eru áhættuþættir fyrir lungnafylgikvillum. Nýleg rannsókn sem tók saman 220 sjúklinga með sjálfvakta lungnatre un sem fóru í skurðaðgerð sýndi að af þeim voru rúmlega 14% sem þróuðu með sér bráða öndunarbilun á fyrsta sólarhring eftir aðgerðina. 30 daga dánartíðni var 6% og 1 árs dánartíðni var tæplega 15%. Áhættuþættir voru heimasúrefni og lengri aðgerðartími.21 Súrefnisgjöf í aðgerð og kringum hana er talin geta komið af stað bráðri versnun á sjálfvakinni lungnatre un og því mikilvægt að hún sé hófstillt.22
Lungnaháþrýstingur eykur líka möguleikana á lungnafylgikvillum. Þetta á líka
við um þá sem eru með vægan til meðalslæman lungnaháþrýsting. Hér þarf að vega áhættuna við svæfingu á móti þörfinni á aðgerð í hverju tilfelli fyrir sig. Rannsókn sem tók saman sjúklinga með lungnaháþrýsting sem undirgengust mjaðma- og hnjáliðaskipti sýndi fram á þrisvar til órum sinni meiri dánartíðni hjá þeim miðað við viðmiðunarhóp.23 Hjartabilun er sjálfstæður áhættuþáttur fyrir lungnafylgikvillum eftir skurðaðgerð. Rannsóknir benda til að hjartabilun gæti verið sterkari áhættuþáttur fyrir lungnafylgikvillum en LLT.8 Talið er að þessa auknu tíðni megi rekja til áhrifa lungnabjúgs vegna hjartabilunar á loftun lungna.24 Til að koma í veg fyrir þetta er mikilvægt að meðferð hjartabilaðra sé eins og best verður á kosið í aðdraganda skurðaðgerða. Þá þarf einnig að forðast vökvao leðslu eftir skurðaðgerð Sýking í efri öndunarvegi: Þó lítið sé til af gögnum um slíkt í fullorðnum þá benda rannsóknir á börnum til þess að nýleg sýking í efri öndunarvegi fyrir skurðaðgerð auki hættu á fylgikvillum frá lungum eftir skurðaðgerð. 25 Þannig er nýleg efri öndunarfærasýking í börnum gríðarlega algeng ástæða þess að valkvæðum aðgerðum er frestað, jafnan um 4-6 vikur hjá börnum 2 ára og yngri.26
Þættir sem tengjast skurðaðgerð Margvíslegir þættir í skurðaðgerð auka hættu á lungnafylgikvillum. Þar má nefna tegund og staðsetningu aðgerðar, tímalengd hennar og hvaða gerðir af svæfingu og deyfingu eru notaðar. Að auki er meiri hætta á lungnafylgikvillum ef aðgerðin er bráð en þá hafa sjúklingar í langflestum tilfellum ekki undirgengist áhættumat fyrir aðgerð. 3 Mikilvægastur þessara áhættuþátta er staðsetning skurðaðgerðar. Þeir sem undirgangast opnar ósæðaraðgerðir eru í mestri hættu á lungnafylgikvillum. Aðrar hááhættuaðgerðir eru skurðaðgerðir á höfði og hálsi, brjóstholi og efra kviðarholi. Kerfisbundin yfirferð sem tók saman tíðni lungnafylgikvilla eftir aðgerðir í 43 rannsóknum sýndi að hún var 19,7% eftir aðgerð á efra kviðarholi og 7,7% á neðra kviðarholi. Sama rannsókn sýndi að tíðni lungnafylgikvilla eftir brottnám á vélinda var 18,9%. Þannig er tíðni fylgikvilla tæplega þrefalt hærri eftir aðgerðir sem gerðar eru á efra kviðarholi og vélinda samanborið við í neðra kviðarholi. Það tengist nálægð við þind en eins og áður hefur komið fram tengist brengluð starfsemi þindar í kjölfar skurðaðgerðar hvað sterkast meingerð lungnafylgikvilla.8 Aðgerðir á brjóstholi eru einnig margfalt líklegri til að valda lungnafylgikvillum samanborið við bæklunaraðgerðir.10 Þá hafa rannsóknir
sýnt að kviðsjáraðgerðir draga úr sjúkdómsbyrði, dánartíðni og lengd spítaladvalar í kjölfar aðgerðar, samanborið við opnar aðgerðir. Rannsókn sem bar gallblöðrutöku í kviðsjá saman við opna gallblöðrutöku sýndi að lungnabólga var fátíðari eftir kviðsjáraðgerðir.27 Eftir því sem að aðgerð stendur lengur aukast fylgikvillar og sérstaklega þegar aðgerðin er búin að standa í meira en 3-4 klukkustundir. Sumar rannsóknir draga áhættumörk við einungis tvær klukkustundir.10 Þá skiptir gerð svæfingar og deyfingar máli þó ekki séu allar rannsóknir á einu máli um það. Sumar rannsóknir sýna að utanbastsdeyfing eða mænudeyfing sé betri kostur en almenn svæfing hvað varðar fylgikvilla frá lungum eftir skurðaðgerðir en aðrar sjá engan mun á. Rannsókn sem bar saman sjúklinga sem undirgengust hnjáeða mjaðmarliðaskipti með mænudeyfingu annars vegar og almennri svæfingu hins vegar sýndi ekki mun á hópunum hvað varðar tíðni á lungnabólgu í kjölfar aðgerðar.28
Mat á áhættu fyrir skurðaðgerðir Allir sem eru að fara í aðgerð eiga að fara í áhættumat. Áhættumatið er misyfirgripsmikið eftir því um hvaða aðgerð er að ræða og hvernig heilsufar sjúklingsins er. Ekki má reikna með því að greiningar á lungnaástandi liggi fyrir hjá þeim sem eru á leið í skurðaðgerð Þannig er nokkuð algengt að LLT greinist í fyrsta sinn fyrir skurðaðgerð og sama á við um kæfisvefn sem greinist oft við eftirlit þegar sjúklingur er að vakna eftir skurðaðgerð. Ef um einfalda (minor surgery) eða lágáhættuaðgerð er að ræða eða sjúklingur er heilbrigður þá getur dugað að gera áhættumat með símtali við sjúkling. Dæmi um lágáhættuaðgerð eru augasteinaskipti þar sem sjúklingar eru ekki svæfðir. Fyrir stærri og flóknari aðgerðir eða þegar sjúklingar eru með undirliggjandi sjúkdóma geta sjúklingar þurft að hitta marga heilbrigðisstarfsmenn með mismunandi menntun sem allir leggja sitt af mörkum við mat á áhættu fyrir aðgerð og niðurstöðurnar mynda eina heild.29 Dæmi um hááhættuaðgerð eru ósæðarlokuskipti hjá sjúklingi sem reykir og er með undirliggjandi slæman astma. Ferlið frá því að sjúklingur er talinn þurfa á aðgerð að halda og fram að því að sjúklingur útskrifast heim, í áframhaldandi endurhæfingu, er samvinna margra heilbrigðisstétta. Mat á áhættu fyrir skurðaðgerðir byggist að mestu á klínísku mati ásamt rannsóknum til stuðnings. Algeng próf til að meta starfsemi lungna (pulmonary function tests, PFT) eru fráblásturspróf (spirometry) og áreynslupróf (exercise test). Í völdum tilfellum gefur röntgenmynd af lungum viðbótarupplýsingar.
Almennt gildir að nákvæm saga og skoðun séu bestu þættir á mati fyrir skurðaðgerð Þannig er mikilvægt að ná fram sögu um áhættuþætti sem lýst er hér að ofan. Þannig skal taka ítarlega heilsufarssögu, ölskyldusögu með tilliti með lungnasjúkdóma, ly asögu, reykingasögu og gera hnitmiðaða kerfakönnun þar sem spurt er út í mæði, hvort sem áreynslutengda eða í hvíld, hósta, hrotur og dagsy u.30 Einnig er mikilvægt að spyrja hvort sjúklingur hafi áður farið í skurðaðgerð og hvort einhver vandamál hafi komið upp þá, svo sem við svæfingu eða á fyrstu dögunum eftir aðgerð 29 Gera ætti almenna lungnaskoðun þar sem er horft, þreifað, bankað og hlustað Horfa ætti eftir hvort sjúklingur erfiði við öndun, noti aðstoðaröndunarvöðva eða mæðist við hreyfingu og hvort aflögun sé á brjóstkassa. Dæmi um slíkt væri tunnubrjóst við LLT. Líkamsskoðun ætti að beinast sérstaklega að því að greina teppusjúkdóma í lungum. Þannig gætu atriði eins og minnkuð öndunarhljóð, önghljóð eða lengd útöndun komið fram við lungnahlustun.30 Ef upp koma þættir í sögu eða skoðun sem gætu haft áhrif á skurðaðgerðina og legu eftir aðgerð þá skal kafa dýpra í það og gera viðeigandi ráðstafanir.
Próf til mats á lungnastarfsemi eru mörg talsins en þær öndunarmælingar sem verður rætt um hér eru fráblásturspróf og áreynslupróf. Slík próf eru ekki nauðsynleg á öllum sjúklingum sem fara í aðgerðir utan brjósthols. Allir sem fara í aðgerð á brjóstholi ættu hins vegar að fara í öndunarmælingar. Niðurstöður öndunarmælinga ættu ekki að vera aðalþátturinn til þess að taka ákvörðun um skurðaðgerð nema um sé að ræða aðgerð þar sem arlægja á hluta af lunga.30,31 Sérstaklega mikilvægt er að allir sem eru með LLT og astma fari í fráblástursmælingu fyrir aðgerð. Einnig ætti að gera fráblástursmælingar hjá sjúklingum sem við kerfakönnun lýsa mæði eða skertri áreynslugetu.3 Fráblásturspróf er víðast hvar aðgengilegt og fljótlegt og auðvelt í framkvæmd fyrir þann sem kann til verka. Prófið metur rúmmál lofts í lítrum og flæðishraða í lítrum á sekúndu. Þau blástursprófsgildi sem eru talin auka áhættu á lungnafylgikvillum eftir aðgerð eru FEV1 (forced expiratory volume in one second) < 80% af spáðu gildi og hlutfall FEV1 á móti FVC (forced vital capacity) < 70% af eigin gildi (mynd 1).6 Áreynslupróf eru gagnleg hjá sjúklingum með óútskýrða mæði eða einkenni sem eru ekki í samræmi við niðurstöður fráblástursmælinga. Einnig eru þau sérstaklega mikilvæg til þess að kanna hvort sjúklingur þoli að missa hluta af lunga með skurðaðgerð, til dæmis blaðnámi (lobectomy). Hægt er að gera hjarta- og lungnaálagspróf (cardiopulmonary exercise testing) og sex
mínútna göngupróf. Síðara prófið er auðvelt í framkvæmd en hið fyrra krefst sérstaks tækjabúnaðar og menntunar þeirra sem framkvæma.32 Ef slík áreynslupróf eru ekki fáanleg er hægt að láta sjúkling ganga upp stiga á milli hæða til að meta áreynslugetu. Það að sjúklingur geti gengið upp tvær hæðir er talið gefa vísbendingu um að hann þoli skurðaðgerð. 33 Oft koma stoðkerfisvandamál í veg fyrir að stigaganga sé möguleg.
Í útvöldum tilvikum geta blóðgös verið hjálpleg. Almennt á blóðgasamæling ekki að vera hluti af áhættumati fyrir skurðaðgerð Ábendingar fyrir þeim hafa verið tilgreindar eftirfarandi: súrefnismettun lægri en 93% í hvíld, óeðlileg gildi kolsýru í blóði og mikil skerðing á fráblástursmælingu, til dæmis að FEV1 sé undir 1 lítra. Þetta eru atriði sem eiga gjarnan við um sjúklinga með langt gengna LLT. Rannsókn sýndi aukna hættu á lungnafylgikvillum í kjölfar aðgerða hjá sjúklingum sem voru með hlutþrýsting koltvísýrings í slagæðablóði hærri en 45 mmHg.34 Einnig getur mæling á bíkarbónati í bláæðablóði gefið til kynna langvinna hækkun á koltvísýringi. Það gerist sem hluti af sýru basa jafnvægi líkamans en bíkarbónat hækkar í hlutfalli við magn koltvísýrings. Á þetta einkum við í langvinnum lungnasjúkdómum, frekar en bráðri versnun.35
Flestir sem fara í skurðaðgerðir þurfa ekki á röntgenmynd af lungum að halda. Íhuga ætti slíka myndgreiningu hjá sjúklingum með hjarta- og/eða lungnasjúkdóma, sem eru eldri en 50 ára og á leið í aðgerðir á efra kviðarholi, vélinda, brjóstholi eða ósæð. 8 Flestir sjúklingar sem fara í slíkar aðgerðir eru þó búnir að fara í tölvusneiðmyndir sem ná til brjósthols og/eða kviðarhols og veita því yfirsýn yfir ástand líffæra í brjóstholi.
Hjálpartæki sem meta lungnaáhættu Til eru ýmis hjálpartæki til þess að meta áhættu á lungnafylgikvillum tengdum skurðaðgerðum. Þau eru hjálpleg til þess að gefa sjúklingum ráð og einnig til þess að meta fyrirhugaða meðferð, til dæmis hversu mikið eftirlit þarf að vera eftir aðgerð Þannig geta þeir sem eru í mikilli áhættu farið á gjörgæsludeild eftir skurðaðgerð frekar en á almenna legudeild. Til eru ýmis slík hjálpartæki eins og ARISCAT (Assess Respiratory Risk in Surgical Patients in Catalonia) Risk Index og Arozullah Respiratory Failure Index. ARISCAT áhættuvísirinn metur heildaráhættu sjúklings á að fá fylgikvilla frá lungum eftir skurðaðgerð. Horft er til eftirfarandi sjö þátta: aldurs, súrefnismettunar fyrir aðgerð, öndunarfærasýkingar síðastliðinn mánuð, blóðleysis fyrir aðgerð, aðgerðar
á efra kviðarholi eða brjóstholsaðgerð, aðgerðartíma og hvort um bráðaaðgerð er að ræða.10 Arozullah áhættuvísirinn metur hættu á þörf á öndunarstuðningi eftir aðgerð, svo sem öndunarvélarmeðferð sem varir lengur en 48 klukkutíma eftir aðgerð eða að þörf sé á að sjúklingur fari aftur í öndunarvél innan 30 daga eftir að skurðaðgerð lýkur. Þeir þættir sem horft er til eru tegund aðgerðar, hvort um bráðaaðgerð er að ræða, niðurstöður blóðrannsókna, hvort skerðing sé á ADL, saga um LLT og aldur.9 Nota má Gupta reiknivélar til þess annars vegar að meta hættu á öndunarbilun eftir aðgerð og hins vegar til að meta hættu á lungnabólgu eftir aðgerð Gupta reiknivélarnar horfa báðar til svipaðra þátta þó aðeins sé munur á. Þættirnir eru aldur, saga um LLT, skerðing á ADL, ASA flokkur, blóðsýking (sepsis) fyrir aðgerð, hvort um bráðaaðgerð er að ræða, tegund aðgerðar og reykingar síðastliðið ár.36 Flest þessara hjálpartækja er hægt að nálgast á alnetinu (www.mdcalc.com, www.mdapp.co) eða sem smáforrit í snjallsíma.
Lokaorð
Fylgikvillar frá lungum tengdir aðgerðum eru algengir og auka sjúkdómsbyrði, dánartíðni og lengja sjúkrahúsdvöl. Mikilvægt er að áhættuþættir séu skipulega kannaðir og reynt að draga úr þeim eins og hægt er til að minnka fylgikvilla. Þannig er hægt að seinka aðgerð meðan blóðleysi er meðhöndlað, nýleg öndunarfærasýking gengur yfir með eða án meðferðar, illa meðhöndlaður undirliggjandi sjúkdómur er greindur og meðhöndlaður betur eða meðferð er hafin á undirliggjandi sjúkdómi sem kemur í ljós við uppvinnslu fyrir skurðaðgerð.
Heimildir
1. Canet J, Mazo V. Postoperative pulmonary complications. Minerva Anestesiol. 2010;76(2):138-43.
2. Sasaki N, Meyer MJ, Eikermann M. Postoperative Respiratory Muscle Dysfunction: Pathophysiology and Preventive Strategies. Anesthesiology. 2013;118(4):961-78.
3. Qaseem A, Snow V, Fitterman N, et al. Risk assessment for and strategies to reduce perioperative pulmonary complications for patients undergoing noncardiothoracic surgery: a guideline from the American College of Physicians. Ann Intern Med. 2006;144(8):575-80..
4. Abbott TEF, Fowler AJ, Pelosi P, et al. A systematic review and consensus definitions for standardised endpoints in perioperative medicine: pulmonary complications. Br J Anaesth. 2018;120(5):1066-79.
5. Saraswat V. Effects of anaesthesia techniques and drugs on pulmonary function. Indian J Anaesth. 2015;59(9):557-64.
6. Miskovic A, Lumb AB. Postoperative pulmonary complications. Br J Anaesth. 2017;118(3):317-34.
7. Jaber S, De Jong A, Castagnoli A, et al. Non-invasive ventilation after surgery. Annales Françaises d'Anesthésie et de Réanimation. 2014;33(7):487-91.
8. Smetana GW, Lawrence VA, Cornell JE. Preoperative pulmonary risk stratification for noncardiothoracic surgery: systematic review for the American College of Physicians. Ann Intern Med. 2006;144(8):581-95.
9. Arozullah AM, Daley J, Henderson WG, et al. Multifactorial risk index for predicting postoperative respiratory failure in men after major noncardiac surgery. The National Veterans Administration Surgical Quality Improvement Program. Ann Surg. 2000;232(2):242-53.
10. Canet J, Gallart L, Gomar C, et al. Prediction of postoperative pulmonary complications in a population-based surgical cohort. Anesthesiology. 2010;113(6):1338-50.
11. ASA Physical Status Classification System. Aðgengilegt á: https://www. asahq.org/standards-and-guidelines/asaphysical-status-classification-system.
12. Iqbal U, Green JB, Patel S, et al. Preoperative patient preparation in enhanced recovery pathways. J Anaesthesiol Clin Pharmacol. 2019;35(Suppl 1):S14-S23.
13. Schmid M, Sood A, Campbell L, et al. Impact of smoking on perioperative outcomes after major surgery. Am J Surg. 2015;210(2):221-9.e6.
14. Sood A, Abdollah F, Sammon JD, et al. The Effect of Body Mass Index on Perioperative Outcomes After Major Surgery: Results from the National Surgical Quality Improvement Program (ACS-NSQIP) 2005-2011. World J Surg. 2015;39(10):2376-85.
15. Gupta H, Ramanan B, Gupta PK, et al. Impact of COPD on postoperative outcomes: results from a national database. Chest. 2013;143(6):1599-606.
16. Numata T, Nakayama K, Fujii S, et al. Risk factors of postoperative pulmonary complications in patients with asthma and COPD. BMC Pulm Med. 2018;18(1):4.
17. Woods BD, Sladen RN. Perioperative considerations for the patient with asthma and bronchospasm. Br J Anaesth. 2009;103 Suppl 1:i57-65.
18. Memtsoudis S, Liu SS, Ma Y, et al. Perioperative pulmonary outcomes in patients with sleep apnea after noncardiac surgery. Anesth Analg. 2011;112(1):113-21.
19. Nagappa M, Wong J, Singh M, et al. An update on the various practical applications of the STOP-Bang questionnaire in anesthesia, surgery, and perioperative medicine. Curr Opin Anaesthesiol. 2017;30(1):118-25.
20. Kaw R, Bhateja P, Paz YMH, et al. Postoperative Complications in Patients With Unrecognized Obesity Hypoventilation Syndrome Undergoing Elective Noncardiac Surgery. Chest. 2016;149(1):84-91.
21. McDowell BJ, Karamchandani K, Lehman EB, et al. Perioperative risk factors in patients with idiopathic pulmonary fibrosis: a historical cohort study. Can J Anaesth. 2021;68(1):81-91.
22. Ghatol A, Ruhl AP, Danoff SK. Exacerbations in idiopathic pulmonary fibrosis triggered by pulmonary and nonpulmonary surgery: a case series and comprehensive review of the literature. Lung. 2012;190(4):373-80.
23. Memtsoudis SG, Ma Y, Chiu YL, et al. Perioperative mortality in patients with pulmonary hypertension undergoing major joint replacement. Anesth Analg. 2010;111(5):1110-6.
24. Ji Q, Mei Y, Wang X, et al. Risk factors for pulmonary complications following cardiac surgery with cardiopulmonary bypass. Int J Med Sci. 2013;10(11): 1578-83.
25. Cohen MM, Cameron CB. Should you cancel the operation when a child has an upper respiratory tract infection? Anesth Analg. 1991;72(3):282-8.
26. Martin LD. Anesthetic Implications of an Upper Respiratory Infection in Children. Pediatric Clinics of North America. 1994;41(1):121-30.
27. Coccolini F, Catena F, Pisano M, et al. Open versus laparoscopic cholecystectomy in acute cholecystitis. Systematic review and meta-analysis. Int J Surg. 2015;18:196-204.
28. Johnson RL, Kopp SL, Burkle CM, et al. Neuraxial vs general anaesthesia for total hip and total knee arthroplasty: a systematic review of comparativeeffectiveness research. Br J Anaesth. 2016;116(2):163-76.
29. Cohn SL. Preoperative Evaluation for Noncardiac Surgery. Ann Intern Med. 2016;165(11):Itc81-itc96.
30. Bierle DM, Raslau D, Regan DW, et al. Preoperative Evaluation Before Noncardiac Surgery. Mayo Clin Proc. 2020;95(4):807-22.
31. Brunelli A, Kim AW, Berger KI, et al. Physiologic evaluation of the patient with lung cancer being considered for resectional surgery: Diagnosis and management of lung cancer, 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2013;143(5 Suppl):e166S-e90S.
32. Smith TB, Stonell C, Purkayastha S, et al. Cardiopulmonary exercise testing as a risk assessment method in non cardiopulmonary surgery: a systematic review. Anaesthesia. 2009;64(8):883-93.
33. Biccard BM. Relationship between the inability to climb two flights of stairs and outcome after major non-cardiac surgery: implications for the pre-operative assessment of functional capacity. Anaesthesia. 2005;60(6):588-93.
34. Milledge JS, Nunn JF. Criteria of fitness for anaesthesia in patients with chronic obstructive lung disease. Br Med J. 1975;3(5985):670-3.
35. Davidson AC, Banham S, Elliott M, et al. BTS/ICS guideline for the ventilatory management of acute hypercapnic respiratory failure in adults. Thorax. 2016;71 Suppl 2:ii1-35.
36. Gupta H, Gupta PK, Fang X, et al. Development and validation of a risk calculator predicting postoperative respiratory failure. Chest. 2011;140(5):1207-15.
Hugrún Lilja Ragnarsdóttir
Þriðja árs læknanemi 2020–2021
Snædís Inga Rúnarsdóttir
Fjórða árs læknanemi 2020–2021
Brynja Ármannsdóttir
Sérfræðilæknir í sýkla- og veirufræði


Inngangur
Human papillomavirus (HPV) er veira sem smitast við kynmök. Veiran er einkum algeng hjá ungu fólki sem stundar kynlíf.1-3 Tíðni veirunnar hefur farið vaxandi víða um heim á undanförnum áratugum af óþekktum orsökum.1, 2 Sýkingar af völdum veirunnar geta verið þrálátar en ónæmiskerfið eyðir veirunni oftast innan fárra mánaða án afleiðinga. Viðvarandi sýking eykur líkur á forstigsbreytingum og síðar krabbameini.1, 2 HPV sýkingar hafa verið tengdar við krabbamein í leghálsi, endaþarmsopi, munnholi, munnkoki, ytri kynfærum og við kynfæravörtur.4 Á markaði hér á landi eru tvö bóluefni gegn HPV en það eru Cervarix og Gardasil 9. Frá árinu 2011 hafa heilbrigðisyfirvöld á Íslandi boðið 12 ára stúlkum bólusetningu.1 Hér verður allað um hvort ástæða sé til að he a bólusetningu gegn HPV á Íslandi óháð kyni og mögulegar fyrirstöður þess.
Human papillomavirus (HPV)
Papillomaveirur eru hópur lítilla DNA veira sem hafa tilhneigingu til að örva ölgun flöguþekjufrumna. Veiruagnirnar eru án veiruhjúps (nonenveloped), hafa tvítugsflötungs veiruhylki (icosahedral capsid) utan um tvístrendings hringlaga 7,9kB erfðamengi (DNA). Megin stoðprótein veiruhylkisins er prótein sem kallast L1. Þrátt fyrir mikla frumusértækni HPV sýkinga, geta þær bundist og sýkt öldan allan af mismunandi frumum. Erfðamengi yfir 100 HPV sermisgerða (serotype) hafa verið skilgreind.3, 5 Um 40 þeirra geta valdið sýkingum í húð og slímhúðum á kynfærasvæði, munni og koki. Þar af eru um 15-17
þeirra há-áhættu stofnar sem tengjast myndun á krabbameini.1, 3
Sjúkdómar af völdum HPV HPV sermisgerðum er skipt í hágráðu og lággráðu stofna eftir tilhneigingu sýktra fruma til að valda leghálskrabbameini. Til dæmis finnst hágráðu HPV16 stofninn í einu af hverjum tveimur tilfellum ífarandi flögufrumukrabbameins (invasive squamous cell cancer, SCC), en lággráðu HPV6 stofninn í 1 af 932 tilfella.5 HPV sýking er til staðar í nánast 100% tilfella leghálskrabbameins, 90% tilfella endaþarmsopskrabbameins, 33% tilfella krabbameins í ytri kynfærum karla, 22% tilfella krabbameins í munnholi og 4% tilfella krabbameins í munnkoki og barkakýli meðal kvenna og karla.6 Tíðni HPV tengdra krabbameina annarra en leghálskrabbameina virðist vera að aukast, sérstaklega munnhols-, munnkoks- og endaþarmsopskrabbameina.7 Algengi HPV smits er áætlað 11,7% á heimsvísu þó talsverður munur sé á milli ríkja og rannsókna, þar af er HPV16 sermisgerðin algengust.8
HPV sýkingar í endaþarmsopi og kynfærum Hlutverk HPV sem orsök forstigsbreytinga og síðar krabbameina í endaþarmsopi og kynfærum (anogenital) hefur verið staðfest með sameindalíffræðilegum og faraldsfræðilegum rannsóknum.3, 5 Hlutverk HPV sem orsök annarra krabbameina tengdum kynfærum hafa ekki verið jafn vel rannsökuð þar sem algengi HPV sýkinga virðist vera lægra í þeim krabbameinum en í leghálsinum.5 Þá hafa rannsóknir sýnt fram á samband stöðugs hás
gildis HPV og annarra krabbameina en leghálskrabbameina.9, 10 Takmarkaður öldi HPV sermisgerða hefur verið tengdur beint sem áhrifaþáttur við myndun þeirra krabbameina, en einna helst hefur HPV sýking verið tengd við myndun innanflöguþekjuskemmda (squamous intraepithelial lesions, SILs) í leghálsi, leggöngum, skapabörmum, getnaðarlim og endaþarmsopi.3, 5 Algengi HPV smits á endaþarmsops- og kynfærasvæði er ekki vel skilgreint, en á heimsvísu virðist algengið vera hærra meðal karla.3, 8 HPV sýking í kynfærum er algeng meðal karla og ýmsar sóknir sem byggja á PCR hafa sýnt fram á algengi upp á 3,5% - 46,4%. 11, 12 kingar af völdum tveggja lággráðu sermisgerðanna HPV6 og HPV11 valda kynfæravörtum (condyloma acuminata).13 Kynfæravörtur koma á slímhúð og húð á ytri kynfærum og við endaþarmsop.3 Vísbendingar eru um að kynfæravörtur séu einn algengasti kynsjúkdómurinn á Vesturlöndum.1 Umfang og kostnaður samfélagsins vegna kynfæravarta er ekki þekkt hér á landi en myndi eflaust vega þungt í umræðunni um hvort þörf sé á bólusetningu gegn HPV óháð kyni.
HPV sýkingar í munnholi og koki Fjöldi krabbameina á höfuð- og hálssvæði af völdum HPV sýkinga, sérstaklega sermisgerðum 16 og 18, hefur aukist.14, 15 Krabbamein í munnholi og koki virðast sérstaklega tengd HPV sýkingu en síður krabbamein í barkakýli.16 Mesta aukningin sést í munnkokskrabbameinum, en á Íslandi fóru tilfellin úr 3 tilfellum árið 2009 í 15 tilfelli árið 2016.17 Rannsóknir hafa sýnt fram á að hlutfall þeirra sem greindust með HPV-jákvætt munnkokskrabbamein jókst úr 40,5% árið 2000 í 72,2% árið 2005 í Evrópu og Norður-Ameríku.18 Þriggja ára lifun þeirra sem greinast með krabbamein af völdum HPV er betri (82%) en þeirra sem greinast með munnkokskrabbamein sem er ekki af völdum HPV (57%).19 Þrátt fyrir að bólusetningu gegn HPV sé ætlað að koma í veg fyrir leghálskrabbamein af völdum veirunnar, mætti færa rök fyrir því að drengir ættu einnig að fá þessa bólusetningu til að fyrirbyggja munnkokskrabbamein og krabbamein í getnaðarlim af völdum HPV.20
Bóluefni gegn HPV
Til eru þrjú bóluefni gegn HPV, Cervarix, Gardasil og Gardasil 9. 21 Árið 2021 eru tvö bóluefni á markaði á Íslandi gegn HPV veirum: Cervarix og Gardasil 9 22 Bæði þessi bóluefni innihalda L1 prótein sem hylki veiranna er myndað úr. Þessi prótein eru í formi veirulíkra agna (virus-like particles, VLPa) og innihalda því bóluefnin hvorki
veiruna sjálfa né hluta af erfðaefni hennar.21 Bóluefnin innihalda bæði L1 prótein sermisgerða HPV16/18 og hafa rannsóknir sýnt að bóluefnin koma í veg fyrir um 90% HPV sýkinga.23 Bóluefnin eru þó aðeins fyrirbyggjandi og hafa ekki áhrif á virkar sýkingar.21 Cervarix heldur virkni sinni í að minnsta kosti 10 ár, að öðru leyti er ekki vitað með vissu hvort þörf sé á endurbólusetningu seinna meir á Cervarix og Gardasil 9. 24 Bóluefnin þarf að gefa eftir ákveðnum skammtaáætlunum þar sem börn á aldrinum 9-14 ára fá tvo skammta en einstaklingar 15 ára og eldri þurfa þrjá.22
Cervarix
Cervarix er tvígilt bólefni sem ver gegn gerðum 16 og 18.21 Bóluefnið er framleitt af GlaxoSmithKline og var samþykkt árið 2007 af Ly astofnun Evrópu og er Cervarix það bólefni sem hefur verið notað á Íslandi frá árinu 2011.1, 22 Helsti kosturinn sem Cervarix hefur fram yfir Gardasil 9 er að virkni þess er að öllum líkindum betri þar sem T-frumu svar líkamans verður sterkara við bólusetningu á Cervarix. 25 Einnig er Cervarix ódýrara en Gardasil 9. 22
Gardasil-9
Gardasil-9 er nígilt bóluefni gegn HPV sermisgerðum 6, 11, 16, 18, 31, 33, 45, 52 og 58 og er þar með það bóluefni sem ver
gegn flestum HPV sermisgerðum.21 MSD er framleiðandi bóluefnisins og var það samþykkt af Ly astofnun Evrópu árið 2015. Fyrsta kynslóð Gardasil var samþykkt árið 2006 og var þá fyrsta bóluefnið gegn HPV til þess að vera samþykkt af Ly astofnun Evrópu.22 Stærsti kostur Gardasil bóluefnanna, sem þau hafa fram yfir Cervarix, er að þau verja gegn sermigerðum 6 og 11 og koma þannig í veg fyrir kynfæravörtur.21, 22
Staða HPV bólusetningar á heimsvísu Árið 2019 setti Alþjóðaheilbrigðismálastofnunin (World Health Organization, WHO) fram heimsmarkmið um útrýmingu leghálskrabbameins og var einn þáttur markmiðsins að ná að fullbólusetja 90% af stúlkum í heiminum gegn HPV veirunni fyrir árið 2030.26 HPV bólusetning er hluti af almennum bólusetningum í 100 löndum en nær þó aðeins til 30% af mannölda heimsins.27 Flest þessara landa eru hátekjuríki og því minna af bólusetningum meðal fátækra ríkja þar sem dánartíðnin vegna leghálskrabbameina er hærri.26 Nokkur lönd standa framarlega á sviði HPV bólusetninga óháð kyni, þar á meðal Ástralía, Bandaríkin, Bretland og Norðurlöndin.
Árið 2013 var drengjum bætt inn í bólusetningaráætlunina í Ástralíu og 14-15 ára
drengir fengu þá rétt á bólusetningu. Frá árinu 2018 hefur verið notast við Gardasil 9 en fyrir það var bólusett með Gardasil. Árið 2016 var bólusetningarþekja (vaccination coverage) meðal 15 ára barna talin vera 78,6% meðal stúlkna og 72,9% meðal drengja. Í rannsókn frá 2019 er áætlað að ef bólusetningarþekjan haldi áfram að vera jafn góð næstu árin ásamt áframhaldandi leghálsskimunum muni nýgengi leghálskrabbameina í Ástralíu lækka og fara úr sjö tilfellum á hverja 100 þúsund íbúa niður í ögur tilfelli árið 2028.28
Allar þrjár gerðirnar af bóluefnunum gegn HPV veirum hafa verið samþykktar af Ly astofnun Bandaríkjanna en aðeins Gardasil 9 er í dreifingu. Advisory Committee on Immunization Practices (ACIP), nefnd innan sóttvarnastofnunar Bandaríkjanna, mælir með að allir einstaklingar á aldrinum 9-26 ára, óháð kyni, séu bólusettir.29 Árið 2019 var drengjum bætt í bólusetningaráætlunina í Bretlandi, 12-13 ára börn óháð kyni eru nú bólusett með Gardasil. Þeir hópar sem eiga rétt á gjaldfrjálsri bólusetningu eru allir undir 25 ára, transkonur 45 ára og yngri ásamt körlum sem stunda kynlíf með körlum. Transmenn sem stunda kynlíf með körlum eiga einnig rétt á bólusetningunni.30
Öll Norðurlöndin eru með HPV bólusetningu sem hluta af almennum bólusetningum en Ísland er eina landið sem bólusetur ekki óháð kyni. Misjafnt er eftir löndunum hvaða bóluefni er notað. Flest nota Cervarix í almennum bólusetningunum nema Danmörk og Svíþjóð sem bólusetja með Gardasil 9. 31-34
Hér á Íslandi hafa 12 ára stúlkur verið bólusettar með Cervarix frá árinu 2011.1 Ein helsta ástæða þess að Cervarix var bætt inn í almennu bólusetningarnar á Íslandi var að koma í veg fyrir leghálskrabbamein, enda eru um 88% leghálskrabbameina á Íslandi tengd við HPV gerðir 16 og 18.1, 35 Bólusetningin er hluti af almennum bólusetningum fyrir stúlkur og er því greidd að fullu af sóttvarnalækni. Aðrir sem ekki tilheyra þessum hóp, meðal annars konur 18 ára og eldri og drengir/karlar, þurfa sjálfir að greiða fyrir bóluefnið Þó Gardasil 9 sé líka á markaði á Íslandi er það ekki greitt af sóttvarnalækni, aðeins Cervarix 36 Ástæður HPV bólusetningar óháð kyni og mögulegar fyrirstöður þess Nokkrar rannsóknir hafa verið gerðar til að meta hjarðónæmi og sjúkdómsbyrði HPV. Hér verður gerð samantekt á nokkrum þeirra rannsókna. Þá verður farið yfir rannsóknir sem rökræða hagkvæmni HPV bólusetningar óháð kyni ásamt mögulegum áhrifum á heilsufarslegan ójöfnuð
Hjarðónæmi
Bólusetningarþekjan gegn HPV í Evrópu er allt frá 19% til 86% milli ríkja. Ekki er búist við hjarðónæmi gegn HPV tengdum krabbameinum öðrum en leghálskrabbameini ef bólusetningarþekjan er undir 80%.7
Áþreifanlegur ávinningur bólusetningar óháð kyni er meðal annars að hjarðónæmi næst hraðar en þegar einungis stúlkur eru bólusettar, óbein vörn fæst fyrir óbólusettar konur, bein vörn fyrir drengi og karla, og einnig karla sem stunda kynlíf með körlum.37 The Strategic Advisory Group of Experts on Immunization (SAGE) ráðleggur að við HPV bólusetningar skuli markmiðið að fyrirbyggja leghálskrabbamein vera í forgangi, sem sýnt hefur verið fram á að sé best gert með því að bólusetja stúlkur áður en þær fara að stunda kynlíf. SAGE tekur fram að bólusetning óháð kyni gæti komið til greina með sjúkdómsbyrði, kynhegðun, jafnrétti og hagkvæmni innan hvers lands í huga. Með aukinni bólusetningarþekju meðal stúlkna næst hjarðónæmi fyrir drengi. SAGE mælir með HPV bólusetningu fyrir einstaklinga með HIV smit eða aðra ónæmisbælingu.37
Samkvæmt nýlegri safngreiningu (metaanalysis) virðast vera sterk áhrif af því að bólusetja einungis stúlkur, jafnvel með aðeins 20% bólusetningarþekju. Niðurstöður benda einnig til að unnt sé að útrýma HPV 16, 18, 6 og 11 með 80% bólusetningarþekju meðal stúlkna og drengja ef hárri bólusetningarþekju er haldið yfir tíma.38
Sjúkdómsbyrði HPV tengdra sjúkdóma Bólusetning drengja dregur úr sjúkdómsbyrði karla og verndar konur sem eru ekki bólusettar með því að trufla smitleiðir.37 HPV bóluefni veitir allt að 75% vörn gegn endaþarmsopskrabbameini og 100% vernd gegn HPV tengdum krabbameinum í kynfærum karla. Það er þó háð því að drengir séu bólusettir ungir, áður en þeir verða útsettir fyrir HPV. Því gæti reynst erfitt að bólusetja hóp eins og karla sem stunda kynlíf með körlum þegar bólusetning þarf að eiga sér stað á barnsaldri.7
Endaþarmsopskrabbamein eru ekki algeng en tíðni þeirra virðast vera aukast um 2% á ári meðal kvenna og karla, sérstaklega meðal karla sem stunda kynlíf með körlum.39 Endaþarmsopskrabbamein hefur verið tengt við smit af HPV sermisgerðum 16 og 18, og er forstig hágráðu endaþarmsops innanþekjukirtils æxlismyndunar (intraepithelial neoplasia) af stigi 2 og 3.40 Rannsókn var gerð þar sem 602 karlar á aldrinum 16-26 ára sem stunduðu kynlíf með körlum fengu annað hvort órgilt HPV bóluefni gegn HPV 6, 11, 16 og 18 eða lyfleysu. Markmið rannsóknarinnar var að meta forvarnargildi órgilda
HPV bóluefnisins á endaþarmsops innanþekjukirtils æxlismyndunar og endaþarmsopskrabbameins. Niðurstöður rannsóknarinnar voru að órgilt HPV bóluefni minnkaði tíðni innanþekjukirtilsæxlismyndunar í endaþarmsopi, þá einnig af stigi 2 og 3, meðal karla sem stunda kynlíf með körlum.41 Önnur stór rannsókn var gerð meðal 4065 drengja á aldrinum 16-26 ára sem sýndi fram á að órgilt HPV bóluefni virkaði sem forvörn gegn HPV 6, 11, 16 og 18 smita og gegn sjúkdómum tengdum þeim.42 Rannsókn á ungu fólki í Bandaríkjunum skoðaði tíðni HPV sýkinga í munni borið saman milli bólusettra og ekki bólusettra frá árinu 2011 til 2014. Algengi HPV 16, 18, 6 og 11 sýkinga í munni var marktækt lægra meðal bólusettra (0,11% miðað við 1,61%; Padj = 0,008) sem samsvarar 88,2% lækkun þegar búið var að leiðrétta fyrir aldri, kyni og kynþætti. Algengi HPV 16, 18, 6 og 11 sýkinga í munni meðal karla var marktækt lægra meðal bólusettra (0,0% miðað við 2,13%; Padj = 0,007).43
Samkvæmt rannsókn frá Ástralíu getur aukin bólusetningarþekja nánast leitt til útrýmingar á kynfæravörtum í bæði gagnkynhneigðum konum og körlum. Hannað var líkan til að spá fyrir um breytingar á tíðni kynfæravarta vegna bólusetningar gegn HPV 6 og 11. Líkanið sýndi niðurstöður í samræmi við raunverulega lækkun á tíðni kynfæravarta og spáði enn frekari lækkun á tíðni á næstu áratugum með tilkomu bólusetningar drengja, nánast útrýmingu veiranna. Aftur á móti er mikilvægt að hafa í huga að ólíklegt er að útrýming kynfæravarta eigi sér stað í raunveruleikanum. Líkanið gerði ekki ráð fyrir framlagi kynfæravarta frá innflytjendum og ferðalöngum, einnig gerði líkanið ekki heldur ráð fyrir körlum sem stunda kynlíf með körlum sem hafa lítið gagn af núverandi bólusetningaráætlunum miðuðum að konum.44 Ný gögn frá Ástralíu sýna mikilvægar en ekki tölfræðilega marktækar niðurstöður á fækkun smita HPV16/18 (RR=0,37 [95% CI 0,12–1,0]) frá upphafi bólusetningar gegn HPV óháð kyni.37 Önnur gögn frá Englandi sýna 30,6% og 25,4% lækkun á kynfæravörtum meðal 15-19 ára stúlkna og drengja frá upphafi bólusetningar gegn HPV óháð kyni. Meðal kvenna á aldrinum 20-39 ára sem höfðu ekki beina vernd gegn HPV var marktæk lækkun á tíðni kynfæravarta (RR=0,68 [95% CI 0,51–0,89]). Einnig var marktæk lækkun á tíðni kynfæravarta meðal eldri karla (RR=0,82 [95% CI 0,72–0,92]).37
Til eru gögn sem styðja tengsl HPV við ófrjósemi, þar sem HPV getur lagst á sæðisfrumur. Gögnin sýndu að konur sem fengu sæðisuppsetningu með HPV neikvæðu sæði
voru órum sinnum líklegri að fá heppnaða þungun miðað við konur sem fengu sæðisuppsetningu með HPV jákvæðu sæði. Bólusetning gegn HPV meðal drengja gæti því verið forvörn gegn ófrjósemi.45
Í yfirlýsingu frá 2020 tilkynntu European Board & College of Obstetrics and Gynaecology (EBCOG) að nýjustu vísbendingar styðja kynhlutlausar bólusetningar gegn HPV vegna áhrifa á sjúkdómsbyrði og út frá hagkvæmnissjónarmiði. Á meðan bólusetningarþekjan er ekki há, er bólusetning óháð kyni hagkvæm og verndar gegn HPV tengdum krabbameinum í bæði konum og körlum. Bólusetning meðal fullorðinna kvenna og karla er ekki hagkvæm. EBCOG hvetur því ráðgjafa Evrópusambandsins og stjórnendur heilbrigðismála um allan heim til að bólusetja bæði stúlkur og drengi gegn HPV fyrir 15 ára aldur. Samkvæmt EBCOG þarf háa bólusetningarþekju meðal stúlkna og drengja til að ná hjarðónæmi. Ef einungis stúlkur eru bólusettar er óvíst að hjarðónæmi náist gegn HPV tengdum krabbameinum meðal karla.7
Hagkvæmni
Helstu rök gegn bólusetningu drengja eru að þær séu heilsuhagfræðilega óhagkvæmar. 34 rannsóknir, sem flestar voru framkvæmdar í hátekjulöndum, voru teknar til skoðunar til að meta hagkvæmni bólusetninga óháð kyni. Þátttaka ungra drengja í bólusetningaráætlunum reyndist hagkvæm ef verð bóluefnis var lágt og bólusetningarþekjan lág.46 Þegar bólusetningarþekja kvenna var yfir 75%, reyndist ekki hagkvæmt að bólusetja óháð kyni miðað við að bólusetja ungar stúlkur á aldrinum 9-18 ára.46 Helstu þættir sem hafa áhrif á hagkvæmni bólusetninga eru hversu lengi bóluefni veitir vernd, verð bóluefnis og bólusetningarþekja.46 Annað nákvæmt kostnaðarlíkan áætlar að bólusetning óháð kyni verði hagkvæm þegar sjúkdómsbyrði karla er einnig tekin til greina.47 Kynhlutlausar bólusetningaráætlanir þar sem drengjum er bætt við gætu þó aukið árhagslega byrði ríkja með lágar eða meðalháartekjur sem gætu því lent í erfiðleikum með að innleiða og viðhalda bólusetningum. Í þessum ríkjum skiptir bólusetningarþekja og verð bóluefnis mestu máli í líkönum sem meta hagkvæmni bólusetningar óháð kyni. Ef bólusetningarþekja kvenna var meiri en 70-80% minnkaði hagkvæmni þess að bólusetja drengi líka. Sumar hagfræðilegar rannsóknir hafa ekki tekið með í reikninginn víðtækan ávinning meðal karla, eins og það að koma í veg fyrir krabbamein í endaþarmsopi, munnholi, munnkoki, ytri kynfærum og kynfæravörtur. Með því að taka ekki þessa
HPV tengdu sjúkdóma með í reikninginn getur orðið vanmat á raunverulegu gildi bólusetningar óháð kyni. Þörf er á betri rannsóknum sem sýna fram á raunverulega hagkvæmni HPV bólusetningar óháð kyni.37
Áhrif á heilsufarslegan ójöfnuð Í ríkjum þar sem HPV bólusetning er í boði fyrir ungar konur, fá karlar sem stunda kynlíf með konum óbeina verndun gegn HPV vegna þess að bólfélagi viðkomandi gæti verið bólusettur.48 Karlar sem stunda kynlíf með körlum fá ekki þessa óbeinu vernd frá bólusetningaráætlunum sem eru sniðnar fyrir ungar konur. Með því að bólusetja einungis stúlkur gerir samfélagið ekki ráð fyrir körlum sem stunda kynlíf með körlum.48 Engin gögn liggja fyrir um áhrif bólusetningarinnar á heilsufarslegan ójöfnuð. Talið er að bólusetning óháð kyni geti dregið úr heilsufarslegum ójöfnuði með því að lækka sjúkdómsbyrði HPV tengdra sjúkdóma hjá drengjum og körlum.37
Samantekt og lokaorð
Fyrsta markmið með bólusetningu gegn HPV ætti að vera að fyrirbyggja leghálskrabbamein. Þessu markmiði er best náð með því að bólusetja stúlkur áður en þær byrja að stunda kynlíf. Vestræn ríki ættu ekki að he a bólusetningu drengja fyrr en aðgengi að bóluefni fyrir stúlkur á svæðum þar sem leghálskrabbamein er algengasta krabbamein meðal kvenna er tryggt. Bólusetning óháð kyni þarf að skoða á grundvelli sjúkdómsbyrðar, kynhegðunar, jafnréttis og hagkvæmni hvers lands. Þegar bólusetningarþekja meðal stúlkna er yfir 80% er kynhlutlaus bólusetning sem inniheldur drengi ekki eins hagkvæm. Þörf er á frekari rannsóknum um hagkvæmni HPV bólusetningar óháð kyni. Vandasamt er að yfirfæra niðurstöður heilsuhagfræðilegra útreikninga annarra landa yfir á Ísland, þar sem hagkvæmni þarf að vera metin með tilliti til aðstæðna í hverju landi fyrir sig. Á þessum forsendum teljum við að endurmeta eigi þörf á HPV bólusetningu óháð kyni á Íslandi, þá sérstaklega fyrir karla sem stunda kynlíf með körlum og fyrir ónæmisbælda einstaklinga sem gætu haft gagn af bólusetningunni.
Þakkir
Sérstakar þakkir fær Brynja Ármannsdóttir sérfræðilæknir í sýkla- og veirufræði fyrir ómetanlega leiðsögn og aðstoð við skrifin, Kamilla Sigríður Jósefsdóttir barnasmitsjúkdómalæknir hjá Embætti Landlæknis fyrir ýmsar upplýsingar og Helgi Birgisson yfirlæknir krabbameinsskrár fyrir aðstoð og upplýsingar.
Heimildir
1. Embætti landlæknis. HPV-veiran (Human Papilloma Virus). 2019 [Sótt þann 26. febrúar 2021]. Aðgengilegt á: https:// www.landlaeknir.is/smit-og-sottvarnir/ smitsjukdomar/sjukdomur/item17727/ HPV-veiran-(Human-Papilloma-Virus).
2. Braaten KP, Laufer MR. Human Papillomavirus (HPV), HPV-Related Disease, and the HPV Vaccine. Rev Obstet Gynecol. 2008;1(1):2-10.
3. Wang CJ, Palefsky JM. Human Papillomavirus (HPV) Infections and the Importance of HPV Vaccination. Curr Epidemiol Rep. 2015;2(2):101-9.
4. WHO-IARC. List of classifications by cancer sites with sufficient or limited evidence in humans, IARC Monographs Volumes 1-129. [Sótt þann 14. júní 2021]. Aðgengilegt á: https://monographs.iarc. who.int/wp-content/uploads/2019/07/ Classifications_by_cancer_site.pdf
5. Egelkrout EM, Galloway DA. The Biology of Genital Human Papillomaviruses. In: Holmes KK, Sparling PF, Stamm WE, Piot P, Wasserheit JN, Corey L, et al., editors. Sexually Transmitted Diseases. 4th ed. New York: The McGraw-Hill Companies; 2007. p. 463-87.
6. Castellsagué LX, Alemany L, Quer M, Halec G, Quiros B, Tous S, et al. HPV involvement in head and neck cancers: comprehensive assessment of biomarkers in 3680 patients. J Natl Cancer Inst. 2016;6:403.
7. Verheijen RHM, Mahmood T, Donders G, Redman CWE, Wood P. EBCOG position statement: Gender neutral HPV vaccination for young adults. Eur J Obstet Gynecol Reprod Biol. 2020;246:187-9.
8. Serrano B, Brotons M, Bosch FX, Bruni L. Epidemiology and burden of HPV-related disease. Best Prac Res Clin Obstet Gynaecol. 2018;47:14-26.
9. Daling JR, Sherman KJ. Relationship between human papillomavirus infection and tumours of anogenital sites other than the cervix. IARC Sci Publ. 1992;119:223-41.
10. Carter JJ, Madeleine MM, Shera K, Schwartz SM, Cushing-Haugen KL, Wipf GC, et al. Human papillomavirus 16 and 18 L1 serology compared across anogenital cancer sites. Cancer Res 2001;61(5):1934-40.
11. Partridge JM, Koutsky L. Genital human papillomavirus infection in men. Lancet Infect Dis. 2006;6(1):21-31.
12. Aguilar LV, Lazcano-Ponce E, Vaccarella S, Cruz A, Hernández P, Smith JS, et al. Human papillomavirus in men: Comparison of different genital sites. Sex Transm Infect 2006;82(1):31-3.
13. Burd EM. Human papillomavirus and
cervical cancer. Clin Microbiol Rev. 2003;16(1):1-17.
14. Chaturvedi AK, Engels EA, Anderson WF, Gillison ML. Incidence trends for human papillomavirus-related and -unrelated oral squamous cell carcinomas in the United States. J Clin Oncol. 2008;26:612-9..
15. Fakhry C, Westra WH, Li S, Cmelak A, Ridge JA, Pinto H, et al. Improved survival of patients with human papillomaviruspositive head and neck squamous cell carcinoma in a prospective clinical trial. J Natl Cancer Inst. 2008;100:261-9.
16. Kreimer AR, Clifford GM, Boyle P, Franceschi S. Human papillomavirus types in head and neck squamous cell carcinomas worldwide: a systematic review. Cancer Epidemiol Biomarkers Prev. 2005;14:467-75.
17. Gunnarsdóttir ER. Endurkomutíðni, meðferð og horfur sjúklinga með krabbamein á höfði og hálsi á Íslandi 20092016. Reykjavík: Háskóli Íslands. 2019.
18. Gillison ML, Chaturvedi AK, Anderson WF, Fakhry C. Epidemiology of Human Papillomavirus–Positive Head and Neck Squamous Cell Carcinoma. J Clin Oncol. 2015;33(29):3235-42.
19. Vigneswaran N, Williams MD. Epidemiologic trends in head and neck cancer and aids in diagnosis. Oral Maxillofac Surg Clin North Am. 2014;26(2):123-41.
20. Schiller JT, Castellsagué X, Garland SM. A review of clinical trials of human papillomavirus prophylactic vaccines. Vaccine. 2012;30 Suppl 5(0 5):F123-38.
21. Cheng L, Wang Y, Du J. Human Papillomavirus Vaccines: An Updated Review. Vaccines (Basel). 2020;8(3):391.
22. Lyfjastofnun. Sérlyfjaskrá 2021 [Sótt þann 14. mars 2021]. Aðgengilegt á: www. serlyfjaskra.is.
23. Harper DM, Franco EL, Wheeler CM, Moscicki A-B, Romanowski B, RoteliMartins CM, et al. Sustained efficacy up to 4·5 years of a bivalent L1 viruslike particle vaccine against human papillomavirus types 16 and 18: follow-up from a randomised control trial. Lancet. 2006;367(9518):1247-55.
24. Schwarz TF, Huang L-M, Valencia A, Panzer F, Chiu C-H, Decreux A, et al. A ten-year study of immunogenicity and safety of the AS04-HPV-16/18 vaccine in adolescent girls aged 10-14 years. Hum Vaccin Immunother. 2019;15(7-8):1970-9.
25. Einstein MH BM, Levin MJ, Chatterjee A, Fox B, Scholar S, et al. . Comparison of the immunogenicity of the human papillomavirus (HPV)-16/18 vaccine and the HPV-6/11/16/18 vaccine for oncogenic non-vaccine types HPV-31 and HPV-45 in healthy women aged 18-45 years. Hum Vaccin 2011;7(12):1359-73.
26. Simelela PN. WHO global strategy to eliminate cervical cancer as a public health problem: An opportunity to make it a disease of the past. Int J of Gynaecol Obstet. 2021;152(1):1-3.
27. World Health Organization. Major milestone reached as 100 countries have introduced HPV vaccine into national schedule 2019 [Sótt þann 14. mars 2021]. Aðgengilegt á: https://www.who.int/ news/item/31-10-2019-major-milestonereached-as-100-countries-haveintroduced-hpv-vaccine-into-nationalschedule.
28. Hall MT, Simms KT, Lew J-B, Smith MA, Brotherton JML, Saville M, et al. The projected timeframe until cervical cancer elimination in Australia: a modelling study. Lancet Public Health. 2019;4(1):e19-e27.
29. Bruni L, Diaz M, Barrionuevo-Rosas L, Herrero R, Bray F, Bosch FX, et al. Global estimates of human papillomavirus vaccination coverage by region and income level: a pooled analysis. Lancet Glob Health. 2016;4(7):453-63.
30. NHS. HPV vaccine overview 2019 [Sótt þann 14. mars 2021]. Aðgengilegt á: https://www.nhs.uk/conditions/ vaccinations/hpv-human-papillomavirusvaccine/.
31. Finnish Institute for Health and Welfare. HPV, or human papillomavirus vaccine 2020 [Sótt þann 14. mars 2021]. Aðgengilegt á: https://thl.fi/en/web/ infectious-diseases-and-vaccinations/ vaccines-a-to-z/hpv-or-humanpapillomavirus-vaccine.
32. Folkehelseinstituttet. HPV-vaksine (Humant papillomavirus) - veileder for helsepersonell 2020 [Sótt þann 14. mars 2021]. Aðgengilegt á: https://www.fhi. no/nettpub/vaksinasjonsveilederen-forhelsepersonell/vaksiner-mot-de-enkeltesykdommene/hpv-vaksinasjon-humantpapillomavir/.
33. Folkhälsomyndigheten. Vaccin mot humant papillomvirus (HPV) 2020 [Sótt þann 14. mars 2021]. Aðgengilegt á: https://www.folkhalsomyndigheten.se/ smittskydd-beredskap/vaccinationer/ vacciner-a-o/humant-papillomvirus-hpv/.
34. Statens Serum Institut. Vaccination mod Human Papilloma Virus (HPV) 2020 [Sótt þann 14. mars 2021]. Aðgengilegt á: https://www.ssi.dk/vaccinationer/ boernevaccination/vaccination-modlivmoderhalskraeft.
35. Mikaelsdottir EK, Benediktsdottir KR, Olafsdottir K, Arnadottir T, Ragnarsson GB, Olafsson K, et al. HPV subtypes and immunological parameters of cervical cancer in Iceland during two time periods, 1958–1960 and 1995–1996. Gynecol Oncol. 2003;89(1):22-30.
36. Embætti landlæknis. HPV-bólusetning
utan almenns skema á Íslandi 2019 [Sótt þann 14. mars 2021]. Aðgengilegt á: https://www.landlaeknir.is/umembaettid/greinar/grein/item37697/ HPV-bolusetning-utan-almenns-skemaa-Islandi.
37. World Health Organization. HPV gender recommendation table. 2021.
38. Brisson M, Bénard É, Drolet M, Bogaards JA, Baussano I, Vänskä S, et al. Population-level impact, herd immunity, and elimination after human papillomavirus vaccination: a systematic review and meta-analysis of predictions from transmission-dynamic models. Lancet Public Health. 2016;1(1):e8-e17.
39. Johnson LG, Madeleine MM, Newcomer LM, Schwartz SM, Daling JR. Anal cancer incidence and survival: The Surveillance, Epidemiology, and End Results experience, 1973–2000. Cancer. 2004;101(2):281-8.
40. Scholefield JH, Castle MT, Watson NFS. Malignant transformation of high-grade anal intraepithelial neoplasia. Br J Surg. 2005;92(9):1133-6.
41. Palefsky JM, Giuliano AR, Goldstone S, Moreira ED, Aranda C, Jessen H, et al. HPV Vaccine against Anal HPV Infection and Anal Intraepithelial Neoplasia. N Engl J Med. 2011;365(17):1576-85.
42. Giuliano AR, Palefsky JM, Goldstone S, Moreira ED, Penny ME, Aranda C, et al. Efficacy of Quadrivalent HPV Vaccine
197-201.
48. Green A. HPV vaccine to be offered to boys in England. Lancet. 2018;392(10145):374.









Jón Magnús Jóhannesson Sérnámslæknir í lyflækningum

breiða þekkingu á sýklaly um, eiginleikum
Sýklalyf eru ótrúlega ölbreyttur og flókinn flokkur ly a. Meira að segja flokkun sýklaly a getur verið ruglingsleg. Þegar við notum orðið sýklalyf (antibiotics) erum við að vísa í lyf sem að beinast sérstaklega gegn bakteríum, þrátt fyrir að sýklar geti verið af öðrum gerðum. Þá er orðið sýkingalyf (antiinfectives) regnhlífarhugtak sem nær yfir öll lyf sem beinast gegn sýklum í hinu víða samhengi.
Það eru fá lyf sem eru eins víða notuð og sýklalyf. Það má með sanni segja að allir læknar muni oftar en einu sinni ávísa sýklaly um á sínum starfstíma, langflestir mun oftar. Því skiptir gífurlegu máli að hafa
Klóramfeníkól, makrólíðar og linkósamíð
- Bindast við 50S undireiningu ríbósóma
- Hindra myndun peptíðtengja
- Stöðva prótínmyndun
50S stór undireining
Amínóglýkósíð
- Bindast við 30S undireiningu ríbósóma - Trufla villuleit, sem leiðir til myndunar á gölluðum prótínum
þeirra og tinktúrum. Fyrir þá sem eru að byrja í klíník, hvort sem það er innan eða utan spítala, er þessi þekking ómetanleg. Því verður hér farið stuttlega yfir almenn atriði varðandi sýklalyf og praktískar ráðleggingar þeim tengdum.
Sýklalyf beinast þannig einvörðungu að bakteríum, með því markmiði að hefta vöxt þeirra (bakteríuhemjandi, bacteriostatic) eða drepa þær (bakteríudrepandi, bactericidal).
Til þess nýtum við okkur þá staðreynd að eiginleikar bakteríufrumna eru gjörólíkir því sem sést hjá heilkjörnungum.
Ri um aðeins upp hvernig bakteríufrumur eru byggðar upp (mynd 1). Bakteríur
eru drei jörnungar (prokaryotes) og eru því einfrumungar án kjarna. Erfðaefni baktería má finna í umfrymi frumunnar, á svokölluðu kjarnasvæði (nucleoid region). Þannig eiga öll skref í myndun prótína úr kjarnsýrum sér stað í umfryminu. Ríbósóm baktería (70S) eru öðruvísi að gerð m.v. ríbósóm okkar (80S), sem skiptir máli þegar kemur að vissum sýklaly um. Utan um umfrymið hafa allar bakteríur frumuhimnu sem er keimlík okkar frumuhimnu. Síðan eru flestar bakteríur (en ekki allar) með frumuvegg utan um frumuhimnuna. Þessi veggur mótar form bakteríunnar og tryggir stöðugleika hennar gagnvart ýmsum ytri öflum - án veggsins geta flestar bakteríur ekki verið
Margir heilkjörnungar (t.d. plöntufrumur og sveppafrumur) hafa einnig frumuvegg, en byggingarefnin eru þar mismunandi. Frumuveggur baktería er samansettur úr slímpeptíðum sem kallast peptídóglýkan. Peptídóglýkan er keðja af sykrum sem er krosstengd við aðrar keðjur með aðstoð peptíða - þetta leiðir til myndunar á þéttu neti sem umlykur bakteríufrumuna. Til
Amínósýrur
Vaxandi fjölpeptíð
tRNA
mRNA
30S lítil undireining
Tetrasýklín
- Bindast við 30S undireiningu ríbósóma - Hindra bindingu tRNA sameinda, sem hindrar prótínmyndun
Mynd 1: Helstu flokkar sýklalyfja sem hindra prótínmyndun. Mynd endurgerð af Martha Smith-CaldasChristopher Herren, General Microbiology BIOL 455. OpenStax CNX. Apr 30, 2018. Mynd sótt af https://cnx.org/contents/kxd8RhSc@1.9:M7QMeAxP@1/Mechanisms-ofAntibacterial-Drugs? clid=IwAR0Qoab2OPxzuwlEgh0_bQcQEm5UMFsUr8Uoi8nRRx2YPNeam7-7V2Juk8Q
að flækja málin eru bakteríur með mismikið af peptídóglýkani og mismunandi uppbyggingu frumuveggs; þessu má skipta í tvennt eftir því hvernig þær litast í svokallaðri Gram-litun:
• Gram-jákvæðar (Gram-positive, GP) bakteríur hafa hnausþykkan frumuvegg sem heldur í ólubláan lit við Gram-litun. Bakteríurnar verða þannig ólubláar að lit í smásjá eftir Gram-litun.
• Gram-neikvæðar (Gram-negative, GN) bakteríur hafa örþunnan frumuvegg sem er samlokaður á milli tveggja frumuhimna: innri frumuhimnunnar og ytri frumuhimnunnar. Fjólublái liturinn við Gram-litun hverfur við skolun þannig að þessar bakteríur verða að lokum bleikar eftir Gram-litun. Ytri himnan getur stöðvað innkomu ýmissa sýklaly a og m.a.s. dælt þeim út með aðstoð vissra pumpa.
Hægt er að flokka bakteríur niður í aðra flokka, til dæmis eftir byggingu (staflaga, kúlulaga o.s.frv.) eða efnaskiptum (t.d. loftháðar (aerobic) eða loftfirrtar (anaerobic)).
Nú höfum við grunnatriðin á hreinu til að skilja betur hvernig sýklalyf virka. Fyrst ber að nefna virknisvið sýklaly a, sem nær yfir þær bakteríur sem sýklalyf hafa áhrif á. Sýklalyf geta verið með breitt virknisvið (breiðvirk, broad-spectrum) eða þröngt virknisvið (þröngvirk, narrow-spectrum). Sum sýklalyf hafa m.a.s. áhrif á aðeins eina bakteríutegund!
Virknisvið sýklaly a fer að miklu leyti eftir því hvaða kerfi þau trufla innan baktería (mynd 2). Þau sýklalyf sem við notum reglulega í klíník beinast í raun að mjög fáum eiginleikum baktería. Mikilvægasti eiginleikinn er nokkuð augljós: frumuveggurinn. Hindrun á myndun og krosstengingu frumuveggsins er algengasta aðferð okkar til að sporna við bakteríum, og flest lyf sem hafa hér áhrif eru bakteríudrepandi. Glýkópeptíð sýklalyf, þar fremst í flokki vankómýsín, koma í veg fyrir uppbyggingu frumuveggjar en hefur einungis áhrif á GP bakteríur. Mest notuðu sýklalyf heims, beta-laktam lyfin, hindra hins vegar krosstengingu frumuveggjar með því að bindast við og hindra penisillín-bindiprótín á ytra borði baktería. Beta-laktam ly um
Frumuhimna
Pólýmyxín
- Pólýmyxín B
- Kólistín
Lípópeptíð
má skipta niður í nokkra flokka en þeir mikilvægustu eru penisillín, kefalósporín, karbapenem og beta-laktamasa hindrar. Fyrstu beta-laktam lyfin virkuðu best gegn GP bakteríum vegna þess að ytri himna GN baktería virkaði vel í að hindra inngöngu eða bakteríur voru með annars konar varnarkerfi. Þetta leiddi til þróunar á seinni kynslóðum beta-laktam ly a sem virkuðu betur á GN bakteríur (þar á meðal illvígu bakteríuna Pseudomonas aeruginosa).
Ótalmargar bakteríur búa yfir varnarkerfum sem koma í veg fyrir virkni beta-laktam ly a. Þar fremst í flokki eru beta-laktamasar, ensím sem bakteríur geta notað til að brjóta niður beta-laktam lyf og trufla virkni þeirra. Með aukinni notkun beta-laktam ly a hefur orðið samhliða þrýstingur á þróun baktería sem mynda beta-laktamasa. Til að sporna gegn þessari þróun voru búin til lyf sem hindra virkni beta-laktamasa: beta-laktamasa hindrar. Hérlendis notum við tvo slíka reglulega: klavúlanik sýra (oftast með amoxisillíni) og tazóbaktam (með piperasillíni). Því miður er virkni þessara hindra ekki fullkomin fyrir allar gerðir beta-laktamasa.
- Daptómýsín Ríbósóm
Umfrymi
Frumuveggur
Beta-laktam sýklalyf
- Penisillín
- Kefalósporín
- Mónóbaktam
- Karbapenem
Glýkópeptíð
- Vankómýsín
Basitrasin
30S undireining
- Amínóglýkósíð
- Tetrasýklín
50S undireining
- Makrólíðar
- Linkósamíð
- Klóramfenikól
- Oxasólidínón
Efnaskiptaferlar
Myndun fólínsýru
- Súlfónamíð
- Súlfón
- Trímetóprím
Myndun mýkólik sýru
- Ísóníasíð
DNA myndun
Flúorókínólón - Síprófloxasín
- Levófloxasín
- Moxífloxasín
RNA myndun
Rífamýsín
- Rífampin
Mynd 2: Helstu verkunarstaðir sýklalyfja innan bakteríu. Mynd endurgerð af Martha Smith-CaldasChristopher Herren, General Microbiology BIOL 455. OpenStax CNX. Apr 30, 2018. Mynd sótt af https://cnx.org/contents/kxd8RhSc@1.9:M7QMeAxP@1/Mechanisms-of-Antibacterial-Dr ugs? clid=IwAR0Qoab2OPxzuwlEgh0_bQcQEm5UMFsUr8Uoi8nRRx2YPNeam7-7V2Juk8Q
Aðrar leiðir til að komast undan áhrifum beta-laktam ly a eru til, og enn fremur hafa sumar bakteríur ekki frumuvegg (t.d. Mycoplasma pneumoniae, sem getur valdið ódæmigerðri lungnabólgu). Þess vegna
þurfum við önnur sýklalyf til að ráða niðurlögum þessara baktería (þó ónæmi geti þróast gegn öllum sýklaly um sem fyrirfinnast, ekki aðeins beta-laktam ly um).
Mjög stór hópur sýklaly a truflar myndun prótína með því að hindra virkni ríbósóma. Þessi lyf eru gjarnan bakteríuhemjandi, þó það séu undantekningar á þessu. Helstu flokkarnir eru:
• Amínóglýkósíð: hér ber helst að nefna lyfið gentamísín, sem má aðeins gefa í æð og virkar aðeins á GN bakteríur.
• Tetrasýklín: algengasta lyfið hérlendis er doxýsíklín.
• Makrólíðar: hérlendis er aðallega notast við asítrómýsín og klarítrómýsín.
• Linkósamíð: aðallyfið hér er klindamýsín.
Nokkur sýklalyf hafa áhrif á myndun og ölföldun erfðaefnis, en hér ber helst að nefna fólathindrana (hindra efnaskipti fólats) og kínólón (hindra aðgengi að erfðaefni). Fólathindrarnir eru tveir: trímetóprím og súlfametoxazól. Ein sér virka þessi lyf aðallega sem bakteríuhemjandi en saman eru þau bakteríudrepandi. Margar gerðir kínólóna eru til en hér á landi notum við aðallega síprófloxasín (levófloxasín er til á formi augndropa). Þessi lyf eru aðallega bakteríudrepandi. Síðan eru nokkur sýklalyf sem hafa flóknari verkunarmáta, til að mynda metrónídasól sem hefur bein skemmandi áhrif á erfðaefni loftfirrtra baktería.
Almennt gildir að ekkert eitt sýklalyf er alltaf rétta valið fyrir tiltekna bakteríu eða bakteríusýkingu. Hins vegar eru nokkur grunnatriði sem gilda í flestum tilfellum: • Nokkur beta-laktam sýklalyf eru algengari í klínískri vinnu - helstu dæmin eru bensýl- og fenoxýmetýlpenisillín (þröngvirk penisillín sem eru gefin í æð eða um munn, hvort um sig), amoxisillín/ ampisillín (gefið stundum með betalaktamasa hindranum klavúlanik sýru), díkloxasillín/kloxasillín (gefið við sýkingum vegna Staphylococcus aureus), sefasólín (þröngvirkt kefalósporín sem virkar best gegn Streptococcus pyogenes og S. aureus), seftríaxón (gefið í æð gegn margvíslegum GN bakteríum ásamt Streptococcus pneumoniae) og pivmesillinam (gefið um munn við GN stöfum sem valda blöðrubólgu).
• Önnur beta-laktam lyf eru notuð hérlendis gegn sérlega þolnum bakteríum (t.d. P. aeruginosa) eða þegar þörf er á mjög breiðvirkri meðferð Þar ber helst að nefna seftazidím, piperasillín (alltaf gefið með
beta-laktamasa hindranum tazóbaktam), merópenem og ertapenem (síðastnefnda lyfið virkar ekki gegn P. aeruginosa).
• Makrólíðar eru aðallega gefnir samhliða seftríaxón við alvarlegri bakteríulungnabólgu en má einnig nota við endurteknum öndunarfærasýkingum meðal einstaklinga með teppusjúkdóma í lungum.
• Amínóglýkósíð (t.d. gentamísín) og glýkópeptíð (t.d. vankómýsín) eru nær einvörðungu gefin í æð og því aðallega gefin við alvarlegri sýkingum inni á spítala. Amínóglýkósíð virka einungis gegn GN bakteríum meðan að glýkópeptíð virka einungis gegn GP bakteríum.
• Doxýsýklín gagnast aðallega sem meðferð við bakteríum sem halda sér innan frumna okkar - þar má t.d. nefna M. pneumoniae og Chlamydia trachomatis
• Trímetóprím og súlfametoxazól eru gjarnan gefin saman (þá skammstafað sem TMP-SMX) og hefur notkun þeirra minnkað undanfarið. Hins vegar er lyfið gagnlegt til meðferðar við flóknari þvagfærasýkingum ásamt því að vera kjörlyf til fyrirbyggingar á vissum sýkingum meðal ónæmisbældra einstaklinga (sýkingar með Toxoplasma gondii og Pneumocystis jirovecii).
• Síprófloxasín hefur einnig minnkað í vinsældum, m.a. vegna sjaldgæfra aukaverkana (óráð, hásinaslit, öltaugakvilli) og tengsla við myndun æðagúla. Hins vegar virkar lyfið gjarnan vel gegn vissum GN bakteríum sem eru annars ónæmar gegn öðrum sýklaly um (t.d. P. aeruginosa).
• Metrónídasól er gefið við sýkingum vegna loftfirrðra baktería. Hérlendis er þetta m.a. kjörlyfið við sýkingum vegna Clostridioides difficile, sem getur valdið alvarlegum ristilbólgum í kjölfar sýklaly ameðferðar. Klindamýsín virkar einnig vel gegn loftfirrðum bakteríum en hefur takmarkaða gagnsemi í samanburði við metrónídasól.
Þetta er ógrynni af ly um, flokkum og nöfnum - því er ekkert skrítið að fáir ly aflokkar reynast eins flóknir að skilja og sýklalyf. Til einföldunar má styðjast við nokkrar spurningar varðandi notkun sýklaly a:
Hvaða bakteríur gætu verið orsakavaldar? Ef þið eruð með sjúkling með mögulega bakteríusýkingu skiptir gífurlegu máli að átta sig á hvaða bakteríur gætu verið orsakavaldar. Í næstum öllum tilfellum veit maður þetta ekki með vissu fyrst um sinn, og sýklaly ameðferð er gefin sem samræmist líklegustu sýkingarvöldunum. Slík sýklaly ameðferð er kölluð empirísk
(empiric), og þar sem að margar bakteríur geta oftast verið orsakavaldar byrjum við gjarnan á breiðvirkri sýklaly ameðferð Það er einnig af þessari ástæðu sem ekkert eitt sýklalyf er alltaf rétt fyrir tiltekna sýkingu, því að ótrúlega margar breytur geta haft áhrif á hvaða sýkingarvaldar eru undirliggjandi.
Hafa öll viðeigandi sýni verið tekin?
Stundum eru líklegir orsakavaldar það algengir, og sýking það væg, að empirísk meðferð dugar ef sjúklingurinn svarar meðferðinni vel og örugglega. Þetta á hins vegar síður við í alvarlegri sýkingum og almennt innan spítala. Þá skiptir miklu máli að taka nauðsynleg sýni til að geta betur ákvarðað orsakavald sýkingar (ef baktería er yfirhöfuð orsakavaldur). Þá eru viðeigandi sýni tekin og send í frekari rannsóknir: smásjárskoðun, Gram-litun, ræktun, næmispróf og önnur sérpróf. Ef sýni eru tekin eftir upphaf sýklaly ameðferðar fara heimtur hratt minnkandi, sem endar með því að líkur á að finna orsakavaldinn minnka um leið.
Þarf að gefa sýklalyf?
Ekki allar sýkingar eru vegna baktería - margar veirusýkingar (og vissulega sýkingar af völdum annarra sýkla) geta líkst birtingarmynd bakteríusýkinga. Því þarf hverju sinni að átta sig á hvort einkenni sjúklings og teikn séu þess eðlis að þurfa sýklaly ameðferð Þetta er alls ekki auðvelt verk og stundum er svarið ekki einhlítt. Ef vafi er til staðar og einkenni sjúklings væg má oft bíða og endurmeta stöðuna eftir nokkra daga. Í vissum tilfellum er hægt að styðjast við klínískar leiðbeiningar um þetta efni. Mikilvægt er að komast hjá óþarfa sýklaly ameðferð eins og hægt er.
Þarf að nota bakteríuhemjandi eða bakteríudrepandi sýklalyf?
Sum sýklalyf eru einungis bakteríuhemjandi, á meðan önnur eru einungis bakteríudrepandi; enn önnur geta verið annað hvort eftir því um hvaða bakteríu eða sýkingu ræðir. Bakteríuhemjandi sýklalyf leiða oftast til dauða baktería, en þau gera það með aðeins öðrum hætti m.v. bakteríudrepandi sýklalyf. Margar bakteríur eru háðar því að geta ölgað sér hratt og örugglega - ef þetta tekst ekki ná bakteríurnar ekki að viðhalda sér á sýkingarstað. Gegn slíkum bakteríum virka bakteríuhemjandi sýklalyf sérstaklega vel. Einnig aðstoðar ónæmiskerfið okkar við baráttuna gegn bakteríum, hvort sem við notum sýklalyf eða ekki. Ónæmiskerfið spilar líklegast stærri þátt í niðurlagi sýkingar við notkun bakteríuhemjandi sýklaly a m.v. bakteríudrepandi sýklalyf.
Þannig eru bakteríudrepandi sýklalyf sérstaklega mikilvæg ef verið er að glíma við hægvaxandi bakteríur (t.d. flestir orsakavaldar hjartaþelsbólgu) eða ef sjúklingur er verulega ónæmisbældur.
Eru komnar niðurstöður úr ræktunum og næmisprófum?
Þegar við komumst að því hver orsakavaldurinn er getum við strax klæðskerasniðið meðferðina betur. Oftast vitum
við sirka hvaða sýklalyf virka best gegn tiltekinni bakteríu við tilteknar aðstæður. Ef ræktun gefur orsakavaldinn er síðan hægt að prófa nánar fyrir sýklaly anæmi bakteríunnar: hvaða sýklalyf ættu að virka gegn bakteríunni við ákveðnar aðstæður?
Með þessari þekkingu getum við valið meðferð sem er þröngvirkari, sem um leið minnkar líkur á þróun sýklaly aónæmis.
Er sjúklingur að svara meðferðinni?
Þegar sýklaly ameðferð hefur verið hafin þarf síðan að fylgjast með meðferðarsvörun. Vanalega fara einkenni batnandi á viðeigandi sýklaly ameðferð á fyrstu 1-2 dögunum. Ef þetta er ekki raunin gæti það verið af nokkrum ástæðum: bakterían er ónæm fyrir sýklalyfinu; sýklalyfið hentar ekki fyrir ákveðna sýkingu; eða vandamálið er ekki vegna bakteríusýkingar til að byrja með Þá skiptir miklu máli að viðeigandi sýni voru tekin áður en sýklaly ameðferð var hafin.
Hafa komið fram aukaverkanir sýklalyfjameðferðar?
Þessi mikilvæga spurning á það til að gleymast - aukaverkanir tengdar sýklaly ameðferð eru algengar, þó þær séu sjaldnast alvarlegar. Algengustu aukaverkanirnar, óháð flokki sýklaly a, eru einkenni frá meltingarvegi: ógleði, uppköst, kviðverkir og niðurgangur. Hér ber sérstaklega að nefna að niðurgangur í kjölfar sýklaly ameðferðar er vanalega vægur og þarfnast ekki frekari inngripa. Sýklalyf eru einnig algengustu orsakavaldar ly aofnæmis - algengast er að sjá dreifð flöt/upphleypt, rauð útbrot sem koma seint fram á sýklaly ameðferð, þó þinur (urticaria) geti einnig komið fram. Ofnæmislost og aðrar alvarlegar birtingarmyndir ofnæmis eru sjaldgæfar en lífshættulegar. Viss sýklalyf hafa síðan sérstæðar aukaverkanir - síprófloxasín og önnur kínólón valda til dæmis gjarnan höfuðverkjum, svima og svefntruflunum; svipuð einkenni geta komið fram á meðferð með metrónídasól. TMP-SMX, auk þess að vera algengur ofnæmisvaldur, getur valdið bæði falskri hækkun á kreatiníni og bráðum nýrnaskaða, stundum með hækkun á kalíum í blóði. Klindamýsín er það sýklalyf sem veldur hlutfallslega oftast
ristilbólgu vegna C. difficile. Bæði gentamísín og vankómýsín geta valdið skaða á heyrn og nýrnastarfsemi - því þarf að mæla styrk beggja þessara ly a í blóði þegar meðferð varir lengur en í örfáa daga.
Hversu lengi á að hafa sýklalyfjameðferðina? Lengd sýklaly ameðferðar getur verið flókin að ákveða, og furðulega fá gögn liggja gjarnan að baki núverandi ráðleggingum. Þannig getur verið gagnlegt að muna sérstaklega hvaða sýkingar þurfa lengri meðferð en ella, t.d. liðsýkingar, beinsýkingar og sýkingar í blöðruhálskirtli. Annars gildir að því styttra, því betra, svo lengi sem það er innan skynsemismarka. Til dæmis eru sterk gögn sem styðja 5-daga meðferð við hefðbundinni bakteríulungnabólgu, og mögulega er hægt að stytta meðferðina enn frekar.
Tökum dæmi þar sem þessar spurningar koma að notum. Ung kona leitar til læknis með sviða við þvaglát og væga verki yfir þvagblöðru. Hún hefur ekki fyrri sögu um slík einkenni, hefur engin kerfisbundin einkenni sýkinga og er hitalaus. Hún hefur enga markverða fyrri heilsufarssögu og önnur kerfakönnun var neikvæð. Saga hennar gefur sterklega til kynna að um sé að ræða einfalda blöðrubólgu, sem er næstum alltaf vegna baktería við þessar aðstæður. Algengasti orsakavaldurinn er GN stafurinn Escherichia coli. Annar algengur orsakavaldur, sérstaklega í ungum konum, er GP bakterían Staphylococcus saprophyticus Aðrir orsakavaldar geta verið aðrir GN stafir og síðan bakteríur af ættkvíslinni Enterococcus, þó það sjáist frekar hjá eldri einstaklingum. Ef ung, hraust manneskja er að greinast með einfalda blöðrubólgu og hefur ekki nýlega sögu um fyrri blöðrubólgur er greining möguleg út frá einkennum einvörðungu. Einnig þarf ekki að taka þvagsýni. Þó flestar einfaldar blöðrubólgur gangi að lokum til baka án meðferðar er þetta ekki algilt og sýklaly ameðferð styttir marktækt batatíma. Því er ráðlegt að he a hér empiríska sýklaly ameðferð Við höfum aðallega tvo kosti: beta-laktam sýklalyfið pivmesillinam eða sértæka sýklalyfið nítrófúrantóin. Bæði lyfin ná einungis marktækri þéttni í þvagblöðru; pivmesillinam virkar frábærlega gegn GN stöfum á borð við E. coli en nítrófúrantóin hefur breiðara virknisvið, með virkni gegn S. saprophyticus og enterókokkum ásamt margvíslegum GN stöfum. Bæði lyfin valda sjaldnast aukaverkunum og hafa frábært öryggi í skammvirkri meðferð við blöðrubólgum. Þannig væri nítrófúrantóin ákjósanlegasti kosturinn. Meðferð er samtals í 5 daga - ef okkar sjúklingur svarar
ekki meðferðinni á næstu 2 dögum er hins vegar ástæða til að taka þvagsýni og senda í ræktun til að kortleggja nánar orsakavalda.
Þó sýklalyf haldi áfram að vera flókinn ly aflokkur ættu ofangreindar upplýsingar að nýtast til að hafa ákveðið skipulag utan um þessi stórmerkilegu lyf. Síðan má ekki gleyma nokkrum frábærum, aðgengilegum heimildum til að aðstoða við mat á sýkingum og val á sýklaly um. Þær helstu eru:
• „Ráðleggingar um meðferð algengra sýkinga utan spítala”, gefið út af Heilsugæslunni og Embætti Landlæknis, og unnið úr leiðbeiningum Strama.
Þessar leiðbeiningar fara sérstaklega vel yfir greiningu algengra sýkinga ásamt uppvinnslu og meðferð þeirra, með áherslu á þjónustu á heilsugæslustigi.
• „Sýklaly aleiðbeiningar LSH” innihalda klínískar leiðbeiningar frá Landspítala um sýklaly ameðferð fullorðinna einstaklinga sem greinast með bakteríusýkingar inn á spítala. Þar má einnig finna margvíslegan fróðleik um sýklalyf.
Heimildir
1. Jónsson JS, Blöndal AB, editors. Strama - Skynsamleg ávísun sýklalyfja. Strama. Sótt 4. september 2021: https://throunarmidstod.is/svid-thih/ gaedathroun/strama/
2. Jóhannsson B, Helgason KO. FullorðnirSýklalyfjaleiðbeiningar LSH. Microguide viewer - web viewer. Sótt 4. September 2021: https://viewer.microguide.global/ LUH/ADULT7
3. Parker N, Schneegurt M, Tu A-HT, Forster BM, Lister P. Microbiology. Houston, TX: OpenStax; 2018.
Afglæpavæðing, skaðaminnkun og heilbrigðisþjónusta: Heilbrigðisþjónusta við jaðarsetta einstaklinga á Íslandi
Elísabet Herdísar Brynjarsdóttir Hjúkrunarfræðingur og fyrrverandi verkefnastýra Frú Ragnheiðar
Á Íslandi, þar sem allir hafa rétt á sömu heilbrigðisþjónustu, er þar með ekki sagt að allir hafi jafnt aðgengi að henni. Þröskuldarnir og hindranir geta verið af mörgum toga eftir félagslegri stöðu, en skortur er á innlendum rannsóknum varðandi þátttöku jaðarsettra hópa í heilbrigðiskerfinu. Það sem við vitum þó er að heimilisleysi hefur aukist síðustu ár á Íslandi ásamt neyslu vímuefna. Þeir einstaklingar sem eru heimilislausir og nota vímuefni, lögleg eða ólögleg, verða gjarnan jaðarsettir og mæta hindrunum þegar kemur að því að sækja sér heilbrigðisþjónustu. En hvað er þá til ráða?
Áður en lengra er haldið: Hversu stór er þessi vandi á Íslandi? Heimilislausum ölgaði um rúmlega 95% í Reykjavík á fimm árum, frá 2012 til 2017, og stærsta aukningin var í ungum aldurshópum. Meðferðarstofnanir og aðrar þjónustur hafa áætlað að á hverjum tíma séu rúmlega 700 einstaklingar í virkri vímuefnanotkun um æð.
Frú Ragnheiður, skaðaminnkunarverkefni Rauða krossins, hefur verið á ferðinni í 12 ár. Árið 2020 leituðu til verkefnisins 596 einstaklingar í rúmlega 4.400 heimsóknum. Mikil aukning er á heimsóknum til verkefnisins, en þær hafa rúmlega órfaldast á órum árum. Verkefnið er rekið af sjál oðaliðasamtökum og sjál oðaliðar standa því vaktina, þar á meðal læknanemar. Heilbrigðisþjónusta

sem er í boði í verkefninu er meðal annars umbúðaskipti á sárum, aðhlynning við minniháttar áverka, saumatökur, sálrænn stuðningur og áfallahjálp, skaðaminnkandi samtal, skimun fyrir lifrarbólgu C og sýklaly ameðferð við húðsýkingum. Verkefnið var á sínum tíma stofnað sem nálaskiptaþjónusta út frá skaðaminnkandi hugmyndafræði, til að tryggja aðgengi að sprautubúnaði og hreinlætisaðstöðu fyrir einstaklinga sem nota vímuefni um æð og veita mannúðlega nálgun við virkum vímuefnavanda. Þörfin fyrir þjónustuna var mikil, ekkert annað sambærilegt úrræði var til á landinu, en sýnt hafði verið fram á mikilvægi slíkra verkefna erlendis fyrir þennan samfélagshóp. Rauði krossinn starfar meðal annars eftir þeirri nálgun að mæta þörfum jaðarsettra hópa í samfélaginu sem er ekki mætt annars staðar og gerir Frú Ragnheiður það. Aukin áhersla hefur verið á heilbrigðisþarfir notenda í Frú Ragnheiði vegna skorts á aðgengi að þjónustu og alvarleika heilbrigðisvandamála þeirra. Í gegnum nýlegan heimsfaraldur skertust réttindi þeirra og aðgengi enn frekar og því varð mikilvægi Frú Ragnheiðar enn meira í kre andi og ófyrirséðum aðstæðum.
En hvernig getur það verið, ef allir eiga rétt á sömu heilbrigðisþjónustu? Undirrituð hefur nú starfað í þrjú ár faglega í verkefninu, en lengur sem sjál oðaliði. Vandamálið er að það geta ekki allir nýtt
sér sömu tegund heilbrigðisþjónustu, þó allir eigi rétt á henni. Það er erfitt að líta framhjá fordómum, mismunun, félagslegri stöðu og fátækt; hindrunum sem mæta fólki sem sækir sér þjónustuna. Aðrar hindranir koma einnig í veg fyrir nýtingu á þjónustu, hindranir á borð við langa biðtíma, úrræðaleysi, samgöngur og opnunartíma sem henta illa. Raunin er sú að það geta ekki allir nýtt sér þá þjónustu sem er í boði. Það er nær ómögulegt að nálgast einstakling og sjúkdóma eða einkenni hans, án þess að taka til greina allar þarfir hans og nálgast hann heildrænt. Þar á meðal þarf að taka inn í myndina hver afstaða heilbrigðisstarfsmannsins er gagnvart félagslegri stöðu viðkomandi, og hvort sú ómeðvitaða eða meðvitaða afstaða geti haft áhrif á þjónustuna sem einstaklingurinn fær, eða jafnvel, spyrja hvort ríkjandi afstaða gegn minnihlutahópum hafi áhrif á hvernig þjónustur eru þróaðar?
Heilbrigðismenntaðir sjál oðaliðar í Frú Ragnheiði tóku sig til árið 2018 og fundu leið til þess að geta veitt sýklaly atöflumeðferð á vettvangi til notenda þjónustunnar. Tilgangurinn var að draga úr alvarlegum sýkingum, meðhöndla þær á byrjunarstigum og hlúa að sárum. Sjál oðaliðarnir og undirrituð vildu einnig sjá hvort meðferðin myndi ganga betur ef stigið yrði út fyrir þann kassa að veita þjónustu innan stofnunar og koma fremur með hana til þeirra, jaðarsetta hópsins, í þeirra nærumhverfi og veita sérhæfða eftirfylgni. Niðurstöður þessarar meðferðar tala fyrir sig sjálfar. Árið 2018 voru 40 sýklaly atöflumeðferðir hafnar í gegnum Frú Ragnheiði fyrir 26 einstaklinga, af þeim voru 37 meðferðir árangursríkar án aðkomu annarrar heilbrigðisþjónustu í meðferðarferlinu. Þetta eru 37 sýkingar sem hægt var að koma í veg fyrir að þróuðust yfir í
alvarlegri sýkingar, meðferðarheldnin var tryggð og lauk meðferðunum á árangursríkan máta og það sem var í raun ennþá betra, að mæta þörfum einstaklinga sem geta ekki sótt sér sömu þjónustu og aðrir, var valdeflandi fyrir þau og jók enn frekar á traust til verkefnisins.
Stærsta verkefni okkar framundan varðandi þjónustu við jaðarsetta hópa er án vafa í mínum augum afglæpavæðing og þær samfélagslegu breytingar sem fylgja henni fari frumvarp heilbrigðisráðherra í gegn. Markmið þess að afglæpavæða neysluskammta af ólöglegum fíkniefnum er að tryggja að þeir einstaklingar sem kljást við vímuefnavanda fái viðeigandi heilbrigðisþjónustu, en sé ekki refsað fyrir sinn vanda. Þá þarf heilbrigðiskerfið og starfsfólk þess að
vera reiðubúið að taka á móti einstaklingum sem eru jaðarsettir og finna lausnir til þess að stuðla að reisn þeirra og velferð á mannúðlegan máta. Við verðum að breyta stefnum sem hafa ekki virkað hingað til og sett hópa út á jaðarinn, líta á tölurnar og finna lausnir. Það er mikilvægt á tímum þar sem ójöfnuður eykst og heimilisleysi Íslendinga líka, að tryggja aðgengi að velferðarlegum stuðningi og þá þarf oft að hugsa út fyrir kassann. Það er hægt að þjónusta hóp sem telst kre andi á auðveldan máta, ef litið er til þarfa þeirra.
Heimildir
1. Elín Sigríður Gunnsteinsdóttir. Kortlagning á fjölda og högum utangarðsfólks í Reykjavík; skýrsla. Velferðarsvið Reykjavíkurborgar, Reykjavík 2017. https://reykjavik.is / sites / default / files / svid_skjol / VEL / fjoldi_ utangardsfolks_2017.pdf2.
2. Rauði krossinn höfuðborgarsvæðinu. Ársskýrsla Rauða krossins í Reykjavík, skýrsla. Rauði krossinn höfuðborgarsvæðinu, Reykjavík 2020. https://www. raudikrossinn.is/media/reykjavikurdeild/ Arsskyrsla_2020_RK_prent.pdf
„Stærsta verkefni okkar framundan varðandi þjónustu við jaðarsetta hópa er án vafa í mínum augum afglæpavæðing og þær samfélagslegu breytingar sem fylgja henni fari frumvarp heilbrigðisráðherra í gegn.“
Oddný Rósa Ásgeirsdóttir
Fyrsta árs læknanemi 2020–2021
Sigríður Óladóttir
Fimmta árs læknanemi 2020–2021

Inngangur
Árið 2019 gengu í gildi lög hér á landi um kynrænt sjálfræði. Lögfestu þau rétt einstaklinga til þess að skilgreina kyn sitt og miða lögin þannig að því að tryggja að kynvitund þeirra njóti viðurkenningar. Lögunum var sömuleiðis ætlað að standa vörð um rétt einstaklinga til líkamlegrar friðhelgi. Í umræddum lögum var kveðið á um skipun starfshóps til að alla um málefni barna sem fæðast með ódæmigerð kyneinkenni, einkum heilbrigðisþjónustu við þau og gera tillögur um úrbætur í þeim efnum. Jafnframt var starfshópnum falið að semja frumvarp til laga um breytingar á lögum um kynrænt sjálfræði svo að bæta mætti við lögin ákvæði sem allar um breytingar á kyneinkennum barna sem fæðast með ódæmigerð kyneinkenni. Tíu einstaklingar áttu sæti í þessum starfshópi; tveir fulltrúar hagsmunasamtaka, tveir lögfræðingar, tveir barnalæknar, siðfræðingur, sálfræðingur, kynfræðingur og formaður starfshóps. Það er því greinilegt að innan starfshópsins mátti finna umfangsmikla þekkingu á viðfangsefninu.1 Þessar nýju breytingar á lögum um kynrænt sjálfræði,2 sem kveða á um réttindi einstaklinga með ódæmigerð kyneinkenni, verða um öllunarefni þessarar greinar, en skýrsla framangreinds starfshóps og frumvarp hans til breytinga á lögum um kynrænt sjálfræði voru undirstaða greinarinnar.
við kynjaskilgreiningu tekur ekki til kynhneigðar.1
Hafa ber í huga að samtök intersex fólks notast við þá skilgreiningu að það að vera intersex sé hin lifaða upplifun af menningarlegum og félagslegum afleiðingum þess að hafa fæðst með líkama sem passar ekki inn í gildisstaðlaðar formgerðir karl- og kvenkyns.4
Það er margt fólk, til dæmis fólk með neðanrás (hypospadias) sem skilgreinir sig sem intersex vegna afleiðinga af menningarlegum inngripum sem framkvæmd voru á þeim sem börn.4
Breytileiki á kynþroska (disorders of sex development): Hugtak sem gjarnan er notað innan læknisfræðinnar um ódæmigerð kyneinkenni en hagsmunasamtök intersex fólks eru þeirrar skoðunar að þetta hugtak ýti undir fordóma og kjósa því frekar að nota hugtakið intersex.1

Auk þess voru ábendingar fengnar frá hagsmunasamtökunum Intersex Ísland.
Skilgreiningar
Kyneinkenni: Líffræðilegir þættir sem tengjast kyni, svo sem kynlitningar, hormónastarfsemi, kynkirtlar og kynfæri.3
Ódæmigerð kyneinkenni: Kyneinkenni sem falla ekki undir viðteknar skilgreiningar á kyneinkennum sem karlkyns eða kvenkyns, meðal annars hvað varðar virkni eða útlit. Víðara hugtak og það hugtak sem notað er í lögum um kynrænt sjálfræði.3
Intersex: Fólk sem hefur fæðst með ódæmigerð kyneinkenni. Einkennin geta verið augljós við fæðingu eða hulin og koma þá ekki fram fyrr en síðar á lífsleiðinni. Intersex fólk fellur af þeim sökum ekki fyllilega að læknisfræðilegum stöðlum um karlkyn og kvenkyn.1
Talsverður breytileiki getur verið á kyneinkennum fólks þrátt fyrir að það falli að stöðlum um tvö kyn og því teljast ekki allir einstaklingar sem fæðast með ódæmigerð kyneinkenni til intersex hópsins. Misjafnt er hvernig intersex fólk upplifir kyn sitt og tengsl við hin stöðluðu tvö kyn. Þannig upplifa sum sig karlkyns, önnur kvenkyns og enn önnur af hvorugu kyni, það er frjálsgerva eða kynsegin. Áréttað skal að þessi tenging
Birtingarmynd og greining
ðun á nýburum með ódæmigerð kyneinkenni má helst líta eftir hvort eistu hafi gengið niður í pung, vanvöxtur á typpi micropenis) sé til staðar, þvagrás sé of stutt hypospadias), snípur sé óvenjustór, samruni ið á aftari hluta skapabarma eða hvort hægt sé að þreifa fyrir kynkirtlum í labioscrotal fellingum.5
Greiningarferli ódæmigerðra einkenna felst í skoðun, litningagreiningu, sérhæfðum prófum til að útiloka CAH (congenital adrenal hyperplasia) og ómskoðun af kviðar- og mjaðmarholi. Með þessu má flokka einstaklinga eftir litningagerð og hormónastarfsemi. Mikilvægt er að greina snemma orsök ódæmigerðra kyneinkenna vegna þess að ein algengasta orsök ódæmigerðra kyneinkenna er CAH, sem getur reynst börnum banvæn á fyrstu dögum lífs.5
Lagaleg staða í dag Í dag er staðan sú að þegar barn fæðist með ódæmigerð kyneinkenni er eingöngu heimilt að breyta varanlega kyneinkennum þess ef heilsufarslegar ástæður kre ast. Fyrst þarf að fara fram ítarlegt mat á nauðsyn breytinganna og meta afleiðingar þeirra til skemmri og lengri tíma. Taka þarf rökstudda afstöðu til þess hvort fresta megi hinum varanlegu breytingum þar til barnið getur gefið samþykki sitt og hvort bregðast megi við einkennunum með vægari hætti. Sérstaklega er tekið er fram í lögunum að félagslegar, sálfélagslegar og útlitslegar ástæður teljist ekki heilsufarslegar. Til varanlegra breytinga teljast meðal annars skurðaðgerðir, ly ameðferðir og önnur óafturkræf læknisfræðileg inngrip. Frá þessari meginreglu eru gerðar tvær undantekningar, en það er vegna of stuttrar þvagrásar og vanvaxtar á typpi.3
Helsta markmið laganna var að tryggja að börn sem fæðast með ódæmigerð kyneinkenni njóti réttar til líkamlegrar friðhelgi sem og fullkomnustu heilbrigðisþjónustu sem völ er að veita á hverjum tíma.6 Þurfi af heilsufarslegum ástæðum að gera varanlegar breytingar á kyneinkennum barns, sem ekki er orðið 12 ára, en getur gefið fram vilja sinn, skal hafa barnið með í ráðum við undirbúning ákvörðunar um varanlega breytingu á kyneinkennum þess, í samræmi við þroska barnsins. Sé barnið eldra en 12 ára skal ávallt hafa það með í ráðum. Eftir 16 ára aldur þarf skriflegt leyfi einstaklingsins og sé barnið á aldrinum 16–18 ára þarf jafnframt að fara fram mat hjá teymi barnaog unglingageðdeildar um kynvitund sem staðfestingu á því að inngripið sé barninu fyrir bestu. Í öllum tilfellum skal heilbrigðisstarfsfólk sem veitir meðferð skrá meðferðina í sjúkraskrá og veita landlækni upplýsingar um ölda þeirra og eðli ásamt aldri þeirra sem undirgangast þær.3
Undantekningar
Eins og fyrr hefur komið fram eru tvö undantekningartilfelli þar sem áfram verður löglegt að beita óafturkræfri meðferð Það eru skurðaðgerð vegna of stuttrar þvagrásar og ly ameðferð vegna vanvaxtar á typpi. Þessi tilfelli eru til undantekningar þar sem mestur ávinningur er fenginn ef þær eru framkvæmdar sem fyrst eftir
fæðingu, en í því felst að barnið getur ekki gefið samþykki.1 Of stutt þvagrás er þegar opnun þvagrásar er staðsett undir typpinu en ekki fremst. Um er að ræða meðfætt ástand sem gerist í fósturþroska. Skurðaðgerð vegna þessarar gerðar breytileika er misstór eftir
því hve langt þvagrásaropið er staðsett frá hefðbundinni staðsetningu. Þessi gerð frávika hefur skiljanlega áhrif á þvaglát viðkomandi, en geta einnig í framtíðinni valdið erfiðleikum við samfarir. Stutt
þvagrás hefur ákveðna sérstöðu miðað við önnur ódæmigerð kyneinkenni þar sem í flestum tilfellum er um skýr karlkyns kyneinkenni að ræða, en staðsetning
þvagrásar er óvenjuleg. Góð reynsla er af
þessum aðgerðum hérlendis og ávinningur fólginn í því að þær séu gerðar snemma. Þó verður að hafa í huga að öllum aðgerðum fylgir einhver áhætta og aðgerðir kunna að hafa í för með sér fylgikvilla.1
Samkvæmt gildandi stöðlum og framkvæmd er greining vanvaxtar á typpi byggð á tveimur þáttum; að typpi sé með ,,eðlilegt form’’, það er að þvagrásarop sé á enda typpisins og að typpið sé staðsett á dæmigerðum stað miðað við pung og önnur líffæri og að typpi sé meira en 2,5 staðalfrávikum undir viðeigandi meðaltali. Meðferðin felst í því að barni er gefið testósterón, almennt í formi gels eða plásturs á húð, um þriggja mánaða aldur. Þessi meðferð er stutt og henni er lokið
fyrir eins árs aldur. Testósterónmeðferð er aðeins möguleg fyrstu mánuðina eftir fæðingu. Meðferðin telst örugg og ekki er vitað um sérstaka fylgikvilla. Þá er mikil og jákvæð reynsla af meðferðinni hér á landi og erlendis.1
Báðar ofangreindar undantekningar varða útlitslega, félagslega og/eða sálfélagslega þætti en eru ekki gerðar á grundvelli brýnna heilsufarslegra ástæðna. Hagsmunasamtökin Trans Ísland og Intersex Ísland hafa gagnrýnt undanþágurnar1 og vísar Intersex Ísland til þeirra raka að rannsóknir hafi sýnt að meðferð sé framkvæmanleg síðar á lífsleiðinni og jafnvel með betri árangri.4
Hver er staðan á heimsvísu?
Í gegnum tíðina hafa aðgerðir verið framkvæmdar á börnum með ódæmigerð kyneinkenni og hefur þetta efni verið til umræðu bæði hjá samtökum hér á landi og eins ýmsum alþjóða- og mannréttindasamtökum. Meðal þeirra mannréttindareglna sem vísað hefur verið til varðandi þessar aðgerðir eru sem dæmi bann við ómannúðlegri meðferð, réttur til líkamlegrar friðhelgi, réttur til heilsu, réttindi barna og bann við mismunun. Árið 2017 hvatti þing Evrópuráðsins aðildarríki til að banna ónauðsynlegar normalíserandi aðgerðir (sex-normalising operations) og aðrar meðferðir sem framkvæmdar eru á intersex börnum án samþykkis þeirra.1
„Í gegnum tíðina hafa aðgerðir verið framkvæmdar á börnum með ódæmigerð kyneinkenni og hefur þetta efni verið til umræðu bæði hjá samtökum hér á landi og eins ýmsum alþjóða- og mannréttindasamtökum.“
Ódæmigerð kyneinkenni
Á Möltu voru sett lög um kynvitund, kyntjáningu og kyneinkenni árið 2015. Þar er ólöglegt fyrir lækna og aðra sérfræðinga að framkvæma meðferðir eða aðgerðir sem úthluta kyni eða fela í sér inngrip á kyneinkennum barns ef hægt er að fresta henni þar til viðkomandi getur gefið samþykki. Lögin hafa hlotið mikla athygli. Þau hafa verið nefnd í tilmælum alþjóðastofnana sem möguleg fyrirmynd en takmörkuð reynsla er af þeim.1
Portúgal
Ný löggjöf var sett í Portúgal árið 2018 sem hefur vakið athygli alþjóðastofnana. Þar eru verulegar takmarkanir settar á læknismeðferðir á börnum með ódæmigerð kyneinkenni. Lögin hafa þó hlotið gagnrýni, meðal annars af því að meðferðir eru leyfðar eftir að kynvitund barns er tilkomin þrátt fyrir óskýran mælikvarða um kynvitund. Einnig hefur það verið gagnrýnt að lögin kunni að fela í sér hættu á að börn fái ekki nauðsynlega heilbrigðisþjónustu vegna þessara miklu takmarkana og vegna þess að ekki er gerð sérstök krafa um málsmeðferð til að leiða afstöðu barns í ljós með sjálfstæðum hætti.1
Norðurlöndin
Í Danmörku má ekki framkvæma skurðaðgerðir á börnum nema læknisfræðileg ástæða sé til staðar, samkvæmt upplýsingum frá danska heilbrigðisráðuneytinu. Allar aðgerðir kre ast samþykkis frá 15 ára aldri en fyrir þann aldur skal fara eftir vilja barns. Læknir skal ræða alla möguleika og ákvarðanir við ölskyldu viðkomandi einstaklings með ódæmigerð
kyneinkenni og skal barn eða ungmenni fá að vera með í ráðum í samræmi við aldur og þroska. Óheimilt er að gera aðgerðir sem byggjast aðallega á útlitslegum þáttum. Í Finnlandi er stefna ríkisstjórnarinnar að styrkja réttindi barna með ódæmigerð kyneinkenni. Einnig er stefnt að því að banna ónauðsynlegar skurðaðgerðir á kynfærum ungbarna vegna útlits. Rætt hefur verið um mögulega löggjöf um læknisfræðilega nauðsynleg inngrip en skiptar skoðanir eru innan finnska læknasamfélagsins.
Í Svíþjóð gáfu stjórnvöld nýlega út nýjar klínískar leiðbeiningar um ódæmigerð kyneinkenni fyrir heilbrigðisstarfsfólk. Þar er lögð áhersla á aðhaldssemi við val á meðferðum í tengslum við skurðaðgerðir á kynfærum og kynkirtlum áður en einstaklingur getur veitt samþykki. Þá má samkvæmt leiðbeiningunum í undantekningartilvikum framkvæma skurðaðgerð á sníp og/eða ytri kynfærum og leggöngum.1
Samantekt
Nýleg breyting á lögum um kynrænt sjálfræði felur í sér aukna vernd fyrir börn sem fæðast með ódæmigerð kyneinkenni. Með þeim er tryggt að óafturkræfar aðgerðir verði almennt ekki framkvæmdar á börnum sem geta ekki sjálf tekið ákvarðanir um slíkar aðgerðir. Frá þessari meginreglu er þó að finna undantekningar í þeim tilfellum þar sem heilsufarslegar ástæður kre ast þess að aðhafst sé, en einnig í þeim tilfellum þegar barn fæðist með stutta þvagrás eða vanvöxt á typpi.
1. Forsætisráðuneyti Íslands. Tillögur starfshóps um málefni barna sem fæðast með ódæmigerð kyneinkenni; Skýrsla. Stjórnarráðið, Reykjavík 2020. https://www.stjornarradid. is/library/04-Raduneytin/ ForsAetisraduneytid/Sk%C3%BDrsla%20 starfsh%C3%B3ps_180920_ loka%C3%BAtg%C3%A1fa.pdf
2. Lög um breytingu á lögum um kynrænt sjálfræði, nr. 80/2019 (ódæmigerð kyneinkenni).
3. Lög um kynrænt sjálfræði nr. 80/2019
4. Kitty Andersen. Skilgreining á hugtakinu Intersex samkvæmt Intersex samtökum. Júní 2021
5. Chan, YM og Levitsky, LL. Evaluation of the infant with atypical genital appearance (difference of sex development). UpToDate. Hoppin AG. 2021.
6. Frumvarp til laga um breytingu á lögum um kynrænt sjálfræði nr. 80/2019 (ódæmigerð kyneinkenni). Þingskjal 721,151. Löggjafarþing 22. mál: kynrænt sjálfræði (ódæmigerð kyneinkenni).
„Nýleg breyting á lögum um kynrænt sjálfræði felur í sér aukna vernd fyrir börn sem fæðast með ódæmigerð kyneinkenni.“
Thelma Kristinsdóttir
Fimmta árs læknanemi 2020–2021
Þórdís Jóna Hrafnkelsdóttir
Hjartalæknir og kennslustjóri Læknadeildar

Aðdragandi breytinga Þann 14. apríl 2021 tók gildi reglugerðarbreyting heilbrigðisráðherra sem felur í sér að fullt lækningaleyfi verður veitt eftir kandídatspróf, þ.e. að loknu sex ára læknanámi við Háskóla Íslands (HÍ).1 Nýútskrifaðir læknar hafa hingað til þurft að ljúka kandídatsári til þess að öðlast almennt og ótakmarkað lækningaleyfi hérlendis. Það starfsþjálfunarár verður ennþá til staðar en nú verður það hluti af sérnámi lækna og kallast sérnámsgrunnur. Aðdragandi þessara breytinga eru sambærilegar breytingar á námi lækna sem innleiddar hafa verið víða erlendis en þar er gerð krafa um tólf mánaða starfsnám sem hluta af sérnámi. Læknar útskrifaðir frá HÍ hafa lent í vandræðum þegar þeir hyggjast he a sérnám sitt erlendis (aðallega í Noregi) þar sem íslenska kandídatsárið hefur ekki verið viðurkennt sem hluti af sérnámi í þessum löndum þar sem það var unnið án fulls lækningaleyfis. Sambærilegar breytingar hafa nú þegar tekið gildi bæði í Noregi og Svíþjóð, en bæði löndin eru vinsæl þegar kemur að sérmenntun íslenskra lækna. Því er ljóst að reglugerðarbreytingin var nauðsynleg, og að henni þurfti að koma hratt í gegn til að skerða tækifæri og menntun íslenskra lækna sem minnst.
Til þess að bregðast við þessari reglugerðarbreytingu þurfti Læknadeild að fara í endurskipulagningu á sjötta námsári í læknisfræði. Mikil skipulagsvinna var unnin á vormánuðum 2021 og ákveðið var að breytingarnar skyldu taka gildi strax á haustönn þessa árs. Breytingarnar voru unnar með það til hliðsjónar að undirbúa læknanema við HÍ sem best fyrir það að útskrifast með fullgilt lækningaleyfi. Þrátt fyrir að vera helsti dri raftur endurskipulagningarinnar var það þó
ekki eini þátturinn í þessari ákvörðun. Nemendur sem lokið hafa sjötta ári í læknisfræði hafa lýst yfir óánægju með fyrirkomulag kennslu á þessu námsári. Þótti þar ríkja bæði samhengisleysi og skipulagsleysi í kennslu og hefur haustönnin iðulega verið kölluð „salatið“ vegna margra, ólíkra, smærri áfanga sem þar voru kenndir. Var álagið einnig ekki í samræmi við undangengin klínísk ár, þ.e. fólki þótti lítið að gera. Ánægja hefur þó ríkt með tólf vikna valtímabil sem hefur verið á vorönninni en þá hefur læknanemum gefist tækifæri, í fyrsta sinn í sex ára námi, til að velja sjálfir hvar þeir verja tíma sínum eftir áhugasviði. Margir hafa nýtt þetta tímabil til að fara í verknám erlendis eða til að stunda rannsóknir og hafa látið vel af þeirri reynslu sinni. Það hefur þó einnig verið algengt að nemar hafi fengið þennan tíma metinn, til dæmis þeir sem átt hafa einingar úr fyrra námi, og hafa þeir þá nýtt þennan tíma í launaða vinnu eða önnur ótengd verkefni. Er það álit Læknadeildar að þessi tími hafi á heildina litið ekki verið að nýtast nemendum sem skyldi. Við endurskipulagninguna hefur einnig þurft að taka til greina stækkandi nemendahópa í læknisfræði en frá haustinu 2019 hafa verið teknir inn 60 nemendur á ári og því nauðsynlegt að byrja að huga að breytingum á klínísku árunum til að koma til móts við þá ölgun. Stofnaður var vinnuhópur nokkurra kennara við Læknadeild, kennslustjóra, sérnámslæknis og fulltrúa nemenda til að standa að endurskipulagningunni. Rætt var við einstaka umsjónarkennara námskeiða til að sjá hvað mætti betur fara og hverju væri hægt að breyta til hins betra. Við þessa vinnu voru hæfniviðmið læknanáms, m.a. í Bandaríkjunum og Svíþjóð, höfð til
hliðsjónar. Var markmiðið að tryggja þjálfun vinnubragða og getu til ákvarðanatöku svo að nemendur væru sem best undir það búnir að geta útskrifast með fullgilt lækningaleyfi.
Breytingarnar
Kennsla á sjötta ári í læknisfræði dreifist nú á báðar annir ólíkt því sem áður var þegar einungis valtímabil og CCSE prófið voru á vorönninni. Nemendum er því skipt í tvo hópa sem tekur hvor sína önnina en hóparnir víxlast svo við áramót. Sjá má skipulag haustog voranna á skólaárinu 2021-2022 ásamt áföngum á meðfylgjandi mynd.
Áfangar eru að mestu leyti þeir sömu og hafa áður verið, með nokkrum undantekningum þó, og verða sumir þeirra kenndir öllum hópnum í einu eins og áður en aðrir tvíkenndir. Aukin áhersla verður á bráðalækningar og samhæfingu á milli svæfinga- og gjörgæslulækninga og bráðalækninga í þessu nýja skipulagi. Bætt verður við hermikennslu og viku á bráðamóttöku í verknámi, en það var áður kennt á órða námsári. Kennsla í heimilislækningum, bráðalækningum og svæfinga- og gjörgæslulækningum dreifist þannig á báðar annirnar og fyrirlestrar eru tvíkenndir.
Valtímabil verður stytt í órar vikur í stað tólf og skilyrði til þess að fá það metið verða þrengd og ríkari krafa gerð um að þessi tími verði nýttur í að auka klíníska reynslu.
Stærsta breytingin á kennslu á sjötta ári verður tilkoma sex vikna námskeiðs undir nafninu „Klínískt verklegt nám“. Námskeiðið er sex vikna langt og taka nemendur það ýmist að hausti eða að vori. Markmið þess er að leiða til góðra og farsælla starfshátta nýútskrifaðra lækna við klíníska vinnu. Á námskeiðinu verður nemendum skipt niður á hinar ýmsu klínísku deildir Landspítalans og Sjúkrahússins á Akureyri. Verða nemendur í samfelldu verknámi á einni deild á meðan námskeiðinu stendur og lagt er upp með að þeir geti haft áhrif á það á hvaða deild þeir dvelja. Þeir munu vinna undir handleiðslu sérnámslæknis eða deildarlæknis með sérfræðilækni með handleiðaraþjálfun sem bakhjarl. Er markmiðið að handleiðari vinni klínískt með læknanemanum á tímabilinu til að
Haustönn
Fyrirbyggjandi læknisfræði
Stjórnun og gæðamál
Krabbameinslæknisfræði Klinísk eiturefnafræði Réttarlæknisfræði
Endurhæfingarfræði
42
Heimilislæknisfræði
Bráðalækningar + göngudeild Svæfing
Svæfing Bráðalækningar + göngudeild
KrabbameinslæknisfræðiKlinískt verklegt nám
Svæfinga- og gjörgæslulækningar
Valnámskeið
Þverfagleg hermikennsla (Basic patient safety)
Heimilislæknisfræði
Bráðalækningar + göngudeild Svæfinglæknisfræði
Svæfing Bráðalækningar + göngudeild
Heimilislæknisfræði
Vorönn
123456789
Upplýsingatækni í heilbrigðisvísindum
1011
Valnámskeið
Réttarlæknisfræði
Svæfinga- og gjörgæslulækningar
Þverfagleg hermikennsla (Basic patient safety) Klinísk eiturefnafræði Klinískt verklegt nám
Heimilislæknisfræði
1213
Bráðalækningar + göngudeild Svæfing
Svæfing Bráðalækningar + göngudeild
Heimilislæknisfræði
Heimilislæknisfræði
Bráðalækningar + göngudeild Svæfing
Svæfing Bráðalækningar + göngudeild
1415-1819
Skriflegt lokapróf CCSE
Hópar A+B
A B
Stundatafla sjötta árs læknanema eftir endurskipulagningu námskeiða, skólaárið 2021-2022
 PRÓF
PRÓF
gæta samfellu í handleiðslunni. Munu nemendur þurfa að uppfylla hin ýmsu hæfniviðmið sem stuðla að því að þeir fái þjálfun í faglegri nálgun við almenn læknisverk, þverfaglegum vinnubrögðum og samvinnu, klínískri ákvarðanatöku og skráningu og almennum starfsháttum lækna. Nemendum verða falin störf við að sinna sjúklingum með almenn, alvarleg og bráð sjúkdómstilvik undir handleiðslu ábyrgra lækna. Stefnt er á að læknanemar fái endurgjöf á sína vinnu jafnóðum frá handleiðara og geti því nýtt þennan tíma til að bæta sína klínísku vinnu. Einnig munu læknanemar færa logbók, ePortfolio. Meðfram þessu verður reglubundin fræðsla sem felst í vikulegri fræðslu um verklag á spítala, hádegisfundum þar sem farið verður í gegnum spurningabanka og vikulegum kennslustofugöngum. Á þetta allt að dýpka klíníska kunnáttu læknanema og gera þá undirbúnari til starfa á sérnámsgrunnsári með lækningaleyfinu sem því fylgir.
Lokaorð
Enn er óljóst hvernig breytingarnar á sjötta námsárinu munu reynast en þegar þetta blað kemur út hefur nýja fyrirkomulagið þegar tekið gildi. Viðbúið er að þar sem breytingarnar koma til án mikils fyrirvara verði einhverjir hnökrar á leiðinni, en ég hef fulla trú á því að það verði hægt að greiða úr þeim jafnóðum með góðu samstarfi nemenda og Læknadeildar. Sem læknanemi sem mun he a sjötta námsárið í haust er ég spennt að fá að upplifa þessar breytingar og hef trú á að þær séu af hinu góða. Vil ég þakka Læknadeild fyrir snögg viðbrögð við þeim vanda sem við blasti á vormánuðum og öllum þeim sem komu að þessari endurskipulagningu fyrir sína góðu vinnu.
Heimildir
1. Reglugerð um (2.) breytingu á reglugerð um menntun, réttindi og skyldur lækna og skilyrði til að hljóta almennt lækningaleyfi og sérfræðileyfi, nr. 467/2015.

1. ár
Andrea Kolbeinsdóttir
Andri Már Tómasson
Anna Sigríður Jóhannsdóttir
Anna Margrét Stefánsdóttir
Arnar Þór Sigtryggsson
Arnheiður Erla Guðbrandsdóttir
Auður Indriðadóttir
Ágústa Eyjólfsdóttir
Ásthildur Rafnsdóttir
Birta Rakel Óskarsdóttir
Bríet Helga Jónsdóttir
Bjarki Leó Snorrason
Dagbjört Lilja Svavarsdóttir
Dagur Tjörvi Arnarsson
Egill Ívarsson
Elín Perla Stefánsdóttir
Elísabet Mjöll Guðjónsdóttir
Eygló Helga Haraldsdóttir
Fehima Líf Purisevic
Guðbjörg Eva Pálsdóttir
Guðmundur Ethel Dagnýjarson
Halldór Alexander Haraldsson
Hákon Elliði Arnarson
Helga Sif Guðmundsdóttir
Hildur Gyða Grétarsdóttir
Hilma Jakobsdóttir
Ingibjörg Sóley Einarsdóttir
Iveta Krasimirova Kostova
Íris Brynja Helgadóttir
Íris Arna Tómasdóttir
Jakob Þórir Hansen
Johan Sindri Hansen
Jökull S. Gunnarsson Breið örð
Katla Björg Jónsdóttir
Katla Rut Robertsdóttir Kluvers
Katrín Þóra Hermannsdóttir
Katrín Hólmgrímsdóttir
Katrín Wang
Kári Ingason
Kjartan Þorri Kristjánsson
Kristín Fjóla Jónsdóttir
Kristján Guðmundsson
Kristján Harðarson
Magna Þórey Guðbrandsdóttir
Nanna Óttarsdóttir
Oddný Rósa Ásgeirsdóttir
Saga Briem
Sigríður Kristjánsdóttir
Sigrún Ágústsdóttir
Sigurður Sölvi Sigurðarson
Sunneva Roinesdóttir
Svava H Johannessen
Sonja Rún Kiernan
Trausti Jónsson
Urður Andradóttir
Viktor Ásbjörnsson
Þóra Lucrezia Bettaglio
Þorri Geir Rúnarsson
Þuríður Rut Einarsdóttir
Örn Steinar Sigurbjörnsson
2. ár
Anna Karen Richardson
Auður Gauksdóttir
Árni Daníel Árnason
Ásdís Brynja Ólafsdóttir
Áslaug Haraldsdóttir
Ástrún Helga Jónsdóttir
Bergmundur Bolli H Thoroddsen
Bergþóra Hrönn Hallgrímsdóttir
Birkir Freyr Andrason
Bjarni Dagur Þórðarson
Diljá Hilmarsdóttir
Björn Vilhelm Ólafsson
Edward Rumba
Egill Gauti Þorsteinsson
Elín María Árnadóttir
Elísabet Tara Guðmundsdóttir
Embla Rún Björnsdóttir
Freydís Halla Einarsdóttir
Guðlaugur Vignir Stefánsson
Guðrún Anna Halldórsdóttir
Gunnar Jökull Ágústsson
Hafdís Erla Gunnarsdóttir
Hafþór Sigurðarson
Heiðrún Birta Sveinsdóttir
Helga Hún örð Jósepsdóttir
Helga Brá Þórðardóttir
Herdís Eva Hermannsdóttir
Hilmar Freyr Friðgeirsson
Hjalti Reykdal Snorrason
Hjördís Tinna Pálmadóttir
Hólmfríður Í Steinþórsdóttir
Hörður Ingi Gunnarsson
Ingi Pétursson
Ingibjörg Ragnheiður Linnet
Ívan Árni Róbertsson
Kara Hlynsdóttir
Kári Brynjarsson
Kristbjörg María Gunnarsdóttir
Kristján Bjarki Halldórsson
Kristrún Ingunn S. Sveinsdóttir
Laufey Halla Atladóttir
Luis Gísli Rabelo
Magnús Þór Sigurðarson
Margrét Olsen
Ólafur Cesarsson
Ólafur Werner Ólafsson
Sigrún Júlía Finnsdóttir
Sigrún Erla Svansdóttir
Sigurður Bjarni Benediktsson
Sigurður Karlsson
Sædís Karolina Þóroddsdóttir
Telma Sigþrúður Guðbjarnadóttir
Sóley Sif Helgadóttir
Telma Jóhannesdóttir
Una Jade Gunnarsdóttir
Urður Helga Gísladóttir
Vífill Ari Hróðmarsson
Viktor Ingi Ágústsson
Ylfa Dögg Ástþórsdóttir
Þórður Björgvin Þórðarson
Þorgerður Einarsdóttir
Þorsteinn Ívar Albertsson
Þorvaldur Ingi Elvarsson
3. ár
Aðalsteinn Dalmann Gylfason
Alexander Jóhannsson
Alma Glóð Kristbergsdóttir
Anita Rut Kristjánsdóttir
Atli Magnús Gíslason
Ásta Evlalía Hrafnkelsdóttir
Bjarni Hörpuson Þrastarson
Bryndís Högna Ingunnard. Oddsd.
Brynhildur K Ásgeirsdóttir
Dagný Ásgeirsdóttir
Dagur Darri Sveinsson
Dagur Friðrik Kristjánsson
Daníel Alexander Pálsson
Elín Dröfn Einarsdóttir
Elín Metta Jensen
Elsa Jónsdóttir
Eygló Káradóttir
Fannar Bollason
Freyþór Össurarson
Gizur Sigfússon
Guðrún Ólafsdóttir
Hafsteinn Örn Guðjónsson
Haraldur Jóhann Hannesson
Heiðrún Ósk Reynisdóttir
Héðinn Össur Böðvarsson
Hildur Ólafsdóttir
Hugrún Lilja Ragnarsdóttir
Hörður Tryggvi Bragason
Ísold Norð örð
Jóhanna Guðrún Bergþórsdóttir
Jónína Rún Ragnarsdóttir
Jökull Sigurðarson
Katrín Kristinsdóttir
Klara Briem
Kolfinna Gautadóttir
Kristján Veigar Kristjánsson
Leon Arnar Heitmann
Líney Ragna Ólafsdóttir
Margrét Kristín Kristjánsdóttir
Nanna Sveinsdóttir
Ólafur Jens Pétursson
Ólöf Hafþórsdóttir
Ragna Kristín Guðbrandsdóttir
Sara Margrét Daðadóttir
Selma Rún Bjarnadóttir
Sigríður Margrét Þorbergsdóttir
Unnur Lára Hjálmarsdóttir
Valdís Halla Friðjónsdóttir
Vigdís Ólafsdóttir
Þóra Silja Hallsdóttir
Þórbergur Atli Þórsson Þórhallur Elí Gunnarsson
Þóra Óskarsdóttir
4. ár
Aðalbjörg Ýr Sigurbergsdóttir
Alexandra Ásgeirsdóttir
Anna Rún Arnfríðardóttir
Anna Hjördís Gretarsdóttir
Anna María Sigurðardóttir
Arna Ýr Karelsdóttir
Arnar Einarsson
Ágúst Kolbeinn Sigurlaugsson
Árni Steinn Steinþórsson
Bjarni Lúðvíksson
Daníel Óli Ólafsson
Daníel Arnar Þorsteinsson
Einar Daði Lárusson
Elín Birta Pálsdóttir
Emil Sigurðarson
Erla Sigríður Sigurðardóttir
Eygló Dögg Ólafsdóttir
Gyða Jóhannsdóttir
Halla Kristjánsdóttir
Hákon Örn Grímsson
Helga Katrín Jónsdóttir
Helga Þórsdóttir
Hera Björg Jörgensdóttir
Hilmir Gestsson
Hjördís Ásta Guðmundsdóttir
Ingunn Haraldsdóttir
Jóhannes Gauti Óttarsson
Jón Gunnar Kristjónsson
Karen Sól Sævarsdóttir
Katrín Hrefna Demian
Katrín Júníana Lárusdóttir
Kjartan Helgason
Krister Blær Jónsson
Magnea Guðríður Frandsen
Magnús Ingvi Magnússon
María Gyða Pétursdóttir
Marína Rós Levy
Nikulás Jónsson
Ólafur Hreiðar Ólafsson
Rakel Ástrós Heiðarsdóttir
Ríkey Eggertsdóttir
Sif Snorradóttir
Sigrún Harpa Stefánsdóttir
Snædís Ólafsdóttir
Snædís Inga Rúnarsdóttir
Sóley Isabelle Heenen
Stefanía Ásta Davíðsdóttir
Stefán Júlíus Aðalsteinsson
Stefán Már Jónsson
Sunna Rún Heiðarsdóttir
Viktoría Helga Johnsen
Þorsteinn Markússon
Valgeir Steinn Runólfsson
Þóra Hlín Þórisdóttir
Þórður Líndal Þórsson
5. ár
Anna Lilja Ægisdóttir
Auður Gunnarsdóttir
Berglind Gunnarsdóttir
Bjarndís Sjöfn Blandon
Bryndís Björk Bergþórsdóttir
Dagbjört Aðalsteinsdóttir
Daníel Hrafn Magnússon
Edda Rún Gunnarsdóttir
Edda Lárusdóttir
Eir Andradóttir
Erla Gestsdóttir
Elva Kristín Valdimarsdóttir
Erla Liu Ting Gunnarsdóttir
Gissur Atli Sigurðarson
Guðrún Svanlaug Andersen
Guðrún Karlsdóttir
Halldór Bjarki Ólafsson
Hlíf Samúelsdóttir
Jóhann Hauksson
Jóhann Þór Jóhannesson
Jóhann Ragnarsson
Jóhannes Aron Andrésson
Jón Tómas Jónsson
Jón Erlingur Stefánsson
Júlía Björg Kristbjörnsdóttir
Karólína Hansen
Kristín Haraldsdóttir
María Rós Gústavsdóttir
Oddný Brattberg Gunnarsdóttir
Rakel Hekla Sigurðardóttir
Rebekka Lísa Þórhallsdóttir
Sigríður Óladóttir
Stefanía Katrín J Finnsdóttir
Sunna Lu Xi Gunnarsdóttir
Teitur Ari Theodórsson
Thelma Kristinsdóttir
Tómas Viðar Sverrisson
Unnur Mjöll Harðardóttir
6. ár
Alexander Sigurðsson
Alexandra Aldís Heimisdóttir
Arna Kristín Andrésdóttir
Árni Arnarson
Ásdís Björk Gunnarsdóttir
Ásdís Kristjánsdóttir
Berglind Gunnarsdóttir
Birgitta Ólafsdóttir
Bryndís Björnsdóttir
Brynjar Guðlaugsson
Daníel Geir Karlsson
Daníel Kristinn Hilmarsson
Davíð Orri Guðmundsson
Dóra Sigurbjörg Guðmundsdóttir
Einar Friðriksson
Eir Starradóttir
Elísabet Daðadóttir
Erla Rut Rögnvaldsdóttir
Finna Pálmadóttir
Fjóla Ósk Þórarinsdóttir
Gísli Gíslason
Guðrún Kristjánsdóttir
Gyða Katrín Guðnadóttir
Hafþór Ingi Ragnarsson
Hekla Sigurðardóttir
Helena Xiang Jóhannsdóttir
Helga Líf Káradóttir
Herdís Hergeirsdóttir
Hlín Þórhallsdóttir
Hulda Hrund Björnsdóttir
Jóhannes Davíð Purkhús
Jón Karl Axelsson Njarðvík
Katrín Birgisdóttir
Lilja Dögg Gísladóttir
Oddný Rún Karlsdóttir
Ólöf Ása Guðjónsdóttir
Ragna Sigurðardóttir
Rósa Harðardóttir
Sigrún Jónsdóttir
Sigurður Ingi Magnússon
Sólveig Bjarnadóttir
Stefán Broddi Daníelsson
Stefán Már Thorarensen
Stella Sigríður Vilhjálmsdóttir
Surya Mjöll Agha Khan
Sveinbjörn Hávarsson
Sylvía Kristín Stefánsdóttir
Tryggvi Ófeigsson
Valdimar Bersi Kristjánsson
Viktoría Mjöll Snorradóttir
Þórdís Ylfa Viðarsdóttir
Þórey Bergsdóttir
Þorvaldur Bollason
Hefð hefur verið fyrir því að Læknaneminn birti árgangamyndir af læknanemum sem teknar eru á árshátíð Félags læknanema ár hvert. Í fyrra kom COVID-19 faraldurinn í veg fyrir að hægt væri að halda árshátíð og var þá í staðinn birtur nafnalisti. Nú hefur veiran skæða því miður aftur komið í veg fyrir árshátíð, þrátt fyrir mikla viðleitni og aðlögunargetu af hálfu árshátíðarnefndar. Sagan segir að nefni maður árshátíð FL þrisvar fyrir framan spegil og snúi sér í hring þá sé næsta bylgja ekki langt undan. Við fetum því í fótspor síðustu ritstjórnar og birtum hér nöfn þeirra læknanema sem stunduðu nám við Læknadeild Háskóla Íslands á skólaárinu 2020–2021.



Árlega veitir Félag læknanema viðurkenningar til þeirra sem hafa staðið sig sérstaklega vel við kennslu, leiðsögn og móttöku
læknanema. Skólaárið 2020–2021 hlutu eftirfarandi einstaklingar verðlaun:
Kennsluverðlaun hlaut Martin Ingi Sigurðsson, prófessor í svæfinga- og gjörgæslulækningum, fyrir framúrskarandi metnað og jákvæðni við kennslu læknanema. Martin hefur staðið einstaklega vel að skipulagi námskeiðsins og á mikið hrós skilið. Sérstaklega hafa nemendur verið ánægðir með færnimiðaða kennslu og gott námsumhverfi.
Deildarlæknaverðlaun hlaut Berglind Bergmann, sérnámslæknir í lyflækningum, fyrir einstaka kennslugleði og hlýhug í garð læknanema. Berglind hefur tekið sérlega vel á móti nemum í verknámi og veitt góða leiðsögn. Einlægur áhugi og ástríða hennar fyrir faginu smitar út frá sér og hrífur fólk með
Heiðursverðlaun hlaut Engilbert Sigurðsson, forseti Læknadeildar og prófessor í geðlækningum, fyrir einstaka hjálpsemi og velvild í garð læknanema. Engilbert hefur lagt áherslu á að vinna mál í samráði við nemendur sem við kunnum mjög að meta. Einnig þökkum við framúrskarandi metnað og áhuga við kennslu í geðlæknisfræði.
Ljósmyndari: Jökull Sigurðarson


WELLION GALILEO GLU/KET
Mældu ketóna- og blóðsykurgildi með eina og sama mælinum
Blóðdropi er settur á glúkósa- eða ketónastrimil og niðurstaða fæst á 5 – 8 sekúndum. Mælirinn er traustur, nákvæmur og með stórum skjá og ljósi til að auðvelda mælingu.









Það var í mars 2021. Rúmt ár var frá því að samkomutakmarkanir voru settar á og allir voru bugaðir og brotnir eftir ítrekaðar bylgjur, félagslífsskort og óhóflega einveru. Læknanemar voru sérstaklega viðkvæmir um þetta leyti þar sem árshátíð Félags læknanema, uppáhalds viðburður okkar allra, hefði undir venjulegum kringumstæðum verið haldin á þessum tíma. En eins og annað var hún aðeins arlægur draumur og ekkert til að hugga sig við nema hlýjar og óljósar minningar. En þá gerðist nokkuð. Örsmá vonarglæta birtist á sjóndeildarhringnum, smitum fækkaði og takmarkanir rýmkuðu. Þá, öllum að óvörum, reis eins og fönix úr öskunni viðburður sem enginn sem þá stundaði nám við Læknadeild mundi lengur eftir; Badmintonmót læknanema. Prinsinn á hvíta hestinum, eða réttara sagt hvítu flugunni, kominn til að bjarga félagslífi læknanema. Eins og alþjóð veit eru læknanemar ekki bara klárir á bókina heldur líka klárir í slaginn og íþróttamenn upp til hópa. Því tók ekki langan tíma að fylla skráningu á mótið.
Laugardaginn 20. mars héldu 32 galvaskir læknanemar suður með sjó með spaða í hönd. Mótið var haldið í íþróttahúsi Akurskóla í Reykjanesbæ og var aðstaðan öll hin glæsilegasta. Keppt var í tvíliðaleik og, eins og þeir sem ekki hafa tapað allri stærðfræðikunnáttu eftir innritun í Læknadeild hafa nú þegar áttað sig á, voru 16 lið skráð til leiks. Eftir stutta upphitun hófst mótið en liðunum hafði verið skipt af handahófi í óra riðla. Þegar öll lið höfðu keppt innan síns riðils röðuðust þau í nýja riðla eftir því í hvaða sæti liðin lentu, þ.e.a.s. öll liðin sem lentu í fyrsta sæti lentu saman o.s.frv. Þá gat keppnin hafist fyrir alvöru. Ótrúlegt var að fylgjast með töktunum á mótinu og hefðu margir þarna vafalaust getað náð langt á þessu sviði hefði læknisfræðin ekki sett strik í reikninginn. Spaðinn var handleikinn af sömu einbeitingu og natni og saumaskæri í skurðaðgerð og flugan þaut á milli hraðar en læknanemi þegar hann fær sms um að það sé krufning eftir korter.
Eftir þrjár klukkustundir, 48 leiki, mikinn svita, töluvert orðaskak og lágmarks barsmíðar (bara eitt tilvik sem vitað er um og svo það sé tekið fram sló sá sig sjálfur í höfuðið með spaðanum) var mótinu lokið. Sigurvegarar riðlana voru leystir út með páskaeggjum af stærri gerðinni og en þeir sem ekki komust á pall fengu smærri egg í sárabót. Þeir sem unnu efsta styrkleikariðilinn, og þar af leiðandi mótið, voru þeir Teitur Ari Theodórsson og Jóhann Ragnarsson fimmta árs læknanemar. Þess ber að geta að Teitur hafði ákveðið forskot á mótherja sína þar sem hann spilaði á heimavelli enda alinn upp í Njarðvíkinni.
Badmintonmót læknanema 2021 var vel heppnaður viðburður í alla staði og er það klárt mál að hann verður aftur fasti í félagslífi læknanema, með fyrirvara um frekari faraldra.
Hvaðan af landinu ert þú?
Höfuðb.sv. 83%
Suðurlandi 4.4%
Suðurnesjum 1%
Norðurlandi 6.3%
Vesturlandi 1.5%
Vest örðum 2.4%
Austurlandi 1.5%
Annað 0%
Lest þú bækur þér til skemmtunar?
Já, alltaf gott að
glugga í góða bók 22%
Já, en bara í fríum 41%
Nei, finnst nóg að lesa námsefnið 8%
Gerði það áður
en ég byrjaði í læknisfræði 18%
Mér finnst skemmtilegast að lesa skólabækur, teljast þær með? 3%
Er ekki læs 9%
Hvar er besti hádegismaturinn?
LSH bistro 28%
ELMA 17%
Háma í
Læknagarði 19%
N1 Hringbraut 14%
Kem með nesti 22%
Sjúkdómsgreinir þú vini og vandamenn?
Ert þú í sambandi?
Nei, tek bara við konsúltbeiðnum
20%
Nei, tek ekki á mig meiri launalausa vinnu 21%
Já, með bekkjarfélaga 8.3%
Já, með læknanema í öðrum árgangi 4.4%
Já, með öðrum nema á heilbrigðis-
vísindasviði eða heilbrigðisstarfsmanni 10.2%
Já, annað 42.7%
Nei 20.4%
Nei, fræðin eru ástin í mínu lífi 14.1%
Hvaða námstæki notar þú?
Kennslubækur 15%
Glærur 68% Eingöngu Handbókina™ 12%
Annað 6%
Hvað má bjóða þér á LSH bistro?
Pasta tapenade 14%
Sætkartöflubaunatangó 11%
LSH pizza 5%
Kentucky þorskur 23%
Hnetusmjörsskál á ELMU 18%
Hef aldrei farið á
LSH bistro :( 29%
Á hvaða ári ert þú?
1. ári 16%
2. ári 18%
3. ári 18.9%
Hefur þú farið í vísindaferð?
4. ári 18.5%
5. ári 12.6%
6. ári 16%
Já, en bara 1-2 sinnum 17%
Já, allt í þágu vísindanna 67%
Nei, læt ekki einkageirann spilla mér 3.4%
Nei, hef ekki fengið tækifæri til þess því ég er Covidlæknanemi 12.6%
Hvað hlustar þú á á föstudagskvöldi?
Band-aids 21% Bítilbræður (feat. Þórólfur Guðnason) 30%
Doctor Victor feat. Ingó Veðurguð 28% Dikta 21%
Hvað lýsir best þínu mataræði?
Alæta 66% Grænkeri (e. vegan) 6%
Grænmetisæta 9% Sækeri (e. pescatarian) 11%
Kjötæta (e. carnivore) 6%
Ketó 1%
Annað og afmarkaðra mataræði 2%
Hvaða lækningagræju skilur þú aldrei við þig?
Hvað gerir þú í fyrirlestrarpásum?
Já, er alltaf á vakt 35%
Bara mig 17%
Bara heimilisköttinn 7%
Hlustunarpípu 22%
Reflexhamar 1% 128 Hz tónkvísl 7%
Hið klíníska nef 67%
Saumasett 4%
Spjalla við kollega 53%
Læri 1% Legg mig 16%
Fylgist með framkvæmdunum 5%
Stari tómum augum á tölvuskjáinn 25%
Hefur þú upplifað "Imposter syndrome"?
Hefur þú íhugað að hætta í Læknadeild?
Hefur þú grátið fyrir próf?
Já, bíð enn eftir símtali um að ég hafi ekki komist inn í Læknadeild 79%
Nei, sjálfsálit mitt er stærra en holan fyrir utan LSH Hringbraut 21%
Hvað heillaði þig við læknisstarfið?
Já 46%
Nei 54%
Hvort fílar þú betur?
Hetjulækningarfrægð og frami 16%
Óæskilegur vinnutími 10%
Rannsóknarvinna 4%
Spítalalífið 31%
Ég veit ekki hvernig ég endaði hérna 39%
Hefur þú sofnað á fyrirlestri í sal (pre-Covid)?
Nei 68%
Já, 1-2 sinnum 21%
Já, 2-5 sinnum 5%
Já, oftar en 5 sinnum 4% Já, alltaf 2%
Hversu oft skiptir þú um grímu?
Á 4 klst fresti 35%
Daglega 35% Á nokkurra daga fresti 16%
Pönnsur eða vöfflur?
Nota sömu grímu og í febrúar 2020 14%
Fyrirlestrasalur 68% Netfyrirlestur 32%
Hvaða nýja áhugamál tókst þú upp í Covid?
Já 53%
Nei 47%
Hefur þú sofnað á netfyrirlestri?
Nei 29%
Já, 1-2 sinnum 33%
Já, 2-5 sinnum 18%
Já, oftar en 5 sinnum 15%
Já, alltaf 7%
Hefur þú gleymt að mute-a þig á netfyrirlestri og kallað eitthvað upphátt?
Pönnsur 69%
Vöfflur 31%
Prótein, prótín eða eggjahvítuefni?
Súrdeigsbakstur 6% Prjón 25% Fjallgöngur 18%
Lyf, skurð eða annað?
Lyf 38%
Skurð 44%
Kírúrg eða kírúg?
Læra heima 28% Annað 23%
Nei, ég er tæknivæddur nútímaeinstaklingur 65%
Pepsi Max eða Coke Zero?
Já 33% Já, alltaf 2%
Annað 18%
Pepsi Max 58%
Coke Zero 43%
Þættir eða kvikmyndir?
Kírúrg 46% Kírúg 54%
P.o. / per os, um munn eða buccalt?
Þættir 75% Kvikmyndir 25%
Hvort heillar meira?
Prótein 79%
Prótín 13%
Eggjahvítuefni 8%
P.o. / per os 63% Um munn 24%
Buccalt 14%
Sweet kandídat-monní 63% Klínísk reynsla og þakklæti sjúklings 37%
Skoðanakönnunin var auglýst í facebook hópnum Læknanemar á Íslandi og viðeigandi bekkjarhópum læknanema í febrúar 2021. Alls svöruðu 206 manns. Notast var við Google forms. Könnunin var ekki styrkt.




















Læknisfræðileg hlaðvörp eru sífellt að verða vinsælli uppspretta símenntunar og skemmtunar hjá læknum og læknanemum um heim allan. Hlaðvörpunum fjölgar dag frá degi og getur það reynst óvönum erfitt að átta sig á hvar best er að stíga niður fæti. Við vonum að þessi umfjöllun nýtist í þeim efnum og komi sem flestum á hlaðvarpsvagninn. Að fræðast á einfaldan og handhægan máta með lágmarks áreynslu? Stöngin inn.





Hlaðvarpið Dagáll læknanemans leit dagsins ljós á haustdögum 2020 og er það gefið út sem þáttasyrpa innan Hlaðvarps Landspítala. Það fjallar um klíníska læknisfræði og fá þáttastjórnendur til sín sérfræðinga og sérnámslækna og leysa með þeim tilfelli í viðkomandi sérgrein. Efni þáttanna byggir helst á lyflækningum og er því beint að læknanemum og öðrum áhugasömum. Hlaðvarpið er það fyrsta sinnar tegundar á Íslandi og hefur hlotið mikið lof bæði lækna og læknanema.
Við tókum viðtal við þau Sólveigu Bjarnadóttur og Teit Ara Theodórsson, þáttastjórnendur Dagáls læknanemans, og spurðum þau út í hlaðvarpið og aðdragandann að gerð þess.
Hver eruð þið?
TAT: Ég heiti Teitur Ari Theodórsson og er 5. árs læknanemi og fráfarandi formaður Félags læknanema (FL).
SB: Ég heiti Sólveig Bjarnadóttir og er nýútskrifaður læknir í sérnámsgrunni og fyrrum FL-ari.
Hvernig kom hugmyndin upp?
TAT: Ég hafði verið að vinna á hjartadeildinni eftir 4. ár. Það sumar uppgötvaði ég læknisfræði hlaðvörpin sem eru mjög mörg og mörg gífurlega góð. Mæli með við alla læknanema að kíkja á þau. Hins vegar fannst mér glufa á markaðnum sem mig langaði að fylla, fæst hlaðvörpin voru sérstaklega sniðin að læknanemum. Svo fannst mér bara svo góð hugmynd að fá klukkutíma með vel völdum sérfræðingum sem myndu þá svara öllum mínum spurningum um tiltekið málefni undir því yfirskini að ég væri að taka upp hlaðvarp. SB: Ég hafði hlustað töluvert á hlaðvarpið Curbsiders eftir að mér var bent á það af góðum sérnámslækni og fannst ég læra margt þar sem ég hafði ekki endilega lært í skólanum. Ég hélt samt að Teitur væri að grínast þegar hann varpaði fram þeirri
hugmynd að við myndum byrja með hlaðvarp fyrir læknanema. Áttaði mig hins vegar fljótt á því að honum var fúlasta alvara og að þetta væri raunhæf og í raun frábær hugmynd.
Var auðvelt að koma hugmyndinni í framkvæmd?
TAT: Þrettán dögum frá því að ég ræddi þetta við Sólveigu var fyrsti þátturinn kominn í loftið. Kosturinn við hlaðvörp er að það er mjög lítil yfirbygging. LSH átti græjur sem þau voru tilbúin að lána okkur. Svo er þetta bara plug and play. Samskiptafræðideild
LSH var okkur og er mjög innan handar ef eitthvað kemur upp á.
SB: Við vissum að við þyrftum öflugan viðmælanda til að ríða á vaðið og fengum því Eyjamanninn Hjálmar Ragnar Agnarsson í fyrsta þátt. Verandi sérstaklega veikur fyrir hjartabilun þá var hann auðvelt fórnarlamb. Höfum síðan fengið ölmarga góða gesti, suma oftar en einu sinni, og fólk er undantekningarlaust mjög jákvætt fyrir því að taka þátt.
Voruð þið að byggja á einhverri ákveðinni fyrirmynd?
TAT: Ég hugsa að fyrst um sinn hafi aðal fyrirmyndin verið hlaðvarpið Curbsiders. Þeir eru með mjög langa þætti þar sem kafað er ofan í tiltekið málefni. Mér finnst þættirnir okkar þó núna vera að þróast meira í átt að hlaðvarpi CPS (Clinical Problem Solver) og verða þannig enn meira tilfellamiðaðir, fær þannig hlustandann til þess að setja sig í stellingar og hlusta af athygli.
SB: Höfum einmitt tekið þrjá þætti - um hita, gigt og lungnabólgu - þar sem rétt greining er a júpuð í lok þáttarins.
Var eitthvað sem kom á óvart?
TAT og SB: Það sem kom einna helst á óvart var hversu breiður hópur hlustar á þættina. Við lögðum af stað með það að gera hlaðvarp
fyrir læknanema en höfum síðan heyrt frá sérnámslæknum, hjúkrunarfræðingum, ly afræðingum og ölmörgum öðrum sem eru að hlusta og okkur þykir sérstaklega vænt um það.
Af hverju lyflækningar?
TAT og SB: Þegar ég var að hlusta á hlaðvörp eins og Curbsiders tengdi ég mjög við þáttastjórnendurna. Þeir voru oft að spyrja um atriði sem ég var að velta fyrir mér, eftir að hafa haft einhverja klíníska reynslu af einhverju tilteknu vandamáli. Varð mér þá ljóst að til þess að gera gott klínískt hlaðvarp þyrfti maður helst að haft einhverja klíníska reynslu. Þess vegna held ég að lyflækningarnar hafi orðið ofan á í þáttunum til þessa, þar sem við höfum bæði unnið á lyflækningasviði. Við erum þó að færa út kvíarnar. Við fengum t.d. geðlækna með okkur í þátt um óráð og erum með nokkra geð þætti á planinu. Svo erum við líka með augn þátt í pípunum. Svo kannski bara BMT þætti eftir sumarið hver veit?
„Ég hélt samt að Teitur væri að grínast þegar hann varpaði fram þeirri hugmynd að við myndum byrja með hlaðvarp fyrir læknanema.“

Unnur Lilja Úlfarsdóttir
Sérnámslæknir í skurðlækningum Hlaðvarpið Surgery 101 er sniðugt fyrir læknanema. Þar eru stuttir og hnitmiðaðir þættir um ákveðin efni í öllum greinum skurðlækninga. Einnig er hægt að skoða LEGO surgery en það eru stutt og skemmtileg myndbönd þar sem einfaldar skurðaðgerðir eru útskýrðar með legóköllum. Behind the knife er hlaðvarp um almennar skurðlækningar, þar er farið aðeins dýpra í efnið með lengri þáttum. Það er bæði fróðlegt og skemmtilegt og hefur reynst mér vel.
 Anna Kristín Gunnarsdóttir
Anna Kristín Gunnarsdóttir
Sérnámslæknir í geðlækningum Uppáhalds hlaðvörpin tengd mínu sérnámi eru tvö og má finna bæði á Spotify. Annars vegar er það PsychEd en stjórnendur þess eru sérnámslæknar í geðlækningum í Kanada. Þau alla um hvernig skal greina og meðhöndla geðsjúkdóma ásamt öðru sem getur komið að gagni í klínískri vinnu. Hins vegar er það hlaðvarpið Psychopharm Updates á vegum Psychopharmacology Institute. Þar er stiklað á stóru á skemmri tíma og farið hnitmiðað yfir meðferðarmöguleika við ýmis konar geðröskunum.

Berglind Bergmann
Sérnámslæknir í lyflækningum Ég mæli með Clinical Problem Solvers hlaðvarpinu! Þetta er ekki einungis hlaðvarp heldur líka smáforrit og frábær vefsíða með allskyns gagnlegum greiningarskemum tengdum mikilvægum viðfangsefnum í lyflæknisfræði. Þetta er algjör ársjóður! Hlaðvarpið samanstendur af margs konar týpum af þáttum og ég mæli sérstaklega með þáttunum sem heita Human Dx, Clinical Unknown og RLR. Þetta eru greiningarþættir þar sem eitt tilfelli er tekið fyrir og nokkrir aðilar, blindaðir fyrir tilfellinu, leysa tilfellið ,,in real time". Þetta eru yfirleitt frábærir þættir og mjög lærdómsríkir, en þau nota gjarnan aðferðafræði clinical reasoning við að leysa tilfellin sem ég er mjög hrifin af. Það er hins vegar ágætt að nefna að þáttastjórnendur eru gríðarlega jákvæðir fyrir viðmælendum sínum og dásama þá í hvert mál en þau eru að reyna að búa til jákvætt umhverfi þar sem allir þora að hugsa upphátt og taka þátt í umræðunni. Verð að nefna Curbsiders í lokin, en það þekkja núorðið allir það hlaðvarp!

Finnbogi Ómarsson Sérnámslæknir í barnalækningum Peds in a pod er mitt uppáhalds podcast um barnalæknisfræði. Gott yfirlit yfir helstu atriði barnalæknisfræðinnar. Mjög ölbreytt efni með mörgum undirsérgreinum. Rætt við sérfræðinga í faginu sem auka þekkingu hlustandans og koma oft með góðar perlur sem nýtast í starfi. Þægileg lengd og komið beint að efninu.

Guðrún Ingibjörg Þorgeirsdóttir Sérnámslæknir í bráðalækningum og stofnandi @dr.ladyreykjavik á Instagram Læknisfræðihlaðvörp eru án efa mín uppáhalds leið til símenntunar þessa dagana. Eftir að ég útskrifaðist úr grunnnáminu hafði ég mjög háleitar hugmyndir um að halda áfram að lesa og læra daglega til að halda þekkingunni við og öðlast nýja. Ég komst fljótlega að því að sérnám og vinna tekur sinn toll af bæði orku og tíma og áður en maður veit af tekur hversdagurinn yfir. Hlaðvörp koma hins vegar þar sterkt inn - það er svo ótrúlega handhægt að hlusta á einn þátt t.d. á meðan maður er að keyra eða í ræktinni. Mín uppáhalds hlaðvörp eru:
• The St. Emlyn´s Podcast: Líklega það hlaðvarp sem ég hlusta hvað mest áfrábært hlaðvarp sem færir þér allt það nýjasta úr heimi bráðalækninga. Ég mæli sérstaklega með því fyrir læknanema sem hafa áhuga á að kynna sér bráðalækningar nánar því þau eru með ókeypis prógramm sem er sérhannað fyrir læknanema og kandídata sem eru að stíga sín fyrstu skref á bráðamóttöku. Prógrammið er að finna inni á vefsíðunni þeirra og einn hlaðvarpsþáttur fylgir hverjum kafla.
• EM:RAP: Að öllum líkindum vinsælasta hlaðvarpið innan bráðalækningaheimsins. Það er reyndar ekki einungis hlaðvarp heldur vefsíða með tilheyrandi appi þar sem hægt er að nálgast ógrynni hlaðvarpsþátta, myndbönd, æfingaspurningar og praktísk yfirlit yfir alls kyns algeng vandamál á bráðamóttökum. Maður þarf að greiða árgjald fyrir aðgang en læknanemar og sérnámslæknar fá góðan afslátt og aðgangurinn margborgar sig að mínu mati.
• The Curbsiders: Að mínu mati langbesta hlaðvarpið um almennar lyflækningar. Frábærir þættir þar sem þau taka saman greinargóð yfirlit yfir ákveðin efni innan lyflækninga. Auk þess eru “hot cakes” þættirnir þeirra í sérstöku uppáhaldi hjá mér en í þeim fara þau yfir nokkrar nýlegar greinar sem þau telja vera “practicechanging” eða með öðrum orðum svo gagnlegar að innihald þeirra breyti því hvernig við stundum læknisfræði dag frá degi!
OG BYRJAÐU

MEIRI AFSLÁTTUR OG FRÁBÆR TILBOÐ!


GILDIR Í YFIR 60
VERSLUNUM UM LAND ALLT





Veldu lífeyrissjóð þar sem þú hefur val og sparnað sem erfist.
Kynntu þér málið á frjalsi.is

Guðrún Anna Halldórsdóttir Formaður Ástblæs 2020–2021
Ástblær er nýstofnað undirfélag Ástráðs og er undirtitill þess hinsegin félag læknanema. Félagið var stofnað á félagsfundi Ástráðs í nóvember 2020. Auglýst var eftir framboðum í stjórn Ástblæs og var fyrsta stjórn félagsins kynnt í framhaldi af því í febrúar 2021. Stjórn félagsins skipa þau Ívan Árni Róbertsson, Bríet Jónsdóttir, Snædís
Inga Rúnarsdóttir ásamt undirritaðri, sem gegnir stöðu formanns.
Fyrsta verkefni félagsins var að komast að því hver reynsla nemenda væri af Læknadeild þegar kæmi að hinsegin málefnum.
Við sendum því út könnun sem hægt var að svara nafnlaust.
Niðurstöður hennar sýndu svart á hvítu að það má ýmislegt bæta. Nemendur sögðu að það vantaði mikið upp á sýnileika hinsegin nemenda í Læknadeild og að oft liði hinsegin nemum eins og þeir væru einir á báti. Auk þess fannst nemendum vanta umræðu og fræðslu þegar kæmi að hinsegin málefnum. Í heildina má segja að niðurstöður hafi undirstrikað að mikil þörf væri á að stofna hinsegin félag og gátum við sett okkur skýrari markmið eftir að hafa heyrt frá nemendum.
Sýn félagsins er að öll þau sem stunda nám í læknisfræði við Háskóla Íslands finni fyrir öryggi og líði vel innan deildarinnar, burtséð frá kynhneigð, kynvitund eða kyntjáningu. Auk þess viljum við stuðla að því að hinsegin nemar finni að þau séu velkomin innan Læknadeildar. Við viljum vera til staðar fyrir hinsegin læknanema og gefa þeim öruggt rými og stuðning til að koma sínum málefnum á framfæri og getum einnig verið trúnaðaraðili og milliliður komi upp erfiðar aðstæður innan Læknadeildar. Það að starfrækt sé hinsegin félag innan Læknadeildar eykur sýnileika nemenda sem skilgreina sig sem hinsegin og varpar um leið ljósi á ölbreytileika fólks innan Læknadeildar.
Annað markmið félagsins er að auka þekkingu læknanema og þar með verðandi lækna á málefnum hinsegin fólks, þá sérstaklega innan heilbrigðiskerfisins. Það er mjög mikilvægt að verðandi læknar hafi innsýn í reynsluheim hinsegin fólks, þekki hugtök tengd hinseginleika og svo framvegis. Það eru allt of mörg dæmi þess að hinsegin fólk sem leitar heilbrigðisþjónustu þurfi að byrja á því að útskýra og í raun fræða heilbrigðisstarfsfólk um hugtök tengd sinni kynhneigð eða kynvitund. Þetta er hægt að koma í veg fyrir.

Aukinni fræðslu fylgir að fyrirfram ákveðnum og oft yfirborðskenndum hugmyndum fólks fækkar, til dæmis um einstaklinga sem tilheyra ákveðnum hópi. Þannig er hægt að koma í veg fyrir fordóma. Þess vegna langar okkur að skipuleggja málstofur eða fræðsluerindi fyrir læknanema, til dæmis um reynslu hinsegin fólks af heilbrigðiskerfinu, andlega líðan hinsegin fólks og þar fram eftir götum
Í byrjun árs fórum við í stjórn Ástblæs á fund framkvæmdastjóra Samtakanna ‘78 og forseta Q-félagsins og var mjög fróðlegt og skemmtilegt að heyra hvað þau höfðu að segja. Því næst skipulögðum við þriggja vikna fræðslu um hinseginleikann á Instagram reikningi Ástráðs.
Okkur langar á komandi mánuðum að auka samheldni meðal hinsegin nema með því að skipuleggja viðburð þar sem við getum komið saman, spjallað um reynslu okkar – eða bara hvað sem er til að kynnast betur! Ég er mjög spennt fyrir komandi tímum með þessu nýja félagi. Mig langar að þakka meðlimum í stjórn Ástráðs fyrir að fá þá frábæru hugmynd að stofna hinsegin félag og hrinda henni í framkvæmd – og stjórn Ástblæs fyrir ótrúlega skemmtilega fundi og vel unnin störf.















Sjálfsalar Landspítalans eru eins misjafnir og þeir eru margir. Hér verður gerð úttekt á þeim helstu á Hringbraut og í Fossvogi til að einfalda læknanemum (og öðrum áhugasömum) lífið á vöktum þegar matsalir eru lokaðir, of langt í burtu eða þegar hið klíníska nef stefnir rakleiðis í sykurfall. Til að geta með öryggi gengið sjálfala um spítalann er mikilvægt að vera kunnur staðháttum og ganga rakleiðis til verks.

Hringbraut: Starfsmannainngangur við Eiríksgötu
Einna helst nytsamlegur til að grípa sér eitthvað á leiðinni inn að morgni. Staðsettur við línherbergið á Hringbraut og því hægt að ný ta tækifærið þegar maður tekur sér föt. Þ essi er fyrir hinn forsjála læknanema enda getur smá gotterí gert dimma vetrardaga bærilega. Vert að nefna þó í þessu samhengi að ekkert matarkyns fæst í þessum sjálfsala svo ef stjörnurúlla er ekki þinn „breakfast of choice“ þá myndi ég bara skauta framhjá. Gott úrval af orkudrykkjum þó sem getur reynst hentugt ef maður er illa sofinn og það er stutt í grill á stofugangi. Ef maður kemst stabíll framhjá honum að morgni er hann þó vita gagnslaus og úr alfaraleið það sem eftir lifir dags.
Hringbraut: Kringlan
Fjórir veglegir sjálfsalar, allir ættu að finna eitthvað við sitt hæfi. Virkilega gott drykkjaúrval, til að mynda hægt að fá Coke í plasti, dós OG gleri. Selur samlokur og ve ur. Þ rátt fyrir að vera ekki beinlínis miðlægt eru þessir sjálfsalar einna þægilegastir til að hlaupa í þegar maður er á lyflækningadeildum eða skurðstofum. Hægt að stoppa og spjalla við konuna í Rauða Kross búðinni á móti og skoða hinar ý msu nauðsynjavörur sem þar fást. Þ essir fá smá frádrátt fyrir að vera oft með stæla og þykjast bara taka við peningum.
Hringbraut: Barnaspítalinn, á fyrstu hæð við BMB Krúttlegt lítið horn með þremur sjálfsölum, þar á meðal Coke sjálfsalanum fræga. Hentug staðsetning þegar maður er í fyrirlestrum í Hringsalnum. Líður aðeins fyrir að vera nálægt dásamlegri ka sölu Hringskvenna. Ef maður er heppinn er hægt að fá samloku eða jógúrt en það klárast þó yfirleitt um hádegi. Eini sjálfsalinn sem fannst við þessa rannsókn sem selur ka . Gott að vita af því ef maður leggur ekki í sírópska ð í matsalnum og er of lítill í sér til að smygla sér í pumpurnar á deildunum.
Hringbraut: Kvennaspítalinn, undir stiganum á fyrstu hæð Ágætlega falinn. Gott að leita til ef þessi á Barnaspítalanum klikkar. Oft nóg eftir af samlokum og líka hægt að fá skyr. Samlokurnar eru líka flokkaðar eftir tegundum sem er alls ekki algilt í sjálfsölum spítalans. Stendur nálægt lyftunni á kvenna og því fljótlegt að nálgast af öllum deildum kvennaspítalans. Hægt að ný ta ferðina og heimsækja eitt besta klósettið á Hringbraut sem er þarna rétt hjá (sjá um öllun í Læknanemanum 2020). Þ essi fær aukastig fyrir að selja „nipple covers“ en fleiri sjálfsalar mættu tileinka sér að selja aukahluti í takt við staðsetningu.
Hringbraut: K-bygging (já, hún er til) Stakur, lítill sjálfsali sem geymir þó nokkurn veginn allar helstu nauðsynjar. Viðurkennum að þar fást hvorki samlokur né jógúrt en ólíkt mörgum sjálfsölum spítalans fást þarna próteinstykki og hnetumix. Einnig ágætt úrval af ko índrykkjum miðað við hvað hann er lítill um sig. Ekki allir sem vita af þessum en hann er þó nær en maður heldur. Fallegt umhverfi og mikið um list, algjörlega þess virði að gera sér ferð til að taka út gripinn.
Hringbraut: Geðdeild
Sá sem kemur verst út í þessari úttekt. Áður en fráfarandi deildarforseti Læknadeildar mætir og skammar okkur skulum við útsk ý ra af hverju. Til að byrja með er þessi sjálfsali staddur á geðdeildinni og er því illa aðgengilegur nema maður sé staðsettur á geðinu (nema maður labbi UTANHÚSS á leiðinni, bjakk). Einnig vill svo óheppilega til að hann er staðsettur við reykingaherbergi sjúklinga og því stendur maður í stybbunni þegar maður velur sér góðgætið. Þ etta getur leitt til fljótfærnislegra ákvarðana og allt í einu stendur maður úti á miðju gólfi með dísæta smáköku og kókómjólk, nýbúinn að stela sér Óskajógúrti úr ísskápnum á BMG og kominn með hausverk af hyperglycemiu. Miðað við verðlagið í sjálfsölum spítalans getur þetta líka auðveldlega sett mann á hausinn. Þar að auki er ekki hægt að fá einn einasta ko índrykk þarna. Og samlokurnar klárast yfirleitt um hádegi. Hann fær samt alveg einhverjar stjörnur því hann er yfirleitt með flott úrval af gotteríi.
Fossvogur: Við stigann á annarri hæð Fjórir stórir. Keimlíkir þeim í Kringlunni en miðlæg staðsetning og veglegra úrval gerir þessa sjálfsala að góðum viðkomustað Þ eir virðast vera óþrjótandi uppspretta froskabrjóstsykurs, sem margur hefur ánetjast. Sá sem staðsetti þessa sjálfsala á hrós skilið, nálægt bæði lyftum og stiga og fólk af flestum deildum í Fossvogi ætti að geta stokkið í þá án þess að fara yfir velsæmismörk í skrefa ölda. Þ eir njóta þess vissulega við stigagjöfina að vera nánast þeir einu í Fossvogi og er samkeppnin því lítil. Hafa gerst sekir um að hafna kortum en enginn er fullkominn.
Fossvogur: Endurkoma á BMT ? Sáum þessa einhvers staðar út undan okkur á ferð um bráðamóttökuna. Þ eir virtust vera fullir af góðgæti og gersemum en við hættum okkur þó ekki nær þar sem þeir voru staðsettir á biðstofu sjúklinga. Mætti líkja við óopnaðan konfektkassa um jól þegar maður var barn, má bara horfa en ekki snerta.
Hinn staðlaði læknanemi við Háskóla Íslands eyðir mestum tíma sínum innan veggja Landspítalans. Inn á milli koma þó tækifæri til að heimsækja aðrar stofnanir og hafa heilsugæslur og sjúkrahús um allt land opnað faðm sinn fyrir læknanemum í verknámi og ráðið þá í afeysingar. Einnig hefur tíðkast að nýútskrifaðir læknar verji hluta úr sínu kandídatsári (nú sérnámsgrunnsári) á landsbyggðinni.
Með viljann og ævintýragirnina á lofti er hægt að kynnast mörgum landshlutum og stofnunum og víkka þannig bæði sjóndeildarhring sinn og fá ómetanlega klíníska reynslu. Svo fylgir í kaupbæti að geta sagt hetjusögur úr héraði þegar maður snýr aftur á Landsann.
En þekkir þú, lesandi góður, heilbrigðisstofnanir víðs vegar um landið? Ertu kunnugur hverju héraði eða er Fossvogurinn mesta sveit sem þú hefur heimsótt? Láttu á þekkingu þína reyna í þessu laufétta próf.
Við spyrjum, hvar eru þessar heilbrigðisstofnanir?
























Í fyrstu viku marsmánaðar 2020 var hinn árlegi marsfundur Alþjóðasamtaka læknanema, IFMSA, haldinn í Kígalí, höfuðborg Rúanda. Átta læknanemar af ólíkum námsárum voru fulltrúar íslenskra læknanema á fundinum; Freydís Halla Einarsdóttir, Guðrún Ólafsdóttir, Halla Kristjánsdóttir, Herdís Hergeirsdóttir, Héðinn Össur Böðvarsson, Hugrún Lilja Ragnarsdóttir, Ingi Pétursson og Stefán Már Jónsson. Nokkur óvissa ríkti í samfélaginu þegar ferðalagið hófst vegna frétta um að heimsfaraldur gæti verið yfrvofandi. Daginn eftir að fyrsta tilfelli COVID-19 greindist á Íslandi lagði hópurinn galvaskur í þetta ævintýri. Eftir langt og strangt ferðalag tóku ráðstefnuskipuleggjendur á móti íslenska hópnum í Kígalí í sól og blíðu.
Dagskrá aðalfundarins var þétt skipuð ý msum fræðslufundum, vinnustofum og fyrirlestrum svo ekki sé talað um hina víðfrægu lagabreytingafundi sem jafnan stóðu langt fram eftir kvöldi. Á þessum viðburðum eru samankomnir læknanemar frá um 100 löndum sem er einstakt tækifæri til að skiptast á hugmyndum og læra hvert af öðru. Þ essi vettvangur hefur verið uppspretta ý missa frábærra verkefna íslenskra læknanema í gegnum tíðina, svo sem bangsaspítalans, stofnun Bjargráðs og svo lengi mætti telja. Íslenski hópurinn kynnti glæsilegt starf Ástráðs fyrir fundarmönnum við góðar undirtektir.
Þ egar glufur mátti finna í dagskránni var ljúft að kæla sig niður í sundlauginni eða skella sér í tennis á ráðstefnusvæðinu. Þ egar færi gafst var íslenski hópurinn duglegur að skoða nágrennið, hvort heldur sem var hina litríku götumarkaði Kígalí eða átakanleg ummerki um þjóðarmorðin í Rúanda 1994. Vikan var jafnframt uppfull af skemmtiviðburðum, veisluhöldum og öri svo jafnan var lítið sofið áður en dagskráin hófst snemma næsta morgun.
Eftir að dagskrá aðalfundarins lauk bauðst fundarmönnum að fara í skoðunarferðir um sveitir Rúanda, „lands hinna þúsund hæða“. Hópurinn fór í magnaða safaríferð um Akagera þjóðgarðinn þar sem fylgst var með hinum ý msu villtu dý rum sem þar er að finna. Einnig var ölskrúðugt dý ralíf Nyungwe regnskógarins skoðað. Á heimleiðinni átti hópurinn gott stopp milli fluga í Addis Ababa í Eþíópíu þar sem hópurinn gat borið augum hina einu sönnu Lúsí á þjóðarsafni Eþíópíumanna. Ferðinni var loks slúttað með ekta eþíópískri veislu með ljú engum kræsingum og ka smökkun. Blessunarlega náði veiran skæða ekki að stinga sér niður á meðal ferðalanga en magakveisa með öllu tilheyrandi setti vissulega strik í reikninginn. Sendi mínar bestu þakkir til æðislegra ferðafélaga fyrir ógleymanlega ferð, með öllum tilheyrandi skakkaföllum og óvæntum uppákomum.
IFMSA heldur tvo aðalfundi á hverju ári, í ágúst og í mars. Jafnframt fer fram aðalfundur Evrópuþjóðanna, EuRegMe, í apríl og ráðstefna norrænna læknanema, FINO, í nóvember. Ég vil hvetja læknanema af öllum námsárum til að ný ta þessi frábæru tækifæri sem alþjóðasamstarf IFMSA býður upp á. Það er ekki krafa um að sinna störfum innan samstarfs- eða undirfélaga Félags læknanema til að taka þátt en þeir nemar eru jafnan í forgangi um sæti. Á þessum viðburðum gefst ómetanlegt tækifæri til að kynnast læknanemum frá öllum heimshornum, sanka að sér margvíslegri þekkingu sem ný tist í bæði leik og starfi, ferðast um framandi slóðir og eignast vini um allan heim.



Íslands
Á langri ævi hef ég farið betur en vel út úr samskiptum við heilbrigðiskerfð og sé máttarvöldunum þökk fyrir það. Hef þó að meðaltali einu sinni á hverjum aldarfjórðungi þurft að leggjast inn á spítala og var þriðja skiptið á vordögum í fyrra, þegar með beittum hníf og ýmsum öðrum tólum ákveðið lífæri var að hluta numið burt. Meginþungi framkvæmdanna var á deild A5 á Borgarspítalanum sem m.a. er lýtalækningadeild.
Ég undirbjó mig af kostgæfni fyrir mína þátttöku í aðgerðinni. Þar sem þetta var á nokkuð viðkvæmum stað byrjaði ég á að hitta viðkomandi lækni og gekk úr skugga um að hann væri ekkert skjálfhentur og að morgni aðgerðardagsins horfði ég vandlega í augu hans og sá að hann var hvorki rauðeygður né glaseygður, þetta var nefnilega á mánudagsmorgni og maður veit aldrei hvernig menn koma undan helgunum. Ég nefndi við hann að það væri draumur minn að leika í Dressmann auglýsingunni þannig að hann þyrfti að vanda sig við handverk sitt, sem hann lofaði og stóð drengilega við.
Af vandvirkni valdi ég lestrarefni og hafði með mér snilldarverk Gyrðis Elíassonar, Milli trjánna. Það er gott að lesa smásögur á spítölum því meðvitundin er stundum á reiki og ekki gott að festa hugann við stóra dramatíska doðranta. Um morguninn var ég klæddur í undarlegan slopp, sem var saumaður með þeim endemum, að ég þurfti aðstoð við að komast í hann, lagðist síðan upp í rúm og byrjaði að glugga í bókina. Þ egar tíminn nálgaðist þorði ég ekki annað en að hætta að lesa því heyrst hefur að stundum fái menn óþægilega martröð eftir djúpa svæfingu. Algengt þema í mörgum bókum Gyrðis eru miðaldra hvítir karlmenn sem eru í vandræðum með líf sitt, oftast hálfgerðir auðnuleysingjar sem berast um í ráðleysu og lenda í ófærum eða vonlausum aðstæðum. Mig langaði ekki að eiga slíka martröð á hættu þannig að ég lagði bókina frá mér og fór ý mist að horfa út um gluggann eða á klukkuna. Þ etta reyndist hyggilegt því ég slapp alveg við allar martraðir.
Á réttum tíma var mér fylgt á skurðstofuna, þar er eins konar alr ý mi í miðju en miklar vinnustofur til hliða. Þarna var ys og þys, fólk í sloppum með skuplur yfir hári sem stormaði fram og til baka en sótt hreinsunarkeimur lá í loftinu. Ég fékk á tilfinninguna að þarna væri um að ræða afar vel skipulagt kaos, en fékk því miður lítinn tíma til að kanna það nánar.
Í bjartri hliðarstofu tóku á móti mér þrjár ungar konur, heilsuðu hlýlega og byrjuðu að spjalla en ein breiddi yfir mig hlý tt teppi. Ég reyndi að skrúfa frá sjarmanum, innti eftir hvort einhver þeirra væri að norðan og fór að grennslast eftir ættartengslum. Ekki komst þetta nálægt því að farið væri að skiptast á símanúmerum og brátt stungu þær nál í handlegg og svo voru þær allt í einu horfnar en komin ný kona á allt öðrum stað, þ.e. vöknunardeild. Þar var nú ekki mikið talað en eiginlega heldur notalegt. Vísast sé ég þessar góðu konur aldrei framar. Þ etta er það sem kallast skyndikynni.
Nú var mér skutlað inn á legudeild þar sem fyrir voru tvö gamalmenni á áttræðisaldri en ég sá þriðji í sama aldursflokki. Var nú svo sem ekki annað að gera en láta tímann líða og jafna sig. Líkami okkar er þannig gerður, að hann læknar sig í rauninni sjálfur en þarf til þess hvíld og smá aðstoð, uppbyggileg lyf og skynsam legar æfingar. Nú átti ég stutt samtal við lækninn sem sagði að aðgerðin hefði tekst vel og stykkið sem hann nam brott hefði verið á stærð við mangóávöxt. Fáförull sveitamaður að norðan, að auki svolítið vankaður eftir svæfingu, henti þá líkingu ekki á lofti og var nokkra stund að meðtaka þessa stærð, hefði betur skilið ef talað hefði verið um stóra appelsínu eða bökunarkartöflu.
Hér má skjóta því inn að þegar læknar á síðari hluta 19. aldar þróuðu aðferðir í baráttu við sullaveikina, sem þá grasseraði í landinu, báru þeir stundum stærð sullanna saman við egg anda og annarra fugla, líkingar sem allir skildu á þeim tíma, en nú er sum sé talað annars konar líkingamál.
Stundum hefur verið rætt, þegar menn þurfa að gista saman t.d. í hópferð, hvort sé betra að vera í herbergi með manni sem talar látlaust eða manni sem aldrei segir neitt. Þ etta er dálítið snúin spurning og ekki einfalt að svara. En á þessari stofu upplifði ég hvort tveggja í senn (eða bæði, eða hvernig sem á nú að orða þetta), því annar herbergisfélagi minn sagði eiginlega aldrei neitt, umlaði einstaka sinnum lítillega í honum, en hinn talaði nánast látlaust, alltaf þegar hann fékk einhvern viðmælanda og svo í símann þess á milli. Báðir voru þeir svo sem ágætir, bara hvor með sínu móti, en mér er enn óljóst hvor herbergisfélaginn hefði verið þægilegri í langri viðkynningu.
Ég svaf sæmilega um nóttina, þó aldrei nema stutta dúra, en undir morgun tókst mér loksins að sofna nokkuð fast. En einmitt þá, eða upp úr kl. 6, var farið að káfa á handleggnum og mér og taka blóðþr ýsting og blóðprufu þannig að nú vaknaði maður aftur. Þ etta er nú eiginlega óguðlegur tími en svona er hið spartverska skipulag spítalanna og þessu þurfti að ljúka fyrir vaktaskipti. Altækt og skilvirkt skipulag með járnhörðum aga, eins og verður að vera í hernum, hefur óhjákvæmilega í för með sér að rekast stundum á einkahagsmuni einstakra manna og maður fylgdi því afstöðu góða dátans Svejks og sætti sig við fyrirkomulagið.
Ég hef alltaf tekið sjúkdóma alvarlega og finnst þegar veikindi hrjá mann, að þá eigi að einbeita sér að því að vera veikur. Nú hugðist ég vera það næstu daga, meðan ég væri að jafna mig, og ný ta tilboð ættingja og vina um aðstoð við heimilisstörf, innkaup (sem þeir myndu sjálfir ármagna), matargerð, þrif og önnur slík leiðin leg húsmæðrastörf. Þ egar ég kvaddi doktorinn góða að morgni útskriftardags hafði ég orð á þessu, hvort ég ætti ekki að hafa hægt um mig í þessum miklu veikindum, og reiknaði með stuðningi hans. En nú horfði hann í augun á mér og sagði að ég væri ekkert veikur og það væri ekkert að mér, væri sum sé fullkomlega frískur, gæti strax farið út að ganga og þyrfti enga aðstoð Þar með fór sú ráðagerð út um þúfur.
Eftir að flestu leyti þægilega dvöl á spítalanum kom ég heill heim þakklátur hinu góða opinbera heilbrigðiskerfi og starfsfólki Landspítalans okkar.












• skemmtilegan skyldusparnað minnst þriðjungur í séreignarsjóð, nokkurs konar skemmtisjóð fyrir seinni hálfeik
• valfrelsi
hægt að velja á milli sjö ávöxtunarleiða
• sjóðfélagalýðræði eingöngu sjóðfélagar í stjórn, kosnir af sjóðfélögum
• áhættudreifngu
vel dreifð eignasöfn og áhersla á ábyrgar fjárfestingar
• góðar upplýsingar
á heimasíðu og sjóðfélagavef
• allt að 85% lán fyrir fyrstu fasteign
Velkomin/n til starfa
Velkomin/n í Almenna lífeyrissjóðinn


Thelma Kristinsdóttir Fimmta árs læknanemi 2020–2021
Hvað er allt? Er allt ónæmisfræði? Er allt vænt sem vel er grænt? Eru einkunnir mögulega allt? Páll Óskar syngur „Allt fyrir ástina.“ En hvað ef ég elska læknisfræði? Get ég gert allt fyrir læknisfræðina? Ég læri samviskusamlega fyrir allar deildir og get yfirleitt svarað þeim spurningum sem fólk baunar á mig með stakri pr ýði. Ég sý ni áhuga á öllu sem sagt er við mig, hvort sem það er um heilaskurðaðgerð eða Bristol hægðaskalann. Ég sý ni virðingu og umburðarlyndi í starfi og tek því með jafnaðargeði þegar einhver hvæsir á mig á skurðstofu eða byrstir sig og lítillækkar mig fyrir að vita ekki svörin við spurningum sínum. Ég læt eins og ég vilji ekkert frekar en að skrifa aðra innlagnarskrá þegar ég er við það að fara heim eftir langan skóladag og kvöldvakt. Deildarlæknar hafa nefnilega áhrif á hverjir fá vinnu sem læknanemar á Landspítalanum á sumrin, þetta hefur mér verið sagt. Ég er búin að vinna nógu lengi á hjúkrunarheimili. Ég hef að sjálfsögðu tekið hjúkrunarvaktir, mér var sagt að það væri bráðnauðsynleg reynsla. Ég skrifa vísindagreinar og er skráð í doktorsnám samhliða læknanáminu því rannsóknarstörf eru jú eitt af grunnhlutverkum læknisins. Hver myndi einu sinni líta á ferilskrána mína hefði ég ekki stundað neinar rannsóknir? Ég vinn á spítalanum með skóla til þess að öðlast meiri klíníska reynslu og tek allar aukavaktir sem mér bjóðast. Ég vil að allir sjái að ég sé dugleg og fá sem mesta þjálfun áður en ég fæ lækningaleyfið því ég veit að því fylgir mikil ábyrgð og vinna. Ég passa svo að hreyfa mig reglulega, fórna bara akkúrat nógu miklum svefni og kaupa próteinstykki í sjálfsalanum á vöktunum í staðinn fyrir súkkulaði. Svo eru það áhugamálin. Ég les auðvitað bækur, helst þessar læknisfræðitengdu sem allir deildarlæknarnir eru að tala um, en líka þessar ný ju sem komu út um jólin og kannski einhverja klassíkera. Ég fylgist með fréttum, les greinar á PubMed og sæki stundum sinfóníutónleika. Eitthvað verð ég að geta talað um í skurðaðgerðum, fólk sem horfir bara á Netflix í frítíma sínum er ekki áhugavert. Ég byrja að svitna þegar fólk fer að spyrja mig út í barneignir. Það hefur verið heitt umræðuefni í gegnum árin hjá okkur kvenkyns einstaklingum bekkjarins hvenær best er að eignast börn í þessu ferli. Hvernig hægt er að gera það án þess að það fresti náminu um eina einustu mínútu. Guð forði því að lífið standi í vegi fyrir læknisfræðinni.

En vil ég gera allt fyrir læknisfræðina? Má ég gera bara sumt fyrir læknisfræðina? Get ég elskað læknisfræði en samt ekki verið tilbúin að fórna öllu fyrir hana? Ég var nefnilega að ljúga í textanum hér að ofan. Stundum kem ég heim eftir dag á spítalanum, sest í sófann og hugsa ekki meira um læknisfræði þann daginn. Satt best að segja gerist það mjög reglulega. Ég veit ekki svarið við öllum spurningum sem ég er spurð að og stundum tek ég það inn á mig þegar ég er niðurlægð fyrir að vita ekki svarið Það kemur líka fyrir að ég sé bara alls ekkert þakklát fyrir að fá að halda í haka. Ég dáist að fólki sem stundar rannsóknir af kappi en ég hef ennþá ekki fundið neitt sem mig langar að rannsaka og ég hef heldur ekki nægan áhuga á þessu sviði til að skrifa bara eitthvað til að ferilskráin mín líti betur út. Það eru fleiri lygar hér að ofan en nóg um það. Ég vil koma aftur að spurningunni, hvað er allt? Er allt í lagi? Allt í lagi þýðir bókstaflega að ekkert sé í ólagi en ef einhver segði mér að ég væri bara allt í lagi í læknisfræði þá myndi ég líklega ekki taka því mjög vel. Allt í lagi er nefnilega af einhverjum ástæðum túlkað sem sæmilegt í íslenskri tungu. Það finnst mér endurspeglast í læknisfræðinni. Stöðug þörf til að vera meira en allt í lagi, finnast maður þurfa að vera framúrskarandi, vera betri en aðrir, gera betur en aðrir, gera engin mistök. En það að vera ekki allt þýðir ekki að maður sé ekkert. Og þrátt fyrir algengan misskilning meðal mín og kollega minna er það að vita ekki allt ekki það sama og að vita ekkert. Sumir geta verið allt og það er bara frábært. Ég má samt elska læknisfræði án þess að vera allt. Ég má elska læknisfræði og vera bara sumt. Ég má elska læknisfræði og vera bara allt í lagi.












Hversu ákveðinn/in/ið varstu að hefja nám í læknisfræði?
a) Mjög, veistu hvað það er hægt að koma með marga kúkabrandara á dag?
b) Frekar ákveðinn/in/ið, hef svo mikinn áhuga á fólki og mannlegum samskiptum
c) Það kom ekkert annað til greina, nú get ég lært að eilífu því læknisfræðin er eilíf uppspretta nýrra upplýsinga
d) Frekar ákveðinn/in/ið, í læknisfræðinni lærir maður hvernig best er að bregðast við í hinum ýmsu aðstæðum
e) Veit ekki sko, pabbi er læknir og þetta er svo gott á Tinder prófílinn
f) Mjög óviss, satt best að segja hafa jurtirnar kallað meira á mig því náttúran hefur ótrúlegan lækningamátt
g) Ég veit ekki hvernig ég endaði hérna
Hefur þú valið þér sérgrein?
a) Ég hallast að meltingarlækningum
b) Ég sækist eftir mannlegum samskiptum svo ég held að heimilis-, geð- eða öldrunarlækningar gætu hentað mér
c) Lyflæknisfræðin heillar en svo hef ég líka verið að daðra við þá hugmynd að lækna krabbamein
d) Bráðalækningar eða óbyggðalækningar, ekkert annað jafnast á við það
e) Bæklunarlækningar
f) Ég er enn óviss hvort ég muni klára, hef verið að hugsa mér að skipta yfir í grasalækningar eða að verða jógakennari
g) Ég hef ekki hugmynd, sé til hvar ég enda Áttu þér áhugamál utan læknisfræðinnar?
a) Grindarbotnsæfingar
b) HAM
c) Nei takk. Læknisfræði er mitt hobbý
d) Útivera
e) Líkamsrækt
f) Kundalini jóga
g) Bara lifa og njóta
Horfirðu á læknadrama?
a) Nei mér finnst best að horfa á ristilspeglanir
b) Gray’s klikkar ekki
c) Ég horfi bara á alvöru tilfelli á youtube sem ég get raunverulega lært af.
d) Bráðavaktin (ER) er mitt efni
e) Nei takk, ég á mér líf utan læknisfræðinnar
f) Mér finnst best að horfa á heimildarmyndir um spillingu innan læknavísindanna
g) Scrubs.
Áttu þér fyrirmynd/ir í læknisfræði?
a) Ken Heaton, án hans væri ekkert Bristol stool chart
b) Engilbert og Palli Matt eru mínir menn, þeir kunna að tala elskurnar
c) Hippókrates, faðir læknisfræðinnar
d) Það er engin hetja í óbyggðunum nema sá sem þekkir eigin mörk
e) Raggi og Maggi eru KINGS
f) Andrew Wakefield, maður sem þorir að spyrja erfiðra spurninga
g) Kannski Jenner eða Pasteur en svo er alltaf best að vera með Sigurði Guðmunds
Hvað ertu hræddastur við að fá?
a) Hægðatregðu, klárt mál
b) Finna ekki tengingu við manneskjuna sem þú ert að reyna að eiga innihaldsríkt samtal við
c) Fara í óráð og geta ekki nýtt gáfur mínar
d) Verkir
e) Að mjaðmargrindarbrotna og geta ekki dead-að lengur
f) Slæm aura eða að fá bóluefni sem ég vil ekki fá, veit ekki hvort er verra
g) Ólæknandi sjúkdómur
Hvernig endar föstudagskvöldið?
a) Á klósettinu
b) Með ljúfri hugleiðslu c) Lesa Harrison með félögunum d) Í svefnpoka undir berum himni
e) Flöskuborð á Bankastræti club f) Kakóseremóníu eða sweat g) Bara þangað sem stemmningin leiðir mig
Hvaða hugbreytandi efni notar þú?
a) Engin, það er vont fyrir ristilinn
b) Ég geng fyrir SSRI
c) KAFFI!!!
d) Ég neyti aðeins þess sem ég finn út í óbyggðum og það eru oftast sveppir
e) Do you even LYFT bro?
f) Ayahuasca er málið
g) Mér finnst mest næs að fá mér bara bjór
Fjölskylda eða frami?
a) Fjölskylda, óþrjótandi tækifæri til að meðhöndla hægðatregðu
b) Fjölskylda, ekkert er fallegra en góð tengslamyndun við barnið sitt
c) Frami, hef ekki tíma fyrir svona vitleysu, ég verð í vinnunni
d) Fjölskylda, ég mun kenna börnunum að lifa á landinu
e) Frami, of mikið álag að eiga börn
f) Fjölskylda, en aðeins fyrir upplifunina sem fæðing er
g) Örugglega ölskylda, sjáum til hvort getnaðarvörnin klikki einhvern tímann
Hver er upplifun þín af þessum árgangi Læknanemans?
a) Það var algjörlega litið framhjá mikilvægi góðrar hægðaheilsu
b) Ég elskaði hugvekjuna ,,Allt er’’
c) Þetta er náttúrulega ritrýnt og ég les allt sem er ritrýnt
d) Nú kann ég að bregðast við heilablóðfalli, takk fyrir það!
e) Gott að sjá árlegu bæklunagreinina, hef ekki lesið rest
f) Ég hef mínar efasemdir
g) Bara skítsæmilegt, kíki kannski á helstu punkta fyrir viðeigandi próf
a) Hægðalyf:
Ef aðeins þú gætir hugsað um námið eins og þú hugsar um hægðirnar þínar. Í raun er þér ekki treystandi fyrir mannlegum samskiptum þar sem fátt annað kemst fyrir í huga þínum en Bristol hægðaskemað. Spurningin sem þú gleymir aldrei á stofugangi er ,,hvernig eru hægðirnar í dag”. Það brennir fátt eins mikið í augun og einstaklingur á morfínskyldum ly um án hægðalyfs samhliða.
b) Geðlyf:
Þú ert mögulega svolítið sveiflukenndur persónuleiki. Getur verið uppi en líka niðri. Þér finnst geðlæknisfræði geggjuð en þú verður smá geggjaður af henni. Það hafa komið tímabil þar sem SSRI hefur verið lausn á þínum vandamálum. Þú ert stundum svo illa haldin/inn/ið að það jaðrar við að þú sért með ranghugmyndir. Þú hefur hins vegar þann göfuga hæfileika að hlusta og ert það sem Engilbert deildarforseti myndi líklega kalla næmur persónuleiki.
c) Líftæknilyf:
Þú ert draumur medisinska yfirlæknisins. Þú lærðir Handbókina utanbókar fyrir verklega medisin prófið og komst alltaf undirbúin/inn/ið í tíma. Þér fannst ótrúlega gagnlegt að læra sameindalíffræðina í preklíník og þér finnst essential að þekkja Krebs hringinn og öll helstu jónagöngin enda mikilvægt fyrir grunnskilning í ly afræði. Það að fara yfir gömul próf gefur þér óæskilegt forskot en þú þarft það hvort sem er ekki. Þú ert alltaf búin/inn/ið að lesa bókina sem mælt er með á kúrsinum.
Það má með sanni segja að þú sért framtíð læknisfræðinnar.
d) Verkjalyf:
Einu sinni skáti ávallt skáti. Þú veist aldrei hvað bíður þín úti í hinum óreiðukennda heimi en þú veist að þú kemst aðeins lengra ef þú átt íbúfen. Höfuðverkur? Túrverkur? Stoðkerfisverkir? Say no more, þú ert með stuffið. Bekkjarsystkini þín vita að þú ert alltaf með lager af NSAID og Cox ly um. Það aflar þér sérstakra vinsælda daginn eftir bekkjardjammið. Þú óttast líka alls ekki lyf. Mundu samt að hægðaly avinir þínir líta þig stundum hornauga, sérstaklega ef þú lumar á einni parkódín.
e) Anabólískir sterar:
Þú ert alltaf í ræktinni. Fyrsta máltíð dagsins er protein shake, mögulega líka önnur og þriðja. Kaffi hvað? Þú drekkur bara amino. Þú ætlar klárlega í bæklun af því þú sérð deildarlæknaherbergi bæklunar í hyllingum. Þar er allur búnaðurinn sem þú þarft fyrir vinstri og hægri byssuna. Þú hefur aldrei sýnt jafn mikinn áhuga í tíma og þegar Raggi og Maggi kenndu líffærafræði útlima, nema jú kannski þar til þú komst í bæklunarfyrirlestur á 4. ári. „Ég gæti spengt á þér bakið, elskan“ er pickup línan sem þú notar í bænum og þú ferð aldrei ein/einn/eitt heim.
f) Náttúrulyf:
Þú ert ekki mikið fyrir nútíma læknavísindi. Þú ert í raun ekki alveg viss af hverju þú valdir læknisfræði en hefur samt haft alla burði til að vera hér. Þú ert ekkert viss um að Wakefield hafi verið að ljúga. Þú ert heldur ekki alveg sammála heilbrigðisyfirvöldum um COVID-19. Fólk lýgur alveg og þetta er nú bara eins og hvert annað kvef. Þú fórst í bólusetningu en varst samt mjög á móti því. En Jóhannesarjurtin! Hún er sko allra meina bót!
g) Sýklalyf:
Þú ert eins og köttur sem lendir alltaf á fótunum. Próf í næstu viku og þú ert ekki búinn að læra neitt allan kúrsinn? Einn allnighter á þig og málunum er reddað. Eins og frammistaða penicillins í lágu CURB65 skori. Passaðu þig samt. Kennarinn getur séð í gegnum þetta með heiftarlegum viðbrögðum, sérstaklega ef þú lest rangar glósur. Auk þess er ekki gott að taka inn svona mikið af upplýsingum á skömmum tíma. Þú getur orðið hægari í hugsun og ónæmari fyrir nýjum upplýsingum.
Svör eru á íslensku nema annað sé tekið fram. Merkingin „(ísl.)“ kemur fram þegar orð gæti verið vafaatriði eða þegar beðið er um íslenskt heiti eða stafsetningu ákveðins orðs/orðasambands.
(ísl.) = íslenskt heiti/stafsetning (lat.) = latneskt heiti/stafsetning (e.) = enskt heiti/stafsetning (j.) = japanskt heiti/stafsetning
Svör má finna á blaðsíðu 98. Þeir sem senda svörin sín (ásamt fullu nafni og námsári)
á laeknaneminn2021@gmail.com lenda í happadrætti en tveir heppnir læknanemar vinna patch clamp bol! Dregið verður í desember 2021.
*Stundum lengra samtengt heiti tveggja orða. Beðið er um það algengara.
Lárétt
1. Faðir okkar allra (ísl.)
2. Pancreaticoduodenectomy og Tropheryma sýking (e.)
8. Sérgrein sem m.a. sinnir köfurum og óheppnum eldgosagestum
11. Æð sem enginn vill hafa
14. „Stanz ...“
17. Óhefðbundin meðferð við depurð með skírskotun í kristna trú (ísl.) [mynd 2]
20. Tegund STEMI þar sem hjálplegt er að snúa hjartalínuritinu á hvolf (e.)
21. Geymir krónupeninga og læknanema framtíðarinnar (ísl.)
22. Lyf sem eykur tign og reisn en kannski aðallega reisn
24. Líffæri sem inniheldur breytiþekju (e. transitional epithelium)
26. Vessakenningin byggir á blóði, svörtu galli, gulu galli og ...
27. Lengsti vöðvi líkamans (lat.)
28. Frumulíffræðilegt ferli [mynd 1]
29. Hjartasjúkdómur (j.) [mynd 3]
Lóðrétt
1. Ábending er fyrir dreni í hvaða elektrólýtaröskun? (e.)
3. Dömur á meðgöngu skyldu ekki handleika kattarsaur vegna þessa sníkjudýrs sem Sigmundur D. G. hefur sérstaka óbeit á (ísl.)
4. Hvað er í vatninu í Læknagarði?
5. Orchidometer mælir stærð hvaða líffæris
6. Efni sem vinnur á sporamyndandi bakteríum (ólíkt handspritti)
7. Ankylosing spondylitis (ísl.)
9. Symphysis pubis (ísl.)
10. „Allt er … “
12. Söngvari Bítilbræðra (fyrsta nafn)
13. Líkamshluti og verslunarmiðstöð í Grafarvogi
15. Reflex sem alla jafna kitlar
16. Stigunarskali gæða mannahægða m.v. útlit þeirra
18. Sú líkamsskoðun þar sem hættast er við að læknanemi þvagblotni
19. Stigunarskali fyrir síhækkandi hárlínu karla*
23. Meinsemd á húð og þýskur ra löðuframleiðandi
25. Kenndur við heilaga þrenningu og eitil

Svör í krossgátu
Lárétt
1. Faðir okkar allra (ísl.) Hippókrates
2. Pancreaticoduodenectomy og Tropheryma sýking (e.) Whipple
8. Sérgrein sem m.a. sinnir köfurum og óheppnum eldgosagestum Háþrýstilækningar
11. Æð sem enginn vill hafa Gyllinæð
14. „Stanz ...“Óráð (eða „óráþ“)
17. Óhefðbundin meðferð við depurð með skírskotun í kristna trú (ísl.) [mynd 2] Jóhannesarjurt
20. Tegund STEMI þar sem hjálplegt er að snúa hjartalínuritinu á hvolf (e.) Posterior
21. Geymir krónupeninga og læknanema framtíðarinnar (ísl.) Pungur
22. Lyf sem eykur tign og reisn en kannski aðallega reisn Viagra
24. Líffæri sem inniheldur breytiþekju (e. transitional epithelium) Þvagblaðra
26. Vessakenningin byggir á blóði, svörtu galli, gulu galli og ... Slími
27. Lengsti vöðvi líkamans (lat.) Sartorius
28. Frumulíffræðilegt ferli [mynd 1] Sjálfsát
29. Hjartasjúkdómur (j.) [mynd 3] Takotsubo („broken heart syndrome“)
Lóðrétt
1. Ábending er fyrir dreni í hvaða elektrólýtaröskun (e.) Hyperkalemia**
3. Dömur á meðgöngu skyldu ekki handleika kattarsaur vegna þessa sníkjudýrs sem Sigmundur D. G. hefur sérstaka óbeit á (ísl.) Bogfrymill
4. Hvað er í vatninu í Læknagarði? Þungmálmar
5. Orchidometer mælir stærð hvaða líffæris? Eista
6. Efni sem vinnur á sporamyndandi bakteríum (ólíkt handspritti) Sápa
7. Ankylosing spondylitis (ísl.) Hryggikt
9. Symphysis pubis (ísl.) Klyftarsambryskja
10. „Allt er ...“ Ónæmisfræði
12. Söngvari Bítilbræðra (fyrsta nafn) Þórólfur
13. Líkamshluti og verslunarmiðstöð í Grafarvogi Spöngin
15. Reflex sem alla jafna kitlar Babinski
16. Stigunarskali gæða mannahægða m.v. útlit þeirra Bristol
Stethoscopes
18. Sú líkamsskoðun þar sem hættast er við að læknanemi þvagblotni Nýburaskoðun
19. Stigunarskali fyrir síhækkandi hárlínu karla Norwood
23. Meinsemd á húð og þýskur rafhlöðuframleiðandi Varta
25. Kenndur við heilaga þrenningu og eitil Virchow
**Ath. að ekki er ábending fyrir drenísetningu við hyperkalemiu. Svarið er vísun í þekkt árshátíðarmyndband læknanema (4. ár, 2014).
Vilt þú koma í öflugt og framsækið lið lækna?
• Kennslusjúkrahús og þekkingarstofnun.
• Metnaður í kennslu og rannsóknum í heilbrigðisvísindum.
• Áhersla á samvinnu við heilbrigðisstofnanir á landsbyggðinni.
• Þátttaka í uppbyggingu heilbrigðisþjónustu á landsvísu.
• Miðstöð læknisfræðilegrar þjónustu sjúkraflugs í landinu.
Einstök hljóðgæði



Við Sjúkrahúsið á Akureyri gefst læknanemum og kandídötum tækifæri á að kynnast öllum helstu sérgreinum læknisfræðinnar í persónulegu umhverfi. Öryggi | Samvinna | Framsýni

Við leggjum rækt við að taka vel á móti nýliðum














Ásta Guðrún Sighvatsdóttir
Birna Brynjarsdóttir
Hrafnhildur Bjarnadóttir
Stella Rún Guðmundsdóttir
Þórdís Þorkelsdóttir
Kandídatar/sérnámsgrunnslæknar 2020–2021
Það er sumarið 2019, fimmta árið var að klárast, það er maí, eftirvæntingin fyrir sumrinu og koffínhöfuðverkurinn eftir síðustu prófatörn ræður ríkjum. Það eru fimm strembin ár af læknisfræðinni búin, bara eitt einasta eftir og á því er valtímabilið. Hvílíkt og annað eins tækifæri til að gera eitthvað öðruvísi, hugsa út fyrir kassann og prófa nýja hluti. Viðraði svo sannarlega vel til víðáttubrjálæðis. COVID-19 var ekki einu sinni til.
Við vorum fimm saman búnar að ákveða að fara eitthvert á valtímabilinu. Okkur langaði að fara langt í burtu, þar sem við gætum skilið og talað tungumálið, þar sem væru ágætis innviðir með tilheyrandi gæðum í heilbrigðisþjónustu og þar sem sumarið er í janúar.
22.541 kílómetrum í burtu (17.534 ef þú ferð hina leiðina) er Christchurch í Nýja-Sjálandi, staður sem uppfyllti allt á listanum og var nánast eins langt í burtu og hægt var að komast. Þangað var ferðinni heitið. Í gegnum tengilið einnar úr hópnum fengum við sex vikna námsstöður á bráðamóttöku, blóðlækninga- og háls- nef- og eyrnadeild á spítalanum í Christchurch við University of Otago frá 6. janúar til 14. febrúar 2020.
Þegar förinni er heitið hinum megin á hnöttinn er eins gott að nýta það og skoða aðra staði í „nágrenninu“. Flug var keypt til Fiji, hótel bókað og við ætluðum að hafa það náðugt á ströndinni í viku áður en herlegheitin hæfust. Tveim dögum fyrir brottför skall fellibylur á Fiji eyjar og flugum var aflýst. Í stuttu máli enduðum við í Hong Kong yfir áramótin og komumst ekki út af hótelinu á nýársdag vegna mótmæla. Eftir nokkra daga í Hong Kong flugum við yfir til Nýja-Sjálands.
Við leigðum okkur hús í nágrenni við sjúkrahúsið þar sem við bjuggum saman í órum herbergjum. Það tók um fimm mínútur að hjóla á milli, mest allan tímann í gegnum grænt gras og himinhá tré í Hagley Park, sem var kærkomin breyting frá janúar á Íslandi. Christchurch, eða Ōtautahi er stærsta borgin á suður eyju Nýja-Sjálands og telur tæplega 400.000 íbúa. Þar, eins og annars staðar í landinu, er rík menning Maori fólksins, sem byggði landið löngu áður en hvíti maðurinn kom og gerði það að sínu. Á síðustu áratugum hafa stjórnvöld lagt ríka áherslu á að halda uppi menningu þeirra og er það nokkuð áþreifanlegt, sem dæmi hafa flest staðarheiti bæði heiti á ensku og á Maori. Fólk heilsast gjarnan með „Kia Ora“, sem í bókstaflegri merkingu þýðir „hafðu líf“ eða „vertu heilbrigður“. Einnig var lögð áhersla á það á spítalanum að virða hefðir þeirra. Sem dæmi um það má nefna tilfelli þar sem einstaklingur lést úr hjartastoppi á trauma herberginu á bráðamóttökunni. Áður en viðkomandi var fluttur úr herberginu safnaðist öll ölskyldan í kringum hann og kyrjaði sálm, athöfn sem var áhrifaríkt að verða vitni að. Tilgangurinn, að okkur skilst, var að hjálpa sálinni úr líkamanum og auðvelda ferðalagið yfir í andaheiminn.
Mikil áföll hafa dunið yfir borgina á síðustu árum, röð jarðskjálfta varð á svæðinu á árunum 2010 til 2012, sá alvarlegasti í febrúar 2011, þar sem 185 manns létu lífið og þúsundir bygginga hrundu. Mikil uppbygging hefur átt sér stað á síðustu árum en enn eru heilu hverfin í eyði og auðar byggingar sem á eftir að rífa setja svip sinn á borgina. Árið 2019 var gerð hryðjuverkaárás á tvær moskur í borginni þar sem 51 manns létu lífið Það er óhætt að segja að þessir atburðir hafi haft mikil áhrif á íbúana, borgina, sem og spítalann.
Við vorum þrjár á bráðamóttöku, þar sem við unnum á dagog kvöldvöktum undir leiðsögn þeirra lækna sem voru á vakt. Starfið var mjög vel skipulagt og flæðið í gegnum bráðamóttökuna með besta móti. Yfirleitt var búið að vinna fólk upp, senda það aftur heim, flytja það yfir í obs eða á viðeigandi deild innan sex klukkustunda frá komu. Það var magnað að fylgjast með því. Verkefnin voru ölbreytt, mórallinn góður og allir boðnir og búnir að hjálpa. Við sáum 23 í hemóglóbín (tvímælt - hann var fölur), necrotiserandi fasciitis, hnoðuðum í ROSC, greindum brisbólgur, ökklabrot og svo framvegis. Hittum samt líka fullt af slappleika og byltum, teljum að það fylgi sama hvar maður er staddur í hinum velmegandi hluta heimsins. Gefinn var tími til að lesa fyrir utan vinnu og þurftum við því bara að mæta á þrjár vaktir í viku, sem okkur þótti mikill lúxus.
Birna var á blóðlækningadeild spítalans. Dagarnir voru ölbreyttir og mjög vel skipulagðir af yfirlækninum svo hægt væri að kynna sem mest af blóðlækningum á stuttum tíma. Suma daga var stofugangur og hefðbundin deildarvinna, aðra daga göngudeild með sérfræðilæknum, samráðsfundir með meinafræðingum og krabbameinslæknum, konsúlt og beinmergstökur með sérnámslæknum, úrlestur beinmergssýna eða blóðstroka auk vettvangsferða á rannsóknarstofurnar og í blóðbankann. Allir tóku manni opnum örmum og lögðu mikið á sig til að gera starfsnámið ölbreytt og skemmtilegt.
Stuttir stofugangar tíðkast greinilega ekki aðeins á skurðdeildum fyrir norðan miðbaug og á háls-, nef- og eyrnalækningadeild spítalans var þeim lokið stundvíslega klukkan 08:15 á morgnanna. Eftir stofugang var ýmist hægt að fylgjast með sérfræðingum á göngudeild, fylgja deildarlæknum á móttöku til að framkvæma smávægileg inngrip eða fara á skurðstofu. Nýsjálendingar eiga heimsmet í húðkrabbameinum og er því mikið framkvæmt þar af stórum aðgerðum vegna höfuð- og hálskrabbameina sem voru vægast sagt svakalegar. Einnig fékk heill hellingur af háls- og ne irtlum að úka, sinusar voru skolaðir og gert var við örsmá heyrnarbein svo eitthvað sé nefnt. Allir starfsmenn voru jákvæðir, hjálpsamir og áhugasamir um Ísland sem gerði upplifunina af deildinni enn betri.
Tímanum utan spítalans var vel varið. Við lágum í sólbaði á veröndinni, fórum á sunnudagstónleika í garðinum og fórum mikið út að borða. Christchurch virðist hafa fullkomnað fyrirbærið mathöll því þær voru margar og hægt að fá hvern þann mat sem sem manni datt í hug og var hann nánast undantekningarlaust mjög góður. Við lærðum líka að skilja hjólin eftir a.m.k. tvö læst saman - annars er þeim rænt. Á Sumner Beach er tilvalinn staður til að læra að sörfa, sem var eitt af því fyrsta sem við gerðum stuttu eftir komu. Við fengum síðhærðan, sólbrúnan og aðeins hrukkóttan sörf kennara að nafni Adam til að kenna okkur að stíga ölduna ásamt slagorðunum „Wind, waves, rips and tides“.
Það var viðurkennt að taka löng helgarfrí á spítalanum og við nýttum okkur það til að ferðast. Nýja-Sjáland skartar alveg mögnuðum ölbreytileika af náttúru, frá örðum sem líkjast því sem við þekkjum á Íslandi, til hitabeltisfrumskóga. Við keyrðum suður eyjuna endilanga niður að Milford Sound og Queenstown. Löbbuðum upp á Roy’s Peak og sáum tréð úti í Lake Wanaka (mæli með gúgli). Við fórum í sólarhringsferð á bát inn Doubtful Sound, sem er örður aðeins aðgengilegur frá sjó, þar sem við fylgdumst með höfrungum synda meðfram bátnum, hoppuðum í sjóinn og skelltum okkur á kajak. Við heimsóttum Auckland og auðvitað Hobbiton, fórum á vínekrueyju þar sem við skutluðumst á milli vínekra í 30 gráðum og sól.
Eftir sex vikur í verknámi skildust leiðir og Birna fór heim í USMLE undirbúning. Við hinar fórum í ögurra daga göngu- og kajakferð um Abel Tasman þjóðgarðinn sem er með fallegri stöðum sem við höfum séð. Með ófáar blöðrur á fótunum, vel saltaðar af böðum í sjónum (og smá eigin svita) fórum við í nýtt sólarhrings ferðalag til Sri Lanka „á heimleiðinni“. Hér er pro tip að fara í lounge þegar bið eftir næsta flugi eru 9 tímar!
Á Sri Lanka var efst á dagskrá að hitta sambýlismann og vinkonu að heiman, sörfa, hanga, liggja, fara í jóga og njóta lífsins. 12. mars lentum við á Keflavíkurflugvelli, sólarhring áður en fyrsti upplýsingafundur þríeykisins var haldinn og samkomutakmarkanir skullu á.
Fyrirhugaðar eru breytingar á læknanáminu og tækifærum til að gera svipaða hluti fækkar mögulega aðeins. Þrátt fyrir það viljum við hvetja alla sem geta að nýta sér þau tækifæri sem eru í boði (IFMSA skipti t.d.) og gera eitthvað nýtt, víkka sjóndeildarhringinn og skoða heiminn. Við lofum, það er hverrar krónu og mínútu virði. Kia Ora!












Kortlagning valbjögunar: Munur á skimuðu og tilviljanagreindu forstigi mergæxlis
Aðalbjörg Ýr Sigurbergsdóttir1 , Sigrún Þorsteinsdóttir1,2,*, Sæmundur Rögnvaldsson1,*, Sigurður Yngvi Kristinsson1,2,*
1Læknadeild Háskóla Íslands, 2Blóðsjúkdómadeild Landspítala
Inngangur: Forstig mergæxlis og annarra tengdra eitilfrumusjúkdóma (MGUS) er einkennalaust ástand sem er til staðar í um 5% einstaklinga yfir fertugu. Forstigið greinist venjulega fyrir tilviljun þegar einstaklingar sækja heilbrigðisþjónustu vegna annarra, ótengdra heilsufarskvilla. Af þeim sökum hafa flestar rannsóknir á MGUS verið framkvæmdar á þýði sem hugsanlegt er að, vegna valbjögunar, hafi innihaldið fleiri einstaklinga með önnur heilsufarsvandamál en hinir almennu einstaklingar með forstigið. Mögulegt er að þessi valbjögun skekki mynd okkar af MGUS en það hefur ekki verið rannsakað Þessi rannsókn er fyrsta rannsóknin þar sem leitast er við að kortleggja þessa valbjögun með því að bera saman einstaklinga með tilviljanagreint MGUS og þá sem eru með MGUS greint í skipulagðri skimun en markmið hennar er að lýsa muninum á milli þessara tveggja hópa m.t.t. lýðfræðilegra einkenna, MGUS tengdra breyta og fylgisjúkdóma.
Efniviður og aðferðir: Rannsóknin byggir á gögnum rannsóknarinnar Blóðskimun til bjargar, lýðgrundaðri skimunarrannsókn fyrir MGUS á Íslandi, sem hófst árið 2016 (ClinicalTrials.gov nr. NCT03327597). Upplýsingar um þátttakendur með áður þekkt, tilviljanagreint MGUS voru fengnar úr gögnum frá Læknasetrinu og rannsóknarstofum Landspítala. Upplýsingar um fæðingarár, kyn og búsetu þátttakenda voru fengnar úr þjóðskrá og magn og mótefnagerð M-próteins og hlutfall léttra keðja í sermi mælt í skimunarrannsókninni. Þá voru upplýsingar um fylgisjúkdóma þátttakenda fengnar úr skrám heilbrigðisstofnana. T-próf og kí-kvadrat próf voru notuð til að meta mun á aldri, kyni og búsetu milli þátttakenda með tilviljanagreint MGUS og þeirra sem voru með áður óþekkt forstig.
Línuleg aðhvarfsgreining var notuð til að bera saman magn M-próteins og ölda fylgisjúkdóma milli sömu hópa. Tvíkosta aðhvarfsgreining var notuð til að meta mun milli mótefnaflokka M-próteina, tíðni a rigðilegs hlutfalls léttra keðja og tíðni sérstakra fylgisjúkdóma.
Niðurstöður: Rannsóknarþýðið samanstóð af 1.891 einstaklingum með MGUS greint í Blóðskimun til bjargar, þar af 110 (5,8%) með áður þekkt, tilviljanagreint MGUS, 1.533 (81,1%) með áður óþekkt þung-keðju MGUS og 248 með áður óþekkt létt-keðju MGUS. Ekki fannst marktækur munur á aldri, kyni eða búsetu þátttakenda milli hópa. Þátttakendur með áður þekkt MGUS voru að meðaltali með 0,74 g/L hærri styrk M-próteins í sermi (2,57 g/L og 2,24 g/L), samanborið við þá þátttakendur sem voru með áður óþekkt þung-keðju MGUS (95% öb: 0,11-1,37, p-gildi: 0,02). Munur milli hópa á öðrum þáttum hvað varða eiginleika forstigsins var ómarktækur. Þá voru þátttakendur með áður þekkt MGUS með marktækt fleiri fylgisjúkdóma en þeir sem voru með áður óþekkt þung-keðju MGUS (3,93 og 3,16, 95% öb: 0,29-1,06, p-gildi: >0,001) og var munurinn marktækur meðal gigtsjúkdóma, krabbameina, langvinnra nýrnasjúkdóma, innkirtlasjúkdóma og taugasjúkdóma.
Ályktanir: Niðurstöður þessarar rannsóknar benda til þess að einstaklingar með tilviljanagreint MGUS hafi fleiri fylgisjúkdóma en þeir einstaklingar sem eru með MGUS greint í skimun. Þær staðfesta einnig að valbjögun hefur skekkt fyrri rannsóknir á MGUS og sýna að nauðsynlegt er að rannsaka tengsl MGUS við sjúkdóma í skimuðu MGUS þýði.
Lífsstíll ungra Íslendinga og tengsl við líkamssamsetningu Alexandra Ásgeirsdóttir (Ágrip barst ekki)
Líkamssamsetningarmælingar barna í Heilsuskóla Barnaspítalans Anna Rún Arnfríðardóttir1, Tryggvi Helgason2, Ragnar Bjarnason1,2 1Læknadeild Háskóla Íslands, 2Barnaspítali Hringsins
Inngangur: Offita og ofþyngd barna og fullorðinna hefur verið ört vaxandi
heilbrigðisvandamál síðan um miðja síðustu öld. Offita á barnsaldri hefur verið tengd ótímabærum dauðsföllum og auknum líkum á ákveðnum sjúkdómum á fullorðinsárum en þar að auki getur offita haft heilsufarslegar afleiðingar strax í barnæsku. Heilsuskóli Barnaspítalans var stofnaður árið 2011 til þess að aðstoða börn sem kljást við offitu og ölskyldur þeirra við að bæta lífsvenjur sínar og heilsu. Markmið rannsóknarinnar var í fyrsta lagi að lýsa líkamssamsetningu þeirra barna sem he a meðferð í Heilsuskólanum, í öðru lagi að meta áhrif líkamssamsetningar á árangur meðferðar þeirra og í þriðja lagi að meta hvort að tengsl væru milli líkamssamsetningar barnanna og tilvist frávika í blóðgildum þeirra.
Efniviður og aðferðir: Rannsóknin var afturskyggn og lýsandi. Hún náði til barna sem höfðu farið í líkamssamsetningarmælingu með BIA aðferð á vegum Heilsuskóla Barnaspítalans frá 24. ágúst 2016 til og með 21. febrúar 2020 (n=285). Til þess að meta áhrif líkamssamsetningar barnanna á árangur meðferðar voru bornar saman mælingar barna sem höfðu farið í tvær líkamssamsetningarmælingar með 9 15 mánaða millibili (n=64). Árangur var skilgreindur út frá breytingu í LÞS-SFS milli mælinga. Til þess að meta tengsl milli líkamssamsetningar barnanna og frávika í blóðgildum þeirra voru líkamssamsetningarmælingar barna bornar saman við blóðrannsóknir sem teknar voru 0–6 mánuðum á undan eða eftir líkamssamsetningarmælingu barnsins (n=178). Niðurstöður blóðrannsókna fyrir börn sem höfðu verið í meðferð í Heilsuskólanum á fyrrnefndu tímabili fengust frá Upplýsingatæknisviði Landspítala.
Niðurstöður: Stelpur eru marktækt yngri en drengir og 5–9 ára drengir eru með marktækt alvarlegri offitu en 5–9 ára stúlkur við upphaf meðferðar. Aðeins aldur og vöðvamassi barns við upphaf meðferðar reyndust hafa marktæk spágildi fyrir árangur næstu 9–15 mánaða meðferðar. Gagnlíkindi þess að barn næði minni eða engum árangri skv. skilgreiningu jókst um 71,6% þegar aldur barns við upphaf meðferðar jókst um 1 ár og gagnlíkindi þess að
barn næði góðum eða mjög góðum árangri skv. skilgreiningu jukust um 6,5% með eins kg aukningu í vöðvamassa. 75,8% barnanna (n=178) mældust með frávik í a.m.k. einu af þeim níu blóðgildum sem mæld voru. Þá mældust 80,1% barnanna með skert insúlínnæmi (HOMA-IR > 3,42) og var meðal-HOMAIR þeirra 7,31 (± 4,97). Meðaltal LÞS, LÞS-SFS, fitumassa, fituprósentu og vöðvamassa var marktækt hærra hjá þeim börnum sem mældust með a.m.k. eitt frávik í blóðgildum samanborið við þau börn sem mældust ekki með nein frávik.
Ályktanir: Rannsóknin áréttaði mikilvægi þess að öll börn með alvarlega offitu he i meðferð eins ung og hægt er og að bætt sé úr meðferðarúrræðum þessara barna. Meðalbiðtími eftir meðferð í dag er u.þ.b. eitt ár en niðurstöður rannsóknarinnar benda til þess að sá biðtími geti haft mikil áhrif á árangur meðferðarinnar. Ljóst er að meirihluti þeirra barna sem he a offitumeðferð hjá Heilsuskóla Barnaspítalans séu þegar farin að kljást við afleiðingar og fylgikvilla offitu sinnar. Meðal-HOMA-IR þessara barna bendir til alvarlegrar skerðingar á insúlínnæmi og er mikilvægt að fylgjast vel með þróun sykursýki II hjá þeim. Tilefni er til þess að rannsaka betur spágildi mismunandi líkamssamsetningarmælinga fyrir frávik í blóðgildum.
Samanburður á klínísku mati og ómskoðun á frumbyrjum við fæðingu
Anna Hjördís Grétarsdóttir, Hulda Hjartardóttir
Læknadeild Háskóla Íslands, Kvennadeild Landspítalans
Inngangur: Til að fylgjast með framgangi fæðingar er notað klínískt mat með þreifingu um leggöng sem oftast er framkvæmt af ljósmóður. Við slíka skoðun er metin meðal annars staðsetning höfuðs í grind, staða hnakka og útvíkkun legháls. Nýlegar rannsóknir benda til þess að með ómskoðun sé hægt að safna sömu upplýsingum, mögulega á nákvæmari hátt og með minni óþægindum fyrir fæðandi konur. Til þess að hægt sé að nota ómskoðanir í sama tilgangi þurfa að liggja fyrir upplýsingar um hvernig þær reynist
í samanburði við klínískt mat. Tilgangur rannsóknarinnar var að bera saman ómskoðunarbreytur og breytur sem fengust við klínískar skoðanir. Einnig var kannað hvaða áhrif fæðingarsveppur, sem auðvelt er að greina með ómskoðun, hefur á útkomu fæðinga.
Efni og aðferðir: Rannsóknin er framsýn ferilrannsókn og stóð gagnasöfnun yfir tímabilið janúar 2016 til apríl 2018. Rannsóknarhópurinn samanstóð af 99 frumbyrjum í sjál rafa sótt við ≥37 vikur sem fæddu á Kvennadeild Landspítalans. Niðurstöður sem fengust út úr klínískri skoðun með innri þreifingu annars vegar og með ómskoðun hins vegar með innan við 30 mínútna millibili. Klínísku breytunum um stöðu höfuðs í grind var breytt yfir á sama form og ómskoðunarbreyturnar AoP og HPD svo hægt væri að bera þær saman. Þessar niðurstöður voru bornar saman ásamt samanburði á mælingum á útvíkkun legháls og stöðu hnakka. Samband fæðingarsvepps í ómskoðun við stöðu hnakka, fæðingarmáta og tímalengd fæðingar var einnig skoðað Niðurstöður: Hver kona var skoðuð að meðatali 3,6 sinnum. Ómskoðun sýndi að meðaltali 17º stærra framgangshorn (AoP) en klínísk skoðun, eða sem nemur 2 cm mun, en þar gat munað allt að 50º (p-gildi < 0,001). Fjarlægð fósturhöfuðs frá spöng (HPD) mældist einnig marktækt neðar við ómskoðun þar sem 3,9% klínískra skoðana gaf í skyn að fósturhöfuð væri komið niður fyrir nibbuplan á meðan 31,4% ómskoðana gerði það (p-gildi < 0,001). Við fyrstu skoðun á stöðu hnakka fengust aðeins niðurstöður úr 31/99 klínískum skoðunum og þar af voru 45% rétt miðað við ómskoðunina en við síðustu skoðun fengust aðeins gildi úr 61/99 klínískum skoðunum og þar af voru 85% rétt. Þegar staða hnakka við skoðun var flokkuð sem framhöfuðstaða, hægri eða vinstri þverstaða og venjuleg hvirfilstaða leiddi samanburður á klínísku mati og ómskoðun í ljós marktækan mun (p-gildi < 0,001). Marktækt meiri útvíkkun legháls mældist við klínískt mat en við ómskoðun og var munurinn að meðaltali 2 cm en gat farið í allt að 4 cm (p-gildi < 0,001). Enginn marktækur munur var á stöðu hnakka (p-gildi = 1,0), fæðingarmáta (p-gildi = 0,4) og tímalengd
fæðingar (p-gildi=0,07) eftir því hvort fæðingarsveppur var til staðar eða ekki. Ályktanir: Niðurstöður þessarar rannsóknar leiða í ljós talsverðan mun er varðar mat á framgangi fæðingar milli hefðbundinnar klínískrar skoðunar og mati með ómskoðun. Fósturhöfuð var almennt metið ofar í grind í klínískri skoðun miðað við við ómskoðun. Munur á mati á útvíkkun legháls var í samræmi við fyrri rannsóknir. Ekki fannst nein tenging milli fæðingarsvepps og annara breyta.
Rafrænn aðgangur sjúklinga að eigin sjúkraskrá
Anna María Sigurðardóttir (Ágrip barst ekki)
Rétt staðsetning barkarennu hjá nýburum: Hagnýt notkun klínískra upplýsinga við áætlun barkarennustaðsetningar
Correct Endotracheal Tube Placement in Neonates
Arna Ýr Karelsdóttir1, Elín Ögmundsdóttir2 , Þórður Þórkelsson2 1Læknadeild Háskóla Íslands, 2Barnaspítali Hringsins
Inngangur: Barkaþræðing er forsenda þess að hægt sé að veita öndunarvélarmeðferð, sem er algengt form öndunaraðstoðar hjá nýburum. Auk þess má nota barkarennu til að koma ly um eða lungnablöðruseyti til lungnanna eða í blóðið. Mikilvægt er að barkarenna sé rétt staðsett til að hámarka virkni og takmarka fylgikvilla, en almennt viðmið er að endi barkarennu skuli vera um það bil miðja vegu á milli raddbanda og barkakjalar (í hæð við fyrsta liðbol brjósthryggjar, T1). Það er hægt að festa barkarennu ýmist við nös eða vör. Á
Vökudeild Landspítala hefur verið sú venja að festa hana við nös ef kostur er. Markmið þessarar rannsóknar var að útbúa reiknilíkan til að áætla á áreiðanlegan hátt, út frá klínískum upplýsingum hvar staðsetja skuli barkarennu hjá nýburum við nös annars vegar og við vör hins vegar. Þá var einnig lagt upp með að bera saman nákvæmni þessara tveggja leiða til að festa barkarennu. Efni og aðferðir: Þýðið samanstóð af öllum börnum sem höfðu verið barkaþrædd og legið á Vökudeild Landspítalans á árunum
2005-2019. Úr Vökudeildarskrá fengust upplýsingar um kyn, meðgöngulengd, fæðingarþyngd, lengd og höfuðummál við fæðingu. Úr gæsluskrám voru sóttar upplýsingar um staðsetningu barkarennu við nös eða vör. Skoðaðar voru röntgenmyndir af börnunum teknar á fyrstu viku lífs og út frá þeim reiknað hversu langt frá barkakili endi barkarennu ætti að vera staðsettur, þ.e. í sömu hæð og T1 og miðað við það var fundið út hvar barkarennan hefði átt að vera fest við nös eða vör. Síðan var gerð línuleg aðhvarfsgreining á þeim breytum sem höfðu línulegt samband við rétta staðsetningu til að smíða reiknilíkanið Niðurstöður: Þátttakendur í rannsókninni voru 464 börn, fædd á 23.-42. viku meðgöngu, þar af voru 311 með barkarennu festa við nös (N-hópur) og 153 með barkarennu festa við vör (O-hópur). Meðalarlægð frá kjörstaðsetningu í N-hóp var 5,9 mm en 10,6 mm í O-hóp (p<0,01), en í báðum hópum var algengara að barkarenna færi of langt niður en of stutt, auk þess sem meðal arlægðin í þá átt var lengri (p<0,01). Allar breytur sem voru skoðaðar höfðu línulegt samband við rétta staðsetningu að kyni undanskildu. Samsett líkön fyrir allar breyturnar fengust með R2=0,8272 (við nös) og R2=0,7365 (við vör). Líkön byggð eingöngu á meðgöngulengd höfðu R2=0,7639 (við nös) og R2=0,5924 (við vör). Öll líkönin gáfu nákvæmari staðsetningu fyrir börn fædd fyrir 28 vikna meðgöngu, en börn fædd eftir 28 vikna meðgöngu.
Ályktun: Niðurstöðurnar benda til þess að barkaþræðing um munn sé ónákvæmari m.t.t. staðsetningar en um nef, en fyrir báðar aðferðir er hættara við því að barkarenna fari of langt en of stutt. Ættu læknar því mögulega að þræða barkarennu styttra en lengra, ef vafi leikur á um það hvort um rétta staðsetningu sé að ræða. Reiknilíkönin eru nákvæmari en þau viðmið sem notuð eru í dag og notkun líkananna gæti orðið til að fækka þeim skiptum þar sem endurstaðsetja þarf barkarennu og dregið úr alvarlegum fylgikvillum tengdum rangt staðsettri barkarennu. Þá er jafnframt hentugt að hafa líkan sem byggir eingöngu á meðgöngulengd, þegar barkaþræða þarf nýbura í bráðaaðstæðum strax eftir fæðingu og aðrar stærðir ekki þekktar. Þó er ekki víst að líkönin gefi góða raun fyrir börn eldri en viku gömul né heldur fyrir mjög stór börn, þar sem rannsóknarhópurinn innihélt bara börn barkaþrædd á fyrstu viku lífs og mjög fá þyngri en 4500g.
With Postoperative Opioid Prescribing After Cardiac Surgery
Arnar Einarsson BS1, Alexander S. Chiu MD3 , Makoto Mori MD2, Arianna Kahler-Quesada BS4, Roland Assi MD MMS2, Prashanth Vallabhajosyula MD MS2, Arnar Geirsson MD2 1 Faculty of Medicine, School of Health Sciences, University of Iceland, 2 Division of Cardiac Surgery, Yale School of Medicine, New Haven, CT, USA, 3 Department of Surgery, Yale School of Medicine, New Haven, CT, USA, 4 Yale School of Medicine, New Haven, CT, USA
Objective: Overprescribing of opioids has contributed to the opioid epidemic. Electronic medical records (EMR) systems can auto-populate a default number of opioids that are prescribed at time of discharge. The aim of this study was to examine the association between lowered default pill counts with changed prescribing practices after cardiac surgery.
Methods: On May 18 2017, the default number of pills prescribers see in electronic medical records in the Yale New Haven Health System was lowered from 30 to 12. Patients undergoing coronary artery grafts, valve surgeries, and thoracic aortic aneurysm surgeries were included in this study. Data was gathered and stratified in to two groups: One year prior and one year following the default change. The amount of opioid prescribed was compared between the two groups.
Results: A total of 1741 patient charts were reviewed, 832 before the change and 909 after the change. Significant changes were seen in prescribing practices, where the average amount of opioid prescribed was about 25% lower after the change. This amounted to about 15 fewer pills of 5 mg morphine for each patient. A linear regression model adjusting for other factors determined a prescribing difference of 75.2 morphine milligram equivalent (MME) per prescription (p < 0.01). In addition, a significant decrease in opioids prescribed was found for each type of procedure.
Conclusions: Lowering the default opioid pill count in EMRs is a simple intervention that may modify prescribing behavior to promote judicious prescribing of opioids after cardiac surgery.
Getur súrefnismettun í æðum sjónhimnu gefið vísbendingar um orsök vægrar vitrænnar skerðingar?
Ágúst Kolbeinn Sigurlaugsson (Ágrip barst ekki.)
Árangur míturlokuviðgerða vegna hrörnunartengds míturlokuleka á Íslandi 2004-2018
Árni Steinn Steinþórsson1, Martin Ingi Sigurðsson1,2, Tómas Guðbjartsson1,3 1Læknadeild Háskóla Íslands, 2Svæfinga- og gjörgæsludeild Landspítala, 3Hjarta- og lungnaskurðdeild Landspítala Inngangur: Míturlokuviðgerð er þriðja algengasta opna hjartaaðgerðin á Íslandi en árlega eru gerðar á bilinu 10-15 slíkar aðgerðir. Míturlokuleki er algengasta ábendingin og má skipta í annars vegar starfrænan míturlokuleka og hins vegar hrörnunartengdan leka. Tilgangur rannsóknarinnar var að kanna ölda og árangur míturlokuviðgerða vegna hrörnunartengds leka með áherslu á fylgikvilla og langtímalifun.
Efni og aðferðir: Rannsóknin var afturskyggn og náði til 82 sjúklinga (meðalaldur 55 ár, 76% karlar) sem gengust undir míturlokuviðgerð vegna hrörnunartengds leka á Landspítala á tímabilinu 2004 – 2018. Úr sjúkraskrám voru skráðar tæplega 150 breytur, m.a. um fyrra heilsufar og einkenni míturlokulekans. Niðurstöður hjartaómunar fyrir aðgerð voru skráðar sem og helstu aðgerðartengdir þættir. Farið var yfir snemmkomna (< 30 daga) fylgikvilla, bæði alvarlega og minniháttar og reiknuð 30 daga dánartíðni. Árlegur öldi aðgerða var aldursstaðlaður skv. upplýsingum frá Hagstofu og poisson-aðhvarfsgreining notuð til að meta breytingar á ölda þeirra. Langtímalifun var áætluð með aðferð KaplanMeier. Miðgildi eftirfylgdartíma var 6 ár (bil: 0 – 15) og miðaðist við 31.desember 2018. Niðurstöður: Að meðaltali voru gerðar 6 viðgerðir á ári (bil: 1-12). Algengi snemmkominna fylgikvilla var 65% og 30 daga dánartíðni 2,4%. Alvarlegir fylgikvillar greindust hjá 36,6% sjúklinga og var hjartadrep tengt aðgerð algengast (26,8%) og enduraðgerð vegna blæðingar næst algengast (8,5%). Minniháttar fylgikvillar greindust hjá rúmlega helming (56,1%) sjúklinga og var nýtilkomið gáttatif algengast (28,0%). Miðgildi dvalar á gjörgæslu var 1 [0,5] dagar og heildarlegutími 7 [0,16] dagar. Enginn sjúklingur þurfti að gangast undir enduraðgerð vegna endurkomu míturlokuleka á eftirfylgdartímabilinu. Mánuði eftir aðgerð var lifun 97,6% (95%-ÖB: 94,3-100) og einu ári eftir aðgerð var lifun 97,6% (95%ÖB: 94,3-100), fimm árum eftir aðgerð var lifun 94,8% (95%-ÖB: 90,0-99,9) og eftir 10 ár 88,1% (95%-ÖB:78,3-99,1).
Ályktun: Árangur míturlokuviðgerða vegna hrörnunartengds leka er góður á Íslandi og á pari við árangur á stærri hjartaskurðdeildum erlendis. Almennt farnast sjúklingum vel, bæði með tilliti til fylgikvilla og langtímalifunar (95% 5-ára lifun).
Tíðni enduraðgerða er mjög lág en hafa verður í huga að miðgildi eftirfylgdar er enn aðeins 6 ár.
Arfgerð Íslendinga með arfgenga hrörnunarsjúkdóma í sjónhimnu: Afturskyggn, lýsandi rannsókn með klínískt notagildi Daníel Arnar Þorsteinsson1, Sigríður Þórisdóttir3, Vigdís Stefánsdóttir2 , Þór Eysteinsson1,3, Jón Jóhannes Jónsson1,2 1Læknadeild Háskóla Íslands, 2Erfða- og sameindalæknisfræðideild Landspítala, 3Augndeild Landspítala
Inngangur: Arfgengir hrörnunarsjúkdómar í sjónhimnu (AHS) er stór hópur ágengra sjónskerðingarsjúkdóma og eru samanlagt ein aðalorsök fyrir sjónskerðingu/blindu í heiminum. Þeir stafa af breytingum í genum sem eru nauðsynleg fyrir eðlilega virkni í sjónhimnu, sem er sérhæfður ljósnæmur taugavefur í augnbotnum. Sjúkdómsflokkar AHS eru t.a.m. litefnahrörnun í sjónhimnu (RP), Stargardt sjúkdómur, arfgengt sjóntaugamein Lebers (LHON), sjónhimnurof og Usher heilkenni. Markmið rannsóknar var að kortleggja erfðaorsakir AHS á Íslandi, meta árangur í erfðagreiningu þeirra og endurmeta erfðabrigði sjúklinga.
Efni og aðferðir: Rannsóknarúrtak samanstóð af íslenskum AHS sjúklingum, sem höfðu undirgengist klínískt erfðapróf á erfða- og sameindalæknisfræðideild Landspítala (ESD). Alls höfðu 69 sjúklingar farið í erfðapróf á tímabilinu 2004 - mars 2020. Þar af voru 53 á skrá hjá ESD en 16 bættust við, sem fóru framhjá gagnasöfnun á ESD, eftir yfirferð yfir komulista í sjónhimnuritsmælingu á augndeild Landspítala. Listar með ICD10 númerunum H35.5 og Z82.1 frá Landspítala og Sjúkrahúsi Akureyrar og listar frá Þekkingar- og þjónustumiðstöð blindra og Blindrafélaginu voru notaðir til hliðsjónar. Sjúklingar höfðu undirgengist klíníska stökkbreytingaleit í þekktum meingenum fyrir sjúkdóma þeirra. Prófin voru mismunandi víðfeðm eftir próftíma. Útbúinn var gagnabanki með 18 breytum, m.a. niðurstöður erfðarannsókna, upplýsingar um sjúkdóm og lýðupplýsingar. Þýðing erfðabrigða var endurmetin. Niðurstöður: Um 2/3 sjúklinga voru með erfðaskýringu á sínum sjúkdómi eftir endurmat. Alls fundust 19 meingen í RP sjúklingum, þar af var RLBP1 genið algengast (n=4). Erfðabrigðið c.1073+5G>A í PRPF31 geni er mögulega erfðaorsök fyrir víkjandi RP í íslensku þýði en erfðabrigði í PRPF31 geni eru þekkt fyrir að valda ríkjandi RP sjúkdómi. Algengasta erfðabrigðið í Stargardt sjúklingum var c.768G>T í ABCA4 geni. Eingöngu eitt erfðabrigði fannst hjá 30% Stargardt sjúklinga. Erfðabrigðið m.3460G>A í MT-ND1 geni
fannst í öllum tilvikum hjá LHON sjúklingum með erfðaskýringu. Sjúklingar með sjónhimnurof voru allir með sömu breytinguna, p.W147X. Meingen í Usher sjúklingum voru ADGRV1 og USH2A Ályktun: Erfðaorsakir RP eru ölbreyttar og verða ekki útskýrðar með landnemaáhrifum. Hins vegar, þar sem samsætutíðni erfðabrigðisins c.1073+5G>A í PRPF31 geni er töluvert hærri hér á landi, þá er mögulegt að um landnemaáhrif fyrir þetta tiltekna erfðabrigði sé að ræða. Einnig gæti sjónhimnurof verið útskýrt með landnemaáhrifum, þar sem p.W147X gæti verið séríslensk breyting. Það er þekkt vandamál að aðeins eitt erfðabrigði finnist hjá um 30% Stargardt sjúklinga, sem samsvarar hlutfallinu hérlendis.
Salmonella sýkingar á Íslandi 2005-2019: Samanburður á sjúklingum með ífarandi sýkingu og iðrasýkingu
Daníel Óli Ólafsson1, Magnús Gottfreðsson1 , Hjördís Harðardóttir2, Helga Erlendsdóttir2 1Læknadeild Háskóla Íslands, 2Sýklafræðideild Landspítala
Inngangur: Nýgengi iðrasýkinga af völdum non-typhoidal Salmonella sermisgerða hefur verið metið á heimsvísu sem 93,8 milljónir tilfella á ári og þar af eru um 155.000 dauðsföll en sú tala tekur ekki tillit til ífarandi sýkinga. Markmið þessarar rannsóknar var tvíþætt (1) Að lýsa faraldsfræði Salmonellasýkinga á Íslandi síðastliðin 15 ár. (2) Að kanna hvernig sá hópur sem fær ífarandi Salmonella-sýkingu er frábrugðinn þeim sem fær iðrasýkingu og gefa yfirlit um meðferð sjúklinga og afdrif.
Efniviður og aðferðir: Gögn voru sett saman yfir alla þá sem greindust með Salmonella-sýkingu á Íslandi frá 1. janúar 2000 til 31. desember 2019, skv. gögnum Sýklafræðideildar Landspítala. Úr þessum gögnum var klínískum upplýsingum safnað um blóðsýkta einstaklinga og sýkingarvald þeirra árin 2005-2019 og fyrir hvern slíkan voru tveir einstaklingar með iðrasýkingu paraðir m.t.t. aldurs, kyns og greiningardagsetningar og upplýsingum jafnframt safnað um þá. Gögnin voru skráð í REDcap. Þaðan voru gögnin flutt sem Excelskjal inn í tölfræðiforritið R sem notað var til tölfræðilegrar greiningar.
Niðurstöður: Alls voru 1081 sýni frá 949 einstaklingum greind jákvæð fyrir Salmonella á Íslandi á rannsóknartímabilinu, þar af voru 56 jákvæðar blóðræktanir frá 38 einstaklingum. Nýgengi Salmonella var lægst árið 2010: 10,7/100.000 íbúa og hæst árið 2008: 42,8/100.000 íbúa. Meðaltal nýgengis yfir rannsóknartímabilið reiknaðist sem 19,9/100.000 íbúa. Erlend smit voru um 69% allra smita þar sem uppruni smits var þekktur. Af innlendum
smitum reyndist S. Typhimurium vera algengasta sermisgerðin (35,2%) en af erlendum reyndist það vera S. Enteritidis (57,2%). Ónæmi fyrir ampicillíni reyndist 24,8% meðal innlendra stofna en 15,1% meðal erlendra. Þá hafa tilfelli síprófloxacínónæmra Salmonella-stofna ölgað milli ára á Íslandi. Í sjúklinga- samanburðarrannsókn á blóðsýkingum og iðrasýkingum voru sjúklingar á aldrinum 0-95 ára. S. Napoli ræktaðist í um 2% allra Salmonella-tilfella á rannsóknartímabilinu og reyndist vera sýkingarvaldur í 15,8% tilfella blóðsýkinga sem þýðir að sermisgerðin hefur valdið ífarandi sýkingu í um 32% tilfella. Einkenni iðrasýkinga virðast fyrst og fremst vera niðurgangur (98,6%) en helstu einkenni blóðsýkinga reyndust vera hiti (89,5%), magnleysi/slappleiki (63,2%), kuldahrollur/ skjálfti (34,2%) og höfuðverkir (31,6%). Blóðsýktir sýna einkenni að meðaltali u.þ.b. átta dögum lengur en iðrasýktir. Blóðsýktir einstaklingar fengu sýklaly ameðferð í 94,7% tilfella og var kefalósporín mest notaða sýklalyfið bæði sem fyrsta (55,3%) og annað ly aval (26,3%). Hvað varðar iðrasýkta fengu 40,8% þeirra sýklaly ameðferð og voru flúorókínólón algengasta fyrsta ly aval. Blóðsýktir voru að meðaltali 17,4 sólarhringum lengur á sýklaly um en iðrasýktir.
Ályktanir: Nýgengi Salmonella á Íslandi hefur verið talsvert lægra eftir árið 2008 sem mögulega er hægt að útskýra með efnahagskreppunni sem skall á það árið Ónæmi Salmonella-stofna á Íslandi fyrir sýklaly um er áhyggjuefni þar sem um órðungur innlendra Salmonella-stofna reyndist ónæmur fyrir ampicillíni og virðist síprófloxacín-ónæmi fara vaxandi yfir rannsóknartímabilið. Innan rannsóknarhópsins voru 5,5% með undirliggjandi illkynja sjúkdóm en þeim einstaklingum var hættara við að fá blóðsýkingu og endursýkingu, því þarf sérstaklega að gæta að þeirra meðferð Salmonella Napoli olli ífarandi sýkingum í um 32% sýkinga af völdum sermisgerðarinnar en það er töluvert hærra hlutfall en sést hefur í öðrum rannsóknum. Iðrasýktir fengu sýklalyf í 40,8% tilfella sem er hátt hlutfall þegar horft er til þess að ekki hefur verið sýnt fram á gagnsemi slíkrar meðferðar við Salmonella Þá virðast Salmonella-sýkingar leggjast af meiri þunga á blóðsýkta einstaklinga en iðrasýkta.
Gæðaskráning vélindakrabbameina á Íslandi 2012-2019. Samanburður milli tímabila og við gæðaskráningu í Svíþjóð Einar Daði Lárusson (Ágrip barst ekki)
Virkni inflúensubóluefnis á Íslandi:
Árin 2014-2019
Elín Birta Pálsdóttir1, Valtýr Stefánsson Thors1,2, Ásgeir Haraldsson1,2, Íris Kristinsdóttir1
1Læknadeild Háskóla Íslands, 2Barnaspítali Hringsins
Inngangur: Inflúensa er árlegur vágestur sem veldur ölda sýkinga, mest meðal barna og eldra fólks. Besta forvörnin gegn sýkingu er bólusetning en vegna hæfileika veirunnar til að stökkbreytast þarf að bólusetja árlega. Ár hvert er spáð fyrir um hvaða veirutegundir verða ríkjandi á næsta tímabili og þær síðan notaðar í bóluefni þess árs. Hversu vel tekst til að áætla hvaða veirutegundir verða ríkjandi ræður því m.a. hve góð virkni bóluefnisins verður. Af þessum sökum er virkni bóluefnisins mismunandi ár frá ári og gegn mismunandi veirutegundum. Mikilvægt er að þekkja virknina til að áætla árangur bólusetningarinnar. Markmið rannsóknarinnar var að meta virkni inflúensubólusetninga á Íslandi. Efniviður og aðferðir: Í rannsóknarúrtakinu voru allir einstaklingar sem vegna gruns um inflúensu áttu sýni fyrir leit að inflúensuveiru á sýkla og- veirufræðideild Landspítalans. Rannsóknartímabilið var fimm inflúensutímabil, frá hausti 2014 til vors 2019. Úr bólusetningagagnagrunni Landlæknis fengust upplýsingar um hvort einstaklingar þýðisins væru bólusettir gegn inflúensu. Virkni bóluefnisins var metin í hópi einstaklinga > 60 ára en í þeim hópi er bólusetning ráðlögð og þekjun ásættanleg. Notast var við „test negative design“ rannsóknarsnið, sem er a rigði af tilfellaviðmiða rannsókn, til þess að reikna virkni inflúensubóluefnisins. Þeir sem greindust jákvæðir fyrir inflúensu mynduðu hóp tilfella en þeir sem greindust neikvæðir voru hópur viðmiða. Gagnlíkindahlutfall (e. odds ratio, OR) inflúensu var reiknað með því að bera saman hlutfall bólusettra meðal þeirra sem voru sýktir af inflúensu og hlutfall bólusettra meðal þeirra sem ekki voru sýktir af inflúensu. Virkni bóluefnisins (e. vaccine effectiveness, VE) var síðan reiknuð með jöfnunni (1-OR)*100%. Niðurstöður: Staðfestar inflúensugreiningar á tímabilinu voru 1915, þar af 374 hjá börnum og 768 hjá öldruðum ( > 67 ára) sem eru mikilvægir hópar. Algengasta tegund inflúensu á tímabilinu var inflúensa A H3N2 sem greindist í 1007 tilfellum en 542 tilfelli voru af inflúensu B og 363 tilfelli inflúensu A H1N1pdm09. Virkni inflúensubóluefnisins var best inflúensutímabilið 2016-2017 þegar hún var 36,6% (95%CI:15,3;52,7). Lakasta virknin var inflúensutímabilið 2018-2019 þegar hún var -128,3% (95%CI: -239,6; -53,3). Virkni
inflúensubóluefnisins var 29,4% (95%CI: -17,2; 57,6) inflúensutímabilið 2014-2015, -42,8% (95%CI: -146; 16.9) inflúensutímabilið 2015-2016 og -21,6% (95%CI: -63; 9,6) inflúensutímabilið 2017-2018.
Ályktanir: Inflúensufaraldrar á Íslandi eru svipaðir og í nágrannalöndunum. Ljóst er að margir fleiri fá inflúensu þó ekki séu tekin sýni og líklegt að sá hópur sem prófaður er fyrir inflúensu sé með meiri einkenni en aðrir. Ýmsir aðrir þættir geta haft áhrif á sýnatökur. Erfitt er að draga ályktanir um virkni inflúensubóluefna vegna þess hve þýðið var lítið (eingöngu metið fyrir > 60 ára). Af þessum niðurstöðum má þó draga þá ályktun að virkni bóluefnisins sé afar mismunandi milli ára og ekki nægilega góð fyrir þennan aldurshóp. Þessar niðurstöður gefa tilefni til nákvæmari greiningar á virkni inflúensubóluefna til að bæta fyrirbyggjandi aðgerðir gegn útbreiðslu veirunnar.
Pneumókokkar í nefkoki leikskólabarna 20162020. Sýklalyfjanæmi og hjúpgerðir Emil Sigurðarson1, Helga Erlendsdóttir1,2 , Ásgeir Haraldsson1,3 og Karl G. Kristinsson1,2 Læknadeild 1Háskóla Íslands, 2Sýkla- og veirufræðideild Landspítala, 3Barnaspítali Hringsins
Inngangur: Pneumókokkar eru algeng orsök öndunarfærasýkinga og geta valdið ífarandi sýkingum. Sýklaly aónæmi pneumókokka lækkaði í kjölfar upptöku ungbarnabólusetningar á Íslandi en hefur farið vaxandi undanfarin ár. Börn eru lykil smitberar pneumókokka til annarra aldurshópa.
Efniviður og aðferðir: Rannsóknin er yfirstandandi þversniðskönnun. Rannsóknin náði til 2236 barna frá 15 leikskólum á höfuðborgarsvæðinu sem tóku þátt á tímabilinu 2016-2020. Ne oksýni voru tekin árlega í mars. Sýnunum var sáð til ræktunar á pneumókokkum. Hjúpgreining var gerð með Latex-kekkjunarprófi og PCR. Sýklaly anæmi var fundið með ly askífum, stuðst við Eucast staðal, og Etest.
Niðurstöður: Berahlutfall var 53%, 1184 sýni voru jákvæð fyrir pneumókokkum, þar af 94 með tvo stofna. Alls ræktuðust 1278 pneumókokka stofnar. Marktæk hækkun var á sýklaly aónæmi eftirfarandi sýklaly a 2016-2020, (p<0,01): erýtrómýsín (12,9 í 38,2%), tetrasýklín (11,8 í 25,2%), klindamýsín (9,3 í 28,2%), trímetóprímsúlfametoxazól (11,5 í 22,1%), ölónæmi (12,1 í 26,0%), minnkað penisillín næmi (18.8 í 58,0%). Aukning var á algengi hjúpgerðar 6C á tímabilnu 13,8 í 22,1% (p<0,01), og aukning á minnkuðu penisillín næmi þeirrar hjúpgerðar 32,7 í 75,9% (p=0,018). Aukning var á algengi hjúpgerðar 35B á tímabilinu úr 0,6 í 6,9% (p<0,001), minnkað penisillín næmi og erýtrómýsín ónæmi var hvort
um sig 82%. Fjölónæmi var algengt hjá hjúpgerðum 6C (46,3%) og 15A (74,4%). Það var einnig algengt hjá hjúplausum stofnum (54,9%).
Ályktanir: Sýklaly aónæmi pneumókokka í ne oki barna sem fór minnkandi er að aukast aftur. Mikilvægt er að huga að sýklaly anotkun barna, fylgjast með faraldsfræði og sýklaly anæmi pneumókokka. Meta þarf hvaða hjúpgerðir eru að valda aukningu á sýklaly aónæmi og sjúkdómsbyrði á Íslandi.
Eggjastokkahormón og kæfisvefn
Erla S. Sigurðardóttir1 , Þórarinn Gíslason1,2 , Bryndís Benediktsdóttir1,3 og Kai Triebner4,5 1Faculty of Medicine, University of Iceland, Reykjavík, Iceland; 2 Department of Sleep, Landspitali University Hospital, Reykjavík, Iceland; 3Faculty of Medicine, University of Iceland, Reykjavík, Iceland; 4Department of Clinical Science, University of Bergen, Bergen, Norway; 5Core Facility for Metabolomics, University of Bergen, Bergen, Norway Inngangur: Kæfisvefn er svefnháð öndunartruflun sem er algengari meðal karla en kvenna en sá munur dvínar með hækkandi aldri kynjanna. Orsakir þessa eru ekki fyllilega þekktar en skýringa mætti leita í hormónabúskap. Faraldsfræðilegar rannsóknir sýna aukningu í algengi kæfisvefns hjá konum eftir tíðahvörf. Þar að auki hafa rannsóknir sýnt fram á verndandi áhrif estrógena og prógesteróns í ferlum er koma að meinmyndun kæfisvefns. Efniviður og aðferðir: Rannsóknin tók til 774 konu sem tók þátt í annarri eftirfylgd ferilrannsóknarinnar ,,Evrópurannsóknin Lungu og Heilsa” (e. ,,European Respiratory Health Survey” (ECRHS)). Tvíkosta aðhvarfsgreiningalíkani (e. logistic regression) var beitt til að kanna samband estrógena og prógesteróna við kæfisvefnseinkenni. Kvenhormónin (log-umbreyttum í grunni tveimur) voru mötuð inn í líkönin sem skýribreytu með föstum hópi hlutabreyta: BMI, aldri, menntunarstigi, rannsóknarmiðstöð, reykingarvenjum og frjósemisaldri kvenna. Frjósemisaldur kvenna var metinn með stærðfræðilegum aðferðum út frá aldri, reykingarvenjum, ölda eggjastokka og ölda blæðinga síðastliðið ár. Rannsóknin hefur hlotið leyfi vísindasiðanefndar VSN 11-121.
Niðurstöður: Tvöföldun í plasmastyrk estróns og prógesteróns voru tengd 19% og 8% lægri gagnlíkindum á hrotum (Gagnlíkindahlutfall(GH): 0.81 , 95% öryggisbil(ÖB): 0.67-0.97 og GH: 0.91, 95%ÖB: 0.83-1.00). Tvöföldum í plasmastyrk 17β-estradíols, estróns og estrón 3-súlfats var tengt lægri gagnlíkindum á óreglulegri öndun í svefni (GH: 0.82, 95%ÖB: 0.71-0.95, GH: 0.77, 95%ÖB: 0.59-0.99 og GH: 0.83, 95%ÖB: 0.70-0.98). Önnur tengsl voru ekki marktæk.
Ályktanir: Niðurstöður benda til þess að hærri plasmastyrkur estrógena og prógesteróns tengist lægri gagnlíkindum á því að greina frá hrotum og óreglulegri öndun.
Delivery Care at Mangochi District Hospital, Malawi
Eygló Dögg Ólafsdóttir1, Olive Munthali2 , Geir Gunnlaugsson3 1Faculty of Medicine, University of Iceland, 2 Mangochi District Hospital, Malawi, 3 Faculty of Sociology, Anthropology and Folkloristics, University of Iceland.
Introduction: Maternal mortality is a significant disease burden in many countries. Despite global progress, it in unevenly spread with sub-Saharan Africa particularly lagging behind. The Sustainable Development Goal 3.1 aims for maternal mortality ratio (MMR) reduction to less than 70 maternal deaths per 100,000 live births, and all deliveries to be assisted by skilled birth attendants (SBA). The aim of this study was to identify key challenges in labour and delivery care in a low-income sub-Saharan setting.
Methods: The study was conducted in Mangochi District, Malawi. It included participant observation to better understand the setting of delivery care in the district, in particular at the new maternity wing at the Mangochi District Hospital (MDH) which was inaugurated in January 2019. The Health Management Information System (HMIS) in Malawi provided district level maternity care data for the years 2015-2019. Two additional datasets were created based on registration books in the labour ward and its surgical theatre at MDH. These include all delivery services at MDH from 19 February to 17 March 2020. Interviews were conducted with eight staff members at the maternity wing. The data were analysed in RStudio and the Mangochi Health Research Committee granted the study a permission.
Results: From 2015 to 2019, on average about two out of three deliveries in Mangochi District took place in health facilities; the Caesarean-section (C-section) rate was 4%. A quarter of the district’s institutional deliveries and nearly two thirds of the district’s C-sections took place at MDH. Institutional MMR in the district decreased from 162 to 64 per 100,000 live births in the period. MDH registers annually on average 34 maternal deaths. During the data collection period in 2020, 797 women received delivery care at MDH; 27 of the women had delivered before admission out of whom just less than one third delivered by SBA. All women who delivered at MDH were assisted during the delivery with SBA. Out of all admissions, 18% had obstetric complications and 6% received emergency
obstetric care; about one in five of deliveries at MDH were C-sections. Nine out of 10 operations at the maternity wing were C-sections and 97% of the operations were emergencies. Overall, the staff were happy with the new facility, staffing had improved, and patients were better accommodated. However, having only one surgical theatre caused delays for C-sections. Further, lack of equipment was reported as well as deficient maintenance, especially for anaesthesia. Supply of drugs and single use items was also often reported as insufficient and unaccountable. Although teamwork was good and staffing had improved, there was still shortage of anaesthetists, Clinical Officers, and nurses.
Conclusion: To decrease maternal mortality rate still further in Mangochi District, SBA needs to be improved with better and timely access to C-sections. While the new maternity wing at MDH was a quality improvement in delivery services, the option for a second theatre should be considered, coupled with improved maintenance, better staffing and stable supply of equipment and drugs to further decrease maternal mortality ratio in Mangochi District. These results may have implications for other similar settings.
Sýkingar eftir þræðingaraðgerðir á Landspítala 2014 – 2019: Bjargráður, gangráður og TAVI
Gyða Jóhannsdóttir, Már Kristjánsson, Kristján Orri Helgason, Hjörtur Oddsson, Ragnar Danielsen, Ingibjörg Jóna Guðmundsdóttir
Tilgangur: Ósæðarlokuþrengsl má meðhöndla með ísetningu á hjartaloku með þræðingartækni (TAVI) og takttruflanir með gang- (PM) eða bjargráðum (ICD). Sýkingar í slíkum tækjum eru alvarlegar. Markmið rannsóknarinnar var að kanna tíðni, greiningu og meðhöndlun sjúklinga með sýkingar eftir TAVI-, PM- og ICD-aðgerðir á Landspítala.
Efniviður og aðferðir: Rannsóknin var afturskyggn og náði til allra sjúklinga sem greindust með sýkta hjartaþelsbólgu (IE) eða sýkingu eftir TAVI-, PM- eða ICD-aðgerð á Landspítala frá 1. janúar 2012 til 30. júní 2020. Upplýsingar fengust úr sjúkraskrám. Niðurstöður: Af 2616 PM-sjúklingum voru 24 greindir með staðfesta sýkingu og tveir með mögulega (79% karlar, meðalaldur 76 ár). Af 515 ICD-sjúklingum voru 11 greindir með staðfesta sýkingu og tveir með mögulega (65% karlar, meðalaldur 64 ár). Nýgengi sýkinga var 0,95% (PM) og 2,7% (ICD). Algengustu bakteríurnar voru S. aureus (27%, PM) og S. epidermidis (29%, ICD). Sjúklingar fóru bæði í hjartaómun í gegnum framvegg (TTE) og vélinda (TEE) í 52% (PM) og 31% (ICD) tilvika.
Af 194 TAVI-sjúklingum voru fimm greindir með staðfesta sýkingu og tveir með mögulega (71% karlar, meðalaldur 80 ár). Nýgengið var 4,7 og nýgengitíðnin 2,5 tilfelli á hver 100 lokuár. Algengasta bakterían var S. aureus (43%). Ef grunur lék á IE eftir TAVIaðgerð (PVE) voru í 13% tilvika tekin þrjú sett eða fleiri í blóðræktun og 40% sjúklinga fóru bæði í TTE og TEE. Yfir meðallegu (38 dagar) fóru sjúklingar í tvær hjartaómanir. Í 40% tilvika var blóðræktun ekki fullnægjandi til notkunar á breyttum skilmerki Dukes. Ályktun: Nýgengi sýkinga er lágt (PM), hátt (ICD) eða sambærilegt (TAVI) hér á landi samanborið við erlendar rannsóknir. Nýgengitíðnin er hærri nema fyrir fyrstu ísetningu (PM), þá er hún lægri. Greining sýkinga, sérstaklega PVE, eftir þræðingaraðgerðir er ábótavant. Samræmt verklag gæti bætt greiningu og meðferð
Bygging innri eyru langreyðar. Samanburður byggingar innra eyra hvala og manna með tilliti til sjóveiki.
Halla Kristjánsdóttir (Ágrip barst ekki)
Áhrif þolþjálfunar á öndun og öndunarmunstur hjá heilbrigðum einstaklingum (ISO samanburður)
Hákon Örn Grímsson (Ágrip barst ekki)
Áhrif notkunar vankómýsíns og amínóglýkósíða hjá börnum á nýrnastarfsemi
Helga Katrín Jónsdóttir1, Arnar Jan Jónsson3, Ásgeir Haraldsson1,2 , Þórunn Óskarsdóttir3, Viðar Örn Eðvarðsson1,2 , Valtýr Stefánsson Thors1,2
1Læknadeild Háskóla Íslands, 2Barnaspítali Hringsins, 3Lyflækningaeining Landspítala Inngangur: Vankómýsín og amínóglýkósíð eru reglulega notuð sýklalyf hjá börnum sem meðferð við alvarlegum sýkingum. Eitrunaráhrifum hefur verið lýst af báðum þessum ly um og er bráður nýrnaskaði (BNS) algengastur. Ekki er vitað hvort notkun ly anna auki hættu á langvinnum nýrnasjúkdómi (LNS).
Efniviður og aðferðir: Rannsóknin var afturskyggn og tók til allra sjúklinga utan nýburagjörgæslu sem fengu vankómýsín eða amínóglýkósíð á Barnaspítala Hringsins frá 1. janúar 2012 til og með 31. desember 2019. Upplýsingar fengust frá vöruhúsi gagna á Landspítala og úr Heilsugátt Landspítala. Notast var við KDIGO (Kidney Disease: Improving Global Outcomes) skilgreininguna til að meta og flokka BNS og við mat á LNS var notast við CKiD (Chronic Kidney Disease in Children) bedside jöfnuna til að ákvarða reiknaðan gaukulsíunarhraða. Niðurstöður: Á rannsóknartímabilinu fengu 470 einstaklingar vankómýsín eða amínóglýkósíð á Barnaspítala Hringsins. Af þeim fengu 72 BNS á tímabilinu innan við sjö
dögum eftir sýklaly agjöf, þar af 31 (43,1%) á stigi 1, 16 (22,2%) á stigi 2 og 25 (34,7%) á stigi 3. Tilfellum BNS fækkaði og hlutfall BNS tilfella lækkaði eftir því sem leið á tímabilið Meðalaldur sjúklinga sem fengu BNS (6,5 ár) var hærri en hjá sjúklingum sem fengu ekki BNS (3,8 ár). Meðferðarlengd og öldi skammta vankómýsíns var marktækt hærri hjá þeim einstaklingum sem fengu BNS (10,9 dagar og 33,6 skammtar) en hjá þeim sem fengu ekki BNS (3,9 dagar og 14,3 skammtar), p<0,003. Einnig reyndist meðferðarlengd og öldi skammta gentamísíns marktækt hærri hjá þeim einstaklingum sem fengu BNS (3,4 dagar og 7,0 skammtar) samanborið við þá sem fengu ekki BNS (1,8 dagar og 4,1 skammtur), p<0,001. Eftir 3 mánuði var BNS genginn til baka hjá 77% sjúklinga. Algengi undirliggjandi sjúkdóma var hærra hjá sjúklingum með BNS og voru tengsl milli þeirra og vaxandi alvarleika nýrnaskaðans. BNS sjúklingar voru marktækt líklegri til að hafa fengið krabbameinslyf, ACEi eða ARB hemla og NSAID lyf. Enginn greindist með LNS eftir gjöf vankómýsíns eða amínóglýkósíða. Átta sjúklingar með þekktan LNS fengu þó vankómýsín eða amínóglýkósíð á rannsóknartímabilinu og 1 þeirra fékk einnig BNS á tímabilinu eftir vankómýsíngjöf.
Ályktanir: Rúm 15% þátttakenda fengu BNS í tengslum við rannsóknarlyfin á rannsóknartímabilinu. BNS tilfellum hjá börnum fækkaði á rannsóknartímabilinu í samræmi við færri vankómýsín- og amínóglýkósíðmeðferðir. BNS virðist síður leggjast á yngstu börnin og eykst algengi og alvarleiki BNS með hækkandi aldri. Heildarskammtur, meðferðarlengd og skammta öldi vankómýsíns og gentamísíns var hærri hjá þeim sem fengu BNS. Notkun krabbameinsly a, ACEi/ARB-hemla og NSAID ly a virðast auka áhættu á BNS. Enginn greindist með LNS eftir töku sýklaly anna á rannsóknartímabilinu. Með gætilegu vali á þörf, nánu eftirliti með skömmtum og meðferðarlengd þessara sýklaly a má minnka áhættu á BNS sem myndi án efa vera íslensku heilbrigðiskerfi til framdráttar.
Bráður nýrnaskaði í kjölfar bæklunarskurðaðgerða 2006-2018. Nýgengi, áhættuþættir og horfur sjúklinga
Helga Þórsdóttir1, Ólafur Skúli
Indriðason1,3, Runólfur Pálsson1,3, Martin Ingi Sigurðsson1,2 1Læknadeild Háskóla Íslands, 2Svæfinga-og gjörgæsludeild, 3Lyflækningasvið Landspítalans Inngangur: Bráður nýrnaskaði (BNS) er skyndileg skerðing á nýrnastarfsemi sem getur komið upp í kjölfar skurðaðgerða, bráðra veikinda eða annarra inngripa. BNS er algengt vandamál bæði innan og utan
spítala, og eykst hættan með hækkandi aldri. Tilkoma BNS tengist aukinni tíðni fylgikvilla, lengri sjúkrahúsdvöl og verri skammtíma- og langtímalifun. Bæklunarskurðaðgerðir, hvort sem um er að ræða bráða- eða valaðgerðir, eru oft framkvæmdar á eldra fólki með margþættan heilsufarsvanda sem er í aukinni áhættu á að fá fylgikvilla eins og BNS. Markmið þessarar rannsóknar var að reyna að varpa ljósi á umfang BNS í kjölfar bæklunarskurðaðgerða á rannsóknartímabilinu, hverjir eru áhættuþættir fyrir tilkomu BNS og hverjar eru horfur sjúklinga sem fá BNS.
Efni og aðferðir: Rannsóknin var afturvirk ferilrannsókn sem náði til allra bæklunarskurðaðgerða sem fram fóru á Landspítala á tímabilinu 2006-2018 hjá einstaklingum 18 ára og eldri. Skilyrði var að til væru kreatínínmælingar fyrir og eftir aðgerð og samanstóð því rannsóknarhópurinn af 3208 aðgerðum. Rannsóknargagnagrunnur verkefnisins var unninn úr samtals 7 gagnasöfnum, sem innihéldu margvíslegar upplýsingar um sjúklingana og aðgerðirnar. Munur á milli hópanna, það er þeirra sem fengu BNS og ekki á tímabilinu, var skoðaður með einbreytugreiningum. Gerð var Poisson aðhvarfsgreining til að kanna nýgengið á rannsóknartímabilinu og logistísk aðhvarfsgreining til að meta áhættuþætti fyrir bráðum nýrnaskaða. Kaplan-Meier lifunargraf var teiknað upp til að bera saman lifun sjúklinga, bæði skammtíma- og langtímalifun. Að auki var gerð cox proportional aðhvarfsgreining til að kanna hvort tilkoma BNS væri sjálfstæður áhættuþáttur verri lifunar þegar leiðrétt hefði verið fyrir öðrum þáttum sem aðgreina hópana.
Niðurstöður: Á rannsóknartímabilinu greindust alls 222 tilfelli af BNS eða 6,9% af heildarþýðinu, og var meðalaukning í nýgengi BNS 17% milli ára á tímabilinu. Þeir áhættuþættir sem tengdust auknum líkum á því að fá BNS í kjölfar bæklunarskurðaðgerða voru hækkandi aldur, karlkyn og skert nýrnastarfsemi fyrir aðgerð. Óleiðrétt lifunargreining sýndi að bæði skammtímaog langtímalifun sjúklinga sem fengu BNS var marktækt verri. Þeir þættir sem höfðu marktæk áhrif á líkurnar á dauða í kjölfar bæklunarskurðaðgerðar voru BNS, aldur, kyn, alvarlegasta stig nýrnaskerðingar fyrir aðgerð (eGFR<15), ef sjúklingar fóru í bráðaaðgerð, ASA-skor III og IV, Elixhauser stuðull yfir 8 og hátt hrumleikastig Ályktanir: Aukning hefur orðið í nýgengi BNS í kjölfar bæklunarskurðaðgerða. Bráður nýrnaskaði tengist marktækt verri skammtíma- og langtímahorfum, og BNS tengist auknum dánarlíkum jafnvel þó
leiðrétt sé fyrir öðrum þáttum eins og skertri nýrnastarfsemi. Mögulega gagnast sjúklingum í aukinni áhættu á BNS þéttara eftirlit til greiningar og eftirfylgdar BNS.
Ungbarnadauði á Íslandi 1989-2018
Hera B. Jörgensdóttir1, Ragnheiður I. Bjarnadóttir1,2, Ragnhildur Hauksdóttir1,2 , Þórður Þórkelsson1,3
1Læknadeild Háskóla Íslands, 2Kvennadeild Landspítala, 3Barnaspítali Hringsins Inngangur: Miklar framfarir hafa orðið hér á landi á undanförnum áratugum varðandi heilsu og lifun ungbarna. Tíðni ungbarnadauða er einna lægst á Íslandi borið saman við önnur lönd á heimsvísu. Markmið rannsóknarinnar var að kanna tíðni og orsakir ungbarnadauða á 30 ára tímabili, frá 1989 til ársins 2018. Áhersla var lögð á að skoða breytingar á nýgengi andláta eftir orsökum þeirra yfir tímabilið. Seinustu ár hefur nýgengi ungbarnadauða haldist í kringum 2 á hver 1000 lifandi fædd börn og spurningin er hvort, og þá hvernig, mætti gera betur.
Efni og aðferðir: Framkvæmd var afturskyggn og lýsandi rannsókn fyrir tímabilið 1989-2018. Gögnum var safnað frá Vökudeildarskrá, Fæðingaskrá Embættis landlæknis, Hagstofu Íslands og Sögukerfinu. Ungbarnadauði var skilgreindur sem andlát barns á fyrsta aldursári. Nýgengi var reiknað sem öldi dauðsfalla á hver 1000 lifandi fædd börn ár hvert og rannsóknartímabilinu skipt upp í þrjú 10 ára tímabil, það er tímabil 1 (1989-98), 2 (1999-2008) og 3 (2009-18). Teknar voru saman dánarorsakir og flokkaðar eftir ICD-10 flokkunarkerfinu í 10 yfirflokka, það er kvillar með upphaf á burðarmálsskeiði, meðfæddar vanskapanir og litningafrávik, illa skilgreindar orsakir, smit- og sníklasjúkdómar, æxli, innkirtla-, næringar- og efnaskiptasjúkdómar, sjúkdómar taugakerfis og skynfæra, sjúkdómar blóðrásarkerfis, sjúkdómar meltingarfæra og ytri orsakir. Eftir meðgöngulengd var börnunum flokkað í fullburða (> 37 vikur), síðfyrirbura (32-36 vikur), mikla fyrirbura (28-31 vika) eða ákaflega mikla fyrirbura (< 28 vikur).
Niðurstöður: Nýgengi ungbarnadauða á Íslandi lækkaði marktækt milli 1. og 2. tímabils úr 5,04 í 2,43 og hefur síðastliðinn áratug verið í kringum 2 eða 1,87 á 3. tímabili. Yfir allt rannsóknartímabilið voru 412 dauðsföll og af þeim voru 209 vegna kvilla með upphaf á burðarmálsskeiði. Lækkun á nýgengi burðarmálskvilla sem dánarorsök var marktæk milli allra tímabila. Undir þessum flokki voru algengustu dánarorsakirnar fyrirburaskapur og vanþroski. Tilfelli andláta vegna fyrirburaandnauðar voru á miklu
undanhaldi en hækkun varð á nýgengi garna- og ristilbólgu með drepi (NEC), í samræmi við ölgun á fæðingu fyrirbura. Næstalgengasta orsök voru meðfæddar vanskapanir, 87 tilfelli, og af þeim voru meðfæddir hjartagallar flestir. Nýgengi meðfæddra heilagalla hækkaði á meðan nýgengi litningaþrístæðu sem dánarorsök dróst alveg saman á 3. tímabili. Fjöldi tilfella vöggudauða lækkaði úr 26 tilfellum í 9 milli 1. og 3. tímabils.
Ályktanir: Marktæk lækkun hefur orðið á ungbarnadauða hér á landi síðustu þrjá áratugina og er nýgengið eitt það lægsta í heiminum. Í ljósi þess hve nýgengið er lágt er erfitt að meta breytingar á nýgengi eftir dánarorsökum. Niðurstöður benda þó til þess að vert sé að fylgjast vel með nýgengi vandamála sem eru algeng dánarorsök meðal fyrirbura, eins og NEC. Fækkun dauðsfalla vegna litningagalla og fæðingargalla má vafalítið rekja til framfara er varða fósturskimun. Þrátt fyrir lækkað nýgengi vöggudauða þá mætti í framtíðinni rannsaka betur raunverulegar orsakir þeirra dauðsfalla og skoða hvort fyrirbyggja megi slík dauðsföll. Meðfram þeim breytingum þarf alltaf að hafa í huga þá siðferðilegu umræðu um að útrýma ekki genabreytileika sem ekki er banvænn. Ísland er greinilega verðugt fordæmi þegar kemur að lágum ungbarnadauða og athugavert verður að fylgjast með breytingum sem gætu orðið hér á landi næstu ár og áratugi.
Brot í nökkvabeini greind á bráðamóttöku
Landspítalans árin 2015-2019
Hilmir Gestsson (Ágrip barst ekki)
Recurrence of Uterine Leiomyomas, Adhesions and Dehiscence Post Myomectomy at Time of Cesarean Section Hjördís Ásta Guðmundsdóttir, Jón Ívar
Einarsson
Introduction: Uterine leiomyomas are the most common tumor in patients with a uterus of reproductive age. They present a major public health problem due to their high frequency, incidence, morbidity and affect on fertility. Currently, leiomyoma recurrence rate is of debate and pelvic adhesions post myomectomy, their surgical removal, are defective. The aim of this retrospective cohort study was to better understand and describe recurrence of uterine fibroids, formation of pelvic adhesions and uterine dehiscence in patients that had an abdominal (AM) versus laparoscopic (LM) or robotic-assisted laparoscopic myomectomy (RALM) at a time of subsequent cesarean section (CS).
Methods: This was a retrospective chart review at Brigham and Women’s Hospital and Partners Hospitals with a history
of myomectomy cases from January 1st 2009 through December 31st 2016 and a subsequent CS. Recurrence of leiomyoma, pelvic adhesions and uterine dehiscence noted in CS operation reports were recorded.
Results: A total of 352 cases were initially included. Of the 352 cases identified, 47 met the exclusion criteria. The 305 remaining cases included 290 cesarean sections and 16 vaginal deliveries. There were 48 (63.2%) and 68 (29.7%) patients with pelvic adhesions in the AM and LM/RALM (p-value <0.001), respectively, demonstrating statistically less adhesiogenesis in the LM/RALM group. Uterine dehiscence was observed in 21 (6.9%) of 305 cases with five (6.6%) and 16 (7.0%) cases in the AM and LM/RALM groups, respectively. (p=0.868). Estimated blood loss (EBL) differed by type as mean EBL was 957.3(432.4)mL in the AM group and 790.5(332.7)mL in the LM/RALM group (p=0.001). Recurrence of fibroids occurred in 105 (33.43%) of the 305 patients included in the study, thereof were 33 (43.4%) and 72 (31.4%) patients in the AM and LM/RALM group (p=0.07), respectively. If the number of previously removed leiomyomas were not accounted for, the study found LM/RALM to have a lower OR=0.611 of recurrence, compared to AM (p=0.0716). Accounting for the myoma number changed the OR=1.989 (p=0.0801), pointing to the number of leiomyomas removed in prior myomectomy to make a significant difference. The change in OR for each leiomyoma removed, OR=1.13. Regression analysis of the data demonstrated that compared to AM, recurrence of leiomyomas was positively associated with LM/RALM (OR 2.325, 95% CI 1.042-5.19), in a statistically significant fashion. Furthermore, pelvic adhesions were found to be negatively associated with LM/RALM (OR 0.289, 95% CI 0.12-0.72).
Conclusion: The study found that at time of a subsequent cesarean section, patients with a history of laparoscopic or roboticassisted laparoscopic myomectomy were positively associated with a recurrence of uterine leiomyomas (OR 2.325, 95% CI 1.042-5.19) when adjusted for confounding variables, and negatively associated with pelvic adhesions (OR 0.289, 95% CI 0.12-0.72)., compared to abdominal myomectomy.
Neonatal Care in Mangochi District Hospital, Malawi
Ingunn Haraldsdóttir1, Bob Milanzi Faque2 , Þórður Þórkelsson1,3, Geir Gunnlaugsson4 1Faculty of Medicine, University of Iceland, 2Mangochi District Hospital, Malawi, 3Children’s Hospital, Reykjavík, Iceland and 4Faculty of Sociology, Anthropology and Folkloristics, University of Iceland
Introduction: In 2018, globally 18 infants out of 1,000 live births died in their first 28 days of life, the neonatal period. Neonatal mortality has reduced substantially during the last decades, as it was 33 deaths per 1,000 live births in 1990. However, 99% of neonatal deaths take place in low- and middle-income countries. Neonatal deaths are predominantly due to preterm birth and intra-partum complications, 80% happen during the first week of life. One of the United Nations Sustainable Development Goals is to reduce neonatal mortality to at least 12 per 1,000 live births, by the year 2030. Current trends suggest that over 60 countries will miss this target. This study aims to identify some key problems in neonatal care and how the services can be improved in a hospital in a sub-Saharan country.
Methods: Data were collected at the nursery department of Mangochi District Hospital in Malawi, where a new maternity wing, along with a nursery, opened in January 31, 2019. Study group I included information on admission, diagnosis and outcome of all neonates, admitted in the nursery registry book during the period July 1, 2018 to December 31, 2019. Comparison of admission rate was made between the Old and the New nursery, using a binomial test and the survival rate was compared by using a chi-square test. The number of admissions in Study group I were 2,368. Study group II included information on admission, diagnosis, treatment and outcome of all neonates admitted in the nursery in the period February 20, 2020 to March 11, 2020. Study group II consisted of 149 neonates. Furthermore, interviews were conducted with four health care providers working at the nursery, during the period, March 12-14, 2020.
Results: In Study group I, there were 625 newborn admissions at the Old nursery and 1,743 at the New nursery. There were missing values for all variables, but most for gestational week, length of stay and outcome (40-80%), and usually higher in the Old nursery. Survival rate increased significantly in the New nursery, compared to the Old one (82.9% vs. 87.6%, p=0.0039). There was also a significant change in average monthly admissions, where admissions more than doubled (86.4 vs. 177.4, p<0.001). In Study group II, more than two-thirds were admitted during their first day of life. Birth asphyxia was the most common condition, diagnosed in almost half of the neonates. More than 20% died in the nursery. In interviews with the staff, shortage of staff and heavy workload were mentioned as main challenges at the workplace. Further, improvement in
monitoring of infants and management of data at the New nursery compared to the Old one, was reported.
Conclusion: Survival of neonates improved significantly, demonstrating improvements in the neonatal care by inauguration of a New nursery. Despite a decrease of missing data in the New nursery compared to the Old one, lack of registration and storage of data is still a major problem.
Increase in admissions following the inauguration of the New nursery indicates that more women seek hospital service in MDH at delivery. Yet, for quality improvement, the health workforce gap must be addressed, coupled with improved monitoring of sick neonates and appropriate equipment and drugs, for further success towards the fulfillment of the Sustainable Developmental Goals.
Ketónblóðsýring og flæðispennudá á Landspítala 2000-2019
Jóhannes Gauti Óttarsson1, Rafn Benediktsson1,2 , 1Læknadeild Háskóla Íslands, 2Landspítali háskólasjúkrahús
Inngangur: Sykursýki er langvinnur efnaskiptasjúkdómur sem einkennist af insúlínskorti, insúlínvið-námi eða hvoru tveggja sem leiðir til blóðsykurhækkunar. Ketónblóðsýring (DKA) og flæðispennudá (HHS) eru bráðir og lífshættulegir fylgikvillar sykursýki og orsakast af algjörum (DKA) eða hlutfallslegum (HHS) insúlínskorti ásamt mismikilli hækkun mótvægishormóna. Ýmsir þættir geta ýtt undir DKA og HHS, einkum sýkingar og slæm meðferðarheldni. Erlendar faraldsfræðirannsóknir staðfesta breytileika í nýgengi og algengi DKA og HHS en faraldsfræði DKA og HHS á Íslandi er óljós.
Markmið: Að kanna tíðni innlagna vegna DKA og HHS á Landspítala (LSH) á árunum 2000-2019 í tengslum við aldur, kyn, búsetu, ly ameðferð, tegund sykursýki, nýgreiningu sykursýki, lengd innlagnar og hvort sömu sjúklingar voru ítrekað að lenda í DKA eða HHS. Þá var gert að kanna fyrstu mælingar innlagðra vegna DKA og HHS.
Efniviður og aðferðir: Rannsóknin var afturskyggn. Listi sjúklinga með ICD-10 greiningar E10-E14 (.0, .1) á árunum 20002019 fékkst með aðstoð heilbrigðis- og upplýsingatæknideildar. Að gefnu leyfi Vísindarannsóknanefndar heilbrigðisrannsókna á Landspítala og Siðanefndar heilbrigðisrannsókna á Landspítala voru upplýsingar um sjúklinga og meðferð þeirra fengnar úr sjúkragögnum.
Niðurstöður: Alls voru 408 innlagnir 245 sjúklinga (143 karlar, 103 konur) vegna DKA og 21 innlögn 16 sjúklinga (12 karlar, 4 konur) vegna HHS. Að meðaltali voru 20,5 tilfelli
DKA meðal 12,3 sjúklinga á ári og 1,1 tilfelli
HHS meðal 0,8 sjúklinga á ári. Hlutfall innlagna karla (52,0%) og kvenna (48,0%) var svipað vegna DKA. Karlar voru í meirihluta innlagna vegna HHS (71,4%). Meðal tilfella DKA voru 83,1% sjúklinga með SS1 og 71,4% með SS2 meðal tilfella HHS. Nýgreind sykursýki við innlögn vegna DKA var í 23,5% tilfella og var algengasta aldursbil innlagðra vegna DKA 11-15 ára (17,9%) og 61-65 ára vegna HHS (28,6%). Sjúklingar lögðust inn á gjörgæslu í 48,7% tilfella. Meðalaukning tilfella DKA 2008-2019 var 10,6%. 0-4 tilfelli HHS voru á ári 2008-2019. Meðallegulengd yfir tímabilið var 4,33 dagar; 4,00 dagar árið 2000 og 6,13 dagar árið 2019. Meðaltal HbA1c meðal tilfella DKA (10,4%) og HHS (10,0%) var hærra en meðaltal HbA1c á göngudeild sykursjúkra 2015-2020 (8,4%). Ályktun: Aukning var á ölda tilfella DKA 2008-2019. Engin marktæk breyting sást í ölda innlagna vegna HHS 2008-19. Eins og erlendar rannsóknir hafa sýnt virtust konur líklegri til að lenda endurtekið í DKA og voru að meðaltali yngri en karlar. Meðallegulengd hækkaði yfir tímabilið, gagnstætt erlendum rannsóknum. Verri sykurstjórn (hátt HbA1c) var sjáanleg meðal innlagðra í samanburði við meðaltal af göngudeild sykursjúkra. Helsti veikleiki rannsóknarinnar var skortur á gögnum 2000-2007. Mikilvægt er að koma af stað íslenskri þjóðskráningu um sykursýki líkt og á öllum Norðurlöndum til að fá betri yfirsýn yfir sykursjúka á Íslandi, geta metið hvaða undirhópar virðast útsettari fyrir fylgikvillum og skapa aðgengilegri grunn fyrir faraldsfræðirannsóknir sykursýki á Íslandi í framtíðinni.
Algengi áhættuþátta og tengsl þeirra við fylgikvilla eftir valkvæðar liðskiptaaðgerðir á Íslandi
Jón Gunnar Kristjónsson1, Martin Ingi Sigurðsson1,2, María Sigurðardóttir2 1Háskóli Íslands, 2Landspítali háskólasjúkrahús Inngangur: Helsta orsök liðskipta er slitgigt, sem er liðsjúkdómur sem talinn er orsakast af álagi og áverkum á liðinn en er viðhaldið með bólgu- og viðgerðarsvari. Lokastig meðferðar við slitgigt eru liðskipti sem hafa í för með sér sjaldgæfa en alvarlega fylgikvilla. Mögulega er unnt að hafa áhrif á áhættuþætti fylgikvillanna til að bæta útkomu aðgerðanna. Líklegt er að með hækkandi meðalaldri þjóðarinnar verði biðlisti eftir liðskiptaaðgerðum á Landspítalanum langvarandi, en tímann á biðlistanum má nota til að bæta árangur aðgerðarinnar.
Markmið: Að kanna tíðni áhættuþátta fylgikvilla og tengsl þeirra við sýkingar eftir valkvæðar liðskiptaaðgerðir.
Efni og aðferðir: Alls var 706 einstaklingum sem undirgengust valkvæð liðskipti á hné eða mjöðm á Landspítalanum fylgt eftir. Heilsufar sjúklinga var metið fyrir aðgerð með spurningalista, blóðprufum og lífmælingum ásamt því að glúkósi var mældur í blóði sjúklinga eftir aðgerð. Loks var upplýsingum um tíðni fylgikvilla safnað við sex vikna endurkomu. Fylgni fylgikvilla við svör spurningalista og niðurstöðu blóðprufumælinga var könnuð.
Niðurstöður: Alls fengu 151 (21,3%) sjúklingur einhverja af 14 fylgikvillum sem skráðir voru við sex vikna endurkomu. Algengastir voru fylgikvillarnir vessun úr sári (8,1%) og sárasýking (7,5%). Alvarlegasti skráði fylgikvilli var liðsýking (0,8%). Einstaklingar sem höfðu fengið blóðgjöf fyrir aðgerð voru líklegri til þess að fá fylgikvilla og fengu 44,4% þeirra fylgikvilla eftir aðgerðina á meðan 20,7% þeirra sem ekki fengu blóðgjöf við aðgerðina fengu fylgikvilla í kjölfar aðgerðar (p-gildi = 0.0335). Ályktanir: Tengsl fundust milli blóðgjafa og sýkingafylgikvilla eftir liðskiptaaðgerðir. Vonir standa til að unnt sé að nota þessar niðurstöður til að hanna inngrip til að fækka blóðgjöfum eftir aðgerðir.
Tíðni og áhættuþættir mikillar blæðingar eftir fæðingu einbura á Íslandi árin 2013-2018 Karen Sól Sævarsdóttir1, Jóhanna Gunnarsdóttir1,2,3, Kristjana Einarsdóttir1,3 , Ragnheiður Ingibjörg Bjarnadóttir1,2 1Læknadeild Háskóla Íslands, 2Kvennadeild Landspítalans, 3Miðstöð í lýðheilsuvísindum Inngangur: Blæðing eftir fæðingu er ein algengasta orsök mæðradauða. Aukinni tíðni blæðingar eftir fæðingu hefur verið lýst víðsvegar í heiminum og samkvæmt skýrslum Fæðingaskráningar gæti einnig hafa orðið aukning á Landspítala. Tölur skýrslnanna byggðu á greiningarkóða (O72) og óljóst var hvort sams konar skilgreining lá að baki greiningar með kóðanum yfir allt tímabilið. Markmið rannsóknarinnar var að kanna tíðni blæðinga eftir fæðingu einbura á Íslandi á árunum 2013-2018 og varpa ljósi á mögulega áhættuþætti mikillar blæðingar eftir fæðingu sem skilgreind var sem 1000 ml blæðing eða meira.
Efniviður og aðferðir: Rannsóknin var ferilrannsókn sem náði til 23.375 einburafæðinga á árunum 2013-2018. Gögn fengust úr Fæðingaskrá og útkoma rannsóknarinnar, blæðing eftir fæðingu, var skilgreind annars vegar út frá skráðu magni blæðingar í millilítrum (ml) og hins vegar út frá ICD-10 greiningarkóðum. Gerð var tvíkosta aðhvarfsgreining til þess að reikna leiðrétt gagnlíkindahlutfall (OR) og 95% öryggisbil fyrir líkur á > 500 ml blæðingu og mikilli blæðingu (≥ 1000 ml) á árunum 2014-2018 borið saman við árið 2013.
árunum 2014-2018 borið saman við árið 2013. Einnig var reiknað óleiðrétt og leiðrétt OR og 95% öryggisbil fyrir hvern áhættuþátt til þess að meta tengsl þeirra við miklar blæðingar eftir fæðingu.
Niðurstöður: Tíðni blæðingar eftir fæðingu hækkaði á tímabilinu 2013-2018. Mikil aukning var á tíðni blæðingar þegar blæðing var skilgreind með greiningarkóðum en aukningin var minni þegar hún var skilgreind sem magn blæðingar yfir 500 ml og sem 1000 ml eða meira. Konur sem fæddu einbura árin 2017 (OR 1,39; ÖB 1,13-1,71) og 2018 (OR 1,38; ÖB 1,12-1,70) voru tæplega 40% líklegri til þess að blæða bæði yfir 500 ml og 1000 ml eða meira borið saman við konur sem fæddu einbura árið 2013. Áhættuþættir sem reyndust hafa sterkustu tengslin við miklar blæðingar eftir fæðingu voru: Óeðlileg festing fylgju eða fylgjulos (OR 8,37; ÖB 5,06-13,48), fyrirsæt fylgja (OR 4,72; ÖB 2,74-7,74), þungburi (OR 2,33; ÖB 1,86-2,89), rifa hátt í leggöngum eða legháls (OR 5,17; ÖB 3,75-7,01), bráðakeisaraskurður (OR 2,83; ÖB 2,36-3,38) og 3. eða 4. gráðu spangarrifa (OR 2,70; ÖB 2,09-3,45).
Ályktun: Skráning greiningarkóða fyrir blæðingar eftir fæðingu var ábótavant á rannsóknartímabilinu og því lítið samræmi á milli skráninga á magni blæðingar yfir 500 ml með greiningarkóðum annars vegar og hins vegar með skráðu magni blæðingar í millilítrum. Tíðni blæðingar eftir fæðingu jókst á árunum 2013-2018. Marktæk aukning sást á > 500 ml blæðingu og mikilli blæðingu eftir leiðréttingar en aukningin skýrðist að hluta til af aldri móður, upphafi fæðinga, fæðingarþyngd barns og fyrri fæðingarsögu. Niðurstöður um áhættuþætti mikillar blæðingar eftir fæðingu voru að mestu í samræmi við erlendar rannsóknir, nema að engin tengsl fundust á milli þess að hafa sögu um fimm eða fleiri fæðingar og blæða mikið eftir fæðingu.
Öndunarörðugleikar hjá börnum sem fæðast með valkeisaraskurði
Katrín Hrefna Demian1 , Þórður Þórkelsson1,2, Hildur Harðardóttir1,3 og Jóhanna Vigdís Ríkharðsdóttir3 1Læknadeild Háskóla Íslands, 2Barnaspítali Hringsins, 3Kvennadeild Landspítala
Inngangur: Börn sem fæðast með valkeisaraskurði (VKS) eru í aukinni áhættu að fá öndunarörðugleika strax eftir fæðinguna. Í flestum tilfellum eru einkennin væg og tímabundin, en sum börn fá alvarlega öndunarörðugleika. Markmið þessarar rannsóknar var þríþætt. 1) Meta hvort barksteragjöf á meðgöngu til kvenna sem fæða með VKS við 37 vikur minnki nýgengi öndunarörðugleika hjá börnum. 2) Meta hvort munur sé á nýgengi
og alvarleika öndunarfæravandamála eftir meðgöngulengd barna sem fæðast með valkeisaraskurði. 3) Meta hvort konum sem fæddu börn sem fengu öndunarörðugleika eftir fæðingu með VKS sé eiginlegt að ganga lengur með sín börn en aðrar konur. Efniviður og aðferðir: Rannsóknin var afturskyggn og þýðið samanstóð af einburum sem fæddust með VKS eftir ≥ 37 vikna meðgöngu á kvennadeild Landspítala á árunum 2000 – 2019 (n=3501). Af þessum börnum voru 104 börn lögð inn á Vökudeild vegna öndunarörðugleika strax eftir fæðingu. Upplýsingar um barksteragjafir, meðgöngulengd og alvarleika öndunarfæravandamála fengust úr sjúkraskrám og Vökudeildaskrá. Viðmiðahópur fyrir rannsóknarspurningu 3 samanstóð af mæðrum barna sem fæddust með VKS eftir ≥ 37 vikna meðgöngu en fengu ekki öndunarörðugleika. Borin var saman meðgöngulengd systkina þeirra barna sem fæddust með VKS og fengu öndunarörðugleika strax eftir fæðingu annars vegar og systkina þeirra barna sem fæddust með VKS og fengu ekki öndunarörðugleika hins vegar. Niðurstöður: Marktæk aukning reyndist á gjöf barkstera við 37 vikna meðgöngu (37v0d – 37v6d) á tímabilinu (11% og 66%; p<0,0001). Börn þeirra kvenna sem fengu barkstera á meðgöngunni fengu síður öndunarörðugleika en þeirra sem ekki fengu barkstera (p=0,052; OR=0,31). Nýgengi öndunarörðugleika hjá börnunum var í öfugu hlutfalli við meðgöngulengd og hlutfallsleg áhætta á að fá alvarlegan lungnasjúkdóm (þörf fyrir súrefnis- og/ eða aðra meðferð > 2 klst. eftir fæðingu) var 77% minni hjá nýburum sem fæddust ≥ 38 vikur en hjá þeim sem fæddust við 37 vikur. Konur sem fæddu börn með VKS sem fengu öndunarörðugleika stuttu eftir fæðingu voru líklegri til að fæða önnur börn sín seinna (40 – 42 vikur) eftir sjál rafa sótt eða vegna framköllunar fæðingar en konur sem fæddu börn með VKS sem fengu ekki öndunarörðugleika (64% og 47%; p=0,008).
Ályktanir: Notkun barkstera til undirbúnings barns fyrir fæðingu með valkeisaraskurð við 37 vikur (37v0d – 37v6d) jókst marktækt á rannsóknartímabilinu og er vísbending um að hún minnki líkur á öndunarörðugleikum hjá börnum sem fæðast með VKS. Nýgengi og alvarleiki öndunarörðugleika hjá nýburum sem fæðast með VKS er í öfugu hlutfalli við meðgöngulengd. Hvort tveggja minnkaði marktækt hjá börnum sem fæddust eftir 37 vikna meðgöngu á rannsóknartímabilinu. Vísbendingar eru um að þeim konum, sem fæða börn sem fá öndunarörðugleika eftir VKS, sé eiginlegt að ganga lengur með sín börn en aðrar konur. Hugsanlega mætti því minnka líkur á öndunarörðugleikum hjá
börnum þeirra með því að fresta VKS hjá þeim nær fullri meðgöngulengd, svo fremi sem aðstæður leyfa.
Ósæðarlokuísetning með þræðingartækni við ósæðarlokuþrengslum (TAVI) á Íslandi Katrín Júníana Lárusdóttir1, Tómas Guðbjartsson1,2, Martin Ingi Sigurðsson1,3 , Ingibjörg Jóna Guðmundsdóttir1,4 1Læknadeild Háskóla Íslands, 2Hjarta- og lungnaskurðdeild, 3Svæfinga- og gjörgæsludeild, 4Hjartadeild Landspítala
Inngangur: Ósæðarlokuþrengsl er algengasti lokusjúkdómurinn á Vesturlöndunum og hefur hefðbundin meðferð þeirra verið opin hjartalokuskipti með gerviloku. Síðustu ár hefur ósæðarlokuísetning með þræðingartækni (TAVI) rutt sér til rúms. Í upphafi var hún þróuð fyrir óskurðtæka sjúklinga en á síðustu árum hefur TAVI aðgerð í vaxandi mæli verið beitt hjá sjúklingum í minni áhættu. Sjúklingur þarf að vera samþykktur af sérstöku teymi hjarta- og svæfingarlækna áður en hann fær að undirgangast TAVI aðgerð þar sem takmarkaðar aðgerðir eru framkvæmdar á hverju ári. Heildstæður gagnagrunnur um sjúklingahóp og árangur aðgerðanna hefur ekki verið fyrir hendi en markmið rannsóknarinnar var að bæta úr því. Efni og aðferðir: Rannsóknin var afturskyggn og náði yfir 152 TAVI aðgerðir sem framkvæmdar voru á Íslandi frá 1. janúar 2014 til 2. apríl 2020. Upplýsingar fengust úr sjúkraskrám og gagnagrunni hjartaþræðingardeildar Landspítalans sem tengdur er SwedeHeart gagnagrunninum. Skráðir voru áhættuþættir, fylgikvillar og lifun. Fylgikvillar voru flokkaðir eftir þeim sem komu upp í aðgerð, innan 30 daga frá aðgerð og frá 30 dögum þar til ári frá aðgerð. Einnig voru skráðar niðurstöður hjartaómskoðunar fyrir aðgerð og mánuði eftir hana. Heildarlifun var reiknuð með aðferð Kaplan-Meier. Meðal eftirfylgd var 2.1 ár og miðast við 5. apríl 2020. Niðurstöður: Meðalaldur sjúklinga var 83 ára (46% konur) og árlegur meðal öldi aðgerða 24 (bil 9-37). Alvarlega mæði (NYHA III-IV) höfðu 128 (84.2%) sjúklingar og 38 (25.0%) hrumleika. Alls höfðu 29 (19.1%) sjúklingar farið áður í opna hjartaaðgerð og 47 (30.9%) í kransæðavíkkun. Hámarks þrýstingsfallandi yfir lokuna fyrir aðgerð var að meðaltali 78 (± 23) mmHg og meðal þrýstingsfallandi 48 (± 15) mmHg. Helmingur sjúklinga voru með eðlilegt útfallsbrot vinstri slegils (>50%) og 8 (5.3%) höfðu verulega samdráttarskerðingu (<30%). Eftir aðgerð var hámarks þrýstingsfallandi að meðaltali 14 (± 7.8) mmHg, 117 (77.0%) höfðu eðilegt útfallsbrot (>50%) og 3 (2.0%) verulega skertan samdrátt (<30%). Vægan randstæðan leka höfðu 115 (75.7%) sjúklingar
en einungis einn (0.7%) hafði mikinn leka. Í 33 (21.7%) tilfellum komu upp fylgikvillar í aðgerð, flestir minniháttar en nokkrir alvarlegir eins og rof á hjarta (1.3%), hjartaþröng (3.3%) og heilablóðfall (0.7%). Einni aðgerð (0.7%) þurfti að breyta brátt í opna hjartaaðgerð. Alvarlegir skammtíma fylgikvillar voru rof á hjarta (0.7%) og heilablóðfall (2.6%). Tíðni langtíma fylgikvilla var lág: heilablóðfall (1.3%), hjartaþelsbólga (0.7%) og versnandi hjartabilun vegna mikils randstæðs gervilokuleka (0.7%). Alls þurftu 38 (25%) sjúklingar ísetningu varanlegs gangráðs eftir aðgerðina. Þrjátíu daga dánartíðni var 2.0% (n=3/152) en eins árs lifun var 92.2% (95% ÖB: 87.9-96.8) og tveimur árum frá aðgerð 81.3% (95% ÖB: 74.3-88.8).
Ályktanir: TAVI aðgerðum hefur ölgað verulega á Íslandi og er árangur sambærilegur eða ívið betri en í sambærilegum erlendum rannsóknum. Þrjátíu daga dánartíðni var lág (2%) og langtímalifun mjög góð þar sem 92.1% sjúklinga voru á lífi ári frá aðgerð, sem telst góð lifun í erlendum samanburði og þegar tekið er tillit til hás aldurs sjúklinganna. Tíðni alvarlegra fylgikvilla var lág en þörf á ísetningu varanlegs gangráðs var í hærra lagi.
Veldur sjaldgæfur íslenskur arfbreytileiki í HMBS geni slitróttri bráðaporfýríu?
Kjartan Helgason1, Bragi Walters2 , Ásmundur Oddsson2 , Magnús Karl Magnússon1,2
1 Læknadeild Háskóla Íslands, 2 Íslensk erfðagreining
Inngangur: Slitrótt bráðaporfýría (AIP) er sjaldgæfur, ríkjandi erfðasjúkdómur sem hefur ekki verið greindur hjá Íslendingi. Sjúkdómurinn stafar af vanvirknibreytingu í HMBS geninu sem kóðar fyrir ensími í myndunarferli hems. Klínísk einkenni sjúkdómsins koma oftast í bráðum köstum vegna upphleðslu taugaeitraðra milliefna þegar álag á ferlið er aukið. Almennt eru þau: verkir þar sem kviðverkir eru algengastir; meltingarvegseinkenni s.s. hægðatregða; skyntruflanir o.fl. taugakvillar en einnig hefur ýmsum geðrænum einkennum verið lýst. Klínísk birtingarmynd er ófullkomin og algengari hjá konum.
Efniviður og aðferðir: Í víðtækri erfðamengisrannsókn hjá Íslenskri erfðagreiningu (ÍE) fannst nýlega eins basa breytileiki í HMBS geninu með samsætutíðni 0,009% í tengslum við breiðan svipgerðalista sem hannaður var til skimunar fyrir einkennum þráhyggjuárátturöskunar (OCD). Listinn byggði á sjúkdómsgreiningum og spurningalistum. Umritamengisgagnagrunnur ÍE var notaður til að rannsaka sameindalíffræðilega eiginleika ar reytileikans. Íslendingabók
var notuð til að rekja saman ættir ar era. Sjúkraskrár 26 ar era og 52 viðmiða voru skoðaðar blindað og aftursætt í Heilsugátt m.t.t. sjúkdómsgreininga og koma á heilbrigðisstofnanir vegna einkenna tengdum AIP og ýmissa geðrænna kvilla. Alls voru 434 komur skráðar og þar af 386 bornar saman milli hópa. Mælanlegar breytur voru bornar saman með t-prófi og flokkabreytur með kí-kvaðrat prófi.
Niðurstöður: Ar reytileikinn er G>A punktbreyting í fyrsta basa 8. innraðar og skemmir því splæsigjafa. Þekjugraf fyrir umrit gensins sýndi varðveitingu innraðar í mRNA í um helmingi umrita. Framarlega í innröðinni er lokatákni í lesfasa og ber ar reytileikinn því merki þess að vera vanvirknibreyting. Sambærilegar stökkbreytingar í splæsiseti eru þekktar af því að valda slitróttri bráðaporfýríu (9 mismunandi skráðar á vef OMIM). Af 29 ar erum sem fundust í gögnum ÍE tókst að rekja ættir 28 þeirra saman til einnar ölskyldu. 10 ar erar uppfylltu skilmerki skimunarlista fyrir einkennum OCD, allir með spurningalistum eingöngu. Ekki fannst tölfræðilega marktækur munur milli einkenna ar era og viðmiða. Áhugaverð tilfelli fundust meðal ar era s.s. komur á heilbrigðisstofnanir vegna verkja og dökks þvags, einkenni sem geta samræmst AIP. Engar upplýsingar um greiningar OCD fundust í sjúkraskrám ar era.
Ályktanir: Við höfum lýst nýjum ar reytileika í HMBS sem ber einkenni þess að vera vanvirknibreyting. Erfðamengismarktæk tengsl ar reytileikans við OCD-einkenna svipgerðarlista eru áhugaverð en þarfnast frekari rannsókna. Hugsanlega eru þau tengsl tilkomin vegna valbjögunar á ölskyldu með umræddan ar reytileika. Ekki fundust tölfræðilega marktæk tengsl milli klínískra einkenna og ar reytileikans sem mælir gegn því að hann tengist AIP. Þó fundust áhugaverð tilfelli í sjúkraskrám ar era sem gætu samrýmst AIP með lágri sýnd, en án frekari sjúkdómsgreinandi klínískra rannsókna (t.d. mæling milliefnisins PBG í þvagi) á meðan bráðu kasti stendur, er ekki hægt að álykta frekar.
Faraldsfræði mjaðmarbrota á Landspítala 2013-2018
Krister Blær Jónsson 1, Halldór Jónsson Jr.1,2 1 Læknadeild Háskóla Íslands, 2 Bæklunarskurðdeild Landspítala
Inngangur: Mjaðmarbrot er næstalgengasta beinbrotið meðal aldraðra, um þriðjungur þeirra sem brotna látast innan árs. Á Íslandi eru mjaðmarbrot algeng ástæða innlagna á Landspítala. Markmið rannsóknarinnar var að skoða lifun og áhættuhlutföll einstaklinga sem gangast
undir skurðaðgerð vegna mjaðmarbrots m.t.t. kyns, blóðgilda fyrir aðgerð og staðsetningar brots.
Efniviður og aðferðir: Rannsóknin var afturskyggn ferilrannsókn sem tók til 1874 skurðaðgerða (meðalaldur 79 ár, 67% konur) á Landspítala, á árunum 2013-2018. Viðeigandi gögn komu frá Hagstofu Landspítala og breytur staðfestar í Heilsugátt. Röntgenmyndir sjúklinga voru yfirfarnar til staðfestingar á greiningu brots og íhlut.
Niðurstöður: Meðal karla var dánarhlutfall hærra bæði innan 30 daga og eins árs frá aðgerð (11,5% og 28,9%) samanborið við konur (8,3% og 21,8%). Voru karlar 1.31 sinnum líklegri (p<0,001, ÖB: 1,14-1,49) en konur til að látast innan árs. Dánarhlutfall karla með hemóblóbín skort (Hgb <130) var 42,4%, samanborið við 15,2% án skorts, og voru þeir 2,5 sinnum líklegri (p<0,001, ÖB: 1,86-3,4) til að látast innan árs. Til samanburðar voru konur með skort (Hgb <120) 2,05 sinnum líklegri (p<0,001, ÖB: 1,37-2,6) til að látast innan árs og voru dánarhlutföllin 30,8% og 16,3% fyrir sig. Lifun sjúklinga með brot innan liðpoka var hærri (78,0%) samanborið við utan liðpoka (73,2%) og áhættuhlutfallið 1,08 (p=0,67, ÖB: 0,75-1,57).
Ályktanir: Karlar eru líklegri en konur til að látast eftir skurðaðgerð vegna mjaðmarbrots þegar litið er til bæði skamm- og langtímalifunar. Sjúklingar með lágt hemóglóbín eru rúmlega tvöfalt líklegri til að látast innan árs eftir aðgerð Þá hefur staðsetning mjaðmarbrotsins ekki marktæk áhrif á lifun.
Mat á stoðvefshlutfalli í brjóstaæxlum í tengslum við brjóstakrabbameinsháða lifun Estimation of tumour-stroma ratio in Icelandic breast cancers with regards to breast cancer specific survival Magnea Guðríður Frandsen (Ágrip barst ekki
Dánarorsakir íslenskra barna 1971-2018 Marína Rós Levy1, Ásgeir Haraldsson1,2 , Valtýr Stefánsson Thors1,2, Sigríður Haralds Elínardóttir3, Alma D. Möller3 1Læknadeild Háskóla Íslands, 2Barnaspítali Hringsins, 3Embætti Landlæknis
Inngangur: Dánarhlutfall barna er mikilvægur mælikvarði á heilbrigðisástand þjóða, en á Íslandi er það með því lægsta sem gerist í heiminum. Til þess að fækka dauðsföllum barna markvisst er nauðsynlegt að þekkja helstu dánarorsakir þeirra hverju sinni. Markmið rannsóknarinnar var að finna dánarhlutfall barna á Íslandi lagskipt eftir kyni, aldri og búsetu, greina dánarorsakir þeirra á rannsóknartímabilinu og leggja mat á mögulegar aðgerðir til að koma í veg fyrir ótímabær dauðsföll barna.
Efniviður og aðferðir: Um er að ræða afturskyggna lýsandi rannsókn sem náði til allra íslenskra barna frá fæðingu upp að 18 ára aldri sem létust á tímabilinu, frá 1. jan 1971 til og með 31. des 2018. Upplýsingar um þau 2005 börn sem létust á tímabilinu voru fengnar úr Dánarmeinaskrá Embættis Landlæknis, en tölur um ölda lifandi barna á hverjum tíma fengust hjá Hagstofu Íslands. Búseta var skráð eftir heilbrigðisumdæmum. Þegar frekari upplýsinga var þörf voru sjúkraskrár og/ eða krufningarskýrslur frá Landspítala skoðaðar. Poisson línuleg aðhvarfsgreining var notuð til að greina lækkun dánarhlutfalls eftir kyni. Til að meta fækkun dauðsfalla og kynjamun innan dánarorsaka var kí-kvaðrat próf notað þar sem borin voru saman fyrstu 10 ár tímabilsins við síðustu 10 árin.
Niðurstöður: Drengir voru 41% líklegri til að deyja á tímabilinu en stúlkur (ÖB: 0,51-0,67) en dánarhlutfall þeirra lækkaði úr 1,5 fyrir hverja 1000 lifandi drengi í 0,18 (88% lækkun), árleg lækkun var um 4,3% (ÖB: 0,95-0,96). Dánarhlutfall stúlkna lækkaði um 81%, úr 0,9 í 0,17, árleg lækkun um 3,4% (ÖB: 0,96-0,98). Dánarhlutfall barna fyrir fimm ára aldur lækkaði um 89%, úr 3,5 í 0,4 fyrir drengi og úr 2,8 í 0,3 fyrir stúlkur, árleg lækkun um 4,4% (ÖB: 0,95-0,96). Dánarhlutfall lækkaði í öllum heilbrigðisumdæmum á árunum 1991-2018. Helstu dánarorsakir voru burðarmálskvillar (n=525), slys (n=447), meðfæddir sjúkdómar (n=371), sýkingar (n=157), krabbamein (n=122), taugakerfissjúkdómar (n=76), sjálfsvíg (n=56) og hjarta- og æðasjúkdómar (n=35). Af ofantöldum dánarorsökum var marktæk fækkun á dauðsföllum vegna burðarmálskvilla, slysa, meðfæddra sjúkdóma, sýkinga og krabbameina (p <0,0001). Ekki var lækkun á dánarhlutfalli í taugakerfissjúkdómum og hjarta- og æðasjúkdómum sem ekki töldust til meðfæddra kvilla, né sjálfsvígum þar sem einnig var marktækur kynjamunur.
Ályktanir: Veruleg lækkun hefur orðið á dánarhlutfalli barna á tímabilinu og hefur tekist að fækka fyrirbyggjanlegum dauðsföllum verulega með forvörnum og bættri heilbrigðisþjónustu. Enn eru þó mörg börn sem lenda í banaslysum og er þar helst að nefna umferðarslys. Mikilvægt er að halda áfram með þær slysavarnir sem framkvæmdar hafa verið seinustu ár til að lækkunin haldi áfram. Ekki var fækkun á sjálfsvígum á tímabilinu og var þar einnig áberandi kynjamunur. Mikilvægt er að auka vitund barna um geðheilbrigði og ölga úrræðum fyrir þau sem þurfa á aðstoð að halda. Nýjar fyrirbyggjandi aðgerðir gegn sjálfsvígum eru nú í gangi sem gætu sýnt árangur á næstu árum. Niðurstöðurnar sýna
frábæran árangur þjóðarinnar í lækkun dánarhlutfalls barna hér á landi og leiða vonandi til áframhaldandi fækkunar á ótímabærum dauðsföllum barna.
Notkun þorskroðs í meðferð fullþykktarbrunasára í dýramódeli
Nikulás Jónsson1, Hilmar Kjartansson2,3 , Baldur Tumi Baldursson2,3, Helga Kristín
Einarsdóttir2
1Læknadeild Háskóla Íslands, 2Kerecis, Reykjavík, Ísland, 3Landspítali háskólasjúkrahús Inngangur: Meðhöndlun fullþykktarbrunasára getur falið í sér upphafsmeðferð með líkhúð eða annarskonar húðlíki (e. skin substitute) þar sem hlutþykktargræðlingur (e. split-thickness skin graft, STSG) er síðan settur á í framhaldinu. Þar sem engin þekkt örverusmit eru á milli Norður-Atlantshafsþorsksins (Gadus morhua) og mannsins þarf Kerecis sáraroð sem framleiddur er úr roði þorsksins ekki að ganga í gegnum viðamikla hreinsun sem meðal annars leysir upp fitu og fituleysanleg prótein. Þannig er hægt að halda í sömu mikilvægu sameindirnar og mynda húð manna. Að auki inniheldur sáraroðið hátt hlutfall ómega-3 fitusýra sem hefur sýnt hafa góð áhrif á sáragræðslu. Efniviður og aðferðir: Hundrað fullþykktarsár (3 cm í þvermál) voru gerð á bak og síðu fimm kvenkyns Yorkshire Cross svína (Sus scrofa). Sárum var slembiraðað (e. randomized) til meðferðar með; möskvuðu (1,5:1) Kerecis sáraroði (n=28), ómöskvuðu Kerecis sáraroði (n=30), líkhúð (n=20) eða engri sértækri meðferð (n=20). Á þriðja degi voru leifarnar af sáraroðinu arlægðar og þá fengu Kerecis meðhöndluðu sárin ýmist ómöskvaðan hlutþykktargræðling (n=19) eða möskvaðan (3:1) hlutþykktargræðling ásamt Kerecis sáraroði ofan á (n=29). Einn hópur af sárum fékk tilraunameðferð þar sem roðið var ekki arlægt áður en ómöskvaður hlutþykktargræðlingur var settur ofan á (n=10). Á degi órtán var líkhúð arlægð og settur ómöskvaður hlutþykktargræðlingur (n=20). Ljósmyndir voru teknar reglulega til að geta mælt samdrátt sára og ve asýni voru tekin til að skoða byggingu og skipulag kollagens, uppbyggingu húðþekju og bólgufrumuíferð. Talnabreytur voru bornar saman með einþátta fervikagreiningu (e. one-way anova) og Tukey eftiráprófi, eða t-prófi eftir því sem við átti. Fyrir flokkabreytur var framkvæmt Fisher próf og Bonferroni leiðrétting. Tölfræðileg marktækni miðaðist við α = 5%.
Niðurstöður: Enginn munur var á notagildi þess að meðhöndla með hefðbundinni Kerecis meðferð og að nota líkhúð sem tímabundna þekjumeðferð fullþykktarbrunasára, áður en sjálfsgræðlingur er settur á, hvort sem litið var á klíníska
skoðun eða ve asýna skoðun. Samdráttur í sárum var 30% ef engin sértæk meðferð var notuð miðað við 11-16% (p<0,001) ef notuð var sértæk meðferð. Tilraunameðferð með að setja hlutþykktargræðling á sár sem hafði enn roðið sýndi lakara skor á gæðum í byggingu kollagens ofarlega í sári, uppbyggingu húðþekju og skipulagi kollagens. Ekki reyndist vera munur á því hvort notað væri ómöskvað eða möskvað (1,5:1) Kerecis sáraroð sem tímabundin þekjumeðferð. Ekki reyndist heldur vera munur á því hvort notaður væri ómöskvaður eða möskvaður (3:1) hlutþykktargræðlingur sem seinni meðferð, ef Kerecis sáraroð var sett á þann möskvaða.
Ályktun: Niðurstöður benda til þess að hægt sé að nota Kerecis sáraroð í stað líkhúðar við fyrstu meðferð alvarlegra brunasára. Enn fremur kemur fram að þegar Kerecis sáraroð er notað sem stuðningur við 3:1 hlutþykktargræðling er mögulegt að minnka það gjafasvæði sem þarf að taka af eðlilegri húð til að nota í sjálfsgræðslu fullþykktarbrunasára.
Rannsókn á tengslum erfðabreytileika í og við genin TTN/CCDC141 við hjartsláttartruflanir í gáttum Ólafur Hreiðar Ólafsson1, Hildur M. Ægisdóttir2, Davíð O. Arnar2,3, Hilma Hólm2 1Læknadeild Háskóla Íslands, 2Íslensk erfðagreining, 3Landspítali háskólasjúkrahús Inngangur: Víðtækar erfðamengisrannsóknir hafa fundið tengsl á milli 170 erfðabreytileika og gáttatifs en minna er vitað um erfðafræði annarra hjartsláttartruflana í gáttum. Nýlegar rannsóknir Íslenskrar erfðagreiningar hafa gefið vísbendingar um tengsl erfðabreytileika á svæðinu TTN/CCDC141 við ýmsar hjartsláttartruflanir í gáttum. Markmið þessarar rannsóknar var að meta betur þessi tengsl.
Efni og aðferðir: Við safngreindum upplýsingar úr víðtækri erfðamengisleit fyrir hjartsláttartruflanir í gáttum frá Íslandi, UK Biobank og Copenhagen Hospital Biobank en afmörkuðum okkur við svæðið TTN/CCDC141. Við könnuðum tengsl 8366 erfðabreytileika á svæðinu við órar hjartsláttartruflanir og notuðum Bonferroni leiðréttingu til að fá marktækniþröskuldinn 6,0×10-6 . Einnig skoðuðum við tengsl erfðabreytileika sem tengdust hjartsláttartruflunum við hjartalínuritsmælingar frá Landspítala og rannsóknum Íslenskrar erfðagreiningar.
Niðurstöður: Við fundum tengsl við órar hjartsláttartruflanir í gáttum. Erfðabreytileikinn rs2288327 tengdist gáttatifi (P = 2,8 × 10-29, OR (e. odds-ratio, gagnlíkindahlutfall) = 1,11), rs10660645 tengdist sjúkum sínushnúti (P = 6,8
× 10-9 , OR = 1,13), rs13031826 tengdist gáttasleglarofi (P = 2,65 × 10-17, OR = 1,23), rs10497529 tengdist ofansleglahraðtakti (P = 1,7 × 10-11, OR = 1,23) og einnig tengdist rs1873164 ofansleglahraðtakti (P = 1,4 × 10-12 , OR = 1,22). Allir þessir breytileikar sýndu minna marktæk tengsl við aðra hjartsláttartruflun í gáttum, eina eða fleiri. Skilyrt greining sýndi hins vegar að þau tengsl voru afleiðing tengslaójafnvægis. Allir erfðabreytileikarnir höfðu tengsl við ýmsar hjartalínuritsmælingar, en tengslamynstrið var mismunandi á milli breytileikanna. Engin marktæk tengsl fundust milli þessara erfðabreytileika og háþrýstings, hjartavöðvakvilla, hjartabilunar og kransæðasjúkdóms, sem bendir til þess að áhrif á rafleiðni hjartans miðli tengslum erfðabreytileikanna við hjartsláttartruflanirnar, fremur en aðrir hjartasjúkdómar.
Ályktanir: Við sýndum að það eru fimm erfðabreytileikar á svæðinu TTN/ CCDC141 sem tengjast mismunandi hjartsláttartruflunum í gáttum og einnig hjartalínuritsmælingum sem mæla rafleiðni í hjartanu. Engu öðru svæði í erfðamenginu hefur verið lýst með víðtækri erfðamengisrannsókn sem hefur áhrif á svona margar mismunandi hjartsláttartruflanir í gáttum. Þessar niðurstöður kalla á frekari rannsóknir til að skilja betur áhrif þessa svæðis á rafleiðni í hjarta.
Siðferðilegt réttmæti fósturskimana með tilliti til lífvænlegra fæðingargalla Rakel Ástrós Heiðarsdóttir (Ágrip barst ekki)
Methicillin ónæmur Staphylococcus aureus á Íslandi 2009–2019
Sif Snorradóttir1, Valtýr Stefánsson
Thors1,2, Hjördís Harðardóttir3, Gunnsteinn Haraldsson3, Ásgeir Haraldsson1,2 1Læknadeild Háskóla Íslands , 2Barnaspítali Hringsins , 3Sýkla- og veirufræðideild Landspítala
Inngangur: Methicillin ónæmur Staphylococcus aureus (MÓSA) er ónæmur fyrir öllum β-laktam ly um, þar með talið β-laktam ly um blönduðum β-laktamasa hemlum. Methicillin ónæmi meðal S. aureus er oftast miðlað með mecA geninu sem kóðar fyrir nýja gerð af penisillín bindipróteini, PBP2a, sem hefur lága sækni í β-laktam lyf og leiðir þannig til ónæmis gegn þessum flokki sýklaly a. Þó MÓSA sýkingar séu fátíðar á Íslandi miðað við flest Evrópuríki virðist hafa orðið aukning á MÓSA sýklun og mjúkve asýkingum hjá börnum og fullorðnum sem leita til heilbrigðisstofnana undanfarin ár. Markmið rannsóknarinnar var að kanna hvort nýgengi MÓSA hafi raunverulega aukist undanfarin 11 ár og meta faraldsfræði hjá börnum og fullorðnum.
Efni og aðferðir: Gerð var afturskyggn faraldsfræðileg rannsókn á MÓSA greiningum á landsvísu á tímabilinu 1. janúar 2009 - 31. desember 2019. Úr gagnasafni Sýkla- & veirufræðideildar LSH (SVEID) fengust upplýsingar um öll MÓSA-jákvæð sýni auk upplýsinga um næmispróf og ástæðu sýnatöku. Gagnasafn með spa týpu og Panton Valentine Leukocidin (PVL) greiningum MÓSA stofna á tímabilinu fékkst hjá SVEID. Birtingarmynd sýkingar eða sýklunar var flokkuð eftir sýnatökustað og skiptist í mjúkve asýkingu, aðra sýkingu (t.d. blóðsýkingu eða þvagfærasýkingu) eða einkennalausa sýklun. Upplýsingar um tengsl við heilbrigðiskerfið, nýlegar utanlandsferðir eða þekkt tengsl við önnur MÓSA tilfelli voru notaðar til að álykta um uppruna smits. Áætlaður uppruni sýkingar/sýklunar var flokkaður í heilbrigðiskerfissmit, samfélagssmit eða samfélagssmit með tengsl við heilbrigðiskerfið
Niðurstöður: Alls greindust 660 MÓSA tilfelli hjá 631 einstaklingum. Nýgengi MÓSA tilfella jókst á rannsóknartímabilinu 2009-2019 (p<0,05). Mjúkve asýking var ástæða sýnatöku í 48% tilfella, aðrar sýkingar 11% en 41% tilfella voru einkennalausar sýklanir sem greindust við MÓSA-skimun. Hlutfall mjúkve asýkinga var hæst í aldurshópnum 2-5 ára, einkennalausrar sýklunar hjá yngri en 6 mánaða og annarra sýkinga hjá 6 mánaða að 2 ára aldri. 15% smita höfðu orðið innan heilbrigðisstofnunar, 54% voru samfélagssmit og 31% samfélagssmit með tengsl við heilbrigðiskerfið. Aldurshópar 0-5 mánaða og 67 ára og eldri voru með hæsta hlutfall heilbrigðiskerfissmita. Samfélagssmit var algengasti uppruni sýkinga eða sýklunar hjá börnum. Aldurshópur 40-66 ára var með hæsta hlutfall samfélagssmita með tengsl við heilbrigðiskerfið. Alls greindust 149 spa týpur meðal 660 MÓSA tilfella á tímabilinu og 42% stofna báru PVL gen. Ályktanir: Nýgengi MÓSA sýklunar og sýkingar á Íslandi hækkaði á tímabilinu 2009-2019 í samræmi við hækkun á árunum 2000-2008 (p<0,05). Hækkun nýgengis varð þó sérstaklega hjá aldurshópum undir 2ja ára (p<0,001). Hluti skýringarinnar kann að vera valbjögun vegna vikulegrar skimunar á Vökudeild LSH í kjölfar MÓSA faraldurs þar árið 2015. Hátt hlutfall mjúkve asýkinga hjá aldurshópnum virðist þó benda til þess að um raunverulega aukningu sé að ræða. Meirihluti tilfella eru samfélagssmit og ástæður þess margvíslegar. Ísland er með lægra nýgengi MÓSA en flest önnur Evrópuríki en aukin ferðamennska gæti átt þátt í aukinni útbreiðslu MÓSA stofna.
Notkun geðrofslyfsins clozapine í meðferð á Laugarási meðferðargeðdeild Sigrún Harpa Stefánsdóttir (Ágrip barst ekki)
Preventive child health services in Mangochi District Hospital, Malawi
Snædís Ólafsdóttir1, Chifundo Michael Manong’a2, Triza Fatma Masauli2, Geir Gunnlaugsson3
Faculty of Medicine, University of Iceland1 , Mangochi District Hospital Malawi2, Faculty of Sociology, Anthropology and Folkloristics, University of Iceland3
Introduction: Malawi was one of few subSaharan countries to reach the Millennium Developmental Goal 4 to reduce child mortality by two thirds. However, children in sub-Saharan Africa are 15 times more likely to die before turning five years of age compared to those in high-income countries. Preventive services such as immunisation, growth monitoring and vitamin A supplementation play a vital role in reducing child mortality. The aim of the study was to identify and describe potential problems in preventive child health services in a low-income sub-Saharan setting, in Mangochi District Malawi, assess the trends in vaccination coverage and explore how the services could be improved.
Methods: Both qualitative and quantitative data was collected over the period 26 February to 17 March 2020. Qualitative data was collected with participatory observation and by conducting interviews with Health Surveillance Assistants. Quantitative data was collected for all vaccinations from 2015-2019 both in Mangochi District and Mangochi District Hospital (MDH) from the District Vaccine Data Management Tool (DVDMT). Data on the flow of children through the static under 5 (U5) clinic at MDH, was collected from a registration book for seven days during the period; 97 children came for vaccination services.
Results: In the period 2015-2019, more than 3 million immunisation injections were provided in Mangochi District for children. Fewest were given in 2016 and most in 2019, a difference of 33%. Through the whole period, more static sessions at the health facilities were conducted than outreach in the rural villages. The proportion of cancelled sessions, both static and outreach, rose from 2015-2017; the average proportion of cancelled outreach sessions was 72% higher compared to static sessions over the period. The coverage rate for oral polio vaccine given at birth (OPV0) was significantly lower than the coverage rate for Bacillus Calmette-Guérin vaccine (BCG) (p=3.5*10-5). On average, the coverage
for the third dose of pentavalent vaccine (penta3) was nine percentage points lower than for penta1, with the largest difference seen in 2017 and smallest in 2019. The coverage rate was significantly lower for measles-rubella 2 (MR2) than MR1 (p=0.01). At MDH, on average, 589 vaccinations were given at the static clinic weekly, 14% higher compared to vaccinations provided at the outreach clinics. BCG was administered 5.9 times more often at the static than the outreach clinics, with an average coverage of 155%. On average, there were 14 visits and 40 vaccines administered daily. Most of the children (70%) were given four vaccines, and 24% of them were not vaccinated at the visit. Half of the children who had their birth registered in the registration book, were immunised timely.
Conclusion: Utilisation of health services is good both in Mangochi District and at MDH. The vaccination coverage was higher for immunisations provided earlier after birth compared to those provided later; still, not all children are reached. The facility at the static clinic has improved since the inauguration of a new maternal wing while the working conditions could still be improved with more space and staff. Further, data registration needs to be improved for all preventive child health services offered in the district.
Kynheilsa einstaklinga sem koma á göngudeild kynsjúkdóma á Landspítala Snædís Inga Rúnarsdóttir1, Már Kristjánsson2, Elísabet Reykdal Jóhannesdóttir2 1Læknadeild Háskóla Íslands, 2Landspítali Inngangur: Einn þáttur kynheilsu er það að vera laus við kynsjúkdóma. Hægt er að minnka líkurnar á því að smitast af þeim með því að stunda öruggara kynlíf. Öruggara kynlíf snýr meðal annars að notkun kynsjúkdómavarna og reglulegs heilsueftirlits. Kynsjúkdómum geta fylgt alvarlegir fylgikvillar og þar sem smit eru oft einkennalaus er mikilvægt að auðvelda fólki aðgang að kynsjúkdómaeftirliti. Markmið rannsóknarinnar var að lýsa hópnum sem sækir sér þjónustu göngudeildar kynsjúkdóma á Landspítala og kanna hver kynhegðun þess hóps er. Efniviður og aðferðir: Þátttakendur voru allir þeir einstaklingar sem komu á göngudeild kynsjúkdóma frá 1. júlí 2019 til 31. desember 2019. Á rannsóknartímabilinu voru 3483 komur frá 3190 einstaklingum. Allir þátttakendur svöruðu spurningalista um kynhegðun sína. Fyrir niðurstöður um komur á deildina voru skoðaðar heildarkomur á tímabilinu en fyrir þær sem snéru að kynhegðun voru aðeins skoðaðar komur frá einstaklingum sem höfðu stundað kynmök.
Niðurstöður: Af komunum voru 43,2% frá konum en 56,7% frá körlum. Meðalaldur við komu var 26,4 ár; yngsti einstaklingurinn 14 ára en sá elsti 71 árs. Meirihluti komanna (74,8%) var frá einstaklingum sem höfðu áður farið í kynsjúkdómatékk. Meirihluta þátttakenda höfðu einungis stundað kynmök með gagnstæðu kyni (83,6% karla og 83,0% kvenna). Af þeim komum frá einstaklingum sem höfðu stundað kynmök sögðust 93,0% hafa stundað kynmök um leggöng síðustu 12 mánuðina, 83,4% munnmök og 25,4% stundað endaþarmsmök. Karlar sem höfðu einungis stundað kynlíf með körlum (MSM) var sá hópur sem hlutfallslega flestir höfðu stundað endaþarmsmök (88,2%) og konur sem höfðu einungis stundað kynlíf með konum (WSW) var sá hópur sem hlutfallslega flestir höfðu stundað kynmök um leggöng (100%) og munnmök (100%). Fyrir komu höfðu 41,7% smitast áður af kynsjúkdómi. Við komu merktu 8,1% þátttakenda við það að nota smokkinn alltaf og 10,1% við að nota hann aldrei. Í hópi MSM voru hlutfallslega flestir (20,5%) sem merktu við að nota smokkinn alltaf. Konur sem höfðu eingöngu stundað kynmök með körlum (WSM) var sá hópur þar sem hlutfallslega fæstir (6,9%) merktu við að nota smokkinn alltaf.
Ályktanir: Flestar komur voru frá einstaklingum undir 30 ára aldri og er það í samræmi við erlendar rannsóknir. Helstu veikleikar rannsóknarinnar voru hve fámennur hópur WSW kvenna var og að niðurstöðurnar töku ekki tillit til þess að sami einstaklingurinn gat komið á deildina oftar en einu sinni á tímabilinu. Erfitt er að meta hvort hinsegin fólk nýtir sér þjónustuna. Hlutfall komna frá einstaklingum sem höfðu haft kynmök við einstakling af sama kyni var svipað milli kynja en þó voru fleiri konur sem höfðu haft kynmök með báðum kynjum. Meirihluti þátttakenda hafði stundað bæði munnmök og kynmök um leggöng.
Fyrirburablóðleysi og blóðgjafir á Vökudeild Barnaspítala Hringsins árin 2000-2019 Sóley Isabelle Heenen1 , Þórður Þórkelsson1,2 1Læknadeild Háskóla Íslands, 2Barnaspítali Hringsins
Inngangur: Allir nýburar fá lífeðlisfræðilegt blóðleysi fljótlega eftir fæðingu vegna aðlögunar þeirra að súrefnisríku umhverfi utan móðurkviðar. Venjulega þarfnast slíkt blóðleysi ekki blóðgjafar. Stöðnun á blóðmyndun fyrirbura varir lengur en hjá fullburða börnum vegna vanþroska í blóðmyndunarkerfi þeirra og er slíkt blóðleysi skilgreint sem fyrirburablóðleysi (e. anemia of prematurity, AOP). Veikir fyrirburar þola blóðleysið stundum illa en það er sá hópur sjúklinga sem fær hvað oftast blóðgjafir.
Markmið rannsóknarinnar var að meta nýgengi AOP sem þarfnaðist blóðgjafar, forspárþætti þess, meðgöngualdur (e. postmenstrual age, PMA) við síðustu blóðgjöf og breytingar á meðferð við AOP sl. tíu ár eftir meðgöngulengd með því að kanna breytingar á ölda blóðgjafa fyrir hvern fyrirbura, meðgöngualdri þeirra við síðustu blóðgjöf og viðmiðunargildum (hemóglóbín og hematókrít) í blóði fyrir blóðgjöf.
Efni og aðferðir: Afturskyggn rannsókn, að hluta til tilfella-viðmiðarannsókn, á árunum 2000-2019. Þýði rannsóknarinnar voru 901 fyrirburi sem fæddust eftir 23-32 vikna meðgöngu og útskrifuðust lifandi af Vökudeild Barnaspítala Hringsins. Gögn fengust úr Vökudeildaskrá, Fæðingaskrá Embætti landlæknis og sjúkraskrám. Ef fyrirburi fékk blóðgjöf eftir tveggja vikna aldur var það skilgreint sem AOP sem þarfnaðist blóðgjafar (tilfellahópur, n=347) og voru aðrir í viðmiðunarhópi (n=554). Eitt viðmið var valið fyrir hvert tilfelli, parað á meðgöngulengd þegar metið var nýgengi AOP (n=420:420). Nýgengi AOP sem leiddi til blóðgjafar var reiknað sem öldi tilfella á ári deilt með heildar ölda þýðisins. Gerð var tvíkosta aðhvarfsgreining, reiknuð gagnlíkindahlutföll og 95% öryggisbil til að meta breytingar á nýgengi AOP sem leiddi til meðferðar, meta hugsanlega forspársþætti þess og til að meta tengsl annarra sjúkdóma fyrirbura við blóðgjafir. Gerð var línuleg aðhvarfsgreining og notuð lýsandi tölfræði til að meta aldur barna við síðustu blóðgjöf eftir meðgöngulengd.
Niðurstöður: Nýgengi AOP yfir öll árin var 38,5 á hver 100 börn og hækkaði á rannsóknartímabilinu. Fyrirburar voru tvöfalt líklegri að fá blóðgjöf v/AOP á árunum 2010-2019 en 2000-2009 (p<0,001; OR: 2,0). Allir 23-25 vikna og 91,2% fyrirbura með fæðingarþyngd <1000 g fengu blóðgjöf v/AOP. Meðgöngulengd ≤28 vikur (p<0,001; OR: 4,5), Apgar <7 við einnar mínútna aldur (p<0,001; OR: 1,8) og fæðingarþyngd <1000 g (p<0,001; OR: 30,1) voru sjálfstæðir forspárþættir AOP. Miðgildi PMA í vikum við síðustu blóðgjöf var 34 hjá 23-28 vikna, 36 hjá 29-30 vikna og 37 hjá 31-32 vikna fyrirburum. Fjöldi 29-32 vikna fyrirbura sem fengu blóðgjöf v/AOP jókst (p<0,001; OR:4,8) ásamt því að þeir voru eldri við síðustu blóðgjöf (p<0,05) og öldi blóðgjafa á hvern fyrirbura var meiri (p<0,05) á rannsóknartímabilinu. Ekki varð marktæk breyting á meðferð við AOP hjá 23-28 vikna fyrirburum, nema hækkun á viðmiðunargildum hjá 25-26 vikna fyrirburum (p<0,05).
Ályktanir: Aukning hefur orðið á blóðgjöfum sl. tíu ár, einkum vegna breytinga á meðferð AOP hjá 29-32 vikna fyrirburum sem er ekki í samræmi við erlendar rannsóknir. Fleiri 29-32 vikna fyrirburar fá
blóðgjöf, hver fær fleiri blóðgjafir og eru þeir eldri við síðustu blóðgjöf. Tilefni er því til að endurskoða verklagsreglur um blóðgjafir fyrirbura á Íslandi. Sjálfstæðir forspárþættir eru m.a. styttri meðganga en allir 23-25 vikna fyrirburar þurfa blóðgjöf v/AOP. Ekki liggja fyrir óyggjandi niðurstöður á því við hvaða aldur börn þurfa ekki lengur á blóðgjöf að halda v/AOP.
Blóð- og járnhagur kvenkyns blóðgjafa og tengsl við meðgöngu- og fæðingasögu Stefanía Ásta Davíðsdóttir1, Anna Margrét Halldórsdóttir1,2, Kristjana Einarsdóttir1,3 , Ýr Frisbæk4 og Þóra Steingrímsdóttir1,4 1Læknadeild Háskóla Íslands, 2Blóðbankinn Landspítala, 3Miðstöð í lýðheilsuvísindum, 4Kvennadeild Landspítala
Inngangur: Sýnt hefur verið fram á að kyn, aldur og öldi blóðgjafa hafa áhrif á járnbirgðir. Vitað er að járnþörf kvenna eykst á meðgöngu og stór hluti af járnbirgðum móður er nýttur til fósturþroska. Ef konur ná ekki að viðhalda járnbirgðum sínum getur það leitt til járnskorts. Járnskortur á meðgöngu getur leitt til fyrirburafæðinga, lágrar fæðingarþyngdar og fósturláta. Blóðbankinn nýtir ferritínmælingar í sermi sem mælikvarða á járnhag allra nýskráðra gjafa og eftir 2017 hjá öllum heilblóðsgjöfum í Blóðbankanum. Markmið rannsóknarinnar voru; að rannsaka járnog blóðhag kvenkyns blóðgjafa í Blóðbankanum. Að skoða dreifingu járn- og blóðhags kvenna og tengsl við ölda fyrri fæðinga og tímalengd frá síðustu fæðingu. Að skoða tíðni járnskorts og blóðleysis með tilliti til sömu breyta.
Efniviður og aðferðir: Rannsóknin náði til 10.824 kvenna sem höfðu gefið heilblóð og/eða verið nýskráðar í Blóðbankanum á árunum 1997-2019. Gögn úr Blóðbankanum voru samkeyrð við gögn úr Fæðingaskrá Embættis landlæknis til að fá upplýsingar um meðgöngu- og fæðingasögu. Úr ProSang tölvukerfi Blóðbankans fengust niðurstöður blóðhags og serum ferritínmælinga blóðgjafa. Til að bera saman járnhag milli hópa var notast við meðal ferritíngildi hverrar konu. Járnskortur var skilgreindur sem serum ferritín <15 µg/L. Blóðleysi var skilgreint sem blóðrauði <120 g/L.
Niðurstöður: Hjá nýskráðum gjöfum mældist ferritín að meðaltali 40,1 ± 49,5 µg/L en hjá virkum gjöfum 28,0 ± 20,2 µg/L (p<0,001). Hjá nýskráðum mældist meðalblóðrauði 136,0 ± 12,9 g/L en hjá virkum blóðgjöfum 134,0 ± 9,4 g/L (p<0,001). Ferritíngildi fóru hækkandi með hækkandi aldri. Hæstu gildin voru hjá 50-65 ára konum hjá virkum (34,1 ± 24,2 µg/L) og nýskráðum (78,6 ± 124,5 µg/L). Ferritíngildi innan hvers aldurshóps voru svipuð eftir því hvort kona fæddi barn eða ekki. Járnskortur var algengari hjá
virkum gjöfum (31%) en nýskráðum (11%) (p<0,001). Ferritín- og blóðrauðagildi fóru hækkandi með lengri tíma frá fæðingu fram að blóðgjöf. Alls voru 12,2% kvenna með blóðleysi (blóðrauði <120 g/L) og 25,6% með járnskort (serum ferritín <15 µg/L) einhvern tímann á tímabilinu. Tíðni járnskorts hjá þeim sem ekki fæddu barn (27,5%) var hærri en þeirra sem fæddu barn (25,3%).
Ályktanir: Tími frá fæðingu að næstu blóðgjöf virðist hafa áhrif á ferritín- og blóðrauðagildi kvenna. Mögulega væri skynsamlegt að lengja lágmarkstíma (nú níu mánuðir) frá fæðingu að næstu heilblóðsgjöf í Blóðbankanum að minnsta kosti þegar ferritíngildi eru lág. Hluti kvenna nær ekki að endurnýja járnbirgðir sínar og járnskortur er algengur meðal kvenna. Einnig gæti járnuppbót og mikil eftirfylgd fyrir konur með lágar járnbirgðir eftir fæðingu bætt heilsu þeirra kvenna.
Meðferð háþrýstings í heilsugæslu á höfuðborgarsvæðinu
Stefán Júlíus Aðalsteinsson (Ágrip barst ekki)
Tíðni og afleiðingar hjartadreps í eða eftir kransæðahjáveituaðgerð
Sunna Rún Heiðarsdóttir1, Martin Ingi Sigurðsson1,2, Tómas Guðbjartsson1,3 1Læknadeild Háskóla Íslands, 2Svæfinga- og gjörgæsludeild Landspítala, 3Hjarta- og lungnaskurðdeild Landspítala
Inngangur: Hjartadrep í eða eftir aðgerð (perioperative myocardial infarction) er flokkað með alvarlegum snemmkomnum fylgikvillum kransæðahjáveituaðgerðar en áhrif þess á horfur sjúklinga eru óljós. Markmið rannsóknarinnar var að meta áhrif hjartadreps á aðra fylgikvilla, 30 daga dánartíðni og langtímalifun.
Efni og aðferðir: Rannsóknin var afturskyggn og náði til 1446 sjúklinga sem gengust undir kransæðahjáveituaðgerð á Landspítala á tímabilinu 2002-2018. Upplýsingar um sjúklinga fengust úr sjúkraskrám og aðgerðarskýrslum en sjúklingar sem lagðir voru inn með hjartadrep fyrir aðgerðina voru útilokaðir. Hjartadrep var skilgreint skv. alþjóðlegum skilmerkjum (WHO) þ.e. tíföld hækkun á efri mörkum hjartavísinum TnT, en einnig tíföld hækkun á CK-MB, ásamt nýjum óeðlilegum Q-bylgjum og/eða vinstra greinrofi. Sjúklingar sem fengu hjartadrep í tengslum við aðgerð voru bornir saman við sjúklinga án hjartadreps (viðmiðunarhóp) hvað varðar snemmkomna fylgikvilla og 30 daga dánartíðni. Eftirfarandi langtíma fylgikvillar voru sérstaklega skoðaðir; hjartaáfall, heilablóðfall, hjartaþræðing með eða án ísetningu stoðnets en einnig endur-hjáveituaðgerð og dauði og þeir teknir
saman í sameiginlegan endapunkt, MACCE (major adverse cardiac and cerebrovascular events). Langtímalifun og MACCE-frí lifun voru síðan áætlaðar með aðferð KaplanMeiers en meðal eftirfylgdartími var 8,4 ár og miðast við 31. desember 2018.
Niðurstöður: Alls fengu 78 (5,4%) sjúklingar hjartadrep (bil: 0-15,5%) og lækkaði tíðnin marktækt yfir rannsóknartímabilið. Í hjartadrepshópi höfðu marktækt fleiri þriggja æða sjúkdóm og/eða vinstri höfuðstofnsþrengsli (98,7% sbr. 67,9%) og hlutfall sjúklinga með alvarleg blóðþurrðar einkenni var hærra (80,8% sbr. 64,9%). Hæsta meðalgildi CK-MB í hjartadrepshópi var 170,2 ± 116,8 sbr. 22,4 ± 16,2 (p<0,001) og fyrir TnT 3952 ± 6027 sbr. 501 ± 353 (p<0,001). Tíðni snemmkominna fylgikvilla var hærri í hjartadrepshópi og þar af var lungabólga algengust (15,4% sbr. 5,2%) og fleiri þeirra þurftu ósæðardælu (IABP) (9% sbr. 1,7%). Hlutfall sjúklinga sem létust innan 30 daga frá aðgerð var 11,5% í hjartadrepshópi en 0,4% í viðmiðunarhópi (p<0,001). Einnig reyndist marktækur munur á MACCE-frírri lifun (69,2% sbr. 84,7% við 5 ár, p=0,01). Hins vegar reyndist 5 ára heildarlifun ekki breytileg milli hópa.
Ályktanir: Sjúklingar sem fá hjartadrep í eða eftir kransæðahjáveituaðgerð hafa hærri tíðni snemmkominna fylgikvilla og verri 30 daga lifun. Ef sjúklingar lifa fyrsta mánuðinn eftir aðgerð eru horfur sambærilegar og hjá þeim sem ekki fá hjartadrep.
Notkun immúnóglóbúlína á Landspítala
2010–2019
Valgeir Steinn Runólfsson1 , Þórunn Óskarsdóttir2, Rannveig Einarsdóttir2 , Valtýr Stefánsson Thors1,4, Björn Rúnar Lúðvíksson3, og Ásgeir Haraldsson1,4 1Læknadeild Háskóla Íslands, 2Landspítali, 3Ónæmisfræðideild Landspítala, 4Barnaspítali Hringsins Inngangur: Immúnóglóbúlínmeðferð er sannreynd og mikilvæg meðferð við mótefnaskorti og ákveðnum bólgu- og sjálfnæmissjúkdómum. Framleiðsla lyfsins er flókin og kostnaðarsöm, og með vaxandi notkun þess hefur borið á skorti á lyfinu á heimsvísu. Því er mikilvægt að meðferð sé beitt eftir læknisfræðilegum ábendingum og er lyfið því leyfisskylt hér á landi. Meginmarkmið þessarar rannsóknar var að meta notkun immúnóglóbúlína á Landspítalanum á árunum 2010-2019. Efniviður og aðferðir: Samþykktar leyfisumsóknir sjúklinga sem fengu immúnóglóbúlínmeðferð 2010-2019 voru yfirfarnar. Fengnar voru upplýsingar um aldur, kyn, tegund lyfs, ábendingar og sérgreinar lækna sem ávísuðu meðferð Einnig var upplýsingum um einstakar
ly agjafir á dag- og göngudeildum safnað Útlagður ly akostnaður var fenginn úr gagnagrunni Sjúkrahúsapóteks Landspítala. Niðurstöður: Á tímabilinu fékk 921 einstaklingur immúnóglóbúlínmeðferð á Landspítalanum. 861 fékk meðferð í æð, 26 fengu gjöf undir húð og 34 fengu bæði. Af 921 meðferð voru 667 með skráðar ábendingar (72,4%), 245 óskráðar og óljósar ábendingar voru 9. Algengustu sjúkdómsflokkar allra ábendinga voru ónæmisbrestir, taugasjúkdómar og krabbamein. Lungnalæknar og ofnæmisog ónæmislæknar ávísuðu lyfinu mest. Algengasta ábending fyrir meðferðinni á tímabilinu var áunninn mótefnaskortur, hjá 23% einstaklinga. Fjöldi einstaklinga sem fengu samþykkta leyfisumsókn á ári jókst um 350% og öldi ly agjafa á ári jókst um 296% á tímabilinu og var marktækur munur á milli ára. Útlagður ly akostnaður, leiðréttur fyrir verðlagi, jókst úr 300 í 638 milljónir á ári á tímabilinu.
Ályktanir: Notkun immúnóglóbúlína á Landspítalanum fer vaxandi. Hlutfall notkunar eftir skráðum ábendingum er svipað og í niðurstöðum fyrri rannsóknar sem bendir til árangurs verklags við leyfisveitingar. Þó er ljóst að skráningu er ábótavant, sérstaklega er varðar árangursmat meðferðar, og þörf er á skýrum meðferðarleiðbeiningum. Immúnóglóbúlínmeðferð er árangursrík en hún er takmörkuð auðlind. Innleiðing meðferðarleiðbeininga auk árangurs- og lífsgæðamats gæti leitt til bættrar útkomu meðferðarmarkmiða auk þess að nýtast til frekari vísindarannsókna í tengslum við notkun mótefna í lækningaskyni.
Erfðir sjálfsmótefna: Víðtæk erfðamengisrannsókn á erfðabreytileikum tengdum myndun sjálfsmótefna
Þorsteinn Markússon1, Sædís Sævarsdóttir1,2,3, Ingileif Jónsdóttir1,2, Björn R. Lúðvíksson3 1Læknadeild Háskóla Íslands, 2Íslensk erfðagreining, 3Landspítali háskólasjúkrahús3 Inngangur: Ólíkar gerðir sjálfsofnæmissjúkdóma ganga saman í ættir, birtast jafnvel samtímis í sama einstaklingi og geta einkennst af sömu gerðum sjálfsmótefna. Jafnframt mælast ættingjar einstaklinga með slíka sjúkdóma fremur með sjálfsmótefni í blóði en aðrir, jafnvel án klínískrar þýðingar. Til þessa hafa örfáar víðtækar erfðamengisrannsóknir (e. genome wide association studies; GWAS) skoðað erfðabreytileika tengda jákvæðum mælingum nokkurra gerða sjálfsmótefna, svo sem þeim einkennandi fyrir sjálfsofnæmi í skjaldkirtli og sykursýki. Markmið þessarar rannsóknar var að finna erfðabreytileika tengda myndun allra
algengra sjálfsmótefna, þ.e. jákvæðum mælingum þeirra.
Efniviður og aðferðir: Til grundvallar rannsókninni var þýði 53.741 einstaklinga. Um þá lágu fyrir niðurstöður mælinga algengra sjálfsmótefna frá ónæmisfræðideild LSH, frá þrettán ára tímabili (2005-18). Í GWAS rannsókn voru tengsl 33.903.150 erfðabreytileika við jákvæðar mælingar allra algengra sjálfsmótefna (> 100 jákvætt mældir á tímabilinu) skoðuð sem og við mælingar algengustu gerða þeirra (ANA, skjaldkirtilssjálfsmótefna, ACPA, RF og sértækari undirgerða þeirra tveggja fyrstnefndu). Til samanburðar var annars vegar hafður rúmlega 300.000 manna viðmiðunarhópur úr gagnasöfnum Íslenskrar erfðagreiningar og hins vegar hópar þeirra sem mælst höfðu neikvæðir fyrir sömu sjálfsmótefnum. GWAS marktækniþröskuldur var reiknaður með Bonferroni-veginni aðferð fyrir hvern starfrænan flokk erfðabreytileika. Breytileikar með GWAS marktæk tengsl við einhverja svipgerðanna voru skoðaðir miðað við nýjan marktækniþröskuld (α = 4,46E-4), veginn eftir takmörkuðum ölda breytileika og svipgerða, til þess að rannsaka áhrif þeirra þvert á svipgerðir. mRNA raðgreiningargögn úr heilblóði 13.173 Íslendinga voru notuð til þess að rannsaka cis-eQTL tjáningaráhrif breytileika á nálæg gen.
Niðurstöður: Átta erfðabreytileikar á sjö genasvæðum sýndu GWAS marktæk tengsl við myndun ólíkra gerða sjálfsmótefna, í samanburði við þýðisviðmið. Sjö þeirra, í eða við IRF5, IRF8, PTPN22, CTLA4, SH2B3, og ARID5B hafa þegar þekkt tengsl við sjálfsofnæmissjúkdóma. Mislestursbreytileiki rs2476601 G>A í PTPN22 var þá sá eini sem sýndi GWAS marktæk tengsl við fleiri en eina ólíka gerð sjálfsmótefna, en það gerði innskotsbreytileiki í IRF5 líka þegar áhrif allra GWAS marktækra breytileika voru skoðuð þvert á svipgerðir með rýmri marktækniþröskuldi. Aðeins einn breytileiki, tengdur myndun skjaldkirtilssjálfsmótefna, hafði marktæk cis-eQTL áhrif en hann jók tjáningu genanna RNASET2 og CCR6
Ályktanir: Í þessari fyrstu GWAS rannsókn á erfðabreytileikum tengdum myndun sjálfsmótefna sem slíkri og undirgerða þeirra, fundust breytileikar sem flestir hafa þegar þekkt tengsl við sjálfsofnæmissjúkdóma. Athygli vakti hve lítil skörun var á tengslum breytileika við jákvæðar mælingar ólíkra gerða sjálfsmótefna. Með sjúkdómsgreiningar viðfanga til hliðsjónar munum við kanna nánar hvort tengsl erfðabreytileika við sjálfsmótefni endurspegli tengsl við sjálfsofnæmissjúkdóma eða geti út af fyrir sig verið hluti af flóknu orsakasamhengi sjálfsmótefnamyndunar.
Faraldsfræði briskrabbameins á Íslandi
2010–2014
Þóra Hlín Þórisdóttir (Ágrip barst ekki)
Greining og meðferð sjúklinga með krabbamein í ristli- og endaþarmi árin
2014–2018
Þórður Líndal Þórsson (Ágrip barst ekki)








Hlíðasmára 14 - 201 Kópavogi - sími (+354) 533 4567 - E-mail: medicalert@medicalert.is - Vefsíða www.medicalert.is Sjálfseignarstofnun sem starfar án ágóða undir vernd Lionshreyfingarinnar á Íslandi
Hjartaheill
Samtök smærri útgerða Hjartamiðstöðin ehf.
KG Fiskverkun ehf. Magnús Páll sf.