Lesen Sie mehr auf www.gesunder-koerper.info


Lesen Sie mehr auf www.gesunder-koerper.info

Kleine Boten, große (Neben-)Wirkungen
„Über Endometriose zu sprechen, sollte für keinen ein Problem sein“
Vanessa Maier hat Endometriose und Adenomyose – und schuf mit Endopowerment eine Plattform für betroffene Frauen.
NICHT VERPASSEN:
„Wechseljahre sind ein neuer Anfang“
Biologin Clara Wildenrath im Interview
Seite 06
Funktionsstörungen der Schilddrüse
Diagnose- und Behandlungsmöglichkeiten
Seite 08
VERANTWORTLICH FÜR DEN
Miriam Hähnel
Wenn unser Hormonsystem aus dem Gleichgewicht gerät, kann das unseren ganzen Körper in die Schieflage bringen.
Hören Sie auf Ihren
Körper und nehmen Sie Beschwerden ernst!


Symptome wie Abgeschlagenheit, Müdigkeit, Haarausfall oder ungewollte Gewichtszunahme führen wir schnell auf Stressfaktoren im Alltag zurück. Doch können diese Symptome Erkrankungen aus dem endokrinen Formenkreis zugrunde liegen und benötigen eine fachgerechte Abklärung.

Diagnose NET
Patient Oliver Merx spricht im Interview über seine Diagnose neuroendokriner Bauchspeicheldrüsentumor.

Dr. med. Anna Katharina Flügel,
Endokrinologie (DGAE). Fachärztin der Medizinischen Klinik 1 am Universitätsklinikum Frankfurt am Main.
dgae-hormone.de
Ursachen für endokrinologische Erkrankungen sind meist Störungen des Hormonsignalweges. So sind in Deutschland mehrere Millionen Patient:innen von Krankheitsbildern wie dem Metabolischen Syndrom, Osteoporose, Schilddrüsen-/ oder Nebennierenveränderungen betroffen, die eine große Auswirkung auf unsere Gesundheit haben. Aber auch seltene neuroendokrine Tumorerkrankungen können bei Patient:innen in Organen wie z. B. der Bauchspeicheldrüse, Lunge oder Magen-Darm-Trakt diagnostiziert werden. Diese sind Tumore, die aus hormonbildenden Zellen entstehen und meist selbst Botenstoffe produzieren. Vor allem für Frauen spielen Hormone eine wichtige Rolle. Denn nicht nur Zyklusunregelmäßigkeiten im jungen und mittleren Erwachsenenalter sind von Bedeutung. Die Lebensphase der Menopause betrifft durchschnittlich alle Frauen nach dem 50. Lebensalter und darf daher nicht tabuisiert werden. Patientinnen leiden u. a. unter Hitzewallungen und Schlafstörungen. Häufig treten auch andere Nebenerkrankungen wie Bluthochdruck oder Übergewicht im Laufe des Alters auf, was die Therapieentscheidung beeinflussen kann.
In den Praxen und Kliniken sehen wir Endokrinologen Patient:innen unterschiedlichsten Alters. Und so haben viele Betroffene häufig eine lange Vorgeschichte, bis endlich die richtige Diagnose
Viele Betroffene haben häufig eine lange Vorgeschichte, bis endlich die richtige Diagnose gestellt wird.
gestellt wird. Es ist umso wichtiger, für endokrine Krankheitsbilder ein Bewusstsein in der Bevölkerung zu schaffen und Patient:innen gezielt zu informieren und aufzuklären.
In Patientenselbsthilfegruppen finden Menschen mit seltenen Erkrankungen und ihre Angehörigen Hilfe und Zugang zu professionellen Informationen. Die Arbeit von Patientennetzwerken und medizinischen Gesellschaften wie z.B. die der deutschen Gesellschaft für angewandte Endokrinologie (DGAE) schafft eine Plattform, Wissen zu transportieren und Patient:innen und Ärzt:innen weiterzubilden.
Ich wünsche Ihnen eine schöne Vorweihnachtszeit und viel Freude beim Lesen.
Ihre Anna Katharina Flügel

Verdauungsbeschwerden bei Diabetes?
Diabetes mellitus ist in Deutschland eine Volkskrankheit: Laut der Deutschen Diabetes-Hilfe leben hier über 8,5 Millionen Betroffene, 95 Prozent davon haben einen Typ-2-Diabetes. Während es sich bei Diabetes Typ 1 um eine Autoimmunerkrankung handelt, bei der das Immunsystem die insulinproduzierenden Zellen der Bauchspeicheldrüse angreift, handelt es sich bei Diabetes Typ 2 um eine Stoffwechselerkrankung. Zwar stellt die Bauchspeicheldrüse genügend Insulin her, jedoch sprechen die Organe immer weniger darauf an, bis sich eine Insulinresistenz bildet und der Blutzuckerspiegel bei Betroffenen dauerhaft erhöht ist. Das kann schleichend die Blutgefäße, die Nerven und weitere Organe schädigen. Je früher ein Diabetes erkannt wird, umso besser können also Folgeerkrankungen verhindert oder in ihrer Auswirkung gebremst werden.
Die Bauchspeicheldrüse –mehr als nur ein Insulinlieferant
In der Bauchspeicheldrüse werden aber nicht nur Hormone wie das Insulin produziert, sie bildet auch Enzyme, die für den Verdauungsprozess eine wichtige Rolle spielen. Diese Enzyme benötigt der menschliche Organismus, um Eiweiße, Kohlenhydrate und Fette aufzuspalten. Diese Prozesse stehen in einem engen Zusammenhang zueinander.
Eine Folgeerkrankung, die in dieser Wechselwirkung zwischen dem hormonproduzierenden Teil (auch endokriner Teil genannt) und dem enzymproduzierenden Teil der Bauchspeicheldrüse (auch exokriner Teil genannt) auftreten kann, ist eine exokrine Pankreasinsuffizienz (kurz EPI). Die Bauchspeicheldrüse kann dann nicht mehr ausreichend Verdauungsenzyme bilden. Dabei kann sowohl der Diabetes die EPI auslösen als auch die EPI zu einem unzureichenden Insulinspiegel führen und einen Diabetes begünstigen bzw. verschlimmern. Laut aktuellen Schätzungen sind mehr als die Hälfte aller Diabetiker im Laufe ihrer Erkrankung von einer EPI betroffen.
Symptome einer exokrinen Pankreasinsuffizienz
Wenn also Symptome wie starke Oberbauchschmerzen, Durchfall oder Verstopfung, Blähungen, Übelkeit und Erbrechen oder ein sogenannter Fettstuhl (teils sehr heller, übel riechender, voluminöser Stuhl) auftreten, dann sollte an eine EPI gedacht werden. Besonders der Fettstuhl ist typisch für eine EPI, da die Fette in der Nahrung durch den Mangel an Verdauungsenzymen quasi unverdaut ausgeschieden werden. Viele Betroffene reduzieren daher die Menge an Fetten in der Nahrung, um die Beschwerden zu
lindern. Da Fette aber dringend für den Stoffwechsel benötigt werden, entstehen Mangelerscheinungen und damit neue Probleme: Trotz Völlegefühl nach dem Essen kann der Nährstoffbedarf aufgrund der unzureichenden Verdauung nicht ausreichend gedeckt werden, Nährstoffe werden nicht ins Blut aufgenommen und Betroffene fühlen sich kraftlos und sind ständig müde.
Verdauungsenzympräparate können helfen
Hat der behandelnde Arzt oder die behandelnde Ärztin eine EPI diagnostiziert, dann stellt eine Enzymersatztherapie eine gute Behandlungsmöglichkeit dar. Die Präparate, die dazu angewandt werden, enthalten entweder Verdauungsenzyme aus der Bauchspeicheldrüse von Schweinen (Pankreatin) oder aus Reispilzen (Rizoenzyme). EPI-Betroffene können sich so wieder ganz normal ernähren und müssen nicht auf Fette verzichten, gleichzeitig werden die Beschwerden gelindert und einem Mangel vorgebeugt. Insbesondere für Vegetarier oder Menschen, die aus religiösen Gründen keine Produkte vom Schwein zu sich nehmen möchten, stellen die Präparate, die Rizoenzyme enthalten, eine Alternative dar, da sie ohne tierische Wirkstoffe auskommen und die Cellulosekapseln keine Gelatine enthalten.
DR. RER. NAT. MELANIE FERSCHKE zur Ernährung und Enzymeinnahme bei EPI

Ausgewogen ernähren mit Gemüse, Obst, Milch- und Vollkornprodukten.
Kein Verzicht auf sichtbares und verarbeitetes Fett.
Verdauungsenzyme konsequent zu allen fetthaltigen Haupt- und Zwischenmahlzeiten sowie milchund sahnehaltigen Getränken einnehmen.
Mit der Enzymeinnahme nach den ersten Bissen beginnen und die Kapseln über die Mahlzeit verteilt mit wenig Flüssigkeit einnehmen.
Die Verdauungsenzyme mitnehmen zum Essen außer Haus.
Die Menge der Enzyme an die Mahlzeit anpassen und in Absprache mit dem Ernährungstherapeuten bei eventuell noch fortbestehenden Beschwerden um eine weitere Kapsel erhöhen (ein Enzymtagebuch kann hier helfen).
Zeit zum Essen nehmen und gut kauen.
Besser häufige und kleinere Mahlzeiten statt weniger großer Mahlzeiten einnehmen.
Wenig trinken zu den Mahlzeiten – am besten nur die Menge, um die Enzymkapseln einzunehmen –, dafür zwischen den Mahlzeiten ausreichend trinken.
Verdauungsbeschwerden bei Diabetes: Wenn die Bauchspeicheldrüse neben Insulin auch zu wenig Verdauungsenzyme bildet
Bei Diabetes mellitus ist oft neben der Insulinproduktion auch die Bildung von Verdauungsenzymen durch die Bauchspeicheldrüse eingeschränkt, wodurch zusätzlich Verdauungsbeschwerden infolge einer sogenannten exokrinen Pankreasinsuffizienz (EPI) auftreten.
Durchfall und Co. bei Diabetes ernst nehmen! Im Gegensatz zur endokrinen Funktionsstörung, also einer verminderten Hormon-Bildung (Insulin, Glucagon), werden bei der exokrinen Pankreasinsuffizienz von der Bauchspeicheldrüse zu wenig Verdauungsenzyme produziert. Blähungen, Völlegefühl und Durchfälle kurz nach den Mahlzeiten sind die Folge. Aufgrund des Enzymmangels gelangen unvollständig verdaute Nahrungsbestandteile in tiefere Darmabschnitte und verursachen Beschwerden und unverdaute Nahrungsfette werden in Form von Durchfall (Fettstuhl) ausgeschieden. Warnzeichen einer EPI sind zudem ungewollter Gewichtsverlust sowie eine hagere Statur, häufige Blutzuckerentgleisungen oder ein erhöhter Insulinbedarf. Wissenschaftliche Daten zeigen, dass bei jedem 2. Typ1-Diabetiker Nährstoffe aufgrund des Enzymmangels unzureichend gespalten werden. Lautet die Diagnose „Typ2-Diabetes“, tritt dies in 32 Prozent der Fälle auf.1) Bei Diabetes mellitus Typ 3c, der aufgrund von Verletzungen und Entzündungen der Bauchspeicheldrüse entsteht, ist eine EPI noch häufiger!
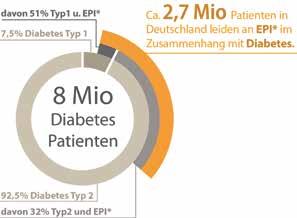
Abb: Eine Diabetes-Erkrankung geht häufig mit einer eingeschränkten Bildung von Verdauungsenzymen
(*exokrine Pankreasinsuffizienz/EPI) einher
Rizoenzyme lindern Verdauungsbeschwerden bei Diabetikern effektiv
Bei einer EPI muss dem Körper – wie beim Insulin auch – das zugeführt werden, was die Bauchspeicheldrüse nicht mehr selbst in ausreichendem Maße bildet: Verdauungsenzyme! Enzympräparate aus der Apotheke werden unter anderem aus Reispilzkulturen gewonnen (Rizoenzyme in NORTASE®). Zu jeder Mahlzeit eingenommen, helfen diese vegetarischen Enzyme dabei, Nährstoffe ausreichend zu spalten, wodurch die Beschwerden effektiv reduziert werden und eine weitgehend normale Ernährung und Verdauung möglich wird. Eine Enzymsubstitution kann auch starke Blutzuckerschwankungen minimieren.Von Natur aus säurestabile Rizoenzyme wirken unabhängig vom pH-Wert bereits im Magen und auch im Dünndarm. Somit sind zusätzliche Medikamente zur Herabsetzung der Magensäureproduktion nicht notwendig. Sprechen Sie mit Ihrem Arzt über Ihre Beschwerden und über mögliche Erstattung der Verdauungsenzyme durch Ihre Krankenkasse. Weiterführende Infos: https://www.nortase.de
Endometriose wird oft als das Chamäleon der gynäkologischen Erkrankungen bezeichnet, denn die Symptome unterscheiden sich von Frau zu Frau enorm. Das führt zu oft langen Ärzteodysseen für Betroffene, die über Jahre mit starken Beschwerden leben müssen und nicht die Hilfe bekommen, die sie benötigen. Dabei ist nach aktuellen Schätzungen jede zehnte Frau in Deutschland betroffen. Eine von ihnen ist Vanessa Maier, Gründerin der Plattform „Endopowerment“, die anderen Betroffenen dabei helfen möchte, den ganz persönlichen Weg im Umgang mit der Erkrankung zu finden.
Vanessa, du bist selbst von Endometriose und Adenomyose betroffen. Wann hattest du die ersten Beschwerden und wie lange hat es gedauert, bis du die richtige Diagnose bekommen hast?
Meine Beschwerden begannen mit dem Eintreten der Periode. Zunächst habe ich sie einfach hingenommen, weil ich dachte, sie seien normal. Mir war morgens oft so schwindelig, dass ich mich auf den Boden legen musste, zudem hatte ich sehr starke Schmerzen. Aber weil ich es nicht anders kannte, habe ich es kaum hinterfragt. Während der Schulzeit und im Studium bin ich an solchen Tagen zu Hause geblieben. Das ging nicht mehr, als ich mit 27 Jahren anfing, in Vollzeit im Vorstandsbereich eines Großkonzerns zu arbeiten. Ich begann dann zu recherchieren, was der Grund für meine Beschwerden sein könnte, und stieß auf Endometriose. Eine Gynäkologin hatte den Verdacht ein paar Jahre vorher bereits geäußert, aber fast beiläufig, ohne Nachdruck, weshalb ich dem nicht nachgegangen bin. Jetzt bestätigte eine Bauchspiegelung den Verdacht.
Über
Endometriose reden zu können, sollte für niemanden ein Problem sein.
Wie wirkt sich die Erkrankung bei dir aus und wie hat sie dich und dein Leben verändert? Wichtig finde ich, zuerst zu definieren, was Adenomyose und Endometriose sind: Adenomyose bezeichnet Wucherungen innerhalb der Gebärmutter; Endometriose sind Wucherungen aus gebärmutterschleimhautartigem Gewebe, die nicht nur den Unterbauch, sondern den ganzen Körper betreffen können, sogar die Lunge oder das Gehirn.
Starke Schmerzen sind ein häufiges Symptom von Endometriose, das oft im Rahmen der Periode, aber auch zu anderen Zeiten auftreten kann. Auch Durchfall und Abgeschlagenheit sind mögliche Symptome. Bei mir äußert sich die Endometriose mittlerweile vorwiegend durch Abgeschlagenheit und extreme Schmerzen. Der ganze Körper krampft. Jeden Monat bin ich rund fünf Tage auf Schmerzmittel angewiesen.
Die Symptome sind nicht leicht einzuordnen, da auch Ärzte oft sehr wenig über das Krankheitsbild wissen.
Hast du dich mit deinen Beschwerden immer ernst genommen gefühlt?
Als ich wegen des Verdachts auf Endometriose untersucht wurde, kam heraus, dass auch meine linke Niere betroffen ist. Der Harnleiter war komplett zugewuchert, ich stand kurz vor einem Nierenversagen. Damit wurden meine Beschwerden dann plötzlich sehr ernst genommen.

Das Problem ist meist Folgendes: Wenn man zu seinem Gynäkologen oder seiner Gynäkologin geht, bekommt man die Pille verschrieben oder etwas gegen die Schmerzen bzw. hört man, dass es normal sei, dass Mädchen oder Frauen während der Periode Schmerzen haben. Wenn man keinen Vergleich hat, ist es schwer, das einzuordnen. Man beginnt dann damit, sein Leben stark einzuschränken, und nimmt die Beschwerden hin. Gut wäre es, wenn Betroffene ihnen trotzdem nachgehen und klären lassen, ob sie eine Endometriose oder eine Adenomyose oder beides haben. Aber dafür braucht es Wissen über die Erkrankung, aufseiten der Patientinnen und der Ärzte gleichermaßen. Aufklärung ist daher sehr wichtig.
Du hast die Plattform Endopowerment ins Leben gerufen und sprichst absolut offen über deine Erkrankung. Warum ist es so wichtig, über Endometriose aufzuklären? Viele Betroffene schreiben mir, dass sie erst durch meine Initiative auf
das Krankheitsbild aufmerksam geworden sind oder sich bestärkt darin fühlten, doch noch mal zum Arzt zu gehen. Ich bin mit dem Bewusstsein aufgewachsen, dass es selbstverständlich ist, Dinge beim Namen zu nennen, und möchte anderen, die vielleicht andere Voraussetzungen haben oder sich schämen, über ihre Beschwerden zu reden, den Rücken stärken, für sich selbst einzustehen. Über Endometriose reden zu können, sollte für niemanden ein Problem sein.
Welche Rolle spielt für dich der Austausch mit anderen betroffenen Frauen? Anfangs hat der Austausch für mich eine große Rolle gespielt. Zwar bin ich von den Ärzten dann ernst genommen worden, weil ich einen Organschaden hatte, aber es hilft, wenn man realisiert, dass andere unter ähnlichen Beschwerden leiden, weil man sich dann nicht so alleine fühlt. Es ist auch hilfreich, wenn man Tipps austauschen kann, z. B. darüber, wo es eine gute Ärztin oder einen guten Arzt gibt. Oder ob
einem eine bestimmte Entspannungstechnik oder Yoga besonders geholfen hat, denn dann hilft es vielleicht anderen auch. Mittlerweile halte ich mich allerdings selbst weitgehend aus der Kommunikation heraus, um mich auch mit anderen Themen zu beschäftigen. Mein Anliegen war und ist, mit Endopowerment eine Plattform zu schaffen, die allen offensteht – gleichzeitig möchte ich auch mein Leben leben. Es tut mir gut, mich nicht ausschließlich mit der Krankheit zu befassen.
Vanessa klärt sowohl über ihre Website www.endopowerment.de als auch über ihren Instagram-Kanal instagram.com/endopowerment über Endometriose/Adenomyose und den Alltag mit den Erkrankungen auf. Zudem bietet sie Onlinekurse zu diesen Themen an und hat einen eigenen Podcast ins Leben gerufen. Ihr klares Signal für betroffene Frauen: Ihr seid nicht allein!
Bei der Endometriose siedeln sich Teile der Gebärmutterschleimhaut außerhalb der Gebärmutterhöhle an. Dies kann zu chronischen Entzündungen, Zysten und Verwachsungen führen, was wiederum den Transport der Eizelle im Eileiter behindern kann. Die Symptome sind oft starke Krämpfe vor oder während der Menstruation. Allerdings lässt das Vorhandensein von Periodenschmerzen noch nicht zwingend auf eine Endometriose schließen. Etwa 40.000 Frauen erkranken jährlich an Endometriose und viele führen die Schmerzen zunächst allein auf ihre Periode zurück und gehen nicht zum Arzt.
Endometriose und Kinderwunsch
Bei etwa 40 bis 60% der Frauen, die ungewollt kinderlos bleiben, steckt eine Endometriose dahinter. Angaben zur Erkrankungshäufigkeit schwanken zwischen 5 und 15% der Frauen im fruchtbaren Lebensalter zwischen 20-30 Jahren. Für die Erfüllung des Kinderwunsches hat sich die In-vitro-Fertilisation (IVF) als beste Therapie bei Endometriose erwiesen, wenn eine Schwangerschaft nicht auf natürlichem Wege eintritt.
Was ist zu tun?
Endometriose lässt sich operativ entfernen, hat allerdings die unangenehme Eigenschaft, dass sie immer wiederkommt und sollte daher ganzheitlich betrachtet werden. Alle gängigen Therapien mit künstlichen Hormonen können Nebenwirkungen haben, weswegen einer der Grundpfeiler eine angepasste Ernährung ist, um die Symptome langfristig und nachhaltig zu lindern. Die Ernährung ist das Fundament und sehr wichtig, um alle Entzündungen und Entzündungsherde im Körper stark zu verringern.
Carolin Eickhoff, Ernährungswissenschaftlerin und ganzheitliche Gesundheitsmanagerin Weitere Informationen unter:
carolineickhoff.com

Zutaten:
300 ml warme pflanzliche Milch
1 EL Ingwer
1 EL Kurkuma
1/2 TL Zimt
1 TL Honig
Zubereitung:
Alle Zutaten in einem Topf erwärmen (nicht kochen) und anschließend mindestens 15 Minuten ziehen lassen. Die goldene Milch durch ein Sieb gießen und genießen.
5 EINFACHE TIPPS, UM ENDOMETRIOSE-SYMPTOME
ZU LINDERN:
#1 Nährstoffe auffüllen
Viele Frauen mit Endometriose haben mindestens ein Defizit, in der Regel mehrere Mikronährstoffmängel. Wichtig ist, dass du mit Fachärzten, denen du vertraust, deine Nährstoffe auswertest und Dosierungen absprichst.
#2 Alkohol reduzieren
Alkohol zu trinken, wird in unserer Gesellschaft oft als normal angesehen, jedoch greift er den Darm und die Leber an, was die Entgiftung unseres Körpers Stück für Stück reduziert. Alkohol fördert somit die Entzündungen im Körper, was genau die größte Baustelle bei Endometriose ist.
#3 Auf das Rauchen verzichten
Aktuell geht man von etwa 4000 chemischen Inhaltsstoffen in Zigaretten aus, die unsere Sauerstoffversorgung im Blut beeinträchtigen. Das Rauchen wirkt sich zudem auf die Darmflora aus und kann im Darm chronische Entzündungsprozesse fördern. Die Gesamtheit aller Mikroorganismen, die im Darm angesiedelt sind, wird als „Darmflora“ oder besser als „Mikrobiom“ bezeichnet. Ein gesundes Mikrobiom ist langfristig und ganzheitlich wichtig für alle Frauen mit Endometriosebeschwerden.
In vielen Fertigprodukten werden häufig minderwertige und entzündungssteigernde Pflanzenöle verwendet. Zucker und Zuckerersatzprodukte, verstecktes Gluten, verschiedene Konservierungsstoffe und Geschmacksverstärker sind enthalten. Wir haben bei Fertigprodukten oft keinen Überblick, was wir wirklich konsumieren. Pflanzenfette wie Sonnenblumenöl und Margarine hawben eine unvorteilhafte Fettsäureverteilung. Fette sind der Baustein unserer Körperfunktionen, gerade wenn es um die Produktion unserer Hormone geht. Hochwertige Fette wie ein gutes Oliven- oder Kokosöl und Rohbutter sind viel besser für unseren Körper.
Die goldene Mich ist super bei Endometriose und stärkt gleichzeitig unser Immunsystem. Dies ist ein super leckeres ayurvedisches Getränk, was viele positive Eigenschaften für unsere Hormon- und Zyklusgesundheit hat. Die Milch wirkt entzündungshemmend, unterstützt die Leber, stärkt das Immunsystem, wirkt antioxidativ und unterstützt unsere Verdauung.

Nach mittlerweile 30 Jahren Schreibarbeit als Medizin- und Wissenschaftsjournalistin mit dem Schwerpunkt Frauenheilkunde (Gynäkologie) fühlte sich die Biologin Clara Wildenrath gut gewappnet für die Wechseljahre. Doch als die kamen, stand sie mit dem Thema allein da. Mit ihrem Blog „Wechselleben“ schuf sie eine Plattform, die den Bedarf betroffener Frauen nach unabhängigen Informationen und nach Austausch stillt.

Clara, warum bloggen Sie über die Wechseljahre?
Ich hatte über Jahrzehnte hinweg regelmäßig über das „Frauenthema“ Wechseljahre geschrieben. Dann steckte ich plötzlich selbst mittendrin. Die Umstellung der Hormone spürte und spüre ich bis heute körperlich und seelisch. Sie verändert mich. Darüber hätte ich mich gerne ausgetauscht. Doch die Wechseljahre waren in meinem Freundeskreis kein Thema. Ich hatte vielmehr den Eindruck, dass meine Freundinnen davon nicht betroffen sind. Das machte mich neugierig, wusste ich als Biologin doch, dass jede Frau diesen Wechsel erlebt und laut der Deutschen Menopause-Gesellschaft acht von zehn Frauen in dieser Zeit auch wie ich Beschwerden haben.1) Nach gründlicher Recherche kam ich zu dem Schluss, dass es im deutschsprachigen Internet wenig unabhängige Informationen zu den Wechseljahren gibt. Hinter vielen Angeboten stecken kommerzielle Interessen. Zudem stellte ich nach vielen Gesprächen mit Frauen, in denen ich die Wechseljahre direkt ansprach, sogar einen ziemlich großen Bedarf an Infos und Austausch fest. Mit meinem Blog schaffe ich dafür eine Plattform.
Sind die Wechseljahre ein Tabuthema?
Wenn ja, warum, und wie lässt sich das ändern?
Ich betrachte die Wechseljahre als eine Zeit, die für das Leben von uns Frauen ebenso bedeutend ist wie die Pubertät. Doch während die überall Thema ist, hat man über die Wechseljahre lange Zeit kaum gesprochen – und wenn, dann wurden sie eher ein bisschen ins Lächerliche gezogen. Viele verbinden die Wechseljahre vor allem mit dem Altwerden. Und das Alter hat in unserer Gesellschaft nun mal kein gutes Image – besonders bei Frauen nicht. In unserer Gesellschaft gilt Jugend als Schönheitskriterium, da ist es kein Wunder, dass wir mit
den Wechseljahren hauptsächliches Negatives verbinden und nach außen so tun, als gäbe es sie nicht. Wenn wir also dieses Bild verändern, die Rolle der Frau während der Wechseljahre und danach realistisch beschreiben, dann enttabuisieren wir sie und machen den Weg frei für ein neues Selbstverständnis. Was wir dringend brauchen, sind Vorbilder: Frauen, die von ihrem Wechselleben erzählen.
Wie sollten Frauen ihre Wechsel jahre betrachten?
Die Wechseljahre können zwar eine sehr anstrengende Zeit sein, aber auch eine spannende Phase der Neuorientierung. Der Lebensabschnitt, in dem wir reproduktionsfähig waren, neigt sich dem Ende zu, Körper und Geist fokussieren sich nicht mehr auf die Fortpflanzung. Das kann enorme weibliche Kräfte freisetzen. Und die braucht unsere Gesellschaft dringend. Mir gefällt das Bild vom biologischen Sinn der Wechseljahre: Nach der sogenannten Großmutter-Hypothese hat die Natur sie sich „ausgedacht“, um nicht unnötige Kräfte an die Fortpflanzung zu verschwenden. Das hat in der Evolution zum Fortbestand unserer Art beigetragen. Ich habe die Erfahrung gemacht, dass Frauen in und nach den Wechseljahren oft viel genauer als früher wissen, was sie wollen und wie sie für sich einstehen können. Diese Erkenntnis wirkt für viele wie eine Selbstbefreiung.
Auf ihrem Blog www.wechselleben.de bietet Clara Wildenrath fundierte Informationen zum Thema Wechseljahre und allem, was damit in Zusammenhang steht. Zudem gibt sie Tipps für einen gesunden Lebenswandel und möchte dazu inspirieren, diese Phase des Lebens als etwas Positives zu begreifen. Im geschützten Forumsbereich können sich Frauen austauschen, um sich gegenseitig in dieser Lebensphase zu unterstützen.
Ganz wichtig ist Aufklärung. Die Frauen sollten sich darüber informieren, was mit ihnen während der Wechseljahre geschieht. Nur so können sie das Selbstverständnis und die Selbstakzeptanz entwickeln, die ihnen helfen, diese oft belastende Phase gut zu überstehen. Sie sollten wissen, welche Möglichkeiten es gibt, die mitunter heftigen Beschwerden zu lindern. Hier ist unabhängig vermitteltes Wissen vonnöten, denn nur damit hat die Frau eine echte freie Wahl, wie sie mit ihren Beschwerden umgeht. Und weil solche Wechseljahresbeschwerden nicht nur die Frau selbst belasten, sondern auch ihr Umfeld, braucht es auch da mehr Wissen zum Thema. Ohne das sind Verständnis und Akzeptanz für die Frau kaum möglich – im Privat- wie im Berufsleben.
Was wünschen Sie sich für die Betreuung von Frauen in den Wechseljahren?
Die Wechseljahre bringen vielen Frauen Beschwerden wie Hitzewallungen, Kreislaufprobleme, Schlafstörungen, Stimmungsschwankungen und mehr. Wie finden Frauen ihren Weg, damit klarzukommen?
Ich wünsche mir vor allem mehr Wissen, mehr Verständnis und individuelle Beratung. Leider machen immer noch viele Frauen die Erfahrung, dass ihr Arzt oder ihre Ärztin ihre Beschwerden nicht ernst nimmt. Oder sehr schnell Hormone oder andere Medikamente verschreibt, ohne die Frau wirklich über verschiedene Therapiemöglichkeiten zu informieren. Das kann einerseits der knappen Zeit im Praxisalltag geschuldet sein, andererseits aber auch der unzureichenden Ausbildung und Erfahrung. In der medizinischen Ausbildung spielen die Wechseljahre bislang keine große Rolle. Es gibt in vielen Bereichen auch noch zu wenige Studien. Ich möchte Frauen aber auch ermuntern, mehr nachzufragen, wenn sie etwas nicht verstehen oder sich nicht ausreichend informiert fühlen.
Die Zahl ist erdrückend: Etwa acht von zehn Frauen sind laut der Deutschen Menopause Gesellschaft in den Wechseljahren von Beschwerden betro en. Die bekanntesten Symptome sind Schweißausbrüche und Hitzewallungen. Etwa ein Drittel hat darüber hinaus mit Stimmungsschwankungen und Schlafstörungen zu kämpfen.
Auch Haarausfall, trockene Haut und Schleimhäute insbesondere im Vaginalbereich, Herzrasen und depressive Verstimmungen schränken sowohl die Lebensqualität als auch die Leistungsfähigkeit stark ein. Für Frauen, die zur Zeit des Klimakteriums in der Mitte ihres Lebens stehen, sind die Beschwerden eine enorme Belastung, sowohl privat als auch im Beruf. Zudem müssen sie sich auf eine längere Leidenszeit einstellen, im Schnitt etwa 7,4 Jahre.
Was tun gegen die Symptome? Seit Jahren schon wird das Abwägen von Risiken und Nutzen einer Hormontherapie gegen klimakterische Beschwerden sehr kontrovers diskutiert. Viele Frauen möchten aus diesem Grund keine Hormone einnehmen. Aber auch Isoflavone aus Soja, die meist in hormonfreien Alternativen als Wirksto zur Verfügung stehen, sind umstritten. Kein Wunder, dass Betro ene verunsichert sind. Was sollen sie tun? Abwarten und im Stillen leiden, während das Leben an ihnen vorüberzieht? Das ist keine empfehlenswerte Option
Einzigartiger Wirksto , pflanzlich & sicher Femarelle, ein pflanzliches Nahrungsergänzungsmittel auf Sojabasis, kann hier Abhilfe scha en. Femarelle enthält anstelle von Isoflavonen den Wirksto DT56a und ist hormonfrei. Im deutschsprachigen Raum ganz neu auf dem Markt, richten sich drei verschiedene Re-
zepturen an Frauen in jeder Phase der Wechseljahre, von der Perimenopause über die Menopause bis hin zur Postmenopause. DT56a in Femarelle ist ein einzigartiger und sicherer pflanzlicher Wirksto , der in keinem anderen Nahrungsergänzungsmittel enthalten ist. Femarelle trägt dazu bei, Wechseljahresbeschwerden schon innerhalb des ersten Behandlungsmonats positiv zu beeinflussen. In Femarelle werden jeweils unterschiedliche Vitamine und Mineralien mit DT56a kombiniert, um so Frauen in jeder Phase der Wechseljahre optimal zu unterstützen.
Sowohl die Wirksamkeit als auch die Verträglichkeit von Femarelle sind sehr erprobt. Das Produkt wurde bereits vor 21 Jahren entwickelt und wird seitdem in vielen Ländern – darunter Israel, Griechenland, Norwegen, Schweden, Dänemark, Finnland, UK, den USA, Kanada, Indien und Taiwan –erfolgreich eingesetzt. In über 9,5 Millionen Behandlungsmonaten weltweit wurden bisher keinerlei unerwünschte Wirkungen beobachtet. Neben Deutschland, Österreich und der Schweiz kommen nun auch Frankreich, Italien, Spanien, Polen und Belgien als neue Vertriebsländer hinzu.
tätigen auf Frauengesundheit spezialisierten Pharmaunternehmen, strengsten Sicherheits- und Qualitätsrichtlinien – als Nahrungsergänzungsmittel ist Femarelle jedoch frei verkäuflich und kann problemlos über eine Apotheke oder Versandapotheke bezogen werden. Wichtig zu wissen ist auch: Wer Femarelle ausprobieren möchte, muss nicht mit dem ersten Produkt schon in der Perimenopause beginnen, man kann jederzeit und in jeder Phase der Wechseljahre einsteigen.

Erfahren Sie mehr unter: www.femarelle.de
Perimenopause:
Vielfach empfohlen

Femarelle ist ein pflanzlicher SERM, der die verschiedenen Symptome im Verlauf der Wechseljahre innerhalb des ersten Behandlungsmonats lindern kann.5–11,14–21
You over menopause
Eine Empfehlung für Femarelle sprechen dabei nicht nur internationale Fachleute wie der Präsident der European Society of Gynecology, Prof. Andrea Genazzani, aus. Auch das Feedback der Anwenderinnen ist sehr positiv. Zudem ist die Hürde, an das Produkt zu gelangen, denkbar gering. Zwar unterliegt die Produktion von Femarelle als Pharmaprodukt von Theramex, einem führenden, weltweit


Die Perimenopause betri t Frauen, bei denen der Zyklus beginnt unregelmäßig zu werden. Betro ene klagen über Stimmungsschwankungen, trockene Haut und Müdigkeit. In dieser Phase hilft Femarelle® Rejuvenate, PZN 18029197, mit Soja- und Leinsamenextrakten sowie Vitamin B2 und Biotin die verschiedenen Symptome der Perimenopause abzufedern. Das Produkt trägt dazu bei, die Elastizität der Haut zu erhalten und die Schlafqualität zu verbessern. Außerdem hilft es, die Energielevel aufrecht zu erhalten und Stimmungsschwankungen zu entgegen.
Menopause:
In den 50ern sind Frauen meist in der Menopause. Hier kann Femarelle® Recharge, PZN 18029205, mit Soja- und Leinsamenextrakten sowieVitamin B6 dazu beitragen, die hormonelle Aktivität zu regulieren. Darüber hinaus trägt es zur Erhaltung des normalen Energiestowechsels und der normalen Nervenfunktion bei und kann weiteren Symptome wie Müdigkeit entgegenwirken, um so die Lebensqualität der Betro enen zu verbessern.







Im Zeitraum 26.09.2022 bis 31.10. 2022 erhalten Sie bei Ihrer Bestellung aufper-klick.dewww.medikamentemit dem CODE FEMA10 einen Rabatt in Höhe von 10%

Postmenopause:





Auch in der Postmenopause treten zahlreiche Beschwerden auf. In dieser Phase gilt es, besonders die Knochendichte zu erhalten. Die spezielle Formulierung von Femarelle® Unstoppable, PZN 18029211, richtet sich mit Sojaextrakt, Kalzium, Vitamin D und B-Vitaminen speziell an die besonderen Bedürfnisse in dieser Zeit.
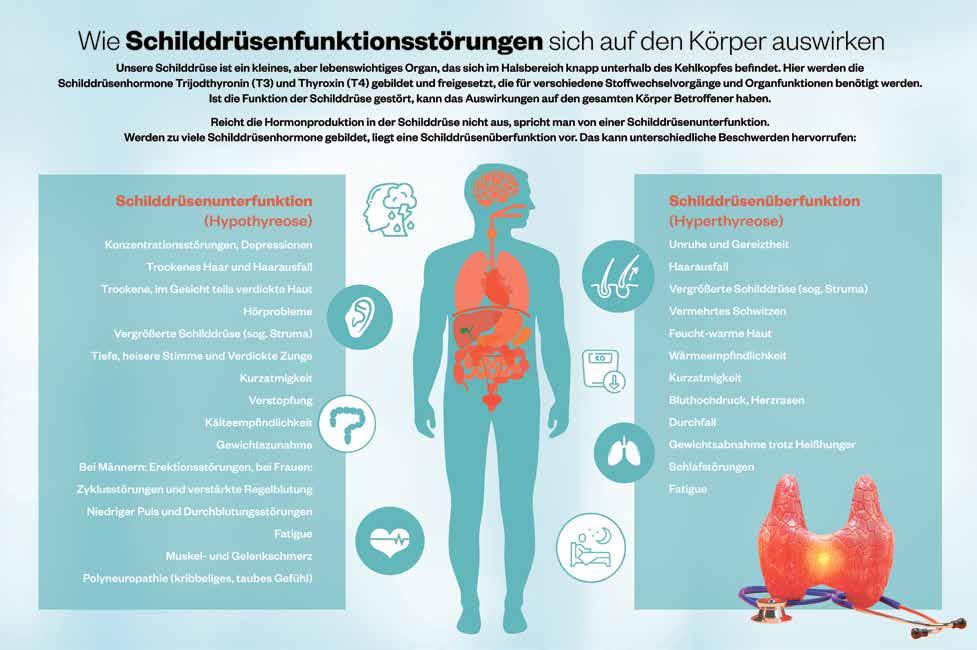
Die Schilddrüse gehört zu den endokrinen Drüsen unseres Körpers. Hier werden die Hormone Trijodthyronin (T3) und Thyroxin (T4) gebildet, die für verschiedenste Stoffwechselvorgänge benötigt werden. Ist die Schilddrüse in ihrer Funktion beeinträchtigt, kann sich das auf den gesamten Körper Betroffener auswirken. Wie sich speziell eine Schilddrüsenunterfunktion (sog. Hypothyreose) bemerkbar macht und mit welchen Beeinträchtigungen die Patient:innen konfrontiert sind, erklärt uns Dr. Stefan Karger, der als niedergelassener Arzt Betroffene betreut.
Text Miriam Barbara RauhHerr Dr. Karger, Sie sind niedergelassener Arzt und haben sich unter anderem auf Schilddrüsenerkrankungen spezialisiert. Wie viele Menschen sind in Deutschland von einer Schilddrüsenfunktionsstörung betroffen?
Man unterscheidet grundsätzlich zwischen einer Überfunktion und einer Unterfunktion des Organs. Von einer ausgeprägten (manifesten) Unterfunktion sind etwa ein bis zwei Prozent der Bevölkerung in Deutschland betroffen. Häufiger finden wir eine latente Schilddrüsenunterfunktion, eine leichte Vorstufe. Hier liegt die geschätzte Zahl zwischen drei und zehn Prozent. Laut Verschreibungsdaten nehmen mindestens 4,1 Millionen Deutsche Schilddrüsenhormone als Ersatz bei Unterfunktion ein.
Bei der Überfunktion unterscheiden wir ebenfalls zwischen einer latenten und einer manifesten Form. Von der manifesten Hyperthyreose sind ungefähr 1,5 bis zwei Prozent betroffen. Häufiger ist die latente Hyperthyreose, welche sich hierzulande bei circa fünf Prozent der Menschen, vor allem im höheren Lebensalter, diagnostizieren lässt.
Wie machen sich Funktionsstörungen der Schilddrüse bemerkbar? Entweder durch einen auffälligen Laborbefund oder primär durch charakteristische Symptome.
Laboranalytisch ist der sogenannte TSH-Wert von entscheidender Bedeutung. Anhand dieses zentralen Steuermarkers der Schilddrüse können wir beurteilen, ob die Schilddrüse normal funktioniert oder nicht. Ob bei einer Abweichung des TSH-Wertes vom Referenzbereich tatsächlich eine krankhafte Störung der Schilddrüse vorliegt, muss immer individuell und fachkundig abgewogen werden. Bei älteren Patienten z. B.

kann dieser Wert im Vergleich zu Jüngeren leicht erhöht sein – formal einer latenten Hypothyreose entsprechend, was jedoch oftmals mit keinerlei Krankheitsbedeutung assoziiert ist und wobei Zurückhaltung geboten ist, diesen Laborbefund als Krankheit zu behandeln.
Die Symptome einer Unterfunktion nehmen einen stufenförmigen Verlauf. Am Anfang stehen Müdigkeit, Abgeschlagenheit und Konzentrationsstörungen. Wenn die Schilddrüse weiter an Funktion verliert, kann das weitere Auswirkungen auf alle Organsysteme haben. Die Haut wird trocken und teigig, die Fingernägel brüchig, Haarausfall kann hinzukommen. Betroffene leiden zudem unter Frieren, Verstopfung und Gewichtszunahme bis hin zu einem langsamen Herzschlag und sogar neurologischen Symptomen wie Reflexabschwächung. Bei Frauen kann es auch zu Zyklusstörungen bis hin zum Ausbleiben der Regelblutung kommen.
Die Symptome einer Überfunktion hingegen sind charakterisiert durch eine Überaktivierung sämtlicher Organsysteme unseres Körpers. Für diese Patienten sind innere Unruhe, verstärktes Schwitzen, Gewichtsverlust und Schlafstörungen sehr typisch.
Bei älteren Patient:innen können die Symptome einer Schilddrüsenüberfunktion oft weit weniger offensichtlich sein. Oft ist es ein Zufallsbefund im Labor im Sinne eines zu niedrigen TSH-Wertes oder im EKG bei festzustellender Herzrhythmusstörung.
Bei welchen Symptomen sollten Betroffene sowie die behandelnden Ärzt:innen eine Schilddrüsenunterfunktion als Ursache in Betracht ziehen?
Die typischen Frühsymptome sind Müdigkeit, Konzentrationsstörungen und teilweise auch ein etwas depressives Stimmungsbild. Bei solchen Symptomen sollte man die Dauer hinterfragen – ob es eine Phase von wenigen Wochen ist, die sich dann wieder bessert, oder ob die Symptome vielleicht schon seit zwei oder drei Monaten bestehen. In diesem Fall sollte man einen Arzt aufsuchen, um frühzeitig Klarheit zu bekommen und nicht eventuell noch weitere Symptome zu provozieren, wie in meiner vorherigen Antwort aufgeführt.
Eine Schilddrüsenunterfunktion kann sich also auf verschiedene Organsysteme auswirken und den Alltag beeinträchtigen. Aus Ihrer ärztlichen Erfahrung: Was macht Ihren Patient:innen dabei am meisten zu schaffen? Konzentrationsstörungen, verstärkte Müdigkeit und Gewichtsprobleme sowie Probleme mit Haar und Nägeln machen häufiger Frauen zu schaffen, sie kommen meist auch früher mit
Symptomen als Männer. Männer beklagen neben Konzentrationsstörungen eher eine geringere Leistungsfähigkeit auf körperlicher Ebene, dies schließt auch eine verminderte Libido ein.
Generell kann ich feststellen, dass sich die typischen belastenden Symptome einer Schilddrüsenunterfunktion eher bzw. früher bei jüngeren Patient:innen bemerkbar machen. Ältere Patienten berichten von sich aus häufig über keine wesentlichen subjektiven Veränderungen, erstaunlicherweise selbst bei deutlich eingeschränkter Schilddrüsenfunktion. Das mag auch daran liegen, dass ältere Patienten sich mit schleichenden Symptomen eher abfinden oder glauben, dass es dem Alterungsprozess geschuldet ist, z. B. wenn vielleicht die Denkleistung nicht mehr so rege ist wie früher.
Wie kann eine Schilddrüsenunterfunktion heute behandelt werden und wie wirkt sich die Therapie auf das Leben Betroffener aus? Für einen Arzt ist die Behandlung einer Schilddrüsenunterfunktion sehr befriedigend, weil für die Patient:innen in der Regel in kürzester Zeit eine Beseitigung der zuvor beklagten Symptome und damit Wiederherstellung einer normalen Lebensqualität ermöglicht wird. Es gibt viele Krankheiten, die man längst nicht so gut behandeln kann. Hier allerdings können wir seit vielen, vielen Jahren ein synthetisch hergestelltes Schilddrüsenhormon geben, das die Patient:innen allmorgendlich schlucken, eine halbe Stunde vor dem Frühstück und mit Wasser – nicht mit Kaffee oder Milch –, das ist eigentlich schon alles. Man schließt damit die Lücke, wenn die Erkrankten nicht mehr in der Lage sind, selbst ausreichend Schilddrüsenhormone zu produzieren.
Dieser Beitrag entstand mit freundlicher Unterstützung der Sanofi-Aventis Deutschland GmbH

Prof. Dr. med.
Joachim
Feldkamp
Chefarzt der Universitätsklinik für Endokrinologie und Diabetologie, Allgemeine Innere Medizin, Infektiologie am Klinikum
Bielefeld Mitte
Weitere Informationen unter: forum-schilddruese.de
Von einer Hashimoto-Thyreoiditis, einer Autoimmunerkrankung der Schilddrüse, sind etwa zwei Prozent der Bevölkerung betroffen. Wir sprachen mit Prof. Dr. Joachim Feldkamp, Chefarzt der Universitätsklinik für Endokrinologie und Diabetologie, Allgemeine Innere Medizin, Infektiologie am Klinikum Bielefeld Mitte und Autor des Buches „Gut leben mit Hashimoto“, über Symptome und Therapien.
Herr Prof. Feldkamp, Sie haben sich unter anderem auf die Hashimoto-Thyreoiditis spezialisiert, eine Autoimmunerkrankung, die eine Schilddrüsenunterfunktion zur Folge hat. Was macht diese Erkrankung besonders und was ist bei Diagnose und Therapie besonders wichtig?
Die Hashimoto-Thyreoiditis ist eine Autoimmunerkrankung, die man an erhöhten Antikörpern gegen thyreoidale Peroxidase (TPO-AK) und Antikörpern gegen Thyreoglobulin (Tg-AK) erkennt. Sie betrifft etwa zwei Prozent der Bevölkerung. Interessanterweise sind Frauen zehnmal häufiger betroffen als Männer. Die genaue Ursache der HashimotoThyreoiditis ist bislang unbekannt. Genetische und Umweltfaktoren können eine Rolle spielen.
In etwa sieben Prozent der Fälle in Deutschland tritt eine Hashimoto-Thyreoiditis innerhalb eines Jahres nach einer Geburt auf, dies wird Postpartum-Thyreoiditis genannt. Wenn eine Frau nach der Geburt unruhig wird, schlecht schläft und eine Stimmungsveränderung feststellt, muss es kein „Babyblues“ sein, es kann auch an der Schilddrüse liegen.
Ein Arzt wird gemeinsam mit den Patient:innen ermitteln, in welcher Dosis Schilddrüsenhormone nötig sind. Das ist individuell verschieden, manche brauchen etwas weniger, andere fühlen sich mit der gleichen Dosis und vergleichbaren Parametern vielleicht immer noch müde und brauchen mehr Hormon.
Mit zunehmendem Lebensalter wird die Krankheit häufiger. Nicht immer ist die Schilddrüse vergrößert, bei einigen Patient:innen ist sie normal groß. Bei anderen wird die Schilddrüse immer kleiner, bis sie fast verschwindet. Es kommt auch vor, dass die Schilddrüsenhormone bei einem normalen Wert liegen und die Patient:innen keine Schilddrüsenhormone einnehmen müssen. Man sollte das einmal im Jahr kontrollieren, weil das Risiko, eine Unterfunktion zu entwickeln, bei diesen Patient:innen höher ist.
Sie engagieren sich unter anderem in der Expertensprechstunde im Forum Schilddrüse (www.forum-schilddruese. de). Warum ist es so wichtig, dass Betroffene ihre Erkrankung kennen und gut darüber informiert sind?
Die Hashimoto-Thyreoiditis ist eine häufi-
ge Störung, die oft auch in Verbindung mit anderen Autoimmunerkrankungen auftreten kann.
Das kann zum Beispiel die Erkrankung Vitiligo sein, bei der die Haut weiße Flecken zeigt, die nicht mehr pigmentiert sind. Man muss diese Stellen gut vor der Sonne schützen. Eine häufigere Störung ist auch ein Vitamin-B12-Mangel. Vitamin B12 ist für die Nervenfunktion und die Blutbildung wichtig. Etwa zwei Prozent der Patient:innen mit Hashimoto-Thyreoiditis entwickeln eine Zöliakie, eine Glutenunverträglichkeit, die sich meist mit Durchfall, Bauchschmerzen und auch Leistungsverlust äußert. Ebenfalls selten möglich ist ein Typ-1-Diabetes oder ein Morbus Addison, eine Erkrankung mit Störung der körpereigenen Cortisonproduktion, durch die sich die Haut dunkel färbt wie nach dem Sonnenbaden.
Kann sich eine Hashimoto-Thyreoiditis wieder zurückbilden?
Ja, auch das kommt vor. Bei Erwachsenen allerdings seltener als bei Kindern. Es hängt auch davon ab, wie viel Schilddrüsengewebe noch da ist und wie stark ausgeprägt die Hashimoto-Thyreoiditis war oder ist.
Etwa fünf bis sieben von 100.000 Menschen in Deutschland erkranken pro Jahr an einem seltenen neuroendokrinen Tumor (NET) – Oliver Matthias Merx war im Jahr 2020 einer von ihnen. Wie er mit der Diagnose umgegangen ist, wie es ihm heute geht und was ihm im Umgang mit der Erkrankung wichtig ist, erzählt er uns im Interview.
Text Hanna Sinnecker
Herr Merx, bei Ihnen wurde 2020 ein neuroendokriner Bauchspeicheldrüsentumor diagnostiziert. Wie kam es zur Diagnose?
Die Krankheit warf schon drei Jahre zuvor ihre Schatten voraus: Sowohl 2017 als auch 2018 kam es zu Gallenkoliken, die eine erhebliche Entzündung der Bauchspeicheldrüse zur Folge hatten. Dann wurde die Galle entfernt. Die Probleme schienen gelöst. Im Frühjahr 2019 folgten dann diffuse Bewusstseinsstörungen. Obwohl sich der Pankreastumor auf den MRTs abzeichnete, wurde er trotz mehrerer Tage Krankenhausaufenthalt
verschiedener Beschwerden nicht mehr zum Arzt gegangen. Im Januar 2020 war aber ein Punkt erreicht, an dem ich noch mal mit Nachdruck zum Arzt ging. Innerhalb weniger Tage kam die Diagnose: „Herr Merx, Sie haben einen ziemlich großen Pankreastumor.“
Eine solche Diagnose kann einem den Boden unter den Füßen wegziehen. Was ging in Ihnen nach der Diagnosestellung vor? So eine Diagnose klingt tatsächlich erst einmal heftig. Dass es sich um einen recht seltenen NET mit vergleichsweise positiver Prognose handelt, wusste ich anfangs auch noch nicht. Bis dahin herrschte Unsicherheit: Es hätte auch eine bösartige Variante sein können. Insofern war die anfängliche Reaktion auf die Diagnose: Es könnte jetzt alles schnell vorbei sein! Umgekehrt war ich froh, dass nun eine klare Ursache für verschiedene Beschwerden gefunden war und ich mir das Ganze nicht nur einbildete. Wirklich schwierig war, die Diagnose mit Verwandten und Bekannten zu teilen. Da erlebt man dann echte Schockreaktionen und die Hilflosigkeit vieler Menschen. So bekam ich tatsächlich eine WhatsApp mit der Frage: „Wann wirst Du jetzt sterben?“ Was soll man auf solche Fragen antworten? Zu meiner eigenen Überraschung bin ich trotz allem insgesamt recht gelassen geblieben. Selbst vor der eigentlichen Operation war ich erstaunlich zuversichtlich. Erst recht danach, denn auf der Intensivstation lag ich zwei Tage mit wirklich sehr kranken Menschen zusammen. Da dachte ich mir: Mann, geht es mir gut!
Wie ging es dann weiter, wie sah Ihre Behandlung aus und was waren die für Sie größten Herausforderungen?
Die Betreuung durch die Ärzte und deren Teams war nicht nur fachlich, sondern auch menschlich super. Ich war und bin heute noch dankbar, dass wir ganz in der Nähe gleich zwei Experten für diese seltene Krankheit hatten. Das war auch für meine Angehörigen ein sehr wichtiger Aspekt.
Die initiale Behandlung schien mit erfolgreicher Durchführung einer sogenannten Pankreaslinksresektion weitgehend abgeschlossen. Es gab und gibt bis heute keine Metastasen. Allerdings tauchten wenige Monate nach der OP gleich zweimal nacheinander mehrere, zum Teil sehr große postoperative Fisteln auf. Das warf mich innerlich ziemlich zurück. Ende Juni 2020 begann ich daher eine psychotherapeutische Behandlung. Die war enorm wichtig, um mich wieder innerlich zu stabilisieren und mit der
FOTO: PRIVAT
nicht entdeckt. Es wurde in der Zeit alles Mögliche als Ursache untersucht – außer der Bauchspeicheldrüse. Und das vor dem Hintergrund der Vorgeschichte ... Die Ärzte attestierten mir ein psychisches Problem. Ich war im Hinblick auf diese Diagnose „not amused“. Das Ganze lässt ahnen: Menschen mit seltenen Krankheiten haben leider nicht nur das Problem, dass die Diagnose schwer zu stellen ist, sondern auch, dass sie schnell den Stempel „Psychisches Problem“ aufgedrückt bekommen, weil keine andere Ursache gefunden wird. Bis Anfang 2020 bin ich dann trotz
Angst vor weiteren und möglicherweise auch massiveren Rückschlägen umgehen zu können. Zudem half mir die Therapie dabei, gegenüber Dritten von Beginn an offen und unverkrampft über die Krankheit sprechen zu können. Besonders wichtig war, dass ich in der Therapie lernte, mein Schmerzgedächtnis in den Griff zu bekommen, weil ich nach den Fisteln jedes Mal innerlich zusammenzuckte, wenn ich irgendwelche Schmerzen im Bauch hatte. Bis heute habe ich immer wieder mal Schmerzen im Bauch, unter anderem wegen einer Hernienoperation an der gleichen Stelle, bin aber mittlerweile kaum mehr beunruhigt, wenn es zu solchen Schmerzwellen kommt. Ich lernte damals, daran zu glauben, dass ich trotz der Krankheit wieder längerfristig gesund leben und planen kann.
Wie geht es Ihnen jetzt und welche Rolle spielt die Nachsorge für Sie als Patient?
Es klingt vermutlich irritierend: Ich erlebe gerade eine der besten Phasen meines Lebens. Ich bin nahezu durchgängig gut drauf, fühle mich körperlich und vor allem mental sehr gut – ganz so, als wäre ich im engeren Sinne gesund. Ich musste, Gott sei Dank, auch bis heute noch kein einziges Mal über eine Chemotherapie nachdenken.
Im Hinblick auf die Nachsorge ist bislang auch nicht allzu viel zu tun. In erster Linie muss ich auf die diabetischen Folgen achten und Kohlenhydrate vermeiden. Ansonsten muss ich etwa alle sechs Monate ein CT machen lassen. Diesbezüglich bin ich tatsächlich vorab immer etwas nervös. Es könnte ja sein, dass einem diesmal mitgeteilt wird, dass sich die Dinge verschlechtert haben. Diese Nervosität werde ich wohl auch niemals verlieren. Und das ist gut so, denn das Beispiel von Steve Jobs, dem Gründer von Apple, der einen sehr ähnlichen Tumor hatte, zeigt: Selbst wenn es einem einige Jahre nach der OP richtig gut geht, können unverhofft ernsthafte Komplikationen auftauchen. In diesem Bewusstsein lebe und genieße ich jeden Tag.
Was hat Ihnen im Umgang mit Ihrer Erkrankung geholfen und was würden Sie anderen Betroffenen gern mit auf den Weg geben?
Da ist wohl zuallererst die Familie zu nennen. Die war und ist ein super Rückhalt. Für mich kam dann rasch hinzu, dass ich das E-Bike für mich entdeckte, kleine und größere E-BikeAbenteuer startete und bis heute für meinen Blog „Doktor-eBike.de“ erfreulich positive Resonanz erhalte.
DAS NETZWERK NET e. V.
Das Netzwerk Neuroendokrine Tumoren (NeT) e. V. ist die bundesweit größte aktive Selbsthilfeorganisation zu diesem Thema, die von Betroffenen, deren Angehörigen sowie Ärzten gegründet wurde. Hier finden sowohl Patient:innen als auch deren Angehörige Beratung, Unterstützung und Verständnis für ihre Situation – für einen leichteren Umgang mit der Erkrankung. Zudem bekommen Betroffene hier Informationen zu spezialisierten Ärzten und Behandlungszentren und können bei schwierigen Fragen vom Fachwissen und der Expertise des medizinischwissenschaftlichen Beirates profitieren.
Weitere Informationen unter www.netzwerk-net.de und unter Tel. 0911-25 28 999
Zwei weitere Sachen sind mir aber vermutlich noch wichtiger: Da ist zum einen das Thema Forschung zu seltenen Krankheiten. Ich möchte jedem betroffenen Patienten empfehlen, sich umfassend einzubringen und an Studien etc. teilzunehmen. Das leitet über zum zweiten Thema der Selbsthilfegruppen, denn nur, wenn man in einer Gruppe wie dem Verein Netzwerk NeT aktiv ist, hat man m. E. eine valide Chance, bei entsprechenden Studien mitwirken zu können. Beim Netzwerk NeT habe ich zudem Menschen kennengelernt, die mir eindrucksvoll schilderten, wie sie mit ihrer NET-Erkrankung umgegangen sind und wie normal ein solches Leben trotz aller objektiven Risiken sein kann. Insofern kann ich jedem von einer seltenen Krankheit betroffenen Menschen nur empfehlen, sich an einer Selbsthilfegruppe wie dem Netzwerk NeT zu beteiligen.
Was sind NET (Neuroendokrine Tumoren)?
Neuroendokrine Tumoren (NET) sind seltene Tumoren, die aus neuroendokrinen Zellen entstehen – das sind Zellen, die Botenstoffe (Hormone) bilden. Je nachdem, wo sie im Körper auftreten und ob sie funktionell aktiv oder inaktiv sind, verursachen sie unterschiedlichste Krankheitsbilder, die mit verschiedenen Symptomen einhergehen können. Hauptsächlich treten NET in der Lunge, dem Verdauungstrakt und der Bauchspeicheldrüse auf:
Neuroendokrine Tumoren können in der Lunge auftreten (oft veraltet als Karzinoid bezeichnet).
NET, die die Bauchspeicheldrüse betreffen, werden als NET des Pankreas bezeichnet.
Neuroendokrine Tumoren, die sich im Magen-Darm-Trakt (gastrointestinal) befinden, werden häufig als GI-NET bezeichnet.
Je nachdem, wo der Tumor sich befindet, können unterschiedliche Symptome auftreten:
NET IN DER LUNGE
■ Reizhusten
■ Atemnot
■ Blutiger Husten
■ Wiederholte pulmonale Infekte
NET DER BAUCHSPEICHELDRÜSE
■ Erhöhter Blutzuckerspiegel ODER
■ Unterzucker (Schwäche, Schwitzen, Zittrigkeit, Konzentrationsstörungen, Heißhunger etc.)
■ Gewichtsverlust
■ Blutarmut
■ Ausschlag an Armen und Beinen
■ Entzündungen der Mundschleimhaut
■ Übersäuerung des Magens
■ Magen- und Zwölffingerdarmgeschwüre
■ Durchfälle, teils wässrig
■ Muskelschwäche
■ Anfallsartige Hautrötungen (sog. Flush)
Diagnose und Therapiemöglichkeiten
Aufgrund der oft unspezifischen Symptome müssen Betroffene leider oft lange auf die richtige Diagnose warten. Im Durchschnitt dauert es circa fünf Jahre bis zur Diagnose NET. Je früher aber eine Diagnose erfolgt, umso schneller können Betroffene mit einer Therapie beginnen und der Krankheitsverlauf kann positiv beeinflusst werden. Für die Diagnose neuroendokriner Tumoren kommen verschiedene Verfahren zum Einsatz: dazu gehören bildgebende Verfahren, die Untersuchung von Gewebeproben und labortechnische Untersuchungen (z.B. Blut- und Urinproben). Ist die Diagnose NET gestellt, bedeutet das zunächst natürlich einen großen Einschnitt im Leben Betroffener, der mit großer Unsicherheit einhergeht. Patient:innen fragen sich, was nun auf sie zukommt, wie gut ihre Erkrankung behandelbar ist und welche Therapie für sie in Frage kommt. Je nachdem, welche Form von NET vorliegt, gibt es mittlerweile verschiedene Behandlungsmöglichkeiten , die der behandelnde Arzt oder die behandelnde Ärztin ganz individuell mit den Patient:innen bespricht und in die Wege leitet. Dazu gehören sowohl chirurgische als auch medikamentöse Verfahren. NET, die noch keine Metastasen gebildet haben, können in vielen Fällen vollständig operativ entfernt werden, sodass in diesen Fällen von einer Heilung gesprochen werden kann. Aber auch wenn sich bereits Metastasen gebildet haben, wird so viel wie möglich vom Tumor und seinen Metastasen entfernt und eine medikamentöse Therapie in die Wege geleitet. Hier kommen zum Beispiel Somatostatin-Analoga, Chemotherapie, Interferon-Alpha und molekularbiologische Arzneimittel zum Einsatz. Letztere können den Tumor punktgenau angreifen, um möglichst wenig Nebenwirkungen an gesunden Zellen zu verursachen. Auch eine PRRT (Peptid-Radio-Rezeptor-Therapie) kann Teil der Therapie sein. Diese Behandlungsmöglichkeiten können langfristig das Tumorwachstum hemmen, Beschwerden wirksam lindern und können so dazu beitragen, dass die Lebensqualität Betroffener so wenig wie möglich beeinträchtigt wird.
Die Nachsorge bei neuroendokrinen Tumoren beginnt, sobald die Behandlung abgeschlossen ist. Wichtigstes Ziel ist, durch regelmäßiges Screening ein Wiederauftreten der NET-Erkrankung beispielsweise durch Metastasen rechtzeitig zu erkennen und Langzeitfolgen zu behandeln.
NET IM MAGEN-DARM-TRAKT
■ Krampfartige Bauchschmerzen
■ Durchfälle
■ Anfallsartige Hautrötungen (sog. Flush)
■ Übersäuerung des Magens
■ Magen- und Zwölffingerdarmgeschwüre
Bei Patient:innen, die Medikamente und Therapien erhalten, die Tumorwachstum und Metastasenbildung zum Stillstand bringen sollen, verfolgt die Nachsorge das Ziel, mögliche Nebenwirkungen zu lindern und Medikamentendosen gegebenenfalls neu einzustellen, beziehungsweise auf andere Behandlungsverfahren auszuweichen, bis die optimale Therapie gefunden ist. Aber auch die seelische Gesundheit steht bei der Nachsorge im Fokus: Viele Betroffene leben mit der ständigen Angst, dass die Erkrankung zurückkommt, zudem hat die Erkrankung den Alltag oft komplett auf den Kopf gestellt. Die Ärzt:innen, die Sie in der Nachsorge betreuen, leiten Sie bei Bedarf an psychosoziale Krebsberatungsstellen, Psychoonkologinnen oder -onkologen, Physiotherapeutinnen oder -therapeuten, Ernährungsberaterinnen oder -berater oder Selbsthilfegruppen weiter.
Leben mit NET – Der Wegweiser für Betroffene
Das forschende Pharmaunternehmen Novartis hat mit der Website www.leben-mit-net.de einen umfangreichen Ratgeber entwickelt, der fundierte Informationen zu Diagnose, Therapiemöglichkeiten und Unterstützungsangeboten bietet und viele Fragen Betroffener beantwortet. Dieser Ratgeber möchte dabei helfen, die Erkrankung zu verstehen und als Wegweiser während der Behandlung und Nachsorge dienen. Neben den Informationen zu den verschiedenen Krankheitsbildern, den Diagnose-, Therapie- und Nachsorgemöglichkeiten finden Betroffene und ihre Angehörigen hier auch Empfehlungen zu alltagsrelevanten Themen wie Ernährung und Sport . Zudem finden Betroffene einen hilfreichen Überblick über die möglichen Sozialleistungen bei NET


Es ist wichtig, die Gesundheit von Frauen zu stärken. Und es ist Zeit, sie in den Fokus zu rücken. Dafür sorgen wir. #WirstärkenFrauen
Mehr über uns und unsere Vision auf organon.com/germany