NAVEGANDO LAS AGUAS DE LA HIPERTENSIÓN PULMONAR

Guía para pacientes recién diagnosticados



Guía para pacientes recién diagnosticados

Probablemente tenga muchas preguntas y emociones después de haber recibido un diagnóstico de hipertensión pulmonar (HP). Esta guía le ayudará a responder a esas preguntas y a conocer mejor la HP.
La Asociación de Hipertensión Pulmonar (PHA, por sus siglas en inglés) ofrece esta publicación para ayudarle a encontrar información, apoyo y esperanza durante las primeras semanas, meses o años tras el diagnóstico. Aunque esta guía no responderá a todas las preguntas que se le presenten, le ofrece una visión general del diagnóstico, el tratamiento, los síntomas y la calidad de vida. En su interior encontrará listas de comprobación, recursos, preguntas para su médico y otra información sobre la hipertensión pulmonar. También conocerá formas de acceder a una red de apoyo, participar en la investigación y abordar algunos de los muchos problemas que surgen en el día a día de una enfermedad crónica.
No esperamos que lea toda la publicación de principio a fin de una sola vez. En lugar de ello, tómese su tiempo para hojear el contenido y seleccionar las secciones o capítulos que le resulten significativos en un momento dado. Tómese su tiempo, sea amable consigo mismo
y con los demás, y póngase en contacto con la PHA o con su equipo de salud siempre que tenga alguna pregunta o se sienta preocupado, inseguro o abrumado.
Su viaje de HP es único para usted. Si esta guía le parece abrumadora, déjela a un lado y vuelva a ella en otro momento. Cuando esté listo para retomarla, utilice la sección de notas para anotar las preguntas adicionales que tenga para su equipo de atención y su red de apoyo.
La PHA está aquí para ayudarle. La asociación fue fundada en 1991 por pacientes y cuidadores para ayudar a las personas afectadas por la hipertensión pulmonar a encontrar apoyo, estar mejor informados, aprender a defenderse, encontrar atención de calidad, ayudar a promover la investigación y promover nuestra misión: mejorar y prolongar la vida de las personas afectadas por la hipertensión pulmonar. Si tienes HP o ayudas a cuidar un paciente con HP, este guia te ayudarácomenzar a navegar este nuevo viaje.
Si usted o un familiar necesitan hacer preguntas u obtener apoyo, pueden ponerse en contacto con nosotros a través de Support@PHAssociation.org o en el 800-748-7274.
Su viaje de HP es único para usted.
Su experiencia es única. Aunque esta publicación enumera los capítulos en un orden determinado, un camino diferente podría funcionar mejor para usted. Algunos pacientes y cuidadores prefieren abordar el autocuidado y el manejo de las emociones desde el principio. Otros prefieren
empezar aprendiendo sobre la enfermedad, ya que adquieren más autonomía a la hora de elegir a sus equipos asistenciales. Piense en estas secciones como escalones que conducen a nuevos descubrimientos, independientemente de por donde empiece.

Obtenga más información sobre la enfermedad, los síntomas, las causas y los tipos de HP.
No ignore sus sentimientos
El tratamiento médico es sólo uno de los componentes del cuidado de uno mismo. Infórmese sobre los beneficios de trabajar con sus emociones acerca de su diagnóstico.
Es posible que necesite especialistas de los que nunca ha oído hablar, así que asegúrese de sentirse cómodo con su equipo asistencial, incluidos los cuidadores. Haga preguntas y asegúrese de participar en la toma de decisiones.
Descubra estrategias para maximizar su energía, controlar su estrés y prepararse para emergencias. Encuentre recursos para gestionar los problemas relacionados con el seguro y la medicación, obtenga apoyo y conéctese con otras personas afectadas por la hipertensión pulmonar.
Aprenda cómo su medicación, ejercicio y dieta pueden mejorar su calidad de vida.

Descubra cómo se diagnostica y se trata la hipertensión pulmonar
Aprenda sobre las pruebas diagnósticas para confirmar la hipertensión pulmonar e identificar los tipos, así como las opciones de tratamiento y su funcionamiento.
Ahora que conoce el nombre de su enfermedad, ¿qué significa? Esta sección es un paso más en su camino para convertirse en un paciente informado. Explore las pruebas y los procedimientos a los que pueda enfrentarse y conozca los síntomas y las características fisiológicas de los distintos tipos de hipertensión pulmonar.
¿Cómo se trata la HP?
El tratamiento varía en función del tipo y la gravedad de la HP y de otros factores. Como ocurre con muchas enfermedades — desde el resfrío común hasta otras afecciones raras — no existe un tratamiento universal que funcione igual para todos los pacientes. Su equipo médico le ayudará a determinar los medicamentos que mejor controlen sus síntomas y mejoren su calidad de vida.
Parte de la gestión de su enfermedad consiste en establecer objetivos para su salud y bienestar. Trabajará con su equipo asistencial y su red de apoyo para desarrollar un plan que le permita seguir el tratamiento, aumentar su energía y ayudarle a vivir lo mejor posible.
Es normal sentirse abrumado, enfadado, triste o confuso por su diagnóstico o por el diagnóstico de un ser querido. Mantener la salud significa asegurarse de recibir apoyo para las necesidades emocionales relacionadas con la hipertensión pulmonar.
Esté preparado creando planes de emergencia y sepa qué hacer cuando surja lo inesperado. Descubra consejos y recursos que le ayudarán a solucionar posibles problemas relacionados con la medicación, el seguro medico y las situaciones de emergencia.
Familiarícese con la terminología relacionada con la hipertensión pulmonar y descubra cómo la Asociación de Hipertensión Pulmonar puede ayudarle a conectarse con la comunidad de la hipertensión pulmonar en general, encontrar apoyo, participar en eventos e investigaciones y profundizar sus conocimientos sobre la hipertensión pulmonar.

¿Qué es la hipertensión pulmonar? 9
Corazón y pulmones: Conceptos básicos del sistema circulatorio 10
Síntomas comunes 11
Tipos de hipertensión pulmonar 12
Diagnóstico de la HP 16
La hipertensión pulmonar (HP) es una enfermedad compleja y a menudo incomprendida. La HP significa simplemente presión arterial alta en los pulmones. Con la HP, los vasos sanguíneos de los pulmones se vuelven rígidos y estrechos, impidiendo el flujo sanguíneo. Como consecuencia, el lado derecho del corazón debe trabajar más para bombear la sangre.
La presión arterial pulmonar normal oscila entre 8 y 20 mmHg en reposo. Las personas con HP suelen tener una presión arterial pulmonar media en reposo superior a 20 mmHg*.
La hipertensión pulmonar difiere de la hipertensión “normal” o sistémica, a la que la mayoría de la gente se refiere como presión arterial alta. En la hipertensión sistémica, la presión es más alta de lo que debería en las arterias de todo el cuerpo. En la hipertensión pulmonar, la presión es más alta en los pulmones.
La hipertensión pulmonar afecta a personas de todas las edades, desde recién nacidos hasta ancianos y a personas de todo el mundo. A algunas personas se les diagnostica hipertensión pulmonar en la infancia y a otras en la adolescencia, la edad adulta o la tercera edad.
Existen cinco tipos de hipertensión pulmonar, según las causas subyacentes. Cada tipo es diferente, al igual que cada paciente. Es importante que los pacientes recién diagnosticados acudan a un especialista en HP lo antes posible para determinar la causa y desarrollar un plan de tratamiento específico.
Las personas con hipertensión pulmonar pueden llevar una vida larga y satisfactoria bajo el cuidado de equipos sanitarios que traten la hipertensión pulmonar y el tratamiento adecuado. De hecho, la investigación ha mejorado las perspectivas de las personas que padecen esta enfermedad y algún día podría conducir a su curación.
La hipertensión pulmonar se define como una presión arterial pulmonar media en reposo superior a 20 mmHg
Mi presión arterial pulmonar Fecha * Humbert,
Para entender mejor por qué la HP es tan grave, es útil comprender cómo circula la sangre entre el corazón y los pulmones.
El corazón y los pulmones trabajan juntos para transportar oxígeno por todo el cuerpo. El corazón es un músculo formado por dos mitades que bombean sangre a distintas zonas del cuerpo. Cuando la sangre baja en oxígeno regresa del resto del cuerpo, pasa primero al lado derecho del corazón, que la bombea a los pulmones.
Los pulmones toman el dióxido de carbono de la sangre — que el cuerpo libera al exhalar — y lo sustituyen por el oxígeno inhalado. Una vez que la sangre recoge el oxígeno, se considera “oxigenada”
y está lista para volver a otras zonas del cuerpo. A continuación, la sangre pasa de los pulmones al lado izquierdo del corazón. El lado izquierdo del corazón bombea sangre al resto del cuerpo, y el proceso vuelve a empezar con cada latido.
El lado izquierdo del corazón es más musculoso porque tiene que bombear la sangre a través del resto del cuerpo, en contra de la gravedad, hasta la cabeza y, al mismo tiempo, hasta los dedos de los pies y volver a subir. El lado derecho del corazón es más pequeño y menos musculoso que el izquierdo porque bombea sangre sólo a través de los pulmones, normalmente un sistema de baja presión.

Los síntomas más frecuentes de la hipertensión pulmonar también pueden ser signos de problemas médicos más comunes, como asma, enfermedad pulmonar obstructiva crónica (EPOC) o cardiopatías. Por lo tanto, el diagnóstico de la hipertensión pulmonar es difícil y requiere la intervención de un especialista.
Los síntomas son comunes a todas las formas de hipertensión pulmonar; sin embargo, las cifras que se indican a continuación corresponden a la hipertensión arterial pulmonar (HAP), conocida como hipertensión pulmonar del grupo 1.
El 86% declara falta de aire.
El 22% declara dolor torácico.
Algunos pacientes también declaran síntomas cognitivos, como pequeños problemas de memoria y “niebla cerebral“*. Esos problemas podrían estar relacionados con problemas que la HP causa en el sistema circulatorio, como impedir que la sangre oxigenada fluya libremente por todo el cuerpo, incluido el cerebro.
El 27% declara fatiga.
El 15% declara desmayos o mareos.
El 13% declara palpitaciones.
El 21% declara edema (hinchazón).
No toda la hipertensión pulmonar es igual. La HP es un término general para referirse a la presión arterial elevada en los pulmones por cualquier causa. Existen cinco grupos de HP basados en diferentes causas. Los médicos revisan las clasificaciones cada cinco años en el Simposio Mundial sobre Hipertensión Pulmonar. Esta clasificación fue desarrollada originalmente por la Organización Mundial de la Salud, por lo que a veces puede ver referencias a los grupos de la OMS.
El grupo 1 se refiere a la hipertensión arterial pulmonar (HAP). Se produce cuando las arterias de los pulmones se estrechan, se engrosan y se vuelven rígidas. El lado derecho del corazón debe esforzarse más para impulsar la sangre a los pulmones a través de esas arterias. El esfuerzo adicional puede hacer que el corazón pierda la capacidad de bombear suficiente sangre a los pulmones para satisfacer las necesidades del resto del organismo.
Existen varios tipos de HAP. La HAP idiopática (HAPI) se produce sin una causa clara. La HAP también puede desarrollarse en conexión a otras afecciones médicas, como cardiopatías congénitas, enfermedades hepáticas, VIH y enfermedades del tejido conjuntivo como la esclerodermia y el lupus. La HAP puede asociarse al consumo previo o continuado de algunas drogas, como la metanfetamina o determinadas píldoras para delgazar.


La hipertensión pulmonar arterial hereditaria (HHAP) está vinculada a genes heredados de familiares. La HHAP es poco frecuente. Del pequeño porcentaje de personas portadoras de un gen asociado a un mayor riesgo de HP, pocas desarrollarán la enfermedad. Las pruebas genéticas pueden ayudarle a averiguar si es portador de uno de esos genes. Antes de someterse a una prueba genética, discuta los beneficios y los riesgos con su especialista en HP.
Aunque existen varias opciones de tratamiento para la HAP, no existe una cura conocida.
Algunas personas utilizan indistintamente los términos HP y HAP, pero no son lo mismo. Toda HAP es HP, pero no toda HP es HAP
�� HAP moderada



Las paredes arteriales gruesas y rígidas limitan el flujo sanguíneo y aumentan la resistencia.

El flujo sanguíneo se restringe a medida que la arteria se estrecha.
�� HAP grave con lesiones plexiformes
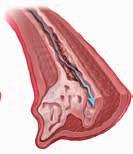

Lesiones vasculares avanzadas (crecimiento anormal) y formación de trombos (coágulos sanguíneos).
La HP del grupo 2 es la forma más frecuente de HP en los países desarrollados. Incluye la HP debida a cardiopatía izquierda. Aunque las arterias de los pulmones no son tan gruesas y rígidas como en el
Disfunción sistólica

Sale menos sangre del corazón
caso de la HP del grupo 1, se forman coágulos. Esto provoca un “reflujo” de sangre que eleva la presión en los pulmones. Mejorar la función del corazón izquierdo también puede mejorar la HP del grupo 2.
Disfunción diastólica
El músculo cardiaco debilitado no puede contraerse tan bien
El Grupo 3 incluye la HP debida a enfermedades pulmonares crónicas o hipoxia (niveles bajos de oxígeno). Estos trastornos pulmonares incluyen
• Enfermedad pulmonar obstructiva, en la que las vías respiratorias pulmonares se estrechan y dificultan la exhalación (por ejemplo, EPOC/ enfisema).
• Enfermedad pulmonar restrictiva, en la que los pulmones tienen dificultades para expandirse con la inhalación (por ejemplo, enfermedad pulmonar intersticial, fibrosis pulmonar).


El corazón se llena menos de sangre
El músculo cardiaco rígido no puede relajarse normalmente
Estas son otras causas del Grupo 3:
• Apnea del sueño.
• Vivir a gran altitud durante mucho tiempo. En esa situación, las arterias de los pulmones se contraen para que la sangre vaya sólo a las zonas de los pulmones que reciben más aire y oxígeno. Con el tiempo, ese estrechamiento provoca hipertensión arterial en todos los pulmones.
La hipertensión pulmonar del grupo 3 puede mejorarse tratando las causas subyacentes, como la apnea del sueño o la EPOC.


Las pequeñas arterias se tensan, lo que obliga a la sangre a desviarse hacia las zonas del pulmón que reciben más aire.
El grupo 4, conocido como hipertensión pulmonar tromboembólica crónica (HPTEC), se produce cuando el organismo no puede disolver un coágulo sanguíneo en los pulmones. Un coágulo no disuelto puede causar cicatrices en los vasos sanguíneos de los pulmones. La cicatrización impide el flujo sanguíneo y hace que el lado derecho del corazón trabaje más de lo normal.
La HPTEC difiere de otras formas de HP en que puede curarse. Por ese motivo, los pacientes con HP deben someterse a una prueba de detección de HPTEC denominada gammagrafía de ventilación-perfusión.
Algunos pacientes pueden someterse a una tromboendarterectomía pulmonar (TP), que elimina los coágulos sanguíneos causantes de la HPTEC.
Sin embargo, la intervención no es adecuada para todas las personas con HPTEC. Si un médico determina que una persona no es candidata a una
Entre el 0.5% y el 5% de las personas que sufren una PE pueden desarrollar una HPTEC.

Cirugía TP
TP, puede que se le practique una angioplastia pulmonar con balón para abrir los vasos sanguíneos pulmonares. Otras personas pueden necesitar más de un tratamiento. El médico puede recomendar medicación en su lugar o aparte de estos otros tratamientos.
En algunos casos, la HP persiste tras la intervención quirúrgica de TP. Estos pacientes también pueden ser tratados con medicación. Todos los pacientes con HPTEC deben ser evaluados en centros especializados en HPTEC.
■ HAP (Grupo 1)
■ HP debida a cardiopatía izquierda (Grupo 2)
■ HP debida a enfermedad pulmonar crónica (Grupo 3)
■ HPTEC (Grupo 4)
■ HP por causas desconocidas (Grupo 5)
■ Otros
Strange G, et al. Heart. 2012;98(24):1805-11.

El grupo 5 se refiere a la HP que ocurre con otras enfermedades. En esos casos, la HP es secundaria a las afecciones asociadas en formas que no se comprenden bien. Las enfermedades asociadas son, entre otras, la sarcoidosis, la anemia falciforme, la anemia hemolítica crónica, la insuficiencia renal terminal y algunos trastornos metabólicos.
Independientemente del tipo, la hipertensión pulmonar es una enfermedad grave. Si no se trata, puede provocar insuficiencia cardiaca derecha y la muerte.
Yo tengo:
□ Grupo 1
□ Grupo 2
□ Grupo 3
□ Grupo 4
□ Grupo 5
Mi hipertensión se debe a una de estas enfermedades asociadas:
□ Cardiopatía izquierda
□ Cardiopatía congénita (o “defectos”)
□ Esclerodermia
□ Lupus
□ Anemia falciforme
□ Enfermedad pulmonar obstructiva crónica (EPOC)
□ Telangiectasia hemorrágica hereditaria (THH)
□ Virus de la inmunodeficiencia humana (VIH)
□ Sarcoidosis
□ Síndrome de Sjögren
□ Consumo de metanfetamina
□ Apnea del sueño
□ Embolia pulmonar
□ Otros
La hipertensión pulmonar puede ser difícil de diagnosticar en los reconocimientos médicos rutinarios porque sus síntomas más frecuentes — dificultad respiratoria, fatiga y mareos — también se asocian a muchas afecciones más comunes.
Cuando los médicos sospechan que alguien padece de HP, revisan los antecedentes médicos y familiares del paciente y le realizan exámenes físicos y pruebas diagnósticas.
Antes de realizar las pruebas diagnósticas, el médico llevará a cabo un examen físico. Buscará venas visibles o dilatadas a los lados del cuello, ruidos cardíacos irregulares e hinchazón de piernas, tobillos y abdomen (edema).
A continuación, el médico realizará una serie de pruebas para identificar el tipo de HP que padece, qué puede haberla causado y orientar su plan de tratamiento.
Las pruebas diagnósticas pueden variar de una clínica a otra. Incluyen la función pulmonar, pruebas de tolerancia al ejercicio (marcha de seis minutos o ejercicio cardiopulmonar), análisis de sangre y ecocardiograma. Pero la única forma de diagnosticar definitivamente la HP es mediante un cateterismo cardíaco derecho.
El cateterismo cardiaco derecho (CCD) se considera la prueba de referencia para confirmar o descartar

la HP. Es la única prueba que mide directamente la presión y el flujo dentro del corazón y los vasos sanguíneos de los pulmones. Todos los pacientes deben someterse al menos a un CCD antes de iniciar tratamientos dirigidos a la HP.
Todas las demás pruebas que dan lecturas de la presión (como los ecocardiogramas) proporcionan una presión estimada. Las estimaciones no pueden utilizarse para diagnosticar la HAP y deben confirmarse con un cateterismo cardíaco derecho.
La única forma de diagnosticar definitivamente la HAP es mediante un cateterismo cardíaco derecho.

La radiografía de tórax es una prueba no invasiva que utiliza radiación para obtener una imagen de las estructuras internas del tórax. Los médicos pueden observar el corazón, los pulmones, los vasos sanguíneos y los huesos. Al examinar a los pacientes para detectar la HP, los médicos observarán la forma del corazón para ver si las cavidades son más grandes de lo esperado. Comprobarán si las arterias pulmonares son más visibles de lo normal. Y buscarán signos de enfermedad pulmonar, infección o líquido en los pulmones (por ejemplo, derrame pleural). Con las radiografías de tórax, los médicos pueden ver indicios de cardiopatía (HP del grupo 2) o enfermedad pulmonar (HP del grupo 3).


Un electrocardiograma es una prueba sencilla e indolora que muestra la actividad eléctrica del corazón. En la mayoría de los casos, se colocan 12 almohadillas adhesivas en el pecho, los brazos y las piernas y se conectan a una máquina que imprime la actividad eléctrica del corazón. Los médicos utilizan los electrocardiogramas para comprobar la rapidez con que late el corazón, si la regularidad de los latidos, la fuerza del impulso eléctrico en el corazón que causa el “latido” y las lesiones cardiacas previas.
Un ecocardiograma es una ecografía del corazón. Durante una ecografía, se coloca un gel pegajoso en el pecho, cerca del corazón, y un técnico o médico desliza una varita conectada a una computadora sobre el gel. La varita transmite ondas sonoras a la computadora. La computadora traduce las ondas sonoras en imágenes y videos del corazón. Los médicos utilizan las imágenes para evaluar el tamaño del corazón, lo bien que bombea, la velocidad a la que se mueve la sangre y el aspecto del lado derecho del corazón (el lado que bombea sangre a los pulmones).
A veces los médicos inyectan suero salino o colorante en las venas durante los ecocardiogramas para ver mejor el corazón y detectar un flujo sanguíneo anormal. Los médicos también utilizan los ecocardiogramas para buscar indicios de cardiopatía izquierda (HP del grupo 2), pero las pruebas no pueden diagnosticar definitivamente la HP.
Los ecocardiogramas proporcionan estimaciones aproximadas de la presión en la arteria pulmonar. Sólo estiman la presión arterial pulmonar sistólica (cuando el corazón está apretando), que será superior a la presión arterial pulmonar media medida con un cateterismo cardíaco derecho. La presión arterial pulmonar media es una media de las presiones sistólica y diastólica (cuando el corazón se relaja entre latidos). Será más baja en un cateterismo cardíaco derecho que una presión estimada a partir de una ecografía.

Resonancia magnética cardiaca (RMC)
Si las imágenes de un ecocardiograma no son claras o los médicos desean obtener mediciones más precisas del tamaño y la función del corazón derecho, pueden utilizar resonancias magnéticas cardiacas para examinar la función cardiaca. El procedimiento proporciona imágenes del corazón realizadas mediante un potente campo magnético y ondas de radio.

Pruebas de función
Las pruebas de función pulmonar (PFP) son pruebas no invasivas que miden el funcionamiento de los pulmones. Las pruebas de función pulmonar miden la cantidad de aire que pueden retener los pulmones y la cantidad y rapidez con que una persona puede soplar aire. También proporcionan información sobre el intercambio de oxígeno y dióxido de carbono entre el aire inspirado y la sangre que circula por los pulmones.
Las pruebas de función pulmonar ayudan a los proveedores médicos a detectar enfermedades pulmonares crónicas que causan HP del grupo 3. Entre ellas se incluyen las enfermedades que dificultan la salida de aire de los pulmones y las que impiden que los pulmones se expandan y tomen aire con facilidad.

La tomografía computada de tórax es una prueba no invasiva que utiliza radiación para crear muchas imágenes precisas de las estructuras del tórax, incluidos el corazón y los pulmones. A veces, se inyecta un colorante en el brazo (es decir, un contraste) para que las imágenes sean más claras.
La prueba permite a los médicos ver los pulmones con mucho más detalle que con las radiografías de tórax. Los médicos pueden ver el tamaño de los pulmones, los vasos sanguíneos más grandes de los pulmones y el tejido pulmonar. La prueba busca indicios de enfermedades pulmonares crónicas (HP del grupo 3).
Un angiograma pulmonar proporciona imágenes de los vasos sanguíneos de los pulmones después de inyectar un colorante para que aparezcan con mayor claridad. Los proveedores médicos utilizan esta prueba para observar la estructura y la ramificación de los vasos sanguíneos de los pulmones y encontrar indicios de coágulos sanguíneos crónicos (HP del grupo 4).

Gammagrafía de ventilación/perfusión (Gammagrafía V/Q)
La gammagrafía V/Q ayuda a los médicos a descartar la presencia de coágulos no disueltos en los vasos sanguíneos de los pulmones. Es la prueba de cribado de referencia para la HP del grupo 4 (HPTEC). La prueba compara dos gammagrafías pulmonares que muestran la ventilación (flujo de aire) y la perfusión (flujo sanguíneo). Ambas exploraciones utilizan imágenes nucleares para obtener imágenes de los pulmones.
Durante la gammagrafía de ventilación, los pacientes utilizan mascarillas para inhalar un gas detectable mezclado con oxígeno. Los escáneres toman imágenes mientras el paciente respira para que el médico pueda ver las secciones de los pulmones que reciben aire.
Durante la gammagrafía de perfusión, se inyecta una sustancia detectable en una vena del brazo. El escáner observa qué secciones de los pulmones reciben flujo sanguíneo. Si hay una obstrucción en una arteria pulmonar debido a un coágulo sanguíneo, esa sección no aparecerá oscura en la imagen, pero la gammagrafía de ventilación podría seguir pareciendo normal. Los médicos decidirán entonces si deben realizarse más pruebas para identificar coágulos sanguíneos crónicos en esa sección de los pulmones y determinar si podrían extirparse con cirugía de TP.


Los médicos podrían utilizar una ecografía de las piernas para detectar coágulos sanguíneos que contribuyan a la HP del grupo 4 (HPTEC).
La oximetría nocturna es una prueba que mide los niveles de oxígeno en la sangre. Se coloca un clip de plástico con un sensor en la yema del dedo y se lleva durante la noche para medir cuánto oxígeno hay en la sangre. Esta prueba no invasiva puede realizarse en casa. Si los niveles de oxígeno descienden por debajo de un determinado punto (generalmente el 89%, fijado por las compañías de seguros), durante un periodo de tiempo específico, se recomienda la oxigenoterapia.
La polisomnografía es una grabación de las ondas cerebrales durante el sueño. Los médicos la utilizan para determinar las causas de los niveles bajos de oxígeno. Observan con qué frecuencia y durante cuánto tiempo se detiene la respiración durante el sueño. También detectan el síndrome de las piernas inquietas. La prueba suele realizarse durante la noche en un centro del sueño.
Aunque existen muchos tipos de HP, también hay diferentes formas de HAP (HP del Grupo 1). Las siguientes pruebas pueden ayudar a determinar qué tipo tiene e influir en su tratamiento.


Análisis de sangre e inmunología
El médico extraerá una pequeña cantidad de sangre para evaluar el estado general de salud del paciente y buscar marcadores de enfermedades específicas asociadas a la HAP (HP del grupo 1). Los análisis de sangre miden la función renal, hepática y tiroidea y pueden identificar el VIH, enfermedades del tejido conjuntivo u otros trastornos. También pueden detectar anemia y signos de estrés cardíaco.
En ocasiones, los médicos examinan la gasometría arterial (ABG) para medir los niveles arteriales de oxígeno y dióxido de carbono.
Ecografía abdominal
Si los proveedores médicos sospechan que un paciente padece una enfermedad hepática, solicitarán una ecografía de los órganos del abdomen, incluidos el hígado, los riñones, la vesícula biliar, el bazo y el páncreas. Es probable que los proveedores médicos se centren en el hígado para detectar cualquier indicio de enfermedad hepática, que puede dar lugar a un tipo de HP denominada hipertensión portopulmonar (HPP).
La HPP se produce como resultado de una enfermedad hepática avanzada. Presenta los mismos síntomas característicos que los encontrados en los casos de HAP del grupo 1 no asociados a enfermedad hepática.
Después de que los médicos confirmen el diagnóstico de HP e identifiquen el tipo, utilizarán otras pruebas para determinar la mejor manera de tratar la HP del paciente, controlar cómo responde a los tratamientos y obtener otra información para prever la progresión de la enfermedad.
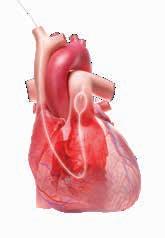
Cateterismo cardíaco derecho (CCD)
En esta prueba, un médico introduce un pequeño tubo en una vena del cuello o la ingle y lo guía hasta la aurícula derecha del corazón. A medida que el tubo es guiado a través del ventrículo derecho hasta la arteria pulmonar, el médico tomará varias lecturas de presión y, en ocasiones, extraerá sangre de la punta del catéter.
El médico calculará cuánta sangre puede bombear el corazón en un minuto (gasto cardíaco) y tomará una lectura denominada presión de “cuña”. En esta prueba, se infla un globo en el extremo del catéter y se introduce en una sección más pequeña de una de las arterias pulmonares. La lectura da una idea de la presión en el lado izquierdo del corazón y puede indicar una cardiopatía izquierda que contribuya a la HP del grupo 2. Los pacientes con HAP (HP del grupo 1) tendrán una presión en cuña normal.

La única forma de diagnosticar definitivamente la HAP es mediante un cateterismo cardíaco derecho.



Fecha:
Aurícula derecha: mmHg
Gasto cardíaco: L/min

Presión media de la arteria pulmonar: mmHg
Notas adicionales sobre mi cateterismo cardíaco derecho:
Presión en “cuña” o presión diastólica final del ventrículo izquierdo: mmHg
Resistencia vascular pulmonar (RVP): Unidades Wood
Prueba de vasorreactividad aguda
Durante el cateterismo cardíaco derecho, los médicos a veces quieren ver cómo cambian las presiones cardíaca y pulmonar después de ciertos fármacos de acción corta. Los fármacos, administrados por vía intravenosa o inhalados, provocan la relajación de las arterias pulmonares.
Con el catéter en la arteria pulmonar, el médico inyecta el fármaco o administra al paciente un gas denominado óxido nítrico. El médico realizará


varias mediciones de la presión en pocos minutos. Los médicos buscan descensos significativos de las presiones arteriales pulmonares, lo que se conoce como respuesta vasodilatadora positiva. Comprueban si los pacientes se beneficiarían de unos fármacos llamados bloqueadores de los canales de calcio (BCC).
La mayoría de los pacientes no presentan respuestas vasodilatadoras positivas, por lo que reciben tratamientos específicos para la HAP.
Prueba de caminata de seis minutos
Esta prueba mide la distancia que un paciente puede caminar en seis minutos. También mide el esfuerzo percibido, la frecuencia cardíaca y la saturación de oxígeno (cuánto oxígeno hay en la sangre). Los médicos comparan los resultados de las pruebas en cada visita clínica como una forma de medir si la HP está mejorando o empeorando.
Los médicos utilizan una PCPE para medir la presión arterial y el consumo de oxígeno cuando los pacientes hacen ejercicio (a menudo en una bicicleta estática). La prueba identifica la respuesta del corazón y los pulmones al ejercicio.
¿Qué puedo hacer ahora?
Lleve un registro de los resultados de sus pruebas en una carpeta o archivo electrónico que le ayude a comprender lo que ocurre con su salud. Empiece con esta hoja de trabajo.
PHAssociation.org/patienttools
Muchas de las pruebas que diagnostican la HP también identifican el grupo de HP y la clase funcional. Es posible que sus proveedores le pidan un cateterismo cardíaco derecho cada pocos meses o una prueba de marcha de seis minutos en cada visita. Estas pruebas repetidas les ayudan a evaluar su salud y, con su ayuda, a tomar las mejores decisiones sobre su tratamiento y cuidados. Algunas de las razones por las que los médicos solicitan esas pruebas son cambios en su estado de salud, acontecimientos como hospitalizaciones o cambios de medicación. Si alguna vez se pregunta por qué le hacen una prueba o qué significan sus resultados, pregunte a su equipo de HP.

Opciones de tratamiento de la HAP 25
¿Cómo funciona su tratamiento? 26
Clases funcionales 29
Reúna a su equipo médico 30
Encuentre un especialista en HP 32
Aunque la mayoría de las formas de HP no tienen cura, existen tratamientos disponibles. Según el tipo de HP que tenga, el tratamiento podría incluir lo siguiente:
• Terapias médicas convencionales, como diuréticos y oxigenoterapia.
• Medicamentos para las enfermedades subyacentes que contribuyen a la HP.
• Medicamentos dirigidos a formas específicas de la HP.
Algunas personas que tienen HP como consecuencia de coágulos sanguíneos en los pulmones (Grupo 4) podrían beneficiarse de una tromboendarteriectomía pulmonar, o TEP, que es una cirugía para eliminar los coágulos. Las personas que no son candidatas a la cirugía, o cuya HP persiste después de la cirugía,
reciben otro tipo de tratamiento. Este tratamiento puede incluir angioplastia pulmonar con balón, o APB, junto con un tratamiento dirigido a la HP y anticoagulantes.
Según el tipo y la gravedad de la HP, usted podría ser candidato a una cirugía, como una derivación inversa de Potts, una septostomía auricular o un trasplante de órganos.
Cada paciente es diferente; hable con su médico especialista en hipertensión pulmonar sobre las mejores opciones de tratamiento para su diagnóstico específico.
MEDICAMENTOS ORALES
Los antagonistas de los receptores de las endotelinas ayudan a prevenir el estrechamiento de los vasos sanguíneos
• Letairis (ambrisentan).
• Opsumit (macitentan).
• Tracleer (bosentan).
• Tracleer de uso pediátrico (bosentan).
Los inhibidores de la fosfodiesterasa tipo 5 ayudan a mantener abiertos los vasos sanguíneos de los pulmones, ya que ralentizan la descomposición de un vasodilatador natural
• Adcirca/ALYQ (tadalafilo).
• Liqrev en suspensión oral (sildenafilo).
• Revatio (sildenafilo).
• Revatio de uso pediátrico (sildenafilo).
• Tadliq en suspensión oral (tadalafilo).
Los análogos de la prostaciclina imitan la prostaciclina natural y relajan los vasos sanguíneos de los pulmones
• Orenitram (treprostinilo).
Los estimulantes selectivos del receptor IP se dirigen a un receptor de prostaciclina y lo activan, lo que relaja los vasos sanguíneos de los pulmones
• Uptravi (selexipag).
Los estimulantes de la guanilatociclasa soluble aumentan la estimulación de la enzima sGC e incrementan la sensibilización a otra sustancia química (óxido nítrico) para relajar los vasos sanguíneos de los pulmones
• Adempas (riociguat).
Medicamentos combinados
• Opsynvi (comprimido combinado de macitentan/ tadalafilo).
MEDICAMENTOS INHALATORIOS
Análogos de la prostaciclina
• Tyvaso (treprostinilo).
• Tyvaso DPI (treprostinilo en polvo seco para inhalación).
• Ventavis (iloprost).
MEDICAMENTO SUBCUTÁNEOS
Análogos de la prostaciclina
• Remodulin (treprostinilo).
Los inhibidores de la señalización de la activina contrarrestan el crecimiento excesivo del músculo liso en los vasos sanguíneos de los pulmones.
• Winrevair (sotatercept-csrk).
MEDICAMENTOS INTRAVENOSOS
Análogos de la prostaciclina
• Flolan (epoprostenol).
• Remodulin (treprostinilo).
• Veletri (epoprostenol estable a temperatura ambiente).
Afortunadamente, en las últimas dos décadas se han producido importantes avances que han dado lugar a terapias para la HP del grupo 1 dirigidas a las arterias pulmonares (terapias dirigidas a la HP). La medicación puede aliviar los síntomas, mejorar la calidad de vida y frenar la progresión. Su tratamiento — mediante pastillas, inhaladores, inyecciones o por vía intravenosa — depende de su tipo de HP, su clase funcional y las reacciones químicas previstas en su organismo, entre otras consideraciones.
Los cambios en la química corporal pueden tener un profundo impacto en la salud general. Un cambio en el equilibrio químico afecta a la forma en que las células se comunican entre sí. Ese desequilibrio puede hacer que las células y los órganos reaccionen de forma anormal.
En el caso de los pacientes con hipertensión pulmonar, se sabe que tres familias o vías químicas presentan anomalías en los vasos sanguíneos de los pulmones. Estas anomalías contribuyen a la hipertensión pulmonar, ya que hacen que los vasos sanguíneos de los pulmones se contraigan.

Los medicamentos dirigidos a la hipertensión pulmonar ayudan a relajar los vasos sanguíneos para que la sangre fluya más fácilmente a través de ellos hacia los pulmones. Actúan modificando el desequilibrio químico en tres vías.
Los bajos niveles de oxígeno en los pulmones pueden provocar un mayor estrechamiento de los vasos sanguíneos pulmonares, lo que dificulta el flujo sanguíneo a través de los pulmones. Su equipo de HP podría llamar a esto “un aumento de la resistencia”. El oxígeno suplementario puede ayudar a algunos pacientes al relajar los vasos sanguíneos de los pulmones, lo que puede mejorar cómo se siente.
Si se lo prescribe su equipo de HP, el uso de oxígeno suplementario es tan importante como
las pastillas o los medicamentos inhalados o en infusión que le recete su equipo de HP. Existen muchas opciones de dispositivos de oxígeno. Su equipo sanitario trabajará para equilibrar el flujo de oxígeno y la portabilidad en función de sus necesidades médicas y de la cobertura de su seguro.
El objetivo es mantener mi nivel de saturación de oxígeno por encima:
1 Vía de señalización de la activina
Las células musculares lisas están presentes en todo el organismo, incluido el revestimiento de muchos vasos sanguíneos. La activina es una proteína que puede hacer que aumenten, o proliferen, las células musculares lisas. Algunas personas con HP tienen demasiada activina, que sobreproduce células
2 Vía de la endotelina
La endotelina es una familia de sustancias químicas producidas por las células de la capa más interna de los vasos sanguíneos. La endotelina ordena a los vasos sanguíneos que se relajen o se contraigan. Una forma de endotelina, la ET-1, ordena a los vasos sanguíneos que se contraigan uniéndose a un receptor específico de la superficie de una célula cercana.
El óxido nítrico es un gas producido naturalmente por el organismo que circula por la sangre. El óxido nítrico actúa como la “llave” de una “cerradura” enzimática llamada guanilil-ciclasa soluble (sGC). Piense en la sGC como una fábrica que produce una sustancia química llamada GMP cíclico.
El GMP cíclico es importante porque ayuda a que se relajen los vasos sanguíneos. Es descompuesto por otra enzima, llamada fosfodiesterasa tipo 5 (PDE-5). Muchas personas con HP no tienen suficiente óxido nítrico para alimentar la producción de GMP cíclico.
La prostaciclina se produce en la capa más interna de los vasos sanguíneos. Ayuda a que esos vasos sanguíneos se relajen y se ensanchen. La prostaciclina puede considerarse una “llave” que encaja en una “cerradura” llamada receptor IP de la prostaciclina.
musculares lisas en las arterias pulmonares. La sobreproducción provoca el estrechamiento de los vasos sanguíneos. Los inhibidores de la señalización de activina ayudan a reequilibrar la señalización de activina para que las células musculares lisas proliferen adecuadamente.
Demasiada endotelina-1
Una forma de verlo es considerar la ET-1 como una llave y el receptor de las ET como una cerradura. Muchas personas con HP producen demasiada ET-1. Los antagonistas de los receptores de las endotelinas impiden que la ET-1 desbloquee los receptores de las ET, lo que disminuye los efectos de la ET-1 y permite que los vasos sanguíneos se relajen y se ensanchen.
Los tratamientos dirigidos a la HP ayudan a aumentar el GMP cíclico para mantener relajados los vasos sanguíneos de dos maneras. La primera, los inhibidores de la PDE-5, impiden que la PDE-5 descomponga el GMP cíclico. La segunda utiliza un estimulante — o agonista — de la sGC, que hace que la “fábrica” de sGC produzca GMP cíclico con menos combustible (óxido nítrico).
Muchos pacientes con HP no producen suficiente prostaciclina. Los tratamientos dirigidos a la HP ayudan a aumentar la prostaciclina de dos maneras. La primera es a través de los análogos de prostaciclina, formas sintéticas de prostaciclina que “desbloquean” los receptores IP de la prostaciclina. La segunda es mediante estimulantes de los receptores IP de la prostaciclina. Los estimulantes de receptores hacen que los receptores IP de la prostaciclina sean más sensibles a la prostaciclina, por lo que es más fácil “desbloquearlos” con sustancias químicas de la prostaciclina.

Los médicos también pueden recetar medicación no específica para la prostaciclina, como por ejemplo:
• Bloqueante de los canales de calcio: Disminuye la presión arterial (apropiado sólo para personas que tuvieron pruebas vasodilatadoras agudas positivas durante el cateterismo cardíaco derecho).
• Digoxina: Ayuda al corazón a bombear sangre.
• Diuréticos: Eliminan el exceso de líquido que ejerce presión sobre el corazón.
• Oxígeno: Inhalado por los pacientes a través de cánulas nasales o máscaras faciales. Puede relajar y ensanchar los vasos sanguíneos pulmonares.
• Anticoagulantes, como la warfarina (Coumadin) o los anticoagulantes orales directos.
Su tratamiento depende de su tipo de HP, su clase funcional y las reacciones químicas previstas en su organismo, entre otras consideraciones.

Un especialista en hipertensión arterial realizará una evaluación del riesgo para determinar el mejor tratamiento. Tendrá en cuenta:
• Los signos de insuficiencia cardíaca derecha.
• La rapidez con que empeoran los síntomas.
• Antecedentes de desmayos.
• Clases funcionales de HP.
• Resultados de la prueba de caminata de seis minutos.
• Cambios significativos en los resultados de la prueba de la marcha de seis minutos con respecto a visitas anteriores.
• Resultados de la prueba de esfuerzo cardiopulmonar.
• Niveles de la hormona NT-proBNP producida por el corazón, que puede liberarse en respuesta a cambios de presión.
• Aspecto del corazón a partir de imágenes de ecocardiograma o resonancia magnética cardíaca.
• Mediciones de la presión y el gasto cardíaco durante un cateterismo cardíaco derecho.
¿Qué puedo hacer ahora?
Participar en la investigación. Participar en la investigación puede ser muy útil para pacientes y cuidadores. Obtenga más información sobre cómo participar en la página 53.
Los médicos califican la gravedad de los síntomas de la hipertensión pulmonar mediante cuatro clases funcionales. Las clases se utilizan para describir la gravedad de los síntomas de un paciente y pueden ayudar a los médicos a planificar el tratamiento. Muchos pacientes se clasifican en clases superiores en el momento del diagnóstico, ya que muchas personas no son diagnosticadas en las primeras fases de la hipertensión pulmonar. Sin embargo,
No presenta síntomas durante la actividad física ordinaria.
uno de los objetivos del tratamiento es pasar a una clase inferior.
Aunque muchas personas reciben inicialmente un pronóstico desalentador, muchas descubren que su salud mejora con el tratamiento y la autogestión. Las descripciones se han modificado a partir de las evaluaciones funcionales de la Organización Mundial de la Salud para la hipertensión pulmonar.
Se encuentra cómodo en reposo, pero su actividad física ordinaria está algo limitada debido a la disnea, el dolor torácico, la fatiga o el mareo.
No suele tener síntomas en reposo, pero la disnea, el dolor torácico, la fatiga o el mareo limitan mucho la actividad física ordinaria.
Suele tener disnea y cansancio incluso en reposo. No puede realizar ninguna actividad física sin síntomas. Presenta signos de insuficiencia cardíaca derecha. Cualquier persona propensa a desmayarse estaría en esta clase.
A medida que cambie su clase funcional o su estado de riesgo, su médico podría cambiar el tipo de medicación, la cantidad o el método de administración.
Su equipo asistencial está formado por proveedores médicos que atienden a personas con HP, cuidadores y, lo que es más importante, usted. Cada uno de ellos gestiona áreas específicas de su atención. Además de los médicos, enfermeras, asistentes y técnicos médicos que se encuentran
en una consulta médica general, su equipo de atención de la HP puede incluir terapeutas respiratorios, reumatólogos, farmacéuticos especializados y médicos que proporcionan atención especializada, como cardiólogos y neumonólogos.
Recuerde: Usted es la persona más importante de su equipo asistencial. Como paciente, usted es el centro de su atención. Su participación en la planificación de sus cuidados ayuda a los demás miembros de su equipo asistencial a identificar y atender sus necesidades específicas.
Su equipo asistencial puede incluir a un cuidador, a menudo una persona no profesional no remunerada que proporciona apoyo, consuelo o cuidados. Normalmente, los cuidadores son cónyuges, padres, hijos u otros familiares. Pero cualquiera puede ser cuidador, incluidos amigos y vecinos. Los cuidadores son simplemente personas en las que los pacientes confían para hacerles la vida un poco más fácil. Muchos pacientes dependen de más de una persona, aunque puede que tengan un cuidador principal que

esté más íntimamente implicado que nadie en el cuidado del paciente.
Un amigo o el cónyuge pueden ayudar uniéndose a la dieta y el régimen de ejercicio del paciente. Los cuidadores pueden hacer compañía a los pacientes en el hospital durante estancias prolongadas. Los cuidadores también pueden levantar el ánimo participando y animando al paciente a realizar actividades que le proporcionen alegría.
Algunos cuidadores prestan muchos servicios, mientras que otros se centran en una sola función. Estas funciones incluyen:
• Hacer recados.
• Acudir a las visitas médicas, como chófer y segundo par de ojos y oídos.
• Preparar comidas.
• Realizar tareas domésticas.
• Ayudar con la medicación y los vendajes.
Muchos médicos no están familiarizados con la hipertensión pulmonar, una enfermedad relativamente rara. Por eso es importante encontrar un médico con formación especializada y experiencia en el diagnóstico y tratamiento de la hipertensión pulmonar. Los pacientes con hipertensión pulmonar deben buscar médicos expertos en esta enfermedad para recibir la mejor atención posible.
Los especialistas suelen ser cardiólogos, neumonólogos, reumatólogos y algunos internistas, farmacéuticos, auxiliares médicos, enfermeras y enfermeras practicantes con formación especial en HP. No todos los neumonólogos y cardiólogos son especialistas en HP.
El proceso de diagnóstico puede ser largo, complicado y emotivo. Tras someterse a muchas pruebas y recibir a veces diagnósticos erróneos, los pacientes suelen pedir una segunda opinión.

La PHA ecomienda a todos los pacientes a pedir segundas opiniones. Usted tiene derecho a pedir una segunda opinión. Esto se hace a menudo. No se preocupe por ofender a su proveedor. La PHA ofrece varios recursos para ayudarle a encontrar especialistas en HP.
Los Centros de Atención para la Hipertensión Pulmonar de la PHA (PHCCs) son centros médicos y hospitales acreditados que han pasado por un extenso proceso de revisión. La PHA evalúa y reconoce los centros por su capacidad para diagnosticar correctamente la hipertensión pulmonar y proporcionar una atención experta. Los equipos sanitarios de estos centros proporcionan una excelente atención integral a pacientes adultos y pediátricos con HP.
La atención integral es el tratamiento y la gestión de los pacientes en su totalidad y no sólo su
diagnóstico. Los equipos asistenciales, que a veces incluyen trabajadores sociales, trabajan con los pacientes para controlar los síntomas y los efectos secundarios, evitar internaciones hospitalarias, responder preguntas y hablar con los seres queridos sobre la salud de los pacientes. Además de la atención integral de la HP, los pacientes también deben tener médicos de atención primaria que trabajen en estrecha colaboración con los especialistas en HP para gestionar la atención no relacionada con la HP.
Para encontrar un PHCC cerca suyo, consulte la lista en PHAssociation.org/PHCareCenters
La PHA proporciona una lista de médicos con interés en la HP que pertenecen a la red de miembros médicos de la PHA, médicos de HP e investigadores (PHCR, por sus siglas en inglés). La PHCR es una red de médicos e investigadores con nivel de doctorado. Consulte el directorio “Buscar un médico” en PHAssociation.org.
El directorio ayuda a los pacientes a buscar especialistas. HP no respalda a médicos específicos. A diferencia de los Centros de Atención HP, la PHA no ha evaluado a los médicos del directorio en cuanto a su capacidad para tratar a pacientes con HP. Sin embargo, se trata de médicos que han decidido centrarse en la HP y unirse a la PHA.
Encontrar al médico adecuado depende de las preferencias personales, la conexión y la sensación de comodidad: la “opción” adecuada. Considere la posibilidad de entrevistar a más de un médico para determinar quién le proporcionará la mejor atención.
¿Con qué frecuencia debo verlo?
Estas son algunas preguntas que puede hacer a los posibles médicos, pero no hay respuestas correctas o incorrectas, sólo lo que usted considere adecuado.
¿Qué pruebas me hará en las citas de seguimiento?
□ Evaluación de la clase funcional
□ ECG/EKG
□ Prueba de caminata de seis minutos
□ Prueba de esfuerzo cardiopulmonar
□ Ecocardiograma
□ Análisis de sangre
¿Con qué frecuencia necesito un cateterismo cardíaco derecho?
¿Qué medicamentos tomaré para mi hipertensión y por qué?
¿Cuáles son los posibles efectos secundarios de los medicamentos?
(Si lleva una bomba para la medicación intravenosa) ¿Qué debo hacer si la vía tiene una fuga, se rompe o se sale?
¿A quién debo llamar en caso de una emergencia fuera del horario de atención?
¿Cuándo debo comunicarme con mi equipo médico?
¿Cuándo debo comunicarme con la farmacia especializada?
¿Cómo debo modificar mi dieta?
¿Puedo hacer ejercicio con HP?
¿Trabaja con un programa de rehabilitación pulmonar o cardíaca? ¿Es adecuado para mí?
¿Qué otros cambios en el estilo de vida recomienda?
¿Puede recomendarme un grupo de apoyo al que asistan otros pacientes con hipertensión pulmonar?
Preguntas adicionales:
Lleve una lista de preguntas entre las visitas al médico. No tema preguntar por qué su médico realiza una prueba, programa un procedimiento o cambia una medicación. Encuentre más información sobre todos estos temas en PHAssociation.org.

Comprenda su plan de tratamiento 35
Dieta, ejercicio y energía 36
¿Cuánto ejercicio es adecuado para usted? 38
Maximice su energía 38
Después de reunir un equipo de atención sanitaria, el siguiente paso es crear un plan de tratamiento en colaboración con su equipo. A lo largo del proceso, es importante que haga preguntas y comparta los objetivos del tratamiento con su equipo de atención sanitaria. Su objetivo es ayudarle a tener la mejor calidad de vida posible, pero tenga claro qué significa calidad de vida para usted.
Un plan de tratamiento completo abordará muchos aspectos de la vida diaria, desde la medicación hasta el estilo de vida y la dieta. Asegúrese de comunicarse con claridad y frecuencia con su equipo de atención de la HP, sus cuidadores y otras personas cuya ayuda o apoyo necesite.
Después de que el equipo médico proponga un plan de tratamiento, el siguiente paso es cumplirlo. Esto significa tomar los medicamentos, seguir la dieta y el plan de control de líquidos prescritos por el médico, y hacer ejercicio o rehabilitación pulmonar.
El cumplimiento terapéutico puede ser difícil y pesado. Es posible que tenga que tomar varias pastillas a distintas horas cada día, incluidos medicamentos para contrarrestar los efectos secundarios de sus medicamentos para la hipertensión pulmonar. Es posible que tenga que esforzarse los días en que tenga poca energía.
Su cuidado es su elección. A veces, los planes de tratamiento pueden parecer demasiado difíciles de seguir, y usted puede tener la tentación de tomar atajos. Si le resulta difícil seguir su plan de cuidados, comuníqueselo inmediatamente a su equipo de salud. A veces pueden ajustar su plan, pero necesitan tiempo para explorar otras opciones antes de hacer cambios.
A continuación le ofrecemos algunos consejos que debe recordar:
• Tome la medicación según lo prescrito y asegúrese de llevarla consigo cuando no esté en casa.
• Utilice oxígeno suplementario, que debe considerarse como una medicación, según lo prescrito por su médico.
• Pida ayuda a su médico o enfermera de HP si tiene dificultades para seguir su régimen de medicación. Sea sincero, para que puedan trabajar con usted para mejorar su adherencia a la medicación.
• Considere la posibilidad de programar recordatorios en su teléfono.
• No deje de tomar la medicación sin consultarlo con su equipo médico. Haga una lista de sus preguntas y describa los efectos secundarios.
Asegúrese de conocer su rango normal de saturación de oxígeno. Si su saturación de oxígeno cae por debajo de su rango normal, puede notar:
• Falta de aliento inusual.
• Mareos.
• Ritmo cardíaco acelerado.
• Dolor de cabeza.
• Labios, uñas o lóbulos de las orejas azules.
El control de su dieta, ejercicio y energía es un aspecto importante de su plan de cuidados. Su equipo asistencial le pedirá que limite la ingesta de sodio, le ayudará a crear un plan de ejercicio y le dará consejos para conservar su energía.
En esta sección se explica cómo afectan estos factores a la HP y se ofrecen consejos para ayudarle a seguir las recomendaciones de su médico.
Su equipo de atención de la hipertensión pulmonar le recomendará cambios en la dieta para reducir los síntomas de la hipertensión pulmonar y mejorar la salud del corazón. Una de las recomendaciones más importantes es una dieta baja en sodio. El sodio provoca retención de líquidos, lo que puede empeorar los síntomas y aumentar la presión sobre el corazón, un riesgo grave para las personas con hipertensión pulmonar.
La acumulación de exceso de líquido o hinchazón se denomina edema. Lo notará cuando se le hinchen las piernas, los tobillos o el abdomen, y se manifestará en forma de aumento de peso. Por eso es importante pesarse a diario y controlar cualquier cambio en los síntomas. Pésese todos los días a la misma hora y con la misma báscula. El mejor momento para pesarse es por la mañana, después de ir al baño. Pregunte a su equipo médico cuándo debe notificarles que su peso está aumentando.
El sodio es un elemento presente de forma natural en muchos alimentos, especialmente en la sal de mesa. Por eso muchas personas con problemas cardíacos piden que “no se les eche sal” cuando comen fuera de casa. En casa, puede reducir el consumo de sodio no añadiendo sal al cocinar, evitando los aperitivos salados y comprobando las etiquetas nutricionales de los alimentos preparados.

El sodio provoca retención de líquidos, lo que puede empeorar los síntomas y ejercer más presión sobre el corazón.
En lugar de utilizar sal, pruebe:
• Limones
• Limas
• Ajo
• Otras hierbas y especias
Muchos pacientes con hipertensión deben restringir su ingesta diaria de sodio a 2 gramos, o 2.000 miligramos. Normalmente deben limitar los líquidos a 2 litros al día. Pregunte a su equipo de HP cuál es su “máximo” de ingesta de sodio y líquidos.
Cómo encontrar el sodio en las etiquetas nutricionales
Asegúrese de comprobar el tamaño de la ración, las raciones por envase y las cantidades de sodio en las etiquetas nutricionales. La mayoría de los envases suelen contener más de una “ración” como se describe en la etiqueta nutricional.
Fíjese en:
Los alimentos bajos en sal contienen el 5% o menos de las necesidades diarias. Los alimentos con mucha sal contienen el 20% o más de su límite diario.
Alimentos habituales con alto contenido en sodio:
• Tocino
• Pan
• Conservas de judías, verduras y sopa
• Cereales
• Queso
• Requesón/queso cottage
• Comidas congeladas, como pizza, burritos, patatas fritas
• Fideos instantáneos
• Ketchup
• Mezclas preenvasadas para pasteles, tortitas, pasta, arroz
• Carne, aves y pescado ahumados, curados (embutidos/salchichas), salados o enlatados
• Salsa
• Salsa de soja
• Salsa/pasta/zumo de tomate
Alternativas bajas en sodio
• Queso cremoso
• Frutos secos
• Huevos
• Fruta y verdura fresca o congelada sin aditivos
• Carne, aves y pescado frescos o congelados
• Mayonesa
• Leche
• Mozzarella
• Ricota
• Mantequilla sin sal
• Yogur
El ejercicio regular puede mejorar la capacidad pulmonar, la función muscular y la calidad de vida de las personas con hipertensión pulmonar. Incluso una pequeña cantidad de ejercicio, como caminar lentamente hacia el lado opuesto de la habitación, puede tener beneficios positivos para la salud.
Las recomendaciones de ejercicio difieren para cada paciente en función de la gravedad de la HP y de otros factores de salud. Estas recomendaciones pueden cambiar con el tiempo en función de los síntomas y de la respuesta al tratamiento.
Hable siempre con su equipo de atención de la hipertensión pulmonar antes de empezar un régimen de ejercicio. Su especialista en
hipertensión pulmonar puede recomendarle rehabilitación cardíaca o pulmonar, o ayudarle a crear un plan de ejercicios adecuado para usted. La rehabilitación pulmonar o cardíaca es un programa estructurado que le enseña a hacer ejercicio de forma segura dentro de los parámetros de su hipertensión pulmonar. Lo ideal es que aprenda a hacer ejercicio con menos dificultad para respirar.
¿Qué puedo hacer ahora?
Descubra los videos de “Introducción al ejercicio” de la PHA sobre entrenamiento de fuerza, cardio, yoga y rehabilitación pulmonar. Visite PHAssociation.org/exercise
Encontrar el equilibrio adecuado entre actividad y descanso puede ser un reto para las personas con hipertensión pulmonar. Usted sabe mejor que nadie hasta qué punto la HP drena su energía y afecta a su movilidad. A veces, incluso un largo paseo es imposible.
Tenga en cuenta estas estrategias para conservar su energía:

No poder hacer las cosas que hacía antes de la hipertensión pulmonar no es un signo de fracaso. Debido a la hipertensión, debe ser más selectivo sobre lo que puede hacer y lo que es importante para usted. Tómese tiempo para reexaminar las prioridades.
• Diga no, y no se sienta culpable por decirlo. Si tiende a agotarse ayudando a otras personas, examine detenidamente cómo se encuentra antes de aceptar peticiones, invitaciones o actividades.
• No tenga miedo de cancelar planes. Algunas personas con HP dicen que tardaron unos años en entender que estaba bien cancelar. De ese modo, no necesitaban varios días de descanso para compensar un día de sobrecarga.
• Escuche a su cuerpo.
• Tómese descansos o siestas tantas veces como necesite.
• No tenga miedo de pedir y aceptar ayuda. Pida ayuda para llevar cosas, hacer tareas o recados. Mucha gente se siente bien cuando ayuda a otra persona.

• Mantenga a la altura de la cadera todo lo que utilice con frecuencia. Evite agacharse, o ponerse en cuclillas. Si tiene que agacharse, levántese despacio.
• Eleve los cubos de basura, lavadoras, secadoras, jardineras y muebles, especialmente la cama.
• Tenga un taburete alto en la cocina para cocinar.
• Utilice una silla de ducha y un duchador de ducha móvil.
• Utilice una aspiradora robótica y un recogedor.
• Ponga un temporizador durante las actividades para recordarse que debe hacer una pausa. Por ejemplo, si tiene que realizar un trabajo físico, programe un temporizador de 10 a 15 minutos. Cuando suene el temporizador, deje de trabajar, hidrátese y descanse al menos un minuto por cada minuto trabajado.
• Utilice un carro, carretilla o elemento con ruedas para transportar objetos.
• Compre por internet y utilice los servicios de entrega a domicilio de ser posible. ¿Por qué recorrer los pasillos de las tiendas y esperar en la caja registradora cuando puede hacer la mayor parte de sus compras por internet?

• Investigue nuevos destinos en la medida de lo posible.
• Evite aparcar en zonas inclinadas para gastar menos energía al caminar hacia o desde su coche.
• Obtenga un permiso de aparcamiento para discapacitados. Pida a su médico un certificado para enviarlo al departamento de transporte local o estatal.
• Compre estratégicamente para evitar caminar más.
• Haga su lista de la compra de acuerdo con la distribución de la tienda.
• Pida al cajero que embale los artículos de la misma forma en que los guarda en casa.
• Pídale que haga las bolsas lo más ligeras posible.
• Lleve consigo una silla plegable para facilitar la espera en las colas.
• Utilice dispositivos de movilidad en los lugares que requieran caminar mucho. Ahorre energía para disfrutar de la experiencia.

No ignore sus sentimientos 41
¿Es usted un cuidador? 42
Formas de reducir el estrés 43
Cada paciente nuevo responde de manera diferente al enterarse de que tiene HP. Usted podría sentirse enojado, asustado, solo, frustrado, abrumado, preocupado, entumecido o una combinación de esos sentimientos.
Recuerde: No hay reacciones correctas ni incorrectas. Esos sentimientos son normales y usted no está solo. Trátase con amabilidad y compasión dándose permiso para sentir y responder a su diagnóstico sin juzgarse. El tratamiento médico es sólo una parte de su cuidado propio. También necesita trabajar a través de sus emociones para descubrir el nuevo sentido y propósito en su vida. Los componentes emocionales y mentales de su salud requieren tiempo y atención para permitirle sentirse lo mejor posible.
Sanar significa “recuperar la integridad” y se refiere al proceso de explorar y aceptar los aspectos físicos, emocionales, mentales, sociales y espirituales de uno mismo.



Estrés
El estrés es la sensación de estar abrumado, preocupado o agotado. El estrés es una parte natural de la vida que afecta a personas de todas las edades, sexos y circunstancias. Puede provocar problemas de salud física y psicológica. Cuando se combina con una enfermedad crónica como la hipertensión pulmonar, el estrés puede ser difícil de manejar. Es importante buscar la ayuda adecuada para controlar el estrés.
El agotamiento es un estado mental provocado por el estrés continuo y la falta de cuidado personal o un cuidado inadecuado. El agotamiento puede ir acompañado de un aumento de la ansiedad y a veces es un signo temprano de depresión.
La ansiedad se caracteriza por sentimientos de tensión, pensamientos preocupantes y cambios físicos, como el aumento de la tensión arterial. Las personas con ansiedad suelen tener pensamientos o preocupaciones recurrentes que interfieren en la vida cotidiana. Es posible que evite ciertas situaciones debido a la preocupación. También puede presentar síntomas físicos como sudoración, temblores, mareos o taquicardia. Pregunte a su médico sobre los recursos adecuados.


La depresión es una enfermedad común y grave que afecta negativamente cómo se siente, cómo piensa y cómo actúa. Afortunadamente, también es tratable. La depresión provoca sentimientos de tristeza o pérdida de interés en actividades que antes disfrutaba. Muchas personas afectadas por la HP sufren periodos de depresión. Por lo tanto, es importante que usted y su familia reconozcan los signos de alarma.
Algunas personas experimentan negación, en la que se protegen negándose a aceptar la realidad de la situación angustiosa. Aunque la negación es un mecanismo de afrontamiento que le da tiempo para adaptarse a esa situación, la negación prolongada puede interferir en el tratamiento o en su capacidad para manejar aspectos de su enfermedad.
Si experimenta alguna de estas emociones con más frecuencia o intensidad de lo habitual, pida a su equipo de atención de HP o a su médico de atención primaria que le pongan en contacto con un profesional de la salud mental. Un terapeuta puede evaluar adecuadamente lo que está experimentando y sintiendo y ayudarle a vivir su mejor vida con la HP.
Tenga en cuenta que los cuidadores y los familiares pueden verse afectados por el diagnóstico de un ser querido y experimentar también estas emociones. Es importante que pacientes y cuidadores comprendan esos sentimientos y encuentren estrategias y recursos para afrontarlos.
Llame al National Suicide Prevention Lifeline al 800-273-8255 si tiene pensamientos de autolesión o suicidio. Si necesita hablar con alguien que le escuche y comprenda, llame a la Línea de Apoyo de la PHA al 800-748-7274.
Si usted es un cuidador, pasará mucho tiempo cuidando a la persona con HP. Puede empezar a sentirse emocional o físicamente agotado, poniendo en riesgo su propia salud. Es importante dar prioridad a su bienestar, no sólo por usted, sino también por su ser querido con HP.
Asegúrese de que todos reconozcan los signos del agotamiento y se tomen tiempo para cuidarse. Al igual que los recién diagnosticados, los cuidadores deben encontrar tiempo para cuidar de sí mismos y centrarse en actividades o técnicas para reducir el estrés.
Relacionarse con otras personas que también padecen HP es una excelente manera de obtener respuestas a preguntas específicas o simplemente de aceptar un nuevo diagnóstico. La PHA cuenta con más de 200 grupos de apoyo en todo EE.UU., una línea telefónica de apoyo, grupos de Facebook y personas a las que puede enviar un correo electrónico para obtener apoyo individual. Existen grupos para determinados tipos de HP, cuidadores y familias con niños con HP. Póngase en contacto con la PHA en Support@ PHAssociation.org. Obtenga más información en Recursos de la PHA, página 55.
Tanto si le acaban de diagnosticar la enfermedad como si es un cuidador, escribir un diario, meditar, comer bien y hacer ejercicio pueden reducir el estrés y mejorar la salud mental y física. Para obtener más ideas sobre cómo sobrellevar la enfermedad, hacer ejercicio y la vida cotidiana, visite PHAssociation. org/Living-With-HP.
Tratar su salud mental es tan importante como tratar su salud física. La depresión no tratada, la ansiedad o ambas pueden afectar a su salud física y emocional e interferir en su capacidad para cuidar de sí mismo o de los demás. Consulte a su equipo de atención sanitaria de HP o a su médico de atención primaria sobre medicación, asesoramiento y otras opciones de tratamiento. Su equipo de atención sanitaria puede remitirle a un psiquiatra, trabajador social u otro profesional de la salud mental.
Para quienes se sienten mejor cuando hacen algo activamente, hay muchas maneras de participar como miembro de la comunidad PHA. Si desea contar su historia, puede enviar una historia para el blog Right Heart (PHAssociation.org/ TheRightHeart) o aprender a ponerse en contacto con los representantes electos que votarán sobre cuestiones de seguros y atención sanitaria que afectan a la comunidad de pacientes. También puede organizar o unirse a eventos especiales que recaudan dinero para promover la misión de la PHA.
La HP puede cambiar la forma en que se ve a sí mismo y a su cuerpo, afectando a su imagen corporal, sus citas y sus relaciones a largo plazo. Para abordar estas cuestiones, solicite una copia gratuita del libro de PHA “Living With PH: A Guide to Intimacy” (disponible sólo en inglés) en PHAssociation.org/brochures.

Prepárese para los problemas con la medicación 45
Seguro y ayuda económica 46
Prepárese para emergencias 48
Información para paramédicos y personal de emergencias 49
¿Y si necesito más ayuda? 51
Su especialista en HP le prescribirá un tratamiento adaptado a su HP. Si se encuentra con obstáculos como los siguientes, no se rinda.
• Bloqueos del seguro médico. Es posible que su seguro médico exija una autorización previa antes de cubrir el costo de su medicación. O puede que tenga que probar un medicamento más barato antes de obtener el que le recetó su médico. O el plan podría denegar la cobertura de su terapia de HP. Su equipo sanitario puede ayudarle a sortear estos obstáculos para conseguir el tratamiento que mejor se adapte a usted.
• Requisitos REMS. Algunas terapias de HP causan defectos de nacimiento o tienen riesgos de toxicidad. Algunos tratamientos pueden requerir la inscripción en programas de supervisión de la seguridad aprobados por la Administración de Alimentos y Medicamentos, conocidos como Estrategias de Evaluación y Mitigación de Riesgos.
• Retrasos en la entrega. Algunas terapias de HP están disponibles en farmacias minoristas, mientras que otras se entregan por correo a través de farmacias especializadas. Pregunte a su equipo sanitario cómo se le entregará la medicación. Las farmacias especializadas ofrecen apoyo de enfermería y recursos para ayudarle a adaptarse
a su nueva normalidad, pero la medicación por correo puede plantear dificultades. Puede informar a su farmacia especializada sobre los problemas de facturación o entrega a través de un formulario en el sitio web de la PHA.
• Terapia de marca frente a terapia genérica. El que usted reciba terapia de marca o genérica depende de muchos factores, incluida la preferencia del médico o el lugar donde usted vive. Es importante saber que la terapia genérica de HP no siempre es sustancialmente más barata que la terapia de marca. El sitio web de la PHA responde preguntas sobre marca vs. genérico. Para obtener información adicional, hable con su equipo médico.
• Comienzo de la medicación. Algunos tratamientos de HP requieren que una enfermera acuda a su domicilio y le enseñe a utilizar la medicación. Otros requieren una breve estancia en el hospital. Su equipo sanitario o su farmacia especializada le ayudarán a comprender qué puede esperar.
• Beneficios retrasados y efectos secundarios. Algunos medicamentos para la HP deben tomarse durante semanas o meses antes de que sienta los beneficios. Otros tienen efectos secundarios importantes cuando se empieza a tomar o cuando
La gestión de las dosis de los medicamentos, la información de las farmacias especializadas y los planes de seguro pueden hacer que la HP requiera mucho tiempo. Estas herramientas pueden ayudarle a planificar y organizarse:
• Lleve un registro de los síntomas, la medicación, el peso, el estado de ánimo, la ingesta de alimentos y líquidos, los signos vitales y la saturación de oxígeno.
• Guarde la información médica importante en un solo lugar, como una carpeta o un dispositivo de memoria, para poder acceder a ella cuando la necesite.
• Tenga a mano la información de contacto de su equipo de HP, farmacia especializada, seguro y otros miembros importantes de su equipo asistencial.
el médico aumenta la dosis. Pero los efectos secundarios disminuyen con el tiempo.
Es importante que tome sus medicamentos según las instrucciones y que comunique sus preocupaciones a su equipo de atención de la hipertensión pulmonar.
No deje de tomar sus medicamentos para la hipertensión pulmonar sin avisar a su equipo médico. La PHA puede ponerlo en contacto con otros pacientes con hipertensión pulmonar que pueden compartir sus experiencias con usted y apoyarlo durante este proceso.
¿Qué puedo hacer ahora?
Encuentre más herramientas para tratar temas relacionados con el manejo de la hipertensión pulmonar. Descargue el kit de herramientas de la PHA para pacientes capacitados en PHAssociation.org/patienttools.
Ahora que le han diagnosticado HP, es posible que su cobertura de seguro existente ya no cubra todas sus necesidades médicas. Algunas personas cambian de plan después del diagnóstico, por ejemplo, al pasar de la cobertura proporcionada por el empleador a Medicare. Sea cual sea su situación, merece un acceso rápido y económico al tratamiento prescrito por su equipo médico. La PHA está aquí para ayudar.
Coseguro
Cantidad que usted paga de su bolsillo por la atención médica cubierta. La cantidad es un porcentaje del costo total.
Copago
Cantidad fija que usted paga de su bolsillo por la atención médica cubierta
Deducible
Umbral que debe alcanzar antes de que su plan de seguro pague la atención médica o los medicamentos recetados. Por ejemplo, puede pagar $1.500, $5.000 u otra cantidad anual por servicios o medicamentos antes de que entre en vigor su cobertura, dependiendo de su plan.
Equipo médico que puede utilizarse varias veces y no es desechable: como sillas de ruedas, bombas y equipos de oxígeno.
Lista aprobada de medicamentos con receta cubiertos por un plan de seguro específico.
Programa gubernamental de seguro médico para personas con bajos ingresos que cumplen los requisitos. Los requisitos varían según el estado.
Programa federal de seguro médico dirigido principalmente a personas mayores de 65 años. Si tiene derecho a la asistencia por incapacidad de la Seguridad Social, también podría tener derecho a Medicare tras un periodo de espera de 24 meses, independientemente de su edad. La cobertura de Medicare se divide en varias partes:
• La Parte A cubre la hospitalización y la asistencia hospitalaria.
• La Parte B cubre la atención ambulatoria, incluidas las visitas al médico y los exámenes médicos. También cubre los equipos médicos duraderos, como oxígeno, andadores, sillas de ruedas, nebulizadores y bombas.
• La Parte C, es decir, Medicare Advantage, combina la cobertura de las Partes A y B en un solo
He hablado con mi equipo médico sobre los siguientes recursos para ayudar a pagar mi medicación:
□ Fondos de asistencia sin fines de lucro.
□ Programas de asistencia de empresas farmaceúticas.
□ Farmacia especializada.
Personas que podrían ayudarle si tiene problemas con su seguro:
• Su equipo de atención de HP.
• El departamento de facturación de su centro de tratamiento de HP.
plan. Algunos planes Advantage incluyen cobertura de medicamentos recetados. Los beneficiarios de Medicare pueden elegir la cobertura de Medicare Advantage en lugar de las Partes A y B de Medicare.
• La Parte D cubre los medicamentos recetados.
Pago mensual que realiza una empresa o un particular para adquirir un seguro.
El seguro puede exigirle que “pruebe y falle” un medicamento específico menos costoso antes de que su plan apruebe el medicamento recetado originalmente.
□ Asistencia por discapacidad de la Seguridad Social y otros programas gubernamentales.
La PHA tiene una lista de recursos de asistencia financiera de una variedad de fuentes en PHAssociation.org/HELP.
• Amigos o familiares.
• PHA: Llame al 301-565-3004, ext. 749.
• Personal de servicios constituyentes en las oficinas de sus representantes electos.
Visite PHAssociation.org/insurance para obtener más información.
La preparación para emergencias es fundamental para las personas con HP y sus cuidadores. Trabaje con su red de apoyo para crear un plan de emergencia que refleje la gravedad de su HP, otras condiciones médicas, su ubicación, sistemas de apoyo y otras consideraciones personales. A continuación, discuta y comparta su plan de emergencia con su equipo de atención de la hipertensión pulmonar.
He aquí algunos consejos para empezar:
• Abastézcase de todo lo necesario, especialmente agua potable, alimentos, botiquines de primeros auxilios, linternas y pilas.
• Tenga agua destilada de sobra para los dispositivos de terapia inhalatoria o las máquinas CPAP.
• Pregunte a su equipo de atención médica si puede obtener medicación o suministros adicionales (casetes, jeringas, etc.). Algunas compañías de seguros permiten la reposición anticipada en caso de emergencia o catástrofe.
• Si utiliza oxígeno, pida a su compañía de oxígeno que le llenen los tanques para no quedarse corto. Pida también pilas de repuesto.
• Lleve siempre consigo una lista de todos sus medicamentos. Los pacientes que reciben infusiones deben saber que su medicación nunca debe interrumpirse ni suspenderse.
• Lleve consigo una lista con los números de su farmacia especializada, médico/clínica de HP y contactos de emergencia.
• Considere la posibilidad de invertir en un generador y aprenda a utilizarlo. Los cortes de electricidad son peligrosos para quienes reciben medicación por infusión y quienes utilizan oxígeno.
• Póngase en contacto con su compañía eléctrica sobre su estado de salud para que le incluyan en la lista de alta prioridad en caso de apagón. Colabore con su proveedor de atención sanitaria para complementar y enviar la documentación necesaria para garantizar que su suministro eléctrico se mantenga en caso de apagón.
• Si tiene una vía intravenosa central (catéter), lleve consigo material de limpieza y vendaje, como guantes, mascarilla, compresas con alcohol, vendajes y cinta adhesiva.
• Asegúrese de tener un lugar seguro al que ir y una forma de desplazarse si tiene que evacuar. Si va a conducir, llene el tanque de gasolina en cuanto sepa que se aproxima una tormenta.
• Suscríbase a las alertas de emergencia.
• Póngase en contacto con su farmacia especializada si se le está acabando la medicación, necesita cambiar la dirección de envío de sus medicamentos o tiene otras dudas sobre el acceso a la terapia.
• Lleve consigo las tarjetas de su seguro cuando salga de casa.
• Si es miembro de un grupo de apoyo de la PHA, intercambie números con el líder y otros miembros para mantenerse en contacto durante acontecimientos inesperados.
Si experimenta alguno de estos síntomas o situaciones, busque ayuda de emergencia o llame al 911.
• Pérdida del conocimiento.
• Tos con sangre.
• La bomba se ha parado.
• Se ha quedado sin medicación para la bomba.
• Línea desprendida/catéter dañado o que no funciona.
La hipertensión pulmonar es un trastorno poco frecuente de los vasos sanguíneos de los pulmones. Al estrecharse los vasos pulmonares, la presión sanguínea en los pulmones aumenta por encima de los límites normales. Esto sobrecarga el lado derecho del corazón y puede ser potencialmente mortal.
Como en cualquier población, las personas con HP varían enormemente. Algunas pueden no parecer enfermas, mientras que otras necesitan silla de ruedas u oxígeno. Las personas con algunas formas de HP podrían recibir medicamentos de forma continua mediante una bomba (véase abajo).
Existen varias opciones terapéuticas para la HP aprobadas por la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA). Los tratamientos se administran de diversas formas. A continuación, se destacan algunas terapias debido a sus complejidades únicas.
El epoprostenol intravenoso se administra mediante infusión continua a través de un catéter venoso central y una bomba. La semivida de este medicamento es de tres a cinco minutos.
El treprostinilo intravenoso se administra mediante infusión continua a través de un catéter venoso central y una bomba. La semivida de este medicamento es de unas cuatro horas, aunque pueden aparecer síntomas como dificultad respiratoria en menos tiempo si se interrumpe bruscamente.
El treprostinilo subcutáneo se administra mediante infusión continua a través de una bomba. El sitio
Este
de administración de la infusión podría presentar enrojecimiento. La semivida de este medicamento es de unas cuatro horas, aunque pueden aparecer síntomas como dificultad respiratoria en menos tiempo si se interrumpe bruscamente.
Estos tratamientos son vasodilatadores potentes que dilatan los vasos sanguíneos.
Si hay algún problema con la vía o la bomba, coloque una vía intravenosa en el brazo del paciente. Cuando la vía intravenosa esté colocada, conecte el tubo de la bomba directamente a la vía intravenosa y asegúrese de que la bomba esté en funcionamiento. El tubo de la bomba debe conectarse a un tubo intravenoso lo más corto posible. La vía debe utilizarse exclusivamente para la infusión intravenosa del medicamento para la HP y no debe purgarse para evitar un volumen de medicamento (bolo) superior al previsto.
paciente podría estar tomando uno o más medicamentos para tratar su HP. Lleve la siguiente información al hospital con el paciente:
NOMBRE DEL MEDICAMENTO PARA LA HP
FORMA DE ADMINISTRACIÓN (p. ej., vía oral, vía inhalatoria, infusión, inyectable)
POSOLOGÍA/VELOCIDAD DE INFUSIÓN
Si un paciente recibe treprostinilo o epoprostenol por vía intravenosa y el catéter se desprende o se daña, o si la bomba deja de funcionar, se trata de una emergencia.
• No apague la bomba; podría ser mortal.
• No cebe ni purgue la vía intravenosa.
• No extraiga sangre de la vía intravenosa.
• No infunda otro medicamento en la vía del medicamento para la HP. Use una segunda vía periférica para medicamentos adicionales o líquidos intravenosos.
• Consulte a un especialista en HP tan pronto como sea posible.
• Si hay algún problema con la vía o la bomba, coloque una vía intravenosa en el brazo del paciente.
Alergias o reacciones medicamentosas conocidas:
Cuando la vía intravenosa esté colocada, conecte el tubo de la bomba directamente a la vía intravenosa y asegúrese de que la bomba está en funcionamiento. El tubo de la bomba debe conectarse a un tubo intravenoso lo más corto posible.
• No cambie la bomba de infusión sin hablar antes con el especialista del paciente.
• Nota: La fiebre o una secreción del catéter pueden indicar una infección repentina y grave por la vía.
Rango de saturación de oxígeno normal para este paciente:
Necesidades de oxígeno y configuración del tanque:
Medicamentos adicionales:
Si sus síntomas o efectos secundarios se están convirtiendo en una carga inmanejable, podría beneficiarse de los cuidados paliativos.
Los cuidados paliativos son una terapia dirigida a un objetivo, adecuada en cualquier fase de la enfermedad crónica, que se centra en aliviar los síntomas, el estrés y el sufrimiento relacionados con la enfermedad. Los cuidados paliativos están diseñados para mejorar la calidad de vida del paciente.
Un especialista en cuidados paliativos trabajará con su médico de HP para mejorar sus síntomas y su calidad de vida. Los cuidados paliativos
pueden garantizar que sus objetivos y lo que es más importante para usted formen parte de las conversaciones regulares con su equipo de atención de la HP. Los especialistas en cuidados paliativos pueden preguntarle sobre:
• Sus síntomas y los efectos secundarios de otros medicamentos.
• La comunicación sobre su enfermedad con su familia.
• Cuestiones psicosociales y espirituales.
• Sus deseos, planes y preocupaciones para el futuro.
Pregunte a su médico si los cuidados paliativos son adecuados para usted.

Los cuidados paliativos no son lo mismo que el hospicio, que proporciona cuidados al final de la vida. Los cuidados paliativos están diseñados para mejorar la calidad de vida del paciente. Son apropiados en cualquier fase de una enfermedad crónica.

Participe en la investigación 53
Recursos de la PHA 55
Glosario 57
Los científicos y los médicos necesitan a los pacientes y cuidadores como colaboradores en los estudios de investigación y los estudios clínicos. Nadie conoce la hipertensión pulmonar (HP) como quienes viven con ella cada día. Usted puede aportar conocimientos sobre la HP que los investigadores y los médicos no tienen. Todos los tratamientos que existen hoy en día son el resultado directo de personas que se han ofrecido para la investigación voluntariamente.
No todas las investigaciones resultan en un nuevo tratamiento. Algunos estudios analizan la seguridad o eficacia de un nuevo fármaco o terapia, mientras que otros recogen datos y muestras para comprender mejor la progresión de la enfermedad y la biología de la hipertensión pulmonar. Para prepararse para la investigación:
• Infórmese sobre la investigación y las opciones de la HP en PHAssociation.org/ Research/Clinical Trials.
• Participe en el Registro de la Asociación de Hipertensión Pulmonar (ver Recursos de la PHA).
• Participe en un estudio de investigación en la Sala de Investigación de la PHA en la Conferencia Internacional de PHA y Sesiones Científicas.
¿Cómo podría ayudarme este estudio?
• Pida a su médico los protocolos de los estudios.
• Hable con su equipo de atención médica de HP sobre las oportunidades de investigación. La siguiente lista de preguntas le ayudará a comenzar:
¿Cuáles son los posibles efectos secundarios a corto y largo plazo de este tratamiento?
¿Cómo se comparan los posibles riesgos y beneficios de este estudio clínico con mi tratamiento habitual?
¿Cómo se comparan con otras posibles opciones de tratamiento experimental?
¿Quién ha revisado y aprobado este estudio para proteger los derechos y la seguridad de los participantes?
¿Qué medidas se tomarán para controlar mi seguridad?
¿Cómo sabré si el tratamiento funciona?
Si el tratamiento me funciona, ¿puedo seguir utilizándolo una vez finalizado el estudio?
¿Qué tendré que hacer si participo en este estudio?
¿Tendré que acudir al hospital o a la clínica para pruebas o tratamientos específicos? En caso afirmativo, ¿con qué frecuencia?
¿Quién se encargará de mis cuidados? ¿Podré ver a mi propio equipo de atención primaria?
¿Puede alguien saber si estoy participando en este estudio clínico?
¿Puedo hablar con otras personas que participen en este estudio?
¿Recibiré algún tipo de atención de seguimiento una vez finalizado el estudio?
¿Tienen los investigadores/clínicos algún interés económico o especial en este estudio clínico?
¿Con quién debo ponerme en contacto si tengo preguntas durante el estudio?
Para obtener más información sobre los estudios clínicos, visite PHAssociation.org/researchquestions.
Al igual que muchas personas a las que se les ha diagnosticado HP recientemente, o que están cerca de alguien a quien se le acaba de diagnosticar, es probable que nunca haya conocido a nadie más que padezca la enfermedad. Es un gran alivio establecer contactos, compartir experiencias y comprender que no está solo. Hay otras personas que han pasado por experiencias similares y entienden por lo que está pasando. Y quieren ayudar.
La Asociación de Hipertensión Pulmonar (PHA) cuenta con una sólida red de apoyo en inglés y español para garantizar que ninguna persona afectada por la hipertensión pulmonar se sienta nunca sola. Los pacientes y sus seres queridos pueden acudir a la PHA y a otras personas que viven con hipertensión pulmonar para obtener apoyo, esperanza y recursos que les ayuden a adaptarse a la vida con hipertensión pulmonar. He aquí algunos recursos:

• Los grupos de apoyo son reuniones en las que pacientes, familiares, proveedores médicos y amigos se reúnen para aprender sobre la HP. Las reuniones, ya sean presenciales o virtuales, pueden aliviar el aislamiento que surge naturalmente de la vida con una enfermedad rara. Encuentre un grupo de apoyo en PHAssociation.org/support.
• La Línea de Apoyo de la PHA ofrece llamadas de apoyo para pacientes, cuidadores, adultos jóvenes y padres de niños con HP. Las llamadas, facilitadas
• La PHA fue creada por personas como usted: pacientes y sus familias que querían conectar con otros y cambiar el futuro de la HP. Ser miembro de la PHA le permite unirse a nuestra comunidad y apoyar la búsqueda de una cura. Su membresía también apoya nuestros programas educativos, servicios y recursos y contribuye a una mejor calidad de vida para todos los afectados por la HP. También incluye una suscripción a nuestra revista impresa trimestral, Pathlight, llena de historias inspiradoras escritas por y sobre pacientes.
por voluntarios de la PHA, le permiten hacer preguntas y compartir experiencias con personas en situaciones similares. Llame al 800-748-7274.
• Amigos con HP por correo electrónico: Conéctese con un mentor por correo electrónico para obtener apoyo personalizado basado en su tema de interés, tipo de HP y más.
• La PHA administra grupos privados en Facebook para pacientes de distintas edades y con enfermedades asociadas, así como para familiares y cuidadores. Visite PHAssociation.org/support/ social-media.
• Al hacerse miembro, aumenta la influencia de la PHA a la hora de llegar a los representantes, los medios de comunicación y cualquier persona que quiera ayudar a promover nuestra causa. El simple hecho de afiliarse o renovar su afiliación marca una gran diferencia. Visite: PHAssociation.org/join.

PHA ofrece eventos regionales de educación y creación de redes para personas con HP y sus familias. Incluyen presentaciones y sesiones interactivas con proveedores médicos que tratan la HP. Los Talleres Comunitarios PHA Conecta ofrecen oportunidades para aprender a controlar la salud y conocer a otras personas de la comunidad local de la HP. Los eventos, antes conocidos como PH Conecta, son gratuitos.
La Conferencia bianual de la PHA reúne a más de 1.400 personas afectadas por la hipertensión pulmonar, incluyendo pacientes, cuidadores y profesionales médicos. La Conferencia ofrece oportunidades para aprender sobre los avances en la investigación y el tratamiento de la HP, participar en ensayos clínicos y conectarse con otros en la comunidad de HP. Obtenga más información en PHAssociation.org/PHA-conference.

El Registro de la PHA recopila información sobre los pacientes y los resultados de las pruebas diagnósticas en los Centros de Atención de Hipertensión Pulmonar participantes. El registro PHA está abierto a pacientes pediátricos y personas con hipertensión arterial pulmonar y HPTEC. Para más información, visite PHAssociation.org/PHAR.
Visite PHAssociation.org para obtener más información sobre la hipertensión arterial pulmonar, servicios de apoyo y orientación para controlar su salud.
Suscríbase al boletín electrónico gratuito de la PHA, PHA News, para conocer las últimas investigaciones, programas y actividades educativas, y eventos de apoyo y recaudación de fondos, en PHAssociation.org/PHANews.
Encuentre videos educativos para manejar su HP en PHAssociation.org/classroom/espanol
Póngase en contacto con la PHA en 301-565-3004 o Support@PHAssociation.org.
Hágase miembro de la PHA para recibir nuestra revista impresa trimestral, Pathlight, y descuentos en la inscripción a las conferencias de la PHA. Visite PHAssociation.org/join.
Arterias
Vasos sanguíneos que transportan la sangre desde el corazón.
Gasto cardíaco
Cantidad de sangre que bombea el corazón por minuto.
Cardiopulmonar
Relacionado con el corazón y los pulmones.
Crónico
Que persiste durante mucho tiempo o se repite constantemente.
Hipertensión pulmonar
tromboembólica crónica (HPTEC)
Forma de hipertensión pulmonar secundaria a coágulos sanguíneos crónicos en los pulmones.
Diastólica
Medida de la presión arterial que se refiere al momento en que el corazón se relaja y se vuelve a llenar de sangre.
Edema
Hinchazón causada por la presencia de líquido en los tejidos corporales. Suele producirse en los pies, los tobillos y las piernas, pero puede aparecer en otras partes del cuerpo, como el abdomen.
Clasificaciones funcionales de la HP
Escala que define la gravedad de la HP de un paciente en función de cómo afectan los síntomas a sus actividades cotidianas.
Hipertensión
Presión arterial anormal alta.
Hipoxia
Niveles bajos de oxígeno.
Idiopática
Término médico que significa que una enfermedad no tiene una causa subyacente conocida.
Inmunología
Relacionado con la inmunidad del organismo.
Intravenoso
Literalmente “dentro de la vena”. Se utiliza para administrar líquidos o medicamentos a través de un catéter o aguja colocados en la vena. Una administración intravenosa se denomina infusión.
Una de las cuatro cavidades del corazón. La sangre oxigenada fluye desde las venas de los pulmones hasta la aurícula izquierda y luego se bombea al ventrículo izquierdo.
Ventrículo izquierdo
Una de las cuatro cavidades del corazón. La sangre oxigenada se bombea desde la aurícula izquierda al ventrículo izquierdo y, a continuación, se bombea a todo el cuerpo.
mmHg
Abreviatura de “milímetros de mercurio”, una medida estándar de la presión atmosférica utilizada para medir la tensión arterial.
Latidos del corazón rápidos o irregulares que se pueden sentir.
Relacionado con los pulmones.
Vasos sanguíneos que transportan la sangre desde el ventrículo derecho del corazón hasta los pulmones, donde la sangre se oxigena. Comienza con la arteria pulmonar principal, luego se ramifica en las arterias pulmonares derecha e izquierda que alimentan los pulmones derecho e izquierdo, y después continúa ramificándose en vasos sanguíneos cada vez más pequeños, convirtiéndose finalmente en capilares.
Medida de la presión sanguínea en la arteria pulmonar medida en milímetros de mercurio (mmHg). La presión arterial pulmonar normal oscila entre 8 y 20 mmHg en reposo. La hipertensión pulmonar se produce cuando la presión de la arteria pulmonar es superior a 20 mmHg en reposo o a 30 mmHg en actividad.
La hipertensión arterial pulmonar (HAP) es más específica que el término general “hipertensión pulmonar”. La HAP es la presión arterial alta en las arterias pulmonares por enfermedad de los vasos medianos y pequeños de los pulmones, que se estrechan e impiden el flujo sanguíneo.
Hipertensión pulmonar (HP)
La hipertensión pulmonar es un término general utilizado para describir la presión elevada en las arterias pulmonares por cualquier causa.
Tromboendarterectomía pulmonar (TP)
Procedimiento quirúrgico para eliminar los coágulos sanguíneos de las arterias pulmonares.
Aurícula derecha
Una de las cuatro cavidades del corazón. La sangre baja en oxígeno entra en la aurícula derecha procedente del cuerpo y luego se bombea al ventrículo derecho.
Ventrículo derecho
Una de las cuatro cavidades del corazón. La sangre baja en oxígeno se bombea desde la aurícula derecha al ventrículo derecho y, a continuación, a las arterias de los pulmones.
Subcutáneo
Debajo de la piel. Algunos medicamentos para la HAP se administran por vía subcutánea.
Sistólica
Se refiere a la medición de la presión arterial cuando el corazón se está comprimiendo (contrayendo).
Vasorreactividad
Capacidad de los vasos sanguíneos de reaccionar a un medicamento.
Venas
Vasos sanguíneos que transportan la sangre al corazón.
Presión en cuña
Medición de la presión durante un cateterismo cardíaco derecho cuando el extremo del globo del catéter se “encaja” en una pequeña rama de una arteria pulmonar.
Para consultar la lista completa de términos, visite PHAssociation.org/PHterms.
Gracias a Murali Chakinala, M.D., Washington University School of Medicine; Anna Hemnes, M.D., Vanderbilt University; Vinicio de Jesus Perez, M.D., FCCP, FAHA, ATSF, Stanford University Medical Center; Martha S. Kingman, D.N.P., FNP-C, UT Southwestern Medical Center; Susie E. McDevitt, R.N., M.S.N., ACNP, University of Michigan; Ronald Oudiz, M.D., LA Biomedical Research Institute at
Harbor-UCLA Medical Center; y Jeffrey Robinson, M.D., The Oregon Clinic, por su revisión y experiencia.
Gracias también a los pacientes Nicole Creech, Kim Crowell, Janessa Curnow, Quin Folkestad, Bill Kolm, Estella Medina, Linda Morgan, Nikole Nichols y Wendy Griggs.
Con sede en Washington, D.C., la Asociación de Hipertensión Pulmonar (PHA) es la mayor y más antigua asociación de pacientes sin fines de lucro del país dedicada a la comunidad de hipertensión pulmonar (HP). La misión de la PHA es prolongar y mejorar la vida de los afectados por la HP. Para lograr esta misión, la PHA cuenta con la participación de personas con HP y sus familias, cuidadores, proveedores de atención sanitaria e investigadores de todo el mundo que trabajan juntos para defender a
la comunidad de la HP, proporcionar apoyo a los pacientes, cuidadores y familias, ofrecer educación e información actualizadas sobre la HP, mejorar la calidad de la atención al paciente y financiar y promover la investigación. Para más información, visite PHAssociation.org.