
11 minute read
SCIENCE
Opacités radiographiques intraosseuses – comment les interpréter?
Dr méd. dent. Martina Schriber, Berne Dr méd. dent. Valérie G. A. Suter, Berne
* Les deux genres grammaticaux sont toujours sous-entendus.
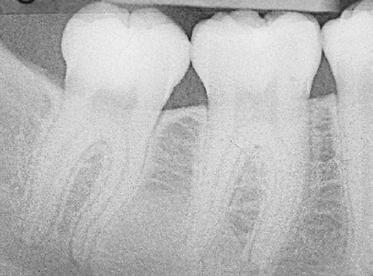
Illustration 1a: Cliché de dent isolée: ostéosclérose idiopathique dans la région radiculaire des dents 46 et 47.
Illustration 1b: Semi-PSA/OPG droite: représentation complète de l’ostéosclérose idiopathique dans la région radiculaire des dents 46 et 47, ainsi qu’en relation avec le canal mandibulaire à droite.
Découverte fortuite: structure intraosseuse radio-opaque Des radiographies sont prises quotidiennement. Il n’est pas rare de découvrir une zone osseuse radio-opaque dans le voisinage des dents. Les structures radio-opaques sont souvent constatées de manière fortuite sur la radiographie. Un grand nombre de ces zones intraosseuses radioopaques apparaissent clairement délimitées et localisées. La forme varie de ronde-ovale à irrégulière ou elliptique. Les structures purement radio-opaques doivent se distinguer de manifestations mixtes radio-transparentes/radioopaques. La patiente* ne présente souvent aucun
1a

trouble. Pour la thérapeute, les questions suivantes se posent dans cette situation: quelle est l’origine de cette / ces structure(s) radioopaque(s)? Une imagerie supplémentaire s’avèret-elle nécessaire? Convient-il d’effectuer une biopsie osseuse? Faut-il entamer un traitement? La connaissance du tableau clinique et radiologique de telles structures radio-opaques et de leurs processus pathogéniques facilite le diagnostic et le choix thérapeutique tout en permettant la formulation de diagnostics différentiels.
Ostéosclérose idiopathique L’ostéosclérose idiopathique (OI) compte parmi les manifestations radio-opaques les plus fréquentes du maxillaire n’ayant pas pour origine une inflammation locale ou systémique. Typiquement, ces lésions radio-opaques sont asymptomatiques, et les dents à proximité d’une OI possèdent une pulpe vitale. Ces radio-opacités sont fréquemment découvertes chez de jeunes patientes lors d’une première radiographie (après un traumatisme p. ex.) ou sur des panoramiques dentaires / orthopantomogrammes (OPG/OPT) (à l’occasion d’un traitement orthodontique). L’origine de l’OI est inconnue. Des résidus radiculaires dans l’os ainsi que des racines sclérosées de dents de lait sont évoqués. D’autres suppositions portent sur des charges occlusales excessives et sur des déplacements dentaires dans le cadre de traitements orthodontiques. La prévalence de l’OI se situe entre 2,3 % et 9,7 %. Des OI sont plus souvent constatées parmi les populations asiatiques et noires que dans les populations de type caucasien. Environ 5% des 12 à 20 ans présentent au moins une altération ostéosclérotique. Certaines études font état d’une prédominance du sexe féminin.
Caractéristiques radiographiques de l’OI Sur la radiographie, ces OI, habituellement soli- taires, se présentent sous la forme de structures radio-opaques, arrondies mais aussi irrégulières d’un diamètre de quelques millimètres à 20 mil- limètres (illustrations 1a et 1b). La démarcation peut s’avérer nette ou floue, et la structure in- terne peut apparaître plus ou moins opaque. De nombreuses OI communiquent avec la lamina dura des alvéoles ou la corticale de la mandi- bule, ce que la radiographie 2D ne permet pas de reconnaître en buccal ou en lingual. Les emplacements typiques sont représentés sché- matiquement dans les illustrations 2a à 2e.
Thérapie Pour ce qui est de la modification ou de l’agran- dissement de ces OI, des études longitudinales indiquent qu’elles restent stables et ne re- quièrent aucun traitement. Lorsqu’elles appa- raissent nettement, aucune biopsie ne s’avère nécessaire. Lorsque le constat n’est pas clair, un diagnostic radiologique plus poussé par tomo- graphie volumétrique numérisée peut être indi- qué. Un contrôle radiographique de l’évolution de l’OI est recommandé. Après un premier dia- gnostic, un contrôle d’imagerie 2D est effectué après trois à six mois dans un premier temps. Il s’agit d’exclure une possible augmentation ou modification, et de confirmer ainsi le diagnostic. Des contrôles radiographiques annuels sont conseillés par la suite. Dans certains cas, les OI peuvent de nouveau disparaître (rémission).
Ostéosclérose réactive L’ostéosclérose réactive (OR) est également une lésion intraosseuse radio-opaque relativement fréquente causée par des inflammations ou des infections et se forme typiquement à l’apex de dents dévitalisées. Cette OR se manifeste à la suite d’une nécrose de la pulpe ou en raison du matériel de comblement du canal radiculaire. La patiente ne présente aucun trouble dans la plu- part des cas. Parfois une douleur à la pression ou à la percussion se constate aux dents corres- pondantes. La prévalence des OR est signalée entre 3 % et 6%. Les hommes sont plus fré- quemment affectés que les femmes (3:2).
Caractéristiques radiographiques de l’ostéo- sclérose réactive Radiologiquement, l’OR se caractérise par une structure radio-opaque uniforme à proximité de l’apex dentaire. La perte de lamina dura élargit souvent l’espace alvéolo-dentaire ou se traduit

Illustrations 2a à 2d: Représenta- tion schématique des localisations possibles de l’ostéosclérose idiopathique: péri-radiculaire (2a), inter-radiculaire (2b), apicale (2c), apicale et inter-radiculaire (2d) (Illustrations: Ressort Multimedia zmk Bern)
2a

2b
2c


Illustration 3: Cliché de dent isolée: ostéosclérose réactive dans la région radiculaire de la dent 47 au canal radiculaire comblé.

Illustration 4a: Présentation clinique d’une exostose bilatérale dans la région linguale de la mandibule (torus mandibulaire).
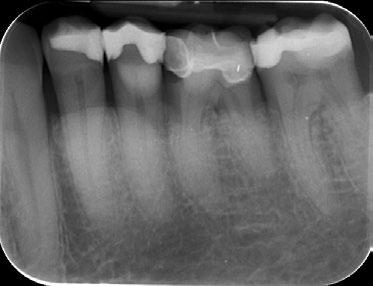
Illustrations 4b et 4c: Cliché de dent isolée, mandibule, des deux côtés: des exostoses se projettent en 2D comme des structures radio-opaques sur les racines dentaires.
4a

4b
4c

par une ostéolyse apicale (illustration 3). C’est une des caractéristiques distinctives par rapport à l’OI. Les résorptions sont possible à l’apex. La plupart des OR se trouvent dans le maxillaire inférieur, dans la région des molaires et des prémolaires.
Thérapie Il convient d’identifier l’origine de l’OR. Pour les dents dévitalisées qui présentent une parodontite apicale et une OR, un traitement du canal radiculaire ou une extraction de la dent est indiquée pour stopper le processus inflammatoire chronique progressif. A la suite du traitement, un contrôle d’imagerie 2D est conseillé après six et douze mois, et une fois par an ultérieurement. Dans 85% des cas, une rémission des structures radio-opaques a lieu, mais elles persiste chez 15% des patientes tout de même –ce qui ne demande toutefois pas de thérapie additionnelle. Des radiotransparences apicales initiales peuvent parfois se transformer en sclérose après un traitement radiculaire. Une activité accrue des ostéoblastes avec remodelage osseux explique ce phénomène. Il n’y a pas lieu de s’attendre à une progression des structures radio-opaques. Pour juger de l’évolution de telles altérations radio-opaques persistantes, il convient de comparer le nouveau constat avec d’anciennes radiographies.
Exostoses et ostéomes Sur le plan clinique, les exostoses se présentent sous la forme d’excroissances dures, sphériques, unilatérales ou bilatérales, généralement sur la ligne médiane du palais dur (torus palatin) ou dans la région linguale de la mandibule (torus mandibulaire) (illustration 4a). Elles sont bénignes et croissent lentement. La fréquence signalée se situe entre 9 % et 66%, les femmes étant plus souvent affectées que les hommes. Il existe une prédisposition familiale. L’ostéome, d’apparition rare, fait partie du groupe des tumeurs osseuses bénignes maxillofaciales, principalement situées dans les sinus paranasaux et dans le bord inférieur de la mandibule postérieure ou dans l’angle de la mâchoire. En présence d’un syndrome de Gardner, les ostéomes peuvent être associés à des polypes du colon et du rectum, ainsi qu’à des tumeurs des tissus mous, c’est pourquoi l’anamnèse est importante chez les patientes qui présentent des ostéomes .
Caractéristiques radiographiques La radiographie 2D révèle les exostoses comme des structures radio-opaques situées dans la région radiculaire de la dent (illustrations 4b et 4c). Les exostoses tout comme les ostéomes apparaissent en imagerie 3D comme des structures superposées à l’os compact, uniformément opaques, nettement délimitées, à large base ou pédiculées. Les exostoses très volumineuses ont en partie une structure interne de type spongieux.
Thérapie L’exérèse des exostoses n’est pas nécessaire aussi longtemps que ces altérations n’évoluent pas et ne causent aucun problème fonctionnel et/ou prothétique à la patiente. Un suivi clinique
est important. Une ablation chirurgicale des exostoses qui perforent la muqueuse ou qui gênent est possible. Un vrai ostéome doit être examiné en détail par un spécialiste.
Corps étrangers radio-opaques Les corps étrangers radio-opaques se constatent assez fréquemment de manière fortuite sur la radiographie. Il s’agit, la plupart du temps, de matériel odontostomatologique déplacé par erreur dans les os lors d’une intervention – typiquement des corps étrangers radio-opaques comme de l’amalgame, des restes métalliques ou de matériau de comblement radiculaire trop compacté, éventuellement encore dans la région apicale dentaire. En l’absence de signes inflammatoires et de symptômes, le corps étranger en question peut être laissé en place et faire l’objet d’un suivi radiologique. Un contrôle radiologique annuel 2D est raisonnable. Une radiotransparence entourant un corps étranger révèle un processus inflammatoire, de sorte qu’une exérèse chirurgicale est indiquée.
Dysplasie cémento-osseuse Les dysplasies cémento-osseuses (DCO) ou dysplasies osseuses du maxillaire sont des altérations du procès alvéolaire d’origine non élucidée (idiopathique). Lors des processus de transformation osseuse, la structure osseuse normale est d’abord remplacée par du tissu mou puis, à nouveau, par du tissu minéralisé et de l’os. Les DCO sont fréquemment découverts de manière fortuite chez une patiente ne présentant aucun trouble et sans diagnostic clinique, dans le cadre d’un examen radiologique de routine. Le diagnostic est généralement posé sur le plan clinique-radiologique (sans biopsie). Des femmes noires sont le plus souvent affectées.
Caractéristiques radiographiques Sur le plan radiologique, les DCO sont typiquement des altérations ostéosclérotiques-ostéolytiques mixtes, locales ou multifocales, proches d’une ou de plusieurs racines dentaires (illustration 5). Les dents impliquées – la plupart du temps mandibulaires – sont typiquement vitales.
Thérapie Aucun traitement actif n’est indiqué. Des contrôles cliniques-radiologiques annuels de l’évolution sont indiqués. Ils ne faut pas confondre les DCO avec une parodontite apicale. Extraosseux ou intraosseux? La distinction entre radio-opacités intraosseuses et extraosseuses semble importante, car les deux peuvent se projeter dans la radiographie 2D – en particulier la PSA/OPG – et faire croire à une localisation intraosseuse. Typiquement, dans la PSA/OPG, des calculs salivaires peuvent apparaître comme des structures radio-opaques arrondies dans le canal de Wharton (illustration 6). Le diagnostic d’un calcul salivaire peut s’effectuer au moyen d’un examen clinique ou, en cas de besoin, par imagerie 2D ou 3D additionnelle. Dans la OPG/OPT également, les tonsillolithes palatines apparaissent comme des corps de petite taille, radio-opaques et arrondis dans la région du corps mandibulaire. En raison de l’emplacement et de l’apparence radiologique typique, les tonsillolithes se distinguent aisément d’altérations intraosseuses.


6
Illustration 5: PSA/OPG: dysplasie osseuse dans la mandibule: altérations ostéosclérotiques-ostéolytiques dans la région radiculaire dentaire.
Illustration 6: Semi-PSA/OPG gauche: le calcul salivaire dans le canal excréteur de la glande submandibulaire, à gauche, se projette sur le bord inférieur de la mandibule.
Résumé/Conclusion Les OI, OR, DCO, corps étrangers intraosseux et exostoses sont en règle générale des manifestations radiologiques indolores constatées fortuitement avant tout. Leur caractéristiques radiologiques permettent leur distinction diagnostique clinique. Les altérations extraosseuses radio-opaques comme les calculs salivaires ou les tonsillolithes par exemple sont identifiées comme telles. Une OR, des corps étrangers intraosseux et des exostoses problématiques doivent faire l’objet d’un traitement. Si aucune thérapie n’est indiquée, il convient de contrôler l’évolution clinique et radiologique de ces altérations.
LITÉRATUR
Ariayi AS, Berndt D, Lambrecht JT. Weichgewebskalzifikationen auf der Panoramaschichtaufnahme. Ein Risiko für zerebrovaskuläre Insulte? Schweiz Monatsschr Zahnmed 2009; 119(10):1009- 1013. Ducommun J, Bornstein MM, Suter VGA. Die ossäre Dysplasie: ein radiologischer Zufallsbefund. Swiss Dent J 2018;12(128):142- 143. Halse A, Molven O. Idiopathic osteosclerosis of the jaws followed through a period of 20-27 years. Int Endod J. 2002;35(9):747-751. Larrea-Oyarbide N, Valmaseda-Castellón E, Berini-Aytés L, GayEscoda C. Osteomas of the craniofacial region. Review of 106 cases. J Oral Pathol Med. 2008;37(1):38-42. MacDonald-Jankowski DS. Idiopathic osteosclerosis in the jaws of Britons and of the Hong Kong Chinese: radiology and systematic review. Dentomaxillofac Radiol. 1999; 28(6):357-363. Schulz M, Reichart PA, Dula K, Bornstein MM. Fokale Osteosklerosen im Kiefer. Eine Übersichtsarbeit zur Diagnostik und Therapie. Schweiz Monatsschr Zahnmed 2010; 120(4):325-339.
Les auteures
Dr méd. dent. Martina Schriber a suivi ses études de médecine dentaire et effectué sa thèse à l’université de Zurich et des études post-grade (MAS REST Unibe) à la Clinique d’odontologie conservatrice, de médecine dentaire préventive et pédiatrique de l’université de Berne. De 2014 à 2016, elle a suivi une formation continue débouchant sur la spécialisation en chirurgie orale à la Clinique de chirurgie orale et de stomatologie de l’université de Berne. Elle y travaille comme cheffe de clinique depuis 2017.
Dr méd. dent. Valérie Suter dirige le service de radiologie et de stomatologie dentaire à la Clinique de chirurgie orale et de stomatologie de l’université de Berne. Elle est spécialiste en chirurgie orale et en stomatologie. Elle a participé à diverses publications sur les aspects diagnostiques de radiographies dentaires.
Correspondance: Dr. med. dent. Valérie Suter Klinik für Oralchirurgie und Stomatologie, Zahnmedizinische Kliniken der Universität Bern Freiburgstrasse 7, 3010 Bern valerie.suter@zmk.unibe.ch




