









A editora e os autores deste livro não mediram esforços para assegurar dados corretos e informações precisas. Entretanto, por ser a Medicina uma ciência em permanente evolução, recomendamos aos nossos leitores recorrer à bula dos medicamentos e a outras fontes fidedignas – inclusive documentos oficiais –, bem como avaliar cuidadosamente as recomendações contidas neste livro em relação às condições clínicas de cada paciente.

Organizadora
Luciana Zuolo Coppini
Graduada em Nutrição pelo Centro Universitário São Camilo, SP. Nutricionista, Mestre em Ciências pela Universidade de São Paulo (USP).
Especialista em Terapia Nutricional Enteral e Parenteral pela Sociedade Brasileira de Nutrição Parenteral e Enteral (Braspen/SBNPE).

Diretora Científica do Centro Integrado de Nutrição (CIN).
Ex-presidente da Associação Brasileira de Nutrição (Asbran) – 2014-2016.

Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica, 2a edição
Copyright © 2023 Editora Rubio Ltda.
ISBN 978-65-88340-51-6
Todos os direitos reservados. É expressamente proibida a reprodução desta obra, no todo ou em parte, sem autorização por escrito da Editora.
Produção
Equipe Rubio
Capa
Bruno Sales
Imagem de capa
iStock.com/DGM007
Diagramação
Estúdio Castellani
CIP‑BRASIL. CATALOGAÇÃO NA PUBLICAÇÃO
SINDICATO NACIONAL DOS EDITORES DE LIVROS, RJ
N97
2. ed.
Nutrição e metabolismo em cirurgia metabólica e bariátrica / organizadora Luciana Zuolo Coppini. – 2. ed. – Rio de Janeiro : Rubio, 2023.
400 p. ; 24 cm.
Inclui bibliografia e índice
ISBN 978-65-88340-51-6
1. Cirurgia bariátrica – Aspectos nutricionais. 2. Cuidados pré-operatórios.
3. Cuidados pós-operatórios. I. Coppini, Luciana Zuolo.
23-83058
CDD: 617.430597
CDU: 616.33-089
Meri Gleice Rodrigues de Souza – Bibliotecária – CRB-7/6439
Editora Rubio Ltda.
Av. Franklin Roosevelt, 194 s/l. 204 – Centro
20021-120 – Rio de Janeiro – RJ
Telefone: +55(21) 2262-3779
E-mail: rubio@rubio.com.br
www.rubio.com.br
Impresso no Brasil
Printed in Brazil
Colaboradores
Alessandra Borges
Doutora e Mestre em Clínica Cirúrgica pela Universidade Federal do Paraná (UFPR).
Especialista em Cirurgia pelo Colégio Brasileiro de Cirurgiões (CBC) e em Cirurgia do Aparelho Digestivo pelo Colégio Brasileiro de Cirurgia Digestiva (CBCD).
Especialista em Terapia Nutricional pela Sociedade Brasileira de Nutrição Parenteral e Enteral (Braspen/SBNPE).
Ex-presidente da Sociedade Paranaense de Nutrição Parenteral e Enteral – 2012-2013.
Alessandra do Carmo Souza Coelho
Graduada em Nutrição pelo Centro Universitário São Camilo, SP.
Especialista em Nutrição Clínica pelo Grupo de Apoio de Nutrição Enteral e Parenteral (Ganep).
Especialista em Nutrição Enteral e Parenteral pela Sociedade Brasileira de Nutrição Parenteral e Enteral (Braspen/SBNPE).
Membro da Equipe Multiprofissional de Terapia
Nutricional Enteral e Parenteral (EMTN) do Hospital São Luiz (2002-2007), SP.
Membro do Grupo de Transplante Hepático do Hospital São Luiz (2002-2007).
Coordenadora de Equipe Multidisciplinar da Franco e Rizzi Clínica e Cirurgia Videolaparoscópica Ltda., SP.
Diretora da empresa Núcleo Especializado em Nutrição Ltda., SP.
Nutricionista do Centro de Obesidade Infantil do Hospital Infantil Sabará, SP.
Especialista Associada na Sociedade Brasileira de Cirurgia Bariátrica e Metabólica (SBCBM).
Coordenadora do Curso: Encontro Multidisciplinar de Obesidade Mórbida – Hospital São Luiz (2006-2017), SP.
Vice-presidente de Comissões e Especialidades Associadas (Coesas) da SBCBM – Gestão 2013-2014.
Presidente de Coesas da SBCBM – Gestão 2015-2016.
Almino Cardoso Ramos
Diretor-geral da Clínica Gastro Obeso Center, SP. Mestre em Ciências da Cirurgia pela Universidade Estadual de Campinas (Unicamp), SP.
Especialista em Cirurgia Geral pelo Colégio Brasileiro de Cirurgiões (CBC).
Membro Titular e Especialista pela Sociedade Brasileira de Videocirurgia (Sobracil).
Membro Titular da Sociedade Brasileira de Cirurgia Bariátrica e Metabólica (SBCBM).
Membro da American Society for Metabolic and Bariatric Surgery (ASMBS).
Amanda Lobo Pires
MBA em Marketing pela Universidade de São Paulo (USP)/Escola Superior de Agricultura Luiz de Queiroz (Esalq).
Mestre em Endocrinologia Clínica pela Universidade Federal de São Paulo (Unifesp).
Especialista Associada da Sociedade Brasileira de Cirurgia Bariátrica e Metabólica (SBCBM).
Nutricionista, Especialista em Nutrição Clínica pelo Centro Universitário São Camilo, SP.
Gerente de Produtos na Empresa Amgen Brasil®
Ana Beatriz Barrella Leone
Graduada em Nutrição pelo Centro Universitário São Camilo, SP.
Pós-graduada em Ciências e Tecnologia dos Alimentos pela Faculdade de Engenharia de Alimentos (FEA) da Universade Estadual de Campinas (Unicamp).
Pós-graduada em Nutrição Clínica pelo Centro Universitário São Camilo, SP.
Certificada em Cinantropometria nível 1 (ISAK).
Membro da Diretora da Associação Brasileira de Nutrição Esportiva (ABNE).
Nutricionista Supervisora do Departamento de Nutrição Esportiva do Esporte Clube Pinheiros.
André Luiz Gonçalves de Freitas
Graduado em Nutrição e Gastronomia pelo Centro Universitário Nossa Senhora do Patrocínio (CEUNSP), SP.
Especialista em Alimentos Funcionais e Nutrigenômica pela Universidade Estácio de Sá (Unesa), SP.
Especialista em Bioquímica, Fisiologia, Treinamento e Nutrição Desportiva pela Universidade Estadual de Campinas (Unicamp), SP.
Pós-graduação Latu Sensu em Fitoterapia Clínica pela Universidade Cruzeiro do Sul (Unicsul), SP.
Mestre na área de Ciências da Nutrição e do Esporte e Metabolismo pela Faculdade de Ciências Aplicadas (FCA) da Universidade Estadual de Campinas (Unicamp).
Pesquisador Colaborador do Laboratório de Investigação em Metabolismo e Diabetes (Limed) da Unicamp no Estudo Brasileiro de Síndrome Metabólica (Brams).
Antonio Carlos L. Campos
Professor Titular de Cirurgia do Aparelho Digestivo na Universidade Federal do Paraná (UFPR). Professor Adjunto do Departamento de Nutrição da UFPR.
Coordenador do Programa de Pós-graduação em Clínica Cirúrgica da UFPR.
Bruna Zavarize Reis
Graduada em Nutrição pela Universidade Federal de Sergipe (UFS).
Mestre em Nutrição Humana Aplicada pela Universidade de São Paulo (USP).
Doutora em Ciências dos Alimentos – Nutrição Experimental pela Faculdade de Ciências Farmacêuticas da USP. Professora Adjunta do Departamento de Nutrição da Universidade Federal do Rio Grande do Norte (UFRN).
Professora Permanente de Pós-graduação em Nutrição (PPGNut) da UFRN.
Carla de Magalhães Cunha
Graduada em Nutrição.
Mestre e Doutora em Alimentos, Nutrição e Saúde pela Universidade Federal da Bahia (UFBA). Especialista em Preceptoria no Sistema Único de Saúde (SUS) pelo Instituto de Ensino e Pesquisa (IEP) do Hospital Sírio-Libanês e em Nutrição Clínica pelo Programa de Residência da UFBA. Aperfeiçoamento em Nutrição nos Transtornos Alimentares pelo Programa de Tratamento de Transtornos Alimentares (Ambulim) realizado pelo Sistema Único de Saúde (SUS) no Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HC-USP).
Professora Adjunta da Escola de Nutrição da UFBA.
Célia Aparecida Valbon Beleli
Nutricionista do Grupo de Cirurgia Bariátrica de Valinhos (GCBV), SP.
Mestre em Ciências pela Faculdade de Ciências Médicas (FCM) da Universidade Estadual de Campinas (Unicamp), SP.
Membro da Sociedade Brasileira de Cirurgia
Bariátrica e Metabólica (SBCBM) – Núcleo de Saúde Alimentar.
Membro da International Federation for the Surgery of Obesity and Metabolic Disorders (IFSO).
Revisora da Revista Obesity Surgery.
Celina de Azevedo Dias
Graduada em Nutrição pela Universidade Federal de Alagoas (UFAL).
Especialista em Nutrição Clínica pelo Programa de Residência do Hospital das Clínicas da Universidade Federal de Pernambuco (HC-UFPE).
Especialista em Terapia Enteral e Parenteral pela Sociedade Brasileira de Nutrição Parenteral e Enteral (Braspen/SBNPE).
Mestre em Nutrição pela UFPE.
Nutricionista Clínica do Hospital Universitário Professor Alberto Antunes (Hupaa-UFAL).
Chefe do setor de qualidade do Hupaa-UFAL.
Claudia Bordón Riveros
Graduada em Nutrição.
Mestre em Nutrição Clínica.
Especialista em Saúde Pública pela Universidad
Nacional de Asunción, Paraguai.
Responsável pelo Departamento de Suporte Nutricional do Instituto Nacional de Alimentação e Nutrição do Ministério da Saúde Pública e Bem-estar Social do Paraguai.
Professora da Disciplina de Nutrição da Faculdade de Ciências Químicas da Universidad Nacional de Asunción, Paraguai.
Professora da Disciplina de Nutrição da Faculdade de Ciências da Saúde da Universidad Católica Nuestra Señora de la Asunción, Paraguai.
Vice-presidente da Sociedad Paraguaya de Nutrición.
Cristina Martins
Graduada em Nutrição pela Universidade Federal do Paraná (UFPR).
Doutora em Ciências Médicas – Nefrologia pela Universidade Federal do Rio Grande do Sul (UFRGS).
Mestre em Nutrição Clínica pela New York University (NYU), EUA.
Dietista-Nutricionista Registrada pela Academy of Nutrition and Dietetics (Academy), EUA. Especialista em Suporte Nutricional Enteral e Parenteral pela Sociedade Brasileira de Nutrição Parenteral e Enteral (Braspen/SBNPE).
Especialista em Nutrição Clínica pela UFPR. Especialista em Alimentação e Nutrição pela UFPR.
Presidente do Instituto Cristina Martins de Educação em Saúde, Curitiba, PR. Representante da Academy e da Associação Brasileira de Nutrição (Asbran) para Padronização Internacional do Processo de Cuidado em Nutrição no Brasil.
Daniela Moreno Côrtes
Graduada em Nutrição e Mestre em Alimentos, Nutrição e Saúde pela Universidade Federal da Bahia (UFBA).
Integrante Ativa do Núcleo de Pesquisas em Nutrição e Doenças Crônicas Não-Trans missíveis da Bahia (Nupen).
Danielle Fontes de Almeida Pesquisadora do Laboratório de Nutrição e Cirurgia Metabólica do Aparelho Digestivo (Metanutri – LIM 35) da Faculdade de Medicina da Universidade de São Paulo (FMUSP). Mestre em Ciências da Nutrição no Laboratório de Nutrição e Cirurgia Metabólica do Aparelho Digestivo na FMUSP.
Especialista em Nutrição Clínica e Terapia Nutricional pelo Grupo de Apoio de Nutrição Enteral e Parentral (Ganep).
Denise Marco
Nutricionista Diretora da Pós-graduação do Centro Integrado de Nutrição (CIN), SP.
MBA Executivo em Marketing com ênfase em Gestão de Pessoas pela Escola Superior de Propaganda e Marketing (ESPM).
Especialista em Nutrição Clínica pelo Centro Universitário São Camilo, SP.
Especialista em Terapia Nutricional Enteral e Parenteral pela Sociedade Brasileira de Nutrição
Parenteral e Enteral (Braspen/SBNPE).
Nutricionista da Associação de Assistência à Criança e ao Adolescente Cardíacos e aos Transplantados do Coração (ACTC).
Dyandra Loureiro Caron dos Santos Graduada em Nutrição pelo Centro Universitário São Camilo, SP.
Nutricionista do Centro de Obesidade Infantil e demais Centros de Especialidade do Hospital Infantil Sabará, SP.
Nutricionista da Empresa Núcleo Especializado em Nutrição, SP.
Especialista em Nutrição Pediátrica, Escolar e na Adolescência pela Universidade Gama Filho (UGF), SP.
Fabiana Sant’Anna Evangelista
Graduada em Esporte pela Escola de Educação
Física e Esporte da Universidade de São Paulo (EEFE-USP).
Mestre em Biologia Molecular pela Escola Paulista de Medicina (EPM) da Universidade Federal de São Paulo (Unifesp).
Doutora em Ciência pela EPM da Unifesp. Pós-doutora em Biologia Molecular no Instituto do Coração (InCor-FMUSP) e no Departamento de Biologia da Georgia State University, Atlanta, EUA.
Livre-docência na Escola de Artes, Ciências e Humanidades da Universidade de São Paulo (EACH-USP).
Professora do Curso de Educação Física e Saúde na EACH-USP.
Orientadora nos Programas de Pós-graduação em Ciências da Atividade Física na EACH-USP e Fisiopatologia Experimental na Faculdade de Medicina da USP.
Ex-presidente da Comissão de Cultura e Extensão da EACH-USP – 2018-2022.
Ex-coordenadora do Comitê de Ética no Uso de Animais (CEUA) da EACH-USP – 2015-2019.
Vice-diretora da EACH-USP – 2022-2026.
Ex-diretora Científica do Departamento de Educação Física da Sociedade de Cardiologia do Estado de São Paulo (Socesp) – 2018-2020.
Coordenadora dos projetos de extensão universitária “ECO Kids: educação para o combate à obesidade infantil” e “Tal pai, tal filho: apoiando os adultos no combate à obesidade infantil”.
Fernando Carrasco Naranjo
Médico-cirurgião, Especialista em Nutrição Clínica do Adulto.
Mestre em Nutrição.
Diplomado em Prescrição do Exercício pela Universidade do Chile.
Professor Titular do Departamento de Nutrição da Faculdade de Medicina da Universidade do Chile.
Ex-presidente da Associação Chilena de Nutrição Clínica, Obesidade e Metabolismo. Médico nutrólogo no Centro de Nutrição e Cirurgia Bariátrica da Clínica Las Condes, Santiago, Chile.
Revisor de Artigos Científicos Enviados para as Revistas Clinical Nutrition – European Society
Parenteral and Enteral Nutrition (Espen) e Obesity, entre outras.
Gilberti Helena Hübscher
Professora Adjunta do Departamento de Ciência e Tecnologia dos Alimentos da Universidade Federal de Santa Maria (UFSM), RS.
Doutora e Mestre em Ciências Biológicas –Fisiologia pela Universidade Federal do Rio Grande do Sul (UFRGS).
Especialista em Nutrição e Gestão pela Universidade do Vale do Rio dos Sinos (Unisinos), RS. Especialista em Saúde Publica pela Pontifícia Universidade Católica do Rio Grande do Sul (PUC-RS).
Especialista em Saúde da Família pela Universidade Luterana do Brasil (Ulbra), RS.
Especialista em Fitoterapia Funcional pelo Centro Católico do Sudoeste do Paraná (Unics).
Gustavo Fernandes
Graduado em Medicina pela Faculdade de Medicina de São José do Rio Preto (Famerp), SP.
Residência em Cirurgia Geral no Hospital de Base de São José do Rio Preto e Residência em Aparelho Digestivo no Hospital Santa Marcelina, SP.
Titular do Colégio Brasileiro de Cirurgia Digestiva (CBC).
Membro Titular da Sociedade Brasileira de Cirurgia Bariátrica e Metabólica (SBCBM).
Supervisor do grupo de Esôfago, Estômago e Cirurgia Bariátrica e Metabólica do Hospital Santa Marcelina.
Coordenador de Cirurgia Bariátrica e Metabólica na Santa Casa de Misericórdia de São José dos Campos, SP.
Mestre em Cirurgia Bariátrica e Metabólica pela Faculdade de Medicina da Universidade de São Paulo (FMUSP).
Karina Al-Assal
Mestre em Ciências pela Faculdade de Medicina da Universidade de São Paulo (USP).
Especialista em Nutrição Clínica Funcional pelo Centro Valéria Paschoal de Educação, SP.
Especialista em Fitoterapia pela Faculdade de Medicina da Universidade de São Paulo (FMUSP).
Fundadora do Curso Mastermind em Microbiota Intestinal.
Karla Cristina Nogueira Maciel
Graduada em Nutrição pelo Centro Universitário São Camilo, SP.
Pós-graduação em Nutrição Ortomolecular pela Fundação de Amparo à Pesquisa e Inovação do Espírito Santo (Fapes).
Redatora Técnico-científica em Comunicação e Marketing no ramo de Nutrição desde 2016.
Letícia Fuganti Campos
Doutora em Medicina – Clínica Cirúrgica pela Universidade Federal do Paraná (UFPR).
Nutricionista Clínica da Nutropar, Curitiba, PR.
Lúcia Dantas Leite
Graduada em Nutrição pela Universidade Federal do Rio Grande do Norte (UFRN).
Especialização em Nutrição Clínica pela UFRN.
Especialização em Pesquisa Clínica pela Faculdade de Educação em Ciências da Saúde (FECS).
Health Coach pelo Institute for Integrative Nutrition.
Doutora em Ciências da Saúde pela UFRN. Pós-doutorado em Genômica Nutricional pela University of Florida.
Professora de Nutrição Clínica do Departamento de Nutrição Clínica da UFRN.
Manoel Galvão Neto
Coordenador e Chefe do Serviço de Endoscopia
Bariátrica Avançada da empresa Gastro Obeso Center, SP.
Coordenador do Serviço de Motilidade Digestiva e Endoscopia Bariátrica do Hospital Estadual
Mário Covas em Santo André, SP.
Mestre em Cirurgia Digestiva pela Faculdade de Medicina da Universidade de São Paulo (FMUSP).
Especialista em Endoscopia Digestiva pela Sociedade Brasileira de Endoscopia Digestiva (Sobed).
Especialista em Gastrenterologia pela Federação Brasileira de Gastroenterologia (FBG).
Especialista em Cirurgia Digestiva pelo Colégio Brasileiro de Cirurgia Digestiva (CBCD).
Membro do Corpo Editorial da Revista Bariatric Times
Manuel Ruz Ortiz
Professor Titular e Ex-diretor do Departamento de Nutrição da Faculdade de Medicina da Universidade do Chile.
Membro do Corpo de Revisores de Artigos Enviados aos seguintes Órgãos: Journal of Nutrition, British Journal of Nutrition, Clinical Nutrition ESPEN, Biological Trace Element Research, Journal of Trace Elements in Medicine and Biology, entre outros.
Membro do Corpo Editorial da Revista Food and Nutrition Bulletin
Marcela Pires Serafim
Graduada em Nutrição pelo Centro Universitário São Camilo, SP.
Mestre em Ciências pela Faculdade de Medicina da Universidade de São Paulo (FMUSP) –Disciplina de Cirurgia do Aparelho Digestivo.
Membro de Comissões e Especialidades Associadas (Coesas) da Sociedade Brasileira de Cirurgia Bariátrica e Metabólica (SBCBM).
Especialista em Terapia Nutricional Parenteral e Enteral pela Sociedade Brasileira de Nutrição Parenteral e Enteral (Braspen/SBNPE).
Especialização em Nutrição Clínica pelo Grupo de Apoio a Nutrição Enteral e Parentral (Ganep).
Maria Goretti Pessoa de Araújo Burgos Graduada em Nutrição pela Universidade Federal de Pernambuco (UFPE).
Professora de Nutrição Clínica da UFPE.
Coordenadora da Especialização em Nutrição Bariátrica e Metabólica da UFPE.
Professora das Residências em Nutrição Clínica, Multiprofissional Integrada em Saúde dos Hospitais das Clínicas (HC) da UFPE e Multiprofissional em Terapia Intensiva do Real Hospital Português (RHP), Recife, PE.
Doutora e Mestre em Nutrição pela UFPE.
Pós-doutorado em Nutrição Bariátrica pela Universidade do Porto, Portugal.
Especialista em Nutrição Clínica pela Associação Brasileira de Nutrição (Asbran).
Especialista em Nutrição Enteral e Parenteral pela Sociedade Brasileira de Nutrição Parenteral e Enteral (Braspen/SBNPE).
Especialização em Administração Hospitalar pelo Instituto Nacional de Administração e Desenvolvimento (INAD) da UFPE.
Membro de Comissões e Especialidades Associadas (Coesas) da Sociedade Brasileira de Cirurgia Bariátrica e Metabólica (SBCBM).
Membro da Sociedade Brasileira de Diabetes (SBD).
Mariane de Almeida Cardeal
Graduada em Nutrição pela Universidade de Brasília (UnB), DF.
Nutricionista da empresa Gastrocirurgia de Brasília.
Miriam Helena Fonseca-Alaniz
Graduada em Farmácia e Bioquímica pela Universidade Estadual de Maringá (UEM), PR.
Doutora em Ciências pela Universidade de São Paulo (USP).
Pós-doutora em Biologia Molecular pela USP. Pesquisadora Científica no Instituto do Coração (InCor) da Faculdade do Hospital das Clínicas da Faculdade Medicina da Universidade de São Paulo (HC-FMUSP).
Nadine Marques Nunes
Graduada em Nutrição pela Universidade de São Paulo (USP).
Mestre em Nutrição e Saúde Publica pela Faculdade de Saúde Pública da USP.
Especialista em Atividade Física, Exercício Físico e os Aspectos Psicobiológicos pela Universidade Federal de São Paulo (Unifesp).
Natália Bisconti
Graduada em Nutrição pelo Centro Universitário São Camilo, SP.
Nutricionista da Empresa Núcleo Especializado em Nutrição, SP.
Especialista em Nutrição nas Doenças Crônicas Não-Transmissíveis pelo Hospital Israelita Albert Einstein, SP.
Especialista-associada na Sociedade Brasileira de Cirurgia Bariátrica e Metabólica (SBCBM). Membro da Associação Brasileira de Nutrição Esportiva (ABNE).
Orlando Pereira Faria
Cirurgião-chefe da Clínica Gastrocirurgia de Brasília, DF.
Especialista em Cirurgia do Aparelho Digestivo pelo Hospital Universitário de Brasília (HUB), da Universidade de Brasília (UnB), DF.
Membro Titular da Sociedade Brasileira de Cirurgia Bariátrica e Metabólica (SBCBM).
Membro da American Society for Metabolic and Bariatric Surgery (ASMBS).
Pamela Rojas Moncada
Médica-cirurgiã pela Universidade do Chile. Mestre em Ciências Médicas Menção Nutrição. Especialista em Nutrição Clínica no Adulto pela Corporación Nacional Autónoma de Certificación de Especialidades Médicas do Chile.
Professora Associada do Departamento de Nutrição da Faculdade de Medicina da Universidade do Chile.
Médica Nutróloga da Unidade de Nutrição Clínica da Clínica Rede Saúde Providencia, Santiago, Chile.
Rafael Figueredo Grijalba
Médico Especialista em Nutrição Clínica pela Faculdade de Ciências Médicas da Universidad
Nacional de Asunción, Paraguai.
Mestre em Educação Médica pela Faculdade de Ciências Médicas da Universidad Nacional de Asunción, Paraguai.
Diretor do Mestrado em Nutrição Clínica da Faculdade de Ciências Médicas da Universidad Nacional de Asunción, Paraguai.
Diretor do Departamento de Nutrição da Faculdade de Ciências da Saúde da Universidad Católica de Asunción, Paraguai.
Roberta Soares Lara
Doutora em Investigação Biomédica pela Faculdade de Medicina de Ribeirão Preto, da Universidade de São Paulo (FMRP-USP).
Mestre em Clínica Médica pela FMRP-USP.
Especialista em Nutrição Clínica pela FMRP-USP. Especialista em Cardiologia pela Sociedade de Cardiologia do Estado de São Paulo (Socesp).
Rocío Arguello Ayala
Graduado em Nutrição pela Universidad del Norte, Asunción, Paraguai.
Mestre em Nutrição Humana pela Universidad
Nacional de Asunción, Facultad de Ciencias Médicas, Paraguai.
Graduada em Psiconutrição em Transtornos de la Conduta Alimentaria (TCA) pela Faculdade Católica de Salta (Ucasal), Argentina.
Nutricionista do Departamento de Endocrinologia e Metabolismo e Obesidade do Hospital de Clínicas da Facultad de Ciencias Médicas da Universidad Nacional de Asunción, Paraguai.
Docente na Universidad Católica de Asunción, Paraguai.
Membro da Comissão Diretiva da Sociedade Paraguaia de Nutrição.
Membro da Sociedade Portuguesa para o Estudo da Obesidade, Lisboa.
Rosângela Passos de Jesus
Professora Titular da Escola de Nutrição da Universidade Federal da Bahia (Enufba).
Pós-doutorado na Universidade de Worcester, EUA.
Doutora em Ciências da Saúde pela Faculdade de Medicina da Universidade de São Paulo (FMUSP).
Mestre em Nutrição pela Universidade Federal de São Paulo (Unifesp).
Especialista em Nutrição Clínica Funcional pela Universidade Cruzeiro do Sul (Unicsul), SP.
Líder do Núcleo de Pesquisa em Nutrição e Doenças Crônicas Não-Transmissíveis (NupenDCNT), Salvador, BA.
Sancha Helena de Lima Vale
Graduada em Nutrição e em Farmácia pela Universidade Federal do Espírito Santo (UFES).
Professora Adjunta do Departamento de Nutrição da Universidade Federal do Rio Grande do Norte (UFRN).
Especialista em Saúde Pública, Nutrição Hospitalar e Pesquisa Clínica Aplicada pelo Centro Universitário São Camilo, SP.
Doutora em Ciências da Saúde pela UFRN. Professora no Curso de graduação em Nutrição, na Residência Multiprofissional em Saúde e no Curso de Especialização em Sistemas Alimentares, Sustentabilidade e Biodiversidade da UFRN.
Orientadora de Mestrado e Doutorado nos Programas de Pós-graduação em Gestão da Qualidade em Serviços de Saúde (PPGQualiSaúde), Pósgraduação em Nutrição (PPGNut) e Pós-graduação em Ciências da Saúde (PPGCSa) da UFRN.
Sílvia Leite Faria
Nutricionista RT da Clínica Gastrocirurgia de Brasília, DF.
Doutora e Mestre em Nutrição Humana pela Universidade de Brasília (UnB), DF.
Membro da American Society for Metabolic and Bariatric Surgery (ASMBS).
Pesquisadora Colaboradora Plena da UnB. Pós-doutorado no Programa de Pós-graduação em Nutrição Humana da UnB.
Tânia Rodrigues dos Santos
Graduada em Nutrição pela Universidade de Mogi das Cruzes (UMC), SP.
Pós-graduada em Fisiologia do Exercício pela Universidade Federal de São Paulo (Unifesp).
Especialista em Nutrição no Esporte e Exercício Físico pela Associação Brasileira de Nutrição (Asbran).
Mestre em Gerontologia Social pela Pontifícia Universidade Católica de São Paulo (PUC-SP).
Fundadora e Atual Presidente da Associação Brasileira de Nutrição Esportiva (ABNE) –Gestão 2020-2023.
Co-autora das Diretrizes da Sociedade Brasileira de Medicina do Esporte (SBMEE) –2003 e 2009.
Tarcila Beatriz Ferraz de Campos
Graduada em Nutrição pelo Centro Universitário São Camilo, SP.
Mestre em Ciências da Saúde pela Universidade de São Paulo (USP).
Coordenadora do Departamento de Nutrição da Sociedade Brasileira de Diabetes (SBD) –2022-2023.
Educadora em Diabetes da International Diabetes Federation (IDF) – South and Central America
(SACA)/Associação de Diabetes Juvenil (ADJ)/ Sociedade Brasileira de Diabetes (SBD).
Nutricionista do Centro de Obesidade e Diabetes do Hospital Alemão Oswaldo Cruz (COD/HAOC).
Voluntária do Ambulatório de Bomba de Insulina do Centro de Diabetes da Universidade Federal de São Paulo (Unifesp).
Sócia do Instituto Brasileiro de Tecnologia e Educação em Diabetes (IBTED).
Thales Delmondes Galvão
Especialista em Laparoscopia pela Sociedade Brasileira de Cirurgia Laparoscópica (Sobracil).
Especialista em Cirurgia Digestiva pelo Colégio
Brasileiro de Cirurgia Digestiva (CBCD).
Especialista em Cirurgia Geral pelo Colégio Brasileiro de Cirurgiões (SBC).
Especialista em Terapia Intensiva pela Associação de Medicina Intensiva Brasileira (AMIB).
Membro Titular da Sociedade Brasileira de Cirurgia Bariátrica e Metabólica (SBCBM).
Dedicatória
Aos meus filhos, grandes companheiros na minha jornada profissional.
Agradecimentos
A todos os profissionais nutricionistas e outros componentes da equipe multiprofissional que compartilham seus conhecimentos e entendem que a ciência da Nutrição é fundamental no cuidado para a saúde e a qualidade de vida.
Apresentação
No final da década de 1990, fui apresentada ao “mundo” da cirurgia bariátrica no hospital da Beneficência Portuguesa em São Paulo. Encontrei um cenário de pacientes no pósoperatório com complicações cirúrgicas, sistêmicas e nutricionais, precoces e/ou tardias.
Sou grata pela oportunidade de participar ativamente de grande parte do desenvolvimento da terapia nutricional, em nosso meio, no pós-operatório de cirurgia bariátrica, acompanhada por outros profissionais de saúde.
Esta obra reflete a experiência e o conhecimento de muitos nutricionistas que fizeram parte do desenvolvimento de protocolos, orientações e condutas nutricionais, fundamentados em diretrizes bem estabelecidas em Nutrição para pacientes obesos e os bariátricos.
Estamos na segunda edição desta obra e, em sua maioria, os capítulos foram atualizados e redesenhados para acompanharem o
desenvolvimento da ciência da Nutrição em cirurgia bariátrica nos últimos anos.
Nesta segunda edição também tivemos a importante contribuição científica com 39 autores nacionais e 5 internacionais, que compartilham seus conhecimentos e experiências nesse contexto.
Não posso deixar de manifestar gratidão aos nossos autores, pela disposição para inserirem as modificações, e aos novos autores, pela participação.
Este livro atende de maneira prática e objetiva a todos os profissionais que estudam e trabalham, seja em equipes ou isoladamente, no atendimento de pessoas com obesidade e cirurgia bariátrica.
Desejo a todos boa leitura e ótimo aproveitamento.
A Organizadora
Prefácio da 1a edição
“Feliz aquele que transfere o que sabe e aprende o que ensina.”
Cora Coralina
Recebi com grande satisfação, lisonja e honra, o convite de Luciana Zuolo Coppini para prefaciar este livro, Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica. Confesso que a tarefa fez florescer em mim certa vaidade.
Luciana nos brindou com a organização de um livro profundo, que reúne conteúdos indispensáveis elaborados por colaboradores espetaculares, altamente experientes. Somente um profissional com alto nível de conhecimento e domínio poderia alcançar a conjunção perfeita entre teoria e prática de um assunto novo e tão complexo.
Acompanho a trajetória profissional de Luciana há mais de duas décadas: trata-se de uma admirável nutricionista de formação e experiência sólidas. Durante muitos anos e gestões, participamos juntas em diversos cargos e atividades da Sociedade Brasileira de Nutrição Parenteral e Enteral (SBNPE). Além de congressos, simpósios e jornadas, convivi com Luciana em diversos projetos, como na elaboração do Curso Interdisciplinar de Nutrição Clínica (CINC), da Federação Latino-Americana de Nutrição Parenteral e Enteral (Felanpe). No empreendedorismo, tenho sido grande motivadora do Centro Integrado de Nutrição (CIN), em que Luciana é diretora. Mais recentemente, trabalhamos juntas no projeto de elaboração do Manual Orientativo: Sistematização do
Cuidado de Nutrição, da Associação Brasileira de Nutrição (Asbran). Este foi um projeto de extrema importância para os nutricionistas brasileiros. E agora, no cargo de presidente da Asbran, acredito que Luciana continuará promovendo outros grandes projetos. As participações incansáveis de Luciana em congressos nacionais e internacionais dão testemunho de sua seriedade e compromisso com a produção e a difusão de conhecimento em Nutrição. Enfim, não há dúvidas de que sua capacidade e seu profissionalismo têm enobrecido a Nutrição em nosso país.
O livro Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica, que tenho o prazer de prefaciar, engloba toda a gama de tópicos sobre o assunto. A obra é dividida em seis grandes partes: Obesidade e Síndrome Metabólica; Diagnóstico Clínico e Laboratorial de Obesidade e Síndrome Metabólica no Pré- e no Pós-operatório; Procedimentos da Cirurgia Bariátrica e Metabólica; Fisiopatologia das Deficiências de Minerais, Vitaminas e Proteínas; Orientações Nutricionais e Suplementos; e Atividade Física. Esta divisão facilita o raciocínio lógico e sequencial e a localização rápida dos assuntos. A Parte I traz assuntos de grande interesse e está repleta de novidades, como fisiologia do tecido adiposo, genômica nutricional, o controle hormonal da fome e da
saciedade e ação de hormônios. Também aborda os tratamentos da síndrome metabólica e o controle metabólico pela microbiota intestinal e pelos compostos bioativos. A Parte II discute assuntos de alta praticidade, como avaliação nutricional e bioquímica, composição corporal e gasto energético, avaliação nutricional e relação entre dieta, inflamação e síndrome metabólica. Nesta parte, tive o prazer de contribuir, com a autoria do capítulo “Inquéritos Dietéticos para Avaliação Nutricional do Paciente após Cirurgia Bariátrica”. A Parte III apresenta as técnicas restritivas, mistas e disabsortivas das cirurgias bariátricas. Também descreve as indicações da terapia nutricional enteral e parenteral em situações pós-cirurgia bariátrica complicada. Por sua vez, a Parte IV aborda o grande problema nutricional das cirurgias bariátricas: as deficiências minerais, vitaminas, proteínas e lipídios. Já a Parte V tem por objetivo auxiliar os profissionais nas orientações e bases para a suplementação nutricional de pacientes em diferentes modalidades de cirurgia bariátrica. O assunto é apresentado de maneira clara, objetiva e extremamente aplicável. Por fim, a
Parte VI contempla uma intervenção primordial a todos os pacientes: a atividade física!
Em resumo, o livro apresenta, de maneira abrangente e ao mesmo tempo detalhada, todos os aspectos essenciais ao cuidado de nutrição do paciente submetido à cirurgia bariátrica. A distribuição e a linguagem do conteúdo facilitam a leitura. A gama de tópicos e referências, a profundidade com que os temas são tratados e a equipe de colaboradores fazem desta obra a mais atualizada e completa no assunto. O valor e a aplicabilidade do livro são inquestionáveis. Por tudo isto, parabenizo
Luciana e todos os colaboradores pelo trabalho de elaboração desta obra que veio preencher uma importante lacuna na literatura de Nutrição e que, sem dúvida, será essencial para profissionais e estudantes que atuam em clínicas, consultórios, ambulatórios e hospitais.
Cristina Martins
Doutora em Ciências Médicas (Nefrologia) pela Universidade Federal do Rio Grande do Sul (UFRGS).
Prefácio da 2a edição
A ciência da Nutrição abrange a complexa relação entre os alimentos e os nutrientes ingeridos pelo ser humano e sua interação em todas as etapas da vida. O conhecimento da fisiologia humana e do estado nutricional do indivíduo é indispensável para avaliarmos e interpretarmos as condições de saúde e doença, visando à melhora da qualidade de vida e do prognóstico do paciente.
Recebi com grande satisfação, lisonja e honra, o convite de Luciana Zuolo Coppini para prefaciar este livro, uma vez que tenho profunda admiração por esta profissional que há muitos anos nos ensina a ciência da Nutrição em cirurgia bariátrica e metabólica com maestria, dedicação, carinho e enorme respeito pelos seus colegas de trabalho. Brilhante como profissional e como pessoa, Luciana Coppini é referência neste assunto, sempre trazendo novidades em suas aulas e palestras em eventos científicos e em seu renomado curso de Pósgraduação em Obesidade e Cirurgia Bariátrica. Mais uma vez, a professora e doutora Luciana Coppini, com seus colaboradores, nos presenteia com esta obra rica em material que reúne conhecimentos práticos e científicos deste assunto tão complexo que é a cirurgia bariátrica e metabólica.
Os temas apresentados englobam diversos tópicos de suma importância para quem
trabalha ou pretende trabalhar com cirurgia bariátrica e metabólica. Dividido em partes, esta obra apresenta seis grandes temas que possibilitam ao leitor a aquisição de conhecimento mais abrangente em diversas áreas. A Parte I apresenta aspectos fisiopatológicos da obesidade; a Parte II aponta os quesitos fundamentais para avaliação clínica e nutricional do paciente; a Parte III descreve os mecanismos das técnicas de cirurgia bariátrica e metabólica, fundamentais para que o profissional entenda a fundo todas as mudanças anatômicas e fisiológicas pelas quais o paciente irá passar. As Partes IV e V, por sua vez, tratam de deficiências nutricionais e suplementação, temas considerados um desafio para qualquer profissional que atue em cirurgia bariátrica e metabólica, visto que, com todas as mudanças metabólicas às quais o paciente é submetido, haverá repercussões nutricionais, laboratoriais e bioquímicas variadas, e cada paciente responderá de forma individual à cirurgia e ao tratamento indicado pelo médico e pelo nutricionista. Por último, porém não menos importante, a Parte VI contempla a prática e o estímulo à atividade física, um dos pontos fundamentais propostos na mudança de hábitos de vida que são mencionados e reforçados desde antes da cirurgia.
Este livro, digo com muita certeza, é um instrumento de imensa utilidade para os profissionais que atuam na área de cirurgia bariátrica e metabólica, porque, além de ter como organizadora uma profissional com profundo conhecimento acadêmico e prático sobre o assunto, conta com a expertise de seus brilhantes colaboradores. Sou grata a esses ilustres profissionais por doarem seus conhecimentos
nesta atualização que irá somar para o estudo da nutrição e metabolismo em cirurgia bariátrica e metabólica em seu estado atual da arte.
Fernanda Mattos
Pós-doutorado em Bioquímica Nutricional, Doutora em Ciências Nutricionais e Mestre em Clínica Médica pela Universidade Federal do Rio de Janeiro (UFRJ).
Sumário PARTE I Obesidade e Síndrome Metabólica Capítulo 1 Fisiologia do Tecido Adiposo . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 3 Tarcila Beatriz Ferraz de Campos Miriam Helena Fonseca-Alaniz Fabiana Sant’Anna Evangelista Capítulo 2 Genômica Nutricional e Síndrome Metabólica 27 Lúcia Dantas Leite Sancha Helena de Lima Vale Bruna Zavarize Reis Capítulo 3 Controle Hormonal da Fome e da Saciedade após Cirurgia Bariátrica 47 Luciana Zuolo Coppini Capítulo 4 Etiologia da Síndrome Metabólica e Desafios para o Tratamento Clínico e Cirúrgico 59 Rafael Figueredo Grijalba Claudia Bordón Riveros Rocío Arguello Ayala Capítulo 5 Sinalização do Controle Metabólico pela Microbiota Intestinal 77 Luciana Zuolo Coppini Karina Al-Assal Danielle Fontes de Almeida Capítulo 6 Compostos Bioativos na Síndrome Metabólica e na Obesidade 87 Rosângela Passos de Jesus Carla de Magalhães Cunha Daniela Moreno Côrtes Gilberti Helena Hübscher
PARTE II
Diagnóstico Clínico e Laboratorial de Obesidade e Síndrome Metabólica no Pré- e no Pós-operatório Capítulo 7 Avaliação Nutricional e Bioquímica em Obesidade, Síndrome Metabólica, Pré- e Pós-operatório de Cirurgia Bariátrica . . . . . . . . . . 119 Alessandra do Carmo Souza Coelho Luciana Zuolo Coppini Dyandra Loureiro Caron dos Santos Natália Bisconti Capítulo 8 Composição Corporal e Gasto Energético após Cirurgia Bariátrica 131 Sílvia Leite Faria Orlando Pereira Faria Mariane de Almeida Cardeal Capítulo 9 Inquéritos Dietéticos para Avaliação Nutricional do Paciente após Cirurgia Bariátrica 145 Cristina Martins Capítulo 10 Dieta, Inflamação e Síndrome Metabólica: um Elo a ser Entendido 167 Roberta Soares Lara André Luiz Gonçalves de Freitas Karla Cristina Nogueira Maciel
III Procedimentos da Cirurgia Bariátrica e Metabólica Capítulo 11 Técnicas Restritivas: Balão Intragástrico, Banda Gástrica e Gastrectomia Vertical (Sleeve Gástrico) 185 Thales Delmondes Galvão Manoel Galvão Neto Almino Cardoso Ramos Capítulo 12 Técnicas Mistas e Disabsortivas: Bypass Gástrico em Y de Roux e Derivação Biliopancreática/Duodenal Switch 203 Luciana Zuolo Coppini Capítulo 13 Cirurgia Bariátrica em Adolescentes 213 Denise Marco Capítulo 14 Indicação de Terapia Nutricional Enteral e Parenteral ao Paciente Obeso Crítico em Pós-operatório de Cirurgia Bariátrica 225 Letícia Fuganti Campos Alessandra Borges Antonio Carlos L Campos
PARTE
PARTE IV
PARTE V
Capítulo 15 Ganho de Peso após Cirurgia Bariátrica e Cirurgias Revisionais 235 Gustavo Fernandes
Fisiopatologia das Deficiências de Minerais, Vitaminas e Proteínas Capítulo 16 Fisiopatologia das Deficiências de Vitaminas após Bypass Gástrico, Gastrectomia Vertical e Derivação Biliopancreática: Vitaminas Lipossolúveis 247 Marcela Pires Serafim Luciana Zuolo Coppini Amanda Lobo Pires Capítulo 17 Fisiopatologia das Deficiências de Minerais após Bypass Gástrico e Gastrectomia Vertical: Zinco, Ferro e Cálcio 263 Fernando Carrasco Naranjo Manuel Ruz Ortiz Pamela Rojas Moncada Luciana Zuolo Coppini Capítulo 18 Fisiopatologia das Deficiências de Vitaminas e Minerais após Bypass Gástrico, Gastrectomia Vertical e Derivação Biliopancreática: Vitaminas do Complexo B 273 Luciana Zuolo Coppini Capítulo 19 Fisiopatologia das Deficiências de Selênio e Cobre após Cirurgia Bariátrica 283 Luciana Zuolo Coppini Capítulo 20 Fisiopatologia das Deficiências de Proteínas e Gorduras após Cirurgia Bariátrica 289 Maria Goretti Pessoa de Araújo Burgos Celina de Azevedo Dias
Orientações Nutricionais e Suplementos Capítulo 21 Orientações Nutricionais para Pós-operatório de Bypass Gástrico em Y de Roux 309 Célia Aparecida Valbon Beleli Capítulo 22 Orientações Nutricionais para Pós-operatório de Derivação Biliopancreática/Duodenal Switch 319 Luciana Zuolo Coppini
PARTE VI
Capítulo 23 Orientações Nutricionais para Pós-operatório de Gastrectomia Vertical (Sleeve Gástrico) 333 Marcela Pires Serafim Luciana Zuolo Coppini Capítulo 24 Fluxogramas para Suplementação Nutricional após Cirurgia Bariátrica 343 Luciana Zuolo Coppini
Atividade Física Capítulo 25 Nutrição e Exercício Físico para o Paciente Obeso e com Síndrome Metabólica 351 Tânia Rodrigues dos Santos Nadine Marques Nunes Ana Beatriz Barrella Leone Anexos Anexo I Modelo de Ficha de Recordatório de 24 horas ou Diário Alimentar 363 Anexo II Modelo de Ficha de Recordatório de 24 horas ou Diário Alimentar 364 Anexo III Modelo Simples de Questionário de Frequência Alimentar 365 Anexo IV Modelo de Questionário de Frequência Alimentar MEDFICTS 366 Anexo V Modelo de Ficha Simples de Diário Alimentar 369 Índice 371
Obesidade
Capítulo 1 Fisiologia do Tecido Adiposo 3 Capítulo 2 Genômica Nutricional e Síndrome Metabólica 27 Capítulo 3 Controle Hormonal da Fome e da Saciedade após Cirurgia Bariátrica 47 Capítulo 4 Etiologia da Síndrome Metabólica e Desafios para o Tratamento Clínico e Cirúrgico 59 Capítulo 5 Sinalização do Controle Metabólico pela Microbiota Intestinal 77 Capítulo 6 Compostos Bioativos na Síndrome Metabólica e na Obesidade 87
P ARTE I
e Síndrome Metabólica
Capítulo 2 Genômica Nutricional e Síndrome Metabólica
Lúcia Dantas Leite
Zavarize Reis
INTRODUÇÃO
A síndrome metabólica (SM) corresponde a um conjunto de doenças ou anormalidades metabólicas, que abrange obesidade central, resistência à insulina, dislipidemia (aumento de triglicerídios e diminuição de lipoproteína de alta densidade [HDL; do inglês high density lipoproteins]) e hipertensão arterial sistêmica (HAS). Indivíduos com SM apresentam risco aumentado de desenvolvimento de diabetes melito tipo 2 (DM2) e de doenças cardiovasculares (DCV), cerca de cinco e duas vezes mais, respectivamente. Ademais, a ocorrência de SM também está relacionada ao surgimento de outras doenças crônicas, como câncer, doenças neurodegenerativas e doença hepática não alcoólica (DHGNA), entre outras.1
Várias organizações têm proposto diferentes critérios para o diagnóstico de SM, os quais são concordantes em englobar, pelo menos, presença de obesidade, dislipidemia, HAS e intolerância à glicose. Independentemente dos critérios diagnósticos adotados, a crescente prevalência de SM tem tomado proporções epidêmicas, que a tornam um problema de saúde pública mundial.2 Assim, nas últimas décadas tem-se valorizado a compreensão minuciosa da etiopatogenia da SM, a fim de que os grupos de risco se beneficiem com intervenções precoces.
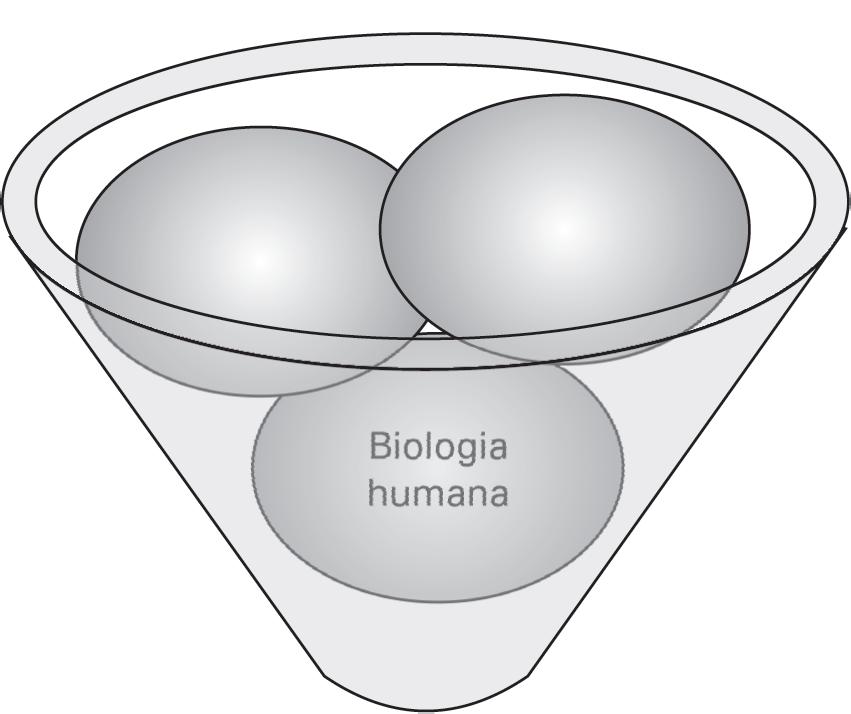
Nessa era pós-genoma, os avanços científicos esclarecem cada vez mais as interações entre os fatores genéticos, ambientais e de estilo de vida sobre o estado de saúde ou doença de um indivíduo (Figura 2.1).3
Nesse sentido, a suscetibilidade a doenças crônicas poligênicas, como a SM, é decorrente da junção desses fatores. Todos eles exercem uma influência significativa; entretanto, a nutrição ou dieta é o mais importante fator modificável, sendo capaz de modular a expressão de genes envolvidos nas vias metabólicas relacionadas com os fenótipos associados a SM.4
As interações gene-nutriente são estudadas pela ciência emergente denominada genômica nutricional, didaticamente subdividida em três vertentes (Figura 2.2):5
1. Nutrigenômica.
2. Nutrigenética.
3. Epigenômica nutricional.
Com essas três vertentes, é possível compreender melhor essas interações e planejar uma intervenção dietética mais personalizada e eficaz, desde que se disponha das informações genéticas e moleculares complementares às informações clínicas e laboratoriais.6
Diante do exposto, este capítulo objetiva discorrer sobre a SM do ponto de vista da genômica nutricional, abordando tanto os
Sancha Helena de Lima Vale
Bruna
Dieta/nutrição
Atividade física
Tabagismo
Etilismo
Estresse
Sono
Estilo de vida Ambiente
Biologia humana
Estado de saúde/doença
Figura 2.1 Determinantes do estado de saúde ou doença
DNa: ácido desoxirribonucleico; RNa: ácido ribonucleico. Fonte: elaborada pelas autoras.
DNA/RNA

Epigenética
Bioquímica
Fisiologia
Poluição
Radiação
Produtos tóxicos
Microrganismos
Estuda a influência dos nutrientes e compostos bioativos sobre expressão gênica
Estuda a influência das variações genéticas (polimorfismos) na resposta individual aos nutrientes e compostos bioativos, contabilizando alterações no estado de saúde e risco de doenças
Elevado consumo de cafeína

Estuda como nutrientes ecompostosbioativos podemmodificaraconformação da cromatinae modificaro padrão de expressão dos genes(ativando ou silenciando), semalterar asequência do DNA
Hipometilação do DNA
Figura 2.2 Vertentes da genômica nutricional e seus objetos de estudo
DNa: ácido desoxirribonucleico.
Fonte: elaborada pelas autoras.
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 28
l
Nutrigenômic a Nutrigenética Epigenômica nutriciona
Promotor Ativação
do gene
Silenciamento
ok
Hipermetilação do DNA Promotor
do gene
Conclusões
Tabela 2.2 Estudos de nutrigenética relacionados à SM, envolvendo o gene da adiponectina
Homens C/C para o polimorfismo –11377C > G tiveram diminuição significativa da glicemia, representando menor resistência à insulina, após consumirem dieta rica em a GMI ou dieta rica em CHO, em comparação aos homens carreadores do alelo G. Nenhuma diferença foi encontrada em relação às mulheres
p ara os carreadores do alelo a do polimorfismo
–11391G > a , a ingestão de a GMI ≥ 13% esteve associada a menor risco de obesidade. Sabendo-se que a obesidade é um fenótipo associado à SM, o controle do peso modulado pela ingestão de a GMI nesses indivíduos deve ser considerado
Menores valores de a GS no plasma foram associados a menor HOMA-IR e, consequentemente, menor resistência à insulina, em carreadores do menor alelo dos polimorfismos ADIPOQ rs266729 e ADIPOR1 rs10920533. o rientações personalizadas para redução de a GS na dieta desses indivíduos devem ser recomendadas para melhorar a sensibilidade à insulina
Informações do estudo
Estudo de intervenção do tipo crossover. o objetivo foi verificar a resposta da gordura da dieta sobre a sensibilidade à insulina, considerando o polimorfismo −11377C > G para o gene ADIPOQ . o s participantes receberam três tipos de dieta:
1. Dieta rica em AGS : 15% PTN, 47% CHO, 38% l I p , sendo 20% a GS, 6% a G p I e 12% a GMI
2. Dieta rica em carboidratos : 15% pt N, 55% CHO, < 30% l I p , sendo < 10% a GS, 6% a G p e 12% a GM
3. Dieta rica em AGM : 15% PTN, 47% CHO, 38% l I p , sendo < 10% a GS, 6% a G p I e 22% a GMI o teor de colesterol foi mantido semelhante nas três dietas
Estudo transversal de associação. o objetivo foi investigar o efeito dos polimorfismos do gene ADIPOQ (–11377C > G e –11391G > a ) sobre características metabólicas relacionadas à obesidade e à influência da gordura dietética sobre elas
Estudo transversal de associação. o objetivo foi avaliar a interação entre polimorfismos do gene
ADIPOQ e seus receptores com o perfil lipídico plasmático e seu efeito sobre a SM
População
30 homens e 30 mulheres saudáveis, com idade média de 23 ± 1,8 anos e IMC < 25kg/m 2
Referência
p érez-Martínez et al. (2008) 43
515 homens e 568 mulheres, com idade entre 17 e 92 anos e IMC aproximado de 28,7kg/m 2
Warodomwichit et al. (2009) 44
451 sujeitos com SM, de ambos os sexos, com idade entre 36 e 70 anos e IMC entre 20 e 40kg/m 2
Ferguson et al. (2010) 39
33 Genômica Nutricional e Síndrome Metabólica Capítulo 2
(continua)
Estudos de nutrigenética relacionados à SM, envolvendo o gene da adiponectina ( continuação )
Tabela 2.2
Informações do estudo
População
a pós intervenção da dieta hipocalórica, os portadores do genótipo GG apresentaram melhor ajustes dos níveis de adiponectina, da resistência à insulina e do perfil lipídico, comparados aos portadores do alelo t
Referência
Conclusões a lSaleh et al. (2011) 45
Estudo de intervenção, randomizado e controlado. o objetivo foi avaliar a interação do polimorfismo –10066G > a do gene ADIPOQ com a ingestão de gordura na dieta. o s participantes receberam dieta padrão durante quatro semanas e, depois, foram divididos em três grupos, conforme intervenção dietética diferenciada durante 24 semanas:
448 indivíduos com SM, de ambos os sexos, com idade entre 30 e 70 anos e IMC médio de 28,8 ± 4,7kg/m 2
Dieta hiperlipídica, rica em a GS
Dieta hiperlipídica, rica em a GMI
Normolipídica, com maior teor de CHO que as anteriores
a penas para os portadores do genótipo G/ a , os níveis de adiponectina sérica aumentaram após intervenção com a dieta hiperlipídica, rica em a GMI, e diminuíram após dieta normolipídica com maior teor de CHO a ller et al. (2019) 46
Estudo de intervenção, randomizado e controlado. o objetivo do estudo foi avaliar o efeito do polimorfismo rs1501299 do gene ADIPOQ nas alterações bioquímicas após a perda de peso secundária a dieta rica em proteínas e pobre em carboidratos versus dieta padrão hipocalórica severa, ao longo de nove meses
270 indivíduos obesos, de ambos os sexos, com idade entre 26 e 62 anos e IMC médio de 34,9 ± 4kg/m 2
SM: síndrome metabólica; IMC: índice de massa corporal; PTN: proteínas; CHO: carboidratos; LIP: lipídios; AGS: ácidos graxos saturados; AGPI: ácidos graxos poli-insaturados; AGMI: ácidos graxos monoinsaturados; HOMA-IR: modelo de avaliação da homeostase –resistência à insulina.
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 34
6
Compostos Bioativos na Síndrome Metabólica e na Obesidade
Daniela Moreno Côrtes
Gilberti Helena Hübscher
INTRODUÇÃO
O tratamento da obesidade e da síndrome metabólica (SM) requer cuidadosa análise dos marcadores clínicos, bioquímicos e nutricionais de cada paciente, para que sejam dimensionadas adequadamente as necessidades energéticas, proteicas e de micronutrientes necessários ao tratamento complementar dessas condições. Além disso, a terapia nutricional deve ser planejada com o objetivo de promover a ingestão adequada de fitoquímicos e princípios bioativos para controle da inflamação e do estresse oxidativo, de modo a contribuir para perda de peso e atenuação da bioativação de xenobióticos e carcinógenos armazenados no tecido adiposo. Para tanto, a conduta nutricional deve ser formulada de maneira individualizada, priorizando-se a inclusão de alimentos funcionais, grãos integrais e proteína vegetal de boa qualidade. Recomenda-se também redução da ingestão de alimentos ricos em carboidratos de alta carga glicêmica, produtos processados e ultraprocessados que contenham sacarose, xarope de milho rico em frutose, gordura saturada, gordura transaturada. Ademais, o consumo de produtos alimentícios ricos em sódio, glutamato monossódico, aditivos químicos e outros xenobióticos deve ser desestimulado. Este padrão de alimentação saudável poderá
suprir as recomendações nutricionais, garantir adequada nutrição celular com micronutrientes e fitoquímicos sem, contudo, ocasionar sobrecarga ao fígado.1
Dessa forma, neste capítulo abordaremos as principais evidências científicas que comprovam o efeito benéfico de princípios bioativos, fitoquímicos e fitoterápicos no controle das condições metabólicas relacionadas com a obesidade, tais como resistência à insulina, inflamação e estresse oxidativo.
TAURINA
O beta-aminoácido L-taurina é um aminoácido semiessencial contendo enxofre que se comporta como substância anfótera, produzida pelo metabolismo endógeno de cisteína ou metionina, mas nem sempre é sintetizada em quantidade suficiente para atender as necessidades metabólicas, especialmente em indivíduos que apresentam deficiência de vitamina B6 (piridoxina).1 Também pode ser obtido por meio da alimentação; destacam-se como principais fontes alimentares as oleaginosas, feijão, beterraba, oxicoco (cranberry), frango, peru, carne e peixe, especificamente moluscos.²,³ A cocção não exerce efeito negativo, pois a molécula de taurina é termoestável.¹ Foi relatado que o consumo médio diário de taurina em
Capítulo
Rosângela Passos de Jesus
Carla de Magalhães Cunha
um adulto não vegetariano é de 40 a 400mg e, portanto, a suplementação de taurina pode ser justificável como meio de fornecer um efeito terapêutico.4
Como um ácido livre, não proteinogênico, a taurina tem a capacidade de participar de muitos processos biológicos intra- e extracelulares, alguns dos quais têm efeitos essenciais no microambiente celular de vários órgãos.² A taurina é encontrada em concentrações milimolares nos tecidos humanos e tem funções fisiológicas, como antioxidação, destoxificação, neuromodulação e manutenção da integridade das células cardíacas, hepáticas, renais, dos músculos esqueléticos, do sistema nervoso central (SNC), linfócitos, e oculares, particularmente da retina.5 As diversas funções fisiológicas e farmacológicas da taurina estão bem documentadas, incluindo a conjugação de ácidos biliares, modulação do estresse do retículo endoplasmático, osmorregulação, estabilização das membranas celulares, metabolismo energético e homeostase do cálcio. Ressalte-se que as propriedades citoprotetoras da taurina são as que mais chamam atenção, sendo importantes para manutenção da funcionalidade celular.4
Por ser considerado um aminoácido semiessencial, a taurina se faz necessária em algumas condições, especialmente na presença de inflamação crônica. Estudos prévios já demonstraram que a taurina tem a capacidade de reduzir a atividade intestinal da acil-CoA colesterol aciltransferase (ACAT), sintetizada no fígado e catalisadora da formação de ésteres de colesterol.6,7
Neste contexto, a suplementação de taurina pode ter ação hipoglicemiante, hipolipemiante, antioxidante, anti-inflamatória, o que ressalta a relevância desse aminoácido como suplemento indicado para o tratamento da obesidade.³ No entanto, estudos que avaliam o efeito da taurina na obesidade e marcadores clínicos da SM em humanos ainda estão pouco disponíveis. A maior parte dos ensaios clínicos e meta-análises disponíveis
na literatura avaliam o efeito da suplementação do aminoácido sobre desfechos como performance física no esporte, capacidade de concentração, tratamento da dependência de álcool, entre outros.
Os achados clínicos mais promissores da suplementação de taurina no tratamento da obesidade e da SM estão relacionados com os efeitos anti-hipertensivos, e a deficiência deste aminoácido foi associada à hipertensão.8
Esses achados foram revisados em conjunto em revisão sistemática com meta-análise que analisou os efeitos da taurina sobre a pressão arterial sistólica (PAS) e pressão arterial diastólica (PAD) em repouso de 103 indivíduos de diferentes idades e condições de saúde diversas. A suplementação de taurina com doses que variaram de 1 a 6g/dia, por períodos de até 12 semanas, atenuou significativamente a PAS e PAD, com redução média de 3mmHg, e não houve relatos de eventos adversos.²
Em outra revisão sistemática e meta-análise, o efeito da suplementação de taurina foi novamente avaliado sobre os níveis de pressão arterial, mas também em biomarcadores da glicemia e medidas antropométricas. Nos estudos incluídos, a duração da suplementação com taurina variou amplamente (de 15 dias a 6 meses) e a dose de taurina administrada por via oral diariamente variou entre 0,5 e 6g. Efeito significativo foi observado na suplementação de taurina em comparação ao controle para redução do colesterol total (CT), dos triglicerídios e da pressão arterial sistólica e diastólica. Já os valores do colesterol proveniente do colesterol das lipoproteínas de baixa densidade (LDL-c), do colesterol das lipoproteínas de alta densidade (HDL-c), da glicemia de jejum, do índice de massa corporal (IMC) e do peso não apresentaram alteração significativa após a suplementação de taurina em comparação ao grupo controle.4
Estudos provenientes de ensaios clínicos randomizados realizados no Irã, com metodologias semelhantes, incluíram indivíduos com
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 88
Ingestão de alimento s ou fitoterápico s
conjugação

Metilação, glicuronidaçã o e sulfatação
Excesso eliminad o na urin a
Fitoterápicos, polifenóis e outros bioativos vegetais
Adipócitos


tecido-alvo
SC VS NC
Compostos bioativo s metabolizaçã o
Metabólitos circulação sistêmic a Efeito fisiológico Bioativaçã oh idrólis e oxidação e reduçã o
Reações enzimáticas da MI digestão, absorção e metabolis mo
Pâncreas

5% a 10% sã o absorvidos no intestin o delgad o
90% a 95% atingem o cólon inalterado s
Ação da MI
eliminado nas feze s
Excesso
absorvido s


Compostos bioativos de peso molecular

Figura 6.1 p articipação da microbiota na digestão, absorção e metabolismo de fitoterápicos, polifenóis e outros compostos bioativos de origem vegetal
Resumo . o s polifenóis e outros bioativos de origem vegetal têm alto peso molecular e estrutura complexa; portanto, apenas 5% a 10% são absorvidos no intestino delgado. a proximadamente 90% a 95% atingem o cólon com suas moléculas intactas, sendo substratos para reações fermentativas por meio da microbiota intestinal (MI), a qual participa ativamente na hidrólise desses complexos e na conversão deles em metabólitos absorvíveis. a pós a conversão das moléculas originais em compostos intermediários, eles são absorvidos no intestino e, posteriormente, direcionados para o fígado por meio de uma veia porta, para serem metabolizados. No fígado, são convertidos em metab ólitos ativos por meio de reações metabólicas como oxidação, redução, glicuronidação ou conjugação com outras moléculas. Em seguida, esses metabólitos entram em circulação sistem ática, atuando nas células e tecidos-alvo e exercendo importantes efeitos antioxidantes e anti-inflamatórios, o que resulta em citoproteção. o s metabólitos não utilizados ou excedentes são excretados por meio das fezes ou pela urina, a depender do peso molecular.
SCV: sistema cardiovascular; SNC: sistema nervoso central. Fonte : adaptada de Shabbir et al., 2021 ( apud Jesus R p et al., 2021). 19

93 Compostos Bioativos
Síndrome
e na Obesidade Capítulo 6
na
Metabólica
Inativação dos fatores de transcrição
Ativação dos fatores de transcrição
PAR-gama
PPAR-alf aP
Expressão de genes indutores de lipogênese Ácido graxo sintase; triglicerídio sintase; colesterol sintas e Efeito antiobesidade
Adiponectina; genes
Expressão de genes UCP; lipólise
Taurin a
Ácid o alfalipoico
Sensibilidade à insulina; captação de glicose; adiponectina
Expressão de genes do metabolism o; gasto energético; betaoxidação
Figura 6.2 p rincipais efeitos antiobesidade via modulação gênica por meio dos polifenóis, silimarina, Camellia sinensis , berberina, curcumina e outros

bioativos
Resumo . Esses nutracêuticos e fitoterápicos apresentam efeito antiobesidade por mecanismos moleculares que envolvem modulação de fatores de transcrição e genes relacionados com o controle da inflamação, bem como regulação do metabolismo energético, glicídico e lipídico. o consumo de dieta baseada em alimentos vegetais contendo compostos bioativos como resveratrol, cianidinas, catequinas, quercetina, flavolignanas, lignanas, flavonoides, ácido alfalipoico, entre outros, po de ser recomendado para os indivíduos com o objetivo de prevenir doenças crônicas relacionadas com obesidade e síndrome metabólica.
R-alfa: receptor alfa ativado por proliferadores de peroxissomo; ppa
ppa
R-gama: receptor gama ativado por proliferadores de peroxissomo; NFk B: fator nuclear kappa B; u C p -1: proteína de desacopladora 1 (do inglês, uncoupling protein-1 ); G lut -4: transportador de glicose 4.
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 94
ARTE II Diagnóstico Clínico e Laboratorial de Obesidade e Síndrome Metabólica no Pré- e no Pós-operatório C AP í TULO 7 Avaliação Nutricional e Bioquímica em Obesidade, Síndrome Metabólica, Pré- e Pós-operatório de Cirurgia Bariátrica . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 119 Capítulo 8 Composição Corporal e Gasto Energético após Cirurgia Bariátrica 131 Capítulo 9 Inquéritos Dietéticos para Avaliação Nutricional do Paciente após Cirurgia Bariátrica 145 Capítulo 10 Dieta, Inflamação e Síndrome Metabólica: um Elo a ser Entendido 167
P
7 Avaliação Nutricional e Bioquímica em Obesidade, Síndrome Metabólica,
Pré- e Pós-operatório de Cirurgia Bariátrica
INTRODUÇÃO
A obesidade é uma doença crônica e progressiva, caracterizada por excesso de gordura corporal, e que está relacionada aos prejuízos significativos para a saúde do indivíduo e à diminuição da expectativa de vida.1
No Brasil, em um período de treze anos, houve aumento de 72% na prevalência de obesidade, sendo 11,8% em 2006 e 20,3% em 2019.2
O desenvolvimento da obesidade está relacionado aos fatores genéticos e ambientais. No entanto, o fator ambiental parece ser o grande influenciador, já que cada vez mais se observa um padrão alimentar inadequado, associado à ausência de atividade física.3,4
O diagnóstico nutricional para obesidade tem como objetivos detectar as doenças a ela associadas (p. ex., diabetes melito [DM], hipertensão arterial sistêmica [PAS], dislipidemia) e o estado nutricional de micronutrientes.
Já foi demonstrado que a gordura visceral é destaque na gênese da resistência à insulina, pois esse adipócito apresenta maior liberação de ácidos graxos livres (AGL). Com o aumento dos AGL, surgem efeitos deletérios, em especial
em fígado, pâncreas e tecidos periféricos. Como resultado, ocorre aumento da glicemia, o qual induz o pâncreas a produzir mais insulina. A longo prazo, o pâncreas sofre exaustão, acarretando diabetes melito tipo 2 (DM2).5
Como consequência da resistência à insulina, a síndrome metabólica (SM) torna-se mais frequente, estando relacionada à obesidade visceral e às doenças que aumentam o risco de desenvolvimento de doenças cardiovasculares (DCV).6
No Brasil, a prevalência de SM acomete 29,6% da população, com predomínio de baixo colesterol de lipoproteína de alta densidade (HDL-c) (59,3%) e de hipertensão (52,5%).7
Entretanto, o paciente com obesidade mórbida também pode apresentar deficiência de micronutrientes no período pré-operatório, principalmente de vitaminas e minerais, como:
Vitamina D (20%).
Vitamina A (15%).
Vitamina C (16%).
Betacaroteno (3%).
Vitamina B12 (3%).
Ferro (9%).
Magnésio (19%).
Capítulo
Alessandra do Carmo Souza Coelho
Luciana Zuolo Coppini
Dyandra Loureiro Caron dos Santos Natália Bisconti
A etiologia dessas deficiências pode estar relacionada ao aumento na expressão de transportadores de proteínas (p. ex., ferro) em consequência da inflamação crônica, com hipercrescimento de bactérias no intestino (p. ex., tiamina, vitamina B12 e vitaminas lipossolúveis), e, sem dúvida, má alimentação.8 Assim, a avaliação bioquímica é fundamental para o diagnóstico de doenças associadas à obesidade e de carências nutricionais, tanto no pré- quanto no pós-operatório de cirurgia bariátrica, períodos que serão discutidos neste capítulo.
AVALIAÇÃO BIOQUÍMICA NA SÍNDROME METABÓLICA
A etiologia da SM está bem estabelecida. Sabese que a adiposidade central está associada a esta síndrome, uma vez que o excesso de tecido adiposo acarreta diversos efeitos deletérios ao organismo. Segundo o National Cholesterol Education Program’s Adult Treatment Panel III (NCEP-ATP III),6 a SM é um transtorno complexo representado por um conjunto de fatores de risco cardiovascular, usualmente relacionados à deposição central de gordura e à resistência à insulina. Para o diagnóstico de SM, segundo o NCEP-ATP III, é necessário que o indivíduo apresente pelo menos três das cinco alterações apresentadas na Tabela 7.1.
A VALIAÇÃO BIOQUÍMICA NA OBESIDADE
Sabe-se que a obesidade visceral está muito mais correlacionada à SM do que à gordura periférica ou apenas o aumento do índice de massa corporal (IMC), uma vez que a gordura visceral também eleva o risco de desenvolvimento de DCV.9
Portanto, na obesidade é necessária a avaliação das reservas plasmáticas de lipídios que constituem o colesterol total (CT), HDL, lipoproteínas de baixa densidade (LDL), lipoproteínas de muito baixa densidade (VLDL), dos triglicerídios e dos ácidos graxos essenciais (ômega-6 e ômega-3), pois são considerados importantes parâmetros para se comprovar o risco de desenvolvimento de DCV.9
Em termos gerais, a maioria dos pacientes obesos com SM apresenta triglicerídios elevados, níveis de HDL baixos, partículas de LDL elevadas, resistência à insulina, HAS, entre outros fatores agravantes.10
Os valores considerados de baixo risco para enfermidades cardiovasculares são:
LDL inferior a 100mg/dL.
HDL superior a 50mg/dL (para mulheres) e 40mg/dL (para homens).
Triglicerídios inferiores a 150mg/dL.
Os pacientes diabéticos com DCV manifestada devem manter o nível de LDL abaixo de 70mg/dL.11
Obesidade abdominal por meio de medida da circunferência abdominal
Homens: >102cm
Mulheres: >88cm
Triglicerídios ≥150mg/dl
Lipoproteína de alta densidade (HDL)
Homens: <40mg/dl
Mulheres: <50mg/dl
Pressão arterial ≥130mmHg/≥85mmHg
Glicemia de jejum ≥100mg/dl
Fonte: adaptada de NCEp, 2001.6
Avaliação de resistência à insulina e diabetes melito tipo 2
A resistência à insulina é uma diminuição da função biológica da insulina caracterizada por requerer alto nível de insulina plasmática para manter a homeostase da glicose. Em obesos e não obesos, a presença de resistência à insulina é acompanhada de alterações metabólicas e hemodinâmicas, conforme descritas no Capítulo 4, Etiologia da Síndrome Metabólica e Desafios para o Tratamento Clínico e Cirúrgico
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 120
Tabela 7.1 Componentes para avaliação de síndrome metabólica
< 0,30nomol/ l < 10 u I/m l
de
Ferro Ferritina < 30 µ g/ l
Fonte
127 Avaliação Nutricional e Bioquímica em Obesidade, Síndrome Metabólica... Capítulo 7
nutricional
micro-
macronutrientes Macronutriente/ micronutriente Marcador bioquímico Valor de normalidade Exames adicionais Ponto de corte para deficiência p roteína a lbumina sérica p roteína total 4 a 6g/d l 6 a 8g/d l p ré-albumina DEXA (massa muscular) < 20mg/d l Cálcio Cálcio iônico 4,48 a 4,92mg/d l Fosfatase alcalina PTH DEXA > 65 u I/m l > 51pg/m l Escore t < 2,5 Magnésio Magnésio sérico 1,5 a 2mg/d l Magnésio urinário < 9,7mg/dL Vitamina B 1 (tiamina) t iamina sérica 10 a 64 µ / l t iamina fosfato ( tpp ) a tividade da transcetolase em eritrócito < 60nmol/ l < 0,60 µ mol/min/g HB Vitamina B 12 (cobalamina) B 12 sérica 156 a 672pmol/L ↓ HOLO-TC MM a ↓ Homocisteína < 37 µ mol/m l < 271nmol/mL < 12 µ mol/m l Ácido fólico Ácido fólico sérico 4 a 20nmol ↓ Homocisteína < 12 µ mol/m l Vitamina a Vitamina a sérica 1,05 a 2,80 µ mol/ l Retinol do plasma p roteína carreadora do retinol < 10mg/ l < 12 µ g/m l Vitamina D 25(OH) vitamina D <20ng/mL : deficiência 20 a 30ng/mL : insuficiente >30ng/mL : suficiente Fosfatase alcalina PTH intacto DEXA > 65 u I/m l > 51pg/m l Escore t < 2,5 Vitamina K a umento do tempo de protrombina (INR) < 1,2nmol Vitamina K ↑ des-gama-carboxiprotrombina
%
Zinco Zinco
plasma 60
130 µ /d l ↓
Cobre Cobre
Tabela 7.4 Indicadores bioquímicos para avaliação do estado 11
e
(DC p )
saturação de transferrina Zinco protoporfirina < 20% > 40 µ mol/mol HB
no
a
zinco no sangue Zinco < 70 µ /d l
sérico
a 22 µ mol/ l Zinco superóxido dismutase Sem padronização
DEXA: absorciometria com raios X de dupla energia; PTH: paratormônio; HOLO-TC: hetotranscobalamina (marcador precoce de deficiência de vitamina B12); MMA: ácido metilmalônico (marcador sensível de deficiência de vitamina B12).
: adaptada de Coppini, 2019; 8 Coppini, 2012. 20
24 meses
BGYR DB p /DS BG
BGYR DB p /DS BG
BGYR DB p /DS BG
DB p /DS
12 meses
Tabela 7.5 p eriodicidade para avaliação nutricional com indicadores bioquímicos
GV
BGYR DB p /DS BG
GV
BGYR DB p /DS BG
DB p /DS
DB p /DS
DB p /DS
)
iamina (vitamina B
BGYR DB p /DS BG
BGYR DB p /DS BG
BGYR DB p /DS BG
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 128
Anual t
1
GV
–
GV
GV
–GV
GV
GV
–
GV
GV
–GV
GV
a GV
––BGYR
BGYR
–BGYR
/DS BGYR
/DS Vitamina D GV
––BGYR
GV
–GV
GV
Vitamina K GV
–––
–BGYR
/DS BGYR
Ferro GV
–BGYR
Macronutrientes/ micronutrientes GV
Pré-operatório 1 BGYR
mês GV
3 meses GV
6 meses )
18 meses
BGYR DB p /DS BG
BGYR DB p /DS BG
BGYR DB p /DS BG Cobalamina (vitamina B 12 )
BGYR DB p /BG BG
BGYR DB p /DS BG
BGYR DB p /DS BG Vitamina
DB p
DB p
BGYR DB p /DS BG
DB p /DS
BGYR DB p /DS BG
BGYR DB p /DS BG
BGYR DB p /DS BG
BGYR DB p /DS BG
BGYR DB p /DS
DB p
DB p /DS
BGYR DB p /DS BG
BGYR
DB p /DS
BGYR DB p /DS BG
BGYR DB p /DS BG ( continua
9
Dietéticos para Avaliação Nutricional do Paciente após Cirurgia Bariátrica
Cristina Martins
INTRODUÇÃO
A cirurgia bariátrica pode tratar a obesidade e as comorbidades a ela relacionadas; todavia, outras alterações nutricionais podem se desenvolver após a cirurgia. Por isso, a investigação da história relacionada à alimentação e à nutrição é essencial para monitoração do padrão alimentar e da ingestão de energia e de nutrientes de risco, e é parte importante para o alcance do sucesso do tratamento cirúrgico da obesidade. Nesta parte da história estão incluídos número de refeições diárias, preferências e intolerâncias alimentares, tamanhos das porções, uso de suplementos (tipo, quantidades, horários), entre outras informações.
Tanto na prática quanto na pesquisa, os inquéritos, também chamados de registros alimentares, são amplamente utilizados para coleta de dados sobre a ingestão. Embora pareça direta e fácil, a tarefa é árdua, porque as técnicas de obtenção de dados são falhas. Vários fatores contribuem para isso, tais como as dificuldades inerentes ao comportamento humano e à tendência natural de um indivíduo a variar a sua ingestão de nutrientes no dia a dia. Além disso, há, nas tabelas e no banco de dados, limitações quanto à composição química de alimentos. Apesar dos pontos fracos, os dados sobre a ingestão são valiosos,
principalmente quando utilizados em conjunto com achados físicos, medidas antropométricas e testes bioquímicos.
Este capítulo apresenta os diferentes modos de mensurar a ingestão alimentar de indivíduos obesos após cirurgia bariátrica. Aqui são descritos métodos, técnicas e instrumentos, e discutem-se suas vantagens ou limitações, bem como precisão e validade, entre outros detalhes.
HISTÓRIA ALIMENTAR
O maior objetivo da história alimentar é a avaliação detalhada da ingestão usual de todos os alimentos e nutrientes, incluindo mudanças sazonais, entre outros fatores. A Tabela 9.1 apresenta componentes da história alimentar que podem ser incluídos para pacientes com cirurgia bariátrica. A partir da avaliação, é estimada a ingestão média de nutrientes e são feitas comparações com as quantidades recomendadas (padrões de referência).
Revisão sistemática de 34 estudos mostrou maioria das dietas desequilibradas após um ano de cirurgia bariátrica, com ingestão inadequada de proteína e de micronutrientes e excessiva de gorduras. Ademais, concluiu pela necessidade de estudos de melhor qualidade para se identificar a ingestão alimentar, após a intervenção cirúrgica.1
Capítulo
Inquéritos
Tabela 9.1
Componentes da história alimentar direcionada a pacientes com cirurgia bariátrica
Hábitos e padrões alimentares atuais (p. ex., número, tamanho, conteúdo e qualidade das refeições)
preferências e não preferências alimentares
Intolerâncias, alergias e aversões alimentares
prescrição de dieta atual: tipo de restrição, quem prescreveu, motivo, há quanto tempo, adesão do paciente
Restrições quanto à consistência dos alimentos: branda, pastosa ou líquida
Modo de preparo: crus, cozidos, fritos, refogados, assados e outros
uso de lanches: tipos, quantidades, horários, dias da semana
Ingestão de líquidos: quantidade, tipos de bebidas, horários
tempo e velocidade de mastigação
uso de suplementos alimentares comerciais (vitaminas, minerais e/ou outros)
uso de suplementos alimentares não convencionais
Consumo abusivo de substâncias: álcool, cafeína e outros
Conhecimento sobre alimentos e nutrição
Influência da educação nos hábitos alimentares
Influências étnicas, culturais ou religiosas na alimentação
pessoa responsável pela compra e pelo preparo dos alimentos
Além dos dados sobre a ingestão, informações sobre tolerância alimentar e qualidade de vida gastrintestinal são fundamentais na avaliação de pacientes com cirurgia bariátrica. Diferentes tipos de cirurgia bariátrica apresentam respostas distintas na tolerância, em curto e longo prazo. Estudo prospectivo mostrou que, após um ano de bypass gástrico em Y de Roux (BGYR), houve piora da tolerância alimentar, comparada ao período pré-operatório, com aumento de vômitos e redução significativa de ingestão de carnes vermelhas e, portanto, de proteínas.2 Foi desenvolvido um questionário específico para avaliação rápida de tolerância alimentar em pacientes pós-cirurgia bariátrica.3 Demonstrou-se que o instrumento é de fácil e rápida aplicação, a qual leva 1 a 2min. Em pacientes com banda gástrica, a decisão para ajustar a banda foi baseada, em parte, na tolerância alimentar, avaliada pelo questionário. Outro questionário, o Quality of Alimentation (Qualidade de Alimentação), também é considerado de aplicação fácil e rápida para avaliar tolerância alimentar em pacientes com cirurgia bariátrica.4
Inquéritos dietéticos
Os inquéritos dietéticos são os instrumentos utilizados para coletar dados da história alimentar. Os principais modelos são:
Recordatórios.
Diários.
Questionários de frequência alimentar.
É importante ressaltar que não há método ou instrumento único que seja suficientemente efetivo para coletar dados sobre a ingestão alimentar dos indivíduos. Cada um, isoladamente, implica certo grau de erro, ou seja, tem pontos fortes e fracos. Para realizar a escolha mais adequada em diferentes ocasiões e melhorar a qualidade dos dados, o avaliador deve conhecer profundamente cada tipo. Assim, deve escolher um ou mais métodos que melhor se encaixe(m) à sua tarefa. Uma estratégia para aumentar a precisão dos dados consiste em combinar diferentes métodos e instrumentos.
Os inquéritos dietéticos podem ser agrupados em:
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 146
acaso, podem ser altamente representativos da ingestão usual.
Todavia, os diários alimentares têm várias limitações. Se escritos, requerem alfabetização e cooperação do entrevistado. O avaliado deve estar disposto a despender tempo e esforço, necessários para o registro da ingestão alimentar. Porém, mesmo um entrevistado comprometido e motivado pode não ser representativo da população em geral, e então o método serve mais para avaliação individual do que populacional. Mesmo para um indivíduo motivado, o ato de registrar a ingestão alimentar por vários dias pode resultar em diminuição da ingestão. Além disso, o avaliado pode simplificar as escolhas alimentares para facilitar o registro. Portanto, o diário alimentar pode, significativamente, subestimar a ingestão energética e de nutrientes. Outro aspecto que costuma ocorrer é a demora do avaliado em registrar o que foi ingerido. Esse
fato reduz a acurácia dos dados, pois quanto maior o atraso no registro, maior é o risco de erros; ou seja, o método torna-se menos confiável quando baseado na memória. Os pontos fortes e fracos do diário alimentar estão mostrados na Tabela 9.8.
VALIDAÇÃO DOS INQUÉRITOS DIETÉTICOS
Validação entre métodos
Os diários alimentares de sete dias com pesagem têm sido usados como padrões de referência para comparação e validação de outros registros. Porém, a validação de um QFA depende dos itens incluídos na lista de alimentos e das pressuposições quanto ao tamanho das porções e ao teor de nutrientes dos agrupamentos alimentares. Outra consideração é a adequação do instrumento utilizado para
Pontos fortes
Fornece dados detalhados da ingestão e de exercícios físicos
Fornece dados sobre hábitos alimentares
É mais representativo da ingestão usual, quando realizado em vários dias
É razoavelmente válido até cinco dias
Fornece dados sobre tamanho de porções, método de preparo e horário da ingestão alimentar
tem maior precisão, comparado aos demais métodos, principalmente a pesagem ou medida direta
Não depende da memória
a duplicata de alimentos e a observação visual, feita pelo avaliador, são melhores do que as técnicas baseadas na interpretação do avaliado
a pesagem direta pode ser útil para indivíduos hospitalizados ou internados em instituições de cuidado prolongado
Pontos fracos
Exige compreensão, capacidade, compromisso, alto grau de cooperação e motivação do avaliado
pode resultar em baixa taxa de resposta
Requer trabalho intensivo para a análise dos dados e tem custo elevado
tem alta complexidade e exige maior tempo para obtenção dos dados
Exige treinamento do avaliador e do avaliado
Requer alfabetização para o modelo escrito
o processo, per se, pode alterar o padrão normal de ingestão alimentar
Exige familiarização do avaliado com os tamanhos das porções
pode haver omissão
a pesagem direta e a duplicata de alimentos precisam ser realizadas no local das refeições. os métodos podem interferir ou ter influência na rotina do entrevistado e exigem treinamento especializado, além de demandarem tempo do avaliador
Geralmente não são usadas em pesquisas de grande porte, principalmente a pesagem ou medida direta e a duplicata de alimentos
155 Inquéritos
Capítulo
Dietéticos para Avaliação Nutricional do Paciente após Cirurgia Bariátrica
9
Tabela 9.8 pontos fortes e fracos do diário alimentar
Tabela 9.9 pontos fortes e fracos do registro alimentar tradicional e eletrônico
Pontos fortes Pontos fracos
Registro no papel
É de execução simples; requer pouco treinamento
Está prontamente disponível em vários formatos
tem baixo custo
Exige capacitação do avaliado
Consome tempo
É necessário procurar a composição de nutrientes em tabelas ou programas eletrônicos
É necessário fazer cálculos de quantidades de nutrientes ingeridos
Não identifica quando o registro foi realizado
o atraso no registro pode resultar em maior imprecisão dos dados
letra ilegível pode ser um problema
Registro eletrônico (computador, telefone celular e outros)
pode ser aprendido facilmente por indivíduos sem experiência prévia em computadores
letra ilegível não é problema
É possível detectar a data e o horário em que o registro foi feito
Em intervenções, é possível detectar a adesão do avaliado
pode proteger os dados com o uso de senha digital pessoal do avaliado
pode resumir e analisar dados automaticamente
Calcula subtotais e totais automaticamente
Em intervenções, fornece retorno imediato ao avaliado, possibilitando a comparação da ingestão atual com a ingestão recomendada
possibilita o envio dos dados por meio da internet
o custo dos equipamentos tem diminuído progressivamente
segura do que a presencial, com acurácia semelhante. Uma dificuldade pode ser a estimativa do tamanho das porções, que pode ser contornada pelo fornecimento de imagens tridimensionais de medidas caseiras (copos, colheres). Além disso, a tendência dos R24h a subestimar a ingestão alimentar pode ser amenizada por meio de repetições. Contudo, embora o uso de telefone seja muito difundido atualmente, em certas regiões do país indivíduos de muito baixa renda podem não ter acesso.
Requer treinamento e prática do avaliado
Exige que o avaliado seja alfabetizado
Exige que o avaliado recarregue a bateria regularmente
perda do equipamento pode ser um problema
os dados são perdidos em caso de bateria não recarregada ou perda do equipamento
o custo pode ser moderado a elevado
Softwares e aplicativos
O uso de softwares para computadores e aplicativos para celulares, na coleta de dados de nutrição, tem grande potencial de oferecer flexibilidade e baixo custo. O método é automatizado e pode ser personalizado e aprofundado. Assim, é possível coletar histórias e avaliar a dieta usual do indivíduo. O sistema computadorizado pode padronizar a coleta de dados para níveis apropriados de investigação, operar
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 160
Procedimentos da Cirurgia Bariátrica e Metabólica
P ARTE III
Capítulo 11 Técnicas Restritivas: Balão Intragástrico, Banda Gástrica e Gastrectomia Vertical (Sleeve Gástrico) 185 Capítulo 12 Técnicas Mistas e Disabsortivas: Bypass Gástrico em Y de Roux e Derivação Biliopancreática/Duodenal Switch . . . . . . . . . 203 Capítulo 13 Cirurgia Bariátrica em Adolescentes 213 Capítulo 14 Indicação de Terapia Nutricional Enteral e Parenteral ao Paciente Obeso Crítico em Pós-operatório de Cirurgia Bariátrica 225 Capítulo 15 Ganho de Peso após Cirurgia Bariátrica e Cirurgias Revisionais 235
Capítulo 12 Técnicas Mistas e Disabsortivas:
Bypass Gástrico em Y de Roux e Derivação Biliopancreática/ Duodenal Switch
Luciana Zuolo Coppini
INTRODUÇÃO
A cirurgia bariátrica, denominação proveniente do grego (baros = peso + iatrein = tratamento), tem sua indicação baseada em diversos fatores:1
Presença de morbidade, que resulta de obesidade ou é por esta agravada, como apneia do sono, dificuldade de locomoção, diabetes melito (DM), hipertensão arterial sistêmica (HAS) e hiperlipemias.
Indivíduos com índice de massa corporal (IMC) maior que 50kg/altura2(m).
Indivíduos com IMC maior que 40kg/ altura2(m), com ou em comorbidades, mas com falha documentada do tratamento clínico longitudinal realizado pelo tempo mínimo de dois anos e baseado em protocolos clínicos.
Indivíduos com IMC maior que 35kg/ altura2(m) e com comorbidades, tais como: y Alto risco de doença cardiovascular (DCV). y Diabetes melito tipo 2 (DM2) e/ou HAS de difícil controle, apneia do sono, doenças articulares degenerativas, com falha documentada do tratamento clínico longitudinal realizado pelo tempo mínimo de dois anos e baseado em protocolos clínicos.
Pacientes de 18 a 65 anos não têm restrição. Acima de 65 anos, deverão passar por avaliação individual.
Fracasso de métodos conservadores de emagrecimento bem conduzidos.
Ausência de causas endócrinas de obesidade, como hipopituitarismo ou síndrome de Cushing.
Avaliação favorável das possibilidades psíquicas de o paciente suportar as transformações radicais de comportamento impostas pela operação.
As cirurgias atualmente utilizadas para o tratamento da obesidade podem ser divididas em três categorias:
1. Restritivas.
2. Mistas.
3. Desabsortivas.
Neste capítulo, vamos relatar aspectos relacionados às técnicas cirúrgicas com ênfase nas repercussões nutricionais e na evolução da síndrome metabólica (SM), após bypass gástrico em Y de Roux (BGYR) e derivação biliopancreática ou duodenal switch.
CIRURGIAS MISTAS – BYPASS GÁSTRICO EM Y DE ROUX
Cirurgias mistas são aquelas que envolvem componentes de restrição e desabsorção variados. Inicialmente, foram propostas por Mason
& Ito (1967)2 e posteriormente receberam inúmeras modificações. Fazem parte desse grupo as cirurgias de confecção de reservatório gástrico de pequena curvatura, propostas por Fobi et al. (1989)3 e Capella et al. (1991),4 e as derivações biliopancreáticas propostas por Scopinaro et al. (2005), 5 Demeester et al. (1987)6 e Marceau et al. (2001).7
O bypass gástrico é um dos procedimentos mais realizados em todo o mundo, com redução do reservatório gástrico e restrição ao seu esvaziamento, também com pequeno prejuízo na digestão, por meio de derivação gastrojejunal em Y de Roux.4 Consiste na criação de um reservatório gástrico com capacidade de 20 a 30mL e reconstrução do trânsito com uma alça em Y de Roux, com comprimento que varia de 75 a 150cm. Também apresenta uma anastomose gastrojejunal com diâmetro reduzido, de cerca de 1cm, para promover restrição do esvaziamento gástrico. Esta técnica é bastante indicada, com resultados a longo prazo de perdas médias de 65% a 75% do peso corporal, com a segurança de baixa mortalidade (Figura 12.1).8
No Brasil, Garrido Jr. et al. (2002)9 foram pioneiros na introdução da técnica de BGYR, com ótimos resultados em termos de perda de peso e de qualidade de vida.
A videolaparoscopia desponta como procedimento minimamente invasivo. Após 400 pacientes serem submetidos a cirurgia bariátrica videolaparoscópica, concluiu-se que o método é seguro e eficaz. Isso porque promove perda do excesso de peso inicial de 69% em 12 meses, além de implicar menor tempo cirúrgico – em média, 60 a 90min contra 3 a 4h de cirurgia aberta – e menor tempo de internação – em média 1,6 dia contra 2,7 dias.10
Entre os resultados da cirurgia, tem sido revelada redução substancial do peso corporal e do IMC, com diminuição das seguintes comorbidades:8,10,11
DM.
Síndrome de apneia.
HAS.
Anormalidades no metabolismo do colesterol e dos triglicerídios.
A perda de peso é rápida, da ordem de 40% a 75% do excesso de peso corporal ou 30% a 40% do peso inicial, com normalização da tolerância à glicose em 78% dos pacientes e redução em 50% da incidência de hipertensão e da necessidade de medicamentos para este mal.8,11
Com relação à perda de peso após cirurgia bariátrica e à densidade óssea, resultados da literatura especializada revelam redução significativa na densidade óssea após um ano, nas regiões do trocânter e do fêmur.8
Complicações precoces observadas após cirurgia bariátrica são:
Lesão esplênica.
Perfuração da bolsa proximal.
Perfuração da bolsa distal.
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 204
Figura 12.1 Bypass gástrico (derivação gástrica) em Y de Roux
Atelectasia.
Abscesso subfrênico.
Infecções.
Hematoma de ferida cirúrgica.
As complicações tardias são:8
Deiscência da anastomose.
Aumento do estômago remanescente.
Estenose gástrica.
Gastrite biliar.
Hérnia incisional.
Colelitíase.
Obstrução.
A prevalência de complicações como fístulas, após bypass gástrico, é de 2,8%; estenose de anastomose pode estar presente em 1,4%, e em 2,8% dos pacientes que apresentaram hemorragia digestiva alta, associada à úlcera do reservatório gástrico e ao sangramento na linha de grampeamento do estômago, no pósoperatório imediato.8
Garrido Jr. et al. (2002)9 observaram que, entre as complicações imediatas mais comuns, estão as incisionais (20,9% dos casos), náuseas e vômitos (18,6%), complicações pulmonares (9,3%), atelectasias, broncopneumonias e broncospasmos que não costumam ser graves, mas podem implicar prolongamento da permanência no hospital. É alto o risco de tromboembolia, que ocorre em 2,2% dos casos, apesar dos cuidados de prevenção.
CIRURGIAS DESABSORTIVAS –DERIVAÇÃO BILIOPANCREÁTICA E DUODENAL SWITCH
As cirurgias desabsortivas foram as primeiras utilizadas no tratamento de obesidade mórbida, como derivações jejunoileal e jejunocólica.12,13
Tinham como objetivo reduzir a absorção pela derivação de grande parte do intestino delgado. As mais conhecidas excluíam a maior parte do intestino delgado do trânsito alimentar, mantendo em função apenas o duodeno, 35cm de jejuno e 10cm de íleo. Essas operações
resultavam em redução substancial (40% do peso) e permanente do peso.
Entretanto, em decorrência da má absorção, produziam sequelas funcionais com tal frequência e intensidade que foram abandonadas nos anos de 1970.9
A versão atual e eficaz da técnica desabsortiva é representada pela cirurgia de derivação biliopancreática com gastrectomia horizontal e derivação biliopancreática com gastrectomia vertical e preservação do piloro, conhecida no Brasil como cirurgia de Scopinaro e duodenal switch (derivação biliopancreática ou duodenal switch [DBP-DS]) (Figura 12.2), que promove perda de peso média de 80% sobre o peso excessivo inicial, com reversão do DM em pelo menos 85% dos casos.14 Hoje, a derivação biliopancreática/duodenal switch (DBP/DP) corresponde a <2% dos procedimentos cirúrgicos realizados.
O sucesso dessa cirurgia em diabéticos é reflexo da desabsorção de lipídios (provável redução da lipotoxicidade) e da intensa melhora da sensibilidade à insulina. A comparação entre bypass gástrico (cirurgia de Capella) e cirurgia de Scopinaro demonstrou que a segunda técnica ocasiona melhora da sensibilidade à insulina de forma mais intensa que a primeira.15
Isso, no entanto, não confere superioridade à cirurgia desabsortiva, pois as complicações crônicas, em especial a desnutrição, são mais frequentes nesse caso. Além disso, as taxas de remissão do diabetes parecem ser maiores após a cirurgia de Capella.14
EVOLUÇÃO DA SÍNDROME
A SM caracteriza-se por um conjunto de fatores de risco cardiovasculares (obesidade central, HAS, dislipidemias e distúrbio no metabolismo da glicose) associado à resistência à insulina.16,17
Os fatores de risco que geralmente determinam a presença de SM são:
205
12
Técnicas Mistas e Disabsortivas: Bypass Gástrico em Y de Roux... Capítulo
METABÓLICA APÓS BYPASS GÁSTRICO EM Y DE ROUX
Hiperglicemia.
Hipertrigliceridemia.
Aumento da medida de circunferência abdominal.

Hipertensão.
Pela experiência dos autores, a frequência de SM é de 100% nos pacientes com resistência à insulina e de 30% no grupo de pacientes com tolerância normal à glicose, no período pré-operatório.11
Na literatura, há controvérsias sobre o efeito da perda de peso corporal parcial, em relação à melhora da SM, nos pacientes portadores de obesidade mórbida.18
No tratamento da obesidade não mórbida, a meta clínica é promover perda de peso corporal entre 5% a 10% do peso corporal inicial, para lograr melhora significativa dos fatores de risco que acompanham o paciente obeso.19 No entanto, nos portadores de obesidade mórbida, a redução percentual de peso corporal de
apenas 5% a 10% não é significativa para a melhora clínica.8,11,20
Observa-se que, mesmo com perda de peso corporal de 30% em pacientes com resistência à insulina, após seis meses de pós-operatório, em relação ao valor inicial, o modelo de avaliação da homeostase – resistência à insulina (HOMA-IR) – médio manteve-se elevado, e a circunferência abdominal permaneceu aumentada. Isso indica que a resistência à insulina, quando aferida pelo HOMA-IR em pacientes portadores de obesidade mórbida, modifica-se a longo prazo, provavelmente em um tempo superior a seis meses, diferentemente do que se observou com as outras comorbidades, como hiperglicemia e hipertrigliceridemia, que se normalizaram em três meses.11
O DM2 pode melhorar em 90% dos pacientes em até dois anos de pós-operatório, enquanto em cerca de dois terços dos pacientes a hipertensão desaparece em até quatro
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 206
A
B
Figura 12.2 (A e B) Derivação biliopancreática de Scopinaro (A). Duodenal switch (B)
13 Cirurgia Bariátrica em Adolescentes
INTRODUÇÃO
A obesidade está associada às alterações metabólicas importantes, e suas consequências ocorrem mais em adultos.1,2 Entretanto, a obesidade infantil apresenta maior risco para algumas doenças e distúrbios psicossociais que são de grande relevância nesta fase de estruturação da personalidade.
As complicações da obesidade infantil são inúmeras, destacando-se:3-5
Mortalidade prematura.
Doenças cardiovasculares (DCV).
Apneia noturna.
Dislipidemia.
Hipertensão arterial sistêmica (HAS).
Diabetes melito tipo 2 (DM2).
Esteatose hepática.
Epilepsia.
Colelitíase.
Síndrome de ovário policístico (SOP).
Doenças degenerativas precoces.
Complicações psicológicas associadas à baixa qualidade de vida.
O tratamento clínico da obesidade em crianças e adolescentes é de difícil controle, com altos percentuais de insucessos e recidivas, podendo apresentar graves repercussões orgânicas e psicossociais em sua evolução.
Em indivíduos predispostos, desmame precoce, alterações do vínculo mãe-filho e introdução de alimentos inadequados podem acarretar início da obesidade já no primeiro ano de vida.6
Crescimento intrauterino restrito e tempo de aleitamento reduzido são fatores de risco envolvidos na gênese da obesidade. A obesidade na vida adulta também está associada ao ganho de peso excessivo no primeiro ano de vida do bebê, independentemente do peso ao nascer.6
A obesidade na infância e na adolescência costuma se estender até a idade adulta, ocasionando aumento da morbidade e da mortalidade e consequente diminuição da expectativa de vida.1,7 Por isso, é necessário tomar medidas efetivas de controle para que o prognóstico seja mais favorável a longo prazo.
O tratamento de sobrepeso e obesidade em crianças e adolescentes precisa ser cauteloso para evitar déficits de crescimento e de maturidade fisiológica e esquelética. Além disso, dietas rígidas devem ser monitoradas a fim de que não prejudiquem o crescimento. A American Academy of Pediatrics (AAP) sugere um fluxograma para nortear o tratamento sem prejuízo para a criança, conforme ilustra a Figura 13.1.
O objetivo do tratamento da obesidade em crianças que ainda não iniciaram o estirão de crescimento é a normalização da relação entre
Capítulo
Denise Marco
Figura 13.4 Modelo de gráfico de classificação do índice de massa corporal (IMC) em escore Z (meninos – de 5 a 19 anos)
Fonte: adaptada de CDC, 2021.24
Tabela 13.3 Classificação atual do índice de massa corpoal para idade de 10 a 19 anos segundo a organização Mundial da Saúde
Valores críticos
<percentil 0,1
≥percentil 0,1 e <percentil 3
≥percentil 3 e ≥percentil 85
>percentil 85 e ≥percentil 97
>Percentil 97 e ≥percentil 99,9
>percentil 99,9
Fonte: adaptada de WHO, 2021.25
<Escore Z –3
nutricional
Magreza acentuada
≥Escore Z –3 e <escore Z –2 Magreza
≥Escore Z –2 e ≥escore Z +1 Eutrofia
≥Escore Z +1 e ≥escore Z +2 Sobrepeso
≥Escore Z +2 e ≥escore Z +3 obesidade
>Escore Z +3 obesidade grave
Tabela 13.4 Classificação do estado nutricional segundo a estatura para a idade de 0 a 19 anos, segundo a organização Mundial da Saúde
Valores críticos
<percentil 0,1
≥percentil 0,1 e <percentil 3
≥percentil 3
Fonte: adaptada de WHO, 2021.25
<Escore Z –3
Diagnóstico nutricional
Estatura muito baixa para a idade
≥Escore Z –3 e <escore Z –2 Baixa estatura para a idade
≥Escore Z –2
Estatura adequada para a idade
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 218 Meses Anos 5 3 Idade (meses completos e anos) 69 6 36 9 7 36 9 8 36 9 9 36 9 10 36 9 11 36 9 12 369 13 36 9 14 36 9 15 36 9 16 36 9 17 36 9 18 36 9 19 36 34 32 30 28 26 24 22 20 18 16 14 12 36 34 32 30 28 26 24 22 20 18 16 14 12 IMC (kg/altura [m]) 2 3 2 1 -1 -2 0 -3
Diagnóstico
Distribuição em percentis da circunferência abdominal de acordo com sexo e idade
Tabela 13.5
Os micronutrientes são considerados essenciais, pois desempenham papel fundamental na manutenção da saúde, atuam no metabolismo intermediário como cofatores ou parte integrante de enzimas e integram o sistema de eliminação de radicais livres de oxigênio. Em adolescentes pós-cirurgia bariátrica é fundamental a suplementação, principalmente de cálcio, ferro, tiamina, vitamina B12 e ácido fólico, e recomendam-se avaliações periódicas dos níveis séricos.3 A Tabela 13.7 traz as recomendações de vitaminas para adolescentes.
O zinco merece atenção especial, pois é essencial ao metabolismo, ao crescimento físico, à maturação sexual, à reprodução, ao sistema imunológico e ao desenvolvimento neuropsicológico. As apresentações clínicas de sinais e sintomas de carência de zinco são:
Retardamento do crescimento.
Redução do desenvolvimento fetal.
Distúrbios na gravidez.
Diarreia.
Prejuízo da maturidade sexual.
Impotência.
Alteração do sistema imunológico.
Cicatrização lenta.
Transtornos de comportamento, aprendizado e memória.
As recomendações de zinco estão na Tabela 13.8 e a maior retenção deste mineral acontece no período de aceleração do crescimento no sexo masculino.
As repercussões nutricionais após a cirurgia bariátrica em adolescentes estão relacionadas à adesão às orientações dietéticas e suplementação de vitaminas e minerais.3 As recomendações nutricionais para adolescentes pós-CB são as mesmas indicadas para adultos, e encontram-se
219 Cirurgia Bariátrica em Adolescentes Capítulo 13
Idade (anos) Brancos Negros Meninos Meninas Meninos Meninas Percentil Percentil Percentil Percentil N 50 90 N 50 90 N 50 90 N 50 90 5 28 52 59 34 51 57 36 52 56 34 52 56 6 44 54 61 60 53 60 42 54 60 52 53 59 7 54 55 61 55 54 64 53 56 61 52 56 67 8 95 59 75 75 58 73 54 58 67 54 58 65 9 53 62 77 84 60 73 53 60 74 56 61 78 10 72 64 88 67 63 75 53 64 79 49 62 79 11 97 68 90 95 66 83 58 64 79 67 67 87 12 102 70 89 89 67 83 60 68 87 73 67 84 13 82 77 95 78 69 94 49 68 87 64 67 81 14 88 73 99 54 69 96 62 72 85 51 68 92 15 58 73 99 58 69 88 44 72 81 54 72 85 16 41 77 97 58 68 93 41 75 91 34 75 90 17 22 79 90 42 66 86 31 78 101 35 71 105 Fonte
Freedman
al., 1999.27
: adaptada de
et
Fonte: adaptada de IoM, 2005.28
detalhadas na Parte V, Orientações Nutricionais e Suplementos
É necessária avaliação das deficiências nutricionais no pós-operatório e, depois, por toda a vida, visando à prevenção de déficits nutricionais nesses adolescentes.18,19,29
Após BGYR, em função do risco de má absorção de micronutrientes, recomenda-se ao adolescente suplementos, como:13
Multivitamínicos com ácido fólico e ferro.
Vitamina B12: 500µg/dia por via oral (VO).
Cálcio: 1.200 a 1.500mg/dia com 800mg de vitamina D.
Suplementos adicionais podem ser necessários durante a gravidez ou conforme os resultados laboratoriais. Pacientes que evoluem com vômitos graves no pós-operatório podem desenvolver deficiência de vitamina B1, necessitando de reposição com suplementação dessa vitamina.30
Um estudo prospectivo e multicêntrico avaliou a perda de peso e as complicações após três anos da cirurgia. Foram estudados 242 adolescentes submetidos à cirurgia de bypass gástrico (161) e gastrectomia vertical – sleeve (67). A média de idade foi de 17 ±1,6 ano, o IMC médio foi de 53. Após três anos do procedimento, o peso diminuiu 28% nos adolescentes submetidos ao bypass gástrico e 26% naqueles submetidos à gastrectomia vertical
– sleeve. Houve remissão de:
95% de DM2.
76% de pré-diabetes.
74% da pressão arterial elevada.
66% da dislipidemia.
A qualidade de vida relacionada ao peso também melhorou significativamente. Entretanto, três anos após a cirurgia bariátrica foi observada hipoferritina em 57% dos participantes.31
CONSIDERAÇÕES FINAIS
A cirurgia bariátrica na adolescência é um tema que requer muita investigação. Porém, após várias tentativas malsucedidas de perda de peso, é consensual que se deve realizar o procedimento. Paralelamente, a presença de uma equipe multidisciplinar experiente, bem como um ambiente familiar estável emocional e psicologicamente, é fundamental para o sucesso da cirurgia, que está associado a fatores, como:
Mudança educacional e comportamental quanto à dieta.
Estímulo à prática de exercícios físicos, evitando o sedentarismo.
Envolvimento familiar no processo de mudança de hábitos e atitudes.
O procedimento cirúrgico tem-se mostrado eficaz em reduzir o peso e as comorbidades a curto e médio prazos. As deficiências específicas de micronutrientes requerem maiores investigações. A prevenção e o tratamento clínico precoce da obesidade infantil ainda continuam sendo os melhores caminhos para atenuar as consequências da progressão da doença.
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 220
Grupo/faixa etária (anos de idade) Carboidrato (g/dia) Proteína (g/dia) Sexo masculino 9 a 13 130 34 14 a 18 130 52 Sexo feminino 9
13 130 34 14
18 130 46
Tabela 13.6 Recomendações de carboidrato e proteína para adolescentes
a
a
Deficiências de Minerais, Vitaminas e Proteínas Capítulo 16 Fisiopatologia das Deficiências de Vitaminas após Bypass Gástrico, Gastrectomia Vertical e Derivação Biliopancreática: Vitaminas Lipossolúveis . . . . . . . . . . . . . . . . . . . . . 247 C AP í TULO 17 Fisiopatologia das Deficiências de Minerais após Bypass Gástrico e Gastrectomia Vertical: Zinco, Ferro e Cálcio 263 Capítulo 18 Fisiopatologia das Deficiências de Vitaminas e Minerais após Bypass Gástrico, Gastrectomia Vertical e Derivação Biliopancreática: Vitaminas do Complexo B 273 Capítulo 19 Fisiopatologia das Deficiências de Selênio e Cobre após Cirurgia Bariátrica 283 Capítulo 20 Fisiopatologia das Deficiências de Proteínas e Gorduras após Cirurgia Bariátrica 289
P ARTE IV Fisiopatologia das
Fisiopatologia das Deficiências de Vitaminas e Minerais após Bypass Gástrico, Gastrectomia Vertical e Derivação Biliopancreática: Vitaminas do Complexo B
Luciana Zuolo Coppini
INTRODUÇÃO
Com o avanço das técnicas cirúrgicas e a melhora dos resultados clínicos, houve aumento significativo de pacientes submetidos à cirurgia bariátrica. No Brasil, até 2019 foram realizadas aproximadamente 68 mil cirurgias bariátricas, procedimento que cresceu 85% entre 2011 e 2018. O tratamento cirúrgico segue na mesma direção do crescimento da obesidade: nos últimos 13 anos, a prevalência de obesidade aumentou 67,8%.1
Por outro lado, a deficiência de micronutrientes como oligoelementos, vitaminas hidrossolúveis e lipossolúveis, o que não é comum no pré-operatório, ocorre nos períodos de curto e longo prazos de pós-operatório de cirurgias bariátricas.
A absorção dos micronutrientes e oligoelementos ocorre predominantemente no duodeno e no jejuno proximal. Em condições normais, cerca de 90% a 97% dos alimentos são digeridos e absorvidos. Água, monossacarídeos, aminoácidos, vitaminas e minerais são absorvidos em sua forma original, após serem convertidos por ação de enzimas digestivas que são sintetizadas na boca, no estômago, no pâncreas e no intestino delgado. O ácido clorídrico, a bile e o bicarbonato de sódio facilitam a ação das enzimas para a absorção.2
O intestino delgado possui uma área de absorção de aproximadamente 250m2. Alguns nutrientes necessitam de transportadores para serem absorvidos e outros competem pelo local de absorção. Mas esse sistema de transporte, quando se torna saturado, retarda a absorção de nutrientes (p. ex., o fator intrínseco para absorção de vitamina B12).2
Os minerais (p. ex., ferro e cálcio), as vitaminas (p. ex., folato), os oligoelementos (p. ex., selênio) e a água são principalmente absorvidos antes de atingir os cólons. As vitaminas são absorvidas pelo processo passivo em sua forma original. Já os minerais, por meio de três estágios:
1. Estágio intraluminal: que depende das interações químicas que ocorrem no estômago e no intestino.
2. Segundo estágio: envolve a passagem através da membrana para as células da mucosa intestinal.
3. Terceiro estágio: os minerais são estocados dentro das células ou são levados através da superfície basolateral das células do intestino para a corrente sanguínea.2
Em relação à absorção dos nutrientes após a cirurgia bariátrica, em função da nova configuração anatômica, as pesquisas mostram
Capítulo 18
Um estudo em pacientes submetidos ao bypass gástrico em Y de Roux (BGYR) mostrou que a suplementação oral de vitamina B12 em altas doses (2.000µg ao dia), durante 30 dias, resultou em melhoras neurológicas significativas, principalmente em relação à ataxia e à parestesia, além de terem sido observadas melhoras cognitivas e normalização do hemograma. Esses achados foram comparados à suplementação intramuscular de vitamina B12 15
A suplementação de vitamina B12 pode ser pelas vias oral (VO), intranasal, sublingual e IM. A forma de prescrição preferencial é metilcobalamina, forma ativa e encontrada naturalmente no citosol e predominante no sangue e outros fluidos corporais. A metilcobalamina é retida melhor no corpo e promove aumento maior das concentrações de cobalamina nos
tecidos em comparação à suplementação de cobalamina. A Tabela 18.1 apresenta as principais características para administração de vitamina B12.
A suplementação IM de vitamina B12 é considerada o padrão-ouro de terapia na deficiência do nutriente, especialmente para os pacientes sintomáticos, para aqueles com grave deficiência e aqueles com alterações neurológicas ou com intolerância gastrintestinal.
Existem três formas de formulação de vitamina B12 IM:
1. Cianocobalamina.
2. Hidroxicobalamina.
3. Metilcobalamina.
A Tabela 18.2 lista os principais suplementos VO, IM, sublinqual e nasal de vitamina B12. Tabela
da vitamina B12
alta dose oral 1% a 5% por difusão passiva, por 60 dias
µg ao dia atrofia das mucosas gástrica e intestinal
acelerado tempo de trânsito no intestino
Intranasal Via mucosa nasal, por 30 dias 500µg, 1 vez por semana
Patologia nasal: y Rinite y Sinusite ou reação alérgica
Sem evidência
Sublingual Via mucosa sublingual, por 30 dias
500 a 2.000µg ao dia
Patologia na mucosa oral:
y Estomatite/gengivite y Glossite y Reações alérgicas
Sem evidência
Intramuscular Rápida absorção para a corrente sanguínea (padrão-ouro)
Fonte: adaptada de Majumder et al., 2013.3
1.000µg por semana durante 8 semanas e depois 1.000µg uma vez por mês
Medo de injeção
Falta de profissional para aplicar
Custo mais elevado
Reação alérgica
Excelente
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 276
18.1 Formas disponíveis para suplementação de vitamina B12 Forma de apresentação
Via
Dosagem Limitações
Eficácia
de absorção
à absorção
1.000
Evidência limitada
Tabela 18.2 Sugestões de suplementos de vitamina B 12 disponíveis para administração por vias oral, nasal, sublingual e intramuscular
FDC
Vitamin B 12 (cianocoba- lamina) comprimido
Biovea B 12 (metilcoba- lamina) sublingual
Pure B 12 **** (cianocoba- lamina) spray
BELT Vitamina B 12 spray (metilcoba- lamina)***
Tenavit ® ** comprimido (cianocoba- lamina)
Citoneurin ® * intramuscular (solução injetável) 1.000mg/5.000mg (cianocobalamina)
Citoneurin drágea*
Componentes
277 Fisiopatologia das Deficiências de Minerais após Bypass Gástrico e Gastrectomia Vertical... Capítulo 18
Vitamina B 1 100mg 100/100 Vitamina B 6 200mg/100mg 100/100 4mg Vitamina B 12 50 µ g/5.000 µ g (cianocobalamina) 1.000/5.000 400 µ g 9,94 µ g (4 borrifadas) (4 vezes ao dia) 4,8 µ g (4 borrifadas) 1.000 µ g 500 µ g Vitamina B 9 ––0,80mg * l aboratório Merk ** Marjan ***BeltNutrition ****KRESS Farmacêutica
Em relação ao ácido fólico, Pech et al. (2012)19 observaram que, quando os valores de referência são de 10,4 a 42,4nmol/L, há significativa queda nos primeiros três meses de pós-operatório (de 19,82nmol/L para 15,51nmol/L; p<0,0005). Treze pacientes com GV receberam suplementação de ácido fólico (0,5mg/ dia) combinado com ferro (40mg/dia) por 90 dias. Após esse período houve aumento na concentração de ácido fólico para 20,96nmol/L, que permaneceu pelos 24 meses seguintes de pós-operatório.
A conclusão desse estudo mostrou que, mesmo após cirurgias restritivas (sleeve gástrico), é importante fazer a monitoração e a suplementação desde o início, para prevenir complicações nutricionais.
Condutas para prevenção e reposição de vitamina B9 após cirurgia bariátrica
Segundo a RDA, a recomendação de ingestão diária para adultos saudáveis é de 400µg e de 600µg para gestantes, e o limite de ingestão máxima tolerada (UL) fica entre 600 e 1.000µg/dia.13
Para os pacientes submetidos a cirurgia bariátrica, a ASMBS3,22,23 recomenda a suplementação oral de ácido fólico de 400µg/dia durante a fase de perda de peso.8
Todas as mulheres em idade fértil devem fazer suplementação de ácido fólico, caso haja intenção de gestação, para evitar o risco de malformação do tubo neural do feto.8 Em relação ao ácido fólico para gestantes após a CB, a recomendação é de 400 a 800µg/dia.
AVALIAÇÃO BIOQUÍMICA DAS VITAMINAS HIDROSSOLÚVEIS
A avaliação nutricional com os valores laboratoriais é feita por meio de comparações entre os dados obtidos e os padrões de referência. É um processo dinâmico, que envolve não só a avaliação no período pré-operatório, mas também a reavaliação periódica da evolução do paciente. Na Tabela 18.4 seguem os principais parâmetros para avaliação de micronutrientes em pacientes de cirurgia bariátrica.18
A periodicidade para a realização dos exames laboratoriais depende do tipo de cirurgia e da presença ou ausência de complicações nutricionais, conforme apresentamos na Tabela 18.4.3,18
Os pacientes podem apresentar sintomas múltiplos de deficiência de vitaminas hidrossolúveis com os níveis abaixo da normalidade, mas também deve-se estar atento à suplementação crônica e ao risco de desenvolvimento de hipervitaminoses. Um estudo relatou que o excesso
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 280
estado nutricional Vitamina/ mineral Método laboratorial Valor normal Associação de outro índice para o diagnóstico Valor crítico tiamina (B1) Sangue total 10 a 64ng/ml ↓ transcetolase ↑ piruvato atividade da transcetolase >20% piruvato >1mg/dl piridoxina (B6) piridoxol fosfato, soro ou plasma 5 a 24ng/dl piruvato glutâmico transaminase oxalacética piridoxol fosfato < 3ng/dl Cobalamina (B12) Soro 200 a 1.000pg/ml ↑ Sérico e urinário de ácido metilmalônico ↑ Sérico de homocisteína <200pg/ml (deficiência); <400pg/ml (subótima)
Tabela 18.4 Sugestão de parâmetros laboratoriais (vitaminas, minerais e proteínas) para avaliação do
↑: elevação; ↓: diminuição. Fonte: adaptada de Gdynia et al., 2008.24
20 Fisiopatologia das Deficiências de Proteínas e Gorduras após Cirurgia Bariátrica
Maria Goretti Pessoa de Araújo Burgos Celina de Azevedo Dias
INTRODUÇÃO
O tratamento cirúrgico da obesidade é reconhecido como opção mais viável e saudável para pessoas com obesidade grave e complexa; no entanto, os diferentes procedimentos têm impacto na nutrição em vários graus, podendo causar deficiências clinicamente significativas. O aumento crescente da realização de cirurgias bariátricas intensificou pesquisas sobre os efeitos desse procedimento a longo prazo, principalmente em relação às alterações dietéticas e nutricionais decorrentes da restrição na ingestão alimentar, deficiência na digestão e/ou má absorção de nutrientes. A nova anatomia do trato gastrintestinal (TGI) promove alterações no metabolismo das proteínas e das gorduras, com graus de deficiência determinados, na maioria dos casos, pela técnica cirúrgica utilizada. Neste capítulo, descreveremos as implicações das alterações fisiológicas após as cirurgias bariátricas, na digestão e na absorção das proteínas e gorduras.
FISIO PATOLO GIA D A DEFICIÊNCIA DE PROTEÍNAS APÓS CIRURGIA BARIÁTRICA
Deficiência de proteína
Cirurgia bariátrica é a mais efetiva estratégia para se alcançar e manter perda de peso em
obesos mórbidos; no entanto, pode ser acompanhada por maior perda de massa magra (MM) do que outros tipos de intervenção para perda de peso.1 O consumo alimentar em períodos pós-operatórios sofre alterações significativas, uma vez que esse é o objetivo principal dos procedimentos.
Nas modalidades de cirurgias apenas restritivas, a deficiência de macronutrientes não é muito frequente; já após as cirurgias predominantemente desabsortivas ou mistas, a ingestão de nutrientes poderá ser inferior a 50% das necessidades diárias.2,3
Nesses pacientes, o consumo dietético é reduzido, enquanto os requerimentos proteicos aumentam, pelo elevado catabolismo em resposta à cirurgia, principalmente no pós-operatório imediato ou nos primeiros 30 dias. Com isso, a reduzida ingestão de proteína poderá contribuir principalmente para:4,5
Perda excessiva de MM.
Edema periférico.
Perda de cabelos.
Enfraquecimento de unhas.
Má cicatrização de feridas.
Comprometimento do sistema imunológico.
Adicionalmente, o procedimento cirúrgico que diminui a área funcional do estômago reduz a disponibilidade de pepsina, renina e
Capítulo
ácido clorídrico, o que, em consequência, dificulta a digestão de proteínas intactas, proteínas animais e principalmente aquelas consumidas nas preparações fritas ou cruas.6,7
Proteínas são macronutrientes muito importantes, pois fornecem aminoácidos essenciais ao organismo; sua estrutura é semelhante à dos carboidratos e gorduras na composição de carbono, hidrogênio e oxigênio, sendo acrescida de nitrogênio em todos os tipos, além de minerais como enxofre, fósforo, ferro e cobalto, em proteínas específicas. São formadas por combinações diversas, nas quais 20 aminoácidos desempenham funções enzimáticas, contráteis, imunológicas, estruturais, hormonais, nutritivas, de transporte e de equilíbrio osmótico nos fluidos biológicos.8
A deficiência de proteína no organismo provoca alterações bioquímicas, fisiológicas e redução acentuada de síntese proteica, que é sua principal função.9
As proteínas de origem vegetal têm menor teor de nitrogênio do que as animais (16% de nitrogênio). Para o cálculo do teor de nitrogênio das proteínas de alto valor biológico (animais) utiliza-se um fator de 6,25, enquanto nas proteínas de origem vegetal usa-se fator de 5,95 e, nas leguminosas, fator de 5,70.10
As proteínas dietéticas têm sua digestão iniciada no estômago, sob ação do ácido clorídrico, que desnatura as ligações das estruturas tridimensionais e a pepsina, que inicia sua hidrólise. No lúmen intestinal, sofrem ação das enzimas pancreáticas e, posteriormente, das die tripeptidases da mucosa intestinal, que digerem as partículas proteicas em aminoácidos.8
Um fator de grande importância no consumo de proteína é a digestibilidade, definida como a relação da proteína absorvida versus proteína ingerida, sendo que as proteínas de origem animal têm boa digestibilidade, de 90% a 95%, como se verifica com o leite, o ovo e a carne. Por outro lado, nas proteínas de origem vegetal a digestibilidade varia de 67% a 82% em crianças e adultos, respectivamente, com as leguminosas apresentando digestibilidade
de 50% a 75%, dependendo das condições de armazenamento e da presença de fatores antinutricionais, que podem ser inativados por processos térmicos.10
A composição de aminoácidos essenciais é o preditor mais importante da qualidade da proteína e, posteriormente, são incluídas a digestibilidade e a biodisponibilidade (disponibilidade metabólica).11 As diferenças na digestibilidade dos alimentos estão relacionadas à natureza das proteínas, à presença de fatores antinutricionais (fibras, taninos e fitatos), fatores antifisiológicos (inibidores da tripsina) e condições de processamento que reduzem o valor proteico, alterando sua estrutura química.11 As proteínas animais contêm um perfil de aminoácidos essenciais superior ao das proteínas vegetais,12 além de seus aminoácidos serem altamente biodisponíveis.13 Em relação às proteínas animais, as vegetais têm menor potencial anabólico,12,14 em grande parte em razão de seu menor teor de aminoácidos essenciais e sua biodisponibilidade. A resposta anabólica mensurada em indivíduos eutróficos, após consumo isolado e em jejum, de diferentes fontes proteicas revelou balanço nitrogenado mais elevado nas proteínas animais, sendo diretamente proporcional ao seu teor de aminoácidos essenciais.11
Deficiência de aminoácidos
Entre os aminoácidos naturais, alguns devem ser oriundos da dieta para satisfazer as necessidades do organismo; já outros podem ser sintetizados em nível endógeno por meio de aminoácidos essenciais ou de precursores que contenham carbono e nitrogênio.15
Alguns aminoácidos são classificados como essenciais (porque sua síntese no organismo é inadequada para satisfazer as necessidades metabólicas) e devem ser fornecidos pela dieta (tirosina, triptofano, histidina, lisina, leucina, isoleucina, metionina, valina, fenilalanina e possivelmente arginina). Ausência na dieta ou ingestão inadequada resultam sobretudo em:8 Perda de nutrientes pelo organismo.
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 290
Balanço nitrogenado negativo.
Perda de MM.
Menor crescimento em crianças e adolescentes.
Sintomas clínicos variados.
Diversos estudos revelam que os benefícios de uma dieta hiperproteica para a composição corporal devem-se principalmente à presença de aminoácidos de cadeia ramificada (ACR), especialmente a leucina, que favorece a manutenção da massa muscular. 4,16 Durante períodos de catabolismo, como o pós-operatório de cirurgias bariátricas disarbsortivas e mistas, no qual ocorre restrição energética e proteica acentuada, a suplementação de leucina estimula a síntese de proteína no músculo. 17
O conteúdo de leucina nos alimentos varia bastante, mas alguns são naturalmente ricos em leucina, incluindo produtos de soja, ovos, carne, lentilha e queijo curado. Se for indicada suplementação de proteína, a proteína do soro do leite é provavelmente a melhor escolha para aumentar o consumo de leucina.18
Recomendações de proteínas
Segundo as recomendações de ingestão dietética (RDA) de 2005, indivíduos adultos saudáveis devem ter uma ingestão de 0,8g/kg/dia de proteína.19 Em condições de estresse fisiológico, seriam necessárias quantidades superiores, o que depende do tipo, do tempo e da gravidade do estresse, podendo chegar, segundo alguns autores, a 3g/kg/dia.20 O importante do consumo diário de proteína é obter um balanço nitrogenado positivo, sendo o balanço nitrogenado definido como a diferença entre a ingestão de nitrogênio na dieta e a quantidade excretada nas fezes, na urina e no suor, sendo positivo quando a ingestão excede à excreção.19
Nas diferentes técnicas de cirurgia bariátrica, a ingestão, digestão e absorção de proteína variam. Nos procedimentos restritivos, como balão gástrico e banda gástrica, não ocorrem
hipocloridria nem exclusão do contato de alimentos com enzimas digestivas; em consequência, ocorre risco reduzido de desnutrição proteica por motivo cirúrgico.21
Procedimentos mistos como o bypass gástrico implicam maior risco de déficit de proteína, em consequência de restrição do estômago a volumes de 30 a 50mL e exclusão do contato dos alimentos com o duodeno e o jejuno proximal.22
As técnicas predominantemente desabortivas, como a de Scopinaro e o duodenal switch (DS), independentemente do índice de massa corporal (IMC) e da magnitude da perda de peso, provocam maior risco de desnutrição proteica grave, por redução de 40% a 60% do estômago associada à redução significativa da área de contato dos alimentos com as enzimas digestivas, ocasionando elevada perda nas fezes.21
Segundo as últimas recomendações para pacientes submetidos à cirurgia bariátrica, a ingestão de proteína deverá ser de 60 a 120g/dia,23 incluindo cerca de 10g de leucina para manter MM durante a perda de peso;24 esse consumo elevado de proteína deveria ter como base proteínas de alto valor biológico (AVB), como whey protein, caseína e ovos. Ao mesmo tempo, Moizé et al. (2013)25 sugerem consumo de proteína de 1,5g/kg de peso ideal ao dia (IMC = 25kg/m2), enquanto Schinkel et al. (2006)26 recomendam 2,1g/kg de peso ideal ou 0,95/kg do peso atual. Quantidades em torno de 90 a 120g/dia são recomendadas após tecnicas desabsortivas.23 Em casos de alterações da função renal, a ingestão de proteína ficará limitada a <1,2g/kg de peso ideal.26
A American Society for Metabolic and Bariatric Surgery (ASMBS) recomenda que, em média, 30g de proteínas estejam presentes em cada uma das três refeições principais, para manter ossos e músculos saudáveis, sendo o consumo de proteína no desjejum muito importante, para compensar o estado catabólico do jejum noturno.23 Após a técnica de bypass, recomenda-se ingestão diária maior que 60g/dia.27
291 Fisiopatologia das Deficiências de Proteínas e
Capítulo 20
Gorduras após Cirurgia Bariátrica
Boas fontes de proteínas após cirurgia bariátrica
Boas fontes de proteína são os alimentos que têm teor elevado de proteínas de AVB, além de terem boa digestibilidade, como carnes, produtos lácteos e, em menor proporção, vegetais com melhor teor de nitrogênio, como soja, leguminosas e sementes oleaginosas.18
Após diferentes técnicas de cirurgia bariátrica, faz-se necessária orientação sobre ingestão de carnes magras (sem preparo com frituras ou empanados) e laticínios desnatados, para evitar o consumo de uma alimentação hiperlipídica.16 A complementação da cota proteica pode ser feita com peixe e ovo.21 Os suplementos de proteínas não associados à gordura e aos carboidratos poderão ser usados nos pacientes que não conseguirem seguir as recomendações de cotas proteicas mínimas, principalmente quando submetidos às técnicas mistas ou predominantemente disarbsortivas.28,29
Atualmente, a indústria de alimentos nos oferece quatro categorias de suplementos proteicos:30
1. Concentrado proteico do leite ou do ovo.
2. Concentrado proteico derivado do colágeno isolado ou combinado com outras proteínas completas.
3. Aminoácidos isolados ou em conjunto, como os aminoácidos de cadeia ramificada (BCAA).
4. Misturas de proteínas completas ou derivados de colágeno com doses de aminoácidos.
Pesquisas com vários tipos dos suplementos indicam que whey protein, em comparação à caseína, promove maior saciedade ao mesmo tempo que eleva no sangue os níveis de colecistoquinina – efeitos atribuídos à rápida absorção do suplemento.11 De modo geral, os alimentos hiperproteicos são boas fontes de leucina (mantendo e/ou minimizando MM),
com variações quantitativas dependendo do tipo de proteína:16,31
Whey protein (14%).
Caseína (10,1%).
Proteína da clara do ovo (8,5%).
Isolado proteico de soja (8%).
Proteína do trigo (7%).
Nas orientações nutricionais, as fontes de proteínas devem ser variadas, para que os benefícios de saciedade e termogênese sejam maximizados, por meio de boa adesão à dieta.
Ingestão de proteína versus status
proteico após cirurgia bariátrica
Apesar de a redução de peso por meio da cirurgia ter como objetivo a perda de massa gorda, a perda que ocorre é sistematicamente acompanhada de algum grau de diminuição da MM. Sabe-se que não só a restrição calórica, mas também as diferentes técnicas são acompanhadas de perdas de MM em maior ou menor grau.4,25,28 A ingestão suficiente de proteínas é considerada protetora contra a perda de MM em qualquer situação em que ocorre rápida perda de peso. No entanto, em geral a ingestão de proteína é reduzida, particularmente nos primeiros meses após a cirurgia, fato explicado por maior intolerância gástrica aos alimentos ricos em proteínas.32 Normalmente, a maioria das intolerâncias alimentares tende a diminuir com o tempo, e a ingestão de proteínas tende a aumentar,33 mas na maioria dos pacientes é inferior ao recomendado no primeiro ano após a cirurgia, quando ocorre a maior parcela da perda de peso e a necessidade de proteína é maior.32 Portanto, o aconselhamento dietético deve abordar elevada ingestão de proteínas, associada a suplementos proteicos, principalmente nos primeiros meses após a cirurgia.32
No estudo de Moizé et al. (2013),25 ingestão maior que 60g/dia ou maior que 1,1g/kg de peso ideal foi associada a melhor preservação da massa livre de gordura (MLG) nos pacientes submetidos a cirurgia bariátrica.
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 292
ARTE
Orientações Nutricionais
Capítulo 21 Orientações Nutricionais para Pós-operatório de Bypass Gástrico em Y de Roux 309 Capítulo 22 Orientações Nutricionais para Pós-operatório de Derivação Biliopancreática/Duodenal Switch . . . . . . . . . . . . . . . . . . 319 Capítulo 23 Orientações Nutricionais para Pós-operatório de Gastrectomia Vertical (Sleeve Gástrico) 333 Capítulo 24 Fluxogramas para Suplementação Nutricional após Cirurgia Bariátrica 343
P
V
e Suplementos
21 Orientações Nutricionais para Pós-operatório de Bypass Gástrico em Y de Roux
Célia Aparecida Valbon Beleli
INTRODUÇÃO
A obesidade é considerada uma doença crônica que requer tratamento por longo período da vida.1,2 O tratamento clínico, envolvendo mudanças no estilo de vida e acompanhamento psicológico, nutricional e farmacológico, tem demonstrado pouca efetividade a longo prazo, especialmente na manutenção do peso após perda de peso. Dessa forma, os procedimentos cirúrgicos têm sido considerados a ferramenta mais eficaz para controle e tratamento da obesidade.3-5 Entre as técnicas utilizadas, atualmente o bypass gástrico em Y de Roux (BGYR) é tido como padrão-ouro em cirurgias bariátricas (CB), graças a sua baixa morbidade, baixa mortalidade e seu alto grau de eficácia.6-8
Trata-se de técnica cirúrgica mista que restringe o tamanho da cavidade gástrica e, consequentemente, a quantidade de alimentos ingerida, além de reduzir a superfície intestinal em contato com o alimento (desabsorção). Esse tipo de cirurgia pode promover, a médio e longo prazos, algum grau de desnutrição, em decorrência da rápida perda de peso, e o paciente deve ser monitorado e controlado por equipe multidisciplinar.6,9
O cuidado nutricional no pós-operatório de BGYR tem como finalidade prevenir riscos nutricionais por meio de orientação nutricional
específica e individualizada sobre macro- e micronutrientes, com o objetivo de preservar e recuperar as reservas corporais.5,10
Prevenir as carências nutricionais que o BGYR pode ocasionar é fundamental. São necessárias condutas nutricionais bem estabelecidas para que esses comprometimentos sejam controlados ou revertidos.
O objetivo do cuidado nutricional após a cirurgia é realizar a adequação de nutrientes para o processo de cicatrização, além de garantir suporte adequado de proteína, para evitar grande perda de massa magra (MM), que ocorre após o processo de rápido emagrecimento.5,11,12
PARÂMETRO DE AVALIAÇÃO
DA PERDA DE PESO
A perda de peso é considerada item fundamental para estabelecermos o sucesso da cirurgia e é mensurada por meio do percentual da perda de excesso de peso (%PEP), calculado pela equação:13
PEP × 100 EP %PEP =
PEP: perda do excesso de peso = peso préoperatório – peso atual; EP: excesso de peso = peso pré-operatório – peso ideal.
Capítulo
Carne de boi, aves, peixes magros e em preparações cozidas, desfiadas ou processados.
Caldo de leguminosas – feijões.
A ingestão de líquidos deve ser feita nos intervalos das refeições, além do consumo de alimentos de origem proteica, mantendo-se a suplementação de proteína, fracionada em duas vezes ao dia.2 Esta fase tem duração média de uma semana e, eventualmente, duas, a depender da evolução individual e/ou de intolerâncias alimentares do paciente.
Fase 5 – dieta geral
Alimentação de consistência normal, com restrição de alimentos ricos em açúcares e gorduras, priorizando-se alimentos de origem proteica, além da suplementação de proteína. As fases da evolução dietética têm periodicidade aproximada de duas semanas e a evolução dessa fase vai depender da tolerância individual. Isso se explica principalmente pela necessidade de mastigação exaustiva e eficiente. Nessa fase, o indivíduo deve estar apto a selecionar os alimentos adequados para sua necessidade, de acordo com sua tolerância e com a qualidade nutricional, além do conforto digestivo.12,19
Nessa fase, faz-se a introdução de:
Vegetais de folhas cruas.
Cereais em quantidade limitada.
Frutas com casca, picadas, em maior variedade, respeitando-se a aceitação do paciente.
A Tabela 21.1 mostra as fases da evolução da dieta no pós-operatório do BGYR.12
Recomendações nutricionais2,5,12
Ingerir 1,5 a 2L de líquido ao dia; evitar líquido nas refeições principais. Ingerir líquidos 30 a 40min antes e depois de cada refeição.
Priorizar a mastigação, que deve ser exaustiva.
Verificar o tempo de ingestão de alimentos e a possível presença de náuseas e vômitos.
Novos alimentos e preparações devem ser introduzidos separadamente, para que possa verificar a tolerância.
No momento da refeição, concentrar-se nesse ato; não realizar outra atividade enquanto se alimenta; prestar atenção aos sinais de saciedade.
Realizar no mínimo três refeições ao dia e dois a três pequenos lanches intermediários, com qualidade nutricional.
Controlar o tamanho das porções.
Evitar alimentos ricos em açúcar, como: açúcar refinado, mel, tortas, bolos, pudins, refrigerantes comuns, biscoitos recheados.
Evitar alimentos ricos em gordura, frituras, carnes gordas, empanados, linguiça, salsicha, hambúrguer, molhos prontos, caldos industrializados.
Consumir frutas, de preferência com a casca e o bagaço (fibras), sempre em pedaços pequenos e mastigando muito bem.
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 312
Fases da dieta Duração (dias) Data do início do pós-operatório (dias) líquidos claros 1 a 2 1 a 2 líquida 10 a 14 2 a 16 pastosa 10 a 14 ou mais 16 a 30 Branda ≥14 30 a 60 Regular – 60 Fonte: adaptada de Steenackers et al., 2018;2 Allied Health Sciences Section Ad Hoc Nutrition Committee et al., 2008.12
Tabela 21.1 Fases da dieta no pós-operatório de bypass gástrico em Y de Roux
Evitar sucos de frutas concentrados e industrializados.
Identificar e excluir alimentos que provoquem desconforto, como frituras e doces, que podem causar a síndrome de dumping.
Escolher refeições balanceadas e variadas, priorizando alimentos ricos em proteína: carnes de boi, ave, peixes, ovos e leguminosas, leite e derivados.
Suplementação diária de proteína deve ser introduzida, na quantidade mínima de 20g/dia.
Evitar o consumo de bebidas gaseificadas e bebidas alcoólicas.
Restringir a ingestão de líquidos calóricos, como sucos adoçados com açúcar, refrigerantes, milkshakes e bebidas cremosas.
Procurar identificar e separar a fome física da fome emocional. Não ingerir alimentos sem necessidade.
Ler o rótulo dos alimentos industrializados para avaliar o que será consumido.
Tomar o suplemento polivitamínico mineral diariamente, respeitando a quantidade, normalmente 2 cápsulas.5
COMPLICAÇÕES E MANEJO
NUTRICIONAL APÓS BYPASS
GÁSTRICO EM Y DE ROUX
O aumento do número de cirurgias realizadas em todo o mundo intensificou a preocupação sobre os seus efeitos a longo prazo, principalmente com relação às alterações dietéticas e nutricionais. Tais alterações decorrem da redução da ingestão alimentar e da má absorção de alguns nutrientes, que podem propiciar várias deficiências nutricionais, incluindo desnutrição proteica, anemias, perda de massa óssea, entre outras.5,9,12,16
Intolerância alimentar pode estar presente, principalmente no primeiro ano de pósoperatório, e pode apresentar-se em maior ou menor grau, a depender da existência e da intensidade de episódios de vômitos, diarreia e síndrome de dumping 5,12,16,20 Para tratar
esses sintomas, deve-se dar atenção especial à mastigação, assim como é preciso excluir temporariamente alimentos e preparações que causem desconforto.
A síndrome de dumping é uma complicação frequente do BGYR que ocorre em razão do rápido esvaziamento gástrico de conteúdo hiperosmolar para o intestino delgado. Gera desvio de líquidos do compartimento intravascular para o lúmen intestinal, causando sintomas, como:21
Hipotensão.
Taquicardia.
Diarreia
Hipoglicemia como sintoma tardio.
Pode ocorrer em 25% a 50% dos pacientes após BGYR,11 mas somente 5% a 10% desenvolvem sintomas clínicos significativos. Acontece principalmente após a ingestão de alimentos com alto teor de açúcar. As medidas dietéticas devem ser seguidas, sobretudo com relação ao consumo de doces. O tratamento para a síndrome de dumping é a adequação quanto à escolha dos alimentos.5,11,16
As implicações dos procedimentos de BGYR decorrem das alterações anatômicas e fisiológicas; portanto, é importante uma boa compreensão da fisiologia de absorção do TGI para o bom entendimento das possíveis deficiências nutricionais após a cirurgia (Figura 21.1).9
PRINCIPAIS DEFICIÊNCIAS
NUTRICIONAIS APÓS BYPASS
GÁSTRICO EM Y DE ROUX
A suplementação regular de polivitamínico mineral deve ser de 1 cápsula duas vezes ao dia. Esse suplemento deve conter 100% ou dois terços das necessidades diárias.12,16
Macronutriente
Proteína
Após o BGYR, a proteína é o macronutriente associado a má nutrição. Os Guidelines of
313 Orientações
Capítulo 21
Nutricionais para Pós-operatório de Bypass Gástrico em Y de Roux
Estômago
Fator intrínseco: B, 12
HCL: redução de Fe a 3+
Fe , água, cobre, iodeto, 2+ fluoreto
Duodeno
Ferro, cálcio, fósforo, tiamina, riboflavina, biotina, niacina, magnésio, selênio, cobre, ácido fólico
Íleo
Vitaminas B, D e K, 12 magnésio, ácido fólico, sais biliares
HCL: ácido clorídrico.
Fonte: adaptada de Bordalo et al., 2011.9
American Society for Metabolic & Bariatric Surgery de 2008, 2013 e 20195,12,16 recomendam a ingestão de 60 a 90g de proteína por dia, ou 1,5g/kg de peso ideal por dia. Estimase que, após o BGYR, apenas 57% da proteína ingerida sejam absorvidos.22 Hipoalbuminemia (albumina <3,5g/dL) pode variar de 13% a 27,9% entre 2 e 10 anos de pós-operatório.9
A deficiência de proteína ocorre em decorrência de diminuição da ingestão e baixa disponibilidade de pepsina, renina e ácido clorídrico.12,23,24 Como consequência da baixa ingestão de proteína, ocorre grande perda de massa magra, alopecia excessiva, deficiência de zinco, tiamina e vitamina B6. A recomendação nutricional deve enfatizar o consumo de alimentos que sejam fontes de proteína animal e proteína vegetal, além da inclusão de suplementos de proteína, líquidos ou em pó.5,8,11-13
Micronutrientes
Ferro
A deficiência de ferro pode ocorrer em 36% dos pacientes um ano após o BGYR,8 em 51%
Jejuno
Zinco, manganês, cromo, vitaminas A, C, D, E e K, aminoácidos, di- e tripeptídios
das mulheres em idade reprodutiva e em 49% a 52% de superobesos,5,12 causando anemia. O principal fator responsável pela deficiência de ferro após BGYR é hipocloridria gástrica. Esta afeta a redução do ferro férrico (Fe³+) para a forma ferrosa (Fe²+), o que dificulta seu aproveitamento em razão da exclusão dos principais locais de absorção (duodeno e jejuno proximal). Outro fator responsável pela deficiência de ferro é a intolerância às carnes vermelhas.8,9,12 A recomendação diária para suplementação é de 45 a 60mg de ferro elementar.12,16 Nos pacientes com anemia sem evidência de perda sanguínea, e com a investigação confirmada de deficiência nutricional, a recomendação para o tratamento inclui 150 a 200mg de ferro elementar diariamente. Pode-se, simultaneamente, adicionar suplementação de vitamina C, para aumentar a absorção de ferro.5,16
Vitamina B12
Tem sido frequentemente relatada deficiência desta vitamina após BGYR, variando entre 12% e 75% dos pacientes.9 Em geral, a
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 314
Figura 21.1 Deficiências nutricionais após técnica cirúrgica de bypass gástrico em Y de Roux
Orientações Nutricionais para Pós-operatório de Derivação Biliopancreática/Duodenal Switch
Luciana Zuolo Coppini
INTRODUÇÃO
A derivação biliopancreática com duodenal switch (DBP/DS) é uma associação de gastrectomia vertical (GV), com redução de 85% do estômago, deixando-se aproximadamente em 200 a 250mL a capacidade gástrica, e um desvio intestinal. Com esse desvio intestinal, o alimento vem por um caminho e a bile e o suco pancreático por outro; ambos se encontram a 100cm antes de acabar o intestino delgado, diminuindo, assim, a absorção de nutrientes e calorias.1-3
A má absorção de nutrientes é uma das principais explicações para a perda de peso alcançada com o uso de técnicas desabsortivas como DBP/DS. Aproximadamente 25% de proteínas e 72% de gorduras deixam de ser absorvidas.1,2
A absorção de albumina e nitrogênio na DBP/DS é de 73% e 57%, respectivamente, chegando à perda endógena de nitrogênio de 4,9g ao dia.2 Portanto, os pacientes submetidos à DBP/DS são suscetíveis às complicações nutricionais de maior gravidade – por exemplo, a desnutrição proteica – do que se fossem submetidos aos outros procedimentos cirúrgicos.4,5 Antes da indicação dessa técnica cirúrgica, torna-se importante avaliação
adequada. Vale considerar que os pacientes do sexo masculino, mais jovens e com massa muscular acima do ideal podem ter menos problemas nutricionais agravados pela DBP/DS.
Atualmente, a DBP/DS corresponde a menos de 2% dos procedimentos bariátricos realizados, em decorrência, sobretudo, dos altos riscos e complicações nutricionais.1
A seguir, estão descritas as principais orientações nutricionais para os pacientes submetidos à DBP/DS, com destaque para as condutas de prevenção e cuidado nutricional nas deficiências.
ORIENTAÇÃO NUTRICIONAL NO PÓS-OPERATÓRIO DE DERIVAÇÃO BILIOPANCREÁTICA
As orientações nutricionais no pós-operatório de DBP/DS seguem as recomendações da American Society for Metabolic and Bariatric Surgery (ASMBS).1 Mas isso não invalida a experiência dos grupos de atendimento de adaptar outras orientações.
O protocolo de progressão da dieta no pósoperatório é dividido em quatro estágios.1,6
O nutricionista poderá alterar a velocidade de progressão da dieta, considerando as tolerâncias e as necessidades do paciente.
Capítulo
22
Evitar
Tabela 22.2 Sugestões de alimentos para planejamento do cardápio para o estágio 3 ( continuação
p reparações com frituras, bacon , batata chips
Intolerância aos alimentos
Embutidos (p. ex., salame, copa, mortadela, presunto, salsicha), bacon , carnes à milanesa ou qualquer outro tipo de preparação com fritura Frutos do mar (camarão, ostra, lula)
o utros tipos de pães (francês, croissants, hambúrguer, cachorro-quente)
Macarrão e arroz não são bem tolerados
p ipoca o leaginosas Massas (tipo massa podre) e tortas Salgadinhos (p. ex., coxinhas, empadas, pastéis)
Salgadinhos industrializados (p. ex., Baconzitos ® , Fandangos ® )
Caldos concentrados e molho de tomate industrializado
Chocolates Bolos recheados Mel Sorvetes cremosos Balas t ortas Donuts
p imenta, mostarda Molhos enlatados p imentão e picles
Doces muito concentrados com açúcar Geleias Marmeladas
Escolher
Óleo de oliva, canola, girassol, soja (1 colher de sobremesa ao dia)
Carnes vermelhas magras (p. ex., alcatra, filé-mignon, lagarto, patinho)
a ves p eixes (salmão, pescada, atum) bem cozidos, moídos ou desfiados o vo cozido, mexido ou omelete
Ricota, queijo tipo cottage , queijo tipo minas, muçarela light , queijo prato light , cream cheese light e tofu
Feijão ou ervilha ou lentilha ou soja
a rroz ou batata ou macarrão cozidos prefira integrais Cereais integrais ou cozidos, como aveia em flocos ou farelo de aveia, farinha integral, crackers p ão torrado, torradas, pão sírio, pão francês sem miolo
Cebola, alho, cheiro-verde, canela, cravo, mostarda, louro, gengibre, sal (com moderação), hortelã, açafrão, erva-doce
Geleia dietética, gelatina dietética, picolé, pudins dietéticos Doces de frutas sem açúcar
Bolos simples (laranja, fubá, pão de ló)
a doçantes naturais: açúcar mascavo ou demerara, xilitol, eritritol, estévia, taumatina
Grupos de alimentos
Gorduras/óleos (são essenciais para a saúde da pele) (3 porções ao dia)
Carnes, aves, peixes, ovos, queijos e feijão (excelentes fontes de proteínas, vitamina do complexo B e ferro) (6 porções ao dia) 1 porção = 30g ou 1 colher (sopa)
Pães, cereais, arroz e massas (excelentes fontes de energia, vitaminas do complexo B e fibras) (2 a 3 porções ao dia) (1 porção = 1 fatia de pão; ½ xícara (chá) de arroz, macarrão ou batata;
4 bolachas tipo crackers médias; ½ a ¾ xícara (chá) de cereal integral
Condimentos (conforme a tolerância)
Doces e sobremesas (1 a 2 porções ao dia) (1 porção = 30g)
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 324
)
–
–
Sugestões de cardápio para o estágio 3
Tabela 22.3
Nutricionais para Pós-operatório de Derivação Biliopancreática/
Sugestão 3
Café com leite desnatado : 1 xícara (chá)
Queijo minas : 1 fatia média com torrada e geleia diet : 1 unidade Suplemento de vitaminas e minerais
Suco de maçã : 100m l com 1 scoop de suplemento de proteína
Omelete de ricota : 1 a 2 ovos Espinafre refogado Mandioca cozida : 1 fatia média
Granola sem açúcar com leite desnatado : ½ xícara de chá
1 scoop de proteína e suco de morango natural
Almôndegas médias : 2 unidades (60g)
Batatas gratinadas : 1 colher (sopa)
Beterraba ralada : 1 colher (sopa)
Extrato de aveia 120m l com 1 scoop de suplemento de proteína
Sugestão 2
Mingau de aveia : 1 xícara (chá)
Pera : ½ unidade Suplemento de vitaminas e minerais
Leite desnatado : 120m l com 1 scoop de suplemento de proteína
½ filé de pescada assado e desfiado
Arroz integral com brócolis : 1 colher (sopa)
Lentilha : 1 colher (sopa)
1 scoop de proteína com iogurte desnatado
Frozen yogurt : 100m l com suplemento de proteína
Lagarto assado desfiado com molho tipo madeira : 1 fatia fina
Macarrão com manteiga : 1 colher (sopa)
Suflê de couve-flor : 1 fatia média
Iogurte natural : 120m l com 1 scoop de suplemento de proteína
Sugestão 1
Desjejum
Suco de caju : 200m l
Pão integral com queijo fresco : 1 fatia 45g
Suplemento de vitaminas e minerais
Lanche 1
1 scoop de proteína com leite desnatado
Almoço
Carne moída : 1 colher (sopa)
Purê de batata ou mandioquinh : 1 colher (sopa)
Vagem cozida : 1 colher (sobremesa)
Feijão : 1 colher (sobremesa)
Lanche 2
Iogurte batido com mamão : 120m l com 1 scoop de suplemento de proteína
Lanche 3
1 ovo cozido
Jantar
Frango cozido e desfiado : 1 colher (sopa)
Refogado de legumes (cenoura, beterraba, chuchu e vagem) : 1 colher (sopa)
Arroz com caldo de ervilha : 1 colher (sopa)
Lanche 4
Leite desnatado : 120m l
1 scoop de suplemento de proteína
325
Capítulo 22
Orientações
Duodenal Switch
Sugestões de alimentos para o cardápio após um mês de cirurgia de derivação biliopancreática com duodenal switch
Tabela 22.4
Sugestão 3
Iogurte desnatado com granola : 1 xícara (chá)
Biscoito tipo cream craker com queijo minas : 2 unidades
Salada de frutas : 1 xícara (chá) com iogurte tipo grego
Suplemento de vitaminas e minerais
Bife de fígado (pequeno) com cebola : 160g
Arroz com creme de espinafre : 2 colheres (sopa)
Feijão-branco : 2 colheres (sopa)
Salada de rúcula com champignon (3 a 4 unidades) e 1 ovo : 2 colheres (sopa)
1 fruta
1 scoop de suplemento de proteína com leite desnatado : 200m l
1 maçã
Filé de frango assado com alecrim : 160g
Suflê de couve-flor com clara de ovo Macarrão com azeite e ricota Salada de agrião com tomate
1 scoop de suplemento de proteína com leite desnatado : 200m l
Sugestão 2
Melão : 1 fatia média
Leite desnatado : 1 copo americano (200m l )
Pão integral com queijo muçarela light : 2 fatias de cada
1 scoop Suplemento de proteína com iogurte desnatado : 150m l
Suplemento de vitaminas e minerais
Salmão grelhado : 160g
Batata cozida com muçarela light : 1 unidade média
Feijão : 2 colheres (sopa)
Clara de ovo : 2 unidades cozidas
Salada de legumes cozidos com agrião : 2 colheres (sopa)
1 fruta
1 scoop de suplemento de proteína com leite desnatado : 200m l
Torradas com queijo cottage e geleia sem açúcar : 2 unidades
Hambúrguer de carne moída (magra) : 180g
Salada de soja : 2 colheres (sopa)
Arroz integral : 1 colher (sopa)
Salada de legumes, alface e ovo de codorna
Banana cozida com queijo ralado
1 scoop de suplemento de proteína com leite
desnatado : 200m l
Sugestão 1
Desjejum
Papaia : ½ unidade
Leite desnatado com café (200mL)
Torrada integral com queijo cottage : 2 unidades de torrada + 1 colher (sopa) de queijo
Lanche 1
1 scoop de proteína com água de coco
Suplemento de vitaminas e minerais
Almoço
Filémignon grelhado : 160g
Arroz com ervilha : 2 colheres (sopa) de arroz e 3 colheres (sopa) de ervilha
Salada de alface-americana
1 fruta
Lanche 2
1 scoop de suplemento de proteína com leite desnatado : 200m l
Jantar
Sobrecoxa (sem pele) de frango assada : 160g
Nhoque de mandioquinha : 1 colher (sopa) com queijo ralado (2 colheres de sopa)
Verduras refogadas e salada de legumes
Gelatina
Lanche 3
1 scoop com iogurte
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 326
P ARTE VI Atividade Física
Capítulo 25 Nutrição e Exercício Físico para o Paciente Obeso e com Síndrome Metabólica 351
25 Nutrição e Exercício Físico para o Paciente Obeso e com Síndrome Metabólica
Tânia Rodrigues dos Santos
Nadine Marques Nunes
Ana Beatriz Barrella Leone
INTRODUÇÃO
De acordo com dados da Pesquisa Nacional de Saúde de 2019, a taxa de obesidade na população com mais de 20 anos passou de 12,2% para 26,8% entre 2003 e 2019. O número de pessoas com sobrepeso também é preocupante, pois atinge 60,3% da população com mais de 18 anos; desse total, 62,6% são mulheres e 57,5% homens. A prevalência de excesso de peso aumenta com a idade e, entre 25 e 39 anos, supera os 50%.1
A obesidade tem sido relacionada à resistência à insulina e à síndrome metabólica (SM), contribuindo para hipertensão, dislipidemia e hiperglicemia, associadas ao alto risco de doenças cardiovasculares (DCV), diabetes melito tipo 2 (DM2) e até a alguns tipos de câncer. Estima-se que cerca de um quarto da população mundial apresente SM, o que duplica o risco de morte e triplica o risco de infarto agudo do miocárdio e acidente vascular encefálico, em comparação aos indivíduos que não apresentam a síndrome.2
Dado que a causa essencial do acúmulo excessivo de massa corporal é o desequilíbrio entre a ingestão e o gasto energético diários, o estilo de vida predominante atualmente na população mundial é apontado como o grande causador do aumento exacerbado da prevalência de obesidade. Tal estilo de vida é marcado
pelo consumo excessivo de alimentos com elevado conteúdo calórico e lipídico e pela inatividade física, seja em decorrência das formas de trabalho mais sedentárias, da modificação e da modernização dos meios de transporte ou da tecnologia. O mais intrigante de todo esse cenário é que tanto a obesidade quanto a SM são condições que podem ser prevenidas justamente pela modificação do estilo de vida.3
A mudança no estilo de vida por meio de adequação do padrão dietético e a prática habitual de atividade física, ambos apropriados às necessidades e às capacidades individuais, têm sido apontadas como ferramentas extremamente efetivas para prevenção, controle e até mesmo auxílio no tratamento tanto da obesidade quanto da SM.2,3
BENEFÍCIOS DO EXERCÍCIO FÍSICO PARA O
A expressão “atividade física” pode ser definida como qualquer movimento corporal produzido pelos músculos esqueléticos, feito de maneira intencional e que resulte em dispêndio energético maior do que o basal. Esta definição já é antiga, mas continua sendo a que reúne maior número de consensos na literatura atual. O exercício físico, por sua vez, é um tipo de atividade física caracterizado por ser
Capítulo
ORGANISMO HUMANO
planejado, estruturado e repetitivo, apresentando como objetivo final ou intermediário a melhora ou manutenção da aptidão física. Grande parte dos estudos na área de atividade física tem como foco o exercício físico, dado que este se consolida como o conceito de atividade física mais amplamente utilizado, considerando-se que qualquer atividade física é melhor que o sedentarismo total, já que tanto a atividade física recreativa como a não recreativa estão associadas aos benefícios à saúde.4,5 Ao longo das seis últimas décadas, vem se acumulando grande número de evidências epidemiológicas que sustentam de maneira inequívoca uma consistente relação inversa e independente entre atividade física, saúde e mortalidade geral e cardiovascular. O sedentarismo, em contrapartida, induz aumento do risco de desenvolvimento de diversas doenças
crônicas, como as DCV, cujo risco aumenta até 1,5 vez em indivíduos inativos. Vale ressaltar que 8% das mortes em todo o mundo foram atribuídos à inatividade física, e 4,6%, à DCV grave.5,6
Recomenda-se que todos os adultos pratiquem exercícios físicos regulares; as recomendações estão apresentadas na Tabela 25.1.4
Em termos de benefícios à saúde e redução do risco de doenças em adultos e idosos, as evidências em relação à ação da atividade física vão de moderadas a fortes, e encontramse resumidas na Tabela 25.2.4
Alguns dos benefícios são especialmente importantes quando se pensa no paciente obeso e/ou que apresenta SM. No caso da primeira condição, a maioria das comorbidades da obesidade tem seu risco reduzido com a prática de atividade física, além de serem favorecidas a
Tipo de exercício físico Faixa de tempo de realização por semana
aeróbica de intensidade moderada
aeróbica de vigorosa intensidade
atividades de fortalecimento muscular de intensidade moderada ou maior que envolvam os principais grupos musculares
Fonte: adaptada de WHO, 2020.4
pelo menos 150 a 300min
Pelo menos 75 a 150min
pelo menos 2 dias da semana
dos benefícios à saúde em adultos promovidos pela prática de atividade física
Tabela 25.2
Recomendação forte, com moderado grau de evidência
Redução do risco de morte prematura por todas as causas
Redução do risco de doenças cardiovasculares
Redução da incidência de hipertensão
Redução da incidência de alguns tipos de câncer (bexiga, mama, cólon, endométrio, adenocarcinoma, esofágico, estômago e rim)
Redução da incidência do diabetes melito tipo 2 (DM2)
Melhora da saúde mental (redução dos sintomas de ansiedade e depressão)
Melhora da saúde cognitiva
Melhora da qualidade do sono
Melhora da composição corporal (redução de adiposidade)
Fonte: adaptada de WHO, 2020.4
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 352
Tabela 25.1 Recomendação de exercício físico para adultos (18 a 64 anos)
Resumo
redução do peso e da obesidade abdominal e a manutenção do peso após redução. Já em relação à SM, considerando-se que nessa condição podem estar presentes em associação à alteração do perfil lipídico (aumento dos triglicerídios e redução do lipoproteína de alta densidade [HDL]; do inglês, high density lipoprotein), elevação da pressão arterial, aumento da glicemia de jejum e a obesidade central ou abdominal,2 a prática de atividade física também apresenta inúmeros efeitos, atuando em oposição ao desenvolvimento e para manutenção de todas essas condições patológicas.
Pensando especificamente na característica de aumento da glicemia em decorrência da resistência à insulina que se observa na SM, o exercício físico apresenta efeitos brilhantes, que vêm ganhando cada vez mais destaque: é capaz não só de aumentar a responsividade à insulina, mas também a biogênese de mitocôndrias e a síntese e expressão de transportador de glicose 4 (GLUT-4) para o interior da célula nas membranas celulares, de maneira independente da insulina. Tais efeitos já são observados em uma sessão isolada, porém são ainda mais importantes em decorrência da prática habitual e sistematizada. Dessa forma, o exercício físico auxilia no incremento do mecanismo celular responsável pela oxidação de substratos, além de favorecer a sensibilidade à insulina e a captação da glicose, beneficiando sobremaneira os indivíduos portadores de SM.2,7
ALIMENTAÇÃO COM FOCO NO EXERCÍCIO FÍSICO
O papel da nutrição para a prática de atividade física já está muito bem estabelecido, já que o impacto da ingestão adequada de energia promove melhora e/ou manutenção do rendimento, uma vez que é a partir da alimentação que todos os nutrientes utilizados como combustíveis ou cofatores na produção de energia para a realização do trabalho muscular são ofertados, além da melhor recuperação muscular e mudança na composição corporal.8
Para que seja possível o planejamento adequado do padrão alimentar com foco na prática de atividade física, é importante considerar as características do exercício físico a ser realizado, o que, em associação com os conceitos de bioenergética, permite o estabelecimento da quantidade e do tipo de alimento a ser ingerido, bem como o melhor momento de ingestão.8
Bioenergética
As características do exercício, no que diz respeito essencialmente ao volume e à intensidade, são determinantes na utilização predominante de um dos macronutrientes sobre o outro como fonte energética. Porém, nenhuma via metabólica de geração de energia se encontra em funcionamento exclusivo e isolado em algum momento do exercício, havendo, sim, predomínio de uma sobre a outra.8,9
As vias metabólicas de geração de energia têm como objetivo a ressíntese de trifosfato de adenosina (ATP), dado que a reserva muscular de ATP pré-formado para a realização de trabalho é muito reduzida (aproximadamente 5mmol por quilo de peso seco). Em ordem de velocidade de geração de energia, mas ordem inversa de rendimento, as três vias utilizadas na ressíntese de ATP são:8,10
Sistema ATP-CP (via anaeróbia alática).
Glicólise (via anaeróbia lática).
Aeróbia (fosforilação oxidativa): ocorre nas mitocôndrias com a participação do oxigênio como aceptor final de elétrons.
A fosfocreatina (CP) apresenta capacidade de conversão em ATP bastante rápida, assim como a glicólise, mas é capaz de sustentar uma atividade de elevada intensidade por período de apenas 8 a 10s. A via anaeróbia lática se traduz efetivamente na cascata de reações que compreende a glicólise, ou seja, a quebra da glicose para ressíntese do ATP, com geração de lactato, e tem capacidade de sustentar o exercício por período um pouco mais
353 Nutrição
Capítulo 25
e Exercício Físico para o Paciente Obeso e com Síndrome Metabólica
prolongado que a via ATP-CP, mas ainda relativamente curto: até cerca de 3min em elevada intensidade.8,10
Em exercícios mais prolongados (duração acima de 3min, com intensidade progressivamente reduzida ou mantida em nível leve a intermediário), predomina a via aeróbia ou oxidativa, da qual os maiores substratos são o glicogênio hepático e muscular, os triglicerídios intramusculares, sanguíneos e do tecido adiposo, além de mínimas quantidades de aminoácidos musculares, sanguíneos, hepáticos e intestinais.8,10
Os carboidratos, juntamente com as gorduras, são as maiores fontes energéticas durante o exercício, e a participação proporcional de cada um varia de acordo com a dieta, a intensidade e a duração do exercício. Dietas ricas em gorduras e pobres em carboidratos, por exemplo, induzem aumento do metabolismo de ácidos graxos (AG). Exercícios de alta intensidade (>70% da capacidade máxima) dependem em maior magnitude dos carboidratos como fonte energética, enquanto os de menor intensidade (<30% da capacidade máxima) têm os lipídios como principal substrato energético. Considerando-se que a intensidade e a duração são grandezas inversamente proporcionais quando se fala em sustentação da realização do exercício físico, exercícios prolongados (duração superior a 30min) apresentam intensidade reduzida e transferência gradual da maior dependência inicial de carboidratos para uma dependência aumentada do metabolismo de AG para geração de energia. Isso caracteriza o ponto de “cruzamento” entre as curvas de percentual de utilização desses dois substratos ao longo do tempo de exercício.8,10
O metabolismo de gorduras é regulado principalmente por fatores hormonais, como os níveis sanguíneos de adrenalina, noradrenalina e glucagon. Os níveis destes hormônios encontram-se aumentados durante um exercício de baixa intensidade e longa duração, o que estimula a ação das lipases, promovendo a lipólise em tecidos de reserva e a liberação dos
AG na corrente sanguínea, que podem, então, ser utilizados como fonte energética pelo músculo. A lipólise, no entanto, caracteriza-se por ser um processo lento, e só ocorre aumento significativo do metabolismo de gorduras após alguns minutos de exercício.10
Esse perfil de exercício (intensidade leve a moderada, ou seja, de 30% a 65% da capacidade máxima, e de longa duração, isto é, mais de 30min) é, portanto, o mais indicado quando um dos principais propósitos da prática é reduzir os estoques de gordura corporal, já que é capaz de promover a mobilização e a oxidação dos lipídios armazenados.10
Necessidades nutricionais antes do exercício
A nutrição prévia ao exercício físico tem como objetivo principal a otimização dos estoques de combustíveis metabólicos a serem utilizados durante o exercício, com destaque para os carboidratos. Mesmo quando um dos principais objetivos da prática de exercício físico é a perda de peso, o consumo prévio de carboidratos se faz fundamental para que a massa muscular, que geralmente apresenta redução em decorrência da adoção de dietas hipocalóricas, não seja depletada ainda mais intensamente para gerar energia, e também para possibilitar a continuidade do exercício por períodos mais prolongados.8,11
O carboidrato utilizado prioritariamente na prática de exercício físico é o glicogênio muscular, que tem durabilidade limitada em comparação aos lipídios, por duas razões:
1. Sua reserva nos músculos é consideravelmente inferior à dos lipídios no tecido adiposo, principalmente considerando-se indivíduos com acúmulo excessivo de gordura corporal.
2. Seu rendimento, em termos energéticos, é inferior a metade do rendimento dos lipídios (4kcal/g versus 9kcal/g).
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 354
Anexos A NEXO I Modelo de Ficha de Recordatório de 24 horas ou Diário Alimentar 363 A NEXO II Modelo de Ficha de Recordatório de 24 horas ou Diário Alimentar . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 364 A NEXO III Modelo Simples de Questionário de Frequência Alimentar 365 A NEXO IV Modelo de Questionário de Frequência Alimentar MEDFICTS 366 A NEXO V Modelo de Ficha Simples de Diário Alimentar 369
Modelo
Grupos alimentares: G = grãos (pães, cereais, arroz e massas); H = hortaliças; F = frutas; L = leite, iogurte e queijos; C = carnes, aves, peixes e ovos; E = “extras” (gorduras e açúcares).
363 Anexo I
A NEXO I
Nome: Data: ___/___/___ Avaliador: ______________________________________________________________________________ Data: ___/___/___ Horário Local Quantidade e alimento Não escreva neste espaço G H F L C E Total:
de Ficha de Recordatório de 24 horas ou Diário Alimentar
Índice
Absorciometria com raios X de dupla energia, 129, 134 Ácido(s)
- alfalipoico, 89
- esteárico, 296
- fólico, 127, 279, 315
- graxos, 174
- - e síndrome metabólica, 174
- - monoinsaturados, 175
- - poli-insaturados, 175
- - - ômega-3, 176
- - - ômega-6, 176
- - saturados, 174
- - trans, 177
- láurico, 296
- mirístico, 296
- palmítico, 296
Acompanhamento
nutricional, 310
Adipocinas, 13, 18
Adipócitos, 10
Adipofilina, 13
Adipogênese, 6, 9, 10
Adiponectina, 13, 15, 18, 20
- e seus receptores, 32
Adiposidade, 4
Adipsina, 13
Aferição da composição corporal de pacientes obesos, 137
Água
- duplamente marcada, 139
- extracelular, 132
- intracelular, 132
Akkermansia, 81
Albumina, 129
Alimentação
- com foco no
- - exercício físico, 353
- - manejo da obesidade e da síndrome metabólica, 356
- muito bem equilibrada e saudável, 322
Anamnese alimentar, 310
Angiotensinogênio, 13
Antropometria, 310
Apetite, 48
Arginina, 173
Atividade física, 349
Avaliação
- bioquímica
- - da dislipidemia, 123
- - das reservas proteicas, 124
- - das vitaminas hidrossolúveis, 280
- - de vitaminas, minerais e oligoelementos, 125
- - do estado inflamatório na obesidade, 123
- - na obesidade, 120
- - na síndrome metabólica, 120
- - no pré- e no pós-operatório de cirurgia bariátrica, 126
- da perda de peso, 309
- de resistência à insulina e diabetes melito tipo 2, 120
- dos valores laboratoriais no pós-operatório, 344
B
Bacteroidetes, 77
Balança eletrônica, 163
Balão intragástrico, 185
- acompanhamento multidisciplinar, 190
- características, 185
- complicações, 189
- contraindicações
- - absolutas, 186
- - relativas, 186
- história, 185
- indicação, 185
- recomendações
- - após implante de, 187
- - pré- e pós-retirada do, 188
- resultados, 188
- técnica, 186
- - para retirada do, 187
Banda gástrica, 185
- + BGYR, 241
- ajustável, 190, 241
- - complicações, 192
- - - intraoperatórias, 192
- - - pós-operatórias precoces, 192
- - - pós-operatórias tardias, 194
- - contraindicações, 191
- - história, 191
- - indicação, 191
- - manejo para ajuste da, 195
- - procedimento, técnica cirúrgica, 191
- - resultados, 192
- - tipos de, 191
A
Benefícios do exercício físico, 351
Berberis vulgaris, 92
Bioenergética, 353
Bioimpedância elétrica, 135
Boas fontes de proteínas após cirurgia bariátrica, 292
Browning, 4
Bypass gástrico em Y de Roux, 203, 240, 247, 248
- complicações e manejo nutricional após, 313
- deficiências
- - de minerais após, 263
- - de vitaminas lipossolúveis após, 253
- - nutricionais após, 313
- e gastrectomia vertical –deficiências de minerais após, 263
- evolução da síndrome metabólica após, 205
- fases da alimentação após, 310
- orientações nutricionais para pós-operatório de, 309
- - - orientações nutricionais e suplementos, 217
- - mudanças na microbiota e possíveis mecanismos, 81
- - nutrição após as, 208
- - questionamentos quanto à eficácia e à segurança, 72
- - recidiva de peso após, 315
- desabsortivas, 205
- mistas, 203
- revisional, 235, 239
Citocinas, 6
Citrus aurantium, 98
Cobalamina, 127, 128, 274
Cobre, 127, 129, 285
- aspectos fisiológicos do, 285 Colecistoquinina, 53
Colesterol, 4, 297
Compartimentos corporais, 132, 133
Componentes do gasto energético, 140
Composição corporal
- na qualidade da perda de peso após cirurgia bariátrica, 137
- no paciente obeso e no paciente bariátrico, 132
Composição da microbiota intestinal
Cálcio, 127, 129, 263, 267
- absorção de, 267
- aspectos fisiológicos do, 267
- e vitamina D, 315
Calorimetria indireta, 139
Camellia sinensis, 103
Carboidratos, 170, 358
- de lenta absorção, 170
- de rápida absorção, 170, 171
- resistentes à absorção, 170
Carga glicêmica, 171
Catecolaminas, 6
Células adiposas beges, 4
Chá verde, 103, 178
Cianocobalamina, 274
Ciclo de Krebs, 7
Cirurgia(s)
- bariátrica, 203
- - avaliação bioquímica no prée no pós-operatório de, 126
- - deficiências das vitaminas lipossolúveis na, 251
- - digestão e absorção dos nutrientes após, 207
- - em adolescentes, 213, 214
- - - avaliação nutricional, 217
- após cirurgia bariátrica, 79
- na obesidade, 78
- saudável, 77
Compostos bioativos, 87, 178
Consequências metabólicas da deficiência de lipídios, 299
Controle hormonal da fome e da saciedade, 47
Conversão de BGYR para DS, 241
Correio e telefone, 159
Cuidados nutricionais pré- e pós-gastrectomia vertical, 333
Cúrcuma, 178
Curcumina, 106
Curva glicêmica, 122
- de lipídios ou gorduras, 295
- de proteína, 289, 295
- - e gorduras, 289
- - e osteoporose, 294
- de selênio, 283, 284
- de vitamina(s), 247, 273
- - B1, 278
- - B9, 279
- - B12, 274, 275
- - lipossolúveis, 251
- - - após bypass gástrico, 253
- - - após derivações
biliopancreáticas, 257
- - - após gastrectomia, 255
- - - na obesidade, 250
- de vitaminas
- de zinco, 264
Derivação biliopancreática/ duodenal switch, 203, 205, 247, 249
- deficiência de vitaminas lipossolúveis após, 257
- orientação nutricional no pós-operatório de, 319
Desnutrição proteica/ desnutrição proteicoenergética/edema, 293
Determinantes
- do estado de saúde ou doença, 28
- genéticos, 29
- nutricionais, 29
- - e genéticos da síndrome metabólica, 29
Dexa, 129
Diabetes melito tipo 2, 120
Diacilglicerol (DAG), 9
Diário alimentar, 152
- estimado, 153
- ficha simples de, 369
- pontos fortes e fracos do, 155
- por pesagem ou medida direta, 153
Diet History Questionnaire (DHQ), 150
Dieta(s)
- branda, 311
- cetogênicas, 68
Deficiência(s)
- de ácidos graxos essenciais, 301
- de aminoácidos, 290
- de cálcio, 268
- - e vitaminas lipossolúveis, 299
- de cobre, 283, 285, 286
- de ferro, 266
- com alto conteúdo de proteínas, 68
- do mediterrâneo, 67
- geral, 312
- líquida, 310
- - clara, 320
- - completa, 320
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 372
C
D
- normal ou sólida, 322
- pastosa, 311, 320
Diferenciação celular, 10
Difusão
- facilitada, 6
- simples, 6
Digestão e absorção dos nutrientes após cirurgia bariátrica, 207
Dilatação do Pouch, 240
Dislipidemia(s), 123
- aterogênica, 64
- classificação das, 124
Dismetabolismo pós-prandial, 171
Distalização do desvio intestinal, 241
Doença de refluxo gastresofágico, 240
- de crescimento de transformação beta, 13
- de necrose tumoral alfa, 13, 16, 18, 19
- de transcrição adipogênicos, 10
- de transcrição SREBP-1C, 11
- inibidor de macrófagos, 13
- tecidual, 13
Ferro, 127, 128, 263, 265, 314
- absorção do, 266
- aspectos fisiológicos do, 265
Fibras alimentares, 170
Firmicutes, 77
Fístulas pós-operatórias, 226
Fitoterapia e obesidade, 91
Fórmulas preditivas, 139 Fosfocreatina, 353
Fotografia e filmagem, 161
Frutas, 322
Frutosamina, 122
Frutose, 172
Glicose, 4, 7
Glicosúria, 122
Glitazonas, 69
Glucagon, 6, 53
Grelina, 51, 52, 53, 71
- e banda gástrica, 55
- e bypass gástrico, 54
- e desvio biliopancreático, 54
- e duodenal switch, 54
- e gastrectomia vertical, 55
H
Hábitos de vida saudáveis, 66
Hemoglobina glicada, 4, 122
Hibiscus sabdariffa, 96
Hidrodensitometria, 133
Hidrometria, 134
Hipercolesterolemia isolada, 124
Hiperlipidemia mista, 124
Hipertensão arterial sistêmica, 65
Hipertrigliceridemia isolada, 124
Energia, 169
Enzima ATGL, 8
Epigenética, 39
Epigenômica nutricional, 27, 39
- e síndrome metabólica, 39
Estado
- inflamatório na obesidade, 123
- pós-absortivo, 9
- pró-trombótico, 65
Esteroides sexuais, 6
Estilo de vida como fator de prevenção, 178
Estudos
- de associação
- - ampla do genoma, 30
- - dos genes candidatos, 30
- de ligação, 30
- experimentais, 71
- para identificação dos determinantes genéticos na síndrome metabólica, 30
Exame físico, 310
Exercício físico benefícios do, 351
Ganho de peso, 235
Gasto energético, 139
- com atividade física, 140 Gastrectomia vertical (GV), ou sleeve, 185, 195, 240, 247, 249
- acompanhamento pós-operatório, 197
- alteração hormonal, 198
- complicações, 197
- deficiências
- - de minerais após, 263
- - de vitaminas lipossolúveis após, 255
- história, 196
- orientações nutricionais para pós-operatório de, 333
- pontos de controvérsia em relação à técnica cirúrgica, 196
- resultados, 198
- técnica cirúrgica, 196
Gastrina, 53
Genômica nutricional, 28
- e síndrome metabólica, 27
Hipoglicemia de rebote, 171
Histonas, 39
- acetiltransferases, 40
- desacetilases, 40
- desmetilases, 40
- metiltransferases, 40
História
- alimentar, 145, 146
- clínica, 310
Hormônios
- da tireoide, 6
- do crescimento, 6, 53
- intestinais, 53
Implicações da obesidade na função secretória do tecido adiposo branco, 17
Indicadores
- bioquímicos para avaliação do estado nutricional, 127
- de anemia, 126
- de função
- - hepática, 126
- - tireoidiana, 126 Índice
Faecalibacterium prausnitzii, 80
Fator(es)
- causadores de aumento da obesidade visceral, 61
- de crescimento de fibroblastos, 13, 53
Glicemia pós-prandial, 122
Glicerol quinase, 7
Glicerol-3-fosfato, 7
Gliceroneogênese, 7
Glicocorticosteroides, 6 Glicólise, 7
- de massa corporal, 4
- glicêmico, 171
Inflamação, 167
Ingestão
- calórica e proteica após bypass gástrico, 208
373 Índice
E
F
G
I
- de gorduras, 302
- de proteína versus status proteico, 292
Inibidor 1 do ativador de plasminogênio, 13
Inquéritos dietéticos, 146
Instrumentos para avaliação da ingestão alimentar
- diária, 147
- média ou usual, 147
Insulina, 6, 8, 51, 53, 122
Interações gene-nutriente, 31
Interleucina-6, 13, 18, 19
Intervenções dietéticas e modulação da microbiota, 83 L
Leptina, 12, 13, 14, 18, 51
- e seus receptores, 32
Lipídios, 173, 358
- absorção de, 297
- conceito e classificação de, 295
Lipogênese, 6, 7
Lipólise, 6, 8
Lipoproteína
- de alta densidade, 124
- de baixa densidade, 4
Líquidos
- claros, 310, 320
- fora das refeições, 322
- ricos em proteínas, 320
Litíase renal, 301 M
Maçã, uvas, vinho tinto e cebola, 178
Macronutriente, 313
Magnésio, 127
Marcadores urinários e teciduais, 156
Massa mineral óssea, 132
Mecanismos
- de controle da saciedade, 48
- de funcionamento das técnicas cirúrgicas, 248
- de reganho de peso, 236
- de regulação do peso corporal em pacientes obesos, 49
- do controle da fome, 48
- para o controle metabólico, 71
Medicações antiobesidade, 239
Meios de coleta de dados de inquéritos dietéticos, 159
Metabolismo do adipócito, 5 Metainflamação, 168 Metformina, 69 Metilação do DNA, 40 Método
- da duplicata de alimentos, 154
- de pesagem ou medida direta, 153
- de resto-ingesta, 153
- descritivo ou estimado, 153
- para aferição
- - da composição corporal, 132
- - do gasto energético, 139
Micro RNA, 40 Microalbuminúria, 122 Microbiota associada à inflamação e à obesidade, 79 Micronutrientes, 177, 314 Milk thistle, 107 Minerais, 273
Modificações em histonas, 39 Monoacilglicerol, 9 Mudança no gasto energético, 140
- probióticos na, 82
Obestatina, 53
Orientações nutricionais e suplementos, 307
Osteoporose, 294
Oxaloacetato, 7
Oxintomodulina, 53, 56
Padrão alimentar, 169
Peptídio semelhante
- ao glucagon 1, 49, 53
- ao glucagon 2, 50, 53
- ao polipeptídio YY, 55
- intestinais, 52
Perda de peso, 309
- insuficiente, 235, 236, 238
Perilipina 1, 2, 3, 7
Período indicado para a coleta de dados, 158
Pletismografia por deslocamento de ar, 133
Polipeptídio
- insulinotrópico dependente de glicose, 50, 53
Náuseas, vômitos e diarreia, 322 Necessidades nutricionais
- antes do exercício, 354
- após exercício, 355
Nutrição
- após as cirurgias bariátricas, 208
- e exercício físico para o paciente obeso e com síndrome metabólica, 351
Nutrigenética, 27, 32
Nutrigenômica, 27
- e sensibilidade à insulina, 31
- intestinal vasoativo, 53
- pancreático, 53
- YY, 50, 53
- - ações do, 51
Prebióticos na obesidade, 82
Pregas cutâneas, 136
Prevenção e reposição
- de cobre, 286
- de selênio, 285
- de vitamina
- - B1, 279
- - B9, 280
- - B12, 275
Probióticos na obesidade, 82
Procedimentos da cirurgia
bariátrica e metabólica, 183
Obesidade, 1
- abdominal e síndrome metabólica, 59
- alimentação com foco no manejo da, 356
- avaliação bioquímica na, 120
- deficiências das vitaminas lipossolúveis na, 250
- fitoterapia e, 91
- infantil, 213
- infantil, tratamento da, 214
- prebióticos na, 82
Prostaglandinas, 13
Proteína, 127, 172, 313
- C-reativa, 18
- como facilitar o consumo de, 293
- desacopladora 1, 4
- estimuladora de acilação, 13
- quimiotática de macrófagos-1, 13, 18
Proteobacteria, 77
PTH, 129
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica 374
N
O
P
Quercetina, 101, 103
Questionário de frequência alimentar, 149, 365
- Medficts, 366
- pontos fortes e fracos do, 151
Síndrome
- de ovários policísticos, 64, 90
- metabólica, 1
- - ácidos graxos e, 174
- - alimentação com foco no manejo da, 356
- - avaliação bioquímica na, 120
- - desafios do tratamento
- - - cirúrgico da, 70
- - - clínico da, 69
- - e dislipidemia aterogênica, 64
Receptores ativados por proliferadores de peroxissomos, 35 Recomendação
- de exercício físico para adultos, 352
- de proteínas, 291, 294
Recordatório de 24h, 147, 363, 364
- de “passagem múltipla”, 148
- “múltiplos”, 149
- pontos fortes e fracos do, 148
Reganho de peso, 235, 236, 238, 240
- causas de, 236
Registro alimentar tradicional e eletrônico pontos fortes e fracos do, 160
Relação ômega-6:ômega-3, 176
Reservas
- plasmáticas
- - de minerais e oligoelementos, 125
- - de vitaminas, 125
- proteicas, 124
Resistência à insulina, 120
Resistina, 13, 18, 20
Ressonância magnética, 134
Resveratrol, 99
Reversão do BGYR, 241
Revisão do pouch gástrico, 241
Rhodiola rosea, 98
Saciedade, 48
Satisfação, 48
Secretina, 53
Selênio, 283
- aspectos fisiológicos do, 283
Sibutramina, 70
Silybum marianum, 107
Sinalização do controle metabólico pela microbiota
intestinal, 77
- - e resistência à insulina, 63
- - etiologia da, 59
- - hipertensão arterial sistêmica e estado pró-trombótico, 65
Sleeve gástrico, 185
Sódio, 359
Softwares e aplicativos, 160
Somatostatina, 53
Sugestões de alimentos para planejamento do cardápio após um mês de cirurgia, 322 Suplementação, 177
- de ferro, zinco, vitaminas A, D, B1 e B12 (cianocobalamina), 343
- de micronutrientes após gastrectomia vertical, 337
- de proteína após
- - cirurgia bariátrica, 294
- - derivação biliopancreática com duodenal switch, 327
- de vitaminas e minerais após derivação biliopancreática com duodenal switch, 327
- nutricional após cirurgia bariátrica, 343
- do relato, 154
- mistas e disabsortivas, 203
- restritivas, 185
- visual, 154
Terapia
- comportamental, 238
- nutricional, 238
- - enteral e parenteral, 225
- - nos pacientes com fístulas, 228
Termogênese induzida pela dieta, 140
Teste de tolerância oral à glicose, 122
Tiamina, 127, 128, 315
Tiazolidinedionas, 15, 69
Tomografia computadorizada, 134
Tratamento
- clínico e cirúrgico, 66
- dietético, 66
- - desafios no, 68
Triacilgliceróis, 297
Triptofano, 173
V
Validação
- com gasto energético e peso corporal, 157
- com uso de marcadores biológicos, 156
- dos inquéritos dietéticos, 155
Variação
- de alimentos, 322
- intraindivíduo, 149
Vitamina(s), 125
- A, 127, 128, 301
- B1, 127, 128, 278
- - aspectos fisiológicos da, 278
Taurina, 87
Tecido adiposo, 3
- branco, 3
- como órgão endócrino, 11
- fisiologia do, 3
- marrom, 4
- subcutâneo, 60
- visceral, 60
- - como tecido endócrino e próinflamatório, 61
Técnica(s)
- cirúrgicas restritivas, mista e desabsortivas e estado nutricional, 298
- da pesagem, 154
- B9 (ácido fólico), 279
- - aspectos fisiológicos da, 279
- B12, 127, 128, 274, 314
- - aspectos fisiológicos da, 274
- D, 127, 128, 301
- do complexo B, 273
- E, 301
- hidrossolúveis, 280
- K, 127, 128, 301
- lipossolúveis, 247
Z
Zinco, 127, 129, 263, 315
- absorção de, 264
- aspectos fisiológicos do, 263
375 Índice Q
R
S
T
Nutrição e Metabolismo em Cirurgia Metabólica e Bariátrica – 2a edição reflete a experiência e o conhecimento de muitos nutricionistas que fizeram parte do desenvolvimento de protocolos, orientações e condutas nutricionais, fundamentados em diretrizes bem estabelecidas em Nutrição para pacientes obesos e bariátricos. Nesta nova edição, os capítulos, em sua maioria, foram atualizados e redesenhados para acompanharem o desenvolvimento da ciência da Nutrição em cirurgia bariátrica nos últimos anos.





Os temas abordados englobam diversos tópicos de suma importância para quem trabalha ou pretende trabalhar com cirurgia metabólica e bariátrica. Dividida em seis partes, esta obra apresenta grandes temas que possibilitam ao leitor a aquisição de conhecimento mais abrangente em diversas áreas: Parte I mostra aspectos fisiopatológicos da obesidade; Parte II aponta os quesitos fundamentais para avaliação clínica e nutricional do paciente; Parte III descreve os mecanismos das técnicas de cirurgia bariátrica e metabólica; Partes IV e V, por sua vez, tratam de deficiências nutricionais e suplementação; Parte VI contempla a prática e o estímulo à atividade física.


Este livro atende, de maneira prática e objetiva, todos os profissionais que estudam e trabalham, seja em equipes ou isoladamente, no atendimento de pessoas com obesidade e cirurgia bariátrica, além de ter como organizadora uma profissional com profundo conhecimento acadêmico e prático sobre o assunto e a expertise de seus brilhantes colaboradores.

9 786588 34051 6
Áreas de interesse Nutrição Clínica Cirurgia


































