Professor Habil. Anca Ionescu
MD, PhD. Președinte de onoare SROMS
Șef lucrări Adela Caramoci
INMS Bucuresti
As. Univ. Dr. Alina Smaranda
M. Sp. Medicină Sportivă, INMS, București
Dr. Mihaela Dobranici
Medic Primar Medicină Sportivă
Dr. Cezar Bobocea
Medic Specialist Medicina Sportiva, Fotbal Club FCSB
Dr. Laura Cupșa
M. Sp. medicină sportivă, medicină fizică și reabilitare medicală
Dr. Grigore Alina Cristina
Medic specialist Medicină Sportivă
Dr. Teodora-Simina Drăgoiu
INMS Bucuresti






Medicină Sportivă

Revista profesioniștilor din Sănătate • 2024 - 2025 • Publicație creditată B+ conform
mai mult
Citește





Medicina Sportivă:
Domeniu în continuă ascensiune
Anul trecut a marcat o transformare în domeniul medicinei sportive, caracterizată de progrese semnificative ce au propulsat această specialitate medicală spre noi culmi. De la recunoașterea sporită a importanței sale, la inovații revoluționare și o expertiză medicală tot mai vastă, medicina sportivă a câștigat aprecierea atât a profesioniștilor din domeniu, cât și a publicului larg.
În perioada 19-21 octombrie a avut loc EFSMA 2023 în Polonia, Wroclaw unde delegația României a fost reprezentata de un număr mare de participanți și lucrări prezentate. În cadrul acestui congres a fost anunțat și congresul EFSMA 2025 ce va avea loc în România în septembrie 2025.
În data de 5 aprilie 2024 SROMS a organizat un Simpozion cu tema „Obezitatea în Sport. Apt pentru Sport?”cu participare atât online cât și fizic ce a avut un real succes. Au avut loc discuții legate de probleme întâlnite în practica zilnica a specialiștilor de medicina sportiva și de asemenea au fost discuții legate de noi subiecte ce trebuie abordate în astfel de întâlniri.
Cea mai importantă realizare este însă recunoașterea medicinei sportive în Uniunea Europeana .Prin Actul Delegat numărul 7894/24, inclus în ANEXA V a Directivei 2005/36/UE și publicat la 1 iunie 2024, specialitatea de Medicină Sportivă a fost recunoscută oficial de Comisia Europeană ca specialitate medicală de sine stătătoare. În curând vă fi creată o secțiune de Medicină Sportivă în cadrul UEMS.
Președintele FIMS, Prof. Dr. Fabio Pigozzi, l-a felicitat pe Președintele EFSMA, Dr. Maurizio Casasco și pe Secretarul General EFSMA, Profesor Anca Ionescu pentru implicare și susținere pentru acest succes important care recompensează lunga tradiție a formării medicale în domeniul medicinei sportive din Europa, continent pe care a fost fondată prima școală de specializare în medicina sportivă din lume (la Milano, Italia în 1957).
Această realizare reprezintă finalizarea unui drum lung început în 2005 de către Președintele EFSMA, Prof. Norbert Bachl, și continuat de președinții succesori, Prof. Andrè Debruyne și regretatul Prof. Joseph Cummiskey, alături de comitetele lor executive respective și Președintele UEMS-MJC pentru Medicina Sportivă, Prof. Nicolas Christodoulou. De asemenea, reprezintă o recunoaștere importantă a rolului social al medicinei sportive și al exercițiilor fizice în promovarea unui stil de viață sănătos, situându-se în prima linie a luptei împotriva bolilor non-transmisibile care ucid 41 de milioane de oameni pe an, reprezentând 74% din totalul deceselor la nivel global.
Concluzia este clară: medicina sportivă se află într-o ascensiune fulminantă, consolidându-și poziția că o specialitate medicală esențială în era modernă. Prin inovațiile sale continue, expertiza tot mai vastă și beneficiile semnificative aduse atât sportivilor, cât și publicului larg, medicina sportivă are un rol crucial în construirea unei societăți mai sănătoase și mai active.


Professor Habil. Anca Ionescu, MD, PhD
Sports Medicine Department
University of Medicine „Carol Davila”, Bucharest
President Medical Commission NOC
Honorary President SROMS
National Manager Sports Medicine MJC- UEMS
Secretary General EFSMA
Member Executive Committe FIMS
Consultant medical: Dr. Aurora Bulbuc, medic primar Medicină de familie
Editor Calea Rahovei, nr. 266-268, Sector 5, București, Electromagnetica Business Park, Corp 01, et. 1, cam. 4
Tel: 021.321.61.23
e-mail: redactie@finwatch.ro ISSN 2286 - 3443
Particularități în interpretarea electrocardiogramei sportivilor de performanță
Lucr. Dr. Adela Caramoci, Dr. Teodora-Simina
musculare şi defectele posturale - Factori de risc
Dr. Andreea Țuțulan-Cuniță, Dr. Danae
şi rolul ei în performanța sportivă
de fibre musculare şi implicațiile lor în mişcare şi
la leziune înapoi la performanță- protocol de recuperare post-ligamentoplastie ligament încrucişat anterior
Copierea fără acordul scris al editurii a oricăror elemente de grafică sau conținut editorial apărute în revistele editurii sunt considerate furt de proprietate intelectuală și intră sub incidența legii.
Trimite email pe adresa redactie@finwatch.ro, solicită un abonament la revista Medical Market și primești 10 puncte EMC.
3 Medicină Sportivă 2024 - 2025 Sumar Abordarea sportivului la standarde
Interviu realizat cu Dr. Alexis – Vasilis Sacarelis 4 Deficitul de fier la sportivi. Prevenţie şi atitudini terapeutice Dr. Şerban Damian 8
internaționale
Drăgoiu 10 Construirea unei societăți
Dr. Smaranda Alina Maria 14 Scutirea de
Sportivă Dr. Mihaela Dobranici 20
şi a
cu cotul de tenis Dr. Cupșa Laura 22 Dezechilibrele
Dr. Cezar Bobocea 24 Dieta - o problemă veche. NutriVi – o soluție nouă Dr. Maria Stratan, Dr. Radu Truică,
Stambouli 25 Rehidratarea
Dr.
Cristina 28 Experiențe de pe Marginea Terenului Dr. Anghel Alexandru-Alin 29 Cord sportiv sau cardiomiopatie
diagnostic diferențial Dr. Gradea Ioana-Maria 30 Tipuri
sport Dr. Melinte Raluca Petra 31
Dr.
34
Şef
sănătoase: perspectiva medicinei sportive
Uz Terapeutic – document important în Medicina
Biomecanica serviciului
forehand-ului în tenis în legătură
pentru apariția accidentărilor la nivelul musculaturii coapsei
Grigore Alina
hipertrofică -
De
Raluca Pogângeanu
Abordarea sportivului la standarde internaționale
Interviu realizat cu Dr. Alexis – Vasilis Sacarelis, specialist Ortopedie-Traumatologie


Vă rugăm să ne oferiți o scurtă descriere a activității dumneavoastră
Mă numesc Alexis – Vasilis Sacarelis și sunt absolvent al Facultății de Medicină din cadrul Universității de Medicină și Farmacie „Carol Davila” din București. În prezent sunt medic cu specialitatea Ortopedie-Traumatologie. Studiile de specializare (rezidențiatul) le-am efectuat în Sibiu în cadrul Spitalului Clinic Județean de Urgență Sibiu. De asemenea, în timpul rezidențiatului, am parcurs Modulul Psihopedagogic nivel I și II, am urmat un masterat în Management Sanitar organizat de Facultatea de Medicină din cadrul Universității “Lucian Blaga” din Sibiu (ULBS) și un masterat în Modelarea și Simularea Sistemelor Mecanice Mobile organizat de Facultatea de Inginerie Industrială și Robotică din cadrul Universității Politehnica din București. În prezent, pe lângă activitatea de zi cu zi din cadrul specializării, efectuez și studii în cadrul Școlii Doctorale de Medicină din cadrul ULBS.
Încă din anul 2023 m-am alăturat minunatei echipe de profesioniști din cadrul clinicii SPORT Med Lab din Sibiu iar printre principalele trei lucruri pentru care îmi face o deosebită plăcere să lucrez alături de personalul clinicii se numără nivelul avansat de know-how și experiența internațională în abordarea reabilitarii medicale și sportive, aparatura și tehnicile performante, precum și calitatea serviciilor medicale ce se regăsește atât de clar prin rezultatele obținute inclusiv prin dedicarea față de pacient și tratamentul acestuia.
Alături de Christos Nikitas PoulisAthletic Trainer & Exercise Physiologist NYU, fondatorul grupului SPORT Med Lab, am putut să îmi extind nivelul de expertiză mai ales în ceea ce privește patologia și abordarea pacientului sportiv sau chiar a sportivilor de performanță, am putut să învăț metode noi de a aborda pacientul, privind-ul nu doar din perspectiva patologiei cu care se prezintă la noi, ci și dintr-o perspectivă generală și completă. Christos, prin cunoștințele vaste pe care le deține, mi-a oferit o nouă perspectivă asupra a ceea ce înseamnă mișcarea la nivelul organismului și asupra structurilor care sunt
implicate în timpul mișcării, punând accent nu numai pe tratamentul eficient și rapid al cauzelor patologiilor miofasciale și musculo-skeletale, dar și pe tratarea mișcărilor deficitare compensatorii ale corpului uman.
Ce ne puteți spune despre serviciile clinicii
SPORT Med Lab, una dintre cele mai moderne din Sibiu?
În ceea ce privește serviciile oferite în cadrul clinicii SPORT Med Lab, doresc să menționez că toată echipa SPORT Med Lab este pregătită în fiecare moment să abordeze atât pacientul cât și sportivii cu cele mai avansate terapii și tehnici cu scop atât de prevenție, cât și de tratament dar și de performanță. Datorită acestei abordări a clinicii, m-am putut regăsi în SPORT Med Lab ca într-o familie, deoarece rezonez cu înalt profesionalismul impus ca și cultura internă, precum și cu rezultatele obținute de pacien-
“Sports Evaluation Methodology
Athletic trainers are highly skilled in the evaluation of active and chronic injuries. A hallmark of this practice is the assessment of surgical and non-surgical neuro-musculoskeletal injuries. Included in this is the functional assessment of the individual post-injury to assist in a safe return to activity.”
4 www.revistamedicalmarket.ro Medicină Sportivă Interviu



ții și sportivii pe care avem plăcerea să îi îndrumăm spre țintele pe care și le-au stabilit. În cadrul SPORT Med Lab avem un departament specializat pentru prevenție, antrenamente de motricitate și performanță pentru atleți precum și pentru reabilitare sportivă. Astfel, din momentul în care m-am alăturat echipei SPORT Med Lab, am început să lucrez în acest departament și am fost și sunt foarte bucuros să găsesc în România un concept atât de bine dezvoltat, avansat și complet (consider că este unul din cele mai complete concepte din această țară). Astfel ne bucurăm că sportivi de toate vârstele, atât juniori, adulți cât și seniori, ni se adresează pentru a îi îndruma spre îmbunătățirea performanțelor lor. În cadrul abordării sportivului de performanță, standardele medicinei sportive sunt foarte ridicate la clinica SPORT Med Lab, astfel că și rezultatele sunt pe măsură. Profesionalismul oferit sportivului în cadrul clinicii
noastre este la un nivel care poată să susțină cu adevărat performanța și îmbunătățirea continuă a rezultatelor acestuia.
Care este opinia
dumneavoastră cu privire la abordarea sportivului în anul 2024?
Pentru anul 2024, ne propunem ca, în abordarea oricărui sportiv care ni se adresează, continuăm conceptul: rapid, eficient și complet. Astfel, pașii pe care trebuie să îi urmeze sportivul când vine la noi sunt:
• consultația medicală inițială,
• efectuarea investigațiilor clinice și paraclinice necesare – cu prioritate,
• evaluarea biomecanică,
• evaluarea motrică și podometrică 3D,
• evaluarea posturală,
• protocol personalizat.
În urma acestor pași, când toate informațiile despre sportiv sunt colectate și analizate în cadrul departamentului nostru specializat pentru sportivi, se inițiază tratamentul iar mai apoi antrenamentul pentru performanță, întreținere și pentru prevenție.
“Treatment & Rehabilitation
Advanced therapy solutions & equipment
Treatment and rehabilitation of neuro-musculoskeletal injuries is at the center of sports physical therapy practice. In a team approach with physicians, the athletic trainer Christos N. Poulis designs and implements programs for the management of these disorders in clients of all ages and physical abilities, including those with physical disabilities as well as elite athletes.”
5 Medicină Sportivă 2024 - 2025 Interviu
ro.sportmedlab.com 0747 342 098 0772 165 727 e-mail: sportmedlab@aol.com office@sportmedlab.com

















Deficitul de fier la sportivi. Prevenție şi atitudini terapeutice
Iron deficiency in athletes. Prevention and therapeutic attitudes
Iron is an extremely important mineral for each of us, and iron deficiency is not uncommon in athletes, especially endurance athletes. This mineral plays several roles in the body, the most important being the transport and delivery of oxygen at the cellular level and involvement in the production of energy at the level of mitochondria. It is also essential for both cognitive and immune function. Iron is extremely important for athletic performance, and an iron deficiency can have a potentially harmful impact.

Fierul este un mineral extrem de important pentru fiecare dintre noi, iar deficitul de fier nu este neobișnuit la sportivi, în special la cei de anduranță.
Acest mineral joacă mai multe roluri în organism, cele mai importante fiind transportul și livrarea de oxigen la nivel celular și implicarea în producerea de energie la nivelul mitocondriilor. Este, de asemenea, esențial atât pentru funcția cognitivă, cât și pentru cea imunitară.
Fierul este extrem de important pentru performanța sportivă, iar o deficiență de fier poate avea un impact potențial dăunător.
De ce este mai probabil ca sportivii să aibă deficit de fier?
Sportivii prezintă un risc mai mare de a avea deficiență de fier în comparație cu populația generală, în special femeile, până la 35% dintre ele având o deficiență de fier față de 5% în populația generală.
Efortul fizic regulat crește probabilitatea de a avea o deficiență de fier. Acest lucru se datorează faptului că există un răspuns inflamator crescut în organism după efort, care poate scădea capacitatea organismului de a absorbi fierul timp de 3-6 ore după efort.
Inflamația crește nivelul hormonului numit hepcidină, care este esențial pentru reglarea fierului. Atunci când nivelurile de hepcidină cresc, transportul și absorbția fierului scad. Există, de asemenea,
o amplificare potențială a pierderilor de fier în urma efortului fizic, prin hemoliză, prin eliminarea în transpirație și apariţia sângerărilor gastrointestinale.
Există subgrupuri particulare de sportivi care sunt mai susceptibili de a suferi de o deficiență de fier:
• Sportivele, în special cele care au menstruații regulate
• Sportivii care urmează o dietă vegană. Alimentele pe bază de plante conțin fier non-hem, care nu este absorbit la fel de bine de organism în comparație cu alimentele provenind din surse animale
• Sportivii cu un aport energetic scăzut, deoarece este mai probabil ca aportul de fier să fie insuficient pentru a susține cerințele organismului.
• Sportivii adolescenți, deoarece această perioadă este asociată cu cerințe sporite de fier.
Care sunt semnele care arată că ar putea exista un deficit de fier?
Semnele și simptomele unei carențe de fier includ oboseală, letargie, oboseală, paloare și dificultăți de respirație.
În mod ideal, rezervele reduse de fier ar trebui să fie detectate din timp, înainte de a se epuiza, pentru a reduce probabilitatea oricăror efecte potențiale asupra performanței și sănătății. Depistarea timpurie permite intervenții imediate, prin dietă și suplimentare, pentru a preveni scăderea în continuare a rezervelor de fier, cu evoluţie către anemia feriprivă.
În primele etape ale unei deficiențe de fier, când rezervele sunt reduse, dar nu epuizate, impactul asupra performanței la efort este puţin important. Pe măsură ce rezervele de fier se epuizează, în proporţie mare va exista un impact negativ asupra performanțelor fizice.
Rezervele de fier suboptime au un impact mai mare asupra performanței în sporturile aerobe, din cauza efectului asupra transportului de oxigen către celule.
Cum se clasifică deficitul de fier?
Există mai multe stadii ale deficienței de fier. Cea mai severă stare este anemia feriprivă, care are ca rezultat o serie de simptome, inclusiv slăbiciune și oboseală. Pot fi identificate două stadii anterioare precursoare ale anemiei. Acestea sunt denumite în mod colectiv deficit de fier fără anemie. Primul și cel mai puțin sever stadiu al deficitului de fier este marcat de o scădere a feritinei serice, care rezultă dintr-o reducere a rezervelor totale de fier din organism, dar alți indici cum ar fi hemoglobina, rămân normali. Al doilea stadiu, de asemenea non-anemic, este marcat de feritină serică scăzută, dar și de fier seric scăzut sau de scăderea a saturației transferinei și de creșterea capacității totale de legare a fierului. Odată ce depozitele de fier și fierul de transport au fost epuizate, organismul nu mai poate ține pasul cu solicitările de sinteză ale hemoglobinei și rezultă cel de-al treilea și ultimul stadiu, respectiv anemia feriprivă.
Deficitenţă de fier < 35 > 11,5 > 16
Deficit de fier non-anemic < 20 > 11,5 < 16
Anemie feriprivă < 12 < 11,5 < 16
8 www.revistamedicalmarket.ro Articole de specialitate Medicină Sportivă
Dr. Șerban Damian
Nutriţionist sportiv, Centrul Superfit, București
Valorile principalilor indici, în cele 3 stadii
Stadiu Feritină serică (µg/L) Hemoglobină (g/dL) Saturaţia transferinei (%)
Text integral pe: revistamedicalmarket.ro

Particularități în interpretarea electrocardiogramei sportivilor de performanță
Sănătatea sportivului constituie o prioritate a medicului de Medicină Sportivă. De aceea electrocardiograma (ECG) de repaus în 12 derivații reprezintă o componentă esențială a screening-ul cardio-vascular al sportivului și joacă un rol important în detectarea patologiilor potențial amenințătoare de viață. Înainte de stabilirea prognosticului de performanță sau de a face recomandări menite să crească performanța, este datoria noastră sa ne asigurăm ca atletul este apt pentru antrenamente si competiții. Acest lucru se stabilește prin evaluări specifice in cadrul avizului medico-sportiv, un control pe care orice sportiv legitimat la un club sportiv este obligat să îl solicite la sașe luni.


MINMS
oartea subită de cauză cardiacă se numără printre cauzele principale de mortalitate la sportivii de performanță (1). Numeroase patologii responsabile de moartea subita cardiacă (canalopatii, cardiomiopatii etc.) pot fi identificate printr-un ECG de repaus în 12 derivații (2). Astfel, pe lângă o anamneză amănunțită și un examen clinic complet, ECG-ul are rolul de a identifica aceste patologii. Anamneza medico-sportivă include întrebările clasice legate de antecedentele heredo-colaterale (cu accent pe patologia cardiacă, moarte subită de cauză cardiacă, moarte subită înainte de vârsta de 45 de ani, boli cardiace ereditare), antecedente personale patologice (boli cardiace congenitale, boli autoimune, boli de colagen, surditate etc.), semne si simptome legate de efortul fizic (dureri precordiale, dispnee de efort, palpitații, amețeală, lipotimie, sincopă). Examenul clinic include elemente standard – inspecție, palpare, percuție si auscultație (sufluri, zgomote adăugate). Pe lângă ECG-ul de repaus, se poate efectua si o ecografie cardiacă transtoracică, dacă se observă modificări la limita normalului sau din contră, modificări asociate patologiei și care necesită investigații suplimentare.
La INMS București, protocolul ECG include pozițiile V3 și V4, pe partea dreaptă (V4R – spațiul 5 intercostal pe linia medio-claviculara dreptă, V3R – la mijlocul
distanței între V2 și V4, pe partea dreptă), înregistrarea traseului în apnee inspiratorie si expiratorie pentru a indentifica variațiile intervalului R-R în funcție de respirație, înregistrarea traseului timp de un minut în cazul în care se detectează o extrasistolă și înregistrarea în timp ce pacientul hiperventilează pentru 25 de secunde pentru a mima condițiile de efort.
Cordul sportivilor prezintă anumite modificări adaptative pentru a-și crește randamentul. Astfel, apar modificări cronice precum creșterea dimensiunii cavităților stângi și a ventriculului drept, dintre care cea mai importantă remodelare se întâlnește la nivelul ventriculului stâng (3,4). În funcție de tipul de efort predominant, ventriculul stâng prezintă hipertrofie concentrică și astfel dispunerea fibrelor musculare în paralel, în eforturile cu energogeneză anaerobă si hipertrofie excentrică si fibre musculare dispuse în serie, în efortul aerob. Hipertrofia excentrică favorizează creșterea volumului sistolic și așadar a debitului cardiac. În acest mod, inima poate să asigure un debit crescut, la o frecvența cardiacă mai mică. Bradicardia de repaus este explicată si prin predominanța vagală (3). De asemenea, în timpul efortului, frecvența cardiacă este mai mică la cei antrenați față de populația sedentară. Hipertrofia ventriculară stângă din eforturile izometrice este determinată de postsarcina crescută in contextul creșterii presiunii în torace. Totuși, efortul se desfășoară pe o perioadă scurtă, în intervale și efectul asupra peretelui ventricular stâng este redus (3). Hipertrofia cardiacă stângă din efortul aerob este una fiziologică și nu întrunește criteriile de cardiomiopatie hipertrofică. Aceasta depinde și de alți factori precum genul sportivului și etnicitatea, fiind mai accentuată la sexul masculin (3). Hipertrofia concentrică este determinată de o creștere a post-sarcinii (3)
Interpretarea ECG-ului unui sportiv de performanță poate fi dificilă din cauza acestor modificări cardiace adaptative, fiziologice în contextul efortului crescut. Aceste modificări reflectate asupra ECG-ului necesită a fi deo-
sebite față de modificările patologice sau cele cu aspect de graniță – la limita normalului. În acest sens au fost concepute ghiduri internaționale, propuse de Societatea Europeană de Cardiologie, care sunt folosite pentru facilitarea acestui proces și pentru a ajunge la un consens. Sportivii din România au parte astfel de o practică medicală bazată pe dovezi si aplicată în întreaga lume.
Standardul actual de interpretare a ECGului împarte modificările în trei categorii: zona normală, de graniță si anormală/patologică. Modificările din zona normală nu necesită investigații suplimentare, dacă sportivul nu prezintă simptomatologie cu caracter patologic sau antecedente heredo-colaterale de moarte cardiacă subită sau boli cardiace ereditare. Dacă identificăm două sau mai multe modificări din zona de graniță sunt necesare investigații suplimentare. Modificările din zona anormală/patologică, necesita obligatoriu investigații suplimentare și sportivul nu primește avizul pană la soluționarea cazului. Investigațiile suplimentare pot include ecografie cardiacă transtoracică, monitorizare ECG Holter timp de 24 de ore, test de efort pentru a evidenția modificările ECG în efort, studiu electro - fiziologic, imagistică prin rezonanță magnetică (IRM) cardiac etc. Sportivul este trimis la medicul cardiolog pentru stabilirea diagnosticului si a conduitei terapeutice iar odată ce diagnosticul și tratamentul au fost stabilite, medicul de medicină sportivă poate hotărî dacă sportivul este apt sau nu pentru antrenamente si competiții.
Modificările normale includ (1–3,5–8):
• Criteriile electrice de voltaj pentru hipertrofia ventriculului stâng (unda S în V1 + unda R în V6 > 3.5 mV, fără modificări de repolarizare) sau pentru hipertrofia ventriculului drept (unda R in V1 + S in V5/ V6 > 1.1 mV)
• Bradicardie sinusală ≥ 30 bpm
• Aritmie sinusală: aritmie respiratorie (creșterea frecvenței cardiace în inspir și scăderea în expir) – interval RR variabil
• Bloc incomplet de ramură dreaptă (aspect
10 www.revistamedicalmarket.ro Articole de specialitate Medicină Sportivă
Șef Lucr. Dr. Adela Caramoci
INMS București
Dr. Teodora-Simina Drăgoiu
București
de rSR’ în V1; qRS în V6 – dar complex QRS îngust ≤ 120 ms)
• Ritm ectopic atrial intermitent: P cu morfologie diferită de P sinusal: poate fi negativ in derivațiile inferioare (ritm atrial inferior)
• Ritm jocțional de scăpare: frecvență cardiac de aproximativ 40-60 bpm (poate varia), QRS îngust (în absența anomaliilor de conducere), nu există o corelație intre QRS si unda P
• Aspect de repolarizare precoce: supradenivelare concavă a segmentului ST in derivațiile inferioare și/sau laterale, ‘notching/ slurring’ al punctului J (inflexiune pozitivă), unde T ascuțite, usor asimetrice, în concordanță cu complexul QRS fără subdenivelare reciprocă de ST
• Modificări de repolarizare întâlnite la rasa neagră: supradenivelarea punctului J și a segmentului ST‚ în dom’ în derivațiile anteriare: V1-V4, urmată de unde T negative (9)
• Blocul atrio-ventricular de grad I: interval PR ≥ 200-400 ms
• Blocul atrio-ventricular de grad II, Mobitz I (Wenckebach): prelungire progresivă a intervalului PR până când un P nu este condus
• Pattern juvenil de repolarizare: T inversat in V1-V3 la pacienti sub 16 ani Modificările de graniță cuprind (3,5):
• Deviație axială stângă: ax QRS între -30° și -90°: QRS pozitiv în DI și negativ în aVF si DIII
• Hipertrofie atrială stângă: undă P cu durată >120ms în DI, DII și/sau inflexiunea negativă ≥ 1 mm adâncime si durată ≥ 40 ms in V1
• Deviație axială dreaptă: ax QRS >120°: QRS negativ in DI și pozitiv in aVF
• Hipertrofie axială dreaptă: undă P ≥ 2.5 mm in DII, DIII sau aVF
• Bloc complet de ramură dreaptă Modificările patologice includ (3,5):
• Unde Q patologice: unda Q peste ¼ din aplitudinea undei R successive sau cu durată ≥40 ms în două sau mai multe derivații contingente sau ≥0.5 mm amplitudine în două sau mai multe derivații contingente
• Unde T inversate: ≥ 1mm amplitudine în ≥2 derivații contingente, cu excepția derivațiilor aVR, III si V1
• Subdenivelare de segment ST:≥0.5 mm in ≥2 derivații contingente
• Bloc complet de ramură stânga: complex QRS cu o durată ≥120ms, predominant negative în V1 (QS sau rS) si R bifid în V6/DI
• Interval PR ≥ 400 ms
• Aspect de preexcitație ventriculară/ sindrom Wolff-Parkinson-White: Interval PR
< 120 ms cu undă delta și QRS ≥ 120 ms
• Aspect de Brugada tip I: supradenivelarea segmentului ST ≥2mm punct de plecare si pantă descendentă urmată de undă T negative, simetrică in ≥1 derivație din V1-V3
• QRS cu durată ≥ 140 ms: tulburare nespecifică de conducere intraventriculară
• Unde epsilon: o mică inflexiune pozitivă situată între sfârșitul complexului QRS și începutul undei T, în derivațiile V1-V3
• Interval QT lung: QTc ≥ 470 ms (bărbati) sau ≥ 480 ms (femei)
• Bradicardie sinusală sub 30 bpm sau pauză sinusală ≥ 3 secunde
• Bloc atrio-ventricular de grad II Mobitz 2
• Bloc atrio-ventricular de grad III
• Tahiaritmii atriale: flutter, fibrilarie, tahicardie supraventriculară
• Extasistole ventriculare ≥ 2 in 10 secunde
• Tahiaritmii ventriculare: cuplete, triplete, tahicardie ventriculară
Adesea, aceste modificări sunt subtile si este dificil să deosebim între modificările potențial periculoase si cele fără semnificație clinică. De exemplu, pentru diferențierea aspectului tip Brugada de aspectul de repolarizare precoce, au fost descrise metode ajutătoare, precum indicele Corrado, care evaluează aspectul pantei segmentului ST de la nivelul punctului J (începutul segmentului ST) până la o distanță de 80 ms (1). În cazul în care exista o suspiciune ridicată de aspect Brugada, este recomandat ca sportivul să fie oprit din circuit si îndrumat către medicul cardiolog pentru stabilirea diagnosticului final. Răspunderea si decizia finală în ceea ce privește acordul ca acel sportiv să poată participa la antrenamente si competiții, revine medicului de medicina sportivă.
Un alt exemplu este reprezentat de evaluarea severității extrasistolelor ventriculare la sportivi. Precum am menționat anterior, dacă sunt prezente peste două extrasistole ventriculare în zece secunde, este nevoie de investigații suplimentare, însă au fost concepute ghiduri care ne pot orienta asupra gravitații lor. Extrasistolele ventriculare cu aspect de bloc de ramură dreaptă (QRS pozitiv în V₁) și ax superior sau inferior și QRS≤ 130 ms sunt considerate benigne sau cu risc scăzut. De asemenea, cele cu aspect de bloc de ramura stângă (QRS pozitiv în V₁) și ax inferior(QRS pozitiv în DII, DIII, aVF și negative în aVL) au în general un risc mai scăzut.
Extrasistolele ventriculare multifocale, cu tendință la sistematizare, cu aspect atipic de bloc de ramură dreaptă si QRS≥130ms sau cele cu aspect de bloc de ramură stângă (QRS
negativ în V₁) și ax superior (QRS negativ în derivațiile inferioare) sunt considerate maligne, cu risc crescut (11) .
Scopul acestui articol nu este să cuprindă multitudinea ghidurilor și inovațiilor din cardiologia sportivă, însă trebuie subliniat că efortului fizic la care sunt supuși sportivii, implică un context special, la care organismul răspunde adaptativ. Această adaptare se reflectă și la nivel cardio - vascular și induce modificări care nu sunt prezente la persoanele din populația generală. Fiziologia și fiziopatologia efortului fizic, precum si răsunetul în plan cardio-vascular aparțin domeniului de studiu al Medicinei Sportive. De aici revine importanța colaborării multidisciplinare, între medicul de medicina sportivă, medicul cardiolog, medicul de familie, medicul ortoped, medicul de medicină fizică si de reabilitare, medicul nutriționist, fizioterapeutul, psihologul sportiv etc. Fiecare dintre aceștia are un rol important în sănătatea și performanța sportivului. În concluzie, considerăm că indiferent de specialitatea medicului, particularitățile atleților merită a fi cunoscute pentru a asigura o îngrijire adecvată acestui tip aparte de pacienți.
Bibliografie
1. Drezner JA, Sharma S, Baggish A, Papadakis M, Wilson MG, Prutkin JM, et al. International criteria for electrocardiographic interpretation in athletes: Consensus statement. Br J Sports Med. 2017 May;51(9):704–31.
2. Sharma S, Drezner JA, Baggish A, Papadakis M, Wilson MG, Prutkin JM, et al. International recommendations for electrocardiographic interpretation in athletes. Eur Heart J. 2018 Apr 21;39(16):1466–80.
3. Antonio Pelliccia, Hein Heidbuchel, Domenico Corrado, Mats Borjesson, Sanjay Sharma. The ESC Textbook of Sports Cardiology. 2019. 9–18 p.
4. Martinez MW, Kim JH, Shah AB, Phelan D, Emery MS, Wasfy MM, et al. Exercise-Induced Cardiovascular Adaptations and Approach to Exercise and Cardiovascular Disease: JACC State-of-the-Art Review. J Am Coll Cardiol. 2021 Oct 5;78(14):1453–70.
5. Drezner JA, Sharma S, Baggish A, Papadakis M, Wilson MG, Prutkin JM, et al. International criteria for electrocardiographic interpretation in athletes: Consensus statement. Br J Sports Med. 2017 May 1;51(9):704–31.
6. Corrado D, Biffi A, Basso C, Pelliccia A, Thiene G. 12-lead ECG in the athlete: physiological versus pathological abnormalities. Br J Sports Med. 2009 Sep;43(9):669–76.
7. Yeo TJ, Sharma S. Using the 12-Lead Electrocardiogram in the Care of Athletic Patients. Cardiol Clin. 2016 Nov;34(4):543–55.
8. Evans WN, Acherman RJ, Mayman GA, Rollins RC, Kip KT. Simplified pediatric electrocardiogram interpretation. Vol. 49, Clinical Pediatrics. 2010. p. 363–72.
9. Papadakis M, Carre F, Kervio G, Rawlins J, Panoulas VF, Chandra N, et al. The prevalence, distribution, and clinical outcomes of electrocardiographic repolarization patterns in male athletes of African/ Afro-Caribbean origin. Eur Heart J. 2011 Sep;32(18):2304–13.
10. Serra G, Baranchuk A, Bayés-De-Luna A, Brugada J, Goldwasser D, Capulzini L, et al. New electrocardiographic criteria to differentiate the Type-2 Brugada pattern from electrocardiogram of healthy athletes with r′-wave in leads V1/V2. Europace. 2014 Oct 1;16(11):1639–45.
11. Corrado D, Drezner JA, D’Ascenzi F, Zorzi A. How to evaluate premature ventricular beats in the athlete: critical review and proposal of a diagnostic algorithm. Br J Sports Med. 2020 Oct;54(19):11421148. doi: 10.1136/bjsports-2018-100529. Epub 2019 Sep 3. PMID: 31481389; PMCID: PMC7513269.
11 Articole de specialitate Medicină Sportivă 2024 - 2025
Strălucește în orice rol și la orice vârstă
Cu o formulă special concepută din aminoacizi esenţiali și vitamina B12, TONOTIL-N susţine concentrarea și rezistenţa la stres, crește tonusul și grăbește recuperarea la copii, adulţi activi și vârstnici!

Pulbere și soluție pentru soluție orală L-fosfotreonină, L-glutamină, clorură de hidroxocobalamină, L-fosfoserină, clorhidrat de arginină
SINGURA COMBINAȚIE DE AMINOACIZI ȘI VITAMINA B12 ÎNREGISTRATĂ CA MEDICAMENT
Referinţă: 1. Rezumatul Caracteristicilor Produsului
Acest medicament se poate elibera fără prescripție medicală. Se recomandă citirea cu atenție a prospectului sau a informațiilor de pe ambalaj. Dacă apar manifestări neplăcute, adresați-vă medicului sau farmacistului. Medicamentele expirate și/sau neutilizate se consideră deșeuri periculoase.
Strălucește în orice rol și la orice vârstă
Cu o formulă special concepută din aminoacizi esenţiali și vitamina B12, TONOTIL-N susţine concentrarea și rezistenţa la stres, crește tonusul și grăbește recuperarea la copii, adulţi activi și vârstnici!

Pulbere și soluție pentru soluție orală
L-fosfotreonină, L-glutamină, clorură de hidroxocobalamină, L-fosfoserină, clorhidrat de arginină
DENUMIREA COMERCIALĂ
A MEDICAMENTULUI
Indicat în stări de convalescenţă1:
• După inter venţii chirurgicale
• Ca tonic în stări de slăbiciune, anorexie, anemie, surmenaj fizic și intelectual (fenomen de Burnout)
• După evenimente vasculare acute
• În dereglări metabolice și ca adjuvant în terapia angiovasculară
Asigură supor tul organismului în boli cronice1:
• Reglează metabolismul celular (toate maladiile sunt cauzate de disfuncţii ale metabolismului celular)
• În boli neurologice
• În boli cardiovasculare
• Determină sinteza mediatorilor chimici
SINGURA COMBINAȚIE DE AMINOACIZI ȘI VITAMINA B12 ÎNREGISTRATĂ CA MEDICAMENT
Chirurgie:
TONOTIL-N pulbere şi soluţie pentru soluţie orală
COMPOZIŢIA CALITATIVĂ ŞI CANTITATIVĂ
Pulbere pentru soluţie orală (conţinută în dop)
170 mg pulbere pentru soluţie orală conţin
L-fosfotreonină 20 mg,
Este un tonic pentru organism; se recomandă în convalescenţă după intervenţii chirurgicale
Oftalmologie:
Acest medicament se poate elibera fără prescripție medicală. Se recomandă citirea cu atenție a prospectului sau a informațiilor de pe ambalaj. Dacă apar manifestări neplăcute, adresați-vă medicului sau farmacistului. Medicamentele expirate și/sau neutilizate se consideră deșeuri periculoase.
L-glutamină 75 mg, clorură de hidroxocobalamină 0,5 mg
Soluţie orală (conţinută în flacon)
10 ml soluţie orală conţin L-fosfoserină 60 mg, clorhidrat de arginină 150 mg
Excipient cu efect cunoscut: sorbitol (E 420)
Pentru lista tuturor excipienţilor, vezi prospectul FORMA FARMACEUTICĂ
Pulbere şi soluţie pentru soluţie orală
Soluţie: limpede, de culoare roşu-cireaşă, cu miros plăcut, caracteristic de vişine şi gust dulce
Pulbere: granulată, de culoare albă
DATE CLINICE
Indicaţii terapeutice Tonotil N este indicat în stări patologice, de exemplu: boli somatice şi psihice, demenţă senilă, boli în care intervine o disfuncţie în metabolismul neuronal Tonotil N stimulează activitatea cerebrală, producerea de energie şi posibilităţile de utilizare a oxigenului la nivel celular Tonotil N completează componentele biologice celulare deficitare fără să genereze produşi de degradare Tonotil N este folosit ca tonic în stări de slăbiciune, anorexie şi în convalescenţă Datorită indicaţiilor de mai sus Tonotil N poate fi administrat în următoarele "Specialităţi Medicale":
Pediatrie:
Retardare psihosomatică, convalescenţă, anorexie, oboseală în urma unui efort intelectual prelungit Medicină internă: Surmenaj fizic şi intelectual, convalescenţă, stări de slăbiciune (anemie, anorexie)
Geriatrie:
Depresie senilă sau demenţă senilă, dereglări psihosomatice ale vârstei a III-a, în pierderea memoriei la persoane vârstnice, în scăderea performanţelor intelectuale, în dereglări metabolice şi ca adjuvant în terapia angiovasculară
Neurologie:
Tensiuni nervoase, oboseală asociată cu administrarea de medicam
Oboseală oculară, miopie progresivă, boli ale retinei datorate dereglărilor metabolice, irigare sangvină deficitară la nivel ocular, ambliopie datorată fumatului, atrofia nervului optic, şi ca
aditiv în tratamentul combinat cu medicaţie anticataractă, pentru a preveni cataracta senilă (datorită efectelor asupra reglării metabolismului celular şi aprovizionării organismului cu aminoacizi esenţiali)
Obstetrică-ginecologie:
Convalescenţă, tensiune nervoasă, slăbiciune, climacteriu
Ortopedie-traumatologie:
Ca un tonic al organismului şi ca un tonic pentru pacienţii ce urmează a fi operaţi Convalescenţă
(după intervenţii chirurgicale, traumatisme, etc )
Medicină sportivă
Recuperarea psihosomatică a atleţilor
DOZE ŞI MOD DE ADMINISTRARE
Se îndepărtează sigiliul de metal al flaconului, prin extragere Apoi se împinge dopul roşu în aşa fel încât să se golească conţinutul acestuia în partea lichidă din flacon Se agită bine flaconul
Se înlătură dopul şi se transvazează conţinutul
flaconului într-un pahar
Tonotil N este uşor de administrat şi are gust plăcut
Se poate dilua cu apă
Tonotil N poate fi administrat şi la diabetici, deoarece
nu conţine zahăr Soluţia se administrează imediat după constituire
Adul ţi: doza recomandată este de 1-2
flacoane dimineaţa, înainte de micul dejun
Copii: doza recomandată este de 1 flacon dimineaţa, înainte de micul dejun
CONTRAINDICAŢII Hipersensibilitate la substanţele active sau la oricare dintre excipienţi Tumori maligne, stări neoplazice datorită prezenţei hidroxocobalaminei Pentru mai multe amănunte, citiţi cu
NŢIONĂRI
insuficienţă renală sau hepatică severă sau cu acidoză metabolică sau la pacienţii cu tulburări ale metabolismului aminoacizilor. Deoarece conţine sorbitol, pacienții cu afecțiuni ereditare rare de intoleranță la f ructoză, nu trebuie să utilizeze acest medicament
Interacţiuni cu al te medicamente şi al te forme de interacţiune
Nu s-au efectuat studii privind interacţiunile. Fertilitatea, sarcina şi alăptarea Tonotil N poate fi administrat în timpul sarcinii și în perioada de alăptare.
Efecte asupra capacităţii de a conduce vehicule şi de a folosi utilaje
Tonotil N nu influenţează capacitatea de a conduce vehicule sau de a folosi utilaje. Reacţii adverse
Reacţii alergice în cazul hipersensibilităţii la unul dintre componenţii produsului.
Raportarea reacțiilor adverse
Dacă manifestaţi orice reacţii adverse, adresaţi-vă medicului dumneavoastră sau farmacistului. Acestea includ orice reacţii adverse nemenţionate în acest prospect. De asemenea, puteţi raporta reacţiile adverse direct prin intermediul sistemului naţional de raportare, ale cărui detalii sunt publicate pe web-site-ul
Agenţiei Naţionale a Medicamentului şi a Dispozitivelor Medicale http: //www anm.ro/ Raportând reacţiile adverse, puteţi contribui la furnizarea de informaţii suplimentare privind siguranţa acestui medicament Supradozaj
Nu au fost raportate cazuri de supradozaj.
DEŢINĂTORUL AUTORIZAŢIEI
DE PUNERE PE PIAŢĂ: VIANEX S.A
8, Varibobi street, Nea Erythraia, 146 71 Kifisia, Greece
Distribuitor/Reprezentant: S C. IMEDICA S A Șoseaua București – Ploiești nr. 141 D, sector 1, București
Tel: 021 301 70 10; 20; 30 / Fax: 021 319 77.51 office@imedica.ro / www.imedica.ro NUMĂRUL AUTORIZAȚIEI DE PUNERE
PE PIAȚĂ: 9360/2016/01
VIZĂ DE PUBLICITATE: 6351/02 04 2024 Acest material promoțional este destinat profesioniștilor din domeniul sănătății.
ŞI PRECAUŢII SPECIALE PENTRU UTILIZARE Produsul nu trebuie lăsat la vederea şi îndemâna copiilor Se recomandă prudenţă la pacienţii cu
atenţie prospectul ATE
ente sedative Ca supliment în tratamentul cu antidepresive şi anxiolitice
Referinţă: 1. Rezumatul Caracteristicilor Produsului
Construirea unei societăți sănătoase: perspectiva medicinei sportive

Dr. Smaranda
Alina Maria
Medic Specialist Medicină Sportivă, Institutul Național de Medicină Sportivă, București
Asistent Universitar, Disciplina Medicină Sportivă, UMF „Carol Davila“, București
Educația și conștientizarea
România se confruntă cu provocări semnificative în domeniul sănătății publice, inclusiv rate ridicate ale bolilor cardiovasculare și obezității. Sedentarismul contribuie la aceste probleme, iar promovarea unui stil de viață activ devine esențială pentru îmbunătățirea sănătății și longevității populației. În acest context, medicii specializați în Medicină Sportivă joacă un rol crucial în dezvoltarea și implementarea strategiilor pentru o viață activă și sănătoasă. Educația și conștientizarea reprezintă pilonii unei societăți active și sănătoase. Programele educaționale trebuie să informeze atât adulții, cât și copiii despre beneficiile activității fizice și despre modul în care aceasta poate preveni afecțiuni precum bolile cardiovasculare și cancerul. Campaniile de informare, evenimentele comunitare și programele școlare sunt esențiale pentru educarea publicului. Inițiative precum campaniile privind riscurile sedentarismului, campaniile de conștientizare si prevenție a obezității joacă un rol important în promovarea importanței activității fizice.
Promovarea activității fizice în școli
Creșterea numărului de ore de educație fizică în școli este esențială. Programele școlare trebuie să includă sesiuni regulate de activitate fizică, adaptate diferitelor niveluri de dezvoltare ale copiilor. Școlile trebuie să ofere infrastructură adecvată, cu săli de sport bine echipate și spații exterioare sigure pentru exerciții fi-
zice. Sportul joacă un rol esențial în dezvoltarea copiilor, contribuind la formarea caracterului, disciplinei și a spiritului de echipă, pregătindu-i astfel pentru provocările vieții.
Investiția în infrastructura sportivă școlară și în programele de activitate fizică nu doar că promovează sănătatea și dezvoltarea armonioasă a copiilor, dar contribuie și la viitorul sportului de performanță. O bază largă de selecție, permite identificarea și dezvoltarea talentelor, ceea ce poate duce la formarea sportivilor de elită. Prin promovarea activității fizice de la o vârstă fragedă și prin susținerea participării la sporturi diverse, avem șansa de a cultiva sportivi de înaltă performanță. Un mediu școlar care încurajează mișcarea și competiția sănătoasă este un pas fundamental pentru construirea unei societăți active și pentru obținerea succesului pe plan sportiv internațional.
Colaborarea cu profesioniștii din sănătate și politici publice Medicina Sportivă poate joacă un rol activ în promovarea exercițiului fizic ca parte integrantă a vieții cotidiene. Evaluarea stării de sănătate a pacienților și prescrierea exercițiului fizic sunt esențiale pentru prevenirea și tratarea bolilor cronice. Colaborarea cu profesioniștii din domeniul sănătății este esențială pentru implementarea cu succes a strategiilor menite să promoveze un stil de viață activ și sănătos. Printr-o echipă multidisciplinară, evaluăm, tratăm și monitorizăm pacientul, contribuind la formarea unor obiceiuri sănătoase, implicându-l activ și beneficiind de expertiza fiecărui membru al echipei, astfel încât pacientul să primească cea mai bună îngrijire posibilă. Politicile publice trebuie să sprijine aceste eforturi prin crearea de programe și reglementări care să încurajeze activitatea fizică.
Prescrierea exercițiului fizic pentru sănătate
Prescrierea exercițiului fizic pentru sănătate necesită reglementări univer-
sal valabile, pentru a fi utilizate de către toți profesioniștii din domeniul sănătății. Prin urmare, multe federații naționale și internaționale, cum ar fi Federația Europeană a Asociațiilor de Medicină Sportivă (EFSMA), Federația Internațională de Medicină Sportivă (FIMS), Colegiul American de Medicină Sportivă (ACSM) și multe altele, au realizat recomandări si ghiduri de prescriere a exercițiului fizic pentru diverse patologii. Beneficiile dovedite științific ale activității fizice rămân indiscutabile și pot fi un medicament eficient în prevenirea și tratarea unei game largi de boli cornice.
Profesioniștii din domeniul sănătății, trebuie să promoveze un stil de viață mai activ în rândul populației, deoarece costurile îngrijirii bolilor cronice netransmisibile cresc, devenind nesustenabile. Prescripția exercițiului fizic pentru sănătate, cum ar fi Programul EPH-EFSMA, este un instrument semnificativ pentru a ajuta medicii și toți ceilalți profesioniști din domeniul sănătății să consilieze pacienții cu un program de exerciții fizice foarte bine conceput.
Includerea prescripțiilor de exerciții fizice în practica medicală de rutină este esențială. Medicii ar trebui să evalueze activitatea fizică ca un „semn vital” la fiecare consultație. Ideal ar fi ca pacientul sa primească o recomandare de a fi mai activ, însoțită de o prescripție și de o trimitere la un profesionist din Medicina Sportivă. Expertiza noastră în domeniul fiziologiei efortului ne face cei mai buni promotori pentru integrarea exercițiului fizic ca o componentă fundamentală a îngrijirii medicale. Viziunea noastră pe termen lung este ca furnizorii de servicii medicale să evalueze activitatea fizică ca un semn vital în timpul fiecărei consultații. Procedând astfel, putem îmbunătăți semnificativ starea de sănătate a populației.
Promovarea
îmbătrânirii sănătoase
Conform recomandărilor Organizației Mondiale a Sănătății (OMS), creșterea
14 www.revistamedicalmarket.ro Articole de specialitate Medicină Sportivă
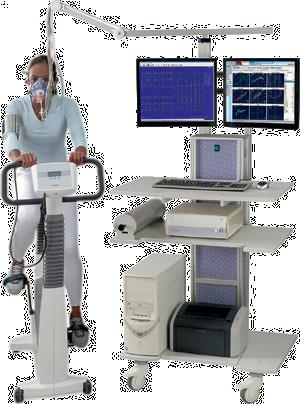
Ergospirometru PISTON PRE-201
Testul de efort cardiopulmonar asigură o evaluare globală a răspunsurilor la exercițiul integrativ ce implică sistemele pulmonar și cardiovascular.
Controlul bicicletei și al benzii de alergat:
• Protocoale de exercițiu pe bicicletă cu creștere progresivă, Step și Ramp (la pas și în rampă)
• Protocoale cu creștere maximă pentru banda de alergat
• Protocol de intensitate constantă a ac tivității
• Protocol de creștere discontinuă
Opţiuni:
• PRE-101/c – analizor chimic ultra rapid cu celulă de oxigen
• PRE-101/pm – analizor de oxigen paramagnetic ne- epuizant
• PRE-101/ew – tensiometru și ECG wireless
• PPC-1250 – cărucior pentru PC cu supor t dublu pentru monitor, elec trod pentru braț, supor t balon de gaz și transformator de separație

Analizor de compoziție corporală InBody 970 Analizor cu electrozi tactili tetrapolari cu 8 puncte de contact.
• 8 nivele de frecvență (1, 5, 50, 250, 500, 1000 kHz, 2, 3 MHz)
• Măsoară impedanța Z (40 de măsurători la 8 nivele), și unghiul de fază (15 măsurători la 3 nivele)
• Nivelele de frecvență de măsurare de 1, 2 si 3 Mhz sunt unice în lume
• 8 tipuri diferite de rapoarte inclusiv raport de grăsime viscerală utilizând opțiunea Yscope
• Compararea măsurătorilor
• Compararea măsurătorilor cu date statistice în funcție de vârstă folosind baza de date InBody (peste 13 mil. date)
• Ghidare Vocală
• Memorie proprie 100.000 înregistrări
• Bază de date nelimitată prin software Lookin’Body
Opțional: BSM-370 - altimetru computerizat cu conectare prin USB la InBody
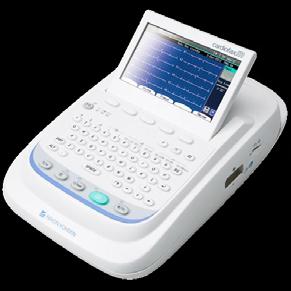
ECG Nihon Kohden Cardiofax: 3150, 2250, 3350
Electrocardiografe clasice cu 3, 6, 12 canale. Achiziția semnalelor ECG pe 12 canale afișate simultan pe display LCD
• Tipărire pe hârtie termosensibilă pe grupe de 3, 6, 12 canale (în funcție de model)
• Analiză și diagostic automat.
• Funcționează pe baterie (portabil) sau conectat la rețea.
Recomandările EFSMA pentru prescrierea exercițiilor fizice includ:
• Evaluarea stării de sănătate: Medicii de Medicină Sportivă trebuie să evalueze condiția fizică a pacienților prin teste specifice care să determine nivelul de fitness și eventualele contraindicații pentru anumite tipuri de exerciții
• Prescrierea personalizată: Pe baza evaluării, medicii trebuie să prescrie programe de exerciții personalizate, adaptate nevoilor și capacităților fiecărui pacient. Aceste programe se realizează conform principiului FITT (Frecvență, Intesitate, Timp, Tipul de exercițiu)
• Monitorizarea și ajustarea: Progresele pacienților trebuie monitorizate regulat, iar programele de exerciții ajustate în funcție de răspunsul organismului și de obiectivele fiecărui pacient
• Educația pacienților: Pacientul trebuie să fie considerat parte integrantă a echipei de îngrijire și să fie implicat activ și motivat în procesul de schimbarea a stilului de viață.
nivelului de activitate fizică poate îmbunătăți calitatea vieții persoanelor vârstnice și reduce incidența bolilor cornice netransmisibile. Programele de activitate fizică adaptate vârstnicilor pot include exerciții de flexibilitate, forță și echilibru, contribuind la prevenirea căderilor și îmbunătățirea mobilității. Medicina sportivă oferă suport în promovarea exercițiului fizic pentru persoanele vârstnice, ajutându-le să rămână active și integrate în comunitate. Prin colaborarea cu centre de seniori și organizații comunitare, medicii pot dezvolta programe specifice care să răspundă nevoilor acestei categorii de populație.
Dezvoltarea urbană și infrastructura
Dezvoltarea urbană trebuie să sprijine activitatea fizică prin crearea de infrastructuri adecvate, care să încurajeze mișcarea și să faciliteze un stil de viață sănătos pentru toți cetățenii. Orașele moderne ar trebui să includă piste de bicicletă bine întreținute, trotuare largi și accesibile, precum și numeroase parcuri și spații verzi. Aceste măsuri nu doar că îmbunătățesc estetica urbană, dar sunt esențiale pentru promovarea activității fizice zilnice. Integrarea spațiilor verzi în planificarea urbană oferă oportunități pentru activități recreative, contribuind astfel la o comunitate mai sănătoasă și mai activă. Parcurile și zonele de recreere nu sunt doar locuri de relaxare,
ci și spații unde locuitorii pot participa la diverse forme de exerciții fizice, de la jogging și yoga, la jocuri de echipă și sporturi individuale. Pentru a fi eficientă, infrastructura trebuie să fie accesibilă tuturor categoriilor de populație, inclusiv persoanelor cu dizabilități. Zonele de recreere și facilitățile sportive trebuie să fie bine întreținute, astfel încât să rămână atractive și funcționale pe termen lung. Investițiile în infrastructura urbană care promovează activitatea fizică sunt, de fapt, investiții în sănătatea publică, contribuind la reducerea incidenței bolilor cronice și la îmbunătățirea calității vieții pentru toți membrii comunității. De asemenea, dezvoltarea imobiliară trebuie să țină cont de acest aspect, creând zone rezidențiale care să încurajeze un stil de viață activ. Este esențial ca proiectele imobiliare să includă spații pentru activități fizice, cum ar fi săli de sport, terenuri de joacă și trasee de mers pe jos sau alergare. Colaborarea între sectorul public și cel privat este crucială pentru a facilita o dezvoltare urbană care să susțină o populație sănătoasă.
Promovarea sănătății la locul de muncă
Implementarea unor politici de promovare a sănătății la locul de muncă este crucială. Angajatorii pot introduce pauze active, pot organiza întâlniri pe jos sau pot amenaja spații pentru exerciții fizice, creând astfel un mediu de lucru
care încurajează sănătatea și bunăstarea angajaților. Aceste măsuri nu doar că îmbunătățesc sănătatea angajaților, dar pot și crește productivitatea. Angajatorii pot sprijini angajații să adopte un stil de viață activ prin oferirea de stimulente pentru participarea la activități sportive sau abonamente la săli de sport. Organizarea de evenimente sportive la locul de muncă poate încuraja spiritul de echipă și poate crea o cultură organizațională orientată către sănătate și bunăstare. Aceste inițiative nu doar că îmbunătățesc sănătatea fizică a angajaților, dar au și un impact pozitiv asupra sănătății lor mentale. Un angajat sănătos și fericit este mai motivat, mai creativ și mai productiv. Prin promovarea unei culturi a sănătății la locul de muncă, angajatorii pot construi echipe mai puternice și pot crea un mediu de lucru care să atragă și să rețină talentele. În concluzie, investițiile în sănătatea angajaților sunt benefice atât pentru aceștia, cât și pentru succesul pe termen lung al organizației.
Dezvoltarea Ecosistemului pentru o Viață Activă
Subliniem importanța creării unui ecosistem integrat care să promoveze viața activă prin colaborarea între sectorul public, cel privat și comunități. Este imperativ să abordăm sănătatea populației printr-o strategie holistică, care implică educație, infrastructură urbană, politici la locul de muncă, suportul tuturor profesioniști din domeniul sănătății. Prescrierea exercițiului fizic trebuie să devină o practică obișnuită în toate consultațiile medicale. Prin eforturi coordonate, putem transforma România într-o societate mai sănătoasă și mai activă, reducând astfel povara bolilor cronice și îmbunătățind calitatea vieții pentru toți cetățenii. Medicina Sportivă, prin expertiza sa și angajamentul față de promovarea activității fizice, este în prima linie a acestui efort, asigurând că fiecare pas spre o viață activă este un pas spre o viață sănătoasă.
16 www.revistamedicalmarket.ro Articole de specialitate Medicină Sportivă
Protecţia mucoasei nazale cu produse sigure pentru sportivi
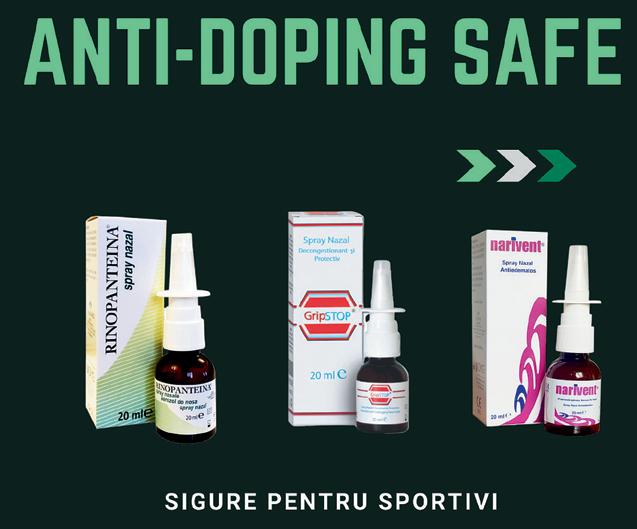

Protecţia mucoasei nazale cu produse sigure pentru sportivi
Picăturile nazale, care pot fi folosite pentru a deschide căile respiratorii şi pentru a trata congestiile nazale, sunt importante pentru sportivi, mai ales în anumite sporturi şi condiții. Acestea pot facilita respirația şi pot îmbunătăți performanța atletului, în special în cazul exercițiilor fizice intense sau în condiții de temperatură şi umiditate variabile.
Dar mai ştim şi că este important ca sportivii să fie atenți la compoziția picăturilor nazale pentru a se asigura că orice tratament pentru congestie nazală este în conformitate cu regulile antidoping. Există picături nazale care sunt permise de regulamentele antidoping şi care pot oferi încă o uşurare a congestiei nazale fără a încălca regulile antidoping.
GRIPSTOP, picături sau spray, cu efect protector pentru mucoasa nazală, datorită în principal lactoferinei din compoziție, foarte eficient pentru cei cu obstrucţie nazală din diverse cauze.
NARIVENT: reduce edemul, congestia nazala si alte simptome semnificative în cazul rinitei alergice.
RINOPANTEINĂ sub formă de spray în rinita, rinita alergică, în rinita cronică dependentă de spray-uri cu efect vasoconstrictor sau ca unguent poate fi folosita după o intervenție chirurgicală, în cazul mucoasei nazale uscate, după sângerare nazală.
Toate aceste produse NU influenţează teste ANTI-DOPING!
Toate produsele 3F PLANTAMED le găsiţi în farmacii sau, la pret de importator, cu un singur click, aici www.farmaciile3f.ro

TEST DE EFORT CARDIOPULMONAR
Diagnostic Cardiopulmonar
• Determinarea pragului anaerob (AT) și a consumului maxim de oxigen (VO2 max).
• Spirometrie: FVC, SVC, MVV
• EKG: ritmul cardiac
și diagnosticarea de supradenivelare de segment ST, calcularea riscului cardiovascular
Medicină Sportivă
• Determinarea pragului anaerob (AT) și a consumului maxim de oxigen (VO2 max)
• Spirometrie: FVC, SVC, MVV
• Evaluarea riscului de moarte subită cardiacă
• Calorimetrie
Configurare Rapidă
Sistemul nostru fără dispozitive de ventilaţie, combinat cu un braţ pivotant și acces ușor la seringă, garantează pregătirea pentru testare în doar 2 minute*.

*Data on file. 2 minutes set up. Healio. Accessed September 05, 2020.
BTL R-FORCE
R-Force este SINGURUL dispozitiv care permite antrenarea mersului cu susținerea completă a greutăţii corpului . Presiunea aerului poate prelua greutatea corporală a pacientului cu până la 100% , iar antrenamentul mersului poate începe încă din prima etapă a recuperării
R-Force încurajează antrenamentul mersului în condiţii de siguranţă , dozat cu precizie pentru pacienții cu afecțiuni ortopedice, neurologice și sportivi care trebuie să-și îmbunătățească capacitățile de mers.

Experiența
Gravitației Zero!
Balonul devine o cameră presurizată a cărei presiune este distribuită omogen în tot corpul pacientului și începe să preia greutatea corpului. Rezultatul este o ridicare confortabilă și naturală a pacientului, care este lipsit în mod artificial de greutatea sa reală, dar care se poate mișca în mod natural
greutăţii 100% Feedback în timp real 1
Preluarea
Din prima zi
Scutirea de Uz Terapeutic – document important în Medicina Sportivă
Therapeutic Use Exemption - An Important Document in Sports Medicine
What happens when an athlete needs treatment with a substance listed as prohibited? Obtaining a Therapeutic Use Exemption (TUE) is necessary and mandatory. Athletes are subject to doping control and must strictly adhere to regulations regarding the use of substances on the Prohibited List. The TUE process ensures that athletes who require prohibited substances for medical reasons can compete fairly, provided they follow the proper application and approval procedures.

Ce se întâmplă atunci când un sportiv trebuie să urmeze un tratament cu o substanță inclusă pe lista substanțelor interzise? Este necesară și obligatorie obținerea Scutirii de Uz Terapeutic (SUT). Sportivii sunt supuși controlului doping și trebuie să respecte cu strictețe regulile privind consumul de substanțe aflate pe Lista Interzisă. Prezența unei substanțe interzise, a metaboliților acesteia sau a markerilor ei în proba biologică a unui sportiv poate duce la suspendarea acestuia din activitatea sportivă pentru o perioadă de la 2 până la 4 ani sau pe viață. Sportivii trebuie să se supună controlului doping indiferent de loc sau de oră, atunci când le este solicitat. Refuzul, neprezentarea fără justificare sau evitarea prelevării probelor reprezintă o încălcare a reglementărilor în vigoare și se sancționează ca atare.
Există o listă cu toate substanțele interzise pe care sportivii nu le pot folosi sau le pot folosi doar în anumite condiții. Această listă este revizuită anual și intră în vigoare la începutul fiecărui an. Lista poate fi accesată pe website-urile de specialitate: www. anad.gov.ro, www.wada.com. Lista Interzisă include mai multe secțiuni, existând substanțe interzise în competiție sau permanent. Perfuziile și injecțiile intravenoase au și ele un regim special de administrare.
Categoriile de sportivi care trebuie să obțină SUT când este nevoie: Orice sportiv care poate fi supus testării (controlului doping), sportivii incluși în loturile de testare, sportivii care participă la competiții naționale sau internaționale trebuie să obțină o SUT dacă este necesar să folo-
sească o substanță sau metodă interzisă. Cui ne adresăm pentru obținerea Scutirii de Uz Terapeutic: Sportivii de talie națională se adresează Agenției Naționale Anti-Doping (ANAD), iar sportivii de nivel internațional, federației internaționale relevante. Pentru competiții majore, cum sunt Jocurile Olimpice, sportivul trebuie să contacteze organizatorul evenimentului. Pașii pentru obținerea SUT: se solicită anterior utilizării sau deținerii substanței, cu excepția cazului în care sportivul este îndreptățit să solicite o SUT retroactivă. Formularul SUT semnat de sportiv și medic, istoricul medical detaliat, rezultatele examinărilor de specialitate, investigații de laborator sau alte investigații relevante pentru a justifica solicitarea SUT sunt trimise cât mai rapid posibil către organizațiile responsabile cu acordarea SUT. Documentația este analizată de o comisie de medici de specialitate, iar dacă tratamentul este considerat necesar, sportivul este informat despre obținerea SUT.
SUT se acordă dacă:
• Starea de sănătate s-ar înrăutăți semnificativ dacă substanța și/sau metoda interzisă ar fi retrasă din tratamentul unei afecțiuni acute sau cronice.
• Substanța nu sporește performanța, ci doar readuce sportivul la starea normală de sănătate.
• Nu există un alt tratament alternativ rezonabil, permis care să poată fi folosit.
• Necesitatea de a folosi substanța sau metoda interzisă nu se datorează utilizării prealabile a acesteia fără a deține o SUT validă.
Există situații excepționale în care se poate cere o scutire de uz terapeutic retroactivă, de exemplu, când a fost necesar un tratament de urgență, nu a fost timp suficient sau au existat alte circumstanțe excepționale care au impiedicat depunerea solicitarii. În cazul sportivilor de nivel redus, neaflați sub jurisdicția unei federații sau organizații na-
ționale anti-doping, care au fost testați, sunt indreptatiti sa solicite o SUT retroactivă. Știați că:
• Toți sportivii care suferă de diabet zaharat și urmează tratament cu insulină necesită o scutire de uz terapeutic (SUT). Insulina este interzisă conform S4 din Lista Interzisă – Hormoni și modulatori metabolici (categorie care include substanțe interzise permanent).
• Sportivii care suferă de hipertensiune arterială și urmează tratament cu beta-blocante au nevoie de SUT dacă practică sporturi precum tir cu arcul, automobilism, schi, darts etc. Beta-blocantele sunt interzise conform P1 din Lista Interzisă – Beta-blocante.
• Glucocorticoizii au devenit, începând cu 2022, o categorie de substanțe interzise în competiție pe orice cale de administrare (injectabil, oral, rectal, etc). Utilizarea lor în afara competiției nu este interzisă. Este important să cunoașteți perioada de eliminare a glucocorticoizilor, aceasta fiind diferită în funcție de calea de administrare sau substanța administrată. De exemplu, atunci când se administrează acetonida de triamcinolonă intramuscular, substanța poate fi găsită în corpul sportivului până la 60 de zile.
• Tramadolul este un opioid utilizat pentru tratarea durerii moderate și severe. După 10 ani în programul de monitorizare WADA, tramadolul este inclus în categoria substanțelor interzise în competiție începând cu anul 2024.
Este important ca medicii din orice specialitate să știe că sportivii au un regim special în ceea ce privește tratamentul cu substanțe precum glucocorticoizii, diureticele, beta-blocantele, insulina sau alte medicamente uzuale folosite în diferite boli cronice sau acute. Se recomandă verificarea Listei Interzise înainte de a prescrie o substanță.
20 www.revistamedicalmarket.ro Articole de specialitate Medicină Sportivă
Dr. Mihaela Dobranici
Medic Primar Medicină Sportivă

Biomecanica serviciului şi a forehandului în tenis în legătură cu cotul de tenis
Biomechanics of the tennis serve and forehand in relation to tennis elbow
Diferitele lovituri specifice tenisului au o natură biomecanică repetitivă diferită care poate duce la leziuni legate de practica tenisului, patologii care apar în principal la nivelul articulației cotului și umărului. În tenis, leziunile la nivelul membrelor
inferioare sunt în general acute, iar cele de la nivelul membrelor superioare sunt cronice datorate microtraumatismelor repetate legate de mișcările specifice tenisului. Relația dintre biomecanică și patologie a fost analizată în mai multe studii.

Medic sp. med. sportivă, medicină fizică și reabilitare medicală, Kineto Medical Health, București
Tenisul a fost descris ca un joc de forță din cauza vitezei mari a mingii la lovire și a mișcărilor explozive a jucătorilor. Tenis elbow este cea mai comună legată de practica tenisului și este strict legată de gesturi tehnice eronate din timpul servicului și a altor lovituri specifice tenisului. Tratamentul este în special kinetoterapic dar prevenția primară și secundară dețin un rol important. Noua aplicație AI- Ability – inovație romanească în domeniul prevenției în tenis.
Abstract: Different tennis-specific shots have a different repetitive biomechanical nature that can lead to tennis-related injuries, pathologies that occur mainly in the elbow and shoulder joints. In tennis, lower limb injuries are generally acute, and upper limb injuries are chronic due to repeated microtraumas related to tennis-specific movements. The relationship between biomechanics and pathology has been analyzed in several studies.
Tennis has been described as a game of power due to the high speed of the ball when hitting and the explosive movements of the players. Tennis elbow is the most common related to the practice of tennis and is strictly related to incorrect technical gestures during the serve and other strokes specific to tennis. The treatment is mainly kinetotherapeutic, but primary and secondary prevention play an important role. The new AI-Ability application – Romanian innovation in the field of prevention in tennis.
Dacă analizăm biomecanica serviciului vom observa că cinetica acestuia începe de la picior, genunchi, traversează șoldurile, trunchiul, spatele și umerii pînă la articulația cotului și in final articulația pumnilor și a mâinii. Cotul funcționează ca o verigă în acest lanț care permite transferul energiei cinetice a corpului spre rachetă
Kibbler și colaboratorii au arătat într-o analiză video că în timpul serviciului cotul trece de la 116 grade de flexie la 20 grade de flexie în 0,21 secunde, iar impactul mingii se produce în jur de 35 grade flexie cot. Viteza angulară calculată în timpul serviciului era în jur de 982 grade / secundă pentru extensia cotului. Aceste informații ne arată foțele extreme pe care cotul le absoarbe de manieră repetitivă în timpul mișcărilor specifice tenisului în sensul flexiei și a extensiei. (1)
Elliot a subliniat rolul important al follow-trough (rotație internă a brațului la nivelul umărului în finalul mișcării de serviciu și forehand). Acest follow trough poate duce la o creștere a forțelor de rotație internă care traversează articulația cotului. (2)
În planul valgus-varus se observă un transfer de energie anormal în tenis. În timpul unei mișcări normale a cotului, axul cotului trece din varus în valgus atunci când trece din flexie în extensie. Această combinație de forțe de valgus și rotație internă rapide în tenis duce la apariția unor forțe de tracțiune pe partea medială, forțe de compresiune pe cea laterală, și forțe de frecare în compartimentul posterior (3,4)
Această combinație se numește sindromul de extensie-valgus și poate juca un rol important în anumite leziuni ale cotului jucâtorului de tenis.
Ca o concluzie, mișcările în tenis exercită presiuni importante pe articulația cotului în extensie/ valgus/ rotație internă, produse în timpul unor mișcări repetitive
la viteze și forțe crescute. De asemnea lanțul cinetic al serviciului și al forehand-ului trebuie luate în considerare atunci când vorbim despre prevenția patologiilor. De exemplu un jucător de tenis care are o flexie / extensie de genunchi eficace în timpul serviciului , va asocia sarcini și presiune mult mai reduse atât pe cot cât și pe umăr. Printre patologiile frecvente la nivelul cotului enumerăm: entorse ale ligamentului colateral ulnar (UCL), tendinoze sau rupturi fibrilare ale mușchilor flexori- pronatori, nevrita ulnară, conflictul posterior, osteocondrita disecantă a capiteliului și tendinopatia extensorilor, aceasta din urmă avand prevalența cea mai ridicată.
Epicondilita laterală este de 7 până la de 20 de ori mai frecventă decât omologul său medial. (5)
Survine în special la jucătorul de tenis recreativ. Atât în timpul serviciului cât și în forehand, încheietura mâinii este în flexie dorsală, înclinare cubitală, antrenând o contracție concentrică și / sau izometrică a mușchiului cubital posterior.
Antebrațul trece dintr-o fază de supinație submaximală spre o pronație violentă. Pumnul urmează mișcarea pentru a se regăsi în flexie palmară- înclinare radială mai mult sau mai puțin pronunțate. Această mișcare antrenează o contracție excentrică a cubitalului posterior pentru a frâna mișcarea, dar și o puternică tracțiune pe teaca de contenție atașată la capul ulnar. Este acompaniată de o alunecare a tendonului în teacă. Astfel, cubitalul posterior alternează o contracție statică și o contracție excentrică foarte puternică și bruscă, asociată trecerii de la supinație la pronație violentă.
Patologia cubitalului posterior asociază tenosinovite, tendinopatie intrinsecă sau de inserție / ruptură parțială, totală sau distensia tecii fibroase de contenție.
22 www.revistamedicalmarket.ro Articole de specialitate Medicină Sportivă
Dr. Cupșa Laura
Text integral pe: revistamedicalmarket.ro

Dezechilibrele musculare şi defectele posturale - Factori de risc pentru apariția accidentărilor la nivelul musculaturii coapsei
Sportul, atât cel recreațional, cât și cel de performanță, predispune sportivii la accidentări. Aceste accidentări pot surveni în diverse zone ale corpului, în funcție de sportul practicat. De exemplu, un tenismen va fi mai predispus unor accidentări la nivelul membrelor superioare decât un maratonist sau un fotbalist. Fotbalul este cel mai vizionat și iubit sport la nivel mondial, este jucat la nivel amator sau profesionist în toate țările lumii.

ÎDr. Cezar Bobocea
Medic Specialist Medicina Sportiva, Fotbal Club FCSB
n 2007, FIFA estima că sunt 270 de milioane de jucători de fotbal la nivel mondial. Jocul de fotbal a evoluat, a devenit mai fizic, iar numărul meciurilor într-un sezon competițional a crescut. De exemplu, o echipă de top din Anglia, a jucat în sezonul 2022-2023 61 de meciuri în toate competițiile, unii jucători ajungând să fie prezenți în 56 de partide. Mulți jucători suferă din cauza oboselii, aceasta fiind unul din principalii factori pentru apariția accidentărilor la nivelul lanțului musculoscheletal.
Juan Carlos Arginay-Gonzales et al. a comparat numărul accidentărilor din La Liga, prima ligă spaniolă de fotbal, cu cele din Premier League, prima ligă de fotbal din Anglia. Rezultatele nu au fost surprinzătoare: cele mai multe accidentări au apărut în rândul fundașilor, nefiind provocate de un contact cu vreun adversar, iar cele mai comune accidentări au fost leziunile musculare urmate de entorse și apoi contuzii. (1) În rândul fotbaliștilor, majoritatea accidentărilor musculare apar la nivelul grupelor musculare ale coapsei, având ca mecanism principal de producere depășirea limitelor mecanice excentrice tolerate de o anumită grupă musculară.
Riscul apariției accidentărilor musculare poate fi crescut de anumiți factori cum ar fi temperaturile scăzute, încălzirea inadecvată premergătoare competiției sau antrenamentului, un grad ridicat de oboseală, istoric de leziuni musculare sau o postură incorectă. Leziunile apar de obicei în timpul contracțiilor excentrice la nivelul mușchilor ischiogambieri, gracilis, drept femural, mușchi formați cu predilecție din fibre de tip II.
Dezechilibrul muscular se referă la o
modificare a echilibrului de forță între mușchii agonisti și antagonisti. Pe baza biomecanicii, un grup muscular agonist se poate contracta concentric generând o mișcare a membrului, în timp ce antagonistul va face o contracție excentrică menită să protejeze articulația implicată. În sporturile în care este necesară o extensie rapidă a genunchiului (sprint, fotbal, rugby etc.), mușchii ischiogambieri au rolul de a decelera membrul inferior în vederea protejării articulației de o hiperextensie periculoasă. (2)
În urma unui studiu efectuat de Przemysław Pietraszewski et al. a reieșit că jucătorii de fotbal manifestă o dezvoltare neuniformă între membrele inferioare din cauza acțiunilor tehnice specifice sportului. Dezechilibrele musculare ce depășesc 15% au fost identificate ca fiind un factor de risc pentru accidentările atât la nivel muscular, cât și la nivelul genunchiului. (3)
Justin W.Y. Lee et al. a concluzionat în urma studiului său, publicat în anul 2017, că există jucători de fotbal cu forță musculară redusă la nivelul mușchilor ischiogambieri, care, împreună cu raportul scăzut între forța musculară a ischiogambierilor și cea a cvadricepsului, sunt corelate cu un risc crescut de accidentări la nivelul mușchilor implicați în flexia genunchiului. (4)
Din practică, am observat că dezechilibrele musculare, asimetriile de lungime ale membrelor inferioare sau mobilitatea redusă la nivelul membrelor inferioare, în special la nivelul mușchilor coapsei, duc la accidentări mai frecvente în fotbal. Acești factori, alături de leziuni musculare la aceste niveluri în antecedente, asociate cu recuperare ineficientă sau incompletă post accidentare, cresc riscul reaccidentărilor și timpii de reintegrare în sport.
Unul din motivele pentru tendința ridicată de recidivă a leziunilor la nivelul mușchilor ischiogambieri ar putea fi faptul că sportivii revin la activitatea sportivă înainte de a fi complet recuperați.
O parte importantă a diagnosticării dezechilibrelor musculare sau anumitor de-
fecte posturale ce cresc riscul de accidentări este consultul medical pentru examinarea posturii, însoțit de analiza baropodometrică și testări dinamometrice a forței musculare. În vederea corectării acestor deficiențe, atât posturale cât și de forță, trebuie avut în vedere un program bine structurat de kinetoterapie și recontrol medical periodic.
Fie că sunt o cauză a accidentării sau că survin în urma unor accidentări, dezechilibrele musculare trebuie corectate în vederea prevenirii accidentărilor sau reapariției unor leziuni ce ar putea ține un sportiv departe de antrenamente și competiții o bună perioadă de timp.
Aplicarea protocolului FIFA 11+ Injury Prevention Programme poate reduce cu până la 30% numărul accidentărilor.
Referințe:
1. Argibay-González JC, Vázquez-Estévez C, Gutiérrez-Santiago A, Paramés-González A, Reguera-López-de-la-Osa X, Prieto-Lage I. Analysis of Injury Patterns in Men’s Football between the English League and the Spanish League. Int J Environ Res Public Health. 2022 Sep 8;19(18):11296. doi: 10.3390/ijerph191811296. PMID: 36141571; PMCID: PMC9517621.
2. Prof. J.L. Croisier MUSCULAR IMBALANCE AND ACUTE LOWER EXTREMITY MUSCLE INJURIES IN SPORT. International SportMed Journal, Vol. 5 n° 3, 169-176, 2004.
3. Przemysław Pietraszewski, Artur Gołaś, Aleksander Matusiński, Sylwia Mrzygłód, Aleksandra Mostowik, and Adam Maszczyk. Muscle Activity Asymmetry of The Lower Limbs During Sprinting in Elite Soccer Players. Published October 2020 in Journal of Human Kinetics.
4. Lee JWY, Mok KM, Chan HCK, Yung PSH, Chan KM. Eccentric hamstring strength deficit and poor hamstring-to-quadriceps ratio are risk factors for hamstring strain injury in football: A prospective study of 146 professional players. J Sci Med Sport. 2018 Aug;21(8):789-793. doi: 10.1016/j.jsams.2017.11.017. Epub 2017 Dec 5. PMID: 29233665.
24 www.revistamedicalmarket.ro Articole de specialitate Medicină Sportivă
Dieta - o problemă veche.
NutriVi – o soluție nouă
Evoluţia umană a fost puternic influenţată de schimbările de mediu, inclusiv de cele de dietă, iar înţelegerea patologiilor moderne poate fi ajutată de analiza schimbărilor nutriţionale din perspectivă evoluţionistă. Primele hominide sunt presupuse a fi avut o dietă bazată pe fructe. Cândva, în Miocenul târziu, a apărut o mutaţie în gena pentru uricază, enzimă a cărei funcţie este de a degrada acidul uric; mutaţia a avut drept consecinţă inactivarea uricazei și creșterea nivelului de acid uric plasmatic, finalmente, creșterea capacității de a stoca grăsimi și glicogen, în contextul dietei frugivore. Stocurile mai mari de grăsimi și glicogen au reprezentat un avantaj în supravieţuirea în habitatul sezonier, mai rece, din Europa. În zilele noastre, însă, aportul de fructoză nu mai provine exclusiv din fructe, ci a crescut semnificativ prin introducerea zahărului rafinat (sucroza) și a altor îndulcitori; ca urmare a acestui aport, ca și a consumului ridicat de carne, nivelul de acid uric plasmatic a crescut de cca. 4 ori comparativ cu perioada dietei frugivore preistorice, ceea ce se reflectă în riscul crescut de afecţiuni precum diabetul de tip 2, obezitatea, ficatul gras și alte boli hepatice, hipertensiunea, guta.


Dr. Maria Stratan Medic specialist Genetică medicală
Dr. Radu Truică Medic rezident Genetică medicală
Andreea Țuțulan-Cuniță Dr. Biol.
Danae Stambouli Dr. Biol.
Astfel, se reliefează faptul că răspândirea alimentelor înalt procesate și modificările substanţiale ale stilului de viaţă, în timp, au contribuit la o dietă nesănătoasă, cu conţinut caloric excesiv, bogată în grăsimi saturate, glucide și sare, respectiv la o creștere rapidă a obezităţii, și implicit a patologiilor asociate. Pe plan global, conform unui studiu recent publicat de NCD Risk Factor Collaboration (The Lancet, 29.02.2024, DOI: https://doi.org/10.1016/S0140-6736(23)027502), între 1990 și 2022, rata de obezitate la copii și adolescenți a crescut de 4 ori, iar la adulți s-a dublat, urmarea fiind scăderea ca-
lităţii vieţii și creșterea costurilor serviciilor medicale implicite. Astfel, se estimează că, în 2022, erau aproximativ 878 milioane de adulți cu obezitate, respectiv aproximativ 159 milioane de copii și adolescenți, depășind în total un miliard de persoane. Aprecierea OMS că 2030 va fi anul în care vom atinge un miliard de persoane ce suferă de obezitate este deja depășită.

Obezitatea este cauzată de interacţiunea dintre factorii genetici și de mediu: (in)activitatea fizică, aportul caloric excesiv, micromediul intrauterin, posibil - microbiomul intestinal, calitatea și durata insuficientă a somnului, medicamentele, compușii chimici care perturbă mecanismele de reglare endocrine. Proporţia de variaţie atribuită factorilor genetici, altfel spus heritabilitatea indicelui de masă corporală este estimată a fi de 40-70%. Prin urmare, numeroase studii
s-au concentrat pe identificarea acelor variante genice care sunt asociate cu răspunsul organismului la dietă si la anumiți factori de mediu ce pot influența greutatea corporală.
Testul NutriVi este o abordare inovativă, diferită de alte teste nutrigenetice de pe piaţă prin combinaţia de parametri incluși în analiză: 109 variante de secvență unice (SNP – single nucleotide polymorphism) asociate cu obezitatea, nivelul colesterolului și al trigliceridelor, diabetul de tip 2, rezistența la insulină, supraalimentarea emoţională, răspunsul la dieta săracă în grăsimi sau bogată în carbohidraţi, nivelurile scăzute de leptină și grelină, pierderea de ţesut adipos prin exerciţii fizice, riscul de recâștigare a greutăţii pierdute, rata metabolică de repaus scăzută, hemocromatoza, hipertensiunea sensibilă la aportul de sare, nivelurile hormonale, inflamaţia, alergiile și intoleranțele alimentare, boala celiacă, nivelurile de minerale circulante (calciu, fier, magneziu, seleniu, sodiu), capacitatea de detoxificare, metabolizarea alcoolului și a cafeinei ș.a. Aceste SNP au fost atent selectate pe baza studiilor de asociere și sunt localizate în gene semnificative pentru influența dietei asupra stării de sănătate. În comparaţie cu alte teste disponibile pe piaţă, NutriVi folosește, însă, în algoritmul de analiză nu doar constituţia genetică a pacientului, ci și date privind starea sa de sănătate. Recomandările nutriţionale incluse în raportul NutriVi au fost elaborate de o echipă de medici, nutriţioniști și farmaciști, iar interpretarea lor de către clinician în contextul personalizat al pacientului asigura optimizarea managementului dietei. NutriVi nu este gândit ca un test direcţionat de-a dreptul către consumator, ci ca un instrument pe baza căruia clinicianul sau nutriţionistul să poată lua decizii de îngrijire a sănătăţii și de nutriţie personalizate pentru fiecare pacient în parte. În acest sens, NutriVi oferă un raport pentru clinician/nutriţionist, creat pentru a-l ajuta în interpretarea rezultatelor pacientului, și, separat, un raport pentru acesta din urmă. Dedicat excelenței, CytoGenomic Medical Laboratory oferă o paletă largă de analize genetice și genomice, de screening și de diagnostic prenatal și postnatal (www. cytogenomic.ro).

Articole de specialitate

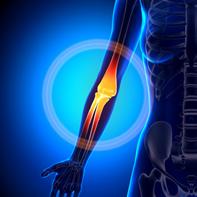

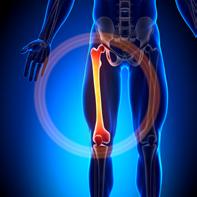







Rehidratarea şi rolul ei în performanța sportivă
Hidratarea joacă un rol important în performanța sportivă, în prevenirea accidentărilor și ajută la refacerea sportivilor implicați în antrenamente. Apa reprezintă 40-70% din greutatea corporală. Există factori individuali de care depinde compoziția în apă a unui oganism, cum ar fi sexul, vârsta, compoziția în masă adipoasă și masă musculară. De pildă, compoziția în apă este mai mare în țesutul muscular decât în cel adipos, astfel că persoanele cu mai puțină masă adipoasă au un conținut mai mare de apă în corp, cu toate că ele cântăresc aceeși greutate ca și cele cu mai multă masă adipoasă.

ADr. Grigore Alina Cristina
Medic specialist
Medicină Sportivă
pa joacă rolul unui sistem de transport în mediul lichid al gazelor, al nutrienților, al produșilor de catabolism către eliminarea prin rinichi. Lubrifiază articulațiile și e ca un mijloc de suspensie pentru globii oculari, inimă, intestine, plămâni. Oferă structură și contur țesuturilor corpului. Are rolul de a absorbi căldura, păstrând temperatura corpului stabilă în condiții de stres termic și căldură internă mare după exerciții. Apa în organism alcătuiește 2 compartimente. Unul este cel intracelular, reprezintă două treimi din apa totală din corp, al doilea este extracelular, alcătuind o treime. Aceste volume reprezintă doar o aproximare a unor fluide care se află într-un schimb continuu. Exercițiul fizic crește cantitatea de apă în compartimentul intracelular datorită încărcării mușchilor cu apă. În timpul unei perioade scurte de antrenament, lichidul plasmatic trece în lichidul interstițial și în spațiul intracelular datorită presiunii crescute din sistemul vascular. Efectele deshidratării
Sportivii își pot urmări statusul de hidratare prin monitorizarea diurezei și a greutății corporale. Variațiile de greutate pot reflecta pierderile lichidiene în timpul efortului și pot fi folosite pentru a calcula necesarul individual de lichide pentru rehidratare în condiții specifice de activitate fizică și mediu ambiant.
Oboseala pe care o resimte sportivul se datorează cel mai frecvent unui status de hidratare insuficient. Între senzația de sete și deshidratare este un decalaj de timp, de aceea se consideră că în momentul apariției senzației de sete, organismul este deja deshidratat. Efectul deshidratării este afectarea termoreglării care poate duce la creșterea temperaturii de bază a corpului peste 40 de grade. Când temperatura corpului crește excesiv, se eliberează o cantitate mai mare de catecolamine în flu-
xul sangvin, iar acest lucru duce la epuizarea rezervelor de glicogen muscular mai rapid și contribuie la apariția mai devreme a oboselii și a următoarelor simptome ca: amețeală, greață, eritem facial, accelerarea pulsului, lipotimie. Deshidratarea determină o scădere a volumului plasmatic atât în repaus, cât și în timpul efortului, iar o scădere a volumului sanguin crește vâscozitatea sângelui, scade presiunea venoasă centrală și reduce întoarcerea venoasă a sângelui către inimă. În timpul exercițiului maximal, aceste modificări scad umplerea inimii în timpul diastolei, reducând astfel volumul și debitul cardiac și scazând aportul de sange cu oxigen și nutrienți către mușchi.
Deshidratarea mai mult de 2% din greutatea corporala scade performanța exercițiului aerob și poate afecta performanța cognitivă. Deshidratarea crește probabilitatea și severitatea insuficienței renale acute consecutive rabdomiolizei de efort. Unele dovezi sugerează că pragul de deshidratare de 2% este relevant în sporturi la care abilitățile motorii complexe sunt importante, de exemplu jucătorii de baschet; în cazul boxerilor, deshidratarea crește riscul leziunilor cerebrale. În sporturi precum ciclism și atletism, în care raportul putere/ greutate este important, scăderea în greutate prin deshidratare aduce un mic beneficiu performanței sportivului. Pierderea unui procent de 6% apă afectează termoreglarea, scade frecvența respiratorie și duce la apariția paresteziilor la nivelul extremităților, iar la 7% pierderi lichidiene poate apărea colapsul.
Ce ar trebui să bea un sportiv pentru a se hidrata?
Apa este cea mai simpla și la îndemână soluție de hidratare. Impreună cu apa, se pot consuma fructe precum ananas, pepene verde.
O pierdere în greutate de aproximativ 1 kg trebuie să fie înlocuită cu 1,5 L de apă. Restabilirea echilibrului hidric în recuperare este mai rapidă prin adăugarea 20-60 mmol/L de sodiu în băutura de rehidratare sau prin combinarea alimentelor solide cu conținut adevcat de sodiu cu ingestia apei. Băuturi sportive
Pentru a asigura necesarul de carbohidrați (30-60 g/h), este recomandat consu-
mul a 0,5-1L după efort fizic intens. Ele au în compoziția lor apă, carbohidrați pentru refacerea depozitelor de glicogen și sodiu pentru a reface echilibrul electrolitic. Colegiul American de Medicină Sportivă recomandă ca băuturile sportive să conțină 0,50,7 g de sodiu per litru de fluid consumat dacă activitatea sportivă durează mai mult de o oră.
În funcție de proporția carbohidraților și electroliților, băuturile sportive sau de rehidratare se încadrează în una din trei categorii:
Băuturile izotonice au aproximativ aceeași proporție de carbohidrați și electroliți ca și sângele uman. Acestea sunt menite să restabilească echilibrul electrolitic după sporturi care implică transpirație și pierderea electroliților. Cele mai multe băuturi sportive comerciale sunt în această categorie.
Băuturile hipotonice conțin cantități mai mici de carbohidrați și electroliți decât corpul uman și sunt potrivite după un antrenament.
Băuturile hipertonice au cantități mai mari de carbohidrați și electroliți decât sângele uman. Gelurile cu electroliți, cu concentrația lor mai mare de zahăr și sare, ar fi similare cu acestea în compoziție. Acestea pot aduce beneficii persoanelor care fac sporturi de anduranță și sunt utile pentru reumplerea rezervelor de glicogen din mușchi.
Alte tipuri de băuturi pentru sportivi
Apa de cocos și băuturile pentru sport preparate cu ea nu se află în fruntea listei de recomandări. Apa de cocos este bogată în potasiu, dar acest electrolit nu este unul pe care oamenii îl pierd mult prin transpirație.
Cacao cu lapte oferă grăsimi care pot ajuta la reducerea impactului inflamației post-exercițiu, iar proteinele din această bautură ajută la refacerea după efortul fizic. Concluzii
Deshidratarea are consecințe importante când vine vorba de performanța sportivului. Poate afecta flexibilitatea și viteza, starea de spirit și concentrarea și poate provoca dureri de cap și iritabilitate. Hidratarea este esențială pentru funcționarea corectă a mușchilor (inclusiv mușchii inimii) și previne instalarea crampelor.
28 www.revistamedicalmarket.ro Articole de specialitate Medicină Sportivă
Experiențe de pe Marginea Terenului
În cei doi ani de activitate pe terenurile de sport, am întâlnit o varietate de cazuri care mi-au testat abilitățile și cunoștințele. În practica mea, cele mai frecvente traumatisme întalnite în sport sunt leziunile musculare și tendinoase, urmate de leziunile articulare la nivel de ligamente și entorse. Pentru a le evita, este esențial ca sportivii sa respecte mai multe etape ale activității fizice: încălzirea, activitatea fizică propriu-zisă, revenirea post-efort și refacerea. Din păcate, în majoritatea cazurilor, faza de refacere este adesea neglijată.

Medic Specialist Medicină Sportivă, Spitalul Clinic de Recuperare Cluj-Napoca
De asemenea, este important să fie folosit echipament adecvat specific sportului practicat, deoarece orice compromis poate crește riscul de accidentare. Nu trebuie să uităm nici de mediul în care are loc activitatea: dacă este în sală sau în aer liber, pe parchet sau pe un teren sintetic, și condițiile specifice de alergare, precum temperatura exterioară și altitudinea.
Fiecare competiție aduce noi provocări pentru mine ca medic sportiv. De la gestionarea contuziilor minore la tratarea fracturilor complexe, fiecare situație necesită decizii rapide și precise. Satisfacția de a vedea un sportiv revenind la performanță maximă după o accidentare gravă reprezintă apogeul profesional pentru orice medic sportiv.
Totuși, există și momente dificile. Deciziile luate sub presiune, mai ales când o leziune poate însemna sfârșitul unei cariere, necesită nu doar competență medicală, ci și empatie și abilități excelente de comunicare. Suportul oferit sportivilor și familiilor lor în astfel de momente este crucial.
Medicina sportivă este un domeniu dinamic și esențial, unde fiecare zi mi-a adus noi provocări și satisfacții. Practicienii din acest domeniu sunt gardieni ai sănătății și performanței sportive, gestionând provocările zilnice și savurând fiecare triumf. Fiecare leziune tratată și fiecare revenire pe teren demonstrează importanța și impactul acestei profesii în lumea sportului de performanță.
Provocări și Triumfuri din Linia Întâi
Medicina sportivă, această fascinantă intersecție între știință și performanță, este esențială în menținerea și optimizarea stării de sănătate a sportivilor. Eu, alături de echipa mea medicală, asigur continuitatea și siguranța sportivilor din umbra fiecărei competiții. Provocările și experiențele din acest domeniu reflectă un înalt nivel de competență și o înțelegere profundă a corpului uman și a psihologiei sportivului.

Provocările în Medicina Sportivă
Prevenția este fundamentul medicinei sportive. Colaborez cu antrenorii pentru a dezvolta programe de antrenament care să reducă riscul de accidentare, bazându-mă pe o cunoaștere avansată a biomecanicii și fiziologiei. Monitorizez continuu starea de sănătate a sportivilor și ajustez regimurile de antrenament pentru a preveni leziunile.
În timpul competițiilor, diagnosticul prompt și precis este esențial. Capacita-
tea mea de a evalua rapid o leziune și de a decide dacă sportivul poate continua sau trebuie retras este crucială. Aceasta necesită o pregătire riguroasă și experiență, pentru a distinge corect între leziunile minore și cele care necesită intervenții imediate.
Tratamentul leziunilor sportive implică atât intervenții chirurgicale, cât și metode conservatoare. Coordonez procesul complex de reabilitare, colaborând cu medici, kinetoterapeuți și antrenori. Utilizăm tehnologii avansate, cum ar fi imagistica prin rezonanță magnetică (IRM) și terapia cu unde de șoc,SIS, TECAR, pentru a optimiza recuperarea sportivului în cel mai scurt timp.
Leziunile pot afecta semnificativ starea mentală a sportivilor. Sprijinul psihologic integrat în procesul de recuperare este crucial pentru restabilirea încrederii și motivației, încurajez colaborarea cu psihologi sportivi pentru a asigura o recuperare holistică, astfel încât sportivul să revină la performanță maximă atât fizic, cât și mental.
Totuși, există și momente dificile. Deciziile luate sub presiune, mai ales când o leziune poate însemna sfârșitul unei cariere, necesită nu doar competență medicală, ci și empatie și abilități excelente de comunicare. Suportul pe care îl ofer sportivilor și familiilor lor în astfel de momente este crucial.
Medicina sportivă este un domeniu dinamic și esențial, unde fiecare zi aduce noi provocări și satisfacții. Eu, alături de colegii mei, suntem gardieni ai sănătății și performanței sportivilor, gestionând provocările zilnice și savurând fiecare triumf. Fiecare leziune tratată și fiecare revenire pe teren demonstrează importanța și impactul acestei profesii în lumea sportului de performanță.
29 Articole de specialitate Medicină Sportivă 2024 - 2025
Dr. Anghel Alexandru-Alin
Cord sportiv sau cardiomiopatie
hipertrofică
- diagnostic diferențial
Sindromul de cord al sportivului și cardiomiopatia hipertrofică necesită expertiză sporită în momentul diagnosticării, deoarece, deși prezintă caracteristici comune, diagnosticul final reprezintă fie o modificare benignă, ce nu amenință viața pacientului, fie o patologie severă, considerată principalul motiv de moarte cardiacă subită în rândul sportivilor de performanță.

Cordul sportiv
Cordul sportiv însumează modificările survenite acestui organ ca urmare a adaptării la efort. Participarea ocazională la evenimente sportive nu este suficientă pentru însușirea acestui sindrom, ci este nevoie de un nivel profesional de practicare a sportului. Acest răspuns cardiac este considerat fiziologic, așadar aparține unui individ cu un cord sănătos și este reprezentat de o hipertrofie cardiacă benignă, simetrică, mai pronunțată în ventriculul stâng, însoțită și de o dilatare a ventriculului stâng, toate acestea rezultând ca necesitate a pompării unui volum sanguim mai mare, indispensabil sportivului pentru o bună oxigenare a organismului în timpul efortului. Aceste modificări, întrucât sunt fiziologice, nu vor asocia modificări de cinetică cardiacă, hipoxie cardiacă, relaxare cardiacă anormală și nici o altă suferință a acestui organ. Grosimea maximă la care ajung pereții unui cord sportiv este de sub 13 mm, cu mențiunea că un procent de doar 2% dintre cei mai bine antrenați atleți pot prezenta grosime maximă de perete de ventricul stâng în intervalul de 13-15 mm și să fie considerat tot cord sportiv, fără implicații patologice. Cardiomiopatia hipertrofică
Cardiomiopatia hipertrofică este o patologie cardiovasculară severă, care împrumută, ca și caracteristică comună cu cordul sportiv, hipertrofia pereților cardiaci. Această descoperire, observabilă atât prin tehnici de imagistică, cât și prin electrocardiografie, este unicul aspect comun celor două entități aduse în discuție, însă, în funcție de valorile descoperite, pune pro-
bleme de diagnostic: în momentul în care pacientul se încadrează în ferestrea de 1315 mm grosime a unuia dintre pereții ventriculului stâng ne aflăm intr- o zonă gri, când este nevoie de alte investigații pentru a putea diferenția între cele două, de multe ori fiind o provocare de diagnostic. Diagnostice acestei patologii sunt: grosimea unui perete a ventriculului stâng peste 15 mm, hipertrofia asimetrică a ventriculului stâng, scăderea diametrului cavității ventriculului stâng, disfunție diastolică, modificări de repolarizare pe electrocardiogramă, semne și simptome de suferință ischemică cardiacă, test genetic. Diagnosticul diferențial
Magnitudinea dificultății diagnostice reiese din următoarele aspecte: până la 40% dintre pacienții cu cardiomiopatie hipertrofică au teste genetice negative, prevalența cardiomiopatiei hipertrofice asimptomatice este mai mare decât a celei simptomatice, există cazuri de cardiomiopatie hipertrofică și de cord sportiv cu grosime maxima a cel puțin unui perete de ventricul stâng între 13 și 15 mm. În aceste cazuri este foarte important să insistăm cu investigații suplimentare, mai exact, să căutăm semne electrocardiografice de ischemie cardiacă în repaos și în efort, sau sechele de ischemie cardiacă depistate ecocardiografic sau prin imagistică prin rezonanță magnetică și să se consemneze imagistic diametrul ventriculului stâng, întrucât valori peste 55 mm sunt caracteristice cordului sportiv în asociere cu o hipertrofie ventriculară stângă concentrică, pe când valori sub 54 mm sunt caracteristice cardiomiopatiei hipertrofice în asociere cu o hipertrofie ventriculară stângă asimetrică. Discuții
Implicațiile celor două diagnostice reprezință poli opuși ca și impact asupra carierei sportive, cât și asupra riscului de mortalitate cardiacă. Cordul sportiv
permite atletului cu această adaptare să continue practicarea sportului de performanță și nu reprezintă un pericol asupra sănătății acestuia, chiar ne ajută să apreciem faptul că acesta practică sport cu regularitate și cardiovascular devine adaptat susținerii efortului de intensitate și durată mari. Cardiomiopatia hipertrofică interzice atletului practicarea sportului de performanță și reprezintă un pericol major de moarte subită de cauză cardiacă. Concluzii
Trebuie cunoscută adaptarea fiziologică cardiacă de efort, cordul sportivlui, pentru a nu opri din practicarea de sport de performanță un sportiv care este sănătos și trebuie recunoscute cazurile de cardiomiopatie hipertrofică pentru a evita catastrofele precum morțile subite de natură cardiacă a sportivilor de performanță care ating o prevalență de până la 1% în rândul acestei categorii de pacienți. Acestea fiind zise, este vitală expertiza medicului de medicină sportivă, care, obligatoriu la fiecare 6 luni, va practica screening-ul cardiologic al sportivului în vederea acordării vizei medico-sportive, fiind singurul specialist eligibil să întocmească acest document medical.
Bibliografie
1. https://heart.bmj.com/content/91/11/1380
2. www.genre.com/us/knowledge/publications/2016/ may/hypertrophic-cardiomyopathy-vs-athletic-heart-syndrome-en
3. www.heart.org/en/health-topics/cardiomyopathy/ what-is-cardiomyopathy-in-adults/hypertrophic-cardiomyopathy
4. www.ajmc.com/view/hypertrophic-cardiomyopathy-diagnosis-and-therapeutic-options
5. https://link.springer.com/article/10.1007/s00392008-0721-2
6. www.escardio.org/Working-groups/Working-Group-on-Myocardial-and-Pericardial-Diseases/Publications/Paper-of-the-Month/Differentiating-Left-Ventricular-Hypertrophy-in-Athletes-from-That-in-Patients-W
30 www.revistamedicalmarket.ro Articole de specialitate Medicină Sportivă
Dr. Gradea Ioana-Maria
Medic Rezident Medicină Sportivă
Tipuri de fibre musculare şi implicațiile lor în mişcare şi sport
Indiferent de obiectivul propus, înțelegerea modului în care funcționează mușchii și informarea cu privire la tehnicile potrivite pentru atingerea obiectivelor dorite pot contribui semnificativ la elaborarea unui plan de antrenament eficient.

MMedic rezident Medicină Sportivă, Institutul Național de Medicină Sportivă
ușchiul scheletic constituie cea mai mare masă tisulară a corpului, reprezentând aproximativ 40% din greutatea corporală totală a unui individ de talie medie și este dedicat unei singure funcții, anume aceea de a produce mișcarea scheletului. În ciuda caracterului comun al funcției, există o mare diversitate atât în interiorul cât și între mușchi, acesta fiind caracterizat de o compoziție eterogenă de diferite tipuri de fibre care există pe un continuum de la lent până la rapid. Această diversitate, împreună cu modul de control al fibrelor, înzestrează mușchii individuali și/sau grupele de mușchi cu un potențial enorm de a executa modele contractile ca răspuns la comenzile din sistemul nervos central.
Identificarea compoziției izoformelor cu lanț greu de miozină (MHC) este o abordare viabilă pentru clasificarea tipurilor de fibre de-a lungul acestui spectru. Cu toate acestea, chiar și printre fibrele de același tip, există diferențe structurale și funcționale caracteristice. Astfel, această metodă poate fi considerată un model brut de clasificare a fibrelor musculare, pe baza relației dintre MHC și funcția fibrei. Analiza histologică arată că există o corelație între activitatea ATPazei și viteza de scurtare a mușchilor. Această analiză histochimică a dus la divizarea inițială a fibrelor musculare în tipul I (lent) și tipul II (rapid).
La om, fibrele de tip I, denumite și fibre lente oxidative posedă viteze mai mici de contracție și sunt relativ rezistente la oboseală. Fibrele de tip IIa sau fibrele rapide oxidative glicolitice prezintă viteze
de contracție mai mari decât fibrele de tip I, dar sunt mai puțin rezistente la oboseală. Fibrele de tip IIx, sau fibrele glicolitice rapide, au cele mai rapide viteze de contracție, dar obosesc foarte repede. Aceste caracteristici evidențiază utilitatea fiecărui tip de fibră în diverse contexte din viața reală, fiind astfel un domeniu de mare interes atât pentru populația generală, cât și pentru sportivi.
Caracteristici
Fibre lente (tip I)
Fibre rapide (tip II)
Fibre rapide (tip IIb/IIx)
Mărimea fibrelor Mici Mari Mari
Forța produsă Mică Mare Foarte mare
Rezistența la fatigabilitate Mare Scăzută Foarte scăzută
Viteza de contracție Scăzută Rapidă Foarte rapidă
Mitocondrii (nr.) Crescut Mediu Scăzut
Capilare (nr.) Crescut Mediu Scăzut
Miogoblina Crescut Mediu Scăzut
Nivelul ATPazei Scăzut Mediu Crescut
Capacitate oxidativă Ridicată Medie Scăzută
Această împărțire a fibrelor musculare corespunde și unei diferențe morfologice: mușchii rapizi au un aspect alb, în timp ce mușchii lenți au o nuanță de roșu. Culoarea roșie se datorează cantităților mari de mioglobină și densității ridicate de capilare, așa cum este menționat și în tabel. Conținutul mai mare de mioglobină și capilare în mușchii roșii le conferă o capacitate oxidativă superioară mușchilor albi, alcătuiți în principal din fibre rapide. Vitezele diferite de contracție ale acestor fibre se datorează modului distinct în care descompun adenozin trifosfatul (ATP) în regiunea lanțului greu de miozină, pentru a genera energia necesară contracției. Fibrele lente se bazează mai mult pe un metabolism aerobic eficient, în timp ce fibrele rapide depind în mare măsură de metabolismul anaerob.
În cazul adultului sănătos „tipic”, numărul de fibre musculare lente și rapide în mușchiul cvadriceps de la nivelul coapsei este aproximativ egal. Cu toate acestea, există o mare varietate între indivizi în ceea ce privește această caracteristică.. Unele persoane pot avea un procent redus de fibre lente, de până la 19%, în timp ce altele pot avea procente ridicate de fibre lente, de până la 95%. De exemplu, în cadrul studiilor, s-au întâlnit astfel de cifre în mușchiul cvadriceps. Pe baza acestor constatări, putem presupune că o persoană cu 95% fibre lente ar putea excelă în alergarea de fond . dar ar putea întâmpina dificultăți în sprinturi, în timp ce situația ar fi inversă pentru o persoană cu 19% fibre lente. Aceste exemple subliniază importanța bagajului genetic individual care ne poate influența abilitățile sportive și performanța în diverse discipline. Fibrele musculare lente
După cum am precizat și anterior, fibrele musculare lente sunt implicate în anduranță. Ele nu produc multă forță, însă sunt rezistente la oboseală și se pot contracta pe perioade lungi de timp. Acestea ajută la diverse activități cotidiene cum ar fi mersul pe jos, curățenia în casă sau așezarea în poziție verticală într-un scaun. Bazându-se în principal pe respirația aerobă pentru a-și obține energia, fibrele musculare de tip I necesită oxigen pentru funcționare. Ele beneficiază de o mai bună vascularizație și pot primi o cantitate mai mare de oxigen în comparație cu fibrele de tip II. De asemenea, se disting prin prezența unui număr crescut de mitocondrii, care sunt esențiale în procesul de respirație aerobă. Fiind capabile să utilizeze oxigenul pentru a produce energie, aceste fibre sunt mai puțin predispuse la oboseală. Ele sunt implicate în activități de rezistență, cum ar fi alergarea pe distanțe lungi, înotul, ciclismul, drumețiile, dansul și mersul, atunci când aceste activități sunt de intensitate scăzută și medie.
31 Articole de specialitate Medicină Sportivă 2024 - 2025
Dr. Melinte Raluca Petra
Text integral pe: revistamedicalmarket.ro


De la leziune înapoi la performanță- protocol de recuperare post-ligamentoplastie ligament încrucişat anterior
Participant de seamă în stabilitatea genunchiului alături de alte trei ligamente principale (ligamentul încrucișat posterior, ligamentul colateral lateral și ligamentul colateral medial), ligamentul încrucișat anterior (LIA) suferă adesea leziuni, de la parțiale la totale, cel mai frecvent în timpul practicării activităților sportive.

MDr. Raluca Pogângeanu
Medic Rezident
Medicină Sportivă
ecanismele de producere a leziunilor LIA în sportul de performanță sau în cel recreațional sunt accelerarea, respectiv decelerarea bruscă, pivotarea cu piciorul fixat la nivelul solului sau trauma directă. Particular femeilor atlete, în lista factorilor de risc se regăsesc de natură intrinsecă– dimensiunea notch-ului intercondilian, dimensiunea LIA, hiperlaxitatea fiziologică, fluctuațiile hormonale, iar de natură extrinsecă- cinematica și cinetica mișcării, forța și anduranța musculara, activarea musculară.
În urma leziunii totale de LIA, sportivul/pacientul va urma o cură chirurgicală de reconstrucție a ligamentului, iar după aceasta, pentru reintegrarea în activitatea sportivă de performanță, vor urma luni de recuperare, vitale, atent structurate atât calitativ, cât și cantitativ.
Pentru sportivul de performanță, parametrul TIMP este de mare importanță, astfel necesită atenție sporită asupra mai multor aspecte fizice, psihice, precum și pecuniare.
O abordare activă precum încurajarea reînceperii mișcării cât mai curând posibil postoperator, restabilirea gradelor de mobilitate maxime (ROM) în articulația genunchiului, tonifierea musculaturii adiacente, în special a mușchiului cvadriceps, cât și mersul cu sprijin total (dacă este permis) din prima săptămână postoperator, toate acestea ținând cont de indicațiile individualizate fiecărui pacient, poate scurta timpul de reîntoarcere la sport (RTS). Însăși studiile au demonstrat că imobilizarea ca strategie postoperatorie nu duce la scăderea durerii și chiar
produce atrofii musculare ce vor încetini recuperarea.
În ansamblu, programul de reabilitare va cuprinde exerciții stadializate din ziua 1 postoperator până în luna 6, sau maim ult, având ca obiectiv creșterea forței musculare și redobândirea controlului motor.
Kinetoterapia va fi primordială în refacere. Adjuvante kinetoterapiei se vor folosi:
• în faza inițială- crioterapia și stimularea electrică neuromusculară (NMES)
• la 3-4 săptămâni postoperator- acvaterapia, cu mențiunea ca plăgile sa fie deja vindecate
Exercițiile de control motor combinate cu izometria și izotonia vor accelera creșterea forței musculare. Ținând cont de legătura dintre musculature abdominală, paravertebrală și cea a genunchiului (CORE-SPINE-KNEE), exercițiile pentru abdomen vor fi integrate în programul de kinetoterapie pentru a maximiza rezultatele funcționale ale genunchiului.
Reîntoarcerea la antrenamente se va face după ce sportivul va indeplini criterii stricte. iar ulterior va putea participa gradual și la competiții.
Criteriile minime de reîntoarcere la sport includ: lipsa durerii și a edemului articular și periarticular, atingerea gradelor de mobilitate articulara maxime (full ROM), stabilitatea genunchiului (Lachman, pivot shift), IKDC(International Knee Documentation Committee) normal (minim 70% pentru antrenamente și 90% pentru nivel competitional) precum și pregătirea psihologică a pacientului pentru RTS- chestionar ACL – RSI (anterior cruciated ligament- Return to Sport and Injury).
Discuții
Momentul întoarcerii la antrenamente trebuie bine ales întrucât unele studii
arată că accidentarea altor segmente ale membrului inferior a survenit la sportivii care s-au intors mai devreme la sport, înainte de a-și rezolva deficitele cunoscute ca urmare a patternului compensator de miscare, iar 1 din 4 sportivi cu reconstructie LIA au suferit la 10 ani o nouă rupere a acestuia. Totodata, trebuie luat în considerare și tipul de sport practicat, cunoscute cu o incidență mai crescută a lezării LIA fiind fotbalul, rugby-ul, sporturile de contact, stilul de înot bras și poloul (eggbatter kick), incidența fiind cu atât mai mare în cazul atleților de sex feminin.
Concluzii
Fără a supraevalua avizul medical, “APT-INAPT” pentru sport este decizia finală și dificilă ce revine doar medicului de medicină sportivă care, pe primul loc va pune sănătatea sportivlului, ținând deasemenea cont și de aspectele psihoemoționale și de impactul asupra carierei sportivlui. Periodic, pe durata recuperării , în urma testărilor somatoscopice, somatometrice și dinamometrice, medicul va evalua și va face recomandări legate de nutriție, masă musculară, deficiențe fizice, pentru o cât mai rapidă întoarcere la sport.
Bibliografie
1. S. Brent Brotzman , Robert Manske “Clinical Orthopaedic Rehabilitation”
2. Carolin Kisner ,Linn Allen Colby “Therapeutic Exercise“ 6th edition
3. https//www.aspetar.com/en/professionals /recomandations-on-rehabilitations-after -aclr
34 www.revistamedicalmarket.ro Articole de specialitate Medicină Sportivă