



























CU LILITUSS® TOATĂ FAMILIA E PROTE JATĂ! Reduce accesele de tuse seacă și expectorantă Revista profesioniștilor din Sănătate 2023 - 2024 Publicaţie adresată cadrelor medicale Dr. Miorița Toader Medic primar ORL, Dr. Șt. Med. Sp. Clinic de Urgenţă Pentru Copii „Grigore Alexandrescu“ Bucureşti Conf. Univ. Dr. Ginel Baciu Universitatea „Dunărea de Jos” Galați, Spitalul Clinic de Urgență pentru Copii „Sf. Ioan“ Galați Prof. Univ. Dr. Doina Anca Pleșca Preşedinte SRPed Dr. Ileana Brînză Medic primar MF, Brăila Vicepreşedinte AREPMF Dr. Daniela Cioplean Medic Primar Oftalmolog Preşedintele Societății Române de Strabologie şi Oftalmopediatrie, Vice-Preşedinte ESA Dr. Claudia Ciocan Medic Medicină Generală, Masterand Nutriție şi Siguranță Alimentară Dr. Gabriela Bîrlea Medic primar oftalmolog Clinica Provisual Pediatrie Salin

Farmacist
Smărăndița Ileana Ștefan
Formator, Institutul de Dezvoltare şi Cercetare MedicoMilitară „Cantacuzino”, Afiliere AREPMF
Dr. Raluca Elena Gavrilă


Medic rezident Pediatrie
Spitalul Clinic de Urgență pentru Copii “Grigore Alexandrescu”
Dr. Grigore Oana-Andreea


Medic rezident Pediatrie, Spitalul Clinic de Urgenţă pentru Copii „Grigore Alexandrescu” Bucureşti

Dr. Călin Nedelcu
Medic rezident Pediatrie
Spitalul Clinic de Urgență pentru Copii “Grigore Alexandrescu”

Farmacist

Drd. Cosmina Bengescu
Consultant medical: Dr. Aurora Bulbuc, medic primar Medicină de familie Editor Calea Rahovei, nr. 266-268, Sector 5, Bucureşti, Electromagnetica Business Park, Corp 01, et. 1, cam. 4 Tel: 021.321.61.23
e-mail: redactie@finwatch.ro ISSN 2286 - 3443

tratament în infecția acută cu Clostridium difficile la copii“
Copierea fără acordul scris al editurii a oricăror elemente de grafică sau conținut editorial apărute în revistele editurii sunt considerate furt de proprietate intelectuală şi intră sub incidența legii.
3 Pediatrie 2023 - 2024 Sumar Conferința Națională de Pediatrie Ediția 2023 4 Malnutriția- una dintre cele mai mari provocări globale pentru sănătate Dr. Claudia Ciocan 6 Aspecte de management al urgențelor ORL pediatrice Dr. Toader Miorița 10 Anemia feriprivă în practica medicului de familie Dr. Brînză Ileana 14 Tratamentele personalizate de uz pediatric Farmacist Drd. Cosmina Bengescu 22 Medicația în sarcină și alăptare Dr. Brînză Ileana 28 Dezvoltarea vizuală în primii ani de viață Dr. Daniela Cioplean 32 Diareea acută la copil Conf. Univ. Dr. Baciu Ginel, Asist. Univ. Dr. Baciu Alexandru Paul, Asist. Univ. Dr Gavrilă Carmen 34 „Abcesul amigdalian și periamigdalian – noțiuni teoretice și conduită terapeutică” Dr. Raluca Elena Gavrilă 38 Părinții și medicamentele copiilor. Posibile reacții adverse și interacțiuni Farmacist Smărăndița Ileana Ștefan 42 Sindromul Kallmann - etiopatogenie, consideraţii clinice și provocările survenite în îngrijirea pacienţilor Dr. Călin Nedelcu 46 „Probleme de diagnostic și
Dr. Grigore
48
Oana-Andreea
Prof. Univ. Dr. Doina Anca Pleșca Președinte SRPed


Prof. Univ. Dr. Oana Cristina Mărginean Copreședinte Conferință
Prof. Univ. Dr. Adrian Georgescu Copreședinte Conferință
Conferința Națională de Pediatrie Ediția 2023
Facilitează reunirea unui număr mare de pediatri din toată țara, precum și învățarea, actualizarea cunoștințelor și schimbul de informații.
În cadrul conferinței se va lansa ediția 2023 a Ghidului „Protocoale de Diagnostic și Tratament în Pediatrie”, elaborată sub egida Societății Române de Pediatrie.
Aceasta conține protocoalele actualizate din edițiile precedente, precum și câteva protocoale noi. Sunt cuprinse toate temele de interes în practica medicală de zi cu zi a rezidenților, medicilor pediatri și medicilor de familie care îngrijesc copii.
Informațiile utile, sintetice și practice sunt prezentate într-un format ușor de accesat, dar care oferă date preţioase pentru diagnosticul cât mai precoce și tratamentul adecvat pentru majoritatea afecţiunilor din cadrul patologiei pediatrice.
Participanții fizic la lucrări vor beneficia de un voucher valoric pentru achiziționarea ghidului!
SECȚIUNI CONFERINȚĂ:
ALERGOLOGIE, IMUNOLOGIE
CARDIOLOGIE PEDIATRICĂ
CHIRUGIE PEDIATRICĂ
GASTROENTEROLOGIE ȘI NUTRIȚIE
BOLI INFECŢIOASE ȘI HIV
CERCETARE ÎN PEDIATRIE

ENDOCRINOLOGIE ȘI DIABET
GENETICĂ MEDICALĂ
HEMATOLOGIE ȘI ONCOLOGIE MEDICINĂ RESPIRATORIE
NEFROLOGIE
REUMATOLOGIE
NEUROLOGIE ȘI PSIHIATRIE
URGENȚE PEDIATRICE MAJORE
COMUNICĂRI ORALE/POSTER VARIA
Creditare EMC: 24 credite EMC- obtinute la editiile precedente
Conferința are statut de Curs de Educație Medicală Continuă și este adresată tuturor medicilor interesați de temele conferinței, în special celor cu specializarea pediatrie și medicină de familie.
Data conferinței: 5-8 aprilie 2023
Loc desfășurare: Aristocrat Events Hall - Șoseaua Pipera nr. 48, București
4 www.revistamedicalmarket.ro Articole de specialitate Pediatrie







Malnutriția- una dintre cele mai mari provocări globale pentru sănătate
Malnutriția este o maladie care se referă la deficiențe sau excese în aportul de nutrienți, dezechilibrul nutrienților esențiali sau utilizarea defectuasă a nutrienților. Termenul de malnutriție se referă atât la subnutriție, cât și la excesul de greutate și obezitate, dar și la bolile netransmisibile legate de alimentație (boli infecțioase, diareea, etc.). Avem de-a face, de fapt, cu un cerc vicios: infecțiile agravează malnutriția, în timp ce alimentația deficitară crește gravitatea bolilor infecțioase.
sibil în viață, cu beneficii pe termen lung.
Conform OMS, la nivel global, în 2020, s-a estimat că 149 de milioane de copii sub 5 ani erau prea scunzi pentru vârstă, 45 de milioane erau prea slabi pentru înălțime și 38,9 milioane erau supraponderali sau obezi.
Termenul de malnutriție se referă la 3 grupuri largi de afecțiuni:
subnutriția, care include pierderea (greutate scăzută pentru înălțime), pipernicie (înălțime scăzută pentru vârstă) și subpondere (greutate mică pentru vârstă);
malnutriție legată de micronutrienți, care include deficiențe de micronutrienți (lipsa de vitamine și minerale importante) sau exces de micronutrienți;
excesul de greutate, obezitatea și bolile netransmisibile legate de alimentație (cum ar fi boli de inimă, accidentele vasculare cerebral, diabetul și unele tipuri de cancer).
Femeile, sugarii, copiii și adolescenții prezintă cel mai mare risc de malnutriție. Optimizarea alimentației timpurii în viață, începând chiar de la momentul concepției până la a doua zi de la nașterea copilului, asigură cel mai bun început po-
La nivel mondial, aproximativ 45% dintre decesele în rândul copiilor sub 5 ani sunt legate de subnutriție. Acestea apar mai ales în țările cu venituri mici și medii. În același timp, în aceleași țări, ratele de supraponderalitate și obezitate în copilărie sunt în creștere.
După gradul de severitate, malnutriția poate varia de la deficit de micronutrienți și proteine (forme ușoare), până la forme severe: malnutriții proteice (Kwarsiorkor) sau protein-calorice (marasmus).
Subnutriția este un anumit tip de malnutriție ce se caracterizează prin epuizarea energiei (caloriilor), rezultând din aportul insuficient de alimente pe o perioadă lungă de timp.
Copiii prea slabi pentru înăltime indică adesea o pierdere recentă şi severă în greuate, deşi deficitul poate persista şi o perioadă lungă de timp. Acest deficit apare de obicei atunci când o persoană nu a avut alimente de calitate şi cantitate adecvată şi/sau a avut boli frecvente sau prelungite, fiind este asociată cu un risc mai mare de deces dacă nu este tratată corespunzător.
Există și cazurile în care copiii sunt prea scunzi pentru vârsta pe care o au. Acesta este rezultatul subnutriției cronice sau recurente, asociată de obicei cu sărăcia, sănătatea și alimentația maternă precară, boli frecvente și/sau hrănire și îngrijire necorespunzătoare la începutul vieții, ceea ce va împiedica copiii să-și atingă potențialul fizic și cognitiv.
Micronutrienții permit organismului să producă enzime, hormoni şi alte substanțe care sunt esențiale pentru creşterea şi dezvoltarea corespunzătoare. Iodul, vitamina A şi fierul sunt cele mai importante din punct de vedere al sănătății publice globale; deficiența acestora reprezintă o amenințare majoră pentru sănătatea şi dezvoltarea populațiilor din întreaga lume, în special a copiilor şi femeilor însărcinate, din țările cu venituri mici.
Sărăcia amplifică riscul de malnutriție. Oamenii săraci au mai multe șanse de a fi afectați de diferite forme de malnutriție.
Malnutriția crește costurile de menținere a sănătății, reduce productivitatea și încetinește creșterea economică, cu efecte grave și de durată pentru indivizi și familiile lor, pentru comunități și pentru țări.

Sursa: Malnutrition (who.int)
Fact sheets - Malnutrition (who.int)
6 www.revistamedicalmarket.ro Articole de specialitate Pediatrie
Dr. Claudia Ciocan
Medic Medicină Generală, Masterand Nutriție şi Siguranță Alimentară
CARACTERISTICI RESOURCE
kcal
Hipercalorică (Resource 2.0, Resource 2.0 cu fibre, Resource Protein), aport sporit de proteine (Resource Protein)








Aport de antioxidanţi: vitaminele A, C, E, Seleniu, Zinc
Fără gluten
6 arome disponibile: Caise, Vanilie, Ananas-Mango, Căpșune, Cacao și Cafea
PARTENERUL GESTIONAREA
Dietă lichidă polimerică gata preparată pentru consum
CUI SE RECOMANDĂ RESOURCE?
www.nestlehealthscience.r
U N T
MAI APR
PACI
S
EM
O APE D E
E N I I ON C O L OG IC I
Copii cu vârsta






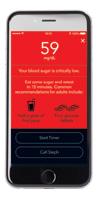
32 ARTICOLE DE SPECIALITATE Evoluăm împreună Nu toate glucometrele oferă aceeași precizie2 Sistemul CONTOUR®PLUS ONE a arătat o acuratețe remarcabilă și s-a demonstrat că asigură o marjă de eroare de ± 8,5 mg/dL sau ± 8,5% în intervalul total.**1 SUB ȚINTĂ PESTE ȚINTĂ ÎN INTERVALUL ȚINTĂ Wash and dry your hands and the area where you are testing. Test again with a new strip. Your blood sugar is very high. 410 mg/dL Test again Call Lisa Learn more 5:39 PM Your blood sugar is still critically low. 43 mg/dL Test again Call Lisa Call 911 It is recommended that you call for help 5:39 PM Eat some sugar and retest in 15 minutes. Common recommendations include: Your blood sugar is critically low. 49 mg/dL Test again in 15:00 min Cancel timer Half a glass of fruit juice Four glucose tablets 5:39 PM Critical High 400 Critical Low Low Summary View After Meal or Overall High Before Meal or Fasting High Target Ranges Setup Accept mg dL 180 mg dL 130 mg dL 80 mg dL 50 mg dL 11:43 AM AT&T LTE 100% 9:41 9:01 20:53 10:15 12:31 21:41 12:23 MIE JOI VIN 93 197 59 231 99 mg dL mg dL mg dL mg dL Măsurătorile mele Vineri, 21 octombrie Sâmbătă, 22 octombrie Duminică, 23 octombrie ** Rezultatele provenite dintr-o analiză ad hoc a sistemului CONTOUR®PLUS ONE a demonstrat faptul că 95% din numărul total de rezultate s-au încadrat în intervalul ±8,5 mg/dL sau ±8,5% al valorilor de referință ale glicemiei YSI (YSI Life Sciences, Inc., Yellow Springs, OH) pentru rezultatele obținute din sângele capilar prelevat din vârful degetului de la subiecți cu diabet, pentru probe cu concentrații ale glicemiei < 100 mg/dL, respectiv ≥100 mg/dL. Glucometrele CONTOUR®PLUS ONE: rezultate ale determinării glicemiei remarcabil de precise1... Sistem de Monitorizare a Glicemiei
Testarea glicemiei trebuie să fie simplă și intuitivă
Glucometrele CONTOUR®PLUS ONE


• ușor de utilizat
• Second-Chance™ sampling (recoltarea a doua șansă) vă permite să aplicați mai mult sânge la aceeași bandeletă de testare în decurs de 60 de secunde dacă prima probă nu este suficientă3
• rezultate ușor de înțeles cu funcția smartLIGHT®4

Funcția smartLIGHT®:



vă oferă un indicator instantaneu al rezultatelor glicemiei, asfel încat veți ști dacă sunteți în intervalul țintă, peste, sau sub intervalul țintă
ATENȚIE: HIPOGLICEMIE?
Alerte automate dacă măsuratorile glicemiei ajung la un nivel critic, crescut sau scăzut
Gestionarea inteligentă a diabetului cu aplicația CONTOUR®DIABETES*


Sistem de Monitorizare a Glicemiei
59 mg/dL
Glicemia dvs. este scăzută critică. Consumați niște zahăr și retestați peste 15 minute. Recomandările comune pentru adulți includ:
Jumătate de pahar de suc de fructe Patru comprimate de glucoză
Pornire cronometru Apelare Daniel
13-a conferință internațională asupra tehnologiilor avansate și tratamentelor pentru diabet (ATTD); 19-22 februarie 2020, Madrid, Spania.

Ascensia, sigla Ascensia Diabetes Care, Contour, smartLIGHT® și Second-Chance sunt mărci comerciale și/sau mărci comerciale înregistrate ale Ascensia Diabetes Care Holdings AG. ©2020 Ascensia Diabetes Care Holdings AG. Toate drepturile rezervate.
MEDICINĂ INTERNĂ 33 ARTICOLE DE SPECIALITATE ... printr-o testare simplă1
Pentru mai multe informații, vizitați www.contourplusone.ro
Nu toate glucometrele care utilizează aplicații pot detecta hipoglicemia5
*Pentru o
listă a dispozitivelor compatibile, vizitați
http://compatibility.contourone.com/ BIBLIOGRAFIE: 1.
Bailey TS et al. J Diabetes Sci Technol 2017;11(4):73643. 2. Freckmann G et al. Diabetes Ther. 2018 Apr; 9(2):683-697. 3. Ghidul utilizatorului CONTOUR®PLUS ONE BMGS, septembrie 2016. 4. Katz LB et al. Expert Rev Med Devices. Iulie 2016;13(7):619-26. 5. Richardson JM et al. Challenges of hypoglycemia management using mobile applications. Prezentare orală la cea de-a
100% 9:41
Aspecte de management al urgențelor ORL pediatrice

Management aspects of pediatric ENT emergencies
Abstract: The integrity of the upper respiratory and digestive tracts and the acoustic vestibular apparatus becomes indispensable during chilhood, being necessary at any age for the normal performance of vital functions (breathing and nutrition) and social functions such as hearing and speech. The normal functioning of the nose, pharynx, larynx and ears is mandatory for the good physical and mental development of the child.
durere retrosternală; starea toxicoseptică gravă cu punct de plecare otic, nazal, faringoamigdalan; hemoragiile masive, cu anemie secundară, putându-se ajunge până la starea de colaps.(1,3)
Integritatea căilor aeriene și digestive superioare și a aparatului acusticovestibular devine indispensabilă în perioada copilăriei, fiind necesară la orice vârstă pentru îndeplinirea normală a unor funcții vitale (respirația și nutriția) și a funcțiilor sociale precum auzul și vorbirea.
Normala funcționare a nasului, faringelui, laringelui și urechilor este obligatorie pentru buna dezvoltare fizică și psihică a copilului.
Introducere
Pentru o bună dezvoltare fizică și psihică a copilului este obligatoriu să existe o funcționare normală a nasului, faringelui, laringelui și a urechilor, îmbolnăvirea acestora fiind un pericol permanent pentru sănătatea micului pacient.(2) Dacă facem referire numai la inflamațiile banale și specifice ale căilor aeriene superioare și ale urechilor, ne și ducem imediat cu gândul la complicațiile septice grave pe care aceste afecțiuni le pot genera: tromboflebita sinusului cavernos, nevrita optică de natură rinogenă, celulita și flegmonul orbital, meningita, tromboflebita sinusului lateral, abcesele otogene, endocardita și nefrita întreținute de un focar de infecție adenoamigdalian, reumatsmul infecțios, etc.(1)
Tablou clinic
În urgențele ORL la copii atenția ne este atrasă în primul rând de unele simptome majore precum: dispneea accentuată, care de obicei este de tip inspirator cu tiraj, cornaj și coborârea laringelui în inspir, manifestată printr-o stare de hipoxie severă; oprirea bruscă, totală a tranzitului esofagian, însoțită de stare de agitație și
Dispneea accentuată este întâlnită în următoarele afecțiuni: corpii străini laringotraheobronșici, laringotraheobronșitele sufocante ale sugarului și copilului mic, laringitele acute subglotice, malformațiile congenitale ale laringelui (angioamele laringotraheale, laringotraheomalacia, glota palmată, angioamele laringotraheale, traheocelul, fistule traheoesofagiene, fistule bronhoesofagiene,etc.), papilomatoza laringiană, infecțiile acute traheobronhopulmonare, traumatismele laringiene, stenozele cicatriceale ale laringelui,etc.(1,4)
Oprirea tranzitului esofagian este însoțită de dureri retrosternale și de o stare de agitație și se întâlnește în cazul corpilor străini esofagieni, care constituie marea majoritate a cazurilor.(5) Acest lucru mai poate fi prezent și în alte situații ca: formațiuni tumorale mediastinale care comprimă și colabează pereții esofagului, spasmele esofagiene (esențiale sau secundare unor leziuni ale pereților esogagului), corpii străini voluminoși ai laringelui și ai arborelui traheobronșic.(1,5)
Starea toxicoseptică gravă se manifestă prin alterarea profundă a stării generale a copilului și se întâlnește în multe afecțiuni supurative și în complicații din sfera ORL pediatrică.
Stările toxicoseptice care necesită internarea de urgență sunt consecutive unor supurații perifaringiene cu forme anatomoclinice ce variază cu vârsta. Între 0 și 3 ani predomină adenoflegmoanele laterocervicale și submandibulare, urmate de abcesele retrofaringiene și mai rar de flegmoanele periamigdaliene. Intervalul de vârstă 3 și 7 ani predomină adenoflegmoanele, abcesele retrofaringiene, și apoi sunt treptat înlocuite de flegmoanele
periamigdaliene. După vârsta de 7 ani, abcesele retrofaringiene sunt foarte rare, sunt puține adenoflegmoanele, marea majoritate o reprezintă supurațiile perifaringiene și mai ales flegmoanele periamigdaliene.(1)
O atenție aparte o reprezintă stările toxicoseptice gave din unele otomastoidite ale sugarului, complicațiile venoase și meningoencefalice otogene, septicemiile din mediastinite și abcesele mediastinale după perforațiile esofagiene, celulitele și flegmoanele orbitale și tromboflebita sinusului cavernos cu punct de plecare rinosinusal.(1,3)
Hemoragiile masive în sfera ORL au în general primordial ca punct de plecare faringele sau nasul. În cazuri rare sângerarea se poate produce la nivelul urechilor, esofagului, laringelui, arborelui traheobronșic. Sângerarea de la nivelul foselor nazale (epistaxisul) se datorează în primul rând traumatismelor prin accidentare (cădere, alunecare, accidente de circulație, lovire), mai ales între 3 și 7 ani ca grupă de vârstă. Rinitele grave din bolile infecțioase se pot manifesta prin epistaxis important, dar și în anumite discrazii sanguine sau anumite tumori (fibromul nazofaringian, sarcomul).
Cele mai frecvente sângerări de la nivelul faringelui apar în postoperator, mai ales după amigdalectomie, adenoidectomie, adenoamigdalectomie, sau în cazul traumatismelor accidentale faringiene, dar în mai mică proporție.(1)
Diagnosticul
Anamneza trebuie să fie cât mai amănunțită și se continuă cu examenul clinic general și local, cu explorările ce laborator și cu examenele complementare, toate funcție de caz.
În cadrul examenului general efectuat de medicul pediatru, pentru precizarea diagnosticului unei urgențe ORL, vor fi controlate starea prezentă pe organe și
10 www.revistamedicalmarket.ro Articole de specialitate Pediatrie
Rezumat
Dr. Miorița Toader
Medic primar ORL, Dr. Șt. Med. Sp. Clinic de Urgenţă Pentru Copii „Grigore Alexandrescu“ Bucureşti
aparate, prezența unor discrinii (tiroidiene, paratiroidiene), prezența unor diateze (hemoragică, alergică, exsudativă, diabetică) și sechelele anumitor afecțiuni preexistente (rahitism, hepatice,TBC pulmonar)(1,3)
Metodele de explorare fizică și funcțională cele mai perfecționate (lămpi de examinare, endoscoape, fibroscoape, microscop chirurgical, aspirator electric, audiometru, timpanometru, electrocohleograf, electronistagmograf) este indicat a fi folosite făcându-se apel la anestezia generală, ori de câte ori acest lucru o impune, mai ales la sugari și la copiii mici.(1,3)
Vor fi efectuate în continuare examenele de laborator: biochimic, hematologic, bacteriologic, virusologic, micologic, alergologic, imunologic, histopatologic, genetic, ș.a.m.d. Examenul radiologic va fi obligatoriu efectuat în sprijinul depistării cauzei care a determinat starea de urgență. În unele situații, cum ar fi afecțiunile traheobronșice și cele esofagiene, examenul radiologic va trebui să preceadă examenul clinic ORL. Se vor face în acest scop radioscopii, radiografii simple sau cu substanță de contrast în diverse incidențe, radiocinematografii, stratigrafii, rezonanță magnetică, tomografii computerizare,etc.
Nu trebuie să lipsească sub nici o formă examenele complementare. După caz se va face apel la consultul cu alte specialități: oftalmologie (în celulitete și flegmoanele orbitale), neurologie (în tulburările meningoencefalice, traumatisme craniene, paralizii, spasme), neurochirurgie (în abcesele cerebrale și cerebeloase rino sau otogene, în traumatismele craniene), stomatologie (în accidentele molarului de minte, în fracturile maxilarului), oncologie (în prezența unor tumori), ex ATI, pediatrie, chirurgie, ortopedie, urologie, alergologie, etc.(6)
Tratament
Primordial este acordarea primului ajutor prin restabilirea respirației prin metode medicale sau chirurgicale, combaterea stării de șoc, oprirea hemoragiei, înlocuirea masei de sânge pierdut, instituirea antibioterapiei de urgență și asocierea la nevoie cu corticoterapie.
Ulterior se va trece la terapia locală a afecțiunii cauzale și la tratamentul general.
În tratamentul tuturor urgențelor otorinolaringologice la copil, oricare ar fi
afecțiunea în cauză, nu trebuie uitată necesitatea reechilibrării hidroelectrolitice, a asigurării unor optime condiții de spitalizare, dar și fortificarea stării generale.(1,7) Tratamentul în insuficiența respiratorie acută începe de urgență cu repermeabilizarea căilor respiratorii prin aspirarea si fluidificarea secrețiilor, vasoconstricția mucoasei rinofaringiene și laringotraheobronșice, extirparea formațiunilor tumorale și a corpilor străini, plasarea în conductul laringotraheal a unei sonde de intubație.(8,9) Dacă pacientul a fost târziu adus în stare de torpoare foarte avansată și în stare de hipoxie, se va practica traheotomia pe tubul de bronhoscopie.
Dat fiind că în timpul și după traheotomie pot să apară complicații și accidente foarte grave, este de preferat ca în aceste cazuri să se mențină o intubație prelungită cu sonde flexibile, moi.(1,4)
Esofagopatiile cu caracter de urgență, presupun explorarea esofagului sub anestezie generală, de preferat cu fibroscopul, cu aparatură optică măritoare. Corpii străini inclavați, uneori cu efracția peretelui esofagian și cu posibile complicații grave toracomediastinale, la care tratamentul conservator nu este adecvat, se va recurge la tratament de specialitate într-un serviciu de chirurgie pediatrică.(1)
Stările toxico septice presupun tratament perfuzabil, corticoterapie, antibioterapie masivă și prelungită, oxigenoterapie, stimulente cardiorespiratorii. În paralel vor fi aplicate proceduri terapeutice adecvate infecției ce a determinat starea septică.
După instituirea terapeuticii generale antihemoragice și precizarea punctului în care s-a produs sângerarea, în hemoragii, se va proceda diferit, în funcție de fiecare caz în parte.
În hemoragiile postadenoidectomie sau postamigdalectomie, tratamentul de urgență, de elecție este controlul cavumului și al lojelor amigdaliene, cu îndepărtarea resturilor de țesut limfoid și a cheagurilor de sânge. Ulterior se recurge la nevoie la tamponamentul lojelor sau a cavumului sau se vor face ligaturi pe vasele care sângerează.(1,10)
În traumatismele nazale vor fi curățate și suturate plăgile, se va face redresarea piramidei nazale, se vor inciza și drena hematoamele și dacă se impune, se va face tamponament anterior sau posterior sau chiar ligaturi arteriale.
Profilaxie
Recomandăm câteva principii necesare în vederea prevenirii urgențelor otorinolaringologice la copii, afecțiuni cu atât mai frecvente și mai dramatice cu cât copilul este mai mic:
• examenul ORL periodic în vederea depistării precoce a diverselor afecțiuni inflamatorii ale căilor respiratorii și digestive superioare și ale aparatului acustico-vestibular
• prezentarea la medicul specialist la apariția oricărei tulburări care ar putea determina o urgență
• organizarea în cele mai bune condiții a transportului copiilor cu fenomene de urgență gravă ORL, spre centrele de specialitate bine dotate și cu personal specializat
• educația sanitară a părinților și a personalului din creșe, grădinițe, cămine, școli, în ceea ce privește căile de evitare a traumatismelor și a infecțiilor, a corpilor străini-cele mai frecvente cauze ale urgențelor-cu obligativitatea ulterioară a instruirii copiilor
• colaborarea, munca în echipă: otorinolaringolog, urgentist, pediatru, radiolog, anestezist reanimator.(1,11)
Bibliografie
1. Păunescu C.-Editura Medicală1981, Bucureşti: 5-6; 403-407
2. Marx J.A.-Rosen’s emergency medicine:concepts and clinical practice 2010,Philadelphia Mosby Elsevier
3. Radu Anghelide;Liliana Sbenghe Țețu-Îndreptar ORL,Editura Medicală,Bucureşti,1989:19-23,27,122,123
4. Goktas O.,et al-Foreign body aspiration in children,field report of a German Hospital Pediatric,2010,52(1):116-8
5. Andreescu C.- Considerații asupra rupturilor esofagului;ORL 3/1963,275-280
6. Watanabe K. Et al-Perioperative management of airway foreign bodies in 35 pediatric patients;Masui,2007,56(9),1065-70
7. Yu S.,Wu H. ET AL-MSCT diagnostic value to foreign body and stenosis in trachea and bronchus of children;2007,21-23,116-8
8. Andrei V. Și alții- Traumatism cervicootocerebral cu corp străin intraotocranian;ORL,1/1968,65-68
9. Albirmawy O.A.,and Eisheikh M.N.-Foreign body aspiration,a continuously growing challenge,Tanta University experience in Egipt;Auris Nasus Larynx 2011,38(1),88-96
10. Ciurea M. Și colaboratorii-Hemoragiile postoperatorii în adenoamigdaletomie la copii,ORL,1/1972
11. Costinescu N. Și colaboratorii- Abordul chirurgical al corpilor străini faringoesofagieni şi al complicațiilor cervicale în eşecul intervențiilor pe cale endoscopică,ORL,2/1977,81-87
12 www.revistamedicalmarket.ro
specialitate Pediatrie
Articole de
•
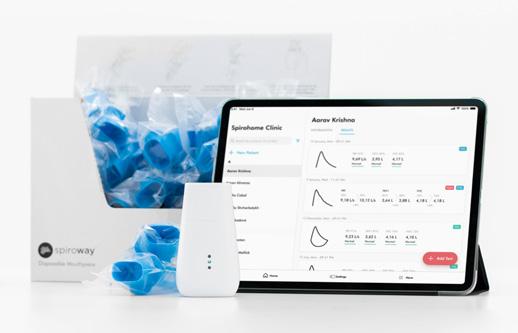
Spirohome Clinic - platforma clinică de spirometrie ultrasonică
• DISCHINEZIE CILIARĂ PRIMARĂ?

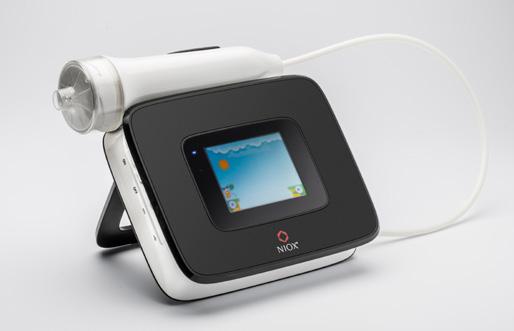
NIOX VERO® - singurul aparat portabil care măsoară oxidul nitric NAZAL (nNO): poate ajuta la identificarea cazurilor de PCD, conform ghidurilor publicate de Societatea Europeană pentru Studiul Bolilor Respiratorii (European Respiratory Society).

*NIOX VERO pentru măsurarea Oxidului Nitric nazal (nNO) deține marca CE și este aprobat pentru uz clinic în UE, Australia și Coreea de Sud.
BioNette - primul dispozitiv electronic cu eficiență dovedită clinic împotriva rinitei alergice.
Un tratament revoluționar, non-invaziv, nemedicamentos, fără efecte secundare, recomandat in rinita alergică, leziuni orale, dureri cronice şi artrită reumatoidă.
soluţii integrate în practica medicală
ASTM BRONȘIC?
RINITĂ ALERGICĂ? S.C. Alergomed S.R.L. Tel/fax: +4.021.252.0760, Tel: +4.0729.007.723 www.alergomed.ro • office@alergomed.ro
•
NIOX VERO® - aparat portabil pentru evaluarea inflamației, FeNO
Anemia feriprivă în practica medicului de familie
Aliment Porție standard
Cerealele
Cereale gata de consum, sâmburi de cereale integrale, fortificate
În România, în 2019, prevalența anemiei feriprive era de aproximativ 27%.
Principalele obiective ale monitorizării anemiei feriprive și promovarea prevenției acesteia sunt următoarele:
• de a oferi un instrument de evaluare a stării de sănătate a fiecărui copil;


• de a permite inițierea unei acțiuni eficiente ca răspuns la deficitul de Fe;
• de a conștientiza părinții despre modul în care prevenția anemiei feriprive alături de nutriție și activitatea fizică adecvate vârstei pot asigura dezvoltarea armonioasă a copilului.
Ca practicieni:
• știm cât de important este timpul alocat unei consultații,
• cunoaștem necesitatea și utilitatea prevenției,
• avem nevoie de informații sistematizate, ușor de transmis părinților.
Prevenția anemiei feriprive, funcție de valorile prag ale Hemoglobinei și ale Feritinei (reflectă starea depozitelor de fier) se face, funcție de vârstă, printr-o dietă adecvată și utilizarea preparatele de fier bi-sau trivalent.
Vă prezint, pentru început, informații despre repere nutriționale care pot fi transmise cu ușurință, într-un timp scurt părinților, contribuind la o mai bună comunicare cu aceștia. (conform Tabel1.)
În completarea acestor informații prezint câteva noțiuni de gastrotehnie care să permită părinților să gătescă astfel în cât să păstreze cât mai mult din cali-
Proteine (surse hem)
(mg)
14 www.revistamedicalmarket.ro Articole de specialitate Pediatrie
Fe
pentru micul dejun sunt fortificate în mod obişnuit cu următoarele vitamine: A, B1, B2, B3, B6, B12, D, cu
folic,
și fier (2) 1/2 ceașcă 16,2 Cereale de grâu, fortificate 1 ceașcă 12,8 Cereale gata de consum, ovăz prăjit, fortificat 1 ceașcă 9 Cereale gata de consum, fulgi de tărâțe, fortificate 3/4 ceașcă 8,4 Piept de rață 3,8 Pulpă de curcan 2 Vită 2,5 Miel 2 Ou de curcan 3,2 Ou de rață 2,7 Sardine, conservate 2,5 Organe (diverse) 1,8-19 Carne de vânat (diverse) 1,8-8,5 Semințe de susan 2,1 Caju 1,9 Spanac, fiert 6,4 Anghinare, fiertă 5,1 Soia, gătită 4,4 Roșii înăbușite, conservate 3,4 Fasole boabe albă, linte fierte 3,3 Sparanghel, sfeclă fierte 2,9 Ciuperci, fierte 2,8 Mazăre verde, fiartă 2,5 Naut, fiert 2,4 Fasole păstăi, gătită 2,3 Mazare în păstaie, crudă 2 Praz, fiert 1,9 Cartof, copt, cu coaja 1,9 Cartofi dulci, fierți 1,8 Fasole boabe, neagră, gătită 1,8
acid
zinc
Cereale
Tabel 1. Surse alimentare de Fe (1)
(surse non-hem)
(surse non-hem)
(surse non-hem) Prune suc 100% 85g 85g 85g 85g 1ou 1ou 85g 85g 85g 14g 28g 1 ceașcă 1 ceașcă 1/2 ceașcă 1 ceașcă 1/2 ceașcă 1 ceașcă 1/2 ceașcă 1 ceașcă 1/2 ceașcă 1/2 ceașcă 1 ceașcă 1 ceașcă 1cartof mediu 1 ceașcă 1/2 ceașcă 1 ceașcă 3
Proteine (surse non-hem) Legume
Fructe
Medic primar MF,
Vicepreşedinte
Dr.
Ileana Brînză
Brăila
AREPMF
Fe + Mn + Cu.5
Asorbabil imediat + Bine tolerat.1, 4











Până în ziua 30, normalizarea nivelului de hemoglobină

la toate tipurile de pacienți.
with other liquid or solid formultaions containing bivalent or trivalent iron. Minerva ginecologica. 1996. 48 : 511-518
M O DU L N OST R U CEL MAI RAPID
1
DE A LUPTA ÎMPOTRIVA ANEMIEI FERIPRIVE
3 -
2 S.Y Anmouth, O.B. Saneeva and A.V Tchouprova. Les nouveautés dans le traitement de l’anémie sidéropénique chez les enfants. Le journal des « Maladies des Nouveaux Nés et des Enfants ». 2001. 1 : 68-70
4 Raport ul din anul 2017 privind siguranța, actualizat periodic (1 Iulie 2010 - 30 Iunie 2017)
5
5 Rezumatul caracteristicilor produsului pentru Tot’héma®. Rezumatul caracteristicilor produsului pentru Tot’héma® este disponibil la stand la cerere.
LABORATOIRE INNOTECH INTERNATIONAL 22 Avenue Aristide Briand 94110 Arcueil - France
Acest material este destinat profesioniştilor din domeniul sănătății.
1, 2, 3 TOTEM_INNO_TOTH_RO_06-2022-3455_V2
tățile nutriționale ale preparatelor ce le oferă copiilor.
a. Alimentele enumerate – pentru a-și păstra calitățile nutriționale - se prepară cu adaos minim de zaharuri, grăsimi saturate sau sodiu.(1) *La temperaturi mai mari de 37°C, grăsimile se descompun în glicerină și acizi grași, ducând la formarea unor produși toxici. Pentru evitarea apariţiei acestora se recomandă fierberea înăbușită într-un amestec de apă și grăsime - apa protejează lipidele, micșorând capacitatea lor de a absorbi oxigenul. Se reduce astfel cantitatea de produși nocivi.(3)
b. Sunt incluse unele alimente și băuturi fortificate. Pe piață pot exista și alte opțiuni fortificate, dar nu toate alimentele
fortificate sunt bogate în nutrienți.(1,2)
c. Consumul cronic de alimente îmbogăţite cu zinc poate determina scăderea absorbţiei cuprului și fierului.(2)
d. Porțiile enumerate nu sunt porții recomandate. Porțiile standard furnizează cel puțin 1,8 mg de fier.(1) *Mineralele, spre deosebire de vitamine, nu sunt distruse de căldură, lumină, agenţi oxidanţi sau pH. Biodisponibilitatea mineralelor este influenţată în mare parte de procesele de măcinare, înmuiere, gătit, germinare, fermentare și prelucrare termică. Congelarea timp de șase luni a legumelor gătite nu a avut niciun efect asupra disponibilităţii fierului sau zincului, conform unor studii clinice. (3) Biodisponibilitatea mineralelor este
afectată de prelucrarea termică prin schimbarea solubilităţii acestora - ex: gătitul/coacerea pot distruge acidul ascorbic și anulează efectul acestuia asupra absorbţiei fierului.(3)
e. Un tratament termic ridicat, în special de lungă durată, afectează proteinele, aminoacizii, vitaminele, lipidele, glucidele și sărurile minerale.(3)
f. Ambalarea și păstrarea alimentelor în condiții improprii poate duce la pierderea de substanțe nutritive și componente bioactive.(3)
Interesul crescut pentru alimentația vegetariană sau raw vegană justifică o detaliere a surselor de fier exclusiv din vegetale, conform tabelului 2.
a. alimente bogate în fier se consumă alături de alimente bogate în vitamina C (ajută la îmbunătățirea absorbției);
1.Măsline (3,3 mg)
2.Spanac (3,6 mg)
3.Fasole (3,7 mg)
4.Linte (3,7 mg)
5.Mazăre (5 m)
6.Hrișca (5,9 mg)
7.Soia (8,6 mg)
8.Roșii uscate (9 mg)
Andive
Broccoli (magneziu, vit C, vit K)
Mangold (sfeclă elvețiană)
1.Zmeură (1 mg);
2.Căpșune (0,8 mg); (fibre, acizi Omega-
3, apă)
3.Banane (0,8 mg); (potasiul, calciu, cupru, fosfor, fibre)
4.Afine (0,7 mg);
5.Cireșe (0,6 mg); (calciu, magneziu, potasiu, melatonină)
6.Avocado (0,6 mg); (cupru, potasiu, fibre, carotenoizi, grăsimi mononesaturate)
7.Ananas (0,5 mg);
8.Caise (0,5 mg); Caise uscate (6mg)
9.Smochine (0,5 mg);
10.Kiwi (0,5 mg);
11.Stafide (3 mg);
12.Pudră din nucă de cocos (3,3 mg);
13.Cacao (17mg)
1.Pătrunjel proaspăt (6 mg)
2.Cimbru (30mg)
Leurdă
Măcriș sălbatic Papadie
Creson
Spanacul perennial (New Zealand)
Varză creață
Urzică
Untișor Iarbă grasă (Purslane)
Frunze de patlagină Frunze de cicoare
Frunze/vlastari de conopidă
Frunze/vlastari de broccoli
Frunze de mangold (sfeclă elvețiană) (acidul folic, acizii grași Omega-3 și vitaminele A, K și C)
Lujeri de rabarbă sau rubarbar (frunzele sunt toxice)
Lujeri de țelină (apio)
Frunze și lujerii de țelină românească Salata (toate soiurile)
Frunzele de loboda
alba și roșie
Alge Dulse
Spirulină (55mg)
Chlorella
e/Germeni (100g)
1 C a j u ( 6, 1 m g )
2 . N u c i ( 6 , 1 m g )
3 F i s t i c ( 7 , 5 m g )
4 A m ara n t h ( 7, 6 m g )
5 I n ( 8 , 2 m g )
6 . S u s a n ( 1 0 m g ) ; (c a l c i u )
7 C h i a ( 1 1 m g ) ;
(c a l c i u , p o t a s i u , m a g n e z i u , b o r , a c i z i Om e g a - 3ș i
6 , f i b r e )
8 D o v l eac ( 1 5 m g )
9. Qu i n o a …… … …… … … .
G er m e n i i d e g râ u ( 1 6 m g ) , l u ce r n ă , f l o are a s o ar e l u i
b. alimente bogate în calciu pot împiedica absorbția fierului;
c. chia nu are gust, se consumă doar de 2-3 ori pe săptămână; crește lactația;
d. nucile și semințele se păstrează la frigider pentru a nu râncezi și pentru a fi ferite de insecte.
Preparatele pe bază de fier utilizate în practica curentă în prevenția anemiei feriprive sunt numeroase şi permit alegerea, de către medicul de familie, a produsului potrivit micuțului pacient. În tabelul 3 sunt prezentate aceste preparate cu particularități ale modului de administrare, ale interacțiunilor alimentare şi medicamentoase, precum şi cu contraindicațiile şi reacțiile adverse care pot să apară.
Bibliografie
5. www.dietaryguidelines.gov/resources/2020-2025dietary-guidelines-online-materials/food-sourcesselect-nutrients/food-1
6. Alimente fortificate şi impactul asupra sănătăţii consumatorilor. Daniela Hagiu, Oana Mihai, Magdalena Mititelu First published: 06 martie 2021
Editorial Group: MEDICHUB MEDIA DOI: 10.26416/ FARM.198.1.2021.4355 www.medichub.ro/reviste-de-specialitate/farmacist-ro/alimente-fortificate-si-impactul-asupra-sanatatii-consumatorilor-id-4355-cmsid-62
7. Modificări fizico-chimice suferite de nutrienţii din alimente în timpul depozitării şi procesării termice. Camelia
16 www.revistamedicalmarket.ro Articole de specialitate Pediatrie
(100g)
ț
Tabel 2. Surse vegetale de Fe (4,5,6,7,8)
Legume (100g) Fructe
Frunze Alge (100g) Semin

Preparate de fier
bivalent
Ferrosi sulfas –glycinum
Ferrosi fumaras
Ferrosi gluconas
Ferrosi sulfas
Interacțiuni alimentare –particularități (9,12)
Absorbția scade Absorbția crește - Inainte de micul dejun sau cu o oră înaintea mesei sau două ore postprandial
1.Cereale, fibre (fitati) ceai, cafea, ou, lapte sau produse care conțin calciu
2.Hipoclorh idrie (antiacide, IPP)
1.Citrice
2.Vitamina C (efect modest)
- Cu apă sau suc, NU cu lapte sau alte preparate ce conțin calciu
- La distanță de 2 ore de antiobiotice, antisecretorii gastrice, antiacide.
Interacțiuni Medicamentoase CI / Precauții (9,13,14)
Acetaminofen
Colecalciferol
B12
Levothyroxine
Pantoprazole
Antiacide
Clopidogrel Antibiotice (tertracicline, chinolone)
Hemocromatoză
Porfirie
Talasemie
Anemie hemolitică
Transfuzii sânge
Boli hepatice
Boli renale
RA (9,13,14)
Foarte frecvente > 10%
Colorarea scaunului
Frecvente 1-10%
Diaree
Greață
Dispepsie
Puțin frecvente < 1% Vărsături
Constipație
Dureri abdominale Colorarea dinților Eruții cutanate, prurit Cefalee
Preparate de fier trivalent
Complex de hidroxid de fer (iii) polimaltozat
Protein succinilat de fer
Complex de fer (iii) maltol
Ferrocholinatum
Nu interacționează cu alimentele (fitați, oxalați, taninuri)
Vitamin C nu crește absorbția
Nu afectează testul hemocult
- În timpul mesei sau imediat după masă
- Preparatele sub formă de sirop sau picături se pot amesteca cu suc de fructe sau legume (nu afectează gustul!)
- preparatele sub formă de picături sau soluție pentru administrare orală se adminstrează cu seringa sau cu paiul + clătirea gurii după administrare
- Doza poate fi titrată
- Comprimate masticabile pentru copii > 12 ani
- Idem
Precauție pentru soluțiile cu adminiistrare orală
în: Intoleranță la fructoza Diabet zaharat
Conține etanol
- Se preferă o administrare pe zi
- Creșterea dozelor de fier administrate nu determină creșterea absorbției de fier (care poate chiar să scadă în mod paradoxal), dar determină reacții adverse mai frecvent.
- Preparatele enterosolubile (Ferrosi sulfas – glycinum, Protein succinilat de fer) au absorbție scăzută, dar efecte adverse mai puține
- Preparatele cu fier pot influența diferit absorbția oligoelementelor (Cu, Zn, Se, Mo) (15,16)
- Pacienții cu deficit de oligoelemente au și anemia ca simptom comun (17)
Chircă, Oana Cristina Croitoru, Magdalena Mititelu. First published: 23 noiembrie 2020. Editorial Group: MEDICHUB MEDIA. DOI: 10.26416/Farm.197.6.2020.4531 www.medichub.ro/reviste-de-specialitate/farmacist-ro/modificari-fizico-chimice-suferite-de-nutrientii-din-alimente-in-timpul-depozitarii-si-procesarii-termice-id-4031-cmsid-62
8. www.webmd.com/vitamins-and-supplements/features/iron-supplements#1
9. https://ods.od.nih.gov/factsheets/Iron-HealthProfessional/
10. https://www.myfooddata.com/articles/food-sources-of-iron.php
11. http://www.nutritionaustralia.org/national/resource/iron
12. https://www.sciencefocus.com/nature/top-10what-are-the-top-foods-high-in-iron/
13. ClasificareATC - https://mediately.co/ro/atcs/B03A/ preparate-cu-fier
14. Ferrous sulfate versus iron polymaltose complex for treatment of iron deficiency anemia in children Ankur Vikas Bopche 1, Rashmi Dwivedi, Rakesh Mishra, G S Patel https://pubmed.ncbi.nlm.nih.gov/19430060/
15. Efficacy, Tolerability, and Acceptability of Iron Hydroxide Polymaltose Complex versus Ferrous Sulfate: A Randomized Trial in Pediatric Patients with Iron Deficiency Anemia Beril Yasa, Leyla Agaoglu and Emin Unuvar https://www.hindawi.com/journals/ ijpedi/2011/524520/
16. Tolerability of different oral iron supplements: a systematic review María Jesús Cancelo-Hidalgo 1, Camil Castelo-Branco, Santiago Palacios, Javier Haya-Palazuelos, Manel Ciria-Recasens, José Manasanch, Lluís Pérez-Edo https://pubmed.ncbi.nlm.nih. gov/23252877/
17. Ferrous sulfate supplementation causes significant gastrointestinal side-effects in adults: a systematic review and meta-analysis https://pubmed.ncbi.nlm.
nih.gov/25700159/
18. Iron(III)-hydroxide polymaltose complex in iron deficiency anemia / review and meta-analysis Jorge E Toblli 1, Reto Brignoli https://pubmed.ncbi.nlm.nih. gov/17691593/
19. Effects of iron(II) salts and iron(III) complexes on trace element status in children with iron-deficiency anemia Eser Yildirim Sözmen 1, Kaan Kavakli, Bilin Cetinkaya, Yasemin Delen Akçay, Deniz Yilmaz, Yeşim Aydinok https://pubmed.ncbi.nlm.nih. gov/12907830/
20. Serum and hair levels of zinc, selenium, iron, and copper in children with iron-deficiency anemia Metin Kaya Gürgöze 1, Ali Olçücü, A Denizmen Aygün, Erdal Taskin, Mehmet Kiliç https://pubmed.ncbi.nlm.nih. gov/16943594/
21. The role of copper, molybdenum, selenium, and zinc in nutrition and health S Chan , B Gerson, S Subramaniam https://pubmed.ncbi.nlm.nih.gov/9891606/
18 www.revistamedicalmarket.ro Articole de specialitate Pediatrie
Preparate cu Fier (1,2,3,4 9,10,11,12)
Tabelul 3. Preparate cu Fier
Mod administrare –particularități (9,12) (9)
Două afecţiuni – trei soluţii testate clinic pentru uz pediatric
ESBERITOX®N tablete scade perioada virozei cu 3 zile
Tabletele masticabile de ESBERITOX®N au efect antiviral și de stimulare a formării de anticorpi la poarta de intrare a infecției, în tractul respirator. În ESBERITOX®N Tablete acționează trei plante medicinale dovedite ca eficiente și active pe sistemul imunitar: Tuia, Echinacea și Indigoul Sălbatic.
ESBERITOX®N este pe piaţa în Germania, de 90 ani, drept urmare există studii care atestă siguranța la copii pentru 250.000 de cazuri tratate de 500 de medici de familie și 500 de pediatri.
• Este singurul produs condiționat și pentru sugari/copii/adulți.
• ESBERITOX®N tablete se recomandă pentru copiii și contactii copiilor (mai ales bunici) cu boli contagioase sau bacteriene

• Și în cazul infecțiilor bacteriene ca adjuvant al tratamentului cu antibiotic.
Gastrotuss baby – reduce simptomele refluxului gastroesofagian:
Cu gust plăcut, fără gluten și fără lactoză este eficient în regurgitatii, tuse, pirozis, răgușeală, vărsături, tulburări de respirație, refuzul de a se alimenta, colici.
• Formează o barieră mecanică împotriva ascensionarii conținutului gastric, rămâne la nivelul cardiei mai mult de 4 ore
• Sigur, poate fi administrat timp îndelungat: la 2 luni reduce cu 90% simptomele
• Compoziție UNICĂ superioară celor existente deja
PepsinO este SINGURUL SPRAY oral pentru răgușeală, tuse, corp străin din refluxul laringofaringian.
Asociat cu Gastrotuss Light sirop combate tusea asociată refluxului gastroesofagian
Produsele noastre le găsiţi în farmacii sau, la preţ de importator, cu un singur click pe farmaciile3f.ro.
SIROP 22 VITAMINE ȘI OLIGOELEMENTE
Energizant natural. Contribuie la dezvoltarea armonioasă a organismului prin optimizarea aportului de vitamine și minerale. Un supliment alimentar Pediakid® ce optimizează aportul de Vitamine și Minerale.
Bogat în vitaminele C, D, E, B1, B2, B3, B5, B6, B8, B9, B12, Betacaroten (provitamina A), Fier, Mangan, Cupru, Zinc, Potasiu, Molibden, Selenium, Crom și Iod pentru buna funcționare a organismului.

Formula perfect adaptată pentru copii și adolescenți, siropul Pediakid® 22 Vitamines & Oligo-Eléments asociază un amestec de extracte naturale de plante, vitamine și minerale ce stimulează aportul de micronutrienți necesari unui organism sănătos. Lipsa de vitalitate la copii poate fi determinată de anumiți factori precum:

• Creșterea, dezvoltarea psihomotorie și intelectuală;
• Ritmul școlar și extra-școlar, din ce în ce mai intens chiar și pentru cei de vârstă fragedă;
• Somnul insuficient (adormit târziu, treziri nocturne); Deficiențele micronutrienților pot impacta starea de bine și dezvoltarea copiilor determinând oboseală cronică, dificultăți de concentrare sau o slăbire a sistemului imunitar.
Dieta copiilor este în general dezechilibrată:
• 94% din copii nu consumă cel puțin 5 fructe și legume pe zi.
• 45% din copii consumă cantități limitate (mai puțin de două porții/zi).
• 3/4 din copii prezintă risc de deficiență a vitaminei D.ii
• 53% dintre copii nu beneficiază de aport zilnic de vitamina C.
• 1/8 din copii sunt supuși riscului de deficiență de Vitamină B9 și B12. Acești factori pot genera stări de oboseală psihică și nervoasă la copil. De aceea este înțelept să susținem metabolismul energetic cu micronutrienți esențiali și o dietă echilibrată.
SIROP 22 VITAMINE ȘI OLIGOELEMENTE asigură aportul de:
Vitamina C - indispensabilă pentru funcționarea și stimularea sistemului imun, facilitează absorbția ferului.
Vitamina D – contribuie și absorbția calciului, indispensabilă creșterii osoase și participă la apărarea imunitară.

Vitaminele grupului B – joacă un rol important, în special în cadrul metabolismului energetic, funcționarea sistemului nervos și imunitar și în producția de globule roșii.
Cupru – oligoelement recomandat pentru susținerea funcției imunitare. Seleniu – un antioxidant puternic ce acționează în sinergie cu vitamina D pentru protecția celulelor organismului.
Iod – oligo-element ce contribuie la dezvoltarea cerebrală și la echilibrul hormonal. Recomandări de utilizare:
Stimularea bunei funcționări a organismului în perioada de creștere (sistemul nervos și imunitar)
Avitaminoze (deficit de vitamine, alimentație dezechilibrată, fără aport de legume, fructe)
Malnutriție/subnutriție

Astenii sezoniere (primăvară/toamnă)
Elimină stările apatice
Anemia megaloblastică (deficit de vitamine)
Stimularea tonusului zilnic (energizant natural)
Convalescență (perioada de recuperare și revenire la starea de sănătate inițială)
Creșterea apetitului alimentar
Stări de imunosupresie (fortificarea imunității pe termen lung – scăderea imunității generate de diverși agenți patogeni)
Gust plăcut de portocale și caise.
i Studiu INCA 3 - Studiu individual național al consumului de alimente, 2017
ii Studiu INCA 2 și Nutri-Bébé
PEDIAKID® este o marcă înregistrată a Laboratoires INELDEA / Franța

Distribuitor Exclusiv: Montana Nutraceuticals SRL Str. Serdarului nr. 9, bl. 46B, ap. 3, sect. 1, București Tel: 0729 600 073 / www.farma-mall.ro • www.pediakid.ro

FĂRĂ CONSERVANȚI
FĂRĂ GLUTEN, FĂRĂ ALERGENI, FĂRĂ INGREDIENTE DE ORIGINE ANIMALĂ, FĂRĂ ORGANISME MODIFICATE GENETIC, FĂRĂ AROME SAU COLORANȚI ARTIFICIALI
SIROPURILE Pediakid®
Ingredientele acestei formule inovatoare sunt selecționate riguros pentru a răspunde nevoilor de calitate, eficacitate și securitate specific copiilor.
Pediakid® este prima gamă pentru copii formulată utilizând ingrediente active 100% naturale, combinate de manieră sinergică pentru a obține o eficacitate optimă în corectarea eventualelor mici dezechilibre nutriționale care pot apărea în perioada de creștere la copii. Biodisponibilitatea optimală a substanțelor din siropurile Pediakid® este rezultatul asocierii de manieră inovatoare a extractelor de plante cu fibre naturale, sirop de Agave, minerale și vitamine, iar gustul plăcut este obținut grație utilizării concentratelor naturale de fructe.
















Fibregum™ prebiotic Acacia- UN INGREDIENT PREZENT ÎN

COMPOZIȚIA SIROPURILOR Pediakid®
Fibregum™ este marca înregistrată a Nexira, Normandia-Franța. Nexira garantează cea mai înaltă calitate a gumei de Acacia, datorită prezenței sale continue, de peste 125 de ani, în Africa și a parteneriatelor puternice în țările producătoare de gumă de acacia.
Fibregum™ este obținut din seva de gumă de Acacia, atent selecționată, emanată din tulpinile și ramurile arborilor de Acacia.
Fibregum™ oferă un minim garantat de 90% fibre solubile, raportat la greutatea uscată.
Fibregum™ este un polizaharid nedigerabil, cu greutate moleculară mare. Este compus dintr-un miez proteic și fracții polizaharidice asociate (macromolecule proteo-polizaharidice).
Fibregum™ manifestă o toleranță intestinală ridicată, cu proprietăți digestive excelente. Datorită structurii sale foarte ramificate, Fibregum™ este fermentat lent și treptat în colonul transvers și descendent. Spre deosebire de multe alte forme de fibre, fermentația Fibregum™ nu generează disconfort intestinal.
Studiile Nexira au demonstrat următoarele beneficii ale Fibregum™:
• Efect prebiotic;

• Reface permeabilitatea intestinală;
• Indice glicemic aproape de zero;
• Reface, la nivelul colonului, joncțiunile dintre celulele epiteliale;
• Modulează markerii inflamatori produși de epiteliul intestinului gros;

• Stimulează producția acizilor grași cu lanț scurt de către microbiota intestinului gros.
O dietă bogată în fibre alimentare solubile precum Fibregum™ poate ajuta la extinderea senzației de sațietate după mese, pentru un control sănătos al greutății corporale.
La nivelul cavității bucale, Fibregum™ nu este afectat de procesul de hidroliză al enzimelor conținute în saliva, făcându-l astfel necariogen (nu favoriează demineralizarea dentară).
Siropul de Agave
Avantajele utilizării siropului de Agave în formulele Pediakid®:
• Gust dulce și plăcut: Siropul de Agave are un gust dulce și plăcut, ceea ce îl face o alegere populară pentru copiii care pot fi mai pretențioși cu gustul alimentelor.
• Indice glicemic redus: Siropul de Agave are un indice glicemic mai mic decât zahărul, ceea ce înseamnă că eliberarea de glucoză în sânge are loc mai lent și treptat. Acest lucru poate ajuta la menținerea nivelului de zahăr din sânge sub control și la evitarea unor variații majore ale glicemiei.
• Conținut ridicat de fructoză: Siropul de Agave are un conținut mai mare de fructoză decât zahărul, ceea ce îl face o alegere mai sănătoasă pentru cei care încearcă să evite zahărul rafinat. Fructoza este un tip de zahăr natural găsit în fructe și legume și poate fi mai ușor digerată de organism decât alte tipuri de zahăr.
• Fără gluten și fără alergeni comuni: ceea ce îl face o alegere sigură pentru cei cu alergii alimentare sau intoleranțe.
• Produs natural: Siropul de agave este produs din seva agavei, o plantă suculentă care crește în regiunile uscate din America de Sud și Centrală. Producția de sirop de agave este un proces natural și nu implică adăugarea de substanțe chimice sau sintetice.
Tratamentele personalizate de uz pediatric
Statutul de părinte vine cu o mare responsabilitate, una dintre ele fiind ancorarea foarte bine în realitate și de cunoașterea limitelor. Din dorința și iubirea pe care părintele le are pentru copil, poate cădea uneori în capcana automedicației și a deciziilor greșite privind sănătatea acestuia. Un supradozaj sau un subdozaj la un copil, o decizie proprie defectuoasă cu privire la alegerea unui tratament, poate degenera de foarte multe ori și, în unele cazuri din păcate, a dus chiar la deces.
mici dintre pacienții noștri tratamentele care nu mai există pe piață.
că relația medic-farmacist-pacient este cheia unui tratament reușit.
Auzim în ultimii ani tot mai des de medicina personalizată.
Puțini dintre pacienții noștri știu cu adevărat ce presupune. Sarcina de informare a acestora este o obligatie și o necesitate ce ne revine nouă, specialiștilor medicali, atât a medicilor cât și a farmaciștilor. Ceea ce este cu adevărat interesantă și totodată o provocare este că medicina personalizată pare să fi fost creată special pentru această frumoasă specializare, anume pediatria.

Copiii sunt poate cea mai mare provocare atunci când vorbim de tratamente și diagnostic, mai ales că în rândul acestora chiar se identifică o individualitate ce necesită tratamente personalizate. Împreună cu medicii specialiști, noi, farmaciștii preparatori, reușim să revoluționăm medicina și să găsim cele mai sigure și eficiente tratamente. Cei mici sunt fragili și de foarte multe ori se întâmplă să nu tolereze bine anumite tratamente, însă medicina personalizată reușește să acopere aceste situații atât de neplăcute pentru părinți.

În acest moment lipsesc multe dintre cele mai utilizate medicamente standardizate de uz pediatric. Și aici prepararea personalizată a venit în ajutorul nostru. Reușim să aducem în viața celor mai
Un alt punct important pe care aș dori să îl ating este siguranța unui tratament personalizat. În farmacia pe care eu o coordonez, probabilitatea de contaminare a unui astfel de preparat este minimizată, lucrând sub niște proceduri foarte bine puse la punct, într-un spațiu numit laborator cameră curată. Standardele acestui spațiu de lucru respectă standardele de curățenie ISO 8 și oferă în primul rând siguranță, mai ales în această zonă atât de fragilă a pediatriei.
Medicii pediatri sunt profesioniști atenți și foarte pasionați, ce se pun la punct permanent cu toate noutățile în aria dumnealor de activitate, mai ales în aceste timpuri alerte în care dezvoltarea tehnologiei are o viteză greu de ținut pasul cu ea. Astfel, și noi farmaciștii, trebuie să ne aliniem cu dumnealor și să fim la curent cu toate noutățile din domeniu, cu toate posibilitățile de tratament pe care medicii își doresc să le aducă în viața pacienților. Aici intervin și afirm, așa cum susțin de fiecare dată,

Din păcate, automedicația este la îndemâna tuturor, însă noi trebuie să informăm și să educăm pacientul. Este absolut necesar ca un părinte să cunoască toate riscurile la care este supus copilul atunci cand ia decizia să îi administreze un tratament medicamentos fără părerea specialistului, a medicului pediatru. Sunt multe decizii care se iau din dorința de a face bine propriului copil, dar parinții nu sunt medici și nici farmaciști și este mai bine să apeleze la aceștia. Un exemplu ar fi copiii care au nevoie de tratamente anti-epileptice al căror dozaj se face per kg corp și o adminstrare corectă nu înseamnă a împărți o pastilă sau a o tăia cu cuțitul ochiometric pentru a obține o doză mai mică. Dacă se merge la specialist, acesta va îndruma părintele către o farmacie cu laborator, unde profesionistul va respeta cu strictețe indicația terapeutică, luând în calcul greutatea și vârsta copilului, verificarea de depășire a dozelor maximale, excipienții, alergiile și va prepara medicamentul folosind tehnici de preparare farmaceutică necesare obținerii unui tratament optim.
În încheiere aș dori să punctez că a fi părinte nu este o sarcină ușoară și este admirabil devotamentul pe care îl poartă copilului. Însă, așa cum toate lucrurile bune stau în echilibru, și iubirea, și grija pentru copil trebuie să fie temperate.
Părinții trebuie să-și conștientizeze limitele, mai ales când discutăm despre sănătatea celui mic. Să nu uităm că cele mai bune informații se găsesc în cabinetul medicului pediatru.
22 www.revistamedicalmarket.ro Articole de specialitate Pediatrie
Farmacist Drd. Cosmina Bengescu
Echipamente medicale și infrastruc tură Instrumentar și consumabile Consultanţă specializată

OKI FANTASY - Consola cap-pat pentru pediatrie (LM MEDICAL DIVISION)


Consola cap-pat OKI FANTASY este un sistem integrat ce include (standard și accesorizat) distribuţie electricitate, distribuţie gaze medicale, iluminare directă și indirectă, iluminare preferenţială pentru anumite detalii ale desenului, alerte și semnale, sistem de chemare a asistentei. Consola poate fi folosită pentru un singur pat de pediatrie sau poate fi adaptată ca lungime pentru utilizare la mai multe paturi concomitent.
VESELIE ŞI OPTIMISM – un mediu prietenos și amuzant are efecte emoţionale pozitive pentru micuţii pacienţi, îmbunătăţind vindecarea și recuperarea acestora
FANTEZIE PERSONALIZATĂ – cele mai vesele panouri frontale ale consolei constituie modelele standard, însă orice alt model poate fi realizat la cerere
SOMN LINIȘTIT – o lampă discretă de noapte veghează somnul mi c ul ui p aci ent, confer i nd u- i sig u ra nţ ă și îmb l ân zi nd î nt un er i cu l no p ţi i
MONTARE SIMPLĂ – fiecare consolă se livrează complet pregătită pentru instalare și poate fi utilizată imediat după racordarea la instalaţiile de gaze și electricitate
ENERGIE VERDE – consum redus de energie, mentenanţă minimă și performanţă crescută datorită benzilor cu LED pentru iluminare directă, indirectă și de noapte
DESIGN PRACTIC – racordurile pentru gaze și cele pentru electric i t a t e s u n t bin e s e p a ra te , co n f e r i n d c o n s ol e i u n a s p e c t p ra c t i c ș i o u t il i z a re u ș o a ră
FRUMOS ȘI IGIENIC – filmul din poliester ce acoperă panoul front a l di n a cril i c a l co n s o l e i g a ra n te a z ă o d e z i n f e c t a re sig u ră ș i o c u ră ţ a re d e d u ra t ă
HORIZON 4.0 / 4.0 Precision Pat Pediatric ATI (FAVERO)
Gama Horizon 4.0 / 4.0 Precision
Paturi inovative pediatrice ATI, dotate cu funcții unice și de ultimă generație
CARACTERISTICI:

Nivel ridicat de protecţie, prevenţie și control al contaminării; vizibilitate completă asupra copilului; nivel maxim de securitate în conformitate cu cele mai exigente normative și standarde privind siguranţa copiilor
BENEFICII:
•Design elegant și panouri detașabile – facilitează accesul, dar și curăţarea eficientă
• Vizibilitate 360° în jurul patului – ideală pentru medic, dar și pentru confortul emoţional al copilului
• Stabil și robust – siguranţă permanentă, nu cedează la șocuri sau presiune
• Ajustabil și ușor manevrabil – secţiuni reglabile în unghi și pe înălţime
OPȚIONAL:
• Poate fi prevăzut cu sistem de cântărire integrat

MALL SRL
Bucureşti, Str. Giuseppe Garibaldi
nr. 8-10 sector 2, 020223
Tel.: +40 314 250226/27
Fax: +40 372 560250
office@medicalmall.ro www.medicalmall.ro
Timişoara, Str. Martir Cernăianu, nr. 18, jud. Timiş, 300361

Tel.: +40 720 393269
Fax: +40 256 110233
office@medicalmall.ro
www.medicalmall.ro
Iaşi, Aleea Al. O. Teodoreanu nr. 55A, Bloc 1, Demisol, Iaşi, 700155
Tel: +40 725 119393
Fax: +40 372 560250 office@medicalmall.ro
ARTICOLE DE SPECIALITATE
SC MEDICAL LOGISTIC
www.medicalmall.ro
TRIDERM IMMU∙GEL


Cremă pentru stimularea imunității locale
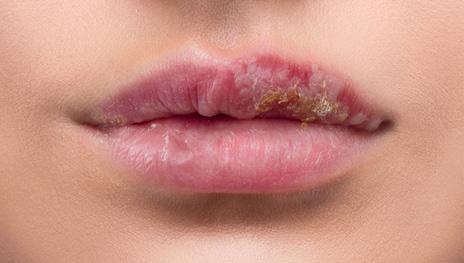
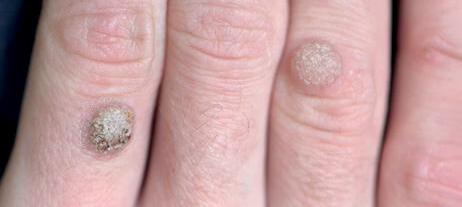
z Prevenția și tratamentul zonelor afectate de herpes labial, veruci, condiloame, moluscum contagiosum
z Profilaxia infecțiilor virale recidivante
z După crioterapie, diatermocoagulare (DTC), laser, excizie chirurgicală
z Eficacitate virucidă împotriva Virusului Herpetic tip 1 și tip 2
z Potrivit și pentru zona perilabială și organele genitale externe
Complex POLI-EGCG: combinație de polidatin
și galat de epigalocatechină într-un sistem purtător Asociere brevetată Beta-Glucan/L-Carnozină
TESTE DE EFICACITATE IN VITRO Indicații
EVALUAREA ACTIVITĂȚII VIRUCIDE
▶ arată activitate virucidă față de HSV-1 comparabil cu produsul topic de referință
▶ spre deosebire de produsul topic de referinţă, nu induce efecte citotoxice în cultura de celule gazdă
EVALUAREA PROPRIETĂȚILOR IMUNOLOGICE
▶ induce o creștere a producției de IFN-γ și, atunci când este adăugat la celulele stimulate pentru răspunsul imun, induce o creștere semnificativă a producției de IFN-γ, cu un model dependent de doză
▶ nu induce o creștere a eliberării de IL-2 sau IL-4 în comparație cu negativul martor (celule nestimulate)
▶ este capabil să declanșeze sistemul imunitar, răspunsul imun Th1 mediat de celule, fără a induce un răspuns alergizant
z negi
z condiloame
z herpes labial
z moluscum contagiosum
TRIDERM TRATAMENT LOCAL
Terra Distrimed SRL Str. Viitorului, nr. 180, Sector 2, Bucuresti Tel: 0744 649 289 • office@bionike.ro • www.bionike.ro • www.medicalmagazin.ro Pentru
toată familia, de la mic la mare!
FĂRĂ CONSERVANȚI | FĂRĂ PARFUM
FĂRĂ GLUTEN | TESTAT PENTRU NICHEL
TRIDERM A.D
Fără cortizon
Ideal pentru sugari, copii și adulți
Tratament de prevenție şi întreținere pentru pielea cu dermatită atopică
TRIDERM A.D
Cremă emolientă
TRIDERM A.D
OLIGOZAHARIDE purificate din Ophiopogon Japonicus
AD- RESYL
TRIDERM A.D
Balsam emolient
TRIDERM A.D
Cremă de curățare
păr şi corp
®
1 INGREDIENT CU 4 ACȚIUNI
1 Restabileşte funcția de barieră a pielii
2 Reechilibrează microbiota pielii, diminuând aderența Stafilococului Auriu

3 Hidratează pielea
4 Atenuează răspunsul inflamator Th2
TRIDERM A.D
Cremă pentru dermatita pleoapei

FĂRĂ CONSERVANȚI | FĂRĂ PARFUM
FĂRĂ GLUTEN | TESTAT PENTRU NICHEL
TRIDERM A.D



Cremă adjuvant de îngrijire pentru roşeață, descuamare şi mâncarime la nivelul pleoapelor NOU!
Cremă cu protecție solară

Terra Distrimed SRL Str. Viitorului, nr. 180, Sector 2, Bucuresti Tel: 0744 649 289 • office@bionike.ro • www.bionike.ro • www.medicalmagazin.ro

Medicația în sarcină și alăptare
Conform datelor actuale există o singură categorie de medicamente care sunt considerate sigure pentru mamă
și făt - medicamentele din categoria A. Medicamentele din categoriil B, C, D și X, fie au riscuri fetale mari, fie nu există studii efectuate pe pacienți umani care să confirme sau infirme riscurile acestora asupra fătului.
Tabel 1 Categorii de medicamente utilizate în sarcină
Categoria A: Sigure 1 vitamine (B6, acid folic) doar dozele recomandate de medic (vitamina A în exces a fost asociată cu malformaţii fetale)
2 medicamente antianemice (preparate de fier)
Medic primar MF, Brăila
Vicepreşedinte AREPMF
Consecințele administrări medicamentelor interzise:
• înainte de ziua 20 post conceptie - efect de “tot sau nimic”: fie omoară embrionul, fie nu îl afectează deloc;
• în săptămânile 3-8 post conceptie - pot duce la avort, malformații fetale, defecte metabolice sau funcționale, care se vor manifesta ulterior în viață;
• în trimestrul 2 și 3 - nu mai pot apare malformații congenitale, dar poate fi afectată creșterea și funcționarea organelor fetale.
În continuare, pentru a ușura comunicarea cu membrii echipei care îngrijește gravida, sunt detaliate următoarele informații:
• categoriile de medicamente utilizate în sarcină (Tabel 1)
• medicaţia antimicrobiană în sarcină (Tabel 2)
• afecțiunile mai frecvent întâlnite în perioada sarcinii și grupele de medicamente folosite (Tabel 3)
• vaccinarea gravidei și lăuzei (Tabel 4)
Informațiile coerente și clare permit profesioniștilor din domeniul medical să contribuie la alfabetizarea în sănătate (AS) a pacienților noștri. AS este o componentă de bază în promovarea sănătăți și asigură posibilitatea luării unor decizii informate și efectuarea unor alegeri sănătoase de către pacienți. AS oferă cadrul de integrare a celor mai importanți determinanți ai sănătății (educația și factorii de mediu) cu terminologia medicală utilizată în prevenția primară, secundară și terțiară, adică cee ace facem noi, profesioniști, în relația cu viitoarea mămică

Categoria B: relativ sigură dar pot apare probleme necunoscute
Categoria C: efect nociv pentru făt.
3.medicamentele pentru glanda tiroidă
1.paracetamolul, 2 insulina,
3.antibioticele/sulfamidele - penicilinele, cefalosporinele, nistatinul în aplicare locală, 4 metoclopramidul, 5.ranitidina, famotidina, 6 aspartam,
7.glucocorticoid (cortizon),
8 ibuprofen înainte de trimestrul trei.
1 ciprofloxacinul, norfloxacinul - asociat cu defecte scheletice, decolorarea danturii, spina bifidă, malformaţii ale membrelor
2 omeprazolul - asocieri cu anencefalia pentru utilizarea în prima jumătate a sarcinii
3.ketoconazolul, fluconazol: asocieri cu malformaţii ale membrelor, craniofaciale, omfalocel, surditate
4 pseudoefedrina, sumatriptan, izoniazida
5.dexametazona - se asociază cu creşterea incidentei naşterilor premature şi a greutăţii mici la naştere
6 acid nalidixic produce artropatie la animalele testate
7 clorzoxazona, digoxin, furosemid, gentamicina-ototoxic fetal
8 hidrocortizon – asociere cu despicătura palatină, omfalocel şi întârzierea creşterii pentru utlizare prelungită
Categoria D: beneficiile trat. pot depăşi riscul potenţial
1 tetraciclina, doxiciclina – (efecte asupra oaselor şi danturii fetale, asociere cu cataractă congenitală)
2 kanamicina
3 diazepamul – posibilă asociere cu despicăturile labio–palatine, spina bifidă, defecte ale membrelor, malformaţii: craniofaciale, renale, retard mental şi psihomotor, bradicardie fetală, diminuarea mişcărilor fetale, hipotermie neonatală
4.fenobarbitalul - asociat cu microcefalie fetală, retard mental, sindromul Down şi anomalii cardiovasculare
5.aspirina- este riscantă în ultimul trimestru, poate influenţa creşterea fătului; este o anti-prostaglandină care intervine în mecanismul travaliului şi poate prelungi atât sarcina cât şi travaliul, poate provoca sângerare excesivă înainte şi după expulzie.
-în doze mici, administrată sub supraveghere medicală, este utilă pentru a trata boli imunologice, ca lupusul, a opri travaliul prematur sau a preveni preeclampsia sau întârzierea creşterii fetale

6 penicilamina
7.chinina a fost asociată şi ea cu apariţia unor defecte din naştere (inclusiv surditatea permanentă) şi cu naşterea unor feti morţi, dar riscul pentru fat trebuie evaluat în raport cu pericolul malariei, care poate avea efecte fatale, mai ales în cursul sarcinii
8.streptomicina – în cursul sarcinii provoacă surditatea copilului
9 citostaticele pot determina pierderea sarcinii în primul trimestru sau alterări ale ADN-ului bebeluşului, rezultând malformaţii
10 litiu poate produce naştere prematură, modificări ale ritmului cardiac fetal
Categoria X: strict interzise
1 thalidomida – determină: focomelie, tetrafocomelie, hemangiom al fetei
2.alprazolam – produce malformaţii cardiace şi ale membrelor
3 clomifen, iod radioactiv, isotretinoin- produc malformaţii cardiace, cranio-faciale.
4.hormonii estrogeni – produc feminizarea fătului masculin, malformaţii uterine, malformaţii ale tractului genitourinar la feţii de sex masculin
5 steroizi androgeni şi anabolizanţi produc masculinizarea fătului feminin
Tabel 2 Medicaţie antimicrobiană în sarcină
Antibiotic trim. I trim II trim III
Peniciline
Cefalosporine
Macrolide excepție claritromicina
Polipeptide
Tetracicline risc mai mare decât beneficiu
Aminoglicozide
Fenicoli
Sulfonamide
Quinolone
Rifampicina
Nitrofurantoin
28 www.revistamedicalmarket.ro Articole de specialitate Pediatrie
Dr. Ileana Brînză
+ + +
+ + +
+ + +
+ + +
- - -
- - -
- - -
- - -
- - -
- + +
- + -
- + +
+ + +
Imidazoli
Acyclovir
Cu sau fără antibiotice?
S e e st i mea z ă că ma i m u l t d e 5 0 % d i n toa t e p r esc r i e r i l e d e a n t i b i o t i c e î n c a d r u l s i s te mul ui d e as i s t e n ţ ă m e d ic a l ă p rima ră n u sunt necesar e.1, 2 Inst ru m en t ul Qui k R ea d go vă aju t ă să de ci de ţi da c ă e st e nec esa ră p r e s c r ie r e a d e ant i biot i c e sa u n u Amb e le t es te ( de po zi tare l a te mp e rat u ra c am er ei) se r ea li zea z ă p r i n i n ter m ediu l ace lu iaşi instrument , Q u i k R e a d g o, c e of e ră şi p osi bi li t ăţi d e c one ct ar e HI S /LI S la p e r if e r ic e
wrCRP+Hb
» Re z ul tate dispo ni bi l e în 2 minut e, vo lu m re dus pro b ă : 1 0 μ l
» Va l oa re a C R P p oa t e oferi indicii asup ra n ec es it ăţ ii a d min i st răr i i d e an t i b iot i c e 3
» D ouă r e zu l ta t e, u n sin g u r t es t
» F l e x i b il – P r oba este stabilă în flacon t imp d e d ouă ore î na in te d e măsu ră t oar e
Strep A
» D ato r i t ă c it i ri i re z ul t atelor de cătr e i n str u men t , i n t e r p r e t a r ea v i z ual ă n u mai es t e n ec e sa ră
» Re z ul tate clar p ozi t ive sau negative su nt af i şat e în mai p uţ in d e 2 m i nu t e
» Re z ul tate l e sun t uşor d e c i t i t şi s u n t au t oma t stocat e î n m e mor i a i n s t r u m e n t u l u i
ca teste la punctul de îngrijire pentru a ghida prescrierea de antibiotice la pacienţi cu infecţii respiratorii acute în puncte de îngrijire medicală primară Cochrane Database Syst Rev 2014;11
Pentru informaţii suplimentare, vă rugăm accesaţi adresa: www.aidian.eu Jensen Pharma SRL, Tel +40 771 464 977 www.jensenmed.ro, office@jensenmed.ro Distribuitor pe teritoriul României:
Referinţe: 1 Laxminarayan R et al Rezistenţa la antibiotice – nevoie pentru soluţii globale Lancet Infect Dis 2013: 13: 1057–1098 2 Kuyvenhoven MM et al Prescrieri pacienţi din 1992 până în 2001 în Olanda JAC 2003;52:675–678 3 Aabenhus, R. et al Biomarkeri
Tabel 3 Afecțiuni și grupe de medicamente folosite Afecțiune Medicamente
Alergie antimahistaminice - Claritine, Clorpheniramine, Clemastine, Doxylamine
Răceală şi gripă Acetaminofen sau combinaţie Acetaminofen cu Dextrometorfan şi Pseudoefedrina, gargară cu lichide sau soluţii uşor saline; Spray sau dropsuri saline
Decongestionante nazale
Pseudoefedrin clorhidrat sau combinaţie a acesteia cu Triprolidina
Antitusive combinaţie Dextrometorfan şi Guaifenesin, Metoxifenoxil, sirop pe bază de mentol şi eucalipt. A nu se depăşi dozele permise, a nu se administra prea multe dintre aceste medicamente
Constipaţie Laxative pe bază de fibre şi metilceluloză, Psyllium, Saruri de magneziu
Diaree - se administrează numai timp de 24 de ore, la femei peste 12 săptămâni de sarcină: Subsalicilat de bismuth, Loperamid
Dezinfectante locale Bacitracin, Neosporin
Cefalee Acetaminofen, Sumatriptan
Antiinflamatoarele nesteroidiene - de tipul indometacinului şi ibuprofenului sunt recomandate dar numai până la 32 săptămâni de sarcină; după această vârstă aceste medicamente pot produce o constricţie a ductului venos astfel încât nu mai sunt recomandate
Anticoagulante -sunt acceptate heparina cu greutate moleculară mică (Enoxaparina, Deltaparina, Fraxiparina)
Durere de stomac (dispepsie gastrică)
Anticoagulantele de tipul Warfarinei sunt interzise în sarcina
Famoditida, Cimetidina, Ranitidina, Nizatidina - se pot utiliza în caz de pirozis sau arsuri gastrice
Metroclopramidul se poate indica în caz de vărsături. Hidroxid de magneziu, Hidroxid de aluminiu +/- Simeticona, Carbonat de calciu; Magaldrat asociat cu Simeticona, Hidroxid de aluminiu+bicarbonat de sodiu+alginat de sodiu+acid alginic
Prurit Acid ursodezoxicolic, Colestiramina
Hemoroizi Fenilefrin/Pramoxin/Hidrocortizon (crema), Ficat de rechin, extract de drojdie de bere, ulei mineral/Pramoxin/Oxid de zinc
Extract de Hamamelis (remediu homeopat)
Greaţă şi vărsături Vitamina B6 100mg, fructoza/dextroza/acid fosforic (la pacientele nediabetice), Emetrex, Banda compresivă antiemetică
Urticarie unguente pe bază de hidrocortizon, Hidroclorid de difenhidramina, Camfor /Pramoxin/Zinc
Infecţie micotică Miconazol, Terconazol
Tabel 4 Vaccinarea gravidei şi lăuzei
Vaccin Înainte de sarcină În timpul sarcinii În timpul alăptări Tip de vaccin
Gripă DA DA DA Inactivat
DTaP DA, dacă au trecut peste 10 ani de la ultima administrare
DA, dacă au trecut peste 10 ani de la ultima administrare
DA, dacă au trecut peste 10 ani de la ultima administrare
Anatoxine Vaccin acelular
HPV Da (între 9-26 ani) Nu, nu există studii Da (între 9-26 ani) Inactivat
Hep. A Da, dacă există risc de îmbolnăvire Da, dacă există risc de îmbolnăvire
Hep. B (inactivat) Da, dacă există risc de îmbolnăvire Da, dacă există risc de îmbolnăvire
Bibliografia
1. Medicine and Pregnancy https://www.fda.gov/ consumers/free-publications-women/medicine-and-pregnancy
2. Medicine and Pregnancy https://www.cdc.gov/ pregnancy/meds/treatingfortwo/index.html
3. Over-the-Counter Medications in Pregnancy https://www.aafp.org/pubs/afp/issues/2003/0615/ p2517.html
4. Medicine use during Pregnancy or Breastfeeding https://www.drugs.com/pregnancy/
5. Elisabeta-Otilia Benea, Liliana Cătălina Gavriliu, Cristina Popescu, Gabriel-Adrian Popescu Ghidul Angelescu terapia antimicrobiană 2018 Editura București 2018
6. Medicine Guidelines During Pregnancy https:// my.clevelandclinic.org/health/drugs/4396-medicine-guidelines-during-pregnancy
7. Vaccines During Pregnancy FAQs https://www.cdc. gov/vaccinesafety/concerns/vaccines-during-pregnancy.html
8. CDC –Maternal vaccination. Last update December 2018 https://www.cdc.gov/vaccines/pregnancy/ downloads/immunizations-preg-chart.pdf
9. Îndreptar devaccinare în cabinetul medicului de familie, Ed Amalteea 2018
Da, dacă există risc de îmbolnăvire Inactivat
Da, dacă există risc de îmbolnăvire Inactivat
Menigococic Da, dacă există risc de îmbolnăvire Nu sunt studii Da, dacă există risc de îmbolnăvire Inactivat
Pneumococic Da, dacă există risc de îmbolnăvire Nu sunt studii
Da, dacă există risc de îmbolnăvire Inactivat
Poliomielitic VPI Da, dacă există risc de îmbolnăvire Da, dacă există risc de îmbolnăvire Da, dacă există risc de îmbolnăvire Inactivat
ROR Poate fi recomandat Se va evita sarcina minim 4 săptămâni
Varicelă Da, cu evitarea sarcinii 1 lună
Rabie Da, pentru profilaxia plăgii rabigene
Febra
galbenă
Anti-COVID 19
Da, dacă va călători în zone cu risc Se evită sarcina min. 4 săptamâni
NU Da, dacă există risc de îmbolnăvire Viu atenuat
NU
Da, pentru profilaxia plăgii rabigene
NU (doar dacă va călători în zonă cu risc endemic)
Da, dacă există risc de îmbolnăvire Viu atenuat
Da, pentru profilaxia plăgii rabigene Inactivat
NU (doar dacă va călători în zonă cu risc endemic) Viu atenuat
Da, se va efectua în conformitate cu pozițiile Societății de Obstetrică și Ginecologie din România față de vaccinarea COVID-19 a femeii gravide și care alăptează
30 www.revistamedicalmarket.ro
de specialitate Pediatrie
Articole
Folosind sistemul intern de ventilație, beneficiile sunt:
• Ajută la reducerea problemelor legate de hrănire Biberoanele noastre sunt recunoscute pentru reducerea colicilor, eructatului, espectoratului și gazelor
• Dovedit că ajută la conservarea nutrienților din lapte*
Vitaminele C, A și E sunt esențiale pentru creșterea sănătoasă în copilărie
• Hrănirea fără vid ajută digestia
O bună digestie este esențială pentru copii, în special pentru nou-născuți
• Design complet ventilat al biberonului

Asemănător cu hrănirea la sân
• Sistemul de ventilare internă și tetina din silicon funcționează împreună


Flux controlat, astfel încât bebelușii se hrănesc în propriul ritm
• Ajută la digestie pentru un somn mai bun
* În urma unui studiu universitar. Aflați mai multe aici: drbrownsbaby.com/nutrient-study
Dar, este minunat să avem opțiuni atunci când hrănirea bebelușului se dezvoltă
• Puteți să eliminați sistemul de ventilație - nu este necesar să introduceți alte biberoane
• Experiența de hrănire este similară cu cea a majorității biberoanelor ventilate prin tetină


1 2 3 4
Aerul intră prin gulerul biberonului și este direcționat prin sistemul intern de ventilație
Aerul circulă prin tubul sistemului ocolind laptele, până în capătul biberonului
Sistemul elimină vidul și bulele din lapte, presiunea negativă și strângerea tetinei
Bebelușul se hrănește mai confortabil, în timp ce laptele curge liber prin tetină, asemănător alăptării
Vezi cum funcționează aici: drbrownsbaby.com


Sistemul intern de ventilație
Dr. Brown’s® elimină bulele de aer din lapte, astfel se minimizează oxidarea, ajută la păstrarea substanțelor nutritive din lapte.
Vitamina C în laptele matern
Afla mai mult: nutrientstudy.com
Dr. Brown’s® Opțions + ™ dispune de un nou model al tetinei, similar cu mamelonul, pentru a încuraja hrănirea la sân, comportamentul alimentar natural. Împrumutat de la natură, designul corect conturat ajută în alăptare. Copilul se atașează confortabil și se evită confuzia mamelonului.

Dr Brown’s® Other Bottles 1 2 3 4 BABY BOTTLE IN THE U.S. Pediatrician Recommended
al e Dovedit clinic că reduce colicii, eructatul,
BIBERONUL Anti-Colici Sistemul intern de ventilație
i gnedtogrowwithba
espectoratul și gazele utilizat cu sau fără sistemul de ventilație
Biberonul cu Gat Larg
Susţinem recomandarea OMS de alăptare exclusivă până la 6 luni și continuarea alăptării cât mai mult timp posibil. Recomandăm folosirea biberoanelor la nevoie, pentru copii cu vârste de peste 12 luni.
Dezvoltarea vizuală în primii ani de viață
Este important să știm ce văd copiii și cum se dezvoltă vederea copiilor în primii ani de viață pentru a ști ce să urmărim și când trebuie să ne îngrijorăm. Deși din punct de vedere structural ochii sunt complet formați la naștere, capacitatea lor funcțională este slabă din mai multe motive: ochiul este mic ca lungime, pupila este foarte mică, retina (țesutul din interiorul ochiului care percepe stimulii vizuali) nu este maturizată, nervii optici (canalele de comunicare între ochi și creier) și centrii de integrare a informației vizuale din creier sunt încă în dezvoltare.
Vederea în spațiu, percepția adâncimilor nu se va forma niciodată sau se va forma rudimentar și eronat dacă nu se acționează pentru corectarea strabismului.
Nou-născutul este sensibil la lumină, percepe contrastele, și poate distinge chipuri aflate foarte aproape de el (bazându-se pe contrast), dar acuitatea lui vizuală este de 20-30 de ori mai slabă decât a adultului.
În primele 2 luni de viață lucrurile se schimbă foarte rapid, astfel, la 2 luni acuitatea vizuală este de 10 ori mai slabă decât a adultului, copiii urmăresc obiecte în mișcare și ochii încep să lucreze în pereche, fiind paraleli în majoritatea timpului.
La 3 luni ochii sugarilor trebuie să privească în aceeași direcție permanent, tot acum începe să se dezvolte vederea în spațiu. Copiii percep culorile, dar sunt mai atrași de roșu și galben decât de albastru.
La 6 luni vederea cromatică este comparabilă cu cea a adultului, copilul urmărește obiecte aflate la distanță mai mare, este capabil să schimbe rapid atenția vizuală de la aproape la distanță și invers, câmpul vizual este mult lărgit.
Atunci când ochii nu sunt aliniați la vârsta de 6 luni (strabism infantil) șansele de dezvoltare a unei vederi binoculare normale sunt foarte mici.
Vederea copilului la 1 an este aproximativ 30% din vederea adultului, iar percepția tridimensională este mult îmbunătățită iar în jurul vârstei de doi ani începe să se apropie de cea a adultului, în jurul vârstei de 3-4 ani fiind comparabilă cu cea a a adultului. Acesta este parcursul firesc al unui copil care nu moștenește dioptrii semnificative de la părinți și care ulterior va fi un adult cu vedere normală.
Acuitatea vizuală, capacitatea de acomoda (de a vedea clar la aproape), convergentă (capacitatea de a coordona axele vizuale la aproape, vederea tridimensională continuă să se dezvolte până la 6-7 ani. Totodată viciile de refracție pot apărea oricând și se pot modifica rapid la copil.
În acceași măsură, există defecte refractive (dioptrii) moștenite din familie motiv pentru care copiii care vin în familii cu purtători de ochelari, în special cei cu dioptrii mari, trebuie să ajungă la oftalmolog înainte de vârsta de 2 ani. Dioptriile înnăscute care sunt în afara celor fiziologice (normale, aferente vârstei) pot fi detectate prin măsurători de la vârsta de 6 luni și se pot lua măsurile corespunzătoare.

De exemplu dacă un bebeluș are o miopie congenitală cu valori de -10, prezența ochelarilor puși la timp va permite dezvoltarea retinei în mod adecvat iar co-
pilul va avea o performanță foarte bună cu ochelarii pe ochi. În lipsa lor până la vârsta grădiniței, vederea lui nu se va dezvolta normal putând apărea ambliopia, (ochiul leneș) sau/și strabismul.
Astfel, judecând după cele scrise mai sus, orice nealiniere a axelor vizuale după vârsta de 3 luni este considerată patologică și necesită un consult oftalmologic. De asemenea trebuie să respectăm examinările de rutină oftalmologice, pentru că sunt menite să verifice funcția vizuală și comportamentul vizual conform vârstei. Aceste examinări pot descoperi și preveni deficite vizuale mai greu, sau imposibil de recuperat tardiv.
Pe scurt, o evaluare oftalmologică făcută înainte de vârsta de doi ani pentru orice copil ar fi ideală.
Pentru cei la care sunt evidente strabisme sau alte anomalii ale ochilor observate la vârstă mică, chiar și nou născut, un control oftalmologic urgent este oportun cât mai devreme posibil pentru că oftalmopediatrul poate tranșa normalul de patologic luând măsurile necesare de prevenție pentru o dezvoltare normală a vederii bebelușului.
Recepţie: 0219252; 0730 593 534 / 0764 740 081, E-mail: office@oftapro.ro; Bd. Mărășești nr. 15, Sector 4, București, oftapro.ro
32 www.revistamedicalmarket.ro Articole de specialitate Pediatrie
Dr. Daniela Cioplean
Medic Primar Oftalmolog
Preşedintele Societății Române de Strabologie şi Oftalmopediatrie, Vice-Preşedinte ESA

Diareea acută la copil
Diareea acută este definită ca o scădere a consistenței și creștere a frecvenței eliminării scaunelor (în general, mai mult de trei pe zi), însoțite sau nu, de febră. Din punct de vedere cantitativ, este vorba de o eliminare de materii fecale mai mare de 10g/kg/zi la sugar sau 200g/kg/zi la copilul de peste 3 ani. Totuși, se consideră că scăderea consistenței materiilor fecale este un indicator mai fidel decat numărul de scaune, mai ales în prima lună de viață.
• deficite în procesul de absorbție (deficit congenital de sucrază-izomaltază, deficitul de lactază „de tip adult”)

Universitatea „Dunărea de Jos”
Galați, Spitalul Clinic de Urgență pentru Copii „Sf. Ioan“ Galați
Asist. Univ. Dr. Baciu Alexandru Paul
Universitatea „Dunărea de Jos” Galați, Spitalul Clinic de Urgență pentru Copii „Sf. Ioan“ Galați
Asist. Univ. Dr Gavrilă Carmen
Universitatea „Dunărea de Jos” Galați, Spitalul Clinic de Urgență pentru Copii „Sf. Ioan“ Galați
Termenul de acut se referă la o durată a simptomatologiei mai mică de două săptămâni1. În absența vărsăturilor (numai diaree) este mai corectă folosirea terminologiei de diaree acută decât cea de gastroenterită, termenul gastroenterită înseamnând boală inflamatorie sau infecțioasă, existând și alte cauze, non-infecțioase, de diaree. Termenul gastroenterită acută este mai corect folosit când pacientul prezintă vărsături și diaree2
Etiologie
Diaree acută de cauză neinfecțioasă3 poate apărea din următoarele cauze:
• indusă medicamentos (asociată antibioticelor, laxativelor, antiacidelor care conțin magneziu - atenție la anorexia nervoasă)
• alergii alimentare sau intoleranțe, greșeli alimentare (alergia la proteina din laptele de vacă, alergia la proteinele din soia, metilxantinele ca teobromina, teofilina, cafeina)
• chimioterapie sau radioterapie
• chirurgical (apendicita acută, invaginație intestinală)
• deficit de vitamine (niacina sau folat)
• toxicitate vitaminică (vitamina C, niacina, vitamina B3),
• ingestie de metale grele (cupru, zinc).
Diareea acută de cauză infecțioasă3 poate fi determinată de
• virusuri: Rotavirus (25-40% dintre cazuri), Calicivirus (1-20%), Norovirus (10%), Adenovirus (2-4%), SARSCoV-2 (2-50%)4
• bacterii: Campylobacter jejuni (6-8%), Salmonella (3-7%), Escherichia coli (35%), Shigella (0-3%), Yersinia enterocolitica (1-2%), Clostridium difficile (0-2%)
• paraziți: Cryptosporidium (1-3%), Giardia lamblia (1-3%).
Fiziopatologie1. Diareea apare ca urmare a dezechilibrului între procesele de absorbție și cele de secreție a apei și electroliților. Astfel, după mecanismul fiziopatologic se descriu:
• diareea osmotică
• diareea secretorie
• diareea prin alterarea motilității
• diareea inflamatorie.
Patogenia diareei generate de infectia SARS-CoV-2 încă este obiectul unor studii ample. Tipic, fiziopatologia se referă la două mecanisme separate. Primul se referă la efectul citopatic al coronavirusului asupra enterocitelor, rezultatul fiind reducerea suprafeței de absorbție și apariția diareei osmotice. Cel de al doilea mecanism se referă la afectarea funcțională prin secreția de enterotoxine ce conduce la secreția ac-
tivă a ionilor în lumenul intestinal (diaree secretorie), rezultatul fiind secreția de clor printr-un mecanism calciu-dependent. Pe lângă studiile efectuate pe implicarea patogenica a SARS-CoV-2 în mecanismul diareei, s-au studiat și efectele diosmectitei asupra secreției de anioni și asupra producției de radicali liberi de oxigen5
Dozele de diosmectită utilizate în acest studiu au fost de 100mg/mL, similare cu cele utilizate pentru tratamentul diareeii induse de Rotavirus6. Similar cu efectul diosmectitei în studiile cu Rotavirus ca agent etiologic, în acest studiu realizat pe acelasi tip de model experimental, s-a observat reducerea secreției de clor și a stresul oxidativ. Diosmectita este utilizată pe scară largă ca agent antidiareic în medii clinice, dar nu a fost efectuată anterior o evaluare directă a activității sale împotriva SARS-CoV-2. Captarea SARSCoV-2 și efectele antiinflamatorii ale diosmectitei, demonstrate de acest model, oferă o justificare teoretică pentru eficacitatea diosmectitei în managementul pacienților cu diaree asociată COVID-196.
Aceste efecte sunt legate de proprietățile diosmectitei de a adsorbi virusul și enterotoxinele sale, prevenind astfel interacțiunile cu receptorii ACE2 de pe suprafața enterocitelor7
Yonker și colab8. au demonstrat recent că pacienții pediatrici cu sindrom inflamator multisistemic (PIMS) prezintă valori persistente ale SARS-CoV-2 în scaun. Acest lucru sugerează că prezența prelungită a SARS-CoV-2 în intestin ar putea afecta permeabilitatea intestinală, și în principal zonulina, permițând astfel pătrunderea antigenelor SARS-CoV-2 în fluxul sanguin și dezvoltatarea inflamației sistemice. Se emite astfel ipoteza asupra efectelor diosmectitei de legare a SARSCoV-2, care ar putea reduce încărcștura
34 www.revistamedicalmarket.ro Articole de specialitate Pediatrie
Conf. Univ. Dr. Baciu Ginel
Diosmectită
conţine diosmectită,
argilă terapeutică 100% naturală
Purificată și perfectionată
OPREȘTE și TRATEAZĂ
simptomatic diareea, indiferent de cauză

1
2 pentru a și simptomele diareei O OPRI TRATA
Argilă naturală purificată Argilă naturală purificată
3 fabricată în Franţa d de peste 45 de ani
conţine diosmec tită – argilă 100% 4-6 naturală cu proprietăţi remarcabile :
Argila este un mineral format din silicaţi de aluminiu și magneziu, 1 organizaţi în foi, compuși din par ticule foar te fine (1-3 µm)
Argilele au o structură bine definită pe 3 niveluri, fiecare par ticulă având o structură de tip foaie, care se dispersează ușor într-un film continuu:
Foaie: organizare lamelară
Par ticulă: gruparea foilor
Agregate: asocieri de par ticule
Proprietățile zico - chimice remarcabile ale argilelor stau la baza 4-6 modului lor de ac țiune :
P l a s t i c i t a t e - a b i l i t a t e a a r g i l e l o r d e a s e d e f o r m a , d a t o r i t ă dimensiunilor mici ale par ticulelor și structurii lor lamelare, ceea ce conduce la acoperirea și protecţia mucoasei intestinale
Adsorbție i putere de tamponare – fixează diferite molecule, având acţiune pe suprafaţă mare și fiind active chimic. Această proprietate conduce la legarea de agenţi patogeni, toxine, gaze.

Absorbție i înglobare - proprietatea argilei de a face schimburi cu moleculele de apă, datorită
c a r a c t e r u l u i h i d r o fi l A s t f e l , a r g i l e l e a u capacitatea de a modifica compor tamentul
c u r g e r i i l i c h i d e l o r : a b s o r b m o l e c u l e d e a p ă
( î n g l o b a r e ) s a u e l i b e r e a z ă m o l e c u l e d e a p ă (contracţie).
Putere de acoperire - capacitatea de a forma un strat izolant, deoarece par ticulele de argilă rămân în suspensie și păstrează posibilitatea agregării (interacţiunea între foi), ceea ce conduce la protecţia mucoasei gastrice sau intestinale
– mecanism complex de ac ţiune, atât 7-11 asupra cauzei, cât și asupra simptomelor diareei : Astfel, nu doar oprește diareea, dar și tratează simptomele acesteia, având acţiune completă:
1 Ca pacitate adsor bantă – ac tivitate a adsor bantă intensă și o mare abilitate de a lega virusuri, bacterii și toxine, ajută la eliminarea acestora din organism.

2. Capacitate mare de acoperire a mucoasei intestinale - formează o barieră de protecţie faţă de factori iritanţi, ce ea ce ajută la repararea muco asei inte stinale și la reface rea permeabilităţii acesteia.
3. Absoarbe excesul de apă prin intermediul par ticulelor de argilă și al straturilor dintre foi.
Pentru întreaga familie, copii și adulţi Direct din NATURĂ*. Per fecţionată de ȘTIINŢĂ. Diosmectită - argilă 100% naturală, cu proprietăţi remarcabile.
este produsul original, fabricat în Franţa 12 printr-un proces riguros de purificare și control

este produsul original pe bază de diosmectită, fabricat în Franţa, în două unităţi de producţie Una dintre ele este situată în L ’ I s l e - s u r - l a - S o r g u e, î n s u d u l Fr a n ţ e i , i a r c e a l a l t ă î n D re u x , î n regiunea Normandia.
Diosmectita trebuie izolată de celelalte minerale, de aceea IPSEN a dez voltat un proces special riguros de fabricaţie pentru a prezer va calităţile naturale ale argilei și potenţialul ei terapeutic
9

A s t fe l, p e s t e 9 0 d e t e s t e ș i a n a l i z e d i fe r i t e s u n t realizate începând din etapa de extracţie, până în e t a p a fi n a l ă d e a m b a l a re, a s i g u r â n d c a l i t ă ţ i l e t e r a p e u t i c e a l e ș i s i g u r a n ţ a î n administrare.
– alături de pacienţi de peste 45 de ani
Doar brandurile puternice rezistă în timp.
Din 1975:
• Cel puţin administrate de 15 miliarde de plicuri pacienţi13
• a u f o s t
pacien e ti d d ri e
- proces de fabricaţie orientat spre reducerea amprentei de carbon

De -a lungul procesului de fabricaţie, am implementat măsuri pentru a minimiza impactul asupra naturii și a conser va mediul înconjurător
Angajamentul IPSEN de a reduce amprenta de carbon asupra mediului constă și în reducerea consumului de apă, a consumului de energie, precum și în reciclarea deșeurilor
ș i O H S A S 1 8 0 0 1 ( s i g u r a n ţ ă ș i s ă n ă t a t e ) . L a s f â r ș i t u l a n u l u i 2 0 2 0 , u n i t a t e a d e
1 4 0 0 1 ( m e d i u )

E c a c i t a t e a i s i g u r a n ț a co nfir mate de numeroase studii clinice și meta14 analize de -a lungul celor 45 de ani de utilizare Alatu ani
Formulă originală,
Ambele unităţi de producţie sunt cer tificate ISO
producţie de la Dreux a fost cer tificată ISO 50001 (reducerea consumului de energie)
OPREȘTE și TRATEAZĂ
simptomatic diareea, indiferent de cauză
REFERINȚE:

1. Rautureau et al. Les argiles. Éditions Septima, 2004; 2. Surse interne; 3. Kow C, Hasan S. Letter to Editor Elsevier 2021;82(2);4.Carretero MI, Pozo M. Applied Clay Science 200;46:73-80; 5.Ghadiri et al. RSC Adv 2015;5:29467-81; 6.Rautureau et al. Argiles et santé. Propriétés et thérapies. Éditions Lavoisier, 2010; 7. RCP Smecta® 2019; 8.Droy et al. Gastroenterol Clin Biol 1985;12:119-21; 9.Mahraoui et al. Gut 1997;40:339-43; 10. Dupont et al. Gastroenterology and Nutrition 1992;14:413-9; 11. Brouillard MY, Rateau JG. Gastroenterol Clin Biol 1989;13(1):18-24; 12. Internal factory source;13.Cumulatively, postmarketing exposure to diosmectite. PSUR on the 11 january 2019; 14.Pèrez-Gaxiola G, et al. Cochrane Database Syst Rev 2018;4:CD011526.
REZUMATUL CARACTERISTICILOR PRODUSULUI – FORMA ABREVIATĂ
DENUMIREA COMERCIALĂ A MEDICA MENTULUI Smecta 3 g/plic pulbere pentru suspensie orală COMPOZIŢIA
CALITATIVĂ ŞI CANTITATIVĂ
Fiecare plic conţine diosmectită 3 g. Excipient cu efect cunoscut: glucoză monohidrat 0,679 g. FORMA FARMACEUTICĂ Pulbere pentru suspensie orală. Pulbere alburie până la uşor bej, cu un uşor miros de portocală când se prepară suspensia. Indicaţii terapeutice Tratamentul simptomatic al diareei acute la copii, sugari (în asociere cu rehidratarea orală) şi adulţi. Tratamentul simptomatic al diareei cronice. Tratamentul simptomatic al durerii asociate afecţiunilor eso-gastro-duodenale şi colice. Doze şi mod de administrare Tratamentul diareei acute. Sugari cu vârsta sub 1 an si copii cu vârsta peste 1 an. Sugari cu vârsta sub 1 an: doza recomandată este de 2 plicuri pe zi, administrată timp de 3 zile, apoi 1 plic pe zi. Copii cu vârsta peste 1 an: doza recomandată este de 4 plicuri pe zi, administrată timp de 3 zile, apoi 2 plicuri pe zi. Adulţi Doza zilnică recomandată este de 6 plicuri pe zi. Tratamentul altor indicatii: Sugari cu vârsta sub 1 an si copii cu vârsta peste 1 an Sugari cu vârsta sub 1 an: 1 plic pe zi. Copii cu vârsta cuprinsă între 1 an și 2 ani: 1 până la 2 plicuri pe zi. Copii cu vârsta peste 2 ani: 2 până la 3 plicuri pe zi. Adulti: Doza zilnică recomandată este de 3 plicuri pe zi. Mod de administrare: Continutul unui plic trebuie dizolvat înainte de administrare Smecta se administrează de preferat după masă, în esofagită, între mese, în alte afecţiuni. Sugari si copii: Continutul unui plic trebuie dizolvat într-un biberon cu 50 ml apă, care trebuie administrat în timpul zilei sau prin amestecarea cu alimente semilichide: supă, compot de fructe, pireu de legume, mâncare pentru copii. Adulti: Continutul unui plic trebuie dizolvat într- o jumătate de pahar cu apă. Contraindicaţii Hipersensibilitate la diosmectită sau la oricare dintre excipienţi. Atenţionări şi precauţii speciale pentru utilizare Atentionari speciale: Se recomandă precauție în administrarea diosmectitei la pacienți cu antecedente de constipație cronică severă. La copii, tratamentul diareei acute trebuie administrat în asociere cu rehidratarea orală cu Soluții de Rehidratare Orală (SRO), pentru a evita deshidratarea. La adulți, tratamentul nu exclude rehidratarea, dacă este necesară. Cantitatea de Soluții de Rehidratare Orală care trebuie administrată oral sau intravenos trebuie ajustată în funcție de severitatea diareei, vârsta, starea generală a pacientului. Pacientul trebuie informat privind necesitatea rehidratării cu soluții saline sau lichide îndulcite (zaharoză), pentru a compensa pierderea de lichid datorată deshidratării (la adult, aportul mediu zilnic de apă este de 2 l); de asemenea, în timpul diareei regimul alimentar trebuie să excludă anumite alimente, în special, crudităţi, fructe şi legume verzi, alimente picante, precum şi alimente şi băuturi reci şi să conţină în special carne la grătar şi orez. Un plic Smecta conţine 0,679 g glucoză monohidrat. Pacienţii cu sindrom rar de intoleranță la fructoză, malabsorbţie la glucoză-galactoză sau insuficiență sucrază-izomaltază nu trebuie să utilizeze acest medicament. Interacţiuni cu alte medicamente şi alte forme de interacţiune. Deoarece absorbţia medicamentului poate să interfere cu proporţia şi/sau gradul de absorbţie ale altor substanţe, Smecta nu trebuie administrat în asociere cu alt medicament. Fertilitatea, sarcina şi alăptarea Nu sunt date suficiente privind efectul teratogen la animale. Până în prezent, nu au fost raportate malformații sau efecte toxice fetale. Cu toate acestea, nu sunt date suficiente privind gravidele expuse la diosmectită pentru a exclude orice risc. În timpul sarcinii nu se administrează diosmectită decât la recomandarea medicului. Efecte asupra capacităţii de a conduce vehicule şi de a folosi utilaje Diosmectita nu influenţează capacitatea de a conduce vehicule și de a folosi utilaje. Reacţii adverse Următoarele reacţii adverse enumerate mai jos au fost raportate în timpul studiilor clinice la copii și adulți. Acestea sunt, în general, minore, tranzitorii şi se produc în special la nivelul gastro-intestinal. Reacţiile adverse sunt clasificate în funcţie de frecvenţă, astfel: foarte frecvente (≥ 1/10); frecvente (≥ 1/100 şi < 1/10); mai puţin frecvente ( ≥1/1000 şi < 1/100); rare (≥ 1/10000 şi < 1/1000); foarte rare (<1/10000), cu frecvenţă necunoscută(care nu poate fi estimată din datele disponibile). Tulburări gastro-intestinale Frecvente: constipație. Aceste episoade pot fi prevenite prin ajustarea individuala a dozelor Mai puţin frecvente: meteorism, vărsături. După punerea pe piață au fost raportate reacții de hipersensibilitate (cu frecvenţă necunoscută), incluzînd urticarie, erupții cutanate tranzitorii, prurit și angioedem. S-au raportat cazuri de agravare a constipației. Raportarea reacţiilor adverse suspectate. Raportarea reacţiilor adverse suspectate după autorizarea medicamentului este importantă. Acest lucru permite monitorizarea continuă a raportului beneficiu/risc al medicamentului. Profesioniştii din domeniul sănătăţii sunt rugaţi să raporteze orice reacţie adversă suspectată prin intermediul sistemului naţional de raportare, ale cărui detalii sunt publicate pe web-site-ul Agenţiei Naţionale a Medicamentului şi a Dispozitivelor Medicale http://www.anm.ro. Supradozaj Supradozarea poate determina constipație cronică sau bezoar PROPRIETĂŢI FARMACEUTICE Lista excipienţilor Glucoză monohidrat Zaharină sodică Aromă de vanilie: maltodextrină, sucroză, triacetat de glicerol (E 1518), dioxid de siliciu (E 551), alcool etilic, lecitină de soia (E 322), excipienţi de aromatizare (vanilină, etilvanilină, extract de vanilie, heliotropină, benzaldehidă, acetilbutiril, acid butiric, eter de rom) Aromă de portocală: maltodextrină, sucroză, Acacia (E 414), esterul acidului mono şi diacetil tartric cu mono şi digliceridele acizilor graşi (E 472 e), dioxid de siliciu (E 551), excipienţi de aromatizare (ulei de portocală concentrat, ulei de portocală, ulei de portocală distilat, fracţia bogată în aldehidă a uleiului de portocală, fracţia concentrată a uleiului de portocală, terpene din portocală, butirat de etil natural). Incompatibilităţi Nu este cazul. Perioada de valabilitate 3 ani. Precauţii speciale pentru păstrare Nu sunt necesare condiţii speciale de păstrare. Natura şi conţinutul ambalajului Cutie cu 10 plicuri din hârtie/Al/PE a câte 3,76 g pulbere pentru suspensie orală. Cutie cu 18 plicuri din hârtie/Al/PE a câte 3,76 g pulbere pentru suspensie orală. Precauţii speciale pentru eliminarea reziduurilor Fără cerinţe speciale. DEŢINĂTORUL APP IPSEN CONSUMER HEALTHCARE 65 Quai Georges Gorse 92100 Boulogne-Billancourt, Franţa. NUMĂRUL APP 6706/2014/01-02. DATA PRIMEI AUTORIZĂRI SAU A REÎNNOIRII AUTORIZAŢIEI Reînnoirea autorizației – Iulie 2014. DATA REVIZUIRII TEXTULUI Februarie, 2020.
Acest material promoțional este destinat profesioniștilor din domeniul sănătății. Medicament eliberat fără prescripție medicală Este important să raportați orice reacție adversă suspectată. Aceasta permite monitorizarea continuă a raportului beneficiu/risc al medicamentului. Profesioniștii din domeniul sănătății sunt rugați să raporteze reacțiile adverse prin sistemul national de raportare la Agenţia Naţională a Medicamentului şi a Dispozitivelor Medicale din România, Str. Aviator Sănătescu nr 48, sector 1, Bucureşti 011478- RO, e-mail: adr@anm.ro, Website: www.anm.ro Totodată, reacțiile adverse suspectate se pot raporta și către reprezentanța locală a deținătorului autorizației de punere pe piață, la Ipsen Pharma Romania SRL, Str. Grigore Alexandrescu, Nr. 59, București, Sector 1. Telefon: +40 21 231 27 20, Fax: +40 21 231 13 23, email: pharmacovigilance.romania@ipsen.com Acesta este un sumar al recomandărilor de prescriere. Pentru informații complete vă rugăm să consultați Rezumatul Caracteristicilor Produsului, disponibil la cerere. Pentru informații medicale suplimentare puteți folosi adresa medinfo.ro@ipsen.com

SCA-RO-000304 /
Februarie 2023

Diosmectită
virala și eliberarea de virioni din celule infectate intestinale. Astfel, eliminarea eficienta a virusului, cu ajutorul diosmectitei din tractul gastro-intestinal ar putea reduce riscul de a dezvolta complicații sistemice precum PIMS.
Manifestări clinice 9
Majoritatea manifestarilor clinice sunt determinate de agentul etiologic precum și de doza infectantă. De asemenea, se mai pot adăuga simptomele ce apar în urma unor complicații, deshidratarea acută sau tulburări electrolitice, deloc rare la grupa de varstă pediatrică care asociază diaree.
SARS-CoV-2 este recunoscut ca un fiind un virus cu tropism pentru mucoasa respiratorie, dar numărul de pacienți cu COVID-19 care se confruntă cu o simptome gastrointestinale nu este deloc neglijabil. Simptomatologia include anorexie, greață, vărsături, diaree și dureri abdominale10, diareea fiind cel mai frecvent simptom gastrointestinal. În unele studii aceste simptome sunt raportate la până la 50% dintre pacienții infectiați cu SARS-COV-24. Diareea asociată este de obicei ușoară și caracterizată prin scaune moi sau apoase11, dar poate fi și mai severă, cu 18-30 de scaune diareice pe zi.
În general, ingestia toxinelor preformate (Shigella) este asociată cu debut brusc, cu greață și vărsături în primele 6 ore, cu posibilitatea apariției și a febrei, crampelor abdominale și diaree în 8 până la 72 de ore.
Durerile abdominale alaturi de scaunele diareice apoase, dupa o perioadă de incubație de 16 pana la 48 de ore, pot fi consecința infecției cu Norovirus, Rotarvirus, virusul gripal sau Cryptosporidium. Diareea acută bacteriană este frecvent trădată de prezenta scaunelor diareice care conțin produse patologice precum puroi sau sange. La aceste simptome se adaugă: crampe abdominale, tenesme, febră. Aceste simptome pot fi prezente în infecțiile cu Salmonella, Shigella, C. Jejuni, Yersinia enterocolitica, E. Coli enteroinvaziv sau enterohemoragic.
12
Opțiuni terapeutice
• Abordarea non-farmacologică. Diareea acută se asociază frecvent cu sindromul de deshidratare. De cele mai multe ori acesta are o formă ușoară (<5% din greutatea corporală) motiv pentru care sărurile de rehidratare orala (SRO) au eficiență în 95% din cazurile de deshidratare ușoară sau moderată. Rehidratarea orala nu este eficientă atunci când vorbim de un pacient cu deshidratare gravă (>10%), vărsături incoercibile sau ileus. SRO se administreaza fracționat, cu lingurița sau seringa, inițial 5 mL la interval de 5 minute și se crește progresiv.

Dieta face parte din tratamentul pacientul pediatric cu diaree. Astfel, pentru sugarii eutrofici alimentați natural sau mixt, aceștia vor continua să primească lapte matern pe toată durata bolii. Cei alimentați artificial continuă alimentația lactată
pe care o primeau anterior debutului diareei. Pentru copiii cu vârstă peste 1 an se recomandă evitarea alimentelor cu glucide concentrate, sucuri de fructe cu conținut crescut de fructoză, zaharoză, sorbitol, bauturi carbogazoase (hiperosmolare).
• Managementul farmacologic poate cuprinde13: antisecretorii (racecadotril, inhibitor al enkefalinazei), inihibitori ai motilității (loperamid) contraindicați la sugar și copilul mic, flora de susbstituție (saccharomyces bouardii, lactobacillus rhamnosus GG), zinc, adsorbante și protectoare intestinale (diosmectita, gelatina tanat).
Este important de notat faptul ca diosmectita14-16 poate fi utilizată, cu aceeași eficacitate terapeutică, în ambele tipuri de diaree, neinfecțioasă și infecțioasă, având avantajul de a realiza, pe lânga citoprotecție și mucoprotecție, adsorbția bacteriilor, a virusurilor si a enterotoxinelor acestora, protejând astfel împotriva mecanismului prin care acești agenți etiologici sunt capabili să determine apariția scaunelor diareice. Diosmectita este argilă 100% naturală, formată din silicaţi de aluminiu și magneziu organizați într-o structură de tip foaie, ce se dispersează ușor într-un film continuu intraluminal, nu se absoarbe, nu se metabolizează, nu modifică microflora intestinală saprofită și respectă timpul fiziologic de tranzit intestinal.
Bibliografie:
1. Doina Anca Plesca, Tratat de Pediatrie 2021 Editura MedicHub;
2. Florea Iordachescu, Tratat de Pediatrie 2019 Editura ALL;
3. Kleinman et al. Walker’s Pediatric Gastrointestinal Disease 2008, 5th Edition, volume 2;
4. D'Amico et al. Clin Gastroenterology and Hepatology. 2020;18(8):1663-1672;
5. Poeta et al. Heliyon. 2022;8(8):e10246;
6. Poeta et al. Sci Rep 2021;11:21725;
7. Buccigrossi et al. Sci. Rep. 2020;10(1):7803;
8. Yonker et al. J. Clin. Invest. 2021;131(14):e149633;
9. Kliegman RM, Nelson Textbook of Pediatrics 2019, 21st Edition, volume 2, Editura Elsevier;
10. Zhang et al. Gastrointestinal symptoms, pathophysiology, and treatment in COVID-19, Genes Dis 8 2021;4:385–400;
11. Megyeri et al. World J. Gastroenterol. 2021; 27 (23): 3208–3222;
12. Doina Anca Plesca, Protocoale de diagnostic si tratament in pediatrie 2020, Editura Amaltea;
13. Schiller L.R. Curr Gastroenterol Rep 2017;19:18;
14. Dupont et al. Clinical Gastroenterology And Hepatology 2009;7:456–462;
15. Mahraoui et al. Gut. Marcb 1997;40(3):339-343;
16. Rautureau et al. Les argiles. Éditions Septima, 2004.
37 Articole de specialitate Pediatrie 2023 - 2024
„Abcesul amigdalian și periamigdalian – noțiuni teoretice și conduită terapeutică”
Faringitele acute reprezintă toate infecțiile din sfera faringelui, inclusiv faringo-amigdalite și amigdalitele acute. Marea majoritate a afecțiunilor căilor respiratorii superioare asociază și afectare a faringelui. Vârful de incidența în cazul acestei patologii este vârsta de 4-7 ani. Etiologia anginelor acute poate fi virală, bacterienă, parazitologică sau fungică. Sub vârsta de 3 ani etiologia este virală, iar peste vârsta de 3 ani mai frecvent identificăm etiologie bacteriană(1, 4, 5, 9, 14) .
sau cu virusul Ebstein Barr (EBV). Inflamațiile amigdaliene pot determina obstrucția căilor respiratorii superioare, manifestate clinic prin respirație orală, sforăit, tulburări de somn cu apnee în somn(3, 4, 5, 6, 7, 14) .
streptococice). Aceste complicații apar în cazul tratamentului realizat incorect sau incomplet(1, 5, 6, 13) .
Amigdalita reprezintă o inflamație a amigdalelor. De cele mai multe ori agentul etiologic care determină acestă inflamație este reprezentat de către virusuri (rinovirusurile, adenovirusurile, coronavirusurile, virusurile gripale și paragripale și virusul sincițial respirator). În cazul în care etiologia este bacteriană – agentul etiologic bacterian responsabil în mod obișnuit de apariția amigdalitei acute este reprezentat de către Streptoccocus beta-hemolitic de grup A (aproximativ 30% dintre cazuri). Infecția cu Streptococul beta-hemolitic de grup A necesită o atenție aparte din cauza multiplelor complicații precoce și tardive ce pot apărea în cazul tratamentului necorespunzător sau incomplet al acestui agent patogen(1, 3, 4, 5, 6, 9)
În cazul anginei acute de etiologie virală debutul este progresiv simptome precum: febră, anorexie, odinofagie, halenă, disfagie, rinoree, hiperemie conjunctivală, tuse și disfonie. Uneori pot apărea depozite albiciose la nivelul amigdalelor palatine și la nivelul peretelui posterior al faringelui (de obicei în infecția cu citomegalovirusul (CMV)
Complicația cel mai frecvent întâlnită în cazul faringitei acute de cauză virală este otita medie supurata cu suprainfecție bacteriană(4, 5, 11)
Faringita streptococică poate fi luată în calcul la copii de peste 3 ani care sunt în colectivități sau au frați ce se află în colectivități. În cazul infecției cu Streptococ beta-hemolitic de grup A debutul simptomatologiei este brusc, cu cefalee, febră înaltă (până la 40 de grade celsius), dureri abdominale și vărsături. Clinic faringele devine intens hiperemic, asociază odinofagie cu amigdale hiperemice, hipertrofice, adenopatii subangulomandibulare și laterocervicale crescute în dimensiuni și sensibile la palpare sau dureroase(5, 13, 14) .
În cazul faringitei acute bacteriene – Streptococ beta-hemolitic de grup A, complicațiile pot fi împărțite în complicații locale supurative: sinuzită, otită, limfadenită supurată și abcesele periamigdaliene și complicații nonsupurative: glomerulonefrită, reumatism articular acut, artrită reactivă poststreptococică, eritem nodos și Sindromul PANDAS (tulburări neuropsihice autoimune pediatrice asociate cu infecții
În acest articol vom discuta cu precădere despre abcesele amigdaliene și periamigdaliene, una dintre complicațiile precoce ale anginei acute(2, 5, 6)
Germenii incriminați în apariția abcesului sunt acei germeni care se găsesc în mod uzual în cavitatea orală (Streptococ beta-hemolitc – cu frecvența cea mai mare, stafilococ auriu, anaerobi –fusobacterii)(3, 6, 7, 10) .
Abcesul amigdalian și periamigdalian reprezintă o complicație a amigdalitei acute. Este o infecție supurativă acută la nivelul țesutului celular profund din loja amigdaliană. Inițial prezintă o fază de celulită sau flegmon (reacție inflamatorie fără colecție purulentă), ulterior evoluează către abces (colecție purulentă). Copilul prezintă următoarele simptome: stare generală alterată, rinoree mucopurulentă, odinofagie marcată predominant unilaterală, otalgie reflexă unilaterală, febră înaltă, sialoree, respirație cu miros fetid, trismus (vor deschide cu dificultate gura), voce amigdaliană și disfonie. La examenul faringelui, medicul va observa tumefacție roșie, fluctuentă, bombare unilaterală a faringelui, tumefacție unilaterală a pilierului amigdalian anterior, iar la nivelul amigdalelor se pot evidenția depozite albicioase pultacee

38 www.revistamedicalmarket.ro Articole de specialitate Pediatrie
Dr. Raluca Elena Gavrilă
Medic rezident Pediatrie Spitalul Clinic de Urgență pentru Copii “Grigore Alexandrescu”
























sau false membrane, uneori poate apărea inclusiv edem de luetă, cu deviere de luetă(1, 6, 10, 14, 16) .
Suprainfecția amigdalitei cronice poate determina apariția abceselor amigdaliene. Agentul etiologic cel mai des incriminat este Streptococul beta-hemolitic de grup A (acesta se poate regăsi în flora intracriptică a amigdalelor). Angina de cele mai multe ori este asimptomatică, cu evoluție insiduoasă și poate trece neobservată de către pacient, dar în fundul criptelor amigdaliene infecția poate evolua, propagându-se la țesutul celular periamigdalian(3, 8, 9, 16)
Incidența acestei complicații este cea mai mare la adolescenți, la copii sub șase ani rata apariției este foarte mică(3, 6, 7)
Cauzele ce determină apariția abceselor amigdaliene și periamigdaliene: angina acută bacteriană, angina acută din cadrul bolilor infecto-contagioase, infecții buco-dentare, erupțiile molarilor de minte inferiori(3, 8, 9, 16)
Investigatiile paraclinice decelează: leucocitoză cu neutrofilie, probe biologice inflamatorii intens pozitive (proteina C reactivă (CRP), viteza de sedimentare a hematiilor (VSH) și fibrinogen)(3, 6, 10, 13)
Diagnosticul etiologic se poate stabili prin: serologii EBVși CMV prin determinare de anticorpi de fază acută IgM și culturi: exudat faringian pozitiv – cel mai des regăsită bacterie fiind Streptococul beta-hemolitic de grup A și cultură din lichidul evacuat prin puncție(3, 6, 10, 13) .
Investigații imagistice: ecografie de părți moi la nivel cervical (creșterea în dimensiuni a ganglionilor subangulomandibulari și laterocervicali și prezența unei colecții), computer tomograf cu substanță de contrast(3, 6, 10, 13)
Ca tratament în primul rând trebuie asigurat aportul de nutrienți și lichide corespunzător prin intermediul unei perfuzii endovenoase cu glucoză si electroliți în cazul în care pacientul prezintă ca simptom asociat refuzul alimentației, antibioterapie emprică cu antibiotic cu spectru larg ulterior antibiotic țintit conform antibiogramei și simptomatice (antitermice,
analgezice, badijonări bucale cu preparate cu glicerină și anestezină pentru reducerea odinofagiei, gargarisme emoliente cu infuzie de mușețel, comprese cât mai calde la nivelul regiunii cervicale). Dacă pacientul nu răspunde favorabil la administrarea tratamentului, atunci putem lua în considerare abcesul(5, 8, 10, 11, 16)
Tratamentul antibiotic utilizat de primă intenție este: ampicilină-sulbactam intravenos cu doză de 50mg/kgc/zi în asociere cu clindamicină intravenos cu doză de 15mg/kgc/zi. În cazul eșecului terapeutic al acestor două antibiotice, putem utiliza vancomicină(2, 5, 8, 10, 11, 13, 16)
Abcesul periamigdalian evoluează foarte repede, iar în caz de eșec al tratamentului antibiotic se practică drenajul chirurgical (puncție evacuatorie în locul de maximă fluctuență, ulterior incizia și drenajul colecției). Intervenția se poate realiza în funcție de vârsta și complianța copilului cu anestezie locală sau anestezie generală(2, 8, 11, 15, 16) .
Dacă abcesul amigdalian sau periamigdalian va rămâne netratat sau se va aplica un tratament necorespunzător, abcesul se poate răspândi la nivelul regiunii cervicale în țesuturile profunde, ce poate duce în timp la septicemie și mediastinită. Complicațiile abcesului sunt reprezentate de către insuficiența respiratorie acută prin obstrucție de căi respiratorii superioare, pneumonie, tromboflebita venei jugulare interne, pseudoanevrismul sau eroziunea arterei carotide interne, necroze fasciale, meningită acută(6, 8, 10, 15, 16)
Amigdalectomia totală este recomandată în cazul pacienților care se încadrează in unul dintre următoarele criterii: prezența a mai mult de șase episoade de faringită streptococică într-un an; cinci episoade consecutive de faringită streptococică în doi ani consecutivi; trei sau mai multe infecții amigdaliene pe an în ultimii trei ani; purtător cronic de streptococ care nu a răspuns la tratamentul antibiotic; Sindromul Marshall care nu răspunde la tratament(2, 8, 12, 15)
Prin introducerea antibioterapiei precoce se poate realiza remisia inflamației și inclusiv prevenirea formării abcesului amigdalian și periamigdalian. Există și
situații rare în care abccesul poate drena spontan. În majoritatea cazurilor prognosticul este favorabil(5, 7, 10) .
Bibliografie:
1. Anderson J, Paterek E. – “Tonsillitis”. StatPearls. 2022
2. Becker W, Naumann HH, Pfaltz CR “Etude clinque des maladies de l’orielle interne” Precis dÓRL 1982
3. Bussi M, Carlevato MT, Panizzut B, Omede P, Cortesina G. – “Are recurrent and chronic tonsillitis different entities? An immunological study with specific markers of inflammatory stages”. Acta Otolaryngol Suppl. 1996.
4. Carmen Ciofu, Eugen Ciofu – A patra ediție “Esențialul în Pediatrie” – Editura Medicală Amaltea
5. Florea Iordăchescu “Tratat de pediatrie” – Editura ALL
6. Klein JO, Pelton A “Acute otitis media in children: Epidemiology, microbiology, clinical manifestations, and complications” Wolters-Kluwer, Up to date 2017
7. Klug TE. – “Incidence and microbiology of peritonsillar abscess: the influence of season, age, and gender”. Eur J Clin Microbiol Infect Dis. 2014
8. M. Anniko, M. Bernal-Sprekelsen – European Manual of Medicine “Otorhinolaryngology, Head & Neck Surgery” – Editura Springer
9. Meneghetti A., Mosenifar Z. – “Upper respiratory tract infection” – updated 11 septembrie 2020, http://emedicine.medscape.com/article/302460
10. Prof. Dr. Șt. Gârbea, Dr. P. Miloşescu, Dr. Al. Ștefaniu, Dr. B. Olariu “Patologie ORL ” – Sub redacția prof. dr. doc. Șt. Gârbea – Ministerul Educației şi Învățământului
11. SCP “La prise en charge de lótite moyenne aigue chez less enfants de six mois et plus” Pediar, Child Health 2016
12. Shah, Udayan K. – “Peritonsillar and Retropharyngeal Abscess”. Shah, Samir S. Pediatric Pracice: Infectious Diseases. China: McGraw-Hill; 2009
13. Shulman S.T., and all – “Clinical practice guideline for diagnosis and management of group A Streptococcal pharingitis” 2012 Updated by Infectious Diseases Society of America – 9 sep 2012 – IDSA Guidelines
14. Stelter K. – “Tonsillitis and sore throat in children”. GMS Curr Top Otorhinolaryngol Head Neck Surg. 2014
15. Udayan K Shah, MD, FACS, FAAP; Chief Editor: Arlen D Meyers, MD, MBA – “Tonsillitis and Peritonsillar Abscess” – updated: 18 februarie 2022 - https://emedicine.medscape.com/article/871977
16. Veronica Epure, Dan-Cristian Gheorghe „Urgențele în ORL Pediatrie” – Editura ProUniversitaria
40 www.revistamedicalmarket.ro
Pediatrie
Articole de specialitate
Salin
Pentru cei care au probleme respiratorii, pentru părinţii care au copii cu probleme respiratorii, pentru tot mai mulţi medici de familie sau specialiști, aparatele Salin au intrat într-un normal al utilizării ca o terapie naturală de mare valoare.
Efectele favorabile
Acestea sunt deosebit de spectaculoase în cazul copiilor. Se remarcă și efecte favorabile în diverse alte cazuri de insuficienţe respiratorii, ca de exemplu în cele pe fond cardiac sau tiroidian.
Aparatele Salin au fost medaliate cu aur și argint la saloanele de invenţii de la Bruxelles, Geneva, Chișinău. Au primit marca de aur la expoziţiile Natura Vita, sunt menţionate pe internet în Doctor’s Guide.



În mod curent, sunt produse aparatele SALIN S2 și SALIN PLUS pentru tratarea salină a aerului ambiental, inhalatorul cu mască SaltMed și mezinul gamei, miniinhalatorul InSALIN.
Aparatele Salin pentru tratarea ambientală a aerului sunt foarte eficiente și comode în utilizare, doar prin simpla funcţionare în spaţiul în care stă mai mult sau doar-me utilizatorul. Aparatele asigură purificarea generală a aerului în spaţii diverse: locuinţe, birouri.
Lista afecţiunilor
Pe lângă astm, alergii respiratorii, rini-te, sinuzite, laringite, bronșite, lista cuprinde practic toate problemele legate de buna funcţionare a aparatului respirator. În afecţiuni ORL, SALIN se arată a fi de mare ajutor în rinite, sinuzite, laringite cu o acţiune generală desensibilizată în pro-bleme alergice. În afecţiuni pneumologice au fost obţinute rezultate favorabile în astm bronșic, bronșite astmatiforme, bronșite, bronșectazii, silicoze, recuperări în TBC, mucoviscidoză.
V mărirea rezistenţei generale a organismului la răceli;
Miniinhalatorul InSalin
Acesta valorifică ideea unor mici inhalatoare, care să poată fi permanent la îndemâna utilizatorului.
Experienţa pe care o avem în ceea ce înseamnă emisia aerosolilor salini de către granulele de sare ne-a permis realizarea unui dispozitiv deosebit de util.
Miniinhalatorul InSalin este un dispo-zitiv destinat utilizării la purtător, ceea ce permite folosirea înainte, după sau pe durata expunerii în medii care activează problemele respi-ratorii. La școală, la sala de gimnastică, la serviciu, în aglomeraţii sunt multe situaţii în care InSalin este de un mare ajutor.
V somn liniştit, odihnitor, stare de confort psihic;
V acţiune generală desensibilizantă în probleme alergice;
V de mare ajutor în rinite, sinuzite, laringite;
V rezultate favorabile în astm bronşic, bronşite astmatiforme, bronşite, bronşectazii, silicoze, recuperări în TBC, mucoviscidoză;
V scăderea problematicii sforăitului;
V reducerea problemelor respiratorii ale fumătorilor;
V ajutor natural în renunţarea mai uşoară la fumat;
V calitate deosebită a aerului care devine proaspăt şi plăcut respiraţiei.
/ www.salin.ro


41 Articole de specialitate Pediatrie 2023 - 2024
S.C.Tehno Bionic S.R.L. Buzău, Str. Agriculturii nr 55, tel/fax: 0238.725.321 email - salin@tehnobionic.ro
O aventură a cunoașterii pentru sănătate, a realizării unor invenţii - un domeniu al terapiilor naturale.
Inhalator InSalin
Părinții și medicamentele copiilor. Posibile reacții adverse și interacțiuni
Trăim într-o eră în care timpul nu ne mai ajunge. Suntem mereu grăbiți, mereu cu deadline-uri la limită sau depășite. Vedem asta în viețile profesionale, ale noastre și ale pacienților cu care interacționăm. Dar noi suntem suma alegerilor noastre, considerăm că suntem ființe raționale și că ne asumăm acest stil GRĂBIT de viață. Dar copiii cu ce au greșit? Pun această întrebare pentru că până la urmă ei vor prelua anumite tipare de comportament de la părinți.
Se duc la dulapul/cutia de medicamente și găsesc trei-patru-cinci flacoane cu sirop. Moment în care apare întrebarea: “Cum se dădeau oare?!” și apelează la amintiri care uneori sunt bune, alteori nu...
Produse pe bază de Paracetamol
Acest stil de viață GRĂBIT îl vedeți cu siguranță și la părinții micilor pacienți care au norocul de a vă avea în viețile lor.
Părinții vor să le puneți pe picioare copilul cât mai repede pentru că urmează să se întâmple ceva în viața lui: o vacanță, o zi de naștere, o lucrare, ceva. Dumneavoastră trebuie să bateți din palme și copilul să se însănătoșească într-un mod miraculos sau cel puțin așa gândesc părinții.
Și aici avem două situații:
1. Părinții care, dacă nu se întâmplă nimic în primele 48 de ore maxim de la discuția avută cu medicul, încep să alerge cu copilul la analize, fac urocultură și tot felul de alte investigații.

2. Părinții care minimizează simptomele și care duc la școală copiii bolnavi fiind, cu simptome precum tuse, strănut, stare ușor febrilă, secreții nazale, etc. În același timp acești părinți nu apelează în primă instanță la medic ci administrează diferite preparate OTC pe care le au în casă și despre care știu că în trecut parcă au funcționat într-o situație similară.
Nu ne putem baza pe adulți că în urma citirii prospectul înțeleg ce trebuie. Experiența în farmacie mi-a arătat că oamenii care nu au studii medicale, într-o proporție destul de mare nu înțeleg ce ar fi corect de înțeles din prospect. Acest instrument, prospectul, dacă stăm să ne gândim și să analizăm, nu este scris pentru publicul larg, ci pentru specialiști.
Gândiți-vă numai de câte ori vi s-a întâmplat ca un pacient să renunțe la tratamentul pe care i l-ați recomandat, că a citit el în prospect că medicamentul ăla de fapt nu e bun pentru el pentru că ar putea să îi dea anumite reacții adverse, să spunem?!

Pentru noi, cei care am terminat o facultate în cadrul UMF unele noțiuni sunt banale, ca de exemplu „substanță activă”, dar ce e banal pentru noi, nu este și pentru pacienți.
Revenind la ce am semnalat mai sus, din grabă, părintele poate adminstra aceeași substanță activă din două preparate cu denumiri comerciale diferite sau poate administra frățiorului mai mic un produs care știe că a funcționat la fratele mai mare. Și de aici pot începe problemele!
Voi aborda mai departe câteva dintre cele mai întâlnite produse medicamentoase în casele unde sunt și copii și voi evidenția aspectele asupra cărora, în funcție de pacient și situație, trebuie să insistăm în comunicarea cu părinții în momentul recomandării și eliberării acestor produse.
În cazul paracetamolului riscul cel mai mare îl reprezintă administrarea a două produse cu denumiri comerciale diferite, dar cu substanța activă “paracetamol”. În această situație părinții trebuie să fie atenți încă de la primele semne de supradozaj precum: greață, vărsături, letargie, dureri abdominale. De obicei acestea se instalează la 5-10 ore de la supradozarea cu paracetamol și se mențin în decursul a 24 de ore.
Părinții ai căror copii au fost diagnosticați cu epilepsie și urmează tratament cu fenitoină trebuie să fie informați că în situația administrării concomitente a fenitoinei cu paracetamolul, aceasta poate determina reducerea eficacității paracetamolului și poate crește riscul de hepatotoxicitate. Pacienții trebuie monitorizați în vederea detecției apariției hepatotoxicității!
De asemenea în eventualitatea administrării concomitente a lamotriginei cu paracetamol, poate fi redusă eficacitatea lamotriginei din cauza creșterii clearence-ului său hepatic, iar la copii cu vârsta peste 6 ani cărora li se administrează cloramfenicol și paracetamol există risc de toxicitate crescută, deoarece este încetinită eliminarea cloramfenicolului.
Produse pe bază de Ibuprofen
Produsele pe bază de ibuprofen pot interacționa cu:
• acidacetilsalicilic;
• alte antiinflamatoare nesteroidiene.
42 www.revistamedicalmarket.ro Articole de specialitate Pediatrie
Farmacist
Smărăndița Ileana Ștefan
Formator, Institutul de Dezvoltare şi Cercetare Medico-Militară „Cantacuzino”, Afiliere AREPMF
Cluj-Napoca, str. Șoimului 24 Tel.: 0364 739 127 • www.provisual.ro
Clinica Provisual a fost fondată în anul 2014 de către Dr. Gabriela Bîrlea şi este una dintre cele mai moderne clinici private din Transilvania cu profil pediatric Oftalmologie și ORL. Clinica Provisual este dotată cu aparatură de ultimă generaţie, adecvată consultului celor mici inclusiv cu un bloc operator pentru intervenţii chirurgicale în anestezie generală la copil.

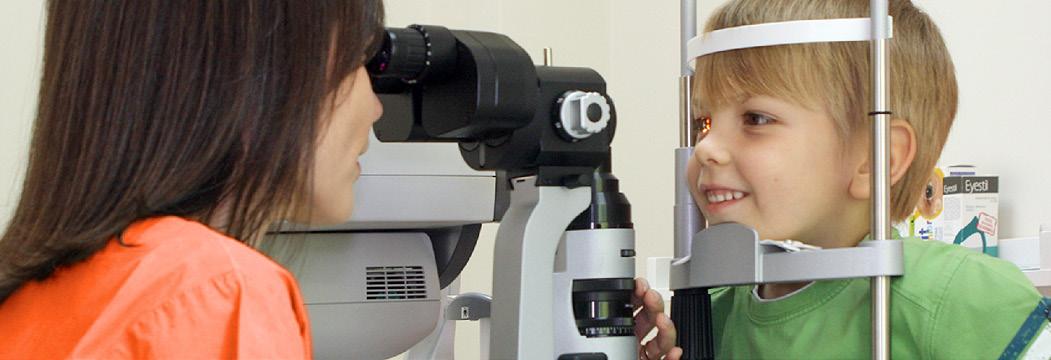

Despre Dr. Gabriela Bîrlea:
• Consultaţii oftalmologice la copil din prima zi de viaţă
• Abordarea copilului mic atât pentru probleme oftalmologice specifice vârstei cât şi în cadrul sindroamelor sistemice cu implicare oftalmologică
• Managementul miopiei la copil şi adolescent prin terapii variate şi combinate
• 10 ani de experienţă în ortokeratologie cu lentila de noapte pentru copii miopi
• 20 ani de experienţă în chirurgia strabismului la copil şi adult
• Intervenţii chirurgicale în obstrucţia congenitală a canalului lacrimo-nazal
■ Dacrioplastie cu balonaş
■ Intubarea cu stent siliconic mono sau bicanalicular
În clinica Provisual se efectuează şi intervenții chirurgicale în sfera ORL la copil şi adult: adenoidectomii, reducţia amigdaliană cu radiofrecvenţă, dacriocistorinoplastie, miringoplastie, osiculoplastie
Părinții trebuie să fie prudenți în cazul administrării ibuprofenului concomitent cu:
Diuretice și antihipertensive. Acestea pot crește nefrotoxicitatea AINS. Dacă se administrează diuretice care economisiesc potasiul sau IECA trebuie monitorizată kaliemia.
Captopril. Ibuprofen contracarează efectele captoprilului de creștere a excreției de sodiu.
Aminoglicozide. Există riscul de încetinire a eliminării aminoglicozidelor și de creștere a toxicității.
Zidovudină. Există riscul creșterii de hemotoxicitate. După 1-2 săptămâni de la iniţierea utilizării concomitente se recomandă efectuarea hemogramei.
Antibiotice chinolonice. Asocierea celor două poate provoca convulsii.
Baclofen. Administrarea concomitentă crește toxicitatea acestuia.
Există riscul apariției ulcerelor gastro-intestinale și a hemoragiei;
• anticoagulantele-ibuprofenul poate crește efectul acestora. În situațiile în care se administrează concomitent trebuie monitorizată coagularea;
• metotrexat - în asociere cu ibuprofenul trebuie monitorizată funcția renală. Ibuprofenul inhibă secreția tubulară renală a metotrexatului. Administrarea ibuprofenului la o distanță mai mică de 24 de ore de metotrexat poate crește efectele toxice ale celui din urmă.
Produse cu Acetilcisteină
Acetilcisteina asociată cu medicamente antitusive poate duce la un reflux redus al tusei, respectiv la o congestie secretorie.
Dacă se administrează concomitent acetilcisteină și antibiotice de uz oral atunci distanța de administrare a celor două substanțe se face separat și la un interval de minim 2 ore.
Produsele cu acetilcisteină sunt contraindicate copiilor cu vârstă mai mică de 2 ani.
În cazul în care copilul a fost diagnosticat cu astm bronșic și i se administrează și acetilcisteină poate apărea bronhospasmul. Atunci se va opri tratamentul! Efectul mucolitic al acetilcisteinei este crescut de aportul de lichide.
Dacă medicamentul capătă un miros ușor de sulf, acesta poate fi folosit în continuare!
Produse cu Rupatadină
În primul rând produsele cu rupatadină pot fi administrate doar copiilor cu vârsta minimă de 2 ani, în funcție de forma farmaceutică.
Aceste produse nu se recomandă a fi asociate cu ketoconazol sau eritromicină! Totodată din cauza riscului de creștere a concentrației plasmatice nu se administrează cu suc de grapefruit.
Siropurile de tuse
Aceste produse pot fi considerate câteodată, de către pacienți, doar niște siropuri de tuse, care nu pot să provoace neplăceri. Dar trebuie mare atenție în cazul pacienților cu diabet sau în cazul persoanelor cu intoleranță la fructoză. Nu orice sirop le poate fi administrat!
Siropurile
Antihistaminice
În cazul siropurilor antihistaminice cu deloratadină acestea trebuie administrate cu prudență în cazurile de insuficiență renală severă și în cazul pacienților cu antecedente medicale sau familiale de crize convulsive. În situația declanșării unei crize în perioada tratamentului cu desloratadină, acesta va fi întrerupt.
Activitatea medicilor în cabinete este foarte încărcată și ca atare le recomand să-și găsească un sprijin în farmaciștii
din proximitatea cabinetelor. Aceștia din urmă sunt cei care eliberează părinților medicamentele pe care medicii le recomandă.
În această situație ideal ar fi, din punctul meu de vedere, ca mesajele care ajung la pacienți, din două sau mai multe surse de specialitate, să fie „aliniate” și pe înțelesul tuturor.
Dacă pacientul primește din două/trei surse aceeași informație (adaptată într-un limbaj simplu, ușor de înțeles de oricine) șansele ca el să rețină corect informațiile sunt mai mari, lucru care se va reflecta în aderarea pacienților la tratament.
În farmacie timpul este oarecum mai generos pentru interecțiunea farmacist-pacient și în situațiile ideale, colegii farmaciști pot îndemna, la finalul consilierii farmaceutice, pacientul să recapituleze ce are de făcut cu medicamentele achiziționate și cu recomandările primite. Este un mod eficient de verificare a ceea ce au înțeles pacienții.
Un prim mesaj simplu pe care îl putem transmite părinților în calitate de specialiști în domeniul sănătății este: medicamentele pentru copii, oricât de gustoase ar fi, nu sunt sucuri, bomboane sau orice formă de ”ceva dulce”!
În momentul administrării oricărei forme de medicament atât părintele cât și copilul trebuie să aibă clar în minte că acea substanță este un medicament. Este un pas mic pe care trebuie să îl facem în vederea prevenirii lucrurilor grave ce pot rezulta din sinonimizarea termenilor „medicament” și „bomboană”.
Un alt mesaj de transmis pacienților de către medici, farmacişti, asistenți este: copiii nu sunt adulți mai mici! Întotdeauna administrarea de medicamente se va face doar din forme farmaceutice potrivite fiecărei vârste, iar doza administrată va fi doar cea recomandată de medic în urma evaluării situației clinice şi a pacientului.
Mesajele către pacienți (mici sau mari) trebuie să fie aliniate între specialiști pentru o bună înțelegere de către pacient a ceea ce are de făcut și pentru minimizarea scăderii aderenței la tratament.
44 www.revistamedicalmarket.ro Articole de specialitate Pediatrie



Sindromul Kallmann - etiopatogenie, considerații clinice și provocările survenite în îngrijirea pacienților
Sindromul Kallmann este o condiţie ce se manifestă, în principal, prin hipogonadism hipogonadotrop congenital asociat cu hipo- sau anosmie. Această scădere a funcţiei gonadelor se manifestă în contextul eșecului diferenţierii și migrării neuronilor, ce embriologic provin din mucoasa olfactorie pentru a ajunge, în final, să intre în formarea hipotalamusului pentru sa a-și îndeplini rolul de neuroni ce secretă hormon eliberator de gonadotropina. Un deficit de GnRH duce la o scădere a nivelului hormonilor steroizi din sânge, ceea ce are ca efect lipsa maturizării sexuale și absenţa caracterelor sexuale secundare.
Această afecţiune, prima data descrisă în 1944, este o boală genetică pediatrică rară, a cărei incidenţă este aproximată la 1 din 48.000 din indivizi(1). Deși există o varietate de gene responsabile de hipogonadismul hipogonadotrop, sindromul Kallmann implică preponderent gene cu transmitere X-linkată, fapt ce conduce la o incidenţă de aproximativ 4 ori mai mare în rândul pacienţilor de sex masculin, decât în rândul pacientelor (aproximativ 1 la 30.000 de băieţi, comparativ cu 1:120.000 de fete)(3).
La fel precum alte patologii, ce au ca și caracteristică principală hipogonadismul hipogonadotrop, sindromul Kallmann este caracterizat de o maturizare sexuală ineficientă în timpul perioadei pubertare. Printre semnele cele mai des observate se numără o insuficientă dezvoltare a gonadelor, ce poate fi obiectivată printr-un volum testicular mic în cazul pacienţilor de sex masculin sau prin lipsa menarhăi la pacienţii de sex feminin, precum și o curbă de creștere deficitară în cazul ambelor sexe. Cât despre caracterele sexuale secundare observate în cadrul

acestui sindrom, aici se poate observa subdezvoltarea glandelor mamare la fete, micropenis (prezent într-o proporţie mică din populaţia afectată), lipsa părului facial sau a îngroșării vocii, dar și criptorhidia, la băieţi. Aceasta din urmă poate sublinia prezenţa acestei afecţiuni încă de la naștere. Bineînţeles, aceste efecte sunt în strânsă legătură cu nivelele scăzute ale hormonului luteinizant (LH) și ale hormonului foliculostimulant (FSH), ceea ce cauzează nivele scăzute ale testosteronului la bărbaţi și ale estrogenului și progesteronului la femei. Fără tratament, majoritatea bărbaţilor și femeilor afectate sunt infertili(1)
În afară de prezenţa unor deficite în cadrul sistemului reproducător, în asociere, se poate observa prezenţa unor caracteristici non-sexuale, a căror producere este generată de originea comună în timpul dezvoltării embriologice. În cazul sindromului Kallmamm, o asociere puternică este cu hipoanosmia sau chiar anosmia. Aproximativ 60% dintre pacienţii cu deficienţă de hormon eliberator de gonadotropină, prezintă caracteristicile enumerate mai sus și pot fi încadraţi cu siguranţă în sindromul Kallmann, iar printre asocierile frecvente se mai numară și palatoschizis, cheiloschizis, hipodonţie, malformaţii ale membrelor superioare sau inferioare, dar și agenezia renală unilaterală(1). Tabloul clinic poate fi completat de simptome ce aparţin sistemului nervos central,
precum defecte ale auzului sau ataxie. Unele persoane pot chiar prezenta sinchinezii bimanuale, în care mișcările unui membru sunt reproduse de celălalt membru(3). Observate în cadrul acestui sindrom au mai fost și diferite tipuri de daltonism(1)
Etiologia și genele implicate
Genele asociate cu Sindromul Kallmann au un rol foarte important în dezvoltarea anumitor arii cerebrale în perioada fetală. Deși unele din funcţiile specifice ale acestor gene nu au fost identificate, aceste gene par să fie implicate în formarea și migrarea unui grup de celule nervoase ce sunt specializate pentru a procesa informaţii olfactorii. Aceste celule nervoase, odată formate, își încep migrarea către bulbul olfactiv, o structură critică pentru perceperea mirosurilor. Studiile sugerează faptul că genele asociate cu sindromul Kallmann sunt, de asemenea, implicate în migrarea neuronilor care produc GnRH (hormonul gonadotrop), aceste celule având aceeași origine și traseu de migrare în decursul dezvoltării cerebrale. GnRH controlează producerea hormonilor ce au rol în dezvoltarea sexuală încă dinaintea nașterii și, mai apoi, în timpul pubertăţii(3).
Studiile au arătat că mutaţiile genelor asociate cu sindromul Kallmann întrerup migrarea celulelor nervoa-
46 www.revistamedicalmarket.ro Articole de specialitate Pediatrie
Dr. Călin Nedelcu
Medic rezident Pediatrie Spitalul Clinic de Urgență pentru Copii “Grigore Alexandrescu”
se olfactorii și a celor generatoare de GnRH. Dacă celulele nervoase olfactorii nu ajung până în bulbul olfactiv, mirosul persoanei respective va fi afectat sau chiar absent; de altfel și celulele nervoase responsabile de producerea GnRH, ce nu își finalizează migrarea, implică o dereglare a secreţiei hormonilor sexuali. Este încă neclar, ce mutaţii, ale căror gene, duc la manifestarea celorlalte semne și simptome asociate sindromului Kallmann, deorece, cele identificate până în acest moment sunt responsabile de numai 30% din cazuri; restul, neavând o etiologie cunoscută(3)
KAL1, prima genă descoperită ca fiind responsabilă de sindromul Kallmann este localizată în porţiunea distală a cromozomului X (Xp22.3). Această genă a fost descoperită studiind pacienţii care au fost diagnosticaţi cu Condrodisplazia punctata (Sindromul Conradi-Hünermann), condiţie ce asociază sindromul Kallmann(2)
Proteina codificată de gena KAL1, anosmina 1, este asociată cu adeziunea celulelor neurale și migrarea axonală. În plus, anosmina este exprimată în diverse tipuri de ţesuturi din sistemele digestiv, respirator, urogenital, cardiovascular, muscular, scheletic sau piele. Această exprimare într-o varietate de ţesuturi, cât și celelalte aproximativ 20 de alte gene descoperite, ar putea explica complexitatea fenotipurilor observate la acești pacienţi(4)
Managementul pacienţilor
Necesitatea evaluării clinice apare, de obicei, în momentul în care apar primele probleme legate de întârzierea pubertăţii. În acest context, există mulţi factori care pot contribui la dezechilibrul constituţional și hormonal, astfel încât pacienţii trebuie evaluaţi și din punct de vedere paraclinic pentru a exclude deficienţele hormonale primare sau alte tipuri de sindroame sistemice. Printre compușii ce ar trebui monitorizaţi se numără TSH-ul (hormonul stimulator tiroidian), tiroxina, IGF 1 (Factorul 1 de inhibiţie a creșterii), LH-ul (hormonul luteinizant) și FSH-ul (hormonul foliculostimulant). Aceștia ar trebui să fie în limite nor-
male pentru a putea merge mai departe cu diagnosticul. De asemenea, trebuie eliminate cauzele infecţioase și autoimune, ce pot interfera cu dezvoltarea normală a copilului. Astfel, analizele uzuale de sânge, cât și analizele urinei elimină majoritatea posibilelor etiologii. Mai departe, nu trebuie ignoraţi pacienţii care se confruntă cu dureri cronice, ce au ajuns să utilizeze medicaţie opioidă, deoarece această clasa de medicamente prezintă ca efect advers asocierea cu hipogonadismul indus(1)
Sindromul Kallmann are ca tratament principal farmacologic terapia de înlocuire a hormonilor steroizi (testosteron, estrogen sau progesteron), putându-se recurge chiar la opţiuni farmacologice pe bază de gonadotropină, pentru a susţine fertilitatea. Printre complicaţiile întâlnite frecvent se numară osteoporoza, pentru care sunt prescrise frecvent suplimente de vitamina D și bifosfonaţi, bolile cardi-
Concluzii
ace, cât și cele neurologice sau psihiatrice, iar consulturile de specialitate ar trebui luate în considerare, având în vedere că acestea sunt cele care afectează speranţa de viaţă a pacienţilor(1)
Bibliografie
1. James S, Wilfredo L-O. Kallmann Syndrome. In: Stat Pearls. StatPearls Publishing; 2022. https:// www.ncbi.nlm.nih.gov/books/NBK538210/
2. Jones KL, Jones MC, Campo M del. Smith’s Recognizable Patterns of Human Malformation. 7th ed. Elsevier Saunders; 2013.
3. MedlinePlus [Internet] B (MD). Kallmann Syndrome. National Lybrary of Medicine (US). Accessed March 16, 2023. https://medlineplus. gov/genetics/condition/kallmann-syndrome/
4. Stamou MI, Georgopoulos NA. Kallmann Syndrome: Phenotype and Genotype of Hypogonadotropic Hypogonadism. Metab J - Pediatr Reprod Endocrinol. 2018;86(September 2018):124-134. doi:https://doi.org/10.1016/j. metabol.2017.10.012
5. Swee DS, Quinton R, Maggi R. Recent Advances in Understanding and Managing Kallmann Syndrome. Fac Rev. 2021;10(37). doi:https://doi. org/10.12703/r/10-37
Pe parcursul ultimelor decenii cercetările știinţifice au avansat destul de mult, însă marea problemă rămâne iniţierea târzie a tratamentului, cu debutul terapiei, în medie, la vârsta de 18-19 ani. De cele mai multe ori, problema este lipsa contextualizării corecte a întarzierii dezvoltării pubertare, asociată cu diversele caracteristici clinice specifice, astfel îndreptându-se atenţia asupra scenariilor statistic favorabile, precum bolile nutritionale sau deficienţa hormonului de creștere. Odată ce acestea sunt elimite, se ajunge prea repede la concluzia că acest deficit de creștere este idiopatic. Mai mult decât atât, lipsa iniţierii terapiei anterior vârstei de 14 ani se datorează și recurgerii, în marea majoritate a cazurilor, la o strategie expectativă. Chiar și în cazurile în care se recurge la terapie de substituţie hormonală, de cele mai multe ori ea este efectuată pentru o durată scurtă de timp, pacienţii neînţelegând importanţa terapiei de-a lungul întregii vieţi în cazul bărbaţilor sau până la menopauză în cazul femeilor(5). Acestea fiind spuse, scopul acestei lucrări, este de a sublinia rolul anamnezei riguroase, a unui examen clinic amănunţit, cât și a echipelor multidisciplinare, deoarece acesta este singurul mod prin care se poate obţine un standard adecvat al serviciilor medicale, ce ne poate ajuta să atingem o diferenţă considerabilă în calitatea vieţii pacienţilor(1).
47 Articole de specialitate Pediatrie 2023 - 2024
Infecția cu Clostridium difficile este o cauză importantă a sindromului diareic asociat antibioterapiei(1). Această infecție este mai puțin frecventă la copii decât la adulți, dar incidența la copii este în creștere(2). Manifestările clinice variază de la colonizare asimptomatică sau diaree ușoară, până la forma de boală fulminantă caracterizată prin ileus paralitic, megacolon toxic, hipotensiune arterială sau șoc toxico-septic(3).
creștere a secrețiilor intestinale(4). Toxina B („citotoxina”) este esențială pentru virulența C. difficile și are un rol mai important decât toxina A în medierea afectarii mucoasei colonului(7). Nivelurile de toxine fecale se pot corela cu severitatea bolii(4).
Notiuni de microbiologie
Agentul etiologic, Clostridium difficile este un bacil anaerob, Gram-pozitiv, care formează spori și produce toxine(4) Acesta este larg răspândit în natură și se găsește în apă, sol, gospodării, produse alimentare și la animalele domestice și de fermă(5). În cadrul unităților sanitare, C. difficile a fost izolat de pe mâinile pacienților și ale personalului medical, de pe suprafețele spitalelor, sau de ppe diverse echipamente medicale(5). Mai mult decât atât, s-a observat că C. difficile poate persista câteva luni de zile pe diferite suprafețe din cadrul spitalelor(5)
Clostridium difficile există sub formă de spori în mediul înconjurător(6).
Sporii sunt latenți din punct de vedere metabolic și sunt rezistenți la căldură, acizi, antibiotice și la majoritatea dezinfectanților(6). După ce sporii de C. difficile ajung în intestin, aceștia germinează în forma vegetativă, care este capabilă să producă toxine și care poate fi distrusă de agenții antimicrobieni(6).
Toxinele A și B sunt factorii majori de virulență pentru C. difficile(4). Aceste toxine mediază boala diareică prin perturbarea structurii citoscheletice a celulelor epiteliale intestinale, ducând la inflamația mucoasei intestinale și la moartea acestor celule(4). Toxina A (,,enterotoxina”) provoacă inflamație care duce la leziuni ale mucoasei și la o
Patogeneza
Patogeneza bolii C. difficile este incomplet înțeleasă(8). Cu toate acestea, se cunoaște că dezvoltarea bolii diareice implică: alterarea microbiotei colonului (de obicei, dar nu întotdeauna, în urma terapiei cu antibiotice), ingestia, colonizarea și creșterea excesivă a C. difficile, producția ulterioară de toxine, care determină inflamația mucoasei și leziuni ale epiteliului intestinal(8)
Epidemiologie
Cea mai mare incidență a infecției cu C. difficile apare la copiii cu vârsta cuprinsă între 1 și 5 ani(2). Studiile populaționale sugerează că aproximativ 75% dintre infecțiile pediatrice cu C. difficile sunt asociate comunității(2).
Colonizarea intestinală asimptomatică cu tulpini de C. difficile toxigene sau netoxigene este frecventă în primul an de viață, astfel nou-născuții și sugarii pot fi un rezervor important de Clostridium difficile(9). Colonizarea persistă în general câteva luni, deși poate persista până la 12 luni sau mai mult în unele cazuri(9). Deși nou-născuții și sugarii sunt colonizați frecvent cu C. difficile toxigen, ei dezvoltă rareori boală simptomatică. Astfel, niveluri ridicate de microorganisme și toxine de C. difficile (niveluri similare cu cele la adulții cu colită pseudomembranoasă) pot fi găsite în scaunele nou-născuților și sugarilor sănătoși, asimptomatici(9).
Copiii cu vârsta mai mare de un an au rate mai scăzute de colonizare(10) Până la vârsta de aproximativ 3 ani, ratele de colonizare a tulpinilor toxigene scad până la valori de 8%, similar ratelor la adulții nespitalizați(2). Rate crescute de colonizare (17-30%) au fost descrise în rândul copiilor cu spitalizări repetate și la copiii cu malignitate, fibroză chistică sau boală inflamatorie intestinală(10)

Factori de risc
Expunerea la antibiotice este cel mai important factor de risc atât pentru infecția cu C. difficile asociată cu spitalizarea, cât și pentru cea asociată comunității(11). Orice antibiotic poate predispune la infecția cu C. difficile, deși riscul variază în funcție de clasele de antibiotice. Cel mai frecvent sunt implicate: amoxicilina-acid clavulanic, cefalosporinele, clindamicina și fluorochinolonele(11). În studiile pediatrice, expunerea la mai multe clase de antibiotice în ultimele 30 de zile a fost asociată cu infecția severă și recurentă cu C. difficile(10)
Inhibitorii pompei de protoni și, într-o măsură mai mică, antagoniștii receptorilor de histamină-2, au fost asociați cu un risc crescut de infecție cu C. difficile la copii și adulți(12). Tuburile de gastrostomie sau jejunostomie au fost, de asemenea, asociate cu infecția cu C. difficile la copii(11)
Malignitatea este cea mai frecventă afecțiune cronică în rândul copiilor spitalizați cu infecție cu C. difficile, reprezentând până la 25% din cazurile de diaree infecțioasă cu Clostridium difficile(10). Alți factori de risc includ copiii cu boală inflamatorie intestinală, fibroză chistică, boală Hirschsprung(13).
48 www.revistamedicalmarket.ro Articole de specialitate Pediatrie
„Probleme de diagnostic și tratament în infecția acută cu Clostridium difficile la copii“
Dr. Oana-Andreea Grigore
Medic rezident Pediatrie, Spitalul Clinic de Urgenţă pentru Copii „Grigore Alexandrescu” Bucureşti
Manifestări și forme clinice de boală diareică
Spectrul clinic al infecției cu C. difficile variază de la colonizarea asimptomatică până la colita fulminantă(14) Severitatea infecției crește în general cu vârsta(11). Mortalitatea și bolile fulminante sunt cele mai mari la persoanele ≥65 de ani și mai puțin frecvente la copii(11). Cu toate acestea, spectrul complet al bolii este posibil în toate grupele de vârstă(14)
Așa cum am menționat anterior, colonizarea asimptomatică este frecventă în primul an de viață, astfel, purtătorii asimptomatici pot fi un rezervor de C. difficile(9)
Dintre cei care dezvoltă boală simptomatică, manifestările infecției cu C. difficile încep de obicei fie în timpul sau la câteva săptămâni după terapia cu antibiotice; ocazional, debutul este întârziat până la 10 săptămâni(14)
Cel mai frecvent simptom al infecției cu C. difficile este diareea apoasă cu debut acut (definită ca ≥3 emisii/24 ore), care apare adesea în timpul sau la scurt timp după o cură antibiotice(13). Scaunele cu emisie de sânge sunt mai puțin frecvente, apar în <15% din episoade(15). În cazul colitei pseudomembranoase poate apărea diaree abundentă (≥10 emisii pe zi) și dureri abdominale severe in etajul abdominal inferior(15). Poate fi prezentă febra. Dacă greața și vărsăturile sunt o componentă semnificativă a simptomelor gastrointestinale, trebuie luate în considerare etiologiile virale(14).
O formă severă de infecție clostridială la copii este caracterizată de următoarele elemente: diaree abundentă cu manifestări sistemice (febră, frison, dureri abdominale severe, distensie abdominală importantă), leucocitoză (>15.000 de cel/µL), un nivel crescut al creatininei serice, ajustat în funcție de vârstă(16)
Forma de colită pseudomembranoasă din infecția cu C. difficile este mai puțin frecventă la copii(16)
Perforația intestinală, invaginația ileocolică, pneumatoza intestinală și prolapsul rectal (cu pseudomembrane vizibile pe segmentul care prolabează) sunt manifestări rare(16). Ileusul parali-
tic poate duce la o absență paradoxală a scaunului, care poate întârzia diagnosticul(16).
Forma fulminantă este caracterizată prin ileus, megacolon toxic, hipotensiune arterială sau șoc. Manifestările infecției fulminante pot include febră, diaree, dureri abdominale severe în cadranul inferior sau difuze, distensie abdominală importantă, hipovolemie, leucocitoză, hipoalbuminemie și acidoză lactică. Diareea poate fi absentă la pacienții cu ileus prelungit. Complicațiile colitei fulminante includ megacolonul toxic și perforația intestinală.
Investigațiile de laborator
Deși este dificil să distingem diareea datorată infecției cu C. difficile de cauzele mai frecvente ale diareei la copii (norovirus, rotavirus, adenovirus, enterovirus, diverse bacterii enteropatogene) numai pe baza simptomatologiei, anumite caracteristici clinice și de laborator cresc gradul de suspiciune pentru o infecție cu Clostridium difficile(17)
Copiii cu boală severă sau fulminantă pot avea leucocitoză (>15.000 cel/µL), creatinina crescută ajustată în funcție de vârstă, hipoalbuminemie (<2,5 g/dL) sau acidoză lactică(18). Copiii cu infecție severă cu C. difficile pot avea o reducere rapidă a debitului de scaun asociată cu agravarea durerii și distensia abdominală(16). La astfel de pacienți, imagistica abdominală poate fi justificată pentru a evalua dezvoltarea unui ileus sau a unui megacolon toxic(17)
Testarea de laborator pentru infecția cu C. difficile implică detectarea toxinelor C. difficile într-o probă de materii fecale(19). Testele disponibile nu pot face distincția între colonizare și infecție(19)
Investigații imagistice
Modificările radiologice sunt mai puțin frecvente la copiii cu boală ușoară(17).
Pentru copiii cu boală moderată până la severă sau complicații în cadrul infecției, se pot efectua radiografie abdominală pe gol, ecografie abdominală sau tomografie computerizată abdominală, la care pot fi observate următoarele caracteristici imagistice: îngroșarea și nodularitatea peretelui colonic, „semnul acordeonului”(caracteristic dar
nu patognomonic), edem pericolonic, lichid de ascită, dilatarea importantă a colonului în ileusul paralitic sau megacolon toxic și pneumoperitoenu la cei cu perforație colonică(16)
Diagnostic diferențial
Diagnosticul diferențial al infecției cu C. difficile la copii depinde de contextul clinic;
Pentru scaunele diareice fără sânge, trebuie sa luăm în considerare următoarele diagnostice(15):
• Enterita acută de etiologie virală - Infecția ușoară cu C. difficile poate fi imposibil de distins clinic de diareea provocată de virusurile enterice, dintre care menționăm: norovirusul, rotavirusul, adenovirusul și enterovirusul. La sugari și copiii mici, diareea ușoară, autolimitată, este cel mai probabil de etiologie virală virală. Testarea agenților patogeni virali poate fi utilă în stabilirea unui diagnostic de certitudine, dar în general nu este necesară, cazurile fiind autolimitate.
• Infecție parazitară - Paraziții intestinali, cum ar fi Giardia intestinalis, Cryptosporidium, pot provoca diaree apoasă prelungită. Diagnosticul se pune prin testarea antigenelor specifice în materiile fecale sau prin examen coproparazitologic.
Pentru scaunele diareice cu emisie de sânge, trebuie sa luăm în considerare următoarele diagnostice(15):
• Enterită acută bacteriană - Salmonella, Shigella, Yersinia, Campylobacter sau Escherichia coli pot determina febră, diaree inflamatorie cu scaune cu sânge, însoțită de sindrom biologic inflamator. Testarea pentru etiologia bacterienă poate fi justificată la copiii cu diaree dobândită în comunitate. Cu toate acestea, alte bacterii decât C. difficile cauzează rareori diaree cu debut spitalicesc.
• Diaree neinfecțioasă care apare în cadrul altor boli, precum: boala inflamatorie intestinală, enterocolita necrozantă neonatală, enterită la cei care primesc chimioterapie sau radioterapie.
Principii de tratament
Întrerupeți administrarea tratamentului antibiotic, dacă acesta este posibil,
49 Articole de specialitate Pediatrie 2023 - 2024
sau modificați terapia antimicrobiană pentru a obține cel mai îngust spectru cu cea mai scurtă durată posibilă de tratament(15). Corectați pierderile de lichide și dezechilibrele hidro-electrolitice(15). Agenții terapeutici cu acțiune antimotilitate intestinală (de exemplu, loperamida) și opioidele nu sunt recomandate; acestea pot întârzia eliminarea toxinelor și predispun la complicații precum ileus sau megacolon toxic, deși această asociere nu a fost dovedită în studiile clinice(20)
Spitalizarea poate fi justificată pentru copiii cu sindrom de deshidratare acuta formă medie sau severă, toxicitate moderată până la marcată, boală severă sau fulminantă, lipsa de acces la îngrijiri medicale de ambulator(21)
Terapia antimicrobiană nu este indicată la copiii cu colonizare asimptomatică cu C. difficile(9). Se initiaza terapia antimicrobiană la copiii cu infecție simptomatică documentată cu C. difficile(17)
Pentru copiii și adolescenții cu formă ușoară sau moderată de infecție cu Clostridium difficile, ghidurile recomandă vancomicina, metronidazol sau fidaxomicina, cu administrare per os(16). Regimurile terapeutice sunt următoarele(22):
• Vancomicina 40 mg/kgcorp/zi pe cale orală în patru prize divizate (maxim 125 mg/doză) timp de 10 zile, sau
• Metronidazol 30 mg/kgcorp/zi pe cale orală în patru prize divizate (maxim 500 mg/doză) timp de 10 zile, sau
• Fidaxomicina se administrează în funcție de greutatea corporală, astfel:
▶ 4 - 7 kg – 80 mg (suspensie orală) de două ori pe zi timp de 10 zile;
▶ 7 - 9 kg – 120 mg (suspensie orală) de două ori pe zi timp de 10 zile;
▶ 9 - 12,5 kg – 160 mg (suspensie orală) de două ori pe zi timp de 10 zile;
▶ ≥12,5 kg (suspensie orală sau comprimate) – 200 mg (suspensie orală sau comprimate) de două ori pe zi timp de 10 zile;(22)
Pentru copiii și adolescenții cu boală severă, se administrează vancomicina orală ca medicament inițial de elecție: 40 mg/kgcorp/zi pe cale orală în patru doze divizate (maximum 125 mg/ doză)(16)
Pentru forma de boală fulminantă se administrează combinația de metro-
nidazol intravenos și vancomicină, fie orală, fie rectală (pentru copiii care nu pot tolera terapia orală), după următorul regim therapeutic: Metronidazol 30 mg/kgcorp/zi în trei prize divizate (maximum 500 mg/doză) timp de 10 zile, + Vancomicină 40 mg/kgcorp/zi pe cale orală în patru prize divizate (maxim 500 mg/doză până la ameliorarea clinică și apoi, dacă este cazul, se va scădea doza maximă la 125 mg pentru a finaliza cele 10 zile de tratament)(16).
Chirurgia, ce poate consta în colectomie subtotală, ileostomie de deviere, poate fi necesară ca măsură salvatoare pentru cazurile complicate cu megacolon toxic, perforație colonică, abdomen acut sau șoc toxico-septic(21).
Răspunsul la tratamentul infecției cu C. difficile este evaluat clinic(22). La pacienții cu boală ușoară până la moderată, simptomele se ameliorează în general în 48 până la 72 de ore după inițierea antibioterapiei, dar diareea poate persista timp de patru până la cinci zile(22).
Testarea ulterioară pentru C. difficile nu este recomandată deoarece pacienții pot rămâne colonizați cu tulpini producătoare de toxine după încheierea tratamentului inițial(9)
Bibliografie
1. Kim J, Smathers SA, Prasad P, Leckerman KH, Coffin S, Zaoutis T. Epidemiological features of clostridium difficile-associated disease among inpatients at children’s hospitals in the United States, 2001-2006. Pediatrics. 2008;122(6).
2. Deshpande A, Pant C, Anderson MP, Donskey CJ, Sferra TJ. Clostridium difficile infection in the hospitalized pediatric population increasing trend in disease incidence. Pediatric Infectious Disease Journal. 2013;32(10):1138–40.
3. Klaas Smits W, Lyras D, Borden Lacy D, Wilcox MH, Kuijper EJ, Mhw M, et al. Clostridium difficile infection HHS Public Access. 2017.
4. Voth DE, Ballard JD. Clostridium difficile toxins: Mechanism of action and role in disease. Clin Microbiol Rev. 2005;18(2):247–63.
5. Kim KH, Fekety R, Batts DH, Brown D, Cudmore M, Silva J, et al. Isolation of Clostridium difficile from the Environment and Contacts of Patients with Antibiotic-Associated Colitis. J Infect Dis. 1981 Jan;143(1):42–50.
6. Caroff DA, Yokoe DS, Klompas M. Evolving Insights Into the Epidemiology and Control of Clostridium difficile in Hospitals. HEALTHCARE EPIDEMIOLOGY Clinical Infectious Diseases. 2017;1232(7):1232–70.
7. Lyras D, O’Connor JR, Howarth PM, Sambol SP,
Carter GP, Phumoonna T, et al. Toxin B is essential for virulence of Clostridium difficile. Nature 2009 458:7242. 2009 Mar 1;458(7242):1176–9.
8. Goudarzi M, Seyedjavadi SS, Goudarzi H, Aghdam EM, Nazeri S. Clostridium difficile Infection: Epidemiology, Pathogenesis, Risk Factors, and Therapeutic Options. Scientifica (Cairo). 2014;2014:1–9.
9. Rousseau C, Poilane I, De Pontual L, Maherault AC, Le Monnier A, Collignon A. Clostridium difficile carriage in healthy infants in the community: a potential reservoir for pathogenic strains. Clin Infect Dis. 2012 Nov 1;55(9):1209–15.
10. Sandora TJ, Fung M, Flaherty K, Helsing L, Scanlon P, Potter-Bynoe G, et al. Epidemiology and risk factors for clostridium difficile infection in children. Pediatric Infectious Disease Journal. 2011;30(7):580–4.
11. Kim J, Shaklee JF, Smathers S, Prasad P, Asti L, Zoltanski J, et al. Risk factors and outcomes associated with severe Clostridium difficile infection in children. Pediatric Infectious Disease Journal. 2012;31(2):134–8.
12. Turco R, Martinelli M, Miele E, Roscetto E, Del Pezzo M, Greco L, et al. Proton pump inhibitors as a risk factor for paediatric Clostridium difficile infection. Aliment Pharmacol Ther. 2010 Apr 1;31(7):754–9.
13. Hourigan SK, Sears CL, Oliva-Hemker M. Clostridium difficile Infection in Pediatric Inflammatory Bowel Disease. Inflamm Bowel Dis. 2016 Apr 1;22(4):1020–5.
14. Crews JD, Koo HL, Jiang ZD, Starke JR, Du Pont HL. A hospital-based study of the clinical characteristics of Clostridium difficile infection in children. Pediatric Infectious Disease Journal 2014;33(9):924–8.
15. Guery B, Galperine T, Barbut F. Clostridioides difficile: diagnosis and treatments. BMJ. 2019 Aug 20;366.
16. Rubin MS, Bodenstein LE, Kent KC. Severe Clostridium difficile colitis. Dis Colon Rectum. 1995 Apr;38(4):350–4.
17. Fekety R, Shah AB. Diagnosis and Treatment of Clostridium difficile Colitis. JAMA. 1993 Jan 6; 269(1):71–5.
18. Vargas E, Apewokin S, Madan R. Role of the leukocyte response in normal and immunocompromised host after Clostridium difficile infection.
19. Gogate A, De A, Nanivadekar R, et al. Diagnostic role of stool culture & toxin detection in antibiotic associated diarrhoea due to Clostridium difficile in children. Indian J Med Res 2005; 122:518.
20. Koo HL, Koo DC, Musher DM, Dupont HL. Antimotility agents for the treatment of Clostridium difficile diarrhea and colitis. Clinical Infectious Diseases. 2009 Mar 1;48(5):598–605.
21. Kelly CR, Fischer M, Allegretti JR, LaPlante K, Stewart DB, Limketkai BN, et al. ACG Clinical Guidelines: Prevention, Diagnosis, and Treatment of Clostridioides difficile Infections. Am J Gastroenterol. 2021 Jun 1;116(6):1124–47.
22. Campbell CT, Poisson MO, Hand EO. An Updated Review of Clostridium difficile Treatment in Pediatrics. The Journal of Pediatric Pharmacology and Therapeutics: JPPT. 2019 Mar 1;24(2):90.
50 www.revistamedicalmarket.ro
Pediatrie
Articole de specialitate
Instrument Set for Pyloromyotomy
y Perfectly matched instruments
y Single-use knife inserts for optimal cutting
y Knife inserts can be locked in eight positions
y Various pyloric spreaders and graspers available
KARL STORZ SE & Co. KG, Dr.-Karl-Storz-Straße 34, 78532 Tuttlingen/Germany KARL STORZ Endoscopia Romania srl, Str. Prof. Dr. Anton Colorian, nr. 74, Sector 4, Bucuresti/Romania www.karlstorz.com PED 03 1.0 09/2020/A-RO

















































































































































































