collane di Fondazione
Umberto VeronesiLibertà di sapere. Libertà di scegliere.

collane di Fondazione
Umberto VeronesiLibertà di sapere. Libertà di scegliere.

Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Informarsi, approfondire, leggere Fondazione Umberto Veronesi
Comitato scientifico che ha partecipato al progetto
Andrea Biondi
Direttore Clinica Pediatrica ed Oncoematologia Pediatrica, Ospedale San Gerardo di Monza
Paolo D’Angelo
Direttore U.O. di Oncoematologia Pediatrica, A.R.N.A.S. Civico, Di Cristina e Benfratelli di Palermo
Andrea Ferrari
Responsabile Progetto Giovani Fondazione IRCCS
Istituto Nazionale dei Tumori di Milano, Coordinatore Commissione Adolescenti AIEOP
Chiara Tonelli
Presidente Comitato Scientifico Fondazione Umberto Veronesi Professore Ordinario di Genetica, Università degli Studi di Milano
Uno degli errori più comuni che si commettono in medicina è quello di voler somministrare una cura per una determinata patologia indipendentemente da chi si ha di fronte. Eppure adulti, donne, uomini, adolescenti e bambini sono tutti differenti tra loro. Se per alcune malattie la cura è la medesima -fatta eccezione per le dosi di farmaco da somministrare- per patologie gravi quali i tumori la situazione cambia radicalmente.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Cari amici, ogni anno nel mondo si ammalano di cancro circa 250 mila bambini. In Italia le nuove diagnosi di tumore sono circa 1400 nei bambini fino a 14 anni e 800 negli adolescenti tra i 15 e i 19 anni. La ricerca ha fatto passi avanti da gigante e in più del 70% dei casi -ma per alcune forme di leucemia si supera il 90%la malattia viene sconfitta. Eppure, nonostante il progresso, ci siamo accorti che i bambini e in particolare gli adolescenti non sempre ricevono cure adeguate alla loro età.
Ed è partendo da questa constatazione che è nato il progetto di Fondazione Veronesi “Gold for kids”. Un progetto volto a sostenere concretamente la ricerca in oncologia pediatrica partendo da quel bisogno ancora insoddisfatto di fornire una cura su misura di bambini e adolescenti, con particolare attenzione a questi ultimi. A parità di malattia, infatti, i ragazzi hanno meno probabilità di guarire rispetto a un bambino. Questo avviene perché meno teenager vengono inseriti in protocolli di cura e la media del ritardo diagnostico è molto più alta.
Con questo quaderno vogliamo riassumere i grandi traguardi raggiunti sino ad oggi grazie alla ricerca e fornire uno strumento utile a tutti per comprendere il complesso mondo dell'oncologia pediatrica e adolescenziale.
Paolo Veronesi PresidenteLibertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Le forme tumorali adolescenziali possono poi essere particolarmente problematiche perché il paziente si trova in una fase di forti cambiamenti, fisici e psicologici. In quel momento i ragazzi sono più fragili che mai, ma questo non viene ancora considerato abbastanza nell'ambiente ospedaliero.

Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti I tumori infantili sono un fenomeno di grande impatto emotivo e mediatico: la riduzione costante della loro mortalità rappresenta uno dei più grandi successi della medicina degli ultimi decenni. L’incidenza risulta lievemente più alta in Italia rispetto ad altri paesi europei e questo dato ci deve incoraggiare a implementare i nostri sforzi nel campo della ricerca. Nella mia lunga esperienza di medico a fianco dei bambini affetti da tumore, l’ingresso in ospedale di un giovanissimo malato rappresenta una fase molto critica, non solo per le conseguenze della malattia: tutta la sua vita, e quella della sua famiglia, sono drammaticamente sconvolte.
Per affrontare questo, in tutti i reparti di oncologia pediatrica si agisce secondo un approccio sempre più multidisciplinare.
Accanto ai genitori, che hanno un ruolo importantissimo in ogni fase della malattia, ci sono i pediatri oncologi, gli specialisti dedicati, come i radioterapisti, gli infermieri, gli psicologi, i nutrizionisti, e tanti volontari accoglienti e gentili preparati ad hoc, tutti pronti a prendersi cura del malato in quanto persona nella sua totalità, con i suoi piccoli, grandi bisogni, anche se ha solo pochi anni o persino pochi mesi di vita.
Un gruppo di persone preparate e solidali che, insieme, hanno l’obiettivo comune di aiutare il bambino a continuare a crescere e di aiutare i genitori a coltivare la speranza. Tutti uniti perché la famiglia, sorpresa e sconvolta, possa vivere questa esperienza, seppur dolorosissima, nel modo più sereno possibile.
Paolo D’AngeloDirettore U.O. di Oncoematologia Pediatrica A.R.N.A.S. Civico, i Cristina e Benfratelli, Palermo
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Questo approccio, nella mia esperienza diretta in corsia, risulta sempre vincente ed è ciò che tutti i reparti di oncologia pediatrica cercano, con ogni sforzo e con ogni risorsa, di offrire ai giovani malati e alle loro famiglie. Costruire la fiducia e promuovere il sorriso in reparto rappresentano risorse indispensabili, che nessun oncologo può permettersi di perdere. Non è mai facile nemmeno per noi medici ma le guarigioni dei nostri pazienti, sempre più numerose in questi decenni, ci incoraggiano ad aver sempre fiducia nella ricerca scientifica e nella vita.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Non c’è un perché se ci si ammala di cancro mentre si va alla superiori. Così scrivevamo in uno slogan, qualche tempo fa, dedicato agli adolescenti e all’importanza della diagnosi precoce.
Non c’è un perché, ma succede. E ragazzi in attesa, magari, di un bacio, si trovano in sala d’attesa, nell’ambulatorio di oncologia, per sostituire gli esami di scuola con gli esami del sangue. In attesa del loro primo ciclo di chemioterapia. In attesa di una risposta. Gli adolescenti si ammalano di cancro. E sono pazienti speciali. Hanno bisogno di posti speciali, dove essere curati al meglio. Posti costruiti con mattoni colorati. Verdi come i boschi, verdi come la libertà, verdi come la speranza. La speranza di guarire. Gialli come i limoni, come le risate. Rossi come i pomodori, pieni di energia, spavalderia, anche rabbia. Rabbia per questa cosa assurda che è capitata. Blu, come il mare, come la liquirizia, come l’innocenza. E neri. Posti dove ci sia posto per il significato dell’esistere, per l’amore, il sesso, il desiderio di rivolta, la paura della morte, la voglia di avere un destino ed esserne padroni. Posti dove ci si possa anche muovere con leggerezza, tra cose che leggere non lo possono proprio essere. Muoversi con speranza. Perché quando c’è spazio per i colori, per pensare alle cose belle, c’è spazio per la speranza. C’è spazio per la normalità della vita.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Con i colori, i ragazzi ci raccontano le loro storie. E con coraggioso senso di responsabilità ci vogliono far sapere che ci si può ammalare di tumore anche nell’età dell’adolescenza e che si può guarire, ma solo se si riesce a ricevere le cure giuste nei tempi giusti e nei posti giusti, pensati per loro. Questa è una sfida. Una sorta di rivoluzione culturale. Che tutti insieme vogliamo provare a vincere. È un grande privilegio poter essere qui a scriverne. Un immenso privilegio poter fare questo percorso, ogni giorno, a fianco di questi ragazzi.
Andrea Ferrari Pediatria Oncologica Responsabile del Progetto Giovani Fondazione IRCCS Istituto Nazionale dei Tumori, Milano Coordinatore Commissione Adolescenti Associazione Italiana Ematologia e Oncologia Pediatrica (AIEOP)
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Quando il tumore colpisce i bambini e i ragazzi: alla ricerca di risposte rassicuranti
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
• Nella nostra famiglia non si è mai ammalato nessuno di tumore. Com’è possibile che sia accaduto a mio figlio, che ha solo 9 anni?
• Da quando abbiamo saputo la diagnosi di nostro figlio ho solo quella parola in testa: “tumore”. Non ho voglia di parlarne direttamente con il nostro bambino, che ha 11 anni. Dobbiamo farlo?
• Abbiamo sempre tenuto sotto controllo la nostra bambina, portandola a tutte le visite di controllo indicate dal pediatra, sottoponendola a tutte le vaccinazioni. Adesso che abbiamo scoperto essersi ammalata di leucemia, ci domandiamo continuamente cosa abbiamo sbagliato.

Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
• Nostro figlio ha avuto una febbre leggera per qualche settimana, era stanco, un po’ pallido… ma come potevamo immaginare che fossero i sintomi di una patologia oncologica?
• Ho sentito parlare dei protocolli di cura per l’oncologia infantile: perché sono così importanti?
• Mio figlio, che ha 14 anni, è stato colpito da tumore alle ossa. È depresso, non ha più voglia di fare nulla, devo insistere perché continui a studiare? Fisicamente sta abbastanza bene e reagisce bene alle cure...
• Mio figlio è stato colpito da retinoblastoma: come faccio a capire qual è l’ospedale che può curarlo al meglio?
• Mio figlio ha 19 anni e si è ammalato di tumore: è arrabbiato e si è chiuso in se stesso, come possiamo aiutarlo?
• Mia figlia è curata con chemioterapia: ha molti effetti collaterali, tra cui nausea e vomito. Come possiamo nutrirla in modo adeguato?
• Come facevamo a capire che non stava bene?
Nostra figlia ha 15 anni e, come tutte le ragazze di oggi, non parlava con noi del suo corpo e tantomeno col medico.
• Mia nipote, figlia di mia sorella, ha avuto la leucemia, anche i miei figli sono a rischio? Dovrei fare dei controlli?
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
• Un compagno di scuola di mia figlia si è ammalato di tumore; mia figlia piange e dice che non sa più come comportarsi con lui, che è uno dei suoi migliori amici.
• Mio figlio è stato dichiarato ufficialmente in remissione totale: ora potrà avere davvero una vita lunga e libera dalla malattia, senza effetti collaterali? Quando un bambino o un giovane si ammala di tumore, questo evento così drammatico trascina tutta la famiglia nello sconforto totale. Genitori, amici, conoscenti, tutti sono coinvolti nel tentativo di trovare una ragione, di pensare positivo, di credere che la guarigione sia una certezza. Grazie ai risultati raggiunti dalla scienza oggi, nella maggior parte dei casi, è davvero così; ma in situazioni così buie e dolorose nella vita di una famiglia, è difficile resistere alla tentazione di leggere tutta la letteratura presente su internet riguardante la forma di tumore che ha colpito il ragazzo. È difficile non ascoltare la voce di altri genitori colpiti dallo stesso dramma, o evitare di farsi consigliare da conoscenti sul centro di cura ritenuto più valido, senza sapere più a chi credere. Pur essendo assolutamente comprensibile tutto questo, non sempre è la giusta soluzione. Solo la scienza può dare le risposte giuste alle naturali ansie dei genitori; solo gli esperti possono aiutare il bambino o il giovane a guarire e i familiari a credere ancora nel futuro. In casi così delicati come questi, mai affidarsi al passaparola o alle parole pronunciate da “sedicenti” specialisti sul tema.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Il rischio è, infatti, quello di aumentare i timori anziché dissiparli, accrescere l’ansia anziché calmarla. È il momento di avere fiducia nella comunità medica e, pur con tutte le difficoltà del caso, andare avanti con la maggior tranquillità possibile.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Il tumore infantile e dell’adolescente è, fortunatamente, un evento raro. Ogni anno in Italia si ammalano, infatti, circa 1.400 bambini tra 0 e 14 anni e circa 800 adolescenti tra i 15 e i 19 anni. Rispetto alle neoplasie dell’adulto, i tumori dell’infanzia e dell’adolescenza presentano molte peculiarità, perché sono caratterizzati da comportamenti diversi dal punto di vista clinico e biologico: differiscono principalmente per istologia (i tessuti colpiti dal tumore sono diversi), velocità di accrescimento, risposta alla terapia e prognosi. Nell’adulto prevalgono i carcinomi, cioè i tumori maligni di derivazione epiteliale, che colpiscono una particolare tipologia di cellule che appartengono al tessuto di rivestimento, pelle, mucose, oppure tessuto ghiandolare; questi sono molto rari in età pediatrica.

Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Nei bambini, al contrario, prevalgono i tumori che derivano da cellule ancora immature e quindi di derivazione embrionale, ad esempio i nefroblastomi o i neuroblastomi, o da cellule del tessuto connettivo, come i sarcomi. Le forme tumorali più tipiche dell’adulto possono presentarsi negli adolescenti. In età inferiore ai 14 anni i tumori più diffusi sono le leucemie (33%); seguono i tumori del sistema nervoso centrale (22%), i linfomi (12%), il neuroblastoma (8%), i tumori renali (7%), i sarcomi dei tessuti molli (7%), e i sarcomi ossei (6,4%). Altri tumori, come il retinoblastoma, l’epatoblastoma, i tumori a cellule germinali e altri ancora sono estremamente inusuali e rientrano, quindi, nella categoria dei “tumori rari”. La percentuale di giovanissimi guariti ormai è molto elevata; supera infatti il 70%, grazie agli straordinari passi avanti compiuti dalla ricerca scientifica e dalla buona pratica della diagnosi precoce, in special modo per i tumori infantili. La malattia è curata in modo differente in base alla tipologia di tumore: in generale, come per gli adulti, le terapie più utilizzate sono la chemioterapia, la radioterapia, le terapie mirate e, nel caso specifico della leucemia, il trapianto di cellule staminali, prelevate dal midollo osseo oppure dal sangue.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
I tumori infantili e giovanili si possono prevenire?
Purtroppo, nella maggior parte dei casi, no. Solo il 5-6% dei tumori pediatrici ha una chiara origine genetica; meno del 3% ha una diretta correlazione con esposizioni ambientali (infezioni, agenti fisici come dosi massicce di radiazioni, sostanze chimiche), quindi oltre il 90% dei tumori ha cause ignote. Nonostante, quindi, non vi siano particolari evidenze che i tumori pediatrici siano, ad eccezione di casi particolari, causati da fattori esterni, gli scienziati stanno analizzando potenziali fattori di rischio che potrebbero avere un ruolo, anche se le conclusioni sono molto incerte. Un aumento del rischio è stato dimostrato per quanto riguarda le radiazioni ionizzanti, che causano alcune forme di tumori del sangue e di tumori solidi. Di molti altri fattori, gli studiosi hanno solo sospetti: tra questi, il consumo di alcol e tabacco da parte della madre durante o prima della gravidanza, la dieta in gravidanza, la professione dei genitori (che possono essere a contatto con sostanze cancerogene come il benzene, i pesticidi o altro), l’esposizione a gas di scarico, le infezioni, l’immunodeficienza congenita o acquisita.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Anche una storia familiare di tumore può predisporre ai tumori pediatrici e giovanili, così come alcune condizioni genetiche particolari. La ricerca scientifica mondiale, oltre a essere costantemente impegnata per aumentare sempre di più la sopravvivenza, prosegue anche in questa direzione: capire le cause potrà salvare molte altre vite.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Le leucemie costituiscono il 33-35% dei tumori infantili; di questi, circa l’80% dei casi è costituito dalla leucemia linfoblastica acuta.
Le leucemie sono un gruppo di tumori del sangue caratterizzati da una crescita rapida e incontrollata delle cellule immature (cellule staminali dette “blasti”) presenti nel midollo osseo, che normalmente danno origine a tutte le cellule che compongono il nostro sangue: globuli rossi e bianchi e piastrine. In una leucemia il midollo non produce più cellule normali; il sangue stesso, quindi, s’impoverisce, e compaiono i primi segni e sintomi, dovuti alla carenza di globuli rossi (pallore e anemia) e di piastrine (emorragie). Nelle fasi iniziali ci può essere anche carenza di globuli bianchi, in termini medici “leucopenia”, che porta a contrarre più frequentemente infezioni, mentre più frequentemente si rileva la presenza di un elevato numero di globuli bianchi, o “leucocitosi”. I sintomi e i segni delle leucemie sono subdoli: mancanza di appetito, riduzione della forza muscolare, pallore, febbre possono essere presenti in tante altre condizioni patologiche, anche una semplice influenza. Segni più tipici possono essere, invece, le manifestazioni emorragiche, l’ingrossamento dei linfonodi, l’aumento di volume del fegato e della milza, dolori alle ossa e alle articolazioni, tutte situazioni legate alla produzione eccessiva di cellule leucemiche che si infiltrano nei diversi organi.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Leucemia linfoblastica acuta
Questo tipo di leucemia colpisce le cellule linfoidi, quelle cioè che danno origine ad un tipo particolare di globuli bianchi detti linfociti. Le cause e lo sviluppo della malattia rimangono ancora oggi poco definiti, ma sembra chiara la stretta interazione tra suscettibilità genetica (una determinata condizione genetica che predispone alla malattia) e fattori ambientali. L’incidenza è di circa 40-50 nuovi casi per milione di giovani di età compresa tra 0 e 18 anni. Il picco di maggiore incidenza avviene tra i 2 e 4 anni di età e i maschi sono più colpiti delle femmine. Il tasso di sopravvivenza a 5 anni dalla diagnosi può arrivare anche al 90%.
Leucemia mieloide acuta
È un disordine proliferativo causato dalla trasformazione maligna di cellule mieloidi, progenitrici dei globuli bianchi non di tipo linfocitario, globuli rossi e piastrine. Spesso è dovuta alla presenza di alterazioni del DNA che provocano il blocco della produzione delle normali tipologie di cellule, causando un deficit di globuli rossi (anemia), di piastrine (piastrinopenia) e dei globuli bianchi neutrofili (neutropenia). Costituisce circa il 20% delle leucemie acute del bambino; ogni anno in Italia si ammalano circa 60 bambini e ragazzi di età compresa tra gli 0 e i 15 anni.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Leucemia mieloide cronica
Le leucemie croniche e le mielodisplasie sono molto rare in età pediatrica. La leucemia mieloide cronica costituisce meno del 5% delle forme di leucemia che colpiscono i bambini. È caratterizzata da una fase cronica in genere asintomatica, con una crescita incontrollata di cellule mieloidi più o meno mature sia a livello del midollo osseo che del sangue periferico. Vi è poi una fase accelerata e, solitamente, una trasformazione finale in crisi blastica, durante la quale si ha un peggioramento dei sintomi e dello stato di salute generale del paziente. Il quadro clinico della forma cronica combina, oltre all’aumento di volume della milza, anche affaticamento, febbre, dolori ossei, sudorazione notturna, dolori addominali. Può manifestarsi a ogni età, ma è rara sotto i 10 anni e solo il 20% dei casi interessa pazienti di età compresa tra i 5 e i 20 anni.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Linfomi
I linfomi sono una forma tumorale che in genere ha origine da cellule che si trovano all’interno dei linfonodi. I linfonodi hanno la funzione di “stazioni di controllo” contro gli agenti patogeni che possono aggredire il corpo umano: all’interno dei linfonodi infatti si trovano i linfociti, le “sentinelle” preposte a riconoscere gli agenti patogeni e a eliminarli, attraverso la produzione di anticorpi.
I linfomi rappresentano globalmente il 12% dei tumori registrati durante l’infanzia: sono la terza tipologia di tumore che colpisce i giovanissimi per frequenza, dopo le leucemie e i tumori cerebrali. In età adolescenziale, purtroppo, si sviluppano maggiormente rispetto all’età pediatrica: rappresentano, infatti, il 32% dei tumori nella fascia di età compresa tra i 15 e i 19 anni. In generale la guarigione può verificarsi nel 90% circa dei pazienti con forme meno aggressive, diminuendo intorno al 60% nelle forme più gravi.
Due sono le forme principali: il linfoma di Hodgkin e i linfomi non Hodgkin. Nel linfoma di Hodgkin, che ha una maggior frequenza dopo i 10 anni e nell’adolescenza, il segno clinico più frequente è l’ingrossamento dei linfonodi senza dolore, soprattutto nella regione del collo; sintomi associati possono essere febbre, sudorazione notturna, perdita di peso, forte prurito e aumento del volume della milza, se questo organo è coinvolto nella malattia. Se sono coinvolte le ghiandole linfatiche del torace, si possono presentare anche tosse o difficoltà respiratoria.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Anche per i linfomi non Hodgkin il segno clinico più frequente è l’ingrossamento dei linfonodi, soprattutto nella regione del collo, ma anche alle ascelle, all’inguine o in altre sedi; se sono interessate la zona toracica e l’addome, i sintomi più importanti possono essere correlati alla presenza della massa tumorale. Anche nel caso di queste forme tumorali le cause non sono ancora conosciute, ma vi sono alcuni fattori di rischio di cui tenere conto, tra cui l’esposizione a sostanze chimiche (fertilizzanti, pesticidi, etc.), l’infezione da virus di Epstein Barr (agente responsabile della mononucleosi), l’infezione da HIV, la familiarità (anche se non è documentata l’ereditarietà) e il trapianto d’organo.
Tumori del sistema nervoso centrale
I tumori maligni del sistema nervoso centrale rappresentano circa il 22% dei tumori infantili e sono le neoplasie solide più frequenti in età pediatrica. Possono colpire cellule differenti: la maggior parte dei tumori sono localizzati al di sotto del tentorio, una struttura anatomica che separa il cervelletto dai lobi occipitali del cervello. L’incidenza di queste forme è più alta nei bambini con meno di 8 anni e in quelli di età compresa tra 10 e 12 anni. I sintomi variano secondo la sede d’insorgenza del tumore e possono comprendere: cefalea, vomito mattutino, torcicollo persistente, ma anche crisi epilettiche, alterazioni del comportamento e/o disturbi neuropsicologici.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti

La sintomatologia può essere ancora più insidiosa quando il tumore ha sede spinale, nel canale midollare: una progressiva inappetenza con graduale dimagrimento in un bambino sotto l’anno di età può essere il primo e unico segno di un tumore a localizzazione spinale.
Oggi la cura più utilizzata è l’asportazione del tumore tramite intervento chirurgico, che consente una guarigione completa soprattutto se la diagnosi è precoce e il tumore è asportato nella sua prima fase. La sopravvivenza globale di queste forme raggiunge ormai anche il 70% dei casi.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Neuroblastoma
Il neuroblastoma è un tumore maligno che prende origine da cellule primitive del sistema nervoso periferico, da cui derivano la sezione midollare della ghiandola surrenale e i gangli del sistema nervoso simpatico. Nonostante sia molto raro nella popolazione generale, il neuroblastoma è il terzo tumore solido più frequente in età pediatrica: sotto l’anno costituisce quasi il 50% delle neoplasie infantili. Più del 90% dei neuroblastomi è diagnosticato prima dei 6 anni. I casi diventano molto più rari nelle età successive e la diagnosi è eccezionale nell’adolescente e nel giovane adulto. Può essere diagnosticato anche in età prenatale, durante un normale controllo ecografico in gravidanza. Nella maggioranza dei casi, pari al 60-70%, questo tumore è localizzato in sede addominale (origina dalle ghiandole surrenali) con sintomi spesso aspecifici come febbre, malessere generale, mancanza di appetito, vomito, vaghi dolori addominali.
Più del 60% dei neuroblastomi alla diagnosi presentano metastasi, che si localizzano più frequentemente alle ossa, al midollo osseo, al fegato, oltre che nei linfonodi.
Tumori renali
Sono tra le neoplasie solide più frequenti nel bambino. Nella maggioranza di casi si tratta del nefroblastoma o tumore di Wilms, di origine embrionale: deriva dall’abbozzo renale primitivo, e può colpire un solo rene (più frequente) o entrambi. Sopravviene tra il primo e il quinto anno di vita, con un picco
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti più elevato a 2-3 anni di età. Spesso è associato a malattie congenite o compare nell’ambito di una vera e propria sindrome genetica (Beckwith-Wiedemann e Denys-Drash): da qui l’ipotesi che nell’insorgenza di questo tumore entrino in gioco fattori genetici. Nella maggior parte dei casi il primo segnale è una tumefazione addominale associata o meno a emissione di sangue con le urine o ad altri segni o sintomi ancora meno frequenti come ipertensione arteriosa, stipsi, perdita dell’appetito, febbre, dolori addominali. La prognosi nel tumore di Wilms e, in genere, in tutti i tumori renali è buona.
Con il termine “sarcoma” si indica una forma di tumore che colpisce i tessuti connettivi come i nervi, i muscoli, le cartilagini, le ossa o i vasi sanguigni e può insorgere in qualsiasi parte del corpo. Circa il 15-20% dei tumori infantili sono rappresentati dai sarcomi, in special modo sarcomi delle parti molli e sarcomi ossei. Tra i sarcomi delle parti molli del bambino, circa la metà dei casi sono rappresentati dal rabdomiosarcoma, le cui cellule tumorali assumono l’aspetto delle cellule dei muscoli striati. Gli altri sottotipi di sarcomi dei tessuti molli, tra cui il più frequente è il sarcoma sinoviale, sono generalmente chiamati sarcomi non-rabdomiosarcoma.
I sarcomi possono insorgere in tutte le sedi anatomiche; i sintomi più frequenti sono la presenza di una tumefazione o massa
L’aggressività locale e la tendenza a sviluppare metastasi a distanza varia nei diversi tipi di sarcoma: ad esempio il rabdomiosarcoma è un tumore ad alto grado di malignità, molto aggressivo, che però è caratterizzato anche da elevata tendenza a rispondere ai trattamenti (chemioterapia e radioterapia).
Sarcomi delle ossa
Si tratta di neoplasie maligne che prendono origine dai tessuti osteo-cartilaginei; le due varietà più frequenti sono l’osteosarcoma e il sarcoma di Ewing.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti che tende a crescere, oltre a sintomi specifici legati alla sede del tumore (ad esempio epistassi o sangue nelle urine).
Il primo prende origine dal tessuto mesenchimale primitivo da cui origina l’osso; il mesenchima infatti è quella parte dell’embrione da cui derivano molti tessuti dell’organismo tra cui muscoli, cartilagini, ossa, vasi sanguigni, tessuto connettivo. Il secondo si origina dalle cellule della cresta neurale: è un tumore indifferenziato dell’osso ma può anche avere origine dai tessuti molli vicini (sarcoma di Ewing extraosseo). Sono colpiti più di frequente i maschi in età compresa tra i 10 e i 20 anni. Esistono anche varietà più rare in età pediatrica come i condrosarcomi e i tumori a cellule giganti.
Come anche per i sarcomi delle parti molli, caratteristica comune sono l’infiltrazione diffusa nel tessuto circostante e la tendenza alla recidiva locale. Notevole anche la capacità, soprattutto per alcune forme di tumore, di dare metastasi a distanza.
Retinoblastoma
È un tumore che nasce dal neuroepitelio retinico, la sezione della retina posta verso la cavità vitreale dell’occhio e formata dalla catena di cellule coinvolte nella percezione dello stimolo luminoso.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti La sintomatologia dipende dalla localizzazione, anche se il dolore è un sintomo quasi costante: può esservi anche la presenza di una tumefazione o di una massa, nel caso in cui vengano coinvolti gli arti, il dorso o il torace.
È il tumore maligno oculare più comune durante l’infanzia: l’incidenza è di circa 1 bambino su 14.000-34.000. Può presentarsi in forma ereditaria (nel 6% dei casi) o sporadica, e coinvolgere uno o entrambi gli occhi. La sopravvivenza ormai è pari al 95% a cinque anni dalla diagnosi e oltre l’80% dei casi a 35 anni dalla diagnosi. I sintomi più frequenti sono “leucocoria” (un riflesso biancastro visibile all’interno della pupilla), strabismo ed edema delle palpebre.
Epatoblastoma
È il tumore del fegato più frequente in ambito pediatrico la cui insorgenza, nella maggior parte dei casi, viene diagnosticata entro i primi 3 anni di età. A causa della sua natura embrionale, si tratta di una forma di tumore precoce, spesso associato ad altre alterazioni congenite come la sindrome di Beckwith-Wiedemann, come avviene anche per il tumore renale di Wilms.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Altre forme più rare di tumore al fegato sono il sarcoma primitivo e quello indifferenziato, oltre all’altrettanto raro carcinoma. Per quanto riguarda i sintomi, in genere il primo segno è il rilievo di una massa addominale asintomatica, scoperta solitamente durante i controlli pediatrici di routine; possono essere anche presenti, in fase più avanzata della malattia, febbre, dolori, perdita di peso, pallore cutaneo e ittero, ovvero colore giallo della pelle e delle mucose.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
In Italia ogni anno si ammalano di tumore circa 800 adolescenti
Gli adolescenti possono essere colpiti sia dai tumori caratteristici dell’infanzia, sia dai tumori degli adulti.
Le leucemie e i tumori cerebrali tipici del bambino sono ancora tra le neoplasie più diffuse tra gli adolescenti, ma compaiono anche tumori più specifici di questa fascia di età (sarcomi e tumori della linea germinale che colpiscono ovaio e testicolo), inoltre tra gli adolescenti diventa rilevante anche l’incidenza di tumori tipici dell’adulto come carcinomi e melanomi, che sono rarissimi nei bambini.

Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Diagnosticare in tempo la patologia.
Un tema importante per i tumori dell’adolescenza
La sopravvivenza globale da tumore in età pediatrica è intorno al 70-80%. Questa vale anche per gli adolescenti, anche se per i pazienti in questa fascia di età è ben documentata oggi una certa difficoltà ad accedere ai centri di riferimento e molti studi riportano che, per molte neoplasie, a parità di malattia un adolescente ha meno probabilità di guarire di un bambino.
Le cause di questo possono essere diverse e certamente una è il ritardo nella diagnosi. Per gli adolescenti, infatti, la diagnosi arriva in un tempo che è più che triplicato rispetto al bambino: in uno studio italiano, pubblicato nel 2013, è emerso che il tempo trascorso dai primi sintomi alla diagnosi è di 47 giorni per i bambini e di 137 giorni per l’adolescente. Un ritardo che può incidere nel processo di cura della malattia ed è dovuto a molteplici fattori: i giovani che si ammalano durante l’adolescenza vivono in una fase notoriamente già critica, che comporta l’allontanamento dai genitori, il bisogno sempre più forte di autonomia e libertà da tutte le figure adulte, compresi insegnanti e medici.
Gli adolescenti non si fanno guardare dai genitori, tendono a non parlare dei propri disagi e raramente accettano di vedere un medico, se non quando proprio non possono più farne a meno,con il risultato che eventuali sintomi sospetti, anche persistenti, sono solitamente tenuti nascosti o minimizzati. Esiste però, inoltre, anche un ritardo diagnostico poten-
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti zialmente legato alla bassa consapevolezza dei medici che i tumori possano presentarsi anche in questa fascia di età e quindi al non pronto invio ai centri oncologici adeguati per formulare la diagnosi.
L’accesso ai protocolli di cura, un problema reale per i pazienti adolescenti Questo è un altro tema delicato, che rende più complicate le cure per l’adolescente con tumore. Mentre l’oncologia pediatrica ha compiuto passi da gigante per quanto riguarda la definizione dei protocolli clinici più adatti a curare i tumori dei bambini, per gli adolescenti le cose sono più complesse. Gli adolescenti vengono inseriti nei protocolli di trattamento con minore frequenza rispetto ai bambini, e questa è certamente una delle ragioni della minore probabilità di guarigione rispetto ai pazienti più piccoli, descritta per diversi tumori come leucemie e sarcomi.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Individuare il luogo giusto per essere curati. Un altro punto aperto per i pazienti adolescenti
I pazienti adolescenti hanno caratteristiche cliniche e psico-sociali peculiari che li differenziano per molti aspetti dai bambini e dagli adulti, e si dice spesso che per questa ragione corrono il rischio di trovarsi in una “terra di nessuno” tra il mondo dell’oncologia pediatrica e il mondo dell’oncologia dell’adulto.
Gli adolescenti, tranne rare eccezioni, non hanno reparti di oncologia loro dedicati. Non essendo nè bambini nè adulti, a seconda delle circostanze vengono curati presso i reparti di oncologia pediatrica oppure nei reparti dell’oncologia dell’adulto. Non tutti i reparti di oncologia destinati ai bambini sono in grado di accogliere i giovani malati di età compresa tra i 15 e i 25 anni (anche dal punto di vista buro -

Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti cratico-amministrativo); mentre in molti casi i centri di oncologia dell’adulto non possiedono l’esperienza nè i protocolli di cura più indicati per gli specifici tumori negli adolescenti, né sono attrezzati per rispondere alle specifiche esigenze di pazienti in questa fascia di età. Non poter quindi accedere a un centro di cura di eccellenza, o raggiungerlo molto tempo dopo la diagnosi, rappresenta un ostacolo alla guarigione. Esiste l’esigenza di centri di cura dedicati ai pazienti in questa fascia di età, reparti multidisciplinari (con oncologi pediatri, oncologi dell’adulto, ma anche psicologi, assistenti sociali, etc) realizzati su misura per farsi carico globalmente del paziente adolescente, sia offrendo le cure migliori, sia prendendosi carico delle esigenze psicologiche e pratiche dei ragazzi malati di tumore.
L’adolescenza è anche un periodo della vita notoriamente non facile Durante l’adolescenza cambia tutto: il rapporto con i genitori, il rapporto con gli adulti, il rapporto con amici e coetanei e quello con il proprio corpo. Sono anni di crescita e di trasformazione, fisica e psicologica, in cui è necessario passare dalla spensieratezza dell’infanzia alla consapevolezza e all’identità di persone adulte. Proprio in un momento di passaggio come questo, ammalarsi di tumore assume risvolti ancora più difficili: il giovane paziente, dopo aver lottato per la propria indipendenza, deve di nuovo dipendere da un team di adulti ai quali affidare la propria vita con fiducia, e dai genitori, che dovranno aiutarlo a compiere atti semplici come lavarsi o ali-
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti mentarsi durante le cure.
Il trauma della malattia, non gestito in modo adeguato, può portare rabbia, depressione, isolamento, aumentare il naturale bisogno di privacy (molto difficile durante la degenza, ad esempio), preoccupazione per il futuro, sensazione di “non essere più normali” come gli amici e i coetanei, di non poter più vivere la vita condotta prima della malattia. Altri bisogni degli adolescenti riguardano le questioni legate alla sessualità, al bisogno di avere spazi in ospedale dedicati a loro, il problema della preservazione della fertilità durante le terapie oncologiche. Per questo è indispensabile che gli specialisti che si occupano del giovane paziente operino in ottica di team (infermieri, oncologi, psicologi, assistenti sociali, ma anche genitori e insegnanti) per aiutare il giovane a superare il dramma che sta vivendo.
La campagna #fattivedere di Fondazione Umberto Veronesi La prevenzione è la prima, grande arma che tutti noi abbiamo a disposizione per mantenerci in salute. Fondazione Umberto Veronesi da sempre è in prima linea nel promuovere una corretta informazione sulla prevenzione, sia primaria, che riguarda quindi gli stili di vita per ridurre il rischio di contrarre malattie, sia secondaria, che ha l’obiettivo di diagnosticare una malattia il prima possibile, nell’eventualità in cui si presenti. Per questo Fondazione Umberto Veronesi ha ideato la campagna #fattivedere, che parla a tutti (donne, uomini e ragazzi di ogni età) per aumentare la consapevolezza della propria salute e
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti invitando a prestare attenzione ai segnali del proprio corpo e ad esser parte attiva, ogni giorno, nel tutelarla. Nel caso dei tumori pediatrici e degli adolescenti non è possibile fare prevenzione primaria: tuttavia, individuare un tumore quando è ancora all’inizio può fare davvero la differenza, a maggior ragione nei bambini e negli adolescenti. È quindi importante conoscere, senza ansie ma con consapevolezza, i possibili sintomi e i segnali sospetti che possono metterci in allerta.
Per questo Fondazione Umberto Veronesi, in collaborazione con la commissione adolescenti AIEOP (vedi pag. 36), ha promosso la diffusione di alcune linee guida con l’obiettivo di sensibilizzare maggiormente i giovanissimi a prendere coscienza del proprio corpo e non temere di parlare con un adulto in presenza di sintomi sospetti.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Tumori negli adolescenti. I sintomi che possono rappresentare un allarme
ll cancro negli adolescenti è molto raro, ma essere consapevoli che può presentarsi è molto importante. La diagnosi precoce, che permette di individuare un tumore quando è ancora all’inizio, può fare davvero la differenza!
Attenzione a questi segnali del corpo:
→ un dolore che non ha un’altra spiegazione e torna spesso; → un gonfiore che non passa da diversi giorni senza un motivo apparente; → essere stanchi, senza motivo, da tanto tempo; → perdere molto peso senza cambiare stili di vita; → un neo che ha cambiato forma, colore o dimensione; → altri sintomi non spiegabili e che persistono a lungo.
Nella maggior parte dei casi non sarà nulla di grave, ma è meglio, come dice il titolo della campagna #fattivedere, chiedere consiglio ad un dottore.
Le visite di controllo dal medico di fiducia sono importanti; le ragazze poi dovrebbero ricordarsi di andare dal ginecologo, mentre i ragazzi dovrebbero andare almeno una volta da un andrologo o da un urologo.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
La chirurgia. La strategia di prima scelta per i tumori solidi.
In molte forme di tumore, l’intervento chirurgico può essere davvero risolutivo: asportare la massa tumorale è, infatti, la soluzione più rapida per avviare il percorso di guarigione. È importante ricordare che la chirurgia nell’oncologia pediatrica è altamente specialistica e richiede personale di adeguata esperienza. In alcuni casi può essere necessario sottoporre il giovane paziente anche a un trattamento di chemioterapia prima dell’asportazione del tumore (chemioterapia neoadiuvante), per ridurre la massa o per assicurare il massimo dell’efficacia dall’intervento. Molto spesso, la chemioterapia è successiva alla chirurgia: questo per distruggere le cellule tumorali ancora presenti ma non visibili, oppure quelle presenti nel sangue. La chirurgia è utilizzata anche per rimuovere eventuali metastasi.
La chemioterapia. Indispensabile per la cura di molte forme di tumore.
Il termine “chemioterapia” nasce nel XX secolo per indicare l’uso di sostanze chimiche per distruggere gli agenti causali delle malattie infettive: la pratica si è ampliata comprendendo anche come “agenti invasori” dell’organismo le cellule tumorali, tanto che oggi nel linguaggio comune la parola chemioterapia è associata praticamente solo alla cura dei tumori. La chemioterapia oncologica (questo è il modo più corretto e completo per definirla) si è sviluppata a partire dagli anni Cinquanta del Novecento, prima negli Stati Uniti e poi nel resto
Dai primi studi clinici ad oggi, la chemioterapia oncologica ha compiuto molti passi in avanti e ha influenzato la vita di milioni di persone, garantendo la guarigione di un numero sempre più elevato di malati e, in generale, una migliore qualità di vita dopo una diagnosi di tumore.
Questo trattamento terapeutico ha lo scopo di distruggere le cellule tumorali. Il meccanismo di azione della chemioterapia è semplice: impedire la crescita delle cellule maligne e causarne la morte.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti del mondo, dall’osservazione che alcune molecole chimiche erano in grado di uccidere le cellule in attiva crescita. I primi studi furono portati avanti dal medico americano Sidney Farber, oggi considerato tra i padri fondatori della chemioterapia, proprio per la cura delle leucemie infantili, contro cui la medicina all’epoca era inerme.
La maggior parte dei farmaci chemioterapici colpisce i meccanismi alla base della moltiplicazione cellulare, come la duplicazione del DNA: sono le cellule che si moltiplicano di più, come appunto quelle tumorali, a essere maggiormente danneggiate dal chemioterapico. I farmaci chemioterapici entrano nel sangue e raggiungono le cellule malate, ma purtroppo in molti casi non sono in grado di distinguere tra cellula tumorale e cellula sana: ecco perché i chemioterapici spesso compromettono le normali funzioni di alcune cellule sane, in particolare quelle dei tessuti che si riproducono velocemente come la pelle, i bulbi piliferi, il midollo osseo, le mucose del cavo orale e del tratto gastro-intestinale.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Questa è la causa principale degli effetti collaterali associati alla chemioterapia che possono comprendere perdita dei capelli, anemia, nausea, vomito, diarrea, infiammazioni alla bocca e a tutto il tratto gastrointestinale, che rendono più complesso e doloroso nutrirsi.
Tali effetti tendono a diminuire e sparire con il tempo alla conclusione dei trattamenti.
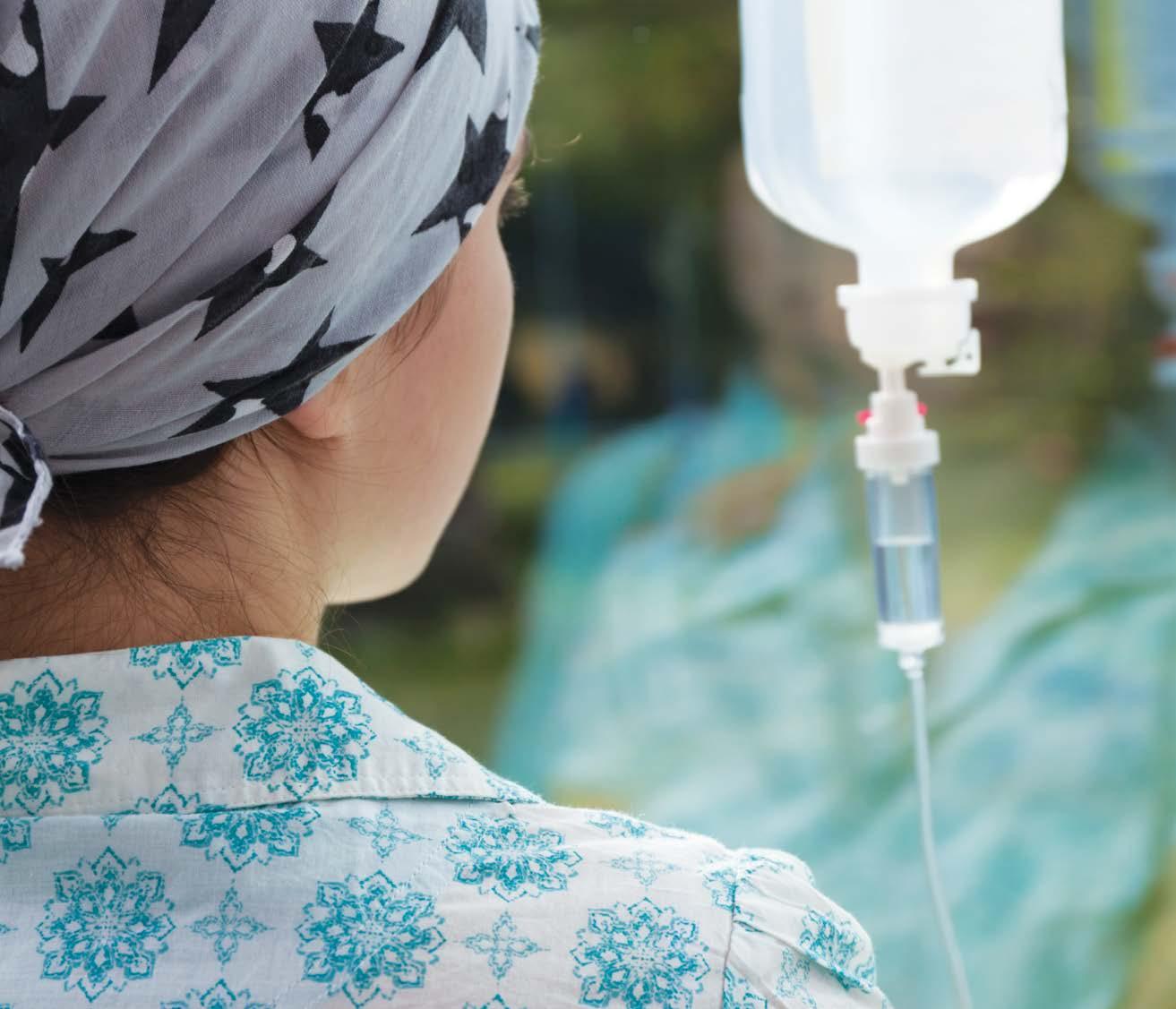
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti La radioterapia
La radioterapia, detta anche terapia radiante, è un trattamento che sfrutta l’azione delle radiazioni ionizzanti sulle cellule, solitamente i raggi X, a scopo terapeutico anziché diagnostico.
Le radiazioni ionizzanti interagiscono con le molecole e con le strutture delle cellule, andando a interferire sempre con la replicazione cellulare, e sono maggiormente efficaci nella fase di divisione della cellula “madre” in due cellule “figlie”, fase, più frequente proprio nelle cellule tumorali. Con le moderne apparecchiature, si riesce a indirizzare le radiazioni in maniera molto precisa per colpire e distruggere direttamente le cellule tumorali, cercando di risparmiare quelle sane. Tuttavia, non sono infrequenti né gli effetti collaterali nella zona irradiata nè le cosiddette "sequele", ovvero effetti collaterali a distanza di tempo. Esse sono tanto più problematiche quanto più il bambino è piccolo, motivo per cui uno degli obiettivi della ricerca pediatrica oncologica è limitare sempre di più l’uso della radioterapia nel maggior numero di pazienti e soprattutto sotto i 3-5 anni.
Le “target therapy” o terapie mirate Si tratta di terapie farmacologiche, sviluppatesi negli ultimi vent’anni, che agiscono in maniera selettiva su alcuni processi cellulari legati allo sviluppo e alla crescita della cellula tumorale e alla formazione di metastasi. Le terapie mirate tracciano la strada per la futura medicina personalizzata, in base alle caratteristiche molecolari del tumore e del singolo paziente.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Sono quindi farmaci creati per distruggere alcuni tipi di cellule tumorali senza danneggiare in modo rilevante le cellule sane e, per questo, hanno maggiore selettività e minore tossicità rispetto alla chemioterapia tradizionale.
Alcuni di questi farmaci hanno cambiato in modo rilevante la prognosi di alcune malattie come la leucemia mieloide cronica, il tumore stromale gastrointestinale e il linfoma di Burkitt. Tra questi citiamo l’Imatinib (Glivec®) che colpisce l’enzima ABL ed è usato per trattare le leucemie dove è presente una forma anomala e sempre attiva dell’enzima, il cosiddetto BCR-ABL. Oltre all’Imatinib, altre molecole mirate sono al momento in corso di sperimentazione per poterle offrire al più presto come terapia standard per diversi tumori pediatrici.

Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti I trapianti Il trapianto di cellule staminali ematopoietiche è una delle tecniche più efficaci per la cura dei bambini che soffrono di gravi immunodeficienze, di rare malattie genetiche, di alcune forme di tumori solidi e di tumori del sangue. Oggi è considerato lo standard migliore per curare le malattie neoplastiche del sangue.
Le cellule staminali ematopoietiche sono cellule non ancora differenziate, pluripotenti, capostipiti di tutti gli elementi fondamentali del sangue, che si trovano soprattutto nel sangue del cordone ombelicale al momento della nascita e nel midollo osseo, ma oggi rintracciabili anche in altri tessuti. La loro particolarità sta nel fatto che possono riprodurre se stesse ma anche dare origine a cellule figlie che diventeranno gli elementi costitutivi del nostro sangue: globuli rossi, globuli bianchi e piastrine. Solitamente il trapianto è una tecnica fortemente risolutiva in presenza di un donatore familiare del tutto compatibile (fratello o sorella): sono considerate fonti alternative per eseguire il trapianto le cellule staminali da donatore non familiare o provenienti dal cordone ombelicale di un donatore, individuato su apposite banche dati. Negli ultimi anni la ricerca scientifica ha dato risultati molto importanti anche per il trapianto da uno dei genitori, modalità che oggi offre percentuali di successo molto simili a quelle di un trapianto di cellule staminali da fratello o sorella.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Come diventare donatori di midollo osseo
Mettere il proprio buono stato di salute a disposizione degli altri è un gesto di solidarietà che può salvare una vita. Per questo motivo Fondazione Umberto Veronesi sostiene la campagna «Diamo il meglio di noi» (www.diamoilmegliodinoi.it), lanciata dal Centro Nazionale Trapianti e dal Ministero della Salute per sensibilizzare cittadini, istituzioni, enti pubblici o privati, aziende a favore della donazione di organi, tessuti e cellule (incluse cellule staminali ematopoietiche da midollo osseo). In particolare, per iscriversi al Registro Italiano dei Donatori di Midollo Osseo bisogna avere un’età compresa tra 18 e 35 anni, pesare almeno cinquanta chilogrammi ed essere in buona salute. È necessario rivolgersi a uno dei centri donatori sparsi sull’intero territorio nazionale o alle associazioni di settore come l’Associazione Donatori di Midollo Osseo (ADMO) e la Federazione italiana Associazioni DOnatori CEllule Staminali emopoietiche (ADOCES), che potranno indicare la struttura più vicina da raggiungere. Qui verrà effettuato un colloquio anamnestico e un prelievo di saliva o sangue, per procedere alla tipizzazione delle proprie cellule. Se non sono riscontrate controindicazioni cliniche, si può rimanere registrati fino al raggiungimento del cinquantacinquesimo anno di vita.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Terapia genica: una nuova frontiera nella cura dei tumori pediatrici
Una delle nostre principali difese contro lo sviluppo di un cancro è il sistema immunitario. Le diverse cellule che lo compongono sono infatti addestrate a eliminare, con modalità più o meno sofisticate, agenti pericolosi come virus, batteri e cellule tumorali. A volte però i tumori evolvono strategie per sfuggire alle nostre difese, “spegnendole” o diventando a loro “invisibili”. Ecco perché, accanto ad approcci terapeutici più collaudati, nuove speranze stanno emergendo nell’ambito della cosiddetta terapia genica: questa strategia consente di modificare direttamente il DNA delle cellule immunitarie del paziente in modo da renderle perfetti “tiratori scelti” contro la malattia. Il primo risultato della terapia genica applicata all’oncologia è del 2012: una bambina di 7 anni con leucemia linfoblastica acuta, resistente alle terapie a disposizione, è stata curata con successo attraverso la reinfusione delle sue stesse cellule immunitarie prelevate e modificate in vitro (nello specifico, cellule chiamate linfociti T modificate in modo da produrre una proteina detta CAR). In Italia il primo caso trattato con cellule CAR-T risale al 2016, e l’anno successivo è stato commercializzato il primo farmaco a base di CAR-T, il tisagenlecleucel (Kymriah). Nel 2018 un gruppo di ricercatori dell’Ospedale Bambino Gesù di Roma ha ulteriormente migliorato questa strategia, con l’introduzione di un “interruttore” per bloccare le cellule CAR-T in modo da evitare un’eventuale risposta immunitaria eccessiva.
La vita dopo il tumore. Cosa significa?
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Si tratta quindi di una strategia ancora in via di evoluzione, e per questo motivo attualmente riservata ad un numero ristretto di pazienti che non rispondono ai trattamenti già disponibili, ma che ancora una volta si dirige verso l’obiettivo della medicina personalizzata nella terapia oncologica.
Sono oltre 44mila in Italia le persone sopravvissute dopo aver avuto un tumore prima del quindicesimo anno di età. Nel caso della leucemia, oggi oltre il 90% dei bambini malati può ottenere una remissione completa e duratura, che viene assimilata alla guarigione. In termini medici, significa sopravvivere dopo 5 anni dal momento della diagnosi. E questo oggi accade per una percentuale molto elevata di giovani, anche per altre forme di tumore. Percentuali alte anche per i pazienti che sopravvivono dopo 10 anni dalla diagnosi e che non si ammalano più del tumore per cui sono stati curati. Questi ragazzi possono essere considerati “guariti” e vivere senza paura, anche se superare un evento così drammatico ha cambiato loro la vita conferendo una maturità diversa rispetto ai coetanei e sovvertendo, soprattutto negli adolescenti, bisogni e priorità.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti È indispensabile che l’oncologo organizzi e pianifichi i controlli periodici negli anni successivi utili a verificare, anche a distanza di tempo, che non vi sia ripresa della malattia e a monitorare eventuali effetti collaterali tardivi connessi alle cure. È buona regola sempre, ancor di più per chi ha avuto una malattia tumorale, condurre una vita sana, caratterizzata da un’alimentazione salutare, da attività fisica regolare, ed evitare comportamenti dannosi e scorretti, come il fumo di sigaretta, l’alcol e l’uso di sostanze stupefacenti.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Fin dal 1975 i giovanissimi malati di tumore hanno potuto beneficiare di protocolli diagnostico-terapeutici coordinati da AIEOP (Associazione Italiana Ematologia e Oncologia Pediatrica) e utilizzati prima in pochi centri specializzati e poi nella totalità dei centri oncoematologici pediatrici italiani che aderiscono alla rete AIEOP. Grazie all’attivazione dei protocolli, la prognosi di moltissimi pazienti è migliorata sensibilmente dagli anni Settanta a oggi, passando da meno del 30% di guarigioni a circa l’80% e raggiungendo per molti tumori percentuali molto elevate, fino al 90%. Inoltre, le statistiche mostrano che, per una stessa forma di tumore, vi è una riduzione del 30% della mortalità in pazienti curati all’interno di un protocollo strutturato rispetto ai pazienti curati al di fuori di un protocollo.

Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Cos’è un protocollo
Si tratta di uno strumento unico, ordinato e standardizzato a livello nazionale o internazionale nel quale i medici trovano indicate con precisione le istruzioni per diagnosticare e verificare l’estensione (o stadio) di una certa malattia, e su come trattarla: vi sono indicazioni sulle indagini di laboratorio e sugli esami strumentali da effettuare per una diagnosi e per una stadiazione precisa, sui farmaci da utilizzare, sulle dosi necessarie per ogni passo del processo di cura, sulla frequenza di somministrazione, i controlli medici ai quali sottoporre il malato, ma anche una serie di indicazioni ulteriori che comprendono le eventuali modifiche alla terapia in base all’andamento degli esami e dei controlli.
Un protocollo viene messo a punto da un comitato scientifico composto dai maggiori esperti nazionali e internazionali per quella specifica patologia e prima di essere operativo in clinica viene validato dai comitati etici. Questo rappresenta un grande valore e una garanzia di sicurezza per i pazienti e le loro famiglie.
In sintesi, i protocolli garantiscono al malato la migliore accuratezza diagnostica e le cure migliori possibili, offrendo così maggiori probabilità di guarigione e la garanzia di una migliore qualità della vita durante e dopo le cure.
Infine, un protocollo di cura permette di raccogliere i dati clinici relativi a ogni soggetto in maniera centralizzata e standardizzata: questo è fondamentale per la ricerca clinica ed epidemiologica, per migliorare sempre di più le cure, mettendo a punto via via protocolli sempre più efficaci, con meno
I protocolli di cura quindi non rappresentano solo le migliori cure per i pazienti di oggi, ma anche per i pazienti di domani. L’obiettivo è migliorare il più possibile la sopravvivenza, e in questa impresa i protocolli di cura rappresentano, per i medici e gli epidemiologi, lo strumento più importante insieme alla ricerca di nuovi farmaci e trattamenti.
Aprire un nuovo protocollo è costoso. Eppure rappresenta la speranza per moltissimi pazienti.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti effetti collaterali e che possano garantire ai pazienti la maggiori probabilità di guarigione e una vita futura lunga e sana.
Un protocollo di cura ha dei costi aggiuntivi rispetto alle cure non strutturate, fuori da un protocollo: costi assicurativi e di gestione. Inoltre, il Decreto Ministeriale del 14 luglio 2009, emanato per adeguarsi a una direttiva europea, ha aumentato ancora i costi di apertura dei protocolli di cura, solitamente a carico degli ospedali, che spesso non hanno i fondi necessari per aprirli. Eppure sono strumenti di grande rilevanza per il progredire della medicina e delle cure, perché arriva direttamente al letto del piccolo paziente, consentendogli di accedere a cure all’avanguardia, con standard di qualità di livello internazionale. Fondazione Umberto Veronesi si è fatta carico di questo problema e, prima associazione in Italia, ha scelto di supplire alla mancanza dei fondi necessari per aprire nuovi protocolli, e all’assenza nel nostro paese (diversamente dall’estero) di
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti bandi specifici per la ricerca clinica e i protocolli di cura destinati agli ospedali, attraverso il progetto Gold for kids. Di anno in anno, Fondazione finanzia protocolli di cura nell'ambito dell'oncologia pediatrica individuati da AIEOP, Associazione Italiana Ematologia e Oncologia Pediatrica.
Cos’è AIEOP AIEOP è un’associazione nata nel 1981 (prima era conosciuta come AIEIP) e costituita da oncologi pediatri, ma anche altri specialisti, infermieri, psicologi, biologi, chirurghi, con l’obiettivo di migliorare le cure, la ricerca e la qualità dell’assistenza a bambini e adolescenti affetti da patologia ematologica, immunologica e oncologica.
Per questo AIEOP si occupa di stilare protocolli nazionali per il trattamento delle leucemie e dei tumori dell’infanzia; ha riunito in una rete collaborativa nazionale, che condivide i protocolli di terapia e i progetti di ricerca, i centri clinici italiani all’avanguardia in ambito pediatrico (ad oggi, nel 2022, aderiscono ad AIEOP 66 centri), in grado di garantire le cure migliori offerte oggi dalla comunità medico-scientifica internazionale per una determinata tipologia di tumore. È la prima associazione al mondo ad aver creato una banca dati per l’inserimento dei casi e la valutazione della gestione dei protocolli, che comprende anche il registro degli off-therapy (pazienti che hanno terminato la terapia) della leucemia e il registro dei trapianti di midollo in età pediatrica.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Nel 2007 è stata costituita anche la Fondazione AIEOP (FIEOP ONLUS) con l’obiettivo di raccogliere fondi per sostenere principalmente le attività dell’AIEOP e in generale dell’onco-ematologia pediatrica italiana.
→ Perché individua e standardizza metodi diagnostici e protocolli terapeutici, valuta criticamente i risultati ottenuti, migliora la qualità dell’assistenza al giovane paziente.
→ Riorganizza a livello generale e settoriale l’attività onco-ematologica pediatrica nazionale secondo i modelli dell’Organizzazione Mondiale della Sanità, in base ai bisogni reali della popolazione.
→ Offre un contributo qualificato, anche sotto l’aspetto organizzativo, alla comunità scientifica nazionale e internazionale e garantisce una gestione sempre aggiornata dei protocolli di trattamento, integrando le componenti cliniche, biologiche, statistiche e informatiche.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
La commissione adolescenti dell’AIEOP
Per definire specifici progetti dedicati ai pazienti adolescenti, l’AIEOP ha costituito una specifica commissione volta a identificare criticità e possibili soluzioni, fino ad arrivare a stabilire percorsi integrati di cura per rispondere alla domanda “cosa dobbiamo dare ai nostri giovani pazienti”. La commissione intende occuparsi dei vari aspetti, dal problema dei limiti di età dei centri di oncologia pediatrica, all’accesso alle cure, dagli aspetti di comunicazione, disseminazione e educazione, fino al punto di arrivo di stabilire una cooperazione efficace con il mondo dell’oncologia dell’adulto, con l’obiettivo di arrivare al possibile sviluppo di studi (clinici e biologici) e/o linee guida condivise sulle diverse patologie.
La commissione collabora inoltre in #fattivedere, la campagna di Fondazione Umberto Veronesi dedicata alla sensibilizzazione dei ragazzi verso la salute del proprio corpo e l'attenzione verso eventuali campanelli d'allarme.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Ci sono migliaia di ricercatori nel mondo impegnati senza sosta per cercare di garantire una completa guarigione a tutti i giovani e giovanissimi pazienti oncologici, individuando le cure più adatte anche per i tumori che oggi sono più aggressivi e difficili da trattare. Ma l’obiettivo è anche quello di “alleggerire” le cure per diminuire gli effetti collaterali, soprattutto quelli tardivi, e comprendere il prima possibile le cause di alcuni tumori per ottenere una diagnosi precoce e monitorare i soggetti più a rischio.
Grande attenzione è dedicata ai nuovi protocolli terapeutici chemioterapici e di supporto, che hanno migliorato la prognosi per molte forme di tumore, in special modo le leucemie e i tumori del sistema nervoso centrale. Uno degli obiettivi più concreti per l'immediato futuro dell’oncologia pediatrica è quello di sviluppare sempre di più i farmaci “intelligenti” che colpiscono uno specifico bersaglio delle cellule tumorali per poterle avere a disposizione come terapie di prima linea.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Il progetto Gold for kids nasce nel 2014 e rappresenta l’impegno concreto di Fondazione Umberto Veronesi nel campo dell’oncologia pediatrica.
Il progetto punta a finanziare medici e ricercatori brillanti, e progetti di ricerca ambiziosi, focalizzati sulle malattie oncologiche di bambini e adolescenti in tutta Italia; Gold for kids ha inoltre l’obiettivo di andare a coprire i costi di gestione e avviamento dei protocolli di cura per i tumori infantili e adolescenziali individuati dall’Associazione Italiana di Ematologia e Oncologia Pediatrica (AIEOP), per offrire a tutti i piccoli pazienti in Italia le maggiori possibilità di guarigione.
Il progetto mira inoltre a finanziare la creazione di una rete clinica nazionale per la messa a punto di nuovi trattamenti per la leucemia mieloide acuta pediatrica; al contempo si impegna nella sensibilizzazione di ragazzi e adulti sul tema dei tumori dei più giovani, per diffondere consapevolezza, cultura della
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti prevenzione e attenzione verso i segnali del proprio corpo. Per il suo impegno a favore dei bambini e dei ragazzi malati di tumore, Gold for kids è stato insignito nel 2014 dell’Infant Charity Award, importante riconoscimento riservato alle associazioni che si sono distinte nel loro operato a favore dell’infanzia.
Gold for kids. Un grande obiettivo che necessita del contributo di tutti
Basta anche solo una piccola donazione per incrementare i fondi necessari alla ricerca, fondamentale per sviluppare strategie di cura sempre più efficaci e meno invasive e massimizzare così le probabilità di guarigione. Pochi euro si trasformano in grandi prospettive per un futuro sempre più vicino. Visita il sito fondazioneveronesi.it
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Nella nostra famiglia non si è mai ammalato nessuno di tumore. Com’è possibile che sia accaduto a mio figlio, che ha solo 9 anni?
Le cause della stragrande maggioranza dei tumori pediatrici sono ancora argomento aperto di discussione tra i medici e gli scienziati di tutto il mondo. Solo il 5% dei tumori, infatti, ha una chiara origine genetica, e per meno del 3% è ipotizzabile una diretta correlazione con fattori ambientali (infezioni, agenti fisici come radiazioni ionizzanti, sostanze chimiche). Possiamo affermare che per oltre il 90% dei tumori, invece, la

Forse, per quanto riguarda i tumori dell’adolescente e del giovane adulto potrebbe avere un ruolo più rilevante uno stile di vita sano, ma concretamente al momento si può lavorare più che sull’individuazione delle cause, sul riconoscimento sempre più precoce di segni e sintomi. La ricerca scientifica non si ferma mai: ci auguriamo risultati significativi in un prossimo futuro.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti causa sia ancora ignota. I fattori di rischio studiati oggi sono numerosi, ma le conclusioni sul loro ruolo causale, contrariamente a ciò che si verifica per le neoplasie dell’adulto, sono ancora molto incerte, anche se si può riscontrare con una certa ricorrenza una generica familiarità d’insorgenza di tumori. Non si può escludere anche che lo stile di vita dei genitori e l’ambiente possano avere un qualche ruolo nella formazione delle neoplasie dell’età pediatrica.
Da quando abbiamo saputo la diagnosi di nostro figlio ho solo quella parola in testa: “tumore”. Non ho voglia di parlarne direttamente con il nostro bambino, che ha 11 anni. Dobbiamo farlo?
La comunicazione della diagnosi, con i modi e i contenuti che l’età e il grado di maturità suggeriscono, deve essere data anche al bambino. Rendere partecipi i bambini, soprattutto dopo i 7-8 anni, sui processi che sottendono alla malattia e sulle procedure diagnostiche e terapeutiche necessarie per la cura del tumore, presentare gli eventuali effetti collaterali del trattamento, è indispensabile per fornire le ragioni del
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti nuovo cammino, che talvolta può essere abbastanza lungo, e le motivazioni per affrontare con più risorse il percorso della cura verso la guarigione. Ormai tutti gli psico-oncologi infantili sono concordi: un bambino a cui non viene spiegato quello che sta attraversando riempirà i vuoti con la sua fantasia, vivendo il percorso di cura con maggiore ansia.

Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Abbiamo sempre tenuto sotto controllo la nostra bambina, portandola a tutte le visite di controllo indicate dal pediatra, sottoponendola a tutte le vaccinazioni. Adesso che abbiamo scoperto essersi ammalata di leucemia, ci domandiamo continuamente cosa abbiamo sbagliato. È importante che i genitori di un bambino che si ammala di tumore sappiano che non vi è alcun motivo di sentirsi in colpa, e che non hanno fatto nulla di sbagliato. Nella stragrande maggioranza dei casi non si conosce il motivo per cui si sviluppa un tumore, del perché, in un determinato momento della vita, una cellula impazzisce e sfugge a qualsiasi controllo, moltiplicandosi in maniera vertiginosa e dando luogo alla formazione della neoplasia. Per quello che ne sappiamo oggi, l’eziologia dei tumori infantili è per lo più sconosciuta, e non abbiamo molte possibilità di fare prevenzione. È quindi importante cercare di mantenere, per quanto possibile, la necessaria lucidità e serenità e affidarsi ai medici e alle ormai grandi risorse di cura che la scienza ha messo a disposizione.
Nostro figlio ha avuto una febbre leggera per qualche settimana, era stanco, un po’ pallido… ma come potevamo immaginare che fossero i sintomi di una patologia oncologica? Prima di tutto è fondamentale che i genitori non abbiano sensi di colpa. I segni o i disturbi, che possono essere le prime
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti avvisaglie di una malattia importante come quella oncologica, sono spesso veramente aspecifici. Febbre, dolori articolari, inappetenza, pallore, che possono essere presenti all’esordio di una leucemia acuta, potrebbero manifestarsi anche durante una normale influenza e persino per un medico è difficile riconoscerli quali segni di un tumore. Segni più specifici, come l’ingrossamento dei linfonodi, o del fegato e della milza, le manifestazioni emorragiche non giustificate da traumi, il dimagrimento, il gonfiore addominale, la cefalea importante che si associa al vomito mattutino, sono spesso segni di allarme. In ogni caso, nel dubbio, e soprattutto se i sintomi persistono, andrebbe sempre consultato il pediatra curante, cercando di evitare il problema del ritardo nella diagnosi.
Ho sentito parlare dei protocolli di cura per l’oncologia infantile: perché sono così importanti?
Il segreto del successo dell’oncologia pediatrica sta nell’approccio multidisciplinare nell’ambito di studi clinici controllati, i cosiddetti protocolli che, attraverso un approccio standardizzato, un migliore utilizzo della chemioterapia, l’affinamento delle metodiche radioterapiche e il miglioramento della terapia di supporto, hanno consentito di raggiungere le attuali percentuali di successo in gran parte dei tumori pediatrici. I protocolli possono essere condivisi a livello nazionale o internazionale, sono applicati secondo standard ben precisi, e hanno anche l’obiettivo di assicurare l’universalità dell’intervento terapeutico, che corrisponde sempre alla migliore terapia disponibile
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti

in quel momento. I protocolli sono continuamente discussi e aggiornati, man mano che nuove acquisizioni scientifiche offrono ulteriori orizzonti di miglioramento.
Mio figlio, che ha 14 anni, è stato colpito da tumore alle ossa. È depresso, non ha più voglia di fare nulla, devo insistere perché continui a studiare? Fisicamente sta abbastanza bene e reagisce bene alle cure… Certo! Bisogna che continui gli studi e che, più generalmente, continui a condurre la stessa vita di prima, socialmente e affettivamente. È importante che scuola, amicizie e affetti familiari facciano parte della sua vita quotidiana, magari con qualche precauzione in più, dettata dal suo stato immunitario per effetto della malattia o del trattamento in corso.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Mia figlia è curata con chemioterapia: ha molti effetti collaterali, tra cui nausea e vomito. Come possiamo nutrirla in modo adeguato?
La chemioterapia può talvolta accompagnarsi a nausea e vomito, spesso seguiti da inappetenza persistente, in grado di compromettere lo stato nutrizionale.
In generale, va sempre tenuto presente che l’alimentazione dei bambini durante la chemioterapia va curata in modo particolare, anche dal punto di vista igienico: i cibi, infatti, possono essere veicolo di trasmissione di malattie. È fondamentale, quindi, curare bene l’igiene delle mani prima di iniziare a cucinare, effettuare un’accurata pulizia delle stoviglie (ottimo, ad esempio, il lavaggio in lavastoviglie) e fare attenzione alla pulizia delle superfici su cui poi si prepareranno i cibi; bisogna, inoltre, fare attenzione che pesce, carni e pollame non vengano a contatto tra loro, così come cibi cotti e crudi. Il bambino, inoltre, non deve consumare cibi cotti molte ore prima. Per quanto riguarda le indicazioni alimentari sarà il nutrizionista a indicare ai genitori i cibi più adatti per questo momento di vita particolare del bambino: è comunque opportuno essere sempre sicuri della provenienza di ciascun alimento e del suo stato di conservazione. Sono sconsigliati i cibi di produzione artigianale e quelli sfusi, quelli provenienti da ambienti di cui non siano certe le condizioni igieniche (mercati all’aperto, banchi di supermercati a disposizione diretta del cliente, self-service) e i cibi crudi.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Se il bambino, durante i giorni della chemioterapia ha molta nausea e inappetenza, si consiglia di offrire pasti leggeri e frequenti scegliendo tra gli alimenti che il bambino preferisce; evitare cibi grassi; evitare di far assumere liquidi appena prima e dopo i pasti; non forzare il piccolo malato a mangiare oltre ciò che realmente si sente per non indurre nausea e vomito. Si consiglia di offrire solo piccole porzioni, privilegiando i cibi freddi o secchi ed evitando gli alimenti grassi e untuosi, quelli molto dolci, caldi o piccanti. Per approfondimenti, sul portale di Fondazione Umberto Veronesi è scaricabile gratuitamente il quaderno Speciale Alimentazione durante le terapie oncologiche di bambini e ragazzi.
Come facevamo a capire che non stava bene?
Nostra figlia ha 15 anni e, come tutte le ragazze di oggi, ha meno confidenza con i genitori, e tanto meno con il medico. Questa è una delle problematiche più comuni negli adolescenti che conducono spesso a un ritardo nella diagnosi e nella conseguente presa in carico della malattia. L’adolescenza è un periodo di grande incertezza e inquietudine, durante il quale si colloca il passaggio dal mondo infantile, che viene rifiutato, a quello dell’adulto, che invece viene spesso contestato. L’adolescente, in questa fase, può a volte reagire con chiusura e isolamento, oppure attuando una serie di comportamenti aggressivi verso un ambiente che ancora gli è estraneo. I segni o i disturbi che possono essere considerati le prime
Mia nipote, figlia di mia sorella, ha avuto la leucemia, quindi anche i miei figli sono a rischio? Dovrei fare dei controlli?
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti avvisaglie di una condizione di malattia sono spesso nascosti o minimizzati, e questo rende più difficile la diagnosi precoce. La paura di una malattia può generare un’ansia generalizzata, che può portare i teenagers a ignorare o celare la comparsa dei sintomi. È facile, quindi, che rifiutino eventuali controlli o nascondano particolari che riguardano i sintomi. Da qui la necessità di instaurare un dialogo diretto tra genitori e figli anche su questo tema e l’importanza di campagne di sensibilizzazione sui sintomi che parlino direttamente ai giovanissimi.
I tumori possono avere una base genetica, quindi è normale e comprensibile domandarsi se in presenza di un caso in famiglia, ci possa essere un rischio maggiore per altri membri. Le cause dei tumori infantili non sono ancora ben note ; i medici attualmente non possono escludere che in alcuni casi e per alcuni tumori ci possa essere una predisposizione genetica, tuttora non compresa, ma un singolo caso in famiglia non è in genere indicativo di una vera familiarità. Inoltre, attualmente non esistono esami di controllo preventivi per i tumori pediatrici.
Ciò che, come genitori, possiamo fare, è prestare attenzione a eventuali sintomi sospetti, senza spiegazione apparente e che si protraggono a lungo (ad esempio febbre costante, stanchezza, estremo pallore) e in quel caso consultare subito il
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti pediatra, descrivendo i sintomi con attenzione. L’importante è non cedere all’ansia e all’apprensione eccessiva, ricordando sempre che, per fortuna, i tumori di bambini e adolescenti sono molto rari.
Un compagno di scuola di mia figlia si è ammalato di tumore, mia figlia piange e dice che non sa più come comportarsi con lui, che è uno dei suoi migliori amici. Quando un tumore colpisce un bambino o un ragazzo, il dramma non si abbatte solo sul paziente e sulla sua famiglia, ma anche sugli amici e sui compagni di scuola. Così come questa malattia sembra inspiegabile e assurda per chi la vive in prima persona, la stessa cosa accade ai compagni, che molto spesso si sentono spaesati e non sanno come comportarsi nei confronti dell’amico o dell’amica che sta male. È compito dei genitori e degli insegnanti guidare i compagni attraverso questo percorso: anche in questo caso, la via più giusta non è nascondere la verità, perché questo non fa che accrescere dubbi e domande. È opportuno trovare, con i giusti tempi e modalità, il modo per spiegare cosa sta accadendo , qual è il percorso di cura, sempre ricordando ai bambini che i medici e gli altri componenti dell’équipe sanitaria stanno facendo tutto il possibile per prendersi cura del loro compagno per aiutarlo a riprendere una vita normale. Compatibilmente con la condizione medica e psicologica del compagno malato, da verificare con i genitori e i medici curanti, può essere utile coinvolgere i bambini attivamente nel fare sentire il
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti loro sostegno e affetto al proprio amico durante le cure, ad esempio telefonandogli, preparando bigliettini o disegni di pronta guarigione , e se possibile, andare a trovarlo , magari una volta rientrato a casa. Comportarsi come sempre e fare sentire al proprio amico che non è solo e che i suoi compagni lo aspettano di nuovo non appena starà meglio, può essere di grandissimo aiuto nell’affrontare con più serenità e coraggio il percorso di cura.
Mio figlio è stato dichiarato ufficialmente in remissione totale: ora potrà avere davvero una vita lunga e libera dalla malattia, senza effetti collaterali?
La remissione totale rappresenta un importantissimo traguardo per i pazienti malati di tumore e per le loro famiglie: significa che tutti i sintomi clinici della presenza di un tumore sono scomparsi. Più a lungo dura la remissione, più sono alte le probabilità che il tumore sia stato sconfitto definitivamente; per ogni tipo di tumore, è stato stabilito un certo numero di anni (in genere cinque, talvolta dieci) superati i quali il paziente si può ragionevolmente considerare "guarito", se non compaiono più segni della malattia. Per fortuna, questo accade sempre più spesso per i tumori pediatrici. Sempre di più sono infatti i bambini e i ragazzi che superano un tumore e vivono una vita adulta lunga e sana.
Naturalmente, chi ha avuto un tumore da bambino o da ragazzo dovrà sottoporsi a un percorso di sorveglianza sanitaria su misura, concordata con il medico ed eventualmente con
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti l’oncologo di fiducia, e a maggior ragione dovrà impegnarsi per condurre una vita il più sana possibile: mangiare sano, fare attività fisica, non fumare e non bere alcolici. Non è possibile escludere del tutto che si verifichino alcuni effetti collaterali delle terapie anche a lungo termine, ad esempio al cuore e all’attività polmonare; inoltre, un’altra preoccupazione riguarda l’impatto delle cure sulla fertilità futura. Rispetto anche solo ad alcuni anni fa, i nuovi protocolli di cura si stanno sempre più perfezionando per ridurre al minimo gli effetti collaterali a lungo termine. La priorità della ricerca medica è, quindi, non solo curare sempre meglio e sempre più tipologie di tumori infantili, ma anche quello di garantire il minor impatto sulla salute futura dei piccoli pazienti.

Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti La salute in tavola. I consigli alimentari della Fondazione Umberto Veronesi. Speciale alimentazione durante le terapie oncologiche - Bambini e adolescenti www.fondazioneveronesi.it www.aieop.org sito dell’Associazione Italiana Ematologia e Oncologia Pediatrica www.fiagop.it sito della Federazione delle Associazioni Genitori di pazienti con malattie Oncoematologiche Pediatriche www.siematologia.it sito della Società Italiana di Ematologia
Da quando è arrivato Lallo Kite edizioni, 2009 Il gatto che aveva perso la coda Carthusia edizioni, 2010 Due albi illustrati che, attraverso la parole e le immagini, parlano ai bambini che stanno affrontando una malattia oncologica, per aiutarli ad affrontare il percorso con più coraggio e con speranza.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti Nata nel 2003 su iniziativa del Professor Umberto Veronesi, Fondazione Umberto Veronesi si occupa di sostenere la ricerca scientifica di eccellenza attraverso l’erogazione di finanziamenti a medici e ricercatori qualificati e meritevoli, negli ambiti dell’oncologia, della cardiologia e delle neuroscienze. Al contempo, si impegna a promuovere campagne di prevenzione, di educazione alla salute e all’adozione di corretti stili di vita, affinché i risultati e le scoperte della scienza diventino patrimonio di tutti. Le attività di Fondazione rinnovano ogni giorno la visione del suo fondatore Umberto Veronesi, un medico che ha dedicato la propria vita a sviluppare conoscenze scientifiche innovative per metterle al servizio del benessere dei propri pazienti e della società in cui viviamo.
Libertà di sapere Libertà di scegliere I tumori dei bambini e degli adolescenti
"Libertà di sapere. Libertà di scegliere" sono pubblicati e scaricabili dal sito www.fondazioneveronesi.it
I contenuti pubblicati sugli opuscoli della collana “Libertà di sapere. Libertà di scegliere”, dove non diversamente ed esplicitamente indicato, sono protetti dalla normativa vigente in materia di tutela del diritto d’autore, legge n. 633/1941 e successive modifiche ed integrazioni, e non possono essere replicati su altri siti web, mailing list, newsletter, riviste cartacee e cd rom o altri supporti non indicati, senza la preventiva autorizzazione di Fondazione Umberto Veronesi, qualsiasi sia la finalità di utilizzo. L’autorizzazione va chiesta per iscritto via posta elettronica e si intende accettata soltanto a seguito di un esplicito assenso scritto. L’eventuale mancanza di risposta da parte di Fondazione Umberto Veronesi non va in nessun caso interpretata come tacita autorizzazione.
TESTI A CURA DI Antonella Gangeri con il supporto di Agnese Collino, Supervisione Scientifica Fondazione Umberto Veronesi Chiara Segré, Responsabile Supervisione Scientifica Fondazione Umberto Veronesi PROGETTO GRAFICO E ART DIRECTION Gloria Pedotti