Undersøkelse og vurdering av abdomen
Undersøkelse av abdomen utføres som en del av en komplett helseundersøkelse eller som en fokusundersøkelse ved symptomer fra for eksempel mage eller fordøyelsesorganene, eksempelvis magesmerter, svelgevansker, avføringsendring eller blod i urinen. Den kliniske undersøkelsen gjennomføres systematisk. Som kjent er rekkefølgen vanligvis inspeksjon, palpasjon, perkusjon og auskultasjon. Ved undersøkelse av abdomen starter vi som vanlig med inspeksjon, men fortsetter deretter med auskultasjon, så perkusjon og til slutt palpasjon. Årsaken er at dersom en palperer eller perkuterer abdomen før en auskulterer, kan en fremprovosere «falsk» peristaltikk og dermed få funn som tyder på normal peristaltikk og normale tarmlyder uten at det er tilfelle.
Anatomi abdomen
Abdomen ligger nedenfor diafragma og strekker seg frem til symfysen1. Leveren (hepar) ligger like under ribbeina på høyre side av abdomen, mens magesekken (ventrikkelen) og milten (splen) ligger på venstre side. Hovedpulsåren ( aorta ) er like til venstre for midtlinjen øverst i abdomen. Nyrene (renes) ligger på hver sin side av ryggsøylen. De er på størrelse med
1 Symfysen ligger på fremsiden av bekkenet der de to hoftebeina møtes.

en knyttneve. Den høyre nyren ligger litt lavere plassert enn den venstre, fordi leveren, som ligger under ribbeina på høyre side, krever mer plass. Milten befinner seg i øvre venstre kvadrant av bukhulen – under de nederste ribbeina. Urinblæren (vesica urinaria) ligger i det lille bekkenet (pelvis minor), bak symfysen.
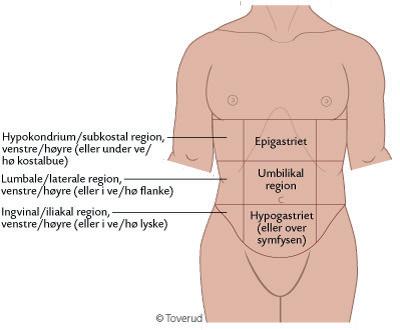
Abdomen deles som oftes inn i fire kvadranter med utgangspunkt i en tenkt vertikal linje gjennom navlen og en horisontal linje som krysser den vertikale linjen gjennom navlen. Vi benevner delene som øvre høyre kvadrant, øvre venstre kvadrant, nedre venstre kvadrat og nedre høyre kvadrant.
Abdomen kan også deles inn i mindre regioner:
Hypokondrium/subkostal region, venstre/høyre (eller under ve/hø kostalbue)
Lumbale/laterale region, venstre/høyre (eller i ve/hø flanke)
Ingvinal/iliakal region, venstre/høyre (eller i ve/hø lyske)
Epigastriet (midtre øverste av buken)
Umbilikal region (området rundt navlen)
Hypogastriet (over symfysen)
Opplysninger vi kan få fra pasienten
Det er mange spørsmål som kan være aktuelle å stille i forbindelse med undersøkelse av abdomen. Avhengig av situasjon må du vurdere hva som er relevant, alle spørsmål er ikke like relevante i alle situasjoner. Se kapittel 2 for å lese mer om innsamling av data ved hjelp av samtalen som verktøy. Følgende kan det være verdt å spørre om:
• tidligere sykdom
• apetittendringer
• matinntak siste døgn
• kvalme, brekninger
• vektendring
• dysfagi
• matintoleranse
• smerter i abdomen
• obstipasjon
• blod i avføring
• diaré
• avføringsmønster
• vannlatingsmønster
• bruk av rusmidler, legemidler
Forberedelse av pasienten
Forklar kort hva som vil skje, og be om samtykke. Samspill med pasienten er avgjørende. Be pasienten peke på eventuelle smertefulle områder og undersøk disse til slutt. For å utføre en abdominal undersøkelse behøves godt lys, og pasienten bør tømme blæren på forhånd. Pasienten skal ligge på ryggen med en pute under hode (ikke under skuldrene) og en pute under knærne. Hendene skal enten ligge langs siden eller i kryss over brystkassen. Dette gjør det lettere å slappe av i bukmuskulaturen gjennom undersøkelsen. Se på pasientens ansiktsuttrykk underveis etter tegn på ubehag eller smerte.
Utstyr: Stetoskop.
Inspeksjon av abdomen
Fremgangsmåte:
1 Vurder om pasienten ligger rolig eller har bevegelsestrang som tegn på ubehag og/eller smerter. Begynn inspeksjonen ved å stå ved siden av pasienten og se etter unormale abdominale respirasjonsbevegelser, konturer og hudforandringer. Bøy deg deretter noe ned og inspiser fra siden med hodet i høyde litt over abdomen, deretter stående fra pasientens hodeende.
2 Be pasienten om å puste dypt og holde pusten et øyeblikk. Abdomens konturer skal fremdeles være symmetriske, men kan synliggjøre buler som vi ellers ikke ville ha sett. Be deretter pasienten om å løfte hodet fra benken. Dette trekker de rette magemusklene sammen (rectus abdominis), som gir fremtredende muskler hos slanke eller atletiske voksne.
Respirasjonsbevegelser
Normale funn: Normal inspirasjon og ekspirasjon er uanstrengt.
Unormale funn: Hvis pasienten puster overflatisk og ikke beveger magen, kan det være tegn på smerter eller engstelse. Nedsatte abdominale respirasjonsbevegelser er vanlig i et postoperativt forløp, men kan også tyde på irritasjon av bukhinnen (peritonitt).
Konturer
Normale funn: Abdomen er normalt symmetrisk. Hos svært slanke personer kan peristaltikk noen ganger være synlig. Abdomens kontur kan beskrives som flat, rund eller innsunket. Navlen kan være vendt innover eller lett utover, uten tegn på inflammasjon, hevelse eller utbuling. Det er normalt å kjenne pulsering fra aorta hos slanke pasienter.
Unormale funn: Utspilt abdomen kan være tegn på ileus2 eller ascites3. Asymmetri eller bulende strukturer kan skyldes hernia eller tumorer. Økt peristaltikk kan forekomme ved tarmobstruksjon. Det er vanlig å se aorta
2 Tarmslyng; en alvorlig tilstand der passasjen av tarminnholdet gjennom tarmkanalen er helt eller delvis stoppet opp.
3 En ansamling av væske i bukhulen innenfor bukhinnen.
pulsasjon hos slanke personer. Ved aortaaneurisme vil det være økt pulsasjon i a. abdominales. Ulike symmetriske endringer kan skyldes fedme, forstørrede organer eller oppblåst mage.
Hudforandringer
Normale funn: Huden på abdomen skal ha samme farge og utseende som på resten av kroppen. Noen små venetegninger på abdomen er normalt.
Unormale funn: Inspiser etter skader, sår, fargeforandringer (gulsott, cyanose), arr, behåring, blåmerker, eksem, utslett og tegn på inflammasjon. Abdomen kan bli blålig eller misfarget på sidene, noe som kan indikere akutt pankreatitt4. Synlige venetegninger kan bli uttalte ved skrumplever (leverchirrose) eller obstruksjon av hulvenens øvre del (v. cava inferior).
Auskultasjon av abdomen
Fremgangsmåte : Ved auskultasjon av abdomen brukes stetoskopets diafragma. Pass på at stetoskopet er varmt før du legger det på magen til pasienten. Vær oppmerksom på at i noen tilfeller kan den minste berøring være smertefull, selv bare det å berøre abdomen med stetoskopet. Begynn å auskultere tarmlyder over nedre høyre kvadrant. I dette området vil det normalt høres tarmlyder. Hvor du velger å legge stetoskopet, spiller vanligvis ingen rolle – tarmlyder forplanter seg gjerne over hele magen. Det anbefales likevel at du venner deg til å undersøke de fire kvadrantene av abdomen systematisk. Auskulter før palpasjon siden hard berøring kan føre til unaturlig mye peristaltikk og bevegelse i tarmen. Bruk klokken på stetoskopet og auskulter etter susende lyd over abdominale deler av aorta
Normale funn: Tarmlyder kan beskrives som gurglende, som å blåse i vann med et sugerør, og/eller klukkende, som skvulpende og støtvise dempede lyder. Normale tarmlyder kan være alt fra sparsomme rumlinger til livlige «kaskader» av lyd. Lydbildet er normalt uregelmessig og kan variere fra 5 til 30 ganger per minutt. Det har ingen hensikt å forsøke å telle antall gan
ger du hører lyd, men det kan være greit å vite at lydfrekvensen ved auskultasjon har en normal variasjon.
Tarmlyder kan også ofte høres uten stetoskop; vi kan høre at vår egen eller andres mager «romler». Normalt høres ikke susende lyd over abdominal aorta.
Unormale funn: Tarmlydene kan være svært sparsomme eller manglende, eller de er høyfrekvente, hyperaktive og/eller klingende. Hvis du ikke hører tarmlyder, sørg for at det er stille nok i rommet til at du kan høre selv de mest sparsomme tarmlyder. Lytt i minst ett minutt på hver enkelt av de fire kvadrantene før du konkluderer med at tarmlyder ikke er til stede.
viktig
Postoperativt etter abdominaloperasjon er tarmparalyse normalt i 2–3 døgn. Det kan ta tid før tarmperistaltikken kommer i gang igjen etter anestesi og kirurgiske inngrep. Det å auskultere abdomen etter kirurgi er en mer sikker metode for å undersøke om tarmperistaltikken har kommet i gang igjen, enn bare å spørre pasienten om hen har hatt luftavgang (flatus).
Manglende eller hypoaktive tarmlyder er ellers svært alvorlig og kan være tegn på paralytisk ileus5 eller peritonitt6. Både paralytisk ileus og peritonitt vil alltid være ledsaget av andre tegn, som sterke smerter, kvalme, oppkast og opphevet avgang av luft og avføring og eventuelt utspilt abdomen. Ved peritonitt vil pasienten i tillegg ha feber og i uttalte tilfeller «bretthard abdomen».
Susende lyd over abdominal aorta kan tyde på innsnevret, svært forstørret eller buktende og krokete blodåre, som ved henholdsvis aortastenose eller aortaaneurisme.
5 Lammelse av tarm; kan affisere tynntarm eller tykktarm eller begge tarmavsnitt, noe som medfører at peristaltikken svekkes/stoppes.
6 Inflammasjon i bukhinnen.
Perkusjon av abdomen
Fremgangsmåte: Perkuter over abdomens fire kvadranter for normal tympanittisk (hul) lyd eller dempet perkusjonslyd. Ved perkusjon er det viktig å huske at det kan være svært smertefullt hvis pasienten har magesmerter. En slippøm (smerter ved plutselig slipp av trykket) buk vil derfor alltid også være perkusjonsøm. Følg derfor alltid med på pasientens ansikt og se etter tegn til smerter når du perkuterer.
Normale funn: Ved normale tilstander i abdomen er perkusjon en smertefri undersøkelse. Normal lyd ved perkusjon av abdomen er en hul trommelyd (tympanittisk), som følge av luften i magetarmkanalen. Det er normalt at lyden er mer tympanittisk hos personer med lite subkutant fett og/eller med mye luft i magen. Hvis personen har mye underhudsfett, vil lyden generelt være mer dempet over organer. Normalt er perkusjonslyden noe mer tympanittisk i de to øvre kvadrantene siden pasienten ligger.
Unormale funn: Det er i hovedsak tre forhold som vurderes ved perkusjon av abdomen: 1) perkusjonssmerter som ved peritonitt, 2) patologisk dempningslyd som ved forstørret lever, forstørret milt, svulster, ascites eller utspilt blære (f.eks. ved urinretensjon), og 3) økt luftholdighet i tarmen, som avgir en mer tympanittisk lyd.
Palpasjon av abdomen
Ved å palpere pasientens abdomen kan en avdekke muskelsammentrekninger, unormale oppfylninger, væske og smerter og/eller ømhet. Start alltid med lett palpasjon før du går videre til dyp palpasjon.
Lett palpasjon
Fremgangsmåte: Be pasienten om å slappe godt av og eventuelt puste dypt for at det skal bli lettere å slappe av. Spør pasienten om hen har smerter i magen. Ved smerter, start palpasjonen lengst unna det smertefulle området. Trykk lett ned i abdomen (ca. 1 cm) med fire samlede fingre og med flat hånd. Roter hånden forsiktig og kjenn etter hvordan strukturene i abdomen føles. Løft fingrene og flytt til neste område med klokken til du har kommet
helt rundt abdomen. Merk om abdomen er myk, fast, hard eller øm, og om pasienten vegrer seg for å bli palpert. Se på pasientens ansiktsuttrykk under palpasjonen og se etter eventuelle tegn på smerte eller ubehag. Legg merke til om pasientens magemuskler er stramme eller avslappede. Hensikten med lette palpasjoner er å danne seg et inntrykk av abdomens overflate og muskulatur, områder med smerter samt at pasienten skal bli vant med berøringen.
Normale funn: Strukturene i abdomen skal kjennes glatte og jevne. Muskulær motstand kan oppstå.
Unormale funn: Det er palpasjonsømhet, muskulær motstand og oppfylninger. Dersom magen fortsatt er stram (og øm) etter at pasienten er blitt oppfordret til å forsøke å slappe av i magemusklene, kan det være reflektorisk stramming eller bretthard abdomen som ved peritonitt.
Dyp palpasjon
Fremgangsmåte: Fortsett med dypere palpasjoner ved å presse fingertuppene dypt og jevnt inn i bukveggen, ca. 5–8 centimeter ned i abdomen. Minn pasienten på at det er viktig å slappe godt av og puste dypt for at det skal bli lettere
å slappe av. Ved dyp palpasjon kan du vurdere å bruke to hender (bimanuell teknikk) for å komme dypt nok ned. Legg da den ikkedominante hånden på abdomen og trykk så ned mot abdomen med den dominante hånden (høyre hånd for høyrehendte) og roter. Fortsett å gjøre palpasjoner i klokkeretningen.
Dersom du kjenner unormale oppfylninger som ikke er forenelig med strukturer som normalt kan kjennes, må følgende notere
• lokalisasjon
• størrelse
• form
• konsistens
• overflate
• bevegelighet
• pulsering
• ømhet
Normale funn: Ofte kjennes overgangene til magemuskulaturen (m. rectus abdominis), aorta og deler av kolon. Hos friske personer kan dype palpasjoner føre til ømhet over blindtarmen (cecum), den nederste delen av tykktarmen (sigmoideum), aorta og i midtlinjen nær brystbeinstappen. Avføring i tarmen kan kjennes ut som kitt ved at massen er formbar. Avføring er som oftest vanligvis kun palpabel hos svært slanke mennesker.
Unormale funn: Smerter eller ømhet kan komme av lokal inflammasjon i underliggende organer eller bukhinnen (peritoneum) eller av forstørrede organer. Større avføringsmasser som er palpable fra tykktarmens første del (colon cecum) eller langs tykktarmens nedadstigende del (colon descendens) og videre, kan være en indikasjon på obstipasjon. Oppfylninger og kuler kan være tegn på tumor.
Palpasjon av aorta
Fremgangsmåte: Palper abdominal aorta ved hjelp av tommelen og de motgående fingrene i øvre del av abdomen rett til venstre for midtlinjen.
Normale funn: Abdominalaorta er vanligvis 2,5–4 centimeter i diameter hos voksne. Ved hver systole beveges fingrene og tomlene normalt litt fra hverandre.
Unormale funn: En utvidet aorta kan tyde på en abdominal aortaaneurisme. Ved aortaaneurisme kan du kjenne pulsering også ved siden av aorta, noe som kan indikerer en utposning. Hvis du har mistanke om eller pasienten har kjent aortaaneurisme, må du vise varsomhet ved palpasjon på grunn av fare for ruptur.
Palpasjon av lever
Fremgangsmåte: Stå ved pasientens høyre side. Bruk din venstre hånd til støtte bak pasientens 11. og 12. ribbein. Palper med høyre hånd midt i øvre høyre kvadrant i retning ribbeinsbuen (kostalbuen). Be pasienten puste godt
inn og press hånden inn og opp i retning kostalbuen. Kjenn etter leverkanten. Bare et par fingerbredder av leverkanten ligger utenfor kostalbuen.
Dersom leveren er palpabel, noter dens overflate, konsistens og ømhet. Palper etter leverens nedre kant; leveren kan bli svært stor, start derfor palpasjonen i høyre, nedre del av bekkenet. Palper også etter leverkanten i midtlinjen.
Normale funn: Leveren er vanligvis ikke palpabel, men den kan noen ganger kjennes hos slanke personer uten at det er noen sykdomstilstander som ligger bak. Dersom du kjenner leverens nedre kant, skal den være glatt og jevn, og pasienten skal ikke kjenne ømhet ved palpering.
Unormale funn: Leveren regnes som forstørret dersom den kan kjennes mer enn 1–2 centimeter under høyre kostalbue. Unntaket er om diafragma er nedsenket, som tilfellet kan være ved sykdommer som kols. Ved forstørret lever beskrives dette med antallet fingerbredder fra leverkanten. I tillegg skal du notere leverens konsistens, om den er glatt eller knudrete, og om den pulserer. Forstørret lever kan indikere alkoholbetinget leversykdom, hepatitt, venøs stuvning eller galleveisobstruksjon.
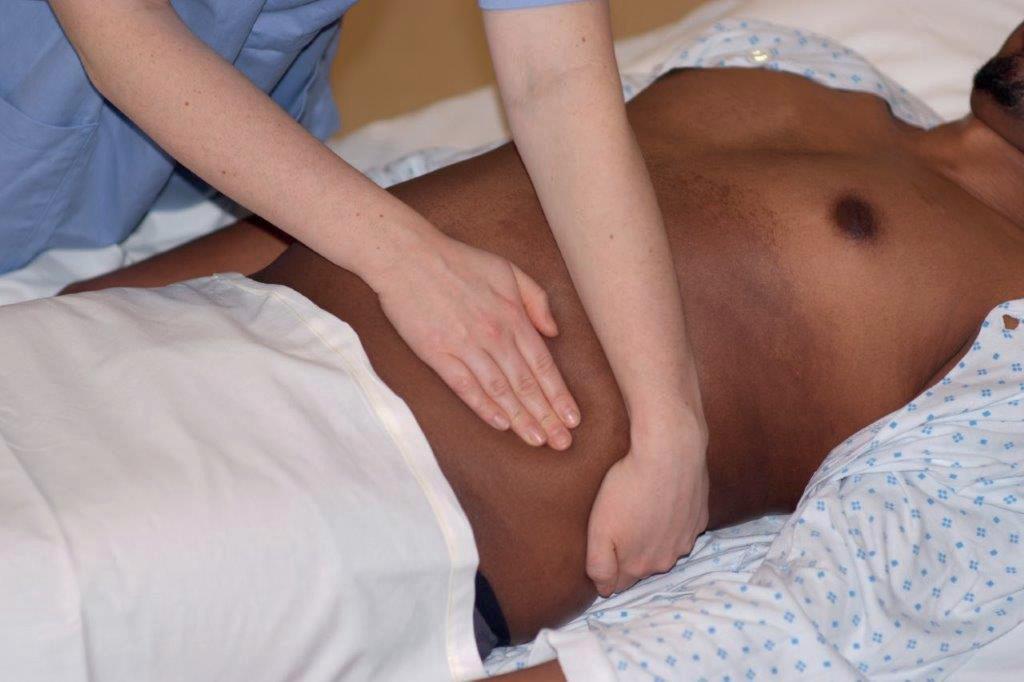
Palpasjon av milt
Fremgangsmåte: Palper etter en forstørret milt. Den blir forstørret nedover og i retning av midtlinjen; start derfor palpasjonen i midtlinjen under navlen og beveg hendene oppover mot venstre øvre kvadrant, litt av gangen. Palpasjon av milt kan lettest gjøres ved å be pasienten legge seg litt over på høyre side og trekke pusten dypt mens du presser pasientens nedre ribbein på venstre side litt frem med din venstre hånd og palperer med din høyre hånd.
Normale funn: Milten er vanligvis ikke palpabel. Den er omtrent 10–12 centimeter lang, 7 centimeter bred og 4 centimeter tykk.
Unormale funn: Milten ansees som forstørret når den kan palperes nedenfor ribbeinsbuen. Enden på kanten kjennes med fingertuppene. En feilkilde her kan være at du kjenner en forstørret venstre nyre, som er plassert bak milten. Ved palpasjon av en forstørret milt er det fare for ruptur fordi en forstørret milt er svært skjør. Avslutt derfor palpasjon av milt ved funn som tyder på forstørret organ. Forstørret milt (splenomegali) forekommer ved en rekke sykdommer, blant annet lymfogene leukemier, lymfekreft, leverchirrhose7 og mange infeksjonssykdommer, for eksempel mononukleose8.
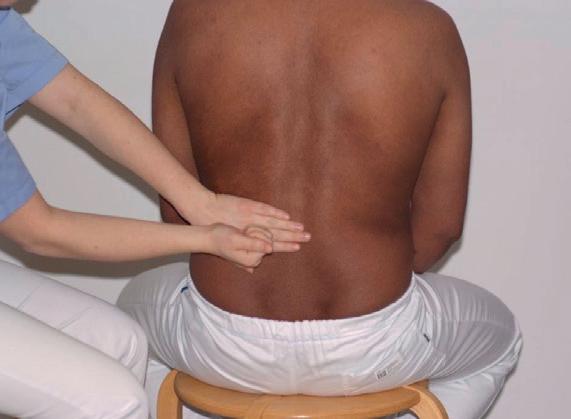
Palpasjon og perkusjon av nyrene
Fremgangsmåte : Pasienten sitter eller ligger på ryggen. Her benyttes bimanuell teknikk (begge hender), og høyre nyre palperes slik: Plasser venstre hånd nedenfor 12. ribbein (costa) på baksiden og «løft» for å flytte nyren fremover. Palper dypt fra fremsiden med høyre hånd for å «fange» nyren mellom de to hendene.
Undersøkelse av bankeømhet over nyrelosjer: Legg en hånd over nyrelosjer og bank deretter på din egen hånd.
7 Eller skrumplever; endestadiet ved en rekke kroniske leversykdommer.
8 Infeksjon som skyldes EpsteinBarrviruset.
tips
Perkusjon over nyrene beskrives i dette kapitlet sammen med abdominalundersøkelse, men sekvensen utføres ofte i forbindelse med toraksundersøkelsen når pasienten sitter oppe og du står bak pasienten.

Normale funn: Nyrene ligger bak bukhinnen (peritoneum) i bukhulens bakre vegg (retroperitonealt), og det kan derfor være vanskelig å kjenne dem. Ved undersøkelse er pasienten ikke bankeøm, men kan kjenne et dunk, men ingen smerte.
Unormale funn: Pasienten opplever bankeømhet eller føler smerte der nyrene er lokalisert, som kan være tegn på inflammasjon av nyren(e), for eksempel pyelonefritt9.
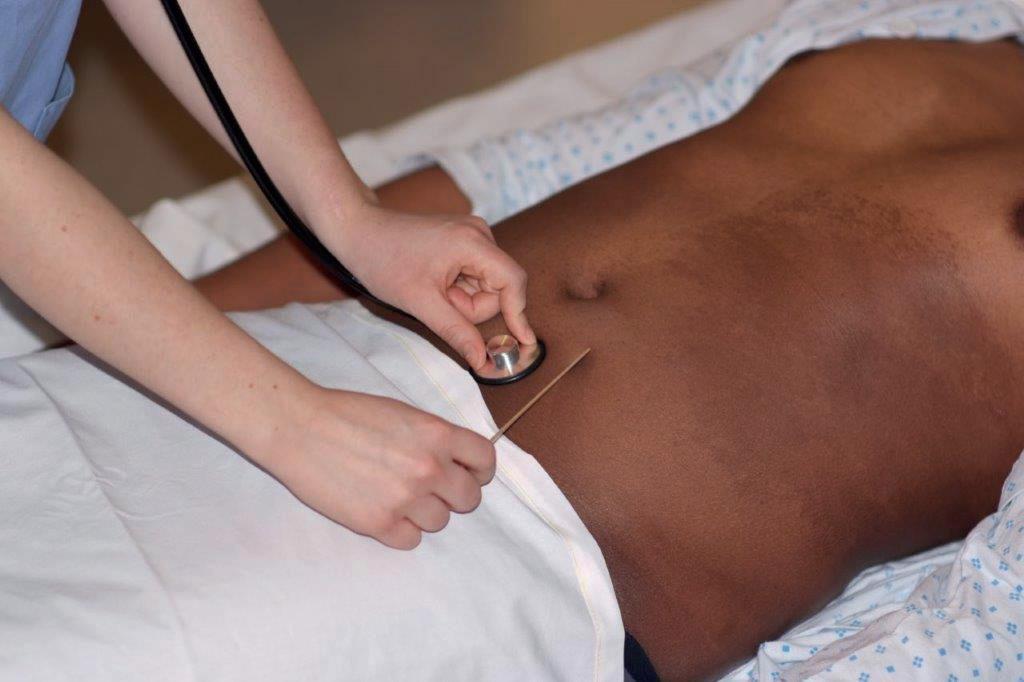
Palpasjon og perkusjon av blære
Fremgangsmåte: Perkuter over symfysen. En full blære vil kunne gi dempet perkusjonslyd. Palper også i området like over symfysen for å kjenne etter om blæren er fylt. Dersom innholdet i blæren er ca. 200 ml eller mindre, er den skjult bak symfysen, men blæren kan gradvis kjennes ved palpering eller gi dempning ved perkusjon når oppfylningen er over det. Vanligvis er det en godt oppfylt blære før blæren kan palperes eller høres med dempning.
Supplerende undersøkelse
Scratch-test kan benyttes dersom du ønsker å supplere andre undersøkelsesteknikker. Ved en scratchtest benyttes stetoskopet til å fange opp lydforskjeller gjennom bukhulen over faste og hule organer. Plasser stetoskopet over organet du ønsker å undersøke, og «skrap» forsiktig på huden (f.eks. med en spatel). Når du skraper over organet (f.eks. lever eller blære), vil skrapelyden du hører i stetoskopet, forsterkes. Denne undersøkelsen kan gi informasjon om organets størrelse og form.
Hostetest: Be pasienten hoste. Får pasienten forverring av magesmerter ved hoste, er det mistanke om peritoneal irritasjon.





Se etter brokk (hernie): Hernier i mage, navle og lyskeområdet kan framtre når pasienten er stående, presser ut magen eller hoster.
Paraumbilikal hernie (epigastrisk brokk)
Umbilikal hernie (navlebrokk)
Direkte inguinal hernie (direkte lyskebrokk)
Indirekte inguinal brokk (indirekte lyskebrokk)
Femoral hernia (Lårbrokk)
Psoastegn: Pasienten ligger i flatt ryggleie og bøyer høyre hofte og kne aktivt til 90 grader. Hold hånden din distalt på pasientens høyre lår og gi motstand mot fleksjon i hofte. Den andre hånden stabiliserer bekkenet. Funnet er positivt dersom pasienten angir magesmerter. Smerter kan gi mistanke om appendisitt10.
Tabell 14.1 Vurdering av abdominal utstråling og smerter (Stubberud 2022, s. 39).
Funn Mulige årsaker
Avgrenset Kan skyldes en lokal sykdomsprosess
Diffuse Kan skyldes peritonitt
Øvre høyre kvadrant Kan skyldes gallesteinssykdom, leversykdom, sykdommer i tykktarmen, pneumoni, lungeemboli, nyrestein eller nyrebekkenbetennelse
Nedre venstre kvadrant Smerter er ofte tegn på appendicitt, kolitt, divertikulitt, gynekologiske sykdommer, nyrestein eller nyrebekkenbetennelse
Øvre venstre kvadrant Kan skyldes sykdommer i pankreas, magesekken, milten, hjerte og nyrer
Nedre venstre kvadrant Kan skyldes divertikulitt, irritabel tarmsykdom, kolitt, gynekologiske sykdommer, nyrestein og nyrebekkenbetennelse
Epigastriet Kan skyldes sykdommer i magesekken eller spiserøret, kan også skyldes hjerteinfarkt, perikarditt, pankreassykdom eller aortadisseksjon
Periumbilikalt Kan skyldes tidlig appendisitt, sykdom i magesekken eller tynntarmen eller aortadisseksjon
Suprapubisk Kan skyldes cystitt, appendisitt, kolitt eller divertikulitt
Utstråling til ryggen Kan skyldes gallestein, sykdommer i pankreas, aortaaneurisme eller mesentarial trombose
Utstråling til høyre scapula Kan skyldes gallesteinssykom eller ekstrauterin graviditet
Utstråling til venstre scapula Kan skyldes sykdommer i pankreas, ekstrauterin graviditet eller miltruptur
Vurdering av magesmertenes karakter (Stubberud 2022, s. 40):
• Er smertene jevnt verkende, og vil pasienten ligge i ro? Kan skyldes inflammasjon, peritoneal irritasjon eller peritonitt.
• Har pasienten intervallsmerter? Kan skyldes gallesteinssykdom, stenose i tarmen eller uterine smerter.
• Vil pasienten helst sitte? Kan skyldes sykdommer i pankreas, hjerteinfarkt eller pneumotoraks.
• Har pasienten bevegelsestrang? Kan skyldes gallesteinssykdom.
• Har smerten vandret? Dette er vanlig ved appendisitt.
Eldre
Du benytter samme undersøkelser som hos yngre pasienter. Ved inspeksjon vil du se redusert underhudsfett på abdomen og hoftene. Bukveggen kan være tynnere og mindre fast hos eldre voksne. Palpasjon kan dermed være noe lettere og kan gi mer presise funn. Det vil for eksempel være lettere å palpere abdominal aorta hos eldre mennesker. Hos pasienter med kols vil leveren være fortrengt nedover, men er ikke nødvendigvis forstørret. I slike tilfeller vil både øvre og nedre kant av leveren være 1–2 centimeter nedenfor vanlig markering, men vil fremdeles ha et omfang på mellom 6 centimeter og 12 centimeter. Etter fylte 50 år vil leveren begynne å minke i størrelse; du kan derfor forvente at leveren har et mindre omfang hos eldre mennesker. Nyrene er vanligvis ikke palpable.
Ved redusert tarmmobilitet og obstipasjon vil du kjenne avføring i kolon sigmoideum ved palpasjon. Ved oppblåst abdomen vil du høre økt tympanittisk lyd ved perkusjon.
Aktuelle sykepleiediagnoser
ICNP i SNOMED CT
Abdominale problemer får ofte konsekvenser for funksjon og/eller evne til å ivareta grunnleggende behov. Her presenteres sykepleiediagnoser som kan
være aktuelle for utarbeidelse av en sykepleieplan. For sykepleiediagnoser markert med kursiv er det utviklet veiledende planer, publisert på nettsiden til Norsk forskning og utviklingssenter for ICNP. Ved behov for forebygging setter du «risiko for» foran foreslått problem, for eksempel risiko for urinveisinfeksjon.
Dyspepsi
Kvalme
Brekninger
Oppkast
Diaré
Forstyrrelser i elektrolytter
Dehydrering
Forstoppelse
Inkontinent for avføring
Urinretensjon
Kolostomi
Ileostomi
Nefrostomi
Urostomi
Hudkomplikasjoner rundt stomiåpning
Vansker med å håndtere stomi
Utilstrekkelig ernæringsinntak
Endring i ernæring: høyere inntak enn kroppens behov
Risiko for underernæring
Smerte
Abdominalsmerte
Mangel på krefter / fatigue
Mestringsvansker
Svikt i egenomsorg
Mangelfull kunnskap om kostholdsregime
Engstelse
Litteratur
Ball, J.W., Danis, J.E., Flynn, J.A., Solomon, B.S. og Steward, R.W. (2019). Physical examination. St. Louis, Missouri: Elsevier.
Bickley, L.S., Szilagyi, P.G., Hoffman, R.M. og Soriano, R.P. (2020). Bates Guide to Physical Examination and History Taking. Philadelphia: Lippincott Williams & Wilkins.
Blekken, L. og Saga, S. (2022). Eliminasjon – avføring. I: Bjørnnes, A.K., Gjevjon, E.R., Grov, E.K. og Holter, I.M. (red.). Sykepleieboken 1. Sykepleiens fundament. Oslo: Cappelen Damm Akademisk.
Grov, E.K., Eide, D. og Kyte, L. (2022). Klinisk undersøkelser. I: Bjørnnes, A.K, Gjevjon, E.R, Grov, E.K og Holter I.M (red.). Sykepleieboken 1. Sykepleiens fundament. Oslo: Cappelen Damm Akademisk.
ICNP i SNOMED CT, Norwegian Edition (2023). SNOMED International SNOMED CT Browser. SNOMED CT Home (ihtsdotools.org) [lokalisert 03.2023].
Jarvis, C. (2016). Physical Examination & Health Assessment. St. Louis, Missouri: Elsevier.
Paulsen, V. (2022). Sykdommer i fordøyelsessystemet. I: Ørn, S. og BachGransmo, E. (red.). Sykdom og behandling. Oslo: Gyldendal Akademisk.
Perry, A.G., Potter, P.A., Ostendorf, W. og Laplante, N. (2021). Clinical nursing skills & techniques. St. Louis, Missouri: Elsevier.
Sand, O., Sjaastad, Ø.V., Haug, E. og Bjålie, J.G. (2018). Menneskekroppen. Fysiologi og anatomi. Oslo: Gyldendal Akademisk.
Saxtrup, N. (2019). Subjektivt & Objektivt. København: Munksgaard.
Stubberud, D. (2022). Sykepleie ved sykdommer i magetarmkanalen.
I: Stubberud, D. og Grønseth, R. (red.). Klinisk sykepleie 2. Oslo: Gyldendal Akademisk.
Wyller, V.B.B. (2019). Syk. Mikrobiologi, patofysiologi, farmakologi, klinisk medisin. Oslo: Cappelen Damm Akademisk.
