Regionaalhaigla
Päev koos residendiga
Nipid läbipõlemise ennetamiseks

Moodne Y-korpus avab uksed
Onkoloogiast Eestis ja Inglismaal

Nipid läbipõlemise ennetamiseks

Moodne Y-korpus avab uksed
Onkoloogiast Eestis ja Inglismaal
2023. aasta esimeses Regionaalhaigla ajakirjanumbris on lugejale mitu üllatust. Ajakiri on senisest mahukam ja uuel loodussõbralikul trükipaberil.
Veebruarinumber eristub veel ühel olulisel põhjusel, nimelt oleme selle pühendanud noortele arstidele, õdedele, residentidele ja spetsialistidele. Ideed ja ettepanekud teemakäsitlusteks on tulnud toimetuse kolleegiumilt, kuhu kuulus seekord noori kolleege kõigist meie kliinikutest ning selle hoogsa sünergia tulemusena sündiski käesolev ajakiri.
Londoni St Bartholomew’ haiglas töötaval noorel onkoloogil Rille Pihlakul on kogemus nii Eesti kui ka Ühendkuningriigi residentuurist, teda intervjueerib onkoloog Tõnis Metsotsa. Psühhiaatriakliiniku arst-resident Triin Olde uurib sama kliiniku kliiniliselt psühholoogilt Anna Maria Sepalt, miks otsustas purjetajast tippsportlane psühholoogi ameti kasuks Regionaalhaiglas. Saame teada, millise hobiga maandab pingeid äsja tööle asunud nukleaarmeditsiini arst, mis juhtus noorel arstihakatisel esimesel praktikapäeval haiglas ja miks EMO arst arvab, et on valinud maailma parima ameti. See on vaid väike läbilõige teemadest ja inimestest, kes sõna saavad ja oma loo räägivad. Siin on mõtisklusi arstikutsest, põnevatest erialavalikutest ja põhjustest nende valikute taga nii residentidelt kui ka noortelt arstidelt, kogemuslugusid mujalt maailmast, sõna saavad õed, bioanalüütikud, psühholoogid ja füsioterapeudid.
Ka residentuuri juhendajad kirjeldavad, milline on nende arvates tänane resident ja kuhu suunas residentuur on liikumas. „2023. aastal on noored arstid väga võimekad, nõudlikud, andmepõhist ravi hindavad, aga ei ole valmis tooma totaalohverdust karjäärimudeli nimel,“ sõnastab intervjuus kokkuvõtvalt prof Peep Talving.
Tõepoolest, on üks rõõmustav trend, mis pea kõigist intervjuudest välja tuleb, nimelt oskab uus põlvkond töö ja eraelu vahele hästi piire tõmmata, tehakse väga teadlikke valikuid, et stress ja pinged üle pea ei kasvaks. Regionaalhaiglas töötamine pakub pinget, sest siin on kõige raskemad haigusjuhud, aga ennast ei saa selle kõrval unustada. „Mida raskemad on patsiendi mured, seda olulisem on töö kõrvalt ka iseenda eest hoolitsemine,“ tõdeb üks intervjueeritavatest. Ajakirjast leiab nõuandeid, kuidas oma vaimset tervist hoida.
Suur aitäh kõigile toimetuse liikmetele kaasa mõtlemast ja ajakirja panustamast!
Soovin toredat lugemist!
2 Juhtkiri
3 Pöördumine
4 Üks päev residendiga
8 Katri Kukk: siin on mul rohkem aega patsiendi teekonda panustada
10 Roland Martin Teras: ka lihtsates tingimustes saab arstina palju ära teha
12 Ei leidnud põnevamat eriala kui onkoloogia !
14 Pille-Riin Orumaa teekond keemiaravi osakonnas –abiõest õendusjuhiks
16 Erakorraline meditsiin pakub põnevust ja vaheldust
18 Purjetajast psühholoogiks –Anna Maria Sepp
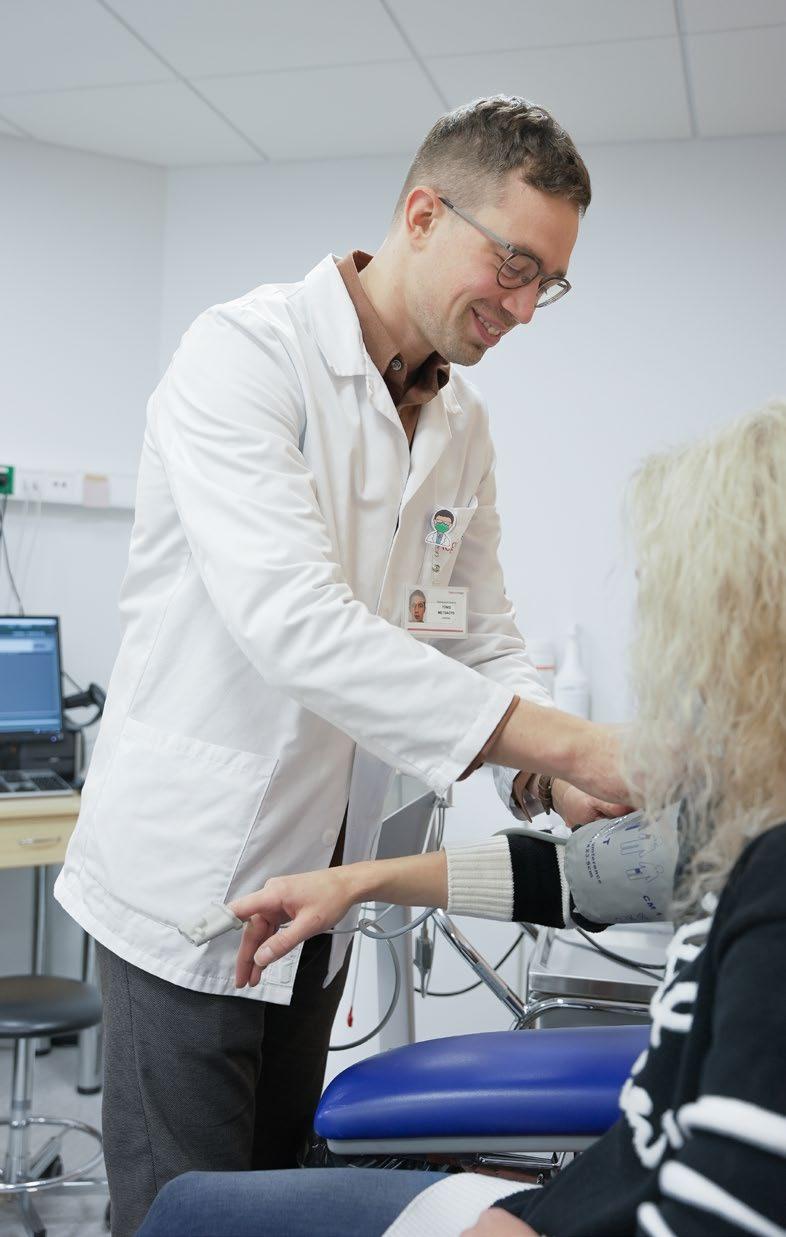
21 Tõnis Metsaots: innovatsioon aitab patsienti vaid siis, kui see on kättesaadav
24 Arstikutsest muutuvas maailmas
26 Kõige raskemad haiged on meie kätes!
28 Rohkem võimalusi eesnäärmevähi ravis
30 Bioanalüütik – tähtis diagnoosi saamisel ja raviteekonnal
32 Karola Peebo: integratiivravi on esmaste psühhooside käsitluse kuldstandard
36 Meditsiinis maksab kogemus
39 Kongressil Tuneesias
40 Taastusravi keskus meelitab noori spetsialiste
Stina Eilsen sisukanalite peatoimetaja
Toimetuse kolleegium: Agris Peedu, Peep Talving, Aivi Karu, Stina Eilsen, Hede Kerstin Luik, Katre Zirel Eriline tänu: Karin Kalda, Lisette Tõnutare, Tõnis Metsaots, Elisabet Arge, Tanel Lepik, Mariann Rugo, Agnes Ulp, Triin Olde
44 3 tähtsat küsimust
Väljaandja: SA Põhja-Eesti Regionaalhaigla, Sütiste tee 19, 13419 Tallinn Küsimused ja tagasiside: press@regionaalhaigla.ee
Toimetaja: Maret Einmann

Keeletoimetaja: Killu Mei
Makett ja teostus: Menu Meedia
Trükk: Kroonpress
us töine aasta on alanud ning üsna pea teeme 2022. aastast lõplikud kokkuvõtted. Nii mõnigi number on aga juba kokku löödud. Täitsime lubaduse Tervisekassale ning saame uhkelt tõdeda, et möödunud aasta ravirahastusleping sai täidetud ning ravimahud on selgelt taastumas pandeemiaeelsesse aega. Suur tänu kogu Regionaalhaigla meeskonnale selle võimsa panuse eest! Ka patsiendid on rahul.
Selleks, et saaksime tagada kõrgetasemelist ravitööd ka järgmistel aastatel, on vaja järelkasvu ning seda kõikides tööperedes ja kõikidel erialadel. Oleme aastaid sellega tegelenud, olgu näideteks see, et tervishoiukõrgkoolidele oleme suurimaks praktikabaasiks, anname Arte Gümnaasiumis tervishoiualaseid tunde, meil on koostöös tervishoiukõrgkoolidega loodud isegi Regionaalhaigla enda õppegrupid ning igal aastal käis meie haiglas kuni paarsada residenti, rääkimata abiarstidest ja -õdedest.

See on pidev töö, aga igal aastal peame organisatsioonina olema üha nutikamad ja köitvamad, et õed, üldarstid, eriarstid, residendid, üliõpilased ja teiste elualade tippspetsialistid leiaksid tee just Regionaalhaiglasse. Koolitame omakorda praktika- ja residentuurijuhendaid, nii verivärskeid kui ka juba aastate pikkuse kogemusega juhte, uuendame igal aastal sisseelamiskoolituse programmi ja teeme palju muudki selle eesmärgi saavutamiseks.
Meil on aga veel ootusi. Tahame olla veelgi suuremaks praktikabaasiks Tartu Ülikooli VI kursuse arstiüliõpilastele, sest seni on see pakkunud nii üliõpilastele kui ka juhendajatele väga hea kogemuse. Väljakutseks on ka residentuur, sest teatud erialadel on see jäänud Tartu-keskseks. Siin on kindlasti vaja ka riiklikke otsustusi, sest residentuuri korraldus mõjutab hiljem ka seda, kuidas on eriarstide kaetus Põhja-Eestis, kus patsientkond on ilmselgelt suurim. Regionaalhaigla on valmis ja meie juhendajad on valmis.
Meie organisatsiooni alustalaks on kõik meie töötajad ning just nende ettepanekul sai Regionaalhaigla
„Aasta tohtri 2022“ tiitli hematoloogiakeskuse juhataja dr Mariken Ross ning „Aasta kolleegi 2022“ tiitli koolitusspetsialist Kristi Remmik. Nemad on ka ühed neist, kes teevad silmapaistvat tööd Regionaalhaiglas järelkasvu tagamisel.
Jõudu ja jaksu aastal 2023!
Agris Peedu, Regionaalhaigla juhatuse esimees
Meie organisatsiooni alustalaks on kõik meie töötajad.
Esimese aasta kardioloogia-resident Aleksandr Petrojev

tunneb rõõmu, et saab just Eestis ja Regionaalhaiglas arsti tööd teha. „Meil on väga hea haigla, kõrgeim etapp! Meie ei saa haigeid kuhugi edasi saata. Siin kogeb kõike.“
On üks neist detsembrikuu alguse hommikutest, mil üleöö on taevas kallanud teedele nii heldelt lund, et tunni jagu hiljem kontorisse saabunud töötajad ahhetavad hommikukohvi kõrvale üüratutest ummikutest.
Sisehaiguste teise osakonna intensiivravipalatist astub välja korvpalluri mõõtu, sõjaväelase rühiga esimese aasta kardioloogia resident Aleksandr Petrojev, lai naeratus näol.

Koos oma juhendaja, sisehaiguste vanemarsti Jelena Kostjukiga on ta just võtnud öiselt valvearstilt üle patsiendid. Kuigi öö möödus rahulikult, poleks hilineda teiste suhtes aus, isegi lumemöllu tõttu. Liiati on Petrojev täna EMO-s konsultant.
„Mõnele haigele on haiglas olemine väga raske, nad kukuvad deliiriumisse ega saa enam ühtäkki aru, kus nad on ja mida peavad tegema. Öösiti tuleb seda ette kõige sagedamini ja seetõttu on öösel valvanud arstil palju tööd,“ tõdeb Aleksandr.
Aleksandr tavatseb öelda haige, mitte patsient, nagu on rahvusvaheliselt käibel. „Võib-olla on nii vanamoodne, kuid minu jaoks on see lühike ja selge. Loodan, et sellega kedagi ei solva.“
Petrojev töötab sisehaiguste osakonnas teist kuud. Esimese tsükli residentuurist tegi ta nefroloogia- ehk neeruhaiguste osakonnas. Sisehaiguste patsientide profiil on laiem, mis muudab töö veelgi huvitavamaks.
Tekst: Evelin Kivilo-Paas Fotod: Shurik Zubra
Täna on Aleksandril trennikott tööl kaasas, et saaks kohe pärast tööpäeva jõusaali startida. „Teen jõutrenni, viimasel ajal ka rohkem aeroobset. Maailma Terviseorganisatsioon WHO soovitab nädalas teha vähemalt 150 minutit mõõduka intensiivsusega sporti, näiteks kõndida või joosta. Ma ise teen päris palju rohkem, neli-viis korda nädalas poolteist tundi korraga,“ lausub Aleksandr. „Ega ma päris fanaatik ka pole, aga mulle meeldib, kui keha on toonuses, ja need endorfiinid, mis trennist tekivad.”
Patsientide jaoks olemas
Kell 9 algab ringkäik palatites. Resident Petrojev ja tema juhendaja dr Kostjuk jagavad omavahel patsiendid. Aleksandr alustab intensiivravipalatis oleva ukrainlannast sõjapõgenikuga, kellel on raske südamepuudulikkus ja äge neerupuudulikkus. Püüame talle siin paremat ravi pakkuda,“ sõnab Petrojev.
Teises palatis lamab proua, kes kukkus kodus paar nädalat tagasi ja sai seetõttu valuvaigistavaid süste.
Süstepiirkonda ei ole tõenäoliselt korralikult puhastatud ning kaasuva lümfoomi ja raske immuundefitsiidi foonil on tekkinud raske haavainfektsioon.„Mis teil öösel mureks oli?“ uurib Aleskandr.
„Puus hakkab valutama, kui küljeli olen,“ vastab proua. „Aga suhkruga on ikka hullem lugu. See on ainult 2,2.“
„Haigus on raske, see tõmbab suhkrut alla,“ lohutab arst. „Sööge ikka korralikult. Anname teile ööseks magusat jooki, siis on ka veidi parem. Hiljem teeme sidumise ka. Ja kohe, kui koht Hiiu järelravi haiglas vabaneb, saate sinna minna, eks.“
„Kuidas ma sinna saan?“ uurib proua.
„Tulevad ilusad tugevad mehed ja viivad teid sinna autoga.“
„Väga hea!“ rõõmustab proua silmanähtavalt.
EMO kui teine pere
Petrojev tellib lisauuringud 84-aastasele prouale, kes on osteoporoosi tõttu saanud ühest kukkumisest mitu luumurdu ja kellel on tuvastatud raske hüperkaltseemia. Talle saab määratud ravi.
Seejärel võtab resident neljandalt korruselt suuna esimesele EMO-sse. Ta läheb trepist, nagu alati. Kiire sammuga, lausa pooljoostes. „Alla küll pole nii kasulik kui üles, aga lähen siiski,“ märgib ta. „Järgmine tsükkel on pulmonoloogias – see on kümnendal. Näis, kas jaksan
Kollegiaalsus. Tööl sõltub väga palju sellest, kuidas sa oma kolleegidesse suhtud ja nendega suhtled. Ülikoolist tulles pani Aleksandr tähele, et osa kolleege mõtleb hierarhiliselt: kõigepealt on arst, siis õde, seejärel abiline ja muu personal. „Me oleme kõik ühel tasemel! Minust sõltub õe töö ja õest minu töö, hooldajast sõltub aga veelgi rohkem.“
Küsi! Alati tuleb küsida, kui sa midagi ei tea. „Soomes hakkavad teise kursuse arstitudengid käima haiglas patsiente vaatamas ja kolmandal alustavad abiarstindust, neid lausa õpetatakse küsima. Meil pole see veel nii loomulik,“ tõdeb Aleksandr.
Kliiniline eetika. „Pärast ülikooli lõppu tahtsin kõik inimesed kindlasti terveks ravida, praegu kaalun aga põhjalikult läbi iga patsiendi ravi plussid ja miinused, riskid ja kasud. Kui on väga eakas patsient, kelle prognoos ei ole enam kuigi pikk, mõtlen pigem sellele, mis elukvaliteeti me inimesele elu lõpus pakume ning kas teda on ikkagi nii täpselt vaja uurida ja agressiivselt ravida. Mingi süsteem hakkab juba tekkima.“
sinna ka kogu aeg trepist minna.“
EMO on Aleksandrile nagu teine pere. Ta tuli siia tööle 2016. aastal, kui õppis veel teisel kursusel. Esialgu töötas paar aastat abilisena, seejärel abiõena ja pärast abiarstina kuni arstiteaduskonna lõpetamiseni.
Siis läks Soome. „Seal tegin väga palju tööd, kuid töö meeldis ja palk oli hea,“ sõnab Aleksandr. „Soomes oli palju rohkem vanemaid patsiente, 100-aastaseid ja eakamaid, siin iga päev sellist asja ei näe.”
Vahel talt küsitakse, kas ta on rahul, et on Eestis arst. „Alati võib igasuguste asjade pärast ju nuriseda, aga ma olen nii rahul. Koolis ühiskonnaõpetuse tunnis ütles õpetaja, et sa ei pea olema patrioot, aga patriotism on alati hea. Ülikooli lõpetades tekkis selge tunne, et Eesti on ikka isamaa,“ ütleb Aleksandr.
„Seda sooja tunnet, mis sadamas Soome praamilt maha tulles tekkis, ei saa katsuda ega mõõta, kuid sellest ei taha ilma jääda.“
Loomulikult unistab Aleksandr ka sellest, et kunagi tehtaks ka Eestis südamesiirdamist ega peaks patsiente selleks Helsingisse saatma. „Samas pole halb, et kolleegid aitavad. Koostöö on alati hea,“ tõdeb Aleskandr.
Kui ravimit ei võta
Kolm tundi tagasi on EMO-sse toodud 60ndates mees, kellel on kolmandat päeva paremal pool alakõhus valu ja iiveldab. Neeruinfarkt.
Härra võtab kotist välja ravimikarbi, kus on tema 14
Iga inimene peab teadma, et südant tuleb hoida, selleks tuleb teha sporti, süüa kasulikku toitu, jälgida kolesterooli ja magada piisavalt.
Aleksandr treenib neli-viis korda nädalas, poolteist tundi korraga. "Mulle meeldib, kui keha on toonuses, ja need endorfiinid, mis trennist tekivad."
päeva ravimivarud. Ta peaks võtma 10 ravimit päevas, kuid ta pole seda teinud. Miks, mees ei põhjenda.
Doktor Petrojev ohkab ja lausub hiljem epikriisi: „Ise teinud endale kahju.“

Üks hüpertensiooniravimitega tegelev firma on teinud arstidele kokkuvõtte, et vaid 18 protsenti naistest ja 13 protsenti meestest saavutab vererõhuravimitega referentsväärtuse. Miks nii vähesed? Põhjus on selles, et inimesed ei võta korralikult ravimit, nad unustavad või tunnevad end hästi ning loobuvad võtmisest.
„Hüpertoonia ja neerupuudulikkus on aga „vaiksed“ haigused, mis tulevad salaja ja ega patsient neid esialgu tunne. Selles peitubki oht,“ märgib resident.
Kuidas Aleksandr hoiab positiivset meelt, nähes raskeid põdejaid?
„Kui inimene on haige, on arsti töö anda endast kõik, et ta terveks teha. Meist sõltub tema elukvaliteet. See pole arvutimäng, kus on võimalik simuleerida, vigu kustutada ja nupust kinni panna, siin pole ruumi lasta oma
emotsioonidel möllata,“ selgitab Aleksandr.
Arst õpib eluaeg – pidevad koolitused, seminarid, rahvusvahelised konverentsid, uued ravijuhiseid. „See on küll hea! Alzheimeri profülaktika! Ma räägin oma vanaemale ka kogu aeg, et õpi midagi juurde ja loe. Tema aga vaatab telekast uudiseid,“ muigab resident.
Tõhus kaitsemehhanism
Kuidas Aleksandr end pärast pingelist tööpäeva maha laadib?
„Ülikoolis räägiti, et kõige rohkem infarkte on kirurgidel. Ma püüan nii, et haigla uksest välja astudes ma unustan tööasjad. See on nagu kaitsemehhanism. Öösel on valvearstid, kes minu eest muretsema peavad.“
Juhendaja dr Kostjuk vangutab kõrval arvutis pead: „Sa oled veel noor. Vaatame, mida sa 5–10 aasta pärast räägid.“
Petrojev heidab pilgu telefoni. Sõbranna on saatnud talle sõnumi, et õhtul tuleb minna võrkpalli mängima. Jõutrenn jääb seega täna ära. „Aga sporti peab nagunii tegema. Ikka need endorfiinid, noh.“

Naistehaiguste keskuse õendusjuhile Katri Kukele meeldib end proovile panna: üksinda pereõena vastutust võtta, erameditsiinis kiirkliinikuid juhtida või Dolomiitides 140 kilomeetrit matkata.
Järgmine katsumus tõi ta Regionaalhaiglasse – siin näeb ta võimalust rohkem patsiendiga tegeleda.

Rääkige oma karjäärist, kuidas te Regionaalhaiglasse jõudsite?
Pärast kõrgkooli alustasin pereõena Abja-Paluojal. Keskuse ainukese pereõena oli minu kanda ka organisatoorne pool ja asjaajamine. Kiirabitöö nädalavahetuseti täiendas meditsiinilist kogemust.
Pärast kaht aastat tegin pausi järelemõtlemiseks ja reisimiseks. Tagasi tulles köitis mind erameditsiin ja nii alustasin tööd Confidos. Erameditsiinis on võimalik väga kiiresti areneda ning peagi jõudsin vastutava õe rollini. Siis saabus koroona ja suundusime kõik hoopis telefonitööle. Kui Kuressaare haigla meedikuid appi kutsus, tundsin, et pean just sinna minema, võtsin Confidost puhkuse ning töötasin Saaremaal.
Pärast esimest koroonalainet anti mulle Confidos veel teinegi kliinik vastutada, kuid midagi jäi riigihaiglas töötamise kogemusest hinge. Otsisin midagi enamat, et patsientidele lähemal olla, et ise rohkem areneda, ja nii kandideerisingi tööle Regionaalhaiglasse.
Alustasin ortopeediaosakonnast, kus töötasin umbes poolteist aastat asendajana. Naistehaiguste keskuses olen nüüdseks olnud neli kuud. Siin tunnen, et olen osa millestki suuremast, mul on rohkem aega patsientidega tegelemiseks ja enesearenguks.
Mind hoiavad Regionaalhaiglas need inimesed, kellega koos töötan. Mitte vaid õed, hooldajad ja arstid, aga ka mu juhid, kes on toetavad ja abistavad.
Olete Regionaalhaiglas kahes osakonnas olnud ametis õendusjuhina. Kust on tulnud huvi juhtida ja vastutada?
Olen selles suhtes õnnelik, et minu ümber on alati olnud juhid, kes on potentsiaali märganud ja võimalusi pakkunud. Huvi on tekkinud pigem töö käigus, see pole olnud eesmärk omaette.
Vastutus käib õeks olemisega alati kaasas: õde vastutab selle eest, et õige patsient saaks õige ravimi õigel ajal. Õde vastutab oma tehtud töö eest ning julgeb ka vigu tunnistada.
Millised on Regionaalhaiglas olnud suuremad väljakutsed?
Kõige raskem oli alguses siia tulla: täiesti teise taustaga, erameditsiinist, ma polnud kunagi Regionaalhaiglas isegi mitte praktikal käinud! Esimene katsumus oligi protsesse ja süsteeme tundma õppida. Olen väga tänulik ortopeediaosakonnale, mille töökad ja iseseisvad õed ja hooldajad võimaldasid mul sisse elada.
Alati on väljakutse vigadest rääkimine, kriitilise tagasiside andmine kuni töösuhte lõpetamiseni. See on raske.
Milliseid juhtimisoskuseid tahaksite veel edasi arendada?
Neid on palju. Olen käinud mitmesugustel koolitustel, mulle meeldib kuulata juhtimisalaseid taskuhäälinguid ja koguda teadmist, milline see hea juht siis olema peaks. Hea juht pole see, kel kõik vastused olemas, vaid pigem see, kes pidevalt õpib ja areneb, oskab oma vigu tunnistada.
Kindlasti tahaksin õppida personalijuhtimist, arenemisruumi veel on.
Milline juht olete?
Tahaksin mõelda, et annan inimesele alati võimaluse kõigepealt ära rääkida ja analüüsida, mida saaks paremini ja mis läks valesti, et töötaja ise oma vigadest õpiks. Juht, kes märkab, toetab ning ärgitab kaasa mõtlema.
Millised on teie esimesed eesmärgid naistehaiguste keskuses?
Praegu on meil Eestis suur õenduspersonali kriis, töövestlusel selgus, et ka meie keskuses on üle 60 protsendi õe ametikohti katmata. Kuna mulle meeldivad väljakutsed, siis võtsin selle ametikoha teadlikult vastu.
Ametikohtade täitmine oligi mu esimene eesmärk. Vaatasin just üle, et jaanuari alguse seisuga peaks jääma natuke alla kahe ametikoha katmata ning see on väga suur edasiminek.
Töö meditsiini valdkonnas on niigi väga pingeline ning peab olema
Järgmine siht on meeskond toimima panna, luua harmooniline töökeskkond, kuhu tahetakse tööle tulla. Töö meditsiini valdkonnas on niigi väga pingeline ning peab olema mõnus meeskond, kelle juurde tahad iga päev tööle tulla.
Kui kuskil on mõni õde just lõpetamas, siis miks ta peaks just siia tööle tulema?
Tundub, et oleme populaarsemaks muutunud küll. Kuna meil on palju uusi töötajaid, siis arvan, et on hea koos alustada, tekib selline kambavaim. Juhil on mõnes mõttes keerulisem kõiki korraga koolitada ja välja õpetada, aga usun, et see on seda pingutust väärt, nii kasvab üks tugev meeskond.
Tullakse ka huvitava profiili pärast. Naistehaiguste keskuses on väga raskeid diagnoose, aga kindlasti on siin huvitav.
Mis aitab teil tööpingeid maandada?
Elan Tallinnast väljas ning käin igal võimalikul vabal hetkel looduses, jalutan metsas või mere ääres, käin matkamas või telkimas.
Seni kõige ekstreemsem oli vast eelmise aasta suvepuhkuse matk Dolomiitides, Alta Via 1. Kuue päevaga 140 kilomeetri mägedes läbimine pani lisaks vaimule proovile ka füüsise.
mõnus meeskond, kelle juurde tahad iga päev tööle tulla.
Tekst: Marina Lohk
Foto: Shurik Zubra
Viimast aastat residentuuris õppiv
üldkirurg Roland Martin Teras on Keenias
missioonidel käies õppinud, et ka väga lihtsates tingimustes, kus pole uhkeid hooneid ega moodsat aparatuuri, saab arstina väga palju ära teha – tuleb vaid olla leidlik ja ettevõtlik.
CVRoland Martin Teras
2021 – Tallinna loodusteaduskond,Tehnikaülikool, doktoriõpe
2018 – Tartu Ülikool, üldkirurgia residentuur
2012–2018 Tartu meditsiiniteaduskondÜlikool,

Teadustöö: 8 publikatsiooni, neist 3 rahvusvahelises koostöös. Teadustöös on keskendunud pehme koe kasvajatele, iseäranis melanoomile. Üks tähtsamaid teemasid on olnud lümfisõlmedesse metastaseerunud nahamelanoomi ravikäsitluse ja sealse kirurgia rolli muutus. Nii on juurdunud praktika ajatada regionaalsete lümfisõlmede täielikku eemaldamist.
Hobid: korvpall, golf ja reisimine
Esimest korda käis Roland koos oma isa dr Jüri
Terasega humanitaarorganisatsiooni Eesti Arstid
Aitavad Maailma Keenia
missioonil 2016. aastal. Praeguseks on seal käidud välisministeeriumi arengukoostöö programmi toel juba viis korda ja esialgu pole plaanis sellisest vaheldusest igapäevatööle loobuda – teistsugune keskkond, põnevus ja hasart, mis kohapeal saama hakkab, motiveerib ikka ja jälle uuesti minema.
Alguses oli tegu songakirurgia missiooniga, hiljem on sellest kujunenud aga üldkirurgiline missioon, kus tehakse ära kõik, mis ette antakse, sisuliselt kuklast varbani, kuid loomulikult oma erialase kompetentsi piirides. Ortopeedilist kirurgiat näiteks ei pakuta.
„See on Aafrika kirurgia reaalsus – personali on nii vähe, et see, kes midagi teeb, peab oskama kõike,“ märgib Eestis peamiselt pehme koe ja naha pahaloomuliste kasvajate käsitlemisele keskendunud arst-resident. Ta täpsustab, et kogu Eesti riigist suurema rahvaarvuga maakonnas võib olla vaid kaks-kolm kirurgi.
Keenias on noore arsti jaoks kõige suuremaks üllatuseks osutunud see, kui vähesega seal hakkama saadakse – see on suur kontrast meie säravvalgete haiglatega. „Tingimused on seal meie mõistes algelised. Seinad on ümber, kuid mitte palju muud; uksed on praokil ja aknaklaasid katki, põrandal võib olla vesi, kuid miski pole takistuseks. Instrumente hoiustatakse pappkastides, enne kasutuselevõttu valatakse alkoholiga üle ja asetatakse opilauale,“ kirjeldab Roland.
Ta meenutab, et kui alguses on seegi šokeeriv, kui operatsioonitoas kirurgile kärbes otsaette maandub, siis hiljem teeb see juba nalja ja paneb juhtunust pilti tegema. „Kohalikud ei lase ennast sellistest asjadest häirida,“ lisab ta.
Keenia kogemused ongi õpetanud, et ka piiratud võimalustega saab väga palju ära teha. Roland toob näiteks ka ühe itaallasest infektsioonhaiguste arsti, kelle kirik suunas kunagi Keenia vihmametsas asuvasse kloostrisse abi pakkuma ning kes pidi endale ise selgeks tegema kõik meditsiini dist-
X Mujal maailmas on kirurgid erialasiseselt väga kitsalt spetsialiseerunud kindlale valdkonnale või organile, mis võimaldab olla kursis uusimate suundade ja tõekspidamistega ning pakkuda seeläbi esmaklassilist ravi. Ka Eestis liigutakse vahelduva eduga selles suunas.
X Mujal maailmas on arsti elukutse sotsiaalmajanduslikul tasemel rohkem väärtustatud. Valdav enamik Eesti arstresidente käib ka Soomes tööl, sest palgavahe on kümnekordne, töö aga sama ja samas on õenduspersonali poolt rohkem abi, kuna õdesid on seal rohkem.
X Erinevalt Eestist peetakse Soomes kinni korrast, et esmatasandi muredega tegeleb perearst ning sobimatu patsient saadetaksegi EMOst tagasi.
sipliinid – kohalik nõudlus tingis vajaduse hakkama saada nii sünnituste, luumurdude kui ka noavigastustega. Pea 30 aasta jooksul ehitas ta kloostri juurde täiemõõdulise haigla ühiskonna kõige vaesematele.
„Aastate jooksul käis tal Euroopast abiks rohkelt meiesuguseid meeskondi, kes teda aitasid ja ka õpetasid, eurooplaste lahkumise järel oli ta jällegi sealkandis ainus arst,“ räägib Roland. „Kui ma alustasin Keenia missioonidel käimist, üllatusin väga, kui sattusin temaga keisrilõikeid tegema – Eestis ma sellega absoluutselt kokku ei puutu. Oli tõesti imetlusväärne, kui kiiresti ja osavalt ta suutis lapse välja lõigata.“
Rääkides veel Keenias tehtud lõikustest, meenub Rolandile ühe näitena pehme koe kasvaja, mis paiknes patsiendi küünarnuki juures ja oli olnud nii kaua tähelepanuta, et ainus võimalik ravi oli käe amputatsioon. Sellist operatsiooni tuleb Eestis üliharva ette, kuna patsiendid jõuavad arsti juurde varem. Küll aga tuleb meilgi ette jala amputatsioone, kuid seda pigem veresoonte lubjastumise ja sulgumise tõttu.
Lisaks Keenia missioonidele on Roland käinud end erialaselt täiendamas ka mujal maailmas, näiteks laparoskoopilise kirurgia vallas Prantsusmaal Strasbourgis maailmakuulsas IRCAD-i keskuses ning ka Londonis Royal College of Surgeonsi juures. Jaanuaris läheb ta mitmenädalasele täiendusele Floridasse Tampa linna Moffitti Vähikeskusesse, kus keskendub pehme koe kasvajate ravile ja sellealasele teadustööle. Lisaks on ta
töötanud ka Soomes üldarstina.
Roland loodab, et aastate jooksul avaneb veel võimalusi maailma avastama minna, seejuures nii arengumaadesse kui ka riikidesse, kus meditsiin on veelgi rohkem arenenud kui meil. Kas tulevikus ootab aga ees töö Eestis või välismaal, on tema sõnul veel lahtine.
Üldkirurgi dr Jüri Terase ja onkodermatoloogi dr Marina Terase pojana tunnistab Roland, et vanematel on kindlasti olnud nii alateadlik kui ka otsesem mõju tema elukutsevalikule, sest juba lapsena käis ta nendega tihti haiglas kaasas. Otsest suunamist tema sõnul siiski ei toimunud. „Pigem oli see asjade loomulik kulg parema alternatiivi puudumisel,“ muigab ta. „Mul oli valik minna ka juurasse, kuid selleks polnud mul väga tugevat kutsumust.“
Aga miks just kirurgia? „Kirurgia on põnev, sest lisaks mõttetööle tuleb ka käsi liigutada. Tudengina leidsin, et kui juba olla arst, siis kirurg,“ ütleb Roland. Ta lisab, et sai varakult isaga operatsioonitoas kaasas käia ja ehkki ka teistel tudengitel on sarnased võimalused tõsise huvi korral olemas, oli temal ligipääs lõikustele pisut lihtsam.
Edukate vanemate jälgedes käia on aga tema sõnul kindlasti motiveeriv. „Tahes-tahtmata võrreldakse sind just nendega, mis loob mingid eeldused, aga samas ka kõrged ootused,“ arutleb noor arst. Samas leiab ta, et on jõudnud juba piisavalt palju teha, et teda vanematest eraldiseisvana käsitleda.
Rille Pihlak kaitses
Manchesteri ülikoolis
pankreasevähi
alase doktoritöö ja töötab Londoni St
Bartholomew’ haiglas
seedetraktivähi
onkoloogina. Ta võrdleb
eriarstiks saamise
teekonda Eestis ja Ühendkuningriigis.
Tekst: Tõnis Metsaots
Foto: erakogu
"Inglismaal arstid kitleid ei kanna," ütleb Londonis töötav seedetraktivähi onkoloog dr Rille Pihlak.
Lõpetasid Tartu Ülikooli arstiteaduskonna kümme aastat tagasi, 2012. aastal. Kas sul oli juba lõpuaastatel selge siht onkoloogia residentuuri astuda? Kuidas otsus sündis?
Mul oli enamasti välistamise tehnika: teadsin, mis eriala kindlasti ei taha, ja siis vaatasin, mis alles jääb. Onkoloogia oli mõttes kindlasti.
Juba neljandal kursusel lõime algselt lihtsalt huvi mõttes tudengite onkoringi ja selle raames sai lõpuks palju rohkem onkoloogia igapäevaellu sisse näha. Tegin ka natuke teadustööd onkoloogiaosakonnas viiendal kursusel ja ka praktika-aastal, mis toimus meie aastal esimest korda, olime seda ise arstiteaduskonna üliõpilasesindajate kogu (ATÜK) ja Eesti Arstiteadusüliõpilaste
Seltsi (EAÜS) kaudu organiseerinud. Lõpuks ei leidnudki endale põnevamat eriala kui onkoloogia.
Onkoloogina näen inimesi nende elu kõige halve -
mal ajal. Mu õde tutvustab mind vahel tuttavatele kui inimest, kellega sa professionaalselt kunagi kohtuda ei tahaks – pankreasevähi onkoloog siiski. Kuid samas on ravis tänapäeval järjest rohkem võimalusi ning pidevalt tulevad välja uued ravimuuringute tulemused, mis muudavad ravialgoritme ja võimalusi, seega saab patsiente järjest rohkem aidata.

Suure osa oma aastatel 2012–2016 kestnud residentuurist tegid ka Regionaalhaiglas. Missugused mälestused sul sellest ajast on?
Alustasin residentuuri Tartus ja siis tulin teises pooles pikalt Regionaalhaiglasse. Esimesena meenuvad väga toredad kolleegid. Kuna ma ise olen olemuselt üsna suur aktivist, siis mulle meeldib väga töötada kollektiivis, kus inimesed arutavad, õpetavad ja on avatud ka uuendustele.
Nii kiiritus- kui ka keemiaravi osakonnas olid mu residentuuritsüklid pikad, mis andis võimaluse süveneda ning paikmepõhiselt areneda. Lisaks meeldis mulle meie residentuuri juures see, et saime piiranguteta käia rahvusvahelistel kursustel (nt ESMO, ESO, ESTRO koolitused) end täiendamas, seda soositi aktiivselt.
Residentuuri lõpuaastal läksid Manchesteri doktoritööd tegema ning tegid seal ka residentuuritsükli. Kuidas võrdleksid Eesti residentuuri Ühendkuningriigi omaga?
2016. aastal läksin The Christie NHS Foundation Trusti ja Manchesteri Ülikooli kui kliinilise uurimistöö doktorant. Eesti ja Ühendkuningriigi residentuurid on väga erinevad ja kumbki pole minu silmis ideaalne.
Ühendkuningriigis on eriarstiks saamise tee väga pikk. Arstiteaduskonna lõpetades minnakse eriala valimata arstijärgsesse õppesse (foundation year), mille raames suundutakse otse erinevatesse üldsise- ja üldkirurgilistesse osakondadesse, kus ollakse kaks aastat osakonnaarst. Selle järgselt pead valima oma suuna (üldsise-, kirurgia jt), millele järgneb veel kaks aastat praktikat, ja alles pärast nelja aastat praktiseerimist astud onkoloogiaresidentuuri.
Ühendkuningriigis on onkoloogia all kaks eriala: medikamentoosne onkoloogia, mis on sisuliselt süsteemravi, ja kliiniline onkoloogia, mis on valdavalt kiiritusravi, kuid tehakse ka süsteemravi. See on erinev ülejäänud Euroopa ja maailma riikidest, kus kiiritusravi ja süsteemravi on tihti täiesti eraldi.
Aga pärast nelja eelaastat oled onkoloogia residendina põhimõtteliselt iseseisev onkoloog esimesest päevast peale, hakkad kohe vastuvõtte tegema, osakonna patsientidega tegelema jms. Nende residentuuri läbiv õpe on samuti teistsugune: kõigil on oma õppe- ja kliiniline juhendaja, iganädalased õppesessioonid, kursused, viimaste teadusartiklite arutelud, ravijuhtude arutelud jms.
Räägi veidike oma doktoritööst. Kuidas sa Manchesteri doktorantuuri sattusid?
Olin doktoritöö tegemisest kogu aeg huvitatud, kuid teadsin, et ma ei ole laboriinimene, ning tahtsin midagi praktilisemat/kliinilisemat. Olin varem ka välismaa peale mõelnud, kuid juhuslikult nägin, et ESMO noorte onkoloogide grupis jagati võimalust teha kliinilist doktoritööd pankreasevähi teemal ning et see oli lausa palgaga. Residentuuri vältel meeldisid mulle pankreasevähk ja patsiendid samuti väga, sest nad olid väga komplekssed ja haigus väga agressiivne.
Endale väga üllatuslikult sain intervjuule, mind valiti välja ning pidingi 2016. aastal kolima Manchesteri, kus ma polnud kunagi varem käinud, isegi asukohta pidin täpsemalt kaardilt vaatama. Mu doktoritöö oli pankreasevähi teemal The Christie NHS Foundation Trusti haiglas ja ametlikult Manchesteri Ülikooli all. Doktorantuuri ajal (3,5 a) töötasin ka kord nädalas hepatopankreatobiliaarkasvajate (HPB) polikliinikus ning viisin läbi enda ja teiste algatatud ravimuuringuid.
Pärast doktorantuuri sain veel eraldi stipendiumi (1,5 a) nn eksperimentaalse vähiuuringute osakonnas samas haiglas, kus viiakse läbi eri kasvajapaikmete I faasi
ravimuuringud. Seejärel tahtsin keskenduda ikkagi just seedetraktile ja kandideerisin Londoni The Royal Marsdeni haiglasse, kus sain veel aasta just seedetrakti ravimuuringuid teha. Nüüd lõpuks olen Londonis St Bartholomew’ haiglas seedetraktivähi onkoloog.
Kui noor arst soovib doktoritöö tegemist alustada, siis mis oleks sinu soovitused?
Alustuseks tuleks endalt küsida, mille jaoks sa seda teed ja mis sorti teadustöö sulle huvi pakub. Kindlasti ei soovita doktorikraadi teha lihtsalt PhD kraadi pärast, peaks ikka olema ka huvi teaduslikku mõtlemist arendada, muidu võib teekond päris raskeks osutuda. Teadustöid on palju erinevaid – süvateaduslikust laboripõhisest siirdemeditsiini ja täiskliiniliste uuringuteni välja. Tähtis on aru saada, mis neist huvi pakub. Väga oluline on ka grupp, kellega sa liitud, et nad oleks usaldusväärsed ja
varem doktorante edukalt juhendanud. Kui minna n-ö nullist keskusesse, kus pole varem sarnasel teemal doktorante olnud, siis kujuneb teekond oluliselt raskemaks, kuna pead kõike üles ehitama.
Teema on väga oluline ka seepärast, et doktoritöö vältel lähed sa sellega väga süvitsi ja hea on, kui sul hiljem ka neid teadmisi vaja läheb ning teema sind väga huvitab. Alguses peab motivatsiooni väga palju olema, kuna mingil hetkel saab see kindlasti otsa. Eriti viimasel aastal.
Kokkuvõttes peadki leidma endale teema ja juhendajad, mis/kes sind reaalselt ka kolme-nelja aasta pärast tõmbavad, et oleksid võimeline motivatsioonikriisi ületama ja doktoritöö ära lõpetama.
Oled residentuuri ajal olnud Euroopa Nooremarstide Ühenduse Meditsiinihariduse ametnik ning nooremarstide esindaja Euroopa Meditsiinihariduse Assotsiatsiooni (AMEE) juhatuses (praegu kraadijärgse õppe komisjoni kaasjuht) ning nüüd ka ESMO YO komitees. Mis soovitusi sa praegu meie residentuurile annaksid?
Olen tõesti residentuuriõppega tegelenud nii Eestis kui ka välismaal. Eks mu soovitused on tihti olnud samad: võiks rohkem õpet residentuuriõppesse panna. Nendes kahes rahvusvahelises organisatsioonis (AMEE ja ESMO) ma tegelengi aktiivselt just haridusliku poole suurendamisega. Eesti suhtes sai meil suur töö ENÜ ja Praxisega ära tehtud ning üpriski detailselt on kirjas, mida oleks vaja teha, nüüd võiks selle ka päriselt ära teha.
Alguses peab motivatsiooni väga palju olema, kuna mingil hetkel saab see kindlasti otsa. Eriti viimasel aastal.
Pille-Riin Orumaa on keemiaravi osakonna
õendustööga iga kandi
pealt kursis: ta tuli
keemiaravi osakonda tööle
abiõena, jätkas õena ning alates maikuust toimetab õendusjuhi rollis. See pole veel kõik: tal jagub
ka ideid, kuidas hinnata
onkoloogilise õendusabi
kvaliteeti või liikuda
õdede paikmepõhise töökorralduse suunas.
Tekst: Eli Lilles
Fotod: Regionaalhaigla
Rääkige pisut oma teekonnast Regionaalhaiglas. Regionaalhaiglas alustasin juba Tervishoiu Kõrgkooli alguses hooldajana pea- ja kaelakirurgia osakonnas. Ka seal puutusin onkoloogiaga kokku. Järgnes praktika välismaal, seejärel tulin keemiaravi osakonda ning pärast nelja ja poolt aastat alustasin õendusjuhi ametis.
Mulle pakuti kandideerides kohta ka neurokirurgiasse, kuid kuna onkoloogia oli juba varasemast pisut tuttav ning mu enda lähedased on olnud vähihaiged, siis soovisin onkoloogia erialale kaasa aidata ja seda arendada.
Kuidas teil on õendusjuhi ametis seni läinud?
Ma arvan, et mitte just kõige hullemini (naerdes). Nagu mujal, on ka meil väga suur õdede puudus kimbutamas, seega on väljakutseks õdede leidmine, väljaõpetamine ja hoidmine onkoloogiavaldkonna juures.
Olgem ausad, ega onkoloogia kõigile sobigi. Praegused töötajad on väga-väga tublid ja ääretult soojad. Siin on nagu teine perekond: kodus on üks ja tööle tulles teine.
Millised eesmärgid olete endale õendusjuhi ametis seadnud?

Lühiajalised eesmärgid on personaliteemalised: võimalikult palju uusi õdesid leida ning nad meie keskkonda integreerida. Kolm uut abiõde, kes veel Tervishoiu Kõrgkoolis käivad, on juba lisandunud.
Ka Y-korpusesse kolimine on katsumus, aga saame täitsa oma maja.
Pikemas perspektiivis tahaks koostöös arstidega liikuda paikmepõhise õenduse suunas. Näiteks ongi eraldi õde, kes on spetsialiseerunud kopsukasvajatele, ja tema teeb rohkem koostööd kopsukasvajatele

spetsialiseerunud onkoloogiga. Õel oleks oma grupp patsiente, ta saaks paremini nende probleeme või kaasuvaid haiguseid tundma õppida. Õel oleksid oma patsiendid, kelle haigusest tingitud õendusabi vajadust õde hästi tunneks.
Teine pikem eesmärk on onkoloogiaõdede vaimsele tervisele tähelepanu pööramine. Näiteks õpetada, kuidas õed saaksid psühholoogilist esmaabi anda, nii patsientidele kui ka kolleegidele.
Kus te ennast viie aasta pärast näete? Ütlen ausalt, ei oska veel ette näha. Ideaalis tahaks terviseteaduse magistriõppega ühele poole saada ning siis minna biomeditsiini doktoriõppesse.
Kas magistritöö on onkoloogia ja keemiaraviga seotud?
Jah, valideerin eesti keelde onkoloogilise õendusabi kvaliteediskaalat. Praegu Eestis sellist instrumenti või mõõdikut onkoloogilise õendusabi kvaliteedi hindamiseks
Põhja-Eesti Regionaalhaigla Mustamäe meditsiinilinnaku Y-korpusesse kolimine toob Pille-Riin Orumaa sõnul paremad tingimused nii patsientidele kui ka töötajatele. Loodetavasti motiveerivad need uusi töötajaidki lisanduma. Orumaa toob näiteid, mida uue korpuse avamine tähendab.
X Paremad tingimused nii töötajatele kui ka patsientidele. Patsientidel on rohkem privaatsust ja mugavust: palatid on enamasti ühe või kahekohalised.
X Uues korpuses on sellised palatid, kus on võimalik negatiivse rõhu tekitamine. Kui isolaatori patsiendil on mure, saab ta aga oma vajadustest ka uuemate tehnoloogiavahendite kaudu teada anda.
polegi, see oleks esimene.
Skaala sisaldab küsimusi, et patsient saaks ka ise õendusabis kaasa rääkida. Kui praegu alustan keemiaravi, siis identifitseerin patsiendi ja ravimi ning panen ravimi tilkuma. Eeldame, et patsient on arstiga juba rääkinud ning nõusoleku raviks andnud. Õde ei küsi enam, kas teeme või mida teeme. Küsimustiku abil saab lisaks välja selgitada ka psühhosotsiaalse turvatunde – kas patsient tunneb, et on heades kätes, kas ta tunneb, et ka tema perele on tähelepanu pööratud. Eraldi on välja toodud ka religioon ja spirituaalsed vajadused.
Tõlkisin skaala vastavalt rahvusvahelistele teadustöö nõuetele ning nüüd ootan eetikakomitee luba uuringuga edasi minekuks. Plaan on viia küsitlus läbi keemiaravi osakonna esmaste patsientide seas.

Ka see, kui küsimustik meie töösse ei sobi, oleks oluline tulemus, sest paljud küsimustikud, mis mujal maailmas loodud, ei pruugi saada rakendatud Eesti oludes.
Kui palju on õendusjuhil õetööd, kui palju administratiivset poolt?
Praegu on personalipuuduse tõttu õetööd isegi natuke rohkem olnud. Üldiselt on osakonna õendusjuhi töös nii ühte kui ka teist sama palju. Õe tööd teen ka, kuid õendusjuhina tuleb igapäevaselt õpetada ja juhendada oma töötajaid, lahendada igapäevaseid olukordi. Seoses Y-korpuse valmimisega oleme keskuses kõik olulised oma panusega, meil on osakonna ja keskuse õendusjuhtidega omavahel tööülesanded ning vastutus jagatud. Kõik aitame üksteist.
X Uude majja tuleb kuuekohaline intensiivpalat, kus saab raskemas seisundis patsiente jälgida, uues korpuses on keemiaravi osakonnas samuti intensiivravi palat.
X Uue korpuse keemiaravi osakonnas on loodud juurde tingimusi, kus saab patsiendi või ka kolleegidega privaatsemalt rääkida, teiste tööd segamata.
X Uues keskuses oleme kõik kolleegidega üksteisele lähemal, praegu kitsaste olude sunnil oleme üle maja hajutatud. Kindlasti see ühendab kolleege veelgi ja on meeskonnale igati hea.
Eestis pole praegu instrumenti või mõõdikut onkoloogilise õendusabi kvaliteedi hindamiseks.
Tekst: Marina Lohk
Foto: Shurik Zubra
Äsja residentuuri lõpetanud ja täiskohaga Regionaalhaigla erakorralise meditsiini arstina jätkav
Tanel Lepik tõdeb, et erakorralise meditsiini osakond pakub rohkelt põnevust ja vaheldust: hommikul tööle minnes ei tea kunagi ette, millised patsiendid ja väljakutsed ees ootavad.
“Mulle meeldib kiire diagnoos, kiire ravi ja siis järgmine patsient,“ muigab Tanel. Residentuuri ajal erinevates osakondades käies sai ta aru, et ehkki kõik erialad on huvitavad, on tema jaoks neist kõigist haaravaim just erakorraline osa. Patsiendiga kauase kontakti loomine, korduvad visiidid ja pikaaegne ravi ei sobinud tema iseloomuga.
Erakorralises meditsiinis töötamise kogemuse sai Tanel juba enne residentuuri astumist, kui asus 2012. aastal arstiteaduskonna lõpetanuna neljaks aastaks Soome tööle – EMO-sse valvearstiks. „Soomes on üsna tavaline, et kui arstitudeng lõpetab ülikooli, siis töötab ta mõnda aega EMO-s või tervisekeskuses. Esiteks on see kohustuslik ja teiseks on neis kohtades kõrgem palk, kuna seal peab valdama väga suurt osa meditsiinist,“ selgitab dr Lepik.
Soomes töötamine andis noorele arstile eelkõige julguse teha iseseisvaid otsuseid. Ta tõdeb, et seal visati ta piltlikult öeldes vette ja kohe tuli ise nii diagnostika- kui ka raviotsuseid tegema hakata, mis aitas kindlasti ka residentuurile palju kaasa. Vahel tuli kokku puutuda ka selliste probleemidega, mida Eestis eriti ette ei tule, näiteks sattus EMO-sse ka erakorraliste günekoloogiliste probleemidega naisi, kes Eestis läheks otse günekoloogi juurde. Olukordi, kus patsiente ravides tuli ravijuhendeid lapata, oli tihti.

Soomest 2016. aastal tagasi tulles ja residentuuri astudes oli noorel arstil erakorralisest meditsiinist ettekujutus olemas ning töö sisu mõttes polnud suuri üllatusi ees ootamas. Küll aga üllatas Tanelit, et kui tema valitud eriala tegeleb erakorraliste terviseseisundite esmase diagnoosimise ja raviga, siis tegelikkuses seisneb päris suur osa sellest tööst hoopis patsiendivoo korraldamises. Seda ilmestab kõige enam 2018. aasta Riigikontrolli auditi pressiteate pealkiri „EMO kui Eesti tervishoiusüsteemi hädade peegel“.
„Otsid patsiendile kohta osakonnas, õendusabis, helistad sugulastele – päris palju on ka sotsiaaltööd. See üllatas selle eriala juures Eestis,“ räägib dr Lepik. Soomes jääb tema sõnul vastav töö suuresti tervisekeskuste kanda ning kogu õendusabi ja hooldusravi on paremini korraldatud. „Eestis on sellest suur puudus. Ka viimases Eesti tervishoiu suundumustele keskendunud Riigikontrolli aastaaruandes, mis ilmus novembris, on ära toodud tervishoiusüsteemi kitsaskohad. Üks nendest oligi õendusabi ja hooldekodude kohtade puudus, mille tõttu me ei saa patsienti enam edasi suunata.“
Tanel Lepik toob näite sellest, kuidas probleem suureks paisub. Näiteks on kardioloogiaosakond patsienti ravinud, kuid patsient pole veel valmis koju minema. Teda
oleks vaja suunata järelravile, kuid seal pole kohta. Seega jääb patsient kardioloogiaosakonda edasi, kuid selle tõttu ei saa EMO omakorda oma patsienti kardioloogiaosakonda edasi saata ega kiirabi EMO-sse oma patsienti edasi anda – probleemid aina kuhjuvad. „Mulle oli üllatus, et neid probleeme on nii palju. Soomes on aga tervisekeskused, kuhu saab patsiente suunata, ning tänu sellele on läbivool haiglast oluliselt kiirem ja tõhusam,“ märgib arst.
See kõik ei tähenda aga sugugi, nagu Soomes olekski kõik parem. „Meil on väga palju head, muidu ma poleks siia tagasi tulnud,“ naerab Tanel. „Meil on väga hea kiirabi tase – oleme hoidnud kiirabi kvaliteeti väga kõrgena, seda ei tohi kindlasti alla lasta. Meil on maakondades arstibrigaadid, kes pakuvad väga heal tasemel haiglaeelset erakorralist meditsiini. Oleme viinud intensiivravi võimekuse erakorralise meditsiini osakonnast patsiendi juurde, sündmuskohale. Ka meie ravimite ja tehnika arsenal on maailma tipptase,“ loetleb ta, mis on Eestis hästi. Paraku ei saa selle kõrval aga mainimata jätta tervishoiutöötajate puudust.
Regionaalhaigla puhul toob Tanel Lepik suure plussina välja kõikide oluliste erialade esindatuse – kui erakorralise meditsiini arst avastab patsiendil mõne harvaesineva haiguse, on tal kohe konsultant käepärast, kellele patsient suunata. EMO-s on väga tähtis ka intensiivravi saal, kuhu tuuakse kõige raskemad haiged. See on tema sõnul ka üks põhjus, miks tulla erakorralise meditsiini residentuuri just Regionaalhaiglasse. „Meil on traumakeskus, kuhu tulevad kõik rasked punased traumad. Kuna raskete haigete käsitlemine on oluline osa residentuurist, siis adrenaliini saab siit kätte,“ tõdeb ta. Lisaks tulevad Regionaalhaiglasse infarktid, mürgistused, teadvuseta haiged, mis teeb jällegi töö huvitavamaks.
„Väljakutseid ja raskemaid haigeid on siin kindlasti rohkem. Maakonnahaiglates on kindlasti oma plussid: kui konsultante pole kohe sealsamas ja kedagi pole appi jooksmas, siis peab ise hakkama saama, ka see on väljakutse,“ arutleb noor tohter. Maakonnahaiglates on aga ka erakorralisi lapspatsiente, kelle käsitlus pakub Tanelile huvi, kuid Regionaalhaigla puhul lähevad nad Lastehaiglasse.
Tulevikku vaadates tunnistab arst, et kuigi lastega töötamine oleks huvitav, siis teist residentuuri ei tahaks ta kindlasti läbida. Küll aga oleks võimalik Lastehaigla traumapunktis ka praegu valveid teha. Siiski ei võta Tanel praegu endale uusi kohustusi –peagi ootab ees teine lapsehoolduspuhkus.

Meil on väga
hea kiirabi tase – oleme hoidnud seda väga kõrgena, seda ei tohi kindlasti alla lasta.
Küsimustele vastab hiljuti kliinilise psühholoogi kutsetunnistuse
saanud noor psühholoog Anna Maria Sepp, kes töötab praegu
Regionaalhaigla psühhiaatriakliinikus VIII osakonnas.
Tekst: Triin Olde, psühhiaatriakliiniku arst-resident
Fotod: erakogu

Sepa suur kirg. Mõne aasta eest harrastas ta ala profitasemel, praegu möödub valdav osa tema vabast ajast merel.
Oled väga mitmekülgsete huvidega noor psühholoog. Räägi veidi, millega lisaks psühholoogiale oled veel tegelenud?
Minu teine suur kirg on purjetamine. Meri ja sadamad on keskkond, kus olen üles kasvanud, ning kindlasti on sellel olnud suur mõju minu väljakujunemisele. Veel mõni aasta tagasi harrastasin ala ka profitasemel. Praegu möödub valdav osa minu vabast ajast merel, kas siis purjetades, surfates, noorsportlasi treenides või lihtsalt ilma nautides. Talvel, kui purjetamiseks on ilm liiga külm, harrastan mistahes muud spordiala, praegu on lemmikuteks CrossFit ja murdmaasuusatamine.
Kuidas jõudsid purjetamise juurest psühholoogiani?
Tänu purjetamisele ma tegelikult jõudsingi psühholoogiani – sportlaskarjääri vältel tegin koostööd spordipsühholoogiga. Mäletan, et imetlesin seda, kui palju on meie endi peas kinni ning kuidas on võimalik sooritust toetada vaimse treeninguga.
Siiski ei mõelnud ma siis veel psühholoogiast kui erialast. Pärast gümnaasiumi suundusin õppima hoopis infotehnoloogiat, aga murdepunkt saabus juba esimeses programmeerimise ainetunnis, kui avastasin end järsku mõtlemast, et mind üldsegi ei huvita see, miks minu programmeerimiskood veateadet annab, vaid see, miks üks ruumis viibijatest kuidagi kummaliselt või ebatavaliselt käitub. „Huvitav, mis tema peas praegu toimub? Mis tema käitumist juhib? Kuidas tema aju minu omast erineb? Kas tema ajus on midagi rohkem või vähem?“ olid mõned mõtetest, mis mul tekkisid. Mäletan veel hästi seda hetke ja süttivat uudishimu minu sees – muigasin ja otsustasin siis, et lähen psühholoogiat õppima. Ma ei ole seda otsust veel kordagi kahetsenud!
Mil viisil on varasem karjäär spordimaailmas sind psühholoogia erialal mõjutanud?
Olen terve oma elu vältel spordiga tegelenud, mistõttu on


raske ette kujutada, milliseks inimeseks oleksin kujunenud teistsuguses keskkonnas. Keeruline öelda, milliste omaduste puhul lasub põhjus just sportlaskarjääri kogemusel. Üldiselt aga hindan, et mul on hea pingetaluvus ning olen üpris tasakaaluka ja rahuliku loomuga, tänu millele suudan pingelistes olukordades rahulikuks jääda ja säilitada n-ö kainet mõistust. Otsesemalt sportlaskarjääri vältel omandatud harjumus on enda analüüsimine ja valmidus olla selles protsessis haavatav. Hindan, et see on ka psühholoogi töös hädavajalik oskus, mis on suuresti õpitav. Mida raskemad on patsiendi mured, seda olulisem on töö kõrvalt ka iseenda eest hoolitsemine. Viimane nõuab paratamatult eneserefleksiooni ja mõtisklemist teemal, kuidas mina käesoleva teemaga suhestun ja kuidas see mind mõjutab. Üldse mitte haruldane pole ka olukord, mil patsiendi ja spetsialisti vahel tekib väärtuskonflikt, ning sellisel juhul on oluline ära tabada, kas see võib hakata piirama meie erapooletust ja pädevust psühholoogina.
On sul ka ehk mõni konkreetsem valdkond, mis sulle psühholoogia kui eriala puhul enim huvi pakub?
Erialaseid meelisteemasid on mul mitu. Spordipsühholoogia on minu jaoks endiselt äärmiselt südamelähedane valdkond. Veel meeldib mulle väga laste ja noorukitega tegeleda, olen kaalunud ka lapsepsühholoogiasse süvenemist. Praegu olen aga sukeldumas neuropsühholoogiasse. Mind huvitab inimese aju sees toimuv ning selle
Mida raskemad on patsiendi mured, seda olulisem on töö kõrvalt ka iseenda eest hoolitsemine.Purjetamine on Anna Maria
"Olen terve oma elu spordiga tegelenud, mistõttu on raske ette kujutada, milliseks inimeseks oleksin kujunenud teistsuguses keskkonnas," ütleb psühholoog Anna Maria Sepp.

väljendumine tema käitumises, neuropsühholoogia diferentsiaaldiagnostilised küsimused on tohutult paeluvad. Õnneks on pikk karjäär ees ja usun, et jõuan kõike mainitut veel avastada. Peaasi, et ind ei raugeks!
Töötad praegu Regionaalhaigla psühhiaatriakliinikus VIII ehk neuropsühhiaatrilise profiiliga osakonnas. Räägi veidi osakonna eripärast ja sealse ravimeeskonna igapäevastest tööülesannetest. VIII osakond on üldpsühhiaatria osakond, kus ravitakse erinevate psüühikahäiretega patsiente, kuid tõepoolest tegeleme palju ka neuropsühhiaatriliste küsimustega (osakonna juures asub ka neuropsühhiaatria keskus). Sellest tulenevalt pakub siin töötamine vaheldusrikkust, puutun iga päev kokku eri vanuses ja väga erinevate häiretega patsientidega, psühhootilistest häiretest kuni dementsuseni. Suur osa psühholoogi tööst on psühhodiagnostika. Tänu vaheldusrikkusele on siin rutiinil raske tekkida. Lisaks toimetatakse minu rõõmuks VIII osakonnas meeskonnatöö põhimõttel. Ühe patsiendi ümber on ravimeeskond, kes kogu tema ravitee vältel omavahel tihedalt koostööd teeb. Osalt ehk tänu sellele on meie meeskond kokkuhoidev ja meil on tööl tore koos olla. Meie töös on positiivsus ja naer väga tervitatav ja turgutav.
Kuidas hindad psühholoogilise abi kättesaadavust Eestis? Mis on hästi ja mida võiks parandada? Nõudlus ja pakkumine pole tasakaalus. Meil on häid spetsialiste, kuid abivajajaid on rohkem, kui me ära jõuame teenindada. Lisaks on tee abini jõudmiseks paraku üsna keerukas. Mulle tundub, et inimene peab olema osav otsija, et piisavalt kiiresti spetsialisti juurde jõuda. Süsteem võiks olla organiseeritum ja struktuur läbipaistvam. COVID-19 pandeemia oli mõnes mõttes
silmiavav kriis, suunates tähelepanu vaimse tervise probleemide ulatusele ja psühholoogilise abi olulisusele.
Millised on suuremad saavutused, mida oma senisest karjäärist võiksid välja tuua?
Praegu tunnen suurt rõõmu kliinilise psühholoogi kutse saamisest. See eeldas pika õppeprotsessi läbimist, kutseaasta läbimist ja kutseeksami edukat sooritamist. Kutseaasta läbimist võib lugeda ka omaette saavutuseks, sest tegemist oli ääretult kurnava, aga samas ka arendava aastaga. Teadmiste ja oskuste kogus, mida aasta jooksul tuli omandada, on märkimisväärne. Äkki on ka see üks põhjus, miks meil spetsialiste sama kiirelt ei lisandu kui abivajajaid.
Mida sooviksid veel saavutada?
Saavutuseesmärke on mitu, sest huvipakkuvaid valdkondi psühholoogias on palju. Praegune tegevuskava näeb aga konkreetsemalt ette kognitiiv-käitumisteraapia väljaõpet ja kliinilise neuropsühholoogi kutse omandamist.
Mida soovitaksid noortele, kes mõtlevad psühholoogi elukutsele?
Tahaksin noortega jagada, et see on erakordselt põnev valdkond, mis vähemalt mulle inimesena pakub palju nii intellektuaalselt kui ka emotsionaalselt. Suunaksin noori end analüüsima – mis on see miski, mis sind psühholoogia poole tõmbab? See arutelu võiks anda edasist ainest, kas ja millises suunas konkreetsemalt edasi võiks liikuda. Julgustan noori ka töötavate spetsialistide poole pöörduma oma küsimustega. Lõppeks on ju psühholoogia silmaringi avardav valdkond, millest ei pea ju ilmtingimata elukutset saama, kuigi töö meil kunagi otsa ei saa.
Regionaalhaiglas iga päev pea- ja kaela piirkonna ning rinnanäärmekasvajatega. Arst on seda meelt, et uued lahendused parandavad patsiendi ravi juhul, kui need on kättesaadavad.
Nii panustab ta oma aega ka sellesse, et patsientideni tuua uusimat ravi, ning ootab pikisilmi Y-korpuse, moodsa
21. sajandi vähiravikeskuse avamist aasta alguses.
Tekst: Eli Lilles Fotod:

Kuidas jõudsite onkoloogia juurde ning kuidas kujunes spetsialiseerumine valdkonna sees?
Kuna ma 12. klassis ei teadnud, kuhu edasi õppima minna, aga bioloogia ja keemia mulle väga meeldisid, siis sai viimasel hetkel tehtud valik arstiteaduskonna kasuks.
Erialavalikut aga ei tahtnudki ma liiga vara teha, pigem soovisin avatud pilguga kõiki erialasid uurida. Käisin mitmes erialaringis, sealhulgas onkoloogiaringis, kus Jana Jaal pakkus mulle võimalust teha laboris teadustööd multiformse glioblastoomi vallas.
Teadustöö avaldati arstiteaduskonna päevadel ning sain tunnustusena selle eest Heidi-Ingrid Maaroosi stipendiumi. Nii süvenes huvi onkoloogia vastu.
Kuna keemia ja bioloogia olid mulle juba varem väga meeldinud, siis tundus mingi tugevam terapeutiline eriala kõige sobivam valik ja astusingi onkoloogia residentuuri.
Onkoloogia residentuuri vältel puutub resident kokku kõigi olulisemate kasvajapaikmetega, seda nii medikamentoosse onkoloogia (klassikaline keemiaravi, hormoonravi, sihtmärkravi ja immuunravi) kui ka kiiritusravi suhtes. Püüdsin käia nii Tartus kui ka Tallinnas, tutvuda erinevate osakondadega, erinevate paikmetega. Ajapikku hakkas meeldima pea- ja kaelakasvajate ravi, kuna see on kompleksne ning samas meeskonnatöö kirurgide, kiiritusravi ja keemiaravi arstide vahel.
Viimasel residentuuriaastal, kui olin piisavalt küps, et iseseisvat ambulatoorset tööd teha, puutusin rohkem kokku rinnavähiga. Tegemist on kõige sagedasema kasvajapaikmega Eesti naistel, igal aastal tuleb juurde pea 800 uut juhtu ning neist üle 60 protsenti ravitakse Regionaalhaiglas. Samas pole tegemist ühe haiguse, vaid heterogeense kasvajate rühmaga, seda eriti medikamentoosse onkoloogia vaatest. Nii on ka iga patsiendi ravi personaliseeritud ning ravivõimalusi palju.
Rinnavähk on kõige sagedasem kasvaja paige Eesti naistel, igal aastal tuleb juurde pea 800 uut juhtu ning neist üle 60% ravitakse Regionaalhaiglas.
Kuidas kujunes üleminek residendist iseseisvaks spetsialistiks?
See toimub järk-järgult. Esimestel residentuuriaastatel sai kõik keerulisemad raviotsused juhendajatega käbi arutatud. Residentuuri lõpetades oled iseseisvam ning lõpueksami ajaks võid teoreetiliste teadmiste poolest isegi tipus olla, kuid ega sa valmis onkoloog veel ei ole, kasutad mentori abi ja õpid iseseisvalt kogu aeg juurde.
Mis selle juures kõige raskem oli?
Väga keeruline on kõige raskemat aspekti välja tuua. Võib-olla tooks välja vaimse poole, kuna onkoloog on tihti patsiendi ihuarst, seda terve raviteekonna vältel. Selles mõttes residentuuris veel täiesti küpseks ei kasva ja siin on kindlasti mentorid olulised: Regionaalhaiglas rinnavähi teemadel kindlasti Riina Kütner ja Vahur Valvere, pea- ja kaelakasvajate puhul Kadri Putnik ja Maire Kuddu.
Mind võeti Regionaalhaiglas erialaarstina kolleegide poolt kiiresti kampa, püüdsin ka ise täisväärtuslik meeskonnaliige olla. Juba esimesel aastal võeti mind Eesti Onkoteraapia Ühingu juhatusse ning hakkasin tegema haigekassa tervishoiuteenuse loetelu muutmise taotlusi, et patsientide ravivõimalusi veelgi täiendada.
Onkoloogia süsteemravi on pidevalt arenev ja innovatsioon aitab patsienti vaid siis, kui see on kättesaadav.
Igal aastal olen püüdnud esitada vähemalt kaks taotlust ja oleme saanud ka uusi ravimeid. Näiteks 2020. aastal saime haigekassa poolt rahastatud ravimite loetellu juurde pertuzumabi, mis oluliselt täiendab neoadjuvantses ravis teise-kolmanda staadiumi HER2-positiivse rinnavähi ravivõimalusi. Eelmisel aastal lisati loetellu trastuzumabemtansiin, mida operatsioonijärgselt kasutades paraneb kõrgema riskiga HER2-positiivse rinnavähi haigusvaba elulemus poole võrra, ning jaanuarist lisandub kolmiknegatiivse metastaatilise rinnavähi ravis ka immuunravi võimalus. Raviteekonda tuleb kogu aeg täiendada ning vähemalt HER2-positiivse ning kolmiknegatiivse rinnavähi puhul saame öelda, et raviarsenal on tipptasemel. Tegemist on aja- ja ressursimahuka protsessiga, millele kulub kümneid tunde enda vabast ajast. Samas ühiskondlikus vaates on investeeritud ajaühiku kohta kasutegur äärmiselt suur, sest kui kõikidele Eesti patsientidele lisandub mingi uus raviviis või -võimalus, siis on kasutegur kohe tunda.
Teadusest rääkides – kaks aastat tagasi osalesin pro-
Praegu käivad ehitustööd ning loodetavasti märtsis saame kolida Ykorpusesse. Täiesti uude viiekorruselisse hoonesse liiguvad nii keemiaravi osakond kui ka päevastatsionaar.
Moodsas korpuses paranevad oluliselt patsientide ravivõimalused, aga ka arstide töökeskkond läheb mugavamaks ning mõeldud on teadustöö võimalustele.
Juba praegu tegeleme töökorralduse planeerimisega, et valutult uude keskusesse kolida.
agressiivsema rinnavähi ehk 4. staadiumi kolmiknegatiivse rinnavähi ravis, parandades elulemust kümne kuu võrra esimeses liinis ravides. Sarnaseid näiteid saab tuua ka teiste paikmete puhul.
Ka süsteemravi sees on areng olnud nii kiire, et subspetsialiseerumine on üha levinum.
Ma ei kadesta praeguseid onkoloogiaresidente selles mõttes, et ravimeid tuleb kogu aeg juurde, igal oma kõrvaltoimed ja näidustused. Kui aastatel 1999–2008 registreeriti Euroopa Ravimiametis 31 vähivastast preparaati, siis aastatel 2009–2018 oli neid juba 83. Järgmine kümnend võib tuua üle saja uue preparaadi.
Kuidas sattusite just Regionaalhaiglasse?
Olen Tallinnas sündinud ja kasvanud, mu sõbrad ja sugulased on siin, ka arstist abikaasa on tallinlanna.
Valisin Regionaalhaigla, kuna tegu on kõige suurema vähikeskusega. Nii rinnavähi kui ka pea- ja kaelavähi puhul ravitakse üle poole Eesti patsientidest Regionaalhaiglas. Patsientidele on siin kõik ravivõimalused olemas, tagades hea ravikvaliteedi, samuti on siin väga toredad kolleegid – seega oli Regionaalhaigla igati loogiline valik.
jektis EstPerMed, mille raames uurisime polügeense riskiskoori mõju rinnavähi avaldumisele ja ootame nüüd projekti tulemusi.
Mahukas töö on olnud uue riikliku „Vähitõrje tegevuskava 2021–2030“ koostamine, kus lõin kaasa süsteemravi töörühmas ja tegevuskava koordineerivas juhtrühmas. Tegevuskava ise on valmis ning avaldatud, nüüd algab rakendusplaani paikapanemine.
Mida soovitate praegustele onkoloogiaresidentidele tulevaseks tööeluks?
Kindlasti soovitan kõigil residentidel teha tsükleid mõlemas linnas, kus on vähiraviga tegelevad keskused, seega nii Tallinnas kui ka Tartus, et tutvuda kõigi meie toredate kolleegide ja osakondadega.
Onkoloogia on niivõrd kiiresti arenev eriala, eriti süsteemravi puhul. Näiteks mu 2017. või 2018. aastal ostetud õpikud on juba vananenud.
Soovitan teadusmaailma viimaste uudistega kursis olemiseks otsida lisakanaleid, kus uuemaid raviviise avaldatakse. Mulle endale meeldib käia rahvusvahelistel koolitustel, näiteks suurimate Euroopa vähiorganisatsioonide ESMO, ESTRO, ESO koolitustel. Virtuaalselt meeldivad mulle rahvusvahelised meililistid või näiteks USA onkoloogidele suunatud suletud foorumid, kus haigusjuhte arutatakse. Meditsiinis on ka nn medTwitter võimas tööriist, kus rinnavähi spetsialistid uuemate uuringusuundade üle diskuteerivad.
Kuidas on süsteemravi praeguseks muutunud võrreldes sellega, mida arstiteaduskonnas õppisite?
Areng on olnud tohutu. Arstiteaduskonnas õppisime, et 4. staadiumi melanoomi keskmine elulemus on 8–10 kuud. Eelmise aasta andmete järgi on elulemus praegu 72 kuud ja paranemas. Melanoom on etalonnäide, kus lisandunud on immuunravi ning sihtmärkravi on meie patsientide prognoosi drastiliselt parandanud.
Immuunravi kandub ka teistesse paikmetesse, saamegi seda võimalust järgmisest aastast kasutada kõige
Millised on parimad viisid tööst väljalülitumiseks?
Peab leidma mingi tasakaalu töö ja eraelu vahel. Kõige raskem oli minu meelest COVID-19 kriisi algus, kus pingeid ja teadmatust valitses eriti palju. Nii nagu EMO-s, jätkati tööd ka onkoloogias. Tol kevadel leidsingi viimase hobina purjetamise. Paar sõpra ostsid vana jahi, mida oleme järk-järgult putitanud, nüüd käime sõiduhoo-
ajal igal nädalal Pirita lahel võistlemas, teeme ka kaasa igasuvisel Muhu väina regatil. See on väljalülitumiseks suurepärane, jälgid hoopis tuult ja purje, mõtled taktikat ja rebid sooti.
Lisaks meeldib mulle reisida, võimaluse korral proovin võtta mitmenädalase puhkuse, et eksootilistes kohtades töömõtted unustada. Pärast residentuuri lõpetamist kasutasin ajaakent, kui mul oma patsiente veel ei olnud, ning kahekuulise pausi ajal käisime naisega seljakotireisil Namiibias, Lõuna-Aafrikas, Mauritiusel, Sri Lankal ja Nepalis. Kohati pole sellistes kohtades ka mobiililevi, muidu kipub meilboks kahjuks kogu aeg kaasa tulema.
Ajapikku hakkas meeldima pea- ja kaelakasvajate ravi, kuna see on kompleksne ja samas meeskonnatöö kirurgide, kiiritusravi ja keemiaravi arstide vahel.
Tekst: Stina Eilsen
Foto: Regionaalhaigla
Regionaalhaigla juhatuse liige ülemarst prof Peep Talving on üheksa aastat Tartu Ülikoolis arstitudengeid õpetanud ja saanud selle eest ka aasta õppejõu tiitli, samuti on tema juhendada doktorandid. Uurime, kuidas on noorte arstide arusaam tööelust muutunud nii Eestis kui ka mujal.

Oled arstina praktiseerinud ja noori õpetanud nii Ameerika Ühendriikides, Rootsis kui ka Lõuna-Aafrikas. Kuidas on noorte arstide arusaam oma tööelust muutunud näiteks Ühendriikides ja siin Eestis?
Diplomijärgne õpe on muutumas kogu maailmas. Kuna põlvkonnad ja töö seadusandlus on muutunud, siis on ka noorte töö ja puhkuse tasakaalu otsimine muutumas.
Näiteks Ühendriikides saavad residendid väga laiaprofiilse ettevalmistuse avalikest haiglatest, nagu seda on näiteks Los Angeles County või Chicago Cook County haiglad. Kogemus nendes keskustes tuleb läbi väga erinevate ravijuhtude, väga suurte mahtude ja lõputute töötundide haiglates. Samas on need haiglad ka ülikoolide õppebaasid, mis lisavad konteksti ka akadeemilise õppe.
Ma nimetaksin Ühendriikide residentuuriõpet natuke isegi militaarseks – residentide seas on kindel ja karm kord. Vanema aasta resident on „boss“, kes vastutab iga ravijuhu eest ülemarsti vaates, ning allapoole lahjenevad pädevused ja õigused residentide seas kuni internini välja, kes esimesel aastal ei pääse kirurgia erialadel isegi operatsioonituppa. Liikudes mööda redelit ülespoole, kujunevad residentidel ka vastavad õigused, kohustused ja kogemused.
Residentuur ja selle lõpetamine suunab arsti tuleviku USA-s. Kui resident residentuuri lõpus ei saa kolmelt juhendajalt ekstreemselt positiivset soovitust, siis ei täitu residendi kõrged unistused eales ning tuleb valida töö ja elu väljaspool suurlinnu ja akadeemilisi keskuseid.
Konkurents, eriti kirurgilistel erialadel, on USA-s niivõrd suur, et põhimõtteliselt kas panustad 150 protsenti või langed konkurentsist, kuid isegi sealses keskkonnas on toimunud teatud muutused. Kui veel 25 aastat tagasi töötasid residendid USA-s piiramatu tööajaga, siis pärast Libby Zioni surma muudeti residentide töökoormus 80 tunnile nädalas ehk see on siiski ikka kaks korda enam, kui meie reeglid ette näevad.
Vana generatsiooni arstid vaatavad USA-s sellist töökoormuse langetamist kui olulist distsipliini ja kogemuse langust ning 80 töötundi nädalas on vanemate arstide vaates nagu „jalutuskäik pargis“. Ameerikas on vanade ja tõsiste kogemustega „dinosauruste“ kohta ütlus, et vana kooli kirurg võib hoida haiglat üksinda kolm päeva üleval ehk teha kõike – nii erakorralist üldkirurgiat, traumakirurgiat, veresoontekirurgiat, intensiivravi kui isegi erakorralist günekoloogiat. Nagu mammut põrandal – hoiab kõiki elus, aga laiad võimekused ilmselgelt ei taga enam tänapäevast, kõige kõrgemat kvaliteeti. See on aga taust, millelt residente USA-s kasvatatakse.
Kui nüüd vaadata residentuuri Eestis, siis kuidas on siinne olukord?
Sama tendents on ka Eestis – akadeemiline ja kliiniline elu ei ole enam residendi ainuke perspektiiv ja fookus. Põlvkonnad on vahetumas igal pool. Noored on väga avatud, uudishimulikud, aga samas väga teadlikud oma õigustest ja võimalustest veeta vaba aega reisides ja muude hobidega tegeldes. Kliiniline meditsiin ehk töö haiglas ei ole enam ainukene elu mõte. Noortel on rohkem valikuid, sest ühiskond on muutunud jõukamaks,
vanemad või elukaaslased annavad võimalusi ja alati ei pea töötama 1,5 ametikohal, võid selle asemel töötada hoopis 0,8 koormusega. Seda ei ole ma kunagi näinud USA-s või Aafrikas, küll aga Rootsis.
Millised sisulised muutused paistavad silma, kas noorte lähenemine arsti tööle on kuidagi muutunud?
Positiivne trend on see, et noored liiguvad andmepõhise meditsiini suunas võrreldes vanema generatsiooniga. Nende jaoks on oluline aru saada, miks ma teen ning mis on tõenduspõhisus selle taga, otsused tuginevad pigem andmetele kui kogemusele.
Kahjuks on meditsiinis kadumas mentorlus kui selline, sest igaüks spetsialiseerub kitsamalt, pole enam „dinosauruseid“ keset põrandat ning ka juhendaja ja juhendatava koos töötatud aja pikkus ei ole sama. Minu hinnangul on mentorlusel meditsiinis suur koht. Kui kliiniliste otsuste tegemisel ei ole kellegi poole vaadata ja toetuda ning pole kedagi, kes annaks ka professionaalset kollegiaalset tuge, siis natukene nagu hõljud omapäi, ja see ei pruugi olla kõige parem.
Kokkuvõtvalt – 2023. aastal on noored väga võimekad, nõudlikud, andmepõhist ravi hindavad, aga nad ei ole valmis tooma totaalohverdust karjäärimudeli nimel.
Kui annaksid oma kogemusest lähtuvalt noortele kolm soovitust, siis millised need oleksid?
Esiteks, kui valid meditsiini, siis pead enda arvelt millestki loobuma, teist teed ei ole.
Teiseks, õpi ja omanda kogemusi kindlasti ka väljaspool Eestit, laienda oma silmaringi ja loo rahvusvaheline erialane võrgustik.
Kolmandaks, akadeemiline meditsiin seisab sisuliselt kolmel sambal: need on kliiniline töö, õpetamine ja teadusloome. Kõik need kolm sammast on ühtemoodi tähtsad ning nendesse panustamine tagab professionaalsuse erialasel arengul ja tööl.
Mida sulle endale annab noorte õpetamine?
Mina olen elanud terve elu akadeemilises meditsiinis, mulle meeldib see enne mainitud kolme samba kontseptsioon – õpetamine, teadustöö ja kliiniline töö. See on minu seljaajus ja ma ei näinud mingit võimalust ka Eestisse kolides, et ma õppetööd ei tee. Mulle väga meeldib noortega töötada ja noori õpetada, tahan neid oma kogemusega innustada. Rõõmustan, kui näen, et noor arst saab endale n-ö tiivad ja tulemused muutuvad väga heaks. Minu enda vaates on Regionaalhaigla erakorralise kirurgia keskuse noortest väga paljud kas doktorandid või doktorantuuri läbinud. Enamus on käinud stažeerimas USA-s, Rootsis või Lõuna-Aafrikas, seal, kus ma ise olen kogemusi omandanud. Minu jaoks on oluline, kui noored saavad innustust minu kogemusest, saavutustest, rasketest öövalvetest ja teadustööst.
Küsisime noortelt arstidelt ja residentidelt intervjuudes, kuidas nad pingeid maandavad. Kuidas sina läbipõlemist väldid?
See on keeruline küsimus, ka mina töötan vahel piiri peal ja eks ma püüan ennast nädalavahetustel taastada, mulle sobib nädalavahetustel vaikus ja päris omaette olemine.
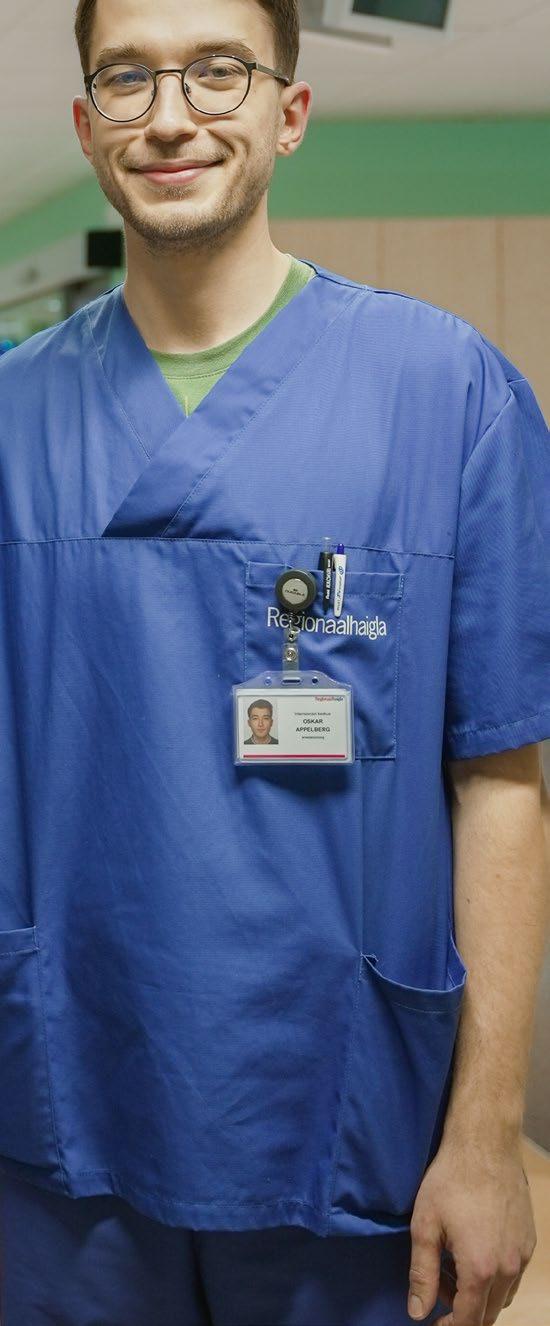
Kursusekaaslased, koos residentuuri läbinud ning sügisest Regionaalhaiglas töötavad anestesioloogid-intensiivraviarstid Rasmus Kurgpõld ja Oskar

Appelberg tõdevad, et nende töö pakub igapäevaselt väljakutseid – kõige raskemad ja ühtlasi kõige põnevamad haiged on nende kätes.
Miks valisite just anestesioloogintensiivraviarsti eriala?
Rasmus: See tundus väga suure vastutusena, väga suure ja põneva väljakutsena ning oli väga loogiline valik.
Oskar: Jah, see on ka hea lai eriala, saab erinevates kohtades töötada ja huvitavate patsientidega tegeleda. Võib öelda, et enamiku erialade kõige raskemad ja põnevamad haiged on meie kätes, sest nad satuvad mingil hetkel stabiliseerimiseks intensiivi. Tore on siis ennast jälle mõne ülikooliajast ununenud haigusega kurssi viia ja teiste erialade arstidega koostööd teha.
Kas residentuuri ajast meenub teile ka mõni väga põnev haigusjuhtum?
Oskar: Ma nägin Tartus paari keerulisemat haigusjuhtu. Nad olid COVID-i ajal
Anestesioloogid-intensiivraviarstid Rasmus Kurgpõld (vasakul) ja Oskar Appelberg – kunagised kursusekaaslased ja nüüdsed kolleegid.


rasedad, kes tuli panna tugeva kopsupõletiku tõttu kehavälisele vereringele, ja nad jäid mõlemad ellu. Seda juhtub maailmas ka väga harva, et rasedad pannakse pikaks ajaks kunstvereringele, et neid kopsupõletiku ravi ajal elus hoida.
Rasmus: Just praegu, loetud minutite eest, võtsin EMO-st ühe patsiendi vastu, kellel eri osakondade ühise jõupingutusena diagnoosisime esmakordselt diabeedi, täpsemalt diabeetilise ketoatsidoosi.

Analüüsitulemused olid väga koledad, veri oli väga happeline – mõne muu seisundi ja põhjuse korral võiks
taolisi näitajaid pidada eluga kokkusobimatuks. Kuid naine on täitsa tubli ja suhtleb, ma usun, et aitame ta taas jalgele.
Midagi nii põrutavat, nagu äsjane juhtum, kui Kadriorus meest pussitati ja siia toimetati, praegu pähe ei hüppa. Aga töö on ikkagi suur vastutus ja igapäevaselt pakub midagi põnevat.
Mis teie jaoks residentuuri ajal kõige huvitavam oli?
Oskar: Ma arvan, et vaheldus – saime kahe kuu kaupa kõik Eesti haiglad ja osakonnad, mis vähegi huvi pakkusid, läbi käia. See oli päris lahe. Nägime teiste erialade arste ja nende igapäevatööd. Näiteks kui me südame ultraheli või bronhoskoopiat õppisime, siis saime näha kardioloogide ja pulmonoloogide igapäevatööd. Põnev oli, aga ikkagi on hea meel, et oma eriala valisin. Eriti hea meel oli oma valiku üle, nähes EMO arstide ja kirurgide tööd. Sooleoperatsioonidel valdab mind suur õnn, et saan teisel pool lina olla! Rasmus: Mõtlen seda sageli, kui kuskil midagi eriti vängelt lõhnab. See oli COVID-i juures ilmselt see üksai-
Rasmus: Ma alustasin abiarstina siin erakorralise meditsiini osakonnas, see oli minu esimene töökoht arstina. Siin tegin väga suure osa oma kuuenda aasta praktikast. Läbisin praktikaaasta valiktsükli samuti intensiivravi osakonnas dr Indrek Rätsepa käe all. Siin sooritasin märkimisväärse osa oma residentuurist. Kõik olid loogilised sammud.
Juhtumisi sai lühiajaliselt pärast minu Tartust Tallinna kolimist Eestis alguse esimene COVID-i laine. Selle ja järgnevate lainete ajal töötasin Regionaalhaiglas ja leidsin siit kollektiivid, kus ka kõige raskematel hetkedel oldi residendi vastu sõbralikud ja lugupidavad ning panustati kolleegi arengusse. Pluss tõesti, kõige raskemad haiged, kõige suuremad väljakutsed on siinsamas.
Oskar: Palju haigeid ja tore seltskond. Palju asju on hästi ning palju on seda, mida saaks paremini teha – see motiveerib. Kui kõik oleks hästi, siis oleks päris igav.
Mida paremini saaks teha?
Oskar: Igapäevatöös on alati asju, mida saab paremini teha. Meditsiin areneb kiiresti, mõned praktikad jäävad paika, aga osasid peab vahepeal muutma ka.
Näiteks ultraheli areneb ülikiiresti ja sellest on meie erialal palju kasu, sest saame inimese sisse näha nii, nagu me varem ei saanud, ning selle üsna kiiresti omandatava infoga hästi olulisi vastuseid oma küsimustele. See on üks minu huvialadest.
nus hea asi – teatud hetkedel muutis lõhnataju kadumine töö oluliselt lihtsamaks. Kui ma oleks pagarikojas töötanud, oleks ma lõhnataju märksa enam taga igatsenud.
Aga ma arvan, et minu jaoks kõige põnevam tsükkel residentuuri jooksul oli kardioanesteesia. Et kõike seda, mis kunagi ülikoolis südame füsioloogia, rütmihäirete ja vereringe kohta õpitud, sai südamelõikuste opitoas oma silmaga näha. Kogeda, kuidas õpikutes kirjeldatu ja pähe õpitu kõik pusletükkide kombel kokku sobitus, oli väga põnev.
Üks viimase aja põnevamatest arengutest on VExUS-skoor (Venous Excess Ultrasound Score), mis aitab kõhuõõne veenide voolumustrite põhjal hinnata venoosset paisu kõhuõõneorganites. See on oluline info vedelikubilansi juhtimiseks, mis on alati üks intensiivravi keskseid küsimusi olnud. Rasmus: Ehk tegelikult absoluutselt igapäevane miljoni euro küsimus vedelikubilansist: kas inimene on vedeliku üleliias või -puuduses. Tundub lihtne küsimus, aga tegelikult võib sellele olla jube raske vastata. Samas on see väga tähtis, sest mõjutab nii tugevalt meie ravitulemusi. Ultraheli on asendamatu tööriist sellele küsimusele vastamisel ja ma julgeks küll nimetada Oskarit koos Andrusega (dr Andrus Lomp ITK-st) VExUSe maaletoojatena.
COVID-i ajal töötasin Regionaalhaiglas ja leidsin siit kollektiivid, kus ka kõige raskematel hetkedel oldi residendi vastu sõbralikud ja lugupidavad ning panustati kolleegi arengusse.
Nukleaarmeditsiini maailmas pakub praegu kõneainet uus uuring, mis annab rohkem võimalusi eesnäärmevähi ravis – nii tutvustab dr Alina Kornejeva oma valdkonda. Ta räägib lähemalt ka teranostikast, detektiivitööst ning ühe radioloogi unistustest.


Miks just selline erialavalik ja kuidas tekkis mõte nukleaarmeditsiini süvitsi minna?
Ei saa öelda, et oleksin radioloogiast terve elu unistanud. Ülikooli ajal tundus radioloogia tsükkel väga põnev, nagu detektiivitöö – pildil on vaja leida tervisehäda süüdlane, et raviarst saaks paremini oma patsienti aidata.
Nukleaarmeditsiinist räägiti ülikoolis üsna lühidalt, residentuuritsükli ajal hakkas tekkima parem arusaamine. Kuigi oma 90-aastasele vanaemale ei oska ma seni selgitada, mida ma tööl täpsemalt teen.
Ma ei ole seda tüüpi, kellele sobiks kõige paremini erakorraline töö. Mulle sobib, kui saan keskenduda ning midagi põhjalikult mõõta ja vaadata. Muidugi, tempo on iga päev erinev, aga kui õnnestub rahulikult uuringusse süveneda, siis naudin seda täiega!
Kuidas langes valik Regionaalhaigla kasuks?
Olin Regionaalhaiglas residentuuritsüklis ja siin osakonnas on fantastilised kolleegid. Tundsin, et mul oleks hea meel siin nendega koostööd
jätkata ja mul oleks neilt veel palju õppida. Sellise meeskonnaga saab iga asjaga hakkama.
Kuidas on noore arstina suures haiglas töötada?
Väga põnev on – huvitavad haigusjuhud, multidistsiplinaarsed meeskonnad, mõnikord natuke pingeline ka. Suures haiglas tahaks kogu aeg areneda, on motivatsioon ennast erialaselt täiendada, juurde õppida, et nüüdisaegset ravi tagada.
Töö algus jäi aega, kui tuli COVID19, kõik oli isoleeritud ja haigla ei tundunudki nii suur. Pandeemia kindlasti mõjutas töö iseloomu: konsiiliumid hakkasid toimuma virtuaalselt, elu käis omas mullis ja otsest kontakti teiste osakondade kolleegidega oli vähem. Praegu on olukord õnneks muutumas.
Mida COVID19 nukleaarmeditsiinis tähendas?
Kõige põletavamad olid logistilised eripärad ja probleemid. Kuna meie ravimid ja diagnostikumid on radioaktiivsed, kogu aeg lagunevad, siis enamasti tulevad need lennukiga, aga kogu transport oli häiritud. Iga päev algas sellega, et vaatasime, mis üldse toimub. Patsiendid võisid ka haigeks jääda, aga ravimid ja diagnostikumid tellitakse ette ja tellimusi ei saa kiiresti muuta. Natuke pingeline oli, aga saime hakkama.
Tsüklotroni meil veel pole, kuigi väga tahaks – siis oleks tootmine
Umbes aasta tagasi hakkasin aktiivselt ronimisega tegelema. Nüüd vabal ajal ronin seinu mööda, sõna otseses mõttes. Ma tegelen enamasti bouldering’iga, seal pole julgestust vaja. Aga saab ka julgestusega, näiteks Hiiumaal ronisin 17 meetri kõrgusel seinal.

Eestis ning me ei peaks lennukitest sõltuma. See laiendaks ka meie ampluaad, eelkõige diagnostika, aga tulevikus ehk ka ravi suhtes. Praegu on see unistus, loodetavasti kümne aasta perspektiivis plaan.
Rääkige pisut viimastest kuumadest teemadest ja arengusuundadest nukleaarmeditsiinis ning teranostikast.
Teranostika on moodne sõna, kus kokku pannakse teraapia ja diagnostika. Nukleaarmeditsiinis on see elegantne printsiip, mille alusel saame kas sama või sarnaste, kuid erineva radioisotoobiga markeeritud ainetega teha diagnostikat ja ravi. Põhimõtteliselt saame pildistada, kuhu ravim läheb – kõlab ju hästi?
Loodetavasti tulevikus see võimalus laieneb: et saame ka uued onkoloogilised ravid kuidagi üles pildistada, mitte vaid nukleaarmeditsiini valdkonnas. Et meil oleks nagu in vivo histoloogia, mitte tuumori ühe tükikese alusel, vaid kogu organismi ülevaade mingisuguse retseptori ekspressioonist tuumoris või muust eripärast.
Praegu on üks kuum teema nukleaarmeditsiinis eesnäärmevähi teranostika, sest hiljuti avaldati 3. faasi uuring 177-luteetsium-PSMA (prostataspetsiifilise membraani antigeen) isotoopravist. PSMA PET/KT diagnostikat teeme juba ammu, kuid nüüd on võimalik ka isotoopravi, ka Regionaalhaiglas.
Veebruari alguses osaleme kolleegidega Euroopa Tuumameditsiini Assotsiatsiooni interdistsiplinaarsel kohtumisel, kus osalevad nii nukle -
aarmeditsiini spetsialistid kui ka siduserialade esindajad, uroloogid, onkoloogid. Koosolekul arutatakse eesnäärmevähi hübriidkuvamise ja isotoopravi viimaseid arengusuundi ning tulevikku, eesmärk on leida konsensus ning töötada välja ravisoovitused.
Kuna 3. faasi uuringu tulemused avaldati sügisel 2021, siis on praegu aktuaalne nende rakendamine; eesnäärmevähi ravis saab nüüd rohkem võimalusi pakkuda. Küsimus on, millal, kellele ja kuidas seda kõige paremini teha.
Kui palju niimoodi arstikunstiks ruumi jääb?
Ikkagi palju. Nukleaarmeditsiin hõlmab nii diagnostikat kui ka ravi. Võib olla patsiente, kellele teha nii diagnostikat kui ka ravi, mõnele ainult diagnostika, teisele ainult ravi. Me ei ravi pilti, vaid patsienti.
Nukleaarmeditsiin tähendab ka rohkem võimalusi personaliseeritud meditsiiniks: saad rohkem piiluda, mis tüüpi kasvaja, mis just temale omane. See on kunst, kui sul on erinevad valikud ja pead tegema antud olukorras kõige õigema valiku.
Milline patsientide profiil teil on?
Kui ravi mõttes on meil enam kilpnäärmevähi patsiente, seedetrakti ja kõhunäärme neuroendokriinseid tuumoreid, eesnäärmevähi patsiente, siis diagnostikas on patsientide profiil seinast seina: lapsed, täiskasvanud, eakad. Enamasti onkoloogilised patsiendid, aga võivad olla ka sisehaiguste müsteeriumid, nii et diagnostika poolest pole küll siin mitte mingit rutiini.
Mis on noore arsti jaoks töös oluline? Öeldakse, et noored ei taha enam 24/7 tööl olla, väärtustavad rohkem oma aega.
Kõik sõltub, mõni on väga oma ala fänn, mina pooldan arengut ja tasakaalu. Tahaks kolleegidelt õppida ja aktiivselt rahvusvahelistel koolitustel osaleda, et kõige nüüdisaegsemat arstiabi pakkuda.
24/7 töö ei tundu jätkusuutlik olevat, läbipõlenud töötajast on vähe kasu. Nii püüan töö ajal olla maksimaalselt efektiivne, aga pärast tööpäeva oma tervise eest hoolitseda. Meie töö näitab, et aega – eriti just aega lähedastega – peab väärtustama ja tervise eest tuleb hoolitseda.
Tekst: Karin Kalda, diagnostikakeskuse juhtiv bioanalüütik
Fotod: erakogu Illustratsioon: Shutterstock
Bioanalüütiku igapäevatöö on kirev ja vastutusrikas. Peame meeles, et iga proovi taga on patsient, arvestades sealjuures, et meie või arsti poolt kinnitatud analüüsitulemus võib mõjutada tema ravi edasist kulgu. Laboratooriumites töötavad suure südamega ning kõrgelt haritud bioanalüütikud, kes pingutavad ööpäev ringi, et täita oma rolli raviteekonnas.
Oma ametit tutvustavad diagnostikakliiniku noored spetsialistid: patoloogiakeskuse tsüto- ja hematopatoloogia osakonna bioanalüütik Kadri-Elise
Lasn, kliinilise keemia ja hematoloogia osakonna juhtiv bioanalüütik Oleg
Prannitšuk ning kliinilise keemia ja hematoloogia osakonna abibioanalüütik Hellyn Meister.
Hellyn Meister, kliinilise keemia ja hematoloogia osakonna abibioanalüütik
Töötan Regionaalhaiglas kooli kõrvalt. Töökoha valikul tuleks lähtuda pakutavatest võimalustest. Minu puhul sai määravaks see, et Regionaalhaigla pakkus minimaalset töökoormust (0,25 kohta) ning paindlikku töögraafikut, mille kõrvalt saan õppida. Tööl vaiksemate perioodide ajal saan samuti keskenduda õppimisele ning tulemused ei kannata seetõttu.
Õpin Tartu Tervishoiu Kõrgkoolis. Kool pakub väga häid praktilisi võimalusi. Olemas on väga heal tasemel laborid, kus saame juba tunnetada väikest osa tulevasest tööst. Õppejõud arvestavad üliõpilastega. Praktikatunnid on alati väga huvitavad.
Kadri-Elise Lasn, patoloogiakeskuse tsüto- ja hematopatoloogia osakonna bioanalüütik
Olen lõpetanud Tartu Tervishoiu Kõrgkooli bioanalüütiku erialal ning töötanud patoloogiakeskuses tsüto- ja hematopatoloogia osakonnas juba varsti neli aastat. Bioanalüütiku eriala valisin seetõttu, et kõik laboritega seonduv tundus põnev ja salapärane.
Sisse astudes ei kujutanud ma päris täpselt ette, mida teeb bioanalüütik, nägin vaid, et suletud uste taga toimetasid kitlites ja kummikinnastes tähtsad tegelased. Õppides sain aru bioanalüütiku rolli tähtsusest meditsiinisüsteemis – oleme tavainimestele üsna nähtamatud, kuid olulised lülid diagnoosi saamise või raviteekonnal.
Kuigi õpe oli vahepeal üsna intensiivne, motiveeris edasi pürgima hea ja tänapäevane õpikeskkond, eriala laiahaardelisus ning huvitavad välispraktikad. Praktikad toimusid üle Eesti erinevates baasides, mis andsid päris hea ülevaate eri laborite olukorrast ja toimimisest. Praktika õnnestumisel on suur tähtsus ka heal juhendajal – kui inimene naudib oma tööd, siis see kandub üle ka teistele. Seetõttu tekkis praktikal olles kõige suurem side patoloogia suunaga.

Pärast lõpetamist sattusingi tööle Regionaalhaigla patoloogiakeskusesse. Patoloogias on bioanalüütiku ülesandeks kudede ja kehavedelike töötlemine selliseks, et patoloog saaks seda hinnata.
Tihti peetakse laboritööd igavaks ja rutiinseks, kuid minu ametis on üsna palju vaheldust, saan tegeleda nii histoloogilise kui ka tsütoloogilise poolega, samas ka väljuda labori turvaliste seinte vahelt, puutuda kokku patsientidega ning osaleda protseduuridel. Patoloogia laboris on säilinud üpriski palju käsitööd, tihtipeale on töö maht küll suur ja ajakriitiline, kuid on ka töölõike, kui saab ja tuleb võtta rahulikumalt ja keskenduda just käes olevale ülesandele. Kuna bioanalüütiku õpe annab oskused paljudes eri laborites töötamiseks, siis on võimalik ka erinevaid asju teha, näiteks pandeemia haripunktis käisin lisaks oma tavatööle ka COVID-19 proove võtmas ja analüüsimas.
Patoloogia laboris on peidus põnev ja värviline maailm, töö on tähendus- ja vastutusrikas, valdkondi, kus ennast teostada, on mitmeid ning kolleegid väga toredad ja abivalmid. Loodan, et aina rohkem noori leiab tee bioanalüütiku eriala ja seeläbi ka patoloogia juurde.
Oleg Prannitšuk, kliinilise keemia ja hematoloogia osakonna juhtiv bioanalüütik

Lapsepõlvest peale olin kindel, et mu elu ja kutse on töötada laboris. Muidugi, lapsena ma ei teadnud, mis laboritöö täpselt on. Gümnaasiumis olin väga huvitatud teadusest, täpsemalt merebioloogiast ja astronoomiast.
Lõpetasin gümnaasiumi ning otsustasin proovida õnne välismaal. Seal tundsin ennast aga võõrana ja otsustasin sõita tagasi isamaale. Tagasi Eestis, hakkasin uurima, millised võimalused on meil Eestis laboritööks, ja leidsin toreda eriala – bioanalüütik.
Bioanalüütikuks saab õppida Tervishoiu Kõrgkoolis. Pakkisin asjad, sõitsin Tartusse ega vaadanud tagasi.
Bioanalüütiku eriala sobib mulle, kuna see seob omavahel kaks asja, mis mulle meeldivad: laboritöö ja inimese aitamine. Olin teisel kursusel, kui kuulsin esimest korda Regionaalhaiglast, sõber soovitas tulla siia praktikale. Ta ütles, et siin on hea keskkond, sõbralikud juhendajad ning saab õppida palju uut.
Teisel kursusel tulingi Regionaalhaiglasse kliinilise keemia ja hematoloogia osakonda praktikale. Pärast kahte nädalat sain aru, et see koht sobib mulle ääretult hästi. Suvel kirjutasin laboratooriumi juhtivale bioanalüütikule sooviga tulla suveks tööle ja nad võtsid mu vastu. See oli viis aastat tagasi.
Nüüd olen kliinilise keemia ja hematoloogia osakonna juhtiv bioanalüütik, aga minu motivatsioon on endine: laboritöö ja inimeste aitamine. Juhtival positsioonil on mul võimalus inspireerida uusi inimesi astuma sama rada.
Regionaalhaigla psühhiaater ja Tallinna Ülikooli doktorant Karola
Peebost oleks võinud saada hoopis sisearhitekt, kuid keskkoolis juhuslikult loetud raamat tekitas huvi psühhiaatria vastu. Nüüd otsib ta oma doktoritööga kinnitust sellele, et esmaste psühhooside integratiivravi on tulemuslik. Ressursimahukas ja pikaajalise mõjuga ravi tasub end ära, sest inimene saab õppima või tööle tagasi ning elab täisväärtuslikku elu.
Lõpetasite 2018. aastal residentuuri. Kuidas psühhiaatriani jõudsite?
Mu vanemad pole arstid ega perekond meditsiiniga seotud. Mul ei olnud lapsest saati kindlat arusaama, et pean tingimata arstiks saama, keskkoolis nägin vaeva, et kunstiülikooli sisearhitektiks õppima minna.
Psühhiaatriani jõudsin filosoofia kaudu. Keskkoolis lugesin Foucault’ raamatut hullumeelsuse ajaloost ning mind hakkas rohkem huvitama, mis need psüühikahäired üldse on. Vaimsest tervisest sel ajal koolis väga ei räägitud. Seetõttu tegin 11. klassis uurimistöö skisofreeniast: see tundus kõige huvitavam ja salapärasem psüühikahäire.
12. klassis läksin teistega kaasa arstiteaduskonna lahtiste uste päevadele, nähtu oli nii põnev ja äge. Siis vist mõtlesin esimest korda, et psühhiaater on ju ka arst, saaksin psühhiaatriaga tegeleda. Astusin küll paralleelselt nii arstiteaduskonda kui ka sisearhitektuuri erialale, aga kui mõlemasse sisse sain, tuli otsus kiirelt. Pereliikmete jaoks muidugi ootamatult.
Arstiteaduskonda läksin kindla plaaniga psühhiaatriks saada ning residentuuriski oli psühhiaatria ainuke valik ja eesmärk.
Kuidas just siia osakonda sattusite, kas see oli samuti teadlik valik?
Pärast neljandat kursust tulin siia akuutosakonda abiõeks, järgmisel suvel juba abiarstiks. Vahepeal tegin Tartus öövalveid, ikka akuutosakonnas.
See oli õige koht, sest oli ju skisofreenia algusest peale kõige põnevam ja paeluvam tundunud. Siiani tundub. Arstiteaduskonnas
räägiti skisofreeniast üldisemalt, alles esmaste psühhooside osakonna residentuuritsüklis sain rohkem aimu sellest, et esmaste psühhooside käsitlus on veidi teistsugune ning mis see integratiivravi on.
Selgitage pisut, mida integratiivravi tähendab.

Klassikalises mõttes on psühhoosi ravi alati olnud antipsühhootikum. Üldse mitte väga ammu arvati, et on ennekuulmatu ja täielik raiskamine psühhootilisele või skisofreeniaga patsiendile mingit teraapiat teha.
Ravim on küll a ja o, kuid sealjuures on väga olulised ka psühhoterapeutilised sekkumised, individuaalne või pereteraapia, sotsiaalse rehabilitatsiooni teenused ja sekkumised, et pärast haiglaravi saaks inimene raja peale tagasi, oma õpinguid või tööd jätkata. Nii ongi eesmärk kõik patsiendile vajalikud teenused integreerida.
Ei ole nii, et kirjutan rohtu ja patsient läheb uksest välja, vaid koordineerime kogu teenuste komplekti. Selleks on vaja päris suurt võrgustikku. Näiteks tulevad kokku patsient, ravimeeskond, kus on raviarst, psühholoog, vaimse tervise õde, rehabilitatsiooniteenust pakkuv töötaja, sotsiaaltöötaja, patsiendi tugiisik, võib-olla ka pereliige.
See, mida siin teeme, ja selline esmaste psühhooside käsitlus ongi nii-öelda kuldstandard, mida loetakse tänapäeval kõige tõenduspõhisemaks sekkumiseks. Kõik uuringud näitavad, et intensiivne töö ja tegelemine toob enam kasu.
Enamik patsiente on meie jälgimisel-ravimisel kaks aastat – see on pärast esmast psühhoosi kõige kriitilisem periood. Pärast seda tahaks patsiendi sujuvalt üle anda järgmisele ravimeeskonnale, näiteks polikliinikusse.
võtted annavad kinnituse, et tulemused on väga head ning teeme õiget asja.
Kirjutate esmastest psühhoosidest ka doktoritööd. Millised tulemused saate juba välja tuua?
Esimene artikkel on avaldatud, see hõlmaski meie esmaste psühhooside patsiente. Üle kümne aasta tagasi koguti esmase psühhoosiga hospitaliseeritud patsientide kohta andmeid rahvusvaheliseks uuringuks, kuid uuring jäi kahjuks pooleli. Andmeid koguti kenasti edasi, kuid need jäid analüüsimata.
Osakonna juhataja dr Erika Saluveer juhatas mind väärtusliku materjalini, lisasin omalt poolt jätku-uuringu kümme aastat hiljem, et vaadata, kuidas patsientidel nüüd läheb. Ma ei hakanud patsiente uuesti tülitama, vaid kasutasin registrite andmeid: kas patsiendid on uuesti haiglaravi vajanud, kas töötanud, kas vajanud toetatud elamise või hooldekodu teenuseid. Lõin ka kontrollgrupi: otsisin võrdluseks sama perioodi patsiendid, kes sattusid erinevatesse osakondadesse, said klassikalist ravi ja minimaalselt sekkumisi.
Tulemused kinnitasid, et integratiivravi patsientidel läheb paremini. Nad käivad rohkem tööl, teenivad suuremat sissetulekut, vajavad vähem toetatud elamise ja erihoolekande teenuseid, saavad iseseisvalt paremini hakkama.
Kuidas integratiivravi arengut näete?
Kui dr Saluveer osakonna psühholoogidega lõi, võttis aega, et selgeks teha, et psühhoosihaiged vajavad ja väärivad teraapiat. Nüüd juba teatakse, et patsient tuleb siia saata, ning pigem levib käsitlus ka mujale valdkondadesse. Sekkumised on muidugi teistsugused, aga lähenemine on sama.
Praegu oleme Eestis ainuke keskus, kus spetsiifilist ravi pakutakse, kuid ideaalis võiks olla ikkagi kõrgema etapi asutus, kus tegeletakse keeruliste juhtudega.
Kogukonna tasandil võiks esmase psühhoosi meeskondi rohkem olla, nagu mujal maailmas. Näiteks vaimse tervise keskustes on esmase psühhoosi ravimeeskond, kes tegeleb ambulatoorsete patsientidega, ning haiglasse jõuavad rasked juhtumid.
VALLANDUMINE
Esmase psühhoosiga patsiente on Eestis aastas 250–300, neist umbes pooled ravitakse Regionaalhaiglas.
Skisofreenia ei ole elanikkonnas levinud: seda on veidi rohkem kui ühel protsendil populatsioonist, kuid koormus ühiskonnale ja indiviidile on väga suur, sest patsiendid pole võimelised töötama või iseseisvalt elama.
Esmase psühhoosiga patsiendid on vanusevahemikus 18–30 aastat.
Esmane psühhoos avaldub meestel pigem 20. eluaastate alguses, naistel vanuses 25+. Esmakordne avaldumine on tavaliselt alla 30. eluaastat.
Esmase psühhoosi patsiendi medikamentoosne ravi on tavaliselt lihtne – peabki olema, et patsient saaks raviskeemi järgida. Tavaliselt on tegu ühe antipsühhootikumiga, eelistatult süstena kord kuus. Kõik muu moodustavadki teraapiad ja rehabilitatsiooniteenused, mis aitavad patsiendil tööle asuda. Nende teenuste arendamine on kõige olulisem.
Teine pool on enne haiglaravi toimuv. Võib-olla saame kuidagi kergemini patsiendid üles leida, aga siis jällegi peaks olema eraldi meeskond, kes psühhoosi kahtluse korral hindamisega tegeleks. Valdkondi, kus edasi liikuda, on palju.
Tooge mõni näide oma tööst, mis on rõõmu või õnnestumise emotsiooni pakkunud.
Vahepeal tuleb tehtud tööle otsa vaadata. 2021. aastal toimus psühhiaatriakliiniku konverents esmaste psühhooside teemal: mina tutvustasin teadustöö tulemusi, psühholoogid ja sotsiaaltöötajad kõnelesid oma sekkumistest. Välislektor Kopenhaagenist prof Merete Nordentoft, esmaste psühhooside ravi üks suurimaid edendajaid, kes on integratiivravi tulemuslikkust teadustöös tõestanud, andis meile kinnituse, et meil on sama head tulemused.
Vahepealsed kokkuvõtted kinnitavad, et meie tulemused integratiivravis on väga head ning teeme õiget asja.
TARVITAMINE
Narkootilised ained, eriti kanep, on otseselt seotud psühhoosi vallandumisega. Kanep tõstab psühhoosi vallandumise riski viis või enam korda, kuid riski tõstavad ka teised narkootikumid, stimulantide kasutamine.
Arstid on keerulise ülesande ees: kui tegu on narkootilisest ainest tingitud psühhoosiga, siis see võib ajaga mööduda ning psühhoosivastast ravi vajatakse lühikest aega või üldse mitte.
Samas patsiendid ei lõpeta sageli ainete tarvitamist.
Autismispektri häired ja psühhootilised häired on geneetiliselt hästi sarnased. Tegu on sarnaste geenide haigustega ning ka aju muutuste poolest on need sarnased.
Tihti esinevad autismispektri häired ja psühhootilised häired koos. Autismispektrihäire on aju arengu häire ning see peaks olema äratuntav. Samas näeme, et patsient saab koolis käidud, toetavate vanemate najal saadakse hakkama. Kuid täiskasvanuna ilmnevad raskused.
Oleme näinud patsiente, kes oleks kui esmase psühhoosi patsiendid, kuid pärast episoodi tundub, et taustal on ka autismispektri häire.
Esmase psühhoosiga patsiente on Eestis aastas 250–300, neist umbes pooled ravitakse Regionaalhaiglas.
Dr Kristiina Põld, erakorralise meditsiini vanemarst


Mida aasta edasi, seda tugevamaks muutub residentide teoreetiline baas. Noored arstid on järjest enam motiveeritud oma eriala põhjalikuks omandamiseks.
Kohusetundlikumad ollakse residentuuri tsüklites ja koolituspäevadel osalemisel, samuti loetakse enam erialast kirjandust, sealhulgas teadusartikleid. Residentide ettekannete tase on aastatega positiivses suunas arenenud.
Ei oskagi öelda, kas kahjuks või õnneks ei taheta teha enam palju lisatööd ehk ületunde. Osatakse rohkem väärtustada oma vaba aega ja hoida vaimset tervist.
Enesekriitiliselt toon välja asjaolu, et tihtipeale EMO tsüklites n-ö viskame residendid vette ja pigem oleme EMO valvearstidena nõuandjad kui kvaliteedi kontrollijad.

Terje Peetso, Regionaalhaigla juhatuse liige
Residendid on meie jaoks head ja olulised kolleegid. Esmalt on nad mõistagi oma valitud eriala poolest juhendatavad, kuid värskete teadmistega muudelt meditsiini erialadelt või elukogemusega hoopis muudest valdkondadest toovad residendid uusi ja värskeid mõtted ka n-ö vanadele olijatele.
Haiglal ja juhendajatel on suur vastutus, kuidas toetada residentide motivatsiooni kogu residentuuri vältel ning hoida ära olukorrad, kus tulevane tohter kaotab motivatsiooni või loobub arstikutsest sootuks. See-eest hea ja toetav keskkond innustab noort kolleegi proovima miinimumist enamat.
Tänane resident on juba homme meie kolleeg, kes kujuneb suuresti just meie loodud töökeskkonna ja meiega koostöös omandatud kogemuste varal. Arvestades Regionaalhaiglas aastas ravitavate patsientide arvu ja profiili, eeldan, et tulevikus on residente meie juures kogemusi ja teadmisi omandamas senisest veelgi rohkem. Kuigi enamik residente on andnud meile positiivset tagasisidet, siis tunnistagem, et meil on arenguruumi – (uudsed) juhendamisoskused ja erialased teadmised ning oskus näha ja hinnata tulevikutrende tulevad kasuks nii juhendajatele kui ka juhendatavatele. Õpime koos!
Suurim rõõm on teadmine, et saan aidata muuta residentuuri läbimist Regionaalhaiglas noortele kolleegidele paremaks ja ägedamaks.
Vaieldamatult võtan seda privileegina, et saan kõiki meie keskuses käivaid residente, eriti kardioloogia eriala residente, isiklikult tundma õppida. Väga huvitav on avastada, kuidas on nooremate kolleegide arusaam tööelust ja arsti kutsest muutumas, millised on ootused tööle ja töökeskkonnale praeguses maailmas.
King pigistabki just sealt, et alati ei ole võimalik kõikidele soovidele kohe vastu tulla, aga arvan, et tihe ja sihipärane noortega suhtlemine ning nende soovide kuulamine on Eesti meditsiini tulevikku silmas pidades ülioluline.
Tudeng missioonil. Hanna Lesbose saarel põgenikelaagris ja Msitu Wa Tembo külas Tansaanias arstiabi andmas.

Miks valisite just arsti elukutse?
Tahtsin omandada sellist ala, kus saaksin inimesi ja ka ühiskonda laiemalt aidata. Minu sugulaste hulgas on samuti arste – vanem õde on veresoontekirurg ja onu intensiivraviarst Regionaalhaiglas.
Miks otsustasite spetsialiseeruda sisehaigustele?
Minu eriala on veelgi kitsam – infektsioonhaigused. Ma ei soovinud lõikavat eriala ja kuna meditsiin on nii põnev, siis ei tahtnud ka ühe
Infektsioonhaiguste kolmanda aasta resident Hanna Rätsep teab, et kogemus maksab meditsiinis palju ja vahel on tark astuda kaks sammu tagasi, et võiks kindlamini edasi minna. Paras portsuke uudishimu on aga igas olukorras hea.
organsüsteemiga piirduda. Infektsioonhaigustel on konkreetne haigustekitaja ja enamikul juhtudel ka kindel ravi.
Mulle on alati meeldinud reisida ja teisi kultuure avastada. Tudengina käisin Palestiinas, Tansaanias ja Sudaanis praktikal, kus tutvusin kohaliku meditsiinisüsteemiga. Nii tekkis mul ka huvi troopilise meditsiini vastu.
Samuti on minu jaoks põnev infektsioonhaiguste ajalooline ja kultuuriline taust, alustades raamatu-
test, mis kirjeldavad musta surma, ja lõpetades filmidega HIV-pandeemia algusest 1980.–1990. aastatel, kui see oli kindel surmadiagnoos ning sellesse haigestunud inimesi tõrjuti. Olen üritanud aru saada, miks osa inimesi suhtub sellesse endiselt stigmatiseeritult.


Milline HIVst tehtud film on kõige eredamalt meelde jäänud?
Rootsikeelne triloogia „Torka aldrig tårar utan handskar“ („Ärge kunagi pühkige pisaraid ilma kinnasteta“
Tekst: Evelin Kivilo-Paas Fotod: erakogu– toim.) HIV levikust Stockholmis 1980. aastatel, mis põhineb Jonas Gardelli romaanidel. Väga-väga hea vaatamine – kindla peale mu lemmik HIV-teemaline film.
Kuidas kirjeldate oma ravikogemust troopikas?
Seal on väga vähe ressursse ja väga kehvad hügieenitingimused. Ent meditsiinitöötajad on väga targad, loevad rahvusvahelisi juhendeid ja ka mõistavad, et oma olukorras peavad nad järeleandmisi tegema.
Inimestel on usaldus meedikute vastu, kuid samal ajal tuli mul abistama minnes mõista nende kultuurikonteksti. Tansaanias jagasime ühe meditsiiniprojekti ajal koos kohalike arstidega abivajajatele
vererõhuravimeid. Kohalik nõid aga nimetas meid sissetungijateks ja libameedikuteks, kes tahavad patsiente haigeks teha.
Miks teete arstitööd just Regionaalhaiglas?
Regionaalhaigla on hästi innovaatiline koht, suurim aktiivravihaigla Eestis. Alustasin siin ka abiõena oma meditsiinikarjääri.
Meil on väga head diagnostikavõimalused. Uuringute taha ei jää midagi kinni. Terve maja on täis suurepäraseid spetsialiste ja konsulteerimise võimalused on väga head. Mulle meeldib, et haigla soodustab koolitustel käimist ja enesetäiendamist. Enda teadmistesse investeeriv arst on väga kasulik nii haiglale kui ka kogu ühiskonnale.
Milline teie iseloomuomadustest toetab teid arsti töös kõige rohkem?
Mind viib edasi uudishimu. Minus on omajagu empaatiat ja mul on päris hea analüüsimise võime. Püüan alati vaadata sama probleemi mitme nurga alt, rääkida läbi juhendajate või teiste arstidega.
Mis on tervena elatud aastate pikendamise valem?
Eelkõige optimistlik ellusuhtumine, tervislik toitumine ja regulaarne liikumine. Pidev vaimse ja füüsilise tervise eest hoolitsemine.
Mis teid töö juures enim kurvastab?
Vahel tuleb ette raskeid olukordi, kus tajun, et patsiendi heaolu pole enam esikohal. Siis tuleb teha hetkeks paus ja läbi rääkida.
Millisele alternatiivravile kirjutaksite käsikäes tõenduspõhise meditsiiniga alla?
Alternatiivravi mõiste on väga lai. Tuberkuloosi ma kindlasti ei raviks kristalliteraapiaga, aga kui näiteks onkoloogiline haige, kes on keemiaja kiiritusravi läbinud ja soovib selle kõrvale aroomiteraapiat või akupunktuuri, siis kuni see põhiravi ei kahjusta, võivad need koos eksisteerida.
Väga oluline on patsiendi ees alternatiivravi täieulatuslikult mitte maha teha, vaid aru saada, miks teda alternatiivmeditsiin paelub. Võib-olla on asi ka meis – äkki me pole piisavalt hästi talle ära seletanud, kuidas me teda teaduspõhise meditsiiniga ravime ja mis on võimalikud kõrvalnähud.
Õppetund, mis kunagi meelest ei lähe.
Teise residentuuriaasta sügisel töötasin üldarstina põgenikelaagris Lesbose saarel. Meil oli väike välihaigla, kus tegime õhtuseid ja öövalveid, tegime triaaži ja andsime esmaabi. Ühel pingelisemal õhtupoolikul oli põgenike gruppide vahel toimunud kaklus, osa põgenikest olid politseinikud käeraudades haiglasse toonud. Nad olid agressiivsed ja osal olid ka pindmised lõikehaavad.
Tahtsin kohe startida olukorda lahendama ja haavu õmblema, et meil oleks võimalik ka järgmisi pat-
Paljud arvavad, et infektsioonhaiguste ravi ja palliatiivravi on kaks täiesti erisugust maailma. Üks põhjus, miks ma tahtsin saada infektsioonraviarstiks, on see, et saan potentsiaalselt enamiku oma patsientidest ka terveks ravida, aga palliatiivravis on ju hoopis vastupidi.
Palliatiivravi tähtsusest sain ma iseäranis aru COVIDpandeemia ajal, kui töötasin nakkuskliinikus. Meil oli suur hulk väga raskes seisus patsiente, kellel olid ravimahupiirangud, ja seetõttu saime vaid nende sümptomeid leevendada. Hakkasin sel ajal lappama rahvusvahelisi palliatiivravi juhendeid ja olin väga rõõmus, kui jõudsin ka Eesti ravijuhendini, mis oli siis äsja ilmunud.
Hakkasin ise erinevaid palliatiivravi võtteid rakendama. Mul õnnestus pääseda ka rahvusvahelisele Liverpooli palliatiiv ja valuravi konverentsile, kus õppisin nädal aega ja sain väga häid tutvusi.
Inglismaal tehakse noortele residentidele palju koolitusi, et nad suudaksid ka tavaosakondades patsientide sugulastega empaatiliselt rääkida, erinevatele sümptomitele tähelepanu pöörata ja neid leevendada.
Olen olnud paar nädalat praktikal ka Regionaalhaigla palliatiivravi osakonnas Hiiul – väga kasulik kogemus, mida soovitan kõikidele noortele arstidele. Sealne meeskond oli väga ühtehoidev. Alustasime oma hommikut ühise kohvijoomise ja võileibade söömisega ning rääkisime rasketest haigetest, kes meil haiglas olid. Ümber laua olid füsioterapeut, sotsiaaltöötaja, hingehoidja, õed, tegevusterapeudid – kogu tugipersonal. Mulle väga meeldis, et ma ei tunnetanud mingisugust hierarhiat ja arst oli üks väike osa kogu meeskonnast.
Kahjuks on Eestis palliatiivravi patsiente rohkem kui meil ressurssi. Unistan, et iga abivajaja saaks endale haiglakoha või meeskonna, kes tema juures kodus käiks.
siente kiiresti vastu võtta, kui üks vanem Hollandi kolleeg võttis minu ja mõned teised arstid rajalt maha. Ta ütles: kuulge, meil on siin teisi patsiente ka – lapsi ja noori naisi. Tema arvates ei olnud välihaigla enam turvaline koht ning kõigepealt tuleks meil patsiendid üksteisest eraldada.
Tol hetkel arvasin, et teen ainuõiget asja, kui sööstan probleemi likvideerima, kuid mõnikord on hoopis hea paar sammu tagasi astuda ja kuulata vanemaid kolleege. Kogemus maksab meditsiinis palju. Paljud põgenikest patsiendid olid psühhiaatriliste probleemidega
ja eelnevalt traumeeritud ning kui nad oleksid ka meilt saanud traumeeriva kogemuse, võinuks nende usaldus meie ravimeeskonna vastu väheneda.
Mida arvate dr Google’ist?
Ühest küljest on hea, kui inimesed teevad kodutöö ära, sest siis nad oskavad ka oma raviarstide suhtes nõudlikumad olla ja küsimusi küsida. Teisalt tekitab see probleeme haigla süsteemile, kui patsiendid hakkavad endale surmavaid diagnoose külge panema ja meil kulub palju väärtuslikku ressurssi, et neid diagnoose ümber lükata.
Milline on teie jaoks ideaalne patsient?
Patsient, kes on motiveeritud iseenda tervise eest hoolitsema ja järgib koduseid raviskeeme ehk võtab ravimeid täpselt nii, nagu arst on öelnud.
Inimesed oleksid palju tervemad, kui poleks … …vaktsiinivastaseid.
Kui teil oleks võimalik leiutada üks ravim, siis mis see oleks? HIV-vaktsiini oleks väga lahe leiutada.
Mis on teie koduses ravikapis alati olemas?
Ibuprofeen ja paratsetamool.
Mis on maailma parim stressimaandaja?
Kvaliteetsed lähisuhted perekonna ja sõpradega, tervislik toitumine ja spordi harrastamine.
Mis on kõige tõhusam (ravim) igasuguste hädade vastu?
Probleemist rääkimine usaldusväärse inimesega.
Mis hoiab teid ennast terve ja energilisena?
Spordin regulaarselt. Kui lund pole, kihutan ringi maanteerattaga. Talvel käin kaks korda nädalas ujumas ja vähemalt korra nädalas suusatan. Viibin looduses, suhtlen lähedastega, teen kohustuslikke puhkepause, loen ilukirjandust – hetked, mis viivad korraks meditsiinimaailmast välja, on väga head töövõime taastamiseks.
Millest te arstina unistate?
Unistan, et meil oleks üksteist toetav ja kokkuhoidev meditsiinikeskkond.

Tekst ja fotod: Brent Mööl, III aasta psühhiaatria resident
Sügisel sain Eesti Psühhiaatrite Seltsi infokirjast teada, et detsembris on tulemas
Maailma Psühhiaatrite Assotsiatsiooni
Aafrika regionaalne kongress, mis toimub Tuneesias. Juba residentuuri algusest olen mõelnud, et tore oleks käia psühhiaatriaalastel rahvusvahelistel kongressidel, seega otsustasin üsna kiiresti, et tahan osaleda.


Et plaan ei jääks ainult plaaniks, ostsin paari nädala jooksul ära lennupiletid, vältimaks rumalat mõtet hiljem mineku suhtes ümber otsustada.
Pärast mõningast meilivahetust korraldajatega ning ülikooli poolt residendi staatuse kinnituse saamist (residendile on osalemistasu oluliselt odavam) registreerusin ja mõne kuu pärast olingi juba lennukil. Lendasin päev enne kongressi algust Tuneesia pealinna Tunisesse, rentisin lennujaamast auto ning esimese öö veetsingi pealinnas. Järgmisel päeval sõitsin juba kongressi toimumispaika, Tuneesia idakaldal asuvasse väikesesse kuurortlinna nimega Hammamet.
Kongress oli kolmepäevane, esimesel päeval olid töötoad ning järgneval kahel päeval ettekanded ja arutelud. Esimesel päeval osalesin maratontöötoas, mille teemaks oli elektrokonvulsioonravi ning transkraniaalne magnetstimulatsioon (vanad ja uued ajustimulatsiooni meetodid).
Päev jagunes pikaks teoreetiliseks interaktiivseks osaks ning lühemaks praktiliseks osaks. Ilmselgetel põhjustel
kasutasime praktikas küll vaid transkraniaalset magnetstimulatsiooni. Huvitav oli teada saada, missugune on nende meetodite praktika Tuneesias ning kuidas see erineb meie omast.
Järgnevatel päevadel oli seminare ja sümpoosione alates geneetikast ja farmakogenoomikast, erinevatest psühhiaatrilistest haigustest ning lõpetades pehmete psühholoogiateemadega. Huvitavad ettekanded olid ka Aafrika riikide statistikast arstide migratsiooni, tööjõupuuduse ning meditsiinitaristu kohta. Need on probleemid, mis ka Eestis aktuaalsed, kuid võrreldes Aafrikaga tundub meie elu küll lust ja lillepidu.

Kolleegide võrgustik
Alahinnata ei saa ka võrgustumise osa kongressil. Kuna olin üksi, siis pidin julguse kokku võtma ning proovima rääkida võõraste inimestega, istuma lõunalauas võõraste inimestega ning arendama vestlust. Õnneks kulges see ilma suuremate probleemideta ning sain nii Aafrika kui ka Euroopa kolleegide kontakte. Ajustimulatsiooni vallas kutsuti mind avatult ja rõõmsalt nii Kreekasse kui ka Hispaaniasse residentuuritsüklitesse ja praktikale, lubasin asjale mõelda. Kolleegide seltskond oli selline, kes käib enamasti igal WPA üritusel, ning tunnen, et juba järgmisele WPA kongressile oleks märksa julgem minna. Kogu kogemus oli igati positiivne ja tore, sain nii teadmisi kui ka kontakte ning ootan juba, millal saab minna mõnele uuele kongressile mõnda uude ja avastamata riiki.
Tekst: Eli Lilles
Fotod: Shurik Zubra, erakogu
Illustratsioon: Shutterstock
Eelmisel sügisel algas nii taastusarst Elisabet Arge kui ka füsioterapeut Kelly Leppiku teekond Regionaalhaiglas taastusravi keskuses Sõle tänaval. Mõlemat köidab eriala mitmekülgsus, mis ei lase igavusel tekkida, aga ka rõõm ja rahulolu patsientidest, kes pärast keerulist sündmust hakkama saavad.
Kui dr Arge oli residentuuris taastusravi keskusega kokku puutunud ning valik langes just selle keskuse ja nende inimeste kasuks, siis varem Viljandis töötanud ning Tallinna kolinud füsioterapeudi Kelly Leppiku jaoks sai määravaks Regionaalhaigla kõrge ravikvaliteet ja professionaalsus „Regionaalhaigla on minu silmis alati olnud üks Eesti parimaid haiglaid, olen siin töötamisest unistanud juba füsioteraapia õpingute algusaegadest. Siin on väga palju võimalusi erialaseks arenguks ning väga nüüdisaegne töökeskkond,“ loetleb ta põhjuseid, miks langes valik just Regionaalhaigla kasuks.
Dr Argele meeldis pikka aega tegutsenud asutuses välja kujunenud töökorraldus ning võimalus rakendada meeskonnatööd – just nii, nagu see taastusravis toimuma peakski.
Suures haiglas töötamisel näevad mõlemad olulisi plusse. Kuna kõik erialad on esindatud, annab see arstile võimaluse kolleegidega konsulteerida ja nõu küsida, haigeid vajaduse korral edasi suunata. Füsioterapeut toob välja võimaluse näha erinevaid patsiente eri diagnooside, taustade ja seisunditega ning ka tema jaoks on oluline paljude spetsialistide olemasolu, mis laiendab võimalusi patsiente ravida, teraapiat teha ning tervisemuredele läheneda.
Dr Arge tõdeb, et statsionaarse taastusravi eeldus on meeskond ja toimiv meeskonnatöö.
„Statsionaarse taastusravi patsientidel käsitleme erinevaid funktsioonihäireid, näiteks liikumisfunktsiooni, kõnefunktsiooni või kognitiivsete funktsioonide häired.
teid, mida kodus kasutada.
Koostöö paremaks sujumiseks aitavad kaasa detailidki: „Meil on õeposti juures suured tahvlid, kus kõik saavad teraapiateks oma kellaajad broneerida – nii on üksteisega lihtsam arvestada ning ka patsiendid teavad, millal õigel ajal palatis olla, juhul kui keegi tahab õues käia, osakonnas ringi liikuda või iseseisvalt harjutusi sooritada,“ toob Leppik näite.
Personalipuudusest ei pääse ka taastusravi valdkond, eriti tuuakse välja suur puudus psühholoogidest. Kui pole meeskonda võtta, pole võimalik ka taastusravi pakkuda – see tähendab, et Eestis on piirkondi, kus taastusravi pole tegelikult kättesaadav.
Taastusravi keskusesse võivad sattuda mitmesuguste funktsioonihäiretega patsiendid, seda sõltumata diagnoosist. Põhiosa moodustavad siiski neuroloogilised, neist omakorda enamiku insuldijärgsed patsiendid, kes vajavad intensiivset lähenemist ning statsionaarset taastusravi, kuhu kaasatud mitmed spetsialistid. Teine suurem rühm on ortopeedilised patsiendid, kes tulevad taastusravisse pärast endoproteesimist või traumasid.
„Üha rohkem on patsiente, kes on näiteks raske haigestumise tõttu olnud pikalt haiglaravil või intensiivravil ning kes pärast seda vajavad taastusravi, et igapäevaellu tagasi pöörduda,“ kirjeldab dr Arge. „Näeme erinevaid haiguseid, erinevaid patsiente, kuid minu jaoks on oluline just ka see aspekt, et näeme inimeste paranemist. Taastusravile tulev patsient peab olema motiveeritud ja õppimisvõimeline. Sageli selgub see hiljem, kuid kui patsient pole valmis, ei saa me tegelikult aidata,“ lisab ta.
Nii satuvad ka füsioterapeudi juurde peamiselt neuroloogiliste ja ortopeediliste muredega patsiendid, kuid on ette tulnud ka kardioloogilisi haigeid. „Tööle asudes tundsin ennast kõige ebakindlamalt insuldipatsientidega, kuna puudusid piisavad teadmised ja oskused nendega töötamiseks. Pärast koolitusi ja töötamise käigus saadud praktikat on nad nüüd sageli ühed lemmikpatsiendid, kuna arenemisvõimalusi ja -potentsiaali on tohutult ning mitmed neist pingutavad väga, et tervemaks ja tugevamaks saada. Seda on tõesti motiveeriv näha,“ kirjeldab füsioterapeut.
Näiteks insult võib samaaegselt kaasa tuua mitme funktsiooni häired ning nendega tegelemine nõuab eri spetsialiste ja terapeute. Kompleksse ravi pakkumiseks on kõik meeskonnaliikmed vajalikud: füsioterapeut, tegevusterapeut, logopeed, psühholoog, õde-juhtumikorraldaja, kes aitab patsiendi raviteekonda kujundada,“ kirjeldab dr Arge.
Meeskonnatöö tähendab ka seda, et raskemate patsientide juhtumeid arutatakse ühistel koosolekutel, kuhu lisaks spetsialistidele kaasatakse sageli ka patsiendi lähedased. Arutelud aitavad kõigil osapooltel patsiendi seisundist ning edasise arengu võimalustest parema pildi saada.
Arge sõnul leidub alati võimalusi, kuidas patsiente ja lähedasi veelgi rohkem kaasata. Nii on küpsemas mõte korraldada lähedaste päev, kus lähedased saaksid koos ravi lõpetava patsiendiga näha teraapiaid ja õppida võt-
COVID-19 tegi teavitustööd
Taastusravi valdkond areneb järjest kiiremini nii teraapiavõimaluste kui ka kasvava teadlikkuse poolest. „Teadlikkus taastusravist ja selle võimalustest ka teiste erialade hulgas pole eriti kõrge. Ülikoolis oli taastusravi tsükkel väga lühike ning kindlasti on ka eriala sisu ja võimalused ajaga muutunud, nii et teavitustööd peab pidevalt tegema,“ tõdeb dr Arge.
Omamoodi teadlikkuse tõstja oli hoopis COVID-19. „See näitas, et taastusravi on olemas – meil oli vahepeal suurem osa patsiente COVID-viiruse järgsed, ägeda infektsiooni läbi teinud. Patsiendid olid hapniksõltuvad ja ülinõrgad, füsioterapeudid õppisid respiratoorset füsioteraapiat tegema. Nüüd hiljem on sattunud patsiente ka pärast rasket kopsupõletikku või kardioloogilist sündmust,“ räägib dr Arge, kuidas pandeemia on taastusravi muutnud.
Statsionaarse taastusravi eeldus on meeskond ja toimiv meeskonnatöö.
„Everything Everywhere All at Once“ Seda filmi on raske kirjeldada, aga pealkiri ütleb kõik. Minu jaoks oli kindlasti tegu eelmise aasta filmielamusega.
Uitmõte arstiks saada tekkis gümnaasiumis ning see hakkas mulle nii väga meeldima, et 12. klassis oli siht selge ning muid variante polnudki.
Ülikooli lõpus ei olnud ma eriala valikus kindel. Kunagi huvitas mind rohkem reumatoloogia, kuid sain aru, et see pole ikkagi päris mulle. Kuigi taastusravi tsükkel on üürike, jätsid selle valdkonna inimesed väga sümpaatse mulje ning tundus, et nendega võiks koos töötada. Ka patsientuur on väga mitmekesine ja saab erinevate haigustega tegeleda.
Taastusravis lähenetakse patsiendile terviklikult. Ravile tuleb patsient, kelle elu on muutunud, ning peame aitama tal kohaneda sellega, mis on, või taastama nii palju kui võimalik.
Olen varem töötanud ka Haapsalu Neuroloogilises Rehabilitatsioonikeskuses ning seal on eraldi seljaaju-

kahjustusega patsientide osakond, enamik neist noored mehed. Mulle pakkus huvi see, kuidas saaks aidata patsiente, kelle elu on kardinaalselt muutunud.
Taastusravis näeb ka edusamme, näeb patsiente, kelle traumast on möödunud aastaid, kuid nad käivad tööl, liiguvad ratastooliga, teevad oma tegevusi nii palju kui saab. On rõõm näha, kui inimesed raske olukorraga harjuvad ja võimalikult hästi hakkama saavad.
print-graph-paper.com
Erialavaliku taga olid ka isiklikud ajendid. Mu vanaemal oli mitu insulti ning mõtlesin, milline oleks tema raviteekond võinud olla.
Kui ma pole tööl, olen ma tõenäoliselt rahvatantsutrennis või kinos. Olen pikalt tegelenud rahvatantsuga ning käin paar korda nädalas trennis. Mõtteid aitab kõrvale viia ka filmide vaatamine ja kinos käimine, PÖFFi ajal peaaegu elan kinos.
Mulle haigla keskkond väga meeldib. Olen erinevaid haiglaseriaale ja -filme vaadates üles kasvanud. Põhikooli ajal pidin kolmel operatsioonil käima, kuna mul oli parema sääreluu distaalses osas healoomuline luukasvaja. Vanemad käisid tööl ning olin haiglas üksinda, aga mul polnud selle vastu midagi, kuna keskkond tundus turvaline ja kodune – tundub siiani.
Füsioteraapia valdkonnas tehakse palju teadusuuringuid ning kasutusele võetakse nii uusi vahendeid kui ka uusi võtteid ja tehnikaid. Kui mul 8–12 aastat tagasi oli luukasvaja, siis sain kümme korda basseinis ujumas käia ja sellega taastusravi piirdus. Kehalises kasvatuses põhikoolis käia ei tohtinud ja see oli mulle kui aktiivsele lapsele päris raske. Nüüd hiljem olen teada saanud, et liikumine oli mulle luude edasi arenemiseks hädavajalik. Nii et olen juba oma kogemusest tunda saanud, et füsioteraapia kui valdkond tervikuna on väga palju edasi arenenud.
Kui pidin gümnaasiumis otsustama, mida õppima minna, tundsin, et humanitaarained küll sobivad, aga meditsiin ja sport tõmbavad rohkem. Kaalusin nii arstiteadust kui ka kehakultuuri, aga tundsin, et arstiks saades ei saa ma nii palju spordile keskenduda ja näiteks treenerina töötades ei puutu jällegi meditsiinilise keskkonnaga kokku. Lõpuks leidsin füsioteraapias kuldse kesktee ning olen oma eriala valikuga väga rahul. Treeneri amet jäi mul aga siiski hinge kripeldama ning vahetult enne jõule sain kätte personaaltreeneri paberid.

Tööga aitavad toime tulla sport, kindlad harjumused ja töövälised tegevused. Mul on kindel õhtu- ja hommikurutiin, mida järgin, ning ka teatud harjumused, mida regulaarselt teen, näiteks raamatute lugemine, päeva planeerimine, eesmärkide seadmine, meditatsioon. Tallinna kolinud, hakkasin proovima erinevaid treeninguid, püüan ka Tallinnaga rohkem tutvuda ning mitmesugustest kursustest ja üritustest osa võtta.
Olen varsti juba viis aastat olnud Naiskodukaitse liige ning tuleviks on plaanis saada Kaitseliidu parameedi kuks. See on aga pikem eesmärk, enne seda tuleb harjutadaparaadiks.veebruarikuiseks

Tekst: Stina Eilsen

Fotod: Regionaalhaigla, erakogu
1 Niikaua kui ennast mäletan, olen alati tahtnud saada arstiks. See soov tekkis juba siis, kui ema võttis mind haiglasse tööle kaasa, kui keegi ei saanud mind kodus hoida. Eriala peale ma tol hetkel küll ei mõelnud, kuid haigla atmosfäär ja isegi lõhnad jäid kogu eluks meelde. Mulle tundub, et huvi just neuroloogia vastu tekkis juba koolis – bioloogiatundides meeldisid eriti inimese ajus toimuvad protsessid. Pärast ülikooli astusin psühhiaatria residentuuri, aga aasta lõpus tegin otsuse vahetada residentuuri ja valida neuroloogia. Juba psühhiaatriakliinikus meeldis mulle tegeleda patsientidega, kellel olid kaasuvana neuroloogilised haigused, ja otsustavaks sai ka neuroloogia residentuuri programm, mis tundus väga huvitav. Meeldis ka võimalus tegeleda edasi teadusega selles valdkonnas.
2 Kõige meeldejäävam hetk residentuuri jooksul on olnud see, kui taastusravi tsükli ajal nägin iseseisvalt koju minemas patsienti, kes oli enne seda insuldi tõttu voodihaige. Patsiendi sugulastel olid pisarad silmades, aga need oli õnnepisarad.
3 Stressi ja ebameeldivate emotsioonidega aitab toime tulla igasugune liikumine, eriti jooga ja tantsimine. Vabal ajal loen ka hästi palju raamatuid, üks minu lemmikraamatutest on „This is Going to Hurt“, alati soovitan seda inimestele, kes mõtlevad arstikutse peale.
oma tööst, vastates kolmele küsimusele:
1
Kuidas sündis otsus valida meediku elukutse?
2
Mis on olnud kõige meeldejäävam sündmus residentuuri ajal?
3
Kuidas pingeid maandada?
1 Kõrva-nina-kurguhaiguste eriala valisin, sest igapäevatöö on vahelduv ja erialasiseseid spetsialiseerumise võimalusi on palju. Saab teha vähem kirurgilise valiku või vastupidi, spetsialiseeruda ülidetailsele mikrokirurgiale.
2 Residentuuri kõige meeldejäävam osa oli minu välistsükkel Šveitsis Lausanne’i Ülikooli haiglas. Tegemist on maailma tippkeskusega ja nägin seal palju põnevaid haigusi ja nende ravivõimalusi.
3 Minu väljapääs töömõtetest on alati olnud sport. Soovitan kõigile veeta vaba õhtu pärast pikka tööpäeva trenni tehes. Vabal päeval on parim viis pingete maandamiseks mõnetunnine jalutuskäik looduses. See garanteerib minu jaoks selge pea ja valmisoleku uueks töönädalaks.
1 Ägedaid erialasid on palju, aga mind võlus võimalus töötada just naiste heaks. Iga naistearst on ilmselt natuke ka feminist ja mina pole erand.
2 Ühel varahommikul aitasin naisel vaakumekstraktsiooni abil lapse sünnitada. Kogu protsess oli üsna keeruline, väga verine ja olin omajagu närvis, ent proovisin olukorras head nägu teha. Mõni aeg hiljem sattusin juhuslikult rahvast pungil kontserdimajja vaatama sama sünnitaja püstijalakomöödiat, milles ta oli kogu sellest protsessist pika sketši teinud ja selgitas ilmekalt, kuidas enesekindel noor arst külmavereliselt tite tema seest välja tõmbas.
3 Pingeid aitab maandada alati mõni hea komöödia, minu igavesed lemmikud on „Peep Show“ ja „Kuumad seitsmekümnendad“.
1 Patoloogia kutse sai valitud isiklikest huvidest ja pragmatismist. Mulle on alati meeldinud erinevad aspektid rakubioloogiast ja diagnostikast ning öövalved pole mõtlemisele hästi mõjunud, seega valik patoloogia kasuks oli lihtne. Otsust pole ma kahetsenud ning kolleegid on toredad. Ja ega patoloogiaresidentide elu ole ainult pingsalt mikroskoopi vaatamine.
2 Et omavahel huvitavam oleks, on keerulisematel juhtudel ikka enne lisauuringute vastuste tulemist ennustatud, mis vastuseks tuleb. Üks kord sai ka kihla veetud, kuid kahjuks ükski resident diagnoosi ära ei arvanud, aga ega kaotuse puhul toodud kommid ka kehvalt maitsenud.
3 Pingete maandamise kohta oskan vaid soovitada leida võimalus aeg maha võtta ning tegeleda millegagi, mis mõtted eemale viib. Oluline on selle juures, et tekiks tunne, et ei ole kiire.

1 Kasvades meedikute perekonnas, tundub paljudele alati ilmselge, et see müstiline meditsiinipisik on geenidega kaasa tulnud. Paraku olid minuga asjad teistmoodi – ma ei kannatanud noore teismelisena üldse, kui minu vanemad näiteks söögilauas oma tööasju arutasid.
2008. aasta suvel, olles 14-aastane, otsustasin tulla Regionaalhaigla intensiivravi osakondadesse abilisena tööle – ja seda ka ainult seetõttu, et McDonald’sisse toona rohkem noori tööle ei võetud, aga mina tahtsin juba hirmsasti raha teenida. Voltisin iga päev marlist suupaelu, nii et sõrmed olid villis, või korjasin osakondadest kokku musti instrumente ning viisin need sterilisatsiooni.
Kui ma oma teisel töönädalal dr Ragnar Loitile II intensiivraviosakonnas suure visiidi ajal käruga otsa sõitsin, siis lubasin endale pisarsilmil, et ma ei tule mitte kunagi enam tööle tagasi. Sellel samal õnnetul päeval tutvusin ühe oma teerajaja dr Valdo Toomega, kes kutsus mind alates sellest päevast endaga huvitavatele protseduuridele kaasa ning sütitas minus huvi inimkeha toimimise vastu. Hakkasin haiglas käima ka siis, kui tööpäeva otseselt ei olnud. Minu teiseks teerajajaks oli seesama mees, kes igal õhtul söögilauas „nõmedaid“ arstijutte rääkis – minu isa Ülo Zirel Just tema viis mind esimest korda operatsioonituppa, kus sain aru, et see maailm on mõeldud ka mulle.
2 Residentuuri kõige kirkamad sündmused on siiski üpris pisikesed ja igapäevased. Esimesel residentuuriaastal sai mulle selgeks, et kui venekeelsetelt patsientidelt küsida: „Võ kuritsa?“, siis ei pruugi alati saada vastuseid patsiendi suitsetamisharjumuste kohta. Anestesioloogia residentuuritsüklis õpetati mulle intubeerimist – kui sain seda ise proovida, siis ütlesin endalegi täiesti ootamatult uvula kohta vulva. Residentuuri parim osa on kindlasti sõbrad, kelle olen nii teiste residentide kui ka juhendajate hulgast leidnud – need on inimesed, kellele saan alati loota ja hädas ka kell kolm öösel helistada, teades, et nad võtavad telefoni vastu.

3 Raamatutest soovitan kliinilise psühholoogi Julie Smithi „Miks keegi mulle seda varem ei ole öelnud?“, mis on täis lihtsaid ning praktilisi tehnikaid, kuidas vaimset tervist teadlikult tugevdada ja hoida ka kõige keerulisemates olukordades. Soovitan ka klassikat – A. A. Milne’i „Karupoeg Puhh. Maja Puhhi salu servas“ – raamat, mis lohutab, innustab ja paneb maailma iga kord veidi rõõmsamalt nägema. Sealt pärineb ka minu meeldetuletus iseendale, kui olen näiteks kirurgia valves ja kell kolm öösel tegelen EMO-s haigetega: „Kui sulle tundub, et su vestluskaaslane sind ei kuula, ole kannatlik. Võib-olla sattus talle midagi kõrva.“ Kurva tuju korral soovitan kuulata Broncho laulu „Class Historian“, Genialistide „Naistele meeldib“ või Tina Turneri „The Best“.


1 Olen alati huvi tundnud bioloogia vastu, lapseeas oli mul ka mikroskoop. Ülikoolis meeldis mulle väga histoloogia ja patoanatoomia. 3. kursusel osalesin projektis, kus tegin rottide lahkamisi ning valmistasin preparaatide klaase – nii saingi teada, et patoloogi eriala üldse olemas on. Otsustasin, et see on eriala, millega tahan tegeleda. Kliiniline õppeosa ning praktika haiglas vaid tugevdasid seda tunnet.
2 Residentuuri ajal ning ka praegu üllatab mind asjaolu, kuivõrd habras võib olla tervis ja elu, ning see on vahel hästi ettearvamatu. Seega minu eriala õpetab mind armastama ja väärtustama iga tavalist päeva.
3 Soovitus noortele: hoia tasakaalu töö ja eraelu vahel. Tee iga päev vähemalt üks asi üksnes enda õnnetunde jaoks ja seda kindlasti rahulikus tempos, näiteks aeglane hommikukohv. Õhtune vann, jalutuskäik metsas – ja oledki paremas kontaktis iseendaga.
Eliisa Johanna
1 Kui õeõpingud olid veel pooleli, teadsin juba, et soovin operatsiooniõeks saada. Minu jaoks on väga huvitav ning põnev, milline näeb inimene seestpoolt välja ja kuidas kõik organid meie sisse mahuvad. Erinevate operatsioonidega õpin tundma inimese anatoomiat.
2 Kõige meeldejäävam kogemus siiani on olnud kindlasti see, kui nägin lahtisel lõikusel oma silmaga südant. Kuidas see tuksus ja kuidas süda masinate abil pandi ka korraks seisma.
3 Pole ühtegi tööd, kus poleks raskeid ja kurnavaid päevi, aga kui su ümber on imeline meeskond, kes on toetav ja tõstab suunurki kõrgemale, siis on suur lust tööd teha ning raskemad hetked muutuvad kergemaks.

1 Gümnaasiumi lõpus ei olnud mul plaani arstiks saada. Meditsiin pakkus huvi, kuid ma ei teadnud täpselt, mida see endast kujutab. Alguses läksin õppima Tartu Tervishoiu Kõrgkooli bioanalüütikuks. Pärast esimest kursust tulin Regionaalhaigla laborisse tööle, mis oli esimene meditsiiniga seotud töökoht. Arstitudengist ühikanaaber aitas ilmselt ka eriala vahetamisele kaasa.
2 Residentuuri jooksul on kindlasti olnud meeldejäävad minu juhendajad, mul on eriti vedanud, väga ägedad inimesed on sattunud, näiteks sisehaiguste tsüklis dr Jelena Kostjuk, torakaalkirurgias dr Ingemar Almre ja pulmonoloogias on kõik kolleegid, kes kordamööda juhendavad, väga toredad, aga eriti dr Liina Viks ja dr Jana Marinina
3 Töövälisel ajal aitavad töömõtteid eemale viia pikad jalutuskäigud looduses ja lähedastega koos viibimine.
Swissôtel Tallinna konverentsikeskus

Plenaarsessioon
09.00 – 10.00
10.00 – 10.20
10.20 – 10.40
10.40 – 11.10
11.10 – 11.30
11.30 – 12.00
12.00 – 13.00
17.03.2023
Registreerimine ja kohv
Avasõnad ja tervitus
Agris Peedu (juhatuse esimees, PERH)
„Vähipatsiendi vaade“
Kaia Iva (Endine sotsiaalkaitseminister)
„The European Cancer Plan and Cancer Research in Europe”
Prof. Markus Moehler (EORTC, Saksamaa)
„Euroopa Vähimissiooni arengud aastal 2023“
Prof. Kaia Palm (TalTech ja Euroopa Vähimissiooni nõukogu)
„Põhja-Eesti Regionaalhaigla kui interdistsiplinaarne vähikeskus“
Dr. Helis Pokker (Onkoloogia-ja hematoloogiakliiniku juhataja)
Lõuna
II sessioon: VÄHI DIAGNOSTIKA JA RAVI UUED SUUNAD
13.00 – 13.30
13.30 – 14.00
14.00 – 14.30
„Precision oncology - current status and future directions“
Prof. Anastasia Constantinidou (University of Nicosia, Küpros)
„New directions of cell therapy in hematology and oncology“
Dr. Ksenia Boriskina (Karolinska Comprehensive Cancer Center, Rootsi)
„New technologies and trends in radiotherapy“
Dr. Laimonas Jarusevicius (The Hospital of Lithuanian University of Health Sciences Kauno klinikos, Leedu)
14.30 – 15.00 Paus
III sessioon: ONKOLOOGILISE JA HEMATOLOOGILISE HAIGE INTERDISTSIPLINAARNE KÄSITLUS
15.00 – 15.30
15.30 – 16.00
16.00 – 16.30
16.30 – 16.35
Interdistsiplinaarne onkoloogiline haigusjuht 1
Esineja kinnitamisel
Interdistsiplinaarne onkoloogiline haigusjuht 2
Esineja kinnitamisel
Interdistsiplinaarne onkoloogiline haigusjuht 3
Esineja kinnitamisel
Konverentsi kokkuvõte
