SOCIEDADE ISRAELITA BRASILEIRA ALBERT EINSTEIN

PÓS-GRADUAÇÃO EM ENGENHARIA E MANUTENÇÃO HOSPITALAR
RITA SIQUEIRA CAMPOS LOURENÇO
REQUISITOS BÁSICOS DE ENGENHARIA DE OBRA PARA EQUIPAMENTOS MÉDICOS DE DIAGNÓSTICO COM USO DE BLINDAGENS
SÃO PAULO – SP OUTUBRO, 2022
RITA SIQUEIRA CAMPOS LOURENÇO
REQUISITOS BÁSICOS DE ENGENHARIA DE OBRA PARA EQUIPAMENTOS MÉDICOS DE DIAGNÓSTICO COM USO DE BLINDAGENS
Monografia apresentada à Faculdade Israelita de Ciências da Saúde Albert Einstein mantida pela Sociedade Israelita Brasileira Albert Einstein como requisito para obtenção do certificado de conclusão do curso da pós-graduação em Engenharia e Manutenção Hospitalar, Latu Sensu.
Orientadora: Prof.ª Arq. Karine Scielzo
PAULO – SP OUTUBRO, 2022
SÃO
3
Para Bruno e Jude
AGRADECIMENTOS
À Deus e a todos que de alguma forma contribuíram para mais essa vitória na minha carreira profissional de arquiteta hospitalar que tanto prezo, agradeço:
Aos professores e colegas da Faculdade Israelita Albert Einstein que dividiram cada pedacinho precioso de seu conhecimento angariado pelos anos de experiência na área hospitalar.
Aos professore e guias do estágio obrigatório no Hospital Israelita Albert Einstein que nos mostraram, sempre com muito entusiasmo, todos os locais técnicos, assistenciais e operacionais do local, comentando e mostrando documentos, procedimentos e curiosidades.
Aos colegas e guias do estágio que me deram todo o apoio para que eu conseguisse chegar a todos os locais de visita, mesmo estando com o pé fraturado. Agradeço a cada porta segurada, a cada apoio para me levantar, aos quilômetros de cadeira de rodas empurradas e a parceria que pudemos formar.
Aos colegas Thiago Manaia e Dickson Gomes que, após deixarem de ser meus colegas de trabalho do Hospital de Base do Distrito Federal, se tornaram meus colegas de pós-graduação e amigos pessoais. O incentivo que pudemos dar uns aos outros nessa fase de aprendizado foi essencial.
Aos meus chefes e colegas da Rede D’Or São Luiz, que sempre entenderam a importância desta especialização e me apoiaram nos estudos. Mesmo quando precisei me ausentar para realizar o estágio obrigatório em um momento crítico dos projetos nunca faltou incentivo e flexibilidade.
Aos meus pais Jayme e Thelma, à minha família, por nunca me deixar desistir dos meus objetivos e me apoiar com o que for necessário.
Ao meu amado Bruno, e a nossa pequena vira-lata Jude, por serem fonte de apoio, carinho, incentivo e amor sempre.
Muito obrigada!
4
RESUMO
Na medicina diagnóstica por imagem há a utilização de equipamentos de fontes radiativas e formação de campos magnéticos que necessitam de requisitos básicos de engenharia de obra para garantia de segurança ao paciente, profissionais envolvidos e usuários do edifício Neste trabalho é apresentado o contexto histórico e conceitos atrelados aos estabelecimentos assistenciais de saúde por uma ótica da área da construção civil, bem como, a evolução e características das unidades de diagnóstico tendo em vista os principais equipamentos que requerem blindagem do ambiente para operacionalização de seus serviços à saúde. Como resultado da pesquisa, são descritos os fundamentos e requisitos básicos para implantação de equipamentos médicos de raios X, tomografia, ressonância magnética e medicina nuclear (PET/CT e SPECT).
Palavras-chave: engenharia hospitalar, arquitetura hospitalar, blindagens, medicina diagnóstica, equipamentos médicos
5
ABSTRACT
On diagnostic imaging there is the use of some equipment with radiative sources and magnetic fields that demands the attending of basic engineering requirements to guarantee safety to the patient, professionals involved and users of the building. This work presents the historical context and concepts linked to health care establishments from the perspective of the engineering and construction areas, as well as the evolution and characteristics of diagnostic units aiming to describe the main equipment that requires environment’s shielding to operationalize the health services provided This project presents, as a result of all the research that was made, a compiled of the foundations and basic requirements for constructions where it’s aimed to install equipment involving X-ray, tomography, magnetic resonance and nuclear medicine (PET/CT and SPECT)
Keywords: healthcare engineering, healthcare architecture, shielding, diagnostic imaging, medical equipment.
6
7
Figura 1 - Florence Nightingale no Hospital de Scutari (atual Istambul) durante a Guerra da Crimeia. Litogravura feita por William Simpson em 1856 e colorida por Edmund Walker 15 Figura 2 - Transformação histórica das construções de saúde...............................................................16 Figura 3 - Exemplo de plano diretor físico hospitalar: Hospital Universitário de Maringá. 21 Figura 4 - Laboratório de Rontgen na Universidade de Wurzburg em 1895 e a mão radiografada da esposa de Rontgen também de 1895. 31 Figura 5 - Protótipo de tomógrafo de Hounsfield. 33 Figura 6 - Peter Mansfiekd com protótipo de equipamento de ressonância magnética. 34 Figura 7 - Cama presa no equipamento de ressonância magnética. 36 Figura 8 - Fotografia da sala de raios X do Hospital DF Star em Brasília-DF. 43 Figura 9 - Foto da sala do mamógrafo do Hospital DF Star em Brasília-DF. 43 Figura 10 - Foto da sala de raios X do Hospital Anchieta em Brasília-DF. .............................................44 Figura 11 - Foto da sala de densitometria óssea do Hospital Anchieta em Brasília-DF. 44 Figura 12 – Foto da sala do tomógrafo do Hospital DF Star em Brasília-DF. .........................................49 Figura 13 - Foto da sala do tomógrafo do Hospital Anchieta em Brasília-DF 49 Figura 14 - Blindagem de radiofrequência (RF) instalada em sala de ressonância magnética...............51 Figura 15 - Blindagem magnética instalada na sala de ressonância. 51 Figura 16 - Exemplo da entrada e saída do tubo quench. ......................................................................52 Figura 17 - Foto da sala da ressonância magnética do Hospital Monte Sinai em Ariquemes-RO. 56 Figura 18 - Foto da sala da ressonância magnética do Hospital Anchieta em Brasília-DF.....................56 Figura 19 - Foto da sala do PET/CT do Hospital de Base de Brasília-DF 62 Figura 20 - Foto da sala do PET/CT do Instituto de Diagnósticos (IDS) de Sorocaba-SP......................62 Figura 21 - Foto da sala do SPECT do Instituto de Diagnósticos (IDS) de Sorocaba-SP 63
LISTA DE FIGURAS
LISTA DE QUADROS
8
Quadro 1 - Especialidades envolvidas em um projeto de edificação hospitalar. 19 Quadro 2 - Exemplos de técnicas e instrumentos de Coordenação de Projetos. 22 Quadro 3 - Processo de projeto segundo alguns pesquisadores/autores. 25 Quadro 4 - Quadro de requisitos para radiologia adaptado da RDC 50/2022.........................................42 Quadro 5 - Quadro de requisitos para tomografia adaptado da RDC 50/2022. 48 Quadro 6 - Quadro de requisitos para ressonância magnética adaptado da RDC 50/2022. ..................55 Quadro 7 - Quadro de requisitos para medicina nuclear adaptado da RDC 50/2022. 61
9 SUMÁRIO 1 INTRODUÇÃO 10 1.1 APRESENTAÇÃO DO TEMA 10 1.2 PERGUNTA DE PESQUISA 10 1.3 OBJETIVOS...............................................................................................................................11 1.4 DELIMITAÇÃO DO ESCOPO 11 1.5 JUSTIFICATIVA 11 1.6 MÉTODOS E ESTRUTURA.......................................................................................................12 2 CONCEITOS E HISTÓRICO.............................................................................................................12 2.1 ESTABELECIMENTOS ASSISTENCIAIS DE SAÚDE (EAS)....................................................12 2.1.1 A complexidade do edifício de saúde e seu planejamento 18 2.1.2 Projeto e construção de EAS 23 2.1.3 Leis e normas ..................................................................................................................26 2.2 LICENCIAMENTO ESPECÍFICOS PARA AMBIENTES DE SAÚDE 27 2.2.1 Aprovação de projeto pela Vigilância Sanitária (VISA) ....................................................27 2.2.2 Aprovação de projetos pela Comissão Nacional de Energia Nuclear (CNEN) 29 2.3 HISTÓRICO DO DIAGNÓSTICO POR IMAGEM (RADIOLOGIA) 30 2.4 OS PERIGOS ENVOLVIDOS NA RADIAÇÃO E CAMPOS MAGNÉTICOS..............................35 3 EQUIPAMENTOS DIAGNÓSTICOS E SEUS REQUISITOS BÁSICOS DE OBRA .........................38 3.1 RAIOS X ....................................................................................................................................39 3.2 TOMÓGRAFO 45 3.3 RESSONÂNCIA MAGNÉTICA...................................................................................................50 3.4 MEDICINA NUCLEAR (PET/CT E SPECT)...............................................................................57 4 CONSIDERAÇÕES FINAIS..............................................................................................................63 REFERÊNCIAS......................................................................................................................................64 ANEXO I.................................................................................................................................................69
1.1 APRESENTAÇÃO DO TEMA
Com o advento do diagnóstico por imagem por meio da descoberta da radiatividade e uso de campos magnéticos, a medicina deu um salto de evolução, trazendo a possibilidade da descoberta precoce de enfermidades e maior assertividade na prescrição de tratamentos.
Os equipamentos capazes de trazer tais resultados, por sua vez, são cada vez mais requeridos dentro de estabelecimentos assistenciais de saúde em suas unidades de diagnóstico, tais como: hospitais, clínicas, centros médicos, centros de ensino e pesquisa, empreendimentos de medicina diagnóstica e laboratórios.
Sabendo dos riscos envolvidos na radiação e má contenção da radiofrequência e campos magnéticos faz-se necessário obedecer a requisitos básicos de engenharia de obra para a construção e operacionalização dessas unidades de imaginologia
A blindagem de ambientes, garantia de dimensões mínimas, alocação de ambientes de apoios, instalações de infraestrutura e estudo do melhor posicionamento do equipamento na edificação são estratégias que garantem a segurança do paciente, profissionais envolvidos eu usuários do estabelecimento onde serão instalados equipamentos de diagnóstico de grande porte que envolvam a manipulação de radiação e campos magnéticos
Neste trabalho é apresentado o contexto histórico e conceitos atrelados aos estabelecimentos assistenciais de saúde por uma ótica da área da construção civil, bem como, a evolução e características das unidades de diagnóstico tendo em vista os principais equipamentos que requerem blindagem do ambiente para operacionalização de seus serviços à saúde
1.2 PERGUNTA DE PESQUISA
Almejando a segurança dos usuários da edificação, quais seriam os requisitos básicos a serem observados no campo da engenharia de obra para unidades de diagnóstico por imagem onde fazse necessário o uso de blindagens, tendo em vista as particularidades dos principais equipamentos disponíveis no mercado?
10
1 INTRODUÇÃO
1.3 OBJETIVOS
Objetivo geral
• Tendo em vista a segurança dos usuários da edificação, elencar os requisitos básicos de engenharia de obra para unidades de diagnóstico por imagem para os principais equipamentos disponíveis no mercado que necessitam de blindagens, contextualizando e salientando a importância da infraestrutura deste setor presente em estabelecimentos assistenciais de saúde.
Objetivos específicos
• Contextualizar o conceito de estabelecimentos assistenciais de saúde, sua complexidade, leis e normas aplicáveis para licenciamento e suas particularidades de projeto e construção;
• Apresentar histórico da radiologia em um panorama geral;
• Apresentar um quadro resumo dos requisitos elencados de engenharia de obra para unidades de diagnóstico por imagem de acordo com a especificidade de cada equipamento e suas blindagens.
1.4 DELIMITAÇÃO DO ESCOPO
Este trabalho visa elencar os requisitos básicos de engenharia de obra para unidades de diagnóstico por imagem para os principais equipamentos disponíveis no mercado que exigem blindagem Dessa forma, elegeu-se os seguintes exames diagnóstico por imagem para descrição dos requisitos:
• Raios X
• Tomografia
• Ressonância Magnética
• Exames de Medicina Nuclear (abrangendo os equipamentos de PET/CT e SPECT)
1.5 JUSTIFICATIVA
A justificativa deste trabalho reside na real importância da aplicação de técnicas de obras requeridas para viabilizar a instalação dos principais equipamentos de imagem, visando a segurança do usuário da edificação que abriga setores de medicina diagnóstica, garantindo a blindagem necessária para a não propagação de radiação e correto desempenho do equipamento, tendo sua construção e operação devidamente licenciadas
11
1.6 MÉTODOS E ESTRUTURA
Métodos aplicados na pesquisa
Pesquisa bibliográfica, de campo e qualitativa
Estrutura do trabalho
Este trabalho está estruturado em 5 partes, sendo elas:
• Introdução
• Conceitos e histórico (referencial teórico)
• Equipamentos diagnósticos e seus requisitos de obra (resultados da pesquisa)
• Considerações finais
• Bibliografia
2 CONCEITOS E HISTÓRICO
2.1 ESTABELECIMENTOS ASSISTENCIAIS DE SAÚDE (EAS)
Estabelecimentos Assistenciais de Saúde (EASs) é a denominação dada a qualquer edificação que, independentemente do seu nível de complexidade, se destina à prestação de assistência à saúde à população, que permita acesso de pacientes, em regime de internação ou não. São exemplos de EASs: clínicas, hospitais, laboratórios, unidades de pronto-atendimento (UPAs) e postos de saúde (unidades básicas de saúde) (BRASIL, 1994)
Zioni (2018) aponta que existem vários tipos de edifícios de saúde, com diferentes classificações, sendo o modelo mais completo e complexo o hospital geral, de acordo com a natureza da assistência.
As atividades prestadas em um edifício de saúde são diversas. Eles podem abrigar a realização de ações básicas de saúde, a prestação de atendimento à saúde em regime ambulatorial e/ou de pronto-atendimento, prestação de serviços de apoio ao diagnóstico, de apoio à terapia, de apoio técnico, contando ou não com regime de internação, bem como, podem sediar funções formação e desenvolvimento de recursos humanos e pesquisa (BRASIL, 2002; ZIONI, 2018).
As clínicas, ambulatórios, consultórios e Unidades Básicas de Saúde (UBS) são exemplos de estabelecimentos mais simples que prestam serviços de ações básicas de saúde, a prestação de atendimento à saúde em regime ambulatorial. Já os prontos-socorros, unidades de atendimento de urgência e emergência, bem como, as UPAs (Unidades de Pronto-atendimento) são exemplos de
12
estabelecimentos que prestam serviços focados no pronto-atendimento. As unidades que contém centrocirúrgico, hospital-dia e internação, com serviços ambulatoriais especializados de apoio ao diagnóstico e tratamento (diagnóstico por imagem, laboratorial, quimioterapia, diálise), são exemplos de locais que prestam serviços de apoio ao diagnóstico, de apoio à terapia e de apoio técnico, podendo ou não desenvolver atividades relativas à formação e desenvolvimento de recursos humanos e pesquisa (ZIONI, 2018)
Os hospitais são estabelecimentos que prestam todas as atividades supracitadas, bem como, costumam incorporar serviços educacionais, por meio de programas de estágio (internato acadêmico), pós-graduação (residências) e pesquisas científicas.
É importante salientar, que também existem edifícios que não prestam atendimento direto ao paciente, mas que são estabelecimentos assistenciais de saúde (EASs), regidos por normas sanitárias e que, por sua vez, são também edifícios com instalações complexas, sendo este o caso de centros laboratoriais e farmacêuticos.
Edifícios institucionais de saúde, instituições de longa permanência para idosos (ILPI), casas de saúde, comunidades com assistência contínua e centros especializados em Alzheimer, serviços de atendimento móveis como ambulâncias, helicópteros, caminhões, ônibus e embarcações especializados também são considerados estabelecimentos de saúde (ZIONI, 2018)
Segundo Zioni (2018), as características dos estabelecimentos de saúde variam para além da natureza da assistência. De acordo o tipo de proprietário, cliente, tempo de permanência do paciente, restrição de acesso, localização e porte, as necessidades dos edifícios assistenciais se diferenciam e os ambientes para as determinadas funções variam – consequentemente, as características físico-espaciais da edificação também oscilam.
O primeiro passo para o planejamento do edifício de saúde é entender o seu cliente, ou seja, conhecer as características socioeconômicas e epidemiológicas, o padrão local, o perfil assistencial pretendido, o nível de complexidade, a previsão de tamanho e o papel do estabelecimento na rede de serviços de saúde. Os edifícios de saúde estão passando por muitas modificações para se manterem atualizados. A organização das tipologias deve se basear na natureza da assistência e nos tipos de serviços a serem oferecidos, buscando a qualificação e a otimização do uso do espaço e da estrutura. A organização espacial baseada nas pessoas e nas patologias tem dado resultados satisfatórios. Por esse motivo encontramos, por exemplo, centros cardiológicos, centros de tratamento da dor, centro de saúde da mulher [...]. (ZIONI, 2018, p. 14)
13
As primeiras edificações de cuidados da história, fundadas no século VI, data aproximada da criação dos primeiros Hôtels-Dieu1, não tinham muito a ver com doentes, eram basicamente instituições de assistência, alojamento e alimentação aos menos favorecidos, recorrentemente acometidos por enfermidades contagiosas, que, em especial, prestavam auxílio aos peregrinos estrangeiros, que, em latim, se traduz como hostis, palavra que deu origem a primeira nomenclatura desses estabelecimentos: hospitium (hospício, em português) que, por sua vez, significa hospedagem, evoluindo posteriormente para o que conhecemos como hospital (BACKES, 1999; FABIANI, 2020)
O que realmente faltava para que esses locais ofertassem tratamentos durante séculos a seguir, até o fim da Idade Média, era algo impossível de se contornar, pois era a ausência da própria ciência, não havia a medicina. Porém, o hóspede (paciente) ainda necessitava de assistência e, como doente, era um possível agente transmissor e propagador, portanto, era preciso separá-lo, excluí-lo do convívio geral em sociedade (BACKES, 1999).
O pessoal que trabalhava no hospital não estava destinado a curar o enfermo, mas desejava alcançar sua própria salvação – eram religiosos, que ofertavam cuidado com as feridas, preparo de chás, alimentação e lavagem de roupas.
Os primeiros hospitais a se organizarem foram os militares, introduzindo mecanismos de reordenamento do espaço até então caótico, degradante, assim como permitiu a disciplinarização do pessoal hospitalar, representado na atuação das mulheres na efetivação dos primeiros procedimentos técnicos de enfermagem (BACKES, 1999)
De forma geral, durante muito tempo, os ambientes de cura estavam associados aos templos religiosos, contudo, no século XIX, o modo de implantação e planejamento dos estabelecimentos de saúde sofreu uma revolução, com destaque para o impacto da atuação do médico francês Jacques-René Tenon e da enfermeira Florence Nightingale, que pregavam que o ambiente tinha uma participação decisiva na determinação da saúde humana, conforme famosa citação contida no prefácio no livro de Nightingale: “[...] Pode parecer um princípio estranho declarar como primeiro requisito num hospital que não deve fazer ao doente nenhum dano [...]” (NIGHTINGALE, 1863, p.III apud CARVALHO, 2014a).
A Figura 1 apresenta um registro artístico de William Simpson de 1856 que demonstra Florence Nightingale em atuação em uma enfermaria dotada de elementos importantes que compõe sua teoria ambientalista de cuidados aos doentes: iluminação solar, limpeza e ventilação natural.
1 Palavra que designava uma instituição hospitalar na França medieval. Atualmente ainda é utilizada no país para se referir ao hospital principal de uma cidade. Considera-se o Hôtel-Dieu de Paris como o mais antigo hospital da cidade que foi fundado em 651 pelo bispo de Paris (FABIANI, 2020)
14
Em concordância com os preceitos de Nightingale, Carvalho (2014a, p.11) afirma que o espaço é parte do tratamento, pela sua especificidade, forma e funcionalidade. Portanto, isso é entender que, nas edificações de saúde, o correto desempenho das atividades pode determinar a vida ou morte de seres humanos. O autor elucida que a “doença e a busca de sua cura possuem inter-relações permeada por aspectos culturais e ideológicos que, por sua vez, levam a diferentes tipos de soluções espaciais e construtivas”.
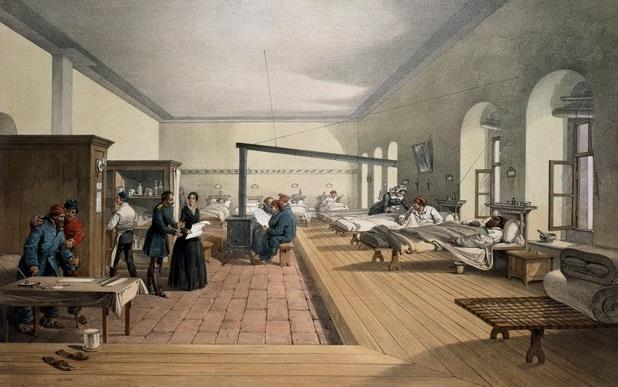
15
Figura 1 - Florence Nightingale no Hospital de Scutari (atual Istambul) durante a Guerra da Crimeia. Litogravura feita por William Simpson em 1856 e colorida por Edmund Walker
Fonte: WELLCOME LIBRARY, 2013
Número Era Tipologia construtiva
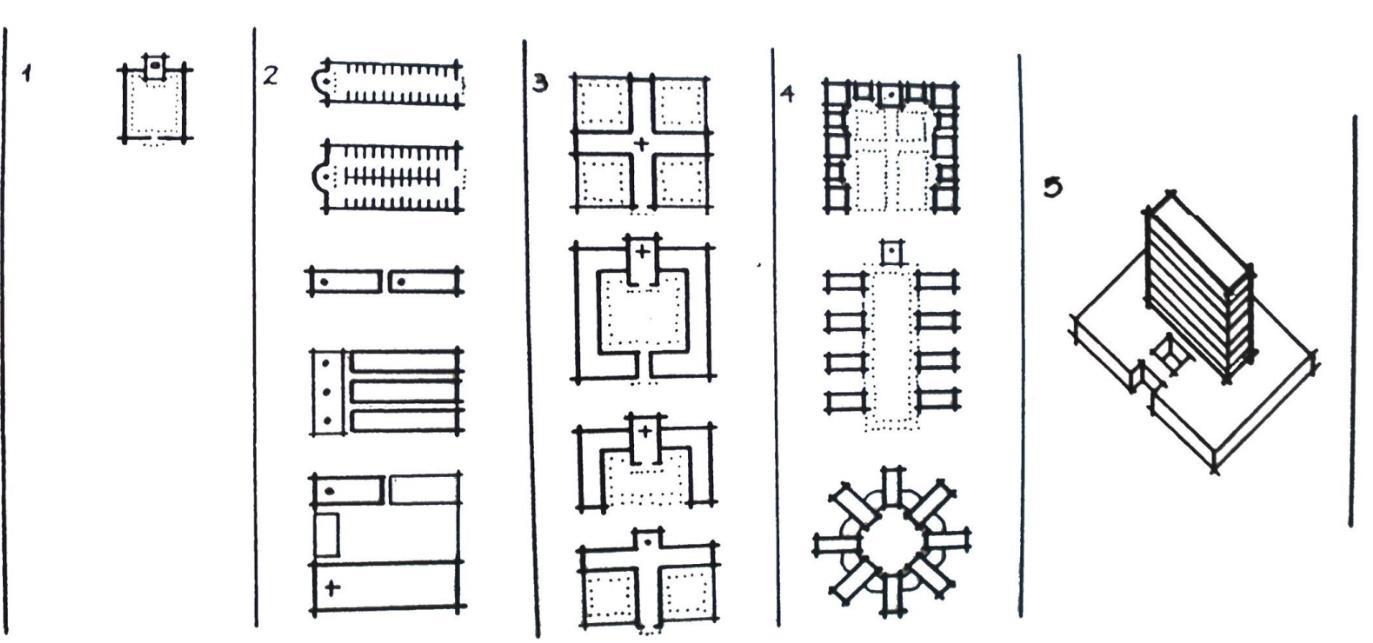
1 Antiguidade Pórtico e Templos
2 Idade Média Nave
3 Renascença Cruz e Claustro
4 Era Industrial Pavilhões
5 Pré-contemporânea Blocos
Fonte: MIQUELIN, 1992a, p. 28, adaptado pela autora.
A Figura 2 ilustra a transformação histórica das construções de saúde conforme descrito pela legenda que a acompanha. Com o passar das eras a edificação hospitalar foi se adaptando não só de acordo com as técnicas construtivas disponíveis, mas, também, conforme a evolução das estratégicas de tratamento.
A partir disso é possível entender que com o tempo, os edifícios de saúde estão sempre em evolução físicas e funcionais, sobretudo ao considerarmos os avanços nos campos de conhecimento e tecnologia da área de saúde.
Machry (2010) afirma que, durante o século XX, com o surgimento de novas técnicas de assistência à saúde e da crescente difusão dos meios de comunicação, foi iniciado um período de aceleração na construção de hospitais, que em um curto espaço de tempo após a conclusão de sua construção, necessitaram de maior flexibilidade espacial para agregar um crescente número de
16
Figura 2 - Transformação histórica das construções de saúde.
atividades, criadas a partir da descoberta de novas doenças, novos tratamentos, novas técnicas de diagnóstico, além do desenvolvimento da eletrônica e suas incontáveis aplicações na medicina.
Karman (2011), acerca da evolução e necessidade de adaptação dos edifícios de saúde afirma que o hospital se revela um permanente canteiro de obras à espera de conclusão:
Cada vez mais o hospital se revela um permanente canteiro de obras e instituição à espera de conclusão alterações, inovações, avanços tecnológicos, mudanças, reformas e obras novas se sucedem; equipamentos e instalações são mais frequentemente substituídos; a vida útil dos produtos e a luta contra a obsolescência física e funcional tornam-se mais presentes , gerando a necessidade de respostas, planejamento, ações e investimentos sempre mais ágeis. (KARMAN, 2011, p. 44)
As dificuldades enfrentadas para adaptar para adaptar as estruturas dos edifícios de saúde, face à velocidade e impacto das inovações tecnológicas dos últimos decênios, tem se tornado entrave à atribuição de funcionalidade ao ambiente hospitalar.
Atualmente, grande parte dos edifícios de saúde do Brasil da esfera pública, tanto os mais antigos, quanto os mais novos, encontram-se, com raras exceções, segundo Góes (2010), beirando o colapso, seja pela falta da manutenção devida, ou pelas ampliações desenfreadas e mal projetadas, justificadas talvez pela falta de capacitação profissionais envolvidos no projeto, manutenção e infraestrutura, conforme Miquelin (1992b) também confirma:
No Brasil não existem estatísticas confiáveis sobre idade média ou indicadores de níveis de obsolescência do estoque de edifícios ligados à saúde. Entretanto, é possível afirmar que a rede brasileira, salvo honrosas exceções, é heterogênea, mal distribuída e está em sua grande parte sucateada. (MIQUELIN, 1992b, p.17)
Espaços mal definidos, super ou subdimensionados, e instalações defasadas sem a manutenção adequada, privam todo o usuário, funcionário e paciente, da segurança necessária e conforto adequado para mantimento da saúde e práticas terapêuticas. Além disso, o mau planejamento do layout dos ambientes, utilização de acabamentos e mobiliários de baixa qualidade, sem levar em conta os riscos de contaminação cruzada, prejudicam, ao invés de contribuir, a finalidade do edifício.
Não é só necessário pensar o estabelecimento da saúde apenas para o paciente, enfermo, necessitado de cuidados, segurança e conforto, mas também pensar nas equipes de trabalhadores que lá oferecem serviços, muitas vezes exaustivos, a base de longos plantões de atendimento, sem nenhum contato com o meio exterior, sem integração do ambiente de trabalho com a cidade, chegando a causar sentimentos de claustrofobia e confinamento, pois são raros os espaços integrados, abertos, providos de luz solar e ventilação natural.
17
A complexidade dos edifícios de saúde exige que o planejamento, infraestrutura e manutenção da edificação envolva uma gama de profissionais de diversas especialidades capacitados e especializados, além de uma gestão atenta, atuante e interessada na segurança e qualidade dos seus serviços assistenciais.
2.1.1 A complexidade do edifício de saúde e seu planejamento
Podem ser chamadas de edificações complexas aquelas que, pelo seu porte ou quantidade de variáveis envolvidas em suas funções, exigem interface de diversas especialidades (CARVALHO, 2014b)
Os edifícios de saúde compreendem uma gama de particularidades e variáveis significativas envolvidas em sua infraestrutura, oriundas de um planejamento multidisciplinar – aí reside a sua complexidade.
Na Erro! Fonte de referência não encontrada., apresentada por Carvalho (2014b), podese observar um exemplo da quantidade de especialidades envolvidas em um projeto de edificação hospitalar.
18
ÁREAS
Arquitetura
Quadro 1 - Especialidades envolvidas em um projeto de edificação hospitalar.
ESPECIALIDADES
Engenharia Civil
• Programação Arquitetônica
• Arquitetura
• Urbanismo
• Decoração
• Iluminação Cênica
• Fundações
• Estrutura em Concreto
• Estrutura em Aço
• Movimento de Terra
• Água Fria
• Água Quente
• Paisagismo
• Sistema Viário
• Programação Visual
• Conforto Ambiental
• Acústica
• Impermeabilização
• Proteção contra Incêndio e Segurança
• Irrigação
• Tratamento de Água
Hidrossanitária
• Esgotamento Sanitário
• Drenagem
• Elevadores, monta-cargas e escadas rolantes
Fluído e Mecânica
• Vapor
• GLP
• Elétrica (iluminação, força em baixa e alta tensão)
• Geradores e baterias
• Tratamento de Esgoto
• Vácuo
• Ar comprimido
• Gases Medicinais
• SPDA e Aterramento
• Relógio Central
• TV
Eletroeletrônica
• Telefonia e comunicação
• Informática (CPD, cabeamento estruturado)
• Som central
• Sinalização de Enfermagem
Engenharia Clínica
• Equipamentos diversos (tomógrafos, ressonância, raios X, acelerador linear, medicina nuclear, câmara hiperbárica, litotripsia...)
• Ar-condicionado
• Exaustão
Climatização
• Ventilação
• Piso aquecido/resfriado
• Cozinha
• Lavanderia
• Tratamento de Resíduos Sólidos
Especiais
• Laboratórios
• Material estéril
• Heliponto
• Segurança
• Automação Predial
19
Fonte: CARVALHO, 2014b, p. 35-36.
Além das disciplinas apresentadas no Erro! Fonte de referência não encontrada., a depender do programa das ações de saúde desenvolvidas no interior do EAS, ainda poderiam ser acrescidas outras especialidades profissionais.
Em empreendimentos de saúde, os riscos envolvidos no desenvolvimento de seus projetos de infraestrutura não são apenas relacionados possíveis prejuízos financeiros ou funcionais, como também, à segurança do usuário e da população circunvizinha à edificação.
O pobre planejamento desses edifícios pode resultar em inúmeros exemplos de riscos ambientais, tais como, contaminação de mananciais por água servida infectada, oriunda de isolamentos, laboratórios, anatomia patológica e outros ambientes (CARVALHO, 2014a)
Carvalho (2014a) cita três características que incidem sobre o êxito do empreendimento voltado à assistência relativas ao projeto do edifício: funcionalidade, flexibilidade e expansibilidade.
Em EASs a premissa da “forma seguir a função” de faz muito mais presente do que em qualquer outro tipo de especialidade de projeto, pois a função tem a importância de um instrumental de trabalho. Já a flexibilidade e expansibilidade são aspectos diretamente relacionados com o dinamismo dos avanços tecnológicos na área da saúde – qualquer descoberta impacta diretamente em protocolos de cuidados e cura, logo, impacta no ambiente de laboro, demandando adaptação e/ou expansão dos setores de serviço (CARVALHO, 2014b)
Mendes (2018) aponta, em virtude da complexidade do edifício, o plano diretor como ferramenta essencial do planejamento de edificações de saúde, atuando como uma orientação do desenvolvimento e adaptações futuras do empreendimento capaz de minimizar riscos operacionais.
O plano diretor se define por um programa de priorização e orientação a longo prazo para EASs que deve possibilitar a compreensão da iniciativa como um todo, incluindo os aspectos apontados por Miquelin (1992) apud Mendes (2018):
• Volume e forma dos edifícios (vertical, horizontal, misto, acessos externos, integração com o bairro e com a cidade, etapas previstas, etc.);
• Anatomia do hospital (fluxos, circulações, contiguidade das unidades, etc.);
• Anatomia das unidades (compartimentos, formas e áreas aproximadas, etc.);
• Layout e ralação preliminar de mobiliário e equipamentos;
• Determinação prévia das interfaces entre a arquitetura e as diversas instalações (ramais principais verticais e horizontais, modulação estrutura, etc.);
• Estimativa financeira dos custos globais e setoriais para construção, aparelhagens e operacionalização.
20
Além do plano diretor, conforme demonstrado na Figura 3, outra técnica decisiva para planejamento de edifícios de saúde é a Coordenação de Projetos de EAS.
21
Figura 3 - Exemplo de plano diretor físico hospitalar: Hospital Universitário de Maringá. Autores: MEP Arquitetura e Planejamento.
Fonte: MEP ARQUITETURA E PLANEJAMENTO, 2018, apud MENDES, 2018, p. 130-132, adaptado pela autora.
Carvalho (2014b) afirma que tal técnica, já bastante comum em iniciativas de grande porte e indústrias, deve ser aplicada em aplicada a empreendimentos de saúde para garantir o perfeito ajuste no ideal do projeto unificado, também conhecido como engenharia simultânea, bem como, pela sua importância decisiva na qualidade final do produto e registro fiel de seus projetos atualizados e compatibilizados, evitando assim, um dos maiores desafios das equipes de manutenção hospitalar: efetuar intervenções sem o mapeamento preciso de suas instalações.
A quadro a seguir demonstra exemplos de técnicas e instrumentos da Coordenação de Projetos, apontadas por Carvalho (2014b)
Quadro 2 - Exemplos de técnicas e instrumentos de Coordenação de Projetos.
FASES DO PROCESSO
Planejamento inicial
Contratação de Projetistas e Assessores
TÉCNICAS E INSTRUMENTOS
Estudos de viabilidade
Caderno de encargos
Entrevistas
Banco de Currículos
Referências
Avaliações
Reuniões
Cronogramas
Apresentação e treinamento
Página em internet
Acompanhamento de Projetos
Planilhas diversas (custo, pagamentos, recebimentos, etc.)
Software de gerenciamento
Software de representação gráfica e padrões
Arquivo unificado de representações
Gráfica
Detalhamentos interdisciplinares
Fiscalização de projetos em campo
Detalhamento executivo
Acompanhamento de Obras
Atualização de documentos (as built)
Manual de uso e manutenção
Visitas programadas
Pesquisa
Avaliações
Referências
Pré-dimensionamentos
Pós-projeto (APP)
Pós-ocupação (APO)
Da equipe
Do empreendimento
Fonte: CARVALHO, 2014b, p. 47.
22
Acerca da complexidade dos estabelecimentos assistenciais de saúde, conclui-se que: em virtude da quantidade de variáveis e multidisciplinaridade envolvidas em um empreendimento desse, caracterizando seu nível de complexidade, o sucesso da iniciativa estrará sempre ligado aos esforços e dedicação envolvidos em seu planejamento, seja em unidades novas ou antigas. Logo, o projeto e a correta construção dos edifícios de saúde são pontos essenciais para garantia de segurança, qualidade, funcionalidade, operacionalidade, manutenção e excelência do empreendimento.
2.1.2 Projeto e construção de EAS
Araujo (2013) afirma que a complexidade que envolve o projeto de estabelecimentos assistenciais de saúde demanda profissionais especializados e com experiência na área, devido a gama significativa de fatores envolvidos no planejamento dessas edificações, sendo um verdadeiro compromisso ético com os preceitos da saúde comprometer-se em atuar nesse setor da arquitetura e engenharia.
Em consonância, Bicalho (2010), verbaliza que é comum ver alguns arquitetos e engenheiros que projetam EASs sem nunca ter passado dos corredores para dentro das unidades de um hospital.
Como [...] projetar uma unidade de nutrição parenteral, cujo projetista não sabe o que vem a ser isto ou que só tem uma vaga noção do que é isso, ou ainda, que confunde nutrição parenteral com nutrição enteral? [...] certamente o projetar um hospital é complexo e demorado. Nada comparado a de um edifício residencial ou comercial. É necessário que os projetistas tenham uma exata noção das atividades ali exercidas, pois sem este conhecimento o projeto terá falhas que podem induzir a erros médicos e a procedimentos de risco ou errados. (BICALHO, 2010, p. 27)
Considerando o exposto na citação acima, deve sempre ser levado em conta, independentemente da plataforma de projeto utilizada, que os profissionais projetistas de todo e qualquer estabelecimento assistencial de saúde devem, ao menos, ter buscado alguma capacitação específica, anteriormente ao início do atendimento da solicitação da elaboração do projeto.
Sem capacitação e experiência, o arquiteto e o engenheiro que se propuser a projetar alguma disciplina de uma edificação de saúde, não saberá nem a princípio dizer quais leis e normas deverá consultar, nem ao menos quais licenças para o projeto deverá tirar para que o estabelecimento possa funcionar e estar legalizado por alvará.
Para Carvalho (2014a), sob a consequência da baixa qualidade final do produto, o ato de projetar um EAS deve contar com métodos de equacionamento das múltiplas variáveis projetuais. Tais métodos podem ser englobados no que se intitula programação arquitetônica – um conjunto de
23
procedimentos que precedem e preparam a síntese projetual, ou seja, um momento de análise e preparo de dados, amadurecimento de ideias e comunicação entre equipe de projeto e clientes.
Consistem em técnicas de programação arquitetônica as seguintes atividades listadas:
• Pesquisas preliminares;
• Estudo de normas;
• Entrevistas, questionários e reuniões;
• Visitas;
• Pré-dimensionamentos;
• Estabelecimento de relações funcionais;
• Identificação de áreas equivalentes e zoneamento;
• Coordenação modular,
Em consequência da programação arquitetônica, produz-se a proposição que possibilita a avaliação da edificação proposta. Logo, temos como passos da produção projetual de um EAS, as seguintes etapas, que não necessariamente seguem um fluxo linear:
• Programação;
• Proposição;
• Avaliação.
• Revelando todas as outras etapas envolvidas em uma elaboração de projeto, segue a Erro! Fontedereferêncianãoencontrada., apresentada por Mendes (2018), que sintetiza o modelo proposto para tal atividade segundo alguns autores e pesquisadores citados no quadro.
24
Quadro 3 - Processo de projeto segundo alguns pesquisadores/autores.
PESQUISADOR/AUTOR
MELHADO (1994)
MODELO PROPOSTO PARA O PROCESSO DE PROJETO
• Idealização do produto;
• Estudos preliminares;
• Anteprojeto;
• Projeto legal e projeto básico;
FASE 1- Atividades Preparatórias:
• Projeto executivo e projeto para produção;
• Planejamento e execução;
• Entrega da obra.
• Levantamentos informações preliminares (LC_PRE)
• Programa de Necessidades (PGN)
• Estudo de viabilidade do empreendimento (EVE)
• Levantamento de informações técnicas específicas (LVIT-ARQ)
FASE 2 – Etapas de Elaboração e Desenvolvimento de Projetos Técnicos:
ABNT NBR 16636-2:2017 –Elaboração e desenvolvimento de serviços técnicos especializados de projetos arquitetônicos e urbanísticos.
Parte 2: projeto arquitetônico
• Levantamento topográfico e cadastral (LV-TOP)
• Programa de necessidades para arquitetura (PN-ARQ)
• Estudo de viabilidade de projeto arquitetônico (EV-ARG)
• Estudo preliminar arquitetônico (EP-ARQ)
• Anteprojeto arquitetônico (AP-ARQ)
• Estudo preliminar dos projetos complementares (EP-COMP)
• Projeto para licenciamentos (PL-ARQ)
• Anteprojetos complementares (AP-COMP)
• Projeto executivo arquitetônico (PE-ARQ)
• Projetos executivos complementares (PE-COMP)
• Projeto completo de edificações (PECE)
• Documentação conforme construído (as built)
• Levantamento de dados;
• Programa de necessidades;
• Estudo de viabilidade;
• Estudos preliminares;
• Detalhes de execução e detalhes construtivos;
• Especificações técnicas;
SOUZA et al (1995)
• Anteprojeto;
• Projeto legal;
• Projeto pré-executivo, projeto básico e projeto executivo;
• Planejamento e concepção do empreendimento;
• Coordenação e gerenciamento de projetos;
• Assistência à execução;
• Projeto as built
• Projeto legal e projeto executivo;
• Acompanhamento da obra;
TZORTZOPOULOS (1999)
• Estudo preliminar;
• Anteprojeto;
• Acompanhamento do uso.
AsBEA (2000)
Levantamento de dados; Estudo preliminar; Anteprojeto; Projeto legal; Projeto executivo (subdividido em pré-executivo, projeto básico, projeto de execução, detalhes de execução); caderno de especificações; compatibilização/coordenação/ gerenciamento dos projetos; Assistência à execução da obra, serviços adicionais (opcional)
RDC no. 50 / Anvisa (2002) –Normas para Projetos Físicos de Estabelecimentos Assistenciais de Saúde.
Programa de necessidades físico-funcional (ponto de partida); Estudo Preliminar; Projeto Básico; Projeto Executivo.
Fonte: MENDES, 2018, p. 80.
25
Segundo Carvalho (2014b), para quaisquer dos projetos civis envolvidos em uma instituição de saúde, existem alguns princípios básicos que devem nortear o ato de projetar, e que participam da própria missão do cuidado com o ser humano.
Tais princípios, em sua maior parte, já constam em leis, guias, manuais e normas gerais de projetos e específicas para EASs.
Uma importante questão a ser encarada ao projetar um ambiente de saúde é a grande quantidade de instrumentos legais de consideração obrigatória, fornecido por instâncias fiscalizadoras governamentais federais, estaduais e municipais. É por meio da conformidade com tais leis que se pode conseguir, além das autorizações, registros e posturas inerentes às edificações em geral, a concessão de alvará sanitário para o funcionamento estabelecimento de saúde de forma legal.
2.1.3 Leis e normas
Desde 1977, através da Portaria 400 do Ministério da Saúde, todos os ambientes de saúde têm sido submetidos às diretrizes de projeto criadas pela Agência Nacional de Vigilância Sanitária (Anvisa), pelo Ministério da Saúde e outros órgãos governamentais, que visam, por meio destas normativas, tornar a edificação projetada adequadamente um auxílio no controle de infecções cruzadas e uma máquina eficiente no quesito abrigar enfermos e propiciar melhores condições de trabalho para os profissionais da saúde (GÓES, 2011)
O atual principal regulamento técnico brasileiro para o projeto de um EAS, elaborado pela Anvisa, é a Resolução da Diretoria Colegiada (RDC) de número 50, publicada em fevereiro de 2002.
A RDC n.º 50/2002 veio regulamentar o planejamento, programação, elaboração, avaliação e aprovação de projetos físicos de reforma, construção ou ampliação de estabelecimentos assistenciais à saúde, tanto para a esfera pública, como para a área privada. Todos os projetos de EAS deverão ser, obrigatoriamente, submetidos às diretrizes propostas nessa resolução, e só poderão entrar em funcionamento se seu projeto e edificação forem aprovados pelos avaliadores do órgão responsável de cada município (BRASIL, 2002)
O não-cumprimento das normas previstas na RDC n.º 50/02 constitui infração à legislação sanitária federal, como disposto no artigo 10, incisos II e III, da Lei n.º 6.437/77 (BRASIL, 2002)
Além das legislações oficiais, o Ministério da Saúde, as agências, as fundações, os institutos e diversas associações nacionais, muitas vezes em parceria com universidades e instituições de pesquisa, também publicam guias de projeto, sem valor de lei, porém de muita valia para o aparato de pesquisa técnica anterior à projetação dos edifícios assistenciais à saúde.
26
A título de organização da informação da pesquisa feita para elaboração deste trabalho, dispõe-se no Anexo I, uma lista com as principais normativas de apoio ao projeto de EAS separadas por temas.
2.2 LICENCIAMENTO ESPECÍFICOS PARA AMBIENTES DE SAÚDE
Além das licenças comumente requeridas para a construção de novas edificações, como o Alvará de Construção de Prefeitura e Aprovação do Corpo de Bombeiros Militar, os estabelecimentos assistenciais de saúde (EAS) requerem aprovações específicas para liberação de obra e, posteriormente, funcionamento
A licença básica para projetos de ambientes de saúde é a aprovação pela Vigilância Sanitária (VISA) estadual ou municipal de acordo com a legislação vigente em cada local
Tratando-se de serviços de medicina nuclear e radioterapia, além da aprovação da VISA, é requerida a anuência da Comissão Nacional de Energia Nuclear (CNEN) para construção e operação dos ambientes que abrigam tais atividades.
Nos tópicos a seguir serão abordadas as licenças específicas citadas.
2.2.1 Aprovação de projeto pela Vigilância Sanitária (VISA)
A RDC 51/2010 estabelece os requisitos mínimos para a análise, avaliação e aprovação dos projetos físicos de estabelecimentos de saúde no Sistema Nacional de Vigilância Sanitária (SNVS) e dispõe que toda construção nova, ampliada, reformada e/ou adequada de EAS deverá, obrigatoriamente, ser elaborada em conformidade com o preconizado pela RDC 50/2002. (BRASIL, 2002, 2010)
A inobservância das normas constitui infração à legislação sanitária federal, conforme dispõe a Lei n.º 6.437 de 1977, podendo incidir multas de R$ 2.000,00 até R$1.500.00,00 entre outras penalidades.
O poder de fiscalização, segundo Brasil (2002), é atribuído às esferas estaduais e municipais da Vigilância Sanitária, ficando a critério das mesmas a definição de prazos de análise de projeto e atribuição da instância responsável de acordo com a complexidade assistencial do estabelecimento, sendo permitidas somente 3 (três) reapresentações de retificação sob o mesmo número de protocolo.
No Distrito Federal, por exemplo, o prazo de análise, começando a contar do dia do registro, é de 60 a 90 dias, e o serviço de apreciação de projeto é gratuito, já no Estado de Goiás, a análise é feita
27
em data marcada na presença do responsável técnico projetista e cobra-se a taxa R$ 379,26 para 1ª análise e R$ 126,40 para cada reanálise, segundo a Lei Estadual Nº 16.140 de 2007.
Pelo disposto na RDC 51/2010, para dar entrada no pedido de aprovação de EAS, é necessário que o proprietário, responsável técnico ou seu representante legal protocole na Vigilância Sanitária competente o Projeto Básico de Arquitetura (PBA), constituído de pranchas contendo plantas baixas, de locação, situação e cobertura, cortes, nomenclatura em todos os ambientes conforme listagem contida na RDC 50/2002, todas as dimensões (medidas lineares, de aberturas, das paredes e das áreas internas dos ambientes), locação de louças sanitárias e bancadas, posição e quantidade dos leitos, locação de equipamentos, previsão das instalações prediais por ambiente, indicação de acessos de pedestres e veículos com níveis de referência, além da identificação completa do estabelecimento e do autor do projeto com respectivo número de registro nacional nos conselhos federais de Engenharia ou Arquitetura (CREA ou CAU).
Junto ao PBA, deverá ser, também, apresentado, o registro ou anotação de responsabilidade técnica (ART ou RRT) do profissional projetista emitido através do seu conselho e o Relatório Técnico do estabelecimento, contendo os dados cadastrais do EAS, identificação e assinatura do autor do projeto e do responsável legal pelo estabelecimento de saúde, memorial do projeto de arquitetura descrevendo as soluções adotadas no desenho, incluindo considerações sobre os fluxos internos e externos, resumo descritivo das atividades executadas na edificação e de atividades de apoio técnico ou logístico que serão executadas fora da edificação, a especificação dos acabamentos e dos equipamentos, bem como, a descrição sucinta da solução adotada para o abastecimento de água potável, fornecimento de energia elétrica, climatização das áreas semicríticas e críticas, coleta e destinação de efluentes e águas pluviais e locais para armazenamento e de tratamento dos resíduos de serviço de saúde (RSS). (BRASIL, 2010)
Todas as exigências listadas possuem regras de quantificação mínima a ser prevista para garantir a qualidade, salubridade e segurança dentro dos serviços de saúde, tanto para pacientes quanto para equipe técnica.
Atualmente, o confrontamento do EAS apresentado em projeto com as regras previstas na normativa é feito por aferição visual da representação gráfica da construção entregue pelo projetista aos analistas. Caso todos os critérios estejam de acordo com o mínimo obrigatório, o projeto é aprovado sem ressalvas, porém, caso sejam detectadas incompatibilidades que não estejam de acordo com a norma e/ou que prejudiquem o serviço assistencial do estabelecimento, é gerada uma ficha de observações/exigências a serem sanadas para a reapresentação do PBA revisado completo.
28
2.2.2 Aprovação de projetos pela Comissão Nacional de Energia Nuclear (CNEN)
Tal qual descrito em Brasil (2020b), é caracterizada como instalação radiativa todo e qualquer espaço físico (sala, prédio ou edificação) onde uma pessoa jurídica legalmente constituída utilize, produza, processe, distribua ou armazene fontes de radiação ionizante.
Instalações radiativas cumprem funções em 6 (seis) grandes áreas: indústria, medicina, pesquisa, comércio e serviços, segurança pública e produção de radioisótopos. (BRASIL, 2020a)
A resolução CNEN 261/20 dispõe sobre o licenciamento de instalações radiativas, excluindo do escopo da necessidade de aprovação as instalações de radiodiagnóstico médico ou odontológico que utilizam aparelhos de raios-X, instalações mínero-industriais com urânio e/ou tório associado, instalações nucleares, veículos transportadores de fontes de radiação, quando estas não são partes integrantes dos Mesmos e depósitos de rejeitos radioativos que se localizem em edificação distinta da instalação radiativa na qual esses rejeitos foram gerados. (BRASIL, 2020a)
Desta forma, a Comissão Nacional de Energia Nuclear classifica como ambientes licenciáveis dentro da área da saúde os setores de medicina nuclear e radioterapia.
: A radioterapia, procedimento terapêutico, utiliza diferentes formas de radiação ionizante para o tratamento de tumores malignos e benignas de forma segura por meio de equipamentos chamados aceleradores nucleares, é um tratamento no qual se utilizam radiações ionizantes para destruir as células do tumor ou impedir que elas se multipliquem. As radiações não são visíveis durante a aplicação e o paciente pode não sentir nada durante o procedimento. Atualmente, existem cerca de 432 instalações de radioterapia ativas no país. ((BRASIL, 2020b; BRASIL, 2022)
De forma a apoiar o entendimento do processo de aprovação de instalações de radioterapia, em 2021, a CNEN lançou o Guia para o Licenciamento e Controle de Instalações de Radioterapia, com orientações sobre os parâmetros e critérios técnicos que devem ser atendidos e observados no ambiente, assim como as recomendações necessárias para que se cumpram requisitos importantes de proteção radiológica nas atividades relacionadas a estas instalações. (BRASIL, 2021)
A medicina nuclear é uma especialidade médica que emprega materiais radioativos com finalidade diagnóstica, por meio de equipamentos de PET/CT e SPECT, e terapêutica, por meio de quantidades mínimas de substâncias radioativas (radiofármacos) como ferramenta para acessar o funcionamento dos órgãos e tecidos vivos, realizando imagens, diagnósticos, bem como, tratamentos. Atualmente, existem cerca de 447 instalações de medicina nuclear ativas no país. (BRASIL, 2020a; SBMN, 2019)
Como forma de orientar o processo de aprovação de instalações de medicina nuclear, a CNEN lançou o documento referência intitulado Licenciamento e Controle de Instalações de Medicina
29
Nuclear para guiar o processo de autorização para construção, modificação e operação destes estabelecimentos. (BRASIL, 2020c)
Para licenciar os ambientes de instalações radiativas são exigidos diversos documentos comprobatórios, certidões, registros, relatórios, cartas, contratos, procedimentos, notas fiscais, descritivos de testes e calibrações, memoriais, planos, desenhos e detalhamentos, plantas arquitetônicas e de engenharia, memoriais, especificações cálculos e projetos de blindagem, bem como, as comprovações de responsabilidade técnica dos profissionais envolvidos na emissão e envio dos documentos solicitados.
Os responsáveis técnicos envolvidos nos projetos de engenharia e blindagem são respectivamente engenheiro e/ou arquiteto e o físico médico que devem atuar em conjunto com a equipe assistencial do Serviço de Medicina Nuclear e seu responsável. (BRASIL, 2020c)
Adiante, será comentado mais profundamente acerca dos requisitos para medicina nuclear, tendo em vista a sua ampla aplicação para a medicina diagnóstica, tema abordado neste trabalho.
2.3 HISTÓRICO DO DIAGNÓSTICO POR IMAGEM (RADIOLOGIA)
Foi ao final do século XIX que o físico alemão Wilhelm Conrad Rontgen fez a descoberta experimental dos raios-X após anos de pesquisas e trabalhos em laboratório e academia. (PEREIRA, 2012)
Segundo Francisco et al (2005), Roentgen, ao realizar experimentos com tudo de raios catódicos envoltos em cartolina preta notou a luminescência verde em uma tela de platinocianeto de bário que estava em seu laboratório. Ao incidir os raios sobre a tela interpondo diversos objetos, percebeu que muitos deles não alteravam a luminescência da tela, exceto chumbo e platina, que barravam totalmente.
Acidentalmente, ao segurar os materiais entre o tubo e a tela viu os ossos de sua mão envoltos das partes moles do membro. (FRANCISCO et al., 2005; PEREIRA, 2012)
Com a descoberta, Rontgen mergulhou por semanas em experiências a fim de determinar a natureza dos raios descobertos. Durante este tempo, trabalhou isolado no laboratório de sua casa e mantendo seu trabalho em segredo até ter certeza da validade das observações.
Durante seus experimentos meticulosos, trocou a tela luminescente por uma chapa fotográfica e convenceu sua esposa a ajudá-lo expondo a mão dela por certa de 15 minutos entre o tudo e a placa fotográfica, no meio do trajeto dos raios, o que causou o aparecimento de uma imagem com sombras mais escuras mostrando os ossos da mão e de um anel que sua esposa usava, cercado pela
30
penumbra dos tecidos do entorno caracterizados por uma sombra mais fraca. Este foi o primeiro “rontgenograma”. (FRANCISCO et al., 2005; PEREIRA, 2012)
O físico alemão mostrou que os “novos raios” descobertos, assim como a luz, podiam impressionar chapas, propagar-se em linha reta, entretanto, não eram refletidos nem refratados, tinham a capacidade de atravessas muitos corpos opacos à luz. A estes raios deu o nome de “raios-X”, também chamados de “raios Rontgen”.
Não demorou muito para que a notícia da descoberta rodasse o mundo. Em 1896, durante uma palestra, após explanar teoricamente seus experimentos, radiografou a mão do famoso anatomista Albert Bom Kolliker. Os jornais publicavam notícias fervorosas que diziam “A luz nova vê os ossos através da carne”. (FRANCISCO et al., 2005)
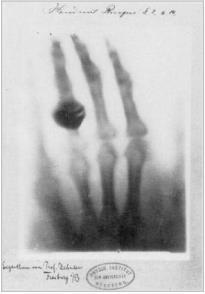

Conforme conta a publicação da Revista Imagem (Francisco et al., 2005), Rontgen foi procurado por muitas empresas para que suas novas descobertas fossem exploradas comercialmente, mas ele se manteve firme na tradição de professor universitário que acreditava que as descobertas e invenções pertenciam à humanidade para livre uso, sem controle de patentes e licenças. Foi com essa motivação que enviou ao British Medical Journal uma radiografia de um braço fraturado para provar avançado poder diagnóstico da sua descoberta.
A utilização dos raios X como método diagnóstico foi sendo aplicado em diversas partes do mundo, inclusive no Brasil, onde em 1896 foi apresentada à Faculdade de Medicina do Rio de Janeiro a primeira tese sobre o uso nos novos raios. Dessa forma, surgiram os pioneiros radiológicos, precursores da medicina radiológica. Com a popularização dos exames de raios X, surgem as primeiras instalações permanentes de laboratórios de radiografia em hospitais, criando a necessidade de médicos e técnicos especializados.
31
Figura 4 - Laboratório de Rontgen na Universidade de Wurzburg em 1895 e a mão radiografada da esposa de Rontgen também de 1895
Fonte: Mould, 1995 apud Pereira, 2012, p. 14
Pela sua descoberta Rontgen recebeu o prêmio Nobel de Física em 1901. E foi a partir desta data que o mundo começou a desconfiar do risco de exposição aos novos raios, com o surgimento de várias notícias de efeitos adversos (vermelhidão, depilação, infecção, descamação), necroses, amputações e mortes relacionadas aos raios X (FRANCISCO et al., 2005; PEREIRA, 2012)
Atualmente, vários equipamentos utilizam de raios X para gerar exames de imagem de diagnóstico, tais como: mamógrafo, aparelho de densitometria óssea, raios X digital, raios X analógico e arco cirúrgico
Um pouco depois da descoberta dos raios X, em meados de 1930, Karl Theodore Dussik, um médico austríaco, junto com seu irmão, o físico Friederich Dussik, iniciaram a estudar sobre a possibilidade de exames diagnósticos com o uso de ondas ultrassônicas. (SHAMPO; KYLE, 1995)
Karl Dussik atuava como psiquiatra e neurologista, por este motivo já realizava pesquisa do uso de ultrassom em práticas terapêuticas, que depois trouxeram a ela o vislumbre da possibilidade da utilização do mesmo mecanismo para exames de imagem. Segundo Shampo e Kyle (1995), ele foi o primeiro médico a tentar utilizar o ultrassom para diagnóstico, motivado a visualizar estruturas cerebrais. Segundo Carvalho (2007), no final do século XX, após a revolução no diagnóstico médico trazida pela descoberta dos raios X e avanço tecnológico durante os anos que se passaram após seu advento, devido ao árduo trabalho de pesquisadores das áreas da engenharia, física, matemática e saúde, foi possível aliar imagens obtidas pela radiografia ao uso do computador.
Em 1972, Ambrose, médico neurorradiologista sul-africano, e Hounsfield, engenheiro inglês, apresentaram um novo método de utilização da radiação para medir descontinuidade de densidades, obtendo imagens do cérebro com finalidades diagnósticas Nesse método, seria possível fazer diversas medidas de transmissão dos fótons de raios X, com vários ângulos e, a partir desses valores, os coeficientes de absorção pelos diversos tecidos seriam calculados pelo computador e apresentados em uma tele como pontos luminosos, variando do branco ao preto, em tonalidades de cinza. Tais pontos eram capazes de formar uma imagem correspondente a um corte axial do cérebro, que poderia ser fotogravada para avaliação posterior. (CARVALHO, 2007)
Após várias imagens experimentais com peças e animais, foi feita a primeira imagem diagnóstica em uma paciente selecionada pelo Dr. Ambrose no primeiro tomógrafo da história, construído pelo Eng. Hounsfield. Tinha-se a suspeita de presença de tumor no lobo frontal esquerdo na paciente selecionada, mas ainda sem método de confirmação A imagem obtida pelo tomógrafo mostrou a lesão como um cisto circular justamente no meio do lóbulo frontal com perfeição.
32
É importante citar a contribuição técnico-científica de todos os envolvidos no advento da tomografia Para além do engenheiro inglês Godfrey Newbold Hounsfield e o médico neurorradiologista James Abraham Edward Ambrose, foram essenciais para o desenvolvimento dessa tecnologia: o físico e matemático sul-africano Allan MacLeod Cormack e o matemático austríaco Johann Radon.

(CARVALHO, 2007)
Atualmente, a tecnologia da tomografia computadorizada já atingiu um patamar elevado de desenvolvimento tecnológico, atuando, inclusive, em exames mais complexos atuando em conjunto com a emissão de pósitrons, traduzindo-se pela metodologia de diagnóstico PET/CT, uma tecnologia capaz de formar um mapa da distribuição de um radiofármaco emissor de pósitrons em um determinado corte do corpo complementado com a tomografia computadorizada. (ROBILOTTA, 2006)
Concomitantemente com o desenvolvimento das técnicas de tomografia computadorizada, utilizando raios X, pesquisadores desenvolviam técnicas de se obter imagens do interior do corpo humano utilizando campos magnéticos e ondas de rádio
33
Figura 5 - Protótipo de tomógrafo de Hounsfield.
Fonte: Wikipedia, 2006
A criação da técnica de ressonância magnética é atribuída ao físico britânico Peter Mansfield e ao químico estadunidense Paul Lauterbur, amos ganhadores do prêmio Nobel em Medicina.(NOBELPRIZE.ORG, 2022a, b; RINCK, 2018)

Por meio dos estudos iniciados por Lauterbur acerca da possibilidade de se obter imagens por meio da ressonância magnética, Mansfiled foi capaz de realizar em si mesmo, em 1978, o primeiro scan de corpo, demonstrando seu abdômen. (CARVALHO, 2017)
Figura 6 - Peter Mansfiekd com protótipo de equipamento de ressonância magnética.
Fonte: Whitfield, 2019
De forma resumida, o equipamento desenvolvido por Mansfiend é capaz de interagir, por meio do campo magnético, com o hidrogênio presente no corpo humano, fazendo com que a reação durante os pulsos emitidos sejam captados em processo que permite criar imagens (HAGE; IWASAKI, 2009)
A descoberta do uso da ressonância magnética para fins diagnósticos na medicina é um marco no surgimento de estudos da atividade cerebral e da segurança diagnóstica, tanto por ser um método rápido, nada invasivo e indolor, quando pela sua assertividade e diversidade de aplicação.
34
2.4 OS PERIGOS ENVOLVIDOS NA RADIAÇÃO E CAMPOS MAGNÉTICOS
Logo no início da descoberta dos raios X, não se sabia dos riscos da exposição humana à radiação ionizante.
O termo radiação ionizante, representa toda energia que tem capacidade para remover dos átomos, elétrons firmemente dispostos, criando então íons, tendo assim alterações suficientes para danificar o DNA das células, causar câncer e mutações genéticas. (BRASIL, 2022)
Acerca da exposição do corpo humano à radiação e seus efeitos, Bushberg (2020) explica no Manual MSD para Profissionais de Saúde:
Lesões dos tecidos por radiações ionizantes variam de acordo com a quantidade da radiação, extensão da exposição, tipo da radiação e a parte do corpo que foi exposta. Os sintomas podem ser locais (p. ex., queimaduras) ou sistêmicos (p. ex., doença aguda da radiação). O diagnóstico é feito por história da exposição e, às vezes, uso de contador de Geiger para identificar partículas alfa. Pode-se dividir as pessoas expostas à radiação em grupos de suscetibilidade de 'baixo risco' e 'alto risco', com base no grau da neutropenia e presença de comorbidades. O tratamento foca as lesões traumáticas associadas, assepsia, medidas de suporte e exposição mínima dos profissionais da saúde. Pacientes com doença aguda grave por radiação são colocados em isolamento e recebem antimicrobianos e anti-inflamatórios e suporte para a medula óssea. Inibidores de recaptação ou agentes quelantes podem ser úteis no tratamento de contaminação interna com radionucleotídeo específicos. O prognóstico é estimado pelo tempo entre a exposição e o início dos sintomas, a gravidade destes e pela contagem de linfócitos durante as 24 a 72 horas iniciais. (BUSHBERG, 2020)
Os principais casos problemáticos da interação humana com radiação já registrados na história se associam ao período da descoberta e experimentação com materiais radioativos e/ou catástrofes: acidentes em usina nucleares, lançamento de bombas atômicas e negligência no descarte de equipamentos médico-hospitalares.
Apesar da descoberta dos raios X ter ocorrido por volta do ano de 1895, foi apenas de 1904 em diante que se iniciou a propagação das notícias sobre os riscos envolvidos na exposição à radiação. Anteriormente a isso, materiais radiativos foram utilizados até mesmo em cremes de beleza e acessórios que brilhavam no escuro. (FRANCISCO et al., 2005)
A pesquisadora Marie Curie (1867-1934), ganhadora de dois prêmios Nobel de Ciência, morreu de leucemia devido à exposição a elementos radiativos utilizados nos seus estudos e pesquisas Até hoje os papéis das anotações utilizados em seu laboratório emitem sinais positivos para radiatividade. (SUPER INTERESSANTE, 2016)
Em 1987, em Goiânia–GO houve o trágico incidente com Césio 137 retirado de um equipamento de radioterapia abandonado Por conter chumbo, material de relativo valor financeiro, a fonte foi vendida para um depósito de ferro-velho, cujo dono a repassou a outros dois depósitos, além de distribuir os fragmentos do material radioativo a parentes e amigos que por sua vez os levaram para
35
suas casas. No total, foram monitoradas 112.800 pessoas, das quais 249 apresentaram significativa contaminação interna e/ou externa, onde 4 deles foram a óbito após cinco semanas da exposição ao material, 8 desenvolveram a Síndrome Aguda da Radiação (SAR), 14 apresentaram falência de medula óssea e 01 sofreu amputação do antebraço. (GOIÁS, 2020)
O desenvolvimento tecnológico atual permite que a radiação seja manipulada em exames diagnósticos de forma a garantir a segurança do paciente e dos trabalhadores do local, bem como, o uso de equipamentos de proteção individual (EPIs) fabricados em chumbo, material que barra a radiação, protege a incidência no corpo humano aonde não for necessário no momento do exame e o corpo de forma mais ampla no caso de colaboradores.
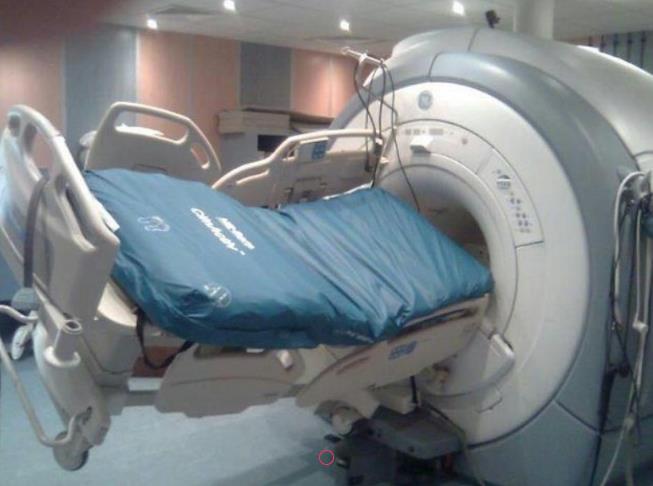
Em ralação aos riscos envolvidos com a manipulação de campos magnéticos por meio do equipamento de ressonância magnética, é importante dizer que mesmo sendo considerado um método não prejudicial à saúde e mais seguro, principalmente pelo dato de não utilizar radiação ionizante, é necessário um cuidado minucioso em relação ao ambiente onde se encontra o aparelho e as contraindicação para pessoas portadoras de marca-passo cardíaco, desfibrilador cardíaco implantável, implante coclear, clipes vasculares metálicos, prótese vascular, stent vascular, próteses ortopédicas, fragmentos de metais no corpo (como projéteis de arma de fogo) entre outros itens que contenham metais. Para estes casos é necessária avaliação do caso pela equipe médica, pois o campo magnético tem o poder de alterar o funcionamento de equipamentos elétricos e acessórios médicos (PINHEIRO, 2018)
Segundo Almeida (2020), Não só itens associados ao corpo com peças metálicas são pontos de preocupação quando se trata do ambiente de ressonância magnética, como, também, qualquer tipo de objeto que tenham partes ferromagnéticos não podem adentrar à área do campo magnético, mesmo quando o equipamento não estiver em uso, pois o magneto que compõe o aparelho deve permanecer ligado 24 horas
Por falta de conhecimento, avisos fixados ou negligência dessa informação tem-se notícia de acidentes perigosos envolvendo a atração de cadeira de rodas, macas, cilindros de oxigênio não específicos para uso no ambiente, em direção ao equipamento, que uma vez preso custa muito esforço e técnica para soltar, tendo em vista que desligar a máquina para anular o campo magnético trás ônus financeiros e temporais muito dispendiosos para reativar o serviço.
Dessa forma, o maior risco apresentado é que um acidente causado pela atração de um objeto pode ser fatal para quem estiver entre ele e o campo magnético. (ALMEIDA, 2020)
36
Figura 7 - Cama presa no equipamento de ressonância magnética.
Sem o correto planejamento de infraestrutura e aplicação dos requisitos básicos de engenharia no projeto e construção das unidades de diagnóstico que abrigam equipamentos manipuladores de radiação ou campo magnético é impossível garantir a segurança dos pacientes, profissionais envolvidos e usuários do edifício.
Assim como a tecnologia embarcada nos equipamentos diagnósticos foram evoluindo, também foram se atualizando as normativas, legislações e boas práticas da área da construção civil em prol da segurança e funcionalidade dos setores de medicina diagnóstica. Atualmente, existem várias empresas que trabalham com o fornecimento de materiais e técnicas específicas para blindagens de contenção dos efeitos do campo magnético e radiatividade, de acordo com a especificação recomendada por físicos médicos, profissional especializados no assunto, que atuam junto aos engenheiros e arquitetos na busca pela construção de um ambiente mais seguro
O próximo capítulo abordará sobre os requisitos básicos a serem observados no campo da engenharia de obra para unidades de diagnósticos onde faz-se necessário o uso de blindagens.
37
Fonte: (NUCLEORAD, 2021)
3 EQUIPAMENTOS DIAGNÓSTICOS E SEUS REQUISITOS BÁSICOS DE OBRA
Após a exposição de todo o histórico e conceituação envolvendo a construção de um estabelecimento de saúde e a evolução da medicina diagnóstica e seus equipamentos, abordado no capítulo anterior, objetiva-se, neste tópico, apresentar os requisitos básicos de obra para assegurar o correto funcionamento, segurança, conformidade legal e operacionalização de unidades de imaginologia e medicina nuclear que contenham equipamentos de raios X, tomografia, PET/CT e SPECT.
Para guiar as instalações necessárias de acordo com cada equipamentos e seus ambientes de apoio, foram mantidas as siglas indicadas na RDC 50/2002 ((BRASIL, 2002)) que podem ser consultadas na lista a seguir:
• HF= Água fria
• HQ = Água quente
• FV = Vapor
• FG = Gás combustível
• FO = Oxigênio (6)
• FN = Óxido nitroso
• FV C = Vácuo clínico (6)
• FV L = Vácuo de limpeza
• FA M = Ar comprimido medicinal (6)
• FA I = Ar comprimido industrial
• AC = Ar condicionado (1)
• CD = Coleta e afastamento de efluentes diferenciados (2)
• EE = Elétrica de emergência (3)
• ED = Elétrica diferenciada (4)
• E = Exaustão (5)
• ADE = A depender dos equipamentos utilizados. Nesse caso é obrigatória a apresentação do "layout" da sala com o equipamento.
(1) Refere-se à climatização destinada à ambientes que requerem controle na qualidade do ar.
(2) Refere-se à coleta e afastamento de efluentes que necessitam de algum tratamento especial.
(3) Refere-se à necessidade de o ambiente ser provido de sistema elétrico de emergência.
(4) Refere-se à necessidade de o ambiente ser provido de sistema elétrico diferenciado dos demais, na dependência do equipamento instalado. Exemplo: sistema com tensão diferenciada, aterramento, etc.
(5) É dispensável quando existir sistema de ar recirculado.
(6) Canalizado ou portátil.
38
3.1 RAIOS X
Definição
Entende-se por exame de raios X, ou radiografia, o método de diagnóstico não-invasivo e muito popular realizado por um equipamento capaz de emitir radiação de forma a obter imagem interna do corpo em uma região de interesse. (RIBEIRO, 2020)
Uso diagnóstico
O diagnóstico por exame de raios X são popularmente utilizado para visualizar fraturas nos ossos e identificar anormalidades em tecidos moles, tais como, pulmão, onde, por exemplo, é possível identificar pneumonia ou derrame pleural por manchas esbranquiçadas, mamas, onde é possível detectar formações de tumores. (REDE D’OR SÃO LUÍZ, 2022; RIBEIRO, 2020)
Tipos
• Equipamento de raios X fixo (convencional, computadorizado ou digital)
• Equipamento de raios X fixo telecomandado
• Mamógrafo (convencional, computadorizado ou digital)
• Arco cirúrgico
• Densitometria óssea
• Raios X Odontológico Periapical
• Raios X Odontológico Panorâmico
Blindagem
Para a blindagem do ambiente faz-se necessário cálculo a ser realizado por físico médico habilitado que determinará as especificações (espessura, característica, particularidade) das seguintes estratégias de blindagem possíveis a ser aplicada na envoltória (paredes, portas e visores) da sala de exame:
• Argamassa baritada2;
• Tijolo de concreto (preenchido ou não);
• Placa/folha de chumbo aplicada à superfícies (paredes, divisórias, portas);
• Visor plumbífero3;
2 A argamassa baritada é composta por sulfato de bário de alto teor, areia, ligas de agregação e outros componentes naturais. (PROJETO X, 2022)
3 O visor plumbífero é montado com duas lâminas de vidro, formando uma câmara hermética onde é inserida uma moldura protetora que fixa as lâminas Neste espaço da câmara aplica-se quantidade de gel com chumbo em sua composição solidifica entre as lâminas formado uma placa sólida e transparente. (ANAVIDRO, 2017)
39
A blindagem prevista para o ambiente da sala de raios X objetiva barrar a propagação da radiação para outros ambientes, evitando que pessoas não associadas ao exame e sem EPIs não fiquem expostas.
Recomendações construtivas
É importante atentar-se a seguinte lista de observações a serem levadas em conta no momento de se escolher um local existente ou projetar uma nova edificação para abrigar o equipamento de tomografia:
o Dado o peso do equipamento, é importante que seja avaliada a capacidade estrutural do local de implantação para ser possível viabilizar o suporte à carga;
o Devida a sensibilidade do equipamento e peso próprio, não é recomendada a instalação em cima ou muito próximo às juntas de dilatação do edifício;
o Não é recomendado prever pontos hidráulicos, pluviais ou sanitários no pavimento acima do equipamento, pois há risco de vazamentos que podem acabar danificando o equipamento e trazendo grandes perdas financeiras.
o A alimentação elétrica do equipamento deve fornecer energia estável e de boa qualidade, pois o risco de perda integral ou de parte do equipamento é grande
Profissionais envolvidos e seus papéis
• Arquiteto
Projeto arquitetônico, detalhamento, planejamento do layout, atendimento às normas e legislações, atribuição de funcionalidade ao espaço. Também pode se responsabilizar pelo planejamento de algumas instalações e pela execução de obra
• Engenheiro Civil
Projetos de instalações, planejamento da infraestrutura da construção, execução de obra. Também pode se responsabilizar pelo planejamento do layout e atendimento às normas e legislações.
• Engenheiro Eletricista
Planejamento das instalações elétricas, principalmente no que tange à alimentação do equipamento conforme requerido pelo fabricante.
• Engenheiro Mecânico
Dimensionamento e planejamento das instalações de gases medicinais e ar condicionado
40
• Físico Médico
Cálculo, especificação, descritivo e memoriais de blindagem.
• Engenheiro Clínico
Site planning4 , plano de rigging5 , elaboração do plano de manutenção do equipamento.
Licenças específicas de engenharia de obra e física médica
É importante conferir as leis vigentes em cada estado e município, bem como, as atualizações das leis federais e normas nacionais anteriormente ao início do projeto de uma unidade diagnóstica para assegurar o atendimento às exigências vigentes. Porém, de forma simplificada, atualmente, conforme rege a Portaria SVS 453 de 1998 (BRASIL, 1998), são licenças requisitadas no âmbito da engenharia de obra e física médica para unidades de radiodiagnóstico as seguintes listadas:
• Aprovação na Vigilância Sanitária do Projeto Básico de Arquitetura atendendo aos requisitos da RDC ANVISA 50/2002 e RDC ANVISA 51/201, complementada com os itens abaixo:
o Planta baixa e cortes relevantes apresentando o leiaute das salas de raios-x e salas de controle, posicionamento dos equipamentos, painel de controle, visores, limites de deslocamento do tubo, janelas, mesa de exame, "bucky" vertical e mobiliário relevante;
o Classificação das áreas do serviço indicando os fatores de uso e os fatores de ocupação das vizinhanças de cada instalação;
o Descrição técnica das blindagens (portas, paredes, piso, teto, etc.) incluindo material utilizado, espessura e densidade.
o Relação dos equipamentos de raios-x diagnósticos (incluindo fabricante, modelo, mA e kVp máximas), componentes e acessórios, previstos para as instalações.
o Relação dos exames a serem praticados, com estimativa da carga de trabalho semanal máxima, considerando uma previsão de operação de cada instalação por, no mínimo, 5 anos.
o Planilha de cálculo de blindagem assinada por um especialista em física de radiodiagnóstico, ou certificação equivalente, reconhecida pelo Ministério da Saúde.
• Emissão do alvará de funcionamento
o Memorial Descritivo de Proteção Radiológica
o Plano/Programa de Proteção Radiológica
4 Planejamento e apoio na especificação, aquisição e avaliação de infraestrutura para instalação de equipamentos médicos e estruturas de suporte. (MEDSYSTEM, 2022)
5 O plano de riigging é um planejamento documentado de movimentação de cargas, importante quando se trata de equipamentos médicos de altíssimo custo, peso e carregado de características sensíveis. (
41
Ambientes e dimensões mínimas
Quadro 4 - Quadro de requisitos para radiologia adaptado da RDC 50/2022.
UNIDADE / AMBIENTE D I M E N S I O N A M E N TO
QUANTIFICAÇÃO (min.) DIMENSÃO (min.)
Distância entre macas(s) igual à 0,8 m e entre maca(s) e paredes, exceto cabeceira, igual à 0,6 m. e com espaço suficiente para manobra da maca junto ao pé dessa.
FVC; EE; ED
Sala de exames (com comando)
1 (geral). A necessidade de salas de exames específicos, depende do programa do estabelecimento. O nº de salas depende da capacidade de produção do equipamento e da demanda de exames do estabelecimento
ADE, com distâncias mínimas entre as bordas ou extremidades do equipamento exceto estativa mural e gerador e todas as paredes da sala igual a: -1,0 m das bordas laterais da mesa de exame do equipamento; -0,6 m das demais bordas ou extremidades do equipamento. .Odonto. comando fora da sala=4,0 m (dimensão mín. de 2,0 m).Odonto. comando na sala=6,0 m (dimensão mín. de 2,0 m) .Mama = 8,0 m com dimensão mínima de 2,0 m Obs.: O dimensionamento das s. de exames de raios-X convencionais ou telecomandados, devem obedecer também a distância mínima de 1,5m de qualquer parede da sala ou barreira de proteção ao ponto emissão de radiação do equipamento, observando-se sempre os deslocamentos máximos permitidos pelo mesmo; A sala de mamografia deverá atender ao estabelecido no item anterior, sendo que entre o equipamento (face posterior a do cabeçote) e a parede paralela à essa face, a distância poderá ser reduzida à 0,4 m; Equipamentos odontológicos intraoral podem ser instalados no próprio consultório desde que a equipe possa manter-se à no mínimo 2 m de distância do cabeçote e do paciente. Esta distância é desnecessária quando o disparador estiver situado em outra sala.
Geral: FVC; FAM; EE; ED; AC
Intervencionista: FO; FN; FVC; FAM; C; Mamog. e densit.: AC; EE; ED
Odonto: EE; ED; HF
Sala de exames telecomandados
Não é permitida a instalação de mais de um equipam. por sala.
Área de comando 1 para cada sala de exames telecomandados. Uma sala pode servir à 2 salas de exames 4,0 m com dimensão mínima = 1,8 m
Sala de interpretação e laudos 1 6,0 m
AMBIENTES DE APOIO
Imaginologia (comum a todos, exceto salas para oftalmologia e hemodinâmica)
-Área para registro de pacientes
-Sala de espera de pacientes e acompanhantes
-Sanitários para pacientes
-Sanitários para funcionários (“in loco" ou não)
-Vestiários de pacientes -Laboratório de processamento de chapas ou filmes
-Arquivo de chapas e filmes
-Depósito de material de limpeza
-Sanitário para pacientes (exclusivo para salas de raio "X" telecomandado e ultrassonografia geral)
-Quarto de plantão (“in loco" ou não, opcional quando se tratar de clínica exclusiva de imagens, extra-hospitalar)
-Depósito de equipamentos e materiais
-Sala de utilidades
-Sala administrativa
Não obrigatório - Sala de estar para funcionários
Não obrigatório - Área para guarda de macas e cadeira de rodas
Não obrigatório - Copa
Fonte: BRASIL, 2002, adaptado pela autora.
EE;ED
42
RADIOLOGIA Sala de preparo de pacientes 6,0 m Sala de preparo de contraste 2,5 m HF
INSTALAÇÕES
exames
Sala de indução anestésica e recuperação de
Sala
serviços 5,7 m HF
HF;FO;FN;AM;
de
Geral Odontológico Mama Densitometria
43
Figura 8 - Fotografia da sala de raios X do Hospital DF Star em Brasília-DF.
Fonte: REDE D’OR SÃO LUÍZ, 2019
Figura 9 - Foto da sala do mamógrafo do Hospital DF Star em Brasília-DF.
Fonte: REDE D’OR SÃO LUÍZ, 2019


44
Figura 10 - Foto da sala de raios X do Hospital Anchieta em Brasília-DF.
Fonte: HOSPITAL ANCHIETA, 2020
Figura 11 - Foto da sala de densitometria óssea do Hospital Anchieta em Brasília-DF.
Fonte: HOSPITAL ANCHIETA, 2020
3.2 TOMÓGRAFO
Definição
A tomografia computadorizada é um exame diagnóstico que, por meio de raios X e cálculos matemáticos computadorizados, captam imagens detalhadas de partes de interesse do corpo que são reconstruídas tridimensionalmente, logo, podem ser analisadas em vários ângulos e fatias. (TENORIO, 2020)
Uso diagnóstico
A tomografia é eficaz na detecção de lesões, fraturas ou tumores, mesmo que sejam ainda considerados muito pequenos, bem como, pela sua qualidade de imagem ofertada, é um ótimo método que permite visualizar órgãos como pulmão, coração e cérebro.
O exame de tomografia pode ser realizado com ou sem inserção de composto de contraste no corpo, dependendo do objetivo do diagnóstico e da estrutura anatômica que necessita ser visualizada.
(REDE D’OR SÃO LUÍS, 2022; TENORIO, 2020)
Blindagem
Para a blindagem do ambiente faz-se necessário cálculo a ser realizado por físico médico habilitado que determinará as especificações (espessura, característica, particularidade) das seguintes estratégias de blindagem possíveis a ser aplicada na envoltória (paredes, portas e visores) da sala de exame:
• Argamassa baritada;
• Tijolo de concreto (preenchido ou não);
• Placa/folha de chumbo aplicada às superfícies (paredes, divisórias, portas);
• Visor plumbífero;
A blindagem prevista para o ambiente da sala de raios X objetiva barrar a propagação da radiação para outros ambientes, evitando que pessoas não associadas ao exame e sem EPIs não fiquem expostas.
Recomendações construtivas
É importante atentar-se a seguinte lista de observações a serem levadas em conta no momento de se escolher um local existente ou projetar uma nova edificação para abrigar o equipamento de tomografia:
45
o Dado o peso do equipamento, é importante que seja avaliada a capacidade estrutural do local de implantação para ser possível viabilizar o suporte à carga;
o Devida a sensibilidade do equipamento e peso próprio, não é recomendada a instalação em cima ou muito próximo às juntas de dilatação do edifício;
o Não é recomendado prever pontos hidráulicos, pluviais ou sanitários no pavimento acima da tomografia, pois há risco de vazamentos que podem acabar danificando o equipamento e trazendo grandes perdas financeiras.
o É recomendado prever bandeja de coleta de fluidos no forro acima da ressonância magnética para proteger o equipamento de vazamentos estranhos que possam acabar infiltrando o forro e molhando o equipamento.
o A alimentação elétrica do equipamento deve fornecer energia estável e de boa qualidade, pois o risco de perda integral ou de parte do equipamento é grande.
Profissionais envolvidos e seus papéis
• Arquiteto
Projeto arquitetônico, detalhamento, planejamento do layout, atendimento às normas e legislações, atribuição de funcionalidade ao espaço. Também pode se responsabilizar pelo planejamento de algumas instalações e pela execução de obra.
• Engenheiro Civil
Projetos de instalações, planejamento da infraestrutura da construção, execução de obra. Também pode se responsabilizar pelo planejamento do layout e atendimento às normas e legislações
• Engenheiro Eletricista
Planejamento das instalações elétricas, principalmente no que tange à alimentação do equipamento conforme requerido pelo fabricante.
• Engenheiro Mecânico
Dimensionamento e planejamento das instalações de gases medicinais e ar condicionado.
• Físico Médico
Cálculo, especificação, descritivo e memoriais de blindagem.
• Engenheiro Clínico
Site planning, plano de rigging, elaboração do plano de manutenção do equipamento.
46
Licenças específicas de engenharia de obra e física médica
É importante conferir as leis vigentes em cada estado e município, bem como, as atualizações das leis federais e normas nacionais anteriormente ao início do projeto de uma unidade diagnóstica para assegurar o atendimento às exigências vigentes. Porém, de forma simplificada, atualmente, conforme rege a Portaria SVS 453 de 1998 (BRASIL, 1998), são licenças requisitadas, no âmbito da engenharia de obra e física médica para unidades de radiodiagnóstico, as seguintes listadas:
• Aprovação na Vigilância Sanitária do Projeto Básico de Arquitetura atendendo aos requisitos da RDC ANVISA 50/2002 e RDC ANVISA 51/201, complementada com os itens abaixo:
o Planta baixa e cortes relevantes apresentando o leiaute das salas de raios-x e salas de controle, posicionamento dos equipamentos, painel de controle, visores, limites de deslocamento do tubo, janelas, mesa de exame, "bucky" vertical e mobiliário relevante;
o Classificação das áreas do serviço indicando os fatores de uso e os fatores de ocupação das vizinhanças de cada instalação;
o Descrição técnica das blindagens (portas, paredes, piso, teto, etc.) incluindo material utilizado, espessura e densidade.
o Relação dos equipamentos de raios-x diagnósticos (incluindo fabricante, modelo, mA e kVp máximas), componentes e acessórios, previstos para as instalações.
o Relação dos exames a serem praticados, com estimativa da carga de trabalho semanal máxima, considerando uma previsão de operação de cada instalação por, no mínimo, 5 anos.
o Planilha de cálculo de blindagem assinada por um especialista em física de radiodiagnóstico, ou certificação equivalente, reconhecida pelo Ministério da Saúde.
• Emissão do alvará de funcionamento
o Memorial Descritivo de Proteção Radiológica
o Plano/Programa de Proteção Radiológica
47
Ambientes e dimensões mínimas
Quadro 5 - Quadro de requisitos para tomografia adaptado da RDC 50/2022.
UNIDADE / AMBIENTE D I M E N S I O N A M E N TO INSTALAÇÕES QUANTIFICAÇÃO (min.) DIMENSÃO(min.)
TOMOGRAFIA
Sala de exames de tomografia
Área de comando
1. O nº de salas depende da capacidade de produção do equipamento e da demanda de exames do estabelecimento
ADE, com distâncias mínima entre as bordas ou extremidadesdoequipamentoetodasas paredesdasala igual à: - 1,0 m das bordas laterais da mesa de exame do equip.; - 0,6 m das demais bordas ou extremidades do equip.
1 para cada sala de exames. Uma sala pode servir à 2 salas de exames 6,0 m
Sala de indução e recuperação anestésica A depender dos tipos de exames realizados. Deve existir quando houver atendimento pediátrico
Distância entre leito(s) igual à 0,8 m e entre leito(s) e paredes, exceto cabeceira, igual à 0,6 m e com espaço suficiente para manobra da maca junto ao pé dessa
Posto deenfermagem eserviços 4,5 m
Sala de componentes técnicos (computadores, etc.)
Sala de laudos e interpretação
Ultra-sonografia
1. Uma sala pode servir a duas salas de exames A depender do equipamento utilizado
6,0 m
Sala de exames e terapias de ultra-sonografia - GeralOftamológico - Litotripsia extracorpórea e ultra-sonog. Intervencionista
1 (geral). A necessidade de salas de exames específicos, depende do pro-grama do estabelecimento. O nº de salas depende da capacidade de produção do equip. e da demanda de exames do EAS
6,0 m= geral 4,0 m = oftamológico Litotripsia = ADE, com distâncias mínima entre as bordas ou extremidades do equipamento (exceto colimador) e todas as paredes da sala igual a: - 1,0 m das bordas laterais da mesa de exame do equip.; -0,6 m das demais bordas ou extremidades do equipamento. O dimensionamento da sala de litotripsia devem obedecer também a distância mínima de 1,5m de qualquer parede da sala ou barreira de proteção ao ponto emissão de raios X do equipamento, observando-se sempre os deslocamentos máximos permitidos pelo mesmo. A sala deve conter no máximo 1 equipamento.
FAM;AC;EE; ED; ADE
EE;ED
HF;FO;FVC; FAM; EE; ED
HF;EE
EE;ED;AC;ADE
ED
Sala ou área de comando (para litotripsia)
Sala de ecocardiografia
Sala de interpretação e laudos
1. Uma sala pode servir a duas salas de exames A depender do equipamento utilizado
1. O nº de salas depende da capacidade de produção do equipamento e da demanda de exames do estabelecimento
-Área para registro de pacientes
-Sala de espera de pacientes e acompanhantes
-Sanitários para pacientes
-Sanitários para funcionários (“in loco" ou não)
5,5 m
6,0 m
AMBIENTES DE APOIO
HF;FAM;AC; EE; ED; ADE
Litotripsia: HF; F O ; FA M ; E E ; E D ; A C
AC;EE;ED; ADE
AC;HF;ED; EE
-Vestiários de pacientes -Laboratório de processamento de chapas ou filmes
-Arquivo de chapas e filmes
-Depósito de material de limpeza
-Sanitário para pacientes (exclusivo para salas de raio "X" telecomandado e ultrassonografia geral)
-Quarto de plantão (“in loco" ou não, opcional quando se tratar de clínica exclusiva de imagens, extra-hospitalar)
-Depósito de equipamentos e materiais
-Sala de utilidades
-Sala administrativa
Não obrigatório - Sala de estar para funcionários
Não obrigatório - Área para guarda de macas e cadeira de rodas
Não obrigatório - Copa
Fonte: BRASIL 2002, adaptado pela autora.
48
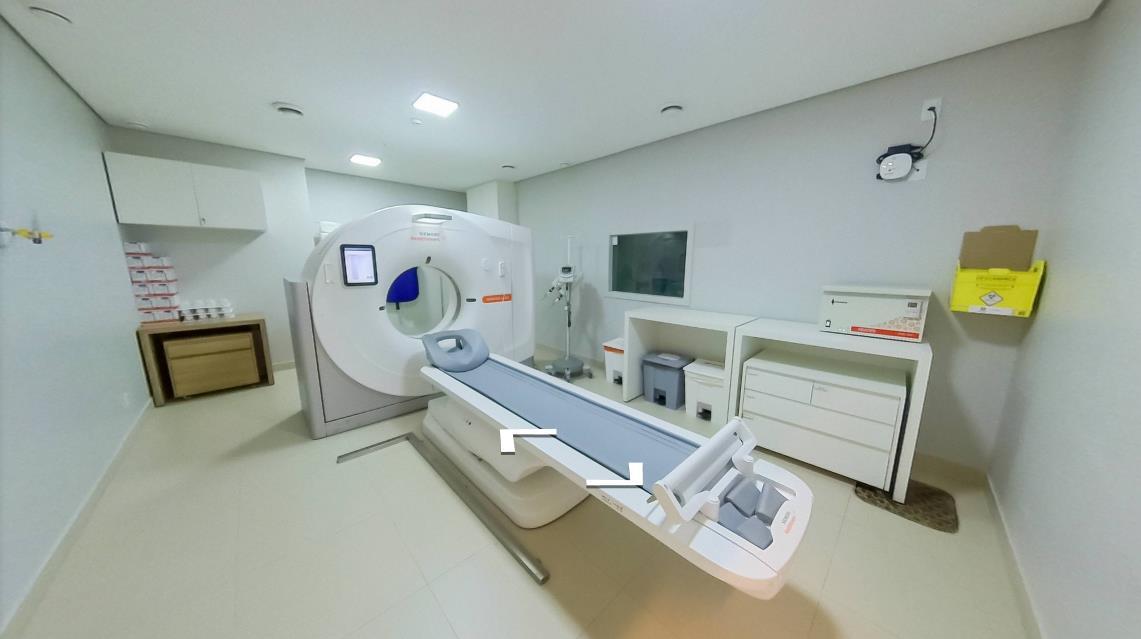
49
Figura 12 – Foto da sala do tomógrafo do Hospital DF Star em Brasília-DF.
Fonte: REDE D’OR SÃO LUÍZ, 2019
Figura 13 - Foto da sala do tomógrafo do Hospital Anchieta em Brasília-DF
Fonte: HOSPITAL ANCHIETA, 2020
3.3 RESSONÂNCIA MAGNÉTICA
Definição
O exame de ressonância magnética é capaz de interagir com as partículas de hidrogênio do corpo humano, permitindo a captação de imagens detalhadas e tridimensionais de forma não invasiva.
(ALTA DIAGNÓSTICOS, 2022)
Uso diagnóstico
Por permitir uma visualização bastante detalhada e de qualidade do interior do corpo da pessoa, inclusive com detalhes de tecidos moles, a ressonância magnética é um método diagnóstico capaz de mostrar, com grande definição, as estruturas internas dos órgãos, sendo importante no diagnóstico de vários problemas de saúde, como tumores, alterações nas articulações, cânceres, lesões nos órgãos internos e alterações nos vasos sanguíneos. (REDE D’OR SÃO LUÍS, 2021)
Blindagem
A ressonância magnética usa pulsos de radiofrequência (RF) para excitar o núcleo de hidrogênio das células dentro do corpo humano. Estes núcleos, ao se alinharem com o campo magnético, emitem sutis de que são decodificados por computador, gerando uma imagem anatômica do corpo, onde qualquer interferência pode alterar a confiabilidade dos resultados (ISOLARE BLINDAGENS, 2014; MR IN SITE, 2020b)
Por tal sensibilidade a interferências e pela abrangência do campo magnético emitido pelo equipamento de ressonância, faz-se necessário implantação de blindagem na sala do equipamento.
Conhecida também como Gaiola de Faraday, a Blindagem de RF garante o isolamento de frequências evitando interferências externas, por meio da instalação de painéis modulares cobertos com um material altamente condutivo, que na maioria dos casos é o alumínio. (RM SHIELD, 2022)
Em conjunto com a blindagem de RF, há situações em que será necessária a blindagem magnética, composta geralmente por aço silício ou aço galvanizado, tendo como principais funções a homogeneização do campo magnético da ressonância magnética instalada e a contenção de linhas de campo que possam interferir no meio externo, tendo em vista que há linhas de campo que podem gerar mau funcionamento em marca passou ou neuro-estimuladores. (MR IN SITE, 2020a)
50


51
Figura 14 - Blindagem de radiofrequência (RF) instalada em sala de ressonância magnética.
Fonte: MR IN SITE, 2020b
Figura 15 - Blindagem magnética instalada na sala de ressonância.
Fonte: NEWSTART BLINDAGENS, 2007
Recomendações construtivas
É importante atentar-se a seguinte lista de observações a serem levadas em conta no momento de se escolher um local existente ou projetar uma nova edificação para abrigar o equipamento de ressonância magnética:
o Dado o peso do equipamento, é importante que seja avaliada a capacidade estrutural do local de implantação para ser possível viabilizar o suporte à carga;
o Devida a sensibilidade do equipamento e peso próprio, não é recomendada a instalação em cima ou muito próximo às juntas de dilatação do edifício;

o Não é recomendada a instalação do equipamento em locais com grande quantidade de massas metálicas móveis tais como: carros em estacionamentos, veículos em ruas, cozinhas industriais com muitos equipamentos móveis, entre outros.
o Não é recomendado prever pontos hidráulicos, pluviais ou sanitários no pavimento acima da ressonância magnética, pois há risco de vazamentos que podem acabar danificando o equipamento e trazendo grandes perdas financeiras.
o É recomendado prever bandeja de coleta de fluidos no forro acima da ressonância magnética para proteger o equipamento de vazamentos estranhos que possam acabar infiltrando o forro e molhando o equipamento.
o Além das instalações comuns, é necessário prever o trajeto e saída do tubo quench, um duto de exaustão para dissipar o hélio presente no equipamento em casos que seja necessário desativar o campo magnético de maneira emergencial.
52
Figura 16 - Exemplo da entrada e saída do tubo quench.
Fontes: (BG BLINDAGENS, 2022; MARQUES FABRÍCIO, 2015)
Profissionais envolvidos e seus papéis
• Arquiteto
Projeto arquitetônico, detalhamento, planejamento do layout, atendimento às normas e legislações, atribuição de funcionalidade ao espaço. Também pode se responsabilizar pelo planejamento de algumas instalações e pela execução de obra
• Engenheiro Civil
Projetos de instalações, planejamento da infraestrutura da construção, execução de obra. Também pode se responsabilizar pelo planejamento do layout e atendimento às normas e legislações
• Engenheiro Eletricista
Planejamento das instalações elétricas, principalmente no que tange à alimentação do equipamento conforme requerido pelo fabricante.
• Engenheiro Mecânico
Dimensionamento e planejamento das instalações de gases medicinais e ar condicionado.
• Físico Médico
Cálculo, especificação, descritivo e memoriais de blindagem.
• Engenheiro Clínico
Site planning, plano de rigging, elaboração do plano de manutenção do equipamento.
Licenças específicas de saúde necessárias
É importante conferir as leis vigentes em cada estado e município, bem como, as atualizações das leis federais e normas nacionais anteriormente ao início do projeto de uma unidade diagnóstica para assegurar o atendimento às exigências vigentes. Porém, de forma simplificada, atualmente, conforme rege a Instrução Normativa 59 de 2019 () são licenças requisitadas, no âmbito da engenharia de obra e física médica para unidades de ressonância magnética, as seguintes listadas:
• Aprovação na Vigilância Sanitária do Projeto Básico de Arquitetura atendendo aos requisitos da RDC ANVISA 50/2002 e RDC ANVISA 51/201, complementada com os itens abaixo:
o As salas do sistema de ressonância magnética devem dispor de isolamento acústico, de forma a atender os limites de exposição a níveis de ruído acústico estabelecidos nas normativas aplicáveis.
53
o O Projeto Básico de Arquitetura de salas de exames de equipamentos que utilizam líquidos criogênicos deve prever a abertura da porta de acesso para fora do ambiente.
o O projeto de blindagem deve conter, além do exigido nas demais normativas aplicáveis:
▪ descrição técnica da blindagem para os campos eletromagnéticos, conforme estabelecido pelo fabricante;
▪ descrição das medidas para isolamento acústico da sala de exames e para atenuação de vibrações mecânicas no interior da sala, de forma a atender às normativas aplicáveis;
▪ descrições técnicas de blindagens adicionais e do sistema de evacuação massiva de gases criogênicos, quando aplicável; e
▪ laudo de compatibilidade eletromagnética, contendo estudo de compatibilidade eletromagnética da instalação com os demais produtos para a saúde e sistemas passíveis de perturbação eletromagnética, e descrição das medidas para mitigar os riscos de interações indesejadas.
o A sala de exames deve possuir sinalização nas portas de acesso, informando os riscos e a proibição da entrada de pessoas com implantes ou outros objetos incompatíveis com a tecnologia, em linguagem ou simbologia internacionalmente aceita, compreensível para os indivíduos do público.
o O sistema de ressonância magnética que utiliza líquido criogênico deve possuir sistema de evacuação massiva de gases criogênicos.
o O serviço de saúde deve dispor de sistema de comunicação entre a sala de comando e a sala de exames, que permita manter contato audiovisual com o paciente durante toda a realização do procedimento.
54
Ambientes e dimensões mínimas
Quadro 6 - Quadro de requisitos para ressonância magnética adaptado da RDC 50/2022.
UNIDADE / AMBIENTE
Área de detecção de metais
Sala de indução e recuperação anestésica
Sala de exames de ressonância magnética
Área de comando
Área para atendimentos de emergências
D I M E N S I O N A M E N TO INSTALAÇÕES QUANTIFICAÇÃO (min.) DIMENSÃO (min.)
RESSONÂNCIA MAGNÉTICA
A depender do equipamento utilizado ADE
A depender dos tipos de exames realizados. Deve de existir quando houver atendimento pediátrico
1. O nº de salas depende da capacidade de produção do equipamento e da demanda de exames do estabelecimento
Distância entre leito(s) igual à 0,8 m e entre leito(s) e paredes, exceto cabeceira, igual à 0,6 m e com espaço suficiente para manobra da maca junto ao pé dessa.
ADE, com distâncias mínimas entre as bordas ou extremidades do equipamento e todas as paredes da sala igual à: - 1,0 m das bordas laterais da mesa de exame do equip.; -0,6 m das demais bordas ou extremidades do equipamento.
1 para cada sala de exames. Uma sala pode servir à 2 salas de exames 6,0 m
1. Opcional caso exista a sala de recuperação anestésica 6,0 m
Posto de enfermagem e serviços 6,0 m
Sala de laudos e interpretação 6,0 m
Sala de componentes técnicos (computadores, compressor hélio, etc)
1. Uma sala pode servir à duas salas de exames A depender do equipamento utilizado
AMBIENTES DE APOIO
HF;FO; FVC; FAM; EE;ED
FAM;AC;EE; ED; ADE
AC;EE;ED
HF;FO;FAM EE;ED
HF;EE
AC;EE;ED;ADE
-Área para registro de pacientes
-Sala de espera de pacientes e acompanhantes
-Sanitários para pacientes
-Sanitários para funcionários (“in loco" ou não)
-Vestiários de pacientes -Laboratório de processamento de chapas ou filmes
-Arquivo de chapas e filmes
-Depósito de material de limpeza
-Sanitário para pacientes (exclusivo para salas de raio "X" telecomandado e ultrassonografia geral)
-Quarto de plantão (“in loco" ou não, opcional quando se tratar de clínica exclusiva de imagens, extra-hospitalar)
-Depósito de equipamentos e materiais
-Sala de utilidades
-Sala administrativa
Não obrigatório - Sala de estar para funcionários
Não obrigatório - Área para guarda de macas e cadeira de rodas
Não obrigatório - Copa
Fonte: BRASIL, 2002, adaptado pela autora.
55
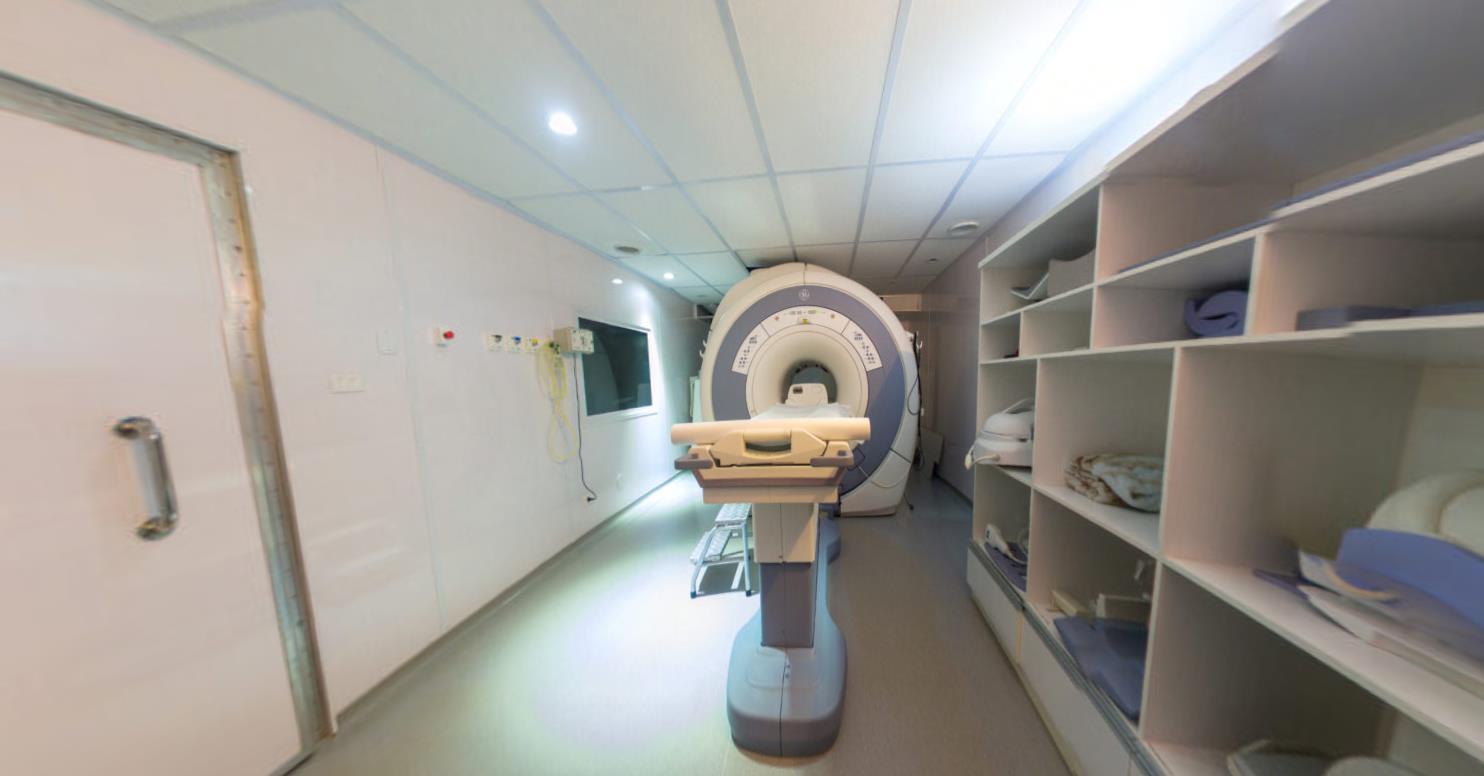
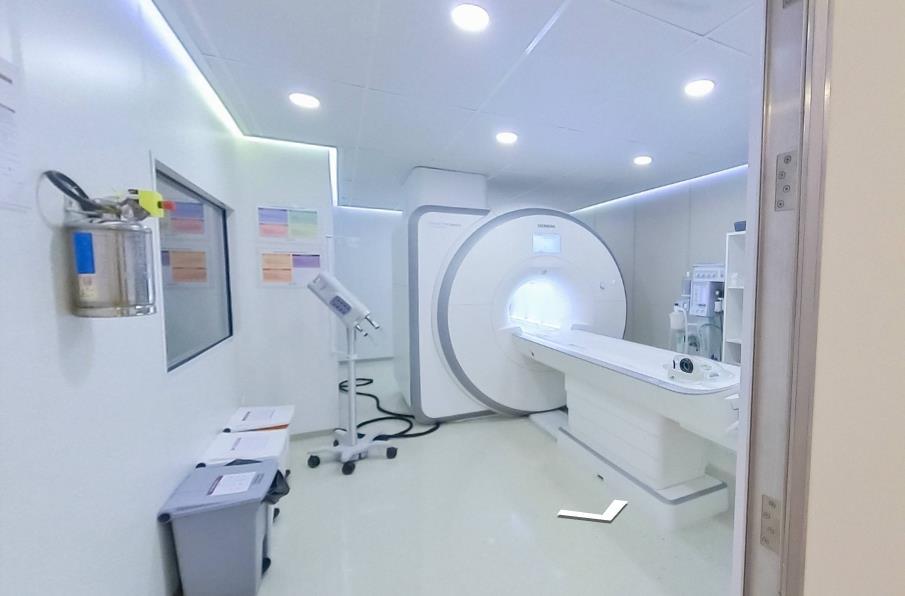
56
Figura 17 - Foto da sala da ressonância magnética do Hospital Monte Sinai em Ariquemes-RO.
Fonte: HOSPITAL MONTE SINAI, 2020
Figura 18 - Foto da sala da ressonância magnética do Hospital Anchieta em Brasília-DF
Fonte: HOSPITAL ANCHIETA, 2020
3.4 MEDICINA NUCLEAR (PET/CT E SPECT)
Definição
A medicina nuclear se caracteriza por ser uma especialidade médica que emprega materiais radioativos com finalidade diagnóstica e terapêutica, utilizando de métodos seguros, indolores e não invasivos Por meio do uso de quantidades mínimas de substâncias radioativas (radiofármacos) para acessar o funcionamento dos órgãos e tecidos vivos, a medicina nuclear realiza diagnósticos, por meio dos equipamentos PET/CT e SPECT e, também, tratamentos. (SBMN, 2019)
Uso diagnóstico
• PET/CT
O equipamento de PET/CT é uma combinação de duas tecnologias, a tomografia por emissão de pósitrons (PET, sigla do inglês positron emition tomography) com a tomografia computadorizada (CT, sigla do inglês computed tomography), capaz de obter informações metabólicas e anatômicas num mesmo estudo, dando maior precisão diagnóstica.
No procedimento do diagnóstico por PET/CT é usado um radiofármaco, substância que facilita a observação dos tecidos e órgãos, pois quando absorvido pelas células, o material emite radiação, que é captada pelo aparelho e transformada em imagem. (BP, 2020)
O diagnóstico por PET/CT é muito utilizado para a avaliação do quadro de doenças em três especialidades médicas: oncologia, cardiologia e neurologia. O exame também tem se mostrado efetivo para identificação de locais com infecção oculta, não descoberta pelos exames convencionais e, na oncologia, tem sido um aliado essencial na detecção, estadiamento, avaliação de terapias e planejamento de tratamentos radioterápicos. (REDE DE
HOSPITAIS SANTA LÚCIA, 2021)
A citação a seguir aborda sobre as indicações do exame de PET/CT nas especialidades que mais utilizam-se dessa tecnologia para obtenção de imagens.
Em Oncologia, ele é indicado para diagnosticar o câncer de forma precoce, monitorar a evolução de tumores, aferir a existência de metástases, a eficácia de tratamentos ou a reincidência da doença. Entre os tumores que podem ser investigados pelo PET-CT estão os de cabeça e pescoço, cérebro, pele, pulmões, esôfago, tireoide, pâncreas, próstata, sistema linfático e região colorretal.
Na Cardiologia, o PET-CT é indicado principalmente em casos de infarto, permitindo avaliar os músculos do coração afetados e a possibilidade de realização de cirurgia de revascularização do miocárdio.
Atuação importante também em Neurologia, sendo o exame indicado para análise da atividade cerebral para diagnosticar a presença de tumores, doença de Alzheimer e convulsões. (BP, 2020)
57
A tomografia computadorizada por emissão de fóton único, SPECT (em inglês: single photon emission computed tomography), é uma técnica de imagem médica da medicina nuclear que utiliza a radiação ionizante de raios gama.
No exame, é injetado no paciente o radiofármaco – medicamento que contém radionuclídeos Esse medicamento fará com que o paciente emita a radiação necessária para a aquisição da imagem, por meio da câmara gama que gira ao redor do paciente e gera imagens a partir de vários ângulos diferentes.(MATTOS, 2009)
O SPECT realiza exames de perfusão de perfusão de miocárdio, linfocintilografia, fluxo sanguíneo hepático, cintilografia óssea, cintilografia de ventilação, de perfusão e perfusão cerebral e outras cintilografias. Tais exames podem ajudar a chegar aos diagnósticos de doenças como, acidente vascular cerebral (AVC), mal de Alzheimer, embolia pulmonar, infarto do miocárdio, isquemia miocárdica, fraturas microscópicas, entre outros. (FLEURY, 2022; INSCER, 2020)
Atualmente, há aparelhos modernos de SPECT que possuem função diagnóstica combinada com a Tomografia Computadorizada, cujo nome é SPECT/CT, um tomógrafo computadorizado acoplado a uma gama-câmara. (INSCER, 2020)
Blindagem
Para a blindagem do ambiente faz-se necessário cálculo a ser realizado por físico médico habilitado que determinará as especificações (espessura, característica, particularidade) das seguintes estratégias de blindagem possíveis a ser aplicada na envoltória (paredes, portas e visores) da sala de exame:
• Argamassa baritada;
• Tijolo de concreto (preenchido ou não);
• Placa/folha de chumbo aplicada às superfícies (paredes, divisórias, portas);
• Visor plumbífero;
58 •
SPECT
A blindagem prevista para o ambiente da sala de PET/CT e SPECT objetiva barrar a propagação da radiação para outros ambientes, evitando que pessoas não associadas ao exame e sem EPIs não fiquem expostas.
Recomendações construtivas
É importante atentar-se a seguinte lista de observações a serem levadas em conta no momento de se escolher um local existente ou projetar uma nova edificação para abrigar o equipamento de ressonância magnética:
o Dado o peso do equipamento, é importante que seja avaliada a capacidade estrutural do local de implantação para ser possível viabilizar o suporte à carga;
o Devida a sensibilidade do equipamento e peso próprio, não é recomendada a instalação em cima ou muito próximo às juntas de dilatação do edifício;
o Não é recomendado prever pontos hidráulicos, pluviais ou sanitários no pavimento acima dos equipamentos, pois há risco de vazamentos que podem acabar danificando o equipamento e trazendo grandes perdas financeiras.
o É recomendado prever bandeja de coleta de fluidos no forro acima da ressonância magnética para proteger o equipamento de vazamentos estranhos que possam acabar infiltrando o forro e molhando o equipamento.
o As blindagens da medicina nuclear devem abranger todo o setor, tendo em vista a circulação de pacientes injetados radiofármacos, bem como, a presença de radiofarmácia para manipulação, armazenamento e guarda de produtos radiativos.
o É importante documentar toda a obra por fotografias, principalmente a construção das barreiras blindadas para posterior envio à Comissão Nacional de Energia Nuclear.
Profissionais envolvidos e seus papéis
• Arquiteto
Projeto arquitetônico, detalhamento, planejamento do layout, atendimento às normas e legislações, atribuição de funcionalidade ao espaço. Também pode se responsabilizar pelo planejamento de algumas instalações e pela execução de obra
59
• Engenheiro Civil
Projetos de instalações, planejamento da infraestrutura da construção, execução de obra. Também pode se responsabilizar pelo planejamento do layout e atendimento às normas e legislações.
• Engenheiro Eletricista
Planejamento das instalações elétricas, principalmente no que tange à alimentação do equipamento conforme requerido pelo fabricante.
• Engenheiro Mecânico
Dimensionamento e planejamento das instalações de gases medicinais e ar condicionado.
• Físico Médico
Cálculo, especificação, descritivo e memoriais de blindagem.
• Engenheiro Clínico
Site planning, plano de rigging, elaboração do plano de manutenção do equipamento.
Licenças específicas de saúde necessárias
• Aprovação na Vigilância Sanitária do Projeto Básico de Arquitetura atendendo aos requisitos da RDC ANVISA 50/2002 e RDC ANVISA 51/201
• Aprovação pela Comissão Nacional de Energia Nuclear (CNEN)
o É exigida, previamente à construção, a aprovação do projeto e aquisição da Autorização para Construção ou Autorização para Modificação junto à CNEN.
O processo é bastante rigoroso em prol da segurança de todos os usuários do setor, logo, recomenda-se a leitura do Guia para o Licenciamento e Controle de Instalações de Medicina Nucler emitido pela CNEN ((BRASIL, 2021)
60
Ambientes e dimensões mínimas
Quadro 7 - Quadro de requisitos para medicina nuclear adaptado da RDC 50/2022.
UNIDADE / AMBIENTE D
Laboratório de manipulação e estoque de fontes em uso ¹ 1 8,0 m HF;E
Saladedecaimento(depósitode rejeitos radioativos) ² 1
Box para coleta de material 1 para cada 15 coletas / hora
Laboratório de radioimunoensaio ("in loco" ou não) 1
Sala de administração de radiofármacos 1
Sala ou box de pacientes "injetados" 1
4,0 m
1,5 m por box, sendo 1 para maca com dimensão para tal HF
6,0 m HF;ED;E
5,5 mcom dim. mínima = 2,2 m HF
Box individual para leito: 3,0 m. Obrigatória a existência de no mínimo 1 box Sala: 0,9 m² por cadeira
Salas de exames de medicina nuclearGama-câmara - Cintilógrafo
1.Onºdesalasdependedacapacidade de produção dos equipamentos e da demanda de exames do estabelecimento
ADE, com distâncias mínima entre as bordas ou extremidades do equipamento e todas as paredes da sala igual à: - 100 cm das bordas laterais da mesa de exame do equip.; - 60 cm das demais bordas ou extremidades do equipamento.
Sala de laudos e arquivos 6,0 m
AMBIENTES DE APOIO
-Área de recepção e espera de pacientes
-Sanitário com vestiário para pacientes (exclusivo)
-Laboratório de revelação de filmes ("in loco" ou não)
-Depósito de material de limpeza
*-Sala administrativa
*-Quarto para internação com banheiro exclusivo (quando aplicado dose de Iodo - 131 acima de 1,11 GBq (30 mCi) -"in loco" ou não
*-Sanitários para funcionários
*Área para guarda de macas e cadeira de rodas
*Copa
¹ Deve possuir lava-olhos e chuveiro de emergência no acesso à sala.
² Pode constituir-se em um recipiente blindado acondicionado no laboratório de manipulação, exceto quando a unidade possuir mais de três equipamentos de diagnóstico e/ou ao menos 1 quarto terapêutico.
Fonte: BRASIL, 2002, adaptado pela autora
61
M E N S
A M E N TO INSTALAÇÕES
DIMENSÃO (min.) MEDICINA NUCLEAR
I
I O N
QUANTIFICAÇÃO (min.)
FA M ; A C ; E E ADE
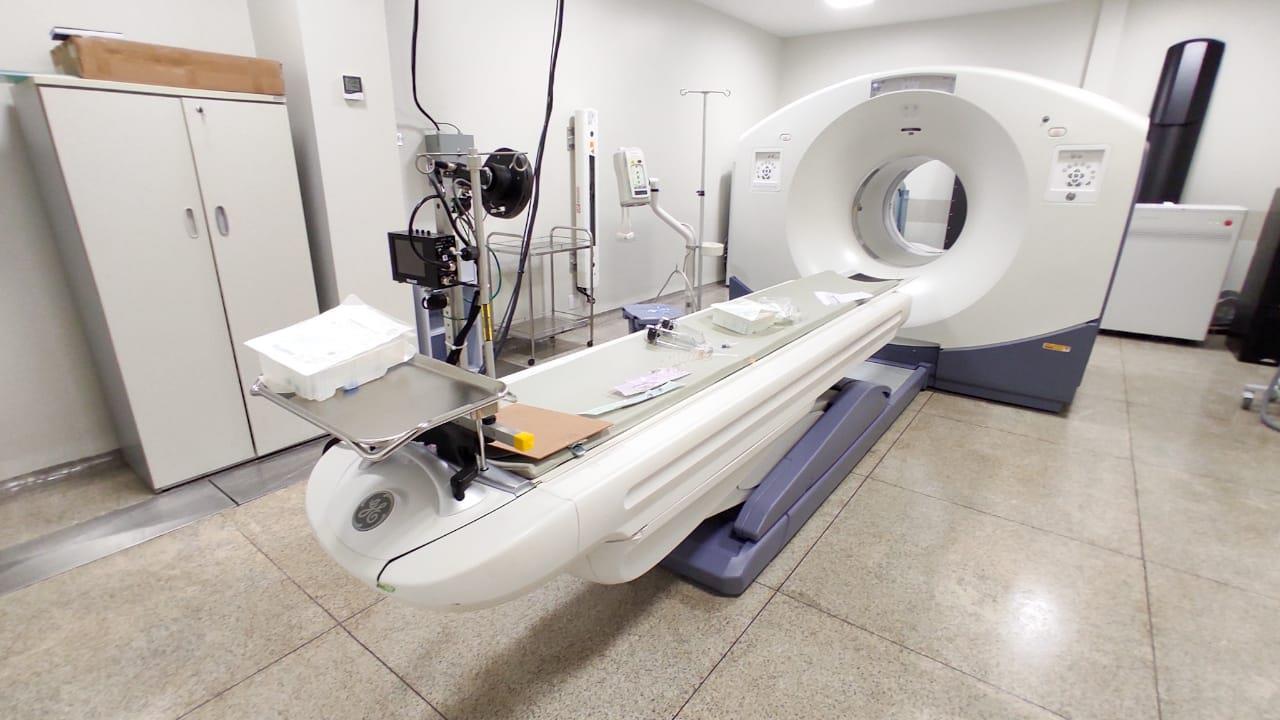
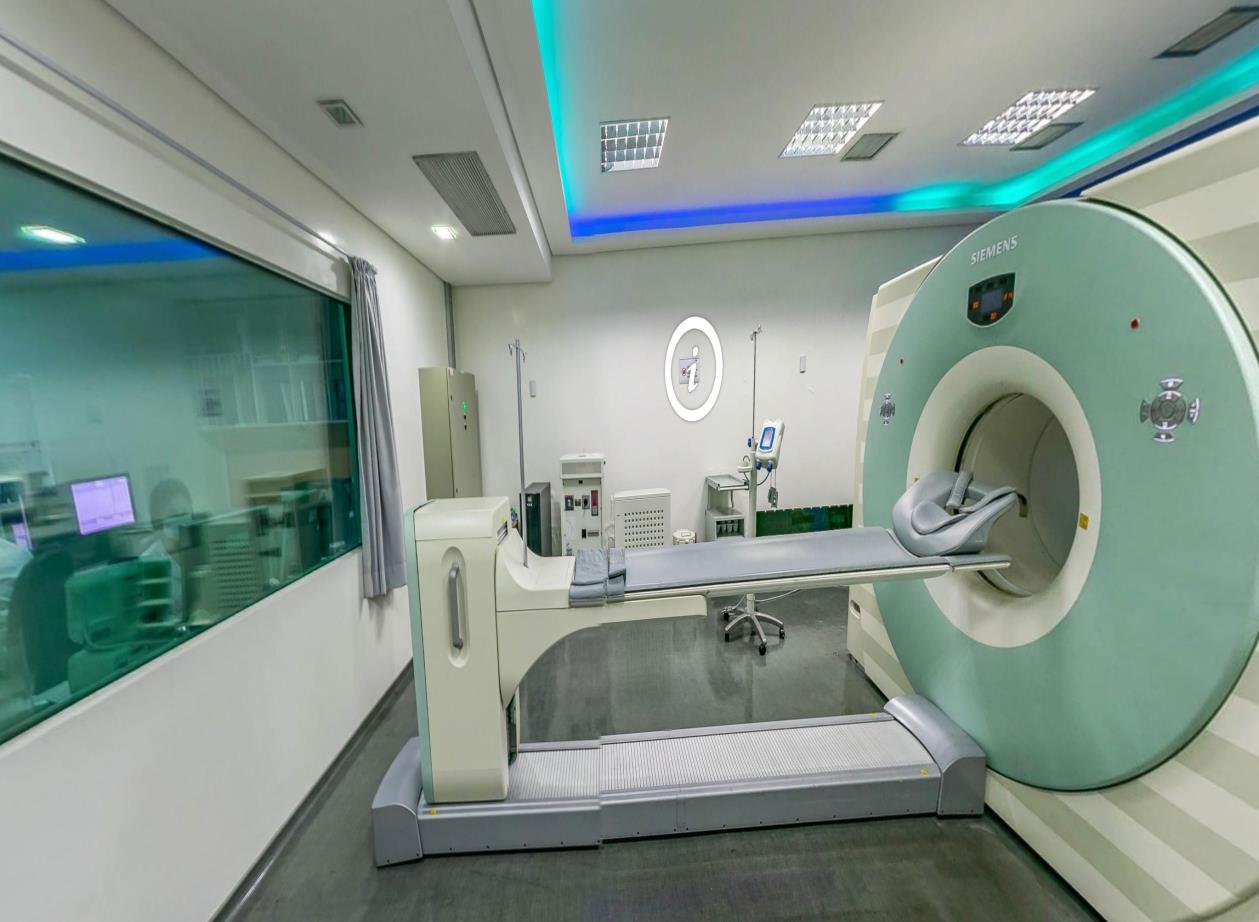
62
Figura 19 - Foto da sala do PET/CT do Hospital de Base de Brasília-DF
Fonte: AGENDA CAPITAL, 2021
Figura 20 - Foto da sala do PET/CT do Instituto de Diagnósticos (IDS) de Sorocaba-SP.
Fonte: IDS, 2020
4 CONSIDERAÇÕES FINAIS
Dada a complexidade e a importância das unidades de medicina diagnóstica, faz-se necessário considerar de extrema importância o envolvimento de profissionais capacitados da área de engenharia, arquitetura e física médica no planejamento, concepção, construção e manutenção dos estabelecimentos que abrigaram estes setores onde serão investidos milhões para aquisição de equipamentos de alta tecnologia, com o objetivo de ofertar o que de melhor existe para diagnosticar enfermidades de forma assertiva e ser possível propor tratamentos eficazes.
Em suma, pode ser dizer que, sem a devida preparação da infraestrutura para o recebimento de equipamentos médicos de alta tecnologia para unidades de diagnóstico é impossível operacionalizar tal serviço a saúde e garantir a segurança dos pacientes, profissionais envolvidos, acompanhantes e usuários do edifício
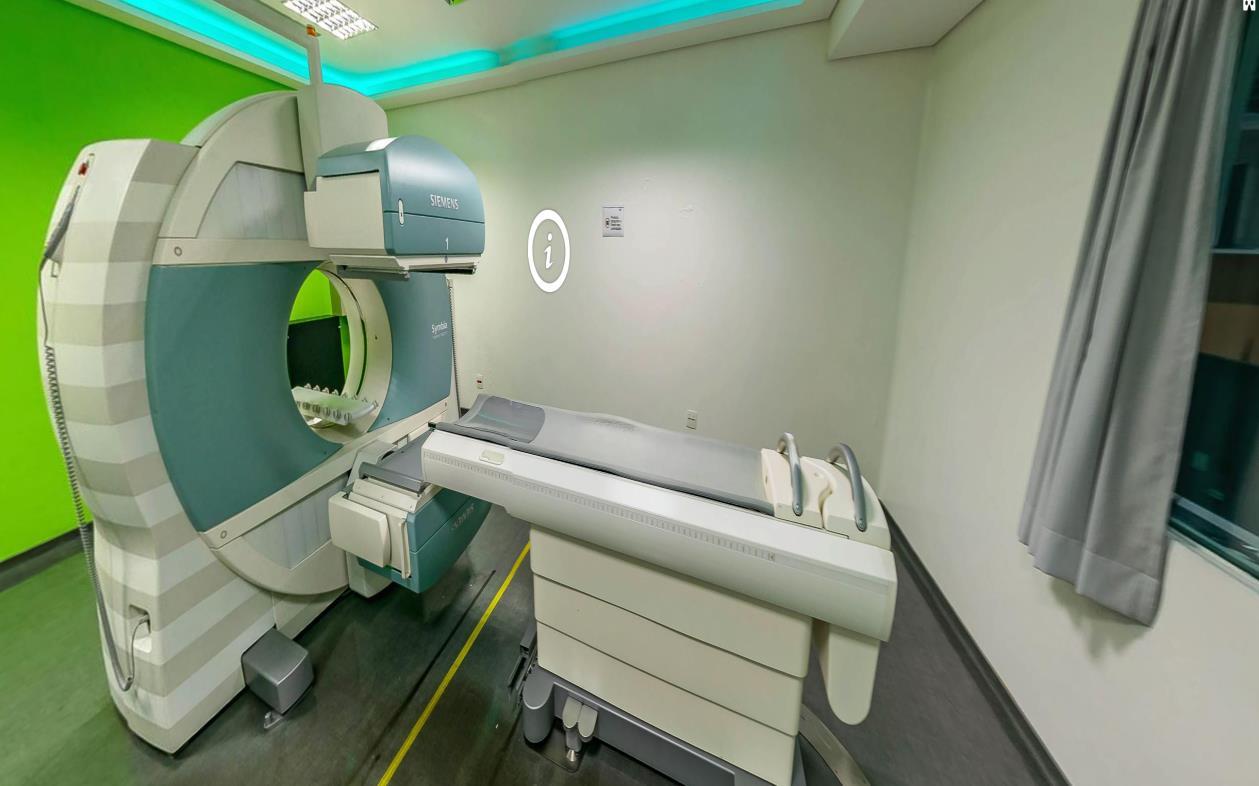
63
Figura 21 - Foto da sala do SPECT do Instituto de Diagnósticos (IDS) de Sorocaba-SP
Fonte: IDS, 2020
REFERÊNCIAS
AGENDA CAPITAL. Começa treinamento dos profissionais que vão operar o PET/CT no Hospital de Base. 2021. Disponível em: <https://agendacapital.com.br/comeca-treinamento-dos-profissionaisque-vao-operar-o-pet-ct-no-hospital-de-base/>. Acesso em: 31 ago. 2022.
ALMEIDA, Lucas. Ressonância magnética e os riscos associados ao quenching. 2020. Disponível em: <https://nexxto.com/ressonancia-magnetica-e-riscos-do-quenching/>. Acesso em: 31 ago. 2022.
ALTA DIAGNÓSTICOS. Ressonância magnética: o que é e como funciona o exame. 2022. Disponível em: <https://altadiagnosticos.com.br/saude/ressonancia-magnetica>. Acesso em: 31 ago. 2022.
ANAVIDRO, Associação Nacional de Vidraçarias. Você já ouviu falar em vidro Plumbífero? | Associação Nacional de Vidraçarias. 2017. Disponível em: <https://www.anavidro.com.br/voce-jaouviu-falar-em-vidro-plumbifero/>. Acesso em: 31 ago. 2022.
ARAUJO, Eliete de Pinho. Manual prático de procedimentos em estabelecimentos assistenciais de saúde. Brasília: Editora Kiron, 2013.
BACKES, Vânia Marli Schubert. Revista Brasileira de Enfermagem. O legado histórico do modelo Nightngale: seu estilo de pensamento e sua práxis, p. v. 52, n. 2, páginas 251–264, jun. 1999.
BG BLINDAGENS. TubosdeQuench. 2022. Disponível em: <http://www.bgblindagem.com.br/tubos-dequench.html>. Acesso em: 31 ago. 2022.
BICALHO, Flávio de Castro. A Arquitetura e a Engenharia no Controle de Infecções. 1a Edição ed. Rio de Janeiro: Rio Book’s, 2010.
BP, A Beneficência Portuguesa de São Paulo. PET-CT. 2020. Disponível em: <https://www.bp.org.br/diagnosticos/exames/pet-ct>. Acesso em: 31 ago. 2022.
BRASIL. MINISTÉRIO DA CIÊNCIA TECNILOGIA INOVAÇÕES E COMUNICAÇÕES. COMISSÃO NACIONAL DE ENERGIA NUCLEAR. Guia para o Licenciamento e Controle de Instalações de Radioterapia. . Brasília: CNEN. Disponível em: <http://antigo.cnen.gov.br/images/cnen/documentos/drs/orientacoes/Guia-para-Licenciamento-eControle-de-Instalacoes-de-Radioterapia-v1_7.pdf>. Acesso em: 23 ago. 2022. , 2021
______. Instalações Radiativas: Áreas e Práticas. 2020a. Disponível em: <http://antigo.cnen.gov.br/images/cnen/documentos/drs/cgmi/Instalacoes-Radiativas-v4.pdf>. Acesso em: 23 ago. 2022.
______. Licenciamento de instalações radiativas. 2020b. Disponível em: <http://appasp.cnen.gov.br/seguranca/normas/pdf/Nrm602.pdf>. Acesso em: 23 ago. 2022.
______. Licenciamento e controle de instalações de Medicina Nuclear. . Brasília: CNEN. Disponível em: <http://antigo.cnen.gov.br/images/cnen/documentos/drs/orientacoes/Licenciamento-e-Controle-deInstalaes-Medicina-Nuclear-RV02.pdf>. Acesso em: 23 ago. 2022c. , 2020
BRASIL. MINISTÉRIO DA SAÚDE. INSTITUTO NACIONAL DE CÂNCER. Cartilha Radioterapia. 2022. Disponível em: <https://www.inca.gov.br/tratamento/radioterapia>. Acesso em: 23 ago. 2022.
64
BRASIL, Ministério da Saúde. Agência Nacional de Vigilância Sanitária. RDC 50/2002: Normas para projetos físicos de estabelecimentos assistenciais de saúde. . Brasília: ANVISA. , 2002
BRASIL, Ministério da Saúde. Instituto Nacional de Câncer. Exposição à radiação. 2022. Disponível em: <https://www.gov.br/inca/pt-br/assuntos/causas-e-prevencao-do-cancer/exposicao-a-radiacao>. Acesso em: 29 ago. 2022.
BRASIL, Ministério da Saúde. Secretaria de Assistência à Saúde. Coordenação-Geral de Normas. Normas para projetos físicos de estabelecimentos assistenciais de saúde. Brasília: [s.n.], 1994.
BRASIL, Ministério da Saúde Secretaria de Vigilância Sanitária. Portaria SVS/MSn° 453,de1dejunho de 1998. 1998. Disponível em: <https://www.saude.mg.gov.br/images/documentos/Portaria_453.pdf>. Acesso em: 31 ago. 2022.
BUSHBERG, Jerrold T. Manuais MSD edição para profissionais. 2020. Disponível em: <https://www.msdmanuals.com/pt-br/profissional/lesões-intoxicação/exposição-e-contaminaçãoradioativa/exposição-e-contaminação-radioativa>. Acesso em: 30 ago. 2022.
CARVALHO, Antonio Carlos Pires. História da tomografia computadorizada. Revista Imagem, v. 29, n. 2, p. 61–66, 2007. Disponível em: <http://imaginologia.com.br/dow/upload historia/Historia-daTomografia-Computadorizada.pdf>. Acesso em: 27 ago. 2022.
CARVALHO, Antônio Pedro Alves de. Coordenação de projetos de estabelecimentos assistenciais de saúde. Arquitetura e Eng. Hosp. planejamento, Proj. e Perspect. Rio de Janeiro: Rio Books, 2014a. . ______. Introdução à arquitetura hospitalar. Salvador: Quarteto Editora, 2014b.
CARVALHO, Sandra. Peter Mansfield, inventor da ressonância magnética (1933-2017). 2017. Disponível em: <https://www.circuitod.com.br/post/peter-mansfield-inventor-da-ressonancia-magnetica1933-2017>. Acesso em: 27 ago. 2022.
FABIANI, Jean-Noël. A fabulosa história do hospital: da Idade Média aos dias de hoje. Porto Alegre: L&PM, 2020.
FLEURY. Medicina nuclear. 2022. Disponível em: <https://www.fleury.com.br/medico/manuaisdiagnosticos/manual-de-neurodiagnsticos/medicina-neuro>. Acesso em: 1 set. 2022.
FRANCISCO, Fabiano Celli et al. História da Radiologia Radiologia: 110 anos de história. Revista Imagem, v. 27, n. 4, p. 281–286, 2005. Disponível em: <http://www.imaginologia.com.br/dow/upload historia/Radiologia-110-anos-de-Historia.pdf>. Acesso em: 14 ago. 2022.
GÓES, Ronald de. Manual prático de arquitetura hospitalar. 2a Edição ed. São Paulo: Blucher, 2011.
______. Manualpráticodearquiteturaparaclínicaselaboratórios. 2a Edição ed. São Paulo: Blucher, 2010.
GOIÁS, Governo do Estado de Goiás Secretaria de Estado de Saúde. História do Césio 137 em Goiânia. 2020. Disponível em: <https://www.saude.go.gov.br/cesio137goiania/historia>. Acesso em: 31 ago. 2022.
HAGE, Maria Cristina Ferrarini Nunes Soares; IWASAKI, Masao. Imagem por ressonância magnética: princípios básicos Magnetic resonance imaging-basics RESUMO. Ciência Rural, v. 39, n. 4, p. 1287–
65
1295, jul. 2009. Disponível em: <https://www.scielo.br/j/cr/a/mmPL6rMp5vmPCRpmYH84Kbm/?format=pdf&lang=pt>. Acesso em: 27 ago. 2022.
HOSPITAL ANCHIETA. Tour Virtual Hospital Anchieta Taguatinga. 2020. Disponível em: <https://www.hospitalanchieta.com.br/tour/>. Acesso em: 31 ago. 2022.
HOSPITAL MONTE SINAI. Tour virtual 360 Hospital Monte Sinai. 2020. Disponível em: <https://hospitalmontesinaiariquemes.com/inicio/tour-virtual-360/>. Acesso em: 31 ago. 2022.
IDS, Instituto de Diagnósticos Sorocaba. Tour Virtual 360° IDS Sorocaba. 2020. Disponível em: <https://ids.med.br/360-12/>. Acesso em: 31 ago. 2022.
INSCER, Instituto do Cérebro. Cintilografia e SPECT. 2020. Disponível em: <https://inscer.pucrs.br/br/cintilografia-e-spect>. Acesso em: 1 set. 2022.
ISOLARE BLINDAGENS. Blindagens de Radiofrequência para Ressonância Magnética. 2014. Disponível em: <http://www.isolareblindagens.com.br/blindagem-para-ressonancia-magnetica/>. Acesso em: 31 ago. 2022.
KARMAN, Jarbas. Manutenção e segurança hospitalar preditivas. São Paulo: IPH, 2011.
MACHRY, Hermínia Silva. Oimpactodosavançosdatecnologianastransformaçõesarquitetônicas dos edifícios hospitalares. 2010. Universidade de São Paulo, São Paulo, 2010. Disponível em: <https://teses.usp.br/teses/disponiveis/16/16132/tde-15062010130613/publico/DISSERTACAO_COMPLETA_HERMINIA.pdf>.
MARQUES FABRÍCIO. Plataforma de Imagem na Sala de Autópsia (Pisa). Pesquisa FAPESP, 2015.
MATTOS, Fabio Rodrigues de. SPECT (Single photon emission tomography): Gama Câmara, Reconstrução Tomográfica e Características Funcionais. 2009. UNESP, Botucatu, 2009. Disponível em: <https://repositorio.unesp.br/bitstream/handle/11449/119908/mattos_fr_tcc_bot.pdf>. Acesso em: 1 set. 2022.
MEDSYSTEM. Por dentro da Engenharia Clínica. 2022. Disponível em: <https://medsystem.eng.br/servicos/por-dentro-da-engenharia-clinica/>. Acesso em: 31 ago. 2022.
MENDES, Ana Carolina Potier. Plano diretor físico hospitalar: uma abordagem metodológica frente a problemas complexos. Londrina: Kan, 2018.
MIQUELIN, Lauro Carlos. Anatomia dos edifícios hospitalares. São Paulo: CEDAS, 1992a.
______. O empreendimento hospitalar na reestruturação da rede de saúde. São Paulo em Perspectiva, p. 14–19, 1992b. Disponível em: <http://produtos.seade.gov.br/produtos/spp/v06n04/v06n04_03.pdf>.
MR IN SITE. Blindagem Magnética. 2020a. Disponível em: <https://mrinsite.com.br/blindagemmagnetica/>. Acesso em: 31 ago. 2022.
_. Blindagem RF. 2020b. Disponível em: <https://mrinsite.com.br/blindagem-rf/>. Acesso em: 31 ago. 2022.
NEWSTART BLINDAGENS. Blindagem de Sala de Ressonância Magnética. 2007. Disponível em:
66
<https://newstartblindagens.com.br/>. Acesso em: 31 ago. 2022.
NOBELPRIZE.ORG. Paul C. Lauterbur – Facts - NobelPrize.org. 2022a. Disponível em: <https://www.nobelprize.org/prizes/medicine/2003/lauterbur/facts/>. Acesso em: 27 ago. 2022.
______. Sir Peter Mansfield - Biographical. 2022b. Disponível em: <https://www.nobelprize.org/prizes/medicine/2003/mansfield/biographical/>. Acesso em: 27 ago. 2022.
NUCLEORAD. Biossegurança em ressonância magnética. 2021. Disponível em: <https://www.nucleorad.com.br/cursos/curso/f44bf15a46ebf1b20006671dc886d68f-Biosseguranca-emRessonancia-Magnetica>. Acesso em: 31 ago. 2022.
PEREIRA, António Maria Reais. Estudo do Impacto da Descoberta dos Raios-X e das suas Aplicações Médicas em Portugal. Dissertação de Mestrado em Química Química, Saúde e Nutrição. . Lisboa: [s.n.]. Disponível em: <https://core.ac.uk/download/pdf/12427599.pdf>. Acesso em: 24 ago. 2022. , 2012
PINHEIRO, Pedro. Ressonância Magnética: indicações e riscos. 2018. Disponível em: <https://www.mdsaude.com/exames-complementares/ressonancia-magnetica/>. Acesso em: 31 ago. 2022.
PROJETO X. Argamassa baritada. 2022. Disponível em: <https://www.projetoxbrasil.com.br/argamassa-baritada>. Acesso em: 31 ago. 2022.
REDE D’OR SÃO LUÍS. Ressonância Magnética: O que é, como é feita e qual o preparo. 2021. Disponível em: <https://www.rededorsaoluiz.com.br/exames-e-procedimentos/ressonancia-magnetica>. Acesso em: 31 ago. 2022.
______. TomografiaComputadorizada:Oqueé,comoéfeitaequalopreparo. 2022. Disponível em: <https://www.rededorsaoluiz.com.br/exames-e-procedimentos/tomografia-computadorizada>. Acesso em: 31 ago. 2022.
REDE D’OR SÃO LUÍZ. Raio X: O que é, como é feita e qual o preparo. 2022. Disponível em: <https://www.rededorsaoluiz.com.br/exames-e-procedimentos/raio-x>. Acesso em: 31 ago. 2022.
______. Tour Virtual Hospital DF Star. 2019. Disponível em: <https://tourmkr.com/F1nz1hCqlt/11134422p&2.48h&88t>. Acesso em: 31 ago. 2022.
REDE DE HOSPITAIS SANTA LÚCIA. PET/CT. 2021. Disponível em: <http://www.santalucia.com.br/hospitais/hospital-santa-lucia-sul/servicos/petct/>. Acesso em: 31 ago. 2022.
RIBEIRO, Maiara. Portal Drauzio Varella. 2020. Disponível em: <https://drauziovarella.uol.com.br/ambulatorio/exames/raios-x-radiografia/>. Acesso em: 31 ago. 2022.
RINCK, Peter A. Magnetic resonance in medicine: a critial introduction. 12. ed. Norderstedt: BoD, 2018. Disponível em: <https://www.bod.de/booksample?json=http%3A%2F%2Fwww.bod.de%2Fgetjson.php%3Fobjk_id%3D 2191834%26hash%3D9ec0dccf3f1b252b3c9fd0f3f9cfee8b>. Acesso em: 27 ago. 2022.
RM SHIELD. Blindagem RF (Rádio Frequência). 2022. Disponível em: <http://rmshield.med.br/blindagem_rf/>. Acesso em: 31 ago. 2022.
67
ROBILOTTA, Cecil Chow. A tomografia por emissão de pósitrons: uma nova modalidade na medicina nuclear brasileira. Revista Panam Salud Publica, v. 20, n. 2/3, p. 134–42, 2006. Disponível em: <https://www.scielosp.org/pdf/rpsp/v20n2-3/10.pdf>. Acesso em: 27 ago. 2022.
SBMN - SOCIEDADE BRASILEIRA DE MEDICINA NUCLEAR. Conheça a Medicina Nuclear. 2019. Disponível em: <https://sbmn.org.br/comunicacao/conheca-a-medicina-nuclear/>. Acesso em: 23 ago. 2022.
SHAMPO, Marc A.; KYLE, Robert A. Karl Theodore Dussik: Pioneer in Ultrasound. 1995, [S.l.]: Mayo Foundation/or Medical Education and Research, 1995. p. 1136.
SUPER INTERESSANTE. 8 cientistas que morreram ou se feriram em nome da ciência | Super 2016. Disponível em: <https://super.abril.com.br/coluna/superlistas/8-cientistas-que-morreram-ou-seferiram-em-nome-da-ciencia/>. Acesso em: 31 ago. 2022.
TENORIO, Goretti. Veja Saúde. 2020. Disponível em: <https://saude.abril.com.br/medicina/tomografiacomputadorizada-como-e-feita-e-para-que-serve/>. Acesso em: 31 ago. 2022.
WELLCOME LIBRARY. CrimeanWar:FlorenceNightingaleatScutariHospital.Colouredlithograph by E. Walker, 1856, after W. Simpson. 2013. Disponível em: <https://search.wellcomelibrary.org/iii/encore/record/C__Rb1179332?lang=eng>. Acesso em: 20 dez. 2020.
WHITFIELD, David. Notthingham Post. The story of how Sir Peter Mansfield invented the MRI scanner and won the Nobel Prize., 12 mar. 2019. Disponível em: <https://www.nottinghampost.com/news/health/story-how-sir-peter-mansfield-2635109>. Acesso em: 27 ago. 2022.
WIKIPEDIA. The very first CT scanner prototype. 2006. Disponível em: <https://en.wikipedia.org/wiki/File:RIMG0277.JPG>.
ZIONI, Eleonora. Planejamento físico-funcional e hotelaria em saúde. São Paulo: SENAC, 2018.
68
NORMAS E LEGISLAÇÕES PARA PROJETO DE ESTABELECIMENTOS ASSISTENCIAIS DE SAÚDE
Resoluções e normas gerais para EAS
Anvisa RDC nº 50/2002 – Normas para projetos físicos de estabelecimento assistencial de saúde.
Anvisa RDC nº 51/2011 – Requisitos para análise, avaliação e aprovação de estabelecimento assistencial de saúde.
Anvisa RDC nº 63/2011 – Boas Práticas de Funcionamento para os Serviços de Saúde.
Anvisa RDC nº 222/2018 – Gerenciamento dos Resíduos de Serviços de Saúde.
Anvisa RDC nº 15/2012 – Dispõe sobre requisitos de boas práticas para o processamento de produtos para saúde e dá outras providências.
ABNT NBR 7.256/2005 – Parâmetros para instalação de sistema de tratamento de ar em ambientes críticos e semicríticos.
ABNT NBR 16 651/2019 – Proteção contra incêndios em EAS – Requisitos
ABNT NBR 7.256/2002 – Tratamento de ar em EAS – Requisitos para projeto e execução das instalações
ABNT NBR 15 268/2005 – Laboratório clínico – Requisitos e recomendações para exames de urina
ABNT NBR 12 188/2016 – Sistemas centralizados se suprimento de gases medicinais, de gases para dispositivos médicos e de vácuo para uso em serviços de saúde
ABNT NBR 9 050/2015 – Acessibilidade a edificações, mobiliário, espaços e equipamentos urbanos
NR 32/2002 – Segurança e saúde no trabalho em serviços de saúde
SOMASUS – Sistema de Apoio à Elaboração de Projetos de Investimentos em Saúde:
• Volume 1- Atendimento Ambulatorial e Atendimento Imediato
• Volume 2 – Internação e Apoio ao Diagnóstico e à Terapia (Reabilitação)
• Volume 3 – Apoio ao Diagnóstico e à Terapia (Imaginologia)
• Volume 4 – Apoio ao Diagnóstico e à Terapia: Anatomia Patológica, Hemoterapia e Hematologia,
• Medicina Nuclear e Patologia Clínica
Medicamentos e Correlatos
RDC nº 17/2010 e RDC nº 11/2014 – Indústria de Medicamentos e Correlatos
RDC nº 67/2007 – Farmácia de Manipulação
Portaria Federal nº 272/1998 – Nutrição Parenteral
RDC nº 44/2009 – Boas Práticas Farmacêuticas para o controle sanitário do funcionamento, da dispensação e da comercialização de produtos e da prestação de serviços farmacêuticos em farmácias e drogarias e dá outras providências.
Cozinha hospitalar, cozinha institucional, nutrição enteral, lactário, banco de leite humano, indústria de alimentos e água mineral.
RDC nº 216/2004 – Regulamento Técnico de Boas Práticas para Serviços de Alimentação.
RDC nº 52/2014 – Boas Práticas para os Serviços de Alimentação
RDC nº 275/2002 – Procedimentos Operacionais aplicados aos estabelecimentos produtores/industrializadores de alimentos
RDC nº 171/2006 – Banco de Leite Humano
RDC nº 216/2004 – Lactário e Nutrição Enteral
Oncologia e radioterapia
RDC nº 220/2004 – Oncologia
69
ANEXO I
RDC nº 20/2006 – Regulamento Técnico para o funcionamento de serviços de radioterapia, visando a defesa da saúde dos pacientes, dos profissionais envolvidos e do público em geral Resolução CNEN nº 130/2012 – Requisitos necessários para a segurança e a proteção radiológica em Serviços de Radioterapia
Proteção Radiológica em Serviços Radiação Ionizante
PORTARIA 453 SVS/MS, de 01/06/1998 – Regulamento Técnico que estabelece as diretrizes básicas de proteção radiológica em radiodiagnóstico médico e odontológico, dispõe sobre o uso dos raios-x diagnósticos em todo território nacional e dá outras providências.
RDC Nº 330/2019 - Estabelece os requisitos sanitários para a organização e o funcionamento de serviços de radiologia diagnóstica ou intervencionista e regulamenta o controle das exposições médicas, ocupacionais e do público decorrentes do uso de tecnologias radiológicas diagnósticas ou intervencionistas.
Ressonância Magnética
IN 59/2019 - Dispõe sobre requisitos sanitários para a garantia da qualidade e da segurança em sistemas de ressonância magnética nuclear, e dá outras providências.
Medicina Nuclear
RDC nº 159//2013 - Requisitos de Segurança e Proteção Radiológica para Serviços de Medicina Nuclear
RDC nº 38/2008 – Dispõe sobre a instalação e o funcionamento de Serviços de Medicina Nuclear “in vivo”
RDC nº 15/2002 – Licenciamento de Instalações Nucleares
Urgência/ Emergência
PORTARIA GM/MS nº 2.048, de 05/11/2002 – Regulamento Técnico dos Sistemas Estaduais de Urgência e Emergência.
UTI
PORTARIA 551/MS/GM, de 13/04/2005 – Requisitos Comuns para Unidades de Terapia Intensiva de Adultos do MERCOSUL.
RDC nº 07/2010 – Estabelece padrões mínimos para o funcionamento das Unidades de Terapia Intensiva, visando à redução de riscos aos pacientes, visitantes, profissionais e meio ambiente.
PORTARIA GM/MS nº 930, de 10/05/2012 – Define as diretrizes e objetivos para a organização da atenção integral e humanizada ao recém-nascido grave ou potencialmente grave e os critérios de classificação e habilitação de leitos de Unidade Neonatal no âmbito do Sistema Único de Saúde (SUS).
PORTARIA GM/MS nº 3.432, 12/08/1998 – Estabelece critérios de classificação para as Unidades de Tratamento Intensivo – UTI.
Atenção Domiciliar (homecare)
RDC nº 11/2006 – Dispõe sobre o Regulamento Técnico de Funcionamento de Serviços que prestam Atenção Domiciliar.
CME
RDC nº 15 /2012 – requisitos de boas práticas para o processamento de produtos para saúde e dá outras providências.
Hemodiálise
70
RDC nº 33/2008 – Regulamento Técnico para planejamento, programação, elaboração, avaliação e aprovação dos Sistemas de Tratamento e Distribuição de Água para Hemodiálise no Sistema Nacional de Vigilância Sanitária.
RDC nº 11/2014 – Requisitos de Boas Práticas de Funcionamento para os Serviços de Diálise e dá outras providências.
Endoscopia
RDC nº 06/2013 – Dispõe sobre os requisitos de boas práticas de funcionamento para os serviços de endoscopia com via de acesso ao organismo por orifícios exclusivamente naturais.
Laboratório Analítico
RDC nº 11/2012 – Dispõe sobre o funcionamento de laboratórios analíticos que realizam análises em produtos sujeitos à Vigilância Sanitária e dá outras providências.
RDC nº 302 /2005 – Regulamento Técnico para funcionamento de Laboratórios Clínicos.
RDC nº 61/2009 – Dispõe sobre o funcionamento dos Laboratórios de Histocompatibilidade e Imunogenética que realizam atividades para fins de transplante e dá outras providências.
Atenção Obstétrica
RDC nº 36/2008 – Regulamento Técnico para Funcionamento dos Serviços de Atenção Obstétrica e Neonatal.
Hemoterapia/ Hematologia
PORTARIA GM/MS nº 158, de 04/02/2016 – Redefine o regulamento técnico de procedimentos hemoterápicos.
RDC nº 34/2014 – Dispõe sobre as Boas Práticas no Ciclo do Sangue.
Lavanderia Hospitalar
RDC nº 06/2012 – Dispõe sobre as Boas Práticas de Funcionamento para as Unidades de Processamento de Roupas de Serviços de Saúde e dá outras providências.
Instituição de Longa Permanência para Idosos – ILPI
RDC nº 283/2005 – Regulamento Técnico que define normas de funcionamento para as Instituições de Longa Permanência para Idosos, de caráter residencial.
Centro de Atenção Psicossocial – CAPS
PORTARIA n° 148, de 31/01/2012 – Define as normas de funcionamento e habilitação do Serviço Hospitalar de Referência para atenção a pessoas com sofrimento ou transtorno mental e com necessidades de saúde decorrentes do uso de álcool, crack e outras drogas, do Componente Hospitalar da Rede de Atenção Psicossocial, e institui incentivos financeiros de investimento e de custeio.
PORTARIA GM/MS nº 251, de 31/01/2002 – Estabelece diretrizes e normas para a assistência hospitalar em psiquiatria, reclassifica os hospitais psiquiátricos, define e estrutura, a porta de entrada para as internações psiquiátricas na rede do SUS e dá outras providências.
PORTARIA GM/MS nº 2.415, de 23/03/1998 – Estabelece requisitos para credenciamento de Unidades Hospitalares e critérios para realização de internação em regime de hospital-dia
PORTARIA GM/MS nº 2.644, de 28/10/2009 – Estabelece novo reagrupamento de classes para os hospitais psiquiátricos, reajusta os respectivos incrementos e cria incentivo para internação de curta duração nos hospitais psiquiátricos e dá outras providências.
PORTARIA GM/MS nº 336, de 19/02/2002 – Serviços dos Centros de Atenção Psicossocial.
PORTARIA SAS/MS nº 305, de 03/05/2002 – Estabelece normas para cadastramento e funcionamento dos CAPS ad.
71
LEI Nº 975/1995 – Fixa diretrizes para a atenção à saúde mental no Distrito Federal e dá outras providências.
LEI nº 10.216/2001 – Dispõe sobre a proteção e os direitos das pessoas portadoras de transtornos mentais e redireciona o modelo assistencial em saúde mental.
RDC nº 29/2011 – requisitos de segurança sanitária para o funcionamento de instituições que prestem serviços de atenção a pessoas com transtornos decorrentes do uso, abuso ou dependência de substâncias psicoativas.
72
























