El arduo (y feliz) camino de la autosuperación
La historia de la FCV está plagada de desafíos que fueron superados por el camino más largo, sin la intervención de mecenas o inversores. Desde sus inicios en Bucaramanga, a la reciente certificación EMRAM nivel 7 de HIMSS, la senda recorrida pone en evidencia el compromiso con la búsqueda del valor y la calidad.
 Dr. Víctor Castillo Mantilla Presidente Fundación Cardiovascular de Colombia
Dr. Víctor Castillo Mantilla Presidente Fundación Cardiovascular de Colombia

El Doctor Víctor Castillo Mantilla es colombiano de Bucaramanga (capital del departamento de Santander), y se define como cirujano cardíaco. Quien entre en más detalle en su hoja de vida aprenderá que se recibió como médico cirujano en la Escuela de Medicina Juan N. Corpas en 1980. “Los médicos colombianos tenemos la obligación, una vez graduados, de trabajar para el Estado durante un año en la Medicatura Rural”, explica Castillo. Este servicio es el único con el que cuentan muchos pueblos que están alejados de los grandes centros urbanos. “Me fui a San Gil, una población a dos horas de viaje de Bucaramanga. Si en
Bucaramanga estaba todo por hacer en materia de Salud, San Gil tenía todavía más restricciones”. Fue allí, luego de ver de cerca las necesidades de la población, que decidió dedicar su vida a cambiar esa realidad.
El primer paso fue vincularse con hospitales y fundaciones de los Estados Unidos que aceptaban atender gratuitamente a niños de otras partes del mundo enfermos del corazón, particularmente North Star University Hospital (Long Island, New York) y el Variety Club International (una fundación de beneficencia). Cuatro semanas después del primer abordaje, ya estaban operando al primer niño
10

enfermo del corazón a través de este programa que, en total, involucraba a cinco hospitales.
En 1982, Castillo empezó su especialización en Cirugía General en la Universidad del Valle (Colombia), recibiéndose en 1985. Luego regresó a Bucaramanga para sentar los cimientos jurídicos de la Fundación Cardiovascular (FCV). “En diciembre reuní a los cardiólogos que había en la ciudad, que eran ocho, algunos incluso entrenados en México. Y, junto con el Doctor Quirós y otros colegas, el 12 de diciembre de 1985 firmamos el acta de creación de la Fundación Cardiovascular, que comenzó a operar
legalmente en el primer semestre del año siguiente”. Luego de este hito, en 1988 Castillo se va a Medellín (en la Universidad Pontificia Bolivariana), a completar su especialización en Cirugía Cardiovascular. Hacia fines de 1990 regresará a Bucaramanga con el título bajo el brazo y la firme intención de empezar un programa en una ciudad que, en sus propias palabras, “no tenía
Nunca tuvimos un mecenas. Fue el esfuerzo de todo el grupo de trabajo el que creó las condiciones para que se desarrollara la Fundación”.
11 >>
nada”, habida cuenta de que la FCV existía en ese momento sólo en los papeles. “La gente no creía que fuera posible llevar adelante ese programa. Me encontré con mucha incredulidad... Y era comprensible: de no tener nada a lo que nosotros proponíamos, operar el corazón, era dar un salto de garrocha fenomenal”. Con todo, dos meses después ya estaban haciendo la primera de estas cirugías.
De a poco, la FCV fue generando confianza y, en base a una estrategia de mediano y largo plazo, a buscar los recursos que sostuvieran ese programa tan ambicioso. “Ganábamos dinero por cirugías y prestación de servicios, y reinvertíamos el 100% en la FCV para su crecimiento y sostenibilidad. Nunca tuvimos un mecenas. Fue el esfuerzo de todo el grupo de trabajo el que creó las condiciones para que se desarrollara la Fundación. Hoy llevo 33 años como presidente, pero esa posición antes era la del director, porque alguien tenía que ocuparse de la parte administrativa”.
Castillo recuerda que en las primeras doscientas cirugías, sostenidas por donaciones de fundaciones norteamericanas y alquilando quirófanos en otras entidades, ninguno de los miembros del equipo ganó un solo peso: todo fue a la FCV. Hoy la organización tiene más de mil médicos y casi 800
camas en unas instalaciones hospitalarias que son de las más grandes de Colombia. La FCV alberga los institutos Cardiovascular, de Cáncer, y de Ortopedia, Traumatología y Reumatología. También los de Neurología y de la Mujer, además de ofrecer servicios de Nefrología y Urología, Clínica del Dolor, y Cirugía Plástica y Reconstructiva.
Los desafíos en materia de atención
Hoy, FCV atiende no sólo a la población de Bucaramanga y alrededores, sino también a pacientes de todo Colombia y de otros países de Latinoamérica. “Atendemos población de Centroamérica y del Caribe, y hemos recibido pacientes muy complejos de Ecuador, de Venezuela, de las Guyanas. De Panamá, de Belize… Tenemos un mercado mucho más grande hoy”. Castillo estima que un 40% de los pacientes son de la región lindera, otro 40% llega desde el resto del país y otro 20% de los países vecinos.
En este contexto, explica el Presidente de la FCV, los desafíos son numerosos. “Colombia está en la discusión previa a una nueva reforma de Salud. El sistema de Salud anterior empezó en 1993 (Ley 100), coincidiendo un poco con los inicios de la FCV.
El boom de la Ley 100 nos permitió crecer gracias a la inversión gubernamental y a la reorganización del
12
>>

Atendemos población de Centroamérica y del Caribe, y hemos recibido pacientes muy complejos de Ecuador, de Venezuela, de las Guyanas. De Panamá, de Belize… Tenemos un mercado mucho más grande hoy”.
sistema, que antes sólo consideraba hospitales públicos”.
Esta ley, que impulsaba una transformación en la Seguridad Social, garantizó el que hubiera pagadores que sostuvieran el sistema. Sin embargo, Castillo sostiene que las bondades que hace tres décadas brindaban la Ley 100, hoy se han transformado en lo
contrario. De las doscientas entidades promotoras de salud (EPS, las pagadoras: el equivalente en otros países a las obras sociales) que había en Colombia, hoy sólo quedan veinte y todas con problemas económicos. El nuevo modelo propone que el pagador sea el Estado. “Mientras esto se define, todos los hospitales en Colombia estamos pasando por problemas”. Treinta años después, resume Castillo, el problema sigue siendo de acceso a los recursos. “Todos estamos trabajando para que esto se resuelva rápidamente y tengamos un nuevo modelo”.
El otro desafío, apunta Castillo, “es estar a la bandera de la tecnología, tanto en la parte médica como de
13 >>
equipamiento, para mantener el liderazgo en Colombia e internacionalmente”. Aquí, el costo de la tecnología es uno de los mayores limitantes, teniendo en cuenta que Colombia es un país que está en crisis. “Entonces, mantener el liderazgo en Tecnología implica un gran esfuerzo”. Nuevamente, sintetiza el ejecutivo, “hablamos de un problema de recursos”.
dar vaLor con caLidad “Parte de nuestra estrategia para crecer y buscar reconocimiento es ser líderes en temas de innovación en calidad, de innovación tecnológica y digital, de innovación en materia de conocimiento y de innovación en todo lo que tiene que ver con la docencia y la investigación. En el año 2000 la FCV fue la primera entidad de Salud de
Colombia, y de las primeras en Hispanoamérica, que se certificó bajo la norma ISO 9000”. Vale recordar que recién en 1997 la FCV pudo abrir un hospital (instalaciones físicas propias), inaugurando un innovador instituto cardiovascular con 200 camas. “Sólo atendíamos padecimientos del corazón, de modo que un hospital de 200 camas parecía un exabrupto en Bucaramanga. Por fortuna, antes de que se cumplieran los dos meses ya teníamos una ocupación del ciento por ciento. Había mucha necesidad, no sólo en nuestra región sino en todo el país”.
A partir de ese momento, dentro del Plan Estratégico Quinquenal, la calidad se transformó en el norte de la brújula del FCV. “Por eso siempre hemos sido líderes en calidad en

14 >>
Colombia, y un referente para América Latina”, asegura Castillo y cita: además de haberse convertido en el primer hospital certificado bajo las normas ISO 9000 en Colombia, también fue el primero acreditado en norma de calidad colombiana en 2005 y luego, en 2009, recibiría el reconocimiento de Joint Commission International (JCI), transformándose en el primero en Colombia en recibir esta acreditación y noveno en América Latina. A mediados de 2022, el complejo médico de la FCV, integrado por el Hospital Internacional de Colombia y el Instituto Cardiovascular, es el primero del país en lograr la certificación EMRAM nivel 7, el mayor estándar de HIMSS en lo que refiera a la digitalización de los hospitales. Lograr esta certificación, que involucra una profunda transformación y disponer de una plataforma para pasar a ser un hospital “despapelizado” e inteligente, les llevó cinco años.
Consultado sobre el proceso de esta última certificación, Castillo aclara: “No fue sólo la digitalización de historia clínica, sino es una transformación institucional para que todos los procesos médicos, de enfermería, administrativos, pero sobre todo los procesos clínicos, puedan hacer ese viraje y así convertirse en digitales. El hospital nivel 7 es un hospital cero papel y todas las transacciones se
hacen a través de la red. Esto significa que no puede haber ningún médico o enfermera que lleve una libreta en el bolsillo apuntando las medidas que hay que tomar con un paciente. Si eso ocurre, automáticamente le quitan a uno la acreditación”.
Lograr ese cambio en el mindset a escala individual requirió de un trabajo a nivel cultural. De hecho, y a pesar de tener ya desplegada la Historia Clínica Electrónica (HCE) desde 2001, quince años después, cuando HIMSS evaluó en qué nivel estaba la entidad para avanzar con el proceso de certificación (allí donde las expectativas eran al menos nivel 4 o 5), esa evaluación resultó devastadora: nivel cero.
Luego de ese fuerte trabajo de transformación cultural, para el cual formaron un equipo interno dedicado al proyecto HIMSS (no contrataron asesores externos), en 2020 solicitaron el comienzo del proceso de certificación. “En 2021 alcanzamos la certificación EMRAM nivel 6, que fue un avance enorme. Fue un trabajo en equipo que integró todas las áreas clínicas del hospital. Y ya nos pedían proyectos de IA para poder certificar en el nivel 7”, recuerda Castillo, orgulloso de haber superado con su equipo también ese desafío. “En el mundo, los hospitales que han certificado nivel 7 somos menos de un centenar”, aclara.-
15

Dr. Felipe Soto-Pérez
Profesor de la Facultad de Psicología
Universidad de Salamanca

EL IMPACTO DE LAS NUEVAS TECNOLOgíAS EN TRATAMIENTOS DE SALUD MENTAL
La pandemia aceleró el uso de nuevas tecnologías como mediadoras de los tratamientos de Salud Mental. Sin embargo, no existe un corpus que permita establecer las mejores prácticas en la materia. El V Congreso Internacional en Salud Mental Digital, y el libro Casos clínicos en telesalud mental editado por Elsevier, se proponen hacer un aporte valioso al respecto.


t E l E m E dicina

Felipe Soto-Pérez es Doctor en Psicología y Profesor en el Departamento de Personalidad, Evaluación y Tratamiento Psicológico de la Facultad de Psicología de la Universidad de Salamanca. El profesor Soto-Pérez está coordinando y luego participará del VI Congreso Internacional en Salud Mental Digital #CSMD24, a celebrarse en formato online el a finales de noviembre de 2024. En dicho espacio presentará el libro Casos clínicos en telesalud mental, publicado por Elsevier y cuya coordinación estuvo a su cargo en conjunto con el Doctor Juan José Martí-Noguera (también Doctor en Psicología,
editor del primer Manual de telesalud mental publicado en español, y organizador de los Congresos en Salud Mental Digital entre 2019 y 2022). (El volumen puede conseguirse en librerías o en la tienda online www.elsevier.com y tienda.elsevier.es).
A pesar de residir en España, el Doctor Soto-Pérez es chileno (Santiago, n.1975). “Allí me formé como psicólogo experiencial, que es una corriente humanista que privilegia mucho el contacto con el individuo y el trabajo conjunto”. Luego, por motivos coyunturales, cuando llegó a hacer su doctorado en España quedó vinculado a
18

los aspectos tecnológicos de la práctica. Corría el año 2006 y en un principio se resintió un poco por el cambio cultural entre ambos países: “Allá, en psicoterapia experiencial se utiliza el contacto físico, y justamente este tipo de contacto es uno de los mayores ausentes en los tratamientos media-
Antes de la Pandemia, el uso de videoconferencia entre los profesionales de la Salud Mental no llegaba el 20%. Ya en el período de confinamiento, ese uso llegó al 90%”.
dos por tecnologías”, compara. Pronto comenzó a trabajar en lo que en aquel momento se denominó “Ciberterapia”.
“Era un campo absolutamente desconocido. Recuerdo haber hecho una primera revisión breve, y fue como abrir una tumba del Antiguo Egipto. Descubrí una línea de trabajo que no conocía. Y esto coincidió con mi migración (de Chile a España), entonces se daba el caso de que empecé a mantener todas mis comunicaciones con los seres queridos y otras relaciones mediado por la tecnología. Así que fue un suerte de doble descubri -
19 >>
miento, lo que me llevó a investigar más. Mi tesis fue un programa de psicoeducación para familiares, es decir cómo los familiares tienen que apoyar a una persona que tiene una esquizofrenia. Y allí comparamos grupos de atención tradicional con grupos atendidos por videoconferencia. Recordemos que, en 2006, todavía no teníamos el desarrollo que hoy tienen estas herramientas. Por ejemplo, era difícil mantener una videoconferencia múltiple”. Como dato de color, tan sólo tres años antes se había generalizado la videollamada a los clientes de software de mensajería (en los países desarrollados), y Skype presentaba videollamadas a 25 personas con descarga gratuita. Esta tesis fue terminada en 2010 y leída dos años después.
Consultado sobre las tecnologías que tienen incidencia en temas de Salud Mental, Soto-Pérez explica que, en la actualidad, lo más utilizado es la videoconferencia, cuyos primeros trabajos se remontan a 1956, en Nebraska, Estados Unidos. Con todo, el hito más reciente en torno a esta herramienta fue la pandemia. “Antes de la Pandemia, el uso de videoconferencia entre los profesionales de la Salud Mental no llegaba el 20%. Ya en el período de confinamiento, ese uso llegó al 90%. En otras palabras: todos los profesionales de la Salud Mental
experimentaron el uso de la videoconferencia para la atención de sus pacientes”, estima.
Hilando más fino, comprobaciones posteriores señalaron que, si bien muchos tratamientos comenzaron con videoconferencia, ya en la segunda o tercera sesión derivaban en formas más simples de teleconsulta, como una llamada telefónica. “Sucede que los profesionales no están preparados para usar videoconferencia, no hay formación. Y los usuarios muchas veces no tienen acceso a la tecnología. Al final te quedas con lo más simple y fácil de usar”. Soto-Pérez considera que una cosa es el uso eventual y otra una practica permanente, lo cual requiere de formación de los profesionales y una transformación de la organizaciones.
otras formas de atención remota
Otra de las líneas de trabajo que tienen incidencia en la atención remota de la Salud Mental es el software o, más concretamente, las aplicaciones de rehabilitación cognitiva o entrenamiento de memoria, cuyos antecedentes más lejanos se ubican en la década de 1960. “Hablamos de un programa de software donde un neuropsicólogo ha establecido las actividades que el paciente debe hacer. Ese paciente puede completarlas desde su casa, y
20
>>

esto brinda unos resultados que permiten identificar automáticamente si la persona se mantiene desde el punto de vista cognoscitivo o va empeorando”, comenta el psicólogo. En este orden, existen también tests informatizados que permiten abordar ciertos padecimientos, como es el caso de los tests de depresión. “Esto está funcionando bien”, agrega. Una variante de esto son las apps móviles, que comenzaron a tener más protagonismo hace dos o tres años y que, en algunos países ya
Ahora, tu respondes [una prueba MMPI] en un formulario digital y en segundos tienes la corrección del test, con gráficos y demás. De manera casi inmediata tienes mucha información para tomar decisiones”.
están siendo reguladas. Soto-Pérez destaca otro ámbito de aplicación de las tecnologías de la información, que son las revisiones de los tests. “Una prueba de personalidad MMPI, que tiene más de quinientas preguntas… Pues su corrección tenía cierta dificultad. Ahora, tu respondes en un formulario digital y en segundos tienes la corrección del test, con gráficos y demás. De manera casi inmediata tienes mucha información para tomar decisiones”.
La Realidad Virtual es otra de las tecnologías que se aplican en materia de Salud Mental, “que se ha utilizado mucho en temas de de-sensibilización, fobias, estrés postraumático… Los resultados de las investigaciones señalan que ha sido muy útil en estos casos”, asegura el investigador. Paralelamente, también se están empleando robots y mascotas robóticas en temas como soledad no deseada y cuidado de personas mayores o con
21
discapacidades. “Hay una línea de investigación sobre estos temas. Hay ensayos clínicos que confirman que la gente los acepta. En tecnología, la primera fase siempre pasa por la aceptación y luego la satisfacción. En tercer lugar, se investiga si esto produce cambios. Allí destacan los robots sociales, que demuestran mejoras en la orientación de personas con demencia, o bien mejoras en los indicadores de bienestar porque las personas se sienten acompañadas, y también de control del entorno”. Soto-Pérez comenta que Japón y los países nórdicos europeos están más avanzados en este uso de la tecnología. “Vas a una residencia y casi seguramente te encuentras con un robot”.
Sobre las aplicaciones de la Inteligencia Artificial, el especialista es menos taxativo: “Eso todavía está en los albores. No tenemos certezas aun”.
a La búsqueda de mejores prácticas
La Pandemia fue un escenario caótico, donde muchos profesionales de la Salud Mental se vieron en la necesidad de incorporar los medios tecnológicos como una forma de mantenerse en contacto con sus pacientes. En esa circunstancia, pocos se detuvieron a pensar si había protocolos o mejores prácticas que pudieran aplicar. Soto-Pérez reconoce

que, antes de la pandemia de COVID, era difícil encontrar publicaciones que hablaran de tecnología aplicada en Salud Mental en medios que no fueran muy específicos.
“A raíz del COVID comenzaron a aparecer protocolos y ensayos en revistas más generales. Entonces se hizo masivo el conocimiento. Recuerdo que, en esa época, la demanda de manuales, de guías de trabajo de buenas prácticas, era brutal. Y no sólo en Hispanoamérica, sino en
22 >>

todo el mundo. No había nada a la mano”, comenta en primera persona Soto-Pérez. “Por eso creemos que nuestro libro de casos es un hito. Probablemente sea el primero en todo el mundo, tal como afirma el otro responsable del volumen, Juan José Martí-Noguera. Tampoco hay formación. Acabo de terminar una revisión de los 72 grados en Psicología que hay en España, y sólo siete tienen alguna asignatura que trate la Telepsicología. Sólo un 10% de las carreras incorpora (habitualmente
como un tema optativo; no asignatura troncal) las tecnologías”.
Para el especialista, esta falta de formación redunda en una carencia de competencias profesionales, condenando, en última instancia, a que el tema avance de a trompicones, a través de “investigaciones-piloto”, las cuales, si bien suelen encontrar financiamiento, no terminan generando ese valor acumulativo que habilita un avance en las prácticas. -
23

Encuentro virtual organizado por Revista Salud Digital Latino América y auspiciado por Wolters Kluwer
pan E l V irtual

CLAVES PARA ALCANZAR
LA EFICIENCIA OPERACIONAL Y UNA CALIDAD MEJORADA DE LA ATENCIÓN
EN SALUD
Las entidades de Salud se ven jaqueadas por múltiples factores en su esfuerzo por proveer la mejor calidad de atención con los recursos disponibles, teniendo en cuenta además las demandas de los pacientes, cada vez más empoderados. En este primer panel sobre el tema, presentamos un extracto de estos desafíos y algunas de las respuestas que están dando las organizaciones de la región.

Wolters Kluwer y Revista Salud Digital Latino América convocaron un panel de decisores en el campo de la Salud, más específicamente: presidentes, directores y subdirectores de áreas afines, para discutir y contrastar aspectos relacionados con la eficiencia operacional y la calidad en la atención de los pacientes en America Latina. El panel tuvo por título “Claves para alcanzar la eficiencia operacional y una calidad mejorada de la atención en Salud” , y fue coordinado por Karla Strassburger Lona , Customer Success Manager para América Latina de UpToDate de Wolters
Kluwer, y Alejandro Alonso , redactor en jefe de Revista Salud Digital Latino América.
Participaron del panel los doctores Dario Bruzzone Córdova, Director de Calidad y Auditoria en Salud en Clínica Internacional (Lima, Perú); Juan Carlos Hernández, Director Médico de la Clínica Porto Azul (Barranquilla, Colombia); Carlos Kerguelén, Subdirector de Métricas de Desempeño Clínico en Fundación Santa Fe de Bogotá (Colombia); Carlos Otero, CMIO del Hospital Italiano de Buenos Aires (Argentina) y Víctor Castillo, Presidente de la Fundación Cardiovascular (Colombia).
26

u n desafío
tridimensiona L
En la actualidad, muchas organizaciones de Salud se encuentran con la necesidad de articular y armonizar tres dimensiones relacionadas con la medición de su desempeño. En primer lugar, deben proveer al paciente una calidad mejorada de atención. En segundo lugar, la medición del desempeño de la operación se hará en función de nuevos parámetros (con foco en el paciente, y no tanto en el uso eficiente de las instalaciones). Y, en última instancia, una realidad palpable: todo esto sucede en un contexto de recursos
limitados. ¿Cómo están lidiando las organizaciones con este desafío en tres dimensiones?
El doctor Bruzzone Córdova propone: “Si vamos a tratar de simplificar todo, deberíamos primero regresar a la idea primigenia y a la convicción de que la Calidad (de atención) y la Seguridad (del paciente) están el centro. Los indicadores y todas las métricas que hagamos tienen que estar dirigidos a eso. Durante muchos años hemos estado generando una serie de indicadores muy groseros”. Estos indicadores eran del tipo mortalidad o estancia, a los que se sumaron luego otros de productividad: cuántos pacientes
27 >>
se podía atender en un cierto tiempo. “Hoy no sabemos cuánto podemos aplicar de estandarización de procesos clínicos. Y recién ahora nos estamos comenzando a preguntar si luego de haber atendido a los pacientes, usando la mejor tecnología, en poco tiempo y con la mejor eficiencia, si después de dos o cuatro meses nuestro paciente tuvo el resultado que queríamos. Esto es lo que, a la larga, debería interesarnos. Convencidos de que, bajo esa premisa, todo lo que se haga debería estar plenamente justificado para nosotros, los financiadores y los prestadores”, agrega el Director de Calidad y Auditoria en Salud en Clínica Internacional.
Para el doctor Kerguelén, esta necesidad de lidiar con los tres aspectos ya referidos está en el centro de la discusión, “no sólo a nivel regional, sino mundial. Porque lo que propone es una tríada que, si uno quiere ser reduccionista, marca la tendencia alrededor del valor que vienen proponiendo Michael Porter y otros colegas desde hace unos diez o quince años”, comenta, en referencia al concepto de Medicina/ Salud Basada en el Valor. Kerguelén explica además que, desde hace una década, la estrategia corporativa de la Fundación está centrada en la gestión
de estos aspectos: “Cómo seguimos promoviendo la calidad. Cómo tratamos, en un ambiente de escasos recursos, muy difíciles de conseguir, sobre todos los que vivimos en un sistema de Salud centrado en mercados. Y cómo se plantea una nueva forma de medir las cosas”.
El Subdirector de Métricas de Desempeño Clínico de la Fundación Santa Fe de Bogotá también da cuenta del proceso que llevó a las organizaciones a pasar de tener en cuenta los parámetros estructurales a medir “cuántas veces hacemos bien lo que se supone que debemos hacer bien” (es decir: medir procesos). “Pero esta nueva conversación nos está llevando, desde hace unos años, a responder una nueva pregunta: qué tan bien lo estamos haciendo al final del proceso completo de atención Y eso nos pone los dos pies en una discusión y una mecánica muy fuerte, que puede parecer fácil de plantearla sobre el papel, pero es muy difícil de desarrollar, que se llama medición de desenlaces”. Para Kerguelén, lo que sigue es una discusión acerca de cómo entra la voz del paciente en ese proceso de medición de desenlaces.
En su respuesta, el doctor Hernández puso el foco en “el resultado esperado por el paciente”: un factor que ganó
28 >>
incidencia en los últimos tiempos. “Nunca nos habíamos centrado en qué esperaba realmente el paciente, y la pandemia nos partió la historia. Porque, al tratar de mejorar los accesos a los sistemas de Salud, cuando hacíamos la retroalimentación con los pacientes, sus respuestas eran completamente diferentes a lo que nosotros esperábamos. Creo que ése es el gran reto que tenemos hoy en día”.
El Director Médico de la Clínica
Porto Azul pone como ejemplo la franja de jóvenes, por debajo de los 28 años, cuyo acceso a los servicios de Salud es casi nulo. “Ellos quieren tener los resultados en su teléfono, quieren tener todo en su teléfono y, como su teléfono no les da eso (esto es: nosotros, como instituciones, no brindamos por teléfono eso que ellos buscan de nosotros), pues básicamente no hay acceso a los sistemas, a menos que sea algo más grave, o que algún familiar los direccione”. Para Hernández, la respuesta no está en apartarse del eje institucional, porque existe una necesidad de cumplir con la regulación (en este caso de la legislación colombiana, “que es muy compleja, y nos obliga a cumplir con las métricas de hoy en día”, señala). Es en este contexto, señala el director médico, buscando

29

el balance, que hay que salir a ver las expectativas del paciente, para tenerlas en cuenta.
c ómo a L inear L a ca L idad con L os recursos disponib L es
El doctor Víctor Castillo considera que “debemos tener en cuenta que el centro de la actividad tiene que ser el usuario, el paciente, y que a partir de este enfoque uno trabaja en cómo se debe mejorar la calidad de la atención en el día a día”. Como ya se mencionó, aquí entra a tallar la Medicina Basada en el Valor, que demanda añadir valor a cada interacción, tanto en el aspecto clínico como social. “Pero esto no puede ir por fuera de todo lo que implica recursos físicos, recursos humanos. Hay que alinearlos a todos en función de ese objetivo para dar la mejor atención al paciente. Ése es el foco fundamental. Es una medicina que tiene que estar centrada permanentemente en el paciente. Y el reto pasa por alinear todos estos esfuerzos en cuanto a la calidad”. Castillo también señala que, en este momento, su país, Colombia, está atravesando una crisis en el sistema de Salud. “El Gobierno está tratando en el Congreso de modificar el sistema de Salud. Nos vemos abocados a esta tarea cada vez con más dificultades, pero todo eso no hace más
30
que obligarnos a ser más recursivos. No debemos perder ese norte”.
“La complejidad que a mí me toca —comenta el doctor Carlos Otero del Hospital Italiano— es que nosotros tenemos que responder a todos esos roles, preparando los datos y los sistemas de información para que esto finalmente termine reflejándose en un número”. Ese número, explica Otero, es el que indica que la organización y su personal están haciendo las cosas bien. Esa complejidad arranca en cómo hacer para estandarizar la idea que los directivos de la institución tienen, de forma que ésta llegue de la manera más clara posible a los médicos y enfermeros en el frente de batalla, pero también al administrativo que participa de este proceso. “Eso es complejo de lograr. Cómo acercarles la información a todos nuestros colaboradores, a todos nuestros compañeros, y que todos tengan la misma capacidad de centrar el cuidado del paciente en la calidad”.
Por otro lado, Otero hace hincapié en “cómo guardar esa información
para que estos datos puedan ser evaluados, para que estas acciones puedan ser evaluadas”, teniendo en cuenta el poco tiempo que médicos, enfermeros, administrativos… tienen y la cantidad de datos que se generan y son necesarios para avanzar en dicha evaluación. “La verdad que es un una época interesante, pero compleja, para los que hacemos Sistemas de Información en Salud, para poder responder a todas estas necesidades”. Otero aclara que, en la Argentina, “la calidad sigue siendo una buena intención de las instituciones, porque no estamos obligados (regulatoriamente) a atender con calidad, ni tampoco estamos recibiendo un pago diferencial por atender con calidad. Sin embargo, hay un compromiso de todas las instituciones locales de hacerlo. Es una motivación institucional. En este sentido, creo que tenemos que aprender de otros países, como Colombia, Uruguay y Chile, que tienen ciertas metas de calidad fijadas en sus estatutos para poder avanzar en un cuidado un poco más estandarizado”.-
Este artículo es sólo una parte de lo discutido en el panel “Claves para alcanzar la eficiencia operacional y una calidad mejorada de la atención en Salud”. Para acceder a la presentación completa ingrese aquí.
31
 Lic. Fabiola Horas Stevenson
Directora General Salud Digital de Tierra del Fuego
Lic. Fabiola Horas Stevenson
Directora General Salud Digital de Tierra del Fuego
CÓMO JERARqUIZÓ SU SALUD DIgITAL LA CIUDAD MáS AUSTRAL DEL MUNDO
La Dirección de Salud Digital, dependiente del Ministerio e Salud de Tierra del Fuego (Argentina), debió abrirse paso en el sistema de salud fueguino a través de las resistencias culturales y los contratiempos (algunos tan grandes como la pandemia). En cada instancia, le Dirección encontró un punto de apoyo para redoblar la apuesta.
E strat E gia

Fabiola Horas Stevenson es mendocina y se mudó a Ushuaia, Tierra del Fuego, en la Argentina, hace veintisiete años, cuando tenía 13. Licenciada en Sistemas por la Universidad de Tierra del Fuego, incluso antes de obtener este título se desempeñó en distintas posiciones del Departamento de Sistemas, creado hace una década, pasando a liderarlo en 2018.
“Antes de la creación del Departamento de Sistemas, en 2013, la Informática estaba descentralizada, se gestionaba en cada hospital”, precisa Horas Stevenson. La iniciativa del Ministerio de Salud
de Tierra del Fuego permitía, por un lado, emparejar la cancha: los niveles de desarrollo informático en los dos hospitales que había en ese entonces y en los centros de Salud eran muy dispares. Allí donde algunos estaban relativamente avanzados (con sistemas desplegados y en funcionamiento), otros seguían rezagados. Al mismo tiempo, el departamento permitía aprovechar las experiencias y los recursos, y lograr así sinergias en toda la provincia.
A pesar de este primer esfuerzo centralizador, el cambio de paradigma fue arduo. Durante los primero cinco años de gestión, la “autoridad” del
34

departamento frente a prácticas largamente asentadas seguía siendo muy relativa. Existía una resistencia de tipo cultural por parte de los profesionales del sector que lastraba los proyectos del área, sobre todo en materia de “despapelización” de las instituciones y la posterior digitalización de los procesos. Lo cierto es que, incluso hasta poco antes de la pandemia de coronavirus, primaba una visión del Departamento de Sistemas como recurso de soporte técnico, o proveedor de sistemas y equipamiento. No existía la moderna visión estratégica de la Informática (o la gente de Sistemas) como habilitadora de la operación.
“Después de la pandemia cambió la visión de los profesionales de otras áreas hacia lo que hacemos y cómo nos ven. Dejaron de vernos como el chico que resuelve los problemas de la computadora. Comenzaron a to-
Después de la pandemia cambió la visión de los profesionales de otras áreas hacia lo que hacemos y cómo nos ven. Dejaron de vernos como el chico que resuelve los problemas de la computadora. Comenzaron a tomarnos como parte del equipo…”
35 >>
marnos como parte del equipo, nos incluían en la toma de decisiones, porque se dieron cuenta de que los sistemas vienen para ayudarlos y no a entorpecer su función diaria”, resume Horas Stevenson.
En buena medida éste fue el espíritu con el cual, hace cuatro años, se transformó el Departamento de Sistemas en una Dirección y luego se lo alineó estratégicamente bajo el nombre de Salud Digital, con un alcance más amplio y un peso en las decisiones mayor que el del Departamento de Sistemas, todo bajo la responsabilidad de Horas Stevenson. “Entre todos logramos de que los colegas de otras disciplinas nos tuviesen en cuenta en el momento de elaborar cualquier proyecto”, explica la funcionaria provincial.
cuando Los contratiempos ayudan a avanzar
Claro está, no sólo se trata de participar en los proyectos de otras áreas, sino también de invertir y desarrollar músculos propios: espacio para el datacenter, soluciones de comunicaciones, protocolos y tiempos adecuados para el despliegue de nuevas tecnologías… “Si hablamos de una mudanza, por ejemplo, como la que vamos a tener pronto, eso genera estrés en el equipo porque hay que pensar un

montón de cosas que no son triviales. Hay que ver el espacio, definir la infraestructura, las comunicaciones, los puestos de trabajo, el tipo de hardware que se va a necesitar, el software… Hay que abordar el proyecto de manera integral, porque nos impacta directamente en un montón de aspectos del día a día”.
“A partir de que nos hicimos más visibles y relevantes, empezamos a participar más de las reuniones y encuentros con los colegas para abordar también sus problemáticas, incorporando ideas que son muy buenas, pero
36 >>

…los otros departamentos tuvieron que comprender que nosotros también necesitamos tiempos para arrancar los proyectos y hacerlos de manera seria: sabemos que, si no se encaran las soluciones debidamente, con el tiempo terminan transformándose en nuevos problemas”.
que demandan recursos de nuestra parte. En este orden, los otros departamentos tuvieron que comprender que nosotros también necesitamos
tiempos para arrancar los proyectos y hacerlos de manera seria: sabemos que, si no se encaran las soluciones debidamente, con el tiempo terminan transformándose en nuevos problemas”, explica Horas Stevenson.
Para la directora provincial de Salud Digital, hubo dos hechos que marcaron mucho la historia de la Dirección y su forma de trabajo. “La primera fue la pandemia. Claramente nos dio ese impulso que veníamos buscando, para ir a cada usuario y presentarle una solución”. Antes de la pandemia, esta oferta
37 >>

no era tenida en cuenta, pero con la pandemia se volvió esencial. Los usuarios advirtieron de que necesitaban eso que les veníamos ofreciendo”. Esta tendencia se mantuvo en la post-pandemia, con usuarios demandando recursos y soluciones de parte de la Dirección.
“A fines de 2019, para nuestra suerte, ya habíamos terminado con la implementación completa de la Historia Clínica Digital. Habíamos instalado la HCD en todo lo que es la atención primaria y programada desde la sa -
lud, con la gestión de turnos y demás. Y también la habíamos desplegado en las internaciones, a pesar de la resistencia que tuvimos y que fue muy dura durante todo el año 2019”, destaca la funcionaria provincial. En términos de mejores prácticas, se logró la obligatoriedad del uso de la HCD en todo el ámbito provincial, en detrimento del uso de los registros en papel. Horas Stevenson grafica una de las tantas discusiones que debieron resolverse por el camino más largo: ¿Cómo gestionar los formularios de consentimiento informado
38
(que van firmados de puño y letra por el paciente)? Dar con el procedimiento adecuado llevó varios meses de negociaciones con los profesionales de la salud. Hoy, merced al abordaje multidisciplinario y a la autoridad en materia de mejores prácticas ganada por la Dirección, estas discusiones son más expeditivas.
“El otro hecho que nos marcó tremendamente fue el incendio del Hospital Regional de Ushuaia”, añade Horas Stevenson. El 7 de julio del 2021, en momentos en que se iniciaba el regreso a las instalaciones de muchos de los trabajadores que estaban aislados en sus casas por la pandemia, en el pabellón de Salud Mental se produjo un incendio que, a pesar de ser parcial, literalmente partió al Hospital Regional de Ushuaia a la mitad. El incendio, que
además se dio a corta distancia del datacenter, interrumpió las comunicaciones a dicho centro de datos y entre las alas del edificio (que ocupa toda la manzana).
Los responsables de la Dirección de Salud Digital entendieron que, más allá de los daños que se habían producido, ese incendio fue una buena oportunidad para renovar la apuesta y solicitar las inversiones necesarias para robustecer tanto el datacenter como las comunicaciones. En el primero de los ítems, se logró ampliar el espacio físicos (de hecho, son dos locaciones) para construir un datacenter de acuerdo con las normativas internacionales, incluyendo redundancia y seguridad. En materia de comunicaciones, se logró el despliegue de enlaces de fibra. -
Los números de sa Lud de t ierra de L f uego
Los proyectos en los que participa el Departamento de Salud Digital de Tierra del Fuego abarcan:
• Dos hospitales principales.
• 20 centros de salud.
• Un centro asistencial.
• Dos hospitales modulares.
• Dos centros rurales.
• Próximamente se inaugurará un centro de rehabilitación.
• La provincia emplea unos 2000 profesionales de la salud, con gran diversidad de especializaciones.
39



PREPARáNDOSE PARA EL bOOM DE LAS healthtechs Juan Montalvo CIO
CHRISTUS MUGUERZA inno V ación
42
El progresivo despliegue del Expediente Clínico Electrónico a lo largo de sus 16 centros hospitalarios es tan sólo la piedra angular de lo que vendrá.
El sistema de salud Christus Muguerza avanza en su transformación digital y su flamante CIO nos cuenta la estrategia.
Juan Montalvo se sumó al sistema de salud Christus Muguerza como Director de TI/CIO a mediados de 2023, pero ya lleva más de una década en el mundo de las healthtechs y liderando Tecnología en distintas organizaciones vinculadas a la Salud. Del 2017 al 2022 desempeñó un cargo equivalente al actual en Farmacias del Ahorro —una importante cadena de servicios de salud con más de mil doscientas sucursales en México—, para luego pasar a desempeñar esta posición en Grupo Diagnóstico Aries, durante el año previo a la convocatoria de Christus Muguerza. Con todo, la experiencia tecnológica de Montalvo se extiende a otras industrias verticales, como Bienes Raíces, Entretenimiento, Finanzas, y Transporte y Logística, por citar algunas.
Montalvo es Licenciado en Informática por la Universidad Autónoma de
Nuevo León, cursó una Maestría en Administración en la Universidad de Monterrey, y ha participado de varios programas ejecutivos, en casas de estudio como el MIT o la Escuela de Graduados de Negocios de la Universidad de Stanford. Además, ha dado clases de Transformación Digital en la Universidad de Monterrey y en la de Nuevo León.
“La transformación digital en Salud va a una velocidad diferente que lo que sucede en el resto de las indus -
La transformación digital en Salud va a una velocidad diferente que lo que sucede en el resto de las industrias verticales. Pero, así como hubo un boom en el tema de las fintechs, creo que ahora le llega el momento a las healthtechs”.
43
>>
trias verticales”, comenta. “Pero, así como hubo un boom en el tema de las fintechs , creo que ahora le llega el momento a las healthtechs ”. Montalvo señala que uno de los motivos que contribuyen a este boom en México es que la demografía está cambiando. “Ya no somos un país de jóvenes”, admite. Esto significa que la base de la pirámide poblacional ya no está formada por la franja de jóvenes de entre 20 y 35 años, sino por la que va de 35 a los 60. A esto se suman los cambios en la demanda del mercado. En base a sus experiencias anteriores (téngase en cuenta que lideró la transformación digital de Farmacias del Ahorro, y la activación de los canales digitales en plena pandemia), Montalvo reconoce que “el mercado responde en cuanto le pones una oferta digital a la mano. Los adultos y los jóvenes, a los cuales se dirigen estas prestaciones, hoy se enganchan muy rápidamente en los temas digitales”.
La piedra anguLar de La transformación digitaL Pandemia mediante, Montalvo observa que farmacias y laboratorios han emprendido ya su jornada de digitalización, y que ahora empieza a verse en el ámbito clínico. “Es con mi llegada a Christus Muguerza que advierto esta inercia que hay entre la parte clínica y la parte tecnológica. Están

convergiendo en terrenos mucho más digitales”, acota. Esto alcanza a todas las áreas de la organización, desde el Sistema de Información Hospitalario al Diagnóstico por Imágenes, o los Laboratorios. “Ahora están plenamente empapados uno con el otro, y es ahí donde se nos viene el reto, en la parte hospitalaria, de desplegar el Expediente Clínico Electrónico”.
Ese reto consiste en tener un único expediente que acompañe la experiencia del paciente ( patient journey ) ya sea que haga
44
>>
una consulta remota o se trate en cualquiera de los centros hospitalarios del sistema de Salud. Para Montalvo, el Expediente Clínico Electrónico es la “piedra angular” dentro del modelo tecnológico de cualquier grupo hospitalario.
“En Christus Muguerza ya habían comprendido la importancia del Expediente Clínico Electrónico, incluso unos años antes de mi llegada, por lo cual decidimos empujar este proyecto”. En función de ello, durante los últimos tiempos, la entidad estuvo redefiniendo sus
procesos y la tecnología disponible, y determinando qué valor agregado le podría entregar al paciente.
“Empezar a implementar esto fue un gran reto”, insiste el CIO, pero también explica que esa unificación del patient journey a través del expediente electrónico único generó para la entidad un gran valor. “Estamos yendo paso a paso. Llevamos implementado el expediente electrónico en cinco unidades, pero este año (2024) sumaremos otras tres para llegar a ocho. Y el año que viene (2025) podríamos terminar
45 >>
con todas las unidades, o al menos con cinco de las restantes”. Cabe aclarar que hoy Christus Muguerza cuenta con 16 centros hospitalarios, el último de los cuales (Hospital Cumbres) fue inaugurado en Nuevo León en noviembre pasado. Tanto éste como su predecesor (el Hospital Altagracia, inaugurado en marzo de 2023) nacieron digitales, es decir que desde el minuto uno de la operación ya tenían expediente clínico electrónico.
En Christus Muguerza ya habían comprendido la importancia del Expediente Clínico Electrónico, incluso unos años antes de mi llegada, por lo cual decidimos empujar este proyecto”.
La tecnología adoptada por Christus Muguerza para su sistema de Expediente Electrónico es de Philips (Tasy EMR), empresa que tiene su sede principal en América Latina en Brasil. “Hicimos una evaluación de las soluciones tecnológicas que existían en el mundo. En los Estados Unidos hay un proveedor que es el más relevante, pero a ellos no les interesaba ingresar en Latinoamérica y mucho menos localizar el sistema en español. El otro referente es de Philips. De modo que nos decidimos a trabajar con ellos, y nos ha ido muy bien”.
activando eL motor de La innovación
A su arribo al sistema de salud Christus Muguerza, Montalvo se encontró con un panorama estimulante. “Por

46
>>
un lado tenemos la ventaja competitiva, en términos de haber iniciado en México este esfuerzo de cambiar a un expediente electrónico. Creo que somos de los primeros grupos hospitalarios en Latinoamérica en hacerlo. Pero también me encontré con que teníamos un valor agregado muy interesante en temas de innovación y transformación digital”. En este punto cobra importancia el Doctor Andrés Omar Nevárez, actual gerente corporativo de Innovación y Salud, quien tiene a su cargo grandes proyectos, que van desde telerradiología, al uso de la IA para mejorar los diagnósticos o reducir el dolor en los pacientes.
“Por un lado veía un gran enfoque temas de innovación, pero por otro lado una asignatura pendiente, que eran los temas de infraestructura de TI en nuestras unidades hospitalarias”, admite el CIO en referencia a las carencias que algunos centros presentaban en materia de hardware, redes de datos y conectividad. De más está decir que sin una red confiable para comunicar personas y dispositi-
vos, cualquier innovación apoyada en tecnología resulta imposible (y menos aun cuando se habla de sistemas críticos). Estas carencias hicieron que la estrategia de TI fuera a dos puntas: por un lado, impulsar la innovación, y en particular el expediente electrónico pero, paralelamente y de manera acelerada, brindando a los centros hospitalarios la infraestructura de TI que necesitan.
Somos también el primer grupo hospitalario de América Latina que está migrando el ERP a la nube. Tenemos nuestras solución sobre Oracle Cloud”
“También encontré que teníamos que robustecer el equipo de trabajo dentro del área de TI. En la actualidad ya terminamos de rediseñar ese equipo de trabajo para enfrentar los grandes retos”, asegura Montalvo. ¿Cuál es el gran objetivo a lograr? Dotar a Christus Muguerza de la infraestructura y los sistemas que le permitan brindar servicios de clase mundial. Sobre el último de estos propósitos, el CIO comenta: “Todo lo que estamos avanzando en materia de expediente electrónico va de la mano con otros proyectos de back-office. Somos también el primer grupo hospitalario de América Latina que está migrando el ERP a la nube. Tenemos nuestras solución sobre Oracle Cloud. Ya lanzamos una primera parte, y esperamos terminar el proyecto en mayo de este año”. A esto se sumará próximamente la implementación de un sistema de Laboratorio (LIS), en el marco de la cual ya cerraron un acuerdo con Roche Diagnostics.-
47

TRANSFORMANDO LA SALUD A TRAVéS DEL MARkETINg
Sandra Nieto Polanco
Gerente de Mercadeo y Comunicaciones Fundación Santa Fe de Bogotá
t E nd E ncias
En el Cuidado de la Salud existe una disciplina que a menudo queda relegada: la Comunicación. La presencia de los profesionales que construyen mensajes accesibles a los públicos-objetivo de las distintas entidades debe complementarse con una estrategia de Marketing preparada para los canales y la tecnología hoy disponibles. La gerente de Mercadeo y Comunicaciones de la Fundación Santa Fe de Bogotá nos explica cómo logran estos objetivos.
El sector de la salud ha evolucionado cada vez más en su comunicación y en el mercadeo que realiza a sus audiencias, y la Fundación Santa Fe de Bogotá (FSFB)—una institución privada colombiana, sin ánimo de lucro, con más de 51 años de historia—, es un claro ejemplo de este avance y del uso de las nuevas tecnologías. “Estamos influyendo desde el liderazgo frente a este importante aspecto que beneficia a las personas”, señala la gerente de Mercadeo y Comunicaciones de la entidad, Sandra Nieto Polanco.
El equipo de Mercadeo y Comunicaciones está liderado por Nieto Polanco, quien es comunicadora y periodista, y además tiene una amplia experiencia
internacional en marca, reputación, mercadeo investigación y negocios. “El mercadeo en el sector Salud desempeña un papel crucial y poderoso, no solamente al comunicar los servicios médicos, sino en todo momento, porque nos permite educar a la comunidad sobre prácticas preventivas, crear conciencia sobre el cuidado de la salud y construir la confianza del paciente y la comunidad en las instituciones sanitarias de una forma totalmente diferente”.
Nieto Polanco sostiene que, a través de campañas de marketing, es posible transmitir mensajes claros y precisos que ayuden a la población a tomar decisiones informadas sobre su salud. “Nuestra labor desde el mercadeo en la FSFB es llegar más allá: abarcamos todo el continuo del cuidado desde la >>
49
prevención, hasta la restauración y rehabilitación de la salud”.
—¿Cómo se diferencia el mercadeo en Salud de la Fundación Santa Fe?
—En el sector Salud, los responsables de mercadeo y comunicación tenemos en cuenta dos valores fundamentales: la confianza y el cuidado, para lograr un aporte superior final a la sociedad, que es el bienestar de las personas, de la comunidad. Asimismo, la ética y la transparencia son prioritarias. Se trata de construir relaciones a largo plazo, no sólo promover productos. Crear conciencia del cuidado es una construcción diaria.
“En la Fundación Santa Fe de Bogotá comunicamos e informamos a los pacientes y a la comunidad basados en la evidencia, por eso siempre nos cercioramos de brindar el contenido adecuado, veraz y en línea con las necesidades de las personas y los objetivos de la Institución”, detalla la ejecutiva. “Por otro lado, contamos con un modelo propio de plan estratégico de mercadeo y comunicaciones, que se alinea con la mega y la estrategia corporativa: Más y Mejor salud para Colombia y la región, trabajando por condiciones clínicas. Trabajamos con metodologías agile marketing y buscamos siempre impactar positivamente a nuestras audiencias, con

campañas que incentivan la adopción de hábitos saludables, entregando conocimiento a las personas acerca de las principales características de las enfermedades para identificar los síntomas, las causas y el cómo actuar ante signos de alarma, y por supuesto orientamos en como acceder de manera fácil a nuestros servicios”.
—La comunicación de la FSFB se ha caracterizado por ser de alto interés
50
>>

en las audiencias y de gran valor percibido, ¿cómo lo logran?
—Un factor fundamental es retarnos siempre a mantener la innovación y creatividad a la hora de comunicar. Que el lenguaje utilizado sea de fácil entendimiento, que los mensajes sean de verdadero interés para la gente, que los medios y los canales sean de fácil acceso. También, utilizamos la mejor tecnología disponible (martech) para crear y divulgar nuestras campañas.
—¿Han podido medir ese alcance?
—Hemos llevado nuestros contenidos a más de 31 millones de personas a través de decenas de entrevistas a nuestros profesionales de la salud, directamente con medios de comunicación nacionales e internacionales, y también a espectadores en salas de cine. Hemos transmitido cientos de artículos, blogs y publicaciones en medios de comunicación masivos, con más de 3.000 conteni - >>
51
>> dos en redes sociales, más de 120 podcast propios, y recientemente estrenamos nuestra revista digital interactiva Cuida Tu Salud ya con diez ediciones publicadas.
“Por otro lado, el social listening es clave para nosotros. De allí nos nutrimos sobre lo que quieren y necesitan las personas y utilizamos herramientas avanzadas digitales para ello. La campaña del 2023 basada en Historias de Vida y Salud fue un maravilloso hito fundacional, en donde los pacientes entregan su testimonio a cientos de personas para dar a conocer sus historias reales, entre videos, podcast, blogs, publicaciones en redes sociales, revistas, portal web, lives, artículos, eventos, ferias, y muchas acciones más”, enumera Nieto Polanco.
El trabajo en equipo con nuestros médicos, enfermeras, y administrativos es clave.
Ellos hacen la diferencia, todo esto es posible gracias a sus conocimientos y a que siempre tienen la mejor disposición a comunicar y a impactar de manera positiva y constructiva a las audiencias”.
En este contexto, la ejecutiva agrega: “El trabajo en equipo con nuestros médicos, enfermeras, y administrativos es clave. Ellos hacen la diferencia, todo esto es posible gracias a sus conocimientos y a que siempre tienen la mejor disposición a comunicar y a impactar de manera positiva y constructiva a las audiencias. Son personas llenas de amor y vocación por lo que hacen y eso nos apalanca en marketing para comunicar contenidos con verdadero valor”.
m artech y e L desafío de L as nuevas tecno L ogías
“La tecnología nos sigue transformando, sobre todo en cómo compartimos información. Buscamos la forma de mantenemos actualizados en el entendimiento de las nuevas herramientas del marketing digital. Las plataformas digitales nos permiten llegar a audiencias específicas y personalizar mensajes para satisfacer las necesidades por grupos de pacientes. En nuestro caso incorporamos las nuevas tecnologías y tendencias ágilmente, esto incluye el uso de inteligencia artificial para personalizar la comunicación con nuestros pacientes, plataformas para escuchar y entender a las audiencias, herramientas
52
de análisis de datos para optimizar nuestras estrategias de comunicación en tiempo real”, declara la gerente de Mercadeo y Comunicaciones.
La Fundación también capitaliza los medios y las plataformas masivas. “Llegamos a más de 120 episodios de nuestro Podcast Cuida tu Salud disponible en todas las plataformas de audio y en Youtube. Este espacio está creado basado en los comentarios y las preguntas más frecuentes del público. También tenemos presencia en Instagram, Facebook, LinkedIn y X para llegar a diferentes poblaciones, por medio de contenidos únicos y segmentados por red. Pronto para este 2024 abriremos más redes y plataformas que permitirán a las personas mantenerse actualizadas en salud. Tenemos activo el CRM que es la estrategia de relacionamiento, y la apoyamos con la herramienta de automatización de marketing cloud , para lograr fortalecer la estrecha relación con nuestros pacientes y con todos nuestros grupos de interés”, agrega Nieto Polanco.
Además, desde el eje de salud poblacional, La FSFB entrega a la comunidad plataformas de Salud expertas , tales como:
www.hablalo.com.co
www.sexperto.co
www.piensalo.co
www.porquequieroestarbien.com
www.embarazados.co
La comunicación que entregamos para el bienestar de las personas, de la comunidad, está alineada con el propósito superior de la FSFB y protegemos el valor de la marca en cada publicación.
—¿Qué mensaje les darías a los profesionales de la Salud que deseen mejorar sus estrategias de mercadeo?
—La autenticidad y los contenidos de valor son claves. Construir confianza requiere mostrar el compromiso genuino de la institución por el bienestar y cuidado de las personas, además de la responsabilidad de una comunicación basada en la evidencia. Adaptarse a las tendencias del entorno y usar herramientas tecnológicas ( martech ), así como escuchar a las personas y entender sus necesidades. Todo esto es fundamental para el éxito en mercadeo ya que aporta a la sostenibilidad de la salud y de las instituciones que estamos en el sector al servicio de la gente para dar más para vivir a las personas . -
53

CARENCIAS Y OPORTUNIDADES EN LA ADOPCIÓN DE TECNOLOgíAS PARA LA SALUD EN AMéRICA LATINA
Guillaume Corpart Managing Director
Global Health Intelligence (GHI)
t E nd E ncias
A través de sus servicios de análisis del mercado de Salud en América Latina, y particularmente de la infraestructura y los procesos dentro de los hospitales de la región, GHI traza un panorama sobre la adopción tecnológica y el aprovechamiento de la base instalada, que resulta útil para Fabricantes y Gobiernos.
Para entender la historia de Global Health Intelligence (GHI), primero hay que saber de la existencia de otra empresa, Americas Market Intelligence (AMI), de la cual GHI es un spinoff. Los fundadores empezaron sus carreras como emprededores en 1992 en la Ciudad de México bajo la marca InfoMex, enfocándose principalmente en inteligencia de mercado mexicano. Con la ampliación a estudios de mercado de Sudamérica, en 1995 la operación pasó a llamarse InfoAméricas. En 1997 se abrió una segunda oficina en São Paulo y en 2000 se abrió una oficina regional en Miami. En 2007, ésta fue adquirida por Kroll, formando la primera división de inteligencia de mercado de Kroll. En 2011, los consultores dejaron Kroll, reagrupándose bajo una nueva marca independiente: Americas Market Intelligence. Ya en 2012, AMI había intervenido en 2000 proyectos en América Latina y, a partir de 2021, completó más de 3500
proyectos de investigación de mercado para la región.
Tres años después de la creación de AMI, en 2014, nació GHI. “Teníamos muchos clientes en el sector Salud”, recuerda Guillaume Corpart, Managing Director de GHI y, a la sazón, uno de esos consultores que dejó Kroll para fundar AMI (en la que conserva el cargo de Managing Director). “Un cliente nos pidió una base de datos de hospitales del Brasil. Ese trabajo quedó muy bien. Luego nos pidió hacer lo mismo para México, Colombia y la Argentina. Esa base fue creciendo de a poco. En un punto nos dimos cuenta de que teníamos la única base de datos de hospitales multipaís de América Latina. Y dado que ya teníamos muy buena información de los cuatro países principales, no veíamos dificultad en reunir información del resto del continente”. La posesión de este activo estratégico los llevó a >>
55
>> generar un negocio independiente y específico de Salud, que es GHI.
Corpart tiene un B.A. en Marketing y Emprendedorismo de l’Ecole des Hautes Etudes Commerciales (Montreal, Canadá) y posteriormente obtuvo un diplomado en Scaling Business Ventures, Business Administration, Management and Operations en la Stanford School of Business (California, Estados Unidos).
A la fecha tiene hoy casi tres décadas de experiencia como consultor de negocios. Ha liderado más de 3000 proyectos de inteligencia de mercado, como así también soluciones para ayudar a las empresas de ciencias biológicas a comprender, competir y crecer en los mercados globales. En 2011, Corpart recibió el Premio Releve Excellence de l’Ecole des Hautes Etudes Commerciales y en 2014 el Reconocimiento a la Empresa Destacada de la Cámara de Comercio de Canadá en México.
Con GHI, admite Corpart, “se trabajó muy duramente, a fin de tener un producto único. En muchos países hay rankings de los hospitales del país, o directorios de las entidades que hay en cada país, pero no hay ninguna fuente que pueda comparar múltiples países o múltiples ecosistemas de salud a la vez. Ésa es la apuesta que hicimos con GHI”.
En HospiScope registramos datos como cantidad de camas, de equipos para diagnóstico por ultrasonido, de tomógrafos, de resonadores, de robots… Estos datos hablan de la infraestructura y la capacidad instalada que los hospitales tienen para responder a sus necesidades”.
El producto al que hace referencia Corpart, y el primero que liberó GHI, apunta a dar cuenta de la infraestructura hospitalaria: “HospiScope es la base de datos de hospitales más grande del mundo centrada en América Latina, con perfiles de más de 19.000 hospitales de la región. A través de HospiScope, los fabricantes de equipos médicos pueden aumentar la visibilidad de las oportunidades de mercado y las cuentas clave”, señalan desde GHI.
“En HospiScope registramos datos como cantidad de camas, de equipos para diagnóstico por ultrasonido, de tomógrafos, de resonadores, de robots… Estos datos hablan de la infraestructura y la capacidad instalada que los hospitales tienen para responder a sus necesidades”, agrega Corpart. “Durante la pandemia tuvimos muchísima demanda porque todo el mundo quería saber dónde
56

estaban los ventiladores, si era necesario comprar más ventiladores y dónde desplegarlos. Nuestra base de datos podía dar cuenta de esa base instalada y la capacidad de respuesta de los países ante ese momento de crisis”.
oportunidades en eL mercado regionaL
Corpart observa que, desde el punto meramente tecnológico, la
pandemia trajo consigo un boom que aceleró la adopción tecnológica. “Y todo el mundo se vio beneficiado por esa aceleración”, reconoce. En este momento, la IA está ocupando también ese rol de acelerador. Para el analista, la oportunidad en Salud de la IA es aún más significativa de lo que ha sido en otros mercados verticales, incluso en el sector Financiero. “El sector Salud realmente tiene mucho que ganar y
57 >>
puede beneficiarse de todo lo que se está desarrollando en materia de IA”.
Ejemplo de lo anterior se observa en la industria Farmacéutica, “donde se están acabando las patentes y no hay muchos productos-estrella saliendo al mercado”, señala Corpart. “La IA tiene la posibilidad de acelerar el ritmo de la innovación de forma dramática, y también de los ensayos clínicos”. Asociado a esto, surgen también oportunidades en el campo de los dispositivos médicos. “Son compañías que se identifican más con las tecnologías de hardware. En este orden, la IA puede ayudar tanto en la parte de diagnóstico como la de utilización eficiente de los equipos. Esto último se vincula directamente con el hospital, con cómo aprovechan su base instalada”.
La atención del paciente es otro de los campos que seguramente se verán beneficiados por la IA, aportando valor no sólo a la comunicación de los pacientes con sus médicos, sino también, por ejemplo, en la solicitud de turnos y el recordatorio para que el paciente aproveche esas citas. “Existe la posibilidad de innovar en la comunicación de los resultados de los análisis de laboratorio, por ejemplo, con IA Generativa”, grafica Corpart.
“Y se puede sintonizar esa IA para que suene más humana, porque iró-
En toda esa cadena, que va desde la innovación en la investigación de medicamentos hasta los cambios de hábitos del paciente, la IA puede jugar un rol importantísimo. Es algo que me resulta fascinante, porque abarca todo el espectro”.
nicamente a veces los médicos, al comunicar estos resultados, no son todo lo empático que el paciente espera”. Otro tanto pude darse cuando el paciente decide cambiar sus hábitos por otros más saludables, y ahí puede verse asistido por una IA de este tipo. “En toda esa cadena, que va desde la innovación en la investigación de medicamentos hasta los cambios de hábitos del paciente, la IA puede jugar un rol importantísimo. Es algo que me resulta fascinante, porque abarca todo el espectro”.
La inversión en tecnoLogía
El Managing Director de GHI, señala que, en América Latina, el 70% de la población atiende su salud a través de los hospitales públicos. “Como estas entidades invierten fondos públicos, en general son renuentes a invertir en equipamiento de alta tecnología”, pondera. Los motivos son claros: en general, el objetivo de la
58
>>
Salud Publica está más relacionado con garantizar el acceso. “Es difícil justificar la compra de un robot quirúrgico en términos de un mayor acceso para la población”.
Por otro lado, observa Corpart, la Salud en América Latina se manifiesta con distintas velocidades, según del hospital que se trate. “Si hablamos del Hospital Italiano (Argentina), el Albert Einstein (Brasil), Clínica Las Condes (Chile), por citar sólo algunos, están en la avanzada de la tecnología en Salud de América Latina. Pero son, en general, privados o entidades sin fines de lucro. Y luego tienes un montón de hospitales y clínicas privados (una segunda capa en materia de adopción tecnológica) y luego los que están más a la zaga. Paralelamente tienes los sistemas públicos. Si bien algunos son muy buenos, en la mayor parte de los casos están por detrás de los privados. Esto nos da un contexto con mucha textura. No funciona el one size fits all. De modo que hay que ser muy inteligente a la hora de entender con qué tipo de interlocutor estamos discutiendo, porque los drivers de adopción son fundamentalmente diferentes”.-
otros servicios de ghi
Además de HospiScope, GHI ofrece otros servicios que son descriptivos del mercado en términos de procedimientos quirúrgicos. “En 2018, Global Health Intelligence lanzó SurgiScope, que detalla los volúmenes de procedimientos por hospital y permite así a los fabricantes de dispositivos identificar oportunidades específicas por cuenta”, describen desde GHI. “En SurgiScope hablamos de cuántos procedimientos se están realizando en ciertos hospitales, lo cual no permite ver cómo se está utilizando la infraestructura y la base instalada”, asegura Guillaume Corpart.
Otro de los productos de GHI es ShareScope, a través del cual “los clientes pueden determinar el tamaño y la participación del mercado tanto de equipos como de dispositivos médicos con una precisión superior al 90%”, según GHI. “La mayor parte de nuestros clientes son fabricantes de equipos y de dispositivos médicos, así como tecnologías médicas. Ellos quieren entender el panorama de la Salud en América Latina. Tenemos mucha relación con hospitales, pero de los casi 19.000 hospitales registrados a nivel regional, la verdad es que hablamos con más o menos la mitad cada año para actualizar nuestras bases de datos. No tenemos relación comercial con ellos”, especifica el director de GHI.
59

TECNOLOgíA PARA hUMANIZAR LA ATENCIÓN EN LA REgIÓN
Rony Goldenstein Commercial Manager
s
Dedalus para Perú y Ecuador solucion E
clínicas
Desde hace más de una década, Dedalus está presente en el Perú con sus soluciones de software que abarcan todo el ciclo de vida de atención al paciente. Su director comercial nos cuenta los desafíos que ve a nivel local y regional en materia de Salud Digital, y el rol de las soluciones de healthtech en el futuro cercano.
Ecuatoriano de origen, y con Perú como segunda patria desde hace más de quince años, Rony Goldenstein es economista, recibido en la Pontifícia Universidade Católica de São Paulo (Brasil), y tiene además un MBA de la Universidad Técnica Federico Santa María (Chile). “Siempre digo que he tenido la fortuna de formarme y crecer profesionalmente en empresas apasionantes”, comenta. Lo curioso es que, a pesar de tener una formación como economista, su vida profesional no ha pasado por las finanzas o el área contable, sino más bien por los negocios.
Uno de sus primeros trabajos fue en Microsoft, donde empezó en 2001 como Distributor Account Manager en Ecuador, para terminar como Small, Medium Business, Solution & Partners Manager en Microsoft Perú una década después. Eran tiempos en los que todavía no se entendía bien qué
era Cloud y su propuesta de valor. Con todo, su primer contacto fuerte con el universo de las soluciones tecnológicas para Salud fue en el siguiente trabajo, en el área Healthcare de General Electric, en 2011, donde ingresó como Channel Manager para desarrollar la red de canales en América Latina, menos Brasil y México. Allí pasó otros ocho años (no llegó a vivir la escisión de esa unidad de negocios como compañía independiente en 2023). Luego pasaría a ser Director Comercial para el área Andina, Centroamérica y el Caribe. “Ahí pude conocer clientes de Ecuador, de Colombia que era un mercado muy fuerte, de Panamá, de Costa Rica, de Trinidad y Tobago… Y también tuve la oportunidad de formar equipos y de aportar en la industria de forma importante. Como dije, en Colombia tuvimos proyectos muy grandes”.
Luego de un breve paso por Alcon, proveedor de equipamiento médico >>
61
para Oftalmología, como Surgical Commercial Manager, es convocado en 2022 para ingresar en Dedalus por quien es hoy su manager, Vladimir Mendoza (Managing Director para Latinoamérica). “Tengo este proyecto con una gran oportunidad de impactar fuerte en la vida de la gente, en el sistema de salud, con oportunidades de crear, de aportar ideas, de generar relaciones…”, había invitado Mendoza. “Acepté sin dudarlo, no tuvo que decir más”, admite Goldenstein.
Con todo, el negocio de Dedalus (una empresa italiana con más de cuatro décadas en la provisión de soluciones de software para Salud, líder en Europa y entre las tres más importantes en todo el mundo, con presencia en más de 40 países y atendiendo a más 6.700 instituciones de Salud a escala global), no se parecía al de la provisión de equipamiento físico para tratamiento y diagnóstico, admite Goldenstein. “Aquel es un negocio donde el cliente

puede tocar los equipos y verlos funcionando. Los ciclos son más cortos. En Sistemas, ya sea que hablemos de un ERP, de un CRM, de una Historia Clínica Electrónica o un LIS para Laboratorio, debe haber algún tipo de consultoría y, por lo tanto, es un negocio diferente, más complejo”.
En Sistemas, ya sea que hablemos de un ERP, de un CRM, de una Historia Clínica Electrónica o un LIS para Laboratorio, debe haber algún tipo de consultoría y, por lo tanto, es un negocio diferente, más complejo”.
La necesidad de invertir más aLLá de La saLud digitaL Dedalus tiene presencia en Perú desde 2013, pero en los últimos cuatro años ha impulsado su inversión. Tanto es así que en 2019 eran tan sólo cuatro colaboradores
62 >>

en el país, y hoy son 23… y creciendo. “Hoy cubrimos las áreas comerciales, de implementación, de servicios y de project management, entre otras. La región le ha puesto un foco importante a Perú. De hecho, el equipo de delivery de servicios, que está basado en Perú, da soporte a proyectos de otros países, como Colombia, Panamá o México, por citar algunos. Se ha tomado a Perú como una base importante de la operación”, apunta Goldenstein.
Consultado sobre el motivo de esta apuesta en el Perú, y en toda la región en general, el ejecutivo
de Dedalus explica: “Vemos una oportunidad importante en todos los países de Latinoamérica, y no únicamente en lo referente a transformación digital o innovación tecnológica en Salud, sino también en un nivel más general”. Goldenstein da cuenta de la madurez en mercados como el europeo o el norteamericano. Sin embargo, aclara, es aquí, en los países de la región, donde ese aporte en el sistema de Salud tiene mayor impacto. “Dedalus ha visto esa oportunidad en la región, lo cual implica a su vez una responsabilidad. Toda inversión conlleva una responsabilidad importante de tener
63 >>
operaciones que puedan ofrecer soluciones de acuerdo con las necesidades de cada país”.
Detrás de esta oportunidad hay desafíos y brechas en todos los países de la región que demandan inversiones, excediendo incluso el espacio de la Salud Digital para abarcar todo lo correspondiente a Salud. “En el Perú, por dar un ejemplo, menos del ocho por ciento de la población cuenta con algún seguro de salud privado. Esto nos lleva a pensar en la necesidad imperativa de seguir invirtiendo. Y el país lo ha venido haciendo de manera importante en el área de Salud”, grafica Goldenstein. “Siempre, en nuestros países, Salud y Educación deberían ser el foco”, refrenda el ejecutivo.
A esto se suma “el envejecimiento de la población”, destaca el hombre de Dedalus. “Se prevé que 25% de la población va a tener más de 60 años hacia 2050. Ése es otro factor importante, sobre todo si tenemos en cuenta que muchas de estas poblaciones se van a concentrar fuera de ciudades principales, o bien ya lo están”. En la lista de desafíos, también está el aumento de las enfermedades crónicas. “Todo esto te lleva a pensar en la necesidad de una mayor cobertura de Salud, con un modelo
que permita una atención y un monitoreo a la distancia. ¿Qué cosa puede aportar una solución a todo esto? La tecnología, la salud digital, la transformación digital del sector”.
Para Goldenstein, “los sistemas de Salud deberían pensar en cómo la tecnología puede ayudarlos a atender, no únicamente de manera más eficiente, sino de una forma más humana a los pacientes. Cómo la tecnología puede contribuir a extender la cobertura y generar un mayor acceso a la Salud. Hablamos de lograr una inclusión mayor de la población respecto de la Salud, a nivel general, en cualquiera de los países de la región. Y ésa es la oportunidad en Latinoamérica”.
Sin embargo, Goldenstein va un paso más allá. “Una vez que las instituciones ya están pensando en la importancia de la transformación digital de Salud, hay que dejar de pensar
Una vez que las instituciones ya están pensando en la importancia de la transformación digital de Salud, hay que dejar de pensar en simples registros electrónicos o fichas médicas (…) y hay que empezar a pensar en sistemas que apoyen la decisión clínica”.
64 >>
s o Luciones para humanizar L a atención
Dedalus ofrece soluciones para todas las etapas de atención médica: la prevención, la detección, el diagnóstico, eltratamiento, la rehabilitación… “y también el seguimiento de pacientes. Todo esto es lo que les permitirá a las organizaciones de salud alcanzar una atención centrada en el individuo, una atención más humanizada, al humanizar el servicio que proveen”. Las circunstancias en las que se da esto difieren a las que se presentaban hace una década o poco más: el paciente quiere más, se interesa más, está empoderado. “Exige una atención más humanizada, con información rápida, con un tratamiento menos formal”, comenta Rony Goldenstein, Commercial Manager de Dedalus para Ecuador y Perú.
“Nuestro portafolio, que ponemos a disposición de clientes y no clientes, incluye una solución de Historia Clínica Electrónica (HCIS), soluciones de Laboratorio y de Anatomía Patológica, soluciones de Interoperabilidad Avanzada, soluciones para el Diagnóstico por Imágenes… En este último campo, hace poco más de un año lanzamos nuestra solución para el tratamiento de imágenes diagnósticas que es una solución 100% Cloud-Nativa (PacsOnWeb). También tenemos soluciones de Telemedicina, Gestión de Quirófanos, Agendamiento de Citas, etcétera, etcétera. En Perú, de hecho, las principales instituciones del sector privado han confiado en nuestras soluciones, y hoy son usuarios de nuestra HCE, nuestro LIS, nuestras soluciones de Anatomía Patológica,… Y también tenemos ya varios clientes a nivel nacional de nuestra solución PacsOnWeb para el manejo de las imágenes diagnósticas”, cita Goldenstein.
en simples registros electrónicos o fichas médicas. Debemos dejar de pensar solamente en sistemas que lo único que hacen es capturar información del paciente, y hay que empezar a pensar en sistemas que apoyen la decisión clínica”. En la práctica, hablamos de sistemas que interactúan con el profesional de salud, que lo orientan, que le devuelve información
relevante, que hacen sugerencias (apelando a tecnologías de inteligencia artificial), que disparan alarmas cuando detectan que alguna acción o parámetro no es correcto… “Y también que interactúan con otros sistemas”. El objetivo final, según Goldenstein, “es que el profesional clínico tome mejores decisiones y más rápidamente, al lado del paciente”.-
65

SISTEMAS INTELIgENTES qUE APORTAN VALOR
solucion E s clínicas
Roberto Ignacio García Torres
Director General Metricsmed
Por estos días será publicada la versión 2 de Metricsmed, que aporta valor tanto en el ámbito de la Investigación como en lo referente a la Atención Clínica, con prestaciones a la medida para cada uno de estos espacios. ¿Qué nuevas capacidades incorpora, y por qué estas incorporaciones podrían ser disruptivas para el día a día en centros de investigación y hospitales?
Roberto Ignacio Garcia Torres es Ingeniero de Sistemas por Universidad Piloto de Colombia, con una sólida experiencia en gerencia de proyectos. Fue Director General de Sistemas en la Pontificia Universidad Javeriana (de 1994 a 2001), y Consultor para las Naciones Unidas en el Tribunal del Líbano, en Holanda. A su regreso a Colombia, ocuparía el cargo de Director Administrativo del Hospital San Ignacio de la Universidad Javeriana. “Allí tomé contacto con la problemática de la Salud, y me inquietó el tema de las historias clínicas”, recuerda el actual Director General de Metricsmed.
Este contacto disparó el espíritu emprendedor, que luego concretaría como cofundador y CEO de HealthiCloud/ImedicalCloud (2012) y Gomedisys (2014). Estos sistemas fueron adoptados por numerosos hospitales y centros de atención médica.
En dicho contexto, Metricsmed fue concebida en 2012, como respuesta a una demanda del Centro de Atención e Investigación Médica (CAIMED). En esta primera instancia, se buscaba gestionar los ensayos clínicos, los formularios de reporte de casos (CRF) y la historia clínica con fines de investigación a través del patrocinador, siguiendo todo el ciclo de vida del ensayo hasta la obtención de los resultados. Fue Humberto Reynales MD, MSc, PhD, fundador y Director Ejecutivo del CAIMED, quien en un principio desarrolló los lineamientos de dicho sistema, asociándose luego con García Torres para la reformulación del mismo y su adaptación a la realidad de la investigación en LATAM. Vale aclarar que CAIMED tiene centros de investigación en México, República Dominicana y en este año se abrirá CAIMED E.U. en Miami. Todos estos centros usan Metricsmed. >>
67
A la primera versión del sistema de hace poco más de una década, le sigue esta nueva versión 2.0, que está siendo publicada en febrero/ marzo de 2024. “Empezamos hace un año, y ya en este momento estamos con el producto finalizado. Inclusive ya hay clientes, como Pfizer, el Instituto Nacional de Cancerología y varios centros, que han estado utilizando las versiones Beta y han funcionado perfectamente”, destaca García Torres. La versión 2.0 está completamente basada en una arquitectura nativa en la nube (es un software provisto como servicio desde la nube pública de AWS), más eficiente y segura que la versión anterior, que incorpora capacidades de Inteligencia Artificial. Sobre las actualizaciones, el cocreador de Metricsmed 2.0 comenta: “Nuestros clientes expresaron la necesidad de contar con procesos de atención médica alineados con la investigación”. En la práctica, esto implica una mayor rigurosidad y, a su vez, también flexibilidad en la toma de datos clínicos, con el propósito de proyectar una historia clínica de atención médica mucho más fuerte. “Y así lo hicimos”, sostiene orgulloso.
En este orden, hoy Metricsmed ofrece dos soluciones o productos: uno orientado a de Atención Médica tradicional para clínicas, hospitales

[El mercado de Investigación en Colombia] No es un mercado muy grande, pero sí es muy especializado. Y no hay herramientas para ese mercado”.
y centros médicos; y otro específico para Investigación. “No es un mercado muy grande, pero sí es muy especializado. Y no hay herramientas para ese mercado”.
68 >>

Los desafíos deL sector
“El desafío más grande que vemos desde Metricsmed en el área de Investigación es el de valernos mucho más de la Inteligencia Artificial. Ya no tenemos que reinventar la IA: hoy nos podemos conectar a servicios de IA para procesar datos y darle información al patrocinador de la investigación, que es quien realmente está esperando los resultados del centro de investigación”, comenta García
Torres. Estos patrocinadores aspiran a tener resultados más rápidos en la evaluación de un ensayo clínico (como puede ser el caso de las pruebas para una vacuna o un medicamento, o incluso un dispositivo médico).
“El desafío más grande, y es lo que estamos ofreciendo, es la Inteligencia Artificial aplicada a los temas de personalización del estudio clínico en cuanto al sujeto de investigación”,
>>
69
explica García Torres, quien destaca que la pandemia de COVID dejó en claro la necesidad de acelerar las interacciones de los centros de investigación, con el objetivo de obtener resultados en menor tiempo. “Los sistemas de información para Investigación deben ser ágiles en la acción de tomar esos datos y darles resultados más rápidamente a los patrocinadores”. El actual sistema de Metricsmed, en su primera versión, contribuyó en una mejora de procesos de entre el 20% y el 30%. “Esperamos que con la versión 2 las mejoras lleguen casi a un 50%. Es decir que, para resultados que se obtendrían en tres años, se podría bajar ese tiempo a un año y medio”, enfatizó el Director General de Metricsmed.
Sobre el tema de Atención Médica, y sistemas de Historia Clínica, “allí es mucho más difícil llegar a proveer un valor agregado”, admite García Torres. “Nuestro aporte fue el de llevar la normatividad de la investigación a la historia clínica de la atención médica”. Allí donde los sistemas de Historia Clínica para el ámbito de la Atención suelen ser muy rígidos y uniformes, con campos específicos predeterminados que el profesional de la Salud debe completar, Metricsmed permite un cierto nivel de personalización para que el clínico agregue de manera
[En el ámbito de la atención] La versión 2 de Metricsmed proveerá una historia clínica dinámica al 100% para que sea establecida por el profesional, por el científico o por el médico de atención”.
dinámica las variables que necesita para hacer su diagnóstico, siguiendo prácticas que son comunes en Investigación. “La versión 2 de Metricsmed proveerá una historia clínica dinámica al 100% para que sea establecida por el profesional, por el científico o por el médico de atención”.
Esta “customización” del sistema puede darse de varias formas, pero en última instancia la idea es que, sin saber nada de programación, con unos pocos clicks se puedan configurar estos campos personalizados en las historias clínicas de los pacientes, según se requiera. Además, Metricsmed puede enseñar a los equipos de trabajo a hacerlo dinámicamente (usando, por ejemplo, guías sencillas de configuración paso a paso, o “wizards”). El límite de esto es lo que determinan las regulaciones de cada país en materia del contenido de esas historias clínicas, por temas de privacidad o interoperabilidad.-
70 >>
Metricsmed combina funcionalidades de última generación para abordar los desafíos tanto de la investigación clínica como de la atención médica, a nivel asistencial y financiero. Ofrece herramientas para gestionar comités de ética (virtual o presencial), call center como servicio o conexión a uno propio, informes analíticos para la supervisión del estudio o proyecto, aplicación móvil para estudios clínicos descentralizados, reclutamiento y atenciones médicas domiciliarias, así como teleconsulta y teleexperticia.
Las organizaciones pueden adoptar este software as a service desde la nube, en modalidad de suscripción. No hay licenciamiento perpetuo, como pasa con otras soluciones. La variable que tiene en cuenta esa suscripción es la CIUS (capacidad Instalada: cuántos consultorios, salas de cirugía, camas, unidades de laboratorio, etcétera, tiene la entidad: cada una de estas unidades tiene un valor monetario asignado, y de la suma de todo esto surge el valor de suscripción). “De acuerdo con el número de CIUS se determina el valor mensual fijo que la entidad debe pagar a lo largo de su contrato”, aclara Roberto Ignacio García Torres, Director General de Metricsmed.
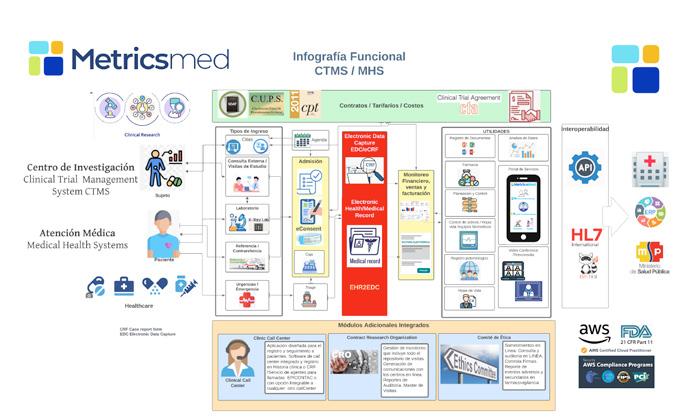
71
¿Qué es Metrics M ed?

EN
LA búSqUEDA DEL IMPACTO POSITIVO EN LA SALUD DE LOS PACIENTES
Asise Fernández
Vicepresidenta del Clúster Cono Sur Johnson & Johnson Medtech
dispositi V os m É dicos
Un breve recorrido por la carrera y los desafíos que la vicepresidenta del clúster Cono Sur afronta a diario, le da una dimensión más humana a las tecnologías que J&J MedTech está impulsando en la región.
Desde la vicepresidencia del clúster Cono Sur de J&J MedTech, Asise Fernández lidera las operaciones que abastecen de dispositivos médicos y soluciones digitales a la Argentina, Chile, Ecuador, Perú, Bolivia, Uruguay y Paraguay. Su objetivo es guiar el crecimiento en la región de manera sostenible a través de una transformación digital, innovación abierta y un enfoque centrado en el paciente en todas las unidades de negocio de la compañía: Ethicon (Sistemas e Instrumentos Quirúrgicos), DePuy Synthes (Trauma y Ortopedia), Biosense Webster y Mentor (Soluciones Cardiovasculares y de Especialidades).
El de MedTech es un mercado muy dinámico, que Statista Market Insights sitúa en más de US$ 610.000 millones este año. Otro dato destacable: McKinsey asegura que, tan sólo en 2022, se invirtieron más de US$ 42.000 millones en I+D. Fernández invita a pensarlo de otra forma:
“Cuando hablamos de la industria MedTech, nos referimos a generar nuevas tecnologías y soluciones digitales que impacten positivamente la calidad de vida de las personas”. No se trata de un dispositivo o producto, sino “del desarrollo de un ecosistema que implica articular diversos actores, y utilizar herramientas como Inteligencia Artificial, Robótica o Impresión 3D, entre otras, para aplicarlas en el diagnóstico, tratamiento, seguimiento y gestión de la atención médica, permitiendo cada vez cubrir a más pacientes”. En última instancia, ese dispositivo debe estar integrado, gracias a lo cual puede ser más “inteligente” y ser parte de una solución tecnológica más amplia que
Cuando hablamos de la industria MedTech, nos referimos a generar nuevas tecnologías y soluciones digitales que impacten positivamente la calidad de vida de las personas”.
73
>>
puede brindar resultados clínicos y económicos a los pacientes y al sistema de salud.
Los desafíos de género en medtech
Asise Fernández nació en Chile y estudió Ingeniería Comercial en la Pontificia Universidad Católica de dicho país, a lo que sumó luego un posgrado en Marketing en la Universidad de Wisconsin, y en Sistema de Salud Pública por la Universidad de Chile. Con más de veinte años de experiencia en la industria, ha ocupado funciones con alcance local, regional y global. Entre algunos de sus cargos más importantes están: directora Global de Marketing, directora de Unidad de Negocios para Ethicon (Cluster Sur) y Country Manager (Chile). En el último tiempo fue nombrada directora Senior de DPS & Sector Publico (Cluster Cono Sur).
Es, además, patrocinadora del ERG (Employee Resource Group) Women´s Leadership & Initiative (WLI), a través del cual se promueve el empoderamiento de las mujeres de la compañía para alcanzar sus aspiraciones, eliminando barreras que permitan seguir avanzando en la equidad de género en toda la organización.
Desde su rol, crea espacios de diálogo y difunde buenas prácticas para pensar una cultura orientada a la

diversidad e inclusión. Además, fue presidenta del Directorio de la Asociación de Dispositivos Médicos Innovadores de Chile (ADIMECH), formó parte del Directorio de la Cámara Chileno Norteamericana de Comercio (AmCham), y también del Círculo de Marketing de Icare. En 2010, fue reconocida como una de las 15 mejores ejecutivas menores de 40 años por el grupo de medios El Mercurio, y fue una de las seis finalistas del premio “Ejecutiva del año 2019”, organizado por Mujeres Empresarias y Revista Capital (Chile).
74 >>

Consultada sobre su principal desafío en este rol, desde la perspectiva de género, Fernández respondió: “Johnson & Johnson siempre ha tenido a la diversidad y a la inclusión como partes de su estrategia de negocios, por lo que internamente nunca encontré un desafío importante. J&J tenía como uno de sus objetivos, ya en ese entonces, alcanzar la equidad de género. Pero externamente sí encontré desafíos. Cuando ingresé en ella, esta industria era muy masculina y machista: los clientes eran cirujanos y los administradores en general eran
hombres”, recuerda la ejecutiva, quien pudo beneficiarse de las distintas iniciativas y programas que J&J impulsó para desarrollar el talento femenino. Uno de estos programas, el International Development Program, desarrollado
Johnson & Johnson siempre ha tenido a la diversidad y a la inclusión como parte de su estrategia de negocios, por lo que internamente nunca encontré un desafío importante”.
75 >>
en los Estados Unidos con el apoyo de Johnson & Johnson e instancias de mentoreo, es el que la habilitó en buena medida para su actual rol.
La saLud más aLLá deL uso de Los dispositivos Médicos
El espectro de dispositivos de J&J MedTech abarca desde prótesis para ortopedia a instrumental para cirugías laparoscópicas o mínimamente
invasivas, incluyendo sistemas para ablación para arritmia cardiaca (que muestran tasas de éxito para curar la afección mayores al 86%). “Y no se trata solamente de la ablación. Nuestra solución localiza la arritmia y la ablaciona. Hay un software detrás que puede identificar el sitio de la ablación. De hecho, nuestro personal trabaja junto al cirujano en la sala de procedimiento”, agrega Fernández. “En el área de Ortopedia, tenemos

76 >>
Si bien tenemos el desafío económico, la opción en Latinoamérica es bastante temprana. Los cirujanos siempre están viendo las últimas tecnologías y quieren adoptarlas porque, en el fondo, contribuyen a que trabajen mejor y mejorar los resultados tanto clínicos como económicos”
prótesis articulares personalizadas, que también tienen asistencia robótica, de manera de tener una mayor precisión en la medida y en la ubicación de la prótesis.”.
Consultada sobre los bemoles de la adopción de estas tecnologías en la región, la vicepresidenta del clúster Cono Sur, respondió: “Si bien tenemos el desafío económico, la opción en Latinoamérica e Con todo agrega s bastante temprana. Los cirujanos siempre están viendo las últimas tecnologías y quieren adoptarlas porque, en el fondo, contribuyen a que trabajen mejor y logren mejores resultados en los pacientes. En congresos o seminarios, o mientras están haciendo pasantías en el exterior, es común que nos pregunten cuándo va a llegar esa tecnología de punta a su país”.
Con todo, agrega que no se trata sólo de entregar dispositivos o desplegar sistemas. “Una parte importante de
nuestra propuesta de valor tiene que ver con la educación profesional. Y, en ese orden de ideas, nosotros ofrecemos series de entrenamientos de nivel básico, intermedio y avanzado para que los profesionales de la salud les den un buen uso a estas tecnologías. Y, sobre todo, las usen de forma segura”.
Este entusiasmo descrito en el párrafo anterior contrasta con cierta fama de conservadores (desde el punto de vista de adopción de tecnología) que tienen los profesionales de la Salud. Sobre este tema, Fernández reflexiona: “Tal vez sea así porque (en este caso) son conscientes de que hay un beneficio para el paciente, de que pueden modernizar sus propias prácticas, y todo esto les produce esta emoción particular que tiene la tecnología cuando viene a solucionar un problema. Al final del día, la innovación, y esta tecnología no es la excepción, tiene que venir acompañada por un beneficio. Ese beneficio puede ser clínico, económico, puede ser para el profesional o para todo el sistema en general, o bien para el paciente. Ésa es la diferenciación, porque si la tecnología no atiende una necesidad o no soluciona un problema, no prospera. El gran desafío que tenemos es generar mayor acceso a una salud de calidad. Claramente, todas las innovaciones y tecnologías que se presentan al mercado deben tener ese objetivo”.-
77

LA ExPERIENCIA DE MICROMEDEx EN LA RED
ChRISTUS MUgUERZA
Antonio Domínguez Garza
Responsable de Informática de Farmacia y Farmacia Hospitalaria
Christus Muguerza
caso d E E studio
La galardonada red hospitalaria mexicana está acelerando su transformación digital al integrar Micromedex en el Expediente Clínico Electrónico (ECE/EHR) de Philip Tasy para ayudar a prevenir daños al paciente.
Los profesionales de la salud de la red de hospitales de Christus Muguerza emiten miles de recetas todos los días. Para reducir el riesgo de errores de medicación, un equipo de farmacéuticos revisa las recetas comprobando manualmente los posibles problemas relacionados con la dosificación, las interacciones y las incompatibilidades. En casos complejos, el proceso de validación de farmacia clínica podría tardar hasta varias horas. Para impulsar flujos de trabajo más eficientes, Christus Muguerza buscó una solución innovadora que ampliara el alcance del equipo clínico y mantuviera su excelente historial en seguridad del paciente.
A fin de empoderar a los profesionales de la salud, Christus Muguerza integró Micromedex en su Expediente Clínico Electrónico (ECE/EHR), Philips Tasy, con el apoyo de DotLib, distribuidor de Micromedex en México.
Ahora los médicos, farmacéuticos clínicos, enfermeras y nutriólogos clínicos pueden acceder a la evidencia
clínica más reciente sobre interacciones farmacológicas, dosis o compatibilidad intravenosa (IV) directamente desde su flujo de trabajo. Como resultado, los profesionales de la salud pueden dedicar menos tiempo a buscar información y más tiempo a tomar decisiones clínicas informadas para sus pacientes.
La integración de Micromedex en su Expediente Clínico Electrónico trajo a la organización grandes beneficios, que incluyen:
Eficiencia mejorada: Las alertas clínicas automatizadas en tiempo real aceleran el flujo de trabajo de validación de medicamentos, lo que ahorra horas de tiempo.
Mayor escala: Actualmente se revisan hasta 160.000 recetas cada mes en cada hospital..
Mayor seguridad del paciente: El acceso rápido a información confiable y basada en evidencia
79
>>
permite a los médicos dedicar más tiempo a tomar decisiones informadas sobre el tratamiento de los pacientes.
Christus Muguerza brinda servicios de atención médica a pacientes en todo México. Comprometidos con la excelencia médica, Christus Muguerza ha logrado la acreditación del Consejo de Salubridad General (CSG) para sus instalaciones”.
impuLsando La innovación en farmacia
En sus instalaciones existentes, los equipos de farmacia clínica verificaban manualmente las recetas para validarlas frente a posibles problemas de seguridad del paciente. Buscando posibles interacciones entre medicamentos, verificando problemas de compatibilidad con los métodos de administración de medicamentos y revisando los cálculos de dosis de cada medicamento se consumía mucho tiempo para los farmacéuticos, especialmente cuando los médicos habían recetado varios medicamentos a un paciente.
Antonio Domínguez Garza, Responsable Corporativo de Informática de Farmacia y Farmacia Hospitalaria de

Christus Muguerza, explica: “Estábamos buscando una forma innovadora de agilizar nuestro proceso de validación de farmacia clínica y reforzar nuestras medidas de seguridad y al mismo tiempo crear un sistema mucho más ágil para el equipo“. Christus Muguerza decidió reinventar el proceso de validación de la farmacia clínica. En lugar de exigir que un equipo de farmacéuticos verificara las recetas manualmente, la organización pretendía poner las últimas actualizaciones sobre dosis, interacciones e incompatibilidades de medicamentos en manos de los profesionales de la
80 >>

salud en el punto de atención. Para acelerar las validaciones de farmacia clínica, Christus Muguerza integró Micromedex en su sistema de Expediente Clínico Electrónica (ECE/ EHR), Philips Tasy. Al vincular estas soluciones, la organización ahora proporciona a los médicos la información más reciente basada en evidencia sobre interacciones entre medicamentos y alimentos, dosis adecuadas y compatibilidad intravenosa (IV) al recetar, validar y administrar medicamentos. “Los estándares de calidad son importantes para nosotros y seleccionamos las
soluciones de Micromedex para respaldar las decisiones clínicas debido a su estatus premiado y su sólido proceso editorial”, dice Garza.
“También buscábamos una solución que se integrara perfectamente con Philips Tasy, con evidencia de una integración fluida de ECE/EHR, tanto a nivel nacional como internacional. Desde una perspectiva clínica, reconocimos que obtendríamos orientación detallada con Micromedex, en el que confía la comunidad médica internacional, para tomar decisiones informadas sobre usos indicados de
Photo Credit: Getty Images
81 >>
medicamentos, alternativas farmacológicas o terapéuticas, precauciones para la aplicación de medicamentos y antídotos para intoxicaciones. También era fundamental que Micromedex pudiera proporcionar pruebas que respaldaran las alertas sobre interacciones de todo tipo; no sólo interacciones entre medicamentos, sino también entre medicamentos-alimentos, medicamentos-laboratorios, rango de dosis y mucho más”.
herramientas para aumentar La productividad de Los revisores
Los farmacéuticos no son los únicos profesionales de la salud que se be-
nefician. Al brindarles a los médicos, farmacéuticos, enfermeras y nutriólogos clínicos acceso a las soluciones de Micromedex directamente dentro de su flujo de trabajo, diferentes profesionales clínicos pueden ver alertas sobre problemas relevantes relacionados con los medicamentos en cada etapa del ciclo del manejo de la medicación. Estas alertas ayudan a los médicos a garantizar que los pacientes siempre reciban los medicamentos correctos, en la dosis correcta y por la vía de administración correcta.
“Cada médico tiene requisitos ligeramente diferentes de nuestras herramientas de apoyo para la toma de decisiones clínicas”, continúa Garza.
82
>>
“Con Micromedex podemos adaptar la información que brindamos a diferentes usuarios. Por ejemplo, los médicos ahora reciben alertas de interacción justo en el momento de recetar para evitar demoras posteriores. Nuestros nutriólogos clínicos reciben información más específica sobre las interacciones entre medicamentos y alimentos, mientras que las enfermeras reciben orientación sobre la compatibilidad intravenosa para respaldar la administración segura de medicamentos”.
Con la última evidencia clínica al alcance de la mano, los médicos de Christus Muguerza pueden prescribir, validar y administrar medicamentos

con una eficiencia aún mayor. “Anteriormente, nuestros equipos de farmacia clínica podían pasar horas revisando la receta de un paciente, dependiendo del nivel de complejidad”, reflexiona Garza. “Con las alertas automatizadas de Micromedex, los clínicos pueden trabajar mucho más rápido porque la orientación clínica que necesitan está disponible de inmediato en su flujo de trabajo en el ECE/EHR. Gracias a ello, ahora podemos procesar hasta 160.000 recetas cada mes en cada centro donde se ha integrado Micromedex. Eso es un aumento del 5.300%, un alcance que sólo es posible con este tipo de transformación digital”.
Al dedicar menos tiempo a comprobar manualmente problemas relacionados con los medicamentos, los médicos pueden centrarse en analizar información relevante sobre interacciones entre medicamentos y tomar decisiones clínicas informadas. A su vez, los pacientes pueden estar
Con las alertas automatizadas de Micromedex, los profesionales de la salud pueden trabajar mucho más rápido ya que la orientación clínica que necesitan está disponible de inmediato en su flujo de trabajo en el ECE/EHR”. (Antonio Domínguez Garza)
83
Photo Credit: Getty Images
seguros de que siempre recibirán la atención más segura y de alta calidad en Christus Muguerza.
Reconociendo las mejoras en la eficiencia y los avances logrados en la seguridad del paciente en el hospital de Saltillo, desde entonces Christus Muguerza ha integrado Micromedex en tres instalaciones más. En cara al futuro, la organización prevé ampliar los beneficios de Micromedex a todos los hospitales de su red. Christus Muguerza, que ya es una institución galardonada, anticipa que los beneficios observados al incorporar Micromedex en su ECE/ EHR, ayudarán a la organización a lograr más certificaciones y acreditaciones internacionales.
“El Hospital Christus Muguerza Alta Especialidad fue el primer hospital en México en recibir la acreditación de la Joint Commission International”, dice Garza. “Estamos muy orgullosos de este logro, pero queremos ir aún más lejos. Mejorar los flujos de trabajo de los profesionales de la salud con las mejores soluciones de su clase, como Micromedex, nos ayudará a obtener el reconocimiento internacional que nuestros profesionales de la salud merecen por su excelente trabajo”.
Christus Muguerza informa periódicamente sobre eventos o reacciones adversas que los médicos encuentran cuando usan medicamentos en nuevas

84
>>
Photo Credit: Getty Images
combinaciones o en diferentes poblaciones de pacientes. Para ayudar a los farmacéuticos a elaborar estos informes de farmacovigilancia de forma más eficiente, Christus Muguerza también decidió integrar Micromedex en Farmabot, su asistente virtual de farmacia.
Garza concluye: “Al proveer a Farmabot de la evidencia clínica de Micromedex, hemos hecho que sea mucho más fácil para nuestros farmacéuticos encontrar toda la orientación basada en evidencia que
necesitan incluir en sus informes. Esto nos ayuda a mantener a nuestros colegas de la comunidad médica nacional completamente informados sobre cualquier nueva reacción adversa poco después de descubrir estos problemas. Con informes detallados de farmacovigilancia, podemos ayudar a los profesionales de la salud de todo el mundo a evitar posibles daños y mejorar la seguridad del paciente”.-
Puede consultar el caso de estudio completo, aquí
85
Photo Credit: Getty Images

CÓMO RECUPERAR A LOS hOSPITALES MExICANOS DE DOS DéCADAS DE ATRASO
ADMINISTRATIVO
Marco Solís General Director Parannus Consulting Services
inno V acion
Si bien Albert Einstein no dijo aquello de “La locura es hacer lo mismo una y otra vez, esperando resultados diferentes”, la idea es aplicable a la Administración de muchos hospitales. Con Lean Healthcare, el consultor Marco Solís propone un abordaje más “ingenieril”, que aporta una mirada estratégica al asunto y una actualización de las mejores prácticas.
Nacido en el occidente de México, hace casi 54 años, Marco Francisco Solís Salazar se define como “clásico”, no “vintage”. Curiosamente proviene de una familia donde abundaban los médicos, abogados y profesores, pero no había ingenieros. Recibido como Ingeniero en Electrónica en ITESO (una universidad jesuita en su Guadalajara natal) en 1994, cuando todavía la industria electrónica en esa región no era lo fuerte que es hoy, luego fue reclutado por Sony. Desde el área de Revisión de Diseño, comienza a meterse en el desarrollo de los proveedores. “Me toca involucrarme en el mundo de la Calidad, auditando los procesos de los diferentes proveedores de los componentes electrónicos y mecánicos, partes de todo tipo”, recuerda.
Dos años y medio después, pasa a formar parte de la división de
productos médicos electrónicos de Kodak (que terminaría vendiendo a Johnson & Johnson), lo cual le dio oportunidad de seguir desarrollando proveedores, pero ahora con incidencia en los productos. En 1998 pasaría a Philips Telecomunications, que acababa de desembarcar en el continente trayendo los teléfonos celulares de segunda generación. Esta nueva posición como ingeniero de campo le da la posibilidad de trabajar en distintos países de Sudamérica, como Colombia, Venezuela, Chile o la Argentina. En diálogo estrecho con los clientes finales, su objetivo era “ver cómo hacer las mejoras, entendiendo los problemas del mercado, y retroalimentando a los diseñadores”. Poco más de un año después trabajaría para General Electric, ahora en el área de plásticos, contribuyendo en el desarrollo de >>
87
moldes de inyección. “Esto me llevó a vivir dos años en China”, agrega Solís.
Fue en estas cuatro compañías que Solís desarrolló su experiencia y, particularmente en Sony, asimiló la cultura del Lean Manufacturing (más conocida como el Sistema de Producción de Toyota), desarrollado en Japón y fuertemente orientado en la modificación de hábitos de trabajo. “Al llegar a General Electric, ellos empleaban otra metodología, de origen norteamericano, que es Six Sigma”, recuerda Solís, poniendo el acento en el contraste de ambas culturas. “Estas experiencias en el Extranjero me marcan como ingeniero. Después de regresar a México, en 2001, empiezo a trabajar en otras empresas. Recién en 2007 sale la oportunidad de convertirme en consultor, y allí trabajo con otros consultores, hoy reconocidos en toda la región, para desarrollar la marca Lean Six Sigma Institute”.
Entre 2008 y 2009 le tocará colaborar en la proyección de dos plantas en los Estados Unidos. Y será durante el tiempo libre de estas actividades que revisará la bibliografía relacionada Lean Healthcare. A su regreso a México se convertirá, sin quererlo, en profesor del Tecnológico de Monterrey (ITESM-GDL) y será allí donde empieza a ejecutar proyectos en Hospitales.

“Esto me abre la puerta para que en 2012 yo llegue al hospital más importante del Pacífico en México, que es el Grupo Hospitalario San Javier, a darle asesoría. Después de un año de consultoría y de formar a toda la organización en la implementación del Lean Healthcare, me ofrecieron el puesto de Director General Adjunto. Ahí empezó mi trabajo en el mundo de los hospitales”, resume el consultor.
Como dato anecdótico, unas semanas antes de que Solís
88 >>

fuera contratado por Grupo Hospitalario San Javier, él ya había intentado ofrecer sus servicios a la entidad en calidad de consultor independiente. “Necesitamos a alguien con más experiencia, que tenga más reconocimiento”, le habían respondido. Al poco tiempo, el Tec de Monterrey lo convocaría, precisamente, para ese mismo trabajo. “Terminé, dos semanas después, frente a la persona que me había dicho que iba a buscar otro profesional que sí supiera”, recuerda el consultor con satisfacción.
Después de un año de consultoría y de formar a toda la organización en la implementación del Lean Healthcare, [desde el Grupo Hospitalario San Javier] me ofrecieron el puesto de Director General Adjunto. Ahí empezó mi trabajo en el mundo de los hospitales”.
89 >>
¿por Qué Lean HeaLtHcare?
Fue en 2012 que Solís verificó el atraso mayúsculo que presentaban los hospitales en sus Administraciones. “Estimo que ese atraso era, por lo menos, de veinte años respecto del resto de las buenas prácticas en todas las demás industrias. Se habían quedado en el olvido. Aún sigue esta brecha porque los médicos tienen una información enfocada en la parte clínica, no en la parte administrativa. No son buenos administradores, no tienen pensamiento estratégico, no saben controlar el dinero, no saben de costos…”
A esto se suma otra circunstancia que Solís resume en una frase: “Siempre se dice que los buenos financieros no están en los hospitales”. Adicionalmente, destaca el consultor; “el 95% de los hospitales son empresas familiares. Eso le da a todo una connotación muy especial, porque el desarrollo y las decisiones van a involucrar a la familia. Esto genera burocracia, y los valores familiares afectan a la toma de decisiones”.
El otro punto que destaca Solís es que, en general, los médicos no están formados para trabaja en equipo. “Están bien entrenados para trabajar de forma individual y resolver problemas de salud”, define. Esta forma de trabajo, llevada al campo
Los médicos tratan de solucionar los problemas con las herramientas que tienen, por eso no evolucionan. Pero tampoco se abren a nuevas herramientas”.
de la Administración, no funciona: genera conflicto. El consultor recuerda que hoy, las principales cadenas hospitalarias en México tienen prohibido contratar médicos para la Dirección General.
Solís cree que, para cumplir con su misión, hoy los hospitales deben incorporar nuevas herramientas y, acaso, un abordaje que venga más del lado de la Ingeniería. “Los médicos tratan de solucionar los problemas con las herramientas que tienen, por eso no evolucionan. Pero tampoco se abren a nuevas herramientas”. No es raro que, cuando Solís es recibido, le pregunten: “¿Qué hace un ingeniero en un hospital?”.
En este contexto, Solís explica: “Tenemos un enfoque estratégico distinto, ponemos foco en el negocio, en la rentabilidad. Pero además ponemos el foco en tener mejores prácticas, en la prevención que disminuya el gasto y que garantice la seguridad del paciente”.-
90 >>
¿Qué hace un ingeniero en un hospita L ?
El concepto de Lean Healthcare proviene de una filosofía de administración enfocada en la minimización de residuos y la optimización de procesos. Originario del sistema de producción de Toyota, este enfoque se ha adaptado al entorno clínico para mejorar la eficiencia y la calidad de la atención médica. Lean Healthcare busca implementar una cultura de mejora continua que prioriza el valor desde la perspectiva del paciente, reduciendo así tiempos de espera, costos innecesarios y aumentando la satisfacción de los usuarios del servicio de salud.
La seguridad del paciente es una preocupación central en el sistema de salud. Errores médicos, infecciones hospitalarias, y retrasos en la atención pueden tener consecuencias fatales. Al aplicar los principios de Lean, los centros de salud buscan reconstruir sus procesos con un enfoque claro en el paciente, asegurando que cada paso agregue valor y contribuya a una atención más segura y efectiva.
Los beneficios de Lean Healthcare en la seguridad del paciente incluyen:
Atención Personalizada. Permite adaptar los procesos a las necesidades de cada paciente, reduciendo riesgos de tratamientos inadecuados y aumentando la efectividad de los cuidados.
Transparencia en los Procesos. Lean fomenta la transparencia y la comunicación clara, lo que ayuda a evitar errores de medicación y procedimientos al facilitar un mejor entendimiento entre el personal y el paciente.
Predictibilidad. A través de la estandarización de procesos, Lean Healthcare ayuda a establecer un entorno predecible y controlado que minimiza la variabilidad, contribuyendo así a la seguridad del paciente.
Reducción de Tiempos de Espera. La agilización de los flujos de trabajo lleva a una reducción en los tiempos de espera, lo cual es vital para tratamientos urgentes y mejora los resultados clínicos.

91


















 Dr. Víctor Castillo Mantilla Presidente Fundación Cardiovascular de Colombia
Dr. Víctor Castillo Mantilla Presidente Fundación Cardiovascular de Colombia



















 Lic. Fabiola Horas Stevenson
Directora General Salud Digital de Tierra del Fuego
Lic. Fabiola Horas Stevenson
Directora General Salud Digital de Tierra del Fuego