“Patient-centered endodontics”; wanneer wel en wanneer niet behandelen?
Een avulsie van een blijvend element… Wat nu?

“Patient-centered endodontics”; wanneer wel en wanneer niet behandelen?
Een avulsie van een blijvend element… Wat nu?
Bram Lak, voorzitter van de NVvE

Thema: Endodontologie

TePe®Hydraterende Mondspoeling en Mondgel
Extra bescherming tegen cariës dankzij 0,2% fluoride
Stimuleert speeksel
Frisse milde smaak
Voor de erg gevoelige en droge mond
Scan de QR-code voor meer informatie over een droge mond en onze nieuwe producten
Zonder toegevoegde smaak, zachte formule
Complete lijn tegen droge mond
Direct comfort
Ideaal voor onderweg
Aan te vullen met TePe Pure™ Tandpasta voor de droge en gevoelige mond


Voldoening vinden in de rust die de vaak lange endo behandelingen met zich meebrengen. Je toeleggen op die ene technische handeling en de patiënt door de behandeling heen begeleiden. Die combinatie van techniek en psychologie is wat Bram Lak – sinds dit voorjaar voorzitter van de Nederlandse Vereniging voor Endodontologie (NVvE) - zo aantrekt in het vak. We spraken Bram over zijn keuze voor de endodontologie, de veranderingen door de jaren heen en de doelstellingen die ze binnen de vereniging hebben voor de toekomst. Eén daarvan is om young professionals te helpen, die door een gebrek aan patiënten tijdens de opleiding weinig praktische ervaring hebben in het doen van endo’s.
Flore Heiligers-Teeuwen en Marilka Elst, tandarts-endodontologen en eigenaren van EndoGooi, vieren het 15-jarig bestaan van hun gespecialiseerde verwijspraktijk. Reden voor een feestje en om eens met ze te gaan praten. Dat er wat veranderd is in 15 jaar laten ze ook nog eens zien aan de hand van twee traumabehandelingen met verschillende benaderingen.
Trauma komt ook nog in twee andere artikelen naar voren. Rob Vermaas bespreekt alles wat achter de schermen plaatsvindt en wijst op de samenwerking binnen het team. Jaap van den Broek laat een casus zien van een avulsie van een blijvend element en zegt daarbij heel duidelijk: altijd replanteren! En heel belangrijk: “Probeer in dit soort complexe situaties rustig te blijven en de dentale problemen op te delen in losse onderdelen.”
Verder hebben we in deze editie nog aandacht voor: de endo-opening, de coronale restauratie, patient centered endodontics, vormgeving van implantaten, diepe cariëslaesies, wetgeving rond zzp-ers, ergonomische oplossingen voor pijnvrij werken en lucht in je hersenpan…
Veel leesplezier!
Lies en Ilko.
Colofon
Dentista is een uitgave van Dentista Media en verschijnt 4 keer per jaar
Redactie
Ilko Alink, Lies Ligtvoet
Redactie(adres) Dentista Media
Molenstraat 3C, 7437 AH Bathmen
Ilko Alink, ilko@dentista-magazine.nl
Digitaal aanwezig www.dentista-magazine.nl Instagram: @dentistamagazine
Aan dit nummer werkten mee
Bram Lak, James Huddleston Slater, Jaap van den Broek, Raphaël Michiels, Flore Heiligers-Teeuwen, Marilka Elst, Rob Vermaas, Tijmen Dusseljee, Pedro Alexandre, Nienke Freriks, Frank van der Pol, Matthijs Luitjes, David Rijkens, Frank Andriessen, Fridus van der Weijden, Marit Harms, Orthodontie Rotterdam Noord, Valesca Nederlof, Celina Klappers, Marit Verschuuren, Marloes Rust.
Grafisch Design
Degen en Leideritz BNo
Vormgeving
LDB Production, Levin den Boer
Fotografie
Cover en interview door Jelle Baars
Abonneren
Dentista wordt in gecontroleerde verspreiding toegezonden aan tandartsen mondhygiënistenpraktijken in Nederland. Ben je werkzaam binnen de tandheelkunde en wil je Dentista ontvangen, stuur dan een e-mail naar: info@dentista-magazine.nl
Adreswijzigingen
Per e-mail: info@dentista-magazine.nl. Vermeld zowel je oude als nieuwe adres.
Marketing Ilko Alink, ilko@dentista-magazine.nl
Adverteren
Concetta Scibona, concetta@dentista-magazine.nl +31 6 281 829 62
Druk Wilco, Amersfoort
©2013-2024 Dentista Media. Niets in deze uitgave mag worden overgenomen, vermenigvuldigd of gereproduceerd zonder schriftelijke toestemming van Dentista Media of andere auteursrechthebbenden. Dentista Media kan geen aansprakelijkheid aanvaarden voor de juistheid en volledigheid van alle in deze uitgave opgenomen teksten en beelden.

Onze uitdaging? Maak endo leuk voor de young professional
Bram Lak
Avulsie van een blijvend element; altijd replanteren! Jaap van den Broek
Wanneer wel en wanneer niet behandelen?
Rafaël Michiels

De endo-opening
James Huddleston Slater



De coronale restauratie: het ondergeschoven kindje Tijmen Dusseljee
Ontwikkelingen in de endodontologie door de jaren heen EndoGooi
Trauma: twee casussen, twee benaderingen Flore Heiligers-Teeuwen en Marilka Elst
ENDODONTOLOGIE
Wees niet spaarzaam met het wegnemen van aanwezig restauratiemateriaal
Misschien wel het belangrijkste onderdeel van de wortelkanaalbehandeling is de opening. Dit is de toegang tot het kanaalstelsel. Voldoende toegang maakt dat de wortelkanalen gevonden - en daarna - goed geprepareerd, gereinigd en gevuld kunnen worden. Anders gezegd, een te kleine of verkeerd geplaatste opening maakt een wortelkanaalbehandeling onnodig moeilijk en verkleint de kansen op een succesvolle behandeling aanzienlijk. Een te kleine opening is een mogelijke oorzaak van instrumentbreuk. Hoe zorg je voor een goede opening? Aan de hand van een casus die naar mij is verwezen, laat ik zien hoe je een goede opening maakt en wat de gevolgen zijn van een te kleine en verkeerd geplaatste opening.
Voordat je aan een wortelkanaalbehandeling begint, zorg je voor (of maak je) een goede beginfoto waar het te behandelen gebitselement volledig op staat afgebeeld. Deze foto geeft essentiële informatie: de grootte van de pulpakamer en de ligging ervan; het aantal en de vorm van de wortels en de breedte van hun wortelkanalen en de lengte van de wortels. Hiermee kan je de DETI-score bepalen en de moeilijkheidsgraad inschatten. De grootte en de ligging van de pulpakamer op de röntgenfoto in combinatie met de ideale anatomische vorm, zoals in foto 1 is aangegeven, bepaalt de uiteindelijke vormgeving van de opening. Bij de molaren liggen de kanaalingangen in de buurt van de knobbeltoppen. Als die niet meer in originele staat
(kroon, restauratie) zijn, kan je ook de wortel gebruiken. Soms moet je net subgingivaal sonderen, maar de kanaalingang ligt in het middel van de wortel. Als je die plek visualiseert en projecteert op je opening, boor je de goede kant op. Nog een tip: wees bij het openen niet spaarzaam met het wegnemen van aanwezig restauratiemateriaal (wees wél spaarzaam met het onnodig wegnemen van tandweefsel).
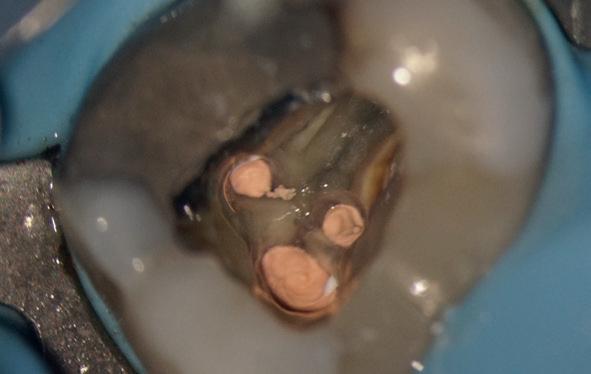
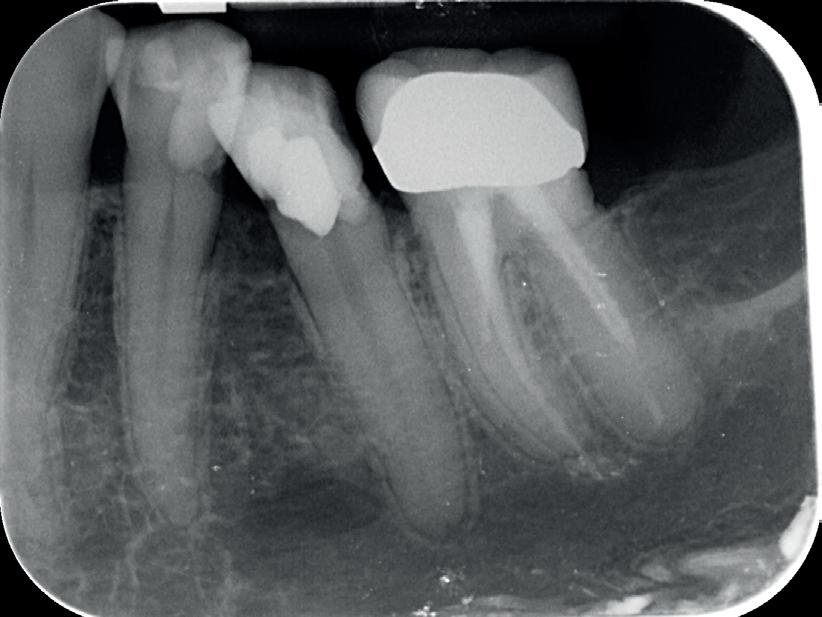
De casus
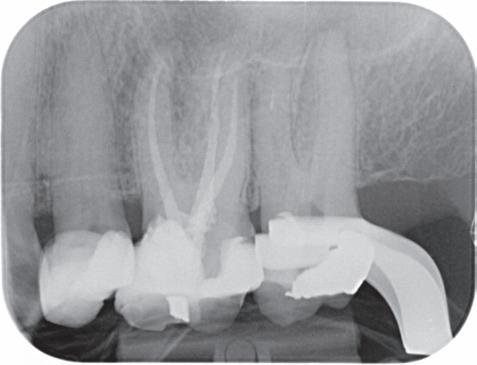
De verwijzend tandarts is bezig om een wortelkanaalbehandeling uit te voeren in gebitselement 27. Er zijn vier kanalen gevonden, maar helaas breekt er in het mesiobuccale kanaal (MB 1) een WaveOne vijltje af, maat geel (foto 2). Het lukt de tandarts niet om


1. De locatie van de kanaalingangen ten opzichte van de occlusale morfologie (rood). In zwart is de ideale of standaard opening ingetekend. De uiteindelijke vorm van de opening is voorts ook afhankelijk van de klinische situatie, die vooral vanuit een goede begin foto wordt verkregen.
2. Het afgebroken instrument op de foto van de verwijzend tandarts.
3. De opening is vrij klein gekozen. In rood is de ideale opening aangegeven, de tandarts had veel meer restauratiemateriaal mogen wegnemen.
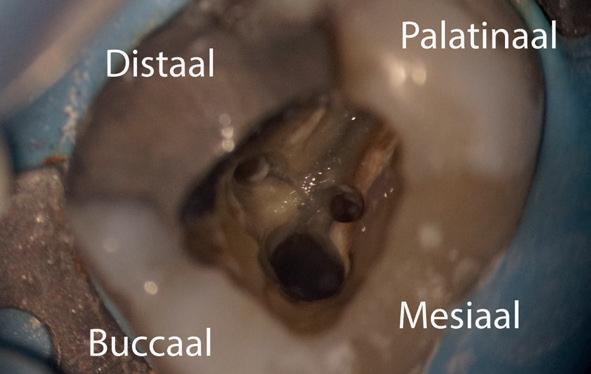
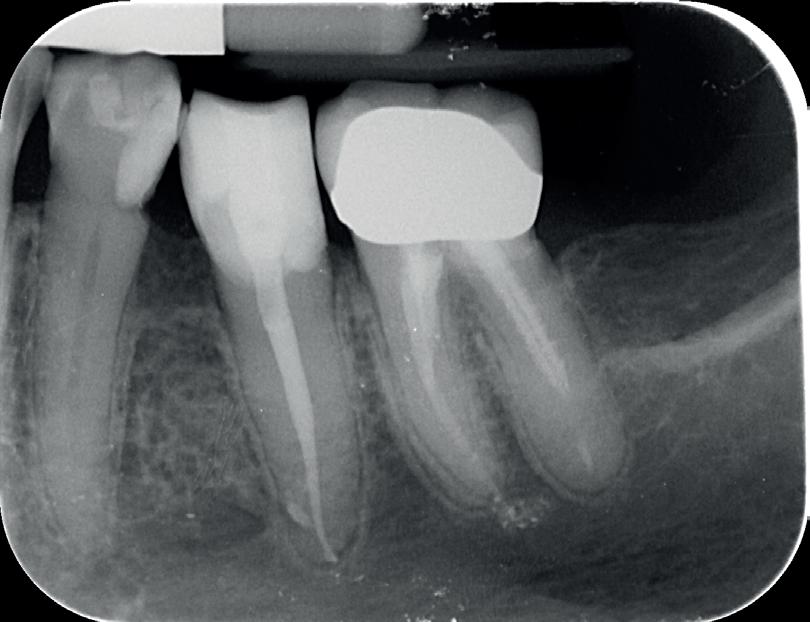
4. Met een LN-boortje zoek ik het instrumentje op en ik verificeer de correcte positie van de toegang.
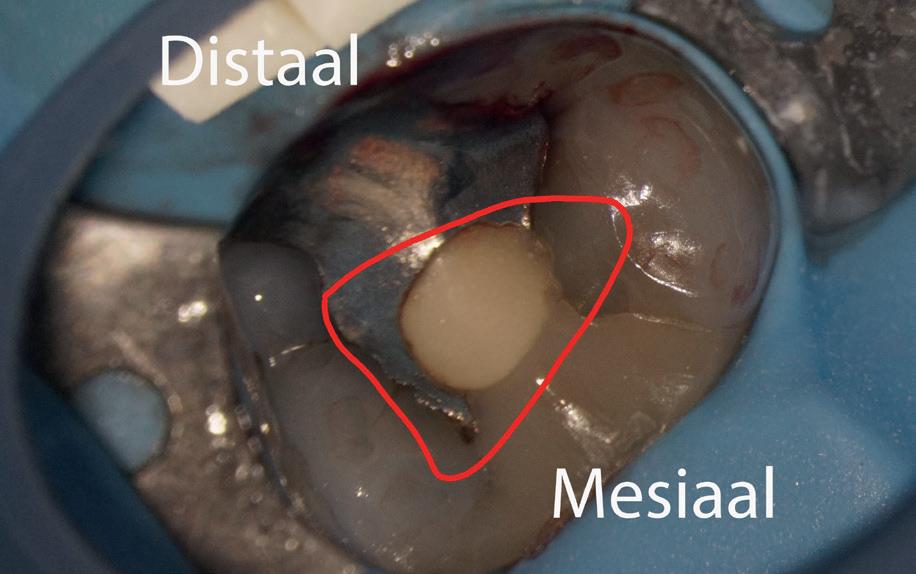
5. Het afgebroken instrument is verwijderd en het mesiobuccale kanaal is weer toegankelijk.
6. Klinische opname waarop het oorspronkelijke verloop en de positie van het afgebroken instrument te zien zijn. Het instrument was in de wand ‘geschroefd’. Door de te kleine opening moet het ‘roterend’ instrumentarium onnodig veel buigen en komt er veel druk op de vijl
staan, waardoor ze makkelijk kunnen breken. Zorg voor een ‘straight line access’ ofwel een rechte toegang.
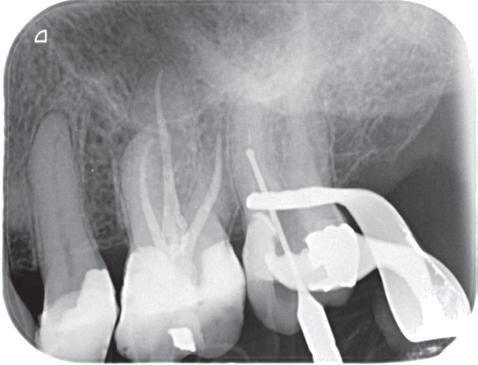
7. Hierop is nog eens de correcte opening te zien. Ik heb veel van het aanwezige amalgaam weggenomen om zoveel mogelijk ruimte te krijgen. Ook is te zien hoe ik het mesiobuccale kanaal heb moeten verbreden om bij het instrument te komen. Het palatinale kanaal is niet zichtbaar op deze afbeelding.
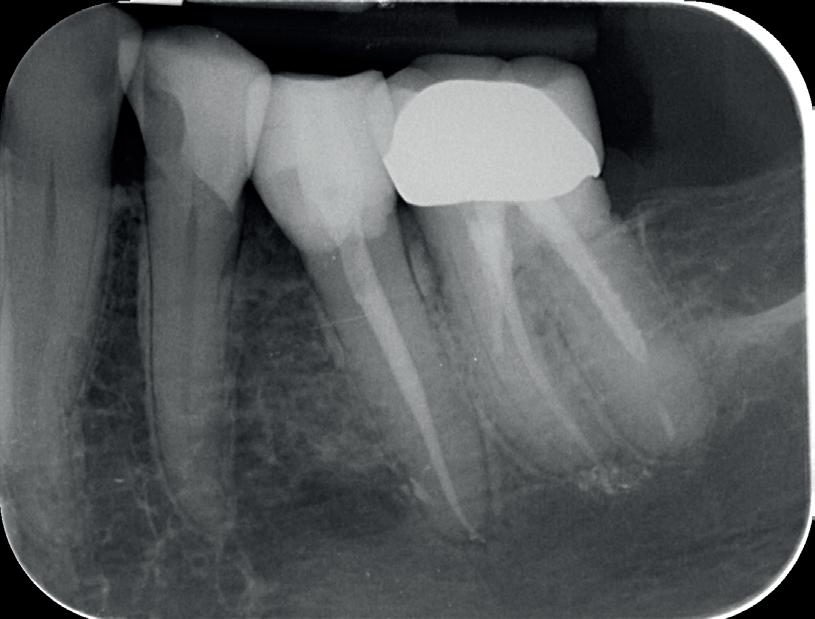
8. Kanalen gevuld met gutta percha.
9. Eindfoto.
Alle Kerr matrijzen zijn leverbaar via uw dentale depot.
Informeer bij uw depot of uw Kerr vertegenwoordiger naar de speciale (introductie-) aanbiedingen!


Scan de QR code voor ons complete matrijzen assortiment.
De SuperMat spantang kan worden gebruikt in combinatie met de gebruiksklare Adapt SuperCap matrijzen met geïntegreerde spoel om ze aan het spaninstrument te bevestigen. Door het eenvoudig toevoegen van een SuperCap spoel aan een van onze reeks SuperMat-compatibele matrijzen, kunnen ook deze matrijzen met de SuperMat spantang worden bevestigd.


6,3mm

Stalen matrijzen “Dead-Soft”

6,3mm


6,3mm


Stalen matrijzen “Non-Dead-Soft”
Transparante matrijzen
Al onze matrijzen hebben een nieuwe, duurzame en milieuvriendelijke kartonnen verpakking.
Contacteer uw depot of Kerr vertegenwoordiger voor onze tijdelijke aanbiedingen: West en Midden Nederland: niels.vanderschee@envistaco.com / 06 13 36 14 23
Zuid en Oost Nederland: marc.munnichs@envistaco.com / 06 13 85 50 26
Vlaanderen: emel.merghad@envistaco.com / 0474 94 96 21
De keuze van de juiste matrijs betekent dat u zich kunt concentreren op uw behandeling, wetende dat al het andere is geregeld!
het vijltje te verwijderen. De patiënte wordt verwezen voor het afmaken van de wortelkanaalbehandeling.
Als ik de patiënte zie, valt me op dat de opening die de tandarts gemaakt heeft, nogal klein is (foto 3). Eigenlijk is daar niet zoveel reden toe; als ik een ideale opening inteken (in rood), dan loopt een groot deel door restauratiemateriaal. Overwogen kan worden om de aanwezige mesiale box met restauratiemateriaal weg te halen als dat het zicht op de pulpakamer vergroot – ik verwijs naar de tip hierboven (wees bij het openen niet spaarzaam met het wegnemen van aanwezig restauratiemateriaal).
Het afgebroken instrument ligt vrij diep; in het onderste 1/3 deel van de wortel. Vaak laten we het afgebroken instrument in het onderste 1/3 deels zitten, omdat verwijderen lastig is en er een kans is op schade. Daarom proberen we het te passeren en wordt het afgebroken instrument onderdeel van de kanaalvulling.
Passeren lukt mij in deze casus helaas niet. Omdat het instrument in een recht deel van het kanaal ligt, waag ik een poging om het afgebroken instrumentje te verwijderen, zodat ik het kanaal kan desinfecteren en kan vullen.
Onder microscopie en met een LN boortje zoek ik het instrumentje op. Na verificatie verwijder ik het door
met een ultrasone tip (Spartan CPR 8, bruin) rondom het vijltje materiaal weg te nemen, waardoor deze als het ware uitgegraven wordt. WaveOne vijltjes zijn irritant om te verwijderen, het nikkeltitanium materiaal wil naar een oorspronkelijke vorm (een rechte vorm) terugbuigen en daarom drukt het zich steeds vast bij het verwijderen. Staal is vaak makkelijker te verwijderen. Maar het lukt me en de wortelkanaalbehandeling kan worden afgemaakt.
Het verwijderen van een afgebroken instrument kost altijd relatief veel (gezond) tandweefsel en kent veel risico op perforatie of andere schade. Daarom is het altijd belangrijk om goed te overwegen of een vijl verwijderd moet worden.
Maar beter nog is om te voorkomen dat een vijltje afbreekt door bij de opening voldoende te prepareren voor goed zicht en voor wat we noemen een ‘straight line access’. Goede voorbereiding is het halve werk.
Dr. JJR Huddleston Slater, tandartsgnatholoog.

Dit voorjaar werd tandarts-endodontoloog Bram Lak voorzitter van de Nederlandse
Vereniging voor Endodontologie. Hij liep al een tijdje mee binnen het bestuur en kende daar zijn weg. Maar hoe is hij in het vak terechtgekomen? Welke ontwikkelingen heeft hij meegemaakt en waar richt hij zich op als voorzitter?
INTERVIEW
Waarom heb je gekozen voor tandheelkunde?
“Ik kom uit een behoorlijke bèta-familie, veelal docenten aan technische onderwijsinstellingen. Daar krijg je toch wat van mee en tandheelkunde was dan ook niet mijn eerste studiekeuze. Ik ben in eerste instantie civiele techniek gaan studeren in Delft. Dat was geen gelukkige keuze. De grote collegezalen waar je met heel veel studenten zat, het leven op kamers en het studentenleven binnen een studentenvereniging. Het was allemaal wat veel om in een keer te verwerken. Misschien was ik mentaal nog wat te jong voor het studentenleven in Delft. Maar wat ga je dan doen? De keuze voor tandheelkunde leidde tot wat verbazing bij mijn ouders maar ik werd gelukkig wel direct ingeloot. Als Brabander koos ik ditmaal wat veiliger voor Nijmegen en ik vond het vanaf dag één meteen leuk. De kleine groep studenten, de praktische manier van lesgeven, met elkaar op zaal, de actieve faculteitsvereniging, het paste heel goed bij mij. Ik ben de studie dan ook vrij soepel doorgekomen.”
Waarom heb je gekozen voor endodontologie? Wat trok je er zo in aan?
“Tijdens de studie voer je slechts een beperkt aantal endodontische behandelingen uit. Daardoor hing er ook een idee omheen dat het heel moeilijk zou zijn. Dat gold ook voor extracties. Dat werd een beetje afgehouden. Nu had je als student logischerwijs ook weinig ervaring met klinische ingrepen. Voor het boren van een gaatje had je al zo’n beetje een ochtend nodig. Kan je nagaan wat je bij je stage kaakchirurgie aantrof tijdens een oncologische ingreep. Ik had toen werkelijk geen idee waar ik naar aan het kijken was. Het hoe en waarom je iets doet leer je pas echt in de praktijk.
Mijn interesse lag in eerste instantie bij de parodontologie. Ik volgde een keuzeblok met twee vrienden bij een docent die ook uitgebreid de chirurgie behandelde. Hij maakte de studenten enthousiast voor het vak en uiteindelijk zijn die twee vrienden de vervolgopleiding gaan doen. Ik had wat langer nodig om mij te oriënteren. Het zette mij wel aan om les te gaan geven bij de vakgroep parodontologie. Ik merkte namelijk dat ik het leuker vond om mij op een specifiek onderdeel van het vak toe te leggen dan om van alles een beetje te doen. Ook het les-

geven bracht mij veel voldoening. Dat is iets dat ik nog altijd doe. Toch iets dat ik vanuit mijn familie heb overgenomen.
Uiteindelijk besloot ik toch van parodontologie af te stappen. Ik was inmiddels aan het werk in de praktijk, zag meerdere facetten van het vak en merkte dat ik wortelkanaalbehandelingen leuk vond.
Bij parodontologie heb je te maken met een chronische ziekte. Je bent daarbij enorm afhankelijk van het gedrag van je patiënt. Werkt hij of zij even niet mee, dan kan je weer van voor af aan beginnen. Bij een endodontische behandeling word je direct afgerekend op wat je doet, waarbij het gedrag van de patiënt weinig verandert. Je ziet de patiënt misschien drie keer en dan niet meer. Dat is dan ook weer een nadeel van het vak. Ik vond veel voldoening in de rust die de vaak lange behandelingen met zich meebrengen. Je toeleggen op die ene technische handeling en de patiënt door de behandeling heen begeleiden. Die combinatie van techniek en psychologie is wat mij zo aantrekt in het vak. Mensen komen over het algemeen niet graag bij een tandarts en zeker niet voor een wortelkanaalbehandeling. Als ze dan achteraf zeggen dat het meeviel, dan heb ik mijn werk goed gedaan.”
Kan je iets vertellen over je postdoc traject?
“Bij mijn vrienden die de parodontologie opleiding volgden, zag ik hoe je dieper ergens op in gaat. Dat vond ik interessant en zette mij aan om een opleiding te gaan volgen in mijn vakgebied. In de praktijk gaat het over het algemeen over het technische aspect; ‘hoe’ je een behandeling uitvoert. De opleiding behandelt daarnaast ook nog het ‘waarom’ en ‘waarvoor’ je iets doet.
Jaarlijks worden hier maximaal drie kandidaten geselecteerd voor de driejarige voltijdse postdoctorale opleiding Endodontologie. Je wordt begeleid door verschillende ervaren endodontologen die zowel in een praktijk als aan ACTA werken. De opzet van het postdoctorale programma is ook nu nog redelijk hetzelfde in opzet. Het legt de nadruk op de ontwikkeling van een sterke wetenschappelijke basis, samen met gedegen diagnostische en klinische vaardigheden. De opleiding is sinds een aantal jaren ook geaccrediteerd door de ESE (European Endodontic Society). Dat is een behoorlijke prestatie en daar morgen we trots op zijn.
Tijdens mijn post-doc opleiding ben ik als algemeen tandarts gaan werken in de praktijk van tandarts-endodontoloog Jan Paul Bressers in Kerkdriel. Jan Paul is iemand met heel veel ervaring binnen het vak, krijgt veel patiënten doorverwezen en liet mij heel veel endo’s doen die ik ook weer met hem analyseerde. Na mijn driejarige opleiding heeft hij een tweede endo-kamer ingericht waar ik tot 2016 heb gewerkt. Ik heb enorm veel van hem geleerd. Kennis die ik ook probeer over te dragen aan anderen.”
Welke ontwikkelingen heb je meegemaakt binnen de endodontologie?
“Tijdens mijn opleiding tandheelkunde werkten we nog met handvijlen. De overgang naar roterend instrumentarium heb ik dan ook actief meegemaakt. Dat was een grote stap. Maar ook als je kijkt naar de instrumenten van toen. Het was allemaal heel stijf en rigide. Je kunt je bijna niet meer voorstellen dat je daarmee hebt gewerkt.
Aan het begin van de postdoctorale opleiding leerde ik werken met de microscoop. Daar zit trouwens nog wel een leercurve in. Ik kan mij herinneren dat het apparaat in de eerste weken behoorlijk in de weg zat. Er gaat echter wel een wereld voor je open en nu kan ik niet meer zonder.
Buiten de apparatuur heeft een materiaal als MTA voor het sluiten van defecten en open wortelpunten het vak veel gebracht. Zelf maak ik ook gebruik van Ultrasoon spoelen. Bij het gebruik hiervan zie ik altijd nog troep uit de kanalen naar boven komen. Hoewel klinisch onderzoek hiernaar geen significante voordelen laat zien, heb ik toch het gevoel dat het helpt in mijn behandelingen.
Er worden allerlei producten geïntroduceerd, maar het succespercentage binnen de endodontologie is de laatste 60 jaar daardoor niet of nauwelijks toegenomen. Neem bijvoorbeeld de Cone Beam CT-scan. Een enorm mooie aanvulling op onze diagnostiek, maar het levert ook veel discussie op over wat je nu precies ziet en wat dat dan weer betekent voor je behandeling en de uitkomst daarvan. En wat zegt dat dan over onze succespercentages en ook over al het onderzoek dat in het verleden is uitgevoerd zonder deze techniek. Lastige maar interessante discussies. Cone Beam CT biedt toegevoegde waarde, zeker bij moeilijke endodontologische gevallen. Echter, sommige zaken kunnen we ook beredeneren zonder dit beeld.”
Welke ontwikkeling heeft bijgedragen aan verbetering van het vak?
“Hier wil ik Paul Wesselink aanhalen die op een vergelijkbare vraag aangaf dat dit het moment was dat medicamenten, zoals ze traditioneel werden gebruikt – Formecresol, CHKm – bij de kanaalbehandeling niet meer geschikt werden geacht, en het accent kwam te liggen op reiniging met spoelvloeistoffen op anorganische basis, zoals natriumhypochloriet. De genoemde medicamenten werden een belangrijke tot onmisbare rol toegedicht in het verleden en dit leidde erg af van de essentie. Reinig en

desinfecteer niet met organische, eiwit-fixerende en immunogene middelen, maar met anorganische middelen zoals hypochloriet en eventueel calcium-

hydroxide. Hoewel dit laatste voor velen ook steeds meer overbodig lijkt.
Ik sluit mij helemaal aan bij deze woorden van Paul Wesselink die er mede voor heeft gezorgd dat de behandeling werd teruggebracht naar het principe ‘openen, reinigen en afsluiten’. Natuurlijk hebben veel mechanische ontwikkelingen ons werk makkelijker gemaakt. Dat zorgt voor meer plezier in je werk en komt de kwaliteit ten goede. Toch denk ik dat we meer naar de biologische kant moeten kijken. Kunnen we een zenuw herstellen, of grotendeels in leven houden? Er zijn veel publicaties verschenen over deze zogenoemde vitale pulpabehandeling en ik denk ook dat de grootste winst voor ons in deze behandelingen ligt.”
Vind je jezelf een ervaren tandarts-endodontoloog?
“Inmiddels wel. Hoewel dat gevoel per behandeling nog wat kan variëren. Van de 400 tot 500 kanaalbehandelingen die ik in een jaar doe gaat het overgrote deel goed, maar die paar behandelingen die niet helemaal goed gaan blijven je bij. Ik besef me ook dat ik eigenlijk nauwelijks hele eenvoudige cases behandel. Dat relativeert dan weer.”
Waarom heb je gekozen voor het voorzitterschap van de NVvE?
“De NVvE is een actieve vereniging met een leuke kern van actieve leden. Ik ben al een tijdje lid en heb in verschillende commissies gezeten. Daar hield ik mij onder andere bezig met richtlijnontwikkeling, erkenning en visitatie. Daarvoor was ik actief binnen de vereniging Tandarts Endodontologen Nederland (TEN) waar ik ook voorzitter ben geweest. Ik vind het leuk om bestuursfuncties te vervullen, zeker ook in de rol van voorzitter. Op die manier kan ik – samen met de andere leden van het bestuur – een bijdrage leveren aan het uitdragen van het vakgebied. Onder andere door contacten te hebben met de verschillende commissies binnen de vereniging, maar ook met andere vakverenigingen en organisaties binnen de tandheelkunde.
Helaas hebben we binnen ons vakgebied de afgelopen jaren afscheid moeten nemen van een paar zeer ervaren endodontologen die hun kennis met veel enthousiasme overbrachten op hun vakgenoten. Het is aan de andere kant ook mooi om te zien dat er een
actieve generatie van jonge endodontologen opstaat om het stokje over te nemen. Ik vind het heel leuk om samen te werken met deze groep mensen die aan de vereniging verbonden is. Je zoekt altijd naar een goede mix van jong en oud, als het eventueel kan met ervaring in besturen en voldoende praktijkervaring binnen de endodontologie. Bij de keuze om plaats te nemen in het bestuur van een vereniging speelt ook de levensfase waarin je zit mee. Mijn kinderen zijn inmiddels al wat ouder en dat geeft wat meer rust en ruimte om tijd vrij te maken voor deze functie.”
Welke doelstellingen heeft de NVvE de komende jaren?
“In de algemene praktijk krijgt iedere tandarts te maken met wortelkanaalbehandelingen. De NVvE heeft als primaire taak om zowel wetenschappelijke als praktische endodontische kennis te verspreiden binnen de tandheelkunde. We bieden met onze richtlijnen en (trauma)protocollen handvatten voor in de praktijk en tandartsen kunnen ook door ons georganiseerde (online) nascholingen volgen en congressen bezoeken.
Een van de doelstellingen die we binnen de vereniging hebben is om young professionals te helpen. Als je net bent afgestudeerd, heb je door een gebrek aan patiënten tijdens de opleiding weinig praktische ervaring, zeker in het doen van endo’s. Daar zouden we als vereniging ondersteuning in moeten geven. Hoe we dat moeten doen zijn we op dit moment aan het onderzoeken.
Ook moeten we ons als vereniging beter op de kaart zetten. Laten zien dat we bestaan, waar we voor staan en die boodschap op een enthousiaste manier overbrengen op de jonge generatie tandartsen.”
Welke uitdagingen zie je voor de NVvE?
“Onder invloed van vergrijzing en het feit dat jongere tandartsen minder geneigd zijn lid te worden van een vereniging, zien we het ledenaantal dalen. Bijkomende oorzaak is volgens mij ook het teruglopende contact tussen tandartsen onderling. Iedereen is meer individueel bezig en zoekt zelf zijn of haar informatie.
Toen ik in Kerkdriel werkte kende ik alle verwijzers persoonlijk. Veelal tandartsen die ook praktijkeige-

EEN STRALENDE GLIMLACH, THUIS BEREIKT MET DE PREMIUM PERFECTION+ WHITENING KIT
www.whiteroyale.nl

NU 4+ 1 GRATIS

naar waren. Met de komst van hele grote praktijken en de inzet van ZZP tandartsen zie ik meerdere behandelaars per patiënt en is het verloop ook groter. Daardoor mis ik het overzicht, iemand die de regie over de patiënt heeft. Dan is het maar de vraag of die patiënt de beste behandeling krijgt. Die situatie zie ik niet zo snel meer veranderen, maar wat we als endodontologen wel kunnen doen is het belang aangeven van wat we doen en in contact treden met onze verwijzers. Op die manier creëren we een vertrouwensbasis die van belang is voor een goede samenwerking en een beter resultaat oplevert voor de patiënt.
Hoewel het ledenaantal daalt, zien we dat onze congressen en (online) nascholingen nog altijd goed worden bezocht. Maar een vereniging heeft toch echt leden nodig. We zijn daarover in gesprek met andere vakverenigingen voor wie hetzelfde geldt en zoeken naar oplossingen hiervoor. Zoals eerder gezegd, focussen we ons daarbij op young professionals. We moeten endodontologie leuk maken voor deze groep.”

Welke tips heb je voor tandartsen?
“Communicatie is een enorm belangrijk onderdeel van de vaak lange endobehandeling. Besteed daar voldoende aandacht aan. Hoe belangrijk dat is merkte ik toen ik een keer een dove patiënt in de stoel had. Met een mondkapje, rubberdam en een microscoop die daartussen hing moest ik via de begeleider communiceren met de patiënt. Dan valt pas op hoeveel je normaal gesproken praat en aangeeft waar je bent in een behandeling. Ook is het dan lastig om een patiënt op zijn of haar gemak te stellen.
Iets anders dat ik graag meegeef aan algemeen practici is dat je moeten kijken waar je goed in bent en waar je minder goed in bent. Probeer in het laatste geval - zeker bij een wortelkanaalbehandeling - niet te lang door te gaan, maar verwijs tijdig. Dat is echt geen zwaktebod.”
Bram Lak (1977) studeerde tandheelkunde aan de Katholieke Universiteit Nijmegen (nu Radboud Universiteit Nijmegen). Na zijn afstuderen was hij enkele jaren werkzaam in de algemene praktijk en parttime docent bij de afdeling Parodontologie. In 2010 heeft hij de postdoctorale opleiding Endodontologie aan het ACTA afgerond.
Daarna werkte hij bij tandartsenpraktijk ’t Plein in Kerkdriel. Sinds 2016 is hij werkzaam in de verwijspraktijk EndoUtrecht. Van 2011 tot 2016 was hij penningmeester en voorzitter van TEN (Tandarts Endodontologen Nederland). Sinds maart 2024 is hij voorzitter van de Nederlandse Vereniging voor Endodontologie (NVvE).






























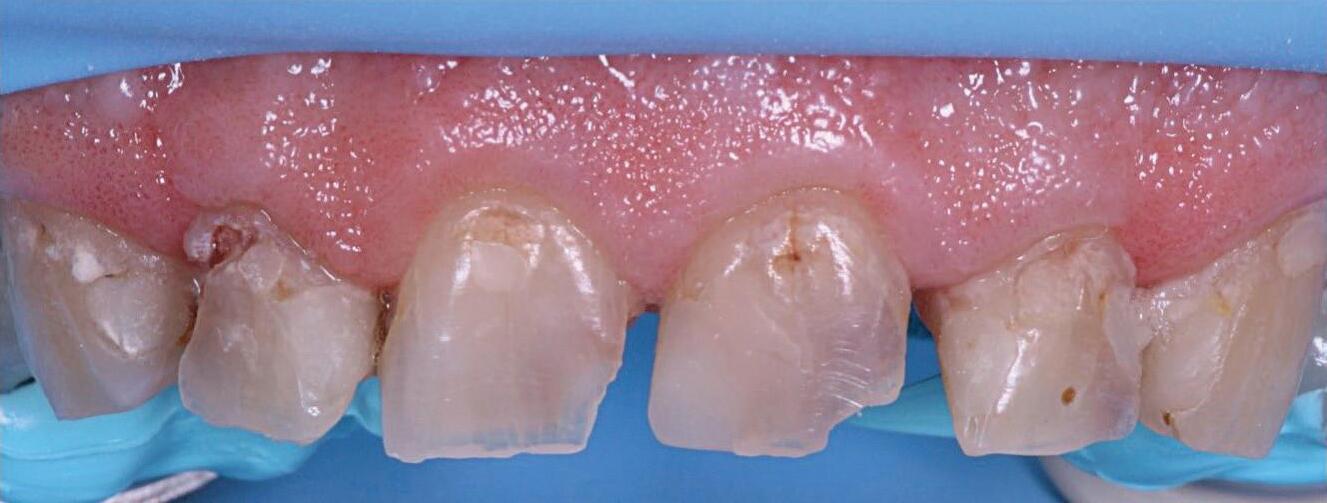
Onze nieuwe praktijk is pas twee dagen geopend, en we beginnen de eerste week met een aantal pijnklachten en intakegesprekken. Eén van de patiënten die gepland staat, heeft een uitgebreide notitie in de agenda. Ze is bang haar hele bovenkaak te verliezen na een vakantie in Griekenland. Daar moest ze bij een spoedarts langs en kreeg ze antibiotica voorgeschreven vanwege wondroos in de mond. Een week na terugkomst in Nederland werd ze door haar eigen tandarts direct doorverwezen naar de kaakchirurg.
De patiënte die voor me zit, is duidelijk angstig, hoewel ze verder een keurige indruk maakt. Ze heeft al een afspraak bij de kaakchirurg, maar wilde haar verhaal toch graag kwijt. Ze vertelt dat het tandvlees in haar hele bovenkaak dik en gezwollen is, en dat ze meerdere pusbulten heeft. Hoewel de antibiotica enige verlichting bracht, zijn de klachten nooit helemaal verdwenen.
De angst om haar hele bovenkaak te verliezen overheerst. Na het
doornemen van haar medische geschiedenis en het invullen van de vragenlijsten, ben ik benieuwd wat ik in haar mond zal aantreffen. Bij het onderzoek zie ik een redelijk goed onderhouden dentitie, met een aantal oudere kronen in de zijdelingse delen. Echter, zowel palatinaal in het eerste kwadrant als buccaal in het tweede kwadrant zie ik zwellingen en een fistel. We maken lichtfoto’s ter verduidelijking, röntgenfoto’s, en doen een pocketmeting. Op basis van deze gegevens kan ik uitleggen dat er in ieder geval twee elementen zijn met een periapicale ontsteking, waarvan één element parodontaal verzwakt is en eerder endodontisch behandeld. Dit element heeft een matige prognose, terwijl het andere element goed te behandelen lijkt.
Binnen een week is één endodontische behandeling gestart. Mevrouw wilde echter alsnog naar de kaakchirurg voor een apexresectie op het andere element, wetende dat de prognose slecht is.
Onwetendheid van de patiënte,

Celina Klappers, Praktijkhouder-tandarts
bij Wellestate tandartsen, IJsselstate tandartsen en Jungle tandartsen.
@drs.celina_klappers
in combinatie met een hoogstwaarschijnlijke taalbarrière en het bezoek aan een arts in plaats van een tandarts, heeft bij deze angstige patiënte geleid tot een horrorachtig toekomstscenario voor haar bovengebit.
Na twee weken zie ik haar terug voor een reguliere intake. De zwelling en de fistel zijn verdwenen, en de rust is wedergekeerd, zowel in haar mond als in haar hoofd.
Hoe zorgen we ervoor dat angstige patiënten beter geïnformeerd worden en niet onnodig in paniek raken?
ENDODONTOLOGIE
Onlangs werd ik in de praktijk geconfronteerd met een vervelende situatie die wellicht voorkomen had kunnen worden. Een collega belde maandagochtend naar onze praktijk om onderstaande complexe casus te bespreken, waarbij een avulsie is opgetreden van een blijvend element. Welke stappen zet je in zo’n geval?
Een 18-jarige jongedame is in de nacht van zaterdag op zondag met de fiets gevallen en heeft daarbij een voortand verloren. Ze had geen alcohol gedronken. Ze belt in paniek haar ouders op. Kordaat als de moeder is, wordt het element gezocht, gevonden en door haar teruggeplaatst! Hierna wordt de spoeddienst gebeld. Deze geven echter aan dat het element te lang extra-alveolair bewaard is en dient te worden verwijderd. Langskomen had op dat moment geen zin, werd hen verteld. Er werd een afspraak gemaakt voor de volgende ochtend. Op zondagochtend bij de spoeddienst blijkt dat er een avulsie van element 21 en een horizontale fractuur van element 11 is. De 11 wordt netjes gereplanteerd en met titanium trauma splint (TTS) gespalkt. Besloten wordt om de 21 niet terug te plaatsen vanwege te lange extra-alveolaire tijd. Geadviseerd wordt om maandag contact op te nemen met de eigen tandarts. “Wat nu?”, is de vraag van mijn collega.
Probeer in dit soort complexe situaties rustig te blijven en de dentale problemen op te delen in losse onderdelen. We hebben hier te maken met twee ver-
schillende problemen:
1. Een avulsie van een frontelement bij een jong iemand.
2. Een horizontale wortelfractuur van een frontelement.
Nadat je dit gedaan hebt, bedenk je voor de verschillende situaties een oplossing. Gebruik hierbij bijvoorbeeld de richtlijn tandletsel van de KNMT of kijk op www.dentaltraumaguide.org. (Als lid van NVvE krijg je gratis toegang). De website is gebaseerd op de gegevens van het IADT. Je kan ook de app “Tooth SOS” gebruiken. Deze is geschikt voor zowel de tandarts als de patiënt.
1. Het coronale deel van element 11 is netjes gereplanteerd en gespalkt en behoeft op dit moment geen directe behandeling. Hierover later meer.
2. De avulsie is op dit moment een direct esthetisch probleem. Is het element nog terug te plaatsen? We weten, dat hoe langer een element extra-alveolair bewaard is, hoe groter de kans dat het parodontaal
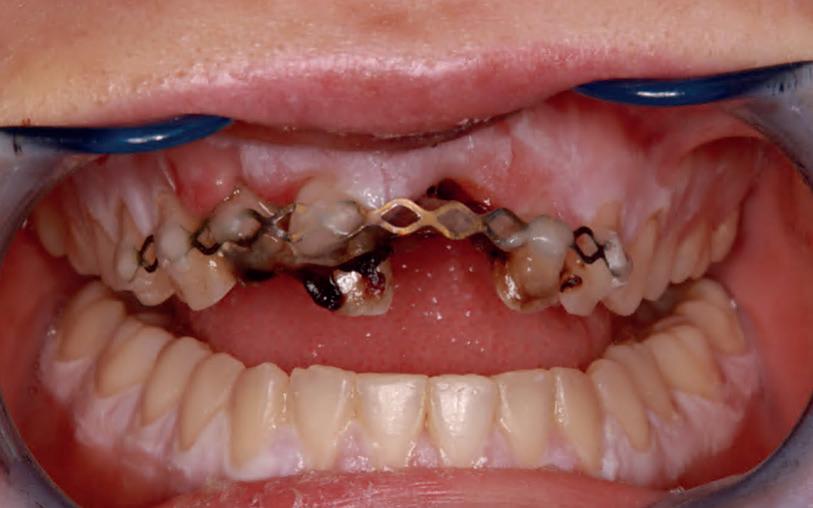
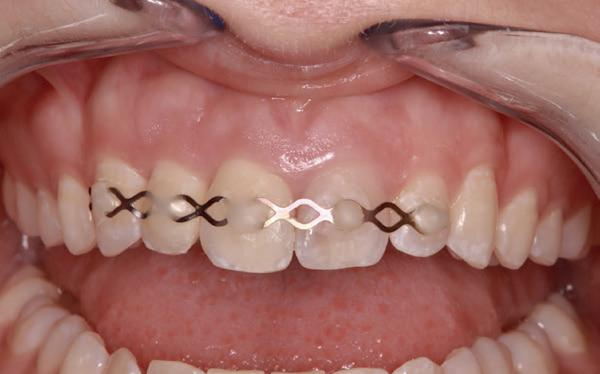
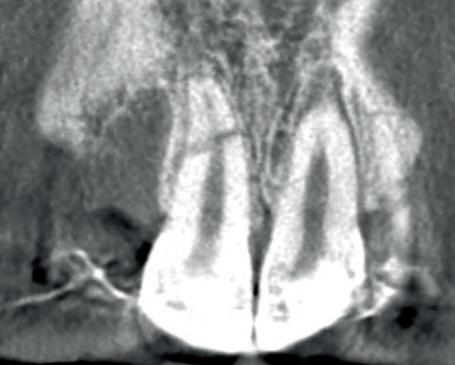
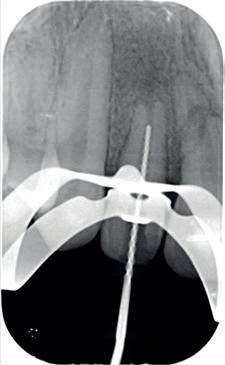
1. Helaas is er van de betreffende casus geen initiële lichtfoto gemaakt bij de spoeddienst. Dit is een foto van een vergelijkbaar trauma, met een avulsie van element 21. De overige elementen zijn gespalkt met een TTS.
2. Element 11 is op jonge leeftijd ankylotisch geworden. Het bot en de
gingiva zijn achtergebleven in groei. De incisale rand is met composiet meerdere malen verlengd (met dank aan Tristan Staas).
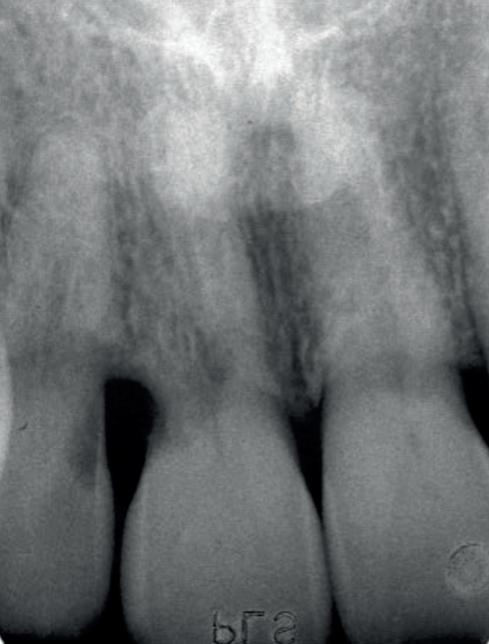
3. De wortel van element 11 is voor een groot deel vervangen door bot. Er is geen duidelijk PDL meer zichtbaar aan de distale zijde.
ligament onherstelbaar beschadigd is. Dit zal zorgen voor vervanginsresorptie van de radix en dus ankylose. Door de verticale groei van de schedel die er op jonge leeftijd nog plaatsvindt, zal dit op lang termijn een esthetisch probleem opleveren. Het element blijft namelijk achter in groei en het bot en dus ook de gingiva zullen niet meegroeien (foto 2). Maar wat doen we nu? Want we hebben nu wel een serieus probleem!
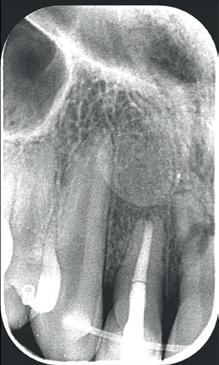
Wereldwijd hebben jaarlijks 60 miljoen mensen een dentaal trauma. Inmiddels leven er wereldwijd meer dan 1 biljoen mensen met tandletsel.1 Ongeveer 16% daarvan betreft een avulsie en 0,5-7 % horizontale wortelfractuur.2 Gelukkig is er inmiddels veel onderzoek gedaan naar dentale traumata. J.O. Andreassen is de grondlegger van de dentale traumatologie. Hij is in 1989 met een aantal anderen gestart met de International Association of Dental Traumatology (IADT). Vooral in de beginjaren is er veel data verzameld in Scandinavië. Hier maken we vandaag de dag nog dankbaar gebruik van, zeker wat betreft de lange termijn prognoses.
Bij een avulsie wordt de bloedvoorziening naar de pulpa volledige gestopt. Bij een element met een volgroeide apex is er geen kans meer dat deze bloedvoorzienig hersteld. Er zal dus een necrotische pulpa ontstaan.
Bij het geavulseerde element blijft het grootste deel van de PDL-cellen op het worteloppervlak aanwezig. Als dit uitdroogt, dan sterft het af. Het cement raakt door de klap vaak ook iets beschadigd. Om het PDL na een avulsie zo goed mogelijk te laten overleven, kun je het beste het element zo snel mogelijk terugplaatsen in de alveole. Als dit om welke reden dan ook niet mogelijk is, dan dient het element te worden bewaard in een isotone vloeistof.3 Het beste wat meestal voorhanden is, is melk.4
Als het PDL erg beschadigd is geraakt door een trauma, dan komt het bot in direct contact met het cement of dentine van het element. Dit zal zorgen voor ankylose. Volgens de laatste terminologie wordt dit ankylose gerelateerde resorptie genoemd. Is het element meteen teruggeplaatst, dan is er 25% kans op ankylose. Tussen de 0 – 20 minuten is er 50% kans, tussen de 20 – 40 minuten 70% en meer dan 60 minuten, dan is er 80% kan op ankylose. De kans is eigenlijk nooit 0%, dus terugplaatsen wordt geadvi-
seerd. De kans op ankylose gerelateerde resorptie bij jongere patiënt lijkt lager te zijn, mogelijk door een dunnere laag PDL die aanwezig is.
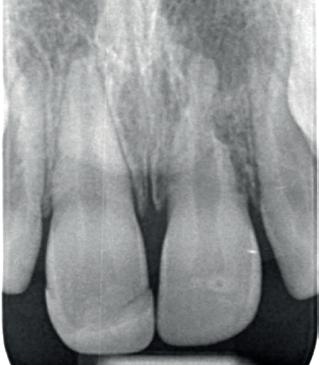
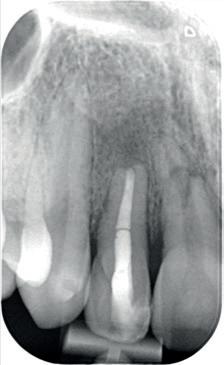
De snelheid waarmee deze resorptie gaat, is lastig te voorspellen. Wel weten we dat het de dezelfde snelheid kan aannemen als de remodeling van het bot. Dit kan erg snel zijn voor de pubertijd (foto 3).5 Er is helaas niets wat we kunnen doen om deze vorm van resorptie te beïnvloeden. De beschadiging van het PDL kunnen we niet meer terugdraaien. Het enige dat we kunnen doen is het verwijderen van de necrotisch geïnfecteerde pulpa. Dit zal infectie gerelateerde resorptie in ieder geval voorkomen. Deze vorm van resorptie kan ook erg hard gaan (foto 4).
Redenen om een geavulseerd blijvend element toch niet terug te plaatsen kunnen zijn dat de tand te veel beschadigd is, als er sprake is van ernstige parodontitis of als een patiënt niet behandelbaar is. Dat kan zijn op het moment zelf of als er later een endodontische behandeling nodig is.
Terug naar de casus
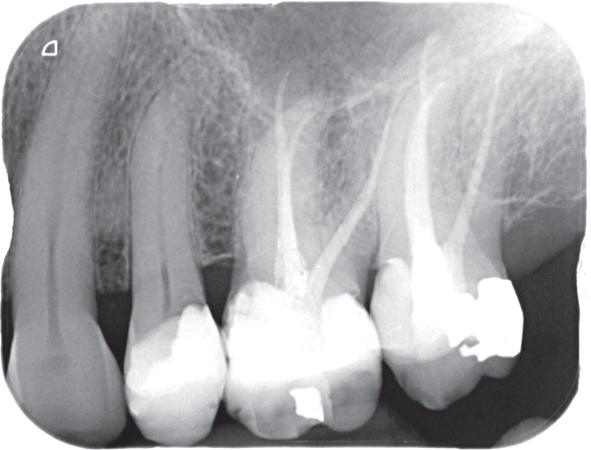
Het element is in fysiologisch zout bewaard, maar de kans dat de PDL-cellen het overleefd hebben, is zeer klein. De kans dat er ankylose gerelateerde resorptie zal optreden na 31 uur extra alveolair is dus heel erg
groot. Aangezien we te maken hebben met een dame van 18 jaar met een avulsie van een centrale incisief, is implantologie op dit moment niet ideaal.6 Graag zouden we dus tijd winnen, om een meer geschikte leeftijd voor implantologie te bereiken. Om de tijd te overbruggen, willen we zo veel mogelijk bot behouden. Een ‘lege’ alveole heeft dan niet de voorkeur.
In deze situatie is er een aantal behandelmogelijkheden; decoronatie, autotransplantatie of het element terugplaatsen. De voorkeur gaat uit om het element te behouden en dus terug te plaatsen.
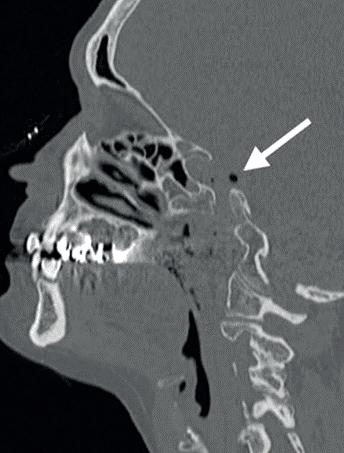
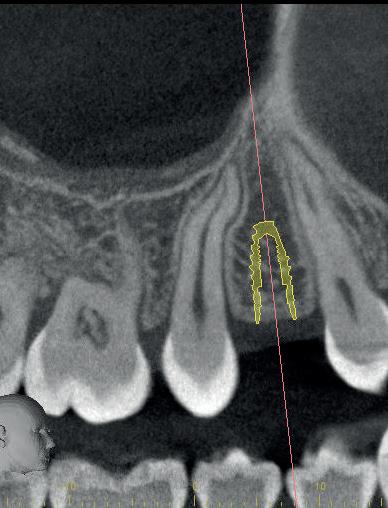
In dit geval heb ik mijn collega die belde voor advies, geadviseerd om contact op te nemen met de implantoloog waar ze mee samenwerkt. De kans dat implantologie op termijn nodig zal zijn, is namelijk heel erg groot. De patiënt kon dezelfde dag nog terecht bij tandarts-implantoloog Tristan Staas. Naast de aanwezige solo is er een CBCT gemaakt (foto 5 en 6). De behandelmogelijkheden zijn hierna uitgebreid besproken.
Er is in deze casus door de implantoloog gekozen om element 21 terug te plaatsen, in de hoop dat het zo lang mogelijk goed blijft gaan. Het stolsel is met een implantaatboor uit de alveole verwijderd en de alveole is iets verruimd. Eigenlijk dezelfde procedure als bij een autotransplantatie. Hierna is het element uitgebreid afgespoeld met fysiologisch zout, teruggeplaatst en aan de spalk bevestigd. Voorheen was,
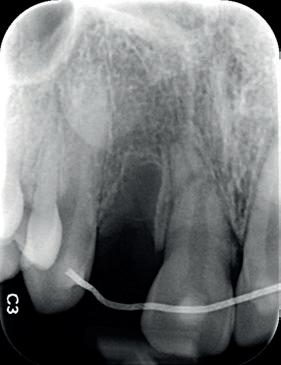
4. infectie gerelateerde resorptie bij 11-jarige patiënt; element 21 heeft 5 maanden geleden een avulsie gehad.
5. Solo gemaakt meteen na het trauma door de spoeddienst.
6. Screenshot van de CBCT.
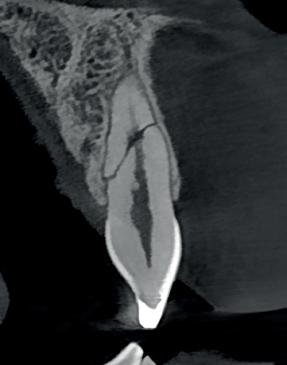
7. Een horizontale fractuur is eigenlijk nooit helemaal recht door het element zoals te zien is op dit screenshot uit een CBCT van een gefractureerd element uit een andere
casus. Met dank aan Patrick Vadasz.
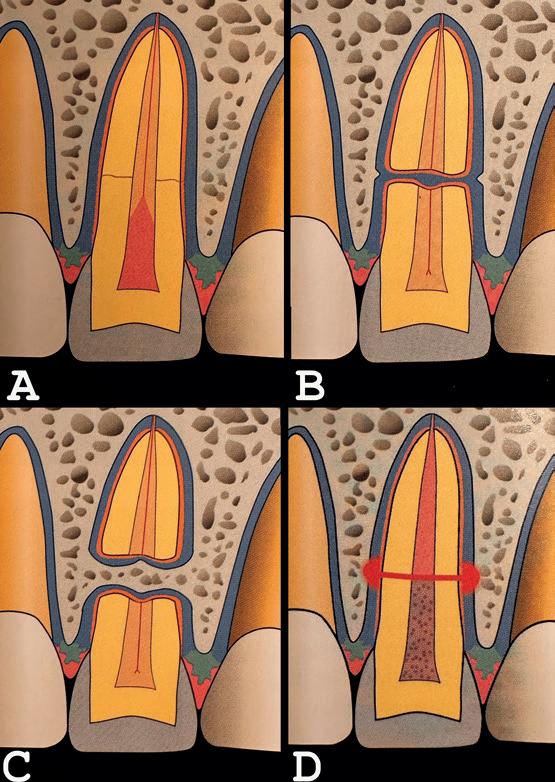
8. De 4 mogelijk scenario’s na een horizontale wortelfractuur (Bron: Treatment Planning for traumatized teeth, second Edition, Mitsuhiro Tsukibishi).
bij een element met een lange extra alveolaire tijd, het protocol om al het PDL te verwijderen met een scaler voordat je het element terugplaatsen. Dit doen we tegenwoordig niet meer.
Hoe lang dit voor een esthetisch acceptabel resultaat zorgt, is vooraf niet te voorspellen. De zorgverzekering van mevrouw geeft een akkoord af voor het vervangen van element 21 en mogelijk ook element 11 tot haar 23ste levensjaar. Hier is in deze casus niet mee akkoord gegaan, omdat de leeftijd van de implantologie nog niet te voorspellen is. Het is in het belang van de patiënt (en uiteindelijk ook voor de zorgverzekering) om dit element zo lang mogelijk te behouden. Na een bezwaar van de implantoloog heeft de zorgverzekering akkoord gegeven om eventueel na haar 23ste levensjaar element 21 te vervangen met behulp van implantologie. Omdat element 21 necrotisch pulpaweefsel bevat, zal er op zo kort mogelijke termijn een endodontische behandeling moeten worden gestart. In ieder geval binnen twee weken, vanwege de kans op infectie gerelateerde resorptie.
Naast de geavulseerde 21, hebben we ook nog te maken met een horizontale fractuur van element 11. Deze is na ongeveer 7 uur gediagnosticeerd, gerepositioneerd en gespalkt.
Bij een horizontale wortelfractuur hangt de overleving van het element af van de locatie van de fractuur. Is deze erg ver naar apicaal, dan is de overleving erg goed. Als de fractuur ver naar coronaal ligt een stuk minder. Dit wil nog niet meteen zeggen dat het element verloren is. Er ontstaat alleen een element met een zeer korte wortel. De naam ‘horizontale’ wortelfractuur is eigenlijk niet correct. Er is nagenoeg altijd sprake van een ‘schuine’ fractuur (foto 7).
De behandeling van elementen met deze fractuur bestaat uit het coronale deel weer in de goede positie te plaatsen. Spalken is alleen nodig als het coronale deel erg mobiel is.
Er zijn vervolgens vier mogelijke scenario’s:
A. Er vormt zich hard weefsel tussen de breukdelen.
B. Er vormt zich aanhechtingsweefsel (PDL) tussen de breukdelen.
C. Er groeit bot en PDL tussen de breuklijnen.
D. Het coronale deel van de pulpa wordt necrotisch
en er ontstaat een ontsteking tussen de breukdelen (foto 8).
Het scenario waarbij er een necrotische pulpa ontstaat ligt op ongeveer 25%. De voorkeur heeft het dus om en afwachtend beleid in te stellen.7
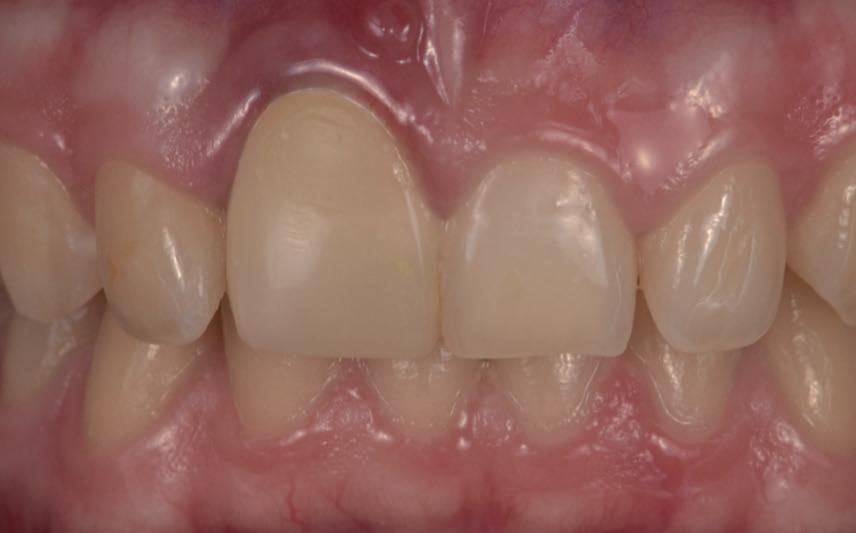
Een week later zie ik de jongedame samen met haar moeder voor een uitgebreid consult en maak ik lichtfoto’s. Deze zijn altijd erg waardevol in dit soort trauma casussen (foto 9).
Meteen na het ongeval is gecontroleerd of de patiënt nog beschermd was tegen tetanus. Ik bespreek de ontstane gebitssituatie; een tot voor kort volledige gave dentitie. Nu een 11 met een horizontale wortelfractuur en een gereplanteerde 21 met een necrotische pulpa. De pulpa van element 11 reageert positief op de koudetest. Uiteraard wordt er een afwachtend beleid in gesteld.
Gelukkig zijn de patiënt en haar moeder erg nuchter en begrijpen de situatie volkomen. In dezelfde afspraak wordt er gestart met een endodontische behandeling van element 21. Plaats hierbij geen cofferdamklem op het element zelf. Deze staat nog niet vast genoeg.
Een afspraak voor over drie weken wordt gemaakt om de spalk te verwijderen en de endodontische behandeling af te maken. Het advies is om de elementen weer normaal te gaan gebruiken en alles zeer goed te poetsen. Door het ‘normale’ gebruik bewegen de elementen en dit bevordert de genezing. Hetzelfde advies als na een autotransplantatie van een gebitselement (foto 10 en 11).
Drie maanden later is er een afspraak bij de implantoloog om de situatie te beoordelen. Er zijn nagenoeg geen klachten en het bovenfront kan normaal gebruikt worden (foto 12). Element 21 klinkt ankylotisch, wat uiteraard niet zo gek is. Als er meer dan 20% ankylose is, hoor je een “metaalachtig” geluid. Meestal is het pas in een later stadium zichtbaar op een solo. Hierop kun je alleen het mesiale en distale gedeelte van de wortel zien.
Over drie maanden komt de patiënt bij mij op controle, dan is het zes maanden na het trauma. De sensibiliteit van het bovenfront, specifiek element 11, zal
Wilt u de stoeltijd verkorten en tegelijkertijd 90% van uw anterieure en posterieure restauraties moeiteloos uitvoeren met monochromatische layering? Met de vier nieuwe Venus Pearl Pure Shades voldoet u aan de eisen van uw patiënten terwijl u uw workflow maximaal vereenvoudigt.
X Slechts 4 kleuren die ongeveer 90% van de anterieure en posterieure restauraties dekken.
X Geschikt voor monochromatische layering.
X Unieke TCD-matrix voor een lage krimpspanning en een hoge slijtvastheid.
X Vrij van BPA gerelateerde monomeren.

van zeer beschadigde voortanden met Venus Pearl MEDIUM. Casus door Dr. Fraser Tait, UK.

Meer informatie of bestellen?

Zusammengefasstes
Zusammengefasstes Farbspektrum
Zusammengefasstes Farbspektrum
Zusammengefasstes
VENUS® Pure Shades
VENUS® Pure Shades Zusammengefasstes
Zusammengefasstes Farbspektrum
Zusammengefasstes
Zusammengefasstes
Zusammengefasstes Farbspektrum
VENUS® Pure Shades
Zusammengefasstes Farbspektrum
Zusammengefasstes Farbspektrum
ENDODONTOLOGIE

gecontroleerd worden. Ook zullen er röntgenfoto’s worden gemaakt. Zolang er geen klachten en symptomen ontstaan, zal er een afwachtend beleid worden ingesteld. Uiteindelijk zal de radix van de 12 volledige worden vervangen voor bot. Hoelang dit duurt, is niet te voorspellen. Tegen die tijd, zal er overwogen worden om deze te vervangen door een implantaat met bijbehorende kroon.
Leerdoelen
Geavulseerde blijvende elementen ALTIJD terugplaatsen. Bereid de patiënt/ouder voor op mogelijke vervangingsresorptie en dus het verloren gaan van het element.
• Elementen met een horizontale wortelfractuur, hebben meestal geen behandeling nodig. Controleer tetanus bij weke delen letsel en bij replantatie van een element.
• Ankylotische elementen hebben bij de percussietest een “metaalachtig” geluid.
Exacte getallen over het aantal avulsies in Nederland hebben we helaas niet. Maar door de populariteit van de elektrische fiets en de fatbike, zal dat aantal zeker niet minder worden. Een handig hulpmiddel voor de receptionist is de telefoonkaart die door de KNMT is opgesteld. Gebruik als tandarts de handige website van de IADT of de “Tooth SOS” app, om een element met een dentaal trauma de best mogelijke prognose te geven.
Telefoonkaart
Vragen
Leeftijd?
Wanneer is het gebeurd?
Gaat het om een melktand of een blijvende tand?
Staat de tand los of is er een stuk van de tand afgebroken?
Is de tand verplaatst of volledig uitgeslagen? Is er nog ander letsel?
Is er sprake van bloeding?
Beleid
Bij twijfel: overleg met de tandarts of laat de tandarts zelf het telefonisch consult doen. Is de patiënt of ouder zeer verontrust: laat de tandarts zelf het telefonisch consult doen.
Tand uitgeslagen (avulsie)
Blijvende tand:
Als de tand is gevonden: in melk of in de mond van patiënt of ouder bewaren.
Patiënt direct naar de praktijk laten komen
Tandarts informeren en praktijk voorbereiden op terugplaatsen tand.
Patiënt(en) in wachtkamer informeren en/of patiënten afzeggen.
Instrumentarium en spalkdraad klaarleggen (spalktray).
Melktand:
Als de tand niet is gevonden: afspraak voor dezelfde dag geven.
Als de tand wel is gevonden: overleg met tandarts of patiënt langs moet komen.
Tand verplaatst (luxatie)
Blijvende en melktand:
Patiënt dezelfde dag, liefst zo snel mogelijk, een afspraak geven.
Stuk afgebroken (kroonfractuur)
Blijvende tand:
Zo mogelijk voor dezelfde dag, maar in ieder geval binnen 24 uur, een afspraak geven.
Als de lip kapot is: voor dezelfde dag een afspraak geven.
Afgebroken deel: laten kijken of dit is te vinden.
Als het stuk tand is gevonden: laten bewaren in water en meenemen naar de praktijk.
Melktand:
Bij pijn of kapotte lip: voor dezelfde dag een afspraak geven.
Anders: overleg met de tandarts.
Tand los
Blijvende tand:
Patiënt voor dezelfde dag een afspraak geven.
Melktand:
Overleg met de tandarts.
Bij pijn kan zo nodig een advies voor pijnstilling worden gegeven.
Vervolgbehandeling
Afspraak wordt afgezegd:
Overleg met de tandarts hoelang een vervolgbehandeling maximaal kan worden uitgesteld. Patiënt ziet af van vervolgbehandeling:
overleg met de tandarts en draag zorg voor schriftelijke bevestiging onder verwijzing naar de risico's
Tandletsel
Jaap van den Broek is werkzaam bij Dental Clinics Hedel en Dental Clinics Kerkdriel als tandarts-endodontoloog. Sinds vorig jaar is hij bestuurslid bij de NVvE.
9. Situatie één week na het trauma.
10-11. Vier weken na het trauma is de TTS verwijderd en de endodontische behandeling aan element 11 voltooid. Vanwege de brede apicale diameter is er afgesloten met MTA).
12. Röntgenbeeld 3 maanden na het trauma. Met dank aan Tristan Staas.
De literatuurlijst is op te vragen bij de redactie en in te zien bij het artikel online op www.dentista-magazine.nl
Wanneer wel en wanneer niet behandelen?
“Patient-centered
“U heeft een infectie aan uw tandwortel. Ik kan dit oplossen door een wortelkanaalbehandeling. Dit gaat ‘zo lang’ duren en u dient ‘zoveel’ te betalen.” “Maar ik heb helemaal geen pijn?” Herkenbaar, niet? Als endodontoloog kom ik deze situatie dagelijks tegen. Hoewel het vaak nodig is om de tand te behandelen, merk ik dat ik, na bijna 20 jaar ervaring, steeds vaker besluit om niet te behandelen.
Ik herinner me hierbij vooral een lezing uit 2007 in Istanbul van professor Wesselink. Hij liet daarbij een tand zien met een apicale zwarting en vroeg aan het publiek wie dit zou behandelen? Het merendeel, waaronder ikzelf, stak zijn hand op. Daarna liet hij een radiografie zien van enkele jaren later, nog steeds onbehandeld en klachtenvrij, het bleek zijn eigen tand te zijn en zolang hij geen klachten had en de situatie radiologisch stabiel bleef, zou niemand er met zijn tengels aankomen. Als jonge tandarts was dit moeilijk te bevatten. Men had me de afgelopen jaren net aangeleerd dat we alle infecties moesten aanpakken en behandelen. Het feit dat ik dit nog herinner na al die jaren bewijst wat voor een impact deze lezing op mij gehad heeft.
Zelf heb je het waarschijnlijk ook al gezien in je praktijk. Je ziet een abominabel uitgevoerde wortelkanaalbehandeling en de patiënt heeft geen last. En omgekeerd, een perfect uitgevoerde wortelkanaalbehandeling en de patiënt heeft wel last. De ergste situatie is dan een combinatie van beiden, je hebt een slechte wortelkanaalbehandeling zonder klachten ‘verbeterd’ naar een technisch correcte wortelkanaalbehandeling, maar nu blijft de patiënt last houden.
Daarom moeten we onszelf de vraag stellen: moeten we elke zwarting behandelen? Of een betere vraag, wat is het beste in deze situatie voor mijn patiënt? Als we in de literatuur duiken, ontdekken we dat
meer dan de helft van de mensen wel een apicale zwarting heeft. En wat interessant is, is dat in alle studies die dit onderzoeken het aantal zwartingen groter is bij endodontisch behandelde elementen dan bij niet endodontisch behandelde elementen.1 Dit is natuurlijk logisch. Het heeft ook te maken met de kwaliteit van de wortelkanaalbehandeling en die ligt over het algemeen laag, maar het belangrijkste blijft dus toch om zoveel mogelijk een wortelkanaalbehandeling te vermijden. Als algemeen tandarts is preventie het belangrijkst. Als endodontoloog gaan we meer curatief te werk, maar ook daar is het doel om zolang mogelijk de tand te kunnen behouden. Meestal komt het steeds op dezelfde tijdlijn neer: cariës, vulling, grotere vulling, wortelkanaalbehandeling en kroon, wortelkanaalherbehandeling, apicale chirurgie, extractie en implantaat of één of andere variatie hierop.
Uit een studie uit 20152 bleek zelfs dat in het geval van een asymptomatische zwarting een wortelkanaalherbehandeling sneller leidt tot het verlies van de tand. Enkel in tanden waarbij een stiftkroon nodig was, was het resultaat qua overleving hetzelfde als niet behandelen. Dit komt onder andere omdat we de tand bij een herbehandeling weer verder verzwakken en er ook meer iatrogene complicaties kunnen optreden. Als je al wat jaren op de teller hebt staan als tandarts, komt dit niet als een verrassing. Het probleem zit hem eigenlijk in drie zaken.
Ten eerste ligt de focus tijdens de opleiding teveel op het curatieve aspect. We kunnen pas over succes spreken als de tand radiologisch geen zwarting heeft en de patiënt klachtenvrij is. Sta me toe deze ballon te doorprikken. Radiologisch succes is zeer relatief, in het afgelopen decennium zijn er voldoende studies verschenen die duidelijk aantonen dat een tand die op een peri-apicale opname gezond leek te zijn, op de Cone Beam CT wel degelijk een zwarting had. De ultieme methode om te kijken of een tand genezen is, is histologisch onderzoek, maar dat is natuurlijk een beetje onhandig als tandbehoud ons doel is.3 Gelukkig zijn er wel retrospectieve studies uitgevoerd op tanden die verloren waren en daaruit bleek dat het bacterievrij krijgen van een wortelkanaal door een wortelkanaalbehandeling een utopie is. Voor een patiënt maakt het niet uit dat we absoluut succes hebben, een patiënt wil vooral ‘survival’ of met andere woorden, een tand die zijn functie vervult zonder dat hij of zij er last van heeft. Tandbehoud zou dan ook de primaire focus moeten zijn tijdens de opleiding in een meer holistische benadering, eerder dan dat elk departement oogkleppen opzet en het beste technische resultaat als hoogste doel nastreeft.
Een tweede probleem dat zich misschien meer stelt in België, waar ik vandaan kom, dan in Nederland is het patriarchale karakter van de arts-patiënt relatie. Al te vaak, laten we na om de wensen van de patiënt te vragen, om te kijken wat de mogelijkheden zijn en om dan een behandeling op maat van de patiënt op te stellen. Te dikwijls wordt de patiënt de mond gesnoerd en krijgt hij te horen “ik ben de tandarts, vertrouw me maar, dit is het beste voor je”.
Dit wil niet zeggen dat je je patiënt niet mag sturen in de richting die het beste is. Maar vele wegen leiden naar Rome en soms is de ene wat langer en met meer bochten bezaaid dan de andere. Dit wil niet zeggen dat het geen optie is.
Finaal zitten we nog met de medico-legale consequenties van niet behandelen. Als ik met veel van mijn collega’s babbel dan heerst nog steeds de overtuiging dat we een zware medische fout maken als we een zwarting niet behandelen of godbetert een restauratie plaatsen op een tand met een kleine en stabiele zwarting. Wat als er achteraf symptomen ontstaan? Het belangrijkste hierbij is een goede communicatie met je patiënt, met andere woorden een ‘informed consent’. Dit geeft je natuurlijk geen vrijgeleide om de cowboy uit te hangen, maar in een heel aantal gevallen is het perfect mogelijk om een tand met een niet ideale wortelkanaalbehandeling
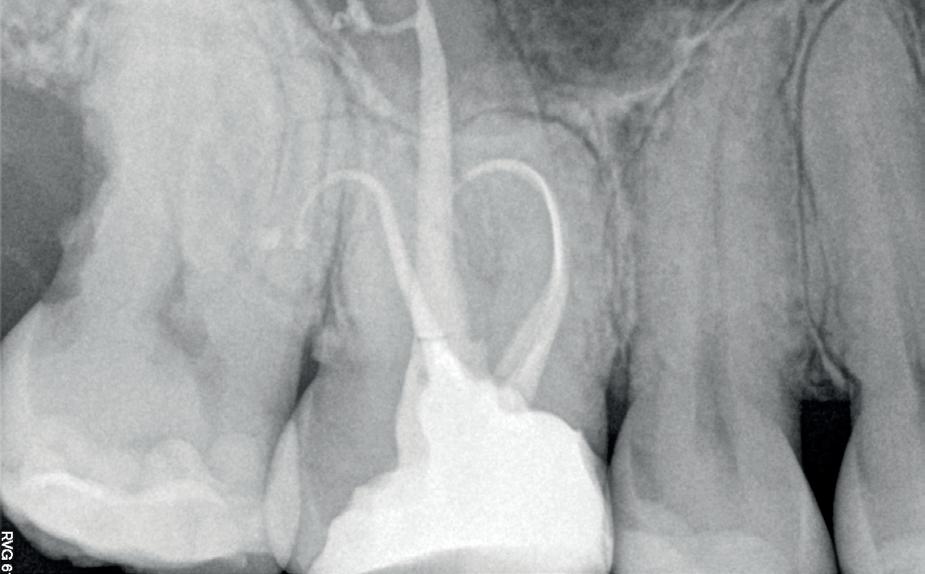
toch coronaal te behandelen. In het ergste geval kan dit achteraf nog steeds. Mits een goede communicatie gaat een normaal denkend persoon je achteraf ook niet aanklagen. Voel je aan dat dit wel mogelijk zou zijn, dan ga je natuurlijk wel eerder behandelen. Dat noemt men ervaring en mensenkennis.
Kortom, als we de patiënt echt centraal willen stellen, wat moeten we dan wel en wat niet behandelen? Als de tand symptomatisch is, gaan we uiteraard behandelen. Als de tand asymptomatisch is gaan we kijken naar de laesie en de geschiedenis hiervan. Hebben we te maken met een joekel van een laesie of een laesie die evolueert, dan behandel je deze. Hebben we te maken met een beperkte en stabiele laesie, dan kan je overwegen om deze niet te behandelen maar op te volgen, uiteraard in overleg met de patiënt.
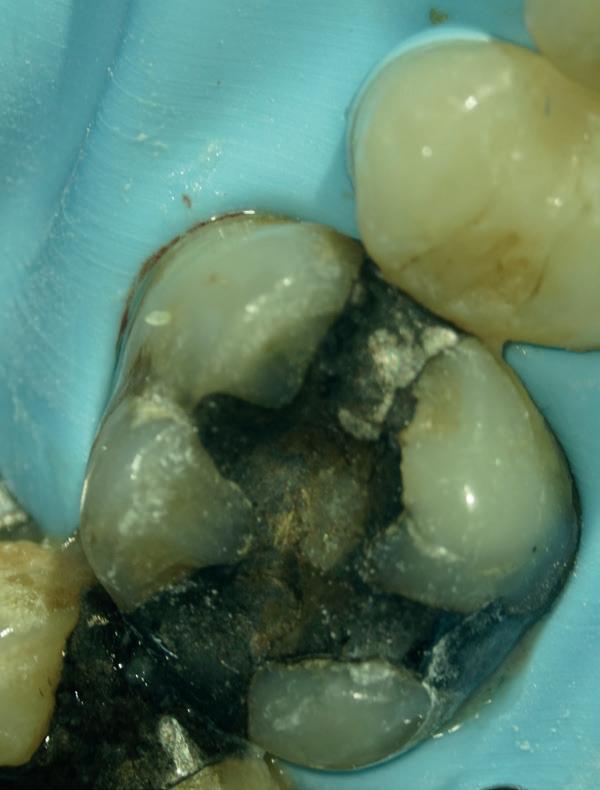
Je kan nu denken, heb ik nu net een gans artikel gelezen van een endodontoloog over hoe ik vooral geen wortelkanaalbehandelingen moet doen? Iemand die zo tegen zijn winkel spreekt kan waarschijnlijk gewoon geen goede wortelkanaalbehandelingen uitvoeren… Deze opmerking heb ik al een aantal keren gehoord wanneer ik een presentatie geef. Meestal begin ik dan ook met het tonen van een zeer uitdagende casus. In dit geval zal ik hetzelfde doen. Foto 1 is een recente wortelkanaalbehandeling die ik uitgevoerd heb. Zowat de natte droom van elke endodontoloog. Nu dat van de baan is, nog enkele voorbeelden uit de praktijk waarbij ik de patiënt centraal heb gezet en soms tegen de vraag van de verwijzende tandarts ben ingegaan.
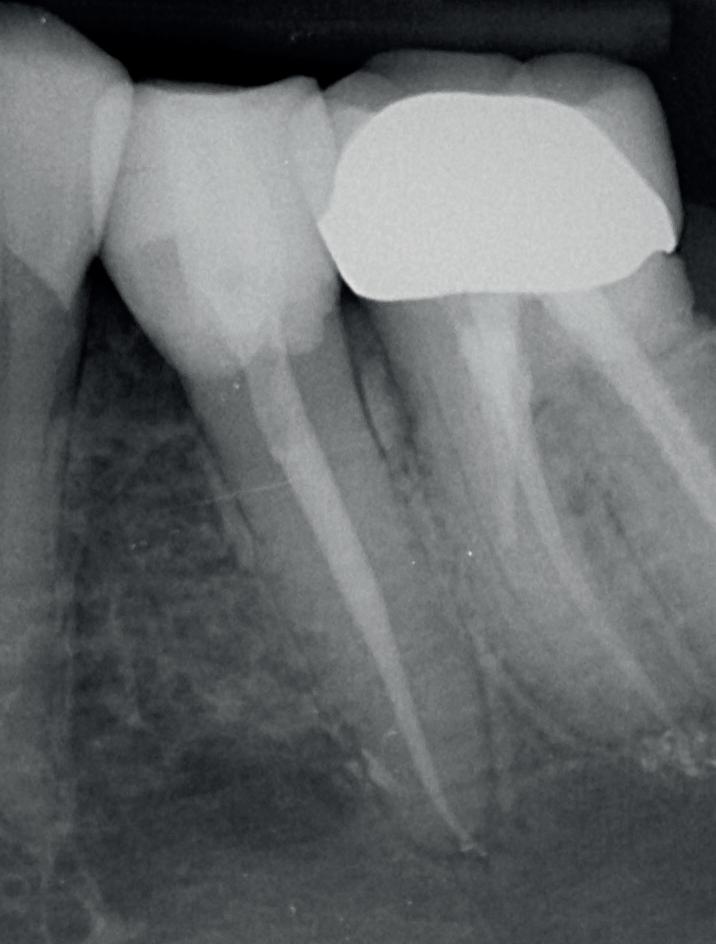
De verwijzende tandarts wil tanden 24 en 25 overkronen en vraagt evaluatie en eventuele wortel-
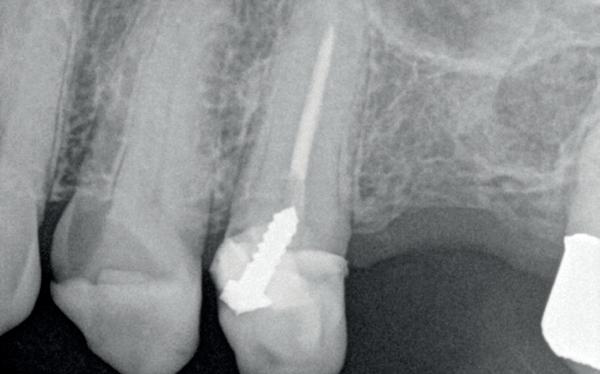


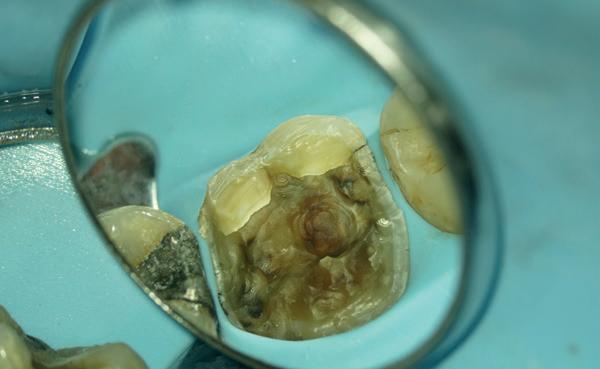
kanaalbehandelingen en stiftopbouwen (foto 2). U ziet, mijn verwijzers zijn getraind en vragen eerst een evaluatie of het wel nodig is. Dit heeft me bloed, zweet en tranen gekost, alsook enkele verwijzers. Uiteindelijk bleek tand 24 vitaal te zijn en was er voldoende restweefsel om adhesief te werken. De wortelkanaalbehandeling op de 25 is misschien technisch niet ideaal, maar er zijn geen klachten of radiologische tekenen van infectie. In overleg met de patiënt is dus besloten om tand 24 te voorzien van een stompopbouw en tand 25 van een glasvezelstift en stompopbouw zonder te herbehandelen (foto 3). De tandarts kan onmiddellijk verder met de kronen.
Casus 2
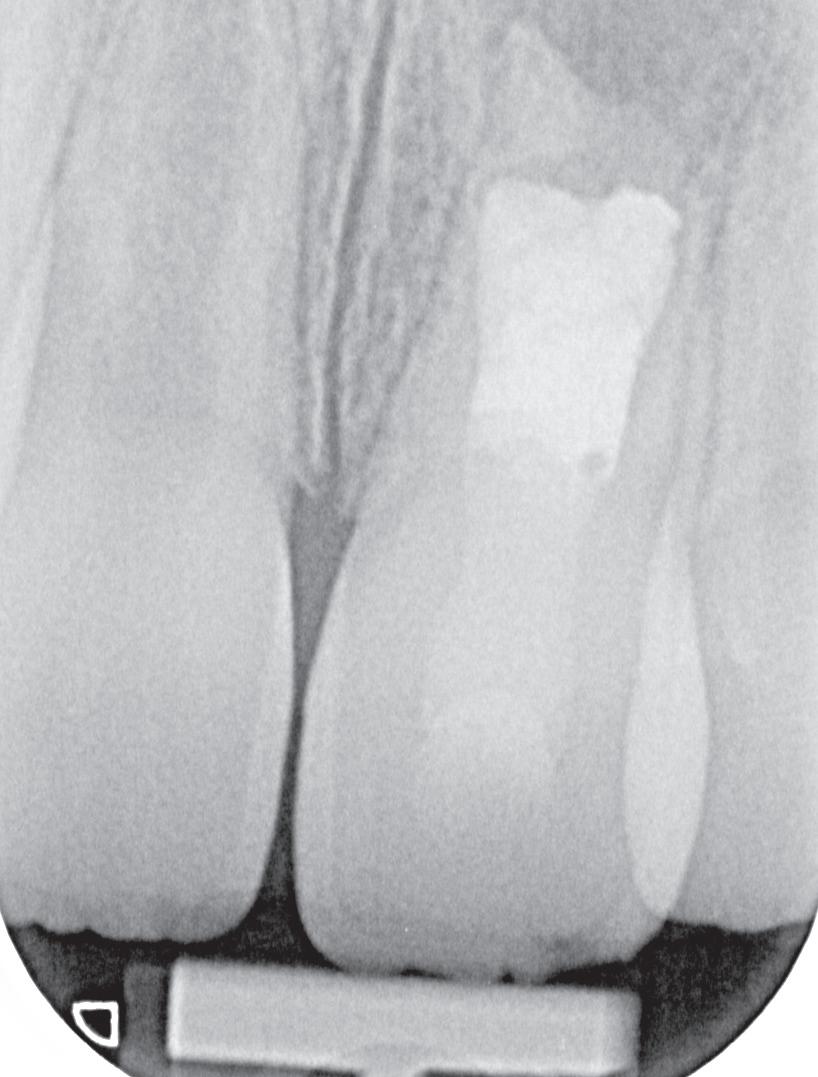
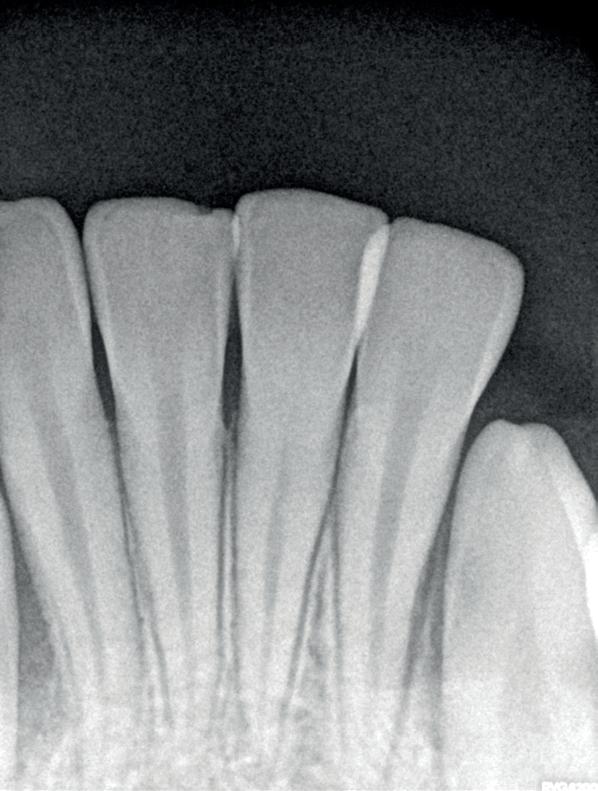
Trauma bij een 11-jarige. Tand 41 was geluxeerd met een beperkte extrusie. Hij reageerde niet op koude en de vraag was om een wortelkanaalbehandeling uit te voeren (foto 4). Bij trauma wordt er echter dikwijls te snel een conclusie getrokken en aangezien er geen

klinische klachten waren, werd besloten om verder op te volgen. Acht maanden later reageren alle tanden vitaal en is tand 41 aan het verkalken. Er is dus geen wortelkanaalbehandeling nodig (foto 5).
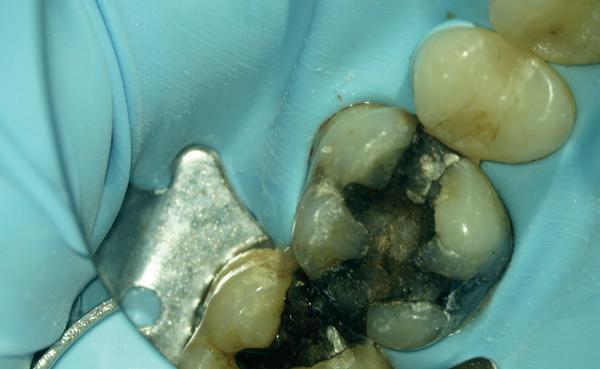
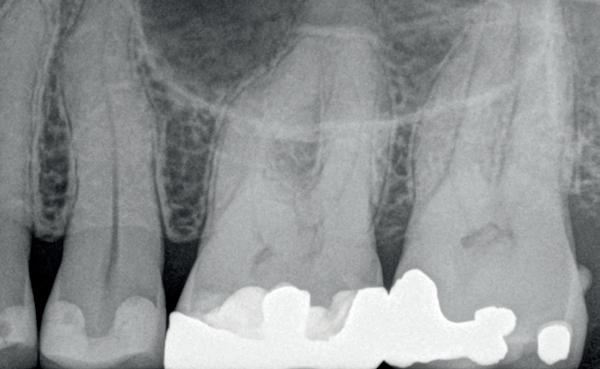
Deze 73-jarige man kwam bij mij voor een endodontische behandeling van tand 21. Zijn tandarts was net met pensioen en hij was bij een nieuwe tandarts terechtgekomen. Daar stelde men een zwarting vast en deze zou behandeld moeten worden. De patiënt heeft nooit klachten gehad aan deze tand. De brug zit er al tientallen jaren, ASA 2 met bloedverdunners en een dun biotype qua gingiva met ook al wat recessie aan de kroonrand. Na overleg met de patiënt is besloten om geen slapende honden wakker te maken en de situatie jaarlijks op te volgen met een röntgenfoto (foto 6).
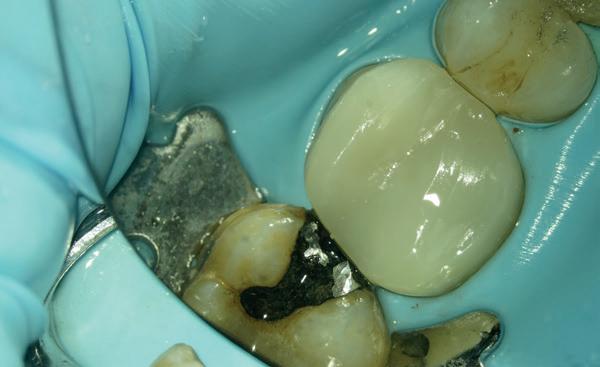
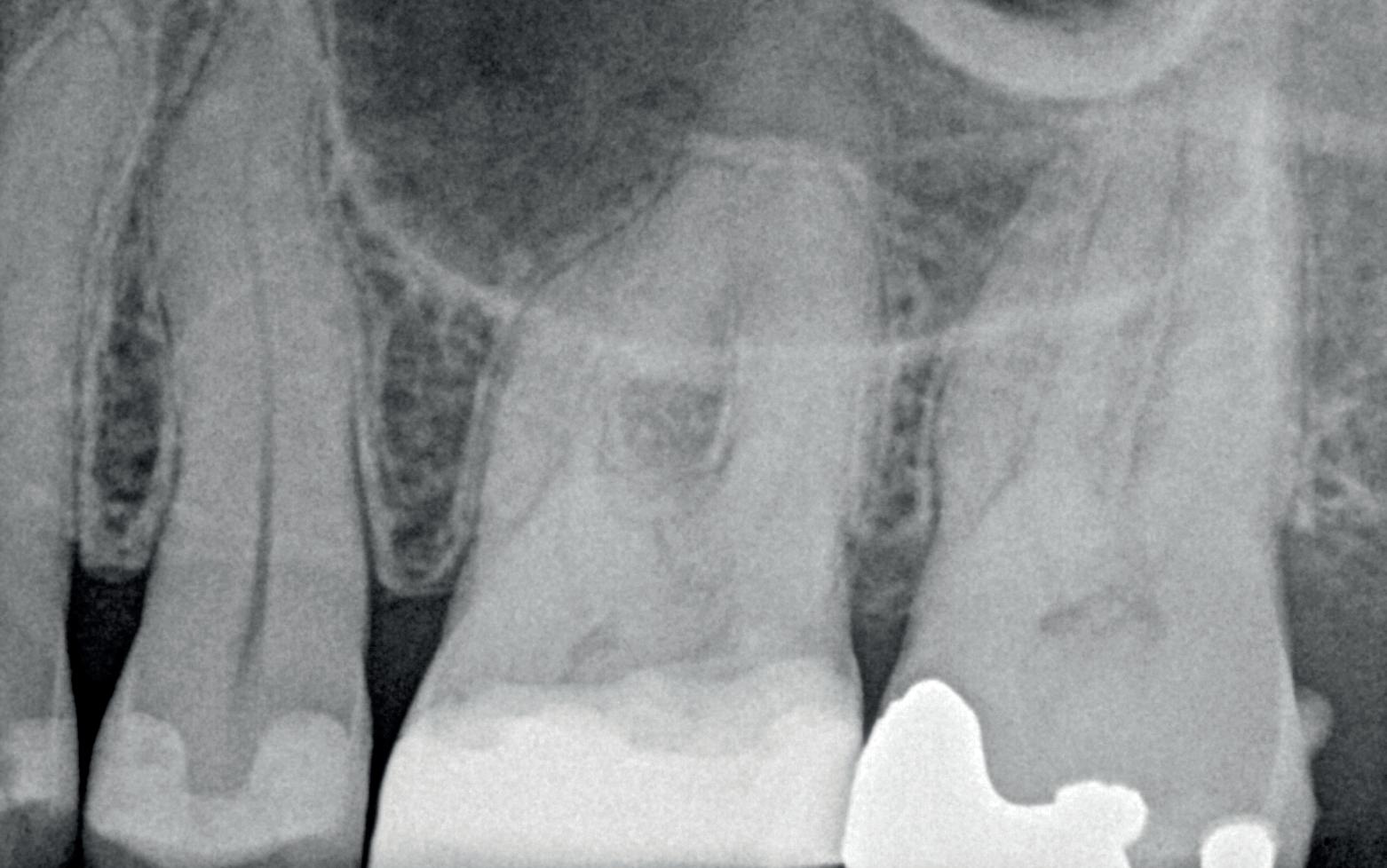
Deze 51-jarige vrouw werd verwezen omwille van pijnklachten met de vraag of een wortelkanaalbehandeling nog mogelijk was, of dat er eerder naar extractie gekeken moest worden (foto 7). De tand testte nog vitaal tijdens de consultatie dus ik besloot om eerst de vulling te verwijderen. Het bleek een typische “cracked tooth” (foto 8-9). Ik besloot om de tand te voorzien van een adhesieve stompopbouw (foto 10). En bij de opvolging zes maanden later (foto 11) was de patiënt al die tijd klachtenvrij en kreeg de tandarts groen licht om verder te gaan met een indirecte restauratie. Geen wortelkanaalbehandeling en al zeker geen extractie nodig.
De auteur
Rafaël Michiels is tandarts-endodontoloog en praktijkeigenaar van Lach Mondzorg, een verwijspraktijk voor endodontologie in Hasselt, België.
De literatuurlijst is op te vragen bij de redactie en in te zien bij het artikel online op www.dentista-magazine.nl

“Pleasure in the job puts perfection in the work”
Voor wergevers en werkzoekende met een groot netwerk in de dentale branche


Persoonlijke aanpak met jarenlange ervaring
Hoe ga ik te werk?
Niet automatisch met cv’s schuiven, maar echt de tijd nemen om werkgever en werkzoekende goed te leren kennen. Een persoonlijke aanpak. Wat is belangrijk, wat vooral niet. En mede door mijn persoonlijke aanpak en jarenlange ervaring, wil en kan ik zo de juiste match maken.

ENDODONTOLOGIE
Elke tandarts kent het. Je hebt een endostart uitgevoerd, maar een week later komt de patiënt weer terug met klachten. Het ging de goede kant op, maar na een paar dagen kwam de pijn toch weer opzetten. ‘’Raar, ik weet toch zeker dat ik alle kanalen netjes heb gereinigd’’, denk je dan bij jezelf. Het is een soort gemeengoed geworden, om de patiënt dan tussendoor te laten komen zodat de kanalen weer gedesinfecteerd kunnen worden met natriumhypochloriet. Maar is dat wel doeltreffend? Waarom zijn die bacteriën zo snel weer van betekenis geworden? Graag leg ik kort uit hoe je deze situatie kunt voorkomen aan de hand van een eenvoudige casus uit de praktijk.
Een 58-jarige patiënt was naar onze praktijk verwezen door zijn eigen tandarts. Hij had pijn en een flinke zwelling aan element 35. Zijn tandarts had een nette endodontische opening gemaakt en het element ontdaan van al het geïnfecteerde en/of necrotische pulpaweefsel en het kanaal uitvoerig gedesinfecteerd.
Aanvankelijk ging het goed, maar na een paar dagen kwam de patiënt toch weer terug met een flinke zwelling. Ondanks herhaalde behandelingen kwam de klacht net zo hard weer terug. Dit proces heeft zich wel zes keer herhaald, zonder resultaat.
Wat direct opviel aan de meegestuurde röntgenfoto was de matige coronale restauratie. De lekkende vulling zou het pijnlijke proces dat meneer heeft doorgemaakt verklaren. Bij het spoelen van het wortelkanaalstelsel wordt dan weliswaar veel gedesinfecteerd, maar binnen de kortste keren stromen de bacteriën en het substraat via de lekkage onder de vulling doodleuk weer naar binnen!
Naast de matige restauratie kon ik verder geen open apex, verticale fractuur of een andere oorzaak ontdekken, waardoor de bacteriën in het element zich in rap tempo konden vermenigvuldigen.
Om te voorkomen dat er niet wéér een infectie plaatsvindt, heb ik tijdens het eerste consult niet alleen het wortelkanaalstelsel gedesinfecteerd, maar ook direct de coronale restauratie vervangen.
Het is daarbij belangrijk om voldoende tijd in te plannen. Plan maar gerust 45 minuten in. Er zit op dat moment niets anders op dan wat ruimte te laten creëren in je agenda. Dat periodieke consult of die vulafspraak kan wel wachten. Als je duidelijk uitlegt dat jij hiermee voldoende tijd krijgt om een andere patiënt uit de brand te helpen, dan zullen de meeste mensen hier begrip voor hebben.
Na de eerste behandeling was en bleef meneer klachtenvrij en konden wij rustig de endodontische behandeling verder inplannen en afronden.
Samenvattend
Wees altijd kritisch op de coronale restauratie! Heeft de patiënt geen klachten meer gehad sinds het uitvoeren van de endostart? Dan is dit een teken dat de coronale restauratie voldoet.

Zijn de klachten wel teruggekomen of niet volledig verdwenen? Probeer dan te achterhalen waarom dit zo is. De kans is groot dat de kroon of vulling lekt of los zit.
Het vervaardigen van een niet lekkende coronale restauratie voorkomt trouwens niet alleen dat de pijnklacht op korte termijn terugkomt, maar zorgt er ook voor dat de prognose van de wortelkanaalbehandeling aanzienlijk verbetert.
Ik verwijs daarom vaak naar de systematic review en meta-analyse van Gillen et al. (2011), waarin duidelijk naar voren is gekomen dat een adequate coronale restauratie minstens zo belangrijk is als een correct uitgevoerde wortelkanaalbehandeling.
De auteur
Tijmen Dusseljee werkt als algemeen tandarts en heeft zich gespecialiseerd in complexe endodontie. Samen met Patrick Vadasz is hij werkzaam bij verwijspraktijk Tandwerk in Nijmegen.
Er zijn wereldwijd enorm veel type implantaten op de markt. Implantaten kunnen van elkaar verschillen in materiaal, oppervlakte, connectie, lengte, breedte, vorm, diepte van en afstand tussen de windingen. De meeste implantaatfabrikanten hebben meerdere type implantaten in hun portfolio, met elk hun specifieke eigenschappen. In deze editie van Vast en Zeker gaan wij in op de vormgeving van het implantaat en de schroefdraad.
Straight of tapered?
De vorm van een implantaat kan recht (vaak aangeduid als ‘straight’) of taps-toelopend (‘tapered’) zijn (afbeelding 2). Een tapered implantaat wordt veelal geadviseerd in situaties waar je meer primaire stabiliteit nodig hebt. Denk hierbij aan implantaatplaatsing in een verse extractie-alveole (zgn. ‘immediate placement’) of in zeer zacht bot (klasse III en IV-bot, veelal in de bovenkaak). Wanneer het bot harder is, dan zal de implantaatplaatsing van een tapered implantaat lastiger zijn. Ook de preparatie voor een tapered implantaat vraagt om meer aandacht. Bij een recht implantaat kan de osteotomie vaak net 1 mm dieper geprepareerd worden dan exact de lengte van het implantaat. Zo is er enige speling bij het plaatsen van het implantaat om deze exact op een juiste diepte in het bot te kunnen plaatsen. Bij een tapered implantaat is het daarentegen niet wenselijk om dieper te prepareren. De preparatie van de osteotomie is namelijk bij de meeste systemen ook tapered van vorm. Daardoor verkrijgt het implantaat pas zijn stabiliteit
als het in zijn laatste fase bij plaatsing contact maakt met het bot en niet over de gehele lengte zoals bij een recht implantaat. Als er 1 mm dieper geprepareerd wordt bij een tapered implantaat, dan zal deze dus ook 1 mm dieper geplaatst moeten worden om voldoende stabiliteit te verkrijgen.
In bepaalde situaties, zoals tussen twee radices met beperkte ruimte of bij een fors teruglopende processus (bovenfront), kan het plaatsen van een tapered implantaat soms een anatomisch voordeel bieden (afbeelding 3). Men moet zich wel realiseren dat het totale oppervlakte van het bot-implantaat-contact minder groot is bij een tapered implantaat in vergelijking met een straight implantaat van dezelfde lengte.
De vorm van de schroefdraad
Schroefdraden kunnen verschillende vormen hebben. Soms verandert de vorm van een schroefdraad




1. Implantaten met verschillende soorten windingen.
2. Recht implantaat (links) en een tapered implantaat (rechts).
3. Een situatie waarbij een tapered implantaat beter uitkomt dan een straight implantaat.




4. Binnen hetzelfde implantaat worden in dit geval verschillende vormen schroefdraad gebruikt: de kleine windingen hebben een V-vorm, dan volgt er een rechthoekige schroefdraad waarna er een zgn. reverse buttress vorm schroefdraad volgt. De diepte van de schroefdraad is apicaal dieper dan coronaal waar de diepte
binnen eenzelfde implantaat van coronaal naar apicaal. Fabrikanten doen dit om zo meer primaire stabiliteit te bereiken voor het implantaat. Zo zal het apicale gedeelte van de schroefdraad vaak een snijdende vorm hebben om zich door het bot te kunnen werken. Meer richting coronaal kunnen de windingen dikker worden om het bot meer te comprimeren om zodoende meer stabiliteit te verkrijgen.
van de schroefdraad steeds meer afneemt.
5. Implantaat met twee schroefdraden (aangegeven met rood en blauw).
6. Bij een snijdend implantaat is de opvangkamer voor het botgruis goed zichtbaar (zie rode cirkel).
De vier belangrijkste vormen schroefdraad zijn (afbeelding 4):
1. V-vorm
2. Rechthoekige vorm
3. Buttress vorm
4. Reverse buttress vorm
De vorm van de schroefdraad beïnvloedt de krachten-



Inner thread featured in Base level abutments
The peri-implant soft tissue interface plays an important role in the long-term success of implant-supported restorations. While there are many factors that contribute to the success or failure of implant-supported restorations, the quality and the quantity of peri-implant mucosa plays a critical role.
The peri-implant soft tissue interface can be affected by several characteristics including:
• material and surface topography of the implant and abutment
• the abutment/implant connection design
TriovaI design of the Nobel Biocare N1 Base resembling teeth in esthetic zone
3 height options for restorative flexibility Distinct screw threads between NP & RP to prevent mix up of components
• prosthetic manipulations (e.g. repeated abutment detachment)
“One abutment, one time” concept
Those findings led to the development of a a soft-tissue-friendly concept of abutment placement at the time of implant surgery.
With this method, the final abutment is installed and left undisturbed throughout the treatment process. This component is the novel Nobel Biocare N1 Base.
2-piece abutment, placed at the time of implant surgery, remains in situ throughout the entire prosthetic procedure to preserve the connective tissue structure.
The base is trioval and features Xeal surface, embracing the Mucointegration concept.
References Wang V., Zhang Y& Miron R, J. Health Maintenance, and Recovery of Soft Tissues around Implants. Clin Implant Dent Relat Res 18, 618-634, (2016) Atsuta, I, et_ al. Soft tissue sealing around dental implants based on histological interpretation. J Prosthodont Res 60, 3-11, (2016) Cowllo, L. Bignozzi, I. Cocchetto, R. Cristolli, M. P. & lannello, G. Immediate positioning of a definitive abutment versus repeated abutment replacements in post-extractive implants: 3-year follow-up of randomised multicentre clinical trial, Eur J Oral Implantol 3, 285-296, (2010)
verdeling op het spongieuze bot. In het corticale bot blijkt de vorm van de windingen een minder grote rol te spelen. De rechthoekige vorm schroefdraad blijkt de meest gunstige drukbelasting op het bot te geven. De V-vorm daarentegen de minst gunstige krachten.1
De diepte van de schroefdraden speelt een rol bij de primaire stabiliteit van het implantaat. Hoe dieper de schroefdraad, des te meer deze zich zal vastgrijpen in het bot. Dit kan binnen hetzelfde implantaat gevarieerd worden, zoals te zien is op foto 4.
De steilheid van de schroefdraad bepaalt de snelheid waarmee het implantaat in de osteotomie geplaatst wordt. Als de schroefdraden minder steil zijn, dan zal het implantaat bij één volledige rotatie minder ver in het bot wegzakken dan wanneer de schroefdraad steiler is. De diepte waarmee het implantaat bij één volledige omwenteling wegzakt wordt ook wel de “lead” genoemd (afbeelding 5).2
Een implantaat kan ook twee schroefdraden boven elkaar bevatten. De schroefdraad wordt dan ook steiler. Ofwel, de lead wordt groter. De afstand tussen beide schroefdraden wordt ook wel de “pitch” genoemd. Onderzoek geeft aan dat een enkele schroefdraad meer stabiliteit geeft dan een dubbele schroefdraad. Veelal zijn dit soort onderzoeken computermodellen, die dan ook met voorzichtigheid dienen te worden geïnterpreteerd.3
Het toevoegen van windingen zal met name de indraaisnelheid van het implantaat verhogen.
Implantaten zijn van oudsher recht en stomp. Een hoge primaire stabiliteit bleek niet zozeer noodzakelijk voor een voorspoedige inheling. Stompe implantaten volgen volledig de osteotomie en zijn niet meer van asrichting te wijzigen. Te hoge compressie op het bot, en daarmee botnecrose, zal bij plaatsing van deze stompe implantaten volgens het boorprotocol dan ook niet snel voorkomen. Door het aanbrengen van diepere, scherpere windingen en een ‘opvangkamer’ voor het vrijgekomen bot, zal een implantaat
meer snijdend zijn (afbeelding 6). De opvangkamer is vaak goed te herkennen aan het implantaat als een ruimte in het apicale gedeelte. De opvangkamer zal vollopen met het vrijgekomen bot waardoor het implantaat minder snel vast loopt. Met een snijdend implantaat kan de asrichting indien gewenst nog iets worden gewijzigd en kan een hogere primaire stabiliteit worden bereikt, met meestal directe belasting van het implantaat als doel.
Implantaten kunnen zowel recht als tapered zijn. Tapered implantaten bieden soms anatomische voordelen, maar worden meestal gebruikt om een hogere primaire stabiliteit te verkrijgen. Een implantaat kan variëren in type, diepte en steilheid van de windingen. Zowel de vorm van een implantaat als de windingen spelen een rol in het gebruiksgemak en stabiliteit van het implantaat. Een implantoloog dient per situatie in te kunnen schatten welk type implantaat de meest optimale eigenschappen heeft.
De auteurs
Frank Andriessen is werkzaam als tandarts-implantoloog NVOI bij het Tandheelkundig Centrum Wilhelminapier (www. tand-implant.nl) te Rotterdam. David Rijkens is werkzaam als tandarts-implantoloog NVOI bij Mondzorg Kudelstaart (www.mondzorgkudelstaart.nl). Zij zijn daarnaast beiden cursusleider van de leergang implantologie Vast & Zeker (www.leergangimplantologie. nl).
Referenties
De literatuurlijst is op te vragen bij de redactie en in te zien bij het artikel online op www.dentista-magazine.nl




Anesthesia & Intensive Care Services B.V.:
AIC is gespecialiseerd in het verzorgen van hoogwaardige medische zorg binnen de anesthesiologie en intensive care geneeskunde.
Met ons VOLWAARDIG MOBIEL ANESTHESIETEAM inclusief apparatuur, monitoring, medicatie, gasvoorziening, disposables en al het nodige personeel kunnen wij op een voor u wenselijke locatie op 4 behandelkamers tegelijk algehele anesthesie toedienen aan uw cliënten, zonder dat u ook maar iets hoeft aan te passen aan de inrichting van uw kliniek.
Tandheelkundige klinieken die behandelingen onder algehele anesthesie willen aanbieden:
Als u aan uw cliënten behandelingen onder algehele anesthesie wilt aanbieden zonder dat u dure investeringen hoeft te doen in uw kliniek, dan bent u bij ons aan het juiste adres. Wij kunnen met ons MOBIEL ANESTHESIETEAM in elke kliniek op 4 behandelkamers tegelijk volledig de anesthesie verzorgen zonder dat u daar naar hoeft om te kijken. Wij zijn volledig selfsupporting. Wij kunnen in elke tandartspraktijk de anesthesie verzorgen. Uw praktijk hoeft dus niet aan speciale voorwaarden te voldoen!!
Bel voor een gratis en vrijblijvende offerte:
Schroom niet om te bellen of te emailen voor een gratis en vrijblijvende offerte. Zonder enige verplichting komen wij graag bij u langs om de situatie in uw kliniek te beoordelen en de wensen en mogelijkheden met elkaar te bespreken.

Lisa Mini; compacte, snelle en makkelijk te bedienen B-autoclaaf!
Kleine uitvoering van de bekende grote Lisa autoclaaf; met kamer van 5 of 3 liter. Handig als extra hoekstukken-autoclaaf; in een beperkte ruimte of bij kleine hoeveelheden.
3 liter € 3.949, 5 liter € 4.224.
www.wh.com of vraag uw dealer


Hydraterende Mondspoeling en Mondgel van TePe
1 op de 5* mensen ervaart een droge mond. In sommige groepen ligt dit aantal zelfs hoger. TePe’s droge mond lijn is gemaakt om gemakkelijk en langdurig verzachtend comfort te bieden voor uw patiënten. De producten verlichten, verzachten, bevochtigen en kalmeren. De mondspoelingen met 0,2% fluoride bieden bovendien extra cariësberscherming.
Soms is water niet genoeg
De nieuwe producten van TePe komen in verschillende varianten mondspoelingen en mondgels: De mondspoeling bevochtigt de slijmvliezen en laat een aangenaam gevoel achter in de mond. De toevoeging van 0,2% fluoride geeft extra bescherming tegen cariës.
De mondgel geeft direct en langdurig comfort. Het bevochtigt en kalmeert de mondslijmvliezen en is handig en gemakkelijk te gebruiken wanneer er behoefte aan is.
Vanwege de hoge fluorideconcentratie (vier keer hoger dan doorgaans) wordt de mondspoeling 1-2 keer per dag aanbevolen, bij voorkeur niet vlak voor of na het poetsen. De mondgel kan zo vaak als nodig gebruikt worden. Meer informatie over de producten is te lezen op onze website.
*FurnessS,etal.Interventionsforthemanagementofdrymouth:topicaltherapies.CochraneDatabaseSyst Rev.2011Dec7;(12):CD008934
www.tepe.com/nl/droge-mond/
Flore Heiligers-Teeuwen en Marilka Elst, tandarts-endodontologen en eigenaren van EndoGooi, vieren het vijftienjarig bestaan van hun gespecialiseerde verwijspraktijk voor endodontologie. We spraken met hen over de veranderingen binnen de endodontologie, de ontwikkeling van hun praktijk, en de uitdagingen waarvoor ze staan. “Er zijn nu zoveel meer mogelijkheden om de zenuw in leven te houden dan 15 jaar geleden.”
Met welk idee hebben jullie deze praktijk 15 jaar geleden opgezet?
“Nadat we beiden meerdere jaren in een algemene praktijk hadden gewerkt, wilden we graag een verwijspraktijk opzetten. Op vakinhoudelijk gebied denken we namelijk heel erg hetzelfde over dingen”, vertelt Flore. Marilka vult aan: “Als je je eigen praktijk hebt, beslis je zelf op welke manier je je werk wilt uitoefenen, met welke materialen je werkt, hoe je je behandeltijd indeelt et cetera.”
Persoonlijke aandacht voor de patiënt speelt een centrale rol in hun praktijk. “We hebben er bewust voor gekozen om een kleinschalige praktijk op te zetten.
Dit past goed bij ons concept om de patiënt op een voetstuk te plaatsen. Patiënten die een wortelkanaalbehandeling moeten ondergaan, komen meestal met een bepaalde schroom of angst binnen en een rustige setting helpt hen te kalmeren”, aldus Flore. Marilka voegt toe: “Bij ons moet je bijvoorbeeld aanbellen. Vervolgens word je persoonlijk ontvangen en welkom geheten. Het is niet dat je binnenkomt in een grote wachtkamer, waar je wellicht een beetje aan je lot wordt overgelaten. Dit kan als een detail aanvoelen, maar het wordt door patiënten als heel prettig ervaren. Over ons vakgebied hangt toch vaak een grote donderwolk.”
Marilka gaat verder: “Daarnaast vinden we het be-
langrijk om goed samen te werken met ons netwerk van specialisten. Hierbij willen we samen, als multidisciplinair team, kijken hoe we de patiënt weer ‘op de rit’ kunnen krijgen.”
Hoe hebben jullie de endodontologie de afgelopen 15 jaar zien ontwikkelen?
De afgelopen 15 jaar hebben Flore en Marilka veel veranderingen in de endodontologie gezien. Een van de grootste ontwikkelingen is de intrede van de CBCT-scan. Marilka legt uit: “Deze scan geeft ons een 3D-weergave van de tand of kies en alle structuren eromheen en helpt enorm bij het vaststellen van een diagnose en maken van een behandelplan. We kunnen nu veel preciezer werken en beter inschatten wat de beste aanvliegroute is. Vroeger kon je nog wel eens twijfelen wat je met een defect moest doen. Nu zie je op zo’n scan direct hoe uitgebreid het defect is en wat je hier wel of niet mee kan.” Flore gaat verder: “Soms zie je een patiënt na 10 jaar weer terug en dan zou je nu denken van ‘dat had ik anders gedaan’. Maar toen waren deze mogelijkheden er nog niet.” Een andere belangrijke ontwikkeling die het duo ziet is autotransplantatie. “Deze methode bestaat al langer, maar het is eigenlijk in de afgelopen tien jaar bekender geworden. Wij hebben over dit onderwerp meerdere cursussen en congressen gevolgd en vormen samen met een orthodontist en een tandarts-parodontoloog een autotransplantatie-team. Nu deze methode steeds vaker wordt gebruikt, raden we tandartsen ook aan om zich te verdiepen in de mogelijkheden van autotransplantatie. Zo weet de tandarts precies wanneer hij een patiënt kan verwijzen naar ons”, aldus Marilka. Flore voegt hieraan toe: “Proclin, een grote praktijk in Rotterdam, is echt de grondlegger van autotransplantatie. Daarom werken we ook nauw samen met hun specialisten.” EndoGooi zet autotransplantatie vooral bij kinderen in. “Dit is echt een hele fijne oplossing voor kinderen. Als de tand beschadigd is en echt aan twee zijden draadjes hangt, kunnen we nu tegen een kind van acht én de ouders zeggen dat er op redelijk korte termijn mogelijkheden zijn om het technisch goed en esthetisch verantwoord op te lossen. Deze methode is immers wetenschappelijk heel goed onderbouwd. Dit klinkt geruststellender dan ‘over 10 of 15 jaar kan er pas een implantaat in’, zoals vroeger het geval was”, vertelt Flore.
Bovendien is er door de jaren heen meer aandacht

gekomen voor het zoveel mogelijk in leven houden van de zenuw. Flore: “We merken dat het in leven houden van de zenuw de afgelopen vijf jaar steeds serieuzer wordt genomen. Over deze Vital Pulp Therapy werd vroeger ook wel nagedacht, maar toen was het allemaal wat alternatiever. Nu worden er veel meer onderzoeken gedaan en is het echt evidence-based.” Marilka voegt daaraan toe: “In sommige gevallen doen we dus geen wortelkanaalbehandeling meer, waar we dat vroeger wel deden. Er zijn nu veel meer tools en materialen beschikbaar om een deel van het pulpaweefsel weg te halen en weer op te vullen. Een andere ontwikkeling is die van revitalisatie. Deze methode voorspelt goede vooruitzichten en is zeker het proberen waard in sommige gevallen.”
EndoGooi

Wat vinden jullie minder goede ontwikkelingen binnen de endodontologie?
“Het personeelstekort”, roepen ze in koor. “Er zijn nauwelijks tandartsassistenten te vinden, wat de groei van praktijken belemmert. Als kleine praktijk ben je extra kwetsbaar als er een kracht wegvalt”, legt Marilka uit. Flore merkt op dat het personeelstekort merkbaar is in alle facetten van de tandheelkunde: “Je merkt het niet alleen bij jezelf aan de stoel, maar ook bij andere specialisten. Soms duren processen langer en dat is vervelend als een patiënt veel pijn heeft en niet direct geholpen kan worden.”
Zien jullie veranderingen in het aantal verwijzingen door tandartsen?
Marilka en Flore zien hierin een toename. Ze merken dat tandartsen sneller verwijzen voor wortelkanaalbehandelingen dan een aantal jaar geleden. Dit kan door verschillende zaken komen vertelt Marilka. “Jonge tandartsen vinden endodontologie een lastig vak. En dat is het ook. We merken dat studenten tijdens de opleiding steeds minder de kans krijgen om wortelkanaalbehandelingen te oefenen op échte patiënten. Bovendien komen ze aan het begin van hun carrière vaak in een grote praktijk terecht waar
de druk hoog is. Vroeger werden er meer vlieguren gemaakt, zowel op de universiteit als de eerste jaren als werkend tandarts. Dat is jammer want goede endodontische vaardigheden zijn relevant voor elke tandarts.”
Welke ontwikkelingen
kunnen we in de toekomst nog verwachten binnen de endodontologie?
“Er zullen echt nog wel stappen worden gemaakt op het gebied van Vital Pulp Therapy”, zegt Marilka. “Bovendien merk je dat het gebruik van lasers bij wortelkanaalbehandelingen steeds populairder wordt. Deze worden onder andere ingezet om de kanalen te reinigen en die zullen we in de toekomst meer en meer zien”, voegt Flore daaraan toe.
Jullie praktijk bestaat in september 15 jaar. Hoe houden jullie de uitdaging erin?
Marilka: “Wanneer ik bijvoorbeeld naar kanalen moeten zoeken die dichtgeslibd zijn, en deze dan ook vind, dan krijg ik nog steeds hetzelfde blije gevoel dat ik in mijn eerste jaren van de opleiding Endodontologie had. Als endodontoloog kan je uren door een microscoop naar kanalen kijken en toch telkens weer nieuwe dingen ontdekken. Daar word ik heel blij van. Maar misschien is dit eerder te beschouwen als een afwijking”, lacht ze.
Flore: “Ik denk eerlijk gezegd, dat elke endodontoloog dat heeft, we zijn allemaal echte vakfanaten. Ondanks dat het vak zowel mentaal als fysiek intensief is, blijven we heel gedreven. Dit komt wellicht doordat we vaak één van de laatste oplossingen zijn voor mensen met problemen. Als je iemand dan kunt helpen, geeft dat ons en de patiënt veel voldoening.” Kortom, hun liefde voor het vak zal hun drijvende kracht blijven om de praktijk nog jaren voort te zetten.
Welke tips hebben jullie voor tandartsen?
Flore: “Zoals we eerder aanhaalden, is het echt nog wel een drempel voor jonge tandartsen om wortelka-
naalbehandelingen uit te voeren. Je kunt die drempel alleen verlagen door echt met het vak bezig te zijn. Je moet veel oefenen om over de juiste techniek en handvaardigheid te beschikken. Het lastige aan ons vakgebied is namelijk dat je niet kunt zien wat je doet. Je gaat soms een wortelkanaal in dat wel twee centimeter diep kan zijn. Je moet leren om foto’s te bestuderen en een bepaald gevoel ontwikkelen voor hoe je dat kanaal ingaat. En die combinatie kun je alleen laten groeien door die vlieguren te maken. Ik vond het vroeger ook doodeng om een wortelkanaalbehandeling te doen, maar door te oefenen krijg je vertrouwen en ga je het durven.”
Marilka voegt daaraan toe: “Daar ben ik het mee eens. Ga cursussen volgen én durf vragen te stellen aan specialisten. Het komt wel eens voor dat de tandarts met een verwezen patiënt meekomt naar onze praktijk, zodat hij kan meekijken tijdens de behandeling. Daar kun je veel van leren. Bovendien is het echt belangrijk dat je de tijd neemt als je gaat oefenen; je kunt een wortelkanaalbehandeling niet in een halfuur doen. Alleen door het veel te doen krijg je dat fingerspitzengefühl.”
Flore: “Je kunt bijvoorbeeld ook eindeloos op geëxtraheerde tanden en kiezen oefenen, gewoon uit de hand. Dan zie je namelijk wél wat je doet, goed of fout. Ik denk ook echt dat je het voor jezelf als tandarts leuker maakt als je weet hoe je consequent een goede wortelkanaalbehandeling uitvoert.”
Marilka Elst en Flore Heiligers-Teeuwen zijn NVvE-erkende tandarts-endodontologen en voeren in Bussum een verwijspraktijk voor endodontologie, EndoGooi.
EndoGooi




PRAKTIJKMANAGEMENT
Laat je goed informeren!
Of je nu net afgestudeerd bent, al een tijd als zzp’er of in loondienst werkt, bij het starten van een eigen praktijk komt heel veel kijken. Onno Karssen heeft al vele tandartsen, mondhygiënisten en andere (para)medici begeleid bij het starten of overnemen van een praktijk. Waar moet je vooral op letten? Welke zaken mag je écht niet over het hoofd zien? Simpel gezegd gaat het bij een nieuwe praktijk om drie stappen: zoeken, vinden en starten.
Je bent net afgestudeerd of hebt al enkele jaren ervaring opgedaan in de praktijk van een collega, en nu ben je klaar voor de volgende stap. Maar hoe begin je? Gespecialiseerde praktijkmakelaars helpen je bij het vinden van een geschikte praktijk. Ze beschikken vaak over een groot netwerk en kennen bijvoorbeeld praktijken die in de stille verkoop staan. Verder kun je natuurlijk kijken op social mediakanalen en relevante websites zoals die van de KNMT. Heb je je droompraktijk gevonden, dan kijk je meestal al snel naar het kostenplaatje. Wat voor soort pand is het? Welke apparatuur en instrumenten neem je over? Welke investeringen zijn nodig? Het is aan te raden om de bepaling van de waarde uit te besteden aan een beëdigd taxateur. Een ander lastig onderdeel van de waardebepaling van een praktijk betreft de goodwill. Er zijn verschillende manieren om deze vast te (laten) stellen. Zo kun je een prijs per patiënt afspreken, of er is sprake van normalisatie of bijvoorbeeld EBITDA. Maar het is raadzaam om ook goed naar de toekomst te kijken. Zijn er groeimogelijkheden? Wat gebeurt er met het patiëntenbestand als de huidige eigenaar vertrekt? Hoe zit het met concurrentie? Dit soort belangrijke zaken kun je bijna niet zelf vaststellen. Een professional kan je hierbij goed adviseren.
10 tips bij de overname van een praktijk
1. Richt je vooral op je eigen verdienmodel. Focus op
jouw dagelijkse omzet en kijk niet alleen naar de (soms hoge) totale omzet van de praktijk.
2. Is de praktijk volledig gesaneerd of is er nog veel werk aan de winkel? Kijk goed naar de verrichtingenlijsten van de afgelopen jaren.
3. Zijn er grote investeringen nodig? Neem deze mee in de eventuele onderhandelingen over de prijs.
4. Blijft de huidige eigenaar in de praktijk werken? Dit kan vaak invloed hebben op het verloop van patiënten.
5. Hoeveel actieve patiënten telt de praktijk? Ga uit van unieke patiënten die de afgelopen 1,5 jaar minimaal één keer de praktijk hebben bezocht.
6. Mogelijkheden zijn belangrijker dan de prijs. Liever wat meer betalen en een ‘goede omzet’ kopen.
7. Zijn er individuele afspraken gemaakt met het personeel? Denk bijvoorbeeld aan extra vrije dagen.
8. Heeft de pensioenafdracht op de juiste manier plaats gevonden? Je wil geen naverrekening.
9. Kan bij huur het huurcontract onder dezelfde voorwaarden worden voortgezet?
10. Onderhandel met de bank over onder andere de rente, voorwaarden en de duur van de aflossing. Meestal heeft een zo lang mogelijke looptijd de voorkeur, mede doordat je altijd tussentijds kunt aflossen.
De auteur
Onno Karssen, praktijkadviseur, www.onnokarssenadvies.nl
TEAM IN BEELD
Team
“Ondanks de vele verschillende karakters, leeftijden en culturen waaruit het team is opgebouwd, wordt er veel gelachen maar ook hard gewerkt”, geeft praktijkmanager Natascha aan. “We hebben sinds de opening eind vorig jaar meerdere assistenten aangenomen en het team is inmiddels flink gegroeid. De assistenten werken in opdracht van en onder de verantwoordelijkheid van de orthodontist. Voor het dagelijkse reilen en zeilen van de praktijk ben ik als praktijkmanager verantwoordelijk.”
“Als team vergaderen we gemiddeld elke zes weken. Dit doen we vlak voor de lunch die door de
praktijk wordt verzorgd. Wat betreft de onderlinge communicatie hebben we een opendeurbeleid; iedereen kan en mag bij elkaar binnenlopen en alles kan besproken worden. Respect voor elkaar staat altijd voorop. We hebben het als team leuk met elkaar, gaan met plezier naar het werk en vinden de werkomgeving prettig.”
“De praktijk zit in een pand waar vroeger de gemeente zat, aan het Eudokiaplein in Rotterdam-Noord. Na een flinke verbouwing is orthodontist en praktijkeigenaar Sebahat Iskender erg trots op de praktijk. Als de patiënt hier binnenkomt, ervaart hij of zij vooral rust in een mooie, ruim opgezette wachtkamer met comfortabele stoelen. Als
je niet voor de eerste keer binnenkomt, kun je je aanmelden bij een van onze aanmeldzuilen. Je komt de praktijk binnen via de lift en komt dan in onze grote wachtkamer, met in het midden de ruim opgezette frontoffice. Links en rechts van de frontoffice zijn de behandelkamers. Bij elke behandelkamer hebben we grote, comfortabele stoelen staan voor de eventuele ouders die wachten tijdens de behandeling.”
“De meest opmerkelijke gebeurtenis is de opening van de praktijk in november 2023 en de aanloop ernaartoe. Sebahat Iskender begon een jaar geleden met de praktijk, en nu, precies een jaar later, staat er een prachtige prak-

Fotografie: Wijnand Geuze van LINK Fotografie
tijk met een volledig team en vier behandelstoelen.”
“We zijn trots op het team dat in een paar maanden is opgebouwd. Ondanks verschillende achtergronden, karakters en leeftijden zijn we een hecht team. Daardoor gaan veel dingen als vanzelf; we weten precies wat we aan elkaar hebben. Doordat we een nieuwe praktijk zijn, konden we de gemaakte protocollen direct gebruiken en alle nieuwe assistenten worden op dezelfde manier ingewerkt. Duidelijkheid, communicatie en transparantie naar de patiënt staan bij ons hoog in het vaandel. De mooie praktijk, fijne werkomgeving en het hechte team is merkbaar bij de patiënt. Boven-
dien doen wij veel op Instagram (9.850 volgers) en TikTok (+64.500 volgers). Daarnaast wordt de lunch voor het hele team geregeld.”
Team in Beeld
• Praktijk: Orthodontie Rotterdam Noord
• Stoelen: 6
• Patiënten: De praktijk is sinds november 2023 geopend, heeft zo’n 800 patiënten en is groeiende.
• Specialisatie: Orthodontie
• Medewerkers: 1 orthodontist/praktijkeigenaar, 1 praktijkmanager, 2 frontoffice medewerkers, 5 orthodontie assistenten, 1 omloopassistent
ENDODONTOLOGIE
Onze verwijspraktijk EndoGooi bestaat in september 15 jaar. In die jaren hebben noch wij, noch de wetenschap stil gestaan. Ons motto blijft dan ook: een leven lang leren. In deze publicatie laten we twee traumacasussen zien, die we verschillend hebben benaderd.
Casus 1
In oktober 2014 ontvingen wij een toen 8-jarige jongen (‘L.’) in de praktijk. Hij was vier weken daarvoor van de trap gevallen, op zijn voortanden. Hierbij was de 21 iets naar buccaal geluxeerd. Zijn eigen tandarts heeft toen geen behandeling uitgevoerd, maar uiteindelijk was er sprake van een symptomatische parodontitis apicalis met solitaire pocket ten gevolge van infectie (foto 1, 2). Ons therapie-voorstel was een endodontische behandeling, waarbij het kanaal zou worden gereinigd en opgevuld.
We hebben bij het consult uitgebreid gesproken over de prognose van de tand. Gezien het verschil in afvorming in vergelijking met de 11 heeft waarschijnlijk een eerder trauma plaatsgevonden, maar daarvan konden de jongen en zijn moeder zich niets meer herinneren. Omdat er bij de 21 maar weinig worteldentine in situ was, zou deze tand na afbehandeling nog steeds minder bestand zijn tegen fractuur en daarmee op termijn waarschijnlijk verloren gaan. Het doel zou dus zijn om een gezonde situatie te creëren, zodat op latere leeftijd een implantaat zou kunnen worden geplaatst.
Gezien de zwelling rondom de tand was het niet goed mogelijk de cofferdam met een klem aan te brengen,
maar middels Wedjets, lijm en resin block-out lukte dat goed. Het openen was, ondanks anesthesie, toch wat gevoelig, er was sprake van pusafvloed vanuit de periapex. Na uitgebreid ultrasoon spoelen met NaOCl hebben we de tand tijdelijk afgesloten met Cavit en Ketac Fil.
Bij de tweede zitting, twee weken later waren de zwelling en de pocket verdwenen. Na openen en spoelen met NaOCl bleek de periapex toch nog niet helemaal rustig. Bij de derde zitting, drie weken later en dus 10 weken na het trauma, was het gebied rustig, zowel van extern als intern. We konden de brede radix goed afsluiten met (veel) MTA van ProRoot. Coronaal hiervan hebben we met de Obtura nog wat guttapercha aangebracht met als sealer AH26. Daarna hebben we een plastische opbouw gemaakt van Clearfil Core composiet en de palatinale opening afgesloten met Filtek Supreme flowable composiet kleur A2 (foto 3).
We roepen onze patiënten na behandeling altijd op voor controles. In dit geval heeft verdere controle bij zijn eigen tandarts plaatsgevonden. Na vijf jaar meldde hij zich echter weer bij ons in de praktijk. Hij was inmiddels 13 jaar en totaal klachtenvrij, maar ergerde zich aan de kleur van de 21. De buurtanden vertoonden een klinisch normaal beeld. Röntgenolo-
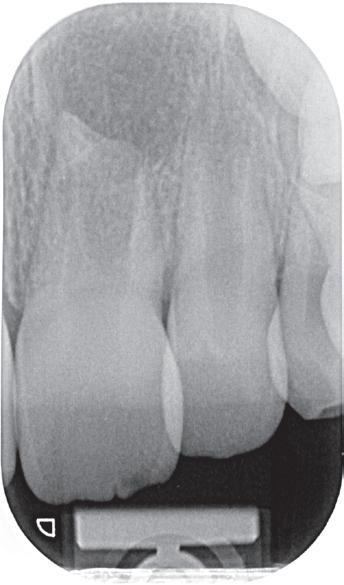
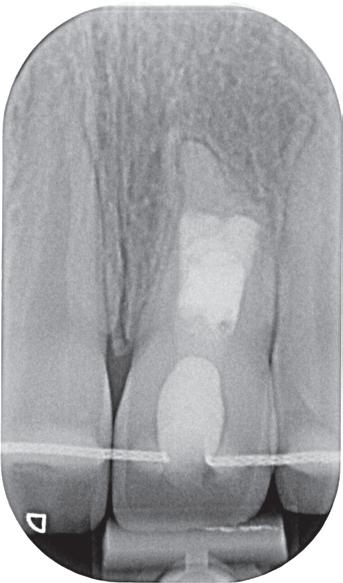
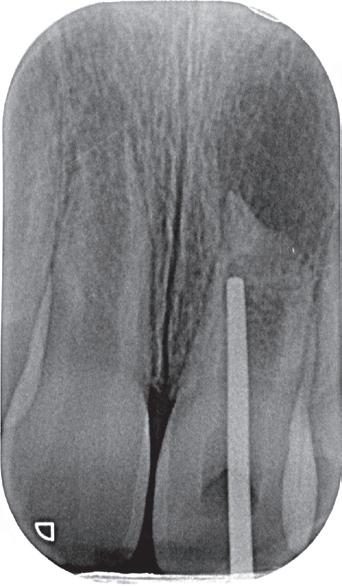
1. Beginfoto
2. Beginfoto met tracing
3. Eindfoto
4. Vijf jaar post-op
5. Zevenenhalf jaar post-op
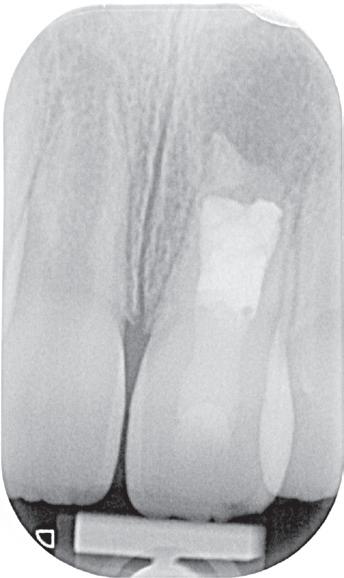

maar die al in de jaren ’60 werd uitgevoerd. Tegenwoordig heeft deze behandeling veel meer bekendheid gekregen en wordt regelmatig toegepast in verwijspraktijken voor endodontologie.
gisch bleek de radix van de 21 nog iets verder te zijn afgevormd, er was geen periapicale radiolucentie, het PDL liep door, maar was nog wel iets verbreed (foto 4).
Inmiddels was er gestart met een orthodontisch behandelingstraject, dus we hebben het bleekproces nog even uitgesteld. Verder hebben wij de orthodontist gevraagd naar de mogelijkheden van autotransplantatie, maar dat bleek niet mogelijk. Er zou wel extra aandacht worden gegeven aan de controle van de 21 en er zou minimale druk worden uitgevoerd op deze tand.
Na tweeënhalf jaar hebben we bij L., inmiddels 16 jaar en orthodontisch afbehandeld, de tand intern gebleekt middels de walking bleach methode. Hiervoor hebben we de retainer moeten openen, en het advies gegeven om deze te vervangen. Röntgenologisch lijkt nog verdere verbetering te zijn opgetreden (foto 5), aangezien het PDL een normale breedte vertoont. De radix zal echter altijd minder bestand blijven tegen druk dan b.v. de vitale 11, die meer worteldentine bevat en langer is.
Revitalisatie is een procedure die vrij ‘nieuw’ klinkt,
Het doel van deze behandeling is om een gebitselement met een open apex, meestal na een trauma, weer ‘sterker’ te maken en zo de kans op overleving te vergroten. Tijdens deze procedure wordt een bloedprop gecreëerd in de wortel, die dan uiteindelijk vervangen wordt door fibreus bindweefsel en later ook door tertiair dentine. Hierdoor krijgt de tand weer ‘body’ en heeft deze een veel betere kans om voor de lange termijn behouden te blijven.
Een jongen van 8 jaar (‘T.’), kwam bij ons op consult betreffende zijn voortand 21. De tand had een trauma opgelopen waarbij een glazuur-dentine-pulpa-fractuur was ontstaan met exponatie van de pulpa als gevolg. Deze pulpa was geïnfecteerd geraakt met pulpanecrose als gevolg. Toen T. bij ons op consult kwam, zat er een fistel buccaal van de tand. De tand was wat gevoelig bij druk en de gestelde diagnose was symptomatische parodontitis apicalis ten gevolge van infectie.
De wortel was nog in volle ontwikkeling. Wanneer we hier een wortelkanaalbehandeling zouden uitvoeren en de wortel volledig zouden vullen met MTA-cement, dan zou de prognose van het behoud niet goed zijn gezien de korte wortel en erg fragiele wanden. Daarom hebben we samen met T. en zijn moeder besloten om hier de revitalisatie-procedure uit te voeren.
Gezien het feit dat de tand necrotisch geïnfecteerd was, hebben we de tand, uiteraard onder cofferdam, geopend en uitgebreid gespoeld met 2.5% natriumhypochloriet (NaOCl). We hebben Ca(OH)2 aangebracht in het kanaal en een vulling van Cavit en glasionomeer.

ALIGNERS PLATFORM DRADEN IDB-TRAY RETAINERS
Stem uw verwachtingen opnieuw af
SureSmile® biedt meer dan 25 jaar ervaring met digitale tandbewegingen in één enkel, efficiënt orthodontisch platform dat meer biedt dan alleen aligners. Kom meer te weten en laat u informeren!
Heeft u interesse in de orthodontische producten en oplossingen van Dentsply Sirona?
Vul dan uw contactgegevens in via de QR-code en onze specialisten nemen contact met u op.
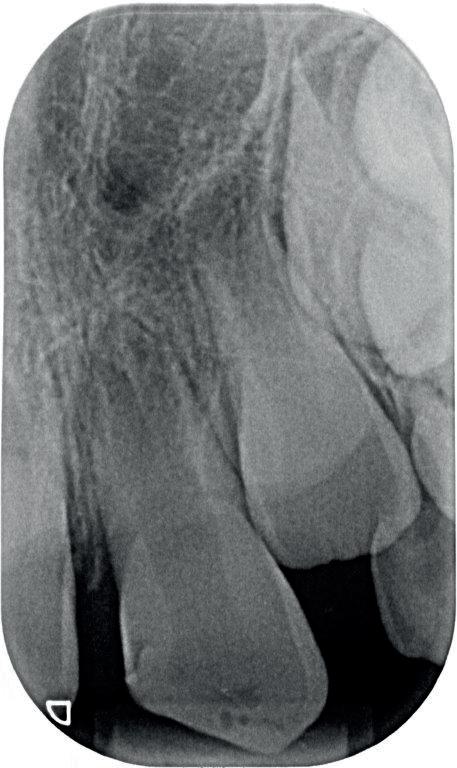
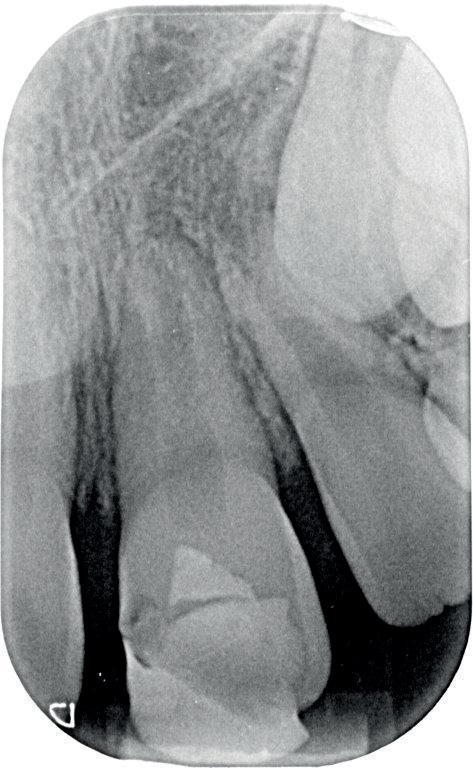
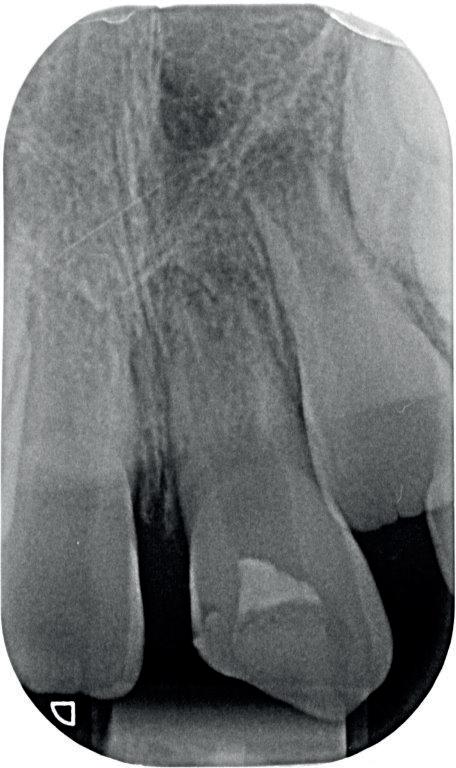
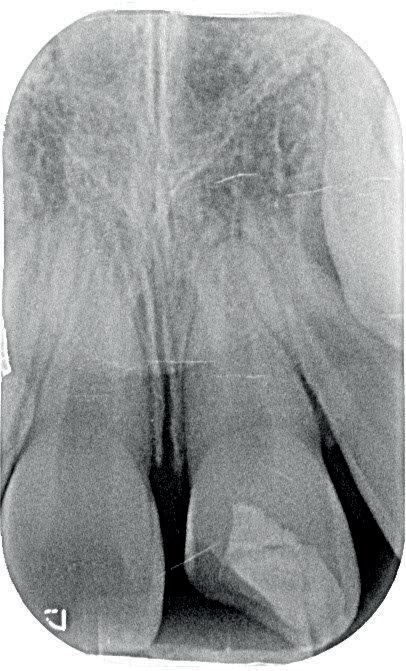
Na 4 weken hebben we de tand opnieuw geopend en het Ca(OH)2 weggespoeld met 17% EDTA. We kiezen hierbij voor EDTA en niet voor natriumhypochloriet, gezien deze laatste mogelijk toxisch is voor de stamcellen die apicaal aanwezig zijn. Deze stamcellen zijn essentieel voor het revitalisatieproces.Het EDTA zorgt ervoor dat de collageenvezels in het dentine worden blootgelegd en dat groeifactoren gestimuleerd worden. Hierdoor kunnen cellen zich ontwikkelen tot odontoblast-achtige cellen.
Essentieel is dat er een bloedprop wordt gevormd in het kanaal. Hierbij moet actief bloeding worden veroorzaakt. Dit stolsel vormt uiteindelijk de matrix waarin zich nieuw weefsel zal vormen. Coronaal van deze bloeding hebben we retro-MTA-cement aangebracht. Dit type MTA bevat geen bismutoxide, waardoor de verkleuring van de tand minimaal of afwezig is. Het gebruik van biodentine is hier een mogelijk alternatief.
We hebben T. regelmatig teruggezien voor controle om zo het revitalisatieproces op te volgen. Mocht dit immers niet goed gaan, dan konden we te allen tijde ingrijpen en op plan B overgaan. Dan zouden we een volledige wortelkanaalbehandeling uitvoeren met waarschijnlijk autotransplantatie van de tand. Op de bijgevoegde RX-opnames is duidelijk zichtbaar dat de
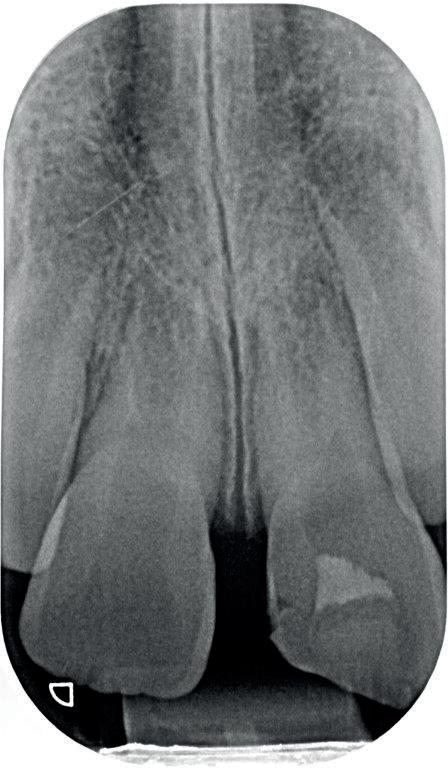
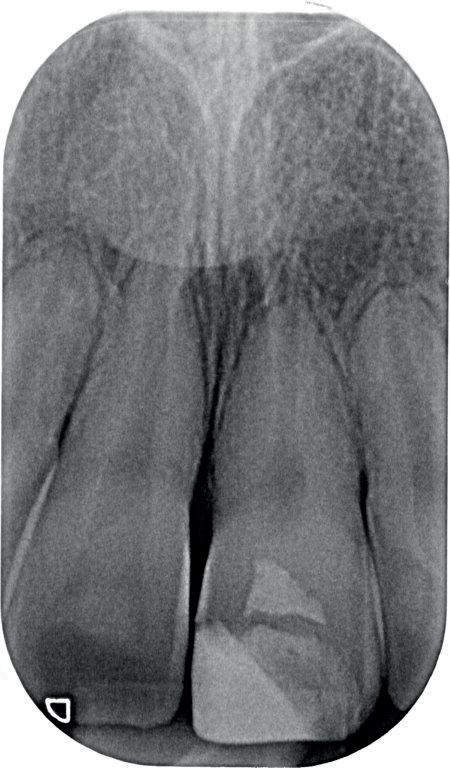
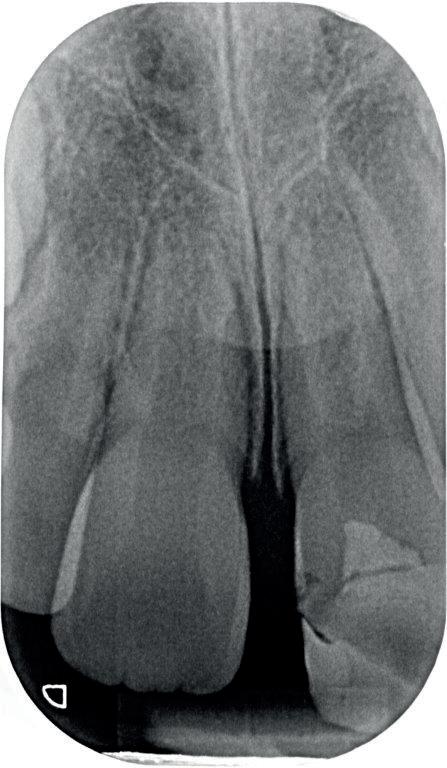
1. Beginfoto
2. Eindfoto
3. 6 weken post-op
4. 4 maanden post-op
5. 1 jaar post-op
6. 16 maanden post-op
7. 6 jaar post-op
wortel zich verder ontwikkeld heeft tot een volwaardige wortel met een goede lange-termijnprognose.
Waar we bij de eerste casus geprobeerd hebben om de radix te reinigen en op te vullen, is de tweede, meer recente, casus gericht op het ‘revitaliseren’ van de tand en verdere wortelvorming te creëren. Zouden we nu bij casus 1 voor revitalisatie gaan?
Waarschijnlijk is de kans op succes klein gezien de uitgebreidheid van de peri-apicale laesie. Er zijn (helaas) grenzen aan deze bijzondere behandelmethode. Echter, door de mogelijkheden van revitalisatie en autotransplantatie is het scala aan behandelopties bij een trauma flink uitgebreid en kunnen we dit soort problematiek op een bredere manier benaderen. Vele wegen leiden naar Rome. De vraag is welke weg op dat moment de meest juiste is.
Marilka Elst en Flore Heiligers-Teeuwen zijn NvvE-erkende tandarts-endodontologen en voeren in Bussum een verwijspraktijk voor endodontologie, EndoGooi.
TRAUMATOLOGIE
De titel van dit artikel lijkt misschien wat vreemd voor het onderwerp, maar er is een sterke vergelijking te maken met de programma’s rondom de Top 2000, die sinds 1999 jaarlijks tussen kerst en de jaarwisseling worden uitgezonden. De hits uit de lijst zijn bij bijna iedereen bekend en geliefd, maar het vele werk dat achter de schermen plaatsvindt en wat er aan voorafgaat, wordt vaak over het hoofd gezien. Toch is juist dat werk essentieel voor het slagen.
Traumabehandeling is teamwork. Het goed slagen van een tandheelkundige behandeling is, in veel gevallen, het resultaat van teamwork in bredere of engere zin. Dit geldt zeker voor de behandeling, maar nog meer voor de eerste contacten en opvang van traumata. Een goed verlopend gesprek om de afspraak te maken en eerste opvang verminderen de stress van slachtoffer en begeleider, en geven de behandelaar de kans zich te focussen op behandeling zonder te worden afgeleid door organisatorische onvolkomenheden.
Oorzaken
Vallen en blessures bij het sporten zijn de meest voorkomende oorzaken van dentaal trauma gevolgd door verkeersongevallen (voornamelijk fietsers) en fysiek geweld. Veel traumata zien we bij kinderen in de leeftijdsgroep van 8 tot 14 jaar. Deze groep is vaak zelfstandig bezig met sport en buitenactiviteiten, zonder toezicht en zich onvoldoende bewust van de risico’s. De cijfers laten zien dat in deze leeftijdsgroep jongens tweemaal vaker een dentaal trauma oplopen dan meisjes. Dit valt samen met het feit dat jongens vaker deelnemen aan contactsporten en lichamelijk zware activiteiten dan meisjes. Bij jongere kinderen is de incidentie weinig verschillend door
het feit dat in deze leeftijdscategorie gedragspatronen meer overeenkomen.
Kleine traumata zien we in elke praktijk met regelmaat. Denk hierbij aan een stukje glazuur van een element, wat weliswaar adequaat dient te worden behandeld en waar nodig vervolgd, maar binnen een normale behandelplanning kan worden ingeroosterd. Dit is anders bij grote traumata als avulsies, luxaties en weke delen traumata.
Grote dentale traumata komen, gelukkig, weinig voor. De consequentie is dat weinig tandartsen in een algemene praktijk de kans krijgen om ervaring op te doen met de behandeling van hiervan. Zeker nu veel tandartsen werken in praktijken die avond- en weekenddiensten hebben ondergebracht bij een organisatie voor ‘Spoedtandheelkunde’.
Behandelaar en protocollen
Veel gevallen komen voort uit vrijetijdsactiviteiten, zoals sport. Dientengevolge presenteren deze gevallen zich dan ook in de avond- en weekenduren. In die periode, buiten openingstijd van de tandartspraktijk, wordt logischerwijs verwezen naar de waarnemende tandarts of spoeddienst. Vanzelfsprekend zullen de

tandartsen die bij een dergelijke organisatie werken meer ervaring opdoen met het behandelen van traumata.
De KNMT stelt terecht dat de opvang van ongevallen thuishoort in de algemene praktijk of, buiten werkuren, bij de waarnemende tandarts of spoeddienst. Daarbij is het belangrijk dat de bereikbaarheid van de waarneming duidelijk wordt gecommuniceerd.
In de loop der jaren zijn behandelstrategieën grotendeels vastgelegd in protocollen, waarvan veel online beschikbaar zijn. Een van de bekendste protocollen is te vinden op de website van de KNMT, met een versie uit 2010 die momenteel niet meer up-to-date is, maar binnenkort wordt vervangen door een herziene versie. Actuelere informatie komt via de NVvE, die haar leden toegang biedt tot de website van de International Association of Dental Traumatology (IADT), waar het handelen in verschillende stadia stap voor stap wordt beschreven. Niet-leden van de NVvE kunnen zich abonneren om toegang te krijgen. Daarnaast is er ook de ToothSOS app. Dit is een nuttig hulpmiddel met een duidelijk, door foto’s ondersteund, stappenplan. De ToothSOS app kent overigens ook een patiëntensectie die visueel duidelijk aangeeft in welke urgentieklasse een bepaald trauma behoort.
De eerste melding van een trauma wordt meestal via de telefoon gedaan bij de balie-assistent. Het is van groot belang dat deze op de hoogte is van de urgentie van tandongevallen en weet hoe te handelen. De telefoonkaart van KNMT hoort dan ook direct voor handen te zijn om een gestructureerde, eerste inventarisatie te maken. Vooral het gestructureerd vragen heeft voordelen. De beller - zeker de (groot)ouder of
verzorger van kinderen - is in de meeste gevallen ook zelf overstuur met betrekking tot de situatie en zal zonder sturing van de assistent niet de noodzakelijke informatie geven. Belangrijk is dat in dit stadium wordt geïnventariseerd of er elementen of delen van elementen ontbreken en of er een mogelijkheid is deze terug te vinden en onder de juiste (vochtige) condities mee te brengen naar de praktijk.
Do’s en dont’s
Het zonder overleg doorverwijzen naar de spoedeisende hulp van een ziekenhuis of naar een huisarts bij tandletsel zonder andere levensbedreigende verwondingen is ongewenst. Artsen, ook op de spoedeisende hulp, richten zich meestal op hun eigen vakgebied en reageren vaak met de opmerking: “De tandarts moet als we klaar zijn even naar die tand(en) kijken.” Ze zijn zich er niet altijd van bewust dat snel ingrijpen in bepaalde gevallen de prognose voor het behoud of de vitaliteit van de gebitselementen aanzienlijk kan verbeteren. Bij twijfel kan de tandarts aangeven of het nodig is dat de arts die de patiënt als eerste behandelt, contact opneemt voor overleg.
Dit geldt ook voor het ongezien doorverwijzen naar de MKA-chirurg. Deze beschikt namelijk niet altijd
over een tandheelkundige behandelstoel of -unit en wordt vaak niet bijgestaan door een ervaren tandartsassistent; een OK-assistent is immers getraind voor andere werkzaamheden. Daarnaast heeft de MKA-chirurg zelden de benodigde materialen om subtiel te spalken en vrijwel nooit voor het uitvoeren van endodontische behandelingen.
Als de afspraak is gepland kunnen de voorbereidingen beginnen. Afhankelijk van de omvang van het letsel kan het raadzaam zijn de patiënt en begeleider op te vangen bij aankomst in de praktijk. Om praktische en psychologische redenen is het aan te bevelen, na aankomst, de patiënt direct in een behandelkamer te laten wachten, zeker als er sprake is van bloedige wonden. De bloedingen worden veelal opgevangen met relatief grote doeken, waarvan de theedoek de meestvoorkomende is. Mede doordrenkt met speeksel en tranen lijkt zelfs een geringe hoeveelheid bloed al snel heel ernstig. Dit wordt door de betrokkenen, patiënt en begeleider als gênant ervaren en zorgt voor onrust in de wachtkamer.
Het oogpunt van hygiëne speelt hierbij ook een rol. Met het direct in een behandelkamer opvangen van een ongeval wordt voorkomen dat de wachtkamer en het meubilair met bloed wordt gecontamineerd. Dergelijke vervuiling kan natuurlijk ook in de behandelkamer optreden, maar deze ruimten zijn ingericht om gereinigd en gedesinfecteerd te worden.
Directe opvang in een behandelkamer geeft ook de betrokkenen het gevoel dat de ernst van de situatie wordt onderkend en behandeling spoedig wordt gestart. Het vervangen van de eerdergenoemde bebloede doeken door grote steriele verbandgazen is de eerste stap en kan uitstekend door de assistent worden uitgevoerd. Houd er rekening mee dat de aangepakte bebloede doek “klinisch” wordt verpakt om verdere verontreiniging te voorkomen. Een simpele plasticzak om deze in te verpakken volstaat. In deze stressvolle situatie helpt dit ook om te voorkomen dat andere aanwezigen in de wachtkamer de onrust bij het slachtoffer vergroten door ongepaste nieuwsgierigheid en vragen op dat moment.
Klein trauma
Nadat de eerste inventarisatie is gedaan en de patient een afspraak heeft om naar de praktijk te komen,
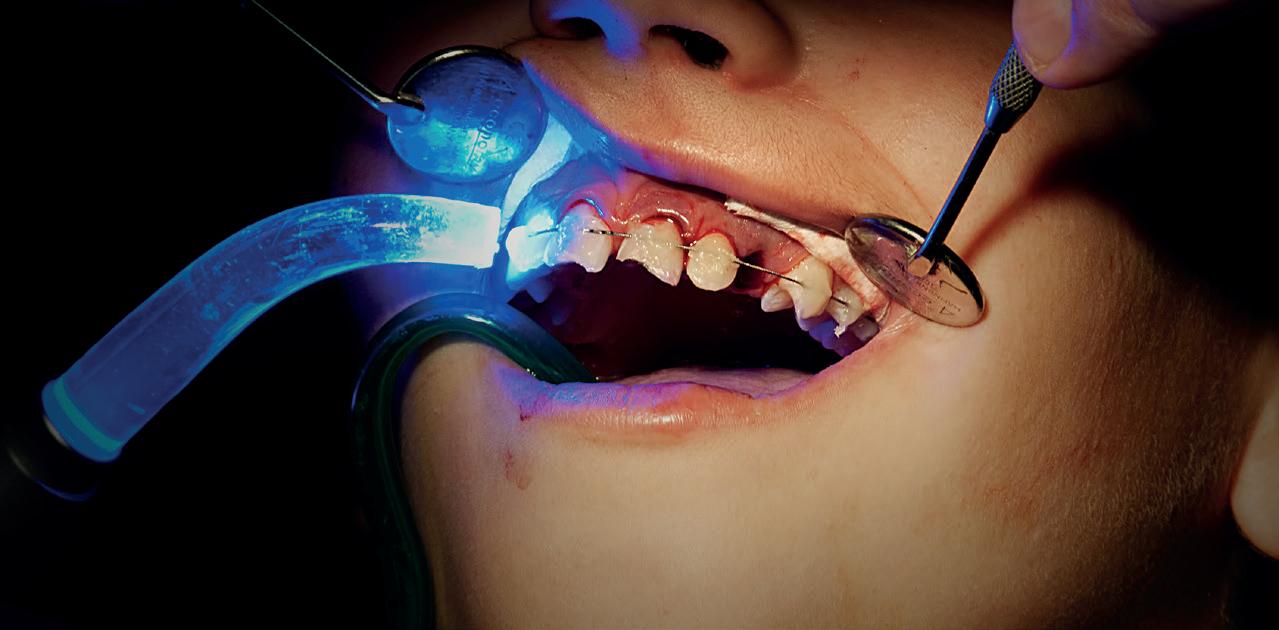
kunnen de benodigde materialen voor de behandeling van het trauma alvast worden klaargezet. Voor het enkel restaureren van een element is een tray, zoals bij een reguliere behandeling, vaak voldoende. Echter, houd rekening met mogelijke pulpa-complicaties, vooral bij jonge patiënten of jonge elementen. Het vitaal houden van de pulpa of pulpastomp na een pulpotomie, vooral bij een onvolgroeide wortel, is een behandeling die in elke praktijk kan worden uitgevoerd. MTA was het eerste bekende en doelmatige product voor deze behandeling, maar wordt door velen als lastig te verwerken ervaren, vaak door gebrek aan ervaring of training met het materiaal. Inmiddels zijn er ook andere “tri-silicaten” op de markt, zoals Biodentine, Neoputty en andere, die vergelijkbaar werken bij het herstel van pulpaweefsel en de verdere vorming van de nog niet volgroeide wortel. Door hun pasta-achtige consistentie en/of gecontroleerde mengprocedure zijn deze materialen minder complex in de verwerking. Toch blijft het opdoen van ervaring essentieel voor een goed resultaat.
Ook in dit geval geeft de eerste inventarisatie grotendeels aan wat er voor de behandeling kan worden voorbereid. Bij complexere trauma’s wordt vaak een spalk aangebracht. Overleg met de tandarts over de voorkeuren voorkomt dat er op het laatste moment, terwijl de patiënt al in de stoel zit, nog naar geschikte materialen gezocht moet worden. De meest gebruikte spalken zijn de flexibele RVS-draad of een flossnaald die met flowable composiet op de labiale vlakken wordt gefixeerd. Sinds enige tijd is de ‘Titanium Trauma splint’ op de markt, een dunne platte draad met perforaties waardoor met composiet de splint op de elementen wordt gehecht.
Deze kan eenvoudig op maat/lengte worden geknipt en laat zich, door de gaatjes, snel en doeltreffend vastzetten. Deze splint is flexibel genoeg om als flexibele splint te dienen. Als er toch een rigide spalk is geïndiceerd is het mogelijk om na positionering en eerste hechting de gaatjes door middel van flowable composiet met elkaar te verbinden waardoor een meer starre verbinding ontstaat. Als dit niet voldoende is of als de behandelaar twijfelt aan de fixatie, kan een dunne, starre en voorgebogen draad incisaal van de spalk worden geplaatst.
Als in de praktijk geen spalk aanwezig is, is het aan te raden om een ‘spalk-kit’ samen te stellen waarin de, als spalk te gebruiken draden, zoals floss naalden of orthodontisch draad desgewenst met een knip en buigtang worden opgenomen.
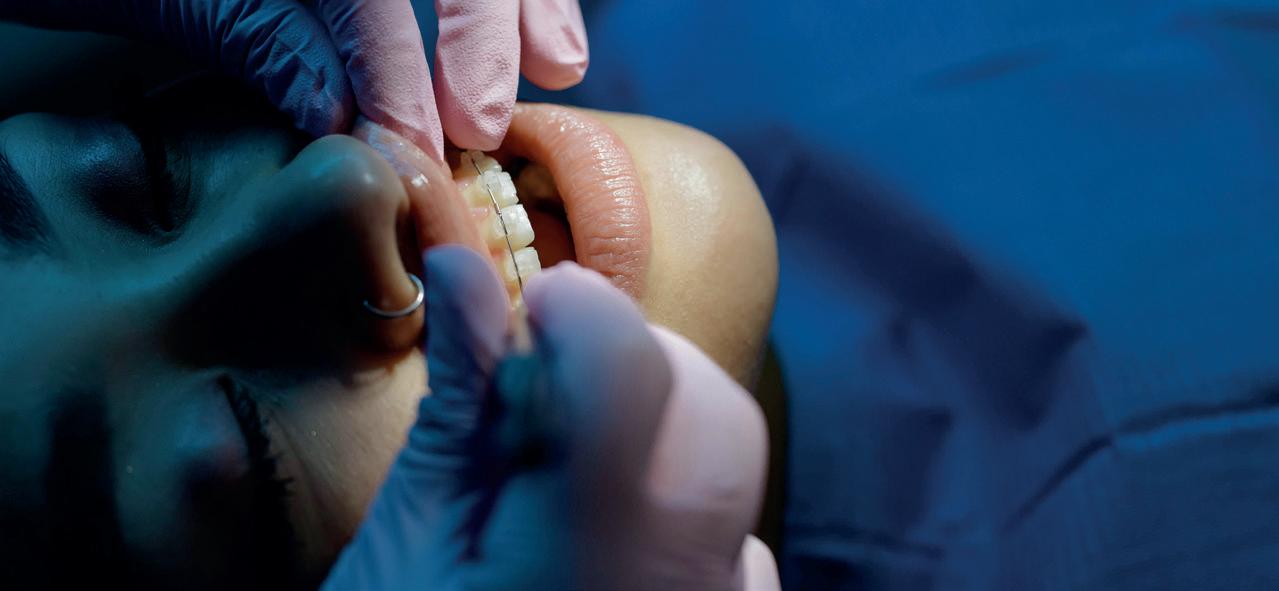



Indien de behandeling van patiënten in een waarneemsituatie plaatsvindt, is de mededeling “neem morgen of na het weekend contact op met uw eigen tandarts” zeker niet voldoende. Er zijn veel redenen waarom dit fout kan gaan. Naast het opstellen van een verslag en het maken van eventuele röntgenfoto’s, is het belangrijk om duidelijk aan te geven welke vervolgstappen, overeenkomstig het protocol, wenselijk zijn. Het is daarbij ook raadzaam om vanuit de praktijk een afspraak voor een vervolgconsult of -behandeling in te plannen voor de patiënt.
Rob Vermaas is tandarts en sinds 2000 als consultant betrokken bij de ontwikkeling, implementatie en ondersteuning van diverse tandheelkundige producten. Daarnaast is hij docent en trainer en mede-initiatiefnemer van de Dental Best Practice leergang Endodontologie. https://academiae.nl/leergangendodontologie
Traumatologie: ‘untold stories’



























Diepe cariëslaesies zijn een uitdaging in de dagelijkse klinische praktijk. Vaak zijn ze moeilijk te detecteren en is de diagnose op basis van een radiografisch onderzoek noodzakelijk. Bovendien is het moeilijk vanwege de nabijheid van het pulpaweefsel en de beperkte toegang bij de restauratieve behandeling.
Biodentine is een materiaal op basis van tricalciumsilicaat met als belangrijkste eigenschappen bioactiviteit, hoge druksterkte en korte uithardingstijd. Deze eigenschappen maken het mogelijk om Biodentine te gebruiken als een ‘bio-bulk fill’ materiaal in het geval van een conservatieve behandeling van de pulpa (met of of zonder blootstelling).1-3 In tegenstelling tot MTA, waarvan de indicaties meer gericht zijn op endodontie, heeft Biodentine bewezen resultaten bij pulpa-regeneratie.4 Bovendien in vergelijking met glasionomeercementen (GIC) is Biodentine resistenter en bioactief.3 Deze laatste eigenschap wordt niet gevonden in GIC’s, die niet geïndiceerd zijn voor plaatsing rechtstreeks op de pulpa zonder een ander materiaal als liner of basis, zoals calciumhydroxide of MTA.5-9 Bovendien veroorzaakt Biodentine geen verkleuring van de tandstructuur zoals het geval bij MTA.10 Het is dus een uitstekende optie voor gevallen van diepe caviteiten, zelfs bij directe
pulpa- exponatie. Dit artikel heeft als doel het protocol te delen van mijn gebruik van Biodentine door middel van een klinisch casusverslag van een klasse 2 caviteit.
Een 77-jarige patiënt kwam naar de tandkliniek na vijf jaar zonder tandheelkundige opvolging. De klinische bevindingen toonden significant botverlies, chronische parodontitis en verlies van enkele tanden die de occlusie stabiliseerden. De patiënt meldde koudegevoeligheid in tand #46, vooral bij het innemen van vloeistoffen. Periapicale röntgenfoto’s bevestigden de bevindingen van het klinisch onderzoek en er werd ook wortelcariës geconstateerd in de distale wortel van tand #46, die positief reageerde op de gevoeligheidstest (foto 1-2).
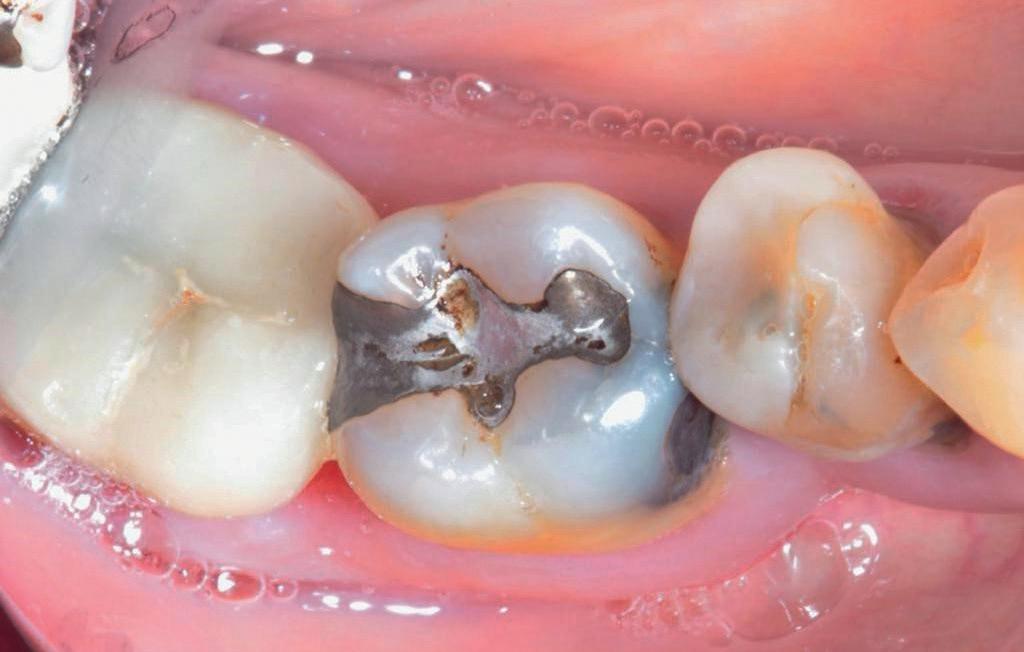
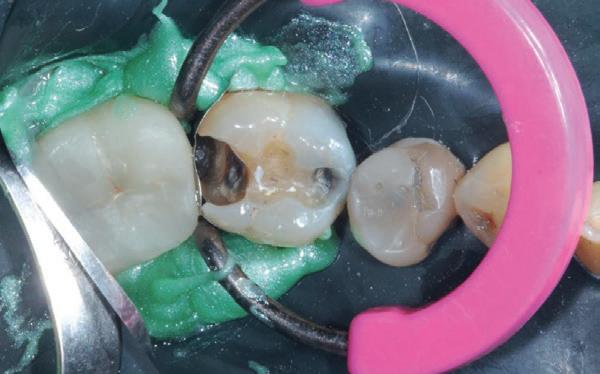
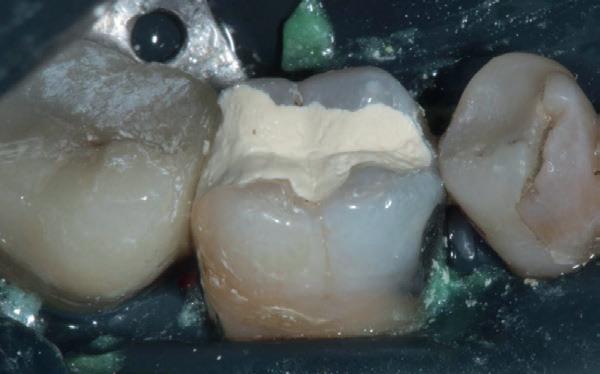
1. Initiële klinische situatie
2. Initiële röntgenfoto
3. Klasse II caviteit geprepareerd
4. Septomatrix in positie
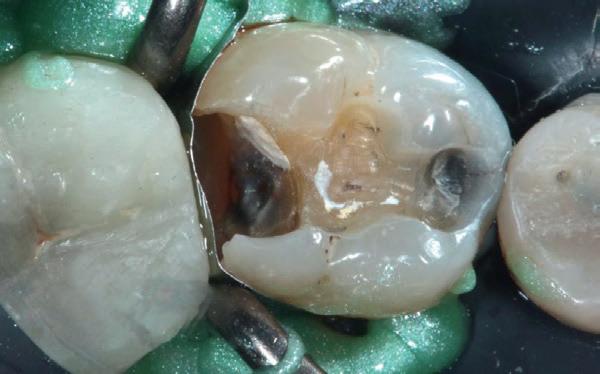
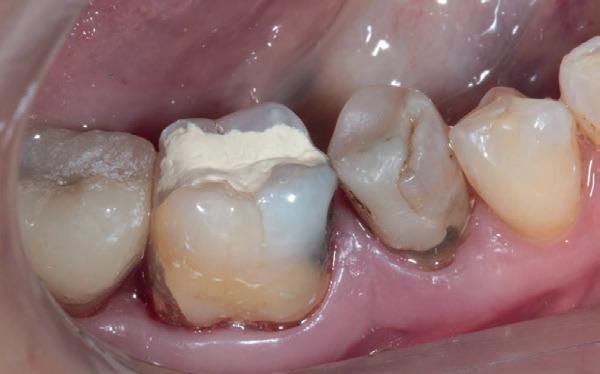
5. Caviteit diepte
6. Biodentine toegepast in een bio bulk-fill-aanpak
7. Klinische situatie na 12 minuten en het verwijderen van de matrix
Het behandelplan begon met als doel de patiënt weer een gezond gebit te geven. In een volgende sessie, met een verbeterde conditie van het parodontium werd de restauratie van tand #46 uitgevoerd. Onder blokverdoving van de rechter inferieure nervus alveolaris en met rubberdamisolatie werd de amalgaamrestauratie verwijderd en toegang tot de cariësholte verkregen (foto 3-5). Ondanks de nabijheid van het pulpaweefsel vond er geen blootstelling plaats, en de klasse II caviteit werd volledig gerestaureerd met een ‘Bio Bulk-Fill’ gebruik van Biodentine (foto 6-8). Bij de follow-up na twee maanden werden geen
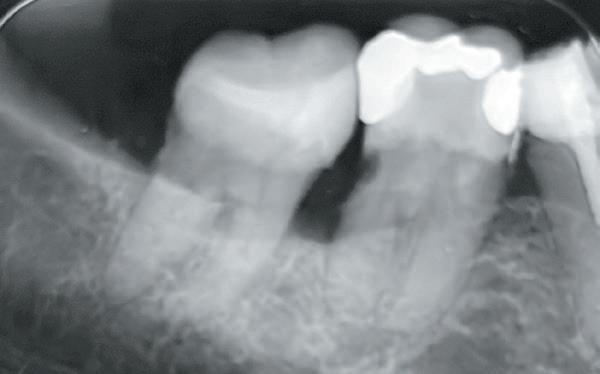
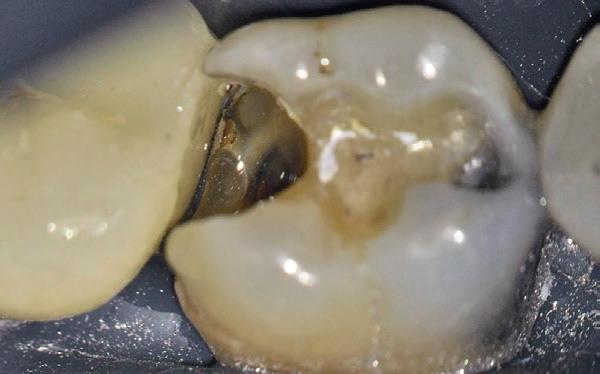

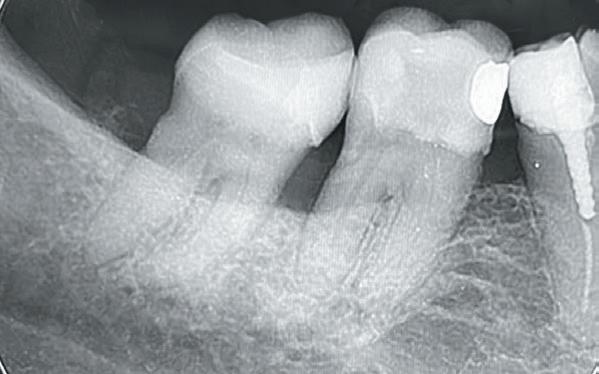
8. Klinische situatie na verwijdering rubberdam
9. Follow-up röntgenbeelden twee maanden postoperatief
symptomen gerapporteerd, er werd geen periapicale laesie radiografisch waargenomen en het klinisch onderzoek vertoonde normale vitaliteit (foto 9-10). Daarom werd besloten om de definitieve restauratie uit te voeren, waarbij Biodentine als definitieve basis werd gebruikt. Het Biodentine materiaal werd gedeeltelijk verwijderd en er werd een harscomposietvulling overheen geplaatst (foto 11). Het glazuur werd selectief geëtst gevolgd door het aanbrengen van een adhesief systeem (Palfique Bond, Tokuyama) (foto 12-13). Na uitharding met lamp werd het matrixsysteem (SeptoMatrix, Septodont) toegepast. Er
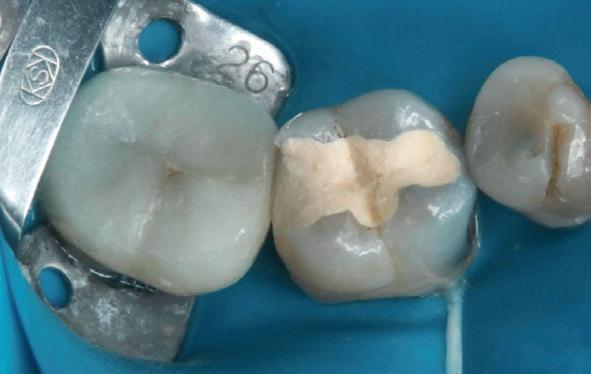
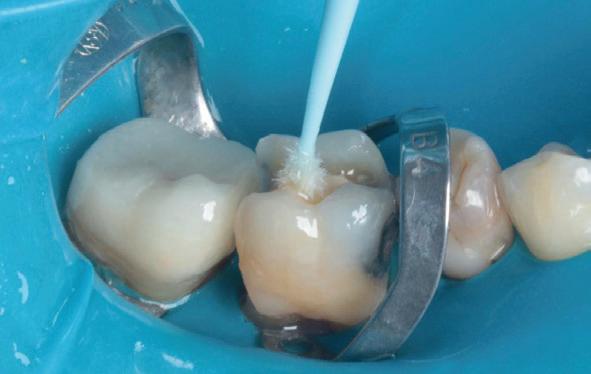
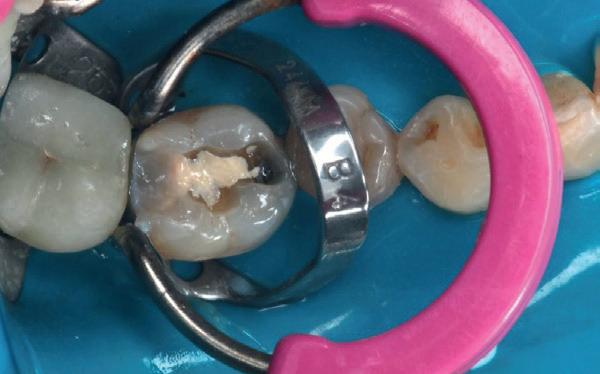
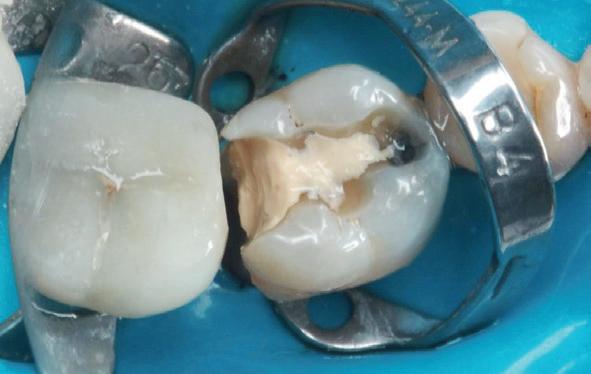
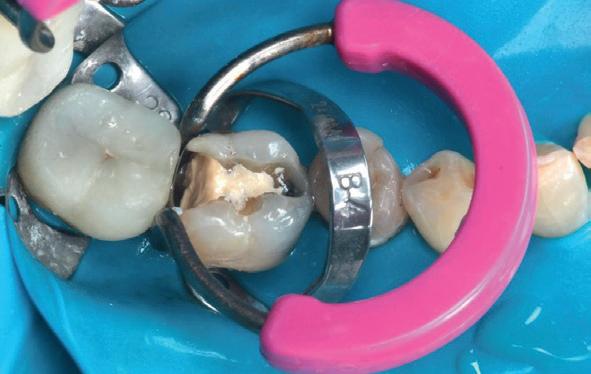
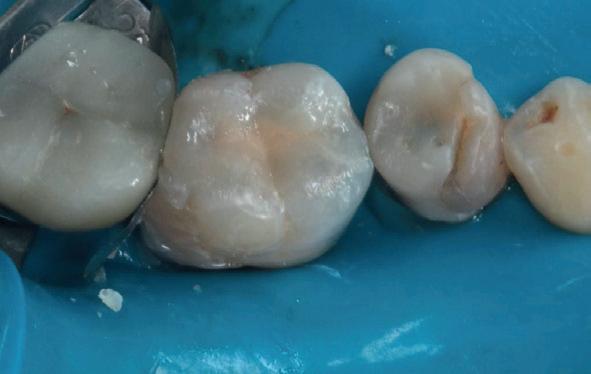
werd een grote matrix met een zachte ring gebruikt voor een betere contour en optimaal proximaal contactpunt (foto 14). De restauratie werd gestart in het distale gedeelte, waardoor de klasse II caviteit veranderde in een klasse I caviteit (foto 15). Ten slotte werd het occlusale kauwvlak afgewerkt met composiet (foto 16). De restauratie werd vervolgens afgewerkt en gepolijst, met een controle van de occlusie (foto 17).
Ten eerste werd besloten om de amalgaamrestauratie aan de mesiale zijde niet te verwijderen omdat, hoewel de amalgaamcorrosie de tandstructuur had aangetast, dit de gezondheid van de tand niet schaadde. Mijn opinie was dat de verwijdering meer verergering van het pulpaweefsel zou kunnen veroorzaken, met als gevolg verlies van vitaliteit van de pulpa. Wat
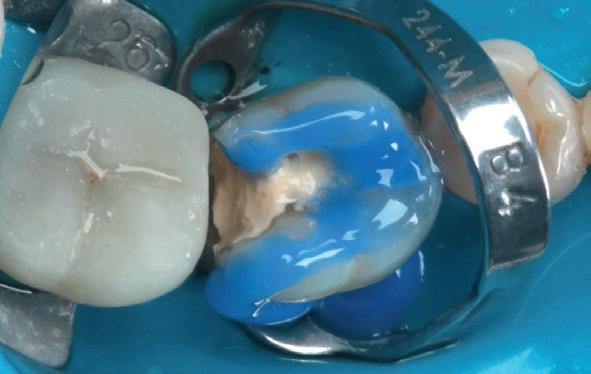
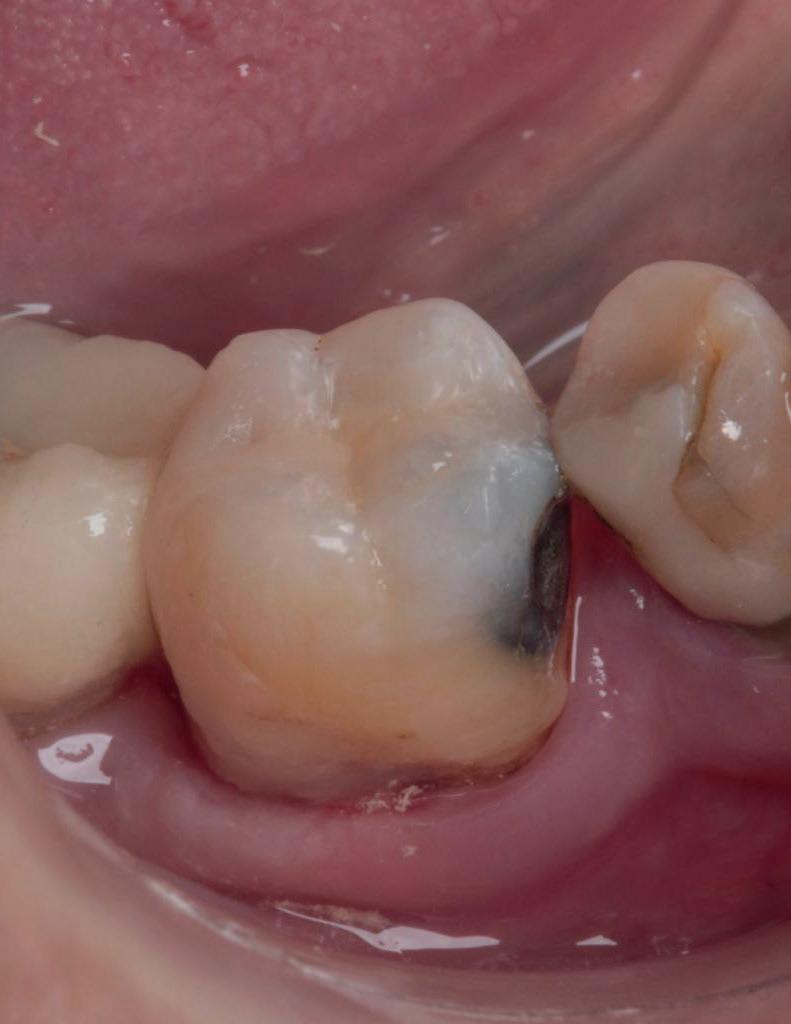
betreft het parodontium had de subgingivale behandeling binnen twee maanden het gewenste effect. De occlusale aanpassing zorgde voor een afname van de beweeglijkheid van twee tanden die eerder een verhoogde mobiliteit vertoonden als gevolg van verticaal botverlies.
Cariëslaesies dicht bij de pulpa zijn in onze dagelijkse praktijk een uitdaging om zowel te diagnosticeren als te behandelen, zoals aangetoond in deze casus. Indirecte pulpa-overkapping is een procedure die tot doel heeft de vitaliteit van de pulpa te behouden door een endodontische behandeling te vermijden.5,6 In de loop der jaren zijn verschillende materialen gebruikt voor indirecte pulpa-overkapping. Pasta’s op basis van calciumhydroxide, glasionomeer en MTA worden in verschillende onderzoeken als opties gezien voor
10. Biodentine restauratie na twee maanden
11. Verwijdering van het externe deel van Biodentine
12. Selectief etsen van het glazuur
13. Toepassing van adhesief
14. Plaatsing van een matrix systeem (Septomatrix, Septodont)
15. Reconstructie van de distale wand met composiet
16. Immediaat voltooide restauratie
17. Klinische situatie na afwerking en polijsten
deze behandeling.5-8 Echter, de effectieve materialen in termen van bioactiviteit (MTA) hebben niet genoeg weerstand om de volledige caviteit te vullen. Een voordeel van Biodentine is dat het gebruikt kan worden als een uniek materiaal om een caviteit in ‘bio-bulk’ te vullen van pulpa tot de kroon gedurende maximaal zes maanden. In dit geval bleef Biodentine gedurende een periode van twee maanden, wat genoeg tijd was om de symptomen op te lossen en vervolgens een definitieve restauratie te plaatsen.
Biodentine is een uitstekende optie voor het herstellen van tanden met diepe caviteiten, met of zonder pulpablootstelling. Belangrijke eigenschappen zoals bioactiviteit, hoge drukweerstand en korte uithardingstijd zorgen ervoor dat Biodentine gemakkelijk geplaatst kan worden in meer uitda-
advertentie
gende gevallen, met bijvoorbeeld moeilijke toegang en dichte nabijheid van de pulpa, zoals in de hier beschreven casus.
Dr. Pedro Alexandre (MSc, DDS) Dentist Surgeon. Master of Science in Dental Materials Specialist in Operative Dentistry. Post Graduation in Implant Dentistry. @drpedroalexandre
De literatuurlijst is op te vragen bij de redactie en in te zien bij het artikel online op www.dentista-magazine.nl

ERGONOMIE
Dit heb je nodig voor een pijnvrije toekomst!
-
In dit artikel leer je wat er nodig is om pijnvrij te werken in de tandartspraktijk zodat je, tot aan het pensioen, kunt blijven genieten van het werk dat je het allerliefste doet. We pakken met de huidige ergonomische oplossingen maar 50% van het probleem aan. Dat betekent dat er nog 100% ruimte is voor verbetering van de ‘andere’ 50%.
Veel mondzorgprofessionals herkennen het wel: een brandende pijn tussen de schouderbladen, nekpijn, het gevoel het hoofd niet meer overeind te kunnen houden aan het einde van de dag. De lijst is eindeloos. Maar waardoor ontstaan deze klachten precies? En wat kan je doen om lichamelijke pijn als gevolg van het werken in de tandartspraktijk te verlichten en voorkomen zodat je, tot aan het pensioen, kunt blijven genieten van het werk dat je het allerliefste doet?
Het eerste dat je moet weten is dat vrijwel alle lichamelijke klachten van mondzorgprofessionals zijn te duiden als ‘myofasciale pijn’, ofwel pijn vanuit de spieren en het omringende bindweefsel. Myofasciale pijn is het gevolg van lokale spiercontractuurtjes. Een hoge dichtheid van deze spiercontractuurtjes veroorzaakt een myofasciaal triggerpoint. Dit is een met de hand waarneembaar ‘strengetje’ in spierweefsel dat zichzelf in stand houdt op basis van het eigen biochemische milieu. Zolang er geen rek of trekkrachten worden overgebracht op triggerpoints veroorzaken ze weinig problemen. Zodra dit wel het
geval is, reageert een triggerpoint door nociceptieve signalen naar het brein te sturen, met als uitkomst pijn rondom of nabij het triggerpoint.1
Het is geen verrassing dat mondzorgprofessionals last hebben van myofasciale triggerpoints. Triggerpoints worden namelijk gemakkelijk veroorzaak door statische belasting. 2 Bij statische belasting verkeert het spierweefsel in een continue aanspanning. Daardoor worden de bloedvaatjes in het spierweefsel (lokaal) dichtgedrukt met als gevolg een (lokaal) zuurstoftekort in de spier. Dit zorgt voor een cascade aan biochemische reacties die op hun beurt juist leiden tot het verder aanspannen van de spiervezels.3 Zo houdt een myofasciaal triggerpoint zichzelf in stand, met alle gevolgen van dien. Als mondzorgprofessional merk je dat je op vakantie, zeker als je in een warmer land bent, veel minder last hebt van je klachten. Na de vakantie ga je vol goede moed weer aan het werk en wat blijkt: binnen enkele dagen heb je, als gevolg van de triggerpoints die nog altijd aanwezig zijn, precies dezelfde pijnklachten als voor de vakantie. Dat werkt demotiverend.
1. Voorbeeld EMG, gemeten aan de m. trapezius pars descendens (spierspanningsmeting van de schoudermusculatuur), waarbij blauw de linker- en oranje de rechter schouder vertegenwoordigt. Vanaf 22 seconden (x-as) is te zien dat de linkerschouder (blauw) overmatig aanspant bij een ogenschijnlijk symmetrische werkhouding.
2. Op deze afbeelding is duidelijk zichtbaar hoe veel mondzorgprofessionals aan de stoel werken: er wordt geen contact gemaakt met de rugleuning omdat het hoofd van de patiënt onjuist is gepositioneerd. Bovendien wordt er geen gebruik gemaakt van de refractive loepbril. Het zwaartepunt van het hoofd ligt voor het steunvlak van de wervelkolom waardoor de nek- en bovenrugspieren meer aanspannen dan nodig is. NB: het betreft hier een simulatiebehandeling waardoor de tandarts geen witte jas draagt.
3. In deze situtatie wordt wel optimaal gebruik gemaakt van de behandelkruk. Doordat eveneens een refractive loepbril wordt gebruikt, kan de tandarts mooi ontspannen zitten (de spierspanning werd gelijktijdig gemeten), terwijl het zicht optimaal is. NB: het betreft hier een simulatie behandeling waardoor de tandarts geen witte jas draagt.
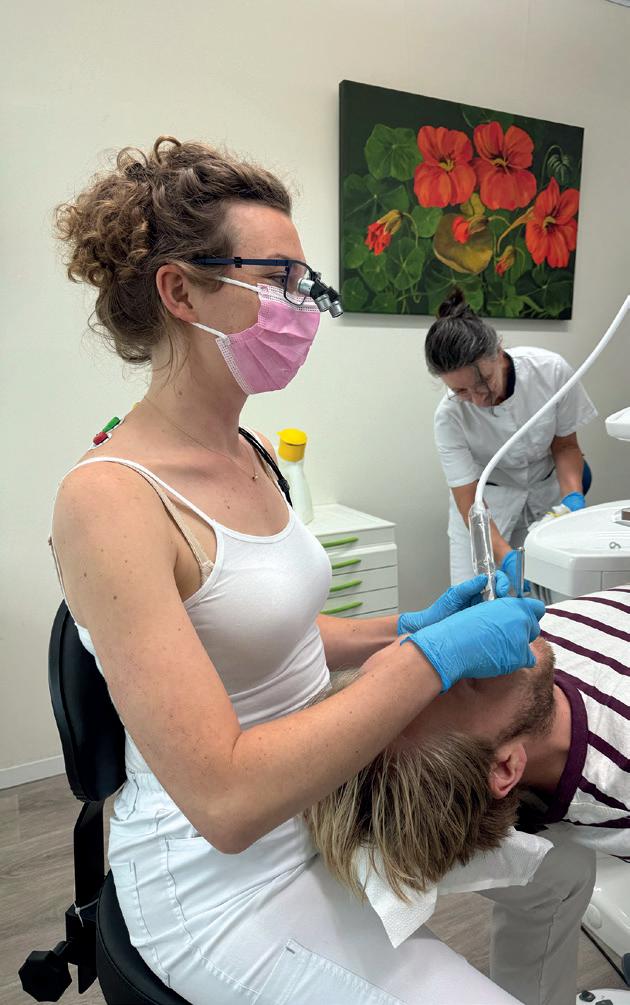
Gelukkig is het oplossen van myofasciale pijn een goed haalbare kwestie, die weliswaar inspanning, kennis en vaardigheden vereist. Grofweg gezegd zijn er twee oorzaken die dienen te worden opgelost om lichamelijke pijn als gevolg van het werk te verlichten en/of om te voorkomen.
Ten eerste moeten de myofasciale triggerpoints zelf
Een pijnvrije
worden geïnactiveerd (letterlijk: kleiner maken door de dichtheid van de contractuurknoopjes te verkleinen). Dit kan met dry needling of manuele verrichtingen bij een daartoe gespecialiseerde fysiotherapeut. Een triggerpoint dat niet wordt geïnactiveerd, blijft altijd opnieuw problemen geven, tenzij het stukje spierweefsel waarin het zich bevindt niet of nauwlijks meer belast wordt. Voor sommige mond-
ERGONOMIE
zorgprofessionals betekent dat als ze gestopt zijn met werken.
De tweede oorzaak die zal moeten worden aangepakt voor een pijnvrije toekomst, bestaat uit de zogenaamde klachtenonderhoudende factoren. Dit zijn alle factoren die zorgen voor het ontstaan of de activatie van een myofasciaal triggerpoint. Denk aan een juiste balans tussen inspanning en ontspanning, een mooie symmetrische en met name ontspannen werkhouding, instrumentaria die op de juiste plek zijn gepositioneerd, het nemen van macro- en micropauzes tijdens het werk.
Samengevat komt dit dus neer op:
1. De accurate behandeling van de aanwezige myofasciale triggerpoints
2. Elimineren van alle klachtenonderhoudende factoren
Voer je beide punten adequaat uit? Dan is bij een juiste diagnostiek succes gegarandeerd. Laat je er één achterwege? Welkom in de vicieuze cirkel waarin veel mondzorgprofessionals zich bevinden. Deze bestaat uit elke drie weken fysiotherapie waarbij de klachten telkens afnemen, maar ook elke keer weer terugkomen. Herkenbaar? Je bent niet de enige! De prevalentie van lichamelijke pijn als gevolg van het werken in de tandartspraktijk bedraagt 64-93%.4
In een vrij recente studie van Azim S et al. wordt gesteld: “Ineffective ergonomics application can result in a variety of health risks that could eventually cause disability that ends a career”.5 De leeftijdsspreiding voor vervroegd pensioen van tandartsen is 31-62 jaar.6 Opvallende cijfers, die zeker in de huidige tijd van krapte aan mondzorgprofessionals aandacht verdienen.
Dit kun je het beste doen bij de aanwezigheid van lichamelijk pijn als gevolg van je werk:
1. Als je al te maken hebt met lichamelijke pijn als gevolg van het werk, wacht dan niet langer en neem contact op met een fysiotherapeut die gespecialiseerd is in de diagnostiek en behandeling van myofasciale pijn. In de praktijk kan je vragen of de behandelend fysiotherapeut is gespecialiseerd in dry needling.
2. Laat jouw specifieke klachtenonderhoudende factoren in kaart brengen door een deskundige.
3. Elimineer alle denkbare klachtenonderhoudende
factoren en laat je behandelen door de gespecialiseerde fysiotherapeut.
Het is aan te bevelen om zelf per direct actie te ondernemen. En dat kan met deze zeven tips, die overigens niet bedoeld zijn ter vervanging van een gedegen ergonomietraining:
1. Zorg voor een goed ingestelde behandelkruk mét lendesteun. In de praktijk heb ik in 2023 ruim 100 mondzorgprofessionals aan de stoel mogen trainen. Twee van hen waren in staat om hun behandelkruk helemaal correct in te stellen. Een van hen deed dit ook daadwerkelijk elke dag. Hier ligt dus een enorme verbeterkans voor vrijwel iedere mondzorgprofessional.
2. Zorg voor een continue afwisseling tussen inspanning en ontspanning. Zowel op de werkvloer als thuis. Wist je bijvoorbeeld dat je voor een optimale circulatie in de onderarm musculatuur elke 30 seconden even kort de handspanning zou moeten loslaten? In het begin lijkt het geen doen, echter na enige training en bewustwording, wordt dit vrij gemakkelijk een gewoonte die zorgt voor een afname van onderarm en pols/handklachten.
3. Gebruik een refractive loepbril met een niet te grote vergroting. De refractive loepbril is een schitterend hulpmiddel dat, mits juist gebruikt, voor een directe afname kan zorgen van rug-, nek- en schouderspanning. De vergroting moet niet te sterk zijn, omdat dan de scherptedieptezone afneemt. Een te kleine scherptedieptezone leidt gemakkelijk tot klachten omdat de verleiding dan erg groot wordt om met het lichaam van positie te veranderen om scherp beeld te creëren. En dat is nu net niet de bedoeling! Ik raad daarom een vergroting van maximaal 3.0 aan.
4. Zorg ervoor dat je spierspanning middels electromyografie wordt gemeten door een fysiotherapeut of ergonoom. Op die manier krijg je glashelder in beeld waar voor jou de mogelijke verbeterkansen liggen, maar ook wordt inzichtelijk waar je huidige klachten naar alle waarschijnlijkheid door worden veroorzaakt.
5. Zorg voor een intelligente agendaplanning. Een agenda met voldoende pauze momenten helpt. Maak ook gebruik van een planning waarbij bewust enkele controles worden afgewisseld met een vaktechnisch uitdagende behandeling. Dit kan leiden tot minder werkdruk, meer afwisseling en daarmee minder lichamelijke pijn.
6. Volg een professionele ergonomietraining! Uit zowel de praktijk als uit onderzoek blijkt dat dit helpt bij het verlichten van lichamelijke pijn als gevolg van het werk.7
7. Implementeer slechts één of twee verbeterpunten per maand. Tijdens het lezen van dit artikel, maar ook bij het volgen van een ergonomietraining krijg je een stortvloed van nieuwe informatie over je heen. En je had het al zo druk! Daarom vraag ik mijn trainees altijd om maximaal één à twee verbeterpunten te implementeren per keer. Een of twee simpele zaken die je gemakkelijk kunt aanpassen. Denk aan het beter instellen van je behandelkruk, of de behandelstoel van de patiënt meer horizontaal plaatsen zodat je er makkelijker met je benen onder kunt als je op 9 of 10 uur werkt. Hoe simpeler je de implementatie maakt, des te groter de kans dat je ook daadwerkelijk resultaat haalt. En dat is uiteindelijk het enige dat telt!
Matthijs Luitjes is fysiotherapeut en ergonoom, gespecialiseerd in het ondersteunen van mondzorgprofessionals. Met zijn bedrijf ergonomicsolutions.nl en via zijn LinkedIn-account helpt hij mondzorgprofessionals in heel Nederland met het verlichten en voorkomen van lichamelijke pijn als gevolg van het werk.
De literatuurlijst is op te vragen bij de redactie en in te zien bij het artikel online op www.dentista-magazine.nl

It’s more than a mouth; it’s


De meest complete formule voor de verzorging en bescherming van




Ontdek de nieuwe manier om dentine restauraties efficiënt, gemakkelijk en met optimale remineralisatie uit te voeren.
Uniek bioactief bulk-fill materiaal op basis van synthetisch tricalciumsilicaat voor optimale sealing
Hoge druksterkte vergelijkbaar met dentine voor een solide restauratie
Anti-bacteriële eigenschappen dankzij hoge pH-waarde


1 All-in-one cartridges
2 Perfecte mix & vloeibaarheid

3 Directe toepassing
Bulk-Fill Bio Procedure
Ontdek de lanceringsactie
Vraag vrijblijvend een demo
Scan de QR-code hiernaast

Septodont NV-SA - Grondwetlaan 87 - 1083 Brussel - België www.septodont.nl - www.biodentinexp.nl


‘De
Aan haar klikkende hakken in de personeelsgang hoor ik al dat zij het is, vrolijk als altijd. Vaste prik, woensdagmiddag. En dan hoor ik het, precies zoals het elke week gaat, compleet met een zachte ‘G’. ‘Goedemiddag, mag ik zo dat zadeltje van jou?’ We hebben immers beiden voorkeur voor het zwarte zadelkrukje. Ik werk de ochtendshift, en zodra ik klaar ben, neemt zij het over om de patiënten ook ver na kantoortijden van mondzorg te voorzien.
Wij werken in een praktijk met een groot team. Dat heeft voordelen en zeker ook nadelen. Groot voordeel is dat iedereen eigen tandheelkundige passies heeft. Die van mij is de kunst van motiverende gespreksvoering. Oftewel, hoe kan ik mijn patiënten helpen om wel te veranderen? Die van haar; de endo.
Meermaals heb ik meegemaakt dat ik op een feestje naast iemand stond die ik nog niet kende. Om te voorkomen dat er zo’n ongemakkelijke stilte valt,
wordt je gevraagd naar je beroep. De gebruikelijke small talk. Je kijkt de ander aan en doet vast een voorspelling op zijn reactie. ‘Ik ben mondhygiënist’, en dan komt het, een gezicht vertrekt en er komt een zeer overtuigende ‘why’ uit. ‘Waarom zou iemand ooit voor dát beroep kiezen?’
Laatst kreeg ik nog liefkozend ‘de mondhyena’ naar mij toegeworpen. ‘Dát WIL je toch niet, die vieze, stinkende monden en jullie zeuren altijd zo!’ Duidelijk dat dit individu geen flauw benul heeft van het gevoel van voldoening na een initiële parobehandeling en bijbehorend resultaat, of van hoe blij ouders zijn dat hun kleine spruit dit keer niet geboord hoeft te worden, of van een patiënt die erg onzeker was over haar voorkomen en weer breed durft te lachen. Dát maakt voor mij mijn werk geweldig. Ja, en ook geniet ik van zo’n vies muurtje zwart tandsteen wat dan wegschiet in de afzuiger, ieder zo zijn afwijking toch?
Maar goed, even terug naar mijn collega en haar passie. Ons werk

Marit Verschuuren, mondhygiënist en trainer van De Cariësvrije Generatie (cariesvrij.nu).
komt in veel gevallen overeen. Het is heel geduldig peuteren, turen, kijken, voelen en nog maar eens doorpeuteren. In mijn geval komt er ook nog veel kracht bij zetten en heb ik toch net wat meer speelruimte, bij haar is dat toch wat minder. Maar dat gevoel dat mijn gesprekspartner op een feestje heeft, die aan mij vraagt ‘Waarom zou je dát willen?’, herken ik wel. Als ik eerlijk ben, voel ik dat bij de kunst die endo heet. Mijn lijf begint al pijn te doen bij de gedachte aan de statische houding en het gepiel op zo’n klein gebied. Met zorg en eindeloos veel aandacht wordt er millimeterwerk verricht, of nog kleiner misschien. Urenlang zit ze kaarsrecht geconcentreerd in de microscoop te turen, als een reiger die aan de waterkant staat. Op zoek naar het beste resultaat. Chapeau, diep respect... weer een element gered.
Hulde overigens ook voor haar assistent die urenlang geconcentreerd en actief ernaast zit. Je moet het maar in je hebben.
PREVENTIE
Het Gezonde Peutermonden-team bestaat uit drie mondhygiënisten en onderzoekers die zich richten op het verbeteren van de mondgezondheid van jonge kinderen. Het project werd in 2017 opgericht door Peggy van Spreuwel als onderdeel van haar promotieonderzoek, naar aanleiding van verontrustende cijfers waaruit bleek dat veel vijfjarige kinderen al gaatjes hadden en te laat of zelfs nooit een tandarts bezochten. Brenda Grift en Denise Leusink, beide mondhygiënisten en onderzoekers, sloten zich later aan. Brenda focust zich voor haar promotieonderzoek op de implementatie van Gezonde Peutermonden in de praktijk, terwijl Denise de langetermijneffecten en kosteneffectiviteit van de interventie onderzoekt.
Wat is de belangrijkste missie van de werkgroep Gezonde Peutermonden?
Met het Gezonde Peutermonden-onderzoek richten wij ons op het ontwikkelen van goed onderbouwde interventies die de mondgezondheid van peuters verbeteren door mondzorg in de eerstelijnszorg te integreren. Wij vinden het belangrijk dat elk kind de mogelijkheid heeft om met een gezond gebit op te groeien. Het zou voor iedereen mogelijk moeten zijn om een mondzorgprofessional te bezoeken door de mondzorg laagdrempelig en toegankelijk te maken. Bewustwording creëren dat mondzorg belangrijk is vanaf de geboorte, is ons doel. Hoe mooi zou het zijn om een cariësvrije generatie te laten opgroeien?
Het belang van een mondzorgcoach en het Gezonde Peutermonden-onderzoek
Veel kinderen bezoeken pas na hun vierde levensjaar voor het eerst een mondzorgprofessional, en hebben tegen die tijd vaak al gaatjes. Dit komt deels doordat ouders niet altijd weten dat mondzorg voor kinderen verzekerd is, waardoor preventieve zorg te laat komt. Het Gezonde Peutermonden-onderzoek richtte zich daarom op de vraag of we kinderen met een mond-
zorgcoach al via het consultatiebureau vanaf hun eerste levensjaar kunnen bereiken, aangezien 95% van de kinderen daar vanaf de geboorte regelmatig komt.
Voor dit onderzoek werd een mondzorgcoach op het consultatiebureau ingezet om tijdens reguliere consulten voorlichting te geven en een op maat gemaakt preventief mondzorgprogramma aan baby’s en peuters vanaf zes maanden te bieden. De mondzorgcoach speelt een belangrijke rol door ouders tijdig te bereiken met preventieve mondzorg, wat veel effectiever is dan later slechte gewoonten weer afleren. Ook ondersteunt de coach jeugdartsen en -verpleegkundigen, zodat mondgezondheid structureel aandacht krijgt. Hierdoor kunnen drempels voor ouders om naar een mondzorgprofessional te gaan, worden verlaagd, zelfs als ze de noodzaak nog niet zien. We volgden 400 kinderen vanaf 6 maanden tot hun vierde levensjaar, waarbij de helft zorg kreeg volgens het Gezonde Peutermonden-programma en de andere helft reguliere zorg ontving. Op vierjarige leeftijd onderzochten we de verschillen in mondgezondheid tussen beide groepen. Daarnaast bekeken we via im-
plementatieonderzoek hoe we dit programma effectief in de praktijk konden brengen en de samenwerking tussen betrokken partijen konden versterken.
Wat zijn belangrijke resultaten die de werkgroep tot nu toe heeft behaald?
Een van de belangrijkste resultaten van Gezonde Peutermonden is toch wel de maatschappelijke impact die het project heeft gehad. De mondgezondheid van jonge kinderen is weer stevig op de politieke en publieke agenda geplaatst, zowel lokaal als nationaal. Het bewustzijn over het belang van preventieve mondzorg voor kinderen van 0 tot 4 jaar is de afgelopen jaren sterk gegroeid. Steeds meer mondzorgverleners, zorgverzekeraars en gemeentes erkennen het belang van vroegtijdige preventie, vanaf de doorbraak van de eerste melktand. Een hoogtepunt was de toezegging van de minister in 2022, die mondhygiënisten toestaat als mondzorgcoach op consultatiebureaus te werken. Hoewel de financiering nog een uitdaging vormt, wordt er door beroepsverenigingen gewerkt aan richtlijnen en een kwaliteitskader om dit proces te vergemakkelijken.
Ook de onderzoeksresultaten zijn positief. De Gezonde Peutermonden-interventie heeft gezorgd voor beter poetsgedrag, meer zelfvertrouwen en beter planningsgedrag bij ouders rondom mondverzorging, wat resulteerde in een verbeterde mondgezondheid bij kinderen. In de interventiegroep hadden ruim een kwart minder kinderen gaatjes dan in de controlegroep. Bovendien hadden kinderen die wel gaatjes kregen, er bijna de helft minder dan de controlegroep.
Het draagvlak onder mondzorgprofessionals is groot, wat blijkt uit de vele aanvragen om de aanpak te implementeren. Dit heeft geleid tot subsidie voor implementatieonderzoek, waardoor we een helder beeld hebben gekregen van wat er nodig is om Gezonde Peutermonden succesvol in de praktijk te brengen.
Welke (voor)opleiding heb je nodig om als mondhygiënist te kunnen starten op een consultatiebureau? Om als mondhygiënist op een consultatiebureau te werken, heb je specifieke vaardigheden nodig. Affiniteit met jonge kinderen en het vermogen om effectief met ouders te communiceren zijn essentieel. Ervaring in een kinderpraktijk is een pluspunt. De aanpak van Gezonde Peutermonden is gebaseerd op het concept van Gewoon Gaaf, waarbij je het cariësrisico inschat en ouders helpt verantwoordelijkheid te nemen voor de mondgezondheid van hun kind.

Motiverende gespreksvoering speelt hierin een belangrijke rol. Daarnaast is het belangrijk om kennis te hebben van de algehele gezondheid van jonge kinderen, voeding, opvoedkunde en prelogopedie. Deze onderwerpen krijgen vaak te weinig aandacht in reguliere mondzorg- en tandheelkundeopleidingen, maar zijn noodzakelijk om ouders goed te adviseren, problemen tijdig te signaleren en indien nodig door te verwijzen.
Wat houdt de opleiding ‘Preventie voor de Allerjongsten’ in?
De opleiding ‘Preventie voor de Allerjongsten’ is speciaal ontworpen om mondzorgverleners de kennis en vaardigheden te geven om ouders effectief te begeleiden in de mondzorg van jonge kinderen. Naast een opfrissing van de ontwikkeling van het kindergebit en het Gewoon Gaaf-programma, wordt veel aandacht besteed aan motiverende gesprekstechnieken en gedragsbeïnvloeding volgens het Health Action Process Approach (HAPA)-model. Dit helpt ouders stap voor stap gezonde mondgewoonten aan te leren en vast te houden.
De opleiding biedt daarnaast praktische tools voor samenwerking met jeugdgezondheidszorg en andere zorgverleners. Of je nu op een consultatiebureau werkt of in een mondzorgpraktijk, de opleiding zorgt ervoor dat je preventieve mondzorg kunt integreren in de zorg voor jonge kinderen. Ons doel is dat mondzorgverleners vergelijkbare resultaten behalen als in ons onderzoek, waarbij ze door de juiste kennis en vaardigheden preventieve zorg effectief kunnen toepassen en de mondgezondheid van jonge kinderen verbeteren.
Omdat ik in het verleden iets in Dentista heb gepubliceerd over emfyseem in relatie tot het gebruik van de airpolisher, krijg ik soms vragen uit het werkveld over hoe hiermee om te gaan. Niet zo lang geleden kreeg ik een wel heel opmerkelijke vraag: of ik ooit had gehoord van lucht die in de hersenen terechtkwam na het gebruik van een airpolisher.
De casus betrof een patiënt die onwel was geworden na het gebruik van de subgingivale airpolishing tip bij een achterste molaar in de bovenkaak met een diepe pocket. Nadat de patiënt rechtop was gezet, kwam er speeksel met veel bubbels uit de mond. De patiënt maakte een apart gorgelend geluid, draaide met haar handen en staarde naar een bepaald punt. Haar lippen werden zelfs blauw. Op advies van de huisarts werd een ambulance gebeld, waarmee de patiënt naar het ziekenhuis is gebracht en uiteindelijk op de Intensive Care belandde. Er werd gedacht dat door het gebruik van de airpolisher er lucht in de hersenen was gekomen.
Eerlijk gezegd had ik hier zelf nog nooit van gehoord, dus ben ik op PubMed gaan zoeken. En waarempel, niet zo lang geleden, in 2022, is er een artikel verschenen uit Oostenrijk waarin de aanwezigheid van lucht in de intracraniële ruimte wordt beschreven (pneumocephalus) na de behandeling van peri-implantitis met een airpolisher. Tijdens de behandeling werd een subcutaan emfyseem opgemerkt en de daaropvolgende computertomografie (CT)-scan onthulde een onverwachte verspreiding van het emfyseem naar de intracraniële ruimte (foto 1-4). De patiënt werd opgenomen in het ziekenhuis voor nauwlettende observatie, een CT-follow-up en intraveneuze antibiotica om de ontwikkeling van meningitis te voorkomen. Dit laatste zou kunnen ontstaan als gevolg van de introductie van lucht - waarschijnlijk besmet met orale bacteriën - in de intracraniële ruimte. Na drie dagen werd de patiënt in goede conditie ontslagen zonder verdere
complicaties. Iatrogeen emfyseem, ook wel bekend als weefsel-emfyseem of subcutaan emfyseem, kan ontstaan doordat samengeperste lucht onbedoeld wordt geïntroduceerd in de weefsels rondom de tanden. In de Nederlandse literatuur vond ik voor het eerst iets terug uit 1957. In dit vraag en antwoord uit het Nederlands Tijdschrift voor Tandheelkunde (jaargang 64, pagina 291) staat dat emfyseem in de tandheelkunde zelden voorkomt, maar vooral bij chirurgische ingrepen als complicatie kan optreden. Op basis van casuïstiek wordt afgeraden om na chirurgische ingrepen de intra-orale luchtdruk te verhogen en daarom de patiënt te waarschuwen tegen handelingen zoals blazen (vooral bij musici), snuiten van de neus en niezen. Er zijn ook gevallen van emfyseem beschreven als gevolg van het gebruik van een luchtblazer om het wortelkanaal te drogen.
Omdat emfyseem als gevolg van tandheelkundige ingrepen zeldzaam is, zijn veel zorgverleners mogelijk niet bekend met deze specifieke situatie en is het een uitdagende aandoening om te diagnosticeren. Symptomen van iatrogeen emfyseem omvatten een plotselinge en relatief snelle zwelling in het hoofd- en nekgebied, soms gepaard gaand met een heftige pijnscheut. Het kan uitdagend zijn om de initiële diagnose van subcutaan emfyseem te stellen. De zwelling zelf is meestal pijnloos en kan bij palpatie soms een krakend/knisperend gevoel veroorzaken. Daarbij gaat in tegenstelling tot huid- en odontogene infecties, iatrogeen emfyseem gewoonlijk niet gepaard met roodheid en warmte bij
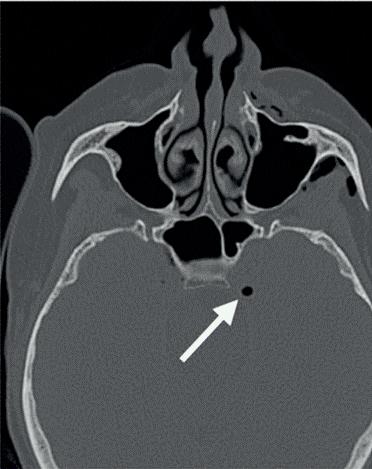
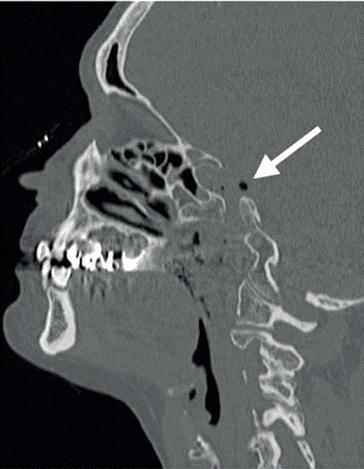
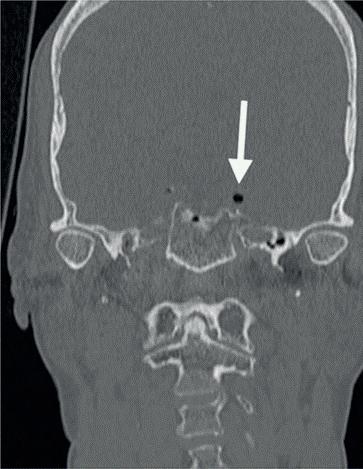
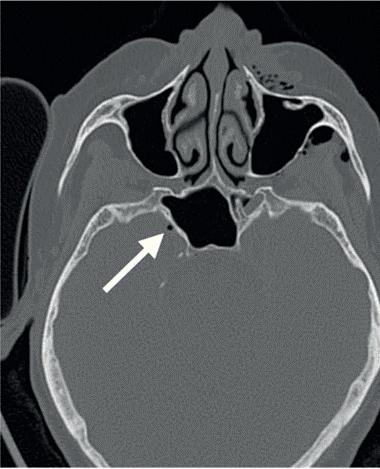
1-4. De luchtbellen in de schedel bereikten een diameter tot 5 mm (vanaf links; axiaal, sagittaal en coronair aanzicht) en werden waargenomen aan beide zijden van het Turks zadel (sella turcica) in het gebied van de sinus cavernosus (meest rechtse plaatje).
palpatie. Bij vroegtijdige detectie vereisen patiënten doorgaans observatie, pijnbestrijding en mogelijk antibioticatherapie. Hoewel het emfyseem op zichzelf niet bijzonder gevaarlijk is, is het verstandig om de patiënt nauwlettend in de gaten te houden. Bij een verhoogd risico op infectie kunnen profylactische maatregelen worden aanbevolen (zie inzet ‘NAZORG’ hieronder).
Als er tijdens een tandheelkundige behandeling sprake is van iatrogeen emfyseem, moet verdere behandeling direct worden gestaakt. Aan de patiënt moet worden uitgelegd dat wat er is gebeurd een zeldzame bijwerking is van het gebruikte apparaat, die over het algemeen probleemloos geneest. Tot 24-36 uur na de ingreep kunnen de klachten rondom emfyseem toenemen, dus goede monitoring van de patiënt is vereist. Het is van belang dat de behandelaar in een vervolgafspraak zelf vaststelt dat de zwelling is verdwenen. Zeker gedurende de eerste drie dagen is regelmatig (telefonisch) contact noodzakelijk. Mocht de patiënt melding maken van audio- of visusstoornissen (wat kan optreden door druk op een zenuw), problemen met slikken, benauwdheid of pijn op de borst voelen, dan is het van belang dat hulp van een deskundige wordt ingeschakeld. Verwijzing naar bijvoorbeeld spoedeisende hulp of een kaakchirurg is dan op zijn plaats. Sommige clinici raden de toediening van profylactische antibiotica aan om potentiële infecties te voorkomen en/of corticosteroïden om zwelling te verminderen. Er is echter geen consensus in de literatuur over het gebruik van deze geneesmiddelen.
Lucht in je hersenpan
Tabel 1 biedt een overzicht van mogelijke ernstige gevolgen die kunnen ontstaan wanneer samengeperste lucht in het subcutane weefsel terechtkomt en via verschillende loges andere delen van het lichaam bereikt. Veranderingen in het gezichtsvermogen, de stem, het slikken, de ademhaling, het bewustzijn of pijn op de borst zijn acute symptomen waarvoor de patiënt onmiddellijk naar een spoedeisende hulp moet worden gebracht.
- Bilateraal pneumothorax
- Cerebrale luchtembolie
- Cervicofaciaal emfyseem
- Mediastinaal emfyseem
- Pneumomediastinum
- Pneumothorax
- Retrofaryngeaal emfyseem
- Trombose
- Blindheid
Tabel 1. Mogelijke ernstige gevolgen van iatrogeen emfyseem in de mondholte
Doorgaans verdwijnt het emfyseem geleidelijk in de loop van ongeveer zeven dagen, zonder de noodzaak van behandeling. Binnen deze periode wordt lucht die zich in de weefselruimten bevindt, geabsorbeerd in de bloedbaan en uitgescheiden via de longen. Meer specifiek begint de zwelling binnen twee tot drie dagen af te nemen, en volledige klinische verbetering kan worden waargenomen na zeven tot tien dagen.
In een informatief overzichtsartikel (Cunqueiro & Scheinfeld, 2018) worden verschillende oorzaken van pneumocephalus behandeld en wordt aangegeven wanneer er reden tot bezorgdheid is. In dit artikel worden echter tandheelkundige ingrepen





Bekijk de website voor actuele data en locaties










De 4-daagse opleiding “Preventie voor de allerjongsten” is bedoeld voor mondhygiënisten en tandartsen die hun kennis en vaardigheden op het gebied van preventieve mondzorg bij kinderen van 0 tot 4 jaar willen vergroten. De focus ligt op het vroegtijdig aanleren van gezond mondgedrag, zoals goed tandenpoetsen en gezond eten en drinken, voordat verkeerde gewoontes ontstaan. De opleiding maakt gebruik van motiverende gesprekstechnieken, gedragsverandering, pedagogiek, voeding en logopedie. Deelnemers oefenen met geluidsfragmenten om hun gesprekstechnieken te evalueren. Er wordt ook aandacht besteed aan samenwerking met de jeugdgezondheidszorg en het implementeren van preventieve maatregelen.
De cursus wordt gegeven door ervaren docenten die o.a. vanuit het Gezonde Peutermonden onderzoek de nodige ervaring hebben opgedaan.
ONDERWERPEN
Gebitsontwikkeling, anatomie, intra-orale
afwijkingen & cariës ICDAS
Gewoon Gaaf 0-4 jaar
Gedrag & weerstand
Motivational Interviewing & culturele invloeden
Borstvoeding & logopedie
Gezonde Peutermonden
niet als een specifieke oorzaak genoemd. Het artikel biedt wel voor de radioloog een leidraad om op basis van de locatie van de intracraniële lucht en de wijze van binnendringen te bepalen of het gaat om onschuldige pneumocephalus of om een situatie die mogelijk dringende of spoedeisende behandeling vereist.
In de literatuur trof ik nog een bijzondere pneumocephalus casus (Finneran, 2020) die in dit geval was gerelateerd aan een mondverzorgingsproduct. Het betrof iemand die zich meldde op de spoedeisende hulp met een geschiedenis van enkele dagen hoesten, niezen en sinds één dag een spraakstoornis. Uit de anamnese bleek dat recent was geadviseerd om geen wattenstaafjes meer te gebruiken om de oren schoon te maken maar in plaats daarvan met een tandenstoker het oorsmeer te verwijderen. Bij nader onderzoek werd een perforatie van het rechter trommelvlies waargenomen en een grote pneumocephalus in het rechter temporale gebied. Een mooie waarschuwing om een tandenstoker te gebruiken waarvoor deze bedoeld is; dus niet voor intra-OORaal gebruik.
Terugkomend op de bijzondere casus waarmee we dit artikel begonnen: nadat de patiënt een dag en nacht op de Intensive Care had gelegen, werd ze ontslagen uit het ziekenhuis. Gelukkig bleek de
advertentie
lucht niet in de hersenen te zitten maar in het zachte weefsel van het hoofd. Toch even schrikken als je dit - ook als behandelaar - zo overkomt. Dat vraagt dan ook om een waarschuwing. Vanwege de populariteit van de airpolisher en het wijdverbreide gebruik in mondzorgpraktijken, is het essentieel dat mondzorgverleners voldoende voorbereid zijn om adequaat te reageren op het ontstaan van iatrogene emfyseem. Hierbij is het van belang dat behandelaars zich bewust zijn van de risico’s en beschikken over de nodige vaardigheden om met deze complicatie om te gaan.
Fridus van der Weijden uit Paro Praktijk Utrecht. www.dentalkannisplein.nl
De literatuurlijst is op te vragen bij de redactie en in te zien bij het artikel online op www.dentista-magazine.nl
Perio-Ortho considerations after Dental Trauma: Can we minimize complications?
Dr. Nestor Tzimpoulas, Greece

Orthodontic treatment of patients with severe periodontitis (stage III and IV)
Prof. dr. Conchita Martin, Spain


OAI-assisted Personalised Periodontal Care for perio and ortho patients
Dr. Christoph Ramseier, Switzerland

Gingival recession in orthodontic patients: long-term progression and interdisciplinary treatment approach
Prof. dr. Christos Katsaros, Switzerland

Gingivale recessies na orthodontie: verken de grenzen en mogelijkheden
Dr. Natasha Lioubavina-Hack, Nederland
Day to Day Digital Dentistry
Drs. Bas Leempoel, Nederland



Why we should not accelerate orthodontic tooth movement
Prof. dr. Yijin Ren, Nederland
Is werken met pijn en ongemak aan de stoel herkenbaar voor jou?
Een goede houding is geen luxe!
Pascale Hemelrijk, Nederland
Van Lingua tot Lach: Navigeren door Tongdisfunctie voor Mondgezondheid
Mayke Drost, Nederland
m de synergie van beide vakgebieden te belichten, organiseren de NVvP en de NVOS gezamenlijk een najaarscongres voor het hele paro-ortho-team. Onder de titel ‘De kracht van samen’ brengen gerenommeerde (inter)nationale sprekers alle potentie van effectief samenwerken uitvoerig in beeld. Lastige situaties uit uw dagelijkse praktijk, uitleg van efficiënte protocollen, resultaten van gecombineerde en innovatieve diagnostiek en behandeling worden toegelicht. Laat u snel en deskundig bijpraten, tijdens ‘De kracht van samen’ op 22 november aanstaande in het Gooiland, Hilversum en bedenk hoe u de interactie tussen parodontologie en orthodontie ook voor úw patiënten kunt benutten. Inschrijven kan eenvoudig op www.nvvp.org










Voordat orthodontist Marit Harms startte met haar praktijk, heeft ze de tandartsen die in Roden en omgeving praktiseren, gevraagd of er volgens hen ruimte was voor een orthodontist. Toen zij allemaal best positief reageerden, is ze op zoek gegaan naar een pand. “Bij een van de tandartsen kon ik in de tussentijd een stoel huren, terwijl de andere tandartsen naar mij doorverwezen. Zo ben ik direct begonnen met het opbouwen van mijn patiëntenbestand, een jaar voordat mijn eigen praktijkpand klaar was. Het feit dat ik één dag per week eigen patiënten behandelde en bewust geen waarnemingen deed, gaf mij de ruimte om alle voorbereidingen te treffen die nodig waren voor het realiseren van mijn droompraktijk.”
“Het pand waar ik nu ben gevestigd, heeft 17 jaar lang leeggestaan. De hele buurt is dan ook tevreden met de komst van mijn praktijk en hoe het er nu uitziet. Aangezien het pand onderdeel is van een VvE, was communicatie
vanaf het eerste moment zeer belangrijk. Het was prettig dat Rodenburg hierin heeft meegedacht en meegeholpen.”
“Bij de start van de bouw begon Rodenburg direct met het leidingwerk. Al snel werd mij duidelijk dat ik precies moest weten waar elk stopcontact moest komen. Ook details zoals de plek en afmetingen van computerschermen moesten duidelijk zijn. Kortom, als de bouw begint, moet je eigenlijk al een volledig ingerichte praktijk voor ogen hebben. Dat zijn behoorlijk wat details om over na te denken. Hoewel ik al een globaal beeld had, had ik nog niet alles tot in detail uitgewerkt.
Gelukkig had ik Addie, de voorman van Rodenburg. Hij kon van tevoren problemen voorzien en vroeg geregeld: “Wat wil je daarmee?” zodat ik tijdig kon aangeven hoe ik het wilde. Addie kwam ook met goede suggesties en wist precies wat bouwkundig wel of niet mogelijk was. Hij las als het ware de bouw en ontzorgde mij in het hele
bouwproces. Dat heb ik als heel prettig ervaren.”
“Met deze praktijk is mijn droom tot leven gekomen. Ik vind het ontzettend leuk om hier te werken en geniet elke dag. Ook van de inrichting en vormgeving van de praktijk. Ik heb er veel tijd in gestoken, maar dat was absoluut de moeite waard!”
“Mijn patiënten krijg ik, naast doorverwijzingen van tandartsen, ook door mond-tot-mondreclame van bestaande patiënten. Het aantal aanmeldingen neemt toe en ligt boven de prognoses, wat erg fijn is. Zonder patiënten kun je geen praktijk hebben en zonder personeel kun je geen praktijk runnen. Daarom is het prettig om het personeelsbestand in de toekomst te laten meegroeien, het team op elkaar af te stemmen en de planning steeds efficiënter te maken.”




Design in beeld
• Praktijk: Orthodontistenpraktijk Roden
• Website: www.orthoroden.nl
• Ontwerp: Rodenburg Zorgoplossingen
• Design: Buss Projectinrichting & Interieurbouw
Door elektronisch gestuurde injectiesnelheid te combineren met de intraossale verdovingstechniek, biedt de QuickSleeper een comfortabele oplossing voor zowel tandarts als patiënt. We spraken met tandartsen Nienke Freriks en Frank van der Pol over hun ervaringen met dit innovatieve apparaat. “Met de QuickSleeper weet je 99% zeker dat je goede anesthesie hebt. Ik gebruik nu nooit meer iets anders.”
Nienke is 14 jaar tandarts bij Tandartspraktijk Veemarkt in Utrecht en Tandartspraktijk Heino, en gebruikt sinds 2019 de QuickSleeper. Frank van der Pol werkt voornamelijk in de bijzondere tandheelkunde, bijvoorbeeld voor Stichting Zuidwester in Middelharnis, waar hij volwassenen en kinderen met een beperking en extreme angsten behandelt. Daarnaast heeft hij 25 jaar een praktijk in Stellendam gehad, waar hij nog één dag per week werkzaam is. Frank werkt al ruim 15 jaar met de QuickSleeper, en is daarmee een van de eerste gebruikers in Nederland.
Hoe zijn jullie in contact gekomen met de QuickSleeper?
Frank: “Ik was in Gent op het iADH congres, een internationaal congres gericht op tandheelkunde bij mensen met een beperking. Ik ontmoette hier een GEBRUIKERSERVARING
vertegenwoordiger van een Frans bedrijf die mij vertelde over de QuickSleeper. Toen ik haar verhaal hoorde, dacht ik: ‘Yes, dit is het.’ Ik geloofde er gelijk in omdat zeker bij mensen met een beperking, waarmee je moeilijk kunt communiceren, je niet kunt uitleggen dat je ze pijn gaat doen. Bij intraligamentair verdoven moet je best wel wat kracht gebruiken. En als je deze mensen pijn doet, sta je gelijk 3-0 achter. Ik heb het apparaat toen aangeschaft, een aantal filmpjes gekeken en geoefend op een stagiair. Ik heb het mezelf echt moeten aanleren. Nu hebben we het geluk dat Straight Dental deze apparaten verkoopt en sindsdien geef ik namens hen door het hele land cursussen.”
Nienke kwam in contact met de QuickSleeper via een andere tandarts. “Ik verwees wel eens naar een kindertandarts en zag dat zij even met de QuickSleeper verdoofde en de tand er zo uithaalde. Toen dacht ik: ‘Hé, wat doen jullie dit makkelijk en wat is dit?’
Oefenen met de QuickSleeper tijdens een cursusavond.
Ik kwam vrij snel terecht op een voorlichtingsavond van Straight Dental waar ik twee uur uitleg kreeg en mocht oefenen op een plastic kaakje. Ik was meteen enthousiast en heb het apparaat gekocht.”
Waarom hebben jullie het apparaat aangeschaft?
Frank en Nienke hebben beiden de QuickSleeper aangeschaft vanwege de precisie en het comfort die het patiënten biedt. Frank: “Het is een elektronisch gestuurd anesthesie apparaat. Het voordeel van de QuickSleeper is dat het heel langzaam kan druppelen en zijn snelheid kan opvoeren, zonder dat je te veel druk ervaart in het weefsel, wat pijn geeft.
Met de QuickSleeper verdoof je eerst voor onder een hele kleine hoek zonder botcontact te maken en zo zorg je ervoor dat het periost verdoofd raakt. Vervolgens roteer je op de top van de processus, waardoor je eenvoudig in het spongieuze bot komt en je dat zo kunt opvullen met anesthesievloeistof rondom de elementen. Je kunt vier à vijf elementen en de aangehechte gingiva verdoven, en bijvoorbeeld direct gaan boren of een extractie doen. Hiermee voorkom je ook bijttrauma’s, omdat de tong of wang minimaal en kortdurend meeverdoofd zijn. Ik gebruik nooit meer iets anders.”
Nienke vult aan: “Met de QuickSleeper weet ik zeker dat het goed verdoofd is, ook als je anesthesievloeistof zonder adrenaline moet gebruiken.”

Kom gezellig netwerken en borrelen op de uitgebreide beursvloer!
Woon lezingen van toonaangevende sprekers bij over onderwerpen als:
- Gezonde peutermonden
- Gebitsslijtage
- De KIMO richtlijn 'Mondzorg voor Jeugdigen'
- Logopedie en mondhygiëne
- Cariëspreventie
Iedereen iswelkom
Speciale voorkortingleden
Scan voor meer informatie en om je aan te melden.

Live uitreiking van de NVM Colgate ProfessionalStudieprijs
Hopelijk zien we je daar!
NVM Colgate ProfessionalPassieprijs
NVM-Sunstar publicatieprijs
Het NVM-najaarscongres wordt mede mogelijk gemaakt door:



Diamantsponsor Platinasponsor Goudsponssor
Hoofdsponsoren Zilversponsor Bronssponsor
Subsponsoren





Welke voordelen ervaren jullie nog meer?
Frank: “Het apparaat gebruikt relatief weinig anesthesievloeistof. Ik vind het een efficiëntere manier van verdoven, met weinig bijwerkingen. De speciale naalden hebben een dubbele snijkant en een iets langere opening. Als je die mooi vlak inschuift in het weefsel, en dus niet het periost aanraakt waar het gevoel in zit, dan snij je eigenlijk het weefsel open en scheur je het niet open zoals met een gewone naald. Daarom ervaren patiënten de prik niet of nauwelijks. Voor kinderen is het helemaal een ideaal apparaat, ze merken vaak geen eens dat je ze verdooft, omdat je niet eens hoeft te roteren.”
Nienke voegt daaraan toe dat de QuickSleeper ook ideaal is voor mensen met naaldangst. Dit komt doordat het apparaat er anders uitziet en aanvoelt dan de traditionele methode, waardoor de associatie met een naald verdwijnt.
Zitten er ook nadelen aan?
Nienke vertelt dat de verdoving iets meer tijd kost dan de traditionele manier, maar meer nadelen dan dat kunnen beide tandartsen niet opnoemen. De reacties van patiënten zijn louter positief. Frank: “Tijdens een weekenddienst kwam er ooit iemand binnen die al drie dagen pijn had. Ik zei tegen hem: ‘Gaat u eerst even zitten, dan verdoof ik het even.’ Waarop de patiënt zei: ‘Dat heeft mijn tandarts al zo vaak geprobeerd, dat werkt niet bij mij.’ Ik verdoofde hem binnen twee minuten met de QuickSleeper en zijn weekend was weer helemaal goed. De eerste vraag was ook: ‘Waarom heeft mijn eigen tandarts dit niet?’ Je kan dus écht mensen blij maken en helpen.”
Wanneer zetten jullie de QuickSleeper in?
Beide tandartsen zeggen tegelijk: “Bij alle behandelingen”. Frank: “Het geeft mij heel veel rust. Het kost even tijd om de procedure te doen, je bent twee à drie minuten kwijt, maar ik weet gewoon zeker dat ik daarna mijn ding kan doen zonder dat ik iemand pijn doe. Mensen in de algemene praktijk willen niet meer anders, stel je voor dat ik nog met een gewone spuit kom aanzetten, daar moeten ze niet aan denken.”
Nienke beaamt dit: “Zeker als ik een heftige pulpi-
tis moet behandelen, kon ik voorheen nog wel eens zelf spanning ervaren en bleef het soms nodig om bij te verdoven, of heel pijnlijke intrapulpale anesthesie te moeten geven. Nu weet ik gewoon zeker dat de anesthesie zit. Het heeft mijn werkplezier enorm verhoogd.”
Hoe hebben jullie leren werken met de QuickSleeper?
Nienke: “Ik heb zelf een paar keer geoefend en daarna kreeg ik een beginnerscursus bij Straight Dental. Hier werd nogmaals de theorie besproken en daarna was er een hands-on training op elkaar. Hoe vaker je het doet, hoe makkelijker het gaat. De eerste keer denk je: ‘Hoe moet dit?’ En daarna snap je steeds vaker waarom het fout gaat. Een paar maanden later volgde ik de masterclass waar we extra technieken voor bijzondere situaties leerden en de laatste tips kregen, waarna ik de QuickSleeper met vol vertrouwen kon gebruiken.”
Frank voegt daaraan toe: “Je moet jezelf de tijd gunnen om het jezelf eigen te maken. De meeste mensen denken het moet allemaal vlug, vlug, snel, snel. Maar als je het beheerst, dan is het een feest. Dan is iedere patiënt blij, dan hebben ze geen lamme mond meer en kunnen ze een uur later gewoon weer vergaderen of uiteten.”
Waarom denken jullie dat niet iedere tandarts met het apparaat werkt?
Volgens Frank en Nienke is het gebrek aan bekendheid de grootste barrière. Nienke: “Veel tandartsen kennen deze techniek niet en het wordt niet onderwezen. Ik had wel ooit gehoord dat intraossale anesthesie bestond, maar daar was ook alles mee gezegd. Ik had dit heel graag in mijn opleiding gehad. Ik kwam puur toevallig via een kindertandarts erachter dat deze techniek er was. Anders was ik nooit zelf gaan zoeken naar een andere en betere techniek.”
Frank vult aan: “Ik vind dat in 2024 de QuickSleeper de gouden standaard moet zijn. Het is jammer dat er weinig aandacht wordt besteed aan intraossale anesthesie tijdens de opleiding. Ik ben al een paar jaar bezig om dit in het onderwijs te krijgen, maar er heerst nog steeds veel koudwatervrees. Wat mij betreft is het belangrijkste onderdeel van de opleiding dat je patiënten pijnloos kunt verdoven. Helaas







Met de AirSmile® certificeringscursus bent u klaar om met AirSmile behandelingen te starten!
Tijdens de certificeringstraining leert u meer over zowel de historie, als de huidige toepassingen van aligners binnen de onzichtbare orthodontie. Om u een goed beeld te geven van alle mogelijkheden, komen verschillende patiëntcasussen aan bod. In het praktische gedeelte leert u de attachments zorgvuldig aan te brengen en maakt u kennis met de software. Tot slot ontvangt u tips & trics voor het opstellen van een goed behandelplan, geven we u inzage in materiaalkosten en sturen we promotiemateriaal voor in uw praktijk. De volgende dag kunt u direct aan de slag!


ACADEMY




vr 4-10-2024
12:30 - 16:30 u


vr 8-11-2024
12:30 - 16:30 u











Hoofdveste 11b 3992 DH Houten





Meld u nu aan. Kijk voor het cursus overzicht op www.airsmile.eu




maakt onbekend, onbemind. Studenten leren niet om met een draaiende naald het bot in te gaan. In de praktijk zijn routines ook anders. De assistent verdooft en de tandarts komt binnen, doet zijn ding en gaat weer weg. Dan wordt het ook lastiger, want bij de QuickSleeper moet je wel een hoop vaardigheid hebben om goed te kunnen verdoven.”
Welk advies willen jullie aan collega’s geven?
Frank moedigt tandartsen aan om hun horizon te verbreden: “Kom uit je comfortabele praktijk en kijk wat de mogelijkheden zijn. Er zijn nu zoveel mooie
ontwikkelingen binnen de tandheelkunde. En dat maakt het vak ook zo leuk!” Nienke voegt daaraan toe: “De kosten van de QuickSleeper zijn het meer dan waard. Ik kan echt niet meer zonder. De patiënt heeft meer comfort en hierdoor heb ik ook plezier in mijn werk.”

Weten wat de QuickSleeper voor jou kan betekenen? Schrijf je dan in voor een van de introductieavonden via de QR-code.
Docent: Tandarts Rob Vermaas
van vijlen tot vullen, direct toepasbaar in de praktijk
Een interactieve cursus met veel praktische oefeningen die de theorie ondersteunen en met extra focus op de kanaalbehandeling en pulpectomie.
Veel wortelkanaalbehandelingen worden, tegenwoordig, verwezen naar gedifferentieerde tandartsen. Toch is de endodontologie niet weg te denken uit de dagelijkse praktijk. Ook met de DETI score als hulpmiddel, heeft de tandarts inzicht en adequate kennis nodig om de juiste keuze te kunnen maken. Inzicht in diagnose en prognose is essentieel om deze keuze te maken. Het volgens diverse inzichten, extra ervaring opdoen met het behandelen van de kanalen, helpt bij het maken van en communiceren over deze keuze. Ook wordt om spoedhulp gevraagd bij pijnklachten en traumata. Goede initiële behandeling helpt niet alleen de patiënt maar schept ook de basis voor de vervolgbehandeling.
Kijk voor meer informatie of om je aan te melden op www.dentalbestpractice.nl
PRAKTIJKMANAGEMENT
Wet DBA en wetsvoorstel VBAR
Als eigenaar van een tandartspraktijk ben je niet alleen verantwoordelijk voor de gezondheid van je patiënten, maar ook voor het correct naleven van de regels en wetgeving rondom de inzet van personeel. Belangrijke wetgeving op dit gebied is de Wet DBA (Deregulering Beoordeling Arbeidsrelaties). Er is een nieuw wetsvoorstel in de maak, het wetsvoorstel VBAR (Verduidelijking Beoordeling Arbeidsrelaties en Rechtsvermoeden), dat een impact zal hebben op hoe je met zzp’ers en andere flexibele krachten werkt. In dit artikel leggen we uit wat deze wetten inhouden en wat ze betekenen voor jouw tandartspraktijk.
Wat is de Wet DBA?
De Wet DBA is in 2016 ingevoerd en verving de oude VAR-verklaring (Verklaring Arbeidsrelatie). Doel van deze wet is om schijnzelfstandigheid tegen te gaan.
De bedoeling was dat er beter gecontroleerd wordt of een zzp’er (zelfstandige zonder personeel) echt zelfstandig is en niet eigenlijk in loondienst werkt. Voor tandartspraktijken, die vaak gebruik maken van Zzp’ers voor bijvoorbeeld waarneming maar ook voor langduriger ondersteuning, is het belangrijk om goed te begrijpen wat de Wet DBA inhoudt. Onder de Wet DBA ben je als opdrachtgever medeverantwoordelijk voor de juiste arbeidsrelatie. Dit betekent dat als de Belastingdienst achteraf oordeelt dat
een zzp’er eigenlijk in loondienst is of had moeten zijn, jij als praktijkhouder aansprakelijk bent voor de loonbelasting en sociale premies die niet zijn afgedragen. Dit kan grote financiële gevolgen hebben. Tot januari 2025 zal de Belastingdienst alleen duidelijke misstanden aanpakken en krijg je een herstelmogelijkheid, de gelegenheid om bijvoorbeeld samen alsnog een dienstverband overeen te komen. Tot nu toe is het werken met zzp’ers dan ook fiscaal gezien niet zo riskant, als je een modelovereenkomst gebruikt. Het grootste risico is op dit moment dat een zzp’er een loondienstverband claimt in een arbeidsrechtelijke procedure. Dat zou bijvoorbeeld tot gevolg kunnen hebben dat je loon aan een werkende verschuldigd bent, ook als iemand langdurig ziek
is. Vanaf 2025 gaat de belastingdienst de wet DBA handhaven zonder herstelmogelijkheid en met terugwerkende kracht. Daarmee stijgt het risico van het werken met zzp’ers aanzienlijk, zelfs als je gebruik maakt van een modelovereenkomst.
De meeste praktijken en zzp’ers hebben de onderlinge afspraken vastgelegd op basis van een door de belastingdienst goedgekeurde modelovereenkomst van opdracht voor de mondzorg. Deze modelovereenkomsten geven aan onder welke voorwaarden er sprake is van een zelfstandige opdracht, en niet van een dienstbetrekking. De daarvoor cruciale artikelen zijn voor het gemak geel gearceerd als je de overeenkomst downloadt op de website van de belastingdienst. Let echter op: de Belastingdienst kijkt niet alleen naar de papieren werkelijkheid, maar ook naar de feitelijke situatie. Het is dus belangrijk dat de werkelijke praktijkvoering overeenkomt met de gemaakte afspraken.
De Belastingdienst heeft aangegeven bij handhaving vooral te gaan kijken naar hoe men met elkaar samenwerkt in de praktijk. Geef je als praktijkhouder je zzp’er aan wanneer, waar en vooral hoe hij moet werken (gezag), heeft hij of zij geen andere opdrachtgevers, werkt hij 5 dagen bij je voor een lange periode, zij aan zij met werknemers in loondienst? De
Belastingdienst zal aan al die omstandigheden meer waarde hechten dan of je een modelovereenkomst hebt getekend samen. Een rechter ook, mocht een zzp’er/werknemer een dienstverband claimen in een juridische procedure. Een modelovereenkomst tekenen zonder de werkelijkheid kritisch te beoordelen is dus riskant.
Het wetsvoorstel VBAR is een wetsvoorstel dat nog in ontwikkeling is, al heel wat jaren inmiddels. Dit wetsvoorstel moet de Wet DBA gaan vervangen. De nieuwe wet moet voor duidelijkheid en voorspelbaarheid zorgen over de vraag wanneer iemand als zelfstandige kan werken en wanneer er sprake is van een dienstbetrekking. Het bepalend criterium van of er gezag of instructiebevoegdheid is tussen samenwerkende partijen, blijft het uitgangspunt. Maar er is een nieuw criterium waardoor samenwerkingsvormen in de mondzorg in moeilijkheden komen, zoals het voorstel er nu ligt. Het werk mag namelijk niet zijn ‘ingebed’ in de organisatie, ofwel behoren tot de kernactiviteiten van de onderneming. Mondzorgparktijken verlenen mondzorg, dus mondzorgverleners verrichten werk dat cruciaal en zeker ingebed is in de organisatie. Alleen bijvoorbeeld een schilder, monteur of adviseur die op de praktijk een losse klus komt doen, verricht werk dat niet is ingebed in de organisatie. Als het wetsvoorstel wordt doorgevoerd




€79perimplantaat|Premiumkwaliteit implantaten|prothetiek|chirurgischeinstrumenten|biomaterialen
































Bespreekwatjekan besparen meteen dentaleexpert
100%vrijblijvend
085-0240114 eric@icx-implants.nl icx-implants.nl


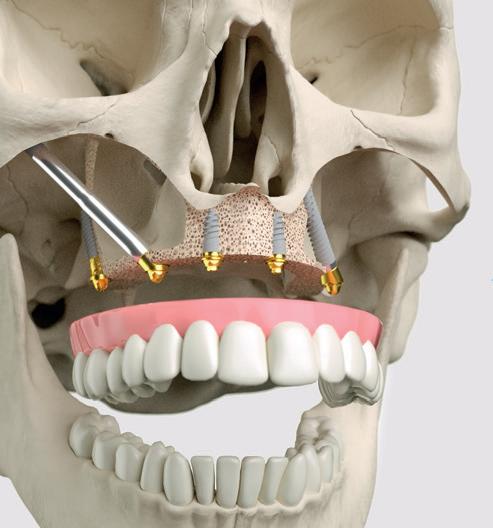
*Dr. Tomasso Grandi is een internationaal spreker met tal van wetenschappelijke onderzoeken op zijn naam en specialisatie in Full Arch chirurgie.
















De ergonomische oplossing voor de arts of behandelaar. Dit revolutionaire loepbrilontwerp doorbreekt het concept van de declinatiehoek, waardoor het niet langer nodig is om naar beneden te kijken en voorover te bukken om iets goed te kunnen zien. Ergo-loepbrillen stellen je in staat om een neutrale, rechte houding aan te nemen en met ontspannen ogen recht vooruit te kijken. Een ergonomisch ontwerp met de hoogste vergroting in de markt. Voor de uiterste nauwkeurigheid die jij nodig hebt.
Het probleem
Een statische, vaak verkrampte houding veroorzaakt micro-trauma’s aan spieren,


gewrichten en gewrichtsbanden; dagelijkse schade die sneller toeneemt dan het lichaam ze kan herstellen. Op termijn kan dit ernstige gevolgen hebben voor je belastbaarheid en in het ergste geval leiden tot structurele uitval en blijvende schade.
Onze oplossing
Ergo-loepbrillen zijn de 1e ergonomische loepbrillen die op maat gemaakt worden. Hierdoor werkt de bril mee. Door een natuurlijke houding stopt de overbelasting van het lichaam en zorg je voor een gezonde werkhouding.
Voor verdere hulp bij het kiezen van jouw loepbril de best bijbehorende lamp, raden we je aan contact met ons op te nemen of onze website te raadplegen.
Volg de Full Arch Treatment en cursussen door Dr. Tomasso Grandi* in Modena, Italië.
Het gebruik van Full Arch constructies op 4 tot 6 implantaten vermijdt botregeneratie, minimaliseert patiëntongemak, biedt een snelle verzorging en verlaagt de behandelkosten. Digitale planning met JD-igital Guide (powered by Real-GUIDE TM) zorgt voor veilige en voorspelbare uitvoering.
Deze cursussen zijn een uitgelezen kans voor elke implantoloog om diens vaardigheden en behandelopties uit te breiden.
+ Live Surgery
+ Theorie
+ Hands-on workshop
+ Digitale workflow
+ Implanteren op de plaatsen waar nog wel bot aanwezig is
Meld je aan voor een cursus!
Ga voor meer info en de data in 2024 naar www.memodent.nl of scan de QR-code.
Ervaar de deskundigheid van Dr. Tomasso Grandi’s kliniek, die jaarlij ks meer dan 5500 implantaten plaatst en 800 directe Full Arch restauraties uitvoert.







De marktleider uit Italië



zoals het er nu ligt, zouden zzp-mondzorgverleners ofwel in loondienst moeten gaan werken, dan wel mede-eigenaar van de praktijk moeten worden. Veel meer smaken zijn er niet op dit moment.
Wat verandert er met VBAR?
Met de komst van wet VBAR wordt het voor tandartspraktijken mogelijk om vooraf meer zekerheid te krijgen over de arbeidsrelatie met zzp’ers. De bedoeling is dat door het invullen van de webmodule kun je als praktijkhouder direct zien of de opdracht door een zelfstandige kan worden uitgevoerd. Dit zorgt voor minder onzekerheid en vermindert het risico op naheffingen en boetes achteraf. In het stroomschema op de vorige pagina staan de beoordelingscriteria volgens het huidige wetsvoorstel weergegeven.
Wat moet je nu doen?
De volgende stappen kun je alvast zetten ter voorbereiding op de wetgeving die gaat komen:
1. Actuele modelovereenkomsten te gebruiken. Controleer of de modelovereenkomsten die je gebruikt nog actueel zijn en voldoen aan de eisen van de Belastingdienst.
2. De praktijkvoering te toetsen. Zorg ervoor dat de manier waarop je met zzp’ers werkt ook in de praktijk overeenkomt met de gemaakte afspraken in de overeenkomst. Kan je dat aantonen?
3. Blijf op de hoogte van de ontwikkelingen. Volg de nieuwsberichten over het wetsvoorstel VBAR en andere relevante wetgeving. Dit kan via vakbladen, nieuwsbrieven van de KNMT of juridische adviseurs.
4. Ga met elkaar in gesprek. Bespreek alvast de mogelijke consequenties als samenwerken op zzp-basis straks in de nieuwe wet inderdaad niet meer mogelijk blijkt. Hoe ga je dan met elkaar verder? In een werkgever/werknemer relatie, of als partners in het ondernemerschap? Hoe kijk je daar als praktijkhouder naar? En hoe kijkt de zzp-tandarts daarnaar? Wil die medeverantwoordelijkheid dragen voor de onderneming? Hoe dan ook, de onderlinge samenwerking gaat een andere vorm krijgen als het huidige wetsvoorstel wordt doorgevoerd. In november 2023 hebben de KNMT en de VvAA als vertegenwoordigers van de sector mondzorg tegen het wetsvoorstel verweer gevoerd bij het ministe-
rie. Met argumenten die spelen in de branche, zoals de wens om aan ziek en piek het hoofd te kunnen blijven bieden. Ook al was en is er veel kritiek op het wetsvoorstel, het werd (nog) niet ingetrokken en ligt inmiddels bij de Raad van State. Daarna zal het wetsvoorstel nog langs de kamers van ons parlement moeten. Er is al te kennen gegeven dat de nieuwe wetgeving er niet komt tot tenminste 1 januari 2026. KNMT en VvAA blijven namens de mondzorg sector het belang van flexibele oplossingen bij ziek en piek, calamiteiten en bijzondere situaties aangeven bij wetgever en bij de Belastingdienst.
De handhaving per januari 2025 en het wetsvoorstel VBAR zorgt overigens in heel veel sectoren tot het herbezinnen op samenwerkingsvormen. Denk aan huisartsenzorg, thuiszorg, medisch specialistische zorg, maar ook aan de kinderopvang, het onderwijs en de bouwsector. Allemaal sectoren met schaarste én met veel zzp’ers. De overheid zelf is ook goed in het inzetten van zzp’ers. Een grote kinderopvang organisatie heeft al aangekondigd per januari 2025 helemaal geen zzp’ers meer in te zetten. Zij proberen de zzp’ers te bewegen in loondienst te gaan werken.
Voor de vele tandartspraktijken die werken met zzp’ers is het essentieel om goed op de hoogte te zijn van de wet DBA en vóór 1 januari 2025 de modelovereenkomsten te actualiseren. Verder ook om de dagelijkse praktijk in lijn te houden of brengen met de afspraken in die overeenkomsten. Dit voorkomt niet alleen financiële risico’s, maar zorgt er ook voor dat je als praktijkhouder op een verantwoorde en professionele manier met je zorgverleners omgaat. Hoe de aankomende VBAR wetgeving en de handhaving van de Belastingdienst zich ook ontwikkelen de komende tijd, we blijven dit op de voet volgen.
Valesca Nederlof, is jurist en voormalig advocaat. Daarnaast was zij praktijkmanager in een mondzorgonderneming. Hierdoor weet zij goed wat er komt kijken bij het managen van een mondzorgonderneming. Tegenwoordig werkt zij als HR-adviseur bij Dental Care Professionals.

Marloes Rust, MondZorgVuldig
Mondhygiënisten Dordrecht
Deze column komt tot stand in samenwerking met TePe
Benelux B.V.
Het is woensdagochtend en mijn wekker gaat eerder dan normaal. Waarom heb ik die wekker zo vroeg gezet? Ik druk op snooze en val weer in slaap. Nog geen minuut later schrik ik wakker. Ik moet eruit! Vandaag moet ik eerder beginnen vanwege een patiënt die voor mijn werktijd een afspraak heeft staan. Deze patiënt valt in het hokje “lastig afspraken mee te plannen”. We hebben ze niet veel, maar het zijn er genoeg om toch een apart hokje voor te maken. Zij kan alleen héél vroeg of héél laat, op woensdag, bij mij én ik moet er niet raar van staan te kijken wanneer zij de dag van tevoren afzegt. De flexibiliteit komt vaak van mijn agenda uit. Mijn ochtendritueel gaat dus iets eerder van start.
De hondjes kijken mij verbaasd aan wanneer ik ze veel vroeger dan normaal ga uitlaten. Gelukkig hoor ik ze niet klagen, want dat betekent ook dat ze eerder hun ontbijtje krijgen. De kippen zijn er zoals altijd als de kippen bij wan-
neer hun hok opengaat. Zij krijgen ook wat eerder eten. Vooral een praktisch iets, want zo weet ik dat ze daar druk mee zijn in plaats van net voor mijn auto langsrennen. De kamikaze kip jaagt mij zo vroeg in de ochtend de stuipen op het lijf. Ik rijd de tuin uit en mijn route door de Hoeksche Waard gaat van start. Helaas is de Heinenoordtunnel voor twee weken dicht en hierdoor moet ik omrijden via de Kiltunnel. De autorit duurt hierdoor iets langer, maar je ziet ook weer andere dingen dan op de snelweg. Onderweg kom ik verschillende hazen, fazanten en ook een hertje tegen. Wat is de Hoeksche Waard toch mooi. Vooral zo vroeg in de ochtend. De morgenstond heeft goud in de mond.
Om zeven uur kom ik bij de praktijk aan. Er is nog niemand. Ik maak mijn kamer gereed en ik kleed mij om. Ik heb zelfs nog tijd voor een kopje thee. Ondertussen komt de assistente binnen en we kletsen wat over de plannen van het aan-
komende weekend. Zij gaat de kamer van mijn collega gereed maken en ik beantwoord een mailtje. De dag begint effectief.
Om half acht zit ik klaar om van start te gaan. Ik loop naar de wachtkamer en zie… niemand. De wachtkamer is leeg. Ik vraag de assistente de betreffende mevrouw te bellen, maar zij neemt helaas niet op. Ongelooflijk. Ben ik hiervoor nu zo vroeg mijn bed uitgekomen? Geïrriteerd loop ik terug naar mijn kamer en ga weer achter mijn computer zitten. Dan maak ik nog maar een verslag gereed voor een tandarts. Na een kwartier is deze dame er nog niet. Ik voer een c90 in. Iets waar ik normaliter een hekel aan heb, maar nu toch wel geheel terecht vind. De morgenstond heeft bij deze mevrouw geen goud in de mond. Eerder een gebit mét tandsteen…







Een jaar vol cadeaus voor jou en mij!
Bezoek mijn jubileumwebsite: w w w.minilu.de / pink 1 5

Wil je mondzorgprofessionals bereiken met jouw product of dienst, maar mis je de tijd, het personeel, de kennis of de toegang tot de eindgebruiker? Dental Product Promotions biedt je de ondersteuning, de kennis, de middelen én het bereik om dat voor elkaar te krijgen. We verzorgen je totale marketingcommunicatieactiviteiten, van social media campagnes tot product gerelateerde workshops.
Hebben we je interesse gewekt?
Wil je meer weten, of een vrijblijvende offerte aanvragen?
Kijk dan snel op onze website!

























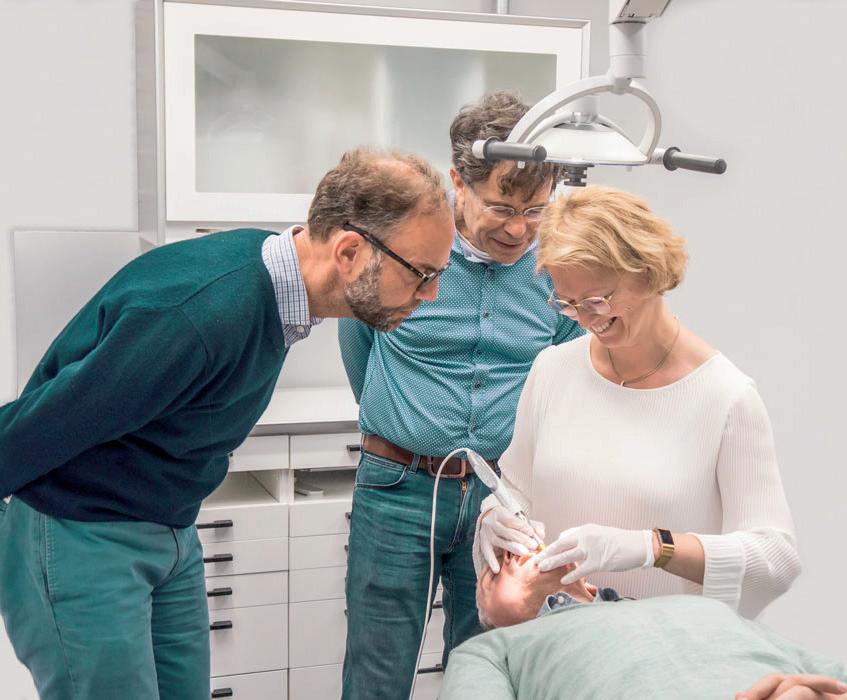
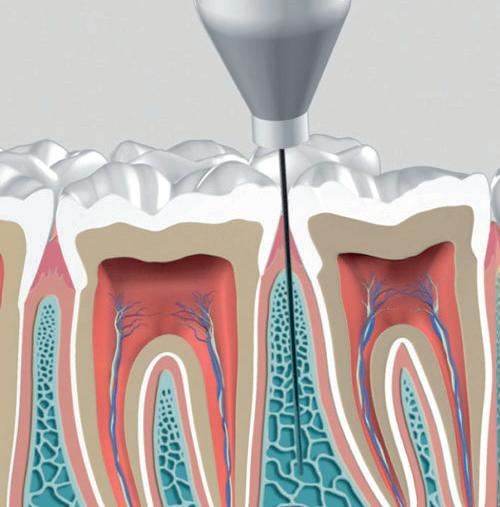
Ontdek de QuickSleeper5, het innovatieve systeem dat anesthesie efficiënter en comfortabeler maakt. Pijnloos, direct werkend en zonder verdoofd gevoel – ideaal voor zowel patiënt als behandelaar. Zelfs bij complexe gevallen, zoals molaren met pulpitis, is het nagenoeg altijd effectief.
Aanvullende linguale of palatinale injecties zijn overbodig, ook bij extracties. Eén injectie kan tot acht tanden verdoven, en in de onderkaak kun je beide kwadranten tegelijk behandelen. Stop met het mandibulaire blok en begin met intraossale verdoving met QuickSleeper5.
Ben je nieuwsgierig naar de QuickSleeper? Schrijf je dan in voor een van onze introductieavonden. Ontdek alles over deze moderne, innovatieve anesthesietechniek en oefen het zelf. De introductieavond is KRT-geaccrediteerd.
Wil je hier ook bij zijn? Verzeker jezelf dan snel van een plek en meld je aan via de QR-code aanmelder.nl/ quicksleeper/
Data en locaties:
17 oktober 2024 Nijkerk
6 november 2024 Dordrecht
21 november 2024 Hoorn
Programma: 18.00 uur ontvangst 19.00 uur start 21.30 uur einde