SPRAWDŹ


SPRAWDŹ

Istnieją leki blokujące replikację wirusa HIV s3
EKSPERT
Helicobacter pylori – jedna z głównych przyczyn wrzodów trawiennych s6
SPRAWDŹ
Terapie ukierunkowane molekularnie na czynnik genetyczny nowotworu s9

08
Jakub Mauricz
Jaką rolę odgrywa dieta w walce z infekcjami bakteryjnymi i wirusowymi?

Justyna Mazur-Kudelska Osoby z otyłością potrzebują wsparcia, nie krytyki

Fundacja Kochasz Dopilnuj Bądźmy dla siebie czułe i… badajmy się

Fundacja SEXEDPL Grzybicze zapalenie pochwy
Senior Project Manager: Joanna Tailly (+48 570 135 500, joanna.tailly@mediaplanet.com) Senior Business Developer: Magdalena Nędza Content and Production Manager: Izabela Krawczyk Managing Director: Krystyna Miłoszewska Skład: Mediaplanet Web Editor & Designer: Tatiana Anusik
Fotografie: Krystian Lipiec, Marta Machej, MOOi Studio Anna Szołucha / Małgorzata Lakowska, stock.adobe.com, zasoby własne Kontakt e-mail: pl.info@mediaplanet.com
Adres: MEDIAPLANET PUBLISHING HOUSE SP. Z O.O., ul. Zielna 37, 00-108 Warszawa

Diagnoza przewlekłej choroby kojarzy się z wycieńczającym procesem leczenia. Zarówno dla osób, które otrzymują tego typu informację, jak i dla ich bliskich jest to niezwykle trudna sytuacja, której niełatwo stawić czoła. Chorzy, którzy słyszą diagnozę, doświadczają wielu silnych i nieprzyjemnych emocji – lęku, przerażenia, poczucia dezorientacji, beznadziei, a czasem nawet paniki.

Anna Długołęcka
Współzałożycielka
i prezeska Fundacji Warszawskie Centrum Psychoonkologii oraz współpracowniczka FOSTER CLINIC, psychoonkolog, praktyk i ekspert w dziedzinie HR i zarządzania
Bliscy osób zmagających się z chorobą również odczuwają w początkowej fazie ogromne trudności. To czas zmagania się z całym wachlarzem różnych emocji oraz z poczuciem bezradności. Czasami chcieliby coś zrobić… ale nie wiedzą co. Chcieliby coś powiedzieć... ale obawiają się, że powiedzą coś, co zaszkodzi, lub po prostu brakuje im słów.
Co zatem można robić, a czego unikać w początkowym okresie, w sytuacji, kiedy nasz bliski dowiaduje się, że ma raka?
• Bądź w kontakcie. Jeśli osoba chora mieszka z tobą, po prostu zapewniaj, że jesteś blisko, że przejdziecie przez to razem, że choroba to kolejny etap, przez który trzeba przejść.
• Zadzwoń do bliskiego chorego i powiedz: „Wiem, że jesteś chory, chcę, abyś wiedział, że jestem i że możesz na mnie liczyć”.
• Nastaw się na słuchanie. Dla chorego sam fakt, że może się wygadać, że jest ktoś, kto wysłucha tego wszystkiego, co mu siedzi w głowie, może być bardzo cennym wsparciem. Ważne, by nie przerywać, nie pouczać. Chodzi o stworzenie bezpiecznej przestrzeni do wyrażenia uczuć i myśli, z którymi mierzy się chory. Jeśli czujesz, że rozmowa i wsparcie emocjonalne są dla ciebie zbyt trudnym zadaniem, skup się na działaniu. Zrób herbatę, przynieś ciekawą książkę, zaproponuj, że zawieziesz bliskiego na wizytę do lekarza itp.



Czytaj więcej byczdrowym.info


• Wyrażaj wsparcie bez słów. Czasami dotyk, przytulenie, wspólne milczenie wyrażają więcej niż tysiąc słów.




• Nie mów: „Wiem, co czujesz”. Nawet jeśli doświadczyłeś kiedyś choroby, tak naprawdę nie wiesz, co czuje druga osoba.
• Uważaj na pocieszenia i sformułowania typu: „Wszystko będzie dobrze”. Dla wielu pacjentów jest to bardzo irytujący zwrot, który zamyka możliwość szczerej rozmowy. Nikt nie zna przyszłości, nikt nie wie, jak będzie. Lepiej powiedzieć: „Mam nadzieję, że wszystko dobrze się skończy”, „Chciałabym, abyś wyzdrowiał”.
• Nie strasz, nie przenoś na bliskiego swoich lęków i przekonań. Nie opowiadaj o ludziach, którzy z powodu danej choroby zmarli. Nie opowiadaj strasznych historii, które słyszałeś na temat leczenia.
• Nie podejmuj decyzji za chorego. Jeśli chcesz coś zrobić, upewnij się, że chory wyraża na to zgodę. Raczej proponuj… i bądź gotów na to, że chory może nie zechcieć przyjąć tego, co masz do zaoferowania.
• Nie narzucaj się z obecnością i chęcią pomocy. Czasem bywa tak, że chory potrzebuje pobyć sam. Uszanuj tę potrzebę. Sygnalizuj delikatnie, że jesteś obok, ale pozwól bliskiemu, by przeżywał ten czas tak, jak chce.
Jeśli tylko chcemy, znajdziemy sposób na to, aby mądrze wspierać naszego przyjaciela lub członka rodziny. To tylko niektóre podpowiedzi. W wielu miastach istnieją ośrodki, fundacje, stowarzyszenia pacjentów, gdzie można znaleźć wsparcie m.in. psychiatrów, psychoonkologów oraz dodatkowe informacje, które mogą pomóc przejść przez chorobę. Warto skorzystać z takiej pomocy.






Profilaktyka przedekspozycyjna i poekspozycyjna znacząco zwiększa możliwość obrony przed zakażeniem wirusem HIV.

Prof. dr hab. n. med.
Justyna Kowalska Ekspert WHO, UNICEF oraz ECDC, prezydent Stowarzyszenia Euroguidelines in Central and Eastern Europe Network Group, Klinika Chorób Zakaźnych dla Dorosłych Warszawskiego Uniwersytetu Medycznego
Jak obecnie wygląda epidemiologia zakażenia wirusem HIV w polskim społeczeństwie i kto jest w grupie podwyższonego ryzyka?
W 2022 r. zarejestrowanych z powodu zakażenia HIV było 19 tys. pacjentów. Z tej grupy leczenie podejmowała zdecydowana większość, bo 86 proc., chorych. Liczba zakażonych co roku rośnie o ok. 8 proc. W grupie podwyższonego ryzyka zakażenia HIV są osoby, które mają licznych partnerów seksualnych, które nie zabezpieczają kontaktów seksualnych, oraz te, które się nie badają. Ponad 80 proc. chorych to młodzi mężczyźni, którzy utrzymują kontakty seksualne z innymi mężczyznami.
Czym jest profilaktyka przedekspozycyjna i poekspozycyjna w kontekście HIV oraz kto powinien po nią sięgać? Zacznijmy od tego, że podstawową profilaktyką jest regularne wykonywanie badań oraz sytuacja, w której występuje jeden stały partner seksualny. Profilaktyka farmakologiczna związana jest ze stosowaniem leków w dwóch sytuacjach. Profilaktykę przedekspozycyjną zaczynamy stosować przed ryzykownym, niezabezpieczonym kontaktem z partnerem
z grupy ryzyka. Najważniejszą jej formą jest profilaktyka ciągła, czyli codzienne przyjmowanie dwóch leków antyretrowirusowych. W profilaktyce poekspozycyjnej, już po stosunku, stosuje się nie dwa, lecz trzy leki.
W jaki sposób profilaktyka przedekspozycyjna i poekspozycyjna chronią przed potencjalnym zakażeniem wirusem HIV? Jakie znaczenie ma czas w przypadku terapii PrEP i PEP?
Te leki uniemożliwiają replikację wirusa HIV, która zaowocowałaby zakażeniem kolejnych komórek, a tym samym utrwaleniem infekcji u potencjalnie nowego chorego. Skuteczność zapobiegania zależy od czasu zastosowania i adherencji do danej terapii – można powiedzieć, że maksymalnie wyniesie ona 90 proc., bo w medycynie nigdy nie ma 100-proc. zabezpieczenia. W profilaktyce przedekspozycyjnej przyjmuje się dwie tabletki przed sytuacją ryzykowną i potem po jednej tabletce co 24 godziny. Profilaktykę poekspozycyjną można natomiast włączyć do 48 godzin po ryzykownym stosunku, więc mając jakiekolwiek podejrzenia, jest jeszcze czas, żeby zapobiec zakażeniu.
Jakiej specjalizacji lekarz może przepisać leki z grupy PrEP i PEP? Co zrobić, by dostępność tych terapii była szybsza – lepiej skoordynowana?
Profilaktyka zakażenia HIV może być zlecana przez każdego lekarza, niezależnie od specjalizacji. Pewną barierą jest dostępność tych leków w aptece oraz ich ceny, bo
Podstawową profilaktyką jest regularne wykonywanie badań
oraz sytuacja, w której występuje jeden stały partner seksualny.
leki nie są refundowane. Koszt miesięcznej terapii to 160-300 zł i jako środowisko lekarskie cały czas podnosimy tę kwestię. Ważne jest też budowanie świadomości społecznej – na stronie www.ptnaids.pl dostępne są aktualne wytyczne Polskiego Towarzystwa Naukowego AIDS dotyczące stosowania PrEP i PEP.
PROBLEM
Profilaktyka przedekspozycyjna i poekspozycyjna jest nadal zbyt mało znaną formą minimalizowania ryzyka zakażenia HIV.

Igor Grzesiak
Wiceprezes Instytutu Praw Pacjenta i Edukacji Zdrowotnej
Jakie środki ostrożności powinien zachować każdy z nas, aby zminimalizować ryzyko zakażenia się wirusem HIV?
Najczęstszym źródłem zakażenia HIV są kontakty seksualne (heteroseksualne i homoseksualne), stanowiące prawie 90 proc. wszystkich przypadków. Podstawową formą zabezpieczenia jest używanie prezerwatyw. Należy unikać ryzykownych zachowań, takich jak przypadkowy seks pod wpływem alkoholu czy środków psychoaktywnych. Można również korzystać z profilaktyki przedekspozycyjnej (PrEP) lub poekspozycyjnej (PEP).
Czy Polacy chętnie sięgają po profilaktykę przedekspozycyjną?
Świadomość na temat PrEP jest wyższa w niektórych grupach, np. u mężczyzn mających kontakty seksualne z innymi mężczyznami. Jednak w społeczeństwie ogólnie metoda ta nie jest powszechnie znana. W Polsce ponad 20 tys. osób jest w trakcie terapii antyretrowirusowej (ARV), ale drugie tyle przypadków jest niezdiagnozowane. Ważne jest, aby te osoby jak najszybciej wykonały test i rozpoczęły terapię ARV, ponieważ leczenie antyretrowirusowe jest również formą profilaktyki nowych zakażeń HIV.
Jak wygląda świadomość na ten temat w naszym kraju?
Edukacja społeczeństwa wciąż wymaga dużej pracy. Niestety, nawet nie wszyscy lekarze mają odpowiednią wiedzę w tym zakresie. Specjaliści chorób zakaźnych znają profilaktykę przedekspozycyjną, ale lekarze pierwszego kontaktu mają z tym problemy.
W jaki sposób możemy zwiększyć świadomość, aby chronić społeczeństwo przed zakażeniem HIV?
Dostępne są testy w aptekach do samodzielnego wykonania, sieć punktów testowania i dobry system leczenia, ale problemem jest profilaktyka. Najlepszym sposobem jest prowadzenie szerokich działań informacyjnych skierowanych do ogółu społeczeństwa, a szczególnie do młodych ludzi. Akcje te powinny być dostosowane do odbiorców i docierać do szkół, na imprezy masowe oraz do klubów muzycznych. Nową grupą docelową są również uchodźcy wojenni z Ukrainy.
Co musi zrobić pacjent, by otrzymać leki? Profilaktyka przedekspozycyjna wymaga recepty, więc konieczna jest wizyta u lekarza i wykonanie badań wykluczających zakażenie HIV. Na ogół po receptę
kieruje się na prywatną wizytę, co wiąże się z dodatkowymi kosztami. Leki może przepisać również lekarz internista w ramach ubezpieczenia zdrowotnego, ale umówienie wizyty wymaga czasu, a badania często trzeba wykonać odrębnie. Inaczej jest z profilaktyką poekspozycyjną, np. po niezabezpieczonym kontakcie seksualnym. W takim przypadku pacjent powinien jak najszybciej zgłosić się do szpitala zakaźnego. Im szybciej zostaną podane leki antyretrowirusowe (najlepiej w ciągu 2-3 godzin po zdarzeniu), tym większa szansa na uniknięcie zakażenia.
W Polsce ponad 20 tys. osób jest w trakcie terapii antyretrowirusowej (ARV), ale drugie tyle przypadków jest niezdiagnozowane.

Niech Polacy i Polki usłyszą ich głos. Fundacja Edukacji Społecznej rozpoczyna kampanię społeczną poświęconą osobom żyjącym z HIV. Obala mity, informuje o faktach i pokazuje, że HIV może dotyczyć każdego. Wystarczy już ukrywania się w cieniu i cichego przyzwolenia na stygmatyzację. Poznajcie bohaterów i bohaterki, którzy otwarcie mówią: „Żyję z HIV”.
WPolsce żyje ok. 30 092 osób z HIV. W perspektywie całego świata (39 mln osób) to może wydawać się niewiele. Jednak ponad drugie tyle osób w Polsce nie wie o swoim zakażeniu.
To dlatego, że tylko 10 proc. Polaków i Polek przynajmniej raz w swoim życiu wykonało test na HIV.
„Smutny jest fakt, że za postępem w medycynie nie idzie zmiana postaw społecznych” – mówi dr n. społ. Magdalena Ankiersztejn-Bartczak, prezes Fundacji Edukacji Społecznej.
Tylko 10 proc. Polaków i Polek przynajmniej raz w swoim życiu wykonało test na HIV.
Bo HIV w Polsce nadal budzi strach. Osoby żyjące z tym wirusem są dyskryminowane w miejscach pracy i stygmatyzowane przez personel medyczny, rodzinę, bliskich i nieznajomych ludzi. O wysokim poziomie „HIV-fobii” świadczy fakt, że nikt w Polsce nie czuje się komfortowo z mówieniem o swojej diagnozie (źródło: Badanie Global Positive Perspectives Wave 2). W innych krajach biorących udział w badaniu uczucie komfortu wskazało 37-56 proc. osób. W najnowszej kampanii Fundacji Edukacji Społecznej pt. „Żyję z HIV” zobaczymy
3 bohaterów i 3 bohaterki, którzy obalają stereotypy dotyczące bycia osobą seropozytywną. Opowiadają o swoich emocjach, trudnościach, tym, co ich cieszy i czego się boją. Są matkami, tworzą szczęśliwe związki, mają ciekawe pasje. „Pragnęliśmy pokazać, że osoba żyjąca z HIV niczym nie różni się od przeciętnego mieszkańca Polski i nie warto postrzegać jej przez pryzmat jednego wirusa” – podkreśla Krystian Lipiec, fotograf i koordynator kampanii. Kampania pobudza również do refleksji nad tym, co dzieje się, kiedy w wyniku braku wiedzy stygmatyzujemy drugą osobę. Oto kilka faktów dotyczących HIV, by rozwiać wszelkie wątpliwości:
• Drogi zakażenia są tylko trzy. HIV zakazić się można tylko poprzez: niezabezpieczone kontakty seksualne, bezpośredni kontakt krwi osoby zakażonej z błoną śluzową lub otwartą raną, drogą wertykalną. Innych możliwości nie ma.
• Niewykrywalny=Niezakażający. Osoba z HIV będąca w leczeniu i mająca niewykrywalny poziom wirusa we krwi nie zakaża. Może uprawiać seks bez zabezpieczenia bez ryzyka przeniesienia wirusa, urodzić/spłodzić niezakażone dziecko.
• Nie zawsze AIDS. HIV to wirus, który nieleczony może doprowadzić do stadium AIDS. Lecz nie każda osoba seropozytywna ma AIDS. Leczenie antyretrowirusowe hamuje postęp infekcji, a osoba może cieszyć się długim i szczęśliwym życiem.

• HIV dotyczy każdego.
Wirus nie zna tożsamości płciowej czy orientacji seksualnej. Istnieją jedynie mniej lub bardziej ryzykowne zachowania lub kontakty.
Osoba z HIV będąca w leczeniu i mająca niewykrywalny poziom wirusa we krwi nie zakaża.
Efekty najnowszego projektu Fundacji Edukacji Społecznej można już zobaczyć. Warto śledzić media społecznościowe Fundacji, gdzie regularnie będą publikowane poruszające wywiady.
Kampania jest realizowana dzięki wsparciu finansowemu Światowej Organizacji Zdrowia (WHO/Europa). Kampania otrzymała patronat prezydenta m.st. Warszawy.
Więcej informacji na fes.edu.pl oraz w mediach społecznościowych Fundacji Edukacji Społecznej.
Dodatkowe informacje dot. HIV: pozytywnezycie.eu


Zakażenie bakterią Helicobacter pylori może przez wiele lat nie dawać żadnych objawów, choć jest to infekcja, która może być czynnikiem ryzyka raka żołądka. Sygnałem ostrzegawczym mogą być bóle w nadbrzuszu, nudności, wzdęcia czy zgaga.

Prof. dr hab. n. med.
Grażyna Rydzewska
Specjalista chorób wewnętrznych i gastroenterologii, prezes Polskiego Towarzystwa Gastroenterologicznego – oddział Warszawa
Jakie są drogi zakażenia bakterią Helicobacter pylori i jakie czynniki zwiększają ryzyko zakażenia?
Mówimy o infekcji pokarmowej, więc do zakażenia najczęściej dochodzi drogą ustną. Powodem jest nieprzestrzeganie zasad higieny – brudne ręce, brudne sztućce, zakażone pożywienie. W Polsce 20 czy 25 lat temu zakażonych było ok. 80 proc. ludzi, z czego zdecydowana większość nawet nie była tego świadoma. Ponieważ ta bakteria może bytować w organizmie bardzo długo, to czasami objawy pojawiają się dopiero w wieku dorosłym. Zmiany w błonie śluzowej żołądka, spowodowane zakażeniem Helicobacter pylori, mogą zwiększyć ryzyko wystąpienia nowotworu, bo Helicobacter pylori to bakteria nie tylko wrzodotwórcza, ale i rakotwórcza.
Jakie są charakterystyczne objawy zakażenia Helicobacter pylori i jak przebiega to zakażenie?
Zakażenie może przebiegać bezobjawowo, co utrudnia wykrycie, ale już choroba wrzodowa lub zapalenie błony śluzowej żołądka mogą być sygnałem
do dalszej diagnostyki. Czasami objawy są bardzo ogólne – bóle w nadbrzuszu, nudności, częste odbijania. Nawet objawy raka żołądka są niespecyficzne, a od zakażenia Helicobacter pylori do nowotworu może minąć 20-30 lat. U części chorych obserwuje się także wzdęcia, zgagę czy brak apetytu. Mogą również występować problemy żołądkowe, takie jak niestrawność, wymioty czy biegunka. Objawy te czasami szybko mijają, co nie oznacza, że bakteria została z organizmu wyeliminowana.
W jaki sposób diagnozuje się zakażenie i jak wygląda ścieżka leczenia?
Najpowszechniejsza metoda diagnostyczna, która jest bardzo czuła, to testy na obecność antygenów Helicobacter pylori w kale. Obecność antygenu świadczy bowiem o obecności bakterii. Wskazania do leczenia zależą od wielu czynników, m.in. od tego, czy w rodzinie występował rak żołądka lub choroba wrzodowa, oraz od przyjmowania przewlekle niektórych leków, w tym NLPZ i/lub przeciwkrzepliwych. Wskazania do leczenia są więc bardzo
• Ekstrakt z ziela tymianku wspomaga trawienie
• Ekstrakt z kwiatów rumianku wspiera prawidłową pracę układu pokarmowego
• Ekstrakt z ziela oregano pomaga w prawidłowym
szerokie i nawet życzenie zakażonego, a bezobjawowego pacjenta również jest wskazaniem do leczenia.
Jakie postępowanie dietetyczne zaleca się po zdiagnozowaniu zakażenia? Najważniejsze w terapii jest trwałe usunięcie bakterii. Jeśli chodzi o sam proces, to jeżeli popatrzymy na kurację pierwszego wyboru w Polsce, czyli czteroskładnikową terapię z bizmutem, to podczas leczenia z pewnością nie wolno pić alkoholu, a także lepiej nie pić mleka. Zaleca się spożywanie produktów z dużą ilością błonnika. Później, gdy pacjenta uważamy za wyleczonego, to rekomendujemy, by był na zdrowej diecie, skupiającej produkty pochodzenia naturalnego. Warto włączyć także do codziennej diety wybrane szczepy probiotyczne.
Pozbycie się bakterii Helicobacter pylori jest niezwykle istotne, nie tylko w przypadku dolegliwości ze strony przewodu pokarmowego, ale także w chorobach, takich jak niedokrwistość z niedoboru żelaza czy niektórych chorobach alergicznych czy autoimmunologicznych.
funkcjonowaniu pęcherzyka żółciowego
• Babka jajowata ułatwia pasaż jelitowy
• Witamina C przyczynia się do zwiększenia wchłaniania żelaza
• Żelazo przyczynia się do prawidłowego tworzenia hemoglobiny i czerwonych krwinek (erytrocytów)
• Witamina B12 pomaga w prawidłowym funkcjonowaniu układu odpornościowego
Czytaj więcej : byczdrowym.info
HelicoDiet® opatentowana mieszanka ziołowa (tymianek, rumianek, oregano, żurawina) . Witamina C Żelazo Witamina B12
Wsparcie odporności organizmu:

.
Wysoka zawartość błonnika pokarmowego
Zawarta w produkcie babka jajowata przyczynia się do pasażu jelitowego i prawidłowego funkcjonowania jelit .
*Zawiera HelicoDiet® – przebadaną in vitro mieszankę ziołową, objętą ochroną 2 patentami (PAT.238162, PAT.245199 – Kompozycja do zastosowania do wspomagania odporności organizmu w profilaktyce i leczeniu zakażeń Helicobacter pylori)

Saccharomyces boulardi CNCM I-3799


Badania dowodzą, że prawidłowo zbilansowana dieta, bogata w błonnik, probiotyki, zioła oraz kwasy omega-3, może znacznie wzmocnić naszą zdolność do walki z infekcjami bakteryjnymi i wirusowymi.
Jakub Mauricz
Dietetyk, wykładowca, promotor zdrowia mauricz.tv
Jakie ogólne zasady dietetyczne powinny być przestrzegane, by wspierać walkę z infekcjami?
Myśląc o układzie odpornościowym, powinniśmy skupić się na jamie brzusznej, ponieważ to właśnie tam zlokalizowane jest centrum naszej odporności. Badacze od lat mówią, że GALT (tkanka limfatyczna występująca w obrębie jelit) oraz bakterie probiotyczne zamieszkujące jelita decydują o działaniu 60-70 proc. pracy całości układu odpornościowego. Okazuje się zatem, że myśląc o wsparciu immunologicznym, powinniśmy przede wszystkim zastanowić się nad tym, co wkładamy do ust oraz jak wygląda nasz mikrobiom, czyli żywe kultury bakterii, które każdego dnia decydują o najważniejszych aspektach zdrowotnych całego naszego organizmu. Nic więc dziwnego, że naukowcy od lat nazywają mikroflorę jelitową generatorem zdrowia.
Warto też wspomnieć o tym, że zdecydowana większość komensalnej (prozdrowotnej) flory jelitowej posiada enzymy z klasy amylaz, które posilają się błonnikiem pokarmowym, będącym prebiotykiem, zatem pożywką umożliwiającą odpowiednie namnażanie i pełnienie funkcji obronnych mikrobiomu. Płynie z tego następujący wniosek: nasza dieta powinna być przede wszystkim bogata w błonnik, aby nasz układ odpornościowy (i cały organizm tak
naprawdę) mógł kwitnąć. W naszym menu zatem nie powinno zabraknąć warzyw, owoców, grzybów, kasz i pełnych ziaren zbóż, bulw (ziemniaki, bataty), a także orzechów, nasion roślin oleistych (słonecznik, pestki dyni) i siemienia lnianego lub chia, a także grzybów. Wszystkie wyżej wymienione źródła stanowią cenne źródło błonnika. Niestety, smutna statystyka wskazuje, że dieta większości Polaków zawiera 8-12 g błonnika, zaś powinniśmy go dostarczyć w ilości 20-30 g dobowo. Nie jest to trudne. Wszystko jest kwestią wyboru, bo sami decydujemy o tym, czy zjadamy białą bułkę z szynką i serem, czy wolimy zjeść na śniadanie owsiankę z owocami i orzechami, która jest opcją 10-krotnie bogatszą w błonnik i już sam ten posiłek potrafi pokryć 1/3 dziennego zapotrzebowania na ten cenny składnik. Poza błonnikiem dla układu odpornościowego bardzo ważne jest także pokrycie odpowiedniej racji płynów, wynoszącej 35 ml na każdy kilogram masy ciała. Mowa tu nie tylko o wodzie, ale także zupach, smoothie, owsiankach, owocach i pozostałych „mokrych” potrawach. Warto także uwzględnić kwasy tłuszczowe z rodziny omega-3, zwłaszcza te w zwierzęcej formie, czyli EPA i DHA. Białko także jest istotne. Każdy z nas słyszał pewnie, że to budulec, ale nie tylko dla masy
mięśniowej. Immunoglobuliny układu odpornościowego także potrzebują odpowiedniej ilości budulca. Oczywistym dla wielu osób na szczęście (choć nadal 90 proc. Polaków ma solidny niedobór tego składnika) jest witamina D3 i jej rola immunomodulacyjna i pośrednio przeciwbakteryjna.
Jaką rolę odgrywa błonnik i produkty pochodzenia naturalnego w łagodzeniu objawów wywołanych zakażeniem Helicobacter pylori?
Błonnik jako prebiotyk nasila namnażanie i funkcje bakterii komensalnych, co pozwala im rozwinąć skrzydła i zwalczać lepiej bakterie o potencjalnie chorobotwórczym działaniu, jak m.in. Helicobacter pylori. Istnieją szczepy probiotyczne typowo ukierunkowane pod kątem zwalczania dyskomfortu żołądkowo-jelitowego.
Jakie znaczenie ma dieta w zarządzaniu zdrowiem osób żyjących z HIV? Czy istnieją zalecenia dietetyczne dla osób zakażonych?
Wirus HIV upośledza znacząco pracę układu odpornościowego człowieka, a on pomimo złożoności i wielowymiarowości podlega tym samym zasadom, co KAŻDE wsparcie odporności. Powiedziałbym zatem, że wszystkie zasady omówione w pierwszej odpowiedzi będą dobrym pomysłem do zastosowania.
Czytaj więcej : byczdrowym.info
przeciwnowotworowym słyszy się o terapiach ukierunkowanych molekularnie na czynnik genetyczny nowotworu
Rozwój terapii celowanych wprowadził do leczenia chorych na zaawansowanego raka jelita grubego niewątpliwy przełom.


Dr hab. n. med. Tomasz Kubiatowski, Prof. UWM
Onkolog kliniczny, sekretarz Zarządu Polskiego Towarzystwa Onkologicznego, członek towarzystw naukowych krajowych i międzynarodowych (PTOK, ESMO, SMR), pomysłodawca i główny organizator wielu wydarzeń edukacyjnych z dziedziny onkologii i biologii molekularnej
Jakie znaczenie mają badania molekularne u pacjentów z przerzutowym rakiem jelita grubego? I na jakim etapie diagnozy powinny zostać wykonane? Stwierdzenie obecności mutacji u chorych na zaawansowanego raka jelita grubego niesie ze sobą istotne informacje na temat biologii nowotworu oraz pozwala właściwie zaplanować postępowanie terapeutyczne. Zastosowanie przeciwciał monoklonalnych czy drobnocząsteczkowych inhibitorów kinaz umożliwiło wydłużenie przeżycia wolnego od progresji choroby oraz przeżycia całkowitego chorych. W ostatnich latach obserwujemy również niezwykle dynamiczny rozwój immunoterapii opartej na inhibitorach immunologicznych punktów kontrolnych, tj. przeciwciałach blokujących białka PD-1, PD-L1 czy CTLA4, które spełniają kluczową rolę w regulowaniu funkcji limfocytów rozpoznających i niszczących komórki nowotworowe. Trzeba jednak zauważyć, że terapie te nie są adresowane do wszystkich chorych, gdyż korzyści z ich zastosowania dotyczą wybranych chorych cechujących się obecnością lub brakiem specyficznych zaburzeń molekularnych w komórkach. Mam tu na myśli mutacje genów KRAS NRAS BRAF, kodujących białka spełniające zasadnicze funkcje w procesie proliferacji i różnicowania komórek, jak też wiele zmian na poziomie innych genów, mających zasadnicze znaczenie dla naprawy uszkodzeń w DNA komórkowym. Jest to tym ważniejsze, że nagromadzenie uszkodzeń w strukturze DNA prowadzi
do niestabilności genomu, co dodatkowo sprzyja transformacji nowotworowej komórek. Mając wiedzę na temat tych oraz innych zaburzeń molekularnych, możemy dobierać terapie tak, aby spodziewana korzyść kliniczna z jej zastosowania była największa i przewyższała spodziewane objawy uboczne związane z jej podawaniem. Innymi słowy, wykonanie badań molekularnych jest dla nas istotne, aby wśród chorych na zaawansowanego raka jelita grubego wyodrębnić te osoby, które odniosą największą korzyść z terapii celowanych. Dlatego też badania molekularne muszą być wykonane przed rozpoczęciem leczenia.
Czy obecność mutacji u chorych z przerzutowym rakiem jelita grubego ma wpływ na przebieg choroby? Dlaczego tak ważny jest odpowiedni wybór terapii celowanej do konkretnej mutacji? Co pacjentom z przerzutowym rakiem jelita grubego daje terapia spersonalizowana?
Stwierdzanie obecności mutacji u chorych z przerzutowym rakiem jelita grubego może mieć wartość prognostyczną i predykcyjną. Dotyczy to przykładowo mutacji w genie BRAF. Jej obecność związana jest z istotnie gorszym rokowaniem, czego wyrazem jest duża dynamika procesu nowotworowego u nosicieli mutacji oraz istotne (w porównaniu z chorymi, u których ta mutacja nie jest wykrywana) skrócenie przeżycia całkowitego i wolnego od progresji. Również czas przeżycia chorych z mutacją BRAF doświadczających nawrotu
choroby po pierwotnym leczeniu jest istotnie krótszy. Świadomość występowania mutacji BRAF u chorego pozwala również na rozważenie na właściwym etapie leczenia zastosowania terapii opartej na skojarzeniu przeciwciała anty-EGFR z drobnocząsteczkowym inhibitorem BRAF. Dlatego właśnie tak ważne jest wykonywanie badań genetycznych na etapie diagnostyki.
Stwierdzenie mutacji w genie BRAF ma wartość prognostyczną i predykcyjną.
Warto również wspomnieć o powikłaniach związanych ze stosowaniem terapii personalizowanych. Personalizując leczenie chorych na zaawansowanego raka jelita grubego na podstawie wyników badań molekularnych potwierdzających lub wykluczających obecności wybranych zaburzeń, unikamy narażenia osoby chorej na wiele powikłań związanych z leczeniem. Niewłaściwe zastosowanie tych terapii prowadzić może do wystąpienia niejednokrotnie bardzo nasilonych działań ubocznych bez wyraźnego efektu klinicznego. Jest to tym ważniejsze, że w przypadku wybranych terapii, np. immunoterapii, stopień nasilenia powikłań może zagrażać życiu osoby chorej.
Otyłość jest chorobą prowadzącą do wielu poważnych konsekwencji zdrowotnych. Nadmierna masa ciała to tylko jeden z jej skutków. Niestety, nadal niewielki odsetek Polaków zdaje sobie sprawę z tego, że otyłość to nie defekt estetyczny, lecz choroba, którą można skutecznie leczyć.
Z jakimi problemami borykają się osoby otyłe i jakiego wsparcia wymagają?
Osoby z otyłością doświadczają ostracyzmu społecznego – są wykluczane, oceniane, krytykowane, co jest niespotykane przy żadnych innych chorobach (oprócz wirusa HIV i uzależnień). Mówi się, że to ich wina. Nie, nie jest to ich wina, że chorują, i tak – wiedzą, jak wyglądają, i nie trzeba im tego powtarzać. Dlatego chorzy na otyłość potrzebują przede wszystkim zrozumienia i wsparcia.
Chodzi o zrozumienie wynikające z edukacji – czym jest ta choroba, jakie są jej przyczyny. Wsparcie powinno opierać się na komunikacji, która nie wpędza osoby chorej w jeszcze większe poczucie winy. Niech nie będzie to motywacja do katorżniczych ćwiczeń i diety, ale do specjalistycznego leczenia. Jak podają badania, leczenie zachowawcze w otyłości, czyli zwiększona aktywność fizyczna i zmniejszona podaż kaloryczna, skutkuje tylko w 3-5 proc. przypadków. Zatem, gdyby to było takie proste, nie byłoby osób chorych na otyłość.
Otwarcie komunikuje pani, że poddała się operacji bariatrycznej. Co skłoniło panią do takiej decyzji?
Spotkałam się z opiniami, że takie rozwiązanie rozważa się, gdy osiągnie się monstrualną wagę. Otóż nie, ja zdecydowałam się na operację, ponieważ nie pomagało mi leczenie zachowawcze i farmakologiczne. Miałam wtedy otyłość III stopnia, a moje BMI wynosiło 43, co wraz z tendencją do wzrostu wagi kwalifikowało mnie do operacji. Nie mogłam czekać, bo chcę mieć możliwość bycia matką, a mój wcześniejszy stan zdrowia to uniemożliwiał.
Mówię o bariatrii, by osoby chore miały świadomość, że jest to jedna ze standardowych metod leczenia otyłości, a nie pójście na łatwiznę lub zabieg z kategorii operacji plastycznych. Co więcej, skoro jest refundowana przez NFZ, to jest to operacja poprawiająca stan zdrowia pacjentów.
W jaki sposób zmieniło się pani życie prywatne i zawodowe po operacji? Czy odczuwa pani istotne zmiany zdrowotne? Operacja to dopiero początek. Nigdy nie pomyślałabym, że kiedykolwiek odczuję wstręt do jedzenia. A mimo takowego trzeba jeść i zapewniać swojemu organizmowi składniki odżywcze. Jest to bardzo ważny element i wymaga ode mnie dużej samodyscypliny. Problemem jest także jedzenie odpowiedniej
ilości białka. Zawsze je lubiłam, jednak przyjmowanie go w ilości 100 gramów w ciągu dnia przy tak małych porcjach po operacji jest wyzwaniem. Przez miesiąc po operacji miałam bardzo dużo energii. Potem, w okresie upałów, zdarzało mi się jeść bardzo mało, przez co nie miałam siły na nawet najprostsze czynności. Podobnie było z nawodnieniem. Muszę też stale pamiętać o tym, by nie ważyć się codziennie, ponieważ zdarzają się przestoje. Nie warto też porównywać się z innymi pacjentami. Ja schudłam 15 kilogramów w dwa miesiące, jednak jest to kwestia niezwykle indywidualna. Trzeba po prostu zaufać procesowi, co uczy mnie cierpliwości i pokory.
Justyna Mazur-Kudelska Podcasterka kryminalna, autorka jednego z najpopularniejszych w Polsce podcastu true crime „Piąte: nie zabijaj”, absolwentka Polskiej Szkoły Reportażu, prowadząca program telewizyjny „Jedno z nas zabije”. Tworzy także podcast „Pogadajmy o otyłości”, w którym rozmawia z gośćmi i ekspertami o chorobie otyłościowej, chcąc edukować w tym temacie. Bohaterka filmu dokumentalnego „Drugi człowiek” autorstwa Krzysztofa Kudelskiego – jej męża. Autorka książki „Małe końce świata” i współautorka „Uczuciownika”.

Mówię o bariatrii, by osoby chore miały świadomość, że jest to jedna ze standardowych metod leczenia otyłości.
Jak zmotywować osoby cierpiące na otyłość do podjęcia leczenia? Co w pani przypadku wpłynęło na podjęcie takiej decyzji?
Dla chorych na otyłość podjęcie leczenia może być naprawdę trudne. Te osoby bardzo często chcą coś zmienić w swoim życiu, jednak są tak zniechęcone przez negatywne komunikaty z zewnątrz i niezadowolenie z siebie, że nie chcą próbować. Wiem też, że wynika to z braku świadomości. A przecież diagnoza i skuteczne, kompleksowe leczenie otyłości mogą pomóc uniknąć wielu konsekwencji zdrowotnych, takich jak cukrzyca, insulinooporność, zaburzenia hormonalne i wiele innych. Dlatego zachęcam osoby z otyłością do pójścia do lekarza, ponieważ mogą otrzymać specjalistyczną pomoc.
Czytaj więcej : byczdrowym.info
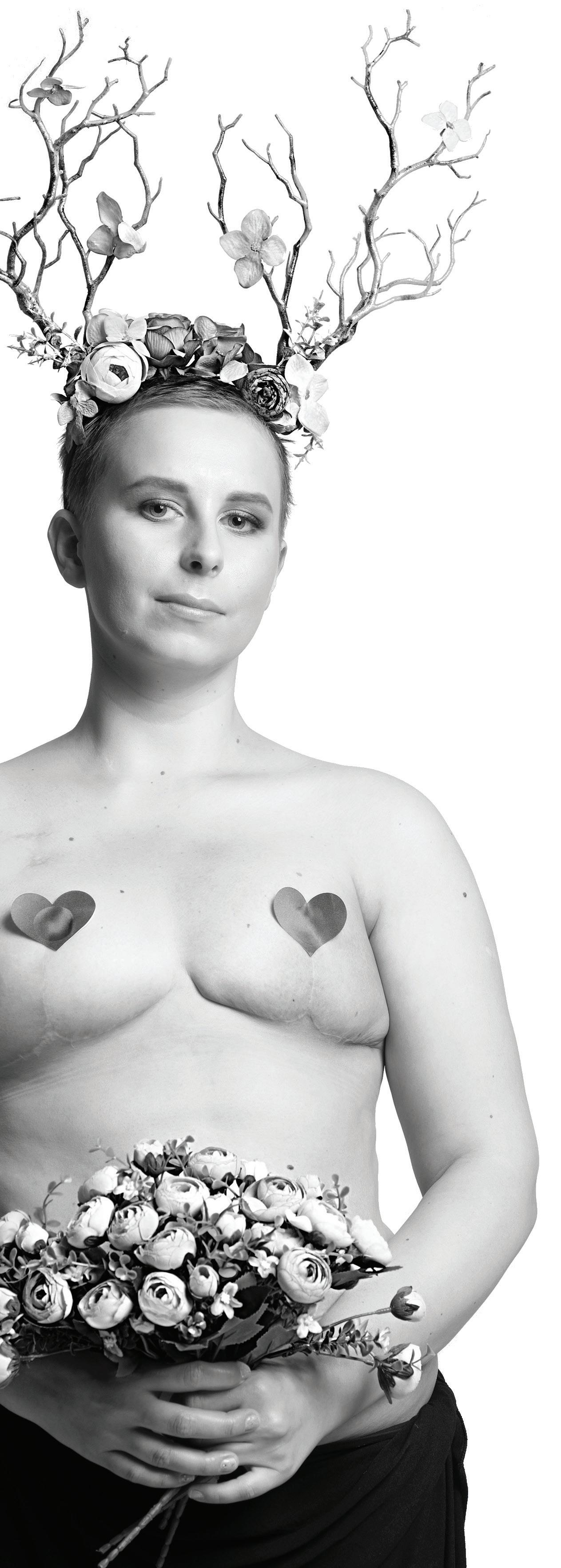
Rak piersi to najczęściej występujący nowotwór w Polsce. Liczba zachorowań z roku na rok rośnie.

Małgorzata Lakowska Członkini Zarządu Fundacji Kochasz Dopilnuj
Czy według statystyk Polki chętnie wykonują badania kontrolne?
Z ankiety, którą przeprowadziłyśmy dla naszej Fundacji Kochasz Dopilnuj, wynika, że tylko 40 proc. kobiet wykonuje regularnie comiesięczne samobadanie piersi. Z kolei, jeśli chodzi o USG piersi, robi je systematycznie tylko 50 proc. respondentek. Badanie piersi u lekarza wykonuje rzadziej niż raz w roku jedynie co czwarta ankietowana. Co warte podkreślenia, wśród ankietowanych, które się nie badają, blisko 60 proc. stanowią kobiety z grupy wiekowej poniżej 40 lat. Z kolei spośród kobiet badających się przynajmniej raz w roku największą grupę stanowią respondentki w wieku 41-50 lat.
Badanie piersi u lekarza wykonuje rzadziej niż raz w roku jedynie co czwarta ankietowana.
Dlaczego kobiety nadal bardzo często boją się iść do ginekologa? Z czego to może wynikać? Głównym powodem, jak się okazuje, jest brak czasu. Kobiety dbają o cały świat, noszą jego wszystkie problemy na plecach, ale nie mają siebie na liście priorytetów – i tym samym nie mają czasu zadbać o swoje zdrowie. Oczywiście wśród innych powodów, głównie u młodych kobiet, istnieje nadal przekonanie, że ich to nie dotyczy.
Widać, że jako Fundacja promująca profilaktykę mamy tutaj wiele do zrobienia, bo od dawna nowotwór piersi nie jest już chorobą starszych kobiet. Statystki mówią same za siebie: najmłodsza uczestniczka naszej kampanii #PomacajSie zachorowała w wieku 23 lat. Wśród innych powodów znajdują się m.in. takie, że kobiety nadal wstydzą się pójść na badania do ginekologa, w ich okolicy brakuje takiego specjalisty lub są długie terminy oczekiwania na wizytę. Bez względu jednak na przyczyny należy pamiętać, że rak piersi nadal jest najczęściej występującym nowotworem u kobiet.
Dlaczego tak ważne jest to, by regularnie badać piersi? Czy wczesna diagnoza nowotworu pozwala przeżyć?
Oczywiście, że pozwala! Dlatego tak ważne jest comiesięczne badanie piersi, do którego nawołujemy w kampanii #PomacajSie, bo to my same musimy najpierw poznać swoje piersi: nauczyć się ich, wiedzieć, że np. jedno zgrubienie wynika z gęstości tkanki, inne jest od zawsze i w porę zobaczyć takie, które dopiero się pojawiło. Możemy w ten sposób wcześnie się diagnozować i przez to zastosować odpowiednie leczenie. Trzeba pamiętać, że na wczesnym etapie terapie są mniej inwazyjne i obciążające dla organizmu, a także, co najważniejsze, dają większe szanse na wyleczenie.
Jakie badania kontrolne i kiedy powinny wykonywać kobiety?
Zacznę od badań, które należy wykonywać niezależnie od wieku, czyli samobadanie piersi co miesiąc, co roku USG piersi, cytologia i morfologia krwi. Po 30. roku życia warto wykonywać co roku dopochwowe USG i RTG klatki piersiowej. Po 40. roku życia należy wykonać mammografię, bo właśnie wtedy zmienia się budowa piersi. Co warto wiedzieć o mammografii? Przede wszystkim to, że to badanie nie boli. Po 50. roku życia należy wykonać wszystkie wcześniej wymienione, a dodatkowo również kolonoskopię i badanie na krew utajoną w kale. Pamiętajmy, że skoro dbamy o swoje ciało, chętnie idziemy do fryzjera i kosmetyczki, to idźmy też do ginekologa, bo to, co mamy w środku, też jest ważne i wymaga zaopiekowania. Warto namawiać do tego najbliższe sobie kobiety – mamę, babcię, siostry i przyjaciółki. Musimy się wspierać i zachęcać do badań, by nie chorować.

Około 75 proc. kobiet w wieku 15-49 lat przynajmniej raz w życiu będzie zmagać się z grzybicą pochwy, a u 5 proc. z nich choroba przybierze postać nawrotową. To jedna z najczęstszych infekcji intymnych, która może mieć ogromny wpływ na jakość życia.
Jeśli masz pytania z zakresu zdrowia intymnego i edukacji seksualnej, skorzystaj z bezpłatnych, anonimowych konsultacji z ekspertami SEXEDPL
Infekcje tego typu rozwijają się w ciepłych, wilgotnych obszarach naszego ciała, dlatego najczęściej atakują jamę ustną, ale także części intymne. Grzybicę pochwy i sromu może wywołać infekcja drożdżakowa, która często rozwija się w wyniku obniżonej odporności organizmu, zaburzeń hormonalnych, cukrzycy oraz niewłaściwej higieny.
Jakie są objawy grzybicy pochwy? Świąd i pieczenie sromu oraz pochwy, zaczerwienie sromu, gęsta, biała, serowata wydzielina, najczęściej bezwonna, chociaż może pachnieć drożdżami albo chlebem, ból lub pieczenie podczas oddawania moczu lub podczas seksu.
Co powoduje infekcje drożdżakowe pochwy?
W naszej jamie ustnej, przewodzie pokarmowym, na skórze oraz w pochwie obecne są niewielkie ilości grzybów Candida. Zdrowy układ odpornościowy oraz niektóre „dobre” bakterie obecne w organizmie kontrolują ilość tych grzybów i nie dopuszczają do tego, by było ich za dużo. Jednak w niektórych sytuacjach drożdżaki zaczynają się namnażać, co prowadzi do infekcji i stanu zapalnego. Infekcje drożdżakowe pochwy mogą przytrafić się w każdym wieku, nawet bardzo młodym dziewczynom, które są tuż przed miesiączką.
Stosowanie antybiotyków , szczególnie tych o szerokim spektrum działania. To samo dotyczy niektórych leków, w tym tabletek antykoncepcyjnych, kortykosteroidów, cytostatyków lub preparatów immunosupresyjnych.
Kiepska dieta , bogata w cukry proste i przetworzoną żywność, uboga w witaminy, składniki mineralne i pełnoziarniste, fast foody.
Stres, ciąża i niektóre choroby (cukrzyca, zaburzenia immunologiczne, choroby nowotworowe), które wpływają na kondycję układu odpornościowego, mogą przyczyniać się do tego, że drożdżaków zaczyna być coraz więcej.
Obcisła odzież (zwłaszcza bielizna), szczególnie wykonana z syntetycznych materiałów, które zatrzymują wilgoć i ciepło, używanie na co dzień wkładek
Nadużywanie środków do higieny intymnej , zbyt częste podmywanie sromu, irygacje pochwy mogą zaburzyć zdrową równowagę bakterii w pochwie.
GRZYBICA POCHWY: LECZENIE Leczenie grzybicy powinno odbywać się pod kontrolą lekarza_ki. Dlaczego? Bo tylko 30 proc. kobiet, które leczą się same, rzeczywiście ma grzybicę pochwy i sromu. Nie każde swędzenie czy pieczenie w okolicy krocza oznacza infekcję grzybiczą, dlatego nie warto leczyć się na własną rękę.
Terapia powinna obejmować leczenie miejscowe oraz doustne. Głównym powodem braku efektywności leczenia grzybicy pochwy oraz nawrotu infekcji jest niewystarczająca dawka preparatów przeciwgrzybiczych oraz zbyt krótki czas samej terapii. To wszystko może sprawić, że po jakimś czasie organizm „przyzwyczai” się do leków i nie będzie on już nam pomagał.
Infekcje drożdżakowe pochwy mogą przytrafić się w każdym wieku, nawet bardzo młodym dziewczynom, które są tuż przed miesiączką.
Czy osoba partnerska osoby zakażonej grzybicą również powinna podjąć leczenie? Najczęściej tak. Osoby z penisem mogą mieć bardzo dyskretne objawy albo nie mieć ich wcale. O leczeniu powinien zadecydować lekarz_rka na podstawie indywidualnego przypadku. Uwaga! Nawracająca grzybica pochwy może być też pierwszym objawem cukrzycy, dlatego konieczne jest zbadanie poziomu cukru we krwi i w moczu.