3 minute read
Entscheidungen im Sekundentakt
Der Patient ist 33 Jahre alt. Kopfverletzung nach einem Sportunfall. Vor eineinhalb Stunden hat die Rega die intensivmedizinische Behandlung begonnen und noch immer ist der Patient instabil. Inmitten einer
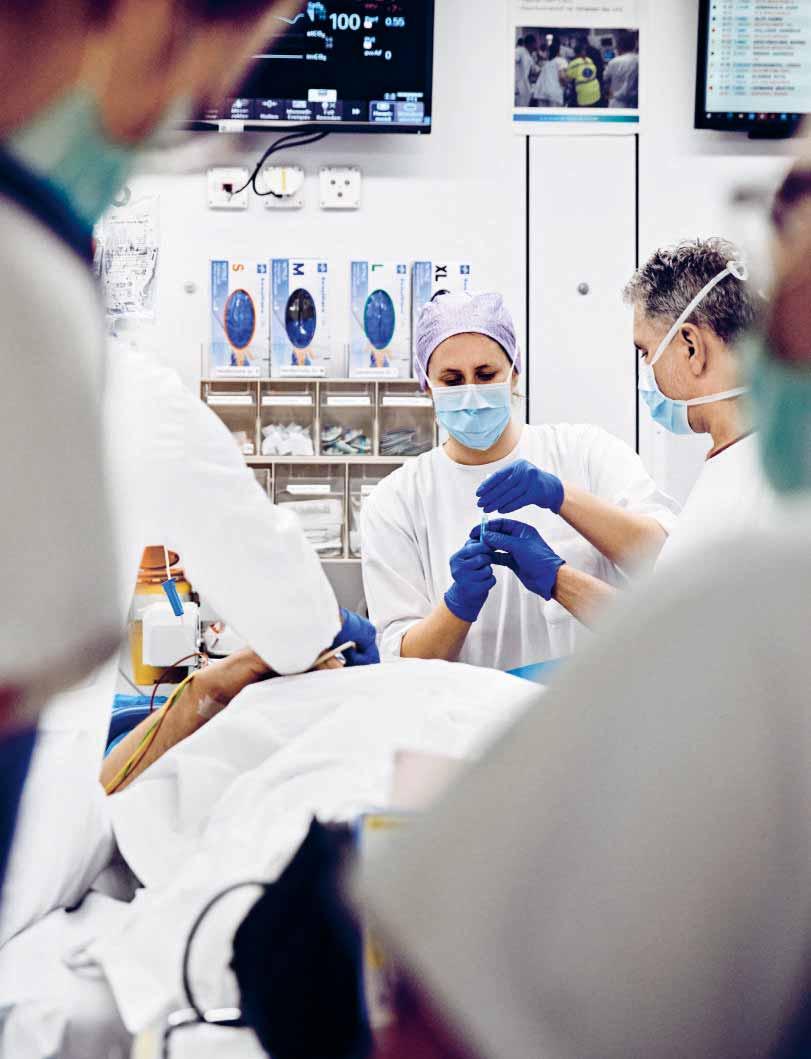
Schockraum 1 der Universitätsklinik für Notfallmedizin im Inselspital Bern. An einem Ende des Patienten steht Sabrina Jegerlehner, die diensthabende
Ihre Konzentration ist beinahe greifbar, und trotzdem wirkt sie routiniert, entspannt. Seit sieben Jahren - bel und stressresistent müsse man dafür schon sein, meint die Bernerin. «Man muss damit leben können, dass nicht immer alles perfekt läuft.» Eine Kollegin liest die Befunde vor. Der Patient ist stabilisiert und
Beatmung wird abgestellt. Und dann? «Dieser Patient kommt auf die Intensivstation zur Überwachung», sagt Jegerlehner.
Von null auf hundert
Es ist Freitagabend gegen 20 Uhr. Besucherinnen, Besucher und Tagespersonal des Inselspitals haben sich bereits ins Wochenende verabschiedet. Die Flure sind verwaist, die Bettenstationen wirken verschlafen. Die Universitätsklinik für Notfallmedizin aber vibriert unter Bereitschaft. Hier wartet man auf die Hektik eines normalen Freitagabends. «Diese Kurve zeigt die prognostizierte Auslastung.» Jegerlehner deutet auf ihrem Computer auf eine rote, wellenförmige Linie. «Im Moment sind wir darunter, es ist also verhältnismässig ruhig. Aber das kann plötzlich losgehen.» In Sekundenschnelle kann der Notfall zum Bienenstock werden, lebensbedrohliche Fälle wie Unfallopfer oder Herzinfarktpatienten haben gemäss der Schweizerischen Triage Skala (SETS) erste Priorität. Die drei Schockräume, in denen in Lebensgefahr schwebende Patientinnen und Patienten direkt nach ihrer Ankunft behandelt werden, sind dann innert Minuten belegt. Weniger akute Fälle, um
30 Behandlungskojen der Universitätsklinik für Notfallmedizin kümmern, müssen warten. Noch länger müssen sich sogenannte Bagatellfälle gedulden –teils stundenlang. Und doch gibt es davon immer mehr: «Die Menschen haben verlernt, krank zu sein»,
Aber nicht nur Bagatellfälle nehmen zu, auch insgesamt ist die Patientenzahl von 38 000 im Jahr 2013 auf mittlerweile rund 60 000 pro Jahr gestiegen.
Security gehört zum Notfall-Alltag
Das bedeutet zusätzliche Betten, Räume, Medizin. - duld aufseiten der immer zahlreicheren Patientinnen und Patienten. «Schimpfwörter, Aggressionen, Tätlichkeiten gibt es fast täglich», schildert Nicole Winkler die Folgen der Überlastung. Sie steht im Lichthof der Universitätsklinik für Notfallmedizin, wo man wiederholt Securitas-Personal patrouillieren sieht. Winkler orchestriert den Notfall, koordiniert Angestellte und Ressourcen seit zwölf Jahren. Sie redet nicht um den heissen Brei herum: «Den Mitarbeiten- muss aufpassen, deswegen nicht die Empathie zu verlieren. Sonst kann man aufhören», sagt Winkler und seufzt. Der Frust schwingt mit.
Lebensbedrohliche Fälle haben im Notfall höchste Priorität und werden direkt nach ihrer Ankunft in Schockräumen behandelt.
Wann ist es ein Notfall?
Grundsätzlich geht man von einem Notfall aus, wenn Lebensgefahr besteht oder bleibende Schäden nicht ausgeschlossen werden können. Dazu gehören schwere Unfälle, starke Brustschmerzen, Atemnot, allergische Reaktionen, Herz-KreislaufBeschwerden, Blutungen und Ähnliches. In diesen Fällen ruft man am besten umgehend den Rettungsdienst (Tel. 144). Auf der Notfallstation wird dann mittels Triage die medizinische Dringlichkeit der Beschwerden eingestuft.
Wer hilft, wenn keine Lebensgefahr droht?
Bei nicht lebensbedrohlichen Situationen sind die Hausärztin oder das telemedizinische Angebot der Krankenkasse die erste Anlaufstelle. Sind diese nicht erreichbar, gibt die regionale Notfallnummer Auskunft. Es gilt generell auf das eigene Körpergefühl zu achten und Symptome ernst zu nehmen, gerade wenn Vorerkrankungen bestehen.

Niemand wird ungesehen heimgeschickt
Dass es jährlich mehr Notfälle werden, ist ein Problem, erklärt auch Sabrina Jegerlehner: «Seit der Pandemie gibt es sehr viele sehr kranke Patientinnen und Patienten.» Hinzu komme die wachsende Zahl älterer Menschen mit Herzinfarkt oder Schlaganfall. Plus die vielen Personen mit medizinischen Kleinigkeiten, Fälle für den Hausarzt, den heute viele Leute nicht mehr hätten, berichtet die Oberärztin. «Da kommen Menschen mit einer Erkältung oder einem verstauchten Fuss zu uns. Diese kosten uns an hektischen Tagen dann den Kragen, weil wir zu wenig Kapazitäten haben.» Trotzdem gilt: «Wer bei uns zur als solcher behandelt.»
Jegerlehners Mobiltelefon läutet. Es ist 21.30 Uhr. Wieder wird ein Rega-Patient angemeldet, der zweite innert 30 Minuten. Ein 58-jähriger Mann mit zweimaligem Herzstillstand. «Jetzt nimmt’s doch nochmal zu», sagt sie und macht sich auf in Richtung Stützpunkt mit den 30 Behandlungskojen.
Respekt, aber keine Angst
Hier werden Patientinnen und Patienten in nicht unmittelbar lebensbedrohlichem Zustand überwacht. Darunter Jamie. Der 22-Jährige aus Zollikofen liegt im Halbdunkel. Ein Halskragen und eine Vaku- vereist. Beim Absprung bin ich ausgerutscht und direkt auf den Rücken geknallt.» Die Diagnose: Fraktur und Verschiebung des fünften Halswirbels. Verschiebt sich der Wirbel noch weiter, ist Jamie gelähmt

Sportunfälle lassen auch die Oberärztin nicht kalt. Es ist 22.30 Uhr, Jegerlehner steht vor dem Schichtende. «Ich habe beim Sport schon mehr Respekt. Aber zu sehr darf man sich von unserem Berufsalltag auch nicht verängstigen lassen», sagt sie und hastet zum Rapport. Pünktlich kann sie dann aber doch nicht los, die Übergabe ist wichtig, denn sie garantiert, dass die Patientinnen und Patienten weiterhin gut versorgt sind. «Man koordiniert erneut, übernimmt nochmals einen Notfall und schaut, dass die Nachtschicht nicht gleich in Arbeit schwimmt. Vorher geht niemand gerne nach Hause.» sanitas.com/ ausland
Auch im Ausland kann es passieren, dass Sie medizinische Hilfe brauchen. Sanitas Assistance unterstützt Sie dann unkompliziert und schnell.






