De Verloskundige

Van niet gehoord, naar luide stem




Wat kunnen wij leren van de natuur?




De verloskunde van morgen



Van niet gehoord, naar luide stem




Wat kunnen wij leren van de natuur?




De verloskunde van morgen

Drie supplementen essentieel voor een gezonde start van iedere baby.
Vitamine K voor zuigelingen tot 4 maanden. Vitamine D3 in de juiste dosering van 10 mcg. Genoeg voor de hele eerste periode!
NIEUW
Probiotica voor zwangere vrouwen & baby’s. onderbouwd naar behoefte van baby’s.




Goed voor het gezichtsvermogen, de hersenen en ondersteuning van de botten en de bloedstolling.*
*Op basis van goedgekeurde gezondheidsclaims Multi Nacht Junior
zakelijk.vitakruid.nl
125 jaar verenigd. Hónderdvijfentwintig. Een mijlpaal die het waard is om te vieren. Toen verloskundigen zich gingen organiseren, waren er slechts tweehonderd auto's in Nederland. Vrouwen mochten nog niet stemmen of zich verkiesbaar stellen. En er waren circa 1,6 miljard mensen op aarde.
Alleen al in Nederland zijn sindsdien ongeveer 24 miljoen kinderen geboren. Waarvan velen in de handen van een verloskundige. Met een bijzondere piek van bijna 250.000 bevallingen in het jaar na de Tweede Wereldoorlog. Ik werk pas drie jaar voor jullie. In dat opzicht past mij bescheidenheid. Op aanraden van collega’s heb ik met veel verloskundigen over het verleden gesproken. Want waar je vandaan komt en hoe je bent gekomen tot waar je staat, is belangrijk. Lees daarom vooral de interviews met Marianne Nieuwenhuijze (pagina 6), en met Lidewijde Jongmans en Loes Schultz van de Commissie Catherina Schrader (pagina 15). En bekijk ook even de tijdslijn onderaan de pagina’s, met belangrijke momenten voor de (K)NOV.
Ik geloof dat we kunnen bouwen op het verleden. Op al het werk van onze voorgangers. Dat doen we met alle verloskundigen, huidig en aankomend, want we hebben iedereen hard nodig. We staan op een kantelpunt, ook voor de geboortezorg. De lijn van meer, meer, meer is steeds minder uitvoerbaar. En het is tijd dat we de regie pakken op ons vak en onze toekomst. Dit biedt kansen voor onze beroepsgroep. Om de komende jaren stappen te zetten, is moed nodig. Met reden één van onze nieuwe kernwaarden voor de KNOV. Op pagina 43 geeft het bestuur in een interview aan hoe zij naar de toekomst kijkt. Met de nadruk op eigen regie, verminderen van het risicodenken, een sterke rol voor de verloskundige, ongeacht waar ze werkt en het belonen van goede zorg met de noodzaak om het aantal zorgeenheden te verlagen.
Op de dag dat dit tijdschrift op de mat valt, vieren wij ons jubileumfeest. Ik hoop jullie daar te zien. Mocht je er niet bij kunnen zijn, dan hoop ik dat je tijd vindt om deze editie te lezen. En even stil te staan bij ons rijke verleden en inspiratie op te doen voor de toekomst.

Redactieraad
Kristi Francken (KNOV), Yvette Hoogenboom en Hedy Jak (Vrhl Content en Creatie), Danielle Bax, Regine Detollenaere, Eveline Mestdagh, Hanneke Torij en Simone Valk
Grafische vormgeving en druk
Elma Media B.V. www.elma.nl
Acquisitie
Elma Media B.V.
Silvèr Snoek: s.snoek@elma.nl
0226 - 33 16 00
Vormgeving, redactie en fotografie
Vrhl Content en Creatie in opdracht van Elma Media B.V.
Abonnementen personalia
en adreswijzigingen
KNOV, Jolanda Zocchi, Postbus 2001, 3500 GA Utrecht, abonnementen@knov.nl
Abonnementsprijzen
Abonnementsprijzen voor niet-leden van de KNOV (inclusief portokosten)

voor 4 nummers per jaar:
Nederland €111
Binnen Europa €138
Buiten Europa €161
Los nummer €31
Privacy
Op de verwerking van persoonsgegevens van abonnees is het privacy statement van Elma Media van toepassing.

De Verloskundige is het ledenblad van de KNOV en verschijnt vier keer per jaar.
©2022 Koninklijke Nederlandse
Organisatie van Verloskundigen
Mercatorlaan 1200, 3528 BL Utrecht
Oplage: 5000

ISSN 0378-1925
Coverfoto: Nationaal Archief/Collectie Spaarnestad/Pim Stuifbergen
De tijdlijn en het bestuurdersoverzicht in dit nummer werden mede mogelijk gemaakt door: Petra Drenth. 1898-1998, 100 jaar vroedvrouwen verenigd. J. Klomp. De jaren zestig: De vroedvrouw bijna verdwenen, leve de vroedvrouw Doug Cronie. Hospital Midwives: An examination of the role, diversity and practice conditions of Dutch hospital midwives
E.C. (Loes) Schultz Masterscriptie: Nederlandse verloskundigen, hun historie en verloskundig erfgoed: een veronachtzaamd gebied. 3071545

‘ Mogen wij ons
Van niet gehoord, naar luide stem
Van niet naar luide st
27
Wat kunnen wij leren van de natuur?
Natuurlijke veranderkracht
62
De verloskunde van morgen
Vijf ontwikkelingen
30
Bekkenbodemproblematiek Verstoord gevoelsvermogen (wetenschap) 51 Inzicht in de toekomst Met scenarioplanning (wetenschap)
Hoe is verloskunde eigenlijk begonnen? Hoe keken we 125 jaar geleden naar verloskundigen?
Verschilt dat van andere landen? Op 13 september 2023 viert de KNOV 125 jaar vereniging van verloskundigen met een jubileum in Museumpark Archeon. Prof. dr. Marianne Nieuwenhuijze vertelt deze dag over de geschiedenis van de verloskunde en de verloskundige. Ook voor De Verloskundige blikt zij terug op het verloskundig verleden.
Vrouwen die vrouwen bijstaan
Verloskundigen zijn er altijd geweest, in diverse vormen. Marianne vertelt: ‘In het begin vooral in de vorm van vrouwen die andere vrouwen bijstaan, bijvoorbeeld als familielid of onderdeel van het huishouden. Maar in de klassieke oudheid en zelfs in het oude Egypte werd er daarnaast al geschreven over verloskunde. Je zou dus kunnen zeggen dat het delen van vastgelegde kennis toen al is begonnen, al was de kennis alleen toegankelijk voor de beperkte groep vrouwen die kon lezen. Specifieke scholing is pas langzaamaan ontstaan na de middeleeuwen. In de zeventiende eeuw startte de allereerste gemeentelijke vroedvrouwenscholen, onder andere in Groningen. Ook op andere plekken gaven artsen les in verloskunde. Voor deze scholing was het een vereiste dat je kon lezen en schrijven, dus lange tijd was deze kennis nog steeds niet voor
iedereen toegankelijk. Hierdoor bleef er nog lang een grote groep vroedvrouwen bestaan die het vak leerde van een andere vroedvrouw, bijvoorbeeld van een moeder of een tante.’
Het officiële onderwijs ontstond pas eind negentiende eeuw. ‘Na de Napoleontische tijd in Nederland werd zowel scholing als gezondheidszorg steeds meer vanuit de nationale overheid geregeld’, vertelt Marianne. ‘In 1861 startte de eerste door de overheid bekostigde verloskundige opleiding: de Rijkskweekschool voor Vroedvrouwen in Amsterdam. In 1865 werd de Wet op de Uitoefening der Geneeskunst vastgesteld, waarin werd bepaald welke medische handelingen tot het domein van de vroedvrouw behoorden. Officieel werden er vanaf dit moment eisen gesteld aan de beroepsuitoefening
door vroedvrouwen. Maar, het duurde nog een tijd eer deze wet werd gekoppeld aan landelijke opleidingen, omdat er simpelweg nog niet voldoende opleidingsplaatsen beschikbaar waren voor alle vroedvrouwen. Tot die tijd werd de kwaliteit gewaarborgd door het afnemen van gemeentelijke examens onder toezicht van artsen. In 1882 opende er ook een opleiding in Rotterdam, en in 1912 in Heerlen. Tegelijk met de landelijke wetgeving en de opkomst van de scholing verenigden vroedvrouwen zich. In 1898 werd in Nederland de eerste regionale vroedvrouwenvereniging opgericht: de Bond van Vrouwelijke Verloskundigen, die later de KNOV zou worden.’
Volgens Marianne hebben vroedvrouwen altijd aanzien gehad binnen de maatschappij. ‘Zeker toen ze eenmaal geschoold
Vroedvrouwenorganisaties maken zich al 125 jaar hard voor de positie van verloskundigen in Nederland. Blader met de tijd mee door onze geschiedenis. We pretenderen niet dat deze tijdlijn volledig is, maar hij geeft een mooie weergave van belangrijke acties door de jaren heen. Heb je aanvullingen of opmerkingen? Mail dan naar redactie@knov.nl.
waren, maar ook daarvoor al. Maar het feit dat ze met ongedoopt leven in aanraking kwamen, gaf vroedvrouwen daarnaast een zekere kwetsbaarheid. Zeker in de middeleeuwen, toen de kerk een sterke greep op de samenleving had. Onder de vrouwen die zijn veroordeeld als heks, was een groot percentage vroedvrouw. Zij waren verdacht doordat zij zelfstandige vrouwen waren die hun eigen inkomen verdienden, in een maatschappij waarin de vrouw verder slechts een zeer beperkte rol speelde in het openbare leven. Daarnaast gaf het soms spanning dat vroedvrouwen bij iedereen over de
1898
waarom thuisbevallingen in Nederland zo lang de norm zijn gebleven en nog steeds diep verankerd zijn in onze samenleving.’
vloer kwamen en alles zagen. Zij werden ook weleens onder druk gezet, bijvoorbeeld om te verklaren wie de vader van een kind was. In vergelijking met andere landen heeft de vroedvrouw in Nederland wel altijd een vrij stevige positie gehad, omdat het gezin hier zo’n belangrijke rol speelde. Waar in andere Europese landen in de achttiende en negentiende eeuw de macht van de artsen steeds groter werd en vroedvrouwen werden gemarginaliseerd, gebeurde dat bij ons niet. Dat is waarschijnlijk mede omdat de overheid hier al vroeg heeft ingezet op de scholing en professionalisering van vroedvrouwen, en
‘Pas eind twintigste eeuw nam het aantal thuisbevallingen bij ons flink af. Onder andere door een toenemende vraag naar pijnstilling en de angst die werd gecreëerd: dat het sterftecijfer rond geboorte in Nederland hoger zou liggen door de thuisbevallingen. Maar voor een hoger risico op sterfte bij thuis bevallen van gezonde vrouwen met een ongecompliceerde zwangerschap is nooit wetenschappelijk bewijs gevonden. Uit onderzoek blijkt dat de geboortesterftecijfers van landen slecht met elkaar te vergelijken zijn, omdat ieder land prenatale sterfte anders registreert. Toch heeft dit veel teweeggebracht en een teneur gezet voor meer screenen en interveniëren. In de jaren zeventig vond in Nederland nog zo’n vijftig tot zestig procent van de bevallingen onder begeleiding van een eerstelijnsverloskundige plaats, inmiddels is dat ongeveer de helft. Natuurlijk hebben we in de loop van tijd belangrijke technieken verworven die heel belangrijk zijn: keizersneden redden vrouwenlevens. Maar als je het ook gaat doen als er geen medische noodzaak is, kunnen de nadelen de overhand krijgen. Daarom is het zo belangrijk dat ook verloskundigen zelf sinds de jaren tachtig in Nederland onderzoek naar zwangerschap en geboorte zijn gaan ontwikkelen. Zo kunnen we een antwoord formuleren op de dominantie van de medische, gynaecologische zorg, en door middel van wetenschappelijke bevindingen onze eigen accenten ontwikkelen: fysiologische zorg, persoonlijke zorg, continue zorg.’
Provinciale vroedvrouwenverenigingen hebben zich de afgelopen tijd in hoog tempo gevormd. In 1898 bundelen de 11 regionale vroedvrouwenverenigingen zich en gaan samen in de Bond van Vrouwelijke Verloskundigen met als doel onder meer imagoverbetering, bevoegdheidsuitbreidingen en verbetering honorering

‘Tot 125 jaar geleden leerden de meeste vroedvrouwen het vak van een andere vroedvrouw’







Help baby’s veilig slapen met wetenschappelijk bewezen AeroSleep 3D-matrasbeschermer. Beschermt baby & matras.


















De stevige 3D-honingraatstructuur zorgt voor een laagje lucht, garandeert een vrije ademhaling en veilige warmteregulatie.
















Vocht gaat door de 3D-structuur en wordt in deze absorberende laag vastgehouden. Kindjes liggen droog en huidirritaties worden voorkomen.


Houdt bacteriën en allergenen tegen voor een optimale hygiëne, en houdt je matras schoon!


is klinisch verloskundige in het Reinier de Graaf ziekenhuis in Delft.
Als je schoot niet mag baren. En je buik niet mag dragen. Als de maand het moeilijkst is. Op die enkele zwarte dagen. 11 november 1973 is het. Haar buik gegroeid en onmiskenbaar: haar eerste kind is op komst. Zo’n zesenhalve maand is ze, in het ziekenhuis opgenomen met bloedverlies. De dagen duren lang, maar het contact met de andere vrouwen op de zaal verzacht het wachten wat. Uit het niets komt een plons vocht. De verpleegkundige is stellig: ‘Dat zal wel zweet zijn’. Dan zakt ze bijna weg. Ze wordt naar de OK geracet en krijgt hierna niet veel meer mee. Als ze wakker wordt is haar buik leeg. Net als de wieg. Het kind? ‘Overleden’. En verder? Niets. Hoe ziet het eruit, waar gaat het naartoe? Wat gebeurt er nu? Er wordt niets verteld. Haar man wordt pas uren later gebeld en mag niet komen: het is autoloze zondag. Verdwaasd en leeg gaan ze na een paar dagen naar huis. Geen afscheid, geen nagesprek, geen begeleiding… Niets. Niet van zorgverleners, niet van familie. Nog geen twee maanden later staat ze klaar als kraamhulp, bij een van haar schoonzussen.
Als je stem niet mag troosten. En je hand niet mag strelen. Als er een moeder is geboren. Maar het leven zich niet laat delen.
‘Ach, je bent nog jong’, maar een nieuwe zwangerschap blijft uit. Wel wordt ze minstens dertig keer tante. Waaronder van mij. En nooit vraagt iemand hoe dit voor haar is.
Als de maanden jaren worden. En je hoop zachtjes verdwijnt. Als het leven niet maakbaar is. Of zo simpel als het schijnt.
Als ik ervaringen vanuit het werk met haar deel, vertelt mijn tante me, in stapjes, haar verhaal. Ze hoort hoe anders nu wordt omgegaan met sterfte en verlies. Dat had ik haar ook zo gegund. En ik verwonder me, hoe was het voor onze voorgangers om zo te werken? Was dit toen normaal? En wat vinden we over vijftig jaar verwonderlijk als we terugblikken op nu?
Als je rug toch zo sterk blijkt. Je schouders breder dan verwacht. Wens ik dat in dit stómme leven. De zon voor eeuwig naar je lacht.
*De schuingedrukte tekst is een gedicht van Lentezoet
De wens om ouders te zijn kwam voor mijn tante en oom nooit uit. Ondanks dit pijnlijke besef en de tweede verdrietige ronde toen zussen en broers grootouders werden hebben ze er samen iets van gemaakt. Tachtigers zijn ze nu en als we bellen hoor ik steevast: ‘We hebben het zo goed samen, we zijn zó gelukkig.’ Ze zijn open over wat ze hebben meegemaakt en dat heeft mij veel geleerd. Ook het besef hoe enorm de maatschappij, nog steeds, is ingericht op het krijgen van (klein)kinderen. Toen in 2022 de Basisregistratie Personen van vroeger overleden kinderen mogelijk werd, besloten mijn tante en oom dit niet te doen. Voor hen voegde het niets toe. ‘Maar de herinnering is er altijd. In ons hoofd en in ons hart.’ Toen, nu en in de toekomst.

Kruiden winnen aan populariteit voor de behandeling van verschillende kwalen in de zwangerschap, het kraambed en tijdens de borstvoedingsperiode. Afhankelijk van de ondervraagde populatie, gebruikt 9 tot 57 procent van de vrouwen weleens een kruiden(genees)middel rondom de zwangerschap.1 Vaak wordt gedacht dat de natuurlijke bestanddelen van kruiden(genees)middelen, een lager risico geven op bijwerkingen dan farmaceutische producten. Door gebrek aan bewijs over de effectiviteit en veiligheid, de ongecontroleerde samenstelling en mogelijke interactie met medicijnen, kunnen ze echter wel degelijk een risico vormen voor de gezondheid.
In dit artikel krijg je een overzicht van het gebruik van kruiden(genees)middelen door zwangere en lacterende vrouwen vanuit het onderzoek van Moeders van Morgen Lareb, onderdeel van Bijwerkingencentrum Lareb. Het onderzoek laat zien dat er weinig tot geen wetenschappelijk bewijs is voor de veiligheid en effectiviteit van de meest gebruikte kruiden(genees)middelen rondom de zwangerschap en in de borstvoedingsperiode.
Gebruik van kruiden(genees)
middelen
Door middel van vragenlijsten verzamelt Moeders van Morgen Lareb gegevens over geneesmiddelgebruik tijdens de zwangerschap en in de borstvoedingsperiode (zie ook kader op pagina 13). Op het moment van schrijven nemen er bijna 14.000 vrouwen deel aan het vragenlijstonderzoek. Van ongeveer 7.000 vrouwen is er (al) een zwangerschapsuitkomst bekend. Het grootste deel van de kruiden(genees)middelen die gebruikt worden door deelneemsters van Moeders van Morgen Lareb kan ingedeeld worden in twee groepen: middelen ter bevordering van de melkproductie en middelen ter bevordering van de vruchtbaarheid en/of het voorkomen van miskramen. In totaal zijn er 208 vrouwen die aangaven voor één van deze indicaties kruiden(genees)middelen te gebruiken.
In totaal gebruikten 26 vrouwen een kruiden(genees)middel rondom de conceptie of in de vroege zwangerschap om de vruchtbaarheid te bevorderen en/of een miskraam te voorkomen. Tabel 1 geeft een overzicht van de gebruikte middelen. Bij een (nog) onbekende zwangerschapsuitkomst, is de deelneemster nog zwanger of heeft ze geen vervolgvragenlijst(en) ingevuld.
Tien vrouwen gaven aan Chinese kruiden (al dan niet gespecificeerd) te hebben gebruikt
Soort middelAantal Reden gebruik (zelf gerapporteerd) Zwangerschapsuitkomsten
Chinese kruiden
- Nuan Gong Yun Zi Wan
- Chai Hu Shu Gan Wan
- Warm the Mansion - Niet gedefinieerd
Rust in het lichaam Onregelmatige cyclus
‘Kou’ in de buik Voorkomen miskraam
Monnikspeper8 Menstruatie reguleren Betere hormonale balans Pijnlijke menstruatie
Tarwekiemolie4 Bevorderen van de innesteling Luteale fase verlenging
Maca3 Kans op bevruchting vergroten
3 Geen bijzonderheden
9 (nog) Onbekend
1 Geen bijzonderheden
1 Verkort tongriempje
1 Pulmonalisklepstenose en hypertrofie onderbeen
5 (nog) Onbekend
1 Geen bijzonderheden
1 Vroeggeboorte (35+3 AD)
2 (nog) Onbekend
1 Geen bijzonderheden
2 (nog) Onbekend
Innestellingsthee1 Innesteling 1 Geen bijzonderheden
Tabel 1. Kruiden(genees)middelen gebruikt ter bevordering van de vruchtbaarheid of voorkomen van een miskraam (totaal 26 vrouwen, één vrouw gebruikte twee verschillende Chinese kruiden).
literatuur is het niet mogelijk om een uitspraak te doen over de veiligheid van Chinese kruiden rondom de zwangerschap. Het is daarom goed om terughoudend te zijn met het gebruik van deze middelen.
Monnikspeper (Vitex Agnus-Castus)
om vlotter zwanger te worden en/of om een miskraam te voorkomen. Chinese kruiden omvatten een zeer breed scala uit de traditionele Chinese geneeskunde waarvan de samenstelling en dosering op het specifieke individu worden afgestemd. Dit maakt onderzoek naar de veiligheid en effectiviteit gecompliceerd. Ook blijken Chinese kruidenpreparaten soms vervuild te zijn met (potentieel) schadelijke ingrediënten zoals zware metalen of medicijnen.2 Op basis van de huidige wetenschappelijke
Monnikspeper zou de regelmaat van de menstruale cyclus bevorderen en premenstruele en postmenopauzale klachten verminderen.4 Een aantal wetenschappelijke onderzoeken vindt inderdaad een gunstig effect van monnikspeper op de ovulatie en het verlengen van de luteale fase. 5,6 Het gaat om kleine onderzoeken met belangrijke beperkingen in de gebruikte methodes. Daarom kan op basis kan deze studies geen uitspraak gedaan worden over de werkzaamheid van monnikspeper voor het verbeteren van de vruchtbaarheid. Acht deelneemsters aan Moeders van Morgen Lareb gebruikten monnikspeper. Vier van hen gebruikten het door tijdens de prille zwangerschap, tot een maximale zwangerschapsduur van zes
‘Meer dan 75 procent van de patiënten brengt de zorgverlener niet op de hoogte van kruiden(genees)middelgebruik’
weken. In de literatuur is geen onderzoek beschikbaar naar het risico op aangeboren afwijkingen na gebruik van monnikspeper. Er kan dan ook geen wetenschappelijke uitspraak worden gedaan over de veiligheid van dit kruid tijdens de zwangerschap en rondom de conceptie.
Bevordering van melkproductie
Uit eerder onderzoek blijkt dat tussen de 15 en 45% van de lacterende vrouwen een kruid gebruikt om de melkproductie te bevorderen.7 In dit onderzoek waren er 180 vrouwen die een galactogeen kruid gebruikten (tabel 2). Bijna driekwart (71,1%) van deze vrouwen gaf aan een positief effect van het middel op de melkproductie te hebben gemerkt. Andere vrouwen rapporteerden ofwel geen effect te hebben gemerkt, ofwel een effect te hebben gemerkt maar gaven
daarbij niet aan of dit positief of negatief was. Sommige vrouwen vulden deze vervolgvraag niet in. Er werden geen negatieve effecten gemeld bij moeder of zuigeling.
Fenegriek (trigonella foenum-graecum)
Fenegriek was het meest gebruikte kruid in Moeders van Morgen Lareb. In totaal gebruikten 146 vrouwen dit kruid, al dan niet in combinatie met andere kruiden. In de literatuur is fenegriek het meest bestudeerde galactogene kruid. Een meta-analyse met gerandomiseerde blinde trials vond een significante, maar milde, toename van de melkproductie bij gebruik van fenegriek. De vijf geïncludeerde kleine trials lieten geen nadelige effecten zien bij moeder of kind.7 In andere onderzoeken worden wel bijwerkingen van fenegriek bij de moeder gemeld waaronder misselijkheid, braken en hypo-
‘Een meta-analyse met gerandomiseerde blinde trials vond een significante, maar milde, toename van de melkproductie bij gebruik van fenegriek’
glycemie. In de literatuur zijn enkele cases gemeld van een vreemde geur en/of smaak van de moedermelk die lijkt op ahornsiroop. Daarnaast zijn er meldingen van verergering van benauwdheidsklachten bij vrouwen met astma. Fenegriek geeft een mogelijke interactie met coumarines (bloedverdunners) en glucose verlagende middelen en kan een kruisreactie geven met andere allergenen, waaronder kikkererwten en pinda’s.8,9,10
Gezegende distel (Cnicus benedictus) Een ander veelgebruikt borstvoedingskruid is gezegende distel. Dit werd gebruikt door 103 deelneemsters van Moeders van Morgen Lareb, al dan niet in combinatie met andere kruiden. Er zijn geen geblindeerde studies naar het effect van gezegende distel op de melkproductie.11 Dit kruid kent milde bijwerkingen, zoals misselijkheid en een droge mond.9
Borstvoedingsthee
Ook het gebruik van borstvoedingsthee wordt regelmatig gerapporteerd in Moeders van Morgen Lareb. Borstvoedingsthee is een vrij te gebruiken term. De thee is dan ook verkrijgbaar in veel verschillende samenstellingen. Vanuit het Voedingscentrum wordt gebruik van borstvoedingsthee met anijs en venkel uit voorzorg afgeraden vanwege de hoge concentraties aromastoffen die ze bevatten. In grote hoeveelheden kunnen deze aromastoffen (estragol, trans-anetol en d-carvon) toxische effecten hebben op de lever.
Implicaties voor de praktijk Uit eerder onderzoek blijkt dat meer dan 75 procent van de patiënten hun zorgverlener niet op de hoogte brengt van het gebruik van een kruiden(genees)middel.1 De gerapporteerde aantallen in Moeders van Morgen Lareb zijn dan ook waarschijnlijk een onderrapportage van het werkelijk aantal gebruikers. Vanwege de mogelijke bijwerkingen en inter-
Het doel van Moeders van Morgen (onderdeel van het Bijwerkingencentrum Lareb) is om meer informatie te krijgen en te verspreiden over de veiligheid van geneesmiddelen rondom de zwangerschap en borstvoeding. Het onderzoek verzamelt, middels maximaal zes online zelf-gerapporteerde vragenlijsten vanaf de (prille) zwangerschap tot een jaar postpartum, gegevens over geneesmiddelengebruik, vaccinaties, de bevalling, de gezondheid van het kind en de borstvoeding. Iedere zwangere vrouw kan meedoen, ook als ze (nu) geen medicatie gebruikt.
Op de website van Lareb (lareb.nl/mvm-kennis) kan daarnaast gezocht worden naar informatie over de veiligheid van meer dan 1.900 geneesmiddelen tijdens de zwangerschap en borstvoedingsperiode. Moeders van Morgen Lareb is elke werkdag van 9.00 tot 17.00 uur bereikbaar voor vragen over geneesmiddelgebruik rondom de zwangerschap en lactatie op 073-64 69 700.
Nodig zwangere vrouwen uit Ook jij kunt bijdragen aan kennis over medicatieveiligheid rondom de zwangerschap! Nodig zwangere vrouwen uit mee te doen aan het vragenlijstonderzoek via Vrumun en Orfeus of via de website moedersvanmorgen.nl. Wil je meer weten over het onderzoek of informatiemateriaal ontvangen? Mail dan naar info@moedersvanmorgen.nl.
acties met geneesmiddelen is het belangrijk om als zorgverlener op de hoogte te zijn van het gebruik van kruiden(genees)middelen. Het is daarom goed om actief navraag te doen naar het gebruik van deze middelen door de zwangere en lacterende vrouw. Veel kruiden worden al honderden jaren voorgeschreven in traditionele geneeskundige stromingen. Van de meeste is de veiligheid tijdens de zwangerschap en/of borstvoedingsperiode echter niet wetenschappelijk aangetoond. Bij onduidelijke klachten bij de zwangere of lacterende vrouw en de zuigeling, moet dan ook gedacht worden aan effecten van al dan niet incorrect, kruiden(genees)middelen gebruik.
NAAMVANHETGENEESMIDDEL: Levosertafleveringsysteemvoorintra-uteriengebruik20microgram/24uur. KWALITATIEVEEN

KWANTITATIEVESAMENSTELLING: Dewerkzamestofislevonorgestrel. Hetafleveringsysteemvoorintra-uteriengebruikbevat52mg levonorgestrel. Deinitiëleafgiftevanlevonorgestreliscirca20microgramperdagenneemtna6jaargeleidelijkafmetcirca60%. FARMA-



Beeld op ware grootte

* Zie SmPC voor meer informatie over de wijze van insertie
CEUTISCHEVORM: Afleveringsysteemvoorintra-uteriengebruik (intrauterinedevice IUD). Hetproductbestaatuiteenlevonorgestrel bevattendIUDeneeninserter. DeinserterisgedeeltelijkvoorgeladenmethetlevonorgestrelbevattendIUD. HetIUDbestaatuiteen T-vormigpolyethyleenframe (T-frame) meteengeneesmiddelreservoiromhetverticalestaafje. Hetgeneesmiddelreservoirisomhuld dooreenondoorzichtigmembraan. HetT-frameheefteenoogjeaanheteneuiteindevanhetverticalestaafjeentweehorizontalearmpjesaanhetandereuiteinde. AanhetoogjeaanhetuiteindevanhetverticalestaafjevanhetT-frameiseenblauweverwijderingsdraad bevestigd. HetT-framevanLevosertbevatbariumsulfaat, waardoorhetzichtbaarisbijröntgenonderzoek. DeafmetingvanhetT-lichaam is32x32mmendediametervanhetinsertiebuisjeis4,8mm. THERAPEUTISCHEINDICATIES: Anticonceptie. Behandelingvanzwaar menstrueelbloedverlies. Levosertkanmetnamenuttigzijnbijvrouwenmetzwaarmenstrueelbloedverliesdie (reversibele) anticonceptienodighebben. CONTRA-INDICATIES: Bekendeofvermoedezwangerschap; Huidigeofrecidiverendeontstekingvanhetbekken; Infectievandeonderstevoortplantingsorganen; Endometritispostpartum; Abortusgecompliceerddooreeninfectieindeafgelopendrie maanden; Cervicitis, cervixdysplasie; Vermoedeofbevestigdemaligniteitvandeuterusofcervix; Levertumorofandereacuteofernstige leverziekte; Congenitaleofverworvenafwijkingvandeuterus, waaronderfibroïdenindiendeuterusholtehierdoorwordtvervormd; Abnormaleuterusbloedingwaarvandediagnosenietisgesteld; Aandoeningendiegepaardgaanmeteentoegenomengevoeligheidvoor infecties; Huidigeofvermoedehormoonafhankelijketumorenzoalsborstkanker; Acutemaligniteitendiehetbloedaantastenofleukemieënbehalvewanneerinremissie; RecentetrofoblastziekteterwijldehCG-concentratiesverhoogdblijven; Overgevoeligheidvoorde werkzamestofofvooreenvandehulpstoffen. BIJZONDEREWAARSCHUWINGENENVOORZORGENBIJGEBRUIK: Medischonderzoek: Vóórdeinsertiedienteenvolledigepersoonlijke anamneseeneenfamilieanamnesetewordenafgenomen. Hetlichamelijkonderzoekdienttezijn gerichtopdeanamnesesenopdecontra-indicatiesenwaarschuwingenbijgebruik. Depolsende bloeddrukdienentewordengemetenenerdient eenbimanueelbekkenonderzoektewordenuitgevoerdomdeliggingvandeuterustebepalen. Depatiëntdientzeswekennadeinsertieopnieuw tewordenonderzochtenverdereonderzoeken dienentewordenuitgevoerdwaarklinischaangewezen, enaangepastaandeindividuelevrouwin plaatsvanaandestandaardprocedure. Vóórde insertiedienteenzwangerschaptewordenuitgeslotenengenitaleinfectiesdienenmetsucceste wordenbehandeld. VrouwenmoetenwordengeinformeerddatLevosertnietbeschermttegenhiv (aids) enandereseksueeloverdraagbareaandoeningen. Vrouwendienentewordenaangemoedigdomdebijhunleeftijdpassendecontrolesvan borstenenbaarmoederhalstelatenuitvoeren. Omstandighedenwaarinvoorzichtigheidisgeboden bijgebruikvanLevosert: VoorzichtigheidisgebodenbijgebruikvanLevosertnaraadplegingvan eenspecialist, ofverwijderingvanhetsysteem moetoverwogenwordenindieneenvandevolgendeaandoeningenbestaatoftijdensdebehandelingvoorheteerstontstaat: Migraine, focale migrainemetasymmetrischvisusverliesofandere symptomendiewijzenoptransiëntecerebrale ischemie; Ongewoonernstigeofongewoonfrequentehoofdpijn; Geelzucht; Uitgesprokenstijgingvandebloeddruk; Maligniteitendiehet bloedaantastenofleukemieëninremissie; Chronischgebruikvanbehandelingmetcorticosteroiden; Voorgeschiedenisvansymptomatischefunctioneleovariumcysten; Actieveofeerdereernstige arteriëleziekte, zoalseenberoerteofmyocardinfarct; Ernstigeofmeerdererisicofactorenvoorarteriëleziekte; Trombotischearteriëleofeenhuidigeembolischeziekte; Acuteveneuzetrombo-embolie. Voorzichtigheidisgebodenbijgebruikvan Levosertbijvrouwendieeencongenitalehartziektehebbenofeenvalvulairehartziektemetrisico opinfectieuzeendocarditis. Onregelmatigebloedingenkunnensommigesymptomenentekenen vanendometriumpoliepenof -kankermaskeren, enindezegevallendienendiagnostischemaatregelentewordenoverwogen. Overhetalgemeen dienenvrouwendieLevosertgebruikenteworden aangemoedigdomtestoppenmetroken. Waarschuwingenenvoorzorgenbijinsertie/verwijdering: Algemeneinformatie Insertieenverwijderingkunnengepaardgaanmetwatpijnenbloedverlies. Indiendeinsertiemoeilijkisverlopenen/ofbij ernstigepijnofbloedverliestijdensofnadeinsertie, dientonmiddellijkeenlichamelijkonderzoek eneenechografietewordenuitgevoerdomperforatievanhetcorpusuteriofdecervixuittesluiten. Deprocedurekanleidentotflauwvallenalsvasovagalereactieofeenaanvalbijeenepileptische patiënt. Inhetgevalvanvroegeverschijnselenvan eenvasovagaleaanval, kanhetzijndatmoetwordenafgezienvandeinsertieofdathetsysteem moetwordenverwijderd. Devrouwdientopde rugteblijvenliggen, methethoofdomlaagende benenomhooginverticalepositieindiennodig omdebloedtoevoernaardehersenenteherstellen. Deluchtwegendienenvrijtewordengehoudenenerdientaltijdeenintubatieslangbijde handtezijn. Persistentebradycardiekanonder controlewordengehoudenmetintraveneuze atropine. Indienerzuurstofbeschikbaaris, kan dezewordentoegediend. Perforatie: Perforatievan hetcorpusuteriofdecervixkanzichvoordoen, meestaltijdensdeinsertie, hoewelditookpasenigetijdlaterkanwordenvastgesteld. Ditkangepaardgaanmeternstigepijnencontinubloedverlies. Indienereenperforatiewordtvermoed, dient hetsysteemzospoedigmogelijktewordenverwijderd; erkaneenoperatienodigzijn. DeincidentievanperforatietijdensofnainsertievanLevosertinhetklinischeonderzoek, waarbijvrouwen dieborstvoedinggavenwerdenuitgesloten, bedroeg0,1%. Ineengrootschalig, prospectief, vergelijkend, niet-interventioneelcohortonderzoekbijIUD-gebruiksters (N=61.448vrouwen), wasdeincidentievanperforatie1,3 (95%BI: 1,1-1,6) per1.000insertiesinhetheleonderzoekscohort; 1,4 (95%BI: 1,1-1,8) per1.000insertiesinhetcohortvooreenanderLNG-IUDen1,1 (95%BI: 0,7-1,6) per1.000insertiesin hetcohortmetkoper-IUD. Inhetonderzoekwerdaangetoonddatzowelborstvoedingtentijdevandeinsertieeninsertietot36weken nadebevallinggepaardgingenmeteenverhoogdrisicoopperforatie. Dezerisico’swarenonafhankelijkvanhettypeingebrachtIUD. Incidentievanperforatieper1.000insertiesvoorhetheleonderzoekscohort, ingedeeldnaarborstvoedingentijdsindsdebevallingten tijdevandeinsertie (vrouwendiegebaardhebben): Insertie ≤ 36wekennadebevalling; Borstvoedingtentijdevandeinsertie: 5,6 (95%BI3,9-7,9; n=6.047inserties); Geenborstvoedingtentijdevandeinsertie: 1,7 (95%BI0,8-3,1; n=5.927inserties). Insertie >36weken nadebevalling; Borstvoedingtentijdevandeinsertie: 1,6 (95%BI0,0-9,1; n=608inserties); Geenborstvoedingtentijdevandeinsertie: 0,7 (95%BI0,5-1,1; n=41.910inserties). Borstvoedingtentijdevandeinsertieeninsertietot36wekennadebevallingwerdenookinde subgroepdiegedurende5jaarwerdgevolgdbevestigdalsrisicofactoren. Hetrisicoopperforatiekanverhoogdzijnbijpostpartuminserties, bijvrouwendieborstvoedinggevenenbijvrouwenmeteenuterusdieinretroversieligt. Herbeoordelingnainsertiemoetdeleidraad volgenzoalshierbovengegevenonderdetitel “Medischonderzoek”, metmogelijkheidtotaanpassingindienklinischaangewezenbij vrouwenmetrisicofactorenvoorperforatie. Bekkeninfectie: Bijgebruikstersvankoper-IUD’sdoetzichhethoogstepercentagebekkeninfectiesvoortijdensdeeerstemaandnainsertieenneemthetlateraf. Bekenderisicofactorenvoorontstekingsziektevanhetbekkenzijn meerderesekspartners, frequentegeslachtsgemeenschapeneenjongeleeftijd. Eenbekkeninfectiekanernstigegevolgenhebben, omdathetdevruchtbaarheidkanverminderenenhetrisicoopeenectopischezwangerschapkanverhogen. NetalsbijanderegynaecologischeofchirurgischeprocedureskanernainsertievaneenIUDeenernstigeinfectieofsepsis (inclusiefgroepA-streptokokkensepsis) ontstaan, hoewelditzeerzeldenvoorkomt. BijvrouwendieLevosertgebruikenmetsymptomenentekenendiewijzenopeenbekkenin-



Het eerste hybride generieke intra-uterien gebruik*
Met één hand te bedienen
Instructie video
fectie, isbacteriologischonderzoekaangewezenenwordtzelfsbijonopvallendesymptomenregelmatigecontroleaanbevolen, endient ertewordengestartmethetgebruikvangeschikteantibiotica. Levoserthoeftnietverwijderdteworden, tenzijdesymptomennietbinnendevolgende72uurverdwijnen, oftenzijdevrouwwildatLevosertwordtverwijderd. Levosertmoetwordenverwijderdalsdevrouw recidiverendeendometritisofbekkeninfectieskrijgt, ofalseenacuteinfectieernstigis. Complicatiesdietotfalenleiden:Expulsie: InklinischeonderzoekenmetLevosertbijdeindicatieanticonceptiewasdeincidentievanexpulsielaag (<4%vandeinserties) enlagdezein hetzelfdebereikalsdeincidentiedievoorandereIUD’senIUS’enisgerapporteerd. SymptomenvanpartiëleofvolledigeexpulsievanLevosertkunnenbloedverliesofpijnzijn. Eensysteemkanechteruitdeuterusholtewordengestotenzonderdatdevrouwditmerkt. Zeis dannietmeerbeschermdtegenzwangerschap. AangezienLevosertverminderingvanmenstrueelbloedverliesgeeft, kaneentoename vanmenstrueelbloedverlieseenaanwijzingvoorexpulsiezijn. Hetrisicoopexpulsieisverhoogdbij: Vrouwenmeteengeschiedenisvan hevigmenstrueelbloedverlies (waarondervrouwendieLevosertgebruikenvoordebehandelingvanhevigmenstrueelbloedverlies); VrouwenmeteenBMIdiehogerisdannormaaltentijdevandeinsertie; ditrisiconeemtgeleidelijktoemeteentoenemendeBMI. VrouwenmoetenwordengeadviseerdovermogelijketekenenvanexpulsieenoverhoededraadjesvanLevoserttecontroleren. Henmoet wordenaangeradenomcontactoptenemenmeteenzorgverlener wanneerzijdedraadjesnietkunnenvoelen. Totdatdelocatievan Levosertisbevestigdmoeteenbarrière-anticonceptivum (bijvoorbeeldeencondoom) wordengebruikt. PartiëleexpulsiekandeeffectiviteitvanLevosertdoenafnemen. EenpartieeluitgestotenLevosertmoetwordenverwijderd. Ophetmomentvanverwijderenkaneen nieuwsysteemwordeningebracht, mitszwangerschapisuitgesloten. Verdwenendraadjes: Indiendeverwijderdraadjesnietzichtbaarzijn terhoogtevandecervixbijeenvervolgonderzoek, moeteersteenzwangerschapwordenuitgesloten. Hetismogelijkdatdedraadjesin deuterusofinhetbaarmoederhalskanaalwerdenopgetrokkenendatzetijdensdevolgendemenstruatieopnieuwverschijnen. Alsze niettevindenzijn, ishetmogelijkdatzezijnafgebroken, dathetsysteemisuitgestoten, ofinzeldzamegevallendathetsysteembuiten deuteruszitnadeuterusgeperforeerdtehebben. Erdienteenechografietewordengeregeldom hetIUDtelokaliseren, enerdientintussenandere anticonceptietewordengeadviseerd. AlshetIUD nietmeteenechografiegelokaliseerdkanworden energeenaanwijzingenvoorexpulsiezijn, dient eenröntgenfotovandebuiktewordengemaakt omuittesluitendathetIUDzichbuitendeuterus bevindt. Onregelmatigbloedverlies: MetLevosert wordtgewoonlijkeenaanzienlijkeafnamevan menstrueelbloedverliesbereiktbinnen3tot 6maandennadebehandeling. Toegenomen menstrueelbloedverliesofonverwachtbloedverlieskaneenaanwijzingvoorexpulsiezijn. Indien demenorragieaanhoudt, dientdevrouwopnieuw tewordenonderzocht. Erdienteenbeoordeling vandeuterusholtetewordenuitgevoerdmeteen echografie. Daarnaastdienteenbiopsievanhet endometriumtewordenoverwogen. Risicobijpremenopauzalevrouwen Omdattijdensdeeerste maandenvandebehandelingbijpremenopauzale vrouwenonregelmatigbloedverlies/spottingkan optreden, wordtaanbevolenompathologievan hetendometriumvóórinsertievanLevosertuitte sluiten. Wanneercontrolerenopzwangerschapbij vrouwendiezwangerkunnenworden: Demogelijkheidvaneenzwangerschapdienttewordenoverwogenindiendemenstruatienietplaatsvindt binnenzeswekennahetbeginvandevorigemenstruatieenexpulsiedienttewordenuitgesloten. Eenherhaaldezwangerschapstestisnietnoodzakelijkvooramenorroïschepatiëntentenzijaangewezendooranderesymptomen. Inhetklinische onderzoeknaaranticonceptiemetLevosertontwikkeldezichbijongeveer19%vandeLevosert-gebruikstersamenorroetegenheteindvan heteerstejaarvangebruik, bij27%tegenheteind vanhettweedejaarvangebruik, bij37%tegenhet eindvanhetderdejaarvangebruik, bij37%tegen heteindvanhetvierdejaarvangebruik, bij40% tegenheteindvanhetvijfdejaarvangebruiken bij40%tegenheteindvanhetzesdejaarvangebruik. Adviesvoorherbeoordelingvandebehandelingbijmenorragie: metLevosertwordtgewoonlijkeenaanzienlijkeafnamevanmenstrueel bloedverliesbereiktbinnen3tot6maandennade behandeling. Indienerbinnendezeperiodegeen aanzienlijkeafnamevanhetbloedverlieswordt bereikt, dienenanderebehandelingenteworden overwogen. ZieSKPvoormeerinformatieoverde bijzonderewaarschuwingenenvoorzorgenbij gebruik. BIJWERKINGEN: Bijwerkingenkomen vakervoortijdensdeeerstemaandennadeinsertie, ennemenbijlangdurigergebruikaf. Zeervaak voorkomendebijwerkingen (komenvoorbijmeer dan10%vandegebruiksters) zijno.a. uteriene/ vaginalebloedingwaaronderspotting, oligomenorroe, amenorroeenbenigneovariumcysten. Defrequentievanbenigneovariumcystenis afhankelijkvandegebruiktediagnostische methode. Demeestefollikelszijnasymptomatischenverdwijnenbinnendriemaanden. In eenklinischonderzoekwerdenbijintotaal 280deelnemendeproefpersonen52gevallen vanovariumcystengemeld, waarvan25met Levosert. Defrequentiesvanonderstaande bijwerkingenzijngebaseerdopgegevensuit klinischeonderzoeken. Zeervaak Vaginale bacteriëleinfecties, vulvo-vaginalemycotischeinfecties; Acne; Uteriene/vaginalebloedingwaaronderspotting, oligo-menorroe, amenorroe, benigneovariumcysten; Pijntijdensdeprocedure, Bloedingtijdensdeprocedure. Vaak Depressievestemming, zenuwachtigheid, verminderdlibido; Hoofdpijn, migraine, presyncope; Abdominalepijn/abdominaal ongemak, misselijkheid, abdominaledistensie, braken; Rugpijn; Bekkenpijn, dysmenorroe, vaginaleafscheiding, vulvovaginitis, gevoeligeborsten, pijnindeborsten, dyspareunie, baarmoederspasme; Expulsievanintra-uterienanticonceptiefhulpmiddel; Gewichtstoename. Soms: Syncope; Alopecia, hirsutisme, pruritis, eczeem , chloasma/huidhyperpigmentatie; Ectopischezwangerschap; Baarmoederperforatie*, bekkenontstekingsziekte, endometritis, cervicitis, Papanicolaou-uitstrijkjenormaalklasseII; Oedeem. Zelden: Overgevoeligheid, inclusiefhuiduitslag, urticariaenangio-oedeem; Huiduitslag, urticaria. *Dezefrequentieisgebaseerdopeengrootschalig, prospectief, vergelijkend, niet-interventioneelcohortonderzoekbijIUD-gebruiksters, waaruitisgeblekendatborstvoedingtentijdevandeinsertieeninsertie tot36wekennadebevallingonafhankelijkerisicofactorenvoorperforatiezijn. InklinischeonderzoekenmeteenlevonorgestrelbevattendIUDwaarbijvrouwendieborstvoedinggavenwerdenuitgeslotenvandeelname, wasdefrequentievanperforatie ‘zelden’. Infectiesenparasitaireaandoeningen: Gevallenvansepsis (inclusiefgroepA-streptokokkensepsis) zijngemeldnainsertievaneenIUD. Zwangerschap, perinataleperiodeenpuerperium: WanneereenvrouwzwangerwordtmetLevosertinsitu, ishetrelatieverisicoopeen ectopischezwangerschapverhoogd. Voortplantingsstelsel- enborstaandoeningen GevallenvanborstkankerzijngemeldbijgebruikstersvaneenlevonorgestrelbevattendIUD (frequentienietbekend). Devolgendebijwerkingenzijngemeldinverbandmetdeinsertie- ofverwijderingsprocedurevanLevosert: pijn, bloedingeninsertiegerelateerdevasovagalereactiemetduizeligheidofsyncope. Deprocedurekanookeeninsultveroorzakenbijpatiëntenmetepilepsie. Meldingvanvermoedelijkebijwerkingen: Hetisbelangrijk omnatoelatingvanhetgeneesmiddelvermoedelijkebijwerkingentemelden. Opdezewijzekandeverhoudingtussenvoordelenen risico’svanhetgeneesmiddelvoortdurendwordengevolgd. BeroepsbeoefenarenindegezondheidszorgwordtverzochtallevermoedelijkebijwerkingentemeldenviahetNederlandsBijwerkingenCentrumLareb, Websitewww.lareb.nl. FARMACOTHERAPEUTISCHECATEGORIE: Intra-uterieneanticonceptiva, plasticIUDmetprogestageen, ATC-code: G02BA03. HOUDERVANDEVERGUNNINGVOORHETINDEHANDELBRENGEN: GedeonRichterPlc., Gyömrőiút19-21., 1103Budapest, Hongarije. NUMMER(S) VANDE VERGUNNING(EN) VOORHETINDEHANDELBRENGEN: RVG126673. AFLEVERINGSWIJZE: U.R. VoorprijzenzieZ-indextaxe. DATUMVANHERZIENINGVANDETEKST: 20/01/2023.



‘Mogen wij ons verenigen?’ Als op dit nederige verzoek aan twee ‘hoge heren’ – een huisarts en een hoogleraar – instemmend wordt gereageerd, is de eerste vroedvrouwenvereniging in 1897 in Nederland een feit. De vraag komt van een verloskundige in het tijdschrift voor vroedvrouwen: in beheer van dezelfde heren. Het laat een tijdsbeeld zien van een hiërarchie die de moderne verloskundige allang van zich heeft afgeschud. Waar op de maatschappelijke ladder bevindt zij zich door de eeuwen heen? Hoe wordt haar kennis gewaardeerd? En wat voor lessen nemen we uit de verloskundige geschiedenis mee naar het heden? In gesprek met oud-verloskundigen Loes Schultz en Lidewijde Jongmans over de geschiedenis van onze verloskunde.



1921
De katholieke vroedvrouwen splitsen zich af in de Nederlandse R.K. Vereniging van Vroedvrouwen.
1926
In 1926 ontstaat de Bond van Nederlandse Vroedvrouwen. Er zijn nu twee verloskundige organisaties.
1928
Het Dr. Terburgfonds wordt opgericht; een ondersteuningsfonds voor oudere en behoeftige vroedvrouwen. De bondsbestuurder werkt hiervoor intensief samen met de secretaris-penningmeester en de hoofdinspecteur van Volksgezondheid.

1930
Als een reis door de tijd, zo voelt het. ‘Als ik de archieven in Urk binnenstap, heb ik altijd het gevoel dat ik de negentiende eeuw ben beland’, vertelt Lidewijde Jongmans, oudverloskundige en lid van Commissie Catharina Schrader (CCS), een commissie binnen de KNOV (zie kader op pagina 18). Lidewijde neemt ons verhalend mee naar het Trefpunt Medische Geschiedenis Nederland in Urk waar de CCS het erfgoed van de Nederlandse verloskunde behoedt. Oude uniformen, toeters van Pinard en een baarkruk: welke verhalen schuilen achter deze en talloze andere voorwerpen in het archief? Het laat vaak tot de verbeelding over, maar hier en daar krijg je een glimp van vroeger mee. Oude leerboeken – beginnend bij Treub in de negentiende eeuw –delen de kennis die studenten anderhalve eeuw
onder andere ‘een grein opium’ (in gewicht niet meer dan een rijstkorrel en de enige pijnstilling destijds). Een overheid die sowieso eeuwenlang over de vroedvrouw ‘regeert’ door regels te dicteren rondom bevoegdheden, opleiding en vrije tijd – je moest het bij de burgermeester melden als je de stad verliet en waarborgen dat de vroedvrouw uit de naastgelegen wijk jouw werk kon overnemen.
Ongehoord
geleden hun hersenen in stampten. Ervaringen van verloskundigen, persoonlijke verhalen over doodgeboortes waarin we lezen over verdriet van vroeger. De tijdsgeest wordt tastbaar in bijvoorbeeld stellingnames in proefschriften die voornamelijk geschreven zijn door artsen (sinds 1990 ook door verloskundigen) of in de opmerking van een mannelijke arts om ‘die vrouw maar niet te vertellen dat ze een tweeling verwacht’, en het overheidspamflet uit 1804 waarin de overheid streng voorschrijft wat de vroedvrouw in haar verlostas stopt:
De twee bonden vragen aan de Minister van Arbeid, Handel en Nijverheid om vroedvrouwen bevoegd te verklaren tot ‘(…) het controleren van de zwangerschap’. Het takenpakket van vroedvrouwen breidt uit met prenatale zorg.
En dan is daar in 1897 de vraag van een verloskundige in het toenmalige tijdschrift voor vroedvrouwen: ‘Mogen wij ons verenigen?’ Een nederig verzoek waarin de afhankelijkheidspositie van verloskundigen uit die tijd – en vrouwen in bredere zin – doorschemert. Loes Schultz (oud-verloskundige, historica, voormalig curator én erelid van de CCS): ‘Het tijdschrift voor vroedvrouwen werd geschreven door twee ‘hoge heren’, een huisarts en een hoogleraar, en die moesten toestemming geven voor het oprichten van een vereniging.’ Het verlangen te organiseren in een beroepsbond was een maatschappelijk streven (‘werkers, verenigt U’) in de periode rond 1875 en later. Vroedvrouwen hebben daarbij de behoefte aan een oudedagsvoorziening en ook een goede ongevallenverzekering ontbreekt. Dat bovenop het schamele salaris dat vroedvrouwen eind 1800 verdienen, maakt hun financiële positie zwak en kwetsbaar – velen waren tot halverwege de vorige eeuw nog grotendeels afhankelijk van hun echtgenoot (als zij die hadden). In 1898 wordt een Nationale Tentoonstelling voor Vrouwenarbeid gehouden, waarbij in eerste instantie de vroedvrouwen nog worden vergeten. Loes vertelt over de snelheid waarmee de vroedvrouwen zich vervolgens ‘verenigden’, wat laat zien dat de onderlinge contacten al veelvuldig waren. ‘Binnen een aantal maanden had elke provincie in Nederland een district. Samen vormden ze de eerste vroedvrouwen-
In aanvulling op het besluit uit 1930 werd door invloed van de bonden de wet verder gewijzigd: vroedvrouwen worden officieel bevoegd tot het geven van raad en bijstand in de tweede helft van de zwangerschap.
‘De toekomst is hoopvol, mits de fragmentatie tussen de eerste en tweede lijn verdwijnt’
Lidewijde Jongmans
(oud-verloskundige) studeerde in 1978 af aan de Vroedvrouwenschool in Heerlen. Zij startte haar carrière in de eerste lijn maar maakte al gauw de overstap naar de tweede lijn (in 1979), waarin zij werkzaam was tot aan haar pensioen in 2020.
Lidewijde is sinds 1 januari 2021 een van de commissieleden van de Commissie Catharina Schrader in Urk.

Zij heeft zich als commissielid als voornaamste doel gesteld alles uit de collectie in kaart te brengen, zodat het een gecategoriseerd archief kan worden.
vereniging.’ En over het belang van het tijdschrift als naslagwerk: ‘Dan hoor je voor het eerst ook de vragen en woorden van vroedvrouwen. Die zijn daarvoor ongehoord. Terwijl ze natuurlijk altijd meningen hebben gehad, want ze worden in geschiedenisdocumenten vaak als ‘erg lastig’ beschreven. Maar die meningen zijn nooit opgeschreven. Tot het moment dat het tijdschrift er is.’
Door de eeuwen heen is er dus niet altijd een even duidelijk beeld van de vroedvrouw, of in elk geval van haar mening, omdat zij simpelweg zelf niet aan het woord komt. Loes: ‘Toch is wel duidelijk uit de overlevering dat de vroedvrouw een hele degelijke sleutelpositie had, gevoed door haar populariteit. Zo weten we van Londense vroedvrouwen dat die bloeiende praktijken hadden, waar vrouwen zwangerschap na zwangerschap weer terugkeerden.’
Lange tijd, en zeker in de middeleeuwen, is verloskunde puur een vrouwenaangelegenheid: vrouwen
Ziekenfondsbesluit tijdens de bezetting: bij alle ‘normale’ bevallingen is de vroedvrouw de aangewezen hulp. Het bevestigt het primaat van de vroedvrouw. De bonden eisen twintig gulden per verlossing om op een jaarinkomen van tweeduizend gulden uit te komen.
baren, vroedvrouwen staan hen bij. Tot de wetenschappelijke revolutie daar verandering in brengt. Loes: ‘Op het moment dat er wetenschap in de verloskunde wordt ingebracht, in de periode dat de eerste tangen worden gebruikt, was de stelling: ‘the toys are for the boys’. Met andere woorden: ze gaven die vroedvrouw echt die tang niet in handen.’ Er kwam een splitsing in bevoegdheden, waarbij het devies was: ‘u mag wel verloskunde doen, maar alleen met uw handen’. Loes: ‘Voor het beroep is dat een zware tol geweest.’ Toch zijn we in Nederland, ten opzichte van andere Europese landen, redelijk ‘getolereerd’ door artsen, wat terug te zien is in de prominente positie van de thuisbevalling in onze cultuur. Een essentiële uitbreiding van het beroep, dat tot dan toe alleen baringsbegeleiding is, volgt als in 1927 professor K. De Snoo (1877-1949) – gynaecoloog/obstetricus – stelt dat er diverse onderzoeken bij zwangere vrouwen moeten worden verricht, waarmee bloeddruk-, gewichtsmetingen en urinecontroles vanaf de zevende maand aan de verloskundige taken worden toegevoegd. ‘Het vroedvrouwenbestand was blij deze uitbreiding van de prenatale zorg te mogen doen. De testen gaven een onderbouwing van de gezondheid van de zwangere vrouw. Zij deden dit overigens sinds het begin van de eeuw, maar werden er niet voor gehonoreerd’, legt Loes uit. ‘Er volgt nóg een enorme boost van de verloskundige zorg als er in de wet
1948
In 1938 hadden de vroedvrouwenbonden de laatste (toen mislukte) poging ondernomen om uitbreiding van hun bevoegdheid te krijgen. De hoofdbesturen vragen in 1948 de Geneeskundig Hoofdinspecteur het verzoek opnieuw in overweging te nemen.
verloskunde is puur een vrouwenaangelegenheid:

van de Nederlandse verloskunde
Het doel van de Commissie Catharina Schrader is het in stand houden, actualiseren en toegankelijk maken van het erfgoed van de Nederlandse verloskunde. Decollectieherbergt onder meer audio- en video-opnamen, documenten en klassieke instrumenten en is een hommage aan allen die door de eeuwen heen betrokken waren bij de vaderlandse verloskunde – als vroedvrouw, medicus, wetenschapper of anders.
De commissie is de opvolger van de Catharina Schrader Stichting. Beiden ontlenen hun naam aan Catharina
Geertruida Schrader, die van 1693 tot 1745 als vroedvrouw werkzaam was in Dokkum en omgeving en wordt gezien als een van de grondleggers van de verloskunde. In haar dagboek, het ‘Memory boeck van de vrouwens’, deed ze gedetailleerd verslag van haar werk. De verzameling is gevestigd in het Trefpunt Medische Geschiedenis Nederland in Urk en staat open voor onderzoekers en belangstellenden.
Steeds meer verloskundigen gebruiken een kleine auto om hun werk te kunnen doen. De bond zet zich in voor een vergoeding van de auto in het verloskundig tarief.
geformaliseerd wordt dat een gezonde zwangere vrouw volledig onder de zorg van de vroedvrouw valt’, benoemt Lidewijde. Het gaat om een conceptwet uit de jaren 30 die in 1941 – door de Duitsers –wordt vastgelegd en tot de primaatstelling van de vroedvrouwen beschikt. ‘De huisarts krijgt niet meer voor een ziekenfondspatiënt betaald en hij verdwijnt, mede daardoor, langzaam uit de verloskunde.’
Met meer bevoegdheden en een sterkere financiële positie vast op zak klinkt dan – gevoed door het feminisme – eind jaren 70 de stem van de verloskundigen luid en duidelijk. Niks geen strenge verloskundige met stijve knot: de moderne verloskundige schudt haar haren los. Ze wil zichzelf zijn en zich laten zien. Ze wil verticale baringen doen, de vrouw uit dat bed hebben. Ze heeft toch immers gestudeerd? Er mag op haar kennis vertrouwd en gebouwd worden. Deze ‘vrije vroedvrouwen’ worden aangevoerd door Werkgroep 78. Loes: ‘Ze kwamen uit het afstudeerjaar ’78 in Amsterdam. Ze hadden een soort revival gevoel en een sterke wil om een beter imago neer te zetten.’ Hun stem wordt omarmd door vrouwen die ‘baas in eigen buik’ willen zijn, die door de komst van anticonceptie seks en zwangerschap van elkaar kunnen loskoppelen en opstaan voor waar en hoe ze willen bevallen. Werkgroep 78 faciliteert mee aan de oprichting door de – toen nog – NOV van een kenniscentrum: de Catharina Schrader Stichting. Dit vanuit twee doelen: imagoverbetering en identiteitsversterking van de verloskundigen én een erfgoedarchief ter ondersteuning van de wetenschappelijke, verlos-
1951
Het verzoek uit 1948 wordt gehonoreerd: de geneeskundige wet uit 1865 wordt aangepast. De vroedvrouw is nu bevoegd om de hele zwangerschap prenatale zorg te verlenen en een venapunctie te verrichten.
1953
In verband met de watersnoodramp wordt de actie ‘Beurzen open, dijken dicht’ georganiseerd. Via de bonden doneren verloskundigen gul en ondersteunen hun getroffen collega's.
‘In 1804 schrijft de overheid streng voor wat de vroedvrouw in haar verlostas stopt: ‘een grein opium’’
Loes Schultz
(oud-verloskundige – gepensioneerd sinds 2007)
studeerde in 1964 af aan de Kweekschool voor Vroedvrouwen in Amsterdam. Zij was, zowel aan het begin als eind van haar carrière, werkzaam als klinisch verloskundige. Zij gaf een korte periode les aan kraamverzorgers voordat ze de overstap naar de eerste lijn maakte. In haar laatste werkzame jaren pakte zij een universitaire studie Geschiedenis op aan de Universiteit Utrecht en schreef onder andere het leeronderzoek De Nederlandse keuzevrijheid om thuis of in het ziekenhuis te bevallen en de masterscriptie Nederlandse verloskundigen, hun historie en verloskundig erfgoed: een veronachtzaamd gebied. Loes was van 2011-2020 curator van de Commissie Catharina Schrader en is nu erelid van de KNOV.
De Commissie Catharina Schrader is op zoek naar vrijwilligers die het vak en het verleden een warm hart toedragen om te helpen met archiveren, organiseren, publiciteit of administratie. Wil je meer weten of je als vrijwilliger aanmelden? Neem contact op metccs@knov.nl.
kundige geschiedenis. Lidewijde: ‘Hier is de stem van professor Kloosterman (1915-2004) ook cruciaal. Het bewaken van de fysiologische bevalling, vanuit zijn overtuiging ‘het gaat vaak goed, ondanks ons ingrijpen’, en de daaropvolgende keuzes zijn van groot belang geweest voor de stabiele organisatie van de verloskunde.’

Het is volgens Loes en Lidewijde een belangrijke les die de verloskundige geschiedenis ons leert:
De eerste vroedvrouwen doen hun intrede in het ziekenhuis. Professor Kloosterman was directeur van de vroedvrouwenschool en werd hoogleraar aan de UvA. Hij introduceerde vroedvrouwen bij het universiteitsziekenhuis.
dat je aan een ongecompliceerde bevalling geen verbetering kunt brengen. Lidewijde: ‘We hebben ons wellicht te veel laten leiden door protocollen, richtlijnen en cijfers. Hoewel die belangrijk zijn en veel houvast en inzichten bieden, zijn we de vrouw een beetje vergeten.’ Je ziet het volgens haar terug in de opkomst van het geboorteplan en de zorgvraag buiten de richtlijnen. ‘Vrouwen willen en moeten veel meer gehoord worden.’ Goed informeren, uitleggen wat hun keuzes zijn, shared decision en continue begeleiding: het moet volgens Lidewijde de standaard zijn. Beide dames zien de toekomst hoopvol in – mits de fragmentatie tussen de eerste en tweede lijn en de vele overdrachten tijdens bevallingen verdwijnen en de positie van de klinisch verloskundige versterkt wordt. In 2065 is het werkelijkheid durft Loes te stellen: ‘Een universitair geschoolde verloskundige die volledig beheer over de verloskunde uitoefent, ofwel binnen een zelfstandig maatschap, ofwel in het ziekenhuis.’ Lidewijde vult aan: ‘Een naadloze aansluiting tussen medici en verloskundigen, die op bestuurlijk niveau gelijk zijn en op de werkvloer complementair. Mooier kan het niet.’ De tijd zal het leren.
De overheid wil overstappen van het beroep 'verloskundige' naar 'verpleegster-vroedvrouw'. Beide bonden zetten zich maximaal in om dit tegen te gaan.
Het aandeel van de vroedvrouw in de verloskundige zorg zakt, ondanks de bevestiging van het primaat van de vroedvrouw in het Ziekenfondsbesluit. Dit gaat ten koste van de relatie met de (huis)arts. De vroedvrouwen tonen nieuwe strijdbaarheid. De bonden durven voor het eerst voor gelijke prestatie een gelijke beloning te vragen.
Kolven en het daarmee stimuleren van de melkproductie is het meest succesvol wanneer de borstkolf het natuurlijke zuigritme van een baby nabootst. De op onderzoek gebaseerde Symphony PLUS kolfprogramma’s van de Medela Symphony borstkolf ondersteunen aantoonbaar effectief de vroege initiëring en langdurige melkproductie wanneer de baby zelf niet effectief kan zuigen.
In het INITIATE-programma imiteert Symphony het onregelmatige zuiggedrag van een pasgeboren baby in de eerste dagen na de geboorte, waardoor de nodige prolactinerespons wordt gestimuleerd2 om de borsten het signaal te geven melk te gaan produceren

In het MAINTAIN-programma imiteert Symphony vervolgens het zuiggedrag van de baby na de eerste dagen, wanneer de secretoire activatie heeft plaatsgevonden. Helpt moeders bij het opbouwen en in stand houden van de melkproductie1,3 en het optimaliseren van de melkstroom.3,4,5,6,7

Medela introduceert een nieuwe exclusieve nieuwsbrief voor professionals in de geboortezorg. In deze nieuwsbrief delen we de laatste inzichten rond borstvoeding en moedermelk. Wilt u ook op de hoogte blijven?










Voor optimale initiatie, opbouw en behoud van de melkproductie.
Naast de volledige tariefbeschikking 2024 heeft de NZA op 30 juni ook het tarief voor Centering-Based Interactieve Prenatale Groepszorg (CB-IPG) gepubliceerd. Zwangere vrouwen die deelnemen aan CB-IPG stoppen vaker met roken, beginnen vaker met borstvoeding en zijn meer zelfredzaam dan zwangere vrouwen die individuele zorg krijgen. Het tarief bedraagt zeventig euro per deelnemende zwangere vrouw. Verloskundigen die groepszorg aanbieden, kunnen hier vanaf 1 januari 2024 aanspraak op maken. Het tarief kan als extra, losse, zorgactiviteit gedeclareerd worden. De KNOV is in de afrondende fase met Zorgverzekeraars Nederland (ZN) over borging van kwaliteit, evaluatie en monitoring van dit zorgaanbod. Dit is onderdeel van de vereisten bij de invoering. Dit doen wij met input van onder andere Stichting CenteringZorg en TNO. Zodra de uitkomsten van het overleg met ZN definitief bekend zijn, worden deze uiteraard gedeeld met de KNOV-leden.
De geregistreerde uitwendige versies van 2021 en 2022 uit het inmiddels gesloten versieregister van de KNOV zijn inzichtelijk gemaakt in een infographic. Deze infographic geeft onder andere een overzicht van het slagingspercentage van de geregistreerde versies en de modus partus na een geslaagde en niet-geslaagde versie. Sinds december 2022 is het oude versieregister gesloten en kunnen versies worden geregistreerd in het nieuwe registratieplatform.
Als belangenbehartiger van álle verloskundigen wil de KNOV de landelijke belangenbehartiging meer differentiëren op basis van werksetting. Zo komen de verschillende perspectieven binnen de vereniging beter tot hun recht. We willen dit doen met een aantal professionele platforms, te beginnen met het vernieuwde platform Klinisch Verloskundigen en het platform Vertegenwoordigers van een Eerstelijns Verloskundige Organisatie (VEVO). De platforms worden ondersteund met een online community. Op 31 oktober vindt de fysieke kick-off plaats. De vernieuwde platforms bestaan uit alle KNOV-leden die werkzaam zijn als klinisch verloskundigen of als VEVO. Zij ontvangen per mail een uitnodiging voor de lancering van het platform. Geen uitnodiging ontvangen? Neem dan contact op met Quinty Spits, beleidsadviseur en platformsecretaris: qspits@knov.nl.
We vragen alle versiekundigen om de uitwendige versie goed te registreren (inclusief follow-up). Aan verloskundigen die cliënten verwijzen naar een collegaversiekundige vragen we om de followup-gegevens zo snel mogelijk aan te leveren aan de betrokken versiekundige, zodat zij een complete registratie van de versie kan realiseren. Alleen zo kunnen we zorgen voor complete registratie en daarmee de kwaliteit van de uitwendige versie door verloskundigen en in de eerste lijn (blijven) aantonen. Heb je een vraag rondom het registratieplatform? Mail naar registratieplatform@knov.nl. Heb je een vraag over het deelregister uitwendige versie, onderdeel van het Kwaliteitsregister? Mail naar kwaliteitsregister@knov.nl.
Na afloop van haar tweede termijn legde Franka Cadée in juni 2023 haar functie neer als voorzitter van de International Confederation of Midwives (ICM). Met meer dan tien jaar ervaring als ‘politiek verloskundige’ over de hele wereld weet Franka als geen ander hoe de internationale verloskunde zich ontwikkelt, én hoe de positie van verloskundigen kan worden verbeterd. ‘We moeten zorgen dat we samen een krachtig geluid laten horen. Om zo sterk mogelijk te worden, moeten we bovendien meer van elkaar leren!’
‘Er zijn allerlei soorten verloskundigen nodig. Ik ben geen verloskundige meer die kindjes ter wereld brengt, maar één die zich op het vlak van internationale politiek beweegt om wereldwijd de positie van verloskundigen te verbeteren.’ Ruim zes jaar leidde Franka Cadée de International Confederation of Midwives (ICM): een organisatie die beroepsverenigingen voor verloskundigen, zoals de KNOV, in meer dan honderdtwintig landen vertegenwoordigt. ‘Als ICM werken we met al deze verenigingen samen om op te komen voor vrouwenrechten door hen toegang te geven tot zorg door verloskundigen’, legt Franka uit. ‘Als voorzitter van ICM wilde ik vooral laten zien hoe belangrijk de rol van verloskundigen is. Ik heb het idee dat we daarin goede stappen hebben gemaakt: ik ben er trots op dat we als organisatie trotser zijn geworden! Toen ik bij ICM begon heerste er nog een beetje een calimerocomplex:
mensen benadrukten te veel dat we het moeilijk hadden en niet serieus werden genomen. De directeur en ik hebben toen afgesproken: dat doen we niet meer. We gaan alleen nog maar uitstralen hoe belangrijk verloskundigen zijn en zeggen wat we vinden.’
In het formuleren van de standpunten van ICM lag meteen ook een grote uitdaging voor Franka. ‘Als je 142 verenigingen vertegenwoordigt, is het vrijwel onmogelijk dat alle verenigingen het altijd met onze standpunten eens zijn. Maar je moet keuzes maken. De laatste jaren hebben we bijvoorbeeld grote discussies gehad rondom gender. Als we het woord ‘vrouwen’ gebruiken, waar het gaat om baren, sluiten we mensen uit die zich niet als vrouw identificeren. Dus moeten we het dan nog wel over vrouwen hebben? Ik vind dat we alle groepen moeten includeren, iedereen doet ertoe.
De vroedvrouwenorganisaties vinden dat het imago van de vroedvrouw bij het algemene publiek beter kan. De Bond van Nederlandsche Vroedvrouwen roept een commissie voor ‘public relations’ in het leven. Deze commissie richt zich vooral op de jeugd die voor beroepskeuze staat.
In de jaren 60 en 70 neemt het aantal klinisch verloskundigen snel toe. De NOV is destijds nog geen voorstander van deze ontwikkeling. Dit verandert in de jaren 90 onder voorzitter Marian van Huis, zelf klinisch verloskundige.
Het ICM-bestuur is afkomstig uit allerlei landen en culturen, en sommigen vonden dit echt een ‘rijke landenprobleem’. Uiteindelijk hebben we besloten het woord ‘women’ niet te vervangen door ‘people that give birth’, maar het te hebben over ‘women and gender diverse people’. Ook over abortus wordt verschillend gedacht. In steeds meer landen is het niet toegestaan, en sommige van onze leden zijn ertegen om religieuze redenen. Toch hebben we als ICM gezegd: wij hebben de ethische plicht om zorg te geven. We overtreden nergens de wet, maar zoeken wel overal de grenzen op om te zorgen dat vrouwen hun seksuele rechten kunnen gebruiken. Dat zijn moeilijke onderwerpen.’
Volgens Franka is de manier waarop verloskundigen in verschillende landen worden behandeld tekenend voor de status van vrouwen in die maatschappij.
‘Helaas is dat beeld vaak niet rooskleurig. Dat komt vooral omdat de wereld seksistisch is. En dan heb ik het niet alleen over landen waar abortus is verboden,
1973
Op initiatief van onder andere de huisartsen, fysiotherapeuten en verloskundigen richten de ziektekostenverzekeringen in 1973 diverse pensioenfondsen op. De NOV geeft opdracht tot oprichting van Stichting Pensioenfonds Verloskundigen (SPV).

maar ook over Nederland. Er zijn hier nog steeds grote verschillen tussen de seksen: nog altijd worden vrouwen minder gewaardeerd en minder goed betaald. Ik denk dat dit een van de redenen is voor de lagere waardering voor het werk van verloskundigen, ten opzichte van gynaecologen. Gelukkig verschijnen er wel steeds meer onderzoeken over de impact van verloskunde in de maatschappij, waaruit blijkt hoe belangrijk de rol van de verloskundige is. Zo zien we dat verloskundigen ongeveer tachtig procent van de zorg voor zwangere vrouwen kunnen uitvoeren. Als een zwangere vrouw een goede vertrouwensband met een verloskundige kan ontwikkelen, is de kans veel groter dat er geen pijnbestrijding of medische ingreep nodig is.’
Juist de toename aan medische ingrepen rond de geboorte is volgens Franka een wereldwijd probleem. ‘De maatschappij is erop gericht om dingen te doen: vroeg inleiden, keizersneden, ruggenprikken. Daar zit ook een financiële prikkel achter: er wordt immers betaald op ingrepen. Een verloskundige die je ondersteunt en door de pijn heen leidt, past blijkbaar niet in dat plaatje. In Nederland mogen we trots zijn: wij zijn het enige land waar thuis bevallen nog zo veel voorkomt. Maar: zelfs hier wordt de verloskunde tegengewerkt, bijvoorbeeld door de pers die veel nadruk legt op
1975
De Nederlandse R.K. Vereniging van de Vroedvrouwen en de Bond van Nederlandse Vroedvrouwen fuseren tot de Nederlandse Organisatie van Verloskundigen (NOV).
1975
Op aandringen van de NOV en de Geneeskundige Hoofdinspectie wordt een wetsontwerp ingediend voor een nieuwe uitbreiding van de bevoegdheid dat in 1978 tot wet wordt verheven.
‘Als er meer naar verloskundigen zou worden geluisterd zou dat leiden tot minder medische ingrepen, lagere prijzen én humanere zorg’
baby- en moedersterfte. De media gaan echter vaak voorbij aan de stijgende morbiditeit door al die ingrepen: het toegenomen risico bij een tweede keizersnede en bijvoorbeeld postnatale depressie of andere complicaties. En dan weten we niet eens wat de langetermijngevolgen zijn van al die ingrepen die we op grote schaal uitvoeren. Gelukkig is hier de laatste vijf jaar steeds meer onderzoek naar, waaruit helaas blijkt dat het risico op negatieve gevolgen op lange termijn niet onderschat moet worden. Denk aan problemen met het immuunsysteem, of borstvoeding die slecht op gang komt na een keizersnede. Begin dit jaar bleek bovendien uit een onderzoek van Amsterdam UMC dat kinderen na een ingeleide bevalling een lagere citoscore halen. Medicalisering zie ik als epidemie, het is ongezond voor onze soort. Een belangrijk principe uit de medische ethiek is dat je geen handelingen verricht die schadelijk zijn voor de patiënt. Toch is het bij zwangerschap en geboorte blijkbaar niet altijd nodig geweest om eerst te bewijzen dat een ingreep geen schade veroorzaakt. Dat vind ik lastig te begrijpen. Schijnbaar hebben mensen veel bewijzen nodig om te geloven dat het goed is om een bevalling zo veel mogelijk volgens het normale proces te laten verlopen.’
Franka signaleert dat de belangrijke rol van de verloskundige stap voor stap steeds meer wordt herkend. ‘Op het laatste congres van ICM hebben wij bijna alleen maar hierover gesproken, maar in de rest van de wereld moet dit nog doordringen. Dat wil niet
Het Tijdschrift voor Praktische verloskunde (1897) en De Katholieke Vroedvrouw (1935) worden samengevoegd tot het Tijdschrift voor Verloskundigen.
zeggen dat er in Nederland niet nog flinke stappen zijn temaken. Het medische systeem is bijvoorbeeld nog sterk hiërarchisch: in het ziekenhuis zijn verloskundigen ondervertegenwoordigd in het management. Maar je ziet wel dat de professionalisering van de verloskunde in opkomst is: zo hebben steeds meer verloskundigen een leidinggevende rol, zijn er PhD’s Verloskunde en is er een nieuwe master Verloskunde. Toch zijn er landen die hierin verder zijn. Zo heeft Zweden dit jaar een Chief Midwifery Officer aangenomen op het Ministerie van Volksgezondheid. Zij zien in dat je als de stem en de kennis van verloskunde een plaats wilt geven, je nu eenmaal een verloskundige aan tafel moet hebben. Iemand anders kan die rol niet vervullen. Het toevertrouwen van leidinggevende functies aan jonge verloskundigen is daarom ook van groot belang. Ook in Nederland: het zou geweldig zijn als er meer naar verloskundigen wordt geluisterd. Ik denk namelijk dat dat zal leiden tot minder medische ingrepen, lagere prijzen én humanere zorg. We zijn nog niet zo ver, maar het is hoog tijd. Ik zei op het ICM-congres: als ‘de verloskundige’ een pil was, zou iedereen hem krijgen. Maar de verloskundige is geen pil, maar - 99 van de 100 keer - een vrouw, en vrouwen worden nu eenmaal minder gewaardeerd. Maar ik heb veel vertrouwen in de nieuwe generatie: ze hebben veel kunde en passie en zijn beter in het bewaken van hun werk-privébalans dan mijn generatie. De toekomst van de verloskunde is bij hen in goede handen. Het geeft me veel moed en hoop om dat te zien!’
Verloskundigen zijn nu officieel bevoegd tot het maken van een uitstrijkje en het inknippen en hechten met plaatselijke verdoving. Behalve de kraamvrouw valt nu ook het kind onder toezicht van de verloskundige. Daarnaast wordt de verloskundige bevoegd tot het toedienen van een aantal geneesmiddelen.
‘Ik heb veel vertrouwen in de nieuwe generatie’
Stephanie Brand

is bestuurslid van de KNOV en werkt als eerstelijns waarnemend verloskundige.
Dit jaar vieren we dat verloskundigen 125 jaar verenigd zijn. Daarom kijken we terug naar hoe wij als verloskundigen door de jaren heen zijn gekomen tot de vereniging die we vandaag vormen.
In het verleden werd de vrouw die de bevalling begeleidde gezien als een wijze vrouw. Zij was in staat de processen van de geboorte en het nageboortetijdperk accuraat te begeleiden en te ondersteunen. In verschillende cultuurslagen zien we het belang en de waarde van een vroedvrouw in de gemeenschap. De vroedvrouwen verlangden naar een organisatie die hen verenigde, die vertegenwoordigend en veranderend aanwezig kon zijn. Met het ontstaan van de eerste vroedvrouwenorganisatie in 1898 werd dit doel bereikt. De (K)NOV heeft door de jaren heen een belangrijke rol gespeeld in de ontwikkeling van de geboortezorg in Nederland. Geen makkelijke taak, maar nog steeds het belangrijkste doel van de KNOV: sterk inzetten op de positionering van alle verloskundigen.
Met de start van de eerste verloskunde opleidingen rond de achttiende eeuw, kwam er meer aandacht voor de opleiding tot vroedvrouw. Dit zorgde voor verbetering van de kwaliteit en de erkenning voor onze beroepsgroep. We staan als verloskundigen vandaag op de schouders van de oervroedvrouw van vroeger. In het proces tot professionalisering en verdere ontwikkeling van ons beroep, is te zien hoe we onze kennis en kunde continue blijven verbeteren.
Vanaf het moment van afstuderen nemen we deel aan de opbouw en historie van onze beroepsgroep. Met het erfgoed van de oervroedvrouw blijven we werken vanuit fysiologie, geven we gerichte zorg op maat en leveren we hoogwaardige, compassievolle zorg, die de gezondheid en het welzijn van de vrouw bevordert. De huidige verloskundigen zijn bevoegd en bekwaam als medisch professional en getraind om complicaties te herkennen en nodige interventies in te zetten. Die kennis en ervaring worden onderdeel van de toekomstige historie die wij nu aan het invullen zijn.
De geschiedenis van verloskunde heeft ons veel geleerd en meegegeven. Onze bijdrage in de geboortezorg is onmisbaar. Wij zijn een authentiek en tijdloos beroep. Laten we in die bewegende lijn onszelf blijven profileren door onze autonomie te waarborgen en deskundigheid in kennis, kunde en evidence-based practice te blijven bevorderen. Verloskunde is ons erfgoed, maar ook ons nalatenschap. Laten we dit in ons werk niet vergeten.

Op de KNOV Jubileumdag op 13 september in Museumpark Archeon heeft zoöloog, psycholoog en bedrijfskundige Eric de Blok een duidelijke boodschap: het doel geeft richting, maar de reis bepaalt de bestemming, want dingen lopen nooit zoals verwacht. Zijn inspiratie voor die gedachte is de natuur. ‘We streven naar balans, maar als er iets niet bestaat in de natuur dan is het wel balans. Er is altijd een dynamische onbalans, want alles is voortdurend in beweging. De kunst is om mee te bewegen.’
Evolutie

‘Als ik over verandering praat, heb ik het vaak over de natuur en evolutie, want daarin draait het om de keuze tussen veranderen of behouden’, vertelt Eric. ‘De meeste mensen vinden verandering moeilijk, omdat ze hun verwachtingen moeten aanpassen. Daar zit ook de paradox: om verandering enigszins te beheren zul je zelf ook verandering moeten creëren. Als je blijft doen wat je altijd al deed, word je immers ingehaald door de veranderende context.


1980
De regering spreekt zich uit ten gunste van versterking van de eerstelijnsgezondheidszorg. Op aansporing van de NOV komt binnen het overheidsbeleid meer nadruk te liggen op de verloskundige en de thuisbevalling.
1981
Dat is de reden waarom sommige dieren zijn uitgestorven: die konden zich onvoldoende snel aanpassen. De wereld blijft altijd ontwikkelen, dus als je zelf niet blijft veranderen, ontstaan er vaak vroeg of laat problemen. Maar gelukkig zijn mensen tegelijkertijd juist ook heel goed in aanpassen, als het moet. Kijk maar hoe het ging in de coronacrisis: mensen hielden jarenlang vol dat videobellen niet goed werkte, maar toen de lockdown kwam was het allemaal binnen een paar weken geregeld!’
1985
De NOV richt de Catharina Schrader Stichting op. Doelen zijn imagoverbetering en identiteitsversterking van de verloskundigen én een erfgoedarchief ter ondersteuning van de wetenschappelijke, verloskundige geschiedenis.
De NOV wordt lid van de Federatie van Verenigingen van Hogere Functionarissen in de gezondheids- en bejaardenzorg om zo over een beter salaris voor verloskundigen in het ziekenhuis te kunnen onderhandelen.

Toch zijn mensen van nature geneigd om zich schrap te zetten als het niet gaat zoals verwacht, weet Eric. ‘In de documentaire The Biggest Little Farm zie je hoe je hiermee om kan gaan. In de film volg je zeven jaar lang een koppel dat een grote biologische boerderij probeert op te zetten. Er ontstaan allerlei problemen, uitdagingen en dilemma’s. Ze krijgen bijvoorbeeld te maken met de komst van slakken op de planten, vogels die het fruit op eten, coyotes die de kippen doden. De menselijke neiging is dan om die werkelijkheid te weren door het plaatsen van netten en hekken, of zelfs door ongewenste dieren te doden.
Maar dat tegenwerken kost veel energie, en bovendien verstoor je de balans nog verder, waardoor het een averechts effect kan hebben.
Gaandeweg komt het koppel erachter dat als je met de natuur mééwerkt dingen veel harmonischer verlopen. Ze trekken bijvoorbeeld natuurlijke vijanden aan voor de slakken en vogels, en komen erachter dat de coyote een functie vervult: hij jaagt op knaagdieren die anders de wortels
van de fruitbomen aantasten. Hun hond blijkt bovendien de kippen te kunnen beschermen tegen die coyote. Natuurlijk blijft er telkens weer een nieuwe uitdaging opduiken, maar zoals ze zelf zeggen, zitten ze op een gegeven moment op ‘een comfortabel niveau van disharmonie’.’
Sluit aan op wat er is Zo werkt het volgens Eric ook binnen organisaties. ‘Wij willen graag dingen creëren en oplossingen bedenken, maar: het meeste wat mensen bedenken werkt van nature niet. Dat wil zeggen: we bedenken een plan in theorie, maar in praktijk doet het zelden precies wat het beoogt. Dan ontstaat er weerstand, en worden de bedenkers van het plan terug naar de tekentafel gestuurd om een nieuw plan te bedenken. Dat plan wordt dan vaak complexer, met het idee: we moeten meer moeite doen om het te laten slagen. Maar als er ongewenste effecten zijn, is het vaak effectiever om een stapje terug te doen om te zien wat er gebeurt. Er is namelijk altijd een indicatie voor een oplossing aanwezig, net als op de boerderij uit de documentaire. Een klant van mij zocht bijvoorbeeld een manier om klachten van klanten als verbeter-

Oplevering van de Verloskundige Indicatielijst (VIL), een leidraad in de verloskundige keten om de selectie, de verwijzing en de samenwerking daaromheen optimaal te laten verlopen, door het ondersteunen van het (verwijs)beleid. De NOV zat in de werkgroep voor de totstandkoming van de VIL.
Onder leiding van bestuursleden mevrouw Lugtenburg en mevrouw Lems organiseert de NOV het ICM-congres dat plaatsvindt in Den Haag.
De wet BIG wordt ingevoerd. De NOV zet zich in voor een sterke positie van de verloskundige. Verloskundigen krijgen met de wet BIG een autonome wettelijk erkende positie met eigen voorbehouden handelingen en registers.

‘Het meeste wat mensen bedenken werkt van nature niet’
punten te registreren. Jarenlang zijn daar allerlei programma’s voor bedacht, maar die werkten niet goed in praktijk en maakten het proces nodeloos complex. Toen we een stapje terug deden, zagen we dat er bij een klacht altijd klantcontact via de e-mail was. Onze oplossing was het meldingssysteem koppelen aan iets wat er al was: het e-mailprogramma. Klachten hoeven nu dus niet meer apart geregistreerd te worden, maar worden automatisch uit het systeem gefilterd. Aansluiten op iets wat er al is, maakt veranderen veel makkelijker dan iets heel nieuws bedenken. Dat is ook precies wat de natuur doet: voortbouwen op wat er al is.’
Een ander natuurlijk fenomeen dat Eric binnen organisaties signaleert, is dat angst een enorme aantrekkingskracht heeft. ‘Veel mensen willen elke tegenslag uitsluiten. Dat fenomeen zie je ook in de zwangerschap: al is de kans heel klein dat er iets misgaat, toch denken vrouwen (en hun partners) dat zij hiervoor het beste in een ziekenhuis bij een gynaecoloog terechtkunnen, want die zijn gespecialiseerd in complicaties. De media speelt een flinke rol in die beeldvorming. Maar er wordt te weinig nagedacht over wat het mogelijke effect zou kunnen zijn van het verplaatsen van de geboortezorg uit een huiselijke, natuurlijke omgeving naar een klinische omgeving. Of wat de gevolgen zijn van een medische ingreep op het leven van een kind en de moeder. Het is goed om even stil te staan en je af te vragen wat voor effect keuzes hebben op de lange termijn, want die zijn
Het honorarium is in 1998 eindelijk op een niveau dat als aanvaardbaar wordt beschouwd. De NOV heeft de laatste tien jaar een verdubbeling van het tarief voor de zelfstandige verloskundige bewerkstelligd.
niet altijd even duidelijk. In de Verenigde Staten daalde bijvoorbeeld in de jaren tachtig het misdaadcijfer in sommige staten wel, en in andere niet. Uit onderzoek bleek dat die daling onder andere gerelateerd was aan de legalisering van abortus. Kinderen van ouders die gedwongen werden hun kind te houden, bleken vaker met minder liefde te worden opgevoed. Dit gebrek aan liefde bleek zich bij hen rond achttienjarige leeftijd te manifesteren in agressie en misdaad.’
Streven naar controle
Volgens Eric streven mensen altijd naar controle, risicobeperking en efficiency. ‘Maar de gevolgen hebben we niet in het oog. Dat kan ook niet altijd, maar wat we wel kunnen doen is af en toe een pas op de plaats maken en kijken welke signalen er zijn. Er is veel wat we niet zien, maar wat wellicht al tekenen aan de wand zijn. Soms willen we het ook niet zien, omdat we zo gefocust zijn op wat we bedacht hebben. Maar zoals ik al eerder zei: wat we bedenken werkt van nature niet. Die drang naar controle doet iets met ons denken, en met de manier waarop we bijvoorbeeld naar ziekte kijken. Is ziekte altijd iets wat je moet wegstoppen? Moet de situatie altijd terug naar hoe het was? Als je naar zorg en geboortezorg kijkt, is het voorkomen van sterfte een van onze belangrijkste drijfveren. Ik snap dat we dat willen, maar wat zijn de consequenties? Hoort de dood niet ook bij het leven? Nederland is het enige Westerse land waar nog veel thuisbevallingen zijn. Lange tijd zag je dat andere landen daar een beetje op neer keken, maar gaandeweg verschuift dat nu. Je ziet vaak dat dit soort opvattingen over de jaren heen op en neer bewegen. Mensen polariseren graag: het is óf zwart, óf wit. Maar natuurkundig zit tussen zwart en wit de kleur grijs. Dat grijze gebied is de dynamische onbalans. In plaats van te kiezen voor zwart of wit zouden we dat grijs wat meer mogen omarmen!’
Het aantal bevallingen dat door de huisartsen begeleid wordt, daalt door de jaren heen, het aantal ziekenhuisbevallingen stijgt. Dankzij voorlichting van de overheid en NOV zijn vrouwen zich vanaf 1998 beter bewust van hun keuzes. Meer zwangere vrouwen kiezen weer voor zorg door een verloskundige, omdat ze de zwangerschap en bevalling niet als ziekte of aandoening ervaren.
‘Het grijze gebied is de dynamische onbalans’

Een zwangerschap heeft invloed op het bekken van de zwangere vrouw. De ene vrouw heeft hiervan meer last dan de andere. Voor het gehele bekken zijn volgens Stichting Bekkenbodempatiënten meer dan dertig soorten problemen te omschrijven – wel én niet gerelateerd aan een zwangerschap. Hierbij spelen medische en psychologische problemen een rol als oorzaak en gevolg. Bij al deze bekkenbodemproblemen kan er sprake zijn van een verminderd gevoelsvermogen, wat een indicatie is voor haptotherapie.
Verstoord gevoelsvermogen
Een verstoord gevoelsvermogen kun je duiden met het voorbeeld van het geven van een hand zonder gevoelsmatige betrokkenheid; een metafoor voor andere situaties in menselijk contact. De hand van de ander wordt bijvoorbeeld wel geschud of geknepen, maar de hand van de ander en de persoon daaraan vast worden niet echt gevoeld. Men laat zichzelf niet voelen en men neemt ook zichzelf niet voelend waar. Het gaat hierbij om de ontbrekende gevoelsmatige betrokkenheid. Als dit onbedoeld en ongewenst optreedt, en bij meer dan alleen het geven van een hand, dan is er mogelijk sprake van een zogenoemd verstoord gevoelsvermogen, wat onderzocht en behandeld kan worden door een gezondheidszorg(GZ)-haptotherapeut.
Een specifiek voorbeeld van zo’n verstoord gevoelsvermogen rondom vaginaal onderzoek is door Gert Klabbers (2014) gelabeld
als RISP. ‘Als een zwangere vrouw vaginaal onderzocht wordt, kan zij zich ongemakkelijk voelen, ook al begrijpt ze de noodzaak van zo’n fysiek onderzoek. De zwangere vrouw zal haar lichaam (het object) laten onderzoeken, maar proberen om er gevoelsmatig zo min mogelijk bij betrokken te zijn door zich op het moment van toucheren, gevoelsmatig terug te houden.’ Wanneer er sprake is van een permanente RISP en daardoor een belemmering in het normale functioneren, kun je spreken van een verstoord gevoelsvermogen. Dat kan indicatie zijn voor haptotherapie (Klabbers, 2020).
Om een patiënt bewust te maken van zijn/ haar gevoelsvermogen en deze aan den lijve te laten ervaren, maakt de GZ-haptotherapeut gebruik van inzichtgevende gesprekken, vaardigheidsoefeningen en affectieve aanraking. (Plooij, 2005; Vereniging van Haptotherapeuten, 2023). Een mogelijke vorm van affectieve aanraking is hapto-educatie
‘Mensen kunnen zichzelf voelend waarnemen, gevoel hebben voor de ruimte om zich heen en gevoel hebben voor andere mensen’
(Klabbers, 2021): het overdragen van ervaringsgerichte kennis om de patiënt op methodische wijze vertrouwd te laten worden met het zich openen- en sluiten voor gevoelsindrukken, en om de patiënt kennis te laten maken met het zichzelf voelend waarnemen en voelbaar aanwezig zijn, gevoel hebben voor de ruimte om zich heen en voor andere mensen.
Affectieve aanraking in haptotherapie
Een haptotherapeutische aanraking is niet hetzelfde als een aanraking in het dagelijks leven. De aanraking onderscheidt zich van medisch palperen en het objectiverend voelen van (ont)spanning, en kenmerkt zich door het aanvoelen en waarnemen of de patiënt zichzelf, ook lichamelijk, bewust voelend waarneemt. Daarnaast heeft een haptotherapeutische aanraking als doel om de patiënt in contact te brengen met zijn/ haar lichamelijke- en innerlijke voelen, waarbij affectiviteit en affectief aanraken centraal staan (Klabbers, 2018, 2020; Plooij, 2007, 2010, 2017; Veldman, 2007).
Haptotherapie bij bekkenbodemproblematiek Bij bekkenbodemproblematiek is haptoeducatie niet zo eenvoudig, want lichaamsgerichte aandachtsoefeningen zijn vaak beladen en aanraking van de patiënt zijn/ haar bekkenbodem door de therapeut is nooit acceptabel.
Basispresentie
Mensen kunnen zichzelf voelend waarnemen, gevoel hebben voor de ruimte om zich heen en gevoel hebben voor andere mensen; zij kunnen invoelen, aanvoelen, doorvoelen, meevoelen en zij kunnen innerlijke gemoedsbelevingen bij zichzelf en bij de ander gewaarworden (Klabbers, 2020). Voor deze gevoelsvermogens kent haptotherapie specifieke definities, waarvan het in haptotherapie zogenoemde begrip ‘basispresentie’ zal worden toegelicht als inleiding op de hierna beschreven casus. Present zijn is dáár zijn, in de wereld zijn, aanwezig zijn met expressie van zichzelf in verbondenheid met de wereld en het leven. Mensen die gevoelsmatig aanwezig zijn (present zijn) in hun basis, voelen een innerlijke zekerheid waardoor zij de moed hebben om zichzelf te zijn; zelfs in de aanwezigheid van anderen en zij kunnen hun grenzen en verlangens uiten op een natuurlijke manier (Veldman, 2007). De aanname is dat basispresentie RISP vermindert en de gevoelsmatige betrokkenheid vergroot.
Een 28-jarige vrouw werd in de twintigste week van haar tweede zwangerschap door haar verloskundige verwezen voor haptotherapie in verband met bevallingsangst. Zij had een Wijma Delivery Expectancy Questionnaire (WDEQ)-score 107, wat betekent dat zij extreem angstig was voor de bevalling (Wijma, Wijma & Zar, 1998). Lichamelijk waren er geen bijzonderheden; ze voelde zich kerngezond. Tijdens de intake keek de vrouw naar haar buik, maar leek daar gevoelsmatig
niet bij betrokken te zijn. Zij gaf aan dat haar buik het niet kon verdragen om aangeraakt te worden. Het doel van haptotherapie was om vertrouwd te raken met het ervaren van de eigen lichamelijkheid die nodig is voor het aanleren van het juiste gebruik van de abdominale druk tijdens het persen, opvangen van de weeën en het omgaan met pijn tijdens de bevalling.
Openen en sluiten
Cliënt: ‘Na de eerste zwangerschap voelde ik leegte en hoewel mijn buik nu vol is van een nieuwe zwangerschap, voel ik nog steeds ook leegte in mijn buik.’ Toen haar werd geleerd om het verschil te voelen tussen affectieve toewending en afwending van het contact met (de hand van) haar man, zei ze: ‘Wanneer ik het contact met zijn hand op mijn buik voel, voel ik ook de zachtheid weer in mijn buik. Het is verrassend leuk om te leren en ik ben blij dat ik mij nu zo voel.’ Er werd benadrukt dat dit vermogen om contact te maken met haar man en zijn hand, haar eigen vermogen is en dat ze een keuze heeft om zich te openen en te sluiten voor gevoelsindrukken.
Richtingsgevoel bij het persen
De eerste keer dat het persen werd geoefend, blies de cliënt haar gezicht op en perste ze in alle richtingen, behalve naar haar bekkenbodem. De techniek werd verbeterd, zodat het persen meer effectief zou kunnen zijn tijdens de uitdrijving. Dit gaf zelfvertrouwen. Vervolgens leerde ze om gevoelsmatig betrokken te zijn tijdens het persen.
Opvangen van de weeën en omgaan met pijn
Om haar gevoelens over de aanstaande geboorte van haar kindje uit te drukken, zei de zwangere vrouw na een aantal sessies: ‘Ik weet nog niet hoe, maar als ik aan de aanstaande bevalling denk, krijg ik het gevoel dat er een weg lijkt te zijn.’ Haar man leerde dat hij in staat was om haar gevoelsmatige
'Ik voel minder leegte in mijn buik en begrijp nu hoe belangrijk gevoelsmatige betrokkenheid is tijdens de bevalling'
betrokkenheid met zijn affectieve aandacht te wekken. Dit hielp haar om beter om te gaan met de oefening van het omgaan met pijn. Uiteindelijk werd het duidelijk dat zij geen angst had voor de pijn, maar voor het controleverlies tijdens de bevalling. Haar man leerde om zijn vrouw te steunen, wat hem het gevoel gaf dat hij een bijdrage kon leveren. ‘Tijdens de eerste bevalling verkrampte ik tijdens de weeën en tussendoor probeerde ik wanhopig om te ontspannen. Nu realiseer ik mij dat ik ook tijdens de weeën kan ontspannen en actief kan meewerken. Ik voel minder leegte in mijn buik en begrijp nu hoe belangrijk gevoelsmatige betrokkenheid is tijdens de bevalling.’ Als bijkomend resultaat, leek er een harmonieuze relatie tussen de ouders onderling en tussen de ouders en hun kind te zijn ontstaan.
Bevalling
Er volgde een ongecompliceerde vaginale thuisbevalling, die begeleid werd door een eerstelijnsverloskundige. Na veertig minuten persen werd een gezond kind geboren. Een dag na de bevalling stuurde de cliënt haar therapeut een bericht: ‘Wie had gedacht dat dit zo snel zou gebeuren. Ik ben nog steeds in de war, maar onze baby doet het goed. Omdat ik deze verloskundige niet kende, moest ik tijdens de bevalling zelf vertellen hoe ik mij voelde en wat ik wilde. Het ging heel erg goed. Het was heel verrassend en zelfs bevrijdend dat ik voor mezelf durfde op te komen.’
In een veilige therapeutische omgeving kon de patiënt zelf explorerend haar gevoelsmatige betrokkenheid bij zichzelf en met elkaar (her)ontdekken. De GZ-haptotherapeut zorgde voor een contact, waarin de patiënt zich veilig en vertrouwd voelde en waarin een ontmoeting kon plaatsvinden. In dit contact was er ruimte voor de patiënt om ervaring op te doen met de uitgangspunten en werk-
wijze van haptotherapie, de betreffende therapeut als persoon, de eigen vermogens van de tast en de contactuele gevoelsvermogens, de samenhang tussen het omgaan met zichzelf en anderen, en hoe dat lichamelijk werd ervaren. Bij dit alles speelde de GZ-haptotherapeut als persoon een rol, want het ging niet alleen om de ervaringsoefeningen, maar ook om door wie en hoe de patiënt werd begeleid. Als zodanig was het ook voor de GZ-haptotherapeut zelf van belang om basispresent te zijn. Een kernwaarde van haptotherapie is het herstellen van het vermogen om te voelen. Er mag dus verondersteld worden dat de behandeling van verstoord gevoelsvermogen medebepalend is voor de meerwaarde van haptotherapie bij bekkenbodemproblematiek.
Deze casus zal mogelijk niet direct herkend worden als bekkenbodemproblematiek, omdat er niet specifiek iets aan de hand was met de bekkenbodem zelf. In dit geval ging het om het hele buikgebied waar de bekkenbodem onderdeel van is. Als er over de buik gesproken wordt, dan gaat het vaak over de voorzijde van de buik. Maar de buik heeft ook een achterzijde (rug), een bovenzijde (diafragma), en een onderzijde (bekkenbodem). Klachten in en rondom het buikgebied die veelal door patiënten worden genoemd als ze bij de GZ-haptotherapeut komen, zijn onder andere pijn in de rug, stijve wervelkolom en bekken, verhoogde diafragmaspanning die soms ook tot hyperventilatie leidt, een leeg buikgevoel, een pijnlijke buik en misselijkheid, een spanningsgevoel in de buik, en onvoldoende gevoelsmatige betrokkenheid bij de eigen bekkenbodem (RISP) (Klabbers, 2020). Bij doorvragen blijkt vaak dat er sprake is van meerdere klachten. De auteurs van dit artikel hebben in hun praktijk gemerkt dat daarbij ook bijna altijd sprake is van permanente RISP.
Dit artikel is een verkorte versie van het artikel ‘Impaired ability to feel in cases of pelvic floor issues: two case descriptions of haptotherapy treatment’, dat in mei 2023 werd gepubliceerd in het International Journal of Haptonomy and Haptotherapy (zie ook ijhh.org) Het doel van dat artikel werd omschreven als: inzicht geven in de therapeutische mogelijkheden van haptotherapie bij bekkenbodemproblematiek. Scan de code voor het volledige artikel inclusief de literatuurlijst.
In de klinische praktijk blijkt haptotherapie een waardevolle aanvullende therapie te zijn voor mensen met bekkenbodemproblematiek. Om het positieve effect van haptotherapie bij bekkenbodemproblematiek wetenschappelijk te bevestigen is er meer klinisch onderzoek nodig onder een grotere groep patiënten.
Dr. Gert A. Klabbers GZ- haptotherapeutpraktijk@gertklabbers.nl
Therapiecentrum Ietje
Kooistraweg 25
7311 GZ Apeldoorn



100% aanbevolen voor alle zwangere vrouwen

Nederland is klein. En toch zijn er grote verschillen tussen de plek waar je werkt. Niet alleen in werkwijze, maar ook in omstandigheden.
Hoe is het om te werken op een eiland, in de Bijlmer of in een uithoek in Zeeland?
1998
De Nederlandse Organisatie van Verloskundigen wordt koninklijk onderscheiden bij het 100-jarig bestaan en wordt hiermee de Koninklijke Nederlandse Organisatie van Verloskundigen.




















2000
De werkdruk is hoog en er is een groot tekort aan verloskundigen. De verloskundigen komen in samenwerking met de KNOV in actie en gaan staken.
2000

De eerste KNOV-standaard verschijnt: Anemie in de eerstelijns verloskundigenpraktijk.
Op Terschelling is geen ziekenhuis, dus wie medische hulp nodig heeft, stapt op de reddingsboot of in de helikopter. Dat geldt ook voor zwangere vrouwen, want sinds enkele jaren worden daar geen thuisbevallingen meer gedaan. Noushka Lammers woont en werkt een deel van de week op Terschelling.
‘In 2008 begon ik in de eerste lijn op Terschelling. Baringen werden alleen begeleid door huisartsen. Daar probeerde ik als student al verandering in te brengen, maar dat was nog niet gelukt. Eén van de twee huisartsen op het eiland leerde me beter kennen en zei op een bepaald moment: ‘Als ik met pensioen ga, mag jij mijn thuisbevallingen doen.’ Na enkele jaren was het zover. Ook vrouwen die nog geen patiënt van die huisarts waren, kozen steeds vaker voor begeleiding door mij. Sinds vorig jaar werk ik met beide huisartsenpraktijken op het eiland samen.’
‘In 2011 besloten de huisartsen dat vrouwen met weeën zich direct moesten verplaatsen richting het ziekenhuis in Leeuwarden of Sneek; er zouden geen thuisbevallingen meer op het eiland plaatsvinden. Er zijn altijd vrouwen die sneller kunnen baren dan een heli vliegt, dus af en toe wordt er toch een baby op het eiland geboren. Daar ben ik niet zo bang voor, zeker niet als het snel gaat. Afgelopen maart nog, was er geen helikopter beschikbaar. Een vrouw was onderweg met de reddingsboot toen het wel héél rap ging. De huisarts was met haar mee; de persweeën waren al begonnen. Ik was nog in Leeuwarden en haastte me naar Harlingen. Zodra de reddingboot daar afmeerde, ben ik aan boord gestapt en is de

In 1971 werd met de Gemeenschappelijke Verloskunde Registratie de fundamenten gelegd voor Perinatale Registratie Nederland. De KNOV slaagt er in 2001 samen met de NVK en de NVOG erin een subsidie van het Ministerie van VWS te krijgen voor verbetering van het gebruik en het opzetten van één landelijke databank.
barende enkele minuten later – in een wiebelende reddingsboot – bevallen van een kerngezonde baby.’
Als het snel gaat
‘Als je ervaring hebt, kun je aan het gezicht van de vrouw soms aflezen dat het weleens snel kan gaan. Ik pleit ervoor dat in die gevallen – en als het om multiparae gaat die eerder fysiologisch zijn bevallen –de verloskundige kan beslissen dat de vrouw thuis bevalt. Dat kan veel stress voorkomen. De reddingsboot doet er drie kwartier over om aan land te komen en vanaf daar is het nog een half uur met de ambulance naar het dichtstbijzijnde ziekenhuis. Met de helikoper ben je binnen een kwartier bij het ziekenhuis. Maar sommige baby’s presteren het om nog sneller geboren te worden.’
De KNOV ondersteunt verloskundigen vanuit regiokantoren. In 2004 sluiten de regiokantoren, omdat de VWS-subsidie voor monodisciplinaire belangenbehartiging in de regio stopt.
Opkomst van het real-time echoapparaat. De KNOV maakt zich hard voor een tarifering voor het verrichten van een echo door de verloskundige. Een cursus tot echografist en registratie wordt ingericht.
Margriet Tanis groeide op op een boerderij in een klein dorp. Inmiddels heeft ze haar horizon verbreed. Ze deed ervaring op in Ghana, woont in de Bijlmermeer en werkt daar ook als verloskundige.

‘Tijdens mijn opleiding koos ik bewust voor een stage in een land met een voor mij nieuwe cultuur. Ik was benieuwd hoe ik het zou vinden om ergens te werken waar niets me bekend is en vertrok naar Ghana. Ik vond het fantastisch. Mijn Ghanaervaring komt goed van pas, want de Ghanese gemeenschap is hier groot. Ik begrijp hoe belangrijk familie voor hen is en dat het gebruikelijk is dat de zus, moeder of vriendin bij de baring aanwezig is.
Ghanese vrouwen zijn trots op hun kracht. Het zijn vaak hele sterke vrouwen, maar ik benoem ook dat ze soms rust mogen nemen.’
In 2006 wordt het primaat counseling prenatale screening bewerkstelligd. Hier heeft de KNOV zich hard voor ingezet.
De verloskundige wordt in de zorgverzekeringswet als verantwoordelijke aangewezen voor de integrale eerstelijnsgeboortezorg. In de toelichting wordt expliciet verwezen naar de poortwachtersfunctie.
‘Er zijn natuurlijk ook culturen die ik helemaal niet ken. Als Nederlanders zijn we soms bang om iets verkeerd te doen of te zeggen, maar ik vraag juist naar de verschillen. Als verloskundige bespreek je al snel intieme onderwerpen; dan kun je ook best vragen waarom een Marokkaanse vrouw dadels eet aan het begin van de baring. Verder vind ik het belangrijk om de informatievoorzieningen af te stemmen op de behoeften van de cliënt, ook bij culturele verschillen, verschillen in sociaaleconomische status, opleidingsniveau of taalbarrière. Zodat we het verschil in geboorte-uitkomsten tussen Nederlandse mensen en mensen met een andere achtergrond verkleinen. Dat verschil wordt mijns inziens mede veroorzaakt door de zorg die we geven.’
‘In onze praktijk is iedereen welkom. Ook mensen zonder woning, zorgverzekering of verblijfsdocumenten. Dat vragen we met extra aandacht uit, zodat we naar de juiste instanties kunnen doorverwijzen als dat nodig is. Ik weet natuurlijk niet wat ze mij niet vertellen, maar ik heb de indruk dat onze populatie best open is over hun sociaaleconomische status. Voor mensen met weinig financiële middelen bestellen we een babybox en dikwijls krijgen wij kinderwagens of Maxi-Cosi’s die we kunnen uitlenen. Dat de Bijlmer – en zeker Bijlmer-Oost, waar ik woon en werk – bekendstaat om zijn criminaliteit vind ik onterecht. Ik heb me hier nog nooit onveilig gevoeld en de sociale controle is groot. Als ik hier val met de fiets, staan er drie bezorgde mensen om mij heen. Dat is niet overal in Nederland zo.’
Het Kwaliteitsregister Verloskundigen wordt opgericht door de KNOV.
De KNOV verhuist naar de Domus Medica in Utrecht. De erfgoedcollectie van Catharina Schrader wordt opgeslagen. De collectie verhuist in 2015 naar het Trefpunt Medische Geschiedenis in Urk.
Kimberley Berendsen is verloskundige in Veere, een gemeente waar onder meer de dorpen Zoutelande, Dishoek, Domburg en Vrouwenpolder onder vallen. Zijn Zeeuwen echt zo nuchter en stug en zo ja, hoe is het om hen te begeleiden? En: hoe is het om regiocoördinator eerstelijnsgeboortezorg te zijn in een regio met maar negen praktijken?

‘Wij ondersteunen alleen de bewoners van onze zeearm. Bereikbaarheid is een uitdaging. Het dichtstbijzijnde ziekenhuis in Goes is drie kwartier rijden; andere ziekenhuizen hebben aanrijtijden van dik een uur. Ambulances zijn niet altijd beschikbaar door de vele toeristen. Voorheen konden we altijd in Goes terecht, maar tegenwoordig hebben we steeds vaker volmeldingen. De tweede lijn is welwillend en heeft een goed protocol, dus als er écht iets is kunnen we er terecht. Maar wat doe je met de dame die zelf graag poliklinisch wil bevallen?’
‘Het capaciteitsprobleem was één van de redenen dat we een coöperatie en zorggroep voor de eerstelijns geboortezorg startten. Je verwacht misschien dat dat met negen praktijken eenvoudig is, maar het brengt ook uitdagingen. Individuele praktijken met een afwijkende visie drukken makkelijker een stempel op een discussie. Soms hebben we mooie stappen gezet, roept iemand wat en voelt het alsof alles weer op losse schroeven staat. Om toch vooruit te gaan, beoordelen we eerst of het om een breder gedragen probleem gaat. Als dat zo is, heeft het aandacht nodig. Maar is dat niet zo, dan gaan we verder met de groep die wel enthousiast is.’
Demonstratie bij de Nederlandse Zorgautoriteit, de KNOV roept verloskundigen op tot demonstratie. Verloskundigen eisen meer tijd voor zwangere vrouwen.
‘De stugheid van Zeeuwen is slechts een buitenlaag. En misschien is ‘gereserveerd’ een beter woord. Als je hen voor het eerst vraagt hoe het gaat, is het antwoord: ‘goed’. Hebben ze nog vragen? ‘Nee’. Naarmate je meer contact hebt, laten ze meer van zichzelf zien. Nuchter zijn ze wel en dat merk je ook aan de manier waarop onze populatie baart. Tot twee jaar geleden hadden wij nul primaire pijnstillingsverzoeken als overdrachtsmethode. ‘Baren hoort pijn te doen dus dit moeten we accepteren’, is het credo. Vrouwen bereiden zich wel voor, maar niet tot in de puntjes. Overigens zie ik dat verschuiven, zeker bij de jonge generatie en bij vrouwen uit de stad. En juist die afwisseling is leuk; ik wil al die vrouwen het vertrouwen geven dat zij kunnen baren.’
Oprichting KNOV-wetenschapscommissie. De commissie krijgt de opdracht een infrastructuur te realiseren voor wetenschappelijk onderzoek ter onderbouwing van fysiologische verloskunde. Onder andere Neeltje Crombag, Janneke Gitsels, Pien Offerhaus, Marianne Nieuwenhuijze en Corine Verhoeven ontvangen subsidies voor fellowships en PhD trajecten.
Als lid versterk je niet alleen je eigen positie, maar ook die van alle verloskundigen in Nederland. Door als collectief op te treden, staan we sterk en kunnen we breed gedragen stappen zetten richting een nog betere geboortezorg.
Het KNOV-lidmaatschap
• Je kunt meedenken over en bijdragen aan de inhoud van het vak.
• Je hebt toegang tot handige basisdocumenten met betrekking tot waarneming, praktijkvoering, overname, tariefbepaling, toelatingscontracten, etc.
• Als je lid bent van de KNOV ben je automatisch ook aangesloten bij de geschilleninstantie.
• Als klinisch verloskundige heb je via de KNOV toegang tot juridische ondersteuning door vakbond FBZ.
• Je krijgt toegang tot de KNOV helpdesk.
• Je hebt toegang tot het online inspiratienetwerk, waar meer dan 2.500 verloskundigen met elkaar in gesprek gaan en elkaar helpen.
• Je ontvangt vier keer per jaar tijdschrift De Verloskundige.
De KNOV behartigt jouw belangen aan landelijke tafels. We staan voor je klaar met informatie en advies over de inhoud en organisatie van verloskundige zorg. Al 125 jaar.
‘Ik ben lid van de KNOV omdat ik het belangrijk vind dat we als beroepsgroep een eenheid vormen. Al tijdens mijn studie kon ik dankzij mijn lidmaatschap gebruikmaken van handige basisdocumenten. Zeker de praktische inwerkdocumenten zijn voor mijn start als verloskundige heel waardevol.’ Lidewij Knol, net afgestudeerd en waarnemend verloskundige
Kijk op knov.nl/lid-worden of scan de code.
Ruim zestig jaar geleden startte Dawlat de Jonge-Pool als verloskundige, Jeanne de Vries begon eind vorig jaar. Eén van de oudste en één van de jongste leden van de KNOV: twee generaties zij aan zij.




Verloskundige van 1962 tot 2002
‘Het was mijn grootste wens om baby’s te halen. Het zat in de familie; ik kwam uit een groot gezin en mijn moeder was verpleegkundige. Ik volgde de driejarige opleiding aan de Rijkskweekschool voor Vroedvrouwen, een internaat. Stages kenden we niet; je kwam nooit buiten de deur. Ik kocht daarna een praktijk in Hoofddorp; destijds een klein dorp met zo’n zesduizend inwoners. De cliënten bezocht ik op de Solex en ik had alleen een vaste telefoon. Toen ik begon deden de vier huisartsen zelf ook nog bevallingen, ik moest echt nog mijn plek veroveren. Ik begon de praktijk met zo’n tachtig bevallingen. Naarmate het dorp groeide, groeide dat aantal ook. Mijn werk was mijn hobby, ook al ging het 24/7 door. Veertig jaar lang heb ik alleen gewerkt. Als ik een bevalling moest begeleiden, dan kon ik geen spreekuur houden. En als ik een keer vakantie had, dan kwam er een waarnemer in mijn huis. Nu is er een rooster met diensten. Ik gun verloskundigen als Jeanne meer tijd voor een cliënt. Tijdens de kraamtijd maakte ik waar mogelijk tijd om even koffie met de kersverse moeder te drinken. Ik denk dat je daardoor sneller doorhebt als er iets speelt en optimale begeleiding kunt bieden. Toen ik 63 jaar was, ben ik gestopt als verloskundige. Ik had rugklachten door het beroep en de nachtdiensten vroegen veel van mij. Met de kennis en mogelijkheden van nu – zoals sporten ter preventie – had ik het misschien wel langer volgehouden. Ik zou zo weer mijn werk willen oppakken, ik vind het heerlijk om te doen. Maar helaas, mijn lijf kan het niet meer.’






‘Ik zou zo mijn werk weer willen oppakken’






Verloskundige sinds december 2022


‘Ik heb veel bewondering voor verloskundigen als Dawlat, hardwerkende vrouwen waarvan veel van het privéleven werd gevraagd. Ik bewonder de toewijding enorm. Veel verloskundigen hadden destijds net als Dawlat een eigen praktijk en deden het alleen. Nu zijn er veel meer grote groepspraktijken waarin ook waarnemend verloskundigen zoals ik werken; je doet het meer samen. Mijn droom is om de eerste en tweede lijn met elkaar te combineren, wat ik vanaf januari ook ga doen. Mijn privéleven laat deze combinatie toe en ik kan mijzelf hierdoor verder ontwikkelen als verloskundige. Ik vind het een uitdaging om vrouwen en hun partner te mogen begeleiden tijdens een bijzondere periode en te mogen bijdragen aan een goede ervaring van dit life-event.


Zelf ben ik in december afgestudeerd met wat studievertraging. Die tussenpauze was vroeger geen optie geweest denk ik. Er is nu meer aandacht voor de gezondheid van de verloskundige zelf, zowel mentaal als fysiek. Ons vak is onregelmatig, we maken intense gebeurtenissen mee. Daarnaast zijn naar mijn idee de zorgvraag en neventaken toegenomen. Cliënten zijn volgens mij ook beter voorbereid en mondiger dan toen. Er zijn veel meer mogelijkheden om jezelf als zwangere vrouw te verdiepen. Ik vind het soms een zoektocht in hoeverre ik met de wensen van cliënten mee kan gaan, zonder over mijn eigen grenzen heen te gaan. Ik bewonder oudere verloskundigen met jarenlange ervaring en mensenkennis, die zichzelf naar mijn idee hebben weggecijferd, ten behoeve van cliënten.’

‘Ik bewonder
Ontdek de nieuwe Philips Avent borstkolven met Natural Motion technologie, geïnspireerd door hoe baby’s drinken.


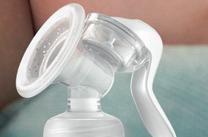





De kolven hebben één borstschild dat geschikt is voor alle tepelmaten* en het is klinisch bewezen dat de elektrische kolven zorgen voor een bijna ** .

Wil je ook kennis maken met de nieuwe manier van kolven?
Schrijf je dan nu in voor onze nieuwe sample shop voor professionals op www.philips.nl/avent/professionals of scan de QR-code en ontvang de nieuwe handkolf gratis om te testen.


Het bestuur van de KNOV is een jaar onderweg. Marieke Smith, Maaike van Rijn en Alieke de Roon-Immerzeel zetten in september 2022 de koers in om voor eens en altijd regie op het vak terug te krijgen en de positie van de verloskundige te versterken. Afgelopen juni sloot daarbij ook Stephanie Brand aan. Ze blikken terug, maar vooral vooruit. Wat zijn de plannen?

De afgelopen twaalf maanden stonden in het teken van het creëren van een stevige basis: meer verbinding binnen de vereniging, verbetering van de Algemene Ledenvergadering met duidelijke statuten en reglementen, de beroepsidentiteit en waarde van verloskundigen zichtbaar maken en uitdragen, een kwaliteitsbeleid dat écht over kwaliteit gaat en een gezonde bekostigingsstructuur. Hiervoor waren de bestuursleden veel in het veld te vinden.
Marieke: ‘We zijn gekozen voor onze visie en hebben het afgelopen jaar hard gewerkt om de basis op orde te krijgen om goed te kunnen werken. We hebben veel bezoeken gebracht aan de eerste lijn door het hele land en de ziekenhuizen van onze klinische collega’s. Vanuit daaruit zetten we de koers voort.’ Om maximaal het goede te kunnen doen de komende jaren, acteert het bestuur actief vanuit heldere kernwaarden: deskundig, betrokken, verbindend en moedig. Er is daarnaast gewerkt aan een goed HR-plan, zodat het bureau meer faciliterend is aan het veld. Alieke: ‘De komende maanden start daaruit volgend een managementlaag met een aantal nieuwe collega’s. We versterken het bureau, zodat de hele organisatie vanuit visie werkt.’


Multidisciplinaire
Het bestuur maakt zich onder meer hard voor het versterken van de beroepsidentiteit, het zichtbaar maken en uitdragen van de waarde van verloskundigen. Daarvoor wordt
aangeschoven aan landelijke tafels, wordt er deelgenomen aan coalities met andere en gelijkgestemde verenigingen en organisaties, en verbinding gezocht tussen de eerste- en tweedelijns collega’s. Marieke: ‘We halen hiermee iets terug. Tegelijkertijd gaan we niet terug in de tijd, maar de toekomst in. Wij zien wat verloskundigen te brengen hebben in de maatschappij. En we zien ook dat het niet nodig is om elk risico uit te vergroten.’
Het bestuur zet in op vertrouwen; meer vertrouwen van de maatschappij in de fysiologische zwangerschap en minder risicodenken. En ook meer vertrouwen in de beroepsgroep en ouders dat als er onverhoopt iets misgaat, zij dat kunnen dragen. Maaike: ‘75 procent van de vrouwen bevalt in de tweede lijn. Het kan niet zo zijn dat al die vrouwen specialistische zorg nodig hebben.
Het is goed om de kaders rondom bekwaamheid en bevoegdheden goed te organiseren, zodat verloskundigen daarbinnen kunnen opereren. De verloskundige meer als generalist en de specialist alleen voor de kleine groep zwangere vrouwen die dat echt nodig heeft. En waar nodig natuurlijk in samenwerking met een multidisciplinair team.’ Marieke: ‘Door versterking van identiteit en vakinhoud, een beter kwaliteitsbeleid, een gekoppelde eerste en tweede lijn, meer verloskundigen in de regio’s en onszelf goed te organiseren als bureau kun je dat ook voor elkaar krijgen.’ Alieke vult aan: ‘Dat 75 procent nu in de tweede lijn bevalt betekent niet dat dat goed of nodig is. Het betekent dat wij zelf moeten nadenken of het risicodenken niet ook teveel bij onszelf is ingedaald. En dat we ook op dat vlak werk aan de winkel hebben.’ Maaike:
‘De brug van de eerste naar de tweede lijn is nu erg scherp. We moeten kijken hoe we die breder kunnen trekken zodat we meer zwangere vrouwen kunnen helpen en autonoom kunnen handelen.’
‘De specialist moet alleen over specialistische zorg gaan, de verloskundige over de andere zorg’Marieke Smith Maaike van Rijn
Een andere belangrijk punt volgens het bestuur: klinisch verloskundigen zijn een aparte beroepsgroep in het ziekenhuis, geen verlengstuk van een gynaecoloog. Maaike: ‘De specialist moet alleen over specialistische zorg gaan, de verloskundige over de rest. Beiden met eigen autonome bevoegd- en bekwaamheden, zodat je aanvullend bent aan elkaar. en daardoor meer oog hebt voor elkaars expertise. Dat is nu niet het geval.’ Alieke: ‘Het is een aparte beroepsgroep binnen het ziekenhuis, maar de klinisch verloskundige is ook verloskundige. En collega van alle andere verloskundigen, waar dan ook werkzaam.’ Maaike: ‘Er is wel sprake van differentiatie, maar er zou een veel betere verbinding moeten zijn. We proberen dan ook
het contact tussen de klinisch verloskundigen en de eerstelijnsverloskundigen te stimuleren om de verloskundige lijn te versterken; samen optrekken en samen projecten doen.’ Om te komen tot een goedwerkend en duurzaam systeem heeft het bestuur tijd nodig. Marieke: ‘Wij vinden dat elke zwangere vrouw in principe begeleiding van een verloskundige zou moeten krijgen. En dat haar verloskundige daarvoor de tijd zou moeten hebben. Dat betekent dat het aantal zorgeenheden omlaag moet.’ Momenteel is het aantal zorgeenheden 106 per verloskundige. ‘We gaan strijden om die zorgeenheden naar beneden te krijgen en om meer verloskundigen op te leiden. Het langetermijndoel hierbij is dat de rol van de verloskundige meer preventief actief aan de voorkant zit en minder in acuut handelen.’
Als belangenbehartiger van verloskundigen gaat het bestuur de landelijke belangenbehartiging meer differentiëren op basis van werksetting. Hierdoor komen de verschillende perspectieven binnen de vereniging beter tot hun recht. Dit gebeurt middels een aantal platforms om samen sterk te staan en regionale samenwerking te stimuleren. Alles daarboven is gezamenlijk belang, zoals beroepsidentiteit en kwaliteitsbeleid. Marieke: ‘Dat zijn overkoepelende onderwerpen die iedereen aangaan. Maar daaronder hebben verloskundigen verschillende belangen; van waarneemster tot praktijkhouder. Die platforms zijn we nu aan het inrichten. De eerste die we opstarten zijn het Platform Klinisch Verloskundigen en Platform Vertegenwoordigers van Eerstelijns Organisaties (VEVO).’ Het doel van deze platforms is dat leden en de KNOV samen optrekken en dat collega's in een vergelijkbare werksetting gemakkelijker onderling contact kunnen hebben. De KNOV zoekt hiermee verbinding en koppeling met de achterban, om zo slagvaardig en stevig te staan op regionaal en landelijk niveau.
Stephanie: ‘Het mooie van die platforms is dat je met elkaar kunt interacteren, van elkaar kunt leren en dingen kunt overnemen.’

Een gezonde bekostigingsstructuur Het bestuur werkt met het bureau aan een kwaliteitsbeleid dat écht over kwaliteit gaat. Alieke: Daarbij werken we aan een duidelijke scheiding tussen kwaliteit enerzijds en organisatie en bekostiging anderzijds.
Marieke: In juni hebben we daarom de Dag voor de Zorgverzekeraar gehouden. We moeten kwaliteit koppelen aan een gezonde bekostigingsstructuur. Dit alles in nauw contact met de wetenschap en opleidingen.’
Het uitgangspunt? Goede zorg moet beloond

‘We halen iets terug. Tegelijkertijd gaan we niet terug in de tijd, maar de toekomst in’Alieke de Roon-Immerzeel Stephanie Brand
De afgelopen maanden stonden ook in het teken van een rebranding-traject om betekenis en identiteit aan de KNOV te geven. Het heeft geresulteerd in onder andere belangrijke kernwaarden die in alles verweven worden én in een nieuwe huisstijl, die je misschien in dit tijdschrift al is opgevallen.
Deskundig, betrokken, verbindend en moedig: deze vier kernwaarden vormen een belangrijk fundament voor alles wat de KNOV doet. De waarden worden geborgd en geleefd. Door ze door te vertalen naar gedrag, helpen ze om de juiste, bij KNOV passende beslissingen te nemen. Een organisatie aansturen vanuit kernwaarden vraagt om een andere manier van denken. Die vertaalslag wordt in allerlei activiteiten gemaakt. Alieke: ‘We zetten deze kernwaarden op alle vlakken in. Tijdens de sollicitatieprocedures om nieuwe bureaucollega’s te werven, bijvoorbeeld. Binnen het bureau zetten we een onboarding-programma op, om al vanaf de start onze principes en waarden te laten leven.’
Na het vastleggen van een brandcanvas – een tool om het verhaal van de KNOV vast te leggen – en het bepalen van de kernwaarden, is er een nieuwe huisstijl ontwikkeld. Een frisser, strakker en eigentijds jasje. Alieke: ‘Het past tegelijkertijd beter bij onszelf. Het past ook goed bij onze positionering. We zijn er voor verloskundigen. Dat zie je in het nieuwe logo terugkomen door de benadrukking van de ‘v’.’ Daarnaast vindt er in de communicatie een verschuiving plaats van de baby's naar de moeder. Maaike: ‘Ons werk bestaat uit vrouwenzorg. Ik vind het gaaf dat we ons werk meer gaan laten zien. Echte foto’s; geen schattige baby’s, maar bijvoorbeeld een placenta.’ Stephanie vult aan: ‘We gaan voor de realistische weergave van hoe het écht gaat.’ Het rebranding-traject heeft naast een nieuwe look-and-feel ook goede inzichten opgeleverd. Marieke: ‘Het rebranding-traject heeft meer opgebracht dan we vooraf hadden gedacht. We zijn bewuster van waarom we de dingen doen zoals we ze doen en zien daarmee na zo’n eerste jaar dat dingen gaan samenvallen.’
worden, niet de verrichte prestaties. Marieke: ‘Het huidige systeem beloont verrichtingen en acties, en is niet gericht op preventie. De continuïteit van zorgverlener is bewezen effectief. Watchful Attendance zou beloond moeten worden. Een gezonde bekostigingsstructuur volgt de inhoud, zodat elke discipline maximaal zijn kunde kan inzetten. Dat vraagt om een kanteling en niet alleen in de geboortezorg.’ Maaike: ‘Ook hiervoor is het zo belangrijk dat de positie van klinisch verloskundigen goed geborgd is. De bekostiging zindert in alle lijnen door.’ Er zijn verschillende onderzoeken over dat waardegedreven zorg leidt tot minder interventies. Alieke: ‘Daar is nu onvoldoende heldere data en bekostiging voor. Geld en middelen kun je maar één keer uitgeven, dat betekent dat er goede afwegingen gemaakt moeten worden.’ Stephanie: ‘Het doel is uiteindelijk langdurige houdbaarheid. Niet alleen acteren op het hier en nu, maar juist focussen hoe we op lange termijn kwaliteit kunnen blijven bieden.’
Na het eerste jaar vallen er steeds meer dingen samen. Dit najaar gaat het bestuur nog in volle vaart verder met het op orde brengen van de basis. Tijdens de Algemene Ledenvergadering in december presenteert het bestuur haar bevindingen en plannen aan de leden. Er wordt dan ook via verschillende wegen om inbreng van leden gevraagd. Zo zijn er maandelijkse ‘Spreek het bestuur’momenten. Open communicatie vindt het bestuur heel belangrijk. Marieke: ‘Onze visie en koers zijn vanaf dag één al helder. Ook het nieuwe managementteam gaat die doorleven. De plannen worden straks door het nieuwe MT samengebracht tot een jaarplan en getoetst bij de platforms.’ Maaike vult aan: ‘We gaan ervoor dat alle leden zich kunnen vinden in de plannen en zichzelf terugzien.’
Het afgelopen jaar zijn er twee belangrijke zorgakkoorden gesloten: eind 2022 het Integraal Zorgakkoord (IZA) en in februari 2023 het Gezond en Actief Leven Akkoord (GALA). Deze akkoorden zijn gesloten om de volksgezondheid te maximaliseren met de middelen die er zijn, nu en in de toekomst. Om dit te bereiken gaan bepaalde dingen in de gezondheidszorg veranderen. Wat betekent dat voor verloskundigen? En welke kansen bieden de akkoorden?
Wat is het Integraal Zorgakkoord?
Het Integraal Zorgakoord (IZA) is een pakket afspraken tussen een groot aantal partijen dat actief is in de zorg, zoals ziekenhuizen, de geestelijke gezondheidszorg en de ouderenzorg. Het doel van dit akkoord is zorgen dat de zorg bestendig, betaalbaar en op een goed niveau blijft. Dit is namelijk niet langer vanzelfsprekend, doordat de zorgvraag groeit maar de beschikbare middelen en arbeidskrachten afnemen. Thierry van den Heuvel is op tijdelijke basis Programmamanager Zorgeconomie en Contractering bij de KNOV. Hij houdt vanuit de KNOV de bekostiging van verloskundige zorg in de gaten en onderhoudt contact hierover met leden, zorgverzekeraars en andere partnerorganisaties zoals de NZa, ZN, IGJ, etc. Hij legt uit: ‘Om de zorg efficiënter te maken heeft het ministerie van VWS al eerder Hoofdlijnenakkoorden (HLA’s) afgesloten met verschillende sectoren in de zorg. Het IZA is een vervolg op deze bestaande akkoorden: een integraal akkoord over de domeinen heen. In alle zorgdomeinen spelen dezelfde maatschappelijke uitdagingen: we hebben steeds meer zorg nodig, maar er zijn steeds minder mensen om die zorg te geven en betalen. Dus moeten er dingen veranderen. We moeten bijvoorbeeld meer inzetten op ondersteuning en minder op
medicalisering. Daarom is er voor verschillende sectoren in de tweede lijn, zoals ziekenhuizen, afgesproken hoeveel ze maximaal mogen groeien. Ook wordt sterk ingezet op het verplaatsen van zorg naar de eerstelijnszorg: de Juiste Zorg op de Juiste Plek.’
Wat is het GALA?
Het Gezond en Actief Leven Akkoord (GALA) is een akkoord dat is gesloten tussen de Vereniging van Nederlandse Gemeenten (VNG), Zorgverzekeraars Nederland (ZN), de GGD GHOR en het ministerie van VWS. Het doel is in 2040 een gezonde generatie met weerbare, gezonde mensen die opgroeien, leven, werken en wonen in een gezonde leefomgeving met een sterke sociale basis. Om dit te bereiken, staan in het akkoord vooral afspraken om preventie van zorg regionaal en lokaal aan te pakken. In het GALA zijn eerdere afspraken verwerkt uit verschillende programma’s en akkoorden, zoals het Sportakkoord II, het Nationaal Preventieakkoord en het Wonen Ondersteuning en Zorg voor Ouderenprogramma (WOZO). Als overkoepelend akkoord vormt GALA daardoor een samenhangend beleid op gebied van gezondheid, sport en het ontwikkelen van een sociale basis. Thierry legt uit: ‘De twee akkoorden hangen nauw met elkaar samen: je kunt het GALA zien als een lokale invulling van het IZA. Dit akkoord is vooral bedoeld om de burger te helpen gezond te leven, zodat je voorkomt dat er medische zorg nodig is. Het heeft betrekking op allerlei onderwerpen, van het aanleggen van sportveldjes tot informatie delen over wat gezonde voeding is en wat je nog meer kunt doen aan preventie. Hierbij geldt het oude gezegde ‘voorkomen is beter dan genezen’ natuurlijk nog steeds.’

Verloskunde valt niet direct onder het IZA en de KNOV is geen ondertekenaar van het akkoord. Toch heeft het akkoord wel degelijk impact op verloskunde. ‘Wij zitten er eigenlijk net iets verder vanaf’, vertelt Thierry. ‘Maar we hebben er wel mee te maken en we willen er ook steeds meer mee te maken hebben. Wij ondervinden namelijk zelf ook de impact van de problemen van onze partners. Zo zijn er steeds meer capaciteitsproblemen in de kraamzorg en in ziekenhuizen. Hierdoor gebeurt
‘Waar het nu nog wringt is dat verloskundigen sommige preventietaken niet kunnen uitvoeren’
het regelmatig dat zwangere vrouwen niet bij het ziekenhuis van hun eerste keuze terecht kunnen. Verloskundigen moeten dan gaan bellen om erachter te komen waar wel plek is. Je kunt je dan afvragen: zijn er bepaalde taken die verloskundigen in de eerste lijn kunnen oppakken, zodat de zwangere vrouw überhaupt niet naar de tweede lijn hoeft? Denk bijvoorbeeld aan het toedienen van lachgas als verdoving. Als dat vaker poliklinisch zou kunnen gebeuren, haal je druk weg bij de ziekenhuizen. Een ander voorbeeld van een oplossing die in het straatje van IZA en GALA past, is de oprichting van een eerste triagecentrum voor zwangere vrouwen in de regio Rotterdam. Zij kunnen hier terecht bij acute klachten, zoals bloedverlies. Als blijkt dat er toch meer medisch onderzoek noodzakelijk is, kan direct contact worden gelegd met de dienstdoende gynaecoloog en indien nodig meteen worden doorverwezen naar het ziekenhuis. Zo zijn er meerdere ideeën om de druk op de tweede lijn te verlichten en zorg dichterbij huis te organiseren.’
In de visie van IZA en GALA wordt ook Kansrijke Start omarmd als ketenaanpak. Dit landelijke actieprogramma is bedoeld om kinderen uit gezinnen in een kwetsbare situatie de beste start te geven. Binnen Kansrijke Start stemmen gemeente, huisartsen, verloskundigen, wijkteams, jeugdverpleegkundigen, kraamzorg en vrijwilligersorganisaties geboortezorg zo goed mogelijk af. Een typisch voorbeeld van een op preventie gericht lokaal en interdisciplinair samenwerkingsverband dus. Thierry vertelt: ‘Steeds meer gemeenten zijn al aan de slag met Kansrijke Start, maar in het IZA staat dat zorgverzekeraars en gemeenten met ingang van 1 januari 2024 Kansrijke Start moeten inrichten als ketenaanpak. Dit betekent dat er overal lokale coalities moeten worden gevormd van ten minste een gemeente, een partij uit de geboortezorg en een partij uit het sociaal domein. Zo wordt het voor verloskundigen makkelijker om preventietaken uit te voeren. Waar het nu nog wringt, is dat verloskundigen sommige taken niet kunnen uitvoeren, omdat het geld uit een ander potje moet komen. De verloskundige wordt namelijk grotendeels betaald vanuit de zorgverzekeringswet. Maar preventie valt weer onder de Jeugd Gezondheidszorg, dat vanuit het sociaal domein wordt gefinancierd, oftewel
vanuit de gemeente. Daardoor is het voor een verloskundige lastig om budget te krijgen voor preventietaken.’
Van plan naar werkelijkheid
De volgende stap is dus om te zorgen dat de afspraken over preventie en gezondheidsbevordering vanuit het IZA en GALA ook gefinancierd worden. Hiervoor heeft het ministerie van VWS voor de periode
2023-2026 onder andere Transformatie- en SPUKregeling beschikbaar gesteld. Zorgverzekeraars en gemeenten kunnen deze gelden inzetten voor het vormen, versterken en behouden van lokale samenwerkingsverbanden en zorgtransformaties, zoals Kansrijke Start. Thierry vertelt: ‘Dit is voor verloskundigen een grote kans. Ik raad verloskundigen aan om met hun regiopartners in de geboortezorg aan tafel te gaan zitten en te bespreken hoe preventieactiviteiten lokaal kunnen worden aangepakt. Wij zijn vanuit de KNOV een traject gestart om onze leden bewust te maken van de mogelijkheden van deze beschikbare subsidies en fondsen. Dat doen we door enerzijds onze kennis en visie te delen, en anderzijds door ondersteuning, bijvoorbeeld door geschikte door geschikte adviseurs te selecteren. Het is namelijk wel een vrij taai traject, je moet je projectplan goed kunnen verantwoorden. Maar als verloskundige kun je wel een heel belangrijke rol spelen. Als je aan tafel zit met iemand van de gemeente kun je vragen naar de plannen in het kader van Kansrijke Start, en benadrukken dat de subsidie gebruikt kan worden om belangrijke preventietaken te financieren die nu niet worden vergoed door de verzekeraar. Ik denk persoonlijk dat het heel mooi zou zijn als verloskundigen zich realiseren dat ze invloed kunnen uitoefenen, dat ze echt met hun eigen toekomst aan de slag kunnen. Zo kun je én de zorg voor zwangere vrouwen en gezinnen te verbeteren, én de positie van verloskundigen in de geboortezorgketen verstevigen.’
‘Ik raad verloskundigen aan om met hun partners in de geboortezorg aan tafel te gaan zitten’
• Altijd en overal bereik via het beste netwerk van Nederland.
• Jouw cliënten hoeven alleen het hoofdnummer maar te kennen, de app zorgt ervoor dat de juiste mensen bereikbaar zijn.
• Via de app meld je je eenvoudig aan en af. Of je nu dienst hebt, bijspringt of lekker een weekend vrij bent.
• Via de app laten jullie de beller simpel horen dat: de verloskundige bezig is met het begeleiden van een bevalling / het rijden van visites / het hebben van spreekuur / aan het rusten is / of een door jullie gewenst bericht.
• Werk je nu met een 2e nummer bij geen gehoor? Dat is met onze techniek niet meer nodig. De beller krijgt altijd iemand aan de telefoon als er sprake is van een calamiteit.

Naast telefonische bereikbaarheid is het ook mogelijk dat jullie bereikbaar zijn via WhatsApp. Uiteraard via het vaste telefoonnummer en door meerdere collega’s te beantwoorden.
Wil je zien hoe dit in de praktijk werkt? Bel of WhatsApp ons dan op 0528 - 217 217 en we plannen graag een afspraak in bij jullie op locatie!
Inmiddels werken veel praktijken naar volle tevredenheid al met onze oplossing. Uiteraard zijn referenties op aanvraag verkrijgbaar.
De telefonieoplossing die zorgt voor optimale bereikbaarheid
Altijd bereikbaar, ook als je niet gestoord wilt worden.
Hoe ziet de verloskundige praktijk en het verloskundig onderwijs er over een aantal jaar uit?
We kunnen de toekomst niet voorspellen, maar middels scenarioplanning wel voorbereiden op een aantal scenario’s om inzicht te krijgen in complexiteit en onzekerheden.

De wereld evolueert en er ontstaan voortdurend nieuwe medischtechnologische ontwikkelingen. De verloskundige zorg verandert snel als onderdeel van een complexe samenleving. 1-3 Om de veranderingen en ontwikkelingen bij te houden, wordt van verloskundigen verwacht dat zij zich snel aanpassen. 4, 5 Binnen de verloskunde zijn verschillende paradigma’s te herkennen: het medische en biopsychosociale model. Een polarisatie van technocratische, gemedicaliseerde en interventionistische geboorten versus fysiologische geboorten met aandacht voor het emotionele welzijn van de moeder en haar gezin. 6-8 Al deze factoren hebben een impact op de toekomst van het verloskundige beroep, de organisatie van de verloskundige zorg en de opleiding van toekomstige verloskundigen. Wanneer de toekomst van verloskunde wordt besproken,
wordt afgevraagd: ‘Hoe ziet de verloskunde van de toekomst eruit?’ Het is moeilijk een inhoudelijk of betrouwbaar antwoord te geven omdat niemand de toekomst kan voorzien. Hoe verder er vooruit wordt gekeken, hoe meer onbekende variabelen er zijn. Het anticiperen op onbekende variabelen in de verloskunde is niet alleen afhankelijk van de context van de verloskunde, maar ook van maatschappelijke factoren.
Het doel van deze studie is om antwoord te bieden op de volgende vraag: Hoe zien de verloskundige praktijk en het verloskundig onderwijs in Anwerpen eruit in 2031? Er is gekozen voor de Vlaamse stad Antwerpen in België als studieomgeving. De stad Antwerpen heeft een typisch West-Europese grootstedelijke omgeving 9 met complexe socialeen gezondheidsfactoren, zoals migratie en sociale- en economische ongelijkheid. Deze studie is daarom internationaal herkenbaar, actueel en relevant omdat elk modern Westers land steden heeft die vergelijkbaar zijn met Antwerpen.
Als benadering is gekozen voor Structuration Theory en scenarioplanning om de verloskundige praktijk en het onderwijs consistent en systematisch te analyseren.
Aan de hand van Structuration Theory werd geanalyseerd hoe sociale determinanten op elkaar inwerken binnen vooraf gedefinieerde sociale structuren en regels. 10 Binnen Structuration Theory is scenarioplanning een veelgebruikte benadering om inzicht te krijgen in complexiteit en onzekerheden in een dynamische omgeving.
Scenarioplanning is een theoretische onderzoeksmethode om toekomstige gebeurtenissen te analyseren door verschillende mogelijke situaties af te wegen. Het is een denkhulpmiddel, geen planningshulpmiddel of voor-
‘Scenarioplanning is een theoretische onderzoeksmethode om toekomstige gebeurtenissen te analyseren’
spelling. Het helpt om inzicht te krijgen in alternatieve en innovatieve mogelijkheden, die een beter perspectief bieden op welke toekomstige situaties best vermeden, gefaciliteerd of nagestreefd worden. 11, 12
Intuitive Logics
Plausibele toekomstige situaties worden overwogen aan de hand van de opeenvolgende stappen van Intuitive Logics 11, 13-15 (Figuur 1).
De belangrijkste trends en ontwikkelingen worden gepresenteerd, onderverdeeld in demografische, sociale, politieke, technologische en financiële determinanten. Nationale gegevens en wetenschappelijke literatuur werden verzameld tussen mei 2020 en mei 2021. De zekere en onzekere variabelen die werden afgeleid uit de belangrijkste trends en ontwikkelingen leidden tot drie scenario’s, waarvan er één wordt weergegeven in dit artikel. De gehele resultatensectie en de andere scenario’s zijn te lezen in het originele artikel.
Stap 1. Indicative Case: de stad Antwerpen
De stad Antwerpen voert een sociaal beleid dat gericht is op vooruitgang en emancipatie, en reikt actief de hand aan mensen die het moeilijk hebben om toegang te krijgen tot sociale bijstand, met inbegrip van kinderarmoede. De diversiteit van de bevolking wordt beschouwd als een aanwinst en als een uitdaging. 16
Stap 2. Sociale determinanten: belangrijkste trends en ontwikkelingen in verloskundige zorg en onderwijs
Deze stap behandelt verschillende belangrijke trends en ontwikkelingen binnen twee thema’s: (a) verloskundige zorg en (b) verloskundig onderwijs in Antwerpen, en hun demografische, sociale, politieke, technologische en financiële determinanten. De uitwerking hiervan is te lezen in het originele artikel.
Onzeker • Toegenomen leeftijd werkende verloskundigen
• Daling aantal studenten verloskunde
• Verloskundig specialisten
• Nederlandse studenten
• COVID-19
• Sociale afstandsregels bij pandemie
• Uitbreiding en ontwikkeling in het verloskundige takenpakket/werkdruk
• Financiën/armoede/verminderde gezondheidsvaardigheden die ongelijkheid veroorzaken
• Personeel emotioneel welbevinden
• Implementatie verloskundiggeleide zorgmodellen
Zeker
• Geringe toename aantal bevallingen
• Werkdruk, inclusief verloskundigen betrokken bij perinataal trauma & sterfte
• Emotioneel welbevinden (student) verloskundigen
• Duur verloskunde opleiding
Door zijn complexiteit zit de toekomst van de verloskundige praktijk en het onderwijs in Antwerpen vol uitdagingen en onzekerheden. Uit het bewijsmateriaal van stap 2 zijn twintig sleutelvariabelen geïdentificeerd en gerangschikt op basis van hun relatieve impact en hun relatieve onzekerheid. Met een 2x2-matrix is een model met vier kwadranten gecreëerd. Van de onzekere en zekere factoren met grote impact werd verwacht dat ze de verloskunde van de toekomst met potentiële kracht zouden raken (tabel 1). 15, 17, 18 De zes zekere variabelen met grote impact werden geïdentificeerd als drijvende krachten, en de zes onzekere variabelen met grote impact werden bekend als kritische onzekerheden.
• Technologie/medicalisatie
• Complexe maternale gezondheid
• Sociaal beleid gericht op psychosociale kwetsbare groepen vrouwen/ gezinnen
• Voorkeur van vrouwen voor medische zorg
• Aantal praktiserende verloskundigen
• Verschuiving naar postnatale zorg t/m een jaar postpartum
De in totaal twaalf kritische onzekerheden en drijvende krachten werden gebruikt voor het schrijven van de scenario’s en vertoonden twee meta-dimensies van onderliggende concepten. Uit de meta-dimensies is een theoretisch tweedimensionaal raamwerk met tegengestelde polen 11, 19 afgeleid: (1) geboortezorg en organisatie, met verloskundigen aan de ene kant en medische professionals aan de andere kant; (2) zwangere/bevallen vrouwen en hun gezinnen en de psychosociale en gezondheidscontext van deze vrouwen, met de complexiteit van de gezondheidsbehoeften aan de ene kant en de waarden en overtuigingen over zwangerschap, geboorte en het moederschap aan de andere kant (Figuur 2).
Bij het schrijven van de scenario’s is een proces van constante vergelijking gebruikt, tussen de scenarioconcepten en het bewijs dat in stap 2 werd geleverd. Het scenario, Joining & Sharing Forces, presenteert maximaal geïntegreerde geboortezorg met de verloskundige en de huisarts als
‘De scenario’s zijn bedoeld als navigatiehulpmiddel’
Waarden en overtuigingen over zwangerschap, geboorte
leidende professionals binnen een positief zorgperspectief. In het originele artikel zijn nog twee andere scenario’s beschreven.
Scenario: Joining & Sharing Forces Ruth plant haar eerste zwangerschap. Ze bezoekt het multidisciplinaire centrum voor eerstelijnsgezondheids- en sociale zorg voor preconceptiezorg. Haar algemene, reproductieve, financiële, sociale en mentale situatie worden besproken, evenals haar sociaal netwerk, dagelijks functioneren en kwaliteit van leven. Tijdens de zwangerschap woont Ruth samen met haar partner online interactieve webinars bij die door verloskundigen worden geleid, om geïnformeerd te worden en de opties en voorkeuren te verkennen, en wat belangrijk is voor hen als aanstaande ouders. Alle stappen van de gedeelde besluitvorming worden gedocumenteerd in het elektronisch dossier van de verloskundige/huisarts. Het zorgteam van Ruth wordt zo klein mogelijk
gehouden, wat de continuïteit van de zorg ten goede komt. Als zich verloskundige problemen voordoen, of op verzoek van Ruth, wordt de verloskundige erbij betrokken. Bij andere problemen, zoals bijvoorbeeld bekkenpijn, wordt een gespecialiseerde eerstelijnszorgverlener geraadpleegd. Alle betrokken zorgverleners hebben toegang tot het elektronisch dossier van Ruth. Elk trimester van de zwangerschap worden het emotionele welzijn van Ruth en de overgang naar het ouderschap beoordeeld. Maandelijks vinden er online of live multidisciplinaire prenatale besprekingen plaats. De medische aspecten en interventies van de bevalling worden besproken in een webinar geleid door een verloskundige en gynaecoloog. De verloskundige ondersteunt Ruth bij het opstellen van een gedetailleerd geboorteplan met aandacht voor interventies en emotionele behoeften. Via een app voor zwangere vrouwen, PRinder, selecteert Ruth een groep van zwangere vrouwen. De groep komt bij elkaar in het gezondheidscentrum en ze hebben een videogesprek met een verloskundige aan het einde van elke online meeting. Ruth bevalt in het geboortecentrum. Eén week, zes weken en twaalf maanden na de bevalling bespreekt de verloskundige het welzijn en de kwaliteit van leven van Ruth met haar. Ruth evalueert de bevalling en haar intrapartum zorg met de verloskundige, gynaecoloog en huisarts tijdens een gezamelijke nacontrole. Postpartum groepszorg wordt geboden tot een jaar na de bevalling, waarbij gastsprekers onderwerpen bespreken als vaccinatie, inbakeren, co-sleeping, seks en anticonceptie.
De opleiding tot verloskundige duurt vier jaar. De helft van het programma bestaat uit interdisciplinair leren met studenten verpleegkunde, psychologie, maatschappelijk werk en geneeskunde. Interdisciplinaire probleemgestuurd onderwijs scenario’s worden gecombineerd met een transdisciplinaire academische journal club’s rond hetzelfde onderwerp, met het oog voor de fysiologie, sociologie en complexiteit. Expertise van de beroepsbeoefenaar, praktijkvoering, beleid
‘De scenario’s kunnen gebruikt worden in de verloskundige praktijk en het onderwijs’
en richtlijnen worden besproken, inclusief gedeelde besluitvorming op het niveau van de vrouw en haar zorgverlner en op inter- en multidisciplinair niveau.
Discussie
Er zijn theoretische en methodologische strategieën gebruikt om ‘out of the box’ te denken over de huidige Antwerpse verloskundige praktijk en het onderwijs. In opeenvolgende stappen zijn de verloskundige praktijk en het onderwijs in Antwerpen en de contextuele veranderingsfactoren geïdentificeerd, samengevat en gestructureerd volgens hun impact en onzekerheid. Hiermee is een robuuste, methodologisch onderbouwde lacune vastgesteld tussen de manier waarop verloskundige zorg momenteel wordt aangeboden in een moderne samenleving én de behoeften van de perinatale Antwerpse populatie. De onderzoekers zijn ervan overtuigd dat de scenario’s coherent en plausibel zijn, een levendig beeld schetsen en een insprirerend effect kunnen hebben. De scenario’s kunnen gebruikt worden in de verloskundige praktijk en het onderwijs.
Implicaties voor praktijk en onderwijs Er zijn twee belangrijke aspecten die de nabije toekomst van de verloskundige praktijk en opleiding benadrukken. Ten eerste de authenticiteit van de verloskundige, met een verschuiving naar een biopsychosociaal zorgmodel met een overeenkomstige werkbelasting en een verschuiving naar continuïteit van zorg, tot en met het eerste jaar na de bevalling. Ten tweede speelt het digitale aanpassingsvermogen van de verloskundige in de zorg voor de vrouw en met collega's van andere disciplines een centrale rol. De manier waarop technologie in dit scenario is verwerkt is realistisch haalbaar in de verloskunde, maar er is geen garantie dat deze scenario's binnen tien jaar werkelijkheid zullen worden. Het scenario Joining & Sharing Forces laat het aspect van menselijke verbinding zien, zowel tussen de vrouw en de verloskundige als tussen de vrouw en haar ondersteunende
sociale netwerk, en tussen de verschillende zorgverleners. Het koesteren van de menselijke verbinding en het aangaan van relaties past in de filosofie van vrouwgerichte zorg 6 Het scenario dat beschreven is beschrijft geïntegreerde zorg. Voor het implementeren van een dergelijk scenario is het belangrijk om de autonomie van de verschillende zorgverleners te behouden en interprofessioneel onderwijs te implementeren. 20 De noemer van alle scenario’s lijkt erop te wijzen dat een emancipatoire verschuiving onder verloskundigen nodig is voor een verloskundiggeleid zorgmodel maar ook voor geïntegreerde zorgmodellen met gelijkwaardheid tussen zorgverleners. Verloskundigen alleen kunnen geen verandering bewerkstelligen, omdat hiervoor sociale, interprofessionele en politieke relaties en samenwerking nodig zijn. 21 Interprofessionele samenwerking heeft ook betrekking op onderwijs met gelijkaardige veranderingen in de curricula voor bachelor- en masteronderwijs.
De scenario’s bevatten inhoudelijke informatie voor transformatie, inspiratie en richting voor verandering, maar zijn bedoeld als navigatiehulpmiddel. Er is een theoretisch aannemelijkheidsgerichte benadering gebruikt. Deze aanpak mist een kant-enklaar plan en een gedetailleerde richtlijn voor de organisatie van de geboortezorg en werkdruk. 17 De ontwikkeling van een meer gedetailleerd plan en strategie vereist verdere discussie, dialoog en onderzoek. 11, 15, 17 Hoewel de onderzoekers geloven dat de scenario’s een realistische en haalbare presentatie geven van de nabije toekomst, zijn ze zich er ook van bewust dat onze scenario’s nogal extreme situaties kunnen presenteren die ambiguïteit kunnen creëren. Hoewel netwerken zijn geraadpleegd om de geïdentificeerde variabelen en hun positie in de matrix te verifiëren, kunnen de percepties, subjectieve ideeën en gedachten van de onderzoekers voor vertekening hebben gezorgd. 15 Antwerpen is gekozen als onze indicatieve
casus, ervan uitgaande dat er wereldwijd vergelijkbare steden zijn die met een vergelijkbare complexiteit te maken hebben. De generaliseerbaarheid van de scenario’s is echter beperkt tot steden met een vergelijkbare populatie als Antwerpen en met geboortezorg in vergelijkbare zorgsettingen waar verloskundiggeleide zorgmodellen niet de norm zijn.
Conclusie
De scenarioplanning-methode heeft plausibele toekomstperspectieven opgeleverd voor de verloskundige praktijk en onderwijs. Verloskundige authenticiteit in een biopsychosociaal zorgmodel en digitaal aanpassingsvermogen vormen een duidelijke richting voor transformatie, verandering en strategische focus. Deze studie is een theoretische oefening, maar een sterk middel voor diepgaande discussie onder (student) verloskundigen. Verder onderzoek en uitwerking van pragmatische organisatorische details en planningsstrategieën is nodig om deze oefening om te zetten in voorbereidende gesprekken om de geboortezorg te herorganiseren rekening houdend met de trends en ontwikkelingen van de komende jaren.
Roxanne Bleijenbergh 1,2,3
Eveline Mestdagh 1,2
Yvonne Kuipers 1,2,4
1. Departement Gezondheid en Wetenschappen, AP Hogeschool Antwerpen, België
2. Centre for Research and Innovation in Care, Universiteit Antwerpen, België
3. ZNA Jan Palfijn Merksem, België
4. School of Health and Social Care, Edinburgh Napier University, Scotland.
‘Ik vind dat de geboortezorg in Nederland mooi is ingericht. Vrouwen hebben een keuze: bevallen in het ziekenhuis of thuis. Ik hoop dat dat over tien jaar nog steeds zo is. De rol van de verloskundige is dan misschien wel breder. Het gaat niet enkel om medische controles, het sociale aspect is net zo belangrijk. De partner wordt dan ook meer betrokken, want die wordt nu nog weleens vergeten. Ik ben ook benieuwd welke invloed sociale media heeft op het vak. Er worden regelmatig negatieve bevallingservaringen gedeeld die invloed hebben op het vertrouwen van het proces. Ik hoop dat er meer vertrouwen is vanuit de zwangere vrouw, maar ook andersom: dat verloskundigen vertrouwen hebben in het fysiologische proces. Ik gun verloskundigen ook meer tijd voor cliënten. De werkdruk gaat ten koste van de zorg en persoonlijke aandacht. Het zou mooi zijn als cliënten met hun voornaam worden aangesproken en besproken. Dat je het niet hebt over ‘mevrouw op kamer acht’. Ik vind het heel belangrijk om mijn eigen beroepsgroep te supporten en mij in te zetten voor een betere geboortezorg. Om mij heen zijn nog maar weinig andere studenten lid. Terwijl wij juist de toekomst zijn. Dankzij mijn lidmaatschap verbreed ik mijn kennis en kan ik mijzelf als verloskundige vormen.’
Marly Hanraets, tweedejaarsstudent aan Academie Verloskunde Maastricht
ziet verloskunde er over tien jaar uit? We vragen verloskundigen (in opleiding) en cliënten naar hun perspectief op basis van hun ervaringen.
‘Ik gun verloskundigen meer tijd’
‘Ik vraag me soms wel af waar ik in terecht ga komen als ik straks afgestudeerd ben. Er zijn capaciteitsproblemen, zeker in het ziekenhuis, en er speelt een hoop rondom integrale bekostiging. Dat vind ik wel zorgelijk. Maar aan de andere kant leiden deze actualiteiten er mogelijk toe dat er zorg zoals de Antenatale CTG en het plaatsen van een foley katheter ten behoeve van inleiding naar de eerste lijn gaat. Dit vergroot de continuïteit van zorgverlener en ontlast het ziekenhuis. Ik hoop ook dat over tien jaar de werkdruk minder hoog ligt. Ik merk het nu al tijdens de opleiding. Er wordt een hoge druk op studenten uitgeoefend en ik heb ervaren dat ik niet altijd even goed begeleid werd. Terwijl goede begeleiding juist zo belangrijk is. Daarmee voorkom je onder andere dat studenten stoppen met de opleiding en studeren uiteindelijk studenten af die klaar zijn voor het vak doordat ze positieve praktijkervaringen hebben. Ik zou ook graag zien dat verloskunde-studenten hetzelfde worden behandeld als gynaecologiestudenten; wij hebben er ook baat bij om bepaalde casussen mee te maken. Ik ga beginnen in de eerste lijn, maar zie mijzelf ook wel in de tweede lijn. Als ik straks verloskundige ben zal ik zelf proberen om studenten goed te begeleiden. Ik hoop het werk lang vol te kunnen houden door een goede werk-privé-balans te vinden en mijzelf hard te maken voor de continuïteit van zorg; daar ga ik alles aan doen.’
Esmée Kijk in de Vegte, vierdejaarsstudent aan Academie Verloskunde Groningen
‘Ik vind het bewonderenswaardig hoe innovatief verloskundigen zijn en hun diensten uitbreiden met onder andere echoscopie en anticonceptie. Maar het steeds groter worden van verloskundigenpraktijken – eigenlijk een soort winkel worden – is in mijn ogen ook een bedreiging. Het kan ten koste gaan van de focus en de persoonlijke zorg die nodig is voor een zwangere vrouw. We moeten ons meest belangrijke product kwalitatief goed houden, namelijk als zelfstandige de bevalling begeleiden. Het aantal verwijzingen durante partu neemt met de jaren steeds meer toe. Dit baart me zorgen. Een barende vrouw heeft rust en vertrouwen nodig en krijgt dit het meeste van zorgverleners om haar heen die ze goed kent. Als caseload verloskundige leer je je cliënte heel goed kennen. Het kan een manier zijn om het verwijscijfer te beïnvloeden. Ik wil de KNOV adviseren om meer aandacht te besteden aan de baringsuitkomsten door caseloadverloskunde en deze organisatievorm verder te onderzoeken, zodat andere verloskundigen hierover geïnspireerd kunnen worden. Groter is niet altijd beter. Het zou zonde zijn als we in de toekomst mooie winkels hebben, maar waar het écht om draait in ons vak, het begeleiden van een bevalling, niet meer beschikbaar is in ons ‘assortiment’.
Marjolein Maas, caseload verloskundige bij en oprichter van LEIN Vrouwenzorg
‘Goede begeleiding is enorm belangrijk’
‘Verloskundigenpraktijken moeten geen winkels worden’
‘Ik hoop dat de verloskundige over tien jaar meer tijd en aandacht heeft voor de zwangere vrouw. En dat er betere communicatie is. Zowel met de zwangere vrouw, als over de zwangere vrouw. Tijdens mijn eerste bevalling, die uitliep op een spoedkeizersnede, veranderde de verloskundige lastminute zonder toelichting van plan. Ik denk dat het meerwaarde biedt als je een zwangere vrouw meeneemt in keuzes en opties, en daar uitleg bij geeft over voor- en nadelen. Ook als iemand voor de tweede keer zwanger is. Ik hoop dat elke zwangere vrouw met aandacht behandeld wordt. Zelf heb ik een medische achtergrond en ik heb veel aannames ervaren. Maar ook ik weet niet alles al. Bied iedereen een bevalcursus aan, of diegene nu in de zorg werkt of al een kind heeft. Ik hoop ook op duidelijkere communicatie tijdens de bevalling. Gefluister helpt de barende vrouw niet; die wordt daar onrustig van. Ik vind het een heel groot goed dat Nederland een geboortesysteem met een verloskundige heeft. Vrouwen hebben een keuze waar ze willen bevallen, en ik hoop dat dat altijd overeind blijft.’
‘Ik zou graag zien dat een verloskundige Watchful Attendance biedt. Een zwangere vrouw is niet ziek, ze gaat baren en haar lijf weet als geen ander wat het moet doen. Ik hoop dat over tien jaar het vertrouwen in het vrouwenlichaam groter is. Daar ligt ook een taak voor de zwangere vrouw; begrijpen wat het fysiologische proces is rondom een baring en leren vertrouwen op je lijf. Goede begeleiding of een cursus is hierbij belangrijk. Mijn eerste bevalling werd ongepland een medische bevalling die ik als best traumatisch heb ervaren. Ik was erbij, maar ik keek ernaar, terwijl het met mijn lijf gebeurde. Er was weinig communicatie en de interventies gebeurden zonder mijn medeweten. Mijn tweede bevalling was een hands-off thuisbevalling in bad. Thuis veilig kunnen bevallen is uniek in Nederland. Ik wens dat vrouwen en verloskundigen het natuurlijke proces meer ondersteunen en dat er een goede balans komt tussen fysiologisch bevallen en noodzakelijke interventies.’
Maria Grob, bevallen in 2021 en 2023
‘Mijn wens voor de verloskunde is dat er meer aandacht en voorlichting is over het natuurlijke proces. Tijdens de prenatale controles is nu vooral aandacht voor de baby. Het zou goed als er meer besproken wordt dan de eventuele vragen die er zijn. Wat je van de bevalling kunt verwachten bijvoorbeeld. En ook een voorbereiding op de verschillende soorten pijn die je kunt verwachten. Dat bevallen met pijnstilling kan, maar ook zonder – en dat pijn erbij hoort. Die bewustwording over het proces mag wat mij betreft groter. Als je de mentale capaciteit hebt, kun je bewustere keuzes maken. Als je weet waar je bent in het proces, dan kun je samen met de verloskundige besluiten wat de beste keuze voor jou is. Dan ben je bijvoorbeeld niet te laat voor een ruggenprik, omdat je weet wat er mogelijk is. Daarnaast zou het goed zijn als er betere voorlichting komt voor de mogelijkheden die je hebt als zwangere vrouw. Je bent niet vanzelfsprekend aangewezen op een grote organisatie. Er zijn ook caseload verloskundigen of zzp’ers die je kunnen begeleiden. Ik denk dat weinig vrouwen weten wat er nog meer mogelijk is qua verloskundige zorg.’
Lize Overeem,
van haar vierde kind
LANACARE
Borstkompressen van 100% natuurlijke Merino wol.
Héérlijk zacht en comfortabel op de huid. Wol voert vocht af van de huid, houdt de huid droog en is in staat teademen, waardoor pijnlijke tepels genezen.
Veel vrouwen gebruiken de borstkompressen al tijdens de zwangerschap en geven aan dat het begin van de borstvoeding hierdoor soepel is verlopen.
De borstkompressen houden de borsten continu warm, wardoor verstopte melkklieren en mastitis (borstontstekin) wordt voorkomen.




Door de natuurlijke warmte die door de borstkompressen wordt afgeven, verloopt de melkafgifte soepeler.
Veel vrouwen geven aan dat, zodra ze waren begonnen met het gebruik van de LANACARE borstkompressen, hun tepels begonnen te genezen en daarmee de borstvoeding periode sterk verbeterde.
GEBRUIKERS TIP
Wij raden aan de hypoallergene en biologische Lanoline borstcréme te gebruiken. Deze 100 % natuurlijke borstcréme helpt bij de genezing van pijnlijke en gebarsten tepels. Omdat de créme 100% natuurlijk is hoeft deze niet te worden verwijderd voor het voeden!


REINIGINGSINSTRUCTIES:

Daregelijks de gewassen, vochtige kompressen laten drogen op een warme radiator of ergens anders waar droge hitte beschikbaar is. (géén droogtrommel!)
Aanbevolen wordt de kompressen op de hand te wassen met een wolwashmiddel,bijvoorbeeld LANACARE lanoline zeep om het lanoline gehalte van de wol weer aan te vullen.
Als u lijdt aan een schimmelinfectie, dan kunt u de kompressen steriliseren in uw magnetron.
@lanacareworld
Een TENS-apparaat wordt gebruikt voor verschillende vormen van pijnverlichting. De GeboorteTENS wordt vooral gebruikt ter verlichting van weeënpijn tijdens de bevalling. Deze vorm van pijnverlichting is zowel thuis als in het ziekenhuis toepasbaar. De GeboorteTENS heeft geen schadelijke gevolgen, het gebruik heeft geen invloed op de hartslag, bloeddruk en ademhaling van moeder en kind.
Informatiemateriaal

Het volgende materiaal (Nederlands en Engels) is via info@geboortetens.nl beschikbaar voor informatieavonden en cursussen
• GeboorteTENS folder
• Informatievideo

• Gebruikshandleidingen
comfortabel, effectief en eenvoudig
Langakker 5c • 5371 EV Ravenstein
Telefoon: (0486) 41 72 20

E-mail: info@geboorteTENS.nl

www.geboorteTENS.nl
lwww.lanacare.com

Speciaal voor zuigelingen
Vegan & zonder toegevoegde suikers
Pure vitamine D en K + biologische olijfolie
Clean label garantie




Eerst even proeven?


is verloskundige in Tanzania, waar ze een trainingsprogramma heeft opgezet. In deze column vertelt ze over haar hoop voor de toekomst.
In Nederland gaan kinderen al jong naar school. En voor die tijd gaan ze vaak al naar de kinderopvang, waar boeken worden gelezen en spelletjes worden gedaan. Activiteiten om kinderen te stimuleren, zodat ze zich optimaal kunnen ontwikkelen.
Dat is hier in Tanzania anders. Sommige kinderen gaan niet naar school. En degenen die wel gaan, zitten in een klas waar ze één van de honderd zijn. Waar ze op moeten dreunen en na moeten zeggen wat de meester zegt. Ze krijgen nauwelijks kans om zelf te denken of zich te ontwikkelen. Alleen als hun ouders geld hebben kunnen ze – een beetje – verder leren en verder komen. Het getuigt van veel doorzettingsvermogen als iemand er toch bovenuit stijgt, want de omstandigheden zijn vaak allesbehalve stimulerend.
Veel jongeren gaan de zorg in. Het is toegankelijk en er is voldoende werk. Maar als ik hen vraag hoe ze de toekomst zien, dan hebben ze weinig hoop. Uitzicht op verandering? In nog geen honderd jaar.
En ik? Ik zie die verandering wél. De lokale verloskundigen die ik train in basis verloskunde en spoedverloskunde hebben na een training meer zelfvertrouwen. De opgedane kennis geeft ze hoop. Ik heb een collega opgeleid tot trainer. Voor mijn komst was hij van plan om richting anesthesie te gaan. Het verdient beter en de werkdruk is minder hoog. Maar hij is helemaal om. Hij heeft een enorme passie om officieel trainer te worden en andere verloskundigen te begeleiden. En hij kan het, ik zie dat hij het in zich heeft. Zo zie ik dingen in zijn trainingen terugkomen die hij van mij heeft gekopieerd. Maar ik zie ook zijn eigen inbreng met nieuwe voorbeelden. Officieel trainer worden kan in Tanzania alleen met een bachelordiploma op zak. Mijn collega is alleen en verdient weinig; dat maakt die opleiding volgen lastig.
Als ik denk aan mijn passie en waarom ik hier ben, dan is dat om kennis te vergroten, hoop te geven en door training sterfte van moeder en kind te verlagen. Daar zijn óók lokale trainers met passie voor nodig. Daarom gaat mijn collega tóch die bacheloropleiding doen. We hebben afgesproken dat hij op zoek gaat naar een baan in de hoofdstad Dar es Salaam – zo’n acht uur reizen met de bus – om ernaast een inkomen te hebben en ik sponsor de bacheloropleiding. Zodat ik straks niet meer nodig ben en hij het stokje over een aantal jaren kan overnemen en zijn eigen collega’s kan trainen. Hoop en toekomst!
Prof. dr. Corine Verhoeven is universitair hoofddocent Verloskundige Wetenschap aan het Amsterdam UMC en zit al bijna veertig jaar in het vak. Zij signaleert vijf belangrijke ontwikkelingen in de verloskunde van morgen.
1De zwangere vrouw van de toekomst
‘Allereerst verandert de zwangere vrouw: op minstens drie vlakken zien we al duidelijke verschillen met het verleden. Ten eerste zien we een toename van het aantal zwangeren met psychische klachten. Ook stijgt de leeftijd van zwangere vrouwen. Toen ik begon met verloskunde was de gemiddelde leeftijd 25, nu is die 31. De verwachting is dat deze leeftijd nog verder oploopt. En veel zorgelijker, ook het gemiddelde BMI stijgt. Op dit moment heeft slechts zo’n zestig procent van de zwangere vrouwen een gezond gewicht. We zien bij de jeugd van nu al veel overgewicht, waardoor zij als zij zwanger worden meer kans hebben op zwangerschapsdiabetes of co-morbiditeit. Af en toe houd ik mijn hart vast als ik denk wat er op ons afkomt, want de zorgvraag zal door deze factoren complexer worden. Dat zal ons als verloskundigen raken.’
2Toename interventies
‘Er zijn meer keizersneden en een toenemende vraag naar pijnbestrijding, zoals een ruggenprik. De mogelijkheden hiervoor zijn in de eerste lijn beperkt, dus dan is er een verwijzing naar de tweede lijn nodig. Ook het aantal inleidingen is enorm toegenomen. Dit liep al jaren op in andere landen, maar nu is er ook een forse toename aan inleidingen in Nederland: bijna één op de drie bevallingen wordt ingeleid. Deze toename in interventies vraagt om andere zorg, en draagt ook bij aan een toename van complexere zorg.’
3Sociaal-culturele veranderingen
‘Ook qua sociale problematiek worden situaties ingewikkelder: er is meer armoede en er zijn meer verbroken relaties. Ook zijn er steeds meer migranten en vluchtelingen. Zowel de informatiebehoefte als de zorgbehoefte is voor deze groepen anders dan voor autochtone Nederlanders die niet in een kwetsbare positie zitten. Ook zullen deze groepen in de toekomst alleen maar groter worden, daarom moet er speciale aandacht komen voor deze problematiek. Deels binnen de opleiding Verloskunde, maar deze opleiding zit al bomvol. Er is hier wel ruimte voor binnen de nieuwe master Verloskunde.
Daarnaast zal er meer ingezet moeten worden op preventie, bijvoorbeeld via programma’s als Kansrijke Start, CenteringZwangerschap, risicoselectie en anticonceptie via verloskundigen. We zien gelukkig dat verloskundigen deze rol al pakken.’
‘De zorgvraag wordt steeds complexer’
4
Integrale geboortezorg
‘Als we het hebben over de toekomst van de geboortezorg kunnen we niet om integrale geboortezorg heen.
Complexe, passende en continue zorg is iets dat je interdisciplinair met elkaar moet organiseren, over de verschillende zorglijnen heen. Ook informatie vraagt continuïteit: je moet niet bij de één dit horen en bij de ander iets anders.
Daarom moeten ook richtlijnen niet binnen een beroepsvereniging worden opgesteld, maar in samenwerking met andere disciplines, en zeker ook samen met de cliëntenvertegenwoordiging.

Binnen regionale netwerken wordt al goed samengewerkt. Door het maken van goede afspraken in deze verbanden kunnen we de geboortezorg naar een hoger niveau tillen.’
‘Daarnaast komen er allerlei technische innovaties aan: zoals het toenemende gebruik van teleconsulten, Artificial Intelligence en Virtual Reality. Het is nog niet altijd duidelijk of deze dingen een vaste plek krijgen in de geboortezorg en of wij hier allemaal gebruik van gaan maken. Maar het is wel belangrijk om hier als verloskundigen over na te denken en ons hierin te verdiepen, want het zal impact hebben op de zorg die wij als verloskundigen kunnen bieden. Sommige innovaties zullen de kwaliteit van onze zorg verbeteren. Bijvoorbeeld wanneer het gaat om preventie of capaciteitsproblematiek. Ook onder verloskundigen is er druk op de arbeidsmarkt. Het is wel belangrijk dat we in de gaten houden dat technologische ontwikkelingen echt een antwoord vormen op een probleem, en de praktijk niet nodeloos complex maken. Dat is iets wat we kritisch in de gaten moeten houden.’
‘Dit zijn allemaal ontwikkelingen die eraan zitten te komen. De zorg van de toekomst is dus complex, waardoor de verloskundige van de toekomst een verdiepingsslag zal moeten maken. Dit vraagt om een kritische zelfreflectie, nadenken en met anderen in gesprek blijven gaan over hoe we een zo goed mogelijke kwaliteit van zorg kunnen bieden. Welke keuzes maak je, en waarom? Het is belangrijk dat verloskundigen proactief zijn en zich laten horen in samenwerkingsverbanden. Wij staan dicht bij de zwangere vrouw en kunnen ervoor zorgen dat de focus niet alleen op het medische komt te liggen, maar ook op de sociale aspecten van de zorg en de relatie met de zwangere vrouw. Ik denk dat verloskundigen in de toekomst een stevige positie verdienen en ook kunnen hebben. Maar: dan moeten we het niet uit onze handen laten vallen. We zullen ons gezamenlijk moeten inzetten om onze positie te krijgen en behouden. Verdiep je dus in de ontwikkelingen, denk mee, en laat van je horen. Toon leiderschap!’
Wij zijn de specialist voor alle producten rondom de zwangerschap, de geboorte en de eerste 2 jaar van het kind.


De wetenschappelijk adviseurs van de KNOV geven antwoorden op vragen van KNOV-leden. Elke editie lichten we een paar van die wetenschappelijk
onderbouwde antwoorden in het kort toe. Ben je op zoek naar andere wetenschappelijke adviezen of wil je uitgebreide versies van de adviezen lezen?
Scan dan de code. Heb je zelf ook een vraag? Stel deze dan via de helpdesk.
De adviseurs helpen je graag op weg!
Magnesiumsuppletie ter preventie van hypertensieve aandoeningen
De wetenschappelijk adviseurs kregen de vraag of er evidence is van een preventief effect van magnesiumsuppletie tijdens de zwangerschap op het al dan niet ontstaan van hypertensieve aandoeningen.
De wetenschappelijke literatuur is echter niet eenduidig in een eventueel verband tussen magnesiumsuppletie en het ontwikkelen van pre-eclampsie. Er is geen literatuur gevonden die het verband onderzocht tussen magnesiumsuppletie en (zwangerschaps)hypertensie. Er wordt met name bij een hoog risicopopulatie een verband waargenomen tussen magnesiumsuppletie ter preventie van pre-eclampsie. Echter zitten er ook beperkingen aan deze onderzoeken. Magnesiumsuppletie kan overwogen worden bij een hoogrisicopopulatie, daarbij zal het beleid geïndividualiseerd moeten worden.
De reden voor het starten van magnesiumsuppletie speelt hierin een rol, bij zwangere vrouwen met een hypomagnesiëmie lijkt het
beschermend effect het sterkst. Meer onderzoek naar magnesiumsuppletie in een hoogrisicopopulatie is nodig om het toe te passen bij alle hoogrisicozwangeren. Daarbij zal er ook in acht moeten worden genomen welke groep zwangere vrouwen tot de hoogrisicogroep behoren. Er zal ook onderzoek gedaan moeten worden naar welke magnesiumsupplementen goed werken (bij zwangere vrouwen), welke dossering optimaal is, welke interactie het mogelijk heeft met het gebruik van calcium suppletie en/of acetylsalicylzuur en in welke periode deze gestart dient te worden.
Voor KNOV-leden zijn de complete adviezen terug te vinden op knov.nl. Scan de code om ze te raadplegen.
De KNOV feliciteert alle nieuwe verloskundigen van afgelopen schooljaar en heet hen van harte welkom in onze beroepsgroep!



ACADEMIE VERLOSKUNDE MAASTRICHT (AVM)

Allysha Hanneman
Anna Salverda
Callas van den Wildenberg
Carmen ten Have







Cornelle Datema
Dagmar van Es
Dirkje Gisbers
Eline van Haeren
Elise Oosterveen
Emily Kannegieter
Emma de Schrijver
Floor Smits
Greetje de Wit
Hannah Verhappen

Ilse Schouten
Ires Flanderhijn
Janey Mol
Jeanne de Vries
Jenny van de Lisdonk
Juliette Zoetelief
Kiki Hoogstraten
Kimberly Leeggangers
Lonneke Akkermans
Lotte Borkent
Maartje van Beek
Marissa Jouwsma
Merel van Erp
Noor Doorneveld
Pien Meerman
Sam Souren
Sarah Vegter
Selina Gijsen
Sophie de Voogel
Tess Smal
Veerle Coolen
VERLOSKUNDIGE ACADEMIE ROTTERDAM (VAR)
Vicky Kalverboer
Pien Koenraadt
Julia Kraan
Aziema Malgoezar
Laura Philippi
Laura Huijden
Annika Jansen
Hermien de Jong
Ahlaam Mohamed
Veerle Molenaar
Michelle Pronk
Lara Jansen van Galen
Floortje Hagenaars
Eefke Lodder
Donna van Loo
Laura Schild
Zen Schoenmakers
Iris de Brabander
Sanne Damen
Nikki Hakkers
Renda van Herk
Kirsten Hoogendijk
Sophie Jonker
Jeanine Krijger
Marit Krijgsman
Suzanne van der Most
Jana Plaisier
Ilse Ruijgt
Julia Siudowska
Nicky Sturkenboom
Marte Visser
Louise van de Vreede
Heidi Wiersma
Isabel Bastemeijer
Renee van Bergen en Henegouwen
Tania Girigorie
Michelle Melis
Sophie Vons
ACADEMIE VERLOSKUNDE AMSTERDAM GRONINGEN (AVAG)
AMSTERDAM
Cansu Sahi
Caren Stieva
Cato Kammeijer
Chantal Hekelaar
Chiara Wijfje
Danielle Klijn
Daniëlle Wijsman
Dunja van der Heijden
Elin Groen
Emma de Jong
Faduma Maow
Gabriëlle Don
Gusta van Leeuwen Vasques
Dias
Ilka Runge
Isis Wijn
Jiery van Roon
Kim Huiskamp
Leanne van den Berg
Lidewij Knol
Luud Hoetink
Marieke Janssen
Marieke van de Geest
Mayra Avans
Mirthe Dijkstra
Nadeche van Westrop
Naomi van Frederikslust
Noortje Verweij
Noureille van der Raaij
Renate Groeneveld
Roelie Brouwer

Roos Neervoort
Sanne van der Klaauw
Sterre van Weenen
Tiba van der Wiel
Tineke van der Stelt
Tirza van der Veere
Veerle Claassen
Vera Bijlard
Violaure van Prooijen
Willemijn Priester
Anne Tempelman
Annet Slikker
Céline de Jong
Colinda van den Belt
Femke Blokhuis
Gerlinde Timmermans
Hanna Dob
Ilse Quarré
Irene Couperus
Joanne Kwakkel
Jolien Verstraete
Jolijn Barendse
Jorte Vrensen
Julia Dos Santos
Kirsten van der Meulen
Lauren Engbers
Lobke van Dijk
Marit Ekkel
Rixt Oving
Sharon Ribbers

Sterre Laven
Tamara van den Bosch
MASTEROPLEIDING
PHYSICIAN ASSISTANT

– KLINISCH VERLOSKUNDIGE (MPA-KV)



Marrit Adema
Jessica van Agtmael
Nienke Bijen
Lieke Dijstelbloem
Yvonne Doodhagen
Chennita Drop
Cindy van den Eshof
Minou den Hals
José van Ham
Maartje Hugens
Maria Joosten
Désirée Kramer
Hanneriet Lugthart
Danique Luijsterburg
Marjolein Mensink
Wineke Nauta
Dorien van Proosdij
Karin Rietveld
Nicole van Rooij
Marie Somers
Jantine Stam
Lucia Uuldriks
Jacobien Visser
Nicole de Vocht
Voor het runnen van een praktijk heb je ondernemersvaardigheden nodig. De afgelopen edities gaven we je in deze rubriek tientallen tips. Tijd voor een recap.
Verloskundigen zijn verplicht om te voldoen aan de Algemene Verordening Gegevensbescherming (AVG), de Europese privacywet die toeziet op de verwerking van alle persoonsgegevens. Als verloskundige heb je toegang tot zogenaamde ‘bijzondere persoonsgegevens’ – gezondheidsgegevens en medische gegevens – en moet je nadenken over hoe je die verwerkt; alles wat je ermee doet zoals inzien en doorsturen. Hoe regel je de AVG voor je praktijk?
Vijf belangrijke punten:
1. Zorg voor een verwerkingsregister.
2. Plaats een privacy- en cookieverklaring op je website.
3. Stel een helder privacybeleid op.
4. Voer een Privacy Impact Assessment (PIA) uit bij leveranciers.
5. Besteed het regelen van de AVG uit bij tijdgebrek.
Scan de code voor het volledige artikel.
E-mail is een mooi aanvullend middel om zwangere vrouwen en hun partners optimaal te voorzien in hun informatiebehoefte. Zodat zij de bevalling vol vertrouwen tegemoet gaan. Maar je mag niet zomaar e-mails versturen. Persoonsgegevens van cliënten verwerk en gebruik je voor je dienstverlening; de zorg van je cliënt en haar kind. De gegevens gebruiken voor het sturen van een servicemail – voor het maken of bevestigen van afspraken bijvoorbeeld – is ook toegestaan. Maar voor andere eigen (commerciële) doeleinden mag dit in de basis niet. Als je gegevens gebruikt voor een ander doel dan dienstverlening, moet je – naast de opt-in of opt-out en/of uitdrukkelijke toestemming – cliënten goed informeren over waar je de persoonlijke (gezondheids)gegevens voor gebruikt. Die informatie kun je bijvoorbeeld aan je privacyverklaring (op je website) toevoegen én vermelden in het privacybeleid dat je vooraf aan de behandelovereenkomst met de cliënt deelt. En cliënten moeten hun toestemming altijd weer kunnen intrekken.
Scan de code voor het volledige artikel.
Binnen de verloskundigenzorg zijn samenwerkingsverbanden aan de orde van de dag. En er is een hoop om te doen. Want hoe behartig je je eigen belangen in een snel bewegende branche en een dynamische omgeving? De kunst is volgens Hans Oosterkamp, senior managing consultant bij Berenschot met jarenlange ervaring in de zorgsector, een en dezelfde boodschap uit te dragen. ‘Uiteindelijk gaat het om de continuïteit van de (eerstelijns) geboortezorg.’ Zo doe je dat:
1. Bepaal je strategie.
2. Verdiep je in andere partijen.
3. Wees realistisch.
4. Werk samen met andere verloskundigen en praktijken.
5. Zorg voor stevige relaties met stakeholders.
Scan de code voor het volledige artikel.
Goede zorg verlenen aan zwangere vrouwen én een praktijk runnen: het zijn twee compleet verschillende banen. Waar je écht op moet letten? Zes zakelijke adviezen:
1. Als ondernemer wil je doen waar je goed in bent. Voor alle andere zaken kun je beter mensen inhuren die dat beter kunnen dan jij. Zodat jij je kunt concentreren op jouw eigen sterke punten. Kijk dus goed naar wat je (eventueel samen met anderen) wilt en kunt uitbesteden aan derden.
2. Zoek een adviseur waar je een klik mee hebt. Gaat er een keer echt iets mis, dan wil je hulp krijgen van iemand die jou en jouw situatie kent en begrijpt.
3. Neem voldoende tijd voor het inrichten van jouw bedrijf als zelfstandig verloskundige. Wanneer je overweegt om als zelfstandige te gaan werken, neem dan voldoende tijd om bewuste keuzes te maken en laat je adviseren.
4. Onderschat de administratie en belastingaangifte niet. Zet je administratie goed op en houd het maandelijks bij. Dat zorgt voor minder stress en minder tijd als je de stukken moet aanleveren.
5. Laat je contract en tarieven controleren. De wet– en regelgeving verandert continu. Zorg dat je met de juiste versie modelovereenkomst werkt. Sluiten jouw tarieven aan bij jouw situatie en die van de praktijk?
6. Zorg voor balans in je leven. Bij het zorgen voor anderen, hoort ook het zorgen voor jezelf. Verzamel de juiste mensen om je heen, bij wie je een goed gevoel hebt en bij wie je je verhaal kwijt kunt.
Scan de code voor het volledige artikel.





Wij hebben een groot assortiment aan producten om de klant een uitgebreide keuze te bieden. Onze verpleegkundige zijn 24/7 bereikbaar en voorzien je graag van advies.


Gratis sample?


Bestel hier:
In de afgelopen 125 jaar hebben veel voorgangers zich hard gemaakt voor de positie en de belangen van de vroedvrouw. Grote dank gaat uit naar iedereen die zich hiervoor heeft ingezet. Voor zover de archieven het toelaten, een zo compleet mogelijk overzicht van eerdere voorzitters en bestuursleden.
De KNOV laat het basistakenpakket van verloskundigen herijken. Voor eerstelijnsverloskundigen vormt het nieuwe basistakenpakket het startpunt voor gesprekken over de normpraktijk en de daarmee samenhangende tarieven. Voor klinisch verloskundigen vormt het een aanvulling op de argumenten voor formalisering van de functie, normstelling en kwaliteitsborging.
In overleg met de KNOV vindt er een uitbreiding plaats in de AMvB. Per 1 oktober behoort het voorschrijven van alle (hormonale) anticonceptiemiddelen tot de bevoegdheden van de verloskundige.
De KNOV ondersteunt de inrichting van zorggroepen. Steeds meer kringen verdwijnen en maken plaats voor meer formele organisatiestructuren.
1898-1913
Bond van Vrouwelijke Verloskundigen in Nederland
Mevr. F. de Kadi 1898-1913
1909-1913
Nederlandsche Vroedvrouwen-Vereeniging
Mevr. M. Mes-van den Bosch 1909
Mevr. A.H.J. Schoonhoven-Vetter 1910-1913
1910-1913
Centrale Vroedvrouwen-Vereeniging
Utrecht e.o.
Mevr. E. Van de Werft 1910-1913
1913-1926
Nederlandsche Maatschappij tot behartiging der belangen van vrouwelijke Verloskundigen die het diploma van Vroedvrouw verworven hebben
(fusie van de Bond van Vrouwelijke Verloskundigen, de Nederlandsche Vroedvrouwen-Vereeniging en de Centrale Vroedvrouwen-Vereeniging Utrecht e.o.)
Mevr. F. de Kadi 1913-1926
1924-1926
Nederlandsche VroedvrouwenVereeniging
Mevr. S. Sievertsen Buvig
De eerste multidisciplinaire richtlijn wordt ontwikkeld door de KNOV, in samenwerking met KCKZ, NBVK, NHG en PFN (postnatale basiszorg).
1926-1942
Bond van Nederlandsche Vroedvrouwen
Mevr. S. Sievertsen Buvig 1926-1935
Mevr. A.J. de Graaf-van der Elst 1935
Mevr. S. Sievertsen Buvig 1935-1936
Mevr. J. van de Lende 1936-1942
1921-1942
R.-K. Bond van Vroedvrouwen
Mevr. F.A. Jannes 1921-1923
Mevr. C. Stoffers 1923-1937
Mevr. C. van de Linden-de Groot 1937-1938
Mevr. M. Looyen 1938-1942
1942-1945
Bond van Nederlandsche Vroedvrouwen
én de R.-K. Bond van Vroedvrouwen door de bezetter afgedwongen fusie
Mevr. M. Looyen 1942-1945
1945-1975
Bond van Nederlandsche Vroedvrouwen
Mevr. J. van de Lende 1945-1950
Mevr. F.C. van Wichen 1950-1965
Mevr. PJ.S. Braam-van de Woude 1965-1972
Mevr. A. Hovius 1972-1974, functie waargenomen door Mevr. E. Voorbergen 1973-1974
Mevr. N. Lugtenburg 1974-1975
1945-1975
R.-K. Bond van Vroedvrouwen. Vanaf 1955 de Nederlandse R.-K. Vereniging van Vroedvrouwen
Mevr. M. Looyen 1945-1967
Mevr. A.J.M. Rijkenberg 1967-1968
Mevr. M. Boot-Kuyper 1968-1972
Mevr. J.H.M. Genits 1972-1975
1975-1998
Nederlandse Organisatie van Verloskundigen (fusie van Bond van Nederlandsche Vroedvrouwen en de Nederlandse R.-K. Vereniging van Vroedvrouwen)
Mevr. J.H.M Gerrits én
Mevr. N. Lugtenburg gedeeld voorzitterschap 1975-1978
Mevr. JHM. Gerrits 1978-1980
Mevr. C.M. Meijer-Broeckmans
1980-1982
Mevr. AA Lems 1982-1988
Mevr. M.H. Cromheecke-Reus 1988-1994
Mevr. L. van der Esch 1994-1996
Mevr. A. Hertzberger waarnemend voorzitter 1996-1997 voorzitter vanaf 1997
In mei 2018 wordt de accreditatie voor de master Klinisch Verloskundige officieel toegekend. Met deze accreditatie kan bij het Ministerie van VWS erkenning worden aangevraagd van de specialistentitel Klinisch Verloskundige. De KNOV heeft actief meegedacht over de inhoud en vormgeving van deze opleiding, zowel op inhoud als te volgen strategie.
De Catharina Schrader
Stichting wordt onderdeel van de KNOV. Het werk van de stichting wordt voortgezet in de Commissie Catharina Schrader.
1999 - 2002
Marian van Huis voorzitter
Rafael van Crimpen vice-voorzitter
Leonie Welling
Riet van der Donk
Alie Ruysink
Linda Aten
Mary Scheffer-Zwart
Willy van der Meijs-Diederik
Ton Wennekers
2002 - 2004
Marian van Huis voorzitter
Joyce Kors vice-voorzitter
Ton Wennekers
Juliet Daemen
Margreet van der Kwast
Herman Voorzee
2004 - 2005
Marian van Huis voorzitter tot juni 2005
Joyce Kors vice-voorzitter tot november 2004
Sjaak Toet vanaf juni 2005
Na 87 jaar wordt de Stichting Dr. Terburghfonds opgeheven. Het fonds is overbodig geworden na de komst van het SPV. De KNOV neemt de zorg voor de enige deelnemer op zich.
Ton Wennekers tot november 2004
Mike Muller vanaf november 2004
Juliet Droog
Margreet van der Kwast
Greta Rijninks-van Driel vanaf november 2004
Laury de Bie-Post vanaf juni 2004
2005 - 2007
Marian van Huis voorzitter tot juni 2005
Sjaak Toet voorzitter vanaf juni 2005
Greta Rijninks-van Driel
vice-voorzitter vanaf juni 2005
Juliet Droog
Margreet van der Kwast
Mike Muller
Laury de Bie-Post
Angela Verbeeten vanaf oktober 2007
2007 - 2009
Sjaak Toet voorzitter tot juni 2010
Greta Rijninks-van Driel vice-voorzitter
Angela Verbeeten
Het ministerie van VWS besluit dat klinisch verloskundigen wettelijk bevoegd zijn om verloskundige handelingen zelfstandig in het ziekenhuis uit te voeren. Iets waar de KNOV zich al sinds 2009 hard voor maakt.
Juliet Droog tot november 2007
Margreet van der Kwast tot juni 2008
Mike Muller
Laury de Bie-Post
Erna Kerkhof vanaf november 2007
Marjanne Wigbers-Zuurveld vanaf november 2009
2009 - 2011
Sjaak Toet voorzitter tot juni 2010
Angela Verbeeten vanaf 2010 voorzitter
Linda Rentes vice-voorzitter vanaf juni 2010
Greta Rijninks-van Driel vice-voorzitter tot 2010
Mike Muller tot juni 2011
Laury de Bie-Post tot juni 2010
Marjanne Wigbers-Zuurveld vanaf november 2009
Erna Kerkhof
Jolijn Betlem vanaf 2010
De eerste deelregisters – Uitwendige versie en Anticonceptie – worden onderdeel van het Kwaliteitsregister Verloskundigen van de KNOV.
2011 - 2013
Angela Verbeeten voorzitter
Linda Rentes vice-voorzitter
Anke Blokhuis tot november 2013
Erna Kerkhof tot november 2013
Marjanne Wigbers-Zuurveld tot november 2012
Jolijn Betlem
Johan Zoutberg vanaf november 2012
2013 - 2016
Linda Rentes voorzitter
Mieke Beentjes vice-voorzitter
Marian van den Berg vanaf juni 2014
Ina Bastiaans tot juli 2015
Jolijn Betlem
Johan Zoutberg
2016 - 2017
Mieke Beentjes voorzitter
Linda Rentes tot juni 2016
Corien van der Haar vice-voorzitter
Marian van der Berg
Jolijn Betlem tot november 2017
Johan Zoutberg
Marrit Smit vanaf juni 2017
2018
Mieke Beentjes voorzitter
Corien van der Haar vice-voorzitter
Berteld Kok vanaf juni 2018
Marrit Smit
Johan Zoutberg
Richard van den Broek vanaf november 2018
Martin Groesz vanaf november 2018
2019-2022
Mieke Beentjes voorzitter tot juni 2019
Carola Groenen voorzitter vanaf juni 2019
Corien van der Haar vice-voorzitter tot februari 2019
Marrit Smit vice-voorzitter tot juni 2022
2023
Start Master of Science Verloskunde, ontwkkeld door de drie verloskunde academies en de KNOV. Een aanvulling op de bachelor voor verloskundigen die een brug willen slaan tussen tussen de dagelijkse praktijk, onderzoek en beleid.
Richard van den Broek tot november 2021
Berteld Kok
Martin Groesz tot maart 2020
Sophie Six vanaf juni 2019
Kees Erends vanaf juni 2021
September 2022 - heden
Marieke Smith voorzitter
Maaike van Rijn vice-voorzitter
Rebekka Visser tot januari 2023
Joke Klinkert tot februari 2023
Alieke de Roon-Immerzeel
Stephanie Brand vanaf juni 2023
Mis je iemand of klopt er iets niet helemaal? Laat het ons dan weten via redactie@knov.nl.
2023
Begin 2023 wordt ook het deelregister Klinisch verloskundigen onderdeel van het Kwaliteitsregister.
Dit jaar vieren we 125 jaar organisatie van verloskundigen in Nederland. We verwachten het predicaat Koninklijk ook de komende vijfentwintig jaar te mogen voeren.






WaterWipes® bevatten slechts 2 ingrediënten: 99,9% water en een druppel fruit extract. WaterWipes® zijn de meest aanbevolen babydoekjes door kraamverzorgenden in Nederland* en helpen om de gevoelige huid te beschermen.

