4.ª Edição


4.ª Edição

Coordenação:
 Carla Ramalho
Marina Moucho
Carla Ramalho
Marina Moucho

Nuno Montenegro
Carla Ramalho e Marina Moucho
1
2
Marta Henriques Costa, Teresa Costa
Mariana Solinho,
Ramalho, Sofia Granja
16 Atuação Clínica nos Casos de Translucência da Nuca Aumentada ......... 73
Rita Quental, Manuela Cunha, Alexandra Matias, Carla Ramalho
17 Diagnóstico de Gravidez Inviável do 1.º Trimestre 77
Luísa Cerqueira, Teresa Carraca
18 Resolução Médica de Gravidez não Evolutiva do 1.º Trimestre ............... 79
Susana Correia Costa, Teresa Rodrigues
19 Resolução Cirúrgica de Gravidez não Evolutiva do 1.º Trimestre ............ 82
Susana Correia Costa, Teresa Rodrigues
20 Abortamento Incompleto no 1.º Trimestre da Gravidez............................. 84
Susana Correia Costa, Teresa Rodrigues
21 Resolução Médica de Gravidez Inviável do 2.º Trimestre ........................... 86
Ana Carolina Coimbra, Susana Correia Costa, Teresa Rodrigues
22 Interrupção da Gravidez por Causa Fetal......................................................... 88 Carla Ramalho, Teresa Costa Castro
23 Estudo Citogenético de Produtos de Abortamento ou Tecido Fetal .....
Sofia Dória, Carla Ramalho
24 Perda Gestacional Recorrente
Tiago Aguiar, Mariana Guimarães, Helena Carolina Dias, Sofia Bessa Monteiro
25 Doença Gestacional do Trofoblasto ...................................................................
Rita Polónia Valente, Sofia Bessa Monteiro
26 Gravidez Ectópica Tubária – Diagnóstico e Orientação Terapêutica ...... 99
Joana Xavier, Teresa Carraca
27 Gravidez Ectópica Tubária Não Rota – Tratamento com Metotrexato em Dose Única ..........................................................................................................
Joana Xavier, Teresa Carraca
28 Gravidez Ectópica Não Tubária – Diagnóstico e Orientação
Mariana Gonçalves, Helena Carolina Dias, Raquel Maciel, Anabela Rocha, Sofia Bessa Monteiro
29 Hiperémese Gravídica .............................................................................................
Rita Figueiredo, João Cavaco Gomes, Eduarda Marques
30 Infeções Urinárias Baixas na Gravidez ...............................................................
Ana Carolina Coimbra, Mariana Guimarães
31 Infeções Urinárias Altas na Gravidez
Ana Carolina Coimbra, Mariana Guimarães
32 Corticoterapia Antenatal para Estimulação da Maturidade Fetal
Maria Filipa Malheiro, Anabela Rocha
33 Ciclorrafia ....................................................................................................................
Rita Polónia Valente, Anabela Rocha
34 Ameaça de Parto Pré-Termo .................................................................................
Rita Polónia Valente, Anabela Rocha
35 Tocólise ........................................................................................................................
Beatriz Teixeira, Mariana Guimarães
36 Neuroproteção com Sulfato de Magnésio no Parto Pré-Termo ...............
Luísa Cerqueira, Teresa Rodrigues
37 Rotura Prematura de Membranas.......................................................................
Ana Carolina Coimbra, João Cavaco Gomes, Marina Moucho, Mariana Guimarães
38 Trombofilias Hereditárias e Gravidez .................................................................
Maria Inês Raposo, Mariana Guimarães
39 Síndrome Antifosfolipídica na Gravidez
Ana Mesquita Varejão, Mariana Guimarães
40 Anemia na Gravidez – Estudo e Tratamento ..................................................
Susana Correia Costa, Fátima Ferreira, Mariana Guimarães
41 Trombocitopenia na Gravidez ..............................................................................
Mariana Rei, Rita Damas, Mariana Guimarães
42 Aloimunização Antiglóbulos Rubros Fetais – Protocolo de Orientação 159
Mafalda Castro Neves, Carla Monteiro, Carla Ramalho
43 Doenças Hipertensivas da Gravidez – Classificação e Critérios de Diagnóstico ..........................................................................................................
Joana Lyra, Ana Paula Machado
44 Hipertensão Arterial Crónica
Joana Lyra, Ana Paula Machado
45 Hipertensão Gestacional e Pré-Eclâmpsia .......................................................
Joana Lyra, Ana Paula Machado
46 Prevenção e Orientação Clínica da Eclâmpsia................................................
Joana Lyra, Ana Paula Machado
47 Síndrome de HELLP
Joana Lyra, Ana Paula Machado
48 Restrição de Crescimento Fetal – Rastreio, Diagnóstico e Orientação Clínica ........................................................................................................................... 189
Tiago Aguiar, Teresa Carraca
49 Diabetes Gestacional – Diagnóstico, Vigilância, Tratamento e Reclassificação ....................................................................................................... 193
Rita Figueiredo, Sandra Belo, Gabriela Cerejeira Namora
50 Diabetes Prévia – Pré-conceção, Vigilância, Tratamento e Parto 198
Rita Figueiredo, Sandra Belo, Gabriela Cerejeira Namora
51 Obesidade e Gravidez ............................................................................................. 203
Tiago Aguiar, Sandra Belo, Ana Sampaio Oliveira, Fátima Gaspar, Teresa Rodrigues
52 Toxoplasmose na Gravidez – Diagnóstico e Orientação............................. 207
Rita Polónia Valente, Marina Moucho
53 Infeção Materna com Varicela 210
Joana Xavier, Marina Moucho
54 Rastreio e Tratamento da Sífilis na Gravidez .................................................. 212
Joana Xavier, Marina Moucho
55 Infeção Congénita por Citomegalovírus – Diagnóstico e Orientação ... 215
Gonçalo Freitas, Rita Figueiredo, Sofia Bessa Monteiro, Ana Margarida Póvoa, Marina Moucho
56 Prevenção de Transmissão Vertical do Vírus da Imunodeficiência Humana 220
Rita Figueiredo, Marina Moucho
57 Rubéola na Gravidez ...............................................................................................
Sara Bernardes da Cunha, Marina Moucho
58 Herpes Genital e Gravidez .....................................................................................
Rita Polónia Valente, Marina Moucho
59 Orientação da Grávida, Parturiente ou Puérpera com Infeção
Suspeita ou Confirmada de COVID-19
Carla Ramalho, Mariana Guimarães
60 Pneumonia Vírica ......................................................................................................
Gonçalo Freitas, Rita Figueiredo, João Ferreira Coimbra
61 Colestase Intra-Hepática da Gravidez
Sara Dias Leite, Sandra Seco
62 Placenta Prévia e Vasa Prévia ...............................................................................
Beatriz Teixeira, Manuela Silva, Alexandra Matias
63 Patologias do Espectro do Acretismo Placentar – Orientação Clínica no Parto .......................................................................................................................
Rodrigo Bicker Realista, Pedro Viana Pinto, Ana Paula Machado
64 Estudo das Situações de Morte Fetal de Causa Indeterminada ..............
Mafalda Castro Neves, Anabela Rocha, Carla Ramalho
65 Versão Cefálica Externa ..........................................................................................
Rodrigo Bicker Realista, Ana Paula Machado
66 Análise e Interpretação da Cardiotocografia ..................................................
Beatriz Teixeira, Antónia Costa, João Bernardes
67 Oligoâmnio – Protocolo de Orientação Clínica .............................................
Luísa Cerqueira, Magda Magalhães, Manuela Cunha
68 Hidrâmnio ...................................................................................................................
Beatriz Teixeira, Sofia Pina Rodrigues, Manuela Cunha
69 Complicações da Gravidez Múltipla
Marta Henriques Costa, Teresa Costa Castro
70 Complicações da Gravidez Monocoriónica – Orientação Clínica ............
Marta Henriques Costa, Teresa Costa Castro
71 Parto Diferido na Gravidez Múltipla
Marta Henriques Costa, Teresa Costa Castro
72 Hérnia Diafragmática Congénita .........................................................................
Luísa Cerqueira, Sara Fernandes, Mariana Borges Dias, Paulo Soares, Alexandra Matias
73 Taquiarritmias Supraventriculares ...................................................................... 288
Carla Ramalho, Joana Oliveira Miranda
74 Abordagem Diagnóstica da Patologia Tiroideia Fetal .................................
Sidonie Monteiro, Carla Ramalho
75 Hemofilia: Atuação Pré-Conceção, Pré-Natal e Periparto ........................... 299
Carla Ramalho, Manuela Carvalho, Susana Nobre Fernandes
76 Hidropisia Fetal Não Imune ..................................................................................
Carla Ramalho
77 Critérios de Referenciação para Realização de Neurossonografia e Ressonância Magnética do Sistema Nervoso Central Fetal ...................
Tiago Aguiar, Luísa Sampaio, Teresa Carraca
78 Atuação em Casos de Suspeita de Anomalia Genética ..............................
Ana Grangeia, Carla Ramalho
79 Patologia Funcional da Tiroide na Gravidez....................................................
Mariana Lira Morais, Joana Queirós, Anabela Rocha
80 Avaliação da Maturidade Pulmonar Fetal ........................................................
Rita Polónia Valente, Gabriela Cerejeira Namora
81 Lúpus Eritematoso Sistémico e Gravidez .........................................................
Maria Inês Raposo, José Faria da Costa, Mariana Guimarães
82 Doença Falciforme – Pré-Conceção e Vigilância da Gravidez
Juliana Moutinho, Joana Lyra, Mariana Guimarães
83 Cefaleias na Gravidez ..............................................................................................
Ana Carolina Coimbra, Andreia Costa, Madalena Pinto, Rosa Santos
84 Miastenia Gravis e Gravidez ..................................................................................
Marta Henriques Costa, Luis Braz, Mariana Guimarães
85 Epilepsia na Gravidez ..............................................................................................
Isabel Fragoso, Isabel Pires, Sofia Bessa Monteiro
86 Patologia Ortopédica e Parto ...............................................................................
Mafalda Castro Neves, Joana Manuel Freitas, Sofia Bessa Monteiro
87 Exames Radiológicos na Gravidez
Helena Carolina Dias, Sílvia Costa Dias, André Carvalho, Anabela Rocha
88 Profilaxia da Endocardite Bacteriana .................................................................
Ana Paula Machado, Cristina Cruz
Parte iii – trabalho de Parto e PuerPério
89 Cuidados Assistenciais de Rotina no Trabalho de Parto .............................
Helena Carolina Dias, Mário Mateus, Catarina Sampaio, Conceição Freitas, Sandra Seco
90 Macrossomia Fetal
Joana Xavier, Manuela Silva
91 Maturação Cervical e Indução do Trabalho de Parto ..................................
Rita Polónia Valente, Mariana Gonçalves, Teresa Costa Castro
92 Parto Vaginal em Grávidas com Cesariana Anterior .....................................
Mariana Gonçalves, Anabela Rocha
93 Trabalho de Parto Estacionário............................................................................
Vera Falcão, Sandra Seco
94 Aceleração do Trabalho de Parto ........................................................................
Vera Falcão, Sandra Seco
95 Taquissistolia – Protocolo de Atuação
Beatriz Teixeira, Antónia Costa, João Bernardes
96 Orientação do Parto na Apresentação Pélvica Unifetal ..............................
Rodrigo Bicker Realista, Pedro Viana Pinto
97 Parto Pélvico Vaginal ...............................................................................................
Rodrigo Bicker Realista, Pedro Viana Pinto
98 Distocia de Ombros – Atuação Clínica .............................................................
Luísa Cerqueira, Magda Magalhães
99 Gasometria do Sangue do Cordão Umbilical .................................................
Beatriz Teixeira, Antónia Costa, João Bernardes
100 Episiotomia e Lacerações de 1.º e 2.º Graus ...................................................
Carla Peixoto, Gabriela Cerejeira Namora, Teresa Mascarenhas
101 Lacerações Perineais de 3.º e 4.º Graus ............................................................
Carla Peixoto, Gabriela Cerejeira Namora, Teresa Mascarenhas
102 Hemorragia Pós-Parto .............................................................................................
Rita Figueiredo, Beatriz Teixeira, Daniela Cristelo, Carla Monteiro, Ana Paula Machado
103 Sistematização das Indicações para Cesariana
Ana Paula Machado, Marina Moucho
104 Técnicas Cirúrgicas de Cesariana
Mafalda Castro Neves, Marina Moucho
105 Analgesia em Contexto de Perda Gestacional
Cristiana Pinho, Sara Fonseca, Catarina Sampaio, Ana Paula Machado
106 Tromboprofilaxia na Gravidez e Puerpério
Maria Inês Raposo, Mariana Guimarães
107 Parto e Bloqueio do Neuroeixo na Grávida sob Hipocoagulação
Mariana Guimarães, Catarina Sampaio
108 Exame Anátomo-Patológico da Placenta
Carla Ramalho, Ana Costa Braga, Susana Guimarães
109 Cesariana – Profilaxia Antibiótica
Vera Falcão, João Cavaco Gomes, Marina Moucho
110 Uso Profilático de Penso com Sistema de Pressão Negativa
Vera Falcão, João Cavaco Gomes, Marina Moucho
111 Febre Intraparto
Maria Filipa Malheiro, Mariana Guimarães
112 Diagnóstico e Tratamento de Infeção Intra-Amniótica Intraparto
Maria Filipa Malheiro, Mariana Guimarães
113 Infeção Puerperal
Gonçalo Freitas, Alcina Azevedo Ferreira, Tiago Aguiar
114 Vigilância de Rotina no Puerpério
Márcia Coimbra, Ana Paula Machado
115 Contraceção no Pós-Parto e Pós-Abortamento
Maria Filipa Malheiro, Ana Margarida Póvoa
COORDENADORAS/AUTORAS
Carla Ramalho
Assistente Hospitalar Graduada de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE. Professora Catedrática Convidada da Faculdade de Medicina da Universidade do Porto.
Marina Moucho
Diretora do Serviço de Obstetrícia da Unidade Local de Saúde de São João, EPE. Professora Auxiliar Convidada da Faculdade de Medicina da Universidade do Porto.
AUTORES
Alcina Azevedo Ferreira
Assistente Hospitalar Graduada de Doenças Infeciosas da Unidade Local de Saúde de São João, EPE.
Alexandra Matias
Assistente Hospitalar Graduada de Ginecologia e Obstetrícia. Professora Catedrática Convidada da Faculdade de Medicina da Universidade do Porto.
Ana Carolina Coimbra
Interna de Formação Específica de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
Ana Costa Braga
Assistente Hospitalar de Anatomia Patológica da Unidade Local de Saúde de São João, EPE. Assistente Convidada da Faculdade de Medicina da Universidade do Porto.
Ana Grangeia
Assistente Hospitalar de Genética Médica da Unidade Local de Saúde de São João, EPE. Professora Auxiliar Convidada da Faculdade de Medicina da Universidade do Porto.
Ana Margarida Póvoa
Assistente Hospitalar Graduada de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE. Professora Auxiliar Convidada da Faculdade de Medicina da Universidade do Porto.
Ana Mesquita Varejão
Interna de Formação Específica de Ginecologia e Obstetrícia da Unidade Local de Saúde de Matosinhos – Hospital Pedro Hispano.
Ana Paula Machado
Assistente Hospitalar Graduada de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE. Assistente Convidada da Faculdade de Medicina da Universidade do Porto.
Ana Sampaio Oliveira
Assistente Hospitalar Graduada de Endocrinologia.
Anabela Rocha
Assistente Hospitalar de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
André Carvalho
Assistente Hospitalar de Radiologia da Unidade Local de Saúde de São João, EPE. Assistente Convidado da Faculdade de Medicina da Universidade do Porto.
Andreia Costa
Assistente Hospitalar de Neurologia da Unidade Local de Saúde de São João, EPE. Assistente Convidada da Faculdade de Medicina da Universidade do Porto.
Antónia Costa
Assistente Hospitalar Graduada de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE. Professora Auxiliar Convidada da Faculdade de Medicina da Universidade do Porto.
Beatriz Teixeira
Interna de Formação Específica de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE. Professora Adjunta Convidada da Escola Superior de Enfermagem do Porto.
Carla Monteiro
Assistente Hospitalar Graduada de Imuno-hemoterapia da Unidade Local de Saúde de São João, EPE.
Carla Peixoto
Assistente Hospitalar de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE. Assistente Convidada da Faculdade de Medicina da Universidade do Porto.
Catarina Sampaio
Assistente Hospitalar Graduada de Anestesiologia da Unidade Local de Saúde de São João, EPE.
Conceição Freitas
Professora Adjunta da Escola Superior de Saúde do Instituto Politécnico de Viana do Castelo. Especialista Enfermeira em Enfermagem de Saúde Materna e Obstétrica.
Cristiana Pinho
Assistente Hospitalar de Anestesiologia da Unidade Local de Saúde de São João, EPE.
Cristina Cruz
Assistente Hospitalar Graduada de Cardiologia da Unidade Local de Saúde de São João, EPE. Professora Auxiliar Convidada da Faculdade de Medicina da Universidade do Porto.
Daniela Cristelo
Assistente Hospitalar de Anestesiologia da Unidade Local de Saúde do Alto Minho, EPE.
Eduarda Marques
Assistente Hospitalar Graduada de Ginecologia e Obstetrícia.
Esmeralda Rodrigues
Assistente Hospitalar Graduada de Pediatria da Unidade Local de Saúde de São João, EPE.
Fátima Ferreira
Assistente Hospitalar Graduada de Hematologia Clínica da Unidade Local de Saúde de São João, EPE.
XVI Protocolos de Medicina Materno-Fetal
Fátima Gaspar
Nutricionista Especialista em Nutrição Clínica da Unidade Local de Saúde de São João, EPE.
Francisco Santos Coelho
Assistente de Medicina Geral e Familiar na Unidade Local de Saúde do Tâmega e Sousa, EPE. Mestre em Gestão e Economia de Serviços de Saúde.
Gabriela Cerejeira Namora
Assistente Hospitalar de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
Gonçalo Freitas
Interno de Formação Específica de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
Helena Carolina Dias
Interna de Formação Específica de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
Isabel Fragoso
Interna de Formação Específica de Ginecologia e Obstetrícia da Unidade Local de Saúde de Trás-os-Montes e Alto Douro, EPE.
Isabel Pires
Assistente Hospitalar Graduada de Neurofisiologia Clínica da Unidade Local de Saúde de São João, EPE.
Joana Félix
Assistente Hospitalar de Ginecologia e Obstetrícia da Unidade Local de Saúde de Matosinhos – Hospital Pedro Hispano. Assistente Convidada da Faculdade de Medicina da Universidade do Porto.
Joana Lyra
Assistente Hospitalar de Ginecologia e Obstetrícia da Unidade Local de Saúde São João, EPE.
Joana Manuel Freitas
Assistente Hospitalar Graduada de Ortopedia.
Joana Oliveira Miranda
Assistente Hospitalar Graduada de Cardiologia Pediátrica da Unidade Local de Saúde de São João, EPE. Professora Auxiliar Convidada da Faculdade de Medicina da Universidade do Porto.
Joana Queirós
Diretora do Serviço de Endocrinologia da Unidade Local de Saúde de São João, EPE.
Joana Xavier
Assistente Hospitalar de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
João Bernardes
Assistente Hospitalar Graduado Sénior de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE. Professor Catedrático da Faculdade de Medicina da Universidade do Porto.
João Cavaco Gomes
Assistente Hospitalar de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
João Ferreira Coimbra
Assistente Hospitalar de Medicina Interna da Unidade Local de Saúde de São João, EPE.
José Faria da Costa
Assistente Hospitalar de Medicina Interna da Unidade Local de Saúde do Algarve, EPE.
Juliana Moutinho
Assistente Hospitalar de Imuno-hemoterapia da Unidade Local de Saúde da Póvoa de Varzim/Vila do Conde, EPE.
Luis Braz
Assistente Hospitalar de Neurologia da Unidade Local de Saúde de São João, EPE. Assistente Convidado da Faculdade de Medicina da Universidade do Porto.
Luísa Cerqueira
Interna de Formação Específica de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
Protocolos de Medicina Materno-Fetal
Luísa Sampaio
Assistente Hospitalar de Neurorradiologia da Unidade Local de Saúde de São João, EPE. Assistente Convidada da Faculdade de Medicina da Universidade do Porto.
Madalena Pinto
Assistente Hospitalar Graduada de Neurologia da Unidade Local de Saúde de São João, EPE.
Mafalda Castro Neves
Interna de Formação Específica de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
Magda Magalhães
Assistente Hospitalar de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE. Assistente Convidada da Faculdade de Medicina da Universidade do Porto.
Manuela Carvalho
Assistente Hospitalar Graduada Sénior de Imuno-hemoterapia da Unidade Local de Saúde de São João, EPE.
Manuela Cunha
Assistente Hospitalar Graduada de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
Manuela Silva
Assistente Hospitalar Graduada de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE. Assistente Convidada da Faculdade de Medicina da Universidade do Porto.
Márcia Coimbra
Interna de Formação Específica de Ginecologia e Obstetrícia da Unidade Local de Saúde de Viseu Dão-Lafões, EPE.
Maria Filipa Malheiro
Assistente Hospitalar de Ginecologia e Obstetrícia do Instituto Português de Oncologia do Porto.
Maria Inês Raposo
Assistente Hospitalar de Ginecologia e Obstetrícia do Hospital do Divino Espírito Santo de Ponta Delgada, EPE.
Mariana Borges Dias
Assistente Hospitalar de Cirurgia Pediátrica da Unidade Local de Saúde de São João, EPE.
Mariana Gonçalves
Interna de Formação Específica de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
Mariana Guimarães
Assistente Hospitalar Graduada de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE. Assistente Convidada da Faculdade de Medicina da Universidade do Porto.
Mariana Lira Morais
Assistente Hospitalar de Ginecologia e Obstetrícia da Unidade Local de Saúde de Gaia/Espinho, EPE.
Mariana Rei
Assistente Hospitalar de Ginecologia e Obstetrícia do Instituto Português de Oncologia do Porto.
Mariana Solinho
Interna de Formação Específica de Ginecologia e Obstetrícia da Unidade Local de Saúde da Lezíria, EPE.
Mário Mateus
Assistente Hospitalar Graduado de Neonatologia da Unidade Local de Saúde de São João, EPE.
Marta Henriques Costa
Interna de Formação Específica de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
Paulo Soares
Assistente Hospitalar Graduado de Neonatologia da Unidade Local de Saúde de São João, EPE.
Pedro Viana Pinto
Assistente Hospitalar de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE. Assistente Convidado da Faculdade de Medicina da Universidade do Porto.
Raquel Maciel
Assistente Hospitalar de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
Rita Damas
Assistente Hospitalar de Hematologia Clínica da Unidade Local de Saúde de São João, EPE.
Rita Figueiredo
Assistente Hospitalar de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE. Assistente Convidada da Faculdade de Medicina da Universidade do Porto.
Rita Polónia Valente
Assistente Hospitalar de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
Rita Quental
Interna de Formação Específica de Genética Médica da Unidade Local de Saúde de São João, EPE.
Rodrigo Bicker Realista
Interno de Formação Específica de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
Rosa Santos
Assistente Hospitalar Graduada de Obstetrícia.
Sandra Belo
Assistente Hospitalar Graduada de Endocrinologia, Diabetes e Metabolismo da Unidade Local de Saúde de São João, EPE.
Sandra Seco
Assistente Hospitalar Graduada de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
Sara Bernardes da Cunha
Assistente Hospitalar de Ginecologia e Obstetrícia da Unidade Local de Saúde de Entre Douro e Vouga, EPE.
Sara Dias Leite
Interna de Formação Específica de Ginecologia e Obstetrícia do Hospital do Divino Espírito Santo de Ponta Delgada, EPE.
Sara Fernandes
Interna de Formação Específica de Cirurgia Pediátrica da Unidade Local de Saúde de São João, EPE.
Sara Fonseca
Assistente Hospitalar Graduada de Anestesia da Unidade Local de Saúde de São João, EPE. Assistente Convidada da Faculdade de Medicina da Universidade do Porto.
Sidonie Monteiro
Interna de Formação Específica de Ginecologia e Obstetrícia da Unidade Local de Saúde do Médio Ave, EPE.
Sílvia Costa Dias
Assistente Graduada de Radiologia da Unidade Local de Saúde de São João, EPE. Assistente Convidada da Faculdade de Medicina da Universidade do Porto.
Sofia Bessa Monteiro
Assistente Hospitalar Graduada de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
Sofia Dória
Professora Auxiliar de Genética da Faculdade de Medicina da Universidade do Porto.
Sofia Granja
Assistente Hospitalar Graduada de Cardiologia Pediátrica da Unidade Local de Saúde de São João, EPE.
Sofia Pina Rodrigues
Assistente Hospitalar de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
Susana Correia Costa
Interna de Formação Específica de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
Susana Guimarães
Assistente Hospitalar Graduada de Anatomia Patológica da Unidade Local de Saúde de São João, EPE. Assistente Convidada da Faculdade de Medicina da Universidade do Porto.
Susana Nobre Fernandes
Assistente Hospitalar Graduada de Imuno-hemoterapia da Unidade Local de Saúde de São João, EPE.
Teresa Carraca
Assistente Hospitalar Graduada de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
Teresa Costa Castro
Assistente Hospitalar de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE. Assistente Convidada da Faculdade de Medicina da Universidade do Porto.
Teresa Mascarenhas
Assistente Hospitalar Graduada Sénior de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE. Professora Associada da Faculdade de Medicina da Universidade do Porto.
Teresa Rodrigues
Assistente Hospitalar Graduada de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE. Professora Auxiliar Convidada da Faculdade de Medicina da Universidade do Porto.
Tiago Aguiar
Assistente Hospitalar de Ginecologia e Obstetrícia da Unidade Local de Saúde de Trás-os-Montes e Alto Douro, EPE.
Vera Falcão
Assistente Hospitalar de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE.
Protocolos de Medicina Materno-Fetal reúne os protocolos do Serviço de Obstetrícia da Unidade Local de Saúde de São João, elaborados e revistos ao longo dos anos pelo corpo clínico do referido serviço e por elementos de outros serviços que diariamente colaboram na sua atividade clínica.
São protocolos de atuação, baseados na evidência, adaptados à realidade nacional e local, pelo que se encontram algumas referências a particularidades do funcionamento desta unidade de saúde. Os protocolos de atuação, fundamentais para a prática clínica, são também importantes do ponto de vista pedagógico e médico-legal.
Os Protocolos de Medicina Materno-Fetal, publicados pela primeira vez em 2005, veem agora editada a sua 4.ª edição, na qual, para além da revisão dos protocolos da edição anterior, foram também acrescentados inúmeros capítulos, com temas relevantes da prática clínica.
Com esta edição, é dada continuidade à partilha de conhecimentos e experiências, facilitando a prática clínica de todos os profissionais que estão envolvidos nos cuidados obstétricos e perinatais e a aprendizagem dos estudantes das ciências da saúde.
Carla Ramalho
Marina Moucho (Coordenadoras)
Por serem de baixo risco, a maioria das gestações requer apenas uma vigilância nos Cuidados de Saúde Primários (CSP). Em algumas situações, os riscos obstétricos associados a determinadas patologias ou condições clínicas aconselham à referenciação hospitalar, seja para uma avaliação pontual pela especialidade de Obstetrícia, seja para manter vigilância em consulta. Pode também justificar-se a avaliação hospitalar em consulta de pré-conceção para estabilização de determinada condição patológica e/ou para o ajuste terapêutico adequado.
Este protocolo visa definir os critérios para essa vigilância hospitalar, no entanto, não pretende ser uma listagem exaustiva dos mesmos.
Patologia cardiovascular
■ Cardiopatias congénitas;
■ Cardiomiopatias;
■ Valvulopatias;
■ Doença coronária;
■ Doenças genéticas do tecido conjuntivo;
■ Hipertensão pulmonar;
■ Fibrilhação/ flutter auricular;
■ Taquiarritmias e bradiarritmias persistentes;
■ Insuficiência cardíaca;
■ Transplante cardíaco;
■ Cirurgia cardíaca prévia;
■ Hipertensão arterial (HTA) crónica;
■ HTA diagnosticada na gravidez em curso;
■ Antecedentes de pré-eclâmpsia (PE) ou síndrome de HELLP;
■ Rastreio de PE positivo.
Patologia respiratória
■ Asma com pelo menos duas crises no último ano;
■ Doença pulmonar obstrutiva crónica (DPOC);
■ Bronquiectasias;
■ Fibrose cística (FC);
■ Sarcoidose com envolvimento pulmonar;
■ Tuberculose pulmonar;
■ Insuficiência respiratória.
Fármacos a evitar no 3.º trimestre pelos efeitos deletérios associados:
■ Sulfonamidas, análogos da vitamina K: Kernicterus;
■ Salicilados e derivados pirazolónicos: Encerramento do canal arterial, oligoâmnio;
■ Cloranfenicol: Síndrome cinzenta do recém-nascido;
■ Nitrofurantoína: Anemia hemolítica do feto e do recém-nascido;
■ Aminoglicosídeos: Lesão do 8.º par craniano;
■ Tetraciclinas: Inibição do crescimento ósseo, deposição nos dentes;
■ Anticoagulantes orais: Hemorragia neonatal.
Tabela 4.1 – ClassifiC ação dos fármaCos segundo as Classes da aaP
Fármacos
Gravidez
Trimestre Classe
Medicamentos Anti-infeciosos
Aminoglicosídeos
Amamentação
Amicacina, Netilmicina, Paromomicina
Tobramicina
Bacitracina
Estreptomicina
3.º
3.º
Cefalosporinas
1.ª geração: cefalexina, cefalotina, cefazolina, cefadrina
2.ª geração: cefuroxima, cefoxitina, cefaclor
3.ª geração: ceftriaxona, cefoxitima, ceftazidima, cefixima
Moxaloctam
Penicilina G: aquosa, benzatínica, clemisol, potássica, procaínica, Penicilina V
Imipenem-cilastatina
Meropenem
Penicilinas penicilinase-sensíveis
Amoxicilina, amoxicilina/ácido clavulânico
Ampicilina + sulbactam
Rastreio combinado (11-13+6 semanas)
Alto risco
≥1:100
Risco intermédio 1:101-1:500
DNA fetal em sangue materno
Teste invasivo
Alto risco
Baixo risco
Baixo risco <1:500 Vigilância de rotina
Figura 5.1 – Orientação de grávidas com gestação unifetal entre as 11 e as 13+6 semanas. Nos casos de risco intermédio, com critérios de exclusão para rastreio de DNA fetal em sangue materno (grávida com transplante de órgão ou medula óssea), está recomendado o teste invasivo. O teste invasivo está também recomendado no caso de diagnóstico ecográfico de anomalia estrutural do feto (protocolo “78. Atuação em casos de suspeita de anomalia genética”) ou TN ≥3 mm (protocolo “16. Atuação clínica nos casos de translucência da nuca aumentada”).
Grávidas com rastreio combinado do 1.º trimestre
A presença ou ausência de marcadores ecográficos de aneuploidias na ecografia morfológica (realizada idealmente entre as 20+0 e as 22+6 semanas) pode ser usada para modificar o risco de aneuploidia previamente estabelecido.
O risco é calculado multiplicando o risco prévio pelo likelihood ratio (LR) positivo dos fatores presentes e pelo LR negativo dos marcadores ausentes. Se apenas está presente um marcador isolado, o risco final resulta da correção do risco prévio pelo LR já calculado para esse marcador isolado (Tabela 5.2).
Tabela 5.2 – marC adores eCográfiCos de Trissomia 21 LR do marcador isolado LR positivo LR negativo
Prega da nuca (≥ 6 mm)
Úmero curto (<3 SD) <0.90 MoM para DBP
Fémur curto (DBP/Fe >P97,5) <0.91 MoM para DBP
ligeira (≥4 mm)
cardíaco hiperecogénico
hiperecogénico
0,90 Ventriculomegalia (≥10 mm)
(continua)
■ Saco gestacional adaptado ao nicho, adquirindo forma triangular (<8 semanas) ou oval/arredondado (≥8 semanas);
■ Ausência ou fina camada (≤3 mm) de miométrio entre o saco gestacional e a bexiga;
■ Localização do centro do saco gestacional, entre as 5-10 semanas (sensibilidade de 93% e especificidade de 98,9%, se idade gestacional <7 semanas): em corte sagital, avaliação da distância entre o OCE e o fundo uterino (distância A); determinação do ponto médio (M = A/2) (Figura 28.4). Se o saco gestacional se localizar entre o ponto M e o colo uterino: alta probabilidade de ser uma gravidez em cicatriz de cesariana (diagnóstico diferencial com gravidez intrauterina de implantação baixa, em que o saco gestacional se localiza entre o ponto M e o fundo uterino);
■ Hipervascularização peritrofoblástica com fluxo de alta velocidade (>20 cm/s) e baixa impedância (IP <1) (Figura 28.5).
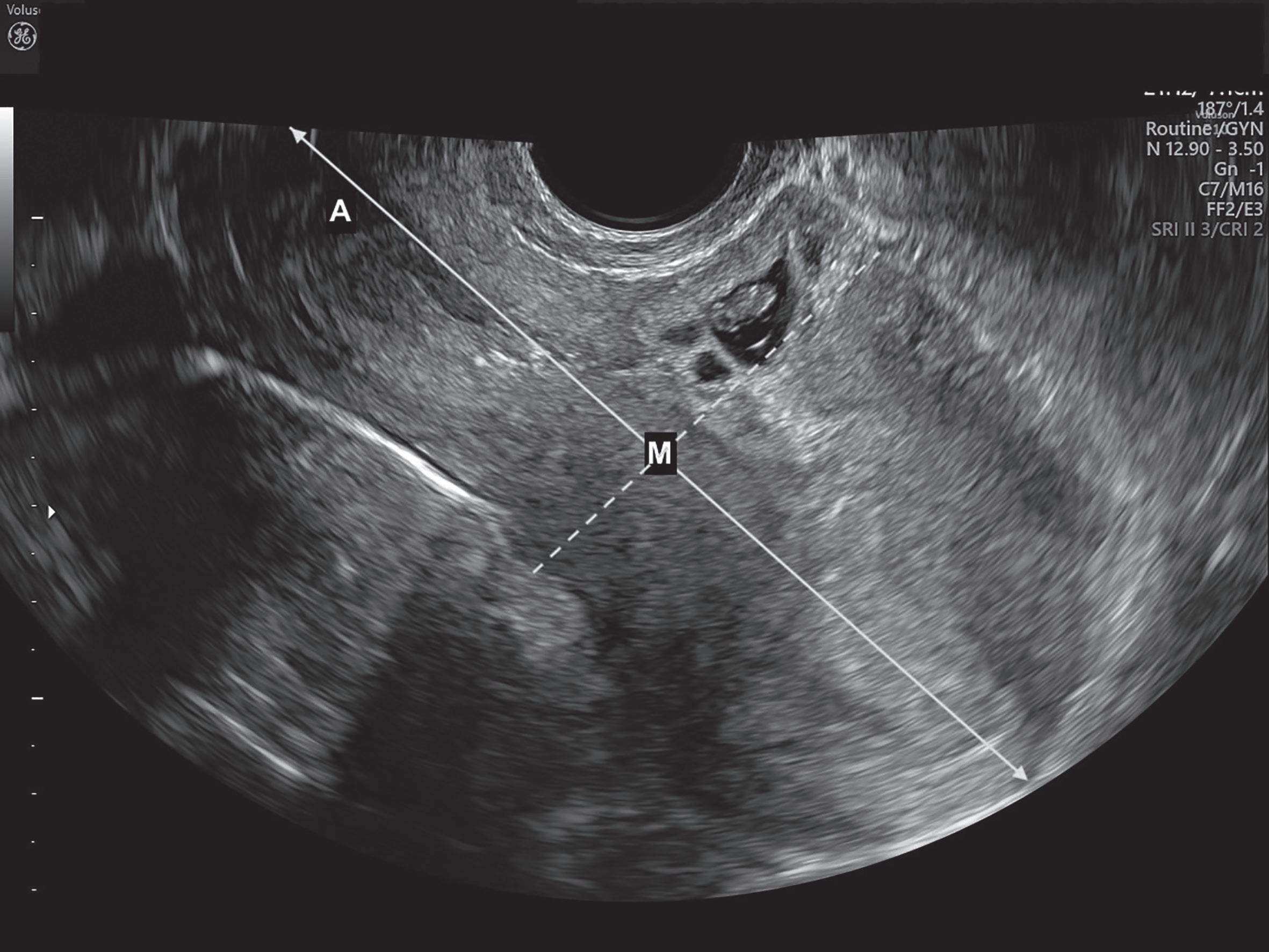
Figura 28.4 – Gravidez ectópica em cicatriz de cesariana – saco gestacional localizado entre o ponto M e o colo uterino. (Fonte: ULS São João)
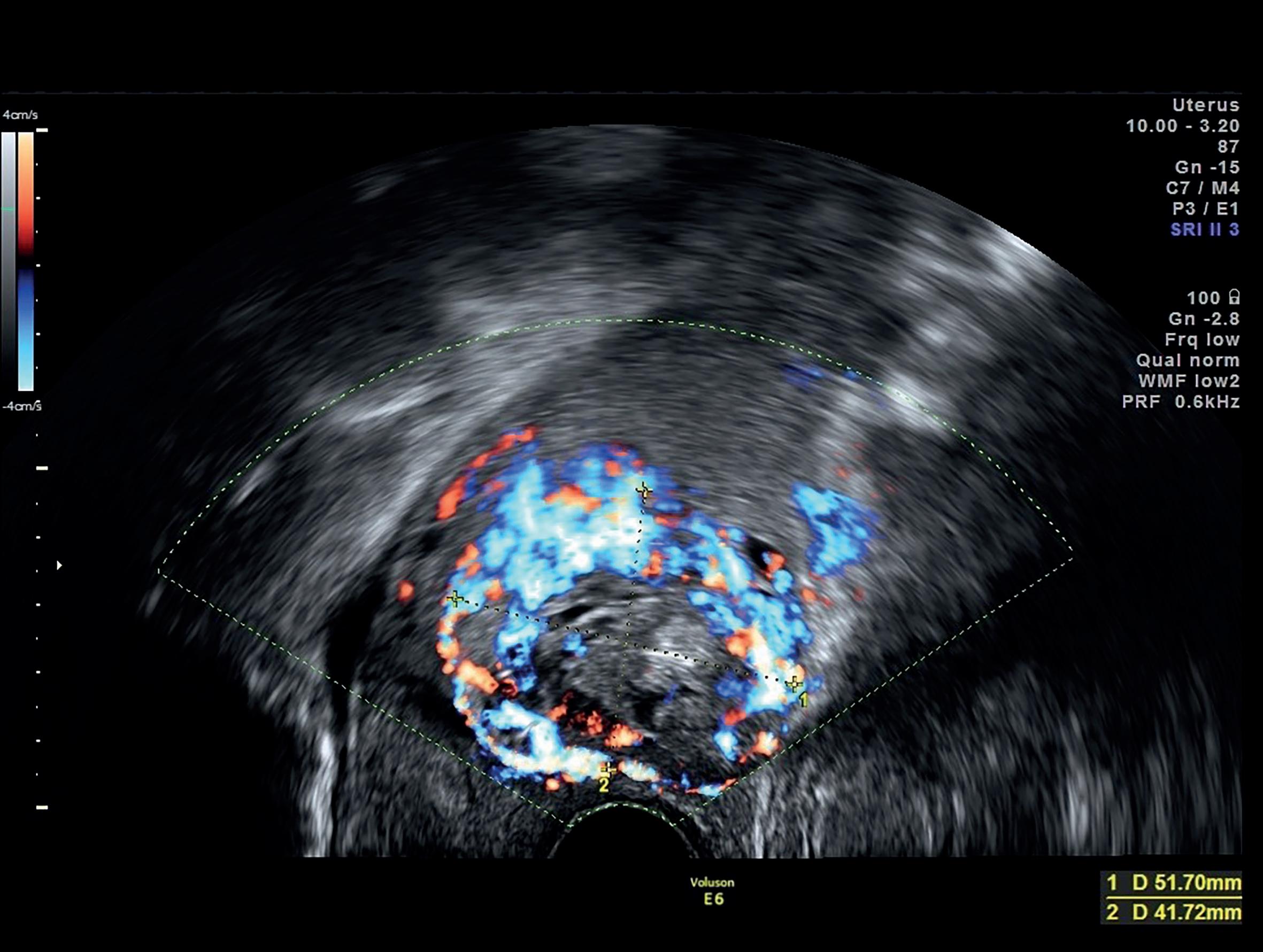
Figura 28.5 – Gravidez ectópica em cicatriz de cesariana – hipervascularização peritrofoblástica. (Fonte: ULS São João)
A gravidez ovárica ocorre em 1-6% das gestações ectópicas. O principal fator de risco é a endometriose. O diagnóstico é, geralmente, difícil, podendo ser confundido com um quisto do corpo lúteo/hemorrágico ou gravidez ectópica tubária. Dada a localização muito vascularizada, um terço apresenta-se com choque hipovolémico/hemoperitoneu, sendo o diagnóstico efetuado apenas intraoperatoriamente. A trompa ipsilateral deve estar intacta, o saco gestacional na localização habitual do ovário e o ovário e saco gestacional conectados ao útero pelo ligamento ovárico. Deve ser confirmado histologicamente através da presença de tecido trofoblástico aderente ao córtex ovárico.
Critérios de diagnóstico ecográfico:
■ Cavidade uterina vazia com endométrio decidualizado;
■ Imagem cística (saco gestacional) no córtex ovárico, com alta vascularização e halo hiperecogénico;
■ Imagem cística (saco gestacional) indissociável/fixo ao ovário quando é realizada pressão com sonda transvaginal (diagnóstico diferencial com gravidez ectópica tubária).
Tabela 40.3 – algumas formulações de ferro oral disPoníveis Para PresCrição
Substância ativa Nome comercial Apresentação Ferro elementar Associações medicamentosas
Maltofer® Ampolas bebíveis 5 mL 100 mg/5 mL –
Hidróxido férrico-polimaltose
Ferrum Hausmann® Comprimidos 100 mg/ /comprimido –
Ferrum Hausmann® Solução oral 50 mg/mL (1 mL = 18 gotas) –
Fervit® Ampolas bebíveis 15 mL 40 mg/ampola –
Proteínosuccinilato de ferro
Fetrival® Ampolas bebíveis 15 mL 40 mg/ampola –
Legofer® Ampolas bebíveis 15 mL 40 mg/ampola –
Ferro-Gradumet®
Sulfato ferroso
Sulfato ferroso + Ácido fólico
Ferro-Tardyferon®
Comprimidos de libertação prolongada 105 mg/ /comprimido –
Comprimidos de libertação prolongada 80 mg/comprimido –
Folifer® Comprimidos 80 mg/comprimido
Tardyferon Fol®
Ferrograd Fólico®
Sulfato ferroso + Hb
Pirofosfato férrico
Gluconato ferroso
Bisglinato ferroso + lactoferrina liofilizada
Comprimidos de libertação prolongada 76 mg/comprimido
Comprimidos de libertação prolongada 105 mg de ferro trivalente/ /comprimido
Acresce 1 mg de ácido fólico
Acresce 0,35 mg de ácido fólico
Acresce 0,35 mg de ácido fólico
Globifer® Comprimidos 18 mg/comprimido Acresce 519 mg de Hb
Fisiogen ferro forte® Cápsulas 30 mg/cápsula –
Fisiogen ferro® Cápsulas 14 mg/cápsula –
Ferrogin® Comprimido 30 mg/comprimido –
Hemototal® Ampolas bebíveis 35 mg/ampola –
Bioferro® Comprimidos efervescentes – –
FerCare® Cápsulas 30 mg/cápsula
Acresce 20 mg de lactoferrina
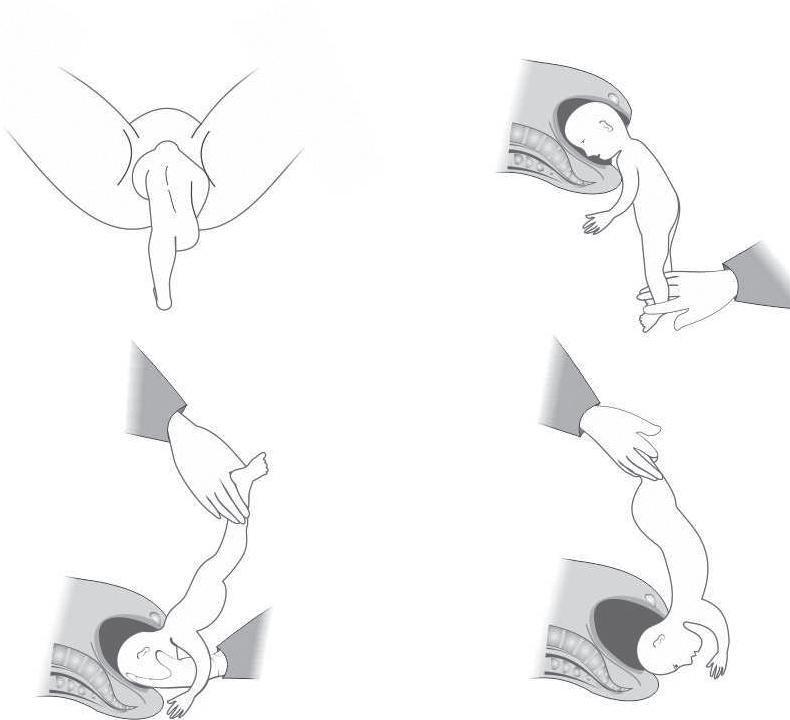
Com a mão esquerda, segurar o manípulo da primeira colher, percorrendo, com auxílio da mão direita, a cabeça fetal até à região parietal direita. Em seguida, efetuar o movimento semelhante no lado oposto, articulando as colheres do fórceps, sem forçar.
Será importante não elevar o tronco mais de 45° acima do plano horizontal, minimizando, assim, o risco de tração excessiva sobre a coluna cervical fetal (Figura 97.4).
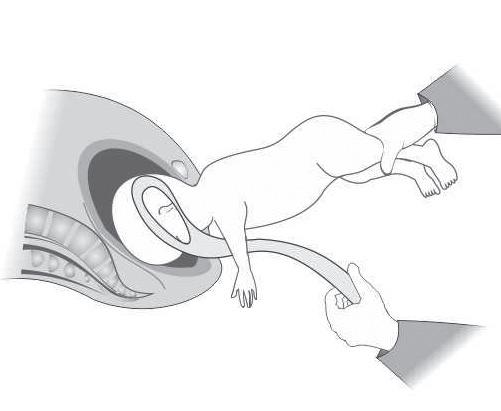
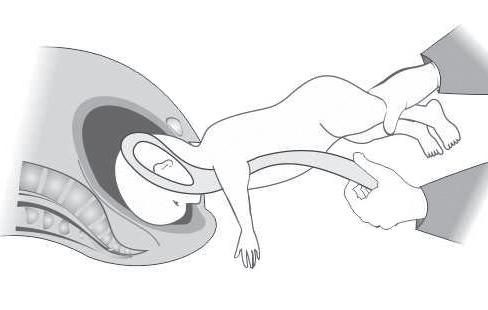
1. Ministrar relaxante uterino – Nitroglicerina 50-200 µg, intravenoso (IV).
2. Incisões de Dührssen – Estão indicadas quando o colo não está completamente dilatado, às 2, 6 e 10 horas, com uma tesoura média romba.
da puérpera com a sutura e uma redução no número de fios utilizados, sem aumento da incidência de equimoses/hematomas ou infeção perineal.
A sutura contínua com encerramento perineal intradérmico é o método de primeira escolha para execução de episiorrafia e de correção das lacerações perineais de 2.º grau, nas feridas de moderada extensão e sem lesões perineais (varizes vulvares, condilomatose perineal). Nos restantes casos, deve ser realizado o encerramento com pontos separados.
1. Utilização de um único fio de poliglactina 910 de absorção rápida (Vicryl® Rapide) 2/0.
2. Primeiro ponto inserido acima do vértice da lesão vaginal (A). Aplicação de nó triplo e secção da extremidade distal do fio.
3. Sutura contínua não cruzada da mucosa vaginal até às carúnculas himeniais (B). Aplicação de nó corrido triplo a este nível.
4. Encerramento dos músculos e tecido celular subcutâneo perineais com sutura contínua não cruzada (C). Aplicação de nó corrido triplo ao nível da extremidade distal da lesão perineal (D).
5. Encerramento subcutâneo do períneo em direção à vagina, passando a sutura contínua de pontos não cruzados na mucosa vulvar e terminando com nó corrido triplo ao nível das carúnculas himeniais.
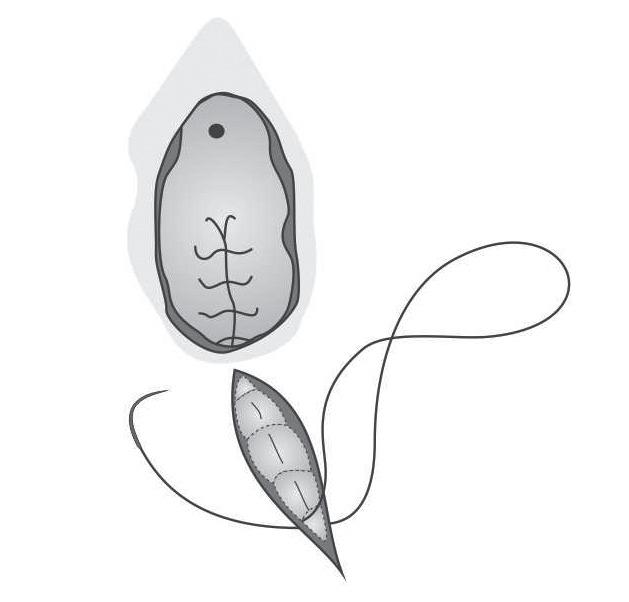
Figura 100.1 – Sutura contínua com encerramento perineal intradérmica.
(Figura 100.2)
1. Utilização de um fio de poliglactina 910 normal (Vicryl ®) 2/0 e um fio de poliglactina 910 de absorção rápida (Vicryl ® Rapide) 2/0.
2. Primeiro ponto com poliglactina 910 de absorção rápida (Vicryl® Rapide) inserido acima do vértice da lesão vaginal (A). Aplicação de nó triplo e secção da extremidade distal do fio.
3. Sutura contínua não cruzada da mucosa vaginal (B) até às carúnculas himeniais. Aplicação de nó corrido triplo a este nível (C) e secção da extremidade do fio.
O tromboembolismo venoso (TEV) constitui uma das principais causas de morbimortalidade materna nos países desenvolvidos. Tem uma incidência de 0,5-2:1000 gravidezes e é responsável por 1,1 mortes maternas em cada 100 000 gravidezes. O risco tromboembólico na gravidez aumenta com a idade gestacional e atinge o máximo na primeira semana de pós-parto.
A fim de se iniciar profilaxia do TEV, todas as grávidas devem ser submetidas a uma estratificação do risco tromboembólico. Esta deve ser dinâmica, com uma primeira avaliação antes da gravidez ou na primeira consulta e reavaliação mediante intercorrências, na admissão hospitalar, no anteparto e pós-parto.
A heparina de baixo peso molecular (HBPM) é o fármaco de eleição pelo seu perfil de segurança materna e fetal (menor risco de trombocitopenia induzida e osteoporose, comparativamente à heparina não fracionada (HNF); não ultrapassa a barreira placentária). Tem uma resposta anticoagulante previsível, não sendo necessária a monitorização dos níveis anti-Xa, exceto em casos selecionados. A contagem de plaquetas só é necessária se houver exposição prévia à HNF. As doses são ajustadas ao peso (Tabela 106.1) e devem ser reduzidas em caso de insuficiência renal.
Tabela 106.1 – dose ProfiláTiC a, inTermédia e TeraPêuTiC a de HeParina de Baixo Peso moleCular Peso (kg)
Dose profilática
Dose intermédia
Dose terapêutica
Outros fármacos
40 mg/dia cada 12 horas 5000 U/dia cada 12 horas 175 U/kg/dia
1 mg/kg cada 12 horas na gravidez 1,5 mg/Kg/dia no pós-parto 100 U/kg cada 12 horas 175 U/kg/dia
■ Heparina não fracionada – Ponderar no periparto, em situações de elevado risco trombótico. Também pode estar indicada em caso de alto risco
Protocolos de Medicina Materno-Fetal reúne os protocolos do Serviço de Obstetrícia da Unidade Local de Saúde de São João, EPE, elaborados e revistos ao longo dos anos pelo corpo clínico do referido serviço e por elementos de outros serviços que diariamente colaboram na sua atividade clínica.
São protocolos de atuação, baseados na evidência, adaptados à realidade nacional e local, pelo que se encontram algumas referências a particularidades do funcionamento desta unidade de saúde. Os protocolos de atuação, fundamentais para a prática clínica, são também importantes do ponto de vista pedagógico e médico-legal.
Protocolos de Medicina Materno-Fetal
Os , publicados pela primeira vez em 2005, veem agora editada a sua 4.ª edição, na qual, para além da revisão dos protocolos da edição anterior, foram também acrescentados inúmeros capítulos, com temas relevantes da prática clínica .
Com esta edição, é dada continuidade à partilha de conhecimentos e experiências, facilitando a prática clínica de todos os profissionais que estão envolvidos nos cuidados obstétricos e perinatais e a aprendizagem dos estudantes das ciências da saúde.

Carla Ramalho – Assistente Hospitalar Graduada de Ginecologia e Obstetrícia da Unidade Local de Saúde de São João, EPE. Professora Catedrática Convidada da Faculdade de Medicina da Universidade do Porto.
Marina Moucho – Diretora do Serviço de Obstetrícia da Unidade Local de Saúde de São João, EPE. Professora Auxiliar Convidada da Faculdade de Medicina da Universidade do Porto

ISBN 978-989-752-800-2 www.lidel.pt