


INDAGINE I RICOVERI OSPEDALIERI SOTTO LA LENTE SANIFICAZIONE VINCERE LA SFIDA DELL’ANTIBIOTICO RESISTENZA INTERVISTA IEO DI MILANO ATTENZIONE PER IGIENE E STERILIZZAZIONE INNOVAZIONE VULNERABILITÀ INFORMATICA DISINFESTAZIONE LOTTA AI PARASSITI Speciale UN PERCORSO FORMATIVO PER LA CULTURA DEL PULITO #3 APRILE 2019














@ info@falpi.com www.falpi.com @FALPIcleaning FALPI 67 CARRELLI CERTIFICATI 160 ARTICOLI TESSILI CERTIFICATI ▶ ▶ R
IV INDAGINE
Rapporto sui ricoveri ospedalieri 2017 Cristina Cardinali VIII

SANIFICAZIONE
Vincere la sfida dell’antibioticoresistenza con la pulizia Mauro Miserendino XII INTERVISTA

Igiene e sterilizzazione: l’impegno dello IEO di Milano Maurizio Pedrini
XVI INNOVAZIONE
Cyber-sicurezza nell’ambiente sanitaro Massimo Capponi XXII


DISINFESTAZIONE

Lotta ai parassiti Chiara e Graziano Dassi
Speciale Sanità

04/2019 | DIMENSIONE PULITO III
S
IV VIII XVI XII
Hygenia porta nel mondo imprenditoriale una matrice italiana in tutto quello che riguarda i sistemi intelligenti per la pulizia, il benessere, il consumo ragionato di detergenti e prodotti cartacei, in un’ottica sempre crescente verso la sostenibilità ambientale.
Sommario
IN COPERTINA
Speciale sanità

Indagine
Rapporto sui ricoveri ospedalieri 2017
Il Decreto ministeriale 7 dicembre 2016, n. 261 ha notevolmente ampliato il contenuto informativo del flusso SDO (schede di dimissioni ospedaliere). Le nuove informazioni rilevate consentiranno di effettuare analisi più dettagliate sull’appropriatezza organizzativa e clinica dell’assistenza sanitaria erogata nel setting ospedaliero
Cristina Cardinali
el 2017 si osserva una generale diminuzione del volume di attività erogata dagli ospedali italiani: il numero complessivo di dimissioni per acuti, riabilitazione e lungodegenza e il corrispondente volume complessivo di giornate si riducono, entrambi, di circa il 2% rispetto al 2016. È quanto si legge nel Rapporto annuale sull’attività di ricovero ospedaliero (Dati SDO 2017), a cura della Direzione generale della programmazione sanitaria del ministero della Salute.
La riduzione più consistente delle dimissioni si osserva (tabella 1) nell’attività per acuti in regime diurno (dimissioni - 6,7%, giornate -13,1%); seguono la lungodegenza (dimissioni - 5,4%, giornate - 17,5%) e la riabilitazione in regime diurno (dimissioni - 4,6%, giornate – 3,1%).
TASSO DI OSPEDALIZZAZIONE STANDARDIZZATO
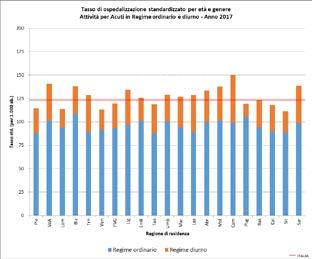
Rispetto al 2016, nel 2017 il tasso di ospedalizzazione per acuti, standardizzato per età e sesso, si riduce da 126 a 123,2 dimissioni per 1.000 abitanti, suddiviso in 94,2 dimissioni (per 1.000 abitanti) in regime ordinario e 29 in regime diurno (nell’anno precedente i valori erano, rispettivamente, 95 e 31 dimissioni per 1.000 abitanti); si rileva, inoltre, una discreta variabilità regionale (grafico 1).
Il trend del tasso di ospedalizzazione, standardizzato per età e sesso, mostra un andamento decrescente, che interessa sostanzialmente l’attività per acuti, sia in regime ordinario che diurno: si passa, rispettivamente, da 115,8 e 48,8 per 1.000 abitanti nel 2010 a 94 e 29 per 1.000 abitanti nel 2017. Il tasso di ospedalizzazione complessivo si riduce da 171,9 per 1.000 abitanti nel 2010 a 129,4 nel 2017 (grafico 2).
NAPPROPRIATEZZA ORGANIZZATIVA
L’appropriatezza del setting assistenziale del ricovero ospedaliero migliora ulteriormente. In particolare, confrontando i dati dell’anno 2017 con quelli dell’anno precedente, si osserva un aumento della percentuale di regime diurno in 33 dei 108 DRG a rischio inappropriatezza; inoltre, fra i restanti 75, ulteriori 41 DRG, pur presentando una quota di regime diurno inferiore rispetto al 2016, sono caratterizzati da una riduzione del volume di ricoveri ordinari: in media la riduzione è pari a 6,8%. Infine, 80 DRG mostrano una riduzione del numero totale di ricoveri erogati rispetto al 2016. Presumibilmente, ciò sta ad indicare il trasferimento della casistica dal setting ospedaliero al setting ambulatoriale: il numero totale di ricoveri afferenti ai 108 DRG a rischio inappropriatezza si riduce di circa il 6,3%, passando da 2.314.129 a 2.167.274 unità. Complessivamente, quindi, per i 108 DRG LEA si osserva una significativa deospedalizzazione, con un miglioramento
DIMENSIONE PULITO | 04/2019 IV
S
ATTIVITÀ
Ministero della Salute
DIMISSIONI
2016 2017 var % 2016 2017 var %
Acuti - Regime ordinario 6.286.272 6.255.055 -0,5 43.160.653 43.342.042 0,4
Acuti - Regime diurno 1.951.015 1.820.536 -6,7 5.348.182 4.647.249 -13,1
Riabilitazione - Regime ordinario 318.359 315.955 -0,8 8.213.676 8.057.699 -1,9
Riabilitazione - Regime diurno 31.931 30.450 -4,6 471.111 456.716 -3,1 Lungodegenza 104.794 99.118 -5,4 2.890.779 2.385.927 -17,5
TOTALE 8.692.371 8.521.114 -2,0 60.084.401 58.889.633 -2,0
dell’appropriatezza organizzativa e dell’efficienza nell’uso delle risorse ospedaliere.
MOBILITÀ INTERREGIONALE
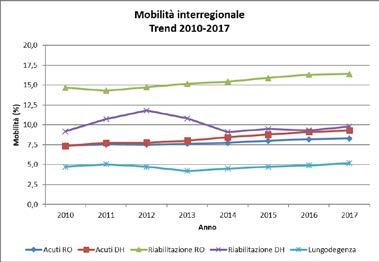
La percentuale di ricoveri in mobilità per ciascun tipo di attività e regime di ricovero, pur con qualche leggera variazione, si mantiene sostanzialmente costante: essa è pari a circa l’8% per l’attività per acuti in regime ordinario e diurno, il 15% per l’attività di riabilitazione in regime ordinario, il 10% per l’attività di riabilitazione in regime diurno e il 5% per l’attività di lungodegenza (grafico 3).
Più in dettaglio, si osserva che dal 2010 al 2017 la mobilità per acuti in regime ordinario passa dal 7,4% all’8,3%, mentre in regime diurno passa dal 7,4% al 9,3%, la mobilità per riabilitazione in regime ordinario passa dal 14,7% al 16,4%, quella in regime diurno è pari al 9,2% nel 2010, tocca un massimo di 11,8% nel 2012 e si attesta al 9,8% nel 2017. Infine, la
Ministero della Salute
ATTIVITÀ
Acuti - Regime ordinario
GIORNATE / ACCESSI 2016 2017 var % 2016 2017 var %
DIMISSIONI
6.286.272 6.255.055 -0,5 43.160.653 43.342.042 0,4
Acuti - Regime diurno 1.951.015 1.820.536 -6,7 5.348.182 4.647.249 -13,1

Riabilitazione - Regime ordinario 318.359 315.955 -0,8 8.213.676 8.057.699 -1,9
Riabilitazione - Regime diurno 31.931 30.450 -4,6 471.111 456.716 -3,1
Lungodegenza 104.794 99.118 -5,4 2.890.779 2.385.927 -17,5
TOTALE 8.692.371 8.521.114 -2,0 60.084.401 58.889.633 -2,0
Tabella 1 - Dimissioni e giornate per tipo attività e regime di ricovero, confronto anni 2016-2017
Tabella 1 – distribuzione delle dimissioni e delle giornate per tipo attività e regime di ricovero – confronto anni 2016-2017
Rispetto al 2016, nel 2017 il tasso di ospedalizzazione per Acuti, standardizzato per età e sesso in Italia si

| DIMENSIONE PULITO V
04/2019
GIORNATE / ACCESSI
Tabella 1 – distribuzione delle dimissioni e delle giornate per tipo attività e regime di ricovero – confronto anni 2016-2017
Rispetto al 2016, nel 2017 il tasso di ospedalizzazione per Acuti, standardizzato per età e sesso in Italia riduce da 126 a 123,2 dimissioni per 1.000 abitanti, suddiviso in 94,2 dimissioni (per 1.000 abitanti) in regime ordinario e 29 in regime diurno (nell'anno precedente i valori erano, rispettivamente, 95 e 31 dimissioni per 1.000 abitanti); si osserva, inoltre, una discreta var iabilità regionale, come illustrato nel grafico seguente:
Grafico 1 - Tasso di ospedalizzazione standardizzato (per età e genere) per 1.000 abitanti - Attività per Acuti in Regime ordinario e diurno - Anno 2017Grafico 1 - Tasso di ospedalizzazione standardizzato (per età e genere) per 1.000 abitanti - Attività per acuti in regime ordinario e diurno, anno 2017
-
Speciale sanità
Indagine Ministero della Salute
mobilità per lungodegenza è pari al 4,7% nel 2010 e, con piccole oscillazioni, si attesta al 5,2% nel 2017.
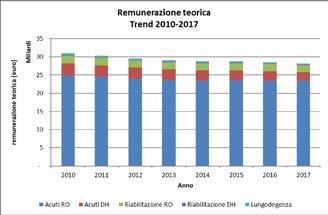
REMUNERAZIONE TEORICA
Analizzando il trend della remunerazione teorica delle prestazioni di ricovero ospedaliero a carico del SSN negli anni 2010-2017, si registra una graduale riduzione: si passa da 30,9 miliardi di euro nel 2010 a 28,2 miliardi nel 2017 (grafico 4). In particolare, si osserva una diminuzione
Il trend del tasso di ospedalizzazione, standardizzato per età e sesso e interessa sostanzialmente l’attività per Acuti, sia in regime ordinario che diurno, che passano, rispettivamente, da 48,8 per mille abitanti nel 2010 a 94 e 29 nel 2017. Il tasso di ospedalizzazione complessivo si riduce da 171,9 mille abitanti nel 2010 a 129,4 nel 2017 (cfr. Grafico 2).
Grafico 3 - Trend mobilità interregionale per tipo attività e regime di ricovero – Anni 2010-2017
Ministero della Salute
Grafico 2 - Trend del Tasso di ospedalizzazione per tipo attività e regime di ricovero, standardizzato per età e sesso – Anni 2010 – 2017
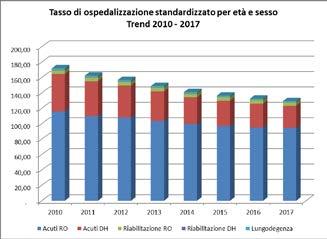
Grafico 3 - Trend mobilità interregionale per tipo attività e regime di ricovero – Anni 2010 - 2017
2017, la cui remunerazione teorica complessiva è determinata per 25,8 miliardi di euro dall’attività per acuti (di cui 23,5 in regime ordinario e 2,3 in regime diurno), per circa 2 miliardi di euro dall’attività di riabilitazione (di cui 1,9 miliardi in regime ordinario e 88,8 milioni in regime diurno) e per circa 354,3 milioni di euro dall’attività di lungodegenza, per un totale di circa 28,2 miliardi di euro.
RILEVAZIONE 2017
Il Decreto ministeriale 7 dicembre 2016, n. 261 ha notevolmente ampliato il contenuto informativo del flusso SDO, con l’introduzione di numerose nuove variabili a partire dall’anno 2017.
Le nuove variabili raccolgono importanti informazioni sia di carattere amministrativo/organizzativo, sia di carattere clinico; in particolare:
• unità operativa di ammissione, unità operative di trasferimento interno/esterno e data/ora trasferimento;
• rilevazione della presenza di una diagnosi già al momento dell’ammissione del paziente;
per tipo attività e regime di ricovero, standardiz zato per età e sesso – Anni 2010 -
• ora di ricovero e ora di dimissione;
• ora inizio intervento principale, data e ora inizio interventi secondari;
• identificativi dei chirurghi e degli anestesisti che hanno effettuato le procedure chirurgiche;
• ampliamento del numero di interventi secondari rilevati nella scheda di dimissione ospedaliera;
• interventi in service;

• rilevazione del dolore, stadiazione condensata, pressione arteriosa sistolica, creatinina serica, frazione di eiezione, lateralità.
Grafico 6 - Trend remunerazione teorica per tipo attività e regime di ricovero – Anni 2010-2017
Grafico 4 – Trend remunerazione teorica per tipo attività e regime di ricovero – Anni 2010 - 2017
L’appropriatezza , come indica l’andamento dei ricoveri afferenti ai DRG a rischio di inappropriatezza se erogati in Regime di ricovero ordinario 1: in particolare, confrontando i dati dell'anno 2017 con quelli dell'anno precedente, si osserva un aumento della percentuale di regime diurno in 33 dei 108 DRG a rischio inappropriatezza; inoltre, fra i restanti 75 DRG, ulteriori 41 pur presentando una quota di egime diurno inferiore rispetto al 2016, sono caratterizzati da una riduzione del di ricoveri ordinari: in media la riduzione osservata è pari a 6,8%; infine, si può osservare che 80 DRG ano una riduzione del numero totale di ricoveri erogati rispetto all'anno precedente. Presumibilmente ciò sta ad il trasferimento della casistica dal setting ospedaliero al setting ambulatoriale: il numero totale di ricoveri ai 108 DRG a rischio inappropriatezza si riduce di circa il 6,3%, passando da 2.314.129 unità a 2.167.274 lista dei DRG a rischio inappropriatezza se erogati in modalità di ricovero ordinario si guardi il Patto per la Salute 2010-2012 e Patto per la 2014-2016.
Le nuove informazioni rilevate consentiranno di effettuare analisi più dettagliate sull’appropriatezza organizzativa e clinica dell’assistenza sanitaria erogata nel setting ospedaliero, di definire con maggior precisione i percorsi diagnostico/ terapeutici nel corso degli episodi di ricovero, nonché di valutare meglio la complessità della casistica, effettuare analisi di risk adjustment per le valutazioni di efficacia e di esito e valutare la correlazione fra esiti e volume di procedure per singolo operatore (chirurgo/anestesista).
DIMENSIONE PULITO | 04/2019 VI
S
Trend del Tasso di ospedalizzazione
QUANDO LA DISINFEZIONE DIVENTA IMPORTANTE














Amuchina Superfici Spray è un presidio medico chirurgico. Reg.n°19194. - Amuchina Professional detergente disinfettante per superfici è un presidio medico chirurgico. Reg.n°15741. Amuchina Soluzione Disinfettante Concentrata è un presidio medico chirurgico. Reg.n°100/43. - Amuchina Additivo Disinfettante Polvere è un presidio medico chirurgico. Reg.n°19061.

















Leggere attentamente le istruzioni d’uso. Autorizzazione ministeriale del 08/09/2017









Sanificazione
Speciale sanità
Si stima che nel 2050 batteri e virus torneranno ad essere prima causa di morte: l’abuso di antibiotici in questi anni ha selezionato ceppi invincibili. Due i rimedi: tornare indietro lesinando questi farmaci dove possibile e cambiare il volto dei luoghi di cura per consentire una disinfezione totale. Se n’è parlato al Forum Pulire 2018
Mauro Miserendino
Vincere la sfida dell’antibioticoresistenza con la pulizia
“
I
n ospedale il fenomeno dei batteri multiresistenti sta cambiando il modo di concepire la sanificazione. Ieri si distingueva l’intervento in base alla tipologia dei luoghi: massima attenzione da dedicare alla sala operatoria, e poi approcci diversi a seconda degli ambienti, dalle sale di degenza alle sale d’attesa. Oggi questo criterio è da considerare troppo rigido. Specie se c’è un paziente portatore di batteri resistenti che transita per tutto l’ospedale,
bisogna alzare i livelli di attenzione ovunque”. Nelle parole di Gaetano Privitera, medico igienista e docente all’Università di Pisa, pronunciate al Forum Pulire a Milano c’è un cambio di rotta in corso, che interessa la pulizia ospedaliera in tutti i suoi aspetti: progettazione degli interventi, uso dei prodotti, formazione del personale, forme più avanzate di condivisione dei dati. Il motivo si chiama antibioticoresistenza, cioè batteri che non vengono uccisi dalla terapia o dalla profilassi. Ceppi sviluppati da un uso esagerato degli antibiotici, contro cui si sono attrezzati biologicamente, contribuiranno nel 2050 a riportare le infezioni in vetta alla classifica delle cause di morte, dopo un secolo in cui le avevamo credute in fase di declino. Per questo l’Europarlamento ha emanato una raccomandazione per i 27 Stati comunitari a settembre: “One health”, unire le forze ma anche contra -

DIMENSIONE PULITO | 04/2019 VIII
S
stare i problemi sanitari con un occhio, in contemporanea, all’ambiente e alla sostenibilità.
LE “COLPE” DEI MANAGER. E DEI POLITICI
In Italia il problema delle resistenze pare più trascurato che negli altri Stati europei. Spesso sono proprio i manager sanitari a non attribuire un ruolo chiave alla sanificazione degli ambienti. O i politici. “Tempo fa un ministro andava dicendo che per garantire le cure agli italiani avrebbe tagliato i servizi aggiuntivi. E tra questi inseriva la pulizia. Che invece è un servizio core business per la salute del paziente”, dice Privitera che è anche risk manager e responsa -



04/2019 | DIMENSIONE PULITO IX
Sanificazione
Speciale sanità
bile sicurezza del paziente dell’Azienda ospedaliero universitaria di Pisa, ospite della sessione del Forum sull’Health cleaning con l’allora presidente dell’Istituto superiore di Sanità Walter Ricciardi e Antonio Gaudioso segretario di Cittadinanzattiva.
ITALIA FRA I PEGGIORI
Gli antibiotici da “amici” ci sono quindi diventati “nemici”, perché non solo li usiamo male, per curare i virus (che in genere passano da soli) ma li sfruttiamo, sempre gli stessi in agricoltura, veterinaria e nella conservazione degli alimenti, moltiplicando la probabilità di non “sorprendere” più i batteri nocivi e di consentirne la proliferazione con effetti devastanti. Come indicato da Ricciardi questi effetti sono diversi da un paese all’altro. La resistenza alla penicillina ad esempio varia da zero al 51% tra i Paesi segnalanti e cresce in proporzione all’abuso di antibiotici. “L’Italia è tra i paesi dove iper-uso e abuso stanno facendo danni in questi anni. Siamo lo Stato membro dove si osservano più alti livelli di resistenza: lo stafilococco resiste alla meticillina, Escherichia coli a fluorchinolonici e cefalosporine, Klebsiella pneumoniae alle cefalosporine e ora pure ai carbapenemici”. Risultato? “Il 33% dei pazienti ricoverati in terapia intensiva contrae un’infezione nosocomiale e tutto questo sembra accettato in modo quasi rassegnato”. La commissione UE sulle resistenze, in visita, ha riscontrato che in Italia diamo poco senso di urgenza alla situazione attuale. “Non vengono coordinate attività di prevenzione com’è invece stato fatto negli ultimi 10 anni da altri paesi europei; e ci sono persino medici che non si vaccinano”. La cosa fa ancor più rabbia in quanto, sottolinea Ricciardi, “il valore dei ricercatori e degli igienisti italiani e dei loro dati è riconosciuto al punto che l’Italia e l’ISS coordinano i 28 paesi membri della comunità europea nel progetto di sorveglianza sulle antibioticoresistenze”. IMMAGINE DA PDF pag.20 (la pressione selettiva)
SENZA PULIRE SI SPENDE DI PIÙ
L e strutture it aliane sviluppano dati su dati. Inclusi quelli sui costi: curare uno
Infezioni nosocomiali: i numeri
In Europa, le infezioni da batteri farmaco-resistenti causano circa 25.000 decessi l’anno, con un costo pari a 1,5 miliardi di euro. I dati del Dipartimento Malattie Infettive dell’Istituto superiore di sanità parlano di 7 mila morti nel 2016 in Italia, per infezioni che ricorrono nel 5-8% dei ricoveri, in tutto 600-700 mila casi di cui 100-200 mila prevenibili con corrette pratiche assistenziali e contenendo i giorni di degenza. Quasi tutte le infezioni nosocomiali sono rilevate sui pazienti ricoverati e sono imputabili a come vengono gestite le strutture. Meno ricorrente è l’errore del sanitario, che può avvenire nella disinfezione della cute del paziente, o nella corretta bonifica dei siti chirurgici, opeggio - nella cattiva igiene delle mani che rappresenta la precauzione standard per impedire la trasmissione di un’infezione.
stafilococco resistente costa in media 36mila euro, il doppio di quanto costano in un anno due unità di personale addetto alla sanificazione. “In Italia in cure con antibiotici il Servizio sanitario spende il 100% in più di molti altri paesi, tre volte in più dell’Olanda, e il medico di medicina generale è tra gli artefici di questa prescrizione; ma anche in ospedale il consumo è elevato. Mentre all’estero il fenomeno è stato gestito, e il calo della pressione selettiva degli antibiotici ha ripristinato la situazione batterica precedente ai fenomeni di resistenza, qui sempre più ceppi hanno sviluppato resistenze”.
DISINFEZIONE 4.0
I batteri resistono molto a lungo nell’ambiente inanimato, anche in quello secco. Sono nei dispositivi medici, nelle piastrelle. “Si può dire che ogni ospedale abbia depositata una sua flora batterica - dice Privitera - ma con le nuove tecnologie mappiamo geneticamente ogni microrganismo. Sappiamo che lo stesso batterio che si deposita sul comodino può causare una sepsi e uccidere un uomo, e aumentare il rischio
di infezione. Ma se si pulisce bene l’infezione non si propaga e se riduciamo la selezione antibiotica diminuisce la resistenza dei batteri. Possiamo dunque migliorare le pratiche di sanificazione pianificando gli interventi, definendo bene i prodotti da utilizzare, le cadenze della pulizia”. “Deve cambiare la categorizzazione dei locali. Ieri si distingueva l’intervento di sanificazione in base alla tipologia dei luoghi, ma è un criterio troppo rigido. Abbiamo l’esigenza di espandere la pulizia a tutti gli elementi della filiera di cura dove il paziente è passato, strutture per le cure intermedie e tutta la filiera assistenziale”. L’obiettivo è però anche avere riscontri sull’utilità dell’operazione. Privitera sottolinea: “Va inserito nei contratti con le imprese di pulizie che i dati di esito siano utilizzati in un eventuale contraddittorio sui risultati del servizio”.
I PRODOTTI
“A monte va fatta una valutazione sui materiali introdotti in ospedale, sia edilizi – la piastrella - sia medical device o altro, come il laptop, lo schermo del cellulare con cui si interagisce spesso tra un atto medico e l’altro. Le Austra-
DIMENSIONE PULITO | 04/2019 X
S
lian Infection Control guideline dicono di non comperare attrezzi difficili da pulire”. La Simpios, società scientifica che ha tra i fondatori lo stesso Privitera, ha definito protocolli con Ministero della Salute e società scientifiche. A maggio 2018 ha presentato la Carta di Bergamo, con nuove linee guida a supporto dei temi principali: appunto, la formazione, ma anche la verifica dei processi, la lotta alle resistenze, la sicurezza degli operatori. “Valutiamo l’impatto di ogni innovazione e di ogni modello organizzativo”.

IL FUTURO
Tra le nuove tecnologie abbiamo strumenti semplici come i wipes, i panni e le salviette monouso in microfibra che però in relazione al detergente utilizzato si comportano in modo diverso; ma anche i radiatori a raggi ultravioletti a luce pulsata per la pulizia degli ambienti ad alto rischio o difficili da raggiungere; e la tecnologia plasma a
freddo che riduce le contaminazioni batteriche. Si stanno facendo avanti anche i prodotti probiotici, potenzialmente più mirati contro le colonie batteriche, che per Ricciardi sono una grande scommessa, anche se Privitera ammette ancora qualche dubbio sulle prove di efficacia, “i dati certi si riferiscono finora a un solo studio”.
“È in ogni caso importante che le aziende ospedaliere capiscano che la pulizia non è solo un costo aggiuntivo. Il ruolo del personale, il cui costo impatta per il 95% in questi servizi, è fondamentale. La formazione in particolare offre agli operatori competenze tecniche, gli fa capire che il loro lavoro è importante e gli dà dei parametri anche per chiedere un giusto compenso. Posto che la sanificazione non sempre è un servizio appaltato a esterni, ma quasi sempre ci sono aree ‘strategiche’ dove provvede personale interno all’azienda sanitaria”.
Igiene e sterilizzazione: l’impegno dello IEO di Milano
A colloquio con il dottor Fabrizio Mastrilli, direttore sanitario della preziosa struttura all’avanguardia nella ricerca avanzata e nella cura dei tumori, nato nel 1994 da un’idea del prof. Umberto Veronesi
Maurizio Pedrini
Istituto Europeo di Oncologia, ospita l’unico corso in Italia per operatori di Centrale di Sterilizzazione, che è strutturato con lezioni frontali in aula, tenute da esperti nel campo, ed ore di tirocinio pratico; il personale operante in Centrale è stato selezionato tra coloro che hanno seguito il corso, quale garanzia di uniformità di comportamento che si attiene alle più recenti linee guida di settore. “In tutti i lavori di progettazione e di ristrutturazione dello IEO – spiega il dottor Fabrizio Mastrilli, direttore sanitario dello IEO – viene sempre coinvolta attivamente l’area igienico-sanitaria per una valutazione e una scelta, condivisa con la Direzione Tecnologie, delle migliori tecnologie disponibili sul mercato e per la definizione e il rispetto dei percorsi del pulito e dello sporco”.

L’
lotta al cancro a livello nazionale e internazionale, avvicinando in modo significativo il traguardo del controllo della malattia. Da un lato ha ideato e promosso un nuovo modo di curare il malato, che tiene conto, oltre che dell’efficacia della cura, anche della qualità della vita; dall’altro ha generato innovazioni che hanno cambiato o stanno cambiando la pratica clinica in oncologia. In un contesto così attento alla cura mirata, alla medicina personalizzata con al centro la “persona” e al benessere globale del malato, un occhio di grande riguardo è dedicato alla massima igiene.
Per la cura dei pazienti, i servizi di pulizia e sanificazione sono assai rilevanti e delicati sia per il buon funzionamento dell’ospedale che ai fini della prevenzione delle Infezioni Correlate all’Assistenza (ICA). Come sta portando avanti questi obiettivi la Direzione Sanitaria dell’Istituto Europeo di Oncologia?
In poco più di vent’anni lo IEO ha contribuito a cambiare la
La sanificazione ambientale rappresenta uno dei pilastri nella prevenzione delle ICA, soprattutto tenendo conto delle capacità di persistenza dei microrganismi nell’ambiente anche in condizioni non favorevoli, laddove la pulizia non venga eseguita con la giusta tecnica e sequenza. Per quanto riguarda i prodotti utilizzati per la sanificazione, la insoluta questione: se siano più
DIMENSIONE PULITO | 04/2019 XII
S Intervista
Speciale sanità
efficaci i disinfettanti dei detergenti nella sanificazione, laddove la tecnica impiegata sia corretta e se essi siano coinvolti nello sviluppo di una resistenza crociata agli antibiotici nei microrganismi, è stata risolta in IEO con una differenziazione delle aree per livello di rischio infettivo: alto, medio e basso, secondo le quali il prodotto utilizzato, la formazione del personale addetto e il controllo della sanificazione sono diversificati.


Nella progettazione e realizzazione della ristrutturazione di questa prestigiosa struttura sanitaria si è tenuto conto dell’esigenza di igiene e sanificazione dei locali?
In tutti i lavori di progettazione e di ristrutturazione dello IEO viene sempre coinvolta attivamente l’area igienico-sanitaria per una valutazione e una scelta, condivisa con la Direzione Tecnologie, delle migliori tecnologie disponibili sul mercato e per la definizione e il rispetto dei percorsi del pulito e dello sporco.
La Direzione Sanitaria, inoltre, conoscendo i processi in essere nei vari setting assistenziali, grazie al suo costante rapporto con gli operatori coinvolti, può essere di grande aiuto nella identificazione di criticità e di proposte di miglioramento strutturale. Un esempio per tutti è la realizzazione di aree pazienti e comuni molto ampie che facilitano assolutamente la sanificazione ambientale.
04/2019 | DIMENSIONE PULITO XIII
Fabrizio Mastrilli, direttore sanitario dello IEO
Speciale sanità
Veniamo al nodo critico delle infezioni nosocomiali e alla loro prevenzione: qual è il trend all’interno del vostro Istituto IEO? Quali strategie di prevenzione vengono messe in atto? Quali obiettivi vi siete dati?
Il trend delle infezioni ospedaliere in IEO si mantiene mediamente al di sotto dei benchmark esterni presi di riferimento, da dati di letteratura per tipologia di interventi e contesti sanitari comparabili col nostro. Qualsiasi situazione nella quale l’incidenza di un’infezione superi tale livello viene approfondita, al fine di identificarne le potenziali cause e gli eventuali correttivi da attuare secondo procedure recentemente verificate anche dalla Joint Commission Institute che ha accreditato lo IEO per la sesta volta dal 2002. Le nostre strategie di prevenzione passano in primis dall’educazione e dalla restituzione dei dati di sorveglianza al personale sanitario coinvolto, al fine di rendere consapevoli e formati gli operatori sanitari, quali principali protagonisti del miglioramento e della qualità del servizio offerto. Gli obiettivi che ci siamo dati sono di raggiungere il target 0 per molte infezioni correlate all’assistenza, come le batterie CVC-correlate, che secondo la Evidence-Based Medicine sono evitabili con interventi sul campo su operatori e pazienti.
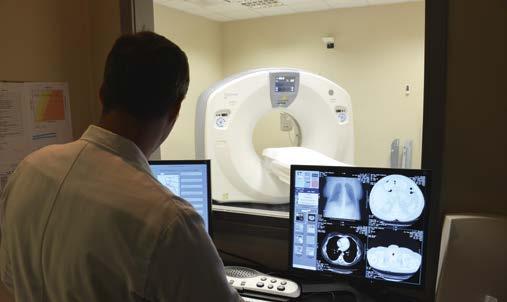
Attualmente come sono organizzati i servizi di pulizia dei locali dello IEO? Vi servite di un operatore esterno? Quali sono i protocolli di formazione in materia di igiene e pulizia? In IEO il servizio di pulizia è dato in appalto a una ditta esterna. La formazione del personale coinvolto nella sanificazione di superfici e dispositivi, interno ed esterno, viene effettuata attualmente ad opera dei coordinatori di unità assistenziale e dei capotecnici, attenendosi alle procedure emanate dall’area igienico-sanitaria. Al fine di uniformare il grado di conoscenza, a partire da settembre, i corsi introduttivi per il personale esterno saranno tenuti dal personale afferente all’area
igienico-sanitaria della Direzione Sanitaria, mentre rimarrà in carico a coordinatori e capotecnici la formazione on the job.
Per quanto riguarda le procedure di sterilizzazione e smaltimento dei rifiuti, come siete organizzati?
Lo IEO ospita l’unico corso in Italia per operatori di Centrale di Sterilizzazione, che è strutturato con lezioni frontali in aula, tenute da esperti nel campo, ed ore di tirocinio pratico; il personale operante in Centrale è stato selezionato tra coloro che hanno seguito il corso, quale garanzia di uniformità di comportamento che si attiene alle più recenti linee guida di settore. Le attività principali della Centrale di Sterilizzazione sono proceduralizzate e le procedure sono periodicamente aggiornate al fine di incorporare le più recenti indicazioni legislative e scientifiche, e revisionate ad opera dell’area igienico-sanitaria della Direzione Sanitaria. Il processo di smaltimento dei rifiuti è certificato secondo la ISO 9001:2015 ed è gestito da personale della Direzione Sanitaria, nello specifico dal medico che riveste il ruolo di responsabile ambientale dello IEO. Anche in questo caso, le principali attività sono riportate in specifiche procedure, periodicamente aggiornate. In entrambi i casi, i processi sono oggetto di registrazione di non conformità rispetto a quanto previsto nelle procedure e di audit interni programmati. Ogni non conformità rilevata prevede un’analisi delle cause e l’attuazione di un progetto di risoluzione della stessa.
Come sono effettuati i controlli sugli interventi di pulizia? Quali standard di qualità vengono perseguiti? In particolare, per quanto concerne le sale operatorie e i reparti a maggior rischio infezioni?
I controlli sull’esecuzione delle pulizie viene effettuato con delle schede di tipologia diversa a seconda del differente livello di rischio infettivo, compilate dal coordinatore infermieristico;
DIMENSIONE PULITO | 04/2019 XIV
S
Intervista
le sale operatorie, l’Unità Operativa di Oncoematologia e la Terapia Intensiva rientrano nelle aree ad alto rischio e prevedono l’utilizzo di prodotti disinfettanti e di processi di sanificazione, potenziati (per esempio ulteriori ripassi nella giornata) nel caso di pazienti colonizzati o infetti con microrganismi multiresistenti. La progettazione delle schede è il risultato del lavoro di un gruppo multidisciplinare, coordinato dall’area igienico-sanitaria della Direzione sanitaria, e tiene conto non solo di raccomandazioni sulla sanificazione riportate in documenti internazionali (linee guida australiane e canadesi) ma anche della tipologia di contratto esistente con la ditta in appalto, che sono gli standard di qualità ai quali ci atteniamo. La raccolta delle schede e l’analisi dei dati è in capo all’infermiere addetto al controllo delle infezioni di Direzione Sanitaria.
È previsto l’impiego di moderne tecnologie (lavasciuga pavimenti, aspiratori ecc.) per la pulizia e igienizzazione delle superfici?

No, attualmente in IEO viene unicamente utilizzato il bioluminometro come controllo periodico del processo di sanificazione ambientale nelle camere di degenza sulle superfici altamente toccate, come definite dall’Organizzazione Mondiale della Sanità.
Che importanza attribuisce alla necessità di una progettazione ospedaliera che tenga conto, tra i vari fattori e le indicazioni dei criteri guida obbligatori, anche della necessità di facilitare al massimo la pulizia, igiene, sanificazione e sterilizzazione dei locali?
Una progettazione per essere funzionale deve attenersi sicuramente alle normative vigenti e ai requisiti di accreditamento e tenere conto delle attività e del numero di persone e macchinari che abitualmente dovrà ospitare. Nella progettazione, ovviamente, non si può prescindere dalla valutazione della complessità e delle criticità legate alla sanificazione degli ambienti, visto che la sicurezza del paziente viene sempre al primo posto, nonché all’impatto anche economico che una manutenzione ordinaria, come la sanificazione, può avere sul budget ospedaliero. È, dunque, essenziale che in questa fase vengano analizzate tutte le potenziali migliorie e criticità in ambito di rischio infettivo da parte di un’équipe multidisciplinare della quale, imprescindibilmente, deve far parte la Direzione Sanitaria.

Speciale sanità
Cyber-sicurezza nell’ambiente sanitario
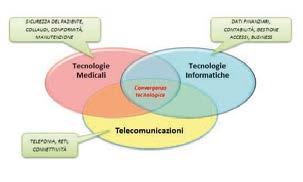
La convergenza di reti, tecnologie informatiche e software ha comportato una crescente connessione, integrazione e interazione tra l’Hospital Enterprise Systems/Information Technology (IT), l’Ingegneria Clinica (CE: Clinical Engineering) e i Fornitori di hardware e software a scopo sanitario. Ciò sarà ancor più rivoluzionato dall’adozione dei servizi basati su Cloud e dall’utilizzo dei “Big Data” per l’inevitabile crescita della mole di informazioni circolanti e disponibili. Negli ultimi anni c’è stata inoltre una crescita esponenziale nella disponibilità di apparati medici in grado di collegarsi a dispositivi intelligenti come cellulari, tablet, PC e dispositivi indossabili che eseguono applicazioni software anche a
scopo di indagine medica. Nell’attuale realtà operativa del settore sanitario, i sistemi informatici e i dispositivi medici sono sempre più interconnessi tra loro per registrare i dati vitali dei pazienti, aggiornare le cartelle cliniche sanitarie e per migliorare il coordinamento generale dell’assistenza: nelle organizzazioni sanitarie, nelle istituzioni e nei produttori di dispositivi medici, cresce quindi la preoccupazione per il potenziale impatto di attacchi informatici sull’assistenza clinica e sulla incolumità del paziente nel caso in cui venissero compromessi il funzionamento ed il controllo dei dispositivi e dei sistemi a essi connessi. Una simile eventualità comporterebbe il rischio di gravi danni per la salute del paziente e/o del personale sanitario e per questo vengono sistematicamente adottate contromisure al fine di incrementare la sicurezza informatica dei sistemi.
SICUREZZA DELLE INFORMAZIONI E PROTEZIONE DEL PAZIENTE
Tradizionalmente, l’ingegneria dei dispositivi medici si è concentrata sui temi di protezione mirati a tutelare l’incolumità dei pazienti da rischi di tipo fisico senza affrontare in maniera altrettanto attenta la loro sicurezza informatica nella fase progettuale.
Gli incidenti informatici derivanti da potenziali attacchi ostili sono notevolmente aumentati negli ultimi anni e la sicurezza dei dispositivi medici è diventata la preoccupazione principale poiché un dispositivo infetto da malware può potenzialmente arrestare le operazioni ospedaliere, esporre a rischio di appropriazione indebita delle informazioni sensibili dei pazienti, compromettere altri dispositivi connessi fino ad arrivare al caso limite a poter nuocere ai pazienti stessi. L’aumento della connettività, la

DIMENSIONE PULITO | 04/2019 XVI
S Innovazione
La crescente possibilità di connettere i dispositivi medici con altri computer tramite le reti di comunicazione –sia locali che remote, sia cablate che wireless – e la convergenza delle relative tecnologie, hanno esposto i dispositivi e le applicazioni software a nuove vulnerabilità Massimo Capponi - CEO and Cofounder IoT S.r.l. (Italy Internet of Things)
disponibilità di tecnologie wireless e l’iper-connettività dei sistemi offrono oggi da un lato, nuove opportunità per erogare servizi evoluti, il monitoraggio e la diagnostica da remoto, ma dall’altro possono comportare anche conseguenze impreviste. Anche se la convergenza tecnologica sta offrendo interessanti opportunità operative, le nuove modalità di attacco e l’utilizzo delle tecnologie emergenti stanno creando ulteriori rischi per la sicurezza informatica: ad esempio, una delle principali vulnerabilità è rappresentata dai dispositivi medici più datati che continuano a essere utilizzati all’interno del sistema informatico ospedaliero nonostante non siano più sicuri (dal punto di vista informatico) e soprattutto, spesso vengano mal gestiti. All’interno dell’organizzazione, nell’ambito della sicurezza e privacy, è determinante stabilire una chiara definizione dei
ruoli e delle responsabilità per il sistema interno di controllo e gestione dei rischi di cui l’ente si è dotato o intende dotarsi, nel rispetto dei princìpi di segregazione funzionale dei compiti. La gestione della sicurezza e delle conformità alla privacy necessita di competenze distintive, di leve gestionali e anche della corretta assegnazione delle funzioni agli opportuni livelli gerarchici affinché i soggetti preposti possano prendere decisioni consapevoli ed essere efficaci nelle azioni da perseguire, rispettando le prerogative assegnate, le disposizioni regolamentari e quelle interne.
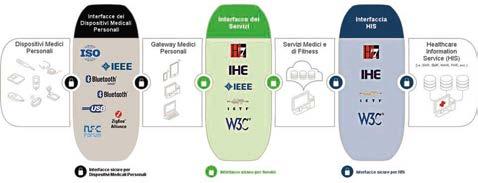
I DISPOSITIVI MEDICI ATTIVI
Come dettagliato nel citato Allegato IX del D.lgs. 97/46, il dispositivo medico attivo è un: “Dispositivo medico dipendente, per il suo funzionamento, da una fonte di energia elettrica o di altro tipo di energia, diversa da quella generata direttamente dal corpo umano o dalla gravità e che agisce convertendo tale energia… Il software indipendente (stand-alone) è considerato un dispositivo medico attivo.”
Quindi nell’analisi dei rischi connessi ai dispositivi medici, non dovranno essere presi in considerazione solo quelli destinati ad essere impiantati nel corpo umano (i c.d. impiantabili) ma includere nella denominazione di dispositivi attivi anche parte dei generici e dei diagnostici in vitro qualora questi, così come gli impiantabili, siano dotati di elettronica di memorizzazione e di elaborazione interna, interfacce di acquisizione, attuazione e di canali di comunicazione verso l’esterno che consentono loro di interagire fisicamente e/o trasferire informazioni con l’ambiente (informatico) in cui essi operano oltre che con il paziente e con gli operatori sanitari.
La sicurezza del software dipende prima di tutto dalla sicurezza del dispositivo su cui esso è installato e questo concetto diventa fondamentale nel caso dei dispo-
sitivi medici connessi in rete, situazione che rappresenta anche uno degli scenari tipici dell’Internet of Things attuale e ancor più di quelli futuri. Un software affetto da vulnerabilità che controlli un dispositivo connesso alla rete ma considerato a basso rischio (Classe I), potrebbe essere sottovalutato (se non ignorato) nell’analisi dei rischi e diventare così il punto di accesso per gravi azioni malevole contro l’intero sistema. Le classi di dispositivi biomedicali connessi in rete, ormai spaziano dai prodotti consumer tipicamente connessi tramite Bluetooth o NFC (i.e. dispositivi indossabili), ai cosiddetti “wearable external device” (i.e. pompe da insulina portatili) che solitamente utilizzano protocolli di comunicazione wireless proprietari, ai dispositivi “internally embedded” (i.e. pacemaker) che utilizzano protocolli Bluetooth o proprietari, fino ai cosiddetti “stationary medical device” (i.e. postazioni di cardio-monitoraggio o di erogazione chemioterapica), che utilizzano le reti Wi-Fi delle strutture sanitarie o delle abitazioni dei pazienti stessi. In risposta alla crescente diffusione delle minacce collegate all’IoT e alla richiesta di elaborare standard per il settore delle infrastrutture critiche, è stata sviluppata la Raccomandazione ITU-T Y.4806() “Security capabilities supporting safety of the Internet of Things”, con lo scopo di determinare quali siano le funzionalità di sicurezza specifiche che supportano l’esecuzione sicura delle applicazioni IoT.Le vulnerabilità più comuni del sistema cyber-fisico includono:

1. protezione insufficiente nelle applicazioni web (embedded web server);
2. utilizzo di crittografia proprietaria di scarsa efficacia;
3. credenziali “Built-In” (memorizzate nel firmware del dispositivo) che consentono l’accesso non autorizzato, nascosto, da remoto e con privilegi elevati;
4. esecuzione di codice dannoso;
04/2019 | DIMENSIONE PULITO XVII
Figura 1 – La convergenza IT - CE
Innovazione
Speciale sanità
5. modifica (escalation) dei privilegi concessi.
Anche il personale operativo, nel caso di attacchi non mirati, può inavvertitamente introdurre malware su sistemi scarsamente protetti se questi sono privi di patch o non sono in grado di eseguire strumenti anti-malware (in conformità con le istruzioni del produttore) e/o utilizzano software non aggiornato.
Per contrastare queste vulnerabilità e altre minacce alla sicurezza meno frequenti per l’IoT, si deve procedere partendo dall’analisi dei tipi di impatto sul sistema cyber-fisico fino all’analisi e alla modellizzazione delle minacce alla sicurezza funzionale per individuare quelle misure di sicurezza che consentano quanto meno di mitigarne
il rischio. Per esempio, alcuni accorgimenti utili potrebbero essere:
• implementare infrastrutture di comunicazione e meccanismi di monitoraggio affidabili e resistenti agli attacchi, nonché imporre la mutua autenticazione e l’autorizzazione di adeguati privilegi per la gestione e il controllo;
• effettuare periodicamente audit delle procedure di gestione e controllo e dei meccanismi di rilevamento degli attacchi;
• implementare un meccanismo per monitorare il carico su apparecchiature e canali di comunicazione, compresa la rilevazione di sovraccarichi non intenzionali e attacchi Denial of Service (DoS).
Focus Caratteristica Descrizione
Controllo d’accesso alle operazioni di sistema
Qualità e validità dell’informazione e delle configurazioni di sistema
CONVERGENZA TRA PROTEZIONE E SICUREZZA
Le priorità della sicurezza informatica per i sistemi medici sono molteplici e dipendono dal contesto: la riservatezza è una priorità per i sistemi ospedalieri al fine di prevenire violazioni dei dati o ransomware (i quali possono influire anche sulla disponibilità dei sistemi se resi inutilizzabili dalla crittografia) mentre la protezione dell’individuo è una priorità quando i pazienti dipendano da dispositivi medici, inclusi i dispositivi impiantabili, come parte integrante della loro cura (fig.3). In quest’ultimo caso, la vera priorità è la corretta funzionalità operativa dei dispositivi.
Continuità operativa e garanzia della sicurezza di persone e beni
Riservatezza controllo e prevenzione d’accesso non autorizzato a sistemi, informazioni o dati;
Controllo (o Possesso) progettazione, implementazione, funzionamento e manutenzione di sistemi e processi associati in modo da impedire controlli, manipolazioni o interferenze non autorizzati;
Integrità
Autenticità
mantenimento della consistenza e della coerenza delle informazioni e della configurazione dei sistemi, prevenendo modifiche non autorizzate;
garanzia che input e output, stato del sistema e di tutti i processi, informazioni o dati associati, siano legittimi e non siano stati manomessi o modificati;
Utilizzabilità garanzia che il sistema e qualsiasi informazione o dato rimangano utili e usabili per tutto il loro ciclo di vita e laddove appropriato, possano essere trasferiti verso qualsiasi altro sistema;
Disponibilità
Le metodologie di protezione nei dispositivi medici generalmente riguardano i guasti e come questi possono essere evitati o mitigati per renderli non dannosi (per il paziente, il sistema, la rete, ecc.); per far ciò, si valuta la probabilità che si verifichi un evento (in termini di frequenza o di durata) e la gravità dell’incidente che ne deriva. I dispositivi o i sistemi che attuano funzioni di protezione agiscono sul processo sotto controllo per evitare che si verifichino eventi pericolosi ben identificati.
garanzia che sistemi, informazioni o dati e processi associati siano costantemente accessibili e utilizzabili in modo appropriato e tempestivo. Il grado di disponibilità dipende da un adeguato e proporzionato livello di resilienza;
Resilienza capacità dei sistemi e delle informazioni o dei dati di trasformarsi, rinnovarsi e recuperare tempestivamente in risposta ad eventi avversi;
Protezione progettazione, implementazione, funzionamento e manutenzione di sistemi e processi correlati in modo da impedire la creazione di stati dannosi che possono causare lesioni, morte o danni all’ambiente operativo.
L’eventualità che un errore non previsto comporti la mancata esecuzione di una funzione di protezione quando invece sarebbe richiesta, è quindi probabilistica, quantitativa e cambia raramente.
Viceversa, la sicurezza
DIMENSIONE PULITO | 04/2019 XVIII
S
Figura 2 Architettura e-Health ad alto livello
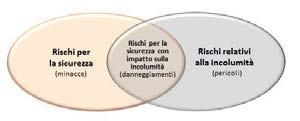
affronta scenari di attacchi intelligenti e dannosi al sistema identificando gli avversari, le loro capacità, intenzioni e risorse, i metodi e le vulnerabilità che possono essere sfruttate. Quindi si valuta la probabilità che una minaccia possa sfruttare una vulnerabilità che comporti un impatto/ conseguenza per l’operatività (i. e. aziendale). Il risultato è qualitativo e cambia dinamicamente in funzione dei potenziali avversari, delle loro intenzioni o dell’evoluzione delle loro capacità man mano che vengono scoperte nuove vulnerabilità e sviluppati metodi per sfruttarle. I sistemi aziendali (IT) vengono valutati principalmente per i rischi relativi alla sicurezza della riservatezza delle informazioni che elaborano (i.e. informazioni contrattuali, dati dei pazienti, proprietà intellettuale, ecc.). Viceversa, per i dispositivi medici e i sistemi (embedded) con funzionalità di controllo fisico, le priorità sono il funzionamento affidabile, evitare lesioni o decesso del paziente, la disponibilità del sistema o del dispositivo (si pensi ai dispositivi di Classe III come i pacemaker o le pompe per infusione), la protezione del dispositivo stesso dai guasti, le caratteristiche di funzionamento e la sua reattività in condizioni operative critiche (i.e. sistemi di controllo in tempo reale). I dispositivi medici automatizzati (i.e. robot chirurgici) sono dispositivi di controllo che hanno il maggior impatto possibile nel caso di errore/perdita del controllo. Il tradizionale approccio di sicurezza delle informazioni, riservatezza/integrità/disponibilità (Confidentiality–Integrity–Availability, CIA) rispetto all’ambiente operativo clinico, non enfatizza questi fattori. Per i dispositivi medici, in particolare i Sistemi Cyber Physical (CPS), è necessario considerare anche la salvaguardia/ affidabilità/disponibilità (Safety–Reliability–Availability, SRA) dei processi, della rete di comunicazione, dei dispositivi stessi e dei sistemi a loro connessi.
Il nuovo approccio deve inoltre includere tutte le funzioni di protezione e valutare le conseguenze di guasti e/o malfunzionamenti con impatto sulle persone, apparecchiature e ambiente operativo, consapevole della responsabilità legale dei produttori, degli integra-
Figura
3 – Relazioni tra sicurezza e incolumità
tori, dei fornitori ICT e delle organizzazioni sanitarie per tutto il ciclo di vita del sistema. Questa diversità di visione del dominio operativo, evidenzia come le medesime parole possano essere usate riferendosi ad obiettivi differenti; quando il team di sicurezza IT considera i rischi (i.e. della disponibilità), generalmente si riferisce alle informazioni da una prospettiva di sicurezza informatica o di sicurezza ICT mentre per l’ingegneria clinica e per la funzionalità dei dispositivi medici, la disponibilità si riferirà ai sistemi/dispositivi medici, ai processi e alle funzioni di protezione potenzialmente utilizzate per prevenire operazioni pericolose e controllare i rischi che comportino danni fisici. Partendo da quanto definito in ambito legislativo si dovrebbe attribuire ad ogni apparecchiatura o dispositivo medico, una valutazione del relativo livello di sicurezza nelle condizioni d’uso tipiche (IVR: Indice di Valutazione del Rischio) tenendo conto sia dei temi tipici dell’ingegneria clinica (i.e. documentazione e manutenzione delle apparecchiature, rischi collegati al paziente, ecc.) sia degli aspetti infor-
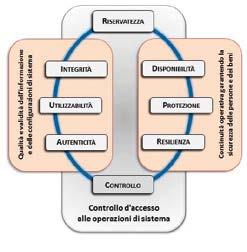
matici solitamente trascurati nell’analisi del rischio delle tecnologie biomediche. Questo parametro, ottenuto attraverso metodi statistici e la stima oggettiva dei pesi che renda il modello consistente e ripetibile, potrebbe essere poi inserito nel contesto più ampio di valutazione del livello di sicurezza dell’intera struttura sanitaria. L’ulteriore estensione del suo utilizzo a livello territoriale permetterebbe di centralizzare l’archiviazione dei dati relativi ai dispositivi medici delle strutture ospedaliere e, tramite l’aggregazione di una grande quantità di questi dati, consentirebbe di applicare il modello al dominio dei Big Data ottenendo risultati dell’IVR sempre più attendibili e un sensibile miglioramento nell’attività decisionale. Attraverso lo studio di una adeguata mole di dati si potrebbero poi analizzare le variazioni dell’IVR e individuare quei fattori che permettano di prevenire i guasti, garantendo un ciclo di vita più lungo delle macchine e/o inviare avvisi alle ASL interessate prima che la criticità diventi rilevante. Tutto ciò consentirebbe anche di ottenere notevoli benefici dal punto di vista economico (costi legali, risarcimento danni, protezione degli investimenti, manutenzione preventiva ecc.).Un metodo per l’analisi approfondita delle caratteristiche di cyber sicurezza che combina buone tecniche ingegneristiche con metodologie di sicurezza delle informazioni, è rappresentato dal modello Parkerian Hexad modificato che estende gli obiettivi di cyber-security per i sistemi fisici cibernetici oltre la tradizionale CIA per la sicurezza delle informazioni, include i requisiti di protezione e di resilienza e sottolinea come la disponibilità includa l’affidabilità (fig.4).Il modello è costituito da otto aspetti caratterizzanti che indirizzano i temi relativi alla sicurezza e alla protezione da tre punti di vista.
04/2019 | DIMENSIONE PULITO XIX
Figura 4 – Perimetro di sicurezza cibernetica basato sul modello Parkerian modificato
Speciale sanità
Soluzioni
Controllo delle infezioni
Hygenia, da sempre all’avanguardia in tutto quello che riguarda le risposte concrete ai bisogni di igiene e sicurezza nell’ambito del cleaning professionale, con la sua linea di prodotti SURF è diventata oramai un interlocutore completo e adeguato per soddisfare le diverse esigenze del mercato
Ultima novità in arrivo, che verrà presentata allo stand (E2/1 Hall 6) Hygenia in occasione della Fiera Internazionale PULIRE dal 21 al 23 maggio a Verona, c’è l’igienizzante mani SURF, disponibile in doppia versione: sia da muro, che da tavolo che a piantana, è dotato di tecnolo gia a sfioramento, che permette di igienizzare le mani in ogni luogo preposto al passaggio senza contatto con il dispenser.
PULIZIA DELLE MANI
La pulizia igienica delle mani è infatti probabilmente l’azione singola più importante per evitare la diffu sione di infezioni e malattie, soprattutto in ambito sanitario, dove oltre alle normali circolazioni da

contatto con virus e batteri, non bisogna sottovalutare la presenza dei fenomeni di contaminazione incrociata: dal paziente, attraverso le mani dell’operatore, i microorganismi possono essere trasferiti sulle più disparate superfici; tavoli, maniglie ecc., che diventano così, una volta toccate da altre persone, veicoli molto efficaci per la diffusione delle infezioni. L’igiene delle mani è quindi uno strumento fondamentale per il controllo delle infezioni
Il dispenser Surf è disponibile nella versione da tavolo, da muro e con piantana; eroga la giusta quantità di igienizzante ed è facile da utilizzare e ricaricare. Dà infine la garanzia di sicurezza ed igiene, grazie alla tecnologia a sfioramento che riduce il contatto delle mani con le sue superfici, diminuendo in modo proporzionale la probabilità di contaminazione con microrganismi patogeni e consentendo di pulire in maniera rapida e senza risciacquo le mani. L’installazione delle piantane, inoltre è particolarmente indicata in zone ad alta affluenza come stazioni ferroviarie, centri


DIMENSIONE PULITO | 04/2019 XX
S




















disinfestazione


Speciale sanità
Lotta ai parassiti
Chiara e Graziano Dassi
a cosa ci appare fantascientifica alla luce del fatto che per noi è necessaria un’oretta per una identificazione entomologica di media difficoltà. In un altro presidio ospedaliero leggiamo che ci sono 55.000 ricoveri all’anno più 15.000 day hospital. Non abbiamo voluto indagare sul numero di pasti erogati, ma a occhio e croce in un ospedale di medie dimensioni si servono qualcosa come 1.000.000 di pasti all’anno.

E quale sarà il montante ore per le pulizie? E per le manutenzioni ordinarie? Nel rileggere questi numeri confessiamo che approcciarci a una valutazione critica delle risorse tecniche per i servizi di disinfestazione ci pone in una prospettiva di nicchia, ma per quanto piccola è pur sempre di grande importanza igienico-sanitaria. Per cui merita tutta la nostra attenzione.
LI PARASSITI
Una elencazione completa non rientra nelle nostre finalità ma ci limitiamo a indicare fra i vertebrati: Rattus norvegicus, Rattus rattus, Mus domesticus e Columba livia (varietà domestica) e fra gli invertebrati le blatte (Blattella germanica, Blatta orientalis, Periplaneta americana, Supella longipalpa, con segnalazioni di Ectobius spp e di Polyphaga aegyptiaca, quest’ultima da confermare). Egual rigore sistematico dovrebbe essere riservato alle zanzare (soprattutto in funzione del loro aumentato peso come vettori di virus e la presenza di specie esotiche), alle formiche, alle vespe, ai ragni, eccetera. Ma per restare “realistici” basterebbe ogni anno migliorare i nostri monitoraggi e relative indagini.
LE ATTREZZATURE
È nostra convinzione che l’utilizzo di attrezzature per la distribuzione di PMC e Biocidi meriterebbe maggiore attenzione. Solo con attrezzature in grado di garantire portate rigorosamente regolabili e costanti nel tempo si possono garantire dosaggi unitari coerenti con le specifiche necessità localizzate precisione.

DIMENSIONE PULITO | 04/2019 XXII
S
“Si fa presto a dire ospedale”, ma in una realtà ospedaliera bolognese si effettuano in media ogni anno 18 milioni di analisi cliniche (poco meno di 50.000 al giorno festività comprese)




















disinfestazione
Speciale sanità
LAMPADE
In commercio si trovano molti modelli di trappole in grado di poter effettuare sia interventi di trap test sia di mass trap per determinare (chi <> quanti <> dove) da cui derivare interventi di lotta mirata e calendari di lotta guidata. Ricordiamo che il mass trapping è utilizzato posizionando un numero di trappole adeguato a diminuire l’infestazione in modo statisticamente significativo.
ATTREZZATURE COMPLEMENTARI
Ci limitiamo a indicare per gli insetti le zanzariere e le barriere a frange, le spazzole da applicare alle porte per impedire il passaggio dei parassiti e i sigillanti (dal semplice stucco francese alle più sofisticate resine; l’importante è che asciugandosi non diminuiscano di volume). Per entrambe queste categorie vi sono innumerevoli modelli non tutti professionali. Inoltre, soprattutto per le zanzariere, i disciplinari devono contemplare la loro corretta manutenzione. Per i roditori si segnalano gli innumerevoli modelli di mangiatoie (la vastità dell’offerta comporta scelte oculate), trappole a scatto e trappole a cattura multipla (da preferirsi quelle con gestione del funzionamento in remoto). Anche per i piccioni vi è un’of-
ferta di dissuasori dalle numerose fogge (sottolineiamo che queste risorse rappresentano una percentuale di costo irrisoria rispetto alla loro messa in opera per cui scegliere materiali di basso costo non è sicuramente una scelta economica!). A complemento dei dissuasori vi sono reti, fili ballerini, sistemi elettrostatici (molto efficaci), l’uso di mais addizionato con Nicarbazina (il principio attivo farmacologico che interferisce sulla schiusa delle uova, registrato come specialità veterinaria) che troverebbe in alcuni casi particolari un utile abbinamento alle Torri piccionaie.

PMC E BIOCIDI
Sovente, per questa classe merceologica, viene indicata nei capitolati il principio senza un’adeguata specificazione del tipo di formulazione. È nostro convincimento invece che il tipo di formulazione abbia pari importanza rispetto al p.a. A supporto della nostra tesi ricordiamo che un principio attivo privo di azione residuale possa avere efficacia per più giorni se in formulazione microincapsulata. Che un principio attivo ad azione residuale possa perdere la sua efficacia se pur microincapsulato venga utilizzato in un ambiente pulverulento.
Che un qual si voglia principio attivo riesca ad esplicare meglio la sua azione se distribuito su una superficie molto assorbente in formulazione flowable. Che in certe condizioni limite l’uso delle polveri secche sia la più adeguata alla bisogna. Terminiamo rimarcando (soprattutto per i rodenticidi) che un fattore fondamentale è l’appetibilità dell’esca soprattutto se posizionata in aree dove esiste una competizione alimentare. Vale anche per i gel antiblatte e le esche anti-formiche.
Un breve accenno ai nuovi formulati a base di piretrine naturali (piretro) prive di PBO (l’antiossidante-stabilizzante): queste formulazioni sono all’avanguardia, ma presuppongono specifiche istruzioni operative. Cosa che ci consente di ribadire il dover rispettare le istruzioni riportate in etichetta.
Si sono elencati a volo radente le classi merceologiche che costituiscono le fondamenta di una buona disinfestazione. Non vi era la volontà e neppure la possibilità di fare una elencazione esaustiva, vale però il principio generale che i criteri esposti entrino nei capitolati e/o nelle offerte di servizio affinché i contratti che ne derivano siano veritieri e adeguati alle necessità.
DIMENSIONE PULITO | 04/2019 XXIV
S





Seguici per rimanere aggiornato sulle novità del mondo del cleaning professionale e su tutte le nostre inziative 019 ISS: 2612-4068 SOCIAL Una comunicazione sempre più integrata, capillare e dinamica





Argomenti
Dossier di approfondimento tematico su una tecnologia o un tema di interesse per il settore Tavola rotonda Analisi normative Tutorial di aggiornamento professionale Case history selezionate dal comitato Ricerche nazionali e internazionali Analisi dei casi di studio Profilo dei lettori Progettisti d’impianti, società di engineering, contractor, manager, esco, enti, associazioni di categoria, decisori Piano editoriale NumeroArgomento Focus Impiantistica ospedaliera VRF-VRV Data Center Sistemi Qualità dell’ambiente IAQ IEQ Ventilazione filtrazione BEMS Accumulo Recupero calore Edifici scolasticiPompe Quine Business Publisher I LSWR Group Via G.Spadolini 7 - 20141 Milano nazione - Domotica, dei - Nuove -Recupero sparmio -Sistemi -Accumuli Distribuito Klimahouse MCE SAIE Ecomondo Oltre Attualità, notizie, mercato, news e trends in tempo reale IL PIÙ COMPLETO PORTALE DEL CLEANING PROFESSIONALE QUINE BUSINESS PUBLISHER I LSWR GROUP Via G. Spadolini 7 - 20141 Milano Tel +39 02.88188400 eMail: dircom@quine.it www.dimensionepulito.it Newsletters L’aggiornamento completo e puntuale sulle novità del settore. Una vetrina virtuale per la massima visibilità delle soluzioni di mercato
trattati
























































































































