01. TRAUMATISMO CRANEOENCEFÁLICO (TEC)
Definición
La lesión cerebral traumática es una alteración en la función cerebral, u otra evidencia de patología cerebral, causada por una lesión en la cabeza contundente o penetrante.
Etiología
Accidentes de tránsito (más común)

Caídas
Deportes de contacto (Fútbol)
Epidemiología
Primera causa de muerte e incapacidad en menores de 45 años.
Problema sanitario de primer orden, enormes costos y pérdidas de productividad.
Es mayor (casi el doble) en varones.
Fisiopatología
LESIONES PRIMARIA
Momento del impacto
Fractura craneal
Contusiones
Laceración cerebral
Lesión axonal difusa
LESIONES SECUNDARIAS
Procesos susceptibles de aumentar el daño cerebral
Hematomas intracraneales

Edema cerebral Isquemia

Clasificación
Clásicamente se han utilizado escalas de gravedad de la lesión, la más utilizada es la escala de coma de Glasgow.
Es universalmente aceptada por su simplicidad, reproducibilidad y valor predictivo para el pronóstico general. Sus limitaciones pueden ser la sedación y parálisis médica, la intubación endotraqueal y las intoxicaciones; siendo más importantes cuando tienen una escala baja de Glasgow.
OCULAR VERBAL
ORIENTADO Y CONVERSADO DEORIENTADO Y HABLANDO
PALABRAS INAPROPIADAS
SONIDOS INCOMPRENSIBLES NINGUNA RESPUESTA
MOTORA
ORDEN VERBAL OBEDECE LOCALIZA EL DOLOR RETIRADA Y FLEXIÓN

FLEXIÓN ANORMAL
EXTENSIÓN NINGUNA RESPUESTA
Recuerda
Escala de coma de Glasgow: es el estándar para la evaluación inicial y clasificación de pacientes con traumatismo craneoencefálico
(rigidez de decorticación)
(rigidez de decerebración) (rigidez de decerebración)
Según la sumatoria de los puntajes encontrados en cada respuesta (palpebral, verbal y motora), se pueden clasificar en (ENAM 2007, 2016, 2018, EXTRA 2021-I):

Leve: 13 a 15
Moderado: 9 a 12
Severo: menor o igual a 8
Diagnóstico
Varían según la gravedad, ubicación y tipo de TEC.
Los pacientes requieren un examen neurológico y una evaluación del sensorio y la cognición.

Síntomas neurológicos globales
♦ Alteración de la conciencia (confusión, desorientación)
Síntomas de aumento de la presión intracraneal (PIC)
♦ Triada clásica: cefalea, vómitos y edema de papila
♦ Cefalea
♦ Amnesia retrógrada

♦ Tríada de Cushing (hipertensión arterial + bradicardia + alteración respiratoria)

♦ Estado de ánimo y comportamiento alterados (Comportamiento agresivo)
♦ Síndromes de hernia cerebral
Hipertensión
Bradicardia
Alteraciones en la respiración
Déficits neurológicos focales
♦ Hemiparesia o hemiplejia

♦ Pérdida sensorial contralateral

♦ Parálisis de pares craneales (Diplopía, visión borrosa, pupilas anisocóricas, anosmia)


Postura anormal
♦ Dispraxia, afasia

♦ Ataxia
♦ Postura de decorticación (Lesión proximal del tronco cerebral)
Flexión bilateral de extremidades superiores y extensión de extremidades inferiores
♦ Postura de descerebración (Lesión distal del tronco del encéfalo o en la protuberancia)
Extensión bilateral de extremidades superiores e inferiores
– Asociado a un peor pronóstico
Conmoción
♦ Es la perdida transitoria (de corta duración) del sensorio secundario a un trauma craneal, si se le solicita neuroimágenes saldrían normales, no hay lesiones asociadas.
♦ Se asocia a amnesia anterógrada o retrograda.
Contusión
♦ Cursa con pérdida del sensorio más prolongada, al solicitar neuroimágenes se llegaría a notar lesiones como hemorragias, fracturas, laceraciones, edema, etc.

Síndrome de segundo impacto
♦ Es una complicación de la conmoción.
♦ La inflamación cerebral aguda, a menudo letal, se produce cuando ocurre una segunda conmoción cerebral antes de la recuperación completa de una conmoción cerebral previa.

♦ Se produce un aumento rápido de la presión intracraneal, difícil o imposible de manejar.
CONMOCIÓN CEREBRAL
Alteración de la función cerebral
CONTUSIÓN CEREBRAL
Lesión cerebral estructural

Infradiagnosticada y subestimada Mecanismo de aceleración
Afecta: memoria y orientación (puede incluir pérdida de conciencia)
El diagnóstico es clínico
Clínica es variable a la localización y tamaño de lesión (hemorragia o edema)
TC: imágenes hiperdensas
TC sin alteraciones Pueden incrementar en el tiempo
Tratamiento es reposo y sintomáticos Tratamiento va desde observación hasta cirugía
Complica: Síndrome de segundo impacto

Recuerda
Pacientes con TEC moderada o severo (GCS ≤ 12) requieren neuroimagen de emergencia con TAC cerebral sin contraste después de la estabilización.
Ante un TEC leve se le debe solicitar mínimo una radiografía simple de cráneo, podría solicitarse una TEM sin contraste si es que hay algún hallazgo clínico que lo amerite.
Para los TEC moderado y severo si es de obligación la solicitud de una TEM sin contraste, además si es un TEC severo se debería realizar una intubación endotraqueal en primer lugar.

Tratamiento
Manejo inicial: Evaluación primaria (ABCDE)
Vías respiratorias (A)
Inmovilización de la columna
Intubación en pacientes con GCS ≤ 8
(ENAM 2013, 2017)
Respiración (B)
Oxigenación o ventilación mecánica para mantener la normoxia y la normocapnia

♦ SpO 2 > 92-94%
♦ PaO2 > 60 mmHg
♦ PaCO2 35-45 mmHg)
Circulación (C)
Mantenga la PAS > 90 y <180 mmHg
Controle las fuentes obvias de hemorragia
Transfundir concentrados de hematíes si Hb ≤ 7 g/dL
Discapacidad (D)
Tratamiento de la HTE
Primera línea
Cabecera 30º
Normotermia
Normovolemia
Euglicemia
Profilaxis anticonvulsiva
Analgesia, sedación
Monitorización de PIC
Segunda línea
Hiperventilación

Hipotermia
Tratamiento osmolar
♦ MANITOL
Es un diurético osmótico
– Bolo 1g/Kg → mantenimiento 0,25-0,50g/ Kg
Valorar función renal (excreción renal)
♦ SOLUCIÓN SALINA HIPERTÓNICA
Dosis variables: 3%, 7,5% y 23%
Dosis en bolos: 2mL/Kg
Vigilar Na+ (>160mEq/L)
Examen neurológico rápido que incluye examen pupilar e investigación de signos de lateralización
♦ Evaluar signos de ↑ PIC: administrar tratamiento empírico de PIC si es necesario. Evaluar y tratar causas (adicionales) reversibles
♦ Hipoglucemia (objetivo de glucosa en sangre: 80-180 mg/dL)
♦ Toxicidad por opioides
♦ Intoxicación alcohólica
Exposición (E)
Evaluar otras lesiones que pongan en peligro la vida o las extremidades (Lesiones de la médula espinal, lesiones de órganos sólidos, lesiones viscosas huecas y lesiones en las extremidades)
Evite la hipotermia
Valorar en hipotensión arterial
– Vida media: 2,2-2,4h
Inicia acción: 15-20min
Cuidado con la mielinólisis pontina
– Mantiene adecuada presión arterial – Mejora la microcirculación sistémica
Barbitúricos en dosis altas Drenaje de LCR

Tercera línea

Procedimientos descompresivos

02. FRACTURAS DE CRÁNEO
Etiología
Las fracturas de huesos del cráneo ocurren con mayor frecuencia debido a un traumatismo por fuerza contundente de deportes de contacto, accidentes de tránsito o caídas.
Clasificación
POR EL TIPO DE FRACTURA
Fractura lineal (el tipo más común de fractura de cráneo)(ENAM 2016)
Una sola fractura que se extiende por todo el ancho de uno o más huesos del cráneo. Suele ocurrir como resultado de un traumatismo cerrado de baja energía en una gran superficie del cráneo (caída).
Afecta más comúnmente a los huesos temporal, parietal, frontal u occipital.

Grave: si el trayecto pasa por el surco meníngeo medio en el hueso temporal o los senos durales venosos mayores puede causar una hemorragia extraaxial.
Normalmente se diagnostican al solicitar una radiografía de cráneo después de un trauma en cabeza, ante su presencia es de obligación solicitar una TEM cerebral sin contraste (Ver Figura 10)

Fractura de cráneo por hundimiento o deprimida
El cráneo se deprime hacia adentro del parénquima cerebral.
Recuerda
El 90% de fracturas craneales son lineales en niños.
Suele ocurrir como consecuencia de una lesión por fuerza contundente de alta energía en una pequeña zona del cráneo (Impacto con un bate de béisbol).
Debido al desplazamiento del pedazo fractura hacia adentro suele lesionar el parénquima adyacente, además del riesgo de infección, convulsiones e incluso la muerte.
Las regiones parietal y frontoparietal son los sitios más comunes.
Para su diagnóstico adecuado se solicita una TEM sin contraste (ver Figura 11)
Fractura de cráneo abierta:
Una fractura que se asocia con un desgarro de la duramadre que da como resultado la comunicación entre el SNC y el entorno externo.
Fractura compuesta
Es aquella fractura que permite una comunicación de la cavidad intracraneana con el ambiente externo, puede ser cuando la fractura se asocia a una herida en el cuero cabelludo o cuando la fractura se asocia a fractura de la pared de los senos paranasales, celdas mastoideas o el oído medio; pero con integridad de la duramadre.
Fractura diastásica de cráneo: Fractura a lo largo de las líneas de sutura del cráneo. Se observa con mayor frecuencia en recién nacidos y bebés.
Fractura Ping-Pong
Esta fractura se debe al fácil moldeamiento que puede sufrir el cráneo de los lactantes, se podría considerar como una fractura en tallo verde.
Recuerda

La fractura facial más frecuente es la nasal, y la craneal más frecuente es la lineal.
POR LA UBICACIÓN
Fracturas de la base del cráneo
La fractura de base de cráneo ocurre con mayor frecuencia a través del hueso temporal (de ahí el riesgo de hematoma epidural).



Clasificación de las fracturas de la base del cráneo
Tipo de fractura de cráneo basilar
Fractura de la fosa craneal anterior (70%)
Fractura de la fosa craneal media (25%)
Fractura de la fosa craneal posterior (5%)

Características clínicas
Rinorrea de LCR (rinolicuorrea)
Epistaxis
Ojos de mapache (equimosis periorbitaria)(ENAM 2020)( Parálisis de NC I, NC V, NC VI, NC VII y/o NC VIII

Parálisis de CN III, CN IV, CN V y CN VI
Lesión de la arteria carótida
Otorrea de LCR (otolicuorrea)
Hemotímpano
Signo de Battle (equimosis retroauricular)

Parálisis de CN VI, CN VII y/o CN VIII
Equimosis periorbitaria bilateral "Ojos de mapache": se desarrolla después de 1 a 3 días de la lesión
Por otro lado, el escape de LCR (otolicuorrea o rinolicurrea) suelen aparecer en horas o hasta varios días después del traumatismo.
Ante la sospecha clínica de fractura de base de cráneo se deberá solicitar una TEM sin contraste. Los pacientes requieren ingreso hospitalario y evaluación por el neurocirujano.
Recuerda
Los ojos de mapache, el signo de Battle y la fuga de LCR son muy indicativos de fracturas de la base del cráneo anterior y posterior respectivamente.

Fractura de peñasco
Es la fractura del hueso temporal que afecta la porción del peñasco. Se clasifican en longitudinal y transversal.
las
de peñasco: longitudinal y transversal. Nótese como la longitudinal afecta oído medio y la transversal afecta oído interno.
Longitudinal Transversal

Frecuencia 80% 20%
Hipoacusia De transmisión por efectación del oído medio
De percepción (cofosis) por afectación del oído interno
Parálisis facial 20% 50%
Tímpano Desgarro de tímpano Hemotímpano
Escape de LCR y sangre Por oído Por nariz
Vértigo No Si
Diagnóstico
Dependen del tipo de fractura de cráneo, los signos y síntomas comunes son:
Hematoma, hinchazón local y laceración del cuero cabelludo
Crepitación ósea

Liquorrea
Hematoma epidural
Tratamiento
Recuerda
Las sondas nasogástricas y la intubación nasotraqueal son contraindicaciones absolutas en fracturas de la base del cráneo debido al riesgo de la colocación de una sonda intracraneal.
Imagen
TC craneal sin contraste con ventana ósea (modalidad de elección)
Pruebas de LCR: rinorrea y/o otorrea con sangre pueden indicar un desgarro de la duramadre y deben evaluarse para detectar la presencia de LCR.
♦ Detección de β2-transferrina
♦ Puede mostrar un signo de halo: el anillo transparente de líquido que se expande rápidamente alrededor de la sangre
Tratamiento conservador
Abordaje principal para la mayoría de las fracturas lineales de cráneo
Cierre y curación de heridas
Manejo quirúrgico
Indicaciones: en facturas lineales de cráneo desplazadas o conminutas
Reducción abierta y fijación interna
03. HIDROCEFALIA NORMOTENSIVA
Definición
Aumento en el tamaño de los ventrículos como resultado de la acumulación excesiva de líquido cefalorraquídeo (LCR), pero con presión intracraneana en rango normal.
Epidemiología
Afecta principalmente a personas de edad avanzada (> 60 años)
Etiología
Idiopático (más común en adultos > 60 años)
Posibles causas secundarias que resultan en obstrucción y/o fibrosis de las vellosidades subaracnoideas
♦ Hemorragias subaracnoideas (+ común)
♦ Meningitis
♦ TEC
♦ Tumores
Fisiopatología Clínica
↓absorción LCR → acumulación de LCR → agrandamiento del ventrículo
Recuerda
La hidrocefalia normotensiva cursa con la triada de HakimAdams:
1. Demencia
2. Incontinencia urinaria
3. Ataxia
Diagnóstico
Tríada clásica
Ataxia: caídas frecuentes, marcha amplia con pasos cortos (signo + precoz)
Incontinencia urinaria: inicialmente, aumenta la urgencia y la frecuencia de la micción
Demencia reversible
El diagnóstico debe hacerse excluyendo otras causas de la clínica del paciente.
Resonancia magnética (prueba inicial), tomografía computarizada
Ventriculomegalia sin agrandamiento del surco
Hipodensidad periventricular debido a edema periventricular
Recuerda
La hidrocefalia normotensiva no se manifiesta con signos de aumento de la PIC (cefalea, vómitos, papiledema).
Tratamiento
Análisis del LCR (prueba de confirmación)
Presión de apertura es normal
Mejoría de los síntomas después de la extracción del LCR mediante una punción lumbar o una derivación→ confirma la hidrocefalia normotensiva

La punción lumbar es tanto diagnóstica como terapéutica
Derivación ventricular, por ejemplo, ventriculoperitoneal.


04. HEMATOMAS
Hematoma subdural
Definición
Se refiere a una hemorragia localizado entre la duramadre y aracnoides.
Clasificación
SDH aguda: inicio de síntomas dentro de los 3 días posteriores al evento desencadenante
Cráneo
Duramadre
Vena puente Espacio subaracnoideo
Aracnoide
Piamadre
Etiología
SDH aguda
Causa más común: Traumatismo craneoencefálico cerrado
Traumatismo no accidental: síndrome del bebé sacudido
SDH crónica
SDH crónica traumática
♦ En adultos: trauma leve secundaria a caídas
♦ En bebés: síndrome del bebé sacudido
Clínica
Hematoma subdural agudo
SDH subagudo: inicio de los síntomas 4 a 20 días después del evento desencadenante
SDH crónica: inicio de síntomas ≥ 21 días después del evento desencadenante
Fisiopatología
Rotura de las venas puente → hemorragia venosa de baja presión en el espacio subdural → hematoma subdural
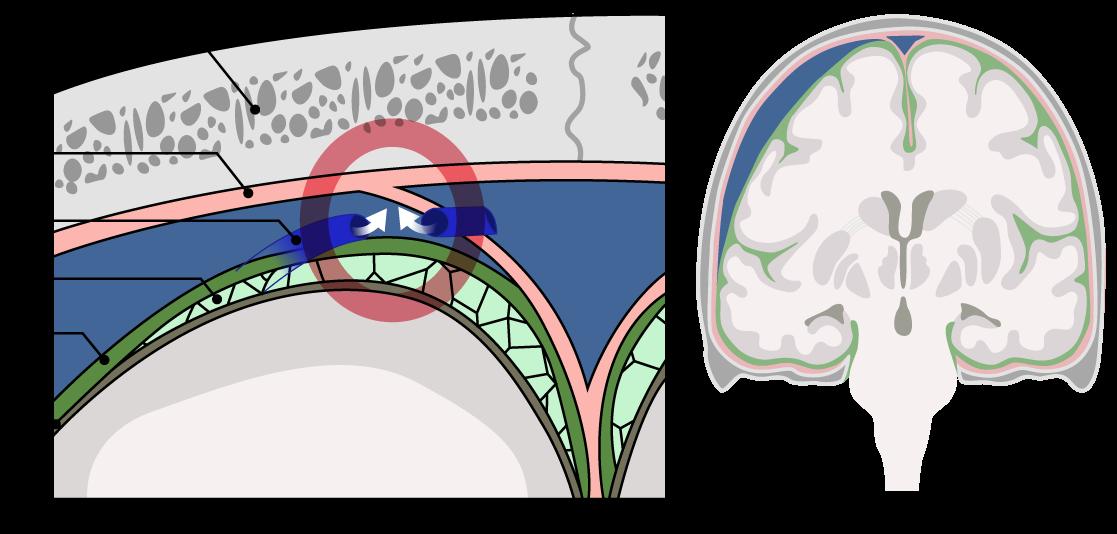
♦ El desencadenante es un traumatismo inadvertido.
SDH crónica no traumática
♦ En adultos: atrofia cerebral
♦ Edad avanzada: trastorno por consumo de alcohol
♦ En bebés y niños pequeños: meningitis
♦ En ambos: mayor riesgo de hemorragia debido a terapia antitrombótica o coagulopatía
Deterioro de la conciencia y confusión (50% se presentan con coma desde el momento de la lesión)
Entre un 12 a 38% desarrolla un “intervalo lúcido”, luego del cual hay una disminución neurológica progresiva hasta el coma, parecido al hematoma epidural, pero con una evolución de mayor tiempo.
Signos neurológicos focales: contralateral hemiparesia y signos de motoneurona superior nomalías pupilares
Manifestaciones de ↑PIC
Hematoma subdural crónico (ENAM 2017, EXTRA 2021-I)
Estado mental alterado que puede progresar al coma: confusión Cefaleas recurrentes
Recuerda
Lo característico del hematoma subdural crónico es que se trata de un paciente añoso, luego de un tiempo prolongado, después del trauma inadvertido, empiece a desarrollar cefalea, pensamiento lento, confusión, cambios de personalidad, convulsiones, paresias.

Diagnóstico
Déficits cognitivos: memoria deteriorada Signos neurológicos focales
Hematoma subdural Vena epidural Vena epidural
Aracnoides Vena
Espacio subaracnoideo
TC sin contraste intravenoso
Hallazgos característicos
En forma de media luna, cóncava
Puede cruzar líneas de sutura craneales No cruza la línea media
Un hematoma subdural unilateral grande puede causar un desplazamiento de la

Recuerda
En TAC el color:
- Blanco se denomina hiperdenso
- Color parecido al parénquima se denomina isodenso
- Negro se denomina hipodenso
Duramadre Piamadre Cortex Arteria Sustancia blanca
línea media hacia el lado contralateral. La radiodensidad de la lesión depende del tiempo transcurrido desde el evento desencadenante.

♦ Hematoma subdural aguda: hiperdensa
♦ Hematoma subdural crónica: hipodenso

Recuerda
Hematoma subdural
≥ 10 mm de tamaño o que cause un desplazamiento de la línea media ≥ 5 mm debe evacuarse quirúrgicamente, incluso si el paciente está asintomático. El hematoma subdural agudo tiene peor pronóstico que el epidural, por daño del parénquima subyacente.
Tratamiento
El tratamiento específico depende del tamaño del hematoma, el estado neurológico del paciente en el momento de la presentación y la etiología.
Hematoma subdural sintomática (aguda, subaguda o crónica)
Manejo empírico del ↑ PIC Intervenciones neuroquirúrgicas
Indicaciones
♦ Tamaño del hematoma ≥ 10 mm
♦ Signos de herniación cerebral (Postura extensora, anisocoria)
♦ Deterioro neurológico rápido o progresivo
Opciones
Hematoma subdural aguda: craneotomía con evacuación de hematoma
Pronóstico
Mortalidad 40 – 50%
Hematoma epidural
Definición
se refiere a la hemorragia en el espacio que se encuentra entre la duramadre y la tabla interna del cráneo (espacio conocido como Gerald-Marshall)
Epidemiología
Incidencia: ocurre en aprox. 10% de los pacientes con TEC de moderado a grave
Sexo: ♂> ♀ (4: 1)
Edad: Se observa con mayor frecuencia en personas de entre 20 y 30 años. Poco común en personas mayores de 50 años.
Etiología
Traumática
♦ Lesión en la cabeza (más común: accidentes automovilísticos, caídas, agresión)
♦ Extracción traumática del catéter epidural (en pacientes que toman medicamentos anticoagulantes)
No traumática (rara)
♦ Infecciones
♦ Coagulopatías
♦ Malformación vascular dural
♦ Metástasis durales

Según origen de hemorragia
Arterial: rotura o desgarro de la arteria meníngea media (ENAM 2006, 2012) (una rama de la arteria maxilar y la fuente más común de hemorragia). Sitios de ruptura:
♦ Pterion o frontotemporal (más común): la parte más delgada del cráneo y un sitio en el que la arteria meníngea media se encuentra muy cerca del cráneo.
♦ Base del cráneo (foramen espinoso)
Fisiopatología
Traumatismo craneoencefálico (generalmente severo) → fractura de cráneo → ruptura de la arteria meníngea media (más común) → hemorragia en el espacio epidural, típicamente en la región temporal o temporoparietal
Recuerda
El periodo lúcido del hematoma epidural se le conoce como el “espacio lúcido de Petit”.

En el hematoma epidural la midriasis es localizadora.
Clínica

Dependen del tamaño y la ubicación del hematoma. La mayoría de los pacientes tienen una fractura de cráneo asociada.
Presentación clásica (ENAM 2006, 2019, EXTRA 2021-II):
♦ Pérdida inicial del conocimiento inmediatamente después de una lesión en la cabeza.
♦ Recuperación temporal de la conciencia con retorno a la función neurológica normal o casi normal (intervalo lúcido de Petit): en el 20-50% de los pacientes
♦ Nuevo declive del estado neurológico y aparición de síntomas causados por la expansión del hematoma y el efecto de masa:
– Déficit neurológico focal contralateral
Signos de ↑ PIC (cefalea, tríada de Cushing)
– Anomalías pupilares (signo de hernia uncal): Anisocoria con midriasis ipsilateral (más común)
– Signos de síndromes de hernia cerebral
– Coma, muerte Signos de fracturas de cráneo asociadas (Hematoma del cuero cabelludo, licuorrea, otorrinoliquia, signo de Battle, ojos de mapache)
Diagnóstico
Principios generales
Siga los protocolos de trauma para pacientes con HED traumático
Inicio inmediato de medidas neuroprotectoras tiene prioridad sobre el diagnóstico.
Los diagnósticos no deben retrasar la transferencia a una unidad de cuidados neurocríticos si es necesario.
La TC de cabeza sin contraste es la imagen de primera línea para todos los pacientes con sospecha de hematoma epidural
Hallazgos característicos: Lesión biconvexa (forma lenticular), claramente delimitada Suele ser de aspecto hiperdenso
Limitado por líneas de sutura

Ubicaciones comunes
Hematoma epidural (arterial): región temporal o temporoparietal
Hematoma epidural (venosa): fosa craneal posterior Evidencia de fractura de cráneo, si está presente
La tomografía computarizada inicial puede ser normal en pacientes con hematoma epidural tardío y las lesiones pequeñas pueden expandirse rápidamente
Tratamiento
Principios generales
El hematoma epidural es una emergencia neuroquirúrgica, ya que la expansión del hematoma puede provocar rápidamente una hernia cerebral y la muerte.
Evaluación inicial con inicio simultáneo de medidas neuroprotectoras
Manejo empírico de la PIC
Craneotomía urgente y evacuación de hematomas/coágulos (ENAM 2004, 2020, EXTRA 2020)
Prevención de complicaciones en lesiones cerebrales (Reversión de anticoagulantes para prevenir la expansión del hematoma)
Se puede considerar el manejo conservador con bajo observación y tomografías computarizadas seriadas para un hematoma pequeño y asintomático.
Manejo definitivo
Indicaciones quirúrgicas: Los pacientes que cumplan alguno o todos estos criterios deben ser intervenidos de forma urgente.
Volumen del hematoma > 30 ml (30 cm3) independientemente de la escala de Glasgow
Espesor hematoma > 15 mm
Desplazamiento de la línea media > 5 mm
Glasgow ≤ 8
Déficit neurológico focal
Evidencia de deterioro neurológico: anomalías pupilares, signos de hernia cerebral Lesiones cerebrales asociadas (hematoma subdural, fractura de cráneo deprimida) que cumplen con los criterios quirúrgicos
Procedimientos
Primera línea: craneotomía urgente, evacuación del hematoma y ligadura del vaso sanguíneo roto
Recuerda
Los corticoides no son beneficiosos sino por el contrario pueden aumentar la mortalidad en el hematoma
Procedimiento de emergencia: trepanación del cráneo
Tratamiento conservador
Indicaciones: Ausencia de todas las indicaciones de cirugía
Procedimiento Admisión a neuro-UCI o UCI
Monitoreo frecuente de GCS y controles neurológicos durante al menos 72 horas

Tomografías computarizadas seriadas para controlar la expansión temprana del hematoma
Fracaso del manejo conservador (progresión del hematoma durante la observación): realizar craneotomía y evacuación del hematoma.
Complicaciones
Herniaciones cerebrales
H. uncal → midriasis ipsilateral (compresión del III pc) + alteración de conciencia
H. subfalcina o cingulada → compresión de arteria cerebral anterior → infarto
H. amigdaliana → compresión bulbo raquídeo (centro cardiorespiratorio) → mortales
Hernia subfalcina

Hernia uncal
Disnatremias:
Hernia amigdaliana
SIHAD DIABETES INSÍPIDA CEREBRO PERDEDOR DE SAL

Hiponatremia
Hipernatremia
Retención hídrica Incapacidad de reabsorber agua libre
Hiponatremia
Depleción de volumen extracelular

Aumento de volemia Poliurea marcada Factor natriurético cerebral

Hiposmolaridad sérica Sed marcada
Poliurea
Osmolaridad urinaria elevada Deshidratación del paciente Aumento de la eliminación urinaria de sodio
Pronóstico
Mortalidad de 15-30%
Hematoma subaracnoidea
Definición
Son aquellas hemorragias que se ubican por debajo de la aracnoides y encima de la piamadre (espacio subaracnoideo) que puede ser traumático o espontáneo.
Arteria cerebra media
Piamadre Aneurisma
Espacio subaracnoideo
Aracnoides Duramadre
Hemorragia subaracnoidea: suele ser causada por la rotura de un aneurisma cerebral
Epidemiología
La mayoría son causados por traumatismos, pero también hay los espontáneos
Se presentan entre los 40 a 60 años, y con ligera mayor frecuencia en mujeres
Etiología
Traumático: el traumatismo craneoencefálico (causa más común traumática)
No traumático (espontánea): aneurisma cerebral roto (causa más común no traumática)
♦ Ocurren con mayor frecuencia en el círculo de Willis (la arteria comunicante anterior
Aneurisma en la arteria cerebral anterior/arteria comunicante anterior
-40%
Aneurisma en la arteria de la carótida interna -30%
Factores de riesgo
Tabaco Hipertensión
Clínica

Aneurisma en la arteria cerebral media
-20%
Aneurisma en la arteria basilar / arteria vertebral
-10%
Figura 28. Sitios comunes de aneurismas intracerebrales

Antecedentes familiares
Cefalea: dolor súbito y muy doloroso, descrito por los pacientes como el peor dolor de cabeza que hayan experimentado, generalmente después de un esfuerzo (ENAM EXTRA 2020)
Signos meníngeos
♦ Náuseas y vómitos
♦ Signo de Kernig
♦ Signo de Brudzinski
Signos inespecíficos: conciencia deteriorada (posterior a la cefalea)
Signos por efecto de masa: déficits neurológicos focales, convulsiones
Síntomas prodrómicos (cefalea repentina y diplopía transitoria)
Clasificación
La gravedad clínica debe clasificarse en el momento de la presentación.
Se puede clasificar las hemorragias subaracnoideas según la escala WFNS y la escala de Hunt y Hess
Clasificación de Hunt-Hess de la HSA aneurismática

Calificación Síntomas y nivel de conciencia. Examen neurológico
I Asintomático o con cefalea leve. Posible rigidez de nuca
II Cefalea moderada a intenso Rigidez de nuca Posible parálisis de pares craneales
III Confusión o letargo Déficit neurológico focal leve
IV Estupor Hemiparesia Posible rigidez de descerebración temprana o alteraciones vegetativas
V Coma profundo Postura de descerebración
Escala de WFNS
I Escala de coma de Glasgow: 15 sin hemiparesia
II Escala de coma de Glasgow: 13-14 sin hemiparesia
III Escala de coma de Glasgow: 13-14 con hemiparesia
IV Escala de coma de Glasgow: 7-11 con o sin hemiparesia
V Escala de coma de Glasgow: 3-6 con o sin hemiparesia
Diagnóstico
HSA traumática
Por lo general, los pacientes se presentan con un historial claro de traumatismo, y luego el diagnóstico de HSA se realiza con base en las imágenes.
Evaluar la gravedad de la lesión cerebral traumática según la escala de Glasgow

TC de cabeza sin contraste
♦ HSA aislada, visible como una hiperdensidad en el espacio subaracnoideo
Si una TC craneal es negativa para HSA, este diagnóstico puede descartarse. Sin embargo, si la sospecha clínica sigue siendo alta, puede ser necesario realizar una punción lumbar que será positiva si se encuentra hematíes en el LCR o una angiografía por TC.
I Sin evidencia de sangrado en cisternas ni ventrículos
II Sangre difusa fina, con una capa <1mm en cisternas medida verticalmente
III Coágulo grueso cisternal, >1mm en cisternas medido verticalmente
IV Hematoma intraparenquimatoso, hemorragia intraventricular, +/- sangrado difuso
V Escala de coma de Glasgow: 3-6 con o sin hemiparesia
Recuerda
El resangrado es una complicación potencialmente mortal que ocurre con mayor frecuencia en las primeras 6 horas después de la HSA.
Recuerda
No use nitratos (nitroglicerina, nitroprusiato de sodio) para controlar la presión arterial, ya que pueden elevar la PIC.
Tratamiento
El tratamiento de la HSA traumática y no traumática consiste principalmente en medidas neuroprotectoras (Control de la presión arterial) para prevenir lesiones cerebrales secundarias.
Las medidas primarias deben iniciarse urgentemente. El objetivo es estabilizar al paciente y prevenir un resangrado temprano y una lesión cerebral secundaria.
Estabilización del paciente: evaluación primaria ABCDE, asegurar vías respiratorias y proporcionar apoyo hemodinámico según sea necesario. Prevención de resangrado
♦ Reversión de anticoagulantes
♦ Manejo de la presión arterial y la presión de perfusión cerebral: presión arterial sistólica < de 160 mmHg o la presión arterial media < 110 mmHg

♦ Control de síntomas: manejo del dolor y antieméticos según sea necesario Se debe usar nimodipino para prevenir el vasoespasmo
♦ Medidas adicionales

– Iniciar el tratamiento de la PIC: Elevar la cabeza 30 °, manitol intravenoso, hiperventilación controlada a corto plazo
– Mantenga la euvolemia, la normoglucemia y controle la temperatura
– Identificar y tratar la hiponatremia
– Considere la profilaxis de las convulsiones
Todas las HSA aneurismáticas requieren una reparación endovascular o microquirúrgica definitiva lo antes posible (< 24 horas) mediante microcirugía o espirales endovasculares con la finalidad de prevenir resangrados potencialmente mortales.
Complicaciones
Dentro de las complicaciones se tiene el resangrado, el vasoespamo, hidrocefalia, SIHAD.
05. HEMORRAGIA INTRAPARENQUIMAL
Generalidades
La ubicación de la hemorragia es dentro del parénquima cerebral
La ubicación más frecuente del sangrado es en los ganglios basales. Las ubicaciones más frecuentes son:
1) Putamen (+ frecuente)
2) Capsula interna
Etiología
3) Tálamo
4) Cápsula externa
En las causas espontáneas la HTA es la causa más frecuente que predispone a la formación de microaneurismas en los vasos lenticuloestriados de las ramas perforantes de la arteria cerebral media.

Otras son la angiopatía amiloide que se presentan en ancianos
Las MAV o aneurismas que se sospecharías en pacientes jóvenes.
Diagnóstico
Recuerda
Las MAV son un tipo de anomalía vascular cerebral, en la neuroimagen con contraste se ve como un ovillo intraparenquimal.
(ENAM EXTRA 2021-I, EXTRA 2021-II)
Tratamiento
El paciente presentará signos de focalización, pero si el sangrado sigue aumentando desarrollará signos de hipertensión endocraneana y trastorno del sensorio. Se debe solicitar TAC sin contraste el cual evidenciaría una hiperdensidad más frecuentemente a nivel de los ganglios basales.
Manejo hospitalario de la hipertensión endocraneana y de la presión arterial (si esta elevada, bajar la PAS hasta 140 mmHg.).
El manejo quirúrgico generalmente se usa cuando son sangrados cerebelosos grandes con deterioro del sensorio y efecto de masa (herniación).
En general no se recomienda la cirugía en sangrados profundos.
06. HIPERTENSIÓN INTRACRANEANA (HIC)
Recuerda
La PIC normal es entre 5 a 15 mmHg.

Etiología
Recuerda
La HIC por TEC cursa con edema cerebral, el cual puede llevar a la muerte.
(ENAM 2008)
Definición
Se habla de hipertensión intracraneana cuando la PIC es > o = a 20 mmHg.
Fisiopatología
Lesión cerebral traumática/ hemorragia intracraneal
♦ Hemorragia subdural, epidural o intraparenquimatosa
♦ Aneurisma roto
♦ Lesión axonal difusa
♦ Malformación arteriovenosa u otras anomalías vasculares
Infecciones del sistema nervioso central (por ejemplo, encefalitis,
Presión intracraneal (PIC)
Resultado de la relación dinámica del contenido craneal (parénquima 80%, sangre y LCR)
Valor normal: 5-15 mmHg
Flujo sanguíneo cerebral (FSC)
Cerebro el 2% peso corporal
Recibe 12-15% GC y 20% O2 total Sustancia blanca: 25mL/100g/min
Sustancia gris: 70-90mL/100g/min
FSC: 50mL/100g/min
meningitis, abscesos)
Accidente cerebrovascular isquémico
Neoplasias
Vasculitis
Hidrocefalia
Encefalopatía hipertensiva
Hipertensión intracraneal idiopática (pseudotumor cerebral)
Presión de perfusión cerebral (PPC)
Fuerza conductora del mantenimiento FSC
< 50mmHg: enlentecimiento EEG
< 25mmHg: daño cerebral irreversible
PPC = PAM – PIC
Valor normal: 80-100 mmHg
La teoría de Monro y Kellie explica que la HIC se debe una perdida en los mecanismos compensatorios que no pueden contrarrestar el aumento de la PIC (presión intracraneana), dichos mecanismos compensatorios son aumentar el drenaje venoso y del LCR.
Teoría de Monro-Kellie
↑PIC → ↓PPC → Activación compensatoria del SN simpático para mantener la PPC: ↑PA sistólica → estimulación de barorreceptores en arco aórtico → Activación del SN parasimpático
→ bradicardia
↑ Presión en el tronco cerebral → alteración del centro respiratorio → respiración irregular Triada de Cushing (se cree es la respuesta a la compresión del tronco encefálico)
Clínica

Triada clásica:
♦ Cefalea: por irritación de V par craneal (ENAM 2005)
♦ Vómitos
♦ Edema de papila: por compresión del nervio óptico y es la más tardía de las tres (ENAM EXTRA 2021-II)
Recuerda
La triada clásica de HIC es inicial y la triada de Cushing es tardía.
Herniación: subtipos y variantes
Hernia uncal: el lóbulo temporal medial (el uncu) se hernia en la incisión tentorial, compresión de:
♦ Parálisis del nervio oculomotor ipsilateral → pupila con midriasis fija

♦ Arteria cerebral posterior ipsilateral → ceguera cortical con hemianopsia homónima contralateral
♦ Pedúnculo cerebral contralateral → parálisis ipsilateral + fenómeno de Kernohan: una debilidad ipsilateral paradójica (debido a la compresión del pedúnculo cerebral contralateral).

♦ Desplazamiento hacia abajo del tronco encefálico → hemorragias del tallo cerebral → déficits focales, alteración de la conciencia, muerte
Triada de Cushing:
♦ Hipertensión
♦ Bradicardia
♦ Alteración del patrón respiratorio
Disminución del nivel de conciencia
En niños: macrocefalia, fontanela abombada Diplopía
Recuerda
La herniación uncal es la más frecuentes y es la que más frecuente se presenta en hematomas epidurales.
Diagnóstico
Neuroimagen:
Herniación subfalcina: se debe a la herniación del girus cinguli que lesiona el lóbulo frontal y la arteria cerebral anterior,
♦ Hemisferio contralateral → obstrucción del agujero de Monro → hidrocefalia
♦ Arterias pericallosas → hemiparesia (predominantemente miembros inferiores)
H. amigdalina: aquí se hernia las amígdalas cerebelosas (infratentorial) comprimiendo el bulbo raquídeo, el paciente desarrollara la triada de Cushing y progresivamente un paro cardiorespiratorio, generalmente es mortal.
Hallazgos de neuroimagen (TAC o RM) de hipertensión intracraneal: indicadores indirectos de elevación de la PIC y edema cerebral


Desviación de la línea media

Lesiones tipo masa
Borramiento de las cisternas basilares
Monitoreo invasivo de la PIC
Catéter intraventricular: un dispositivo de monitorización que se coloca en los ventrículos del cerebro junto con un sistema de drenaje de LCR (es decir, un EVD). Útil en condiciones en las que se requiere drenaje de LCR con fines diagnósticos y terapéuticos
Tratamiento
El objetivo es disminuir la PIC por debajo de 20 mmHg
Manejo conservador:
♦ Posicionamiento del paciente: elevación de la cabecera de la cama (∼ 30 °)
♦ Sedación y analgesia.
♦ Manejo de la temperatura: antipiréticos
♦ Manejo de líquidos: Apunte a la euvolemia y evite la hipoosmolaridad sérica.
♦ Control de convulsiones: antiepilépticos
Manejo médico:

♦ Manitol (IV)
♦ Solución salina hipertónica
Manejo quirúrgico:
♦ Drenaje LCR
♦ Craniectomía descompresiva
Terapia no quirúrgica para la hipertensión intracraneal refractaria
Hiperventilación controlada
Primeros 30 minutos: PaCO2 30–35 mm Hg
Después de 30 minutos: normocapnia, es decir, PaCO2 35-45 mm Hg
Hipotermia terapéutica
07. HIPERTENSIÓN INTRACRANEANA BENIGNA
Definición
La hipertensión intracraneal idiopática (HII), a menudo denominada pseudotumor cerebral o hipertensión intracraneal benigna, es una afección de etiología desconocida que se manifiesta con presión intracraneal (PIC) crónicamente elevada.
Epidemiología
Afecta predominantemente a mujeres obesas (15 a 44 años), especialmente a aquellas que han ganado un peso significativo durante un período corto de tiempo
Etiología
Factores de riesgo
Sexo femenino
Obesidad
Ciertos medicamentos, que incluyen:
♦ Hormona de crecimiento
♦ Tetraciclinas
♦ Vitamina A (dosis ↑)
♦ Danazol y derivados
Es importante que para el diagnóstico se haya excluido otros procesos.
Fisiopatología
Un desajuste entre la producción y reabsorción de LCR (causa desconocida) → ↑ PIC → daño a las estructuras del SNC y especialmente a las fibras nerviosas ópticas. La estasis del flujo axoplásmico ortógrado del nervio óptico conduce a papiledema bilateral.
Diagnóstico
Cefalea difusa
Síntomas visuales: Pérdida transitoria de la visión; fotopsia; dolor retrobulbar
Acúfenos pulsátiles (sonido de silbido)
Trastornos de los pares craneales (especialmente CN VI → diplopía)
Dolor de espalda
No deterioro cognitivo
Criterios de Dandy modificados
1. Síntomas de aumento de la PIC (cefalea, visión borrosa, papiledema)
2. Ausencia de hallazgos neurológicos localizados en el examen neurológico (ausencia de focalización)
3. La ausencia de deformidad, desplazamiento u obstrucción del sistema ventricular con estudios de neurodiagnóstico por lo demás normales (Excepto por: evidencia de aumento de la presión del líquido cefalorraquídeo (> 20 cm H2)
4. Despierto y alerta
5. Ninguna otra causa aparente de hipertensión intracraneal
Examen oftalmológico
Oftalmoscopia: papiledema bilateral
La prueba del campo visual puede mostrar un punto ciego agrandado y pérdida de visión periférica
Las neuroimágenes servirán para determinar que no haya otra causa que justifique la clínica del paciente, por lo tanto, resultarán ser normales. Además, al realizar la punción lumbar arrojara un aumento de PIC.
Tratamiento
Medidas generales
Suspenda cualquier agente nocivo. Pérdida de peso
Terapia médica (primera línea)

Acetazolamida

Agregue furosemida si la acetazolamida sola no es suficiente
Alternativa: indometacina
Cirugía
Si fallan las medidas conservadoras
Fenestración de la vaina del nervio óptico para la pérdida visual: se eliminan pequeños parches de duramadre que rodean el nervio óptico, lo que permite que el líquido cefalorraquídeo drene hacia la grasa periorbitaria
Derivación de LCR
08. TUMORES DEL SISTEMA NERVIOSO CENTRAL
Generalidades
Pueden ser primarios (30%) o metastásicos (70%), benignos o malignos.
Los tumores más comunes en los niños son los astrocitomas pilocíticos, meduloblastomas, ependimomas y craneofaringiomas. (generalmente infratentoriales)
Los adultos desarrollan con mayor frecuencia glioblastoma multiforme, meningiomas, hemangioblastomas, schwannomas, oligodendrogliomas y adenomas hipofisarios. (generalmente supratentoriales)

Metástasis cerebrales
Epidemiología
Son los tumores más frecuentes del SNC, suelen ubicarse en la unión de la corteza y sustancia blanca.
La mayoría son supratentoriales, pero a pesar de eso son los tumores más frecuentes de fosa posterior.
Etiología
Cáncer de pulmón (más común varones)
Cáncer de mama (más común en mujeres)
Melanoma maligno
Carcinoma de células renales
Manifestaciones clínicas:
Carcinoma colorrectal
Cáncer de páncreas
Cáncer testicular (no seminomas: coriocarcinoma)
Inicio agudo o subagudo de síntomas debido al rápido crecimiento tumoral
Convulsiones
Déficit neurológico focal
Déficit cognitivo
Diagnósticos
Imágenes: tumores bien circunscritos en la unión entre sustancia blanca y gris
Si se desconoce el tumor primario: Tomografía computarizada con contraste de todo el cuerpo y/o PET
Si no se encuentra un tumor primario o si el tumor no es accesible quirúrgicamente: biopsia de la metástasis cerebra
Cefalea
Los que más sangran son los melanomas, cariocarcinomas, cáncer de tiroides e hipernefroma (clínica súbita)
Tratamiento
Terapia primaria
♦ Metástasis cerebrales limitadas: resección quirúrgica o radiocirugía estereotáctica
♦ Metástasis cerebrales extensas: radiocirugía estereotáctica, radioterapia de todo el cerebro o quimioterapia
Glucocorticoides para reducir el edema tumoral
Los pacientes con una carga tumoral primaria elevada y un estado funcional deficiente (puntuación de Karnofsky) pueden recibir tratamiento paliativo.
Pronóstico:
Sin tratamiento: supervivencia media + 1 mes
Con tratamiento: supervivencia media <1 año
Tumores cerebrales primarios
ASTROCITOMA
Es un tumor neuroepitelial (glioma) que surgen de los astrocitos
Lo característico en neuroimagen son la imagen con contraste en anillo, zonas de distintas densidades, marcado edema perilesional.
Su manejo incluye corticoides, cirugía y radioterapia
Grado Tipo Descripción Epidemiología Localización Pronóstico
I Astrocitoma pilocítico
Crecimiento lento, tumores localizados Usualmente asociados con neurofibromatosis I
Predominantemente en niños y adultos jóvenes (< 20 años)
Cerebelo (más común)
Hemisferios cerebrales (supratentorial)
Supervivencia media:> 10 años (mejor pronóstico y curable)

II Astrocitoma difuso
Tumor de bajo grado de crecimiento lento que tiene el potencial de progresar a tumores de grado superior
edad pico: 20 a 40 años
Hemisferios cerebrales
Incurable Supervivencia media: 2 a 12 años
III Astrocitoma anaplásico
Un tumor infiltrativo de crecimiento lento que surge de las células gliales en el SNC.
edad pico: 30 a 50 años
Incurable Supervivencia media entre 18 meses y 10 años
IV
Glioblastoma multiforme
Tumor maligno con crecimiento rápido, inicio súbito de síntomas y curso corto de la enfermedad (muerte en semanas)
edad pico: 60 a 70 años
Tumor cerebral primario maligno más común en adultos
Sustancia blanca cerebral Posiblemente bilateral: glioma en mariposa
Incurable Supervivencia media de 15 meses
con glioblastoma, nótese la hiperdensidad en anillo con centro heterogéneo.
OLIGODENDROGLIOMA


Es un tumor que surge de los oligodendrocitos
Epidemiología
Edad media: 40 a 50 años
Características clínicas: la ubicación más común es el hemisferio cerebral (típicamente el lóbulo frontal) → convulsiones, déficits neurológicos focales, cambios de personalidad
Diagnósticos
Imágenes: tumor intraparenquimatoso con calcificaciones
TC: lesión hipodensa Resonancia magnética
T1: lesiones hipointensas o mixtas
T2: lesiones hiperintensas
Biopsia
Células con un citoplasma claro y núcleo redondo (huevos fritos)
Patrón de enrejado de las anastomosis capilares
Ensayos moleculares: evaluación de la codeleción 1p/19q
Tratamiento
Resección
Radioterapia y quimioterapia adyuvantes

Pronóstico
Tasa de recurrencia + 100%
Tasa de supervivencia a 5 años 50-60%
MEDULOBLASTOMA
Es un tumor altamente maligno derivado de tejido neuroectodérmico primitivo Epidemiología
Pico de incidencia: 1era década
Tumor cerebral infantil maligno más común (20 a 25% de todos los casos)

Condiciones asociadas: síndrome de Turcot
Características clínicas
La ubicación más común es el cerebelo
→ defectos cerebelosos (Marcha de base amplia)
La mayoría de los tumores surgen dentro del vermis cerebeloso (línea media) → ataxia del tronco
Invasión o compresión del 4to ventrículo
→ hidrocefalia no comunicante → características de presión intracraneal elevada (p. e., papiledema, vómitos, cefalea)
Las metástasis a la médula espinal son comunes → paraplejía
CRANEOFARINGIOMA
Diagnóstico
Imágenes: masa intraparenquimatosa que realza el contraste
Tomografía computarizada: masa isodensa o hiperdensa
Resonancia magnética
♦ T1: masa hipointensa
♦ T2: masa isointensa
Biopsia: pequeñas células azules redondas anaplásicas que rodean un neurópilo central (rosetas de Homer-Wright)
Mutación HER2/neu: mal pronóstico
Tratamiento
Resección
Terapia adyuvante
♦ Niños ≥ 3 años: quimioterapia y radioterapia craneoespinal
♦ Niños <3 años: quimioterapia
Pronóstico
Tasa de supervivencia a 5 años: 60 a 80%
Es un tumor disontogenético relativamente benigno que surge de un remanente de la bolsa de Rathke (derivado ectodérmico)
Epidemiología
Distribución bimodal: 5-14 años; segundo pico a los 50-75 años
Tumor supratentorial infantil más común
Manifestaciones clínicas:

El tumor surge en la región supraselar y puede extenderse a la región intraselar.
Compresión de la glándula pituitaria por extensión intraselar → hipopituitarismo
Hipogonadismo hipogonadotrópico
Retraso del crecimiento
Diabetes insípida central
Compresión del núcleo hipotalámico ventromedial → hiperfagia y obesidad
Compresión del tallo infundibular → hiperprolactinemia por desconexión
Compresión del quiasma óptico → hemianopsia heterónima bitemporal
Compresión de foramen interventricular y / o acueducto → hidrocefalia obstructiva
Recuerda
Los tumores que hacen calcificaciones son:
- Meningioma
- Craneofaringioma
- Oligodendroglioma

Diagnóstico
Imagen: quiste calcificado supraselar con contorno lobulado
Biopsia: cristales de colesterol encontrados en un líquido similar al aceite de motor en un examen macroscópico
Tratamiento
Resección
PINEALOMA
Radioterapia adyuvante
En el caso del hipopituitarismo: terapia hormonal sustitutiva
Pronóstico:
Generalmente bueno, con una tasa de supervivencia a 10 años de - 90%; sin embargo, la tasa de recurrencia es alta
Es un tumor que se forma en o cerca de la glándula pineal e incluye pineocitomas, pineoblastomas y germinomas pineales.
Epidemiología
♂ > ♀
<1% de todos los tumores del SNC en adultos
Histología
Aprox. El 70% son germinomas
Características clínicas
Cefalea, náuseas, vómitos
MENINGIOMA
Síndrome de Parinaud (alteraciones de los movimientos oculares y disfunción pupilar)
Pubertad precoz
Tratamiento
Resección
Radioquimioterapia adyuvante

Estos son tumores benignos que nacen de la leptomenínges (meninges blandas).
Epidemiología
♂ > ♀
Representa la cuarta parte de los tumores intracraneales.
Son más frecuentes en pacientes añosos. Se asocian a cáncer de mama.
Características clínicas
EI síndrome de Foster-Kennedy puede ser producido por un meningioma del surco olfatorio.
La clínica es de: anosmia, atrofia óptica ipsilateral y papiledema contralateral.
Diagnóstico
Lo característico de la TEM es una masa extraxial con base en la meninge con una captación de contraste homogénea.
Su ubicación más frecuente es en el seno sagital superior o parasagital.
Tratamiento
Su tratamiento es la cirugía, si no se puede se optaría por radioterapia, la quimioterapia no suele ayudar.
meningioma, nótese la hiperintensidad y la forma de la lesión con base en las meninges.
09. LESIONES DE MÉDULA ESPINAL
Generalidades
La clínica debido a la lesión de médula espinal dependerá de la región lesionada. Es así que en el siguiente esquema podemos ilustrar las diferentes lesiones.
Esquema de lesiones de médula espinal. Rosado (lesión medular), amarillo (déficit motor piramidal), líneas ondeadas (déficit motor de segunda motoneurona), puntos rosados (alteración se la sensibilidad termoalgésica), líneas oblicuas (alteración de la sensibilidad vibratoria y posicional).
1. Síndrome de sección medular completa
2. Síndrome de hemisección medular (de Brown-Sequard)
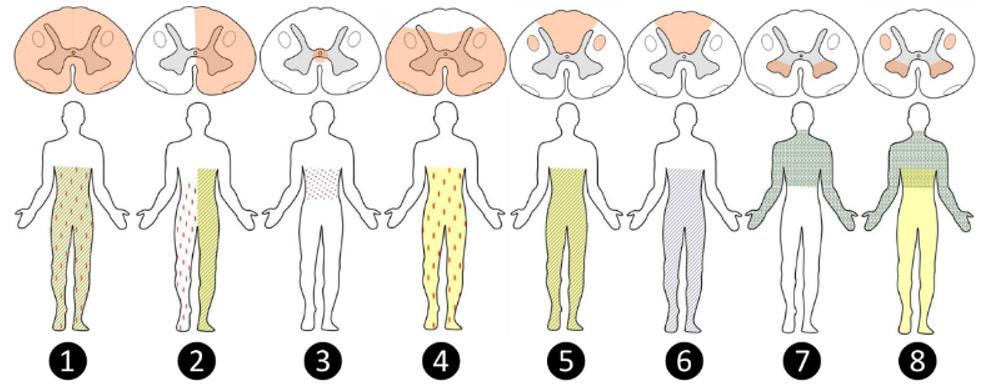
3. Síndrome medular central (de Schneider)
4. Síndrome de la arteria espinal anterior
5. Lesión combinada de cordones posteriores y laterales
6. Síndrome de cordones posteriores
7. Síndrome de astas anteriores
8. Lesión combinada de cordones laterales y astas anteriores
Síndrome medular central
Definición
Lesión de la región central de la médula espinal
Epidemiología
Es común en ancianos con cambios degenerativos preexistentes en la columna cervical
Etiología
Siringomielia
Enfermedad degenerativa de la columna
Espondilosis cervical
Hernia de disco traumática
Varias lesiones de hiperextensión
Características clínicas
Paresia motora bilateral
Deficiencia sensorial (↓ termoalgésica)
Diagnóstico
TC y/o RM para determinar la ubicación, causa y alcance del daño neurológico
Síndrome del cordón anterior (síndrome de la arteria espinal anterior)
Definición
Daño a los % anteriores de la médula espinal, generalmente como resultado de un flujo sanguíneo reducido u oclusión de la arteria espinal anterior → síndrome de la arteria espinal anterior
Etiología
Traumática (+ frecuente)
Hipoperfusión sistémica (Insuficiencia cardíaca)
Latrogénica
Características clínicas
Agudo (en horas)
Hipotensión grave (Después de una hemorragia)
Fractura por estallido
Dolor de espalda o de pecho Choque espinal (perdida bilateral de la función motora y sensorial)
♦ Pérdida bilateral de temperatura y sensación de dolor por debajo del nivel de la lesión debido al daño de los tractos espinotalámicos
♦ Déficit de motoneuronas inferiores (parálisis flácida) al nivel de la lesión y por debajo de ella
♦ Disfunción autónoma (disfunción vesical, intestinal y sexual, hipotensión ortostática)
♦ Ausencia del reflejo bulbocavernoso
Tarde (después de días o semanas)
Recuerda
La vibración y propiocepción generalmente se evitan debido a una columna dorsal intacta.
Disfunción sensorial y autonómica continua Disfunción motora superior (paraparesia espástica o cuadriparesia) por debajo del nivel de la lesión debido a daño en los tractos corticoespinales Déficit de la motoneurona inferior (parálisis flácida) a nivel de la lesión debido al daño del cuerno anterior
Hiperreflexia
Diagnósticos
RM espinal (prueba confirmatoria)

Síndrome del cordón posterior
Definición
Lesión de la médula espinal posterior afecta a la columna posterior-lemnisco medial
Etiología
Oclusión de la arteria espinal posterior
Esclerosis múltiple
Tabes dorsal
Degeneración combinada subaguda (déficit vitamina B12)
Ataxia de Friedreich
Manifestaciones clínicas
Pérdida bilateral de vibración, tacto fino y sensación propioceptiva debajo de la lesión
Síndrome de brown-séquard
Definición
Hemisección de la médula espinal
Etiología
Compresión unilateral comúnmente por traumatismo
Manifestaciones clínicas
Ipsilateral
Recuerda
Los síntomas autónomos generalmente están ausentes en el síndrome de BrownSéquard debido a la afectación unilateral de las fibras autónomas descendentes.
Pérdida de todas las sensaciones a nivel de la lesión.
Pérdida de propiocepción (posicional), vibración y discriminación táctil (tacto fino) por debajo del nivel de la lesión debido a una columna posterior interrumpida
Paresia flácida segmentaria a nivel de la lesión debido a la afectación de las motoras neuronas inferiores a nivel de la lesión
Parálisis espástica por debajo del nivel de la lesión.
Signo de Babinski ipsilateral debido a la afección de los axones de las neuronas motoras superiores en los tractos corticoespinales laterales
En las lesiones por encima de T1, el síndrome de Horner se produce debido al daño de las fibras simpáticas ipsilaterales (la vía oculosimpática)
Contralateral: pérdida de dolor, temperatura y sensación de tacto crudo uno o dos niveles por debajo de la lesión debido a la interrupción del tracto espinotalámico
Síndrome de sección medular completa
Etiología
La causa más habitual es la traumático.
Manifestaciones clínicas

Abolición de todas las sensibilidades por debajo de la lesión
1° fase: parálisis flácida, hipotónica+ arreflexia osteotendinosa + retención urinaria + estreñimiento.
2° fase después de días: parálisis espástica con reflejos osteotendinosos ↑ + retención urinaria menos completa, se inicia defecación refleja.
10. HERNIAS DISCALES
Generalidades
Las ubicaciones más frecuentes de las hernias discales en columna vertebral son a nivel lumbosacro, seguido por las cervicales. La raíz afectada dependerá de entre que vertebras se está desarrollando la herniación y también de la dirección del desplazamiento de la herniación.
Epidemiología
Edad: más común entre los 30 y 50 años
Sexo: ♂ > ♀
Hernias discal cervical y torácica (raras)
Hernia de disco lumbosacra
♦ L5 – S1 (sitio más común): afectando la raíz S1
♦ L4 – L5 (segundo sitio más común)
Hernia discal cervical
Generalidades
Figura
Desplazamientos de la herniación. Azul (posterocentral), rojo (posterolateral), verde (foraminal), negro (extraforaminal o lateral).

Lo más frecuente es que se desarrolle entre las vértebras C6 y C7 con un desplazamiento foraminal, por lo que afectará a la raíz cervical C7.
Diagnóstico
El paciente cursa con dolor en el miembro superior del mismo lado de la herniación (cervicobraquialgia), se puede realizar las maniobras de Spurling y de alivio del dolor (abducción).
Si llega a tener afectación motora será la imposibilidad de extender el codo, flexionar y extender la muñeca y perdida del reflejo tricipital.
El examen por solicitar es la RMN donde se evidenciaría la herniación foraminal con mayor frecuencia.

RAIZ DOLOR DEFICIT MOTOR REFLEJOS
C6 Parte lateral brazo Región dorsal del antebrazo
C7 Región dorsal del antebrazo

C8 Región medial del antebrazo y mano 4to y 5to dedos
Tratamiento
Flexión del codo Pronación, extensión de la muñeca y de los dedos
Bicipital Estiloradial

Extensión del codo Flexión y extensión de los dedos y de la muñeca Tricipital
Intrínsecos de la mano Tricipital
El manejo primero es médico con analgesia y fisioterapia, si no remite se plantea la cirugía
Hernia discal lumbosacra

Generalidades
Aquí lo más frecuente es que se ubique entre la vértebra L5 y S1, con un desplazamiento posterolateral por lo que la raíz nerviosa afectada es la S1.
Diagnóstico
El paciente se queja de dolor a nivel de espalda baja, glúteo, la cara posterior del miembro inferior hasta el pie en el mismo lado de la herniación (lumbociática), se realiza la manobra de Lasegue y de Bragard.
Cuando existe afectación motora será la alteración en la extensión de cadera, flexión de rodilla, flexión plantar y eversión del pie, además puede perder el reflejo aquiliano.


El examen de elección es la RMN donde se evidencia la herniación entre las vértebras L5 y S1.

L4-L5
Raíz L5
Extensores del 1er dedo Peroneos Tibial anterior
Déficit para flexión de rodilla y dorsiflexión del pie y dedos
Dorso del pie Dorso del 1er dedo Ninguno
L5-S1
Raíz S1
Flexor del 1er dedo Gemelos Flexores plantares Glúteo mayor
Déficit para extensión de cadera, flexión del pie y dedos (puntillas)
Tabla 9. Síndromes radiculares lumbares más frecuentes
Recuerda

La RMN es mejor prueba para evaluar la columna, médula espinal y también fosa posterior.
Tratamiento
Borde externo del pie
Dorso del 5to dedo Aquíleo
Su manejo del mismo modo que la cervical, si inicia con manejo médico incluyendo analgesia, fisioterapia y si no mejora se plantearía cirugía.
11. FRACTURA DE COLUMNA
Fractura del atlas (vértebra c1)
La fractura en estallido es también llamada fractura de Jefferson, es una fractura muy inestable.
Recuerda
El atlas no posee apófisis espinosa.
Su mecanismo es debido a fuerzas de compresión vertical a través de los cóndilos occipitales a las masas laterales del atlas, empujando a estas masas lateralmente, llevando a fracturas de los arcos anterior y posterior de la vertebra C1 con o sin rotura del ligamento transverso, si está presenta determina la inestabilidad.(Ver Figura 47)
En la radiografía se aprecia un aumento entre el C1 y el odontoides (en vista lateral), en la vista anteroposterior se apreciará un desplazamiento de las masas laterales de la vértebra C1 lateralmente a los márgenes exteriores de los pilares articulares de C2. (Ver Figura 48)


Fractura del axis (Vértebra C2)

Recuerda
El axis se caracteriza por tener un apófisis odontoides.
La fractura del ahorcado es la fractura del pedículo de la vértebra C2, se da cuando el cuello sufre una hiperextensión extrema por desaceleración abrupta.
Es una fractura inestable, pero con mínimo compromiso de la médula.
Otra fractura de la vértebra C2 es la fractura del odontoides, son debido a una gran flexión o extensión de la cabeza en una orientación en el plano sagital. Esta fractura se clasifica en tres tipos:
Tipo I: trazo por encima de los ligamentos transversales, son estables.
Tipo II: trazo en la base de la apófisis odontoide, son inestables.
Tipo III: trazo que llega al cuerpo de la vértebra C2, son inestables.
Recuerda

Las vértebras cervicales son las que tienen un agujero en su apófisis transversa por donde pasa las arterias vertebrales.

Fractura de columna dorsolumbar
Las fracturas dorsolumbares son más frecuentes a nivel de D12-L1 (aproximadamente el 50% de los casos).
Se han planteado varias maneras de clasificar a las fracturas dorsolumbares, por ejemplo la clasificación de la AO de 1994, establece una gradación de las lesiones que se correlaciona con un riesgo mayor de daño neurológico o de fracaso con tratamiento conservador.
Clasificación de la AO: A) Compresión: A1, impactación; A2, división; A3, estallido.
B) Distracción:
B1, posterior (sobre todo ligamentosa); B2, posterior (sobre todo ósea);
B3, anterior (a través del disco). C) Torsión: C1, tipo A con torsión; C2, tipo B con torsión; C3, cizallamiento con torsión.
Otra clasificación es la de Denis, quien propuso la teoría de las tres columnas: anterior, media y posterior. La anterior va desde el borde anterior del cuerpo vertebral hasta su parte media, la media va desde ahí hasta el borde posterior del cuerpo vertebral y todo lo restante es la posterior.


Recuerda
(ENAM 2006)

Ante un politraumatismo es importante descartar lesión de columna.
En 2005, el Spine Trauma Study Group introdujo un sistema de clasificación para las lesiones toracolumbares llamado Thoracolumbar Injury Classification and Severity Score (TLICS). Esta puntuación asigna valores numéricos a cada lesión en función de la morfología, el estado neurológico y la integridad del complejo ligamentoso posterior. Se sugiere que un puntaje menor de 4 no requiere cirugía, puntaje de 4 podría como no operarse, pero un puntaje mayor de 4 si requiere cirugía.

12. MIELOPATÍA
Mielopatía compresiva
Afección causada por la compresión de la médula espinal por etiologías como prolapso o ruptura del disco intervertebral, tumor, absceso y hemorragia. Los síntomas incluyen dolor de espalda; disfunción motora y sensorial distal al sitio de compresión; y síntomas autonómicos como disfunción de la vejiga y del intestino, hipotensión ortostática y pérdida de sudoración debajo de la lesión.
Etiología
Desmielinización e isquemia de la médula espinal causada por compresión debido a:
Trauma contuso o penetrante (fractura, hematoma epidural)
Infección (Absceso )
Terapia de radiación
Trastornos autoinmunitarios (Artritis reumatoide, neuromielitis óptica )
Neoplasias (Meningiomas, tumores de la vaina nerviosa, metástasis) o quistes (Quistes epidermoides)
Osificación del ligamento longitudinal posterior (OPLL)
Estrechamiento congénito del canal espinal cervical
Enfermedades degenerativas
Estenosis espinal
Espondiloartritis anquilosante
Mielopatía discogénica (hernia de disco central)
Esclerosis múltiple
Fisiopatología
Las lesiones masivas intramedulares o extramedulares (es decir, que se originan dentro o fuera de la médula espinal) comprimen la médula espinal y deterioran su perfusión→ lesión axonal mecánica e isquémica → edema intramedular → mayor estrechamiento de la médula
Manifestaciones clínicas
La pérdida de sensación de dolor y temperatura por debajo del nivel de compresión es más común.
Signos de la neurona motora:
Inferior: a nivel de la lesión
Superior: por debajo del nivel de compresión del cordón
Puede haber lumbalgia
Defectos sensoriales
Debilidad progresiva de las piernas.
Reflejos alterados (hiporreflexia inicial; seguida de hiperreflexia y respuesta plantar extensora)
Disfunción de la vejiga y del intestino; pérdida de tono esfinteriano
Características de los síndromes del cordón incompleto (p. e., Síndrome de Brown-Séquard)
Diagnóstico
Resonancia magnética de la columna: determina el sitio de estrechamiento de la médula y la patología subyacente Mielografía (posiblemente con TC): cuando la RM está contraindicada (p. ej., en pacientes con implantes metálicos)
Mielopatía tumoral
Su lugar más frecuente a nivel torácico, pero si son por metástasis de próstata u ovario son más frecuente a nivel lumbar. Pueden ser tumores epidurales causados más frecuentemente por metástasis que invaden el hueso de la columna, acuden con dolor y compresión medular, su tratamiento es con corticoide y radioterapia. Dentro de los tumores intradurales podría incluir a los meningiomas, neurofibromas y ependimomas.


Recuerda
Ante una tumoración a nivel sacro sin contenido de LCR hay que sospechar en Teratoma sacrococcígeo. (ENAM 2018)
Otras lesiones

Hematoma epidural espinal
Factores de riesgo
Sexo masculino (1.5:1)
Pico de incidencia en los 2 ª y 6 ª décadas de la vida
Trombocitopenia , diátesis hemorrágica
Anticoagulación

Malformaciones vasculares
Traumatismo localizado (p. e., Después de una punción lumbar, extracción del catéter epidural)
Características clínicas
Dolor de espalda agudo y severo
Signos de compresión de la médula espinal
Diagnóstico:
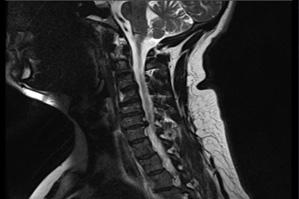
Imágenes: resonancia magnética con y sin contraste intravenoso
Hematoma epidural que varía en intensidad según su edad
Puede revelar la causa subyacente, p. Ej., Neoplasia o malformación vascular
Alternativa: TC sin contraste si existen contraindicaciones para la RM; hallazgos similares a la resonancia magnética
RMN cervical y esquematización, nótese el sombreado rojo que representa el hematoma epidural

Manejo: Consulta de neurocirugía urgente por descompresión quirúrgica (laminectomía y evacuación de sangre), trate la coagulopatía si está presente, mantenga al paciente en reposo estricto en cama hasta la cirugía.
Absceso epidural espinal
Factores de riesgo
Infección bacteriana reciente
Uso de drogas intravenosas
Diabetes
Características clínicas
Sensibilidad al tacto
Fiebre y escalofríos
Dolor radicular
Diagnóstico
Estudios de laboratorio
♦ Hemograma completo: leucocitosis
♦ Marcadores inflamatorios : ↑ PCR , ↑ VSG
Procedimientos invasivos
Trastorno por consumo de alcohol
Inmunosupresión
Movilidad limitada de la médula espinal
Signos de compresión de la médula espinal
♦ Cultivo (sangre, esputo, orina, aspirado): puede identificar el patógeno causante (S. aureus hasta en un 75% de los casos).
♦ Considere la posibilidad de hacerse la prueba del VIH en pacientes con factores de riesgo de virus transmitidos por la sangre
♦ Debe evitarse la punción lumbar .
Imágenes: resonancia magnética urgente con y sin contraste intravenoso
Figura 57. Absceso epidural espinal, osteomielitis y discitis
Recuerda
La región dorsal es el lugar más frecuente de mielopatía tumoral y absceso epidural en columna.

♦ Masa de tejido blando en el espacio epidural
♦ Lesión que realza el borde

Alternativa: TC de columna con contraste intravenoso; hallazgos similares a la resonancia magnética
Tratamiento
Terapia con antibióticos por vía intravenosa Referir a neurocirugía para considerar drenaje
Hematomielia o hematoma intramedular
Es la presencia de sangre dentro de la médula espinal, muchas veces debido a un traumatismo, presentará dolor y signos de compresión medular. Generalmente el manejo es de soporte, ya que no suele ser útil la cirugía.
13. LESIÓN DE NERVIO PERIFÉRICO
Generalidades
Recuerda
La sensibilidad de la región anterosuperior del muslo está dada por la raíz L2. (ENAM 2017)
Existen dos maneras de clasificar las lesiones de nervio, clasificación de Seddon y clasificación de Sunderland. El siguiente cuadro resume las características de las lesiones y su potencial recuperación.
SEDDON SUDERLAND ESTRUCTURA LESIONADA CLÍNICA AFECTACIÓN NERVIOSA RECUPERACIÓN
Neuropraxia I Mielina Desmielinización segmentaria Motora > sensitiva + (semanas)
Axonormesis II Axón Axón lesionado Completa + (meses)
III Endoneuro Patrón mixto: axonotmesis/ neurotmesis Completa +/desorganizada
IV Perineuro Neurona en continuidad Completa -
Neurotmesis V Epineuro Sección del tronco nervioso Completa -
Tabla 12. Tipos de lesión de nervio de Seedon y Sunderland.
Craneosinostosis
Se define como el cierre prematuro o precoz de las suturas craneales, por lo que habría diferentes tipos dependiendo de que sutura craneal este comprometida, además al fusionarse generan una forma especial en el cráneo.
Factores de riesgo
Hereditario (antecedentes familiares)
Edad materna avanzada
Consumo de nicotina durante el embarazo
Uso de citrato de clomifeno (utilizado para el tratamiento de la infertilidad)
Etiología
Mutación en genes que codifican el factor de crecimiento de fibroblastos (FGF), el receptor de FGF y/o el factor de crecimiento transformante beta (TGF-β)
Características clínicas
Generalmente asintomático
Reconocido como una forma anormal de la cabeza durante el primer año de vida
Escafocefalia: cierre en la sutura sagital.
Plagiocefalia anterior: cierre entre el hueso parietal y frontal a un lado (un lado de la sutura coronal).
Plagiocefalia posterior: cierre entre el hueso
Parietal y occipital a un lado (un lado de la sutura lamboidea).

Braquicefalia: cierre de toda la sutura coronal.
Trigonocefalia: cierre a nivel de la sutura metópica.
Anencefalia
El neuroporo rostral permanece abierto, lo que lleva a la ausencia del prosencéfalo y la bóveda craneal abierta.
Características clínicas
Polihidramnios
Incompatible con la vida
Diagnóstico:
PRENATAL: Niveles elevados de AFP Ecografía (18 a 20 semanas de gestación) La anencefalia se asocia con polihidramnios
Encefalocele


Es un defecto del cierre craneal localizado en la línea media. Puede ser de dos tipos: meningocele (solo contiene LCR) o encefalomeningocele (contiene LCR y materia cerebral). Del mismo modo, se puede clasificar según su ubicación en frontal, naso-etmoidal, parietal u occipital.
Para su evaluación se puede solicitar tomografía y resonancia magnética. Su manejo es netamente quirúrgico.

Espina bífida
La espina bífida es un defecto del tubo neural por mal cierre de este haciendo que haya salida de LCR o incluso con tejido nervioso. Su lugar más frecuente es a nivel lumbosacro. Pueden dividirse en dos tipos: oculta y abierta, esta última se puede subdividir en meningocele si solo contiene LCR, y mielomeningocele si además contiene tejido nervioso. El diagnóstico de las abiertas es a simple vista al nacimiento, pero las ocultas pueden pasar desapercibidas, por lo que debe sospecharse ante la presencia de una depresión, fositas, mechón de pelo, cambios en la coloración de la piel. Se debe solicitar una resonancia magnética de columna, pero también de cabeza para descartar otras malformaciones. Su manejo es la reparación quirúrgica precoz del defecto ya que existe un alto riesgo de infección, además se debe brindar manejo antibiótico por lo mismo.


1) espina bífida oculta,
2) meningocele,
3) mielomeningocele
Hidrocefalia
La hidrocefalia es un aumento de LCR en ventrículos laterales, esto genera un aumento del perímetro cefálico en el recién nacido. Se puede deber por una obstrucción en la salida o hipersecreción de LCR. Además, puede clasificarse como comunicante o no comunicante.
Recuerda
El síndrome de Dandy-Walker es una atresia de la salida del IV ventrículo, con aplasia del vermis cerebeloso e hidrocefalia.


Las etiologías pueden ser: Tumoral: obstrucción en la circulación
Congénita: más frecuente por estrechez o atresia de Silvio, Sd Dandy Walker.
Inflamatoria: MEC, quistes parasitarios

Posthemorrágica: hemorragia subaracnoidea o hemorragia intraventricular. Se debe solicitar imágenes como TEM y RMN, también como una prueba inicial podría solicitarse una ecografía transfontanelar en el recién nacido. El tratamiento consiste en la derivación ventricular como la ventrículo-peritoneal.
Malformación de chiari
Tipo 1: es la herniación de las amígdalas cerebelosas a través del agujero magno (mayor o igual a 5mm), muchas veces con siringomielia. Suele diagnosticarse en adultos de manera casual ya que son asintomáticos.
Tipo 2: cuando se agrega herniación del vemis cerebeloso y médula cerebelar, usualmente acompañado por un mielomeningocele lumbar. Suele diagnosticarse en etapa neonatal por el mielomeningocele.

Tipo 3: desplazamiento del contenido de la fosa posterior con encefalocele occipital, usualmente con siringomielia, cordón anclado e hidrocefalia. Cursa con clínica severa.
Tipo 4: ausencia del desarrollo cerebelar.

