
16 minute read
COLLOQUIUM
from Alma_Mater_222-223
by alma mater
PANDEMICZNA RZECZYWISTOŚĆ LEKARZY I PACJENTÓW
Z prorektorem UJ ds. Collegium Medicum prof. Tomaszem Grodzickim rozmawia Rita Pagacz-Moczarska
Advertisement
□ Według statystyk, w 2020 roku w Polsce zmarło o ponad 70 tysięcy osób więcej w porównaniu do roku 2019. Okazuje się, że pod względem liczby zmarłych 2020 to najbardziej dramatyczny rok od zakończenia drugiej wojny światowej. Rekordowym miesiącem był listopad 2020 roku, w którym zmarło prawie 60 tysięcy osób. To, oczywiście, nie tylko efekt pandemii. Jednak z jej powodu ludzie zaniedbują leczenie.
Wobawie przed zakażeniem boją się przychodzić na badania, a porady on-line nie rozwiązują wszystkich problemów. Co obecnie, oprócz wirusa, jest najczęstszą przyczyną zgonów w Polsce?
□ Jak powinna zmienić się or-
ganizacja służby zdrowia po zaszczepieniu części społeczeństwa, zwłaszczaosób, które ukończyły 65. rok życia, a których w Polsce żyje obecnie około 5 milionów? Liczba pacjentów, którzy po szczepieniu zaczną zgłaszać się ze swoimi schorzeniami, będzie sukcesywnie wzrastać, a lekarzy – w tym geriatrów, których już przed pandemią było za mało – raczej nie przybędzie, podobnie jak miejsc geriatrycznych na oddziałach szpitalnych. Jest Pan specjalistą chorób wewnętrznych i geriatrii. Jakie rozwiązania według Pana mogłyby pomóc w tej trudnej sytuacji, z którą przyjdzie się zmierzyć i lekarzom, i rzeszom
■ W Polsce nie dysponujemy dokładnymi statystykami dotyczącymi przyczyn zgonów. Mamy tylko liczby ogólne, do których musimy odnosić się z dużym Prorektor UJ ds. Collegium Medicum prof. Tomasz Grodzicki Atelier DUET pacjentów już w najbliższych mie siącach? ■ Sytuacja niedoboru lekarzy w służ dystansem. Obecnie najczęstszym powo- bie zdrowia to problem istniejący nie dem zgonów Polaków, podobnie jak wlatach ubiegłych, są choroby tylko w Polsce, ale także na świecie w ogóle. Bardzo trudno kardiologiczne, a na drugim miejscu onkologiczne. Natomiast od powiedzieć, co należałoby zrobić. Wpierwszej kolejności trzeba, około dwóch lat niepokojącym zjawiskiem jest to, że nie wzrasta oczywiście, zabezpieczyć przed infekcjami osoby starsze, awięc długość życia. Problem ten dotyczy nie tylko Polski, ale też wielu podstawową sprawą będą szczepienia. Po drugie, należy bardzo innych krajów na świecie, w tym także Stanów Zjednoczonych. nasilić wszystkie działania związane z profilaktyką, dotyczy to Dlaczego tak się dzieje? W tej chwili najłatwiej mówić, że to z po- w szczególności osób najbardziej zagrożonych. Wszelkie akcje wodu koronawirusa SARS-CoV-2. Bo, oczywiście, wdużej mierze promocyjne oraz badania przesiewowe, które do tej pory były epidemia przyczyniła się do wzrostu liczby zgonów. System opieki prowadzone sporadycznie, powinny zostać nakierowane na osozdrowotnej skoncentrował się głównie na osobach chorujących by z grup najwyższego ryzyka. Przy czym wiek powinien być na COVID-19, a pacjenci z innymi schorzeniami mają opóźnioną zpewnością mocnym, ale nie jedynym kryterium, gdyż zpowodu diagnostykę ileczenie. Gorsza jest też teraz jakość opieki medycznej. pandemii ucierpiały nie tylko osoby starsze. Intensywną opieką Niestety, konsekwencje takiego stanu będą długofalowe. Opóźnienie lekarską powinni zostać objęci zwłaszcza chorujący na choroby diagnostyki wielu schorzeń – zawałów, udarów czy nowotworów, układu krążenia, cukrzycę czy choroby nowotworowe. wperspektywie roku, dwóch czy trzech lat, spowoduje niewątpliwie Gabinety lekarskie powinny funkcjonować według zasady nie tylko wzrost zachorowalności, ale także hospitalizacji, co znowu Fee for Service, nie powinno być ograniczeń dotyczących liczby przełoży się na dużą liczbę zgonów. Trzeba też pamiętać oniepoko- porad, tak jak dzieje się teraz, kiedy ograniczenia te spowodowająco wzrastającej liczbie depresji i samobójstw. ne są wysokością kontraktów. Przyznam, że nie jestem wielkim
entuzjastą porad on-line, szczególnie w przypadku osób starszych, między innymi dlatego, że wPolsce duża grupa seniorów nie korzysta z internetu. Zwłaszcza najstarsi pacjenci powinni mieć zapewniony bezpośredni kontakt z lekarzem. Taka forma leczenia zawsze będzie lepsza i skuteczniejsza, nie tylko w tym przypadku. Wmomencie, kiedy tak zwany biały personel został zaszczepiony, pacjenci – tym bardziej ci też już zaszczepieni – nie powinni obawiać się wizyt w przychodniach, w gabinetach lekarskich czy w szpitalach. Osoby, które cierpią z powodu chorób przewlekłych, powinny mieć możliwość szybkiej wizyty lekarskiej w celu kontroli i weryfikacji tego, co działo się z ich zdrowiem przez ostatni rok, a także sprawdzenia, czy leczenie stosowane do tej pory jest nadal skuteczne, czy może powinno zostać zmodyfikowane.
Myślę, że w najbliższym czasie najważniejsze będą właśnie kontrole ambulatoryjne. Lekarze powinni mieć możliwość przyjmowania oraz wykonywania badań u wszystkich, którzy będą tego potrzebowali. Jedną z najistotniejszych kwestii powinno być mobilizowanie osób chorujących czy zagrożonych, by się kontrolowały. A zagrożeniem dla systemu opieki zdrowotnej nie jest liczba łóżek, ale niewydolny sposób finansowania i rosnące zadłużenie szpitali. □ Zdefiniujmy jeszcze statystyczny wiek seniorów. To 65+? 70+?
■ Nie ma dobrej definicji. Tej granicy potrzebujemy do statystyk. Zależy ona od sytuacji zdrowotnej danego kraju – inaczej będzie wPolsce, inaczej wNorwegii, ajeszcze inaczej wAfryce. Myślę, że w Polsce można mówić o wieku 70+. Pamiętajmy jednak, że osoby 55+, to znaczy wwieku 55–70 lat, to osoby już zagrożone: zwiększeniem ryzyka występowania niektórych nowotworów, chorób układu sercowo-naczyniowego, niesprawności. O ile do grupy 55–70 powinny być skierowane jak najszersze akcje profilaktyczne, badania przesiewowe, to dla grupy 70–75+ najkorzystniejsze będą bezpośrednie wizyty lekarskie, bo większość ztych osób już choruje. Co więcej, wgrupie 75+ na przynajmniej jedną lub dwie choroby cierpi aż 90 procent osób. □ W ostatnich kilkunastu latach znacznemu przekształceniu
uległa struktura wiekowa ludności. Coraz mniej zauważalny jest proces starzenia się społeczeństwa. Przesunęły się granice poszczególnych etapów życia. Wwieku 55 lat mało kto dzisiaj czuje się staro. Ato w dużej mierze usypia czujność...
■ To prawda. Dopóki jesteśmy aktywni zawodowo, sprawni fizycznie, wydaje się nam, że całe życie przed nami. Tymczasem, kiedy patrzymy na etiologię zawałów, udarów, nowotworów piersi, jelita grubego, raka płuc, to wiek po 55. roku życia jest okresem bardzo istotnie rosnącej zachorowalności. Dlatego uważam, że w żadnym przypadku nie powinno się ograniczać środków finansowych na wszelkie akcje iprogramy profilaktyczne skierowane także do tej grupy wiekowej. To około 12 milionów ludzi, a oprócz tego trzeba jeszcze uwzględnić osoby młodsze, które przecież też cierpią na różne schorzenia. Ponadto w przedziale wiekowym 75+ mamy około 2,5 miliona ludzi. Jest to więc ogromne wyzwanie dla Narodowego Funduszu Zdrowia, aprzede wszystkim dla systemu opieki zdrowotnej, atakże dla pacjentów. Dla osób z grupy ryzyka terminy powinny być jak najkrótsze. Jeśli mówimy o geriatrii, to problem jest jeszcze bardziej złożony, bo chodzi też o zapewnienie seniorom pomocy społecznej. Wielu z nich ma kłopoty z poruszaniem się, częściej niż w latach ubiegłych zapada na depresję, niektórzy są niedożywieni.

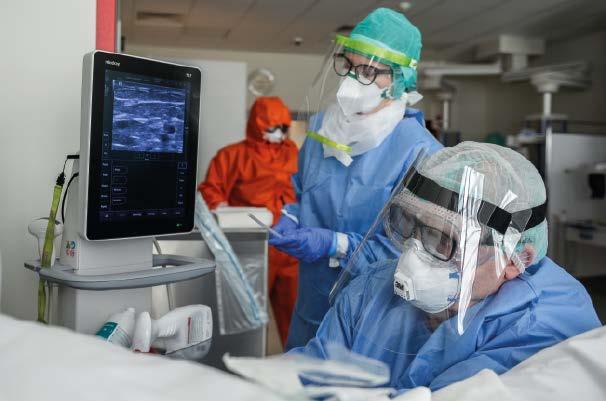
Oddział Anestezjologii i Intensywnej Terapii w Szpitalu Uniwersyteckim w Krakowie
Omar Marques / All rights reserved
Uporanie się ze skutkami pandemii to problem całego społeczeństwa, nie tylko służby zdrowia. W moim odczuciu wychodzenie z tego popandemicznego kryzysu potrwa trzy do pięciu lat i dla nas wszystkich będzie to bardzo trudny okres. ■ Wydaje mi się, że szczepionka będzie skuteczna nawet przy pojawianiu się kolejnych wariantów wirusa. Bardzo wiele będzie jednak zależało od tego, jak szybko uzyskamy odporność. Nie wyeliminujemy choroby ze społeczeństwa. COVID-19 pozostanie. Ale powinniśmy dążyć do jak najszybszego opanowania sytuacji. Na świecie istnieje wiele chorób zakaźnych, z którymi lepiej lub gorzej, ale dajemy sobie radę, dzięki czemu nie powodują one takiego załamania społecznego i gospodarczego. Myślę, że opanujemy też kwestię tej pandemii, natomiast ciągle pojedyncze ogniska będą się zdarzały. Liczę na to, że w Polsce najdalej za pół roku państwo powinno powoli zacząć już normalnie funkcjonować. W związku z tym, że choroba będzie istniała, będą utrzymywać się pewne obostrzenia, z którymi po prostu powinniśmy się nauczyć żyć. Tak, jak nauczyliśmy się myć i dezynfekować ręce, dzięki czemu odnotowujemy mniej innych infekcji. Nauczymy się, że kiedy kaszlemy i kichamy, to nie możemy przyjść do pracy, bo zarazimy innych, a jeżeli już musimy przemieszczać się, to obowiązkowo trzeba założyć maskę. W wielu krajach jest to już standard, liczę więc, że w Polsce też tak będzie. Mam nadzieję, że po pandemii bardziej będziemy dbali nie tylko o swoje zdrowie, ale również o zdrowie innych.
□ Studenci i doktoranci Uniwersytetu Jagiellońskiego cier-
piący na depresję lub zmagający się z innymi problemami dotyczącymi zdrowia psychicznego mogą korzystać zpomocy specjalistów Studenckiego Ośrodka Wsparcia i Adaptacji (SOWA). Agdzie pomocy powinni szukać pracownicy, seniorzy, ludzie samotni? Czy powstaje jakaś strategia odbudowy społeczeństwa po epidemii?
■ Zakładam, że szczepienia będą realizowane zgodnie z planem, szczepionka będzie skuteczna i w najbliższych miesiącach uda nam się opanować pandemię. Oczywiście, już dzisiaj powinniśmy stworzyć dla społeczeństwa plan wyjścia z kryzysu, nie tylko ekonomicznego. Nie czuję się kompetentny, by wskazywać konkretne rozwiązania, ale uważam, że w tej kwestii potrzebna jest wieloaspektowa interwencja polegająca, między innymi, na wsparciu zdrowia psychicznego, zdrowia fizycznego i zabezpieczenia socjalnego Polaków. Większość osób starszych, tych 75+, korzysta z pomocy swoich dzieci, które przecież też mają problemy, często także sami są rodzicami i troszczą się o swoje dzieci. Podczas pandemii spadło na nich dwu- albo nawet trzykrotnie więcej obowiązków. Jak długo starczy im sił, by temu wszystkiemu sprostać? Muszą odbudowywać własne rodziny. Depresja dosięga nie tylko seniorów, którzy nie mogli wychodzić z domu, ale także ich opiekunów. To jest łańcuch bardzo wielu powiązań. Taki plan odbudowy społeczeństwa po epidemii już powinien być tworzony przez rządowych ekspertów. Ijak najszybciej wdrażany wżycie. Do stworzenia tej strategii niezbędne są odpowiednie dane dotyczące właśnie nastrojów, częstości występowania pewnych schorzeń, sytuacji społecznej i ekonomicznej. Nie wiem, czy ktoś w Polsce na bieżąco prowadzi tego typu badania. Opracowanie takiej strategii powinno być jednak sprawą priorytetową. □ Naukowcy działający wzespole ds. COVID-19 przy prezesie
PAN opracowali pięć hipotetycznych scenariuszy rozwoju pandemii COVID-19 na rok 2021 i kolejne lata. Jaki jest Pana scenariusz?
□ To będzie wartość dodana tej pandemii?
■ Zpewnością tak. Jako przykład podam infekcje grypy. Wokresie pandemii przypadków zachorowań na grypę jest niewiele. I to nie jest sukces szczepień, bo przecież nie było ich wiele w ubiegłym roku. To raczej efekt tego, że w przypadku objawów choroby zaczęliśmy się izolować, nosić maski. Jeżeli będziemy to robili w miarę normalnie, na stałe, to zmniejszymy również częstość, między innymi, tych infekcji grypowych czy paragrypowych. Wierzę, że z tego doświadczenia wyciągniemy wnioski jako społeczeństwo. □ Jak obecnie wygląda kwestia szczepień w Collegium
Medicum UJ? Ile procent lekarzy, personelu medycznego, studentów kierunków medycznych udało się zaszczepić do 1 marca 2021?
■ W przypadku lekarzy i personelu medycznego Collegium Medicum zaszczepionych zostało już ponad 80 procent osób. Jeśli
chodzi natomiast o personel Szpitala Uniwersyteckiego, to jest to ponad 83 procent.
Akcja szczepienia studentów kierunków medycznych trwa. Nie dysponujemy szczegółowymi danymi, bo studenci szczepią się w różnych miejscach. Orientacyjnie możemy jednak powiedzieć, że jest duże zainteresowanie i szacujemy, że uda nam się zaszczepić 70–80 procent studentów. □ Wróżnych krajach stosowane są różne szczepionki i różne
strategie szczepień. Niemal codziennie wprasie pojawiają się jakieś nowe informacje dotyczące ich skuteczności, stosowania i skutków ubocznych, zwłaszcza jeśli chodzi opreparaty wyprodukowane przez firmy Pfizer/BioNTech, Moderna czy AstraZeneca. 19 lutego 2021, na przykład, wpiśmie medycznym „The Lancet” pojawiła się informacja, że szczepionka AstraZeneca przeciw COVID-19 zwiększa swoją skuteczność, jeśli przerwa między dawkami jest dłuższa niż sześć tygodni. Okazuje się też, że szczepionki Pfizer/BioNTech nie muszą być przechowywane w tak niskiej temperaturze, jak wcześniej uważano. W Wielkiej Brytanii szczepionką AstraZeneca szczepieni są wszyscy bez względu na wiek, w Polsce AstraZeneca rekomendowana jest dla osób do 65. roku życia...
■ Wielka Brytania rzeczywiście szczepi każdą szczepionką, jaką ma, każdego, kogo można, bo przyjęto tam założenie, że im więcej osób zostanie zaszczepionych nawet przy mniejszej skuteczności, tym suma summarum będą lepsze efekty. Można postawić pytanie: czy wprzypadku 30-milionowego narodu lepiej zaszczepić wszystkich szczepionką mniej skuteczną, czy trzy miliony szczepionką o większej skuteczności?
Pamiętajmy, że mówimy o szczepionkach, które powstawały w warunkach szczególnych, czas obserwacji był bardzo krótki. Niezależnie od przeprowadzonych badań nie do końca wiemy, jak długo będzie utrzymywała się po nich odporność, czy to będzie pół roku, rok, dwa, czy może do końca naszego życia. Badania trwały relatywnie krótko. Jestem daleki od jednoznacznego wyrokowania. Być może okaże się, że po roku skuteczność szczepionek Pfizera i AstraZeneki będzie bardzo podobna. Na razie nikt tego nie wie.
Poza tym pamiętajmy, że jest ogromna różnica w cenie i w sposobie przechowywania tych szczepionek. Ma to duże znaczenie w przypadku państw mniej zamożnych. Myślę więc, że z perspektywy populacyjnej powinno nam zależeć na tym, by zaszczepić jak najwięcej osób, nawet mniej skuteczną szczepionką. Oczywiście ma być bezpieczna. I to jest poza dyskusją. □ Czy nie powinno być tak, że decyzję, jaka szczepionka dla
kogo, podejmuje lekarz? Zwłaszcza jeśli chodzi o pacjentów z chorobami współistniejącymi. Obecnie nie mamy żadnej możliwości wyboru. Co najwyżej możemy się nie zgodzić na szczepienie.
■ Oczywiście, idealnie byłoby, gdyby szczepionki leżały na półkach i można było je wybierać, dostosowując indywidualnie do konkretnego profilu pacjenta. Ale teraz nie mamy odpowiedniej liczby dostępnych dawek, wzwiązku ztym na świecie szczepimy tym, co mamy. Trzeba też pamiętać, że są kraje, których na zakup szczepionki nie stać, w których ludzie umierają na COVID. Na ten temat wypowiadała się także Światowa Organizacja Zdrowia, podkreślając, że biedne kraje wogóle zostały pozbawione szansy na to, by się zaszczepić. I z perspektywy pewnej solidarności ludzkiej jest to ogromny społeczny problem. W tym kontekście teraz nie jest aż tak ważne, czy skuteczność szczepionki będzie na poziomie 60, 80 czy 90 procent. Najistotniejsze jest, abyśmy jak najszybciej zaszczepili osoby z grupy najwyższego ryzyka, a potem kolejne grupy. Miejmy nadzieję, że za pół roku, za rok sytuacja pozwoli na to, byśmy mieli wybór, dla kogo jaka szczepionka i kiedy. Teraz nie mamy na to czasu. Mówiąc inaczej, kiedy wybucha pożar, nie zastanawiamy się, czy lepiej gasić go taką czy inną gaśnicą, nie rozważamy, która jest bardziej, a która mniej skuteczna. Kiedy się pali, każdy gasi tym, co ma pod ręką. Oczywiście, gaśnica musi być bezpieczna. Nie wolno nam wzniecać nowego pożaru. I dziś trzeba myśleć właśnie w tych kategoriach. Mamy ratować ludzkie życie i zapewnić bezpieczeństwo jak największej liczbie osób.
Pixabay.com
Student medycyny czy to na kierunku pielęgniarskim, lekarskim, czy ratownictwie, musi mieć kontakt z chorym i nie może się go bać
□ 2 marca 2021 Hospicjum św. Łazarza w Krakowie świę-
towało 40-lecie swojego istnienia. Jak wiadomo, Uniwersytet Jagielloński, a zwłaszcza Collegium Medicum, bardzo intensywnie angażuje się we współpracę z Hospicjum. Od sześciu lat jest współorganizatorem ogólnopolskiej cyklicznej konferencji Opieka paliatywna i hospicyjna – medycyna, humanizm, wolontariat, która przed pandemią odbywała się w Auditorium Maximum zawsze w październiku. W 2020 roku, z wiadomych przyczyn, nie udało się jej zorganizować. Ale w tym roku konferencja się odbędzie. Proszę zdradzić więcej szczegółów związanych z realizacją tego ważnego przedsięwzięcia?
■ Ze względu na sytuację epidemiczną główna część obchodów jubileuszowych Hospicjum została zaplanowana na jesień. Wich program wpisana została także tegoroczna edycja konferencji Opieka paliatywna i hospicyjna – medycyna, humanizm, wolontariat, która w tym roku odbędzie się 26 października.
Tematyka sympozjum dotyczyć będzie problemów, z jakimi zmagać się muszą pacjenci w terminalnej fazie życia podczas epidemii COVID-19, kwestii komunikacji z chorym, problemów związanych z towarzyszeniem pacjentowi w ostatnich
Uczestnicy rozmowy o książce Integralna troska o chorego u kresu życia; 25 lutego 2021
tygodniach, dniach bądź godzinach życia, co w czasie epidemii jest bardzo utrudnione. To szczególnie ważne zagadnienie nie tylko dla osób na co dzień związanych z medycyną, ale w ogóle dla społeczeństwa. Podczas konferencji, oprócz wystąpień poświęconych chorym onkologicznie, będą także wykłady dotyczące pacjentów w terminalnej fazie życia, zmagających się z chorobami przewlekłymi, między innymi z przewlekłą obturacyjną chorobą płuc (POChP), z niewydolnością serca czy przewlekłą niewydolnością nerek. Trzecia grupa tematów poświęcona zostanie kwestiom opieki hospicyjnej nad dziećmi i wspieraniu rodziców. Temat jest bardzo trudny i często pomijany, dlatego należy o nim mówić. Wcześniej problem opieki paliatywnej był nakierowany przede wszystkim na osoby z chorobami nowotworowymi, dlatego teraz chcielibyśmy skoncentrować się na nieco innych problemach.
Wykład inauguracyjny wygłosi rektor UJ prof. Jacek Popiel. Mamy nadzieję, że w październiku konferencja będzie mogła odbyć się w trybie stacjonarnym. Jednak przygotowujemy się także na wersję hybrydową, z możliwością uczestniczenia on-line. Chcielibyśmy zapewnić możliwość udziału w konferencji również osobom, które ze względów zdrowotnych czy epidemiologicznych nie będą mogły przyjechać do Krakowa, a chciałyby uczestniczyć w obradach.
Warto dodać, że 25 lutego 2021 odbyła się promocja książki, będącej podsumowaniem pięciu lat konferencji organizowanej przez Uniwersytet Jagielloński we współpracy z Hospicjum św. Łazarza. Publikacja ukazała się niedawno pod redakcją Agnieszki Bertman-Wierzchowskiej, Wojciecha Kochana iksiędza Józefa Stali nakładem Wydawnictwa UJ. □ Apropos systemu hybrydowego i on-line. Jak planowane jest
kształcenie na kierunkach medycznych Collegium Medicum w drugim semestrze roku akademickiego 2020/2021?
■ Nauczanie zdalne stanowiło konieczność, a nie wybór. Chcieliśmy w ten sposób chronić pacjentów i studentów przed potencjalnym zarażeniem. Chodziło o to, by zarażony student nie zaraził pacjentów, którzy są leczeni w szpitalu, i odwrotnie, bo takie ryzyko zawsze istnieje. Dlatego w pierwszym semestrze roku akademickiego 2020/2021 tam, gdzie to było możliwe, wprowadziliśmy nauczanie zdalne. Jednak student medycyny czy to na kierunku pielęgniarskim, lekarskim, czy ratownictwie, musi mieć kontakt z chorym i nie może się go bać. Dotyczy to także czasu pandemii. Ryzyko zarażenia się jest wpisane w zawód lekarza, pielęgniarki czy ratownika. Student musi także nauczyć się, jak w przypadku kontaktu z pacjentem zakażonym odpowiednio się zabezpieczyć. Tego nie da się nauczyć on-line. Dlatego w poprzednim semestrze prowadziliśmy też zajęcia w systemie hybrydowym, częściowo zdalnie, a częściowo przy łóżku chorego. I one odbywały się nawet w najtrudniejszym okresie pandemii. Obecnie jesteśmy już na końcowym etapie szczepień kadry i studentów, więc w drugim semestrze roku akademickiego 2020/2021, od marca, kształcenie na wszystkich kierunkach studiów medycznych odbywać się będzie normalnie. W ogromnej większości studenci zostali już zaszczepieni, nie będą więc stanowili zagrożenia dla chorych i sami będą bezpieczni. Uzyskanie możliwości szczepienia w pierwszej kolejności to był nie tylko przywilej, ale również zobowiązanie, aby móc zaangażować się w pracę po uzyskaniu odporności. □ Ajak przedstawia się sytuacja w akademikach?
■ Akademiki, jak na tę specyficzną sytuację, funkcjonują normalnie. Mieliśmy kilkanaście przypadków zakażonych studentów, którzy po ocenie lekarskiej najpierw trafiali do izolatorium. Mieliśmy też przypadki osób podejrzanych o zakażenie, którzy
w specjalnie wyodrębnionych pokojach przebywali na kwarantannie lub oczekiwali na wynik badania. Nigdy nie było więc takiej sytuacji, że musieliśmy zamknąć akademik. □ Jak wygląda kształcenie w Szkole Medycznej dla Obco-
krajowców?
■ Znaczna część tych studentów przyjechała do Krakowa ikształci się normalnie, mają zajęcia. Ci, którzy nie mogli przyjechać do Polski, kształcą się zdalnie albo mają prowadzone zajęcia wswoich krajach. W przypadku obcokrajowców nauczanie hybrydowe jest bardziej rozbudowane. □ Czy planowane są jakieś zmiany w rekrutacji w Collegium
Medicum?
■ Nie planujemy żadnych zmian. Rekrutacja odbywa się na podstawie wyników matur. Natomiast jeżeli chodzi o egzaminy obcokrajowców, to wywiady i egzaminy wstępne będą prowadzone w sposób zdalny. □ Mówił Pan o kontaktach studentów z chorymi w Szpitalu
Uniwersyteckim w Krakowie. Ilu pacjentów „covidowych” przebywa tam obecnie?
■ Liczba pacjentów zmienia się właściwie zdnia na dzień. Obecnie [stan na 1 marca 2021 – RPM] jest ich ponad 160 i są rozlokowani w dwóch miejscach: w Szpitalu Uniwersyteckim przy ul. Jakubowskiego oraz w tak zwanym szpitalu tymczasowym, czyli w dawnym Centrum Urazowym Medycyny Ratunkowej i Katastrof przy ul. Kopernika. Mamy też łóżka przygotowane dla chorych na psychiatrii i na położnictwie. Przyjęliśmy już kilkanaście porodów pacjentek z COVID-19. □ Jakie wyzwania na najbliższe miesiące stoją przed Panem
jako prorektorem UJ do spraw Collegium Medicum?
■ Niestety, problem polega na tym, że w obecnej sytuacji trudno cokolwiek planować, cokolwiek zakładać. Obecnie najważniejsze jest, abyśmy mogli przywrócić normalne funkcjonowanie Uczelni, i nie dotyczy to tylko Collegium Medicum, ale całego Uniwersytetu. Kluczowe jest, abyśmy wciągu najbliższego roku wrócili do normalnej pracy, mając jednocześnie świadomość, że COVID nie zniknie, ale abyśmy pomimo tego potrafili kształcić i prowadzić badania. Aby udawało się przełamywać pewne lęki i przyzwyczajenia. Zdalne nauczanie pewnie pozostanie z nami na lata, ale trzeba pracować nad tym, by ulepszać tę formę kształcenia, by była bardziej interaktywna. To, oczywiście, nigdy nie zastąpi normalnego nauczania, bezpośredniego kontaktu, a powinno stanowić jedynie jego uzupełnienie. Warto ponadto pamiętać, że te pięć czy sześć lat studiów to nie tylko czas nauki, ale nawiązywania kontaktów i budowania nowych relacji, a dla wielu osób pierwszy okres samodzielnego życia z dala od rodziców. Tego czasu nie uda się nadrobić, więc nie powinniśmy dopuścić, aby został stracony. Odbudowanie normalnych relacji międzyludzkich stanie się więc chyba najtrudniejszym wyzwaniem, zwłaszcza wobliczu ekonomicznego ispołecznego kryzysu, który niechybnie będzie odczuwalny na całym świecie. □ Oby się więc to wszystko udało. Dziękuję za rozmowę.
Rozmawiała Rita Pagacz-Moczarska











