FUTURE OF HEALTH







De toekomst van de gezondheidszorg wordt mede bepaald door maatschappelijke trends. Bovendien staat die toekomst sterk onder invloed van de wijze waarop zorgprofessionals invulling geven aan hun vak. Je kunt dus ook stellen: het zorgvak verlangt van betrokkenen dat ze zich blijven ontwikkelen en bijscholen. Drie deskundigen - die tevens optreden als spreker tijdens onderwijsprogramma’s –laten in hun reactie zien dat structurele ontwikkeling telkens noodzakelijk blijft.

Prof. dr. Anne Marie Weggelaar, sinds juli 2022 bijzonder hoogleraar Innovatie en Transformatie in de Zorg aan Tilburg University, benadrukt dat de zorgsector eigenlijk onvoldoende heeft nagedacht hoe nieuwe technologie in werkprocessen geïntegreerd moet worden. “Hierdoor creëren innovaties vaak meer werk in plaats van minder. Neem een nieuwe technologie als thuismonitoring van demente ouderen. Dat vraagt om een diepgaande herziening van zorgprocessen. Eigenlijk gebeurt dat zelden. Vaak is er een gebrek aan samenwerking tussen ontwikkelaars en zorgverleners, terwijl de innovaties als commerciële producten worden gezien. En dus niet als een oplossing die men creëert in samenwerking met de zorgsector.”
Weggelaar benadrukt dat er bovendien een tekort is aan middelen om innovaties in de praktijk te brengen en ermee te experimenteren. De regelgeving is streng, en innovatie moet vaak aan allerlei eisen voldoen voordat er geëxperimenteerd kan worden. “Als ik een particulier voorbeeld mag noemen: mijn demente moeder kreeg een duur monitorsysteem geïnstalleerd, dat eigenlijk meer stress opleverde dan het oploste. Uiteindelijk hebben we zelf een goedkopere oplossing gevonden met een indoor beveiligingscamera. Dit voorbeeld laat in zien hoe de behoeften van zorgverleners en patiënten niet altijd goed worden vertaald in de geboden technologie.”
Wat je daarvan kunt leren, besluit Weggelaar, is dat er meer ruimte moet zijn voor experimenten en het delen van goede voorbeelden. “Zorgverleners zijn vaak te druk met het oplossen van directe problemen, zonder na te denken over structurele verbeteringen.”
De constatering die Weggelaar opwerpt, is een mooi bruggetje naar prof. dr. Bob de Wit, hoogleraar Strategic Leadership aan Nyenrode Business Universiteit. De zorgsector an sich is niet direct zijn core business, maar wat hij wel onderzoekt, is hoe de samenleving er in de toekomst komt uit te zien. En dus ook wat voor impact dat heeft op de gezondheidszorg. Een belangrijk onderdeel daarvan is preventie. We hebben de zorg zo ingericht dat patiënten pas in het ziekenhuis worden opgenomen als het eigenlijk al te laat is.
De Wit vergelijkt dat met een jaarlijkse APK-keuring voor de auto. “Je kunt jaar na jaar in je auto blijven rijden tot het

Ruth van der Esch, Regiomanager ActiVite Praktische inzichten en wetenschap zijn mooi verbonden. Direct toepasbare ideeën voor de praktijk. Deze vrouw weet waar ze het over heeft, dat voel je aan alles
moment dat deze gebreken begint te vertonen. Bij ernstige gebreken wordt dat waarschijnlijk een dure reparatie, maar met een jaarlijkse APK kun je veel ellende voorkomen: met tussentijdse metingen kun je kleine ingrepen doen. Met behulp van nieuwe technologieën, zoals smart watches, kun je al heel aan preventie doen. Op basis van die metingen kun je preventief je


gezondheid in de gaten houden.”
Een tussenliggend probleem is dat we de wereld hebben vormgegeven zoals die nu bestaat. Dat geldt voor vervoer en transport (waarom hebben we bussen, treinen en taxi’s nodig als we straks beschikken over zelfrijdende auto’s?) en dat geldt dus ook voor de gezondheidszorg, die pas in het geweer komt op het moment dat de gezondheid van de mens aan reparatie toe is. “Toch merk ik wel een kentering, ook onder verzekeringsmaatschappijen. Niet zozeer de ziekte, maar de gezondheid van mensen wordt de grote driver van de gezondheidszorg.” aldus De Wit, die daarmee ook constateert dat er nieuwe skills nodig zijn voor professionals in de zorg. Want de vraag is ook: hoe zorg je ervoor dat mensen slechte gewoonten (roken, alcohol, weinig bewegen) afremmen en nieuwe gewoontes oppakken?

Danielle Gorter, bestuurder Thuiszorg
Bob schetst een toekomstbeeld vanuit historisch perspectief. Hij maakt problematiek tastbaar en geeft handvatten om een visie en strategie te ontwikkelen ondanks onzekerheid
Voor wat betreft de zorgsector en kosten, zijn we aan het goede adres bij prof. dr. Dennis Vink, hoogleraar Finance and Investment aan Nyenrode Business Universiteit. De kerntaak van zorginstellingen is klip en klaar: ze dienen een goede kwaliteit zorg te verlenen aan patiënten. Financieel gezien bestaat er echter een complexe driehoek tussen zorgverzekeraar, zorginstelling en overheid. “De grootste inkomstenstroom verloopt tussen zorgverzekeraar en zorginstelling, terwijl er ook kleinere stromen zijn, zoals inkomsten uit onderzoek. Momenteel staan zorginstellingen er financieel niet goed voor vanwege onvoldoende inkomsten om de kosten, zoals energie en duur ingehuurd personeel, te dekken. Ook innovatie wordt belemmerd door gebrek aan financiële middelen.”
Vink toont zich behoorlijk kritisch in zijn observaties, te meer omdat er een scheve verdeling bestaat tussen de rijkdom van zorgverzekeraars en de financiële druk op zorginstellingen. Zorgverzekeraars maken hoge winsten en keren dividend uit, terwijl zorginstellingen worstelen om financieel overeind te blijven. Dit systeem is onevenwichtig en zou moeten veranderen, waarbij de overheid een rol moet spelen in het herstellen van deze balans.
“De Raad van Toezicht van zorginstellingen schiet vaak tekort in financieel toezicht, vanwege gebrek aan kennis en middelen. Dit leidt tot verkeerde beslissingen, zoals het aangaan van hoge schulden voor infrastructuurinvesteringen
Kalender najaar: Collegereeks management in de zorg vanaf 23 sept 2024
Advanced Program Zorgmangement vanaf 25 sept 2024
Toezichthouders in de zorg 9,10 okt + 22 nov 2024
Masterclass Financieel management in de zorg 5,6 nov + 4 dec 2024
Collegereeks Innovatie management in de zorg vanaf 12 nov 2024
NIEUW - Regisseren van samenwerking in de zorg vanaf 20 nov 2024
Heeft u vragen?
Neem dan contact op met onze opleidingscoördinator, Joanne Bijleveld. T: 030 – 638 37 11 E: joanne.bijleveld@bsl.nl
die niet betaalbaar zijn op lange termijn. Een herziening van het financiële systeem en betere ondersteuning van zorginstellingen zijn noodzakelijk om de continuïteit en kwaliteit van zorg te waarborgen.”
Om de zorg toekomstbestendig te maken, is het cruciaal dat zorgprofessionals zich continue blijven ontwikkelen. Vereisten hiervoor zijn voortdurende educatie, integratie van nieuwe technologieën en betere communicatie tussen de ontwikkelaars en zorgverleners. Als dit wordt ingevuld, kan de zorg efficiënter, rendabeler, veerkrachtiger en meer patiëntgericht worden. En daar is iedereen bij gebaat.

Marinus Nouwen, anesthesioloog Gelderse Vallei Onderwerpen als jaarcijfers komen in de geneeskunde opleidingen nauwelijks aan bod. Een bredere kennis hiervan is echter nuttig voor alle medische specialisten, met name voor de vrijgevestigde, omdat zij hun praktijk vorm moeten geven in een financieel landschap waar ze weinig van weten
De drie sprekers die in deze tekst aan het woord komen, zijn regelmatig te gast tijdens het onderwijsprogramma van Zorgvisie Academy. Deze opleidingsaanbieder biedt in samenwerking met Nyenrode Business Universiteit executive onderwijs aan voor managers, bestuurders en toezichthouders over actuele thema’s in de zorg. Die noodzaak is in de huidige samenleving, onder andere door toenemende vergrijzing, actueler dan ooit. Het is cruciaal dat zorgprofessionals zich blijven ontwikkelen om de kwaliteit van de zorg te waarborgen en de sector toekomstbestendig te maken. Door permanente educatie kunnen zij nieuwe technologieën effectief integreren, preventieve zorgmethoden toepassen en beter omgaan met financiële uitdagingen. Dit leidt tot efficiëntere zorgprocessen, verbeterde patiëntbegeleiding en een veerkrachtige zorgsector die voorbereid is op toekomstige ontwikkelingen.

Campagne Manager
Luna Dirks
Managing Director
Jonathan Andersson
Redactie
Eltjo Nieuwenhuis
Graphic Design
Kiloe van Benthem
Tekst
Jan Koning, Hugo Schrameyer, Fred Pals, Michel de Ruyter en Eltjo Nieuwenhuis
Coverfoto
AdobeStock
Gedistribueerd met Het Financieele Dagblad 2024
Drukkerij
RODI Rotatiedruk
Partner content in deze campagne is tot stand gekomen in samenwerking met onze klanten. Dit zijn commerciële uitingen. Dit is een commerciële uitgave. De FD-redactie heeft geen betrokkenheid bij deze productie.
Uitgegeven door Contentway B.V.
Keizersgracht 424 NL-1016 GC Amsterdam
Telefoon Website
+31 20 808 82 00 contentway.nl
Email info@contentway.nl redactie@contentway.nl
De gezondheidszorg in Nederland staat voor aanzienlijke uitdagingen in de komende jaren. Eén van de grootste problemen is het personeelstekort, dat leidt tot overbelasting van zorgmedewerkers, langere wachttijden voor patiënten en een dalende kwaliteit van de zorg. Een ander probleem is dat de levensverwachting in Nederland in de laatste jaren is gedaald, onder andere door wat de WHO omschrijft als de ‘obesitas epidemie’. Toch hebben dergelijke problemen een bijkomend voordeel, want ze werken in Nederland vaak als aanjager voor initiatieven, uitvindingen en doordachte oplossingen.
Personeelstekorten
Het personeelstekort in de gezondheidszorg heeft diverse oorzaken, zoals de toegenomen vraag door vergrijzing, daarnaast komen er minder nieuwe zorgmedewerkers bij. Daarom moet de instroom van nieuwe zorgmedewerkers vergroot worden, door bijvoorbeeld opleidingen aantrekkelijker te maken en betere arbeidsvoorwaarden te creëren. Daarnaast moeten de huidige zorgmedewerkers behouden worden, door een betere werk-privébalans en meer opleidingsmogelijkheden en loopbaanperspectieven te bieden.
Toch gaan de oplossingen voor het personeelstekort verder dan enkel inzetten op meer mensen. Er is veel te winnen door efficiënter inzetten van medewerkers,
bijvoorbeeld door digitalisering, of juist door verbeterde communicatie en samenwerking. En dan zijn er out of the box ideeën zoals woon-zorg vormen waarin de verzorgende rol van de ‘buurt’ vergroot wordt. Toch wordt het meest verwacht van de digitalisering.
Innovaties in de zorg Innovatieve oplossingen in de zorg omvatten het gebruik van technologieën als telezorg en domotica. Telezorg biedt mensen de mogelijkheid om op afstand medische zorg en ondersteuning te ontvangen, wat de druk op zorginstellingen vermindert. Met behulp van domotica, of slimme huistechnologie, kunnen hulpbehoevenden zelfstandig thuis wonen door middel van o.a. automatische verlichting, valdetectiesystemen en reminders om medicijnen
te nemen. Zulke innovaties maken de zorg efficiënter en duurzamer.
Om innovaties als telemonitoring succesvol te laten functioneren, moet echter wel een nieuw zorgpad worden gecreëerd. Het moet natuurlijk niet een extra taak naast de oude manier van werken worden.
Zo vertelt longarts Paul Bresser in dit katern hoe de juiste implementatie van telemonitoring de polikliniek van het OLVG ziekenhuis veel minder arbeidsintensief heeft gemaakt.
Samenwerking Ook hebben zorginstellingen vaak hulp en begeleiding nodig bij het aanschaffen en implementeren van digitale innovaties. Hier bestaan goede bedrijven voor, die vaak veel meer besparen dan dat ze kosten. Maar ook de
leveranciers van de harden software, kunnen beter begeleiden. De status van de gezondheidszorg is een maatschappelijk probleem, dus samenwerking is gewenst, noodzakelijk zelfs.
De huidige gezondheidssituatie in Nederland is alarmerend, zoals 22 samenwerkende gezondheidsfondsen in een gezamenlijk manifest duidelijk hebben gesteld. Het is evident dat de betrokken partijen, van zorginstellingen tot digitale leveranciers en van overheid tot wetenschappers beter zullen moeten samenwerken. Maar als dit eenmaal gebeurt, blijken er diverse oplossingen mogelijk, van spectaculaire innovaties tot logisch nadenken, en dan biedt de toekomst eigenlijk veel potentieel.
Hoe ga je om met kinderen met autisme? Hoe help je hen om hun éígen brein beter te leren kennen en zo hun ontwikkeling te stimuleren? “Door het toepassen van psycho-educatie op een laagdrempelige manier, bijvoorbeeld met filmpjes, spellen en ander visueel materiaal” vertelt autismespecialist Suzanne Rouwhorst.

Suzanne Rouwhorst, Autismespecialist
Zij ontwikkelde de cursus ‘Psychoeducatie bij jongeren met autisme’.
“We moeten kinderen met autisme leren hoe hun brein werkt en wat te doen om zich goed te voelen, om zo uitval te voorkomen.” Suzanne komt uit het onderwijs: “In het speciaal onderwijs werkte ik vaak met kinderen die autisme hadden. Toen ben ik me gaan verdiepen hoe ik hen beter kon helpen, en heb een
master tot autismespecialist gevolgd.”
Inmiddels schreef ze meerdere boeken over dit onderwerp en ontwikkelde ze haar eigen lesmateriaal voor psycho-educatie bij jongeren met autisme.
Wat is autisme?
De term ‘autismespectrumstoornis’ moeten we vanaf, vindt Suzanne. “Om het een stoornis te noemen, werkt averechts. Een autistisch brein werkt niet fout, maar anders. Zo zien mensen met autisme vaak veel meer details, wat kan leiden tot overprikkeling. Maar het zorgt óók voor meer creativiteit en een scherpe blik.”
Maatwerk nodig
“Er is geen standaardprotocol voor autisme. Ieder kind is anders en heeft dus ook andere behoeften.” Eén ding is wel universeel: ieder kind moet weten hoe zijn of haar eigen brein in elkaar zit. “Vijftig procent van de mensen met autisme valt uit in hun lerende en werkende leven. Dat is zonde, want volgens mij kunnen we die
uitval grotendeels voorkomen met psychoeducatie.”
Aanpassen en maskeren
De voornaamste reden voor die uitval is dat mensen met autisme informatie op een andere manier verwerken en daardoor sneller overprikkeld raken.
“Vroeger heerste het idee dat ‘ze’ zich maar moesten aanpassen, en zich gewoon netjes gedragen. Daardoor konden mensen met autisme niet zichzelf zijn, maar moesten ze hun ‘natuurlijke’ gedrag maskeren.”
Tegenwoordig richten we ons gelukkig meer op de wisselwerking tussen individu en maatschappij, en vragen we ons af: wat heb jij nodig om jezelf te kunnen zijn, en te groeien?”
Methodiek en ambassadeur
Hiervoor is psycho-educatie nodig.
“Zorgprofessionals hebben vaak geen goede of verouderde materialen om psychoeducatie te geven en om over autisme te praten. Daar breng ik verandering in met mijn methode en lesmateriaal.”
Als ambassadeur van de Neurodiversity Foundation én ontwikkelaar van ‘Jouw Autisme Methodiek’ zet ik me in om deze methodiek beschikbaar te maken voor
neurodiverse kinderen. Want ook andere neurodiverse kinderen, bijvoorbeeld met ADHD, hebben er baat bij om anders naar zichzelf en hun eigen behoeften te kijken.”
De cursus
Die methodiek legt ze uit tijdens de tweedaagse cursus ‘psycho-educatie bij autisme’. “Tijdens de cursus van Medilex deel ik hiervan enkele onderdelen, en leg ik uit hoe je deze toepast in de praktijk. Daarnaast krijg je het boek ‘Vind je eigen weg met jouw autisme’ en het bijbehorende werkboek. Zo geeft de tweedaagse cursus een goede basis om met psycho-educatie te beginnen.”
Werk jij met jongeren met autisme en ben je benieuwd naar de methode van Suzanne? Meld je dan aan voor de cursus op 24 september & 8 oktober of in 2025.

 Tekst: Eltjo Nieuwenhuis
Tekst: Eltjo Nieuwenhuis
De zorgsector zit klem. Steeds meer zorg verplaatst zich naar specialismen in het ziekenhuis, met hoge zorgkosten, lange wachtlijsten en een immense werkdruk bij zorgpersoneel als gevolg. Willen wij hier verandering in aanbrengen, dan zullen wij de oplossing moeten zoeken in de zorg buiten het ziekenhuis, en dat begint tijdens de medische opleiding, bepleit Alex Saad.

Alex Saad begon zijn studie geneeskunde met een duidelijk doel voor ogen: cardiothoracaal chirurg worden. Een zekere eerzucht en enthousiasme kon hem dus niet ontzegd worden. Gedurende zijn opleiding ontwikkelde zich echter ook een tegengeluid. Saad voelde zich onvoldoende geïnformeerd over het scala aan realistische kansen en mogelijkheden binnen de zorg. Het werd hem bijvoorbeeld pas in een later stadium echt duidelijk hoe moeilijk het zou zijn om toegelaten te worden tot de
gewenste opleiding, met slechts één of twee beschikbare plekken per jaar. Gedurende zijn coschappen merkte Saad daarnaast dat er een enorme nadruk op productie lag binnen de muren van het ziekenhuis. Met de in veel gevallen schaarse tijd voor de patiënt, en een hiërarchische sfeer op de werkvloer, begon hij steeds meer twijfels te krijgen over het werken in het ziekenhuis. En hij was zeker niet de enige die hiermee worstelde. Dit ongenoegen was voor hem uiteindelijk de aanleiding om Artsen van morgen op te richten, een zorginstelling die primair gericht is op het begeleiden van basisartsen, op weg naar hun droomcarrière. Het is volgens hem onherroepelijk nodig om
De zorg buiten het ziekenhuis dient in beginsel ter ontlasting van de specialistische ziekenhuiszorg

systeemproblemen in de zorg een halt toe te roepen: lange wachtlijsten in de geestelijke gezondheidszorg, een alsmaar groeiende vergrijzing en een tekort aan personeel zijn duidelijke signalen dat er iets wezenlijks moet veranderen.
Saad: “Het is mijn missie om meer aandacht te krijgen voor alle zorg buiten het ziekenhuis, niet alleen in termen van middelen en personeel, maar juist ook in disciplinaire kennisoverdracht op de medische opleiding. Als alle zorg buiten het ziekenhuis meer ruimte krijgt om zijn rol naar waarde te vervullen, dan zul je merken dat alle collega’s in de ziekenhuizen weer enigszins op adem kunnen komen.
Alleen samen kunnen we de huidige en toekomstige problemen oplossen.”
Zijn signaal dat de zorg buiten het ziekenhuis meer aandacht verdient, wordt ondertussen wel degelijk opgepikt, ook in kringen van opleidingen. Hij ziet positieve veranderingen in het medische curriculum en een groeiende erkenning van de problemen. “Onbekend maakt onbemind. Door onze jonge artsen tijdig en volledig te informeren en hen te versterken in de meest cruciale competenties, kunnen wij het huidige zorglandschap impactvol en van binnenuit herstellen.” aldus Saad.
Goede communicatie in de zorg is van onschatbare waarde voor zorgprofessionals, aangezien het de kern vormt van effectieve patiëntenzorg. Met een steeds toenemende vraag om zorg, is het essentieel dat professionals in hun kracht staan. Daarom is DialogueTrainer ontwikkeld: een online platform waarop professionals gesprekken laagdrempelig oefenen.

Michiel Hulsbergen, Oprichter en CEO, DialogueTrainer
In de zorg voeren werknemers allerlei soorten gesprekken. De oncoloog voert een slechtnieuwsgesprek, of besluit samen met de patiënt over een behandeling. Na een operatie vindt een evaluatie plaats met een team. Een verpleger doet een overdracht met de collega die in de nachtdienst in gaat. Maar ook gesprekken met familie of directe collega’s aanspreken op gedrag. Grenzen aangeven of het afdelingshoofd duidelijk maken dat werkdruk te hoog is voor de lange termijn. Wat gebeurt er nu
DialogueTrainer
echt in die gesprekken? En hoe kunnen die zo productief en kwalitatief mogelijk gevoerd worden, waardoor de organisatie goed functioneert en patiënten geholpen zijn? DialogueTrainer helpt daarbij, met online simulaties voor assessment en training. Het bedrijf komt voort uit de Universiteit Utrecht, waar een platform is ontwikkeld om grote groepen mensen immersief - ervaringsgericht - te trainen.
Gespreksmodellen
Gedurende de afgelopen tien jaar hebben zij samen met experts 70 gespreksmodellen ontwikkeld rond cliëntcontact, samenwerken en leiderschap, met als doelen: betere zorg en begeleiding, betere samenwerking en betere zelfzorg. Michiel Hulsbergen, oprichter en CEO, vertelt: “Als professional ben je het belangrijkste kapitaal en samen kunnen we organisaties verbeteren. De grote innovatie van DialogueTrainer is dat we gedrag in gesprekken meetbaar maken, en dat we professionele ontwikkeling richting geven. Als je iets kan meten, dan kun je iets
duidelijk maken. Zo richten we ons op gespreksvaardigheden, maar ook op wat je in een gesprek kunt bereiken en wat daarvoor nodig is.”
Dankzij AI kunnen simulaties nu volledig spraakgestuurd worden gespeeld. “Dit betekent dat je als spreker alles kunt zeggen waarvan jij denkt dat het jouw doel in het gesprek dichterbij brengt, waarna de avatar op jou reageert. Dankzij ons large language model (LLM) getraind met 70 modellen en 400.000 speelsessies, zijn wij in staat om doelgericht feedback te geven en te scoren. Onze bijdrage aan de ‘future of healthcare’ is dat we professionals methodisch sterken, en hen in een veilige omgeving ervaring laten opdoen met situaties die het verschil maken. Juist in de zorg landt deze aanpak
omdat de sector het belang van procedures kent, ook in gesprekken.”
Simulaties
DialogueTrainer biedt simulaties rond methodes als Samen Beslissen, Motiverende Gespreksvoering, Krachtige Basiszorg, Triage, Apothekersgesprekken en Omgaan met Lage Gezondheidsvaardigheden. Hiermee wordt al getraind bij veel grote zorgorganisaties en opleiders, inclusief academische ziekenhuizen. Een deelnemer bij Spaarne Gasthuis: “Voor mij was het leerzaam om te ervaren dat bepaalde dingen die ik normaal doe op een andere manier beter werken. Daar ben ik me nu bewuster van.” “Door samen te werken met experts zorgen we dat innovatie direct waarde toevoegt.”, aldus Hulsbergen.

Dialogue Trainer heeft 17 medewerkers en heeft cliënten in binnen- en buitenland. Het hoofdkantoor is gevestigd in Utrecht. Het bedrijf heeft klanten als Erasmus MC, Leids Universitair Medisch Centrum en UMC Amsterdam maar ook bedrijven als Nestlé, TUI en Vattenfall. Tot nu toe zijn al meer dan 60.000 mensen getraind. www.dialoguetrainer.com

INNOVATIE
Veel experts zijn ervan overtuigd dat digitalisering veel van de werkdruk, waar de gehele zorgsector onder lijdt, weg zou kunnen nemen. Te vaak echter wordt bij digitalisering nog uitgegaan van de huidige netwerkinfrastructuur en applicatiearchitectuur. De zorgsector vraagt niet langer om digitalisering maar om werkelijke digitale transformatie.

Het ideaalbeeld in de zorg verloopt bijvoorbeeld als volgt: de zorgverlener wordt automatisch ingepland conform een persoonlijk schema. Onderweg naar de client of woonlocatie, hoort de zorgverlener al hoe de nacht is verlopen. Bij aankomst is de overdracht dus in principe al gedaan en liggen – geleverd op een toegankelijk device – het werkplan en zorgroute voor de dagdienst klaar. Tijdens clientgesprekken en overleg is de verslaglegging volledig geautomatiseerd door spraak naar tekst, en landt direct in het juiste systeem. Metingen worden continue geüpload in de juiste systemen. Doordat alle medewerkers zijn getraind in citizen development, zijn ze in staat om zelf eenvoudige
automatiseringsprojecten uit te voeren. Zo zou Carolien Venhuizen het graag zien. Zij is manager ICT en technologie bij de InteraktContour groep, een zorgverlener voor volwassenen met hersenletsel.
Samenwerken
Natuurlijk weet Venhuizen dat we er nog niet zijn. “Als we dit goed willen doen, hebben we ook alle netwerk, hardware en software leveranciers in Nederland nodig, én een meer visionaire, waardegedreven aanpak. Er is meer samenwerking vereist. Lef om maatschappelijke verantwoordelijkheid te tonen, kan prima samen gaan met een goede boterham verdienen. Het Nederlandse zorginfarct is een ‘wicked problem’, dan moet je eigenlijk alles wat ooit was los durven laten. Ook als leverancier; het hele product en werkproces los laten en opnieuw durven beginnen.”
“Software die rond de eeuwwisseling ontstond om kantoorautomatiseringsprocessen te versnellen, voldoet niet meer aan de vereisten voor een digitale transformatie. Veel zorgorganisaties voelen zich vastzitten in een ‘vendor lockin’. Veel keuze is er niet, en
overstappen naar een andere partij is soms een complexe en kostbare exercitie.”
Strategische keuzes Venhuizen, zelf afkomstig uit de bouw en infrasector, is al tien jaar bezig om die transformatie mede mogelijk te maken, maar ondervindt weerstand omdat er zoveel complexe, persoonlijke en financiële belangen spelen. De digitale transformatie, die de overheid en de sector ambiëren, vraagt om een forse investering om de basis op orde te brengen qua netwerkinfrastructuur, leveranciersportfolio en organisatie-inrichting. Hierin is de Cure (ziekenhuizen) sector verder dan de Care (zorg) sector. Het verschil in budgetten tussen de sectoren maakt deze uniforme ambitie ook niet altijd realistisch.
“Wees niet bang om het echte gesprek met leveranciers te voeren, werk met ze samen en daag eigenaren en aandeelhouders uit om samen te ontwikkelen. Ga uit van je eigen visie en missie, en zet de deuren van je organisatie open. Niet alleen de digitale vaardigheid van zorgmedewerkers verdient aandacht, ook de wijze van productontwikkeling. Begrijpen we elkaar wel echt? Wat gebeurt er als we er eens van uitgaan dat ‘de zorgmedewerker’ in staat is om futuristisch mee te denken en zich te ontwikkelen naar citizen developer? Laten we radicaal gaan samenwerken, vanuit een radicaal vertrouwen.”
VERNIEUWING
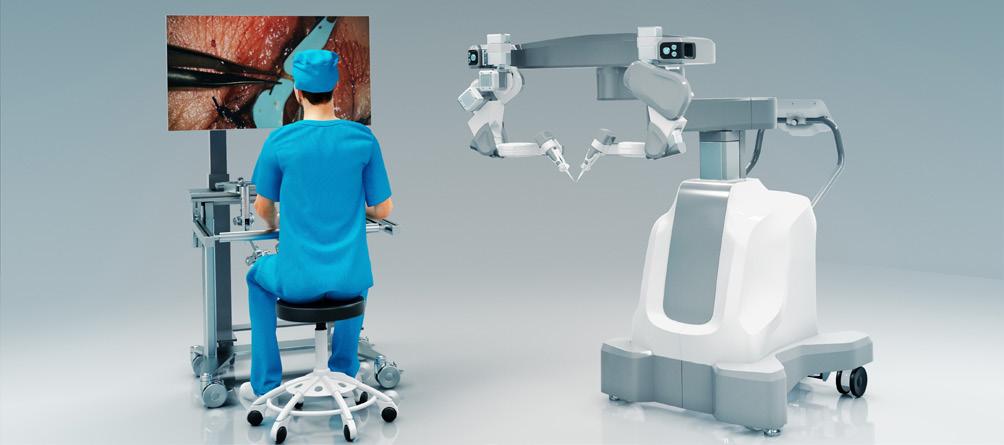
Medical robots can make surgeries safer, reduce the risk of complications, and shorten recovery times. They provide comfort and ease of use to surgeons who operate for long hours. Additionally, they can lower costs and enable operations in locations that would otherwise be unreachable for doctors.
The Eindhoven-based medtech startup Microsure is developing the MUSA, world’s first microsurgical, high-precision, operation robot. Clinical director Lilja Siemelink and plastic surgeon Tom van Mulken share their findings so far.
Tom explains: “The simplest form of reconstructive surgery is skin transplantation, but for more complex surgery, we can now move muscles and pieces of bone to solve issues elsewhere, which requires precise connection of blood flow and nerves.”
According to Tom, it all started over ten years ago with the daVinci robot, but it was too big for microsurgery. “We needed a robot which enabled higher precision, and that’s when things took off. In collaboration with the Eindhoven University of Technology (TU/e), the MUSA was developed. We started
experimenting and it proved more successful than we had expected. Microsure truly is the result of a thorough collaboration between doctors and technicians.”
Lilja explains that the original MUSA now has a successor. Aside from its enhanced precision, the biggest difference is the reach of the robot arms and the ease of use for the surgeon. The original version is attached to the Operating Room table, whereas in the new version, the surgeon sits behind a console and the screen of the digital microscope. More importantly, the surgeon’s own reusable instruments are used in the MUSA. Lilja: “We already have a working prototype, which will become a commercial product after the regulatory process. It should be ready in two years.”
GROVER underdogs – Partner Content
In het streven naar digitalisering in de zorgsector stuiten zorginstellingen op het nijpende personeelstekort dat de branche al jaren teistert. De wil is er, maar de handen om het te realiseren ontbreken.
GGROVER underdogs biedt een oplossing. Deze sociale onderneming schakelt mensen met een afstand tot de arbeidsmarkt in om de digitaliseringsambities van zorginstellingen waar te maken. Dit initiatief ondersteunt niet alleen zorgprofessionals, maar creëert ook waardevol werk voor mensen die anders langs de zijlijn zouden blijven staan. Giedo Lankhorst van GROVER underdogs is ervan overtuigd dat digitalisering in de zorg een noodzaak is
en veel goeds kan brengen. ”Ondersteund door technologie, kunnen zorgverleners meer tijd aan hun patiënten besteden en kan informatie sneller en nauwkeuriger uitgewisseld worden. Maar dan moet de basis wel op orde zijn. In de beginfase is digitalisering ook handwerk. Het overzetten van data is vaak grotendeels handmatige verwerking. Die basis moet kloppen voordat digitalisering de effectiviteit en efficiency van organisaties vergroot.” aldus Lankhorst.
Het gaat in alle gevallen om het opschonen, verwerken of detecteren van onjuiste of corrupte data, om hierna te beschikken over een juiste en complete dataset. Daarnaast worden fysieke archieven geschoond. Voor beide situaties komen de medewerkers van GROVER om de hoek kijken. Veelal zijn het mensen met een vorm van autisme, die zelfstandig
kunnen werken en daarin niet moeten worden gehinderd door te veel externe prikkels. ”Zij vinden het leuk digitale dossiers te analyseren op fouten en om fysieke dossiers geordend in te scannen. Dit alles moet wel secuur en voor vaak grote hoeveelheden data gebeuren. Dat kun je aan deze medewerkers wel overlaten.” sluit Lankhorst af.
GROVER underdogs is een ICT dienstverlener met IT’ers die uitblinken in nauwkeurigheid en focus. Binnen GROVER underdogs wordt voornamelijk gewerkt met IT’ers met een vorm van autisme, of mensen die een afstand hebben tot de arbeidsmarkt, bijvoorbeeld mensen met een vorm van chronische vermoeidheid.
Carolien Venhuizen, Manager ICT, InteraktContour groep Tekst: Fred PalsDe naam Urenco Isotopes is redelijk nieuw, omdat er de afgelopen dertig jaar nog het woord Stable tussenstond. Ze bevinden zich in een nichemarkt door met hun eigen centrifugetechnologie stabiele isotopen te produceren voor medische, industriële en onderzoekstoepassingen. Martijn van Hezel is als Head of Commercial bij Urenco Isotopes verantwoordelijk voor de marketing en sales en gaat dieper in op nieuwe medische ontwikkelingen.

Martijn van Hezel, Head of Commercial, Urenco Isotopes
Met centrifugetechnologie worden in Almelo al ruim 30 jaar isotopen verrijkt voor medische, industriële en onderzoekstoepassingen. De vraag naar medische isotopen is de laatste jaren enorm gestegen. Martijn: ‘’Wij zitten helemaal aan het begin van de medische productieketen, waarbij we de initiële grondstoffen en belangrijkste ingrediënten maken die uiteindelijk uitmonden in een therapeutische of diagnostische behandeling in het ziekenhuis.’’
Maatschappelijke betrokkenheid
Zo’n dertig jaar geleden waren ze vooral bezig met het verrijken van uranium en het verbeteren van de centrifugetechnologie en technische aspecten. Op een gegeven moment kregen ze de vraag of ze er ook iets anders mee zouden kunnen doen, waarna een aantal wetenschappers ermee aan de slag zijn gegaan.
Gebundeld worden de centrifuges overigens een cascade genoemd, wat enorme installaties zijn die moeilijk te verplaatsen zijn. Martijn vertelt dat het feitelijk de reden is dat ze nooit meer weggegaan zijn uit Almelo, waar hun
Nederlandse vestiging staat. ‘’Het medische is voor ons altijd interessant geweest, niet alleen vanuit bedrijfsbelang, maar ook voor onze bijdrage aan de maatschappij en het goede willen doen door onder andere het ontwikkelen van nieuwe behandelmethodes.’’
Verschillende stappen
De welvaart groeit en de behoeften aan hun methodes ook. Denk aan een groeiend aantal nare ziektes, maar ook aan nieuwe toepassingen die kunnen worden gebaseerd op zo’n stabiele isotoop. Ze willen zich ook verderop in de keten graag laten gelden, stelt hij. ‘’Het begint dus met die stabiele isotoop, maar verderop heb je een stap waarin deze een reactor ingaat en radioactief wordt gemaakt. Daarna wordt deze radiochemisch behandeld om hem gereed te maken voor de laatste stap en komt de isotoop terecht bij de zogeheten Big Pharma, die deze gereedmaken voor behandelingen in het ziekenhuis.’’

te nemen. ‘’We hebben een eigen R&Dafdeling die zich daar volledig op richt.’’ Daarnaast wil hij graag benadrukken dat ze dit in samenwerking doen met diverse andere instituten, universiteiten en bedrijven. ‘’Samen willen we ervoor zorgen dat de juiste behandelingen mogelijk gemaakt worden, door ook in die andere twee stappen van toegevoegde waarde te zijn.’’
Dat is echt een megastap, en maakt het voor de patiënt zoveel beter en minder belastend
Toegevoegde waarde
Grofweg bestaan er dus vier stappen in de keten, waarbij Urenco Isotopes zich in eerste instantie vooral richt op de eerste drie. Omdat ze de eerste stap nu al zo goed kunnen uitvoeren, denkt Martijn dat ze zich in een unieke positie bevinden om de andere twee stappen ook voor hun rekening

Toepassingen
Er zijn naast de bestaande handelsmethodes veel interessante nieuwe ontwikkelingen. Een daarvan is de Xenon-129 voor MRI’s die afwijkingen in longen laat zien, bij bijvoorbeeld long Covid. De MRI voor longen wordt hierdoor aanzienlijk beter. De patiënt ademt hierbij een bepaald gas in voordat de MRI wordt gemaakt. In dat gas zit verrijkt Xenon-129 wat in een bepaalde staat wordt gebracht, hyper-gepolariseerd genoemd. Beginstadia van verschillende aandoeningen of ziektes worden hierdoor veel sneller herkend. Een andere toepassing is Theranostics-behandelingen, een unieke combinatie van diagnostiek en therapie, mogelijk gemaakt met Koper-64 en Koper-67. Hier worden twee actieve ingrediënten bij de patiënt ingebracht, waarmee bijvoorbeeld een tumor bij prostaatkanker kan worden gelokaliseerd én tegelijk behandeld kan worden. ‘’Dat is echt een megastap, en maakt het voor de patiënt zoveel beter en minder belastend.’’
Rusland uitbannen
Ze zijn wereldwijd al een grote speler, en zitten nu met hun medische producten op zo’n twee miljoen patiëntbehandelingen
per jaar. Deze bestaan bijvoorbeeld uit brachytherapie, een vorm van radiotherapie waarbij een inwendige stralingsbron binnen of naast het gebied van de vereiste behandeling wordt geplaatst. Het product wordt uiteindelijk als staafje bij de patiënt ingebracht, maar het is eerst verrijkt in gasvorm en vervolgens omgezet in een metaal. Daar wordt vervolgens een klein staafje van gemaakt. Dat gaat in een reactor om geactiveerd te worden en nadat het aan een draad bevestigd is, wordt het middels een zogenaamde afterloader bij de patiënt ingebracht. Hiermee wordt geprobeerd om de tumor aan te pakken en uiteindelijk te laten verdwijnen.
Ze willen graag een betrouwbare westerse leverancier zijn van isotopen, en niet zonder reden. Als je kijkt naar de huidige infrastructuur, moet de westerse wereld momenteel helaas grotendeels vertrouwen op de levering van medische isotopen vanuit Rusland. ‘’Dat is geen sustainable situatie, zoals iedereen zal begrijpen, en het kan politiek gezien problemen opleveren. Het is eigenlijk pure noodzaak en het juiste om te doen.’’ verklaart hij stellig tot besluit.
Over Urenco Isotopes
Urenco Isotopes verrijkt en verarmt al meer dan 30 jaar isotopen die gebruikt worden in de meest innovatieve toepassingen denkbaar. Ze zijn de enige westerse leverancier van deze producten.

PROFIEL INTERVIEW
De zorg in Nederland staat onder druk. Te weinig personeel en te veel vraag. Digitale hulpmiddelen, zoals apps en kunstmatige intelligentie, kunnen zorgen voor een transformatie waarmee zorg persoonlijker en met meer maatwerk geleverd kan worden. Daarmee is zowel de patiënt als de zorgverlener geholpen, betoogt professor en ondernemer Daan Dohmen.
De digitale transformatie van de zorg in Nederland is in gang gezet. Hoe we dit proces sturen is in uw visie cruciaal voor onze toekomst in de zorg. Wat bedoelt u precies daarmee?
“We worden ouder en er komen ook nog eens meer mensen. We krijgen meer patiënten met chronische aandoeningen en tegelijkertijd willen als consument in het algemeen steeds meer. We staan aan het begin van een grote toename aan vraag naar zorg. Het probleem is dat we niet genoeg verpleegkundigen en artsen hebben. De productiviteit gaat achteruit, en dat komt met name door bureaucratie en te veel administratie. De kunst is nu om de technologische innovaties, zoals AI, apps en robots, dusdanig te sturen dat het weer beheersbaar en menselijk wordt, via maatwerk. De koude technologie gaat uiteindelijk zorgen voor warme zorg.”
Hoe ziet u de komende 10 tot 15 jaar in de zorg, met digitale technologie ontwikkelingen zoals AI?
“Er zijn drie ontwikkelingen: de eerste is dat we steeds eerder kunnen signaleren en ingrijpen; de zorg wordt dus preventiever. Denk bijvoorbeeld aan een slim horloge of app die een hartritmestoornis herkent. We krijgen dus steeds meer data waarmee je kan detecteren of er misschien iets aan de hand is. Het tweede aspect is dat we de zorg zelf slimmer gaan maken. In Oxford is er nu een proef gaande waarmee een algoritme nauwkeurig de medicatie kan instellen voor een patiënt, zonder dat er een mens aan te pas komt. Ten derde kun je verwachten dat, hoe tegenstrijdig dat ook klinkt, de zorg persoonlijker wordt. De medicatie kan dus steeds nauwkeuriger op de behoefte worden afgesteld, terwijl tegelijkertijd de slimme techniek het mogelijk maakt de zorgverleners in te
zetten bij patiënten in specifieke situaties. Denk bijvoorbeeld aan een medisch complex geval, of om een patiënt te begeleiden in het maken van juiste keuzes. Ook in de thuiszorg verwacht ik veel van deze ontwikkeling. Zoals de inzet van medicatiedispensers die automatisch de medicijnen aanreiken aan oudere patiënten, zodat de wijkverpleegkundige niet hoeft langs te komen.
Aan de zorgkant zijn er problemen. Overbelaste werknemers, hoog verzuim en dalende productiviteit. Welke rol kan digitale technologie spelen om de zorg proactief te maken in plaats van reactief?
“We hebben net een project afgerond waarmee we 81% minder opnames hebben bereikt, omdat je dankzij AI eerder ingrijpt en klachten voorkomt. Dat betekent dus dat je meer patiënten kan helpen met evenveel mensen, omdat ze niet meer onnodig hoeven te komen.”
De koude technologie gaat uiteindelijk zorgen voor warme zorg
Zitten er ook risico’s aan het gebruik van digitale technologie en AI in de zorg?
“Zeker. In de zorg is er vaak een heilig geloof in oplossingen door middel van digitalisering. Zo werkt het niet. We moeten digitalisering niet als een panacee zien. Daarnaast werkt de digitalisering alleen maar als we ons zorgsysteem ook aan de achterkant aanpassen. Op het moment dat we de zorg nog steeds bekostigen zoals we nu doen, dan werkt het niet en wordt het alleen maar duurder. Het derde risico zit in de data die gekoppeld moeten worden aan allerlei systemen, en dus privacyen veiligheidsissues kunnen opleveren. Beveiliging is dus een hele belangrijke factor in dit geheel.”
U bent oprichter van Luscii dat onlangs is overgegaan in OMRON Healthcare. Wat is de achterliggende gedachte van deze stap, en gaat er iets veranderen in de strategie?
“De digitale zorg waar wij met Luscii voor staan willen we persoonlijker en slimmer maken. Daar heb je schaal voor nodig. Want hoe meer gegevens je hebt, hoe slimmer je de algoritmes kan maken. OMRON Healthcare is een partij die in 130 landen zit, dus zo kunnen we een volgende stap zetten op dat gebied.”
Een thuis is meer dan een dak boven je hoofd Het gaat juist om geborgenheid, veiligheid en verbondenheid met je omgeving In onze huidige maatschappij waar eenzaamheid aan de orde van de dag is en er bovendien van je wordt verwacht dat je steeds meer zelf de regie neemt, is dat niet vanzelfsprekend Sociale contacten krijg je niet zomaar zeker niet als je zorg of extra hulp nodig hebt Het bestaande zorgsysteem staat immers ook onder druk
Vastgoedontwikkelingen kunnen bijdragen aan sociaal sterke en inclusieve leefomgevingen door verrassende verbindingen te maken die als vanzelfsprekend aanvoelen
Dohmen werkte als assistent in een verzorgingstehuis, en zag van dichtbij hoe weinig regie patiënten hadden over hun leven. Na een succesvol bedrijf voor ouderenzorg te hebben opgericht, begon hij in 2018 met drie anderen Luscii. Het bedrijf verzorgt samen met ziekenhuizen en huisartsen thuismonitoring in 11 Europese landen en Afrika voor meer dan 150 verschillende ziektebeelden.
Bijvoorbeeld door wonen, zorg en onderwijs te combineren met voorzieningen zoals een restaurant, winkel een kerk medische- en sportfaciliteiten of een mooie tuin Waar mensen niet alleen wonen, leren of werken, maar zich écht thuis voelen

Het combineren van functies en doelgroepen is hierbij cruciaal Hierdoor ontstaat er een levendige omgeving voor mensen met- en zonder zorgvraag Deze functiemenging creëert onderlinge verbinding En verbinding creëert zicht op de zorgvraag Deze zichtbaarheid van de zorgvraag draagt bij aan bestrijding van eenzaamheid én hulp bij die zorgvraag
Door gebouwen en wijken zo in te richten dat er interactie ontstaat tussen verschillende groepen uit de samenleving kan een gemeenschap (weer) tot bloei komen Deze benadering gaat verder dan enkel de fysieke bouw; het draait om het creëren van omgevingen waar mensen elkaar kunnen ontmoeten en zich verbonden voelen Dat is waar we bij Zenzo maatschappelijk vastgoed dagelijks voor gaan Waar je leeft, waar je ontmoet
Bekijk hier een aantal voorbeelden uit de praktijk:



middelen te nuttigen. Bedrijven worden dan ook opgeroepen mee te doen met de gezondheidstransitie, en bij te dragen aan een gezonde samenleving.
GEZONDHEIDSRAMP IN NEDERLAND OP KOMST
Kat en muisspel
GEZONDHEIDSFONDSEN WILLEN SAMEN MET IEDEREEN
zodat ook de sociaaleconomische gezondheidsverschillen worden teruggedrongen. Het is daarnaast cruciaal dat er vaart wordt gemaakt met de Gezonde Generatie, door het makkelijker en goedkoper maken van gezond leven voor iedereen in Nederland, in het bijzonder de jeugd.
Bedrijfsbelang
In Nederland dreigt zich een gezondheidsramp te voltrekken. Nederlanders leven steeds korter in goede gezondheid en het aantal mensen met een chronische aandoening neemt toe. De samenleving moet snel daadkracht tonen en intensief gaan samenwerken om langer gezond te leven. Met die oproep aan overheid en bedrijfsleven hopen 22 gezondheidsfondsen het tij te keren.
Bedrijven hebben net als de overheid en maatschappelijke organisaties, belang bij een gezonder Nederland, omwille van beschikbaarheid van personeel en het terugdringen van de directe en indirecte kosten van ziekteverzuim. Hoewel het bedrijfsleven enerzijds vitaal personeel nodig heeft, draagt het anderzijds zelf bij aan de toenemende gezondheidsproblemen door burgers, inclusief de jeugd, te verleiden ongezonde producten en
Het stijgend aantal mensen met een chronische aandoening, volgens de laatste cijfers 10,4 miljoen mensen in Nederland, verhoogt de druk op de gezondheidszorg, die al onder grote druk staat. Daar komt bovenop dat de zorg steeds duurder wordt en het personeelstekort nijpend is. Inmiddels is Nederland met de gemiddelde levensverwachting afgezakt van een koppositie in de EU naar de middenmoot. 22 samenwerkende gezondheidsfondsen hebben onlangs in een manifest de overheid en het bedrijfsleven opgeroepen om de transitie naar een langer gezond leven voor iedereen in Nederland te versnellen, door veel meer samen te werken en bindende afspraken te maken met elkaar.
ziekteverzuim, productiviteitsverlies en het groeiende personeelstekort binnen steeds meer sectoren. Een ongezond Nederland heeft daardoor niet alleen grote gevolgen voor het welzijn van elke Nederlander, maar ook voor de gezamenlijke welvaart, oordelen de gezondheidsfondsen. Van de potentiële beroepsbevolking heeft 32% een chronische aandoening en dit aantal groeit gestaag. Van de mensen die een chronische aandoening hebben, werkt circa 50%, tegenover 80% van de mensen die gezond is.
“Te vaak wordt door bedrijven in de voedselindustrie nog een vraag naar ongezonde producten gecreëerd.” vindt Mierau. “Daar moet de overheid een actievere rol in gaan spelen. De excessen moeten daar weggehaald worden, want het bedrijfsleven zorgt ook voor veel gezonde producten. De reclame is erop gericht om de consument te verleiden ongezonde waren te eten. De overheid moet daar dwingender in zijn en meer de regie nemen. Het is nu nog te vaak een kat en muisspel tussen de voedselindustrie en de wetten en regulering zoals die opgesteld worden door de overheid.”
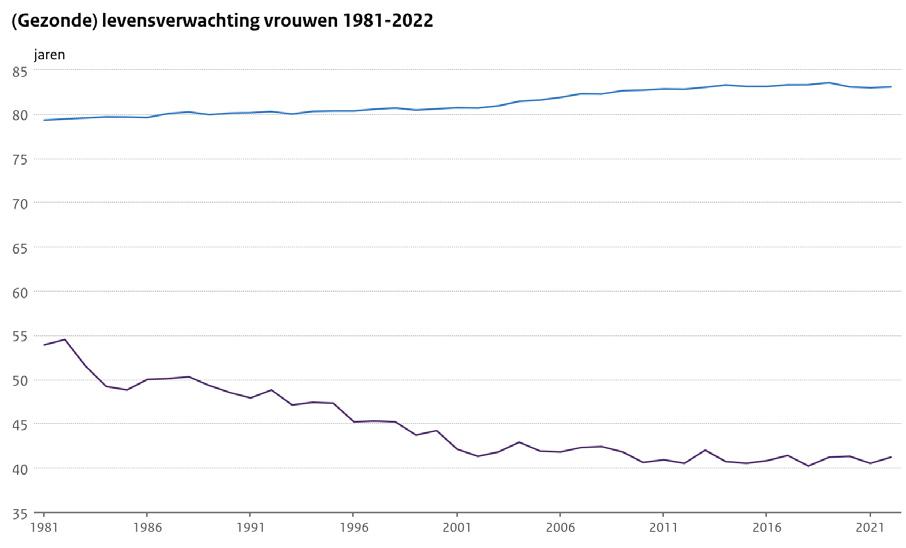
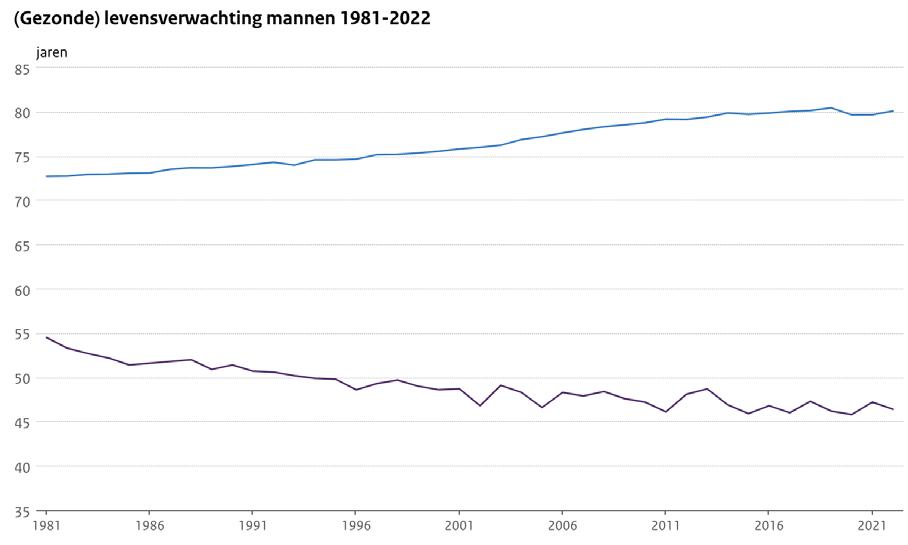
Nederlanders leven steeds korter in goede gezondheid Nederlanders beschouwen gezondheid als de belangrijkste randvoorwaarde voor een goed leven en beschouwen zorg en gezondheid als de grootste uitdaging voor de nabije toekomst. Maar ondanks dat we de afgelopen decennia steeds langer zijn gaan leven, neemt het aantal jaren dat we leven met chronische aandoeningen sinds 1980 stelselmatig en schrikbarend toe. Ook zijn we in Nederland voor wat betreft de gemiddelde levensverwachting afgezakt van een koppositie in de EU naar de middenmoot.

Voor de jeugd is de situatie minstens zo zorgelijk. De huidige staat van gezondheid van de jeugd voorspelt weinig goeds voor de toekomst: 1 op de 3 jongeren ervaart mentale klachten en 1 op de 8 kinderen heeft overgewicht. Daarnaast beweegt 40% van de kinderen te weinig, en Nederlandse kinderen zijn gemiddeld 13 jaar als ze voor het eerst alcohol drinken. Ruim 1 op de 4 jongeren rookte in 2023 een sigaret en 1 op de 5 gebruikte tenminste één keer een e-sigaret.
Nederlanders leven steeds korter in goede gezondheid Nederlanders beschouwen gezondheid als de belangrijkste zorg en gezondheid als de grootste uitdaging voor de nabije decennia steeds langer zijn gaan leven, neemt het aantal sinds 1980 stelselmatig en schrikbarend toe. Ook zijn levensverwachting afgezakt van een koppositie in de EU naar
https://www.vzinfo.nl/gezonde-levensverwachting/leeftijd-en-geslacht#trend-gezonde-lv
zorg raakt mede hierdoor overbelast en wordt duurder. Het aantal mensen dat behandeling nodig heeft neemt toe en er is een groeiend personeelstekort, niet alleen binnen de zorg. Er voltrekt zich een gezondheidsramp slow motion en die stopt niet vanzelf.
Versnellen van gezondheidstransitie is cruciaal
Meer jaren ziek
Oorzaken van korter gezond leven we in Nederland steeds korter in goede gezondheid leven, komt door de volgende risico’s en ontwikkelingen: In de huidige samenleving is ongezond leven makkelijker en goedkoper dan gezond leven. Onze leefomgeving en klimaat verslechteren door ongezonde lucht en vervuiling.
En dat is geen dag te vroeg, vindt Jochen Mierau, gezondheidseconoom, die bekend is met het manifest van de samenwerkende gezondheidsfondsen. “Het aantal jaren dat we leven met chronische aandoeningen neemt toe en de levensverwachting is aan het teruglopen, en dat is iets wat je eigenlijk niet verwacht. In absolute zin is er sprake van een achteruitgang. Neem obesitas: dat is in Nederland nu echt aan het oplopen, en volgens de WHO is er zelfs sprake van een obesitas epidemie.”
Het wordt niet vanzelf beter. Er is een snelle gezondheidstransitie nodig, zodat de jaren in goede gezondheid in Nederland gaan toenemen, aldus de gezondheidsfondsen. Er moet onder meer nadruk gelegd worden op het vergroten van de inzetbaarheid van mensen met een chronische aandoening, een bedrijfsleven dat zich inspant om de gezondheid te beschermen en het centraal zetten van gezondheid in overheidsbeleid,
Een zorginfarct dat groeit in omvang vanwege meer mensen met een chronische aandoening en een groeiend personeelstekort.


Bron: https://www.vzinfo.nl/gezonde-levensverwachting/leeftijd-en-geslacht#trend-gezonde-lv
Nationale GezondheidsTop in 2025
Oplopende tekorten van medicijnen en hogere uitgaven daar aan. Er is sprake van een voortgaande dubbele vergrijzing (binnen de groep 65-plussers neemt het deel 80-plussers toe, en er zijn meer en langer levende 65-ers).
Ongezondheid bedreigt onze welvaart
Ongezondheid bedreigt economie
Er voltrekt zich een gezondheidsramp in slow motion en die stopt niet vanzelf. Niet alleen de zorg raakt overbelast, maar ongezondheid verlaagt de participatie in de samenleving. Het draagt namelijk bij aan
De 22 samenwerkende gezondheidsfondsen roepen niet alleen op tot het versnellen van een gezondheidstransitie, ze komen ook in actie door een Nationale GezondheidsTop te organiseren. Een brede afvaardiging uit zorg, wetenschap, maatschappelijke organisaties, patiëntenorganisaties, bedrijfsleven en overheid wordt door de gezondheidsfondsen uitgenodigd om met elkaar om de tafel te gaan, om concrete afspraken te maken over de manier waarop mensen weer langer gezond kunnen gaan leven in Nederland, in plaats van korter. De laatste maanden wordt de ene na de andere noodkreet over gezondheid gedaan. Onlangs maakte de WHO bekend dat er dagelijks 7.000 doden vallen in Europa door toedoen van vier industrieën: tabak, alcohol, voeding en fossiele brandstoffen. De gezondheidsfondsen zien een gezondheidsramp op Nederland afkomen. “We vragen hier aandacht voor, maar willen tegelijkertijd in actie komen en het voortouw nemen. Een brede top over de gezondheid in Nederland is van belang om samen tot concrete resultaten te komen.” legt Hans Schirmbeck, voorzitter van het collectief van 22 gezondheidsfondsen uit. De exacte invulling van de Nationale GezondheidsTop wordt de komende periode verder uitgewerkt. Doel is dat de top uiterlijk in de eerste helft van 2025 plaatsvindt.
De zorg raakt mede hierdoor overbelast en wordt duurder. neemt toe en er is een groeiend personeelstekort, niet alleen in slow motion en die stopt niet vanzelf.
Oorzaken van korter gezond leven Dat we in Nederland steeds korter in goede gezondheid leven,
• In de huidige samenleving is ongezond leven makkelijker
• Onze leefomgeving en klimaat verslechteren door ongezonde
Samenleving betaalt hoge kosten door vervuiling en ongezonde producten Momenteel kunnen bedrijfssectoren die de leefomgeving vervuilen - en sectoren die jongeren overladen met verslavende en ongezonde producten - zonder al te veel tegenstand hun gang gaan. We lijken te accepteren dat overheid, burgers, gezondheidszorg, patiëntenorganisaties en gezondheidsfondsen hier de dupe van worden en voor de kosten opdraaien, niet de veroorzakers.
Toename sociaal-economische gezondheidsverschillen
• Een zorginfarct dat groeit in omvang vanwege meer mensen personeelstekort.

VERDIEPING
Vanwege de steeds toenemende vergrijzing is de behoefte aan woon-zorgomgevingen in Nederland explosief gestegen. De schrijnende woningnood zorgt er echter ook voor dat gezocht moet worden naar efficiënte oplossingen om zowel zorgbehoevenden als niet-zorgbehoevenden te voorzien in hun woonbehoefte.

Om erachter te komen wat de trend is in de wereld van de woonzorgbehoefte, wordt deze vraag gesteld aan Michiel Wijnen van Zenzo Maatschappelijk Vastgoed. Hij loopt al vijftien jaar rond in het ‘wereldje’ en houdt er een aantal prachtige inzichten op na. “Kijk, de overheid maakt hun beleid gericht op het kostenplaatje. Dat kan ik ergens nog wel begrijpen, want de kosten rijzen de pan uit. Niemand wil echter dat zorginstellingen dit op gaan lossen door zoveel mogelijk mensen met een beperking in één gebouw te plaatsen. Vanuit de exploitatiegedachte lijkt dit weliswaar rendabel, maar wanneer je kijkt naar het welzijn van de mensen met een zorgvraag, is er nog een derde optie die veel beter in de behoeften voorziet.”
Die optie is precies waarin Zenzo een voorbeeldfunctie speelt waarvan Wijnen hoopt dat deze door heel Nederland zoveel mogelijk navolging zal krijgen. “Tal van sociologische studies wijzen uit dat woongenot niet zozeer te maken heeft met de hoeveelheid woonoppervlakte, maar veel meer met de buren, de omgeving, de cultuur en de sportverenigingen in de buurt. Vooral voor mensen met een beperking en een beperkte mobiliteit,
is de woonomgeving van grote invloed. Wij focussen ons daarom juist bij het ontwikkelen van woon-zorgomgevingen niet zozeer op de woonoppervlakte, maar juist meer op de omgeving en dan vooral de faciliteiten in de omgeving. Je hoort mensen met een beperking namelijk zelden klagen over de beperking die ze hebben, maar er is wel heel veel welzijnsleed. Oftewel, ze voelen zich niet echt onderdeel van de maatschappij. En dat is waar het wringt, en waar we juist wat aan kunnen doen.”
Zorgproof
De filosofie van Zenzo, tevens de trend die nu speelt op het gebied van woonzorgomgevingen, is dus dat er zoveel mogelijk wordt ingezet op gemengde woonvormen. “Daarom creëren we woonvormen waar een x-aantal mensen met eenzelfde aandoening in een woonomgeving gaan wonen samen met mensen zonder beperking, met daarbinnen allerlei verschillende voorzieningen zoals een zorgaanbieder, supermarkt, sportschool en meer.”
Alle woningen die Zenzo tegenwoordig maakt – en zeker in ‘appartementvorm’ – zijn volgens Wijnen sowieso zorgproof. Iets waarvan hij verwacht dat ook andere partijen hier navolging aan zullen geven. “Er is in deze woningen en appartementen al sprake van bredere deuren en de drempels zijn verwijderd. Daarbij zitten er standaard loze leidingen voor domotica in. Voordeel daarvan is dat als er mensen zonder beperking wonen, je er niets van ziet. Wanneer je het echter nodig hebt, zijn ze er wel. De ontwikkeling van domotica gaat razendsnel. Daarin zitten hulpmiddelen die de zorg dusdanig verlichten dat we die ontwikkeling met beide handen moeten aangrijpen en implementeren.”
Toevallige ontmoetingen
Door de realisatie van dit soort woonvormen – met daarin dus onder meer een zorgorganisatie – is de zorg voor zorgbehoeftigen altijd dichtbij. “Er hoeft geen zorgmedewerker meer met een auto een hele stad of dorp rond om mensen te bezoeken. Hierdoor halen we de logistieke kosten omlaag, maar wat het allerbelangrijkste is – nog buiten de technische oplossingen als bredere deuren, geen drempels en domotica – is dat we ruimtes creëren waar mensen elkaar kunnen ontmoeten. Wanneer wij bijvoorbeeld een gebouw maken met verschillende appartementen waarin mensen met een zorgvraag wonen, kijken we bijvoorbeeld naar de mogelijkheden voor een kinderdagverblijf. Bijkomend voordeel daarvan is dat ouders
’s ochtends en ’s avonds hun kinderen komen brengen en halen. Kinderen zijn namelijk onbeschreven blaadjes en die lopen veel makkelijker op mensen met een beperking af, en dus gaan de ouders mee. Zo zorgen we er dan voor dat – zonder dat iemand hierover na hoeft te denken of dit in de gaten heeft – verschillende mensen uit de maatschappij in contact komen met elkaar. We ensceneren hiermee als het ware de ‘toevallige ontmoetingen’. Wat we namelijk hebben gemerkt, is dat wanneer iemand zonder zorgbehoefte iemand met zorgbehoefte maar vaak genoeg tegenkomt, hij of zij sneller geneigd is om te gaan helpen. Je ziet hierdoor de bereidheid voor vrijwilligerswerk en mantelzorg toenemen. Het ontstaat gewoon echt! En dat is uiteindelijk toch de toekomst. We kunnen mensen niet meer simpelweg naar een zorginstelling sturen. Die tijd ligt achter ons. We zullen meer voor elkaar moeten zorgen.”
Tekst: Jan Koning
 Michiel Wijnen, Partner, Zenzo Maatschappelijk Vastgoed
Eet-werkcafé Huis van Leusden (fotograaf Romy van den Boogaart)
Michiel Wijnen, Partner, Zenzo Maatschappelijk Vastgoed
Eet-werkcafé Huis van Leusden (fotograaf Romy van den Boogaart)
Razendsnelle technologische ontwikkelingen, voortschrijdende medische wetenschap en dat weten om te zetten in concrete geneesmiddelenontwikkeling tot aan de patiënt. Met een sterk vergrijzende bevolking in het achterhoofd, is de medische innovatie niet alleen maar gericht op langer leven, maar ligt de focus in toenemende mate ook op kwaliteit van leven.

Adriaan Kooy, algemeen directeur van Novartis laat weten dat het echter niet of/of hoeft te zijn.
“Betere gezondheid gaat hand in hand met kwaliteit van leven en uiteindelijk wellicht ook een langer leven, of zelfs het redden van levens. Dit alles – deze hele cyclus – is wat voor ons centraal staat in de ontwikkeling van nieuwe behandelingen en nieuwe medicatie.”
Maar investeringen staan ook onder druk, er zijn hoge maatschappelijke verwachtingen en er is versnipperd beleid voor medische innovatie door de hele keten heen. Het zijn uitdagingen waar de verschillende farmaceutische industrieën vandaag de dag mee worden geconfronteerd. Uitdagingen die ze echter niet uit de weg gaan. “Het belang van de patiënt staat bij ons voorop.”
Zorginfarct
Het genoemde is van groot belang voor het tackelen van de grote maatschappelijke uitdagingen in de zorg en het dreigende zorginfarct. Zo onderschrijft ook Kooy. “Dit hele vraagstuk, en het antwoord hierop, is drieledig. Eén is de patiënt, de
ander is het zorgsysteem en de laatste is de maatschappij. Als we kijken naar de patiënt, dan moeten we ervoor zorgen dat de medicatie die wij op de markt brengen beter is dan wat er nu beschikbaar is. Beter kan zijn effectiever, veiliger –dus met minder bijwerkingen – of een combinatie daarvan. Wat betreft het gezondheidssysteem, is het belangrijk dat we niet meer zoveel handen om de bedden nodig hebben als vandaag het geval is. Zorg moet efficiënter. Fijn voor de patiënt, ontlastend voor het zorgsysteem en tot slot ook voor de maatschappij van grote waarde, omdat ook familieleden of kennissen hierdoor ontzien worden.”
Verschil maken
De patiënt, het zorgsysteem en de maatschappij. Het zijn de pijlers waar ook Novartis op focust als het gaat om onderzoek naar medicatie en behandelingen. Dit geldt zowel voor het invullen van de unmet medical need (voor kleine groepen patiënten met zeldzame aandoeningen waar nog geen passende behandeling voor bestaat), als om het verschil te maken in de bestrijding van de meest voorkomende doodsoorzaken zoals kanker en hart- en vaatziekten. “Zo geeft Novartis op dit moment veel aandacht aan de nucleaire geneeskunde bij de behandeling van vormen van kanker, waarbij we heel gericht de tumor – waar die ook zit – kunnen lokaliseren en daardoor zeer gericht met een lage gradatie aan radioactiviteit die tumor kunnen vernietigen. Wellicht dat op termijn een dergelijke aanpak de behandeling van diverse soorten kanker drastisch kan veranderen.”
Investeerders
Aan de ontwikkeling van zulke

technieken en medicijnen gaat een enorm traject vooraf. Een traject dat bemoeilijkt lijkt te worden door de revisie van de Europese wetgeving voor geneesmiddelen. Hoewel Kooy aangeeft dat er veel goede punten in de herziening zitten, baart het voorstel om de tijd van databescherming van geneesmiddelen met twee jaar terug te brengen wel grote zorgen “In ons geval praat je dan over 20% reductie van de tijd waarin de investering zou moeten worden terugverdiend. Dit zorgt uiteraard voor een onaantrekkelijk investeringsklimaat met alle gevolgen van dien. Voordat een medicijn de eindstreep van registratie haalt, is er gemiddeld tussen de 2,4 en 3,2 miljard dollar geïnvesteerd in de keten gedurende een traject van maar liefst tien tot vijftien
jaar. Tegenover zo’n nieuw geregistreerd geneesmiddel staat een veelvoud van onderzoeksprojecten die gedurende de rit zijn stopgezet. Maar ook die moeten wel gefinancierd worden.
“Het is belangrijk dat investeerders blijven instappen om ook de medische innovatie van onder andere innovatieve geneesmiddelen voor morgen veilig te stellen. Want die innovatie hebben we nodig om de maatschappelijke ambitie te beantwoorden en ook de uitdagingen het hoofd te bieden. Het is dus zaak dat we in goed gesprek treden met betrokken partijen binnen de EU, en het belang van een goed innovatieklimaat met bijbehorende regelgeving en databescherming wordt gewaardeerd.”

INNOVATIE
De polikliniek van longarts Paul Bresser in OLVG begeleidt inmiddels ruim 1600 patiënten middels telebegeleiding. Hoe heeft hij deze virtuele longkliniek opgebouwd en wat zijn de resultaten?

In 2016 beseft Paul dat er iets moet gebeuren. De COPD-zorgvraag in OLVG stijgt met ruim 10% per jaar, wat zich vertaalt in groeiende wachtlijsten. Maar hij doet nog steeds onnodige routinecontroles, daarom wil hij dat zijn team alleen nog patiënten ziet als het echt nodig is. Dat zij verslechtering eerder ontdekken, om zo SEH bezoek en opnames
te voorkomen. Dat patiënten meer regie over hun ziekte hebben. Én dat zijn collega’s worden ontlast.
Bresser: “Met de inzet van de SanaCoach beoogt het team de stap te maken van aanbodgestuurde zorg naar vraaggestuurde zorg op maat. Educatie via de app dient de patiënt meer grip te geven. Thuismonitoring van het grillige klachtenpatroon moet ervoor zorgen dat patiënten op het juiste moment in beeld komen.
Een pilot met 50 zorgzware COPD patiënten geeft een onverwacht en verbluffend resultaat. Het bezoek aan de SEH en het aantal opnames daalt met meer dan de helft. Ook het aantal consulten daalt significant. Tegelijkertijd ziet het team juist meer exacerbaties in de onderzoeksgroep. Kennelijk leidt de standaardzorg ertoe dat de polikliniek exacerbaties soms over het hoofd ziet.
Het team is overtuigd. De coronapandemie, stimulerende wetgeving, een welwillende houding van zorgverzekeraars, én steeds meer
technologische mogelijkheden geeft de opschaling van de virtuele kliniek een push. In 2021 zijn er al bijna 800 gebruikers van de SanaCoach en inmiddels is dat aantal dus verdubbeld; dit mede dankzij de toevoeging van astmapatiënten. De resultaten blijven in de praktijk van alledag net zo positief als in de strak geregisseerde pilot.
Om succesvol te zijn is wel een nieuw zorgpad nodig. Als je telemonitoring gebruikt naast je oude zorgpad, krijg je het alleen maar drukker. De E-coaching moet daarnaast op maat zijn, met een individueel zorgplan en individuele interventies. Tot slot heb je een koppeling met het EPD nodig en dien je ieder dagdeel een zorgmedewerker in te roosteren om de begeleiding op afstand te kunnen doen.
Die begeleiding is in de praktijk allesbehalve arbeidsintensief gebleken. De app waarschuwt alleen bij een zorgelijke samenhang van klachten en dat scheelt. Op een gemiddeld drukke dag leidt dat tot tien zogenaamde “rode vlaggen”, waarbij een interventie nodig is. Daarnaast zijn er 5-10 bellers en 15-20 digitale contacten, waarbij
Met de SanaCoach beoogt het team de stap te maken naar vraaggestuurde zorg op maat
de verpleegkundige advies geeft met behulp van standaard templates. Al met al kost dit het team 20 uur in de week om de 1600 patiënten te begeleiden.
De tevredenheid onder patiënten is hoog. Ruim 80% geeft aan beter met de ziekte om te kunnen gaan en zich veiliger te voelen. Ook zou 79% de virtuele begeleiding aan anderen aanraden. En de business case? Die is positief bij deze schaalgrootte. De DBC inkomsten dalen wellicht iets, maar de interne kosten van het ziekenhuis dalen ook. Tegelijkertijd is er ruimte om meer patiënten te begeleiden. Zo voldoet het programma aan alle criteria van de zogenoemde quadruple aim.”
Tekst: Paul Bresser
Sananet – Partner ContentMenig ziekenhuisbestuurder ligt er wel eens wakker van: openstaande vacatures. Met name het gebrek aan gespecialiseerde verpleegkundigen leidt tot een torenhoge werkdruk op afdelingen en poliklinieken. Dat maakt de opdracht dubbel zo groot. Enerzijds is het belangrijk nieuwe talentvolle medewerkers aan te trekken. Anderzijds is het essentieel dat bestaande medewerkers met plezier naar hun werk blijven gaan. Dat één op de drie zorgprofessionals tegen een burn-out aan zit is wat dat betreft zorgelijk.

Omdat ik mijn carrière als verpleegkundige begon, snap ik hoe werkdruk je uit kan putten. De continue haast, de angst voor fouten, de teleurstelling als het weer niet lukt zorg te verlenen zoals je dat wilt. Daar ligt dé uitdaging: verpleegkundigen weer in
staat stellen hun werk optimaal te doen, ondanks de vergrijzing, ondanks de krappe arbeidsmarkt. Anders raken we hen ook nog kwijt.
De belofte van eHealth
Digitale technologie kan de oplossing zijn, maar de eHealth werkelijkheid blijkt weerbarstig. Telemonitoring is voor ziekenhuizen een treffend voorbeeld. Chronisch zieke patiënten doen thuis zelf gezondheidsmetingen en sturen deze in via een app. Het ziekenhuis is zodoende vroegtijdig op de hoogte van achteruitgang. Een kleine aanpassing in de medicatie kan dan zomaar een opname voorkomen, en mensen hoeven niet meer voor periodieke controles naar de polikliniek.
Op papier is telemonitoring geweldig: betere zorg met minder mensen. Nu zorgverzekeraars het standaard bekostigen,
verwacht je dan ook een massale opschaling, maar die blijft vooralsnog uit. Duizenden thuismetingen moeten immers worden verwerkt door verpleegkundigen in grote monitoringscentra, en ook daar voelt men nu de tekorten. Zien we niet vooral een verschuiving van het arbeidsmarktprobleem?
Een digitale collega Sananet pakt telemonitoring anders aan. Onze slimme digitale SanaCoach leert patiënten omgaan met hun ziekte. Zo helpt SanaCoach bij de zelfregie door te voorzien in kennis bij vragen zoals: “Hoe voorkom ik dat ik achteruit ga? En wat doe ik als dat toch gebeurt?” Hoe langer de patiënt gebruik maakt van de app, hoe beter de adviezen zijn afgestemd op de patiënt door gebruik te maken van data. Tegelijkertijd vraagt de SanaCoach
naar het klachtenpatroon. Dankzij slimme algoritmes ontvangt het ziekenhuis pas een melding bij een zorgelijke samenhang van klachten. Dat minimaliseert de benodigde monitoringscapaciteit. Hierdoor houdt de professional voldoende tijd voor persoonlijke aandacht als het nodig is. Zo monitort het OLVG 1600 longpatiënten met de SanaCoach in 20 uur per week.
De SanaCoach is voor zorgprofessionals een betrouwbare, zelfstandige, digitale collega. Iemand die patiënten kennis en vaardigheden bijbrengt. Iemand die thuis een oogje in het zeil houdt. Iemand die pas waarschuwt als menselijke deskundigheid echt nodig is, en zodoende de werkdruk substantieel verlaagt.
Om het onderscheid met standaard telemonitoring duidelijker en persoonlijker te maken, geven we de SanaCoach een naam: Sanne. Sanne van Sananet. Hét voordeel van Sanne? Van haar kun je wel een blik opentrekken.
Tekst: Jan Ramaekers, oprichter en CEO Sananet
De huidige geneeskundeopleiding richt zich hoofdzakelijk op zorg die geleverd wordt door ziekenhuizen. Maar liefst 95% van de coschappen vindt plaats in ziekenhuizen, terwijl de meerderheid van de artsen uiteindelijk juist buiten het ziekenhuis terechtkomt. Dit is een onjuiste afspiegeling van de werkelijkheid, dus worden medische studenten tijdens de studie onvoldoende voorbereid op de uitermate belangrijke zorg buiten het ziekenhuis.
Alex Saad vond tijdens zijn eigen medische opleiding de motivatie tot het oprichten van Artsen van morgen: een zorginstelling die zich richt op basisartsen, en ze begeleidt in hun cruciale eerste stappen als arts. “Tijdens mijn studie merkte ik dat het medisch curriculum een sturend karakter had, waarbij er opvallend veel aandacht was voor alle ziekenhuisspecialismen. Als het ziekenhuis echter niet bij je bleek te passen, stond je voor een lastige opgave. Dat moest anders kunnen.”
Artsen van morgen
Met Artsen van morgen wil Alex Saad artsen in contact brengen met andere, tijdens de opleiding onderbelichte, disciplines. “Om verschillende redenen kunnen deze disciplines beter aansluiten bij een individu, maar zijn ze relatief onbekend omdat ze onvoldoende aandacht krijgen tijdens de studie.” stelt Saad. Specialismen buiten het
Artsen van morgen
ziekenhuis, zoals verstandelijk gehandicaptenzorg, ouderenzorg of jeugdgezondheidszorg bieden vaak meer tijd voor de patiënt, en richten zich ook op sociaal-maatschappelijke factoren die de gezondheid kunnen beïnvloeden. Daarnaast ontzorgen zulke specialismen de ziekenhuizen juist. “De zorg buiten het ziekenhuis verdient extra aandacht. Juist nu, met de vergrijzingsgolf en torenhoge zorgkosten van de specialistische ziekenhuiszorg, kunnen we niet om het belang van deze disciplines heen”.
Artsen van morgen werkt samen met haar artsen toe naar de best mogelijke zorg. Door het verbeteren van vaardigheden als leiderschap, communicatie en grenzen stellen, ontwikkelen hun artsen zich naar een hoger niveau. “De opleiding duurt relatief lang en benadrukt medisch inhoudelijke theorie en praktijk. Een uitstekende arts kenmerkt zich echter ook door ‘soft-skills’,
 Alex Saad, Directeur, Artsen van morgen
Alex Saad, Directeur, Artsen van morgen
zoals vaardigheden benodigd bij bijvoorbeeld een slechtnieuwsgesprek. Door structureel te werken aan deze vaardigheden, creëren we een generatie van uitstekende specialisten.”
De Toekomst
Artsen van morgen biedt professionele begeleiding aan basisartsen, juist in de kwetsbare fase aan de start van hun carrière. Het is volgens Saad belangrijk om al vroeg te investeren in basisartsen die nog geen specialisatie hebben gekozen. “Wij dragen een verantwoordelijkheid om deze talenten volledig te informeren over de opties en mogelijkheden. Alleen zo kunnen
Artsen van morgen is gespecialiseerd in basisartsen en richt zich op alle mogelijkheden buiten het ziekenhuis. Zij geven professionele begeleiding en ondersteunen basisartsen in hun ontwikkeling. De organisatie heeft aandacht voor het individu, een gezonde werk-privé balans en duurzaamheid. Gelukkige artsen die doen wat zij écht leuk vinden, is het recept voor kwalitatieve zorg. www.artsenvanmorgen.nl
ze een weloverwogen beslissing maken over het vervolg van hun carrière.”
Artsen van morgen werkt nauw samen met zorgpartners in het hele land en in alle disciplines buiten het ziekenhuis. Iedere basisarts wordt gekoppeld aan een medische carrière adviseur; een arts met ervaring in verschillende disciplines. Na een persoonlijkheidstest en een aantal gesprekken met de adviseur, worden de voorkeurspecialismen inzichtelijk en kan de verkenning in de praktijk beginnen. Deze zorgvuldige benadering zorgt ervoor dat artsen de juiste intrinsieke motivatie hebben voor de opleiding, en draagt bij aan behoud van specialistische kennis op de langere termijn. Dat zijn sociaal-maatschappelijke doelstellingen die de kwaliteit van de zorg verbeteren.


voor specialisten. Maar die heeft de gemiddelde zorginstelling vaak niet in huis.
Lime Yellow wapent de zorgorganisatie hiertegen. Niet alleen tijdens de selectieen contractfase, maar tijdens de hele ICT-lifecycle. “We zijn een firewall die constant aanstaat, kijken met een holistische blik naar je ICT en houden het organisatiebelang altijd voor ogen. We stellen kritische vragen, ook aan de zorginstelling. Wat vragen jullie precies en is het wel nodig om dit in te kopen met die hoeveelheid? Is het financieel zinvol? Hoe zit het met de oude contracten van de vorige leverancier, en hoe past dit in het
totale ICT-landschap? Daar beginnen we mee.” zo omschrijft Busser de werkwijze van Lime Yellow.
Het bedrijf richt zich als strategisch ICT-inkoopbegeleider vooral op de bestuurders van de zorginstellingen. “We doen geen uurtje factuurtje, maar werken op abonnementsbasis. Gedurende de ICTlifecycle is er altijd wel iets te doen in dat hele traject. En dan zijn we er altijd op het moment dat het ertoe doet. Want het is tijd voor verandering, tijd voor ICT die werkt in de zorg en vóór de zorg.”
Raymon Busser, Managing Partner,Over Lime Yellow
Lime Yellow is gevestigd in Arnhem en begeleidt zorgorganisaties gedurende het gehele ICT-inkooptraject van oriënteren, selecteren, contracteren, implementeren en regisseren. In iedere fase brengt het bedrijf ICT-expertise en commerciële weerbaarheid aan tafel. Zo behoedt het de zorg voor commerciële valkuilen en verkeerde keuzes. Strategische ICT-inkoopbegeleiding is een doorlopende dienst die als abonnement kan worden afgenomen.

De waarde van de logistiek in de wereldwijde gezondheidszorgmarkt wordt geschat op $90 miljard*, dankzij de stijgende vraag naar generieke en merkgeneesmiddelen. Daarmee wordt ook de behoefte aan opslagcapaciteit steeds groter, om zo de werkzaamheid van het product te behouden en efficiënt te distribueren naar detailhandelaren en distributeurs.
Medicijnen zijn over het algemeen temperatuurgevoelig, dus is vervoer op de juiste wijze en met de juiste temperatuur van essentieel belang. Datzelfde geldt voor de opslag voordat het uiteindelijk bij een distribiteur wordt afgeleverd. Nederland – als logistiek knooppunt – is sinds een aantal weken een faciliteit op dat gebied rijker. FedEx, wereldwijd goed voor een omzet van $88 miljard en ruim 500.000 werknemers, heeft onlangs het eerste Europese Life Science Center in Veldhoven geopend. Een faciliteit met mogelijkheden voor het ontvangen, opslaan, samenstellen en pakken/verpakken/verzenden van gezondheidsproducten. Met deze faciliteit biedt FedEx een end-to-end supply chainoplossing voor temperatuurgevoelige medische opslag en transport, waardoor de farmaceutische, klinische en biologische industrie zorg kunnen leveren aan hun patiënten. Veldhoven is hiermee de zesde Life Science Center hub van FedEx na Mumbai, Memphis, Singapore, Seoul en Tokio, en daarmee heeft FedEx een nóg efficiënter en productiever wereldwijd netwerk.
Marius Penninks, vicepresident Operations FedEx Benelux, legt het belang uit van de nieuwe faciliteit. “Aangezien de wereldwijde vraag naar gezondheidszorg blijft stijgen, is het hebben van een robuuste logistieke oplossing cruciaal voor de veilige, tijdige en efficiënte levering van medicijnen, klinische proeven en biologische producten. Dit nieuwe Life Science Center positioneert
ons perfect om de vitale schakel te zijn in de toeleveringsketen van medisch transport, en de tijdige levering van zorg aan patiënten te faciliteren.”
Dit beaamt ook klant Quanterix, een Amerikaans bedrijf, dat met hun geavanceerde technologieën onderzoek ondersteunt dat het begrip en de behandeling van ziekten bevordert. Zij zijn één van de eerste klanten die gebruikmaken van het Life Science Center en de additionele diensten.
 Penninks, Vice President Operations FedEx Benelux
Penninks, Vice President Operations FedEx Benelux
Lisa Sheehan, vicepresident Supply Chain van klant Quanterix: “In ons bedrijf is een betrouwbare logistieke oplossing met derden, voor het verzenden van onze biomarker assays van cruciaal belang. Met dit nieuw geopende Life Science Center in Veldhoven, heeft Quanterix toegang tot de noodzakelijke schakel in de toeleveringsketen van medisch transport

 Jan Joop Jonker, Senior Manager Operations
Jan Joop Jonker, Senior Manager Operations
om onze producten veilig, tijdig en soepel bij onze medische onderzoekspartners over de hele wereld te krijgen.”
Het gespecialiseerde magazijn met een oppervlakte van duizend vierkante meter biedt vier temperatuur gecontroleerde ruimtes en vriezers voor temperaturen van -80 °C tot +25 °C. Het wordt ook 24/7 bewaakt en elke temperatuurzone heeft zijn eigen alarmsysteem. Naast koelfaciliteiten omvat het gespecialiseerde verpakkingen, proactieve monitoringoplossingen en diensten met toegevoegde waarde, zoals etikettering en retourlogistiek.
De ligging is ook strategisch. Veldhoven ligt in de bekende regio Brainport Eindhoven, die via ‘Project Beethoven’ een overheidsinvestering van €2.5 miljard heeft ontvangen ten behoeve van de tech-industrie, waaronder investeringen in infrastructuur, huisvesting en onderwijs. Deze investeringen zullen naar verwachting een impuls geven aan startups op het gebied van innovatieve technologie en biotech-wetenschappen.
Daarnaast is de ligging binnen handbereik van in Europa gevestigde farmaceutische, biotech- en life science industrieën. 85% van de wereldwijde
hoofdkantoren van Big Pharma bevindt zich in Europa. Fabrikanten in de gezondheidszorg zijn ook aanwezig in het noorden van Europa en andere bedrijven in de HC-industrie zijn gevestigd in de nabije regio. Zij zullen waarschijnlijk profiteren van onze diensten vanuit deze locatie in Veldhoven (multi-client) en het bijbehorende LSC.
“We richten ons niet alleen op klanten in Nederland.” zegt Jan Joop Jonker, verantwoordelijke senior manager Operations in Veldhoven. Bedrijven over de hele wereld die een full-service oplossing nodig hebben voor de opslag en het transport van temperatuurgecontroleerde goederen, zoals medicijnen, kunnen bij FedEx terecht. “Daarbij hebben we ervaring in het beheer van de supply chain van klanten in de medische, hightech en industriele sectoren. We hebben ook de nodige ISO-certificeringen zoals ISO 9001 en13485. We zijn al 20 jaar gevestigd in Veldhoven. Dat ligt dichtbij de belangrijkste airhubs in ons netwerk zoals Luik, Parijs, Keulen, en de roadhub van FedEx in Duiven.”
Een efficiënte en veilige levering van medicijnen is na Covid nog belangrijker geworden, toen verstoringen in de supply chain tot moeilijkheden wat betreft productie en levering van medicijnen hebben geleid. Daarnaast is duurzaamheid ook voor FedEx een topprioriteit. FedEx zet zich in om mensen en mogelijkheden over de hele wereld op een verantwoorde en vindingrijke manier met elkaar te verbinden, met als doel om tegen 2040 koolstof neutrale activiteiten te bereiken. Warmtepompen, efficiënte temperatuurregelingen en investeringen in elektrische trucks als ook hergebruik van materialen moeten de impact op het milieu zoveel mogelijk beperken.
FedEx
www.fedex.com
* Grandview Onderzoek 2022 https://www.grandviewresearch.com/industry-analysis/pharmaceutical-logistics-market.

Bonduelle – Partner Content
Dat we in de toekomst waarschijnlijk minder vlees gaan eten is al een tijd bekend. Maar een dergelijke ingrijpende transitie heeft wel goede alternatieven nodig. We spreken met Berry Hoosemans, expert binnen Bonduelle, ’s werelds grootste groentemerk.
Bonduelle, staat al meer dan anderhalve eeuw voor uitmuntendheid in de agrarische sector. Het Franse familiebedrijf is trots op een expertise in het telen en verwerken van een uitgebreid assortiment peulvruchten, groenten en granen. Ze ondersteunen culinaire professionals over de hele wereld in de overgang van dierlijk naar plantaardig, door middel van

Berry Hoosemans, Culinair Adviseur, Bonduelle
Bonduelle www.bonduelle-foodservice.nl
innovatieve en praktische oplossingen die het bereiden van plantaardige gerechten vereenvoudigen, verrijken en economisch aantrekkelijker maken.
Duurzaamheid en innovatie
Bonduelle zet zich in voor duurzaamheid en gebruiksgemak door voortdurende innovatie. De verschillende baanbrekende verpakkingstechnieken illustreren deze toewijding, waarbij zowel de smaak als de versheid van de peulvruchten, groenten en granen wordt behouden. Dit maakt het vriesverse en conserven assortiment van Bonduelle niet alleen aantrekkelijk in smaak en kwaliteit, maar ook in duurzaamheid en milieuvriendelijkheid. Zo zijn de blikken niet alleen 100%, maar ook oneindig, recyclebaar.
Hoe draagt Bonduelle bij aan de eiwittransitie?
Een dieet rijk aan plantaardig voedsel biedt tal van voordelen, waaronder
een vermindering van de uitstoot van broeikasgassen, minder ontbossing, lager waterverbruik en een positieve impact op de biodiversiteit. Een dag geen vlees eten heeft al een enorme impact op het milieu. We bieden daarom diverse concepten met recepten, inspiratie en informatie aan, om op een leuke, lekkere en gezonde manier plantaardige gerechten op tafel te toveren. Door het toevoegen van een milieu-icoon is per gerecht de uitstoot van CO2 inzichtelijk voor zowel chef als gast.
Echter, binnen de zorg, zien we dat de harde omschakeling van dierlijk naar plantaardig eiwit soms een te grote stap is. We bieden daarin een makkelijk alternatief met ons concept Half/Half. Hierbij wordt de hoeveelheid dierlijk eiwit, zoals vlees of vis, gehalveerd en vervangen door peulvruchten. Zo blijft het gerecht voedzaam, smaakvol, eiwitrijk en de traditionele eter bediend.
Welke duurzame landbouwmethoden worden gebruikt?
We focussen ons, samen met onze partnertelers, dagelijks op regeneratieve landbouw. Regeneratieve landbouw is erop
Landgoed De Zwanenhof – Partner Content
gericht om de bodem gezond te houden en de biodiversiteit te vergroten. We voeden de natuurlijke hulpbronnen in onze bodem en bewerken onze grond zo min mogelijk. We zijn scherp op waterverbruik, maken we gebruik van bodembedekkers en we zijn extra lief voor bestuivers zoals vlinders en bijen door middel van bloemstroken. Een gezonde bodem levert peulvruchten, groenten en granen op van hogere kwaliteit met méér voedingswaarden. De bodem blij, wij blij!
Een duurzame eiwittransitie: waarom blijven peulvruchten onderbelicht?
Berry Hoosemans, Culinair Adviseur bij Bonduelle: “Peulvruchten zijn goedkoop, heel smaakvol, zitten boordevol eiwitten en zijn rijk aan vezels. Heel voedzaam dus, maar onbekend, maakt soms onbemind. Het is belangrijk om met deze productcategorie te experimenteren en te laten proeven! Denk ook aan een aantrekkelijke naam: huisgemaakte chili sin carne klinkt bijvoorbeeld beter dan vegan bonenschotel.”

Wie in de zorg werkt, weet dat het vaak een kwestie is van hollen of stilstaan. Er is altijd wel iets te doen, maar het begrip onthaasten, dat is nog niet ingeburgerd. Terwijl het goed is voor de zorgmedewerker, goed voor de patiënt en uiteindelijk ook voor de samenleving als geheel.
Het ziekteverzuim in de zorg loopt al sinds 2010 in diverse sectoren enorm op. Met de voortdurende uitstroom van zorgpersoneel, in combinatie met de al bestaande personeelstekorten, komt de gezondheidszorg op een kritiek punt en kan deze een zorginfarct veroorzaken. Onthaasten zou een goed begin zijn om deze ontwikkeling een halt toe te roepen. Niet alle problemen zijn er direct mee opgelost, maar het is een begin. Op Landgoed De Zwanenhof in Twente is Ronald Helder een traject gestart om dit probleem te verhelpen. ”Voor ons gaat het in essentie om preventie: door goed te zijn voor de mens, voorkom je uitval en bespaar je kosten. Als het met jou als mens goed gaat, dan is dat voor iedereen beter en mooier. Oftewel, de mens centraal stellen.”
Landgoed De Zwanenhof www.zwanenhof.com
Helder startte dit traject na veel persoonlijk leed en de ervaring die hij daarmee opdeed in de zorg. Inmiddels bestaat er een wachtlijst van 6.000 zorgmedewerkers om aan het programma in De Zwanenhof deel te nemen. Er is dus overduidelijk veel vraag naar. ”We willen uitbreiden, want in de toekomst is het nodig dat het onthaasten vergoed zal worden door de Nederlandse zorgverzekering, net zoals dat dit nu al in Duitsland gebeurt. Het is dan cruciaal dat de overheid en zorgverzekeraars dit soort initiatieven gaan steunen, Nederland kan niet achterblijven. We zijn in gesprek met een zorgverzekeraar, dus dat is een begin. Maar het is duidelijk dat dit iets is van de lange adem.”
In tegenstelling tot Duitsland waar
rust- en ontspanningsprogramma’s gebruikelijk zijn, wordt er in Nederland weinig aandacht besteed aan dergelijke programma’s. Ronald wil mensen de gelegenheid bieden om te onthaasten, zich terug te trekken en even ontzorgd te worden, met of zonder programma, en vooral voor de mensen in de zorgsector. Dit jaar biedt hij dit zelfs gratis aan, zonder verborgen agenda. ”Ik wil er binnen mijn mogelijkheden alles aan doen om
verandering in de zorg in gang te zetten, voor al die mensen die daarin werken.”
De deelnemers kunnen aan allerlei activiteiten deelnemen, maar staan vrij in de keuze. Fietsen, yoga, meditatie, schilderen of een ijsbad. Alles in eigen tempo en in een arrangement dat per dag ingevuld kan worden, of juist uitgesmeerd over drie of meer dagen.

Zorgvragers en hun naasten blijken zeer tevreden over de unieke en kenmerkende waarden in de kleinschalige zorg. Vooral de directe betrokkenheid van zorgverleners wordt gewaardeerd, terwijl ook de mogelijkheid tot participatie van familieleden veel bijval krijgt. Dat blijkt uit een recent afgerond wetenschappelijk onderzoek naar de kracht en kwetsbaarheden van de kleinschalige zorg.
Dit wetenschappelijk onderzoek kende een doorlooptijd van drie jaar en werd recent gepresenteerd op een symposium van de Branchevereniging voor Kleinschalige Zorg. Verschillende partijen zijn bij dit onderzoek betrokken geweest, waaronder trainingen- en cursusaanbieder Kroek Academie, in samenwerking met prof. dr. G. Westerhof van de Universiteit Twente. Coöperatie Hesterhuizen en de Branchevereniging voor Kleinschalige Zorg (BVKZ) waren de opdrachtgevers van het onderzoek, terwijl de uitvoering ervan in handen lag van dr. Janny Beernink, GZ-psycholoog en senior onderzoeker bij Kroek&Partners Interimzorg en Rosales Zorg.
ruimte bestaat voor het organiseren van activiteiten voor zorgvragers. “Er is sprake van een hechte band en een familiaire sfeer, vergelijkbaar met een traditionele thuissituatie. Als spontaan het idee ontstaat voor bezoek aan een activiteit in de buurt, zoals een kermis, dan wordt die kans ook genomen zonder allerlei protocollen te doorlopen.”
Begeleiders hebben de mogelijkheid om snel beslissingen te kunnen nemen. Er bestaat doorgaans een directe lijn met de directie, waardoor er minder sprake is van bureaucratie. “De persoonlijke benadering zorgt ervoor dat cliënten zich sneller thuis voelen. Dit resulteert in een omgeving waar bewoners zich gezien en gehoord voelen, en waar wederkerigheid en saamhorigheid centraal staan.”
Kwetsbaarheden
Er is meer bewustwording en waardering nodig voor de kleinschalige zorg
Kleinschalige zorg
Wat Beernink belangrijk vindt om te benadrukken, is dat het onderzoek zich niet richtte op het verschil tussen grootschalige en kleinschalige aanbieders, maar dat vooral werd gekeken naar de unieke eigenschappen van de kleinschalige zorgverleners. “We wilden de krachten en kwetsbaarheden van kleinschalige zorg benadrukken zonder ons af te zetten tegen grootschalige zorg.” aldus Beernink. Wat in het onderzoek duidelijk wordt onderstreept, is dat zorgverleners meer autonomie in de kleinschalige zorg ervaren, evenals verbondenheid met bewoners en de organisatie. Teams van begeleiders kunnen zelf hun roosters bepalen, terwijl er tevens
Het onderzoek onderstreept nadrukkelijk belangrijke voordelen, toch kent de kleinschalige zorg ook zijn kwetsbaarheden. Zo worden vanuit de overheid steeds meer kaders opgelegd, terwijl er een trend bestaat bij zorgverzekeraars dat ze liever contracten willen afsluiten met grotere partijen: dit levert in hun opinie een duidelijk kostenvoordeel op. De nadruk komt derhalve steeds meer op grootschaligheid te liggen, waardoor kleinschalige partijen zich genoodzaakt zien tot samenwerking. Daarmee dreigen ze hun eigenheid te verliezen. BeerninkWissink: “Er bestaat het risico dat je toch weer systemen gaat ontwikkelen. En dat is uitgerekend iets wat je wilt vermijden. Er bestaat een dunne lijn tussen noodzakelijke protocollen en het vasthouden aan de ongedwongen, flexibele benadering die kleinschalige zorg kenmerkt.” aldus de specialist, die daaraan toevoegt dat ook het ontbreken van multidisciplinaire teams en specialistische kennis een uitdaging kan zijn.

Zo hebben kleinschalige instellingen veelal niet direct een arts of orthopedagoog tot hun beschikking. Toch is dat tegelijkertijd geen onoverkomelijk probleem. “Kleine organisaties kunnen lid worden van coöperaties om specialistische kennis in te huren wanneer dat nodig is, terwijl dat op zich geen afbreuk doet aan je autonomie en onafhankelijkheid.”
Reguliere instellingen
Wat kleinschalige instellingen specifiek maakt – in dit voorbeeld bij Rosales Zorgis dat er veelal wordt gewerkt met cliënten die buiten de aandacht van reguliere zorg vallen. Beernink zelf is onder andere actief in een omgeving die werkt met jongeren in crisissituaties. Door nadruk te leggen op de behoeften en mogelijkheden van de cliënten worden ze geholpen om op een geschikte plek terecht te komen. Deze gerichte aanpak is absoluut typerend voor kleinschalige zorg, hetgeen ook impliceert dat deze zorgverlening een geaccepteerde plek in het zorglandschap verdient. “Er is meer bewustwording en waardering nodig voor de kleinschalige
zorg. Alle partijen, zowel grootschalige als kleinschalige aanbieders, verdienen een gelijkwaardige positie. Het is essentieel dat we samenwerken en de unieke waarde van kleinschalige zorg erkennen en integreren in het bredere zorgbeleid.”
Janny Beernink is als GZ-psycholoog en senior onderzoeker verbonden aan Kroek&Partners Interimzorg en Rosales Zorg bij de behandeling van complexe zorgcasuïstieken. In die hoedanigheid heeft zij tevens de interventie Mijn Levensverhaal ontwikkeld, gericht op het verminderen van depressieve of trauma-gerelateerde klachten en het verbeteren van de psychische gezondheid van de cliënt. Met name cliënten met een lichte verstandelijke beperking of zwakbegaafdheid hebben baat bij deze interventie en de training Contextgedreven Werken in de Zorg. Bij die laatste training is er meer aandacht voor de context waar de jongere zich in bevindt.