dentistaypaciente.com










CALIDAD Y DIRECCIÓN

Impacto de la caries dental sobre la calidad de vida en niños

LA ENTREVISTA

Dr. Francisco Marichi Rodríguez
SONRIENDO AL FUTURO
Fracturas del complejo órbito-cigomático
CASO CLÍNICO
Corrección de apiñamiento dental severo y caninos ectópicos con extracciones de premolares


ENCICLOPEDIA ODONTOLÓGICA

Manejo de una fractura radicular horizontal, vertical y avulsión de un incisivo lateral mandibular
ESTUDIO


El fenotipo alveolar puede representar el límite de la ROG horizontal

Latindex 17964 $50.00 MX ISSN: 1455-020X Revista ������������
No. 180/Agosto 2023
Evento sin costo Inscripciones: www.expoaricdental.com Importado y distribuido en México por: 55 - 2633 - 5496 / 55 - 2633 - 6518 55 - 3870 - 3877 / 55 - 3870 - 3878 F R E S A S D E D I A M A N T E

Agosto 2023
En este mes de agosto, la Facultad de Odontología de la UNAM, recibirá su Incorporación formal a la ADEE (Asociación Dental de Estudios en Europa). Grandes planes se tienen a corto y largo plazo, tanto para los estudiantes, como para los profesores.
De esto y más platicamos en una interesante entrevista con el Dr. Francisco Marichi Rodríguez, Director de la Facultad de Odontología de la UNAM, que se publica en esta Edición.

Por otro lado, los días 9 y 10 del mes de noviembre se llevará a cabo el Tercer Congreso Internacional de Criminalística y Ciencias Forenses, XIV Reunión Anual Sofía, teniendo su sede aquí en la CDMX, para ser más exacto, en la Universidad Metropolitana UX.
Habrá conferencistas nacionales e internacionales y se hablará de Odontología Forense, entre otros temas. Los días 7 y 8 del mismo mes, habrá cursos precongreso.
Nos tenemos que seguir cuidando, porque a pesar de que ya no recibimos noticias sobre el COVID-19 debido a que las autoridades no solo no actualizan datos, sino que ya no hacen mención del virus. Hay que recordar que este llegó para quedarse y sigue habiendo contagios, no en la cantidad ni con la gravedad que se llegó a registrar, pero se seguirán presentando.
¡A seguirse cuidando!
Dentista y Paciente 2 Editorial
Mtro. Carlos Adolfo Espinosa García Especialidad en Odontología Legal y Forense Maestría en Odontología


Lo mejor es ahora Excelente !!!
¿Cómo superar el Equipo de Rayos-X
más vendido de los últimos 49 años?
Haciéndolo todavía mejor, más amigable e intuitivo con el usuario, ya que no requiere memorizar instrucciones en su uso normal.
Alta confiabilidad por su avanzada Tecnología SMD.
SENSOR CORIX® DIGITAL, (opcional)


especí camente diseñado para este equipo, el Odontólogo podrá transitar a la Radiografía Digital por computadora en cualquier momento, obteniendo una imagen perfecta, en un instante y al primer disparo!!!




Pregunte a nuestros Distribuidores Autorizados sobre las características y accesorios opcionales del CORIX®70 PLUS-USV.


49 49
Equipo de Rayos-X Digital


6 Contenido Dentista
y Paciente
10 | CALIDAD Y DIRECCIÓN Impacto de la caries dental sobre la calidad de vida en niños Revisión de la literatura
26 | LA ENTREVISTA
Dr. Francisco Marichi Rodríguez
32
SONRIENDO
Fracturas
42
|
CASO CLÍNICO
Corrección de apiñamiento dental severo y caninos ectópicos con extracciones de premolares

Editorial Renascence S.A. de C.V.
Directora editorial
Patricia López Guerra patricia.lopez@dentistaypaciente.com
Jaime Francisco Martínez Aceves† jmartinez@dentistaypaciente.com
Directora Editorial
Mariangel Martínez López mmartinez@dentistaypaciente.com
Director de Arte y Diseño
Jesús Salas Pérez jesasez@dentistaypaciente.com
Coordinador Editorial
Marco A. Vergara Salgado marversa@dentistaypaciente.com
Ejecutivos Comerciales y de Negocios
Carlos Martínez García, Gabriela Dolorez Ocadiz, Edson Aarón Hernández
Producción y Circulación
Edson Aarón Hernández
Fotografía e Ilustraciones
Editorial Renascence
Suscripciones
Edson Aarón Hernández
Preprensa e Impresión
Offset Impresión Creativa S.A de C.V.
Distribución
Comercializadora GBN S.A. de C.V.
Calzada de Tlalpan #572, desp. C-302, col. Moderna
Contabilidad y Administración

Lic. Renato Muñoz
director científico
Dr. Carlos Espinosa García Especialista en Odontología Legal y Forense consejo editorial
Dr. Francisco Javier Diez de Bonilla Calderón
Catedrático de la F.O de la UNAM
Dr. Francisco Magaña Moheno
Centro de Especialidades Odontológicas
Javier Portilla Robertson
Exdirector de la Facultad de Odontología de la UNAM
Especialista en Patología Bucal
180. Agosto 2023 Contenido 7
|
AL FUTURO
del complejo órbitocigomático. Presentación de un caso clínico y revisión de la literatura.
Dentista y Paciente
C.D.E.O. Arturo Alvarado Rossano† Profesor y Especialista en Ortodoncia y Ortopedia Craneofacial en la Facultad de Odontología. UNAM. Asesor Académico y Coordinador de Difusión de la AMOCOAC.
C.D. Manuel García Luna y González Rubio Dra. Ana Gabriela Carrillo Varguez Coordinadora de la especialidad en endodoncia UABC Tijuana. Coordinadora de Investigación y Posgrado F.O. UABC
M.C. Ernestina Santillana Marín Subdirectora de CISALUD UABC
William James Maloney, D.D.S. Clinical Associate Professor New York University
universidad anáhuac méxico norte
C.D. Carlos Robles Bonilla Coordinador de la Licenciatura de Cirujano Dentista
C.D. Sergio Antonio Ojeda León Profesor Titular de Odontopediatría de la Licenciatura de Cirujano Dentista
C.D. Bernardo Grobeisen Weingersz Profesor Titular de Clínica Integral de la Licenciatura de Cirujano Dentista
C.D. Norma Ibañez Mancera. Profesora Titular de Patología Bucal de la Licenciatura de Cirujano Dentista
Dirección del Derecho de Autor certificado de reserva al uso exclusivo no. 04-2008022718312200-102 con fecha 27 de Marzo del 2008. Gobernación de la H. Comisión Calificadora de Publicaciones y Revistas Ilustradas, certificado de licitud de contenido 5328, certificado de licitud de título 7411, franqueo pagado, publicación mensual permiso no. PP09-02106, SEPOMEX. Las opiniones expresadas en los artículos y en los anuncios publicados no significan de ninguna manera juicios, criterios, ideas o cualquier otro concepto por parte de la editorial; reflejan únicamente las ideas y pensamientos de sus autores. Los artículos, entrevistas, resúmenes, publirreportajes, fotografías y cualquier otro material son exclusivos de la editorial, y no se autoriza la reproducción total o parcial por ningún medio sin previa autorización del editor. Para cualquier asunto relacionado con suscripción, distribución, comercialización, anuncios, contenido u otro propósito, favor de dirigirse a la editorial. Impreso en Offset Impresión Creativa S.A de C.V.
Dentista y Paciente® Publicación mensual correspondiente al mes de AGOSTO DE 2023. editada por Editorial Renascence S.A. de C.V., Rancho Jigüingo 29, Prado Coapa, Ciudad de México, 14350. tel. 56846632, fax 56793656. Distribuida en locales cerrados, depósitos dentales, universidades, congresos y exposiciones. Editora responsable: Mariangel Martínez López. Fotoarte de portada: Editorial Renascence.
distribución certificada por el padrón nacional de medios impresos de la dirección general de medios impresos de la secretaría de gobernación no. 007-136. www.gobernacion.gob.mx
8 Contenido
50 | ENCICLOPEDIA ODONTOLÓGICA


Manejo de una fractura radicular horizontal, vertical y avulsión de un incisivo lateral mandibular Presentación de un caso.
60 | ESTUDIO
El fenotipo alveolar puede representar el límite de la ROG horizontal
180. Agosto 2023 Contenido 9
Impacto de la caries

dental sobre la calidad de vida en niños
Revisión de la literatura
Dentista y Paciente 10 Calidad y dirección Fotoarte: Editorial Renascence | Fotografía: AdobeStock
Introducción: La caries dental es una de las enfermedades más comunes en la infancia y las personas continúan siendo susceptibles a través de la vida. Aunque su prevalencia y severidad ha disminuido desde las últimas 2 décadas del siglo pasado, la ocurrencia en edad preescolar sigue siendo un problema, ocasionando la presencia de dolor, el cual afecta actividades cotidianas del niño. Objetivo: en este trabajo se realizó una revisión de la literatura publicada en revistas de alto impacto sobre la caries dental y su impacto en la calidad de vida en niños relacionada a salud oral. Metodología: La búsqueda se realizó en la base de datos PubMed. Se emplearon los términos “calidad de vida” y “caries infantil temprana” en combinación con la palabra “relación” y “salud oral”. Resultados: existen instrumentos para conocer el impacto de las enfermedades bucales sobre la calidad de vida. Entre, los más utilizádos son: Early Childhood Oral Health Impact Scale (ECOHIS), Family Impact Scale (FIS) y Pediatric Oral Health-related quality of life (POQL). Al aplicarlos y relacionarlos con caries infantil temprana, generan repercusiones en la calidad de vida, (limitaciones funcionales, comer, dormir y limitación del habla). Conclusión: la caries temprana de la infancia es capaz de causar impacto físico y emocional en la calidad de vida de los niños a través de su desarrollo cognitivo y psicosocial. Estas apreciaciones se deberían de considerar para el diseño de futuras estrategias e intervenciones preventivas, para clínicos en su práctica diaria.
Palabras clave: calidad de vida, caries infantil temprana, salud oral.
La Organización Mundial de la Salud (OMS), refiere que las afecciones bucodentales, como la caries dental es considerada un problema de salud pública, a pesar de la disminución de la prevalencia en los niños en los países occidentales, la caries en niños de edad preescolar sigue siendo un problema en los países desarrollados (Torres et al.,2015). Es una de las enfermedades más comunes en la infancia y las personas continúan siendo susceptibles a través de la vida (Marró et al.,2013).
La Asociación Americana de Pediatría Dental (AAPD), adoptó el término de “Caries Temprana de la Infancia”(CTI) para denominar a una modalidad de caries específica de la dentición temporal, que afecta a infantes y niños en edad preescolar y que se desarrolla inmediatamente después de erupcionar los primeros dientes, y se caracteriza por presentar lesiones iniciales en incisivos, progresando a superficies oclusales de molares temporales y comprometer dientes primarios. La consecuencia inmediata de esta enfermedad es el dolor, el cual afecta actividades del niño (AAPD. 2011, 2008). Los niños afectados por CTI pueden experimentar alteraciones del sueño, dificultades para
comer (Achayra y Tandon, 2011), lo que produce un retraso en el desarrollo físico, manifestándose pérdida de peso corporal y talla (Sheller et al., 2009). La CTI también causa ausentismo escolar y disminución en su desarrollo cognitivo, por lo cual existe una disminución en la calidad de vida de aquellos niños que la padecen (Blumenshine et al.,2010). La evaluación de la calidad de vida relacionada a la salud bucal es más difícil en los niños, puesto que los padres son responsables del cuidado de la salud bucal, es importante explorar sus percepciones sobre la salud oral de los niños, proporcionando una mejor información que sus hijos menores (Moura et al. , 2009). La mirada holística actual permite evaluar y cuantificar el impacto, ya que en países como el nuestro la magnitud de esta enfermedad no ha podido ser controlada.
Dicho lo anterior es que surge nuestra pregunta de investigación, ¿Existe evidencia de cómo la CTI impacta en la calidad de vida en niños?, El objetivo de este artículo de revisión fue determinar, mediante una revisión de literatura publicada, la existencia de estudios enfocados en la relación de caries dental y su impacto en la calidad de vida relacionada a salud oral.
180. Agosto 2023 11 Impacto de
la caries dental sobre la calidad de vida en niños
Ana Sofía Álvarez Ocampo. Claudia Yadira de la Tejera Hernández. Docentes de tiempo completo FACISALUD. Ingrid Guerrero Alberto. Crizia Samantha Alvarez Uriarte. Alumnas 9.º semestre FACISALUD. Universidad Autónoma de Baja California. Facultad de Ciencias de la Salud, Valle de las Palmas. PE Odontología. Tijuana, B.C. Sofia. alvarez@uabc.edu.mx.
Metodología
Para la búsqueda de artículos se utilizó la base de datos PUBMED y se estableció la estrategia presentada en la (Tabla 1), limitada a los últimos 9 años. La Selección se llevó a cabo en 2 etapas:
• Primera Etapa: Se evaluaron todos los resúmenes de los artículos obtenidos a partir de la estrategia de búsqueda. Fueron seleccionados únicamente aquellos que presentaban: Historia de caries temprana de la infancia, calidad de vida relacionada a salud oral. Posteriormente fueron excluidos todos los resúmenes de artículos en que los sujetos estudiados padecieran alguna enfermedad sistémica o discapacidad.
• Segunda Etapa: Se obtuvieron los textos completos de los resúmenes de artículos seleccionados en la etapa previa. Los artículos seleccionados fueron clasificados y analizados en relación a su diseño de estudio y relación entre caries dental y su calidad de vida en relación a la salud bucal (Tabla 2).
Resultados
La estrategia de búsqueda en PUBMED arrojó un total de 344 artículos (Tabla 3).
Durante la primera etapa de la estrategia de selección, se basó en la información contenida en los resúmenes de los art í culos, se obtuvieron un total de 60 artículos.
Para la segunda etapa de la estrategia de selección, fueron analizados los textos completos de 48 de los 60 artículos, los 12 faltantes fueron eliminados del estudio al no poder acceder al texto completo. De esta selección se obtuvieron 24 artículos con las siguientes características comunes: relación caries dental y calidad de vida; 20 artículos de calidad de vida con la salud oral y 4 artículos de caries dental (Tabla 2). Por lo cual es importante resaltar la temática en base a la revisión:
Calidad de vida en relación a la salud bucal en niños
Con respecto a los eventos de estudio, la CTI es la afección más común en salud dental, observándose en bebes y niños pequeños de todo el mundo (Feldens et al.,2018). Causando un impacto físico y emocional en la calidad de vida (Naidu et al., 2016). Debido a que en la etapa del lactante no presentan un adecuado desarrollo del lenguaje y expresión, la literatura reporta instrumentos diligenciados por los padres para conocer su percepción sobre el impacto de las enfermedades bucales sobre la calidad de vida. Dentro de los más utilizados para esta etapa se encuentran: Early Childhood Oral Health Impact Scale (ECOHIS), Family Impact Scale (FIS) y Pediatric Oral Health-related quality of life (POQL). (Porto y Diaz, 2017). Al aplicar estos instrumentos y relacionarlos con CTI, se generan repercusiones en su calidad de vida y limitaciones funcionales, comer y dormir (Shahnaz et al., 2019). Así como limitación del habla, pérdida de días escolares según lo reporta (Corrê et al., 2019). (Lima et al., 2018), también encuentra que la gran mayoría de los estudios realizados en diferentes partes del mundo,
Dentista y Paciente 12
Calidad y dirección
#1 “Impact of dental caries on the quality of life in children” #2 Published in the last 9 years #3 344 resultados
Tabla 1. Estrategia de búsqueda en PUDMED.
Impacto de la caries dental sobre la calidad de vida en niños


Comfort H/S™ Bite Splint es una guarda diseñada para aliviar el dolor y los daños causados por el bruxismo o el apretamiento severo de los dientes. Es la guarda más prescrita debido a su comodidad y ajuste. Se compone de dos capas: una capa interior de poliuretano suave de 1 mm y una capa exterior de copoliéster rígido de 3 mm. La superficie interna blanda descansa cómodamente contra el diente y las encías, mientras

Fabricada con materiales Envíos GRATIS a todo México

180. Agosto 2023 13
MK T- 013186 1 d e nt a l.com/promociones/guardas GLMX-1949340 - 051622 ES
¡SU LABORATORIO DENTAL DE CONFIANZA!
Dra. Yanina Zaragoza
Calidad y dirección
Año Diseño del estudio
Variable de salud oral Referencias
2023 Casos y controles Calidad de vida relacionada con la salud bucal Özyılkan et al.
2023 Casos y controles Calidad de vida relacionada con la salud bucal Bhadila et al.
2023 Casos y controles Calidad de vida relacionada con la salud bucal Alayadi et al.
2023 Transversal Calidad de vida relacionada con la salud bucal Barros et al.
2023 Transversal Calidad de vida relacionada con la salud bucal Kumar et al.
2022 Transversal Calidad de vida relacionada con la salud bucal Zaror et al.
2022 Transversal Calidad de vida relacionada con la salud bucal Correa et al.
2022 Transversal Calidad de vida relacionada con la salud bucal Ribeiro et al.
2022 Transversal Calidad de vida relacionada con la salud bucal Michu et al.
2022 Casos y controles Calidad de vida relacionada con la salud bucal Lara et al.
2022 Transversal Calidad de vida relacionada con la salud bucal Fernandez et al.
2022 Transversal Calidad de vida relacionada con la salud bucal Nogueira et al.
2022 Transversal Calidad de vida relacionada con la salud bucal Matos et al.
2022 Casos y controles Calidad de vida relacionada con la salud bucal Altner et al.
2022 Estudio clínico Calidad de vida relacionada con la salud bucal Dos Reis Pio et al.
2022 Cohorte Caries dental Scherrer et al.
2021 Transversal Relación caries dental y calidad de vida Paiva et al.
2021 Transversal Relación caries dental y calidad de vida Gomez et al.
2021 Transversal Relación caries dental y calidad de vida Bittencourt et al.
2021 Transversal Relación caries dental y calidad de vida Almeida et al.
2020 Casos y controles Relación caries dental y calidad de vida Tabassum et al.
2020 Casos y controles Relación caries dental y calidad de vida Singh et al.
2020 Transversal Relación caries dental y calidad de vida Rajab et al.
2020 Transversal Relación caries dental y calidad de vida Pesaressi et al.
2020 Transversal Relación caries dental y calidad de vida Pakkhesal et al.
2020 Casos y controles Relación caries dental y calidad de vida Ozain et al.
2020 Transversal Relación caries dental y calidad de vida Masumo et al
2019 Transversal Calidad de vida con la salud oral Berthan et al.
2019 Transversal Caries dental Karki et al.
2019 Casos y controles Relación caries dental y calidad de vida Rogers et al.
2019 Transversal Calidad de vida con la salud oral Marshman y Knapp
2019 Casos y controles Relación caries dental y calidad de vida Mansoori et al.
2019 Casos y controles Relación caries dental y calidad de vida Grant et al.
2019 Transversal Relación caries dental y calidad de vida Faker et al.
2019 Casos y controles Calidad de vida con la salud oral Van Meijeren et al.
2018 Transversal Relación caries dental y calidad de vida Corrêa et al.
2018 Transversal Relación caries dental y calidad de vida Martins et al.
2018 Transversal Relación caries dental y calidad de vida Lima et al.
2018 Transversal Relación caries dental y calidad de vida Souza et al.
2018 Transversal Relación caries dental y calidad de vida Vollú et al.
2017 Casos y controles Caries dental Martins et al.
2017 Transversal Relación caries dental y calidad de vida Fernandes et al.
2017 Transversal Caries dental Collado et al.
2017 Transversal Relación caries dental y calidad de vida Ferreira et al.
2017 Transversal Calidad de vida con la salud oral Chaffee et al.
2016 Casos y controles Calidad de vida con la salud oral Paula et al.
2016 Transversal Relación caries dental y calidad de vida Naidu et al.
2015 Transversal Relación caries dental y calidad de vida Martins et al.
Tabla
Artículos seleccionados a partir de la segunda etapa de selección.
14
Dentista y Paciente
2.
coinciden en que la CTI a pesar de ser muy prevalente, clasifica a los individuos entre los 6 a 10 años y considera que en esta población escolar la principal afección en cavidad bucal en consecuencia a la CTI, es la sensibilidad dental, presencia de úlceras, las cuales influyen negativamente sobre la calidad de vida (Seehra et al., 2013). En el caso de la población adolescente, jóvenes entre 10 a 16 años, las maloclusiones y una adecuada presentación estética dentofacial juegan un papel crucial a nivel de la salud bucal a diferencia de las etapas anteriores. La maloclusión y las necesidades de tratamientos ortodónticos impactan de manea negativa sobre la calidad de vida, a nivel de los dominios emocional y social. Según lo reportado en la revisión sistemática de Dimberg et al. (2015) diversos artíulos reportan una inadecuada estética dentofacial en adolescentes pueden causar alteraciones psicológicas, tales como la ansiedad, depresión y timidez; el adolescente tiende a ser introvertido y apartado de su realidad social, afectando esto su rendimento académico, su salud y su desarrollo sexual, cultural y social. Dicho impacto se observa más en mujeres, Aubert et al. (2014) reportan cómo muchas veces se sufre de bullying producto de afecciones bucales impactando de igual forma sobre la calidad de vida en relación a la salud bucal.
Los estudios encontrados confirman cómo la caries dental en edad temprana, afecta de forma directa la calidad de vida, y dependiendo de la etapa en que se encuentra el niño, las repercusiones varían, debido a las diferencias en la evolución a nivel del
desarrollo cognitivo y psicosocial a través de la vida.
Percepción de niños y padres sobre la calidad de vida relacionada a la salud bucal
Las teorías y estudios en psicología indican que existe un proceso continuo del desarrollo cognitivo, emocional, social y lingüístico durante la infancia, siendo que la estructura del autoconcepto y la concepción de salud de los niños dependen de la edad (Hetherington et al., 2001).
De acuerdo con la psicología del desarrollo infantil, la edad de 6 años marca el inicio del pensamiento abstracto y del autoconcepto (Hetherington y Rebok, 2001). A esta edad, comienzan a comparar sus características físicas y trazos de personalidad con las de otros niños. Su capacidad de realizar juicios sobre su apariencia, calidad de las amistades, pensamientos de otras personas, emociones y comportamiento se desenvuelve gradualmente a través de la mitad de la infancia: 6-10 años de edad (Rebok et al., 2001). A esta edad la idea estética asociada a la salud comienza a ser incorporada en la mente del niño y pasa a ser integrada a su concepto de autoestima (Jakovic et al., 2006). Gradualemnte, los niños desarrollan la capacidad de utilizar un amplio espectro de estímulos internos para identificar sus enfermedades. Aproximadamente a los 11 o 12 años de edad, estos visualizan la salud como un concepto multidimensional organizado de las construcciones como: funcionalidad, adhesión del comportamiento de aparente buen estilo de vida, sentido general de bienestar y
180. Agosto 2023 15
Impacto de la caries dental sobre la calidad de vida en niños
Total: 344
Primera etapa Segunda etapa 60 48
Tabla 3. Estrategia de selección en 2 etapas. Primera: resúmenes; Segunda: texto completo.
relaciones con los otros, (Barbosa y Gavião, 2008). La forma como estos conceptos son organizados varía de acuerdo con la edad y con el tipo de experiencias a las cuales el niño estuvo expuesto en su vida (Feitosa et al., 2005). De acuerdo con la literatura, la comprensión de estos conceptos también es aparentemente afectado por el género del niño (Jokovic et al., 2004), siendo las niñas las que más relatan una calidad de vida afectada (Foster et al., 2005).
Las condiciones bucales no solo tienen impacto directo en los ni ñ os, sino también un efecto indirecto en los padres y miembros de la familia. Las evidencias indican que, por ejemplo, los cuadros de caries resultan en pérdidas de días laborables de los padres que tienen que quedarse en casa para cuidar a sus hijos o gastar tiempo y dinero en el acceso a los cuidados dentarios. Así, estas influencias sobre la familia también son importantes de ser investigadas como parte de la evaluación de la calidad de vida relacionada a la salud bucal.
Instrumentos utilizados para medir calidad de vida relacionada con la salud bucal
Los instrumentos utilizados para medir la calidad de vida generalmente son construidos bajo la forma de cuestionarios compuestos por preguntas que intentan medir (Wallander et al. , 2001), por medio de respuestas organizadas bajo la forma
de escalas num é ricas, cuanto los aspectos de la vida de las personas, en los dominios de síntomas orales, limitaciones funcionales, bienestar emocional y social, actividades diarias, condiciones psicológicas, entre otros, son afectados por las condiciones de salud (Sevenhuysen,1997). Así, un aspecto importante de ese instrumento es su capacidad de representar bajo forma numérica las diferencias entre personas y comunidades con relación a la calidad de vida (Sevenhuysen y Trumble,1997). Actualmente (Gherunpong et al. , 2004), los cuestionarios existentes para medir la calidad de vida relacionada con la salud bucal en niños y cuya validad y confiabilidad fueron comprobados en estudios pueden ser divididos en cuestionarios respondidos por los padres o responsables y cuestionarios respondidos por los propios niños (Pane et al., 2010). De los instrumentos citados solo el ECOHIS - Early Childhood Oral Health Impact Scale (Talekar y Rozier, 2005) y el Child Oral Impacts on Daily Performances Index (Child-OIDP), (Bernabé et al., 2008), fueron adaptados transculturalmente y válidos en el idioma español, siendo que la mayoría de esos ya fueron validados en diversos idiomas (Brown y Al-Khayal, 2006).
Aspectos sobre la medición del impacto de la caries dental en la calidad de vida
Las ciencias de la salud tienen como meta preservar la calidad de vida a través de la prevención y el tratamiento de las enfermedades (Bianco et al., 2011). Para poder medir la calidad de vida relacionada con salud es necesario la aplicación de un instrumento validado que consiste en un cuestionario estandarizado que comprende distintas dimensiones. Cada
Dentista y Paciente 16 Calidad y dirección
Las condiciones bucales no solo tiene impacto directo en los niños, sino también un efecto indirecto en los padres y miembros de la familia.
una de estas dimensiones se construye a partir de preguntas cuyos niveles de respuestas están categorizados en escalas, del análisis de las respuestas de los individuos se mide la asocioación entre las variables, es decir, se complementa el estado de salud oral con el aspecto emocional y social del individuo (Pane et al., 2012). Algunos ejemplos (Talekar y Rozier, 2005) de instrumentos validados para medir el nivel de impacto de las enfermedades orales en la calidad de vida son los siguientes:
COHQoL (Child Oral HealtQuality of life Questionnaire)
Es un instrumento de salud relacionado con calidad de vida desarrollado por Jokovic y Locker (2002) cuyo objetivo es la medición del impacto de enfermedades y desórdenes dentales orales y/u orofaciales en la calidad de vida de niños de 6 a 14 años de edad (Piovesan et al., 2010). Consiste en: P-CPQ: un cuestionario de percepción en que los entrevistados son los padres o cuidadores de niños de 6 a 14 años, consta de 14 apartados; 3 cuestionarios autoadministrados y específicos para niños según rango de edad los cuales son: CPQ6-7 cuestionario de percepción para niños de 6 a 7 años, CPQ8-10 cuestionario de percepción para niños de 8 a 10 años con 25 apartados, CPQ11-14 cuestionario de percepción para niños de 11 a 14 años, (PROQOLID, 2008).
Child-OIDP (Child Oral Impact on Daily Performances Index)
Es un instrumento de salud relacionada con calidad de vida. Gherunpong et al. (2003) fueron los creadores cuyo objetivo es la planificación por evaluación de necesidades en población infantil, es autoadministrado y
Impacto de la caries dental sobre la calidad de vida en niños
consta de 8 dimensiones. Este instrumento utiliza 18 figuras que representan estados emocionales, las dimensiones estudiadas son: vida familiar, vida social, actividades (colegio y ocio), salud mental y física (Pane et al., 2010).
Se puede afirmar que por medio de cuestionarios con técnicas adecuadas, es posible obtener informaciones válidas y confiables, no solo de los niños sino también de los padres, aunque éstos no compartan necesariamente visiones similares sobre la calidad de vida relacionada con la salud bucal. A pesar de que los relatos de los padres puedan estar incompletos debido a la falta de conocimiento sobre determinadas experiencias de sus hijos, estos continúan ofreciendo y complementando informaciones muy útiles. Hoy en día, la forma más adecuada de integrar los relatos de los padres con los de los niños permanece siendo un gran desafío para los investigadores.
Conclusión
La salud bucal se relaciona con la salud general siendo así esencial para la calidad de vida. La caries temprana de la infancia es capaz de causar impacto físico y emocional en la calidad de vida de los niños a través de su desarrollo cognitivo y psicosocial.
Estas apreciaciones se deberían de considerar de especial interés para la salud pública, para el diseño de futuras estrategias e intervenciones preventivas y para clínicos en su práctica diaria. Así como para mejorar la toma de decisiones a nivel de los tratamientos a los pacientes infantiles y a las comunidades con sus propias características con el fin de crear un verdadero impacto sobre la calidad de vida.
180. Agosto 2023 17
Referencias
1. Abanto J, Panico C, Bönecker M, Frazão P. Impact of demographic and clinical variables on the oral health-related quality of life among five-year-old children: a population-based study using self-reports. Int J Paediatr Dent.2018;28(1):43-51.
2. Achayra S, Tandon S. The effect of early childhood caries on the quality of life of children and their parents. Contemp. Clin. Dent. 2011;2(2):98-101.
3. Akhter R, Hassan NMM, Martin EF, Muhit M, Smithers-Sheedy H, Badawi N,Khandaker G. Caries experience and oral health-related quality of life (OHRQoL)of children and adolescents with cerebral palsy in a low-resource setting. BMCOral Health. 2019;19(1):15.
4. Alayadi H, Alsiwat A, AlAkeel H, Alaskar M, Alwadi M, Sabbah W. Impact of virtual supervised tooth brushing on caries experience and quality of life among primary school children: study protocol for a randomized controlled trial. Trials. 2023 feb 20;24(1):118.
5. Almeida JS, Fernandes RF, Andrade ÁCB, et al. Impact of dental treatment on the oral health-related quality of life of children and adolescents with Autism Spectrum Disorder. Spec Care Dentist. 2021;41(6):658-669. DOI:10.1111/scd.12618.
6. Altner S, Ebel M, Ritschl V, Stamm T, Hirsch C, Bekes K. Treatment of Severe Caries and Molar Incisor Hypomineralization and Its Influence on Oral Health-Related Quality of Life in Children: A Comparative Study. Int J Environ Res Public Health. 2022 Mar [Consultado el 28 de abril] 3;19(5):2983. doi: 10.3390/ijerph19052983.
7. American Academy of Pediatric Dentistry. Policy on early childhood caries (CIT): Unique challenges and treatment options. Pediatr. Dent. 2008;29(suppl):42-44.
8. American Academy of Pediatric Dentistry. Policy on early childhood caries (ECC): Classifications, Consequences, and Preventive Strategies. Pediatr. Dent. 2011;30(7):40-43
9. AubertJ, Sánchez S, Castro R. Calidad de vida relacionada con salud oral en mayores de 14 años en la comunidad San Juan Bautista, Chile. Int J Odontostomat.2014;8(1):141-145.
10. Barbosa TS, Gavião MB. Oral health-related quality of life in children: part I. How well do children know themselves? A systematic review. Int J Dent Hyg. 2008;6(2):93-9.
11. Barros LVC, Vale MP, Tourino LFPG, Bittencourt JM, Bendo CB. Determination of dental caries, molar-incisor hypomineralization, and oral health-related quality of life in schoolchildren: A structural equation modeling approach. Int J Paediatr Dent. 2023 May;33(3):289-297.

12. Berhan Nordin EA, Shoaib LA, Mohd Yusof ZY, Manan NM, Othman SA. Oral
13. health-related quality of life among 11-12 years old indigenous children in Malaysia. BMC Oral Health. 2019;19(1):152.
14. Bernabé E, Sheiham A, Tsakos G. A comprehensive evaluation of the validity of Child-OIDP: further evidence from Peru. Community Dent Oral Epidemiol. 2008;36(4):317-25.
15. Bhadila GY, Farsi NJ, Aljishi H, Telmisani D, Bagher SM. Clinical Effects of Dental Caries on the Quality of Life of Paediatric Patients Aged 8-10 Years: Utilisation of the PUFA Index. Oral Health Prev Dent. 2023 Mar 15;21(1):113-120.
16. Bianco VC, Lopes ES, Borgato MH, Moura e Silva P, Marta SN. The impact on life quality due to oral conditions in people fifty years or above. Cien Saude Colet.2010;15(4):2165-2172.
Dentista y Paciente 18
Calidad y dirección




Calidad y dirección
17. Bittencourt JM, Martins LP, Paiva SM, Pordeus IA, Martins-Júnior PA, Bendo CB. Early childhood caries and oral health-related quality of life of Brazilian children: ¿Does parents’ resilience act as moderator? Int J Paediatr Dent. 2021];31(3):383- 393. DOI:10.1111/ipd.12727.
18. Brown A, Al-Khayal Z. Validity and reliability of the Arabic translation of the child oral- health-related quality of life questionnaire (CPQ11-14) in Saudi Arabia. Int J Paediatr Dent. 2006; 16(6):405-11.
19. Blumenshine SL, Vann WF, Gizlice Z, Lee JY. Children´s school performance: Impact of general and oral health. J Public Health Dent.2010;68(2):82-87.
20. Chaffee BW, Rodrigues PH, Kramer PF, Vítolo MR, Feldens CA. Oral health-related quality-of-life scores differ by socioeconomic status and caries experience. Community Dent Oral Epidemiol.2017;45(3):216-224.
21. Collado V, Pichot H, Delfosse C, Eschevins C, Nicolas E, Hennequin M. Impact of early childhood caries and its treatment under general anesthesia on orofacial function and quality of life: A prospective comparative study. Med Oral Patol Oral Cir Bucal. 2017;22(3):333-341.
22. Corrêa-Faria P, Daher A, Freire MDCM, de Abreu MHNG, Bönecker M, Costa LR.Impact of untreated dental caries severity on the quality of life of preschool children and their families: a cross-sectional study. Qual Life Res. 2018;27(12):3191-3198.
23. Corrêa-Faria P, Silva KC, Costa LR. Impact of dental caries on oral health-related quality of life in children with dental behavior management problems. Braz Oral Res. 2022 Mar 14;36:041.
24. Dimberg L, Arnrup K, Bondermark L. The impact of malocclusion on the quality of life among children and adolescents: a systematic review of quantitative studies. Eur J Orthod.2015;37(3):238-247.
25. Dos Reis Pio LR, Faria LV, Moraes Pinheiro LH, da Silva RLM, de Sá LEF, de Oliveira Ornellas P, da Costa Fontes KBF, Antunes LS, Rodrigues Cajazeira MR, Alves Antunes LA. Effect of Treatment with Selective Caries Removal Associated to Antimicrobial Photodynamic Therapy on Children's Oral Health-Related Quality of Life: A Non-Randomized Clinical Study. J Clin Pediatr Dent. 2022 Jul 1;46(4):287-292.
26. Faker K, Tostes MA, Paula VAC. Impact of untreated dental caries on oral health-related quality of life of children with special health care needs. Braz Oral Res. 2019.18;32:117.
27. Feitosa S, Colares V, Pinkham J. The psychosocial effects of severe caries in 4-year-old children in Recife, Pernambuco, Brazil. Cad Saude Publica. 2005;21(5):1550-1556.
28. Feldens CA, Rodrigues PH, de Anastácio G, Vítolo MR, Chaffee BW. Feeding frequency in infancy and dental caries in childhood: a prospective cohort study. Int Dent J. 2018;68(2):113–121.
29. Fernandes IB, Pereira TS, Souza DS, Ramos-Jorge J, Marques LS, Ramos-Jorge ML. Severity of Dental Caries and Quality of Life for Toddlers and Their Families. Pediatr Dent. 2017;39(2):118-123.
30. Fernandez MDS, Pauli LA, da Costa VPP, Azevedo MS, Goettems ML. Dental caries severity and oral health-related quality-of-life in Brazilian preschool children. Eur J Oral Sci. 2022 Feb ;130(1):e12836. doi: 10.1111/eos.12836.
31. Ferreira MC, Ramos-Jorge ML, Marques LS, Ferreira FO. Dental caries and
32. quality of life of preschool children: discriminant validity of the ECOHIS. Braz Oral Res.2017;31(24):1-10.
33. Foster Page LA, Thomson WM, Jokovic A, Locker D. Validation of the Child PerceptionsQuestionnaire (CPQ 11-14). J Dent Res.2005;84(7):649-52.
34. Gomes MC, Perazzo MF, Barbosa ÉT, Firmino RT, Lopes RT, et al. The impact of dental pain due to caries in the oral health-related quality of life of children. J Dent Child (chic). 2021.15;88(2):80-85.
Dentista y Paciente 20
35. Guedes RS, Ardenghi TM, Piovesan C, Emmanuelli B, Mendes FM. Influence of initial caries lesions on quality of life in preschool children: a 2-year cohort study. Community Dent Oral Epidemiol. 2016;44(3):292-300.
36. Gherunpong S, Tsakos G, Sheiham A. Developing and evaluating an oral health-related quality of life index for children; the CHILD-OIDP. Community Dent Health.2004;21(2):161-169.
37. Grant CG, Daymont C, Rodd C, Mittermuller BA, Pierce A, Kennedy T, Singh S,Moffatt MEK, Schroth RJ. Oral Health-Related Quality of Life of Canadian
38. Preschoolers with Severe Caries After Dental Rehabilitation Under General
39. Anesthesia. Pediatr Dent. 2019;41(3):221-228.
40. Jokovic A, Locker D, Stephens M, Kenny D, Tompson B, Guyatt G. Validity and reliability of a questionnaire for measuring child oral-health-related quality of life. J Dent Res.2002;81(7):459-63.
41. Jokovic A, Locker D, Tompson B, Guyatt G. Questionnaire for measuring oral health-related quality of life in eight- to ten-year- old children. Pediatr Dent. 2004; 26(6):512-8.
42. Karki S, Päkkilä J, Laitala ML, Humagain M, Anttonen V. Influence of dental caries on oral health-related quality of life, school absenteeism and school
43. performance among Nepalese schoolchildren. Community Dent Oral Epidemiol.2019;00:1-9.
44. Kumar V, Gaunkar R, Thakker J, Ankola AV, Iranna Hebbal M, Khot AJP, Goyal V, Ali A, Eldwakhly E. Pediatric Dental Fluorosis and Its Correlation with Dental Caries and Oral-Health-Related Quality of Life: A Descriptive Cross-Sectional Study among Preschool Children Living in Belagavi. Children (Basel). 2023 Feb 1;10(2):286.
45. Hetherington EM, Parke RD, Locke VO. Child Psychology: A Contemporary Viewpoint. New York: The McGraw-Hill Companies.1999;27-32.
46. Lima SLA, Santana CCP, Paschoal MAB, Paiva SM, Ferreira MC. Impact of untreated dental caries on the quality of life of Brazilian children:population-based study. Int J Paediatr Dent. 2018;28(4):390-399.
47. Lara JS, Romano A, Murisi PU, Tedesco TK, Mendes FM, Soto-Rojas AE, Alonso C, Campus G. Impact of early childhood caries severity on oral health-related quality of life among preschool children in Mexico: A cross-sectional study. Int J Paediatr Dent. 2022 May;32(3):334-343.
48. Mansoori S, Mehta A, Ansari MI. Factors associated with Oral Health Related Quality of Life of children with severe-early Childhood Caries. J Oral Biol Craniofac Res. 2019;9(3):222-225.
49. Marró-Freitte ML, Candiales de Castillo YM, Cabello-Ibacache R, Urzúa- Araya I, Rodríguez-Martínez G. Aspectos sobre la medición del impacto de la caries dental en la calidad de vida de las personas: Artículo de revisión. Rev. Clin. Periodoncia Implantol. Rehabil. Oral. 2013;6(1):42-46.
50. Marshman Z, Knapp R. Child oral health-related quality of life following treatment under dental general anaesthetic (DGA). Evid Based Dent. 2019;20(2):46-47.
51. Martins MT, Sardenberg F, Bendo CB, Vale MP, Paiva SM, Pordeus IA. Dental caries are more likely to impact on children's quality of life than malocclusion or traumatic dental injuries. Eur J Paediatr Dent. 2018;19(3):194-198.
52. Martins MT, Sardenberg F, Bendo CB, Abreu MH, Vale MP, Paiva SM, Pordeus IA. Dental caries remains as the main oral condition with the greatest impact on children's quality of life. PLoS One. 2017;12(10):365.
53. Masumo RM, Ndekero TS, Carneiro LC. Prevalence of dental caries in deciduous teeth and oral health related quality of life among preschool children aged 4-6 years in Kisarawe, Tanzania. BMC Oral Health. 2020;20(1): 46.DOI:10.1186/s12903-020- 1032-x
180. Agosto 2023 21 Impacto de la caries dental sobre la calidad de vida en niños
Calidad y dirección
54. Matos AC, Drumond CL, Guimarães MO, Silva-Freire LC, Paiva SM, Vieira-Andrade RG. Impact of untreated dental caries and dental pain on sadness related to oral health of Brazilian children. Eur Arch Paed
55. Mishu MP, Tsakos G, Heilmann A, Watt RG. The role of oral health-related quality of life in the association between dental caries and height, weight and BMI among children in Bangladesh. Community Dent Oral Epidemiol. 2022 Dec;50(6):529-538.
56. Moura-Leite FR, Ramos-Jorge ML, Bonanato K, Paiva SM, Vale MP, Pordeus IA. Prevalence, intensity and impact of dental pain in 5-year-old preschool children. Oral Health Prev. Dent.2009;6(3):295301.
57. Naidu R, Nunn J, Donnelly-Swift E. Oral health-related quality of life and early childhood caries among preschool children in Trinidad. BMC Oral Health.2016;16(1):128.
58. Nogueira NG, de Deus Moura Lima M, Moura JSS, Lima CCB, de Moura MS, Castro MVVS, de Deus Moura LFA. Impact of Pulp Necrosis on Oral Health-Related Quality of Life of Children with Early Childhood Caries. J Dent Child (Chic). 2022 Jan 15;89(1):11-17
59. Ozsin C, Cocco P, Cakir B. Dental caries and quality of life among preschool children: a hospital-based nested case-control study. Br Dent J. 2020; DOI:10.1038/s41415-020-2317-9.
60. Özyılkan D, Tosun Ö, İslam A. The Impact of Anemia-Related Early Childhood Caries on Parents' and Children's Quality of Life. Medicina (Kaunas). 2023 Mar 7;59(3):521.
61. Paiva SM, Abreu-Placeres N, Camacho MEI, et al. Dental caries experience and its impact on quality of life in Latin American and Caribbean countries. Braz Oral Res. 2021;35(01): 115.DOI:10.1590/1807-3107bor 2021.vol35.0052.
62. Paula JS, Cruz JND, Ramirez TG, Ortega EMM, Mialhe FL. Longitudinal impact of clinical and socioenvironmental variables on oral health-related quality of life in adolescents. Braz Oral Res.2017; 31:70.
63. Paula JS, Sarracini KL, Ambrosano GM, Pereira AC, Meneghim MC, Mialhe FL.Impact of a dental care program on the quality of life of children with and
64. without caries. Braz Oral Res. 2016;30(1):139.
65. Pakkhesal M, Riyahi E, Naghavi Alhosseini A, Amdjadi P, Behnampour N. Impact of dental caries on oral health related quality of life among preschool children: perceptions of parents. BMC Oral Health. 2021. 15;21(1): 68:2-8. DOI: 10.1186/s12903-021- 01396-4.
66. Pesaressi E, Villena RS, Frencken JE. Dental caries and oral health-related quality of life of 3year-olds living in Lima, Peru. Int J Paediatr Dent. 2020;30(1):57-65. DOI:10.1111/ipd.12582.
67. Piovesan C, Antunes JL, Guedes RS, Ardenghi TM. Impact of socioeconomic and clinical factors on child oral health-related quality of life (COHRQoL). Qual Life Res,2010;19(9):1359-1366.
68. Porto I, Diaz S. Implications of oral health on quality of life by individual cycle. Acta Odontol Col.2017;7(2):49-64.
69. Rajab LD, Abdullah RB. Impact of Dental Caries on the Quality of Life of Preschool Children and Families in Amman, Jordan. Oral Health Prev Dent. 2020];18(1):571- 582. DOI: 10.3290/j.ohpd. a44694.
70. Rebok G, Riley A, Forrest C, Starfield B, Green B, Robertson J, Tambor E. Elementary school- aged children's reports of their health: a cognitive interviewing study. Qual Life Res.2001;10(1):59-70.
71. Ribeiro Junior CA, Vettore MV, Rebelo Vieira JM, Corrêa de Queiroz AP, de Queiroz AC, Pereira JV, Herkrath FJ, Rebelo MAB. The role of dental pain and psychosocial factors on the relationship
Dentista y Paciente 22
between dental caries and oral health-related quality of life in children. BMC Oral Health. 2022 Aug 10;22(1):340.
72. Rogers HJ, Vermaire JH, Gilchrist F, Schuller AA. The Relationship between
73. Caries-Specific Quality of Life and Generic Wellbeing in a Dutch Pediatric Population. Dent J (Basel). 2019;7(3):67.
74. Scherrer C, Naavaal S, Lin M, Griffin SO. COVID-19 Pandemic Impact on US Childhood Caries and Potential Mitigation. J Dent Res. 2022 Sep ;101(10):1147-1154.
75. Seehra J, Newton JT, Dibiase AT. Interceptive orthodontic treatment in bullied adolescents and its impact on self and oral-health-related quality of life. Eur J Orthod.2013;35(5):615-621.
76. Sevenhuysen GP, Trumble- Waddell J. A new perspective on quality of life. J Clin Epidemiol.1997;50(3):231-232.
77. Shahnaz M, Abhishek M, Mohd I. Factors associated with oral health related quality of life with severe Early Childhood Caries. J Oral Biol Cranio-Facial Res.2019;9(1):222-225.
78. Sheller B, Churchill SS, Williams BJ, Davidson B. Body mass index of children with severe early childhood caries. Pediatr. Dent. 2009;31(3):216-221.
79. Singh A, Agarwal A, Aeran H, Dhawan P. Oral Health & Quality of Life in preadolescents with hearing impairment in Uttarakhand, India. J Oral Biol Craniofac Res. 2019;9(2):161-165.
80. Singh N, Dubey N, Rathore M, Pandey P. Impact of early childhood caries on quality of life: Child and parent perspectives. J Oral Biol Craniofac Res. 2020;10(2):83-86. DOI:10.1016/j. jobcr.2020.02.006.
81. Souza JGS, Souza SE, Noronha MDS, Ferreira EFE, Martins AMEBL. Impact of untreated dental caries on the daily activities of children. J Public Health Dent. 2018;78(3):197-202.
82. Tabassum SN, Tupalli AR, Cheruku SR, Abidullah M, Rajajee K, Hussain TA. The Impact of Early Childhood Caries on Oral Health-Related Quality of Life of Children and Caregivers Residing in Rural and Urban Areas of the Rangareddy District. J Med Life. 2020];13(2):249-254. DOI:10.25122/jml-2020- 0063.
83. Torres G, Blanco DJ, Anticona C, Ricse R, Antezana VC. Gastos de atención odontológica de niños con caries de infancia temprana, ocasionados a la familia, representado por el Instituto Nacional de Salud del Niño. Rev. Estomatol. Herediana. 2015;25(1):36- 43.
84. Torres-Ramos G, Blanco-Victorio DJ, Chávez-Sevillano MG, Apaza-Ramos S, Antezana-Vargas V. Impacto de la caries de la infancia temprana en la calidad de vida relacionada a la salud bucal en niños peruanos menores de 71 meses de edad. J Odontol. Sanmarquina. 2015;18(2):87-94.
85. Van-Meijeren A, Lunteren AW, Wolvius EB, Raat H, Jaddoe VWV, Kragt L. Ethnic background and children's oral health-related quality of life. Qual Life Res.2019;28(7):1783-1791.
86. Vollú AL, da Costa MDEPR, Maia LC, Fonseca-Gonçalves A. Evaluation of Oral Health-Related Quality of Life to Assess Dental Treatment in Preschool Children with Early Childhood Caries: A Preliminary Study. J Clin Pediatr Dent.2018;42(1):37-44.
87. Wallander JL, Schmitt M, Koot HM. Quality of life measurement in children and adolescents: issues, instruments, and applications. J Clin Psychol. 2001;57(4):571-85.
88. Zaror C, Matamala-Santander A, Ferrer M, Rivera-Mendoza F, Espinoza-Espinoza G, Martínez-Zapata MJ. Impact of early childhood caries on oral health-related quality of life: A systematic review and meta-analysis. Int J Dent Hyg. 2022 Feb;20(1):120-135.
180. Agosto 2023 23
Impacto de la caries dental sobre la calidad de vida en niños


@curaproxmexico Tienda en línea: www.curaprox.mx
Con: Carbón activado
- Hidroxiapatita
- Sistema Enzimático (Amiloglucoxidasa, Glucosa oxidasa, Lactoperoxidasa)
- Libre de SLS
- No contiene Triclosán
- 950 ppm Flúor
La pasta Black Is White contiene más de 40 ingredientes
¿ Cuál es la nalidad de integrar carbón activado en la pasta Black Is White?

Remover las manchas extrínsecas (pigmentaciones que se encuentran en la superficie del diente: esmalte, sin ningún agente blanqueador químico) provocadas por bebidas y alimentos (que producen color: Cromógenos) que se adhieren al esmalte dental, afectando así el color de los dientes.
Otro factor que encontramos en los alimentos y bebidas es la acidez. Los que tienen un alto nivel de acidez pueden dañar el esmalte de los dientes dando lugar a que los cromógenos se adhieran. Lo mismo sucede con otro compuesto que ayuda a los cromógenos, los llamados taninos.
¿Cuánto tiene de Hidroxiapatita (HAP)
la pasta Black Is White?
Contiene 15,000 partes por millón
La pasta Black Is White tiene un RDA de 76, eso significa que la pasta tiene una abrasión lo suficientemente baja como para que sea segura en el uso diario a largo plazo y no causará ningún daño al esmalte, a la dentina, ni a las restauraciones, siempre y cuando, tanto la pasta como el cepillo se utilicen adecuadamente.
¿ Sabías qué ?
1. El carbón es útil por sus poros. Tiene tantos poros que una diminuta mota de carbón tiene una superficie de varios centímetros cuadrados, es decir, mucho.
2. Gracias a estos poros, el carbón tiene una buena adsorción, por lo que adsorbe pequeñas partículas, como las manchas de comida en los dientes.
3. El carbón activado como polvo puro puede ser extremadamente abrasivo para tus dientes, adelgazando el esmalte y haciendo los dientes más vulnerables y sensibles.
*Para mantener los dientes blancos y seguros, comprueba el nivel de abrasividad de tu pasta de dientes.
¿Puedo utilizar la pasta Black Is White con enjuagues blanqueadores para obtener más blancos los dientes?

La mayoría de los enjuagues bucales contienen Peróxido de Hidrógeno (agente blanqueador) tienden a la desmineralización del diente, por lo que NO se recomienda utilizar junto con la pasta Black Is White.
Nuestro consejo: Obtén todos los beneficios del blanqueamiento dental con carbón con el dentífrico profesionalmente diseñado de baja abrasividad "Black is White".

Dentista y Paciente 26 La entrevista
Dr. Francisco Marichi Rodríguez
Nos encontramos con el Dr, Francisco Marichi Rodríguez, nuevo Director de la Facultad de Odontología de la UNAM.
Francisco, ¿a qué retos te enfrentas ahora?, sobre todo que entras después de una etapa de pandemia y muchos cursos fueron en línea. ¿A que retos te enfrentas tú y la Facultad?
En primer lugar, gracias por esta entrevista y por la oportunidad, gracias por estar aquí. Contestando a tu pregunta, como bien dices, la pandemia nos trajo situaciones que nunca antes habíamos visto, problemas que no habíamos tenido antes. Los alumnos, efectivamente, presentaron un rezago en habilidades clínicas, en competencias clínicas, porque como todos lo sabemos, no hubo clínica varios meses y no atendieron pacientes.
Después tuvieron clases virtuales, pero las habilidades clínicas se rezagaron de manera muy importante. Esa era una preocupación y un reto cuando yo llegué y entonces, abrimos cursos para que nuestros alumnos de diferentes grados se pudieran actualizar, sobre todo, en habilidades clínicas. Justamente el día de hoy estoy muy contento, porque concluyeron recientemente dichos cursos y a mí me da mucho gusto haber cumplido esta parte que está plasmada en mi proyecto de trabajo: atender los rezagos educativos en competencias clínicas de nuestros alumnos. En ese sentido, me parece coincidencia, porque hoy acabo de entregar los diplomas a los alumnos que tomaron esos cursos clínicos los sábados y les fue de mucha utilidad porque resolvieron o se actualizaron en todas sus carencias clínicas. Y aproveché también para agradecer a los profesores que participaron en dichos cursos
sabatinos, porque fue un esfuerzo adicional, una gran labor que ellos hicieron y también se les entregó un diploma con valor curricular de las horas que ellos impartieron. Así que en ese sentido, era un reto importante y afortunadamente lo hemos ido atendiendo.
¿Piensas dar otros cursos, no nada más de clínica, sino de materias básicas en que estén rezagados los alumnos?
Estamos haciendo diagnósticos y ahora en las evaluaciones de fin de año, nos darán información sobre eso, y donde proceda, se puedan dar algún otro tipo de cursos. Pero fundamentalmente la petición de los alumnos es hacia los aspectos clínicos. Ellos no se sentían rezagados en los aspectos teóricos, por esa razón, no los contemplamos.
180. Agosto 2023 27
Dr. Francisco Marichi Rodríguez
Por el Mtro. Carlos Adolfo Espinosa García
La entrevista
Los recortes presupuestales que le han hecho a la UNAM a través de todos estos años, ¿qué tanto le han afectado a la Facultad? La Facultad genera recursos y por medio de ellos, se alimenta para conseguir más instrumental, mantenimiento de equipos, etc.
En ese sentido sí hemos tenido algunos problemas justamente porque, como bien lo dices, los recursos este año han sido un poco más limitados y hemos pedido a toda la comunidad de la Facultad de Odontología que tenga más conciencia en la utilización de nuestros recursos tanto de insumos, de materiales, de todo lo que ocupamos en las clínicas o en la vida diaria, incluso que se cuide el papel higiénico, las toallitas sanitarias con las que nos secamos las manos... en fin hemos estado insistiendo con nuestros alumnos y profesores y hemos tenido una muy buena respuesta de concientización de cuidar nuestros recursos y de pasada el agua, la luz, etc., pues también hay que cuidar el planeta.
Hemos estado haciendo campañas, estamos hablando constantemente con los profesores para cuidar y eficientar los recursos. Recientemente hubo un problema porque del presupuesto federal nos retiraron una partida para becas alimenticias de nuestros alumnos, lo cual estaba generando mucha preocupación en el estudiantado, pero el rector, el Dr. Enrique Graue, afortunadamente tomó las medidas conducentes, tomó de otras partidas presupuestales, de Fundación UNAM, e hizo una serie de arreglos para que los alumnos de la Universidad no fueran perjudicados y 200 000 000 de pesos que hacían falta para las becas alimenticias, él las tomó de otras partidas. Hizo muchos ajustes para
atender esa súplica de los alumnos y actualmente, se corrigió.
En ese sentido quiero decir que también hay un problema, no nada más de la Universidad, entiendo yo que, por problemas de la pandemia, pues en muchos hogares los que llevaban el sustento económico de los mismos, tuvieron problemas. Ahora nuestros alumnos tienen problemas para cursar la carrera por situaciones económicas porque insisto, la persona que aportaba los recursos se enfermó, falleció o ya no está trabajando.
Pero afortunadamente, y lo acabo de anunciar en la última inauguración de la AMIC, hemos tenido muy
buena relación con el presidente de la AMIC, el Lic. Ayub Safar y hemos conseguido que ellos amablemente nos otorguen 100 becas para nuestros alumnos, pero en las cuales nos van a dar el material y el instrumental para nuestros alumnos, o sea, en especie. Esto es con el objetivo de que los alumnos que están desertando o dejan la carrera por su situación económica, gracias a este apoyo y a la generosidad de la AMIC, de la mesa directiva y de todos los miembros de la misma, porque todos ellos van a contribuir, han otorgado estas 100 becas a nuestros estudiantes y esto lo comenté recientemente en la inauguración de nuestro Congreso UNAM-AMIC.

Dentista y Paciente 28
Ya se revisó el plan de estudios, o se piensa cambiar o regresar tal vez al plan anual?
Efectivamente, el plan de estudios actual data desde el 2016, para que se pueda hacer una revisión y actualización, uno de los requisitos es que ya haya salido la generación que ya lo cursó y ya cumplimos ese requisito inicial. Desde aproximadamente el mes de octubre, noviembre, iniciamos el proceso de actualización de los planes de estudio de licenciatura y posgrado. Pero esto es un proceso muy importante, muy largo y complejo. Para actualizar un plan de estudios necesitamos hacer la primera etapa que es el diagnóstico y luego se ven que cambios se van a hacer y luego viene la última etapa que es la implementación. Todo esto nos va a tardar un año aproximadamente y nuestra idea es que los alumnos que ingresen el año entrante, es decir, en agosto del 2024 ya puedan entrar con el plan de estudios actualizado.
Aprovecho para decirte lo siguiente, hemos encontrado problemas en el plan de estudios actual, hay cosas que ni a los alumnos ni a los profesores les gustan. El plan de estudios actual, está basado en competencias y creo que ahí hay una percepción de que las competencias no son lo mejor, pero la verdad no es eso. Ahora que estamos estudiando todo a fondo, nos damos cuenta que el problema fue la implementación. Entonces es importante detectar el diagnóstico de qué está mal, pero luego, cómo lo vas a implementar. Por ejemplo, el hecho de que hubiera clases de materias básicas, como mi materia Fisiología de 4 horas consecutivas, eso didácticamente no es bueno, pero la gente piensa que esas son las competencias y no lo son. Eso es como se implementó el plan de estudios, entonces
vamos a cambiar para adecuarlo a nuevos cambios.
Las competencias es algo que está adoptando todo el mundo y hemos tenido recientemente la visita de la Dra. Cristina Manzanares, que es de la Mesa Directiva de la ADEE, que es la Asociación Dental de Estudios en Europa y ella ha visto que nuestro plan de estudios, no está tan alejado de como lo manejan en Europa, pero sí la implementación. Vamos a matar 2 pájaros de un tiro, estamos actualizando el plan de estudios de licenciatura y de posgrado, porque éste último llevaba más rezago, a competencias porque nos queremos armonizar a la Comunidad Europea. Entonces esto va a ser inédito y vamos a ser la primera Universidad de México en unirse con la Comunidad Europea y esto nos va a abrir las puertas de internacionalización y lo que hemos estado hablando es que nuestros estudiantes y nuestros profesores puedan ir a cursar un tiempo allá.
Se busca que nuestros estudiantes puedan ir un semestre o un año allá y les cuente curricularmente, porque los planes de estudio van a ser similares, y también que los europeos puedan venir aquí a la UNAM. La internacionalización la vamos a abrir con todo y vamos a poder tener proyectos de investigación en conjunto con Europa y la UNAM y poder tener intercambio de profesores y de alumnos de manera importante apoyados con el proyecto Erasmus, que es muy generoso de Europa y que otorga muchas becas, sobre todo apoyan a los países en desarrollo. Espero así,
muchas becas para que nuestros alumnos puedan aprovechar estas grandes oportunidades y que puedan internacionalizarse desde la Licenciatura y puedan participar en proyectos de investigación y publicar en conjunto con Universidades de Europa y la UNAM.
En el mes de agosto recibimos ya nuestra incorporación formal a la ADEE, nuestra certificación e insisto el próximo año que ya tengamos nuestros planes de estudio ya estaremos muy vinculados con Europa y esa es una de las preocupaciones del rector, la internacionalización de la UNAM y no estar encerrados. Vamos a buscar, como no había sido antes, con mucho énfasis, la internacionalización de nuestros estudiantes y para ello tenemos que trabajar en las bases, que era actualizar y orientar hacia tener armonización con los planes de estudio de Europa, que como sabemos, Europa junto con otros países de primer mundo, llevan la vanguardia en educación dental.
180. Agosto 2023 29
Dr. Francisco Marichi Rodríguez
Los recursos este año han sido un poco más limitados y hemos pedido a toda la comunidad de la Facultad de Odontología que tenga más conciencia en la utilización de nuestros recursos tanto de insumos, de materiales, de todo lo que ocupamos en las clínicas o en la vida diaria.
La entrevista
Aunque ya me contestaste en parte, ¿cuáles son tus metas a corto y largo plazo?
Bueno, eso es por un lado. Otra de las cosas que me parece que son muy importantes y estoy trabajando en ello, es que nuestros estudiantes se inicien desde temprano en la investigación y vincular de manera importante la licenciatura con el posgrado, con las especializaciones y con la investigación. Estoy creando lo que se llama el Consorcio de Transferencia de Investigación Odontológica. ¿Qué quiere decir esto? Vamos a buscar una vinculación más importante, ya existe, pero la tenemos que reforzar entre la investigación básica y la investigación clínica. Para establecer este consorcio, necesitamos que un investigador de básicas que esté trabajando en una célula, en una proteína que a veces no tiene aplicación clínica, entonces mejor vinculemos a nuestros investigadores de clínica y de básicas para que puedan orientar sus investigaciones hacia una innovación tecnológica que tengan aplicación clínica.
Así hacen países de primer mundo que ya tienen sus consorcios y nosotros lamentablemente, no. Si nosotros hacemos esta vinculación, entonces vamos a buscar el aumento de patentes, de artículos de investigación, de innovación tecnológica que se puede transferir a la industria para que la produzca, la comercialice y se generen fuentes de empleo, que es lo que va a hacer que el país pueda desarrollarse. A eso le han apostado otros países, a la vinculación de las universidades con la industria. En ese sentido he platicado mucho con la AMIC y se ha conseguido que se pueda tener lo que se llama el “Premio Universitario a la Innovación Dental”. Se llama UNAMIC, unimos las siglas UNAM y AMIC y así quedó. En septiembre daremos a conocer las bases de este concurso, pero la idea es que la industria, abrace o tome, un proyecto de algún joven que le vean el potencial para que lo lleven a la fabricación del producto, inviertan lo que tengan que invertir, llegue al mercado y se venda.
Vamos a cumplir el sueño de nuestros jóvenes, de nuestros profesores, que muchas veces tienen ideas pero se quedan en el cajón guardadas, porque no tienen quien los acompañe, que los respalde, tanto en conocimientos como económicamente. Queremos que la UNAM esté lidereando esto y hemos invitado a todas las universidades del país, a través de FMFEO (Federación Mexicana de Facultades y Escuelas de Odontología) para que todos los estudiantes y profesores de las universidades de todo el país, puedan participar en este gran premio a la innovación dental, que seguramente va a hacer un éxito para 2 cosas: 1. Cumplir el sueño de jóvenes que tienen grandes ideas y que se pierden y luego ya ven que de otro país, una persona ya la sacó al mercado y nada más piensan, me lo ganaron y 2. Impulsar el desarrollo económico de nuestro país hacia un beneficio social que debe cumplir la universidad.
Eso es un proyecto a corto, mediano y muy largo plazo, para que al pasar de los años veamos cómo se impulsa el conocimiento odontológico a través de la vinculación con la industria.
Otra cosa que he visto es que otras universidades tienen sus historias clínicas digitales, en las clínicas periféricas el alumno va a la papelería a comprar para la historia clínica de su paciente. Y tenemos uno que ya es obsoleto, tiene ya muchos años que se compró y no hay actualizaciones. Compramos uno que es bueno, orgullosamente mexicano que es el Smile y ya todo va a ser digital y vamos a empezar en agosto. Las clínicas de admisión van a ser las primeras, se va a extender a las especializaciones de posgrado, a todas las periféricas.
Dentista y Paciente 30
He platicado mucho con la AMIC y se ha conseguido que se pueda tener lo que se llama el “Premio Universitario a la Innovación Dental”. Se llama UNAMIC, unimos las siglas UNAM y AMIC y así quedó.
Ya todo va a ser digital, el programa tiene actualizaciones anuales para que no se quede obsoleto de aquí a 5 años, sino que se esté actualizando cada año.
Vamos a impulsar el CAD/CAM para que nuestros alumnos aprendan a utilizarlo, con toda la tecnología y tratar de evitar los laboratorios externos. Eso es lo nuevo, acabo de ir a 2 congresos internacionales y la exposición comercial es Cadcam, impresoras, scanners y nuestros alumnos, no lo saben usar. En Europa viene y viene fuertísimo, en Estados Unidos ya es una realidad, entonces tienen que empezar a usar todo eso y evitar los laboratorios externos para que ellos puedan trabajar en nuestros laboratorios, los trabajos de sus pacientes y con eso recibimos recursos extraordinarios y ellos aprenden a usar CAD/CAM. Estamos trabajando en ello para que a partir de septiembre ya estén trabajando los laboratorios con esa tecnología.
¿Algún mensaje en especial que quieras enviar?
Algo en lo que quiero insistir es en el trabajo de toda la comunidad, de los profesores, de los investigadores, de todos nuestros alumnos. El compromiso de todos es lo que hace la diferencia y un cambio. Una sola persona no lo puede hacer. Yo estoy muy agradecido con toda la comunidad de la Facultad de Odontología, porque a lo que estoy convocando es a la unidad y a que entre todos podamos primero, sentirnos orgullosos de ser parte de esta gran comunidad y después entre todos, poder hacer cambios que nos lleven eventualmente a una mejor posición académica. Que nos podamos sentir orgullosos de ser pumas, universitarios y que con
el trabajo mostremos el liderazgo. Porque podemos decir de palabra, la UNAM y la Facultad es líder, pero eso es de palabra.
Nos hemos rezagado en muchos campos y otras universidades nos han ganado en el CAD/CAM, por ejemplo, o en las historias clínicas digitales. Otras Universidades en México, ya tienen los simuladores para hacer las cavidades. Ya no es necesario hacerlas en tipodontos, y pueden hacer 100 cavidades y el mismo software te revisa la calidad como lo hiciste y es igualito a estar haciéndolo con el tipodonto. Es diferente
hacerlo análogo que digital. Nosotros no tenemos eso todavía, pero vamos a trabajar para que tengamos eso y estemos a la altura de las mejores Universidades. A través del trabajo es como debemos demostrar que somos líderes, de palabra, pues no. Tiene que ser con acciones como realmente lo demostremos y lo hagamos.
Francisco, muchas gracias por tu tiempo, te felicito sinceramente y espero que se cumplan todas esas expectativas que te has propuesto.
Gracias a ti. Esperemos que así sea.

180. Agosto 2023 31
Dr. Francisco Marichi Rodríguez
Fracturas del complejo órbito-cigomático.
Presentación de un caso clínico y revisión de la literatura

Dentista y Paciente 32 Sonriendo al futuro
Introducción: El mecanismo y la intensidad de la energía que producen las fracturas del tercio medio facial, afectan directamente al desplazamiento de los fragmentos óseos en el piso orbitario, en consecuencia, son involucradas diversas complicaciones en tejidos blandos de las estructuras orbitales. Propósito: fue presentar la revisión bibliográfica, caso clínico de la sintomatología, parámetros de las diversas clasificaciones, la introducción de nuevas tecnologías de imagen auxiliares de diagnóstico y el manejo de las fracturas del complejo orbito-cigomático. Caso clínico: se presenta el caso de una paciente femenina de 20 años de edad, que sufrió un accidente automovilístico, ocasionando fractura del complejo orbito-cigomático del lado derecho, se observan características clínicas, de imagen, técnica quirúrgica empleada y su evolución. Conclusión: los trazos de fracturas del piso orbitario siguen estando estrechamente relacionados con los factores traumáticos, la zona anatómica involucrada y los contrafuertes en el maxilar que, al permitir la trasmisión de fuerza, se conjugan para la solución de continuidad del tejido óseo. El objetivo fundamental
del tratamiento quirúrgico es restituir el daño causado, realizar un adecuado reposicionamiento y fijación de los fragmentos con material de osteosíntesis que permita la estabilidad ósea que promueva el proceso de cicatrización.
Palabras clave: complejo órbito-cigomático, placas de titanio, reconstrucción.
El tercio medio de la cara es una zona que frecuentemente se encuentra expuesta en los traumatismos del macizo facial. Siendo las fracturas nasales la que presenta mayor incidencia seguidas de las fracturas de la órbita. Esta situación se ha convertido en un problema de salud pública, afectando en gran medida a la población económicamente activa. Constituyen del 4 al 16% de todas las fracturas faciales. En esta región facial existen sitios llamados arbotantes y contrafuertes, donde el tejido óseo presenta resistencias de
Fernández López Rocío Gloria. Profesor de Cirugía Bucal y Maxilofacial. Facultad de Odontología. División de Estudios Profesionales. UNAM. Arellano Flores Águeda Marisol. Profesor de Cirugía Bucal y Maxilofacial. Facultad de Odontología. División de Estudios Profesionales. UNAM. Hermosillo Morales Óscar. Profesor de Cirugía Bucal y Maxilofacial. Facultad de Odontología. División de Estudios Profesionales. UNAM.
Zarazúa Barrón Fernando. Especialista en Cirugía Maxilofacial. Rosas Chacón Edgar Enrique. Cirujano Dentista de práctica privada.
Correspondencia:
Fernández López Rocío Gloria. Periférico Sur 4302-103, Col. Jardines del Pedregal, Ciudad de México. Celular: 55 2888 0284
e-mail: oshilina@hotmail.com
mayor y menor grado, las primeras recogen la presión del golpe protegiendo diversas estructuras anatómicas y esta fuerza la transmiten (contrafuertes) que favorecen a determinados áreas para que se produzca una fractura.1 Los arbotantes serán la guía para la fijación rígida. El sistema contrafuerte se divide en verticales y horizontales. Los verticales recogen las fuerzas de la masticación y las transmiten al macizo craneofacial para evitar la compresión en las zonas de debilidad. Los arborantes horizontales se conectan entre sí y proporcionan soporte a los arborantes verticales. De los verticales: nasomaxilar, cigomáticamaxilar y pterigomaxilar. De los horizontales: frontal, reborde orbitario superior e inferior, arco cigomático y reborde alveolar del maxilar.
La órbita está formada por 7 huesos que constituyen una unidad funcional, donde los rebordes orbitarios

180. Agosto 2023 33
Fracturas del complejo órbito-cigomático




protegen el contenido orbitario al ser fuertes y resistentes, mientras que las paredes caudales e internas al ser frágiles se rompen hacia afuera al recibir el trauma, debido a que está rodeada de cavidades huecas, como el seno maxilar, etmoidal y frontal, tratando de evitar que las estructuras perioculares y oculares sean lesionadas, el diagnóstico y tratamiento oportuno es decisivo para evitar secuelas irreversibles. Como la pérdida parcial o total de la vista, considerado el traumatismo la primera causa etiológica.
El adecuado tratamiento representa un verdadero reto para el cirujano, debido a la variedad de lesiones que se pueden presentar por lo que cada caso requiere terapéuticas individualizadas.
Antecedentes históricos
Dentro de las primeras referencias en el tema nos encontramos a Duverney (1751) que reporta dos casos de fracturas orbito-cigomática.2 Lang (1889)2 describe un traumatismo en la pared orbital y su tratamiento. En 1928 Bourquet introduce el abordaje transconjuntival2 Smith y Regan (1957) acuñaron el nombre de fractura de escape y proponen lo que se conoce como la teoría “hidráulica” para fracturas orbitales.2 En 1971 Tenser modifica el abordaje transconjuntival. Pfeiffer describió en su libro el mecanismo de desplazamiento en fractura orbital interna la cual es la encargada del sostén de la parte posterior del ojo.2 Erling2 (1999) con el apoyo de la tomografía axial computarizada (TAC), menciona que el globo ocular es capaz de desplazar aproximadamente 2.5 cm el ápice orbital y superponer una parte del globo directamente hacia abajo del eje longitudinal de la órbita.2
Consideraciones Anatómicas
La órbita está compuesta por 7 huesos: el frontal, esfenoides, maxilar, lacrimal, etmoides, malar y palatino.3 Posee un piso, una pared medial, un techo, una pared lateral, el ápex y el reborde orbitario.4 Tiene forma de pirámide cuadrangular cuyo eje mayor es oblicuo y está dirigido hacia atrás y adentro, lo que es consecuencia de la mayor extensión de la pared externa, siendo la interna más corta y paralela al plano sagital.3 Se encuentran simétricamente en el tercio medio de la cara de ambos lados de la línea media, separadas una de otra por las paredes laterales y perpendiculares del etmoides, el unguis, y la parte superior de las fosas nasales.
Dentro de las clasificaciones podemos encontrar la clasificación de Jackson 5: cigomático-orbitarias, naso-orbito-etmoidales e internas. Puras: las fracturas que comprometen cualquier pared del reborde orbital. Impuras: las que comprometen la pared el reborde orbito-frontal, orbito-cigomático-maxilar, naso-orbito-etmoidal. Internas: lineales, blow out y Complejas.

Clasificación de Manson y cols4 se basan en el desplazamiento de las fracturas órbito-malares, evidenciado en la Tomografía axial computarizada (TAC): I. Fracturas de baja energía: mínimo desplazamiento o ausencia de él. II Fracturas de media energía: desplazamiento leve ha moderado, conminución variable. III Fracturas de alta energía: severo desplazamiento, grave conminución en la mayoría de los casos, dentro de estas, encontramos las estructuras panfaciales.
Clasificación de Leipziger y Manson.6 Fracturas naso-orbito-etmoidales la cual consiste Tipo I: fractura con fragmento único central en este tipo
Dentista y Paciente 34 Sonriendo al futuro
Figura 1. Vista frontal prequirúrgica, abrasión dérmica de mejilla, apertura bucal limitada, edema , heridas suturadas, atrapamiento ocular.

esta preservada la inserción del ligamento cantal medial. Puede tener diversas características: a) Incompleta unilateral. b) Completa unilateral. c) Completa bilateral “monobloque”. Tipo II: fractura con segmento único o conminución externa a la inserción del ligamento cantal medial el mismo que se encuentra adherido a algún fragmento óseo de buen tamaño este puede ser unilateral o bilateral. Tipo III: fractura con conminución del fragmento central, compromete la inserción del ligamento cantal medial, se encuentra frecuentemente adherido a varios fragmentos óseos muy pequeños también puede ser unilateral o bilateral.
Clasificación de Zingg4,7 A: limitadas a solo uno de los contrafuertes del complejo cigomático. A1: arco cigomático. A2: pared lateral de la órbita. A3: Reborde orbitario inferior. B: incluye a todos los contrafuertes. C: fracturas complejas con conminución del malar.
Clasificación en base a 3D tomografía computarizada (TC).8 En el 2013 se reportó una nueva clasificación en base a TC. Tomando en cuenta la Imagen de la Sutura Frontocigomática y la zona infraorbitaria: Tipo cizalla: indica una brecha o desviación de la sutura frontocigomática. Tipo tallo verde: ausencia de brecha o desviación de la sutura frontocigomática. Tipo lateral: el hueso cigomático se gira en el maxilar superior. Tipo medial: el hueso cigomático se gira por debajo del maxilar superior.8
Existen también otros mecanismos por los que puede fracturarse la órbita: Blow out : denominado fractura indirecta o por estallido. Ocurre cuando hay un aumento brusco de la presión hidráulica intraorbitaria. La órbita sufre una descompresión aguda por el estallido de las paredes más débiles.4 Blow in: ocurre cuando un fragmento óseo se desplaza hacia el interior de la órbita como consecuencia de traumatismo en regiones contiguas a la órbita.4,9

Características clínicas
Los traumatismos de intensidad variable pueden ocasionar mayor o menor desplazamiento hacia atrás del reborde orbitario inferior, esto es frecuentemente asociado a una fractura conminuta del piso de la órbita. Existen mecanismos por los cuales el contenido orbitario se colapsa cuando hay fracturas y además se observa un ensanchamiento de la cavidad orbitaria. Según sea el mecanismo de la fractura puede haber o no atrapamiento de partes blandas periorbitarias, limitación de los movimientos oculares, enfisema, ptosis del globo ocular, enoftalmos, disminución del volumen orbitario y daños a estructuras orbitales.9,10
Dentista y Paciente 36 Sonriendo al futuro
Figura 2. Vista frontal, se observa asimetría facial y edema en hemicara derecha.
Dentro de las consecuencias del traumatismo en la región orbital podemos mencionar:10
• Fractura del piso orbitario, incarceración tejidos blandos, hernia intrasinusal, Afectación del nervio infraorbitario, sintomatología ocular como trastornos de la estática ocular, trastornos de dinámica ocular, contusión retiniana, neuropatía óptica traumática, hematoma orbita, hipema, lesiones penetrantes, diplopía monocular o binocular, desprendimiento de retina.11
• Cuando las fracturas son el resultado de traumatismo directo sobre piso de órbita que es el techo del seno maxilar, el piso desciende con lo cual el globo ocular tiene más espacio para absorber el golpe y sobrevivir al trauma; esto se considera como un mecanismo de defensa.1
Incidencia
Las fracturas orbitarias aisladas constituyen del 4 al 16% de todas las fracturas faciales.9 El agente etiológico más frecuente es el accidente con vehículos automotriz con 31.46%, seguido por caídas y violencia con 27.74% y 26.07 respectivamente.12
El área del cráneo y cara con 46.3% respecto a extremidades y columna vertebral. En cuanto a las fracturas de piso de orbita se han convertido en fracturas puras donde solo se afecta el piso orbitario o impuras que involucran estructuras adyacentes.
Imagenología
Para la mayoría de las fracturas de órbita el estudio radiográfico de elección es la tomografía axial computarizada (TAC).13 La TAC ayuda a detectar si hay atrapamiento de los músculos rectos, esto se observa en la radiografía como desplazamiento
del músculo en el sitio de la fractura con o sin desplazamiento del hueso.13 La proyección de Watters muestra líneas de fractura del reborde infraorbitario, arco cigomático, pilar maxilomalar y fracturas del suelo orbitario por estallido. Hoy en día se pueden realizar reconstrucciones a nivel tridimensional 3D, aunque no son imprescindibles en el tratamiento inmediato sí son un apoyo importante en cuanto a la planeación del tratamiento para prevenir posibles secuelas.4
Tratamiento
El tratamiento de las fracturas orbitales en cualquiera de sus modalidades cuenta con un nivel de dificultad alto en trauma facial. El objetivo primordial es devolver a la órbita la forma y volumen lo más cercano a su estado preoperatorio lo cual implica reposicionamiento de la hernia y tejidos vitales de la órbita, así como la reparación de los defectos traumáticos.14
En el tratamiento de las fracturas del piso orbitario se debe explorar los límites del defecto, posteriormente reducir la herniación de la grasa y el contenido orbitario e interpondremos un material que nos reconstruya el defecto y nos mantenga estable el mismo.
Alternativas de tratamiento
Son numerosos los materiales empleados en la reconstrucción de las fracturas orbitarias y su elección dependerá del tamaño del defecto y la localización de la fractura, así como su nivel de biocompatibilidad.14 La tendencia actual es usar mallas preformadas de titanio, a los injertos autólogos de hueso, debido a su maleabilidad que permite mayor adaptación y permite la formación de tejido conectivo alrededor evitando
180. Agosto 2023 37
Fracturas del complejo órbito-cigomático
así su emigración. Su desventaja potencial es que si se tuviera que retirar la técnica es muy complicada.14
Reporte del caso
Paciente femenino de 20 años de edad que sufrió un accidente automovilístico, por exceso de velocidad e ingesta de alcohol, ingresa al hospital el mismo día, con antecedentes heredofamiliares y personales patológicos interrogados y negados, con pérdida de la conciencia por algunos minutos. Al ingreso presenta contusión facial intensa, edema periorbitario y dermo escoriación del ojo derecho, así como herida supraciliar de 15 cm, herida a nivel del parpado inferior de 3 cm y herida lineal zona preauricular del mismo lado. Cráneo normocéfalo sin hundimientos, ni exostosis, pupilas normoreflexivas, narinas permeables, cavidad oral hidratada, tórax con campos pulmonares claros, ruidos cardiacos rítmicos, abdomen plano, blando, depresible, no doloroso, sin datos de irritación peritoneal, extremidades
integras sin otras alteraciones en el resto del cuerpo. A la Exploración física presenta edema cerebral manejado por el neurocirujano, el servicio de maxilofacial observa: movimientos oculares limitados a expensas de atrapamiento del músculo recto inferior, diplopía, hemorragia conjuntival severa, narinas permeables con sensación de obstrucción en narina derecha, edema severo en hemicara derecha, movimientos mandibulares conservados. Presenta 3 heridas de tejidos blandos, la primera en la frente zona supraciliar que se extiende a la zona del temporal, la zona parpado inferior 3 cm y preriauricular. Se observa parálisis facial parcial, por lesión a la rama cervico mandibular del nervio facial, y parestesia en tercio medio de la cara, por lesión a la rama infraorbitaria del nervio trigémino. Depresión del arco cigomático y reborde infraorbitario del lado derecho (Figura 1 y 2).
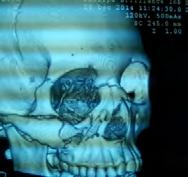
En la tomografía axial computarizada (TAC) en corte coronal, se observó fractura del piso orbitario del lado

Dentista y Paciente 38 Sonriendo al futuro
Figura 3. Tomografia axial computarizada en su corte axial.
Figura 4. Imagen volumétrica 3D, vista lateral múltiples trazos de fractura en complejo orbito-cigomático.
derecho con fragmentos conminutos en seno maxilar y apariencia de hematoma, solución de continuidad en sutura fronto cigomática y cigomática malar (Figura 3)

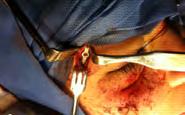
Diagnóstico: policontundida, fractura correspondiente a complejo orbitocigomático y piso orbitario, asociado a fractura maxila, huesos propios de la nariz, presencia de hemoseno del lado derecho.
Plan de tratamiento: reducción abierta con fijación con placas de osteosíntesis, de 1.5 y 2 mm. Una semana después del accidente.
Fase quirúrgica: bajo anestesia general, se realiza abordaje por la sutura frontocigomática en cola de ceja, infraorbitaria e intraoral, disección roma por planos hasta el abordaje de los trazos de fractura para reducción y colocación de fijación rígida con miniplacas de titanio de 2.0 mm en sutura frontocigomatica y miniplaca de 1.5 mm en reborde infraorbitario.
Sutura (Figura 5 y 6).
Fase posquirúrgica: la paciente presentó evolución favorable a los 2 años de operada, al no presentar complicaciones.
Discusión
Las fracturas del complejo orbitocigomático ocupa el segundo lugar del tercio medio de la cara, siendo el género masculino el de mayor incidencia,4 en nuestro caso se presentó en el género femenino y con un 30% relacionadas con el alcohol,15 igual que el caso presentado. Existen múltiples controversias acerca de cuál será el mejor tratamiento para la fractura de orbita y piso orbitario, así como el momento adecuado para llevar a cabo el procedimiento
quirúrgico, todo dependerá de distintos factores. Si requiere reducción abierta se plantea 7 a 14 días después del trauma. Esperando poder planificar adecuadamente, así como dar tiempo a la mejora de la inflamación asociada al trauma inicial, ya que en presencia de edema no puede haber una reparación efectiva.14 Olate refiere que las lesiones tratadas 3.5 días después del trauma, evolucionan satisfactoriamente.16 En nuestro caso la cirugía se realizó una semana posterior al trauma, esperando que edema cerebral estuviera controlado. La prevención de secuelas como diplopía, enoftalmos, disestesia del nervio infraorbitario14 son prioritarios en el plan de tratamiento, en nuestro caso no tuvimos secuelas al respecto, el seguimiento postoperatorio
180. Agosto 2023 39 Fracturas del complejo órbito-cigomático
Figura 5. Reducción y osteosíntesis en contrafuerte fronto-cigomatico
Figura 6. Reducción y osteosíntesis del reborde infraorbitario.
de diversos autores lo llevan a cabo a los 3, 6, y 12 meses,17 nosotros tenemos 2 años de control. Las diversas modalidades de tratamiento son difíciles de estandarizar, cada paciente debe ser evaluado indiviualmente.16 Asimismo el tratamiento quirúrgico debe ir encaminado a la recuperación de la función y prevención de complicaciones,18 considerando que el procedimiento empleado aseguré la vascularización del foco de fractura.19
Conclusión
Las fracturas del piso orbitario siguen estando estrechamente relacionadas con factores traumáticos de diversa etiología. El objetivo fundamental
Referencias
del tratamiento quirúrgico de la fractura de piso orbitario sea cual sea el tipo, es delimitar dentro de lo posible el daño causado por, llevar a cabo un adecuado reposicionamiento de los fragmentos y así mismo tener una adecuada fijación con el propósito de mejorar el pronóstico del paciente. Existen diversos métodos para la fijación y reparación de las fracturas de piso orbitario evidentemente dependerá de la situación de la fractura la elección del material o tipo de terapéutica que se deberá utilizar.
Las diversas modalidades de tratamiento son difíciles de estandarizar, cada paciente debe ser evaluado en forma individual.
1. Martinez Villalobos., Osteosíntesis craneomaxilofacialo. Madrid: Ergon; 2002
2. Coiffman F., Cirugía Estética y Reconstructiva de la cara y del cuello. Tomo ll 3ª edición Barcelona Editorial AMOLCA 2007. Pp. 2401-2426.
3. Testut L. Latarjet A. Tratado de anatomía humana . Salvat Editores 1982
4. Hwang K , Dong HK. Analysis of zygomatic fractures, J. Craniofac Surg 2011; 22(4): 1416-1421.
5. Akira Sugamata & Naoki Yoshizawa Orbital blowout fracture due to true hydraulic pressure Eur. J. Plast. Surg.( 2012)35;395-398
6. Avello F., Avello A., Nueva clasificación de las fracturas de trazo unilateral del tercio medio facial, Rev. An. Fac. Med Lima 2007;68(1): 75-79.
7. Del Castillo J. L. et al. manual de traumatología facial 1a edición La paz Madrid, Editorial Med. Ripano, 2005 Tema 10. Pp. 92-110.
8. Ogata H, Sakamoto Y, Kishi K. “A new classsification of zygomatic fracture featuring zygomaticofrontal suture:injury mechanism and a guide to treatment”. J. Craniofac. Surg , 2011;22:1200-1202.
9. Fonseca R., D. et al. Oral and Maxillofacial Trauma 3a edición tomo 2. St. Louis Missouri, Editorial ELSEVIER SAUNDERS 2006. Pp. 671-765.
10. Navarro C. Tratado de cirugía oral y maxilofacial 2ª edición Madrid España, Editorial ARAN 2008. Pp.
Dentista y Paciente 40 Sonriendo al futuro
Fracturas del complejo órbito-cigomático
11. Zambrano, J.C.,Leyva J.C. Lesiones Oculares y perioculares asociadas a los traumatismos de órbita. Cir.plást. Ibero-latinoam. 2007 Vol. 33 n° 4; 233-242.
12. llescas Fernández G. “Epidemiología del trauma en la ciudad de México”.Rev.Medigraphic Trauma 2003;6,2. Pp. 40-43
13. Jeffrey M. J., Glasvas P. L., Orbital fractures: a review, Clinical Ophthalmology 2011: 5 ;95-100.
14. Banica B., ENE P. Vranceanu D. Razvan ENE. Titanium Proformed Implants in Orbital Floor Reconstruction-Case Presentation, Review of Literature.Medica a Journal of clinical Medicine 2013;8(1) 34-39.
15. Faleiros BTP,et al. A retrospective study of cygomatico-orbital complex and/or zygomatic arch fractures over a 71 month period. Dental Traumatology 2011;27:135-142.
16. Olate S, et al. Variables related to surgil and nonsurgical treatment of zygomatic complex fracture. J. Craniofac Surg 2011; 22:1200-1202.
17. Wenjuan L, et al. Late correction of orbital zygomatic maxillary fractures combined with orbital wall fractures. The Journal of craniofacial Surgery 2012: 23(6): 1672-1676.
18. Visag Castillo VJ, et al. Secuelas de trauma facial. Rev Invest Med Sur Mex, Abril-Junio 2011; 18 (2): 57-59
19. Caballero,I et al. Surgical procedure in a patient with multiple facial fractures. MEDISAN 2016; 20(11):5118

Corrección de apiñamiento dental severo y caninos ectópicos con extracciones de premolares

Dentista y Paciente 42 Caso clínico
Se presenta una paciente de 15 años y 6 meses, clase I esquelética, con crecimiento hiperdivergente, clase I molar bilateral, clase III canina derecha y clase II canina izquierda, apiñamiento severo superior e inferior, caninos ectopicos, overbite y overjet disminuidos OD 12 y 22 palatinizados y líneas medias dentales desviadas. Objetivos: corrección del perfil labial, mantener clase I molar bilateral, del overjet y overbite, del apiñamiento maxilar y mandibular obtener clase I caninas bilateral, incorporar al arco OD 12, 22 y caninos ectópicos, mantener relaciones esqueléticas, mejorar estado periodontal, lograr correcta intercuspidación, guía de desoclusión canina y guía incisiva, y exodoncia de los órganos dentarios OD 15,25,35,45. Aparatología utilizada: brackets prescripción Roth .022 x .028, tubos bondeables en 6's y 7's, arco transpalatino y arco lingual. Tratamiento alineación, nivelación, extracciones de OD 15, 25, 35 y 45, manejo y cierre de espacios, detallado y retención a través de retenedores fijos de 4 a 4 superior e inferior y circunferenciales con cinturón vestibular superior e inferior. Tratamiento activo: 2 años 7 meses.
Palabras clave: apiñamiento, caninos ectópicos, extracciones dentales , línea media, overjet
En ortodoncia, la extracción de piezas dentarias se realiza muy a menudo, y son necesarias para lograr un mejor resultado estético y funcional en la corrección de la maloclusión. Ya que es un método eficaz de crear espacio para la alineación y nivelación con el fin de mejorar las relaciones intermaxilares. Siendo el tipo de movimientos, anclaje y mecánica los factores principales a tener en cuenta para seleccionar los dientes a extraer.1,3,6

Con el pasar de los años, se fueron realizando exodoncias con mayor frecuencia y actualmente se ha sugerido a través de los avances, llegar a la capacidad de controlar el movimiento de los dientes en las tres dimensiones y correlacionarlos con cambios en el crecimiento facial, ampliando así diferentes protocolos de extracción.6,8 Los premolares son probablemente los dientes con mayor frecuencia en ser extraídos con fines ortodónticos, convenientemente ubicados entre los segmentos anterior y posterior. Las variaciones en las secuencias de extracción incluyendo primeras o segundas premolares, han sido recomendadas por diferentes autores para una variedad de razones; por lo tanto, la decisión para la extracción
entre los primeros y segundos premolares es crítica en la definición de la biomecánica más eficiente en el tratamiento de ortodoncia convencional.5,8,11 Exodoncia de primeras premolares: se realiza a menudo en el tratamiento de la maloclusión de clase I, este protocolo es comúnmente empleado para reducir la convexidad facial cuando existe una biprotrusión del perfil, o cuando existe excesivo apiñamiento.4,6
Exodoncia de segundas premolares: generalmente indicadas cuando no se quiere modificar el perfil facial, o cuando existe la necesidad de perder anclaje, también cuando se requiere cerrar el eje de bisagra.5,7,8 Exodoncia asimétrica de premolares: este tipo de exodoncias se realiza cuando existan condiciones preexistentes, como la desviación de la línea media dental, o cuando presenta relaciones molares asimétricas.8,11,17 Es probable que exista una mayor reducción del ancho intermolar después de la extracción de segundos premolares inferiores en comparación con los primeros premolares.6,15,17 Generalmente encontramos una mayor mesialización de los molares inferiores, que una retracción incisal con la extracción de segundos premolares inferiores, aunque un patrón de extracción
180. Agosto 2023 43 Corrección de apiñamiento dental severo
Roberto Antonio Calderon Trujillo. Residente de segundo año de la Maestría en Ortodoncia y Ortopedia Maxilofacial en el Centro de Estudios Superiores de Ortodoncia (CESO) Ciudad de México. Dra. Beatriz Gurrola Martínez. Profesora del CESO y profesora titular C: en la carrera de Cirujano Dentista de la Facultad De Estudios Superiores Zaragoza de la UNAM. Dr. Adán Casasa Araujo. director del CESO.
específica no garantiza necesariamente cierta cantidad de retracción del incisivo inferior o la mesialización del molar. 14 Hay mucha variación individual en la respuesta al crecimiento y el tratamiento creado por diferencias en la elección de la mecánica a utilizar, y diferentes objetivos faciales y oclusales, dependiendo de las características de pretratamiento, así como la secuencia de extracción en sí.9
Reporte de un caso.
Paciente de 15 años y 6 meses, al motivo de consulta los padres refieren: “Los caninos están afuera del arco”. Estudios extraorales fotografías de inicio en la de frente en sonrisa (Figura 1),los quintos faciales aparentemente simétricos y línea media dental superior e inferior centradas en relación con la línea media facial, presenta un perfil convexo, tercio inferior aumentado en comparación con el tercio medio y superior de la cara. El labio superior se encuentra a -2 mm y el labio inferior a +3 mm por detrás de la línea estética de Ricketts, datos tomados de la radiografía lateral de cráneo (Figura 2).

En los estudios de inicio fotografías intraorales tenemos en la lateral derecha e izquierda relación molar clase I bilateral y canina clase III derecha y clase II derecha y líneas medias dentales desviadas en la de frente (Figura 3), -2mm de overjet, 0% de underbite.
La forma de las arcadas: la superior es triangular y la inferior cuadrada, apiñamiento severo superior e inferior (Figura 4).
Estudios radiográficos de inicio en la radiografía lateral de cráneo, al análisis cefalométrico el paciente es clase I esquelética, hiperdivergente, con los incisivos superior e inferior proclinados (Figura 5).
La radiografía panorámica inicial nos muestra 32 dientes con presencia de terceros molares en formación (Figura 6).
Tratamiento para la corrección del apiñamiento maxilar y mandibular y la incorporación de los caninos ectópicos, se realizó alineación y nivelación, extracciones de OD 15,25,35y 45, Secuencia de arcos NiTi 0.014, 0.016, 0.018,0.016×0.022 y 0.017×0.025 superior e inferior y un By pass con arco principal con NiTi 00.12. Por medio de la anclaje con ATP se mantuvieron las clases I molares y caninas bilaterales, arco lingual y ferulizado de sectores posteriores con ligadura 0.010 e elásticos verticales 3/16 6.5 onzas. La obtención de las clases caninas por medio de cierres de espacio, retracción individual de caninos y cadenas intramaxilares, mecánicas de elásticos intermaxilares y la corrección de overbite, overjet por medio de mecánica de elásticos intermaxilares y retracción del sector anterior (Figura 7).
Dentista y Paciente 44 Caso clínico
Figura 1. Extraoral frente.
Figura 2. Extraoral perfil.
Resultados
Estudios finales extraorales en la de frente se observa la coincidencia de la línea media dental superior e inferior
respecto a la línea media facial (Figura 8), mejoría del perfil labial, por las extracciones de premolares superiores e inferiores (Figura 9).
Los estudios finales intraorales muestran la correcta línea media superior e inferior en relación con la línea media facial. El overjet de 2 mm y overbite de 20% (Figura 10), clase I molar bilateral y la clase I canina bilateral .
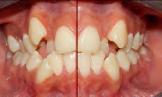
La corrección del apiñamiento severo por medio de extracciones de segundos premolares superiores e inferiores. Vista oclusal corrección forma de la arcada y del apiñamiento maxilar y mandibular (Figura 11).



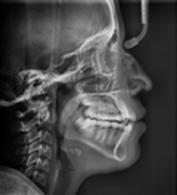


El tiempo total de tratamiento fue dos años siete meses, y para la retención y estabilidad se recomendó utilizar retenedores fijos de 4 a 4 en superior e inferior y circunferenciales con cinturón vestibular en el arco superior e inferior (Figura 12).
Discusión
La extracción en los tratamientos de ortodoncia es una de las decisiones
180. Agosto 2023 45 Corrección de apiñamiento dental severo
Figura 3. Intraorales, lateral derecha, frente e izquierda.
Figura 4. Intraoral oclusal superior e inferior.
Figura 5. Radiografía cefálica lateral.
Figura 6. Radiografía panorámica.
Figura 7. Vista oclusal microtornillos extraalvolares.
más críticas, esta depende de la experiencia clínica personal. La razón principal para realizar extracciones es bien conocida: el apiñamiento, la proclinación y la necesidad de la alteración del perfil facial. La primera alternativa para la obtención de espacio en las arcadas dentarias, siempre son las extracciones simétricas, que favorezcan el establecimiento de una oclusión óptima, funcional y estable.6 La atención cuidadosa del anclaje es fundamental; para maximizar el anclaje, y poder optimizar el cierre de espacios.9 En este caso llevado en el CESO las extracciones se realizaron para la liberación de apiñamiento y así poder integrar los caninos al arco para poder alinearlos y mejorar el perfil labial de la paciente.

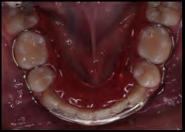
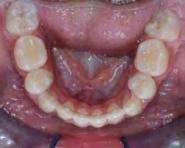
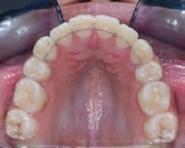

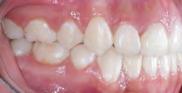
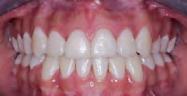


Conclusiones
La decisión para la extracción entre los primeros y segundos premolares es crítica en la definición de la biomecánica más eficiente en el tratamiento de ortodoncia convencional. La elección de realizar extracciones requiere un análisis cuidadoso, por lo que la indicación entre la primera y segunda premolar es diferente y varía según el tipo de maloclusión. Manejando el tipo de cierre de espacios, se logra una mejoría del perfil facial a pesar de hacer exodoncias de segundas premolares. Es requisito maximizar el anclaje, para obtener resultados óptimos.
Dentista y Paciente 46 Caso clínico
Figura 8. Final de frente.
Figura 9. Perfil.
Figura 10. Intraoral final de frente derecho e izquierdo.
Figura 11. Intraorales finales oclusales superior e inferior
Figura 12. Retenedores fijos y circunferenciales.
Referencias
1. Adriazola M. Prevalencia de maloclusiones en escolares de 12 a 14 años de edad en la ciudad de Lima-Perú (tesis). Lima: Universidad Peruana Cayetano Heredia, 1984.
2. Hyoung Seon Baik Limitations in Orthopedic and Camouflage Treatment for Class III Malocclusion. Seminars in Orthodontics 2007. 13 (3): 158-174
3. Chi Buia; Terri Kingb; William Proffitc; Sylvia Frazier-Bowersd. Phenotypic Characterization of Class III Patients A Necessary Background for Genetic Analysis. Angle Orthod 2006;76:564–569
4. Avalos G G M, Paz C A N. Maloclusión Clase III. Rev Tamé 2014; 3 (8): 279-282.
5. Greenlee G et al. Stability of treatment for anterior open-bite malocclusion: A metaanalysis. Am J Orthod Dentofacial Orthop 2011; 139:154-69
6. Graber TM, Rakosi T, Petrovic AG. Ortopedia dentófacial con aparatos funcionales Segunda edición Ed Harcourt Brace. España 1998.
7. Castanha JF. Mordida Aberta Anterior: A Importância da Abordagem Multidisciplinar e Considerações sobre Etiologia, Diagnóstico e Tratamento. Apresentação de um Caso Clínico. Rev Dental Press Ortodon Ortop Facial 2000; 5(3): 29-36.
8. Burms N, Musich D, Class III camouflage treatment: what are the limits? Am J Orthod Dentofacial Orthop 2010;137:1 9e 1 - 9e 13
9. Hyoung Seon Baik Limitations in Orthopedic and Camouflage Treatment for Class III Malocclusion. Seminars in Orthodontics 2007. 13 (3): 158-174
10. Araujo E, Araujo C. Abordagem clinica nao cirurgica no tratamento da ma oclusao de clase III. R Dental Press Ortodon Ortop Facial 2008; 13(6): 128-157.
11. Tadao Fukui, Hiroyuki Kano, Isao Saito. Nonsurgical treatment of an adult with an open bite and large lower anterior facial height with edgewise appliances and temporary anchorage devices. Am J Orthod Dentofacial Orthop 2016;149:889-89
12. Loriato L, et al. Consideracoes clinicas e biomecanicas de elasticos em Ortodontia. R Clin Ortodon Dental Press 2006; 5(1): 44-57
13. Castro M. Elásticos em Ortodontia: Comportamento e Aplicación Clínica. R Dental Press Ortodon Ortop Facial 2003; 8 (1):115-129.
14. Rodriguez M, et al. Exodoncia de Incisivo Inferior una opción del tratamiento. Dental Press Orthodon Ortop Facial 2006; 11(1), 114-121. 32
15. Nakane M, et al. Extracao de incisivo inferior: uma opcao de tratamento ortodontico. Dental Press J Orthod 2010; 15 (6): 143- 161.
16. Brittany N. Shearn, et al. An occlusal and cephalometric analysis of lower first and second premolar extraction effects. Am J Orthod Dentofacial Orthop 2000; 117:351-61.
17. Malquichagua Veramendi C et al. Aesthetics perception of smile regarding the inclination of the upper cental incisor. Rev Estomatol Herediana. 2014 JulSet;24(3):155-162.
180. Agosto 2023 47 Corrección de apiñamiento dental severo


Manejo de una fractura radicular horizontal, vertical y avulsión de un incisivo lateral mandibular. Presentación de un caso.
El traumatismo dental es considerado una verdadera urgencia dental que frecuentemente se presenta en los incisivos maxilares y mandibulares, y puede causar daño en los tejidos de soporte como encía y hueso alveolar. Las fracturas radiculares horizontales y verticales son poco frecuentes, así como las avulsiones dentales. El presente caso clínico muestra el manejo que se le dió a un incisivo lateral mandibular que presentó fractura horizontal y vertical, en combinación con avulsión dental en un periodo de seguimiento de 12 meses.
Palabras clave: fractura vertical, fractura horizontal, avulsión, tratamiento.

Dentista y Paciente 50 Enciclopedia odontológica Fotoarte: Editorial Renascence | Fotografía: AdobeStock / Andrii Yalanskyi
Manejo de una fractura radicular horizontal, vertical y avulsión de un incisivo lateral mandibular
Santana-Martínez Miguel. Cirujano Dentista, residente de la Especialidad de Endodoncia de la Escuela de Posgrados en Sanidad Naval de la Universidad Naval. Centro Médico Naval, Secretaría de Marina Armada de México (SEMAR).
Aguas-Mejía Tania Elizabeth. Cirujano Dentista, Residente de la Especialidad de Endodoncia de la Escuela de Posgrados en Sanidad Naval de la Universidad Naval. Centro Médico Naval, Secretaría de Marina Armada de México (SEMAR).
Galindo-Santacruz Angélica. Maestría en Metaendodoncia, coordinadora y profesora titular de la especialidad de endodoncia de la Escuela de Posgrados en Sanidad Naval de la Universidad Naval. Centro Médico Naval, Secretaría de Marina Armada de México (SEMAR)

Hernández-Pascual Ricardo Gerardo. Especialista en endodoncia, profesor de la especialidad de endodoncia de la Escuela de Posgrados en Sanidad Naval de la Universidad Naval. Centro Médico Naval, Secretaría de Marina Armada de México (SEMAR).
Huitron-Morales Liliana. Cirujana Dentista, profesora de la especialidad de endodoncia de la Escuela de Posgrados en Sanidad Naval de la Universidad Naval. Centro Médico Naval, Secretaría de Marina Armada de México (SEMAR).
Correspondencia:
Santana-Martínez Miguel Calle 9 # 86 Col. Campestre Guadalupana, Nezahualcóyotl, Edo. Méx. CP. 57120
Celular: 5533711551, E mail: miguelsantanamartinez@gmail.com
180. Agosto 2023 51
El traumatismo en la región oral anterior ocurre con frecuencia en niños de edad preescolar y comprende el 5% de todas las lesiones por las cuales se busca un tratamiento de urgencia.1 Además del trauma dental, los pacientes experimentan un trauma psicológico.2
Las fracturas radiculares son muy difíciles de tratar debido a que existen diversas complicaciones como la comunicación periodontal, el aumento de la movilidad y la infección pulpar continua que puede conducir a la necrosis y sus secuelas a largo plazo, como la reabsorción radicular y la obliteración del conducto pulpar.3
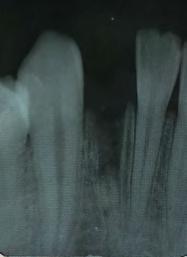

Se ha informado que las fracturas radiculares horizontales en la dentición permanente ocurren en el 0.5-7 %4-6 de todas las lesiones traumáticas de los dientes, son lesiones poco comunes en la dentición permanente, ocurren con mayor frecuencia en pacientes jóvenes. El principio del tratamiento de las
fracturas radiculares horizontales de los dientes permanentes es el reposicionamiento y la fijación del segmento fracturado.
Las fracturas horizontales ocurren con mayor frecuencia en el tercio medio de la raíz y rara vez en el tercio apical. El tipo más común de fractura radicular fue en el tercio medio de la raíz (57%), seguido de la parte apical (34%) y la parte coronal (9%). Se tiene implicación en el tejido de soporte del diente, la pulpa dental y las estructuras mineralizadas.4-7

La avulsión de los dientes permanentes ocurre raramente. Solo representa alrededor del 0.5% al 3%,8,9 de todas las lesiones traumáticas y se considera que es el más serio de ellos. Los dientes afectados con mayor frecuencia son los incisivos centrales superiores en el grupo de edad entre 7 y 9 años.
Según Andreasen, la decisión de reimplantar los dientes depende de ciertos criterios. Estos incluyen un
Dentista y Paciente 52
odontológica
Enciclopedia
Figura 1. (a) muestra el diente avulsionado, no se mantuvo en un medio adecuado de transportación, (b) radiografía inicial, se nota la presencia del ápice radicular con 2 fracturas horizontales, (c) se muestra la radiografía del diente avulsionado con la obturación de MTA.
a b c
Manejo de una fractura radicular horizontal, vertical y avulsión de un incisivo lateral mandibular
posible daño periodontal avanzado, una cavidad alveolar intacta, el período extraalveolar y la etapa de desarrollo de la raíz y los daños severos a los tejidos de soporte y estructuras neurovasculares, lo que afecta negativamente el resultado de la reimplantación.8,10,11
El pronóstico depende de las medidas tomadas en el lugar del accidente o del momento inmediatamente posterior a la avulsión. La reimplantación es el tratamiento de elección, pero no siempre se puede realizar de inmediato. Un plan apropiado de manejo y tratamiento de emergencias es importante para un buen pronóstico. En particular, la reabsorción de la raíz es una gran amenaza para el pronóstico dental con una aparición del 50% al 76%.4,9,10
Reporte de caso
Se trata de una paciente femenina de 12 años de edad, la cual al caer de su plano de sustentación e impactarse contra el suelo presentó 2 fracturas horizontales y una vertical radicular con avulsión dental de la parte más coronal del incisivo lateral inferior derecho con formación completa de la raíz. La paciente fue atendida en el servicio de urgencias del Centro Médico Naval y valorada por las especialidades de neurología, traumatología y ortopedia. La paciente presentaba fractura del radio del brazo izquierdo, por lo que 4 horas después de ocurrido el accidente, fue remitida al servicio de Endodoncia. Presentaba laceraciones en mentón, labio superior e inferior, así como el dorso de la nariz. En el examen radiográfico presentaba dos fracturas radiculares horizontales. El fragmento avulsionado se encontraba con factura horizontal y vertical, además que no fue transportado en algún medio
adecuado. A la exploración bucal se observó la avulsión del incisivo lateral inferior, movilidad de la tabla vestibular y laceración de la encía.
El diagnóstico fue fractura radicular horizontal y vertical con avulsión del fragmento coronal (Figura 1, a y b).
Se discutieron las opciones de tratamiento con los padres y la paciente, debido a su corta edad, era importante mantener el diente 41 funcional tanto como fuera posible o al menos hasta que el crecimiento del esqueleto hubiera terminado para mantener buenas condiciones óseas para un posible implante en caso de la pérdida dental.
El tratamiento elegido fue tratamiento de conductos de la porción avulsionada con reposición y fijación, además se decidió mantener con vitalidad los segmentos apicales. El principal objetivo del tratamiento de los elementos fracturados es mantener un diente firme y cuando sea posible, su vitalidad. Se obtuvo el consentimiento informado.
Dentro del plan de tratamiento, la parte avulsionada, se rellenó en su totalidad con Mineral de Trioxido Agredado (MTA) (Figura 1c), se reconstruyó la parte coronal perdida utilizando composite, enseguida se preparó la raíz de acuerdo con lo reportado por Andreassen, se colocó 5 minutos en ácido ortofosfórico y 5 minutos en fluoruro para tratar de evitar o disminuir una resorción externa.
Se retiraron los fragmentos de la tabla vestibular que se presentaban desplazados fuera del alveolo, se reposicionó la parte coronal y se fijó a los dientes de canino a canino mediante alambre trenzado de ortodoncia utilizando composite fluido, se
180. Agosto 2023 53
La evolución del caso se observó cada semana por 3 meses a través de exámenes clínicos y radiográficos, por presentar movilidad y sensibilidad en los demás dientes incisivos tanto superiores e inferiores, después de este periodo la vitalidad de los dientes se presentó con normalidad.
Al cuarto mes presentaba ligera movilidad dental en comparación con los dientes adyacentes.
Después del sexto mes se presentó cambio de coloración del incisivo lateral inferior.
Al décimo mes se observa la reducción del espacio del ligamento periodontal.
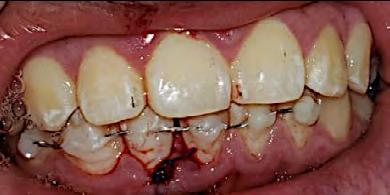
A los 12 meses de evolución se muestra una resolución de los signos y
Figura
Radiografía final del procedimiento, obturación de la parte coronal avulsionada con MTA, reimplantación y ferulización. La parte apical se deja sin obturación, (b) La férula semirrígida se extiende más de lo normal debido a que todos los dientes anteriores presentaban movilidad grado 2.

suturó la parte vestibular de la encía utilizando sutura 4 ceros (Figura 2).
Se indicaron medidas de higiene a la paciente y se medicó con antibiótico: amoxicilina con ácido clavulánico para dar una mayor protección.
La férula se retiró después de 4 semanas de los dientes dejando solamente la férula por 12 semanas en un diente a cada lado, después de este periodo se retiró la férula.
síntomas tanto de lesiones osteolíticas inflamatorias que son compatibles con el objetivo principal definido por la Asociación Americana de Endodoncia, que es mantener la mayor cantidad de tiempo el diente dentro de su alveolo (Figura 3).
Discusión
Las lesiones de los dientes pueden deberse a traumas graves, por ejemplo, accidentes automovilísticos,
Dentista y Paciente 54 Enciclopedia odontológica
a b
2. (a)
El diagnóstico de fracturas radiculares se realiza mediante examen clínico y radiográfico. La evaluación clínica incluye la evaluación de la movilidad, la presencia o ausencia de sensibilidad y dolor a la palpación de los tejidos blandos, la percusión de los dientes y pruebas de sensibilidad pulpar. El examen radiográfico debe realizarse con cuidado. Deben tomarse múltiples angulaciones de rayos X, ya que las fracturas radiculares pueden pasarse por alto debido a una mala proyección.6 En nuestro caso se realizó el diagnóstico como menciona la literatura, con diversas angulaciones radiográficas, así como la valoración clínica, ya que el fragmento avulsionado presentaba fractura de una parte de la corona y se debe de recuperar todas las partes para asegurar que ninguna se quede incrustada en los tejidos duros y blandos.
El manejo de una fractura depende de su posición y del grado de afectación de la raíz. Las fracturas radiculares horizontales no se ven con frecuencia y el tratamiento consiste en la reducción y la fijación rígida a largo plazo del segmento coronal, en contraparte cuando se diagnostica una fractura radicular vertical el tratamiento de elección es la extracción dental,4,6,11 pero en el presente caso
Figura 3. Se muestra el seguimiento clínico y radiográfico después de 12 meses de ocurrida la avulsión, (a) el diente presenta ligera movilidad, (b) se observa que se pierde el espacio del ligamento periodontal, no se observa reacción alguna. a b

al tener 3 diferentes diagnósticos se complica aún más el tratamiento. Se optó por un tratamiento conservador, la parte avulsionada se rellenó en su totalidad con MTA y se reimplanto dentro de su alveolo, dejando los fragmentos apicales vitales ya que no sufrieron desplazamiento.

180. Agosto 2023 55
Manejo de una fractura radicular horizontal, vertical y avulsión de un incisivo lateral mandibular
Según Andreassen, la ubicación de la fractura radicular no afecta la supervivencia de la pulpa y la fijación rígida a largo plazo del segmento coronal, siendo esta la primera opción de tratamiento. Evitar cualquier contacto oclusal del diente involucrado. El tratamiento dental adicional puede implicar terapia endodóntica, férula intrarradicular y tratamientos restauradores asociados.4,5,11,14 En este caso el diente se fijó durante 12 semanas como lo recomienda Andreassen,6 ya que existía pérdida de la tabla vestibular, asimismo se eliminaron los puntos de contacto oclusales para evitar la movilidad y que tuviera un factor irritante.
De acuerdo con Andreassen y Hjørting-Hansen, 15 existen 4 fases de cicatrización:
1. Curación con tejido, dando unión a través de la fractura.
2. Curación con interposición de tejido duro y suave entre los fragmentos.
3. Curación con interposición de solo tejido blando.
4. Sin curación.4,5,6
Como se ha descrito en los diversos casos reportados, así como en los estudios realizados desde hace varios años el principal objetivo de la reimplantación después de la avulsión dental es mantener el diente en su cavidad,16 ya que es la forma más grave de trauma en los dientes permanentes. La reimplantación inmediata es el tratamiento de elección y su objetivo es mantener el diente dentro de su alveolo al menos hasta el desarrollo de los rasgos faciales del niño sea completo.3,5,6 Si el diente reimplantado se pierde, puede remplazarse con un implante hasta que las condiciones del hueso alveolar sean ideales. Pero al tratarse de una paciente de 12 años y estar en proceso de desarrollo, una extracción y un posible implante sería demasiado traumatizante tanto física como psicológicamente, por esta razón se trata de mantener el diente dentro de su alveolo el mayor tiempo posible.
El diente reimplantado tiene un riesgo de infección y reabsorción radicular, lo que puede afectar el resultado del tratamiento y la tasa de supervivencia.5 Después de la reimplantación el pronóstico depende en gran medida de las acciones realizadas en el lugar del accidente e inmediatamente después de la avulsión. Varios factores afectan el resultado de la curación periodontal, incluida la etapa de desarrollo de la raíz, el tiempo de secado extraoral del diente, el medio de almacenamiento, la extensión del daño a las células del ligamento periodontal, la presencia de contaminación visible y el estado de la pulpa,7
Dentista y Paciente 56 Enciclopedia odontológica
El diente reimplantado tiene un riesgo de infección y reabsorción radicular, lo que puede afectar el resultado del tratamiento y la tasa de supervivencia.

por lo cual se complicó aún más el pronóstico de la reimplantación de la parte avulsionada, ya que no se transporto en un medio adecuado, el tiempo que pasó el órgano dentario fuera del alveolo fue mayor a 60 minutos, así que se tuvo que dar tratamiento a la raiz con base a lo recomendado por Andreassen: 5 minutos en ácido ortofosforico y 5 minutos en fluoruro para tratar de minimizar la resorción externa.
Se informa que la prevalencia de resultados desfavorables de la reimplantación de dientes es del 57% al 80%. La resorción de la raíz es la consecuencia más crítica porque es la causa principal de extracción y puede ocurrir dentro de unos pocos meses después de la reimplantación.3 Por esta razón es importante llevar a cabo un buen segumiento y revisiones semanales hasta 3 meses, posteriormente cada mes hasta cumplir el año, en este caso en particular no se presenta ninguna reaccion inflamatoria ni de resorción que nos indique que ha fracasado el tratamiento realizado.
Referencias
Como se recomienda en las diversas revisiones literarias la administración de antibióticos solo se lleva a cabo en casos con lesiones graves.7 A la paciente se le dio indicaciones de higiene y antibióticos para dar una mayor protección.
Conclusiones
A pesar de que existen lineamientos establecidos para el manejo de los diversos traumas dentales, existen casos en los cuales se debe tomar en cuenta todas las variables establecidas, como el tipo de fractura tanto vertical como horizontal, así como el tiempo en que el órgano dental ha estado expuesto al medio ambiente, generalmente se describen casos con un solo tipo de traumatismo, lo cual realza el caso descrito anteriormente donde existía una combinación entre fracturas horizontales, verticales y avulsión dental, también un punto importante a considerar es la edad del paciente y los deseos del mismo para poder plantear un tratamiento aceptable.
Dentista y Paciente 58 Enciclopedia odontológica
1. Therese Flores M. et al. Guidelines for the management of traumatic dental injuries. I. Fractures and luxations of permanent teeth. International Association of Dental Traumatology. Dent Traumatol. 2007 Apr; 23(2): 66–71. doi: 10.1111/j.1600-9657.2007.00592.x
2. Mithra N Hegde, Ravi Dahiya, Shishir Shetty. Horizontal Root Fracture: Diagnosis, Prevention and Management-A Review. International Journal of Medicine and Pharmaceutical Research. IJMPR, 2013: Vol.1(4): 367-375
3. Kapoor S, Bansal P, Chandran S, et. al. Surgical Management of a Non-healing Intra-alveolar Root Fracture Associated with Pulpal Calcification and Root Resorption: A Case Report. J Clin Diagn Res. 2015;9(6):ZD03-5.
4. Cantore S, Ballini A, Crincoli V, et. al. Treatment of horizontal root fracture: a case report. Cases J. 2009;2:8101. Published 2009 Jun 19. doi:10.4076/1757-1626-2-8101
5. Gomes APM, Araujo EAF, Goncalves SEP, et. al. Treatment of traumatized permanent incisors with crown and root fractures: a case report. Dent Traumatol 2001; 17: 236–239. C Munksgaard, 2001. doi: 10.1136/bcr-2013-010312
6. Shafie, L & Farzaneh, F & Hashemipour, M.A. Repair of horizontal root fracture: A case report. Iranian Endodontic Journal. (2011). 6. 176-178.
7. Seppo Järvinen, Fracture, Avulsion, and Perforating Root Resorption. J Endod. 2016 Oct; 42(10): 1476–1482. doi: 10.1016/j.joen.2016.04.028
8. Lars Andersson, Jens O. Andreasen, Peter Day, et al. Guidelines for the Management of Traumatic Dental Injuries: 2. Avulsion of Permanent Teeth. Pediatr Dent. 2016 Oct; 38(6): 369–376. doi 10.1111/j.1600-9657.2007.00605.x
9. Lux HC, Goetz F, Hellwig E. Case report: endodontic and surgical treatment of an upper central incisor with external root resorption and radicular cyst following a traumatic tooth avulsion. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2010 Nov;110(5):e61-7. doi: 10.1016/j.tripleo.2010.04.033.
10. Souza BDM, Dutra KL, Kuntze MM, et. al. Incidence of Root Resorption after the Replantation of Avulsed Teeth: A Meta-analysis. J Endod. 2018 Aug;44(8):1216-1227. Doi: 10.1016/j. joen.2018.03.002.
11. K. Oikarinen, O. Kassila, Causes and types of traumatic tooth injuries treated in a public dental health clinic. Endod Dent Traumatol. 1987 Aug; 3(4): 172–177.
12. S. Järvinen. Fractured and avulsed permanent incisors in Finnish children. A retrospective study. Acta Odontol Scand. 1979; 37(1): 47–50. doi: 10.3109/00016357909004684.
13. Roskamp, Liliane & Xavier da Silva Neto, Ulisses & Carneiro, et. al. Influence of Atopy in the Outcome of Avulsed and Replanted Teeth during 5 Years of Follow-up. (2016) Journal of Endodontics. 43. doi: 10.1016/j.joen.2016.09.020.
14. Andreasen JO. Etiology and pathogenesis of traumatic dental injuries. Scand J Dent Res. 1970;78(4):329-42.
15. Tarek Mohamed A. Saoud, Sonali Mistry, Bill Kahler, et. al. Regenerative Endodontic Procedures for Traumatized Teeth after Horizontal Root
16. Miomir Cvek, Georgios Tsilingaridis, Jens Ove Andreasen. Survival of 534 incisors after intra-alveolar root fracture in patients aged 7-17 years. Dent Traumatol. 2008 Aug; 24(4): 379–387. doi: 10.1111/j.1600-9657.2008.00701.x
180. Agosto 2023 59
Manejo de una fractura radicular horizontal, vertical y avulsión de un incisivo lateral mandibular

Dentista y Paciente 60 Estudio Fotoarte: Editorial Renascence | Fotografía: AdobeStock
El fenotipo alveolar puede representar el límite de la ROG horizontal
Autores:
Relatores:
Traductora:
Afiliación:
Antecedentes
Al planificar un tratamiento implantológico, un problema frecuente es la carencia de dimensiones adecuadas en la cresta alveolar. La regeneración ósea guiada (ROG) es un procedimiento eficaz para proporcionar un volumen suficiente que permita practicar una cirugía protéticamente guiada, pero el injerto bucal puede estar expuesto a cierta reabsorción a lo largo del tiempo.
La mayor parte de la reabsorción tiene lugar durante las primeras fases de la integración y regeneración (reabsorción temprana), pero puede continuar a largo plazo (reabsorción tardía). Varios factores determinantes pueden afectar a la estabilidad de la ROG horizontal, como la morfología del defecto, la técnica utilizada y el tipo de biomaterial aplicado.
La información que existe sobre el posible impacto del contorno natural
de la cresta alveolar o “dimensión fenotípica individual” (DFI) en los resultados de la ROG es limitada. La DFI puede estar representada por las dimensiones óseas de la zona contralateral sana, medidas en una tomografía computarizada de haz cónico (CBCT), y podría representar el límite anatómico del aumento óseo alveolar y, por tanto, determinar el grado de reabsorción del injerto independientemente del grado de sobrecontorneado horizontal.
180. Agosto 2023 61 El fenotipo alveolar puede
el límite de la ROG horizontal
representar
Paola de Pablo, Stefan Serban, Isabel LopezOliva, Joanna Rooney, Kirsty Hill, Karim Raza, Andrew Filer, Iain Chapple, Thomas Dietrich.
Alessandra Bandel and Walter Castelluzzo, con Luigi Barbato y el Prof. Francesco Cairo.
María Arriazu. Título propio en Periodoncia y Osteointegración, Universidad del País Vasco / Euskal Herriko Univertsitatea (UPV/EHU).
Programa de postgrado en Periodoncia, Universidad de Florencia, Italia.
Figura. Correlación entre la cantidad de aumento óseo inicial más allá de la línea reflejada y la cantidad de reabsorción del injerto ≥ 1.5 años después de la ROG (reabsorción temprana y reabsorción tardía juntas). Nota: Las medidas fueron tomadas en diferentes niveles (2 mm, 3 mm, 4 mm, 5 mm, y 6 mm apical a la cresta alveolar)
Objetivo
Este estudio pretende evaluar si el volumen de la zona contralateral sana (DFI), medido mediante CBCT, permite predecir el grado de reabsorción tras un procedimiento de ROG en términos tanto de dimensiones lineales como volumétricas.

Materiales y métodos
• Estudio de cohortes retrospectivo que analizó una base de datos de pacientes que habían recibido una regeneración ósea guiada (ROG) maxilar.
• Lo pacientes se incluyeron en el estudio si presentaban:
Dentista y Paciente 62 Estudio
• Una arcada maxilar relativamente simétrica.
• Una dimensión ósea alveolar contralateral intacta.
• CBCT preoperatorio.
• CBCT tomado inmediatamente después de la ROG.
• Al menos un CBCT tomado de 6 a 8 meses después de la cirugía (para evaluar la reabsorción temprana) y/o ≥12 meses después de la colocación del implante para medir la diferencia entre la reabsorción temprana y tardía.
• Mediante la reconstrucción virtual en 3D y la superposición del CBCT, se evaluó la estabilidad volumétrica del aumento lateral en diferentes puntos temporales.
• El contorno óseo de la zona contralateral sana, que representaba la DFI de la cresta alveolar, se superpuso a la zona de ROG utilizando el software Mimics (Materialise, Lovaina, Bélgica).
• Se realizaron mediciones lineales, comenzando 2 mm apical a la zona más coronal del injerto hasta 10 mm apicalmente.
• Se realizó un análisis volumétrico de toda la ROG a 2 mm del borde mesial, distal y apical para su estandarización.
• Se realizó un análisis estadístico utilizando un modelo lineal mixto y un análisis de regresión para las mediciones 2D junto con un análisis de comparación de partes para la evaluación volumétrica.
Resultados
Se analizaron 23 sitios con ROG en 17 pacientes y se dividieron en 3 grupos en función de los datos disponibles del CBCT, para evaluar el impacto de (I) la reabsorción temprana, (II) la reabsorción temprana y la reabsorción tardía juntas, y (III)
Se trataron diferentes tipos de zonas edéntulas. En todos los casos se utilizó una membrana de colágeno como barrera, pero se emplearon diferentes materiales regenerativos.
la reabsorción temprana y la reabsorción tardía por separado.
Se trataron diferentes tipos de zonas edéntulas. En todos los casos se utilizó una membrana de colágeno como barrera, pero se emplearon diferentes materiales regenerativos.
Inmediatamente después de la intervención quirúrgica, la cantidad media de aumento óseo, medida desde 2 mm de la parte más coronal del injerto, fue de 5.0 ± 2.1 mm.
Tras un período de 6 a 8 meses de cicatrización, la cantidad de regeneración ósea se redujo a 3.7 ± 2.2 mm. Esto significa que el injerto se solapaba con la DFI en unos 0.7 mm.
180. Agosto 2023 63
El
fenotipo alveolar puede representar el límite de la ROG horizontal
En la fase de cicatrización tardía (≥18 meses), el aumento óseo se redujo aún más a unos 2.5 mm y el contorno del injerto coincidía casi perfectamente con la DFI.
Los análisis en 2D y 3D mostraron una correlación muy alta entre la cantidad final de regeneración ósea y la DFI (desviación media 0.0 mm ± 0.5 mm).
Asimismo, la cantidad de hueso “fuera” de la DFI inmediatamente después de la intervención quirúrgica se correlacionaba muy bien con la cantidad final de reabsorción del injerto al de 1.5 años (los coeficientes de correlación oscilaban entre 0.84 y 0.98; p<0.001).
Limitaciones
• El número de pacientes disponibles para el análisis fue muy limitado.
• No se facilitó información sobre la anatomía de los defectos tratados ni sobre el motivo de la pérdida de dientes. Las diferentes configuraciones anatómicas del defecto pueden influir en los resultados del procedimiento regenerativo.
• Se aplicaron diferentes materiales para los procedimientos de regeneración ósea guiada horizontal. El subanálisis realizado por los autores no mostró diferencias entre el bloque óseo de L-PRF y el bloque óseo compuesto (50 % Bio-Oss + 50 % hueso autólogo), pero esto se observó en una submuestra muy limitada de pacientes, lo que dificulta la posibilidad de generalizar los resultados.
Conclusiones e impacto
• Es evidente que, tras una intervención de ROG, una parte significativa del injerto se reabsorbe. Tanto la reabsorción temprana como la tardía fueron de al menos 1 mm.
• El fenotipo óseo individual parece ser un buen predictor del proceso de reabsorción. Tras 18 meses de cicatrización, el contorno de los injertos se ajusta casi perfectamente a la DFI, medido mediante CBCT.
• Este hallazgo podría orientar a los clínicos a la hora de determinar la cantidad máxima regenerable mediante ROG, aunque son necesarias más investigaciones con un número mayor de pacientes.

Dentista y Paciente 64
Estudio
Notas
JCP Digest 111 ees un resumen del artículo “El fenotipo alveolar puede representar el límite de la ROG horizontal”. J Clin Periodontol. 50 (4):500-510. DOI: 10.1111/jcpe13764.
https://www.onlinelibrary.wiley.com/doi/10.1111/jcpe.13764
Acceso a través de la página web para miembros de la EFP http://efp.org/members/jcp.php
Con el amable permiso de Wiley Online Library. Copyright © 1999-2023 John Wiley & Sons, Inc. Todos los derechos reservados. JCP Digest es una publicació de la Federación Europea de Periodoncia (EFP). Oficina EFP: Cink Coworking, oficina 17, calle Henri Dunant 15-17, 28036 Madrid, España · www.efp.org
180. Agosto 2023 65
El fenotipo alveolar puede representar el límite de la ROG horizontal
Los análisis en 2D y 3D mostraron una correlación muy alta entre la cantidad final de regeneración ósea y la DFI (desviación media 0.0 mm ± 0.5 mm).













































































Importado y distribuido en México por: 55 - 2633 - 5496 / 55 - 2633 - 6518 55 - 3870 - 3877 / 55 - 3870 - 3878 F R E S E R O S M E T Á L I C O S PARA 24 PIEZAS MR
























































































































































