
























Avaliação, Diagnóstico, Monitoramento e Aferição em Nutrição – Adulto e Pediátrico
Cristina Martins
Dietoterapia nas Doenças do Adulto, 2a ed.
Aline Marcadenti de Oliveira
Flávia Moraes Silva
Fisiopatologia da Nutrição e Dietoterapia
Carla de Oliveira Barbosa Rosa
Helen Hermana Miranda Hermsdorff
Interpretação de Exames Laboratoriais
Aplicados à Nutrição Clínica
Larissa Calixto-Lima
Nelzir Trindade Reis
Protocolos para Pesquisas em Nutrição
Clínica: Avaliação Antropométrica, Dietética e Metabolismo Energético
Eliane Lopes Rosado
Maisa Cruz Martins
Modulação Intestinal – Do Sequenciamento Genético à Prática Clínica
Ilanna Marques
Nutrição, Microbiota e Saúde Mental – Evidências Baseadas na Psiquiatria
Nutricional
Thaís de Rezende Bessa Guerra
Maria Paula Junqueira Gonçalves
Nefrologia no Dia a Dia
Daniel Rinaldi dos Santos
Nutrição Clínica – Bases para Prescrição
Nelzir Trindade Reis
Larissa Calixto-Lima
Nutrição Clínica no Dia a Dia, 2a ed.
Larissa Calixto-Lima
Maria Cristina Gonzalez
Nutrição e Metabolismo em Cirurgia
Metabólica e Bariátrica, 2a ed.
Luciana Zuolo Coppini
Nutrição Oncológica no Dia a Dia
Aline Pereira Pedrosa
Taiara Scopel Poltronieri
Emanuelly Varea Maria Wiegert
Larissa Calixto-Lima
Suplementos Alimentares & Fitoterapia – Prática Clínica
Baseada em Evidências Científicas
Felipe de Souza Cardoso
Terapia Nutricional em UTI, 2a ed.
Diogo Toledo
Melina Castro
Saiba mais sobre estes e outros títulos em nosso site: www.rubio.com.br

A editora e os autores deste livro não mediram esforços para assegurar dados corretos e informações precisas. Entretanto, por ser a Medicina uma ciência em permanente evolução, recomendamos aos nossos leitores recorrer à bula dos medicamentos e a outras fontes fidedignas – inclusive documentos oficiais –, bem como avaliar cuidadosamente as recomendações contidas neste livro em relação às condições clínicas de cada paciente.


Nutricionista pela Universidade do Estado do Rio de Janeiro (Uerj).
Mestre em Morfologia pela Uerj. Doutora em Ciências pela Uerj.
Pós‑doutorado em Ciências pela Uerj.
Professora Associada do Departamento de Nutrição Aplicada do Instituto de Nutrição da Uerj.
Procientista da Uerj.
Coordenadora da Equipe de Nutrição do Serviço de Atendimento Integral ao Portador de obesidade (SAi‑Ob) do Hospital Universitário Pedro Ernesto (Hupe/Uerj).
Nutricionista pela Universidade Federal do Estado do Rio de Janeiro (Unirio).
Pós‑graduada em Nutrição Clínica pela Universidade Federal do Rio de Janeiro (UFRJ).
Pós‑graduada em Nutrição Clínica Funcional pela Universidade Cruzeiro do Sul (Unicsul).
Pós‑graduada em Nutrição Esportiva Funcional pela Unicsul.
Especialista em Nutrição Clínica pela Associação Brasileira de Nutrição (Asbran).
Mestre em Nutrição Clínica pelo Instituto de Nutrição Josué de Castro da Universidade Federal do Rio de Janeiro (INJC/UFRJ).
Ex‑conselheira Efetiva do Conselho Regional de Nutricionistas da 4a Região (CRN4 – RJ/ES) – nas gestões 2007‑2010 e 2019‑2022.
Professora de Pós‑graduações e cursos de extensão nas áreas de Suplementação Nutricional e Nutrição Clínica.
Diretora da NutClinic – Cursos em Nutrição Clínica.
Manual de Nutrição Clínica
Copyright © 2024 Editora Rubio Ltda.
ISBN 978-65-88340-69-1
Todos os direitos reservados. É expressamente proibida a reprodução desta obra, no todo ou em parte, sem autorização por escrito da Editora.
Produção
Equipe Rubio
Capa Bruno Sales
Imagens de Capa ©iStock.com/fcafotodigital/Dr_Microbe/Studio CJ/grinvalds/FatCamera/shapecharge
Editoração Eletrônica
Estúdio Castellani
M954m
Manual de Nutrição Clínica/organizadoras Alessandra Pinheiro Mulder/Fernanda Campinho Vaz Sanchez. – 1. ed. – Rio de Janeiro: Rubio, 2024. 640p.; 24cm.
Inclui bibliografia e Índice
ISBN 978-65-88340-69-1
1. Nutrição. 2. Prática clínica. I. Mulder, Alessandra Pinheiro. II. Sanchez, Fernanda Campinho Vaz Sanchez.
CDD: 613.2
CDU: 612.39
Editora Rubio Ltda. Av. Franklin Roosevelt, 194 s/l. 204 – Centro 20021-120 – Rio de Janeiro – RJ Telefone: 55(21) 2262-3779
E-mail: rubio@rubio.com.br www.rubio.com.br
Impresso no Brasil
Printed in Brazil
Alessandra Silva Dias de Oliveira
Nutricionista pela Universidade do Estado do Rio de Janeiro (Uerj).
Mestre e Doutora em Saúde Coletiva com Área de Concentração em Epidemiologia pelo Instituto de Medicina Social da Uerj (IMS/Uerj).
Pós-doutorado em Ciências Nutricionais pelo Programa de Pós-graduação em Nutrição da Universidade Federal do Rio de Janeiro (UFRJ).
Professora Associada do Departamento de Nutrição Social da Uerj.
Coordenadora do Laboratório Interdisciplinar de Avaliação Nutricional da Uerj.
Professora Permanente do Programa de Pós-graduação em Alimentos, Nutrição e Saúde da Universidade Federal da Grande Dourados (PPGANS/UFGD), MS.
Ana Luísa Kremer Faller
Nutricionista pela Universidade Federal do Rio de Janeiro (UFRJ).
Doutora em Ciências Nutricionais pela Cornell University/UFRJ.
Professora Adjunta do Departamento de Nutrição e Dietética do Instituto de Nutrição Josué de Castro (INJC/UFRJ).
Professora do Programa de Pós-graduação em Nutrição Clínica (PPGNC) da UFRJ.
Coordenadora do Curso de Especialização em Nutrição Funcional Aplicada à Clínica (CENUF) da UFRJ.
Andreia De Luca Sacramento
Nutricionista pela Universidade do Estado do Rio de Janeiro (Uerj).
Mestre em Saúde da Mulher e da Criança pelo Instituto Fernandes Figueira (IFF)/Fundação Oswaldo Cruz (Fiocruz), RJ.
Membro Associado da Sociedade Brasileira de Cirurgia Bariátrica e Metabólica (SBCBM).
Membro da International Federation for the Surgery of Obesity (IFSO).
Supervisão de Estágio e Treinamento Profissional no Hospital Municipal Miguel Couto/Secretaria Municipal de Saúde do Rio de Janeiro (HMMC/ SMSRJ).
Professora na Área de Obesidade e Cirurgia Bariátrica em Cursos de Pós-graduação.
Annie Bello
Nutricionista pela Universidade do Estado do Rio de Janeiro (Uerj).
Especialista em Nutrição Clínica Universidade Federal do Rio de Janeiro (UFRJ).
Doutora em Fisiopatologia Clínica pela University of Utah.
Professora Associada de Nutrição Clínica da Uerj. Diretora da Escola de Nutrição Baseada em Evidências.
Bruna Pitasi Arguelhes
Nutricionista pela Universidade do Estado do Rio de Janeiro (Uerj).
Especialização em Residência Multiprofissional em Saúde Coletiva pela Universidade Federal do Rio de Janeiro (UFRJ).
Mestre pelo Programa de Pós-graduação em Saúde Coletiva no Instituto de Medicina Social (IMS) da Uerj.
Nutricionista e Analista Técnica de Políticas Sociais do Ministério do Desenvolvimento e Assistência Social, Família e Combate à Fome (MDS).
Carla Maria Avesani
Nutricionista pela Pontifícia Universidade Católica de Campinas (PUC-Campinas).
Doutora em Ciências pela Universidade Federal de São Paulo (Unifesp).
Pós-doutorado em Nefrologia no Karolinska Institutet, Suécia.
Professora Associada em Nutrição e Pesquisadora Senior do Departmento Clinical Science, Intervention and Technology do Karolinska Institutet, Suécia.
Carolyne Pimentel Rosado
Nutricionista pela Universidade do Estado do Rio de Janeiro (Uerj).
Mestre em Alimentação, Nutrição e Saúde pela Uerj.
Doutora em Ciências pela Uerj.
Pós-doutoranda em Ciência dos Alimentos pelo Programa de Pós-graduação em Alimentos e Nutrição da Universidade Federal do Estado do Rio de Janeiro (PPGAN/Unirio).
Professora Colaboradora na Escola de Nutrição da Unirio.
Christiana de Oliveira
Nutricionista pela Universidade Santa Úrsula (USU).
Pós-graduanda em Saúde da Mulher e Fertilidade pelo Instituto Andrea Friques (IAF – ES).
Especialista em Nutrição Clínica pela Universidade São Camilo do Rio de Janeiro.
Especialista em Nutrição Enteral e Parenteral pela Santa Casa de Misericórdia do Rio de Janeiro.
Especialista em Nutrição Materno-infantil na Prática Clínica e Ortomolecular pela Fapes.
Especialista em Obesidade e Cirurgia Bariátrica pelo Centro Integrado de Nutrição (CIN).
Membro Associado da Sociedade Brasileira de Cirurgia Bariátrica e Metabólica (SBCBM).
Membro da International Federation for the Surgery of Obesity and Metabolic Disorders (IFSO).
Membro Associada da Associação Brasileira para o Estudo da Obesidade e Síndrome Metabólica (Abeso).
Cláudia dos Santos Cople-Rodrigues
Nutricionista pela Universidade Federal do Rio de Janeiro (UFRJ).
Mestre em Nutrição pela UFRJ.
Doutora em Nutrição pela Universidade Federal de São Paulo (Unifesp).
Especialista em Fitoterapia, em Nutrigenética e em Ortomolecular pela Faculdade Unyleya, RJ.
Formação em Aromaterapia pelo Instituto Aromalink.
Fundadora e Coordenadora do Centro de Referência de Nutrição à Pessoa com Doença Falciforme (Nutrifal).
Professora do Departamento de Nutrição Aplicada da Universidade do Estado do Rio de Janeiro (Uerj).
Claudia Olsieski da Cruz
Nutricionista pela Universidade do Estado do Rio de Janeiro (Uerj).
Mestre em Alimentação, Nutrição e Saúde pela Uerj.
Marketóloga pela Universidade Estácio de Sá (Unesa).
Master in business administration (MBA) em Gestão Pública pelo Centro Universitário Augusto Motta (Unisuam).
Professora e Coordenadora de Cursos de Graduação em Nutrição e em Gastronomia na Unesa.
Ex-coordenadora do Projeto de Extensão “Oficina Saber do Sabor”.
Daiane Cristina Guerra
Nutricionista pela Universidade Federal de Ouro Preto (UFOP), MG.
Especialista em Terapia Nutricional Parenteral e Enteral pela Sociedade Brasileira de Nutrição Parenteral e Enteral (Braspen/SBNPE).
Mestre em Ciências Médicas pela Faculdade de Medicina de Ribeirão Preto da Universidade de São Paulo (FMRP/USP).
Nutricionista do Instituto Nacional de Câncer (Inca).
Nutricionista pela Universidade Federal Fluminense (UFF).
Mestre em Saúde Pública pela Escola Nacional de Saúde Pública Sérgio Arouca da Fundação Oswaldo Cruz (ENSP/Fiocruz).
Doutora em Fisiopatologia Clínica e Experimental pela Universidade do Estado do Rio de Janeiro (Uerj) e Department of Physiological Science pela University of California (UCLA), Los Angeles – Califórnia.
Pós-doutorado em Ciências Cardiovasculares pela UFF.
Professora Adjunta da Escola de Nutrição e do Programa de Pós-graduação em Segurança
Alimentar e Nutricional da Universidade Federal do Estado do Rio de Janeiro (Unirio).
Nutricionista pela Universidade Federal do Rio de Janeiro (UFRJ).
Pós-graduado em Nutrição Clínica pela UFRJ.
Pós-graduado em Fitoterapia pelo Instituto de Pesquisas, Ensino e Gestão em Saúde (IPGS).
Mestre em Fisiopatologia Clínica pela Universidade do Estado do Rio de Janeiro (Uerj).
Doutor em Ciências Nutricionais pela UFRJ.
Psicanalista pelo Instituto Brasileiro de Psicanálise Clínica (IBPC).
Professor do Curso de Nutrição da Faculdade Bezerra de Araújo (FABA) e da Faculdade de Medicina de Petrópolis (Unifase).
Fernanda Barros Carvalhal
Nutricionista pela Universidade Estácio de Sá (Unesa).
Pós-graduada em Nutrição Clínica com Foco em Cardiologia e Alta Complexidade pelo Centro de Ensino e Pesquisas (Procep) do Hospital Pró-Cardíaco.
Mestre em Nutrição Clínica pela Universidade Federal do Rio de Janeiro (UFRJ).
Aperfeiçoamento em Alimentação e Cultura pela Escola Nacional de Saúde Pública Sérgio Arouca da Fundação Oswaldo Cruz (ENSP/Fiocruz).
Coordenadora do Serviço de Nutrição no Hospital São Vicente de Paulo (HSVP/RJ).
Fernanda Galvão de Oliveira Santin
Nutricionista pela Faculdade de Saúde Pública da Universidade de São Paulo (FSP/USP).
Mestre e Doutora em Alimentação, Nutrição e Saúde pela Universidade do Estado do Rio de Janeiro (Uerj).
Pós-doutorado pelo Núcleo de Pesquisas Epidemiológicas em Nutrição e Saúde (Nupens) pelo Instituto de Nutrição da Faculdade de Saúde Pública da USP.
Fernanda Mattos
Nutricionista pela Universidade Estácio de Sá (Unesa).
Pós-graduação em Nutrição Clínica pela Universidade Federal do Rio de Janeiro (UFRJ).
Mestrado em Clínica Médica pela UFRJ.
Doutorado em Ciências Nutricionais pela UFRJ.
Pós-doutorado na linha de Bioquímica Nutricional pela UFRJ em parceria com a Fundação Oswaldo Cruz (Fiocruz).
Sócia da Sociedade Portuguesa para o Estudo da Obesidade (Speo).
Membro do Núcleo de Nutrição da Comissão das Especialidades Associadas (Coesa) – Efetivo da Sociedade Brasileira de Cirurgia Bariátrica e Metabólica (SBCBM) – Gestão 2023-2024. Membro da Associação Brasileira para o Estudo da Obesidade e Síndrome Metabólica (Abeso).
Membro da International Federation for the Surgery of Obesity and Metabolic Disorders (IFSO). Diploma de Competência em Sobrepeso e Obesidade pelo Colégio Oficial de Médicos de Barcelona.
Docente do Módulo de Obesidade e Cirurgia Bariátrica em Cursos de Pós-graduação em Nutrição e Medicina.
Nutricionista do Programa de Obesidade e Cirurgia Bariátrica do Hospital Universitário Clementino Fraga Filho (HUCFF) da UFRJ.
Gabriela Morgado O. Coelho
Nutricionista pela Universidade Gama Filho (UGF).
Graduada em língua inglesa pela University of California Santa Barbara, EUA.
Nutricionista Especialista em Nutrição, Exercício e Fitness Coorporativo pela Universidade Federal do Rio de Janeiro (UFRJ).
Mestre em Nutrição Humana pela UFRJ.
Doutora em Alimentação, Nutrição e Saúde pela Universidade Estadual do Rio de Janeiro (Uerj).
Docente Convidada de cursos de Pós-graduação da UFRJ, Uerj e Universidade Estácio de Sá (Unesa).
Professora Adjunta do Departamento de Nutrição
Básica e Experimental do Instituto de Nutrição da Uerj.
Gabriela Rodrigues Ullmann
Nutricionista pelo Centro Universitário São Camilo, SP.
Pós-graduada em Gastrenterologia Pediátrica pela Universidade Federal de São Paulo (Unifesp).
Pós-graduada em Nutrição Clínica pelo Ganep Educação.
Mestre em Alimentos, Nutrição e Saúde pela Unifesp.
Gabriela Villaça Chaves
Nutricionista pela Universidade Federal do Rio de Janeiro (UFRJ).
Especialista em Nutrição Clínica pela UFRJ.
Mestre e Doutora em Ciências pela UFRJ.
Tecnologista Sênior do Instituto Nacional de Câncer (Inca).
Professora do Programa de Pós-graduação em Oncologia e do Programa de Pós-graduação em Saúde Coletiva e Controle do Câncer do Inca.
Jovem Cientista do Nosso Estado pela Fundação
Carlos Chagas Filho de Amparo à Pesquisa do Estado do Rio de Janeiro (Faperj).
Gabrielle da Silva Vargas Silva
Nutricionista pela Universidade Federal do Estado do Rio de Janeiro (Unirio).
Especialização em Oncologia pelo Instituto Nacional de Câncer (Inca).
Mestrado em Nutrição Humana pela Universidade Federal do Rio de Janeiro (UFRJ).
Gabrielle de Souza Rocha
Nutricionista pela Universidade do Estado do Rio de Janeiro (Uerj).
Especialista em Gestão de Programas de Residência em Saúde pelo Hospital Sírio-Libanês (GPRS/HSL).
Mestre em Fisiopatologia Clínica e Experimental pela Uerj.
Doutora em Ciências da Saúde pela Universidade Federal do Rio Grande do Norte (UFRN).
Professora Associada da Faculdade de Nutrição Emília de Jesus Ferreiro da Universidade Federal Fluminense (UFF) e em Exercício Provisório na Universidade Federal de Roraima (UFRR).
Glauciane Lacerda Miranda
Nutricionista pela Universidade do Estado do Rio de Janeiro (Uerj).
Mestre em Morfologia pelo Programa de Pósgraduação em Biologia Humana e Experimental (BHEX) na Uerj.
Doutora em Ciências pelo Programa de Pósgraduação em Biociências (PPGB) na Uerj.
Pós-doutorado em Nutrição pela Universidade Federal do Rio de Janeiro (Fundação Carlos Chagas Filho de Amparo à Pesquisa do Estado do Rio de Janeiro [Faperj]/UFRJ).
Coordenadora do Curso de Nutrição no Centro Universitário Brasileiro de Educação (UniCBE) e Faculdades Reunidas da ASCE (Frasce).
Membro da American Physiological Society (APS).
Professora nos cursos de Saúde no Centro Universitário Brasileiro de Educação (UniCBE) e das Frasce.
Professora Assistente A pelo Departamento de Nutrição e Dietética na Universidade Federal Fluminense (MND/UFF).
Professora Convidada na Pós-graduação de Terapia Nutricional (Tenutri) da Uerj.
Ingrid Lins Gomes
Nutricionista pela Universidade Veiga de Almeida (UVA).
Aperfeiçoamento em Atendimento Ambulatorial Nutricional no Hospital Santa Casa de Misericórdia do Rio de Janeiro, administrado pela Dra. Profa. Nelzir Trindade Reis.
Pós-graduação em Nutrição Clínica pelo Curso de Especialização em Nutrição Clínica da Universidade Federal do Rio de Janeiro (UFRJ).
Mestranda do Programa de Pós-graduação em Nutrição Clínica (PPGNC) pela UFRJ.
José Aroldo Lima Gonçalves-Filho
Nutricionista pela Universidade do Estado do Rio de Janeiro (Uerj).
Pós-graduado em Medicina Ortomolecular pela Universidade Veiga de Almeida (UVA).
Pós-graduado em Fitoterapia aplicada à Prática Clínica pelo Centro Universitário da Grande Fortaleza (UniGrande).
Especialista em Nutrição Clínica e em Fitoterapia pela Associação Brasileira de Nutrição (Asbran).
Mestre em Ciências Médicas pela Uerj.
Chefe do Serviço de Nutrição e Dietética do Hospital Central da Polícia Militar do Estado do Rio de Janeiro (HCPM/PMERJ).
Professor do Programa de Pós-graduação em Nutrição do Centro Universitário Redentor (UniRedentor).
Juliana Moreira Martins Brascher
Nutricionista pela Universidade Federal do Estado do Rio de Janeiro (Unirio).
Especialização em Nutrição Oncológica pelo Instituto Nacional de Câncer (Inca).
Especialização em Nutrição Clínica pela Universidade Federal Fluminense (UFF).
Mestre em Nutrição Clínica pela Universidade Federal do Rio de Janeiro (UFRJ).
Nutricionista na Força Aérea Brasileira (FAB).
Professora do Curso de Graduação em Nutrição da Faculdade Maria Thereza (Famath), RJ.
Karine Scanci da Silva Pontes
Nutricionista pela Universidade do Estado do Rio de Janeiro (Uerj).
Residência em Nutrição Clínica com Ênfase em Nefrologia pelo Hospital Universitário Pedro Ernesto (Hupe/Uerj).
Pós-graduada em Nutrição Clínica pela Universidade Federal do Rio de Janeiro (UFRJ).
Pós-graduada em Nutrição Esportiva Funcional pela Universidade Cruzeiro do Sul (Unicsul).
Pós-graduada em Fitoterapia Aplicada à Nutrição Clínica pela UFRJ.
Mestre em Fisiopatologia Clínica e Experimental pela Uerj.
Doutoranda em Fisiopatologia Clínica e Experimental pela Uerj.
Larissa Pereira Santos
Nutricionista pela Universidade do Estado do Rio de Janeiro (Uerj).
Pós-graduada em Nutrição Clínica e Metabolismo pela Faculdade Sensu (FAS).
Especialista em Oncologia pelo Programa de Residência Multiprofissional do Instituto Nacional de Câncer (Inca).
Mestranda do Programa de Pós-graduação em Oncologia (PPGO) do Inca.
Fellow em Cuidados Paliativos Oncológicos pelo Inca.
Letícia Monteiro da Fonseca
Cardoso
Nutricionista pela Universidade Federal Fluminense (UFF).
Especialista em Métodos Alternativos ao Uso de Animais de Laboratório pela Fundação Oswaldo Cruz (Fiocruz).
Mestre e Doutoranda em Ciências Cardiovasculares pela UFF.
Lívia Pereira Mendonça
Nutricionista pela Universidade Estadual do Rio de Janeiro (Uerj).
Pós-graduada em Nutrição Ortomolecular, Biofuncional e Fitoterapia pelo Centro Universitário Redentor (UniRedentor).
Mestranda em Medicina Social pela Uerj.
Lygia Nestal Barroso
Nutricionista pela Universidade Federal do Rio de Janeiro (UFRJ).
Especialização em Nutrição Clínica, com Residência na área de Clínica Médica, pelo Hospital Universitário Clementino Fraga Filho (HUCFF) da UFRJ.
Doutora em Ciências Nutricionais, na área de Bioquímica Nutricional, pelo Instituto de Nutrição Josué de Castro (INJC) da UFRJ.
Nutricionista Clínica do HUCFF/UFRJ, com atuação nas áreas de Hepatologia e Onco-hematologia.
Marcela Haido de Carvalho Campos
Nutricionista pela Universidade do Estado do Rio de Janeiro (Uerj).
Residência em Nutrição Clínica no Hospital Universitário Pedro Ernesto (Hupe/Uerj).
Pós-graduada em Nutrição Clínica Funcional pela Universidade Cruzeiro do Sul (Unicsul).
Extensão em Avaliação e Tratamento de Transtornos Alimentares e Obesidade pelo Instituto de Psiquiatria (IPUB) da UFRJ.
Pós-graduada em Fitoterapia na Prática Clínica pela Associação Brasileira de Fitoterapia (Abfit).
Nutricionista no Núcleo de Assistência e Pesquisa em Transtornos Alimentares pelo Núcleo de Assistência e Pesquisa em Transtornos Alimentares da Policlínica Piquet Carneiro (NAPTA/PPC/Uerj).
Márcia Regina Simas Torres Klein
Nutricionista pela Universidade Federal do Rio de Janeiro (UFRJ).
Mestre e Doutora em Fisiopatologia Clínica e Experimental pela Universidade do Estado do Rio de Janeiro (Uerj).
Professora Permanente do Programa de Pósgraduação em Fisiopatologia Clínica e Experimental, do Programa de Pós-graduação em Ciências Médicas e do Programa de Pós-graduação em Alimentação, Nutrição e Saúde (PPGANS/Uerj).
Professora Associada do Departamento de Nutrição Aplicada do Instituto de Nutrição (INU/Uerj).
Membro da Diretoria da Sociedade Brasileira de Hipertensão (SBH).
Cientista do Nosso Estado pela Fundação Carlos Chagas Filho de Amparo à Pesquisa do Estado do Rio de Janeiro (Faperj).
Bolsista de Produtividade em Pesquisa 2 –Conselho Nacional de Desenvolvimento Científico e Tecnológico (CNPq).
Maria Eduarda Guerreiro
Nutricionista pela Universidade do Estado do Rio de Janeiro (Uerj).
Pós-graduada em Nutrição e Medicina Vegetariana pela Plenitude Educação.
Mestranda do Programa de Pós-graduação em Fisiopatologia Clínica e Experimental da Uerj.
Maria Inês Barreto Silva
Nutricionista pela Universidade Federal do Rio de Janeiro (UFRJ).
Mestre em Nutrição Humana pela UFRJ.
Doutora em Ciências, na área de Fisiopatologia Clínica e Experimental, pela Faculdade de Ciências Médicas da Universidade do Estado do Rio de Janeiro (Uerj).
Pós-doutorado em Nutrição e Imunologia, pelo Departamento de Ciências Agrárias, Alimentares e Nutricionais, na Divisão de Nutrição Humana da Universidade de Alberta, Canadá.
Professora Titular do Departamento de Nutrição Aplicada da Escola de Nutrição da Universidade Federal do Estado do Rio de Janeiro (Unirio).
Professora Associada do Departamento de Nutrição Aplicada do Instituto de Nutrição da Uerj.
Professora Visitante do Departamento de Ciências Agrárias, Alimentares e Nutricionais na Divisão de Nutrição Humana da Universidade de Alberta, Canadá.
Jovem Cientista do Estado do Rio de Janeiro pela Fundação Carlos Chagas Filho de Amparo à Pesquisa do Estado do Rio de Janeiro (Faperj).
Mariana Fernandes Costa
Nutricionista pela Universidade Federal do Estado do Rio de Janeiro (Unirio).
Psicóloga pela Universidade do Estado do Rio de Janeiro (Uerj).
Pós-graduada em Terapia Nutricional pela Uerj. Especialista em Nutrição Clínica pela Associação Brasileira de Nutrição (Asbran).
Aperfeiçoamento em Alimentação e Cultura pela Escola Nacional de Saúde Pública Sérgio Arouca da Fundação Oswlado Cruz (ENSP/Fiocruz).
Mestre em Saúde Coletiva pela Universidade Federal Fluminense (UFF).
Doutora e Pós-doutorado em Alimentação, Nutrição e Saúde pela Uerj.
Mestre e Doutora em Psicologia Social pela Uerj.
Nutricionista Clínica do Instituto Nacional de Câncer (Inca), lotada no Hospital do Câncer IV (HC IV).
Pesquisadora Associada ao Núcleo de Pesquisa e Estudos Qualitativos (NUPEQuali/Inca).
Pesquisadora Associada ao Núcleo de Estudos sobre Cultura e Alimentação (Nectar/Uerj).
Membro do Comitê de Nutrição da Academia Nacional de Cuidados Paliativos (ANCP).
Conselheira do Conselho Regional de Nutricionistas da 4a Região (CRN4 – RJ/ES) na Gestão 2007-2010.
Mariana Silva da Costa
Nutricionista pela Universidade do Estado do Rio de Janeiro (Uerj).
Residência em Nutrição Clínica com ênfase em Nefrologia pelo Hospital Universitário Pedro Ernesto (Hupe/Uerj).
Pós-graduada em Nutrição Clínica, Ortomolecular, Funcional e Fitoterapia pelo Centro Universitário Redentor (UniRedentor).
Mestre em Ciências pela Uerj.
Doutoranda em Ciências pela Uerj.
Mário Rogério da Silva Santos
Médico pela Universidade Federal do Pará (UFPA).
Especialista em Medicina de Família e Comunidade pela Secretaria Municipal de Saúde e Defesa Civil do Rio de Janeiro (SMSDCRJ).
Mestre em Saúde da Família pela Universidade Estácio de Sá (Unesa).
Professor da Faculdade de Medicina da Unesa. Professor da Faculdade de Medicina do Instituto de Educação Médica (Idomed) da Unesa.
Milena Miranda de Moraes
Nutricionista pela Universidade Federal do Estado do Rio de Janeiro (UniRio).
Pós-graduada em Nutrição Clínica com foco em Cardiologia e Alta Complexidade pelo Centro de Ensino e Pesquisas (Procep) do Hospital Pró-Cardíaco.
Mestre em Nutrição Humana pelo Instituto de Nutrição Josué de Castro da Universidade Federal do Rio de Janeiro (INJC/UFRJ).
Doutora em Ciências da Nutrição pela INJC/UFRJ. Investigadora Doutorada no Centro de Investigação em Antropologia e Saúde da Universidade de Coimbra, Portugal.
Natália Alvarenga Borges
Nutricionista pela Universidade Federal Fluminense (UFF).
Especialização pelo Programa de Residência Multiprofissional em Terapia Intensiva do Hospital Universitário Antônio Pedro (Huap/UFF).
Mestre e Doutora em Ciências Médicas pela UFF.
Professora Adjunta do Instituto de Nutrição da Universidade do Estado do Rio de Janeiro (Uerj).
Professora do Programa de Pós-graduação em Alimentação, Nutrição e Saúde (PPG-ANS/Uerj).
Membro do Comitê de Nutrição da Sociedade Brasileira de Nefrologia (SBN).
Patricia Coelho de Velasco
Nutricionista pela Universidade Federal do Estado do Rio de Janeiro (Unirio).
Pós-graduação em Nutrição Clínica Pediátrica pela Faculdade de Medicina de Ribeirão Preto da Universidade de São Paulo (FMRP/USP).
Mestre em Neuroimunologia pela Universidade Federal Fluminense (UFF).
Doutora em Neurociências pela UFF.
Pós-doutorado em Bioquímica Nutricional pela Universidade Federal do Rio de Janeiro (UFRJ).
Professora do Departamento de Nutrição Aplicada da Universidade do Estado do Rio de Janeiro (Uerj).
Patrícia Dias de Brito
Nutricionista pela Universidade do Estado do Rio de Janeiro (Uerj).
Mestrado em Biologia pela Uerj.
Doutora em Fisiologia e Fisiopatologia Clínica e Experimental pela Uerj.
Membro do Grupo de Pesquisa Clínica em Nutrição e Doenças Infecciosas da Fundação Oswaldo Cruz (Fiocruz).
Membro do Comitê de Ética em Pesquisa do Instituto Nacional de Infectologia Evandro Chagas (INI) da Fiocruz.
Professora do Programa de Mestrado Profissional em Pesquisa Clínica do INI/Fiocruz.
Coordenadora da Especialização em Nutrição Clínica Aplicada à Infectologia e da Área de Nutrição da Residência Multiprofissional em Doenças Infecciosas e Parasitárias do INI/Fiocruz.
Nutricionista do INI/Fiocruz.
Patrícia Fonseca dos Reis
Nutricionista pela Universidade do Estado do Rio de Janeiro (Uerj).
Residência em Nutrição Clínica no Hospital Universitário Pedro Ernesto (Hupe/Uerj).
Pós-graduação em Nutrição Clínica na Santa Casa da Misericórdia do Rio de Janeiro, pelo Instituto de Pós-graduação Médica Carlos Chagas (IPGMCC).
Mestre em Ciências e Fisiopatologia Clínica e Experimental pela Uerj.
Doutora em Ciências Médicas pela Uerj.
Tecnologista C&T no Instituto Nacional de Câncer (Inca) – Ministério da Saúde.
Patrícia Vasconcelos Fontana Gasparini
Nutricionista pela Universidade Federal Fluminense (UFF).
Residência em Nutrição Clínica pela Universidade do Estado do Rio de Janeiro (Uerj).
Pós-graduada em Fitoterapia aplicada à Nutrição pela Universidade Cruzeiro do Sul (Unicsul).
Mestre em Nutrição e Saúde pela Universidade Federal do Espírito Santo (Ufes).
Rafael Carvalho Sales
Nutricionista pela Universidade Federal do Estado do Rio de Janeiro (UFRJ).
Pós-graduado em Fitoterapia Funcional pela Universidade Cruzeiro do Sul (Unicsul).
Pós-graduado em Nutrição Clínica Funcional pelo Instituto de Pesquisas, Ensino e Gestão em Saúde (IPGS) Ensino Superior em Saúde.
Mestre em Nutrição Humana pela UFRJ.
Pesquisador do Laboratório de Bioquímica
Nutricional pela UFRJ.
Membro da Sociedade Brasileira de Hepatologia (SBH).
Membro do Grupo de Fígado do Rio de Janeiro. Professor nas Áreas de Bioquimica Nutricional e Nutrição Clínica de Graduação e Pós-graduação.
Raiza da Silva Ferreira Fiochi
Nutricionista pela Universidade Federal Fluminense (UFF).
Pós-graduada em Obesidade e Síndrome Metabólica pelo Instituto de Pesquisas, Ensino e Gestão em Saúde (IPGS) Ensino Superior em Saúde.
Mestre em Ciências Cardiovasculares pela UFF.
Renata de Souza-Silva
Nutricionista pela Universidade Federal do Estado do Rio de Janeiro (Unirio).
Especialista em Oncologia pelo Programa de Residência Multiprofissional em Oncologia do Instituto Nacional do Câncer (Inca).
Mestrado em Oncologia pelo Inca.
Membro do Comitê de Nutrição da Academia Nacional de Cuidados Paliativos (ANCP).
Rosane de Souza Santos
Nutricionista pela Universidade Federal do Estado do Rio de Janeiro (Unirio).
Mestre em Neurologia pela Unirio.
Doutoranda do Programa de Pós-graduação em Alimentação, Nutrição e Saúde do Instituto de Nutrição da Universidade do Estado do Rio de Janeiro (PPGANS/INU/Uerj).
Nutricionista da Unidade de Cuidados Paliativos do Instituto Nacional de Câncer (Inca).
Nutricionista do Hospital Central da Polícia Militar do Estado do Rio de Janeiro (HCPM/PMERJ).
Taianah Almeida Barroso
Nutricionista pela Universidade Federal Fluminense (UFF).
Especialista em Saúde do Trabalhador pela Escola Nacional de Saúde Pública Sergio Arouca da Fundação Oswlado Cruz (ENSP/Fiocruz).
Especialista em Nutrição Clínica aplicada à Infectologia pelo Instituto Nacional de Infectologia Evandro Chagas da Fundação Oswaldo Cruz (INI/Fiocruz).
Mestre em Ciências da Nutrição pela UFF.
Tamyris Lira
Nutricionista pela Universidade do Estado do Rio de Janeiro (Uerj).
Residência em Nutrição Clínica pelo Hospital Universitário Pedro Ernesto (Hupe /Uerj).
Especialista em Terapia Nutricional pela Uerj. Mestre em Fisiopatologia Clínica e Experimental pela Uerj.
Doutoranda em Fisiopatologia Clínica e Experimental pela Uerj.
Tatiana Almeida de Moraes
Nutricionista pela Universidade Federal Fluminense (UFF).
Pós-graduada em Nutrição Clínica e Terapia Nutricional pelo Ganep Educação.
Mestre em Ciências da Nutrição pela UFF.
Doutoranda em Alimentação, Nutrição e Saúde pela Universidade do Estado do Rio de Janeiro (Uerj).
Thaís da Silva Ferreira
Nutricionista pela Universidade Federal do Estado do Rio de Janeiro (Unirio).
Mestre em Ciências pelo Programa de Pósgraduação em Ciências Médicas da Universidade do Estado do Rio de Janeiro (PGCM/Uerj).
Doutora em Ciências pelo Programa de Pós-graduação em Fisiopatologia Clínica e Experimental (Fisclinex/Uerj).
Professora Adjunta do Departamento de Nutrição Aplicada da Escola de Nutrição e do Programa de Pós-graduação em Segurança Alimentar e Nutricional (PPGSAN) da Unirio.
Thalita Lima Melo
Nutricionista pela Universidade Presbiteriana Mackenzie, SP.
Doutora em Ciências com ênfase em Nefrologia pela Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM/Unifesp).
Aprimorada em Transtornos Alimentares pelo Programa de Transtornos Alimentares do Instituto de Psiquiatria do Hospital das Clínicas (Ambulim).
Professora do Curso de Especialização em Nutrição e Nefrologia do Instituto Nacional de Ensino Superior (Inades).
Colaboradora Voluntária do Núcleo de Pesquisa e Ensino (NUPE) do Ambulim.
Membro da Aliança pela Alimentação Adequada e Saudável.
Vanessa de Oliveira Ferreira
Nutricionista pela Universidade Federal do Rio de Janeiro (UFRJ).
Pós-graduada em Nutrição Clínica e Fitoterapia pela Universidade de Barra Mansa (UBM). Nutricionista da Universidade do Estado do Rio de Janeiro (Uerj).
Vânia Mattoso
Nutricionista pela Universidade Federal do Estado do Rio de Janeiro (Unirio).
Doutora e Mestre em Ciências Aplicadas em Produtos para Saúde pela Universidade Federal Fluminense (UFF).
Pós-graduada em Nutrição Clínica Funcional pela Universidade Cruzeiro do Sul (Unicsul).
Pós-graduada em Nutrição Esportiva Funcional pela Unicsul.
Pós-graduada em Fitoterapia Funcional pela Unicsul. Master in business administration (MBA) em Gestão de Pessoas e Empreendedorismo pela Pontifícia Universidade Católica do Rio Grande do Sul (PUC-RS).
Sócia-proprietária da Clínica do Intestino. Mentora na Mentoria Athenas.
Victoria Ferrari Canedo de Sant’Anna
Nutricionista pela Universidade Federal do Rio de Janeiro (UFRJ).
Pós-graduada em Nutrição Clínica na modalidade Residência pela Universidade Estadual do Rio de Janeiro (Uerj).
Pós-graduada em Nutrição Clínica Biofuncional, Ortomolecular e Fitoterapia pelo Centro Universitário Redentor (UniRedentor).
Mestre em Fisiopatologia Clínica e Experimental pelo Programa de Pós-graduação em Fisiopatologia Clínica e Experimental (Fisclinex/Uerj).
Doutoranda em Fisiopatologia Clínica e Experimental pela Fisclinex/Uerj.
Professora em Nutrição da Universidade Estácio de Sá (Unesa).
Viviane de Oliveira Leal
Nutricionista pela Universidade Federal Fluminense (UFF).
Mestre em Clínica Médica pela Universidade Federal do Rio de Janeiro (UFRJ).
Doutora em Ciências Médicas pela UFF.
Pós-doutora em Ciências Cardiovasculares pela UFF.
Nutricionista no Centro de Nefrologia Mageense (Cenefro) e Hospital Universitário Pedro Ernesto da Universidade do Estado do Rio de Janeiro (Hupe/Uerj).
Wilza Arantes Ferreira Peres
Nutricionista pela Universidade Federal do Rio de Janeiro (UFRJ).
Mestre em Nutrição pela UFRJ.
Doutorado em Ciências pelo Programa de Clínica Médica do Serviço de Hepatologia do Hospital Universitário Clementino Fraga Filho (HUCFF/UFRJ).
Professora Titular do Instituto de Nutrição Josué de Castro (INJC/UFRJ).
Líder do Grupo de Pesquisa em Bioquímica Nutricional do INJC/UFRJ.
Coordenadora do Ambulatório de Nutrição Integrante do Ambulatório Multidisciplinar de Hepatologia do HUCFF/UFRJ.
Coordenadora do curso de especialização em Terapia Nutricional do Adulto (Cetnut/UFRJ).
Bolsista de Produtividade do Conselho Nacional de Desenvolvimento Científico e Tecnológico (CNPq).
Dedicamos esta obra a todos os profissionais que se dedicam à Nutrição Clínica, cujo compromisso com a excelência e o bem-estar dos pacientes inspira constantemente a busca por conhecimento e aprimoramento. Que as páginas deste livro sejam uma fonte de orientação e inspiração, capacitando-os a oferecer cuidados nutricionais de qualidade excepcional e a fazer diferença significativa na vida daqueles que servem.
A Deus, fonte inesgotável de inspiração e sabedoria.
Aos meus pais por todo investimento.
Ao meu marido, Diogo, por sempre acreditar e apoiar as minhas ideias.
Aos meu filhos, Benjamin, Davi e Liz, vocês são o motivo de eu querer crescer e me tornar melhor a cada dia. Amo vocês!
Alessandra Pinheiro Mulder
A Deus, causa primária de todas as coisas.
Aos meus pais, Delfim (in memorian) e Elisabete, pelo incentivo ao estudo.
A minha avó Felicidade (in memorian) pela certeza do amor.
Ao meu marido, Ricardo, pelo apoio e amor diário. Obrigada por sempre acreditar em mim.
As minhas filhas, Julia e Gabriela, pelos sorrisos e abraços quentinhos.
Aos meus professores, aos colegas de profissão, aos alunos e aos pacientes, que foram e são fundamentais para a minha constante construção profissional.
A cada colaborador deste livro e, especialmente, à Editora Rubio, por tornarem possível esta publicação.
E, claro, à querida Alessandra Pinheiro Mulder, pelo convite e pela confiança para organizar esta obra.
Fernanda Campinho Vaz Sanchez
É com grande alegria que apresentamos o Manual de Nutrição Clínica, uma obra única que reúne conteúdo científico e sua aplicabilidade na prática clínica do nutricionista. Com páginas repletas de conhecimento sólido e prático, este livro é uma ferramenta indispensável para profissionais que buscam a excelência em sua atuação.
Os capítulos foram cuidadosamente elaborados por renomados especialistas da área, cujos currículos acadêmicos e experiência profissional conferem qualidade ímpar ao conteúdo apresentado. Cada colaborador possui formação
acadêmica relevante, aliada a uma sólida vivência prática no campo da nutrição, garantindo, assim, que os conhecimentos compartilhados sejam embasados nessas duas realidades tão importantes.
Estamos confiantes de que esta obra se tornará uma referência essencial em sua biblioteca profissional, proporcionando-lhe insights valiosos e orientações práticas que irão enriquecer sua prática clínica e, acima de tudo, melhorar a qualidade de vida daqueles que você atende.
As Organizadoras
Recebi com muita alegria o convite das Professoras Fernanda Campinho Vaz Sanchez e Alessandra Pinheiro Mulder, para escrever o prefácio do Manual de Nutrição Clínica. A Nutrição Clínica é uma das áreas da Nutrição mais procurada pelos nutricionistas e certamente aquela que exige muita competência e atualização constante, uma vez que lida diretamente com o paciente no momento em que ele se encontra mais fragilizado.
Assim, este Manual oferecerá, principalmente aos nutricionistas, um material rico em informações e de fácil utilização, abordando temas essenciais para atuação adequada. Inicia-se com a avaliação nutricional, importantíssima para o conhecimento das condições primárias do paciente; segue pelas recomendações de nutrientes que precisam ser adaptadas de acordo com a situação, sobretudo quando a doença interfere no aproveitamento dos nutrientes, e faz considerações sobre a necessidade de suplementação. Dando continuidade, aborda terapia nutricional, desnutrição e anemias. Entre as doenças foram consideradas aquelas do trato gastrintestinal (esôfago, estômago, intestinos, fígado e pâncreas); obesidade e cirurgia bariátrica; diabetes melito; cardiovasculares (hipertensão,
dislipidemias, insuficiência cardíaca); renais (tratamento conservador, dialítico e insuficiência renal aguda); pulmonares; câncer; paciente crítico; síndrome da imunodeficiência adquirida (AIDS); lúpus eritematoso sistêmico; síndrome do ovário policístico; doenças neurodegenerativas (Parkinson, Alzheimer). Finalizando, foram incluídos temas, como transtornos alimentares; alimentos funcionais na prática clínica e gastronomia hospitalar. Portanto, considerando a abrangência desta obra e a qualidade dos colaboradores e das organizadoras, recomendo fortemente este Manual aos alunos de Nutrição que desejam militar nessa área, aos nutricionistas que atuam em consultórios, clínicas e hospitais que poderão contar com material científico atualizado reunido em uma única publicação, assim como aos demais profissionais da área de saúde interessados em adquirir maior conhecimento dessa área. Por fim, parabenizo aos colaboradores e às organizadoras pelo excelente trabalho.
Silvia M. Franciscato Cozzolino Nutricionista. Professora Titular da Faculdade de Ciências Farmacêuticas da Universidade de São Paulo (USP).
Alessandra Silva Dias de Oliveira Milena Miranda de Moraes
Nutricionais: Energia, Macro- e
Gabriela Morgado O. Coelho Carolyne Pimentel Rosado
Fernanda
Natália Alvarenga Borges Tatiana Almeida de Moraes Campos
Gabrielle de Souza Rocha Raiza da Silva Ferreira Fiochi Letícia Monteiro da Fonseca Cardoso
Cláudia dos Santos Cople‑Rodrigues
Gabrielle de Souza Rocha Letícia Monteiro da Fonseca Cardoso Raiza da Silva Ferreira Fiochi Tamyris Lira da Silva Alessandra Pinheiro Mulder
Andreia De Luca Sacramento Christiana de Oliveira Fernanda Mattos
Capítulo 8 Doenças do Trato Gastrintestinal: Esôfago, Estômago, Intestino, Fígado e Pâncreas ...................................
8.1 Esôfago ....................................................
Vanessa de Oliveira Ferreira Alessandra Pinheiro Mulder
8.2 Estômago .................................................
Glauciane Lacerda Miranda Larissa Pereira Santos
Alessandra Pinheiro Mulder
8.3
9
.................................................
Patricia Coelho de Velasco Felipe de Souza Cardoso Thaís da Silva Ferreira
8.4 Fígado .....................................................
Lygia Nestal Barroso Wilza Arantes Ferreira Peres
8.5 Pâncreas ...................................................
Gabrielle de Souza Rocha Letícia Monteiro de Fonseca Cardoso
Raiza da Silva Ferreira Fiochi Taianah Almeida Barroso
Fabricia Junqueira das Neves Thaís da Silva Ferreira
Capítulo 10 Doenças Cardiovasculares: Hipertensão Arterial
Márcia Regina Simas Torres
Rafael Carvalho Sales Annie Bello
Alessandra Pinheiro Mulder
Capítulo 11 Doença Renal Crônica: Tratamento Não Dialítico, Tratamento Dialítico, Litíase Renal e Transplante Renal
Doença Renal Crônica: Tratamento Não Dialítico
Renata de Souza-Silva Gabrielle da Silva Vargas Silva
Maria Inês Barreto Silva
Carla Maria Avesani Fernanda Galvão de Oliveira Santin
Thalita Lima Melo
Mariana Silva da Costa Karine Scanci da Silva Pontes
Capítulo 12 Doenças
Mário Rogério da Silva Santos José Aroldo Lima Gonçalves Filho
Capítulo 13 Câncer ...........................................................
Mariana Fernandes Costa Rosane de Souza Santos
Bruna Pitasi Arguelhes Daiane Cristina Guerra
Gabriela Villaça Chaves Patrícia Fonseca dos Reis
Capítulo 14 Síndrome de Imunodeficiência Adquirida .....................
Patrícia Dias de Brito Alessandra Pinheiro Mulder
Larissa Pereira Santos
15
Patrícia Vasconcelos Fontana Gasparini Lívia Pereira Mendonça
Capítulo 16 Síndrome dos Ovários Policísticos .............................
Maria Eduarda Guerreiro Vânia Mattoso
Capítulo 17
Fernanda Vaz Gabriela Rodrigues Ullmann
Capítulo 18 Paciente Crítico .................................................
Fernanda Barros Carvalhal Juliana Moreira Martins Brascher
Capítulo 19 Transtornos Alimentares.
Victoria Ferrari Canedo de Sant’Anna Alessandra Pinheiro Mulder
Marcela Haido de Carvalho Campos
Capítulo 20 Alimentos Funcionais e Compostos Bioativos na Prática Clínica...................................................
Ana Luísa Kremer Faller Ingrid Lins Gomes
Capítulo 21 Gastronomia Hospitalar .......................................
Claudia Olsieski da Cruz
A avaliação nutricional consiste na interpretação de informações obtidas por meio de estudos dietéticos, laboratoriais e/ou bioquímicos, antropométricos e sociodemográficos para a realização do diagnóstico sobre o estado nutricional de indivíduos ou populações.1 O estado nutricional é resultado de quanto as necessidades fisiológicas de nutrientes do indivíduo estão sendo supridas.2 Esse estado pode ser influenciado por ingestão de alimentos, necessidade de energia e/ou nutrientes do organismo, assim como sua capacidade de utilizar os nutrientes. Diversos fatores podem interferir no equilíbrio do estado nutricional, destacando-se os fatores econômicos, comportamentais e emocionais, estados patológicos, padrões culturais e as necessidades impostas pelo crescimento.3 Logo, um parâmetro isolado não caracteriza a condição nutricional geral do indivíduo, sendo necessário empregar uma associação de vários indicadores para melhorar a precisão e a acurácia do diagnóstico nutricional.4
Existem diferentes modos de classificar os métodos de avaliação nutricional. Esses métodos podem ser classificados em:
Métodos diretos: são os que exploram as manifestações biológicas, que expressam o estado nutricional do indivíduo (p. ex.,
antropometria, composição corporal, bioquímicos e exame físico ou clínico).
Métodos indiretos: são aqueles capazes de identificar os determinantes da situação de nutrição e alimentação do indivíduo (p. ex., consumo alimentar, fatores socioeconômicos e demográficos).
No entanto, na prática clínica os métodos de avaliação nutricional são comumente categorizados em:
Objetivos: antropometria, bioquímicos e consumo alimentar.
Subjetivos: exame físico ou clínico e avaliação subjetiva global.
Não existe um método ideal para avaliação do consumo alimentar. A escolha do método mais apropriado vai depender de diferentes fatores a serem considerados, tais como:5
Objetivo da avaliação nutricional.
As características do sujeito avaliado (condições do estado geral do indivíduo ou paciente, idade, memória, escolaridade, motivação para participar da avaliação.
Disponibilidade de tempo para a realização da entrevista, entre outros.
T abela 1.6 Sinais e sintomas observados e sua relação com desnutrição energético-proteica ou de micronutrientes
Local Sinais e sintomas
Face
Cabelos
Olhos
Boca
Atrofia muscular temporal bilateral, sinal da asa quebrada (quando associada à perda da bola gordurosa de Bichat)
Opacos, escassos, quebradiços, facilmente destacáveis, secos, despigmentados, sinal de bandeira
Opacos
Cegueira noturna
Manchas de Bitot, ceratomalacia, xerose de conjuntiva e córnea
Inflamação da conjuntiva
Vermelhidão e fissuras nos epicantos
Defeito no campo da retina
Estomatite angular, queilose
Glossite
Língua magenta
Atrofia das papilas
Fissuras na língua
Redução da sensibilidade ao sabor
Sangramento na gengiva
Perda do esmalte dental
Glândulas
Pele
Unhas
Tórax
Tecido subcutâneo
Músculos esqueléticos
Sistema nervoso
Aumento da tireoide
Aumento de paratireoide
Xerose, hiperceratose folicular
Hematoses, petéquias
Hiperpigmentação
Palidez
Seborreia nasolabial
Dermatose vulvar e escrotal
Dermatose descamativa
Pelagra
Sensível às feridas
Quebradiças, rugosas, coiloníquia
Fraqueza do músculo respiratório
Edema
Alargamento epifisário, atraso no fechamento da fontanela anterior, pernas em X
Atrofia do músculo adutor do polegar
Frouxidão das panturrilhas
Hipotonia muscular
Alteração psicomotora
Desorientação aguda
Neuropatia periférica
Neuropatia diabética
Sistema cardiovascular
Aumento do coração, taquicardia
Arritmia
Hipotensão, bradicardia
Fonte: adaptada de Reis & Calixto‑Lima, 2015;3 Jelliffe & Jelliffe, 1989.16
Deficiência relacionada
Desnutrição crônica
Desnutrição aguda
Desnutrição crônica
Vitamina A, zinco
Vitamina A
Riboflavina, vitamina A
Riboflavina, vitamina B6
Vitamina E
Riboflavina, vitamina B6, niacina
Ácido nicotínico, ácido fólico, riboflavina, ferro, vitamina B12, vitamina B6
Riboflavina
Riboflavina, niacina, ferro
Niacina
Zinco
Vitamina C, riboflavina
Flúor, zinco
Iodo
Inanição
Vitamina A
Vitamina C
Niacina
Ferro, vitamina B12, folato
Riboflavina, ácidos graxos essenciais
Riboflavina
Desnutrição aguda
Ácido nicotínico
Vitaminas C e K
Ferro
Proteína, fósforo
Desnutrição aguda
Vitamina D
Desnutrição crônica, complicações sépticas e tempo de hospitalização
Tiamina
Vitamina D
Desnutrição aguda
Fósforo, niacina
Tiamina, vitaminas B6 e E
Cromo
Tiamina
Selênio
Desnutrição crônica
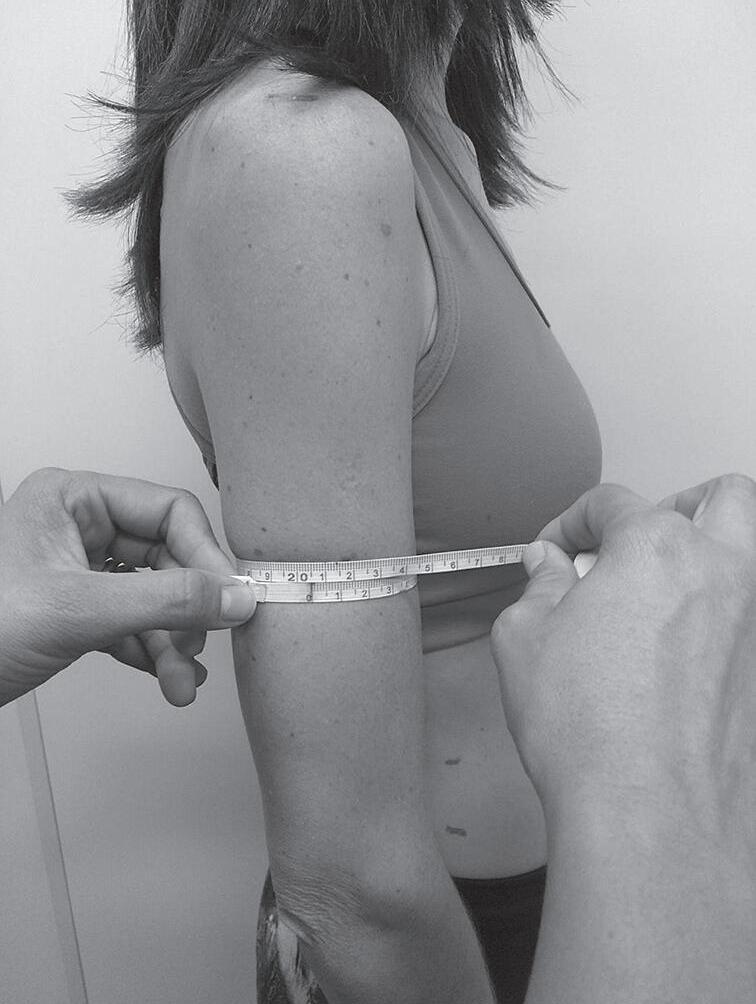
O perímetro do braço (PB) representa a soma das áreas constituídas pelos tecidos ósseos, muscular e gorduroso do braço. É o parâmetro nutricional antropométrico recomendado pela OMS para estimativa da proteína presente na musculatura esquelética total.
Para obtenção do PB, deve-se posicionar o braço do avaliado junto ao corpo, com o cotovelo flexionado a 90° e a palma da mão voltada para cima. Identifica-se a borda lateral do processo acromial por meio de palpação, realizando marcação com caneta no ponto mais distal. Com o ponto zero da fita sobre o ponto marcado, estende-se a fita ao longo da lateral do braço, até o ponto mais distal do olécrano. Marca-se com caneta um traço sobre o ponto médio do braço direito. Com o braço relaxado ao longo do corpo, e palma da mão voltada para a coxa, contorna-se o braço com a fita antropométrica bem ajustada, evitando -se compressão da pele ou folga (Figura 1.2).26,30
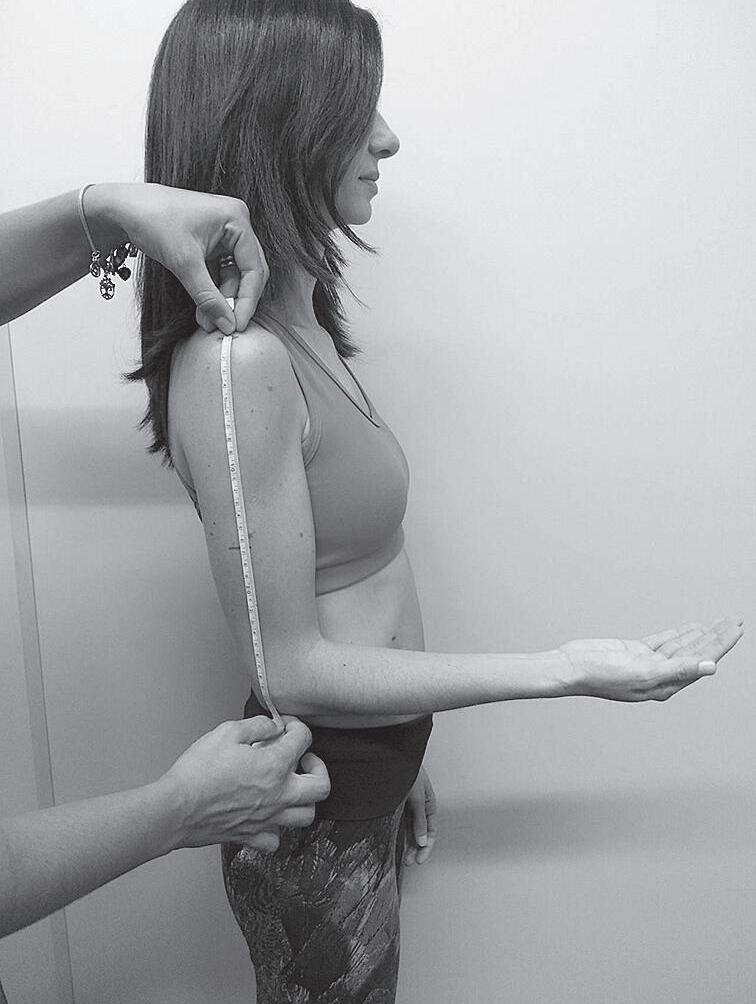
O PB aferido deve ser comparado aos valores de referência da National Health and Nutrition Examination Survey (NHANES), demonstrados em tabela de percentil por Frisancho (1990)31 (Tabela 1.11). A adequação do PB pode ser determinada pela equação a seguir e o PB pode ser classificado segundo os valores mostrados na Tabela 1.12.
Adequação do PB (%) = PB obtido (cm) × 100 PB do percentil 50
PB: perímetro do braço.
Avalia a reserva de tecido muscular (sem correção da área óssea). O perímetro muscular do braço (PMB) é obtido a partir do valor do PB e do valor da dobra cutânea tricipital (DCT) pela seguinte fórmula:
PMB (cm) = PB (cm) – π × [DCT (mm)/10]
PMB: perímetro muscular do braço; PB: perímetro do braço; DCT: dobra cutânea tricipital
T abela 1.15 Percentis da área muscular do braço corrigida (cm²) (continuação)
70 a 74,9
Fonte: adaptada de Frisancho, 1990.31
T abela 1.16 Estado nutricional segundo a área muscular do braço corrigida
AMBc Percentil >15 Percentil entre 5 e 15 Percentil <5
AMBc: área muscular do braço corrigida.
Fonte: adaptada de Frisancho, 1974.33
T abela 1.17 Estado nutricional segundo a dobra cutânea tricipital
PB: perímetro do braço.
Fonte: adaptada de Blackburn & Thornton, 1979.32
T abela 1.18 Percentis da área de gordura do braço (cm²)
8
O termo anemia deriva do grego aima (sangue) e do prefixo an (falta de) que formam a palavra anaima, cujo significado é pessoa com falta de sangue. 1 Como profissionais de saúde, estamos frequentemente atendendo pessoas com anemia decorrente de diversas etiologias, sendo as mais frequentes a deficiência de nutrientes ou uma doença.
A anemia por deficiência de ferro continua sendo importante problema de saúde pública em todo o mundo e permanece entre as cinco principais causas de deficiência em humanos.2
Estima-se que afete mais de 40% da população do planeta, tantos nos países em desenvolvimento quanto nos desenvolvidos.3 Atinge sobretudo crianças em crescimento, mulheres no climatério e mulheres grávidas. Contudo, a anemia também está sendo cada vez mais reconhecida como uma condição clínica que pode afetar pessoas acometidas por alterações clínicas ou cirúrgicas, especialmente portadores de doenças crônicas e idosos.2
As evidências sobre o papel da anemia na piora dos desfechos clínicos têm aumentado, daí a importância da identificação e do tratamento precoces
Define-se anemia como diminuição dos níveis de hemoglobina abaixo dos níveis considerados
normais para o sexo, a idade do indivíduo e a altitude do local em que ele se encontre. Os padrões da Organização Mundial da Saúde (OMS) são utilizados como critério para avaliar a anemia, assim, os níveis de hemoglobina indicativos de anemia são <13g/dL em homens adultos e <12g/dL em mulheres adultas.3,4 Inúmeras são as causas da anemia, classificadas como causa primária, quando decorre de problemas na eritropoiese (quando acontece, p. ex., falta de nutrientes específicos), ou como causa secundária, quando sua presença está associada à doença (hemorragias, câncer, aplasia de medula, doenças inflamatórias intestinais, entre outras). Seja qual for a etiologia, há uma característica comum, que é a redução dos níveis de hemoglobina.
A anemia, principalmente a forma crônica, traz sérias complicações, por gerar transporte inadequado de oxigênio, o que diminui as atividades metabólicas de todas as células e induz disfunções orgânicas generalizadas, cujos sintomas são cansaço, fraqueza e mal-estar geral, e acarretar desgastes fisiológicos, especialmente para o sistema cardiorrespiratório.2
Do ponto de vista clínico, a pessoa com anemia pode apresentar:
Palidez de mucosas.
Dispneia ao esforço.
Disfunção neurocognitiva
Meningite
Infarto
Hiperbilirrubinemia indireta
Hepatopatia
Cálculo biliar
Albuminúria
Isosternúria
Injúria renal substancial
Necrose papilar
Atraso na puberdade
Disfunção erétil
Priapismo
Necrose avascular
Infarto da medula óssea
Osteomielit
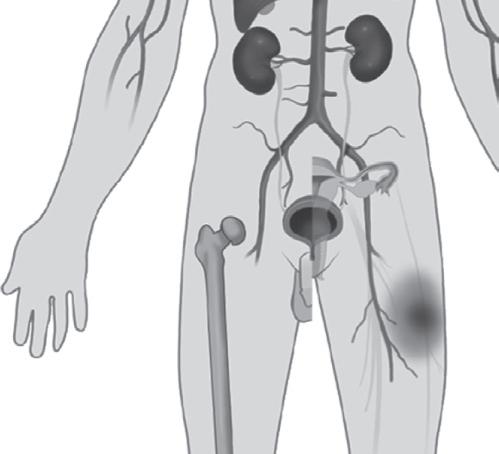
Retinopatia
Glaucoma
Infarto de retina
Hipertensão pulmonar
Síndrome respiratória aguda Dor torácica aguda
Cardiomegalia
Insuficiência cardíaca direta
Anaemia
Sepse
Leucocitose e
Figura 6.3 Complicações clínicas da doença falciforme
Fonte: adaptada de Kato et al., 2018.14
de revisão sistemática do grupo, observamos que os ácidos graxos ômega-3, vitamina A e zinco foram os antioxidantes que melhoraram os parâmetros de hemólise indireta, como Hb, hematócrito, VCM ou hemácias.18 Portanto, deve-se monitorar o consumo dos micronutrientes pelas pessoas com AF por meio de anamnese alimentar bem detalhada.19
Um micronutriente que ganha destaque na DF é o ferro. No Brasil e em algumas partes do mundo, havia a recomendação de se oferecerem chás ou leite nas grandes refeições visando promover a quelação do ferro. Estudo do nosso grupo de pesquisa de Omena et. al. (2018)20 comparou as concentrações de hepcidina, o principal hormônio responsável
Asplenia funcional
Infarto esplênico
Sequestro esplênico
Complicações na gestação
Úlceras na pele
Dor crônica
Complicações agudas
Complicações crônicas
pela homeostase do ferro e pela absorção no intestino entre indivíduos com AF, com ou sem sobrecarga de ferro, e sem a doença. Os resultados mostraram que a concentração de hepcidina foi maior no grupo de indivíduos com anemia falciforme com sobrecarga de ferro (SCDio)>SCD (controle)>indivíduos com anemia falciforme sem sobrecarga de ferro (SCDw). Esses dados sugerem que a ingestão de ferro dietético pelas pessoas com DF sem sobrecarga de ferro não deve ser reduzida, pois maiores concentrações de hepcidina podem diminuir a absorção de ferro. Logo, a recomendação de quelar o ferro dietético das grandes refeições não deve ser feita. A Tabela 6.7 mostra outros nutrientes essenciais para pacientes com DF.20
Renata de Souza-Silva
Gabrielle da Silva Vargas Silva
Maria Inês Barreto Silva
A doença renal crônica (DRC) se caracteriza por perda progressiva da função dos rins, afetando a capacidade de filtrar o sangue e manter a homeostase. Entre as principais causas incluem-se hipertensão arterial sistêmica (HAS) e diabetes melito (DM). Outras causas são glomerulonefrites, pielonefrite, obstrução do trato urinário, fatores hereditários e distúrbios vasculares.1 Estimativas indicam prevalência global de DRC de 14,3% na população mundial.2 O censo de 2018 da Sociedade Brasileira de Nefrologia relatou que o total estimado de pacientes em diálise foi de 133.464.3
As recomendações para o tratamento da DRC preconizam uma abordagem multidisciplinar, tendo o cuidado nutricional como importante aliado. O conjunto de ações terapêuticas favorece o melhor controle da progressão da doença e das comorbidades, além da qualidade de vida dos pacientes.
A avaliação nutricional é a base para o planejamento da terapêutica nutricional, a qual
inclui o levantamento de informações dietéticas, físicas, clínicas e laboratoriais que possibilitem o conhecimento do perfil clínicometabólico do paciente. Desse modo, é possível estabelecer as necessidades dietéticas específicas para prevenir ou tratar deficiências e distúrbios nutricionais, além de contribuir com medidas que favoreçam o controle das complicações da doença.
Neste capítulo, vamos apresentar conceitos e aspectos fisiopatológicos da DRC e estratégias para avaliação e terapia nutricional. No que se refere à dieta para pacientes com DRC não dependentes de diálise, serão descritas as recomendações para ingestão de energia e proteína, além de orientações com atenção ao controle da ingestão de potássio, sódio e fósforo.
A DRC é definida por anormalidades na estrutura ou na função dos rins, presentes por três meses ou mais, com ou sem diminuição da taxa de filtração glomerular estimada (TFGe).1
evidenciados outros solutos em concentrações elevadas no soro, como p-cresil sulfato, indoxil sulfato, ácido úrico e outros.14-18
O acúmulo desses compostos ocasiona toxicidade urêmica, a qual é caracterizada por alterações clínicas e bioquímicas, dependentes da função renal. A toxicidade urêmica se caracteriza por sintomas inespecíficos, como cansaço, náuseas, vômitos, prurido, anorexia, alteração do paladar, neuropatia periférica, distúrbio do sono, amenorreia e disfunção sexual, e pode, inclusive, ocorrer o coma.14,16
O valor sérico esperado para ureia apresenta variação; a depender do laboratório de análises clínicas, o valor de normalidade frequentemente observado é entre 20 e 40mg/dL. Porém, esses valores devem ser interpretados de acordo com a área de superfície corporal, com a adaptação do doente à velocidade de progressão da doença e com as comorbidades associadas.19
O acúmulo das toxinas urêmicas está relacionado ao consumo elevado de proteínas, pois geralmente são produzidas a partir do metabolismo de aminoácidos no intestino. O desbalanço da microbiota intestinal, ou disbiose, pode também estar relacionado à uremia, mas o mecanismo dessa relação ainda não está completamente elucidado.1,20,21
Evidências apontam que o metabolismo de nutrientes pela microbiota pode ser um
dos responsáveis pelo aumento da produção de toxinas urêmicas, o que contribui para o desenvolvimento de toxicidade urêmica e aumento da inflamação sistêmica e da progressão da DRC.22-27 Acredita-se que a dieta baseada no consumo de alimentos de origem vegetal (plant-based), a qual é rica em fibras, fitoquímicos e componentes anti-inflamatórios, tem potencial de reduzir os níveis de toxinas urêmicas produzidas pela microbiota.27 Porém, essa relação entre microbiota intestinal e toxicidade urêmica em pacientes com DRC na fase não dialítica ainda não está claramente entendida. Da mesma forma, o efeito do uso de prebióticos, probióticos ou simbióticos para regulação da microbiota intestinal sobre a toxicidade urêmica ainda é inconclusivo na DRC. Novos estudos devem seguir reportando resultados consistentes e devem ser acompanhados, para que o profissional nutricionista se mantenha atualizado sobre esse tema.
Os rins, aliados a outros órgãos como intestino, fígado e pulmão, desempenham papel importante no balanço entre ácido e base por meio da regulação da reabsorção de bicarbonato e eliminação de ácidos. Além de implicar toxicidade urêmica, o consumo elevado de proteína pode ocasionar aumento da produção de compostos ácidos derivados do metabolismo de proteína. Tais resíduos não são eliminados de forma eficiente na DRC (Figura 11.1).28,29
Ingestão alimentar inadequada
Consumo excessivo de alimentos proteicos
Alterações metabólicas
Catabolismo proteico
Resistência à insulina
Imunodeficiência
Estresse oxidativo
Acidose metabólica
Figura 11.1 Toxicidade urêmica e alterações clínicas relacionadas
DRC: doença renal crônica.
Fonte: adaptada de Barreto et al., 2014;28 Leal et al., 2008.29
Sinais e sintomas
Cansaço
Náuseas
Vômitos
Prurido
Anorexia
Alteração de paladar
Disfunção sexual
Amenorreia
Coceira
Neuropatia
periférica
Coma
Tabela 11.7 Causas da desnutrição energético-proteica em indivíduos com doença renal crônica
Diminuição da ingestão de energia e proteína
Hiporexia
Restrições alimentares
Alterações nos órgãos envolvidos na ingestão de nutrientes
Depressão
Dificuldade para obter ou preparar alimentos
Hipermetabolismo
Aumento do gasto energético:
y Inflamação
y Aumento de citocinas pró inflamatórias
y Resistência à insulina (obesidade)
Distúrbios hormonais:
y Resistência à insulina induzida pela própria DRC
y Aumento da atividade de glicocorticosteroides
Acidose metabólica
Diminuição da atividade física
Diminuição do anabolismo
Diminuição da ingestão de alimentos
Resistência ao GH e IGF 1
Deficiência de testosterona
Baixos níveis de hormônio de tireoide
Comorbidades e estilo de vida
Procedimento dialítico
Perda de nutrientes para o dialisado
Inflamação relacionada à diálise
Hipermetabolismo relacionado à diálise
Perda da função renal residual
DRC: doença renal crônica; GH: hormônio do crescimento; IGF 1: fator de crescimento semelhante à insulina.
Fonte: adaptada de Carrero et al., 2013.111
Tabela 11.8 Critérios propostos pela International Society in Renal Nutrition and Metabolism para diagnóstico de desnutrição energético-proteica em indivíduos com doença renal crônica
Parâmetros bioquímicos
Albumina sérica <3,8g/dL (método: verde de bromocresol)
Pré albumina sérica (transtiretina) <30mg/mL
Colesterol sérico total <100mg/dL
Massa corporal
IMC <23kg/m²
Perda de peso não intencional de 5% em 3 meses ou de 10% em 6 meses
Percentual de gordura corporal <10%
Massa muscular
Depleção muscular: redução de massa muscular de 5% em 3 meses ou de 10% em 6 meses
CMB: redução >10% em relação ao percentil 50 da população de referência
Consumo alimentar
Redução não intencional da ingestão de proteína: <0,8g/kg/dia por 2 meses em pacientes em diálise ou <0,6g/kg/dia para pacientes nos estágios 2 a 5 da DRC
Redução não intencional da ingestão de energia: <25kcal/kg/dia por 2 meses
IMC: índice de massa corporal; CMB: circunferência muscular do braço; DRC: doença renal crônica.
Fonte: adaptada de Fouque et al., 2008.110
Patrícia Dias de Brito
Alessandra Pinheiro Mulder
Larissa Pereira Santos
A síndrome de imunodeficiência humana adquirida (AIDS; do inglês, acquired immunodeficiency syndrome) foi inicialmente descrita em 1981 nos EUA. Desde o surgimento dos primeiros casos, observou-se importante alteração nas características demográficas e epidemiológicas da doença. Inicialmente restrita às áreas específicas, logo atingiu várias regiões do mundo, tornando-se uma pandemia. No Brasil, os primeiros casos datam de 1982.1 No início da epidemia, as principais vias de transmissão do vírus da imunodeficiência humana (HIV; do inglês, human immunodeficiency virus), causador da AIDS, eram relações homossexuais e uso de drogas endovenosas, cujos protagonistas formavam os chamados “grupos de risco”. Atualmente, observa-se aumento da transmissão por relações heterossexuais, que são a principal via de contágio de mulheres. A modificação do perfil dos indivíduos infectados resultou em aumento crescente do número de mulheres e, em consequência, de crianças infectadas pelo HIV por meio da via vertical.2
O agente etiológico da AIDS, o vírus HIV, só foi isolado em 1983. Este vírus afeta a capacidade do organismo de lutar contra infecções e doenças, pois ocasiona perda de imunidade
celular por supressão dos linfócitos T-CD4+, tornando o organismo altamente suscetível ao desenvolvimento de infecções oportunistas (IO), tumores, doença constitucional e complicações neurológicas.3
O HIV é um retrovírus com genoma ácido ribonucleico (RNA) da família Retroviridae e subfamília Lentivirinae (Figura 14.1). Essa família de vírus compartilha algumas propriedades específicas, como:2
Período de incubação pouco antes do aparecimento dos sintomas da doença.
Infecção das células sanguíneas e do sistema nervoso, assim como supressão do sistema imunológico.
Até os dias atuais, foram identificados dois subtipos do HIV, que são:
1. Tipo 1: o mais patogênico, e, portanto, o mais prevalente no mundo.
2. Tipo 2: mais encontrado na África Ocidental e na Ásia.
Em 2021, cerca de 38,4 milhões de pessoas em todo o mundo viviam com HIV, sendo 3,2 milhões crianças; e 40,1 milhões de pessoas já foram a óbito desde que a doença
resposta imunitária. Alto risco de surgimento de IO como citomegalovirose disseminada, infecção por micobactérias atípicas e alguns tipos de câncer, como: sarcoma de Kaposi, linfoma não Hodgkin. Em geral, nesse estágio a sobrevida é baixa.
A carga viral refere-se, em geral, à TARV contida em uma amostra de sangue de uma pessoa que vive com HIV (PVHIV). Geralmente, quanto maior a carga viral, maior a probabilidade de transmissão do HIV. Conforme a carga viral aumenta, a contagem de T-CD4+ diminui e as IO começam a surgir (Figura 14.2). A TARV é eficaz em suprimir a carga viral.
Em pacientes tratados com a TARV e com boa adesão, podemos encontrar supressão da carga viral ou carga viral indetectável, o que significa sucesso do tratamento. Caracterizase supressão da carga viral quando a carga de vírus a é menor que 200 cópias/mL, e carga viral indetectável quando os níveis são menores que 40 mil cópias/mL. Em ambas as
situações, temos melhora da qualidade de vida dos indivíduos infectados; e, quando a carga viral é indetectável, não há transmissão do vírus. No entanto, não temos eliminação total do vírus (que permanece latente em reservatórios corporais, como tecido linfoide), nem tampouco cura da doença.7
Em PVHIV sem TARV ou com baixa adesão, à medida que o déficit imunológico se agrava, aumenta a probabilidade de instalação de IO. As IO e outras complicações decorrentes da imunodeficiência são as principais causas de morbidade e mortalidade nesses pacientes. A chance de desenvolver infecção oportunista depende do risco de exposição aos patógenos potenciais, da virulência dos patógenos e do nível de imunossupressão do paciente. Entre essas infecções destacam-se: tuberculose, pneumocistose, neurotoxoplasmose, meningite criptocócica e retinite por citomegalovírus. A tuberculose ainda representa a principal causa de morte em PVHIV.5
Síndrome aguda de HIV Grande disseminação do vírus Contaminação dos órgãos linfáticos
Fase sem sintomas (latência clínica)
Sintomas de AIDS
Doenças oportunistas
Sintomas característicos
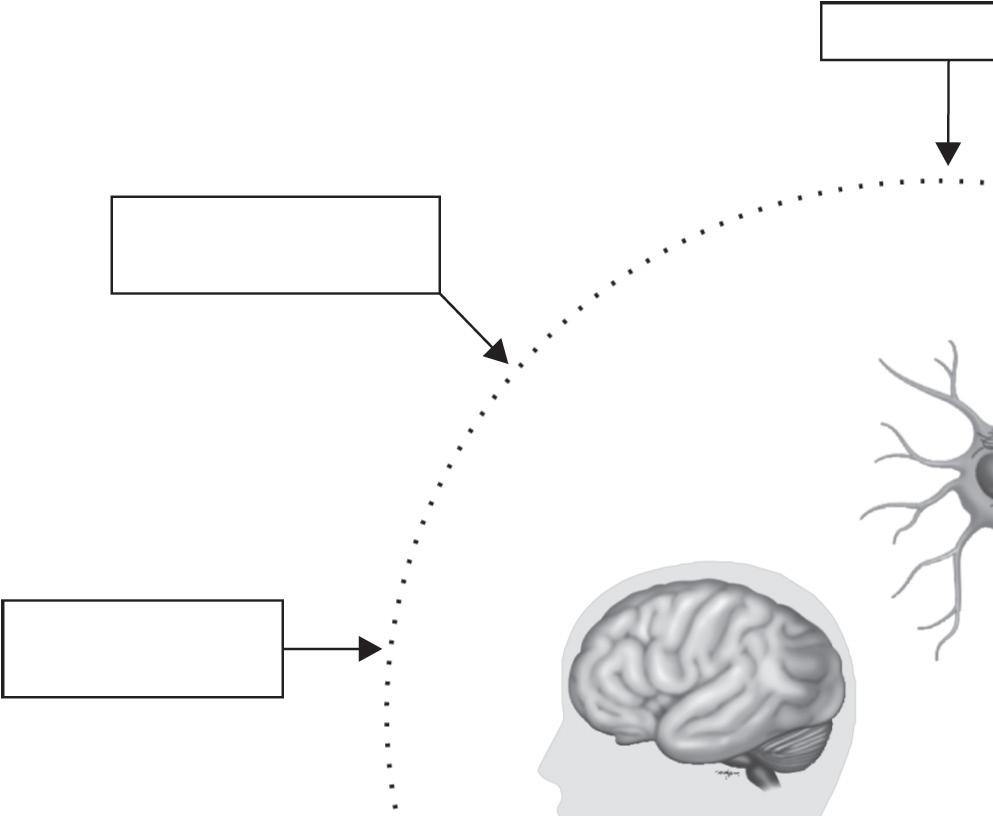
T-CD4+
Figura 14.2 Relação entre contagem de T CD4+ e carga viral na evolução da infecção por vírus de imunodeficiência humana (HIV) AIDS: síndrome de imunodeficiência humana. Fonte: adaptada de Brasil, 2018.3
Capítulo 17.1 Doença de parkinson
Viviane de Oliveira Leal
A doença de Parkinson é o segundo transtorno neurodegenerativo mais comum no mundo; no Brasil, estima-se que a prevalência de doença de Parkinson seja de 3,3% na população acima de 64 anos de idade.1 A idade é um reconhecido fator de risco para doença de Parkinson. Por esse motivo, com o aumento da expectativa de vida e consequente envelhecimento da população, observados principalmente em países em desenvolvimento como o Brasil, espera-se expressivo aumento na incidência e na prevalência de doença de Parkinson.2
A doença de Parkinson é uma doença de caráter progressivo, causada sobretudo por acúmulo de proteínas neuronais anormais, chamadas de alfa-sinucleínas, além de dificuldades no transporte sináptico, neuroinflamação e disfunção das mitocôndrias ou lisossomos. A interação desses fatores ocasiona morte precoce de neurônios dopaminérgicos e consequente deficiência de dopamina nos núcleos da base
cerebral, principalmente na região conhecida como nigra pars. 2,3
A dopamina é um neurotransmissor essencial para o controle dos movimentos. Portanto, o déficit dopaminérgico característico da doença de Parkinson resulta em sintomas motores clássicos que incluem bradicinesia (lentidão de movimentos voluntários, com redução progressiva da amplitude e da velocidade de realização de tarefas motoras sequenciais), tremor em repouso, comprometimento da postura e da marcha. Contudo, sintomas não motores, como constipação intestinal, distúrbios do sono, disfunção olfativa e comprometimento cognitivo, podem preceder a disfunção motora em mais de uma década.2,3
Entre as causas da doença de Parkinson três fatores são relevantes: genética, ambiente e interações destes dois fatores.2 Lesões cranianas prévias e exposição a pesticidas são os principais fatores de risco ambientais associados ao desenvolvimento da doença de Parkinson.2,4 A regulação do “eixo intestino-cérebro” também
incapacidade de adequação das necessidades nutricionais a longo prazo em decorrência da disfagia é indicação para gastrostomia.9 Não obstante, a eficácia de suporte nutricional enteral para prevenção de depleção nutricional em pacientes com doença de Parkinson em estágio avançado não está definida.16
Recomendações nutricionais
Embora a depleção nutricional seja frequente e possa estar associada ao maior gasto de energia, à redução do consumo alimentar ou às alterações do estado nutricional inerentes ao envelhecimento,9 não há diretrizes específicas para recomendação da ingestão de energia em pacientes com doença de Parkinson. Entretanto, o gasto energético de repouso de pacientes com doença de Parkinson obesos (IMC ≥30kg/m2) ou com doença avançada parece estar aumentado quando são comparados a indivíduos saudáveis.17 Desse modo, avaliação nutricional cuidadosa e periódica é fundamental para subsidiar ajustes individuais na oferta de energia.
As recomendações para ingestão de proteínas pelos indivíduos com doença de Parkinson justificam-se principalmente pela interação entre a levodopa e os aminoácidos neutros (leucina, isoleucina, valina, fenilalanina, triptofano, tirosina, metionina, histidina).2,18
As refeições retardam o esvaziamento gástrico e atrasam a transferência de levodopa para o intestino delgado proximal, onde ocorre a maior parte de sua absorção. Além disso, a levodopa é absorvida no intestino delgado por um mecanismo de transporte facilitado e saturável comum aos aminoácidos neutros.18 Sendo assim, a farmacocinética da levodopa pode ser significativamente influenciada pela ingestão alimentar; por esse motivo, recomenda-se o uso de levodopa 30min a 1h antes das refeições.9,10
A levodopa compete com os aminoácidos neutros para o mesmo sistema de transporte
facilitado e saturável, tanto na mucosa intestinal quanto na barreira hematoencefálica. Dessa forma, a ingestão de proteínas tem potencial de reduzir e retardar a absorção intestinal e o influxo cerebral de levodopa, com consequente diminuição da resposta ao medicamento.18 O consumo habitual de produtos adoçados com aspartame, cujo metabolismo gera fenilalanina (um dos aminoácidos neutros), parece não promover redução no efeito terapêutico da levodopa.19
A interação entre ingestão de proteína e levodopa comumente se manifesta cerca de 13 anos após o início dos sintomas motores da doença de Parkinson ou oito anos após o início da terapia com levodopa, e culmina no desenvolvimento de flutuações motoras e discinesia (movimentos coreiformes ou distônicos involuntários) em decorrência de redução da resposta à levodopa. De início, esses pacientes costumam apresentar uma resposta progressivamente menor a cada dose de levodopa e, subsequentemente, ocorrem mudanças bruscas e imprevisíveis entre os estados on (função motora ideal ou discinesia leve) e off (reaparecimento dos sintomas motores da doença de Parkinson) que não são relacionados à administração de levodopa.18,20 Nesse sentido, podem ser consideradas duas abordagens em relação à recomendação para ingestão de proteína, para melhorar a eficácia da levodopa.
Dieta com conteúdo de proteína controlado
Tem-se recomendado a prescrição de dietas com conteúdo de proteína de 0,8g/kg/dia ao se iniciar tratamento com levodopa e como estratégia para melhorar as flutuações motoras na doença de Parkinson.16,18 Embora sua principal vantagem consista em ser uma abordagem fácil de ser seguida, é preciso considerar que esse nível de ingestão de proteína, proposto pela recommended dietary allowance (RDA), pode não ser adequado para manutenção da saúde e da capacidade física de idosos, para quem a recomendação de ingestão de proteínas pode atingir valores de 1,5g/kg/ dia.18,21 Dessa forma, a adesão por longo prazo da dieta com conteúdo de proteína controlado
Traumatismo cranioencefálico
Idade e gênero
Fatores genéticos
Infecções
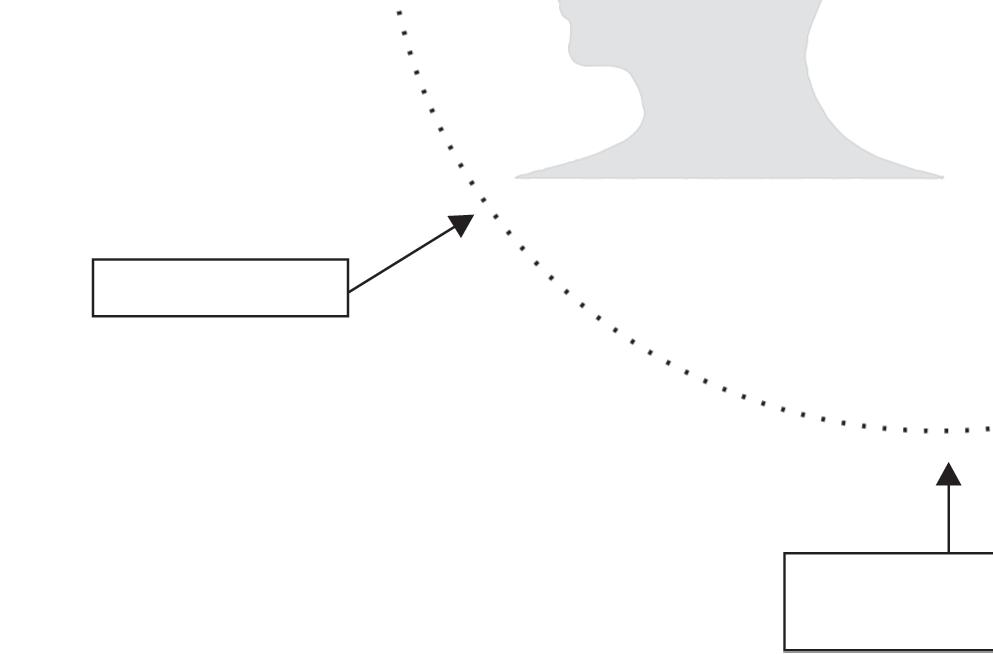
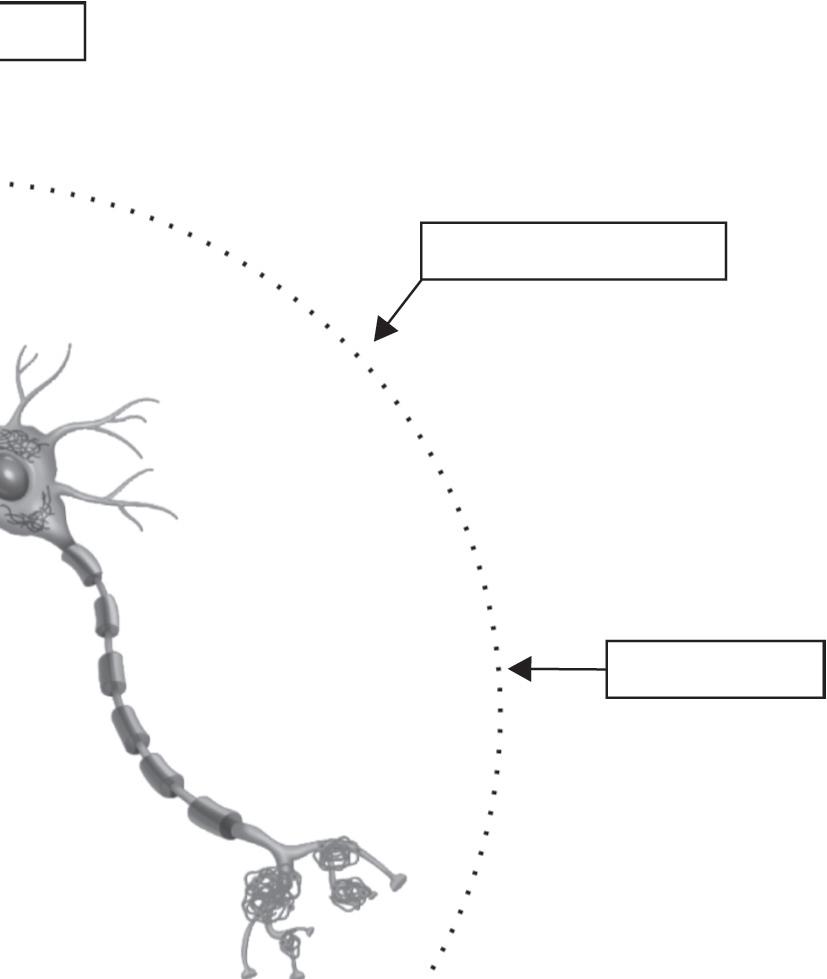
Fatores de risco para Doença de Alzheimer
Outros: obesidade, diabetes etc.
17.2 Fatores de risco para doença de Alzheimer
Fonte: adaptada de Breijyeh & Karaman, 2020.29
hipercolesterolemia e obesidade e, portanto, contribui para prevenção de doenças relacionadas à demência e de DA. Além disso, a prática regular de exercícios pode trazer benefícios para a macro- e a microestrutura dos vasos sanguíneos e do sistema cerebrovascular. Consequentemente, a prática regular de exercícios físicos deve ser incentivada por todos os profissionais de saúde, inclusive o nutricionista.
A dieta tem papel primordial na DA e é reconhecida tanto como fator de risco para DA quanto como promotora de proteção contra a doença. O consumo de nutrientes, como vitaminas, minerais, antioxidantes e ácidos graxos essenciais, seja por meio da dieta ou de suplementação nutricional, parece ter ação
protetora contra a DA. Em contrapartida, a ingestão de ácidos graxos saturados (AGS) e de alimentos com alto teor calórico foi associada ao aumento do risco de desenvolver DA.68,85 O processamento dos alimentos e, por conseguinte, alterações em sua composição (redução de nutrientes importantes, como os antioxidantes) e formação de produtos secundários tóxicos (produtos finais de glicação avançada, [AGE; do inglês, advanced glycation end products]) podem estar associados ao declínio cognitivo e à progressão da DA. Os AGE exercem efeitos tóxicos porque têm a capacidade de induzir estresse oxidativo e inflamação, modificando a estrutura e a função dos receptores da superfície celular e das proteínas corporais. Em relação à DA, o aumento do nível de AGE no soro está associado ao declínio cognitivo e à progressão da DA.29
A ciência da nutrição está em constante evolução e atualização. Já foi objetivo de uma alimentação adequada e saudável alcançar recomendações nutricionais de macro- e micronutrientes para se evitarem carências nutricionais. Além desse objetivo, posteriormente passou-se a entender a alimentação como ferramenta fundamental para redução do risco de doenças crônicas não transmissíveis (DCNT).1 Desse novo ponto de vista, o entendimento da composição dos alimentos além dos seus nutrientes, com compreensão de como outros componentes que não exercem efeito nutricional per se têm impacto na relação entre saúde e doença, deflagrou pesquisas relacionadas aos compostos bioativos e aos chamados alimentos funcionais.
Em termos práticos, a Agência Nacional de Vigilância Sanitária (Anvisa) é o órgão que normatiza e regula no Brasil quais alegações de saúde e alegações de função ingredientes/ alimentos podem ser utilizadas, fazendo, assim, associação entre o consumo e os desfechos em saúde. Além da Anvisa, outras agências internacionais apresentam suas definições, e não há consenso nem padronização, o que dificulta a compreensão, pela população em geral e por muitos profissionais de saúde, sobre o que são os “alimentos funcionais”. Essas discrepâncias,
associadas à difusão da expressão na mídia, deram margem para sua aplicação muitas vezes errônea e como estratégia de marketing
O ponto central é que, independentemente do país e da agência reguladora, a denominação alimento ou ingrediente funcional só é concedida àqueles que foram objeto de um volume robusto de pesquisas de alta qualidade, suficientes para consolidar evidências científicas e indicações clínicas em diretrizes e consensos. Por ser um processo demorado e criterioso, na prática temos no Brasil poucos alimentos e/ou ingredientes com alegação funcional, entre os quais se incluem:2
Ácidos graxos : ácido eicosapentaenoico (EPA)/ácido docosa-hexaenoico (DHA).
Carotenoides: licopeno, luteína, zeaxantina.
Fibras alimentares: betaglucana, dextrina resistente, fruto-oligossacarídeo e inulina, lactulose/polidextrose/goma guar, psílio, quitosana.
Polióis.
Fitosteróis
Probióticos.
Proteína de soja
Para que o nutricionista possa incluir, com segurança, esses alimentos em sua conduta nutricional, é fundamental que tenha compreensão de três pontos norteadores:
Receptores toll-like
Gram-negativas
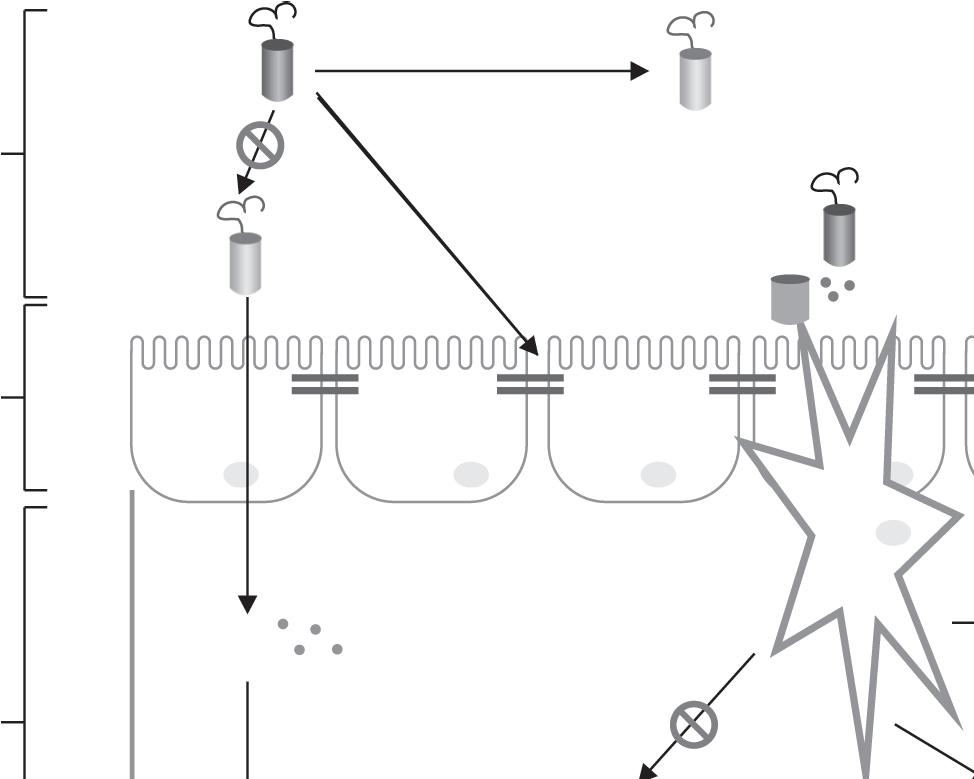
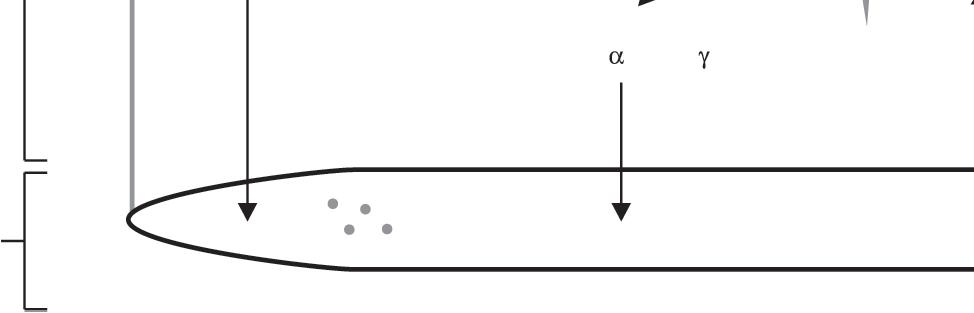
ENDOTOXEMIA
Anticorpos
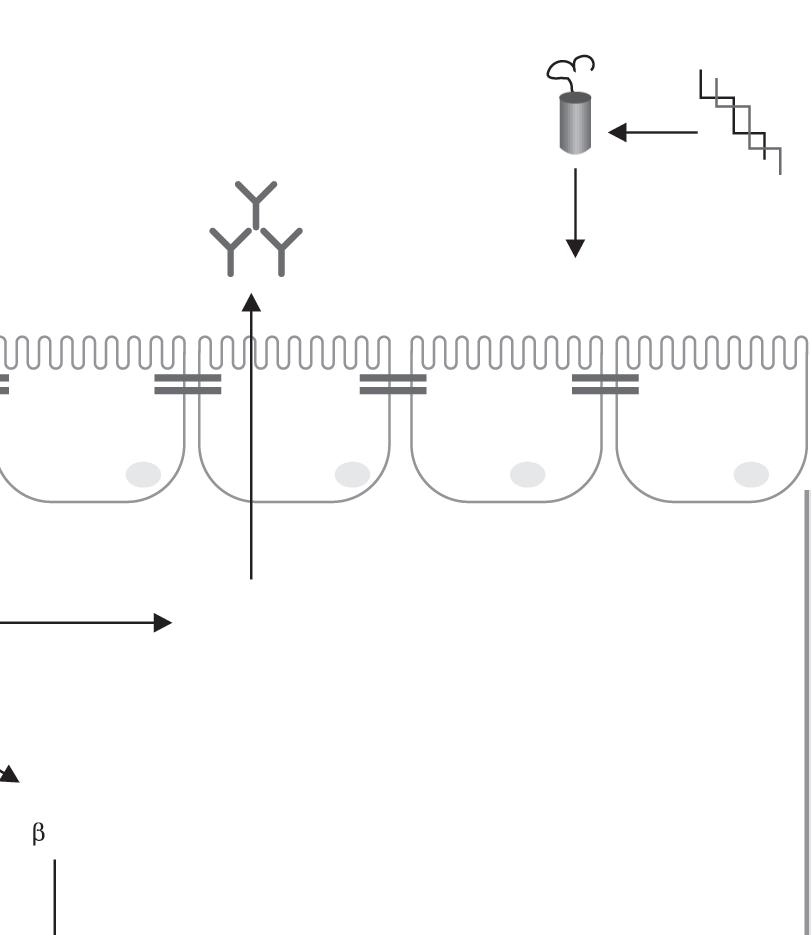
Polissacarídeos

Figura 20.4 Principais mecanismos de ação dos probióticos no trato gastrintestinal. Produção de bacteriocinas (1). Redução de bactérias Gram negativas e da produção de lipopolissacarídeo (2). Promoção da síntese de proteínas de conexão (3). Modulação de via pró e anti inflamató rias via produção de padrões moleculares associados aos microrganismos (4). Síntese de ácidos graxos de cadeia curta (5)
LPS: lipopolissacarídeos; TNF a: fator de necrose tumoral alfa; IFN γ: interferon gama; Células Treg: células T reguladoras; TGF β: fator de transformação do crescimento beta; IL: interleucina.
propionato e acetato – que contribuem para redução do pH intestinal e para nutrição dos enterócitos. Atuam ainda como moduladores imunológicos e inflamatórios, uma vez que produzem padrões moleculares associados aos microrganismos (MAMP; do inglês, microorganism-associated molecular patterns) que são reconhecidos por receptores celulares, como receptores Toll-like (TLR). Estas moléculas, quando reconhecidas por seus ligantes, podem ativar ou inibir diferentes cascatas de sinalização resultando em ações pró- ou antiinflamatórias.25
Apesar dos efeitos do uso de probióticos em modelos experimentais e em humanos, da diversidade de produtos no mercado e do aumento de pesquisas clínicas, estudos bem desenhados e controlados ainda são poucos. A Tabela 20.5 apresenta as indicações atuais para o uso de probioticos sendo incluídos apenas aqueles com nível de evidência A ou B.
Estudos de coorte controlados não randomizados ou estudos de follow-up, caso-controle ou outras evidências ainda não robustas suficientes para identificar possibilidade de indicação terapêutica não foram incluídas.
Atualmente há materiais disponíveis para consulta da relação e indicação entre probiotico e condição clínica, como a da European Society of Primary Care Gastroenterology (ESPCG)26 ou da Global Alliance for Probiotics.27 No entanto, é crucial ressaltar que ambas as entidades recebem financiamentos de empresas comerciais do ramo, devendo as informações serem sempre analisadas e interpretadas de forma criteriosa.
Com o intuito de promover efeitos benéficos por meio da modulação da microbiota intestinal, além do uso de probióticos há a possibilidade de utilizar prebióticos. Recentemente a International Scientific Association for Probiotics and Prebiotics (ISAPP) revisou a
A
Abacavir, 456
Absorciometria por raios X de dupla energia, 184, 359
Acalásia, 224
Acalculia, 503 Ácido
- alfalinolênico, 70
- ascórbico, 81, 88
- fítico, 88, 93
- fólico, 115
- graxos, 561
- linoleico, 70
- pantotênico, 115
Ações fisiológicas dos micronutrientes, 114
Acrolimo, 260
Adalimumabe, 260
Adequação do peso, 11
Adipocinas, 179
Afasia, 503
Agentes
- anti-TNF, 260
- biológicos, 260
Agonistas do receptor do Peptídio semelhante ao glucagon 1, 309 Água, 136
Albuterol, 418 Álcool, 95, 322
Alimentação
- hospitalar, 587
- saudável, 53
Alimentos
- funcionais, 561, 573
- naturalmente fonte
- - de cálcio, 94
- - de ferro, 87
- - de vitamina A, 73
- - de vitamina B12, 84
- - de vitamina C, 82
- - de vitamina D, 79
- - de vitamina E, 80
- - de zinco, 91
- que contêm sódio naturalmente ou adicionado, 97
Alopecia, 464
Alteração(ões)
- hematológicas, 467
- imunológicas, 467
- metabólicas, 354
- neurológica, 467
- nutricionais na diálise, 368
- renal, 467
Altura, 13, 182
- do joelho, 13
Aminoácidos, 69, 136
- essenciais, 69
Amplitude de distribuição das hemácias, 160
Amprenavir, 456
Análise de bioimpedância elétrica, 359
Anamnese alimentar, 150
Anemia(s), 159
- da doença crônica, 166, 167
- da inflamação, 166
- definição e etiologia, 159
- diagnóstico, 160
- ferropriva, 160, 161, 163
- fisiopatologia, 159
- megaloblástica, 167, 168
- por deficiência de ferro, 162
Anomia, 503
Anorexia, 416
- nervosa, 534, 541
- - assistência nutricional e dietoterapia, 539
- - avaliação
- - - antropométrica, 539
- - - bioquímica, 540
- - - nutricional, 539
- - terapia nutricional, 540
Anormalidades hematológicas, 465
Anti-integrinas, 260
Anti-interleucinas, 260
Antibióticos, 261, 455
Anticorpos contra agente agressor, 257
Antifúngicos, 455
Antineoplásicos, 455
Antirretrovirais, 455
Antivirais, 455
Antropometria, 151, 181
Apresentação das refeições, 594
Área
- de gordura do braço, 17
- muscular do braço corrigida, 17
Arginina, 172
Artralgias, 464
Artrite, 464, 467
Assistência nutricional, 149
Atazanavir, 456
Atividade de lipase, 288
Autoanticorpos contra autoantígeno, 257
Avaliação
- antropométrica, 357
- da composição corporal, 29, 184, 357
- da homeostase glicêmica, 8
- da ingestão alimentar, 361
- da qualidade muscular, 186
- da quantidade de massa muscular, 186
- da sarcopenia, 185, 359
- de força muscular, 185
- do estado nutricional, 242
- do perfil lipídico, 8
- nutricional, 1, 149
- - do paciente com doença pulmonar obstrutiva crônica, 414
- - do paciente com fibrose cística, 419
- qualitativa das preparações do cardápio, 590
- subjetiva global, 33, 34, 149
- - de 7 pontos, 371
B
Balanço hídrico, 139
Bariátrica, 175
Berberina, 338
Biodisponibilidade de vitamina a, 72
Bioimpedância elétrica, 31, 185
Biotina, 115
Boro, 117
Bouquet garni, 601
Broncodilatadores, 418
Budesonida, 260
Bulimia nervosa, 541, 543, 544, 548
Bypass gástrico em Y de Roux, 196
C Café, 323
Cafeína, 95
Cálcio, 88, 90, 92, 93, 116, 322, 363, 365, 379, 383, 398
Cálculo
- da composição da nutrição parenteral, 139
- da dieta enteral, 132
- de terapia nutricional
- - enteral, 131
- - parenteral, 137
Caldos e molhos da gastronomia hospitalar, 602, 605
Câncer, 236, 423
- assistência nutricional e dietoterapia, 428
- avaliação nutricional, 428
- classificação de acordo com o tipo de célula, 424
- cuidados paliativos, 438
- definição, 423
- diagnóstico, 426
- estadiamento, 425
- etiologia, 424
- fisiopatologia, 425
- gástrico, 236, 237
- - fisiopatologia, 236
- - terapia nutricional, 237
- - tratamento clínico, 237
- orientações nutricionais, 438
- prevenção por meio de alimentação, nutrição e atividade física, 441
- recomendações nutricionais, 431
- terapia nutricional, 433-435
- - enteral, 434
- - oral, 433
- - parenteral, 435
- tratamento antineoplásico, 427
Cansaço, 416
Caramboxina, 365
Carboidratos, 63, 128, 201, 333, 363, 374, 497, 509
Carboplatina, 429
Carcinogênese, 424
Carcinomas, 424
Carga viral, 452
Carmustina, 429
Carotenoides, 561, 565
Células
- da granulosa, 482
- da teca, 482
Certolizumabe, 260
Choque séptico, 521
Ciclofosfamida, 429
Cinco especiarias chinesas, 601
Circunferência(s)
- abdominal, 183
- da cintura, 183
- do pescoço, 183
- e dobras cutâneas, 152
Cirrose hepática, 279
- assistência nutricional e dietoterapia, 281
- avaliação nutricional, 281
- definição e etiologia, 279
- diagnóstico e tratamento clínico, 280
- fisiopatologia, 279
- orientações nutricionais, 285
- terapia nutricional, 283
Cirurgia(s), 175
- bariátrica, 193, 196, 199, 202
- - conduta nutricional no pós-operatório, 199
- - recorrência da obesidade, 202
- - técnicas cirúrgicas, 196
- gástricas, 238, 240
- - complicações pós-operatórias, 240
- intestinais, 270
- metabólica no controle do diabetes melito tipo 2, 197
Citrato, 386
Classes de lipídios, 324
Classificação da avaliação subjetiva global, 34
Cobalamina, 115
Cobre, 93, 116
Colesterol dietético, 333
Colina, 115
Colite segmentar associada à diverticulose, 254
Combinação de cores, texturas e sabores, 596
Composição do suplemento e dosagem dos nutrientes, 108
Compostos
- bioativos, 561, 562, 573
- fenólicos, 564
Concentração de hemoglobina corpuscular média, 160
Condimentos, 597
Constipação intestinal, 130, 245, 416, 440
Contagem
- de carboidratos, 314
- de células T-CD4+, 451
- de reticulócitos, 160
Corticosteroides, 260, 418
Cromo, 117
Cuidado nutricional na doença pulmonar obstrutiva crônica, 415
D
Darunavir, 456
Deficiência
- de ferro, 163
- de vitamina D, 498
Densidade calórica, 127
Depressão, 505, 506
- como resultado de déficits cognitivos iniciais, 506
- como uma síndrome prévia da demência, 506
Desbalanço hidreletrolítico, 354
Desempenho físico, 187
Desnutrição, 145
- definição e etiologia, 145
- diagnóstico e tratamento clínico, 148
- em idosos, 146
- energético-proteica, 369
- fisiopatologia, 147
- no paciente crítico, 146
Diabetes melito, 305, 576
- assistência nutricional e dietoterapial, 310
- caso clínico, 315
- definição e fisiopatologia, 305
- diagnóstico, 306
- gestacional, 306
- tipo 1, 306
- tipo 2, 306
- tratamento
- - cirúrgico, 309
- - clínico, 307
Diário alimentar, 3
Diarreia, 130, 248
- avaliação clínica e nutricional, 250
- diagnóstico e tratamento clínico, 249
- orientações nutricionais, 252
- terapia nutricional, 250
Dieta(s)
- artesanais, 127
- balanceadas, 188
- cardioprotetora brasileira, 335
- cetogênica e Alzheimer, 511
- com conteúdo de proteína controlado, 496
- com restrição de fibras e resíduos, 251
- da moda, 189
- DASH, 334
- de eliminação na esofagite eosinofílica, 228
- de redistribuição de proteína, 497
- Dukan, 189
- enteral, 126
- industrializadas, 126
- low carb, 189
- mediterrânea, 334, 511
- pastosas, 605
- sem glúten e sem lactose, 189
Dietoterapia, 149, 224
Disfagia, 210, 440, 495
- assistência nutricional e dietoterapia, 212
- com impactação alimentar, 211
- diagnóstico clínico, 211
- esofágica, 211
- etiologia, 210
- orientações nutricionais, 212
- orofaríngea, 210
Disgeusia, 440
Dislipidemias, 324
- alimentos com maior ação nas, 336
- classificação das, 328
- considerações sobre temas controversos, 333
- fisiopatologia das, 327
- padrões alimentares, 334
- tratamento não farmacológico das, 329
Dispneia, 416
Distribuição da gordura corporal, 182
Distúrbio no metabolismo mineral ósseo, 355
Diverticulite, 253
Diverticulose, 252
- assintomática, 252
Dobras cutâneas, 25, 26
Doença(s)
- cardíaca, 465
- cardiovasculares, 319, 391, 578
- celíaca, 256
- - assintomática, 256
- - clássica, 256
- - não clássica, 256
- crônicas não transmissíveis, 573
- de Alzheimer, 500
- - assistência nutricional e dietoterapia, 508
- - atividade física, 506
- - avaliação nutricional, 508
- - definição e etiologia, 500
- - diabetes melito, 504
- - diagnóstico e tratamento clínico, 502
- - dieta, 507
- - envelhecimento, 504
- - fatores de risco da, 503
- - fisiopatologia, 502
- - hipercolesterolemia, 505
- - hipertensão, 505
- - manifestações
- - - precoces, 503
- - - tardias, 503
- - obesidade, 504
- - orientações nutricionais, 513
- - padrões dietéticos e, 511
- - recomendações nutricionais, 509
- - tabagismo, 506
- - terapia nutricional, 509
- de Parkinson, 493
- - assistência nutricional e dietoterapia, 494
- - avaliação nutricional, 494
- - diagnóstico e tratamento clínico, 494
- - etiologia, 493
- - fisiopatologia, 493
- - orientações nutricionais, 498
- - recomendações nutricionais, 496
- - terapia nutricional, 495
- de refluxo gastresofágico, 220, 221
- - assistência nutricional e dietoterapia, 221
- - avaliação nutricional, 221
- - diagnóstico clínico, 221
- - terapia nutricional, 221
- - tratamento clínico, 221
- diverticular, 252, 254
- - sintomática não complicada, 254
- do trato gastrintestinal, 209
- falciforme, 169, 172
- hepática gordurosa não alcoólica, 273-277
- - assistência nutricional e dietoterapia, 275
- - avaliação nutricional, 275
- - diagnóstico e tratamento clínico, 274
- - fisiopatologia, 273
- - orientações nutricionais, 277
- - recomendações nutricionais, 277
- - terapia nutricional, 276
- inflamatória intestinal, 257
- neurodegenerativas, 493
- pulmonar(es), 411
- - obstrutiva crônica, 413, 415
- renal crônica, 349-351, 357, 359-361, 368
- - absorciometria por raios X de dupla energia, 359
- - análise de bioimpedância elétrica, 359
- - assistência nutricional e dietoterapia, 361
- - avaliação
- - - antropométrica, 357
- - - da composição corporal, 357
- - - da ingestão alimentar, 361
- - - da sarcopenia, 359
- - - laboratorial, 360
- - - nutricional, 357
- - definição e etiologia, 349
- - diagnóstico, 350
- - fisiopatologia, 351
- - recomendações nutricionais, 361
- - tratamento
- - - dialítico, 368
- - - não dialítico, 349
- tromboembólica, 464
Dolutegravir, 456
Dor abdominal, 288 E
Efavirenz, 456
Eletrólitos, 136
Empachamento, 416
Endoscopia
- com biópsia, 227
- digestiva alta, 212
Energia, 361, 372
Envergadura ou semienvergadura dos braços, 13
Envolvimento
- gastrintestinal, 465
- neuropsiquiátrico, 465
- oftalmológico, 465
- pulmonar, 464
Equação(ões)
- da taxa metabólica basal, 60
- de Harris & Benedict, 59, 526
- de Schofield, 59
- do cálculo do gasto energético total, 58
- para o cálculo da necessidade estimada de energia, 61
Equivalentes de retinol, 71
Eritema malar, 467
Eritrograma, 6, 7
Ervas, 597
Escala
- de Bristol, 249
- de silhuetas
- - de Kakeshita, 536, 544
- - de Stunkard, 535, 536
Esofagite, 220
- eosinofílica, 226, 227
- - assistência nutricional e dietoterapia, 227
- - avaliação nutricional, 227
- - definição e etiologia, 226
- - diagnóstico clínico, 227
- - quadro clínico, 227
- - terapia nutricional, 227
- - tratamento clínico, 227
Esôfago, 209
Esofagograma contrastado baritado, 212
Especiarias, 597
Estado de alerta do paciente, 140
Estatura, 12, 13
- recumbente, 13
Esteatose hepática, 138
Estenose, 270
Estômago, 229
Estresse oxidativo, 425
F
Fadiga, 464
Fases da deglutição, 210
Fator antinúcleo, 467
Febre, 464
Fenômeno
- de Raynaud, 464
- epigenético, 148
Ferramenta do escore
Nutric, 524
Ferro, 85-87, 89, 92, 116, 379
Fibras, 64, 128, 497
- solúveis, 337
Fibrose cística, 418, 419
Fígado, 273
Fisiologia hormonal feminina, 482
Fitosterol, 337
Flatulência, 243
Folato, 77, 83
Fontes alimentares de levodopa, 498
Formas químicas dos micronutrientes, 109
Fórmulas
- de nutrição enteral, 127
- para estimativas de peso, 12
Fosfato, 95
Fósforo, 363, 365, 376, 398
Fotossensibilidade, 464, 467
Frutas, 336
Fundoplicatura de Nissen, 222
G
Garam masala indiano, 602
Gases intestinais, 243
Gasometria arterial, 140
Gastrectomia vertical, 196
Gastrenterite, 130
Gastrite, 229, 230
- assistência nutricional e dietoterápica, 230
- diagnóstico e tratamento clínico, 230
- fisiopatologia, 229
Gastronomia hospitalar, 587
Gastroparesia, 130
Glicemia
- capilar, 139
- em jejum, 306
Glicocorticosteroides, 391
Glicose, 136
Glicosinolatos, 567
Glinidas, 309
Glutamina, 172
Gordura saturada, 333
Guia alimentar, 188
H
HDL baixo, 328
Hematimetria, 160
Hematócrito, 160
Hemoglobina, 160, 306
- corpuscular média, 160
- glicada, 306
Hemograma completo, 6
Hemorragia ulcerosa, 235
Herbes de Provence, 601
Hérnia de hiato, 223
- assistência nutricional e, 224 - avaliação nutricional, 224 - definição e etiologia, 223 - diagnóstico clínico, 224
- terapia nutricional, 224
- tratamento clínico, 224
Hidratação, 202
Hipercolesterolemia isolada, 328
Hiperglicemia, 130, 138
Hiper-hidratação, 130
Hiperlipidemia mista, 328
Hipertensão arterial sistêmica, 319
- abordagens dietéticas para parar a, 322
- álcool, 322
- padrão alimentar, 322
- peso corporal, 321
- potássio, 321
- sódio, 320
Hipertrigliceridemia, 138, 328
- isolada, 328
Hipoglicemia, 130, 138
Hiporexia/plenitude pós-prandial, 440
História alimentar, 4, 5
Hormonoterapia, 427 Hortaliças, 336
IIfosfamida, 429
Imunomoduladores, 260
- inibidores de calcineurina, 260
Imunossupressores, 391
Indicadores de qualidade
- em serviço de alimentação de nutrição clínica hospitalar, 589
- em terapia nutricional, 140, 141 Índice(s)
- de adiposidade corporal, 184
- de massa corporal, 14
- de qualidade da refeição, 590
- hematimétricos, 160
Infecção, 521
Infliximabe, 260
Ingestão
- adequada, 40
- dietética recomendada, 37, 39
- proteico-calórica inadequada, 145
Inibidores
- da alfaglicosidase, 309
- da dipeptidil peptidase 4, 309
- de tirosina quinases ou JAK, 260
- do SGLT2, 309
Iniciação, 424
Insuficiência
- cardíaca, 339
- - assistência nutricional e dietoterapia, 343
- - classificação, 340
- - diagnóstico, 340
- - fisiopatologia, 341
- - tratamento clínico, 342
- respiratória aguda, 411, 413
Insulinas
- basais, 307, 308
- prandiais, 307, 308
- prandiais ou bolus de refeição, 307
- pré-misturadas, 308
Intestinos, 242
Intolerância à lactose, 265
J
Jejum intermitente, 190
K
Kwashiorkor, 146
L Lama biliar, 138
Lamivudina, 456
Legislação para prescrição dietética de suplementos alimentares, 102
Lesão(ões)
- de pele, 464
- discoide, 467
Leucemias, 425
Leucograma, 6
Levedura de arroz-vermelho, 337
Levodopa, 498
Linfomas, 425
Lipídios, 69, 129, 136, 201, 363, 374, 497, 509
Lipoproteína(s), 325
- A, 327
- de alta densidade, 326
- de baixa densidade, 326, 327
- de muito baixa densidade, 326
Líquidos, 379, 386, 497
Litíase renal, 381
Lopinavir, 456
Lúpus eritematoso sistêmico, 463
- assistência nutricional e dietoterapia, 468
- avaliação nutricional, 468
- definição, 463
- diagnóstico, 465
- dietoterapia, 469
- etiologia, 463
- fisiopatologia, 463
- microbiota e, 474
- orientações nutricionais, 475
- recomendações nutricionais, 475
- tratamento, 466
M
Macronutrientes, 62, 201
Magnésio, 116, 323, 398
Manganês, 117
Manometria esofágica de alta resolução, 212
Manual de dietas hospitalares, 589
Marasmo, 146
Mecanismos inflamatórios, 425
Mesalazina, 260
Metformina, 309
Método(s)
- antropométricos e de avaliação da composição corporal, 9
- bioquímicos, 4
- clínicos, 8
- de administração
- - contínuo, 126
- - intermitente, 126
- de avaliação
- - do consumo alimentar, 1
- - qualitativa das preparações do cardápio, 591
- de índice de qualidade da refeição, 590
- diretos, 1
- indiretos, 1
- qualitativos, 2 - quantitativos, 2
Microbiota e lúpus, 474
Micronutrientes, 201, 498, 510, 528
Mielomas, 425
Minerais, 85
Mucosite oral, 440
Mudança
- de peso, 464
- recente de peso, 11
Náuseas e vômitos, 439
Necessidade(s)
- média estimada, 39 - nutricionais, 120
Nefrite, 465
Nelfinavir, 456
Nevirapina, 456
Niacina, 115
Nível(is)
- de atividade física, 60
- máximo de ingestão tolerável, 41
Nutrição
- clínica hospitalar, 593
- enteral precoce, 527
Nutricionista na implantação da gastronomia hospitalar, 606
Nutrientes, 128, 129
- especiais, 129
Obesidade, 175, 190, 193, 368, 391, 573
- assistência nutricional e dietoterapia, 187 - avaliação nutricional, 181 - classificação da, 182
- diagnóstico e classificação, 182
- e cirurgia bariátrica, 193
- e novo coronavírus, 191 - epidemiologia, 175 - etiologia, 176
- fator genético, 176 - fatores
- - ambientais e de estilo de vida, 177
- - psicológicos e estresse, 177
- fisiopatologia da, 177
- monogênica, 176
- poligênica, 177
- sarcopênica, 180
- sindrômica, 177 - tratamento
- - cirúrgico, 190
- - medicamentoso, 190
Obstrução intestinal, 270 Odinofagia, 440
Óleo de peixe, 336
Oligoelementos, 136 Ômega-3, 172, 336
Osmolalidade, 127 Osmolaridade, 127
Ostomias intestinais, 270, 272
Oxalato, 383, 384
P
Paciente crítico, 519
- assistência nutricional e dietoterapia, 525
- avaliação nutricional, 525
- definição e etiologia, 519
- diagnóstico e tratamento clínico, 521
- fisiopatologia, 520
- orientação de alta hospitalar, 530
- recomendações nutricionais, 528
- terapia nutricional, 525
Padronização de dietas hospitalares, 588
Pâncreas, 287
Pancreatite
- aguda, 287-289, 291
- crônica, 289, 293
- grave, 288, 289
- leve, 288, 289
- moderada, 289
- moderadamente grave, 288, 289
Parâmetros bioquímicos e imunológicos, 153
Peixes, 336
Percentual
- de mudança corporal, 152
- de resto-ingesta, 591
Perímetro(s)
- abdominal, 22
- corporais, 14
- da cintura, 22
- do braço, 15
- do pescoço, 22
- muscular do braço, 15
Peso
- ajustado, 11
- atual, 11, 58
- corporal, 181
- e estatura, 9, 152
- ideal, 11, 12, 58
- - para amputados, 12
- teórico, 11
- usual ou habitual, 11
Pesquisa de satisfação com a dieta hospitalar, 592
Pioglitazona, 309
Piridoxina, 115
Plaquetograma, 6, 7
Pneumonia por aspiração, 130
Polifenóis, 88
Potássio, 321, 363, 364, 386, 398
Prebióticos, 568
Prednisona, 260
Prednisolona, 260
Prescrição de suplementos alimentares, 102
- adolescentes, 104
- bebês exclusivamente amamentados, 104
- crianças de 4 a 13 anos de idade, 104
- gestantes e lactantes, 105 - horários de administração e tempo de uso, 112 - idosos, 105 - indivíduos com consumo excessivo de álcool, 106 - manipulados, 108 - manufaturados, 107
- vegetarianos e veganos, 105
- vias de administração e formas farmacêuticas, 108
Probióticos, 339, 497, 568
Programação metabólica, 148
Progressão, 424
Promoção, 424
Proteína, 65, 92, 95, 128, 201, 362, 376, 385, 397, 510
Q
Qualidade da dieta, 380
Questionário de frequência alimentar, 3, 5
Quilomícrons, 325
Quimioterapia, 427
R
Radioterapia, 427
Razão cintura-quadril, 25
Recomendações
- de energia, 55
- de macronutrientes, 62
- de micronutrientes, 70
- diárias de proteína, 67
- nutricionais, 37, 45, 421
- - na fibrose cística, 421
Recordatório de 24 horas, 2, 5
Redução
- da densidade mineral óssea, 393
- da desnutrição hospitalar, 587
- do refluxo gastresofágico, 222
Registro alimentar, 3, 5
Relação
- cintura-estatura, 184
- cintura-quadril, 184
Reposição de enzimas digestivas, 420
Riboflavina, 115
Ritonavir, 456
Rizanquinomabe, 260
S
Saciedade precoce, 416
Salicilatos, 260
Saquinavir, 456
Sarcomas, 425
Sarcopenia, 185, 359, 372, 392
Segurança alimentar e nutricional, 461
Selênio, 117
Semiologia nutricional, 149
Sepse, 521
Serosite, 467
Síndrome
- de disfunção de vários órgãos, 521
- de imunodeficiência adquirida, 447
- - adequação de micronutrientes, 461
- - alterações do estado nutricional, 458
- - assistência nutricional e dietoterapia, 457
- - avaliação nutricional, 457
- - ciclo do vírus, 449
- - comorbidades, 453
- - diagnóstico e prognóstico, 451
- - etiologia e definição, 447
- - fases da doença, 450
- - fisiopatologia, 449
- - formas de transmissão, 448
- - infecções oportunistas, 452
- - recomendações nutricionais, 459
- - saúde mental, 453
- - segurança alimentar e nutricional, 461
- - terapia
- - - antirretroviral, 453
- - - nutricional, 460
- de lipodistrofia, 456
- de realimentação, 130, 138, 540
- de resposta inflamatória sistêmica, 521
- do intestino irritável, 267
- dos ovários policísticos, 479, 482-484, 486-488
- - assistência nutricional e dietoterapia, 487
- - avaliação nutricional, 487
- - comorbidades associadas, 484
- - diagnóstico e classificação, 479
- - fisiopatologia, 482, 483
- - planejamento dietético, 488
- - tratamento, 486
Sistemas de nutrição parenteral, 134
Sódio, 90, 95, 320, 363, 378, 385, 397
Soluções padrões de aminoácidos, 136
Sulfassalazina, 260 Sulfonilureias, 309
Suplementação
- de micronutrientes, 201 - de vitaminas lipossolúveis em pacientes com fibrose cística, 421
- nutricional, 101, 103, 417
- - com ácidos graxos poliinsaturados ômega-3, 417
- - oral, 103
Suplementos - alimentares, 101, 102
- de N-acetilcisteína, 418
- de vitamina D, 417
- e nutracêuticos, 336
- nutricionais para portadores de doença pulmonar obstrutiva crônica, 417
T
Tafacetinibe, 260
Tecido muscular animal, 88 Técnicas de cocção, 596
Tenofovir, 456
Teofilina, 418
Terapia
- de nutrição parenteral
- - componentes da, 136
- - suplementar, 133
- de reidratação oral para diarreia grave, 251
- nutricional, 119
- - enteral, 122, 130, 132
- - - precoce, 123
- - na pancreatite
- - - aguda, 292
- - - crônica, 294
- - oral, 120
- - para insuficiência respiratória aguda, 412
- - parenteral, 131, 133, 137
- - - exclusiva, 133
Terbutalina, 418
Teste(s)
- alérgicos, 227
- de atitudes alimentares, 536, 538
- de deglutição cronometrada de água, 211
- de investigação bulímica de Edimburgo, 544
- de tolerância oral à glicose, 306
- para avaliação da disfagia
- - orofaríngea, 211
- - esofágica, 212
Tiamina, 115
Tipos de fibra alimentar, 64
Toxicidade urêmica, 352
Transição da nutrição parenteral, 137
Transplante(s)
- de células-tronco hematopoiéticas, 428
- hepático, 284
- renal, 388
- - aconselhamento nutricional, 400
- - aspectos gerais, 388
- - assistência nutricional e dietoterapia, 394
- - avaliação
- - - antropométrica, 394
- - - do consumo alimentar, 395
- - - laboratorial, 396
- - - nutricional, 394
- - complicações no período pós-transplante renal, 390
- - cuidados pré-transplante, 389
- - e diabetes melito, 390
- - e doenças cardiovasculares, 391
- - e obesidade, 391
- - e redução da densidade mineral óssea, 393
- - e sarcopenia, 392
- - interações fármaco-alimento no período pós-transplante, 399
- - recomendações nutricionais, 396
Transtorno(s)
- alimentares, 533
- de compulsão alimentar, 548, 550, 556, 558
- - pós-cirurgia bariátrica, 556
Triagem
- e avaliação nutricional, 119
- nutricional, 149
Tromboflebite, 137
U
Úlcera(s)
- oral, 467
- pépticas, 231, 233-236
- - diagnóstico, 234
- - fisiopatologia, 233
- - hemorrágicas, 235
- - perfurada, 236
- - tratamento dietoterápico, 234
Ustequinomabe, 260
Utensílios, 594
V
Vanádio, 117
Variação dos cortes de alimentos, 597
Variáveis
- gastrintestinais, 139
- hemodinâmicas, 140
- laboratoriais, 139
- nutricionais, 139
Varizes esofágicas, 225
Vasculite, 464
Vasopressores, 527
Vedolizumabe, 260
Vias de acesso para nutrição parenteral, 135
Videoendoscopia da deglutição, 211
Videofluoroscopia, 211
Vitamina(s), 71, 136, 379
- A, 71, 72, 74, 115
- B12, 76, 83
- C, 75, 81, 82, 115
- D, 73, 74, 78, 115
- E, 75, 79, 80, 115, 129
- e minerais, 129
- K, 116
X
Xerostomia, 439
Z
Zidovudina, 456
Zinco, 88, 89, 116




A Nutrição Clínica é uma das áreas da Nutrição mais procurada pelos nutricionistas e certamente aquela que exige muita competência e atualização constante. Sendo assim, Manual de Nutrição Clínica oferecerá, principalmente aos nutricionistas, um material rico em informações e de fácil utilização, abordando temas essenciais para atuação adequada.



Este livro inicia seu conteúdo com a avaliação nutricional, importantíssima para o conhecimento das condições primárias do paciente; segue pelas recomendações de nutrientes que precisam ser adaptadas de acordo com a situação, sobretudo quando a doença interfere no aproveitamento dos nutrientes, e faz considerações sobre a necessidade de suplementação. Além disso, aborda terapia nutricional, desnutrição e anemias. Entre as doenças foram consideradas aquelas do trato gastrintestinal (esôfago, estômago, intestinos, fígado e pâncreas); obesidade e cirurgia bariátrica; diabetes melito; doenças cardiovasculares (hipertensão, dislipidemias e insuficiência cardíaca); renais (tratamento conservador, dialítico e insuficiência renal aguda); pulmonares; câncer; paciente crítico; síndrome de imunodeficiência adquirida (Aids); lúpus eritematoso sistêmico; síndrome do ovário policístico; doenças neurodegenerativas (Parkinson e Alzheimer). Foram incluídos temas, como transtornos alimentares, alimentos funcionais na prática clínica e gastronomia hospitalar.

Esta obra reúne um conteúdo científico enriquecedor, com aplicabilidade na prática clínica do nutricionista. Com páginas repletas de conhecimento sólido e prático, será, sem dúvida, uma ferramenta indispensável para profissionais que buscam a excelência em sua atuação.
