АКТУАЛНИ ПРЕПОРЪКИ ЗА ЛЕЧЕНИЕ НА АРТЕРИАЛНА
ХИПЕРТОНИЯ
СТР. 06
ЧЕРНОДРОБНА СТЕАТОЗА И ОБЕЗИТЕТ - ВЗАИМОВРЪЗКИ
СТР. 52
ЕРЕКТИЛНА ДИСФУНКЦИЯ
СТР. 80

КАРДИОЛОГИЯ ЕНДОКРИНОЛОГИЯ РЕВМАТОЛОГИЯ ОФТАЛМОЛОГИЯ УРОЛОГИЯ


АКТУАЛНИ ПРЕПОРЪКИ ЗА ЛЕЧЕНИЕ НА АРТЕРИАЛНА
ХИПЕРТОНИЯ
СТР. 06
ЧЕРНОДРОБНА СТЕАТОЗА И ОБЕЗИТЕТ - ВЗАИМОВРЪЗКИ
СТР. 52
ЕРЕКТИЛНА ДИСФУНКЦИЯ
СТР. 80

КАРДИОЛОГИЯ ЕНДОКРИНОЛОГИЯ РЕВМАТОЛОГИЯ ОФТАЛМОЛОГИЯ УРОЛОГИЯ

Изпълнителен директор Главен редактор Отговорен редактор
Редакционна колегия
Кристиан Лечев
Проф. д-р Георги Христов
Нели Христова 0894 39 99 50
Проф. д-р Анастас Баталов
Проф. д-р Ваня Юрукова
Проф. д-р Диана Попова
Проф. д-р Диляна Вичева
Проф. д-р Димитър Масларов
Проф. д-р Иван Стайков
Проф. д-р Лъчезар Трайков
Проф. д-р Мери Ганчева
Проф. д-р Милена Станева
Проф. д-р Пенка Илиева
Проф. д-р Петър Петров
Проф. д-р Соня Марина
Проф. д-р Цветомир Димитров
Проф. д-р Цеца Дойчинова
Доц д-р Асен Куцаров
Доц. д-р Аспарух Николов
Доц. д-р Борис Тилов
Доц. д-р Валентин Вълчев
Доц. д-р Весела Карамишева
Доц. д-р Гриша Матеев
Доц. д-р Десислава Тодорова
Доц. д-р Желязко Арабаджиев
Реклама
Предпечат и дизайн
Коректор Фотограф Печат
Доц. д-р Иван Цинликов
Доц д-р Ирена Велчева
Доц. д-р Любомир Дурмишев
Доц д-р Мария Атанасова
Доц. д-р Петко Карагьозов
Доц д-р Пламен Павлов
Доц д-р Стоянка Динева
Доц д-р Тодор Попов
Доц. д-р Цветелина Михайлова
Доц. д-р Христина Видинова
Доц. д-р Цветелина Тотомирова
Д-р Александър Алексиев
Д-р Александър Носиков
Д-р Анелия Гоцева
Д-р Борислав Дангъров
Д-р Диана Димитрова
Д-р Екатерина Куртева
Д-р Иво Димитров
Д-р Ина Генева
Д-р Мария Калинкова
Д-р Силвия Скелина
Петя Дулева adv@medmag bg
0894 399 948
Ивомир Коларов
Даниела Петрова
Ива Лалова
Мартин Минев IFO DESIGN
1. Оригиналните авторски статии да са оформени по следния начин: под заглавието се изписват имената на автора
или авторския колектив с инициали за първо име и пълно -
то фамилно име, с пореден брой цифри Статиите да имат обем до 8 страници, включващи таблиците и илюстрациите, литературните източници и резюметата.
2. Обзорите трябва да имат обем до 8 страници и литературни източници до 20 заглавия
3. Казуистика - клинични случаи трябва да имат обем до
4 страници, без резюме, литерат урни източници до 10 заглавия
4. Резюметата да съдържат текст на български език - до 200-250 думи и до 6 ключови думи, подредени по азбучен ред
5. Онагледеният материал - таблици, фигури и диаграми да
се упоменава в скоби, непосредствено след параграфа, за
който се отнася. Снимковият материал трябва да се представи в оригинал, не по-голям от формат А4 или като файлове с разширение. tif или. jpg, с не по-малка разделителна
способност от 150 dpi
Списанието не носи отговорност за автентичността на онагледения материал.
6. В края на статията могат да се изказват благодарности
към съвета, разгледал и подпомогнал оформянето на статията, към научния ръководител, сътрудници, лаборатории и др
7. Книгописът се дава на отделна страница
8. След книгописа се посочва адресът за кореспонденция
- на български език Той трябва да включва пълния пощ ен-
ски адрес и по възможност телефон за контакт на отговорния автор
Редакционната колегия си запазва правото: да публикува само материали, които счита за подходящи да публикува мнения, становища и въпроси към публикуваните материали
Материалите се рецензират от членовете на редколегията и Редакционния съвет, а при необходимост и от поканени рецензенти
БРОЙ 111
АПРИЛ 2023
ISSN: 1314-9709
Адрес на редакцията : София 1407, п. к.177, телефон: 02) 868 82 95
Списание Medical Magazine е запазена марка на фирма „Ел Креатив“
ООД. Никаква част от това издание не може да бъде възпроизвеждана и/или публикувана без изричното писмено съгласие на издателя. e-mail:
Списанието се обработва в БД „Българска медицинска лите ратура " Мненията и изявленията, изложени в материалите, принадлежат на авторите на съответните публикации и не са задължително споделяни от редакционния екип и издателите на списанието. Редакцията на списанието не се обвързва с рекламираните в него продукти, както и не дава гаранция за достоверността на информацията, изложена в съответните реклами, като не носи отговорност по предявени по този повод искания.
Креатив” ООД е собственост на Кристиан Лечев и Петя Лечева.
Всички материали се изпращат на адрес: office@medmag.bg или
сп Medical Magazine, 1164 София , ул „Плачковица“ 11
КАРДИОЛОГИЯ
04 ДОБОЛНИЧНА КАРДИОЛОГИЧНА
ПОМОЩ: ПРОБЛЕМИ И РЕШЕНИЯ
Разговор с д-р Александър Алексиев
06 АКТУАЛНИ ПРЕПОРЪКИ
ЗА ЛЕЧЕНИЕ НА АРТЕРИАЛНА
ХИПЕРТОНИЯ
Л. Золумова, И. Желева, В. Гелев
14 МЕДИКАМЕНТОЗНО ЛЕЧЕНИЕ НА
ОСТЪР КОРОНАРЕН СИНДРОМ
З. Калъпова, И. Желева, М. Станева,
В. Гелев
20 КАК "ЛЕКАРСТВАТА ЗА ДИАБЕТ"
СЕ ПРЕВЪРНАХА В ЦЕННИ
ИНСТРУМЕНТИ ЗА ЛЕЧЕНИЕ НА
СЪРДЕЧНА НЕДОСТАТЪЧНОСТ
ИЛИ МЯСТОТО НА SGLP2
ИНХИБИТОРИТЕ В ЛЕЧЕНИЕТО НА
СЪРДЕЧНАТА НЕДОСТАТЪЧНОСТ
И. Желева, М. Станева, В. Гелев
26 СЪДОВИ УСЛОЖНЕНИЯ ПРИ
ИНФЕКЦИОЗЕН ЕНДОКАРДИТ
M. Синно, Д. Кючуков, Н. Чилингирова
30 ДИСЛИПИДЕМИЯ - СЪВРЕМЕННО
РАЗБИРАНЕ, ДИАГНОСТИЧЕН
ПОДХОД, ОЦЕНКА И НОВОСТИ В
ПОВЕДЕНИЕТО
Д. Ненов, И. Желева-Кючукова, М. Станева, В. Гелев
38 РОЛЯ НА КАРДИАЛНАТА
КОЛАГЕНОВА МРЕЖА В
МИОКАРДНОТО РЕМОДЕЛИРАНЕ
ПРИ СЪРДЕЧНА НЕДОСТАТЪЧНОСТ
А. Николов, Н. Поповски, Р. Абе, Е. Китер
42 РЕПЕРФУЗИОННО ПОВИШЕНИЕ НА ЛЕВКОЦИТИ, C-РЕАКТИВЕН ПРОТЕИН
И СЕРУМЕН КРЕАТИНИН КАТО
ВЪЗМОЖНИ МАРКЕРИ ЗА РИСК ОТ КАМЕРНА ТАХИКАРДИЯ/КАМЕРНО
МЪЖДЕНЕ ПРИ ОСТЪР КОРОНАРЕН СИНДРОМ
Н. Семерджиева, А. Цакова
48 ГИГАНТСКИ КАВЕРНОЗЕН
ХЕМАНГИОМ НА ДЯСНО
ПРЕДСЪРДИЕ, СЪЧЕТАН С ЧЕРНОДРОБЕН ХЕМАНГИОМ
И. Тодоров
ЕНДОКРИНОЛОГИЯ
52 АДИПОКИНИТЕ КАТО ВРЪЗКА МЕЖДУ ЗАТЛЪСТЯВАНЕТО
И ХРОНИЧНОТО БЪБРЕЧНО ЗАБОЛЯВАНЕ
И. Калинкова, М. Калинкова
56 ЧЕРНОДРОБНА СТЕАТОЗА И ОБЕЗИТЕТ - ВЗАИМОВРЪЗКИ Д. Райков, М. Калинкова
62 ВЛИЯНИЕ НА ОБЕЗИТЕТА ВЪРХУ ЧРЕВНИЯ МИКРОБИОМ
К. Терзиева, М. Калинкова
РЕВМАТОЛОГИЯ
68 ОСТЕОПОРОЗА И САРКОПЕНИЯ В РЕВМАТОЛОГИЧНАТА ПРАКТИКА М. Николов, С. Ламбова
74 ДИАГНОСТИЧЕН ПРОТОКОЛ ПРИ ФЕНОМЕН НА RAYNAUD С. Ламбова ОФТАЛМОЛОГИЯ
80 МИОПИЯ - РИСКОВИ ФАКТОРИ, ПРЕВЕНЦИЯ НА ЕКСЦЕСИВНАТА МИОПИЯ Х. Видинова, А. Коева, Д. Антонова УРОЛОГИЯ
84 ЕРЕКТИЛНА ДИСФУНКЦИЯ Н. Пасков, М. Дойков
88 МЪЖКИ ИНФЕРТИЛИТЕТ Н. Пасков, М. Дойков
94 ЗЛОКАЧЕСТВЕНИ НОВООБРАЗУВАНИЯ НА ПОЛОВИЯ ЧЛЕН Н. Пасков, М. Дойков
СЪДЪРЖАНИЕ
АЛЕРГОЛОГИЯ И ИМУНОЛОГИЯ БРОЙ 78 | 07.2020
КОСВЕНИ ЖЕРТВИ ПО ВРЕМЕ НА COVID-19 ПАНДЕМИЯ СТР. 20
ХРОНИЧЕН ПАНКРЕАТИТСЪВРЕМЕННИ ВЪЗМОЖНОСТИ ЗА ДИАГНОСТИКА И ЛЕЧЕНИЕ СТР. 42
БОЛЕСТ НА КАВАЗАКИ СТР. 22
РОТАВИРУСНА ИНФЕКЦИЯ СТР. 30

КАРЦИНОМ НА ПРОСТАТНАТА ЖЛЕЗА СТР. 52
НА ФОКУС – СОVID-19 КАРДИОЛОГИЯ ЕНДОКРИНОЛОГИЯ АНГИОЛОГИЯ ХИРУРГИЯ УРОЛОГИЯ ГАСТРОЕНТЕРОЛОГИЯ

ПОВЪРХНОСТНА ВЕНОЗНА ТРОМБОЗА - ДИАГНОСТИКА И ЛЕЧЕНИЕ СТР. 54 Пробиотици срещу вируси? Може ли пробиотиците и техните активни метаболити да помогнат при COVID-19?
БРОЙ 80 | 09.2020
БРОЙ 80 09.2020 СПЕЦИАЛИЗИРАНО ИЗДАНИЕ ЗА ЛЕКАРИ WWW.MEDMAG.BG

НА ФОКУС: ЕВРОПЕЙСКАТА КОМИСИЯ ОДОБРИ УПОТРЕБАТА НА NINTEDANIB ЗА ЛЕЧЕНИЕ НА ИНТЕРСТИЦИАЛНА БЕЛОДРОБНА БОЛЕСТ, СВЪРЗАНА СЪС СИСТЕМНА СКЛЕРОЗА (SSC-ILD) ПЕДИАТРИЯ И НЕОНАТОЛОГИЯ УРОЛОГИЯ ОФТАЛМОЛОГИЯ АКУШЕРСТВО И ГИНЕКОЛОГИЯ ГАСТРОЕНТЕРОЛОГИЯ

Д-р Алексиев, Вие ръководите амбулаторна практика по Кардиология у нас. Каква е организацията на дейностите
при Вас?
Организацията на работа е стандартна за всяка амбулаторна дейност - има предварително обявено работно време
и се старая да има максимално уплътняване чрез предварително планиране на потока от пациенти. Това е свързано със записване на „часове“, така че всеки пациент да получи максимално време за преглед и персонално отношение към него. Понякога, когато проблемът е по-сложен, за изясняването му са необходими повече от 30 минути. Това естествено удължава времето за прием, но до момента не съм попадал на „крайно нетърпеливи“ пациенти, създаващи напрежение
на околните и на екипа. Старая се да провеждам не само диагностична, лечебна и профилактична дейност, но и възпитателна и да изграждам отношение на търпение и уважение и между самите пациенти, както и към медицинските специалисти, независимо от ранг и специалност.
Бихте ли очертал структурата на кардиологичната практика, която завеждате?
Това е частна амбулаторна практика, индивидуална, специализирана за кардиологична помощ. Една от многото на територията на страната. Състои се от мен, като собственик и управител и медицинска сестра, като нает персонал. Извършваме стандартна, амбулаторно-поликлинична дейност, свързана с диагностика и лечение на заболявания от областта на кардиологията, както и консултации, свързани с интердисциплинарни проблеми от други специалности. Провеждаме високо специализирани дейности, като ехокардиография, 24-часово холтер монотириране на ЕКГ и АН, велоергометрично тестуване, т.е. извършване на функционално-диагностична дейност. Практиката предлага възможност и отговаря на изискванията на НЗОК за домашни посещения, като имаме възможност да извършваме ЕхоКг в дома
на пациента при необходимост. Дейността ни е доста обемна и не на последно място натоварена с различни административни изисквания за отразяването и отчета й. Администрирането на диагностично-лечебния процес отнема не по-малко от 20% от работното ни време. Тук искам да подчертая необходимостта и ролята на добре обучената и професионално подготвена медицинска сестра. Тя е не само ценен помощник, но и задължително условие за добрата амбулаторна практика, особено в кардиологията. Всичко това е, разбира се, и следствие на добра мотивация.
Пред какви проблеми се изправяте в ежедневната си работа?
По-горе споменах част от тях и може би основните - затрудняваща администрация и
не съвсем адекватни понякога изисквания
от страна на Здравната Каса, липсата на комуникация с Лекарския Съюз, когато се подготвят условията по Рамковия договор и като цяло липса на разговор по отношение на доболничната помощ. У колегите стои усещането, че големият отсъстващ в преговорите е лекарят и винаги невинният е БЛС, лошият във филма задължително е НЗОК. Както на много други места, така и при нас, липсва добронамерен разговор между отделните страни, за да се постигне оптимален резултат за всички ни. И така всеки път и всички са недоволни и се усещат подведени! Като част от обществото ни, и при нас понякога се сблъскваме с недоверие, неуважение, опит за агресия, но както казвам практиката не е изолиран „хъб“, а част от случващото се у нас.
Как биха могли да се подобрят условията на
труд и кои са институциите, отговорни за това?
Казах и по-горе, нашата работа е до голяма сте-
пен зависима от постигнатите договорености между споменатите институции. Ако има разумен, съобразен с
настоящите реалности в живота и ме-
дицината разговор, ще има по-малко практически проблеми. Не само
при нас, в обществото ни има огромна
нужда от добронамереност и човещи-
на! Убеден съм, че към момента само
така могат да се решават проблеми.
Друг важен елемент е „политиката на
фирмата“ по отношение на управле -
нието на работното време, съобразено с най-натоварените часове при
прием на пациенти - кога е най-голям
потокът и как да се създаде организация на работа, така че „времеемките“
пациенти да не са в ущърб на останалите. Важно е да се задели време за
вторични прегледи за контрол на състоянието на пациента след нова те -
рапия или др. Не на последно място
да се отделя време за профилактика
и съвети. Обобщавам, това е отговор -
ност на управителя за организация на работното време.
Втори важен елемент е апаратурното обезпечение и обновяване на апаратурата. Не е необходимо да се закупуват скъпи и неносещи повече от необходимата информация технически средства и компютърни програми.
Но е важно да са съвременни, лесни за използване и с добра сервизна база апарати и софтуер. Моят съвет е не се изхвърляйте, но и не си спестявайте средства, ние сме лекари и колкото и образовани и съвременни да сме, нека не бъдем „пенкелер“, само и само да спестим някой лев.
Това понякога ни вкарва в нелепи и
даже комични ситуации, поради което губим авторитет пред пациентите. Трети елемент е поддържане на отлична хигиена в кабинета със съвременни средства. Нека кабинетите ни
за уютни и подредени, това показва и нашата психическа и професионална подреденост. Ако перефразирам поговорката, по дрехите ще дойдат при
нас, а според ума ни ще се върнат
или не отново пациентите ни! Това
са разбира се за мен по-важните елементи, бихме могли да дискутирме
и още, но всеки от нас избира за се -
беси и после да не се сърди на околния свят.
От какво зависят условията на труд в доболничната кардиологична помощ и достатъчно обезпечена ли е специалността откъм заплащане?
Може би си заслужава да обърна внимание, най-вече на по-младите колеги, че една добра практика се изгражда постепенно, тя е непрекъснат процес в развитие и с течение на годините и натрупания опит нещата ще стават по-добри или не!? Това е маратон, а не спринт! Успяват тренираните и постоянни бегачи.
Заплащането, е много важен елемент, особено в днешната напрегната икономическа, социална и политическа ситуация. Добрият паричен приход създава материална стабилност на работещите в практиката и дава сигурност за бъдещето. Към днешен момент, би могло да се помисли по отношение повишаване заплащането на всички дейности в амбулаторната кардиология. Но нека да не съм едностранчив, другите специалности също очакват по-добри възнаграждения. И това трябва да се реализира още в рамките на следващия договор с НЗОК, защото не е тайна, че основната грижа за пациентите се реализира в първичната и специализирана доболнична помощ. Ние сме тези, които диагностицираме и насочваме пациента към болницата, като вече сме „заболи“ флагчето на картата, т.е. определили сме проблема или най-малкото сме се насочили към него. Ако институциите на здравеопазването искат да спестят болничен ресурс, те трябва да инвестират в добре обезпечени доболнични структури.
Диспансерното наблюдение в кардиологията е много важен процес, но ние го избягваме, защото това ни носи повече ангажимент и риск от санкция, отколкото оправдан интерес – пример, от който в крайна сметка страдат пациентите ни!
Пак ще се върна по-горе - добронамереност и разговори, това е решението!
Вие имате опит и в работата с кардиологична патология и в болнична обстановка в най-голямата болница
по Кардиология – НКБ. Какви са приликите и разликите със сегашната ви дейност? Отговорностите на лекаря са едни и същи навсякъде. Не бива да се спотайваш или опияняваш зад и от голямото име, а е важно да градиш и вървиш по свой път. Благодарен съм на голямата болница НКБ за всичко, на което ме научи. Но в един момент, когато в обществото ни паниката надделя и страхът повлия на човешките взаимоотношения до степен, че неразбирането на този до теб се изроди в агресия, че се замъгли професионалната безпристрастност и доброто колегиално разбирателство, разбрах, че ми е време да продължа сам напред. И към момента всеки ден се убеждавам в правотата на избора си. Сега отговорностите не са никак по-малко, както казах няма го гърба на институцията, а сам стоиш с лицето си пред пациента и той очаква оттеб най-правилното за себе си.
Друг проблем, който бих извел от така зададения въпрос е, че всичко, което казах по-горе лиши българските пациенти от структура за постоперативно лечение и кардиорехабилитация и ние доболничните кардиолози го усещаме най-болезнено в практиката си.
Отнасят ли се пациентите отговорно към здравето си или по-скоро го неглижират?
Не мога да кажа, че българинът е неангажиран със здравето си, но и не бих се прехласнал по безкрайно много светли примери. И ние лекарите сме хора и за съжаление не винаги за подражание по отношение на здравословен живот. Практиката ме е убедила, че всичко, което е умерено носи най-малко вреди и не всичко, с което се прекалява ще е от полза или вреда. Животът е жив и човек трябва бъде в мир със себе си, да успокои психиката си и да намери най- доброто за себе си според разбиранията си.
Л. Золумова, И. Желева, В. Гелев Клиника по кардиология, „Аджибадем Сити Клиник
УМБАЛ Токуда“ – София
Ключови думи: Артериална хипертония, фиксирани комбинации.
Артериалната хипертония е водещият рисков фактор за сърдечно-съдови заболявания и смъртност в цял свят, като честотата й нараства с нарастване продължителността на живота, промени в начина на живот и хранене, затлъстяването на населението. Високото артериално налягане е пряко свързано с повече от 8.5 милиона смъртни случая по цял свят и развитието на инсулти, исхемична болест на сърцето, периферна артериална болест. По данни на СЗО близо 1.28 милиарда възрастни между 30-79 г. имат артериална хипертония, като по-малко от половината от тях биват диагностицирани и лекувани, а само 1 от 5 има адекватен контрол на артериалното налягане. Регистърът EUROASPIRE V[1], проследяващ пациенти в Европа с доказана коронарна болест, има за цел да оцени имплементирането на препоръките за превенция в практиката. Данните показват, че в реалната практика не се осъществява адекватен контрол както върху артериалното налягане, така и върху липидния профил на пациентите, тютюнопушенето, диабета. Причините за лошия контрол на артериалното налягане са много, включително клиничната инерция на лекуващите лекари, недоброто придържане към терапиите и фактът, че голяма част от пациентите провеждат монотерапии, въпреки че множество проучвания показват, че повечето пациенти имат нужда от поне два медикамента за постигане на оптимален контрол.
ртериална хипертония се дефинира като границата на артериалното налягане, над която ползите от лечението на АН надхвърлят рисковете. И докато това схващане не се променя в годините, то границите на систолното и диастолното налягане, при които поставяме диагноза артериална хипертония и се препоръчва иницииране на терапия постепенно намаляват на базата на редица клинични проучвания. Настоящите ръководства за лечение на артериална хипертония на Европейското дружество по кардиология и Европейското дружество по хипертония дефинират хипертонията като офисно систолно налягане >140 mmHg и диастолно налягане >90 mmHg[2]. За постигането на тези стойности се препоръчват както промени в начина на живот, така и медикаментозно лечение. Въпреки големия набор от доказано ефективни, добре поносими и достъпни антихипертензивни лекарства все още голям брой пациенти не се придържат към лечението и не постигат адекватен контрол на артериалното налягане. Непридържането към антихипертензивно лечение засяга около 50% от пациентите с АХ, като 83%
от пациентите с лош контрол на АН не са съпричастни към препоръчаната терапията[3]. Облекченото и ненатоварващо антихипертензивно медикаментозно лечение, като комбинации на два или повече медикаменти в една таблетка, подобрява къмплайънса на пациента и ускорява процеса на достигане на таргетните стойности на АН. Не трябва да се забравя, че таргетните стойности на АН и типът медикаментозно лечение трябва да бъдат индивидуализирани в зависимост от съпътстващите заболявания, наличието на медииранa от хипертонията органнa увреда, сърдечно-съдови рискови фактори (вкл. напреднала възраст).
КОНТРОЛ НА АРТЕРИАЛНОТО НАЛЯГАНЕ За нaмаляване стойностите на артериалното налягане се препоръчват както промени в начина на живот, така и медикаментозно лечение. Мета-анализи на рандомизирани клинични проучвания, включващи стотици хиляди пациенти доказват, че редукция в САН >10 mmHg или ДАН >5 mmHg водят до статистически значима редукция във всички големи сърдечно-съдови събития с близо 20%, в общата смъртност с 10-15%, в инсултите с 35%,
коронарните събития с 20% и сърдеч -
ната недостатъчност с близо 40%[4]
Промени в начина на живот като ре -
дукция на приема на сол <5 гр. днев -
но, преустановяване на тютюнопу-
шенето, редукция в телесното тегло
и насърчаване към редовна физиче -
ска активност категорично могат да
доведат до намаляване на артериал -
ното налягане, но повечето пациенти
ще имат нужда и от медикаментоз -
но лечение. Актуалните ръководства
за лечение на артериална хиперто -
ния препоръчват пет основни класа
медикаменти – АСЕ-инхибитори, ан -
гиотензин-рецепторни блокери, бета-блокери, калциеви антагонисти и
диуретици. Всеки от тези класове медикаменти е с доказан в рандомизирани клинични проучвания ефект върху редукцията в АН, както и върху редукцията в сърдечно-съдовите събития.
Мета-анализи, както и становище -
то на Американския колеж по кардиология/Американската асоциа -
ция за сърдечни заболявания (АСС/ АНА) от 2017 г. относно лечението на АХ[5], глобалните практически насо -
ки за хипертония на Международното дружество по хипертония[6], както и на Европейското дружество по хипертония/Европейското кардиологично дружество (ESH/ESC) от 2018 г. относно управлението на хипертонията[2] стигат до заключението, че понижаването на стойностите на АН е основният определящ фактор за намаляване на сърдечно-съ -
довия риск както при по-млади, така и при по-възрастни пациенти с хипертония, а не видът на антихипертензивните медикаменти. Въпреки доказаните ползи, артериалната хипертония е недобре контролирана в цял свят както в развиващите се, така и в развитите страни. Не повече от 15-20% от пациентите достигат стойности на АН <140/90 mmHg, а при намаляване на таргета на тези стойности, каквито са индикациите за някои групи пациенти (например диабетици) процентът става още по-нисък. Неконтролираните пациенти са с нарастващ риск от сърдечно-съдови събития, като неоптималният кон -
трол на АН се смята за основна причина артериалната хипертония да бъде водеща причина за смъртност. Според Mancia et al, несъответствието между препоръките и практиката произтича от разликата между добре проектираните рандомизирани контролирани проучвания (RCT) и реалната среда. В проучванията лекарите следват стриктно протокола от изследването и пациентите трябва да се придържат към лечението, докато в действителност придържането към терапията на полиморбидните пациенти рядко надвишава 80%, а лекарите са по-загрижени за последиците от свръхпонижаването на кръвното налягане[2]
В основата на неконтролираната
АХ се смята, че стоят т.нар. клинична „инерция“, субоптималното придържане към лечението и недостатъчната употреба на комбинирани терапии, въпреки големия набор от доказателства за ползата от тях. Придържането се определя като степента, в която поведението на дадено лице като приемане на лекарства, спазване на диета или извършване на промени в начина на живот, съответства на препоръките от страна на лекуващия лекар[7]. Липсата на къмплайънс обикновено е вследствие на няколко фактора, които могат да бъдат свързани с пациента, със състоянието му, с терапията, със системата на здравеопазване, както и социо-демографски особености. Сложни терапевтични схеми, свързани с прием на няколко медикамента в различни дозови режими е добре познато препядствие в придържането на пациентите към лечението. Множество проучвания демонстрират последователна обратна връзка между броя приемани медикаменти и степента на придържане[8]. Опростяването на дозовите режими е основна част от добрата терапия, пряко свързано с по-добър комплайънс на пациентите. За предпочитане е еднократният прием на дългодействащи медикаменти и комбиниране на различни медикаменти в една таблетка (SPC – singlepill combination), каквито са и насо -
ките в съвременните ръководства за лечение на артериална хипертония.
АКТУАЛНИ ПРЕПОРЪКИ ЗА ЛЕЧЕНИЕ НА АРТЕРИАЛНА ХИПЕРТОНИЯ Актуалните ръководства за лечение на артериална хипертония на Европейското дружество по кардиология препоръчват започване на медикаментозно лечение наред с промени в начина на живот при пациент с първи стадий АХ и висок или много висок риск от ССС, бъбречно заболяване или таргетно органно увреждане, втори и трети стадий АХ. При пациенти с първи стадий АХ и нисък, интермедиерен риск от ССС без бъбречно заболяване или таргетно органно увреждане се препоръчва промяна в начина на живот и при липса на адекватен контрол на АН след 3-6 месец започване на медикаментозно лечение[2]. Като първа цел на лечението се определя спад на АН <140/90 mmHg и при добър толеранс от страна на пациента последващо понижаване на АН <130/80 mmHg. При пациенти над 65 г. таргетните стойности на САН са 130-139 mmHg. С малки изключения се препоръчва иницииране на терапия с два медикамента за предпочитане комбинирани в една таблетка. В ръководството на Американския колеж по кардиология/Американската асоциация за сърдечни заболявания (АСС/АНА) за лечение на артериална хипертония начална терапия с два медикамента се препоръчва при пациенти с 2 стадий хипертония и АН >20/10 mmHg над таргетните стойности.
Всеки от известните антихипертензивни медикаменти е приблизително еднакво ефективен, предизвиквайки добър антихипертензивен отговор при 30 до 50% от пациентите, особено при тези с първа степен на АХ. Като пример, проучванията CAPPP, STOP-Hypertension-2, NORDIL, UKPDS и INSIGHT откриват малка разлика в обобщените резултати между по-старите (диуретици и бета-блокери) и по-новите антихипертензивни медикаменти (ACE-инхибитори и кал -
циевите антагонисти)[9,10]. От друга
страна мета-анализи все пак показ -
ват разлики по отношение на някои
сърдечно-съдови събития спрямо
различните медикаменти, например
по-малка редукция в честотата на
инсултите при лечение с бета-бло -
кери или по-слаба превенция на СН
при лечение с Са-антагонист. По тази
причина и
бета-блокерите рядко са
първи избор на терапия, освен при
наличие на специфични индикации.
Така като първа линия терапия при
липса на конкретна клинична причи -
на за първоначална монотерапия се
препоръчва използването на АСЕ-инхибитори, ангиотензин-рецепторни блокери, диуретици и Са-антагонисти.
МОНОТЕРАПИЯ
Към днешна дата монотерапия се
препоръчва основно при пациенти с АХ първи стадий и нисък риск от сър -
дечно-съдови инциденти и САН <150 mmHg, много високо рискови пациенти с високо нормално АН или възрастни и немощни пациенти. Дори и при добър контрол на АН на фона на терапия с един медикамент с времето при повечето пациенти ще се наложи добавяне на втори. В проучването ALLHAT, например, делът на пациентите, лекувани с повече от едно лекарство, се увеличава от 26 на 33% на първата година и до 4043% на петата година[11]
В по-стари препоръки за лечение на АХ се е акцентирало на монотерапиите и увеличаване дозата на едно лекарство докато не се постигне максимален ефект и липса на допълнителна редукция в АН. Вече е добре известно, че след първоначалната доза, преминаването към по-висо -
ки дози на един медикамент води
до сравнително по-малко по-ната -
тъшно намаляване на АН с цената
на нарастващ процент на нежелани -
те ефекти. Използването на по-висо -
ки дози може да доведе до по-ни -
сък отговор на кръвното налягане
и по-голяма токсичност, сравнено
с преминаването към второ лекарство. Добре познат факт е, че неже -
ланите лекарствени реакции са една от най-важните предпоставки за преустановяване на провежданата терапия. Oт друга страна данни от реалната клинична практика показват, че голяма част от пациентите, започващи антихипертензивна терапия с един медикамент дълги години не преминават към комбинирана терапия, въпреки необходимостта от такава[12]. В действителност и към момента антихипертензивното лечение е силно повлияно от интертно отношение, което се противопоставя на адекватното титриране на медикаментите. Замяната на един медикамент с друг или т.нар. секвенциална монотерапия е друга практика, която не е официално препоръчвана до момента в ръководствата и рядко води до по-добър контрол на АН, а от друга страна се свързва и с по-слабо придържане на пациентите към лечението. Препоръчва се основно при изява на нежелани лекарствени реакции към първоначално избраното антихипертензивно лекарство. Дори
и при тази стратегия на терапия относително малко пациенти преминават
от началната си терапия към друг медикамент. В действителност не просто дълго време се отлага добавянето
на втори медикамент към терапията, а много пациенти се придържат
към първоначално стартираното лекарство, независимо от липсата на достатъчно добър контрол на АН[12] Затова и актуалните препоръки за лечение на артериална хипертония препоръчват при повечето пациенти стартиране на терапия с два медикамента, комбинирани в една таблетна форма[2]. На практика и петте класа медикаменти могат да бъдат комбинирани помежду си с изключение на АСЕ-инхибиторите и ангиотензин-рецепторните блокери, но се препоръчват лечението да се базира на комбинации АСЕ-инхибитори/ARB с тиазидни диуретици или с калциеви антагонисти.
КОМБИНИРАНИ ТЕРАПИИ Както вече бе споменато повечето пациенти в практиката имат нужда
от терапия с повече от един медикамент. Само около 40% от пациентите имат адекватен контрол на АН на монотерапия, 75-80% постигат добър контрол на двойна терапия, а между 90% и 95% - на тройна терапия[13] Необходимостта от лечение с повече от един медикамент е демонстрирана в множество рандомизирани проучвания в различни географски райони и население - The United Kingdom's Prospective Diabetes Study (UKPDS), the Hypertension Optimal Trial (HOT), the Antihypertensive and LipidLowering Treatment to Prevent Heart Attack Trial (ALLHAT), the Action to Control Cardiovascular Risk in Patients with Diabetes—Blood pressure trial (ACCORD), Heart Outcomes Prevention Evaluation (HOPE)-3 Trial, and the Systolic Blood Pressure Intervention Trial (SPRINT)[11,14,15,16,17]. Комбинирани терапии, които влючват два или повече антихипертензивни медикамента имат възможността да елиминират част от предизвикателствата и ограниченията на терапията с един медикамент. Осигуряват по-голямо действие върху понижаването на артериалното налягане, по-бързо достигане на таргетните нива на АН, по-добро придържане към терапията и едновременно намаляване честотата на страничните ефекти на лекарствата, наблюдавани при самостоятелно приложение. Oсновно предимство на комбинирата терапия е възможността да се преодолее клиничната инерция – пропускът на лекуващите лекари да увеличават дозите и броя медикаменти в терапията при пациенти с недобре контролиран рискови фактори, съобразено с ръководните препоръки. Този проблем става все по-актуален и е сред най-честите причина за неадекватен контрол на АН. Като причини за клиничната инерция могат да се разглеждат особености на пациента, особености на лекаря или особености в комуникацията лекар-пациент.
Патогенезата на артериалната хипертония е многофакторна, което обяснява и многократното потенциране

на антихипертензивния ефект на лекарствата при комбиниране на медикаменти от различни класове с различно действие. Повлияването на един от механизмите на АХ често води до компенсаторна засилена реакция на друг механизъм. Действайки върху различните патофизиологични явления комбинацията на лекарства води до 5 пъти по-голяма редукция в АН спрямо удвояване дозата на
един медикамент[13]. Мета-анализ на 33 рандомизирани клинични проучвания, включващи 13 095 участници, показва по-добра редукция в АН и по-добър контрол на АН при ниски до стандартни дози комбинирани терапии в сравнение със стандартни доза монотерапия с приблизително еднакъв процент на преустановяване на терапиите[18]. Данни от реалната клинична практика демон -

стриат 18.5% по-бързо достигане на
таргетните нива на АН при начал -
на комбинирана терапия, корелира -
що с 23% редукция в риска от ССС и
смъртност[19]. Само по себе си бързо -
то постигане на добър контрол на АН
е предпоставка за по-добро придър -
жане на пациента към предписаното
лечение, което от своя страна води
до по-добър дългосрочен контрол
на АН и съответно по-значима реду-
кция в сърдечно-съдовите събития.
Резултатите показват, че комбини -
раните терапии подобряват прогно -
зата и чрез механизми, осъществя -
ващи съдова и ренална протекция
извън тази, която се постига с редук-
цията в артериалното налягане. Въз -
можността за достигане на по-зна -
чимо намаляване на стойностите на
АН при по-ниски дози медикамент
от своя страна намалява честотата на
нежеланите лекарствени реакции.
Кръстосани контролни изследвания
демонстрират, че пациенти, отговаря-
щи добре на един клас медикаменти
могат да не отговарят на друг. Употре -
бата на повече от един медикамент
в лечението на АХ води и до преодо -
ляване на хетерогенния отговор към
монотерапията при различни пациен-
ти. По данни от клинично проучване
с изключение на някои групи пациенти, като по-възрастни и немощни-
те, рискът от прекомерна хипотония е само малко по-висок от този, придружаващ първоначалната монотерапия или плацебо, дори при пациенти с умерено първоначално повишаване на АН (хипертония - степен 1).
Често срещани и използвани комбинации са АСЕ-инхибитор/АRB + калциев антагонист, АСЕ-инхибитори/ АRB + тиазиден диуретик, бета-блокер + тиазиден диуретик, Са-анта -
гонист + тиазиден диуретик, както
и тройни комбинации с АСЕ-инхибитор/ARB + Ca-aнтагонист + тиазиден диуретик. Като първа линия на
терапия с препоръчват комбинациите АСЕ-инхибитор/АRB + Са-анта -
гонист и АСЕ-инхибитор/ARB + тиазиден диуретик, подкрепено с многобройни проучвания и сигурни
доказателства за ефективност и полза в редукцията на сърдечно-съдовите събития[20,21,22,23]. В проучването ACCOMPLISH комбинацията АСЕ-инхибитор + Са-антагонист (беназеприл – амлодипин) превъзхожда комбинацията АСЕ-инхибитор + тиазиден диуретик (беназеприл – хидрохлортиазид) по отношение намаляването на сърдечно-съдовите събития и смъртност, без значима разлика в редукцията на АН. В PROGRESS се изследва ефективността на терапия с периндоприл с или без диуретик при пациенти с хипертония и пациенти с нормално АН и анамнеза за преживян инсулт. Монотерапията с периндоприл не води до значима редукция в СС риск спрямо плацебо за разлика от комбинираната терапия периндропил + индапамид при значима разлика и в редукцията на АН[20]
Друг важен въпрос е под каква форма да се приема комбинираната терапия – фиксирани или свободни комбинации. От една страна фиксираните дози комбинирани лекарства правят титрирането на медикаментите по-трудно, но множество проучвания демонстрират, че намаляването на броя приемани таблетки подобрява придържането към терапията. Мета-анализ на проучвания, сравняващи фиксирани комбинации и съответните медикаменти, приемани в различни таблетки, демонстрира статистичeски значимо подобрение в къмплайнса на пациента и нестатистически значима разлика в стойностите на АН при single-pill терапията[23]. Следва да се отбележи, че приемът на фиксирани комбинации намалява вероятността от възникване на терапевтични грешки. Ръководството за лечение на АХ на ESC препоръчва използването на комбинации от 2 или повече медикамента в една таблетка (single pill). Комбинацията от една таблетка облекчава както психологическото, така и финансовото обременяване при голямо натоварване с таблетки, което води до по-добро разбирателство и придържане. В анализ на над 12 000 пациенти с атеросклероза стриктно -
то спазване на терапията се свързва с по-ниски нива на големи нежелани сърдечни събития (MACE) и по-висока ефективност на разходите при двугодишно проследяване.
Въпреки изобилието от доказателства, все още много клиницисти не са склонни да предписват комбинация от две лекарства като терапия от първа линия. Докато две трети от пациентите се нуждаят от поне две лекарства за контрол в клиничните проучвания, реалните изследвания разкриват несъответствие в данните. От 125 635 пациенти с хипертония, на 80.4% е предписана монотерапия, 36% от които са преминали на комбинирана терапия след три години, в сравнение със 78% от първоначално лекуваните с комбинирани лекарства[12]. След като пациентите са започнали монотерапия, рядко са получавали допълнително лекарство, въпреки неадекватния контрол, което предполага, че първоначалната стратегия е решила окончателния план за лечение. Проучването илюстрира неуспеха на стъпаловидно лечение в клиничната практика, въпреки че е толкова често срещано и привидно радикално.
ВЪЗРАСТНИ
Честотата на артериалната хипертония непрекъснато нараства като резултат от нарастващата продължителност на живота и експоненциалното увеличение на населението над 80 години. Загубата на самостоятелност, животът в старчески дом, значим когнитивен дефицит обичайно са изключващи критерии в големите проучвания за лечението на хронични заболявания. По тази причина и данните за отношението полза/риск от антихипертензивното лечение на тази група пациенти е отностително ограничено. Пациентите в напреднала и старческа възраст с хипертония често имат множество съпътстващи заболявания и поради това често получават полифармакотерапия, което може да доведе до нежелани събития и повишена заболеваемост. Възрастните хора често страдат от нарушение
на хемодинамичната авторегулация, което води до по-висок риск от хипотензивни епизоди и последващи падания. Въпреки че възрастните хора са с по-висок абсолютен риск от сериозни нежелани събития (SAE), свър -
зани с хипотония, синкоп и падане,
относителният риск не се различава
значително между хората <75 и >75
години, с изключение на хората >85
години поради ограничени данни за
тази популация. В SPRINT интензивно -
то антихипертензивно лечение води
до повишен риск от сериозни неже -
лани събития, включващи хипотония
и вероятно синкоп, но не и падания,
което е в противоречие с данни от ре -
алната практика за повишен брой хос-
питализации за фрактури на бедрена-
та шийка до 30 дни след започване на
антихипертензивна терапия[17]
Няколко плацебо-контролирани
проучвания нееднозначно доказ -
ват ползата от редукция в артериалното налягане и при възрастни
хора. Средната възраст на пациен -
тите в тях е между 70-76 г. с изключение на проучването HYVET [22] , където всички пациенти са над 80 г. Освен това се наблюдава и добър толеранс към антихипертензивната терапия. Рost hoc анализ както на HYVET, така и на SPRINT не открива връзка между ползите от антихипертензивното лечение и слабостта
на пациента. Следователно, и двете проучвания стигат до извода, че стратегиите и целите на антихипертензивното лечение при немощни по-възрастни пациенти трябва да бъдат подобни на стратегиите
за лечение, използвани в най-здравите подгрупи пациенти. На база -
та на това и актуалните ръководства за лечение на АХ препоръчват възрастните пациент (дефинирани
като пациенти >65 г.) да бъдат лекувани спрямо общите препоръки, а при много възрастните (дефинирани като пациенти >80 г.) да се обмисли монотерапия или комбинирана терапия с минимални дози на избраните медикаменти.
ЗАКЛЮЧЕНИЕ
Режимите с две или повече лекарства е предпочитаната терапия в лечението на артериалната хипертония, като само няколко изключения изискват монотерапия и последващо надграждане на терапията. По-конкретно, комбинациите в една таблетка преодоляват клиничната инерция и увеличават придържането на пациента чрез създаване на по-хомоложен отговор в хетероложната популация. При разпознаване на уязвим пациент трябва да се приложи по-предпазлив и индивидуализиран подход с по-голям акцент върху безопасността. Въпреки че базираната на ръководства медицинска терапия е принципът на лечението, все още са необходими индивидуализиран подход към всеки пациент, съобразен с общото състояние, придружаващите заболявания и рискови фактори. В реалната практика обект на лечение е конкретен пациент с уникален сърдечно-съдов профил, а не статистически изведен такъв от клинични проучвания.
1. Kotseva K et al, "Lifestyle and impact on cardiovascular risk factor control in coronary patients across 27 countries: Results from the European Society of Cardiology ESC-EORP EUROASPIRE V registry.," European Journal of Preventive Cardiology., pp. 824-835, 2019.
2. Williams B, Mancia G, Spiering W, Agabiti Rosei E, Azizi M, Burnier M, Clement DL, Coca A, de Simone G, Dominiczak A, Kahan
T, Mahfoud F, Redon J, Ruilope L, Zanchetti A, Kerins M, Kjeldsen SE, Kreutz R, Laurent S, Lip GYH, McManus R, Narkiewicz K, Ruschitzka F, Schmieder RE, Shlyakhto E, Tsioufis C, Aboyans V, Desormais I; ESC Scientific Document Group, "2018 ESC/ ESH Guidelines for the management of arterial hypertension: The Task Force for the management of arterial hypertension of the European Society of Cardiology (ESC) and the European Society of Hypertension (ESH)," European Heart Journal, p. 3021–3104, 2018.
3. Abegaz TM, Shehab A, Gebreyohannes EA, Bhagavathula AS, Elnour AA, "Nonadherence to antihypertensive drugs," Medicine, p. 5641, 2017.
4. Ettehad D, Emdin CA, Kiran A, Anderson SG, Callender T, Emberson J, Chalmers
J, Rodgers A, Rahimi K, "Blood pressure lowering for prevention of cardiovascular disease and death: a systematic review and meta-analysis.," Lancet, pp. 957-967, 2016.
5. Whelton PK, Carey RM, Aronow WS, Casey DE Jr, Collins KJ, Dennison Himmelfarb C, DePalma SM, Gidding S, Jamerson KA, Jones DW, MacLaughlin EJ, Muntner P, Ovbiagele B, Smith SC Jr, Spencer CC, Stafford RS, Taler SJ, Thomas RJ, Williams KA Sr, Williamson JD, Wright JT Jr, "ACC/AHA/AAPA/ABC/ACPM/AGS/ APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practic," Hypertension, pp. 13-115, 2018.
6. Unger T, Borghi C, Charchar F, Khan NA, Poulter NR, Prabhakaran D, Ramirez A, Schlaich M, Stergiou GS, Tomaszewski M, Wainford RD, Williams B, Schutte AE, "2020 International Society of Hypertension Global Hypertension Practice Guidelines," Hypertension, pp. 1334-1357, 2020.
7. Burnier M, Egan BM, "Adherence in Hypertension," Circulation, pp. 1124-1140, 2019.
8. Claxton AJ, Cramer J, Pierce C., "A
systematic review of the associations between dose regimens and medication compliance," Clin Ther., 2001.
9. Staessen JA, Wang JG, Thijs L., "Cardiovascular prevention and blood pressure reduction: a quantitative overview," Hypertension, pp. 1055-1076, 2003.
10. Neal B, MacMahon S, Chapman N, "Effects of ACE inhibitors, calcium antagonists, and other blood-pressurelowering drugs: results of prospectively designed overviews of randomised trials. Blood Pressure Lowering Treatment Trialists' Collaboration," Lancet, pp. 19551964, 2000.
11. ALLHAT Officers and Coordinators for the ALLHAT Collaborative Research Group, "Major outcomes in high-risk hypertensive patients randomized to angiotensin-converting enzyme inhibitor or calcium channel blocker vs diuretic: The Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial (ALLHAT)," JAMA, pp. 2981-2997, 2002.
12. Rea F, Corrao G, Merlino L, Mancia G, "Initial Antihypertensive Treatment Strategies and Therapeutic Inertia," Hypertension, pp. 846-853, 2018.
13. Wald DS, Law M, Morris JK, Bestwick
JP, Wald NJ, "Combination therapy versus monotherapy in reducing blood pressure: meta-analysis on 11,000 participants from 42 trials.," The American Journal of Medicine, pp. 290-300, 2009.
14. King P, Peacock I, Donnelly R, "The UK prospective diabetes study (UKPDS): clinical and therapeutic implications for type 2 diabetes.," Br J Clin Pharmacol., pp. 643-8, 1999.
15. Kjeldsen SE, Hedner T, Jamerson K, Julius S, Haley WE, Zabalgoitia M, Butt AR, Rahman SN, Hansson L. Kjeldsen, "Hypertension Optimal Treatment (HOT) Study," Hypertension, pp. 1014-1020, 1998.
16. Salim Yusuf, DPhil, FACC; Eva M. Lonn, MD, FACC, "Heart Outcomes Prevention Evaluation–3 - HOPE-3," NEJM, 2016.
17. SPRINT Research Group; Wright JT Jr, Williamson JD et al, "A randomized trial of intensive versus standard blood-pressure control.," NYJM, pp. 2103-2116, 2015.
18. Salam A, Kanukula R, Atkins E, Wang X, Islam S, Kishore SP, Jaffe MG, Patel A, Rodgers A., "Efficacy and safety of dual combination therapy of blood pressurelowering drugs as initial treatment for hypertension: a systematic review and
meta-analysis of randomized controlled trials.," Hypertension, pp. 1768-1774, 2019.
19. Gradman AH, Parisé H, Lefebvre P, Falvey H, Lafeuille MH, Duh MS "Initial combination therapy reduces the risk of cardiovascular events in hypertensive patients: a matched cohort study.," Hypertension, pp. 309-318, 2013.
20. PROGRESS Collaborative Group.., "Randomised trial of a perindopril-based blood-pressure-lowering regimen among 6,105 individuals with previous stroke or transient ischaemic attack.," Lancet, pp. 1033-1041, 2001.
21. Anushka Patel, P Glasziou, ADVANCE Collaborative Group, "Effects of a fixed combination of perindopril and indapamide on macrovascular and microvascular outcomes in patients with type 2 diabetes mellitus (the ADVANCE trial): a randomised controlled trial.," Lancet, pp. 829-840, 2007.
22. Nigel S. Beckett et al, "Treatment of Hypertension in Patients 80 Years of Age or Older," NEJM, pp. 1887-1898, 2008.
23. Gupta AK, Arshad S, Poulter NR "Compliance, Safety, and Effectiveness of Fixed-Dose Combinations of Antihypertensive Agents," Hypertension, pp. 399-407, 2010.

З. Калъпова1 , И. Желева1 , М. Станева2 , В. Гелев1
1Kлиника по кардиология
2Клиника по ангиология
„Аджибадем Сити
Клиник УМБАЛ Токуда“
- София
Ключови думи: Лечение на остър коронарен синдром, терапия на СТЕМИ, терапия на НСТЕМИ.
Сърдечно-съдовите заболявания са причина за една трета от смъртните случаи в световен мащаб, като по последни данни 7.5 млн. годишно се дължат на исхемична болест на сърцето, в частност на остър коронарен синдром. В последните 50 години, с развититето на модерните методи за лечение на остър коронарен синдром, се забелязва значимо понижение в честотата на СТЕМИ. От друга страна обаче броят на случаите с НСТЕМИ се задържа и дори увеличава. В обзора се разглежда медикаментозното и ендоваскуларно лечение на ОКС.
ърдечно-съдовите заболя -
вания са причина за една
трета от смъртните случаи
в световен мащаб, като по
последни данни 7.5 млн.
годишно се дължат на исхемична бо -
лест на сърцето, в частност на остър
коронарен синдром. Общоприето
е, че честотата на ОКС се увеличава
с възрастта и е пол-зависима, като
мъжете са засегнати 7 до 10 годи -
ни по-рано. Интересна е обаче тен -
денцията, че във възрастовата група над 75 преобладава нежният пол. Освен възрастта и пола, експозицията на традиционните рискови фактори като табакизъм, дислипидемии, артериална хипертония и захарен диабет значимо повлияват броя и тежестта на случаите с ИБС. Епидемиологичните тенденции при острия
коронарен синдром непрекъснато се
изменят. Това най-вече е свързано с
демографските промени, тенденция -
та към застаряване на населението и
увеличена честота на хроничните бо -
лести на нашето съвремие - захарен
диабет, обезитет, дислипидемии, което от своя страна създава нови предизвикателства при лечение. В последните 50 години, с развитите -
то на модерните методи за лечение на остър коронарен синдром, се забелязва значимо понижение в честотата на СТЕМИ. От друга страна обаче броят на случаите с НСТЕМИ се задържа и дори увеличава. След 2000 г. се забелязва стабилно и постепено понижение на случаите на остър коронарен синдром с СТ-сегмент елевация и общия брой миокардни инфаркти. Тенденциите при НСТЕМИ от друга страна не изглеждат по същия начин. От 2002 до 2011 г. се наблюдава ръст на случаите от 52.8% до 68.6%, което се обяснява с описаните по-горе демографски промени. Острия коронарен синдром без СТ-сегмент елевация превалира в групата над 75-годишна възраст.
МЕДИКАМЕНТОЗНО ЛЕЧЕНИЕ НА ОСТЪР КОРОНАРЕН СИНДРОМ
Лечението на Острия коронарен
синдром е извървяло дълъг път, като най-изявени промени се наблюдават през последните петдесет години. През 70-те години на миналия
век, единствена опция за лечение на пациентите с ОКС е било медикаментозното лечение. Прилаганата консервативна терапия, можем да обе -
диним в познатия акроним MONA, който включва Морфин, Кислород, Нитрати, Аспирин. Тези медикаменти се използват и днес, но в комбинация с нови методи за лечение и съответно с подобрен резултат.
Основна цел на медикаментите използвани за лечение на ОКС е намаляване на кислородните нужди на миокардна и/или увеличаване на кислородния приток към тъканта. Антикоагулантите са медикаменти на избор в острия момент и периода на хоспитализация. В тази група медикаменти се включват нефракциониран Хапарин, нискомолекулен Хепарин, селективни инхибитори на фактор Xа. Проведени са редица клинични проучвания с цел доказване на предимствата на един антикоагулант спрямо друг, като резултатите от вътреболнична смъртност, MACE, остра инстент тромбоза са сравними. Тук е необходим индивидуален подход при избор на антикоагулант и продължителността на неговото приложение с оглед повишен риск от кървене, особено при пациенти на възраст над 75 години.
Може би най-широко приложение намира групата на антиагрегантите. В нея се включва ацетилсалициловата киселина, която остава основен медикамент за лечение. В условия на остър коронарен синдром, обаче моноантиагрегантната терапия остава инсуфициентна. Тук навлизат антиагрегантие от групата P2Y12 инхибиторите - Клопидогрел, Празугрел, Тикагрелор. Има различия в метода и момента на приложение на различните P2Y12 инхибитори. Клопидогрел е обект на редица клинични проучвания, едно от кои -
то - PCI-CURE доказва значимо понижаване на смъртността и инстент-тромбозата в триде -

сет дневен период след първична коронар -
на реваскуларизация, когато медикаментът
се приложи при поставяне на диагнозата. По -
добни са резултатите за Тикагрелор в проучването PLATO. При Празугрел (ACCOAST trial)
няма статистически значима разлика при прием на медикаментна преди или след диагностичната коронарография. Медикамен -
ти на избор при СТЕМИ остават Празугрел и Тикагрелор, като Клопидогрел се предпочита
при необходимост от продължителна антикоагулантна терапия. Продължителността на двойната антиагрегантна терапия е от поставяне на диагнозата ОКС до дванадесет месеца след това, независимо дали е проведена първична коронарна интервенция или консервативно медикаментозно лечение. Друга важна група медикаменти са GP IIb/IIIa рецепторните инхибитори. Одобрени за употреба са Аbciximab, Еptifibatide и Тirofiban. Препоръчва се употребата им в хода на първична коронарна интервенция, като тогава значимо се намалява смъртността. При прилагането им като консервативно лечение, без последващо интервенционално такова, няма данни за редукция на смъртността и усложенията от ОКС. Тези данни са потвърдени в ACUITY Timing trial, където се потвържават и данните за приложението на GP IIb/IIIa рецепторни инхибитори след провеждане на диагностичната корорнарография. Медикаментите са свързани обаче с повишен риск от кървене в тридесет дневен период след тях-
ното приложение и трябва да бъдат прецизирани при пациенти с висок риск от хеморагии.
ИНТЕРВЕНЦИОНАЛНО ЛЕЧЕНИЕ ПРИ ОСТЪР КОРОНАРЕН СИНДРОМ
Една позитивна тенденция, която се задържа е редукцията в краткосрочната и дългосрочната смъртност след остър коронарен синдром. През 70-те години смъртността е достигала до 25%, като значимо по-висока е била в женската популация. С навлизането на рутинната реперфузионна терапия както фармакологична, така и механична, днес смъртността при своевременно и правилно лечение е под 5%. В практиката смъртността е може би по-висока от тази, описана в клинични проучвания. Тази разлика се свързва най-вече с исхемичното време. По тази причина основно място в лечението на ОКС заемат и всички организационни мероприятия с цел максимална редукция на исхемичното време. При ОКС реваскуларизацията повлиява симптоматиката, скъсява болничния престой и подобрява дългосрочната прогноза. Индикациите и момента, в който да се проведе коронарна реваскуларизация, зависят от множество фактори, включително общото състояние на пациента, придружаващи заболявания и допълнителни рискови фактори.
1. ИНВАЗИВНО ИЗСЛЕДВАНЕ ПО СПЕШНОСТ (<2 Ч.)
Пациентите с клинико-лабораторна констелация за СТЕМИ подлежат на инвазивно изследване в неотложен порядък. Кога е оптималният момент за провеждане на коронарна реваскуларизация при пациенти с остър коронарен синдром без СТ-сегмент елевация е обект на обстойни проучвания. В тях обаче, рядко се включват пациенти с хемодинамичен нестабилитет, животозастрашаващи камерни тахиаритмии, механични усложнения и декомпенсирали прояви на сърдечна недостатъчност. Тези пациенти подлежат на спешно инвазивно изследване, независимо от параклиничната находка. Изключение могат да направя единствено пацинетите в коматозно състояние, които подлежат на предварителна неврологична оценка.
Каква реперфузионна стратегия ще изберем, зависи от това колко време е изминало от началото на симптоматиката до приемане на пациента в катетеризационната зала. Да -
нните сочат, че ако пациентът се презентира в болнично заведение до дванадесет часа
от началото на гръдната болка, резултатите
от коронарна интервенция водят до по-ниска смъртност и вторични усложнения, в сравнение с фибринолиза. В случаи, когато интервенционалното лечение не е на разположение, фибринолиза може да бъде приложена своевременно.
Въпрос на дебат е времето на забяване от установяване на дигнозата до провеждане на реперфузионната терапия. Различни източници посочват от шестдесет до сто и двадесет минути като период на забавяне, при който интервенционалното лечение превъзхожда фибринолизата. До момента обаче няма клинично проучване, което да дава отговор на този въпрос. В Американския Национален Регистър за Миокарден Инфаркт са включени над 190 хиляди пациента. При ретроспективен анализ на данните е установена зависимост от времето на презентиране на пациента в болничното звено до коронарна реперфузия, като се смята че максималното време на забяване не трябва да е повече от 114 минути. При забавяне по-дълго от посоченото краткосрочните резултати за болнична смъртност и усложнение след СТЕМИ при механична и фармакологична реперфузия са сходни. В същия анализ се установява зависимост между забавянето и възрастта, давността на оплакванията и локализацията на миокардния инфаркт. При пацинети на възраст под 65 години с преден инфаркт времетраенето е по-малко от час, докато при тези над 65-годишна възраст с друга локализация на инфаркта над два часа.
Ако се вземат предвид всички посочени данни, следва да се заключи, че времето от поставяне на диагноза СТЕМИ до иницииране на реперфузионна терапия, би следвато да е не повече от два часа.
2. РАННО ИНВАЗИВНО ИЗСЛЕДВАНЕ (<24 Ч.) Краткосрочното инвазивно изследване се определя като коронарография, проведена в рамките на 24 часа от хоспитализация. Рандомизирани клинични проучвания и мета анализи доказват, че ранната коронарна интервенция води до редукция на риска за сърдечно-съдови събития, рецидив на стенокардия и скъсява болничния престой. Това поведение се препоръчва предимно

при пациенти с висок риск (Grace score >140). Проучването TIMACS
подкрепя данните за понижен риск
от вътреболнична смъртност, ми -
окарден инфаркт и вторични ус -
ложнения при ранна реваскулари -
зация. В ретроспективния анализ
ACUITY, забавяне по-голямо от 24
часа до коронарна реваскулариза -
ция се доказва като независим ри -
сков фактор за тридесет дневна и
едногодишна смъртност. Значимо
увеличение на преживяемостта се
наблюдава при пациенти с повише -
ни маркери за миокардна некроза,
захарен диабет, Grace score над 140
и възраст над 75 години. При тези
отговарящи на посочените данни
се препоръчва ранна коронарна реваскуларизация.
3. ИНВАЗИВНО ИЗСЛЕДВАНЕ ДО
72-ИЯ ЧАС.
При пациенти които не попадат във
високорисковата група инвазивно -
то изследване може да бъде отложе -
но до 72-ия час на хопитализацията,
като при тези с нисък риск след провеждане на инвазивно диагностично
изследване може да се предпочете
стрес-тест с оглед индукция на исхемия преди окончателно решение за реваскуларизация.
ИЗБОР НА СТРАТЕГИЯ ЗА ЛЕЧЕНИЕ
ПРИ ОСТЪР КОРОНАРЕН СИНДРОМ
Пациентите с ОКС са хетерогенна група по отношение на рискови фактори и прогноза. От такива с нисък риск, които биха имали полза от консервативна терапия до тези с висок риск, които следва да се насочат за коронарна ревакуларизация в ускорен порядък. Следователно рисковата стратификация играе основа роля в избора на стратегия за лечение. Анализирането на рисковите факори най-често се извършва чрез наложени алгоритми, като Grace score скалата. Възрастта, наличието на захарен диабет, предшестващ миокарден инфаркт, хипотония, както и BMI <25 kg/ m2 или >35 kg/m2, са независими рискови фактори свързани с повишена сърдечно-съдова смъртност. Редица рандомизирани клинични проучвания и мета-анализи оценяват ефекта на рутинното инвазивно изследване срещу консервативното поведение в краткосрочен и дългосрочен период. Един такъв мета-анализ на седем рандомизирани клинични проучвания с над 8000 участващи, при които пациентите са разделени в две групи – такива, подложени на консервативна терапия и само при рецидив на стенокардия и де-ново СТ-Т промени,
насочени за инвазивно изследване, и такива, при които е предприето ранно инвазивно изследване и коронарна реваскуларизация. Заключението от анализа е, че при проследяване на пациентите в период от две години, тези от втората група са със значително по-ниска обща смъртност (6.5% vs 4.9%; p = 0.001) и миокарден
инфаркт (9.1% vs 7.6; p = 0.012), както и рехоспитализация по повод ОКС (28.7% vs 19.9%; p <0.0001).
Като заключение можем да кажем, че лечението на острия коронарен синдром е претърпяло динамично развитие. С усъвършенстването
и достъпността на инвазивните диагностични методи и интервенционалната реваскуларизация, сега е възможно своевременно лечение на пациентите и значима редукция на риска от вътреболнична смъртност. Медикаментозното лечение при тези пациенти обаче, остава актуално и познаването на различните варианти за лечение и тяхното комбиниране води до най-оптимален резултат. Своевременната диагностика и рискова стратификация на пациентитие с ОКС е основополагаща за избора на оптимална стратегия за лечение.
1. GBD 2015 Mortality and Causes of Death Collaborators. Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980–2015: a systematic analysis for the Global Burden of Disease Study 2015. Lancet 2016;388:1459–544.
2. Ec.europa.eu [Internet]. Eurostat: Cardiovascular Diseases Statistics [updated 15 Dec 2016]. http://ec.europa. eu/eurostat/statistics-explained/ index.php/Cardiovascular_diseases_ statistics#Dedicated_section
3. Pinto DS, Kirtane AJ, Nallamothu BK, Murphy SA, Cohen DJ, Laham RJ, Cutlip DE, Bates ER, Frederick PD, Miller DP, Carrozza JP, Jr., Antman EM, Cannon CP, Gibson CM. Hospital delays in reperfusion for ST-elevation myocardial infarction: implications when selecting a reperfusion strategy. Circulation 2006;114:2019–25.
4. Mehta SR, Yusuf S, Peters RJ, Bertrand ME, Lewis BS, Natarajan MK, Malmberg K, Rupprecht H, Zhao F, Chrolavicius S, Copland I, Fox KA; Clopidogrel in Unstable angina to prevent Recurrent Events trial (CURE)
Investigators. Effects of pretreatment with clopidogrel and aspirin followed by long-term therapy in patients undergoing percutaneous coronary intervention: the PCI-CURE study. Lancet 2001;358:527–33
5. Cannon CP, Harrington RA, James S, Ardissino D, Becker RC, Emanuelsson H, Husted S, Katus H, Keltai M, Khurmi NS, Kontny F, Lewis BS, Steg PG, Storey RF, Wojdyla D, Wallentin L; PLATelet inhibition and patient Outcomes Investigators. Comparison of ticagrelor with clopidogrel in patients with a planned invasive strategy for acute coronary syndromes (PLATO): a randomised double-blind study. Lancet 2010;375:283–93.
6. Montalescot G, van ‘t Hof AW, Lapostolle F, Silvain J, Lassen JF, Bolognese L, Cantor WJ, Cequier A, Chettibi M, Goodman SG, Hammett CJ, Huber K, Janzon M, Merkely B, Storey RF, Zeymer U, Stibbe O, Ecollan P, Heutz WM, Swahn E, Collet JP, Willems FF, Baradat C, Licour M, Tsatsaris A, Vicaut E, Hamm CW; ATLANTIC Investigators. Prehospital ticagrelor in ST-segment elevation myocardial infarction. N Engl J
Med 2014;371:1016–27.


7. Roffi M, Chew DP, Mukherjee D, Bhatt DL, White JA, Moliterno DJ, Heeschen C, Hamm CW, Robbins MA, Kleiman NS, Théroux P, White HD, Topol EJ. Platelet glycoprotein IIb/IIIa inhibition in acute coronary syndromes. Gradient of benefit related to the revascularization strategy. Eur Heart J 2002;23:1441–8
8. White HD, Ohman EM, Lincoff AM, Bertrand ME, Colombo A, McLaurin BT, Cox DA, Pocock SJ, Ware JA, Manoukian SV, Lansky AJ, Mehran R, Moses JW, Stone GW. Safety and efficacy of bivalirudin with and without glycoprotein IIb/IIIa inhibitors in patients with acute coronary syndromes undergoing percutaneous coronary intervention 1-year results from the ACUITY (Acute Catheterization and Urgent Intervention Triage strategY) trial. J Am Coll Cardiol 2008;52:807–14.
9. Mehta SR, Granger CB, Boden WE, Steg PG, Bassand JP, Faxon DP, Afzal R, Chrolavicius S, Jolly SS, Widimsky P, Avezum A, Rupprecht HJ, Zhu J, Col J, Natarajan MK, Horsman C, Fox KA, Yusuf S; TIMACS
Investigators. Early versus delayed invasive intervention in acute coronary syndromes. N Engl J Med 2009;360:2165–75.
10. Sorajja P, Gersh BJ, Cox DA, McLaughlin MG, Zimetbaum P, Costantini C, Stuckey T, Tcheng JE, Mehran R, Lansky AJ, Grines CL, Stone GW. Impact of delay to angioplasty in patients with acute coronary syndromes undergoing invasive management: analysis from the ACUITY (Acute Catheterization and Urgent Intervention Triage strategY) trial. J Am Coll Cardiol 2010;55:1416–24.
11. Mehta SR, Cannon CP, Fox KA, Wallentin L, Boden WE, Spacek R, Widimsky P, McCullough PA, Hunt D, Braunwald E, Yusuf
S. Routine vs selective invasive strategies in patients with acute coronary syndromes: a collaborative meta-analysis of randomized trials. JAMA 2005;293:2908–17
12. Ibanez B, Heusch G, Ovize M, Van de Werf F. Evolving therapies for myocardial ischemia/reperfusion injury. J Am Coll Cardiol 2015;65:1454–71.
13. Zijlstra F, Hoorntje JC, de Boer MJ, Reiffers S, Miedema K, Ottervanger JP, van ‘t Hof AW, Suryapranata H. Long-term benefit
of primary angioplasty as compared with thrombolytic therapy for acute myocardial infarction. N Engl J Med 1999;341:1413–9.
14. Keeley EC, Boura JA, Grines CL. Primary angioplasty versus intravenous thrombolytic therapy for acute myocardial infarction: a quantitative review of 23 randomised trials. Lancet 2003;361:13–20.
15. Betriu A, Masotti M. Comparison of mortality rates in acute myocardial infarction treated by percutaneous coronary intervention versus fibrinolysis. Am J Cardiol 2005;95:100–101.
16. Ibanez B, James S, Agewall S, Antunes MJ, Bucciarelli-Ducci C, Bueno H, Caforio ALP, Crea F, Goudevenos JA, Halvorsen S, Hindricks G, Kastrati A, Lenzen MJ, Prescott E, Roffi M, Valgimigli M, Varenhorst C, Vranckx P, Widimský P. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC). Eur Heart J 2018;39:119–77.



И. Желева, М. Станева, В. Гелев
„Аджибадем Сити Клиник УМБАЛ Токуда“София
Ключови думи: Сърдечна недостатъчност, SGLP2 инхибитори.
Сърдечната недостатъчност (СН) е широко разпространено заболяване в световен мащаб. Очаква се в обозримо бъдеще разпространението ѝ да нараства, което увеличава необходимостта от непрекъсната оценка и оптимизиране на насочваната от ръководството медикаментозна терапия. Целта на тази статия е да направи преглед на наличните данни, оценяващи използването на инхибитори на натриево-глюкозния ко-транспортер 2 (SGLT2i) за лечение на СН. SGLT2i първоначално са били предназначени за лечение на хипергликемия или висока кръвна захар при пациенти с диабет тип 2. Но в периода 2015-2020 г. са завършени седем изпитвания на четири SGLT2i, като всяко от тях показва намален риск от хоспитализация за сърдечна недостатъчност.
Инхибиторите на натриево-глюкозния котранспортер-2 (SGLT2i) първоначално са разработени за
лечение на диабет тип 2
поради глюкозуричното им действие.
Въпреки това, проучванията на сърдечно-съдовите резултати при па-
циенти с диабет тип 2 показаха нео -
чаквано и значително намаляване на хоспитализациите за сърдечна недостатъчност с тези средства[1]. Известно
е, че диабет тип 2 може да бъде предвестник на сърдечна недостатъчност.
Голяма част от изследванията, свързани с ползата от SGLT2i за СН, са фокусирани върху кръстосаните връз-
ки между сърдечната недостатъчност
и бъбречната функция и физиология
- независимо от диабета и без връзка с ефектите на SGLT2i върху кръвната захар.
Диабетът и сърдечната недостатъч-
ност са често срещани заболявания.
Приблизително 1 на всеки 5 души ще развие сърдечна недостатъчност през живота си, а около 11% от възрастните в САЩ и над 12% в Европа имат диабет тип 2. Много кардиолози, които обикновено не работят с медикаменти за хипергликемия, все още не са възприели използването на инхиби-
торите на SGLT2 за лечение на сърдечна недостатъчност, въпреки убедителните и последователни резултати от клиничните проучвания. Част от постоянното ни предизвикателство при популяризирането на SGLT2i за СН с намалена фракция на изтласкване (HFrEF) ще бъде промяната на речника ни, като ги наричаме "лекарства за сърце", а не "лекарства за диабет". Дапаглифлозинът (търговско наименование Forxiga®) и емпаглифлозинът (Jardiance®) са първите SGLT2i, одобрени от Американската агенция за храните и лекарствата (FDA) както за диабет тип 2, така и за намаляване на риска от сърдечна недостатъчност. Преди появата на SGLT2i се разчиташе на три вида медикаменти за сърдечна недостатъчност, за да се намалят симптомите, да се забави или предотврати необходимостта от механична циркулаторна подкрепа (LVAD - left ventricle assist device) или сърдечна трансплантация и да се намали смъртността. И трите групи медикаменти редуцират натоварването на сърцето по различни начини, но SGLT2i са клас лекарства, насочени към процеси в бъбреците, а не в сърцето. Това предизвика интерес към класа на SGLT2i като потенциално
средство за лечение на СН, като през последните години тези медикаменти се превърнаха в утвърдена част от медикаментозната терапия, насочена към подобряване на дългосрочните резултати при HFrEF, а по-новите изследвания показват полза и за някои пациенти със сърдечна недостатъчност със запазена фракция на изтласкване (HFpEF).
ОСНОВНИТЕ ТРИ ГРУПИ МЕДИКАМЕНТИ ПРИ ЛЕЧЕНИЕТО НА СЪРДЕЧНА НЕДОСТАТЪЧНОСТ:
1. АСЕ инхибитори, ARB и ARNIs Инхибиторите на ангиотензин конвертиращия ензим (АСЕ) и ангиотензин II рецепторните блокери (АRB) дилатират кръвоносните съдове и понижават кръвното налягане. Тези промени забавят прогресирането на сърдечната недостатъчност, като намаляват работното натоварване на сърцето и му помагат да изпомпва по-ефективно.
Тези най-предписвани лекарства за
HFrEF могат да предизвикат странични ефекти като главоболие, диария, суха кашлица, бъбречна дисфункция и повишени нива на калий.
Ангиотензин рецепторения неприлизинов инхибитор Еntresto® (сакубитрил/валсартан) представлява срав-
нително нов клас медикамент, който
отпуска кръвоносните съдове и намалява излишната течност в организма, като по
този начин намалява
усилията на сърцето
да изпомпва кръвта
през тялото. Страничните ефекти и рисковете за бъбреците
при ARNIs са подоб -
ни на тези при АСЕ
инхибиторите и ARB.
Според някои ръко -
водства и трите класа
лекарства са на сходно ниво на безопасност и ефективност, въпреки че Entresto доказано превъзхожда АСЕ инхибитора
еналаприл в пряко рандомизирано проучване[2].
2. Бета-блокери
Тези медикаменти
намаляват силата на
сърдечните съкращения и забавят сърдечната честота. С
течение на времето бета-блокерите могат
да забавят прогре -
сирането на сърдечната недостатъчност и потенциално
да укрепят сърдечния мускул. Метопро -
лол сукцинат и карведилол са двата
най-често предписвани бета-блокера при сърдечна недостатъчност.
3. Минералкортикоидни антагонисти
Тези медикаменти са слаби диуретици, които могат да помогнат за намаляване на риска от смърт и други дългосрочни събития, свързани с влошаване на СН. Те
се използват за ле -
чение на СН и високо
артериално наляга-
не, като потискат ал-
достерона. Също така
намаляват реабсорб -
цията на натрий, като
увеличават количе -
ството вода, което
бъбреците отделят.
Страничните ефек-
ти могат да включ-
ват ниско артериално
налягане и по-висо -
ки нива на калий в
кръвта.
Инхибитори на SGLT2
- четвъртата група
Точните причини, по -
ради които този най-
нов клас медикамен-
ти влияе върху СН,
все още се проуч-
ват. Както вече беше
споменато, SGLT2i
са разработени, за
да инхибират SGLT2
в бъбреците, което
води до гликозурия и
понижаване на нива-
та на кръвната глюко -
за. Въпреки това, тъй
като подобрението
на резултатите от СН
настъпва независимо
от подобрения гли-
кемичен контрол[3]
SGLT2i действат и
върху механизми,
независимо от това.
Предполага се също, че благоприятни-
те хемодинамични
ефекти на SGLT2i при
пациенти със СН се дължат на намален плазмен обем и преднатоварване, чрез отстраняване на свързаните с натрия проблеми в бъбреците, като се възстановява нормалната им физиология. Скорошен мета-анализ обаче показа, че сърдечносъдовите ползи се запазват при пациенти със значително увреждане на бъбречната функция, при които глюкозурията и диуретичните ефекти на SGLT2i са драстично отслабени[4]. Този мета-анализ показва, че ползата от лечението с SGLT2i при СН е поне отчасти независима от диуретичния ефект върху бъбреците, т.е. е вероятно да имат благоприятни ефекти върху бъбреците извън диурезата, които чрез паракринни и хормонални сигнали могат да модулират сърдечната функция и камерното ремоделиране.
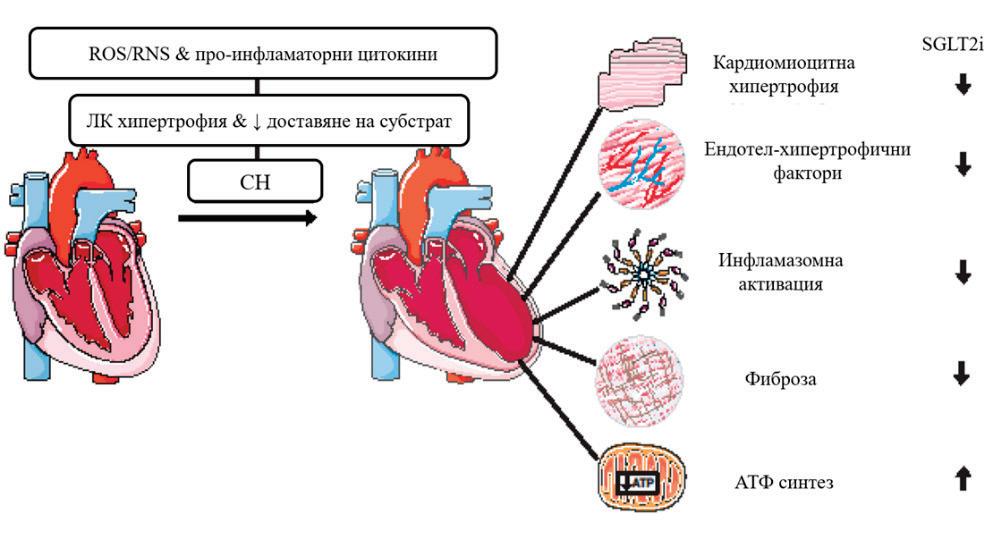
СИСТЕМНИТЕ И ДИРЕКТНИТЕ МИОКАРДНИ ЕФЕКТИ НА SGLT2I Разработени са няколко хипотези за това как SGLT2i могат да действат благоприятно при пациентите със СН: Намаляване на възпалението и оксидативния стрес: Смята се, че инхибиторите на SGLT2 намаляват възпалението, независимо от ефекта им върху кръвната захар. Въпреки че преди се смяташе, че възпалението е вторичен симптом на развитието на СН, последните данни подчертават значението на възпалението и цитокините като причинители на развитието и прогресията на сърдечната дисфункция[5] (Фиг. 1).
Класическите стимули за камерно ремоделиране, като миокарден стрес, възпалителни цитокини и неврохормони, предизвикват клетъчни промени, частично медиирани чрез оксидативен или нитрозативен стрес. Доказателства сочат, че възпалението играе централна роля в развитието на СН, като хроничното възпаление е свързано и със съпътстващи за-
Фиг. 1
Ефекти на SGLT2i. SGLT2i може да предпазват от сърдечна недостатъчност чрез инхибиране на паракринното действие на хипертрофичните ендотелни фактори, намаляване на сърдечната хипертрофия и сърдечната
фиброза. Като се имат
предвид много ниските нива на SGLT2 в сърдечните клетки, тези независими от SGLT2 ефекти на SGLT2i вероятно се
проявяват чрез нецелеви ефекти в миокарда.
Също така, SGLT2i може да опосредства защитните ефекти чрез предотвратяване на активирането на инфламазомните
пътища и засилване на оползотворяването на кетоните за подобряване на сърдечния метаболизъм и снабдяването с енергия.
ROS - Reactive Oxygen Species; RNS - Reactive Nitrogen Species; ЛК – левокамерна; СН – сърдечна недостатъчност; АТФ – аденозинтрифосфат [5]
болявания, в допълнение към важната роля в неблагоприятните процеси на ремоделиране след инфаркт на миокарда. Съпътстващите заболявания повишават нивата на провъзпалителните цитокини в кръвта и производството на реактивни свободни кислородни радикали (ROS), които от своя страна предизвикват сърдечно микроваскуларно възпаление. Те променят паракринната сигнализация от микроваскуларните ендотелни клетки към съседните кардиомиоцити и фибробласти,
което води до повишена ригидност
и хипертрофия на кардиомиоцити-
те. Освен това, фибробластите се диференцират в миофибробласти под
въздействието на трансформиращия
растежен фактор β, секретиран от инфилтриращите макрофаги. Така мио -
фибробластите увеличават интерсти-
циалното отлагане на колаген, което
заедно с наличието на ригидни кар -
диомиоцити предизвиква висока ди-
астолна ригидност на ЛК, основната
детерминанта на нарушената поно -
симост към физическо натоварване
и симптомите при фенотипа HFpEF.
Съществуващите изследвания вър -
ху черния дроб и бъбреците показват,
че SGLT2i могат да намалят органно -
то възпаление и, поне за емпаглифло -
зин, че това се случва чрез притъпява-
не на инфламазома на рецепторния
протеин 3, подобен на нуклеотидния
свързващ домейн (NLRP3), в бъбреците. Възможно е инфламазомата NLRP3
да бъде притъпена от SGLT2i при сърдечна недостатъчност. В подкрепа, дапаглифлозинът намалява сърдечна-
та дисфункция при затлъстели мишки
с диабет чрез притъпяване на сърдеч-
ното възпаление в резултат на активиран инфламазом NLRP3[6]. Нещо
повече, при хора с T2DM емпаглифлозинът потиска активирането на NLRP3
инфламазома в макрофагите[7]
Възстановяване на нормалната обратна връзка в бъбреците: Бъбрекът филтрира глюкозата в урината чрез група капиляри в началото на бъбречните каналчета (гломерули). След това глюкозата се резорбира активно в кръвния поток (поглъщане) от SGLT2. Лекарствата, които блокират SGLT2, блокират и обратното поемане на глюкоза и натрий, в резултат на което бъбреците усещат нормални нива на натрий и хлориди в урината. Това отразява подходящото кръвно налягане и вътресъдов обем - сигнализира на бъбреците да намалят кръвния поток и да нормализират налягане в гломерулите.
Намалява активирането на системата РААС: Системата ренин-ангиотензин-алдостерон (РААС) регулира
обема на кръвта и кръвното налягане, както и баланса на течностите в орга-
низма. Впоследствие се намалява напрежението в кръвоносните съдове, което понижава кръвното налягане и изисква по-малко работа от страна
на сърцето нагоре по веригата. Когато РААС се блокира, следва намаляване реакциите на нервната система, които пречат на усвояването на глюкозата/натрий. Теоретично това действие
също може да помогне за възстановяване на бъбречната функция и впоследствие да намали усложненията от сърдечна недостатъчност. Намаляване на активността на симпатикусовата нервна система: Това намалява сърдечния ритъм и кръвното налягане, тъй като по същество се изключва отговорът на нервната система към адреналина. Намаляване на вътресъдовия обем: Блокирането на обратната резорбция на глюкоза и натрий от урината предизвиква диуретичен ефект (повишено уриниране и отделяне на натрий в урината). Това от своя страна
свива размерите на камерите на сърцето, намалява напрежението на стените на сърдечния мускул и намалява кислородната консумация.
Увеличаване на циркулиращите кетонни тела: Инхибиторите на SGLT2 увеличават циркулиращите кетонистранични продукти от разграждането на мазнините, особено в състояние на гладуване. Кетоните са много ефективни производители на енергия за сърцето, така че на теория това може да намали нуждата от кислород и да намали натоварването на сърцето. Въпреки че тази теория все още не е доказана експериментално при хора със СН, лекувани със SGTL2i, известно е, че кетоните осигуряват повече АТФ за количеството изразходван кислород, отколкото мастните киселини, и се предполага, че този процес на пестене на кислород може да е важен за неработещото сърце.
Увеличаване производството на червени кръвни клетки: Инхибиторите на SGLT2 увеличават освобождаването еритропоетин от бъбреците.
КЛИНИЧНИ
ПРОУЧВАНИЯ
Проведени са няколко плацебо-контролирани клинични проучвания за
оценка на ефекта на SGLT2 инхибиторите при популация с хронична сърдечна недостатъчност със и без диабет тип 2. Докладвани са три от тях: DAPA-HF (Dapagliflozin and Prevention of Adverse Outcomes in Heart Failure)
[8] и EMPEROR-Reduced (Empagliflozin Outcome Trial in Patients With Chronic Heart Failure With Reduced Ejection Fraction)[9] са изследвали пациенти с HFrEF, а EMPEROR (Preserved (Empagliflozin Outcome Trial in Patients With Chronic Heart Failure With Preserved Ejection Fraction) пациенти с HfpEF[10]. И в трите проучвания SGLT2 инхибиторите показват относително намаление с 20-25% на съставната крайна точка на хоспитализация поради сърдечна недостатъчност или сърдечносъдова смърт в сравнение с плацебо. В трите изпитвания инхибиторите SGLT2 показват статистически значимо подобрение на качеството на живот (QoL), измерено чрез въпросника за кардиомиопатията на Канзас Сити (KCCQ). Ползата от лечението е последователна, независимо от изходното QoL, наличието или отсъствието на диабет тип 2 и наличието или отсъствието на хронично бъбречно заболяване. Освен това проучването SOLOIST-WHF (Effect of Sotagliflozin on Cardiovascular Events in Patients with Type 2 Diabetes Post Worsening Heart Failure) изследва ефектите на сотаглифлозин - комбиниран инхибитор на SGLT2 и SGLT1 - при пациенти с наскоро влошена сърдечна недостатъчност и диабет тип 2[11]. Като „наскоро влошени“, се считат тези пациенти, които са били хоспитализирани за сърдечна недостатъчност и са получили лечение с интравенозен диуретик, но са клинично стабилни по време на включването в проучването. Приблизително половината от пациентите са започнали да приемат изпитваната терапия преди изписването; останалите пациенти са получили първата доза при медиана от 2 дни след изписването. В сравнение с плацебо сотаглифлозинът е намалил риска от обща хоспитализация поради сърдечна недостатъчност или сърдечносъдова смърт с 33% за период на проследяване от 9 месеца. Този ефект е
последователен при пациенти с HFrEF и такива с HFpEF и при пациенти със и без хронично бъбречно заболяване. Сотаглифлозинът е довел и до статистически значимо подобрение на QoL в популацията на пациенти с влошаваща се сърдечна недостатъчност.
Острата сърдечна недостатъчност (ОСН) е последната граница за инхибиторите на SGLT2, за да се превърнат в универсална терапия при сърдечната недостатъчност. Отдавна има неудовлетворена нужда от терапии, които да подобрят симптомите и клиничните резултати при ОСН. Отговорът към бримковите диуретици може да бъде непредсказуем и дори след лечението, много пациенти се изписват с остатъчна конгестия. Опитите за разработване на нови терапии за лечение на ОСН бяха посрещнати с разочарование, като мащабните проучвания на няколко агента не успяха да демонстрират намаляване на първичната крайна точка[12,13]. Основанието за оценка на SGLT2 инхибиторите при ОСН се дължи на факта, че те водят до диуреза по механизъм, различен от този на бримковите диуретици, което дава възможност за адитивен или синергичен ефект. Освен това те нямат същия профил на нежелани ефекти, свързани с бримковите диуретици, включително активиране на ренин-ангиотензин-алдостероновата система и електролитни аномалии. Въпреки това не е известна нито допълнителната полза от SGLT2i при ОСН в сравнение със стандартните грижи, нито безопасността, свързана с опасенията за изчерпване на обема, кетоацидоза и влошаване на бъбречната функция.
В проучването EMPULSE (A Study to Test the Effect of Empagliflozin in Patients Who Are in Hospital for Acute Heart Failure) са включени 530 пациенти с ОСН, които са рандомизирани в съотношение 1:1 към емпаглифлозин или плацебо в началото на хоспитализацията (между 24 часа и 5 дни) [13]. В проучването са включени пациенти с de novo ОСН, както и пациенти с декомпенсирана хронична сърдечна недостатъчност (ХСН). При проследяване от 90 дни проучването демонстрира статистически значимо
подобрение на първичния резултат, който е оценен с помощта на съотношението на ползите и е дефиниран като комбиниран показател, включващ смърт по всякаква причина, общ брой събития, свързани със сърдечна недостатъчност, време до първото събитие, свързано със сърдечна недостатъчност, или промяна от ≥5 точки спрямо изходното ниво в общия резултат на симптомите по KCCQ. Тази полза е последователна при пациенти със и без диабет тип 2 и при HFrEF и HFpEF. Тя е била последователна и при пациенти с ОСН, за които се е считало, че имат de novo сърдечна недостатъчност, и при тези с декомпенсирана хронична сърдечна недостатъчност. Загубата на обем е с по-висока честота в рамото с емпаглифлозин (6.8% спрямо 4.3%); няма разлика между двете групи по отношение на честотата на остро бъбречно увреждане (3.1% спрямо 3.1%) или диабетна кетоацидоза (0% и в двете групи). Kosiborod и сътр.[14] съобщават за вторичен анализ на EMPULSE, фокусиран върху взаимодействието между емпаглифлозин и QoL при пациенти с ОСН. Ефектът от лечението с медикаменти може да варира в зависимост от изходното здравословно състояние: пациентите, които са по-болни, може да имат по-голям потенциал за полза от дадена терапия; обратно, тези пациенти може да са твърде болни, за да установят някакво подобрение. Авторите обаче показват, че изходният общ резултат по KCCQ за симптомите не променя наблюдавания ефект на емпаглифлозин върху клиничната полза в EMPULSE. Нещо повече, емпаглифлозинът е довел до статистически значимо и клинично значимо подобрение на общата оценка на симптомите по KCCQ, което се е проявило рано (коригирана с плацебо средна разлика на 15-ия ден, 5,35 точки [1,51, 9,19]) и се е запазило през целия период на лечение (коригирана с плацебо средна разлика на 90-ия ден, 4,45 точки [0,32, 8,59]). Подобни са констатациите и за другите области на KCCQ, включително клиничната обобщена оценка, общата обобщена оценка, оценката на физическите ограничения и качество-
то на живот. При анализ на подгрупите подобрението на показателите за качество на живот (т.е. общата оценка на симптомите по KCCQ) се установява при пациенти със и без диабет тип 2, при сърдечна недостатъчност de novo и декомпенсирана хронична сърдечна недостатъчност, както и при HFrEF и HFpEF. В това проучване доверителните интервали (CI) за средната промяна в оценката на KCCQ са широки, а анализът на отговорите на въпросника не показва статистически значима разлика между емпаглифлозин и плацебо за промяна в KCCQ от ≥5, ≥10 или ≥15 точки. Като цяло авторите трябва да бъдат поздравени за своите резултати, които утвърждават емпаглифлозин като първото лекарство, което подобрява QoL при всички пациенти с ОСН. На 90-дневния етап подобрението на оценките по KCCQ с инхибирането на SGLT2 в EMPULSE е подобно на това, наблюдавано при пациенти с хронична сърдечна недостатъчност в CHIEF-HF (A Study on Impact of Canagliflozin on Health Status, Quality of Life, and Functional Status in Heart Failure)[15] и PRESERVED-HF (Dapagliflozin in Preserved Ejection Fraction Heart Failure)[16]
Проучването EMPAG-HF (Empagliflozin in Acute Decompensated Heart Failure)
[17], дава по-механичен поглед върху ефекта на empagliflozin при ОСН и разширява клиничното ни разбиране за употребата на SGLT2 инхибитори при пациенти със сърдечна недостатъчност в по-висока доза empagliflozin (т.е. 25 mg веднъж дневно). В това изпитване са включени 60 пациенти с ОСН, които са рандомизирани в рамките на 12 часа от постъпването им на емпаглифлозин дневно или на плацебо в допълнение към стандартното медицинско лечение. За период от 5 дни средното общо количество отделена урина при пациентите, получаващи емпаглифлозин, е било с 25% по-голямо в сравнение с пациентите, получаващи плацебо. Емпаглифлозин не е повлиял на оценената скорост на гломерулна филтрация в сравнение с плацебо. Няма разлика между групите с емпаглифлозин и плацебо в серумните (креатинин, урея, цистатин-С)
или уринните (общ протеин, албумин, α1-микроглобулин) маркери на бъб-
речната функция и увреждане. Тези
констатации предполагат, че едновременната употреба на инхибитори на
SGLT2 и бримкови диуретици повиша-
ва диуретичната ефективност, без да
увеличава риска от бъбречно уврежда-
не. Остава да се проучи дали дозата от
25 mg наистина е за предпочитане при
пациенти с ОСН (вместо 10 mg веднъж
дневно) и ако е така, колко дълго може
да се прилага такава висока доза.
Вторичният анализ на EMPULSE и про-
учването EMPAG-HF затвърждават ро-
лята на инхибиторите SGLT2 при ле-
чението на пациенти с остра или
декомпенсирана сърдечна недоста-
тъчност. Данните от клиничните из-
питвания подкрепят използването на
инхибитори на SGLT2 за подобряване
на резултатите от сърдечната недоста-
тъчност и QoL във всички фази на сърдечната недостатъчност: остра, наскоро влошена и хронична. Във всяка от фазите ползата от инхибиторите на
SGLT2 изглежда е последователна как-
то при HFrEF, така и при HFpEF. Анализите на подгрупите от проучванията
показват, че инхибиторите SGLT2 намаляват събитията, свързани със сърдечна недостатъчност, при пациенти със
ИЗПОЛЗВАНА ЛИТЕРАТУРА:
1. Хвърчанова Н. Ролята на SGLT2 инхибиторите в лечението на хроничната сърдечна недостатъчност. Варненски медицински форум; т. 11, 2022, брой 2: 2633.
2. Velazquez EJ, Morrow DA, DeVore AD, Duffy CI, Ambrosy AP, McCague K, Rocha R, Braunwald E; PIONEER-HF Investigators. Angiotensin-Neprilysin Inhibition in Acute Decompensated Heart Failure. N Engl J Med. 2019 Feb 7;380(6):539-548. doi: 10.1056/
NEJMoa1812851. Epub 2018 Nov 11. Erratum in: N Engl J Med. 2019 Mar 14;380(11):1090. PMID: 30415601.
3. Butler J, Vaduganathan M. GlucoseLowering Therapies in Patients With Concomitant Diabetes Mellitus and Heart Failure: Finding the "Sweet Spot". JACC Heart Fail. 2018 Jan;6(1):27-29. doi: 10.1016/j. jchf.2017.09.002. Epub 2017 Oct 11. PMID: 29032135.
4. Lin C, Cai X, Ji L. Cardiovascular benefits beyond urinary glucose excretion: A hypothesis generated from two metaanalyses. Diabetes Obes Metab. 2022 Mar;24(3):550-554. doi: 10.1111/dom.14596. Epub 2021 Nov 24. PMID: 34726334.
5. von Haehling S, Schefold JC, Lainscak M, Doehner W, Anker SD. Inflammatory biomarkers in heart failure revisited: much more than innocent bystanders. Heart Fail
или без диабет тип 2, при тези със или без хронично бъбречно заболяване и независимо от изходното QoL. За клинициста това означава, че SGLT2 инхибиторите са всеобхватна терапия за сърдечна недостатъчност и могат да бъдат започнати при всички пациенти със сърдечна недостатъчност, които нямат противопоказания, и във всеки момент и време на контакт. АКТУАЛНИ ПРЕПОРЪКИ Актуалният гайдлайн на Европейското кардиологично дружество препоръчва с клас IA индикация дапаглифлозин или емпаглифлозин, като част от оптималната медикаментозна терапия за HFrEF, заедно с АСЕ-I/АRNI, бета-блокер и минералкортикоидни рецептортните антагонисти, независимо от диабетния статус на пациентите[18]. Данни от последния мета-анализ[19], представен на конгреса на Европейското кардиологично
ват риска от смъртност и влошаване на сърдечната недостатъчност и подобряват симптомите и общото здравословно състояние както при амбулаторни, така и при хоспитализирани пациенти със сърдечна недостатъчност, когато се добавят към стандартната терапия. Провеждат се изпитвания с инхибитори на SGLT2i при пациенти с HFpEF, като това развитие може да ускори евентуални бъдещи терапевтични промени.
ЗАКЛЮЧЕНИЕ
ство, 2022, подкрепя ролята на SGLT2 инхибиторите като основополагаща терапия при лечението на сърдечна недостатъчност. Той може да послужи за изготвянето на актуални насоки и вземането на индивидуализирани решения, като подчертава, че инхибиторите SGLT2 значително намаля-
Clin. 2009 Oct;5(4):549-60. doi: 10.1016/j. hfc.2009.04.001. PMID: 19631179.
6. Ye Y, Bajaj M, Yang HC, Perez-Polo JR, Birnbaum Y. SGLT-2 Inhibition with Dapagliflozin Reduces the Activation of the Nlrp3/ASC Inflammasome and Attenuates the Development of Diabetic Cardiomyopathy in Mice with Type 2 Diabetes. Further Augmentation of the Effects with Saxagliptin, a DPP4 Inhibitor. Cardiovasc Drugs Ther. 2017 Apr;31(2):119-132. doi: 10.1007/s10557-0176725-2. PMID: 28447181.
7. Kim SR, Lee SG, Kim SH, Kim JH, Choi E, Cho W, Rim JH, Hwang I, Lee CJ, Lee M, Oh CM, Jeon JY, Gee HY, Kim JH, Lee BW, Kang ES, Cha BS, Lee MS, Yu JW, Cho JW, Kim JS, Lee YH. SGLT2 inhibition modulates NLRP3 inflammasome activity via ketones and insulin in diabetes with cardiovascular disease. Nat Commun. 2020 May 1;11(1):2127. doi: 10.1038/ s41467-020-15983-6. PMID: 32358544; PMCID: PMC7195385.
8. McMurray JJV, Solomon SD, Inzucchi SE, Køber L, Kosiborod MN, Martinez FA, Ponikowski P, Sabatine MS, Anand IS, Bělohlávek J, et al. Dapagliflozin in patients with heart failure and reduced ejection fraction.N Engl J Med. 2019; 381:1995–2008. doi: 10.1056/NEJMoa1911303.
9. Packer M, Butler J, Filippatos GS, Jamal W, Salsali A, Schnee J, Kimura K, Zeller C, George

SGLT2i представляват нова и обещаваща възможност за лечение на пациенти със СН. Това доведе до засилено търсене в световен мащаб на механизмите, които са в основата на ползите от този клас медикаменти. Въпреки че все още има много какво да се разбере за различните фактори, които определят как SGLT2i влияят на сърдечните клетки, много резултати от изследвания показват, че могат да се наблюдават преки сърдечни ефекти. По този начин, макар че SGLT2i оказват благоприятно въздействие чрез инхибиране на SGLT2 в бъбреците, в сърцето също има нови механизми и пътища, които могат да допринесат за наблюдаваните благоприятни ефекти при СН.
J, Brueckmann M, et al. Evaluation of the effect of sodium-glucose co-transporter 2 inhibition with empagliflozin on morbidity and mortality of patients with chronic heart failure and a reduced ejection fraction: rationale for and design of the EMPEROR-Reduced trial.Eur J Heart Fail. 2019; 21:1270–1278. doi: 10.1002/ ejhf.1536.
10. Anker SD, Butler J, Filippatos G, Ferreira JP, Bocchi E, Böhm M, Brunner–La Rocca HP, Choi D-J, Chopra V, Chuquiure-Valenzuela E, et al. Empagliflozin in heart failure with a preserved ejection fraction.N Engl J Med. 2021; 385:1451–1461. doi: 10.1056/ NEJMoa2107038.
11. Bhatt DL, Szarek M, Steg PG, Cannon CP, Leiter LA, McGuire DK, Lewis JB, Riddle MC, Voors AA, Metra M, et al. Sotagliflozin in patients with diabetes and recent worsening heart failure.N Engl J Med. 2020; 384:117–128. doi: 10.1056/NEJMoa2030183.
12. Hamo CE, Butler J, Gheorghiade M, Chioncel O. The bumpy road to drug development for acute heart failure.Eur Heart J Suppl. 2016; 18:G19–G32. doi: 10.1093/ eurheartj/suw045.
13. Voors AA, Angermann CE, Teerlink JR, Collins SP, Kosiborod M, Biegus J, Ferreira JP, Nassif ME, Psotka MA, Tromp J, et al. The SGLT2 inhibitor empagliflozin in patients hospitalized for acute heart failure:
a multinational randomized trial.Nat Med. 2022; 28:568–574. doi: 10.1038/s41591-02101659-1.
14. Kosiborod MN, Angermann CE, Collins SP, Teerlink JR, Ponikowski P, Biegus J, Comin-Colet J, Ferreira JP, Mentz RJ, Nassif ME, et al. Effects of empagliflozin on symptoms, physical limitations, and quality of life in patients hospitalized for acute heart failure: results from the EMPULSE trial. Circulation. 2022; 146:279–288. doi: 10.1161/ CIRCULATIONAHA.122.059725.
15. Spertus JA, Birmingham MC, Nassif M, Damaraju CV, Abbate A, Butler J, Lanfear DE, Lingvay I, Kosiborod MN, Januzzi JL. The SGLT2 inhibitor canagliflozin in heart failure: the CHIEF-HF remote, patientcentered randomized trial. Nat Med. 2022 Apr;28(4):809-813. doi: 10.1038/s41591-02201703-8. Epub 2022 Feb 28. PMID: 35228753; PMCID: PMC9018422.
16. Nassif ME, Windsor SL, Borlaug BA, Kitzman DW, Shah SJ, Tang F, Khariton Y, Malik AO, Khumri T, Umpierrez G, et al. The SGLT2 inhibitor dapagliflozin in heart failure with preserved ejection fraction: a multicenter randomized trial.Nat Med. 2021; 27:1954–1960. doi: 10.1038/s41591-021-01536-x.
17. Schulze PS, Bogoviku J, Westphal J, Aftanski P, Haertel F, Grund S, von Haehling S, Schumacher U, Möbius-Winkler S, Busch
M. Effects of early empagliflozin on diuresis and kidney function in patients with acute decompensated heart failure (EMPAG-HF). Circulation. 2022; 146:289–298. doi: 10.1161/ CIRCULATIONAHA.122.059038.
18. McDonagh TA, Metra M, Adamo M, Gardner RS, Baumbach A, Böhm M, Burri H, Butler J, Čelutkienė J, Chioncel O, Cleland JGF, Coats AJS, Crespo-Leiro MG, Farmakis D, Gilard M, Heymans S, Hoes AW, Jaarsma T, Jankowska EA, Lainscak M, Lam CSP, Lyon AR, McMurray JJV, Mebazaa A, Mindham R, Muneretto C, Francesco Piepoli M, Price S, Rosano GMC, Ruschitzka F, Kathrine Skibelund A; ESC Scientific Document Group. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2021 Sep 21;42(36):3599-3726. doi: 10.1093/ eurheartj/ehab368. Erratum in: Eur Heart J. 2021 Oct 14;: PMID: 34447992.
19. Vaduganathan M, Docherty KF, Claggett BL, Jhund PS, de Boer RA, Hernandez AF, Inzucchi SE, Kosiborod MN, Lam CSP, Martinez F, Shah SJ, Desai AS, McMurray JJV, Solomon SD. SGLT-2 inhibitors in patients with heart failure: a comprehensive meta-analysis of five randomised controlled trials. Lancet. 2022 Sep 3;400(10354):757-767. doi: 10.1016/ S0140-6736(22)01429-5. Epub 2022 Aug 27. Erratum in: Lancet. 2023 Jan 14;401(10371)


M. Синно1 , Д. Кючуков2 , Н. Чилингирова3
1Клиника по ангиология, „Аджибадем
Сити Клиник УМБАЛ Токуда“ - София
2Отделение по кардиохирургия, МБАЛ „НКБ“ - София
3Клиника по кардиология, УМБАЛ „Проф.
Ключови думи: Инфекциозен ендокардит, съдови усложнения, емболии.
Александър Чирков“, МУ - София Инфекциозният ендокардит е заболяване с висока смъртност, представляващо възпаление на ендокарда на клапите или париеталния еднокард, причинено от бактериемия. Заболяването може да се появи след интервенции на фона на налична инфекция при извършване на инвазивни манипулации. С най-висок риск за поява на заболяването са пациенти с клапна протеза, с предшестващ инфекциозен ендокардит или с цианотични вродени сърдечни болести. Най-честите причинители за заболяването са стрептококи, стафилококи, ентерококи, фунги. Въпреки напредъка в препоръките за лечение на заболяването и добрата поносимост на пациентите към терапията, честотата на поява на усложнения като сърдечна недостатъчност, ритъмни и проводни нарушения, бъбречна недостатъчност, емболични инциденти, абсцеси и засягане на нервната, мускуло-скелетната и други системи в организма е неприемливо висока. Най-честите съдови прояви при инфекциозен еднокардит са емболизмът в главният мозък, далака, бъбреците, инфекциозни периферни и интракраниални аневризми. Поставянето на правилна и навременна диагноза, профилактиката, лечението и предотвратяването поява на усложнения при пациенти с инфекциозния ендокардит продължава да бъде предизвикателство.
Инфекциозният ендокардит е възпалително забо -
ляване, което въпреки напредъка в препоръките за лечение и добрата поно -
симост на пациентите към терапията, продължава да бъде предизвикател -
ство и днес, поради появата на редица усложнения с мултидисциплинарен характер.
ИНФЕКЦИОЗЕН ЕНДОКАРДИТ - ОПРЕДЕЛЕНИЕ, ПАТОГЕНЕЗА, КЛИНИКА, ДИАГНОСТИКА Инфекциозният ендокардит е заболяване с висока смъртност, представляващо възпаление на ендокарда на клапите или париеталния еднокард, причинено от бактериемия. Микробната инфекция може да се появи след извършени стоматологични процедури или инвазивни интервенции на фона на инфекция в респиратирния, уро-гениталния, гастро-интестиналния тракт, при дерматологични, мускуло-скелетни, сърдечни или съдови манипулации. Най-високорискови са пациенти с клапно протезиране, с предшестващ инфекциозен ендокар-
дит или с цианотични вродени сърдечни малоформации, като по-често засегнати са по-възрастни пациенти от мъжки пол[2,9,7]. Най-честите причинители за заболяването са стрептококите (бета-хемолитични стрептококи гр.
A, B, C, G, Str. Bovis, Str. pneumoniae), стафилококи, ентерококи, микози - те биват доказани чрез позитивни хемокултури. Клиничната картина е разнообразна, като заболяването може има остро, подостро или хронично протичане. Наблюдават се фебрилитет, загуба на апетит и тегло, сърдечни шумове, емболични усложнения, гломерулонефрити, микрохеморагии, като атипичността на симптомите варира спрямо първия засегнат орган, възрастта, подлежащото сърдечно заболяване, наличието на клапни протези или сърдечни дивайси, причиняващия микроорганизъм, имунокомпрометираност[5,7]. За диагнозата и проследяването на пациентите се използват образни методи. Основен метод за ранна диагностика и прогностична оценка е трансторакалната и трансезофагеална ехокардиография. Други методи за
уточняване и диагностициране на усложненията са ядрено-магнитен резонанас, компютъна томография, позитрон-емисионна томография[7,10,12] Диагнозата се поставя въз основа на модифицираните критерии на Duke за диагностична класификация, основаваща се на хемокултури, серология, клинични, ехокардиографски и биологични находки (Табл. 1 а, б). След оценка състоянието на пациента се объжда започването на консервативна терапия и нуждата от хирургична интервенция[12]. Медикаментозната терапия зависи от изолираните микроорганизми, според които е важно да се назначи адекватна антибиотична терапия. Хирургичната интервенция се състои в отстраняване на инфектираната материя и дрениране на абсцеси. Индикациите за оперативно лечение включват: неповлияваща се от конвенционално медикаментозно лечение, прогресираща сърдечна недостатьчност, неовладяемо септично състояние, данни за белодробен оток и шоково състояние, рецидивиращ емболизъм, персистиращи вегетации с висок ембологенен риск при ехокар-
Табл. 1 а. Дефиниции на инфекциозния ендокардит
според модифицираните Duke-критерии (по Li et al.[8])
Табл. 1 б. Дефиниции на термините, използвани в модифицираните критерии на European Society of Cardiology 2015 за диагноза на инфекциозния ендокардит
Сигурен ИЕ Големи критерии
1. Позитивни за ИЕ хемокултури
a. Типични микроорганизми, които причиняват ИЕ, от
2 отделни хемокултури:
Патологични критерии
• Установяване на микроорганизми в култури или при хистологично изследване на вегетация, емболизирала вегетация или проба от вътресърдечен абсцес; или
• Патологични лезии; вегетация или вътресърдечен
абсцес, потвърдени с хистологично изследване, по -
казващо активен ендокардит
Клинични критерии
• 2 големи критерия; или
• 1 голям критерий и 3 малки критерии; или
• 5 малки критерии
Възможен ИЕ
• 3 малки критерии
• 3 малки критерии
Отхвърлен ИЕ
• Сигурна алтернативна диагноза; или
• Изчезване на симптомите, насочващи към ИЕ, с ан-
тибиотична терапия ≤4 дни; или
• Липса на патологични данни за ИЕ от хирургията или аутопсията, с антибиотична терапия за ≤4 дни; или
• Случаят не отговаря на критериите за възможен ИЕ, посочени по-горе
диографско изледване и др.[1,2,3]
УСЛОЖНЕНИЯ
Появата на едно или повече усложнения при пациенти с диагностициран инфекциозен ендокардит е често явление и понякога могат да
бъдат причина за смърт. В проучване на Thuny и колектив причините за смъртта по време на хоспитализация и лечение са тежка хронична сърдечна недостатъчност, мултиорганна недостатъчност, церебрална емболия, септичен шок, мозъчен кръвоизлив, атриовентрикуларен блок и инфаркт на миокарда. Причината за смърт след дехоспитализация е пряка последица от сърдечните лезии, предизвикани от инфекциозен ендокардит - тежка клапна регургитация и постоперативна левокамерна дисфункция[9]. В практиката също се наблюдават усложнения като перивалвуларен абсцес, псевдоаневризми, фистули, миокардит и перикардит, мускулно-скелетни изяви, дори остра бъбречна недостатъчност[7,12]
Съдовите инциденти при инфекциозен ендокардит са не рядко срещани, животозастрашаващи усложнения. Те могат да манифестират
• Viridans стрептококи, Streptococcus gallolyticus (Streptococcus bovis), група HACEK, Staphylococcus aureus; или
• Амбулаторно-придобити ентерококи, при липса на първичен фокус; или
b. Микроорганизми, които причиняват ИЕ, от повтор -
но позитивни хемокултури:
• ≥2 позитивни хемокултури от кръвни проби, взети с интервал >12 ч.; или
• Всичките 3 или повечето от ≥4 отделни хемокултури (при първа и последна проба взета с интервал ≥1 ч. между тях); или
c. Единична хемокултура, позитивна за Coxiella burnetii, или титър на фаза I IgG >1:800
2. Позитивна за ИЕ образна находка
a. Позитивна за ИЕ ехокардиограма:
• Вегетация;
• Абсцес, псевдоаневризма, вътресърдечна фистула
• Клапна перфорация или аневризма;
• Нова частична дехисценция на клапна протеза.
b. Абнормна активност около мястото на импланта -
ция на клапна протеза, установена с 18F-FDG PET/CT (само ако протезата е имплантирана преди >3 месе -
ца) или SPECT/CT с радиобелязани левкоцити.
c. Паравалвуларни лезии, установени със сърдечна CT
Малки критерии
1. Предиспозиция, като например предразполагащо сърдечно състояние или употреба на инжекционни наркотици.
2. Фебрилитет, дефиниран като температура >38°C.
3. Съдови феномени (включително и такива установени единствено с образни методи): големи артериални емболи, септични белодробни инфаркти, инфекциозна (микотична) аневризма, интракраниална хеморагия, конюнктивални хеморагии и лезии на Janeway.
4. Имунологични феномени: гломерулонефрит, възли на Osler, петна на Roth и ревматоиден фактор. 5. Микробиологични данни: позитивни хемокултури, които не покриват голям критерий, посочен по-горе или серологични данни за активна инфекция с организми, причиняващи ИЕ.
под формата на емболизации или аневризми. УСЛОЖНЕНИЯ С ЕМБОЛИЧЕН ХАРАКТЕР Въпреки напредъкът в диагностиката и лечението рискът от периферна емболизация е изключително висок, като честотата варира между 20-50%. Трябва да се вземе под внимание, че най-застрашени от нов емболизъм са пациентите през първите дни от започването на антибиотичната терапия, като след това рискът намалява бързо до 6-21%, особено след втората седмица на лечението. Най-чести органни ло-
Табл. 1а, 1б 2015 ESC Guidelines for the management of infective endocarditis: The Task Force for the Management of Infective Endocarditis of the European Society of Cardiology (ESC) Endorsed by: European Association for Cardio-Thoracic Surgery (EACTS), the European Association of Nuclear Medicine (EANM)
КАРДИОЛОГИЯ
кации за емболизация са централна-
та нервна система и слезка, следвани
от бъбреци, периферни артерии, коронарни артерии, бял дроб и очи. В поло-
вината от случаите съдовите усложне-
ния могат да протекат безсимптомно[7]
Емболизъм в миналото е предпостав-
ка за реализиране на нов съдов инцидент. Други рискови фактори, увелича-
ващи емболичния риск, са напреднала
възраст, предсърдно мъждене, заха-
рен диабет, положителна хемокултура
за Staphylococus Aureus[7]. Eмболизаци-
ите при пациенти с инфекциозен ендо-
кардит са последица от миграция на
сърдечни вегетации. Вегетацията се оп-
ределя като фиксирана или осцилира-
ща (подвижна) маса, прилепнала към
клапа или други сърдечни структури с
ясно изразена ехогенна структура и не-
зависимо движение. Наблюдава се тен-
денция за по-дълги вегетации при па-
циенти с вече преживяни емболични
инциденти, както и опасност от нова
емболия при дължина на вегетацията
над 10 mm, като емболичният риск зна-
чително се увеличава при дължина над 15 mm и по-голяма подвижност[5].
ЕМБОЛИЗАЦИЯ В МОЗЪК
Най-често засегнат от емболизация
на сърдечна вегетация при левостранен инфекциозен ендокардит е мозъкът. Симтоматиката при мозъчен емболизъм е разнообразна - замайване, двойно виждане, липса на координация, слабост или изтръпване в крайниците, затруднение в речта и др. Клиничната изява е разнообразна - исхемичен
мозъчен инсулт, транзиторна исхемична атака, вътремозъчен или субарахноидален кръвоизлив, мозъчен абсцес, менингит или токсична енцефалопатия, като в 35-60% от случаите усложнението може да протече и напълно безсимптомно[5]. Неврологичната симптоматика е по-честа при наличие на патогенен S. aureus, като бързата диагноза
и правилна терапия могат да са животоспасяващи, както и да се предотврати
инвалидизация при ИМИ. За правилна
оценка на състоянието е наложително
провеждането на образно изследване, дори при най-малко опасение за неврологична симптоматика. Метод на избор са КТ и ЯМР със или без контрастно
вещество на глава, чиято информативна визуализация на мозъчната тъканна увреда спомагат за правилна селекция на терапевтичния подход. Навременната хирургична намеса при високорискови пациенти с инфекциозен ендокардит може да предотврати емболичен инцидент, докато приложението на адекватна антибиотична терапия спомага за навременно избягване и овладяване на неврологично усложнение. Няма убедителни данни за ефекта на антитромботичните медикаменти в предпазването от емболичен риск, но продължаването на приложението на антикоагулантна терапия може да предотврати ранен емболичен инцидент[7] Тромболитичната терапия е противопоказана при пациенти, реализирали ИМИ в хода на ИЕ, поради риск от интракраниална хеморагия, но тромбектомията е подходяща алтернатива при определени пациенти.
ЕМБОЛИЗАЦИЯ В СЛЕЗКА Вторият най-често засегнат орган от емболичен инцидент е далакът. Причинен от оклузия на а. лиеналис и нейните клонове, кръвоснабдяващи лимфоидния орган. Често инфарктът на слезката може да протече безсимтомно. Клинични данни са персистиращ фебрилитет, бактеримия и коремна болка може да подскажат за съществуващо усложнение - абцес или руптура на слезката, които за разлика от далачния инфаркт са рядко явление. При съмнение за наличие на усложнения е наложително провеждане на абдоминална ехография, КТ или ЯМР[7]. Пациентите се повлияват добре при провеждане на правилна антибиотична терапия. При незадоволителен антибиотичен отговор и наличие на руптура или абсцес трябва да се преоцени състоянието на пациента и терапевтичният подход. При данни за висок хирургичен риск, перкутанният дренаж е метод на избор, а при липса на такива, спленектомията е наложителна, по възможност преди клапната хирургия, като понякога двете интервенции се провеждат едновременно[7]
ЕМБОЛИЗАЦИЯ В АРТЕРИИТЕ НА
ГОРНИ ИЛИ ДОЛНИ КРАЙНИЦИ
Периферни емболизации в горни и долни крайници е сравнително рядко срещано усложнение. Според проучване на Углов и колектив, миграция на тромб в периферна артерия се среща при 4-5% от пациентите с диагностициран инфекциозен ендокардит[6,11]. Клиничната картина включва болка, студенина, намалена чувствителност и ливидност на засегнатия крайник. Тук се прилага правилото на шестте латински букви "Р", за диагноза на исхемия на крайник, идващо от английски език: Pain (болка), Pallor (бледост), Pulselessness (липса на пулс), Poikilothermia (нарушена терморегулация), Paralysis (парализа), Paresthesia (промяна в сетивността). Диагнозата
се поставя чрез палпация и липса на периферни артериални пулсации, доплер сонография, ангиография[4]. Лечението може да е консервативна медикаментозна терапия с антикоагулант в ефективни терапевтични дози или оперативно, като хирургичната интервенция е под формата на тромбектомия.
ПЕРИФЕРНИ ИНФЕКЦИОЗНИ
АНЕВРИЗМИ
Периферните инфекциозни аневризми, като усложнения на инфекциозен ендокардит, не са често срещани, но към тях трябва да се подходи с изключително внимание, поради тежестта на последиците. Могат да бъдат открити по време на лечението на ИЕ или да са първи симптом, насочващ към него. Те са следствие от септична емболизация на вегетации към вътрелуменното пространство или vasa vasorum и разпространение на инфекцията през съдовата стена. Склонни са към руптура[7,9]. Най-честите изолирани микроорганизми са S. aureus, Streptococci и Enetrococcus. Локализацията на инфекциозните аневризми може да е екстра- или интра-краниална и да протичат с или без наличието на симптоми.
ИНФЕКЦИОЗНИ АНЕВРИЗМИ В литературата са описани инфекциозни аневризми в абдоминалните артерии, коронарните артерии и артерии на крайниците. Клиничната картина при
екстракраниалните инфекциозни аневризми е изключително разнообразна
в
зависмост от локализацията им.
Засягането на артерии в абдоминална област (a. hepatica, a. mesenterica superior) е много рядко срещано, трудно се диагностицира, често води до усложнения съпроводени с висока смъртност. Аневризма на a. mesenterica superior се манифестира с коремна болка, като понякога може да се палпира пулсираща маса, но поради често малките размери на формацията, палпацията на корем е рядък начин за поставяне на диагноза. При засягане на a. hepatica абдоминалната болка може да
се дължи на наличието на кръвоизлив, както и на чернодробна исхемия при
руптура на хепатална аневризма, което често има фатален край[9]
Рядък феномен е и появата на аневризми в коронарните артерии. По-често са засегнати са лява предна десцендентна артерия и циркумфлексната
артерия. Те могат да протекат безсиптомно. При наличие на клиничната изява, тя може да е клинична изява на остър коронарен синдром с изразена камерна дисфункция и/или белодробен оток. Чести усложнения на коронарните аневризми са миокарден инфаркт, дистална емболизация или руптура, водеща до сърдечна тампонада и смърт[9] Инфекциозните аневризми по артериите на крайниците най-често засягат a. ulnaris, a. poplitea. Те се манифестират с наличие на пулсираща болезнена маса, хематоми, исхемични лезии и често може да наподобява клиника на дълбока венозна тромбоза. Не
е рядкост наличието на неврологич-
на симптоматика, която се появава поради компресия или оклузия на vasa nervorum. Усложненията на перифер-
ИЗПОЛЗВАНА ЛИТЕРАТУРА:
1. Тодоров И., Д. Николов. Сравнение на вьтреболничната смыртност при пациенти с ранен и късен протезен клапен ендокардит. Медицински Преглед, 2022; 58( 4); 25-32.
2. Тодоров, И., Д.Николов. Има ли отношение
видът на използваната клапна протеза за
развитие на протезен клапен ендокардит?
Medical Magazie, 2022; 4: 56-63.
3. Тодоров И., Д. Николов. Протезен клапен ендокардит - клиника, диагностика и лечение. Medical Magazie, 2021;10:22-28.
ните инфекциозни аневризми са под формата на исхемия на крайника или пръстите поради тромбоза, руптура или емболизация[9]
Образните изледвания, намиращи приложение при диагнозата са ултразвукът при съмнение за аневризми по крайниците или в абдоминалната област, селективната коронарна ангиография при оценка на коронарните съдове, периферна ангиография, КТ и ЯМР със или без контрастна материя. Екстракраниалните инфекциозни аневризми се свързват с висока смъртност, поради което е важна навременната диагностика. Консервативната антибиотична терапия при добро повлияване може да доведе до резорбция на масата, но често не е достатъчна и води до поява на изброените усложнения след прекратяването й. За предовратяването им трябва да бъде обсъдена хирургичната намеса, която включва реваскуларизация на крайниците, чрез създаване на байпаси с използването на венозни графтове, като напоследък масово е навлязъл ендоваскуларният подход като метод за лечение както за крайници, така и за абдоминални и коронарни артерии[7]
МОЗЪЧНИ АНЕВРИЗМИ
Честотата на поява на инфекциозни аневризми интракраниално е много по-висока спрямо екстракраниалните, като в голяма част от случаите засегната бива средната мозъчна артерия. В практиката се срещат инфекциозни аневризми на фона на ИЕ и в предна, и задна мозъчна артерия, но няма убедителни данни за тяхната честота[9]. Интракраниалните аневризми имат разнообразна клинична изява - фокални неврологични симптоми, измене-
4. De Gennes C, Souilhem J, LêThi Huong Du, Chapelon C, Raguin G, Wechsler B, et al. Arterial embolism of the limbs in infectious endocarditis of the heart valves. Presse Med. 1990;19:1177–1181.
5. Di Salvo, Habib G., Pergola V. et all. Echocardiography predicts embolic events in infective endocarditis - Journal of the American College of Cardiology; 2001, 37, (4), 1069-1076
6. Galyfos G, Giannakakis S, Kerasidis S et al. Infective endocarditis as a rare cause for acute limb ischemia World J Emerg Med. 2016; 7(3):
ния в съзнанието, обърканост, главоболие, гърчове, менингит[9]. Поради тежкия кръвоизлив и висока смъртност при руптура и на най-малките по размер интракраниални аневризми е важно обстойно изследване при всеки появил се неврологичен симптом в хода на ИЕ. Често могат да са и асимптомни. Диагнозата се поставя чрез образни изследвания - конвекционалната ангиография е златен стандарт, а като неинвазивни методи са подходящи КТ и МР[7]. При асимптоматичните интракраниални мозъчни аневризми се проследява размерът на фона на интравенозна антибиотична терапия за поне шест седмици, като образното изследване се повтаря всеки 1-2 седмици. В 30-52% от случаите те спонтанно се резорбират, но при данни за увеличаване на размера, пациентът е показан за хирургична намеса. В случаи на симптоматична интракраниална инфекциозна аневризма, или руптура, оперативната интервенция също е задължителна. Използваните хирургични методи за лечение включват прищипване (clipping), trapping, създаване на анастомози и проксимално лигиране, като има описани и случаи на ендоваскуларно лечение на руптурирали и неруптурирали инфекциозни аневризми[9]
ЗАКЛЮЧЕНИЕ Навременната и правилно поставена диагноза, профилактика и лечение на инфекциозния еднокардит изисква мултидисциплинарен подход, защото въпреки многоборойните проведени проучвания и дадени препоръки в световен мащаб, усложненията от него и особено съдовите инциденти са свързани с неприемливо висока честота на инвалидност и смъртност.
231–233
7- Habib G., Lancellotti P., Antunes M.J., et al. 2015 ESC Guidelines for the management of infective endocarditis: The Task Force for the Management of Infective Endocarditis of the European Society of Cardiology (ESC) Endorsed by: European Association for Cardio-Thoracic Surgery (EACTS), the European Association of Nuclear Medicine (EANM). European Heart Journal, Volume 36, Issue 44, 21 November 2015, Pages 3075–3128, https://doi.org/10.1093/eurheartj/ehv319
8. Li JS, Sexton DJ, Mick N., et al., Proposed modifications to the Duke criteria for the diagnosis of infective endocarditis. Clin Infect Dis, 2000, 30: 633–638
9. Sarriá С., J.r López, I. Vilacosta, A. San Román, et all. Symptomatic Peripheral Mycotic Aneurysms Due to Infective Endocarditis - Isabel González, MD, Medicine (Baltimore). 2014 Jan; 93(1): 42-52.
10. Thuny R., Disalvo G., Belliard O. et al. Risk of Embolism and Death in Infective Endocarditis:
Prognostic Value of Echocardiography Jun 2005;112:69-75
11. Uglov AI, Diuzhikov AA. Surgery of arterial embolism in patients with infective endocarditis. [Article in English, Russian] Angiol Sosud Khir. 2004;10:97–103.
12. Vilacosta I. Graupner C. SanRomán J. et al., Risk of embolization after institution of antibiotic therapy for infective endocarditis Journal of the American College of Cardiology; 1 May 2002
Volume 39, Issue 9, Pages 1489-1495.
Д. Ненов1 , И. Желева-Кючукова 1 , М. Станева2 ,
В. Гелев1
1Kлиника по кардиология
2Клиника по ангиология
„Аджибадем Сити Клиник УМБАЛ
Токуда“ - София
Сърдечно-съдовите заболявания имат водеща роля за високата заболеваемост и смъртност в световен мащаб. Дислипидемията се явява един от основните рискови фактори за развитието на атеросклеротични изменения и свързаните с тях усложнения. Определянето на общия СС риск, навременното започване на профилактика и стартиране на медикаментозно лечение с цел постигане утвърдените таргетни нива на плазмения LDL холестерол имат доказана ефективност и сигнификантно редуцират СС заболеваемост и смъртност. Наред с традиционните и добре проучени лекарствени средства, през последните години се разработват и успешно утвърждават нови технологии и иновативни подходи, все повече навлизащи в съвременната клинична практика.
Сърдечно-съдовите (СС) за -
болявания са едни от ос -
новните причини за смърт-
ност в световен мащаб.
Профилактиката и намаля -
ване влиянието на водещите рискови фактори е изключително важно за редукция на тази заболеваемост и СС смъртност.
Основното иницииращо събитие на
атерогенезата е натрупването на холестерол в липопротеини с ниска
плътност (LDL-C) и на другия богат на
холестерол аполипопротеин (Apo)
B-съдържащ липопротеини в артериалната стена.[1]
Редица клинични изпитвания показ -
ват ясно, че колкото по-ниски са постигнатите стойности на LDL-C, толкова по-нисък е рискът от бъдещи СС усложнения.
От първостепенно значение момент се явява оценка на тоталния СС риск, което означава определяне веро -
ятността за развитие на атеросклеротично усложнение за определен период от време, с оглед най-рано започване на профилактика или навременно стартиране на таргетна терапия. Лица с документирана СС патология, захарен диабет тип 1 или тип 2, много високи нива на отделни рискови фактори или хронична бъбречна недостатъчност по принцип са с много висок или висок тотален кардиоваскуларен риск. При такива лица не са нужни модели за изчисляване на риска; при тях е необходимо активно лечение на всички рискови фактори. При други, видимо здрави лица, с цел оценка на тоталния СС риск се препоръчва използване на система за оценка на риска, като SCORE (Систематична оценка на коронарния риск - Systematic Coronary Risk Estimation), в която се изчислява 10-годишният кумултивен риск от първо фатално атеросклеротично усложнение. Тази система може да бъде прекалибрирана за употреба при различни популации
чрез приспособяване към дълготрайни разлики в смъртността от сърдечно-съдови заболявания и честотата на рисковите фактори (Табл. 1).
Оценката за тоталния СС риск е част от континуум като границите, които се използват за определяне на висок риск, са отчасти условни и се базират на рискови нива, от които в клинични изпитвания е установена категорична полза (Табл. 2).
Някои неинвазивни образни методи предоставят възможността да бъде открито наличието, да се определи разпространението и да се направи оценка на клиничните последствия от дадено атеросклеротичното съдово увреждане. Като пример може да се даде откриването на коронарна съдова калцификация с неконтрастна компютърна томография, което представлява точна оценка на атеросклеротичното обременяване и е в силна корелация със CV последствия[2]. Утразвуковата оценка
за каротидно или феморално плаково обременяване също има предсказваща стойност по отношение на сърдечно-съдовите усложнения.
Липопротеините в плазма -
та имат важна биологична
роля, която се изразява в транспортиране на липидите до тъканите за енергийна утилизация, производство на стероидни хормони
и образуване на жлъчна киселина. Липопротеините се състоят от естерифициран и неестерифициран холестерол, триглицериди и фосфолипиди, както и от протеинови компоненти наречени аполипопротеини, които действат като лиганди за свързване с клетъчните рецептори и ензимни активатори или инхибитори.
В кръвта има шест основни липопротеина: хиломикрони, липопротеини с много ниска плътност (VLDL), липопротеини с междинна плътност (IDL), липопротеини с ниска плътност (LDL), липопротеин (а) (Lp(a)) и липопротеини с висока плътност (HDL).
Табл. 1
Таблица за систематична оценка на коронарния риск в европейски популации с висок/нисък риск от сърдечно-съдови заболявания (SCORE)[23,24]
Табл. 2
Категории сърдечно-съдов риск[23,24]
ASCVD = атеросклеротични сърдечно-съдови заболявания; ACS = остър коронарен синдром; BP = кръвно налягане; CABG = коронарна артериална байпас графт хирургия; CKD = хронична бъбречна недостатъчност; CT = компютърна томография; CVD = сърдечно-съдови заболявания; DM = захарен диабет; eGFR = изчислена скорост на гломерулна филтрация; FH = фамилна хиперхолестеролемия; LDL-C = холестерол в липопротеини с ниска плътност; MI = миокарден инфаркт; PCI = перкутанна коронарна интервенция; SCORE = систематична оценка на коронарния риск; T1DM = DM тип 1; T2DM = DM тип 2; TC = общ холестерол; TIA = транзиторна исхемична атака.

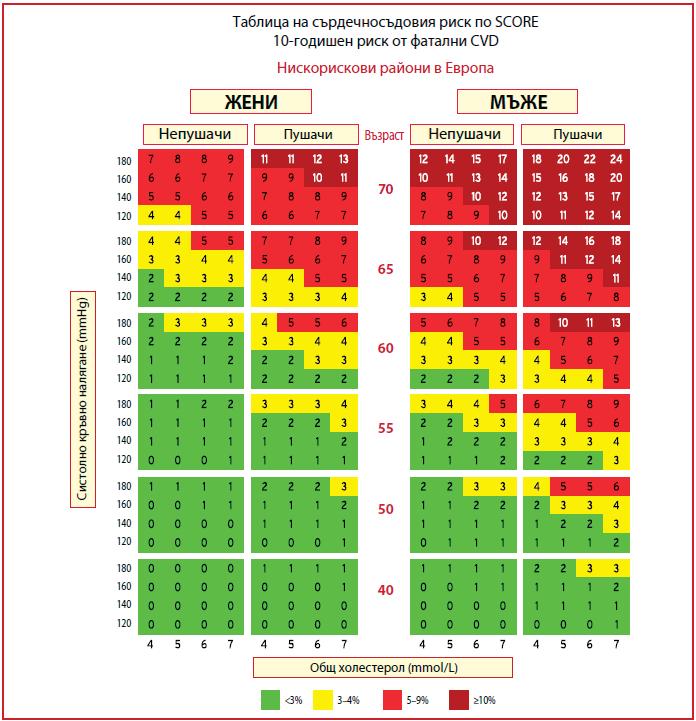
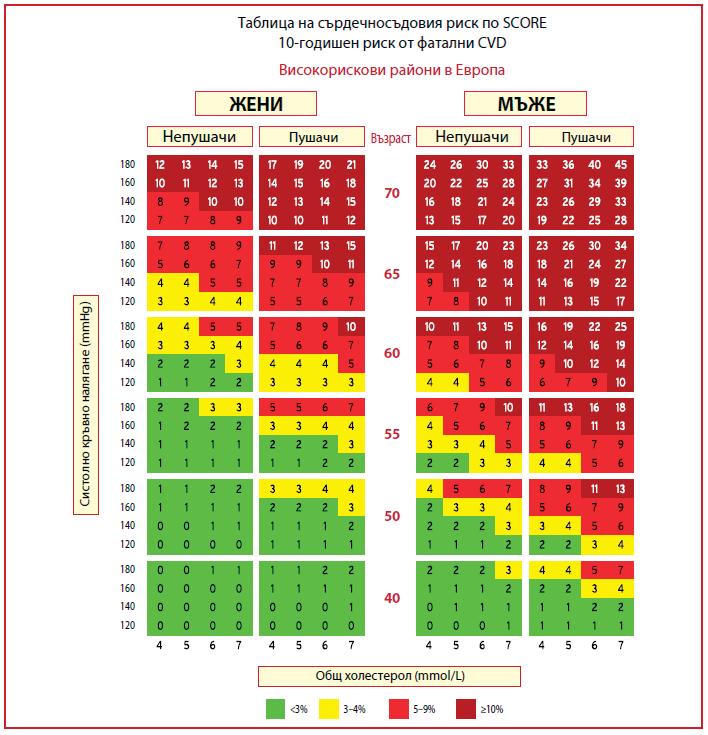
Фиг. 1
Прицелни стойности на
лечението на холестеро -
ла в липопротеините с
ниска плътност във всич -
ки категории тотален
риск от сърдечно-съдови заболявания[23,24]
ASCVD = атеросклеротични сърдеч -
но-съдови заболявания; BP = кръв -
но налягане; CKD = хронична бъбречна
недостатъчност; CV = сърдечно-съ -
дов/а/о/и; DM = захарен диабет; eGFR
= изчислена скорост на гломерулна
филтрация; FH = фамилна хиперхолес -
теролемия; LDL-C = холестерол в ли -
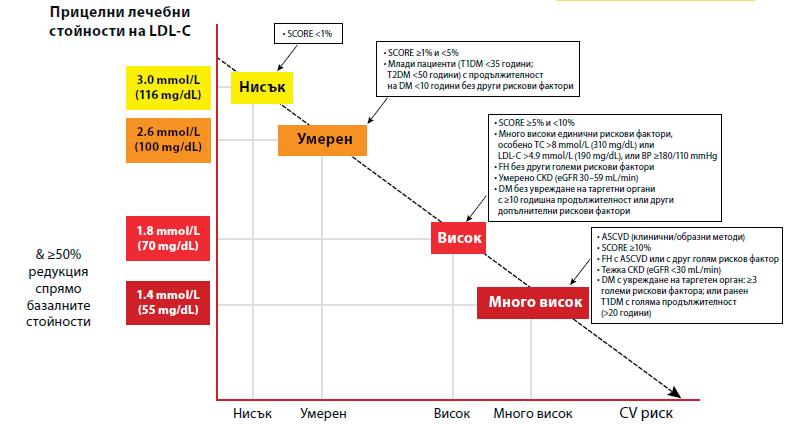
попротеини с ниска плътност; PCSK9 = пропротеин конвертаза субтили -
зин/кексин тип 9; SCORE = систематич -
на оценка на коронарния риск; T1DM = DM тип 1; T2DM = DM тип 2; TC = общ холестерол.
Изследването на липидите и липопротеините
се използва за оценка на риска от атеросклеротични сърдечно-съдови заболявания и служи като ориентир при вземането на решение за лечение.
При пациенти с висок риск се препоръчва редукция на LDL-C с ≥50% спрямо базалните стойности и прицелна стойност на LDL-C <1.8 mmol/L[3,4,23,24]
За първична превенция при лица с много висок риск се препоръчва редукция на LDL-C с ≥50% спрямо базалните стойности и прицелна стойност на LDL-C <1.4 mmol/L[3,4,5,23,24]
За вторична превенция при пациенти с много висок риск се препоръчва редукция на LDL-C с ≥50% спрямо базалните стойности и прицелна стойност на LDL-C <1.4 mmol/L[3-8,23,24].
С оглед подобряване на плазмения липиден профил някои промени в начина на живот имат доказано благоприятен ефект. По-важните от тях включват избягване на транс мазнините, ограничаване на наситените мазнини, увеличаване на фибрите в храната, намаляване на излишното телесно тегло, намаляване на алкохолния прием, увеличаване на физическата активност, прием на допълнително количество n-3 полиненаситени мазнини, ограничаване на приема на моно- и дизахариди, заместване на наситените мазнини с
моно- или полиненаситени мазнини, отказ от тюютюнопушенето.
Крайъгълен камък за достигане прицелните нива на лечение в контекста на рисковия профил на пациента остава таргетната медикаментозна терапия, която на първо място се състои от статини и в допълнение инхибитори на холестероловата резорбция (езетимиб), пропротеин конвертаза субтилизин/кексин тип 9 инхибитори (PCSK9), както и фибрати, секвестранти на жлъчната киселина и др.
СТАТИНИ Статините намаляват синтезата на холестерол в черния дроб чрез конкурентна инхибиция на ензима 3-хидрокси 3-метил глутарил коензим А редуктазата, която ограничава холестероловата биосинтеза. Редукцията на вътреклетъчния холестерол води до повишена експресия на LDL-рецептор (LDLR) по повърхността на хепатоцитите, водеща от своя страна до повишено усвояване на LDL от кръвта и намалени плазмени концентрации на LDL- и други липопротеини.
Степента на редукция на LDL-C е дозозависима и варира между различните статини. Като високоинтензивен режим се определя статинова доза, която намалява LDL-C средно с ≥50%.
Паралелно с главният ефект на статините за редукция на нивата на LDL-C доказано е съ -
ществуването на редица други потенциално важни ефекти, които се означават като плейотропни ефекти. Вероятни механизми, по които статините понижават сърдечно-съдовия риск независимо от липидните нива, са антитромботичните и противовъзпалителните им ефекти, антиоксидантите и имуномодулаторните им ефекти, стабилизиране на атероматозните плаки, ендотелната вазодилатация, водеща до понижение на налягането в артериалната система и повишение на кръвотока[22]
Статините са основният медикамент на избор за постигане на оптимален липиден профил, с най-много проведени проучвания и наблюдения, които безспорно доказват значителната редукция на СС усложнения и нежелани събития, при относително нисък дял на нежелани реакции и взаимодействия.
ИНХИБИТОРИ НА ХОЛЕСТЕРОЛОВАТА РЕЗОРБЦИЯ (ЕЗЕТИМИБ)
Езетимиб инхибира интестиналното усвояване на хранителен и жлъчен холестерол на нивото на чревна лигавица без да влияе на резорбцията на мастноразтворими храни. Чрез инхибиция на холестероловата резорбция, езетимиб намалява количеството холестерол достигащ до черния дроб. В отговор на пониженото количество холестерол, черният дроб реагира чрез регулаторно повишаване на експресията на LDLR, което от своя страна води до повишен клирънс на LDL от кръвта.
Езетимиб под формата на монотерапия с 10 мг/ден понижава LDL-C при хиперхолестеролемични пациенти с 15–22%[10].
Езетимиб добавен към продължаваща статинова терапия редуцира нивата на LDL-C с допълнителни 21–27%. При статин-наивни пациенти, комбинираната терапия с езитимиб и статин е довела до около 15% по-голяма редукция на LDL-C в сравнение със същите статини и дози при монотерапия[11]
В проучването IIMPROVE-IT (Improved Reduction of Outcomes: Vytorin Efficacy International Trial), езетимиб е бил добавен към симвастатин (40 mg) при пациенти получили остър коронарен синдром. Общо 18 144 пациенти са били рандомизирани да получават статин или статин плюс езетимиб. В групата вземащи симвастатин плюс езетимиб са регистрирани 170 нежелани събития по-малко (32.7 vs. 34.7%) (P=0.016). Средният LDL-C по време на проучването е бил 1.8 mmol/L в групата със симвастатин и 1.4 mmol/L при пациенти приемащи езетимиб плюс симвастатин. Исхемичният инсулт е бил редуциран с 21% (P=0.008)[12]
В заключение езетимиб трябва да се използ -
ва като терапия от втора линия в съчетание със статини, когато терапевтичната цел не е постигната при максимална поносима стати -
нова доза или в случаите, когато не може да бъде приеман статин[13,14].
Табл. 3
Диагностични критерии за фамилна хиперхолестеролемия на Dutch Lipid Clinic Network [23, 24]
CAD = коронарна артериална болест; FH = фамилна хиперхолестеролемия; LDL-C = холестерол в липопротеини с ниска плътност; PCSK9 = пропротеин конвертаза субтилизин/кексин тип 9.

ПРОПРОТЕИН КОНВЕРТАЗА СУБТИЛИЗИН/ КЕКСИН ТИП 9 ИНХИБИТОРИ (PCSK9)
PCSK9 инхибиторите са насочени срещу протеин (PCSK9), участващ в контрола на LDLR[15] Повишената концентрация или функция на този протеин в плазмата редуцира експресията на LDLR, като след свързване с тях засилва лизозомния катаболизъм на LDLR и води
до нарастване на плазмените концентрации на LDL, докато по-слабата концентрация или функция на PCSK9 е свързано с повишена експресия на LDLRs върху клетъчната повърхност и следователно до редукция на циркулиращите нива на LDL-C[16]
PCSK9 инхибиторите, използвани в клиничната практика, са алирокумаб и еволокумаб, като те самостоятелно или в комбинация със статини и/или други липидопонижаващи терапии демонстрират значима редукция на нивата на LDL-C. Ефикасността изглежда е до голяма степен независима от каквато и да е
инхибицията редуцира LDL-C, ако бъде приложена в комбинация с езетимиб[17]
Еволокумаб (Repatha) е един от широкоразпространените и добре проучени PCSK9 инхибитори, който е доказал своята безспорна ефективност за първична или вторична профилактика на пациенти със ССЗ, както и своята ключова роля в таргетно терапевтично повлияване на популацията с фамилна хиперхолестеролемия.
ИНТЕРФЕРИРАЩА РНК (SIRNA)










Инклизиран (Leqvio, Novartis) е първият от






нов клас средства за понижаване на холестерола, известен като малка интерферираща РНК (siRNA). Това е двуверижна молекула
РНК, която използва естествения процес на човешка РНК интерференция, за да се свърже с информационната (матрична) РНК (mRNA), кодираща PCSK9 протеина, да намали нивата на mRNA и да попречи на черния дроб да произвежда PCSK9 протеин, което пряко резултира в увеличено утилизиране на плазмения LDL-C.
За разлика от моноклоналните антитела, насочени към инхибиране на протеина PCSK9, инклизиран действа чрез пряко спиране на производството му в черния дроб.
Резултатите от два следкланични анализа от
фонова терапия. В комбинация с високоинтензивни или максимално толерирани статини, алирокумаб и еволокумаб редуцират LDL-C с 46–73% повече от плацебо и с 30% повече от езетимиб. Сред пациенти, при които
не могат да бъдат предписани статини, PCSK9

три клинични изпитвания фаза III (ORION-9, ORION-10, ORION-11) ясно доказват ефективността на новаторската siRNA терапия при лечението на възрастни пациенти с атеросклеротично сърдечно-съдово заболяване (ASCVD) или фамилна хиперхолестеролемия.

Тези следклинични анализи оценяват въздействието на възрастта и пола върху ефикасността и безопасността на инклизиран, като данните показват, че на 17-ия месец, независимо от възрастта и пола на пациента, когато се използва с други терапии за понижаване на липидите, инклизиран се понася добре и може ефективно и непрекъснато да понижава нивата на LDL-C.
Новаторската терапия е в ход на одобрение
за широко използване и приложение в клиничната практика, както и официално поместване в приетия алгоритъм за оптимално лечение на пациентите с дислипидемия.
ФИБРАТИ
Фибратите са агонисти на пароксизом -
ния пролифератор- активиран рецептор-α (PPAR-α), действащ чрез транскрипционни фактори, регулиращи, различни етапи от липидния и липопротеинния метаболизъм. Те
имат добра ефикасност за понижаване на TG
нива на гладно, както и на постпрандиалните
TGs и на богатите на TGs липопротеинни (TRL)
остатъчни частици.
Проведените клинични изпитвания с фибрати
и обобщените резултати от метаанализи подсказват редукция на големите усложнения на сърдечно-съдови заболявания при паци -
енти с високи нива на триглицериди и ниски HDL-C, които са лекувани с фибрати, но без намаляване на сърдечно-съдовата смъртност или общата смъртност. [18-20] В заключение общата ефикасност на фибратите върху клиничния изход от сърдечно-съдови заболявания е много по-неубедителна в сравнение с тази на статините.
СЕКВЕСТРАНТИ НА ЖЛЪЧНАТА КИСЕЛИНА Жлъчните киселини се синтезират в черния дроб от холестерол и се освобождават в чревния лумен, но повечето от жлъчната киселина се връща в черния дроб от терминалния илеум чрез активна резорбция. Чрез свързването на жлъчни киселини се прекратява тази резорбция и по този начин се отстраняват голяма част от жлъчните киселини от ентерохепаталната циркулация. Лишен от
жлъчка, черният дроб синтезира повече такава от чернодробния холестерол, като по този начин увеличава чернодробните нужди от холестерол и повишава експресията на LDLR, което води до понижаване на циркулиращия LDL-С.
ФАМИЛНА ХИПЕРХОЛЕСТЕРОЛЕМИЯ В последните години все повече се обръща внимание на специфична група пациенти, които са с подчертано висок риск за сърдечно-съдови усложнения. Активно се скринират, лекуват и проследяват хората с фамилни дислипидемии. Нивата на плазмените липипиди са определени в много голяма степен от генетични фактори, като дисрегулацията и нарушената функция се провявяват като фамилни дислипидемии. Идентифицирани са редица моногенни липидни нарушения; най-често от тях е фамилната хиперхолестеролемия, която е силно свързана със сърдечно-съдова патология. Препоръчва се диагнозата да се има предвид при: пациенти с исхемична болест на сърцето на възраст <55 години за мъже и <60 години за жени; при лица, имащи роднини с преждевременни фатални или нефатални сърдечно-съдови събития; при лица, имащи роднини със сухожилни ксантоми; при лица със силно повишен LDL-C (за възрастни >5 mmol/L, за деца >4 mmol/L) и при роднини по първа линия на пациенти с фамилна хиперхолестеролемия (Табл. 3).
Препоръчва се пациенти с фамилна хиперхолестеролемия и с атеросклеротични сърдечно-съдови заболявания или друг голям рисков фактор да бъдат лекувани като много високорискови, а тези без предшестващи атеросклеротични сърдечно-съдови заболявания или други рискови фактори да бъдат лекувани като високорискови.
Лечение с PCSK9 инхибитор се препоръчва при много високорискови пациенти с фамилна хиперхолестетолемия, ако с максимално поносима доза статин плюс езетимиб не е постигната целта на лечението.
АЛГОРИТЪМ ЗА КОНТРОЛ НА ПЛАЗМЕНИЯ ХОЛЕСТЕРОЛ Освен иницииране на антилипемична терапия от съществено значение е разработване -
то на ясен алгоритъм за контрол на плазмения холестерол. Препоръчва се предписване
на статин с висок интензитет до най-високата поносима доза с цел
постигане на прицелни стойности съответстващи на специфичните нива
на риск[3,21,23,24]
Ако прицелните стойности не бъдат
постигнати с максимално поносима
доза статин се добавя езетимиб[6,23,24].
За вторична превенция при пациенти
с много висок риск недостигащи при -
целната си стойност с максимална
поносима доза статин и езетимиб се
препоръчва комбинация с PCSK9 инхибитор[7,8,23,24]
ЗАКЛЮЧЕНИЕ
В заключение представяме основни -
те препоръки за поведение при дис -
липидемия[23,24]
При безсимптомни лица на възраст >40 години без данни за сърдеч -
но-съдови заболявания, захарен ди -
абет, хронична бъбречна недостатъч -
ност, фамилна хиперхолестеролемия
1. Ference BA, Ginsberg HN, Graham I, Ray KK, Packard CJ, Bruckert E, Hegele RA, Krauss RM, Raal FJ, Schunkert H, Watts GF, Boren J, Fazio S, Horton JD, Masana L, Nicholls SJ, Nordestgaard BG, van de Sluis B, Taskinen MR, Tokgozoglu L, Landmesser U, Laufs U, Wiklund O, Stock JK, Chapman MJ, Catapano AL. Lowdensity lipoproteins cause atherosclerotic cardiovascular disease. 1. Evidence from genetic, epidemiologic, and clinical studies. A consensus statement from the European Atherosclerosis Society Consensus Panel. Eur Heart J 2017;38:2459-2472.
2. Mortensen MB, Falk E, Li D, Nasir K, Blaha MJ, Sandfort V, Rodriguez CJ, Ouy- ang P, Budoff M. Statin trials, cardiovascular events, and coronary artery cal- cification: implications for a trial-based approach to statin therapy in MESA. JACC Cardiovasc Imaging 2018;11:221-230.
3. Cholesterol Treatment Trialists Collaboration, Baigent C, Blackwell L, Emberson J, Holland LE, Reith C, Bhala N, Peto R, Barnes EH, Keech A, Simes J, Collins R. Efficacy and safety of more intensive lowering of LDL cholesterol: a meta- analysis of data from 170,000 participants in 26 randomised trials. Lancet 2010;376:1670 -1681.
4. Cholesterol Treatment Trialists Collaboration, Fulcher J, O’Connell R, Voysey M, Emberson J, Blackwell L, Mihaylova B, Simes J, Collins R, Kirby A, Colhoun H, Braunwald E, La Rosa J, Pedersen TR, Tonkin A, Davis B, Sleight P, Franzosi MG, Baigent C, Keech A. Efficacy and safety of LDL-lowering therapy among men and women: meta-analysis of individual data from 174,000 participants in 27 randomised trials. Lancet 2015;385:1397-1405.
или LDL-C >4.9 mmol/L се препоръчва изчисляване на тоталния риск с помощта за система за оценка на риска, като SCORE.
Препоръчва се идентификация на лица с висок и много висок риск на базата на документирани сърдечно-съдови заболявания, захарен диабет, умерени до тежки бъбречни заболявания, много високи нива на рискови фактори, фамилна хиперхолестеролемия или висок SCORE риск. При такива лица се препоръчва приоритетно даване на съвети и повлияване на всички рискови фактори.
Изследването на LDL-C се препоръчва
като основен метод за липидно изследване с цел скрининг, диагностика и повлияване, а нивата на общия холестерол влизат в съображение за оценка на тоталния сърдечно-съдов риск чрез системата SCORE.
При пациенти с висок риск се препоръчва редукция на LDL-C с ≥50% спря -
5. Cholesterol Treatment Trialists
Collaboration, Mihaylova B, Emberson J, Blackwell L, Keech A, Simes J, Barnes EH, Voysey M, Gray A, Collins R, Baigent C. The effects of lowering LDL cholesterol with statin therapy in people at low risk of vascular disease: meta-analysis of individual data from 27 ran- domised trials. Lancet 2012;380:581590.
Cannon CP, Blazing MA, Giugliano RP, McCagg A, White JA, Theroux P, Darius H, Lewis BS, Ophuis TO, Jukema JW, De Ferrari GM, Ruzyllo W, De Lucca P, Im K, Bohula EA, Reist C, Wiviott SD, Tershakovec AM, Musliner TA, Braunwald E, Califf RM; IMPROVE-IT Investigators. Ezetimibe added to statin therapy after acute coronary syndromes. N Engl J Med 2015;372:2387-2397
6. Cholesterol Treatment Trialists
Collaboration, Fulcher J, O’Connell R, Voysey M, Emberson J, Blackwell L, Mihaylova B, Simes J, Collins R, Kirby A, Colhoun H, Braunwald E, La Rosa J, Pedersen TR, Tonkin A, Davis B, Sleight P, Franzosi MG, Baigent C, Keech A. Efficacy and safety of LDL-lowering therapy among men and women: metaanalysis of individual data from 174,000 participants in 27 randomised trials. Lancet 2015;385:1397-1405.
7. Sabatine MS, Giugliano RP, Keech AC, Honarpour N, Wiviott SD, Murphy SA, Kuder JF, Wang H, Liu T, Wasserman SM, Sever PS, Pedersen TR; FOURIER Steering Committee and Investigators. Evolocumab and clinical outcomes in patients with cardiovascular disease. N Engl J Med 2017;376:1713-1722
8. Schwartz GG, Steg PG, Szarek M, Bhatt DL, Bittner VA, Diaz R, Edelberg JM, Goodman
мо базалните стойности и прицелна стойност на LDL-C <1.8 mmol/L.
За превенция (първична или вторична) при лица с много висок риск
се препоръчва редукция на LDL-C с ≥50% спрямо базалните стойности и прицелна стойност на LDL-C <1.4 mmol/L.
Статините, титрирани до най-високата поносима доза, са средство на първи избор за постигане на прицелни стойности съответстващи на специфичните нива на риск.
При необходимост се препоръчва комбинация с езетимиб.
За вторична превенция при пациенти с много висок риск недостигащи прицелната си стойност с максимална поносима доза статин и езетимиб, се препоръчва се комбинация с PCSK9 инхибитор.
SG, Hanotin C, Harrington RA, Jukema JW, Lecorps G, Mahaffey KW, Moryusef A, Pordy R, Quintero K, Roe MT, Sasiela WJ, Tamby JF, Tricoci P, White HD, Zeiher AM; ODYSSEY OUTCOMES Committees and Investigators. Alirocumab and cardiovascular outcomes after acute coronary syndrome. N Engl J Med 2018;379:2097-2107.
9. Mozaffarian D, Micha R, Wallace S. Effects on coronary heart disease of increasing polyunsaturated fat in place of saturated fat: a systematic review and metaanalysis of randomized controlled trials. PLoS Med 2010;7:e1000252.
10. Phan BA, Dayspring TD, Toth PP. Ezetimibe therapy: mechanism of action and clinical update. Vasc Health Risk Manag 2012;8:415-427
11. Morrone D, Weintraub WS, Toth PP, Hanson ME, Lowe RS, Lin J, Shah AK, Ter- shakovec AM. Lipid-altering efficacy of ezetimibe plus statin and statin mon- otherapy and identification of factors associated with treatment response: a pooled analysis of over 21,000 subjects from 27 clinical trials. Atherosclerosis 2012;223:251-261.
12. Ference BA, Cannon CP, Landmesser U, Luscher TF, Catapano AL, Ray KK. Reduction of low density lipoprotein-cholesterol and cardiovascular events with proprotein convertase subtilisin-kexin type 9 (PCSK9) inhibitors and statins: an analysis of FOURIER, SPIRE, and the Cholesterol Treatment Trialists Collaboration. Eur Heart J 2018;39:2540-2545.
13. Khan SU, Talluri S, Riaz H, Rahman H, Nasir F, Bin Riaz I, Sattur S, Ahmed H, Kaluski E, Krasuski R. A Bayesian network meta-analysis of PCSK9 inhibitors, statins and ezetimibe with or without statins for cardiovascular
outcomes. Eur J Prev Cardiol 2018;25:844853.
14. Koskinas KC, Siontis GCM, Piccolo R, Mavridis D, Raber L, Mach F, Windecker S. Effect of statins and non-statin LDL-lowering medications on cardiovascular outcomes in secondary prevention: a meta-analysis of randomized trials. Eur Heart J 2018;39:11721180.
15. Abifadel M, Varret M, Rabes JP, Allard D, Ouguerram K, Devillers M, Cruaud C, Benjannet S, Wickham L, Erlich D, Derre A, Villeger L, Farnier M, Beucler I, Bruckert E, Chambaz J, Chanu B, Lecerf JM, Luc G, Moulin P, Weissenbach J, Prat A, Krempf M, Junien C, Seidah NG, Boileau C. Mutations in PCSK9 cause autosomal dominant hypercholesterolemia. Nat Genet 2003;34:154156.
16. Norata GD, Tibolla G, Catapano AL. Targeting PCSK9 for hypercholesterole- mia. Annu Rev Pharmacol Toxicol 2014;54:273293.
17. E Cho L, Rocco M, Colquhoun D, Sullivan D, Rosenson RS, Dent R, Xue A, Scott R, Wasserman SM, Stroes E. Clinical profile of statin intolerance in the phase 3 GAUSS-2 Study. Cardiovasc Drugs Ther 2016;30:297304.
18. Bruckert E, Labreuche J, Deplanque D, Touboul PJ, Amarenco P. Fibrates ef- fect on cardiovascular risk is greater in patients with high triglyceride levels or atherogenic dyslipidemia profile: a systematic review and meta-analysis. J Cardiovasc Pharmacol 2011;57:267-272.
19. Jun M, Zhu B, Tonelli M, Jardine MJ, Patel A, Neal B, Liyanage T, Keech A, Cass A, Perkovic
V. Effects of fibrates in kidney disease: a systematic review and meta-analysis. J Am Coll Cardiol 2012;60:2061-2071.
20. Lee M, Saver JL, Towfighi A, Chow J, Ovbiagele B. Efficacy of fibrates for cardiovascular risk reduction in persons with atherogenic dyslipidemia: a meta-analysis. Atherosclerosis 2011;217:492-498.
21. Mills EJ, Rachlis B, Wu P, Devereaux PJ, Arora P, Perri D. Primary prevention of cardiovascular mortality and events with statin treatments: a network metaanalysis involving more than 65,000 patients. J Am Coll Cardiol 2008;52:1769-1781.
22. В. Ганев, И. Паскалева, Б. Георгиев . Плейотропни ефекти на статините в терапията на дислипидемиите Наука Кардиология 6/2009
23. Препоръки на ESC/EAS 2019 за поведение при дислипидемии: модификация на липидите с цел намаляване на сърдечносъдовия риск, Списание Българска Кардиология, Приложение 5, 2020, Том XXVI, ISSN 13107488
24. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk: The Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and European Atherosclerosis Society (EAS) - François Mach, Colin Baigent, Alberico L Catapano, Konstantinos C Koskinas, Manuela Casula, Lina Badimon, M John Chapman, Guy G De Backer, Victoria Delgado, Brian A Ference European Heart Journal, Volume 41, Issue 1, 1 January 2020, Pages 111–188.
Моля, съобщавайте нежелани лекарствени реакции, възникнали при употребата на Розувистат и Арторвистат К, на следните адреси: СОФАРМА АД | София 1797 | бул. Кл. Охридски № 3 | тел. 02 8177413 | факс 02 9743759 | safety@sopharma.bg | www.sopharma.bg ИЗПЪЛНИТЕЛНА АГЕНЦИЯ ПО ЛЕКАРСТВАТА | bda@bda.bg
Софарма АД | София 1220 |
А. Николов¹, Н. Поповски², Р. Абе³, Е. Китер³
¹Сектор "Предклинични и
клинични науки", Факултет „Фармация”, МУ - Плевен
²Катедра „Акушерство и Гинекология”, МУ - Плевен ³Студенти по медицина
III-ти курс, МУ - Плевен
Ключови думи: Сърдечна недостатъчност, миокардно ремоделиране, извънклетъчен матрикс.
Сърдечното ремоделиране (СР) се характеризира с молекулярни, клетъчни и интерстициални процеси, манифестиращи се клинично като промени в размерите, формата и функцията на сърцето след миокардна увреда. СР засяга два основни типа структури: кардиомиоцитите и кардиалния екстрацелуларен матрикс (ЕЦМ). Понастоящем се счита, че при физиологични условия миокардният ЕЦМ е в динамично равновесие определяно от ензимите, които са свързани с матриксната деградация и техните инхибитори. При абнормални условия, например като хроничната сърдечна недостатъчност (ХСН), в миокардния ЕЦМ настъпва дисбаланс между експресията на екстрацелуларните ензими за деградация, наричани матриксни металопротеази (ММРs) и техните инхибитори (TIMPs).
ЛИТЕРАТУРНИ ДАННИ
Добре известен факт е, че сърцето може да промени своята камер -
на геометрия, миокардна структура
и вентрикуларна функция в отговор
на различни стимули. Тези структурни и функционални промени се оп -
ределят като сърдечно ремоделиране[1]. Сърдечното ремоделиране може да бъде физиологично като адаптирането при физически упражнения при атлети или патологично, например в отговор на миокарден инфаркт, хипертезивно-съдова болест, възпалителни състояния или обемно обременяване. Концентрич -
ното ремоделиране е първоначал -
но адаптивно, тъй като повишената
дебелина на сърдечната стена ко -
респондира с намалението в напрежението й за дадено налягане. Ре -
зултатът е по-ригидна камера, която
се пълни по-трудно, което води до повишено преднатоварване. С тече -
ние на времето обаче тези промени
могат да прогресират в сърдечна недостатъчност и сърдечната стена намалява дебелината си, допринасяйки за загубата на напрежение, което пък е нужно за поддържане на налягането[2]
Сърдечното ремоделиране може да бъде индуцирано от исхемия (миокарден инфаркт), възпаление (миокардит), хемодинамично обременяване (обемно или пресорно) или неврохормонална активация[3,4,5].
Първоначално се осъществяват клетъчни промени в сърдечната структура като миоцитна хипертофия, некроза и апоптоза и след това се натрупва фибриларен колаген в екстрацелуларния матрикс (ЕЦМ) (този процес често се дефинира като "миокардна фиброза")[6,7,8] (Фиг. 1). Той се свързва главно с нарушен колагенов метаболизъм, проявяващ се с ускорена синтеза и акумулация на Колаген тип I и тип III в миокарда[9,10].
Едновременно с това, колагеновата деградация е забавена и сърдечната функция необратимо се уврежда в по-късните стадии[11]
Според последните разбирания в матриксната биология сърдечният ЕЦМ се дефинира като динамична и метаболитно активна структура, която представлява важна роля в развитието и прогресията на сърдечната недостатъчност. Той включва мрежа от фибриларен колаген, базална мембрана и протеогликани. Колаген тип I и тип III осигуряват структурния интегритет на граничещите кардиомиоцити, правейки възможно по този начин предаването на миоцитното съкращение при лявокамерната помпена функция[12]. Много дълго време ЕЦМ е считан за релативно инертен, подпомагащ скелет на миоцитите и съдовете на сърцето. Сега се знае, че сърдечният извънклетъчен матрикс е една биоактивна структура, която
Фиг. 1

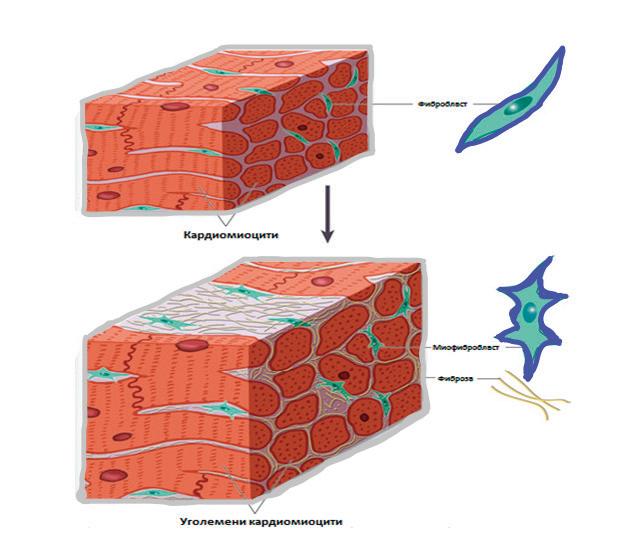
Характеристики и функции на активираните сърдечни миофибробласти при сърдечно ремоделиране Travers, J.G.; Kamal, F.A.; Robbins, J.; Yutzey, K.E.; Blaxall, B.C. Cardiac fibrosis: The fibroblast awakens. Circulation research. 2016, 118(6), 1021-1040
Фиг. 2
При сърдечното ремоделиране се наблюдават хипертрофия и фиброза, като впоследствие се увреждат сърдечните функции. Torvald, E.; Lunde, I.G.; Amundsen, B.H.; Gullestad, L.; Aakhus, S. Myocardial fibrosis. Tidsskriftet. 2018, Published online 12 October 2018
играе ключова роля в прогресията на сърдечната недостатъчност[13,14]

Повишеното натрупване на фибриларен колаген (фиброза) се наблюдава при множество сърдечни заболявания. Все повече нарастват доказателствата, че промените във фибриларната колагенова мрежа са свързани с промени в лявокамерната геометрия и функция. Поради това патологичните изменения в структурата на миокардният колаген могат да доведат до прогресивна лявокамерна дилатация и ремоделиране, които са в основата на развитието на хроничната сърдечна недостатъчност (ХСН). Важно е да се подчертае, че така наречената „заместителна фиброза” е най-често крайна фаза в този патологичен процес. Следователно, ремоделирането на миокардният колаген, което се наблюдава при прогресивната лявокамерна недостатъчност се дължи на абнормалности не само в колагеновата синтеза, но и в неговото разграждане. Извънклетъчният матрикс представлява структура, която играе важна роля в развитието и прогресията на много
сърдечно-съдови заболявания (ССЗ). Известно е, че фиброза може да се наблюдава при различни ССЗ. Сърдечната недостатъчност е пример за абнормално колагеново натрупване, което повишава миокардната ригидност и влошава контрактилните свойства на миокарда. Освен това съществува корелация между сърдечното ремоделиране и развитието на ХСН[15] (Фиг. 2).
ПРОМЕНИ В КАРДИАЛНИЯ ЕКСТРАЦЕЛУЛАРЕН МАТРИКС ПРИ СЪРДЕЧНА НЕДОСТАТЪЧНОСТ И ПАТОЛОГИЧНИ ПЪТИЩА ЗА РАЗВИТИЕ НА МИОКАРДНАТА ФИБРОЗА • Ремоделиране на кардиомиоцитите Кардиомиоцитите са във фокуса на изследванията на патогенезата на ХСН и сърдечното ремоделиране от дълго време, като се има предвид основната им роля в миокардната контракция и тяхното голямо значение за обема на лявокамерната маса. Ключовите събития, свързани с клетъчното ремоделиране
на кардиомиоцитите са промените в контрактилния апарат, клетъчните размери (хипер -
трофия), клетъчна форма и клетъчно оцеляване[16]
• Ремоделиране на екстрацелуларния матрикс Миокардният ЕЦМ до голяма степен се състои от сложна мрежа от
фибриларни колагени. Независимо
от напредъка през последните години, съдържанието и функцията на
миокардните протеогликани не са
добре проучени все още. Промяната
в разбиранията на матриксната биология за извънклетъчният матрикс
настъпи вследствие на еволюцията в концепцията, че ЕЦМ предоставя не
само структурен скелет за клетките,
но също така и осигурява динамична микросреда за клетъчното сигнали -
зиране в извънклетъчното пространство. Също така големият брой фибробласти в сърцето служат основно за синтезиране и регулиране състава на ЕЦМ[17].
• Колагенова мрежа Най-разпространените видове фибриларни колагени в сърцето (пред-
ставляващи над 90% от общия обем на кардиален колаген) са тип I и тип III[18]. Молекулите на колаген тип I се събират в дебели фибри, които придават здравина и осигуряват структурна опора. От друга страна тип III колагените образуват фина мрежа от фибрили. Редица ССЗ включително миокарден инфаркт (МИ), хипертония и СН са свързани с промени в нивата, типа, стабилността и организацията на фибриларните колагени[19]. Доказано е, че натрупването на колаген е класически отговор на тъканно увреждане както в случите с пресорно обременяване[20]
• Колагенови кръстосани връзки и колагенова архитектоника Триизмерната архитектура на фибриларната колагенова мрежа е сложна и подложена на фина регулация структура. Множество проучвания показват, че нормалната колагенова обмяна в миокарда е нарушена при ХСН и колагеновите влакна намаляват дебелината си[21]. Освен това ориентацията и пространствената ор -
ганизация на клетките в ЕЦМ може критично да повлияе на клетъчните отговори към регулаторни сигнали, като например тези стимули индуцирани при сърдечно ремоделиране и сърдечна недостатъчност.
ЗАКЛЮЧЕНИЕ Миокардната колагенова мрежа е сложна система, подложена на фина регулация. Патологичните промени в нея се асоциират с нарушения в лявокамерната геометрия и функция. Сърдечната недостатъчност представлява пример за ССЗ, протичащо с нарушена миокардна колагенова обмяна. При сърдечната недостатъчност балансът между процесите на синтеза и деградация на кардиалните колагени тип I и III е абнормално променен. Разграждането на фибриларни колагени тип I и III при ХСН е забавено, докато миокардната им акумулация е ускорена. По този начин повишеното отлагане на колаген в миокарда благоприятства последващо развитие на сърдечна фиброза.
1. Hinderer S, Schenke-Layland K. Cardiac fibrosis - A short review of causes and therapeutic strategies. Adv Drug Deliv Rev. 2019 Jun;146:77-82
2.Omens, J. H., May, K. D. and McCulloch, A. D. (1991). "Transmural distribution of threedimensional strain in the isolated arrested canine left ventricle." American Journal of Physiology-Heart and Circulatory Physiology 261(3): H918-H928.
3.Gaasch, W.H. Left ventricular radius to wall thickness ratio. Am J Cardiol. 1979, 43, 118994.
4.Sayer, G.; Bhat, G. The renin-angiotensinaldosterone system and heart failure. Cardiol Clin. 2014, 32, 21-32.
5.Florea, V.G.; Cohn, J.N. The autonomic nervous system and heart failure. Circ Res.
2014, 114, 1815-26.
6.Tan, L.B.; Jalil, J.E.; Pick, R. Cardiac myocyte necrosis induced by angiotensin II. Circ Res. 1991, 69, 1185-95.
7.Sharov, V.G.; Sabbah, H.N.; Shimoyama, H. Evidence of cardiocyte apoptosis in myocardium of dogs with chronic heart failure. Am J Pathol. 1996, 148, 141-9.
8.Teiger, E.; Dam, T.V.; Richard, L. Apoptosis in pressure overload – induced heart hypertrophy in the rat. J Clin Invest. 1996, 97, 2891-7.
9.Olivetti, G.; Abbi, R.; Quaini, F. Apoptosis in the failing human heart. N Engl J Med. 1997, 336, 1131-41.
10.Villarreal, F.J.; Kim, N.N.; Ungab, G.D. Identification of functional angiotensin II receptors on rat cardiac fibroblastos. Circulation. 1993, 88, 2849-61.
11.Weber, K.T.; Pick, R.; Silver, M.A. Fibrillar collagen and remodeling of dilated canine left ventricle. Circulation. 1990, 82, 1387-401.
12.Rossi MA, Abreu MA, Santoro LB. Connective tissue skeleton of the human heart: a demonstration by cell-maceration scanning electron microscopic methods. Circulation. 1998;97:934 –935.
13.Spinale FG, Coker ML, Thomas CV, Walker JD, Mukherjee R, Hebbar L. Time-dependent changes in matrix metalloproteinase activity and expression during the progression of congestive heart failure: relation to ventricular and myocyte function. Circ Res. 1998;82:482– 495.
14.Douglas L. Mann, MD; Francis G. Spinale, MD, PhD. Activation of Matrix Metalloproteinases in the Failing Human Heart Breaking the Tie That Binds, (Circulation. 1998;98:1699-1702.)
15.Cohn, J.N.; Ferrari, R.; Sharpe, N. Cardiac remodeling-concepts and clinical implications: a consensus paper from an international forum on cardiac remodeling. Behalf of an International Forum on Cardiac Remodeling. J Am Coll Cardiol. 2000, 35, 569-582.
16.Harrap, S. B., Danes, V. R., Ellis, J. A., Griffiths, C. D., Jones, E. F. and Delbridge, L. M.(2002). "The hypertrophic heart rat: a new normotensive model of genetic cardiac and cardiomyocyte hypertrophy." Physiological Genomics 9(1): 43-48.
17.Camelliti, P., Borg, T. K. and Kohl, P. (2005).
"Structural and functional characterisation of cardiac fibroblasts." Cardiovascular Research 65(1): 40-5
18. Cingolani, O. H., Yang, X.-P., Cavasin, M. A. and Carretero, O. A. (2003). "Increased systolic
performance with diastolic dysfunction in adult spontaneously hypertensive rats."Hypertension 41(2): 249-254.
19.Doering, C. W., Aghili, S., Abrahams, C. and T Weber, K. (1988). "Collagen network stiffness of the rat." Cardiovascular Research 22: 68-95.
20.Hasaballa, A. I., Sands, G. B., Wilson, A. J., Young, A. A., Wang, V. Y., LeGrice, I. J. and Nash, M. P. (2017). "Three-Dimensional Quantification of Myocardial Collagen Morphology from Confocal Images." International Conference on Functional Imaging and Modeling of the Heart: 3-12
21. Azevedo PS, Polegato BF, Minicucci MF, Paiva SA, Zornoff LA. Cardiac Remodeling: Concepts, Clinical Impact, Pathophysiological Mechanisms and Pharmacologic Treatment. Arq Bras Cardiol. 2016 Jan;106(1):62-9.
Н. Семерджиева1 , А. Цакова2,3
1ДКЦ 29 ЕООД – София
2Централна клинична
лаборатория, УМБАЛ
„Александровска“ – София
3Медицински Университет – София
КАРДИОЛОГИЯ
Прогнозата на пациенти с ранна камерна тахикардия и предболничен сърдечен арест при остър миокарден инфаркт е неблагоприятна, в сравнение с останалите болни[1,2]. В светлината на тези данни е изключително важно да се идентифицират пациентите, които са предразположени към животозастрашаващи камерни аритмии по време на остър миокарден инфаркт.
Известно е, че камерните аритмии и внезапна сърдечна смърт, настъпващи като усложнения на острата коронарна болест сa свързани основно с големината на зоната на инфаркта и независимо от нея с наличието на левокамерна систолна дисфункия[3,4]. Възраст, мъжки пол, липсата на прединфарктна ангина, неадекватен миокарден кръвоток след възстановяване на проходимостта на инфаркт-свързаната артерия и Килип класът са от значение за риска от камерно мъждене, предхождащо и с поява по време на първична перкутанна интервенция[1,2,5].
В научната литература може се открият две основни мнения за значимостта на възпалителни молекули като C-реактивен протеин и левкоцити при коронарна болест: на фактор в патогенезата на атероскеротичния процес или на епифеномен. Десегодишният риск за внезапна сърдечна смърт, несвързана с остър миoкарден инфаркт се асоциира с персистиращо по-високи плазмени нива на C-реактивен протеин (CRP) при хора без докуменирани съдови заболявания[6]
ЦЕЛ НА ТОВА ЕДНОЦЕНТРОВО
РЕТРОСПЕКТИВНО ОБСЕРВАЦИОННО
ПРОУЧВАНЕ е да се характеризира
връзката на лабораторни показате -
ли с риска за камерна тахикардия/ка -
мерно мъждене (КТ/КМ) при пациен -
ти с остър коронарен синдром (ОКС)
с преобладаващо инвазивно лечение.
МАТЕРИАЛ И МЕТОДИ
Изследвахме честотата на поява на камерна тахикардия/камерно мъждене във връзка с максималните нива на възпалителни маркери (високосензитивен С-реактивен протеин - CRP и левкоцити), ензими за мио -
кардна некроза (креатин киназа - КК, MБ изоензим на КK - КK-MБ, високосензитивен тропонин Т), левокамерната систолна функция (фракция на изтласкване, ФИ), максимално влошаване на бъбречната фунцкия (максимален серумен креатинин и минимална регистрирана скорост на гломерулна филтрация – СГФ) и други клинични характеристики при 178 пациенти, които са диагностицирани с ОКС между юли 2011 г. и май 2014 г., приети и лекувани предимно инвазивно в УМБАЛ „Александровска“.
Критерии за включване са: пациенти с остър коронарен синдром. Изключващи критерии са: остър или хрони -
чен възпалителен процес, вкл. ревматологични заболявания, прием на имуномодулираща терапия, скорошно хирургично лечение/травматизъм, неоплазаия, хронична хемодиализа.
Използвани са клинични методи (анамнеза, физикално изследване), лабораторни методи (ECLIA – ензимно свързан имунен хемилуминесцентен метод), инструментални методи (двуразмерна трансторакална ехокардиография, коронарна ангиография). Острото бъбречно увреждане е дефинирано според Kidney Disease Global Initiative Outcome (KDGIO) като повише-
Реперфузионно
повишение на левкоцити, C-реактивен протеин и серумен креатинин
ние 1.5 пъти от изходния креатинин.
РЕЗУЛТАТИ
Демографските, клинични, лабораторни данни и резултати от инструментални изследвания на пациентите са представени в Табл. 1 и 2.
Сърдечната честота, леовкамерната фракция на изтласкване, ензимните маркери
за миокардна некроза, както и гранич -
но значимо минималната скорост на гломерулна филтрация, CRP, левкоцитен брой са свързани с честотата на КТ/КМ (Табл. 3). Прогностич -
ни показатели за КТ/ КМ според еднофакторния регресионен
анализ са сърдечната честота, леовкамерната фракция
на изтласкване, ензимните маркери за миокардна некроза и левкоцитен брой (Табл. 3).
В множествен регресионен модел патологично ниската фракция на изтласкване (<49%, AUC 0,721, SN 64%, SP 63%, P=0,001) е единствен статистически значим показател за вероятност от
поява на КТ/КМ (OR 0,918; 95%CI 0.8700.970, p=0.002; WBC p=0,148; сърдечна
честота при приемаp=0,160) (Фиг. 1).
Максималните нива на CRP и левкоци -
x109/л
Макс. креатинин, мкмол/л
СГФ, мл/мин/1,73 м2
К+, ммол/л
Камерна честота, уд/мин.
Симптоми - реперфузия, часове
Болничен престой, дни
Статин
Табл. 1
Рисков профил, придружаващи заболявания, ангиографски показатели, терапия преди хоспитализацията
Легенда: СТЕМИ – остър миокарден инфаркт със СТ елевация; КБ - коронарна болест; ТИМИ – скала Тромболиза при Миокарден Инфаркт; ОБУ – остро бъбречно увреждане; АКЕ-И/АРБ – инхибитор на ангитензин конвертиращ ензим/ ангитензин рецепторен блокер
Табл. 2
Клинични и лабораторни показатели
Легенда: SD - стандартно отклонение; ЛКФИ - левокамерна фракция на изтласкване; КК - креатин фосфокиназа; КК-МБ - МБ фракция на креатин фосфокиназа; CRP - С-реактивен протеин; СФГскорост на гломерулна филтрация; К+ - ниво на калий.
Табл. 3
Показатели за КТ/КМ при остър коронарен синдром
Легенда: CI - доверителен интервал; КТ/КМ
- камерна тахикардия/
камерно мъждене; СЧ -
сърдечна честота; ЛКФИ -
левокамерна фракция на
изтласкване; СФГ - ско -
рост на гломерулна фил -
трация; ОБУ - остро бъбречно увреждане; К+
- ниво на серимен калий;
КК - креатинфосфокина
за; КК-МБ - МБ фракция
на креатинфосфокиназа;

ТnT - тропонин Т; Левк. -
максимален левкоцитен
брой; CRP - С-реактивен
протеин
ти корелират значимо (r=0,286; р<0,0001).
Пиковите нива на CRP и левкоцити корелират статистически сигнификантно с маркерите за миокардна некроза – КК-МБ (r=0,210; р=0,016 за CRP; r=0,330; р<0,0001 левкоцити) и тропонин (r=0,250; р=0,004 за CRP; r=0,400; р<0,0001 за лекоцитен брой).
ПОДГРУПОВ АНАЛИЗ Наличието на ЛК систолна дисфункция в изследваната група се определя от по-големия атеросклеротичен плаков товар (ангиографска скала SYNTAX – OR 3,27, p=0,002) и гранично значимо от по-високия максимален левкоцитен брой след миокардна реперфузия (OR 1,96, p=0,052). Максималният левкоцитен брой е функция на повишението на тропонина (OR 2,28, p=0,024), а максималните нива на CRP - на ниските стойности на хемоглобина (OR 2,20, p=0,030). Статистически значим показател за максимални нива на креатинина при разглежданите пациенти с ОКС е само СГФ (p<0,0001). Фактори за влошена СГФ са повишението на CRP (OR 2,60, p=0,011), пола на пациента (OR 6,20, p<0,0001) и като тенденция големината на инфарктната зона (KKOR 1,84, p=0,069; KK – MБ - OR 1,89, p=0,061) и наличието на ЗД (OR 1,93, p=0,056).
ОБСЪЖДАНЕ
Патоанатомични проучвания, изследвания в тъкани култури и в животински модели, проучвания с магнитно-резонансна оценка на миокардната структура при хора са показали, че левокамерната хипертрофия, миокардната фиброза и нарушения като редуциран брой и експресия в кардиомиоцитната мембрана на слаби междуклетъчни свързвания (gap junctions), повишена трансмурална дисперсия на реполаризацията, нарушен клетъчен транспорт на Ca2+ предразполагат към камерни аритмии при остра миокардна исхемия[2,7]. Най-общо, камерните аритмии по време на острата фаза на инфаркт, за разлика от късните камерни аритмии се считат за резултат предимно от миокардна исхемия и до голяма степен с огрничена честота след успешна реперфузия и ефективно антиисхемично лечение. В настоящия анализ пиковите нива на C-реактивен протеин, левкоцитен брой и повишението на серумния креатинин в допълнение на левокамерната систолна функция и големина на инфарктната зона (повишение на ензимите за миокардна некроза) показват свързаност с риска от КТ/КМ при ОКС. В няколко предходни изследвания се съобщава зависимост
те CRP и левкоцити след перкутанна интервенция в острата фаза на миокарден инфаркт (МИ) и тежестта на миокардна увреда и левокамерната функция. Не открихме предходни данни за връзка на постинтервенционалната възпалителна реакция специфично с развитето на КТ/КМ. Няколко възможни патологични механизма могат да обяснят получените от нас зависимости.
ВЪЗПАЛЕНИЕ И АРИТМИЧЕН РИСК Екпериментално е доказан значително по-интензивен прокоагулан -
тен отговор и много висока тромбо -
цитна реактивност като реакция на възпалителни стимули при пациенти с анамнеза за камерно мъждене[8,9]. CRP-медиираното активиране

на комплемента се счита за маркер
за размера на микроваскуларната
обструкция и миокардната увреда
след реваскуларизация при еднокло -
нова коронарна болест в условията на миокарден инфаркт[10,11]. Пациентите със забавена или неуспешна реперфузия при остър миокарден инфаркт - маркирана от релативно по-високо спрямо останалите повишение на възпалителните маркери имат най-голям риск за контрактилна недостатъчност[10-12] и камерни аритмии по време на болничния престой[8,9,12].
АРИТМИЧЕН РИСК Продължително задържане на значителен инфилтрат от неутрофили, макрофаги, моноцити, T-лимфоцити в зоната на инфаркта е белег на бавна регенерация[13]. Броят на моноцитите съответства на повишението на циркулиращите възпалителни цитокини. Последните имат пряка автокринна роля за миокард-
МАКСИМАЛЕН ЛЕВКОЦИТЕН БРОЙ И
ната дисфункция и кардиомиоцитна апоптоза[14]. Повишеното формиране на моноцитно-тромбоцитни
компекси корелират с микросъдовата обструкция и понижена фракция на изтласкване[14,15]. Моноцито -
за при МИ е свързана със степента и
продължителнистта на активиране
на матриксни металопротеази, сте -
пента на екстрацелуарно матриксно
разграждане, както и с наличието на
аритмогенен субстрат: масата в гра -
ничната на миокардния цикатрикс
зона и с броя на йонни канали в гра -
ничната зона на цикатрикса в първа -
та седмица от началото на МИ и на
шести месец[15]
БЪБРЕЧНА ДИСФУНКЦИЯ И
АРИТМИЧЕН РИСК
Леката до умерена бъбречна
дисфунцкия е свързана с пови -
шен риск от камерни тахикардии
при остър миокарден инфаркт [16] Средните плазмени нива на К+ при пациентите, които развиват малигнени аритмии са статистически значимо по-ниски от тези без камерни тахиаритмии [17] . Диуретичната терапия (К+ губещи диуретици) определя честотата на електролитни нарушения и повишения риск от ритъмна смърт при хипертоници и болни със сърдечна недостатъчност [18] .
Въз основа на поданализ на лабораторните и инструментални показатели в изследваната от нас група установяваме, че левокамерната систолна функция в острата фаза на коронарен синдром може да се прогнозира от тежестта на коронарната атеросклероза и от максималното повишение на левкоцитите след перкутанна интервенция и в хода на кон -
сервативно лечение. От друга страна единствен индикатор за лекоцитозата е степента на кардиомиоцитна некроза (максимално повишение на тропонин Т). Резултатите ни сочат, също така, че влошаването на бъбречната функция следва миокардната увреда и повишението (пиковите нива) на CRP след перкутанна интервенция.
ИЗВОД Предвид изложените данни, можем да заключим, че степента на левкоцитозата е маркер за левокамерната систолна дисфункция при остър коронарен синдром и може
да се счита за непряк показател за КТ/КМ. Повишението на CRP и на серумния креатинин след реперфузия не прогнозират независимо риска за КТ/КМ при остър коронарен синдром.
1. Jabbari R, Risgaard B, Fosbøl EL, et al. factors associated with and outcomes after ventricular fibrillation before and during primary angioplasty in patients with STsegment elevation myocardial infarction. Am J Cardiol 2015; 116(5): 678-85
2. Okiniǹska M, Paterek A, Bierła J, et al. Effect of age and sex on the incidence of ventricular arrhythmia in a rat model of acute ischemia. Biomed Pharmacother 2021; 142: 111983.
3. Herlitz J, Hjalmarson Å, Swedberg K, et al. Relationship between infarct size and incidence of severe ventricular arrhythmias in a doubleblind trial with metoprolol in acute myocardial infarction. Int J Cardiol 1984; 6(1): 47-60
4. Grande P, Pedersen A. Myocardial infarct size: correlation with cardiac arrhythmias and sudden death. Eur Heart J 1984;5(8):622-7
5. Jabbari R, Engstrøm T, Glinge C, et al. Incidence and risk factors of ventricular
fibrillation before primary angioplasty in patients with first ST elevation myocardial infarction: a nationwide study in Denmark. J Am Heart Assoc2015; 4: e001399
6. Albert CM, Ma J, Rifai N, et al. Prospective study of C-reactive protein, homocystein, plasma lipid levels as predictors of sudden cardiac death. Circulation 2002; 105(22): 2595–9.
7. Fan ZY, Wu C-W, Wesemann LD, et al.
Predictive value of major adverse cardiac events by T2-mapping texture analysis of the myocardial remote zone in patients with acute myocardial infarction. Clin Radiol. 2022;77(3):e241-e249
8. Kälsch T, Elmas E, Nguyen XD, et al.
Enhanced coagulation activation by in vitro lipopolysaccharide challenge in patients with ventricular fibrillation complicating acute myocardial infarction. J Cardiovasc Electrophysiol 2005; 16(8):858–63
9. Elmas E, Popp T, Lang S, et al. Sudden death: do cytokines and prothrombotic peptides contribute to the occurrence of ventricular fibrillation during acute myocardial infarction? Int J Cardiol 2010;145(1):118–9
10. Ørn S, Manhenke C, Ueland T, et al. C-reactive protein, infarct size, microvascular obstruction, and left-ventricular remodelling following acute myocardial infarction. Eur Heart J 2009;30(10):1180-6
11. Matyr A, et al. Matyr A, Klug G, Schocke M, et al. Late microvascular obstruction after acute myocardial infarction: relation with cardiac and inflammatory markers. Int J Cardiol 2012;157(3):391-6
12. Takahashi T, Anzai T, Yoshikawa T, et al. Absence of preinfarction angina is associated with a risk of no-reflow phenomenon after primary coronary angioplasty for a first anterior wall acute myocardial infarction. Int J Cardiol
2000;75(2-3):253-60
13. Peterson EA, Sun J, Wang J, et al. Leukocyte-mediated cardiac repair after myocardial infarction in non-regenerative vs. regenerative systems. J Cardiovasc Dev Dis 2022;9(2):63
14. Van der Laan AM, Hirsch A, Robbers LFH, et al. A proinflammatory monocyte response is associated with myocardial injury and impaired functional outcome in patients with ST-segment elevation myocardial infarction: monocytes and myocardial infarction. Am Heart J 2012;163(1):57-65.e2
15. Bosch X, Jáuregui B, Villamor N, et al. Monocyte subsets are differently associated with infarct size, left ventricular function, and the formation of a potentially arrhythmogenic scar in patients with acute myocardial infarction. J Cardiovasc Transl Res. 2020;13(5):722-730
16. Friedensohn A, Faibel HE, Bairey O, et al. Malignant arrhythmias in relation to values of serum potassium in patients with acute myocardial infarction. Int J Cardiol 1991;32(3):331-8
17. Dalal D, de Jong JSS, Tjong FVY. Mildto-moderate kidney dysfunction and the risk of sudden cardiac death in the setting of acute myocardial infarction. Heart Rhythm 2012;9(4):540-5
18. Cooper HA, Dries DL, Davis CE, et al. Diuretics and risk of arrhythmic death in patients with left ventricular dysfunction. Circulation 1999; 100 (12): 1311–5
19. Kapelios CJ, Laroche C, Crespo-Leiro MG, et al. Association between loop diuretic dose changes and outcomes in chronic heart failure: observations from the ESC-EORP Heart Failure Long-Term Registry. EHJ: Heart Fail 2020; 22(8): 1424-1437

И. Тодоров, д.м Клинина по кардиохирургия, „Аджибадем
Сити Клиник УМБАЛ Токуда“ - София
Ключови думи: Доброкачествени тумори, сърдечна хирургия при възрастни, кавернозен хемангиом, сърдечен тумор при възрастни.
Първичните сърдечни тумори са изключително редки. Повечето са доброкачествени, като сърдечният миксом е най-често срещаният тумор на сърцето. Честотата на хемангиомите сред първичните сърдечни тумори при големи оперативни серии е около 2-3%. Представяме клиничен случай на 54-годишна жена с атипичен гръден и абдоминален дискомфорт и кавернозни хемангиоми в дясно предсърдие и черен дроб. При пациентката се проведе дефинитивно кардиохирургично лечение. Отстранената дясно-предсърдна маса беше потвърдена като хемангиом посредством хистопатологично изследване. Сърдечен хемангиом трябва да се подозира, когато образната диагностика показва хомогенна нетипична сърдечна маса с васкуларност. Тоталната хирургична резекция и отстраняването на тумора е единствената окончателна терапия при симптоматични пациенти.
Сърдечните хемангиоми са редки първични доброкачествени тумори и тяхната честота е около 3% от всички сърдечни тумори[1]. Те могат
да се появят във всяка възраст и да са локализирани във всяка сърдечна кухина. Повечето сърдечни хемангиоми
са асимптоматични, нарастват бавно и обикновено не метастазират. Има съобщения за случаи на хемангиоми, инфитриращи в проводната система
на сърцето, което може да бъде опасно, тъй като съществува риск от животозастрашаващи усложнения като синкоп, инсулт, амерна тахикардия и внезапна сърдечна смърт[2]. Въпреки доброкачествения характер, при липса на радикално отстраняване на тумора, прогнозата е лоша. Тъй като туморът е рядък, няма ясни индикации
и оперативни методи за сърдечни хемангиоми. Навременната диагностика и оперативното лечение са изключително важни при тези пациенти.
Тоталната хирургична резекция предлага пълно излекуване и пациентите имат отлична прогноза след операцията.
КЛИНИЧЕН СЛУЧАЙ Жена на 54 години постъпва в Клиниката по кардиохирургия с оплаквания от ретростернална и епигастрална болка с продължителност от няколко месеца без ясен провокативен момент. Две години по-рано поради подобни оплаквания е проведена коронарография (СКАГ), която не показа отклонения от нормата. В миналото пациентката претърпява тотална хистеректомия, последвана от лъче -
терапия по повод лейомиома на матката. Месец преди постъпване в нашата клиника е била хоспитализирана в клиника по коремна хирургия на друго лечебно заведение с оплаквания от болки в корема, гадене, еднократно повръщане и клинични данни за субилеус. Проведена е експлоративна лапароскопия с данни за хемангиом на левия купол на черния дроб с размери 3/3.5 cm и формация по протежение на десния купол на диафрагмата, която след освобождаване на лигаментум фалциформе хепатис не е показала чернодробен произход. Насочена към клиника по кардиохирургия за уточняване на диагнозата. При постъпването при нас физикалният преглед и рентгенографията на гръдния кош не показаха аномалии. Лабораторните изследвания също
Гигантски
кавернозен хемангиом
на дясно
предсърдие, съчетан
бяха в норма. Електрокардиографски се регистрират неспецифични реполяризационни промени в прекордиалните отвеждания. Направена е трансторакална ехокардиография, която установява структура, компресираща ДП с хипоехогенен център (Фиг. 1). Другите ехокардиографски параметри, включително левокамерна фракция
на изтласкване и сърдечна клапна функции, са нормални.
Няма данни за перикарден излив. Направена бе компютърна аксиална томография (КТ) с резултат: хетеродензна мекотъканна формация с размери 82/67/78 mm, с
изразен „mass” ефект
върху горна празна
вена и дясно предсърдие (ДП). Формацията контрастира центростремител-
но, нодуларно и прогресивно в трите контрастни фази, като хиподензният център персистира във всички фази. Описана е и заоблена хиподензна
зона с размери 22/21 mm в областта на 2-ри чернодробен сегмент (Фиг. 1).
Извършена е предоперативна СКАГ, показваща нормален ход и размер за коронарните артерии, без сигнификантни стенози и абнормно кръвоснабдяване на паракардиална туморна формация от клон на циркумфлексна-
та коронарна артерия (Фиг. 2).
Взе се решение за хирургична резекция
на сърдечния тумор
и реконструкция на
ДП. Интраоператив-
но се откри капсули-
рана туморна формация с размери 70/80 mm, плътно прирастнала към ДП и свободна от към перикардната повърхност (Фиг. 3). Поради плътната адхезия на тумора към ДП не беше възможна дисекция и енуклеация на формацията, и се наложи тотална ексцизия на образуванието заедно с латералната стена на ДП до устията на долна и горна празна вена. Образува се обширен дефект, който беше възста-
Фиг. 1
Ехокардиография, компютърна аксиална томография (CT) и ядрено-магнитен резонанс (ЯМР)
Фиг. 2
СКАГ показва абнормно кръвоснабдяване на тумор от клон на циркумфлексната коронарна
артерия и много специфична контрастна находка - "туморно зачервяване"

КАРДИОЛОГИЯ
Фиг. 3 Интраоперативни находки
новен чрез автоложна перикардна пач-пластика. Пациентката бе екстубирана на 6-ия час след операцията с добра респираторна механика. Дренажите бяха отстранени на 2-рия следоперативен ден. На петия следоперативен ден, поради персистиращ пълен AV-блок, се имплантира постоянен пейсмейкър SJM Endurity Core DDDR.
Хистологичното изследване потвърди кавернозен хемангиом, съставен от множество дилатирани лумени, пълни с кръв, тапицирани от еднореден епител и разделени от хипоцелуларни фиброзни прегради. Централната част на тумора е представена от строма с изразен оток и лека хронична възпалителна инфилтрация. Пациентката бе изписана на 7-мия следоперативен ден афебрилна, хемодинамично стабилна, с първично заздравяващи оперативни рани, активна, в много добро общо състояние. При двугодишно проследяване пациентката остава асимптомна, без рецидив на туморната формация.
ОБСЪЖДАНЕ Сърдечните хемангиоми могат да възникнат
в перикарда, миокарда или ендокарда. Ендокардиалните тумори са чести, могат да се появят във всяка възраст и да възникнат във всяка част на сърцето. По-често засегнато е дясното предсърдие отколкото лявото[1]. Докладвани са случаи на комбинация на интракардиални с екстракардиални хемангиоми в стомашно-чревния тракт, кожата или лицето. Те са изключително редки. В нашия случай се касае именно за комбинация на кавернозен хемангиом в ДП, съчетан с чернодробен хемангиом. Hochberg и Robinson са първите, които описват и извършват ексцизия на сърдечен хемангиом през 1950 г.[3]. Тези тумори възникват поради анормална хиперплазия или дилатация на малки артериоли, венули или капиляри. Хемангиомите се класифицират в четири типа въз основа на техния хистологичен вид - кавернозен, капилярен, артериовенозен и смесен тип. Кавернозният хемангиом е най-честият тип сърдечен хемангиом[4]. Повечето от пациентите са безсимптомни и обикновено оплаквания се появяват, когато туморът нарастне и предизвика притискане на сърдечни структури. Клиничните прояви зависят от възрастта на пациента, размера на тумора,
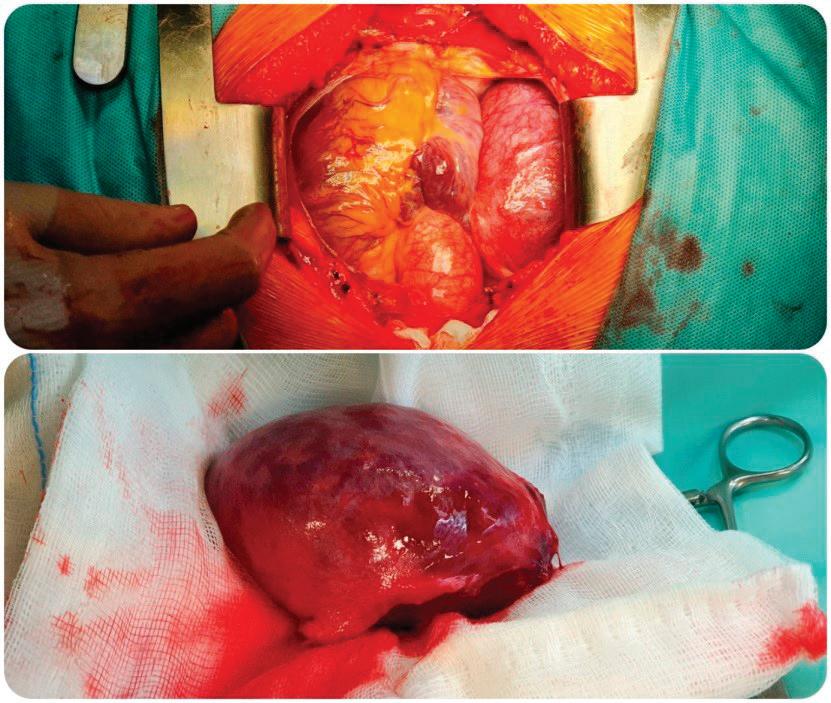
скоростта на неговия растеж и миокардната или перикардната инфилтрация. В някои случаи, макар и рядко те могат да причинят компресия на хранопровода и трахеята. При локализация в предсърдната и междукамерната преграда съществува висок риск от внезапна сърдечна смърт[12].
Въпреки че размерът на тумора беше
значителен при докладваната пациентка, нямаше компресия на сърдеч -
ни структури, тъй като растежът на
тумора беше навън, разтягайки сте -
ната на дясното предсърдие[5]. Оп -
лакванията от болка в гърдите и задух, вероятно се дължаха на големия
размер на тумора и частичната оклузия на остиума на горна празна вена, което затрудняваше пълненето с кръв на ДК.
Хистопатологичното изследване е от съществено значение за разграничаването им.
тероиди, лъчетерапия, бета-блокери и антагонисти на съдов ендотелен растежен фактор се препоръчват при пациенти с неоперабилни тумори[8]. Yoshikawa докладва за успешно приложение на лъчетерапия за лечение на предсърден хемангиом при 10-седмично бебе[9]. Жизненоважно
е да се направи хистологична диагноза, за да се изключат злокачествени тумори и да се намали потенциалният риск от емболизация и руптура, водещи до внезапна смърт. Усложнения след хирургична резекция могат да възникнат, когато съдът, хранещ тумора, не е лигиран и напълно унищожен. Постоперативни усложнения са и наличие на новопоявила се клапна регургитация, проводни нарушения и сърдечни фистули, които са много редки[10]
В
диагноза миксомите изглеждат лобулирани, сферич-
ни или овални маси със значителна подвижност[1]. Може да се изключи в нашия случай, тъй като масата беше хомогенна, немобилна и липсваше характерното за миксомите „краче“ при ехокардиографското и компютърно томографското изследване (КТ). Сърдечният липом е по-близка диференциална диагноза до хемангиома и има подобни рентгенологични характеристики[6]
„Туморното зачервяване“ (tumor blush) се наблюдава изключително и само при хемангиома, което може да помогне за разграничаването му от липома. Сърдечният хемангиосарком е злокачествен тумор, който има подобно представяне като хемангиома.
Ехокардиографията е най-важният инструмент за скрининг и диагностика. Много други образни изследвания могат да предоставят допълнителна информация. Това са компютърна аксиална томография (КТ), коронарна компютърна томография, ядрено-магнитен резонанс[11]. Ехокардиографията има определени ограничения, тъй като не е в състояние да оцени напълно структури като медиастинума, диафрагмата и белодробния паренхим, които са трудни за интерпретация. Компютърната аксиална томография (КТ) дава по-надеждна информация, тъй като показва по-добре местоположението на тумора и връзката му със съседните структури.
Развитието на сърдечните хемангиоми е непредсказуемо. Те могат спонтанно да регресират, да останат стационирани или да продължат да растат[13]. Коронарографията показва характерния съдов феномен „Туморно зачервяване“ - една от характерните черти на сърдечния хемангиом[7]. Тоталната хирургична ексцизия е единствената възможност за дефинитивно лечение. Прогнозата е добра при радикално отстранени хемангиоми. Тоталната хирургична резекция води до пълно излекуване, въпреки че са докладвани и редки случаи на рецидив[12]. Ако радикалната резекция не е възможна, прогнозата е лоша. Въпреки че няма контролирани проучвания, употребата на кортикос-
1. Reynen K: Frequency of primary tumors of the heart . Am J Cardiol. 1996, 77:107. 10.1016/s0002- 9149(97)89149-7
2. Thomas JE, Eror AT, Kenney M, Caravalho J Jr: Asymptomatic right atrial cavernous hemangioma: a case report and review of the literature. Cardiovasc Pathol. 2004, 13:341-4. 10.1016/j.carpath.2004.09.001
3. Hochberg L, Robinson A: Primary tumor of the pericardium involving the myocardium: surgical removal . Circulation. 1950, 1:805-8.
4. Mulliken JB, Glowacki J: Hemangiomas
and vascular malformations in infants and children: a classification based on endothelial characteristics. Plast Reconstr Surg. 1982, 69:412-22. 10.1097/00006534198203000- 00002
5. Kojima S, Sumiyoshi M, Suwa S, et al.: Cardiac hemangioma: a report of two cases and review of the literature. Heart Vessels. 2003, 18:153-6. 10.1007/s00380-003-0699-7
6. Yuan SM, Shinfeld A, Lavee J, Kuperstein R, Haizler R, Raanani E: Imaging morphology of cardiac tumours. Cardiol J.
ЗАКЛЮЧЕНИЕ Сърдечният хемангиом е рядко срещан тумор, но трябва да се подозира в диференциална диагноза, винаги когато образната диагностика показва хомогенна „сърдечна“ туморна формация с васкуларност. Нужно е да се направи внимателна и подробна предоперативна оценка посредством достъпните образни изследвания, което помага при планирането на вида и обема на хирургичната интервенция. Ехокардиографията е незаменим инструмент в пред- и следоперативния период за откриване на остатъчна туморна маса и клапна регургитация. Тоталната хирургична резекция и отстраняването на тумора „in toto” е единствената окончателна терапия при симптоматични пациенти с това заболяване.
2009, 16:26-35.
7. Hatayama K, Watanabe H, Ahmed AR, et al.: Evaluation of hemangioma by positron emission tomography: role in a multimodality approach. J Comput Assist Tomogr. 2003, 27:70-7. 10.1097/00004728200301000- 00013
8. Zanati SG, Hueb JC, Cogni AL, et al.: Cardiac hemangioma of the right atrium . Eur J Echocardiogr. 2008, 9:52-3. 10.1016/j. euje.2006.08.004
9. Yoshikawa M, Hayashi T, Sato T, Akiba
T, Watarai J, Nakamura C: A case of pericardial hemangioma with consumption coagulopathy cured by radiotherapy. Pediatr Radiol. 1987, 17:149-50. 10.1007/ BF02388095
10. González López MT, Aranda Granados PJ, Delange Segura L, Gutiérrez de Loma J: An unexpected left atrial cavernous hemangioma: the cardiac surgeon needs an optimal preoperative study!. Interact Cardiovasc Thorac Surg. 2011, 13:529-31. 10.1510/icvts.2011.277731
11. Samanidis G, Khoury M, Balanika M, et al. Cardiac cavernous haemangioma: diagnosis and treatment. ANZ J Surg. 2014;84(4):2945.
12. Miao H, Yang W, Zhou M, Zhu Q, Jiang Z. Atrial hemangioma: a case report and review of the literature. Ann Thorac Cardiovasc Surg. 2019;25(2):7181.
13. Van Trigt P III, Sabiston DC Jr. Tumors of the heart. In: SabistonDC Jr, Spencer FC, editors. Surgery of the chest. Vol 2. 6th ed.Philadelphia: WB Saunders, 1995:206988.
диференциална
И. Калинкова1 , М. Калинкова2
1УМБАЛ „Св. Иван Рилски“ - София
2„Аджибадем Сити
Ключови думи: Адипокини, затлъстяване, КВР, ХБЗ.
Клиник УМБАЛ Токуда Болница“ - София Затлъстяването е заболяване, което води до увреждане на различни органи и системи, както и до развитие на хронично бъбречно заболяване. Ексцесивното натрупване на мастна тъкан (МТ) води до метаболитни промени като хипертрофия на адипоцитите, макрофагите, промени в имунната система и кръвоносните съдове. Адипокините са цитокини, които имат значение за развитието на хронично бъбречно заболяване (ХБЗ). Връзката между ХБЗ и секрецията на адипокините е двустранна. ХБЗ се свързва с намалена екскреция адипокини поради ренална патология от една страна, а от друга повишеното ниво на адипокините има ефект върху нутрицията и кардиоваскуларния риск (КВР). Целта на този обзор е да систематизира вече познатите плейотропни ефекти на адипокините, МТ, затлъстяването върху патогенезата на ХБЗ.
ЗАТЛЪСТЯВАНЕ И ХБЗ
Съществува глобална епидемия от
затлъстяване, по литературни дан -
ни през 2016 г. повече от 650 мили -
она индивиди са със затлъстяване[1].
Определението за затлъстяване
на Световната Здравна Организа -
ция (СЗО) е индекс на телесна маса
(ИТМ/BMI ) над 30 кг/м 2[2]. Нови пуб -
ликации показват, че пандемията
от КОВИД-19 и локдаунът са довели
до екзасербация на затлъстяване -
то[3,4]. Лечението на затлъстяването
не е само социален, но и финансов проблем за здравната система[5,6]
Важно е да се отбележи, че в последните 10 години броят на затлъстелите индивиди с терминална бъ -
бречна недостатъчност (ТБН) се е повишил сигнификантно[7].
Хроничното бъбречно заболяване (ХБЗ) е резултат от неспособността на бъбрека да функционира. Средната скорост на гломерулната филтрация (ГФ) е около 90-120 мл/ мин/1.73м 2. Понижението на скоростта на ГФ се свързва с налично бъбречно заболяване[8] , но скорошни проучвания показват, че албуминурията е индикатор за ХБЗ, независимо дали скоростта на ГФ е повишена или не[8]. Протеинурия -
та и албуминурията са отличителни -
ят белег на ренална увреда[9,10]. При затлъстелите индивиди има два таргета, които са свързани с протеинурия: 1). Структурни промени на гломерулите, които позволяват протеин да премине във филтрата. 2). Проксималните тубули не са способни на ендоцитозата на толкова големи количества протеин[11]. Съществува силна корелация между затлъстяването и артериалната хипертония (АХ), които са рискови фактори за ХБЗ. При хора със затлъстяване има задръжка на Натрий[12,13] , което е предизвикано от свръхактивност на симпатикусовата нервна система (СНС), активирана ренин-ангиотензин-алдостеронова система (РААС), увредени интраренални физиологични сили[13,14]. Счита се, че основният фактор, които води до промените в натриевата екскреция е увеличената матриксна екстрацелуларна субстанция, която компресира бримката на Хенле[15] , което намалява кръвотока към васа ректа. По този механизъм се повишава натриевата реабсорбция в бримката на Хенле, което води до активация на РААС. Понастоящем се счита, че мастната тъкан е способна сама да продуцира както ангиотензиноген,
така и ангиотензин 2(АТ2)[12,13,14].
ХЕТЕРОГЕННОСТ НА МАСТНАТА ТЪКАН (МТ)
Мастната тъкан е един ендокринен орган, който може да отделя биологично активни молекули [16] Адипоцитите (клетките на мастната тъкан) са способни да секретират протеини - „адипокини“ [17] . Има дисрегулация в секрецията и продукцията на тези протеини при затлъстяване [18] . Много от тези молекули увреждат бъбречната функция инвитро [18] . МТ бива бяла, кафява и бежова. Бялата мастна тъкан (БМТ) е депо за мастни киселини (МК). В клетките на бялата мастна тъкан централно е разположена една капка от триглицериди, а в периферията - други органели. Клетките на кафявата мастна тъкан (КМТ) съдържат множество малки капчици от МК и множество митохондрии. КМТ е богата на митохондриален протеин и поради това в КМТ има увеличен енергиен разход. КМТ редуцира хиперлипидемията и подпомага загубата на тегло [19] . Съществува така нар. „покафеняване“ на адипоцитите, което може да бъде индуцирано от различни факториекспозиция на студ, инсулин, спе -
Адипокините
цифични нутритиенти и това има положителен ефект върху здравето [19,20]

ПРОМЕНИ В МАСТНАТА ТЪКАН ПРИ ЗАТЛЪСТЯВАНЕ
Мастната тъкан се класифицира и според това къде се разполага в тялото. Бива субкутанна, перикардна, гонадна и висцерална мастна тъкан (ВМТ), която от своя страна може да бъде мезентериална, оментална, ретроперитонеална[20,21]. Затлъстелите индивиди имат дисрегулация на ВМТ, което се асоциира с нарушена адипокинова секреция. Адипоцитите хипертрофират (увеличатат размерите си) и хиперплазират (увеличават броя си). Хипертрофиралите адипоцити секретират про-инфламаторни цитокини, тумор-некротизиращ фактор алфа (ТНФ-А), Интерлевкин-6 (ИЛЕ-6), Интерлевкин-8 (ИЛЕ-8), Моноцитен хемоатрактантен протеин (МХП1), който може да предизвика инсулинова резистентност чрез фосфолирирането на инсулинов рецептор субстрат-1. Уголемените адипоцити водят до органна хипоксия и това
води до отделянето на хипоксия-индуцируем фактор а (ХИФ-а), в резултат на което МТ се възпалява и фиброзира[22]
МАСТНАТА ТЪКАН КАТО ЕНДОКРИНЕН
ОРГАН
Доказано е, че мастната тъкан може да секретира повече от 50 адипокини (цитокини, хемокини, хормон-подобни субстанции
и други сигнални медиатори)[17]. Адипокините играят разнообразни роли ин виво, имат значение за липидния метаболизъм, възпалението, клетъчната адхезия и миграция. Основните адипокини, засегнати в този обзор са лептин, адипонектин, резистин и висфатин.
• Лептин Лептинът представлява продукт предимно на бялата мастна тъкан, но може да се произвежда от мукозата на стомаха, скелетната мускулатура, плацентата, костния мозък, скелетната мускулатура, хипоталамуса. Лептинът при затлъстели индивиди е 5-10 пъти
Фиг. 1 Адипокин-индуцира -
ни промени в гломерула
и проксималния тубул.
А) Нормален гломерул
и проксимален тубул в
нефрона и означени ос -
новните клетки; Б) Про -
мени в концентрацията
на адипокините в плаз -
мата водят до структур -
ни промени в гломерул -
ния и тубулния апарат.
Всички изброени адипо -
кини водят до промяна
в скоростта на ГФ и/или
албуминурия и проте -
инурия. Тези промени са
характеристика на ХБЗ[7]
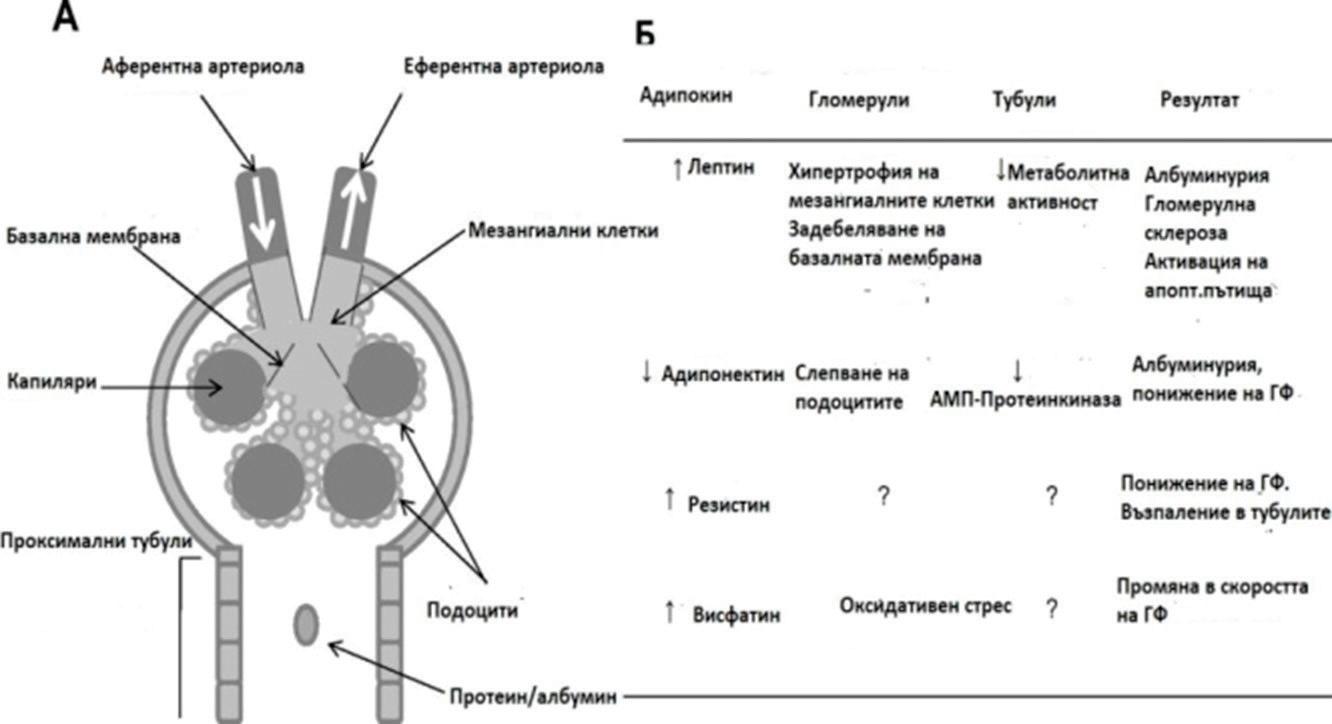
по-висок отколкото при нормални индивиди[23,24]. Основната му роля е да регулира засищането и глада[25]. В базомедиалния хипоталамус се намират неврони (невропептид У неврони), които имат значение за контрола на чувство за глад и ситост. Блокирайки ги, лептинът понижава чувството за глад. Освен това той активира симпатикусовата нервна система като води до повишение на епинефрина и норепинефрина, чрез действието си върху вентромедиалния хипоталамус [26,27]
• Адипонектин Адипонектинът е плазмен протеин, който се произвежда главно от мастната тъкан[28-31] Счита се, че неговата роля е на кардиопротективен протеин, подобряващ инсулиновата резистентност и супресиращ продукцията на свободни радикали. Адипонектиновите нива са ниски при затлъстяване[32]. Хипоадипонектинемията е свързана с ренална дисфункция и ХБЗ[33]. Адипонектинът може да бъде използван като предиктор на ТБН и ХБЗ[34]. Рецептори за свързване с него има по различни органи и системи, адипо-Р1 са разположени в подоцитите[35]. Увредата на тези рецептори води до затлъстяване-свързана дисфункция[36]. Хипоадипонектинемията при затлъстяването инфуцира продукцията на свободни радикали[36]. Проучва се, че адипонектинът може да доведе до тубулно възпаление[37]. Докато затлъстяването е свързано с хипоадипонектинемия, при ЗД тип 1 с диабетна нефропатия и по-напреднали стадий на ХБЗ, адипонектиновите нива са завишени[38,39].
• Резистин Резистинът е друг адипонектин, основно произвеждан от макрофагите. Той съществува в две форми - малка и голяма[40].
Счита се, че високите резистинови нива са свързани със затлъстяване[41]. Резистиновите нива са свързани със съотношението албумин-креатинин, както и със скоростта на ГФ[41,42]. Високите резистинови нива са асоцирани с ниска скорост на ГФ[41,42]. Счита се, че това е в резултат на активация на инфламаторни пътища. При ХБЗ се активират макрофагите, които са основният източник на резистиновата продукция[42]. Някои проучвания изучават връзката между резистина и кардиоваскуларните заболявания[43, 44, 45] Предполага се, че високите нива на резистин корелират с високи нива на ендотелин-1 (ЕТ1). Едно от проучванията [46] идентифицира макрофагите, които инфилтрират склеротичните аневризми, да продуцират резистин, а резистънът да повишава ЕТ-1 продукцията. Физиологичните нива на ЕТ-1 са отговорни са поддържането на нормална бъбречна функция[47]. Понастоящем се счита, че трябва да се направят допълнителни проучвания относно ролята на резистина върху бъбречната функция.
• Висфатин
Това е един от най-големите адипокини.
Адипоцитите са основният източник на висфатин, заедно с левкоцити, хепатоцити и
клетките на скелетната мускулатура[48,49] Концентрациите на висфатина са по-високи при по-големи количества мастна тъкан[48,50].
В литературата съществуват противоречия относно това дали висфатинът трябва да бъде класифициран
като адипокин или като възпалителен маркер[49-51] , тъй като повишените нива на висфатин в плазмата потенциално са в резултат от бъбречна недостатъчност или възпаление. Доказано е, че висфатинът увеличава продукцията на инфламаторните цитокини (ТНФ-а, ИЛ-6, ИЛ-1в) и на свободни радикали[49]. Свободните радикали увеличават оксидативния стрес и така увреждат пермеабилитета на клетките. Ролята на висфатина остава неуточнена, въпреки това висфатиновите нива след бъбречна трансплантация имат позитивна ко -
релация с протеинурията и продукция на инфламаторни маркери[49] Провежданите ин витро проучвания показват, че прилагането на висфатин в концентрации, които се срещат при затлъстяване, води до ъпрегулация на компонентите на РААС[52] Интересно е, че високите концетрации на глюкоза също увеличават мезангиалната продукция на висфатин. Съществуват данни за положителна корелация между плазмените нива на висфатин и тежестта на захарния диабет [50]
ЗАКЛЮЧЕНИЕ Все повече нараства броят на хората, страдащи от затлъстяване. На -
лице са строги корелации между затлъсятването и редица заболявания включително и ХБЗ. Увредената бъбречна функция се свързва с възникването на протеинурия, албуминурия и понижение на скоростта на гломерулната филтрация. Връзката между адипокините и промените в скоростта на гломерулната филтрация все още е обект на множество проучвания. Характеризирането на сложните патогенетични взаимодеиствия между адипокините, мастната тъкан и бъбреците би подпомогнало разработването на нови терапевтични възможности за лечение на затлъстяване-свързаната нефропатия.
1. Czaja-Stolc S, Potrykus M, Stankiewicz M, Kaska L, Malgorzewicz S. Pro-Inflammatory Profile of Adipokines in Obesity Contributes to Pathogenesis, Nutritional Disorders, and Cardiovascular Risk in Chronic Kidney Disease. Nutrients. 2022;14(7).
2. Bray GA, Heisel WE, Afshin A, Jensen MD, Dietz WH, Long M, et al. The Science of Obesity Management: An Endocrine Society Scientific Statement. Endocr Rev. 2018;39(2):79-132.
3. Mattioli AV, Sciomer S, Cocchi C, Maffei S, Gallina S. Quarantine during COVID-19 outbreak: Changes in diet and physical activity increase the risk of cardiovascular disease. Nutr Metab Cardiovasc Dis. 2020;30(9):1409-17.
4. Pellegrini M, Ponzo V, Rosato R, Scumaci E, Goitre I, Benso A, et al. Changes in Weight and Nutritional Habits in Adults with Obesity during the "Lockdown" Period Caused by the COVID-19 Virus Emergency. Nutrients. 2020;12(7).
5. Divino V, Ramasamy A, Anupindi VR, Eriksen KT, Olsen AH, DeKoven M, et al. Complication-specific direct medical costs by body mass index for 13 obesityrelated complications: a retrospective database study. J Manag Care Spec Pharm. 2021;27(2):210-22.
6. Cawley J, Biener A, Meyerhoefer C, Ding Y, Zvenyach T, Smolarz BG, et al. Direct medical costs of obesity in the United States and the most populous states. J Manag Care Spec Pharm. 2021;27(3):354-66.
7. Briffa JF, McAinch AJ, Poronnik P, Hryciw DH. Adipokines as a link between obesity and chronic kidney disease. Am J Physiol Renal Physiol. 2013;305(12):F1629-36.
8. Levey AS, Coresh J, Balk E, Kausz AT, Levin A, Steffes MW, et al. National Kidney Foundation practice guidelines for chronic kidney disease: evaluation, classification, and stratification. Ann Intern Med. 2003;139(2):137-47.
9. Wolf G, Schroeder R, Ziyadeh FN, Stahl RA. Albumin up-regulates the type II transforming growth factor-beta receptor in cultured proximal tubular cells. Kidney Int. 2004;66(5):1849-58.
10. Wohlfarth V, Drumm K, Mildenberger
S, Freudinger R, Gekle M. Protein uptake disturbs collagen homeostasis in proximal tubule-derived cells. Kidney International. 2003;63:S103-S9.
11. Takeyama A, Sato H, Soma-Nagae
T, Kabasawa H, Suzuki A, YamamotoKabasawa K, et al. Megalin is downregulated via LPS-TNF-alpha-ERK1/2 signaling pathway in proximal tubule cells. Biochem Biophys Res Commun. 2011;407(1):108-12.
12. Aneja A, El-Atat F, McFarlane SI, Sowers JR. Hypertension and obesity. Recent Prog Horm Res. 2004;59:169-205.
13. Hall JE. The kidney, hypertension, and obesity. Hypertension. 2003;41(3 Pt 2):625-
33.
14. Montani JP, Antic V, Yang Z, Dulloo A. Pathways from obesity to hypertension: from the perspective of a vicious triangle. International Journal of Obesity. 2002;26(2):S28-S38.
15. Persson P, Hansell P, Palm F. Tubular reabsorption and diabetes-induced glomerular hyperfiltration. Acta Physiol (Oxf). 2010;200(1):3-10.
16. Yang YD, Zheng CJ, Dong YH, Zou ZY, Lv Y, Wang ZH, et al. Sex difference in the mediation roles of an inflammatory factor (hsCRP) and adipokines on the relationship between adiposity and blood pressure. Hypertens Res. 2019;42(6):903-11.
17. Balistreri CR, Caruso C, Candore G. The role of adipose tissue and adipokines in obesity-related inflammatory diseases. Mediators Inflamm. 2010;2010:802078.
18. Ferris M, Hogan SL, Chin H, Shoham DA, Gipson DS, Gibson K, et al. Obesity, albuminuria, and urinalysis findings in US young adults from the Add Health Wave III study. Clin J Am Soc Nephrol.
2007;2(6):1207-14.
19. Chen MP, Chung FM, Chang DM, Tsai JC, Huang HF, Shin SJ, et al. Elevated plasma level of visfatin/pre-B cell colonyenhancing factor in patients with type 2 diabetes mellitus. J Clin Endocrinol Metab.
2006;91(1):295-9.
20. Cheng HT, Kim M, Valerius MT, Surendran K, Schuster-Gossler K, Gossler A, et al. Notch2, but not Notch1, is required for proximal fate acquisition in the mammalian
nephron. Development. 2007;134(4):801-11.
21. Wajchenberg BL. Subcutaneous and visceral adipose tissue: their relation to the metabolic syndrome. Endocr Rev. 2000;21(6):697-738.
22. Longo M, Zatterale F, Naderi J, Parrillo L, Formisano P, Raciti GA, et al. Adipose Tissue Dysfunction as Determinant of ObesityAssociated Metabolic Complications. Int J Mol Sci. 2019;20(9).
23. Cumin F, Baum HP, Levens N. Mechanism of leptin removal from the circulation by the kidney. J Endocrinol. 1997;155(3):577-85.
24. Lonnqvist F, Nordfors L, Jansson M, Thorne A, Schalling M, Arner P. Leptin secretion from adipose tissue in women. Relationship to plasma levels and gene expression. J Clin Invest. 1997;99(10):2398404.
25. Dhillon SS, Belsham DD. Leptin differentially regulates NPY secretion in hypothalamic cell lines through distinct intracellular signal transduction pathways. Regul Pept. 2011;167(2-3):192-200.
26. Simonds SE, Cowley MA, Enriori PJ. Leptin increasing sympathetic nerve outflow in obesity: A cure for obesity or a potential contributor to metabolic syndrome? Adipocyte. 2012;1(3):177-81.
27. Yang R, Barouch LA. Leptin signaling and obesity: cardiovascular consequences. Circ Res. 2007;101(6):545-59.
28. Scherer PE, Williams S, Fogliano M, Baldini G, Lodish HF. A novel serum protein similar to C1q, produced exclusively in adipocytes. J Biol Chem. 1995;270(45):26746-9.
29. Hu E, Liang P, Spiegelman BM. AdipoQ is a novel adipose-specific gene dysregulated in obesity. J Biol Chem. 1996;271(18):10697-703.
30. Maeda K, Okubo K, Shimomura I, Funahashi T, Matsuzawa Y, Matsubara K. cDNA cloning and expression of a novel adipose specific collagen-like factor, apM1 (AdiPose Most abundant Gene transcript 1). Biochem Biophys Res Commun. 1996;221(2):286-9.
31. Nakano Y, Tobe T, Choi-Miura NH, Mazda T, Tomita M. Isolation and characterization of GBP28, a novel gelatin-binding protein purified from human plasma. J Biochem. 1996;120(4):803-12.
32. Yamauchi T, Kamon J, Waki H, Terauchi Y, Kubota N, Hara K, et al. The fat-derived hormone adiponectin reverses insulin resistance associated with both lipoatrophy and obesity. Nat Med. 2001;7(8):941-6.
33. Kim JH, Han JM, Kim H, Lee K-B, Chung W, Kim Y-S, et al. Low serum adiponectin level is associated with better physical health-related quality of life in chronic kidney disease. Scientific Reports. 2021;11(1):10928.
34. Heidari M, Nasri P, Nasri H. Adiponectin and chronic kidney disease; a review on recent findings. J Nephropharmacol. 2015;4(2):63-8.
35. Sharma K. The link between obesity and albuminuria: adiponectin and podocyte dysfunction. Kidney Int. 2009;76(2):145-8.
36. Sharma K, Ramachandrarao S, Qiu G, Usui HK, Zhu Y, Dunn SR, et al. Adiponectin regulates albuminuria and podocyte function in mice. J Clin Invest. 2008;118(5):1645-56.
37. Lee MP, Orlov D, Sweeney G. Leptin induces rat glomerular mesangial cell hypertrophy, but does not regulate hyperplasia or apoptosis. Int J Obes (Lond). 2005;29(12):1395-401.
38. Menon V, Li L, Wang X, Greene T, Balakrishnan V, Madero M, et al. Adiponectin and mortality in patients with chronic kidney disease. J Am Soc Nephrol. 2006;17(9):2599606.
39. Jorsal A, Tarnow L, Frystyk J, Lajer M, Flyvbjerg A, Parving HH, et al. Serum adiponectin predicts all-cause mortality and end stage renal disease in patients with type I diabetes and diabetic nephropathy. Kidney Int. 2008;74(5):649-54.
40. Patel SD, Rajala MW, Rossetti L, Scherer PE, Shapiro L. Disulfide-dependent multimeric assembly of resistin family hormones. Science. 2004;304(5674):1154-8.
41. Menzaghi C, Salvemini L, Fini G, Thompson R, Mangiacotti D, Di Paola R, et al. Serum resistin and kidney function: a familybased study in non-diabetic, untreated individuals. PLoS One. 2012;7(6):e38414.
42. Axelsson J, Bergsten A, Qureshi AR, Heimburger O, Barany P, Lonnqvist F, et al. Elevated resistin levels in chronic kidney disease are associated with decreased
glomerular filtration rate and inflammation, but not with insulin resistance. Kidney Int. 2006;69(3):596-604.
43. Jung HS, Park KH, Cho YM, Chung SS, Cho HJ, Cho SY, et al. Resistin is secreted from macrophages in atheromas and promotes atherosclerosis. Cardiovasc Res. 2006;69(1):76-85.
44. Maggio AB, Wacker J, Montecucco F, Galan K, Pelli G, Mach F, et al. Serum resistin and inflammatory and endothelial activation markers in obese adolescents. J Pediatr. 2012;161(6):1022-7.
45. Verma S, Li SH, Wang CH, Fedak PW, Li RK, Weisel RD, et al. Resistin promotes endothelial cell activation: further evidence of adipokine-endothelial interaction. Circulation. 2003;108(6):736-40.
46. Hocher B, Thone-Reineke C, Rohmeiss P, Schmager F, Slowinski T, Burst V, et al. Endothelin-1 transgenic mice develop glomerulosclerosis, interstitial fibrosis, and renal cysts but not hypertension. J Clin Invest. 1997;99(6):1380-9.
47. Richter CM. Role of endothelin in chronic renal failure--developments in renal involvement. Rheumatology (Oxford). 2006;45 Suppl 3:iii36-8.
48. Stastny J, Bienertova-Vasku J, Vasku A. Visfatin and its role in obesity development. Diabetes Metab Syndr. 2012;6(2):120-4.
49. Malyszko J, Malyszko JS, Mysliwiec M. Visfatin, a new adipocytokine, is predominantly related to inflammation/ endothelial damage in kidney allograft recipients. Transplant Proc. 2009;41(1):1503.
50. Song HK, Lee MH, Kim BK, Park YG, Ko GJ, Kang YS, et al. Visfatin: a new player in mesangial cell physiology and diabetic nephropathy. Am J Physiol Renal Physiol. 2008;295(5):F1485-94.
51. Moschen AR, Kaser A, Enrich B, Mosheimer B, Theurl M, Niederegger H, et al. Visfatin, an adipocytokine with proinflammatory and immunomodulating properties. J Immunol. 2007;178(3):1748-58.
52. Huang Q, Guo Y, Zeng H, Xie W, Yan H, Ding H. Visfatin stimulates a cellular reninangiotensin system in cultured rat mesangial cells. Endocr Res. 2011;36(3):93-100.
Д. Райков, М. Калинкова
„Аджибадем Сити Клиник УМБАЛ Токуда Болница“ - София
Ключови думи: Метаболитен синдром, НАЧБ, НАСХ, обезитет.
Неалкохолната чернодробна болест (НАЧБ) е от най-често наблюдаваните патологии на черния дроб в световен план. При НАЧБ повече от 5% от хепатоцитите показват макроваскуларна стеатоза без обективна за това причина – прием на медикаменти, гладуване при пациенти неконсумиращи алкохол. Спектърът на НАЧБ включва чернодробната стеатоза, характеризиращо се с увеличено интрахепатално съдържание на триглицериди с или без насложено възпаление и фиброза – стеатохепатит. НАЧБ е важен здравен проблем в световен мащаб поради нарастващата честота и потенциална прогресия към авансирала чернодробна болест и асоциацията си с кардиометаболитни нарушения – обезитет, захарен диабет тип 2, метаболитен синдром, коронарна съдова болест[1]. Терапията при НАЧБ e базирана на постепенен подход с промяна в начина на живот, медикаментозно лечение и бариатрична хирургия.
EПИДЕМИОЛОГИЯ
НАЧБ засяга между 17-46% от възрастните индивиди в Западните страни. Заболеваемостта показва тенденции за покачване в световен план заедно с покачване на честотата на обезитет и метаболитни коморбидности – инсулинова резистентност, дислипидемия, артериална хипертония[2,3]. Като граница за обе -
зитет се приема индекс на телесна
маса (ИТМ) над 25 кг/м2 в азиатската раса и над 30 кг/м2 при европеидната раса. НАЧБ се наблюдава и при необезни пациенти, особено в ази -
атската раса[4]. Честотата на стеато -
за и стеатохепатит са около 15% и 3%
при пациенти без затлъстяване, 65%
и 20% при затлъстяване с ИТМ 30.0–
39.9 кг/м2, още по-високи - 85% и 40% при екстремно затлъстяване ИТМ ≥40 кг/м2[5]. Очаква се до 2030 г. да
има трикратно покачване на случаите на чернодробна декомпенсация, хепатоцелуларен карцином (ХЦК) и
метаболитна цироза. Инициираните пациенти за чернодробна трансплантация при НАЧБ-асоциирана цироза достигат нивото на цирозите с алкохолна генеза.
ПАТОФИЗИОЛОГИЯ Генезата на НАЧБ е комплексна и включва фактори с постепенно натрупване в хода на индивидуалното развитие на всеки пациент, поради което заболяването носи значителни диагностични и терапевтични трудности. Такива фактори включват специфични генетични полиморфизми, епигенетични модификации, диета, липса на двигателна активност, обезитет, инсулинова резистентност, дисрегулация на адипокини, липотоксичност, оксидативен стрес, дисбиоза на чревната микробиота, ендокринни промени[6,7]. Под действието на комбинация от фактори започва натрупване на липиди в хепатоцита, водещи до стеатоза
– НАЧБ. Ако стеатозата продължи да прогресира, към процеса се включва и имунната система с инфилтрация в чернодробната тъкан на имунокомпетентни клетки с развитие на неспецифична възпалителна реакция - състояние, определено като Неалкохолен стеатохепатит (НАСХ). Aко възпалението прогресира и не се контролира, започват процеси на чернодробна фиброза в част от пациентите и прогресия към чернодробна цироза, в някой случаи и към първичен ХЦК[8]
Обезитетът играе основна роля в появата и прогресията на чернодробната стеатоза и стеатохепатит[9]. Хепатоцитът може да придобие функция на адипоцитна клетка, когато функцията на адипоцита да съхранява енергия е намалена, като например при затлъстяване или при липодистрофии. В тези случаи хепатоцитът съхранява допълнително количество
липиди, най-вече под формата на триглицериди, водещи до стеатоза. Повишеното количество свободни мастни киселини, циркулиращи в периферията от засилена липолиза и
редуцирано усвояване на масти в периферната мастна тъкан водят до натрупването им в черния дроб[10]. Така основен субстрат за интрахепатално натрупване на триглицериди се явява диетата (около 15%), липолизата в мастната тъкан (около 60%), както и от де ново синтеза от други източници като въглехидрати( около 25%).
Липотоксичност и глюкотоксичност са два процеса, инициирани от експозицията на хепатоцита на високи концентрации липиди и въглехидрати, движещи формирането на чернодробна стеатоза и прогресията в НАЧБ. Toва обяснява защо високата на мазнини и
въглехидрати диета, каквото се наблюдава при обезните пациенти, е предиспозиция за поява на стеатоза и стеатохепатит. Патофизиологичните механизми свързващи липотоксичност и глюкотоксичност с чернодробното увреждане са оксидативния стрес, нарушения в митохондриите и ендоплазмения ретикулум[11]. Освобождаването на масти
ЕНДОКРИНОЛОГИЯ
Фиг. 1 Патофизиология на НАЧБ при обезитет [14]
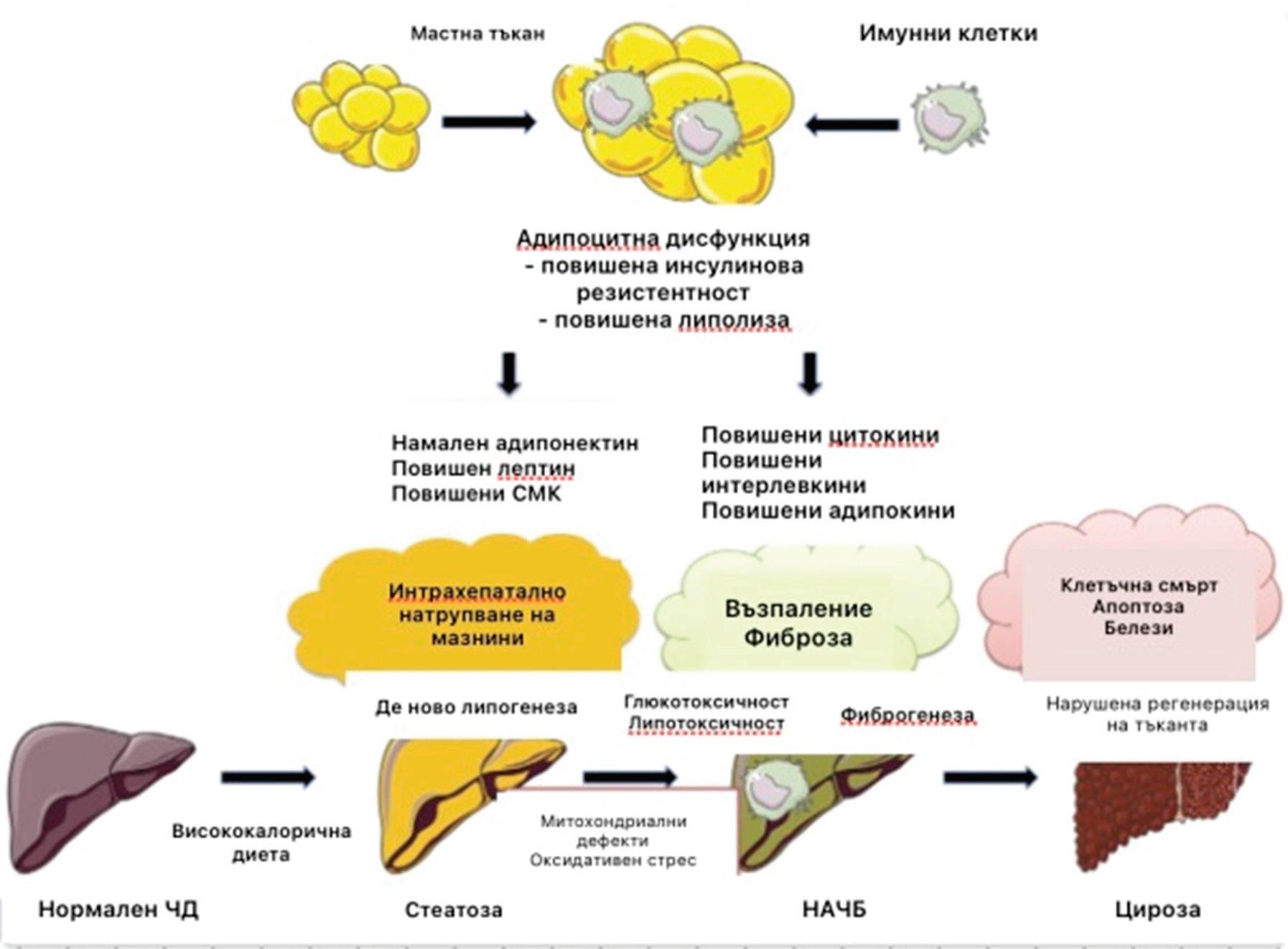
от дисфункционални и инсулин-резистентни адипоцити води до липотоксичност, което е индуцирано от натрупването на токсични метаболити на триглицеридите и води до възпалителни промени в тъканите и липоапоптоза, която пък е основен механизъм в генезата на стеатохепатит. При незадоволителен контрол на етапа на стеатоза, се активира интрахепатална инфламаторна каскада, която наподобява промените в мастната тъкан[12] Възпалителни промени в черния дроб водят до активиране на специфичните клетъчни популации в него – Купферовите клетки, дендритни клетки, стелатни клетки, а това от своя страна до инфилтрация на имунни клетки –неутрофили, моноцити, макрофаги, Т-лимфоцити. Освобождават се цитокини, чиято роля е да потенцират възпалителния отговор, като при напредване на процеса се появяват и белези на фиброзиране. При здрави индивиди след етапа на възпаление следва регенераторен отговор с пролиферация на хепатоцити и възстановяване на клетъчните популации. При НАЧБ този механизъм не е пълноценен и се наблюдава персистиране на възпалението и често прогресия към цироза и първичен ХЦК. Основен двигател на фиброзирането в черния дроб е активирането на стелатните
клетки и диференцирането им в миофибробласти. Миофибробластите продуцират актин, различни видове колаген, увеличава се екстрацелуларния матрикс и започва фиброзиране.
Обезитетът влияе върху черния дроб чрез адипокините – лептин, адипонектин, произвеждани в мастната тъкан, които имат отношение в генезата на НАЧБ, цироза, карциногенеза[13]. При затлъстяване балансът е променен в посока по-стеатогенен, възпалителен и фиброгенен профил. Кръглоклетъчните възпалителни клетки в мастна тъкан отделят интерлевкин-1, интерлевкин-6, тумор-некротизиращ фактор-α. Балансът между Т-хелпери и Т-регулаторни клетки също има отношение към прогресията на болестта в една или друга посока (Фиг. 1).
Подобно на всички заболявания на черния дроб протичащи с неспецифични възпалителни промени, така и при НАЧБ се наблюдава задълбочаване на патофизиологичните махенизми на процеса с прогресия на фиброзата и преход към чернодробна цироза, както и към ХЦК. Клиничната практика показва и ускорена канцерогенеза с поява на ХЦК преди
етапа на цироза. НАЧБ в комбинация с обезитет и метаболитен синдром води до по-бърза
прогресия на заболяването към краен стадий
чернодробна болест с цироза и повишена
смърност, свързана с черния дроб[15]
ОБЕЗИТЕТ И СТЕАТОЗА
Обезитът е самостоятелен рисков фактор за
чернодробна стеатоза. В голяма кохорта от
около 77500 метаболитно здрави индиви -
ди без НАЧБ, се наблюдавало след 4.5 години 2.2 пъти по-голям риск за стеатоза при тези
с наднормено тегло и 3.4 пъти по-висок риск
за тези с обезитет[16] в сравнение с тези, които останали с нормално телесно тегло. В два неазависими мета-анализа се доказва връзката между стеатоза и обезитет, в единия разгледани 21 кохортни проучвания, а в другия 21 обзервационни проучвания. Те показват
3.4 пъти по-висок риск за стеатоза при пациенти със затлъстяване, в сравнение с тези с нормално тегло[17]. Все по-активно се обсъжда и двупосочната връзка между стеатоза и обезитет, като прогресиращата чернодробна дисфункция, чернодробната инсулинова резистенстност, глюкотоксичност и липотоксичност оказват влияние върху метаболизма и телесното тегло.
ДИАГНОСТИКА НА ЧЕРНОДРОБНА СТЕАТОЗА Чернодробна биопсия остава златен стандарт в диагностиката на чернодробна стеатоза. Поради своята инвазивност и технически трудности, тя не е подходяща за стадиране на стеатозата и нейното проследяване. Като неинвазивен метод за диагностика е валидирана Транзиентна еластография (ТЕ) за оценка на степента на стеатоза чрез Контролирания атенюиран параметър (КАП). Мета-анализи показват, че КАП може да се използва като неинвазивен стандартизиран метод за оценка на чернодробната стеатоза. Също така се наблюдава добра корелация между степента на стеатоза и фиброза, оценени при ТЕ[18]. КАП e по-лесно достъпен и по-ценово съобразен метод, в сравнение с други методи като КТ и ЯМР. Няколко проучвания показват степента на висцерално затлъстяване като добър прогностичен показател за чернодробна стеатоза. Висцералната мастна зона оценена чрез компютърна томография е точен метод за измерване на висцералното омазняване и е по-добър прогностичен фактор от ИТМ за НАЧБ. Използват се и някои биохимични скорови системи, но за момента няма стандартизирани такива.
ТЕРАПИЯ Въпреки, че НАЧБ е световен здравен проблем с висока асоциирана коморбидност и смърност, все още не съществува специфична за него фармакологична терапия. Таргетирането на обезитета посредством промяна в начина на живот остава в основата на повлияването на това заболяване. Основен проблем при лечението на НАЧБ e потискането
на неалкохолния стеатохепатит. По този начин се приема, че се забавя прогресията на заболяването към цироза и ХЦК и намалява НАЧБ-свързаната смъртност. Като цел на терапията е и резолюция на хистологичните промени при стеатохепатита – стеатоза, възпаление и фиброзиране. Важна роля за постигането на тези цели е редукцията на телесно тегло. При редукция със 7% обикновено води до изчезване на хистологичните и биохимични белези на НАЧБ при 65-90% от пациентите. Редукция на тегло с ≥3% подобрява стеатозата, ≥5% намаляване възпалението, а с ≥10% се повлиява и фиброзата[19]. С оглед на тези данни може да се приеме, че поддържането на нормално телесно тегло е добра профилактика на НАЧБ. За контрол на теглото при НАЧБ все още липсват конкретни клинични препоръки за използването на медикаменти за редукция на тегло или бариатрична хирургия според нивото на ИТМ. В повечето случаи се приемат препоръките при затлъстяване, поне до появата на нови клинични данни и изготвяне на специални препоръки за поведение. Като първа стъпка се препоръчва при обезитет да се стартира диета и физическа активност. При незадоволително повлияване на тази стъпка се включва медикаментозна терапия при ИТМ ≥30 кг/м2 или ИТМ ≥27 кг/м2 при наличие на други коморбидности. При липса на ефект от фармакологичната терапия се преминава към бариатрична хирургия при селектирани пациенти с ИТМ ≥40 кг/м2 или с ИТМ ≥35 кг/ м2 с други коморбидности. Тъй като НАЧБ се приема като коморбидност на обезитета, могат да се приемат стойности от ИТМ ≥27 кг/м2 за медикаментозна терапия и ИТМ ≥35 кг/м2 за бариатрия.
По отношение на редукцията на теглото трябва да се прилага комбинация на диетичен режим с физическа активност. Физическата активност може да бъде аеробна или резистентност-базирани тренировки, като и двата вида показват сходни резултати при повлияването на НАЧБ при 150-200 мин./седмично разделени в 3-5 сесии. Като цел се поста -
вя редукция на тегло между 7-10%, калориен дефицит от 500-1000 ккал/
ден, като една от най-препоръчва -
ните диети е Средиземноморската.
Уместно е избягването на високока -
лорийна диета, богата на наситени
мастни киселини, напитки със захар,
голямо количество фруктоза, като се
препоръчва прием на плодове, зе -
ленчуци, омега-3 мастни киселини[20].
Алкохолната консумация да се огра -
ничи до 30 гр/ден за мъжете и до 20
гр/ден за жените.
Все още липсва медикаментозна те -
рапия с доказан ефект върху стеато -
хепатита, която да е преминала фаза
3 на клинично изпитване. Няма ясни
препоръки за провеждане на фарма -
кологична терапия, поради което се
използват препарати, доказани за ле -
чение на захарен диабет тип 2 и обе -
зитет[21]
Липсват данни за хистологичен
ефект върху стеатохепатит при ле -
чение с метформин, поради липсата
на достатъчно повлияване на нивото
на адипонектин. Тиазолидиндиони -
те имат ефект върху биохимичните и
хистологичните промени при стеатохепатит с изключение на фиброзата. Витамин Е в доза 800 Е/ден е с доказан ефект върху стеатоза, инфламация и балонирането на хепатоцита, редукция на серумните нива на АЛАТ. ГЛП-1 (глюкагоно-подобен пептид-1) препаратите показват добри резултати върху липидния профил, редукцията на тегло, глюкозния метаболизъм, кардиоваскуларните промени, което ги прави обещаващ кандидат за терапия на НАЧБ. Някои ГЛП-1 са одобрени за лечение на захарен диабет тип 2 и на обезитет, като в тази група влизат semaglutide, liraglutide, но все още нямат одобрение при лечение на стеатохепатита. СГЛТ-2 (натриево-глюкозен транспортер-2)
препаратите показват редукция на телесно тегло 2-3%, имат кардиопротективен ефект и подобряват стеатозата, но липсват хистологични данни за дълготрайния им ефект.
Бариатричната хирургия се обсъжда при незадоволителен ефект от промяна в начина на живот и медикаментозна терапия. Тя е ефективна
при чернодробно увреждане и подобрява некроинфламацията и фиброзата.
Подходът при терапията на всеки пациент трябва да бъде мултидисциплинарен и таргетиран за неговите специфичните нужди.
ЗАКЛЮЧЕНИЕ
НАЧБ и затлъстяването са две взаимосвързани заболявания, участващи като компоненти от метаболитния синдром. В последните години затлъстяването и чернодробната стеатоза се превърнаха в честа патология с пандемичен обхват. Установявайки механизмите на развитие, тесните взаимовръзки и начините за повлияване на развитието, биха позволили ограничаване на обхвата и тежестта на тези две състояния. Редовната физическа активност, правилното хранене и навременната терапия за сега се очертават като добри похвати за контрол и на двете заболявания. Повлияването на стеатозната болест все още е обект на изследвания и това може да даде нови перспективи за лечение.
ИЗПОЛЗВАНА ЛИТЕРАТУРА:
1. Marchesini G, Bugianesi E, Forlani G, Cerrelli F, Lenzi M, Manini R, et al. Nonalcoholic fatty liver, steatohepatitis, and the metabolic syndrome. Hepatology. 2003;37:917–923.
2. Hoyumpa AM, Jr, Greene HL, Dunn GD, Schenker S. Fatty liver: biochemical and clinical considerations. Am J Dig Dis. 1975;20:1142–
1170
3. Kleiner DE, Brunt EM, Van Natta M, Behling C, Contos MJ, Cummings OW, et al. Design and validation of a histological scoring system for nonalcoholic fatty liver disease. Hepatology.
2005;41:1313–1321.
4. Alberti KG, Zimmet P, Shaw J. The metabolic syndrome—a new worldwide definition. Lancet.
2005;366: 1059–1062. pmid:16182882
5. Petersen KF, Dufour S, Feng J, Befroy D, Dziura J, Dalla Man C, et al. Increased prevalence of insulin resistance and nonalcoholic fatty liver
disease in Asian-Indian men. Proc Natl Acad Sci U S A. 2006;103:18273–18277.
6. Polyzos SA, Mantzoros CS. Nonalcoholic fatty future disease. Metabolism 2016;65: 1007–16.
7. Buzzetti E, Pinzani M, Tsochatzis EA. The multiple-hit pathogenesis of nonalcoholic fatty liver disease (NAFLD). Metabolism 2016;65:1038–48.
8. Polyzos SA, Kountouras J, Zavos C. Nonalcoholic fatty liver disease: the pathogenetic roles of insulin resistance and adipocytokines. Curr Mol Med 2009;72: 299–
314.
9. Polyzos SA, Kountouras J, Mantzoros CS. Adipose tissue, obesity and non-alcoholic fatty liver disease. Minerva Endocrinol 2017;42:92–
108.
10. Magkos F, Mantzoros CS. Body fat
redistribution and metabolic abnormalities in HIV-infected patients on highly active antiretroviral therapy: novel insights into pathophysiology and emerging opportunities for treatment. Metabolism 2011; 60:749–53.
11. Mota M, Banini BA, Cazanave SC, Sanyal AJ. Molecular mechanisms of lipotoxicity and glucotoxicity in nonalcoholic fatty liver disease. Metabolism 2016;65:1049–61.
12. Tordjman J, Guerre-Millo M, Clement K. Adipose tissue inflammation and liver pathology in human obesity. Diabetes Metab 2008;34:658–63.
13. Boutari C, Perakakis N, Mantzoros CS. Association of adipokines with development and progression of nonalcoholic fatty liver disease. Endocrinol Metab (Seoul) 2018; 33:33–43.
14. Stergios A. Polyzos a, Jannis Kountouras
b Christos S. Mantzoros Obesity and nonalcoholic fatty liver disease: From pathophysiology to therapeutics
15. Yoo JJ, Kim W, Kim MY, Jun DW, Kim SG, Yeon JE, et al. Recent research trends and updates on nonalcoholic fatty liver disease. Clin Mol Hepatol 2018. https://doi.org/ 10.3350/ cmh.2018.0037.
16. Chang Y, Jung HS, Cho J, Zhang Y, Yun KE, Lazo M, et al. Metabolically healthy obesity and the development of nonalcoholic fatty liver disease. Am J Gastroenterol 2016;111:1133–40.
17. Pang Q, Zhang JY, Song SD, Qu K, Xu XS, Liu SS, et al. Central obesity and nonalcoholic fatty liver disease risk after adjusting for body mass index. World J Gastroenterol 2015;21:1650–62.
18. Lee HW, Kim BK, Kim SU, Park JY, Kim DY, Ahn SH, et al. Prevalence and Predictors of Significant Fibrosis Among Subjects with
Transient Elastography-Defined Nonalcoholic Fatty Liver Disease. Dig Dis Sci. 2017. 2017/05/20. pmid:28523578
19. Vilar-Gomez E, Martinez-Perez Y, CalzadillaBertot L, Torres-Gonzalez A, GraOramas B, Gonzalez-Fabian L, et al. Weight loss through lifestyle modification significantly reduces features of nonalcoholic steatohepatitis. Gastroenterology 2015; 149:367–78.
20. EASL–EASD–EASO. EASL-EASD-EASO clinical practice guidelines for the management of non-alcoholic fatty liver disease. Diabetologia 2016;59:1121–40.
21. Caiazzo R.,Lassailly G.,Leteurtre E.,Baud
G. Roux-en-Y gastric bypass versus adjustable gastric banding to reduce nonalcoholic fatty liver disease: a 5-year controlled longitudinal study.Ann Surg. 2014; 260 (Discussion 898–899): 893-898
SILYMARIN 110 mg x 30 capsules, hard
Токсични увреждания на черния дроб
Стеатоза на черния дроб
Хронични възпалителни заболявания на черния дроб
Чернодробна цироза
Профилактика на чернодробни увреждания при продължителен
прием на лекарства, алкохол или при хронична интоксикация
CARSIL MAX









Сигнификантно подобрява oбективната и субективна симптоматика при чернодробни заболявания*
Нормализира серумните нива на трансаминазите, гамаглобулин и билирубин*
Предотвратява навлизането на хепатотоксични агенти в хепатоцитите*
AF 469 110 mg х 30
* КХП, декември 2020
Моля, съобщавайте нежелани лекарствени реакции, възникнали при употребата на КАРСИЛ МАКС на следните адреси: СОФАРМА АД | София 1220 | ул. Илиенско шосе № 16 | тел. 02 8177413 | факс 02 9743759 | safety@sopharma.bg |www.sopharma.bg ИЗПЪЛНИТЕЛНА АГЕНЦИЯ ПО ЛЕКАРСТВАТА |bda@bda.bg
Софарма АД | София 1220 | ул. Илиенско шосе № 16 | тел. 02 813 4200 | факс 02 936 0286 | www.sopharma.bg
ИЗКЛЮЧИТЕЛНА ГРИЖА ЗА ЧЕРНИЯ ДРОБ
ПОДОБРЯВА ФУНКЦИИТЕ НА ЧЕРНИЯ ДРОБ*
К. Терзиева1 , М. Калинкова1
„Аджибадем Сити Клиник УМБАЛ Токуда Болница“
- София
Ключови думи: Затлъстяване, метаболитен синдром, циркаден ритъм, чревен микробиом.
Затлъстяването е глобален здравословен проблем с нарастваща честота годишно. Той се определя най-основно от генетична предразположеност на индивида и околната среда. В последните години се наблюдават все повече и повече доказателства, свързващи чревния микробиом (ЧрМ) със затлъстяването. Комплексните взаимоотношения между генетика, външна среда, ЧрМ и обезитета, обаче, засега остават неоизяснени. В настоящия обзор са разгледани характеристиките на ЧрМ при затлъстяване, механизмите на развитие на обезитет, определени от ЧрМ, както и влиянието на генетични и външните фактори върху ЧрМ и затлъстяването.
ОБЕЗИТЕТ – ОПРЕДЕЛЕНИЕ, РИСКОВЕ, РАЗПРОСТРАНЕНИЕ
Обезитетът е комплексен метаболитен проблем, който се причинява от разнообразни генетични и негенетични фактори[1]. Определението за затлъстяване на Световната Здравна Организация (СЗО) е индекс на телесна маса (ИТМ/BMI) над 30 кг/м 2 .
Дефиницията варира в различните държави – в Китай, например, ИТМ
над 28 кг/м 2 се класифицира като
затлъстяване. Обстоен анализ по -
казва, че една трета от населението
по света е с наднормено тегло и око -
ло 10% са с обезитет [2]. Предвидено
е, че до 2030 г. броят на затлъстели -
те хора ще е стигнал 1.12 билиона[3]
Здравословният риск, който обези -
тетът крие, го повръща във все повече широко застъпен проблем[1]. Ос -
вен, че се асоциира с промени във
външния вид, също има тясна връзка с нарушения във въглехидратната и мастната обмяна, хронично възпаление, оксидативен стрес, заболявания на сърдечно-съдовата система, диабет и неопластични заболявания[4,5]. В последните години прогресивно нарастват доказателствата, че дисбаланса в ЧрМ може да бъде фактор водещ до обезитет [6,7] .
ЧРЕВНИЯТ МИКРОБИОМ –НОРМАЛНА ФУНКЦИЯ, ОСНОВЕН
СЪСТАВ И РОЛЯТА МУ В ОБМЯНАТА
НА ВЕЩЕСТВАТА
До 100 трилиона бактерии живеят симбиотично в червата. Те формират ЧрМ, който съдържа до 10
пъти повече клетки отколкото има
в самото ни тяло[8]. Процесът на колонизация с тези бактерии започва още пренатално чрез микро -
биомен трансфер от майката към плода[9]. Колонизацията на чревния такт продължава и след раждането и се определя от множество фактори, включително гестационна възраст, начин на раждане (нормално раждане или Цезарово сечение), диета (кърмене или не), хигиена и експозиция на антибиотици[9]. ЧрМ разчита на остатъците от храната в гастро-интестиналния тракт, които той не може да разгради, на мукус, секретиран от червата и на мъртви клетки, които се отделят като нутриенти, за да поддържа многобройната си популация[10]. Активният ЧрМ от своя страна произвежда множество активни субстанции – включително късо-верижни мастни киселини, витамини, противовъзпалителни, аналгетични и антиоксидантни продукти, както и някои
потенциално вредни продукти като невротоксини, карциногени, и имунотоксини[11,12]
Всички изброени могат да навлязат в кръвотока и директно да влияят върху експреси -
ята на гени, което от своя страна афектира имунната система и метаболитните процеси.
Следователно, здравият ЧрМ е абсолютно
необходим за поддържане на метаболизма
и енергийния баланс на тялото. Нарушения -
та в този баланс водят до нарушения в обмяната, повишават централния апетит, водейки до затлъстяване.
Нормалната чревна флора на човешкото тяло се състои основно от тип Firmicutes, Bacteroides, Proteus, Actinomycetes, Fusobacteria, и Verrucomicrobia, сред които доминират Firmicutes и Bacteroides[13]. Основните функции на микробиома включват биодеградацията на полизахариди, продукцията на късо-верижни мастни киселини, обогатяването със специфични липополизахариди и продукцията на витамини и незаменими аминокиселини[14]. Казвайки това, здравият ЧрМ е изключително разнообразен като състав и обратното – липсата на разнообразие в микробиома води до разви -
ване на заболявания като затлъстяване[15].
Още един признак на здрава чревна флора
е динамичното равновесие, което успява да поддържа. Това се свързва със способността
му да се върне в нормално състояние след външни смушения като например антибиотично лечение[16]. Следователно, промените в структурата и метаболизма на ЧрМ афектират физиологичните процеси като абсорбция на нутриенти и енергийния метаболизъм в тялото.
АСОЦИАЦИЯ МЕЖДУ ЧРЕВНИЯ МИКРОБИОМ
И ЗАТЛЪСТЯВАНЕТО
Хипотезата, че ЧрМ може да бъде важен
фактор в затлъстяването доведе до изследването му при такива индивиди. Първото доказателство за връзка между чревната флора и обезитета е от изследвания при лабораторни мишки. Трансплантирането
на чревни бактерии от обикновени мишки
към лабораторни повишило мастната тъкан и нивата на инсулинова резистентност при трансплантираните, дори когато били подложени на редуциращ хранителен режим[17] Това доказало, че чревните бактерии могат да повишат акумулацията на мастна тъкан в гостоприемника[17]. ЧрМ при затлъстели мишки показва 50% понижаване в количе -
ството на Bacteroidetes и пропорционално повишаване в тип Firmicutes[18]
Turnbaugh et al[19]
допълнително потвърждават, че отношението Firmicutes/Bacteroidetes е значително повишено при затлъстели мишки, както и това, че капацитетът на техния ЧрМ за извличане на енергия от храната е по-силен. Подобен феномен се наблюдава и при хората – например, пропорцията на Firmicutes в червата на затлъстели деца била повишена, а тази на Bacteroidetes –понижена[20]. Проучване сред украинската популация дава данни, че отношението Firmicutes/Bacteroidetes нараства с покачването на ИТМ[21]. Съществуват, обаче, проучвания, които са с противоположни резултати. Zhang et al[22] намерили, че разликата в изобилието на Bacteroidetes между обезни и нормални хора не била сигнификантна. Друго проучване сравнява ЧрМ на затлъстели и здрави хора на базата на информация от базата данни на the intestinal program in the United States/Интестиналната програма в САЩ [23]. Анализирана е чревната флора на 1655 здрави и 898 затлъстели възрастни като се наблюдавало, че отношението между Firmicutes/Bacteroidetes било сравнително ниско[23]. От всичко казано до тук следва, че са необходими още изследвания на връзката между ЧрМ и затлъстяване.
МЕХАНИЗМИ НА ЧРЕВНИЯ МИКРОБИОМ, ПОТЕНЦИРАЩИ ОБЕЗИТЕТА
1) Повишено абсорбиране на енергия ЧрМ ферментира трудни за усвояване въглехидрати в късо-верижни мастни киселини (КВМК), които или се абсорбират от червата, или се екскретират с фецеса. КВМК са от изключителна важност за регулацията на хомеостаза[24]. Те се състоят основно от ацетат, пропионат и бутират. Ацетатът може да има множество положителни ефекти върху енергийния метаболизъм на гостоприемника като секретира глюкагон-подобен-пептид-1, пептид УУ, както и други интестинални хормони, потиска системната липолиза и покачването проинфламаторни цитокинови нива, както и повишава абсорбирането на енергия и липидната оксидация[25]. Пропионатът също подпомага чревната липолиза и абсорбирането на енергия при мишки чрез пътя на АМФК/ЛСД1 (аденозин-монофосфат киназа/лизин-специфична деметилаза)[26]. Бутиратът е основният
източник на енергия за дебелото черво, епителните клетки на червото извличат повечето си енергия от окислението му. Повишаването на количеството на бактерии, продуциращи бутират в ЧрМ повишава и, логично, продукцията на бутират, като по този начин засилва липидния метаболизъм чрез бутират-SESN2/CRTC2 пътя[27]. Ексцесивните количества бутират, обаче, могат на намалят количеството на пробиотици и да имат обратния ефект върху метаболизма[27].
Всичко изброено до тук води до повишено внимание към КВМК през последните години с позитивния им ефект върху чревната хомеостаза и енергийния метаболизъм, но въпреки това ролята им в затлъстяването остава противоречива. По-високите нива на КВМК се асоциират с повишен чревен пермеабилитет, повишени маркери за дисметаболизъм, обезитет, и хипертония[28]. В проучване на Teixeira et al[29] намерили, че повишените фекални КВМК при жени корелирали с обезитет, увеличена обиколка на талията и други индикатори за метаболитен синдром. Въпреки, че могат да предпазят от индуцирано от диетата затлъстяване, повишеното им количество в червата може да доведе до повече енергия за гостоприемника, по този начин водейки до обезитет [1]
2) Централен апетит или оста гастро-интестинален тракт-мозък (ГИТ-М) Взаимодействието между ЧрМ и мозъка, познато още като оста ГИТ-М, е двупосочна връзка, в която участват неврологични, имунни и ендокринни пътища[30].
Сигналите от мозъка към автономната нервна система и хипоталамо-хипофизо-адреналната ос влияе на множество гастроинтестинални процеси, включително преминаване на храната и мотилитет, мукус и секреция на течности, активирането на имунната система, пропускливостта на червата, относителното изобилие на чревната микрофлора, както и генната експресия в определени чревни микроорганизми [31]. Чрез тези пътища ЧрМ общува с гостоприемника - влияе върху различните системи и органи, модулира физиологични функции като въглехидратния метаболизъм и чернодробната функция[32].
ЧрМ повлиява приема на храната като продуцира невромодулатори като серотонин, който играе важна роля в регулирането на гастроинтестиналната функция[33]
Лактатът, произвждан от Lactobacillus and Bifidobacterium, действа като субстрат за невроните и пролонгира ситостта след нахранване[34]. ЧрМ също участва в ГИТ-М оста като регулира хормоните, секретирани от ентероендокринните клетки. Пептид YY, панкреатичният полипептид и глюкагон-подобният пептид (GLP-1) са пептидите, играещи основна роля във връзката между гастроинтестиналния тракт и мозъка. Пептид YY и панкреатичният полипептид са анорексични хормони, секретирани от червата. GLP-1
понижава нивата на глюкагон, забавя стомашното изпразване, стимулира синтезата на инсулин, и понижава количеството на приетата храна[35,36]. Проучвания намират, че нивата на пептид YY и GLP-1 при затлъстели пациенти са значително понижени[37]. След бариатрична хирургия, обаче, се наблюдавало постепенно покачване в нивата им[37].
3) Складиране на мазнините
През 2004 г., учени докладваха способността на ЧрМ да регулира складирането на мазнини[17]. ЧрМ повишава абсорбцията на глюкоза в червата на гостоприемника, покачвайки количеството й в серума, по този начин, повишавайки експресията на два транскрипционни фактора – протеини, отговорни за свързването на въглехидратите и мазнините. Те индуцират синтезата на мазнини в черния дроб. Липопротеин липазата помага (ЛПЛ) на триглицеридите да навлязат в циркулацията от черния дроб, където се поглъщат от мастните клетки. Интестиналните епителни клетки също така произвеждат инхибитор на ЛПЛ. Той селективно се инхибира в епителните клетки на червата при нормални мишки, по този начин повишавайки енергийните им запаси[1]
Aронсон и сътр.[38] открили, че L. paracasei регулира AНПП4 (Ангиопоетин-подобен пептид 4), който е протеин, играещ централна роля в контрола на складирането на енергия, като изследвали мишка със затлъстяване вследствие на висококалорийна диета. L. paracasei можел да индуцира експресията на AНПП4, частич -
но чрез рецепторите на пероксизомалния
пролифератор α и γ. АНПП4 инхибирал
ЛПЛ, водейки до понижено складиране
на енергия. Мишките, колонизирани с L.
paracasei резистирали на обезитета, поро -
ден от висококалоричната диета[39]
4) Хронично възпаление
Хроничното възпаление е една от харак-
теристиките на метаболитните нарушения
като затлъстяването[40]. Доказателствата
сочат, че ЧрМ участва в образуването на
хронично възпаление като произведени -
те от него метаболити преминават през
чревната бариера и афектират множество метаболитни органи като черен дроб
и мастната тъкан[41]. Липополизахариди -
те (ЛПЗ) като ендотоксини са с повише -
ни нива при затлъстяване и възпаление
на адипозната тъкан[42]. ЛПЗ се свърз -
ва с Tол-подобен рецептор 4 в имунни -
те клетки, активирайки проинфламатор -
на каскада в червата[43]. Проучвания също
доказват, че повишеното количество на
бутират-продуциращите Ruminococcaceae
и Lachnospiraceae водят до редуцирани
нива на S247 - членове на семейството на
ЛПЗ, по този начин намалявайки хронич -
ното нискостепенно възпаление[44]. ЧрМ
също може да помогне в предпазването
от нарушения в пропускливостта на интестиналната бариера, предизвикани от
висококалорийна диета като инхибира канабиноидния рецептор тип 1[44]. Ендоканабиноидната система е голям регулатор в синтезата на мазнини в червата и в мастната тъкан и активацията й може да
повиши апетита и приема на храна[44]
В допълнение, ефектите от прием на антибиотици са достатъчни да блокират ме -
ханизмите за протекция от затлъстява -
не, което също индикира ролята на ЧрМ в
хроничното възпаление и обезитета.
КВМК също имат ключова роля във взаимодействията между чревната флора и активирането/потискането на възпа -
лителната каскада. Бутиратът е проти -
вовъзпалителен метаболит, инхибиращ
пътища, водещи до продукцията на проинфламаторни цитокини[45]. Чрез епигенетични процеси, бутиратът стимулира
адиполизата и митохондриалната оксидативна фосфорилация[46]. По този начин се постига по-висока консумация на енергия и се превентира затлъстяване[46]. Бу -
тиратът също намалява количеството ЛПЗ в червата, ограничавайки по този начин и ефектите им. Относно ацетата – може да бъде използван като субстрат за синтеза -
та на холестерол и следователно увеличавайки риска от затлъстяване[47]. От друга страна ацетатът потиска апетита и така да намали риска от затлъстяване[48].
5) Циркадни ритми От 1970 г. е известно, че функцията на гастроинтестиналния тракт е под влияние на циркадни ритми[49] , но микробиомът също демонстрира денонощни вариации[50,51]. Според ин витро проучвания, бактериите проявяват денонощни вариации в поведението[52] , като броят на бактериите в епително-мукозния слой варира през светлите и тъмните периоди на деня (например, Mucispirillum schaedleri)[53]. Микробиалните ритми са тясно свързани с циркадния ритъм на гостоприемника[54]. Нарушения в него могат да доведат до увеличаване от риска от затлъстяване[55]. Микроогранизмите регулират липидното усвояване и натрупване като влияят върху циркадния транскрипционен фактор NFIL3[55]. Друг сигнален път ILC3-STAT3 е основен молекулярен механизъм за връзката между ЧрМ и циркадния часовник[55]. Скорошно проучване показва, че чревната флора осигурява ритмична хистонова ацетилация чрез експресия на HDAC3 (histone deacetylase 3 –хистонова деацетилаза 3) в интестиналния епител, за да може транскрипцията на Cd36 (ген за липиден транспортер) да бъде ритмична, което подпомага липидната абсорбция и обезитета[56]. Последващото превръщане на хистона в хроматин е ключов механизъм в генерирането на ритъм. Следователно ЧрМ регулира циркадния ритъм чрез HDCA3.
Ритъма на хранене също се смята за потенциален регулатор на циркадните ритми и ЧрМ. Проучвания показват, че яденето в определен времеви прозорец от деня (т.нар интермитентно гладуване) намалява лошите ефекти на висококалорийната диета като регулира ритъма на ЧрМ[57,58] Фецесът на индивиди, които редовно пътуват и такива с регулярен ритъм на живот са трансплантирани в лабораторни мишки[59]. Първата група развиват затлъстяване и инсулинова резистентност, пора -
Фиг. 1
Обобщени механизми на връзката между ЧрМ и затлъстяването[1]
ди индуциране на микробиална дисбиоза, която води до развиването на нарушен глюкозен толеранс и обезитет [59]
Метаболитите от ЧрМ също могат да афектират циркадния ритъм на гостоприемника (Фиг. 1). Жлъчният метаболизъм е пример за ритмичното взаимодействие между човека и чревните бактерии. Хидролазите на жлъчните киселини на бактериите са свързани с регулацията на циркадния часовник и гени, свързани с липидния метаболизъм[60]. Чревни бактерии като Lachnospiraceae, Clostridiaceae, Ruminococcaceae, Lactobacillus, Bacteroides и Bifidobacterium играят роля в биотрансформацията на жлъчни киселини[61]. КВМК директно регулират експресията на гени, свързани с циркадния ритъм в чернодробните клетки. Лечение с ацетат или бутират регулира експресията на гените Per2 и Bmal1 в хепатоцитите[62].
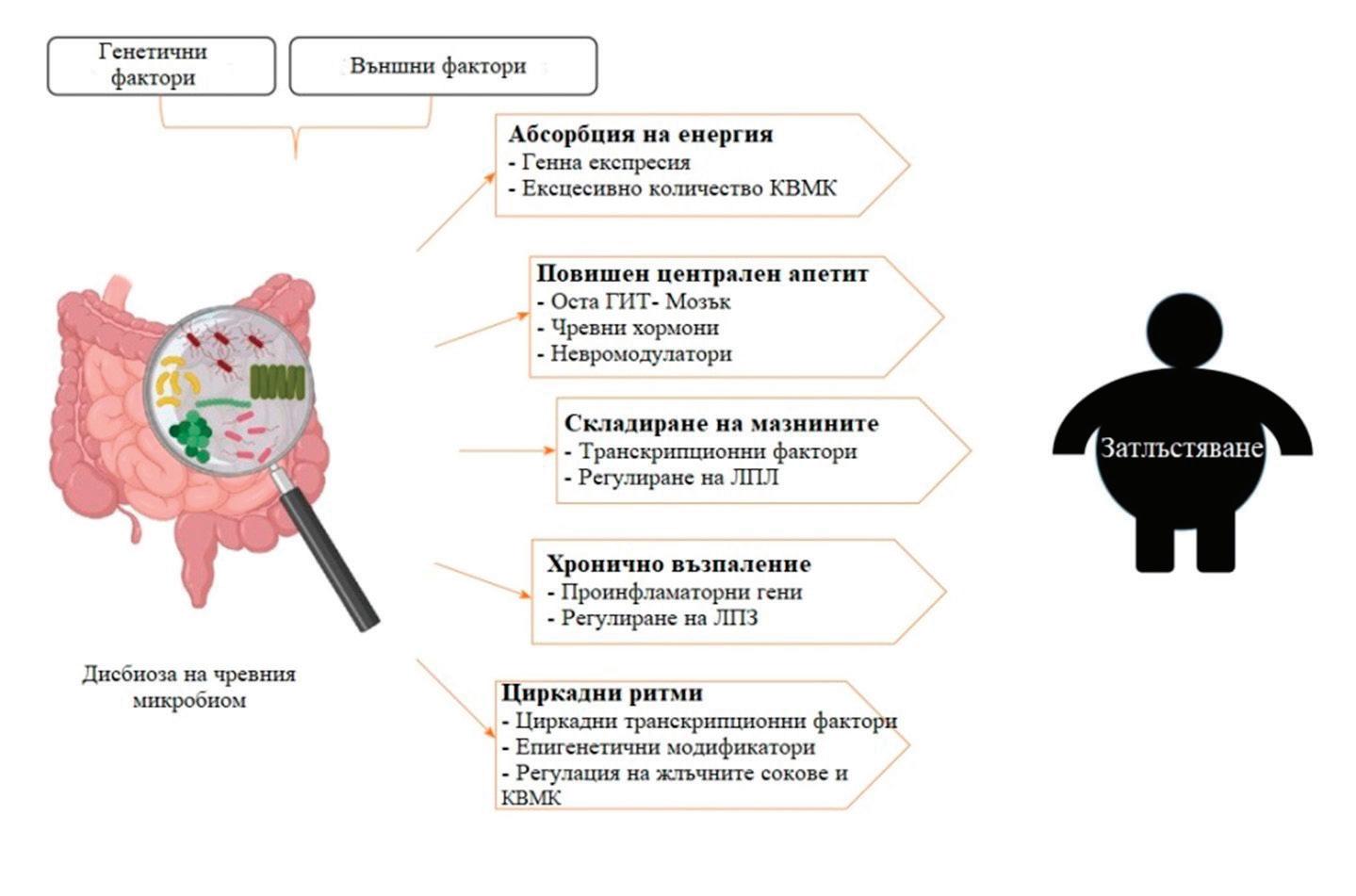
ЗАКЛЮЧЕНИЕ Затлъстяването, в рамките на метаболитен синдром е сериозен проблем, с нарастваща честота в съвременния индустриализиран свят. Уточняването на интимните механизми за възникване на това заболяване, предоставя нови хоризонти за превенция и лечение. От посочения анализ става ясно, каква е връзката му с чревната дисбиоза и регулацията на нормална чревна флора, където влизат в съображение невро-вегетативната регулация на чревния микробиом, циркадния ритъм и хроничното възпаление при затлъстяване.
Въпреки това, все още не са напълно изяснени всички взаимовръзки между обезитета и разнообразната чревна флора. Именно това определя актуалността на темата и необходимостта от допълнителни проучвания, които да спомогнат за овладяването на нарастващата пандемия от затлъстяване.
ИЗПОЛЗВАНА ЛИТЕРАТУРА:
1. Liu BN, Liu XT, Liang ZH, Wang JH. Gut microbiota in obesity. World J Gastroenterol. 2021 Jul 7;27(25):38373850. doi: 10.3748/wjg. v27.i25.3837. PMID: 34321848; PMCID: PMC8291023.
2. Afshin A, Forouzanfar MH, Reitsma MB, Sur P, Estep K, Lee A, Marczak L, Mokdad AH, Moradi-Lakeh M, Naghavi M, Salama JS, Vos
T, Abate KH, Abbafati C, Ahmed MB, Al-Aly Z, Alkerwi A, Al-Raddadi R, Amare AT, Amberbir
A, Amegah AK, Amini E, Amrock SM, Anjana
RM, Ärnlöv J, Asayesh H, Banerjee A, Barac
A, Baye E, Bennett DA, Beyene AS, Biadgilign
S, Biryukov S, Bjertness E, Boneya DJ, Campos-Nonato I, Carrero JJ, Cecilio P, Cercy K, Ciobanu LG, Cornaby L, Damtew SA, Dandona L, Dandona R, Dharmaratne SD, Duncan BB, Eshrati B, Esteghamati A, Feigin
VL, Fernandes JC, Fürst T, Gebrehiwot
TT, Gold A, Gona PN, Goto A, Habtewold
TD, Hadush KT, Hafezi-Nejad N, Hay SI, Horino M, Islami F, Kamal R, Kasaeian A, Katikireddi SV, Kengne AP, Kesavachandran
CN, Khader YS, Khang YH, Khubchandani
J, Kim D, Kim YJ, Kinfu Y, Kosen S, Ku T, Defo BK, Kumar GA, Larson HJ, Leinsalu M, Liang X, Lim SS, Liu P, Lopez AD, Lozano R, Majeed A, Malekzadeh R, Malta DC, Mazidi
M, McAlinden C, McGarvey ST, Mengistu DT, Mensah GA, Mensink GBM, Mezgebe HB, Mirrakhimov EM, Mueller UO, Noubiap JJ, Obermeyer CM, Ogbo FA, Owolabi MO, Patton
GC, Pourmalek F, Qorbani M, Rafay A, Rai
RK, Ranabhat CL, Reinig N, Safiri S, Salomon
JA, Sanabria JR, Santos IS, Sartorius B, Sawhney M, Schmidhuber J, Schutte AE, Schmidt MI, Sepanlou SG, Shamsizadeh
M, Sheikhbahaei S, Shin MJ, Shiri R, Shiue
I, Roba HS, Silva DAS, Silverberg JI, Singh
JA, Stranges S, Swaminathan S, TabarésSeisdedos R, Tadese F, Tedla BA, Tegegne
BS, Terkawi AS, Thakur JS, Tonelli M, ToporMadry R, Tyrovolas S, Ukwaja KN, Uthman
OA, Vaezghasemi M, Vasankari T, Vlassov
VV, Vollset SE, Weiderpass E, Werdecker A, Wesana J, Westerman R, Yano Y, Yonemoto N, Yonga G, Zaidi Z, Zenebe ZM, Zipkin B, Murray CJL. GBD 2015 Obesity Collaborators, Health effects of overweight and obesity in 195 countries over 25 years. N Engl J Med 2017; 377: 13-27 [PMID: 28604169 DOI: 10.1056/NEJMoa1614362]
3. Kelly T, Yang W, Chen CS, Reynolds K, He J. Global burden of obesity in 2005 and projections to 2030. Int J Obes (Lond) 2008; 32: 1431-1437 [PMID: 18607383 DOI: 10.1038/ijo.2008.102]
4. Saltiel AR, Olefsky JM. Inflammatory mechanisms linking obesity and metabolic disease. J Clin Invest 2017; 127: 1-4 [PMID: 28045402 DOI: 10.1172/JCI92035]
5. Bendor CD, Bardugo A, Pinhas-Hamiel O, Afek A, Twig G. Cardiovascular morbidity, diabetes and cancer risk among children and adolescents with severe obesity. Cardiovasc Diabetol 2020; 19: 79 [PMID: 32534575 DOI: 10.1186/s12933-020-01052-1]
6. Sonnenburg JL, Bäckhed F. Dietmicrobiota interactions as moderators of human metabolism. Nature 2016; 535: 56-64 [PMID: 27383980 DOI: 10.1038/ nature18846]
7. Gomes AC, Hoffmann C, Mota JF. The human gut microbiota: Metabolism and perspective in obesity. Gut Microbes 2018; 9: 308-325 [PMID: 29667480 DOI: 10.1080/19490976.2018.1465157]
8. Bäckhed F, Ley RE, Sonnenburg JL, Peterson DA, Gordon JI. Host-bacterial mutualism in the human intestine. Science 2005; 307: 1915-1920 [PMID: 15790844 DOI: 10.1126/science.1104816]
9. Rodriguez JM, Murphy K, Stanton C, Ross RP, Kober OI, Juge N, et al. The composition of the gut microbiota throughout life, with an emphasis on early life. Microb Ecol
Health Dis. 2015; 26:26050. doi:10.3402/ mehd. v26. 26050.
10. Boulangé CL, Neves AL, Chilloux J, Nicholson JK, Dumas ME. Impact of the gut microbiota on inflammation, obesity, and metabolic disease. Genome Med. 2016 Apr
20;8(1):42. doi: 10.1186/s13073-016-0303-
2. PMID: 27098727; PMCID: PMC4839080.
Gentile CL, Weir TL. The gut microbiota at the intersection of diet and human health. Science 2018; 362: 776-780 [PMID: 30442802 DOI: 10.1126/science. aau5812]
11. Miyamoto J, Igarashi M, Watanabe K, Karaki SI, Mukouyama H, Kishino S, Li X, Ichimura A, Irie J, Sugimoto Y, Mizutani T, Sugawara T, Miki T, Ogawa J, Drucker DJ, Arita M, Itoh H, Kimura I. Gut microbiota confers host resistance to obesity by metabolizing dietary polyunsaturated fatty acids. Nat Commun 2019; 10: 4007 [PMID: 31488836 DOI: 10.1038/s41467-019-119780]
12. Canfora EE, Meex RCR, Venema K, Blaak EE. Gut microbial metabolites in obesity, NAFLD and T2DM. Nat Rev Endocrinol 2019;
15: 261-273 [PMID: 30670819 DOI: 10.1038/ s41574-019-0156-z]
13. Human Microbiome Project Consortium. Structure, function, and diversity of the healthy human microbiome. Nature 2012; 486: 207-214 [PMID: 22699609 DOI: 10.1038/nature11234]
14. Lloyd-Price J, Abu-Ali G, Huttenhower C. The healthy human microbiome. Genome Med 2016; 8: 51 [PMID: 27122046 DOI: 10.1186/s13073-016-0307-y]
15. Turnbaugh PJ, Hamady M, Yatsunenko T, Cantarel BL, Duncan A, Ley RE, Sogin ML, Jones WJ, Roe BA, Affourtit JP, Egholm M, Henrissat B, Heath AC, Knight R, Gordon JI. A core gut microbiome in obese and lean twins. Nature 2009; 457: 480-484 [PMID: 19043404 DOI: 10.1038/nature07540]
16. Bäckhed F, Fraser CM, Ringel Y, Sanders ME, Sartor RB, Sherman PM, Versalovic J, Young V, Finlay BB. Defining a healthy human gut microbiome: current concepts, future directions, and clinical applications. Cell Host Microbe 2012; 12: 611-622 [PMID: 23159051 DOI: 10.1016/j.chom.2012.10.012]
17. Bäckhed F, Ding H, Wang T, Hooper LV, Koh GY, Nagy A, Semenkovich CF, Gordon JI. The gut microbiota as an environmental factor that regulates fat storage. Proc Natl Acad Sci USA 2004; 101: 15718-15723 [PMID: 15505215 DOI: 10.1073/pnas.0407076101]
18. Ley RE, Bäckhed F, Turnbaugh P, Lozupone CA, Knight RD, Gordon JI. Obesity alters gut microbial ecology. Proc Natl Acad Sci USA 2005; 102: 11070-11075 [PMID: 16033867 DOI: 10.1073/pnas.0504978102]
19. Turnbaugh PJ, Ley RE, Mahowald MA, Magrini V, Mardis ER, Gordon JI. An obesityassociated gut microbiome with increased capacity for energy harvest. Nature 2006; 444: 1027-1031 [PMID: 17183312 DOI: 10.1038/nature05414]
20. Indiani CMDSP, Rizzardi KF, Castelo PM, Ferraz LFC, Darrieux M, Parisotto TM. Childhood obesity and Firmicutes/ Bacteroidetes ratio in the gut microbiota: A Systematic Review. Child Obes 2018; 14: 501-509 [PMID: 30183336 DOI: 10.1089/ chi.2018.0040]
21. Koliada A, Syzenko G, Moseiko V, Budovska L, Puchkov K, Perederiy V, Gavalko Y, Dorofeyev A, Romanenko M, Tkach S, Sineok L, Lushchak O, Vaiserman A. Association between body mass index and Firmicutes/Bacteroidetes ratio in an adult Ukrainian population. BMC Microbiol 2017; 17: 120 [PMID: 28532414 DOI: 10.1186/ s12866-017-1027-1]
22. Zhang H, DiBaise JK, Zuccolo A, Kudrna D, Braidotti M, Yu Y, Parameswaran P, Crowell MD, Wing R, Rittmann BE, Krajmalnik-Brown
R. Human gut microbiota in obesity and after gastric bypass. Proc Natl Acad Sci USA 2009; 106: 2365-2370 [PMID: 19164560 DOI: 10.1073/pnas.0812600106]
23. Wu T, Wang H-C, Lu W-W, Zhao J-X, Zhang H, Chen W. Characteristics of gut microbiota of obese people and machine learning model. Microbiol China 2020; 47: 4328-4337 [DOI: 10.13344/j.microbiol. china.200098]
24. Cani PD, Van Hul M, Lefort C, Depommier C, Rastelli M, Everard A. Microbial regulation of organismal energy homeostasis. Nat Metab 2019; 1: 34-46 [PMID: 32694818 DOI: 10.1038/s42255-018-0017-4]
25. Hernández MAG, Canfora EE, Jocken JWE, Blaak EE. The short-chain fatty acid acetate in body weight control and insulin sensitivity. Nutrients 2019; 11 [PMID: 31426593 DOI: 10.3390/nu11081943]
26. Wang D, Liu CD, Tian ML, Tan CQ, Shu G, Jiang QY, Zhang L, Yin Y. Propionate promotes intestinal lipolysis and metabolic benefits via AMPK/LSD1 pathway in mice. J Endocrinol 2019 [PMID: 31505463 DOI: 10.1530/joe-19-0188]
27. Yu C, Liu S, Chen L, Shen J, Niu Y, Wang T, Zhang W, Fu L. Effect of exercise and butyrate supplementation on microbiota composition and lipid metabolism. J Endocrinol 2019; 243: 125-135 [PMID: 31454784 DOI: 10.1530/JOE-19-0122]
28. de la Cuesta-Zuluaga J, Mueller NT, Álvarez-Quintero R, Velásquez-Mejía EP, Sierra JA, CorralesAgudelo V, Carmona JA, Abad JM, Escobar JS. Higher fecal shortchain fatty acid levels are associated with gut microbiome dysbiosis, obesity, hypertension and cardiometabolic disease risk factors. Nutrients 2018; 11 [PMID: 30591685 DOI: 10.3390/nu11010051]
29. Teixeira TF, Grześkowiak Ł, Franceschini SC, Bressan J, Ferreira CL, Peluzio MC. Higher level of faecal SCFA in women correlates with metabolic syndrome risk factors. Br J Nutr 2013; 109: 914919 [PMID: 23200109 DOI: 10.1017/ S0007114512002723]
30. Asadi A, Shadab Mehr N, Mohamadi MH, et al. Obesity and gut–microbiota–brain axis: A narrative review. J Clin Lab Anal. 2022;36: e24420. doi:10.1002/ jcla.24420
31. Moreira CG, Russell R, Mishra AA, et al. Bacterial adrenergic sensors regulate virulence of enteric pathogens in the gut. MBio. 2016;7(3)
32. Frank DN, St Amand AL, Feldman RA, Boedeker EC, Harpaz N, Pace NR. Molecular-phylogenetic characterization of microbial community imbalances in human inflammatory bowel diseases. Proc Natl Acad Sci U S A. 2007;104(34):13780-13785.
33. Shajib MS, Khan WI. The role of serotonin and its receptors in activation of immune responses and inflammation. Acta Physiol (Oxf) 2015; 213: 561-574 [PMID: 25439045 DOI: 10.1111/apha.12430]
34. Silberbauer CJ, Surina-Baumgartner DM, Arnold M, Langhans W. Prandial lactate infusion inhibits spontaneous feeding in rats. Am J Physiol Regul Integr Comp Physiol 2000; 278: R646-R653 [PMID: 10712284 DOI: 10.1152/ajpregu.2000.278.3.R646]
35. Wu Y, He H, Cheng Z, Bai Y, Ma X. The role of neuropeptide Y and peptide YY in the development of obesity via gut-brain axis. Curr Protein Pept Sci 2019; 20: 750-758 [PMID: 30678628 DOI: 10.2174/1389203720 666190125105401]
36. Salehi M, Purnell JQ. The role of glucagon-like peptide-1 in energy homeostasis. Metab Syndr Relat Disord 2019; 17: 183-191 [PMID: 30720393 DOI: 10.1089/met.2018.0088]
37. Federico A, Dallio M, Tolone S, Gravina AG, Patrone V, Romano M, Tuccillo C,
Mozzillo AL, Amoroso V, Misso G, Morelli L, Docimo L, Loguercio C. Gastrointestinal hormones, intestinal microbiota and metabolic homeostasis in obese patients: Effect of bariatric surgery. In Vivo 2016; 30: 321-330 [PMID: 27107092]
38. Aronsson L, Huang Y, Parini P, KorachAndré M, Håkansson J, Gustafsson JÅ, Pettersson S, Arulampalam V, Rafter J. Decreased fat storage by Lactobacillus paracasei is associated with increased levels of angiopoietin-like 4 protein (ANGPTL4). PLoS One 2010; 5 [PMID: 20927337 DOI: 10.1371/journal. pone.0013087]
39. Tazi A, Araujo JR, Mulet C, Arena ET, Nigro G, Pédron T, Sansonetti PJ. Disentangling hostmicrobiota regulation of lipid secretion by enterocytes: Insights from commensals Lactobacillus paracasei and Escherichia coli. mBio 2018; 9 [PMID: 30181250 DOI: 10.1128/mBio.01493-18]
40. Al Bander Z, Nitert MD, Mousa A, Naderpoor N. The gut microbiota and inflammation: An overview. Int J Environ Res Public Health 2020; 17 [PMID: 33086688 DOI: 10.3390/ijerph17207618]
41. Tilg H, Zmora N, Adolph TE, Elinav E. The intestinal microbiota fuelling metabolic inflammation. Nat Rev Immunol 2020; 20: 40-54 [PMID: 31388093 DOI: 10.1038/ s41577-019-0198-4]
42. Cani PD, Amar J, Iglesias MA, Poggi M, Knauf C, Bastelica D, Neyrinck AM, Fava F, Tuohy KM, Chabo C, Waget A, Delmée E, Cousin B, Sulpice T, Chamontin B, Ferrières J, Tanti JF, Gibson GR, Casteilla L, Delzenne NM, Alessi MC, Burcelin R. Metabolic endotoxemia initiates obesity and insulin resistance. Diabetes 2007; 56: 1761-1772 [PMID: 17456850 DOI: 10.2337/db06-1491]
43. Janssen AW, Kersten S. Potential mediators linking gut bacteria to metabolic health: a critical view. J Physiol 2017; 595: 477-487 [PMID: 27418465 DOI: 10.1113/ JP272476]
44. Kang C, Wang B, Kaliannan K, Wang X, Lang H, Hui S, Huang L, Zhang Y, Zhou M, Chen M, Mi M. Gut Microbiota Mediates the protective effects of dietary capsaicin against chronic low-grade inflammation and associated obesity induced by high-fat diet. mBio 2017; 8 [PMID: 28536285 DOI: 10.1128/ mBio.00470-17]
45. Lührs H, Gerke T, Schauber J, Dusel G, Melcher R, Scheppach W, Menzel T. Cytokine-activated degradation of inhibitory kappaB protein alpha is inhibited by the short-chain fatty acid butyrate. Int J Colorectal Dis 2001; 16: 195-201 [PMID: 11515677 DOI: 10.1007/s003840100295]
46. Jia Y, Hong J, Li H, Hu Y, Jia L, Cai D, Zhao R. Butyrate stimulates adipose lipolysis and mitochondrial oxidative phosphorylation through histone hyperacetylationassociated β3 -adrenergic receptor activation in high-fat diet-induced obese mice. Exp Physiol 2017; 102: 273-281 [PMID: 28028849 DOI: 10.1113/EP086114]
47. Perry RJ, Peng L, Barry NA, Cline GW, Zhang D, Cardone RL, Petersen KF, Kibbey RG, Goodman AL, Shulman GI. Acetate mediates a microbiome-brain-β-cell axis to promote metabolic syndrome. Nature 2016; 534: 213-217 [PMID: 27279214 DOI: 10.1038/ nature18309]
48. Frost G, Sleeth ML, Sahuri-Arisoylu M, Lizarbe B, Cerdan S, Brody L, Anastasovska J, Ghourab S, Hankir M, Zhang S, Carling D, Swann JR, Gibson G, Viardot A, Morrison D, Louise Thomas E, Bell JD. The shortchain fatty acid acetate reduces appetite via a central homeostatic mechanism. Nat Commun 2014; 5: 3611 [PMID: 24781306 DOI: 10.1038/ncomms4611]
49. Furuya, S. & Yugari, Y. Daily rhythmic
change of L-histidine and glucose absorptions in rat small intestine in vivo. Biochim. Biophys. Acta 343, 558–564 (1974)
50. Zarrinpar, A., Chaix, A., Yooseph, S. & Panda, S. Diet and feeding pattern affect the diurnal dynamics of the gut microbiome. Cell Metab. 20, 1006–1017 (2014).
51. Thaiss, C. A. et al. Transkingdom control of microbiota diurnal oscillations promotes metabolic homeostasis. Cell 159, 514–529 (2014)
52. Paulose, J. K., Wright, J. M., Patel, A. G. & Cassone, V. M. Human gut bacteria are sensitive to melatonin and express endogenous circadian rhythmicity. PLoS ONE 11, e0146643 (2016).
53. Thaiss, C. A. et al. Microbiota diurnal rhythmicity programs host transcriptome oscillations. Cell 167, 1495–1510 (2016).
54. Bishehsari F, Voigt RM, Keshavarzian A. Circadian rhythms and the gut microbiota: from the metabolic syndrome to cancer. Nat Rev Endocrinol. 2020 Dec;16(12):731739. doi: 10.1038/s41574-020-00427-4. Epub 2020 Oct 26. PMID: 33106657; PMCID: PMC8085809.
55. Rácz B, Dušková M, Stárka L, Hainer V, Kunešová M. Links between the circadian rhythm, obesity and the microbiome. Physiol Res 2018; 67: S409-S420 [PMID: 30484668 DOI: 10.33549/physiolres.934020]
56. Kuang Z, Wang Y, Li Y, Ye C, Ruhn KA, Behrendt CL, Olson EN, Hooper LV. The intestinal microbiota programs diurnal rhythms in host metabolism through histone deacetylase 3. Science 2019; 365: 1428-1434 [PMID: 31604271 DOI: 10.1126/ science.aaw3134]
57. Ye Y, Xu H, Xie Z, Wang L, Sun Y, Yang H, Hu D, Mao Y. Time-restricted feeding reduces the detrimental effects of a high-fat diet, possibly by modulating the circadian rhythm of hepatic lipid metabolism and gut microbiota. Front Nutr 2020; 7: 596285 [PMID: 33425971 DOI: 10.3389/ fnut.2020.596285]
58. Zeb F, Wu X, Chen L, Fatima S, Haq IU, Chen A, Majeed F, Feng Q, Li M. Effect of time-restricted feeding on metabolic risk and circadian rhythm associated with gut microbiome in healthy males. Br J Nutr 2020; 123: 1216-1226 [PMID: 31902372 DOI: 10.1017/S0007114519003428]
59. Thaiss CA, Zeevi D, Levy M, ZilbermanSchapira G, Suez J, Tengeler AC, Abramson L, Katz MN, Korem T, Zmora N, Kuperman Y, Biton I, Gilad S, Harmelin A, Shapiro H, Halpern Z, Segal E, Elinav E. Transkingdom control of microbiota diurnal oscillations promotes metabolic homeostasis. Cell 2014; 159: 514-529 [PMID: 25417104 DOI: 10.1016/j.cell.2014.09.048]
60. Joyce SA, MacSharry J, Casey PG, Kinsella M, Murphy EF, Shanahan F, Hill C, Gahan CG. Regulation of host weight gain and lipid metabolism by bacterial bile acid modification in the gut. Proc Natl Acad Sci USA 2014; 111: 7421-7426 [PMID: 24799697 DOI: 10.1073/pnas.1323599111]
61. Parkar SG, Kalsbeek A, Cheeseman JF. Potential role for the gut microbiota in modulating host circadian rhythms and metabolic health. Microorganisms 2019; 7 [PMID: 30709031 DOI: 10.3390/ microorganisms7020041]
62. Leone V, Gibbons SM, Martinez K, Hutchison AL, Huang EY, Cham CM, Pierre JF, Heneghan AF, Nadimpalli A, Hubert N, Zale E, Wang Y, Huang Y, Theriault B, Dinner AR, Musch MW, Kudsk KA, Prendergast BJ, Gilbert JA, Chang EB. Effects of diurnal variation of gut microbes and high-fat feeding on host circadian clock function and metabolism. Cell Host Microbe 2015; 17: 681-689 [PMID: 25891358 DOI: 10.1016/j. chom.2015.03.006]
М. Николов1,2, С. Ламбова3,4
1Катедра “Кардиология, пулмология и ендокринология”, Медицински факултет, МУ – Плевен
2Клиника по Ревматология, УМБАЛ “Д-р Г. Странски”
3Катедра по Пропедевтика на
вътрешните болести “Проф.
д-р Антон Митов”, Медицински факултет, МУ – Пловдив 4Отделение по Ревматология, МБАЛ “Св. Мина” – Пловдив
Ключови думи: Остеопороза, саркопения, целотелесно скениране.
Важни фактори, които определят риска от развитие на остеопороза са мускулната маса и функция. Мускулната и костната тъкан имат общи детерминанти по отношение на генетични фактори, хранене, начин на живот и хормонален баланс, което обуславя необходимостта от оценка на промените в телесния състав при пациенти с остеопороза. За нуждите на клиничната практика целотелесно скениране се провежда посредством DEXA. Целотелесното скениране е индицирано при пациенти подложени на бариатрична хирургия, при загубата на тегло над 10% при прилагане на друг вид нехирургично лечение на затлъстяването, в т.ч. медикаментозно, диетично или комплексен режим, както и при изявата на мускулна слабост и лош функционален капацитет. Поради наличието на общи етиологични фактори за развитието на остеопороза и саркопения се предлага термина “остеосаркопения” за означаване на синдром, при който е налице съчетание на двете патологични състояния. Съществен фактор за поддържане на мускулната маса имат физическата активност и хранителния режим. Скрининга и превенцията на саркопенията, както и прилагането на комплексно лечение в случаите на остеосаркопения (в т.ч., балансиран хранителен режим, внос на адекватно количество протеини, витамин Д, подходяща физическа активност) ще доведе до подобрение и на ефекта от лечението на остеопорозата.
Остеопорозата е хронично прогресивно метаболитно костно заболяване, което се характеризира с ниска
костна маса и патологично проме -
нена микроархитектоника на кост-
ната тъкан с последващо влошаване
на качеството на костта и повишена
склонност към фрактури. Остеопорозата е заболяване с висока социална значимост поради високата си честота на разпространение и негативни последици за пациентите
и здравната система, които включ -
ват хронична болка, нетрудоспособ -
ност, намален качество на живот, повишена смъртност, висока цена на лечението [1] .
Ниското телесно тегло е известен рисков фактор за развитие на остеопороза[1]. Въпросът относно асоциацията между телесното тегло и костната минерална плътност (КМП) е обект на множество проучвания. Следва да се има предвид, че анализът на асоциацията между телесното тегло и КМП може да е неточен при използване на антропометрични измервания, защото телесното тегло и индекса на телесната маса/body mass index (BMI) не отчитат количеството на мастната и на чистата маса. В практиката целотелесното сканиране и изследване на телесния състав все още не се прилага рутинно[2]
Важни фактори, които определят
риска от развитие на остеопороза са мускулната маса и функция. Мускулната и костната тъкан имат общи детерминанти по отношение на генетични фактори, хранене, начин на живот и хормонален баланс [3] , което обуславя необходимостта от оценка на промените в телесния състав при пациенти с остеопороза.
Ho-Pham и сътр. (2014) провеждат мета-анализ, в който анализират резултати от 44 проучвания при 20 226 пациенти (4966 мъже и 15 260 жени) на възраст между 18 и 92 години и установяват по-висока степен на корелация на чистата маса, в сравнение с мастната маса с КМП на бедрена шийка. Асоциацията меж -
ду чистата маса и КМП на бедрена шийка е по-изразена при мъжете, в сравнение с жените. При жени във фертилна възраст чистата маса също корелира в по-голяма степен от мастната маса с КМП на бедрена шийка и цяло тяло. Наблюдавано е, че при постменопаузални жени ефектите на чистата и мастна маса върху КМП са сходни[4]. В собствено проучване бе наблюдавано, сигнификантно по-високо количеството на чистата маса при пациенти с T-score >/-2.5/, как -
то на лумбален гръбнак, така и на бедрена шийка. Мастната маса бе статистически значимо по-висока при случаите с T-score >/-
2.5/ само за лумбален гръбнак, но не и за
локализацията – бедрена шийка. Резултати -
те също са в подкрепа на водещата роля на
чистата маса за поддържане на КМП[5]
Двойно-енергийната рентгенова абсорбциметрия/dual-energy x-ray absorptiometry
(DЕXA) е златен стандарт за измерване на
КМП и за диагностиката на остеопенията и
остеопорозата[6]. За нуждите на клинична -
та практика DEXA е и метод на избор за измерване на телесния състав. Сканирането
на цяло тяло чрез DЕXA осигурява информация относно КМП, общото и регионалното
съдържание на мастна и чиста маса (включ -
ва основно скелетната мускулатура) за всеки крайник и за тялото [6,7,8]
Според препоръките на Международно -
то дружество за клинична дензитометрия/
International Society for Clinical Densitometry/ ISCD сред индикациите за оценка на телес -
ния състав с регионалeн анализ чрез сканиране на цяло тяло са пациенти, които са подложени на бариатрична хирургия или загубата на тегло над 10% при прилагане на друг вид нехирургично лечение, в т.ч. медикаментозно, диетично или комплексен режим. Целотелесно скениране посредством DEXA е индицирано и при изявата на мускулна слабост и лош функционален капацитет. Функционалната оценка включва изследване на сила за захват, сила на квадрицепса, бързина на походката, тест за време на преминаване от покой в движение при изправяне от седнало положение/get up and go test). Поради ниската специфичност на функционалните тестове, които могат да са патологично променени и при други заболявания, наличието на ниско количество мускулна маса е необходимо да бъде потвърдено чрез DEXA [8] .
МЕЖДУ МУСКУЛНАТА, КОСТНАТА И МАСТНАТА ТЪКАН Мускулната тъкан е от ключово значение за метаболизма, костното изграждане и ремоделиране, терморегулацията и поддържане на функционалния капацитет [9] . Мускулите са свързани с костите, а контракцията им води до извършване на активни движения и изпращане на механични стимули до костите, които имат анаболен ефект върху костната тъкан. Обратно при обездвижване се развива хипотрофия, както на мускулатурата, така и на костната тъкан. Механичните стимули, които възникват като резултат от натоварването на опорно-двигателен апарат и мускулната контракция водят до диференциация на остеобласти и миобласти и стимулира синтезата на хуморални фактори – миокини, остеокини и растежни фактори от двете тъкани. Впоследствие хуморалните фактори секретирани от мускулната тъкан оказват своите ефекти върху костта и обратно като по този начин се реализира динамично взаимодействие между мускулната и костната тъкан [10,11] . При пациентите със саркопения това взаимодействие е модифицирано и се стига до редуциране на механичното натоварване върху костния скелет, което от своя страна води до потискане на костното ремоделиране. Има данни, че намалената мускулна маса води до влошаване и на костната микроархитектоника [11]
Взаимодействието между костната, мускулната и мастната тъкан е комплексно и се медиира от субстанции, в т.ч. цитокини синтезирани в тях – съответно остеокини, миокини и адипоцитокини. Миокини, които повлияват костния метаболизъм са интерлевкин IL-6, IL7, IL-8, IL-15, миостатин и др.[10]. Има данни, че миокинът IL-15 освобождаван от мускулната тъкан при физически упражнения повлиява метаболизма на скелетната и мастната тъкан. Hingorjo и сътр. (2018) сравняват промяната в серумните нива на IL-15 при лица с наднормено тегло и затлъстяване с група с нормално телесно тегло (на възраст между 17 и 24 години) преди и след физически упражнения. По-високи нива на IL-15 се наблюдават при слабите лица в сравнение с тези с наднормено тегло и затлъстяване, както преди, така и след физическо натоварване. Увеличението на IL-15 при физическо натоварване е с 12.7%
по-високо при слабите индивиди. IL-15 корелира негативно с количеството мастната тъ -
кан, особено висцералната. В тази връзка се предполага, че физически упражнения дори с кратка продължителност имат потенциал за подобряване на телесния състав[12]
Мастната тъкан посредством продуцираните от нея адипоцитокини – лептин, адипонектин, IL-6 повлияват мускулния и костния метаболизъм чрез директни ефекти, както
и индиректно посредством на индуцирани промени в обмяната на глюкозата и инсулиновата резистентност. В процеса на стареене се развива също мастна инфилтрация на мускулната тъкан и костния мозък, което води до деструкция на клетъчни структури поради липотоксичност и до влошено качество на мускулната и костната тъкан[10]
Наличието на хронични придружаващи заболявания също може да е свързано с едновременни патологични промени в костна и мускулна тъкан респ. с развитие на остеосаркопения, както е в случаите на хипертиреоидизъм, хиперпаратиреоидизъм, кортикостероидно лечение, захарен диабет [10] .
САРКОПЕНИЯ - ДИАГНОЗА Пресаркопенията се характеризира с ниска мускулна маса, но без да е налице намаляване на мускулната сила или нарушена функция, докато при саркопенията е налице също намалена мускулна сила или нарушен функционален капацитет, в тежките случаи и двете[13]. Европейската работна група за саркопения при лица в напреднала възраст/European Working Group on Sarcopenia in Older People (EWGSOP) в ревизиран консенсус от 2019г. предлага алгоритъм за скрининг, диагноза и определяне на тежестта на саркопенията. Скриниране на пациентите, които са с повишен риск от развитие на саркопения се провежда с въпросници за установяване наличието на асоциирани със саркопенията симптоми. За доказване наличието на саркопения се препоръчва функционално тестуване с измерване на силата на захват на ръката или изправянето от стол. За патологични стойности за сила на мускулния захват на ръката се приемат стойности под 27 кг за мъже и под 16 кг за жени, а относно теста за изправяне от стол – продължителност над 15 s за 5 изправяния. Като следваща стъпка за доказване наличието на саркопения за целите на клиничната практика се препоръчва използване на DEXA. Абсолютните стойности, при кои -
то се дефинира наличието на саркопения за
количество на мускулна маса на крайниците е под 20 кг за мъже и <15 кг за жени. При
използване на индекса на отношението на мускулната маса на крайниците към ръста в метри на квадрат, за патологични според препоръките на организацията са приети стойности <7.0 кг/м2 за мъже и <5.5 кг/м2 за жени. Според препоръките на EWGSOP
при измерване на количество на мускулната маса по-ниско от две стандартни отклонения /-2.0/ в сравнение с референтните стой -
ности при здрави млади възрастни, състоянието се дефинира като саркопения. В
някои случаи може да се използва и разграничителни стойности под /−2.5/ стандартни отклонения за по-стриктна диагноза[14]
Саркопенията, която се развива в процеса на стареене, без наличие на подлежащо заболяване, се означава като първична. При наличие на други фактори, които обуславят нейното развитие в съчетание със стареенето, се касае за вторична саркопения, която се наблюдава при системни заболявания, особено тези асоциирани с възпалителен процес, малигнени заболявания, при наличие на органна дисфункция, при ограничена физическа активност (заседнал начин на живот или обездвижване поради заболяване), при недоимъчно хранене с недостатъчен внос на енергия или протеини, при анорексия, малабсорбция, липса на достъп до качествена храна и нарушена способност за хранене[14]
Скелетната мускулатура, която съставлява около 40% от телесното тегло търпи значителни възрастови промени в процеса на стареене в качествен и количествен аспект [15]
При млади индивиди до около 40-годишна възраст, мускулната маса е с максимален капацитет и е по-висока при мъже. Данните от литературата сочат, че след 50-годишна възраст мускулната маса намалява с около 1-2% годишно, а мускулната сила с 1.5-5%[14] Саркопенията е свързана със стабилно телесно тегло, поради паралелните промени в телесния състав и увеличаване на мастната тъкан с възрастта[16]. Саркопенията повишава риска от падане, фрактури, нарушава възможността за извършване на ежедневните дейности, асоциирана е със сърдечни и респираторни заболявания, с когнитивни нарушения, нарушава придвижването, влошава качеството на живот, води до загуба на независимост и повишена смъртност [14] .
ОСТЕОСАРКОПЕНИЯ Преобладава становището за наличие на позитивна асоциация между саркопенията и остеопорозата[11,13]. Мускулната и костната
тъкан са тясно свързани физиологично и при патологични състояния. Поради наличието на общи етиологични фактори за развитието на остеопороза и саркопения, някои автори предлагат термина “остеосаркопения”
за означаване на синдром, при който е налице съчетание на двете патологични състояния[17]. Остеосаркопенията е синдром в гери -
атрията, който се характеризира с намалена КМП, влошена микроархитектоника, нама -
лена мускулна маса и сила. Фактори с воде -
що значение за едновременната загуба на костна и мускулна маса са генетичните фактори, ниското ниво на физическа активност, непълноценното хранене[10]. Прекомерната употреба на алкохол и тютюнопушенето
имат негативен, а балансираната диета – позитивен ефект върху мускулната и костната тъкан. Физическите упражнения са от ключова важност за поддържане на костната и мускулна структура и функция, докато продължителното обездвижване и намалена физическа активност при лица в напреднала възраст се свързват със загуба едновременно на костна и мускулна маса[17]. Непълно -
ценното хранене е често срещано при лица в напреднала възраст и се асоциира с дефицит на протеини, витамин D, калций и други микроелементи, което влошава загубата на мускулна и костна тъкан. Витамин D е важен регулатор на костната и мускулната функция като рецептори за витамин D се установяват и в двете тъкани. Половите хормони (естрогени и тестостерон) имат анаболен ефект по отношение на структурите на опорно-двигателен апарат и намалените им нива в процеса на стареене има неблагоприятни последици, както по отношение на костите, така и на скелетната мускулатура[10].
Има наблюдения за съществуване на саркопенично затлъстяване, при което се развива редукция на чистата маса поради наличие на затлъстяване. Наблюдава се основно в напреднала възраст, когато честотата и на двете заболявания се увеличава. Затлъстяването влошава саркопенията като води до мастна инфилтрация на мускулната тъкан, влошава мускулната функция и повишава смъртността[14]. Синдромът на остеосаркопеничното затлъстяване се характеризира с комбинирана изява на три патологични
състояния – затлъстяване с мастна инфилтрация на мускулите, саркопения и остеопения или остеопороза. Счита се, че първичният патологичен процес е затлъстяването, което се характеризира с нискостепенно възпаление, продукция на множество цитокини, които оказват неблагоприятно влияние върху костната и мускулната тъкан[18].
ТЕРАПЕВТИЧЕН ПОДХОД ПРИ ПАЦИЕНТИ СЪС САРКОПЕНИЯ Обездвижването се асоциира със загуба на костна и мускулна маса, докато физическата активност и програми с лечебна гимнастика водят до подобрение на КМП, намаляват риска от падане, възстановяване на мускулната маса и сила. Най-ефективно за подобряване на състоянието и функцията на опорно-двигателен апарат е съчетаното приложение на високоскоростни упражнения срещу съпротивление, аеробни и упражненията за баланс и подвижност За поддържане и оптимизиране на състоянието на костите и мускулите при възрастни хора е необходимо изграждане на индивидуализиран двигателен и хранителен с прием на оптимално количество протеини, витамин D и калций[19].
Съществен фактор за поддържане на мускулната маса и предотвратяване на възрастово-обусловената загуба на мускулна тъкан наред с физическата активност има хранителния режим. Европейското дружество по гериатрична медицина/European Union Geriatric Medicine Society (EUGMS) в съвместна инициатива с други научни организации определя работна група за анализ на актуалните данни и определяне на препоръки за прием на протеин при лица в напреднала възраст (PROT-AGE Study Group). PROT-AGE Study Group препоръчва с цел поддържане или възстановяване на мускулната маса и функция при лица над 65 г. дневният прием на протеин да е в диапазона 1.0-1.2 г/кг телесно тегло дневно. При лица, които са физически активни се препоръчва приложение на физически упражнения и прием на протеин над 1.2 г/кг дневно. Пациенти, при които са налице остри или хронични придружаващи заболявания, се нуждаят от по-висок прием на протеин
1.2-1.5 г/кг телесно тегло дневно. Възрастни пациенти с хронична бъбречна недостатъчност и гломерулна филтрация <30 mL/ min/1.73m2 правят изключение в това от-
ношение и са индицирани за ограничаване приема на протеин. Ка -
чеството на протеина, времето на
прием и приемът на други храни -
телни добавки може да са от значе -
ние, но доказателствата все още не
са достатъчни в подкрепа на кон -
кретни препоръки. Тъй като лицата
в напреднала възраст са с по-висок
риск от загуба на мускулна маса при
обездвижване, което води до нару -
шен функционален капацитет, гру -
пата PROT-AGE препоръчва комби -
нация от висок прием на протеини
и физически упражнения при въз -
растни лица. Обичайно се препо -
ръчва прием на поне 20 г протеин
след физически упражнения, защо -
то чувствителността на мускулна -
та тъкан към аминокиселини се по -
вишава след физическа активност.
Друг съществен въпрос е амино -
киселинния състав и източника на
приеманите протеини. Има данни,
че аминокиселината левцин мощ -
но стимулира протеиновата синтеза
в мускулната тъкан като същевре -
менно служи и като субстрат за син -
тез на нови протеини, поради което
в приеманата доза протеин при хра -
нене следва да се съдържа около
2.5 г левцин[20]. Усвояването на про -
теините се подобрява, когато нива -
та на витамин D са оптимални. За
поддържане и подобряване на със -
тоянието на мускулната и костна -
та тъкан при възрастни лица наред
с приема на протеин, препоръчителен е също прием на 800-1000 IU дневно витамин D. Допълнителни хранителни добавки, които могат да
се имат предвид са калций (1300 мг дневно) и креатин (3-5 г дневно)[21]
От витамините К значение за костното здраве има вит. К2, чийто източник
са само някои храни като листните зелени зеленчуци (напр. спанак, зеле), черен дроб, някои ферментирали сирена (напр. сиренето бри) и сушени плодове (сини сливи). Това е причината нивото на вит. К2 да е изключително ниско при съвременния човек (подобно на вит. D). Затова вит. К2 е добре да се приема допълнително като хранителна добавка в доза 50 микрограма дневно за превенция и 75-100 микрограма дневно при остеопороза.
Понастоящем няма регистриран медикамент за лечение на саркопения, респ. на остеосаркопения. Има данни за благоприятно
на костната и мускулната тъкан от приложение на инхибитор на RANKL – моноклоналното антитяло денозумаб[21,22] , което се използва широко за лечение на остеопороза. Установено е, че RANK се експресира в скелетната мускулатура и активирането на патогенетичния път асоцииран с NF-κB инхибира миогенната диференциация, което води до загуба на мускулна маса и мускулна дисфунк -
ция. Aryana и сътр. (2023) провеждат систематичен обзор и мета-анализ относно ефекта на денозумаб при остеосаркопения като анализират резултатите от четири проучвания с общ брой 264 пациенти на денозумаб и 244 – в контролните групи. Авторите установяват сигнификантно повишаване на мускулната сила на захват на ръцете при случаите лекувани с денозумаб в сравнение с пациентите получавали бифосфонати или плацебо. На базата на анализираните данни е направено заключението, че при болни с остеосаркопения, денозумаб може да подобри мускулната функция и да редуцира риска от падания[22]
Данните относно ключовата роля на мускулната тъкан за костното здраве са основание за популяризиране на целотелесното скениране, което понастоящем е с ограничено приложение. Поддържането на мускулната маса и функция, както и на оптимален телесен състав е ключово за костното здраве. Тези познания са основа за изграждане на препоръки за скрининг и превенция на саркопенията, както и комплексно лечение при остеосаркопения (в т.ч., балансиран хранителен режим, внос на адекватно количество протеини, витамин Д, подходяща физическа активност), с което ще се подобри и ефекта от лечението на остеопорозата.
1. Consensus Development Conference : Prophylaxis and Treatment of osteoporosis. Am J Med. 1991;90:107–10.
2. Kim MW, Lee DH, Huh JW, Bai JW. The impact of obesity on the accuracy of DXA BMD for DXA - equivalent BMD estimation. BMC Musculoskelet Disord. 2022;1–8.
3. He H, Liu Y, Tian Q, Papasian CJ, Hu T, Deng HW. Relationship of sarcopenia and body composition with osteoporosis. Osteoporos Int. 2016;27(2):473–82.
4. Ho-Pham LT, Nguyen UDT, Nguyen T V. Association between lean mass, fat mass, and bone mineral density: A meta-analysis. J Clin Endocrinol Metab. 2014;99(1):30–8.
5. Nikolov M, Lambova S, Nikolov N. Association Between Body Composition and Bone Mineral Density Assessed By Whole Body Dual-Energy X-Ray Absorptiometry. Rheumatol. 2022;30(3):9–14.
6. Lemos T, Gallagher D. Current body composition measurement techniques. Curr Opin Endocrinol Diabetes Obes. 2017;24(5):310–4.
7. Thomas R, Shinagare AB, Rosenthal MH, Lee B, Jacene HA, Johnston MA, et al. Computed tomographic assessment of lean body mass in patients on selective androgen receptor modulator. Clin Imaging. 2020;59(2):100–3.
8. Kendler DL, Borges JLC, Fielding RA, Itabashi A, Krueger D, Mulligan K, et al. The Official Positions of the International Society for Clinical Densitometry: Indications of Use and Reporting of DXA for Body Composition. J Clin Densitom. 2013;16(4):496–507.
9. Wolfe RR. The underappreciated role of muscle in health and disease. Am J Clin Nutr. 2006;84(3):475–82.
10. Fagundes Belchior G, Kirk B, Pereira da
Silva EA, Duque G. Osteosarcopenia: beyond age-related muscle and bone loss. Eur Geriatr Med. 2020;11(5):715–24.
11. Confortin SC, Ono LM, Marques LP, Ceolin G, D’Orsi E, Barbosa AR. Osteopenia/Osteoporosis and Its Association with Sarcopenia: EpiFloripa Aging Study 2013/2014. Port J Public Heal. 2020;38(1):15–22.
12. Hingorjo MR, Zehra S, Saleem S, Qureshi MA. Serum interleukin-15 and its relationship with adiposity indices before and after shortterm endurance exercise. Pakistan J Med Sci. 2018;34(5):1125–31.
13. Sjöblom S, Suuronen J, Rikkonen T, Honkanen R, Kröger H, Sirola J. Relationship between postmenopausal osteoporosis and the components of clinical sarcopenia. Maturitas. 2013;75(2):175–80.
14. Cruz-Jentoft AJ, Bahat G, Bauer J, Boirie
Y, Bruyère O, Cederholm T, et al. Sarcopenia: Revised European consensus on definition and diagnosis. Age Ageing. 2019;48(1):16–31.
15. Buckinx F, Aubertin-Leheudre M. Sarcopenia in Menopausal Women: Current Perspectives. Int J Womens Health. 2022;14(June):805–19.
16. Walsh MC, Hunter GR, Livingstone MB. Sarcopenia in premenopausal and postmenopausal women with osteopenia, osteoporosis and normal bone mineral density. Osteoporos Int. 2006;17(1):61–7.
17. Clynes MA, Gregson CL, Bruyère O, Cooper C, Dennison EM. Osteosarcopenia: Where osteoporosis and sarcopenia collide. Rheumatol. 2021;60(2):529–37.
18. Rinonapoli G, Pace V, Ruggiero C, Ceccarini P, Bisaccia M, Meccariello L CA. Obesity and Bone Health: A Complex Relationship. Int J Mol Sci. 2022;23(15):1–25.
19. Daly RM. Exercise and nutritional approaches to prevent frail bones, falls and fractures: an update. Climacteric. 2017;20(2):119–24.
20. Bauer J, Biolo G, Cederholm T, Cesari M, Cruz-Jentoft AJ, Morley JE, et al. Evidencebased recommendations for optimal dietary protein intake in older people: A position paper from the prot-age study group. J Am Med Dir Assoc. 2013;14(8):542–59.
21. Kirk B, Zanker J, Duque G. Osteosarcopenia epidemiology , diagnosis and treatment — facts and numbers. J Cachexia Sarcopenia Muscle. 2020;11(3):609–18.
22. Aryana IGPS, Rini SS, Setiati S. Denosumab’s Therapeutic Effect for Future Osteosarcopenia Therapy A Systematic Review and Meta-Analysis. Ann Geriatr Med Res. 2023;doi: 10.4235/agmr.22.0139.

С. Ламбова Катедра по Пропедевтика на
вътрешните болести “Проф.
д-р Антон Митов”, Медицински факултет, МУ – Пловдив
Отделение по Ревматология, МБАЛ “Св. Мина” – Пловдив Феноменът на Raynaud (ФР) е клинична изява на обратим вазоспазъм на малките артерии и артериоли, провокиран от студова експозиция и емоционален стрес. Диагнозата на ФР е клинична. Задължителни изследвания за диференциална диагноза на първичен и вторичен ФР в ревматологията са периферна кръвна картина, СУЕ, CRP, тест за общи антинуклеарни антитела, капиляроскопия на нокътна гънка. Капиляроскопията е стратегически диагностичен ме
Ключови думи: Феномен на Raynaud, капиляроскопия, антинуклеарни антитела.
тод при пациентите с ФР, тъй като патологичната капиляроскопска находка е с висока предсказваща стойност за развитие на системно ревматично заболяване. Изследванията трябва да се извършат в пълен обем при всички пациенти, вкл. в случаите, когато клинично няма данни за системно заболяване с оглед подобряване на ранната диагноза на олигосимптоматичните и субклинични форми на предстадиите на системните заболявания на съединителната тъкан и недиференцираните колагенози.
Феноменът на Raynaud
(ФР) е клинична изява на обратим вазоспазъм
на малките артерии и артериоли, провокиран
от студова експозиция и емоциона -
лен стрес. Наименованието на кли -
ничния синдром произхожда от име -
то на Maurice Raynaud, който описва
за първи път през 1862 г. в своята
докторска теза 25 пациенти със симетрична гангрена на крайниците.
Някои от описаните случаи са имали
анамнеза за пристъпно побеляване, евентуално последвано от цианоза, провокирано от ниски температури или емоционален стрес[1].
Диагноза на феномена на Raynaud
Диагнозата на ФР е клинична и може
да се постави при директно наблю -
дение от лекар на пристъпите на ваз -
спазъм. Много съществено е нали -
чието на обратимост на атаките на
вазоспазъм, както и наблюдението
на демаркационна линия между за -
сегнатите и незасегнатите зони, кое -
то служи за отдиференциране на ФР
от други периферни съдови синдроми. За диагнозата може да се използват снимки на пристъпите на
вазоспазъм предоставени от пациента, които да обективизират данните от анамнезата[2,3]. В рутинната клинична практика не е необходимо да се провежда студов провокационен тест, за да се постави сигурна диагноза ФР[3]. ФР се характеризира с фазови промени на цвета на кожата на засегнатите зони. Началната фаза е побеляване (фаза на исхемия), която е резултат от вазоспазъм. Следва стаза на задържаната венозна кръв и деоксигенация, което клинично се манифестира с посиняване (цианоза). Последната трета фаза като израз на възстановяване на кръвотока е реактивна хиперемия, която се изразява с почервеняване на засегнатите участъци. Така протича класическият трифазен ФР, макар че не при всички пациенти се наблюдават описаните три фази[4]. Счита се, че диагнозата следва да се базира на наблюдението на 2 от описаните три фази на периферен вазоспазъм (побеляване, цианоза и почервеняване) при пациент с данни за повишена чувствителност към ниски температури[3,5]
Пръстите на ръцете и стъпалата са най-често засегнати при ФР. Същест-
вено е да се оцени наличието на клинично ангажиране на палците на ръцете, което се счита, че е възможен индикатор за подлежащо системно заболяване на съединителната тъкан (СЗСТ)[6]. В някои случаи се засягат и други акрални зони, като ушни миди, нос, устни, ареоли[7]
В международен консенсус от 2014 г. Maverakis и сътр. предлагат тристепенен подход за поставяне на диагнозата ФР.
В първите две стъпки на пациента се задават по-общи въпроси: 1) въпрос относно необичайна чувствителност на пръстите на ръцете към ниски температури и 2) въпрос относно наличие на побеляване и посиняване на засегнатите зони по време на атаките на вазоспазъм. Накрая по време на третата стъпка се изчислява скор за поставяне на диагнозата на базата на 7 критерия:
• дали епизодите на вазоспазъм са провокирани от експозиция на ниски температури и от емоционален стрес;
• дали епизодите на вазоспазъм засягат двете ръце, дори когато ан -
Диагностични критерии за първичен ФР на Le Roy и Medsger (1992)
1) атаки на вазоспазъм предизвикани от студова екс-
позиция и емоционален стрес
2) симетрични атаки на двете ръце
3) липса на дигитални улцерации и гангрени
4) нормална СУЕ
5) негативен тест за общи АНА
6) нормална капиляроскопска находка
Диагностични критерии за първичен ФР на Maverakis и съавт. (2014)
1) нормална капиляроскопска находка;
2) липса на данни от физикалното изследване в подкрепа наличието на подлежащо заболяване като улцерации, тъканни некрози и гангрени, склеродактилия, калциноза, кожна фиброза;
3) липса на анамнеза за подлежащо СЗСТ;
4) негативен тест за общи АНА или положителен в нисък титър като за нисък титър се счита титър 1:40 по метода на индиректна имунофлуоресценция.
Задължителни изследвания - минимум Допълнителни изследвания – по преценка
Табл. 1
Диагностични критерии
за първичен ФР на Le Roy
и Medsger (1992)[8] и на
Maverakis и съавт. (2014)[5]
Стандартни лабораторни – ПКК, СУЕ, CRP Имунологични изследвания - общи АНА Капиляроскопия на нокътна гънка
Стандартни лабораторни – биохимия, уринен анализ Имунологични изследвания - антитела срещу екстрахируеми нуклеарни антигени – при положителен АНА скрининг или според индикациите в клиничен контекст Хормонални – оценка на тиреоидна функция;Други
хормонални изследвания – по преценка. Други инструментални изследвания – Доплер ехография на периферни съдове, ангиография или други по преценка.
гажирането е асинхронно и асиметрично;
• придружени ли са пристъпите на вазоспа -
зъм от скованост и парестезии;
• има ли ясна демаркационна линия между
засегнатите и незасегнатите зони;
• наличие на снимки предоставени от паци -
ента в подкрепа на анамнестичните данни
за ФР;
• атаките на вазоспазъм засягат ли други
зони като пръсти на стъпалата, нос, уши, ареоли;
• наличие на трифазни промени в цвета на ръцете по време на атаките на вазоспазъм (побеляване, посиняване, почервеняване).
Ако в третата стъпка от диагностичния алгоритъм скорът е ≥3, се поставя диагнозата ФР[5].
КЛАСИФИКАЦИЯ НА ФЕНОМЕНА НА
RAYNAUD И АКТУАЛНА ИЗПОЛЗВАНА НОМЕНКЛАТУРА
ФР се класифицира като първичен при липса
на подлежаща патология и вторичен, когато е в контекста на друго основно заболяване. Първичният ФР се означава още като "болест на Raynaud" по старата номенклатура, а вторичният ФР – съответно със "синдром на Raynaud". В препоръките на Европейското дружество по ангиология (European Society for Vascular medicine/ESVM) от 2017 г. се препоръчва да се използват термините първичен и вторичен ФР, а другите означения да се из -
да се разделят на такива, които са етиологично свързани с него; състояния, които влошават протичането му и такива, които не причиняват вазоспазъм, а некроза на пръстите. При всички пациенти, които се явяват с оплаквания от ФР в първичната медицинска помощ, ESVM препоръчва обстойна анамнеза, клинично изследване, скрининг за СЗСТ и за наличие на органно ангажиране, тъй като ранната диагноза на СЗСТ подобрява прогнозата. При всички пациенти с прояви на ФР трябва да се проведат кръвни изследвания, в т.ч. периферна кръвна картина, скорост на утаяване на еритроцитите (СУЕ), CRP, тест за общи антинуклеарни антитела (АНА). Капиляроскопията на нокътна гънка е задължително изследване при всички пациенти с ФР, което се извършва в специализираната медицинска помощ. Пациенти с прояви на ФР трябва да бъдат насочени за оценка и проследяване в специализираната медицинска помощ при наличие на данни за подлежащо заболяване, при тежки симптоми, които прогресират въпреки промяната в начина на живот и медикаментозното лечение[4], както и изходно за скрининг при персистиращи оплаквания.
ДИАГНОСТИЧНИ КРИТЕРИИ ЗА ПЪРВИЧЕН
ФЕНОМЕН НА RAYNAUD В предложените през 1992 г. диагностични -
Табл. 2
те критерии на Le Roy и Medsger (1992) за първичен ФР е включена и капиляроскопията[8], която присъства и в по-новите критерии от 2014 г. на Maverakis и сътр.[5], (Табл. 1). В критериите на Maverakis и сътр., наличието на нормална СУЕ не е изискуемо, не се изисква и отрицателен тест за общи АНА.
КЛИНИЧНИ ХАРАКТЕРИСТИКИ НА ПЪРВИЧНИЯ И ВТОРИЧНИЯ ФЕНОМЕН НА
RAYNAUD
При първичен ФР пристъпите на вазоспазъм са изолирана находка и липсват други симптоми на подлежащо заболяване. Честотата на първичния ФР при бялата раса е около 3-5% с вариации в различните географски райони[9] Някои клинични признаци служат за диференциране на първичния от вторичен ФР. При първичния ФР пристъпите са с по-ниска честота и по-леки по тежест като палците обичайно не
се засягат от патологичния процес. Характеризира се с доброкачествено протичане, прогнозата е благоприятна, не се развиват трофични усложнения (дигитални улцерации и некрози)[6,10,11,12]. Дебютът на оплакванията при първичен ФР е в по-ранна възраст (под 30 г.), най-често по време на пубертета. Следва да се има предвид обаче, че има и случаи на първичен ФР с късно начало (след 40 г.)[13]
ФР често е първи симптом на СЗСТ. Диференциалната диагноза на вторичния ФР включва широк спектър от ревматични и неревматични заболявания[10]. Диференцирането на първичните от вторичните форми на ФР е ключово за практиката на ревматолога поради факта, че случаите с първичен ФР са с благоприятна прогноза и при по-леко протичане не се прилага лечение, докато случаите с вторичен ФР изискват по-нататъш -
но изясняване за уточняване на конкретното подлежащо заболяване и определяне на терапевтичния план. При ревматични заболявания честотата на ФР е 95% при пациентите
с прогресивна системна склероза (ПСС), 50% - при недиференцирано заболяване на съединителната тъкан (НЗСТ), 10-45% при системен лупус еритематозус (СЛЕ), 33% при първичен синдром на Sjögren, 20% при дерматомиозит/полимиозит и 10% при ревматоиден артрит (РА)[14]. За вторичния ФР при ревматични заболявания е характерна по-късната възраст на начало на оплакванията, ангажиране на палеца, по-тежко клинично протичане с развитие на дигитал -
ни улцерации и в някои случаи на некрози. Установяват се различни находки характери за системните ревматични заболявания
като артралгии, плътен оток на пръстите на ръцете (puffy fingers), склеродактилия, телеангиектазии и др.[6,11,12]. Прецизна диференциална диагноза между първичните и вторични форми на ФР изисква провеждане
на лабораторни вкл. имунологични изследвания и капиляроскопия на нокътна гънка.
ФР може също да е изява и на други патологични състояния извън спектъра на ревматологията, в т.ч. медикаментозно-индуциран
(бета блокери, цитостатици, интерферон и др.), хипотиреоидизъм, синдром на карпалния канал и т.н.[14,15]
ПРОТОКОЛ ЗА ДИФЕРЕНЦИАЛНА ДИАГНОЗА
НА ФЕНОМЕН НА RAYNAUD
Според препоръките на Европейското дружество по ангиология/ESVM при съмнение за вторичен ФР се назначават няколко стандартни кръвни теста. Започва се с изследване на общи АНА и ако те са положителни, както и при наличие на насочващи клинични находки се назначават също антитела срещу екстрахируеми нуклеарни антигени (като напр. анти-топоизомеразни и анти-центромерни антитела, диагностични за ПСС; анти-dsDNA, диагностични за СЛЕ, анти-SS-A/Ro или анти-SS-B/La диагностични за синдрома на Sjögren и др.). Изследва се периферна кръвна картина, СУЕ, CRP, тиреоидната функция, по преценка уринен анализ. Ако клиничната картина не изисква други уточняващи изследвания, изброените лабораторни параметри са достатъчни за първоначален скрининг. Капиляроскопия на нокътна гънка се провежда при всички пациенти с ФР в специализираната медицинска помощ[4], Табл. 2.
МЯСТО НА КАПИЛЯРОСКОПИЯТА В ДИАГНОСТИЧНИЯ ПРОТОКОЛ НА ПАЦИЕНТИ С ФЕНОМЕН НА RAYNAUD Капиляроскопията е стратегически диагностичен метод при пациентите с ФР, тъй като патологичната капиляроскопска находка се явява рано в хода системните ревматични заболявания с периферен съдов синдром, поради което осигурява възможност за ранна и много ранна диагноза. Установено е, че патологичната капиляроскопска картина е с най-добра предсказваща стойност от 47% за бъдещо развитие на системно ревматично заболяване, която е по-висока в сравнение с тази на положителната проба за общи АНА (30%)[16]. В тази връзка е нужно ранно насочване на всички пациенти с ФР към специализирана медицинска
помощ за провеждане на капиляроскопия на нокътна гънка при персистиращи прояви на вазоспазъм, въпреки приложените първични мерки – спиране на тютюнопушене или на асоциирани с вазоспазъм медикаменти. Нормалната капиляроскопска картина присъства в актуалните диагностични критерии за първичен ФР[5,8]. Дилатирани капиляри, както и неспецифични промени могат да се наблюдават и при здрави лица[17], а в голяма част от пациентите с първичен ФР се установяват дилатирани капиляри[18]. В тази връзка, диагностичните критерии за първичен ФР следва да бъдат актуализирани, тъй като диагностично за първичен ФР е липсата на капиляроскопски данни за микроангиопатия, а не пълната липса на микроваскуларни промени.
"Склеродермният" тип капиляроскопска картина е референтна в ревматологията и диагностична в клиничен контекст за ПСС[19]. Характеризира се с наличие на гигантски капиляри, хеморагии, аваскуларни зони и разклонени капилярни бримки[20,21]. Специфичната “склеродермен” тип капиляроскопска картина се установява при мнозинството от пациентите с клинично изявена ПСС – от 70 до над 90% от случаите, което е свързано с високата честота на ФР при заболяването[20,22,23]
Аналогични промени се наблюдават при част от пациентите с други СЗСТ, в т.ч. недиференцирани колагенози, синдроми на припокриване, дерматомиозит. При СЛЕ “склеродермо-подобен” тип капиляроскопски промени
се установяват с по-ниска честота, в сравнение с ПСС, която в различните проучвания варира между 2 и 15%[24,25,26]. Има наблюдения за асоциация между "склеродермо-подобния" тип капиляроскопска картина и наличието на ФР и положително анти-U1-RNP антитяло при пациенти със СЛЕ, което води до хипотезата, че микроваскуларните промени от “склеродермо-подобен” тип са израз на субклинично припокриване с ПСС[26]. Това схващане се утвърждава в ревматологията за около десетилетие[27]. За първи път в собствено проучване (Lambova & Mueller-Ladner, 2013) е съобщена 13% честота на “склеродермо-подобен“ тип капиляроскопска находка при СЛЕ при пациенти с васкулит на пръстите на ръцете или с прояви на вторичен ФР, но без данни за синдром на припокриване с друго СЗСТ и без задължителна асоциация с анти-RNP антитяло[28]. По-късно van Roon и съавт. (2019) също наблюдават “склеродермо-подобен” тип капиляроскопска картина при пациенти със СЛЕ без данни за припокриване с ПСС или асоциация с анти-RNP антитяло[29]. Наличие на “склеродермо-подобен” тип капиляроскопска находка без данни за припокриване с ПСС и без задължителна асоциация с анти-RNP антитяло са установени по-късно и при деца със СЛЕ (SchonenbergMeinema и съавт. 2021, 2022)[30,31]. Аналогично, "склеродермо-подобен" тип капиляроскопска картина бе наблюдавана в собствено проучване в 14.5% от случаите (2012) при изследвана група от 62 болни с РА. Само при един от пациентите с РА и "склеродермо-подобен" тип капиляроскопски промени бе налице синдром на припокриване със СЛЕ с вторичен антифосфолипиден синдром, вторичен ФР и васкулит на пръстите на ръцете. В останалите 8 случая не се намери припокриване с друго СЗСТ. При двама от пациентите се установи васкулит на периферните съдове по типа на огнищни исхемични лезии на пръстите на ръцете в съчетание с прояви на ФР, а в останалите 7 случая се наблюдаваха прояви на вторичен ФР[32]. Подобна честота на “склеродермо-подобния” тип капиляроскопска картина съобщава и Rajaei и сътр. (2017), които я наблюдават при 20.9% от изследваните пациенти с РА (90/430)[33]
В редки случаи капиляроскопски признаци за микроангиопатия могат да се установят при пациенти с ФР, при които клиничните, лабораторните и имунологичните находки са съвместими с диагнозата “първичен ФР”. Тези
случаи се означават като “суспектен вторичен ФР” и изискват проследяване в краткосрочен план за еволюция на симптомите[34,35]
Пациенти с ФР, “склеродермен"/"склеродермо-подобен” тип капиляроскопски промени и наличие на други симптоми извън ФР, които наред с придружаващите имунологични прояви не са диагностични за ПСС или друго определено ревматично заболяване, попадат в спектъра на диагнозата недиференцирана колагеноза. За НЗСТ липсват утвърдени класификационни или диагностични критерии на ревматологичните научни дружества и поради това не могат да се изключат вариации в дефиниране на заболяването. В този аспект, ранните фази на някои системни автоимунни заболявания, преди да се покрият утвърдените критерии, могат да бъдат определени от клиницистите като НЗСТ. По литературни данни до 30% от случаите с НЗСТ, могат да еволюират в определено системно автоимунно заболяване няколко години след началната диагноза[36].
Според критериите на Mosca и съавт. (1999)
диагнозата НЗСТ се поставя в случаите, когато са налице:
• признаци и симптоми за наличие на СЗСТ, но пациентът не покрива критериите за определено ревматично заболяване за период от три години (според установените диагностични критерии за ПСС, СЛЕ, дерматомиозит/полимиозит, РА, синдром на Sjögren), в съчетание с
• наличие на положителен тест за АНА при две измервания[37]
ФР се установява при около половината от случаите с НЗСТ и е един от най-честите симптоми след артралгиите [38] . De Angelis и съавт. (2005) установяват “склеродермен”
тип микроангиопатия при 40% от случаите на НЗСТ с прояви на ФР[38] . В собствено проучване при 31 болни с НЗСТ (77% честота на ФР, 24/31) "склеродермо-подобен" тип капиляроскопска картина бе наблюдавана при 38% от пациентите. В 51% от случаите се установиха неспецифични капиляроскопски промени и в 9.6% - нормална находка [28] . Предоминантната капиляроскопска находка при пациентите с НЗСТ и наличие на "склеродермо-подобен" тип микроангиопатия е "ранната" фаза. При значителна
част от случаите с НЗСТ положителният тест за общи АНА е единствената патологична находка от имунологичните изследвания, докато
специфични за различни автоимун -
ни заболявания автоантитела липс -
ват [39] . Счита се, че НЗСТ е често наблюдавано патологично състоя -
ние в клиничната практика, за което
обаче липсват международни
консенсуси по отношение на дефиниция, диагноза и лечение. Необходими са бъдещи проспективни проучвания с цел стратифициране на
риска на пациентите с НЗСТ за развитие на определено системно автоимунно заболяване и оценяване
на ефекта на ранно стартиране на
терапия, утвърдена за други инди -
кации, върху еволюцията на симп -
томите при НЗСТ [36] . В съвременната ревматология е добре известно,
че ранната диагноза и много ранното започване на болесто-модифи -
циращо лечение при пациенти с РА
са най-добри предиктори за подобряване на прогнозата на заболяването, предотвратяване на структурните увреждания и съхраняване на функционалния капацитет [40] . Ранното стартиране на болесто-модифициращо лечение, персонализирано в зависимост от клиничните форми при пациентите с предстадии на колагенози може да доведе до забавяне или предотвратяване на трайна органна увреда [41] като въпросът се нужда от бъдещи проспективни проучвания.
Предвид гореизложеното, наблюдението на “склеродермен”/“склеродермо-подобен” тип капиляроскопски промени при пациенти с периферен съдов синдром насочва диагностично мислене в посока дебют на СЗСТ, докато липсата на микроангиопатия не изключва такава патология. Съществено е също проследяване на пациентите в динамика
за регистриране на нови вкл. неспецифични микроваскуларни промени. Наблюдението на “склеродермен”/“склеродермо-подобен” тип микроангиопатия изисква интерпретация в клиничен контекст, тъй като промените не са специфични за определена нозологична единица[35].
В заключение, задължителният диагностичният протокол в ревматологията при пациенти с ФР включва периферна кръвна картина, показатели на възпаление (СУЕ и CRP), общи АНА и капиляроскопия на нокътна гънка като изследванията трябва да се извършат в пълен обем при всички пациенти, вкл. в случаите, когато клинично няма други клинични данни за системно заболяване с оглед подобряване на ранната диагноза на олигосимптоматичните и субклинични форми на предстадиите на СЗСТ и недиференцираните колагенози.
1. Fava A BF. Historical perspective of Raynaud’s phenomenon in Wigley FM, Herrick AL, Flavahan NA. Raynaud’s phenomenon: a guide to pathogenesis and treatment. Springer New York.2015. pp. 1-11.
2. Maricq HR WM. Diagnosis of Raynaud’s phenomenon assisted by color charts. J Rheumatol. 1988;15:454–9.
3. Wigley FM. Raynaud’s phenomenon. N Engl J Med. 2002;347(13):1001–8.
4. Belch J, Carlizza A, Carpentier PH, Constans J, Khan F, Wautrecht JC et al. ESVM guidelines – the diagnosis and management of Raynaud s phenomenon. Vasa. 2017;46(6):413–23.
5. Maverakis E, Patel F, Kronenberg DG, Chung L, Fiorentino D AY et al. International consensus criteria for the diagnosis of Raynaud’s phenomenon. J Autoimmun. 2014;48–49:60–5.
6. Chikura B, Moore T, Manning J, Vail A, Herrick AL. Thumb involvement in Raynaud’s phenomenon as an indicator of underlying connective tissue disease. J Rheumatol. 2010;37(4):783–6.
7. Avila-Vega J, Urrea-Mendoza E, Lee C. Raynaud’s phenomenon of the nipple as a side-effect of labetalol: Case report and literature review. Case Reports Women’s Heal. 2019;23:e00135.
8. LeRoy EC MTJ. Raynaud’s phenomenon: a proposal for classification. Clin Exp Rheumatol. 1992;10(5):485–8.
9. Klein-Weigel PF, Sunderkötter C SO. Nailfold capillaroscopy microscopyan interdisciplinary appraisal. Vasa. 2016;45(5):353–64.
10. Chikura B, Moore TL, Manning JB, Vail
A, Herrick AL. Sparing of the thumb in Raynaud’s phenomenon. Rheumatology. 2008;47(2):219–21.
11. Cortes S CM. Capillaroscopic patterns in rheumatic diseases. Acta Reum Port. 2007;32(1):29–36.
12. Wigley FM, Flavahan NA. Raynaud’s phenomenon. N Engl J Med. 2016;375(6):556–65.
13. Planchon B, Pistorius MA, Beurrier P, de Faucal P. Primary Raynaud’s Phenomenon: Age of Onset and Pathogenesis in a Prospective Study of 424 Patients. Angiology. 1994;45(8):677–86.
14. Khan F. Vascular abnormalities in Raynaud’s phenomenon. Scott Med J. 1999;44(1):4–6.
15. Block JA SW. Raynaud’s phenomenon. 2001;357:2042–8.
16. Spencer-Green G. Outcomes in primary Raynaud phenomenon: a meta-analysis of the frequency, rates, and predictors of transition to secondary diseases. Arch Intern Med. 1998;158(6):595–600.
17. Lambova S, Müller -Ladner U. Nailfold capillaroscopy of fingers and toesvariations of normal. Curr Rheumatol Rev. 2017;13:28–35.
18. Lambova S, Mueller-Ladner U. Capillaroscopic findings in primary fibromyalgia. Curr Rheumatol Rev. 2018;14(1):36–41.
19. van den Hoogen F, Khanna D, Fransen J, Johnson SR, Baron M TA et al. 2013 classification criteria for systemic sclerosis: an American college of rheumatology/ European league against rheumatism collaborative initiative. Ann Rheum Dis. 2013;72(11):1747–55.
20. Maricq HR. Widefield capillary microscopy. Technique and rating scale for abnormalities seen in scleroderma and related disorders. Arthritis Rheum. 1981;24(9):1159–65.
21. Cutolo M, Sulli A, Pizzorni C AS. Nailfold videocapillaroscopy assessment of microvascular damage in systemic sclerosis. J Rheumatol. 2000;27(1):155–60.
22. Bergman R, Sharony L, Schapira D, Nahir MA, Balbir-Gurman A. The handheld dermatoscope as a nail-fold capillaroscopic instrument. Arch Dermatol. 2003;139(8):1027–30.
23. Lambova S, Hermann W, MüllerLadner U. Capillaroscopic pattern at the toes of systemic sclerosis patients: does it ‘“tell”’ more than those of fingers? J Clin Rheumatol. 2011;17(6):311–4.
24. Maricq HR, LeRoy EC, D’Angelo WA, Medsger TA, Rodnan GP, Sharp GC, et al. Diagnostic potential of in vivo capillary microscopy in scleroderma and related disorders. Arthritis Rheum. 1980;23(2):183–9.
25. Kabasakal Y, Elvins DM, Ring EFJ, McHugh NJ. Quantitative nailfold capillaroscopy findings in a population with connective tissue disease and in normal healthy controls. Ann Rheum Dis. 1996;55(8):507–12.
26. Furtado RNV, Pucinelli MLC, Cristo V V., Andrade LEC, Sato EI. Scleroderma-like nailfold capillaroscopic abnormalities are associated with anti-U1-RNP antibodies and Raynaud’s phenomenon in SLE patients. Lupus. 2002;11(1):35–41.
27. Cutolo M. Atlas of capillaroscopy in rheumatic diseases. 1st ed. Elsevier; 2010.
28. Lambova S, Müller-Ladner U. Capillaroscopic pattern in systemic lupus erythematosus and undifferentiated connective tissue disease: What we still have to learn? Rheumatol Int. 2013;33(3):689–95.
29. van Roon AM, Huisman CC, Van Roon AM, Zhang D, Stel AJ, Smit AJ, et al. Abnormal nailfold capillaroscopy is common in patients with connective tissue disease and associated with abnormal pulmonary function tests. J Rheumatol. 2019;46(9):1109–16.
30. Schonenberg-Meinema D, Bergkamp SC, Nassar-Sheikh Rashid A, van der Aa LB, de Bree GJ, ten Cate R, et al. Nailfold capillary abnormalities in childhood-onset systemic lupus erythematosus: a crosssectional study compared with healthy controls. Lupus. 2021;30(5):818–27.
31. Schonenberg-Meinema D, Bergkamp SC, Nassar-Sheikh Rashid A, Gruppen MP, Middelkamp-Hup MA, Armbrust W, et al. Nailfold capillary scleroderma pattern may be associated with disease damage in childhood-onset systemic lupus erythematosus: Important lessons from longitudinal follow-up. Lupus Sci Med. 2022;9(1):1–9.
32. Lambova SN, Müller-Ladner U. Capillaroscopic pattern in inflammatory arthritis. Microvasc Res. 2012;83(3):318–22.
33. Rajaei A, Dehghan P, Amiri A. Nailfold capillaroscopy in 430 patients with rheumatoid arthritis. Casp J Intern Med. 2017;8(4):269–75.
34. Valentini G, Pope JE. Undifferentiated connective tissue disease at risk for
systemic sclerosis: Which patients might be labeled prescleroderma? Autoimmun Rev. 2020;19(11):102659.
35. Ламбова С. Капиляроскопия в ревматологията - норма и патология. 2021. ЛаксБук ISBN 978-619-189-170-2.
36. Antunes M, Scirè CA, Talarico R, Alexander T, Avcin T, Belocchi C, et al. Undifferentiated connective tissue disease: State of the art on clinical practice guidelines. RMD Open. 2019;4:1–4.
37. Mosca M, Neri R, Bombardieri S. Undifferentiated connective tissue diseases (UCTD): A review of the literature and a proposal for preliminary classification criteria. Clin Exp Rheumatol. 1999;17(5):615–20.
38. De Angelis R, Cerioni A, Del Medico P, Blasetti P. Raynaud’s phenomenon in undifferentiated connective tissue disease (UCTD). Clin Rheumatol. 2005;24(2):145–
51.
39. Ламбова С., Куртева Е., Джамбазова С, Генева-Попова М КД. Недиференцирано заболяване на съединителната тъкан с периферен съдов синдром – капиляроскопски и имунологични находки. Ревматология 2022. Приложение 2. стр. 19-23.
40. Monti S, Montecucco C, Bugatti S, Caporali R. Rheumatoid arthritis treatment: The earlier the better to prevent joint damage. RMD Open. 2015;1(Suppl 1):1–5.
41. Bellando-Randone S, MatucciCerinic M. Very Early Systemic Sclerosis and Pre-systemic Sclerosis: Definition, Recognition, Clinical Relevance and Future Directions. Curr Rheumatol Rep. 2017;19(10).
Х. Видинова, А. Коева*, Д. Антонова Катедра по Офталмология, ВМА - София *Катедра по Оптика и спектроскопия, СУ „Климент Охридски“
ОПРЕДЕЛЕНИЕ
Миопията е вид клинична рефрак-
ция, форма на сферична рефрак-
ционна аномалия, при която окото
има относително по-силна пречуп -
вателна сила за съответната дължи -
на на предно-задната ос. Фокусът на
тази оптична система се намира мно -
го пред ретината[1]. Поради това, об -
разът на точка не е точка, а петно
върху ретината. Единствено дивер -
гентните лъчи, идващи отблизо раз -
положени обекти дават ясен образ
на ретината. С това е свързан и тер -
минът късогледство - гледащ на къси
разстояния. Това е оптична система, която може да фокусира върху ретината само дивергентните лъчи.
Основните характеристики на мио -
пичното око могат да се обобщят по
следния начин:
• успоредните лъчи се пресичат в стъкловидното тяло пред ретината.
• образът на точка е петно върху ретината[1,2]
• дивергентните лъчи, пречупвайки се дават образ върху ретината.
• PR се намира на по-близко разстояние от 5 м, Фиг. 1.
Миопията може да бъде осева, когато предно-задната ос на окото е
по-голяма, рефрактивна, когато ре -
фракцията е по-силна, комбинацион -
на, когато дължината на окото и ре -
фракцията са в рамките на нормата, но са съчетани така, че образите не
попадат върху ретината и смесена,
когато и оста на окото е по-дълга, и рефракцията е по-силна. Точката на ясно виждане се намира на разстояние по-малко от 5 м[15]. Така при ми -
опия от 1 диоптър, тя е разположена
на 1 м пред окото.
Според тежестта на рефракционната аномалия миопията бива слаба, средна и силна. Слаба е до -3,0 диоптъра, средна от -3,0 до -6,0 и силна (висока) миопия над -6,0 диоптъра[7]
Миопията може да бъде вродена или да се прояви по-късно, най-често в училищна възраст. Тя може да бъде стационарна или прогресираща. При стационарната диоптрите обикновено не се променят съществено след пубертета[9]. При прогресиращата миопия рефракцията бързо нараства и достига до -10, -20 диоптъра. Комбинира се с увеличен предно-заден диаметър на окото, изтъняване на ретината и склерата, в резултат на което настъпват дегенеративни изменения.
ЕПИДЕМИОЛОГИЯ Късогледството, което преди години беше считано за една обикновена вариация на клиничната рефракция, в момента се превръща в световна епидемия, с множество сериозни усложнения за зрението[1,2,10]. През последните години броят на хората с миопия непрекъснато нараства, Фиг. 2 Късогледството се разраства в световен мащаб. Очаква се до 2050 г. половината от населението на света –5 билиона души да бъдат късогледи, а около 1 билион от тях да развият свързани с миопията усложнения. Ако в момента миопията е 27% в световен мащаб се очаква през следващото десетилетие нейната честота в азиатските страни да достигне 87%[11,14].
Смята се, че в бъдеще ще бъде основната причина за необратима слепота в световен мащаб, поради драстичното увеличаване на броя на хората с ексцесивна миопия. Именно това я прави изключително актуален проблем с голямо социално значение.
РИСКОВИ ФАКТОРИ ЗА РАЗВИТИЕ И ПРОГРЕСИЯ НА МИОПИЯТА Миопията е предизвикана от комплексното взаимодействие между генетичните фактори и тези на околната среда (Фиг. 3).
Генетичните фактори, макар и многократно обсъждани и оспорвани, си остават и до днес един основен рисков фактор за развитие на късогледството. Доказано е, че ако един от родителите е късоглед, то рискът и детето да е късогледо е 3 пъти по-голям от обикновено. При 2-ма родители късогледи, то и рискът е 6 пъти по-голям от нормалния[3,8]. Оказва се, че и децата на късогледи родители са по-предразположени от прогресия на късогледството.
Факторите на околната среда са също от особено значение. От тях от особено значение е етническата принадлежност. Оказва се, че най-голяма е честота на късогледите в Азия и Югоизточна Aзия. В тези страни се отделя особено голямо значение на образованието и академичните постижения. Оказва се, че претоварените учебни планове, изискващи много часове работа наблизо водят до бърза прогресия на миопията[4,12,13].
Образованието играе важна роля за появата на късогледство и неговата прогресия.
Скорошно международно проучване съобщава, че всяка допълнителна година на обучение е свързана с -0,50 D по-висока миопия.
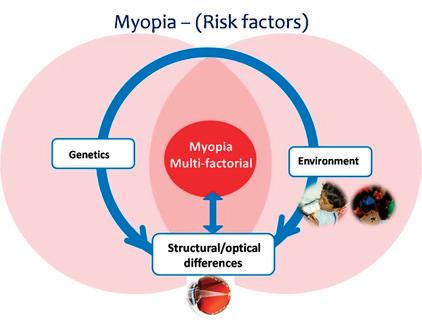
От особено значение
като рисков фактор е
съотношението вре -
ме, прекарано пред компютърния екран
и време навън[5]
Честота и прогресия
на късогледството
и свързаните с него
фактори при децата
в училищна възраст
в Делхи са обект на
много проучвания, (NIM Study, Saxena et al, 2017 ).
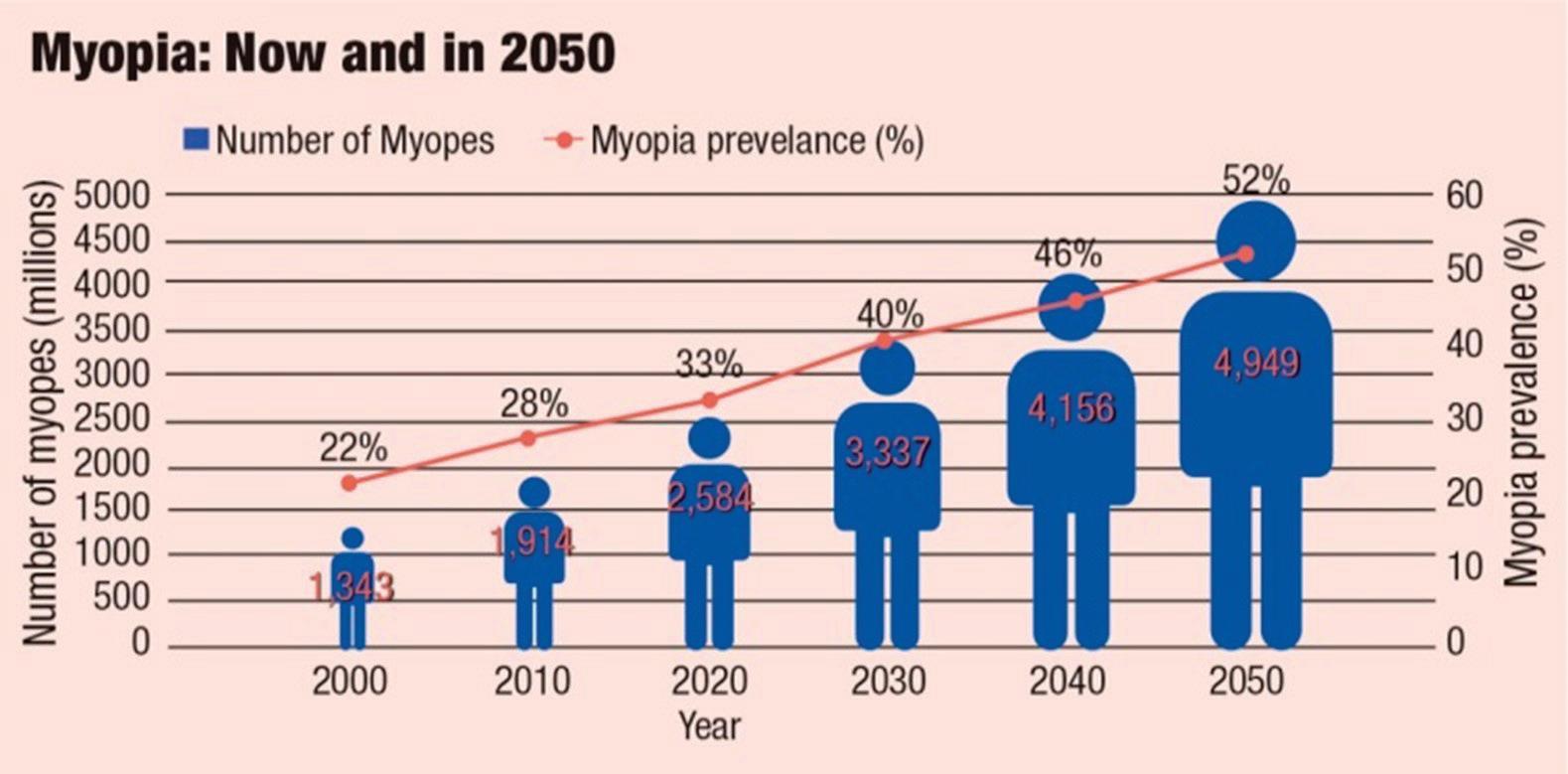
В едно от тях са об -
хванати 10 000 деца
на възраст 5-15 го -
дини, като резулта -
тите показват, че при
50% от децата ми -
опията прогресира
~0,27 D.
• >6 часа четене/пи -
сане увеличават
риска от прогре -
сия на миопията
• >4 часа видео -
игри/компютър и
гледането на теле -
визия увеличават
риска
• >2 часа/ден време
на открито са про -
тективни за разви -
тието на миопията
• 7 часа/седмично
време пред ком -
пютърния екра -
на води до 3 пъти
по-голям риск от
късогледство[6] .
Протективният ефект
на времето, прека -
рано навън се дължи
на множество факто -
ри, най-важните от
които са:
• продължително
излагане на слънчева светлина
• излагане на светлина от късовълновия спектър с дължина на вълната (360–400 nm)
• ултравиолетовата светлина
• повишаването на нивата на вит. D в организма.
Фиг. 1
Оптичната система на миопичното око, успоредните лъчи се пресичат в точка пред ретината.
Фиг. 2 Броят на миопиите в света непрекъснато нараства, като се очаква до 2050 г. броят им да достигне до 50% от всички рефрактивни аномалии
Фиг. 3
Факторите, чието взаимодействие води до развитие на миопия
Фиг. 4
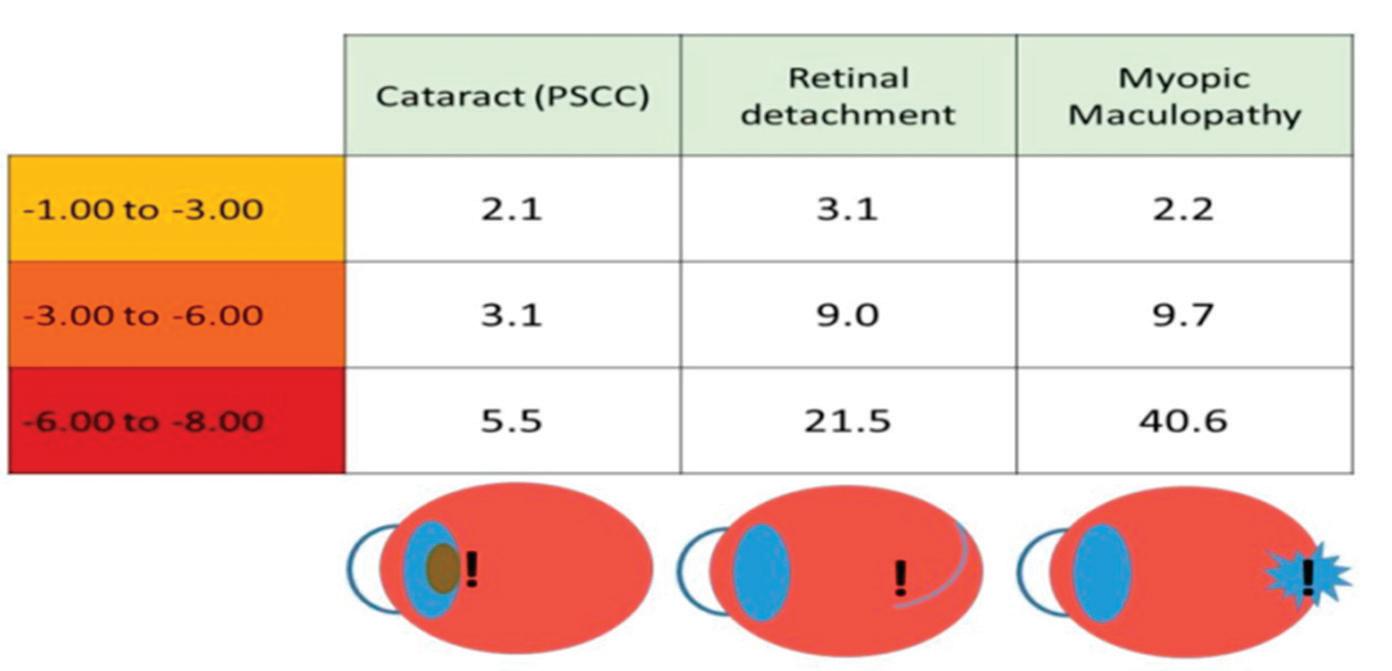
Нарастване на риска от
усложнения, с нараства -
не на диоптрите къ -
согледство. От фигурата
се вижда, че пациентите
с късогледство над 6 ди-
оптри са с 40 пъти по-ви-
сок риск от развитие на
миопична макулопатия
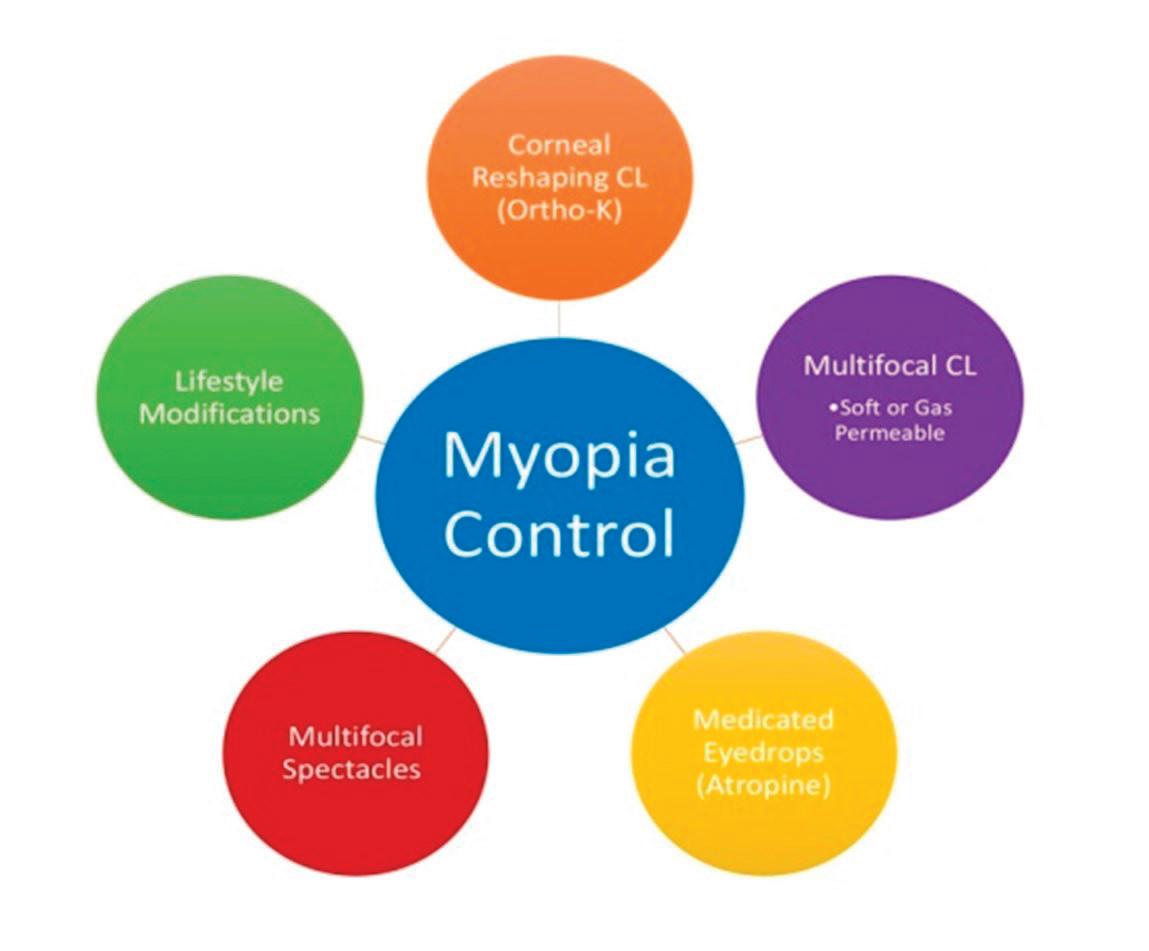
и силно намаляване на зрителната острота[11]
Фиг. 5
Комплексният подход за превенция на миопията
лищна възраст и се свързва с прекомерното натоварване на зрението в училище и лошата хигиена на четене и писане. Понякога късогледството може да е
Всичко това намалява стимулите за растеж на дължината на очната ябълка и прогресията на миопията.
Работа наблизо. Оказва се, че по-продължителното време прекарано в близка работа, отколкото прекарано навън, води до по-бърза прогресия на миопията. Основният рисков фактор е продължителната работа наблизко на по-малко разстояние от f <20 cm. Налице е съществена връзка между времето пред компютърния екран и прогресията на мио -
пията[3]
КЛИНИЧНА
КАРТИНА НА
КЪСОГЛЕДСТВОТО
Повечето пациен -
ти се оплакват от по -
степенно настъпило
намаляване на зре -
нието, най-вече надалеч. Обикновено
се появява в учи -
свързано с астенопични оплакваниянеприятно усещане на тежест и дискомфорт в очите и челото от пренапрягане на вътрешните прави мускули. Често пъти, за да подобрят зрението си, миопите си присвиват очите, като по този начин се пропуска само централният сноп светлина и се намаляват кръговете на светлоразсейване върху ретината.
Макар и една от формите на клиничната рефракция, миопията може да бъде свързана с редица сериозни усложнения като: • Отлепване на ретината
• Патологична катаракта - нуклеарна
• Кръвоизливи в ретината и стъкло -
видното тяло
• Дегенеративни промени в макулата
• Кривогледство
Изследванията показват, че колко -
то по-голяма е миопията[14,15], толко -
ва по-голям е и рискът от развитие на
усложнения при нея Фиг. 4.
ПРОФИЛАКТИКА И ПРЕВЕНЦИЯ НА РАЗВИТИЕТО НА МИОПИЯ Намаляването на прогресията на
миопията, както и на броя на късогледите по света, е една много важна кауза, способстваща намаляването на болните с глаукома и миопична
макулопатия по света. Превенцията
на късогледството е комплексен про -
цес, включващ множество различни компоненти, Фиг. 5.
В превенцията на ексцесивната ми -
опия влизат множество фактори - от
промяна на стила на живот, през различни мултифокални лещи и очила, до рефрактивна хирургия, ортокера -
тология и използване на ниски дози атропин[14]
Основните препоръки за превенция
на миопията са:
1. Поне 90 минути навън на открито
дневно, активен спорт 60 минути.
2. 20:20 правило – на всеки 20 минути, почивка за 20 секунди.
3. При четене и писане винаги на лакът разстояние от книгата.
4. Не повече от 2 часа пред електронните устройства на ден след училище.
Промяната в начина на живот повлиява положително развитието на миопията. Доказано е, че всеки допълнителен час активност навън води до редуциране на риска от миопия с 2%[8,12]. Протективното въздействие на активностите навън е свързано с медиираното от слънчевата светлина отделяне на допамин в организма, а се смята, че допаминът намалява растежа на очната ябълка.
Допълнителният прием на вит. D също е с позитивен ефект за задържане развитието на късогледството. Множество изследвания показват по-ниски нива на серумния вит. D при късогледи, в сравнение с не късогледи деца[13].
Осветлението у дома също е важно. Изследване в Китай показва, че ако се увеличи осветеността в класните стаи от 100 на 500 lux това намалява развитието на късогледство при децата. Обратно, LED светлините увели -
чават миопията и могат да причинят фототравма на фоторецепторите[9]
Съществуват интернет програми, които могат да предположат възможния риск от развитие на миопия. Те са лесно достъпни и могат да се използват от всеки. Такива са My Kids
Vision: Myopia Risk Calculator при въвеждане от родителите на следните данни:
• Възраст на детето
• Диоптри късогледство
• Възраст на поява на късогледството
• Късогледство при родителите
• Близка работа дневно
• Време, прекарано навън дневно
Става възможно да се изчисли рискът от развитие на късогледство и да се препоръчат необходимите мерки.
Близката работа вкъщи, отнесена към играта навън са ключови фактори за развитието на късогледството и за неговата протекция. Намаляването на работата наблизо и повишаване на активностите навън е основен подход за превенция на късогледството.
Допреди няколко години миопите бяха 27% от хората на Земята до 2050 г. в някои страни на света те ще станат 85%, ето защо е нужно да действаме сега, защото при късогледството превенцията е по-важна от лечението.
1. Holden BA, Fricke TR, Wilson DA, et al. Global prev- alence of myopia and high myopia and temporal trends from 2000 through 2050. Ophthalmology 2016; 123: 1036–1042.
2. Morgan IG, Ohno-Matsui K and Saw S-M. Myopia. Lancet 2012; 379: 1739–1748.
3. Resnikoff S, Jonas JB, Friedman D, et al. Myopia- a 21st century public health issue. Invest Ophthalmol Vis Sci 2019; 60: Mi–Mii.
4. Fricke T, Holden B, Wilson D, et al. Global cost of cor- recting vision impairment from
uncorrected refractive error. Bull World Health Org 2012; 90: 728–738.
5. Wu L, Sun X, Zhou X, et al. Causes and 3-year-incidence of blindness in Jing-An District, Shanghai, China 2001– 2009. BMC Ophthalmol 2011; 11: 10.
6. Flitcroft DI. The complex interactions of retinal, opti- cal and environmental factors in myopia aetiology. Prog Retin Eye Res 2012; 31: 622–660.
7. Haarman AEG, Enthoven CA, Tideman JWL, et al. The complications of myopia: a review and meta-analysis. Invest
Ophthalmol Vis Sci 2020; 61: 49.
8. Grzybowski A, Kanclerz P, Tsubota K, et al. A review on the epidemiology of myopia in school children worldwide. BMC Ophthalmol 2020; 20: 27.
9. Troilo D, Smith EL III, Nickla DL, et al. IMIexperimental models of emmetropization and myopia. Invest Ophthalmol Vis Sci 2019; 60: M31–M88.
10. Tedja MS, Haarman AEG, MeesterSmoor MA, et al. IMI-myopia genetics report. Invest Ophthalmol Vis Sci 2019; 60: 89–105.
11. Wolffsohn JS, Flitcroft DI, Gifford KL, et al. IMI- myopia control reports overview and introduction. Invest Ophthalmol Vis Sci 2019; 60: M1–M17.
12. Flitcroft DI, He M, Jonas JB, et al. IMI-defining and clas- sifying myopia: a proposed set of standards for clinical and epidemiologic studies. Invest Ophthalmol Vis Sci 2019; 60: M20–M30.
13. Sorsby A. Refraction and its components in twins. Privy council, Medical research council, Special report series, no.
303. London: HM Stationery Office, 1962. pp. 136–137.
14. Kepler J. Dioptrice, Agsburg (1611): Cited by Duke- Elder S and Abrams D. Ophthalmic optics and refraction. In: DukeElder S (ed.) System of ophthalmology. Vol V. London: Henry Kimpton, 1970, p.341.
15. Cohn H (1867): Untersuchungen der Augen von 10060 Schoolkindern nebst Vorschlägen 3 fur Verbesserung der Augen nachtheiligen Schul-Einrichtungen, Leipzig 1867. Cited by Rehm DS. The myopia myth. Ligonier, IN: IMPA, 1981, p.57.
Н. Пасков1 , М. Дойков, д.м.1,2 1Клиника по Урология, УМБАЛ „Каспела“ – Пловдив 2Катедра по „Урология и
Обща Медицина“, МУ – Пловдив
Еректилна дисфункция (ЕД) е състояние, при което е налице постоянна или повтаряща се неспособност на мъжа да получи и задържи ерекция, достатъчна за извършване на задоволителен сексуален акт. Това е сравнително често срещано заболяване, засягащо до 52% от мъжете на възраст между 40 и 70 години и е свързано с намалено качество на живот. Според новите данни най-честата причина за ЕД е съдово заболяване на артериите на пениса което представлява до 80% от случаите. Системата азотен оксид-цикличен гуанозин-3,5-монофосфат (NOcGMP) е важна в производството на артериална дилатация и венозна оклузия, необходими за постигане и поддържане на ерекция. Аномалиите в тази вазодилататорна система, дължащи се на ендотелна дисфункция, присъстват при атеросклерозата и играят важна роля в патофизиологията на ЕД. Лекарствата инхибитори на фосфодиестераза тип 5 (PDE5), които инхибират разграждането на азотен оксид-цикличен гуанозин-3,5-монофосфат (NO-cGMP), предизвикват вазодилатация и подобряват функцията на ендотелните клетки, като по този начин се постига много добър ефект при пациенти с ЕД.
ЕПИДЕМИОЛОГИЯ
Според съвременните проучвания
разпространението на пълна ЕД е приблизително 5% сред 40-годишните, 10% сред 60-годишните, 15% сред 70-годишните и 30-40% сред 80-годишните мъже. Предвижда
се, че до 2025 г. около 322 милиона
мъже по света ще страдат от ЕД [1,2] .
Според етиологията тя може да
бъда психогенна, органична или смесена. От урологично естест-
во при около 25-75% се наблюдава
еректилна дисфункция в следствие
на усложнение от радикална простатектомия без значение от оперативната техника, било то отворена, лапароскопска или робот-асистирана. След оперативна намеса по повод на приаписъм също може да се
наблюдава ЕД. Обикновено всички
тези хирургични интервенции нарушават интегритета на кавернозните тела и по този начин се достига до ЕД [3,4,5,6] .
Психогенна
• Загуба на привличане
• Трудности във взаимоотношенията
• Стрес
• Безпокойство от изпълнението на сексуалния акт
Психиатрична
• Депресия
Неврогенна
• Травма на гръбначния мозък
• Множествена склероза
• Захарен диабет
• Лезия на междупрешленния диск
• Алкохол Ендокринна
• Хормонален дефицит
• Хиперпролактинемия
• Повишен глобулин, свързващ половите хормони
Сърдечно-съдова
• Пушене
• Захарен диабет
• Хиперлипидемия
• Периферно съдово заболяване
• Метаболитен синдром
• Функционално увреждане на венооклузивния механизъм
ПАТОФИЗИОЛОГИЯ Ерекцията на пениса е невроваскуларен феномен, който изисква разширяване на кръвоносните съдове на пениса, релаксация на гладката мус -
кулатура, повишен интракавернозен кръвен поток и нормална венооклузивна функция[7]
Съдовото заболяване на пениса е най-честата причина за органична ЕД и може да включва няколко патофизиологични механизма, включително нарушен артериален приток, нарушена гладкомускулна кавернозна релаксация, индуцирана от хронична исхемия, увеличена кавернозна гладкомускулна контракция, кавернозна фиброза, венооклузивна дисфункция и хронична или епизодична хипоксемия.
Ендотелната дисфункция е последният общ път за много случаи на ЕД. Тя може да бъде ранна проява на генерализирана ендотелна дисфункция и предиктор и предвестник на други форми на сърдечно-съдови заболявания[8]. Повече от половината мъже с ЕД, кои -
то имат липса на сърдечни симптоми имат необичаен стрес тест и при 40% е установено, че имат значима коронаропатия[9]. Освен възрастта, основните рискови фактори са: тютюнопушене, захарен диабет, хипертония, абнормен липиден профил, затлъстяване и лип -
са на движение.
По същество всяко състояние, което уврежда ендотелната функция, може да доведе до ЕД. Други фактори включват депресия и ендокринни разстройства[10]
ДИАГНОСТИКА Необходими са пълна анамнеза и задълбочен клиничен преглед на пациента, за да се потвърди, че пациентът страда от ЕД и/или друга сексуална дисфункция, като хипоактивно желание или преждевременна еякулация. Разработени са няколко въпросника за обективно оценяване на еректилния проблем [11] .
Кратката форма с пет въпроса на Международния индекс на еректилната функция (IIEF), IIEF-5 или Инвентаризация на сексуалното здраве за мъже е полезна както за диагностика, така и за оценка на отговора на лечението. ЕД може да бъде ранен симптом на значимо системно състояние, като захарен диабет или сърдечно-съдово заболяване.
Констатациите от анамнезата и прегледа на пациента могат да бъдат допълнени с изследвания за идентифициране на причина -
та за ЕД [12] . Трябва да се установи връзката между тревожността и ЕД. Психогенната ЕД е вероятно при по-млади мъже без съдови рискови фактори, които съобщават за вне -
запна поява на ЕД и персистиращи ранни сутрешни или нощни ерекции.
Психогенната ЕД може да бъде причинена от няколко проблема, главно безпокойство
при изпълнението, но също и вина, депресия, проблеми във взаимоотношенията или страх и лична тревожност. Трябва да се направи внимателно проучване относно текущите лекарства, като бета-блокери и тиазидни диуретици и антидепресанти, както и употребата на наркотици за развлечение [13] ЛЕЧЕНИЕТО НА ЕРЕКТИЛНАТА ДИСФУНКЦИЯ ПРЕДИ ВСИЧКО ЗАВИСИ ОТ ЕТИОЛОГИЯТА НА ЗАБОЛЯВАНЕТО Лечение при пациенти със сърдечно съдово заболяване - ЕД е свързана с множество рискови фактори за коронарно-артериално заболяване, включително липидни аномалии, хипертония, тютюнопушене, диабет, затлъстяване и липса на физическа активност. Мъжете с доказана васкулогенна ЕД или множество съдови рискови фактори трябва да бъдат изследвани за миокардна исхемия чрез стрес електрокардиограма на бягаща пътека или коронарна ангиография с компютърна томография. Годността за възобновяване на сексуалната активност тряб -
ва да се оцени чрез стрес тест преди започване или възобновяване на сексуалната активност [14]
Лечение при пациенти с психогенно разстройство - психосексуалната терапия за ЕД не може да бъде стандартизирана, тъй като източникът на тревожност варира между пациентите. Трудностите във взаимоотношенията, депресията, чувството за вина, проблемите с интимността и липсата на сексуален опит могат да увеличат безпокойството и/или конфликта, което след това може да се прояви като ЕД.
Психосексуалните варианти на лечение варират от просто сексуално образование през подобрена партньорска комуникация до когнитивна и поведенческа терапия и често се комбинират с фармакотерапия за ЕД[15,16]
Резултатите от психосексуалната терапия са
относително добри в краткосрочен
план, но дългосрочните резултати са крайно незадоволителни.
Органичната ЕД може да бъде свързана с прогресивно влошаващо се
безпокойство, което допълнително
влошава еректилната функция. За да
се лекуват тези мъже холистично, ле -
карят и психотерапевтът може да се
наложи да си сътрудничат[17,18].
ЛЕЧЕНИЕТО НА ЕРЕКТИЛНАТА
ДИСФУНКЦИЯ ПРИ ЛИПСАТА НА
НЯКОЯ ОТ ВЕЧЕ ИЗБРОЕНИТЕ
ПРИЧИНИ БИВА В 3 ЛИНИИ:
1. Фармакотерапия - те включват инхибиторите на фосфодиестераза 5 (PDE5) - силденафил, тадалафил и варденафил.
2. Интракавернозни инжекции – папаверин.
2.1 Вакуумни устройва - те създават отрицателно налягане и приток на
кръв към половия член, обаче за да се задържи е необходимо да се
постави пристягащ пръстен в основата на половия член[19,20]. Като нежелана лекарствена реакция може да има болка в члена, което да намали удоволствието, изтръп -
ване на члена, може да не се постигне еякулация, може да се постигне и ретроградна еякулация. Обикновено този пръстен не бива да се държи повече от 30 минути, защото над това време може да настъпи некроза на кожата на половия член. Тези вакумни устройва могат да бъдат приложени при пациенти, които имат редки сексуални контакти (при възрастни пациенти)[21,22,23]
2.2 Локални инстилации в уретратапростагландин Е1.
3. Пенилни протези – те могат да бъдат полуригидни и надуваеми. Надуваемите могат да бъдат ед-
нокомпонентни или двукомпонентни.
ЗАКЛЮЧЕНИЕ
Еректилната дисфункция е сравнително често срещан проблем, като се свързва с намалено качество на живот както на пациента, така и на партньора. Рискови фактори за развитие на ЕД са заболявания като: захарен диабет, хипертония, хиперлипидемия и тютюнопушене.
ЕД може да бъде първата проява на генерализирана ендотелна дисфункция и е предиктор за цялостното сърдечно-съдово здраве и тиха миокардна исхемия. Лечението на ЕД с фармакотерапия самостоятелно или в комбинация със степенувана психосексуална терапия е ефективно за подобряване и/или възстановяване на сексуалната функция при повечето мъже.
1. Feldman HA, Goldstein I, Hatzichristou DG, Krane RJ, McKinlay JB. Impotence and its medical and psychosocial correlates: results of the massachusetts male aging study. J Urol 1994; 151: 54– 61.
2. Jensen J, Lendorf A, Stimpel H, Frost J, Ibsen H, Rosenkilde P. The prevalence and etiology of impotence in 101 male hypertensive outpatients. Am J Hypertens 1999; 12: 271–
275.
3. Saenz De Tejada I, Goldstein I, Azadzoi K, Krane RJ, Cohen RA. Impaired neurogenic and endothelium-mediated relaxation of penile smooth muscle from diabetic men with impotence. N Engl J Med 1989; 320: 1025–1030.
4. Goldstein I, Lue TF, Padma-Nathan H, Rosen RC, Steers WD, Wicker PA. Oral sildenafil in the treatment of erectile dysfunction. Sildenafil Study Group. N Engl J Med 1998; 338: 1397–1404.
5. Chew KK. Prevalence of erectile dysfunction
in community-based studies. Int J Impot Res 2004; 16: 201– 202.
6. Kirby M, Jackson G, Betteridge J, Friedli K. Is erectile dysfunction a marker for cardiovascular disease. Int J Clin Pract 2001; 55: 614– 618.
7. Fedele D, Coscelli C, Santeusanio F, Bortolotti A, Chatenoud L, Colli E et al. Erectile dysfunction in diabetic subjects in Italy. Gruppo Italiano Studio Deficit Erettile nei Diabetici. Diabetes Care 1998; 21: 1973– 1977.
8. De Berardis G, Pellegrini F, Franciosi M, Belfiglio M, Di Nardo B, Greenfield S et al. Identifying patients with type 2 diabetes with a higher likelihood of erectile dysfunction: the role of the interaction between clinical and psychological factors. J Urol 2003; 169: 1422–1428.
9. Brunner GA, Pieber TR, Schattenberg S, Ressi G, Wieselmann G, Altziebler S et al. [Erectile dysfunction in patients with type I diabetes mellitus]. Wien Med Wochenschr 1995; 145:
584– 586.
10. Rosen R, Altwein J, Boyle P, Kirby RS, Lukacs B, Meuleman E et al. Lower urinary tract symptoms and male sexual dysfunction: the multinational survey of the aging male (MSAM7). Eur Urol 2003; 44: 637– 649.
11. Cappelleri JC, Rosen RC, Smith MD, Mishra A, Osterloh IH. Diagnostic evaluation of the erectile function domain of the international index of erectile function. Urology 1999; 54: 346– 351.
12. Althof SE. Quality of life and erectile dysfunction. Urology 2002; 59: 803– 810.
13. Seidman SN, Roose SP, Menza MA, Shabsigh R, Rosen RC. Treatment of erectile dysfunction in men with depressive symptoms: results of a placebo-controlled trial with sildenafil citrate. Am J Psychiatry 2001; 158: 1623– 1630.
14. Jackson G, Rosen RC, Kloner RA, Kostis HB. The second princeton consensus on sexual dysfunction and cardiac risk: new guidelines for sexual medicine. J Sex Med 2006; 3: 28– 36;
discussion 36.
15. Melnik T, Althof S, Atallah AN, Puga ME, Glina S, Riera R. Psychosocial interventions for premature ejaculation. Cochrane Database Syst Rev 2011; CD008195.
16. Hawton K, Catalan J, Martin P, Fagg J. Longterm outcome of sex therapy. Behav Res Ther 1986; 24: 665– 675.
17. Porst H, Rosen R, Padma-Nathan H, Goldstein I, Giuliano F, Ulbrich E et al. The efficacy and tolerability of vardenafil, a new, oral, selective phosphodiesterase type 5 inhibitor, in patients with erectile dysfunction: the first at-home clinical trial. Int J Impot Res 2001; 13: 192– 199.
18. Brock GB, McMahon CG, Chen KK, Costigan T, Shen W, Watkins V et al. Efficacy and safety of tadalafil for the treatment of erectile dysfunction: results of integrated analyses. J Urol 2002; 168 (4 Pt 1): 1332– 1336.
19. Porst H, Giuliano F, Glina S, Ralph R, Adolfo R, Casabe AR et al. Evaluation of the
efficacy and safety of once-a-day dosing of tadalafil 5 mg and 10 mg in the treatment of erectile dysfunction: results of a multicenter, randomized, double-blind, placebo-controlled trial. Eur Urol 2006; 50: 351– 359.
20. McMahon C. Efficacy and safety of daily tadalafil in men with erectile dysfunction previously unresponsive to on-demand tadalafil. J Sex Med 2004; 1: 292– 300.
21. Porst H. The rationale for prostaglandin E1 in erectile failure: a survey of worldwide experience. J Urol 1996; 55: 802– 815.
22. McMahon CG. Comparison of the response to the intracavernosal injection of a combination of papaverine and phentolamine, prostaglandin E1 alone and a combination of all three in the management of impotence. Int J Impotence Res 1991; 3: 133– 142.
23. Pryor J, Akkus E, Alter G, Jordan G, Lebret T, Levine L et al. Peyronie's disease. J Sex Med 2004; 1: 110– 115.

Н. Пасков1 , М. Дойков, д.м.1,2
1Клиника по Урология, УМБАЛ „Каспела“ – Пловдив
2Катедра по „Урология и
Обща Медицина“, МУ – Пловдив Инфертилитет е невъзможността на една сексуално активна двойка, неприлагаща контрацептивни методи, да постигне спонтанна бременност в рамките на една година. Мъжкият инфертилитет е многофакторно състояние, което допринася за около една трета от случаите на инфертилитет по света. Докладвани са няколко хромозомни аберации, едногенни и полигенни асоциации с дефекти на мъжкия фактор. Тези дефекти се проявяват като дефекти в броя на сперматозоидите или дефекти в качеството на сперматозоидите, водещи до инфертилитет. Но в почти 40% от случаите генетичната етиология на мъжкия инфертилитет остава идиопатична. Разбирането на причинно-следствените генетични фактори е от решаващо значение за ефективното управление и консултиране на пациентите. Няколко фактора, вариращи от инфекции, хормонална дисфункция до структурни дефекти, могат да причинят тези промени, водещи до инфертилитет. Въпреки че клиничното представяне на пациенти с мъжки инфертилитет е хетерогенно и комплексно, причинният фактор в около 15% от случаите се дължи или на хромозомни аберации, или на промени в гените кодиращи процесите в сперматогенезата и развитието на мъжкатата репродуктивна система.
ЕТИОЛОГИЯ
Фертилността при мъжа може да
бъде намалена вследствие на реди -
ца заболявания като:
• Вродени или придобити урогенитални аномалии
• Злокачествени заболявания
• Инфекции на урогениталния
тракт
• Повишена температура в скротума
• Ендокринни нарушения
• Генетични аномалии
• Имунологични фактори
ФИЗИОЛОГИЯ НА
СПЕРМАТОГЕНЕЗАТА
По време на сперматогенезата мъжките зародишни клетки (сперматогонии) се развиват в зрели сперматозоиди през 3 отделни фази: сперматогониите се разделят чрез митоза на първични сперматоцити, които на свой ред претърпяват мейоза (I и II), за да образуват сперматиди[1,2,3]. След това сперматидите се
развиват чрез цитодиференциация в удължени сперматозоиди по време на спермиогенезата. Времето, необходимо за сперматогенеза, е специфично за вида и то трае между 42 и 76 дни. При хората сперматогенезата протича в сертолиевите клетки, разположени по цялата дължина на семенните тубули на тестисите в спираловидна подредба, в няколко етапа, представени в едно напречно сечение. Сертолиевите клетки осигуряват структурна и функционална подкрепа на зародишните клетки, а Лайдиговите клетки синтезират тестостерон[4]. Тези функции на тестисите зависят от оста хипоталамус-хипофиза (HPT). Пулсиращата секреция на гонадотропин-освобождаващ фактор (GnRH) стимулира секрецията на фоликулостимулиращ хормон (FSH) и лутеинизиращ хормон (LH) от предния дял на хипофизата. FSH стимулира функцията на Сертолиевите клетки и сперматогенезата. Сертолиевите и Лайдиговите клетки секрети -
рат съответно инхибин В и тестостерон. Тестостеронът и инхибин В имат отрицателни ефекти на обратната връзка на нивата на хипофизата и хипоталамуса. Оптималната сперматогенеза изисква действие както на тестостерона, така и на FSH. Нарушенията на някоя от тези стъпки могат да доведат до дисфункция на тестисите и мъжки инфертилитет[7,8].
СПЕРМАЛЕН АНАЛИЗ И КАЧЕСТВО НА СПЕРМАТА Конвенционалният анализ на спермата е отличителният диагностичен тест за мъжки инфертилитет (Табл. 1). Той отразява производството на сперматозоиди в тестисите, проходимостта на каналната система и секреторната активност на жлезите. По-ниските референтни диапазони за параметрите на спермата са генерирани въз основа на данни от фертилни мъже, чиито партньорки са имали време до бременност в рамките на 1 година[10,11,12]. Мъжете с па -
Параметри Референтни стойности Аномалия Описание
Обем на еякулат ≥1.5 ml
pH ≥7.2
Концентрация на сперматозоиди
≥15 милиона/ml
Азооспермия Липса на сперма в семенната плазма Олигозооспермия <15 милиона сперматозоиди/ml
Криптозооспермия <1 милион сперматозоиди/ml
Табл. 1
Референтен стойности
според СЗО за анализ на еякулат с примери за основни аномалии, свързани с анализа
Общ брой сперматозоиди
Обща подвижност на сперматозоидите
Прогресивна подвижност на сперматозоидите
Морфология на сперматозоидите
≥39 милиона сперматозоиди/еякулат
≥40% подвижни сперматозоиди Астенозооспермия
≥32% прогресивно подвижни сперматозоиди
Астенозооспермия
≥4% морфологично нормални сперматозоиди Тератозооспермия
Олигоастенотератозооспермия (OAT синдром)
раметри на сперматозоидите под нормалните стойности според Световната здравна организация (СЗО) се считат за мъжки фактор на безплодие и качеството на спермата се използва като сурогатна мярка за мъжката плодовитост. Общият брой сперматозоиди на еякулат и концентрацията на сперматозоиди са свързани с резултатите от плодовитостта като зачеване, време до бременност и процент на бременност . Най-значимите дефекти на еякулата, свързани с инфертилитет, са обобщени в Табл. 1[13,14,15] .
ОКСИДАТИВЕН СТРЕС И ДНК ФРАГМЕНТАЦИЯ НА ЕЯКУЛАТ Реактивните окислителни видове на еякулата (ROS) и индексът на ДНК фрагментацията на еякулата,представляват нови тестове за самата му функция. Семенните ROS се освобождават физиологично от левкоцитите като странични продукти от вътреклетъчните метаболитни пътища и по време на производството на аденозин трифосфат (АТФ)
от митохондриите на еякулата[15,16,17]. Малки количества ROS в еякулата са от съществено значение за оптималната му функция и фертилност. Съществуват обаче редица ек-
<40% общо подвижни сперматозоиди или <32% прогресивно подвижни сперматозоиди
<40% общо подвижни сперматозоиди или <32% прогресивно подвижни сперматозоиди
<4% нормална форма/ морфология
Комбинация от <15 милиона сперматозоиди/ ml, <32% прогресивно
подвижни сперматозоиди и <4% нормална форма
зогенни фактори като пикочно-полови инфекции, варикоцеле и затлъстяване, които могат да повишат ROS в еякулата. Методите, използвани за измерване на ROS, включват хемилуминесцентен анализ и електрохимичен анализ, които служат за измерване на потенциала за намаляване на окисляването. Висок ROS може да доведе до мъжки инфертилитет чрез неблагоприятно повлияване на липидната пероксидация на мембраната на сперматозоидите, подвижността на сперматозоидите, акрозомната реакция, съзряването на хроматина и последващата фрагментация на ДНК на еякулата[18,19]. ДНК фрагментацията на еякулата е процентът на сперматозоидите с фрагментирана или увредена ДНК. Към момента все още липсват достатъчно доказателства подкрепящи рутинната употреба на ROS и ДНК фрагментация на сперматозоиди при мъжки инфертилитет и те не се препоръчват от настоящите клинични насоки[20]. Предполага се, че употребата на антиоксиданти и промени в начи -
на на живот могат да намалят риска от висо -
ка ROS и ДНК фрагментация на еякулата,като
по този начин се цели подобряване на мъжкия инфертилитет.
Табл. 2
Причини и рискови фактори за тестикуларна
дисфункция/недостатъч-
ност и аномалии на гениталния тракт
Вродена Придобита Идиопатична
Инфекции, напр.
Фактори на околната среда/систем-
но заболяване
Аномалии на гениталния тракт
Синдром на Клайнфелтер
Мъжки XX синдром
паротитен орхит, еховирус, гонорея, хламидия
Инфилтративно заболяване, напр. туберкулоза
Затлъстяване Липса на семепровод, инфекции, вазектомия
Химикали, действащи негативно върху ендокринната система
Фактори, свързани
Еякулаторна дисфункция
Табл. 3
Чести вродени причини за тестикуларна недостатъчност и обструктивна азооспермия с корелации генотип-фенотип
Абривиатури: AZF, Фактор на азооспермия; CFTR, трансмембранен
регулатор на проводи-
мостта при кистозна
фиброза; INSL3-LGR8, инсулиноподобен фактор
3 – богат на левцин повторение, съдържащ G протеин-свързан рецептор 8.
Робъртсънова транслокация/инверсия
Торзио на тестисите, травма или злокачествено заболяване
с начина на живот, например алкохол, тютюнопушене, употреба на наркотици Микроделеции на Y хромозома: частични и пълни
Химиотерапия, облъчване на таза или вследствие на операция
Кистозна фиброза Голямо варикоцеле
Нови моногенни мутации, напр. TEX11 Лекарства Синдром на Картагенер Вроден крипторхизъм
Фенотип Синдром на Клайнфелтър
Генетична аберация
Азооспермия до тежка олигозооспермия Робъртсънова транслокация
Микроделеции на Y хромозома
AZFa делеция
AZFb делеция
Азооспермия
Азооспермия
AZFc делеция Азооспермия до нормоспермия
46 XX синдром Азооспермия
CFTR Обструктивна азооспермия
INSL3-LGR8
ЕТИОЛОГИЯ НА МЪЖКИЯ ИНФЕРТИЛИТЕТ ВЪЗ ОСНОВА НА ТЕСТИКУЛАРНА ДИСФУНКЦИЯ Причините за мъжкия инфертилитет въз основа на тестикуларна дисфункция могат да бъдат разделени на вродени, придобити, идиопатични, системни заболявания и аномалии на гениталния тракт (Табл. 2)[21]
ГЕНЕТИЧНИ АНОМАЛИИ, ВОДЕЩИ ДО ИНФЕРТИЛИТЕТ Хромозомните аномалии засягат както половите, така и автозомните хромозоми и могат
Крипторхизъм
да причинят числени или структурни аберации водещи до инфертилитет (Табл. 3).
СИНДРОМ НА КЛАЙНФЕЛТЪР
Синдромът на Клайнфелтът (KS) е най-честата генетична анеуплоидия на тестикуларна недостатъчност при мъже с олигозооспермия и азооспермия (10-15%). Засяга 1/1000 до 1/500 мъже[22]. Има 2 основни форми: немозаечна 47XXY (80-90%) или мозаечна 47XXY/46XY (5-10%). Класическият фенотип е
този на висок мъж с малки, твърди тестиси и гинекомастия, но фенотипът може да вари -
ра от напълно вирилизиран мъж до такъв с андрогенен дефицит [23]
РОБЕРТСОНОВИ ТРАНСЛОКАЦИИ И ИНВЕРСИИ
Те включват хромозомно пренареждане и кросингоувър на хромозоми . Индивидите
с Робъртсънова транслокация имат 45 хромозоми. Това са най-честите структурни автозомни аномалии при инфертилни мъже, засягащи 1/1000 мъже, с по-високо разпространение при мъже с олигозооспермия (1.6%)[24,25]
МИКРОДЕЛЕЦИИ НА Y-ХРОМОЗОМА
Микроделециите на Y-хромозомата са геномни делеции на специфични участъци от Y-хромозомата, съдържащи гени, необходими за сперматогенезата. Те се наблюдават
при мъже с тежка олигозооспермия (<5 милиона/ml) (3-7%) и азооспермия (8-12%). Тези микроделеции се наричат „фактор на азооспермия“, а именно AZFa, AFZb, AZFc, според изтритата геномна област. Делециите на AZFc (65-70%) са най-честата форма на дългата ръка на микроделециите на Y-хромозомата, с ниски нива на сперматозоиди в еякулат или тестикуларни биопсии[26,27].
46 XX СИНДРОМ
Това е нарушение на половото развитие, засягащо приблизително 1/9000 до 1/20 000 мъже. Най-честият генетичен механизъм, водещ до 46XX тестикуларно разстройство
на половото развитие, е транслокация на
част от Y хромозомата, включително сексоопределящ регион Y (SRY) ген към X хромозомата по време на бащината мейоза. Мъжете с 46XX SRY положителни гени имат напълно диференцирани мъжки външни и вътрешни гениталии, като мнозинството остават недиагностицирани до зряла възраст, когато проявяват инфертилитет. Засегнатите пациенти нямат всички AZF гени, необходими за сперматогенезата, така че не могат да произвеждат еякулат (азооспермия)[28,29,30]
МОНОГЕННИ ПРИЧИНИ ЗА МЪЖКО БЕЗПЛОДИЕ
Регулаторът на трансмембранната проводимост на кистозната фиброза (CFTR) е необходим за образуването на еякулаторния канал, семенните везикули, семепровода и дисталните две трети от епидидима. Вариантите на хетерозиготна загуба на функция на CFTR се наблюдават при приблизително 2% до 3% от
кавказките мъже с обструктивна азооспермия, но са редки при азиатци и други етноси[31]. Клинично се характеризира с вродена двустранна липса на ваза деференс (CBAVD), пълен епидидим и нисък обем еякулат с ниско pH[32]
КРИПТОРХИЗЪМ Недесцендиралият тестис (UDT) или крипторхизмът е свързан с нарушена сперматогенеза и повишен риск от тумори на зародишни клетки на тестисите. Поради това се препоръчва лечение с орхидопексия на възраст между 6 и 18 месеца, за да се запази сперматогенезата и производството на хормони и да се намали рискът от тумори на тестисите. Въпреки това, при UDT често се увреждат и лечението с орхидопексия рискува да причини обструктивна азооспермия, но по-често атрофия на тестисите. Не се изисква обаче генетичен анализ, освен ако пациентът не е азооспермичен или тежко олигозооспермичен, въпреки че се наблюдават нови мутации в гените на инсулиноподобен
фактор 3 (INSL3) и богат на левцин повторен
G протеин-свързан рецептор 8 (LGR8) свързани с крипторхизъм.
ИНФЕКЦИИ НА ПИКОЧНО-ПОЛОВАТА СИСТЕМА
Инфекциите при мъжете на пикочно-половия тракт от бактерии, вируси или протозои са свързани с 10% до 15% от случаите на мъжки инфертилитет. Това са лечими причини за мъжки инфертилитет и се проявяват като уретрит, простатит, орхит или епидидимит. Тези инфекции са по-често срещани в развиващите се страни и могат да бъдат както остри, така и хронични, като Chlamydia trachomatis и Neisseria gonorrhea са 2-та най-чести свързани патогена. Хламидийната инфекция може да причини уретрит, епидидимит (орхит) и простатит. Възпалението на епидидима от инфекцията може да предизвика инфертилитет чрез обструкция на сперматозоидите. Увреждане на сперматозоидите може да възникне и от повишени нива на ROS в еякулата в резултат на активиране на неутрофилите. Други патогени като Mycoplasma genitalium, tuberculosis (TB), Ureaplasma urealitycum и заушка също се свързват с мъжки инфертилитет. Туберкулозният епидидимит обикновено е хроничен и се среща при високорискови групи като мъже с имунен дефицит [33,34] .
Фиг. 1 Micro-TESE (микродисекция на тестикулар -
на сперматозоидна екстракция). Интраоперативни снимки на микро-TESE при пациент с необструктивна азооспермия (NOA). Тестисът е
напречно двучерупчест
и разширен при оптич-
но увеличение. Извличат
се непрозрачни тубули (оградени в черно), тъй
като е по-вероятно да съ -
държат семенни тубули с пълна сперматогенеза
ЗЛОКАЧЕСТВЕНИ НОВООБРАЗУВАНИЯ Трите най-чести ракови заболявания, свързани с мъжкия инфертилитет през репродуктивните години, включват: левкемия, лимфом на Ходжкин и тумори на зародишните клетки на тестисите[35]. Близо 5% до 8% от мъжете с тумори на зародишните клетки на тестисите имат азооспермия преди каквото и да е лечение. Основните механизми за директна тестикуларна дисфункция включват хипоплазия на зародишния епител, сперматогониална апоптоза, повишена ROS и увреждане на ДНК на еякулата. Увреждането на сперматозоидите зависи от множество променливи, включително тип тумор, тежест на заболяването, лекарствена доза/комбинирана терапия и индивидуална чувствителност - следователно времето за възстановяване е непредсказуемо[36]. Криоконсервацията на еякулат е единствената ефективна превенция на мъжкия инфертилитет от увреждане на тестисите поради гонадотоксично лечение. Процедури за запазване на фертилитета, като криоконсервация на сперматозоиди и тестикуларна спермална екстракция (TESE), трябва да се предлагат
от средата на пубертета нататък преди гонадотоксичната химиолъчетерапия или операция.
ВАРИКОЦЕЛЕ
То се дефинира като абнормна дилатация на пампиниформения плексус на вените в скротума. Честотата му при инфертилни мъже варира от 35% до 40%, въпреки че може да се появи при близо 15% от нормалното мъжко население. Повечето клинично откриваеми варикоцелета са само отляво. Голямото варикоцеле (осезаеми и видими при изправяне) могат да нарушат сперматогенезата
УРОЛОГИЯ
чрез механизми, включително компрометирано охлаждане на тестисите, хипоксия, повишена интратестикуларна ROS и увреждане на ДНК на сперматозоидите.
ЗАТЛЪСТЯВАНЕ Затлъстяването е свързано с нисък серумен SHBG и общ тестостерон, с нормални серумен LH и FSH (псевдохипогонадизъм). Въпреки това, патогенезата на затлъстяването върху директната дисфункция на тестисите и сперматогенезата остава все още не добре изяснена. Нарастващото разпространение на затлъстяването е основен фактор, за който се предполага, че допринася за олигозооспермия.
ФАКТОРИ НА НАЧИНА НА ЖИВОТ Проучванията показват, че нездравословния начин на живот влия негативно към фертилността при мъжете. Приемът на алкохол, тютюнопушенето и наркотиците са свързани с намалена фертилност при мъжете.
ХОРМОНАЛНИ ТЕРАПИИ ЗА ТЕСТИКУЛАРНА ДИСФУНКЦИЯ Гонадотропната заместителна терапия и антиестрогените като селективни естрогенни рецепторни модулатори (SERMs) и ароматазни инхибитори се прилагат емпирично на мъже с азооспермия преди хирургично извличане на сперма. Терапията с гонадотропин е много ефективна при дефицит на гонадотропин ,но не и непременно при мъже с идиопатична олигозооспермия[37]
Селективните модулатори на естрогенните рецептори намаляват обратната връзка на естрадиола и по този начин дезинхибират секрецията на GnRH и хипофизния го -
надотропин и повишават стимулацията на тестисите. Ароматазата е ензим, който превръща тестостерона и андростендиона съответно
в естрадиол и естрон. Подобно на SERMs, ароматазните инхибитори намаляват отрицателната обратна
връзка на естрадиола по оста хипоталамус-хипофиза-тестис. Към мо -
мента все още липсват достатъчно
данни подкрепящи благоприятства -
що ефектът на хормоналната тера -
пия при тестикуларна дисфункция, затова към този момент тя все още
не е одобрена от световната урологична асоциация.
ХИРУРГИЧНИ ТЕХНИКИ ЗА ИЗВЛИЧАНЕ НА ЕЯКУЛАТ Мъжете с обструктивна азооспермия могат да бъдат лекувани с епидидимална или тестикуларна екстракция на сперма, въпреки че епидидималната
обикновено е по-малко инвазивна. Епи -
дидималната екстракция на сперма може да се извърши чрез микрохирургична епидидимална аспирация на сперма (MESA), перкутанна епидидимална аспирация на сперма (PESA) и реконструктивна хирургия. Мъжете с необструктивна азооспермия (NOA) изискват тестикуларна екстракция на сперматозоиди за търсене на области на фокална сперматогенеза за използване при икси оплождане (ICSI), като това се извършва чрез TESA (тънкоиглена транскутанна аспирация, която е минимално инвазивна) или TESE/ micro-TESE (скротален разрез с отворена тестикуларна биопсия с или без микроскоп за идентифициране на семенните тубули) (Фиг. 1)[38,39] Понастоящем няма клинични фактори или биохимични тестове, които могат надеждно да предскажат успешното извличането на сперма при мъже с NOA преди операцията. Въпреки това, генетични наруше -
ния като AZFa/AZFb, микроделеции или XX мъжки синдром са противопоказания за TESE поради тяхната несъвместимост със сперматогенезата[40,41]
ЗАКЛЮЧЕНИЕ Основното генетично предразположение, излагането на фактори на околната среда и неблагоприятният начин на живот допринасят за етиопатогенезата на дисфункцията на тестисите, което само по себе си води до мъжки инфертилитет. Въпреки това, 40% от случаите на тестикуларна недостатъчност остават класифицирани като идиопатични. Необходими са бъдещи изследвания за определяне на неидентифицирани фактори, причиняващи идиопатичен мъжки инфертилитет. Това би довело до нови индивидуализирани и целенасочени фармакологични терапии, което е недостъпно за много двойки по света.
1. Human Fertilisation and Embryology Authority. Fertility treatment in 2013: trends and figures. Hum Fertil Embryol Author. 2013; 1–46. [
2. National Institute for Health and Care Excellence, (NICE). Fertility problems: assessment and treatment.
3. Sharlip ID, Jarow JP, Belker AM, et al.. Best practice policies for male infertility. Fertil Steril. 2002;77(5):873–882.
4. Practice Committee of the American Society for Reproductive Medicine. Diagnostic evaluation of the infertile male: a committee opinion. Fertil Steril. 2015;103(3):e18–e25.
5. Levine H, Jørgensen N, MartinoAndrade A, et al.. Temporal trends in sperm count: a systematic review and metaregression analysis. Hum Reprod Update. 2017;23(6):646–659.
6. Rasmussen PE, Erb K, Westergaard LG, Laursen SB. No evidence for decreasing semen quality in four birth cohorts of 1055 Danish men born between 1950 and 1970. Fertil Steril. 1997;68(6):1059–1064.
7. Jørgensen N, Joensen UN, Jensen TK, et al.. Human semen quality in the new millennium: a prospective cross-sectional population-based study of 4867 men. BMJ Open. 2012;2(4):e000990.
8. Choy JT, Eisenberg ML. Male infertility as a window to health. Fertil Steril. 2018;110(5):810–814.
9. Jensen TK, Jacobsen R, Christensen
K, Nielsen NC, Bostofte E. Good semen quality and life expectancy: a cohort study of 43 277 men. Am J Epidemiol. 2009;170(5):559–565.
10. Karavolos S, Stewart J, Evbuomwan I, McEleny K, Aird I. Assessment of the infertile male. Obstet Gynaecologist. 2013;15(1):1–9.
11. Stahl PJ, Stember DS, Goldstein M. Contemporary management of male infertility. Annu Rev Med. 2012;63:525–540.
12. Krausz C. Male infertility: pathogenesis and clinical diagnosis. Best Pract Res.: Clin Endocrinol Metab. 2010;25(2):271–285.
13. Jarow JP, Espeland MA, Lipshultz LI. Evaluation of the azoospermic patient. J Urol. 1989;142(1):62–65.
14. Rastrelli G, Corona G, Mannucci E, Maggi M. Factors affecting spermatogenesis upon gonadotropinreplacement therapy: a meta-analytic study. Andrology. 2014;2(6):794–808.
15. Dwyer AA, Raivio T, Pitteloud N. Gonadotrophin replacement for induction of fertility in hypogonadal men. Best Pract Res Clin Endocrinol Metab. 2015;29(1):91–103.
16. Nishimura H, L’Hernault SW. Spermatogenesis. Curr Biol. 2017;27(18):R988–R994.
17. Heller CG, Clermont Y. Spermatogenesis in man: an estimate of its duration.
Science. 1963;140(3563):184–186.
18. Misell LM, Holochwost D, Boban D, et
al.. A stable isotope-mass spectrometric method for measuring human spermatogenesis kinetics in vivo. J Urol. 2006;175(1):242–6; discussion 246.
19. Griswold MD. Spermatogenesis: the commitment to meiosis. Physiol Rev. 2016;96(1):1–17.
20. Matsumoto AM, Bremner WJ. Endocrinology of the hypothalamicpituitary-testicular axis with particular reference to the hormonal control of spermatogenesis. Baillieres Clin Endocrinol Metab. 1987;1(1):71–87.
21. Kathrins M, Niederberger C. Diagnosis and treatment of infertility-related male hormonal dysfunction. Nat Rev Urol. 2016;13(6):309–323
22. Clavijo RI, Hsiao W. Update on male reproductive endocrinology. Transl Androl Urol. 2018;7(Suppl 3):S367–S372.
23. Foresta C, Zuccarello D, Garolla A, Ferlin A. Role of hormones, genes, and environment in human cryptorchidism. Endocr Rev. 2008;29(5):560–580.
24. Xu H, Zhang H, Xiao Z, Qiao J, Li R. Regulation of anti-Müllerian hormone (AMH) in males and the associations of serum AMH with the disorders of male fertility. Asian J Androl. 2019;21(2):109–
114.
25. Matuszczak E, Hermanowicz A, Komarowska M, Debek W. Serum AMH in physiology and pathology of male gonads. Int J Endocrinol. 2013;2013:1–6.
26. Ferlin A, Arredi B, Zuccarello D, Garolla A, Selice R, Foresta C. Paracrine and endocrine roles of insulin-like factor 3. J Endocrinol Invest. 2006;29(7):657–664.
27. Cannarella R, Condorelli RA, La Vignera S, Calogero AE. Effects of the insulinlike growth factor system on testicular differentiation and function: a review of the literature. Andrology. 2018;6(1):3–9.
28. Tena-Sempere M, Barreiro ML. Leptin in male reproduction: the testis paradigm. Mol Cell Endocrinol. 2002;188(1–2):9–13.
29. Soyupek S, Armağan A, Serel TA, et al.. Leptin expression in the testicular tissue of fertile and infertile men. Arch Androl. 2005;51(3):239–246.
30. Malik IA, Durairajanayagam D, Singh HJ. Leptin and its actions on reproduction in males. Asian J Androl. 2019;21(3):296–299.
31. Schoeller EL, Schon S, Moley KH. The effects of type 1 diabetes on the hypothalamic, pituitary and testes axis. Cell Tissue Res. 2012;349(3):839–847.
32. Sharma A, Thaventhiran T, Minhas S, Dhillo WS, Jayasena CN. Kisspeptin and testicular function-is it necessary? Int J Mol Sci. 2020;21(8):1–14.
33. Baskaran S, Finelli R, Agarwal A, Henkel
R. Diagnostic value of routine semen analysis in clinical andrology. Andrologia (Berlin, West). 2020; e13614. Doi: 10.1111/ and.13614.
34. Cooper TG. WHO Laboratory Manual
for the Examination and Processing of Human Semen. 5 ed. Geneva: WHO Press; 2010.
35. Cooper TG, Noonan E, von Eckardstein S, et al.. World Health Organization reference values for human semen characteristics. Hum Reprod Update. 2010;16(3):231–245.
36. Plachot M, Belaisch-Allart J, Mayenga JM, Chouraqui A, Tesquier L, Serkine AM. Outcome of conventional IVF and ICSI on sibling oocytes in mild male factor infertility. Hum Reprod. 2002;17(2):362–369.
37. Bonde JPE, Ernst E, Jensen TK, et al.. Relation between semen quality and fertility: a population-based study of 430 first-pregnancy planners. Lancet. 1998;352(9135): 1172–1177.
38. Slama R, Eustache F, Ducot B, et al.. Time to pregnancy and semen parameters: a cross-sectional study among fertile couples from four European cities. Hum Reprod. 2002;17(2):503–515.
39. Zinaman MJ, Brown CC, Selevan SG, Clegg ED. Semen quality and human fertility: a prospective study with healthy couples. J Androl. 2000;21(1):145–153.
40. Tremellen K. Oxidative stress and male infertility–a clinical perspective. Hum Reprod Update. 2008;14(3):243–258.
41. Bisht S, Faiq M, Tolahunase M, Dada R. Oxidative stress and male infertility. Nat Rev Urol. 2017;14(8):470–485.
Н. Пасков1 , М. Дойков, д.м.1,2
1Клиника по Урология, УМБАЛ „Каспела“ – Пловдив
2Катедра по „Урология и
Обща Медицина“, МУ – Пловдив
Ракът на пениса е сравнително рядко срещано малигнено новообразувание. През 2020 г. в световен мащаб са диагностицирани 36 068 нови случая според Международната агенция за изследване на злокачествените новообразувания. По-голямата част (над 95%) от злокачествените новообразувания на пениса са с хистологичен резултат - плоскоклетъчен карцином. Ракът на пениса обикновено засяга мъже от ниски социално-икономически групи с лоши хигиенни стандарти. Най-високо разпространение е регистрирано в страни, разположени в Южна Америка и Африка. Установено е, че инфекцията с човешки папилома вирус (HPV 6, 16, 18), фимозата и тютюнопушенето са най-силно изразените рискови фактори за рак на пениса и могат значително да увеличат честотата му. Заболяването обикновено засяга пациентите в по-късна възраст, като най-високата честота се регистрира във възрастовата група над 60 години.
ЕТИОЛОГИЯ
Честотата на рака на пениса варира и
е свързана с редица фактори. Иден -
тифицираните рискови фактори би -
ват фимоза, баланит, хронично въз -
паление, травма на пениса, употреба
на тютюн, лоша хигиена и анамнеза
за полово-предавани болести, осо -
бено ХИВ и човешки папиломен вирус (HPV)[1]
Неонаталната циркумцизия е свърза -
на с по-ниски нива на рак на пениса и
е установено като отлична профилак-
тична мярка, която може да елими -
нира появата на карцином на пениса.
Причината за това е, че елиминира
затворената препуциална среда, къ -
дето се развива карциномът на пени -
са. Това помага за предотвратяване
на постоянното задържане на смегма, което може да доведе до хронично възпаление, което само по себе си
е известен рисков фактор за рак на
пениса. Освен това елиминира възможността от фимоза и баланит. Па -
циентите с анамнеза за фимоза имат
повишен риск от рак на пениса от 25% до 60%[1,2,3]
Полово-предаваните болести също
се считат за рисков фактор за раз -
витието на рак на пениса, особено
ХИВ и HPV. Пациентите с ХИВ имат 8 пъти по-висок риск от развитие на
рак на пениса. 45% до 80% от раковите заболявания на пениса са свързани с HPV със силна корелация с типове 6, 16 и 18. Високорисковият HPV е по-често срещан при мъже с анамнеза за фимоза[4]. Положителният HPV статус може да предполага по-висока чувствителност на карцинома към лъчева терапия и по-добра обща прогноза.
Последният рисков фактор, който трябва да се вземе предвид, е тютюнопушенето. Пушачите на цигари са 3 до 5 пъти по-склонни да развият рак на пениса[5].
ЕПИДЕМИОЛОГИЯ
Ракът на пениса представлява по-малко от 1% от раковите заболявания при мъжете в Съединените щати, с приблизително 2300 нови случая и 400 смъртни случая годишно. По-често се среща в по-слабо развитите райони на света, като Африка, Азия и Южна Америка. В тези области ракът на пениса може да представлява до 10% до 20% от всички злокачествени заболявания
при мъжете[6]. Повишеният риск в тези райони се дължи на разликите в хигиенните практики и увеличения брой необрязани мъже. Заболяването се свързва с по-напреднала възраст и се вижда, че честотата нараства с възрастта. Средната възраст е приблизително 60 години.
ПАТОФИЗИОЛОГИЯ
Ракът на пениса традиционно започва като малки лезии, най-често върху главичката или препуциума. Външният вид може да варира значително. Някои изглеждат като бяло сиви екзофитни разраствания, израстващи от кожата на пениса, а други могат да бъдат плоски, червеникави на цвят и силно разязвени улцеративни лезии[7]. Тези лезии растат бавно странично по повърхността на кожата на пениса и често покриват целия гланс или препуциума, преди да нахлуят в тялото на пениса. Темповете на растеж на улцеративните спрямо екзофитните лезии са сходни, въпреки че улцеративните лезии метастазират в лимфните възли по-рано. Лимфните пътища на пениса дренират както главичката на пениса, така и ствола и дренажът продължава първо към повърхностните ингви -
Т – Първичен тумор
TX Първичният тумор не може да бъде оценен
T0 Няма данни за първичен тумор
Tis Карцинома ин ситу
Ta Неинвазивен верукозен крацином
T1 Туморът инфилтрира в субепителната съединителна тъкан
T1a Туморът инфилтрира в субепителната съединителна тъкан без лимфоваскуларна инвазия и
не е слабо диференциран (T1 G1-2)
T1b Туморът инфилтрира в субепителната съединителна тъкан с наличие на лимфоваскуларна
инвазия и е слабо диференциран (T1G3-4)
T2 Туморът инфилтрира в corpus spongiosum, със или без инвазия на уретрата
T3 Туморът инфилтрира в corpus spongiosum, със или без инвазия на уретрата
T4 Туморът инфилтрира в други съседни структури
N – Регионални лимфни възли
NX Регионалните лимфни възли не могат да бъдат оценени
N0 Няма палпируеми или видимо увеличени ингвинални лимфни възли
N1 Палпируем подвижен едностранен ингвинален лимфен възел
N2 Палпируеми подвижни множествени или двустранни ингвинални лимфни възли
N3 Фиксирана ингвинална нодална маса или лимфаденопатия, едностранна или двустранна
М – Далечни метастази
М0 Няма далечни метастази
М1 Има далечни метастази G – хистопатологичен грейд
GX0 Степента на диференциация не може да бъде оценена
G1 Добре диференциран
G2 Умерено диференциран
G3-4 Слабо диференциран/недиференциран
нални лимфни възли, след това към дълбоките ингвинални лимфни възли и след това към външните илиачни лимфни възли в таза[8]
ХИСТОПАТАЛОГИЯ Потвърждаването на диагнозата рак на пениса и оценката на дълбочината на инвазията, наличието на съдова инвазия и хистологичната степен на лезията чрез микроскопско изследване на биопсична проба, са задължителни преди започване на терапията[9]. Плоскоклетъчния карцином представлява 95%
от рака на пениса и може да се характеризира и подкласифицира чрез микроскопични хистологични характеристики. Подтиповете включват обичаен тип плоскоклетъчен карцином (45% до 65%), папиларен карцином (2% до 15%), брадавични кондиломатозни тумори (7% до 10%), базалоиден карцином (4% до 10%), верукозен карцином (3% до 7%) и саркоматоиден карцином (1% до 6%).
КЛИНИКА И ЧЕСТОТА НА ПОЯВА НА КАРЦИНОМА Ракът на пениса най-често се проявява с кожна лезия или палпируем възел върху пениса. Лезиите най-често се откриват на главичката, в коронарната бразда или на препуциума като язва. При проучване на плоскоклетъчния карцином на пениса в САЩ през 2020 г. показва, че 34.5% от пациентите са имали първична лезия на главичката, 13.2% на препуциума, 5.3% на тялото, 4.5% припокриващи се и 42.5% неуточнени[10,11]. Ингвиналната лимфаденопатия присъства в 30% до 60% от случаите при диагностицирането. Далечните метастази са необичайни до края на хода на заболяването, като само 1% до 10% от случаите имат далечни метастази при представянето.
ДИАГНОСТИКА Подозрението за карцином на пениса трябва да бъде високо при мъже, които имат сус -
пектно образувание на пениса или
язва, особено ако не са обряза -
ни. Необходима е тъканна биопсия
за патологична диагноза и е абсо -
лютно задължителна преди започ -
ването на каквато и да е терапия.
Биопсията може да се извърши с
помощта на инцизионна или екс -
цизионна техника. Ексцизионна -
та биопсия би била подходяща, ако
лезията може да бъде отстранена
изцяло с малка или никаква промя -
на във формата или функцията на
пениса[12,13]
Ако биопсията е положителна за
карцином, е показано обстойно из -
следване на регионалните лимфни
възли. Ракът на пениса първоначал -
но се разпространява в ингвинал -
ните лимфни възли (ЛВ) и след това
в тазовите и ретроперитонеални -
те възли. Ингвиналните лимфни въ -
зли трябва да се изследват, като се
обърне внимание на местополо -
жението, големината, броя на осе -
заемите възли, както и дали са фи -
ксирани или подвижни. Наличието
или липсата на засягане на лимф -
ни е изключително важно, тъй като
диктува лечението и също така предоставя важна прогностична информация. Най-добър резултат за
доказване на наличието на патологично уголемени лимфни възли е извършването на компютърна аксиална томография (КАТ) или позитронно-емисионна томография (ПЕТ-скенер).
ЛЕЧЕНИЕ Лечението на карцином на пениса зависи от стадия на тумора по време на диагностицирането. Хирургичното отстраняване на първичния тумор остава златен стандарт за окончателното лечение на първичния тумор на пениса. Тумори с нисък риск от рецидив (Tis, включващи кожата на тялото и главичката на пениса, Ta, включващи само главичката, T1a и T1b лезии, включващи само кожата и главичката) са подходящи
за органосъхраняващи и щадящи главичката процедури. Това включва локално лечение (5-флуороурацил или имиквимод крем за Tis), лъчева терапия, операция на Mohs, ограничена ексцизия и лазерна аблация. Ако пациентът има лезии Т1 степен 1 или 2, се препоръчва органосъхраняваща операция. Пациентите с лезии ≥T1 степен 3 или 4, обикновено се нуждаят от по-широка хирургична интервенция с частична или пълна пенектомия[14].
Правилната оценка на регионалните лимфни възли (LN) е от изключително значение, тъй като наличието и степента на регионалните метастази на илиачните лимфни възли е единственият и най-важен прогностичен фактор при определяне на дългосрочната преживяемост на мъжете с плоскоклетъчен карцином на пениса. До 25% от пациентите с непалпируеми лимфни възли имат микрометастази. Няколко фактора помагат
да се предвиди рискът от микроскопични ингвинални лимфни метастази. Туморите Tis, Ta и T1 имат риск от метастази от 4% до 14%. T2 и по-големите тумори са свързани със значително по-висок риск от метастази в ингвиналните лимфни възли. Метастатичният потенциал също е свързан с по-висока степен на тумора, колкото по-висока е степента, толкова по-голям е рискът от метастази. Наличието на лимфоваскуларна или периневрална инвазия също е свързано с по-голям риск от метастази. Пациентите са стратифицирани в групи с нисък или висок риск за засягане на възлите[15]
Нисък риск: Tis, Ta и T1a тумори; липса на лимфоваскуларна инвазия или периневрална инвазия; Висок риск: Тумори степен 3, налична лимфоваскуларна или периневрална инвазия (T1b) и T2 или по-висок стадий.
ЗАКЛЮЧЕНИЕ
Ракът на пениса е сравнително рядко срещано злокачествено новообразувание, като плоскоклетъчният рак на пениса е най-честият хистологичен тип. HPV, липса на обрязване, фимоза, лоша хигиена и нисък социално-икономически статус са установени рискови фактори. Възможността за органосъхраняваща операция е рядка поради твърде късната диагностика на това заболяване.
ИЗПОЛЗВАНА ЛИТЕРАТУРА:
1. Doherty W, Bridge P. A Systematic Review of the Role of Penile Rehabilitation in Prostate Cancer Patients Receiving Radiotherapy and Androgen Deprivation Therapy. J Med Imaging Radiat Sci. 2019 Mar;50(1):171-178.
2. Wheldon CW, Krakow M, Thompson EL, Moser RP. National Trends in Human Papillomavirus Awareness and Knowledge of Human Papillomavirus-Related Cancers. Am J Prev Med. 2019 Apr;56(4):e117-e123.
3. Pohanková D, Sirák I, Kašaová L, Grepl J, Paluska P, Louda M, Holub L, Špaček J, Prošvic P, Petera J. High-Dose Rate Brachyther-apy in the Treatment of Early Stages of Penile Carcinoma. Klin Onkol. 2019 Winter;32(1):52-57.
4. Mrinakova B, Ondrušová M, Švantnerová M, Ondruš D. Malignant Tumors of the Penis - Dia-gnostics and Therapy. Klin Onkol. 2019 Winter;32(1):31-39. [PubMed]
5. PDQ Adult Treatment Editorial Board. PDQ Cancer Information Summaries [Internet]. National Cancer Institute (US); Bethesda (MD): Feb 2, 2022. Penile Cancer Treatment (PDQ®): Health Professional Version.
6. Slongo J, Giuliano AR, Johnstone PA, Spiess PE. The relationship between HPV and penile cancer: Filling a knowledge gap in the general population. Can Urol Assoc J. 2019 Feb;13(2):38.
7. Kamel MH. Should the Care of Penile
Cancer be Confined to Centralized Centers of Excellence? Eur Urol Focus. 2019 Sep;5(5):735-736.
8. Fenner A. HPV positivity and radiotherapy outcomes in PSCC. Nat Rev Urol. 2021 Jan;18(1):4.
9. Joshi SS, Handorf E, Strauss D, Correa AF, Kutikov A, Chen DYT, Viterbo R, Greenberg RE, Uzzo RG, Smaldone MC, Geynisman DM. Treatment Trends and Outcomes for Patients With Lymph NodePositive Cancer of the Penis. JAMA Oncol. 2018 May 01;4(5):643-649.
10. Tan TW, Chia SJ, Chong KT. Management of penile cancer in a Singapore tertiary hospital. Arab J Urol. 2017 Jun;15(2):123-130.
11. Zhu Y, Gu WJ, Xiao WJ, Wang BH, Azizi M, Spiess PE, Ye DW. Important Therapeutic Considerations in T1b Penile Cancer: Prognostic Significance and Adherence to Treatment Guidelines. Ann Surg Oncol. 2019 Feb;26(2):685-691.
12. Hakenberg OW, Dräger DL, Erbersdobler A, Naumann CM, Jünemann KP, Protzel C. The Diagnosis and Treatment of Penile Cancer. Dtsch Arztebl Int. 2018 Sep 28;115(39):646-652.
13. Bandini M, Ross JS, Zhu Y, Ye DW, Ornellas AA, Watkin N, Ayres BA, Hakenberg OW, Heidenreich A, Salvioni R, Catanzaro M, Raggi D, Giannatempo P, Marandino L, Haidl F, Pederzoli F, Briganti A, Montorsi F, Chipollini J, Azizi
M, De Meerleer G, Brouwer OR, Grass GD, Johnstone PA, Albersen M, Spiess PE, Necchi A. Association Between Human Papillomavirus Infection and Outcome of Perioperative Nodal Radiotherapy for Penile Carcinoma. Eur Urol Oncol. 2021 Oct;4(5):802-810.
14. Denis C, Sakalihasan S, Frères P, Withofs N, Sautois B. Cemiplimab for Cisplatin Resistant Metastatic Penile Cancer. Case Rep Oncol. 2021 MayAug;14(2):972-976.
15. Raskin Y, Vanthoor J, Milenkovic U, Muneer A, Albersen M. Organ-sparing surgical and nonsurgical modalities in primary penile cancer treatment. Curr Opin Urol. 2019 Mar;29(2):156-164.


































































































