Psicadélicos em Saúde Mental
Coordenação:

Inês Carmo Figueiredo
Mafalda Corvacho
Pedro Mota
Prefaciadoras:
Maria Luísa Figueira
Maria João Heitor
Com o patrocínio científico de:


© Lidel –Edições Técnicas VII Autores.................................................................................................................................. XI Prefácio XV Maria Luísa Figueira, Maria João Heitor Nota introdutória XVIII Pedro Castro Rodrigues Siglas e acrónimos ................................................................................................................. XXIII História da investigação médica com psicadélicos 2 Ana Raquel Estalagem, Diogo Mota da Silva, Hugo Bastos Introdução .................................................................................................................... 2 Pré-história e primeiras civilizações 2 Antiguidade clássica, Idade Média e Renascimento ...................................................... 3 Primeira vaga de investigação científica: século xix e início do século xx 4 Segunda vaga de investigação – o boom dos psicadélicos: décadas de 50 e 60 do século xx 5 A repressão da investigação e a “war on drugs ” .............................................................. 6 Terceira vaga de investigação: século xxi ...................................................................... 7 Conclusão 9 Estados alterados de consciência .................................................................................. 14 Alexandre Pértega Gomes Introdução 14 Conceptualizando estados alterados de consciência ...................................................... 14 Núcleo fenomenológico dos estados alterados de consciência ........................................ 19 Métodos não farmacológicos de indução de estados alterados de consciência e moduladores da experiência 23 Modelos teóricos ........................................................................................................... 26 Conclusão ..................................................................................................................... 30 Psicoterapia assistida por psicadélicos 34 Inês Carmo Figueiredo, João da Fonseca, João Costa Ribeiro, Miguel Tomaz Rosa Introdução .................................................................................................................... 34 Paradigmas da psicoterapia assistida por psicadélicos 34 Disposição mental e contexto (set e setting ) ................................................................... 37 Psicoterapia assistida por psicadélicos: o que é? ............................................................. 39 Como é que os psicadélicos facilitam o processo psicoterapêutico? 45 Desafios da psicoterapia assistida por psicadélicos ......................................................... 50 Conclusão 54 1 2 3 Índice
Psicadélicos em Saúde Mental VIII Dos recetores à relação: mecanismos explicativos da psicoterapia assistida por psicadélicos 60 Miriam Garrido, Pedro Castro Rodrigues Introdução .................................................................................................................... 60 Uma perspetiva neurocientífica sobre a consciência ....................................................... 61 Efeitos dos psicadélicos aos níveis molecular e celular ................................................... 65 Efeitos dos psicadélicos a nível dos circuitos e redes neuronais ..................................... 66 Efeitos dos psicadélicos a nível psicológico 70 Discussão sobre a influência da neuroplasticidade e da experiência subjetiva 75 Quais os mecanismos de ação dos psicadélicos atípicos? 76 Modelos unificados 77 Conclusão ..................................................................................................................... 81 Substâncias psicadélicas: investigação para uso terapêutico .......................................... 88 5.1 Psilocibina ............................................................................................................. 88 João Bastos, Pedro Mota, Frederico Coelho de Magalhães, Laura Albergaria Borges, Mafalda Corvacho Introdução ............................................................................................................ 88 Perfil farmacológico 89 Segurança e tolerabilidade 91 Efeitos provocados pela psilocibina 93 Evidência para a aplicação clínica .......................................................................... 96 Conclusão e direções futuras ................................................................................. 103 5.2 Dietilamida do ácido lisérgico (LSD) 108 Ana Margarida Fraga, Daniel Esteves de Sousa, Francisca Ribeirinho Soares Introdução ............................................................................................................ 108 Perfil farmacológico .............................................................................................. 110 Segurança e tolerabilidade ..................................................................................... 115 Efeitos provocados pelo LSD................................................................................. 116 Aplicações clínicas ................................................................................................ 120 Contraindicações ao uso de LSD .......................................................................... 125 Conclusão ............................................................................................................. 125 5.3 Ketamina .............................................................................................................. 132 João Costa Ribeiro Introdução ............................................................................................................ 132 Terapia farmacológica com ketamina .................................................................... 134 Terapia assistida por ketamina elementar .............................................................. 141 Terapia assistida por ketamina extensiva 149 4 5
© Lidel –Edições Técnicas Índice IX 5.4 3,4-metilenodioximetanfetamina (MDMA) ......................................................... 158 Renato Sousa, Patrícia Simões Marta, Joana Cavaco Rodrigues, Francisco Queirós Santos, Pedro Mota Introdução ............................................................................................................ 158 Farmacologia 159 Estudos imagiológicos ........................................................................................... 164 Efeitos psicológicos e fisiológicos agudos ............................................................... 164 Riscos.................................................................................................................... 165 Toxicidade e segurança 167 Potencial de abuso e dependência 168 Caminho trilhado pela Multidisciplinary Association for Psychedelic Studies ...... 168 O método terapêutico: terapia psicolítica .............................................................. 170 Revisão da evidência empírica para a aplicação clínica 174 Outras potenciais aplicações clínicas 174 Conclusão ............................................................................................................. 177 5.5 Ayahuasca e 5-MeO-DMT 182 Pedro Mota, Catarina Cunha, João Furtado Simas Ayahuasca .............................................................................................................. 182 5-metoxi-N,N-dimetiltriptamina .......................................................................... 191 5.6 Ibogaína ................................................................................................................ 199 Filipa M. Ferreira, Catarina Cunha Introdução 199 Mecanismo de ação ............................................................................................... 200 Farmacocinética e farmacodinâmica ..................................................................... 201 Efeitos subjetivos ................................................................................................... 201 Perfil de segurança e efeitos adversos 201 Aplicações clínicas ................................................................................................ 202 Conclusão ............................................................................................................. 204 Psicadélicos, saúde física e mudança comportamental 208 Pedro J. Teixeira, Jorge Encantado Introdução à mudança comportamental para a saúde ................................................... 208 Podem os psicadélicos facilitar a mudança comportamental? ........................................ 209 Potenciais mecanismos de ação ..................................................................................... 213 Behavioral psychedelics : uma nova área de estudo e intervenção 215 Conclusão ..................................................................................................................... 216 Direito psicadélico ....................................................................................................... 222 João Taborda da Gama, Carlos Pinheiro Torres Introdução 222 6 7
Psicadélicos em Saúde Mental X Estatuto jurídico dos psicadélicos.................................................................................. 223 Psicadélicos e propriedade industrial 232 Três casos de utilização de psicadélicos em saúde mental .............................................. 235 Ética e psicadélicos ....................................................................................................... 246 Pedro Sousa Martins, Alexandre Pértega Gomes Introdução 246 Enquadramento da neuroética ...................................................................................... 246 Legalidade e redução de riscos ...................................................................................... 247 Neurodiversidade e neurodivergência 248 Psicofarmacologia moral e política ................................................................................ 249 Autonomia, identidade pessoal e consentimento informado ......................................... 249 Psicofarmacologia disruptiva 250 Fim de vida e a objeção do delírio reconfortante ........................................................... 250 Equidade, justiça distributiva e questões culturais ........................................................ 251 Princípios-chave ............................................................................................................ 251 Psicoterapia assistida por psicadélicos e o futuro 251 Tabelas-resumo de ensaios clínicos com psicadélicos ................................................... 256 João Bastos, Filipe Peste Martinho Introdução e metodologia do capítulo 256 Tabelas-resumo de ensaios clínicos com psicadélicos .................................................... 257 Posfácio 277 Índice remissivo .................................................................................................................... 279 8 9
Autores
COORDENADORES/AUTORES
Inês Carmo Figueiredo
Médica Psiquiatra no Hospital Professor Doutor Fernando Fonseca; Terapeuta na Clínica Liminal Minds – Terapia Assistida por Psicadélicos; Terapeuta de Integração Psicadélica certificada pela MIND Foundation; Formação Especializada em Terapia Cognitivo-Comportamental, Terapia Somática, Psicotraumatologia e Psiquiatria Cultural; Cofundadora da SPACE – Sociedade Portuguesa de Aplicação Clínica de Enteógenos.
Mafalda Corvacho
Médica de Psiquiatria no Centro Hospitalar Universitário do Algarve; Mestre em Medicina pela Faculdade de Medicina da Universidade do Porto; Pós-graduação em Mental Health and Cultural Processes of Migrants, Minorities and the Social Excluded pela Universidade de Barcelona; Pós-graduada em Terapia Cognitivo-Comportamental e Formanda em Psicodrama; Formação Certificada em Ketamine-Assisted Psychotherapy, pelo Polaris Insight Center (EUA); Cofundadora da SPACE –Sociedade Portuguesa de Aplicação Clínica de Enteógenos.
Pedro Mota
Médico de Psiquiatria no Centro Hospitalar do Tâmega e Sousa; Mestre em Medicina pela Faculdade de Medicina da Universidade do Porto e Mestre em Psiquiatria Social e Cultural pela Faculdade de Medicina da Universidade de Coimbra; Doutorando em Medicina na Escola de Medicina da Universidade do Minho; Investigador do ICVS – Institute for Research in Life and Health Sciences; Pós-Graduado em Psicotraumatologia com certificado pela European Society of Traumatic Stress Studies; Formação Certificada em Ketamine-Assisted Psychotherapy, pelo Polaris Insight Center (EUA); Cofundador da SPACE – Sociedade Portuguesa de Aplicação Clínica de Enteógenos.
AUTORES
Alexandre Pértega Gomes
Médico Psiquiatra no Centro de Respostas Integradas do Porto Oriental; Mestre em Filosofia da Psiquiatria (University of Central Lancashire) e em Psiquiatria e Psicoterapia Psicodinâmica (Faculdade de Medicina da Universidade do Porto); Doutorando em Filosofia (Faculdade de Letras da Universidade do Porto).
Ana Margarida Fraga
Médica Interna de Formação Específica em Psiquiatria no Hospital de Cascais.
Ana Raquel Estalagem
Médica Interna de Formação Específica em Psiquiatria no Centro Hospitalar Universitário do Algarve; Mestrado Integrado em Medicina pela Faculdade de Medicina da Universidade de Lisboa.
© Lidel –Edições Técnicas XI
Psicadélicos em Saúde Mental
Carlos Pinheiro Torres
Jurista.
Catarina Cunha
Médica Interna de Formação Específica em Psiquiatria no Hospital de Magalhães Lemos, EPE –Porto; Mestre em Medicina pela Escola de Medicina da Universidade do Minho; Pós-graduada em Terapias Cognitivo-Comportamentais (CESPU); Especialização Avançada em Psicologia Analítica pela Academia Internacional de Psicologia Analítica; Cofundadora e Vogal da Direção da SPACE –Sociedade Portuguesa de Aplicação Clínica de Enteógenos.
Daniel Esteves de Sousa
Médico Psiquiatria no Centro Hospitalar de Lisboa Ocidental, EPE; Professor Auxiliar Convidado no Mestrado em Psicologia Clínica no Instituto Superior Psicologia Aplicada; Pós-graduado em Sexologia Humana; Mestrado Integrado em Medicina pela NOVA Medical School – Falculdade de Ciências Médicas da Universidade NOVA de Lisboa; Mestrado Integrado em Ciências Farmacêuticas pela Faculdade de Farmácia da Universidade de Lisboa.
Diogo Mota da Silva
Médico Interno de Formação Específica em Psiquiatria no Centro Hospitalar Universitário do Algarve; Mestrado Integrado em Medicina pela Faculdade de Medicina da Universidade de Lisboa.
Filipa M. Ferreira
Médica Interna de Formação Específica em Psiquiatria; Mestre em Medicina pela Faculdade de Medicina da Universidade de Coimbra.
Filipe Peste Martinho
Médico Interno de Formação Específica em Psiquiatria no Hospital Prof. Doutor Fernando Fonseca, EPE – Amadora; Editor Associado – Acta Médica Portuguesa .
Francisca Ribeirinho Soares
Médica Interna de Formação Específica em Psiquiatra no Hospital de Cascais.
Francisco Queirós Santos
Médico Psiquiatra e Coordenador do Hospital de Dia e do Serviço de Terapia Assistida por Ketamina no Hospital Beatriz Ângelo – Loures; Membro Associado da Mental Health Section da Mind Foundation; Especialização Avançada em Psicoterapias Cognitivo-Comportamentais, pelo Instituto Português de Psicologia e Outras Ciências (INSPSIC); Mestrado Integrado em Medicina pela Universidade da Beira Interior.
Frederico Coelho de Magalhães
Médico Psiquiatria – Oxford Health Foundation Trust; Clinical Research Fellow – Centre for Psychedelic Research – Imperial College Department of Brain Sciences.
XII
Hugo Bastos
Médico Psiquiatra no Centro Hospitalar Universitário do Algarve; Mestrado Integrado em Medicina pela Faculdade de Medicina da Universidade de Lisboa; Assistente Convidado na Faculdade de Medicina da Universidade de Coimbra e na Faculdade de Medicina e Ciências Biomédicas da Universidade do Algarve.
Joana Cavaco Rodrigues
Médica Interna de Formação Específica em Psiquiatria no Centro Hospitalar Universitário do Algarve; Mestrado Integrado em Medicina – NOVA Medical School da Faculdade de Ciências da Universidade NOVA de Lisboa.
João Bastos
Médico Interno de Formação Específica em Psiquiatria no Hospital Prof. Doutor Fernando Fonseca, EPE – Amadora; Mestre em Medicina pela Faculdade de Medicina da Universidade de Lisboa; Formado na área de Psiquiatria Cultural pela Universidade de McGill e de Fundamentos Psicadélicos pela MAPS (Multidisciplinary Association for Psychedelic Studies); Membro satélite da SPACE –Sociedade Portuguesa de Aplicação Clínica de Enteógenos.
João Costa Ribeiro
Médico Psiquiatra; Cofundador da Liminal Minds – Terapia Assistida por Psicadélicos; Investigador Associado no Centro de Filosofia das Ciências da Universidade de Lisboa; Membro do Conselho Científico da SPACE – Sociedade Portuguesa de Aplicação Clínica de Enteógenos.
João da Fonseca
Psicólogo Clínico e Psicoterapeuta na Liminal Minds – Terapia Assistida por Psicadélicos; Mestre em Relação de Ajuda pelo ISPA; Membro da OPP com Especialidade em Psicoterapia e Formação Certificada em Psicoterapia Transpessoal, Existencial, Focusing-Oriented Therapy e EMDR; Formado em Terapia Assistida por Psilocibina e MAPS (Multidisciplinary Association for Psychedelic Studies), pela Compass Pathways e pela MAPS, respetivamente.
João Furtado Simas
Médico Interno de Formação Específica em Psiquiatria no Centro Hospitalar do Tâmega e Sousa; Mestrado Integrado em Medicina pela Faculdade de Medicina da Universidade de Coimbra.
João Taborda da Gama
Advogado; Docente na Faculdade de Direito da Universidade Católica Portuguesa – Lisboa.
Jorge Encantado
Investigador Pós-doutorado – Faculdade de Motricidade Humana da Universidade de Lisboa.
Laura Albergaria Borges
Médica Interna de Formação Específica em Psiquiatria no Centro Hospitalar Universitário do Algarve.
© Lidel –Edições Técnicas Autores XIII
Psicadélicos em Saúde Mental
Miguel Tomaz Rosa
Psicólogo Clínico e Psicoterapeuta Psicanalítico; Licenciatura em Psicologia Clínica pelo Instituto Universitário de Ciências Psicológicas, Sociais e da Vida; Formação em Psicoterapia Psicanalítica pela Associação Portuguesa de Psicanálise e Psicoterapia Psicanalítica; Membro satélite da SPACE –Sociedade Portuguesa de Aplicação Clínica de Enteógenos.
Miriam Garrido
Médica Interna de Formação Específica em Psiquiatria no Centro Hospitalar Psiquiátrico de Lisboa; Colaboradora no Centre for Psychedelic Research – Imperial College London.
Patrícia Simões Marta
Médica Interna de Formação Específica em Psiquiatria no Centro Hospitalar Universitário do Algarve; Mestrado Integrado em Medicina pela Faculdade de Medicina da Universidade de Lisboa; Especialização Avançada em Terapias Cognitivo-Comportamentais, pelo Instituto CRIAP; Formação Certificada em Psicoterapia Assistida por Ketamina, pelo Polaris Insight Center (EUA); Membro satélite da SPACE – Sociedade Portuguesa de Aplicação Clínica de Enteógenos.
Pedro Castro Rodrigues
Coordenador da Unidade de Depressão Resistente do Centro Hospitalar Psiquiátrico de Lisboa; Professor Auxiliar Convidado de Saúde Mental na NOVA Medical School – Faculdade de Ciências Médicas da Universidade NOVA de Lisboa; Investigador Associado no Centre for Psychedelic Research – Imperial College London.
Pedro de Sousa Martins
Médico Psiquiatria no Centro Hospitalar Universitário de São João; Assistente Convidado na Faculdade de Medicina da Universidade do Porto; Psicoterapeuta Existencial em formação pela Sociedade Portuguesa de Psicoterapia Existencial; Membro fundador e Presidente do Conselho Fiscal da SPACE – Sociedade Portuguesa de Aplicação Clínica de Enteógenos.
Pedro J. Teixeira
Professor e Investigador na Faculdade de Motricidade Humana da Universidade de Lisboa, onde coordena o grupo de investigação focado no estudo dos comportamentos de saúde e os seus determinantes. Desde 2020 que participa em diversos estudos na área dos psicadélicos e foi colaborador do Instituto Synthesis para a área de investigação; Fundador do website de divulgação científica SafeJourney.pt
Renato Sousa
Médico Psiquiatra no Centro Hospitalar Universitário do Algarve; Coordenador da Equipa de Saúde Mental Comunitária de Faro; Pós-graduado em Terapia Cognitivo-Comportamental; Especialização Avançada em Terapias de Terceira Geração, pelo Instituto CRIAP; Formação certificada em Ketamine-Assisted Psychotherapy pelo Polaris Insight Center; Mestrado Integrado em Medicina pela Universidade de Karlova – República Checa.
XIV
Prefácio
Nos últimos anos, verificou-se um renascimento na investigação científica e aplicações clínicas experimentais dos compostos psicadélicos. Foram estudados os seus efeitos na neurobiologia humana e no bem-estar físico e mental. O interesse renovado por estas substâncias foi impulsionado pela sua potencial aplicação no tratamento de situações clínicas como depressão, ansiedade, perturbação de stress pós-traumático e outras.
Os avanços científicos com estas substâncias poderão gerar tratamentos de potenciação ou alternativos aos medicamentos usados tradicionalmente. Este livro, magistralmente coordenado por Inês Carmo Figueiredo, Mafalda Corvacho e Pedro Mota, reúne algumas das pesquisas mais recentes sobre substâncias como dimetiltriptamina (DMT), dietilamida do ácido lisérgico (LSD), ketamina, 3,4-metilenodioximetanfetamina (MDMA) e psilocibina, entre outras, e esclarece a sua ação, efeitos e potencial uso terapêutico.
No primeiro capítulo é feita uma síntese histórica da investigação médica com psicadélicos (Ana Raquel Estalagem, Diogo Mota da Silva, Hugo Bastos), contemplando não apenas a evolução dos principais acontecimentos históricos, mas também os conceitos envolvidos. São desenvolvidas as várias fases de investigação e os limites e restrições que se iniciaram no final dos anos 60 do século xx até ao início do século xxi
No segundo capítulo (Alexandre Pértega Gomes) é analisado o conceito de “Estados Alterados de Consciência”, clarificada a sua origem histórica e descritas as suas dimensões. A classificação dos “Estados Alterados de Consciência” é associada à sua origem e métodos de indução. A integração destes estados em modelos teóricos, biológicos ou psicológicos é um tema que envolve alguma controvérsia, mas em que fica saliente a sua importância para uma investigação futura.
O terceiro capítulo “Psicoterapia Assistida por Psicadélicos" (Inês Carmo Figueiredo, João da Fonseca, João Costa Ribeiro, Miguel Tomaz Rosa), complementado pelo quarto capítulo, sobre mecanismos explicativos (Miriam Garrido, Pedro Castro Rodrigues), é central neste livro, por poder vir a ser uma das aplicações na clínica e objeto de maior avanço em relação a aproximações e resultados científicos anteriores, embora, para já, apenas possa ser realizada em contextos de investigação ou em casos específicos e de off-label , este último usado na terapia assistida por ketamina. Parte do pressuposto de que existe um efeito sinérgico na integração da psicoterapia, em particular nos estados alterados de consciência produzidos por psicadélicos e pelo tratamento farmacológico tradicional. A criação de um ambiente terapêutico adequado (setting ) associado ao estado interno do paciente (set) torna-se o elemento-chave de um possível sucesso terapêutico. É uma intervenção assistida por psicoterapia de curto prazo e o seu objetivo primário é a criação de uma “experiência intensamente significativa e transformativa”. No estado atual, só é administrada em situações clínicas hospitalares controladas (critérios de seleção, sessões de preparação, criação de empatia) e com uso específico da ketamina. Recomendamos a leitura da parte final do livro com os aspetos éticos e os riscos a evitar com estas abordagens terapêuticas.
A descrição das substâncias psicadélicas ocupa extensamente o quinto capítulo (Ana Margarida Fraga, Catarina Cunha, Daniel Esteves de Sousa, Filipa M. Ferreira, Francisca Ribeirinho Soares, Francisco Queirós Santos, Frederico Coelho de Magalhães, Joana Cavaco Rodrigues, João Bastos, João Costa Ribeiro, João Furtado Simas, Laura Albergaria Borges, Mafalda Corvacho, Patrícia Simões Marta, Pedro Mota, Renato Sousa). São abordadas, sucessivamente, a psilocibina, o LSD, a ketamina, o MDMA, a ayahuasca e o 5-metoxi-N (5-MeO-DMT), e a
© Lidel –Edições Técnicas XV
Psicadélicos em Saúde Mental
ibogaína. O tratamento deste tema reveste-se da maior importância pelo seu carácter informativo, sistemático e rigoroso. Para cada uma das substâncias são descritas as propriedades farmacológicas, os mecanismos de ação, as indicações com evidência clínica e mencionadas as aplicações clínicas ainda insuficientemente conhecidas para que possam ser incorporadas em guidelines de tratamento. Pela sistematização do conhecimento atual das substâncias psicadélicas torna-se um capítulo central e de leitura obrigatória.
Os potenciais efeitos sobre o comportamento aditivo (álcool e tabaco), a associação entre psicadélicos e mudanças comportamentais, de estilos alimentares e de vida, relevantes para a saúde física e mental, são sugeridos no Capítulo 6 (Pedro J. Teixeira, Jorge Encantado). Os estudos sobre o efeito das substâncias psicadélicas sobre estes comportamentos são ainda de carácter qualitativo ou estudos abertos, o que reduz a potencial evidência científica da sua eficácia e segurança. Teremos de aguardar por estudos mais robustos nesta nova área de estudo e intervenção.
Os aspetos legais e jurídicos da aprovação, introdução no mercado e uso das substâncias psicadélicas são discutidos no capítulo seguinte (João Taborda da Gama, Carlos Pinheiro Torres).
É um tema complexo e ao qual a legislação coloca atualmente limites, regulamenta e penaliza o seu uso, apesar do modelo pioneiro português de descriminalização, mas não despenalização, do consumo (Lei n.º 30/2000, de 29 de novembro). Esta situação varia com a substância em questão. Substâncias como a psilocibina, o LSD e o MDMA estão sujeitas à Lei da Droga, não fazem parte de qualquer medicamento com autorização de introdução no mercado e estão limitadas a fins meramente científicos, podendo a sua utilização fora do uso pessoal (em doses regulamentadas) ser criminalizada. Já a ketamina está sujeita ao regime de novas substâncias psicoativas, mas se for a substância ativa de um medicamento aprovado aplica-se o regime de autorização de introdução no mercado. Mais controverso, no plano legal, é o uso da Ayahuasca , que contém DMT em quantidades difíceis de avaliar por se tratar de uma infusão a partir de uma planta. Finalmente, a ibogaína é uma substância psicoativa que não foi objeto de regulamentação específica e não é suscetível de ser enquadrada no plano jurídico. No final do capítulo, os autores questionam a pertinência de aplicação do modelo de desenvolvimento de medicamentos geralmente utilizado, pelos obstáculos e morosidade nele envolvido. As instituições que regulamentam o uso de substâncias inovadoras têm uma finalidade de proteção dos cidadãos, nem sempre consentânea com a motivação de responder rapidamente às necessidades de tratamento e às lacunas de eficácia dos fármacos já existentes. Este capítulo levanta muitas questões controversas e algumas que são matéria de opinião dificilmente generalizável sem um profundo debate num contexto interdisciplinar que envolva não apenas profissionais de saúde, mas também juristas e especialistas nas matérias da ética.
O capítulo final, “Ética e Psicadélicos” (Pedro Sousa Martins e Alexandre Pértega Gomes), levanta questões fundamentais que não podem ser resolvidas de forma meramente argumentativa, contrapondo-se visões científicas a práticas culturalmente derivadas. Esta discussão, muito bem explanada, deixa-nos ainda sem respostas concludentes, sendo imperativo, na prática médica, o respeito pela vulnerabilidade dos seres humanos. Constituindo matérias de fronteira entre ética, bioética e neuroética, psicoterapia e psicofarmacologia, neurodiversidade e neurodivergência, identidade e autonomia, há que garantir princípios e normas para um uso eticamente consciente de psicadélicos.
XVI
O livro termina com um conjunto de Tabelas-Resumo de Ensaios Clínicos com Psicadélicos (João Bastos, Filipe Peste Martinho), de grande utilidade como elemento informativo de consulta.
Temos de louvar o esforço muito meritório deste grupo de jovens clínicos e investigadores, que, sem medo, estudam e divulgam de forma exemplar, séria e aprofundada o tema dos psicadélicos e da saúde mental, que congrega múltiplas áreas do saber, historicamente polémico, mas com enormes potencialidades no momento atual da Psiquiatria e Psicologia, numa perspetiva de “desenvolvimento sustentado e dirigido ao futuro, recordando as lições aprendidas na história da utilização das substâncias psicadélicas”.
Maria Luísa Figueira
Professora Catedrática Jubilada de Psiquiatria e Saúde Mental –Faculdade de Medicina da Universidade NOVA de Lisboa e Maria
© Lidel –Edições Técnicas Prefácio XVII
João Heitor Presidente da Sociedade Portuguesa de Psiquiatria e Saúde Mental
Nota introdutória
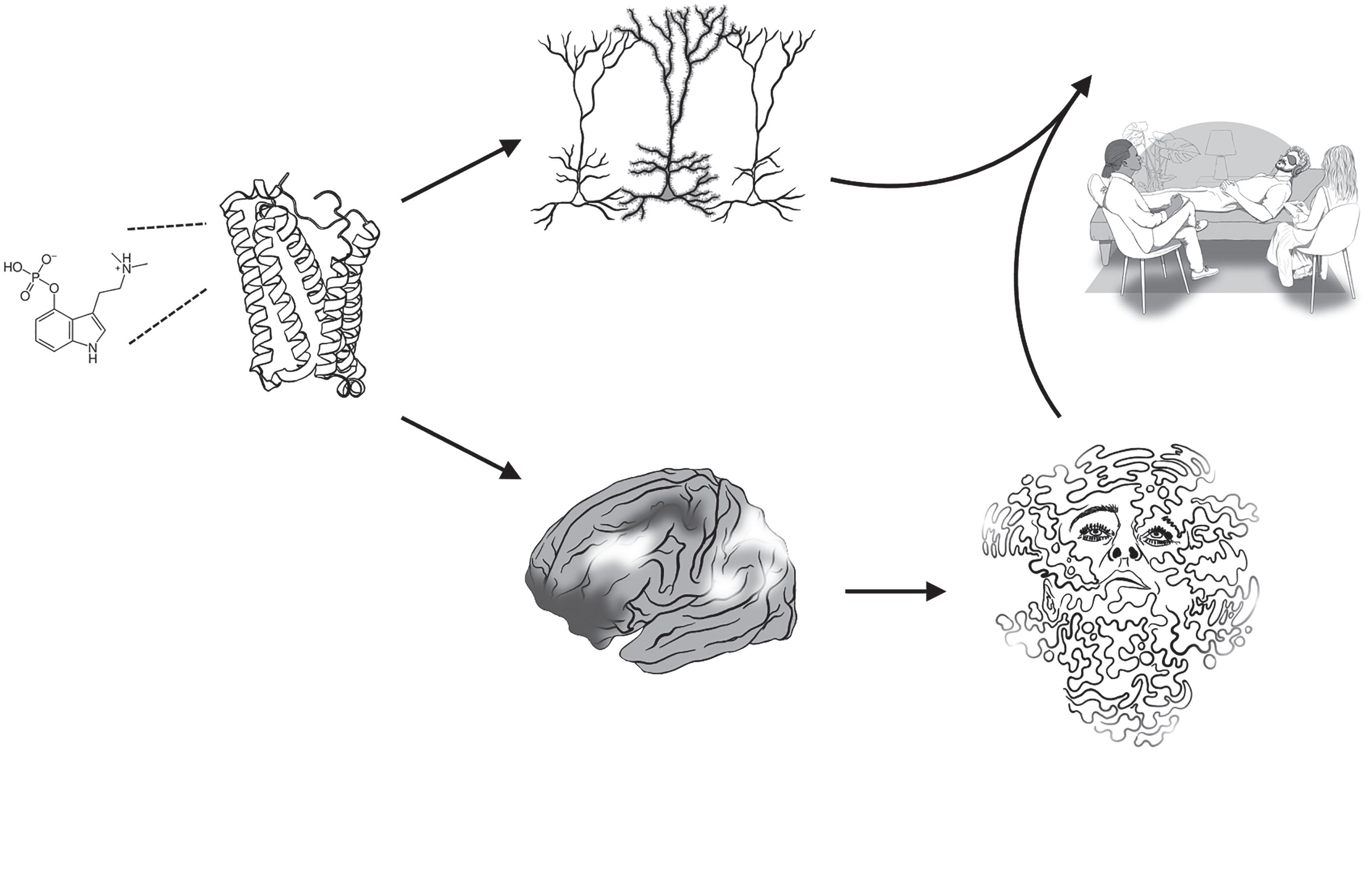
Os psicadélicos são substâncias com a capacidade de modificar, de forma transitória e profunda, o conteúdo da consciência. Nesse estado temporário, o campo de possibilidades fenomenológicas fica expandido, sendo possível ao indivíduo explorar novas perspetivas sobre si próprio ou o mundo que o rodeia. A sua combinação com psicoterapia fornece um contexto relacional seguro e ajuda o indivíduo a selecionar quais dessas novas perspetivas são mais adaptativas para o seu bem-estar. A psicoterapia assistida por psicadélicos (PAP) tem sido considerada uma mudança de paradigma com o potencial de se tornar revolucionária em saúde mental, e é sobre este tópico que este livro trata.
Há vários motivos pelos quais a PAP tem sido considerada um modelo inovador. Em primeiro lugar, os efeitos dos psicadélicos na redução de sintomas surgem frequentemente ao fim de horas da administração do medicamento, ao invés de ao fim de semanas de tratamento, como é comum com os antidepressivos convencionais ou a psicoterapia. Por outro lado, existe evidência de que os efeitos benéficos das substâncias psicadélicas ao nível da neuroplasticidade (e da flexibilidade psicológica) persistem muito depois de o fármaco ter sido eliminado do organismo, dispensando, desta forma, a toma diária de medicação que tem dominado o tratamento farmacológico em Psiquiatria. Outro aspeto particularmente diferenciador desta abordagem é o seu componente experiencial, atendendo a que a investigação tem demonstrado correlações entre várias dimensões da experiência subjetiva durante a fase aguda dos efeitos do fármaco (como a dissolução do Ego, o desbloqueio emocional, o insight psicológico e a sensação de conexão) e maiores benefícios a longo prazo. Por último, este parece ser um modelo de tratamento em que se intervém ativa e simultanamente ao nível biológico, psicológico e social, sendo ainda frequentes modificações no domínio existencial[1-4]
No entanto, à data da presente publicação, ainda não existe evidência científica suficiente para ter sido gerada a sua aprovação pelas entidades reguladoras. Trata-se ainda de intervenções que devem ser consideradas experimentais. Tudo isto acontece num momento em que a prevalência das perturbações depressivas e de ansiedade têm vindo a aumentar em todo o mundo. Tal como qualquer intervenção médica, a PAP apresenta riscos que importa serem tidos em conta e não desvalorizados. Além disso, algumas das suas especificidades levantam grandes desafios à sua eventual implementação de forma global.
Apesar de os riscos fisiológicos das substâncias psicadélicas clássicas [psilocibina, N,N-dimetiltriptamina (DMT), dietilamida do ácido lisérgico (LSD) e mescalina] serem quase nulos, outras substâncias consideradas “psicadélicos atípicos”, como o 3,4-metilenodioximetanfetamina (MDMA), têm riscos não negligenciáveis, principalmente quando usados cronicamente, nomeadamente de valvulopatia (documentada em utilizadores crónicos em contextos recreativos). Os principais riscos dos psicadélicos são psicológicos e devem ser comunicados a qualquer pessoa que decida tomar uma substância psicadélica. Em contexto recreativo, é frequente existirem experiências psicológicas difíceis ou desafiantes, traduzido no conceito de bad trip, que faz parte do imaginário popular associado aos psicadélicos. Curiosamente, existe evidência de que experiências de desbloqueio emocional (nas quais, após uma experiência emocionalmente difícil, se segue uma sensação de libertação, ou catarse) podem estar associadas a maiores benefícios a longo prazo[5]. Além disso, o risco de sintomas psicóticos persistentes, descrito na literatura, associado ao uso recreativo, apesar de muito baixo, não parece ser absolutamente nulo e ainda está a
XVIII
ser alvo de estudo (sendo importante salientar que existem vários medicamentos aprovados com risco de desencadearem sintomas psicóticos, como os agonistas dopaminérgicos frequentemente prescritos na doença de Parkinson). O principal desafio em relação aos riscos psicológicos prender-se-á sobretudo com a melhor forma de criar um contexto seguro (sem um aumento excessivo de custos) e com a exclusão de pacientes com história familiar e pessoal de psicose, que podem insistir em experimentar novos tratamentos se apresentarem um quadro resistente aos tratamentos convencionais. Importa, ainda, saber se a relação vantagens/riscos é benéfica e se vai para além das vantagens/riscos de modelos terapêuticos em uso corrente.
O risco de adição parece ser reduzido para psicadélicos clássicos (mas está descrito o potencial aditivo da ketamina e do MDMA, sobretudo em contexto recreativo). As doses, o contexto e a frequência de administração em contexto clínico parecem reduzir bastante o risco de adição à ketamina e ao MDMA, mas não é possível assegurar um risco absolutamente nulo. Mais uma vez, o risco de adição deve ser motivo para informação detalhada (devendo ser incluído no consentimento informado), ser tido em conta na seleção dos pacientes e vigilância, mas não justifica a sua proibição, uma vez que variadas substâncias de prescrição médica (como as benzodiazepinas e os estimulantes) ou de consumo livre (como o álcool e o tabaco) têm um perfil aditivo superior.
A elevada hype que tem sido criado nos últimos anos por alguns setores da comunicação social em relação a este tipo de tratamentos pode ter dois tipos de consequências negativas. Por um lado, os pacientes com doença mental resistente à medicação ou psicoterapias convencionais podem criar expectativas demasiado otimistas em relação a esta intervenção, achando que se trata de um tratamento milagroso que irá resolver todos os seus problemas. Neste tipo de pacientes, ao ser administrado o tratamento, quer seja em contexto de ensaio quer de protocolo clínico, se os resultados não forem rápidos e eficazes, isto poderá até levar a uma sensação de desesperança ou um agravamento do quadro prévio. Por outro lado, a História diz-nos que, após um período de idealização, tende a surgir um backlash (retaliação), no qual o novo conceito é atacado, existindo um risco de se repetir o que se verificou nos anos 60/70 do século xx .
Outro tipo de risco que também tem sido abordado por alguns autores prende-se com a possibilidade de transgressão de limites éticos por parte dos terapeutas, algo que pode acontecer com maior frequência do que numa situação clínica convencional, devido ao facto de o paciente se encontrar num estado modificado de consciência no qual parece existir maior sugestionabilidade. Sendo estas preocupações legítimas e compreensíveis, a forma de reduzir este tipo de risco é através do treino de competências deontológicas, éticas e morais dos terapeutas e da supervisão por pares. Na verdade, a vulnerabilidade a abusos caracteriza uma grande parte das perturbações mentais, sendo a proteção e a informação dos pacientes um imperativo que deve ser transversal a qualquer tipo de intervenção em Psiquiatria.
Foi também demonstrado recentemente que o consumo de substâncias psicadélicas parece estar associado a uma maior tendência para desenvolver crenças metafísicas não naturalistas, em particular uma maior adoção de posições favoráveis ao panpsiquismo (a teoria de que a consciência é uma propriedade fundamental de toda a matéria)[6,7]. Este é um efeito particularmente interessante, pois segundo a perspetiva naturalista, defendida pela ciência, que argumenta e mostra evidência de que a consciência é gerada pelo cérebro, esta modificação pode ser considerado um risco epistémico. Curiosamente, num dos estudos que testou e demonstrou esta hipótese, os indivíduos nos quais a experiência psicadélica modificou as crenças metafísicas para ideias
© Lidel –Edições Técnicas Nota introdutória XIX
Psicadélicos em Saúde Mental
não naturalistas eram os que apresentavam maiores níveis de bem-estar psicológico[6]. Há, no entanto, que ter presente que, como qualquer filósofo pode confirmar, o problema da origem da consciência está longe de estar absolutamente resolvido. A modificação das crenças metafísicas pode ainda estar relacionada com a possibilidade de spiritual bypassing, ou seja, a tendência para utilizar ideias ou práticas espirituais de forma a evitar resolver determinados problemas emocionais ou traumas não resolvidos, algo conhecido dentro dos círculos de meditação ou outros e que pode ocorrer após uma experiência psicadélica muito intensa, particularmente com características místicas.
Todos estes riscos e informação devem ser comunicados através de um consentimento informado escrito e detalhado, através do qual a pessoa toma conhecimento dos mesmos antes de decidir avançar com o tratamento. Não nos podemos esquecer de que algumas pessoas com depressão, ansiedade, perturbações de adição ou outros problemas semelhantes se encontram frequentemente em situações de vulnerabilidade que as fazem aceitar riscos que não correriam se não estivessem doentes. Este é, no entanto, um problema transversal a toda a investigação em Psiquiatria, e não uma especificidade da PAP. Para finalizar esta descrição dos seus riscos, é importante referir que num estudo publicado na conceituada revista Lancet em 2010, no qual foram medidos os danos causados pelas substâncias psicoativas mais comuns, os cogumelos que contêm psilocibina foram considerados as substâncias que menos danos provocam[8]. A título de curiosidade e reflexão, segundo esse estudo, as substâncias psicoativas mais perigosas são o álcool e o tabaco, ambas legais.
A PAP apresenta ainda grandes desafios quanto à sua implementação. Tratando-se de moléculas com efeito psicológico agudo marcado, torna-se difícil enquadrá-las em ensaios clínicos controlados por placebo, uma vez que a probabilidade de o participante saber se lhe foi administrada a substância ativa ou o placebo é elevada. Por outro lado, trata-se de uma intervenção que exige treino específico dos técnicos que a aplicam, não sendo ainda claro quais as instituições com competência para fornecer esta formação ou quais os profissionais de saúde que podem concorrer às mesmas. Além disso, trata-se de um método que exige muito tempo da parte dos técnicos, algo que se refletirá, necessariamente, nos seus custos e na sua acessibilidade. As diferenças de duração dos efeitos psicológicos agudos entre as diferentes substâncias com propriedades psicadélicas poderão aqui ser relevantes do ponto de vista de análises de custo-benefício (que ainda faltam ser determinadas), sendo que, neste aspecto, moléculas cuja duração dos efeitos subjetivos agudos é mais rápida (como a ketamina ou o DMT intravenoso) poderão apresentar vantagens em relação a moléculas com efeitos subjetivos agudos mais prolongados (como o LSD).
Um aspeto diferente a ter em conta está relacionado com os interesses dos grandes grupos económicos, particularmente das maiores empresas farmacêuticas, vulgarmente conhecidas como Big Pharma . Após um incremento significativo de investimento nos anos 80/90 do século xx e da diminuição do investimento em novos fármacos para a doença mental que temos assistido nos últimos anos, a indústria parece ter compreendido que os psicadélicos podem ser uma linha de investigação relevante. Um bom exemplo disso é o desenvolvimento de um análogo da ketamina (fármaco com propriedades antidepressivas e psicadélicas) por parte de um laboratório farmacêutico que agora o comercializa. Além disso, tem-se assistido a um aumento exponencial do investimento em companhias que tentam desenvolver novas moléculas com propriedades psicadélicas para depois as patentear e comercializar, fenómeno já conhecido como psychedelic capitalism. Muitas das consequências destes movimentos são ainda desconhecidas,
XX
embora presentemente já possamos assistir aos efeitos negativos ocorridos nas comunidades indígenas que utilizam substâncias psicadélicas em contextos cerimoniais. É já conhecido o fenómeno do “turismo de Ayahuasca ” e as dificuldades que este está a causar em vários locais da América do Sul. Na verdade, temos assistido a um aumento da utilização de psicadélicos em contexto cerimonial no mundo ocidental, apesar de estas substâncias serem ilegais em muitos países. Este fenómeno tem também sido criticado por representar de alguma forma uma apropriação cultural que não tem gerado qualquer tipo de retribuição às comunidades que desenvolveram estes métodos.
Não podemos terminar esta Introdução sem mencionar os potenciais benefícios da utilização de psicadélicos para lá do seu uso médico. Em vários países, estão atualmente em discussão alterações legislativas no sentido de descriminalizar ou legalizar o uso regulado de psicadélicos por adultos[9]. Vários autores têm argumentado (e já existe alguma evidência científica que o suporta) que uma experiência psicadélica pode ter benefícios para indivíduos saudáveis e para a sociedade que são difíceis de aceder de outras formas, incluindo o aumento de aspetos como a empatia ou a abertura à experiência[10-13]. É importante mencionar que estas substâncias têm o potencial de causar estados de conexão entre o indivíduo e o que o rodeia (tanto os outros como a Natureza), vivências que são frequentemente descritas como “espirituais” e profundamente significativas mesmo após vários anos[10,11,14]. Uma das definições mais aceite de espiritualidade está relacionada com práticas que causam uma sensação de conexão com os outros ou com o mundo, que nos fazem abordar o sentido da vida e que ajudam a viver de acordo com os nossos valores morais[15-18]. Apesar de muitos destes tipos de práticas serem realizadas em contexto religioso, não há nada de necessariamente sobrenatural nestas e os psicadélicos, com os seus inegáveis efeitos químicos no cérebro, poderão até ajudar a explicar as práticas espirituais à luz da ciência – sendo este um campo extraordinariamente interessante, cujo estudo se encontra dificultado e que terá de envolver peritos de múltiplas áreas[19]
Em conclusão, as substâncias psicadélicas são substâncias poderosas que podem ser utilizadas para fins muito diversos, e que têm diferentes padrões de riscos e benefícios – uma analogia comum tem sido compará-las a uma faca. Uma faca pode ser utilizada por uma mãe de família para preparar refeições para os filhos, por um cirurgião para salvar a vida de uma pessoa, por um artista para esculpir uma peça ou por um assassino para matar alguém. A faca em si não é inerentemente boa ou má – as consequências dependem do uso que se faz dela. Apesar de não passar pela cabeça de ninguém banir o uso de facas, a restrição do uso médico de psicadélicos ainda se mantém até aos dias de hoje, sendo uma decisão que dificultou a sua investigação durante décadas e atrasou a colheita de dados que possam vir a justificar a sua aprovação. Esperamos que este livro seja útil para demonstrar que, apesar de existirem vários tipos de riscos, é desejável que como sociedade encontremos formas de os seus benefícios chegarem a quem mais precisa deles.
Pedro Castro Rodrigues Médico Psiquiatra
–
Centro Hospitalar Psiquiátrico de Lisboa
Professor Auxiliar Convidado de Saúde Mental – NOVA Medical School, Faculdade de Ciências Médicas da Universidade NOVA de Lisboa
Investigador Associado – Centre for Psychedelic Research, Imperial College London
© Lidel –Edições Técnicas Nota introdutória XXI
1
2 Capítulo estados alterados de consciência
3 4 5 6 7 8 9
modelo não se adequa satisfatoriamente aos dados e não pode, verdadeiramente, providenciar evidência independente para validar a hipótese de um núcleo fenomenológico invariável composto pelos três grandes domínios descritos. Desta reanálise propõem 11 novos fatores: Experiência de Unidade, Experiência Espiritual, Estado de Graça, Aquisição de Insight, Alterações da Corporeidade, Prejuízo do Controlo e da Cognição, Ansiedade, Imagens Complexas, Imagens Elementares, Sinestesias Audiovisuais e Mudança do Significado das Perceções.
Conclui-se que a experiência de um EAC é profundamente heterogénea e variável entre sujeitos e num mesmo sujeito. Como denominadores comuns, identificam-se as alterações da sensoperceção (mais frequentes ao nível da visão) e graus sucessivos de dissolução do Ego, que vão desde a diminuição da resistência psicológica, passando pela emersão de conteúdo inconsciente, até à completa autotranscendência e experiência de união com o mundo. Como determinantes da experiência encontram-se os diferentes modos de indução de um EAC e moduladores do set e do setting. Na secção seguinte, serão revistas as formas não farmacológicas de indução de EAC e os aspetos moduladores da experiência.
▪ MÉTODOS NÃO
FARMACOLÓGICOS DE INDUÇÃO DE ESTADOS ALTERADOS DE CONSCIÊNCIA
E MODULADORES DA EXPERIÊNCIA
Os EAC podem ser classificados de acordo com a sua origem. A primeira grande divisão é entre EAC induzidos farmacologicamente e não induzidos farmacologicamente. Uma vez que este livro se dedica essencialmente aos
primeiros, falaremos nesta secção brevemente sobre a segunda categoria.
Fazer um subgrupo dentro do grande grupo dos EAC não induzidos farmacologicamente é menos consensual, não havendo, à data, uma elucidação sistemática. Baseamo-nos na classificação providenciada na revisão de Vaitl e colaboradores (Vaitl et al., 2005), que subdividem o grupo em:
▪ EAC que ocorrem espontaneamente;
▪ EAC induzidos fisicamente ou fisiologicamente;
▪ EAC induzidos psicologicamente;
▪ EAC associados a processos patológicos.
estaDos alteraDos De consciência que ocorrem espontaneamente
É assumido que o estado de consciência não alterado flutua espontaneamente. Vaitl e colaboradores integram neste grupo a sonolência, o daydreaming, os estados hipnagógicos, o sono e os sonhos. Na sonolência intensa (por exemplo, após períodos de extrema privação de sono) podem observar-se “microssonos” e comportamentos automáticos. A experiência subjetiva destes estados caracteriza-se por um estreitamento da atenção, uma diminuição do potencial volitivo e uma lentificação generalizada. A designação daydreaming¸ literalmente “sonhar acordado”, refere-se a um estado espontâneo associado a uma situação de ausência de tarefa, estímulo ou resposta (“devaneio”). Os estados hipnagógicos situam-se entre a vigília e o sono, caracterizados por vivências oniroides breves compostas por perceções alucinatórias ou pseudoalucinatórias, mais frequentemente na modalidade visual, em que a consciência do ambiente é superior àquela vivida nos sonhos. Alguns autores alargaram o conceito a “fenómenos hipnagoides”, nos quais se incluem as vivências associadas a estados de homogeneização sensorial,
© Lidel –Edições Técnicas Estados alterados de consciência 23
principais aplicações
A PAP tem sido investigada principalmente nas seguintes áreas: sintomas psiquiátricos relacionados com doenças com diminuição da sobrevida , particularmente doenças oncológicas (cancer-related distress) (Griffiths et al.; 2016; Grob et al., 2011; Ross et al., 2016); depressão fora do contexto de adaptação à doença, principalmente no caso de depressão resistente ao tratamento (Carhart-Harris et al., 2016, 2018; Davis et al., 2021), perturbação de stress pós-traumático (Mithoefer, et al., 2011); e perturbações do uso de substâncias (Bogenschutz et al., 2015; Johnson et al., 2014), genericamente com resultados robustos na redução de sintomas (consultar Capítulo 5 “Substâncias Psicadélicas: Investigação para Uso Terapêutico”).
Paralelamente, a PAP também tem sido estudada em participantes considerados “saudáveis”, abrindo uma compreensão dos efeitos destas substâncias que vai além da patologia, como o efeito de substâncias psicadélicas na iniciação em práticas meditativas/espirituais, em líderes religiosos ou na modificação de crenças metafísicas. Alguns dos efeitos transversais destas substâncias têm atuado sobre variáveis como traços de personalidade, associando-se a uma maior abertura à experiência e extroversão e ao aumento da espiritualidade e da relação com a Natureza (Greenway et al., 2020; Nielson & Guss, 2018).
estrutura Da psicoterapia assistiDa por psicaDélicos
Regra geral, e para os fins deste subcapítulo, iremos centrar-nos no contexto de investigação e no modo como a PAP é aí utilizada, mais especificamente no uso de um protocolo que, por norma, segue três tipos específicos de sessão: preparação, dosagem e integração. Estas sessões são inevitavelmente precedidas
por uma seleção dos participantes, de modo a assegurar que estes são elegíveis para os objetivos do tratamento e/ou do ensaio em questão.
Seleção dos participantes
O processo de seleção rege-se geralmente por dois tipos de critérios. Os critérios de inclusão, os quais devem garantir a presença de diagnósticos ou situações clínicas específicas, de acordo com os objetivos do ensaio, por exemplo, depressão resistente ao tratamento ou ansiedade em fim de vida. Os critérios de exclusão tentam garantir a segurança dos participantes, tanto física como psicológica.
Com este intuito, realizam-se procedimentos como uma avaliação do estado geral de saúde da pessoa, a história médica, a medicação que toma atualmente e que pode vir a interferir diretamente com os efeitos da substância psicadélica e se há intenção de engravidar durante o ensaio, assim como a despistagem de certas doenças psiquiátricas na família, por exemplo, doenças psicóticas ou suicídio (Jonhson et al., 2008). Após a elegibilidade estar garantida e o participante esclarecido sobre a natureza do estudo ou do tratamento, é assinado um consentimento informado no qual a pessoa consente em submeter-se à intervenção em questão.
Sessões de preparação
As sessões de preparação são fundamentais para a criação de uma relação de confiança e da aliança terapêutica , fatores comuns em qualquer modalidade psicoterapêutica. Esta condição relacional e interpessoal permite ao paciente sentir-se genuinamente seguro, quer fisicamente, quer emocionalmente, e sustentar uma boa condução de um processo terapêutico que pode ser bastante desafiante (Richards, 2015; Winninger, 2020).
Psicadélicos
40
em Saúde Mental
social que ainda lhe está associado, como pela necessidade de realizar mudanças na organização dos serviços de saúde mental, ao encontro de um modelo menos biomédico e mais integrativo. Estas questões podem causar dificuldades ao nível da escalabilidade no acesso. Dentro destas, destacam-se as seguintes especificidades da PAP que acrescentam dificuldades à já reconhecida dificuldade no acesso a intervenções psicoterapêuticas:
▪ Duração longa das sessões de dosagem (que podem variar entre 2-8 horas, dependendo da substância);
▪ Atenção meticulosa ao set e setting, devido ao aumento da sensitividade ao ambiente que ocorre durante o estado modificado de consciência;
▪ Recursos humanos necessários (nomeadamente, dois terapeutas durante as sessões de dosagem).
seleção Dos pacientes
Este ponto prende-se, por exemplo, mas não só, com as decisões de descontinuar ou diminuir medicação em curso, de modo a minimizar o risco associado a potenciais interações ou a emergências médicas (como a síndrome serotoninérgica). Porém, devem ser pesadas contra o potencial aumento do risco de ideação suicida, particularmente na população com depressão refratária ao tratamento.
moDelos De intervenção
A PAP tem sido aplicada mediante diferentes modelos de intervenção, o que pode ter implicações ao nível da sua eficácia, e, apesar de alguns modelos serem mais usados, como a já mencionada ACT, existe considerável variabilidade nos protocolos aplicados (consultar Brennan & Belser, 2022 – Tabela 1).
A escolha do modelo pode refletir os backgrounds e crenças dos investigadores, estar relacionada com as hipóteses de investigação ou ainda traduzir uma tentativa de adaptar o
tratamento à substância que está a ser estudada (Nielson & Guss, 2018).
Para exemplificar a diversidade de intervenções, num estudo de investigação dos efeitos antidepressivos da Ayahuasca , foram apenas realizadas avaliações pré e pós-tratamento dos sintomas psiquiátricos após uma única sessão de dosagem, não tendo sido fornecidas quaisquer sessões de psicoterapia (de integração de qualquer tipo) (Osorio et al., 2015).
Pelo contrário, num estudo de PAP para a perturbação do uso de álcool, os participantes foram sujeitos, além das sessões de dosagem com psilocibina, a sessões psicoterapêuticas de dois tipos: segundo o modelo de Motivational Enhancement Therapy e mais diretamente focadas no trabalho de integração das sessões psicadélicas (Bogenschutz et al., 2015).
relação paciente-terapeuta
Na PAP, a relação paciente-terapeuta apresenta vulnerabilidades acrescidas face à expectável assimetria de poder que ocorre na psicoterapia, devido, por exemplo, ao estado de sugestionabilidade aumentada, que incrementa a vulnerabilidade do paciente à manipulação, e também às alterações mnésicas que são consequentes dos estados alterados de consciência (Devenot et al., 2022).
Outros riscos incluem uma possível amplificação da transferência, maior disrupção de limites interpessoais, recapitulação de dinâmicas traumáticas precoces, idealização e alocação de maior sabedoria/poder aos terapeutas (Brennan & Belser, 2022).
As sessões psicadélicas também podem ser catalisadoras de sentimentos intensos nos próprios terapeutas, o que aumenta o risco de violações de limites, algo que se pode agravar se as dinâmicas de poder, opressão e privilégio não forem reconhecidas pelo terapeuta, especialmente face a populações de doentes marginalizados. Assim, a capacidade de os terapeutas reconhecerem e gerirem os seus
© Lidel –Edições Técnicas
51
Psicoterapia assistida por psicadélicos
Substância psicadélica
Dos recetores à relação: mecanismos explicativos da psicoterapia assistida
Benefícios a longo prazo
Nível celular Plasticidade neuronal (remodelação estrutural, expressão genética...)
Nível molecular Recetores 5-HT2A
Onda glutamatérmica
Vias de transdução de sinal
Nível de redes neuronais Dessegregação e dessincronização da DMN Maior entropia, menor modularidade
Relação terapêutica
Nível psicológico Dissolução do Ego Desbloqueio emocional Aceitação e conexão
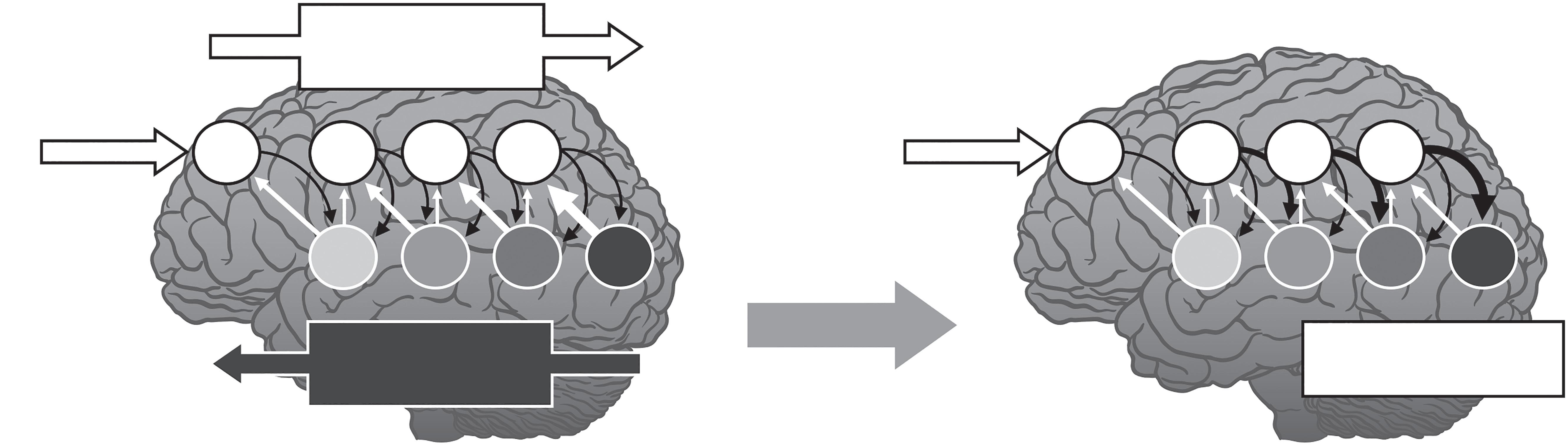
Figura 4.1 – Mecanismos explicativos da psicoterapia assistida por psicadélicos (baseado em Kelmendi et al., 2022). A atuação das substâncias psicadélicas nos recetores 5-HT2A tem efeitos agudos ao nível das redes neuronais onde a sua expressão é mais densa, modificando o ganho sináptico, o que causa uma dessegregação e dessincronização transitória de redes neuronais de larga escala, como a DMN, o que é experienciado a nível psicológico como dissolução do Ego, permitindo a ocorrência de desbloqueios emocionais e de vivências de aceitação e conexão. Em paralelo, o efeito subagudo da ativação dos recetores 5-HT2A é a estimulação da plasticidade neuronal ao longo dos dias seguintes, modificação essa que tem um efeito permissivo e aditivo ao processo de aprendizagem que ocorre no contexto psicoterapêutico
conectividade funcional entre a DMN (ou seja, dessegregação) e a redes que processam eventos externos, tais como a DAN, achado que já foi também replicado com LSD e N-DMT. Estas alterações da conectividade –por um lado, uma diminuição da comunicação entre redes “de repouso”, como a DMN, e, por outro, um aumento da comunicação entre diferentes redes funcionais – sugerem que a psilocibina induz um padrão de conectividade global aumentada . Com base nestes achados, foi proposto que a conectividade dentro da DMN e a atividade síncrona alfa (medida através de atividade elétrica, com eletroencefalograma) no córtex cingulado
posterior (um dos centros da DMN) devem ser vistos como correspondências da integridade do Ego no cérebro – um conceito que visitaremos em seguida (Carhart-Harris et al., 2014; Carhart-Harris & Friston, 2010).
Curiosamente, num estudo que usou métodos de análise de conetividade e graph theory, foram encontradas pontuações mais altas num fator indicador de dissolução do Ego associadas a uma desintegração da SN e redução da comunicação inter-hemisférica (Lebedev et al., 2015). Numa tentativa de conciliar estes achados que envolvem a SN e os que mencionámos anteriormente, envolvendo a DMN, tem sido proposto que a DMN
© Lidel –Edições Técnicas
67
por psicadélicos
Erros de previsão
Input sensorial (do ambiente, do corpo e do sistema límbico)
Crenças/modelos
Input sensorial (do ambiente, do corpo e do sistema límbico)
Psicadélicos
Redução da confiança nas crenças/modelos
Possibilidade de revisão de modelos Self
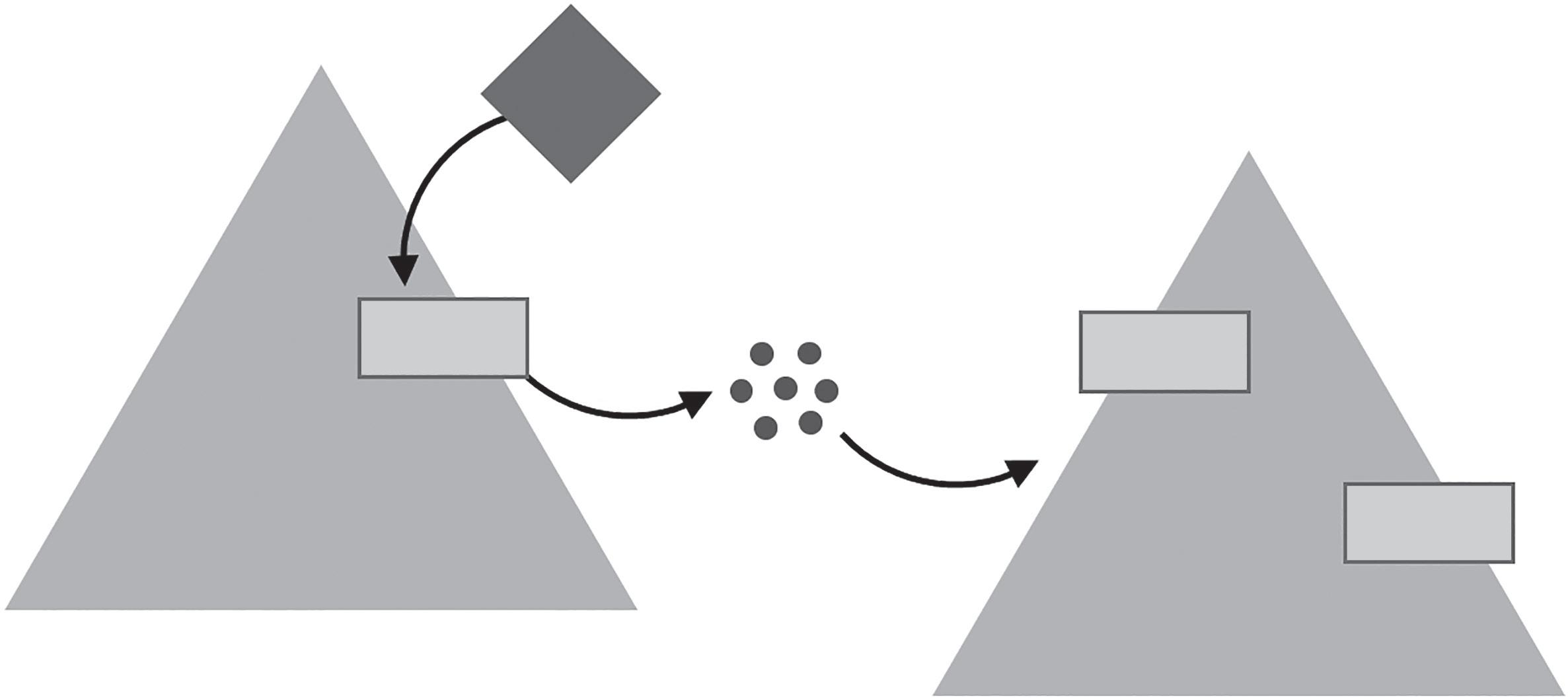
Figura 4.2 – O modelo REBUS aplicado à representação do Self (baseado em Carhart-Harris & Friston, 2019). De acordo com a teoria HPP, o cérebro é um sistema de inferências que permite prever as causas do input sensorial que recebe. Os modelos criados pelo cérebro a nível cortical têm uma determinada confiança associada e são permanentemente comparados com a informação que recebe do ambiente, do corpo e do sistema límbico. Os níveis mais elevados da hierarquia cerebral representam informação a uma escala espaciotemporal extensa, construindo as nossas crenças sobre o mundo que nos rodeia e sobre o tipo de pessoa que somos (narrative Self ). Ao atuarem nos recetores 5-HT2A densamente expressos nestas áreas, os psicadélicos modificam o seu funcionamento habitual e reduzem a confiança ( precision-weighting) do cérebro nas suas crenças fundamentais
Embora o modelo REBUS seja o único modelo computacional publicado até à data para explicar a ação dos psicadélicos no cérebro, alguns autores têm sugerido que carece de mais evidência empírica. Vollenweider e Preller, em particular, têm argumentado que, embora haja estudos que apoiam os pressupostos deste modelo, tais como a redução das respostas eletrofisiológicas induzidas por LSD após estímulos surpreendentes, também há estudos em que não se têm observado estas reduções. Estes autores argumentam que os psicadélicos serotoninérgicos exercem efeito sobretudo via circuitos córtico-estriado-tálamo-cortical (CSTC) que controlam o sistema talâmico, que funciona como “portão” ( gating ) de informação sensorial e cognitiva até ao córtex pré-frontal. Este modelo é apoiado pela evidência de que a infusão do agonista 5-HT2A DOI no pallidum ventral em modelos animais e a administração sistémica de psilocibina (e de LSD e N-DMT) em humanos saudáveis altera esta função de “portão” talâmico e está associada a alterações na função cognitiva de uma forma dependente dos recetores 5-HT2A . De acordo com o modelo CSTC, a redução
da função de filtro exercida pelo tálamo nos estímulos intero e exterocetivos leva a: uma diminuição da conectividade entre zonas associativas do córtex e o resto do cérebro; e um aumento da conectividade entre zonas do córtex sensorial e o resto do cérebro (aumento do processamento sensorial). De acordo com estes autores, esta hipótese não é incompatível com o modelo REBUS, mas vê os estados psicadélicos como um desequilíbrio entre os processos sensoriais e de associação. Vollenweider e Preller (2020) também apresentam as alterações psicadélicas “funcionais” que podem estar por detrás dos efeitos terapêuticos, incluindo alterações no processamento emocional (diminuição do processamento de estímulos negativos e alterações na atividade e conectividade da amígdala), do processamento do Eu (diminuição da distinção entre o Eu e o outro, autodissolução positiva e sentimento de unidade) e processamento social (aumento da empatia e redução da sensibilidade à rejeição). À medida que estes processos são implementados em diferentes circuitos neuronais (embora com provável sobreposição), esta divisão pode mostrar-se útil no estudo de cada um destes
© Lidel –Edições Técnicas
79
Dos recetores à relação: mecanismos explicativos da psicoterapia assistida por psicadélicos
substâncias psicadélicas: investigação para uso
terapêutico 5.1 psilocibina
João Bastos, Pedro Mota, Frederico Coelho de Magalhães, Laura Albergaria Borges, Mafalda Corvacho
▪ INTRODUÇÃO
Estão hoje identificadas mais de 180 espécies de cogumelos que contêm psilocibina, incluídas predominantemente nos géneros Psilocybe (Nichols, 2020). Estes cogumelos crescem por todo o planeta, tendo já sido identificados desde em zonas tão a norte como o Alasca ou a Sibéria até regiões do hemisfério sul, pertencentes ao Chile, à Austrália e à Nova Zelândia. Contudo, é no México onde se parece concentrar o maior número de fungos neurotrópicos, tendo sido identificadas 53 das espécies existentes de cogumelos Psilocybe nesse território (Figura 5.1.1) (Guzmán, 2008).

Desde há pelo menos 7 mil anos que os cogumelos contendo psilocibina fazem parte de diversas culturas de todos os continentes povoados pelo ser humano, particularmente dos povos Astecas mesoamericanos da era pré-colombiana e, posteriormente, entre os Mazatecas e Zapotecas (McKenna, 1999; Nichols, 2016). Estes povos reverenciavam as visões induzidas pelos cogumelos e utilizavam-nos nos seus rituais religiosos para “comunicarem com o mundo espiritual, com os espíritos dos mortos e para obter conhecimento”, estando também descrito a sua utilização em contexto medicinal (McKenna, 1999).
Particularmente durante a primeira metade do século xx, os cogumelos contendo psilocibina foram estudados por vários etnobotânicos e micologistas, dos quais se destacam Richard Evans Schultes, Robert Gordon Wasson e Roger Heim, que levaram a cabo importantes expedições à América Central (Nichols, 2020). As visitas de Wasson e da sua esposa a Oaxaca, bem como o contacto
88
Capítulo 5
Psilocybe yungensis
Psilocybe mexicana
Psilocybe aztecorum
Figura 5.1.1 – Exemplos de espécies de cogumelos do género Psilocybe que contêm psilocibina
mais significado pessoal e espiritual. Relativamente aos potenciais mecanismos terapêuticos, muito embora não sejam o tema deste capítulo, será interessante referir que em ambos os estudos, uma pontuação mais alta no questionário de avaliação da intensidade da experiência mística (Mystical Experiences Questionnaire – MEQ30) teve uma associação significativa com a maioria das melhorias verificadas.
perturbação obsessivo - compulsiva
A perturbação obsessivo-compulsiva (POC) apresenta uma comorbilidade marcada com sintomatologia ansiosa e depressiva, admitindo-se que a serotonina também desempenha um papel significativo na manifestação dos sintomas desta doença. Assim, a regulação deste neurotransmissor constitui um alvo particularmente estudado na redução da ideação e comportamento obsessivo, pelo que as propriedades serotoninérgicas da psilocibina podem constituir um potencial terapêutico em pacientes com esta patologia. Uma explicação neurobiológica alternativa da atividade obsessiva na POC enfatiza o papel da atividade disfuncional da DMN, uma rede que está associada ao processamento cognitivo autorreferencial e cuja atividade é reduzida pela ação da psilocibina. Além disso, as reduções na compulsividade após o tratamento bem-sucedido podem ser interpretadas, em parte, como restaurações da flexibilidade cognitiva, algo também promovido pela ação das substâncias psicadélicas. Neste sentido, estão disponíveis na literatura científica vários relatos de caso que descrevem pacientes com POC e perturbações relacionadas (maioritariamente formas refratárias da doença) que aliviaram os sintomas de forma significativa com a autoadministração de substâncias psicadélicas serotoninérgicas, entre as quais se incluem cogumelos contendo psilocibina (Leonard & Rapoport, 1987; Lugo-Radillo &
Cortes-Lopez, 2021; Moreno, 1997; Wilcox, 2014).
Um estudo piloto de Moreno e colaboradores, envolvendo um total de nove participantes, procurou explorar o efeito da ingestão oral de psilocibina em pacientes com POC (Moreno et al., 2006). As doses administradas variaram entre 0,025-0,3 mg/kg, em três sessões intervaladas por uma semana. Todos os participantes apresentaram redução substancial dos sintomas, conforme avaliado pela Escala Obsessivo-Compulsiva de Yale-Brown (Y-BOCS) 24 horas após a sessão. Num follow-up a duas semanas, apenas dois pacientes apresentavam melhorias significativas, enquanto a seis meses, apenas um participante registou melhorias. Embora estes resultados pudessem sugerir uma potencial eficácia da psilocibina nesta patologia, deve notar-se que uma magnitude semelhante de redução dos sintomas foi observada com todas as dosagens, incluindo doses extremamente baixas de psilocibina (destinadas a ter pouco ou nenhum efeito e distribuídas de forma randomizada e duplo-cega entre os participantes após a primeira sessão). Assim, notavelmente, nem a dose de psilocibina nem a intensidade dos seus efeitos subjetivos previram a magnitude da modificação nas pontuações da YBOCS. Crucialmente, e em contraste com a esmagadora maioria dos ensaios clínicos recentes utilizando psilocibina, estes pacientes não receberam psicoterapia adjuvante formal antes e após o tratamento. Desta forma, este estudo poderá não ter capitalizado a oportunidade única para um trabalho psicoterapêutico potencialmente eficaz decorrente dos estados psicológicos característicos obtidos no período imediatamente após as experiências psicadélicas, caracterizados por uma certa flexibilidade psicológica.
Atualmente, existem ensaios clínicos randomizados e controlados por placebo a decorrer e outros ainda em fase de recrutamento, os
© Lidel –Edições Técnicas
101
Substâncias psicadélicas: investigação para uso terapêutico
Substance Act, que refere ser necessário “proibir todo uso, exceto para fins científicos e médicos muito limitados, por pessoas devidamente autorizadas, em estabelecimentos médicos ou científicos, diretamente sob o controlo dos governos ou especificamente aprovados por este”. Assim, a nova regulamentação e a necessidade de formalização da investigação, acabou por dificultar e suspender a maioria dos estudos científicos (Nutt, 2013).
Apesar do uso recreativo, fora do contexto da medicina ter continuado até aos dias de hoje, houve um hiato na pesquisa científica deste psicadélico de quase quatro décadas. Recentemente, o LSD voltou a suscitar interesse na comunidade científica, com um ressurgimento da investigação dos seus potenciais efeitos na Psiquiatria, em especial como adjuvante na psicoterapia assistida.
▪ PERFIL FARMACOLÓGICO
Os psicadélicos enquadram-se num grupo heterogéneo de substâncias com perfis farmacológicos bastante distintos, tais como a amplitude do efeito, a apresentação e via de administração, os efeitos adversos, duração e mecanismo de ação. O caso particular do LSD será abordado nesta secção.
estrutura química, formulação e Dosagem
O LSD, como referido anteriormente, é uma substância semissintética derivada do ácido lisérgico encontrado nos fungos ergot
Claviceps purpurea
A estrutura química base, clássica do grupo das ergolinas, consiste na junção entre um núcleo índole e um anel tetracíclico (C20H 25ON3) (Figura 5.2.3) (Passie, 2008). A presença de dois carbonos assimétricos – no ácido lisérgico e no ácido isolisérgico – resulta na formação de quatro estereoisómeros. Do ponto de vista farmacológico, e relativamente
aos efeitos psicoativos em humanos, apenas a variante dextro-LDS é ativa; as restantes três variantes são farmacologicamente inativas (Passie, 2008). Desde a sua descoberta, um número considerável de análogos e derivados do LSD foi sintetizado e estudado. Estes derivados caracterizam-se por variações nos constituintes do grupo amida e/ou do anel pirrol indólico. Com exceção dos análogos com variações em N-6, nenhum outro tem capacidades comparáveis ao LSD (Hoffman, 1985; Nichols, 2004).
Dietilamida do ácido lisérgico
Figura 5.2.3 – Estrutura molecular do LSD
O LSD, na sua forma pura, é uma substância cristalina, incolor, com um discreto sabor amargo, solúvel em água e com um ponto de fusão aos 83 °C. No seu estado puro, uma dose eficaz é tão pequena (20-80 mcg) que, habitualmente, é encontrado na forma de comprimidos (micropellets) ou, mais frequentemente, dissolvido e estabilizado em solução aquosa na sua forma de sal tartarato (Hintzen & Passie, 2010). Nesta forma, apresenta-se como uma solução incolor, inodora e insípida que pode ser administrada diretamente por várias vias (endovenosa, inalada, sublingual ou oral) ou aplicada em papel (selos ou blotters) e em cubos de açúcar ou de gelatina (Hovda, 2016). O tartarato de LSD tem a

Psicadélicos
110
em Saúde Mental
Figura 5.2.4 – Mecanismo de ação do LSD. 1. O LSD ativa o recetor 5-HT2A , promovendo um aumento da transmissão glutamatérgica no córtex pré-frontal. 2. O que poderá resultar em alterações nas funções de controlo de processamento sensorial e cognitivo surgindo, por exemplo, alucinações. 3. O aumento da libertação de glutamato leva à ativação dos recetores alfa-amino-3-hidroxi-metil-5-4-isoxazolpropiónico (AMPA) e N-metil D-Aspartato (NMDA) nos neurónios piramidais corticais, induzindo a plasticidade neuronal
▪ Tem uma ação igualmente mais potente nos recetores 5-HT1, o que pode contribuir para o perfil ímpar de efeitos, apesar de não existirem estudos conclusivos relativamente ao papel destes recetores nos efeitos do LSD em humanos (Rickli, 2016);
▪ O LSD liga-se a recetores adrenérgicos e dopaminérgicos em concentrações submicromolares (Rickli, 2016; Gregorio, 2016a; 2016b).
Como referido anteriormente, existem evidências de que o LSD interage com as vias dopaminérgicas. Em comparação com outras substâncias psicadélicas, o LSD atua como agonista e antagonista dos recetores dopamina D1 e D2, não se compreendendo ainda na totalidade a sua importância nos efeitos psicoativos do LSD (von Hungen, 1974; Watts, 1995). Em animais, os recetores da dopamina D2 demonstraram contribuir para os efeitos específicos do LSD na fase tardia da resposta aguda (Marona-Lewicka, 2007). Em humanos, o LSD demonstrou aumentar indiretamente a neurotransmissão dopamina, sem estimulação direta dos recetores D2 (efeito também observado com a psilocibina)
(Vollenweider, 1999; Nichols, 2016; Preller, 2017).
A ativação dos recetores pelo LSD parece ser tempo-dependente. Em roedores, numa primeira fase (15-30 minutos) a ativação dos recetores 5-HT2A parece mediar a maioria dos efeitos, enquanto após 90 minutos os recetores D2 ganham maior relevância (Marona-Lewicka, 2002). Estes dados sugerem uma interação entre os recetores de dopamina e serotonina, e podem ser uma possível explicação para a enorme variedade de efeitos que o LSD gera em humanos (Marona-Lewicka, 2002).
farmacocinética
Absorção e distribuição
A aplicação endovenosa é farmacologicamente a forma mais segura e reprodutível de administrar LSD; a bioavaliabilidade é de 100% e são necessários apenas alguns minutos para os primeiros efeitos se fazerem sentir, atingindo-se o pico máximo após 1 hora. Apesar disso, esta forma de administração é praticamente exclusiva dos meios experimentais (Hintzen & Passie, 2010; Dolder, 2017).
Psicadélicos em Saúde Mental 112
AMPA 1 2 3 NMDA 5-HT2A LSD
Integração
Processo psicoterapêutico
Integração elementar
Sem integração
Ketamina
Setting
Setting ativo
Psicologicamente seguro Medicamento seguro
Terapia farmacológica com ketamina
uma janela de oportunidade de intervenção para mudança psicológica.
A Figura 5.3.1 representa níveis progressivamente mais abrangentes de intervenção. Comum a todos os níveis é a administração de ketamina. A TAK elementar (cinzento médio) aumenta a terapia farmacológica (cinzento-escuro) com uma relação de suporte psicológico, sessões dedicadas de preparação para a experiência com ketamina, cuidado por um setting não só medicamente, mas também psicologicamente seguro durante a administração e facilitação ativa do processo de integração.
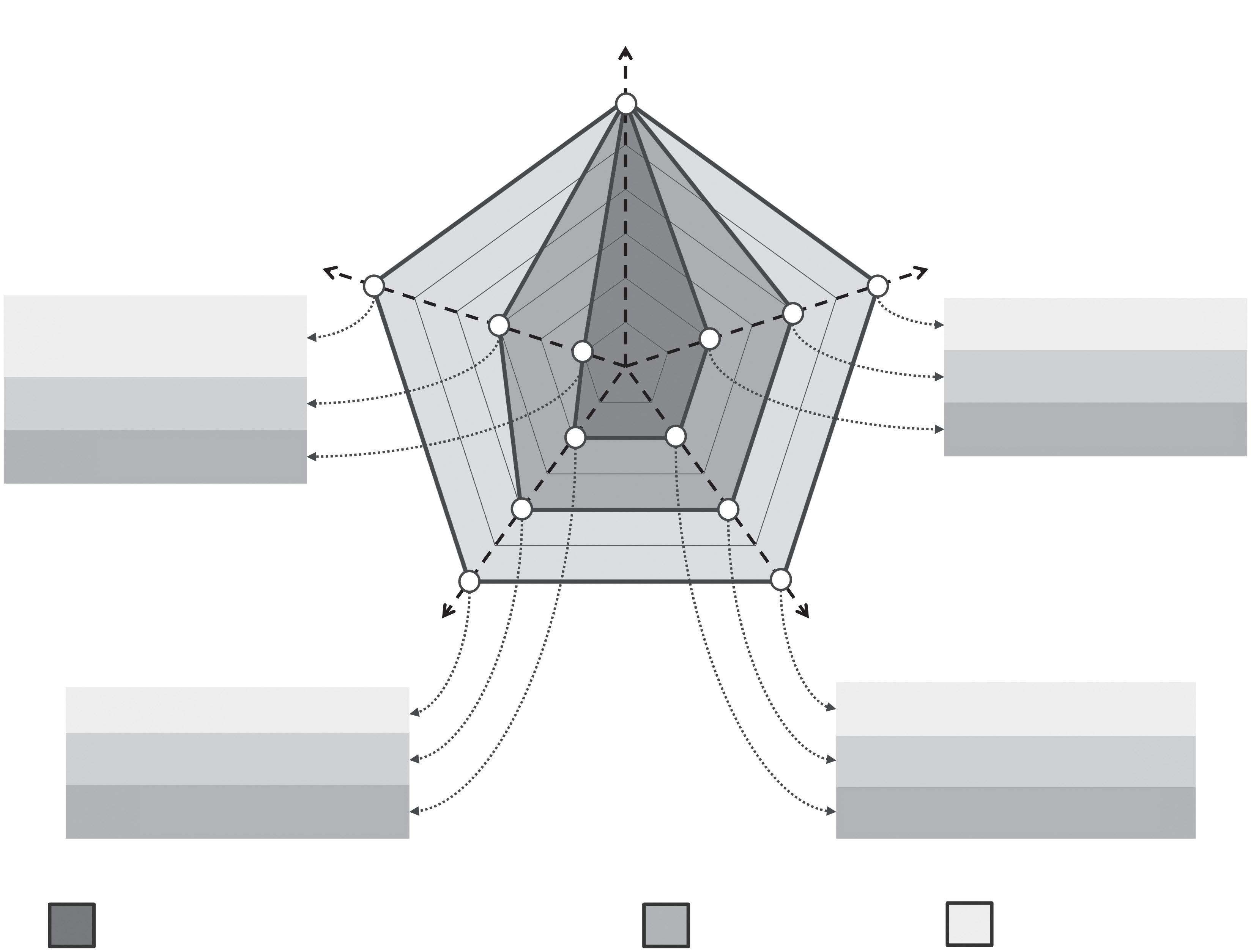
A TAK extensiva (cinzento-claro) expande a intervenção até ao nível de uma psicoterapia estruturada. Isto inclui o desenvolvimento de uma relação terapêutica, preparação dirigida ao processo psicoterapêutico como um todo e
Relação
Relação terapêutica
Relação de suporte
Relação médico-doente
Preparação
Preparação psicoterapêutica
Preparação elementar
Consentimento informado
TAK elementar TAK extensiva
não apenas à experiência, um setting que faz uso de intervenções ativas e um processo de integração equiparado a uma psicoterapia e que pode incluir modelos específicos, estruturados e baseados em evidência.
escolha entre terapia farmacológica e terapias assistiDas por Ketamina elementar e extensiva
A escolha entre as várias modalidades vai depender de fatores como os objetivos terapêuticos, a preferência do paciente, os recursos disponíveis e a evidência científica. A terapia farmacológica poderá ser uma opção em pacientes que preferem uma abordagem biomédica e dirigida aos sintomas ou em serviços de saúde mental com menos recursos técnicos e humanos. Porém, esta modalidade pode
© Lidel –Edições Técnicas
133
Substâncias psicadélicas: investigação para uso terapêutico
Figura 5.3.1 – Níveis de terapia assistida por ketamina
Psicadélicos em Saúde Mental
a experiência com ketamina parece envolver uma desconexão da mente em relação ao corpo e ao ambiente (Domino & Warner, 2010). Em comparação com a psilocibina, a ketamina provoca mais experiências fora do corpo, mais amnésia, uma transição mais abrupta para o estado psicadélico e, possivelmente, transformações psicológicas mais circunscritas, pelo menos na dose mais comum de 0,5 mg/kg (Kolp et al., 2014; Studerus et al., 2010).
À luz de modelos conceptuais abrangentes (Brennan & Belser, 2022; Grof, 1980; Kolp et al., 2014; Majić et al., 2015; Pahnke et al., 1970), e da nossa experiência clínica, listam-se na Tabela 5.3.2 alguns tipos de experiências psicadélicas, tanto positivas como desafiantes, encontradas no contexto de TAK.
Experiências corporais e sensoriais
O efeito subjetivo da ketamina começa, tipicamente, com experiências corporais e sensoriais, tais como dormência e leveza, que evoluem depois para uma sensação de flutuação e, eventualmente, experiências fora do corpo. Na vivência corporal é comum uma sensação de segurança vital, como “estar num ninho”,
“num casulo quentinho” ou um preenchimento no peito que “não deixa mais espaço para a ansiedade”. Conhecer e ativar sensações de segurança no corpo pode ser uma base segura para explorar e acompanhar sensações mais desafiantes. Sensorialmente, são comuns a emergência de cores e imagens de olhos fechados e uma intensa experiência estética com a música.
Experiências psicolíticas
As experiências psicolíticas surgem tipicamente com níveis baixos de ketamina, na subida e descida da experiência ou em sessões com baixa dose (até 0,5 mg/kg). “Psicolítico” significa “o que dissolve a mente” e refere-se ao uso de doses e/ou compostos menos alucinogénios para diminuir as defesas durante um encontro psicoterapêutico (Majić et al., 2015).
Na experiência psicolítica dá-se uma mudança de atitude face aos conteúdos psíquicos, que permite a sua manifestação com segurança, abertura, entrega e espaço contentor, para observação, investigação, entendimento e autorregulação. Inclui aspetos de mindfulness e flexibilidade psicológica
Tabela 5.3.2 – Experiências psicadélicas com ketamina em contexto terapêutico corPoral / /sensorial Psicolítica Pessoal transPessoal relacional MotiVacional
▪ Flutuação e experiências fora do corpo
▪ Sensação de peso
▪ Dormência e distorções corporais
▪ Segurança vital
▪ Angústia vital
▪ Movimento
▪ Experiências sensoriais
▪ Contacto com o momento presente
▪ Desfusão cognitiva
▪ Aceitação e redução das defesas
▪ Autocompaixão
▪ Entendimento
▪ Libertação emocional e catarse
▪ Memórias e visões do passado
▪ Lugares seguros
▪ Lugares opressivos
▪ Lugares de movimento e luta
▪ Revelações de partes de si
▪ Experiências perinatais
▪ Experiências que transcendem o Ego
▪ Dissolução do Ego
▪ Experiências de tipo místico
▪ Empatia
▪ Imersão relacional
▪ Transferência psicadélica
▪ Desejos e intenções
▪ Revisão de valores
▪ Visões de futuro
142
Tabela 5.4.3 – Tabela-resumo de como os efeitos do MDMA contribuem para o tratamento dos sintomas de PSPT e suas correlações neurofisiológicas
eFeitos do MdMa Potencial beneFício na PsPt correlação neurobiológica
▪ Reduz o humor depressivo
▪ Reduz a ansiedade e o reconhecimento do medo (amígdala)
▪ Reduz a agressividade e defensividade
▪ Aumenta a autoconfiança
Estimula alterações nas perceções de significados
▪ Aumenta os níveis de excitação
▪ Aumenta a consciência dos estímulos externos
▪ Fornece ao doente uma experiência de humor positivo e redução da ansiedade para iniciar a terapia
▪ Aumenta a colaboração e a capacidade de foco no trauma sem que o doente se sinta sobrecarregado
Fornece ao doente a oportunidade de ver velhos problemas sob uma nova perspetiva
▪ O efeito estimulante aumenta a motivação para se envolver na terapia
▪ Melhora a evocação de memórias dependentes do estado de excitação do doente
Libertação de serotonina pós-sináptica e pré-sináptica nos recetores 5-HT1A e 5-HT1B
Libertação de serotonina por aumento da atividade nos recetores 5-HT2A
Libertação de noradrenalina e dopamina
Promove o relaxamento Reduz a hipervigilância associada à PSPT Aumento da atividade do recetor adrenérgico α2
▪ Melhora a aprendizagem do processo de extinção do medo
▪ Aumenta a neuroplasticidade
▪ Aumenta a conexão emocional e os sentimentos de confiança e empatia
▪ Aumenta a propensão para usar palavras relacionadas com amizade, apoio e intimidade
▪ Diminui a perceção de rejeição social
▪ Permite que o doente reflita sobre as memórias traumáticas durante a psicoterapia sem ficar emocionalmente sobrecarregado
▪ Facilita a reconsolidação da memória
▪ Fornece ao doente a capacidade de refletir sobre as memórias traumáticas
▪ Melhora a relação entre doente e terapeuta
▪ Promove a discussão sobre aspetos mais amplos das relações sociais e emocionais do doente
▪ Oportunidade de refletir sobre um funcionamento social mais amplo do doente
▪ Libertação de noradrenalina e cortisol
▪ Aumento do Brain-derived neurotrophic factor (BDNF)
Efeitos hormonais da libertação de oxitocina, ADH, prolactina e cortisol
Reconhecimento aprimorado de rostos felizes e reconhecimento reduzido de expressões faciais negativas
Reduz a resposta de medo subjetivo na recordação de memórias negativas
Aumenta os níveis de empatia compartilhada e funcionamento pró-social
Promove a reflexão sobre memórias dolorosas de trauma durante a psicoterapia
Aumento da ativação do CPF e diminuição da atividade da amígdala
Redução do fluxo sanguíneo cerebral na amígdala e no hipocampo
benefícios do MDMA sejam mediados pelo acesso à capacidade de cura inata de cada indivíduo. Esta capacidade pode ser expressa mais
Psicadélicos em Saúde Mental 172
O princípio central mais importante da abordagem descrita no manual da MAPS é talvez a estipulação de que os potenciais
5.5 ayaHuasca e 5-meo-dmt
Pedro Mota, Catarina Cunha, João Furtado Simas
▪ AYAHUASCA1
introDução
A Ayahuasca representa uma infusão pan-amazónica historicamente preparada por xamãs (também designados por curandeiros ou vegetalistas) nativos dessa região, a partir de duas plantas, geralmente a Psychotria viridis, um arbusto da família do café, e uma liana do género Banisteriopsis, sendo a espécie caapi aquela mais frequentemente utilizada (Figura 5.5.1). Trata-se de uma designação em língua quéchua composta por dois étimos – aya , espírito, e huasca , liana ou vinha –, sendo habitualmente traduzida como a “vinha dos espíritos” ou a “trepadeira das almas”, apresentando diversas outras designações, em conformidade

com a região geográfica onde é produzida. Esta bebida apresenta manifestas propriedades psicoativas, tendo em conta o facto de a casca do caule da videira Banisteriopsis caapi ser rica em alcaloides do tipo β -carbolinas, as quais, geralmente, exercem a sua ação em combinação com a N,N-dimetiltriptamina (N-DMT) presente nas folhas de Psychotria viridis. Os alcaloides harmala e harmalina são inibidores da monoamina oxidase (IMAO), sem os quais a N-DMT seria inativada pelas MAO intestinais e hepáticas após a sua ingestão, enquanto que a tetrahidroharmina (THH) atua como um inibidor fraco da recaptação da serotonina (Callaway et al., 1999).
Apesar de originalmente usada por xamãs amazónicos em cerimónias e por curandeiros populares para uma variedade de queixas psicossomáticas, o interesse mundial pela Ayahuasca tem vindo a incrementar nas últimas décadas, sendo que a investigação científica moderna converge na conceção de que, num contexto apropriado e controlado, esta preparação poderá revelar-se uma valiosa ferramenta medicinal para patologias psiquiátricas,
1 Os autores deste capítulo optaram por detalhar os efeitos da N-DMT apenas sob o espectro do uso de Ayahuasca , atendendo a que a maioria dos ensaios clínicos com humanos se tem debruçado na utilização desta decocção. A revisão sistemática de Więckiewicz e colaboradores atenta a esta particularidade, não tendo sido encontrados estudos clínicos de uso de N-DMT isolado no tratamento da depressão, sendo que todos os estudos incluídos utilizaram Ayahuasca . Já o seu análogo estrutural, 5-MeO-DMT, é posteriormente abordado em detalhe neste capítulo.
Psicadélicos em Saúde Mental 182
Psychotria viridis
Banisteriopsis caapi
Figura 5.5.1 – Psychotria viridis e Banisteriopsis caapi, as duas espécies de plantas mais comummente utilizadas na preparação da Ayahuasca
Ao longo do início do século xxi, a 5-MeO-DMT foi incluída na lista de substâncias controladas (Schedule 1 Drug ) em países como Reino Unido, Estados Unidos da América, Austrália e Nova Zelândia, encontrando-se não controlada em vários países, como o Canadá (Ermakova et al., 2022).
Apesar de existirem resultados contraditórios, alguns autores defendem que a 5-MeO-DMT é produzida endogenamente em humanos, sendo que alguns dos seus derivados, como a bufotenina (5-OH-DMT) e o seu análogo estrutural N,N-dimetiltriptamina (N-DMT), já foram detetados na urina, no sangue e no líquido cefalorraquidiano (Christian et al., 1975; Corbett et al., 1978). É importante realçar que, apesar de a 5-MeO-DMT ser estruturalmente semelhante à N-DMT,
estes dois compostos têm diferenças importantes que não devem ser ignoradas, nomeadamente na potência e no tipo de experiência subjetiva que proporcionam (Figura 5.5.4).
farmacologia e efeitos neurofisiológicos
A 5-MeO-DMT é catalisada pelo citocromo polimorfo P450 2D6 (CYP2D6) por meio de o-desmetilação, para produzir o seu metabolito ativo bufotenina (Yu et al., 2003). Atua como agonista não seletivo dos recetores serotoninérgicos (5-HT), tendo alta afinidade para os recetores 5-HT1A , 5-HT1B, 5-HT1D, 5-HT6 e 5-HT 7. Estudos com radioligandos demonstraram que a 5-MeO-DMT tem uma seletividade 300 vezes superior para os recetores 5-HT1A , comparativamente com os recetores 5-HT2A . Tem também afinidade com

Psicadélicos em Saúde Mental 192
Virola spp. Amanita citrina Incilius alvarius
Figura 5.5.3 – Virola spp., Amanita citrina e Incilius alvarius, espécies de plantas, fungos e animais (respetivamente) das quais pode ser extraída a 5-MeO-DMT
N, N-dimetiltriptamina
5-metoxi-N,N-dimetiltriptamina Bufotenina
Figura 5.5.4 – Estrutura molecular de 5-MeO-DMT, N-DMT e bufotenina
Substâncias psicadélicas: investigação para uso terapêutico
5.6 ibogaína
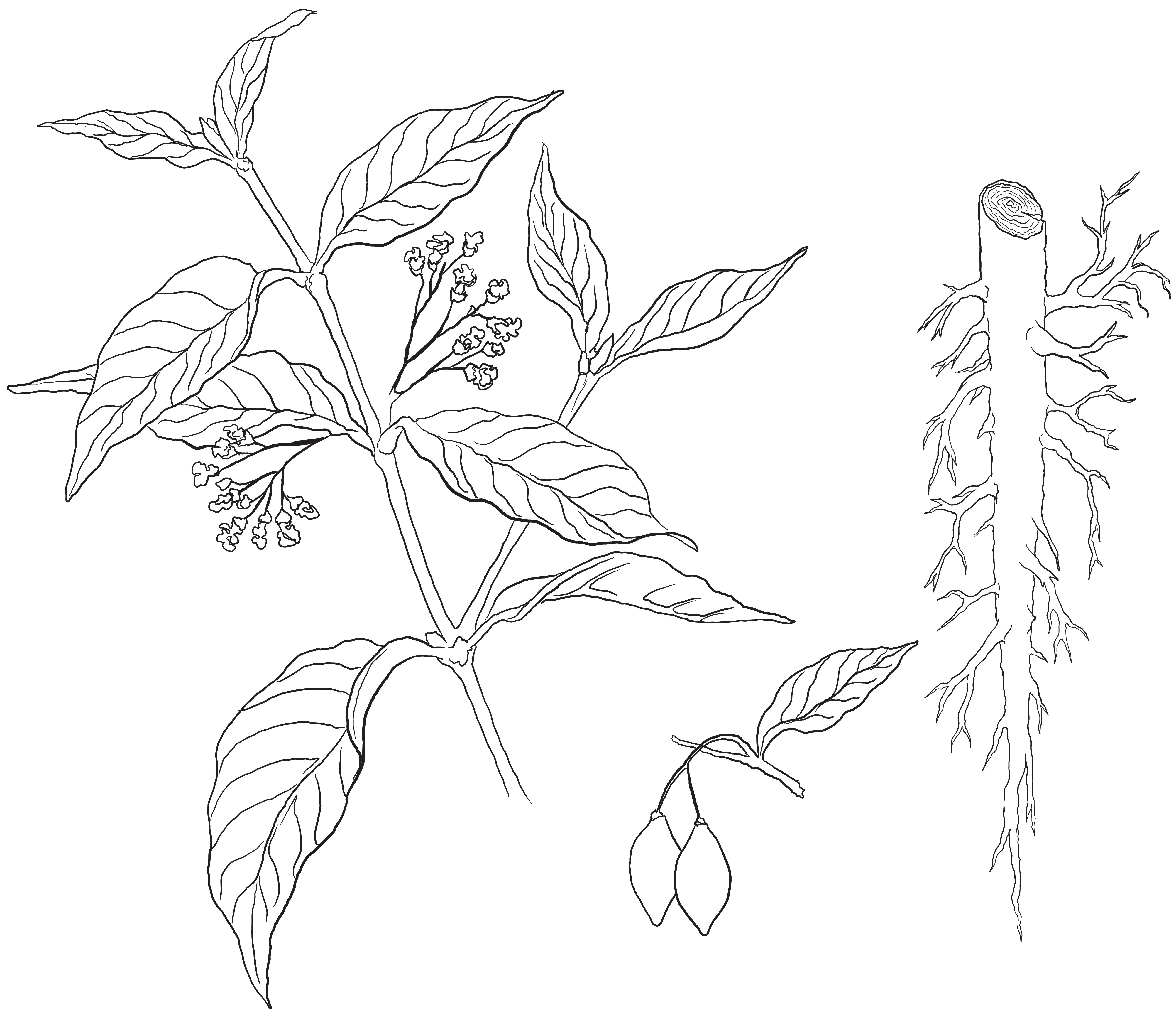 Filipa M. Ferreira, Catarina Cunha
Filipa M. Ferreira, Catarina Cunha
▪ INTRODUÇÃO
A ibogaína é um alcaloide indólico presente na raiz da planta Tabernanthe iboga e Voacanga africana , sendo considerado o principal responsável pelas propriedades psicoativas destas plantas. Os arbustos são encontrados na África central ocidental, em países como Congo, Camarões e Gabão (Figura 5.6.1) (Köck et al., 2022; Lavaud & Massiot, 2017).
e desmoralização relacionada com a tensão sobre a comunidade indígena e as instituições familiares (Alper et al., 2001; Fernandez & Fernandez, 2001). Após a independência do Gabão, em 1960, o Bwiti permaneceu constelado com a identidade nacional, mantendo, na contemporaneidade, uma importância social e política significativa (Alper et al., 2008).
Figura 5.6.1 – Tabernanthe iboga, planta da qual é extraída a ibogaína
Na estrutura religiosa Bwiti, o objetivo ritualístico do consumo de iboga tem sido descrito e conceptualizado como um sacramento psicofarmacológico associado a um processo de cura, sendo também descrita a função de unir socialmente os participantes, com base numa experiência comum partilhada (Alper et al., 2001; Fernandez, 1982; Fernandez & Fernandez, 2001).
Na era colonial, o consumo de ibogaína no contexto religioso Bwiti tornou-se um contexto de resistência psicológica coletiva à anomia
No contexto ocidental, conquanto as suas descrições e amostras tenham sido exibidas em França, na década de 60 do século xix, a ibogaína foi extraída, pela primeira vez, em 1901, por Dybowsky e Landrin. No período subsequente, foram realizados trabalhos experimentais em animais, focando os efeitos da ibogaína nos sistemas circulatório, respiratório, nervoso e muscular, por Landrin e colaboradores, juntamente com descrições botânicas e químicas, resultando na publicação de uma monografia, em 1905. Foram também investigadas eventuais aplicações terapêuticas, sendo que a ibogaína semissintética começou a ser utilizada em 1939 e comercializada em França, sob o nome comercial Lambarène®, como estimulante neuromuscular, para indicações que incluíam fadiga, depressão e recuperação de doenças infeciosas. O fármaco foi retirado do mercado, atendendo ao facto de a venda de produtos contendo ibogaína ter sido proibida em França, em 1966 (Alper et al., 2001).
No contexto da Psiquiatria, a ibogaína foi inicialmente relatada como sendo eficaz no tratamento da dependência de opioides por Losof, em 1962, após uma descoberta acidental, decorrente do uso recreativo desta substância (Alper et al., 2001; Köck et al., 2022).
Em paralelo, em 1969, o psiquiatra chileno Claudio Naranjo recebeu autorização do governo francês para investigar o uso da ibogaína como adjuvante na psicoterapia (Alper et al., 2001).
A ibogaína tornou-se popular nos Estados Unidos da América (EUA) na década de 60 do século xx, até à sua proibição e inclusão no
© Lidel –Edições Técnicas
199
Tabernanthe iboga
comunidade”1. À comunidade de intérpretes-aplicadores do Direito cabe perceber a realidade psicadélica e incluir na sua metodologia estes espaços de incerteza, não juntando à ilusão do conhecimento científico2 a aporia da simplificação jurídica.
▪ ESTATUTO JURÍDICO DOS PSICADÉLICOS
substâncias controlaDas
Psilocibina, LSD e MDMA3
A psilocibina (fosfatodiidrogenado de 3-(2-dimetila-minoetil)-4-indolilo) e a psilocina (3-(-2-dimetilaminoetil)-4-(hidroxi-indol)) são substâncias controladas, previstas na Tabela II-A do Decreto-Lei n.º 15/93, de 22 de janeiro (doravante, Lei da Droga). No plano internacional, a psilocibina consta do Anexo I da Convenção sobre as Substâncias Psicotrópicas das Nações Unidas de 1971 (doravante, Convenção de 1971) desde a sua versão original.
Quer a Lei quer a Convenção referem a substância química, e não os fungos que a contêm, podendo colocar-se a questão de saber se cogumelos contendo psilocibina estão ou não sujeitos a controlo. Em Portugal, e na maior parte dos países, a aplicação da lei não tem
olhado a esta nuance e tem feito equivaler a substância ao suporte4, sendo, a essa luz, indiferente que a substância química seja sintetizada ou extraída, ou que estejamos a falar do suporte vegetal que a contenha (sendo ainda irrelevante se a origem deste é um cogumelo ou uma trufa).5
O LSD-25-(mais ou menos)-N-N-dietilisergamida; dietilamida do ácido dextro-lisérgico (LSD) é uma substância controlada, igualmente prevista na Tabela II-A da Lei da Droga, controlada em Portugal desde o Decreto-Lei n.º 420/70, que pela primeira vez procedeu à sistematização do controlo de certas substâncias no quadro das convenções das Nações Unidas. Internacionalmente, consta do Anexo I da Convenção de 1971.
O 3,4-metilenadioximetanfetamina (MDMA) é uma substância controlada, adicionada mais recentemente à Tabela II-A da Lei da Droga. No plano do Direito Internacional, o MDMA foi adicionado, em 1986, ao Anexo I da Convenção de 1971, na sequência da sua sujeição a controlo nos Estados Unidos da América (EUA), em 1985. Em Portugal, está sujeito a controlo apenas desde a entrada em vigor da Lei da Droga, em 1993. Há uma curiosidade interessante: o MDMA aparece na Lei da Droga como “MDMA –3,4-metilenadioxianfetamina”, e não como
1 Base 13 da Lei n.º 95/2019, de 4 de setembro.
2 Para um levantamento das atuais limitações da investigação em psicadélicos, e alertando para o risco da ilusão do conhecimento, consultar Ona, G., Kohek, M. & Bouso, J. C. (2022). The illusion of knowledge in the emerging field of psychedelic research. New Ideas in Psychology, 67. https://doi.org/10.1016/j.newideapsych.2022.100967.
3 Não entraremos aqui na discussão sobre a classificação ou não do MDMA como psicadélico. Tendo em conta a temática geral do livro em que este capítulo se insere – saúde mental –, é inegável a valia do seu tratamento conjunto. Sobre a discussão, consultar subcapítulo 5.4 – MDMA.
4 O Decreto-Lei n.º 420/70, de 3 de setembro, referia não apenas as substâncias como os fungos: “Psilocibina e psilocina –e as drogas vegetais de que podem ser extraídas (fungos dos géneros Psilocybe, Stropharia , Conocybe, Panaeolus, Amanita ou Russula)”. Hoje em dia, os cogumelos amanita muscaria e os seus compostos ativos muscimol (3-hydroxy5-aminomethyl1-isoxazole) e ácido iboténico (C5H6N2O4, designação IUPAC: S)-2-amino2-(3-hydroxyisoxazol5-yl) acetic acid) são considerados Novas Substâncias Psicoativas nos termos da Portaria n.º 154/2013, que aprova a lista das chamadas novas substâncias psicoativas, estando, por isso, sujeita ao regime do Decreto-Lei n.º 54/2013, de 17 de abril, que “procede à definição do regime jurídico da prevenção e proteção contra a publicidade e comércio das novas substâncias psicoativas”.
5 Mais complexa é a questão relacionada com o estatuto jurídico de esporos de fungos que venham a conter psilocibina (os esporos não contêm psilocibina ou psilocina), aliás de modo semelhante ao que acontece com as sementes da canábis.
© Lidel –Edições Técnicas Direito psicadélico 223
neurodivergente. A preferência por estados cognitivos neurodivergentes, como sejam os estados alterados de consciência mediados por substâncias psicadélicas, deve ser respeitada como uma forma de liberdade cognitiva. Esta perspetiva vai bem para lá do uso de substâncias no âmbito da psicoterapia assistida por psicadélicos (PAP), argumentando, em última análise, que a criminalização do acesso a essas substâncias constitui uma forma de estigmatização e injustiça social.
▪ PSICOFARMACOLOGIA MORAL E POLÍTICA
Comecemos com alguns exemplos. Encontra-se bem estabelecido que:
▪ Os consumidores regulares de substâncias estimulantes têm menor propensão para evidenciar comportamentos pró-sociais;
▪ A oxitocina impacta de forma determinante a prontidão com que se confia no interlocutor, promovendo a adesão ao grupo;
▪ O uso de 3,4-metilenodioximetanfetamina (MDMA) aumenta a empatia e o altruísmo.
O campo da neuropsicofarmacologia moral emergiu na última década, no interesse pela procura de correlatos neuroquímicos do comportamento moral. Também neste âmbito os psicadélicos têm recebido destaque, no reconhecimento da importante dependência do contexto – por exemplo, enquanto o uso de dietilamida do ácido lisérgico ( LSD) no contexto da Contracultura norte-americana tenha sido descrito como uma forma de escapar a uma sociedade doente e integrar uma “comunidade de paz e amor universal” (politicamente associada a ideias antiautoritarismo), há descrições de sociedades na Amazónia que ingeriam substâncias psicadélicas como ritual de preparação para conflitos
físicos entre grupos. Esta espécie de plasticidade cultural é de interesse para compreender a intersecção entre fatores farmacológicos e fatores culturais na definição do comportamento moral (Langlitz et al., 2021). Compreende-se facilmente que determinados traços de personalidade podem interferir na maior ou menor propensão para determinados ideais políticos; consequentemente, a mudança destes pode trazer implicações a esse nível (por exemplo, num pequeno estudo comparativo, Carhart-Harris conclui que, ao passo que o uso de escitalopram reforça o traço de evicção do dano, a PAP parece promover de forma sustentada uma maior pontuação nos itens correspondentes ao traço de abertura a novas experiências) (Carhart-Harris et al., 2021).
▪ AUTONOMIA, IDENTIDADE PESSOAL E CONSENTIMENTO INFORMADO
O argumento dos detratores pode ser exposto conforme o expõe Hans (Hans, 2021):
▪ O tratamento que tenho de consentir é algo como nunca experienciei antes;
▪ A minha personalidade pode mudar como resultado desta experiência, tornando-me uma pessoa diferente;
▪ Não quero tornar-me uma pessoa diferente, particularmente se não posso travar o processo de transformação no seu decurso.
O argumento levanta preocupações importantes, embora não se sustenha ao exame: sendo certo que algumas dimensões descritas da experiência com psicadélicos implicam uma profunda alteração da relação do Eu com o mundo (dissolução do Ego, perda de fronteiras do self, vivências místicas, entre outros), e que esta experiência parece guardar relação com o outcome terapêutico,
© Lidel –Edições Técnicas Ética e psicadélicos 249
4 horas; Dias 1 a 25 (fase de follow-up até dia 90)
MADRS
Esketamina IN dose fixa 84mg (8)/Placebo inativo (8)
226
Sem diferença estatisticamente significativa na redução dos sintomas depressivos entre os dois grupos
Semana 4
MADRS
Esketamina IN dose fixa 28 mg, 56 mg ou 84 mg (8)/Placebo inativo (8) Com antidepressivo oral (variável)
202
Depressão resistente
Redução estatisticamente significativa dos sintomas depressivos às 24 horas no grupo de intervenção (esketamina), em comparação com grupo de controlo, particularmente em pessoas com tentativa de suicídio prévia e sintomas depressivos mais graves. A redução significativa manteve-se até ao dia 25, não se tendo verificado diferenças entre os grupos na fase de follow-up . Sem diferença estatisticamente significativa entre os dois grupos a nível da suicidalidade Takahashi, 2021
Sem diferença estatisticamente significativa na redução dos sintomas depressivos entre os grupos. A resposta que foi obtida manteve-se durante o período do estudo, prolongando-se durante quatro semanas, após conclusão de fase de RCT
Dias 1 a 28
Dias 1 a 30 (continua)
MADRS
Esketamina IN dose flexível 28 mg, 56 mg, ou 84 mg (8)/Placebo inativo (8) Com antidepressivo oral
138
Depressão resistente em idosos
Ketamina IV 0,1 mg/ /kg, 0,2 mg/kg, 0,5 mg/kg, 1 mg/kg (1)/ /Midazolam IV 0,045 mg/kg (1)
99
Depressão resistente
Ochs-Ross, 2019
Fava, 2020
Redução estatisticamente significativa dos sintomas depressivos no grupo de intervenção (ketamina 0,5 mg/kg e 1 mg/kg), em comparação com grupo de controlo. A maior parte da diferença entre grupos deveu-se a diferenças avaliadas no primeiro dia (continuação)
© Lidel –Edições Técnicas
259 a utor / a no t i P o i ndicação N i nter V enção / c ontrolo ( N ad M inistrações ) o utcome P ri M ário t e MP o de a P licação do outcome r esultados Fu, 2020 RCT
Tabelas-resumo de ensaios clínicos com psicadélicos
Depressão com suicidalidade
RCT
RCT
RCT
HDRS-6
Posfácio
What to make of the entheogens was the question, and we lived for the times when, like Socrates and his friends, we could hang out together to talk.
Cleansing the Doors of Perception (Huston Smith, 2013)
As seguintes palavras lacram o primeiro projeto literário concebido pelos membros fundadores da Sociedade Portuguesa de Aplicação Clínica de Enteógenos (SPACE).
A primeira reunião desta associação científica decorreu ainda no laborioso ano de 2020, projeto que germinou após um debate num congresso português – motivado pela apresentação daquele que viria a ser um dos seus fundadores – sobre a psilocibina, baseada no único ensaio clínico envolvendo esta substância psicadélica desenvolvido até então em Portugal: A Psicose Experimental pela Psilocibina – Estudo clínico-laboratorial em voluntários humanos (1964), dissertação da autoria de Emílio Salgueiro, sob orientação de Henrique João de Barahona Fernandes. De modo serendipitoso, todos nós tínhamos tido contacto recente com o livro Como Mudar a Sua Mente – O que a Nova Ciência dos Psicadélicos nos ensina sobre Consciência, Morrer, Dependência, Depressão e Transcendência , de Michael Pollan (publicado em português nesse mesmo ano e na língua original em 2018), e permanecíamos atentos à publicação de artigos relacionados com uma nova modalidade de tratamento em Psiquiatria que, todos os meses, iam preenchendo as mais prestigiadas revistas científicas internacionais. O então formado consórcio passou a reunir-se todas as semanas para apresentação de temas e artigos relacionados não apenas com a aplicação clínica de substâncias psicadélicas, mas também com os seus perfis farmacológicos, a sua história e utilização tradicional, que precede a medicina moderna em milhares de anos. A paixão pela Ciência, o respeito pela tradição e o ímpeto para encontrar novos tratamentos eficazes para os pacientes com quem nos relacionamos diariamente são os valores que nos movem desde os primórdios aqui relatados.
Após formalmente constituída como organização científica, a SPACE iniciou um processo de produção e difusão de conteúdo que representa a materialização em língua portuguesa de um fenómeno global inexorável: a Renascença da investigação científica com substâncias psicadélicas. Essa divulgação tem permitido a sensibilização tanto do público geral, através de webinares e presença nos meios de divulgação de comunicação, como da comunidade científica, pela presença ativa em congressos de Psiquiatria. A SPACE estabeleceu ainda parcerias com outras instituições e sociedades, e conta com um conselho científico que agrega nomes cimeiros da Psiquiatria em Portugal.
É, contudo, essencial reiterar que, à data da publicação deste manual, nenhuma substância psicadélica foi formalmente aprovada para utilização no contexto da clínica psiquiátrica: tanto o MDMA como a psilocibina estão a ser estudadas em ensaios clínicos de fase 3 e mesmo o recurso a ketamina (um psicadélico atípico) para tratamento de perturbações psiquiátricas constitui – pelo menos por enquanto – uma utilização off-label do fármaco. Apenas o futuro ditará se as substâncias psicadélicas reúnem tanto o benefício terapêutico como o perfil de segurança necessários a qualquer fármaco clinicamente disseminado, adicionando-se ainda questões sobre a acessibilidade deste tratamento e a sua integração nos sistemas de cuidados de saúde O processo científico que subjaz a essa transformação envolve curiosidade e interesse por parte de clínicos e investigadores.
© Lidel –Edições Técnicas 277
Psicadélicos em Saúde Mental
O artigo seminal de Roland R. Griffiths, publicado em 2006 no prestigioso Jornal of Psychopharmacology, intitulado “Psilocybin can occasion mystical-type experiences having substantial and sustained personal meaning and spiritual significance” marcou o regresso do interesse da comunidade científica internacional pelo potencial clínico de um conjunto de substâncias que, durante décadas, permaneceram tanto proibidas como demonizadas. Desde o início do novo milénio, o número de estudos desenhados de modo robusto tem aumentado exponencialmente e prevê-se que, num futuro próximo, tratamentos com recurso a substâncias psicadélicas venham a ser aprovados para o tratamento de diversas perturbações psiquiátricas. Com a divulgação do presente volume, a SPACE espera que investigadores, médicos, psicólogos e vários outros técnicos de saúde mental portugueses tenham acesso a um portefólio de informação na sua língua materna que lhes permita navegar da melhor maneira pela teoria e pelos conceitos que pautam esta inovadora forma de tratamento.
pela SPACE, Catarina Cunha
Inês Carmo Figueiredo Joana Miranda
Mafalda Corvacho
Pedro Mota
Pedro Sousa Martins
278
Psicadélicos em Saúde Mental

Um pouco por todo o mundo tem vindo a assistir-se a um crescente interesse na investigação científica sobre o potencial terapêutico das substâncias psicadélicas, que têm a capacidade de alterar o conteúdo da consciência, permitindo ao indivíduo a exploração de novas perspetivas sobre si próprio e sobre o mundo que o rodeia.
Os resultados de investigação metodologicamente robusta sugerem que a Terapia Assistida por Psicadélicos é um procedimento seguro e detentor de potencial significativo no tratamento de diversos problemas de saúde mental, como depressão, ansiedade, perturbação de stress pós-traumático e outras.
Com este manual, os autores clarificam, com base na mais recente evidência científica, questões como:
Que doenças poderão ser alvo de tratamento com recurso a estas substâncias?
O que torna este modelo de tratamento tão diferente de outros usados na Psiquiatria?
Que fatores predizem uma resposta clínica adequada, e que riscos lhes estão associados?
Quão perto estarão estas substâncias de ser aprovadas para uso clínico?
Este livro é uma ferramenta esclarecedora sobre esta inovadora forma de tratamento, particularmente útil a médicos, investigadores, psicólogos e vários outros técnicos de saúde mental.
Temos de louvar o esforço muito meritório deste grupo de jovens clínicos e investigadores, que, sem medo, estudam e divulgam de forma exemplar, séria e aprofundada o tema dos psicadélicos e da saúde mental, que congrega múltiplas áreas do saber, historicamente polémico, mas com enormes potencialidades no momento atual da Psiquiatria e Psicologia... In
COORDENAÇÃO
Inês Carmo Figueiredo, Mafalda Corvacho, Pedro Mota – Médicos de Psiquiatria. Cofundadores da SPACE – Sociedade Portuguesa de Aplicação Clínica de Enteógenos (consultar a lista de Autores para aceder aos currículos mais detalhados)
Prefácio
:
ISBN 978-989-752-853-8 www.lidel.pt 9 789897 528538













 Filipa M. Ferreira, Catarina Cunha
Filipa M. Ferreira, Catarina Cunha
