Estrategias para el abordaje integral de la salud oral en la infancia
Jorge Mario Luján Pinzón, MD1
María Camila Niebles Ramírez, MD2
Mauricio Guerrero Román, MD3
Jaime Plazas Román, MD4
INTRODUCCIÓN
La atención dental preventiva hace parte del seguimiento del niño con el fin de mantener la salud oral, prevenir enfermedades y promover el bienestar físico, emocional y social de nuestros niños. Las temáticas referentes a la salud oral en la población pediátrica no son un tema frecuente a tratar en la literatura médica, ya que se tiene la falsa creencia de que la información referente a esta área debe estar limitada al odontólogo y al odontopediatra; sin embargo, el conocimiento acerca de la salud oral de los niños le concierne a todo aquel que se encuentre involucrado en el seguimiento del infante.
La prevalencia de caries dental ha disminuido desde el siglo pasado; sin embargo, aún representa una de las entidades crónicas que afectan con mayor frecuencia a los niños de todas las edades. En caso de no recibir tratamiento, pueden progresar y provocar enfermedades periodontales y pérdida de piezas dentales, lo que afecta aspectos esenciales de la vida diaria. Algunos de los hábitos más comunes durante la infancia, como la exposición a azúcares desde el embarazo, el uso prolongado del biberón o la succión digital, pueden tener efectos negativos para la salud oral de los niños, por lo cual su identificación debe realizarse de manera oportuna, dado que después de la infancia pueden afectar el crecimiento facial, la relación oclusal y la estética facial.
1. Residente del posgrado de Pediatría, Universidad del Sinú, seccional Cartagena. https://orcid.org/0000-00030147-0808
2. Residente del posgrado de Pediatría, Universidad del Sinú, seccional Cartagena. https://orcid.org/0009-00076944-5859
3. Médico, especialista en Pediatría, miembro de la Sociedad Colombiana de Pediatría. https://orcid.org/00090006-4850-2941
4. Odontólogo y especialista en Odontopediatría y Ortopedia Maxilar, Universidad de Cartagena. Magister en Bioinformática, Universidad Tecnológica de Bolívar. Docente, Universidad de Cartagena y Corporación Universitaria Rafael Núñez. https://orcid.org/0000-0002-5040-6899
La finalidad de la presente revisión es abordar las generalidades de la salud oral en la infancia, el proceso de formación de los dientes y las técnicas para realizar una adecuada higiene oral.
PRINCIPIOS BÁSICOS
SOBRE LOS DIENTES
Para empezar, cabe mencionar que el diente se compone de cuatro tejidos dentales: el esmalte,
la dentina y el cemento, que son tejidos duros, y la pulpa, que se encuentra ubicada en el centro de diente y contiene los nervios, la vasculatura y el tejido conjuntivo. La corona del diente está formada por el esmalte y la dentina, el cuello alberga la cavidad pulpar y la raíz contiene el canal radicular y tejido periodontal (Figura 1).
La dentina constituye el tejido mineralizado de la mayor parte de la estructura dental. Es un tejido conjuntivo vascular atravesado por
Figura 1. Partes del diente.Tomada de: Gómez de Ferraris ME, Campos Muñoz A. Histología, embriología e ingeniería tisular bucodental. 4.a edición. Editorial Médica Panamericana S. A.; 2019.

Corona clínica
Corona anatómica
Dentina
Conexión amelodentinaria
Pulpa
Encía
Epitelio de unión Hueso alveolar
Raíz
Cemento
Ligamento periodontal
los túbulos dentales, revestido por el esmalte en su porción coronal y por el cemento en su porción radicular, y por dentro contiene la cámara pulpar.
La pulpa es el tejido blando del diente que contiene los nervios, los vasos sanguíneos y el tejido conectivo; se extiende desde la corona del diente hasta la punta de las raíces y es la zona por la cual se le da vitalidad a la pieza dental. Al ser una zona tan importante, se encuentra cubierta por la dentina y el esmalte, que la protegen frente a amenazas externas. La pulpa tiene diferentes funciones: proporciona el suministro vascular, sustrato de las funciones metabólicas, y el mantenimiento de las células y de la matriz orgánica; tiene una función sensorial, ya que transmite la respuesta nociceptiva y la respuesta propioceptiva del diente, por lo cual es donde se origina el dolor, y también tiene una función protectora, ya que responde a estímulos inflamatorios y antigénicos removiendo sustancias perjudiciales a través de la circulación y el sistema linfático.
El esmalte es la parte externa que recubre el diente y es semitransparente, su función principal es proteger la dentina y la pulpa, y es la primera capa de defensa frente a elementos dañinos o perjudiciales, desde ácidos provenientes de los alimentos hasta el crecimiento de bacterias secundario a inadecuadas técnicas de cepillado.
El cemento es un tejido conectivo mineralizado que recubre las raíces anatómicas de los dientes, comienza en la región cervical del diente al nivel de la unión con el esmalte y continúa hasta el vértice, proporciona el medio para la unión de las fibras que unen al diente con las estructuras periodontales, no tiene capacidad de ser remodelado y es más resistente a la resorción que el hueso, no está vascularizado y carece de inervación.
LA ODONTOGÉNESIS
La formación dental involucra dos capas germinativas principales: el ectodermo, responsable exclusivamente del esmalte, y el ectomesénquima, que origina el complejo dentinopulpar, el cemento, el ligamento periodontal y el hueso alveolar. Además, el hueso alveolar induce la proliferación del epitelio bucal que recubre la boca primitiva del embrión, lo que impulsa tanto la morfogénesis (formación de la corona dental) como la histogénesis (calcificación del diente). La morfogénesis dental se inicia durante la sexta semana de vida intrauterina, cuando las células basales de la membrana basal se adentran en el ectomesénquima, lo que da lugar a dos estructuras clave: la primera es la lámina vestibular, que eventualmente se transforma en el surco vestibular, y la segunda es la lámina dental, que para la octava semana de vida intrauterina forma diez crecimientos epiteliales dentro del ectomesénquima de cada maxilar. Posteriormente, durante el cuarto y quinto mes de vida intrauterina, se forman los gérmenes dentales de los dientes permanentes y comienza su desarrollo.
En el primer estadio, conocido como el estadio de brote o yema, las células basales del epitelio se proliferan para formar dos estructuras que darán origen al órgano del esmalte. En esta etapa, las células periféricas adoptan una forma cúbica, mientras que las células internas presentan una forma poligonal o cilíndrica. Este proceso marca el inicio del desarrollo del esmalte dental y es fundamental para la formación adecuada de los dientes.
En el segundo estadio, conocido como el estadio de casquete , se distinguen dos etapas. La etapa temprana, que ocurre aproximadamente en la novena semana de vida intrauterina, se caracteriza por la formación de una concavidad en la cara profunda del brote, adoptando la apariencia de un casquete, de donde proviene su
denominación. Además, se desarrolla la papila y el saco dentales, lo que marca un hito crucial en la morfogénesis dental.
El tercer estadio, conocido como estadio de campana, se desarrolla entre las 14 y 18 semanas de vida intrauterina. En este se desarrolla la trama vascular destinada a nutrir al órgano del esmalte. Se forma la primera capa de dentina, que constituye el primer tejido dental. Posteriormente, se da lugar al cemento, el ligamento periodontal y el hueso alveolar. Los odontoblastos producen la matriz orgánica de la dentina a partir de fibras colágenas tipo
I y glucosaminoglicanos, lo que contribuye a la formación de la pulpa dental.
En el cuarto estadio, denominado estadio posicional, comienza la deposición de matriz de esmalte sobre las capas de dentina en desarrollo y se observa la desintegración completa de la lámina dental. Durante este estadio ocurre tanto la histogénesis como la dentinogénesis. Cuando el diente erupciona se da lugar al epitelio de unión, formando el surco gingival. Posteriormente, se inicia la formación radicular, que da lugar al agujero apical primario para la erupción dental (Figura 2).

Epitelio bucal
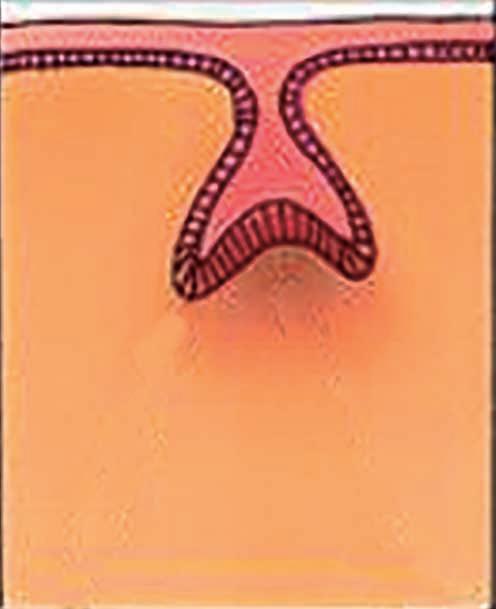



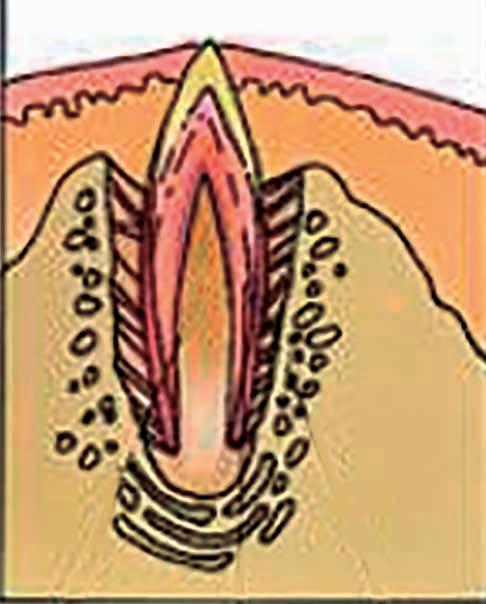

ERUPCIÓN DENTAL
La secuenciación de la erupción dental ( Tabla 1) es el proceso en el que cada diente desarrollado en los maxilares ocupa su posición en la arcada dental, inicia alrededor de los seis meses de edad y culmina cerca de los tres años, momento en el cual el niño debería contar con un total de 20 dientes temporales. Durante el periodo de recambio dental, entre los 6 y los 12 años, esta dentición se exfolia y, a medida que los dientes permanentes reemplazan a los temporales, se observan 28 órganos dentales. Finalmente, la erupción de los terceros molares, también conocidos como muelas del juicio, suele ocurrir entre los 17 y 21 años; en este momento se completa la arcada compuesta por 32 piezas dentales del adulto.
Se distinguen dos tipos de dentición: la primaria (temporal, de decidua o de leche) y la secundaria (permanente):
• Dentición primaria: consta de 20 dientes, incluyendo un incisivo central, un incisivo lateral, un canino, un primer molar y un segundo molar. No se encuentran premolares en la dentición primaria.
• Dentición secundaria: Comprende un total de 32 piezas dentarias, que incluyen incisivos centrales y laterales, caninos, primeros y segundos premolares, primeros y segundos molares, y los terceros molares, también conocidos como muelas del juicio o cordales.
La función principal de cada pieza dentaria es:
• Incisivo: cortar.
• Canino: desgarrar.
• Premolar: desgarrar y triturar.
• Molar: triturar y moler los alimentos.
Es crucial resaltar que a los seis meses los maxilares son pequeños, lo que facilita una oclusión adecuada al momento de la erupción dental; sin embargo, a medida que los maxilares comienzan a crecer, pueden aparecer pequeños
espacios entre los dientes, conocidos como diastemas , especialmente notorios hacia los 3 o 4 años; estos se forman con el fin de compensar la longitud de los dientes permanentes que están por erupcionar. La ausencia de estos espacios puede indicar una patología y debería motivar una consulta con un especialista en odontopediatría.
Tabla 1. Cronología de la erupción primaria y permanente
Segundo premolar 10-11
Primer molar 6*
Segundo molar 12
Tercer molar 17-21
*La erupción y mantenimiento del primer molar controla la correcta ubicación de los demás dientes, evitando malposiciones. Adaptada de: Gómez de Ferraris ME, Campos Muñoz A. Histología, embriología e ingeniería tisular bucodental. 4.a edición. Editorial Médica Panamericana S. A.; 2019.
Se han propuesto diversas teorías para explicar la erupción dental y a continuación se describen las principales:
1. Formación y crecimiento radicular: se plantea que la erupción dental se produce debido al crecimiento y desarrollo de la raíz dental, que, al alargarse y desarrollarse, permite que el diente emerja gradualmente
hacia la superficie oclusal. Sin embargo, investigaciones señalan casos de dientes funcionales sin una raíz dental completa, así como dientes con raíces completas que no erupcionan correctamente según las radiografías. Estos hallazgos han motivado la exploración de otras teorías para comprender mejor los mecanismos implicados en la erupción dental.
2. Aposición de cemento apical: esta teoría sugiere que, además del crecimiento del cemento de la raíz dental, se produce un depósito óseo selectivo y crecimiento del hueso alveolar, lo que ejerce presión sobre el diente. Esta presión facilita el movimiento del diente hacia la superficie oclusal.
3. Presión vascular e hidrostática del conectivo periodontal: se plantea que la presión vascular de los tejidos periapicales genera la erupción del diente hacia arriba a través del hueso alveolar y hacia la cavidad bucal.
4. Tracción del colágeno del ligamento periodontal: esta teoría trata de que las fibras del ligamento periodontal, responsables de conectar el diente al hueso alveolar, generan fuerzas de tracción sobre el diente en proceso de erupción. Estas fuerzas de tracción promueven el movimiento del diente hacia la superficie oclusal.
Estas teorías tienen un factor en común: los movimientos que se deben dar para que el diente se logre ubicar en la arcada dental, los cuales se agrupan en tres grandes categorías, según el momento en que se producen en relación con la posición del diente en el hueso maxilar: preeruptivos, eruptivos y poseruptivos.
Movimientos preeruptivos
En la fase preeruptiva, los dientes en desarrollo se mueven dentro del hueso alveolar antes de que comiencen a erupcionar. Estos movimientos aseguran que los dientes se posicionen adecuadamente en la arcada dental en respuesta al crecimiento de los maxilares y la posición de los dientes vecinos.
• Movimientos de traslación: el diente se desplaza lateralmente dentro del hueso alveolar para alinearse con los dientes adyacentes y adaptarse a los cambios en el desarrollo óseo.
• Movimientos axiales: el diente se mueve en dirección vertical (hacia arriba o hacia abajo) dentro del hueso, lo que le permite adaptarse al crecimiento del hueso y prepararse para la erupción.
Estos movimientos preeruptivos son lentos y sutiles, pero esenciales para la correcta posición del diente en la arcada.
Movimientos eruptivos
Durante la fase eruptiva, el diente se mueve desde su posición dentro del hueso alveolar hacia la cavidad oral, pasando por la encía hasta emerger completamente.
• Movimientos oclusales: el diente se desplaza hacia la cavidad oral en dirección a la superficie oclusal, lo que permite su erupción a través de la encía.
• Movimientos rotacionales: a medida que el diente se mueve hacia la superficie, puede girar o rotar ligeramente para ajustarse mejor dentro del arco dental y alinearse correctamente con los dientes adyacentes.
Estos movimientos son fundamentales para que el diente alcance su posición funcional en la boca y establezca un contacto adecuado con los dientes opuestos.
Movimientos poseruptivos
Una vez que el diente ha erupcionado y alcanzado su posición funcional en la boca, continúan los movimientos poseruptivos. Estos movimientos son ajustes continuos que permiten que el diente se mantenga en su posición y funcione correctamente durante toda la vida.
• Movimientos oclusales: los dientes se desplazan lentamente en dirección oclusal para
compensar el desgaste dental natural, asegurando que se mantenga el contacto oclusal.
• Movimientos de traslación y rotación: son pequeños ajustes laterales y rotacionales para mantener la alineación y la estabilidad del diente en respuesta a los cambios en la estructura ósea o la pérdida de dientes vecinos.
• Movimientos axiales: los dientes pueden desplazarse en dirección vertical para adaptarse a los cambios en la mandíbula y el maxilar, especialmente durante el crecimiento o en respuesta a fuerzas masticatorias.
Estos movimientos poseruptivos son cruciales para preservar la función masticatoria y la estabilidad dental a lo largo del tiempo.
SEMIOLOGÍA DE LA CAVIDAD ORAL
La semiología de la cavidad oral es de gran importancia en la práctica clínica de un pediatra y el uso adecuado de los términos semiológicos
Término
Enfermedad periodontal
Periodontitis
Caries dental
Piorrea
Asialia
Xerostomía
Ptialismo
Sialorrea
Halitosis
Odinofagia
Disfagia
es esencial tanto para lograr un diagnóstico correcto como para que el odontólogo pediatra planifique el tratamiento adecuado, estableciendo una comunicación clara y efectiva. A continuación, se realiza una disertación de los diferentes términos semiológicos asociados a la salud oral ( Tabla 2).
SECUENCIACIÓN DENTAL
U ODONTOGRAMA
La secuenciación de los dientes, u odontograma, se basa en el método dígito-DOS (Figura 3), aceptado por la Federación Dental Internacional. Utiliza dos cifras: la primera indica el cuadrante y la segunda, el orden del diente dentro de ese cuadrante. Estos dos dígitos deben enumerarse por separado. Es importante tener en cuenta que el orden de los cuadrantes comienza en el sector superior derecho y progresa en sentido horario, desde la perspectiva del odontólogo mirando al paciente.
Tabla 2. Términos semiológicos en salud oral
Significado
Proceso que afecta la encía y los tejidos de soporte de los dientes.
Inflamación que compromete la encía, la membrana periodontal y el hueso alveolar.
Enfermedad infecciosa endógena de los dientes.
Exudado purulento en las encías.
Falta de saliva. Fugaz como en las emociones, o permanente por intoxicación atropínica.
Mucosas secas, acompañadas de dificultad para hablar, masticar y tragar.
Aumento en la cantidad de saliva.
Salida involuntaria de saliva por la boca resbalando por el mentón.
Mal olor del aliento debido fundamentalmente a mala higiene, en otros casos por la presencia de caries.
Dolor al deglutir, frecuente en procesos supraglóticos; es decir, infecciones localizadas en la faringe.
Dificultad para deglutir.
Término
Significado
Gingivorragia Hemorragia por las encías, aparece durante el cepillado de los dientes y se relaciona con la falta de uso de seda dental.
Ageusia Pérdida total del gusto.
Parageusia Percepción diferente de los distintos sabores.
Macroglosia Tamaño excesivamente grande de la lengua, se observa en acromegalia, mixedema y cretinismo.
Microglosia Tamaño pequeño de la lengua. Hipopituitarismo.
Odontalgia Dolor dental.
Macrostomia Tamaño excesivo de la boca. Es una anomalía congénita.
Microstomía Tamaño pequeño de la boca. Se observa en esclerodermia (boca de pescado).
Queilitis Inflamación de la mucosa de los labios.
Macroqueilia Labios grandes. En hipotiroidismo, acromegalia y raza negra.
Retroqueilia Labios dirigidos hacia atrás. Labio hendido. Hendidura del borde libre. Defecto congénito.
Queilopalatosquisis Fisura congénita alveolar o alvéolo palatina del labio superior que hace difícil la deglución. También llamado paladar hendido.
Glosodinia Lengua dolorosa y se manifiesta con la sensación de tensión, plenitud y pesadez. Acompaña con frecuencia la hipovitaminosis B y el déficit de hierro sérico en caso de anemia.
Gingivitis Inflamación de las encías con mucosa edematosa, con exudado y a veces con ulceraciones.
Estomatitis Proceso inflamatorio de los tejidos blandos de la boca, en enfermedades carenciales, metabólicas, endocrinas o infecciosas.
Glositis Inflamación de la lengua, hay sialorrea y rechazo a los condimentos.
Anodoncia Falta parcial o completa de los dientes. Rubeola congénita o retención dental.
Macrodoncia Dientes de tamaño grande. Acromegalia.
Microdoncia Dientes pequeños. En casos de raquitismo e hipopituitarismo.
Criptodoncia Dientes incluidos. Prótesis. Dentadura artificial.
Diastema Separación exagerada entre los incisivos centrales.
Tabla elaborada por los autores.
EXAMEN DE LA CAVIDAD ORAL
Labios
Son la estructura que protege la cavidad oral y se constituyen en su límite externo. Tienen una estructura triple (mucosa, muscular y
cutánea). Su exploración comienza con el cierre de la boca del paciente, la inspección y palpación de los labios, evaluando su simetría, coloración, presencia de edema y posibles anomalías superficiales. La simetría labial puede indicar un desarrollo normal o la presencia de asimetrías relacionadas con patologías
Figura 3. Odontograma. Adaptada de: Merán Gil J, Masgoret Palau E, Ramos Macías A. Semiología y exploración clínica de la cavidad oral y la faringe. En: Libro virtual de formación en otorrinolaringología. SEORL; 2015.
Derecha del paciente

Izquierda del paciente
esencial para detectar signos de condiciones orales y sistémicas como infecciones, reacciones alérgicas o trastornos hematológicos. Esta inspección inicial proporciona información valiosa para la identificación temprana y el manejo adecuado de las condiciones de salud oral en los niños.
Mucosa oral
subyacentes. La coloración normal de los labios es rosada o rojiza, aunque pueden presentar variaciones dependiendo de la pigmentación de la piel del paciente. El edema puede ser indicativo de inflamación, trauma o reacciones alérgicas. Además, la presencia de anomalías en la superficie de los labios, como lesiones, úlceras o cambios en la textura, requiere una evaluación minuciosa para determinar su naturaleza y posible implicación clínica. Esta inspección inicial proporciona información vital para el diagnóstico y manejo adecuados de las condiciones orales del paciente.
Deben evaluarse en el niño con la cara relajada o con expresión neutral. Se busca que sean de color rosado, lisos, suaves, uniformes y simétricos. También se examina la comisura oral, donde se encuentran los labios superior e inferior con la piel facial. Cambios en la coloración, textura o simetría de los labios pueden indicar anomalías subyacentes. La evaluación de los labios es
Es el tejido de la parte interior de la cavidad oral que cubre la mejilla y los labios. El examen clínico debe ser realizado con la apertura parcial de la cavidad oral y con una adecuada fuente de luz, deben tener una consistencia uniforme y ser de color rojizo-rosado, con una superficie suave y húmeda. Una mucosa muy pigmentada puede indicar patología de origen endocrino. La existencia de una mancha roja en la mucosa bucal en la desembocadura del conducto de Stenon se relaciona con parotiditis. Las úlceras aftosas o aftas de la mucosa bucal aparecen en forma de lesiones blanquecinas, redondas u ovales, circundadas por un halo rojo, las cuales son muy molestas para los pacientes y son una de las causas de hiporexia en los niños.
Encías
Son el tejido que se encuentra en el interior de la cavidad oral, recubriendo los procesos alveolares de las mandíbulas y rodeando el cuello de las piezas dentales; su color es rosa, su superficie es generalmente suave y en ellas se debe observar si hay eritema, edema, ulceración, atrofia o sangrado.
Paladar duro y paladar blando
El paladar duro representa los dos tercios anteriores del techo de la boca, los cuales son óseos; esta estructura separa la cavidad nasal de la cavidad bucal. Está compuesto por el premaxilar, los procesos palatinos y el rafe palatino. Su examen se realiza primero mediante la visualización directa y la observación en busca de masas, edema y ulceración; posteriormente,
se procede a realizar la palpación rastreando imperfecciones. Es normal la presencia de una protuberancia de tejido blando que cubre el agujero incisivo, llamada papila incisiva, medial a ella se encuentra el rafe de la línea media y a los lados, posteriormente, se encuentran múltiples crestas onduladas que se irradian a los lados, llamadas rugas palatinas
El paladar blando o el velo del paladar hace referencia al tercio posterior del paladar, de color rojizo-rosado. Se examina mediante visión directa y normalmente no se palpa, a menos que sea necesario verificar la presencia de ulceraciones, engrosamientos, exudados o petequias. Esta estructura ayuda a controlar la deglución y a prevenir la regurgitación de alimentos hacia la cavidad nasal.
Dentro de los hallazgos patológicos que se pueden encontrar en el paladar duro están la fisura palatina (paladar hendido), el paladar ojival y la presencia de tumores. En el paladar blando es anormal la presencia de fisura palatina o leucoplasia del paladar blando.
Úvula
Es un tejido blando de forma cónica que se proyecta en dirección cefalocaudal desde la parte posterior del paladar blando. Se debe evaluar su posición centrada y su forma; es anormal el hallazgo de úvula bífida, edema uvular, quistes o tumores uvulares. La posición de la úvula puede estar desplazada por abscesos periamigdalinos o por parálisis del nervio craneal IX o X (glosofaríngeo o vago).
Lengua
Esta estructura está ligada al piso de la boca y es el órgano muscular de deglución, habla y gusto. Tiene una amplia variedad de funciones dentro las que se encuentran la deglución, la masticación, el habla y el gusto. Su superficie está cubierta de papilas gustativas filiformes, foliadas, fungiformes y caliciformes. Las filiformes son
las más numerosas y se ubican por todo el dorso de la lengua, pero no ofrecen percepción gustativa. Posteriormente, se encuentra un surco en forma de V, que se denomina surco terminal y separa los dos tercios anteriores de la base posterior de la lengua; adicionalmente, se encuentra el agujero ciego. También se puede apreciar la amígdala lingual, que es una masa redondeada de tejido linfoide en la línea media, ubicada en la superficie dorsal de la base de la lengua.
Para realizar una adecuada exploración de la lengua se debe sujetar la punta de la lengua con una gasa, moverla ligeramente hacia fuera y examinar todas sus caras. En la lengua se pueden evidenciar áreas sin papilas, que dan lugar a un patrón de manchas lisas y rojizas rodeadas por un borde blanco elevado conocido como glositis migratoria benigna o lengua geográfica; es necesario buscar placas blanquecinas o amarillentas en la superficie de la lengua que se desprenden con facilidad, puesto que pueden ser indicativas de candidiasis oral, lengua saburral, macroglosia, hiperplasia de las papilas o tumores.
Piso de boca
Es un espacio en forma de U, alineado horizontalmente y ubicado en la región sublingual de la cavidad bucal. Esta región constituye el límite inferior de la cavidad oral. En su parte más anterior, el frenillo lingual conecta los músculos de la lengua con los tejidos gingivales; en el borde medial de la glándula sublingual se encuentra el conducto de Wharton, y en una parte más posterior y justo debajo de la lengua se encuentran los pliegues sublinguales, donde se encuentran las respectivas glándulas sublinguales y sus conductos de drenaje.
Para su adecuada evaluación, se debe examinar mediante visualización directa, así como mediante la palpación bimanual. De forma sencilla, basta con solicitarle al niño que levante su lengua y la mueva de lado a lado, y anotar cualquier desviación o limitación de movimiento.
En cuanto a las patologías que se pueden observar en el piso de la boca, se pueden ver el mucocele, que es la acumulación de moco que bloquea un conducto salival; cuando este se presenta en el piso de la boca se denomina ránula. También se puede ver la formación de cálculos dentro de los conductos salivales, lo que se conoce como sialolitiasis; además, se pueden evidenciar quistes en el conducto de Wharton o signos inflamatorios en los espacios submandibular, sublingual y submentoniano propios de la angina de Ludwig. También se puede ver la presencia de un quiste congénito o quiste dermoide, o la presencia de placas blancas o manchas rojas, conocidas como leucoplasia y eritroplasia, respectivamente.
Frenillo bucal
Es un pliegue fino de tejido blando que va desde la superficie interna de la parte medial del labio superior o inferior hasta la encía del reborde alveolar medio anterior. Puede producir dolor en el pezón de la madre y trauma, dificultad para fijar el bebé en el pecho, alimentación frecuente y succión no coordinada. Esto es importante ya que puede ocasionar que la madre decida interrumpir la lactancia antes de tiempo, aumento de peso lento para el bebé e incluso deshidratación hipernatrémica, así como defectos del habla.
Frenillo lingual
Es un pliegue fino de tejido blando que se extiende desde el piso de la boca hasta la base de la lengua; la principal patología relacionada es la anquiloglosia, que es una anomalía congénita que limita los movimientos de la lengua a causa de la disminución de la longitud del frenillo lingual.
Dientes
Como ya se mencionó, la mayoría de los bebés nacen sin dientes y estos inician su erupción alrededor de los 5 a 7 meses. En la vida se cuenta
con dos denticiones, en los niños se encuentra la dentición primaria o decidua, que consta de 20 piezas dentales y se compone de 8 incisivos, 4 caninos y 8 molares. La muda de los dientes inicia alrededor de los 6 años.
Para una adecuada valoración de los dientes, se deben examinar todos los dientes e identificar el número por el método dígito-DOS, la posición, el color y la oclusión. Los dientes primarios influyen en gran medida al momento de comer y hablar, así como en el crecimiento de los maxilares. La caries dental y la pérdida prematura de los dientes temporales pueden conducir a patologías en la dentición permanente.
Para la evaluación de los dientes se debe prestar atención a las manchas blancas o marrones en el esmalte, el cual puede ser el indicio de la aparición de caries dental, así como también puede ser indicativo de hipoplasia del esmalte dental, y en algunos casos estas manchas también pueden ser indicativas de fluorosis dental. Es importante evaluar la oclusión de la mordida y la relación entre las arcadas dentales; un desalineamiento de los dientes puede indicar maloclusión dental.
LAS CARIES DENTALES
Es esencial reconocer que los azúcares libres constituyen la principal causa de caries dental. La sacarosa, un azúcar fácilmente fermentable, perturba el equilibrio oral al adherirse a la superficie dental, lo que facilita la acción de bacterias cariogénicas presentes en la cavidad bucal y altera su composición. Cuando las bacterias de la placa metabolizan los carbohidratos adheridos a la superficie del diente, se producen residuos ácidos, por lo cual disminuye el pH de la cavidad bucal. Esto puede ser amortiguado por la saliva, pero solo hasta un pH por encima de 5,5; cuando el PH es inferior a este valor, empieza la desmineralización del esmalte dental, de la que resulta una textura calcárea, conocida como lesión de mancha blanca, que
sin intervención alguna conlleva a cavitación y aparición de caries.
LA DIETA Y SU RELACIÓN
CON LA CARIES
Múltiples estudios han demostrado que un elevado consumo de azúcares incrementa el riesgo de nuevas lesiones por caries a lo largo de la vida, independientemente del uso de flúor. En 2015, la Organización Mundial de la Salud (OMS) emitió directrices sobre el consumo de azúcar basadas en revisiones sistemáticas, las cuales revelaron una relación dependiente de la dosis entre el consumo de azúcares libres y el desarrollo de enfermedades como la caries dental, así como un mayor riesgo de aumento de peso y desarrollo de diabetes tipo 2. La Asociación Estadounidense del Corazón (AHA) recomienda que menos del 10 % de las calorías diarias provengan de azúcares libres, lo que para un niño de dos a tres años equivale a menos de 25 gramos, aproximadamente la cantidad presente en dos o tres galletas comerciales.
Aunque aún no se ha establecido una relación clara entre la obesidad y la caries en la dentición temporal, sí se ha asociado la obesidad con la caries en la dentición permanente, aunque los estudios al respecto aún no son concluyentes. Se ha intentado vincular el aumento de diferentes medidas antropométricas por encima de los rangos adecuados para la edad con la caries dental; sin embargo, estos estudios todavía no arrojan conclusiones definitivas.
EL IMPACTO DE LA DIETA Y LA NUTRICIÓN EN LA SALUD ORAL
Desde el inicio de la vida intrauterina, el bebé se familiariza con una variedad de sabores debido a la exposición temprana a diversos estímulos sensoriales durante el desarrollo de sus sistemas olfativo y gustativo. Esto se debe a las percepciones que recibe del líquido
amniótico y, más tarde, de la leche materna. Varios estudios han observado cambios en los patrones de respuesta gustativa ante diferentes estímulos, y destacan que los fetos a menudo muestran expresiones de placer durante ecografías obstétricas y aumentan la frecuencia de deglución en respuesta a ciertos sabores como el dulce en comparación con estímulos amargos.
Se ha documentado que el sabor de la leche materna varía según la alimentación materna, lo cual sugiere un posible impacto en las preferencias alimenticias y la selectividad del bebé en el futuro. La literatura sugiere que una mayor variedad de alimentos consumidos por la madre durante el embarazo aumenta la exposición del bebé a diferentes sabores, lo que potencialmente facilita una mayor aceptación de alimentos durante la introducción de la alimentación complementaria.
El uso de fórmulas infantiles se ha asociado con preferencias por sabores dulces, salados y ácidos de los alimentos artificiales; además, se ha relacionado con un aumento en el consumo de carbohidratos y una disminución en el consumo de frutas y verduras. Los niños que comienzan a recibir alimentación artificial antes de los cuatro meses de edad muestran preferencia por una alimentación alta en carbohidratos y una menor aceptación de las frutas y las verduras; este hallazgo sugiere que las preferencias alimenticias podrían estar influenciadas durante la alimentación del niño en los primeros 1000 días de vida.
CHUPETES Y TETINAS
ARTIFICIALES
Es muy importante aclarar que los términos chupete , biberón y tetina no corresponden al mismo objeto. La tetina o biberón se relaciona con un hábito de succión nutritiva y se asocia a la oferta de algún líquido como leche de fórmula, agua o incluso jugos. En cambio, el chupete hace referencia a una succión no nutritiva. Los
estudios nacionales e internacionales muestran que hay una alta prevalencia del uso de las tetinas artificiales en los lactantes menores de un año, se calcula que aproximadamente el 60 % de las madres se las ofrecen a sus hijos. Es muy importante aclarar que se desaconseja totalmente el uso de chupetes y tetinas, no solamente por la asociación a la interrupción de la lactancia materna exclusiva, sino también porque afectan la funcionalidad del individuo, como se explica a continuación.
• Funciones orales: durante la lactancia exclusiva, las estructuras que se encuentran dentro de la cavidad oral y a sus alrededores realizan una actividad muscular sinérgica y en conjunto para llevar a cabo esta función vital. Por eso se aconseja la oferta exclusiva de leche materna sin otros sólidos o líquidos hasta que el niño cumpla seis meses, ya que, además de suplir de manera adecuada los requerimientos nutricionales del bebé, también hace parte fundamental del desarrollo de las diferentes estructuras orofaciales.
- La succión es uno de los reflejos orales primitivos presentes en los recién nacidos a término. El posicionamiento y la función musculares que se dan para succionar durante la alimentación con biberón o chupete son completamente diferentes a las que ocurren en la alimentación en el seno materno: la succión por el biberón se da por fuerza y no por masaje, como naturalmente ocurre, por lo cual este patrón de alimentación sobrecarga los músculos orofaciales y producen una subsecuente disminución de la musculatura nasal, lo que puede llevar a problemas oclusales y respiratorios en un futuro para el recién nacido; mientras que el uso del chupete se asocia a succiones no nutritivas por largos periodos, lo cual con el tiempo puede llevar a una necesidad de mayor estimulación del reflejo de succión y limita el contacto físico madre-hijo, por lo que puede causar dificultades en el desarrollo de un apego seguro.
- Masticación y deglución: en la lactancia se produce una serie de movimientos musculares coordinados que se resumen en protrusión, restricción, elevación y cierre, y dan lugar al crecimiento armónico de la cara. Estudios han mostrado que la alimentación con biberón se asocia a un crecimiento vertical de la cara; adicionalmente, se ha visto que el uso de biberón por más de un año y el uso de chupete por más de seis meses impactan de manera contraproducente en la función masticatoria.
- Habla: el uso de tetina artificial está relacionado con la producción de algunas dificultades al momento de hablar. Los principales sonidos que se ven afectados son los representados por las letras T, D, N, L, S, Z.
• Dentición:
- Caries: se ha visto que los niños que usan biberón tienen una mayor incidencia de caries que los niños que son alimentados con la lactancia materna exclusiva.
- Maloclusión: en este punto hay evidencia contradictoria; sin embargo, algunos estudios apuntan a que el uso del biberón se asocia a una mordida cruzada posterior y mordida abierta anterior, aunque sin demostrar una relación estadísticamente significativa.
• Otitis media grave: se ha descrito que principalmente el uso del chupete es un factor de riesgo para la ocurrencia de otitis media aguda; se ha descrito hasta un riesgo 1,8 veces mayor por el uso del chupete.
• Inteligencia: se ha visto una asociación entre un menor coeficiente intelectual y el uso de chupetes en comparación con los bebés que recibieron lactancia materna exclusiva; algunos autores lo atribuyen a un menor estímulo social y ambiental.
• Vicios orales en la adultez: se ha visto que el uso de chupete más allá de los dos años se relaciona con hábitos como el cigarrillo, teniendo un importante componente ansiolítico en esta conducta.
¿QUÉ ES MEJOR, EL DEDO
O UN CHUPETE?
Es un tema muy controversial, lo cierto es que el retiro de un chupete no es para nada fácil, ya que el bebé cuenta con una necesidad neural de succión, que generalmente se satisface con el uso de un chupete, por lo cual los bebés pueden desarrollar algunos hábitos después de la remoción de los chupetes para suplir sus necesidades.
La succión del dedo comienza en la vida intrauterina alrededor de las 18-24 semanas de gestación; este acto prepara a los músculos orofaciales para la futura lactancia materna al momento del nacimiento, por lo cual puede ser considerada fisiológica y o benéfica para el bebé especialmente durante los primeros seis meses de vida.
RECOMENDACIONES EN SALUD E HIGIENE BUCAL
Cuidado dental
La preservación de una salud oral adecuada y el control de las enfermedades dentales son fundamentales para mantener el bienestar de la mujer durante el embarazo y su calidad de vida. Por tanto, la atención en salud oral y sus procedimientos son de suma importancia en la rutina de cuidado materno. Es crucial promover la adopción de hábitos saludables respaldados por la evidencia disponible. Además, es importante destacar que algunas enfermedades, como la periodontitis, se han vinculado con el parto prematuro. Aunque la caries dental también se ha relacionado con el parto prematuro, la evidencia más sólida apunta hacia la periodontitis.
La madre debe incorporar en su rutina de higiene oral el cepillado con pasta fluorada al menos dos veces al día, el uso diario de hilo dental, la reducción de la carga bacteriana mediante enjuagues de clorhexidina o el consumo de
chicles con xilitol, y una dieta equilibrada que limite el consumo de azúcares entre comidas.
La educación y el nivel socioeconómico también desempeñan un papel crucial en el desarrollo de enfermedades bucales en la infancia, como las caries. Factores sociales y ambientales, como el nivel educativo de los padres, el entorno socioeconómico, los hábitos alimenticios familiares, la higiene oral insuficiente y la falta de controles dentales regulares influyen directamente en la salud bucal de los niños. Por tanto, es fundamental implementar programas preventivos y educativos para fomentar una vida libre de enfermedades bucales desde una edad temprana.
Para lograr una óptima salud oral, es esencial centrarse en cambios en el estilo de vida, así como en el conocimiento, las actitudes y el comportamiento relacionados con la salud bucal. Por ello, el embarazo representa un momento clave para iniciar la educación del paciente, ya que muchas mujeres embarazadas desconocen las medidas preventivas para mantener una buena salud oral. Es más efectivo adoptar buenos hábitos antes del nacimiento del bebé que intentar cambiarlos una vez que el bebé ha nacido.
El cepillado dental
El uso de crema dental con flúor, adecuada al nivel de riesgo de caries de cada persona, representa un gran beneficio en el cepillado dental para mejorar la salud bucal de los niños. El odontopediatra es el experto idóneo para evaluar el riesgo de caries de cada paciente y recomendar la crema dental más apropiada. Es factible influir en los padres para que adopten e implementen estos hábitos dentales positivos. Al educar sobre la importancia del flúor y su impacto en la prevención de caries, se promueve una mejor salud bucal desde la infancia. Además, al adaptar el tipo de pasta dental al riesgo de caries específico de cada niño, se personaliza el cuidado dental y se optimizan los resultados.
Este enfoque integral, con la orientación del odontopediatra, garantiza una sonrisa sana y radiante para los menores.
Higiene bucal del bebé sin dientes
La higiene bucal desde los primeros meses de vida es esencial para el bienestar y desarrollo saludable de un bebé. Aunque aún no hayan brotado los dientes, es crucial mantener la boca limpia para prevenir la acumulación de bacterias y evitar posibles problemas dentales en el futuro. Se recomienda limpiar suavemente la mucosa bucal del bebé después de cada toma de líquidos, utilizando una gasa humedecida. Este hábito ayuda a eliminar los residuos de alimentos y la placa bacteriana, lo que contribuye a una salud oral óptima. Además, es importante fomentar este cuidado desde temprana edad para que el bebé se acostumbre a la rutina de higiene bucal y pueda disfrutar de una sonrisa saludable en su etapa adulta.
Higiene bucal del bebé con dientes
Una vez que los dientes del bebé comienzan a erupcionar, es fundamental establecer una rutina de higiene oral adecuada. Se recomienda el uso de un dedal de silicona o un cepillo dental infantil con cerdas extremadamente suaves y cabezales de goma para hacer del cepillado una experiencia menos dolorosa. Esta limpieza debe llevarse a cabo dos veces al día, por la mañana y por la noche, ya que durante la siesta aumenta el riesgo de caries debido a la disminución de la cantidad de saliva en la boca. Además, los padres deben introducir el uso de hilo dental tan pronto como haya contacto entre los dientes o los molares. Para facilitar este proceso, pueden emplear los portahílo, dispositivos diseñados específicamente para facilitar el uso del hilo dental y mejorar su manejo. Es esencial establecer estas prácticas de higiene oral desde una edad temprana para promover la salud bucal a lo largo de la vida del niño y prevenir enfermedades dentales futuras.
La atención y el cuidado dental adecuados desde la infancia sientan las bases para una salud oral óptima en el futuro. En la Tabla 3 se presentan cinco pasos para un correcto cepillado dental del bebé por parte de los padres.
Tabla 3. Cinco pasos para un correcto cepillado dental del bebé por parte de los padres
1. Controlar y supervisar la motricidad del cepillado del niño y la cantidad de pasta dental, de acuerdo con el nivel de riesgo de padecer lesiones cariosas.
2. El abordaje final del cepillado debe ser realizado por los padres.
3. Comenzar siempre por el mismo lado y realizar el mismo recorrido.
4. Limpiar todas las superficies externas, internas y masticatorias.
5. Cepillar la lengua y los carrillos suavemente.
Adaptada de: Cardoso AR. Odontol Activa Rev Cient. 2020;5(2):21-26.
¿Qué cantidad de pasta dental es suficiente?
Desde la salida del primer diente se debe realizar el cepillado con pastas dentales con flúor. Se debe realizar el cepillado de los dientes mínimo dos veces, aunque lo recomendable es tres veces al día con una adecuada técnica de cepillado. Se recomienda realizar el lavado de dientes en niños menores de 3 años con una pasta dental que tenga una concentración de flúor de alrededor de 500 partes por millón (ppm), mientras que para niños mayores de tres años se puede utilizar una pasta dental con una concentración de flúor entre 1000 y 1450 ppm. Los autores del Grupo Cochrane de Salud Oral realizaron en 2018 una revisión de 96 estudios publicados entre 1955 y 2014 sobre la comparación de los efectos de la crema dental fluorada de 450-2400 ppm, y concluyeron que la crema dental que contiene 1000-1250 ppm de flúor es más efectiva que la crema dental no fluorada. Para las otras concentraciones
de la crema dental comparadas entre sí o con la crema dental no fluorada, hay muy pocos estudios que además cuentan con muy pocos
LECTURAS RECOMENDADAS
1. Abanto J, Duarte D, Feres M. Primeros mil días del bebé y salud bucal. 1. a edición. Napole ão Quintessence; 2020.
2. Alvear MC. Recomendaciones en nutrición, dieta y salud bucal para los niños. Odontol Activa Rev Cient. 2016;1(1):76-79.
3. Alzate García F, Serrano Vargas L, Cortes López L, Torres EA, Rodríguez MJ. Cronología y secuencia de erupción en el primer periodo transicional. Rev CES Odont. 2016;29(1):57-69.
4. Avila WM, Pordeus IA, Paiva SM, Martins CC. Breast and Bottle Feeding as Risk Factors for Dental Caries: A Systematic Review and Meta-Analysis. PLoS One. 2015;10(11):e0142922.
5. Cardoso AR. Recomendaciones sobre salud bucal en infantes y preescolares. Revisión de literatura. Odontol Activa Rev Cient. 2020;5(2):21-26.
6. de la Luz Ayala C. Los pediatras en la prevención de enfermedades bucales. Arch Pediatr Urug. 2016;87(3):257-62.
7. Dye BA, Thornton-Evans G, Li X, Iafolla TJ. Dental caries and sealant prevalence in children and adolescents in the United States, 2011-2012. NCHS Data Brief. 2015;(191):1-8.
participantes para lograr claridad acerca de los efectos, por lo que se recomienda una concentración de 1000-1250 ppm de flúor.
8. Gartner LP. Texto de histología. Atlas a color. 5.a edición. Elsevier; 2021.
9. Gómez de Ferraris ME, Campos Muñoz A. Histología, embriología e ingeniería tisular bucodental. 4.a edición. Editorial Médica Panamericana S. A.; 2019.
10. Ibáñez Ng. Propedéutica y Semiología en Odontología. Barcelona, España: Elsevier; 2021.
11. Lin M, Griffin SO, Gooch BF, Espinoza L, Wei L, Li CH, et al. Oral Health Surveillance Report: Trends in Dental Caries and Sealants, Tooth Retention, and Edentulism, United States, 1999–2004 to 2011–2016. Atlanta, GA: Centers for Disease Control and Prevention, US Dept of Health and Human Services; 2019.
12. Mena Tudela D, Sánchez Reolid J. Uso del chupete y efectos sobre la salud: una revisión de la literatura. Rev ROL Enferm. 2019;42(2):34-42.
13. Merán Gil J, Masgoret Palau E, Ramos Macías A. Semiología y exploración clínica de la cavidad oral y la faringe. En: Libro virtual de formación en otorrinolaringología. SEORL; 2015.
14. Walsh T, Worthington HV, Glenny A, Marinho VCC, Jeroncic A. Fluoride toothpastes of different concentrations for preventing dental caries. Cochrane Database Syst Rev. 2019;3(3):CD007868.




