27 minute read
4. Fenotipos clínicos en la apnea del sueño
PRESENTE Y FUTURO DE LA APNEA OBSTRUCTIVA DEL SUEÑO
50
INTRODUCCIÓN
La apnea obstructiva del sueño (AOS) es un trastorno respiratorio del sueño con múltiples presentaciones clínicas y asociaciones con otras enfermedades crónicas no transmisibles¹-², lo que se traduce en una enfermedad con una elevada carga de morbimortalidad y costes sanitarios³. Hoy en día, nadie pone en duda que la AOS es un problema de salud pública importante debido a su prevalencia y consecuencias negativas para la población general3-4 . Los tratamientos de elección son las medidas dietéticas y de higiene del sueño, así como la presión positiva continua en las vías aéreas (CPAP), en especial para los pacientes con AOS moderada y grave5. Sin embargo, los estudios clínicos aleatorizados realizados para evaluar la eficacia de la CPAP en la disminución de las complicaciones cardiometabólicas a largo plazo no han logrado probar el beneficio de la intervención en todos los pacientes con AOS6 . Entre las potenciales explicaciones de estos resultados no concluyentes se encuentra la elevada heterogeneidad de los pacientes con AOS7, tanto en su presentación clínica como en su evolución a través del tiempo. Además, la AOS tiene un componente multidimensional conformado por múltiples manifestaciones clínicas con variaciones en función de la edad, el sexo y las características clínicas del paciente8-9. La presentación clínica clásica de la AOS diagnosticada en las unidades de sueño corresponde a un hombre de mediana edad, obeso, hipertenso y con hipersomnia diurna¹0. En base a este fenotipo, la mayoría de los estudios observacionales y ensayos clínicos han demostrado la eficacia del tratamiento con CPAP y la relación de la AOS con diferentes enfermedades cardiovasculares11-12. Sin embargo, los estudios clínicos aleatorizados diseñados para evaluar el impacto de este tratamiento en distintos desenlaces relevantes, como mortalidad, infarto agudo al miocardio¹³-¹6, manejo de la diabetes mellitus¹7 o prevención de arritmias cardiacas como la fibrilación auricular¹8, han mostrado un impacto limitado o nulo. Además de las diferencias en la presentación clínica de la AOS, otra fuente de heterogeneidad está relacionada con los fenotipos polisomnográficos de la AOS¹9. Se ha postulado que la forma actual en la que los pacientes con AOS inician el tratamiento, basada en el índice de apnea-hipopnea (IAH), es una variable que tan solo hace referencia a la frecuencia de los eventos respiratorios (eventos/hora), sin tener en cuenta otras características del evento respiratorio como la gravedad de la hipoxemia, la duración del evento respiratorio, las repercusiones sistémicas o la interacción con el fenotipo clínico²0 .
51
El fenotipo es el resultado de la asociación entre la genética (genotipo) y el ambiente en el que se desarrolla la condición o enfermedad. En el caso de la AOS, últimamente se han descrito múltiples fenotipos clínicos con diversas presentaciones clínicas y repercusiones sobre desenlaces clínicamente relevantes. El objetivo de este capítulo es describir los distintos fenotipos clínicos de la AOS identificados en los últimos años, así como el impacto de estos fenotipos sobre el tratamiento de la AOS y su pronóstico.
FENOTIPOS CLÍNICOS DE LA APNEA DEL SUEÑO
Históricamente, el fenotipo clásico de la AOS descrito por el Dr. Guilleminault era un hombre de mediana edad, obeso, roncado, y con somnolencia diurna excesiva¹0. Sin embargo, con el paso del tiempo y el desarrollo científico se han logrado identificar otros fenotipos de la AOS, con riesgos de complicaciones multisistémicas diferentes¹9 . Para comprender mejor el desarrollo de los fenotipos clínicos de la AOS, es importante mencionar las estrategias epidemiológicas utilizadas para clasificar a los pacientes en conglomerados a partir de grandes bases de datos. Por lo tanto, el primer punto relevante es el origen de la base de datos, que pueden ser estudios poblacionales o bases clínicas especializadas en estudios de patologías del sueño. Finalmente, dentro de los análisis estadísticos usados con mayor frecuencia se encuentran los análisis de clústeres o conglomerados, que agrupan a los participantes en subgrupos específicos en base a una serie de características similares (frecuencias de una característica o mediana de un valor continuo)²¹. Todos estos aspectos previos son claves para determinar la validez de los hallazgos y la aplicabilidad clínica.
Fenotipos de AOS basados en síntomas
Existe evidencia sólida que asocia diferentes síntomas de la AOS, como la excesiva somnolencia diurna, la presencia de insomnio o la apnea presenciada, a un mayor riesgo de complicaciones, principalmente cardiovasculares²². En la práctica clínica, el cuestionario de somnolencia de Epworth es la herramienta clínica que se ha diseñado y utilizado con mayor frecuencia para determinar la gravedad de la somnolencia durante la semana previa a su aplicación²³. Una puntuación mayor de 10 puntos es considerada como somnolencia. Además, este cuestionario ha sido empleado como una medida de respuesta a la terapia con CPAP o,más recientemente, como respuesta a fármacos para la hipersomnia en el AOS, siendo considerado un cambio de 2 puntos como clínicamente significativo²4-²5. Sin embargo, un paciente con AOS puede presentarse exclusivamente con una puntuación de Epworth elevada, mientras que otro puede presentar una excesiva somnolencia diurna o somnolencia al conducir, pero con puntuaciones por debajo de 10 puntos. En
52
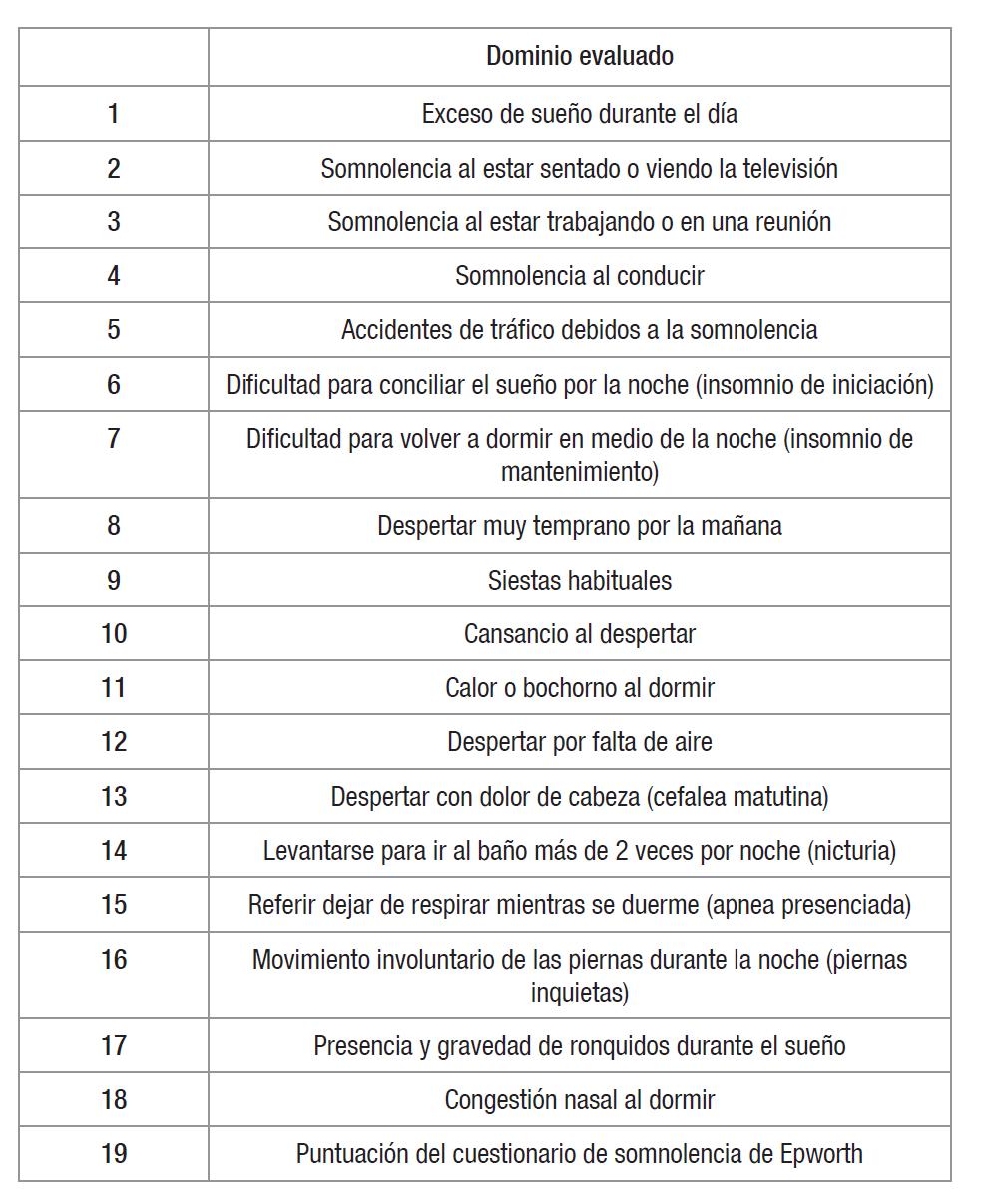
este escenario, en 2014 se publicó el primer análisis de clústeres o conglomerados poblacionales a partir de bases de datos clínicas de sueño en población islandesa. En este estudio se evaluaron 21 variables (18 síntomas de sueño y 3 comorbilidades clínicas) en 780 pacientes con AOS de moderada a grave que fueron agrupados mediante análisis de clúster latentes en tres fenotipos 1) No somnoliento, 2) Sueño fragmentado y 3) Excesiva somnolencia diurna²6. El resumen de las principales variables incluidas en este enfoque basado en síntomas se muestra en la tabla I. Posteriormente, el consorcio de clínicas de sueño SAGIC (acrónimo de Sleep Apnea global international Consortium), que agrupa múltiples clínicas de sueño ubicadas en Norteamérica, Asia, Europa y Latinoamérica, replicó la técnica empleada en el estudio ISAC y encontró similares grupos en una cohorte de 972 pacientes con AOS de moderada a grave²7, hallazgos que fueron confirmados en la cohorte poblacional de KOGES (Korean Genome Epidemiologycal Study) procedente de Corea del Sur²8, siendo este el primer estudio de validación en base de datos comunitaria. Sin embargo, no fue hasta 2019 cuando se determinó la asociación entre estos clústeres y la incidencia de eventos cardiovasculares en la cohorte comunitaria del Sleep Health Heart Study (SHHS) de Estados Unidos, en el que se observó una asociación entre el fenotipo de excesiva somnolencia diurna y una mayor incidencia de eventos cardiovasculares²9. Validaciones posteriores de esta técnica de análisis de conglomerados latentes se han realizado también en otras cohortes clínicas y poblacionales de Norteamérica30 y población hispana/ latina 31-33, concluyendo similares resultados. En un análisis transversal de la cohorte comunitaria del estudio de comunidad hispana/ latina de Norteamérica, el fenotipo con excesiva somnolencia diurna se asoció a un mayor riesgo cardiovascular medido a través de la calculadora de riesgo cardiovascular de la American Heart Association (AHA)³². En otro estudio con seguimiento a 5 años en una cohorte clínica de sueño en Chile, el riesgo de mortalidad cardiovascular de este fenotipo hipersomnia fue HR 5,47 (IC95%: 1,74-8,29)³¹, mientras que en Canadá el riesgo de eventos cardiovasculares tras 8 años de seguimiento de una cohorte clínica fue de HR 2,25 (IC95%: 1,02-4,94)³4. El resumen de la evidencia respecto al enfoque basado en fenotipos se muestra en la tabla II. A pesar de que el fenotipo con excesiva somnolencia diurna ha demostrado un mayor riesgo de complicaciones y de comorbilidades de manera constante²7-²9-31-34, una de las principales limitaciones de este enfoque es la complejidad de la técnica estadística utilizada y el número de síntomas incluidos, lo que limita la aplicabilidad clínica del método. En un estudio posterior, Mazzoti y cols. diseñaron un algoritmo que permitía simplificar la identificación del subtipo de excesiva somnolencia diurna, con una sensibilidad del 92%, con lo que se optimizaba el diagnóstico de este fenotipo35 . Si bien tanto el insomnio de conciliación como el de mantención son parte de los síntomas incluidos en los análisis de conglomerados sintomáticos, también se pueden aso-
53
ciar independientemente con peores desenlaces clínicos. Existe una asociación directa entre la AOS y el insomnio, fenotipo denominado como COMISA36.(del inglés comorbid insomnia and sleep apnea). Este fenotipo se ha asociado con una mayor prevalencia de enfermedad cardiovascular. En la cohorte del SHHS, el riesgo de eventos cardiovasculares ajustado de este grupo fue del 75%, mientras que la combinación de AOS de moderada a grave e insomnio de conciliación se asoció a un 36% de mayor riesgo ajustado de eventos cardiovasculares incidentes37 . Fenotipos basados en características clínicas El objetivo del análisis de los fenotipos basados en características clínicas es identificar patrones clínicos que permitan determinar distintos subtipos de AOS, así como identificar distintos riesgos de complicaciones y de respuesta al tratamiento y, por lo tanto, ser una herramienta útil en la medicina de precisión19-38. Sin embargo, a diferencia de los fenotipos basados exclusivamente en síntomas descritos anteriormente, la principal limitación de estos análisis es la escasa validación externa en muestras independientes, lo que reduce la aplicabilidad de los resultados.¹9 En la actualidad, existen publicaciones de fenotipos basados en características obtenidas a partir de bases clínicas de Europa, Norteamérica, Suramérica y Asia39-45 . A pesar de que los grupos o clústeres no son idénticamente iguales, es posible identificar patrones similares entre ellos. Dentro de las principales variables incluidas en este tipo de análisis, destacan las características demográficas, hábitos, datos antropométricos, comorbilidades, síntomas y estudio de sueño. El número de conglomerados varía entre 3-8 subtipos19-41-43. En la figura 1 se muestran los principales patrones identificables en estos subtipos. Los subtipos clínicos más representativos hacen referencia a los patrones que se exponen a continuación.
1. Hombres adultos, con comorbilidad Este fenotipo destaca por una edad superior a 65 años, en su mayoría hombres, obesos y no somnolientos, con una elevada carga de comorbilidades cardiovasculares, así como un elevado IAH e hipoxemia nocturna. Este grupo presenta una menor adherencia a la CPAP, con una alta prevalencia de eventos cardiovasculares.
2. Mujeres adultas, con comorbilidad Este fenotipo se caracteriza por un mayor porcentaje de mujeres, de mediana edad, con múltiples síntomas asociados a sueño y alta prevalencia de depresión e insomnio tanto de inicio como de mantenimiento. La carga de comorbilidades (diabetes, hipertensión arterial, enfermedad coronaria) es intermedia, y tanto el IAH como la hipoxemia nocturna no están tan elevadas como en el grupo anterior. A diferencia de otros subgrupos, la calidad de vida asociada a la salud se encuentra alterada. En este subgrupo, la adherencia a la CPAP es baja y el pronóstico a largo plazo no está bien establecido.
54
3. Hombres jóvenes, con comorbilidad Este subtipo corresponde al patrón “clásico” de la AOS, es decir, hombresmenores de 65 años, obesos, con excesiva somnolencia diurna y baja carga de comorbilidades cardiovasculares. El patrón de PSG destaca por presentar un IAH elevado y una T90% moderada. Dentro de las principales complicaciones descritas, se encuentran una mayor accidentabilidad y de riesgo de eventos cardiovasculares..
4. Hombres jóvenes, sin comorbilidad Este subtipo está formado por hombres, no obesos y menores de 50 años. Presentan ronquido, somnolencia diurna leve-moderada y una baja prevalencia de comorbilidades. La PSG de este subtipo se caracteriza por presentar un elevado IAH y una baja carga de hipoxemia, lo que indicaría que el trastorno respiratorio es predominantemente de la vía aérea superior.
Fenotipos basados en el estudio del sueño
El estudio de sueño mediante poligrafía respiratoria (PR) o PSG otorga información adicional sobre múltiples procesos fisiológicos y fisiopatológicos que ocurren durante el sueño que, de manera tradicional, se simplifica en el valor del IAH20-46-48, como la frecuencia de eventos respiratorios por hora de sueño. Sin embargo, otros canales, como la oximetría de pulso o el electroencefalograma, entre otros, presentan información de alto valor respecto a los mecanismos y consecuencias del AOS en el individuo20-49-51 . De manera similar a los análisis descritos previamente, se ha logrado identificar distintos subtipos de AOS basados en las características de la PSG o PR. El primer estudio publicado fue realizado por Zinchuk y cols. en 2018, y en él se destacaban dos subtipos predominantes52. En primer lugar, el fenotipocaracterizado por excesiva frecuencia de eventos respiratorios acompañados de una marcada hipoxemia nocturna. Clínicamente, este subtipo se caracterizaba por presentar un predominio de hombres obesos con excesiva somnolencia diurna, lo que sugiere una alta colapsabilidad de la vía aérea que favorece la hipoxia secundaria al evento respiratorio52. Además, este subtipo se asociaba a una alta incidencia de eventos cardiovasculares o muerte, HR 1,91 (IC95%: 1,27- 2,85). Este fenotipo hipóxico también ha sido descrito en otros estudios usando PR50-53-54, en los que se identificó un subtipo de excesiva hipoxemia que presentaba un elevado T90%, ODI3% y saturación minina de O2, lo que se asociaba a una mayor prevalencia de comorbilidades y a un mayor riesgo independiente de mortalidad por todas las causas y por mortalidad asociada a cáncer53-55 . Si bien este fenotipo ha sido descrito mediante indicadores convencionales de la PSG y/o PR, estudios recientes han concluido que es posible diseñar y validar índices de hipoxemia nocturna que se asocien con un mayor riesgo de eventos cardiovasculares y
55
mortalidad. Azarbarzin y cols. diseñaron el concepto de carga hipóxica como un indicador adicional al IAH que añade información con el cálculo del área bajo curva de SaO2 asociada al evento respiratorio. Este índice se extrae a partir del oxímetro de pulso e identificando el final del evento respiratorio como indicador para el cálculo posterior de la carga hipóxica. Para ello, se designa una ventana de análisis que incluye el evento respiratorio50-51. En base a esta ventana de observación, es posible cuantificar la gravedad de la desaturación (definida como la diferencia entre la SaO2 al inicio del evento menos la desaturación máxima asociada al evento respiratorio) y la duración del evento respiratorio. Este valor se conoce como la carga hipóxica por evento, y el sumatorio de todos los eventos individuales se conoce como la carga hipóxica asociada a la apnea del sueño, expresada en % min/hora (Figura 2). En base a estudios de cohortes, tanto de base poblacional como clínica, el fenotipo con una elevada carga hipóxica ha demostrado un riesgo aumentado de presentar mayor mortalidad cardiovascular, mayor incidencia de fallo cardiaco y de nuevos eventos cardiovasculares tras 8-11 años de seguimiento en Norteamérica39. De manera adicional, la combinación de una alta carga hipóxica y un cambio en la frecuencia de pulso sobre 10 lpm se asoció con un aumento de riesgo significativo de mortalidad cardiovascular (HR, 3,50 (CI95%: 2,15-5,71), mortalidad por todas las causas, HR 1,84 (CI95%: 1,402,40) y eventos cardiovasculares no fatales, HR, 1,93 (CI95%, 1,36-2,73)40 . El segundo fenotipo de PSG se caracteriza por AOS grave con un alto índice de microdespertares y pobre calidad de sueño. Destaca por presentar un índice de masa corporal (IMC) intermedio y un menor grado de hipoxemia. Este patrón presenta menores valores de Epworth, siendo catalogados como AOS no somnolientos. Se postula que, a diferencia del fenotipo hipoxémico, este fenotipo tiene una elevada colapsabilidad faríngea, con un bajo umbral para un microdespertar (arousal threshold) y un elevado loop gain, lo que produce un microdespertar antes de que progrese la hipoxemia. Este subtipo de pacientes tiene la menor tasa de adherencia a la CPAP (29%) entre los casos de moderados a graves, y los datos actuales sugieren que presenta un limitado beneficio al iniciar la terapia con CPAP19 . Diferencias de género en la AOS En el subgrupo de mujeres con AOS, un gran número de estudios muestran diferencias respecto a múltiples dominios, como por ejemplo la calidad y la estructura del sueño, así como los hallazgos polisomnográficos de los trastornos respiratorios del sueño9 . Otras diferencias clínicas de género están relacionadas con la estructura anatómica de la faringe, la presentación clínica de la AOS56 y el impacto de la AOS a nivel de la calidad de vida y de la frecuencia de comorbilidades cardiovasculares y metabólicas41-44-45. A nivel de sintomatología, las mujeres presentan una mayor frecuencia dentro del clúster correspondiente a “sueño fragmentado” y “excesiva somnolencia
56
diurna”57. Además, el efecto de la CPAP en mujeres es muy diferente al encontrado en los hombres, y probablemente influenciado por el estado hormonal y las comorbilidades más frecuentemente encontradas en mujeres, como la ansiedad, la depresión, y sus tratamientos9-45. Por otro lado, el instrumento más utilizado para medir subjetivamente la hipersomnia, como es la escala de somnolencia de Epworth²³, no está validado en mujeres en ningún rango de edad58. Otro instrumento de screnning, el STOP-BANG, tiene incorporado el género masculino como variable de análisis59-69. Además, la representación de las mujeres en los conglomerados basados en síntomas es de alrededor del 20%41-45. A pesar de todo ello y siguiendo las indicaciones de la mayoría de las guías internacionales, el diagnóstico y el tratamiento de la AOS se realizan en mujeres extrapolando los resultados de los estudios en hombres de me diana edad5 . Según los resultados del estudio de base poblacional Hypnolaus61, la prevalencia de AOS en mujeres de 35-75 años es muy elevada (60,8% con índice de apnea-hipopnea [IAH] ≥ 5 eventos/hora y 23,4% con IAH ≥ 15 eventos/hora), por lo que llama la atención el desconocimiento de casi todos los aspectos de la AOS, incluido el efecto de la CPAP y su pronóstico, en la mujer. La mayor parte de la evidencia sobre la prevalencia y el impacto de la AOS en las mujeres se basa en el embarazo y las mujeres con ovarios poliquísticos62-63. Sin embargo, estos no son los perfiles observados con mayor frecuencia en los laboratorios del sueño41. Hasta la fecha, tan solo existe un ensayo clínico (307 mujeres con un IAH ≥ 15 eventos/horas aleatorizadas a CPAP o tratamiento conservador durante tres meses)64 y un estudio observacional (1.116 mujeres seguidas una media de 72 meses) que incluyan solo series de mujeres que evalúen el efecto de la CPAP11. Estos dos estudios clínicos sugirieron un efecto positivo de la CPAP en los síntomas relacionados con el sueño, el estado de ánimo y los parámetros neurocognitivos y cardiovasculares en mujeres con AOS de moderada a grave. Sin embargo, es necesario avanzar hacia una correcta caracterización de este fenotipo.
CONCLUSIONES
Los fenotipos de la AOS son un componente primordial en el enfoque personalizado de la enfermedad. Una correcta interpretación de las características clínicas, síntomas asociados al impacto de la enfermedad y patrones polisomnográficos asociados a un mayor riesgo de eventos adversos es clave para la identificación precoz y la estratificación de la población con un mayor riesgo de eventos adversos y de peor adherencia al tratamiento con CPAP. Sin embargo, aún existen grandes campos por investigar, en especial los relacionados con el AOS en las mujeres y la validación de los resultados obtenidos en hombres de mediana edad en otras poblaciones infrarrepresentadas en la literatura científica.
57
PUNTOS CLAVE
– La presentación clínica de la apnea obstructiva del sueño (AOS) es heterogénea, con múltiples formas clínicas y polisomnográficas que se asocian a un distinto pronóstico a largo plazo. – La identificación de fenotipos basados en características clínicas y patrones polisomnográficos permiten personalizar los cuidados sanitarios. – El fenotipo basado en una excesiva somnolencia diurna se asocia a un mayor riesgo de eventos y mortalidad cardiovasculares. – El fenotipo basado en una alta carga hipóxica se asocia a un mayor riesgo de nuevos eventos cardiovasculares, insuficiencia cardiaca, así como a una m yor mortalidad cardiovascular y por todas las causas. – Los fenotipos basados en características clínicas deben ser validados en cohortes independientes y pueden variar según las características evaluadas y el país de origen. – Las mujeres con AOS presentan una menor gravedad de AOS, pero presentan una mayor frecuencia de excesiva somnolencia diurna y sueño fragmentado. Es necesario incorporar más información sobre el impacto de la AOS y de su tratamiento en este subgrupo de sujetos.
BIBLIOGRAFÍA
58
1. Veasey SC, Rosen IM. Obstructive Sleep Apnea in Adults. N Engl J Med. 2019;380(15):14421449. 2. Malhotra A, White DP. Obstructive sleep apnoea. Lancet. 2002;360(9328):237-245. 3. Faria A, Allen AH, Fox N, Ayas N, Laher I. The public health burden of obstructive sleep apnea. Sleep Sci. 2021;14(3):257-265. 4. Benjafield AV, Ayas NT, Eastwood PR, Heinzer R, Ip MSM, Morrell MJ, et al. Estimation of the global prevalence and burden of obstructive sleep apnoea: a literature-based analysis. Lancet Respir Med. 2019;7(8):687-698. 5. Qaseem A, Holty JE, Owens DK, Dallas P, Starkey M, Shekelle P. Management of obstructive sleep apnea in adults: A clinical practice guideline from the American College of Physicians. Ann Intern Med. 2013;159(7):471-483. 6. Yu J, Zhou Z, McEvoy RD, Anderson CS, Rodgers A, Perkovic V, et al. Association of Positive Airway Pressure With Cardiovascular Events and Death in Adults With Sleep Apnea: A Systematic Review and Meta-analysis. JAMA. 2017;318(2):156-166. 7. Javaheri S, Martinez-Garcia MA, Campos-Rodriguez F. CPAP Treatment and Cardiovascular Prevention: We Need to Change the Design and Implementation of Our Trials. Chest. 2019;156(3):431-437. 8. Chen X, Wang R, Zee P, Lutsey PL, Javaheri S, Alcantara C, et al. Racial/Ethnic Differences in Sleep Disturbances: The Multi-Ethnic Study of Atherosclerosis (MESA). Sleep. 2015;38(6):877-888. 9. Martinez-Garcia MA, Labarca G. Obstructive sleep apnea in women: scientific evidence is urgently needed. J Clin Sleep Med. 2022;18(1):1-2. 10. Pevernagie DA, Gnidovec-Strazisar B, Grote L, Heinzer R, McNicholas WT, Penzel T, et al. On the rise and fall of the apnea-hypopnea index: A historical review and critical appraisal. J Sleep Res. 2020;29(4):e13066. 11. Campos-Rodriguez F, Martinez-Garcia MA, De la Cruz-Moron I, Almeida-Gonzalez C, Catalan-Serra P, Montserrat JM. Cardiovascular mortality in women with obstructive sleep apnea with or without continuous positive airway pressure treatment: a cohort study. Ann Intern Med. 2012;156(2):115-122. 12. Marin JM, Carrizo SJ, Vicente E, Agusti AG. Long-term cardiovascular outcomes in men with obstructive sleep apnoea-hypopnoea with or without treatment with continuous positive airway pressure: an observational study. Lancet. 2005;365(9464):1046-1053. 13. Peker Y, Glantz H, Eulenburg C, Wegscheider K, Herlitz J, Thunstrom E. Effect of Positive Airway Pressure on Cardiovascular Outcomes in Coronary Artery Disease Patients with Nonsleepy Obstructive Sleep Apnea. The RICCADSA Randomized Controlled Trial. Am J Respir Crit Care Med. 2016;194(5):613-620.
59
14. Sanchez-de-la-Torre M, Sanchez-de-la-Torre A, Bertran S, Abad J, Duran-Cantolla J, Cabriada V, et al. Effect of obstructive sleep apnoea and its treatment with continuous positive airway pressure on the prevalence of cardiovascular events in patients with acute coronary syndrome (ISAACC study): a randomised controlled trial. Lancet Respir Med. 2020;8(4):359-367. 15. McEvoy RD, Antic NA, Heeley E, Luo Y, Ou Q, Zhang X, et al. CPAP for Prevention of Cardiovascular Events in Obstructive Sleep Apnea. N Engl J Med. 2016;375(10):919-931. 16. Labarca G, Dreyse J, Drake L, Jorquera J, Barbe F. Efficacy of continuous positive airway pressure (CPAP) in the prevention of cardiovascular events in patients with obstructive sleep apnea: Systematic review and meta-analysis. Sleep Med Rev. 2020;52:101312. 17. Labarca G, Reyes T, Jorquera J, Dreyse J, Drake L. CPAP in patients with obstructive sleep apnea and type 2 diabetes mellitus: Systematic review and meta-analysis. Clin Respir J. 2018;12(8):2361-2368. 18. Traaen GM, Aakeroy L, Hunt TE, Overland B, Bendz C, Sande LO, et al. Effect of Continuous Positive Airway Pressure on Arrhythmia in Atrial Fibrillation and Sleep Apnea: A Randomized Controlled Trial. Am J Respir Crit Care Med. 2021;204(5):573-582. 19. Zinchuk A, Yaggi HK. Phenotypic Subtypes of OSA: A Challenge and Opportunity for Precision Medicine. Chest. 2020;157(2):403-420. 20. Malhotra A, Ayappa I, Ayas N, Collop N, Kirsch D, McArdle N, et al. Metrics of sleep apnea severity: beyond the apnea-hypopnea index. Sleep. 2021;44(7). 21. Silveira MG, Lloberes P. Cluster Analysis to Identify Apnea-Hypopnea Syndrome Phenotypes: Where Are We Heading? Arch Bronconeumol (Engl Ed). 2020;56(11):689-690. 22. Martinez-Garcia MA, Labarca G. Sleep apnea phenotypes: do not forget the external validation. Sleep. 2021;44(12). 23. Johns MW. Sleepiness in different situations measured by the Epworth Sleepiness Scale. Sleep. 1994;17(8):703-710. 24. Crook S, Sievi NA, Bloch KE, Stradling JR, Frei A, Puhan MA, et al. Minimum important difference of the Epworth Sleepiness Scale in obstructive sleep apnoea: estimation from three randomised controlled trials. Thorax. 2019;74(4):390-396. 25. Dauvilliers Y, Verbraecken J, Partinen M, Hedner J, Saaresranta T, Georgiev O, et al. Pitolisant for Daytime Sleepiness in Patients with Obstructive Sleep Apnea Who Refuse Continuous Positive Airway Pressure Treatment. A Randomized Trial. Am J Respir Crit Care Med. 2020;201(9):1135-1145. 26. Ye L, Pien GW, Ratcliffe SJ, Bjornsdottir E, Arnardottir ES, Pack AI, et al. The different clinical faces of obstructive sleep apnoea: a cluster analysis. Eur Respir J. 2014;44(6):1600-1607. 27. Keenan BT, Kim J, Singh B, Bittencourt L, Chen NH, Cistulli PA, et al. Recognizable clinical subtypes of obstructive sleep apnea across international sleep centers: a cluster analysis. Sleep. 2018;41(3). 28. Kim J, Keenan BT, Lim DC, Lee SK, Pack AI, Shin C. Symptom-Based Subgroups of Koreans With Obstructive Sleep Apnea. J Clin Sleep Med. 2018;14(3):437-443.
60
29. Mazzotti DR, Keenan BT, Lim DC, Gottlieb DJ, Kim J, Pack AI. Symptom Subtypes of Obstructive Sleep Apnea Predict Incidence of Cardiovascular Outcomes. Am J Respir Crit Care Med. 2019;200(4):493-506. 30. Allen AH, Beaudin AE, Fox N, Raneri JK, Skomro RP, Hanly PJ, et al. Symptom subtypes and cognitive function in a clinic-based OSA cohort: a multi-centre Canadian study. Sleep Med. 2020;74:92-98. 31. Labarca G, Dreyse J, Salas C, Letelier F, Jorquera J. A Validation Study of Four Different Cluster Analyses of OSA and the Incidence of Cardiovascular Mortality in a Hispanic Population. Chest. 2021;160(6):2266-2274. 32. Gonzalez KA, Tarraf W, Wallace DM, Stickel AM, Schneiderman N, Redline S, Patel SR, Gallo LC, Mossavar-Rahmani Y, Daviglus ML, Zee PC, Talavera GA, Sotres-Alvarez D, González HM, Ramos A. Phenotypes of obstructive apnea in the Hispanic Community Health Study/ Study of Latinos. Sleep. 2021;Accepted. 33. Tempaku PF, Oliveira ESL, Guimaraes TM, De Aguiar Vidigal T, D'Almeida V, Andersen ML, et al. The reproducibility of clinical OSA subtypes: a population-based longitudinal study. Sleep Breath. 2022. 34. Allen AJH, Jen R, Mazzotti DR, Keenan BT, Goodfellow SD, Taylor CM, et al. Symptom subtypes and risk of incident cardiovascular and cerebrovascular disease in a clinic-based obstructive sleep apnea cohort. J Clin Sleep Med. 2022. 35. Mazzotti DR, Keenan BT, Thorarinsdottir EH, Gislason T, Pack AI. Is the Epworth Sleepiness Scale Sufficient to Identify the Excessively Sleepy Subtype of OSA? Chest. 2022;161(2):557561. 36. Sweetman A, Lack L, McEvoy RD, Smith S, Eckert DJ, Osman A, et al. Bi-directional relationships between co-morbid insomnia and sleep apnea (COMISA). Sleep Med Rev. 2021;60:101519. 37. Lechat B, Appleton S, Melaku YA, Hansen K, McEvoy RD, Adams R, et al. The association of co-morbid insomnia and sleep apnea with prevalent cardiovascular disease and incident cardiovascular events. J Sleep Res. 2022:e13563. 38. Zinchuk AV, Gentry MJ, Concato J, Yaggi HK. Phenotypes in obstructive sleep apnea: A definition, examples and evolution of approaches. Sleep Med Rev. 2017;35:113-123. 39. Silveira MG, Sampol G, Mota-Foix M, Ferrer J, Lloberes P. Cluster-derived obstructive sleep apnea phenotypes and outcomes at 5-year follow-up. J Clin Sleep Med. 2022;18(2):597- 607. 40. Zhu Z, Guo KD, Wu YH, Chen R. Clinical phenotypes of patients with obstructive sleep apnea-hypopnea syndrome: a cluster analysis. Chin Med J (Engl). 2021;134(18):2240-2242. 41. Labarca G, Dreyse J, Salas C, Schmidt A, Rivera F, Letelier F, et al. A clinic-based cluster analysis in patients with moderate-severe obstructive sleep apnea (OSA) in Chile. Sleep Med. 2020;73:16-22. 42. Bailly S, Grote L, Hedner J, Schiza S, McNicholas WT, Basoglu OK, et al. Clusters of sleep apnoea phenotypes: A large pan-European study from the European Sleep Apnoea Database (ESADA). Respirology. 2021;26(4):378-387.
61
43. Zhang XL, Zhang L, Li YM, Xiang BY, Han T, Wang Y, et al. Multidimensional assessment and cluster analysis for OSA phenotyping. J Clin Sleep Med. 2022. 44. Van Overstraeten C, Andreozzi F, Youssef SB, Bold I, Carlier S, Gruwez A, et al. Obstructive Sleep Apnea Syndrome Phenotyping by Cluster Analysis: Typical Sleepy, Obese Middle-aged Men with Desaturating Events are A Minority of Patients in A Multi-ethnic Cohort of 33% Women. Curr Med Sci. 2021;41(4):729-736. 45. Romero-Peralta S, Garcia-Rio F, Resano Barrio P, Viejo-Ayuso E, Izquierdo JL, Sabroso R, et al. Defining the Heterogeneity of Sleep Apnea Syndrome: A Cluster Analysis With Implications for Patient Management. Arch Bronconeumol. 2022;58(2):125-134. 46. Mazzotti DR, Lim DC, Sutherland K, Bittencourt L, Mindel JW, Magalang U, et al. Opportunities for utilizing polysomnography signals to characterize obstructive sleep apnea subtypes and severity. Physiol Meas. 2018;39(9):09TR1. 47. Lim DC, Mazzotti DR, Sutherland K, Mindel JW, Kim J, Cistulli PA, et al. Reinventing polysomnography in the age of precision medicine. Sleep Med Rev. 2020;52:101313. 48. Labarca G, Gower J, Lamperti L, Dreyse J, Jorquera J. Chronic intermittent hypoxia in obstructive sleep apnea: a narrative review from pathophysiological pathways to a precision clinical approach. Sleep Breath. 2020;24(2):751-760. 49. Azarbarzin A, Ostrowski M, Hanly P, Younes M. Relationship between arousal intensity and heart rate response to arousal. Sleep. 2014;37(4):645-653. 50. Azarbarzin A, Sands SA, White DP, Redline S, Wellman A. The hypoxic burden: a novel sleep apnoea severity metric and a predictor of cardiovascular mortality-Reply to’The hypoxic burden: also known as the desaturation severity parameter'. Eur Heart J. 2019;40(35):2994- 2995. 51. Azarbarzin A, Sands SA, Younes M, Taranto-Montemurro L, Sofer T, Vena D, et al. The Sleep Apnea-Specific Pulse-Rate Response Predicts Cardiovascular Morbidity and Mortality. Am J Respir Crit Care Med. 2021;203(12):1546-1555. 52. Zinchuk AV, Jeon S, Koo BB, Yan X, Bravata DM, Qin L, et al. Polysomnographic phenotypes and their cardiovascular implications in obstructive sleep apnoea. Thorax. 2018;73(5):472480. 53. Labarca G, Jorquera J, Dreyse J, Salas C, Letelier F. Hypoxemic features of obstructive sleep apnea and the risk of mortality: a cluster analysis. Sleep Breath. 2021;25(1):95-103. 54. Azarbarzin A, Sands SA, Taranto-Montemurro L, Vena D, Sofer T, Kim SW, et al. The Sleep Apnea-Specific Hypoxic Burden Predicts Incident Heart Failure. Chest. 2020;158(2):739- 750. 55. Tan BKJ, Teo YH, Tan NKW, Yap DWT, Sundar R, Lee CH, et al. Association of obstructive sleep apnea and nocturnal hypoxemia with all-cancer incidence and mortality: a systematic review and meta-analysis. J Clin Sleep Med. 2022;18(5):1427-1440. 56. Bouloukaki I, Tsiligianni I, Schiza S. Evaluation of Obstructive Sleep Apnea in Female Patients in Primary Care: Time for Improvement? Med Princ Pract. 2021;30(6):508-514. 57. Morris JL, Mazzotti DR, Gottlieb DJ, Hall MH. Sex differences within symptom subtypes of mild obstructive sleep apnea. Sleep Med. 2021;84:253-258.
62
58. Beaudreau SA, Spira AP, Stewart A, Kezirian EJ, Lui LY, Ensrud K, et al. Validation of the Pittsburgh Sleep Quality Index and the Epworth Sleepiness Scale in older black and white women. Sleep Med. 2012;13(1):36-42. 59. Labarca G, Dreyse J, Salas C, Gaete MI, Jorquera J. Performance of instruments aimed at detecting obstructive sleep apnea syndrome among individuals in Chile. J Bras Pneumol. 2019;46(1):e20190015. 60. Patel D, Tsang J, Saripella A, Nagappa M, Islam S, Englesakis M, et al. Validation of the STOP questionnaire as a screening tool for OSA among different populations: a systematic review and meta-regression analysis. J Clin Sleep Med. 2022;18(5):1441-1453. 61. Heinzer R, Vat S, Marques-Vidal P, Marti-Soler H, Andries D, Tobback N, et al. Prevalence of sleep-disordered breathing in the general population: the HypnoLaus study. Lancet Respir Med. 2015;3(4):310-318. 62. Tasali E, Chapotot F, Leproult R, Whitmore H, Ehrmann DA. Treatment of obstructive sleep apnea improves cardiometabolic function in young obese women with polycystic ovary syndrome. J Clin Endocrinol Metab. 2011;96(2):365-374. 63. Facco FL, Redline S, Hunter SM, Zee PC, Grobman WA, Silver RM, et al. Sleep disordered Breathing in Pregnancy and after Delivery: Associations with Cardiometabolic Health. Am J Respir Crit Care Med. 2022;205(10):1202-1213. 64. Campos-Rodriguez F, Queipo-Corona C, Carmona-Bernal C, Jurado-Gamez B, Cordero- Guevara J, Reyes-Nunez N, et al. Continuous Positive Airway Pressure Improves Quality of Life in Women with Obstructive Sleep Apnea. A Randomized Controlled Trial. Am J Respir Crit Care Med. 2016;194(10):1286-1294.
TABLAS Y FIGURAS
63
Tabla 1. Principales preguntas incluidas en el cuestionario de síntomas de la apnea del sueño (adaptada de referencias 29 y 31)
64

65
Tabla 2. Principales estudios sobre fenotipos basados en síntomas en la apnea obstructiva del sueño

66
Figura 1. Principales variables incluidas en los subtipos basados en características clínicas en apnea obstructiva del sueño

67
Figura 2. Carga hipóxica asociada a la apnea obstructiva del sueño en dos individuos con similar índice de apnea-hipopnea (IAH)

El panel A muestra un sujeto con eventos respiratorios registrados por la cánula nasal, con un IAH de 32 eventos/hora; el panel B muestra la carga hipóxica por evento y la carga hipóxica total baja (2% y 64% respectivamente). En el panel C se muestra el mismo IAH, pero con una carga hipóxica por evento y carga total elevada (4% y 128% respectivamente).









