ACTA GROENINGE

































Beste lezer
Februari 2023. België sputtert, Europa twijfelt. De wereld is de klimatologische, economische, peace-keeping maar ook de morele pedalen kwijt. Zo lijkt het toch, soms. De signalen die vanuit de stedelijke micro-cultuur opborrelen, zijn dan weer vaak hoopgevend. We worden niet killer van de warmste week. Met al die oh zo heerlijke mini-ingrediëntjes slagen we er blijkbaar niet in een macro-gerecht te bereiden dat voldoening geeft, rechtvaardig aanvoelt en duurzaam blijkt.
Als het land, het continent, the globe dan weer van op afstand wordt bekeken, piept er evenwel wat licht aan het einde van de ruimtetunnel. Raphaël Liégeois, aan jou de eer.
Van ego’s komen oorlogen. Laat ons de dagelijkse kleine gevechtjes snel in de kiem smoren, in de hoop dat dit ook voor de grote wereld-twisten aanstekelijk wordt. Woke in (historisch) perspectief alsjeblief.
Met de hete adem van een mogelijke ‘twindemic’ (Peter Piot) in de nek, proberen we ons ziekenhuissteentje bij te dragen. Collega Frederick Michels pikt de draad van het vorige nummer op en neemt ons in detail mee naar zijn klinische PhD over enkelinstabiliteit
Vanuit eenzelfde wetenschappelijke reflex wordt het slechtnieuwsgesprek naar good practice getild, door Hannelore Depickere en Fien ‘T Hooft van de dienst klinische psychologie o.l.v. Maïté Roesbeke.
A good heart these days is hard to find. Niet zo in az groeninge waar collega David Derthoo ons wegwijs maakt in hartfalen, recente therapeutische evoluties en de organisatie van de opvolging van hartfalenpatiënten volgens ons locoregionaal transmuraal zorgpad hartfalen. De dienst cardiologie neemt al jaren actief deel aan meerdere hartfalenstudies, waarvan er twee in 2022 gepubliceerd werden in de NEJM.

Transmuraal blijkt ook het codewoord in het werkstuk van apotheker Julie Van den Broucke over antitrombotic stewardship.
Hoe artificiële intelligentie bij een coloscopie de diagnostic yield aanzienlijk vergroot, leren ons de collega’s uit Izegem, in een joint venture met onze dienst gastro-enterologie.
Naast deze klinische krachttoeren zien sommigen nog de mogelijkheden om dit alles in strikte wetenschappelijke output om te zetten.
Ons ziekenhuis recruteert gewillig nieuwe toppers die het ambassadorship verder uitdragen. Zij stellen zich multimodaal aan u voor.
Collega Bart Van Geluwe hoeven we u niet voor te stellen. Van Achterwerk, weet u wel. Een werk-je langs achter van zijn hand rondt dit Acta-winternummer dan ook af.
Bart De Wever inspireerde volgende nieuwjaarswens: een goede gezondheid. Wie die niet nodig heeft, zal de wens wellicht niet begrijpen. Maar wie ze niet meer heeft, wil niets liever dan ze terug te krijgen. En daar doen we in dit huis ons uiterste best voor. Op een gezond, verdraagzaam en genietbaar 2023.
Uw dienaar, Jeroen
COLOFON
ACTA GROENINGE Dit tijdschrift verschijnt tweemaal per jaar en wil een overzicht geven van de medische, zorgverstrekkende en organisatorische activiteiten binnen az groeninge.
REDACTIECOMITÉ dr. Jeroen Ceuppens (Hoofdredacteur), dr. Kathleen Croes, dr. Marc Decupere, Guido Demaiter, Maïté Roesbeke, dr. Tom Moerman, dr. Hans Detienne, dr. Eline Depuydt, Stefaan Lammertyn (Coördinatie), Bram Claeys, Melissa Defreyne, dr. Gert-Jan Vereecke, dr. Jonas Dewulf
REDACTIEADRES dr. Jeroen Ceuppens, Pres. Kennedylaan 4 | 8500 Kortrijk; t. 056 63 34 20, jeroen.ceuppens@azgroeninge.be
OPMAAK SIX creative agency
FOTOGRAFIE Christophe De Muynck - Ruben De Mesmaeker - Photonews - Stijn Roels
VU Inge Buyse, Pres. Kennedylaan 4 | 8500 Kortrijk az groeninge is lid van het E17-ziekenhuisnetwerk
Uitgegeven in opdracht van het wetenschappelijk comité van az groeninge
DIT TIJDSCHRIFT IS OOK
TE RAADPLEGEN VIA
WWW.AZGROENINGE.BE
Volg az groeninge op sociale media: www.twitter.com/azgroeninge
www.facebook.be/azgroeningekortrijk
www.linkedin.com/company/azgroeninge
www.instagram.com/azgroeninge
“A good heart these days is hard to find”

Op 17 juni 2022 verdedigde Dr. Frederick Michels met succes zijn doctoraatsthesis met als titel: “How to improve the clinical approach in patients with subtalar instability?”. De thesis kwam tot stand na vele jaren research in een samenwerking tussen az groeninge, de Kulak en het IORT (Institute of Orthopaedic Research and Training KU Leuven). Dit artikel geeft een idee over de verschillende subtopics.





Veel mensen hebben langdurig last na een enkelverstuiking. Op zich is dit niet abnormaal. Met een meta-analyse toonden we aan dat ongeveer 50% van de patiënten 3 maanden na een eerste verstuiking nog last heeft (1) Na 6 maanden is dat ongeveer 25% en na 1 jaar nog 10%. Zonder operatie kunnen we dus zelfs na 6 maanden nog beterschap verwachten.

Enkelverstuikingen zijn de meest voorkomende musculoskeletale letsels in de actieve bevolking. In onze klinische praktijk zien we dagelijks patiënten met langdurige last na een enkelverstuiking. Ze voelen zich onzeker op een oneffen ondergrond of slaan herhaaldelijk hun enkel om. Sommige mensen zijn niet meer in staat om aan sport te doen, sommigen dienen zelfs hun dagdagelijkse activiteiten aan te passen. Vaak zijn deze problemen niet gemakkelijk op te lossen. De bedoeling van ons onderzoek was om ook in de moeilijkste gevallen een oplossing te bieden.
Dit is echter niet het geval als er al een voorgeschiedenis van enkelproblemen is. Na een enkelverstuiking is overbelasting in de beginfase zeker te vermijden. Het gebruik van immobilisatie en krukken is hier heel zinvol maar wordt vaak vergeten. De activiteiten worden best aangepast zodat het genezingsproces goed kan verlopen. In een volgende fase is kinesitherapie zinvol om de revalidatie verder te begeleiden.
Blijvende last na een enkelverstuiking wordt meestal veroorzaakt door een probleem van het bovenste enkelgewricht. Met een systematic review toonden we aan dat afwijkingen van het onderste enkelgewricht (of subtalair gewricht) hierin ook een belangrijke rol spelen.(2) Als behandelend arts is het dan ook belangrijk om hiermee rekening te houden. De anatomie van dit onderste enkelgewricht is echter niet zo goed gekend. Met een anatomische studie konden we de anatomie van de belangrijkste gewrichtsbanden in die regio verduidelijken.(3) Bepaalde ligamenten waren groter en consistenter dan eerder werd gedacht (Fig. 1). Met een biomechanische studie bestudeerden we de materiaaleigenschappen van deze ligamenten (Fig. 2).(4) De combinatie van de verschillende studies zorgde voor nieuwe inzichten in de problematiek van subtalaire instabiliteit. Vooral het calcaneofibulair ligament en het cervicaal ligament spelen hier een belangrijke rol.

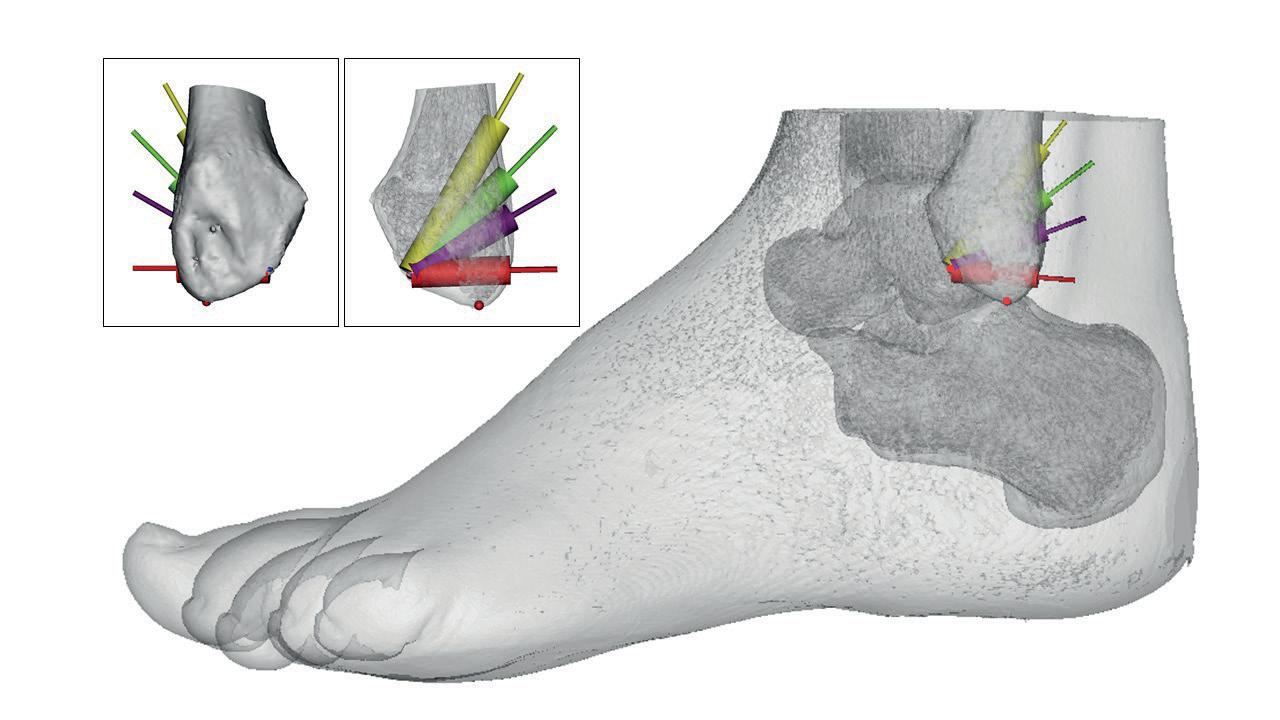





Via een survey studie stelden we een algoritme op om patiënten met blijvende instabiliteit verder te helpen.(5) We gaven aanbevelingen over het gebruik van diagnostische testen en chirurgische technieken. In een deel van de patiënten met eerder complexe instabiliteit volstaat het niet om gewoon een hechting te doen van de beschadigde gewrichtsbanden. In dat geval is het aangewezen om de normale anatomie te herstellen en nieuwe gewrichtsbanden te reconstrueren. Dit kan door pees van in de dij (gracilispees) te nemen en in bottunnels in de enkel te fixeren. Deze techniek zorgt voor nieuwe sterke gewrichtsbanden. Een nadeel van deze techniek is de complexiteit van de procedure. Vooral het boren van de bottunnel op de juiste plaats en in de juiste richting is een grote uitdaging. Ons onderzoek liet toe om de tunnelpositie te optimaliseren. Met verschillende anatomische studies en analyses met virtuele modellen hebben we de diverse tunnelposities vergeleken (Fig. 3 en 4) (6-8) We stelden richtlijnen op die momenteel in de dagelijkse klinische praktijk worden gebruikt. Op die manier is de operatie reproduceerbaar, betrouwbaar en veel veiliger.

 FIG 1: anatomische studie, cervicaal ligament
FIG 2: biomechanische studie, materiaaleigenschappen subtalaire ligamenten
FIG 4: tunnelpositie in fibula
FIG 1: anatomische studie, cervicaal ligament
FIG 2: biomechanische studie, materiaaleigenschappen subtalaire ligamenten
FIG 4: tunnelpositie in fibula
De operatie kan ook via een endoscopische procedure worden uitgevoerd. Dit heeft als voordeel dat problemen in het gewricht zoals gewrichtsmuizen, osteochondrale letsels en blokkerende osteofyten tegelijkertijd kunnen aangepakt worden. Ons onderzoek liet toe om de verschillende stappen in deze procedure te verbeteren.(9-10) De klinische resultaten werden ook onderzocht en gepubliceerd.(11)
In sommige gevallen is er een gecombineerde instabiliteit van de verschillende gewrichten van de achtervoet en de middenvoet. Dikwijls moeten dan ook meerdere gewrichtsbanden gereconstrueerd worden. We stelden een algoritme op dat toeliet om de verschillende aspecten in te schatten en aan te pakken. Vaak gaat het hier over patiënten die al vele jaren invaliderende last hebben. Velen hebben overgewicht of veralgemeende hyperlaxiteit, waardoor het nog moeilijker is om een oplossing te bekomen. We ontwikkelden een operatietechniek om het cervicaal ligament te vervangen en in een prospectieve studie konden we heel goede klinische resultaten voorleggen (Fig. 5) (12)
1. Michels F, Wastyn H, Pottel H, Stockmans F, Vereecke E, Matricali G. The presence of persistent symptoms 12 months following a first lateral ankle sprain: A systematic review and meta-analysis. Foot Ankle Surg. 2021 Dec 15:S12687731(21)00242-3. doi: 10.1016/j.fas.2021.12.002.
2. Michels F, Clockaerts S, Van Der Bauwhede J, Stockmans F, Matricali G. Does subtalar instability really exist? A systematic review. Foot Ankle Surg. 2020 Feb;26(2):119-127.
3. Michels F, Matricali G, Vereecke E, Dewilde M, Vanrietvelde F, Stockmans F. The intrinsic subtalar ligaments have a consistent presence, location and morphology. Foot Ankle Surg. 2021 Jan; 27(1):101-109. doi: 10.1016/j.fas.2020.03.002.
4. Michels F, Taylan O, Stockmans F, Vereecke E, Scheys L, Matricali G. The different subtalar ligaments show significant differences in their mechanical properties. Foot Ankle Surg. 2022 https://doi.org/10.1016/j.fas.2022.02.008
5. Michels F, Pereira H, Calder J, Matricali G, Glazebrook M, Guillo S, Karlsson J and the ESSKA-AFAS. Searching for consensus in the approach to patients with chronic lateral ankle instability. Ask the expert. Knee Surg Sports Traumatol Arthrosc 2018 Jul;26(7):2095-2102.
6. Michels F, Guillo S, Vanrietvelde F, Brugman E; Ankle Instability Group, Stockmans F. How to drill the talar tunnel in ATFL reconstruction? Knee Surg Sports Traumatol Arthrosc. 2016 Apr;24(4):991-7.
7. Michels F, Matricali G, Wastyn H, Vereecke E, Stockmans F. A calcaneal tunnel for CFL reconstruction should be directed to the posterior inferior medial edge of the calcaneal tuberosity. Knee Surg Sports Traumatol Arthrosc. 2021 Apr;29(4):1325-1331. doi: 10.1007/s00167-020-06134-x.
8. Michels F, Matricali G, Guillo S, Vanrietvelde F, Pottel H, Stockmans F. An oblique fibular tunnel is recommended when reconstructing the ATFL and CFL. Knee Surg Sports Traumatol Arthrosc. 2020 Jan;28(1):124-131. doi: 10.1007/s00167-01905583-3.
9. Michels F, Cordier G, Guillo S, Stockmans F; ESKKA-AFAS Ankle Instability Group. Endoscopic Ankle Lateral Ligament Graft Anatomic Reconstruction. Foot Ankle Clin. 2016 Sep;21(3):66580.
10. Michels F, Cordier G, Burssens A, Vereecke E, Guillo S. Endoscopic reconstruction of CFL and the ATFL with a gracilis graft: a cadaveric study. Knee Surg Sports Traumatol Arthrosc. 2016 Apr; 24(4):1007-14.
11. Cordier G, Ovigue J, Dalmau-Pastor M, Michels F. Endoscopic anatomic ligament reconstruction is a reliable option to treat chronic lateral ankle instability. Knee Surg Sports Traumatol Arthrosc. 2020 Jan; 28(1):86-92. doi: 10.1007/s00167-01905793-9.
12. Michels F, Stockmans F, Pottel H, Matricali G. Reconstruction of the cervical ligament in patients with chronic subtalar instability. Foot Ankle Surg. 2022 Jun 18:S1268-7731(22)00110-2. doi: 10.1016/j.fas.2022.06.006.



Het voorschrijven van antitrombotica gebeurt met de grootste rationaliteit en voorzorgen, maar risico’s zijn niet uitgesloten. In september 2020 werd door az groeninge, onder de koepel van het MFC-Klinische farmacie, het symposium ‘Perioperatief medicatiemanagement’ georganiseerd alwaar met grote trots de nieuwe E17-uniforme preoperatieve medicatierichtlijnen werden toegelicht. Voorafgaand aan deze richtlijnen werd in een intern uitgevoerd onderzoekswerk (onder leiding van professor Vanacker in samenwerking met apotheek) met als titel ‘Concordance between guidelines on perioperative management of DOACs and its implementation and preventable causes of the occurence of ischemic stroke’(1) aangetoond dat de nood hiertoe hoog was.
Na implementatie van de E17-richtlijnen werd een nieuw onderzoekswerk uitgevoerd ‘Implementation of online tools for perioperative anticoagulant management: impact on cerebrovascular events’ waaruit bleek dat de nieuwe E17-bridging link goed gebruikt wordt in de klinische praktijk.
In de bridging link www.e17bridginglinkbloedverdunners.be zijn de meest recente E17-uniforme preoperatieve richtlijnen over bloedverdunners verwerkt in een handige adviserende tool. Na het invullen van de gevraagde velden verkrijgt u een preoperatief medicatieadvies op maat van uw patiënt (Fig. 1) Deze link is voor interne zorgverleners van az groeninge vlot te raadplegen vanuit KWS (elektronisch patiëntendossier (EPD) ‘Klinisch Werk Station’ UZ Leuven) (zie punt 6.2.3). Ook voor externe zorgverleners is deze link ten allen tijde raadpleegbaar.

Om het risico op trombo-embolische events zoveel mogelijk te voorkomen (cfr. uitgevoerd onderzoekswerk)(1), wordt steeds geadviseerd om zo snel mogelijk te herstarten met anticoagulantia en anti-aggregantia vanuit de thuistherapie, bij voorkeur vanaf 24 à 48 uur postoperatief (Fig. 2)
 1.3 Azg.site/preop
1.3 Azg.site/preop
Een goed en eenduidig preoperatief beleid reduceert de kans op cardiovasculaire events en overlijden en verhoogt de patiëntveiligheid alsook de patiënttevredenheid. Om tegemoet te komen aan de vrij complexe materie van preoperatieve voorbereiding die onontbeerlijk is voor een geslaagde operatie, werd een webpagina opgemaakt waar alle informatie over het preoperatief beleid voor chirurgie of een interventioneel onderzoek samen geplaatst werd, nl. op azg.site/preop (Fig 3, Fig 4)
FIG 3: thema’s die aan bod komen op azg.site/preop
preoperatief verloop nuchterbeleid
onderzoeken en een link naar de website van het Kenniscentrum waar je kan nagaan welke testen uitgevoerd moeten worden
Medicatiebeleid (bloedverdunners maar ook alle andere klasses van medicatie met specifieke preoperatieve medicatieadviezen)
toelichting over het gebruik van de elektronische preoperatieve e-form nuttige documenten zoals het preoperatief patiëntenboekje.


FIG 4: medicatiebeleid bevat een exhaustieve lijst van medicatie waar specifieke preoperatieve regels voor gelden. Enkel als het verderzetten van de therapie perioperatieve risico’s zou versterken, wordt de medicatie stopgezet of overbrugd
Op de website van az groeninge zijn ook de ‘Richtlijnen anticoagulantia: correct stoppen of vervangen van bloedverdunners’ terug te vinden op pijnkliniek_richtlijnenanticoagulantia | AZ Groeninge. Deze richtlijnen zijn bedoeld voor elke uit te voeren interventionele pijnbehandeling in onze pijnkliniek. Er is intussen overleg tussen de verschillende pijncentra van het E17-netwerk om deze richtlijnen te uniformiseren en in tweede tijd te laten integreren in de E17-bridging link bloedverdunners die reeds in voege is voor electieve chirurgie.
Aangezien COVID-19 gepaard gaat met een plasmatische hypercoagulabiliteit, werd voor deze populatie patiënten een apart beleid opgesteld. Voor patiënten die niet op intensieve zorgen (IZ) terechtkomen, werd het medicamenteus beleid geprogrammeerd in een schema in KWS zodat dit vlot kan voorgeschreven worden bij opname (Fig 5). Voor patiënten op IZ, worden ook aparte richtlijnen gebruikt die voorgeprogrammeerd werden in Metavision (EPD specifiek voor IZ). De meest recente COVID-19 richtlijnen zijn ook te raadplegen op het intern procedureboek en op de website van az groeninge (Documenten | AZ Groeninge).
Er werd een ziekenhuisbrede richtlijn voor profylactisch en therapeutisch gebruik van Fraxiparine® bij de internistische en chirurgische patiënt opgemaakt. Hiermee beogen we meer uniformiteit, veiligheid en kwaliteit. U vindt er onder andere aanbevelingen voor gebruik in profylactische, therapeutische en perioperatieve setting (Fig 6). Deze richtlijn is zowel in het procedureboek als voor externe zorgverleners raadpleegbaar (https:// webshare.iprova.be/7c411nqpv0vdjsjv).
 FIG 5: voorgeprogrammeerd medicatieschema in KWS bij COVID-19 opnames
FIG 5: voorgeprogrammeerd medicatieschema in KWS bij COVID-19 opnames
Naar schatting krijgt 20% van de patiënten te maken met problemen na ziekenhuisontslag. Ongeveer 50-75% van deze problemen zijn te vermijden. Vaak zijn dit problemen die te wijten zijn aan een gebrekkige medicatieoverdracht. Zowel de patiënt, de huisapotheker, de huisarts en andere eerstelijnszorgverstrekkers ontvangen vaak te weinig informatie. Hierdoor komt de continuïteit van de medicamenteuze behandeling van de patiënt in het gedrang, wat aanleiding kan geven tot heropname van de patiënt in het ziekenhuis.(3,4,5,6) Vanuit ons ziekenhuis wordt bij elk ontslag een medicatieschema bij ontslag opgemaakt en meegegeven in twee- of drievoud conform de procedure ‘opmaak medicatieschema bij ontslag’ (Fig 7)
Om de informatieoverdracht van 2e naar 1e lijn te verbeteren, heeft de arts bij het valideren van het medicatieschema bij ontslag ook de keuze om dit te publiceren op mynexuzhealth (Fig 9)



Om toegang te hebben tot de mynexuzhealth van een patiënt, dient de huisarts hiervoor éénmalig te registreren op het portaal van nexuzhealth pro via de link: https://nexuzhealth.com/nl/zorgverstrekker/. Om inzage te krijgen in de verslagen van patiënten, dient éénmalig de therapeutische relatie met de patiënt bevestigd te worden. Dit kan na inloggen op bovenstaande link en de patiënt op te zoeken op rijksregisternummer. Hierna is de patiënt zichtbaar bij het overzicht ‘Mijn patiënten’. Ook huisapothekers kunnen toegang verkrijgen tot nexuzhealth van de patiënt. Hierbij dient de patiënt eerst nog via e-mail de therapeutische relatie te bevestigen en de toegang te verlenen.
In afwachting van een digitaal platform dat optimaal functioneert tussen eerste en tweede lijn (en patiënt), werd een tussenoplossing bedacht: ‘De Groene Enveloppe’. Door de patiënt bij ziekenhuisontslag een A5-enveloppe te bezorgen met het opschrift ‘geef deze enveloppe aan je (huis)apotheker’ (Fig 8) , met hierin een duplicaat van het medicatieschema, worden ook de apothekers betrokken en erkend in hun rol in het medicatiebeleid. De Groene Enveloppe wordt in ons ziekenhuis meegegeven vanop alle hospitalisatieafdelingen. De verpleegkundige die instaat voor het ontslag van de patiënt neemt de tijd om de patiënt het belang van de enveloppe toe te lichten.(7) Dankzij de barcode op de enveloppe, die in de apotheek gescand wordt, kan er bovendien gescreend worden hoeveel enveloppes er de apotheek bereiken.
In maart 2022 kreeg de stuurgroep transmurale farmaceutische zorg de verbetertrofee toebedeeld van de directie. Dit voor de jarenlange inzet naar een actueel medicatieschema bij opname en ontslag van de patiënt
FIG 7: ziekenhuisontslag FIG 8: de Groene Enveloppe: een (voorlopig) papieren tool binnen het transmuraal medicatiebeleidwaar zowel de patiënt, mantelzorger, huisarts, apotheker en het ziekenhuis op de hoogte worden gesteld. De stuurgroep is een samenwerking tussen huisartsen, huisapothekers, de Brug (De Brug (debrugzorgt.be)), artsen, apothekers en medewerkers van az groeninge met als resultaat een goed uitgebouwd farmaceutisch opname- en ontslagbeleid en talrijke initiatieven (o.a. de ‘Groene Enveloppe’) ter bevordering van de informatieoverdracht (Fig 10, Fig 11).
Den Broucke een medische krans gegeven met als titel ‘Anticoagulantia en anti-aggregantia, lessen voor de klinische praktijk’. Hierbij werden enkele handvaten aangereikt voor de dagdagelijkse toepassing van antitrombotica in de praktijk (Fig 12) . Ook casuïstiek kwam in deze medische krans uitgebreid aan bod. Ook in september 2022 werd opnieuw een medische krans gebracht waarbij casuïstiek i.k.v. antitrombotic stewardship ruimschoots aan bod kwam.
Leden van de stuurgroep zijn o.a. dr. Areski Boumendil, Virginie Huys, apr. Inge Huysentruyt,Tom Lecoutere, dr. Gert Meeus, dr. Nicolas Meirschaert, dr. Alexander Seurinck, dr. Serge Vanderschueren, apr. Julie Van Den Broucke , apr. Anne Verhaeghe, apr. Katy Verhelle


Er werden zowel intern als extern reeds verschillende presentaties gegeven met als belangrijkste doelstellingen kwaliteitsmonitoring en veiligheid en het nastreven van een correct voorschrijfgedrag van antitrombotica en hun eventuele bridging, zowel in profylactisch en therapeutische setting als in pre- en postoperatieve setting. In september 2021 werd door Apr. Julie Van



6.2.1 Het gebruik van schema’s bij voorschrijven van (nieuwe) medicatie in ambulante setting
Het is mogelijk om in de thuistherapiemodule van KWS schema’s voor te programmeren. Dit in analogie met het gebruik van schema’s in het elektronisch medisch voorschrift (EMV). Via gebruik van schema’s kan medicatie in één beweging toegevoegd worden aan het medicatieschema van de patiënt en indien gewenst bijhorende ambulante voorschriften opgemaakt worden. Bijkomende voordelen voor het gebruik van schema’s zijn o.a. dat reeds alle benodigde informatie ingevuld is bij elke geneesmiddelenlijn (naam, dosis, posologie, indicatie, optimale toedieningsmodaliteiten,…), maar bijvoorbeeld ook therapieduur voor medicatie met een tijdelijke therapieduur. Dit bespaart de voorschrijvende arts dus heel wat tijd en zorgt voor transparantie naar patiënt en eerstelijnszorgverlener
(Fig 13, 14, 15) De aanmaak van nieuwe schema’s kan steeds nagevraagd worden bij apr. FIG 10: de verbetertrofee voor de stuurgroep van transmurale farmaceutische zorg FIG 11: de officiële overhandiging van de directie aan de leden van de stuurgroep transmurale farmaceutische zorg op 31/3/2022 FIG 12: slide vanuit de medische krans met een overzicht van de meest courante antitromboticaOok het systematisch invullen van de indicaties bij (nieuw opgestarte) antitrombotica behoort tot het antitrombotic stewardship. Kennis hebben van de indicatie bij bv. spoedopnames of geplande heelkundige ingrepen faciliteert het opstellen van een correct en veilig farmaceutisch (preoperatief) medicatiebeleid (Fig 16)
Gedurende de voorbije maanden werden op de verschillende verpleegafdelingen concrete (complexe) casussen verzameld met als doelstelling deze op geregelde basis multidisciplinair te bespreken. De feedback, gedetecteerde risicofactoren en aanbevelingen voor de toekomst zullen dan teruggekoppeld worden onder de vorm van verdere opleiding en communicatie rond het rationeel gebruik van antitrombotica in het ziekenhuis.
Daarnaast is er ook de samenwerking met KU Leuven op vlak van ontwikkeling van ‘clinical rules’ binnen KWS waarbij gestreefd wordt naar ‘risk-based front-office’ klinische farmacie. Hierbij worden vanuit KWS risicopopulaties en/of risicovolle geneesmiddellijnen onder de aandacht gebracht van de (klinisch) apotheker.
Ook netwerkoptimalisatie m.b.t. richtlijnen en digitalisering en intensievere interdisciplinaire samenwerking behoren tot de toekomstperspectieven.
1) ESCP 2020, ‘Concordance between guidelines on perioperative management of NOACs and its implementation and preventable causes of the occurence of ischemic stroke’, Simons Sara, Meeus Gert, Vanacker Peter, Verhaeghe Anne, Verhelle Katy
2) ESCP 2022, ‘Implementation of online tools for perioperative anticoagulant management: impact on cerebrovascular events’, F. Duchi, L. Vandewalle, J. Van den broucke, A. Verhaeghe, P. Vanacker
3) Alper Eric, O’Malley Terrence GJ. Hospital discharge and readmission [Internet]. 2017 [cited 2019 Feb 25]. Available from: https://www.uptodate.com/contents/hospital-discharge-andreadmission?search=hospital



Heel wat relevante en veelgebruikte procedures en linken worden rechtstreeks beschikbaar gesteld vanuit KWS en zijn zo voorhanden at ‘the point of care’. (Fig 17)

4) Forster AJ, Murff HJ, Peterson JF, Gandhi TK, Bates DW. The Incidence and Severity of Adverse Events Affecting Patients after Discharge from the Hospital. Ann Intern Med [Internet]. 2003 Feb 4;138(3):161–7. Available from: https://dx.doi.org/10.7326/00034819-138-3-200302040-00007
5) Forster AJ, Clark HD, Menard A, Dupuis N, Chernish R, Chandok N, et al. Adverse events among medical patients after discharge from hospital. CMAJ [Internet]. 2004 Feb 3;170(3):345–9. Available from: https://www.ncbi.nlm.nih.gov/pubmed/14757670
6) Medicatieoverdracht bij ziekenhuisontslag: een studie naar de ervaringen en noden van huisapothekers en patiënten, masterproef in de opleiding Master in de Farmaceutische Zorg, Lauren Vanherpe, academiejaar: 2018-2019, Faculteit Farmaceutische Wetenschappen, Universiteit Gent.
7) De Groene Enveloppe: een papieren tool binnen het transmuraal medicatiebeleid, Collegazetje (De Westvlaamse apothekersvereniging), editie



Steeds meer patiënten krijgen de diagnose hartfalen. Deze ziekte veroorzaakt dyspnoe, inspanningsbeperking, achteruitgang van de levenskwaliteit, recidiverende hospitalisaties en vroegtijdige mortaliteit. Hartfalen is dus een steeds groter wordende uitdaging voor de toekomst. De dienst cardiologie van az groeninge werkt al jaren mee aan multicentrische studies voor de ontwikkeling van nieuwe behandelingen. Op 27 augustus 2022 werden twee van deze studies gepubliceerd in de New England Journal of Medicine, namelijk de ADVOR en de DELIVER-studie.(1,2) Daarnaast werd ons locoregionaal transmuraal zorgpad in mei 2017 gelanceerd in de ganse regio Zuid- en Midden West-Vlaanderen. Een optimale therapie én een optimale organisatie van de zorg gaan hand in hand om de prognose van deze patiënten te verbeteren.









Hartfalen is meestal een chronische aandoening waarbij dysfunctie van het myocard aanleiding geeft tot verhoogde druk (stuwing) in het linkerventrikel (LV) en zout- (natriumchloride) en waterretentie via de nieren (door activatie van het renine-angiotensine-aldosterone systeem [RAAS ] en het orthosympathisch zenuwstelsel). Dit veroorzaakt kortademigheid (door stuwing in de longen) en tekens van overmatige waterretentie (congestie): oedemen, pleuravocht, ascites. Dit wordt hartdecompensatie of acuut hartfalen genoemd en is een frequente oorzaak van hospitalisaties, die vaak langdurig en duur zijn. De standaardtherapie bestaat dan uit intraveneuze (IV) lisdiuretica ter verhoging van de natriurese en diurese om de tekens van overvulling te doen verdwijnen (decongestie). Soms blijken deze lisdiuretica weinig efficiënt en duurt deze behandeling meerdere dagen, vooral bij patiënten met ook nierinsufficiëntie. In de oude DOSE-studie werd slechts bij 15% van de patiënten succesvolle decongestie bekomen na 3 dagen therapie.(3) Daarom wordt al lang gezocht naar bijkomende therapeutische opties.

 DR. DAVID DERTHOO – HARTCENTRUM
DR. DAVID DERTHOO – HARTCENTRUM
In de nefronen van de nieren wordt de urine geproduceerd en wordt geregeld hoeveel natrium wordt gereabsorbeerd of geëxcreteerd. De natriumreabsorptie van de urine terug naar het lichaam gebeurt voor 65% in de proximale tubulus, bij patiënten met hartfalen zelfs voor 75% .(4) De klassieke diuretica inhiberen de natriumreabsorptie verderop in het nefron (Fig 1) (4) en kunnen dus geen invloed hebben op het grootste deel van de natriumreabsorptie.
Acetazolamide (Diamox) is een oud diureticum dat ter hoogte van de proximale tubuli van de nefronen de reabsorptie van natrium inhibeert. Vele jaren werd dit slechts gebruikt bij de behandeling van o.a. hoogteziekte en glaucoom. Acetazolamide verhoogt echter de natriumconcentratie in de urine verderop in het nefron, waardoor lisdiuretica veel efficiënter werken
Belgische multicentrische studie, geïnitieerd door het team van Prof. Dr. W. Mullens van het Ziekenhuis Oost-Limburg te Genk. Er werden
519 patiënten geïncludeerd, waaronder 22 in az groeninge. Zij werden gehospitaliseerd met acuut hartfalen en tekens van congestie. Bij opname werden ze dubbelblind gerandomiseerd naar acetazolamide 500 mg IV 1x per dag versus placebo, naast de standaardtherapie met IV lisdiuretica. Patiënten werden 3 dagen behandeld volgens het studieprotocol. Het primair eindpunt was succesvolle decongestie (verdwijnen van oedemen, pleuravocht of ascites) na deze 3 dagen. In de acetazolamide-groep was er een significant hoger cumulatief urinedebiet en een hogere natriurese (Fig 2) (1) Op dag 3 werd succesvolle decongestie bekomen bij 42,2% van de patiënten versus bij 30,5% in de placebogroep (p<0,001).(1) Daarna mochten de patiënten vrij behandeld worden volgens de wens van de behandelende cardioloog. Bij ontslag bleef dit verschil in succesvolle decongestie behouden (acetazolamide 78,8% versus placebo 62,5%).(1) Tevens werd de hospitalisatieduur door behandeling met acetazolamide verkort van 9,9 dagen naar 8,8
Fig 1: diuretics inhibit sodium reabsorption at different sites of the nephron . The highest degree of sodium reabsorption occurs in the proximal convoluted tubuli. Acetazolamide and SGLT-2 inhibitors inhibit sodium reabsorption in the proximal convoluted tubuli, loop diuretics in the loop of Henle, thiazide-diuretics in the distal convoluted tubuli and mineralocorticoid receptor antagonists (aldosteron blockers) in the collecting ducts.(4)

Fig 2: acetazolamide increases diuresis and natriuresis (ADVOR trial) (1)

Na het verdwijnen van de tekens van congestie persisteert meestal een chronische LV-dysfunctie. De chronische behandeling heeft dan als doel:
1) om het zieke linkerventrikel te ontlasten en zo mogelijk de LV-functie te verbeteren,
2) om de symptomen en levenskwaliteit te verbeteren en
3) om ziekenhuisopnames en mortaliteit te reduceren.
Een onderhoudsbehandeling met lisdiuretica is niet altijd meer nodig als er geen tekens van waterretentie meer zijn. Het al of niet prognostisch nuttig zijn van andere hartfalentherapieën wordt nog grotendeels bepaald door de LV ejectie fractie (LVEF).
Dit is het percentage van de LV-inhoud dat bij elke contractie van het LV weggepompt wordt. Er wordt een onderscheid gemaakt tussen:
• hartfalen met gereduceerde LVEF (≤ 40%, HFrEF).
• hartfalen met mild gereduceerde LVEF (41-49%, HFmrEF).
• hartfalen met bewaarde LVEF (≥ 50%, HFpEF).(5)
De behandeling van HFrEF bestaat heden uit 4 categorieën geneesmiddelen (5):
• RAAS-blokkers:
- ACE-inhibitoren (aan de aanbevolen streefdosis of maximaal getolereerde dosis). Bij intolerantie worden deze vervangen door sartanen. Bij blijvende symptomen en LVEF ≤ 35% worden deze vervangen door een ARNI (angiotensine-II receptor neprilysine-inhibitor)(valsartan-sacubitril, Entresto).
- Aldosterone-blokkers (spironolactone of eplerenone).
• ß-blokkers (aan de aanbevolen streefdosis of maximaal getolereerde dosis) met nastreven van een rusthartfrequentie van circa 60/min.
• Sindskort ook SGLT-2 inhibitoren: empagliflozine (Jardiance) of dapagliflozine (Forxiga). Zie hieronder.
Deze behandelingen reduceren bij patiënten met HFrEF hospitalisaties omwille van hartfalen en mortaliteit. Oudere studies met RAASblokkers en ß-blokkers konden daarentegen bij patiënten met HFpEF géén verbetering van de prognose aantonen! Tot voor de komst van de SGLT-2 inhibitoren kon geen enkele hartfalentherapie aantonen de prognose van deze patiënten te verbeteren over het ganse spectrum van hartfalen, onafhankelijk van de LVEF.
De SGLT-2 inhibitoren (empagliflozine en dapagliflozine) zijn een nieuwe hartfalentherapie die wel aangetoond hebben de prognose van patiënten met hartfalen te verbeteren, onafhankelijk van de LVEF. Deze geneesmiddelen blokkeren de Sodium GLucose co-Transporter 2 ter hoogte van de proximale tubulus van de nefronen (Fig 1). (4) Hierdoor verhoogt de glucosurie, maar ook de natriurese en diurese. Het circulerend volume en de bloeddruk dalen licht. Via tubuloglomerulaire feedback daalt de intraglomerulaire filtratiedruk en de activatie van het RAAS- en orthosympathisch systeem. Tevens zijn er gunstige directe myocardiale effecten.(6,7) Al deze effecten zijn gunstig voor patiënten met diabetes mellitus type 2 en/of hartfalen en/of chronische nierinsufficiëntie.
Oorspronkelijk werden de SGLT-2 inhibitoren ontwikkeld als een therapie voor diabetes mellitus type 2. Cardiovasculaire veiligheidsstudies toonden echter spectaculaire reducties van hartfalen hospitalisaties.(8,9) Daarom werden specifieke hartfalenstudies gedaan die deze gunstige effecten bevestigd hebben, zowel bij patiënten met als zonder diabetes, zowel bij patiënten met HFrEF (DAPA-HF(10) en EMPEROR-Reduced(11) studie) als met HFmrEF/HFpEF (DELIVER 2 en EMPEROR-Preserved(12) studie). Az groeninge werkte actief mee aan de DELIVER-studie en er werden 21 patiënten geïncludeerd.
Gepoolde data van deze studies tonen een lichte reductie van de cardiovasculaire mortaliteit met 14% (dapagliflozine), maar vooral een significante reductie van de hartfalen hospitalisaties met circa 30%. Deze effecten werden aangetoond bovenop de klassieke hartfalentherapieën bij patiënten met zowel HFrEF, HFmrEF alsook HFpEF! (13,14)
Daarnaast hebben de SGLT-2 inhibitoren ook significante nefroprotectieve effecten. Ze remmen de progressie naar terminale nierinsufficiëntie en dialyse af (DAPA-CKD en EMPA-KIDNEY studies).(15,16)
BESLUIT
De behandeling van hartfalen blijft evolueren. Bij patiënten die worden gehospitaliseerd omwille van acuut hartfalen en waterretentie verhoogt de associatie van acetazolamide aan IV lisdiuretica de efficiëntie en de snelheid van decongestie met een kortere opnameduur tot gevolg. De chronische behandeling met SGLT-2 inhibitoren bovenop de standaardtherapie biedt dan weer een bijkomende verbetering van de prognose voor alle hartfalenpatiënten.
Hartfalen is meestal een chronische ziekte. Het ziekteverloop wordt gekenmerkt door periodes met een stabiele klinische toestand (chronisch hartfalen). Hierbij wordt gestreefd naar een zo optimaal mogelijke symptoomcontrole, liefst zonder vochtretentie (euvolemie) en met stabiele vitale parameters (gewicht, bloeddruk en hartfrequentie). Tal van uitlokkende factoren of triggers kunnen dit evenwicht verstoren en aanleiding geven tot stijging van de intracardiale druk en/of vochtretentie (hartdecompensatie of acuut hartfalen), al of niet met nood aan een ziekenhuisopname. Instellende hartdecompensatie uit zich vaak al dagen vooraf door verandering van symptomen, gewicht, bloeddruk en/of hartfrequentie. De opvolging van deze parameters in de thuissituatie en tijdige detectie van veranderingen van deze parameters kan leiden tot tijdige aanpassingen van de therapie, waardoor soms verdere deterioratie en ziekenhuisopnames voorkomen kunnen worden. Daarnaast hebben hartfalenpatiënten vaak veel andere comorbiditeiten die, indien niet gedetecteerd en correct behandeld, aanleiding zullen geven tot toenemende morbiditeit, ziekenhuisopnames of zelfs mortaliteit. Ik denk hierbij bijvoorbeeld aan hypotensie, aritmieën (VKF, bradycardie,…), dehydratatie, nierinsufficiëntie, ionenstoornissen, anemie, ijzerdeficiëntie,… Nieuwe problemen moeten tijdig gedetecteerd en correct aangepakt worden. Maar normaal is de patiënt meestal niet in het ziekenhuis. Het is daarom noodzakelijk om een naadloze, kwaliteitsvolle continuïteit te creëren tussen de zorgverleners in de thuissituatie en in het ziekenhuis (transmurale zorg).
Daarom werd een eerste versie van het transmuraal zorgpad hartfalen ontwikkeld en in de praktijk geïmplementeerd sinds mei 2017 in de regio Zuid- en Midden West-Vlaanderen. Hierbij is er een flowchart voor de opvolging van hartfalenpatiënten voorgesteld (Fig 3) (17), aangevuld met praktische richtlijnen voor de huisartsen betreffende correcte medicamenteuze therapie, wanneer de patiënt te zien en waarop te letten, wanneer en welke bloednames te doen, wat te doen in bepaalde omstandigheden of bij bepaalde afwijkende bloedresultaten,... Er zijn ook richtlijnen gemaakt voor thuisverpleegkundigen en apothekers. Via educatie door de hartfalenverpleegkundigen en artsen, een informatiebrochure en een dagboek hartfalen (waarbij de patiënt zijn gewicht, bloeddruk en hartslag volgt) wordt gestreefd naar beter ziekteinzicht en zelfmonitoring door de patiënt en zijn omgeving (empowerment).
Sinds jaren worden bepaalde parameters van sommige ambulante hartfalenpatiënten opgevolgd met telemonitoring. Dit gebeurt vooral via geïmplanteerde devices (pacemakers, defibrillatoren,…). Az groeninge ontwikkelde in 2017 als RIZIV-pilootproject “Cardio@Home”, waarbij via telemonitoring gewicht, bloeddruk en hartfrequentie dagelijks digitaal door ons worden opgevolgd. Via telefonisch contact met onze hartfalenverpleegkundigen kan de therapie vanop afstand worden bijgestuurd.
In september 2021 werd een update gepubliceerd van de richtlijnen van de behandeling van hartfalen door de European Society of Cardiology (ESC).(5) Met deze nieuwe richtlijnen schreef ik ondertussen
een update van het zorgpad. In samenwerking met de Belgische Werkgroep voor Hartfalen (BWGHF) en het Academisch Centrum Voor Huisartsgeneeskunde (Dr. M. Smeets) wordt dit nu verder ontwikkeld op Vlaams niveau. In deze nieuwe versie zijn er enkele nieuwe elementen.
De eerste versie focuste vooral op de transmurale zorg. Voor continuïteit van optimale zorg voor deze patiënten zijn er echter 3 pijlers noodzakelijk. In de nieuwe versie van het zorgpad zullen deze verder uitgewerkt zijn:
1. De hartfalenkliniek. Dit is een onderdeel van de dienst cardiologie die multidisciplinaire en optimale opvolging en behandeling door een cardioloog/hartfalenspecialist nastreeft met een belangrijke rol voor de hartfalenverpleegkundige.

2. Een intramuraal zorgpad met richtlijnen voor een optimale opvolging en behandeling van de hartfalenpatiënt tijdens een opname in het ziekenhuis. Dit zal de komende tijd multidisciplinair verder uitgewerkt worden binnen az groeninge.
3. Een transmuraal zorgpad met richtlijnen voor een optimale opvolging en behandeling bij de overgang van het ziekenhuis naar de thuissituatie (de transitiefase) en in de thuissituatie (extramurale zorg). Bij ontslag uit het ziekenhuis is een concrete planning van de opvolging zeer belangrijk. Een klinische herevaluatie moet voorzien worden na ongeveer 1 week (5), meestal bij de huisarts, doch bij hoogrisicopatiënten soms al terug bij de cardioloog. Globaal moet de eerste controle bij de cardioloog ook vroeger dan voorheen gepland worden, afhankelijk van het risicoprofiel variërend van 1 tot 4 weken na ontslag. Dit om snellere optitratie en optimalisatie van de hartfalenmedicatie toe te laten. Volgens richtlijnen moet er gestreefd worden naar een optimale medicamenteuze therapie bij HFrEF binnen de 3 tot 6 maanden na diagnose.(18,19)
Daarnaast werd de multidisciplaire samenwerking tot in detail uitgewerkt voor de huisarts en verschillende andere betrokken zorgverleners (zowel tijdens een opname als in de thuissituatie): verpleegkundigen, hartfalenverpleegkundigen, kinesisten, diëtisten, sociaal assistenten, apothekers en psychologen. De lancering van de nieuwe versie van het zorgpad hartfalen wordt voorzien in 2023.
Ontslag uit het ziekenhuis o.w.v. cordecompensatie
Eventueel na 2-3 dagen al telefonische herevaluatie door hartfalenverpleegkundige
Controle huisarts na ≤ 1 week
Zo nodig overleg met hartfalenverpleegkundige of cardioloog
Controleer bloeddruk, hartritme, lichaamsgewicht, vullingstatus, nierfunctie, ionogram:
» Afbouw therapie nodig (diuretica, ...)?
» Opdrijven van de dosis ACE-inhibitor/sartaan of bètablokker mogelijk/nodig?
Controle huisarts om de 1-2 weken
Zo nodig overleg met hartfalenverpleegkundige of cardioloog
Tot stabiele klinische status en optimale hartfalentherapie:
» Euvolemie met de laagst effectieve dosis diuretica
» Streefdosis ACE-inhibitor/sartaan
» Rustpols 55-65/min met optimale dosis bètablokker en zo nodig ivabradine
Controle bij cardioloog na 1 maand (vooral bij hoog-risico patiënten) tot 3 maanden
Wat zijn hoog-risico patiënten?
» Recent gediagnosticeerde cardiomyopathie met nog suboptimale therapie
» Recidiverend hartfalen - progressief hartfalen (blijvend NYHA III-IV)
» Cardiorenaal dilemma (hartfalen met creatinine ≥ 1.5 mg/dl of eGFR ≤ 40 ml/min)
» Ernstig verminderde LV functie, LVEF < 35%
Verdere opvolging afhankelijk van NYHA-klasse (of volgens andere klinische factoren), zo nodig overleg met hartfalenverpleegkundige of cardioloog
NYHA I-II
Huisarts: om de 2-3 maanden
Cardioloog: om de 6-12 maanden
Bloednames:
NYHA III-IV
Huisarts: minstens maandelijks
Cardioloog: om de 1-3 maanden
• Voor elke controle bij de cardioloog + resultaat meegeven met patiënt
• Bij elke wijziging van de klinische toestand (diarree, braken, ...)
• Bij chronische nierinsufficiëntie (cardiorenaal dilemma, eGFR < 40 ml/min): om de 1-3 maanden
• Zo stabiel NYHA I-II en geen nierinsufficiëntie: om de 6-12 maanden
Figure 3: flowchart of the transmural care pathway for heart failure, version 2017. In the new version of the care pathway in 2022-2023 this flowchart will mainly remain unchanged, except for the timing of the first consultation with the cardiologist after discharge, which should be planned already after 1 to 4 weeks (depending on the risk profile of the patient), instead of after 1 to 3 months as before.1. Mullens W. et al. Acetazolamide in Acute Decompensated Heart Failure with Volume Overload. N Engl J Med 2022; 387:1185-1195.
2. Solomon S. et al. Dapagliflozin in Heart Failure with Mildly Reduced or Preserved Ejection Fraction. N Engl J Med 2022; 387:1089-1098.
3. Felker G. et al. Diuretic strategies in patients with acute decompensated heart failure. N Engl J Med 2011;364:797-805.
4. Mullens W. et al. The use of diuretics in heart failure with congestion - a position statement from the Heart Failure Association of the European Society of Cardiology. Eur J of Heart Fail 2019;21:137-155.
5. McDonagh TA. et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: Developed by the Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC) With the special contribution of the Heart Failure Association (HFA) of the ESC. Eur Heart J 2021;42(36):3599-3726.
6. Wojcik C., Warden B. Mechanisms and Evidence for Heart Failure Benefits from SGLT2 Inhibitors. Curr Cardiol Rep 2019;21.
7. Rosano G. et al. Sodium-Glucose Co-transporter 2 Inhibitors in Heart Failure: Recent Data and Implications for Practice. Card Fail Rev. 2020;6:e31.
8. Zinman B. et al. Empagliflozin, cardiovascular outcomes, and mortality in type 2 diabetes. N Engl J Med 2015;373:2117–28.
9. Wiviott SD et al. Dapagliflozin and cardiovascular outcomes in type 2 diabetes. N Engl J Med 2019; 380:347-357.
10. McMurray JJV. et al. Dapagliflozin in patients with heart failure and reduced ejection fraction. N Engl J Med 2019;381:1995-2008.
11. Packer M. et al. Cardiovascular and renal outcomes with empagliflozin in heart failure. N Engl J Med 2020;383:1413-1424.
12. Anker SD. et al. Empagliflozin and cardiovascular outcomes in heart failure with a preserved ejection fraction. N Engl J Med 2021;385:1451–1461.
13. Butler J. et al. Effect of empagliflozin in patients with heart failure across the spectrum of left ventricular ejection fraction. Eur Heart J 2022;43:416-426.
14. Jhund PS. et al. Dapagliflozin across the range of ejection fraction in patients with heart failure: a patient-level, pooled meta-analysis of DAPA-HF and DELIVER. Nature Medicine 2022;28:1956-1964.
15. Heersprink HJL. et al. Dapagliflozin in Patients with Chronic Kidney Disease. N Engl J Med 2020; 383:1436-1446.

16. Herrington WG. et al. EMPA-KIDNEY Collaborative Group. N Engl J Med 2022 Nov 4. doi: 10.1056/NEJMoa2204233. Online ahead of print.
17. https://azgroeninge.be/sites/default/files/documents/2019/ hartfalen_infobrochure_huisartsen.pdf
18. Hickey A. et al. Improving medication titration in heart failure by embedding a structured medication titration plan. Int J of Card 2016;224:99-106.
19. Maddox et al. 2021 Update to the 2017 ACC Expert Consensus Decision Pathway for Optimization of Heart Failure Treatment: Answers to 10 Pivotal Issues About Heart Failure With Reduced Ejection Fraction. J Am Coll Cardiol 2021;77:772–810.
Fien T’Hooft
Hannelore Depickere
Maïté Roesbeke
Psychologische dienst – az groeninge
Vorig jaar werden de oncopsychologen uitgenodigd door het Cédric Hèle Instituut op hun jaarlijks congres in de psychosociale oncologie. Enkele experten brachten een lezing over de drempels die zorgverleners binnen de oncologie kunnen ervaren. Lesley Fallowfield, professor in de psycho-oncologie, bracht een inspirerende uiteenzetting over haar wetenschappelijk onderzoek naar communicatie binnen de artspatiëntrelatie. Uit haar onderzoek bleek dat de manier waarop slecht nieuws wordt gebracht een belangrijke impact heeft op zowel de patiënt en de naasten als de behandelend arts.
Het brengen van slecht nieuws maakt helaas deel uit van het takenpakket van iedere arts. Slechtnieuwsgesprekken hebben vooral betrekking op het geven van een diagnose, een prognose of de overgang van curatieve zorg naar palliatieve zorg. Bij het voeren van dergelijke gesprekken wordt er van
artsen verwacht dat zij kunnen omgaan met de hevige emoties en de soms onrealistische verwachtingen van de patiënt en diens naasten. In dit artikel gaan we eerst in op verschillende drempels die artsen kunnen ervaren bij het brengen van slecht nieuws. Vervolgens bespreken we de invloed van open en eerlijke communicatie op het welzijn van de arts, de patiënt en diens naasten. We sluiten af met enkele handvaten voor de praktijk.
Hoewel wetenschappelijk onderzoek aantoont dat eerlijke communicatie belangrijk is, wordt dit soms door de behandelend arts uit de weg gegaan. Artsen zijn, vaak vanuit de beste bedoelingen, niet altijd eerlijk over de prognose van hun patiënt. Hier zijn verschillende redenen voor:
• Het brengen van een moeilijke boodschap kan worden ervaren als een emotioneel belastende taak.(1)

• Sommige artsen ervaren het brengen van slecht nieuws of het spreken over palliatieve zorgen als een persoonlijke nederlaag.(1)
• Een hechte band tussen de arts, de patiënt en diens naasten maakt een slechtnieuwsgesprek meer emotioneel beladen.(2)
• Een intensieve en langdurige opvolging van een patiënt kan zorgen voor een overschatting van zijn of haar levensverwachting.(3)
• Er is meestal niet voldoende evidence based materiaal ter beschikking om een realistische inschatting te maken over de ziekteprogressie.(4)
• Artsen kunnen de neiging hebben om hun patiënten te beschermen.(5)
• Er kunnen daarnaast in de praktijk nog enkele misvattingen heersen.(5)

- Er wordt door artsen gevreesd dat het brengen van slecht nieuws onnodige emotionele belasting zal veroorzaken.
- Artsen zijn bang dat hun patiënten de hoop zullen verliezen en niet meer zullen kunnen genieten van de tijd die hen nog rest.
- Artsen kunnen er soms verkeerdelijk van uit gaan dat de patiënt zelf zal vragen naar zijn of haar prognose.
De literatuur toont echter aan dat deze opvattingen niet altijd kloppen.(5) Integendeel, wetenschappelijk onderzoek heeft aangetoond dat eerlijke communicatie over de prognose en het levenseinde de arts, de patiënt en diens naasten ten goede komt .
Fallowfield en haar collega’s(5) onderzochten het verband tussen het brengen van slecht nieuws en het welbevinden van de behandelende arts. Uit hun onderzoek blijkt dat artsen tijdens een consultatie waarin het thema palliatieve zorgen besproken werd minder zelfvertrouwen ervaarden en achteraf minder tevreden waren over het gesprek. Dit in tegenstelling tot gespreksvoering over curatieve zorg. Zelfs wanneer de behandelend arts een uitstekend gesprek voerde over palliatieve zorg, was er na de consultatie minder voldoening. Dit onderzoeksresultaat geeft een belangrijk inzicht in de beleving van artsen en biedt een verklaring waarom het niet altijd evident is om een moeilijke boodschap te brengen.
Toch toont de literatuur aan dat eerlijke communicatie een groot voordeel kan hebben voor de behandelend arts. Het empathisch en open benaderen van patiënten verlaagt namelijk de kans op burn-out en verhoogt het gevoel van zelfeffectiviteit van de arts.(5,6) Het blijkt tevens cruciaal voor de duurzaamheid van arts-patiëntrelatie. Patiënten die de arts als meegaand ervaren, zijn meer geneigd bij dezelfde arts in behandeling te blijven.(7)
In tegenstelling tot de gemengde effecten op de brenger van het slecht nieuws, lijken patiënten enkel voordelen te hebben van een open, empathisch slechtnieuwsgesprek. Zo wordt eerlijke communicatie in verband gebracht met positieve veranderingen in de levensstijl, hogere therapietrouwheid, een beter psycho-emotioneel en fysiek welbevinden en meer tevredenheid over de algemene zorgervaring.(8) Wanneer we inzoomen op de literatuur over het delen van een infauste prognose, zien we dat patiënten die een realistisch beeld hebben over hun levensverwachting een hogere levenskwaliteit ervaren.(9) Enerzijds helpt dit hen bij het nemen van beslissingen en het maken van plannen. Anderzijds maakt dit een vroege verwijzing naar palliatieve en ondersteunende zorg mogelijk, waar de zorg niet wordt gestuurd vanuit de pathologie, maar waar de mens op een holistische wijze benaderd wordt. Deze benadering heeft een positieve invloed op het psychisch en fysiek welzijn van de patiënt. Een vroege kennismaking met palliatieve zorg is tevens waardevol bevonden door de mantelzorgers, zowel tijdens de laatste levensfase als na het overlijden van hun naaste.(8,10)
In het onderzoek van Fallowfield geven artsen aan dat ze de hoop van hun patiënt niet willen wegnemen. Onrealistische hoop weerhoudt echter de patiënt en zijn of haar context om hun energie te spenderen aan het behalen van realistische en bereikbare doelen.(5) Een open en wederzijds gesprek stelt de patiënt en diens naasten in staat om geïnformeerde beslissingen te nemen.(11)
Het bespreken van een infauste prognose of ander slecht nieuws is wegens de hierboven genoemde factoren geen makkelijk aspect van het takenpakket van de arts. In het kader van goede patiëntgerichte zorg en het welzijn van de behandelend arts is het echter wel belangrijk dat de arts zich comfortabel voelt, eerlijk is en medeleven kan betuigen. Hieronder worden een aantal handvaten meegegeven voor in de praktijk.
• Hoewel we ons sterk bewust zijn van tijd als één van de grootste drempels in de zorg, is het desalniettemin belangrijk om voldoende tijd uit te trekken voor een slechtnieuwsgesprek. De patiënt en de naasten kunnen overspoeld worden door verdriet en angst en hebben ruimte nodig om dit te kunnen laten zakken. Het gebeurt veelal dat de patiënt tijdelijk niets meer opneemt van het gesprek en na afloop met veel vragen achterblijft. Daarnaast is het nemen van tijd gerelateerd aan het bestendigen van de relatie met de patiënt en aan het continueren van de behandeling.(7)
• Vermijd het gebruik van medische termen. Deze worden vaak misbegrepen door patiënten.(12)
• Moedig de patiënt aan om vragen te stellen. Dit versterkt de artspatiëntrelatie.(7)
• Zet de patiënt in zijn kracht en vertrouw erop dat de patiënt expert is op vlak van zijn eigen doelen en wensen. De patiënt is de beste beoordelaar van zijn of haar levenskwaliteit en kan van daaruit het best betrokken worden in de beslissingen over het behandelingstraject. Probeer tevens de bezorgdheden van patiënten serieus te nemen en deze te bespreken daar deze meer inzicht geven in de zaken waar de patiënt waarde aan hecht.(13)
• Indien nodig kan er steeds beroep worden gedaan op één van de psychologen of andere patiëntbegeleidende diensten om de arts en de patiënt te ondersteunen.
1. Fallowfield, L., & Jenkins, V. Communicating sad, bad, and difficult news in medicine. The Lancet. 2004; 363: 312-319.
2. Horlait, M., et al. What are the barriers faced by medical oncologists in initiating discussion of palliative care? A qualitative study in Flanders, Belgium. Support Care Cancer, 2016, 24(9), 3873-3881.
3. Christakis, N. & Lamont, E. Extent and determinants of error in doctors’ prognoses in terminally ill patients: prospective cohort studyCommentary: Why do doctors overestimate?Commentary: Prognoses should be based on proved indices not intuition. BMJ, 2000, 320, 469-473.
4. Smith, T. J., & Hillner, B. E. Explaining marginal benefits to patients, when ‘marginal’ means additional but not necessarily small. Clinical Cancer Research, 2010, 16(24).
5. Fallowfield, L., Jenkins, V., & Beveridge, H. Truth may hurt but deceit hurts more: communication in palliative care. Palliative Medicine, 2002, 16, 297-303.
6. Ammentorp J., Sabroe, S., Kofoed, P., & Mainz, J. The effect of training in communication skills on medical doctors’ and nurses’ self-efficacy: A randomized controlled trial. Patient education and counseling, 2007, 66, 270-277.
7. Sobczak, K., Leoniuk, K., & Janaszczyk, A. Delivering bad news: patient’s perspective and opinions. Patient Preference and Adherence, 2018, 12, 2397-2404.
8. Wright. A., et al. Associations Between End-of-Life Discussions, Patient Mental Health, Medical Care Near Death, and Caregiver Bereavement Adjustment; Journal of the American Medical Association, 2008, 300, 1665-1673.
9. Vanbutsele G, et al. Effect of early and systematic integration of palliative care in patients with advanced cancer: a randomised controlled trial. The Lancet Oncology, 2018, 19, 394-404.
10. Weeks. J., et al. Relationship between cancer patients’ predictions of prognosis and their treatment preferences. Journal of the American Medical Association, 1998, 279, 1709-1714
11. Brighton, L., & Bristowe, K. Communication in palliative care: talking about the end of life, before the end of life. Postgraduate Medical Journal, 2016, 92(1090), 466-447.

12. Fallowfield, J., et al. Therapeutic aims of drugs offering only progression-free survival are misunderstood by patients, and oncologists may be overly optimistic about likely benefits. Support Care Cancer, 2007, 25(1), 237-244.
13. Knutzen, K. E. et al. Actual and Missed Opportunities for End-of-Life Care Discussions With Oncology Patients. Journal of American Medical Association Open, 2021, 4(6), 1-13.
De dienst maag-, darm- en leverziekten van de Sint-Jozefskliniek te Izegem maakt sinds 1 augustus gebruik van artificiële intelligentie bij alle coloscopieën. Artificiële intelligentie wordt gebruikt voor de screening naar colonpoliepen. Hierbij wil de dienst extra inzetten op preventie van darmkanker. Bijzonder aan deze toepassing is dat we de eerste endoscopiedienst zijn in de ruime regio die volledig is uitgerust met de technologie artificiële intelligentie.
De dienst endoscopie investeerde in AI-technologie en in nieuwe processoren die zorgen voor de meest optimale beeldkwaliteit. De techniek is voor de patiënt volledig kosteloos. Deze investering werd door de dienst maag-, darm- en leverziekten gedaan samen met het ziekenhuis en de medische staf van het ziekenhuis, omdat we ervan overtuigd zijn dat het de kwaliteit en de betrouwbaarheid van de coloscopieën verder verbetert. Ook Dr. Wouter Van Moerkercke van az groeninge die regelmatig coloscopieën uitvoert in Izegem is enthousiast over de AI-technologie. Ook de samenwerking met az groeninge voor het multidisciplinair oncologisch overleg vormt een meerwaarde voor onze medische zorg. Tenslotte is de AItechnologie kostenefficiënt omdat minder patiënten doorverwezen moeten worden voor duurdere behandelingen zoals chirurgie, chemotherapie of immunotherapie.


De toekomst
Momenteel is het nog niet mogelijk om met artificiële intelligentie te differentiëren tussen goedaardige en potentieel kwaadaardige poliepen. Maar indien er nieuwe technologieën ontwikkeld worden, zal onze dienst verder investeren om een zo optimaal mogelijke zorg aan onze patiënten te garanderen.
Dienst maag-, darm- en leverziekten
Tel secretariaat 051 33 46 14 www.sint-jozefskliniek-izegem.be/ patient/zorgaanbod/ gastro-enterologie
Dr. Katrien Vandenbroucke
Dr. Katrien Dejaegher
Dr. Hannes Vanwynsberghe
Fotografie: Stijn Roels
Belang van preventie bij dikkedarmkanker
Dikkedarmkanker is wereldwijd de derde meest voorkomende kanker. Coloscopie of dikkedarmonderzoek is bijzonder waardevol in de preventie van colorectaal carcinoom (CRC) of dikkedarmkanker. Geschat wordt dat het ongeveer 80% reductie geeft in de incidentie van CRC en 60% reductie in de mortaliteit door CRC. De preventie bestaat uit een doorbreken van de adenoma-carcinoma-sequentie door vroegtijdige detectie en verwijdering van premaligne colonpoliepen. Vanaf de leeftijd van 50 jaar of al vroeger bij hoogrisicopatiënten kan een preventief dikkedarmonderzoek of screening coloscopie worden uitgevoerd. Helaas worden tijdens een coloscopie ook poliepen gemist. Dit kan leiden tot een intervalkanker, m.a.w. een coloncarcinoom in de periode tussen 2 opeenvolgende screening coloscopieën. De incidentie wordt geschat op 0.5 tot 1 per 1000 patiëntenjaren.
Artificiële intelligentie speelt een belangrijke rol tijdens een endoscopie
Artificiële intelligentie wordt gebruikt tijdens de coloscopie. De arts voert nauwkeurig de coloscopie uit en simultaan maken we gebruik van de technologie computer aided detection (CADe), waarbij de technologie een visueel alarm geeft bij detectie van een colonpoliep. Wetenschappelijk onderzoek toont aan dat met behulp van artificiële intelligentie vooral kleinere poliepen extra gedetecteerd worden. Het verbetert de adenomadetectieratio van de endoscopist. Per 1% verbetering van de ADR is er een
Arizza G, Russolillo N, D’Hondt M, et al. Impact of tumor size on the difficulty of laparoscopic left lateral sectionectomies. Journal of Hepatobiliary Pancreatic Sciences. https://doi.org/10.1002/ jhbp.1279
Balakrishnan A, Jah A, D’Hondt M, et al. Heterogeneity of management practices surrounding operable gallbladder cancer - results of the OMEGA-S international HPB surgical survey. The Official Journal of the International Hepato Pancreato Biliary Association. 2022;24(11):2006-12.
Benedetti Cacciaguerra A, Görgec B, D’Hondt M, et al. Outcome of major hepatectomy in cirrhotic patients; does surgical approach matter? A propensity score matched analysis. Journal of Hepatobiliary Pancreatic Sciences. 2022;29(11):1226-39.
Benedetti Cacciaguerra A, Görgec B, D’Hondt M, et al. Risk Factors of Positive Resection Margin in Laparoscopic and Open Liver Surgery for Colorectal Liver Metastases: A New Perspective in the Perioperative Assessment: A European Multicenter Study. Annals of Surgery. 2022;275(1):e213-e221.
Choi SH, Chen KH, D’Hondt M, et al. Utility of the Iwate difficulty scoring system for laparoscopic right posterior sectionectomy: do surgical outcomes differ for tumors in segments VI and VII. Surgical Endoscopy. 2022;36(12):9204-14.
Chong CC, Fuks D, D’Hondt M, et al. Propensity Score-Matched Analysis Comparing Robotic and Laparoscopic Right and Extended Right Hepatectomy. JAMA Surgery. 2022;157(5):436-44.
Chong Y, Prieto M, D’Hondt M, et al. An international multicentre propensity score matched analysis comparing between robotic versus laparoscopic left lateral sectionectomy. Surgical Endoscopy. https://doi.org/10.1007/s00464-022-09790-x
Cordier G, Boudahmane S, Ovigue J, Michels F, et al. Évaluation IRM de la greffe tendineuse après reconstruction ligamentaire latérale de la cheville : existe-t-il une ligamentisation? Revue de Chirurgie Orthopédique et Traumatologique, 2022,108(8):S246-S247.
De Moerloose S, Geerts PJ, Vanacker P, Lemmens G. MD. A Case Report of Acute Cervical Dystonia After Electroconvulsive Therapy. Journal of ECT. 2022;38(4):260-1.
de’Angelis N, Khan J, D’Hondt M, et al. Robotic surgery in emergency setting: 2021 WSES position paper. World Journal of Emergency Surgery. 2022;17(1):4.
D’Hondt M, Devooght A, Willems E, et al. Transition from laparoscopic to robotic liver surgery: clinical outcomes, learning curve effect, and cost-effectiveness. Journal of Robotic Surgery. https://doi.org/10.1007/s11701-022-01405-w
D’Hondt M, Pironet Z, Parmentier I, et al. One-stage laparoscopic parenchymal sparing liver resection for bilobar colorectal liver metastases: safety, recurrence patterns and oncologic outcomes. Surgical Endoscopy. 2022;36(2):1018-26.
D’Hondt M, Wicherts DA. Robotic biliary surgery for benign and malignant bile duct obstruction: a case series. Journal of Robotic Surgery. https://doi.org/10.1007/s11701-022-01392-y
D’Silva M, Han HS, D’Hondt M, et al. Limited liver resections in the posterosuperior segments: international multicentre propensity score-matched and coarsened exact-matched analysis comparing the laparoscopic and robotic approaches. British Journal of Surgery. 2022;109(11):1140-9.
Efanov M, Salimgereeva D, D’Hondt M, et al. Comparison between the difficulty of laparoscopic limited liver resections of tumors located in segment 7 versus segment 8: An international multicenter propensity-score matched study. Journal of Hepatobiliary Pancreatic Sciences. https://doi.org/10.1002/ jhbp.1210
Fiesack S, Smits A, George I, et al. On behalf of the Groups. Belgian Consensus Recommendations to Prevent Vitamin K Deficiency Bleeding in the Term and Preterm Infant. Nutrients. 2021; 13(11):4109. https://doi.org/10.3390/nu13114109
Giani A, van Ramshorst T, D’Hondt M, et al. Benchmarking of minimally invasive distal pancreatectomy with splenectomy: European multicentre study. British Journal of Surgery. 2022;109(11):1124-30.
Goh BKP, Han HS, D’Hondt M, et al. Defining Global Benchmarks for Laparoscopic Liver Resections: An International Multicenter Study. Annals of Surgery. https://doi.org/10.1097/ SLA.0000000000005530
Goh BKP, Han HS, D’Hondt M, et al. Defining Global Benchmarks for Laparoscopic Liver Resections: An International Multicenter Study. Annals of Surgery. https://doi.org/10.1097/ SLA.0000000000005530
Görgec B, Cacciaguerra AB, D’Hondt M, et al. An International Expert Delphi Consensus on Defining Textbook Outcome in Liver Surgery (TOLS). Annals of Surgery. https://doi.org/10.1097/ SLA.0000000000005668
Görgec B, Cacciaguerra AB, D’Hondt M, et al. Incidence and Clinical Impact of Bile Leakage after Laparoscopic and Open Liver Resection: An International Multicenter Propensity Score-Matched Study of 13,379 Patients. Journal of the American College of Surgeons. 2022;234(2):99-112.
Kadam P, Sutcliffe RP, D’Hondt M, et al. An international multicenter propensity-score matched and coarsened-exact
matched analysis comparing robotic versus laparoscopic partial liver resections of the anterolateral segments. Journal of Hepatobiliary Pancreatic Sciences. 2022;29(8):843-54.
Kuemmerli C, Fichtinger RS, D’Hondt M, et al. Laparoscopic versus open resections in the posterosuperior liver segments within an enhanced recovery programme (ORANGE Segments): study protocol for a multicentre randomised controlled trial. Trials. 2022;23(1):206.
Lambert E, Hollebosch S, van Praet C, Van Bruwaene S, et al. Treatment of patients with newly diagnosed metastatic hormone sensitive prostate cancer (mHSPC) in Belgium: a real world data analysis. Acta Clinica Belgica, 2022, 77(6).
Lengana T, Lawal I, Maes A, van de Wiele C, et al. The Diagnostic Performance of 18F-PSMA-1007 PET/CT in Prostate Cancer Patients with Early Recurrence after Definitive Therapy with a PSA <10 ng/ml. Nuklearmedizin. 2022;61(2):120-9.
Maes A, Laurence B, Van de Wiele C, et al. Principal component analysis of texture features derived from FDG PET images of melanoma lesions. European Journal of Nuclear Medicine and Molecular Imaging Physics, 2022, 9(1):64.
Maserumule LC, Maes A, van de Wiele C, et al. 68Ga-PSMA-11 PET/CT Initial Staging in Black and White South African Males with ISUP Grade Group 1 and 2 Prostate Adenocarcinoma. Biomedicines. 2022;10(4):882.
Michels F, Pottel H, Stockmans F, et al. The presence of persistent symptoms 12 months following a first lateral ankle sprain: A systematic review and meta-analysis. Foot and Ankle Surgery. 2022;28(7):817-26.
Michels F, Stockmans F, Pottel H, Matricali G. Reconstruction of the cervical ligament in patients with chronic subtalar instability. Foot Ankle Surg. 2022;28(8):1286-92.
Michels F, Taylan O, Stockmans F, et al. The different subtalar ligaments show significant differences in their mechanical properties. Foot and Ankle Surgery. 2022;28(7):1014-20.
Mokoala KMG, Lawal IO, Maes A, van de Wiele C, et al. A Prospective Investigation of Tumor Hypoxia Imaging with 68Ga-Nitroimidazole PET/CT in Patients with Carcinoma of the Cervix Uteri and Comparison with 18F-FDG PET/CT: Correlation with Immunohistochemistry. Journal of Clinical Medicin. 2022;11(4):962.
Monteyne T, Oyaert M, Callewaert N, et al. Impact of Bicarbonate Interference on Routine Ion-Selective Electrode Chloride Measurements. Annals of Laboratory Medicine 2022;42:566-574. https://doi.org/10.3343/ alm.2022.42.5.566
Muilwijk T, Akand M, Van Bruwaene S, et al. Quality Control Indicators for Transurethral Resection of Bladder Tumor: Results from an Embedded Belgian Multicenter Prospective Registry. European Urology Oncology, https://doi. org/10.1016/j.euo.2022.11.005
Provoost AL, D’Hondt M, Willems E, et al. A Comparative Study of an Integrated Ultrasonic/Bipolar Sealing Device Versus an Articulating Bipolar Sealing Device for Laparoscopic Liver Surgery. World Journal of Surgery. 2022;46(12):2963-72.
Rayman S, Jacoby H, D’Hondt M, et al. ASO Author Reflections: The Robotic Versus Laparoscopic Approach to Left and Extended Left Hepatectomy. Annals of Surgical Oncology. 2022;29(13):8407-9.
Rayman S, Jacoby H, D’Hondt M, et al. ASO Author Reflections: The Robotic Versus Laparoscopic Approach to Left and Extended Left Hepatectomy. Annals of Surgical Oncology. 2022;29(13):8407-9.
Roelandt J, Dries D. Doet scheiden altijd lijden? Een literatuuronderzoek naar het mentaal welzijn van en relevante systemische interventies voor mensen betrokken bij een echtscheiding. Tijdschrift Klinische Psychologie, 2022, 52(4), 320-337.
Sahakyan MA, Aghayan DL, D’Hondt M, et al. Laparoscopic versus open liver resection for intrahepatic cholangiocarcinoma: a multicenter propensity scorematched study. Scandinavian Journal of Gastroenterology. https://doi.org/10. 1080/00365521.2022.2143724
Sathekge M, Bruchertseifer F, Maes A, Van de Wiele C, et al. mCRPC patients receiving 225Ac-PSMA-617 therapy in the post-androgen deprivation therapy setting: response to treatment and survival analysis. Journal of Nuclear medicine, 2022, 63(10):1496-1502.
Sijberden JP, Cipriani F, D’Hondt M, et al. Minimally invasive ver-sus open liver resection for hepatocellular carcinoma in the elderly: international multicentre propensity score-matched study. British Journal of Surgery. https://doi. org/10.1093/bjs/znac423
Soffers F, Helsen N, Maes A, Goethals L, et al. Dual time point imaging in locally advanced head and neck cancer to assess residual nodal disease after chemoradiotherapy. European Journal of Nuclear Medicine and Molecular Imaging Research. 2022;12(1):34.
Sucandy I, Rayman S, D’Hondt M, et al. ASO Visual Abstract: Robotic Versus Laparoscopic Left and Extended Left Hepatectomy-An International Multicenter Study Propensity-Score-Matched Analysis. Annals of Surgical Oncology. 2022;29(13):8410-2.
Sucandy I, Rayman S, D’Hondt M, et al. Robotic Versus Laparoscopic Left and Extended Left Hepatectomy: An International Multicenter Study Propensity Score-Matched Analysis. Annals of Surgical Oncology. 2022;29(13):8398-406.
Taillieu E, De Meyere C, D’Hondt M. The role of the laparoscopic approach in two-stage hepatectomy for colorectal liver metastases: a single-center experience. Surgical Endoscopy. 2022;36(1):559-68.
Taillieu E, De Meyere C, Nuytens F, et al. Laparoscopic liver resection for colorectal liver metastases: retrospective analysis of prognostic factors and oncological outcomes in a single-center cohort. Langenbecks Archives of Surgery. 2022;407(6):2399-414.
van Ramshorst TME, Giani A, D’Hondt M, et al. Benchmarking of robotic and laparoscopic spleen-preserving distal pancreatectomy by using two different methods. British Journal of Surgery. 2022;110(1):76-83.
Visser MM, Vanhaverbeke G, Myngheer N, et al. The Impact of Baseline User Characteristics on the Benefits of Real-Time Versus Intermittently Scanned Continuous Glucose Monitoring in Adults With Type 1 Diabetes: Moderator Analyses of the ALERTT1 Trial. Journal of Diabetes Science and Technology. https://doi.org/10.1177/19322968221128315
Wang HP, Yong CC, D’Hondt M, et al. Factors associated with and impact of open conversion on the outcomes of minimally invasive left lateral sectionectomies: An international multicenter study. Surgery. 2022;172(2):617-24.
Willems E, D’Hondt M, Kingham TP, et al. Comparison Between Minimally Invasive Right Anterior and Right Posterior Sectionectomy vs Right Hepatectomy: An International Multicenter Propensity Score-Matched and Coarsened-Exact-Matched Analysis of 1,100 Patients. Journal of the American College of Surgeons. 2022;235(6):859-68.
Wynendaele E, Debunne N, Van de Wiele C, et al. The quorum sensing peptide EntF* promotes colorectal cancer metastasis in mice: a new factor in the host-microbiome interaction. BMC Biology, 2022, 20(1):151.
Yang HY, Choi GH, D’Hondt M, et al. Robotic and laparoscopic right anterior sectionectomy and central hepatectomy: multicentre propensity scorematched analysis. British Journal of Surgery. 2022;109(4):311-4.
Zimmitti G, Sijberden JP, D’Hondt M, et al. Indications, trends, and perioperative outcomes of minimally invasive and open liver surgery in non-obese and obese patients: An international multicentre propensity score matched retrospective cohort study of 9963 patients. International Journal of Surgery. 2022;107:106957.
Het is weer zover. Een nieuw jaar! En dan duiken meteen de eerste verplichtingen op: iedereen die u deze maand tegen het lijf loopt, een gelukkig nieuwjaar wensen. Een gebruik waar niemand aan ontkomt, want iemand géén gelukkig nieuwjaar wensen, is alsof u hem of haar een óngelukkig nieuwjaar toewenst. En zeg nu zelf, dergelijke imagoschade, uitgerekend zo vroeg op het jaar, kunnen weinigen zich permitteren, dus ook u niet. Dus gewoon doen.
Maar wat wensen we elkaar eigenlijk toe als we “beste wensen” zeggen? Niemand weet het. Doe de test maar eens: Als iemand straks “beste wensen” tegen u zegt, reageer dan met: “A ja? En welke dan?” Vervolgens laat u die persoon eventjes worstelen met de ongemakkelijke stilte die volgt… Fantastisch toch!
Ook de wens “gelukkig nieuwjaar” is voor mij een groot mysterie. “Gelukkig” komt van het woord “geluk”, dat dan weer afgeleid lijkt te zijn is van het werkwoord “lukken”. Wenst u iemand “gelukkig nieuwjaar”, dan wenst u hem of haar taalkundig gezien “een jaar waarin alles lukt”. Toch ook maar raar? Iemand iets toewensen waarvan u nu al weet dat dit nooit zal gebeuren!?
Meer nog: wie wil nu een jaar waarin werkelijk alles lukt? Want lukken valt niet op als mislukken niet bestaat. En als lukken toch niet opvalt,
dan is er geen reden om intens geluk te voelen. Daar zit je dan, met al je vreugdeloze successen, een jaar lang.
Daar dacht ik dus aan, terwijl ik tijdens de vorige jaarwisseling een fles champagne ontkurkte. Eigenlijk insinueert de wens “gelukkig nieuwjaar” ons dat we enkel gelukkig kunnen zijn als iets lukt. Alsof alles altijd moet lukken om gelukkig te zijn. Toch jammer? Want het leuke aan iets dat níét lukt, is net dat er hoop overblijft. Hoop dat het een volgende keer misschien wél lukt.
Zo staarde ik wat voor me uit, terwijl het laatste vuurwerk de lucht in knalde, en 2023 van start ging.

Niet-ongelukkig zijn als iets níét lukt, zou dat ook bestaan? En hoe noemen we dat dan? Content zijn? Een mooi woordje, “content”: authentiek, eenvoudig, beetje Frans, maar jammer genoeg kan ik het zelf niet vaak meer gebruiken, zonder de voorspelbare verwijzingen naar de kont te moeten aanhoren. Misschien is “tevreden zijn” een betere keuze. Ook een tof woord, want in “tevreden” zit het woord “vrede.” Misschien moeten we dat elkaar maar toewensen: een tevreden nieuw jaar.
Met veel hoop enzo. En vrede.