
7 minute read
Densfraktur: Forslag til ny behandlingsalgoritme
Densfrakturer er den vanligste typen nakkefraktur hos eldre pasienter, og det finnes ingen etablert konsensus for valg av behandling. Etterlevelsen av behandlingsanbefalinger for densfrakturer er lav. En studie fra Oslo universitetssykehus med analyse av 500 pasienter danner grunnlaget for forslag til en ny behandlingsalgoritme for densfrakturer.
SYED ALI MUJTABA RIZVI, EIRIK HELSETH, HEGE LINNERUD
NEVROKIRURGISK AVDELING, OSLO UNIVERSITETSSYKEHUS – ULLEVÅL
KORRESPONDANSE: SYED ALI MUJTABA RIZVI – ALIRIZVI@LIVE.NO
Vi skrev om densfrakturer i Kirurgen i 2017, med preliminære resultater som indikerte at vår etterlevelse av de behandlingsanbefalinger som finnes var lav. Kort repetert er densfraktur (brudd i andre nakkevirvel) hyppig og utgjør omtrent 20% av alle traumatiske nakkefrakturer. Forekomsten øker med alderen og er den vanligste nakkeskaden hos eldre. Traumemekanismen er i de fleste tilfellene fall fra egen høyde (lavenergi traume). Densfraktur inndeles i type I, II og III (Figur 1). Type I er fraktur gjennom tuppen av dens og er isolert en stabil fraktur. Ved type II er frakturen i basen av dens, mens ved type III går bruddlinjen gjennom corpus eller leddflater av andre nakkevirvel. Type II og III brudd er ansett som ustabile frakturer (1, 2).
Inntil nylig ble primær kirurgisk behandling anbefalt for densfraktur type II og III med betydelig feilstilling av densfragmentet uavhengig av pasientens alder, og for alle densfrakturer type II hos pasienter ≥50 år uansett stilling eller akse. Hovedargumentet for denne anbefalingen er påvist lav benet fusjonsrate (benet tilheling etter brudd) etter kun ekstern stabilisering (nakkekrage – Figur 2), spesielt for type II fraktur (Figur 3). Denne anbefalingen har nylig blitt utfordret, i hovedsak på grunn av betydelig kirurgisk risiko hos eldre og ofte alvorlig komorbide pasienter. De fleste pasienter med densfraktur er i aldersgruppen 65 til 85 år. Noen nyere studier har antydet at eldre kan oppnå en stabil tilheling av frakturkomplekset etter 12 til 16 uker med ekstern immobilisering uten benet fusjon. Hypotesen er at det danner seg kraftige bindevevsdrag som stabiliserer frakturområdet og hindrer bevegelse (fibrøs fusjon) (3-5). Imidlertid kan man hos noen se en patologisk bevegelse, ofte ledsaget av nakkesmerter, etter endt ekstern immobilisering (pseudartrose). Disse pasientene vil i de fleste tilfeller trenge kirurgisk fiksering (Figur 4). Det har vært uklart hvor mange eldre med dens fraktur type II som etter ekstern immobilisering oppnår stabil fusjon i form av benet fusjon eller fibrøs fusjon, og hvor mange som ender med pseudartrose og sekundær kirurgisk fiksasjon. Det har også vært knyttet stor usikkerhet til om pasienter med fibrøs fusjon har øket risiko for dislokasjon på sikt og derav sekundær ryggmargskade. En annen bekymring har vært om fibrøs fusjon over tid er forbundet med mer nakkesmerter enn benet fusjon. Det har derfor vært viktig å få avklart om fibrøs fusjon av dens fraktur på lang sikt gir like gode resultater som benet fusjon.

FIGUR 1: Inndeling av type densfraktur. FIGUR 2: MIAMI nakkekrage. ©Össur 2021
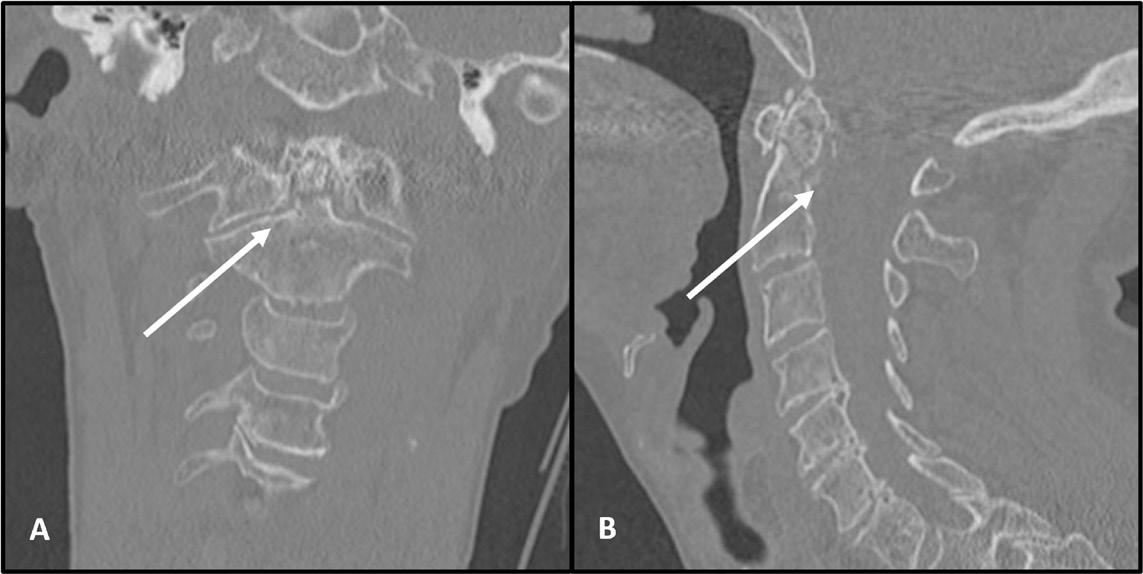
FIGUR 3: CT av densfraktur type II, coronal snitt (A) og sagittal snitt (B). Samtykke innhentet fra pasient.

FIGUR 4: Noen av de hyppigst brukte operasjonsmetoder for å stabilisere densfraktur. Fremre osteosyntese med densskrue (A), cerclage wire med bengraft (B), bakre osteosyntese ad modum Harms (C), occipitocervical bakre osteosyntese (D). Samtykke innhentet fra pasientene.
Vi har nylig gjennomført en populasjonsbasert prospektiv registrering av alle traumatiske densfrakturer i befolkningen i Helse Sør-Øst (2015-2018) hvor vi fant en forekomst av densfrakturer i sørøst Norge på 2,8/100 000 personer/år (5). Medianalderen til pasientene var 80 år, og 83% var ≥65 år. Alvorlig komorbiditet før skade forelå hos 2/3 av pasientene, og 1/3 var i behov av hjelp til daglige gjøremål. Akutt ryggmargskade som følge av densfraktur ble registrert hos 4%. Densfraktur type II ble funnet hos 59% og type III hos 41%. Ingen densfraktur type I ble påvist. Den primære behandlingen var nakkekrage hos 79% av pasientene og åpen kirurgisk fiksering hos 21%. Etterlevelsen av behandlingsanbefalingene for densfraktur type II var lav, og hovedavviket var lite bruk av primær kirurgisk behandling hos eldre pasienter. Alvorlig komorbiditet og høy alder var de viktigste årsakene til beslutningen om å avstå fra kirurgisk fiksering av densfraktur type II (5). Etterlevelsen av behandlingsanbefalingene for densfraktur type III var høy.
Hovedargumentet for å være liberal med kirurgisk fiksasjon hos pasienter med densfraktur type II har som nevnt

FIGUR 5: Densfraktur type IIB som er operert med fremre osteosyntese med densskrue, preoperativt (A) og postoperativt (B) bilde. Samtykke innhentet fra pasienten.
vært kunnskapen om at dette fører til flere pasienter med radiologisk benet fusjon, og en bekymring om at manglende benet fusjon kan medføre et dårligere klinisk utfall på grunn av kronisk instabilitet, med større risiko for senere utvikling av ryggmargsskade og økt forekomst av kronisk sterke nakkesmerter (Figur 5).
I en observasjonell studie fra Oslo universitetssykehus med 494 pasienter med densfraktur (2009-2017) var det registrert 282 pasienter med type II og 212 pasienten med type III. Drøyt 77% av alle pasientene var ≥65 år (WHO definisjon på eldre) og 62% hadde alvorlig komorbiditet. Primærbehandling av pasienter med densfraktur type II var ekstern immobilisering hos 69% og kirurgisk behandling hos 31%. For densfraktur type III var tallene henholdsvis 95,3% og 4,7%.
Ved langtidsoppfølging av pasienter med densfraktur type II påviste vi benet fusjon hos 39,2%, fibrøs fusjon hos 57,3% og pseudartrose hos 3,5%. Ingen pasienter hadde utviklet ryggmargskade (myelopati) på grunn av sekundær glidning av frakturkomplekset. Det var ingen signifikant forskjell mellom den primære kirurgiske fiksasjonsgruppen og den primære konservative behandlingsgruppen med hensyn på andel pseudartrose (manglende benet fusjon med patologisk bevegelighet) eller grad av nakkesmerter hos pasienter med densfraktur type II. Resultatene viser at fibrøs fusjon (manglende benet fusjon uten patologisk bevegelighet) er et akseptabelt og godt resultat etter densfraktur type II hos eldre, tilsvarende benet fusjon (6). Det vil si at de fleste eldre med densfraktur type II som har høy forventet operativ risiko på grunn av betydelig komorbiditet, trygt kan behandles med ekstern immobilisering, altså nakkekrage. Som tidligere nevnt var primærbehandlingen av pasienter med densfraktur type III ekstern immobilisering hos 95%. Langtidsoppfølging av disse pasientene viste høy benet fusjonsrate (95,7%), lav forekomst av sterke kroniske nakkesmerter og ingen pasienter hadde utviklet ryggmargskade (myelopati) på grunn av sekundær glidning av frakturkomplekset (7). Vi tolker dette dithen at ikke-kirurgisk behandling av densfraktur type III fortsatt bør være første valg hos de fleste pasienter.
Alle pasienter som gjennomgår behandling for densfraktur bør kontrolleres rutinemessig med radiologisk og klinisk oppfølging, da noen pasienter vil være i behov av ny eller endret behandling i forløpet. I vår totale pasientkohort hadde 8,1% av de primært kragebehandlede pasientene behov for endring i behandling til sekundær kirurgi, og 7,2% av de primær-opererte pasientene var i behov av reoperasjon. Vår anbefaling er CT og klinisk kontroll etter 1, 4 og 12 uker, og etter dette kun på klinisk indikasjon.
Basert på våre og andres studier er det klart at behandlingsanbefalingene for densfrakturer, spesielt type II, bør revideres (3, 4, 6). Komorbiditet og alder bør inkluderes i beslutningstreet. Alternativt til komorbiditet og alder kan man bruke et mål for pasientens skrøpelighet (frailty) – ett mål på pasientens fysiologiske reservekapasitet. Pasientens fysiologiske reservekapasitet har mye å si for kirurgisk morbiditet og mortalitet (8-10). Per i dag mangler vi standardiserte skrøpelighetsmål til bruk i denne pasientgruppen, men vi håper og tror at dette vil komme.
Manglende vektlegging av alder, komorbiditet, skrøpelighet og fibrøs fusjon er sannsynligvis mye av årsaken til at retningslinjene er kontroversielle og at klinisk praksis

FIGUR 6: Forslag til ny behandlingsalgoritme for densfrakturer. Denne er ikke validert.
varierer. På bakgrunn av våre forskningsresultater ved densfraktur-behandling fra Oslo universitetssykehus har vi utarbeidet et forslag til ny behandlingsalgortime for traumatiske densfrakturer (Figur 6). Dette gjelder ikke de patologiske densfrakturene.
Det er mange pasienter som trenger en multidisiplinær vurdering av om de kan være aktuelle for kirurgi. En anestesiologisk og kirurgisk totalvurdering av pasientens alder, komorbiditet og skrøpelighet vil være grunnlaget for om pasienten er egnet til kirurgi, og til en valgt operasjonsmetode. I denne foreslåtte behandlingsalgortimen for densfraktur er det noen særskilte faktorer som kan påvirke behandlingsvalg, såkalte modifiers: • benet status ikke egnet for operasjonsmetode som for eksempel uttalt osteoporose, sklerose i dens eller degenerative bencyster • tilliggende nivå med instabilitet i behov av kirurgi • manglende evne til etterlevelse ved kragebehandling Algoritmen er foreløpig ikke validert i en prospektiv studie. Vår foreløpige vurdering er at ved bruk av denne algoritmen kan man oppnå tilfredsstillende varig stabilitet, samt unngå anestesiologisk og kirurgisk risiko hos en stor andel av eldre og skrøpelige pasienter med densfraktur. En forutsetning for bruk av algoritmen er at pasientene følges med et standardisert kontrollregime. Under disse forutsetninger indikerer våre resultater at dette medfører en trygg og hensiktsmessig håndtering av disse pasientene.
Takk til Nevroradiologisk avdeling OUS Ullevål for anledning til bruk av bilder fra radiologiske undersøkelser som illustrasjoner i denne artikkelen.
REFERANSER: På grunn av tidsskriftets omfang har vi besluttet å ikke trykke referanselisten i papirutgaven. Den finner du i nettutgaven av artikkelen på kirurgen.no









