INVESTIGACIÓN CLÍNICA Tratamiento de mordida cruzada anterior, simple y predecible
SONRIENDO AL FUTURO Manejo de mordida abierta anterior con brackets 0 grados

dentistaypaciente.com





CASO CLÍNICO

Corrección de recesión gingival y apiñamiento sin extracciones

ENCICLOPEDIA ODONTOLÓGICA
Corrección de mordida profunda con péndulo de Hilgers y microtornillos
ESTUDIO

¿Cuántos implantes son necesarios para una sobredentadura maxilar?

No. 177/Mayo 2023 Latindex 17964 $50.00 MX ISSN: 1455-020X
177 Revista
¿ESTÁS LISTO PARA BRUSH HOUR BY CURAPROX?

























CURAPROX KIDS



MANTEN LAS
CURAPROX KIDS MANTEN LAS
CARIES FUERA
CARIES FUERA
Compacto, suave y e ciente.
Compacto, suave y e ciente.
Te presentamos: el increíblemente suave cepillo de dientes para una limpieza a fondo.
Te presentamos: el increíblemente suave cepillo de dientes para una limpieza a fondo.

Preparados para la placa con una buena salud oral.
Preparados para la placa con una buena salud oral.
• Ca b ezal extra compac to y ligeramente inclinado
• Ca b ezal extra compac to y ligeramente inclinado
•5,500 Curen® cada uno de 0.09 mm de diámetro.
lamentos nos
lamentos nos
•5,500 Curen® cada uno de 0.09 mm de diámetro.
•Para niños de 4 – 12 años
•Para niños de4 – 12 años

•Desarrollado y fabricado en Suiza
•Desarrollado y fabricado en Suiza
NUEVO
Modelo: Merari Rojas
NUEVO NUEVO
Las enzimas fortalecen sus defensas naturales contra las caries.
• Contiene 1450 ppm de úor.
• Para los niños a partir del primer diente.
• Anticaries.
• Control de placa.
• Antisarro
• Remineralizante
• Previene a as y úlceras.
• Previene boca seca/ xerostomía.
• No es abrasiva (RDA-40).
• Sin Lauril sulfato de sodio (SLS), ni detergentes dañinos.
• Sin parabenos.
• Sin microplásticos

• Sin triclosán.





¿Sabías que tu cajita se convierte en un tipodonto?

@curaproxmexico
NUEVO
Mayo 2023
Se va a realizar la 76 AMIC, la exposición dental más grande del mundo de habla hispana, del 3 al 7 de mayo en el WTC de la Ciudad de México. Tendremos, como siempre, nuestro stand donde podremos atender a todos nuestros amigos, colaboradores y nuevos suscriptores.

El gobierno de los Estados Unidos decretó dar por terminada, de manera unilateral, la pandemia por COVID-19 en su territorio. De manera unilateral, porque la ONU no lo ha hecho. Incluso ha reiterado que la pandemia sigue siendo una emergencia de salud pública, de preocupación global.
A decir de la Dra. Laurie Ann Ximénez-Fyvie, esto es de extrañar porque los Estados Unidos, así como México, están dentro de los 5 países en que se manejó peor la pandemia y es uno de los países con mayor número de fallecimientos en el mundo. Incluso, la pandemia a nivel mundial ha cobrado la escandalosa cantidad de 12 millones de vidas.
Aquí en México, ya no se han actualizado datos sobre la pandemia desde el año pasado, e incluso ya se menciona lo menos posible. Si las autoridades no dan por terminada de manera oficial la pandemia, la gente ya lo ha hecho. Ya son pocos los que utilizan los cubrebocas en espacios públicos, ya sean abiertos o cerrados y no llevan a cabo las demás recomendaciones. Así también se olvidará el fracaso de la vacuna Patria, la vacuna mexicana que se había prometido que estaría lista para el 2021. Se decía que era un desarrollo mexicano, pero se desarrolló en Estados Unidos y la verdad es que, a la fecha, no está disponible.

Queremos felicitar a los maestros y a todas las mamás que festejan su día este mes, aunque para las mamás, cada día del año es su día.
¡Síganse cuidando!
Dentista y Paciente 2 Editorial Editorial
Mtro. Carlos Adolfo Espinosa García Especialidad en Odontología Legal y Forense Maestría en Odontología










22 | INVESTIGACIÓN CLÍNICA

Tratamiento de mordida cruzada anterior, simple y predecible

6 Contenido Dentista y Paciente
Editorial Renascence S.A. de C.V.
Publisher
Patricia López Guerra patricia.lopez@dentistaypaciente.com
Jaime Francisco Martínez Aceves† jmartinez@dentistaypaciente.com
Directora Editorial
Mariangel Martínez López mmartinez@dentistaypaciente.com
Director de Arte y Diseño
Jesús Salas Pérez jesasez@dentistaypaciente.com
Coordinador Editorial
Marco A. Vergara Salgado marversa@dentistaypaciente.com

Ejecutivos Comerciales y de Negocios
Carlos Martínez García, Gabriela Dolorez Ocadiz, Edson Aarón Hernández
Producción y Circulación
Edson Aarón Hernández
Fotografía e Ilustraciones
Editorial Renascence
Suscripciones
Edson Aarón Hernández
Preprensa e Impresión
Offset Impresión Creativa S.A de C.V.
Distribución
Comercializadora GBN S.A. de C.V.
Calzada de Tlalpan #572, desp. C-302, col. Moderna
Contabilidad y Administración
Lic. Renato Muñoz
director científico
Dr. Carlos Espinosa García Especialista en Odontología Legal y Forense consejo editorial
Dr. Francisco Javier Diez de Bonilla Calderón
Catedrático de la F.O de la UNAM
Dr. Francisco Magaña Moheno
Centro de Especialidades Odontológicas
Javier Portilla Robertson
Exdirector de la Facultad de Odontología de la UNAM
Especialista en Patología Bucal
177. Mayo 2023 Contenido 7 34 | SONRIENDO
Manejo de mordida abierta anterior con
0 grados 44 | CASO CLÍNICO Corrección de recesión gingival y apiñamiento sin extracciones
AL FUTURO
brackets
Dentista y Paciente
C.D.E.O. Arturo Alvarado Rossano† Profesor y Especialista en Ortodoncia y Ortopedia Craneofacial en la Facultad de Odontología. UNAM. Asesor Académico y Coordinador de Difusión de la AMOCOAC.
C.D. Manuel García Luna y González Rubio Dra. Ana Gabriela Carrillo Varguez Coordinadora de la especialidad en endodoncia UABC Tijuana. Coordinadora de Investigación y Posgrado F.O. UABC
M.C. Ernestina Santillana Marín Subdirectora de CISALUD UABC
William James Maloney, D.D.S. Clinical Associate Professor New York University
universidad anáhuac méxico norte
C.D. Carlos Robles Bonilla Coordinador de la Licenciatura de Cirujano Dentista
C.D. Sergio Antonio Ojeda León Profesor Titular de Odontopediatría de la Licenciatura de Cirujano Dentista
C.D. Bernardo Grobeisen Weingersz Profesor Titular de Clínica Integral de la Licenciatura de Cirujano Dentista
C.D. Norma Ibañez Mancera. Profesora Titular de Patología Bucal de la Licenciatura de Cirujano Dentista
Dirección del Derecho de Autor certificado de reserva al uso exclusivo no. 04-2008022718312200-102 con fecha 27 de Marzo del 2008. Gobernación de la H. Comisión Calificadora de Publicaciones y Revistas Ilustradas, certificado de licitud de contenido 5328, certificado de licitud de título 7411, franqueo pagado, publicación mensual permiso no. PP09-02106, SEPOMEX. Las opiniones expresadas en los artículos y en los anuncios publicados no significan de ninguna manera juicios, criterios, ideas o cualquier otro concepto por parte de la editorial; reflejan únicamente las ideas y pensamientos de sus autores. Los artículos, entrevistas, resúmenes, publirreportajes, fotografías y cualquier otro material son exclusivos de la editorial, y no se autoriza la reproducción total o parcial por ningún medio sin previa autorización del editor. Para cualquier asunto relacionado con suscripción, distribución, comercialización, anuncios, contenido u otro propósito, favor de dirigirse a la editorial. Impreso en Offset Impresión Creativa S.A de C.V.
Dentista y Paciente® Publicación mensual correspondiente al mes de MAYO DE 2023. editada por Editorial Renascence S.A. de C.V., Rancho Jigüingo 29, Prado Coapa, Ciudad de México, 14350. tel. 56846632, fax 56793656. Distribuida en locales cerrados, depósitos dentales, universidades, congresos y exposiciones. Editora responsable: Mariangel Martínez López. Fotoarte de portada: Editorial Renascence.
distribución certificada por el padrón nacional de medios impresos de la dirección general de medios impresos de la secretaría de gobernación no. 007-136. www.gobernacion.gob.mx
8 Contenido
52
ODONTOLÓGICA
Corrección de mordida profunda con péndulo de Hilgers y microtornillos
62
¿Cuántos implantes son necesarios para una sobredentadura maxilar?


Osteorradionecrosis de los maxilares: etiología y prevención.
Parte 1
177. Mayo 2023 Contenido 9
| ENCICLOPEDIA
| ESTUDIO
56 | PUNTO DE VISTA
Principios biomecánicos en el tratamiento de fracturas faciales

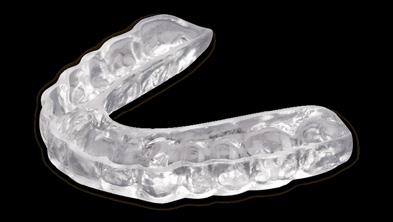
Comfort H/S™ Bite Splint es una guarda diseñada para aliviar el dolor y los daños causados por el bruxismo o el apretamiento severo de los dientes. Es la guarda más prescrita debido a su comodidad y ajuste. Se compone de dos capas: una capa interior de poliuretano suave de 1 mm y una capa exterior de copoliéster rígido de 3 mm. La superficie interna blanda descansa cómodamente contra el diente y las encías, mientras que la superficie oclusal rígida proporciona durabilidad.


LL AME AL 8 0 0 - 2 12 -9080
O ESCANEE ESTE CÓDIGO QR
177. Mayo 2023 13
DENTAL
MK T- 013186 1 m x .glid ewelld ent al.com/promociones/guardas GLMX-1949340 - 051622 ES
¡SU LABORATORIO
DE CONFIANZA!
Fabricada con materiales Envíos GRATIS a todo México
Dra. Nadia Rodriguez




Dentista y Paciente 22 Investigación clínica Fotoarte: Editorial Renascence | Fotografía: AdobeStock
Tratamiento de mordida cruzada anterior, simple y predecible Dos casos
La mordida cruzada anterior (MCA) es el término que usamos para describir una anomalía de la oclusión en el plano anteroposterior donde los dientes inferiores están delante de los superiores.1 Tiene una incidencia reportada de 4-5% y generalmente se hace evidente durante la fase temprana de dentición mixta.2 La MCA es de gran preocupación, tanto para los padres como para los tratantes siendo precedente de serias complicaciones dentofaciales. Para la corrección de estas anomalías, existe una diversa gama de modalidades de tratamiento. No existe un tratamiento único, sino un rango de opciones que pueden ir de los más sencillos a los más complejos. Este artículo refiere 2 casos de MCA, dentaria y funcional. En el primero, el arco palatino demostró una aplicación sencilla, fiable y un patrón importante de efectividad, y en el segundo, el ajuste dentario comprobó la corrección de mordida y eliminación de hábito funcional.
Palabras clave: mordida cruzada anterior (MCA), arco palatino, ajuste dentario.
177. Mayo 2023 23 Tratamiento de mordida cruzada anterior, simple y predecible
Jorge Hernández Sánchez. Cirujano Dentista por la Universidad Nacional Autónoma de México. Especialidad en Ortodoncia.
La MCA obedece a diferentes factores etiológicos: interfe rencia entre los incisivos provocando un desplazamiento anterior de la mandíbula, el trauma a los incisivos con desplazamiento del brote del diente permanente, exfoliación de los incisivos primarios con la desviación a palatino del incisivo permanente ocasionando el colapso de la premaxila, dientes supernumerarios, odontomas, patrones congénitos anormales de erupción y perímetro de arco deficiente. mencionándose en la literatura que el factor etiológico más común es la falta de espacio para los incisivos permanentes, los incisivos superiores se mantienen linguales a la línea del arco dental y erupción hacia la mordida cruzada, usualmente involucra uno o más dientes: el perfil facial es recto en oclusión céntrica y relación céntrica, relación molar y canina clase I. En el análisis cefalómetrico los ángulos SNA, SNB, ANB son normales.3
La MCA es de muy buen pronóstico y debe ser corregida tan pronto sea posible, muchos autores han sugerido que una MCA o una MCA funcional puede desarrollar una MCA esquelética;4 si las MCA no se corrigen oportunamente, los incisivos superiores continúan su erupción por lingual de los inferiores ejerciendo sobre estos un componente anterior de fuerza al ocluir y repercutir en un movimiento de adelantamiento mandibular al momento del cierre provocando de inmediato una “mordida trabada” con una pobre función muscular labial y facial, función masticatoria deficiente, abrasiones en la corona clínica de incisivos superiores e inferiores, problemas e inflamaciones en el tejido periodontal y de soporte e incluso pérdida de espacio por migración del diente adyacente. En muchos casos es notoria en la parte anterior de la
cavidad bucal por la apariencia hundida del labio superior.
Las siguientes son las razones para realizar un tratamiento de ortodoncia preventiva a una edad temprana:
• Evita que una maloclusión dental se convierta en esqueletal.
• Permite que el crecimiento del cráneo, la cara y la mandíbula se produzca sin desviaciones.
• Evitar desviaciones en las funciones de respiración, deglución, masticación y postura.5
El objetivo del tratamiento en dentición primaria y mixta temprana es equilibrar la oclusión, favoreciendo un desarrollo armónico, evitando y reduciendo la complejidad del tratamiento en dentición permanente, el cual puede llegar a ser muy invasivo involucrando ortodoncia y técnicas quirúrgicas.6 Siendo esta etapa propicia para el tratamiento de las mordidas cruzadas, pues en ellas es mucho más factible normalizar las relaciones transversales al promover un correcto desarrollo de la oclusión, pudiendo corregirse con un buen diagnóstico, un plan de tratamiento adecuado y el seguimiento eventual a través de la etapa de desarrollo y crecimiento de los pacientes.
Caso 1
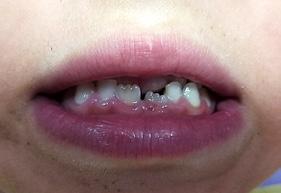
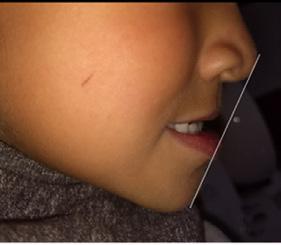
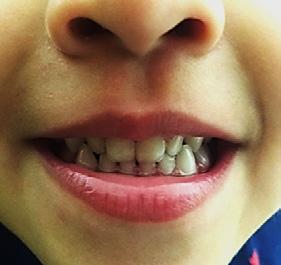
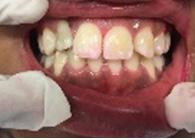
Paciente de 4 años y 8 meses, femenino que se presentó acompañada de su madre para valoración y consulta, presentando dentición mixta y movilidad clase 3 en el diente 71 y caries en diente 72, normoclusión molar y mordida cruzada anterior (Figura 1). Se realizó el plan de tratamiento integral, señalando la necesidad de llevar a cabo la exodoncia y la restauración. Dada la característica clínica presentada, se le conminó a la madre a atender ortodóncicamente a
Dentista y Paciente 24 Investigación clínica
Figura 1. Figura I. Exodoncia del 71 y caries proximal en diente 72.

la niña de manera próxima inmediata, la cual refirió solo la asistencia para la atención de la exodoncia del deciduo 71, así como la atención de la caries del deciduo 72. La paciente cooperó adecuadamente catalogándola como Tipo IV (+ +) según la clasificación de la conducta Frankl y Wright.7 Se realizaron ambos procedimientos, acordando programar cita para estudios de ortodoncia tras los tratamientos de rutina. Sin embargo, la madre la presentó nuevamente hasta 8 meses después, señalado que tras “caerse” los dientes 51 y 61 “habían salido mal los nuevos”, confirmando la presencia de las posibles anomalías ya previstas, y con mordida cruzada unilateral izquierda, por lo que se le planteó nuevamente la atención ortodóncica a la cual finalmente accedió.
Tratamiento
Es importante diferenciar un problema esquelético de una mordida cruzada debido a un desplazamiento dental.
Tipos:
• Mordida cruzada anterior dentaria.

• Mordida cruzada anterior funcional (pseudo clase III).
• Mordida cruzada anterior esqueletal.8
El diagnóstico rebela una mordida cruzada anterior dentaria, debido a esta naturaleza, se designa una terapéutica sencilla viable y económica, decidiendo el empleo de aparatología semifija. El plan de tratamiento fue explicado al tutor y a la paciente, obteniendo la aprobación del mismo.
Se plantearon los principios postulados por el ortodoncista español Pedro Planas, que creó y desarrolló una técnica de tratamiento que denominó “rehabilitación neuro oclusal” (RNO). Según Planas, el correcto contacto de las piezas dentarias superiores e inferiores son las guías para otras estructuras faciales, las cuales incluyen los huesos, los músculos y las articulaciones temporomandibulares, que trabajan sincrónicamente para permitir la función de la masticación. Esto hace que todas estas estructuras crezcan y se desarrollen de manera adecuada. Para solucionar a mediano y largo plazo deformidades faciales y alteraciones del crecimiento craneal, entender las repercusiones futuras de la nula atención para estos casos promueve menores dificultades en la atención de los mismos.9 llevando con ello a la toma de decisión de tratamiento, basada en el uso de un arco palatino.
La filosofía Moulin provee la posibilidad de utilizar arcos adaptados a las caras palatinas con una ejecución de fuerza mecánica ligera y controlada, mediante la cual se aplicará una biomecánica de desplazamiento vertical del diente 21(>) y 11. Los alambres de TMA estructuralmente contienen titanio en fase β , molibdeno y zirconio en una estructura fijada a alta temperatura que proporciona unas propiedades elásticas muy singulares e intermedias entre los aceros y las aleaciones típicas del níquel-titanio.
Dentista y Paciente 26 Investigación clínica
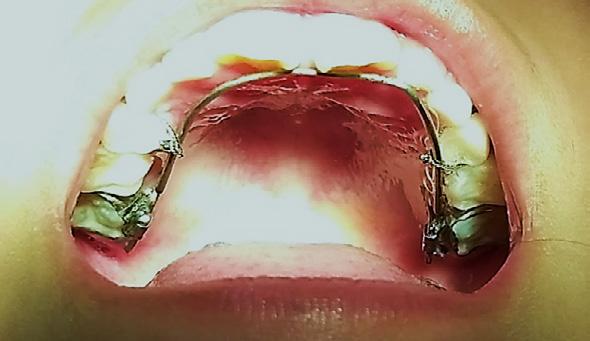
Figura 2. Análisis de modelos.
Figura 3. Arco Moulin confeccionado con TMA, con apoyo requerido en las caras palatinas de los dientes superiores, a su vez se cuidó de la posibilidad de que, al paso de los días de tratamiento, este no interfiriera de manera negativa en los contactos anteriores y que estuviera sujeto adecuadamente.
Su ventaja respeto a estos es que permiten la introducían de dobleces y pueden ser incluso soldados.
Procedimiento
Toma, medición y montaje de modelos de trabajo (Figura 2). En oclusión céntrica se obtiene una sobremordida horizontal positiva de 1 mm con una relación molar clase I. Se confeccionó el arco con un calibre con alambre TMA 0.032 impreso sobre las caras palatinas de los dientes 11 (>) y 21 en el modelo, con el objetivo de ejercer un movimiento de vertical anterior de 2.5 mm sobre los dientes ya en boca. Se colocaron módulos de separadores interdentales y se aplicó flúor. En la cita de inicio de tratamiento, se cementaron las bandas ya con las cajas palatinas soldadas sobre las cuales se posiciono el arco de alambre TMA calibre 32; hay que recordar que es obligatorio
pulir cuidadosamente las puntas del alambre TMA, dejándolas romas para evitar irritación en la lengua de los pacientes, común en pediátricos, así como el adosamiento y calibración de las bandas. Se descansó sobre las caras palatinas el alambre del arco a 3 mm del cíngulo de los dientes 11 y 21, fijándose con alambre número 8, entorchado, sujetando con amarre firme, circunscrito a la corona de los dientes 54 y 64, cuidando de no provocar movilidad, avulsión o situación periodontal negativa (Figura 3), recordando que los omegas de los arcos deben de quedar separados de la mucosa de 1 a 2 mm después de ser ligados para no lesionar la encía.

Tratamiento
de mordida cruzada anterior, simple y predecible
Es importante diferenciar un problema esquelético de una mordida cruzada debido a un desplazamiento dental.
Protocolo de activación
Se retiro el arco cada 72 horas, activando los omegas, abriéndolos ligera y simétricamente generando el contato propicio del arco con la cara
palatina para generar la rotasión y protrución del diente 21, así como del 11 en su momento. El control a las 2 semanas demostró el acomodo correcto de los dientes centrales superiores, propiciando el avance deseado y los contactos apropiados entre los bordes incísales (Figura 4). Se mantuvo el aparato una semana posterior, con evaluación cada 72 horas para el sostenimiento del movimiento logrado. No hubo modificación o alteración de la clase I molar, tampoco en el ancho intermolar e intercanino superior, siendo que la corrección de la mordida cruzada vestibular se realizó a expensas de modificaciones anatómicas dentarias solamente. A pesar de la colocación del amarre con el alambre entorchado, tampoco hubo movilidad de los deciduos o alteración de su periodonto.
Caso 2
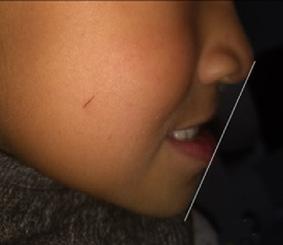
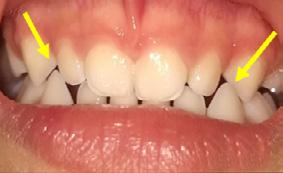
Paciente de 2años y 4 meses, femenino que fue presentada para valoración y consulta, primera dentición y sin caries, presentando hábito pernicioso de protrusión mandibular; normoclusión molar con mordida cruzada anterior (guía canina alterada) (Figura 5). La paciente presentó durante la valoración y consulta una conducta tipo I (- -) según la clasificación de la conducta Frankl y Wright. Mediante una cuidadosa valoración del caso, dada la situación habitual negativa, se diagnosticó como MCA funcional. El plan de tratamiento basado en la posibilidad de realizar un procedimiento práctico y adecuado fue el de realizar solo un ligero y cuidadoso desgaste de los puntos de contacto en la cúspide canina y distal de

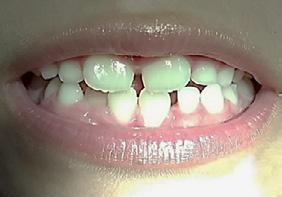
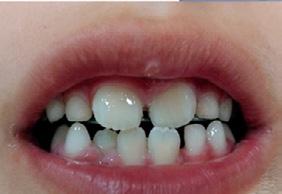
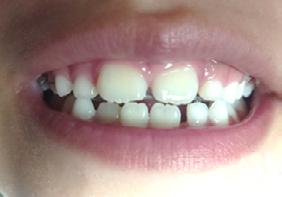
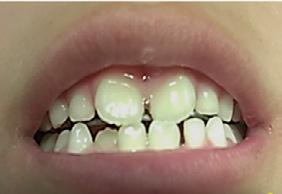
Dentista y Paciente 28 Investigación clínica
.5 mm. En la cita subsecuente se observó el objetivo buscado mediante el asentamiento más ideal de la guía canina. La madre
Figura 4. A) 72 horas posterior a la colocación. B) Primera activación. C) Segunda activación. D) Avance, tercera cita.
A A C B D C B D
Figura 5. A) Posición de los caninos inferiores alterando la guía. B) Guía canina liberada tras el ajuste oclusal en ambas cúspides caninas inferiores. C) Protrución del labio. D) Retrución de labio una semana después.

reportó la eliminación gradual de la parafunción.
Discusión
Los diversos tratamientos sugeridos en la literatura para la corrección de la mordida cruzada anterior incluyen diferentes aparatos, tanto fijos como removibles con fuertes fuerzas intermitentes o fuerzas ligeras continuas. El tratamiento de estas anomalías puede ser de las más fáciles si se realiza en edades tempranas buscando como objetivo primordial una oclusión normal, morfológicamente estable a largo plazo, funcional y estéticamente aceptable; pero si no se corrige, se puede convertir en uno de los problemas más difíciles, por las distrofias de las bases óseas que puede ocasionar y que serían irreversibles. El éxito de estos tratamientos radica fundamentalmente en el momento en que se detecte y en una correcta selección del caso. Mato, en su estudio, refiere que la totalidad de las MCAS fueron
corregidas fundamentalmente en la primera semana de tratamiento, el resto dentro de los otros 15 días y su uso nunca excedió de los 21 días. Por lo tanto, se sugirió que el manejo temprano de la mordida cruzada anterior en este tipo de casos sea exitoso en la mayoría de los casos de los pacientes jóvenes tratados en su estudio.10 Ambos casos presentados en este artículo entran en el parámetro, confirmándolo.
Conclusiones
La corrección de mordida cruzada anterior será exitosa en el caso que los factores como el estadio de crecimiento, el crecimiento remanente, dirección del crecimiento sea guiado correctamente con supervisión a mediano y largo plazo (Figura 6 y 7), evitando menor riesgo de progresión a una verdadera maloclusión clase III y proveyendo de resultados más estables. De forma general se puede concluir que el arco palatino tipo Moulin en la corrección de esta anomalía demostró patrón importante de efectividad, lo que conlleva a recomendarlo como una opción rápida y con una relación costo-beneficio aceptable, siendo su utilización de manejo sencillo y práctico. En cuanto al desgaste dentario, es necesario identificar la causa, y además evaluar la cooperación del paciente para llevarlo a cabo.
Dentista y Paciente 30 Investigación clínica
Figura 6. Valoración un año posterior al tratamiento del caso I, ligera desviación de línea media y el acomodo natural del diente 22.
Figura 7. Dos meses después de la liberación de la guía canina. A B


Referencias
1. Mato G. A., Pérez M.L., Rodríguez F. M. del C., González G. A. Mordida cruzada anterior y tratamiento en la atención primaria. Ciencias Médicas de Pinar del Río. 2016;(20 (4):458-464.
2. Sule Bayraka Emine, Sen Tunca. Treatment of Anterior Dental Crossbite Using Bonded Resin-Composite Slopes: Case Reports European Journal of Dentistry.2008;(2) 303-306.
3. Ruiz L. Cielo del C., Sáenz E. G. Corrección de mordida cruzada anterior con ortopedia revista mexicana de ortodoncia; 2015; 3 (4) 239-248.
4. Mato G. A., Pérez M.L., Rodríguez F. M. del C., González G. A. Mordida cruzada anterior y tratamiento en la atención primaria. Ciencias Médicas de Pinar del Río. 2016; 20 (4):458-464.
5. Moreira M. María A, Guimarães A. Yara. Ortodoncia preventiva a una edad temprana DENTAL TRIBUNE Hispanic & Latin America, 2013; 8 (10):22-24.
6. Mata J.E, Medina A.C, Prieto M.C. Corrección de mordida cruzada posterior vestibular en dentición primaria. Reporte de dos casos clínico. Revista de odontopediatria latinoamericana 2016 2 (6):127-132.
7. Pineda M.L.I., Pariona M. M del C. Manejo de la conducta del paciente pediátrico mediante el método decir-mostrar-hacer. Revisión bibliográfica. Rev. Odontología. 2022; 1 (24):1-12.
8. Ruiz L. Cielo del C., Sáenz E. G. Corrección de mordida cruzada anterior con ortopedia revista mexicana de ortodoncia 2015; 4(3):239-248.
9. Moreira M. María A, Guimarães A Yara. Ortodoncia preventiva a una edad temprana DENTAL TRIBUNE Hispanic & Latin America 2013; 8 (10): 22 -24.
10. Mato G. A., Pérez M.L., Rodríguez F. M. del C., González G. A. Mordida cruzada anterior y tratamiento en la atención primaria. Ciencias Médicas de Pinar del Río. 2016; 20 (4):458-464.
Dentista y Paciente 32 Investigación clínica





Manejo de mordida
Dentista y Paciente 34 Sonriendo al futuro Fotoarte: Editorial Renascence | Fotografía: AdobeStock
Manejo de mordida abierta anterior con brackets 0 grados
abierta anterior con brackets 0 grados
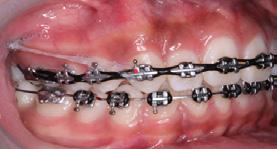
Se presenta una paciente de 20 años de edad con diagnóstico de clase II esquelética, hiperdivergente, clase I molar bilateral, relación canina clase II bilateral, mordida abierta anterior, colapso maxilar, mordida borde a borde posterior bilateral, apiñamiento moderado en superior e inferior, líneas medias desviadas. El tratamiento consistió en control del hábito, alineación, nivelación, expansión del arco superior, rotación del plano oclusal, stripping, detallado y retención. Aparatología utilizada: brackets prescripción 0 grados slot 0.018, tubos bondeables en 6’s y 7’s superiores e inferiores. Objetivos: mejorar el perfil labial, corrección de apiñamiento maxilar y mandibular, de la mordida abierta anterior y mordida borde a borde posterior bilateral, mejorar forma de arco superior, mantener clase I molar bilateral, obtener clase I canina bilateral, corrección de líneas medias dentales, relaciones esqueléticas, mantener estado periodontal, lograr correcta intercuspidación, guía de desoclusión canina, guía incisiva. Tiempo de tratamiento 6 años y 6 meses.
Palabas claves: mordida abierta anterior, brackets 0 grados, hábito de interposición lingual.

177. Mayo 2023 35
Claudia Marcela López Guzhñay. Residente de segundo año de la maestría de Ortodoncia y Ortopedia Maxilofacial en el Centro de Estudios Superiores de Ortodoncia (CESO) Ciudad de México. Dra. Beatriz Gurrola Martínez. Profesora del CESO y profesora titular C en la carrera de Cirujano Dentista de la Facultad de Estudios Superiores Zaragoza de la UNAM. Dr. Adán Casasa Araujo. Director del CESO.
La mordida abierta anterior se define como una maloclusión caracterizada por la desviación en la relación vertical del maxilar y mandibular del sector anterior, identificada por una falta de contacto entre segmentos opuestos. Esta definición que es basada en la descrita por Carabelli desde la mitad del siglo pasado, aunque es bastante aceptada no es única, varía según los distintos autores. Y desde aquella época, Defoulon hizo notar que hay influencias musculares externas e internas en su desarrollo.1,2

Para algunos es la disminución del grado de sobremordida o resalte vertical normal; para otros, es el contacto borde a borde o una apertura clara entre los incisivos. Y puesto que los criterios son distintos, también la incidencia de la maloclusión tiene una variabilidad de acuerdo con el concepto del clínico o investigador.3 Según la zona donde asienta la anomalía, la mordida se clasifica en mordida abierta anterior o simple si la falta de contacto está localizada en la zona incisiva, mordida abierta posterior si afecta a los segmentos laterales que están en infraerupción y dejan una brecha abierta entre las superficies oclusales, también tenemos la mordida abierta completa si el contacto solo se realiza a nivel de los
últimos molares y la apertura es tanto anterior como posterior.4,5
Para la escuela británica, las mordidas abiertas son clasificadas en mordidas abiertas falsas y verdaderas: las verdaderas responden a un patrón esquelético facial en el que la dolicocefalia en la relación de los maxilares constituye la base de la maloclusión. En las falsas (o pseudomordida abierta) es donde también falta el contacto pero la morfología facial es normal y la apertura vertical tiene un origen local, es exclusivamente alveolo dentario.6,7 Algunos estudios informan que la mordida abierta es una anomalía con características diferenciadas que se reconocen fácilmente, presente en el 25% al 38% de los pacientes tratados con ortodoncia. Varios factores etiológicos están involucrados en este tipo de maloclusión, como el patrón de crecimiento facial, hábitos de succión, empuje de la lengua, respiración bucal, hipertrofia adenoidea, síndromes, fuerzas oclusales y eruptivas, anquilosis dental y desequilibrio postural mandibular.8
Hasta hoy no se ha podido determinar el papel exacto de la herencia como factor etiológico de la maloclusión. Se ha podido establecer una heredabilidad alta en las dimensiones craneofaciales y relativamente baja en las variaciones de los arcos dentarios, pero sigue sin conocerse el impacto que ella pueda tener en la etiología de las maloclusiones que presentan componentes esqueléticos y dentales. Investigaciones demuestran que el empuje de lengua juega un papel importante para desarrollar esta maloclusión mencionada debido a que por algún tipo de hábito, la lengua se desplaza y empuja hacia delante de una forma incorrecta durante la deglución
Dentista y Paciente 36 Sonriendo al futuro
Figura 1. Extraoral de frente reposo y sonrisa.
y como consecuencia los dientes se desplazan hacia delante, considerando muchas veces necesario un tratamiento de ortodoncia.9,10

En la literatura se encuentran disponibles diversas alternativas biomecánicas para corrección de mordidas abiertas anteriores como: recordatorios linguales, modificación del crecimiento, el cese de los hábitos digital y empuje/postura lingual, la compensación dentoalveolar, dispositivos de anclaje (TAD) como minitornillos, y la modificación esquelética mediante cirugía maxilar y/o mandibular. Los recordatorios linguales tienen como función evitar el contacto de la lengua con los dientes anteriores, igual que las rejillas, pero la diferencia es que este presenta puntas agudas que hacen de recordatorio para eliminar el hábito, estas puntas no tienen filo para evitar causar daño al paciente.11,12
Caso Clínico
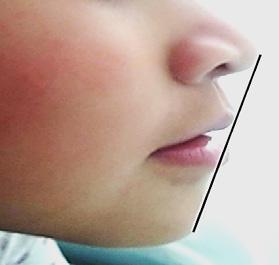
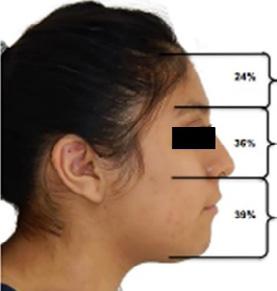
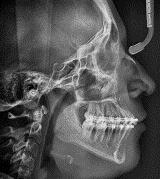
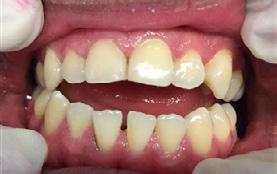
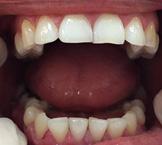
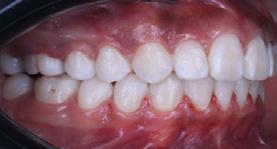
Una paciente de 20 años de edad se presenta con el motivo de consulta: “quiero una valoración de ortodoncia”. Estudios clínicos extraorales de inicio se observan quintos proporcionales, línea media superior desviada 1 mm a la derecha con línea media facial (Figura 1), el perfil cóncavo. Tercio inferior aumentado con respecto al tercio medio facial (Figura 2).
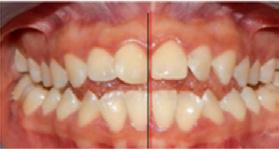
Estudios intraorales de inicio
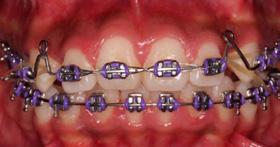
En la fotografía de frente tenemos una mordida abierta anterior, mordida borde a borde posterior bilateral
177. Mayo 2023 37
Manejo de mordida abierta anterior con brackets 0 grados
Figura 2. Perfil.
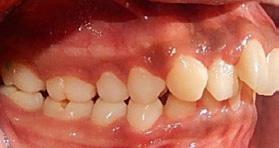
Figura 3. Mordida cruzada anterior.
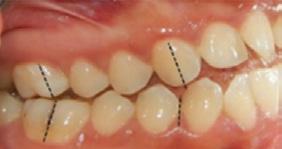
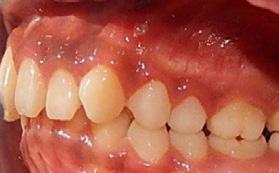
Figura 4. Derecha de inicio.
Figura 5. Izquierda.
A B
Figura 6. Oclusal superior e inferior de inicio.
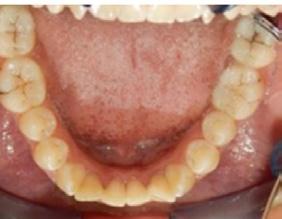
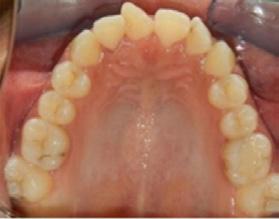
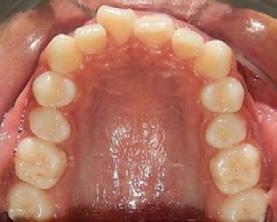
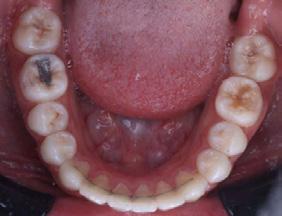
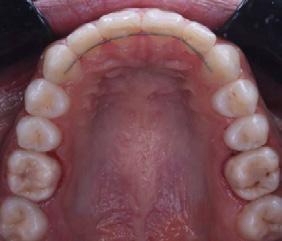
presencia de hábito de interposición lingual (Figura 3), clase I molar derecha (Figura 4), clase I molar izquierda ( Figura 5 ), línea media facial y dental superior coinciden, línea media facial y dental superior desviada 1 mm a la derecha apiñamiento severo en la arcada superior (Figura 6) y en la arcada inferior.
Estudios radiográficos de inicio
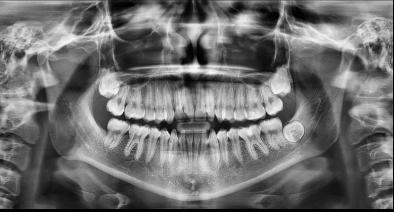
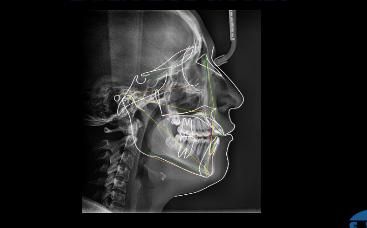
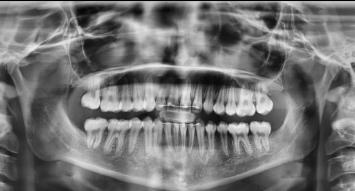
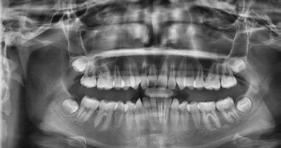
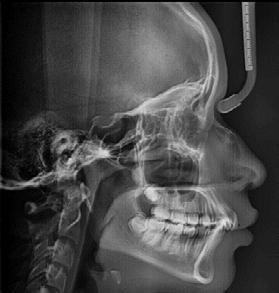
En la radiografía lateral de cráneo se observa un crecimiento hiperdivergente y la clase II esquelética con un Witts de 2 mm (Figura 7). En panorámica, 31 dientes permanentes presentes con terceros molares impactados y ausencia de OD 48 (Figura 8).
Tratamiento
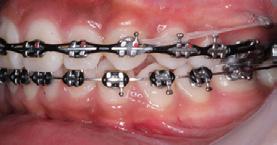
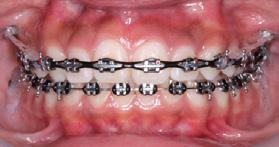
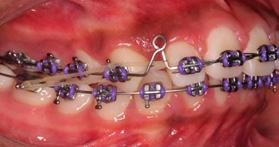
Se colocó aparatología 0 grados slot 0.018 con tubos bondeables en los primeros y segundos molares superiores e inferiores para la fase de alineación y nivelación con secuencia de arcos Niti 0.014, 0.016, 0.018 superior e inferior, acero 0.018, 0.020 superior e inferior, se colocó educadores linguales para corrección del hábito, corrección de líneas media dentales con uso de cadenas intermaxilares, elásticos largos asimétricos de clase II izquierdo y clase III derecha 3/16 4.5 oz, y cortos asimétricos 1/8 4.5 oz. Corrección de bordes incisales con ameloplastia de los organos dentarios OD 21, 11, 12, para mantener la clase I molar se utilizó anclaje ferulizando sectores posteriores con ligadura de acero 0.012". Para lograr máxima intercuspidación, paralelismo radicular y oclusión funcional durante la fase de detallado se emplearon arcos de acero 0.017 x 0.025 superior e inferior por medio de dobleces de primer orden: offset y toe in de OD. 16 y 26. Toe in de OD. 17 y 27. Offset de OD. 36, 46, 37, 47. Inset de OD 12 y 22 y gibas canina de OD 13, 23, 33, 43. Dobleces de segundo orden: Omega loops y tip back de OD 17, 27, 37 y 47. Extrusión
Dentista y Paciente 38 Sonriendo al futuro
Figura 7. Lateral de cráneo.
Figura 8. Radiografía panorámica.

de 11, 21,12, 22, y 13; dobleces de tercer orden: torque negativo de 16, 26, 17 y 27. 7° de torque negativo de 2 a 2, torque negativo continuo de 15 a 17. Elásticos de asentamiento clase I en delta bilateral 3/16 4.5 oz. Elásticos de asentamiento bilateral clase I en triangulo 1/8 4.5 oz. Finalizando el detallado con ameloplastía del OD 12 y 22, con un ajuste oclusal, la estabilidad del tratamiento una vez terminado está dada por el uso de retenedores fijos de 2 a 2 en superior y de 3 a 3 en inferior y retenedores termoformados superior e inferior.
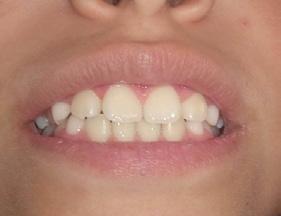
Resultados
El tratamiento duró 1 año y 5 meses, se obtuvieron las relaciones molares y caninas, líneas medias coincidentes, adecuadas guías de desoclusion, overjet y overbite. Estudios extraorales finales: en la Figura 9 se ve la corrección de la mordida abierta anterior, mejoría en relación con la proporción del tercio medio e inferior de la cara, un perfil convexo.

Estudios radiográficos finales
En la radiografía lateral de cráneo y panorámica finales se observa una adecuada inclinación de los incisivos superiores e inferiores, un correcto paralelismo de las raíces, 28 dientes permanentes (Figura 10).
Estudios intraorales finales
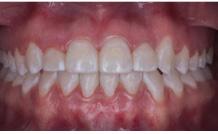
En las fotografías de la Figura 11 se muestran en la lateral derecha la clase I molar y canina bilateral, una correcta intercuspidación,las líneas medias dentales coincidentes, la corrección del overjet y overbite

Discusión
La mordida abierta es una de las alteraciones que se presentan de forma común en la maloclusión de niños y adultos, por lo que se vuelve necesario o primordial considerar la etiología para poder realizar un diagnóstico y plan de tratamiento apropiado que permita alcanzar
Dentista y Paciente 40 Sonriendo al futuro
Figura 9. Frente sonrisa perfil final.
A B C B A
Figura 10. Lateral de cráneo y panorámica.
resultados esqueléticos, dentoalveolares y estéticos ideales que mejores el aspecto facial y de sonrisa del paciente.13 En las mordidas abiertas graves por un mal posicionamiento de la lengua ha sido altamente mencionadas en varios estudios. No importa cuál tipo de biomecánicas se utilice para resolver la maloclusión mencionada siempre y cuando el tratamiento que se genere involucre la educación de la lengua a una postura correcta, por ello implementar los recordatorios linguales en el tratamiento es un procedimiento que ha dado resultados positivos en la reducación de la lengua y poder así solucionar una mordida abierta.14 La maloclusión de mordida abierta anterior se encuentra catalogada como una desarmonía oclusal de gran interés para los ortodoncistas. Es una de las anomalías más difíciles de tratar, y a pesar de que la etiología acompaña a la lesión, es la etiopatogenia la que nos guíara en el adecuado tratamiento. En el CESO, una opción fue la colocación de educadores linguales para controlar el hábito, así como el uso de elásticos intermaxilares, los cuales lograron cerrar la mordida abierta y obtener la clase I molar y canina bilateral en la paciente.



Conclusiones
Algunos autores recomindan el uso de los recordatorios linguales en el arco maxilar, pero otros los prefieren en el arco mandibular, con la intención de dejar libre el área de la ruga para albergar la lengua reeducada. Cabe
señalar que existen otros tipos de tratamiento para poder controlar la mordida abierta, entre otros los dobleces escalonados verticales en los arcos, extracciones, los elásticos verticales, microtornillos o cirugía ortognática. Todo dependera del tipo de tratamiento que se vaya a implementar y de la severidad de la maloclusion, con el objetivo común de generar el completo cierre de la mordida abierta.
177. Mayo 2023 41
Manejo de mordida abierta anterior con brackets 0 grados
B A C
Figura 11. Intraorales final lateral derecha, frente e izquierda.
Referencias
1. Proffit W, Fields H, Sarver D. Ortodoncia contemporánea. 4ª edición. España: Elsevier; 2008.
2. Fonseca Y, Fernández E, Cruañas A. Mordida Abierta anterior. Revisión Bibliográfica. Revista Habanera de Ciencias Médicas. 2018;13(4): 509-515.
3. Caprioglio A, Fastuca R. Etiology and treatment options of anterior open bite in growing patients: a narrative review. Orthod Fr. 2016;87(4):467-77.
4. Reichert I, Figel P, Winchester L. Orthodontic treatment of anterior open bite: a review article is surgery always necessary? Oral Maxillofac Surg. 2014;18(3):271-277.
5. Rijpstra C, Lisson JA. Etiology of anterior open bite: a review. J Orofac Orthop. 2016;77(4):281-6.
6. García M. Estabilidad del tratamiento de la maloclusión de mordida abierta anterior. Revista Española Ortodoncia. 2013;43:13-21.
7. Tirado L, Gurrola MB, Casasa AA. Manejo de mordida abierta anterior con apiñamiento severo y hábito de interposición lingual. Revista dentista y paciente. 2018; 12(2): 193-201.
8. Sarver D, Weissman S. Nonsurgical treatment of open bite in nongrowing patients. AJODO. 1995; 108 (6): 651-659.
9. Wick A. The Role of Occlusal Forces in Open-Bite Treatment. JCO. 2000; 34 (1): 23-29.
10. Cozza P, Baccetti T, Franchi L, Toffol L, McNamara Jr. Mandibular Changes produced by Functional appliances in Class II Malocclusion: A sistematic Review. AJODO. 2006;129 (6): 599e1-599e12.
11. Lentini D, Carvalho F, Rodrigues C. Orthodontic and orthopaedic treatment for anterior open bite in children. Cochrane Database of Systematic Reviews. 2014; 79(9): 102-111.
12. Garrett J, Araujo E, Baker C. Open-bite treatment with vertical control and tongue reeducation. American Journal of Orthodontics and Dentofacial Orthopedics. 2016;149(2):269- 76.
13. Artese A, Drummond S, Nascimento J, Artese F. Criteria for diagnosing and treating anterior open bite with stability. Dental Press J Orthod. 2011;16:136-61.
14. Janson G, Crepaldi M, Janson W. Stability of anterior openbite treatment with occlusal adjustment. American Journal of Orthodontics and Dentofacial Orthopedics. 2010;138(1):14.e1-14.e7.
15. Lambrechts H, De Baets E, Fieuws S, Willems G. Lip and tongue pressure in orthodontic patients. Eur J Orthod. 2010;32(4):466-71.
16. Paolantonio E, Ludovici N, Saccomanno S, La Torre G, Grippaudo C. Association between oral habits, mouth breathing and malocclusion in Italian preschoolers. Eur J Paediatr Dent. 2019;20(3):204-8.
Dentista y Paciente 42 Sonriendo al futuro
Evento sin costo Inscripciones: www.expoaricdental.com
La salud bucal es parte de la adecuada digestión, por lo que el descuido de los hábitos de higiene bucal es un factor determinante en el proceso salud enfermedad en el sistema estomatognático. Se presentan 4 casos de pacientes adultos por problemas bucales por la presencia de bioplaca y sarro, atendidos en el primer año de la carrera de Cirujano Dentista en el Módulo Clínica en Prevención de la Facultad de Estudios Superiores Zaragoza, se trabaja en el nivel de atención de promoción y prevención a la salud bucal. Proporcionando a la población adulta la atención en el servicio odontológico por el higienista dental, el cual, con diferentes alternativas preventivas entre ellas la realización de profilaxis, se elimina la presencia de periodontopatias, como actividad preventiva. Iniciando desde el desmanchado de los órganos dentarios, y/o retiro de la bioplaca y de elementos irritantes de las encías. Facilitando la educación para la promoción de la salud bucal, en la planta alta de la clínica Zaragoza. Palabras clave: salud bucal, higiene, profilaxis.
Antecedentes
La salud bucodental, fundamental para gozar de una buena salud y una buena calidad de vida, se puede definir como la ausencia de dolor orofacial, cáncer de boca o de garganta, infecciones y llagas bucales, enfermedades periodontales (de las encías), caries, pérdida de dientes y otras enfermedades y trastornos que limitan en la persona afectada la capacidad de morder, masticar, sonreír y hablar, al tiempo que repercuten en su bienestar psicosocial.1,2 De acuerdo a las cifras registradas por la Organización Mundial de la Salud OMS el 60%-90% de los escolares y casi el 100% de los adultos tienen caries dental en todo el mundo, estas pueden prevenirse manteniendo de forma constante una baja concentración de fluoruro en la cavidad bucal. Las enfermedades periodontales graves, que terminan con la pérdida de dientes, afectan a un 15%-20% de los
Dentista y Paciente 44 Caso clínico Fotoarte: Editorial Renascence | Fotografía: AdobeStock / Andrii Yalanskyi
Casos clínicos, salud bucal en el Módulo Clínica en Prevención, FES- Zaragoza UNAM
adultos de edad media (35-44 años). Y alrededor del 30% de la población mundial con edades comprendidas entre los 65 y los 74 años no tienen dientes naturales. El descuido, de hábitos de la higiene bucal puede llevarnos a enfermedades bucales, por lo cual es necesario mantener la higiene y acudir al dentista. La mayoría de las enfermedades y afecciones bucodentales requieren de la atención del cirujano dentista con costos la mayoría de las veces onerosos, con limitada disponibilidad o la inaccesibilidad de estos servicios. La OMS menciona que la atención odontológica tradicional con fines curativos representa una importante carga económica para muchos países de ingresos altos, donde entre un 5% y un 10% del gasto sanitario guarda relación con la salud bucodental. En países de ingresos bajos y medianos, escasean los programas públicos de salud bucodental. El elevado costo de los tratamientos odontológicos puede
evitarse aplicando medidas eficaces de prevención y promoción de la salud.1 Promoción de la salud y prevención de enfermedades en medicina es preservar el estado de salud general del individuo. En odontología la promoción tiene 3 componentes:
1. La educación para la salud según la OMS es la encargada de promover organizar y orientar procesos educativos tendientes a influir en los conocimientos, actitudes y prácticas relacionadas con la salud del individuo.
2. Comunicación es un proceso planificado encaminado a motivar a las personas adoptar actitudes y comportamientos positivos en relación a la salud o a utilizar los servicios existentes.
3. Información, trasmisión de contenidos generales y técnicos, así como hechos y temas para concientizar.
177. Mayo 2023 45 Corrección de recesión gingival y apiñamiento sin extracciones
Beatriz Gurrola Martínez, Yanira López Rodríguez, Ma. Del Socorro Álvarez Martinez, Lizeth Paloma Revuelta Bustamante. Profesores de la Carrera de Cirujano Dentista en la FES Zaragoza. UNAM
La prevención ha sido definida como el conjunto de actuaciones profesionales realizados en la población para evitar la instalación de un proceso enfermedad en los individuos durante diferentes etapas de la misma, con el objetivo de limitar las complicaciones y secuelas, no es tan solo hacia la curación de las afecciones bucodentales. En este sentido el plan de estudios vigente de la carrera de Odontología de la FES Zaragoza señala para el primer año en el programa académico del módulo clínica en prevención el trabajo clínico. Así en el primer nivel de atención, la prevención, para la atención y aplicación de las medidas que permitan reducir la probabilidad de aparición de una enfermedad o bien interrumpir o aminorar su progresión. Para lo cual el alumno de primer año en su función profesional de higienista dental de la carrera de Cirujano Dentista utiliza diferentes vías para comunicarle al paciente el objetivo de la salud bucal, se le enseña la bioplaca, el sarro que tienen en la boca y se les explica la necesidad de realizar las acciones preventivas para crear una disciplina y responsabilidad hacia su salud bucodental, con el propósito de incidir directamente en la disminución de la morbilidad dentaria. Las funciones profesionales que lleva a cabo son realizar profilaxis manual y /o con cavitron. Autores como García de Valente, Garrigó mencionan
que el profesional actuará más allá del diente y la boca, enfocará no solo al individuo, sino también a la colectividad, tendrá interés fundamental en trabajar con la sociedad como un todo y poseerá la capacidad técnica, así como habilidades para educar a la población en aspectos de salud estomatológica.3,4 Sin embargo, cabe señalar que durante mucho tiempo las personas consideraban que la pérdida de sus dientes era algo natural y que conforme avanzaba la edad era una característica. Es necesario mencionar que la población que acude a la clínica Zaragoza al servicio de atención odontológico no está consciente de la importancia de la prevención de las enfermedades bucales, la cual se basa en la higiene bucal, y la utilización del cepillo dental. Los pacientes en su mayoría solo acuden al servicio dental cuando tienen dolor. Una alternativa de atención a estos pacientes es la que se brinda en las clínicas de atención de la FES Zaragoza la cual es de bajo costo e incluye un programa de control de bioplaca. El propósito, es concientizar a los pacientes de la cultura de la salud bucal.
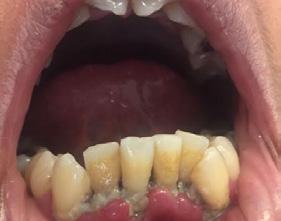
Caso 1
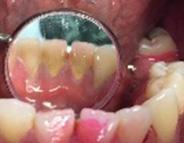
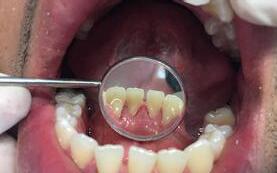
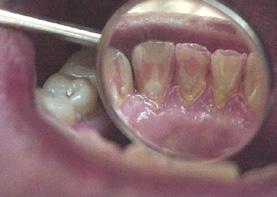
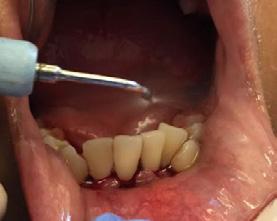
Se presenta un paciente de 29 años de edad. Al interrogatorio clínico refiere no tener alteraciones sistémicas y que actualmente no está tomando ningun medicamento, acude a la consulta odontológica para que le realisen una limpieza. En la revision clínica se observa la presencia de bioplaca y con sarro en los organos dentarios (OD) del 32 y 42 por la superficie vestibular. Por lo que se indica una profilaxis, se procedió de la siguiente manera, tinción de la bioplaca (Figura 1), realizándose el levenatmiento del índice epidemiológico IHOS. Se obtuvo el promedio de

Dentista y Paciente 46 Caso clínico
Figura 1. Frente de inicio.
A B
Figura 2. Vista lingual inferior dientes con sarro.
la bioplaca, el cual fue bajo según el IHOS 0.6 y el sarro se localizó en los OD Inferiores 32 y 42 por las superficies vestibular y lingual.
En la Figura 2 se ven los organos dentarios del 32 al 42 con sarro en la superficie lingual abarcando menos del tercio medio.
Se llevó a cabo la profilaxis para retirar el sarro (Figura 3), una vez eliminado se procedió al cepillado de todas las superficies dentarias.

Una vez terminada la limpieza dental se revisó la técnica de cepillado que llevaba a cabo el paciente, la cual era adecuada. Se le indicó que para evitar la acumulación del sarro la utilización de auxiliares de limpieza como parte de las acciones de promoción de salud (Figura 4). Y el alumno de primer año le enseño el manejo del hilo dental como complemento para el control de bioplaca. Citando nuevamente al paciente al mes del tratmiento.
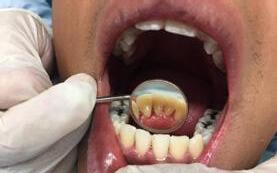
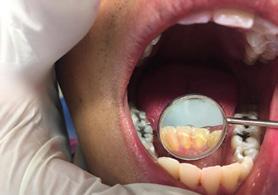
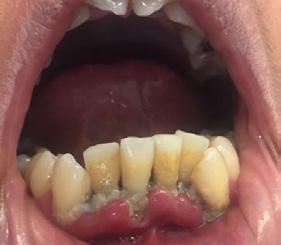
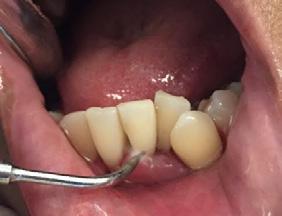
Caso 2
Se presenta un paciente de 22 años, quien refiere al interrogatorio no padecer ninguna enfermedad y no estar tomando ningún medicamento. En la evaluación clínica se obtuvo un promedio del índice IHOS regular 1.6 con presencia de bioplaca y sarro. El retiro del sarro que estaba en el área anterior de la superficie lingual de los
incisivos OD 31, 32, 41, 42 centrales y laterales inferiores fue con el CK6 pa el detartraje.
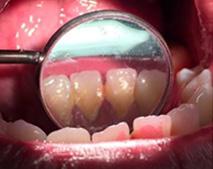
A la observación clínica a simple vista se vio la gingivitis y presencia de bioplaca en la mayoría de las superficies dentarias, por vestibular (Figura 5). El sarro localizado en los órganos
177. Mayo 2023 47 Corrección de recesión
y
gingival
apiñamiento sin extracciones
Figura 3. Inicio de detartraje y retiro del sarro. Figura 4. Final de paciente.
A B
dentarios incisivos centrales 31, 41 y laterales inferiores 32 y 42 en zona lingual, en la eliminación de las manchas extrínsecas (Figura 6).
Comparación inicio y final (Figura 7) con la eliminación del sarro de las superficies linguales de los OD de 32 al 42. El paciente fue citado para revisión en 6 meses.
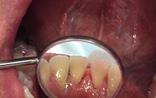
Caso 3
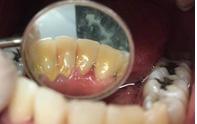
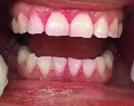
Una paciente de 40 años de edad, Sin antecedentes patológicos, ninguna alteración sistémica, menciona que actualmente por recomendación médica toma ácido fólico y complejo B en complemento alimenticio por sentirse a veces muy cansada. Al análisis clínico presenta bioplaca, se realizó la tinción (Figura 8).
Teñida la bioplaca se le mostró a la paciente, con el fin de que al verla tuviera más cuidado en su higiene dental. En promedio del IHOS de la bioplaca y sarro fue de 2.0 higiene regular (Figura 9) presencia de sarro en por mesial y distal así como en el tercio cervical de la cara lingual de los incisivos inferiores del lateral 32 al 42, comparación inicio-final (Figura 10).
Caso 4
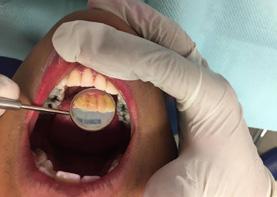
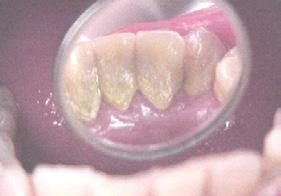
Se presenta un paciente de 43 años de edad con deficiente higiene dental y con gingivitis en el sextante anterior inferior del canino 33 al canino 43 presencia de bioplaca con puntuación de 3 mala y sarro subgingival, (Figura 11). Por la existente acumulación del sarro se recomendó realizar la profilaxis con el cavitron, el cual es un instrumento ultrasónico que trabaja con presión de agua y que facilita el detartraje (Figura 12).
Los programas de promoción y prevención se basan en la motivación que puede generarse en individuos y poblaciones acerca de realizar cambios en hábitos de
Dentista y Paciente 48 Caso clínico
Figura 5. Inicio.
Figura 6. A y B) Sarro lingual. C) cálculo en más de ⅓. D) Superficie tallada con un detergente para quitar las manchas de los dientes.
Figura 7. A) OD 31 y 32 inicio. B) Final
A C B D A B
Figura 8. Superficies teñidas.
higiene pretendiendo disminuir la concentración de microorganismos patógenos presentes en la boca. Una apropiada motivación, control y educación en higiene oral permitirá disminuir los riesgos de daño periodontal en pacientes sanos y conservar condiciones de salud expuestos a inflamación o enfermedad periodontal.6 A este paciente se le invitó a que realizara su limpieza dental con más frecuencia, y fue citado para revisión a los 15 días para ver el estado periodontal Figura 13. Observándose un cambio y mejoría de la encías, así como una menor cantidad de bioplaca, aunque no estaba todavía muy controlado su hábito de higiene, (Figura 13). Por lo que se citó para revisión en un mes.





Discusión
Tascon menciona que la educación para la salud representa una acción ejercida sobre los individuos para llevarlos a modificar su comportamiento. En general, pretende hacerles adquirir y conservar hábitos de vida sanos, enseñarles a utilizar adecuadamente los servicios sanitarios de los que disponen y conducirlos a tomar por sí mismos, individual y colectivamente, las decisiones que implican la mejora de su estado de salud y de la salubridad del medio en el que viven.7 En el logro de los objetivos de la educación sobre todo en la salud es importante conocer las actitudes, ya que sobre ellas, se lograrán
las modificaciones en los estilos de vida, siendo fundamental la motivación. La actitud es la "posición que se asume en una situación, un sentimiento relativamente constante, predisposición y conjunto de creencias en relación con un objeto, persona, comportamiento o situación". Posee
177. Mayo 2023 49 Corrección de recesión
gingival y apiñamiento sin extracciones
Figura 9. A y B) Tinción, inicio.
Figura 10. Comparación inicio final.
A A B C B B A
Figura 11. Localización del sarro en la cara vestibular y lingual del canino 33 al 43.
3 componentes: Cognitivo. incluye todo lo que se conoce del objeto, generalmente el conjunto de opiniones y creencias que se tienen en relación con él, lo cual se ha formado a lo largo del tiempo, ha adquirido complejidad y estabilidad; por tanto, no es fácil de modificar. Conativo. indica si el sujeto está en disposición o intención de desarrollar la conducta para lograr una modificación. Afectivo. incluye los sentimientos, estados emocionales y de ánimo que suscitan en el sujeto el objeto de la actitud.
Se apoya la utilización de las técnicas afectivas participativas que están
formadas de acuerdo con la cultura en que se ha desarrollado el individuo y el grupo con respecto a sus creencias y experiencias personales, así como las que ha recibido del entorno en que se desarrolló medios de comunicación, escuela, hogar, entre otros.6 En este sentido en el caso de nuestros pacientes consideramos que, al recomendarles la visita al servicio odontológico para control, en diferentes tiempos, con un máximo de revisión de 6 meses. Se observó la disposición en el cambio de conducta de los individuos, por la disminución en los promedios del índice IHOS.
Conclusiones
En la Facultad de Estudios Superiores Zaragoza los alumnos de la carrera de Cirujano Dentista del Modulo Clínica en Prevención al trabajar en el primer nivel de atención brindan alternativas de bajo costo, no representan mayor desembolso. Siendo la filosofía de la FES Z aplicar la prevención con acciones para que la población pueda mantener la boca sana. El servicio de atención odontológico es de calidad, alternado con las actividades de promoción y prevención de salud bucal en la búsqueda del cambio de actitud de los pacientes hacia una cultura de la salud bucal.

Dentista y Paciente 50 Caso clínico
Figura 12. A) Profilaxis con cavitron. B) Inserto del cavitron superficie labial OD 41. C) Eliminación del sarro por lingual y vestibular de canino a canino.
Figura 13. Comparación vista inicio y control 13.
A B C B A
El servicio de atención odontológico es de calidad, alternado con las actividades de promoción y prevención de salud bucal en la búsqueda del cambio de actitud de los pacientes hacia una cultura de la salud bucal.
Referencias
1. OMS 2012 Salud bucodental Nota informativa N°318 Abril de 2012 [ Internet ] [Consultado Sep. 2022 ] Disponible en http://www.who.int/mediacentre/factsheets/fs318/es/
2. De Armas ÁY, Valdivia A NC, Lorenzo RA, Muñiz RAM, Gandul SL, Sarcelo M Z. Carpeta Metodológica de atención primaria de salud y medicina familiar. 2 ed. La Habana: MINSAP; 2008. p. 68,71,81,104.
3. García de Valente MS. Adolescencia y salud bucal. [citado 8 Febr 2012]. [Consultado Sep 2022]Disponible en:http://ral-adolec.bvs.br/pdf/ral/v1n3/a06v01n3.pdf
4. Garrigó AMI, Sardiña AS, Gispert AE, Valdés GP, Legón PN, Fuentes B J, et al. Guías Prácticas de estomatología. La Habana: Editorial Ciencias Médicas; 2003 [citado 20 Ene 2022]. Disponible en:http://bvs.sld.cu/libros_texto/guias_practicas_de_estomatologia/completo.pdf
5. Sosa R M Promoción de salud bucodental y Prevención de enfermedades [internet]: [consulta 29 oct 2022 ] Disponible en: http://www.sld.cu/galerias/pdf/uvs/saludbucal/promprev.pdf
6. Cepeda de Romero B, Corrales LF, Giraldo Parra J, Ardila G. implementación y evaluación de un protocolo preventivo para controlar placa bacteriana en pacientes de ortodoncia. Universitas Odontológica 2013;32(68):63.
7. Tascón JE, Alonso CG. Creencias sobre caries e higiene oral en adolescentes del Valle del Cauca. Colombia Médica. 2005 [citado 20 Abr 2012];36(2). [Consultado Oct 2022]Disponible en:http://redalyc.uaemex.mx/src/inicio /ArtPdfRed.jsp?iCve=28336203
8. Oral health for infants, children, adolescents, and pregnant women. [citado 10 Mar 2022]. [Consultado Sep 2021]Disponible en:http://www.mchoralhealth.org/knwpathoralhealth. html#nationalresources
9. Berthet H. Educación para la Salud. Responsabilidad individual y colectiva. 1983. [Consultado Sep 2022]Disponible en:http://www.ua-cc.org/educacion3.jsp
10. Toledo C GJ. Fundamentos de la Salud Pública. La Habana: Editorial Ciencias Médicas;2007 p. 20-9.
11. Chiva GF, Ballesteros PAM, García BC, Mínguez VR. Construcción y validación de un instrumento para conocer la actitud hacia la salud dental. EJDR. 2001 [citado 15 Mar 2012];(6). [Consultado Sep 2021] Disponible en:http://www.uv.es/pascuala/ejdr/Art00024.htm
12. Rioboo GR. Educación para la Salud Bucodental. En: Avances. Odontología Preventiva y Comunitaria. Madrid;2002. p.1302-33.
177. Mayo 2023 51
Corrección de recesión gingival y apiñamiento sin extracciones
Corrección de mordida proafunda con péndulo de Hilgers y microtornillos
Paciente de 13 años 1 mes de edad, presenta una mordida profunda la cual es una maloclusión que se define como una condición clínica donde los incisivos superiores recubren de manera exagerada a los incisivos inferiores. Al examen radiográfico y clínico la paciente presenta Clase II esqueletal, hipodivergente, clase II molar bilateral, clase II canina bilateral, apiñamiento moderado en superior y severo en inferior así como también mordida profunda. Objetivo: corregir el perfil facial y labial, el apiñamiento maxilar y mandibular, cierre de espacios, obtención de la clase I molar bilateral, clase I canina bilateral, el overjet y overbite adecuados, nivelar la curva de Spee, corrección de mordida profunda, lograr una correcta intercuspidación, la desoclusión canina y guía incisiva. Tratamiento: consistió en 2 fases, 1.- Ortopédica la cual se realizó por medio de la distalizacion con péndulo de Hilgers y la 2.- Ortodontica la cual consistió en la alineación, nivelación, control transversal, cierre de espacios, distalización superior e inferior, detallado y retención. Tiempo del tratamiento: 3 años y 5 meses.
Palabras clave: Biprotrusión, distalizacion, expansión, microtornillos, mordida, Shelf mandibular, cresta infracigomatica, péndulo de Hilgers.
La mordida profunda es una maloclusión con una etiología multifactorial y se define como una condición clínica donde los incisivos superiores recubren de manera exagerada a los incisivos inferiores, el primer paso para el tratamiento adecuado de este tipo de maloclusión es la identificación de su origen, considerando el grado de compromiso dental, esquelético y funcional.1
Los diferentes análisis realizados a pacientes clase II esquelética afirman que las mordidas profundas pueden producir un movimiento posterior del cóndilo de la mandíbula durante los movimientos de cierre e incluso provocar una luxación anterior del disco articular.2 La mordida profunda se considera una maloclusión de tipo vertical. Puede ser medida en milímetros, tanto en la cavidad bucal como en modelos de estudio y en cefalometrías. Conceptualmente, es cuando existe sobrepase excesivo. En condiciones normales, los incisivos superiores cubren un tercio de la altura de la corona clínica de los incisivos inferiores. Por tanto, cuando esta relación se altera y los superiores cubren completamente los inferiores, se evidencia una mordida profunda.3-6 Además, se considera
Francisco Andrés Rodríguez Fernández. Residente de segundo año de la maestría de Ortodoncia y Ortopedia Maxilofacial en el Centro de Estudios Superiores de Ortodoncia (CESO) Ciudad de México.
Dra. Beatriz Gurrola Martínez. Profesora del CESO y profesora titular C en la carrera de Cirujano Dentista de la Facultad de Estudios Superiores Zaragoza de la UNAM.
Dr. Adán Casasa Araujo. Director del CESO.
responsable de una variedad de condiciones que afecta el aparato masticatorio, tales como periodontopatías, interferencias en el patrón normal de crecimiento mandibular, masticación inadecuada, trauma o estrés excesivo, bruxismo y trastornos de la articulación temporomandibular.7,8 Generalmente hace parte de discrepancias maxilomandibulares que comprometen además los planos sagital y transversal; se relaciona con mayor frecuencia con maloclusiones clase II, división 2 de Angle y patrón esquelético hipodivergente.9-11

Caso clínico
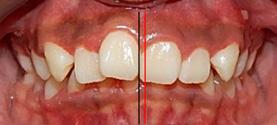
Se presenta una paciente de 13 años y 1 mes de edad diagnosticada como clase II canina y molar bilateral, en las fotografías intraorales tenemos
Fotoarte: Editorial Renascence | Fotografía: AdobeStock Dentista y Paciente 52 Enciclopedia odontológica
en la derecha (Figura 1) e intraoral izquierda (Figura 2), el colapso maxilar y apiñamiento moderado superior (Figura 3) e inferior (Figura 4), la mordida profunda anterior, la línea media inferior desviada respecto a la superior, el overjet 4mm y overbite 30% aumentados (Figura 5).
Estudios radiográficos de inicio
En la radiografía lateral de cráneo se ve la clase II esquelética, con crecimiento hiperdivergente, hiperplasia sagital maxilar y proinclinación del incisivo mandibular (Figura 6).
En la radiografía panorámica se observan 32 piezas dentales, con los terceros molares que se encuentran en estadio 6 de Nolla (Figura 7).
Tratamiento
Constó de 2 fases:
1. Fase ortopédica, principalmente de distalización superior y corrección de mordida profunda, la cual se realizó con péndulo de Hilgers modificado con bite plate
2. Fase ortodóntica, siguió a la fase ortopédica, en esta fase se hizo como primer tratamiento la alineación de las arcadas por medio de arcos Niti 0.014, 0.016, 0.018 superior e inferior, SS 0.018, 0.020.
En la nivelación se utilizaron arcos
Niti 0.017x 0.025 superior e inferior.
En cuanto al cierre de espacios se utilizó la mecánica de elásticos, principalmente elásticos clase II largos 3/1
6 ½ oz. Ferulizando del órgano dentario 17 al 15 y del 25 al 27, cadenas elásticas del 25 al 24 y del 14 al 15
.Posteriormente el ferulizado de los OD del 27 al 24 y del 17 al 14; cadenas elásticas del 24 al 23 y del 14 al 13 y ansas de retracción en Nitinol 0.021x0.025 (Figura 8 y 9).
Estudios intraorales de progreso
Para resolver la mordida profunda y nivelar la curva de Spee se optó por el uso una curva inversa en inferior y de un Biteplate, para lograr una intrusión en el sector anterior y extrusión en el sector posterior, la clase 1 molar y canina, para la corrección de la biprotrusión se hizo con la distalización con microtornillos de acero 2x12 mm en la cresta infracifomatiza (IZC) y 2x10 mm en Shelf mandibular de acero, además de cadenas intramaxilares y mecánica de elásticos (Figura 10-12). En la corrección del overbite, overjet y de las líneas medias se realizó stripping con la mecánica de elásticos y cadenas intermaxilares. El detallado se realizó en arcos de acero de 0.017x0.025, 0.019x0.025 superior e inferior con dobleces de primer, segundo y tercer orden, conjuntamente con el uso elásticos en caja.
Resultados
La duración del tratamiento fue de 3 años y 5 meses, se corrigió el apiñamiento maxilar y mandibular (Figura 13), se llevó a clase I molar y canina derecha (Figura 14) e izquierda (Figura 15), la discrepancia transversal de las arcadas y la mordida profunda anterior (Figura 16), se obtuvo tripoidismo, estabilidad oclusal, máxima intercuspidación, paralelismo radicular y oclusión funcional, se observa coincidencia de las líneas medias superior inferior y facial. En cuanto a la dimensión transversal la distancia intermolar inferior aumentó 1.3 mm desde el inicio hasta el final.

Discusión
La mordida profunda es una alteración oclusal muy frecuente, que compromete al maxilar y la mandíbula, para el correcto tratamiento
177. Mayo 2023 53
Corrección de mordida profunda con péndulo de Hilgers y microtornillos
Figura 1. Intraoral derecha.
Figura 2. Izquierda.
Figura 3. Vista oclusal.
Figura 4. Oclusal inferior.
Figura 5. Intraoral de frente.
y abordaje de esta maloclusión es necesario un correcto diagnóstico de las bases óseas y procesos alveolares ya que se puede tratar únicamente a 1 de las maxilares o conjuntamente a los 2 así también un correcto diagnóstico acompañado de una buena planificación nos permitirá elegir el dispositivo adecuado y de esa manera mejorar el pronóstico en el paciente, para tratar esta anomalía podemos emplear diferentes mecánicas, las cuales pueden incluir el uso de elásticos intermaxilares,12 aparatología fija con arco transpalatino,13 microtornillos,14 arco lingual.15. En el CESO se manejó al paciente con anclaje esquelético temporal, colocando microtornillos en la cresta infracigomatica (IZC) maxilar y el Shelf mandibular y péndulo de Hilgers para distalizar de manera bilateral, permitiendo así realizar movimientos en un solo sentido con el fin de corregir la relacion molar y canina que al iniciar el tratamiento se encontraba alterada, además la utilización del péndulo con un bite plate permitió corección vertical de la mordida profunda.
Conclusiones
Es importante realizar un análisis y diagnóstico minucioso para establecer un tratamiento adecuado con el fin de mejorar el pronóstico y garantizar estabilidad a largo plazo siempre y cuando el paciente tome una conducta adecuada en su periodo de retención. La corrección de estas anomalías dentofaciales permitirá estabilidad oclusal, salud periodontal y de los tejidos mineralizados, así como mejoría a nivel neuromuscular y en la calidad de vida general del paciente.
Dentista y Paciente 54
Enciclopedia odontológica
Figura 6. Radiografía lateral de cráneo.
Figura 7. Radiografía Panorámica.
Figura 8. Lateral (progreso).
Figura 9. Frente (progreso).
Figura 10. Intraoral derecha con microtornillos en IZC.
Figura 11. Frente.
Figura 12. Izquierda con microtornillos.
Figura 13. vista oclusal superior e inferior.
A B
Figura 14. Intraoral derecha final.
Referencias
1. Del Rocio J, Espinosa J. Biomecánica en el tratamiento ortodóntico de la mordida profunda anterior. 1 de octubre de 2018;154(4):554-69.
2. Brito D, ketty G, Ortiz M E, Ubilla M. Cambio de posición del cóndilo dentro de la cavidad glenoidea en pacientes clase II esqueletal con mordida profunda. Actas odonto; 14( 1 ): 43-49.
3. Sperandéo MLA. Ortopedia Funcional dos Maxilares. 1era ed. Brasil: Pancast Editora; 1987, p.13-21.
4. Bellomo Jr DP, Dechichi P, Mouta Rink, MC. Análise radiográfica de indivíduos portadores de sobremordida profunda tratados com aparelhos ortopédicos funcionais com equilibrador de planas-equiplán. Ortodoncia. SPO. 2006; 1 (39): 19-26.
5. Beckmann SH, et al. Alveolar and skeletal dimensions associated with overbite. Am J Orthod Dent Orthop.1998; 4 (113): 443-52.
6. Alfaro MP, Romero EG, Osorno EC, Ángeles MF, Méndez IR. Reflejo inhibitorio masetérico en niños; influencia de las etapas de la dentición y de las interferencias oclusales. Bol Med Hosp Infant Mex. 2006; 63(9).
7. Rodríguez Y EE, Casasa A R, Natera M C. 1001 tips en Ortodoncia y sus secretos. México: Actualidades Médico Odontológicas de Latinoamérica, C.A. (AMOLCA); 2007, p. 130-132.
8. Simoes AW. Ortopedia funcional de los maxilares. 3ra ed. Sao Paulo: Artes Médicas Latinoamericana; 2004, v.1.
9. Nanda R, Kuhlberg A. Manejo de la maloclusión de sobremordida profunda. In: Nanda R. Biomecánicas y estética. Amolca: Bogotá; 2007, pp.131-155.
10. Karlsen A. Craniofacial characteristics in children with Angle Class II div.2 malocclusion combined with extreme deep bite. Angle Orthod 1994; 64(2): 123-130.
11. Wong R. Combined orthodontic-dentofacial orthopedic treatment of a Class II Division 2 patient with severe deep bite. J Orthod 2002; 29(3): 181-188.
12. Proffit WR, Fields HW, Sarver DM. Contemporary orthodontics. 4th ed. St. Louis, Mo: Mosby Elsevier; 2007. 751 p. 3. Canut Brusola JAC. Ortodoncia clínica y terapéutica. Elsevier España; 2000. 722 p.
13. Kucher G, Weiland FJ. Goal-oriented positioning of upper second molars using the palatal intrusion technique. Am J Orthod Dentofacial Orthop. 1 de noviembre de 1996;110(5):466-8.
14. Park H-S, Kwon O-W, Sung J-H. Uprighting second molars with micro-implant anchorage. J Clin Orthod JCO. febrero de 2004;38(2):100-3.
15. Lim KF. Correction of posterior single-tooth crossbite. J Clin Orthod JCO. mayo de 1996;30(5):276.

177. Mayo 2023 55 Corrección de mordida profunda con péndulo de Hilgers y microtornillos
Figura 15. Intraoral izquierda final. Figura 16. Frente final
Osteorradionecrosis de los maxilares: etiología y prevención. Parte 1
El cáncer de cabeza y cuello es sin lugar a dudas una enfermedad temible. Engloba una serie de neoplasias que afectan distintos órganos, estructuras y tejidos que por la complejidad anatómica de la región, representa todo un desafío en su diagnóstico y plan de tratamiento. Un denominador común de estas patologías es el grado tan alto de mutilación y deformidad que provocan, tanto el mismo padecimiento como las terapias empleadas en su solución.

El tratamiento del cáncer de cabeza y cuello es multidisciplinario, pues intervienen profesionistas, tales como oncólogos, cirujanos, odontólogos, psicólogos, tanatólogos, fisioterapeutas, enfermeras y trabajadores sociales. El paciente es sometido a procedimientos quirúrgicos, de quimioterapia y de radioterapia, solos o en combinación, lo que trae consigo numerosas secuelas, según la terapia empleada.
El objetivo del presente artículo, es describir los efectos secundarios de la radioterapia en cavidad bucal, principalmente en lo referente a la osteorradionecrosis, haciendo énfasis en la prevención, en la cual juega un papel muy importante la terapia endodóntica.
Radiación ionizante
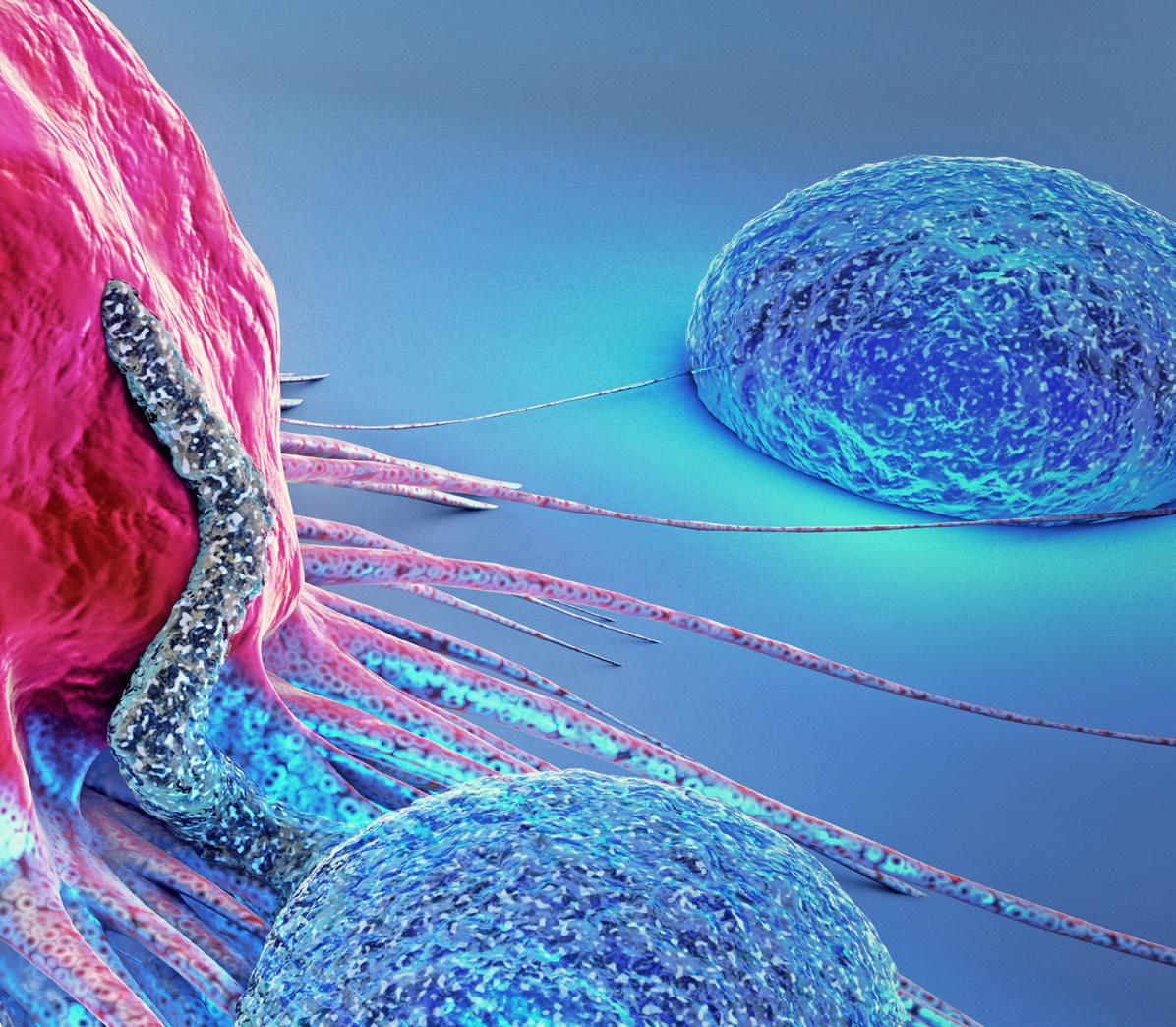
Es aquella radiación con energía suficiente para ionizar la materia, extrayendo los electrones de sus estados ligados al átomo.8 Pueden provenir de sustancias radiactivas, que emiten dichas radiaciones de forma espontánea, o de generadores artificiales como los aceleradores de partículas o los rayos X.
Las radiaciones ionizantes interactúan con la materia viva, produciendo diversos efectos. Es más dañina para las células que se reproducen rápido. Las células cancerosas se reproducen más rápidamente que las normales, por lo que son radiosensibles.8
Dentista y Paciente 56 Punto de vista
Fotoarte: Editorial Renascence | Fotografía: AdobeStock
NOTA DE LOS AUTORES
El presente artículo es la actualización del artículo publicado en el Número 107 del mes de julio del año 2017 de la Revista
Dentista y Paciente. Se refuerzan los conceptos principales, dando un nuevo enfoque a la terapeútica empleada para la osteorradionecrosis. Desde luego los casos clínicos son recientemente tratados.
La Imagen 1 muestra la acción de la radiación ionizante sobre un átomo.
Radioterapia
La radioterapia se usa en el tratamiento de algunas neoplasias malignas basándose en el efecto selectivo y citotóxico de las radiaciones ionizantes sobre las células tumorales, ya que estas son inmaduras, mal diferenciadas y en constante crecimiento. La aplicación de la radioterapia requiere de varias etapas para asegurar la precisión en la administración de las radiaciones. Realizando un hiperfraccionamiento de la dosis, el paciente
lo tolera mejor, se evita eliminar las células en interface y se logra la repoblación, recuperándose los tejidos normales.
En cáncer de cabeza y cuello, se aplica una dosis total de radiación entre 5000 y 8000 centigrays (cgy) en 30 fracciones, con administración diaria, 5 días a la semana. La dosis tumoral específica se basa en el volumen del tumor, histología y localización.
El efecto biológico de las radiaciones sobre las células tumorales se basa en la producción de ionizaciones y excitaciones en las macromoléculas, daños a las estructuras de las proteínas, por oxidación de lípidos y daños al ADN, provocando la muerte celular.
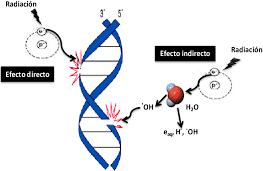
La radiosensibilidad de la célula depende de la etapa del ciclo de reproducción de la célula al momento de la radiación y es directamente proporcional a la actividad mitótica e inversamente proporcional al nivel de especialización. El objetivo es irradiar el tumor en el momento indicado, para lograr el máximo efecto de la radiación (Imagen 2).
Los efectos biológicos de la radiación son acumulativos, el tejido irradiado empeora con el tiempo a consecuencia de los efectos tardíos o crónicos, como la fibrosis y oclusión vascular. Esto provoca lo que se conoce como tejido” TRES H”: hipovascular, hipocelular e hipóxico. Existe un espacio
177. Mayo 2023 57 Osteorradionecrosis
de los maxilares: etiología y prevención.
C.D. César Gallardo González. Especialista en Endodoncia. Coordinador de Enseñanza del Servicio de Estomatología del Hospital General de México “Dr. Eduardo Liceaga”.
C.D. María Isabel Aguilar Espino. Especialista en Endoperiodoncia. Médico Adscrito al Servicio de Estomatología del Hospital General de México “Dr. Eduardo Liceaga”. C.D. Araceli Huerta Guzmán. Especialista en Endodoncia. Práctica privada. 20 años de experiencia en la atención de pacientes con cáncer de cabeza y cuello.
Imagen 1
Imagen 2. Acelerador Lineal de Partículas.
de tiempo, denominado por algunos autores como periodo de ventana, ubicado entre la desaparición de la mucositis y la dermatitis producida por la radiación, y la aparición y la aparición del tejido tres H, considerado entre los 6 meses siguientes a la terapia.10
Entre las complicaciones más frecuentes que provoca la radioterapia de cabeza y cuello, se encuentran:
1. Vasos sanguíneos: inflamación, degeneración y necrosis del endotelio, endoarteriris proliferativa y vasculitis necrotizante.
2. Hipogeusia: disminución del sentido del gusto.
3. Hueso: necrosis
4. En cavidad bucal: xerostomía, mucositis, dermatitis, trismus, caries radiogénica, pulpitis y necrosis pulpar, periodontitis, necrosis de tejidos blandos y osteorradionecrosis. A continuación daremos una breve descripción de cada una.
Hipogeusia
La reducción del sentido del gusto puede manifestarse desde las 2 semanas del inicio de la radioterapia y en dosis de 2.5 a 4 grays. Si la dosis es superior a 60 grays, la pérdida puede ser permanente. Por regla general, el gusto se recupera parcialmente antes de 20 o 60 días de finalizado el tratamiento.
Xerostomía
La reducción en la producción de saliva, secundaria a la radioterapia, disminuye uno de los medios protectores naturales de la cavidad oral y condiciona la aparición de caries radiogénica. La xerostomía es una alteración cuantitativa y cualitativa de la saliva producida por el efecto de las radiaciones sobre las glándulas salivales. Los daños ocurren a nivel histológico (degeneración del epitelio acinocanalicular, fibrosis inter e intralobulillar, infiltración grasa), lo que produce un aumento de la viscosidad y disminución del flujo salival. También se producen daños a nivel bioquímico con elevación de la amilasa, disminución del pH salival, aumento de las concentraciones de sodio y cloro, y descenso del bicarbonato en el fluido salival.5
Mucositis
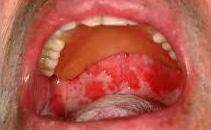
La mucositis puede presentarse en la segunda semana después del inicio de la radioterapia y se va intensificando de forma gradual y dura hasta 2 o 3 semanas después de la finalización del tratamiento, que coincide con el reemplazo celular de la mucosa oral. La radiación provoca degeneración colágena y glandular, hiperplasia y displasia epitelial, lo cual produce ardor, dolor y hemorragia, incrementando el riesgo de infección.
Al principio la mucosa afectada se muestra enrojecida y edematosa a consecuencia de la hiperemia. Más adelante, la mucosa experimenta denudación y ulceración, que pueden hacer imposible la alimentación debido al dolor experimentado por el paciente, provocando complicaciones clínicas importantes, que puede ameritar, incluso, la hospitalización.10
Dentista y Paciente 58 Punto de vista
Imagen 3. Imagen 4. Apertura bucal limitada.
La mucositis es de difícil control, de manera empírica se emplean medicamentos como los anestésicos tópicos, desinflamatorios, antimicóticos, antibióticos, antisépticos sin alcohol y sustancias que actúan como recubrimientos protectores de la mucosa: antiácidos como el magnesio y aluminio, kaolin, sucralfato y bendamicina (Imagen 3).
Trismus
Puede surgir tras la aparición de fibrosis en los músculos masticatorios y en la cápsula de la articulación temporomandibular. La limitación de la apertura de la mandíbula puede interferir con la capacidad del paciente para mantener una adecuada alimentación e higiene bucal.1
La fisioterapia con ejercicios activos de la ATM y miorrelajantes musculares, durante y después de la radioterapia, mejoran la apertura bucal (Imagen 4).
Alteraciones dentales caries radiogénica
El riesgo de caries dental en pacientes sometidos a radioterapia aumenta como consecuencia de un número de factores, como daño temporal o permanente de las glándulas salivales, lo que provoca una disminución en la cantidad y calidad de la saliva, pues se reducen las concentraciones de proteínas salivales antimicrobianas y pérdida de componentes mineralizantes. Esto inevitablemente conduce a un cambio cariogénico de la flora bucal, predominando el S. mutans y Lactobacillus 4
La caries radiogénica presenta una distribución topográfica característica en la región cervical de los dientes y como es de evolución rápida,
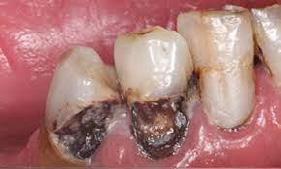
favorece la amputación de las coronas dentales. Es poco lo que se puede hacer para frenar los efectos de la caries en la etapa pos radiactiva, sin embargo, el papel del flúor tópico como profiláctico en la etapa pre radiación puede ser de ayuda (Imagen 5).
Pulpitis y necrosis pulpar
Una de las consecuencias más importantes que provoca la radioterapia en los dientes es la patología pulpar. Se destruyen los odontoblastos y se forma una fibrosis pulpar. Aunado a esto, la caries radiogénica agrega infección bacteriana en la pulpa, inflamación, microabscesos y finalmente necrosis.
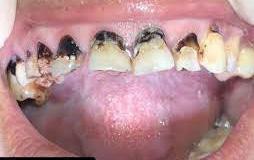
Considerando que la radiación afecta simultáneamente a todos los dientes existentes en boca, provocando la consecuente necrosis pulpar, es de esperar que también se formen de manera simultánea, múltiples abscesos periapicales agudos, lo que complica seriamente el estado clínico de los pacientes (Imagen 6).4
Osteorradionecrosis
de los maxilares
Es la más grave complicación de la radioterapia. Constituye una necrosis ósea consecutiva a la radiación, la cual se presenta como un área de hueso expuesto dentro del campo irradiado, que no cicatriza. Fisiológicamente existe una disminución en el número y calibre de los vasos sanguíneos del periodonto, periostio, hueso y médula ósea. Se forma un tejido “tres H”, esto es, hipovascular, hipocelular e hipóxico. El tejido pierde capacidad de regeneración y reparación. Cualquier lesión supone un grave riesgo. Es más frecuente en la mandíbula que en el maxilar, debido
177. Mayo 2023 59
Osteorradionecrosis de los maxilares: etiología y prevención.
A B
Imagen 5. Localización dental característica de la caries radiogénica.
a la densidad ósea. Se ha observado que los pacientes edéntulos presentan menor riesgo de desarrollarla.
Existen ciertas condiciones que predisponen a un paciente radiado a presentar osteorradionecrosis de los maxilares. Estas son las siguientes:
1. Dosis totales de radiación superiores a 6500 cgy.
2. Traumatismos óseos por exodoncias o procedimientos quirúrgicos.
Referencias
3. Heridas mal cicatrizadas al momento de la radioterapia.
4. Prótesis y dentaduras mal ajustadas que generen irritación constante en mucosa y reborde alveolar.
5. Infecciones dentales u óseas al momento de recibir radioterapia.
Manifestaciones clínicas de la osteorradionecrosis de los maxilares
1. Dolor intenso que se ha mantenido por semanas o meses.
2. Mal aliento.
3. Alteración del sentido del gusto.
4. Áreas de hueso expuesto que no ha cicatrizado en meses.
5. Osteomielitis refractaria a los antibióticos con presencia de fístulas y secuestros óseos.
6. Abscesos en tejidos blandos.
7. Trismos.
Radiográficamente se observa pérdida del trabeculado óseo, zonas radiopacas de aspecto moteado, zonas de reabsorción ósea y formación de secuestros óseos.

Dentista y Paciente 60 Punto de vista
1. Bensadoun RJ, Riesenveck D, Lockhart PB, et al. A systematic review of trismus induced by cáncer therapies in head and neck cáncer patients. Support Care Cancer. 2010;18(8): 1033-8.
2. Blanchaert DDSMD, RH etal. Osteoradionecrosis of the Mandibule Treatment and Management. August 2017. Update June 2019. Found at: https://emedicine.medscape.com/ article/851539-treatment#d11.
B A
Imagen 6. Afectaciones pulpares de la radiación.
3. Cheriex KC, Nijhuis TH, Mureau MA. Osteoradionecrosis of the jaw: a review of conservative and surgical y treatment options. J Reconstr Microsurg. 2013;29(2):69-75.
4. Dijkstra PV, Kalk WW, Roodenburg JL: Trismus in head and neck oncology, a systematic review. Oral Oncol. 4D(9): 879-89, 2004.
5. Endodontic treatment in patients irradiated on the head and neck region. Rev. Asocc. Paul. Cir. Dent 57(1): 43-46.
6. Epstein JB, Wong FL, Stevenson-Moore P: Osteorradionecrosis : clinical experience and a proposal for classification. J O Maxillofac Surg 45(2): 104-10, 1987.
7. Fan H etal. New approach for the treatment of the osteoradionecrosis with pentoxyfyline and tocopherol. Biomaterials Resherch. 2015; 18:13. Found at: https://www.nobi.nlm.nih. gov/pmc/articles/PMC4552457.
8. Hong CH, Napeñas JJ, Hodgson BD, et al: A systematic review of dental disease in patient undergoing cancer therapy. Support Care Cancer 18(8): 1007-21, 2010.
9. Jensen SB, Pedersen AM, Vissink A, et al: A systematic review of salivary gland hypofunction and xerostomia induced by cancer therapies: prevalence, severity and impact on quality of life. Support Care Center 18(8): 1039-60, 2010.
10. Lalla RV, Brennan MT, Schubert MM: Oral complications of cáncer therapy.In: Yagiela JA, Down FJ, JohnsonBS, et al. eds: Pharmacology and Therapeutics for Dentistry. 6th ed. St Louis, Mo: Mosby Elsevier 2011, pp 782-98.
11. Myers RA, Marx RE: Use of hyperbaric oxygen in postradiation head and neck surgery. NCI Monogr (9): 151-7,1990.
12. Nabil S, Samman N. Risk factors for osteoradionecrosis after head and neck radiation: a systematic review. Oral Surg Oral Mes Oral Pathol Oral Radiol. 2012;113(1):54-69.
13. Nabil S, Samman N. Incidence and prevention of osteoradionecrosis after dental extraction in irradiated patients: a systematic review. Int J Oral Maxillofac Surg. 2011;40(3):229-43.
14. Patel V, Gadiwalla Y, Sassoon I, Sproat C, Kwok J, McGurk M. Use of pentoxifylline and tocopherol in the management of osteoradionecrosis. Br J Oral Maxillofac Surg. 2016;54(3):342-5.
15. Peterson DE, Doerr W, Hovan A, et al: Osteorradionecrosis in cancer patients: the evidence base for treatment –dependent frequency, current management, strategies and future studies. Support Care Cancer 18(8): 1089-98,2010.
16. Sonis ST, Woods PD, White BA: Oral complications of cancer therapies. Pretreatment oral assessment. NCI Monogr(9): 29-32,1990.
17. Sonis St, Peterson DE, Mc Guire DB, eds: Mucosal injury in cancer patients: new strategies for research and treatment. J Natl Center Inst Monogr (29): 1-50,2001.
18. Teguh DN, Levendag PC, Voet P, et al: Trismus in patients with oropharyngeal cancer: relationships with dose in structures of mastication apparatus. Head Neck 30(5): 622- 30,2008.
177. Mayo 2023 61 Osteorradionecrosis de
y
los maxilares: etiología
prevención.
¿Cuántos implantes son necesarios para una sobredentadura maxilar?
Autores: Wim Slot, Gerry Raghoebar, Marco Cune. Arjan Vissink, Henny Meijer.
Relatores: Lucienne Weigel y Raffael Budmiger, con el Prof. Giovanni Salvi.
Traductora: Mafalda Brinco. Alumna del máster propio en Periodoncia, Universidad de Santiago de Compostela (A Coruña).
Afiliación: Programa de posgrado en Periodoncia, Universidad de Berna, Suiza.
Antecedentes
Los pacientes insatisfechos con una prótesis maxilar completa convencional se benefician enormemente del apoyo de implantes. A corto y medio plazo, la comparación entre la rehabilitación de las sobredentaduras maxilares y las de 4 o 6 implantes muestran resultados similares.
Una investigación a 10 años mostró unas elevadas tasas de supervivencia de los implantes de entre el 94.4% y el 99.3%, mientras que un
análisis retrospectivo reveló una tasa de supervivencia del 86.1% para 6 implantes con barra fresada y sobredentadura tras 10 años en función.
En algunos estudios, los implantes se colocaron en zonas posteriores combinadas con la elevación del suelo sinusal, mientras que en otros casos los implantes se colocaron en zonas anteriores.
Los resultados a largo plazo de los ensayos clínicos aleatorizados aún no se han comunicado. Además, no
existen directrices sobre la posición recomendada de los implantes en el maxilar edéntulo.
En la región anterior del maxilar suele haber suficiente hueso disponible, pero en la región posterior se requiere un aumento óseo más complejo (por ejemplo, elevación del suelo sinusal).
La colocación de implantes en la región anterior puede ahorrar tratamientos quirúrgicos extensos, morbilidad del paciente y costes.
Dentista y Paciente 62 Estudio
Fotoarte: Editorial Renascence | Fotografía: AdobeStock
Objetivo
El objetivo de este estudio fue evaluar los resultados clínicos y radiográficos de las sobredentaduras maxilares retenidas con barra sobre 4 o 6 implantes, así como la tasa de supervivencia de los implantes y el grado de satisfacción de los pacientes.
Materiales y métodos
En un ensayo clínico aleatorizado de 2 grupos se incluyeron pacientes que necesitaban implantes en el maxilar superior edéntulo.
Los criterios de inclusión fueron: quejas persistentes en relación con las prótesis completas maxilares, un volumen óseo amplio para la colocación de implantes en el maxilar anterior, y suficiente espacio interoclusal para colocar una sobredentadura retenida por barra.
Cincuenta sujetos fueron asignados aleatoriamente a 2 grupos para recibir 4 o 6 implantes (implantes dentales OsseoSpeed 4.0S, Astra Tech AB, Mölndal, Suecia). En caso de que fuera necesario, se realizaron pequeños
procedimientos de aumento óseo con hueso autólogo extraído de la zona de la tuberosidad mezclado con mineral óseo bovino desproteinizado (Bio-Oss, Geistlich Pharma AG, Wolhusen, Suiza) y el uso de una membrana de colágeno reabsorbible (Bio-Gide, Geistlich Pharma AG). Tras un periodo de cicatrización sumergida de 3 meses, se descubrieron los implantes y se les colocaron pilares de cicatrización.
Todos los pacientes recibieron una barra de titanio fresada atornillada con extensiones distales y una sobredentadura con clips retentivos de oro.
El resultado primario fue el cambio en los niveles óseos marginales entre la línea de base y los 10 años. Las radiografías periapicales intraorales se analizaron mediante un programa informático (Dicom Networks, University Medical Centre, Groningen, Países Bajos). La dimensión del implante se utilizó para calcular los cambios del nivel óseo en milímetros.
Los resultados secundarios fueron la supervivencia del implante, la supervivencia de la sobredentadura, las
Tabla. Valores medios y desviaciones estándar (DE) de la pérdida ósea marginal en mm, y distribución de frecuencias de la pérdida ósea 5 y 10 años después de la colocación de la sobredentadura en los grupos de 4 y 6 implantes.
Nota: Las diferencias entre los grupos de estudio se comprobaron con la prueba t de Student independiente (p<0,05). La pérdida ósea marginal media no fue significativamente diferente entre los grupos (p=0,305 a los 5 años; p=0,274 a los 10 años).
177. Mayo 2023 63
¿Cuántos implantes son necesarios para una sobredentadura maxilar?
Pérdida ósea 5 años 10 años Grupo 4 implantes (N = 96) Grupo 6 implantes (N = 131) Grupo 4 implantes (N = 76) Grupo 6 implantes (N = 99) Media (DP) 0.50 mm (0.37) 0.52 mm (0.43) 0.41 mm (0.37) 0.70 mm (1.07) 0–0.5 mm 64% 60% 75% 66% >0.5–1.0 mm 21% 19% 14% 11% >1.0–1.5 mm 12% 12% 7% 9% >1.5–2.0 mm 1% 7% 3% 8% >2.0 mm 2% 2% 1% 6%
complicaciones técnicas/mecánicas, los cambios en los parámetros clínicos, la aparición de mucositis periimplantaria y periimplantitis, y los resultados comunicados por los pacientes.
Todos los resultados se evaluaron en citas de seguimiento al año, a los 5 años, y a los 10 años.
Se instruyó a los pacientes en los procedimientos de higiene oral asociados a las sobredentaduras retenidas por barra y recibieron tratamiento de soporte anual.
Resultados
Treinta y 6 pacientes acudieron al seguimiento de 10 años (grupo de 4 implantes: 19 pacientes, 76 implantes; grupo de 6 implantes: 17 pacientes, 99 implantes). Durante el periodo de seguimiento se perdieron 14 pacientes por fallecimiento, enfermedad grave o traslado.
Los cambios en los niveles óseos marginales entre basal y a los 10 años de seguimiento fueron de 0,41 mm en el grupo de 4 implantes y de 0.7 mm en el grupo de 6 implantes, sin diferencias estadísticamente significativas entre los 2 grupos.
La tasa de supervivencia de los implantes fue del 100% y del 96.1% en los grupos de 4 y 6 implantes, respectivamente. Se perdió un implante durante el proceso de cicatrización, más otros 3 por periimplantitis.
La tasa de supervivencia de la sobredentadura fue del 57.6% en el grupo de 4 implantes y del 29.4% en el grupo de 6 implantes.
No hubo diferencias estadísticamente significativas entre los grupos con respecto a los parámetros clínicos. Todas las mediciones clínicas mostraron puntuaciones bajas.
La incidencia de mucositis periimplantaria en el grupo de 4 implantes fue del 52.6% y la de periimplantitis del 10.5%, mientras que en el grupo de 6 implantes los valores fueron del 52.9% y del 23.5%, respectivamente.
Entre el periodo de observación de 5 y 10 años, 20 pacientes tuvieron que someterse a una nueva prótesis. En un paciente hubo que realizar una intervención quirúrgica para eliminar la hiperplasia mucosa.
La satisfacción general de los pacientes fue alta en ambos grupos.
Limitaciones
• La tasa de perdida de sujetos (de 50 en el momento de la aleatorización a 36 al cabo de 10 años) puede haber afectado a los resultados con respecto a los parámetros primarios y secundarios.
• Contar con un equipo de cirujanos y prostodoncistas de amplia experiencia, junto con una cuidadosa selección de los pacientes, puede haber influido positivamente en los resultados.
Dentista y Paciente 64 Estudio
Un alto porcentaje de sobredentaduras retenidas por barra tuvieron que ser fabricadas de nuevo entre los 5 y los 10 años de seguimiento, sobre todo en el grupo de 6 implantes.
¿Cuántos implantes son necesarios para una sobredentadura maxilar?
Conclusiones e impacto
Los pacientes con una sobredentadura retenida por barra en el maxilar superior mostraron resultados satisfactorios similares a lo largo de 10 años con 4 o 6 implantes colocados anteriormente.
La supervivencia de los implantes fue elevada en ambos grupos.
La incidencia de mucositis periimplantaria y de periimplantitis aumentó con el tiempo.
Un alto porcentaje de sobredentaduras retenidas por barra tuvieron que ser fabricadas de nuevo entre los 5 y los 10 años de seguimiento, sobre todo en el grupo de 6 implantes.
La rehabilitación de un maxilar edéntulo con 4 implantes en la región anterior para una sobredentadura soportada por barra puede considerarse una opción de tratamiento válida en comparación con una reconstrucción similar con 6 implantes.
Notas
JCP Digest 109 es un resumen del artículo “Maxillary overdentures supported by four or six implants in the anterior region: 10-year randomized controlled trial results”. J Clin Periodontol. 50 (1):36-44. DOI: 10.1111/jcpe13726.
https://www.onlinelibrary.wiley.com/doi/10.1111/jcpe.13726
Acceso a través de la página web para miembros de la EFP http://efp.org/members/jcp.php
Con el amable permiso de Wiley Online Library. Copyright © 1999-2023 John Wiley & Sons, Inc. Todos los derechos reservados. JCP Digest es una publicación de la Federación Europea de Periodoncia (EFP). Oficina EFP: Cink Coworking, oficina 17, calle Henri Dunant 15-17, 28036 Madrid, España · www.efp.org
177. Mayo 2023 65


































































































































































































