
17 minute read
Höfuðverkur, uppköst og meðvitundarskerðing hjá 66 ára konu
Oddný Brattberg Gunnarsdóttir 6. árs læknanemi við Háskóla Íslands 2021–2022 Ingibjörg Jóna Guðmundsdóttir Sérfræðingur í lyf- og hjartalækningum og yfirlæknir hjartaþræðinga á Landspítala. Lektor við Læknadeild Háskóla Íslands.
Inngangur Hér verður rakin sjúkrasaga áður hraustrar konu sem fékk samtímis kransæðastíflu, heilablóðfall og risafrumuæðabólgu og hvernig þessar greiningar tvinnuðust saman hvað varðar orsakir, birtingu, rannsóknir, meðferð og sjúkdómsgang. Auk þess verður fræðileg umfjöllun um þá sjúkdóma sem um ræðir og samlegðaráhrif þeirra í þessu tilfelli.
Advertisement
Sjúkratilfelli Kona á sjötugsaldri kom með sjúkrabíl á bráðamóttöku frá heimili sínu vegna skertrar meðvitundar, versnandi höfuðverks, ógleði og uppkasta. Hún hafði haft vægari höfuðverk í um það bil tvær vikur en önnur einkenni voru ný.
Við komu á bráðamóttöku kvartaði hún undan verkjum og óþægindum um allan líkamann en þó aðallega um höfuðverk og ógleði. Samkvæmt eiginmanni konunnar hafði hún fyrr um morguninn einnig kvartað undan brjóstverk með leiðni út í hægri handlegg.
Heilsufarssaga: Konan hafði útskrifast af lyflækningadeild þremur dögum áður þar sem hún lá inni í tvo daga vegna risafrumuæðabólgu (giant cell arteritis). Einnig hafði hún sögu um þvagsýrugigtarbróður
Mynd 1. Hjartalínurit við komu. Reglulegur sinus taktur með tíðum aukaslögum frá sleglum. Dreifðar ST hækkanir sjást, mest í hliðlægum og neðanverðum leiðslum. Framveggsleiðslur sjást illa vegna aukaslaga en miklar SThækkanir virðast vera þar líka. (pseudogout) í hné sem greindist árið 2018 og háþrýsting sem hafði verið meðhöndlaður með candesartan og hýdróklórtíazíði. Aðrir sjúkdómar komu hvorki fram við sögutöku né fundust við yfirferð á rafrænni sjúkraskrá. Hún hafði ekki aðra þekkta áhættuþætti hjarta og æðasjúkdóma.
Félagssaga og venjur: Þetta er kona sem stundar hreyfingu af kappi og hefur verið í krefjandi starfi. Hún er gift og á uppkomin börn.
Lyf við komu: • Anakinra 100 mg þrisvar í viku vegna þvagsýrugigtarbróður • Colchicine 500 mcg x1 vegna þvagsýrugigtarbróður • Díklófenak 75 mg x1 vegna þvagsýrugigtarbróður • Candesartan hýdróklórtíazíð 16/12,5 mg x1 vegna háþrýstings • Prednisólon 50 mg x1 vegna nýgreindrar risafrumuæðabólgu
Skoðun við komu: • Almennt: Bráðveik að sjá og með minnkaða meðvitund. Glascow coma scale 14 (E3M6V5). Fölleit og sjáanlega meðtekin af vanlíðan. • Lífsmörk: Blóðþrýstingur 176/136, púls 82 slög/mínútu, öndunartíðni 24 andardrættir/mínútu, súrefnismettun 97%, hiti 35.8°C. • Sjáöldur voru jöfn, eðlilega víð og svöruðu ljósi beint og óbeint. • Hjartahlustun: S1 og S2 án auka eða óhljóða. Óreglulegur taktur. • Lungnahlustun: Eðlileg öndunarhljóð í báðum lungum.
Rannsóknir við komu: • Hjartalínurit var tekið í sjúkrabílnum og við komu á bráðamóttöku (mynd 1). • Niðurstöður blóðprufa og blóðgasa má sjá í töflu 1.
Greining og meðferð í bráðafasa Vinnugreiningin eftir þessa fyrstu uppvinnslu á bráðamóttökunni var STEMI. Auk þess var hún með mikla hækkun á blóðflögum af óþekktri orsök og blóðkalíumlækkun sem líklega var afleiðing uppkasta. Konunni voru því gefnir hleðsluskammtar af asetýlsalicýlsýru (300 mg) og klópídógreli (600 mg) og hún flutt í bráða kransæðaþræðingu. Auk þess fékk hún vökva með kalíum uppbót í æð (20 mmól).

Inngangur Hér verður rakin sjúkrasaga áður hraustrar konu sem fékk samtímis kransæðastíflu, heilablóðfall og risafrumuæðabólgu og hvernig þessar greiningar tvinnuðust saman hvað varðar orsakir, birtingu, rannsóknir, meðferð og sjúkdómsgang. Auk þess verður fræðileg umfjöllun um þá sjúkdóma sem um ræðir og samlegðaráhrif þeirra í þessu tilfelli.
Sjúkratilfelli Kona á sjötugsaldri kom með sjúkrabíl á bráðamóttöku frá heimili sínu vegna skertrar meðvitundar, versnandi höfuðverks, ógleði og uppkasta. Hún hafði haft vægari höfuðverk í um það bil tvær vikur en önnur einkenni voru ný.
Við komu á bráðamóttöku kvartaði hún undan verkjum og óþægindum um allan líkamann en þó aðallega um höfuðverk og ógleði. Samkvæmt eiginmanni konunnar hafði hún fyrr um morguninn einnig kvartað undan brjóstverk með leiðni út í hægri handlegg.
Heilsufarssaga: Konan hafði útskrifast af lyflækningadeild þremur dögum áður þar sem hún lá inni í tvo daga vegna risafrumuæðabólgu (giant cell arteritis). Einnig hafði hún sögu um þvagsýrugigtarbróður (pseudogout) í hné sem greindist árið 2018 og háþrýsting sem hafði verið meðhöndlaður með candesartan og hýdróklórtíazíði. Aðrir sjúkdómar komu hvorki fram við sögutöku né fundust við yfirferð á rafrænni sjúkraskrá. Hún hafði ekki aðra þekkta áhættuþætti hjarta og æðasjúkdóma.
Félagssaga og venjur: Þetta er kona sem stundar hreyfingu af kappi og hefur verið í krefjandi starfi. Hún er gift og á uppkomin börn.
Lyf við komu: • Anakinra 100 mg þrisvar í viku vegna þvagsýrugigtarbróður • Colchicine 500 mcg x1 vegna þvagsýrugigtarbróður • Díklófenak 75 mg x1 vegna þvagsýrugigtarbróður • Candesartan hýdróklórtíazíð 16/12,5 mg x1 vegna háþrýstings • Prednisólon 50 mg x1 vegna nýgreindrar risafrumuæðabólgu
Skoðun við komu: • Almennt: Bráðveik að sjá og með minnkaða meðvitund. Glascow coma scale 14 (E3M6V5). Fölleit og sjáanlega meðtekin af vanlíðan. • Lífsmörk: Blóðþrýstingur 176/136, púls 82 slög/mínútu, öndunartíðni 24 andardrættir/mínútu, súrefnismettun 97%, hiti 35.8°C. • Sjáöldur voru jöfn, eðlilega víð og svöruðu ljósi beint og óbeint. • Hjartahlustun: S1 og S2 án auka eða óhljóða. Óreglulegur taktur. • Lungnahlustun: Eðlileg öndunarhljóð í báðum lungum.
Rannsóknir við komu: • Hjartalínurit var tekið í sjúkrabílnum og við komu á bráðamóttöku (mynd 1). • Niðurstöður blóðprufa og blóðgasa má sjá í töflu 1.
Greining og meðferð í bráðafasa Vinnugreiningin eftir þessa fyrstu uppvinnslu á bráðamóttökunni var STEMI. Auk þess var hún með mikla hækkun á blóðflögum af óþekktri orsök og blóðkalíumlækkun sem líklega var afleiðing uppkasta. Konunni voru því gefnir hleðsluskammtar af asetýlsalicýlsýru (300 mg) og klópídógreli (600 mg) og hún flutt í bráða kransæðaþræðingu. Auk þess fékk hún vökva með kalíum uppbót í æð (20 mmól).
Kransæðaþræðing: Hægri kransæðin var eðlileg. Vinstri höfuðstofn og umfeðmingskvísl (circumflex artery) voru í lagi en í vinstri framveggskvísl (left anterior descending artery) sást útbreidd segamyndun sem olli nánast lokun á fjórum stöðum í æðinni (mynd 2). Vegna mikillar blóðflöguhækkunar var sett upp dreypi með glýkóprótein IIb/IIIa hemli til að stöðva samloðun blóðflagna. Æðin var belgvíkkuð og segasogleggur notaður til að ná út seganum. Þá kom út hvítleitur segi sem er dæmigert
Blóðprufur Eining Niðurstöður Viðmið
Hvít blóðkorn X109/L 27
Blóðrauði g/L 141
MCV fL 79 4,0–10,5
118–152
80–97
Blóðflögur X109/L 1397
Daufkyrningar X109/L 23,4
Eitilfrumur X109/L 2,6
Natríum mmól/L 136 150–400
1,9–7,0
1,0–4,0
137–145
Kalíum mmól/L 2,9
Kreatínín µmól/L 45
Glúkósi mmól/L 15,1 3,5–4,8
50–90
4,0–6,0
TnT sería* ng/L 12—> 153 —> 1386 <15
Tafla 1. Blóðprufur við komu. Sérlega óeðlileg gildi eru rauðmerkt. Mynd 2. Mynd úr kransæðaþræðingu. Myndin sýnir vinstri höfuðstofn sem skiptist í umfeðmingskvísl og vinstri framvegskvísl. Örvar vísa á blóðsega í vinstri framvegskvísl.

fyrir blóðflöguríkan nýlegan sega. Við þetta jókst blóðflæðið um kransæðina og breytingarnar á hjartalínuritinu gengu að miklu leyti til baka. Næst var framkvæmd kransæðaómskoðun (intravascular ultrasound) sem staðfesti sega um miðbik æðarinnar og sýndi auk þess nokkuð langa 4050% þrengingu æðarinnar á sama svæði, þ.e. um miðbik vinstri framveggskvíslar. Það var þó ekki merki um rof á æðaskellu en það myndi benda til þess að kransæðasjúkdómur væri meginorsök segamyndunarinnar. Æðin var víkkuð og sett í hana stoðnet. Vegna almennrar vanlíðanar konunnar var erfitt að meta hvort brjóstverkurinn hefði horfið við þræðinguna en lokaárangur var góður með tilliti til blóðflæðis um kransæðina.
Gangur í legu, frekari rannsóknir og meðferð Vegna meðvitundarskerðingar og gruns um heilablóðfall lagðist konan inn á gjörgæslu eftir hjartaþræðinguna.
Nánari eftirgrennslan um fyrra heilsufar Í ljós kom að konan hafði greinst með essential thrombocythemiu (ET) árið 2014 eftir að hafa mælst með rúmlega 700 x109 /L blóðflögur við blóðrannsókn sem gerð var á heilsugæslu vegna ótengdra veikinda. Henni var þá vísað til blóðlæknis sem hóf meðferð með asetýlsalicýlsýru (75 mg x1). Við uppvinnslu blóðlæknis reyndist hún hafa JAK2 kínasa stökkbreytingu sem staðfesti greiningu ET. Í byrjun var hún í eftirliti hjá blóðlækni á sex mánaða fresti og gildin héldust stöðug í kringum 600 x109 /L. Því var ekki metin þörf á frekari meðferð en asetýlsalicýlsýru. Síðasta skráða koma til blóðlæknis var í lok 2015 og óljóst er hvenær hún hætti að taka asetýlsalicýlsýru.
Í legunni var fengin ráðgjöf blóðlækna sem ráðlögðu að hefja meðferð með hydroxyurea 1g x2 en það er lyf sem hefur hamlandi áhrif á beinmerginn og þar með framleiðslu blóðflagna. Gildi blóðflagna fóru þá fljótt lækkandi (mynd 3). Auk þess var hún áfram á fullri blóðflöguhamlandi meðferð með asetýlsalicýlsýru og klópídógreli.
Gigtarlæknar voru einnig með í ráðum og ákveðið var að halda áfram meðferð með prednisólon til að fyrirbyggja mögulega fylgikvilla risaæðabólgunnar. Hamlandi einkenni Eftir tveggja daga dvöl á gjörgæslu fluttist konan á hjartadeild. Hjartaómskoðun sem gerð var þá sýndi samdráttarskerðingu í framvegg og septal svæðum vinstri slegils með 40% útsreymisbroti og meðalmikinn míturlokuleka. Helstu einkenni hennar á þessu stigi voru ógleði, uppköst, tvísýni, jafnvægisleysi við gang, klaufska í hægri hendi og dofi í vinstri handlegg. Við taugaskoðun voru augnhreyfingar eðlilegar, hreyfingar í andliti samhverfar, kraftar í handleggjum og fótleggjum aðeins minnkaðir en samhverfir og snertiskyn eðlilegt. Samhæfingarpróf gengu verr með hægri hendi. Hún stóð ekki Rhomberg og var óstöðug við gang. Taugaviðbrögð voru eðlileg og samhverf.
Vegna þessara einkenna, aukinnar segahneigðar og óvenjulegra einkenna við hjartaáfallið var grunur um að heilablóðfall hefði átt sér stað. Við komu hafði verið tekin tölvusneiðmynd af höfði sem sýndi ekki merki um blæðingu en mælt var með segulómun síðar til að meta betur litla heila og heilastofn. Á segulómun af höfði sást þá stórt drep hægra megin í litla heila sem hafði blætt inn á. Í kringum drepið var bjúgur sem olli þrýstingi á fjórða heilahólf og heilastofn. Einnig sáust dreifð minni drep í vinstri hluta litla heila, í miðlínu og einnig ofan hnykiltjalds (supratentorialt), aftantil í hnakkablaði og hnykilblaði (mynd 4). Því var ljóst að blóðtappar hefðu valdið dreifðu heilablóðfalli. Tölvusneiðmynd af hálsslagæðum sýndi marga sega í vinstri hryggslagæð (arteria vertebralis). Einnig var tekin tölvusneiðmynd af brjóst og kviðarholi sem sýndi veggþykknun á litlu svæði í fallristli (colon descendens) sem gæti samrýmst útliti eftir drep.
Konan lá á spítala í tvær vikur með hægum bata en einkenni heilablóðfallsins hömluðu henni mest. Hún hefur verið í mikilli endurhæfingu með góðum árangri en finnur enn fyrir klaufsku í hægri hendi og dofa í vinstri hendi.
Fræðileg umræða Frumkomin blóðflögufjölgun Frumkomin blóðflögufjölgun (essential thrombocythemia, ET) er mergsjúkdómur og er einn af Fíladelfíu neikvæðu mergofvaxtarsjúkdómunum (myeloproliferative neoplasm), aðrir eru rauðkornadreyri
1250
1000
750
550
Efri viðmiðunarmörk TRC
250
Neðri viðmiðunarmörk TRC
0
19.06 2019 23.07 2019 30.04 2020 30.03 2021 1.07 2021 6.07 2021 8.07 2021 11.07 2021 14.07 2021 19.07 2021 13.08 2021 16.11 2021 10.12 2021 3.02 2022 22.02 2022
Mynd 3. Fjöldi blóðflagna (TRC). Á xás eru dagsetningar frá 2018 til 2022. Á yás er fjöldi blóðflagna á hverjum lítra. Skyggða svæðið afmarkar eðlileg gildi.
(polycythemia vera) og frumkomin beinmergstrefjun (primary myelofibrosis). Eins og orðið mergofvöxtur gefur til kynna þá verður ofvöxtur á ákveðnum frumum í mergnum. Í ET er það framleiðsla blóðflöguforvera (megakaryocyte) sem verður ofgnótt af. Á síðustu áratugum hafa rannsóknir leitt í ljós að ákveðnir erfðabreytileikar liggja að baki ET og nú eru þekktir erfðabreytileikar í þremur mismunandi genum; JAK2, MPL og CALR. Algengasti erfðabreytileikinn er JAK2 V617F en hann er til staðar hjá 5060% einstaklinga með ET og er tengdur við aukna hættu á fylgikvillum vegna blóðsegamyndunar.1, 2 Erfðabreytileikarnir valda allir því að blóðmyndandi stofnfrumur (hematopoietic stem cells) fá óhemluð boð um að sérhæfast í blóðflöguforvera. 1 Algengi sjúkdómsins á Vesturlöndum er 3857 á hverja 100 þúsund og hlutfallið milli karla og kvenna er 1:2. Meðalaldur við greiningu er 60 ár.3
Einkenni Algengt er að fólk fái fyrstu einkenni þegar blóðsegi myndast. Blóðsegamyndun og blóðsegarek geta valdið mismunandi einkennum eftir staðsetningu en algengt er að sjúklingar fái einkenni frá blóðsegum í litlum æðum sem koma þá fram sem höfuðverkur, svimi, dofi, sjóntruflanir, höfuðtaugakveisa (cluster headache) eða blóðþurrð í útlimum.3 Margir eru þó einkennalausir eða hafa ósértæk einkenni, svo sem slappleika, höfuðverk, framtaksleysi, svefntruflanir og einbeitingarskort.4
Greining Það hve almenn einkennin geta verið undirstrikar mikilvægi þess að rannsaka blóðhag þegar almenn og ósértæk einkenni eru til staðar. Greining ET er staðfest með beinmergssýni og genarannsókn. Genarannsókn er hægt að gera á blóði eða beinmerg og þá er leitað að erfðabreytileikum í ofannefndum genum (JAK2, MPL og CALR). Með beinmergsrannsókn er til að mynda unnt að greina á milli ET, forstigs frumkominnar beinmergstrefjunar (prefibrotic primary myelofibrosis) og rauðkornadreyra með lágum blóðrauða.1, 3
Meðferð Megintilgangur meðferðar við ET er að koma í veg fyrir blóðsegamyndun og afleiðingar hennar. Sjúklingar eru skilgreindir í lágmarks, lága, miðlungs eða hárri áhættu á blóðsegamyndun byggt á eftirfarandi þremur áhættuþáttum: • Aldur yfir 60 ára • Fyrri saga um blóðsega eða blóðsegarek • Ákveðinn áhættumeiri erfðabreytileiki í JAK2 geninu (JAK2 V617F)
Meðferð ákvarðast af því í hvaða áhættuhóp sjúklingar eru.5 Þeir sem flokkast í hárri eða meðaláhættu ættu að fá meðferð með mergbælandi (cytoreductive) lyfjum ásamt lágskammta asetýlsalicýlsýru. Það mergbælandi lyf sem mest er notað er hýdroxýkarbamíð en einnig er notast við anagrelíð og interferónalfa. Mergbælandi lyfjameðferð hjá sjúklingum í lágmarks eða lágri áhættu án mikillar hækkunar á blóðflögum hefur ekki sýnt ávinning. Almennt ættu sjúklingar í öllum áhættuhópum sem eru yfir 60 ára eða hafa áhættuþátt hjarta og æðasjúkdóma að vera á lágskammta blóðflöguhamlandi lyfjameðferð. Almennt þarf að meta blæðingarhættu hjá hverjum og einum áður en meðferð er hafin.3
Risafrumuæðabólga Risafrumuæðabólga (giant cell arteritis, áður temporal arteritis) er æðabólgusjúkdómur í stórum og meðalstórum slagæðum. Bólgan er algengust í greinum frá ósæðarboganum sem ganga upp til höfuðs, einkum grunnlægu gagnaugaslagæðinni (superficial temporal artery). Bólgan veldur æðaskemmdum sem getur leitt til þrengingar, lokunar eða víkkunnar æða.6 B
C


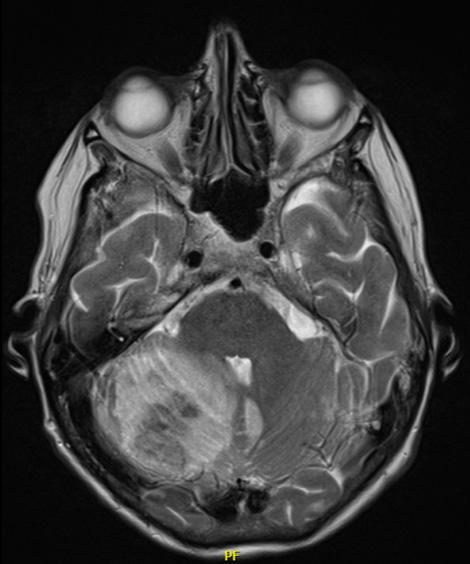
Mynd 4. Segulómmynd af höfði. Hér sjást þrjár sneiðar af segulómrannsókn sem gerð var nokkrum dögum eftir hjartaáfallið. Mynd A sýnir dreifð drep í litla heila, mest vinstra megin. Mynd B sýnir stórt drep hægra megin í litla heila. Mynd C sýnir blæðingu sem hefur orðið í drepinu hægra megin í litla heila.
Þekkt er að blóðflögum fjölgar við bráða bólgu og það á einnig við í risafrumuæðabólgu. Frumuboðefnið (cytokine) interleukin6, sem losnar frá stórátfrumum (macrophage) og trefjakímfrumum (fibroblast) sem ráðast inn í æðar í risafrumuæðabólgu, er talið valda losun próteina frá lifrarfrumum sem örva framleiðslu blóðflöguforvera. Tengsl hafa sést milli hærri gilda blóðflagna í risafrumuæðabólgu og alvarlegra fylgikvilla svo sem blindu og heilablóðfalls, líklega vegna segamyndunar.7 Þess vegna er blóðflöguhækkun í risafrumuæðabólgu mikilvægur fundur en þeir sjúklingar sem hafa mikla blóðflöguhækkun gætu haft ávinning af blóðflöguhamlandi meðferð.8, 9
Til að koma í veg fyrir alvarlegar afleiðingar risafrumuæðabólgu, svo sem varanlegt sjóntap, er nauðsynlegt að hefja meðferð með sykursterum eins fljótt og kostur er. Hefja má meðferð áður en sýni hefur verið tekið til greiningar þar sem vefrænar breytingar eru greinanlegar allt að nokkrum vikum eftir að sykursterameðferð er hafin.10 Sykursterar geta aukið segahneigð og því þarf að gæta sérstakrar varúðar þegar sjúklingum með hækkun á blóðflögum eru gefnir sykursterar.11
Hjartavöðvadrep og heilablóðfall sem afleiðing ET og risafrumuæðabólgu Langalgengasta orsök hjartavöðvadreps og heilablóðfalls er æðakölkun en þessir tveir sjúkdómar hafa marga sameiginlega áhættuþætti svo sem háþrýsting, blóðfituröskun, reykingar og jákvæða ættarsögu. Í tilfellinu sem hér hefur verið lýst er hinsvegar um sjaldgæfa meingerð þessara sjúkdóma að ræða og eftirmeðferðin því önnur en við kransæðastíflu eða heilablóðfall af hefðbundnari orsökum.12
Nokkrum tilfellum heilablóðfalls af völdum ET hefur áður verið lýst. Árið 2015 lýstu Yuji Kato og félagar tíu tilfellum heilablóðfalla meðal einstaklinga með ET og í átta þeirra var heilablóðfallið fyrsta einkenni sjúkdómsins. Meðalgildi blóðflagna hjá þessum sjúklingum var 966± 383 × 109/L. Meðferð með bæði blóðflöguhamlandi og mergbælandi lyfjum dró úr hættu á endurteknu heilablóðfalli hjá þessum sjúklingahópi um 50% og aðrar rannsóknir hafa sýnt svipaðar niðurstöður af tveggja lyfja meðferð.13 Þó hefur einnig sýnt sig að ef blóðflögugildi eru mjög há (10002000 × 109/L) þá valdi asetýlsalicýlsýru aukinni blæðingarhættu.14
Það er einnig sjaldgæft að ET valdi hjartavöðvadrepi en það getur líkt og heilablóðfall verið fyrsta einkenni sjúkdómsins. Þeim tilfellum sem hefur verið lýst eru yfirleitt hjá yngra fólki án algengra áhættuþátta fyrir hjartavöðvadrepi og því skyldi hafa ET í huga hjá þeim sjúklingahópi.1517 Það skal þó hafa í huga að mögulega er ET vangreind orsök hjartavöðvadreps hjá einstaklingum með marga áhættuþætti þess.2
Eftir því sem greinarhöfundur kemst næst hefur einungis einu tilfelli af bæði hjartavöðvadrepi og heilablóðfalli af völdum ET áður verið lýst. Það tilfelli hafði keimlíka birtingarmynd með óvenjulegum einkennum hjartavöðvadreps hjá áður hraustri manneskju á svipuðum aldri án annarra áhættuþátta.18
Loks virðist vera tenging milli risafrumuæðabólgu og mergofvaxtarsjúkdóma svo sem ET. Orsakasamhengið er ekki þekkt en er talið tengjast bólguferlinum í risafrumuæðabólgu og áhrifum þess á beinmerginn og framleiðslu blóðflagna. Sjúklingar með risafrumuæðabólgu og ET hafa hærri blóðflögugildi og eru í meiri hættu á alvarlegum fylgikvillum en þeir sem hafa risafrumuæðabólgu án ET. 19, 20
Samantekt og lokaorð Hér hefur verið rakin óvenjuleg orsök hjartadreps og heilablóðfalls hjá hraustri konu. Að baki liggja tveir sjúkdómar sem valda aukinni blóðsegahneigð: ET og risafrumuæðabólga. Hugsanlegt er að nýhafin háskammta sykursterameðferð hafi einnig aukið virkni blóðflagna. Greinarhöfundur hefur ekki fundið önnur dæmi þess að sjúklingur fái bæði hjartavöðvadrep og heilablóðfall sem afleiðingu af ET og risafrumuæðabólgu.
Þrátt fyrir að tilfellið sé sjaldgæft er það áminning um það að huga að mögulegum orsökum og afleiðingum óeðlilegar blóðflögufjölgunar hjá sjúklingum með algenga sjúkdóma eins og risafrumuæðabólgu. Hjá sjúklingum með óvenjulega birtingarmynd hjartavöðvadreps ætti að hafa í huga óvenjulegar orsakir, svo sem mergofvaxtarsjúkdóma, jafnvel þó hækkun blóðflagna sé óveruleg. Sjúklingar með ET með JAK2 V617F erfðabreytileika eru í aukinni hættu á blóðsegamyndun og alvarlegum afleiðingum þess og gætu því hagnast af meðferð með blóðflöguhamlandi og mergbælandi lyfjum. Hinsvegar þarf að klæðskerasníða meðferð hvers og eins með tilliti til blæðingarhættu, fjölda blóðflagna og annarra áhættuþátta.
Tilfelli þetta er ritað og birt með leyfi sjúklings.
Heimildaskrá 1. Chuzi S, Stein BL. Essential thrombocythemia: a review of the clinical features, diagnostic challenges, and treatment modalities in the era of molecular discovery. Leuk Lymphoma. 2017;58(12):278698. 2. Quadros AS, Cambruzzi E, Sebben J, David RB, Abelin A, Welter
D, et al. Red versus white thrombi in patients with STelevation myocardial infarction undergoing primary percutaneous coronary intervention: clinical and angiographic outcomes. Am.
Heart J. 2012;164(4):55360. 3. Mora B, Passamonti F. Developments in diagnosis and treatment of essential thrombocythemia. Expert Rev Hematol. 2019;12(3):15971. 4. Accurso V, Santoro M, Mancuso S, Napolitano M, Carlisi M,
Mattana M, et al. The Essential Thrombocythemia in 2020:
What We Know and Where We Still Have to Dig Deep. Clinical
Medicine Insights: Blood Disorders. 2020;13:2634853520978210. 5. Haider M, Gangat N, Lasho T, Abou Hussein AK, Elala YC,
Hanson C, et al. Validation of the revised international prognostic score of thrombosis for essential thrombocythemia (IPSETthrombosis) in 585 Mayo clinic patients. Am. J. Hematol. 2016;91(4):3904. 6. Winkler A, True D. Giant Cell Arteritis: 2018 Review. Mo Med. 2018;115(5):46870. 7. Lincoff NS, Erlich PD, Brass LS. Thrombocytosis in temporal arteritis rising platelet counts: a red flag for giant cell arteritis. J
Neuroophthalmol. 2000;20(2):6772. 8. Lee MS, Smith SD, Galor A, Hoffman GS. Antiplatelet and anticoagulant therapy in patients with giant cell arteritis.
Arthritis Rheum. 2006;54(10):33069. 9. Narváez J, Bernad B, GómezVaquero C, GarcíaGómez C, Roig
Vilaseca D, Juanola X, et al. Impact of antiplatelet therapy in the development of severe ischemic complications and in the outcome of patients with giant cell arteritis. Clin Exp
Rheumatol. 2008;26(3 Suppl 49):S5762. 10. Elfarsson A, Guðbjörnsson B, Stefánsson E. Risafrumuæðabólga: tvö sjúkratilfelli með skyndiblindu. Læknablaðið 2010;96(3):1859. 11. Majoor CJ, Sneeboer MM, de Kievit A, Meijers JC, van der Poll T,
Lutter R, et al. The influence of corticosteroids on hemostasis in healthy subjects. J Thromb Haemost. 2016;14(4):71623. 12. Soler EP, Ruiz VC. Epidemiology and risk factors of cerebral ischemia and ischemic heart diseases: similarities and differences. Curr Cardiol Rev. 2010;6(3):13849. 13. Kato Y, Hayashi T, Sehara Y, Deguchi I, Fukuoka T, Maruyama H, et al. Ischemic stroke with essential thrombocythemia: a case series. J Stroke Cerebrovasc Dis. 2015;24(4):8903. 14. Michiels JJ, van Genderen PJ, Lindemans J, van Vliet HH.
Erythromelalgic, thrombotic and hemorrhagic manifestations in 50 cases of thrombocythemia. Leuk Lymphoma. 1996;22 Suppl 1:4756. 15. Kumagai N, Mitsutake R, Miura Si, Kawamura A, Takamiya Y,
Nishikawa H, et al. Acute coronary syndrome associated with essential thrombocythemia. J. Cardiol. 2009;54(3):4859. 16. Okayasu N, Murata M, Ueda A, Su KM, Sada T, Ito T, et al.
Primary thrombocythemia and myocardial infarction in a 26yearold woman with normal coronary arteriogram. Jpn.
Heart J. 1981;22(3):43945. 17. Saffitz JE, Phillips ER, TemesyArmos PN, Roberts WC.
Thrombocytosis and fatal coronary heart disease. Am. J.
Cardiol. 1983;52(5):6512. 18. Wang L, Mao X, Zheng J, Gu X, Yang J. A case of simultaneous acute cardiocerebral infarction in a woman with essential thrombocythemia. J. Int. Med. Res. 2019;47(9):455761. 19. Papo M, Delaval L, de BOYSSON H, Viallard J, Foucher A,
Humbert S, Duffau P, Contis A, Agard C, Bachmeyer C, Gombert
B, Guillevin L, Samson M, Terrier B. GiantCell Arteritis
Associated with Myeloproliferative Neoplasms: A Retrospective
Case–Control Study [abstract]. Arthritis Rheumatol. 2019;71 (suppl 10). 20. Montalto M, Biolato M, Gallo A, Racco S, Marrone G, Manna
R, et al. Severe giant cell arteritis associated with essential thrombocythaemia. Int. J. Immunopathol. Pharmacol. 2010;23(4):12714.










