deDokter
GELDZORGEN IN DE SPREEKKAMER

GELDZORGEN IN DE SPREEKKAMER
Nieuwe maat op het oog?
Dat vraagt meer dan het goed met elkaar kunnen opschieten
Bekostiging
Hoe en hoeveel krijgt de huisarts straks betaald?
Praktijkstart
‘Ik wist dat ik er iets eigens van kon maken’

Vanaf 23 maart kropen Promedico en Omnihis officieel in de huid van Sanday. Dat betekent dat de oude namen verdwijnen en we ons volledig inzetten als Sanday – digitale zorgverbinders. Daarmee laten we alle groen- en blauwtinten achter ons en gaan we trots verder in het paars. Een nieuwe bedrijfsnaam dus, maar de vertrouwde gezichten en jarenlange ervaring blijven.
Niet alleen de fusieorganisatie heet Sanday: het is ook de naam van het gloednieuwe platform dat de afgelopen periode is doorontwikkeld. Het platform is open, zodat huisartsen, apothekers en andere zorgprofessionals met elkaar verbonden gaan worden. “Slim samenwerken voor betere zorg” noemen we dat. Werk veilig waar en wanneer je wilt. Alles wat je nodig hebt is een internetverbinding.
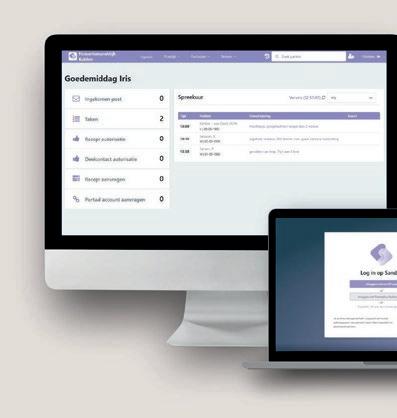
Met het open platform van Sanday werk je optimaal samen in de multidisciplinaire zorg. Samenwerken op één platform betekent ook dat wij uiteindelijk maar één platform gaan onderhouden. Daarom hoeven we zaken als wet- en regelgeving, bepaalde functionaliteiten en integraties maar één keer te ontwikkelen. Dat betekent: meer tijd voor ons om toffe nieuwe features te bouwen voor jou.
De eerste twee huisartsen gebruiken al de nieuwe huisartsfeatures van Sanday! Zo snel mogelijk, maar zo langzaam als nodig, upgraden steeds meer praktijken naar het nieuwe platform. We hebben er zin in. Ben je benieuwd naar Sanday, de voordelen en wil je onze ontwikkelingen volgen? Kijk dan even op sanday.com of volg onze socials. See you on Sanday!

Huisartsenzorg is teamsport, zeg ik vaak. Ons vak alleen uitoefenen zou allang niet meer kunnen. Het is zelfs een teaminspanning op hoog niveau. Elke dag vraagt om samenwerken, communiceren en afstemmen over kleine en grote zaken.
Ik prijs me gelukkig met het topteam in onze praktijk, met drie huisartsen, vier doktersassistentes, een praktijkmanager, een spreekuurondersteuner, twee praktijkverpleegkundigen en een POH-GGZ. We werken al 16 jaar samen en kennen elkaar inmiddels goed. Net als in een relatie gaat zoiets niet vanzelf. Soms zijn er irritaties of er is een verschil van mening, maar dat gebeurt overal waar mensen samen zijn en werken. In onze praktijk maken we ruimte om zulke zaken met elkaar te bespreken. We plannen een aantal keer per jaar een langer overleg om met elkaar te bekijken waar het goed gaat en waar het beter kan. Natuurlijk hoort daar ook een praktijkuitje en -etentje bij. Maar ook in de dagelijkse praktijk zoeken we elkaar op, met een grapje of een snelle koffie of lunch samen. Niet heel ingewikkeld allemaal, waarschijnlijk doen veel praktijkteams het zo.
Overal waar mensen samenwerken, kan het ook wel eens tot grotere verschillen van inzicht leiden. Of zelfs tot een verstoord vertrouwen tussen collega’s. Regelmatig ondersteunen onze LHV-adviseurs huisartsen die in een arbeidsconflict zijn beland. Bijvoorbeeld met een medewerker uit het team of met de praktijkhouder waar zij waarnemen, of spreken zij huisartsen die uit een maatschap stappen. Onze juristen adviseerden in 2022 maar liefst zo’n 3.500 keer over dergelijke arbeidsrechtelijke kwesties. Heb je hier wel eens mee te maken gekregen, dan ben je dus niet de enige.
Ook de samenwerking met je huisartscollega’s, bijvoorbeeld in een praktijk, maatschap of HOED is natuurlijk enorm waardevol. Het is ontzettend belangrijk dat je op een lijn zit, elkaar begrijpt, weet wat voor jou en je collega’s belangrijk is, wat je van elkaar verwacht, waar je van elkaar verschilt maar ook waar je elkaar aanvult. In deze editie lees je over 'Samenwerken op maat’, een traject dat wij sinds kort aanbieden voor huisartsen. Een goede manier om elkaar als (toekomstige) collega’s beter te leren kennen, duidelijkheid te hebben over elkaars
De Dokter is het ledenblad van de Landelijke Huisartsen Vereniging (LHV) en verschijnt 7 keer per jaar.
De LHV is de beroepsorganisatie voor alle huisartsen in Nederland.
Oplage
13.750 exemplaren
Veertiende jaargang, nr 2 april 2023
Eindredactie
Nathalie Pol
Redactieraad
Heleen van Bloemendaal, Wendy van den Brink, Yvette Haasbroek, Jelly Hogendorp, Margriet Niehof, Lennart Rijkers, Pleunie Schalkwijk, Cora ten Tusscher, Maartje
Spaargaren
Tekst & Beeld
Rob ter Bekke, Berber Bijma, Erik van der Burght, Ferdy Damman, Aad Goudappel, Corien Lambregtse, Mirjam van der Linden, Arno Massee, Germaine Meijering-Paulissen, Rianne
samenwerkingswensen, belangen en behoeften, en heldere afspraken te maken bij start van de samenwerking. Heel geschikt als je bijvoorbeeld van plan bent om met elkaar praktijk te gaan voeren of bij de toetreding van een nieuwe maat.
Jullie kennen het gezegde: alleen ga je sneller, samen kom je verder! ¶
Aard Verdaasdonk
waarnemend voorzitter
Noordegraaf, Hans Tak, Henk Veenstra
Art direction en vormgeving Curve Mags and More, Haarlem www.curve.nl
Advertentieverkoop SGNM, Oscar van den Bosch Telefoon 06 11 59 15 22 Mail oscar@sgnm.nl
Drukwerk
Habo da Costa, Vianen Klimaatneutraal geproduceerd
Lidmaatschap LHV
Als LHV-lid ontvangt u automatisch De Dokter. Het LHVlidmaatschap kunt u schriftelijk of per e-mail beëindigen, uiterlijk één maand voor het einde van het kalenderjaar. Op www.lhv.nl vindt u hierover meer informatie.
Adreswijziging Graag doorgeven via ledenadministratie@lhv.nl
Contact redactie Postbus 20056, 3502 LB Utrecht Mail: dedokter@lhv.nl www.lhv.nl/dedokter
Overname van teksten is toegestaan onder bronvermelding en met toestemming van de redactie.

‘We werken al 16 jaar samen, net als in een relatie gaat zoiets niet vanzelf’
‘Soms komt het verhaal pas bij de derde keer’
06 BINNENKIJKEN
Nét op tijd, hoorden de huisartsen dat de peuterschool te koop stond. ‘De volgende dag was de laatste dag om een bod uit te brengen.’
26
Nieuwe maat op het oog?
‘Voor een langdurige samenwerking is meer nodig dan goed met elkaar kunnen opschieten.’
Starten met Meer Tijd Voor de Patiënt

Vanaf 1 april kan een kwart van de huisartsenpraktijken starten met Meer Tijd Voor de Patiënt. Wat betekent dit voor de manier van werken?
MIJN WERK EN IK
‘Hij twijfelde destijds tussen het conservatorium en geneeskunde. Nu speelt Christian Kastenberg in het nieuwe Dokters Orkest.
32 MIJN PRAKTIJKSTART
De voorganger van Joost Zutt had een andere stijl van dokteren. ‘Ik wist dat ik er iets eigens van kon maken.’


35 NIEUWS
38
‘Interessante verhalen in dit nummer! Mijn werk & ik gaat over dokters die muziek maken. Zo iemand ben ik zelf ook. Ik speel gitaar in een doktersband. Niks klassieks, vooral nummers met een dikke vette partyfactor. Muziek maken is voor mij een uitlaatklep, net als hardlopen. Ik denk dat dit voor veel artsen de ultieme hobby’s
zijn om hun hoofd leeg te maken. Het artikel over investeren in samenwerking heb ik doorgestuurd naar mijn collega’s. Het is belangrijk om te blijven investeren in onderlinge samenwerking, zodat alle neuzen dezelfde kant op blijven staan.
Mooi verhaal over de lobby tegen de Wtza, tegelijk ook heel frus-




Wtza
De nieuwe Wet toetreding zorgaanbieders (Wtza) legt huisartsen onredelijke lasten op, bijvoorbeeld met de jaarverantwoordingsplicht. Margriet Niehof, LHV-adviseurPublic Affairs, geeft de strijd niet op.
WISSELCOLUMN
De patiënt van Sofie de Haan is met EF-EL-O.


trerend. Bizar dat huisartsen nu toch weer met onnodige, zinloze administratieve lasten worden opgezadeld. Waarom zo weinig vertrouwen in professionals? Zo weinig oog voor hoe regels uitpakken? Als de overheid beter zou luisteren naar wat mensen uit de praktijk inbrengen, weet ik zeker dat dit tot een beter resultaat, meer medewerking en minder

Steeds meer zij-instromende assistenten

‘Je kunt merken dat Esther levenservaring heeft. Een telefoongesprek of een gesprek aan de balie voeren gaat vanzelf.’
De NZa werkt aan drie projecten over de bekosting van de huisartsenzorg en multidisciplinaire zorg. Waar gaan ze precies over?
gemopper zou leiden. Het artikel over de zij-instromende assistentes is ook een aanrader. Wij zijn in onze praktijk ook zo iemand aan het opleiden. Het is een mooie manier om het tekort aan personeel tegen te gaan. Het opleidingsproces kost misschien wat meer tijd dan bij iemand die net van school komt, maar daar staat dan wel iemand met meer levenservaring tegenover.’ ¶
‘Na een avond spelen is mijn hoofd uitgerust en mijn stemming altijd beter’Huisarts Christian Kastenberg, Mijn werk en ik (pagina 26)
‘Mijn vrouw
als waarnemer meer flexibel zijn. Het is nu eerder andersom’Huisarts Joost Zutt over zijn praktijkstart (pagina 32)
‘We realiseerden ons dat er voor de anderen ook veel van afhing’

Rudger Hogeveen en Hester Verburg delen als huisartsen bijna alles, behalve hun patiënten. ‘We zijn twee solisten onder één dak’, zegt Hogeveen. Dat dak is sinds een jaar helemaal nieuw: ze verhuisden van de historische binnenstad naar de groene rand van de stad. Het oude pand was, in de woorden van Hogeveen, ‘knus, kneuterig en gedateerd’. ‘We konden op een gegeven moment het pand van de buren erbij kopen, maar er zat en muur uit 1500 tussen die niet weg mocht. Daardoor was het in feite niet mogelijk om er één groter pand van te maken.’ Met de verhuizing veranderde ook de naam: van huisartsenpraktijk Nieuwmarkt naar gezondheidscentrum De Brigade. Op de plek waar nu de praktijk zit, vonden Hogeveen en Verburg een peuterschool die te koop kwam. Ze werden er nét op tijd, op een avond, op geattendeerd. ‘De volgende dag was de laatste dag om een bod uit te brengen.’
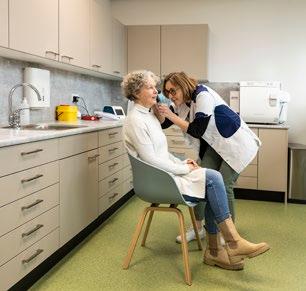
Verbouw bleek lastig, waarna ze voor nieuwbouw kozen. ‘Helaas wilde de bank pas financieren als we eerst ons oude pand verkochten, dus we hebben tijdelijk op een industrieterrein gezeten. De patienten moesten tussen

vrachtwagens
 TEKST: BERBER BIJMA // FOTOGRAFIE: MIRJAM VAN DER LINDEN
de
Met veel natuurlijke kleuren en hout sluit het gezondheidscentrum mooi aan bij de groene omgeving
‘Een groene en natuurlijke uitstraling geeft meer werkplezier en maakt het voor patiënten relaxter om naar de dokter te gaan’
TEKST: BERBER BIJMA // FOTOGRAFIE: MIRJAM VAN DER LINDEN
de
Met veel natuurlijke kleuren en hout sluit het gezondheidscentrum mooi aan bij de groene omgeving
‘Een groene en natuurlijke uitstraling geeft meer werkplezier en maakt het voor patiënten relaxter om naar de dokter te gaan’
door naar de dokter fietsen. Gelukkig hebben ze niet geklaagd.’
Samen met een adviseur van LHV Bouwadvies dachten Hogeveen en Verburg de perfecte indeling uit voor hun nieuwe, vierkante pand. Bij de inrichting maakten ze – met hulp van een binnenhuisarchitecte – een sterkte verbinding tussen binnen en buiten. Zowel medewerkers als patiënten zijn enthousiast over de sfeer en de toegenomen ruimte. ‘Na een jaar krijgen we nog steeds complimenten.’
Slechts één ding betreurt Hogeveen: dat het niet is gelukt om met alle vijf huisartsen van Bolsward een nieuwe locatie te betrekken. ‘Niet alle huisartsen waren er toen aan toe in de tijd dat wij met nieuwe huisvesting bezig waren. Dat vind ik jammer, want nu wij zo’n prachtige nieuwe plek hebben, gaat dat ook niet meer gebeuren.’ ¶
In huisartsenpraktijk Hogeveen werken 2 huisartsen, net als in huisartsenpraktijk Verburg. Samen hebben de praktijken 6 assistentes en 1 stagiaire, 2 POH’s (van wie 1 voor ouderen) en 2 POH’s-GGZ (van wie 1 voor jeugd). In het pand zijn verder een diëtiste en een overgangsconsulent gevestigd.

Huisartsen Hester Verburg en Rudger Hogeveen

Met een haalbaarheidsonderzoek weet je meer!
Een pand of cascoruimte voor je huisartsenpraktijk op het oog? Plan een haalbaarheidsonderzoek in bij LHV Bouwadvies. Een coördinator toetst of het gebouw potentie heeft en je ontvangt een globale kostenbegroting voor je toekomstige pand.

Een langgekoesterde wens vervuld: ruimte voor een vrijstaande onderzoeksbank
De wachtkamer zit in het midden van het vierkante gebouw. ‘We kunnen zonder patiënten tegen te komen door het hele pand’

Korting voor LHV-leden Maak een afspraak via lhv.nl/ contact-lhv-bouwadvies. LHV-leden krijgen korting.
De houten balie is bij binnenkomst meteen een eyecatcher

Het is niet altijd te voorkomen dat een samenwerking spaak loopt. Je kunt wel proberen dat te voorkomen door er vooraf in te investeren. Dat is de gedachte achter het traject Samenwerking op Maat, dat de LHV aanbiedt. ‘Voor samenwerking is meer nodig dan goed met elkaar kunnen opschieten’, zegt Heleen van Bloemendaal, die de gesprekken begeleidt.
Soms werken huisartsen al een paar jaar intensief samen, maar weten ze toch niet wat de ander écht belangrijk vindt. Het kan ook spannend zijn dat naar elkaar uit te spreken, als je vermoedt dat belangen botsen, zegt Heleen van Bloemendaal, senior beleidsmedewerker bij de LHV. Een jaar geleden begon ze onder de noemer Samenwerking op Maat met het begeleiden van samenwerkingsgesprekken voor huisartsen.
‘Zo nu en dan horen we bij de LHV een verhaal over dissociatie. Het is enorm ingrijpend als dat gebeurt. Zoiets is niet altijd te voorkomen. Wat je wel kunt doen is grondig nadenken over hoe je wilt samenwerken vóór je daaraan begint. Er is meer nodig dan dat je elkaar aardig vindt of elkaar nog kent van de opleiding.’
Een opleiding tot gecertificeerd mediator die Van Bloemendaal enkele jaren geleden volgde, geeft haar de basis om de gesprekken te begeleiden. ‘Je zou Samenwerking op Maat een vorm van preventieve mediation kunnen noemen, maar mediation associëren we snel met ruzie. Daarom gebruiken we die term niet, want een belangrijke voorwaarde voor dit traject is juist
dat er geen ruzie is. Het gaat erom dat je vanuit goede verhoudingen afspraken maakt waarin iedereen zich kan vinden. Als er al gedoe is binnen een samenwerking, zijn andersoortige gesprekken nodig.’
◼ ZICHT OP ELKAARS BEHOEFTEN
Het traject bestaat doorgaans uit drie gesprekken. ‘In het eerste gesprek ga ik na of er commitment is bij álle praktijkhouders en maken we afspraken over de werkwijze. We maken dan ook al een rondje over wat iedereen belangrijk vindt. Dat is nog vrij algemeen: goede samenwerking, kwaliteit van zorg. In het tweede gesprek verdiepen we een paar onderwerpen die de deelnemers zelf uitkiezen. Daarover maken ze samenwerkingsafspraken die ze checken in het derde gesprek: doen we met deze afspraken recht aan wat iedereen belangrijk vindt?’
‘In de gesprekken krijg je zicht op de wensen, belangen en behoeften van de ander en van jezelf. Niet iedere wens of behoefte kan gehonoreerd worden uiteraard, maar hij mag wel altijd uitgesproken worden. Denk aan: ik zou graag een keer zes weken op vakantie willen, of: ik heb een hekel aan administratie.’
‘Soms is het spannend om zoiets hardop te zeggen. Je hebt het tenslotte over ieders broodwinning. Maar het is jammer als huisartsen elkaar proberen te sparen en daarom zich niet uitspreken. Bepaalde zaken kunnen op den duur voor wrijving gaan zorgen, maar dat niet alleen. Door wensen en behoeften níet uit te spreken – of je er zelfs niet eens van bewust te zijn – gaan soms mooie kansen verloren. Ik vergelijk het weleens met twee mensen die op de veiling tegen elkaar opbieden voor een kist sinaasappels. Uiteindelijk heb je twee verliezers: de een komt met niets thuis en de ander heeft te veel betaald. Maar wat nu als de een de sinaasappels wilde voor het sap en de ander voor de schil? Het is toch zonde om dat niet van elkaar te weten? Soms kun je creatieve oplossingen verzinnen waarbij de wensen of behoeften van meerdere mensen tegelijk vervuld worden. Maar daarvoor moet je wel wéten wat die behoeften zijn.’
De gesprekken eindigen met concrete afspraken, zoals een taakverdeling, andere werkafspraken of de agenda voor een jaarlijkse heidag. ‘We werken in het traject toe van vrij abstracte wensen tot concrete afspraken.’ De gesprekken zijn met name geschikt voor huisartsen die aan de vooravond van een samenwerking staan, bijvoorbeeld in een duopraktijk of een grotere maatschap. Ook andere huisvesting of samenwerking met beoogde opvolgers kan aanleiding zijn. Van Bloemendaal: ‘Waar het in de kern om gaat, is dat je leert om op ontspannen wijze onderwerpen met elkaar te bespreken die er voor iedereen toe doen, óók in de toekomst.’ ¶
De vier huisartsen van huisartsenpraktijk Assendorp in Zwolle deden vorig jaar het traject Samenwerking op Maat. Het echtpaar Olof Schwantje en Linda Groot is al jarenlang praktijkhouder in deze praktijk. Een aantal jaren geleden breidden ze hun praktijk uit met hidha Marije Meijerink en even later met waarnemend huisarts Rianne Sloothaak-Hoekstra. Met ingang van volgend jaar worden die laatste twee eigenaar van een duopraktijk in hetzelfde pand als Schwantje en Groot. Met z’n vieren gaan ze dan een kostenmaatschap aan.
Schwantje: ‘Marije is bij ons opgeleid,
Rianne is ingestroomd tijdens een zwangerschapsverlof van Marije en gelukkig daarna gebleven. We werkten met z’n vieren in een bepaalde verhouding die je moet loslaten als je twee gelijkwaardige duopraktijken gaat vormen. Hoe hou je de verhoudingen goed, maar wel anders? Ik liep al een tijdje met die vraag rond toen ik op vakantie in Zwitserland in een LHV-nieuwsbrief las over het Samenwerking op Maat-traject. Ik heb meteen de telefoon gepakt om ons daarvoor aan te melden.’
Sloothaak: ‘Je hebt het nog net even met ons afgestemd, om half negen ’s ochtends.’

Schwantje: ‘Dit traject was precies wat we nodig hadden. Je kunt juridisch en financieel van alles afspreken over samenwerken, maar dat zie ik als een rugdekking die je niet nodig hoopt te hebben. De eerste stap is afspraken maken met oog voor elkaars behoeften en belangen, zoals Heleen dat zo mooi uitdrukte.’

Sloothaak: ‘Deze gesprekken waren waar we met z’n vieren naar op zoek waren. Het is best ingewikkeld om een nieuwe rol aan te nemen. We vinden elkaar onderling alle vier aardig. Dan is het soms lastig om te zeggen wat je echt wilt en vindt. Het zou jammer zijn als de goede verhouding en samenwerking klappen omdat je dat niet hebt leren bespreken.’
Schwantje: ‘De aanwezigheid van Heleen was een soort veiligheidsmechanisme. Je weet dat er iemand is om het op te van-


‘We zetten nu makkelijker een stapje extra voor elkaar’
Huisartsenpraktijk Assendorp
Olof Schwantje
gen als jij al iets zegt dat misschien te confronterend is. Uiteindelijk gebeurt dat niet, maar je spreekt je simpelweg makkelijker uit. Een van de dingen die aan de orde kwamen, was dat Rianne als enige van ons vieren geen eigen kamer heeft. Ik was me er niet echt van bewust wat dat voor haar betekent. Nu ik dat weet, hebben we er een ander gesprek over. Of we het ook veranderen, is een tweede. Je kunt er niet zomaar een kamertje bij bouwen. Maar je kunt er wel zoveel mogelijk rekening mee houden.’ Sloothaak: ‘Het mooie is dat het ook ineens veel minder belangrijk is als je het erover hebt gehad. Er is naar geluisterd, we weten het nu van elkaar. En natuurlijk kan dat niet meteen anders. Je bent in het proces naar de oprichting van een duopraktijk zo bezig met het afvinken van regelzaken, dat je soms vergeet wat óók belangrijk is. Ik was me er niet eens van bewust dat die kamer zo belangrijk voor me is. In de ontspannen sfeer van de gesprekken kwam dat naar boven.’

Schwantje: ‘Nu de samenwerkingsgesprekken zijn afgerond, gaat het juridische en financiële deel als een trein. We hebben twee besprekingen gehad en zijn zo goed als rond. We hebben het traject afgesloten met onder meer een agenda voor ons zeswekelijks overleg, met de onderlinge samenwerking als een van de vaste punten. En we hebben besloten jaarlijks twee dagen met elkaar buiten de praktijk door te brengen. Dat noemen we al onze ‘SoM-dagen’, naar Samenwerking op Maat. Het kan op ieder moment weer relevant worden om onze belangen te bespreken. Dat gaat nu heel makkelijk.’
Sloothaak: ‘Voor ons is het door deze gesprekken makkelijker geworden om de taak op te pakken die straks voor ons ligt.’
Schwantje: ‘Door elkaars belangen en wensen te kennen, is de gunfactor groter geworden, merk ik. Als je weet hoe belangrijk iets voor iemand anders is terwijl het voor jou minder belangrijk is, ben je sneller bereid daar iets op in te leveren of er wat extra tijd in te steken.’
Sloothaak: ‘We zetten nu makkelijker een stapje extra voor elkaar.’
In de Fleminghof in Borne zijn drie duopraktijken gevestigd. Twee daarvan zitten respectievelijk al zeven en acht jaar in het pand. Het derde duo, Jolijn Albek en Ellen Zegger, heeft met ingang van dit jaar een praktijk in hetzelfde pand overgenomen die tot dat moment een solopraktijk was. Zij werkten daar al enige tijd als waarnemend huisartsen. De zes huisartsen volgden samen het Samenwerking op Maat-traject. Jolijn Albek en Mark Busscher (duo-praktijkhouder sinds zeven jaar) vertellen erover.
Busscher: ‘De nieuwe samenstelling binnen onze HOED was een goede aanleiding om met
Albek

deze samenwerkingsgesprekken een nieuwe start te maken. We hadden met de drie praktijken al wel een kostenmaatschap, maar die was heel summier.’
Albek: ‘De komst van Ellen en mij wilden we aangrijpen om beter en intensiever samen te werken. Daar wilden we bij de start afspraken over maken. Voor ons was het best lastig dat de andere twee praktijken al gewend waren veel samen te doen. Er waren allerlei gewoonten waarvan wij de achtergrond niet kenden.’
Busscher: ‘Wat voor ons als zittende praktijken tijdens het eerste gesprek echt wel een punt
‘
De samenwerking voelt nu als gelijkwaardig’Jolijn
was, was dat Jolijn en Ellen nog niet definitief hadden besloten of ze de praktijk wilden overnemen. Dat gaf bij ons twijfels: waar springen we in, kan het ook gebeuren dat we nu investeren in gesprekken die achteraf misschien niet nodig waren geweest omdat ze van overname afzien?’
Albek: ‘Ellen en ik realiseerden ons eigenlijk pas in het eerste gesprek dat er voor de anderen ook veel van afhing. Zij wilden natuurlijk weten waar ze aan toe waren. Wij zaten met vragen als: Hoe gaat dat samenwerken? Wanneer worden de belangrijke dingen besproken? Dat was ons niet duidelijk. Dat eerste gesprek gaf meteen zoveel wederzijds begrip en inzicht, dat wij er daarna heel snel over uit waren: we wilden overnemen. Daarna zijn we er in een open sfeer voor gaan zitten.’

Busscher: ‘Je maakt tijd vrij en er zit een ex-
terne gespreksleider bij. Dat is een goede stok achter de deur. Een buitenstaander stelt andere vragen en vooral: vanuit een andere houding. Heleen was gewoon nieuwsgierig. Als wij elkaar onderling vragen stellen, zit daar toch al snel een gedachte of een belang achter. Omdat Heleen de vragen stelde, ging alle lading eraf.’
Albek: ‘Misschien was het voor ons toch wel een beetje spannend om de vraag te stellen waarom de dingen gingen zoals ze gingen. Wij begrepen niet altijd waar en wanneer de echt belangrijke beslissingen werden genomen. Het leek alsof dat tussen de bedrijven door gebeurde. Wij hebben door de gesprekken daarover meer inzicht gekregen in hoe dingen gegroeid zijn en dat daarbij deels oud zeer speelde.’
Busscher: ‘Daar waren wij ons niet van bewust. Met de samenwerking tussen de twee duopraktijken ging het altijd goed.’
Albek: ‘We hebben nu afgesproken in welke vergadering we welke onderwerpen bespreken.’
Busscher: ‘Iedere maandagmiddag hebben we een benen-op-tafel-overleg: een halfuurtje praten zonder agenda. Daarnaast is er een maandelijks HOED-overleg, vooral over lopende praktische zaken. Voor overstijgende onderwerpen, zoals wel of niet het pand aanschaffen of verbouwen, plannen we een aparte bespreking. We hebben sinds de samenwerkingsgesprekken al twee heidagen gehad, onder meer om onderlinge waarneemafspraken te maken.’
Albek: ‘Het voelt voor ons nu als een gelijkwaardige en goede samenwerking.’
Busscher: ‘Dat was voor ons ook een belangrijk doel van deze gesprekken. Iedereen moet de gelijkwaardigheid voelen. Anders werkt het op termijn niet.’
Albek: ‘Iedereen praat mee in de overleggen en alles is bespreekbaar.’

Busscher: ‘We hebben aan Samenwerking op Maat een lijst met onderwerpen overgehouden die we jaarlijks willen bespreken. Dat zijn dingen als: hoe loopt de besluitvorming, hoe ervaren we de communicatie, is de taakverdeling nog in balans? De komende één of twee jaar hebben we die lijst hopelijk nauwelijks nodig, maar als je vijf jaar geen aandacht geeft aan die vragen, kan het toch scheef gaan lopen, denk ik.’
Albek: ‘Dan krijgen die onderwerpen ineens ook lading. Juist door het erover te hebben simpelweg omdat er weer een jaar voorbij is, hebben die vragen geen lading.’

Busscher: ‘Wat je op de langere termijn terugkrijgt van deze gesprekken aan positieve energie, efficiënte vergaderingen en plezierige samenwerking, staat naar mijn idee niet in verhouding tot wat de gesprekken ons hebben gekost.’
Staan jullie aan het begin van een (intensievere) samenwerking als huisartsen onderling? En wil je vooraf goede afspraken maken? Op www.lhv. nl/samenwerking-op-maat lees je over de mogelijkheden. Of bel de LHV op 085 – 04 80 000 (8.30 – 17.00 uur).
Meer tijd voor de patiënt: het gaat nu echt beginnen. In alle regio’s wordt hard gewerkt aan uitvoeringsplannen. Regionale huisartsenorganisaties en huisartsenpraktijken kunnen zelf een eigen, passende invulling kiezen. Wat is ervoor nodig om met MTVP van start te gaan?
TEKST: CORIEN LAMBREGTSE / BEELD: RIANNE NOORDEGRAAF
De afgelopen vijf jaren is Meer tijd Voor de Patiënt in meer dan 100 praktijken beproefd en bewezen. Nu kunnen alle huisartsenpraktijken die dat willen er eindelijk mee van start. Lennart Rijkers, LHV-projectleider MTVP, was al die jaren nauw bij de pilots betrokken. ‘Veel huisartsen hebben hier heel lang op gewacht, praktijken beginnen er nog liever vandaag dan morgen mee.’ Hij ziet het aan de vragen die bij de LHV binnenstromen, zowel van huisartsen als van regionale huisartsenorganisaties (rho’s). ‘De rho’s zijn op dit moment druk bezig met het inrichten van de ondersteuning voor huisartsenpraktijken op het gebied van MTVP. Als LHV staan wij de rho’s en huisartsen waar mogelijk met raad en daad bij.’
◼ ANDERE PRAKTIJKVOERING
De LHV heeft samen met de zorgverzekeraars de Leidraad Meer Tijd voor de Patiënt opgesteld. De leidraad benoemt de basisvoorwaarden waaraan huisartsenpraktijken moeten voldoen om te kunnen starten met MVDP.
‘Meer tijd voor de patiënt is meer dan alleen een verlenging van consulten tot 15 minuten. Er wordt een andere manier van praktijkvoering gevraagd. Het doel is meer rust en ruimte voor de huisarts, maar ook betere zorg voor patiënten, minder doorverwijzingen en minder labonderzoeken.’
Er zijn praktijken die al aan de voorwaarden voldoen, andere praktijken hebben nog tijd nodig om zich voor te bereiden. Rijkers ziet geen reden tot haast. ‘Om het voor de zorgverzekeraars behapbaar te houden, is in het
Integraal Zorgakkoord (IZA) afgesproken dat de instroom gefaseerd plaatsvindt. De rho’s besluiten in samenspraak met de huisartsen hoe de selectie plaatsvindt van praktijken die mogen starten. De eerste groep start op 1 april; dit betreft maximaal een kwart van de huisartsenpraktijken. Elk volgend kwartaal stroomt opnieuw een kwart van de praktijken in. De laatste groep start dus op 1 januari 2024. Vanaf dat moment is MTVP onderdeel van de structurele vergoeding van de huisartsenzorg. De NZa is momenteel bezig om dit te regelen in de bekostiging.'
De leidraad is volgens Rijkers een hulpmiddel om MTVP in de praktijk vorm te geven. ‘De leidraad is gemaakt op basis van de ervaringen die in de pilots zijn opgedaan. Als huisartsen zeggen dat ze het gevoel krijgen dat ze door allerlei hoepels moeten springen om de extra vergoeding te krijgen, snap ik die eerste emotie. Maar ik zeg ook altijd dat alle interventies in de pilots zijn toegepast en juist hebben geholpen om meer tijd voor de patiënt effectiever in te zetten.’ Naast de basisafspraken worden de verschillende mogelijkheden genoemd waarmee rho’s en huisartsen aan de slag kunnen. ‘Er is ruimte voor een eigen invulling per praktijk, mits die wordt ondersteund door de betrokken rho’, legt Rijkers uit. ‘Mijn advies aan huisartsen is: bepaal eerst wat je zelf wilt. Wat past bij jou en de praktijk? Voor de een is dat Positieve Gezondheid, voor de ander een training LEAN Werken of juist uitbreiding van het team. De aanpak kan verschillen, maar de positieve energie die in de pilotpraktijken werd ervaren, gunnen we iedereen.’
Deelnemen aan intervisie is een van de voorwaarden om te kunnen starten met MTVP. Annemieke Philipsen, praktijkhouder in De Goorn, heeft daar al goede ervaring mee.
‘Intervisie is iets dat er bij ons in de praktijk gewoon bij hoort. Onze praktijk heeft 4000 patiënten, we zijn met vier huisartsen en een huisarts-in-opleiding. Sinds 2018 hebben we twee keer meegedaan aan een pilot, ook in het kader van MTVP, waarbij het belangrijk was dat we als huisartsen van elkaar leerden. Wij zijn het inmiddels gewend om regelmatig met elkaar te gaan zitten om bijzondere klachten, verwijzingen of diagnostiek met elkaar te bespreken. Wanneer is het zinvol om iemand te verwijzen of bepaalde medicatie voor te schrijven en wanneer niet? Ik heb standaard een A4’tje in mijn bureaula liggen, waarop ik punten noteer die ik wil bespreken. Het is nu nog informeel, als we starten met het MTVP-programma gaan we dit in een meer gestructureerde vorm doen, ik denk twee tot vier keer per jaar.
Ook op regioniveau hebben we verschillende intervisies, bijvoorbeeld in het kader van het diagnostisch toetsoverleg en het overleg met medisch specialisten. Daarbij worden op regioniveau trends en verschillen in verwijzingen en onderzoeksaanvragen besproken. Enorm leerzaam. Je zit zelf vaak in een patroon, het helpt als anderen daar vragen over stellen of met een andere kijk komen. Ik ben blij dat MTVP voor alle huisartsenpraktijken beschikbaar komt en dat we niet per praktijk hoeven te bewijzen wat het oplevert. Wij hebben hier in West-Friesland bijvoorbeeld het ‘probleem’ dat we al heel weinig doorverwijzen. Op dat punt kunnen wij haast geen verbetering meer scoren.
Naast de verplichte intervisie kiezen wij interventies die bij onze praktijk passen. Bij onze eerste MTVP-pilot zijn we al met 15-minutenconsulten gaan werken, daarna wilden we nooit meer terug naar 10 minuten. We kijken nu of we meer kunnen inzetten op e-consulten en hoe we de spreekuren van onze spreekuurondersteuners huisarts beter kunnen benutten. Ook gaan we met z’n allen een cursus Positieve Gezondheid doen. De MTVP-vergoeding stelt ons in staat om de praktijkvoering verder te verbeteren. Dat is iets wat je altijd moet blijven doen.’


Bepaal zelf de afmeting en indeling van de tas. Kies uit een ruime collectie hoogwaardige materialen leer en textiel.




Meer Tijd Voor de Patiënt vraagt een andere manier van werken, zo is uit de pilots gebleken. De invulling kan per huisartsenpraktijk of situatie verschillen. De leidraad benoemt vier soorten activiteiten (interventies) waarvan je er in het eerste jaar twee kunt kiezen: activiteiten om meer tijd te creëren (anders werken en uitbreiden van de capaciteit) en activiteiten om extra tijd aan te besteden (meer samenwerking en andere gespreksvoering).
● Anders werken in de praktijk
Door het werk in de praktijk anders te organiseren, ontstaat meer tijd voor de patiënt. Voorbeelden zijn LEAN werken, anders triëren door middel van een triagetraining, implementeren van een e-healthplatform, beeldbellen met patiënten of taakherschikking binnen het praktijkteam.
● Uitbreiden van het team
Een mogelijkheid is ook het uitbreiden van de personele capaciteit, mits de regionale arbeidsmarkt dit toelaat. Dit kan een extra huisarts zijn (al dan niet in dienst van de praktijk), maar ook meer uren voor een praktijkondersteuner of doktersassistent. Bij de pilots is gebleken dat het ondanks de krapte aan personeel toch vaak lukte om extra personeel te vinden. Ook kwam het voor dat het zittende personeel of de huisarts zelf meer uren ging werken, omdat meer tijd voor de patiënt zoveel meer werkplezier, rust en ruimte gaf.
Meer samenwerking met het netwerk levert eveneens meer tijd op. Dat netwerk bestaat uit het sociaal domein, de tweede
lijn, de GGZ en de wijkverpleging. In te zetten instrumenten zijn bijvoorbeeld Welzijn op Recept, een multidisciplinair overleg of casuïstiektafel, een meekijkconsult en samenwerking met het wijkteam/buurteam. Door meer samen te werken met het netwerk, kan de huisarts patiënten beter doorverwijzen. Bij medische klachten naar het ziekenhuis, bij psychische klachten naar de ggz en bij klachten gerelateerd aan werk en inkomen naar het sociaal domein. Investeren in het regionale netwerk voorkomt dat huisartsenpraktijken verstopt raken.
● Voeren van het goede gesprek in gespreksvoering
Meer tijd voor de patiënt geeft de huisarts de tijd om de juiste vragen te stellen en beter zicht te krijgen op de echte hulpvraag: de vraag áchter de vraag van de patiënt. Regionale huisartsenorganisaties kunnen hiervoor trainingen organiseren. Het Andere Gesprek geeft bijvoorbeeld ruimte voor de principes van Positieve Gezondheid of het 4-domeinenmodel.
Heb je een beeld van de invulling die bij jouw praktijk past? Informeer dan bij je regionale huisartsenorganisatie of zij daarin ondersteuning kan bieden. Die ondersteuning is een van de voorwaarden om aanspraak te kunnen maken op de extra vergoeding. Een andere voorwaarde is dat je deelneemt aan intervisie op het gebied van MTVP, omdat uit de pilots bleek dat huisartsen veel van elkaar kunnen leren. Ook daarbij is regionale ondersteuning verplicht. In de leidraad vind je deze voorwaarden onder het kopje ‘Minimale horde’.
Meer informatie op www.lhv.nl/mtvp
‘Wanneer kan ik beginnen?’ Dat is met stip de meest gestelde vraag aan de LHV. Het antwoord wordt bepaald door de regionale huisartsenorganisaties. Op dit moment wordt druk overlegd over mogelijke instroomschema’s en de ondersteuning die daarbij nodig is. Hieronder nog enkele veel gestelde vragen.
BETEKENT LATER INSTROMEN OOK MINDER GELD?
Wie later instroomt, maakt doorgaans pas later kosten voor een andere praktijkvoering. Praktijken krijgen een jaar de tijd om de voorgenomen activiteit, zoals trainingen of personeelsherschikking, uit te voeren. De kosten die daarmee gemoeid zijn, worden vergoed. Je krijgt later geld, maar je maakt ook pas later kosten.
2
IK WERK AL MET 15-MINUTENCONSULTEN, KRIJG IK DAT MET TERUGWERKENDE KRACHT VERGOED?
Veel huisartsenpraktijken hebben in coronatijd 15-minutenconsulten ingevoerd en zijn daar niet meer van afgestapt. Deze kosten worden niet met terugwerkende kracht vergoed. Voor praktijken die aan alle voorwaarden voldoen en nu al kosten maken voor MTVP is het daarom zaak zich zo snel mogelijk aan te melden. Of het lukt om op 1 april in te stromen, hangt af van de procedure die de rho hierbij volgt.
WORD IK AFGEREKEND OP HET WEL OF NIET BEHALEN VAN BEPAALDE DOELSTELLINGEN?
De resultaten van meer tijd worden landelijk gemonitord. Daarbij gaat het om de grotere trends. Huisartsen worden dus niet op praktijkniveau afgerekend op het behalen van de doelstellingen. Wel kunnen zorgverzekeraars steekproefsgewijs onderzoeken op welke manier praktijken invulling geven aan MTVP. Hierbij wordt onder meer gekeken naar het aantal doorverwijzingen, aangevraagde labonderzoeken, patiënttevredenheid en de tevredenheid (het werkplezier) van huisartsen. Over de precieze invulling van de monitoring worden nog nadere afspraken gemaakt.

Huisartsen zien de toegenomen armoede op hun spreekuur. Financiële stress uit zich soms in vage klachten of de weigering om naar de specialist te gaan. Ondanks de vertrouwensband met hun huisarts schamen veel patiënten zich voor hun geldzorgen. Hoe kom je er als huisarts achter wat er speelt en wat doe je ermee? Drie huisartsen delen hun ervaringen. ‘Patiënten ontkennen vaak in eerste instantie dat ze financiële problemen hebben, maar komen er later toch op terug.’
TEKST: BERBER BIJMAook in op onderzoek naar een lichamelijke oorzaak, juist omdat je die hier relatief vaak ziet.’
◼ NIJPENDER
Marjolijn Zwart en Raju Peters zijn beiden huisarts in Oost-Groningen. Ze hebben bewust voor deze regio gekozen, omdat je er als huisarts echt een verschil kunt maken voor je patiënten. Zwart werkt sinds vijf jaar in Oude Pekela, Peters sinds 21 jaar in Scheemda.
Zwart: ‘Ik zie geen grote verandering in onze regio door de energiearmoede en de inflatie. In deze regio was altijd al veel armoede. Mensen hebben soms al generaties lang een lage sociaaleconomische status. Ze zijn gewend om van weinig te leven.’
Peters: ‘Ik heb ook de afgelopen jaren geen kentering gezien. Dat heeft misschien ook te maken met de Groningse volksaard. Mensen zijn niet veeleisend. Ze klagen ook weinig over hun situatie.’
Zwart: ‘Die volksaard is voor mij de reden om in deze regio te werken. Er zijn veel gezondheidsproblemen, mensen komen pas bij de dokter als er écht iets mis is en weten niet altijd de weg te vinden naar verdere of andere hulp. Daar help ik ze dan bij, ook omdat laaggeletterdheid hier in verhouding vaak voorkomt. Elk consult is actief en dynamisch. Het werken hier geeft enorm veel voldoening.’
Peters: ‘Voor mij geldt hetzelfde. Ik wilde per se ten oosten van Groningen werken. Ik sprak onlangs een aios die precies diezelfde keuze maakt. Dit is échte gezondheidszorg. Als mensen bij de dokter komen, hebben ze echt wat. Doordat het gemiddeld inkomen in de regio gemiddeld laag is, zijn er simpel-
weg ook meer gezondheidsproblemen dan elders. Overigens kan het per dorp enorm verschillen. Marjolein en ik werken een paar kilometer bij elkaar vandaan, maar Scheemda is echt anders dan Oude Pekela. In Scheemda is het gemiddelde opleidingsniveau wat hoger.’
◼ UITPLUIZEN
Zwart: ‘Van de mensen in Oude Pekela is helaas te vaak een karikatuur gemaakt in de media. Ze zijn recht voor z’n raap, maar in de goede zin van het woord. Ze kunnen ruziemaken met de huisarts, maar het ook snel weer goed maken. Het is een oprecht volk. Ze hebben recht op goede zorg. Maar helaas zijn bijvoorbeeld de wachttijden van de ggz in onze regio ongelooflijk. Het kan gebeuren dat je met ernstige psychische klachten anderhalf jaar moet wachten.’
Peters: ‘Mensen zijn daar enerzijds gelaten over, anderzijds voelen ze zich in de kern miskend. Precies wat je ziet bij de aardbevingsproblematiek.’
Zwart: ‘Als er iets niet-medisch aan de hand is, moet je dat vaak helemaal uitpluizen. Omdat ik dat dagelijks doe, ben ik daar inmiddels heel vaardig in geworden. Mijn leercurve van de afgelopen vijf jaar loopt steil omhoog. Je legt bijvoorbeeld uit hoe lichaam en geest op elkaar inwerken en vraagt of er dingen zijn waar mensen tegenaan lopen, op het gebied van bijvoorbeeld financiën of relaties. Vaak zet ik tegelijk
Peters: ‘Klachten door financiële stress zijn naar mijn idee niet toegenomen. De stapeling van problemen die een lage sociaaleconomische status met zich meebrengt, zie je hier wel vaak: weinig inkomen, slechte levensomstandigheden, een slechte leefstijl, lage gezondheidsvaardigheden, soms in combinatie met relatieproblemen. Mensen zitten door een complex van factoren niet goed in hun vel en zien zelf die link niet altijd. Het is ons vak om dat uit te vragen en aan de patiënt uit te leggen. Ik ben blij met Meer Tijd Voor de Patiënt. In 15 minuten kan ik dat minder gehaast doen.’
Zwart: ‘Voor sommigen zijn de problemen wel nijpender geworden. We zien in Oude Pekela meer ontruimingen, maar tegelijk is de gemeente ook actiever geworden in het voorkomen van ontruimingen. Gelukkig hebben we steeds betere samenwerking met de gemeente en organisaties in het sociaal domein. Onze gemeente heeft een ‘ondersteuner sociaal domein’ aangesteld, die fungeert als spil tussen allerlei instanties. Maar de lange wachtlijsten bij anderen blijven frustrerend. In onze praktijk werkt een POH-GGZ met 25 jaar ervaring. Zij steekt best veel tijd in overbruggingszorg voor mensen die wachten op een plek bij de ggz.’
Peters: ‘In onze gemeente hebben we een functionaris Welzijn op Recept, naar wie we patiënten kunnen verwijzen. Zij worden daar doorgeleid naar de juiste instantie. Die functionaris werkt vanuit het gedachtengoed van Positieve Gezondheid. Ik vind Welzijn op Recept een hele mooie verbetering, al zijn er wel capaciteitsproblemen. Deze functionaris heeft het inmiddels zo druk, dat er naar een tweede wordt gezocht.’
‘Oost-Groningers zijn al generaties gewend om van weinig te leven’
De Rotterdamse huisarts Paul Huijsman heeft de afgelopen jaren een drukker spreekuur gekregen. ‘Sommige patiënten melden uit zichzelf dat ze in de schulden zitten. Bij anderen moet je het verhaal eruit trekken. Zeker als er ook alcohol- of middelengebruik in het spel is, is de schaamte groot. De laatste jaren zie ik meer mensen die een baan hebben en toch niet rondkomen. Vooral bij hen is er schaamte, want met “gewoon werk” hoef je toch geen financiële problemen te hebben? Vaak komt het verhaal er uiteindelijk wel uit, maar soms pas bij de derde keer dat ik patiënten zie. Voor deze groep patiënten is Meer Tijd voor de Patiënt heel belangrijk. Je ziet soms spanningsklachten waar je meer over wilt weten, maar die tijd heb je dan simpelweg niet. Als het er pas bij de derde keer uitkomt, kost het uiteindelijk meer tijd dan wanneer je meteen de eerste keer wat meer ruimte zou hebben voor een patiënt. Dat vind ik frustrerend.
Als mensen voor de tweede of derde keer met
vergelijkbare spanningsklachten komen, bijvoorbeeld hoofdpijn of maagpijn, zeg ik vaak zoiets als: “We zien dit soort lichamelijke klachten weleens bij mensen die op een ander vlak ook problemen hebben, bijvoorbeeld op hun werk of op financieel gebied. Zou dat bij u ook het geval kunnen zijn?” Ik maak weleens de vergelijking met kinderen die de hele tijd moeten plassen als ze zenuwachtig zijn. Op dezelfde manier kan stress bij volwassenen voor lichamelijke klachten zorgen. Dat normaliseren werkt goed, merk ik. Je erkent de lichamelijke klachten – het zit niet “tussen de oren”. Tegelijk leg je de koppeling met de achterliggende problematiek. Sommige mensen hadden dat verband zelf al gezien. Voor anderen is het helemaal nieuw en dan leg ik uit hoe het lichaam op stress kan reageren.
◼ ZORGARMOEDE
Naast “gewone armoede” zie ik ook zorgarmoede, bijvoorbeeld bij mensen die niet digivaardig zijn. Zij weten niet hoe ze een vergoeding moeten aanvragen voor bijvoorbeeld verbandmiddelen. Die regels zíjn ook enorm ingewikkeld. Deze mensen laten de verbandmiddelen liggen of betalen
ze dan maar zelf. Zo geven ze onnodig geld uit, terwijl ze misschien maar weinig hebben. Economische voor- en achteruitgang is van alle tijden, maar we zijn nu van de ene in de andere crisis gerold, terwijl digivaardigheid ondertussen heel belangrijk is geworden. Daardoor zie je dat de gezondheidskloof tussen groepen groter wordt.
Ik merk dat mensen opgelucht zijn als ze uiteindelijk verteld hebben over hun financiële zorgen. Vervolgens proberen we ze zo goed mogelijk te helpen. Soms gaat dat via de POH-GGZ, bijvoorbeeld als er ook andere problematiek speelt. Of we melden mensen aan bij het wijkteam en houden contact met ze tot het wijkteam het overneemt. Helaas kampen ze daar ook met personeelstekorten. Soms haakt een patiënt af omdat het te lang duurt. Dat is enorm jammer, zeker als diezelfde patiënt eerst veel moeite heeft gedaan om zijn of haar verhaal te doen. Ze komen dan met minder vertrouwen bij ons terug en wij moeten opnieuw moeite doen om hulp via het wijkteam te regelen.
◼ DUBBELE CONSULTEN
Als we meer tijd zouden hebben, zouden we deze groep patiënten beter kunnen helpen. We plannen vaker dubbele consulten in, maar dat is vaak niet voldoende om een patiënt goed te kunnen helpen. Dat mag bovendien niet ten koste gaan van andere patiënten. Soms moeten we dus gewoon tegen het wijkteam zeggen: nu zijn jullie aan zet. We moeten er met z’n allen voor zorgen dat we deze groep beter helpen. We hebben gelukkig goed overleg met het wijkteam van Rotterdam-Hoogvliet. Vanuit de LHV-afdeling Rotterdam zit ik ook aan tafel bij het overleg met de gemeente. Het blijft lastig om tastbaar resultaat te meten, maar het is goed dat je van elkaar weet wat je doet. De gemeente Rotterdam heeft de Vraagwijzer, met een overzicht van alle soorten hulp. Alleen al voor jeugdigen zijn er 82 projecten vanuit de gemeente. Wij wisten niet dat er zoveel projecten waren, laat staan dat onze patiënten die kenden. Nu kunnen we onze patiënten daar soms op wijzen.’

‘ Soms komt het verhaal er pas bij de derde keer uit’
Renée Langen, huisarts in Stramproy, ziet dat de energiecrisis en de inflatie hebben gezorgd voor meer geldzorgen bij haar patiënten. ‘Je vraagt een patiënt niet meteen: “Hebt u zorgen over uw financiën?” Maar ik zie wel vaker vage lichamelijke klachten die doen vermoeden dat er psychische problemen spelen. Denk aan stemmingsklachten of klachten die doen denken aan een burnout. Mijn POH-GGZ ziet die toename ook. Het is lastig in cijfers vast te leggen, maar zij schat in dat bij ongeveer tien procent van de patiënten die ze ziet, financiële problemen meespelen bij hun klachten.

Ik benoem financiële problemen sneller dan voorheen als mensen met spanningsklachten komen. Vooral als ik weet dat er eerder al financiële problemen speelden of als iemand uit een wijk met een lage sociaaleconomische status komt. Dan vraag ik ze of ze zorgen over hun financiën hebben. Mijn POH-GGZ doet dat ook. Dat expliciete benoemen werkt vaak als een gespreksopener. Het geeft mensen het gevoel dat ze niet de enige zijn. Veel mensen antwoorden trouwens in eerste instantie ontkennend. We laten ze dan weten waar ze terechtkunnen als er wél geldzorgen zijn. En we zien dat ze daar later soms op terug komen. Dan bellen ze bijvoorbeeld voor meer informatie over de hulp die ze kunnen krijgen.
◼ LANGER WACHTEN
Soms komen burn-outklachten in eerste instantie omdat mensen op hun werk worden overvraagd, maar willen ze niet de tijd en de rust nemen om te herstellen. Ze vrezen de terugval in inkomen als ze zich ziekmelden. Dat
geldt zeker voor arbeidsmigranten, die we in onze regio vrij veel hebben. Op die manier spelen geldzorgen toch een belangrijke rol in de gezondheidsklachten. Sinds de toegenomen armoedeproblemen merk ik ook dat mensen vaker vragen wat iets kost en of dat van hun eigen risico afgaat. Als ik het medisch gezien noodzakelijk vindt dat ze bijvoorbeeld bloed laten prikken of naar de specialist gaan, bespreek ik dat met ze. Een bloedbepaling gaat meestal niet over veel geld, maar mensen kunnen echt huiverig zijn om naar de specialist te gaan. Soms kun je iets nog even aanzien. Ik heb gelukkig nog niet meegemaakt dat mensen echt niet naar de specialist willen als ik dat noodzakelijk vind. Maar ze wachten soms wel wat langer. Het beantwoorden van vragen of uitzoeken wat iets kost, vraagt van ons extra tijd. Ik ben me er zelf ook meer van bewust geworden wat iets kost en wat wel of niet wordt vergoed. Ik vertel mensen bijvoorbeeld dat vitamine D bij de drogist vaak goedkoper is dan bij de apotheek. Het ingewikkelde is dat de kosten en vergoedingen van medicatie ook weleens veranderen. Dat is niet heel transparant.
Na een eerdere pilot vanuit de gemeente Weert hebben we nog steeds regelmatig multidisciplinair overleg met de ggz en partijen uit het sociaal domein. Dat is heel waardevol. Onze POH-GGZ had eerder veel patiënten die beter konden worden geholpen door het maatschappelijk werk. We hebben nu een kort lijntje om dat te bespreken. Het maatschappelijk werk kan mensen eventueel doorverwijzen naar schuldhulpverlening. We zien trouwens dat bij veel mensen financiën niet het hoofdprobleem vormen, maar dat geldzorgen bestaande klachten, zoals stemmingsklachten, versterken.
Ik denk dat wij het topje van de ijsberg in de spreekkamer krijgen. Al sinds Covid zie ik meer mensen met burn-outklachten. Nu komen de energiecrisis en de inflatie daar nog eens overheen. Bij de meeste patiënten heb ik gelukkig nog steeds wel het idee dat we ze goed kunnen helpen, zeker nu we goede samenwerking met het sociaal domein en de ggz hebben. Maar ook daar lopen de wachttijden op. Een enkele casus komt daardoor terug. Daar blijf je mee aanmodderen tot ze elders geholpen kunnen worden. Maar die groep, die we niet optimaal kunnen helpen, is naar mijn idee klein.’ ¶
‘ Ik benoem financiële zorgen tegenwoordig sneller’
Verlaging van de regeldruk en administratieve lasten is een speerpunt in het Integraal Zorgakkoord (IZA). Toch legt de nieuwe Wet toetreding zorgaanbieders (Wtza) huisartsen onredelijke lasten op, bijvoorbeeld met de jaarverantwoordingsplicht. Margriet Niehof, LHV-adviseur Public Affairs, geeft de strijd tegen de Wtza niet op.
TEKST: CORIEN LAMBREGTSE / ILLUSTRATIE: AAD GOUDAPPEL
‘De Wtza regelt de eisen waaraan zorgaanbieders moeten voldoen voordat ze zorg mogen verlenen en bewaakt daarmee de kwaliteit van zorg en de juiste besteding van publieke gelden. Ze omvat een meldplicht, jaarverantwoordingsplicht, toelatingsvergunning en eisen aan de bestuursstructuur. In de praktijk leidt de wet tot nog meer verantwoordingseisen, lastendruk en kosten. Ook volgens het onafhankelijke Adviescollege Toetsing Regeldruk is de wet niet redelijk en niet proportioneel. Zo worden alle zorgaanbieders verplicht een openbare jaarverantwoording in te dienen. Ook kleinschalige eerstelijns zorgaanbieders. Dat is voor huisartsenpraktijken een disproportionele belasting. Het doel van de jaarverantwoordingsplicht is om zorgfraude tegen te gaan, terwijl uit het verleden blijkt dat het risico op fraude bij kleinschalige huisartsenpraktijken minimaal is. Het is alsof je met een kanon op een mug schiet.’
‘Het idee van de voorstanders van de jaarverantwoordingsplicht was dat deze vrijwel geen invloed zou hebben op de regeldruk, omdat zorgaanbieders toch al een financiële verantwoording naar de Belastingdienst sturen. Maar in de praktijk betekent dit dat kleine zorgaanbieders elk jaar worden opgezadeld met vele uren extra administratie én kosten voor advisering door een externe accountant. Ook maken we ons zorgen over de privacyaspecten.’
Was die jaarverantwoordingsplicht niet tegen te houden?
‘De LHV heeft hier enorm veel energie in gestoken, samen met elf andere eerstelijnsorganisaties, waaronder de beroepsverenigingen voor fysiotherapeuten en tandartsen. Het wetgevingstraject heeft wel vijf jaar geduurd. In de eerste jaren hebben we als Eerstelijnscoalitie (ELC) keer op keer met VWS-beleidsambtenaren en Kamerleden over het doel en de inhoud van de wet gesproken, en daarna nog twee jaar over de uitvoering van de jaarverantwoordingsregeling. Wij wilden een uitzonderingspositie voor de eerstelijnszorg of voor kleinere zorgaanbieders tot een bepaalde omzetgrens, maar helaas hebben we dat niet voor elkaar gekregen. We hebben wél bereikt dat de vragenlijst over de bedrijfsvoering korter en simpeler is geworden en dat een accountantsverklaring pas van toepassing is voor zorgaanbieders met meer dan 12 miljoen euro omzet per jaar.’
‘Conny Helder, minister van voor Langdurige Zorg en Sport, schreef in haar Kamerbrief (7 maart 2023) dat die uitzondering niet nodig is. Volgens haar blijft de extra regeldruk beperkt tot “enkele uren per jaar”. Dat heeft ze door een extern bureau laten onderzoeken. Als ELC zijn we het daar absoluut niet mee eens. Wij herkennen ons niet in de uitkomsten van het onderzoek en hebben grote vraagtekens bij de validiteit ervan. Er is bijvoorbeeld maar één zorgaanbieder geïnterviewd. We hebben dat per brief aan de minister laten weten. De coalitie van accountants heeft ook een kritische reactie gestuurd. De accountants verwachten dat de jaarverantwoordingsplicht voor kleine zorgaanbieders tot zoveel extra werk leidt dat accountants dat niet eens aankunnen. Toch ziet VWS geen reden om de jaarverantwoordingsregeling te herzien.’
Is daarmee het laatste woord over de Wtza en de jaarverantwoordingsplicht gezegd?
‘Zeker niet. Wij zetten nu per deelonderwerp alle verantwoordingseisen en administratieve lasten op een rij, om te laten zien hoe groot de impact daarvan is op huisartsenpraktijken. Dat gaan we niet alleen voor de Wtza doen, maar voor alle wetten en regels die nodeloze administratieve lasten en regeldruk veroorzaken. We gaan de strijd aan tegen de stapeling van regels. De kostbare tijd van zorgverleners moet worden besteed aan zorg, niet aan administratieve lasten waarvan iedereen in de zorg gefrustreerd raakt.’

18 april
Webinar over Wtza
Meer weten over de Wtza? Kijk op lhv.nl/wtza en download de handleiding. Of ga naar de LHV Academie en meld je aan voor het webinar over de Wtza op 18 april. Meer over het verminderen van administratieve lasten lees je op www.lhv.nl/administratieve-lasten.
Op steeds meer plekken in het land organiseren zorggroepen en mboinstellingen zij-instroomtrajecten voor doktersassistenten. Dat lost niet in één keer het assistententekort op, maar zorgt wel voor een gestage instroom van zeer gemotiveerde medewerkers.
Onder meer HuisartsenOrganisatie
Oost-Gelderland gebruikte daarbij het traject dat de LHV de afgelopen jaren ontwikkelde voor het werven en opleiden van zij-instromers.
TEKST: BERBER BIJMA / BEELD: BABET HOGERVORST
‘De energie en het enthousiasme die deze groep meebrengt, is ontzettend leuk’, vertelt Kristy Achterhuis. Als stagecoördinator tijdens de pilot bij HuisartsenOrganisatie Oost-Gelderland (HOOG) is ze nauw betrokken bij de assistentenopleiding voor zij-instromers. ‘Ze zijn enorm gemotiveerd en leergierig.’

De zorggroep werd in 2021 van twee kanten benaderd: ROC Graafschap College overwoog een opleidingstraject voor zij-instromende doktersassistenten op te zetten én huisartsen trokken aan de bel vanwege het steeds nijpender tekort aan assistenten.
Het besluit was snel genomen: een werkgroep van twee zorggroepen, ROC-medewerkers, vertegenwoor-
digers van huisartsenpraktijken, een scholingsfonds en het UWV ging aan de slag met de vormgeving van een traject voor zij-instromers. ‘Het draaiboek van de LHV voor zo’n traject was op dat moment net in de maak’, vertelt Achterhuis. ‘Wij waren als regio al van start gegaan toen het draaiboek op ons pad kwam. Daarna hebben we er flink wat tips uit gehaald, bijvoorbeeld voor de matchingsfase. Bovendien hebben we het draaiboek als checklist gebruikt: zijn we niets vergeten?’ Aan belangstelling van potentiële assistenten ontbrak het niet in OostGelderland. Op de eerste informatiebijeenkomst kwamen meer dan 100 mensen af. De belangstellenden kwamen deels uit de zorgsector. ‘We
zagen bijvoorbeeld meerdere verzorgenden IG, die graag van hun onregelmatige werktijden af wilden. Maar er waren ook verscheidene mensen van buiten de zorg. Alles bij elkaar een hele gemêleerde groep van zo tussen de 25 en 50 jaar.’
◼ RISICO’S BIJ ZORGGROEP
Het werven van belangstellende huisartsenpraktijken was iets lastiger. De meeste praktijken hebben geen ervaring met bbl’ers: mbo-studenten met een arbeidsovereenkomst die meer tijd doorbrengen op hun stageplek dan op school. De bol-constructie – een mbo-student die één dag per week stageloopt – is gebruikelijker. ‘Het is bovendien van tevoren onzeker
Larissa Meerman, apotheekhoudend huisarts in Almen, zocht uitbreiding van haar assistententeam toen ze hoorde over het opleidingstraject dat zorggroep HOOG faciliteert (zie hoofdtekst). ‘Ik wilde graag iemand opleiden die blijft. Die is niet makkelijk te vinden. Dat het traject via de zorggroep iets nieuws is en dat er veel gefaciliteerd wordt, gaf voor mij de doorslag om eraan mee te doen.’

Stagiaire Esther Busch (48) kwam afgelopen september in de praktijk werken. Eerst met twee dagen school per week, daarna met één schooldag. De keuze voor assistente is voor haar niet helemaal nieuw. ‘Na de mavo heb ik één jaar de opleiding voor doktersassistente gevolgd. In de jaren daarna heb ik nog best vaak spijt gehad dat ik die niet heb afgemaakt. Ik werd inkoopmedewerkster in de industrie, maar de zorg bleef trekken. Toen ik een bbl-opleiding in de buurt kon volgen, heb ik me aangemeld.’
Bij de speeddates op de informatiebijeenkomst troffen Busch en Meerman elkaar. Beiden waren enthousiast. Busch: ‘Ik had ook een leuk gesprek met een grote praktijk, maar een kleine dorpspraktijk als deze, met apotheek, sprak me aan. Na het kennismakingsgesprek hier in Almen ben ik niet meer naar de grote praktijk gegaan. Ik vind het mooi om patiënten in principe te volgen vanaf het eerste telefoontje tot en met de medicatie. Misschien ga ik in de toekomst de opleiding voor apothekersassistente volgen om nog beter inzetbaar te zijn in deze praktijk, maar dat zien we later.’
Een halfjaar na de start bevalt het van beide kanten uitstekend. ‘Je kunt
merken dat Esther levenservaring heeft’, zegt Meerman. ‘Een telefoongesprek of een gesprek aan de balie voeren gaat vanzelf. Ze heeft ook snel overzicht over dingen. Ik was op zoek naar iemand die in het team past en met Esther klikt het heel goed.’ Busch: ‘Voor mij is deze opleiding een bewuste keuze. Ik wíl dit vak onder de knie krijgen. Dat geldt ook voor de anderen uit mijn opleidingsgroep. We gaan zo snel, dat de school ons maar amper bij kan houden.’
In het werk van assistente voelt ze zich helemaal thuis. ‘Soms ligt er een babytje van een halfjaar op de onderzoeksbank, soms een mevrouw van 96. Ik vind ze beiden even aandoenlijk. Het is mooi om te ervaren hoe verschillend mensen zijn en om daar dan mee om te gaan. Soms is het even pittig, maar ik kom altijd enorm blij en met veel energie thuis.’
◼ GENOEG ANIMO
Voor Meerman is het in huis halen van een bbl’er zo’n succes, dat ze er binnenkort nog één gaat opleiden. ‘Ik kreeg een open sollicitatie van iemand die via een bbl-traject apothekersassistente wil worden. Zonder de ervaring met Esther had ik dat niet aangedurfd. Er zit bij de volgende wel iets meer werk aan vast, omdat mijn praktijk een erkende leerplek moet worden nu de zorggroep niet als facilitator optreedt. Maar dat blijkt allemaal best mee te vallen. Voorheen had ik me er nooit zo in verdiept wat er bij opleiden komt kijken, maar dat is helemaal niet zo ingewikkeld. Wat dat betreft is de komst van Esther een eyeopener geweest.’ Busch: ‘Ik hoop dat veel meer praktijken assistenten gaan opleiden. Onder zij-instromers is er meer dan genoeg animo.’
‘Opleidingsplek bieden is helemaal niet ingewikkeld’
Larissa Meerman, apotheekhoudend huisarts in Almen
Chirurg
Prisma is een digitaal netwerk opgezet voor én door huisartsen waarin je eenvoudig en laagdrempelig jouw patiënt casus voorlegt aan een multidisciplinair team van specialisten.
Zoek in de Prisma kennisbank; een alsmaar groeiend naslagwerk van ruim 14.000 casussen.
Post eenvoudig een casus, voeg beeldmateriaal toe en krijg binnen 2 uur meerdere multidisciplinaire adviezen.


Leer door mee te lezen met de casuïstiek van collega huisartsen; Prisma is een permanente vorm van nascholing.


Prisma is een onderdeel van de Siilo app. Download de app gratis op je smartphone in de App Store of Google Play Store en doorloop de registratie.








Scan de QR-code met de camera van je telefoon om toegang te krijgen tot het Prisma netwerk.

of een assistente na haar opleiding in de praktijk blijft werken, al is dat van beide kanten vaak wel de insteek.’ De zorggroep koos er daarom voor om de financiële risico’s en administratieve lasten bij de huisartsen weg te nemen. ‘Wij hebben de mensen die de opleiding gingen volgen, in dienst genomen en gedetacheerd bij de huisartsenpraktijken. In de pilot vergoeden wij een deel van de kosten, om dit zij-instroomtraject een boost te geven. Daarnaast zorgen wij voor alle papieren: van het aanvragen van subsidies tot en met de arbeidscontracten. Verder hebben zowel praktijk als stagiaire mij als aanspreekpunt voor als iets niet lekker loopt.’ In september vorig jaar begonnen 12 stagiaires via HOOG en 6 van collegazorggroep HZOIJ. Dit voorjaar sluiten daar 2 stagiaires nieuwe bij aan. ‘Het ROC wilde aan de slag met een klas van 15 tot 20 leerlingen. Die klas hebben we dus mooi gevuld gekregen.’ ◼ SPEEDDATES
De stagiaires en huisartsenpraktijken zijn via speeddates aan elkaar gekoppeld. ‘We hebben de sollicitanten per regio ingedeeld en de cv’s opgestuurd naar de praktijken in die regio. Na een avondje speeddates mochten zowel de
De LHV ontwikkelde in 2021 het eerste zijinstroomtraject voor doktersassistenten, samen met andere partijen in de regio Den Haag-Zoetermeer. Op basis van dat eerste traject en de voortschrijdende inzichten in de jaren daarna, heeft de LHV een draaiboek gemaakt dat ook in andere regio’s gebruikt kan worden. Het draaiboek is gebaseerd op de samenwerking en ervaringen van SSFH, UWV, ROC Mondriaan, Hadoks en Georganiseerde eerstelijnszorg Zoetermeer.
vertegenwoordigers van de praktijken als de stagiaires hun top-3 doorgeven. Daar hebben we hele mooie matches mee kunnen maken, die tot nu toe allemaal prima lopen.’
Het opleidingsconcept van de zijinstromers in Oost-Gelderland is anders dan traditioneel. Achterhuis: ‘We werken met praktijkleren, waarbij stagiaires vooral aan de slag gaan met wat ze in de praktijk tegenkomen. Dat betekent dat de leertrajecten flexibel zijn, afgestemd op het tempo van het individu. De een kan misschien al in anderhalf jaar een diploma op zak hebben, de ander zal er langer over doen. De praktijken moesten wel even wennen aan deze manier van opleiden, maar we horen nu veel enthousiasme over de motivatie en de inzet van deze studenten.’
HOOG wil jaarlijks in ieder geval in september steeds een nieuwe groep zij-instromers opleiden, mogelijk aangevuld met een kleinere groep die in maart begint. ‘Het blijft een uitdaging om voldoende stageplekken te vinden.
Door praktijken meerdere mogelijkheden te bieden – bol’ers, bbl’ers en bbl’ers die met praktijkleren worden opgeleid – hopen we voor iedere praktijk en voor iedere toekomstige assistent iets passends te bieden.’ ¶
Belangstelling voor het opleiden van een zij-instromende doktersassistent? Neem
met het regiobureau van jouw LHV-afdeling.
‘Het draaiboek heeft inmiddels z’n weg door het land gevonden’, vertelt senior beleidsadviseur Heleen van Bloemendaal, die vanaf het begin vanuit de LHV is betrokken. ‘Diverse zorggroepen en LHV-afdelingen gebruiken het draaiboek nu om zijinstromers te werven en op te leiden tot doktersassistent. Dat gebeurt onder meer in het midden en het oosten van het land. In het noorden en rond Rotterdam wordt gewerkt aan een eerste traject. In de regio Den Haag en Westland-Schieland-Delfland gaat na de zomer de derde groep van start. Daar werken zorggroep en ROC inmiddels zo goed samen, dat de LHV er grotendeels tussenuit kan. Zorggroep en ROC gebruiken het draaiboek voor allerlei praktische zaken, zoals de uitnodigingsbrieven voor potentiële stagiaires en stagepraktijken.’
◼ REGIONALE MATCHING
Het draaiboek is niet in beton gegoten, zegt Van Bloemendaal. ‘We adviseren iedereen om te doen aan cherry picking: haal eruit wat je zinvol vindt. In de ene regio gaan de assistenten-in-opleiding eerst een paar weken volledig naar school om een basis te hebben op het moment dat ze gaan werken. In andere regio’s gaan ze vanaf de eerste week al aan de slag in een praktijk.’
Een van de voortschrijdende inzichten van de afgelopen jaren, opgenomen in het draaiboek, is de regionale matching. ‘De regionale zorggroep kent de praktijken redelijk goed en weet wat belangrijk is voor huisartsen. Het ROC kan een goede inschatting maken van de leerbaarheid van de kandidaten.’ Een landelijke stuurgroep van LHV, UWV, SSFH en ROC Mondriaan overlegt regelmatig over de actuele stand van zaken rond zij-instromers en eventuele updates van het draaiboek. ‘Ook de NVDA en InEen zijn inmiddels aangehaakt bij de stuurgroep. Daar zijn we heel blij mee. We zien momenteel meerdere ontwikkelingen: stagiaires die meer vanuit zorggroepen worden ondersteund en stagiaires die deels hun opleiding volgen op de huisartsenpost en deels in de huisartsenpraktijk. Dat zijn mooie ontwikkelingen die huisartsen ontzorgen en zo het aantrekken van zij-instromers mogelijk blijven maken.’
‘Stagiares gaan vooral aan de slag met wat ze in de praktijk tegenkomen. We horen veel enthousiasme over hun motivatie en inzet’

Christian Kastenberg (48), huisarts in Rijssen, is een van de initiatiefnemers van het Nederlands Dokters Orkest. Op zondag 8 oktober geeft het NDO zijn eerste concert. Hoe is het om met andere dokters muziek te maken? Wat betekent muziek voor hem? En is muziek een medicijn?
‘Het is verbazend hoeveel dokters in hun vrije tijd een instrument bespelen. De aanmeldingen voor het Nederlands Dokters Orkest strómen binnen. Het orkest is een idee van kinderpsychiater en altvioliste Olga Heijtmajer. Zij speelde al in het World Doctors Orchestra (WDO) en het European Doctors Orchestra (EDO). Die orkesten komen eens per jaar een paar dagen bij elkaar om muziek in te studeren en dan een concert te geven. Het leek haar leuk om ook een Nederlands doktersorkest op te richten. Ze opperde dat idee in een interview,
toen ik dat las heb ik meteen contact met haar opgenomen. We zijn met nog drie collega’s aan de slag gegaan om een symphonie-orkest op te richten en een eerste concert te organiseren.
Waarom het leuk is om met beroepsgenoten muziek te maken? Omdat je zoveel overeenkomsten hebt. Je zit in dezelfde medische wereld, je deelt dezelfde passie voor muziek. Kennelijk voelen veel mensen dat zo. We zaten in de eerste weken al op 200 aanmeldingen. Zo’n 20 procent is huisarts. Verder zijn er allerlei andere specialisten, variërend van cardiologen tot specialisten ouderengeneeskunde, artsen- in-opleiding en hoogleraren. Er zijn heel veel strijkers bij, dat hadden we wel verwacht. Maar alle andere instrumenten zijn ook goed vertegenwoordigd. Piccolo’s, fagotten, celli, harpen… We kunnen nog wel wat slagwerkers en trombonisten gebruiken, maar dat komt vast goed.
Ik sta er versteld van hoe hoog het niveau is. Veel mensen schrijven in hun aanmelding dat ze ooit hebben getwijfeld tussen conservatorium en geneeskunde. Zo is het bij mijzelf ook gegaan. Ik speelde van jongs af aan klarinet in de plaatselijke harmonie, hier in Rijssen, en had daar heel veel plezier in. Ik had naar het conservatorium kunnen gaan, maar heb toch besloten om geneeskunde te gaan studeren. Het leek me beter om muziek mijn hobby te laten zijn. Daar heb ik nooit spijt van gekregen.
In het eerste concert van het Nederlands Dokters Orkest, op zondag 8 oktober in de Geertekerk in Utrecht, spelen we muziek van twee Nederlandse componisten: Andriessen en Bosmans. We vragen alle orkestleden om de muziek zelf thuis te oefenen, daarna studeren we het stuk in drie dagen samen in. We hebben een dirigent gevonden en ook al een zalenlocatie in Utrecht afgehuurd. We beginnen op
donderdag en eindigen op zondagmiddag met het concert. De opbrengst van de kaarten gaat naar een goed doel. Een medisch doel natuurlijk. In de toekomst willen we elk jaar een concert organiseren en dan steeds een ander doel kiezen.
We hebben voor dit concert 80 musici nodig. Na 15 maart maken we een selectie uit de aanmeldingen. Waarschijnlijk gaan we loten, in ieder geval voor de strijkerssectie. Wie nu niet mee kan spelen, krijgt volgend jaar de kans om mee te doen. Dan gaan we met een groter orkest spelen.
Mijn vak is mijn passie, muziek mijn hobby. Ik heb een grote huisartsenpraktijk in Rijssen. Het mooie aan het huisartsenvak is dat het intellectueel uitdagend is. In het begin vond ik het een uitdaging om te weten hoe het menselijk lichaam in elkaar zit, nu zit het meer in het omgaan met mensen. Hoe help je patiënten in hun specifieke situatie het beste? De echte uitdaging zit vaak meer in de complexiteit van de context dan van het lichaam. Voorheen runde ik deze praktijk met een collega. Sinds hij met pensioen is gegaan, werk ik samen met waarne-
Of muziek een medicijn is? Daar heb ik eigenlijk nog nooit zo over nagedacht. Ik weet dat er onderzoek wordt gedaan naar de impact van muziek op patiënten in ziekenhuizen en hospices. Muziek blijkt kalmerend en pijnstillend te werken. Toch is het niet zo dat als ikzelf een patiënt zie met een bepaalde klacht, dat ik hem of haar dan aanraad om naar een bepaald muziekstuk te luisteren. Ik praat wel eens over muziek als ik weet dat patiënten zelf muziek maken. Soms beginnen patiënten erover, omdat zij weten dat ik muziek maak. Het is waarschijnlijk een vorm van bescheidenheid. Verschillende mensen houden van verschillende muziekstijlen, wie ben ik om tegen mensen te zeggen dat ze naar Bach of Mozart moeten luisteren?
Ik ben er wel van overtuigd dat muziek kan helpen, bijvoorbeeld als je niet lekker in je vel zit of als je veel stress voelt. Het is goed om naar muziek te luisteren, het is nog beter om zelf muziek te maken. Maar heel soms kan muziek gekmakend zijn. Ik had eens een patiënt die in zijn hoofd continu een stuk uit een opera van Wagner hoorde. Hij gaf mij een cd met die muziek en zei: ‘Als ik jou die muziek geef, verdwijnt die hopelijk uit mijn hoofd.’
Iedere huisartsenpraktijk moet dit jaar aan de slag met de Wet Toetreding Zorgaanbieders (Wtza). In 1,5 uur praten wij jou tijdens dit online webinar bij over de impact van de wet voor jouw praktijk. Zodat jij weet wat je te doen staat. Gratis voor LHV-leden.
Dit webinar vindt plaats op dinsdag 18 april 2023, van 20.00 –21.30 uur, online. Aanmelden kan via de website van Medische Scholing. Accreditatie: 1 punt (BIG).

Hoe begeleid en motiveer je jonge werknemers in de huisartsenpraktijk het beste? In deze nascholing leer je hoe je effectief communiceert met jonge medewerkers en krijg je inzicht in de behoeften van jonge medewerkers op het gebied van werk.
Deze nascholing vindt plaats op dinsdag 6 juni 2023, van 16.00 –20.00 uur in de Domus Medica in Utrecht. Accreditatie: 3 punten (BIG).
mers. Net als veel collega’s heb ik een chronisch tekort aan tijd. Maar juist omdat ik altijd onder druk sta, vind ik het belangrijk om tijd te maken voor muziek en hardlopen. De tijd die ik daaraan besteed, betaalt zich echt wel terug. Het houdt me in balans.
Ik ga elke week naar klarinetles, het thuis oefenen schiet er soms bij in. Daarnaast speel ik al jaren samen met een strijkkwartet. Daar zitten ook twee huisartsen in. Als je muziek maakt, kun je verder nergens aan denken. Na een avond spelen is mijn hoofd uitgerust en mijn stemming altijd beter. Met hardlopen heb ik dat ook. Dat doe ik ook twee keer per week. Het liefst met een koptelefoon op, zodat ik lekker naar muziek kan luisteren. Dat hoeft helemaal geen opzwepende muziek te zijn; ik loop ook prima op een traag ritme.
Ik hou zelf het meest van muziek uit de tijd rond 1900. Mijn favoriete stukken zijn het bekende tweede deel van het klarinetconcert van Mozart en het wat minder bekende klarinetconcert van Brahms. Het zijn stukken waarin alle kwaliteiten van het instrument tot uiting komen. Ik vind het heerlijk om me daar helemaal in uit te leven en alles wat een klarinet in zich heeft te laten horen. Daarna kan ik de drukte van de praktijk wel weer aan.’ ¶
Kijk voor meer informatie over het NDO op Nederlandsdoktersorkest.nl
Hoe ga je om met een jonge patiënt in de spreekkamer? In deze nascholing leer je hoe je het gesprek aangaat met jonge patiënten over hun mentale gezondheid. Je ontdekt hoe je de connectie vergroot met jonge patiënten.
Deze nascholing vindt plaats op donderdag 22 juni 2023, van 16.00 – 20.00 uur in de Domus Medica in Utrecht.
Accreditatie: 3 punten (BIG).
Op academie.lhv.nl vind je ons ruime aanbod aan nascholingen, ook vaak op aanvraag beschikbaar.
‘Als ik jou die muziek geef, verdwijnt die hopelijk uit mijn hoofd, zei een patiënt terwijl hij me een cd gaf’
De NZa werkt aan drie projecten over de bekostiging van de huisartsenzorg en de multidisciplinaire zorg. Waar gaan ze precies over, hoe is de LHV erbij betrokken en wat betekent dit voor huisartsen? De Dokter zet het voor je op een rij.
TEKST: CORIEN LAMBREGTSE BEELD: SHUTTERSTOCK
Het bekostigingssysteem is een doolhof geworden waar menig huisarts in verdwaalt. De LHV dringt er daarom al jaren bij de Nederlandse Zorgautoriteit (NZa) op aan om het systeem simpeler en transparanter te maken. Er is een kans dat dit nu gaat gebeuren. De doorontwikkeling van de bekostiging, is een van de projecten waar de NZa momenteel aan werkt, en misschien wel de grootste uitdaging waar de NZa voor staat.
Marjolein van Harten is een van de LHV-specialisten die dagelijks met de bekostiging bezig zijn. Ze zit regelmatig aan de NZa-overlegtafel, samen met de andere betrokken partijen: VWS, zorgverzekeraars, Patiëntenfederatie Nederland, InEen en VPHuisartsen. ‘In de afgelopen jaren zijn er allerlei aanpassingen geweest die het systeem steeds complexer hebben gemaakt. Om goed te declareren, is haast een studie nodig. De LHV maakt elk jaar een Declareerwijzer waarin we uitleggen welk tarief wanneer en waarop van toepassing is: een docu-
ment van maar liefst 120 pagina’s. Ook geven we geregeld trainingen in declareren. En dan nog komen over dit onderwerp de meeste vragen binnen. Dat zegt genoeg.’ Een ander probleem is bijvoorbeeld dat innovaties nu vaak jarenlang in het derde segment van de bekostiging blijven hangen. ‘Daarmee blijft de huisarts afhankelijk van de plannen en goede wil van de zorgverzekeraar. Dat geeft onzekerheid.’ De gesprekken over eventuele verbeteringen lopen al sinds 2019. Door onder andere de coronapandemie is dit project vertraagd. Het is tijd om
De basis voor de huidige bekostiging van de huisartsenzorg is gelegd in 2006 bij de invoering van de Zorgverzekeringswet. In de tussentijd zijn er talloze aanpassingen gedaan, zoals bijvoorbeeld de invoering van het 3-segmenten model en de aanpassing van de consultsystematiek. De NZa evalueert met verschillende partijen de bekostiging van de huisartsenzorg. We kunnen hierbij discussies onderscheiden op verschillende niveaus.
Elke zorgprestatie wordt ingedeeld in een bepaald segment. Die indeling bepaalt of er sprake is van vaste of vrije tarieven, of er een contract nodig is om te mogen declareren, wie met wie afspraken maakt en wie bij wie declareert. De LHV wil meer helderheid over de indeling van prestaties. Op dit moment zit een deel van het basisaanbod in segment 2 (ketenzorg) en segment 3 (resultaatbeloning en zorgvernieuwing).
Dit vraagt antwoord op belangrijke vragen. Willen we terug naar de oorspronkelijke indeling waarbij het hele basisaanbod in segment 1 zit? Blijft er ruimte voor maatwerkafspraken buiten de segmenten? Daarover zullen LHV-leden zich moeten uitspreken.
Prestaties worden op dit moment op verschillende manieren betaald: inschrijf-, consult-, module-, ver-
richtingen- en uur-/minutentarieven. Dit vraagt antwoord op de volgende vragen: houden we vast aan de combinatie van inschrijf- en consulttarieven of willen we bijvoorbeeld een volledig inschrijftarief? Moeten de consulttarieven aangepast, bijvoorbeeld naar een tarief per 5 of 10 minuten? En hoe willen we omgaan met alle verrichtingen en moduletarieven?
De beschrijving en onderbouwing per prestatie maken duidelijk wat er onder een bepaalde prestatie valt, wat de voorwaarden zijn voor declareren en wat de arbeids- en praktijkkosten zijn die per prestatie worden meegenomen. Een hardnekkig misverstand is bijvoorbeeld dat alle praktijkkosten in het inschrijftarief zitten, terwijl die kosten worden verrekend met alle tarieven. De LHV wil dat de NZa duidelijk beschrijft wat wel of niet onder een tarief valt en hoe daarin de arbeids- en praktijkkostenvergoeding worden verrekend. Een vraag is ook of er meer of minder differentiatie van tarieven nodig is, waarbij rekening wordt gehouden met verschillen tussen praktijken en praktijkkosten.
Hoe worden huisartsen betaald
Wat is een passende vergoeding voor de praktijkkosten, zoals loonkosten, waarneemkosten, huisvesting, ict en inventaris?
Maar ook de inzet van de medewerkers en de huisarts-eigenaar.
Wat houdt dit onderzoek in?
In het praktijkkostenonderzoek wordt gekeken naar de werkelijk gemaakte kosten in het boekjaar 2022. De NZa stelt uiterlijk 1 juli 2024 de nieuwe praktijkkostenvergoeding vast, zodat de uitkomsten kunnen worden verwerkt in de tarieven voor 2025. De NZa voert het praktijkkostenonderzoek zelf uit, maar laat de gegevens door een extern bureau verzamelen. Hiervoor wordt een representatieve, aselecte groep van zo’n 250 huisartsenpraktijken aangeschreven. Zij moeten inzicht geven in al hun kosten, inkomsten, inzet van personeel en van de huisarts-eigenaar e.d. Naast deze gegevens worden ook andere bronnen gebruikt (zoals Vektis).
De LHV denkt in de NZa-klankbordgroep mee over de selectie van huisartspraktijken, de representativiteit van de steekproef en de uitvraag die aan de praktijken worden gesteld. Zitten er bijvoorbeeld voldoende kleine, grote en middelgrote praktijken in de steekproef, en zowel praktijken uit de stad als van het platteland?
Het is in het belang van alle huisartsenpraktijken dat dit onderzoek goede uitkomsten oplevert. Daarom biedt de LHV ondersteuning aan de huisartsenpraktijken in de steekproef. Hoe deze ondersteuning er precies uit gaat zien, wordt nog besproken. De LHV overlegt met de NZa over de manier waarop de uitkomsten worden verwerkt in de tarieven. De NZa neemt hierover uiteindelijk een besluit.
stappen te gaan zetten richting 2024 en 2025.
◼
PRAKTIJKKOSTEN EN ARBEIDSKOSTEN
Naast de doorontwikkeling van de bekostiging, voert de NZa dit jaar nog twee projecten uit. Het eerste project is het onderzoek naar praktijkkosten. Het vorige praktijkkostenonderzoek dateert nog van 2015, waardoor de tarieven niet meer de werkelijke kosten dekken. Doorgaans voert de NZa een kostenonderzoek eens in de vijf jaar uit, vanwege corona werd het onderzoek uitgesteld. Het jaar waar het kostenonderzoek over gaat, is 2022. Het wordt na de zomer uitgevoerd en de uitkomsten zullen verwerkt worden in de tarieven van 2025.
De LHV heeft bij dit onderzoek kritische vragen. ‘Het probleem is dat het praktijkkostenonderzoek alleen naar het verleden kijkt. De nieuwe tarieven worden op historische data gebaseerd,
niet op de norm die de komende jaren wenselijk is. Wij zeggen tegen de NZa: kijk óók naar waar we met de huisartsenzorg naar toe willen. Hoeveel medewerkers, hoeveel vierkante meters en welke ict-voorzieningen hebben de praktijken nodig? Wat zijn de nieuwe normen? Met een combinatie van een historische en een normatieve vergoeding worden de gewenste ontwikkelingen bevorderd. Daar blijven wij bij de NZa op aandringen.’
Het tweede project is de arbeidskostencomponent voor praktijkhouders (in het verleden ‘norminkomen’ genoemd). Hierbij gaat het om de inkomensvergoeding voor de huisartseigenaar, plus vergoedingen voor onder meer pensioen en Zorgverzekeringswet. Ook die kosten worden herijkt. De NZa heeft Berenschot inmiddels de opdracht gegeven om een functiewaarderings- en beloningsonderzoek voor praktijkhouders uit te voeren. Van Harten: ‘Het vorige
‘Wij zeggen tegen de NZa: kijk óók naar waar we met de huisartsenzorg naar toe willen’
inkomensonderzoek stamt uit 2013. Sindsdien is er heel wat veranderd. Maar voor ons is het ook onduidelijk wat er uit het onderzoek komt.’
Als we veranderingen, zoals de hoogte van de tarieven, willen doorvoeren vanaf 2025, moet de NZa voor juli 2024 besluiten hebben genomen. Waar mogelijk brengt de LHV de wensen van huisartsen in. Van Harten: ‘Er staat dus flink druk op de ketel. We moeten duidelijk zijn wat onze wensen zijn; hoe ziet de huisartsenzorg er in de toekomst uit en hoe kan de bekostiging daaraan bijdragen.
Het gesprek met de leden is volgens Van Harten hierbij van cruciaal belang. ‘We hebben de bekostiging de afgelopen tijd al vaak onder de aandacht gebracht in regiobijeenkomsten, enquêtes en nieuwsbrieven, maar de komende tijd gaan we dat nog intensiever doen. We gaan leden informe-
Zijn de arbeidskosten (de inkomensvergoeding voor de huisarts-eigenaar) in verhouding tot de zwaarte van de functie? Die vraag staat centraal in het onderzoek naar inkomensherijking. De arbeidskostencomponent van de praktijkeigenaar bestaat uit de inkomensvergoeding voor de huisarts-eigenaar, enigszins vergelijkbaar met het salaris en vakantiegeld voor een werknemer in loondienst. Daarnaast zitten in de arbeidskostencomponent vergoedingen voor onder meer pensioen en Zorgverzekeringswet. Dit onderzoek is voor het laatst in 2013 uitgevoerd. Het onderzoek wordt in opdracht van de NZa uitgevoerd door Berenschot.
Wat houdt dit onderzoek in?
ren, betrekken en raadplegen, onder meer door webinars en informatiesessies. De ambassadeurs in de regio spelen hierbij een belangrijke rol. Zij zijn degene die hierover in gesprek gaan met de achterban in hun regio. Het is enorm belangrijk dat leden hun stem laten horen, zodat we als LHV een duidelijke boodschap kunnen brengen aan de NZa-overlegtafels. Wij willen alle huisartsen betrekken, juist ook de jonge generatie. Bekostiging is een ingewikkeld onderwerp, maar alle huisartsen moeten kunnen meedenken over wat er beter kan. Het gaat erom dat we de bekostiging toekomstbestendig maken.’ ¶
De arbeidskostencomponent wordt vastgesteld op basis van een functiewaarderings- en beloningsonderzoek. Berenschot voert dit onderzoek gelijktijdig uit voor de tandarts, orthodontist, verloskundige en hboleefstijlcoach (GLI). Het onderzoek moet in mei 2023 klaar zijn. De vraag is of de uitkomsten al in de tarieven van 2024 worden verwerkt, of dat de NZa wacht tot 2025, als ook de uitkomsten van het praktijkkostenonderzoek worden verwerkt.
Wat doet de LHV?
De LHV heeft geen directe rol in het functiewaarderings- en beloningsonderzoek zelf, maar stelt een aantal zaken ter discussie, zoals:
◼ Bij vorige onderzoeken werd de urenopgave voor fulltime werkende huisartsen afgekapt bij 40 uur en werden overuren niet meegenomen. Een fulltime werkende huisarts werkt wel 50 tot 60 uur. Dit zit nu niet in de rekennorm en dus ook niet in de arbeidskosten.
◼ Met welke sector wordt de inkomensvergoeding vergeleken? De zorgsector of ook andere beroepen?
Meer weten over de bekostiging van de huisartsenzorg? kijk op lhv.nl op de themapagina Declareren en tarieven
◼ Hoe wordt de factor zelfstandig ondernemerschap meegewogen? Als praktijkeigenaar ben je zelfstandige en moet je alle premies volledig zelf betalen.
Hoe kijken huisartsen terug op de start van hun eigen praktijk? Welke plannen zijn er voor de toekomst? En welk advies hebben zij voor andere starters? Huisarts Joost Zutt over zijn praktijkstart.

‘Ik kan vrij gemakkelijk dingen loslaten die ik niet kan veranderen’
Een eigen praktijk – is daarmee een droom in vervulling gegaan?
‘Toen ik zeven jaar geleden begon te werken als huisarts, ben ik heel bewust in loondienst gegaan bij een gezondheidscentrum. De rompslomp van een eigen praktijk stond me tegen. Gaandeweg brak de reisafstand me op en ging ik meer voelen voor een eigen praktijk. Zodoende ben ik in Leiden op zoek gegaan naar een plek om praktijkhouder te worden.’
Hoe verliep die zoektocht?
‘Eerst werd ik waarnemend huisarts in een maatschap van zes huisartsen, met de bedoeling op termijn een van de maten te worden. Ik merkte al snel dat het met zes kapiteins op een schip lastig is om één koers te houden. Daarna ben ik bewust op zoek gegaan naar een kleinere praktijk. Ik heb kort waargenomen in een praktijk waar de praktijkhouders al een andere opvolger op het oog hadden – die het uiteindelijk ook is geworden. Daarna kwam ik terecht in een praktijk met 3000 patiënten. Dat leek goed te gaan, maar toen we in de onderhandelingen terechtkwamen, bleek dat ik veel goodwill moest betalen. Dat wilde ik niet. Ik zie deze ervaringen niet als een mislukking, maar eerder als een tijd waarin ik erg veel leerde over hoe het huisartsenvak er achter de schermen uitziet en op welke verschillende manieren je het kunt vormgeven.’
‘Ik maakte in mijn netwerk bekend dat ik op zoek was naar een kleine praktijk om over te nemen. Daarop kreeg ik twee tips, waarvan deze praktijk er één was. Mijn voorganger had een best wel andere stijl van dokteren, met bijvoorbeeld minder scheiding tussen werk en privé. Maar het was een solopraktijk en ik had inmiddels allerlei voorbeelden gezien van hoe je kunt dokteren. Ik wist dus dat ik er iets eigens van kon maken.’
Ging de overname soepel?
‘Het werd nog heel spannend, want drie van de vier teamleden gingen met pensioen of vonden een andere baan. Ik hield maar één assistente voor anderhalve dag over. Gelukkig solliciteerde er een ervaren assistente en lukte het ook om een POH en een POH-GGZ te vinden. Ik begon daardoor
met een vrijwel helemaal nieuw team. Ik moest ook het HIS vervangen omdat het niet langer werd ondersteund – mijn voorganger was de laatste gebruiker van dit HIS, dat hij zelf had doorontwikkeld – en ik heb nieuwe contracten voor telefonie en energie afgesloten. Al met al was het alsof ik een nieuwe praktijk begon met een bestaande populatie. Veel werk, maar mooi om een echt nieuwe start te kunnen maken.’
Hoe gaat het nu, ruim een jaar later?
‘In het begin had ik vaak het gevoel dat ik iets miste, dat er ieder moment een lijk uit de kast kon vallen – in administratief opzicht dan. Maar uit gesprekken met mijn boekhouder blijkt dat het goed gaat. Ik zat al na een halfjaar in de zwarte cijfers. Ik ben benieuwd of een praktijk met 1800 patiënten rendabel is, maar minstens zo belangrijk vind ik het plezier in mijn werk. Dat heb ik nu veel meer dan in loondienst. Ik heb zeggenschap over mijn eigen agenda en doe bijvoorbeeld standaard consulten van 15 minuten. Ik wil geen overhaaste dokter zijn. De samenwerking in het team gaat heel goed. Ik hak natuurlijk de knopen door, maar het voelt nauwelijks als leidinggeven. Iedereen doet op een natuurlijke manier de eigen taken. Ik heb twee dagen per week een waarnemend huisarts in de praktijk. Met een jong gezin thuis vind ik het fijn om niet alleen maar aan het werk te zijn, al doe ik wel veel diensten zelf. Mijn vrouw is ook huisarts. Ons idee was dat zij als waarnemer wat meer flexibel zou zijn, maar in de praktijk is het eerder andersom. Ik kan ons jongste kind hier soms wel even bij de assistente kwijt; als waarnemend huisarts voel je je minder vrij om dat te doen.’
‘Twee jaar geleden zou ik misschien hebben gezegd: over vijf jaar wil ik een mooie, iets grotere praktijk – misschien tegen die tijd wel met een duocollega – op een fijne nieuwe plek, met ruimte om huisartsen en assistenten op te leiden. Maar een nieuwe plek die geschikt en betaalbaar is, is enorm lastig te vinden. Het moet dichtbij zijn; ik vind het belangrijk dat mensen uit de binnenstad zo naar binnen kunnen lopen. Misschien zit ik over vijf jaar nog hier. Dat vind ik geen naar idee. Ik kan vrij gemakkelijk dingen loslaten die ik niet kan veranderen.’ ¶
Joost Zutt (37) is praktijkhouder in Leiden per 1 januari 2022. Daarvoor 5 jaar huisarts in loondienst en waarnemend huisarts. Getrouwd met een huisarts en vader van twee zoontjes (2 en bijna 4).
Solopraktijk in de binnenstad van Leiden met 1800 patiënten en een vrijwel geheel nieuw team. Dezelfde praktijk was eerder een paar generaties in dezelfde familie.
‘Loop niet te hard van stapel Neem eerst minstens een jaar om gewoon te dokteren voor je grootse plannen maakt.’
Stijldansen. ‘Voor onze bruiloft zijn wij op dansles gegaan. Ik bleek aanleg te hebben en nu zijn we soms wel 5 uur per week in de dansschool. Het maakt mijn hoofd leeg en het is fijn dat fouten geen consequenties hebben.’
Heb je de afgelopen twee jaar een praktijk overgenomen, ben je maat geworden of ben je zelf een praktijk gestart?
En wil je jouw ervaringen delen in De Dokter?
De redactie komt graag met je in contact.
Mail naar
dedokter@lhv.nl o.v.v. 'mijn praktijkstart'.

Marco viel ruim 50 kilo af met behulp van een maagverkleining


Ziet u als (huis)arts patiënten in uw praktijk die kampen met (de gevolgen van) hun overgewicht? Wij zijn hét centrum voor patiënten met ernstig overgewicht. We bieden diverse behandelingen aan met en zonder operatie, altijd op maat. Om blijvend gewichtsverlies te realiseren zetten wij in op de verandering van leefstijl.








www.obesitaskliniek.nl

De plannen voor de implementatie van het actieplan ANW zijn op tijd aangeleverd bij de zorgverzekeraars. Daarmee is een belangrijke stap gezet voor de start op 1 april: het uitbetalen van de hogere en gedifferentieerde tarieven en het voor juli starten met anders werken in de ANW.
De zorgverzekeraars en de HDS gaan nu over de ingeleverde plannen in gesprek. Hoe dichter de plannen liggen bij het concept implementatieplan en de leidraad, des te groter de kans dat het plan snel door kan naar de NZa.
WAT KUN JIJ DOEN?
Huisartsen moeten tijdig een aansluitovereenkomst met de huisartsenpost tekenen, dat geeft de noodzakelijke duidelijkheid. Deze overeenkomst, die de huisarts ontvangt van de HAP, is onderdeel van het plan en de onderbouwing van de daadwerkelijk aansluiting van de huisartsen in de regio. Voor deze aansluitovereenkomsten met (niet)gevestigde huisartsen zijn modelovereenkomsten die ook op de website staan. Kijk hiervoor op www.lhv.nl/veranderingen-in-de-anw-zorg. Voor de Hidha is onlangs het advies gegeven te wachten met het sluiten van een overeenkomst in afwachting van de nieuwe CAO.

De Landelijke Ledenvergadering heeft 14 maart huisarts Lammert Hoeve benoemd als lid van het landelijk bestuur. Waarnemend voorzitter Aard Verdaasdonk: ‘Wij zijn blij dat Lammert Hoeve ons per direct komt versterken. Hij is gericht op samenwerking, heeft de kernwaarden van de huisartsenzorg scherp op het netvlies en ervaring als huisarts-bestuurder.’
Lammert Hoeve is geen onbekende voor de LHV. Hij was tot nu namelijk bestuurslid bij de Vereniging Praktijkhoudende Huisartsen (VPH) en in de afgelopen periode nauw betrokken bij de totstandkoming van het Integraal Zorgakkoord. Over deze overstap zegt Lammert: ‘De laatste jaren heb ik steeds intensiever met de LHV en haar bestuursleden en zeker ook het bureau samengewerkt, en gezien dat onze ambities overeenkomen. Ik wil graag mijn steentje blijven bijdragen aan verbetering van de huisartsenzorg, hopelijk straks ook in een nieuwe fusievereniging. We hebben nog veel werk en uitdagingen voor de boeg, maar ook veel kansen!’
De benoemingscommissie, bestaande uit LHV-ambassadeurs en bestuursleden, stelde Lammert Hoeve voor aan de ledenvergadering: ‘We zien in hem iemand die onderbouwd, met oog voor de ander, de durf heeft om andere perspectieven in te brengen.’

In het artikel over de vernieuwde vereniging in editie 1 staat helaas een verkeerde foto. Bij het interview met Stephanie le Mahieu is de foto van LHV-ambassadeur Linda Schoots geplaatst. In de online versie van het artikel staat wel de juiste foto.
In de ledenvergadering van 14 maart ging het verder over de aanloop naar nieuwe bekostiging voor de huisartsenzorg, de gesprekken aan thematafels en werkgroepen in het kader van het IZA, en over besluitvorming en het democratisch proces binnen onze vereniging. Een kort verslag van de vergadering vind je op www.lhv.nl.
Een mooie, prettige omgeving die rust uitstraalt én de juiste routing heeft, dát is belangrijk bij de inrichting van een huisartsenpraktijk.
Meer weten over hoe we met de inrichting bijdragen aan een fijne praktijkvoering?
Juridisch advies met hart voor de huisarts


maatschappen | praktijkoverdrachten | Wtza samenwerking | zorgverzekeraars | overeenkomsten
www.eerstelijnszorgjurist.nl
zorg voor jouw interieur



specialist in praktijk inrichtingen


technoplanning.nl

Er komt geen uitzondering voor de zorg op de renseigneringsverplichting, waarbij opdrachtgevers gegevens moeten doorgeven aan de Belastingdienst over betalingen aan derden waarover geen btw is betaald. Dat heeft staatssecretaris Van Rij van Financiën laten weten in een brief aan de LHV en de rest van de zorgcoalitie.
In de brief verwijst de staatssecretaris onder andere naar het feit dat er contacten zijn tussen de zorgcoalitie en de Belastingdienst. De Belastingdienst is echter slechts uitvoerder en kan alleen ruimte bieden in hoe zij omgaan met uitstelverzoeken. Zij zijn niet in de positie om wetgeving te wijzigen. Daarom hadden we ons juist op de bewindspersoon gericht.
Guus Jaspar, huisarts-bestuurslid van de LHV: ‘Dit is een zeer teleurstellende reactie vanuit deze bewindspersonen. De deur blijft hermetisch gesloten. We vinden dit het zoveelste voorbeeld van een disproportionele administratieve last. We blijven ons ervoor inzetten om dit tussen de oren van beleidsmakers te krijgen.’
WAT BETEKENT DIT VOOR JOU?
Ben je praktijkhouder en heb je de gevraagde gegevens nog niet aangeleverd bij de Belastingdienst? De Belastingdienst heeft aan ons gemeld dat ze individueel contact gaan zoeken met alle opdrachtgevers die uitstel hebben aangevraagd, om te kijken welke gegevens er dan wel en wanneer kunnen worden aangeleverd.
Ben je waarnemend huisarts en reken je over uitbetalingen aan jou geen btw? Dan kun je door opdrachtgevers gevraagd worden om enkele aanvullende gegevens bij hen aan te leveren. De Belastingdienst stelt dat je als waarnemer op grond van de wet verplicht ben om medewerking daaraan te verlenen, waar het om de verstrekking van het BSN gaat.
Afgelopen jaar heeft de LHV 10.765 ledenvragen beantwoord. Huisartsen weten de LHV goed te vinden met uiteenlopende vragen. De meeste vragen in 2022 gingen over:
1. Cao’s, personeel en werkgeverschap

2. Declareren
3. Bouwen en verbouwen
Vind je op onze website niet het antwoord op je vraag? Neem contact met ons op via lhv@lhv.nl of bel 085 – 04 80 000.
Geef prioriteit aan het nemen van maatregelen om het oplopende geneesmiddelentekort in Nederland aan te pakken. Deze dringende oproep doen we samen met de Federatie Medisch Specialisten, NHG, KNMP en NVZA.
Huisartsen, apothekers en medisch specialisten maken zich door het toenemende tekort grote zorgen over de farmaceutische zorg aan patiënten. In de aanloop naar het debat genees -
middelenbeleid op 22 maart hebben LHV, Federatie Medisch Specialisten, NHG, KNMP en NVZA een brief gestuurd naar de Tweede Kamer. Met deze brief vragen we dringend aandacht voor maatregelen voor geneesmiddelentekorten en voor onze kritiek op de manier waarop het ministerie van VWS van plan is het geneesmiddelenvergoedingssysteem (GVS) van plan is te moderniseren.

Meneer Willemsen is met EF-EL-OO (FLO). Functioneel leeftijdsontslag.
Dat betekent dat hij nu ‘burger’ is geworden en naar een normale huisarts mag. Hij zit op tijd klaar voor het kennismakingsgesprek. Als mijn computer 08:30 aangeeft, begeef ik me naar de wachtkamer. Meneer Willemsen loopt mee naar de spreekkamer en gaat zitten. Demonstratief staart hij naar zijn horloge.
‘Ik dacht dat wij om half negen een afspraak hadden.’
‘Dat klopt, het is nu twee over half negen.’
‘Nee hoor, het is vijf over half negen,' Weer kijkt hij op zijn horloge.
‘Het heeft even tijd gekost om op en neer te lopen door de gang. Om half negen vertrok ik uit mijn spreekkamer om u op te halen. Het is op mijn scherm nu 08:32. Kijk maar. Blijkbaar loopt de tijd op deze computer anders dan op uw horloge.’

‘Ach ja, laat ook maar zitten.’
‘Meneer Willemsen, ik wil het helemaal niet laten zitten. Als dit onze start is, weet ik niet of ik wel een goede huisarts voor u kan zijn. Het gebeurt vaker dat we uitlopen.’
En onuitgesproken in mijn hoofd: er heerst hier geen militair regime. Even is hij stil. Dan staat hij op en loopt mijn kamer uit. Verbaasd kijk ik hem na.
‘Wat ben ik toch ook een lul, we gaan opnieuw beginnen.’ De deur gaat achter hem dicht. En binnen een paar seconden ook weer open.
Met een glimlach loopt hij op me af. ‘Goedemorgen, ik ben meneer Willemsen.’ Daarna hebben we een
goed gesprek. Even wennen die losse en vrije burgerwereld. Als huisartsenpraktijk in Den Helder hebben we meer (oud) marinemannen. Zoals ook meneer Van der Maas, die is al heel lang met FLO. Regelmatig loopt hij, met een strak gespannen bol buikje, achter zijn rollator naar onze diabetesverpleegkundige. ‘Oh, die gebakjes, ik kan ze niet laten staan!’ Naast de taartjes geniet hij ook van alle vrouwelijke medewerkers van onze praktijk. Dat was in de mannenwereld bij defensie toch wel anders. ‘Och wat heb ik toch een geluk met zo’n vrouwelijke, knappe dokter’. Hij is zich ervan bewust dat hij voor zijn diabetes wat gezonder
moet gaan eten. ‘Tsja dokter, alles is zo lekker. Geef mij maar een strak militair schema met wat ik wel en niet mag eten, dan lukt mij dat wel.’ Vandaag vergezelt zijn vrouw hem naar het spreekuur. Meneer heeft last van zijn buik en ik vraag hem op de onderzoeksbank plaats te nemen. Wanneer ik zijn buik begin te onderzoeken, knikt hij richting zijn vrouw: ‘Dokter, zij maakt zich totaal geen zorgen. Mijn vrouw kent mijn prestaties.’ Ik houd het er maar even op dat ook deze oud-marineman geen lul is, maar er slechts een heeft die niet meer functioneert door zijn suikerziekte. ¶
‘Als dit onze start is, weet ik niet of ik wel een goede huisarts voor u kan zijn’








Mensen met vermoeidheidsklachten kunnen via Ksyos snel en gemakkelijk thuis onderzoeken of er iets mis is met hun ademhaling tijdens de slaap. Wellicht hebben ze slaapapneu. Anders dan veel mensen denken, komt dat ook zonder overgewicht vaak voor. Longarts-somnoloog Petra Vos vertelt hoe een slaaponderzoek bij Ksyos eruitziet.
#1. Als je iets aan je slaapproblemen wilt doen, moet je eerst maanden wachten en daarna een vervelend ziekenhuistraject in.

Longarts-somnoloog Petra Vos werkt bij digitaal ziekenhuis Ksyos, dat met zorg op afstand tal van aandoeningen opspoort en behandelt. ‘Bij longontsteking gaat zoiets niet, want dan moet je een patiënt fysiek onderzoeken. Maar slaapproblemen kun je perfect op afstand opsporen en behandelen.’
Zonder te weten dat je het hebt, kan slaapapneu jarenlange vermoeidheid veroorzaken. Bij slaapapneu verstoren
ademstops je slaap. Als een huisarts vermoedt dat slaapapneu de oorzaak van de vermoeidheid kan zijn, kan zij of hij bij Ksyos een onderzoek aanvragen. Zonder wachttijd stuurt Ksyos dan een eenvoudig apparaatje op, de NightOwl. Daarmee kan de patiënt drie nachten thuis metingen doen tijdens het slapen. Via een app ziet de specialist bij Ksyos de resultaten, en de specialist bespreekt de uitslag met de patiënt in een videoconsult.

#2. Slaapapneu komt bijna alleen voor bij mensen met overgewicht. Veel mensen, ook huisartsen, denken dat slaapapneu eigenlijk alleen voorkomt bij mensen met overgewicht. Dat is een mis-
verstand, zegt Vos. ‘Ik denk ook dat veel meer mensen dan we denken slaapapneu hebben. Met dit eenvoudige onderzoek kunnen we het veel makkelijker maken voor mensen om uit te zoeken wat er bij hen aan de hand is.’
Zo’n 70 procent van de mensen die bij Ksyos slaaponderzoek doet, blijkt inderdaad slaapapneu te hebben. Vos: ‘Voor de andere mensen kan ik in het videoconsult toch iets betekenen. Vermoeidheid kan veel oorzaken hebben. Als het door slaaptekort komt, kan ik dat vaak behandelen.’

#3. Als je slaapapneu hebt, moet je slapen met een naar apparaat of een vervelende beugel.
Het apparaatje van Ksyos meet het zuurstofgehalte, speurt naar aanwijzingen voor ademstops en registreert de houding. Soms vinden ademstops alleen in rugligging plaats, dan kan een bandje om de borst helpen. Als je op je rug gaat liggen, trilt het zo dat je niet wakker wordt, maar wel anders gaat liggen.
Bij een andere vorm van slaapapneu krijgen mensen een MRA of ‘snurkbeugel’ voor de nacht. Vos: ‘Dat is een speciaal bitje dat je bij de tandarts laat maken. Het haalt je onderkaak wat naar voren, zodat er meer ruimte is voor de ademhaling.’
Bij ernstige apneu kan een slaapmasker de oplossing zijn, vertelt Vos. ‘Dat klinkt ingrijpend, maar mijn ervaring is dat mensen al na één nacht zo veel beter slapen, dat ze er heel erg blij mee zijn.’


Vos was eigenlijk net met pensioen, maar is bij Ksyos met plezier weer aan het werk gegaan. Ksyos levert zorg digitaal waar het kan, fysiek waar het moet. ‘Hier kan ik de juiste zorg op de juiste plek geven, zonder wachttijd en met veel besparing van ziekenhuiskosten en veel gemakkelijker voor de patiënt. Ik hoop nog veel mensen op deze manier te kunnen helpen.’ www.ksyos.nl/slaap

Alleen met hoge doseringen vitamine D kunnen de streefwaarden van de serumspiegels efficiënt worden bereikt. Dit kan alleen met doseringen hoger dan 3.000 IE per dag. Deze doseringen zijn en blijven receptplichtig en zijn niet verkrijgbaar bij de drogist of supermarkt.
D-Cura 5.600 IE capsules


D-Cura 25.000 IE en 100.000 IE drankampullen
D-Cura drankampullen:

• zijn eenvoudig in te nemen
• zijn geschikt voor ouderen met slikproblemen (circa 23% heeft last van dysfagie)*
• bevatten geen dierlijke materialen en daarmee geschikt voor iedere patiënt, ongeacht leefstijl of geloofsovertuiging
• bevatten geen kleur- of belastende hulpstoffen (minimaal risico op allergische reacties)

• zijn flexibel te doseren, éénmaal per week, twee weken of per maand kosten per dag € 0,05 voor de drankampul van 25.000 IE**

Voor inlichtingen: info @ galephar.nl
* Richtlijn Orofaryngeale dysfagie (Federatie Medische Specialisten 2021).
** Farmacotherapeutisch Kompas. De verkorte bijsluiter is elders in het blad afgedrukt.
D-Cura capsules en drankampullen: een vertrouwde keuze met gecontroleerde kwaliteit.

Retouradres LHV

Landelijke Huisartsen Vereniging
T.a.v. Afdeling Ledenadministratie








Postbus 20056
3502 LB Utrecht