PUBLIRREPORTAJE
VENTAJAS DE LA MONITORIZACIÓN HOLTER Además de permitir el diagnóstico de patologías ya desarrolladas, este dispositivo favorece en determinados casos el diagnóstico precoz, así como el seguimiento y la respuesta a tratamientos. ALEXIS J. SANTANA GONZÁLEZ DVM. MCS. GPCERT (CARDIO) Imágenes cedidas por el autor
¿QUÉ ES UN HOLTER? La monitorización electrocardiográfica ambulatoria continua o, como comúnmente se le conoce (en honor a su inventor), monitorización Holter es un sistema que registra y almacena de forma continua el trazado electrocardiográfico de un paciente durante su actividad diaria por un periodo preestablecido (normalmente 24-48 horas). Es una herramienta cada vez más fundamental en el curso del diagnóstico, seguimiento y tratamiento de pacientes con patologías cardiacas, y su uso en medicina veterinaria se ha generalizado de forma rápida por ser una prueba no invasiva y de gran utilidad. El equipo se compone de una grabadora con batería y unos electrodos (cables) (figura 1). Estos últimos son posicionados en el exterior de la cavidad torácica y, según su número, podrán registrar 2 o 3 derivaciones simultáneamente. Posteriormente, la información guardada por el equipo es procesada por un software específico que analiza diferentes medidas del electrocardiograma y facilita al profesional su interpretación. El software es posiblemente una de las partes del Holter que más importancia tienen y que más han
evolucionado, ya que se compone de diferentes algoritmos y a medida que los procesadores informáticos son más potentes se realizan mejores y más rápidos procesos de estudio. Actualmente la mayoría de los software, no solo clasifican las morfologías de los complejos QRS, sino que son capaces de interpretar la variabilidad RR, los registros de frecuencia cardiaca, variabilidad de la frecuencia cardiaca, mediciones de los complejos QRS, intervalo QT, depresión del segmento ST e incluso el movimiento del paciente (para eliminar artefactos de movimiento).
¿PARA QUÉ SIRVE? Cuando pensamos en un estudio Holter, se nos viene a la cabeza una prueba para averiguar el motivo de los síncopes en un paciente. Sin embargo, tiene un uso mucho más amplio y no solo es útil para el diagnóstico de patologías ya desarrolladas, sino también para el diagnóstico precoz, el seguimiento y la respuesta a tratamientos. De esta forma, podemos resumir sus utilidades en: • Averiguar el origen de las pérdidas transicionales de la consciencia. • Detectar la presencia de arritmias que no sean detectadas en la exploración física o el electrocardiograma de superficie. • Valorar las arritmias que han sido detectadas en un electrocardiograma: número, momentos de presentación y complejidad.
Figura 3. El estudio Holter es de interés en pacientes con marcapasos implantados, como el de la foto, para la monitorización de su correcto funcionamiento.
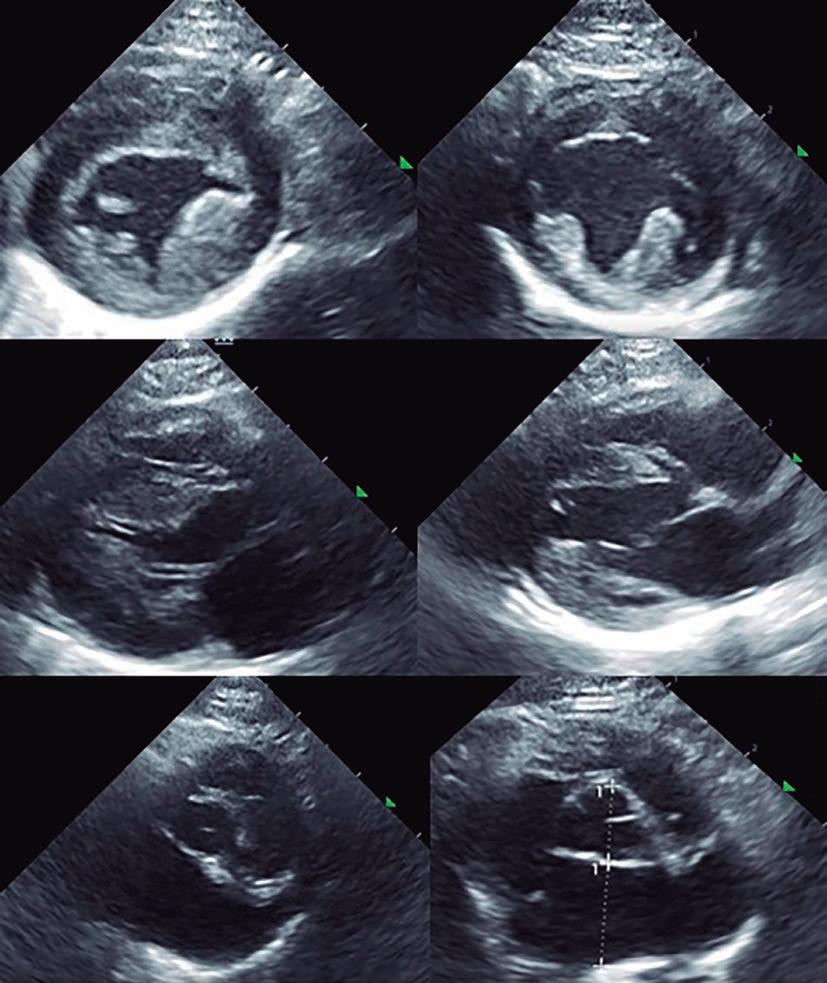
• Detección precoz (screening) de cardiomiopatías como la cardiomiopatía dilatada en Doberman, cardiomiopatía arritmógenica o la arritmia ventricular hereditaria del Pastor Alemán (figura 2). • Valorar la respuesta a tratamientos antiarrítmicos y/o el seguimiento de pacientes con marcapasos (figura 3).
PREPARACIÓN DEL PACIENTE
Figura 1. Holter VET-SCOUT distribuido por B. Braun VetCare España.
Figura 2. Gracias a un estudio Holter es posible detectar, contar y ver la distribución de las ectopias ventriculares . Estas, además, nos ayudan a detectar de forma precoz patologías como la cardiomiopatía dilatada.
Bibliografía recomendada: Santilli R, Moise SN, Pariaut R, Perego M. Electrocardiografía de perros y gatos. Zaragoza:Grupo Asis 2019 Lamas A. Monitorización electrocardiográfica y Holter. En Porteiro DM, Santana AJ. Cardiología clínica en el perro y en el gato. Barcelona:Multimédica Ediciones Veterinarias 2021. 93-108 Petrie JP. Practical application of holter monitoring in dogs and cats. Clin Tech Small AnimPract. 2005 Aug:20(3):173-81
Para que la grabación sea diagnóstica es importante que la colocación y fijación del sistema y electrodos sea correcta, de forma que evite interferencias, pero que a la vez permita el movimiento del paciente y su actividad diaria normal. Es por ello que lo primero que se debe hacer es rasurar en el tórax las zonas donde se implantaran los electrodos, y colocarlos conforme a las posiciones del sistema ortogonal. La mayoría de equipos graban dos o tres derivaciones, por lo que este sistema es adecuado para esta finalidad. Los electrodos en el sistema ortogonal se colocan en estas posiciones: • Derivación X (confiere un trazado similar a derivación I del sistema clásico bipolar): electrodo positivo a nivel de la base cardiaca en el quinto espacio intercostal izquierdo y negativo al mismo nivel, en el mismo espacio intercostal pero del hemitórax derecho. • Derivación Y: positivo sobre la apófisis del esternón y negativo en el manubrio esternal, es decir, todos los electrodos a nivel ventral. • Derivación Z: positivo sobre la 7º vértebra izquierda en su posición más dorsal y el negativo en un punto opuesto al positivo en la región más ventral. Tras colocarlos debemos fijar tanto los cables como el dispositivo grabador (normalmente a nivel dorsal). Para ello utilizaremos esparadrapo, vendas elásticas y/o tubulares; también existen dispositivos de arnés específicos. Algunos sistemas permiten monitorizar el trazado antes de la salida del paciente de la consulta, por lo que se reduce el
riesgo de que el trazado y grabación no sean correctos para su interpretación. También es importante que el propietario rellene un diario de eventos, que debe reflejar los datos más relevantes que ocurran durante el estudio con sus horas exactas. Los eventos fundamentales que deben reflejar son: • Periodos de actividad (o si se le pide que realice algún ejercicio a modo de “test de esfuerzo”). • Periodos de estrés o nerviosismo. • Eventos de pérdida de consciencia o debilidad. • Cuando el paciente coma, así como cuando se administren medicamentos (especialmente si estos son antiarrítmicos). • Periodos de descanso o cuando el paciente esté dormido.
¿QUÉ OBTENDREMOS DE UN ESTUDIO HOLTER? Como clínicos obtendremos una información muy relevante para nuestro paciente, que va mucho más allá de la determinación en caso de coincidencia de estudio y síncope del tipo de evento arrítmico que esté involucrado, ya que también podremos obtener la máxima, mínima y media de la frecuencia cardiaca, así como en los momentos que estos eventos ocurren. En algunas patologías como la fibrilación atrial, la reducción de la frecuencia cardiaca global por debajo de 125 latidos por minuto se demostró que mejoraba la supervivencia de los pacientes (siempre estudiada por estudio Holter). Dentro de este campo de las frecuencias cardiacas, también es importante la evaluación de su variabilidad. Esta variabilidad está mediada por el sistema autónomo, por lo que puede indicarnos el equilibro simpático - parasimpático y, por ende, nos puede ayudar en la determinación de síncopes en los que el desequilibrio de estos dos sistemas puede ser el causante. También nuestro informe determinará el número de arritmias (ventriculares y supraventriculares), así como su distribución y momentos de presentación.